PATOLOGIA CRÍTICA SUPRARRENAL
|
|
|
- María Soledad Prado Sosa
- hace 8 años
- Vistas:
Transcripción
1 PATOLOGIA CRÍTICA SUPRARRENAL El presente artículo es una actualización al mes de julio del 2006 del Capítulo del Dr. Carlos Lovesio, del Libro Medicina Intensiva, Dr. Carlos Lovesio, Editorial El Ateneo, Buenos Aires (2001) FISIOLOGÍA La producción de glucocorticoides por la corteza suprarrenal está regulada predominantemente por la hormona adrenocorticotrofina (ACTH). Las células de la hipófisis anterior segregan ACTH bajo la influencia reguladora de la hormona hipotalámica liberadora de corticotropina (CRH) y de la arginina vasopresina. La secreción de estas hormonas hipotalámicas es regulada por numerosos estímulos neuroquímicos que modulan la respuesta del sistema nervioso central al estrés. Además de este control neurológico, otros mecanismos modulan la secreción de ACTH, incluyendo el ritmo pulsátil y circadiano de liberación ACTH-cortisol, la presencia de una retroalimentación negativa del cortisol sobre la liberación de CRH y ACTH, y la acción de los fenómenos de estrés sobre el eje hipotálamo-hipófiso-suprarrenal. La producción de cortisol en las células de la corteza suprarrenal en respuesta a la ACTH se produce dentro de minutos, y comienza con un clivaje enzimático de la cadena lateral del colesterol para generar pregnenolona. La pregnenolona es a su vez modificada por cuatro sistemas enzimáticos adicionales para generar cortisol. En adición a los efectos inmediatos sobre la pregnenolona, la estimulación por la ACTH también produce un aumento en el crecimiento celular en la glándula, transcripción del DNA, y traslación proteica en un tiempo de horas o días. Esto se asocia con un aumento en la producción de enzimas esteroidogénicas. Un aumento aún mayor en la producción de glucocorticoides puede ocurrir durante la enfermedad por un desplazamiento de la producción de esteroides adrenales desde otros productos de la corteza (andrógenos y mineralocorticoides) hacia el cortisol. La producción de cortisol es de aproximadamente 5,7 mg/m 2 /día. Durante la cirugía mayor, esta producción alcanza a mg/día, siendo la máxima producción predecible de la hormona de 200 mg/día. El estrés agudo activa el eje CRH-ACTH-cortisol. Los estímulos desde centros del cerebro medio producen la liberación de CRH y arginina vasopresina, lo cual a su vez aumenta el nivel de ACTH y la secreción de cortisol. El tipo y la severidad del estrés influyen el grado de activación. Los niveles elevados de cortisol pueden bloquear la respuesta del eje hipófisosuprarrenal al estrés menor (inhibición por retroalimentación), pero no alteran la respuesta al estrés mayor. El cortisol circula unido en gran parte a las proteínas plasmáticas, predominantemente a la globulina de unión a cortisol (CBG). La hormona libre sería la responsable de interactuar con los receptores y, por lo tanto, es la estructura biológicamente activa.
2 El receptor de glucocorticoides (GR) pertenece a una superfamilia de receptores de hormonas nucleares, que incluyen receptores para mineralocorticoides, andrógenos, progestinas, estrógenos, vitamina D y hormona tiroidea. En su estado no ligado, el GR es parte de un complejo multiproteico que incluye, entre otras, a las proteínas del shock de calor. Cuando el cortisol se une al GR, se produce un cambio conformacional que lleva a una disociación proteica, incremento de la fosforilación proteica del receptor, y desencadenamiento de señales de localización nuclear. El complejo receptor-hormona activado puede actuar de dos modos. Se puede unir directamente a sitios específicos en los genes de respuesta a glucocorticoides, o puede interactuar con factores de transcripción, tales como el c-jun. Existen evidencias de que el cortisol también podría actuar por un efecto no genómico, interactuando directamente con receptores de la membrana celular. Los glucocorticoides desempeñan un rol importante en el metabolismo de los carbohidratos, lípidos y proteínas, y tienen un efecto regulador profundo sobre las funciones inmunológicas y circulatorias. La acción primaria sobre el metabolismo de los carbohidratos es el aumento de la producción de glucosa por vía de la gluconeogénesis y antagonizando la acción de la insulina. La lipólisis es estimulada por los glucocorticoides, produciendo un aumento en los ácidos grasos libres circulantes. El exceso de cortisol estimula la proteólisis en los tejidos muscular, óseo, linfoide y conectivo, disponiendo sustratos aminoácidos para la gluconeogénesis. Algunos de los efectos inmunes del cortisol son bien conocidos. Como regla general, los glucocorticoides inhiben la mayor parte de las respuestas inmunológicas e inflamatorias. En respuesta al exceso de secreción de cortisol, se producen linfopenia, eosinofilia y monocitopenia. Se produce un aumento en la liberación de células polimorfonucleares desde la médula ósea, pero la actividad de estas células está deprimida, y no pueden generar una respuesta inmune normal. Los glucocorticoides actúan limitando la activación del complemento, previenen la generación de prostaglandinas e inhiben la síntesis de óxido nítrico. Aunque esta descripción clásica es conceptualmente útil, se trata de una simplificación extrema de un proceso complicado y escasamente conocido. Las interacciones entre el sistema inmune y el eje corticoideo son intrincadas y profundas. Aunque los efectos inmunosupresores del cortisol han sido conocidos por años, sólo recientemente se ha hecho evidente que las interacciones inmuno-endocrinas son bidireccionales. Las citoquinas, polipéptidos producidos por las células inmunes activadas, son capaces de modular el eje CRH-ACTH-cortisol en sus distintos niveles, aunque se desconoce el rol exacto que desempeñan estos péptidos. Desde el punto de vista hemodinámico, los glucocorticoides tienen una influencia inotrópica positiva sobre el corazón, un efecto permisivo sobre las acciones de la epinefrina y norepinefrina y, a dosis elevadas, pueden interactuar con los receptores mineralocorticoides para inducir acciones normalmente mediadas por estas hormonas. En adición a la modulación inmune, el aumento de la producción de corticoides en la enfermedad crítica puede incrementar la sobrevida a través del aumento de la contractilidad cardíaca, del volumen minuto cardíaco, sensibilización a las
3 catecolaminas, capacidad de trabajo del músculo esquelético, y capacidad de movilización de fuentes energéticas a través de la gluconeogénesis, proteólisis y lipólisis. RESPUESTA SUPRARRENAL A LA ENFERMEDAD CRÍTICA Desde hace mucho tiempo se conoce el potente efecto estimulador sobre el eje CRH- ACTH-cortisol de la cirugía. El grado de activación depende del tipo de cirugía y anestesia. Durante los procedimientos quirúrgicos mayores, todos los niveles hormonales aumentan significativamente. El aumento de la ACTH y del cortisol puede ser abolido interrumpiendo la conexión neural proveniente del sitio operatorio. La reversión de la anestesia también es un potente estimulador de la secreción de ACTH. Sin embargo, en el primer día del posoperatorio, los niveles de ACTH y de CRH disminuyen a los valores de precirugía, mientras que los niveles de cortisol permanecen altos, aunque no tanto como durante el acto quirúrgico. En los días siguientes, los niveles de cortisol continúan disminuyendo mientras que los niveles de ACTH permanecen suprimidos antes de retornar a lo normal en los días cinco a siete. La elevación del cortisol luego de la cirugía no se debe a una modificación de su vida media, sino que es una consecuencia del aumento de la sensibilidad de las adrenales a la estimulación por la ACTH. Esta sensibilidad aumentada es el resultado de la liberación de citoquinas en respuesta al trauma quirúrgico. En síntesis, en respuesta a la cirugía mayor, existe una fase inicial de estimulación del eje CRH-ACTH-cortisol, seguido por un retorno a la inhibición por retroalimentación negativa del cortisol, pero con una aumentada producción de cortisol, el cual vuelve lentamente a sus valores normales. Los pacientes que presentan un paro cardíaco presentan un aumento significativo en los niveles de cortisol sérico. En los pacientes que sobreviven al evento agudo, esta elevación llega a su pico en pocas horas y continúa durante horas. Los niveles de ACTH alcanzan su nivel máximo en las primeras horas y retornan a lo normal al segundo día. La sepsis es otro potente estimulador del eje CRH-ACTH-cortisol. A diferencia de la respuesta a la cirugía mayor, la pérdida de la inhibición por los niveles elevados de cortisol persiste por días, probablemente a causa del estímulo continuado. Durante este período, la hipófisis presenta una respuesta aumentada a la estimulación con CRH. Durante las enfermedades graves, las concentraciones séricas de cortisol tienden a estar muy elevadas. Los valores son mayores en pacientes con los escores de severidad de enfermedad más elevados y en aquellos con la mayor mortalidad, siendo dichos valores muy altos (30 a 260 µ g/dl o 828 a nmol/l) inmediatamente antes de la muerte. Algunos autores han correlacionado los niveles elevados de cortisol en plasma con la mortalidad en pacientes críticos. Span y colaboradores evaluando la mortalidad en 159 pacientes críticos, comprobaron que los no sobrevivientes tenían un valor significativamente mayor de cortisol plasmático que los sobrevivientes, y que existía una correlación significativa entre los valores individuales de cortisol plasmático y el escore APACHE II del día de toma de la muestra. Rothwell y colaboradores, por su parte, comprobaron en un grupo de pacientes sépticos, que el
4 valor de cortisol basal era alto (>300 nmol/l) y que los sobrevivientes tenían una respuesta aumentada a la administración de ACTH, cuando se comparaban con los no sobrevivientes. Otra respuesta adaptativa en la enfermedad crítica es la desviación de la producción de esteroides en las suprarrenales desde los mineralocorticoides y los andrógenos al cortisol. El mecanismo de esta conducta es desconocido, pero seguramente las citoquinas deben desempeñar un rol. Los beneficios de esta desviación son obvios en términos de asegurar una cantidad adecuada de colesterol para la síntesis de cortisol. En los últimos años se ha insistido en el concepto de insuficiencia suprarrenal relativa, caracterizada por un nivel anormalmente bajo de cortisol plasmático en ciertos pacientes críticos (ver más adelante). Durante la enfermedad crítica prolongada, se produce una disociación entre niveles plasmáticos bajos de ACTH y niveles elevados de cortisol, sugiriendo la presencia de mecanismos extra-pituitarios de regulación suprarrenal. Dentro de los factores distintos de la ACTH, se ha implicado a la IL-6; se encuentran concentraciones elevadas de IL-6 en pacientes críticos y, en adición, se sabe que esta citoquina es uno de los activadores más potentes del eje hipotálamohipófiso-suprarrenal en humanos durante el estrés inflamatorio y no inflamatorio. En el estudio de Dimopoulou y colaboradores se comprobó que en pacientes críticos con estadía prolongada en UTI, los niveles de IL-6 están elevados, y estos hallazgos son más prominentes en aquellos con una respuesta inapropiada a la ACTH. Los niveles plasmáticos elevados de IL-6 probablemente son debidos al hecho que la enfermedad crítica prolongada per se representa una situación de estrés no inflamatorio estimulado por las catecolaminas actuando a través de receptores adrenérgicos β 2. En estos casos, la administración de ACTH sintética no resulta en una estimulación suprarrenal adicional, y consecuentemente, no se produce un aumento en la producción de cortisol. INSUFICIENCIA SUPRARRENAL AGUDA La insuficiencia suprarrenal puede ser subdividida en tres grandes categorías: 1) insuficiencia adrenal primaria crónica o enfermedad de Addison, que resulta de la destrucción de la corteza suprarrenal; 2) insuficiencia adrenal secundaria crónica que ocurre cuando existe una cantidad insuficiente de hormona adrenocorticotropica (ACTH) para estimular a la corteza adrenal; y 3) crisis adrenal aguda que puede resultar de una situación de estrés en un paciente con insuficiencia renal crónica que no ha recibido un reemplazo adecuado, o de una hemorragia adrenal aguda o de una apoplejía hipofisaria. Frecuencia La incidencia de insuficiencia suprarrenal aguda total luego de la cirugía de rutina es muy baja, variando entre 0,01 y 0,7% en más de pacientes evaluados. La incidencia de insuficiencia suprarrenal en los pacientes críticos es variable y depende de la enfermedad de base y de la severidad de la enfermedad. La incidencia referida varía ampliamente, entre el 0 y el 77%, dependiendo de la población de pacientes estudiados y del criterio diagnóstico utilizado para
5 establecer la presencia de la falla. Sin embargo, la incidencia global de insuficiencia suprarrenal en pacientes críticos se aproxima al 30%, alcanzando al 50 al 60% en pacientes con shock séptico. Utilizando los criterios de insuficiencia suprarrenal que se citarán más adelante, Marik y Zaloga encontraron una incidencia de insuficiencia suprarrenal del 61% en 59 pacientes estudiados. Vella y colaboradores, en una revisión de un periodo de 25 años en la Mayo Clinic, reconocieron 204 pacientes con diagnóstico de hemorragia adrenal, de los cuales pudieron ser evaluados retrospectivamente 141. La hemorragia suprarrenal fue diagnosticada por autopsia en 67 pacientes. En 30 casos, la hemorragia fue descubierta luego de la escisión quirúrgica de una glándula anormal. En 2 pacientes, la hemorragia fue diagnosticada por una biopsia guiada por TAC. No se obtuvieron especímenes patológicos en 42 pacientes en los cuales el diagnóstico se basó en los hallazgos clínicos. Las causas asociadas con la hemorragia se discriminaron en: 1) incidentalomas, presentados como una masa adrenal aparentemente no funcionante descubierta en estudios por imágenes realizados por otras razones; 2) espontáneas, presentadas como una hemorragia aguda espontánea de la glándula adrenal con dolor abdominal agudo en ausencia de trauma previo o terapéutica anticoagulante; 3) hemorragia asociada con el síndrome antifosfolipídico o la trombocitopenia asociada con heparina; 4) postoperatoria; 5) asociada con terapia anticoagulante; 6) asociada con trauma; y 7) asociada con estrés severo no traumático o sepsis, produciéndose habitualmente en pacientes internados en terapia intensiva. Etiología En la Tabla 1 se indican las distintas etiologías responsables de insuficiencia suprarrenal, clasificadas en formas crónicas y agudas, primarias y secundarias. A los fines de la presente obra se hará referencia exclusivamente a las formas agudas de la enfermedad. En la insuficiencia suprarrenal primaria o enfermad de Addison, la glándula por si no produce cortisol, aldosterona o ambas hormonas, debido a una destrucción del tejido adrenal. La ausencia de glucocorticoides produce una elevación compensatoria de ACTH y de hormona melanoestimulante (MSH). Por su parte, la falta de aldosterona conduce a un incremento en la producción de renina. En la insuficiencia suprarrenal secundaria, el lugar de la falla es el eje hipotálamo-hipofisario. La insuficiencia adrenal secundaria se caracteriza por la depresión de la secreción de ACTH y una limitada producción de cortisol, pero los niveles de aldosterona continúan siendo adecuados debido a la estimulación por el eje renina angiotensina y por la hiperkalemia.
6 Tabla 1. Causas de insuficiencia suprarrenal Insuficiencia suprarrenal primaria Insuficiencia suprarrenal secundaria Forma de comienzo lento Forma de comienzo lento Adrenalitis autoinmune Tumor pituitario o metastásico Tuberculosis, MAC Craniofaringioma Adrenomieloneuropatía, adrenoleucodistrofia Cirugía hipofisaria o radiación Infecciones micóticas: criptococosis, aspergilosis, blastomicosis, histoplasmosis Síndrome de silla turca vacía Enfermedades infiltrativas: sarcoidosis SIDA (infecciones oportunistas: CMV, TBC) Tumores hipotalámicos Cáncer metastásico (pulmón, mama, riñón) Terapia corticoide prolongada Déficit aislado de glucocorticoides Irradiación craneal Forma de comienzo agudo Forma de comienzo agudo Hemorragia suprarrenal, necrosis o trombosis Necrosis hipofisaria posparto (Síndrome de Sheehan) Traumatismo, cirugía, sangrado en adenoma En los pacientes en terapia intensiva, una etiología de insuficiencia suprarrenal aguda a tener presente es la hemorragia adrenal masiva bilateral (HAMB). En autopsias no orientadas, la incidencia de esta complicación oscila entre 0,14 y 1,8%. En un estudio, el 15,6% de los pacientes que murieron en shock séptico presentaron HAMB. En el estudio de Kuhajda y colaboradores, el 83% de los pacientes muertos en una UTI luego de uno o más episodios de hipotensión presentaron necrosis suprarrenal, la que se considera una lesión precursora de la HAMB. Shibbald y colaboradores, por su parte, comprobaron que el 19,4% de los pacientes críticos sin antecedentes de disfunción suprarrenal, tenían niveles anormalmente bajos de cortisol plasmático. Soni y colaboradores, por fin, reconocen una incidencia de hasta el 24% de insuficiencia suprarrenal relativa en pacientes portadores de shock séptico. En la Tabla 2 se citan las distintas causas asociadas con HAMB.
7 Tabla 2. Causas de hemorragia adrenal masiva bilateral 1. Clínicas Infecciones, insuficiencia cardíaca, infarto agudo de miocardio 2. Espontáneas Cáncer, diabetes, cirrosis 3. Quirúrgicas Estado postoperatorio, traumatismo, quemaduras 4. Embarazo Normal Preeclampsia 5. Trastornos de la coagulación Empleo de anticoagulantes: heparina, cumarínicos Plaquetopenia Síndrome antifosfolipídico catastrófico Una situación especial, la insuficiencia suprarrenal funcional, se produce cuando la administración de corticoides exógenos conduce a una depresión de la secreción de ACTH. Cuando los esteroides exógenos son discontinuados, se produce un cuadro clínico de insuficiencia suprarrenal secundaria. Cualquier paciente que se encuentra recibiendo una dosis elevada de corticoides (Ej. >20 mg/día de prednisona) por más de dos semanas presenta el riesgo potencial de una supresión prolongada del eje HPA. El mismo depende de la dosis y de la potencia del glucocorticoide, del momento del día en que la droga era recibida (la supresión es mayor cuando se recibe por la tarde) y de la potencia de la droga. La recuperación del eje HPA puede tomar de algunos meses a un año, y algunos individuos nunca se recuperan totalmente. Se debe tener en cuenta que además de la vía oral, los glucocorticoides pueden producir una supresión del eje HPA cuando son administrados por vía nasal, inhalados o en inyección intraarticular. Patogenia Se analizará el caso particular de la HAMB. Esta situación se ha descrito en asociación con sepsis fulminante (síndrome de Waterhouse-Friderichsen), trauma de nacimiento, embarazo, trombosis idiopática de la vena renal, durante convulsiones, terapéutica anticoagulante o luego de trauma o cirugía. Kovacs y col. encontraron como factores asociados con el desarrollo de HAMB la presencia de trombocitopenia, sepsis y exposición a heparina. El aporte sanguíneo a la glándula adrenal es único en varios aspectos y predispone a la glándula a la necrosis hemorrágica. La glándula adrenal es irrigada por tres arterias, que se dividen en 50 a 60 ramas. Estas cubren la superficie de la glándula acompañadas por venas emisarias. Las ramas capilares del sistema arterial forman un plexo vascular alrededor de la zona reticularis. La transición de las arterias al plexo capilar es muy abrupta. El plexo capilar es drenado por capilares siunsoidales que eventualmente forman la vena adrenal central. Las ramas musculares que rodean a la vena central y a las venas adrenales externas están dispuestas en forma excéntrica, generando un flujo turbulento dentro de la vena. La epinefrina, un potente estimulante de la agregación plaquetaria, se encuentra en altas concentraciones en la vena
8 adrenal. Por lo tanto, en situaciones de aumento del estrés, aumento del flujo adrenal, hipotensión, y/o coagulopatía, la glándula adrenal está predispuesta a la necrosis hemorrágica. El evento iniciador en la cascada que conduce a la hemorragia suprarrenal podría ser la trombosis de la vena central, aunque la frecuencia con que esto ocurre es incierta. En algunos pacientes la necrosis y hemorragia están asociadas con un trastorno hemorragíparo. En este sentido, el tratamiento con heparina aumenta el riesgo de HAMB al menos 10 veces. La glándula adrenal tiene una gran reserva funcional, por lo que es necesario que se destruya más del 90% de la glándula antes de que se desarrollen signos de insuficiencia suprarrenal. Se estima que sólo el 10% de los casos de hemorragia adrenal producen insuficiencia clínica. Cuadro clínico En las formas crónicas de insuficiencia suprarrenal, la sintomatología incluye anorexia, náuseas, dolor abdominal, hipotensión arterial, signos de deshidratación, con sequedad de piel y mucosas, hipotermia o hipertermia. Signos importantes son la fatiga y la debilidad muscular. La combinación de anorexia, debilidad muscular e hipotensión arterial debe sugerir el diagnóstico de insuficiencia suprarrenal. La presencia de hiperpigmentación es indicativa de una insuficiencia suprarrenal primaria de larga data. En la insuficiencia suprarrenal producida por HAMB, la sintomatología puede ser vaga e indolente, excepto que se presente como un síndrome de Waterhouse-Friderichsen. El paciente refiere dolor abdominal, en flancos o en tórax, de magnitud variable en dos tercios de los pacientes. Síntomas inespecíficos gastrointestinales, incluyendo nauseas y vómitos, están presentes en el 56 al 86% de los casos. La anorexia es universal. El 50% de los pacientes tiene una temperatura superior a 38 C. Pueden estar presentes síntomas neurológicos, incluyendo confusión, desorientación y letargia. Es de destacar que, aun en presencia de una destrucción completa de la glándula suprarrenal, puede no existir hipotensión arterial en el intervalo que media entre la hemorragia y la crisis suprarrenal terminal. Sólo el 20% de los pacientes presenta hipotensión ortostática en el intervalo entre la hemorragia y la crisis. Durante la insuficiencia suprarrenal aguda se han descripto una serie de anormalidades hemodinámicas. Las mismas incluyen shock hipovolémico, con disminución de la precarga, depresión de la contractilidad miocárdica y aumento de la resistencia vascular sistémica; o shock hiperdinámico, con volumen minuto cardíaco elevado y disminución de la resistencia periférica, a similitud de lo que ocurre en el shock séptico. Estas diferentes patentes hemodinámicas pueden reflejar el hecho de que algunos pacientes han recibido reemplazo de volemia antes de ser sometidos al monitoraje hemodinámico. Exámenes complementarios La evaluación diagnóstica del eje hipotálamo-hipófiso-suprarrenal se basa en determinaciones de laboratorio. Los niveles de cortisol plasmático se informan en microgramos/dl o nanomoles/l (1 µg/dl = 10 ng/ml = 27,6 nmol/l). El cortisol es secretado siguiendo un ritmo
9 circadiano, siendo los niveles a la mañana mayores que a la tarde, de modo que debe ser tomado en cuenta el momento del día en que se realiza la determinación (valor matinal = 4,3-22,4 µg/dl, valor vespertino = 3,1-16,7 µg/dl). Una muestra al azar de la concentración de cortisol plasmático mayor de 500 nmol/l (18,1 µg/dl) prácticamente descarta la presencia de una insuficiencia suprarrenal, sin embargo, en muchos pacientes, este valor está por debajo de dichas cifras sin que ello signifique un estado patológico. La naturaleza episódica, pulsátil y variable de la respuesta del eje al estrés físico hace que sea necesario y conveniente realizar un test de provocación para evaluar esta función, en particular en los pacientes críticos. Un buen método diagnóstico inicial para confirmar la sospecha de una insuficiencia suprarrenal primaria es un test de estimulación de ACTH de 30 minutos. Se obtiene una muestra basal de sangre para dosaje de cortisol, y luego se administran 250 µg de corticotropina. Una segunda muestra para dosaje de cortisol se obtiene 30 minutos después. Una concentración de cortisol plasmático mayor de 500 nmol/l (18 a 20 µg/dl) o un aumento de al menos 9 µg/dl desde el valor basal excluyen el diagnóstico de insuficiencia suprarrenal primaria. Estos criterios, sin embargo, fueron desarrollados para evaluar la reserva adrenal en pacientes con enfermedades destructivas de las glándulas suprarrenales, y están basados en la respuesta de sujetos control no estresados y sanos. Se admite que el test de estimulación estándar de corticotropina carece de sensibilidad para el diagnóstico de la insuficiencia adrenal en el paciente crítico. Durante la última década, se ha comprobado que el test de dosis baja de ACTH (1 µg) es más sensible para establecer la insuficiencia adrenal parcial, produciendo niveles sanguíneos de ACTH similares a los que existen en las situaciones habituales de estrés. Los resultados del test de dosis baja se correlacionan con los de la hipoglucemia inducida por insulina, considerada por muchos como el gold standard, y son superiores a los del test tradicional de dosis elevadas. Una considerable proporción de pacientes críticamente enfermos tienen una producción inadecuada de cortisol ante la estimulación por ACTH, este hallazgo ha sido adjudicado en parte a los altos niveles plasmáticos de IL-6. El empleo práctico del test de ACTH en pacientes críticos está limitado al diagnóstico de la insuficiencia suprarrenal total, y en casos excepcionales se puede pasar por alto el diagnóstico de insuficiencia suprarrenal secundaria a un defecto hipofisario. No existen criterios bioquímicos estrictos para el diagnóstico de la insuficiencia suprarrenal relativa. En este caso, sin embargo, se debe sospechar el diagnóstico cuando la administración de hidrocortisona a un paciente crítico es seguida por un período de menores requerimientos de drogas vasoactivas. Los hallazgos de laboratorio de la insuficiencia suprarrenal incluyen hipoglucemia e hiponatremia. La hipoglucemia se encuentra en los dos tercios de los casos de insuficiencia suprarrenal, con niveles de azúcar en sangre por debajo de 45 mg/dl. La causa es la disminución de la gluconeogénesis debida al déficit de cortisol asociada al aumento de la utilización periférica de glucosa debido a la lipólisis. Los trastornos electrolíticos son comunes y constituyen un elemento específico del diagnóstico. La hiponatremia está presente en aproximadamente el 88% de los casos, la hiperkalemia en aproximadamente 64%, y la hipercalcemia en aproximadamente el 6 al 33%. Se
10 debe tener presente que en la HAMB sólo el 50% de los pacientes presentan los signos característicos de hiponatremia, hiperpotasemia y uremia. La tomografía computada de abdomen es muy útil para establecer el diagnóstico anatómico de hemorragia suprarrenal. Son claramente visibles en la TAC realizada en el momento en que el paciente desarrolla la hemorragia un marcado agrandamiento de ambas glándulas y una textura hiperdensa. Prevención Probablemente la situación en la cual es más previsible el desarrollo de una insuficiencia suprarrenal aguda sea en los pacientes sometidos a tratamiento esteroideo crónico que se encuentran en situación de estrés o van a ser sometidos a cirugía. Se ha sugerido que para la cirugía electiva y la mayoría de las enfermedades agudas, la continuación de la dosis corriente de corticoides es suficiente para mantener la función cardiovascular. Sin embargo, si la operación o la enfermedad aguda se complican o se prolongan, se requerirán dosis mayores de corticoides. En una reunión de consenso reciente (Salem y colaboradores) se ha establecido que para una situación de estrés quirúrgico menor, es recomendable una dosis total de 25 mg; para el estrés moderado, 50 a 75 mg; y para el estrés mayor, 100 a 150 mg de hidrocortisona o sus equivalentes, durante uno a tres días. Tratamiento El aspecto más importante del manejo de estos pacientes es tener un alto índice de sospecha con respecto a la presencia de la insuficiencia suprarrenal relativa en los portadores de patologías críticas. Las medidas inmediatas que se deben tomar en un paciente con crisis suprarrenal son: 1. Reemplazo de glucocorticoides a. Si el diagnóstico ya está establecido, se administra una dosis en bolo de 100 mg de hidrocortisona, y se continúa con una infusión intravenosa de 100 mg cada ocho horas hasta completar 300 mg. Este concepto está basado en el empleo de los esteroides como sustitutivos de un deficit, y no en dosis farmacológicas, como se emplean en otras circunstancias. b. Si el diagnóstico es incierto, se realizarán los exámenes de laboratorio preestablecidos. En este caso, el corticoide recomendable es la dexametasona 6 a 10 mg cada 6 a 8 horas, que no interfiere con la determinación plasmática de cortisol. La dexametasona es aproximadamente 100 veces más potente que el cortisol y no tiene efectos mineralocorticoideos. 2. Reemplazo de fluidos: el volumen de líquido extracelular habitualmente está reducido en un 20%. Un adulto requiere aproximadamente ml de solución isotónica administrada en pocas horas.
11 3. Reemplazo de glucosa: debido a que la hipoglucemia es frecuente en los pacientes con crisis adrenal, se deben administrar ml de glucosa al 5% en la primera hora de tratamiento. 4. Además del reemplazo de fluidos, los pacientes en shock requerirán soluciones coloides y eventualmente mineralocorticoides, drogas vasoconstrictoras y asistencia respiratoria. Una vez completado el protocolo precedente, se continuará administrando hidrocortisona (50 a 100 mg cada ocho horas) durante horas, al cabo de las cuales se podrá iniciar el reemplazo oral de corticoides. En los pacientes con HAMB, en general se requiere tratamiento sustitutivo durante toda la vida. La dosis recomendada en estos casos oscila entre 6 y 10 mg de prednisona, ajustados a la sintomatología del paciente. El potencial de recuperación de la función adrenal luego de la resolución de la hemorragia está ilustrado por el éxito del retiro del tratamiento corticoide en algunos pacientes. Dadas las implicancias de este hecho, es recomendable realizar un dosaje de cortisol plasmático tres a ocho meses luego del episodio agudo, en vista de una posible discontinuación de la terapéutica. INSUFICIENCIA SUPRARRENAL RELATIVA O PARCIAL En los últimos años se ha insistido en el concepto de insuficiencia suprarrenal relativa, caracterizada por un nivel inadecuadamente bajo de cortisol plasmático en ciertos pacientes críticos. Los factores contribuyentes se indican en la Tabla 3. Tabla 3. Factores contribuyentes al desarrollo de insuficiencia suprarrenal parcial en los pacientes críticos (Lamberts y colaboradores) Destrucción parcial de la corteza suprarrenal Enfermedad preexistente o no diagnosticada de la glándula suprarrenal: autoinmune, TBC, metástasis Destrucción aguda parcial de la glándula suprarrenal: hemorragia, trombocitopenia, empleo de anticoagulantes, infección Enfermedad previa no reconocida del eje hipotálamo-hipofisario. Inhibición mediada por citoquinas de la liberación de ACTH durante el shock séptico? Factores relacionados con fármacos Terapéutica corticosteroidea previa no reconocida Medroxiprogesterona, acetato de megestrol Aumento del metabolismo del cortisol: fenitoína, fenobarbital, rifampicina Cambios en la síntesis de cortisol: ketoconazol, etomidato, aminoglutetimida, metirapona Interferencia con la acción de la ACTH: suramina Bloqueo periférico de los receptores de glucocorticoides
12 Existen evidencias crecientes de una insuficiencia del eje hipotálamo-hipófiso-suprarrenal (HPA) en los pacientes sépticos críticos, que parece ser el resultado de la presencia de factores supresivos circulantes liberados durante la respuesta inflamatoria sistémica. Los estudios en animales confirman la alta incidencia de insuficiencia adrenal durante la sepsis. La insuficiencia adrenal podría ser el resultado de la secreción crónica de citoquinas sistémicas y otras sustancias supresoras del eje HPA. La causa más importante de insuficiencia suprarrenal relativa es la síntesis inadecuada de cortisol por disfunción celular. En contraste con la insuficiencia suprarrenal absoluta, los cambios patológicos en la forma relativa son menores, generalmente caracterizados por hiperplasia celular dentro de la corteza adrenal. Varios informes indican que la insuficiencia suprarrenal relativa en el shock séptico puede tener diferentes causas: liberación inadecuada de corticotropina por la hipófisis, respuesta inadecuada de la glándula adrenal a la corticotropina, reducida síntesis de cortisol y reducido transporte de cortisol hacia los sitios efectores. En el shock séptico, por su parte, se ha constatado la presencia de una desensibilización de los receptores adrenérgicos, bajo forma de una disminución del número de receptores α y β adrenérgicos. Esto esta relacionado con la sepsis por si o con el empleo de vasopresores por largos periodos de tiempo. Los corticoides podrían contribuir a resensibilizar estos receptores, produciendo una mejoría hemodinámica, disminución de los requerimientos de catecolaminas, reversión del shock y eventualmente de la falla multiorgánica. La presentación clínica de la insuficiencia adrenal relativa es habitualmente un shock hiperdinámico dependiente de catecolaminas, que mejora con corticoides. Esta paradoja de la respuesta a los esteroides, a pesar de que no exista una insuficiencia suprarrenal bioquímica o histológica, puede ser explicada por la modificación de la respuesta a los glucocorticoides a nivel celular. Los glucocorticoides son necesarios para el adecuado acoplamiento de los receptores adrenérgicos, y este acoplamiento de receptores glucocorticoides-adrenoreceptores puede ser dificultado como consecuencia de un déficit relativo de glucocorticoides. Por otra parte, los elevados niveles de catecolaminas en los pacientes críticos pueden subregular a los receptores adrenérgicos. La administración de corticoides produce un reacoplamiento de los receptores adrenérgicos desensibilizados y una mejoría de la respuesta presora. También es posible que la anormalidad en estos pacientes consista en una alteración de la función de los receptores o una resistencia a los glucocorticoides. Virtualmente todos estos pacientes tienen enfermedad multiorgánica complicada, volumen minuto cardíaco alto, resistencia vascular periférica baja, shock y concentraciones de cortisol plasmático normales, hallazgo este último que descartaría la existencia de insuficiencia suprarrenal primaria. En estos pacientes, sin embargo, la administración de hidrocortisona disminuye o elimina la necesidad del empleo de drogas vasopresoras, soportando el concepto de insuficiencia suprarrenal oculta relativa. Estos hallazgos indican que aun un deterioro discreto de la respuesta suprarrenal durante la enfermedad crítica puede ser letal, y avalan el concepto de que una respuesta aparentemente escasa del cortisol plasmático a la administración de corticotropina, y la disminución de las concentraciones séricas de cortisol matinales, podrían ser la causa, más que la consecuencia, de la severidad de la enfermedad. En la Tabla 4 se indican los síntomas y signos que deben despertar la sospecha de la existencia de una insuficiencia adrenal relativa.
13 Tabla 4. Síntomas y signos de sospecha de insuficiencia suprarrenal relativa en pacientes críticos Inestabilidad circulatoria inexplicable, con escasa respuesta a las catecolaminas Discrepancia entre la severidad anticipada de la enfermedad y el estado actual del paciente, incluyendo náuseas, vómitos, hipotensión ortostática, deshidratación, dolor abdominal, fatiga y pérdida de peso Fiebre alta sin causa aparente, que no responde al tratamiento antibiótico Cambios mentales inexplicables: apatía o depresión Vitiligo, alteración de la pigmentación, pérdida del vello axilar o púbico, hipotiroidismo Hipoglucemia, hiponatremia, hiperkalemia, neutropenia, eosinofilia Dos conceptos deben reiterarse. La insuficiencia suprarrenal probablemente sea más común como contribuyente de la muerte en los pacientes críticos que lo que es sospechada, y un número significativo de pacientes podrían ser salvados si el diagnóstico se sospechara antes de la muerte. Diagnóstico de insuficiencia suprarrenal en el paciente crítico Según Marik y Zaloga, un nivel de cortisol tomado al azar debe ser mayor de 25 µg/dl en los pacientes severamente estresados en UTI con función adrenal normal. No es necesario obtener el nivel de cortisol en un momento específico del día, puesto que los pacientes críticos pierden la variación diurna normal de los niveles de cortisol. En los pacientes hipotensos con un nivel de cortisol menor de 25 µg/dl (pacientes con insuficiencia adrenal) los test de LD-ACTH (estimulación con baja dosis de corticotropina -1 µg -) o HD-ACTH (alta dosis de corticotropina µg-) permiten distinguir entre la falla adrenal primaria, el fracaso del eje hipotálamo-hipófisoadrenal y la resistencia a la ACTH. La insuficiencia adrenal primaria se caracteriza por un valor basal del cortisol en el estrés menor de 25 µg/dl, que persiste por debajo de estos niveles tanto con la estimulación con baja como con alta dosis de corticotropina. Los pacientes con insuficiencia adrenal debida a una falla del eje HPA tienen un nivel de cortisol basal menor de 25 µg/dl, y aumentan su nivel de cortisol por encima de 25 µg/dl tanto con bajas como con altas dosis de corticotropina. La resistencia al ACTH se caracteriza por un nivel basal de cortisol bajo que no aumenta por encima de 25 µg/dl con bajas dosis de corticotropina, pero si con altas dosis. En pacientes críticos no hipotensos, la respuesta normal del cortisol a los 30 o 60 minutos luego de 1 o 2 µg de administración de corticotropina (LD-ACTH) debe superar los 25 µg/dl. Sin embargo, un nivel al azar de cortisol plasmático de menos de 20 µg/dl en un paciente no hipotenso en estado crítico con fiebre inexplicable, eosinofilia o cambios mentales debe sugerir una insuficiencia suprarrenal y justifica el empleo de una dosis de reemplazo de corticosteroides. Annane y colaboradores, por su parte, han propuesto un algoritmo para reconocer la presencia de insuficiencia suprarenal en los pacientes críticos, que se expone en la Fig. 1.
14 La insuficiencia suprarrenal relativa no es una entidad clínica o síndrome claramente definido, al punto que distintos autores han propuesto diferentes niveles basales de cortisol y diferentes valores de incremento con el test de ACTH para su definición (de Jong y col., 2006). Un tópico probablemente muy importante en la interpretación de los niveles de cortisol, recientemente postulado por Hamrahian y col., es que la mayoría de las determinaciones corresponden al cortisol total (libre más unido a proteínas). Debido a que más del 90% del cortisol circulante está unido a proteínas, los cambios en las proteínas de unión pueden alterar los niveles de cortisol total sin cambiar las concentraciones de cortisol libre. Debido a que el cortisol libre es responsable de la función fisiológica de la hormona, la medida de la concentración de cortisol libre puede ser importante para establecer la fisiopatología del síndrome de insuficiencia suprarrenal relativa. El efecto de la disminución de la albúmina sérica sobre el cortisol total y libre fue estudiado por los autores en 66 pacientes en UTI. La concentración de cortisol total fue menor en pacientes con hipoproteinemia que en aquellos con concentraciones de albúmina sérica por encima de 25 g/l. Por el contrario, la concentración de cortisol libre fue similar en ambos grupos de pacientes y varias veces superior a la de los pacientes control. Se debe tener en cuenta, sin embargo, que la técnica para esta determinación aun se encuentra en nivel experimental. Sepsis severa/shock séptico Nivel de cortisol plasmático Cortisol < 15 µg/dl Insuficiencia suprarrenal probable Cortisol > 15 µg/dl Test de estimulación con ACTH Terapéutica de reemplazo Aumento de cortisol < 9 µg/dl Aumento de cortisol > 9 µg/dl T0 Cortisol <34 µg/dl T0 Cortisol > 34 µg/dl Insuficiencia suprarrenal Sin fallo adrenal Resistencia tisular a los corticoides? Terapéutica de reemplazo Terapéutica de reemplazo? Fig. 1.- Metodología para la evaluación de la función suprarrenal en el paciente crítico (Annane y col. 2000).
15 Tratamiento Considerados en conjunto, los efectos inmunes del tratamiento con dosis bajas de hidrocortisona en el shock séptico pueden ser caracterizados como inmunomoduladores mas que inmunosupresores. Se admite que la aplicación de dosis bajas de hidrocortisona podría contribuir a la restauración de la homeostasis inmunológica alterada, actuando en forma conjunta con la estabilización hemodinámica. Con respecto a la dosis de corticoides a emplear, ha quedado definitivamente descartado su empleo en megadosis durante los periodos iniciales de la sepsis. Annane y colaboradores han establecido las recomendaciones para el empleo de corticoides en la sepsis severa y en el shock séptico, en base a un estudio de sobrevida en pacientes en terapia intensiva. Los pacientes que tienen un valor basal de cortisol de 34 µg/dl o menos y una respuesta intacta durante el test de estimulación (>9 µg/dl o 250 nmol/l) tienen la mejor evolución clínica. Los pacientes con un nivel de cortisol basal elevado (>34 µg/dl) y una respuesta escasa al test de estimulación (<9 µ g/dl) tienen la peor respuesta. Para cualquier nivel basal de cortisol, una respuesta inadecuada al test de estimulación se asocia con mal pronóstico (Fig. 2). Recientemente, el mismo autor ha propuesto establecer una nueva clasificación en función del valor original de cortisol plasmático. Los pacientes con menos de 10 µg/dl se consideran portadores probables de insuficiencia suprarrenal, aquellos que tienen un cortisol plasmático mayor de 44 µg/dl se consideran como improbables portadores de insuficiencia suprarrenal, mientras que aquellos con un valor entre 10 y 44 µg/dl deben ser sometidos a un test de estimulación con ACTH. Si con el mismo se produce un aumento menor de 9 µg/dl, el paciente se considera portador de una probable insuficiencia suprarrenal, si presenta valores por encima de 44 µg/dl, no presenta insuficiencia suprarrenal, mientras que si los valores oscilan entre 9 y 44 µg/dl, se deberán utilizar pruebas adicionales, por ejemplo un test de metopirona, para establecer la condición. Fig. 2.- Curvas de sobrevida en pacientes con shock séptico, cuando se consideran los valores basales de cortisol y la respuesta máxima a 250 µg de corticotropina (Annane D. y col., 2000).
16 Un metaanálisis reciente Cochrane (Annane D. y col ) considerando 15 ensayos controlados de bajas o altas dosis de corticoides en pacientes con shock séptico brindó nuevas evidencias. En los ensayos con bajas dosis de corticoides, la mortalidad total a los 28 días fue reducida (RR=0,8, 95% CI, p=0,01), mientras que en los ensayos con altas dosis no se demostraron efectos significativos (RR=0,99; 95% CI, p=0,9). El número necesario de pacientes a tratar para salvar un paciente con bajas dosis de esteroides sería de nueve. En adición, las bajas dosis de corticosteroides reducen significativamente la mortalidad en terapia intensiva y en el hospital y aumentan significativamente el número de pacientes con reversión del shock en los días 7 y 28. En base a los estudios anteriores, se admite que en pacientes con shock séptico dependiente de vasopresores, se debe administrar hidrocortisona en una dosis diaria de 200 a 300 mg (bolos de 50 mg cada seis horas o 100 mg cada ocho horas, o en infusión contínua), durante cinco a once días. Antes de iniciar el tratamiento, es conveniente realizar un test corto de 250 µg de ACTH. Cuando se dispone de los resultados de este test, el tratamiento debe ser continuado durante siete días en los no respondedores (aumento del cortisol de menos de 9 µg o 250 nmol/l, independientemente del nivel basal de cortisol) y podría ser suspendido en los respondedores. Algunos autores aconsejan asociar una dosis de 50 µg de fludrocortisona por vía oral una vez por día. El empleo de corticoides no está indicado en la sepsis severa que no requiere vasopresores, aunque un reciente estudio en fase II sugiere que también en estos casos el tratamiento podría ser beneficioso. Con respecto a la suspensión de los corticoides, la recomendación actual es ir disminuyendo la dosis a la mitad en un periodo de dos o tres días, en forma progresiva a partir del quinto día. Marik y Zaloga, por su parte, han sugerido que los pacientes sépticos e hipotensos con un valor basal de cortisol plasmático menor de 25 µg/dl es probable que respondan a dosis estrés de corticoides. Sin embargo, los pacientes con shock séptico con un valor basal mayor de 25 µg/dl también podrían responder. Estos pacientes podrían tener un número disminuido de receptores de corticoides, una disminución de la afinidad de los receptores por sus ligandos, o una anormalidad postreceptor. En tal sentido, sugieren que se realice una medición al azar de cortisol plasmático en todos los pacientes en shock séptico, seguido por la administración de una dosis de hidrocortisona de 100 mg intravenosa cada 8 horas. La hidrocortisona debe ser continuada en aquellos pacientes con una concentración de cortisol menor de 25 µg/dl y en aquellos que responden con una mejoría hemodinámica al tratamiento, independientemente del valor basal de cortisol. Esta recomendación no es apoyada por todos los autores, ya que se ha observado que en pacientes con un aumento normal en el cortisol plasmático en respuesta al test de ACTH, la administración de corticoides no sólo no es beneficiosa, sino que incluso puede ser desfavorable. FEOCROMOCITOMA La importancia del feocromocitoma como productor de emergencias hipertensivas se encuentra fuera de proporción con respecto a la incidencia de hipertensión arterial, puesto que explica solamente un 0,5% de todos los casos de hipertensión. Por otra parte, en una serie de
17 autopsias durante 50 años sobre pacientes en la Mayo Clinic, la prevalencia del feocromocitoma fue sólo del 0,13%. En la población general, la incidencia de feocromocitoma es de dos a ocho casos por millón. A pesar de lo anterior, la detección del feocromocitoma es importante por varias razones. Primero, la hipertensión producida por un feocromocitoma es habitualmente curable por la remoción quirúrgica del tumor. Segundo, las personas con un feocromocitoma están en riesgo de presentar una crisis de hipertensión arterial que puede dejar secuelas definitivas o ser fatal. Tercero, hasta el 30% de los feocromocitomas son malignos; la detección y remoción precoz puede reducir la incidencia de lesiones metastásicas. Cuarto, el diagnóstico de un feocromocitoma puede ser la clave que establezca la presencia de un desorden asociado endocrino o neuroendocrino familiar. Anatomía patológica El feocromocitoma se origina en células neuroectodérmicas y forma parte de los denominados tumores APUD (Amine Precursor Uptake and Decarboxylation) o apudomas. Se trata de tumores funcionantes dependientes del sistema cromafínico. El feocromocitoma habitualmente se encuentra situado en la médula adrenal, aunque en alrededor del 9 al 23% de los casos, los tumores se desarrollan en tejido cromafínico extraadrenal. Se han encontrado feocromocitomas extraadrenales, denominados paragangliomas secretores de catecolaminas, en sitios variables, desde el cuerpo carotídeo hasta el piso de la pelvis. Se encuentran tumores múltiples en el 10% de los casos, lo cual es habitual en las formas familiares de la enfermedad. Los feocromocitomas adrenales y extraadrenales son clínica y patológicamente distintos, necesitando distintas aproximaciones al diagnóstico y al tratamiento. El tamaño del tumor es variable, y aunque habitualmente pesan menos de 50 gramos, se hallaron tumores de hasta dos y tres kilos. Por lo general se trata de un tumor encapsulado, fácilmente enucleable del tejido sano que lo rodea, y presenta al corte un característico color pardoamarillento. Como ya se adelantó, hasta en el 30% de los casos se comporta como un tumor maligno. El feocromocitoma puede ser un componente del denominado Síndrome de Neoplasias Endocrinas Múltiples (MEN), el cual puede ser de dos tipos. El MEN tipo II incluye carcinoma medular de la tiroides, hiperparatiroidismo primario y feocromocitoma. El tipo IIB, por su parte, incluye carcinoma medular de la tiroides, neuromas múltiples de las mucosas y feocromocitoma. En el síndrome MEN II se ha comprobado la existencia de una mutación en el oncogen RET (receptor de la tirosin-quinasa). Otras patologías asociadas incluyen la neurofibromatosis, el síndrome de Von Hippel-Lindau (feocromocitoma, angiomas retineanos, hemangioblastoma del cerebelo, quistes renales y pancreáticos y tumor de células claras de riñón) y los tumores familiares del glomus carotideo. En estas formas hereditarias de feocromocitoma se ha reconocido una definitiva modificación genética (Tabla 5), aunque el mecanismo molecular exacto por el cual la mutación hereditaria predispone al desarrollo del tumor permanece desconocida.
18 Tabla 5.- Formas hereditarias de feocromocitoma Síndrome Gen Localización cromosómic a Frecuencia de feocromocitoma (%) Neoplasia endocrina múltiple tipo II Encogen RET 10q Enfermedad de von Hippel-Lindau Gen supresor 3p Neurofibromatosis tipo 1 Neurofibromatosis tipo 1 17q Tumores familiares del glomus carotideo Fisiopatología Paraganglioma 11q21-23 La capacidad de síntesis hormonal del feocromocitoma habitualmente es mayor que la de la glándula suprarrenal normal y el nivel de actividad de las hormonas sintetizadas puede ser muy alto. La mayoría de los feocromocitomas liberan noradrenalina, y muchos también adrenalina. Rara vez liberan predominantemente adrenalina. Las manifestaciones clínicas del tumor se deben fundamentalmente a los efectos farmacológicos que ejercen las catecolaminas producidas por aquél sobre los receptores adrenérgicos. Las respuestas cardiovasculares y metabólicas dependerán de la catecolamina predominantemente liberada. En la Tabla 6 se comparan los efectos de la adrenalina y de la noradrenalina. Tabla 6. Efectos farmacológicos de las catecolaminas circulantes liberadas por el feocromocitoma Adrenalina Noradrenalina Frecuencia cardíaca (β) (vagal) Volumen de eyección (β) (β) Volumen minuto cardíaco (β) Presión arterial Sistólica Media Diastólica Circulación periférica Resistencia periférica total Flujo sanguíneo muscular (β) (α) Flujo sanguíneo renal (α) (α) Flujo sanguíneo esplácnico (β) (α) Efectos metabólicos Glucogenólisis Lipólisis Respiración
19 Cuadro clínico El feocromocitoma es un tumor que se produce con igual frecuencia en el hombre y en la mujer, primariamente entre la tercera y la quinta década de la vida. Se ha propuesto una regla de los 10 para los tumores secretantes de catecolaminas: 10% son extraadrenales, 10% se producen en niños, 10% son bilaterales o múltiples, 10% son familiares, 10% son malignos y 10% recurren luego de la cirugía. En la actualidad se admite que la frecuencia de feocromocitomas que no son típicos probablemente supere los límites establecidos por la regla de los 10. En efecto, se ha comprobado que aproximadamente el 25% de los pacientes con feocromocitoma aparentemente esporádico presentan una mutación germinal, indicando una enfermedad hereditaria con predisposición a tumores extraadrenales, habitualmente multifocales; que en los niños, los feocromocitomas multifocales y extraadrenales se encuentran en el 30 al 43% de los casos; que el feocromocitoma es maligno hasta en el 35% de los casos; que la prevalencia de malignidad en la forma exclusivamente adrenal alcanza al 9%; y que alrededor del 10% de los pacientes con feocromocitoma se presentan con enfermedad metastásica en el momento del diagnóstico inicial. Los estudios recientes avalan la opinión que no existe ningún criterio absoluto clínico, imagenológico ni de laboratorio que permita predecir la malignidad o el curso clínico del feocromocitoma. El único criterio definitivo para establecer la malignidad es la presencia de metástasis en el sitio en el cual normalmente no existe tejido cromafínico; los sitios más comunes son el esqueleto (> 50%), hígado (50%) y pulmones (30%). Los síntomas y signos, en ocasiones dramáticos, asociados con el feocromocitoma pueden sugerir el diagnóstico de un tumor secretor de catecolaminas. Las manifestaciones de esta afección son, sin embargo, proteiformes y por lo tanto responsables de la frecuencia con la cual se presentan diagnósticos alternativos. Aunque la mayoría de los pacientes son hipertensos en algún momento, el perfil de presión arterial puede ser muy variable o francamente paroxístico, con tensión normal entre los ataques. En general, la hipertensión es paroxística en el 48% de los pacientes, persistente en el 29%, y el 13% tienen presión arterial normal. Los tumores que secretan norepinefrina habitualmente se asocian con hipertensión sostenida. Los tumores que secretan grandes cantidades de epinefrina conjuntamente con norepinefrina se asocian con hipertensión episódica. Los tumores que producen sólo epinefrina pueden producir hipotensión más que hipertensión. Los tumores quísticos grandes (>50 g) en general son asintomáticos debido a que las catecolaminas secretadas son metabolizadas dentro del tumor, pasando escasa o nula cantidad a la circulación. El conjunto más habitual de síntomas comprende ataques de cefaleas (80%), descripta como intensa y global, palpitaciones (64%) y diaforesis (57%). En un estudio, se comprobó que la triada sintomática de cefaleas, ataques de sudoración y taquicardia en un paciente hipertenso presenta una sensibilidad del 90,9% y una especificidad del 93,8%. Sin embargo, alrededor del 8% de los pacientes pueden ser completamente asintomáticos; estos pacientes habitualmente presentan la forma familiar de la enfermedad.
20 La crisis hipertensiva, caracterizada por cefaleas, palpitaciones, transpiración fría, palidez e hipertensión arterial, en oportunidades es de tal magnitud que supera los mecanismos de autorregulación cardiovasculares y cerebrales precipitando arritmias, insuficiencia cardíaca y en ocasiones hemorragias cerebrales o muerte súbita. Muy frecuentemente estos paroxismos son precipitados por cambios posturales, ejercicio, ingesta de ciertos alimentos o bebidas, emociones, micción, estimulación directa del tumor o el empleo de ciertas drogas (histamina, ACTH, metoclopramida, fenotiazina y antidepresivos tricíclicos) o drogas anestésicas. En todas las situaciones mencionadas, la crisis hipertensiva es debida a la liberación rápida y marcada de catecolaminas a partir del tumor. La hipertensión puede aparecer sólo como paroxismos o ser más persistente. El empleo del monitoraje de presión arterial ambulatorio de 24 horas ha demostrado que la mayoría de estos pacientes tienen paroxismos y sólo algunos son sintomáticos. La liberación exagerada de catecolaminas por el tumor puede producir arritmias graves debido a la estimulación de los receptores βadrenérgicos. Aunque la arritmia más frecuente es la taquicardia sinusal, se han detectado múltiples arritmias en pacientes con feocromocitomas, incluyendo arritmias supraventriculares, nodales, taquicardia ventricular, torsade de pointes, y síndrome de Wolff-Parkinson-White. También se han documntado fibrilación auricular y fibrilación ventricular. La bradicardia y el paro cardiaco también son forma de presentación del feocromocitoma. Los efectos cardíacos del exceso de catecolaminas pueden ser la hipertrofia y eventualmente la falla cardíaca, e incluso se ha descrito una cardiomiopatía específica. En ocasiones los pacientes con feocromocitoma se presentan con síntomas sugestivos de isquemia de miocardio o infarto de miocardio. En raras instancias el feocromocitoma puede manifestarse como una crisis multisistémica con fiebre alta, encefalopatía e inestabilidad vascular. El tratamiento apropiado puede retardarse si el cuadro clínico es confundido con una sepsis. En pacientes con sospecha de shock séptico que son refractarios a los fluidos y agentes inotrópicos se debe sospechar la presencia de un feocromocitoma. En ocasiones el feocromocitoma se manifiesta por edema pulmonar. En la mayoría de los casos se trata de un edema pulmonar cardiogénico. Sin embargo, también se ha descripto una forma no cardiogénica de edema pulmonar, como consecuencia del aumento transitorio inducido por las catecolaminas de la presión capilar pulmonar debido a venoconstricción pulmonar, y a la alteración de la permeabilidad capilar pulmonar. Se han descripto casos esporádicos de insuficiencia renal aguda en pacientes con feocromocitoma, así como síntomas y signos neurológicos, como resultado de accidentes cerebrovasculares. En pacientes con crisis hipertensiva se han descrito hemorragias cerebrales. En la Tabla 7 se indican los síntomas y signos recogidos en una extensa revisión sobre feocromocitoma realizada por Manger y Gifford.
El abdomen péndulo se presenta con frecuencia (Figura 5-8).
 Sección 5. HIPERADRENOCORTICISMO Endocrinología para el clínico de pequeños animales Signos Clínicos La poliuria, la polidipsia y la polifagia son los signos clínicos más comunes y resultan, al menos en
Sección 5. HIPERADRENOCORTICISMO Endocrinología para el clínico de pequeños animales Signos Clínicos La poliuria, la polidipsia y la polifagia son los signos clínicos más comunes y resultan, al menos en
Prevenir, mejor que curar. La Diabetes. Factores de riesgo coronario. Página nº 1
 Página nº 1 Desde hace mucho tiempo se sabe que la diabetes y otras alteraciones metabólicas favorecen el desarrollo y la presentación de patología en las arterias, tanto en su génesis como en su desarrollo.
Página nº 1 Desde hace mucho tiempo se sabe que la diabetes y otras alteraciones metabólicas favorecen el desarrollo y la presentación de patología en las arterias, tanto en su génesis como en su desarrollo.
Historia y concepto. Incidencia
 NEUROFISIOLOGÍA DE LOS TRASTORNOS AFECTIVOS De forma popular se denomina ánimo o humor a lo que científicamente corresponde como afecto Definición: Afecto es un esquema de comportamientos observables que
NEUROFISIOLOGÍA DE LOS TRASTORNOS AFECTIVOS De forma popular se denomina ánimo o humor a lo que científicamente corresponde como afecto Definición: Afecto es un esquema de comportamientos observables que
Insuficiencia suprarrenal (ISR)
 Ideas clave Astenia es el síntoma principal. El bronceado puede faltar o ser muy llamativo. La asociación de K, Na y acidosis metabólica, es muy indicativa de ISR. Sospechar en SIDA, en carcinomas metastásicos
Ideas clave Astenia es el síntoma principal. El bronceado puede faltar o ser muy llamativo. La asociación de K, Na y acidosis metabólica, es muy indicativa de ISR. Sospechar en SIDA, en carcinomas metastásicos
Oposiciones de Enfermería Comunidad Autónoma de Madrid
 Test Oposiciones de Enfermería Comunidad Autónoma de Madrid Test Preguntas Tema 57 1. La mayoría de los trastornos metabólico de la DM son debidos a la carencia de insulina. De entre los siguientes señale
Test Oposiciones de Enfermería Comunidad Autónoma de Madrid Test Preguntas Tema 57 1. La mayoría de los trastornos metabólico de la DM son debidos a la carencia de insulina. De entre los siguientes señale
Los factores más estrechamente relacionados a este trastorno, son los siguientes:
 Metabolismo del calcio en vacas en el postparto l Calcio interviene en numerosos procesos fisiológicos en el organismo, particularmente en la generación de los impulsos nerviosos y en la contracción muscular;
Metabolismo del calcio en vacas en el postparto l Calcio interviene en numerosos procesos fisiológicos en el organismo, particularmente en la generación de los impulsos nerviosos y en la contracción muscular;
proporción de diabetes = 1.500 = 0.06 6 % expresada en porcentaje 25.000.
 UNIDAD TEMATICA 3: Tasas Razones y proporciones Objetivo: Conocer los indicadores que miden los cambios en Salud, su construcción y utilización La información que se maneja en epidemiología frecuentemente
UNIDAD TEMATICA 3: Tasas Razones y proporciones Objetivo: Conocer los indicadores que miden los cambios en Salud, su construcción y utilización La información que se maneja en epidemiología frecuentemente
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES
 DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES UNA PEQUEÑA NOCIÓN DE INMUNOLOGÍA BÁSICA Existen cinco tipos (clases) de inmunoglobulinas o anticuerpos en la sangre: IgG, IgA, IgM, IgD
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES UNA PEQUEÑA NOCIÓN DE INMUNOLOGÍA BÁSICA Existen cinco tipos (clases) de inmunoglobulinas o anticuerpos en la sangre: IgG, IgA, IgM, IgD
Analizan los beneficios vasculares
 Analizan los beneficios vasculares Artículo: La terapia con estatinas reduce el riesgo de presentar eventos vasculares graves, sin importar la concentración basal de proteína C reactiva que presente el
Analizan los beneficios vasculares Artículo: La terapia con estatinas reduce el riesgo de presentar eventos vasculares graves, sin importar la concentración basal de proteína C reactiva que presente el
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
INTERRUPCIÓN DEL ARCO AÓRTICO
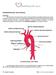 INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
Estrategia restrictiva o liberal?
 Estrategia restrictiva o liberal? Evaluaron si un umbral restrictivo para la transfusión en pacientes con hemorragia digestiva aguda fue más seguro y eficaz que la estrategia transfusional liberal basada
Estrategia restrictiva o liberal? Evaluaron si un umbral restrictivo para la transfusión en pacientes con hemorragia digestiva aguda fue más seguro y eficaz que la estrategia transfusional liberal basada
En primer lugar, se establecen normas de carácter general sobre cómo y en qué supuestos debe realizarse la valoración.
 En este capítulo se proporcionan criterios para la valoración de la discapacidad originada por deficiencías del sistema endocrino, compuesto por el eje hipotálamohipófisis, tiroides, paratiroides, suprarrenales
En este capítulo se proporcionan criterios para la valoración de la discapacidad originada por deficiencías del sistema endocrino, compuesto por el eje hipotálamohipófisis, tiroides, paratiroides, suprarrenales
POR QUÉ HABLAR DE COLESTEROL?
 La información médica brindada en este artículo, no es apta para ser usada con fines de diagnóstico o tratamiento, no debe utilizarse como material educativo para un paciente, no establece relación de
La información médica brindada en este artículo, no es apta para ser usada con fines de diagnóstico o tratamiento, no debe utilizarse como material educativo para un paciente, no establece relación de
PROYECTO MEDICINA PERSONALIZADA PARA EL CÁNCER INFANTIL CÁNCER INFANTIL. Javier Alonso
 Página: 1 de 8 PROYECTO MEDICINA PERSONALIZADA PARA EL Javier Alonso Jefe de Área de Genética Humana. Jefe de la Unidad de Tumores Sólidos Infantiles del Instituto de Investigación de Enfermedades Raras,
Página: 1 de 8 PROYECTO MEDICINA PERSONALIZADA PARA EL Javier Alonso Jefe de Área de Genética Humana. Jefe de la Unidad de Tumores Sólidos Infantiles del Instituto de Investigación de Enfermedades Raras,
Servicio Medicina Interna CAULE INCIDENTALOMA SUPRARRENAL DALIA ÁVILA MIR DE ENDOCRINOLOGÍA Y NUTRICIÓN.
 INCIDENTALOMA SUPRARRENAL DALIA ÁVILA MIR DE ENDOCRINOLOGÍA Y NUTRICIÓN. ÍNDICE ANATOMÍA Y FISIOLOGÍA. DEFINICIÓN Y GENERALIDADES. PREVALENCIA. CAUSAS. ESTUDIO DIAGNOSTICO DEL INCIDENTALOMA SUPRARRENAL.
INCIDENTALOMA SUPRARRENAL DALIA ÁVILA MIR DE ENDOCRINOLOGÍA Y NUTRICIÓN. ÍNDICE ANATOMÍA Y FISIOLOGÍA. DEFINICIÓN Y GENERALIDADES. PREVALENCIA. CAUSAS. ESTUDIO DIAGNOSTICO DEL INCIDENTALOMA SUPRARRENAL.
Los tumores y las enfermedades del sistema circulatorio continúan siendo las principales causas de muerte en la Comunidad Foral de Navarra
 Estadística de Defunciones según causa de muerte Comunidad Foral de Navarra. Periodo 2011-2013 Los tumores y las enfermedades del sistema circulatorio continúan siendo las principales causas de muerte
Estadística de Defunciones según causa de muerte Comunidad Foral de Navarra. Periodo 2011-2013 Los tumores y las enfermedades del sistema circulatorio continúan siendo las principales causas de muerte
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Anexo II. Conclusiones científicas y motivos para la suspensión de las autorizaciones de comercialización presentados por la EMA
 Anexo II Conclusiones científicas y motivos para la suspensión de las autorizaciones de comercialización presentados por la EMA 5 Conclusiones científicas Resumen general de la evaluación científica de
Anexo II Conclusiones científicas y motivos para la suspensión de las autorizaciones de comercialización presentados por la EMA 5 Conclusiones científicas Resumen general de la evaluación científica de
constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético.
 Qué es la glutamina? La glutamina es el más abundante aminoácido libre en el cuerpo humano, y constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético. La glutamina es un
Qué es la glutamina? La glutamina es el más abundante aminoácido libre en el cuerpo humano, y constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético. La glutamina es un
PANCREAS. Es imprescindible para la vida, pues realiza dos funciones fundamentales:
 Qué es y para qué sirve el páncreas? El páncreas, situado en el abdomen detrás del estómago, tiene forma alargada. Al extremo se le llama cola. Es imprescindible para la vida, pues realiza dos funciones
Qué es y para qué sirve el páncreas? El páncreas, situado en el abdomen detrás del estómago, tiene forma alargada. Al extremo se le llama cola. Es imprescindible para la vida, pues realiza dos funciones
PROCEDIMIENTO PARA LA UTILIZACIÓN DEL POLIMORFISMO DEL GEN COMT (CATECOL-OXI-METILTRANSFERASA) EN EL DIAGNÓSTICO DEL SÍNDROME DE FIBROMIALGIA
 2 PROCEDIMIENTO PARA LA UTILIZACIÓN DEL POLIMORFISMO DEL GEN COMT (CATECOL-OXI-METILTRANSFERASA) EN EL DIAGNÓSTICO DEL SÍNDROME DE FIBROMIALGIA D E S C R I P C I Ó N OBJETO DE LA INVENCIÓN La presente
2 PROCEDIMIENTO PARA LA UTILIZACIÓN DEL POLIMORFISMO DEL GEN COMT (CATECOL-OXI-METILTRANSFERASA) EN EL DIAGNÓSTICO DEL SÍNDROME DE FIBROMIALGIA D E S C R I P C I Ó N OBJETO DE LA INVENCIÓN La presente
Se coloca dentro del útero para ofrecer protección anticonceptiva y tiene unos hilos guía para su localización y extracción.
 Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
GUÍA PARA PACIENTES. PGLNext TM - Prueba genética para paragangliomas y feocromocitomas hereditarios
 GUÍA PARA PACIENTES PGLNext TM - Prueba genética para paragangliomas y feocromocitomas hereditarios Qué es un paraganglioma/feocromocitoma hereditario? Los paragangliomas y feocromocitomas son tumores
GUÍA PARA PACIENTES PGLNext TM - Prueba genética para paragangliomas y feocromocitomas hereditarios Qué es un paraganglioma/feocromocitoma hereditario? Los paragangliomas y feocromocitomas son tumores
Dr. Luis Taxa Rojas. Los cambios de los metabolitos en la obesidad son: Metabolismo de la glucosa y el ciclo del Ac. tricarboxílico.
 Dr. Luis Taxa Rojas La respuesta es SI; pero hay tres preguntas que debemos responder previamente, cual es la epidemiología de la obesidad, que cambios metabólicos se producen para desarrollar obesidad
Dr. Luis Taxa Rojas La respuesta es SI; pero hay tres preguntas que debemos responder previamente, cual es la epidemiología de la obesidad, que cambios metabólicos se producen para desarrollar obesidad
Neurofibromatosis e Hipertensión
 Neurofibromatosis e Hipertensión Cuaderno núm. 2 El texto de este cuaderno, ha sido cedido por The Neurofibromatosis Association (UK) y publicado por la Asociación Catalana de las Neurofibromatosis (Barcelona
Neurofibromatosis e Hipertensión Cuaderno núm. 2 El texto de este cuaderno, ha sido cedido por The Neurofibromatosis Association (UK) y publicado por la Asociación Catalana de las Neurofibromatosis (Barcelona
Guía de Referencia Rápida
 Guía de Referencia Rápida Nutrición Parenteral: Prevención de complicaciones metabólicas, orgánicas y relacionadas a las Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-556-12
Guía de Referencia Rápida Nutrición Parenteral: Prevención de complicaciones metabólicas, orgánicas y relacionadas a las Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-556-12
Varices en las piernas Sábado, 12 de Marzo de 2016 10:40 - Actualizado Sábado, 12 de Marzo de 2016 10:59
 Qué son las varices? Las varices son dilataciones de las venas que se producen a consecuencia del debilitamiento de la pared de las mismas. Las varices de las piernas suelen presentarse como venas dilatadas
Qué son las varices? Las varices son dilataciones de las venas que se producen a consecuencia del debilitamiento de la pared de las mismas. Las varices de las piernas suelen presentarse como venas dilatadas
Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco
 Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco Si bien todos los sentidos que poseemos los humanos son importantes y nos
Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco Si bien todos los sentidos que poseemos los humanos son importantes y nos
INSUFICIENCIA SUPRARRENAL CRISIS ADDISONIANA
 INSUFICIENCIA SUPRARRENAL CRISIS ADDISONIANA Autor: Eduardo Rosell Vergara Médico Adjunto de Urgencias del H.C.U. MALAGA 1 INDICE: I. ETIOPATOGENIA: II. CLINICA: III. DIAGNÓSTICO: IV. TRATAMIENTO 2 La
INSUFICIENCIA SUPRARRENAL CRISIS ADDISONIANA Autor: Eduardo Rosell Vergara Médico Adjunto de Urgencias del H.C.U. MALAGA 1 INDICE: I. ETIOPATOGENIA: II. CLINICA: III. DIAGNÓSTICO: IV. TRATAMIENTO 2 La
X-Plain La pancreatitis Sumario
 X-Plain La pancreatitis Sumario La pancreatitis es una enfermedad poco común que provoca la inflamación del páncreas. A pesar de ser una enfermedad poco común, casi 80,000 norteamericanos padecen de pancreatitis
X-Plain La pancreatitis Sumario La pancreatitis es una enfermedad poco común que provoca la inflamación del páncreas. A pesar de ser una enfermedad poco común, casi 80,000 norteamericanos padecen de pancreatitis
X-Plain Exámenes preliminares para los recién nacido. Sumario
 X-Plain Exámenes preliminares para los recién nacido Sumario Introducción El programa de pruebas preliminares para recién nacidos generalmente empieza con un examen de sangre u otro tipo de examen y se
X-Plain Exámenes preliminares para los recién nacido Sumario Introducción El programa de pruebas preliminares para recién nacidos generalmente empieza con un examen de sangre u otro tipo de examen y se
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD
 PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
Introducción a la fisiología: la célula y la fisiología general
 I Introducción a la fisiología: la célula y la fisiología general 1 Organización funcional del cuerpo humano y control del «medio interno» 2 La célula y sus funciones 3 Control genético de la síntesis
I Introducción a la fisiología: la célula y la fisiología general 1 Organización funcional del cuerpo humano y control del «medio interno» 2 La célula y sus funciones 3 Control genético de la síntesis
MANEJO DEL ESTADO HIPEROSMOLAR
 MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
La actividad física del hombre es un mecanismo importante degeneración de calor.
 2.EL ORGANISMO HUMANO Y EL AMBIENTE TERMICO El ser humano es un organismo homeotermo, esto implica que las reacciones metabólicas requieren una temperatura constante (37± 1ºC)para desarrollarse, y en consecuencia
2.EL ORGANISMO HUMANO Y EL AMBIENTE TERMICO El ser humano es un organismo homeotermo, esto implica que las reacciones metabólicas requieren una temperatura constante (37± 1ºC)para desarrollarse, y en consecuencia
Hipertensión arterial y Corazón. Información Sanitaria General. Asociación de Pacientes Cardiacos de Granada y su Provincia
 Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
Varices. Para superar estos inconvenientes, las venas poseen tres recursos que les permite mantener un flujo de sangre continuo hacia el corazón:
 Varices A diferencia de la circulación arterial, que se ve favorecida por el impulso del corazón y por la propia fuerza de la gravedad en la mayoría del territorio corporal, la circulación venosa tiene
Varices A diferencia de la circulación arterial, que se ve favorecida por el impulso del corazón y por la propia fuerza de la gravedad en la mayoría del territorio corporal, la circulación venosa tiene
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
La ataxia es, en principio, un síntoma, no es una enfermedad específica o un diagnóstico. Ataxia quiere decir torpeza o pérdida de coordinación.
 DEFINICIÓN: La ataxia es, en principio, un síntoma, no es una enfermedad específica o un diagnóstico. Ataxia quiere decir torpeza o pérdida de coordinación. La ataxia puede afectar a los dedos, manos,
DEFINICIÓN: La ataxia es, en principio, un síntoma, no es una enfermedad específica o un diagnóstico. Ataxia quiere decir torpeza o pérdida de coordinación. La ataxia puede afectar a los dedos, manos,
(Resumen conferencias del XVIII Congreso de la SEGHNP celebrado en Barcelona 5-7 de mayo de 2011)
 HIGADO GRASO (Resumen conferencias del XVIII Congreso de la SEGHNP celebrado en Barcelona 5-7 de mayo de 2011) El Síndrome Metabólico (SM) es una anormalidad específica encontrada en pacientes obesos y
HIGADO GRASO (Resumen conferencias del XVIII Congreso de la SEGHNP celebrado en Barcelona 5-7 de mayo de 2011) El Síndrome Metabólico (SM) es una anormalidad específica encontrada en pacientes obesos y
EPIDEMIOLOGÍA DE LA TUBERCULOSIS
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS EPIDEMIOLOGÍA DE LA TUBERCULOSIS La epidemiología es la ciencia que trata del estudio de
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS EPIDEMIOLOGÍA DE LA TUBERCULOSIS La epidemiología es la ciencia que trata del estudio de
I. PROBLEMA - DIMENSIÓN
 I. PROBLEMA - DIMENSIÓN Diversos estudios realizados en centros de cuidados prolongados de España demuestran que entre un 27% y un 60% de los residentes están sometidos a algún dispositivo de limitación
I. PROBLEMA - DIMENSIÓN Diversos estudios realizados en centros de cuidados prolongados de España demuestran que entre un 27% y un 60% de los residentes están sometidos a algún dispositivo de limitación
LA INSULINA DE ACCION EN EL HIPERTIROIDISMO: UN ENFOQUE EN LOS MUSCULOS Y TEJIDO ADIPOSO.
 LA INSULINA DE ACCION EN EL HIPERTIROIDISMO: UN ENFOQUE EN LOS MUSCULOS Y TEJIDO ADIPOSO. INTRODUCCION Las hormonas tiroideas pueden influir en un número de procesos en el cuerpo. Los cambios en sus niveles
LA INSULINA DE ACCION EN EL HIPERTIROIDISMO: UN ENFOQUE EN LOS MUSCULOS Y TEJIDO ADIPOSO. INTRODUCCION Las hormonas tiroideas pueden influir en un número de procesos en el cuerpo. Los cambios en sus niveles
HACIA UNA EVALUACIÓN OBJETIVA DEL IMPACTO DE LA FATIGA EN EL SÍNDROME DE FATIGA CRÓNICA.
 HACIA UNA EVALUACIÓN OBJETIVA DEL IMPACTO DE LA FATIGA EN EL SÍNDROME DE FATIGA CRÓNICA. Uno de los grandes problemas que acompañan al diagnóstico de los estados crónicos de fatigabilidad anormal es la
HACIA UNA EVALUACIÓN OBJETIVA DEL IMPACTO DE LA FATIGA EN EL SÍNDROME DE FATIGA CRÓNICA. Uno de los grandes problemas que acompañan al diagnóstico de los estados crónicos de fatigabilidad anormal es la
Hospital de Cruces. www.hospitalcruces.com
 www.hospitalcruces.com Qué es un parto de nalgas? Se denomina parto en presentación de nalgas cuando las nalgas y/o las extremidades inferiores del feto se encuentran situadas hacia abajo (en la pelvis
www.hospitalcruces.com Qué es un parto de nalgas? Se denomina parto en presentación de nalgas cuando las nalgas y/o las extremidades inferiores del feto se encuentran situadas hacia abajo (en la pelvis
Consejos de tu veterinario. Año 4. Número 15
 Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
TRASTORNOS DEL SUEÑO
 Trastornos: TRASTORNOS DEL SUEÑO 1 DISOMNIAS TRASTORNOS DEL SUEÑO Criterios para el diagnóstico de F51.0 Insomnio primario (307.42) A. El síntoma predominante es la dificultad para iniciar o mantener el
Trastornos: TRASTORNOS DEL SUEÑO 1 DISOMNIAS TRASTORNOS DEL SUEÑO Criterios para el diagnóstico de F51.0 Insomnio primario (307.42) A. El síntoma predominante es la dificultad para iniciar o mantener el
NEFROPATÍA POR MUTACIONES EN EL GEN HNF1B
 46 NEFROPATÍA POR MUTACIONES EN EL GEN HNF1B 10 Introducción: El gen HNF1b codifica información para la síntesis del factor hepatocitario nuclear 1b, que es un factor de transcripción involucrado en la
46 NEFROPATÍA POR MUTACIONES EN EL GEN HNF1B 10 Introducción: El gen HNF1b codifica información para la síntesis del factor hepatocitario nuclear 1b, que es un factor de transcripción involucrado en la
Diabetes mellitus tipo 1.
 2. Cómo se diagnostica y qué tipos de diabetes existen? La diabetes sólo se puede diagnosticar por alguno de los siguientes métodos: 1. Análisis de Glucemia realizado en cualquier momento del día (incluso
2. Cómo se diagnostica y qué tipos de diabetes existen? La diabetes sólo se puede diagnosticar por alguno de los siguientes métodos: 1. Análisis de Glucemia realizado en cualquier momento del día (incluso
TECNOLOGÍA EN SALUD DE INTERÉS Metoprolol 1. RESUMEN
 TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
Retraso Constitucional del Crecimiento y Pubertad. Serie N. 10
 Retraso Constitucional del Crecimiento y Pubertad Serie N. 10 Guiá del Paciente Prospecto de Legibilidad Media Retraso Constitucional del Crecimiento y Pubertad - Serie 10 (Actualizada Agosto, 2006) Este
Retraso Constitucional del Crecimiento y Pubertad Serie N. 10 Guiá del Paciente Prospecto de Legibilidad Media Retraso Constitucional del Crecimiento y Pubertad - Serie 10 (Actualizada Agosto, 2006) Este
8Cribado en el cáncer colorrectal hereditario
 8Cribado en el cáncer colorrectal hereditario no asociado a poliposis PREGUNTAS A RESPONDER EN EL PRESENTE CAPÍTULO: 1. Cuáles son los criterios diagnósticos de CCHNP? 2. Qué hay que hacer en un paciente
8Cribado en el cáncer colorrectal hereditario no asociado a poliposis PREGUNTAS A RESPONDER EN EL PRESENTE CAPÍTULO: 1. Cuáles son los criterios diagnósticos de CCHNP? 2. Qué hay que hacer en un paciente
VITRIFICACIÓN DE ÓVULOS (OVOCITOS)
 VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 1 VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 2 Es una técnica que se considera un procedimiento experimental, destinada a conservar gametos femeninos con fines reproductivos,
VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 1 VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 2 Es una técnica que se considera un procedimiento experimental, destinada a conservar gametos femeninos con fines reproductivos,
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION
 MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares.
 Pág. 1 de 5 La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares. El objetivo de esta alerta internacional es difundir información
Pág. 1 de 5 La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares. El objetivo de esta alerta internacional es difundir información
Ramona Gómez Trujillo
 Ramona Gómez Trujillo Año 2009 SUPRARRENALECTOMÍA LAPAROSCÓPICA En qué consiste? Consiste en extirpar la glándula derecha o izquierda o ambas, según donde se localice el tumor, llamado feocromocitoma o
Ramona Gómez Trujillo Año 2009 SUPRARRENALECTOMÍA LAPAROSCÓPICA En qué consiste? Consiste en extirpar la glándula derecha o izquierda o ambas, según donde se localice el tumor, llamado feocromocitoma o
Transfusión de sangre
 Transfusión de sangre Blood Transfusion - Spanish Información para pacientes sobre los beneficios, riesgos y alternativas UHN Cuáles son los beneficios de una transfusión de sangre? Las transfusiones de
Transfusión de sangre Blood Transfusion - Spanish Información para pacientes sobre los beneficios, riesgos y alternativas UHN Cuáles son los beneficios de una transfusión de sangre? Las transfusiones de
Educaguia.com. El agua es el medio en que tienen lugar todas las reacciones bioquímicas y procesos de digestión, absorción, metabolismo y excreción.
 1 EL AGUA El agua es un elemento esencial, sin agua la vida no sería posible. Sin comer podemos sobrevivir aproximadamente dos meses (o más en función de las reservas) pero sin agua moriríamos al cabo
1 EL AGUA El agua es un elemento esencial, sin agua la vida no sería posible. Sin comer podemos sobrevivir aproximadamente dos meses (o más en función de las reservas) pero sin agua moriríamos al cabo
Enfermedad de Alzheimer
 Puesta al día Enfermedad de Alzheimer La Enfermedad de Alzheimer es la forma más común de demencia en las personas mayores. Es una enfermedad neurodegenerativa, irreversible, que afecta progresivamente
Puesta al día Enfermedad de Alzheimer La Enfermedad de Alzheimer es la forma más común de demencia en las personas mayores. Es una enfermedad neurodegenerativa, irreversible, que afecta progresivamente
TUMORES DEL ESTROMA GASTROINTESTINAL
 TUMORES DEL ESTROMA GASTROINTESTINAL NUESTRA EXPERIENCIA G.Streich, E.Batagelj, R.Santos, O.Lehmann; Servicio de Oncología Hospital Militar Central; Buenos Aires. RESUMEN Los tumores del estroma gastrointestinal
TUMORES DEL ESTROMA GASTROINTESTINAL NUESTRA EXPERIENCIA G.Streich, E.Batagelj, R.Santos, O.Lehmann; Servicio de Oncología Hospital Militar Central; Buenos Aires. RESUMEN Los tumores del estroma gastrointestinal
Este medicamento debe ser usado exclusivamente bajo prescripción y vigilancia médica y no puede repetirse sin nueva receta médica.
 DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
TEMA 12 LA VALORACIÓN Y TRATAMIENTO DEL ESTADO NUTRICIONAL EN LOS PACIENTES CON CÁNCER: ANOREXIA, PÉRDIDA DE PESO Y CAQUEXIA
 TEMA 12 LA VALORACIÓN Y TRATAMIENTO DEL ESTADO NUTRICIONAL EN LOS PACIENTES CON CÁNCER: ANOREXIA, PÉRDIDA DE PESO Y CAQUEXIA OBJETIVOS DE APRENDIZAJE DESPUES DE ESTUDIAR ESTE TEMA SE DEBEN: IDENTIFICAR
TEMA 12 LA VALORACIÓN Y TRATAMIENTO DEL ESTADO NUTRICIONAL EN LOS PACIENTES CON CÁNCER: ANOREXIA, PÉRDIDA DE PESO Y CAQUEXIA OBJETIVOS DE APRENDIZAJE DESPUES DE ESTUDIAR ESTE TEMA SE DEBEN: IDENTIFICAR
LÍQUIDOS DE CONSERVACIÓN DE ÓRGANOS
 LÍQUIDOS DE CONSERVACIÓN DE ÓRGANOS Dra. Anna Oliveras i Serrano Médico adjunto al Servicio de Nefrología, Diálisis y Trasplante. Hospital del Mar. Barcelona INTERÉS DE IA PRESERVACIÓN A finales de los
LÍQUIDOS DE CONSERVACIÓN DE ÓRGANOS Dra. Anna Oliveras i Serrano Médico adjunto al Servicio de Nefrología, Diálisis y Trasplante. Hospital del Mar. Barcelona INTERÉS DE IA PRESERVACIÓN A finales de los
Taquicardia Ventricular Monomórfica
 Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Introducción. Métodos
 Factor de riesgo en aumento En este estudio se analiza la relación entre la obesidad y el riesgo de cáncer de distintas localizaciones en individuos de diferentes razas, y si existen diferencias entre
Factor de riesgo en aumento En este estudio se analiza la relación entre la obesidad y el riesgo de cáncer de distintas localizaciones en individuos de diferentes razas, y si existen diferencias entre
Llagas que no cicatrizan
 Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
Marcadores tumorales
 Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
Sabías que. el 95% de los casos de cáncer de mama pueden ser curados, siempre y cuando la enfermedad sea detectada en estadíos tempranos.
 Sabías que el cáncer de mama es el tumor más frecuente en la mujer y es la primera causa de mortalidad por cáncer en mujeres. En Argentina, se diagnostican alrededor de 16.500 nuevos casos de cáncer de
Sabías que el cáncer de mama es el tumor más frecuente en la mujer y es la primera causa de mortalidad por cáncer en mujeres. En Argentina, se diagnostican alrededor de 16.500 nuevos casos de cáncer de
Qué es la menopausia y Cuáles son sus etapas
 Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
http://www.medicosdeelsalvador.com Realizado por:
 Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Endocrino VI Por Poli
 FUNCIÓN ENDOCRINA DE LAS GÓNADAS Las hormonas sexuales, tanto femeninas como masculinas, son derivadas del colesterol, es decir, son esteroides gonadales. El principal esteroide testicular es la Testosterona,
FUNCIÓN ENDOCRINA DE LAS GÓNADAS Las hormonas sexuales, tanto femeninas como masculinas, son derivadas del colesterol, es decir, son esteroides gonadales. El principal esteroide testicular es la Testosterona,
Naturaleza y educación
 Novedades en la investigación de la EH. En lenguaje sencillo. Escrito por científicos. Para toda la comunidad EH. El ejercicio aumenta el reciclaje celular El ejercicio aumenta el reciclaje celular en
Novedades en la investigación de la EH. En lenguaje sencillo. Escrito por científicos. Para toda la comunidad EH. El ejercicio aumenta el reciclaje celular El ejercicio aumenta el reciclaje celular en
Trasplante renal. Dudas más frecuentes
 Trasplante renal. Dudas más frecuentes Por qué el trasplante de riñón? Cuando aparece una insuficiencia renal crónica irreversible, se plantean tres tipos de tratamiento: Hemodiálisis Diálisis peritoneal
Trasplante renal. Dudas más frecuentes Por qué el trasplante de riñón? Cuando aparece una insuficiencia renal crónica irreversible, se plantean tres tipos de tratamiento: Hemodiálisis Diálisis peritoneal
Hiperplasia Suprarrenal Congénita. Serie N. 6
 Hiperplasia Suprarrenal Congénita Serie N. 6 Guiá del Paciente Prospecto de Legibilidad Media Hiperplasia Suprarrenal Congénita - Serie 6 (Actualizada Agosto, 2006) Este prospecto fue producido por Fernando
Hiperplasia Suprarrenal Congénita Serie N. 6 Guiá del Paciente Prospecto de Legibilidad Media Hiperplasia Suprarrenal Congénita - Serie 6 (Actualizada Agosto, 2006) Este prospecto fue producido por Fernando
en la parte frontal del cuello, justo debajo de la
 Glándula Tiroides La tiroides es una glándula endocrina. Está situada en la parte frontal del cuello, justo debajo de la nuez de Adán junto al cartílago tiroides sobre la tráquea y cubierta por la musculatura
Glándula Tiroides La tiroides es una glándula endocrina. Está situada en la parte frontal del cuello, justo debajo de la nuez de Adán junto al cartílago tiroides sobre la tráquea y cubierta por la musculatura
DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor]
![DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor] DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor]](/thumbs/33/16320729.jpg) DISFUNCION ERECTIL Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma [Nombre del autor] DISFUNCIÓN ERÉCTIL INFORMACIÓN AL PACIENTE Introducción La disfunción eréctil
DISFUNCION ERECTIL Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma [Nombre del autor] DISFUNCIÓN ERÉCTIL INFORMACIÓN AL PACIENTE Introducción La disfunción eréctil
Tumores de la tiroides. Dr. Fernando Andrés J Endocrinólogo HSJDD
 Tumores de la tiroides Dr. Fernando Andrés J Cáncer de tiroides En 4-35% de autopsias se han encontrado carcinomas ocultos menores a 1 cm. También en 4-17% de los bocios multinodulares. Cáncer de tiroides
Tumores de la tiroides Dr. Fernando Andrés J Cáncer de tiroides En 4-35% de autopsias se han encontrado carcinomas ocultos menores a 1 cm. También en 4-17% de los bocios multinodulares. Cáncer de tiroides
CLASIFICACIÓN DE LA DIABETES
 CLASIFICACIÓN DE LA DIABETES La diabetes se ha definido como las alteraciones metabólicas de múltiples etiologías caracterizadas por hiperglucemia crónica y trastornos en el metabolismo de los hidratos
CLASIFICACIÓN DE LA DIABETES La diabetes se ha definido como las alteraciones metabólicas de múltiples etiologías caracterizadas por hiperglucemia crónica y trastornos en el metabolismo de los hidratos
VALORACIÓN DE LA DISCAPACIDAD EN LA INFANCIA Y ADOLESCENCIA
 VALORACIÓN DE LA DISCAPACIDAD EN LA INFANCIA Y ADOLESCENCIA VALORACIÓN DE LA DISCAPACIDAD EN LA INFANCIA Y ADOLESCENCIA INTRODUCCIÓN El Real Decreto 1971/1999, de 23 de diciembre, de procedimiento para
VALORACIÓN DE LA DISCAPACIDAD EN LA INFANCIA Y ADOLESCENCIA VALORACIÓN DE LA DISCAPACIDAD EN LA INFANCIA Y ADOLESCENCIA INTRODUCCIÓN El Real Decreto 1971/1999, de 23 de diciembre, de procedimiento para
INFORMACIÓN PARA LA PACIENTE CONIZACIÓN CERVICAL
 INFORMACIÓN PARA LA PACIENTE CONIZACIÓN CERVICAL 1 Vas a ser sometida a una CONIZACIÓN CERVICAL. Se trata de un procedimiento quirúrgico para extirpar una parte del cuello del útero. PROCEDIMIENTO El término
INFORMACIÓN PARA LA PACIENTE CONIZACIÓN CERVICAL 1 Vas a ser sometida a una CONIZACIÓN CERVICAL. Se trata de un procedimiento quirúrgico para extirpar una parte del cuello del útero. PROCEDIMIENTO El término
GUÍA DE PRÁCTICA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO DE LOS PACIENTES MAYORES DE 15 AÑOS CON DIABETES MELLITUS TIPO 1.
 SOCIALIZACIÓN DE RECOMENDACIONES Enero 30 de 2015 GUÍA DE PRÁCTICA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO DE LOS PACIENTES MAYORES DE 15 AÑOS CON DIABETES MELLITUS TIPO 1. 1. Título Abreviado.
SOCIALIZACIÓN DE RECOMENDACIONES Enero 30 de 2015 GUÍA DE PRÁCTICA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO DE LOS PACIENTES MAYORES DE 15 AÑOS CON DIABETES MELLITUS TIPO 1. 1. Título Abreviado.
PROTOCOLO BASAL-BOLO-CORRECCION
 1 PROTOCOLO DE INSULINIZACIÓN en el PACIENTE HOSPITALIZADO INSULINIZACIÓN SUBCUTÁNEA PARA PACIENTES ESTABLES : PROTOCOLO BASAL-BOLO-CORRECCION ABORDAJE DEL TRATAMIENTO DE PACIENTES HOSPITALIZADOS CON HIPERGLUCEMIA:
1 PROTOCOLO DE INSULINIZACIÓN en el PACIENTE HOSPITALIZADO INSULINIZACIÓN SUBCUTÁNEA PARA PACIENTES ESTABLES : PROTOCOLO BASAL-BOLO-CORRECCION ABORDAJE DEL TRATAMIENTO DE PACIENTES HOSPITALIZADOS CON HIPERGLUCEMIA:
DOCUMENTO DE CONSENSO SOBRE SEGURIDAD, EFICACIA E INDICACIONES DEL USO DE ULTRASONIDOS DE ALTA INTENSIDAD PARA LA ABLACIÓN TÉRMICA DE MIOMAS UTERINOS
 DOCUMENTO DE CONSENSO SOBRE SEGURIDAD, EFICACIA E INDICACIONES DEL USO DE ULTRASONIDOS DE ALTA INTENSIDAD PARA LA ABLACIÓN TÉRMICA DE MIOMAS UTERINOS Grupo de Trabajo para la Evaluación de la Ablación
DOCUMENTO DE CONSENSO SOBRE SEGURIDAD, EFICACIA E INDICACIONES DEL USO DE ULTRASONIDOS DE ALTA INTENSIDAD PARA LA ABLACIÓN TÉRMICA DE MIOMAS UTERINOS Grupo de Trabajo para la Evaluación de la Ablación
FOLLETO DE INFORMACIÓN AL PROFESIONAL MIRION COMPRIMIDOS 2 mg
 FOLLETO DE INFORMACIÓN AL PROFESIONAL MIRION COMPRIMIDOS 2 mg 1. DENOMINACIÓN Denominación Internacional MIRION Denominación del producto 17 B-Estradiol Valerato Micronizado 2. FÓRMULA QUÍMICA DEL PRINCIPIO
FOLLETO DE INFORMACIÓN AL PROFESIONAL MIRION COMPRIMIDOS 2 mg 1. DENOMINACIÓN Denominación Internacional MIRION Denominación del producto 17 B-Estradiol Valerato Micronizado 2. FÓRMULA QUÍMICA DEL PRINCIPIO
Enfermedades óseas y de pulmón. Malformaciones por posturas Artritis Reumatoide Artrosis Osteoporosis Asma Cáncer de pulmón
 Enfermedades óseas y de pulmón Malformaciones por posturas Artritis Reumatoide Artrosis Osteoporosis Asma Cáncer de pulmón Consecuencias de sentarte mal Si te sientas con el tronco inclinado hacia delante
Enfermedades óseas y de pulmón Malformaciones por posturas Artritis Reumatoide Artrosis Osteoporosis Asma Cáncer de pulmón Consecuencias de sentarte mal Si te sientas con el tronco inclinado hacia delante
1. Qué es el Trastorno por Déficit de Atención e Hiperactividad o TDAH?
 1. Qué es el Trastorno por Déficit de Atención e Hiperactividad o TDAH? El TDAH es un trastorno psiquiátrico de origen biológico, a nivel cerebral, y con transmisión genética, que afecta a la capacidad
1. Qué es el Trastorno por Déficit de Atención e Hiperactividad o TDAH? El TDAH es un trastorno psiquiátrico de origen biológico, a nivel cerebral, y con transmisión genética, que afecta a la capacidad
La menopausia Necesito hormonas?
 La menopausia Necesito hormonas? La menopausia La menopausia puede ser en una difícil transición en la vida de una mujer, la cual generalmente ocurre entre los 48 y 52 años. Los bochornos, los cambios
La menopausia Necesito hormonas? La menopausia La menopausia puede ser en una difícil transición en la vida de una mujer, la cual generalmente ocurre entre los 48 y 52 años. Los bochornos, los cambios
PSICOBIOLOGÍA DEL ESTRÉS Y LA MEMORIA
 ASIGNATURA DE MÁSTER: PSICOBIOLOGÍA DEL ESTRÉS Y LA MEMORIA Curso 2015/2016 (Código:22202332) 1.PRESENTACIÓN Hoy en día numerosos estudios de investigación básica y clínica ponen de manifiesto que el estrés
ASIGNATURA DE MÁSTER: PSICOBIOLOGÍA DEL ESTRÉS Y LA MEMORIA Curso 2015/2016 (Código:22202332) 1.PRESENTACIÓN Hoy en día numerosos estudios de investigación básica y clínica ponen de manifiesto que el estrés
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC
 6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
Beneficios de la Ozonoterapia en la Diabetes Mellitus
 Beneficios de la Ozonoterapia en la Diabetes Mellitus Mundialmente afecta a más de 382 millones de personas, la Organización Mundial de la Salud estima que para el año 2030 el número de personas diagnosticadas
Beneficios de la Ozonoterapia en la Diabetes Mellitus Mundialmente afecta a más de 382 millones de personas, la Organización Mundial de la Salud estima que para el año 2030 el número de personas diagnosticadas
POR QUÉ YA NO SE RECOMIENDA ESPERAR 3 MESES PARA HACERSE LA PRUEBA DEL VIH?
 QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
GUÍA DE PRÁCTICA CLÍNICA. Variabilidad de la Frecuencia Cardiaca y Ejercicio. Dr. Diego Silva
 Dr. Diego Silva Año 2010 Revisión: 0 Página 1 de 5 Generalidades Gracias a su propiedad de automatismo, el corazón genera sus propios impulsos, que se consideran como una variedad de ritmo u oscilación
Dr. Diego Silva Año 2010 Revisión: 0 Página 1 de 5 Generalidades Gracias a su propiedad de automatismo, el corazón genera sus propios impulsos, que se consideran como una variedad de ritmo u oscilación
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
Tumor benigno que se origina en el tejido glandular. Con frecuencia, los pólipos del colon están compuestos por tejido adenomatoso.
 Adenoma. Tumor benigno que se origina en el tejido glandular. Con frecuencia, los pólipos del colon están compuestos por tejido adenomatoso. Adenomatosa. Perteneciente o relativo a las glándulas. Anticuerpo
Adenoma. Tumor benigno que se origina en el tejido glandular. Con frecuencia, los pólipos del colon están compuestos por tejido adenomatoso. Adenomatosa. Perteneciente o relativo a las glándulas. Anticuerpo
Datos sobre el síndrome de Down
 Datos sobre el síndrome de Down El síndrome de Down aparece cuando una persona tiene tres copias del cromosoma 21 en lugar de dos. Este material genético adicional altera el curso del desarrollo y causa
Datos sobre el síndrome de Down El síndrome de Down aparece cuando una persona tiene tres copias del cromosoma 21 en lugar de dos. Este material genético adicional altera el curso del desarrollo y causa
DISTRIBUIDO POR: FABRICADO POR: Esófago de Barrett
 DISTRIBUIDO POR: FABRICADO POR: Esófago de Barrett Qué es el esófago de Barrett? El esófago de Barrett es un estado precanceroso que afecta al revestimiento del esófago, el tubo que, al tragar, transporta
DISTRIBUIDO POR: FABRICADO POR: Esófago de Barrett Qué es el esófago de Barrett? El esófago de Barrett es un estado precanceroso que afecta al revestimiento del esófago, el tubo que, al tragar, transporta
Fibromas Uterinos. Guía para la paciente
 Fibromas Uterinos Guía para la paciente Fibromas Uterinos Guía para la paciente Los fibromas uterinos son muy comunes y, para muchas mujeres, causan síntomas que afectan su calidad de vida. Este folleto
Fibromas Uterinos Guía para la paciente Fibromas Uterinos Guía para la paciente Los fibromas uterinos son muy comunes y, para muchas mujeres, causan síntomas que afectan su calidad de vida. Este folleto
1.2 En la primera reunión del CICUAE-UNSAM se elegirá un presidente
 REGLAMENTO DEL COMITÉ INSTITUCIONAL PARA EL CUIDADO Y USO DE LOS ANIMALES EN EXPERIMENTACION DE LA UNIVERSIDAD NACIONAL DE SAN MARTIN (CICUAE- UNSAM) 1 El uso de animales para investigación y enseñanza
REGLAMENTO DEL COMITÉ INSTITUCIONAL PARA EL CUIDADO Y USO DE LOS ANIMALES EN EXPERIMENTACION DE LA UNIVERSIDAD NACIONAL DE SAN MARTIN (CICUAE- UNSAM) 1 El uso de animales para investigación y enseñanza
Capítulo 7 Conclusiones y futuras líneas de trabajo 7.1. Conclusiones
 Capítulo 7 Conclusiones y futuras líneas de trabajo 7.1. Conclusiones La tesis presentada propone una metodología para el análisis de la degradación por fatiga producida por la aplicación de cargas cíclicas
Capítulo 7 Conclusiones y futuras líneas de trabajo 7.1. Conclusiones La tesis presentada propone una metodología para el análisis de la degradación por fatiga producida por la aplicación de cargas cíclicas
