El infarto agudo del miocardio (IAM) se define
|
|
|
- José Ignacio Jiménez Morales
- hace 8 años
- Vistas:
Transcripción
1 GUÍAS PARA MANEJO DE URGENCIAS CAPÍTULO III Infarto del miocardio con elevación del ST Mónica Jaramillo, MD Instituto de Enfermedades Cardiovasculares Fundación Santa Fé de Bogotá DEFINICIÓN El infarto agudo del miocardio (IAM) se define por sus caracterísiticas clínicas, electrocardiográficas, bioquímicas y patológicas. Se acepta que el término significa muerte de miocitos cardíacos causados por isquemia prolongada. El electrocardiograma (ECG) puede mostrar cambios en el segmento ST y la onda T por isquemia, o cambios en el QRS por necrosis miocárdica. Un infarto en evolución se traduce en elevación del segmento ST en el punto J, mayor de 2 mm de V 1 a V 3 o mayor de 1 mm en otras derivaciones. Un infarto clínicamente establecido se puede definir como cualquier onda Q en derivaciones V 1 hasta V 3, u onda Q mayor de 0,03 segundos en las derivaciones I, II, avl, avf, V 4, V 5 o V 6. Esta guía corresponde principalmente a pacientes con elevación persistente del ST en el ECG. El IAM también puede confirmarse cuando los niveles sanguíneos de los marcadores cardíacos están elevados casi al tiempo o poco después de las manifestaciones clínicas de isquemia miocárdica. El marcador preferido es la troponina I o T, variedades prácticamente específicas de daño miocárdico. PATOGÉNESIS DEL IAM El síndrome agudo es causado por reducción súbita en el flujo sanguíneo coronario, ocasionada a su vez por aterosclerosis con trombosis superpuesta, con o sin vasoconstricción concomitante. El cuadro clínico y sus consecuencias dependerán de la localización de dicha obstrucción, así como de la severidad y duración de la isquemia. En el IAM con elevación del ST, la trombosis persistente con oclusión completa es la causa más frecuente: en 68-75% de los casos fatales, ésta es precipitada por la ruptura de una placa vulnerable. Otros mecanismos son inflamación, erosión de la placa y en raras ocasiones, embolización. Casi de todos los trombos que evolucionan a infarto parecen desarrollarse sobre placas que han venido causando estenosis leve o moderada; sin embargo, aquellas que causan obstrucción severa ofrecen más riesgo de causar eventos agudos. El infarto causado por oclusión completa de una arteria coronaria empieza después de minutos de isquemia severa e irá progresando del subendocardio al subepicardio con una evolución que depende del tiempo (el fenómeno llamado del frente de onda ). La reperfusión, incluyendo el reclutamiento de colaterales, puede salvar porciones de miocardio a riesgo de necrosarse; ese flujo, subcrítico pero persistente, puede extender el lapso de 388
2 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST tiempo en que puede salvarse miocardio mediante la reperfusión. La circulación colateral se da más en las obstrucciones crónicas (edad avanzada) que en las agudas. HISTORIA NATURAL DEL IAM Estudios comunitarios muestran consistentemente que el ataque agudo es fatal entre el 30% y el 50% de los casos; la mitad de estas muertes ocurre en las dos primeras horas. La mortalidad comunitaria no parece haber cambiado en los últimos 30 años. En contraste, la fatalidad intrahospitalaria sí ha disminuido significativamente. Antes de generalizarse las unidades coronarias la mortalidad intrahospitalaria promedio estaba en 25-30%. Estudios practicados ya en los 80s, poco antes de la era trombolítica, mostraron una fatalidad promedio de 18%. Con el uso amplio de los medicamentos trombolíticos, la aspirina y las intervenciones coronarias precoces, la mortalidad total en el primer mes se ha reducido a 6-7% en estudios clínicos bien valorados. FASES DE TRATAMIENTO La primera preocupación del médico debe ser prevenir la muerte. El personal que cuida a las víctimas de un IAM debe minimizar las molestias y el estrés del paciente así como limitar la extensión del daño miocárdico. El cuidado puede ser dividido en cuatro fases, resumidas así: TABLA No.1 INFARTO AGUDO DEL MIOCARDIO FASES DE TRATAMIENTO FASE 1 CUIDADO DE EMERGENCIA FASE 2 CUIDADO TEMPRANO FASE 3 CUIDADO SUBSIGUIENTE FASE 4 ESTRATIFICACIÓN DE RIESGO Diagnóstico Rápido Estratificación Riesgo Temprana Alivio del Dolor Prevención y tratamiento del paro cardiaco Reperfusión lo más rápido posible para limitar el tamaño del infarto. Tratamiento de complicaciones como falla de bomba, choque y arritmia Cuidado de las complicaciones tempranas y tardías. Valoración de riesgo Medidas para prevenir la progresión de la enfermedad coronaria, la falla cardiaca y la muerte. Prehospitalario Servicio de urgencias o UCI Cuidado coronario Sala de hospitalización 389
3 GUÍAS PARA MANEJO DE URGENCIAS FASE I. CUIDADO DE EMERGENCIA El diagnóstico rápido y la estratificación temprana del riesgo en pacientes con dolor torácico agudo son esenciales para identificar aquellos en quienes intervenciones tempranas pueden mejorar los resultados. Historia clínica y examen físico. El diagnóstico de IAM se basa en la presencia de dolor torácico severo que dure 20 minutos o más y no responda a nitroglicerina. Claves diagnósticas importantes son los antecedentes de enfermedad coronaria (angina inestable) y la irradiación del dolor al cuello, mandíbula, brazo izquierdo o ambos brazos y ocasionalmente al epigastrio. El dolor puede no ser muy severo; en ancianos y en mujeres síntomas como cansancio, disnea, desmayo o síncope pueden representar equivalentes anginosos. La mayoría de los pacientes presentan palidez y diaforesis; algunos están hipotensos, con pulso débil. Hallazgos variables pueden ser bradicardia o taquicardia, aparición de tercer o cuarto ruidos cardíacos y estertores en las bases pulmonares a la auscultación del tórax. Electrocardiograma de doce derivaciones. Debe tomarse tan pronto como sea posible, ojalá antes de 10 minutos. La elevación del segmento ST identifica a pacientes que pueden beneficiarse con terapia de reperfusión temprana. En pacientes con dolor torácico la elevación del ST tiene una especificidad del 91% y una sensibilidad del 46% para el diagnóstico de IAM. La mortalidad aumenta de acuerdo al número de derivaciones que presenten elevación del ST. El bloqueo completo de rama izquierda de reciente aparición también es indicativo de IAM. Marcadores bioquímicos de daño miocárdico: se deben tomar muestras de sangre para marcadores séricos tan pronto como sea posible, pero no debe aguardarse a sus resultados para iniciar el tratamiento. El marcador cardíaco ideal debería ser de aparición circulatoria temprana, estar en alta concentración en el miocardio y estar ausente en otros tejidos no cardíacos, así como persistir el suficiente tiempo en sangre para permitir el diagnóstico. La creatinina quinasa (CK) y su isoenzima (CK-mb) carecen de suficiente sensibilidad y especificidad. La troponina I y T son específicas del músculo cardíaco y no son detectadas en la sangre de sujetos normales; por tanto aumentos, así sean leves, de sus niveles, permiten el diagnóstico de celular, siendo específicas de daño miocárdico, y atribuyéndose a este marcador el papel de nuevo patrón oro. Son más específicas y exactas que las enzimas cardíacas tradicionales como la creatinfosfoquinasa (CPK) o su isoenzima MB. Las troponinas elevadas significan daño miocárdico, pero no necesariamente secundario a enfermedad coronaria aterosclerótica ya que pueden elevarse en entidades tales como falla cardíaca severa, hipertensión arterial no controlada, hipotensión arterial sostenida, hipotiroidismo, shock séptico o miocarditis, así como también después de cardioversión o de tromboembolismo pulmonar. La troponina empieza a elevarse en sangre periférica 3-4 horas después de la lesión y permanece elevada hasta por dos semanas. Se recomienda solicitar una troponina al ingreso y repetirla a las 12 horas, por si la primera fue normal o se tomó antes de 6 horas de iniciados los síntomas. La elevación de la troponina tiene importantes implicaciones pronósticas y sirve de guía para las decisiones terapéuticas. En cambio, la creatinfosfoquinasa y su isoenzima MB (CPK-mb) tienen varias limitaciones. Niveles mayores de 5 % de CPK-mb sugieren necrosis miocárdica pero en personas sanas puede elevarse también con el daño de músculo esquelético. El uso del nivel absoluto de CK-MB 2 mayor de 1U/L y la relación de CK-MB 2 a CK-MB 1 > 1.5 tiene buena 390
4 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST sensibilidad para el diagnóstico de IAM en las primeras 6 horas. Su elevación se inicia a las 6 horas, alcanza el pico a las 24 horas y se normaliza a las 36 horas. Es útil para detectar reinfarto después de las 36 horas. La mioglobina no es específica del corazón, es liberada más rápidamente del miocardio necrosado que las troponinas o la CK y puede ser detectada tan pronto como dos horas después del inicio de la necrosis miocárdica. Su valor clínico se reduce por el corto tiempo que permanece elevada (<24 horas). Por su alta sensibilidad, sin embargo, una prueba negativa para mioglobina, cuando la muestra se toma entre 4 y 8 horas después del inicio de los síntomas, permite descartar IAM. La Tabla No. 2 resume las ventajas y desventajas de dichos marcadores especialmente en pacientes en quienes se sospecha síndrome coronario agudo, sin elevación del ST en el ECG de 12 derivaciones. Ecocardiograma transtorácico: El ecocardiograma de dos derivaciones es útil en pacientes con dolor torácico agudo. La hipoquinesia localizada aparece segundos después de la oclusión coronaria y antes de la necrosis; sin embargo, estas anormalidades no son específicas de IAM y pueden ser debidas a isquemia o a infarto antiguo. El ecocardiograma bidimensional es muy útil para el diagnóstico de otras causas de dolor torácico como disección aórtica aguda, derrame pericárdico o embolismo pulmonar agudo. TABLA No. 2- MARCADORES CARDÍACOS BIOQUÍMICOS Marcador Ventajas Desventajas Recomendación Clínica Troponina 1. Herramienta poderosa 1. Baja sensibilidad en las fases Útil como prueba única para Cardíaca para la estratificación muy tempranas del infarto diagnosticar infarto sin 2. Mayor especificidad y (<6 horas después del inicio elevación del ST, con especificidad que la CK-mb. de los síntomas). mediciones seriadas. 3. Detección de IAM hasta dos 2. Capacidad limitada para semanas después. detectar reinfarto tardío pequeño. CK-mb 1. Exámenes rápidos, costo- 1. Pérdida de especificidad en Estándar previo; permanece efectivos y exactos. el caso de enfermedad como prueba diagnóstica en 2. Puede detectar reinfarto músculo-esquelética o trauma, la mayoría de las temprano. incluyendo cirugía. circunstancias clínicas. 2. Baja sensibilidad durante IM temprano (<6 horas) o cuando han pasado más de 36 horas del inicio de los síntomas y en caso de daño miocárdico mínimo. Mioglobina 1. Alta sensibilidad 1. Muy baja especificidad en No debe ser usada como 2. Útil en la detección temprana caso de lesión o enfermedad marcador diagnóstico único de IMA. músculo- esquelética por ausencia de especifici- 3. Detección de reperfusión. concomitante. dad cardíaca. 4. Su mayor utilidad es descartar IMA. 391
5 GUÍAS PARA MANEJO DE URGENCIAS RECOMENDACIONES DE CUIDADO DE EMER- GENCIA Y ESTRATIFICACIÓN DE RIESGO La estratificación, útil para detectar pacientes de alto riesgo, beneficiables con terapias más agresivas, consta de: 1. Historia clínica, examen físico y electrocardiograma de 12 derivaciones en los 10 primeros minutos del ingreso a urgencias. 2. Acceso intravenoso y monitoría c ontinua de ECG para detección temprana de arritmias fatales. 3. Si el ECG inicial es normal, deben hacerse tomas repetidas si el cuadro clínico hace sospechar IAM (uno cada 10 minutos hasta que desaparezca el dolor, o tomado en tres ocasiones). 4. Toma de muestra para marcadores cardíacos y paraclínicos iniciales (cuadro hemático, tiempo de protrombina (PT), tiempo de tromboplastina (PTT), glicemia, creatinina, sodio, potasio y CPK total-mb). No hay que esperar los resultados para iniciar el tratamiento de reperfusión. Si no hay elevación del ST en el primer electrocardiograma, solicitar troponina I o T. 5. Solicitar radiografía de tórax, cuyo resultado no debe retardar el inicio de la reperfusión. 6. Si hay dudas en el diagnóstico obtener un ecocardiograma bidimensional o imágenes de perfusión miocárdica con radioisótopos (isonitrilos) para decidir conducta. 7. En caso de paro cardíaco, éste deberá manejarse de acuerdo con las guías diseñadas al efecto. TRATAMIENTO PRE-HOSPITALARIO O INTRAHOSPITALARIO TEMPRANO Medicamentos de uso rutinario en fases tempranas del IAM: Acido acetilsalicílico: varios estudios demuestran la eficacia del ácido acetilsalicílico (ASA o aspirina) para el tratamiento del IAM, con disminución del 23% en la mortalidad a 35 días. Cuando se lo combina con estreptoquinasa la reducción de mortalidad es del 42%. La aspirina reduce la reoclusión coronaria y los eventos isquémicos recurrentes después de la terapia trombolítica con estreptoquinasa o alteplase. Contraindicaciones: no debe ser administrado en pacientes con hipersensibilidad, úlcera péptica sangrante, discrasia sanguínea o enfermedad hepática severa. La dosis oral recomendada es de mg cada día, dados tan pronto como sea posible. El clopidogrel (antiagregante plaquetario sintético), 75 mg diarios, puede ser indicación alterna. Nitroglicerina: Su uso produce reducción significativa de la mortalidad (cerca de una tercera parte); puede ser administrada intravenosa en infartos severos o complicados. La nitroglicerina está contraindicada en pacientes con hipotensión (presión arterial sistólica (PAS) menor de 90 mmhg), bradicardia severa (menos de 50 latidos por minuto) o taquicardia severa. Se inicia a dosis de 0,2 µg/kg/min y se titula lentamente hasta lograr el efecto deseado. Debe disminuirse la dosis o suspenderse si el paciente desarrolla hipotensión (PAS < 90 mmhg) o si la frecuencia cardíaca aumenta en más de 20 latidos sobre la frecuencia de base. Alivio del dolor, disnea y ansiedad: Es de suma importancia, pues la activación simpática que producen causa vasoconstricción e incremento del trabajo cardíaco. Los opioides intravenosos (morfina o meperidina) son los analgésicos más usados, en dosis únicas o repetidas. Sus efectos secundarios incluyen naúsea, bradicardia y depresión respiratoria. La hipotensión y la bradicardia usualmente responden a su antagonista, naloxona (0,4 a 2 mg IV), la cual debe siempre tenerse a mano. Se debe administrar oxígeno por cánula a 392
6 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST todos, pero principalmente a aquellos pacientes con saturación arterial de oxígeno menor de 90% o con congestión pulmonar. A veces se hace necesario agregar benzodiacepinas, pero generalmente los opioides son suficientes para tranquilizar al paciente. Betabloqueadores: Dados por vía intravenosa disminuyen de un 4% a un 3% el riesgo de morir por IAM a los 7 días. En pacientes que reciben tratamiento trombolítico concomitante, su administración reduce la incidencia de reinfarto no fatal y la isquemia recurrente, pudiendo además reducir la mortalidad si se dan muy temprano (menos de 2 horas después del cuadro agudo). Los más usados son el metoprolol y el atenolol a dosis de mg/día y pueden continuarse en forma prolongada. Las contraindicaciones relativas son: frecuencia cardíaca menor de 60 por minuto, presión arterial sistólica menor de 100 mmhg, falla cardíaca moderada a severa, signos de hipoperfusión periférica, intervalo PR mayor de 240 mseg, bloqueo AV de segundo o tercer grado, enfermedad pulmonar obstructiva crónica severa, antecedentes de asma bronquial, enfermedad arterial periférica severa y diabetes mellitus insulinodependiente. Inhibidores de la Enzima Convertidora de la Angiotensina: los IECAs deben ser dados a pacientes que tienen fracción de eyección disminuída o que han experimentado falla cardíaca en la fase temprana. Iniciados desde el primer día, reducen la mortalidad en las próximas 4-6 semanas en forma modesta, pero significativa. Una revisión sistemática de estudios con IECAs tempranos indica que esta terapia es segura, bien tolerada y lleva también a reducción moderada en la mortalidad a 30 días, obteniéndose el principal beneficio en la primera semana. Glucosa-Insulina-Potasio: un metanálisis de 1928 pacientes sugiere una reducción del 28% en la mortalidad hospitalaria con su administración, aunque queda por establecerse su indicación rutinaria. Medicamentos antiarrítmicos: la lidocaína puede reducir la incidencia de fibrilación ventricular en la fase aguda del infarto, pero también aumenta significativamente el riesgo de asistolia. Su uso profiláctico, por tanto, no está justificado. Calcioantagonistas: no se deben usar en forma profiláctica en la fase aguda del infarto porque no se ha demostrado su efecto protector. Magnesio: tampoco se recomienda su uso rutinario pues no se ha confirmado que otorgue un beneficio significativo. RESTAURACIÓN DEL FLUJO CORONARIO Y LA PERFUSIÓN TISULAR MIOCÁRDICA En pacientes con IAM y elevación persistente del ST o bloqueo reciente de rama izquierda deberá practicarse reperfusión temprana, farmacológica (trombólisis) o mecánica, a menos que existan contraindicaciones claras para ello. TRATAMIENTO FIBRINOLÍTICO (TROMBÓLISIS) El beneficio con el tratamiento fibrinolítico es indiscutible si se lo da en las primeras 12 horas a partir del inicio de los síntomas. Cuando se combina con aspirina el beneficio adicional es grande (se previenen aproximadamente 50 muertes por cada 1000 pacientes). La mayor disminución de mortalidad se obtiene en pacientes tratados en las dos primeras horas (44% vs 20%), lo cual justifica, inclusive, el uso de trombólisis prehospitalaria. 393
7 GUÍAS PARA MANEJO DE URGENCIAS Riesgos de la fibrinolisis: esta terapia se asocia con un pequeño pero significativo exceso de, aproximadamente, 3,9 accidentes cerebrovasculares (ACV) más por cada pacientes tratados, riesgo que es más notable el primer día del tratamiento. Comparación de agentes fibrinolíticos: comparada la administración de tromboplastina (t- PA), acelerada con la de estreptoquinasa + heparina intravenosa resultó en 10 muertes menos por cada 1000 pacientes tratados. Con esta última combinación, el riesgo de sangrado es mayor que con la sola estreptoquinasa. Indicaciones: A menos que haya contraindicaciones, los pacientes con IAM deben recibir aspirina y tratamiento trombolítico con el mínimo retraso. A los pacientes con historia clínica de dolor torácico de menos de 12 horas de evolución, cuyo ECG muestre elevación del ST o bloqueo reciente de rama izquierda, pero sin dolor en el momento de la valoración, se les debe practicar fibrinolisis, sobre todo si no hay disponibilidad de reperfusión mecánica (coronariografía y angioplastia primaria). Lo mismo opera para los mayores de 75 años. El tratamiento fibrinolítico no debe aplicarse a pacientes cuyo infarto haya transcurrido por más de 12 horas, a menos que se demuestre isquemia activa o angina repetitiva. En la tabla No. 3 se ennumeran las contraindicaciones absolutas y relativas de trombólisis intravenosa. Las dosis de los agentes fibrinolíticos actuales y la necesidad de tratamiento concomitante se detallan en la Tabla No. 4. TABLA No. 3. CONTRAINDICACIONES DE LA TERAPIA FIBRINOLÍTICA Contraindicaciones Absolutas Accidente cerebrovascular hemorrágico previo o ACV de origen no conocido, en cualquier momento. ACV trombótico en los últimos seis meses. Alteración del sistema nervioso central o neoplasias. Trauma o cirugía craneana reciente (últimas tres semanas) Sangrado gastrointestinal durante el último mes. Desorden de coagulación conocido. Disección aórtica (aneurisma disecante) Contraindicaciones Relativas ACV isquémico transitorio en los 6 meses previos Tratamiento con anticoagulantes orales Embarazo o un mes post-parto Punciones en sitios no compresibles Resucitación traumática Hipertensión refractaria (PAS mayor de 180 mmhg) Enfermedad hepática avanzada Endocarditis infecciosa Ulcera péptica activa 394
8 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST TABLA No. 4: TRATAMIENTOS FIBRINOLÍTICOS PARA EL INFARTO AGUDO DEL MIOCARDIO Medicamento Tratamiento Inicial Co-terapia antitrombina Contraindicación Estreptoquinasa 1.5 millones unidades en Ninguna o heparina IV Administración previa 100 ml de D5%AD o SSN por 24 a 48 horas de estreptoquinasa en 30 a 60 minutos, IV Actilyse (t-pa) 15 mg IV en bolo Heparina intravenosa 0.75 mg. kg IV en 30 minutos por 24 a 48 horas. 0.5 mg.kg IV en 60 minutos La dosis total no debe exceder los 100 mg Reteplase (r-pa) Dos bolos de 10U+10U Heparina intravenosa por dados con treinta minutos 24 a 48 horas. de diferencia Tenecteplase (TNK-tPA) Bolo intravenoso único: Heparina intravenosa por 30 mg sí < 60 kg 24 a 48 horas. 35 mg sí 60 a < 70 kg 40 mg sí 70 a < 80 kg 45 mg sí 80 a < 90 kg 50 mg sí 90 kg Re-administración de tratamiento fibrinolítico: Si hay evidencia de reoclusión o re-infarto, está indicada la repetición de la trombólisis si aún no existe disponibilidad de reperfusión mecánica. Como la estreptoquinasa y la anistreplase no deben ser re-administradas porque los anticuerpos permanecen por 10 años, a niveles que interfieren con su acción, se debe repetir la t-pa o una de sus variantes, teniendo en cuenta que pueden producir complicaciones hemorrágicas. Adyuvantes de la fibrinolisis: Los beneficios de la aspirina ya fueron descritos. La heparina intravenosa ha sido extensamente usada durante y después de la trombólisis, especialmente agregada a la t-pa: al parecer se obtiene mayor permeabilidad de la arteria cuando el paciente recibe ambas drogas, las cuales pueden suspenderse después de horas. La combinación con estreptoquinasa no ha mostrado mejores resultados. El PTT debe mantenerse en niveles menores de 70 segundos. El uso de heparinas de bajo peso molecular (dalteparina y enoxaparina) al tiempo con fibrinolíticos produce menor tasa de reoclusión y reinfarto, pero también ha mostrado aumento del sangrado intracraneano (al menos en mayores de 75 años). INTERVENCIONES CORONARIAS PERCUTÁNEAS Las intervenciones percutáneas durante las primeras horas del infarto pueden ser divididas en: a. intervención percutánea primaria, b. intervención percutánea primaria combinada con reperfusión farmacológica y c. angioplastia de rescate, cuando esta última ha fallado. a. Intervención Percutánea Primaria (IPP): Consiste en angioplastia o colocación de stent sin tratamiento fibrinolítico previo o concomitante y es la opción preferida siempre que pueda llevarse a cabo en los primeros 90 minutos. Requiere de equipo huma- 395
9 GUÍAS PARA MANEJO DE URGENCIAS no experimentado, que incluye no sólo un cardiólogo intervencionista, sino también personal de apoyo entrenado. Tasas menores de mortalidad se observan en centros con alto volumen de dicho procedimiento. La implantación rutinaria de stent disminuye la necesidad de revascularización del vaso culpable, pero no se asocia con reducciones significativas en muerte o reinfarto cuando se la compara con la angioplastia primaria. Comparaciones entre esta última y la trombólisis prehospitalaria, no muestran mayores diferencias en mortalidad. La IPP debe ser la preferida en pacientes con shock cardiogénico. b. IPPs combinadas con fibrinolisis: la angioplastia realizada inmediatamente después de tratamiento fibrinolítico muestra tendencia al incremento en el riesgo de complicaciones y muerte; por tanto, no está indicada. La experiencia, la disponibilidad de stents y el uso de agentes antiplaquetarios más potentes han mejorado la seguridad de los procedimientos percutáneos después de fibrinolisis. c. Intervenciones Percutáneas de Rescate: Se definen como las IP realizadas sobre una arteria coronaria que permanece ocluída a pesar del tratamiento fibrinolítico. Los estudios realizados en este campo sugieren efecto benéfico si la arteria culpable logra ser recanalizada mediante angioplastia o stent. d. Antagonistas de los Inhibidores de la glicoproteína IIb/IIIa junto con IPPs: La administración de abxicimab antes de realizar la angioplastia primaria ha mostrado disminución en las tasas de muerte y reinfarto, aunque produce un exceso de sangrado que puede ser corregido reduciendo la dosis de heparina. CIRUGÍA DE REVASCULARIZACIÓN MIOCÁRDICA El número de pacientes que necesitan cirugía de revascularización miocárdica en la fase aguda del infarto del miocardio es muy limitado. Puede estar indicada cuando la IPP fracasa, cuando hay oclusión súbita o ruptura de la arteria durante el cateterismo, o si la IPP no puede realizarse. También, selectivamente, en ciertos pacientes con shock cardiológico o cuando se la asocia a cirugía para corregir un defecto interventricular o regurgitación mitral debida a ruptura de músculo papilar. FALLA DE BOMBA Y SHOCK Las diferentes alteraciones hemodinámicas que pueden aparecer durante el IAM se describen en la tabla No. 5. FALLA CARDÍACA Puede deberse a complicaciones arrítmicas o mecánicas. La falla ventricular izquierda durante el IAM tiene mal pronóstico a corto y a largo plazo. Los signos clínicos son disnea, taquicardia sinusal, aparición de tercer ruido y estertores pulmonares. Las medidas generales incluyen monitoría cardíaca, seguimiento de anormalidades electrolíticas y de condiciones concomitantes como disfunción valvular o enfermedad pulmonar. La congestión pulmonar se confirma mediante radiografía de tórax. El ecocardiograma es muy útil para medir la extensión del daño miocárdico, la función ventricular izquierda y la presencia de insuficiencia mitral con o sin defecto del tabique interventricular. El grado de falla cardíaca corresponde a la clasificación de Killip, así: Clase I: No estertores ni tercer ruido Clase II: Estertores en menos del 50% de los campos pulmonares o tercer ruido. 396
10 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST TABLA No. 5. ESPECTRO CLÍNICO DE LOS ESTADOS HEMODINÁMICOS EN INFARTO DEL MIOCARDIO Normal Hiperdinamia Bradicardia-Hipotensión Hipovolemia Infarto de Ventrículo Derecho Falla de Bomba Shock cardiogénico Presión arterial normal, frecuencia respiratoria y cardíaca normal, buena perfusión distal Taquicardia, ruidos cardíacos de tonalidad alta, buena perfusión periférica.esta indicado iniciar betabloqueadores Hipotensión caliente, bradicardia, venodilatación, presión yugular venosa normal, perfusión periférica disminuida. Usualmente en infarto inferior, pero puede ser desencadenada por opiáceos. Responde a atropina o marcapasos. Venoconstricción, presión yugular venosa baja, mala perfusión tisular periférica.responde a infusión de líquidos intravenosos. Presión venosa yugular elevada, mala perfusión periférica o shock, bradicardia, hipotensión Taquicardia, taquipnea, presión de pulso débil, mala perfusión periférica. Hipoxemia. Shock. Perfusión periférica severamente disminuida, oliguria, hipotensión severa, presión de pulso disminuida taquicardia, shock. Clase III: Estertores en más del 50% de los campos pulmonares Clase IV: Shock cardiogénico, hipotensión arterial, hipoperfusión periférica y estertores en ambos campos pulmonares. Deben tomarse las medidas siguientes: Falla cardíaca leve o moderadamente severa: monitorizar la saturación de oxígeno con pulso-oxímetro y colocar oxígeno para mantener la SaO 2 > 90%. Los casos más leves responden a furosemida 20 a 40 mg vía IV lenta, repetida cada 4 horas si es necesario. Si no hay respuesta se puede agregar nitroglicerina intravenosa, titulada cuidadosamente para evitar la hipotensión. La terapia con IECAs deberá iniciarse dentro de las 48 horas siempre que no haya hipotensión, hipovolemia o falla renal significativa. Falla Cardíaca severa y shock: Iniciar con diuréticos y nitroglicerina intravenosos, iniciando esta última con 0.25µcg/kg/min e incrementándola cada 5 minutos hasta que la presión arterial sistólica disminuya 15 mmhg hasta un mínimo de 90 mmhg. Se debe colocar un catéter de arteria pulmonar para monitorizar la presión pulmonar en cuña y el débito cardíaco. Si hay hipotensión los inotrópicos están indicados. Si hay signos de hipoperfusión renal, se debe dar dopamina a dosis de 2.5 a 5 µcg/kg/min. Si predomina la congestión pulmonar, también se indica la dobutamina, iniciada con 2.5 µcg/kg/min, que se pueden incrementar cada 5-10 minutos hasta que llegar a 10 µcg/kg/min o hasta que se observe mejoría hemodinámica. Shock cardiogénico: Es un estado clínico de hipoperfusión caracterizado por presión sistólica <90 mmhg, presiones de llenado ventricular > 18 mmhg o índice cardíaco < 1.8 L/min/m 2. Este diagnóstico debe hacerse cuando se hayan descartado otras causas de hipotensión como hipovolemia, reacciones vasovagales, alteraciones electrolíticas, efectos secundarios farmacológicos o arritmias. Suele asociarse a compromiso ventricular izquierdo extenso. La presencia simultánea de complicaciones mecánicas se descarta con un ecocardiograma transtorácico. El mejor tratamiento es la reperfusión mecánica, mediante intervención percutánea o cirugía. El uso de trombolíticos está indicado sólo cuando ésta no pueda llevarse a cabo. Los pacientes deben recibir inotrópicos y se recomienda el uso de balón 397
11 GUÍAS PARA MANEJO DE URGENCIAS de contrapulsación intra-aórtico, a manera de puente, mientras pueda practicarse la reperfusión mecánica. Las tablas Nos. 6 y 7 resumen comparativamente el diagnóstico de las diversas condiciones y su tratamiento inicial: TABLA No. 6 DIAGNÓSTICO Y TRATAMIENTO INICIAL Perfusión Tisular Inadecuada Perfusión Tisular Adecuada Sin Congestión Pulmonar Perfusión Tisular Adecuada Con Congestión Pulmonar Agentes Inotrópicos Balón de Contrapulsación Hemodinamia REPERFUSIÓN No Hemodinamia Diuréticos Vasodilatadores Cateterismo Cardiaco Trombolisis y balón de Contrapulsación REVASCULARIZACIÓN MIOCÁRDICA Quirúrgica o Percutánea Continua shock Mejoría Clínica TABLA No 7. RECOMENDACIONES EN FALLA CARDÍACA Y SHOCK CARDIOGÉNICO Diagnóstico Tratamiento Falla Cardíaca Leve o Moderada Tratamiento Falla Cardíaca Severa Tratamiento Choque Cardiogénico Radiografía de tórax, ecocardiograma, cateterismo de corazón derecho (Swan-Ganz) Oxígeno por cánula o por venturi Furosemida: 20 a 40 mg intravenosos repetidos cada 1 a 4 horas si es necesario Nitroglicerina intravenosa o nitratos orales, titulados según presión arterial, manteniendo la presión arterial sistólica siempre mayor de 90 mmhginhibidores de la ECA: siempre que no haya hipotensión, hipovolemia o falla renal Oxígeno por cánula o máscara de vénturi Furosemida: 20 a 40 mg intravenosos repetidos cada 1-4 horas si es necesario Nitratos, si no hay hipotensión Valoración hemodinámica con catéter de arteria pulmonar (Swan-Ganz) Soporte ventilatorio si la presión arterial de oxígeno es inadecuada, con oxígeno suplementario Considerar revascularización temprana Oxígeno por cánula o máscara de vénturi Monitoría hemodinámica con catéter de Swan-Ganz Agentes inotrópicos: dopamina o dobutamina Agentes vasoconstrictores: noradrenalina o adrenalina IV si hay hipotensión severa. Soporte ventilatorio si hay hipoxemia severa a pesar de oxígeno suplementario Balón de contrapulsación intra-aórtica Dispositivos de asistencia ventricular izquierda y revascularización temprana. 398
12 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST ARRITMIAS Y ALTERACIONES DE LA CONDUCCIÓN INTRACARDIACA ARRITMIAS VENTRICULARES Ectopia ventricular, extrasístoles ventriculares: Aparecen en casi todos los pacientes durante el primer día del infarto, a menudo como arritmias complejas. No requieren tratamiento específico, a menos que produzcan compromiso hemodinámico. Se ha demostrado que la administración de lidocaína intravenosa disminuye la aparición de arritmias pero aumenta el riesgo de asistolia. Taquicardia Ventricular: Salvas de taquicardia ventricular no sostenida son bien toleradas y no siempre necesitan tratamiento. Episodios más prolongados pueden causar hipotensión y falla cardíaca y degenerar en fibrilación ventricular. Los betabloqueadores son el tratamiento de primera línea. Si el riesgo de fibrilación ventricular recurrente es alto puede darse lidocaína en dosis de 1 a 4 mg/min. La amiodarona (5 mg/kg en la primera hora, seguida por infusión de 900 a 1200 mg en 24 horas), puede ser mejor en pacientes con taquicardia ventricular sostenida recurrente. La cardioversión eléctrica está indicada en casos de taquicardia ventricular con compromiso hemodinámico debiéndose practicar desfibrilación inmediata con 200, 300 y 360 Joules. ARRITMIAS SUPRAVENTRICULARES La fibrilación auricular, que ocurre en el 15% - 20% de infartos del miocardio, está usualmente asociada a daño ventricular izquierdo severo. Suele ser autolimitada. Los episodios pueden durar de minutos a horas, siendo generalmente recurrente. En la mayoría de los casos la frecuencia ventricular no es rápida, la arritmia es bien tolerada y no requiere tratamiento. Si la frecuencia es muy rápida puede desencadenar falla cardíaca, requiriendo tratamiento urgente. Los betabloqueadores y la digoxina son útiles para disminuir la frecuencia ventricular, pero la amiodarona es más efectiva para revertir el ritmo a sinusal. También se puede usar la cardioversión eléctrica, pero hay que anticoagular al paciente antes de emplearla. BRADICARDIA SINUSAL Y BLOQUEO CARDÍACO La bradicardia sinusal es común en la primera hora, especialmente en el infarto inferior, siendo en algunos casos debida a los opioides. Puede acompañarse de hipotensión severa, en cuyo caso debe tratarse con atropina intravenosa, comenzando con dosis de 0.5 mg hasta dosis máxima de 2 mg. Bloqueo auriculoventricular de primer grado: generalmente se asocia con infarto inferior y casi nunca produce compromiso hemodinámico. Si lo produce, está indicada la aplicación de atropina o la colocación de marcapasos transitorio. Bloqueo auriculoventricular de segundo grado tipo Mobitz II o bloqueo completo: son indicaciones para la implantación de marcapasos transitorio. Si el compromiso hemodinámico es severo, se debe considerar marcapasos secuencial. La súbita aparición de bloqueo completo de rama o hemibloqueo indican infarto extenso, con alta probabilidad de progresión a bloqueo completo y falla de bomba, todo lo cual hace urgente el marcapasos transitorio. INFARTO DE VENTRÍCULO DERECHO (IVD) Su diagnóstico es importante debido a que se puede presentar con shock cardiogénico. Se 399
13 GUÍAS PARA MANEJO DE URGENCIAS debe sospechar por la tríada de hipotensión, campos pulmonares limpios y presión venosa yugular aumentada. La elevación del segmento ST en V 4 R, así como ondas Q y elevación del ST de V 1 a V 3 también son diagnósticas, y se confirman con ecocardiograma. Cuando hay shock o hipotensión, es esencial mantener la precarga ventrícular derecha. Debe evitarse el uso de vasodilatadores como opioides, nitratos, diuréticos e inhibidores de la ECA. Los líquidos intravenosos son efectivos en muchos casos. El IVD se complica frecuentemente con fibrilación auricular, la cual debe corregirse rápidamente; si hay bloqueo AV debe colocarse marcapasos secuencial. Dobutamina y dopamina están indicadas en caso de hipotensión persistente. La reperfusión es el tratamiento de elección. La tabla No. 8 (algoritmos) resume las conductas a seguir en el dolor torácico sugestivo de isquemia miocárdica, lo mismo que la estratificación aguda y no aguda de riesgo en los casos de IAM. LECTURAS RECOMENDADAS 1. Gibons RJ, Alpert JS, Esgle KA, Gregoratos G, Gardner TJ, Garson A, et al. ACC-AHA Guidelines for the management of patients with acute myocardial infarction. Scientific Statements/ Peterson ED, Shaw LJ, Califf RM. Risk stratification after myocardial infarction. Clinical Guidelines: Part II. Ann Intern Med. 1997; 126: Van De Werf F, Ardissino D, Betriu A, et al. Management of the acute myocardial infarction in patients presenting with ST-segment elevation. The Task Force on Management of Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J 2003; 24:
14 CAPÍTULO III: INFARTO DEL MIOCARDIO CON ELEVACIÓN DEL ST TABLA No. 8 DOLOR TORÁCICO Sugestivo de isquemia Valoración inmediata (Menos 10 min) Valoración de signos vitales Medir saturación de oxígeno Colocar acceso intravenoso Obtener un ECG 12 derivaciones (Revisado por MD) NTG) Hacer historia clínica y examen físico corto Interrogatorio dirigido a Cl de fibrinolisis Evaluación de electrollitos y coagulación Tratamiento General Inmediato Oxígeno a 4 litros por minuto Aspirina 160 a 325 mg Nitroglicerina SL o IV Morfina IV (si dolor no mejora con Memoria MONA: Morfina, Oxige Nitroglicerina, Aspirina Valoración de Electrocardiograma Inicial Elevación del Sí nuevo o presumiblemente nuevo sospechoso de lesión IMA Elevación ST Iniciar Tratamiento Adjunto -bloqueadores IV Heparina IV Nitrroglicerina IV IFCAs Tiempo inicio síntomas < 12 h Estrategia reperfusión - Angiografía - Intervención Percutánea (IP) (Angioplastia y/o stent) - Cirugía cardiovascular > 12 h Si hay signos de shock cardiogénico o CI llevar a librinolisis. IPC es de elección si está disponible, angiooplastia, fibrinolisis Depresión del ST o Inversión dinámica del ST Angina Inestable/IMA sin elevación del ST Iniciar Tratamiento Adjunto Heparina (NF, BPM) Nitroglicerina IV Aspirina 160 a 325 mg -bloqueadores IV Inhibidores Glicoproteína IIb/IIIa Valorar estado clínico Paciente Alto Riesgo Síntomas Persistentes Isquemia Recurrente Función ventricular izquierda deprimida Cambios ECG no diagnóstico Angina Inestable riesgo intermedio o Bajo SÍ Reúne criterios de angina inestable o angina nuevo inicio o troponina positiva? Admitir a Unidad Dolor Torácico (UDI) O cama monitorizada: Marcadores cardiaco seriado ECG seriado - Monitoría continua de ST, Considerar estudio con ecocardiograma Estable clínicamente Evidencia de Isquemia o Infarto No isquemia salida Terapia Fibrinolítica Actylise o estreptoquinasa o APSAC o, Releplase o, Tenecteplase Meta <30 minutos desde la puerta a la aguja Selección de IPC primaria Hacerse en 90 ± 30 minutos Operadores experimentados Centro alto-volumen Capacidad de cirugía Coronariografía Anatomía favorable para revascularización SÍ Revascularización IPP Cirugía N O Admitir a UCI Continuar tratamiento adyuvante Marcador cardiaco seriado ECG seriado Considerar ecocardiograma 401
TRATAMIENTO INICIAL DEL IAMCEST Dra. Rosario García Álvarez (UME de Ciudad Rodrigo)
 TRATAMIENTO INICIAL DEL IAMCEST Dra. Rosario García Álvarez (UME de Ciudad Rodrigo) TRATAMIENTO INICIAL DE IAMCEST EN EL PRIMER CONTACTO MÉDICO (PMC) SERVICIO DE URGENCIAS HOSPITALARIO ATENCIÓN PRIMARIA
TRATAMIENTO INICIAL DEL IAMCEST Dra. Rosario García Álvarez (UME de Ciudad Rodrigo) TRATAMIENTO INICIAL DE IAMCEST EN EL PRIMER CONTACTO MÉDICO (PMC) SERVICIO DE URGENCIAS HOSPITALARIO ATENCIÓN PRIMARIA
TECNOLOGÍA EN SALUD DE INTERÉS Metoprolol 1. RESUMEN
 TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
Taquicardia Ventricular Monomórfica
 Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Actualización: Guías clínicas SCACEST
 Actualización: Guías clínicas SCACEST D R L U I S E D U A R D O E N R Í Q U E Z R O D R Í G U E Z R 2 C A R D I O L O G Í A Índice Definiciones y epidemiología. Diagnóstico inicial y atención prehospitalaria.
Actualización: Guías clínicas SCACEST D R L U I S E D U A R D O E N R Í Q U E Z R O D R Í G U E Z R 2 C A R D I O L O G Í A Índice Definiciones y epidemiología. Diagnóstico inicial y atención prehospitalaria.
Infarto agudo de miocardio
 Infarto agudo de miocardio Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autores: Dirección de Asistencia Sanitaria Diseño Dirección de Comunicación
Infarto agudo de miocardio Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autores: Dirección de Asistencia Sanitaria Diseño Dirección de Comunicación
Principios activos Eficacia Seguridad Conveniencia Niveles 1 Paracetamol +++ +++ +++ 1-2-3. 2 Ibuprofeno +++ ++ ++ 1-2-3
 Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
SINDROME ISQUEMICO CORONARIO AGUDO
 SINDROME ISQUEMICO CORONARIO AGUDO Dr. Juan Gabriel Lira Pineda Urgencias Médico Quirúrgicas agudo Síndrome isquémico coronario agudo SICA. Es la expresión clínica de un espectro continuo y dinámico de
SINDROME ISQUEMICO CORONARIO AGUDO Dr. Juan Gabriel Lira Pineda Urgencias Médico Quirúrgicas agudo Síndrome isquémico coronario agudo SICA. Es la expresión clínica de un espectro continuo y dinámico de
La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares.
 Pág. 1 de 5 La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares. El objetivo de esta alerta internacional es difundir información
Pág. 1 de 5 La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares. El objetivo de esta alerta internacional es difundir información
Optimización del tratamiento farmacológico del paciente con Insuficiencia Cardiaca Crónica
 Optimización del tratamiento farmacológico del paciente con Insuficiencia Cardiaca Crónica FÁRMACOS A VALORAR: INHIBIDORES DE ENZIMA CONVERSORA DE LA ANGIOTENSINA (ieca). ANTAGONISTAS DE LOS RECEPTORES
Optimización del tratamiento farmacológico del paciente con Insuficiencia Cardiaca Crónica FÁRMACOS A VALORAR: INHIBIDORES DE ENZIMA CONVERSORA DE LA ANGIOTENSINA (ieca). ANTAGONISTAS DE LOS RECEPTORES
I FARTO DE MIOCARDIO
 I FARTO DE MIOCARDIO El infarto de miocardio, comúnmente conocido como ataque al corazón, ocurre cuando una o más arterias coronarias se tapan abruptamente, resultando en la muerte del músculo cardiaco.
I FARTO DE MIOCARDIO El infarto de miocardio, comúnmente conocido como ataque al corazón, ocurre cuando una o más arterias coronarias se tapan abruptamente, resultando en la muerte del músculo cardiaco.
El shock cardiogénico (SC) es un estado
 CAPÍTULO XIII Shock cardiogénico Juan Gabriel Cendales Rey, MD Internista, Unidad de Cuidado Intensivo Médico Fundación Santa Fe Bogotá El shock cardiogénico (SC) es un estado de hipoperfusión tisular
CAPÍTULO XIII Shock cardiogénico Juan Gabriel Cendales Rey, MD Internista, Unidad de Cuidado Intensivo Médico Fundación Santa Fe Bogotá El shock cardiogénico (SC) es un estado de hipoperfusión tisular
PROGRAMA DE PREVENCIÓN SECUNDARIA CARDIOVASCULAR REVASCULARIZACIÓN CORONARIA POR ANGIOPLASTIA
 1 PROGRAMA DE PREVENCIÓN SECUNDARIA CARDIOVASCULAR INFORMACIÓN PARA PACIENTES REVASCULARIZACIÓN CORONARIA POR ANGIOPLASTIA FONDO NACIONAL DE RECURSOS Edición 2013 2 Este material tiene como objetivo informarlo
1 PROGRAMA DE PREVENCIÓN SECUNDARIA CARDIOVASCULAR INFORMACIÓN PARA PACIENTES REVASCULARIZACIÓN CORONARIA POR ANGIOPLASTIA FONDO NACIONAL DE RECURSOS Edición 2013 2 Este material tiene como objetivo informarlo
Número de preguntas correctas Aprobó Sí No. Valor 18 puntos, cada pregunta equivale a un punto. Para la acreditación el mínimo es de 13 puntos.
 COD. Nombre del participante: Nombre de la actividad: SEMINARIO SINDROME CORONARIO AGUDO I Y II Fecha: 19 de junio 2013 Número de preguntas correctas Aprobó Sí No Valor 18 puntos, cada pregunta equivale
COD. Nombre del participante: Nombre de la actividad: SEMINARIO SINDROME CORONARIO AGUDO I Y II Fecha: 19 de junio 2013 Número de preguntas correctas Aprobó Sí No Valor 18 puntos, cada pregunta equivale
Agudización del asma Leovigildo Ginel Mendoza
 Agudización del asma Leovigildo Ginel Mendoza Médico especialista en Medicina Familiar y Comunitaria. Centro de Salud Ciudad Jardín, Málaga. Miembro del Grupo de Trabajo de Respiratorio de SEMERGEN Procedimiento
Agudización del asma Leovigildo Ginel Mendoza Médico especialista en Medicina Familiar y Comunitaria. Centro de Salud Ciudad Jardín, Málaga. Miembro del Grupo de Trabajo de Respiratorio de SEMERGEN Procedimiento
Estrategia restrictiva o liberal?
 Estrategia restrictiva o liberal? Evaluaron si un umbral restrictivo para la transfusión en pacientes con hemorragia digestiva aguda fue más seguro y eficaz que la estrategia transfusional liberal basada
Estrategia restrictiva o liberal? Evaluaron si un umbral restrictivo para la transfusión en pacientes con hemorragia digestiva aguda fue más seguro y eficaz que la estrategia transfusional liberal basada
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Guías Infarto Miocárdico con Elevación del Segmento ST 2013 (Asociación Americana del Corazón AHA y Colegio Americano de Cardiología ACC).
 Guías Infarto Miocárdico con Elevación del Segmento ST 2013 (Asociación Americana del Corazón AHA y Colegio Americano de Cardiología ACC). Resumen Luis Eduardo Rodriguez Castellanos. @LuisERodCas luisercastellanos@hotmail.com
Guías Infarto Miocárdico con Elevación del Segmento ST 2013 (Asociación Americana del Corazón AHA y Colegio Americano de Cardiología ACC). Resumen Luis Eduardo Rodriguez Castellanos. @LuisERodCas luisercastellanos@hotmail.com
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
INTERRUPCIÓN DEL ARCO AÓRTICO
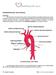 INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
MANEJO DEL ESTADO HIPEROSMOLAR
 MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
Capítulo 7: TÉCNICAS DIAGNÓSTICAS:
 Capítulo 7: TÉCNICAS DIAGNÓSTICAS: Dr. J. Carneado Ruiz. Cómo se diagnostica un ictus? Esto se hace mediante la evaluación de los síntomas y signos del paciente por un médico, preferentemente un Neurólogo.
Capítulo 7: TÉCNICAS DIAGNÓSTICAS: Dr. J. Carneado Ruiz. Cómo se diagnostica un ictus? Esto se hace mediante la evaluación de los síntomas y signos del paciente por un médico, preferentemente un Neurólogo.
El corazón del corredor
 El corazón del corredor El corazón es la bomba que suministra toda la energía al organismo y permite que todas las funciones orgánicas se realicen correctamente. Pesa aproximadamente 300g. Está situado
El corazón del corredor El corazón es la bomba que suministra toda la energía al organismo y permite que todas las funciones orgánicas se realicen correctamente. Pesa aproximadamente 300g. Está situado
Actualización Manejo en Sala de Emergencia del Síndrome Coronario Agudo
 Actualización Manejo en Sala de Emergencia del Síndrome Coronario Agudo Juan A. González Sánchez, MD, FACEP Director Departamento y Programa de Residencia Medicina de Emergencia Universidad de Puerto Rico
Actualización Manejo en Sala de Emergencia del Síndrome Coronario Agudo Juan A. González Sánchez, MD, FACEP Director Departamento y Programa de Residencia Medicina de Emergencia Universidad de Puerto Rico
Diagnóstico del Síndrome coronario agudo (SCA) Una guía rápida de lo que debe. saber el médico no especialista.
 Diagnóstico del Síndrome coronario agudo (SCA) Una guía rápida de lo que debe saber el médico no especialista. Curva de Reperfusión y Biomarcadores Cardíacos Múltiplos de los Valores Referenciales 100
Diagnóstico del Síndrome coronario agudo (SCA) Una guía rápida de lo que debe saber el médico no especialista. Curva de Reperfusión y Biomarcadores Cardíacos Múltiplos de los Valores Referenciales 100
Tratamiento de la enfermedad coronaria
 Tratamiento de la enfermedad coronaria Tratamiento de la enfermedad coronaria En la mayoría de las ocasiones, los pacientes con angina de pecho o infarto de miocardio pueden ser controlados con tratamiento
Tratamiento de la enfermedad coronaria Tratamiento de la enfermedad coronaria En la mayoría de las ocasiones, los pacientes con angina de pecho o infarto de miocardio pueden ser controlados con tratamiento
CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE
 Actividades de promoción de salud y consejos preventivos CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE 0 Actividades de promoción de la salud y consejos preventivos Población Diana: Población infantil desde
Actividades de promoción de salud y consejos preventivos CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE 0 Actividades de promoción de la salud y consejos preventivos Población Diana: Población infantil desde
Tema 2. Monitorización 1. INTRODUCCIÓN
 Tema 2. Monitorización 1. INTRODUCCIÓN Cuando las UCIs aparecieron hace 30 años, la mayor parte de los signos vitales eran monitorizados intermitentemente por la enfermera y no había posibilidad de registro
Tema 2. Monitorización 1. INTRODUCCIÓN Cuando las UCIs aparecieron hace 30 años, la mayor parte de los signos vitales eran monitorizados intermitentemente por la enfermera y no había posibilidad de registro
Introducción. Nuevos anticoagulantes orales
 Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
PROGRAMA DE CERTIFICACIÓN DE ORGANIZACIONES SALUDABLES - PCOS GUÍA BÁSICA DE ATENCIÓN DE EMERGENCIAS. PROGRAME SALVE UNA VIDA.
 PROGRAMA DE CERTIFICACIÓN DE ORGANIZACIONES SALUDABLES - PCOS GUÍA BÁSICA DE ATENCIÓN DE EMERGENCIAS. PROGRAME SALVE UNA VIDA. La muerte súbita y sus estadísticas ATENCIÓN TEMPRANA PROGRAMA SALVE UNA VIDA
PROGRAMA DE CERTIFICACIÓN DE ORGANIZACIONES SALUDABLES - PCOS GUÍA BÁSICA DE ATENCIÓN DE EMERGENCIAS. PROGRAME SALVE UNA VIDA. La muerte súbita y sus estadísticas ATENCIÓN TEMPRANA PROGRAMA SALVE UNA VIDA
ESTUDIO ELECTROFISIOLOGICO. ABLACION
 ESTUDIO ELECTROFISIOLOGICO. ABLACION Toda irregularidad del ritmo natural del corazón se denomina arritmia. Casi todos sentimos latidos irregulares o palpitaciones leves, que por lo general son inofensivas.
ESTUDIO ELECTROFISIOLOGICO. ABLACION Toda irregularidad del ritmo natural del corazón se denomina arritmia. Casi todos sentimos latidos irregulares o palpitaciones leves, que por lo general son inofensivas.
Caso Clínico para Soporte Vital Básico nº 4 PACIENTE CON DOLOR TORÁCICO
 Caso Clínico para Soporte Vital Básico nº 4 PACIENTE CON DOLOR TORÁCICO Realizado por Alfonso Ruíz Gómez. Técnico de SAMUR - Protección Civil. Motivo de consulta: Varón 50 años, en el interior de autobús
Caso Clínico para Soporte Vital Básico nº 4 PACIENTE CON DOLOR TORÁCICO Realizado por Alfonso Ruíz Gómez. Técnico de SAMUR - Protección Civil. Motivo de consulta: Varón 50 años, en el interior de autobús
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Embarazo Tubario
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Embarazo Tubario GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-182-09 Guía de Referencia Rápida O001 Embarazo tubárico
Guía de Referencia Rápida Diagnóstico y Tratamiento de Embarazo Tubario GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-182-09 Guía de Referencia Rápida O001 Embarazo tubárico
TEST 10FARMACOLÓGICOS
 TEST 10FARMACOLÓGICOS Mariona Matas Avellà. 10.1 Introducción La electrofisiología ha experimentado importantes cambios y ha evolucionado mucho en los últimos años. Han aparecido nuevas pruebas diagnósticas
TEST 10FARMACOLÓGICOS Mariona Matas Avellà. 10.1 Introducción La electrofisiología ha experimentado importantes cambios y ha evolucionado mucho en los últimos años. Han aparecido nuevas pruebas diagnósticas
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC
 6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
ECG Electrolitos y Fármacos. Adriano Pellegrini A.
 ECG Electrolitos y Fármacos Adriano Pellegrini A. Índice Potencial de acción. Potasio. Calcio. Magnesio. Bloqueadores canal de K. Bloqueadores canal de Na. Bloqueadores bomba Na-K ATPasa. Bloqueadores
ECG Electrolitos y Fármacos Adriano Pellegrini A. Índice Potencial de acción. Potasio. Calcio. Magnesio. Bloqueadores canal de K. Bloqueadores canal de Na. Bloqueadores bomba Na-K ATPasa. Bloqueadores
DEFINICIONES. Página 18 de 22. hemovigilancia.ghas@sespa.princast.es
 DEFINICIONES Centro de Transfusión: centro sanitario en el que se efectúa cualquiera de las actividades relacionadas con la extracción y verificación de la sangre humana o sus componentes, sea cual sea
DEFINICIONES Centro de Transfusión: centro sanitario en el que se efectúa cualquiera de las actividades relacionadas con la extracción y verificación de la sangre humana o sus componentes, sea cual sea
SEMINARIO TALLER - MANEJO ACTUAL DEL IAM CON ELEVACIÓN DEL SEGMENTO ST
 Caso 1 AP: 45 años, diabético tipo 1 (insulina NPH 40 UI sc/día), fumador de 1 caja al día EA: 60 min. de dolor retroesternal intenso, irradiado a cuello, sudoración profusa y disnea EX: lúcido, FR 28
Caso 1 AP: 45 años, diabético tipo 1 (insulina NPH 40 UI sc/día), fumador de 1 caja al día EA: 60 min. de dolor retroesternal intenso, irradiado a cuello, sudoración profusa y disnea EX: lúcido, FR 28
Electrocardiograma y troponinas en enfermedad cerebrovascular
 Electrocardiograma y troponinas en enfermedad cerebrovascular Heart-brain connection María Romeral Jiménez Residente de primer año de Neurología Hospital Universitario Clínico San Carlos 30 de Septiembre
Electrocardiograma y troponinas en enfermedad cerebrovascular Heart-brain connection María Romeral Jiménez Residente de primer año de Neurología Hospital Universitario Clínico San Carlos 30 de Septiembre
Importancia de la investigación clínica EN ONCOLOGÍA. ONCOvida. oncovida_20.indd 1 10/10/11 12:53
 Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Preguntas para responder
 Preguntas para responder Prevención primaria y secundaria 1. La utilización continuada de paracetamol durante el embarazo, es un factor de riesgo para desarrollar asma en edad escolar? 2. La utilización
Preguntas para responder Prevención primaria y secundaria 1. La utilización continuada de paracetamol durante el embarazo, es un factor de riesgo para desarrollar asma en edad escolar? 2. La utilización
TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE
 TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE GENERALIDADES EDAD DISTRIBUCION DE LOS SEXOS CAMBIOS ESTRUCTURALES DEL CORAZON
TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE GENERALIDADES EDAD DISTRIBUCION DE LOS SEXOS CAMBIOS ESTRUCTURALES DEL CORAZON
El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre.
 Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Guía del paciente. Braquiterapia: El mejor modo de tratar el cáncer. Porque la vida es para vivirla
 Guía del paciente Braquiterapia: El mejor modo de tratar el cáncer Porque la vida es para vivirla El objetivo de este folleto es ayudar a aquellas personas que han recibido un diagnóstico de cáncer, así
Guía del paciente Braquiterapia: El mejor modo de tratar el cáncer Porque la vida es para vivirla El objetivo de este folleto es ayudar a aquellas personas que han recibido un diagnóstico de cáncer, así
EXAMEN CURSO de ECG Y PCR 2013
 EXAMEN CURSO de ECG Y PCR 2013 1. Describa la correcta colocación de los electrodos para realizar un ECG de 12 derivaciones. ROJO: VERDE: AMARILLO: NEGRO: V1: V2: V3: V4: V5: V6: 2. Nombre las diferentes
EXAMEN CURSO de ECG Y PCR 2013 1. Describa la correcta colocación de los electrodos para realizar un ECG de 12 derivaciones. ROJO: VERDE: AMARILLO: NEGRO: V1: V2: V3: V4: V5: V6: 2. Nombre las diferentes
Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los
 Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los primeros minutos post-colapso. Cuidado post-paro integrado.
Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los primeros minutos post-colapso. Cuidado post-paro integrado.
Guía de Referencia Rápida
 Guía de Referencia Rápida Nutrición Parenteral: Prevención de complicaciones metabólicas, orgánicas y relacionadas a las Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-556-12
Guía de Referencia Rápida Nutrición Parenteral: Prevención de complicaciones metabólicas, orgánicas y relacionadas a las Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-556-12
VALORACIÓN CARDIOLOGÍCA DEL PACIENTE QUE VA A SER SOMETIDO A CIRUGÍA NO CARDIACA
 VALORACIÓN CARDIOLOGÍCA DEL PACIENTE QUE VA A SER SOMETIDO A CIRUGÍA NO CARDIACA 1 GENERALIDADES El propósito de la evaluación cardiaca preoperatoria es doble: Definir el perfil de riesgo del paciente
VALORACIÓN CARDIOLOGÍCA DEL PACIENTE QUE VA A SER SOMETIDO A CIRUGÍA NO CARDIACA 1 GENERALIDADES El propósito de la evaluación cardiaca preoperatoria es doble: Definir el perfil de riesgo del paciente
Tamponada Cardiaca. Preparado por: Widelma Peña Estudiante de Enfermería Universidad Interamericana de Bayamón Curso: Enfermería 3190
 Tamponada Cardiaca Preparado por: Widelma Peña Estudiante de Enfermería Universidad Interamericana de Bayamón Curso: Enfermería 3190 Introducción Durante el desarrollo del tema estaremos hablando sobre
Tamponada Cardiaca Preparado por: Widelma Peña Estudiante de Enfermería Universidad Interamericana de Bayamón Curso: Enfermería 3190 Introducción Durante el desarrollo del tema estaremos hablando sobre
AINES. Qué son los AINEs? Cómo se clasifican? Mecanismo de acción. Los dolores de Dolores. Acción farmacológica: -Efecto Analgésico.
 AINES Los dolores de Dolores Qué son los AINEs? Son medicamentos Anti-Inflamatorios No Esteroidales. Se utilizan para tratar muchos tipos de enfermedades debido al efecto que tienen sobre la inflamación,
AINES Los dolores de Dolores Qué son los AINEs? Son medicamentos Anti-Inflamatorios No Esteroidales. Se utilizan para tratar muchos tipos de enfermedades debido al efecto que tienen sobre la inflamación,
Existen factores de riesgo para padecerla?
 Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Consejos de tu veterinario. Año 4. Número 15
 Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
X-Plain La pancreatitis Sumario
 X-Plain La pancreatitis Sumario La pancreatitis es una enfermedad poco común que provoca la inflamación del páncreas. A pesar de ser una enfermedad poco común, casi 80,000 norteamericanos padecen de pancreatitis
X-Plain La pancreatitis Sumario La pancreatitis es una enfermedad poco común que provoca la inflamación del páncreas. A pesar de ser una enfermedad poco común, casi 80,000 norteamericanos padecen de pancreatitis
5.1.2. Eficacia de las intervenciones para la pérdida de peso
 5. Dieta y ejercicio Preguntas para responder Cuál es la dieta más adecuada en el paciente con diabetes? Cuáles son los efectos del ejercicio físico en pacientes con DM 2? Qué tipo de ejercicio se recomienda?
5. Dieta y ejercicio Preguntas para responder Cuál es la dieta más adecuada en el paciente con diabetes? Cuáles son los efectos del ejercicio físico en pacientes con DM 2? Qué tipo de ejercicio se recomienda?
15 Respuestas Acerca de La Influenza (la gripe)
 15 Respuestas Acerca de La Influenza (la gripe) (Todo lo que necesita saber para participar en la discusión) Compromiso Público Acerca de la Influenza Influenza (la gripe) 1. Qué es la influenza (la gripe)?
15 Respuestas Acerca de La Influenza (la gripe) (Todo lo que necesita saber para participar en la discusión) Compromiso Público Acerca de la Influenza Influenza (la gripe) 1. Qué es la influenza (la gripe)?
RESUMEN MES DE MAYO 2014
 RESUMEN MES DE MAYO 2014 Prasugrel más bivalirudina vs Clopidogrel mas heparina, en pacientes con infarto agudo de miocardio con supradesnivel del ST. European Heart Journal, May 9, 2014 Se conoce que
RESUMEN MES DE MAYO 2014 Prasugrel más bivalirudina vs Clopidogrel mas heparina, en pacientes con infarto agudo de miocardio con supradesnivel del ST. European Heart Journal, May 9, 2014 Se conoce que
TORACOTOMIA DE REANIMACION
 TORACOTOMIA DE REANIMACION Dr. Luis Inzunza Constanzo Servicio de Urgencia Clínica Las Condes Y Servicio de Cirugía Hospital San Juan de Dios Noviembre 2008 GENERALIDADES Traumatismo torácico contribuye
TORACOTOMIA DE REANIMACION Dr. Luis Inzunza Constanzo Servicio de Urgencia Clínica Las Condes Y Servicio de Cirugía Hospital San Juan de Dios Noviembre 2008 GENERALIDADES Traumatismo torácico contribuye
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla
 Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
Este medicamento debe ser usado exclusivamente bajo prescripción y vigilancia médica y no puede repetirse sin nueva receta médica.
 DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
Anexo II. Conclusiones científicas y motivos para la suspensión de las autorizaciones de comercialización presentados por la EMA
 Anexo II Conclusiones científicas y motivos para la suspensión de las autorizaciones de comercialización presentados por la EMA 5 Conclusiones científicas Resumen general de la evaluación científica de
Anexo II Conclusiones científicas y motivos para la suspensión de las autorizaciones de comercialización presentados por la EMA 5 Conclusiones científicas Resumen general de la evaluación científica de
Capítulo 13 Enfermedades psiquiátricas. 13.01 Depresión 13.02 Psicosis aguda
 Capítulo Enfermedades psiquiátricas.01 Depresión.02 Psicosis aguda 157 Enfermedades psiquiátricas.01 Depresión F32.9 Descripción Trastorno emocional con humor o estado de ánimo muy bajo como hecho diferencial.
Capítulo Enfermedades psiquiátricas.01 Depresión.02 Psicosis aguda 157 Enfermedades psiquiátricas.01 Depresión F32.9 Descripción Trastorno emocional con humor o estado de ánimo muy bajo como hecho diferencial.
Crisis Asmática. Dr. Sebastián Pablo Lamari Médico Neumonólogo Hospital Rivadavia. PDF created with pdffactory trial version www.pdffactory.
 Crisis Asmática Dr. Sebastián Pablo Lamari Médico Neumonólogo Hospital Rivadavia 1 Crisis Asmática Episodios caracterizados por el progresivo incremento de la tos, disnea y sibilancias, que requieren una
Crisis Asmática Dr. Sebastián Pablo Lamari Médico Neumonólogo Hospital Rivadavia 1 Crisis Asmática Episodios caracterizados por el progresivo incremento de la tos, disnea y sibilancias, que requieren una
Modificaciones en la Ficha Técnica o Resumen de las Características del Producto y del Prospecto presentadas por la Agencia Europea de Medicamentos
 Anexo II Modificaciones en la Ficha Técnica o Resumen de las Características del Producto y del Prospecto presentadas por la Agencia Europea de Medicamentos Esta Ficha Técnica o Resumen de las Características
Anexo II Modificaciones en la Ficha Técnica o Resumen de las Características del Producto y del Prospecto presentadas por la Agencia Europea de Medicamentos Esta Ficha Técnica o Resumen de las Características
Pericarditis. Pericardio: es una membrana serosa compuesta de dos capas (parietal y visceral) Se puede afectar por una serie de agentes:
 Pericarditis Dra. Josefina Ugarte MOP Pericardio: es una membrana serosa compuesta de dos capas (parietal y visceral) Se puede afectar por una serie de agentes: infecciosos físicos Traumáticos, Inflamatorios
Pericarditis Dra. Josefina Ugarte MOP Pericardio: es una membrana serosa compuesta de dos capas (parietal y visceral) Se puede afectar por una serie de agentes: infecciosos físicos Traumáticos, Inflamatorios
Cosas que debería saber acerca de la preeclampsia
 Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
Transfusiones de glóbulos rojos para la enfermedad de células falciformes
 Transfusiones de glóbulos rojos para la enfermedad de células falciformes Transfusiones de glóbulos rojos para la enfermedad de células falciformes 1 Elaborado por St. Jude Children s Research Hospital,
Transfusiones de glóbulos rojos para la enfermedad de células falciformes Transfusiones de glóbulos rojos para la enfermedad de células falciformes 1 Elaborado por St. Jude Children s Research Hospital,
LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA
 LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA Se identifican diversos síntomas atípicos de la primo infección, algunos de ellos graves, aunque poco frecuentes Nota:
LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA Se identifican diversos síntomas atípicos de la primo infección, algunos de ellos graves, aunque poco frecuentes Nota:
Vacunación Anti Influenza 2009. Mientras Antes se Vacune, Mejor
 Vacunación Anti Influenza 2009 Mientras Antes se Vacune, Mejor Qué es la Influenza? Es una enfermedad viral altamente contagiosa que afecta el sistema respiratorio. Es una de las enfermedades más severas
Vacunación Anti Influenza 2009 Mientras Antes se Vacune, Mejor Qué es la Influenza? Es una enfermedad viral altamente contagiosa que afecta el sistema respiratorio. Es una de las enfermedades más severas
Enfermedades cardiovasculares
 Enfermedades cardiovasculares Índice Introducción Qué es y cómo funciona el aparato cardiocirculatorio? Qué es la enfermedad coronaria? Por qué se desarrolla? Síntomas Tratamiento Dolor en el pecho Cómo
Enfermedades cardiovasculares Índice Introducción Qué es y cómo funciona el aparato cardiocirculatorio? Qué es la enfermedad coronaria? Por qué se desarrolla? Síntomas Tratamiento Dolor en el pecho Cómo
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD
 PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
POR QUÉ YA NO SE RECOMIENDA ESPERAR 3 MESES PARA HACERSE LA PRUEBA DEL VIH?
 QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
Hombre de 72 años, hipertenso, con palpitaciones y mareos
 palpitaciones y mareos Rodney H Falk MD, FACC Harvard Vanguard Medical Associates, Brigham and Women s Hospital, Harvard Medical School. Boston MA rfalk@partners.org palpitaciones y mareos Hombre de 72
palpitaciones y mareos Rodney H Falk MD, FACC Harvard Vanguard Medical Associates, Brigham and Women s Hospital, Harvard Medical School. Boston MA rfalk@partners.org palpitaciones y mareos Hombre de 72
SESIÓN DE CASOS CLÍNICOS 24-10-2011 CORAZÓN Y EMBARAZO. Irene Lucena Padrós Manuel Almendro Delia
 SESIÓN DE CASOS CLÍNICOS 24-10-2011 CORAZÓN Y EMBARAZO Irene Lucena Padrós Manuel Almendro Delia INTRODUCCIÓN Durante el embarazo y el parto suceden una serie de cambios fisiológicos que requieren la adaptación
SESIÓN DE CASOS CLÍNICOS 24-10-2011 CORAZÓN Y EMBARAZO Irene Lucena Padrós Manuel Almendro Delia INTRODUCCIÓN Durante el embarazo y el parto suceden una serie de cambios fisiológicos que requieren la adaptación
Eutirox 100 microgramos, comprimidos Levotiroxina (DCI) de sodio
 En este prospecto: 1. Qué es Eutirox 100 microgramos, comprimidos y para qué se utiliza? 2. Antes de tomar Eutirox 100 microgramos, comprimidos. 3. Cómo tomar Eutirox 100 microgramos, comprimidos. 4. Posibles
En este prospecto: 1. Qué es Eutirox 100 microgramos, comprimidos y para qué se utiliza? 2. Antes de tomar Eutirox 100 microgramos, comprimidos. 3. Cómo tomar Eutirox 100 microgramos, comprimidos. 4. Posibles
Sindromes coronarios. José Astorga Fuentes Médico Cirujano ENFERMERÍA UTA 2013
 Sindromes coronarios José Astorga Fuentes Médico Cirujano ENFERMERÍA UTA 2013 El hombre supersticioso teme a la tierra y al mar, al aire y al cielo, a las tinieblas y a la luz, al ruido y al silencio;
Sindromes coronarios José Astorga Fuentes Médico Cirujano ENFERMERÍA UTA 2013 El hombre supersticioso teme a la tierra y al mar, al aire y al cielo, a las tinieblas y a la luz, al ruido y al silencio;
PARA REVELAR LA RESPUESTA. El sistema Reveal LINQ TM le permite a su médico obtener información sobre su corazón mientras usted disfruta de la vida.
 PARA REVELAR LA RESPUESTA El sistema Reveal LINQ TM le permite a su médico obtener información sobre su corazón mientras usted disfruta de la vida. POR QUÉ EL MONITOREO DE LARGO PLAZO PUEDE SER ADECUADO
PARA REVELAR LA RESPUESTA El sistema Reveal LINQ TM le permite a su médico obtener información sobre su corazón mientras usted disfruta de la vida. POR QUÉ EL MONITOREO DE LARGO PLAZO PUEDE SER ADECUADO
en tratamiento con Toctino ... Nombre de la paciente (alitretinoína) Para el médico Soluciones pensando en ti
 (alitretinoína) Tarjeta Restaura de seguimiento desde el interiorde la Paciente en con Toctino... Nombre de la paciente Para el médico Soluciones pensando en ti www.almirall.es www.solucionesalmirall.com
(alitretinoína) Tarjeta Restaura de seguimiento desde el interiorde la Paciente en con Toctino... Nombre de la paciente Para el médico Soluciones pensando en ti www.almirall.es www.solucionesalmirall.com
CONSENTIMIENTO INFORMADO PARA CIRUGÍA CARDIOVASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL. Nombre:... Apellidos
 CONSENTIMIENTO INFORMADO PARA CIRUGÍA CARDIOVASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:... Apellidos de años, en calidad
CONSENTIMIENTO INFORMADO PARA CIRUGÍA CARDIOVASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:... Apellidos de años, en calidad
Analizan los beneficios vasculares
 Analizan los beneficios vasculares Artículo: La terapia con estatinas reduce el riesgo de presentar eventos vasculares graves, sin importar la concentración basal de proteína C reactiva que presente el
Analizan los beneficios vasculares Artículo: La terapia con estatinas reduce el riesgo de presentar eventos vasculares graves, sin importar la concentración basal de proteína C reactiva que presente el
GUÍA ESPEN DE NUTRICIÓN ENTERAL GERIATRÍA
 GUÍA ESPEN DE NUTRICIÓN ENTERAL GERIATRÍA CUESTIONES PRINCIPALES 1. CUÁLES SON LOS OBJETIVOS DE LA TERAPIA NUTRICIONAL EN GERIATRÍA? 2. NUTRICIÓN ENTERAL EN GRUPOS ESPECÍFICOS DE DIAGNÓSTICO 3. ASPECTOS
GUÍA ESPEN DE NUTRICIÓN ENTERAL GERIATRÍA CUESTIONES PRINCIPALES 1. CUÁLES SON LOS OBJETIVOS DE LA TERAPIA NUTRICIONAL EN GERIATRÍA? 2. NUTRICIÓN ENTERAL EN GRUPOS ESPECÍFICOS DE DIAGNÓSTICO 3. ASPECTOS
Llagas que no cicatrizan
 Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
ACTUACIÓN N DE ENFERMERÍA A ANTE EL DOLOR TORÁCICO EN URGENCIAS. Rocío Segura Ruiz
 ACTUACIÓN N DE ENFERMERÍA A ANTE EL DOLOR TORÁCICO EN URGENCIAS Rocío Segura Ruiz enero 2011 INDICE 1. Objetivos 2. Etiología a del dolor torácico 3. Intervenciones 4. Esquema de actuación INTRODUCIÓN
ACTUACIÓN N DE ENFERMERÍA A ANTE EL DOLOR TORÁCICO EN URGENCIAS Rocío Segura Ruiz enero 2011 INDICE 1. Objetivos 2. Etiología a del dolor torácico 3. Intervenciones 4. Esquema de actuación INTRODUCIÓN
GPC. Guía de Referencia Rápida. Diagnóstico y Manejo del Parto Pretérmino
 Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
CARDIOLOGÍA Trastornos del ritmo II
 CARDIOLOGÍA Trastornos del ritmo II Taquiarritmias Los mecanismos arritmogénicos son: aumento del automatismo, la actividad desencadenada (pospotenciales) y la reentrada La taquicardia sinusal se caracteriza
CARDIOLOGÍA Trastornos del ritmo II Taquiarritmias Los mecanismos arritmogénicos son: aumento del automatismo, la actividad desencadenada (pospotenciales) y la reentrada La taquicardia sinusal se caracteriza
EL PoDer DE SABER ANTES. PreeclampsiaScreen TM T1
 Preeclampsia de aparición temprana EL PoDer DE SABER ANTES PreeclampsiaScreen TM T1 Preeclampsia: es mejor conocer sus riesgos antes. Su médico le realiza pruebas para detectar su riesgo de sufrir preeclampsia
Preeclampsia de aparición temprana EL PoDer DE SABER ANTES PreeclampsiaScreen TM T1 Preeclampsia: es mejor conocer sus riesgos antes. Su médico le realiza pruebas para detectar su riesgo de sufrir preeclampsia
APLICACIÓN DE LA PRUEBA DE ESFUERZO EN REHABILITACIÓN. Dr Josep Mª Muniesa
 APLICACIÓN DE LA PRUEBA DE ESFUERZO EN REHABILITACIÓN Dr Josep Mª Muniesa INTRODUCCION En qué consiste la Prueba de Esfuerzo Cardio-Pulmonar (PECP)? Consiste en la realización de ejercicio físico en un
APLICACIÓN DE LA PRUEBA DE ESFUERZO EN REHABILITACIÓN Dr Josep Mª Muniesa INTRODUCCION En qué consiste la Prueba de Esfuerzo Cardio-Pulmonar (PECP)? Consiste en la realización de ejercicio físico en un
X-Plain Hipertensión esencial Sumario
 X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
Las infecciones de transmisión sexual. Infección por. Clamidias. Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
Tras completar el programa completo de ensayo clínico Fase III, BIL ha mostrado resultados superiores en la reducción de HbA1c frente a comparadores
 Eli Lilly and Company Lilly Corporate Center Indianapolis, Indiana 46285 U.S.A. Fecha: 23 de septiembre, 2014 Peglispro, la insulina basal de Lilly, demuestra superioridad en la reducción de los niveles
Eli Lilly and Company Lilly Corporate Center Indianapolis, Indiana 46285 U.S.A. Fecha: 23 de septiembre, 2014 Peglispro, la insulina basal de Lilly, demuestra superioridad en la reducción de los niveles
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor]
![DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor] DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor]](/thumbs/33/16320729.jpg) DISFUNCION ERECTIL Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma [Nombre del autor] DISFUNCIÓN ERÉCTIL INFORMACIÓN AL PACIENTE Introducción La disfunción eréctil
DISFUNCION ERECTIL Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma [Nombre del autor] DISFUNCIÓN ERÉCTIL INFORMACIÓN AL PACIENTE Introducción La disfunción eréctil
Se coloca dentro del útero para ofrecer protección anticonceptiva y tiene unos hilos guía para su localización y extracción.
 Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
Práctica clínica. Interpretación de los resultados de los gases en sangre
 Práctica clínica Para interpretar los gases en sangre es necesaria la evaluación sistemática de la oxigenación, el ph, el bicarbonato estándar (shco3 ) y el exceso de bases, la presión parcial de anhídrido
Práctica clínica Para interpretar los gases en sangre es necesaria la evaluación sistemática de la oxigenación, el ph, el bicarbonato estándar (shco3 ) y el exceso de bases, la presión parcial de anhídrido
Enfermedades Cardiovasculares
 Enfermedades Cardiovasculares Hablaremos de los tipo de enfermedades relacionadas con el corazón o los vasos sanguíneos, (arterias y venas). Cardiopatía coronaria Enfermedades cerebrovasculares Arteríopatía
Enfermedades Cardiovasculares Hablaremos de los tipo de enfermedades relacionadas con el corazón o los vasos sanguíneos, (arterias y venas). Cardiopatía coronaria Enfermedades cerebrovasculares Arteríopatía
Qué es la menopausia y Cuáles son sus etapas
 Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
retinopatía diabética un vistazo a fondo
 2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco
 Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco Si bien todos los sentidos que poseemos los humanos son importantes y nos
Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco Si bien todos los sentidos que poseemos los humanos son importantes y nos
n el patrocinio de MARIA JOSE RUIZ OLGADO
 n el patrocinio de MARIA JOSE RUIZ OLGADO CASO CLINICO Varón de 75 años NAMC SIN FRCV CONOCIDOS SIN TRATAMIENTOS CRÓNICOS ACUDE A URGENCIAS (20H.) POR DOLOR TORÁCICO CASO CLINICO 1. INICIO SINTOMAS: INTERMITENTE
n el patrocinio de MARIA JOSE RUIZ OLGADO CASO CLINICO Varón de 75 años NAMC SIN FRCV CONOCIDOS SIN TRATAMIENTOS CRÓNICOS ACUDE A URGENCIAS (20H.) POR DOLOR TORÁCICO CASO CLINICO 1. INICIO SINTOMAS: INTERMITENTE
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
