Terapéutica Farmacológica
|
|
|
- Cristián Gil Valdéz
- hace 8 años
- Vistas:
Transcripción
1 C A P I T U L O V I Terapéutica farmacológica Dr. Javier Ruiz Weisser / Dr. Héctor Canale / Dr. Daniel Corsiglia Drogas usadas con mayor frecuencia durante el PCR DROGAS ADRENERGICAS-CATECOLAMINAS: - Epinefrina - Norepinefrina (levarterenol) - Dopamina - Dobutamina AGENTES QUE ACTUAN SOBRE EL SISTEMA PARASIMPÁ- TICO: - Atropina AGENTES ANTIARRITMICOS: - Amiodarona - Lidocaina - Sulfato de magnesio - Bicarbonato de sodio OTRAS DROGAS USADAS EN EL PCR: - Cloruro de calcio - Adenosina - Procainamida. - Bretilio - Isoproterenol. - Morfina - Naxolona - Amrinona - Vasopresina GLUCOSIDOS DIGITALICOS DROGAS ANTICALCICAS - Verapamilo y diltiazem. DROGAS VASODILATADORAS - Nitropropusiato de sodio. - Nitroglicerina NTG DROGAS BETA-BLOQUEANTES. - Propanolol - Metoprolol - Atenolol - Esmolol En general las drogas en el PCR se utilizan para: - Prevenir la FV - Revertir la FV, asistolia,dem - Mantener el ritmo deseado - Coadyuvantes de otras medidas - Brindar soporte circulatorio Durante la parada cardíaca las drogas ocupan un segundo lugar respecto a otras intervenciones. Las medidas mecánicas (ABC), la desfibrilación cuando está indicada y el manejo apropiado de la vía aérea ocupan el primer lugar. Una vez que estas hayan comenzado se deben comenzar con la infusión EV y a administrar medicamentos. Una vena periférica (antecubital o yugular externa) debe ser la primera elección, ya que para efectuar una vía central por punción se debe interrumpir las maniobras de RCP. Desafortunadamente los niveles pico de las drogas y el tiempo lento de circulación son mayores cuando se utilizan las vías periféricas, requiriendo de 1 a 2 minutos para alcanzar la circulación central. Las drogas, en estos casos, deben ser administradas rápidamente, seguida de 20 ml de solución fisiológica y la elevación de la extremidad. En los casos de necesidad de expansión rápida (trauma), los catéteres cortos y gruesos son los indicados. Mientras que la ventaja de las vías centrales es la mayor rapidez en el arribo a los sitios de acción, la vía venosa periférica es fácil de enseñar, tiene pocas complicaciones y no requiere la interrupción de la RCP. Si la circulación espontánea no retorna luego de la administración inicial por la vía periférica, debe colocarse una vía central que se efectuará a través de la vena yugular interna o subclavia con un catéter largo que ingrese en la cavidad torácica pues los catéteres cortos pueden producir un pequeño reflujo retrógrado durante la RCP. Las drogas pueden administrarse por vía endo-traqueal VI-1
2 entre 2 a 2.5 veces las dosis recomendadas y diluidas en 10 ml de solución fisiológica. Se coloca un cateter a través del tubo endotraqueal, se suspenden momentáneamente las compresiones torácicas y se ventilará enérgicamente para favorecer la absorción. Las compresiones torácicas deben retomarse inmediatamente. La administración intraósea es una excelente alternativa cuando no puede accederse a la vía venosa, particular mente en la población pediátrica. Los objetivos generales en el uso de drogas en el paro cardiorrespiratorio y periparo son, entre otros: - Corregir la hipoxemia - Establecer circulación espontánea con una adecuada presión sanguínea. - Promover una función cardíaca óptima - Prevenir o suprimir arritmias significativas - Calmar el dolor - Corregir la acidosis - Tratar la insuficiencia cardíaca congestiva. Drogas usadas con mayor frecuencia durante el PCR OXIGENO Se debe administrar la mayor concentración de oxígeno de ser posible (100%) en todos los pacientes con PCR y en otros con hipoxemia sospechada. (Clase I). En los pacientes hipoxémicos el oxígeno aumenta la PO2 y la saturación de la Hb, mejorando la oxigenación tisular cuando la circulación se mantiene. La oxigenoterapia es un componente esencial en el manejo de las emergencias médicas, en general y en el PCR en particular. El oxígeno debe administrarse a todos los pacientes con dolor torácico agudo que pueda deberse a isquemia miocardica, hipoxemia sospechada de cualquier causa y paro cardiorespiratorio. No debe ser negado a pacientes con EPOC y por temor a que retengan CO2. Estos pacientes necesitan oxígeno y una observación cuidadosa. El tratamiento rápido de la hipoxemia puede prevenir el paro cardíaco. La mayor precaución es estar seguro que un alto flujo de oxígeno está siendo suministrado adecuadamente. La toxicidad del oxígeno, por altas concentraciones, puede ocurrir luego de un soporte ventilatorio prolongado (más de 3-5 días). Sin embargo, aún una concentración de oxígeno al 100% no es peligrosa durante los minutos requeridos para una reanimación. Nunca debe suspenderse o diluirse a concentraciones menores durante la reanimación con la incorrecta creencia de que puede ser peligroso. Durante el tratamiento de pacientes con enfermedad pulmonar crónica (por ej. enfisema pulmonar) puede ser necesaria la ventilación asistida durante la administración de oxígeno si la corrección de la hipoxemia reduce el estímulo respiratorio en pacientes que retienen CO2. El estímulo respiratorio rara vez es deprimido lo suficiente como para requerir soporte ventilatorio. Los capnógrafos que valoran la CO2 al final de la espiración y los oxímetros de pulso han sido incorporados junto a dispositivos automáticos de medición de la presión arterial y otros parámetros. La adecuada ventilación y oxigenación deber ser monitoreada por la valoración de CO2 al final de la espiración y por el oxímetro de pulso más que por el análisis de gases en sangre. CATECOLAMINAS - Epinefrina - Norepinefrina (levarterenol) - Dopamina - Dobutamina Receptores Adrenérgicos Cardiovasculares Los receptores adrenérgicos regulan el tono muscular liso del corazón, vasos, bronquios y del gastrointestinal. Hay tres tipo de receptores adrenérgicos: α (α1-α2), β (β1 y β2) y las dopaminérgicas. Las catecolaminas difieren unas de otras por su afinidad a los receptores adrenérgicos. Los alfa 1(α1) postsinápticos del músculo liso al ser estimulados producen vasoconstricción. Los receptores α1 miocárdicos al estimularse generan efectos cronotrópicos. positivos, incrementan la frecuencia cardíaca y la contractilidad miocárdica. La norepinefrina tiene una potencia relativa mayor con VI-2
3 respecto a la epinefrina sobre los agonistas adrenérgicos. Los receptores α2 presinápticos modulan el tono vascular en los grandes vasos y proveen un mecanismo de contraregulación a la gran cantidad de receptores α1. Cuando los α2 son estimulados, la liberación de norepinefrina es inhibida, decreciendo la actividad adrenérgica, limitando así la acumulación de norepinefrina y produciendo vasodilatción. En el sistema nervioso central la estimulación de los receptores α2 inhibe en forma refleja el locus ceruleus, con duciendo a la vasodilatación periférica. La estimulación de los receptores β2 causa vasodilatación y relajación del músculo liso gastrointestinal, uterino y bronquial. Favorece la glucogenolisis e ingresa al potasio dentro de la célula, induciendo hipokalemia. sistema nervioso parasimpático, el cual tiene efectos en la función electrofisiológica y sobre la motilidad vascular coronaria. Otros mecanismos que han sido postulados como modificadores de la motilidad vascular coronaria, distintos a los autonómicos son: 1. Disbalance entre los productos vasoactivos mediados por las plaquetas como el tromboxano A2 y la prostaciclina. 2. Disfunciones endoteliales que conducen a respuestas paradójicas al estímulo vasodilatador normal. 3. Disminución o pérdida de sustancias vasodilatadoras como el factor relajador del endotelio. ADRENALINA o EPINEFRINA Bajas dosis de dopamina estimulan los receptores dopaminérgicos, generando vasodilatación renal y mesentérica, pero el tono venoso es incrementado por la estimulación α adrenérgica. Las arterias coronarias poseen ambos receptores adrenérgicos. Arterias coronarias y agentes adrenérgicos: Los receptores α adrenérgicos predominan en las grandes arterias coronarias epicárdicas y los β adrenérgicos predominan en las pequeñas arterias. La estimulación de los receptores α, por agentes como la norepinefrina o dopamina o por estimulación del sistema nervioso simpático produce vasoconstricción coronaria. La vasoconstricción coronaria es rápidamente antagoniza da por factores metabólicos locales como adenosina, que es elaborada en respuesta al trabajo cardíaco. En pacientes con enfermedad de arterias coronarias, la vasoconstricción coronaria a un estímulo dado puede ser mayor pero no es raro que existan respuestas paradójicas secundarias a la lesión endotelial. Las catecolaminas con propiedades α agonistas deben ser usadas con precau ción en pacientes con enfermedad isquémica aguda. Los receptores postsinápticos α2 pueden ser importantes en la mediación del espasmo coronario. Los bloqueantes de los canales de calcio amortiguan la vasoconstricción mediada por los receptores α2 explicando así su eficacia en antagonizar la vasoconstricción coronaria. La estimulación de los receptores β adrenérgicos, habitualmente generan vasodilatación coronaria. El tono adrenérgico está balanceado y modulado por el La epinefrina es una catecolamina natural con actividad agonista tanto α como ß adrenérgica. La epinefrina juega un rol crítico en el paro cardíaco. Las acciones farmacológicas de la epinefrina son complejas debido a que están moduladas en parte por ajustes circulatorios reflejos. La epinefrina puede producir las siguientes respuestas cardiovasculares: Aumento de la resistencia vascular sistémica Aumento de las presiones sistólica y diastólica Aumento del la actividad eléctrica en el miocardio Aumento del flujo sanguíneo coronario ycerebral. Aumento de la fuerza de contracción del miocardio. Aumento de los requerimientos miocardicos de oxígeno. Aumento de la automaticidad El efecto beneficioso primario de la epinefrina en el paro cardíaco es la vasoconstricción periférica, que conduce a mejorar la presión de perfusión cerebral y coronaria. La epinefrina es un potente agonista adrenérgico postsináptico α1y α2. Aún cuando los efectos β adrenérgicos de la epinefrina pueden aumentar la producción miocárdica de lactato, estos efectos parecen también mejorar el flujo sanguíneo del sistema nervioso central. La epinefrina produce una redistribución favorable del flujo sanguíneo desde la circulación periférica a la circulación central durante la RCP. La elevación de la presión de perfusión coronaria que sigue a la administración de epinefrina es beneficiosa. La adrenalina es un agente vasoactivo útil, en pacientes VI-3
4 con shock circulatorio refractario, por ejemplo después de by-pass cardiopulmonar. La epinefrina es Clase Indeterminada en el PCR, tanto a dosis altas (0.2 mg/kg) como a dosis de 1 mg EV cada 3 a 5 minutos (fibrilación ventricular o taquicardia ventricular sin pulso que no responde a los choques eléctricos iniciales, la asistolia o la actividad eléctrica sin pulso). La infusión de epinefrina también puede ser usada para tratar pacientes con bradicardia gravemente sintomática. Dosificación La dosis "estándar" de la epinefrina es de 1 mg cada 5 minutos. Las dosis de 1, 2 y 3 mg c/ 5 minutos o dosis altas (0.2 mg./kg.) no demostraron ser superiores y pueden incrementar la isquemia subendocárdica. La autooxidación de las catecolominas y compuestos simpaticomimeticos relacionados es ph dependiente. El con tacto de la epinefrina con otras drogas que tengan un ph alcalino (tales como el bicarbonato de sodio) pueden causar auto-oxidación pero el grado de reacción es muy lento para ser clínicamente importante cuando la epinefrina se administra en bolo o en goteo rápido. La epinefrina no debería ser agregada a frascos que contengan soluciones alcalinas. Aún a bajas dosis, los efectos inotrópicos y cronotrópicos de la epinefrina pueden precipitar o exacerbar la isquemia miocárdica. Dosis mayores de 0.3 mg/kg/min. producen hipertensión en pacientes que no se encuentran en paro cardíaco. Puede inducir o exacerbar arritmias ventriculares. NOREPINEFRINA (NE) Hay algunas consideraciones que es importante remarcar: 1- La tasa de sobrevida en el PCR es baja mas allá de la dosis de epinefrina. 2- La mayor sobrevida depende de la desfibrilación temprana. La epinefrina, como otras intervenciones tardías, representan un último y desesperado esfuerzo para reanimar personas con una muy pobre posibilidad de sobrevida. De acuerdo al metabolismo de la epinefrina debería ser administrada a intervalos que no excedan los 3 a 5 minutos y la dosis dada por inyección periférica, debería ser seguida por un bolo de 20 ml. de líquido IV a fin de asegurar la llegada de la droga en el compartimiento central. La norepinefrina es una catecolamina natural que difiere químicamente de la epinefrina solo por la ausencia del grupo metilo en la amina terminal. La epinefrina y la norepinefrina son aproximadamente iguales en su capacidad para estimular los receptores β1 adrenérgicos (cardíacos), pero sus efectos estimulatorios sobre los receptores α1 y β2 adrenérgicos son diferentes. La NE es un potente agonista α con un mínimo efecto β2. La NE aumenta la contractilidad miocárdica por sus efectos β1, mientras que sus efectos α producen una vasoconstricción arterial y venosa. La epinefrina tiene una buena biodisponibilidad luego de una adecuada administración endotraqueal. A pesar de que la dosis óptima de epinefrina para la administración endotraqueal es desconocida, una dosis por lo menos 2 a 2,5 veces la dosis IV periférica puede ser necesaria. Durante el paro cardíaco y la bradicardia sintomática con hipotensión severa, la epinefrina puede ser administrada en infusión continua. La epinefrina puede ser también usada como agente presor y cronotrópico (para aumentar la presión arterial y la frecuencia cardíaca ) en pacientes que no están en paro cardíaco (shock séptico, bradicardia sintomática). El efecto inotrópico positivo y vasopresor de la NE ha sido usado en el tratamiento del shock refractario. Sin embar go, el incremento de la resistencia vascular inducida por la NE puede contrarrestar su efecto inotrópico. La NE aumenta la presión sanguínea por elevación de la resistencia vascular sistémica y puede no mejorar y si disminuir el gasto cardíaco. Dado que la NE incrementa la demanda cardíaca de oxígeno puede exacerbar la isquemia miocárdica, especialmente si la vasoconstricción coronaria es inducida por la estimulación de los receptores α coronarios. La NE debe ser utilizado como agente de último recurso en los tratamientos médicos en pacientes con enfermedad arterial coronaria. VI-4
5 La NE es usada para el tratamiento de la hipotensión con traducción hemodinámica refractaria a otras aminas simpaticomiméticas. Es más útil cuando la resistencia periférica sistémica es baja. La hipotensión y la baja resistencia vascular sistémica es rara en los pacientes con infarto agudo de miocardio, pero son mas comunes en pacientes con shock séptico y neurogénico. El uso de NE debe ser considerado como una medida temporaria. El éxito en el manejo requiere no solo mantener la presión arterial sino también corregir las anormalidades subyacentes. Dosis El bitartrato de norepinefrina puede encontrarse en ampollas de 4 ml conteniendo 2 mg de NE por mililitro. Debe ser agregado a 250 ml de dextrosa al 5% o solución fisiológica para obtener una concentración de 16 µg /ml (microgramos o gammas por mililitro). Debe infundirse por un cateter venoso central para minimizar el riesgo de extravasación. Deben comenzarse con infusiones de 0.5 a 1.0 µg/min como dosis de comienzo. La frecuencia de infusión es titulada hasta lograr el efecto deseado, el cual es lograr una adecuada presión sistólica (criterio razonable es una sistólica no menor de 90 mm de Hg) con la menor dosis. La dosis promedio para el adulto es de 2 a 12 µg/min., los pacientes con shock refractario pueden requerir dosis mayores, arriba de 30 µg/min de para mantener una adecuada presión sanguínea. Debido a que la medición de la presión arterial periférica es a menudo inexacta cuando hay vasoconstricción, puede ser necesario realizar un monitoreo completo de la presión arterial a través de un cateter intrarterial. Si la medida de la presión arterial central es similar a la que se obtiene por "manguito" el cateter debe ser suspendido. Cuando el monitoreo invasivo no es usado, la medición con el manguito debe ser realizado cada 5 minutos o a intervalos frecuentes basado en la titulación y/o el estado hemodinámico del paciente. Los pacientes que requieran un soporte vasopresor con norepinefrina deben tener monitoreo hemodinámico a fin de tener presente los cambios en el gasto cardiaco, la presión de oclusión pulmonar y la resistencia arterial periférica. La NE incrementa el requerimiento de oxigeno miocárdico sin producir un incremento compensatorio en el flujo coronario. Esto puede ser detectado en pacientes con isquemia o infarto de miocardio. La NE puede precipitar arritmias, especialmente en pacientes con deplección de volumen y en aquellos que tienen una reserva miocardica limitada. La NE está contraindicada cuando la hipotensión es debida a hipovolemia, excepto se requiera temporariamente para mantener la presión de perfusión coronaria o cerebral hasta que se reponga el volumen. La extravasación de NE produce necrosis isquemica y daños en tejidos superficiales. En estos casos la fentolamina (5 a 10 mg. diluidos en ml. de sal salina) debe ser infiltrada en el área para antagonizar la vasoconstricción inducida por la NE y minimizar la reacción y el daño. Presentación: 1 ampolla =1mg )1ml) DOPAMINA La dopamina es un precursor químico de la norepinefrina que estimula los receptores dopaminérgicos β1 y α adrenérgicas dependiendo de la dosis. La dopamina también estimula la liberación de norepinefrina. Bajas dosis de dopamina (1-2 µg/kg./m.) estimula los receptores dopaminérgicos produciendo una vasodilatación mesentérica, cerebral y renal pero el tono venoso es incrementado por estimulación α adrenérgica. El volumen minuto urinario puede incrementar, pero la fre cuencia cardiaca y la presión arterial usualmente no son modificados. Entre 2-10 µg /kg/m la dopamina estimula los receptores β1 y α adrenérgicos. La estimulación β1 incrementa el gasto cardiaco y antagoniza parcialmente la vasoconstricción mediada por los receptores α. Esto lleva a un gasto cardíaco elevado con un modesto incremento de la resistencia vascular sistémica. A dosis mayores de 2.5 µg /kg/m la dopamina incrementa el tono venoso y la presión venosa central. A dosis mayores de 10 µg /kg/m los efectos a adrenérgicos predominan. Esto produce vasoconstricción arterial renal y periférica y una vasoconstricción con marcado incremento de la resistencia muscular sistémica, la resistencia vascular VI-5
6 pulmonar y un incremento de la precarga. Dosis mayores a 20 µg /kg/m: producen efectos hemodinámicos similares a la norepinefrina. La droga debe ser titulada en relación a los efectos hemodinámicos. La dopamina incrementa el trabajo miocárdico sin incremento compensatorio en el flujo arterial coronario. El disbalance entre oferta y demanda de oxigeno puede provocar isquemia miocárdica. La dopamina está indicado para el manejo hemodinámico de la hipotensión arterial en ausencia de hipovolemia. Debe ser usada a la menor dosis posible que permita una adecuada perfusión a los órganos vitales. La presencia de resistencia vascular incrementada, congestión pulmonar o aumento de la precarga es una contraindicación relativa para el uso de la dopamina. En estos casos debe ser usada en dosis baja (1-2 µg/kg/m) para aumentar el flujo sanguíneo renal. El tratamiento con dopamina usualmente es reservado para hipotensión con bradicardia sintomática o luego del retorno a la circulación espontánea. Inmediatamente después de la RCP altas dosis de dopamina pueden ser requeridas para inducir una hipertensión arterial transitoria recomendada para mejorar la perfusión cerebral. Es importante recordar que los efectos a adrenérgicos de la dopamina, aun a bajos niveles de infusión, eleva la presión oclusiva de la arteria pulmonar y puede inducir o exacerbar la congestión pulmonar a pesar de aumentar el gasto cardiaco. Los vasosdilatadores (como nitroglicerina o nitroprusiato NPS) pueden ser usados para reducir la precarga y mejorar el gasto cardiaco, por antagonizar el efecto de la dopamina sobre la resistencia muscular. La combinación de DOPA y NPS es similar al uso de la dobutamina. La dopamina sola como único vasoconstrictor (> 10 µg /kg) sin epinefrina en el post-paro es considerada Clase III por los efectos adversos en la perfusión. Dosis una concentración de 1600 a 3200 µg/ml. La frecuencia inicial de infusión es de 1-5 µg/kg/m. Para minimizar los efectos secundarios, la frecuencia de infusión debe ser lo más baja posible que permita una satisfactoria respuesta hemodinámica. Debe ser administra da con bomba de infusión para tener un flujo mas preciso. En monitoreo hemodinámico es imprescindible para un correcto uso de la DOPA en pacientes que tienen infarto de miocardio o insuficiencia cardiaca congestiva. La dopamina debe ser descontinuada gradualmente para prevenir una respuesta hipotensiva aguda. Aumenta la frecuencia cardiaca y puede inducir al exacerbar arritmias supraventriculares y ventriculares. Aun en dosis bajas el efecto vasoconstrictor arterial y renal pueden exacerbar los componentes pulmonares y del gasto cardíaco. A pesar de una mejora en la hemodinámia, el consumo de oxigeno y el lactato miocardico pueden aumentar en respuesta a altas dosis de DOPA, indicando que el aporte de sangre al miocardio no es suficiente en relación al trabajo cardiaco. Este disbalance entre oferta y demanda podía ser la causa de isquemia del miocardio. Son frecuentes las náuseas y vómitos a dosis altas. Los inhibidores de la monoamino oxidasa (IMAO) pueden potenciar los efectos de la dopamina. Los pacientes que reciben estos agentes deben ser tratados con 1/10 de la dosis usual de DOPA. Los pacientes que reciben fenitoína pueden experimentar hipotensión durante la administración concomitante de dopamina. Puede precipitar una crisis hipertensiva en pacientes con feocromocitoma, por lo cual está contraindicado. No debe ser adicionado a soluciones alcalinas o al bicarbonato de sodio dado que la DOPA es inactivada lentamente por el ph alcalino. La cinética de la relación es suficientemente lenta, así que otras soluciones alcalinas pueden ser suministradas en un corto período por el mismo catéter. La dopamina sólo es utilizado en forma IV. El contenido de una a dos ampollas (200 a 400 mg por ampolla) debe ser mezclado con 250 ml de solución de D/5%. Esto produce DOBUTAMINA Es una amina simpáticomimetica sintética que ejerce sus VI-6
7 efectos inotrópicos potentes estimulando los receptores α1 y α2 adrenérgicos en el miocardio. En dosis convencionales (2 a 20 µg /kg/m) la dobutamina es menos propensa a inducir una taquicardia que el iso proterenol o la dopamina. Sin embargo altas dosis de dobutamina producen una respuesta taquicárdica. La dobutamina incrementa el flujo sanguíneo mesentérico y renal por el incremento del gasto cardiaco. No produce vasodilatación directa renal y mesentérica vía receptores. Sin embargo el flujo y volumen urinario se incrementan en partes iguales con dopamina y dobutamina, sugiriendo que el aumento de perfusión renal secundaria es un aumento del gasto cardiaco como el determinante más importante de la función renal. Los efectos hemodinámicos de la dobutamina son simi lares a aquellos obtenidos de la combinación de DOPA más NPS. La dobutamina aumenta el gasto cardiaco y reduce la presión acuñada de la arteria pulmonar y la resistencia vascular periférica. Los efectos hemodinámicos de la dobutamina y la poca inducción de liberación de norepinefrina, minimiza sus efectos en la demanda de oxigeno miocárdico, produciendo un balance con demanda más favorable en la oferta de oxigeno en relación a la norepinefrina y dopamina. El efecto inotrópico positivo de la dobutamina está también balanceado por el incremento del flujo sanguíneo coronario. Por esta razón la dobutamina no incrementa el tamaño del infarto o la producción de arritmias. La frecuencia cardíaca puede disminuir cuando hay mejora hemodinámica. tras otras intervenciones (Ej. revascularización miocárdica) que puedan salvar al miocardio se realicen. La dobutamina es muy útil en los tratamientos de los pacientes con congestión pulmonar y gasto cardiaco bajo o en aquellos que tienen hipotensión arterial con congestión pulmonar y disfunción ventricular izquierda y que no toleran los vasodilatadores. Dobutamina y un moderado volumen de líquido son los tratamientos de elección en los pacientes con infarto de ventrículo derecho y deterioro hemodinámico significativo. La dobutamina puede ser usada para mejorar el trabajo ventricular izquierdo en pacientes con shock séptico. Dosis Puede ser efectivo a dosis baja (0,5 µg/kg/m). El rango de la dosis usual es de 2-20 µg/kg/m. Debe ser usada la menor dosis efectiva determinada por el monitoreo hemodinámico. El incremento de la frecuencia cardiaca, mediada por la dobutamina de más del 10 % del valor inicial debe ser evitada en pacientes con enfermedad arterial coronaria. Dos a cuatro ampollas de 250 mg de dobutamina debe ser diluida en 250 ml de solución fisiológica, o dextrosa al 5 % o en solución salina normal. Debe ser administra da con bomba de infusión de volumen para precisar la frecuencia de goteo. Las medidas directas de la performance hemodinámica, incluyendo el gasto cardiaco se utilizan para evaluar la respuesta clínica a la dobutamina. Dopamina y dobutamina han sido utilizados juntas. La combinación de dosis moduladas de ambas drogas (7,5 µg /kg./m) mantiene la presión arterial con una menor presión de oclusión de la arteria pulmonar, generando menor congestión pulmonar. Una terapia combinada de dopamina y dobutamina produce mejoras hemodinámicas significativas pero no modifica la sobrevida en pacientes con shock cardiogénico. Aunque los agentes inotrópicos y vasoactivos no alteren la mortalidad en los pacientes con shock severo, pueden ser usados para mejorar la perfusión de órganos vitales; mien La dobutamina a dosis alta puede causar taquicardia, arritmias, fluctuación de la presión sanguínea. Puede provocar isquemia miocárdica, inducida por la taquicardia. Otros efectos colaterales incluyen dolor de cabeza, náuseas, temblores e hipokalemia. Agentes que actúan sobre el sistema parasimpático. ATROPINA El sulfato de atropina es una droga parasimpaticolítica que aumenta tanto la automaticidad del nodo sinusal como la VI-7
8 conducción auriculoventricular (AV) por su acción vagolítica directa. Algunas situaciones de asistolia y de bradicardia con compromiso de la perfusión pueden asociarse con un tono vagal muy incrementado. En el miocardio enfermo, el elevado tono parasimpático puede precipitar transtornos de conducción o asistolia. La atropina es indicada como terapia inicial en pacientes con bradicardia sintomática, incluyendo aquellas con frecuencias cardíacas en rango "fisiológico" pero en quienes una taquicardia sinusal sería más apropiada. Esta condición se conoce como bradicardia relativa. En ausencia de signos o síntomas de compromiso hemodinámico, isquemia o extrasístoles ventriculares frecuentes, la atropina no es necesaria y puede producir consecuencias adversas. Es Clase I en bradicardia sinusal La atropina puede restaurar la conducción AV normal y la actividad eléctrica en pacientes con bloqueo AV de primer grado o de segundo grado tipo MOBITZ I y en algunos pacientes con ritmos de bradiasistolia durante el paro cardíaco. La atropina puede resultar peligrosa en algunos pacientes con bloqueo AV a nivel del HIS-PURKINJE (bloqueo AV tipo II y bloqueo AV de tercer grado con complejos anchos) pues al aumentar la frecuencia auricular puede producir una respuesta paradojal. El tratamiento con atropina puede mejorar el pronóstico en pacientes con paro cardíaco por bradiasistolias debidas a estimulación vagal excesiva. Es menos efectiva cuando la asistolia o la actividad eléctrica sin pulso son el resultado de isquemia prolongada o de lesión mecánica en el miocardio. Generalmente el paro cardíaco por asistolia es casi siempre fatal a pesar de la terapéutica. Dosificación tia isquemica. En pacientes con episodios recurrentes de bradicardia, especialmente en aquellos con cardiopatia isquemica aguda, la frecuencia cardíaca puede ser mantenida por un marcapasos transitorio transvenoso. Cuando el uso recurrente de atropina es esencial en pacientes con enfermedad de las arterias coronarias, la dosis total debería ser restringida a valores comprendidos entre 2 y 3 mgr. (0,03-0,04 mgr/kgr máximo) si es posible, para evitar los efectos perjudiciales de la taquicardia inducida por la atropina sobre la demanda miocárdica de oxígeno. En los pacientes con paro cardíaco por bradiasistolia, dosis de 1 mgr. de atropina se administran por vía IV y se repite cada 3-5 min. si la asistolia persiste. Tres miligramos (0,04 mgr/kgr.) administrados en forma IV es una dosis vagolítica completa en la mayoría de los pacientes. La administración de atropina en dosis menores de 0,5 mgr. puede producir bradicardia debido a los efectos parasimpaticomiméticos central o periférico. La administración endotraqueal de atropina puede ser usada en pacientes sin accesos IV. Tiene un rápido comienzo de acción similar al observado con la inyección IV. La dosis recomendada para un adulto por vía endotraqueal es de 1-2 mgr. diluidos en un total que no supere los 10 ml. de solución fisiológica o agua destilada estéril. Es una droga de uso simple, corta acción, barata y segura. La atropina puede inducir taquicardia que puede ser perjudicial en pacientes con enfermedad de las arterias coronarias o que estén cursando un infarto o isquemia miocárdica, llevando a la Fibrilación y/o taquicardia ventriculares. Dosis excesivas de atropina pueden causar un síndrome anticolinérgico con delirio, taquicardia, coma, piel roja y caliente, ataxia y visión borrosa. Presentación:1 ampolla =1mg (1ml). En los pacientes sin paro cardíaco, la atropina se administra en dosis de 0,5-1 mgr. IV. La dosis puede ser repetida a intervalos de 5 minutos hasta que la respuesta deseada sea alcanzada. (aumento de la frecuencia cardíaca de 60 latidos por minuto o mas o la disminución de signos y síntomas). Las dosis repetidas de atropina deberían ser evitadas cuando sea posible, especialmente en pacientes con cardiopa- AGENTES ANTIARRITMICOS - Amiodarona - Lidocaina - Sulfato de magnesio Antiarrítmicos y FV/TV (Adaptado de la conferencia delprof. Douglas Chamber- VI-8
9 lain. Resucitación 96. Córdoba. Argentina) En general el uso de antiarrítmicos se hace sobre la base de: - Profilaxis de arritmias severas - Coadyuvante de medidas eléctricas - Para mantener el ritmo deseado, y... - Evitar la recurrencia. Con referencia a la profilaxis no esta comprobada su utilidad e incluso hay drogas que estan contraindicadas por su efecto nocivo. Tampoco esta comprobado su beneficio como coadyuvante de medidas eléctricas, para mantener el ritmo deseado y/o para evitar la recurrencia. En ciertas oportunidades las drogas "parecen funcionar" luego del 2º o 3º choques. Esta "apariencia" puede ser explicada por el aumento de energía que se administra según los protocolos y por la caída progresiva de la impedancia torácica y NO por efecto de las drogas. Es razonable pensar que si los antirrítmicos pueden abolir las arritmias ventriculares y la FV es una arritmia ventricular, los antiarrítmicos abolirán la FV. A pesar de este razonamiento no se ha podido demostrar claramente su utilidad en dos grandes meta-análisis dado que los resultados son contradictorios. Los resultados, entonces no permiten ser categóricos en sus indicaciones. Habitualmente la mayoría son clase II b (posiblemente útiles). Teniendo en cuenta que podría haber : - un importante beneficio para escasos pacientes de alto riesgo. - un bajo beneficio para muchos pacientes de bajo riesgo. Y teniendo en cuenta la ecuación: - EFICACIA NETA = BENEFICIO/RIESGO... Sepuede pensar en la utilidad del fármaco cuando el beneficio es mayor que el riesgo. Si el beneficio es menor que el riesgo no sería razonable su uso. Por lo tanto no hay, en general evidencia contundente, aunque tampoco esta descartado su uso. Podemos concluir que el uso de "determinados" antiarrít micos en "determinados" pacientes, en "determinadas condiciones" y en "determinadas arritmias" pueden y deben ser utilizados La amiodarona en el estudio ARREST Out- of -hospital Resuscitation of Refractory Sustained Ventricular Tachyarrhythmias (ARREST) parece demostrar que, si se emplea amiodarona i.v. en el algoritmo de actuación del SVA, hay un incremento significativo del número de los pacientes que han sufrido un paro cardíaco extrahospitalario que ingresan vivos en el hospital, aunque la supervivencia final no parece incrementarse. AMIODARONA La amiodarona es una droga antiarrítmica Clase III de la clasificación de Vaughan Williams. Comparte con el sotalol: - la capacidad de prolongar la duración del potencial de acción y la refractariedad de las fibras de Purkinje y el músculo ventricular. - actúa en los canales del Sodio, Potasio y Calcio. - disminuye sustancialmente el automatismo del nódulo sinusal y del sistema His-Purkinje y puede tener acciones alfa bloqueantes, anticálcicas y betabloqueadoras no competitivas. - incrementa además significativamente el umbral de la fibrilación ventricular y disminuye el umbral para la desfibrilación por lo cual estan consideradas drogas antifibrilatorias a diferentes de otras como la lidocaína considerada antiectópica. - disminuye la frecuencia cardíaca (bradicardia sinusal), incrementa el PR, el QT, el intervalo HV y la duración del QRS. - disminuye el consumo de oxígeno por el miocardio, mejorando la función cardíaca por relajamiento del músculo liso vascular con disminución de la resistencia vascular sistémica y coronaria. Comparte con el estanol: - la capacidad de prolongar el potencial de acción. - actúa sobre los canales de... - disminuye sustancialmente - incrementa además... - disminuye la frecuencia cardíaca - disminuye el consumo de oxígeno. Por ello, puede estar indicada en todo tipo de taquiarritmias paroxísticas supraventriculares y ventriculares, incluida la fibrilación ventricular. IIa: - En la TV estable (monomorfa) - Junto a la propafenona y al sotalol para el manejo de la TPSV adjuntada a la cardioversión. - Como cardioversión farmacológica de la fibrilación VI-9
10 auricular o el AA cuando lleva menos de 48 hs. de evolución y la función ventricular izquierda es normal. IIb: - Como cardioversión farmacológica de la fibrilación auricular o el AA cuando lleva menos de 48 hs. de evolución y la función ventricular izquierda es anormal o esta acompañado de un Wolf Parkinson White. - En las arritmias auriculares rápidas y disfunción VI. - En FV/VT luego de desfibrilación y epinefrina. - TV polimórfica y taquicardia con complejas anchos (clase IIb). - En arritmias de conducción por vías accesorias (clase IIb) Segunda fase de infusión para mantenimiento inicial de 1 mg/minuto en 6 hs; Tercera fase de infusión para mantenimiento tardío de 0.5 mg/minuto hasta completar las 24 hs, lo que completa alrededor de mg contabilizando la dosis de 3 a 5 mg/kg inicial. La amiodarona es metabolizada en el hígado y su farmacocinética no es afectada en la insuficiencia renal. LIDOCAINA Si evaluamos el cuadro siguiente en referencia al tratamiento de la Fibrilación auricular o el aleteo auricular, veremos que la amiodarona es uno de los antiarrítmicos que no esta en Clase III en ninguna de las tres condicones (FE baja, normal o con WPW). >FE <FE WPW Clase I Clase IIb Clase IIb Beta-bloqueantes Amiodarona Amiodarona Bloq. cálcicos Digoxina Propafenona Diltiazem Sotalol Clase IIa Clase III Amiodarona Adenosina Propafenona Beta bloqueantes Bloq. Cálcicos Digoxina La dosis que se utiliza, por supuesto por vía parenteral, oscila entre 3 a 5 mg/kg de peso (aproximadamente 450 mg IV en infusión rápida.por esta vía puede tener efectos de bloqueo beta y bloqueo de los canales de calcio. El efecto secundario más frecuente es la hipotensión arterial, ocurre aproximadamente en 20 a 30% de los casos y frecuentemente no está relacionado con la dosis. Si el paciente respondiera a la dosis en bolo o en infusión rápida se sugiere seguir con un goteo de aproximadamente 1 gr. en 24 hs.mayores dosis no han demostrado ser más eficaces. La lidocaina disminuye el automatismo al reducir la pendiente de fase 4 de la despolarización. Además reduce la pendiente de fase 0 del potencial de acción. La lidocaina puede terminar con las arritmias ventriculares por reentrada afectando la velocidad de conducción en las vías de reentrada. Esto impide la aparición de frentes de onda desde zonas de miocardio isquémico. La lidocaina ha demostrado también reducir las diferencias en la duración del potencial de acción entre la zona isquémica y normal y prolongar la conducción y refractariedad en el tejido isquémico. La lidocaína presenta una paradoja pues al mismo tiempo que eleva el umbral de fibrilación (menor posibilidad del miocardio para fibrilarse), se eleva el umbral de desfibrilación (requiere mas energía para desfibrilar), y a altas dosis disminuye el umbral de FV (mayor posibilidad de fibrilarse). Los estudios clínicos han fallado en probar un importante efecto antifibrilatorio para la lidocaina en la FV prehospitalaria refractaria al choque eléctrico. La lidocaina usualmente no afecta la contractilidad miocárdica, presión arterial, arritmogénesis auricular o la conducción intraventricular y puede facilitar la conducción AV. Sin embargo en algunos pacientes puede deprimir la conducción miocárdica y/o la contractibilidad en pacientes que reciben conjuntamente terapia antiarritmica y en aquellos con síndrome del seno enfermo o disfunción ventricular izquierda. Otra forma de administrar es aquélla que se realiza en tres fases: Primera fase de infusión rápida de 150 mg en 10 minutos hasta completar la dosis de 3 a 5 mg/kg; La lidocaína esta siendo reconsiderada en el PCR. En algunas situaciones especiales, por ejemplo en el infar- VI-10
11 to agudo de miocardio esta contraindicada como profilaxis de arritmias ventriculares. (Clase III) Es Clase Indeterminada en la FV/TV sin pulso luego de la desfibrilación y administración de adrenalina. - Control de extrasístoles que comprometen hemodinámicamente (clase indeterminada). - TV estable (Clase IIb) Actualmente en una línea atrás de la amiodarona. En pacientes con falla renal, no es necesario ajustar la dosis de lidocaina debido a que su clearence y su volumen de distribución permanecen invariables. Sin embargo la insuficiencia renal conduce a la acumulación de metabolitos que tienen pequeña actividad farmacológica pero pueden producir neurotoxicidad importante. Dosificación La dosis inicial de la lidocaina es 1.5 mg/kg en bolo. En el tratamiento de situaciones desesperadas un adicional de 1.5 mg/kg a los 3 a 5 minutos del primero. Luego que esta dosis total de carga fue administrada puede darse una adicional de 0.5 mg/kg no mas allá de 8 a 10 minutos. En el PCR puede llegar a niveles tóxicos. Las concentraciones plasmáticas de lidocaina deberían persistir dentro de rangos terapéuticos por un período prolongado debido al reducido clearance de la droga dado por el pobre flujo sanguíneo durante la RCP. Debido al pobre flujo sanguíneo y al tiempo circulatorio prolongado observado durante el PCR y la RCP, sólo debería administrarse en bolo. Luego de la restauración de la circulación espontanea, la lidocaina debería ser administrada por una infusión IV continua a un goteo de 2-4 mg/min. En el paro cardíaco la lidocaina puede ser administrada vía tubo endotraqueal. Se usa 2 a 2,5 veces la dosis IV para obtener niveles en sangre equivalentes a los logrados con la administración IV. La lidocaina es sometida a un metabolismo hepático, dependiente del flujo sanguíneo. A pesar de que la dosis de carga de la lidocaina no tiene necesidad de ser reducida, la dosis de mantenimiento debería ser reducida en un 50% en presencia de deterioro del flujo sanguíneo hepá - tico (infarto agudo de miocardio, falla cardíaca congestiva o shock circulatorio) debido a que el clearance corporal total de lidocaina está disminuido. La dosis de mantenimiento debería ser reducida también un 50% en pacientes mayores de 70 años debido a que estos pacientes tienen un volumen de distribución disminuido. Dado que la vida media de la lidocaina se incrementa luego de hs. de terapia por infusión continua, la dosis de mantenimiento debería ser reducida 50% luego de 24 hs. Dosis excesivas de lidocaina pueden producir cambios neurológicos, depresión miocárdica y circulatoria. Los indicadores clínicos de la toxicidad neurológica inducida por lidocaina incluyen somnolencia, desorientación, disminución en la capacidad auditiva, parestesias y espasmos musculares. Algunos pacientes pueden volverse muy agitados. Efectos tóxicos más serios incluyen convulsiones focales y generalizadas. El tratamiento consiste en suspender la lidocaina y si es necesario, administrar anticonvulsivos (benzodiazepinas, barbituricos o fenitoina) para controlar las convulsiones. Los pacientes con concentraciones séricas elevadas de lidocaina y disfunción ventricular izquierda pueden experimentar depresión miocárdica importante. Estos pacientes son propensos a tener, proporcionalmente, mayores concentraciones séricas de lidocaina que las persona sanas. Si bien las dosis terapéuticas de lidocaina pueden ser usadas en pacientes con trastornos de conducción, grandes dosis de lidocaína pueden inducir al bloqueo cardíaco, depresión de la despolarización espontánea del nodo sinusal o alterar la conducción AV. La lidocaína no debería cambiar los intervalos AH y AV medidos por un registro del Has de His, pero debe usarse con cuidado en pacientes con alteraciones documentados del sistema de conducción. SULFATO DE MAGNESIO El magnesio es un cofactor en numerosas reacciones enzimaticas. Es esencial para el funcionamiento de la bomba de sodio-potasio ATPasa dependiente. Actúa como un bloqueante fisiológico del canal de calcio y bloquea la transmisión neuromuscular. El efecto de la hipomagnesemia en la enfermedad cardiaca es bien conocida. La deficiencia de magnesio es asociada con una alta incidencia de arritmias cardiacas, síntomas de insuficiencia cardiaca y muerte VI-11
12 súbita de origen cardiaco. La hipomagnesemia no inducida por perdida renal de magnesio ha sido observada en pacientes con infarto agudo de miocardio. Debido a que la hipomagnesemia puede precipitar FV refractaria y puede impedir el reingreso de potasio intracelular, debería ser corregida si se halla presente. Es Clase IIb para tratamiento de la FV/TV refractaria y Torsión de Puntas, sobretodo si se piensa en una hipomagnesemia o hipokalemia. Las evidencias acerca de que el magnesio disminuye las complicaciones asociadas con el infarto agudo de miocardio se continúan acumulando. Los efectos colaterales del magnesio incluyen enrojecimiento transitorio y aumento en la incidencia de bradicardia sinusal. produccion local de CO2, la disociacion del bicarbonato endogeno (amortiguando los iones hidrogeno generados anaerobicamente) y la reducción del clearence de CO2 debido al bajo flujo sanguíneo. La continua liberación de CO2 desde los tejidos isquémicos con metabolismo anaerobico, dismuye el transporte de CO2 desde los tejidos mal perfundidos hacia los pulmones y reduce el flujo sanguíneo pulmonar con la resultante restricción en la eliminación alveolar de CO2. Esto produce la rápida acumulación de CO2 en las venas pulmonares y en los tejidos. La disminución de la PECO2 (CO2 al final de la espiración / endtidal CO2) y la acidemia hipercarbica venosa (reflejando la acidosis tisular), a menudo con alcalemia arterial hipocarbica, que se produce durante la RCP. Es expresión de bajo gasto y mal pronóstico.la acidemia venosa frente a la alcalemia arterial ha sido denominada "la paradoja Venoarterial". Dosificación Para la administración aguda durante la TV, 1 o 2 gr. de sulfato de magnesio ( 2 a 4 ml. de una solución al 50% ). Se diluyen en 10 ml de Dextosa 5% y se administran en 1 a 2 minutos. En la FV, el magnesio debería ser dado en bolo EV. Una infusión de 24 horas de magnesio (0,5 1 gr. - 4 a 8 meq- por hora ) puede ser considerada en aquellos pacientes con deficiencia de magnesio documentada al momento de la admision en la unidad coronaria. Para la torsión de puntas, dosis aun mas altas, de hasta 5 a 10 gr., han sido usadas con éxito. Presentación: 1 ampolla = 5ml (2.5 g) La toxicidad del magnesio es rara, pero los efectos colaterales resultantes de una administración demasiado rápida incluyen enrojecimiento, transpiracion, bradicardia leve, e hipotension. La hipermagnesemia puede producir disminucion de los reflejos, paralisis flaccida, colapso circulatorio, paralisis respiratoria y diarrea. Los cambios ácido-base observados durante el paro cardiorespiratorio depende de el adecuado flujo de sangre y de la duración de la isquémia previa al PCR. En las alteraciones Ac-bases asociados con PCR prolongados (ej.: la mayoría de los paros cardiacos extra-hospitalarios), se hallan habitualmente una combinación de acidemia metabólica e hipercarbónica. La reducción del CO2 tisular elevado y de la acidemia asociada fueron encontradas en la perfusión de órganos aislados, esto es importante. Sin embargo los datos clínicos y de laboratorio no demuestran una disminución en la posibilidad de desfibrilación en la acidemia; para la restauración de la circulación espontánea y la sobrevida a corto plazo. La respuesta a los agonistas adrenérgicos puede no afectarse por la acidosis tisular. Mas aun, los tres tipos de anormalidades acido-base halladas durante la baja perfusión -acidemia venosa hipercarbica, alcalemia arterial hipocarbica y acidemia metabólica (láctica)- hace dificultosa y controversial la elección de un agente amortiguador (buffer) óptimo. BICARBONATO DE SODIO La RCP estandar genera solo un % del gasto cardiaco normal dando por resultado la limitacion en la perfusion tisular y del aporte de oxigeno a los tejidos. A nivel tisular, la acumulacion de CO2 refleja el balance entre la El bicarbonato de sodio (CO3HNa) es, clínicamente, el agente buffer mas ampliamente utilizado. El CO3HNa se disocia en iones de sodio y bicarbonato. En presencia de iones de hidrogeno, estos son convertidos en ácido car- VI-12
13 bónico y de aquí, en CO2 que es transportado y excretado por los pulmones. La formación del fácilmente excretable CO2 permite al bicarbonato de sodio (CO3HNa) funcionar como un buffer eficiente, así: H+ HCO3 = H2 CO3 = H2O + CO2 Bajo condiciones normales de ventilación y perfusión, el CO2 generado por el HCO3 Na es ilimitado por los pulmones y el exceso de iones hidrogeno son efectivamente neutralizados. Sin embargo, como el transporte de CO2 desde los tejidos hacia los pulmones y la remoción del CO2 por los pulmones están determinados durante la RCP, el CO2 que genera la acción buffer del CO3HNa puede no ser adecuadamente removido. Dado su libre capacidad de difusión a través de las membranas celulares, el CO2 remanente a nivel tisular puede inducir acidosis hipercarbica paradójica, tisular e intracelular. Esto resultaría en una disminución de la contractilidad miocardica y en la posibilidad de resucitación. La alcalemia, la hiperosmolaridad plasmática y la hipernatremia, así como una posible hemorragia intracerebral, especialmente en pacientes pediatricos, son efectos colaterales potencialmente deletéreos. También induce una desviación hacia la izquierda en la curva de disociación de la oxihemoglobina, con una disminución en la liberación de oxigeno por la hemoglobina. La deficiencia más importante del CO3HNa cuando se lo usa durante la RCP es su aparente falla en mejorar las posibilidades de desfibrilación satisfactoria o en incrementar la sobrevida luego de un paro cardiaco breve. Esto puede estar relacionado con la disminución en la presión de perfusión coronaria observada cuando el CO3HNa se utiliza como único agente en la resucitación. Sin embargo, la administración conjunta de CO3HNa y adrenalina mejoran tanto la presión de perfusión coronaria como el estado neurológico posterior en modelos experimentales de paro cardiaco. En los paros cardíacos de breve duración, la adecuada ventilación y las compresiones torácicas efectivas limitan la acumulación de CO2 durante el paro. La restauración de un flujo sanguíneo suficiente provee oxigeno a los órganos vitales y contrabalancea la acidemia hipercápnica y metabólica por la eliminación del CO2 y la metabolización del lactato. Así, en la fase temprana de la RCP, los agentes buffer son generalmente innecesarios. En general, la real ización de una correcta RCP Y UNA BUENA VENTILACIÓN es la mejor "terapia buffer". En ciertas circunstancias, tales como una acidosis metabólica pre-existente, hiperpotasemia, o una sobredosis de fenobarbital o de antidepresivos triciclicos, el bicarbonato es beneficioso. Durante la RCP la terapia con CO3HNa debería ser considerada solo luego de que las intervenciones reconocidas -tales como la desfibrilación, compresión cardiaca, intubación, ventilación y más de un intento con epinefrina- han sido utilizados. Si la terapia con buffer es considerada necesaria, debe ser rápidamente llevada a cabo. Luego de una RCP exitosa, la administración de CO3HNa puede ayudar a amortiguar el desplazamiento ácido que se observa cuando se restablece la circulación espontánea. Clase o Recomendación I : Hiperkalemia IIa: Acidosis metabólica previa Sobredosis por tricíclicos y AAS (Ac. acetilsalicílico) IIb: PCR prolongado en paciente intubado y ventilado y/o retorno a circulación espotánea. III: Acidosis respiratoria. Acidosis láctica. Dosificación La dosis inicial de CO3HNa es de 1 meq/kg. EV en bolo. La mitad de esta dosis (0,5 meq/kg) se administra cada minutos. Si los análisis de gases en sangre se hallan disponibles lo suficientemente rápido como para que los resultados reflejen el estado acido-base en ese momento, la terapia con bicarbonato podría ser guiada por el cálculo de déficit de bases o por la concentración de CO3HNa. A fin de minimizar el riesgo de la alcalosis inducida iatro genicamente, debería ser evitada la corrección completa del déficit de bases. El CO3HNa puede ser administrado en una infusión continua cuando la meta terapéutica es la corrección gradual de la acidosis o la alcalinización de la sangre (por ej.: en la sobredosis de antidepresivos tricíclicos), o de la orina (por ej.: en la sobredosis de barbitúricos). En el pasado se hacia mucho énfasis en la administración de CO3HNa durante el paro cardiaco. Sin embargo es el rol crucial de la PCO2 que debe enfatizarce. In vitro, aun VI-13
14 una compensación respiratoria parcial de la acidosis metabólica puede impedir la acidosis intracelular. La administración de CO3HNa da como resultado una rápida generación de CO2, un potente inotropico negativo. La performance del corazón isquemico esta íntimamente relacionada con la PCO2 arterial, presumiblemente debido a la acidosis intracelular paradójica que esto induce. Iones de hidrógeno liberados durante la acidosis metabólica también ejercen una acción inotropica negativa, pero este efecto es mucho más lento en su inicio y puede no manifestarse plenamente hasta pasados 30 minutos del inicio de una acidosis de una magnitud equivalente a aquella inducida, más rápidamente, por el CO2. El rápido inicio de la acidosis intracelular inducida por el CO2 esta directamente relacionada con la rapidez con la cual el CO2 difunde intracelularmente. La PCO2 intracelular durante una isquemia miocardica experimental inducida se ha demostrado que asciende a más de 300 mm. Hg. y corresponde a una caída del ph intracelular al menos de 6,1. Luego de la administración de CO3HNa, la liberación de CO2 y su rápida difusión intracelular puede producir acidosis del LCR y acidosis venosa central durante la RCP. Otros efectos adversos del CO3HNa incluyen hipernatremia y la hiperosmolaridad. El estado hiperosmolar severo durante la resucitación puede comprometer la sobrevida. El desplazamiento en la curva de disociación de la oxihemoglobina causada por el CO3HNa puede inhibir la entrega de oxigeno hacia los tejidos. Otras drogas que se usan en el PCR CLORURO DE CALCIO Los iones de calcio aumentan la fuerza de contracción miocárdica. En respuesta a la estimulación eléctrica del músculo, los iones de calcio ingresan al sarcoplasma desde el espacio extracelular. Los iones de calcio contenidos en el retículo sarcoplasmico son rápidamente transferidos a los sitios de interacción entre los filamentos de actina y miosina del sarcomero para iniciar el acortamiento de la miofibrilla. Así el calcio incrementa la contractibilidad cardíaca. Los efectos inotropicos positivos del calcio son modulados por su acción sobre la resistencia vascular sistémica. En corazones normales los efectos vasoconstrictores e inotropicos positivos del calcio producen un aumento predecible en la presión arterial sistémica. A pesar de que los iones de calcio juegan un rol critico en el rendimiento contractil miocardico y en la formación del impulso, estudios restrospectivos y prospectivos en situaciones de paro cardiaco no han demostrado beneficio con el uso de calcio, además hay una considerable razón teórica para creer que otros niveles de calcio inducidos por su administración pueden ser perjudiciales. No es aconsejado su uso en forma rutinaria aunque puede evaluarse su indicación en : - Presencia de hiperpotasemia o la hipocalcemia (por ej.: luego de múltiples transfusiones de sangre). - Toxicidad o efectos secundarios por la administración de anticálcicos. (Verapamilo y Diltazem EV) Dosificación - Hiperpotasemia y sobredosis de bloqueantes calcicos. Administre 8 a 16 mg/kgr de una solución al 10%. Repítalo si es necesario. - Profilaxis de los bloqueantes calcicos. 10 ml de una jeringa prellenada o una ampolla al 10% de sal de cloruro de calcio (1 ml = 100 mgr ) contienen 13,6 mleq de calcio. El cloruro de calcio puede ser dado EV en una dosis de 2 a 4 mg/kgr de solución al 10 % (1,36 mleq de calcio por cada 100 mgr de sal por ml ), y puede repetirse, si es necesario, cada 10 minutos. Otras dos sales de calcio están disponibles, el gluconato de calcio y el gluceptato de calcio. La dosis del gluconato de calcio es de 5 a 8 ml y la de glucepato de 5 a 7 ml. El cloruro de calcio es preferible debido a que produce mayores y mas predecibles niveles de calcio ionizado en plasma. Si el corazón esta latiendo, la administración rápida de calcio produce una disminución en la frecuencia cardiaca. El calcio debe ser usado con cuidado en pacientes que reciben digital, debido a que el calcio incrementa la irritabilidad ventricular y puede precipitar la toxicidad de la digital. En presencia de CO3HNa las sales de calcio precipitaran como carbonatos. Así, estas drogas no pueden ser conjuntamente administradas. El calcio puede producir vasoespasmo en las arterias coronarias y cerebrales. VI-14
15 ADENOSINA La adenosina es un nucleótido (purina) endógeno que retarda la conducción a través del nodo AV, interrumpe las vías de reentrada nodal y restaura el ritmo sinusal normal en pacientes con TPSV. La adenosina produce una respuesta farmacológica breve debido a que es rápidamente secuestrada por las células rojas de la sangre. La vida media de la adenosina libre es de menos de 5 segundos. Recomendaciones: Clase I en la Taquicardia Paroxística Supraventricular (TPSV) o en Fibrilación auricular (FA)/Aleteo auricular (AA). Recomendaciones Clase III en FA/AA con Wolf Parkinson White (WPW). Si las arritmias no son debidas a reentradas que involucran el nodo AV (flutter auricular, fibrilación auricular, taquicardias auriculares o ventriculares), la adenosina no terminará la arritmia pero puede producir un bloqueo AV o VA transitorio, el cual puede servir para aclarar el diagnóstico. Por esto, la adenosina es la droga inicial de elección para el diagnóstico de arritmias supraventriculares. Dosificación La dosis inicial recomendada es de un bolo de 6 mgr. en 1-3 segundos. La dosis debería ser seguida por 20 ml de sol. salina pasados rápidamente por la vía EV. Un corto período de asistolia (hasta 15 segundos) es común luego de la administración rápida. Si no se observa respuesta dentro de 1-2 minutos, debería repetirse una dosis de 12 mgr, administrada de igual forma que la anterior. La experiencia con dosis mayores es limitada. Los pacientes que toman teofilina son menos sensibles a la adenosina y pueden requerir dosis mayores. Inversamente, los pacientes receptores de un transplante cardiaco son mas sensibles a la adenosina y requieren solo una dosis pequeña. Los efectos colaterales con la adenosina son comunes pero transitorios. Enrojecimiento, disnea y dolor torácico son los mas frecuentemente observados. Estos efectos colaterales generalmente se resuelven en forma espontanea en 1-2 minutos. Periodos transitorios de bradicardia sinusal y ectopía ventricular son comunes luego de la terminación de la taquicardia supraventricular con adenosina. Se aconseja precaución en los pacientes con predisposición conocida a las bradicardias o a los defectos de conducción sinusal prolongada o bloqueo AV. La adenosina debería también ser usada con cuidado en pacientes con corazones transplantados (desnervados). Dada su breve duración de acción, la adenosina produce pocos efectos hemodinámicos si es que produce y es menos probable que precipite hipotensión si la arritmia no es revertida. Sin embargo, el uso de adenosina debería reservarse para situaciones donde una supresión transitoria de la conducción nodal AV sea de valor diagnóstico o terapéutico. La adenosina tiene varias interacciones importantes con otras drogas. Las concentraciones terapéuticas de teofilina o metilxantinas (cafeína o teobromina), bloquean al receptor responsable de los efectos electrofisiologicos y hemodinamicos de la adenosina. El dipiridamol bloquea la captación de adenosina y potencia sus efectos. Una terapia alternativa debería ser seleccionada en pacientes que reciben estas drogas. PROCAINAMIDA La procainamida es un antiarrítmico que en el músculo ventricular normal y en las fibras de Purkinje, suprime la fase 4 de despolarización diastólica, reduciendo el automatismo de todos los marcapasos. La procainamida también retarda la conducción intraventricular. Si la conduc ción ya está retardada, ejemplo: en tejido isquémico, un posterior retardo puede producir bloqueo bidireccional y puede terminar con las arritmias de reentrada. Es una recomendación Clase II b en: - FV/TV sin pulso recurrente; en la FA/AA con WPW. - Taquicardia de QRS Ancho. - TV (Monomorfa) Estable. Dosificación VI-15
16 La dosis IV de procainamida necesaria para suprimir las extrasistoles ventriculares y TV es de mg./min. hasta que la arritmia es suprimida, o que sobrevenga, hipotensión, se ensanche el QRS en un 50% de su amplitud original o se hayan administrado 17 mg. / Kg. de la droga. El régimen de carga es seguido de una infusión de mantenimiento de 1 a 4 mg./ min. Es una droga que no se encuentra disponible en nuestro país. La procainamida es un bloqueante ganglionar con un potente efecto vasodilatador y un modesto efecto inotrópico negativo, especialmente en pacientes con disfunción ventricular izquierda. La hipotensión arterial inducida por la procainamida es más pronunciada si la administración es IV. El ECG puede mostrar ensanchamiento del QRS y prolongación del PR y QT. También puede observarse alteración de la conducción AV incluyendo bloqueos o asistolia. El incremento del 50% de la duración del QRS, PR o QT en un 50% o más indica la necesidad de detener su administración. La procainamida IV puede inducir a arritmias ventriculares malignas, sobre todo si hay hipopotasemia e hipomagnesemia o en los casos con infarto agudo de miocardio. BRETILIO El tosilato de bretilio es un bloqueante neuronal adrenergica introducida en 1950 como agente antihipertensivo. La tolerancia para su acción antihipertensivas y sus efectos colaterales limitaron su uso oral en el tratamiento de la hipertensión. El bretilio es un compuesto de amonio cuaternario con efectos adrenérgicos y miocárdicos directos. Los efectos adrenérgicos son bifásicos. Inicialmente libera norepinefrina desde las terminales nerviosas adrenérgicas. Si el paciente no está en PCR, estos efectos simpaticomimétricos (hipertensión pasajera, taquicardia y eventualmente aumento del gasto cardíaco) duran aproximadamente 20 minutos. Posteriormente inhibe la liberación de norepinefrina desde las terminales adrénergicas periféricas, resultando en un bloqueo adrenérgico que generalmente comienza entre los 15 a 20 minutos después de la inyección, con un pico a la hora. En este momento puede desarrollarse una hipotensión clínicamente importante, especialmente con los cambios de posición. Además, como el bretilio bloquea la recaptación de norefineprina dentro de las terminales nerviosas adrenergicas, potenciará la acción de catecolaminas exógenas. El bretilio también aumenta la duración del potencial de acción y el período refractario efectivo en el músculo ventricular normal y en las fibras de Purkinge, sin alargamiento del período refractario efectivo relativo a la duración del potencial de acción. El bretilio mejora transitoriamente la velocidad de conducción de las fibras de Purkinge en las zonas infartadas. Este efecto se relaciona con la liberación inicial de catecolaminas. Ya que la FV puede resultar de frentes de onda que compiten, una mejoría en la conducción, como bien podría concebirse, impediría esa competencia y así reduciría la predisposición a desarrollarse la FV. Algunos investigadores creen que es solo durante la fase de liberación de catecolaminas que el bretilio es beneficioso, y que luego de esto, los efectos adrenérgicos negativos resultan en efectos electrofisiológicos y hemodinámicos adversos. El interés en el bretilio reapareció en la década del 70 cuando se descubrió que poseía actividad antifibrilatoria. Los resultados de los estudios difieren en cuanto a los resultados sobre la modificación del umbral de la FV. Tanto el bretilio como la lidocaina aumentan el umbral de FV, la lidocaina a su vez aumenta el umbral de desfibrilación. El bretilio debiera ser considerado en las arritmias ventriculares refractarias. Actualmente debido al agotamiento de las fuentes naturales se encuentra en desuso. Es una Recomendación Clase II b para la FV/TV sin pulso refractaria. Clase Indeterminada para: Taquicardias de complejos anchos TV estable. Dosificación En pacientes con FV, 5 mgr./kgr. de bretilio se administran VI-16
17 en forma EV rápida sin diluir. Las dosis deberían ser seguida por un bolo de 20ml. EV de liquido si es administrado en una vena periférica. Luego de 30 a 60 segundos debe intentarse la desfibrilación. Si la FV persiste, la dosis puede incrementarse a 10 mgr./kgr. y administrarse 5 minutos más tarde. Luego de esto, 10 mgr/kgr. de bretilio pueden ser repetidos dos veces más, en intervalos que van de 5 a 30 minutos, hasta una dosis máxima de 35 mgr./kgr. Alternativamente, el bretilio puede ser administrado como una infusión continua a una frecuencia de 2 mg/min. El comienzo de acción del bretilio en la FV se hace evidente en contados minutos, en la TV puede retrasarse 20 minutos más. Esta droga no esta disponible en nuestro país. La hipotensión postural es la reacción adversa más común en aquellos pacientes que no se encuentran en paro cardíaco. En algunos casos puede ser requerido un vasopresor como la norepinefrina. La hipotension puede ser refractaria a la epinefrina. Pueden ocurrir también hipertensión y taquicardia, pero estos efectos son transitorios, debido a la estimulación inicial de la liberación de norepinefrina de las terminales nerviosas adrenergicas. Náuseas y vómitos pueden también ocurrir luego de una inyección rápida en los pacientes conscientes. El bretilio debería usarse con cuidado en el tratamiento de las arritmias que acompañan a la intoxicación con digital, debido a que la liberación de catecolaminas mediado por el bretilio puede exacerbar la toxicidad de la digital. ISOPROTERENOL Es una amina simpaticomimética sintética con una acción estimulante, pura de los receptores β adrenérgicos. Sus potentes propiedades inotrópicas y cronotrópicas resultan de un aumento del gasto cardíaco a pesar de la reducción de la presión arterial media debido a una vasodilatación arterial periférica y del lecho venoso. Sin embargo el isoproterenol produce un marcado incremento del requerimiento de oxigeno miocárdico pudiendo inducir o exacerbar la isquemia. Nuevos agentes inotrópicos como la dobutamina, aminona la han reemplazado por ser menos propensas a inducir isquemia miocardica o arritmias. El isoproterenol puede ser usado para el control tempo rario de la bradicardia hemodinamicamente significativa, en pacientes con pulso y sin hipotensión. La principal indicación es para la bradicardia en corazón denervado del transplante cardíaco. La atropina, dopamina y epinefrina deben ser usados antes del isoproterenol en la bradicardia sintomática. El marcapaso eléctrico provee un mejor control que el isoproterenol sin incrementar el consumo de oxigeno por el miocardio y sin riesgo de arritmias. El marcapaso debe ser usado en lugar del isoproterenol o lo más rápido posible luego de que el isoproterenol ha sido suministrado como medida temporaria. El isoproterenol puede exacerbar la isquemia o la hipotensión cuando es usado como sostén cronotrópico. Los efectos vasodilatadores del isoproterenol: reducen la presión de perfusión coronaria durante el infarto e incrementa la mortalidad en los modelos animales. Puede ser usado (Clase IIb) en la taquicardia ventricular por torsión de punta. Dosis La dosis de isoproterenol necesaria para el sostén cronotrópico es usualmente pequeña; no más de 10 µgr/min. La dosis inicial al comienzo es de 2 µgr/min. con una titulación gradual de la dosis hasta alcanzar una frecuencia cardiaca aproximada de 60 latidos por minuto. Se diluye un miligramo de isoproterenol en 250 ml. de D / 5 para producir una concentración de 4 µgr/ml. El isoproterenol debe ser suministrado por una bomba de infusión para asegurar una precisa frecuencia de goteo. El isoproterenol debe ser evitado en pacientes con enfermedades cardiacas isquemicas ya que éste incrementa el requerimiento de oxigeno miocardíaco. Las potentes propiedades cronotrópicas del isoproterenol pueden inducir a arritmias severas, incluyendo la taquicardias ventricular (TV) y fibrilación ventricular (FV). VI-17
18 MORFINA La morfina es un tratamiento efectivo para el dolor de pecho de origen isquemico y para el edema pulmonar agudo. Presentar ambos efectos, hemodinámico y analgésico. Incrementa la capacitancia venosa y reduce la resistencia vascular sistémica, aliviando la congestión pulmonar. Haciendo esto reduce la tensión de la pared miocárdica, lo cual disminuye los requerimientos miocardicos de oxigeno. Los efectos simpaticolíticos a nivel del SNC son más pronunciados en pacientes con actividad simpática aumentada. La morfina es la tradicional droga de elección para el tratamiento de ansiedad y el dolor asociados al infarto agudo de miocardio. Es también útil para el tratamiento de pacientes con edema agudo de pulmón de origen cardíaco. Dosificación La morfina debería ser administrada en pequeñas dosis ascendentes de 1 a 3 mgr EV lentas (en 1 a 5 minutos) hasta conseguir el efecto deseado. Al igual que otros analgésicos narcóticos, la morfina es un depresor respiratorio. Las dosis pequeñas y con incrementos leves a intervalos frecuentes producen, probablemente, menos depresión respiratoria que un único bolo con dosis mayores. Una narcosis excesiva puede ser revertida con Naloxona EV (0,4 a 0,8 mgr). La hipotensión es más común y mas severa en pacientes depleccionados de volumen y en aquellos que dependen de una elevada resistencia vascular sistémica cardíaca inapropiada como respuesta que parece ser mediada vagalmente. NAXOLONA e indicaciones Es un fármaco antagonista de los opiáceos sin efecto agonista. Está indicado en el tratamiento de la intoxicación por dichas sustancias, empleándose en la RCP del paro provocado por opiáceos. Posología Se administran 0,01 mg/kg i.v., pudiendo repetirse la dosis cada 5 min. hasta un máximo de 3 veces. su vida media es más corta que la mayoría de los opiáceos, por lo que debe mantenerse una vigilancia del paciente una vez revertida la situación de emergencia. Presentación: 1 ampolla=1ml (0,4 mg). AMRINONA La amrinona es un agente inotrópico de rápida acción disponible para uso parenteral. La amrinona es un inhibidor de fosfodiesterasa. Sus efectos inotrópicos y vasodilatadores no son revertidos por las drogas bloqueantes adrenergicas o por depleción de norepinefrina. La amrinona ha sido estudiada extensa mente en pacientes con cardiomiopatía congestiva, no en pacientes isquémicos. Los efectos hemodinamicos es similar a los de la dobutamina. Con dosis entre 2.0 y 15 mg (kg. por minuto), el gasto cardiaco se incremente la resistencia periférica y la sobrecarga disminuye. A dosis mayores se produce una taquicardia similar a la que se observa con la dobutamina. Puede exacerbar la isquemia y debe ser usada con precaución, especialmente en pacientes con enfermedades cardiacas isquémicas. El monitoreo hemodinámico es esencial para el uso de la correcta dosis durante la iniciación de la terapia con amrinona. La amrinona debe ser considerada para usar en pacientes con insuficiencia cardíaca congestivas severa, refractaria a diuréticos, vasodilatadores y agentes inotópicos conven cionales. Dosis Ya que la amrinona tiene una vida media larga (4 a 6 VI-18
19 horas) una dosis de 0.75 Mg/Kg. es recomendada para alcanzar rápidamente los niveles terapéuticos. Ya que sus efectos reductores de la postcarga son directa mente proporcionales a la dosis y frecuencia de administración, la cantidad de dosis, usualmente no debe exceder 1 µg./kg. Si bien la cantidad de dosis deben ser dadas durante 2 a 5 minutos, es mejor administrarla en 10 a 15 minutos para minimizar el riesgo de hipotensión en pacientes con una disfunción ventricular izquierda significativa y una presión sanguínea marginal. La dosis en bolo es seguida por una infusión de mantenimiento que oscila entre 2 a 5 mg./kg. por minuto titulando de acuerdo a la respuesta hemodinámica. Debido a que la amrinona contiene metabisulfato, su uso está contraindicado en pacientes alérgicos a los agentes sulfaticos. VASOPRESINA Es la hormona antidiurética que actúa como un vasoconstrictor periférico no adrenérgico. La vasopresina actúa por estimulación directa de los receptores V1 del músculo liso; produciendo distintos efectos como palidez cutánea, nauseas, calambres intestinales, sensación de tenesmo rectal, broncoconstricción y contracciones uterinas. Por su incompatibilidad química, la amrinona no debe ser diluida directamente en soluciones que contengan dextrosa. Pero si puede administrase en una vía de acceso venosa, con soluciones IV que contengan dextrosa. Para continuar la infusión IV, la inyección de amrinona debe ser diluída en una concentración final de 1 a 3 mg./ml. en solución fisiológica. Debe ser administrada por medio de una bomba de infusión. La amrinona puede inducir o empeorar la isquemia miocardíaca. El monitoreo hemodinámico es esencial ya que pueden ocurrir cambios en la presión sanguínea o la frecuencia cardíaca. Para minimizar los efectos colaterales de la amrinona se debe usar la dosis más baja que produzca el efecto hemodinámico deseado. La amrinona puede causar trombocitopenia en un promedio de 2 a 3% de los pacientes. Este efecto adverso se observa dentro de las 48 a 72 horas después de iniciada la terapia. La caída de las plaquetas es raramente asociada con un sangrado significativo y usualmente resuelto cuando la droga se suspende. La reducción de las plaquetas es dependiente de la dosis y probablemente debido a un decrecimiento en el tiempo de sobrevida de las plaquetas, inducido por el amrinona. Otros efectos colaterales son trastornos gastrointestinales, mialgias, fiebre, disfunción hepática e irratibilidad ventricular. La interacción de la vasopresina con los receptores V1 durante RCP causan vasoconstricción periférica de la piel, músculos esqueléticos, intestino, con mucho menor constricción de los lechos coronario y renal, y vasodilatación de la vasculatura cerebral. No produce vasodilatación del músculo esquelético ni incremento del consumo de oxígeno durante RCP ya que carece de actividad adrenérgica. La vasopresina en un bolo EV de 40 Unidades) en FV/TV sin pulso, refractaria es una Recomendaciones Clase II b. Es Clase Indeterminada en el PCR con ritmo No FV/TV. En paros reanimados se encuentran niveles elevados de vasopresina. En modelos animales mejoran la perfusión cerebral y orgánica. Mejoran el FSC (Flujo sanguíneo cerebral) durante RCP. En el shock, 40 U vía E.V., mejoran la evolución. Nuevas evidencias demuestran que puede ser beneficioso. Vasopresina Epinefrina 80% 50% en paro 60% 20% sobrevida 40% 15% alta Puede ser útil para el soporte hemodinámico en el shock séptico y la sepsis. Las dosis repetidas de vasopresina fueron mas efectivas que la epínefrina en mantener la presión de perfusión coronaria por encima del umbral crítico que se correlaciona con una resucitación exitosa. VI-19
20 Combinando vasopresina y epinefrina versus vasopresina sola observaron un flujo miocárdico ventricular comparable pero con una disminución significativa de la perfusión cerebral. Precaución: edema cerebral o hemorragias post reanimación. Recomendación: Clase Indeterminada en ritmos No FV/TV Clase II b en FV/TV refractaria. 2 da dosis es Clase Indeterminada. GLUCOSIDOS DIGITALICOS Los glucósidos digitálicos (GD) han sido usados durante mucho tiempo para tratar los trastornos cardiacos. Por estos días, en la práctica clínica se usa casi con exclusividad la digoxina para incrementar la contractilidad miocárdica y controlar la respuesta ventricular a la fibrilación y el aleteo auricular. El efecto inotrópico positivo de los digitálicos se debe a la inhibición de ATPasa de la membrana (bomba sodio-potasio). Este efecto altera el flujo de calcio e incrementa la concentración de este ion en el retículo sarcoplásmico, por lo cual por incrementa la contractibilidad. Los efectos inotrópicos de los digitalicos no dependen de la liberación catecolaminas y no les afecta los bloqueantes β adrenérgicos receptores. Provocan la vasoconstricción en las capas vasculares coronarias y meséntricas. Ejercen efectos directos e indirectos sobre los nodos sinoauriculares y atrioventriculares (AV). Deprimen la conducción a través del modo AV en forma directa e indirecta (aumento del tono vagal) pero aumentan la conducción auricular. La dosis correcta depende de la ruta de administración y del efecto deseado. Con frecuencia son requeridas dosis mayores para controlar la respuesta ventricular de la fibrilación auricular más que de sostén inotrópico. La toxicidad digitalica es más común cuando sus niveles sericos son elevados. Sin embargo, la toxicidad puede presentarse con niveles sericos bajos y puede no presentarse a pesar de existir niveles elevados; esto ocurre porque es la cantidad de glicósidos digitales en el miocardio y no el nivel de circulación sanguínea, el que determina la toxicidad. Los digitálicos ayudan al control de la respuesta ventricular en la fibrilación auricular o al aleteo auricular y puede convertir la taquicardia paroxística supraventricular en un ritmo sinusal normal. En pacientes con disfunción ventricular izquierda, los GD pueden transformar el aleteo auricular en fibrilación auricular. Si el paciente está hemodinámicamente estable y no requiere una cardioversión eléctrica emergente, la digoxina puede ser usada para los disturbios en el ritmo supraventricular. Los efectos inotrópicos de la digoxina son menos potentes que la de los inotropicos parenterales, y pueden causar una toxicidad significativa e interacción de drogas adversas en pacientes críticamente enfermos. (amiodarona). Es Recomendación Clase II b en la FA/AA < 48 hs. con Función Cardíaca alterada y en la TPSV. Es clase III en la FA/AA con Wolf-Parkinson-White Dosis Las GD pueden ser administradas oralmente o por IV. La digoxina administrada por vía IV evita el problema de la absorción gastrointestinal y produce un comienzo de acción más rápida y tiene mayor efecto que la administración oral. Siguiendo la administración IV los efectos cronotrópicos y dromotrópicos negativos de la digoxina se observan dentro de los 5 a 30 minutos siendo efectivos en una hora y media a tres horas. Los efectos inotrópicos de la digoxina se retrasan ligeramente a su respuesta electrofisiológica. Si no se trata de una emergencia, el tratamiento puede iniciarse por vía oral. La dosis de mantenimiento se ve afectada por la masa corporal y la función renal. La toxicidad por digital es un problema común e importante, ocurre con una incidencia que varia entre el 7 al 20 %. Virtualmente todas las arritmias fueron descriptas como secundarias a la toxicidad digital. Los más frecuentes son axtrasistoles auriculares y ventriculares, bigeminismo ventricular y TV. Los ritmos de la unión aceleradas, taquicardia de la unión VI-20
Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los
 Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los primeros minutos post-colapso. Cuidado post-paro integrado.
Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los primeros minutos post-colapso. Cuidado post-paro integrado.
 BLS CABD Revise respuesta Active Sistema Médico De Emergencias Solicite desfibrilador CABD C = Circulación: valore circulación CABD C = Circulación: ejecute compresiones al tórax CABD C = Circulación:
BLS CABD Revise respuesta Active Sistema Médico De Emergencias Solicite desfibrilador CABD C = Circulación: valore circulación CABD C = Circulación: ejecute compresiones al tórax CABD C = Circulación:
INTOXICACION DIGITALICA
 INTOXICACION DIGITALICA La digital y los preparados a base de digital (digoxina, digitoxina, lanatósido C y deslanósido) son medicamentos inotrópicos que se usan en el tratamiento de la insuficiencia cardíaca.
INTOXICACION DIGITALICA La digital y los preparados a base de digital (digoxina, digitoxina, lanatósido C y deslanósido) son medicamentos inotrópicos que se usan en el tratamiento de la insuficiencia cardíaca.
Tratamiento de las arritmias
 8 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre las pautas de tratamiento: De los ritmos lentos: bradicardia y bloqueos auriculo-ventriculares.
8 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre las pautas de tratamiento: De los ritmos lentos: bradicardia y bloqueos auriculo-ventriculares.
 ALGORITMOS DE SOPORTE VITAL (NUEVAS RECOMENDACIONES SEMES-AHA 2010) Cadenas de Supervivencia CADENA SUPERVIVENCIA ADULTOS (AHA) CADENA SUPERVIVENCIA PEDIÁTRICA (AHA) Algoritmo mplificado SVB Cambio de
ALGORITMOS DE SOPORTE VITAL (NUEVAS RECOMENDACIONES SEMES-AHA 2010) Cadenas de Supervivencia CADENA SUPERVIVENCIA ADULTOS (AHA) CADENA SUPERVIVENCIA PEDIÁTRICA (AHA) Algoritmo mplificado SVB Cambio de
F N U D N D EM E ME E
 ACLS 2009 ALGORITMOS DE PARO Causas de Muerte más comunes Enfermedades Cardiovasculares Ataque Cardíaco Ataque Cerebrovascular Cáncer Trauma Arritmias letales más comunes Fibrilación Ventricular Taquicardia
ACLS 2009 ALGORITMOS DE PARO Causas de Muerte más comunes Enfermedades Cardiovasculares Ataque Cardíaco Ataque Cerebrovascular Cáncer Trauma Arritmias letales más comunes Fibrilación Ventricular Taquicardia
Medico Emergenciólogo SPMED
 ABEL GARCIA VILLAFUERTE Medico Emergenciólogo SPMED DESFIBRILACION La desfibrilación ventricular y la cardioversión son recursos terapéuticos que forman parte fundamental del soporte cardiaco vital avanzado.
ABEL GARCIA VILLAFUERTE Medico Emergenciólogo SPMED DESFIBRILACION La desfibrilación ventricular y la cardioversión son recursos terapéuticos que forman parte fundamental del soporte cardiaco vital avanzado.
NITROPRUS NITROPRUSIATO SÓDICO. Inyectable PARA PERFUSIÓN INTRAVENOSA EXCLUSIVAMENTE Venta bajo receta Industria Argentina
 NITROPRUS NITROPRUSIATOSÓDICO Inyectable PARAPERFUSIÓNINTRAVENOSAEXCLUSIVAMENTE Ventabajoreceta IndustriaArgentina FÓRMULA Cadafrascoampollacontiene: Nitroprusiatosódicodihidratoestéril50mg;Manitol300mg.
NITROPRUS NITROPRUSIATOSÓDICO Inyectable PARAPERFUSIÓNINTRAVENOSAEXCLUSIVAMENTE Ventabajoreceta IndustriaArgentina FÓRMULA Cadafrascoampollacontiene: Nitroprusiatosódicodihidratoestéril50mg;Manitol300mg.
Antagonistas de calcio! ! FARMACOS ANTAGONISTAS DE CALCIO! Calcio: regulación celular! Canales de calcio dependientes de voltaje (CCDV)!
 Antagonistas de calcio FARMACOS ANTAGONISTAS DE CALCIO -1962. Hass y Hartfelder: efectos inotrópicos negativos del derivado de papaverina verapamilo -1967. Fleckenstein y col.: implicación del calcio -1972.
Antagonistas de calcio FARMACOS ANTAGONISTAS DE CALCIO -1962. Hass y Hartfelder: efectos inotrópicos negativos del derivado de papaverina verapamilo -1967. Fleckenstein y col.: implicación del calcio -1972.
Este medicamento debe ser usado exclusivamente bajo prescripción y vigilancia médica y no puede repetirse sin nueva receta médica.
 DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
LIDOCAÍNA ODONTOLÓGICA
 LIDOCAÍNAODONTOLÓGICA CLORHIDRATODELIDOCAÍNA LEVOARTERENOLBITARTRATO INYECTABLE USOODONTOLÓGICO INDUSTRIAARGENTINA VENTABAJORECETA "USOPROFESIONALEXCLUSIVO" Fórmula: Cada1,8mlcontiene: ClorhidratodeLidocaína
LIDOCAÍNAODONTOLÓGICA CLORHIDRATODELIDOCAÍNA LEVOARTERENOLBITARTRATO INYECTABLE USOODONTOLÓGICO INDUSTRIAARGENTINA VENTABAJORECETA "USOPROFESIONALEXCLUSIVO" Fórmula: Cada1,8mlcontiene: ClorhidratodeLidocaína
TRANSPORTE PEDIATRÍA. Dr. Cavagna Jorge Carlos Región Sanitaria V Emergencia Pediatrica
 TRANSPORTE EN PEDIATRÍA Dr. Cavagna Jorge Carlos Región Sanitaria V Emergencia Pediatrica Para que se logre un buen resultado es importante una buena evaluación en el terreno 1. EVALUAR PACIENTE 2. ESTABILIZAR
TRANSPORTE EN PEDIATRÍA Dr. Cavagna Jorge Carlos Región Sanitaria V Emergencia Pediatrica Para que se logre un buen resultado es importante una buena evaluación en el terreno 1. EVALUAR PACIENTE 2. ESTABILIZAR
ECG Electrolitos y Fármacos. Adriano Pellegrini A.
 ECG Electrolitos y Fármacos Adriano Pellegrini A. Índice Potencial de acción. Potasio. Calcio. Magnesio. Bloqueadores canal de K. Bloqueadores canal de Na. Bloqueadores bomba Na-K ATPasa. Bloqueadores
ECG Electrolitos y Fármacos Adriano Pellegrini A. Índice Potencial de acción. Potasio. Calcio. Magnesio. Bloqueadores canal de K. Bloqueadores canal de Na. Bloqueadores bomba Na-K ATPasa. Bloqueadores
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION
 MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
MANEJO DEL ESTADO HIPEROSMOLAR
 MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
PROGRAMA DE CERTIFICACIÓN DE ORGANIZACIONES SALUDABLES - PCOS GUÍA BÁSICA DE ATENCIÓN DE EMERGENCIAS. PROGRAME SALVE UNA VIDA.
 PROGRAMA DE CERTIFICACIÓN DE ORGANIZACIONES SALUDABLES - PCOS GUÍA BÁSICA DE ATENCIÓN DE EMERGENCIAS. PROGRAME SALVE UNA VIDA. La muerte súbita y sus estadísticas ATENCIÓN TEMPRANA PROGRAMA SALVE UNA VIDA
PROGRAMA DE CERTIFICACIÓN DE ORGANIZACIONES SALUDABLES - PCOS GUÍA BÁSICA DE ATENCIÓN DE EMERGENCIAS. PROGRAME SALVE UNA VIDA. La muerte súbita y sus estadísticas ATENCIÓN TEMPRANA PROGRAMA SALVE UNA VIDA
Introducción. Nuevos anticoagulantes orales
 Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Taquicardia Ventricular Monomórfica
 Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
FICHA DE INFORMACIÓN AL PACIENTE: VERAPAMILO
 FICHA DE INFORMACIÓN AL PACIENTE: VERAPAMILO 1.- QUÉ ES Y PARA QUE SE UTILIZA 1.1 Acción: Antihipertensivo, antianginoso y antiarrítmico, bloqueante de los canales del calcio. 1.2 Cómo actúa este fármaco:
FICHA DE INFORMACIÓN AL PACIENTE: VERAPAMILO 1.- QUÉ ES Y PARA QUE SE UTILIZA 1.1 Acción: Antihipertensivo, antianginoso y antiarrítmico, bloqueante de los canales del calcio. 1.2 Cómo actúa este fármaco:
SOPORTE VITAL AVANZADO. Fármacos PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO
 5 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre los fármacos esenciales en la RCP: A. Adrenalina. B. Atropina - Magnesio - Lidocaina
5 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre los fármacos esenciales en la RCP: A. Adrenalina. B. Atropina - Magnesio - Lidocaina
PROTOCOLO CRITERIOS DE INGRESOS Y EGRESOS A UNIDAD DE INTERMEDIO PEDIATRICO Y NEONATAL
 Página: - 1 de 12 PROTOCOLO CRITERIOS DE INGRESOS Y EGRESOS A UNIDAD DE INTERMEDIO PEDIATRICO Y NEONATAL UNIDAD DE CALIDAD Y SEGURIDAD DEL PACIENTE HOSPITAL DE SANTA CRUZ Página: - 2 de 12 1.- OBJETIVO
Página: - 1 de 12 PROTOCOLO CRITERIOS DE INGRESOS Y EGRESOS A UNIDAD DE INTERMEDIO PEDIATRICO Y NEONATAL UNIDAD DE CALIDAD Y SEGURIDAD DEL PACIENTE HOSPITAL DE SANTA CRUZ Página: - 2 de 12 1.- OBJETIVO
Resincronización cardiaca y dispositivos de asistencia mecánica. Dr Javier Fdez Portales Director Unidad de Cardiología Intervencionista Cáceres
 Resincronización cardiaca y dispositivos de asistencia mecánica Dr Javier Fdez Portales Director Unidad de Cardiología Intervencionista Cáceres Bases fisiológicas para la estimulación eléctrica en disfunción
Resincronización cardiaca y dispositivos de asistencia mecánica Dr Javier Fdez Portales Director Unidad de Cardiología Intervencionista Cáceres Bases fisiológicas para la estimulación eléctrica en disfunción
Dra. Silvia Giorgi. Hospital de Niños V.J.Vilela Rosario-Sta.Fe
 Jornadas Nacionales del Centenario de la Sociedad Argentina de Pediatría Emergencias y Cuidados Críticos en Pediatría. Dra. Silvia Giorgi Hospital de Niños V.J.Vilela Rosario-Sta.Fe MONITOREO HEMODINÁMICO
Jornadas Nacionales del Centenario de la Sociedad Argentina de Pediatría Emergencias y Cuidados Críticos en Pediatría. Dra. Silvia Giorgi Hospital de Niños V.J.Vilela Rosario-Sta.Fe MONITOREO HEMODINÁMICO
Buscar signos vitales. DEA (desfibrilador externo semiautomático)
 SOPORTE VITAL BASICO ESTA INCONSCIENTE? Estimularlo Llamar equipo de RCP ABRIR LA VIA AEREA Buscar signos vitales 30:2 COMPRESION/VENTILACION Conectar Monitor / Desfibrilador DEA (desfibrilador externo
SOPORTE VITAL BASICO ESTA INCONSCIENTE? Estimularlo Llamar equipo de RCP ABRIR LA VIA AEREA Buscar signos vitales 30:2 COMPRESION/VENTILACION Conectar Monitor / Desfibrilador DEA (desfibrilador externo
Definición. nua o recurrente sin recuperación de la conciencia que. ocurre durante cierto tiempo suficiente para producir daño neurológico
 STATUS EPILEPTICUS Definición Operacional: Convulsión contínua nua o recurrente sin recuperación de la conciencia que ocurre durante cierto tiempo suficiente para producir daño neurológico posterior Conceptual:
STATUS EPILEPTICUS Definición Operacional: Convulsión contínua nua o recurrente sin recuperación de la conciencia que ocurre durante cierto tiempo suficiente para producir daño neurológico posterior Conceptual:
PROSPECTO: INFORMACIÓN PARA EL USUARIO. Bicarbonato Sódico 1M Grifols Solución inyectable Hidrogenocarbonato de sodio
 PROSPECTO: INFORMACIÓN PARA EL USUARIO Bicarbonato Sódico 1M Grifols Solución inyectable Hidrogenocarbonato de sodio Lea todo el prospecto detenidamente antes de empezar a usar el medicamento. - Conserve
PROSPECTO: INFORMACIÓN PARA EL USUARIO Bicarbonato Sódico 1M Grifols Solución inyectable Hidrogenocarbonato de sodio Lea todo el prospecto detenidamente antes de empezar a usar el medicamento. - Conserve
CRITERIOS DE INGRESO Y EGRESO UPC ADULTOS
 CRITERIOS DE INGRESO Y EGRESO UPC DR: LUIS TISNE BROUSSE AÑO 2009 INDICE CRITERIOS DE INGRESOS A UPC 3 CRITERIOS DE INGRESO POR PRIORIZACIÓN 4 CRITERIOS DE INGRESO POR PATOLOGÍA ESPECIFICA 5 DESORDENES
CRITERIOS DE INGRESO Y EGRESO UPC DR: LUIS TISNE BROUSSE AÑO 2009 INDICE CRITERIOS DE INGRESOS A UPC 3 CRITERIOS DE INGRESO POR PRIORIZACIÓN 4 CRITERIOS DE INGRESO POR PATOLOGÍA ESPECIFICA 5 DESORDENES
Desfibrilación Externa Automática
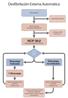 Desfibrilación Externa Automática responde? Grite pidiendo ayuda Abra la vía aérea respira normalmente Consiga un DEA Llame al 112 Hasta que el DEA esté colocado El DEA evalúa el ritmo Descarga indicada
Desfibrilación Externa Automática responde? Grite pidiendo ayuda Abra la vía aérea respira normalmente Consiga un DEA Llame al 112 Hasta que el DEA esté colocado El DEA evalúa el ritmo Descarga indicada
Presión Venosa Central y Presión Arterial Media
 Presión Venosa Central y Presión Arterial Media Esteban Leal Facultad de Medicina de la UANL México CUIDADOS INTENSIVOS TEMAS Obtención de signos vitales Presión venosa central Presión arterial Presión
Presión Venosa Central y Presión Arterial Media Esteban Leal Facultad de Medicina de la UANL México CUIDADOS INTENSIVOS TEMAS Obtención de signos vitales Presión venosa central Presión arterial Presión
EQUILIBRIO ÁCIDO-BASE MANTENIMIENTO DE LA HOMEOSTASIS
 EQUILIBRIO ÁCIDO-BASE MANTENIMIENTO DE LA HOMEOSTASIS EQUILÍBRIO ÁCIDO-BASE La regulación de ph a nivel celular, es necesaria para la supervivencia. Los ácidos y bases entran continuamente en la sangre
EQUILIBRIO ÁCIDO-BASE MANTENIMIENTO DE LA HOMEOSTASIS EQUILÍBRIO ÁCIDO-BASE La regulación de ph a nivel celular, es necesaria para la supervivencia. Los ácidos y bases entran continuamente en la sangre
TEST 10FARMACOLÓGICOS
 TEST 10FARMACOLÓGICOS Mariona Matas Avellà. 10.1 Introducción La electrofisiología ha experimentado importantes cambios y ha evolucionado mucho en los últimos años. Han aparecido nuevas pruebas diagnósticas
TEST 10FARMACOLÓGICOS Mariona Matas Avellà. 10.1 Introducción La electrofisiología ha experimentado importantes cambios y ha evolucionado mucho en los últimos años. Han aparecido nuevas pruebas diagnósticas
REANIMACION CARDIOPULMONAR AVANZADO
 FACULTAD DE CIENCIAS DE LA COMUNICACIÓN, TURISMO Y PSICOLOGIA REANIMACION CARDIOPULMONAR AVANZADO Dra. Ana P. Rueda Salcedo MEDICO CIRUJANO TOPICO DE MEDICINA FACULTAD DE CIENCIAS DE LA COMUNICACIÓN, TURISMO
FACULTAD DE CIENCIAS DE LA COMUNICACIÓN, TURISMO Y PSICOLOGIA REANIMACION CARDIOPULMONAR AVANZADO Dra. Ana P. Rueda Salcedo MEDICO CIRUJANO TOPICO DE MEDICINA FACULTAD DE CIENCIAS DE LA COMUNICACIÓN, TURISMO
www.reeme.arizona.edu
 Actualidades en Reanimación Cardio Cerebro Pulmonar Presenta Dr. José A. Villatoro Mtz Medicina de Urgencias Mexico Caso Clínico Varón de 48 años, acude a consulta al hospital y cuando se dirige a recabar
Actualidades en Reanimación Cardio Cerebro Pulmonar Presenta Dr. José A. Villatoro Mtz Medicina de Urgencias Mexico Caso Clínico Varón de 48 años, acude a consulta al hospital y cuando se dirige a recabar
X-Plain Hipertensión esencial Sumario
 X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
LA INSULINA DE ACCION EN EL HIPERTIROIDISMO: UN ENFOQUE EN LOS MUSCULOS Y TEJIDO ADIPOSO.
 LA INSULINA DE ACCION EN EL HIPERTIROIDISMO: UN ENFOQUE EN LOS MUSCULOS Y TEJIDO ADIPOSO. INTRODUCCION Las hormonas tiroideas pueden influir en un número de procesos en el cuerpo. Los cambios en sus niveles
LA INSULINA DE ACCION EN EL HIPERTIROIDISMO: UN ENFOQUE EN LOS MUSCULOS Y TEJIDO ADIPOSO. INTRODUCCION Las hormonas tiroideas pueden influir en un número de procesos en el cuerpo. Los cambios en sus niveles
Una píldora diaria. Tres valores de laboratorio importantes
 Tres valores de laboratorio importantes Una píldora diaria Sensipar una vez al día* ayuda a reducir los niveles de HPT, calcio y fósforo en pacientes con hiperparatiroidismo secundario (HPTS) que reciben
Tres valores de laboratorio importantes Una píldora diaria Sensipar una vez al día* ayuda a reducir los niveles de HPT, calcio y fósforo en pacientes con hiperparatiroidismo secundario (HPTS) que reciben
CALENDARIZACIÓN. Sesión 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16
 Este Curso de Actualización está diseñado para ofrecer un panorama actual del conocimiento general de los principales temas electrocardiográficos a través de la revisión de sus bases anatómicas, fisiológicas,
Este Curso de Actualización está diseñado para ofrecer un panorama actual del conocimiento general de los principales temas electrocardiográficos a través de la revisión de sus bases anatómicas, fisiológicas,
ATENCIÓN PREHOSPITALARIA DEL I.M.A.
 ATENCIÓN PREHOSPITALARIA DEL I.M.A. 29 M.D. OSCAR CASTAÑO VALENCIA* Una vez más definimos que en la población Colombiana, los principales factores de riesgo de la enfermedad coronaria encontrados son la
ATENCIÓN PREHOSPITALARIA DEL I.M.A. 29 M.D. OSCAR CASTAÑO VALENCIA* Una vez más definimos que en la población Colombiana, los principales factores de riesgo de la enfermedad coronaria encontrados son la
VENTILACIÓN MECANICA NO INVASIVA EN MEDICINA DE URGENCIAS: MEJORANDO EL ÉXITO DE LA TÉCNICA
 VENTILACIÓN MECANICA NO INVASIVA EN MEDICINA DE URGENCIAS: MEJORANDO EL ÉXITO DE LA TÉCNICA MONITORIZACIÓN DE LA PRESIÓN TRANSCUTANEA DE CO2 15/10/2013 Dr. Miguel Ángel Folgado Pérez Hospital Virgen de
VENTILACIÓN MECANICA NO INVASIVA EN MEDICINA DE URGENCIAS: MEJORANDO EL ÉXITO DE LA TÉCNICA MONITORIZACIÓN DE LA PRESIÓN TRANSCUTANEA DE CO2 15/10/2013 Dr. Miguel Ángel Folgado Pérez Hospital Virgen de
Anexo III. Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto
 Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO. 20 g/100 ml
 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Nombre del producto: CLORURO DE SODIO 20 % Forma farmacéutica: Solución concentrada para infusión IV Fortaleza: Presentación: Titular del Registro Sanitario,
RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Nombre del producto: CLORURO DE SODIO 20 % Forma farmacéutica: Solución concentrada para infusión IV Fortaleza: Presentación: Titular del Registro Sanitario,
BUPICAINA 0,5% Hiperbárica
 BUPICAINA0,5%Hiperbárica BUPIVACAINA5mg/ml Inyectableintrarraquídeo Usoprofesionalexclusivo Parausoraquídeo Nocontieneconservadores Descartarcualquierremanente Envasemonodosis IndustriaArgentina Ventabajoreceta
BUPICAINA0,5%Hiperbárica BUPIVACAINA5mg/ml Inyectableintrarraquídeo Usoprofesionalexclusivo Parausoraquídeo Nocontieneconservadores Descartarcualquierremanente Envasemonodosis IndustriaArgentina Ventabajoreceta
Dr. José Raúl Recinos Deras
 http://www.medicosdeelsalvador.com Este artículo salió de la página web de Médicos de El Salvador. Fue escrito por: Dr. José Raúl Recinos Deras Clínica Médico Psiquiátrica y de Salud Mental Todos los derechos
http://www.medicosdeelsalvador.com Este artículo salió de la página web de Médicos de El Salvador. Fue escrito por: Dr. José Raúl Recinos Deras Clínica Médico Psiquiátrica y de Salud Mental Todos los derechos
Obesidad y sus complicaciones
 Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Clase 6. Ciclo cardíaco. Acontecimientos eléctricos
 Clase 6 Ciclo cardíaco Acontecimientos eléctricos Generalidades del sistema cardiovascular La función principal del sistema vascular es transportar nutrientes y otros materiales de unos lugares a otros
Clase 6 Ciclo cardíaco Acontecimientos eléctricos Generalidades del sistema cardiovascular La función principal del sistema vascular es transportar nutrientes y otros materiales de unos lugares a otros
LLD Abreviado de XANAX
 LLD Abreviado de XANAX Versión: 8.0 Fecha: 12 Diciembre de 2013 Aprobación ARCSA: 3 de Mayo de 2014 1. Presentación: Cada tableta de liberación inmediata contiene XANAX 0.25 mg tabletas: Reg.San. 29637-02-11
LLD Abreviado de XANAX Versión: 8.0 Fecha: 12 Diciembre de 2013 Aprobación ARCSA: 3 de Mayo de 2014 1. Presentación: Cada tableta de liberación inmediata contiene XANAX 0.25 mg tabletas: Reg.San. 29637-02-11
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013
 FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 CETIRIZINA 10 mg COMPRIMIDOS RECUBIERTOS ANTIHISTAMINICO Página 1 CETIRIZINA 10 mg Comprimidos Recubiertos Principio
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 CETIRIZINA 10 mg COMPRIMIDOS RECUBIERTOS ANTIHISTAMINICO Página 1 CETIRIZINA 10 mg Comprimidos Recubiertos Principio
1.- NOMBRE DEL MEDICAMENTO. ATEPODIN INYECTABLE 2.- COMPOSICIÓN CUANTITATIVA Y CUALITATIVA. Adenosina Trifosfato (sal disódica)
 FICHA TECNICA agencia española de medicamentos y productos sanitarios 1.- NOMBRE DEL MEDICAMENTO. ATEPODIN INYECTABLE 2.- COMPOSICIÓN CUANTITATIVA Y CUALITATIVA. Composición Adenosina Trifosfato (sal disódica)
FICHA TECNICA agencia española de medicamentos y productos sanitarios 1.- NOMBRE DEL MEDICAMENTO. ATEPODIN INYECTABLE 2.- COMPOSICIÓN CUANTITATIVA Y CUALITATIVA. Composición Adenosina Trifosfato (sal disódica)
APRENDIENDO CON NEFRON SUPERHEROE
 APRENDIENDO CON NEFRON SUPERHEROE DIABETES - UN FACTOR DE RIESGO PARA LA ENFERMEDAD RENAL La Diabetes mellitus, generalmente conocida como diabetes, es una enfermedad en la que su cuerpo no produce suficiente
APRENDIENDO CON NEFRON SUPERHEROE DIABETES - UN FACTOR DE RIESGO PARA LA ENFERMEDAD RENAL La Diabetes mellitus, generalmente conocida como diabetes, es una enfermedad en la que su cuerpo no produce suficiente
Circulación Fetal. 2. Circulación Feto placentaria
 1. Introducción (Valeria Cordero) Si bien la circulación comienza en el embrión desde el principio de la cuarta semana, en que el corazón comienza a latir, y no será sino hasta la etapa fetal cuando esta
1. Introducción (Valeria Cordero) Si bien la circulación comienza en el embrión desde el principio de la cuarta semana, en que el corazón comienza a latir, y no será sino hasta la etapa fetal cuando esta
TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE
 TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE GENERALIDADES EDAD DISTRIBUCION DE LOS SEXOS CAMBIOS ESTRUCTURALES DEL CORAZON
TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE GENERALIDADES EDAD DISTRIBUCION DE LOS SEXOS CAMBIOS ESTRUCTURALES DEL CORAZON
2Soporte. vital pediátrico. Introducción y generalidades
 2Soporte vital pediátrico. Introducción y generalidades La cardiopatía isquémica es la principal causa de muerte en el mundo. La parada cardiaca súbita es responsable de más del 60% de las muertes en adultos
2Soporte vital pediátrico. Introducción y generalidades La cardiopatía isquémica es la principal causa de muerte en el mundo. La parada cardiaca súbita es responsable de más del 60% de las muertes en adultos
Cambios en SVB/BLS. Nuevo Anterior Fundamento Compresiones torácicas, apertura de la vía aérea y buena respiración. (C-A-B)
 Suplementos de materiales provisionales de 2010 Manual del profesional de SVCA/ACLS Cuadro comparativo Basado en las Guías de la AHA de 2010 para RCP y ACE RCP Cambios en SVB/BLS Nuevo Anterior Fundamento
Suplementos de materiales provisionales de 2010 Manual del profesional de SVCA/ACLS Cuadro comparativo Basado en las Guías de la AHA de 2010 para RCP y ACE RCP Cambios en SVB/BLS Nuevo Anterior Fundamento
TRATAMIENTO DE LA APNEA OBSTRUCTIVA DEL SUEÑO CON DISPOSITIVO CPAP NASAL
 TRATAMIENTO DE LA APNEA OBSTRUCTIVA DEL SUEÑO CON DISPOSITIVO CPAP NASAL TERAPIA CON PRESION POSITIVA CONTINUA POR VIA NASAL (CPAP) CPAP Y APNEA DEL SUEÑO Si Usted ronca diariamente en cualquier posición
TRATAMIENTO DE LA APNEA OBSTRUCTIVA DEL SUEÑO CON DISPOSITIVO CPAP NASAL TERAPIA CON PRESION POSITIVA CONTINUA POR VIA NASAL (CPAP) CPAP Y APNEA DEL SUEÑO Si Usted ronca diariamente en cualquier posición
VIII. Terapias no Farmacológicas en Arritmias. A. Cardioversión Eléctrica
 VIII. Terapias no Farmacológicas en Arritmias A. Cardioversión Eléctrica La cardioversión eléctrica y la desfibrilación son procedimientos utilizados para recuperar el ritmo sinusal en pacientes con arritmias
VIII. Terapias no Farmacológicas en Arritmias A. Cardioversión Eléctrica La cardioversión eléctrica y la desfibrilación son procedimientos utilizados para recuperar el ritmo sinusal en pacientes con arritmias
La presión arterial y su nuevo órgano. Un recurso para la salud cardiovascular después de un trasplante de órgano. Compartir. Informar. Inspirar.
 La presión arterial y su nuevo órgano Un recurso para la salud cardiovascular después de un trasplante de órgano Compartir. Informar. Inspirar. Comprender la presión arterial La presión arterial es la
La presión arterial y su nuevo órgano Un recurso para la salud cardiovascular después de un trasplante de órgano Compartir. Informar. Inspirar. Comprender la presión arterial La presión arterial es la
Obesidad e Hipertensión arterial: Qué debe saber el pediatra?
 36 Congreso Argentino de Pediatría Mar del Plata, 24 al 27 de setiembre de 2013. Mesa redonda Consecuencias Graves de la Obesidad temprana Jueves 26 de setiembre /16:15hs Obesidad e Hipertensión arterial:
36 Congreso Argentino de Pediatría Mar del Plata, 24 al 27 de setiembre de 2013. Mesa redonda Consecuencias Graves de la Obesidad temprana Jueves 26 de setiembre /16:15hs Obesidad e Hipertensión arterial:
Estrategia restrictiva o liberal?
 Estrategia restrictiva o liberal? Evaluaron si un umbral restrictivo para la transfusión en pacientes con hemorragia digestiva aguda fue más seguro y eficaz que la estrategia transfusional liberal basada
Estrategia restrictiva o liberal? Evaluaron si un umbral restrictivo para la transfusión en pacientes con hemorragia digestiva aguda fue más seguro y eficaz que la estrategia transfusional liberal basada
Qué es la enfermedad coronaria? Por qué se desarrolla?
 Qué es la enfermedad coronaria? Por qué se desarrolla? Qué es la enfermedad coronaria? Por qué se desarrolla? Las arterias coronarias pueden tener dificultad para llevar un flujo sanguíneo adecuado al
Qué es la enfermedad coronaria? Por qué se desarrolla? Qué es la enfermedad coronaria? Por qué se desarrolla? Las arterias coronarias pueden tener dificultad para llevar un flujo sanguíneo adecuado al
USO DE OXIGENO EN CASA A LARGO PLAZO
 USO DE OXIGENO EN CASA A LARGO PLAZO Dra. Salomé Lilly Arellano V. Internista Neumóloga Al respirar lo que hacemos es introducir aire en nuestros pulmones para que estos sean capaces de captar el oxigeno
USO DE OXIGENO EN CASA A LARGO PLAZO Dra. Salomé Lilly Arellano V. Internista Neumóloga Al respirar lo que hacemos es introducir aire en nuestros pulmones para que estos sean capaces de captar el oxigeno
Uso de un desfibrilador externo semi-automático
 Uso de un desfibrilador externo semi-automático Este documento contiene información sobre el uso de un desfibrilador externo semiautomático (DESA) por personas ajenas al mundo sanitario, primeros intervinientes
Uso de un desfibrilador externo semi-automático Este documento contiene información sobre el uso de un desfibrilador externo semiautomático (DESA) por personas ajenas al mundo sanitario, primeros intervinientes
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
Calcitonina Almirall 100 UI Solución inyectable Calcitonina sintética de salmón
 Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto. Puede tener que volver a leerlo. - Si tiene alguna duda, consulte a su médico o farmacéutico. - Este
Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto. Puede tener que volver a leerlo. - Si tiene alguna duda, consulte a su médico o farmacéutico. - Este
Curso para proveedores de SVCA Hoja de respuestas de la autoevaluación escrita previa al curso
 Curso para proveedores de SVCA Hoja de respuestas de la autoevaluación escrita previa al curso Nombre Fecha Marque con un círculo la respuesta correcta. Pregunta Respuesta Pregunta Respuesta 1. a b c d
Curso para proveedores de SVCA Hoja de respuestas de la autoevaluación escrita previa al curso Nombre Fecha Marque con un círculo la respuesta correcta. Pregunta Respuesta Pregunta Respuesta 1. a b c d
El sobrepeso puede reducir seriamente la calidad de vida de su perro.
 El sobrepeso puede reducir seriamente la calidad de vida de su perro. Un perro con sobrepeso puede no sentirse tan bien como realmente podría. De hecho, si su perro Tiene problemas a la hora de levantarse
El sobrepeso puede reducir seriamente la calidad de vida de su perro. Un perro con sobrepeso puede no sentirse tan bien como realmente podría. De hecho, si su perro Tiene problemas a la hora de levantarse
I. PROBLEMA - DIMENSIÓN
 I. PROBLEMA - DIMENSIÓN Diversos estudios realizados en centros de cuidados prolongados de España demuestran que entre un 27% y un 60% de los residentes están sometidos a algún dispositivo de limitación
I. PROBLEMA - DIMENSIÓN Diversos estudios realizados en centros de cuidados prolongados de España demuestran que entre un 27% y un 60% de los residentes están sometidos a algún dispositivo de limitación
Principios activos Eficacia Seguridad Conveniencia Niveles 1 Paracetamol +++ +++ +++ 1-2-3. 2 Ibuprofeno +++ ++ ++ 1-2-3
 Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Fármacos antiarrítmicos. Tipos de arritmias. Tratamiento de arritmias. Arritmias. Mecanismos de producción de arritmias
 Fármacos antiarrítmicos Arritmias Alteraciones de la frecuencia, generación y/o conducción de los impulsos en el corazón Profa. Mercedes Salaices Sánchez Departamento de Farmacología. Facultad de Medicina
Fármacos antiarrítmicos Arritmias Alteraciones de la frecuencia, generación y/o conducción de los impulsos en el corazón Profa. Mercedes Salaices Sánchez Departamento de Farmacología. Facultad de Medicina
Sistemas de ingreso, intercambio y transporte de sustancias en el organismo. Sistema Circulatorio
 Sistema circulatorio Observe y explore comprensivamente esta presentación Sistemas de ingreso, intercambio y transporte de sustancias en el organismo: Sistema circulatorio. Esta le permitirá avanzar y
Sistema circulatorio Observe y explore comprensivamente esta presentación Sistemas de ingreso, intercambio y transporte de sustancias en el organismo: Sistema circulatorio. Esta le permitirá avanzar y
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Preexcitación. Wolf-Parkinson-White (WPW). Jueves, 12 de Febrero de 2015 19:35 - Actualizado Martes, 16 de Junio de 2015 22:14
 Los síndromes de son aquellos en los que los estímulos eléctricos del corazón se conducen desde las aurículas a los ventrículos a través de una o más vías accesorias, además de por el nodo aurículo-ventricular
Los síndromes de son aquellos en los que los estímulos eléctricos del corazón se conducen desde las aurículas a los ventrículos a través de una o más vías accesorias, además de por el nodo aurículo-ventricular
constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético.
 Qué es la glutamina? La glutamina es el más abundante aminoácido libre en el cuerpo humano, y constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético. La glutamina es un
Qué es la glutamina? La glutamina es el más abundante aminoácido libre en el cuerpo humano, y constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético. La glutamina es un
FARMACODINAMIA CONCEPTOS GENERALES
 FARMACODINAMIA CONCEPTOS GENERALES 1 DEFINICIÓN La Farmacodinamia comprende el estudio de los mecanismos de acción de las drogas y de los efectos bioquímicos, fisiológicos o directamente farmacológicos
FARMACODINAMIA CONCEPTOS GENERALES 1 DEFINICIÓN La Farmacodinamia comprende el estudio de los mecanismos de acción de las drogas y de los efectos bioquímicos, fisiológicos o directamente farmacológicos
FÁRMACOS ANTIARRÍTMICOS
 FÁRMACOS ANTIARRÍTMICOS ADENOSINA La Adenosina es una purina endógena que deprime la actividad del nodo sinusal y del nodo AV. En las formas más comunes de la TSVP hay una vía de reentrada que incluye
FÁRMACOS ANTIARRÍTMICOS ADENOSINA La Adenosina es una purina endógena que deprime la actividad del nodo sinusal y del nodo AV. En las formas más comunes de la TSVP hay una vía de reentrada que incluye
Los factores más estrechamente relacionados a este trastorno, son los siguientes:
 Metabolismo del calcio en vacas en el postparto l Calcio interviene en numerosos procesos fisiológicos en el organismo, particularmente en la generación de los impulsos nerviosos y en la contracción muscular;
Metabolismo del calcio en vacas en el postparto l Calcio interviene en numerosos procesos fisiológicos en el organismo, particularmente en la generación de los impulsos nerviosos y en la contracción muscular;
EFICIENCIA EN LOS SISTEMAS DE BOMBEO Y DE AIRE COMPRIMIDO
 EFICIENCIA EN LOS SISTEMAS DE BOMBEO Y DE AIRE COMPRIMIDO 1. GENERALIDADES La sencillez en la operación, la disponibilidad, la facilidad y la seguridad en el manejo de las herramientas y elementos neumáticos
EFICIENCIA EN LOS SISTEMAS DE BOMBEO Y DE AIRE COMPRIMIDO 1. GENERALIDADES La sencillez en la operación, la disponibilidad, la facilidad y la seguridad en el manejo de las herramientas y elementos neumáticos
Filtro en vena cava inferior para TVP
 Filtro en vena cava inferior para TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre
Filtro en vena cava inferior para TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre
Capítulo IV. Manejo de Problemas
 Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
TRATAMIENTO CON BUPRENORFINA: UN ADIESTRAMIENTO PARA PROFESIONALES MULTIDISCIPLINARIOS EN ADICCION. Módulo III Buprenorfina 101
 TRATAMIENTO CON BUPRENORFINA: UN ADIESTRAMIENTO PARA PROFESIONALES MULTIDISCIPLINARIOS EN ADICCION Módulo III Buprenorfina 101 Módulo III Metas del Módulo Este módulo repasa lo siguiente: El desarrollo
TRATAMIENTO CON BUPRENORFINA: UN ADIESTRAMIENTO PARA PROFESIONALES MULTIDISCIPLINARIOS EN ADICCION Módulo III Buprenorfina 101 Módulo III Metas del Módulo Este módulo repasa lo siguiente: El desarrollo
American Heart Association. Soporte vital cardiovascular avanzado. Autoevaluación escrita previa al curso. 03 de mayo 2012
 A C E American Heart Association Soporte vital cardiovascular avanzado Autoevaluación escrita previa al curso 03 de mayo 2012 2012 American Heart Association Autoevaluación escrita previa al curso de SVCA/ACLS
A C E American Heart Association Soporte vital cardiovascular avanzado Autoevaluación escrita previa al curso 03 de mayo 2012 2012 American Heart Association Autoevaluación escrita previa al curso de SVCA/ACLS
II PRÁCTICA DE FISIOLOGIA ANIMAL ELECTROCARDIOGRAMA
 II PRÁCTICA DE FISIOLOGIA ANIMAL ELECTROCARDIOGRAMA 3º CURSO INTRODUCCIÓN A medida que los impulsos cardíacos pasan a través del corazón, las corrientes eléctricas difunden a los tejidos circundantes y
II PRÁCTICA DE FISIOLOGIA ANIMAL ELECTROCARDIOGRAMA 3º CURSO INTRODUCCIÓN A medida que los impulsos cardíacos pasan a través del corazón, las corrientes eléctricas difunden a los tejidos circundantes y
Tratamiento del síndrome hiperglucémico hiperosmolar en adultos diabéticos tipo 2 en el segundo y tercer niveles de atención
 CIE 0: Diabetes mellitus (E 0- E4) Diabetes mellitus no insulino dependiente, con coma E.0 Diabetes mellitus no insulino dependiente, con complicaciones no específicadas Tratamiento del síndrome hiperglucémico
CIE 0: Diabetes mellitus (E 0- E4) Diabetes mellitus no insulino dependiente, con coma E.0 Diabetes mellitus no insulino dependiente, con complicaciones no específicadas Tratamiento del síndrome hiperglucémico
TECNICAS EN RCP AVANZADA
 TECNICAS EN RCP AVANZADA 1. Desfibrilación La desfibrilación es una técnica esencial en la resucitación cardiopulmonar; es el único tratamiento definitivo posible de la Fibrilación Ventricular (FV). Debe
TECNICAS EN RCP AVANZADA 1. Desfibrilación La desfibrilación es una técnica esencial en la resucitación cardiopulmonar; es el único tratamiento definitivo posible de la Fibrilación Ventricular (FV). Debe
2. TRASTORNOS DEL ESTADO DE ÁNIMO.
 2. TRASTORNOS DEL ESTADO DE ÁNIMO. Como señalé anteriormente, los trastornos del estado de ánimo tienen como característica principal una alteración del humor (APA, 1995). Estos trastornos presentan gran
2. TRASTORNOS DEL ESTADO DE ÁNIMO. Como señalé anteriormente, los trastornos del estado de ánimo tienen como característica principal una alteración del humor (APA, 1995). Estos trastornos presentan gran
FICHA DE INFORMACIÓN AL PACIENTE: PARACETAMOL
 FICHA DE INFORMACIÓN AL PACIENTE: PARACETAMOL 1.- QUÉ ES Y PARA QUE SE UTILIZA 1.1 Acción: Analgésico y antipirético (antitérmico, que reduce la fiebre). 1.2 Cómo actúa este fármaco: Inhibe un enzima que
FICHA DE INFORMACIÓN AL PACIENTE: PARACETAMOL 1.- QUÉ ES Y PARA QUE SE UTILIZA 1.1 Acción: Analgésico y antipirético (antitérmico, que reduce la fiebre). 1.2 Cómo actúa este fármaco: Inhibe un enzima que
AFECCIONES MÉDICAS FIBRILACIÓN VENTRICULAR (FV)
 AFECCIONES MÉDICAS FIBRILACIÓN VENTRICULAR (FV) Qué es? La fibrilación es un latido o ritmo cardiaco anormalmente rápido y caótico. El ritmo cardiaco anormal se llama arritmia. Las arritmias pueden ser
AFECCIONES MÉDICAS FIBRILACIÓN VENTRICULAR (FV) Qué es? La fibrilación es un latido o ritmo cardiaco anormalmente rápido y caótico. El ritmo cardiaco anormal se llama arritmia. Las arritmias pueden ser
El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología
 El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología Hospital Universitario "Lozano Blesa". Zaragoza 15 Pescado
El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología Hospital Universitario "Lozano Blesa". Zaragoza 15 Pescado
Anticoncepcion de Emergencia
 Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Aspectos destacados del sistema cardiocirculatorio y respiratorio, ligados al entrenamiento deportivo. Dr. Juan Carlos Mazza (Argentina)
 Aspectos destacados del sistema cardiocirculatorio y respiratorio, ligados al entrenamiento deportivo Dr. Juan Carlos Mazza (Argentina) SISTEMA CARDIOVASCULAR Cualquier sistema de circulación requiere
Aspectos destacados del sistema cardiocirculatorio y respiratorio, ligados al entrenamiento deportivo Dr. Juan Carlos Mazza (Argentina) SISTEMA CARDIOVASCULAR Cualquier sistema de circulación requiere
PROSPECTO: INFORMACIÓN PARA EL USUARIO. Glucosada Grifols 50% Solución para perfusión Glucosa
 PROSPECTO: INFORMACIÓN PARA EL USUARIO Glucosada Grifols 50% Solución para perfusión Glucosa Lea todo el prospecto detenidamente antes de empezar a usar el medicamento. - Conserve este prospecto, ya que
PROSPECTO: INFORMACIÓN PARA EL USUARIO Glucosada Grifols 50% Solución para perfusión Glucosa Lea todo el prospecto detenidamente antes de empezar a usar el medicamento. - Conserve este prospecto, ya que
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
TEMA 2. HEMODINAMIA BÁSICA
 Escuela de Medicina Curso MED301A Integrado de Clínicas II Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno: Valentina de Petris V. Sept 2012 TEMA 2. HEMODINAMIA BÁSICA Un elemento
Escuela de Medicina Curso MED301A Integrado de Clínicas II Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno: Valentina de Petris V. Sept 2012 TEMA 2. HEMODINAMIA BÁSICA Un elemento
Lección 27. Nitratos orgánicos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS. Ricardo Brage e Isabel Trapero - Farmacología Lección 27
 Ricardo Brage e Isabel Trapero - Lección 27 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 27 Nitratos orgánicos Guión Ricardo Brage e Isabel Trapero - Lección 27 1. FUNDAMENTOS 2. COMPUESTOS
Ricardo Brage e Isabel Trapero - Lección 27 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 27 Nitratos orgánicos Guión Ricardo Brage e Isabel Trapero - Lección 27 1. FUNDAMENTOS 2. COMPUESTOS
EXPOSICIÓN DE MOTIVOS
 Moción del grupo municipal Ciudadanos para la instalación de desfibriladores en lugares públicos municipales. Creación de espacios «cardioprotegidos» y Formación en Primeros auxilios. El partido político
Moción del grupo municipal Ciudadanos para la instalación de desfibriladores en lugares públicos municipales. Creación de espacios «cardioprotegidos» y Formación en Primeros auxilios. El partido político
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes
 Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
SINDROME ISQUEMICO CORONARIO AGUDO
 SINDROME ISQUEMICO CORONARIO AGUDO Dr. Juan Gabriel Lira Pineda Urgencias Médico Quirúrgicas agudo Síndrome isquémico coronario agudo SICA. Es la expresión clínica de un espectro continuo y dinámico de
SINDROME ISQUEMICO CORONARIO AGUDO Dr. Juan Gabriel Lira Pineda Urgencias Médico Quirúrgicas agudo Síndrome isquémico coronario agudo SICA. Es la expresión clínica de un espectro continuo y dinámico de
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA LOS 12 CONSEJOS FUNDAMENTALES PARA EVITAR UN ICTUS
 Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
CARDIOLOGÍA Trastornos del ritmo II
 CARDIOLOGÍA Trastornos del ritmo II Taquiarritmias Los mecanismos arritmogénicos son: aumento del automatismo, la actividad desencadenada (pospotenciales) y la reentrada La taquicardia sinusal se caracteriza
CARDIOLOGÍA Trastornos del ritmo II Taquiarritmias Los mecanismos arritmogénicos son: aumento del automatismo, la actividad desencadenada (pospotenciales) y la reentrada La taquicardia sinusal se caracteriza
Guía práctica de ayuda para valorar Incapacidad Laboral en la Cardiopatía Isquémica
 Capítulo15 Guía práctica de ayuda para valorar Incapacidad Laboral en la Cardiopatía Isquémica Dr. Valeriano Sosa Rodríguez Servicio Cardiología. Hospital General Universitario Gregorio Marañón En esta
Capítulo15 Guía práctica de ayuda para valorar Incapacidad Laboral en la Cardiopatía Isquémica Dr. Valeriano Sosa Rodríguez Servicio Cardiología. Hospital General Universitario Gregorio Marañón En esta
Generación y Transmisión de señales en las Neuronas
 Generación y Transmisión de señales en las Neuronas Los detalle de la transmisión sináptica (comunicación entre neuronas) se explicará en el siguiente capítulo. En éste trataremos de los cambios intraneuronal:
Generación y Transmisión de señales en las Neuronas Los detalle de la transmisión sináptica (comunicación entre neuronas) se explicará en el siguiente capítulo. En éste trataremos de los cambios intraneuronal:
