PROTOCOLO PARTO PRETERMINO. Elaborado por: DR. GUILLERMO VERGARA SAGBINI. Sub Gerencia Científica ESE Clínica Maternidad Rafael Calvo.
|
|
|
- María Ángeles Coronel Chávez
- hace 8 años
- Vistas:
Transcripción
1 PROTOCOLO PARTO PRETERMINO
2 PROTOCOLO PARTO PRETERMINO. Elaborado por: DR. GUILLERMO VERGARA SAGBINI. Sub Gerencia Científica ESE Clínica Maternidad Rafael Calvo.
3 TRABAJO DE PARTO PRETERMINO INTRODUCCIÓN El Parto prematuro (PP) afecta aproximadamente del 10 al 15% de todos los nacimientos. La prematurez continúa siendo la mayor causa de morbimortalidad neonatal y la responsable del 70% de las muertes neonatales y del 50% de secuelas neurológicas del recién nacido. El PP espontáneo y la rotura prematura de membranas (RPM) son los responsables de aproximadamente del 80% de los nacimientos pretérmino; el 20% restante se deben a causas maternas o fetales. Las complicaciones neonatales tales como enfermedad de membranas hialinas, hemorragia intraventricular y enterocolitis necrotizante suelen ser graves y en muchos casos invalidantes. (1, 2, 3) En esta guía se considera el manejo de la amenaza de parto pretérmino (APP) y parto pretérmino (PP) con membranas integras. Definiciones: Amenaza de Parto Pretérmino (A.P.P.): Presencia de contracciones uterinas después de la semana 20 y antes de la 37 semanas de gestación cumplidas, con membranas intactas, más una actividad uterina documentada consistente en contracciones uterinas con una frecuencia de 4 en 20 minutos u 8 en 60 minutos, de 30 segundos de duración, con borramiento del cervix de 50% o menos y una dilatación igual o menor a 2 cm. (1, 4, 5, 6) Trabajo parto pretérmino (T.P.P.): Dinámica uterina igual o mayor a la descrita para la definición de amenaza de parto prematuro, pero con modificaciones cervicales tales como borramiento del cervix mayor al 50% y una dilatación de 4 cm. o más, o un borramiento de 80% con dilatación de 2 cm o más. (1, 4. 6) Epidemiología y factores etiológicos:
4 El concepto actual del PP es que se trata de una patología multifactorial; teniendo en cuenta esto es de destacar que cerca del 30 al 50% no tienen causa que los justifique y se desarrollan espontáneamente. Entre los factores de riesgo epidemiologicamente relacionados a la aparición de PP espontáneo se destacan el nivel socioeconómico y el antecedente de PP previo (RR de 2.62 CI del 95%,1.99 a 3.44, según Mercer), además tiende a incrementarse fuertemente a menor edad gestacional en el PP anterior. El embarazo múltiple constituye un factor de riesgo y esta relacionado al 30% de los PP. y se ha relacionado con peor respuesta perinatal que los productos de embarazos simples de igual edad gestacional. Otros factores de riesgo están representados por infecciones del tracto genital, ruptura de membranas pretérmino, hemorragia anteparto, distensión uterina, incompetencia cervical y anormalidades uterinas congénitas (corresponden entre todas al 20 25% de casos); el restante (15 20%) corresponde a PP secundario a desordenes hipertensivos del embarazo, restricción del crecimiento intrauterino, anormalidades congénitas, trauma y desordenes médicos del embarazo. Se ha encontrado que la disminución en la mortalidad perinatal ha ido acompañada de un aumento en la morbilidad a corto plazo y de la discapacidad mental y física a largo plazo de los sobrevivientes. (2, 3, 4) Teniendo es cuenta los factores de riesgo asociados a PP, se establecieron scores para predecirlo, pero se encontró que estos no eran útiles (6). Sin embargo el primer paso para identificar a la población en alto riesgo es obtener datos de la historia clínica( edad, paridad, IMC, raza, tabaquismo, abuso de sustancias, ansiedad, depresión, finalización quirúrgica de un embarazo, antecedentes de perdidas fetales, procedimientos sobre cervix, métodos de concepción asistida, Infecciones, intervenciones quirúrgicas en el embarazo, entre otros) (1, 3) Los escores tradicionalmente aplicados para establecer el riesgo de parto pretérmino han mostrado detección del PP de 38%, con una tasa de falsos positivos del 17%, mostrándose inefectivos en un programa de prevención (2).
5 La cervicometría entre las semanas de gestación se ha empleado como predictor de parto pretérmino en mujeres asintomáticas y de alto riesgo, determinando así cuales son las que están en mayor riesgo de desarrollar esta patología en el embarazo actual. La longitud cervical es un mejor predictor del trabajo de parto pretérmino que la historia obstétrica previa; con una medida < 15mm, hay un riesgo de aproximadamente 50% de parto pretérmino antes de la semana 32 (3, 6). En mujeres asintomáticas con alto riesgo de parto pretérmino por historia clínica o cervicometria, la fibronectina fetal es un buen predictor de PP espontáneo antes de las 30 semanas (3, 6). Se ha visto que el control prenatal intensivo de las mujeres de bajo riesgo y el monitoreo de la actividad uterina no es útil para evaluar el riesgo. Como medidas preventivas se podría incluir eliminar el tabaquismo y abuso de sustancias, disminuir la fatiga laboral (estar más de 3 h de pie, uso de maquinaria industrial, cargar más de 10 Kg., estrés mental o ambiental. (3) Diagnostico: Para diagnosticar APP y TPP, se deben tener en cuenta las definiciones ya establecidas; tradicionalmente el diagnóstico clínico se ha hecho teniendo en cuenta 1) Pacientes entre 20 y 37 semanas de gestación cumplidas, 2) Contracciones uterinas con una frecuencia de 4 en 20 minutos u 8 en 60 minutos, y 3) Dilatación cervical >3 cm., borramiento cervical del 50%, o progreso de los cambios cervicales detectados durante la observación de la gestante. Durante mucho tiempo la prueba de referencia para el diagnóstico de TPP inicial fue la documentación de los cambios cervicales por medio del examen digital en presencia de contracciones uterinas regulares (1) La dificultad diagnostica reside en tratar de establecer cuales son las mujeres que están en un verdadero TPP y cuales no; con el fin de subsanar este inconveniente se han tratado de adicionar al diagnostico pruebas adicionales que ayuden a establecer pautas de manejo.
6 La especificidad de los métodos microbiológicos, bioquímicos y biofísicos para la detección del PP es pobre, comparada con su sensibilidad. Por esto es más útil una prueba negativa para identificar las mujeres que no están en riesgo de PP que una prueba positiva para las que lo están. Con este fin se han desarrollado pruebas como la Cervicometria y la Fibronectina fetal. Sin embargo se debe tener en cuenta que para el momento en que se identifica una alteración en la longitud cervical o la Fibronectina fetal, las intervenciones que se pueden realizar son limitadas, y suele ser muy tarde para revertir el proceso.(6) Cervicometría En las últimas décadas se ha afianzado el uso de la cervicometria (medición de la longitud cervical), como prueba de evaluación tanto de las mujeres con factores de riesgo para PP (como predictor), como en aquellos casos de PP espontáneo instaurado (como diagnostico). La medición del cervix debe realizarse por ecografía trasvaginal. (7) En mujeres con TPP espontáneo, la cervicometria menor de 30 mm (percentil 25) se hallo un riesgo relativo de 6.19 ( Maternal-Fetal Medicine Unit Network en 1996) y la embudización en el orificio interno se observo como predictora independiente de PP. La dilatación del orificio cervical interno es el mejor predictor de TPP en mujeres multíparas. Al valorar el índice cervical (longitud del embudo + 1 /longitud endocervical) con un punto de corte mayor o igual a 0.52 Gómez y cols. encontraron una sensibilidad del 76% especificidad 94% VPP: 89% y VPN: 86% en pacientes entre las semanas 20 y 35 de gestación. Este concepto de la cervicometria a permitido establecer cuales son las mujeres en mayor riesgo de desarrollar TPP en los siguientes 7 días; se encontró en la recopilación de 3 estudios que el PP ocurre en los próximos 7 días en 49% de las embarazadas con longitud cervical menor de 15 mm y en 1% de aquellas con longitud cervical de 15 mm o mayor; las intervenciones medicas se reservarían para aquellas en que la cervicometria
7 indique alto riesgo de PP en menos de 7 días. (7). En un estudio de población colombiana se correlaciono longitud cervical menor de 30 mm con OR 11,1 (IC95% 4,55 27,05) para PP. (8). La predicción de PP en los siguientes 7 días de presentación de la sintomatología es mejor con la cervicometria que con la Fibronectina fetal (18) Una cervicometria > o igual a 30 mm se considerara como estrechamente relacionada con poca probabilidad de PP en los siguientes 7 días. NE Ia. Fibronectina fetal: Durante la implantación del saco la fibronectina normalmente aparece en las secreciones cérvicovaginales. Su presencia es frecuente hasta la semana 20 y hasta el 10% en la semana 24. Luego su presencia puede indicar que las membranas fetales están despegadas desde la decidua. El test para fibronectina posee alta especificidad y baja sensibilidad para un punto de corte de 50 ng/ml. El uso de este test está justificado especialmente en términos de identificar aquellas pacientes que presentarán bajas posibilidades de PP. Tiene un valor predictivo negativo de alrededor del 99% par los PP en los siguientes 7 días, y el valor predictivo positivo es del 20%. El uso selectivo de Fibronectina fetal luego de cervicometria es más específico que la cervicometria sola. (3) El uso de varias pruebas puede mejorar el nivel de predicción; en el Preterm Prediction Study, se evidencio que al usar varios marcadores (historia previa de PP, cervicometria < 25 mm, fibronectina fetal) y ser estos positivos, existía un 50% de riesgo de parto antes de la semana 32. (3). La presencia de fibronectina (<50 ng/ml) en la secreción cérvicovaginal representa un riesgo incrementado para PP, mientras que su excelente valor predictivo negativo es tranquilizador, especialmente dentro de un período de 7 días por lo que es clínicamente útil para descartar PP en pacientes sintomáticas. NE Ia.
8 Otros Paraclínicos: Con el fin de establecer patologías asociadas a TPP y susceptibles de modificarse o manejarse, se debe realizar una anamnesis y un examen físico detallados. Dentro de los Paraclínicos se deben pedir: Hemograma, urianalisis, urocultivo, fresco y gram de secreción vaginal, ecografía obstétrica, Cervicometria, y aquellas que en cada caso particular se consideren pertinentes. Intervenciones terapéuticas y Manejo: El manejo de la Amenaza de Parto Pretérmino va dirigido a: (NE Ia) a. Reducir las contracciones uterinas (administración tocolíticos). b. Inducir la maduración pulmonar fetal (corticoides). c. Identificar y tratar la causa de la amenaza de parto prematuro. Manejo de la Amenaza de Trabajo de Parto Pretérmino. Las pacientes con APP se les iniciará reposo y observación temporal para evaluación etiológica en el servicio de urgencias, se solicitará exámenes de laboratorio: parcial de orina, urocultivo, frotis vaginal, hemograma, proteína C Reactiva, etc., si es necesario se procederá a realizar estudio ultrasonográfico de urgencia mas cervicometría. Se inicia manejo médico con calcio antagonistas orales. En la gran mayoría de los casos el manejo ulterior de la gestante será ambulatorio, continuando la útero inhibición con calcio antagonistas, recomendando su control por consulta externa e instruyéndola sobre los signos y síntomas de alarma pertinentes.
9 Criterios de internación: Pacientes que cumplan los requisitos enunciados en la definición de amenaza de parto pretérmino o parto pretérmino. Si el caso clínico, se reevaluará la dinámica uterina y el estado cervical en un plazo de 2 horas. Ante el cese de la sintomatología que motivó la consulta y ausencia de modificaciones cervicales, la paciente podrá ser dada de alta, con la recomendación de limitar la actividad física y consultar ante el reinicio de la sintomatología. Si el cuadro persiste, se procederá a hospitalizarla. (1) El TPP requiere manejo intrahospitalario, en reposo absoluto, realizando una completa historia clínica, enfatizando en descubrir los posibles factores de riesgo la que producen. Se ordena dieta normal con abundantes líquidos, si es considerado se suministrará hidratación parenteral con cristaloides. Se ordenarán los exámenes de laboratorio contemplados en la APP y se solicitará ecografía para evaluar la gestación. Cuando se sospeche una corioamnionitis subclínica se procederá a realizar amniocentesis para evaluar gram y cultivo del líquido amniótico TRATAMIENTO DE ATAQUE El manejo inicial comprende unas medidas generales inespecíficas y otra de tipo farmacológico que comprende 2 grandes grupos: Los agentes tocolíticos y los Inductores de la Madurez Pulmonar Fetal. REPOSO A pesar de que el reposo es ampliamente usado, no existe evidencia convincente de que reduzca el número de partos pretérmino. Se prefiere el decúbito lateral izquierdo. Incluso se ha comentado como posible resultados adversos asociados a la intervención del reposo como la aparición de trombosis venosas profunda. Dada la poca evidencia existente tanto a favor como en contra, por la forma generalizada de su uso e incorporación en todos los esquemas de tratamiento y por la baja probabilidad de efectos adversos,
10 se plantea continuar la indicación de reposo hasta la existencia de trabajos que definan su utilidad. La internación hospitalaria solo con el fin de realizar reposo podría elevar notablemente los costos requeridos. Recomendación 2C HIDRATACIÓN El uso de hidratación para controlar la actividad uterina está basado en que la rápida administración de fluidos bloqueaba la liberación de ADH y de oxitocina, a través de la expansión del volumen sanguíneo. Siempre se prescribirán soluciones isoosmolares. El uso de hidratación no está exenta de riesgos, puesto que si ésta es seguida y /o asociada con uso de tocolíticos, incrementa la posibilidad de edema pulmonar. Sin embargo investigaciones disponibles no son concluyentes en demostrar su eficacia. No se discute el beneficio general a que conduce esta intervención en aquellas pacientes con evidencia de deshidratación. La recomendación inicial sería su utilización en forma adecuada y breve, y en un contexto de ensayo clínico con el fin de poder ampliar la evidencia existente. Recomendación 1C. UTEROINHIBIDORES. TOCOLÍTICOS: Su función básica es prolongar el embarazo para permitir el uso de corticoides prenatales, además disminuir la morbimortaliadad asociada a prematuridad al permitir al producto estar mas tiempo en el útero. Históricamente los beta agonistas han sido los mas ampliamente usados, pero se han detectado en ellos efectos adversos. Nifedipino, atosiban y betaagonistas, son igualmente efectivos y eficaces. Se deben tener en cuenta los tocolíticos que provean estos beneficios con el menor espectro de efectos secundarios. (3, 4, 5)
11 CALCIOANTAGONISTAS: Los más usados en uteroinhibición son las dihidropiridinas, como la Nifedipina (Tabletas o cápsulas por 10 mg) se suministra vía oral 10 o 20 mg como dosis inicial, seguido de 10 mg cada 4 6 horas. Otro régimen recomendado para el tratamiento de APP-PP es administrar oralmente 10 mg cada 20 minutos 3 dosis, seguida de 20 mg vía oral cada 4-8 hs. La dosis máxima es de 120 mg/d, lo que permitiría adaptar la dosis a la respuesta de cada paciente. Se da por vía oral y es rápidamente absorbido por la mucosa gastrointestinal. Disminuye el calcio intracelular, inhibiendo su ingreso trasmembrana de la célula muscular y diminuyendo la resistencia vascular. La concentración plasmática máxima ocurre a los 15 a 90 minutos de su administración. La vida media es de 81 minutos y la duración de su acción de alrededor de 6 horas. En un meta-análisis que comparó el efecto tocolítico de la nifedipina vs. agonistas beta adrenérgicos, Tsatsaris y col. concluyeron que la nifedipina era más efectiva que los beta-agonistas en retrasar el nacimiento pretérmino más allá de las 48 hs (OR 1,52; IC 95% 1,03-2,23). El tratamiento debió ser interrumpido menos frecuentemente a causa de efectos secundarios (OR 0,12; IC 95% 0,05-0,29), observándose menor tasa de distress respiratorio en el producto (OR 0,57, IC 95% 0,37-0,89) y menor internación en unidades de cuidado intensivo neonatal (OR 0,65; IC 95% 0,43-0,97) (1) Tiene una eficacia de 48 horas del 77.9% al 88.46% según varios estudios. Después de una semana el 62.1%, causando menos efectos adversos en la madre y menor morbilidad neonatal. (9, 3) ATOSIBAN. Es un antagonista de receptores de oxitocina. Compite con la oxitocina al ligarse a sus receptores en miometrio, decidua y membranas fetales, inhibiendo a su vez la liberación de prostaglandinas; es altamente órgano-específico, con efectos colaterales mínimos. Se administra en forma de bolo IV de 6.75 mg seguido inmediatamente por 300 µg/min en infusión IV por 3 horas y luego 100 µg/min por más de 45 hs. la duración del tratamiento no debería exceder las 48 horas y no exceder los 330 mg como dosis total. A edades gestaciónales tempranas se podría prolongar su uso por varios días sin ningún efecto adverso significativo. No esta disponible. Esta aprobado en Europa para el manejo del TPP espontáneo; (1, 2, 10.)
12 INDOMETACINA: Actúa inhibiendo la enzima ciclooxigenasa, responsable de la formación de prostaglandinas a partir del ácido araquidónico. Puede ser administrada por vía oral o rectal, 50 a 100 mg seguida por 25 mg cada 4 a 6 hs, durante un lapso no mayor a 48 hs. Se usa en pacientes con refractariedad al tratamiento betamimético, cuya ecografía actualizada haya demostrado un volumen normal de líquido amniótico y en amenorreas menores a las 32 semanas. Se deberá realizar ecocardiograma fetal de control durante su uso. Es la única droga que ha mostrado disminución de la tasa de prematuros. Como efecto secundario se puede presentar el cierre prematuro del Ductus Arterioso Fetal y disminución del volumen del líquido amniótico. Se puede usar en combinación con otros uteroinhibidores para potenciar su efecto (1, 2, 10) BETAMIMETICOS: Se ligan a los receptores beta 2 adrenérgicos en el músculo liso uterino, activan la enzima adenilatociclasa y hacen que aumente el nivel de AMPc, disminuyendo el calcio libre y fosforila la cinasa de cadena ligera de miosina, inhibiendo así la contracción muscular. Los más utilizados son: ritodrina, terbutalina, albuterol, fenoterol, hexoprenalina, isoxsuprina, metaproterenol, nilidrina, orciprenalina y salbutamol. Se excretan sin alteraciones por la orina o después de haber sido conjugadas en el hígado hasta dar formas inactivas. Puede disminuir casi hasta la mitad el riesgo de parto en 48 horas, con un OR 0.59 según King y cols. (9) Se administraran por goteo endovenoso durante 8 a 12 hs. Como máximo. A los 20 minutos de instalado el tratamiento de deberá controlar la respuesta buscando la dosis mínima para inhibir la contractilidad uterina sin provocar efectos cardiovasculares indeseados (evitar taquicardias superiores a 120 latidos por minuto); si a los 20 minutos del comienzo la inhibición es incompleta se aumentará el goteo al doble esperando otros 20 minutos, siempre que la frecuencia cardíaca materna sea inferior a 120 latidos por minuto. Efectos secundarios no deseados
13 1.- Edema pulmonar: en general asociado a hidratación rápida y sobre hidratación. La incidencia es difícil de estimar, se ha observado en un 5%. La administración de fluidos por debajo de 2500 a 3000 ml /día, la limitación del sodio en los aportes parenterales y el mantener el pulso materno por debajo de 130 latidos por minuto, podría reducir la frecuencia de estas complicaciones. 2.- Isquemia miocárdica. 3.- Hipotensión arterial materna. 4.- Taquicardia materna y fetal: dosis dependiente. 5.- Incremento en los niveles de glucemia en un 40% 6.- Hipopotasemia transitoria. Contraindicaciones Cardiopatía orgánica Ritmo materno cardíaco patológico Hipertiroidismo Colagenosis. Diabetes descompensada Las evidencias clínicas avalan que los betamiméticos reducen de manera significativa el número de embarazadas que tiene el parto en las hs posteriores al inicio del tratamiento, no observándose este impacto cuando el resultado medido es el parto prematuro antes de las 37 semanas. Su uso no se asocia con variaciones de la morbilidad y mortalidad prenatales (No tienen ningún impacto en mortalidad perinatal, síndrome de distress respiratorio, hemorragia intraventricular y enterocolitis necrotizante). Los betamiméticos se utilizan con el fin de prolongar el embarazo por un corto tiempo (24-48 hs) utilizando este período para implementar otras intervenciones que mejoran los resultados neonatales (utilización de corticoides o bien traslado a un centro de mayor complejidad).
14 Recomendación: para retraso del nacimiento hs: Ib para disminuir prematurez y bajo peso al nacer: Ic Ritrodina: Dosis inicial de mcg/min, con incremento gradual de 50 mcg c/15 min (dosis máxima 300 mcg/min) hasta que se obtengan los efectos deseados o aparezcan los no deseados. La infusión debe continuarse hasta por lo menos 12 h después del cese de las contracciones uterinas. 30 min. antes de finalizar la infusión IV de ritodrina deberá iniciarse tratamiento de mantenimiento por vía oral a dosis de 10 mg c/6 hs por hasta 3 días. Dosis máxima de 120 mg/d. La solución deberá prepararse en dextrosa al 5 %, salvo que esté contraindicada. No esta disponible (9) Terbutalina: No está aprobada por la FDA para su uso específico en amenaza de parto pretérmino, pero existe significativa evidencia de su seguridad y eficacia. La infusión IV comienza generalmente con 2,5 a 5 µg/min y se incrementa 5 µg cada 20 minutos hasta un máximo de 25 µg/min. Una vez que las contracciones han sido inhibidas, el goteo se mantiene 60 minutos y luego se comienza la reducción de la dosis en 2,5 µg/min cada 30 minutos hasta que se establezca la menor dosis efectiva. Esta dosis es mantenida por 12 horas. (1, 3, 9). (Los incrementos deben contemplarse son FC maternas < 120 lat/min). Por vía intramuscular 0,5 mg (1 amp) dosis única inicial, para luego continuar vía oral dando 2,5 mg (1 tableta) cada 6 8 horas. Salbutamol tabletas de 4 mg, disponible, poco utilizado. SULFATO DE MAGNESIO: Varios estudios han encontrado que el sulfato de magnesio es inefectivo para detener TPP y que incluso puede ser lesivo para el producto. (3, 11, 12). En nuestra institución no se utiliza para tal fin. Se recomienda el uso de Nifedipino como droga de primera elección para la uteroinhibición en el PP. NE Ib
15 Terapia de mantenimiento después de la tocó lisis aguda: La terapia tocolítica de mantenimiento después de un tratamiento exitoso del episodio agudo de amenaza de parto pretérmino no reduce la incidencia de recurrencia del cuadro o del parto prematuro y no mejora el resultado perinatal. No se recomienda el empleo de tocolíticos como terapia de mantenimiento ya que no reduce la incidencia de recurrencia del cuadro, ni mejora el resultado perinatal (NE Ia) GLUCOCORTICOIDES: El uso de estos medicamentos se ha traducido en una marcada disminución de la morbimortalidad de los productos pretérmino. (3) Una revisión sistemática encontró que los corticosteroides prenatales reducen en forma significativa el síndrome de dificultad respiratoria, la hemorragia intraventricular (principalmente en los recién nacidos pretérmino extremos) y la mortalidad neonatal, en comparación a dar placebo o a ningún tratamiento. (2) Los corticosteroides se unen a proteínas transportadoras de la circulación materna. Se encuentran formas libres y unida, pero sólo la primera puede ingresar a las células fetales, donde se une a receptores glucocorticoides intracelulares. Los efectos en el pulmón incluyen estimulación de la diferenciación de células epiteliales en neumocitos de tipo II, síntesis y secreción de surfactante hacia los espacios alveolares y aceleración del desarrollo estructural. También se encuentra aumento en el factor fibroblasto-neumocito, aumento de la síntesis de apoproteínas estructurales del surfactante especialmente Apo B y aumento la movilización de precursores del surfactante desde el hígado. Se prefiere la Betametasona a la dexametasona y por no más de 2 ciclos con 2 semanas de diferencia (hasta que exista evidencia a favor de dosis repetitivas).
16 La mejoría del SDR es mayor después de 24 horas de su administración, y en los 7 días siguientes, con una mejoría de 70%. Su beneficio se empieza a notar 8 horas después de su administración, con una mejoría en el SDR del 30%. Después de los 7 días continúa su beneficio, siendo este de 40%. Liggins y Howle observaron una disminución de 40% en la mortalidad neonatal temprana. La sumatoria de corticoides más sustancia tensoactiva neonatal disminuye 75% la mortalidad. Crowley en un meta análisis observó: disminución en 50% de la HIV, en 65% de enterocolitis, en 12.5 a 7.5% el conducto arterioso persistente. Los National Institute of Child Health and Human Development (NICHD) recomiendan el uso de corticosteroides entre las semanas de gestación cuando hay riesgo de parto pretérmino. Un curso completo de corticoides se ha asociado mas fuertemente a un riesgo disminuido que un curso parcial; también se ha relacionado con menor riesgo de lesiones de la sustancia blanca y de parálisis cerebral. La dexametasona y la betametasona son los dos corticosteroides fluorinados recomendados en este caso; las dosis recomendadas son de 12 mg de Betametasona I.M. en dos dosis con una diferencia de 24 horas, y aunque se considere que el parto es inminente; y Dexametasona 4 dosis de 6 mg I.M. cada 12 horas, por 48 horas. Los esquemas acelerados o ampliados no están recomendados. La evidencia apoya el beneficio de los corticosteroides antenatales entre las 24 horas y los 7 días después del tratamiento. La evidencia reciente sugiere que la betametasona puede ser mejor que la dexametasona como terapia antenatal. La primera ha mostrado mayor disminución de la morbimortalidad neonatal que la dexametasona; además la Betametasona tiene mayor vida media por ser metabolizada más lentamente, mayor afinidad por receptores de corticoides, madura mas rápidamente los pulmones y se relaciona con mejores resultados cognitivos. Los NICHD, teniendo en cuenta todo esto han sugerido a la betametasona en lugar de la dexametasona para la prevención de las afecciones del neurodesarrollo
17 asociadas a la prematurez extrema. No hay evidencia de que el uso de cursos múltiples de corticoides sea más beneficioso que el uso de un solo curso. (13) El uso de corticoides prenatales en madres con expectativa de parto pretérmino mayor de la semana 34 no se recomienda, a menos que halla evidencia de inmadurez pulmonar usando tests en liquido amniótico. (14) La betametasona se empleará como droga de elección para la inducción de la maduración pulmonar fetal, en relación con la dexametasona. NE Ib. No existen pruebas que refuercen el criterio de aplicar dosis semanales. (13,14) Debido a que existen insuficientes datos científicos sobre la eficacia y la seguridad de la utilización de dosis repetidas de corticoides antenatales que estén sustentados en estudios clínicos aleatorizados, este esquema no debe administrarse en forma rutinaria. NE Ib CONTRAINDICACIONES PARA PROLONGAR LA GESTACIÓN Absolutas 1.- RPM con sospecha o evidencia de infección 2.- Placenta previa con hemorragia importante 3.- Abruptio placentae 4.- Diabetes no estabilizada de difícil manejo o vasculopatía grave 5.- Nefropatía crónica en evolución 6.- Malformaciones congénitas graves. Relativas 1.- Trabajo de parto con más de 4cm de dilatación
18 2.- HTA grave 3.- Pre eclampsia grave y eclampsia 4.- Enfermedad hemolítica fetal grave 5.- RCIU y sufrimiento fetal crónico. Prevención PP Cerclaje: Ha sido tradicionalmente aplicado a aquellas mujeres con partos pretérminos recurrentes o perdidas durante el segundo trimestre, como método preventivo de un nuevo PP. Su practica esta ampliamente aceptada, aunque hay poca evidencia que refuerce su efectividad; esto básicamente debido a que su aplicabilidad esta dada en las pacientes con diagnostico de incompetencia cervical y esta entidad se relaciona con baja tasa de éxito del embarazo. Respecto al cerclaje en la prevención aguda del PP, que se da típicamente con acortamiento y dilatación del cervix y sin dolor con exposición de membranas ovulares, se ha encontrado baja tasa de éxitos, pero se usa ante el pobre pronóstico del embarazo ante membranas expuestas. La evidencia existente a este respecto es poco concluyente y conflictiva sobre su efectividad una vez iniciado el proceso y no hay evidencia que muestre en que momento es ideal hacer la intervención, pero en condiciones ideales el cerclaje podría prolongar significativamente el embarazo y aumentar las expectativas de vida del prematuro; se necesitan estudios controlados para recomendarlo en forma definitiva. (3) Progesterona: Su utilidad se basa en su rol fisiológico en el mantenimiento del embarazo. En una revisión de Cochrane evaluando los pros y contras de la progesterona para prevenir PP, se encontró que su uso I.M. se asocial a una disminución del riesgo PP antes de las 37 semanas de gestación y peso al nacer mayor de 2500 g. Existe amplia evidencia que apoya el uso de progesterona como prevención del PP en pacientes de alto riesgo iniciando tempranamente en el 2º trimestre hasta las 36 semanas, pero no como agente
19 tocolítico en mujeres sintomáticas. (3). La dosis recomendada es 250 mg I.M. de progesterona caproato semanalmente, comenzando entre la semana 16 y 20 y continuar hasta la semana 36 o el parto. (15) No existe evidencia clara del beneficio del uso de antibióticos en prevención del PP, por lo cual no deben ser usados rutinariamente en mujeres asintomáticas sin evidencia de infección... (3, 4, 16, 17) Los antibióticos no deben ser indicados en forma rutinaria en pacientes con amenaza de parto pretérmino sin evidencia clínica de infección. NE Ia. Atención del Parto Pretérmino En caso de falla de la uteroinhibición, se procederá a la atención del parto pretérmino, contando siempre con presencia de pediatra, UCI neonatal y monitorización estricta del trabajo de parto. En gestaciones menores de 26 semanas: por estar en inmadurez extrema, con pésimo pronóstico neonatal, se dará parto vaginal. De 27 a 31 semanas: nacimiento por cesárea si el peso fetal estimado es menor de 1500 gr. o si existe otra clara indicación obstétrica. De 32 a 34 semanas: parto vaginal si hay presentación cefálica de vértice, inicio de trabajo de parto espontáneo, progresión adecuada del trabajo de parto y FCF normal; se determinará valoración individual de la necesidad de episiotomía, en lo posible evitar el uso de oxitócicos y la instrumentación (Fórceps). Se efectuará una cesárea de no cumplirse los criterios anteriores o en presencia de indicaciones obstétricas adicionales. En gestaciones de más de 34 semanas cuando se tenga una presentación de vértice se dará siempre parto vaginal, las otras presentaciones saldrán por cesárea. (17) PERÍODO DE DILATACIÓN 1.-Deberá recibir profilaxis antibiótica para estreptococo betahemolítico del grupo B, cuando comience el trabajo de parto. 2.- Adopción de la posición horizontal, preferentemente en decúbito lateral izquierdo.
20 3- Evitar la amniotomía, ya que el efecto protector de las membranas es mayor en el prematuro 4.- Traslado a sala de atención de partos con mayor antelación que en el parto de término (alrededor de 6 a 7 cm de dilatación) 5.- Presencia de neonatologo para la recepción del recién nacido en sala de partos a partir del traslado a la misma. 6.- Evitar medicaciones depresoras del sistema nervioso central u otras innecesarias. PERÍODO EXPULSIVO 1.- Evitar la amniotomía hasta el momento de desprendimiento de la cabeza fetal. 2.- No se deberá efectuar la episiotomía en forma sistemática, evaluando cada caso en particular. PERÍODO PLACENTARIO. Siempre se aplicará el Manejo Activo del Alumbramiento. Recomendaciones generales para el manejo APP y TPP: 1. Realizar una anamnesis e historia clínica completa de las pacientes que refieran actividad uterina entre la semana 20 y la 36 con 6 días. 2. Diagnosticar según las definiciones los casos de verdadera APP y TPP. Si es necesario, observar a la paciente por 2 horas y verificar persistencia de actividad y progresión de cambios cervicales. 3. Descartar cualquier causa susceptible de intervención que este desencadenando APP o TPP (factores de riesgo, enfermedades intercurrentes), e iniciar manejo especifico. Para ello realizar Hemograma completo, urianalisis, urocultivo, Ecografía obstétrica. 4. Dentro del diagnostico de APP y TPP realizar Cervicometria y Fibronectina fetales.( NE Ia CR A) 5. El manejo de la Amenaza de Parto Pretérmino va dirigido a: (NE Ia, CR A)
GPC. Guía de Referencia Rápida. Diagnóstico y Manejo del Parto Pretérmino
 Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
Amenaza de Parto Prematuro
 Amenaza de Parto Prematuro Dr. Enrique Tormos Servicio de Obstetricia Hospital Maternal La Fe Tengo un niño prematuro! Por qué? Qué he hecho mal? Podía haber tenido solución? No lo sé, parece ser que no
Amenaza de Parto Prematuro Dr. Enrique Tormos Servicio de Obstetricia Hospital Maternal La Fe Tengo un niño prematuro! Por qué? Qué he hecho mal? Podía haber tenido solución? No lo sé, parece ser que no
PROTOCOLO DE ACTUACIÓN EN LA AMENAZA DE PARTO PREMATURO (Tocolisis).
 PROTOCOLO DE ACTUACIÓN EN LA AMENAZA DE PARTO PREMATURO (Tocolisis). AUTORES Dr. Adanez (Obstetricia) Supervisora de Partos REVISORES Dra. Ana Escudero AUTORIZADO D. Médica: F. Cadenas D. Enfermería: Sra.
PROTOCOLO DE ACTUACIÓN EN LA AMENAZA DE PARTO PREMATURO (Tocolisis). AUTORES Dr. Adanez (Obstetricia) Supervisora de Partos REVISORES Dra. Ana Escudero AUTORIZADO D. Médica: F. Cadenas D. Enfermería: Sra.
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-500-11 1 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-500-11 1 Guía de Referencia
PARTO PRETERMINO. Revisión anual 2003. Dr. Sergio Luna García
 PARTO PRETERMINO Revisión anual 2003 Dr. Sergio Luna García DEFINICION DEL PROBLEMA Representa el 50-70% de la morbi- mortalidad neonatal Ocupa una de las primeras cinco causas de mortalidad en población
PARTO PRETERMINO Revisión anual 2003 Dr. Sergio Luna García DEFINICION DEL PROBLEMA Representa el 50-70% de la morbi- mortalidad neonatal Ocupa una de las primeras cinco causas de mortalidad en población
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
EL PARTO DE PRETÉRMINO H. D. L. 2006
 EL PARTO DE PRETÉRMINO Definición Aparición de síntomas o pródromos de riesgo de interrupción del embarazo antes de las 37 semanas Clasificación Aborto: : antes de las 20 s Parto inmaduro: : 20 27 s
EL PARTO DE PRETÉRMINO Definición Aparición de síntomas o pródromos de riesgo de interrupción del embarazo antes de las 37 semanas Clasificación Aborto: : antes de las 20 s Parto inmaduro: : 20 27 s
relativamente inaccesible a la exploración física, y tan solo la
 I. INTRODUCCIÓN Y OBJETIVOS: 1.1 Introducción : Antes de la aparición de la ecografía en tiempo real, el feto era relativamente inaccesible a la exploración física, y tan solo la valoración de la frecuencia
I. INTRODUCCIÓN Y OBJETIVOS: 1.1 Introducción : Antes de la aparición de la ecografía en tiempo real, el feto era relativamente inaccesible a la exploración física, y tan solo la valoración de la frecuencia
GPC. Guía de Referencia Rápida. Parto después de una Cesárea. Guía de Práctica Clínica. Parto después de una Cesárea
 Guía de Referencia Rápida Parto después de una Cesárea GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-605-13 1 CIE-10: O34.2 Atención materna por cicatriz de cesárea previa
Guía de Referencia Rápida Parto después de una Cesárea GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-605-13 1 CIE-10: O34.2 Atención materna por cicatriz de cesárea previa
INDICADORES OBSTÉTRICOS Y PERINATALES PRESENTACIÓN
 INDICADORES OBSTÉTRICOS Y PERINATALES PRESENTACIÓN La Dirección General de Evaluación del Desempeño (DGED), a través de su Dirección de Evaluación de Servicios de Salud, pone a la disposición de los prestadores
INDICADORES OBSTÉTRICOS Y PERINATALES PRESENTACIÓN La Dirección General de Evaluación del Desempeño (DGED), a través de su Dirección de Evaluación de Servicios de Salud, pone a la disposición de los prestadores
Nacer. en tiempo. Informe anual de prematurez
 Nacer 2011 en tiempo Informe anual de prematurez En el marco del Día nacional de prevención de la prematurez, la Fundación Álvarez Caldeyro Barcia presenta Nacer en tiempo, un informe que se propone relevar
Nacer 2011 en tiempo Informe anual de prematurez En el marco del Día nacional de prevención de la prematurez, la Fundación Álvarez Caldeyro Barcia presenta Nacer en tiempo, un informe que se propone relevar
AMENAZA DE ABORTO. Prevención, diagnóstico, tratamiento y referencia de la. en el primer y segundo niveles de atención. Guía de Referencia Rápida
 GUÍA DE PRÁCTICA CLÍNICA GPC Actualización 2015 Prevención, diagnóstico, tratamiento y referencia de la AMENAZA DE AORTO en el primer y segundo niveles de atención Guía de Referencia Rápida Catálogo Maestro
GUÍA DE PRÁCTICA CLÍNICA GPC Actualización 2015 Prevención, diagnóstico, tratamiento y referencia de la AMENAZA DE AORTO en el primer y segundo niveles de atención Guía de Referencia Rápida Catálogo Maestro
PROTOCOLO DE BIENESTAR FETAL ANTEPARTO.
 PROTOCOLO DE BIENESTAR FETAL ANTEPARTO. AUTORES Supervisora de REVISORES Sra. Encarnación Ruedas AUTORIZADO D. Enfermería: Sra. E. Ruedas Fecha: marzo 2009 Fecha 10-12-2010 Página 1 de 5 PROTOCOLO DE BIENESTAR
PROTOCOLO DE BIENESTAR FETAL ANTEPARTO. AUTORES Supervisora de REVISORES Sra. Encarnación Ruedas AUTORIZADO D. Enfermería: Sra. E. Ruedas Fecha: marzo 2009 Fecha 10-12-2010 Página 1 de 5 PROTOCOLO DE BIENESTAR
MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES
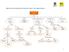 MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES TRABAJO DE PARTO Exige Protocolo para Identificar Características especificas de los Cuidados durante el Condiciones para el ADMISIÓN FACTORES
MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES TRABAJO DE PARTO Exige Protocolo para Identificar Características especificas de los Cuidados durante el Condiciones para el ADMISIÓN FACTORES
Guía de Atención Clínica para detección temprana, diagnóstico y tratamiento de la fase aguda de desintoxicación de pacientes mayores de 18 años con
 Guía de Atención Clínica para detección temprana, diagnóstico y tratamiento de la fase aguda de desintoxicación de pacientes mayores de 18 años con abuso o dependencia del alcohol Objetivos Desarrollar
Guía de Atención Clínica para detección temprana, diagnóstico y tratamiento de la fase aguda de desintoxicación de pacientes mayores de 18 años con abuso o dependencia del alcohol Objetivos Desarrollar
Aspectos psiquiátricos y conductuales de la enfermedad cardiovascular.
 Aspectos psiquiátricos y conductuales de la enfermedad cardiovascular. Durante décadas, la enfermedad cardiovascular (ECV) ha sido la principal causa de muerte y discapacidad en los países occidentales,
Aspectos psiquiátricos y conductuales de la enfermedad cardiovascular. Durante décadas, la enfermedad cardiovascular (ECV) ha sido la principal causa de muerte y discapacidad en los países occidentales,
CONVENIO 036 de 2012
 CONVENIO 036 de 2012 Guía de Práctica Clínica basada en la evidencia científica para la atención integral del VIH/Sida en niñas y niños. Guía de práctica clínica basada en la evidencia científica para
CONVENIO 036 de 2012 Guía de Práctica Clínica basada en la evidencia científica para la atención integral del VIH/Sida en niñas y niños. Guía de práctica clínica basada en la evidencia científica para
Ecografía Obstétrica para Matronas 3. Introducción 4. Ecografía Obstétrica 6. (11 14 semanas) 8. Marcadores precoces de aneuploidías 12
 Ecografía Obstétrica para Matronas 3 índice Introducción 4 Ecografía Obstétrica 6 Ecografía del primer trimestre (11 14 semanas) 8 Marcadores precoces de aneuploidías 12 - Translucencia Nucal 13 - Hueso
Ecografía Obstétrica para Matronas 3 índice Introducción 4 Ecografía Obstétrica 6 Ecografía del primer trimestre (11 14 semanas) 8 Marcadores precoces de aneuploidías 12 - Translucencia Nucal 13 - Hueso
Anexo III. Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto
 Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé
 OBSTETRICIA TEST EN SANGRE MATERNA PARA DETECTAR SÍNDROME DE DOWN Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA
OBSTETRICIA TEST EN SANGRE MATERNA PARA DETECTAR SÍNDROME DE DOWN Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA
SIGNOS DE ALARMA DURANTE EL EMBARAZO
 SIGNOS DE ALARMA DURANTE EL EMBARAZO MG. María Tello D., RN. Universidad Católica Santo Toribio de Mogrovejo CHICLAYO-PERÚ SIGNOS DE ALARMA DURANTE EL EMBARAZO Si bien la mayoría a de los embarazos y partos
SIGNOS DE ALARMA DURANTE EL EMBARAZO MG. María Tello D., RN. Universidad Católica Santo Toribio de Mogrovejo CHICLAYO-PERÚ SIGNOS DE ALARMA DURANTE EL EMBARAZO Si bien la mayoría a de los embarazos y partos
INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011.
 INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011. FUNDAMENTOS Y OBJETIVOS: La Patología Oncológica es actualmente la principal causa de muerte en el mundo por enfermedad.
INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011. FUNDAMENTOS Y OBJETIVOS: La Patología Oncológica es actualmente la principal causa de muerte en el mundo por enfermedad.
AMENAZA DE PARTO PREMATURO
 AMENAZA DE PARTO PREMATURO Autores: Dr. Bernardo Lowenstein, Dr. Leonardo Mezzabotta, Dr. Sebastián Alessandría. Avalado por el Comité de Docencia y Comité de Riesgo de Swiss Medical Group. Estas guías
AMENAZA DE PARTO PREMATURO Autores: Dr. Bernardo Lowenstein, Dr. Leonardo Mezzabotta, Dr. Sebastián Alessandría. Avalado por el Comité de Docencia y Comité de Riesgo de Swiss Medical Group. Estas guías
ENFOQUE DE RIESGO EN EL PROCESO DE REPRODUCCION
 ENFOQUE DE RIESGO EN EL PROCESO DE REPRODUCCION La prevención de la enfermedad y la muerte durante el proceso de reproducción es uno de los pilares fundamentales para el buen desarrollo de la salud reproductiva.
ENFOQUE DE RIESGO EN EL PROCESO DE REPRODUCCION La prevención de la enfermedad y la muerte durante el proceso de reproducción es uno de los pilares fundamentales para el buen desarrollo de la salud reproductiva.
constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético.
 Qué es la glutamina? La glutamina es el más abundante aminoácido libre en el cuerpo humano, y constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético. La glutamina es un
Qué es la glutamina? La glutamina es el más abundante aminoácido libre en el cuerpo humano, y constituye aproximadamente el 60% de la reserva de aminoácidos del músculo esquelético. La glutamina es un
La OMS establece la adolescencia entre los 10-19 años. La mayoría de los embarazos en las adolescentes, son considerados como embarazos no deseados.
 El embarazo adolescentes es aquel embarazo que se produce en una mujer adolescente: entre la adolescencia inicial o pubertad, comienzo de la edad fértil, y el final de la adolescencia. La OMS establece
El embarazo adolescentes es aquel embarazo que se produce en una mujer adolescente: entre la adolescencia inicial o pubertad, comienzo de la edad fértil, y el final de la adolescencia. La OMS establece
PRIMERA CATEDRA DE OBSTETRICIA Y PERINATOLOGIA PROF. ASOCIADO DR. PEDRO FUNES
 PRIMERA CATEDRA DE OBSTETRICIA Y PERINATOLOGIA PROF. ASOCIADO DR. PEDRO FUNES PARTO NORMAL PARTO NORMAL Expulsión del feto con un peso mayor a 500gr. (20 semanas aproximadamente) - PARTO A TERMINO: 37
PRIMERA CATEDRA DE OBSTETRICIA Y PERINATOLOGIA PROF. ASOCIADO DR. PEDRO FUNES PARTO NORMAL PARTO NORMAL Expulsión del feto con un peso mayor a 500gr. (20 semanas aproximadamente) - PARTO A TERMINO: 37
CASO 22. Controlada en nuestras consultas externas en 8 ocasiones con todos los controles clínicos, analíticos y ecográficos normales.
 CASO 20 D.S.M. Historia clínica: 42587. Sextigesta, cuartipara de 39 años de edad con antecedentes personales de diabetes insulinodependiente desde los 25 años de edad e hipertensión arterial crónica y
CASO 20 D.S.M. Historia clínica: 42587. Sextigesta, cuartipara de 39 años de edad con antecedentes personales de diabetes insulinodependiente desde los 25 años de edad e hipertensión arterial crónica y
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Embarazo Tubario
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Embarazo Tubario GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-182-09 Guía de Referencia Rápida O001 Embarazo tubárico
Guía de Referencia Rápida Diagnóstico y Tratamiento de Embarazo Tubario GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-182-09 Guía de Referencia Rápida O001 Embarazo tubárico
Diabetes Gestacional: Riesgo silencioso. Dra. y M.C María Elena Reyes Gutiérrez Catedrática del IPN y de la UNAM
 Diabetes Gestacional: Riesgo silencioso Dra. y M.C María Elena Reyes Gutiérrez Catedrática del IPN y de la UNAM Hay tres grandes tipos de diabetes DIABETES TIPO I Generalmente se diagnostica en la infancia
Diabetes Gestacional: Riesgo silencioso Dra. y M.C María Elena Reyes Gutiérrez Catedrática del IPN y de la UNAM Hay tres grandes tipos de diabetes DIABETES TIPO I Generalmente se diagnostica en la infancia
GUÍAS CLÍNICAS DE DIAGNÓSTICO Y TRATAMIENTO SERVICIO DE GINECO OBSTETRICIA 6.- RUPTURA PREMATURA DE MEMBRANAS
 6.- RUPTURA PREMATURA DE MEMBRANAS DEFINICIÓN: Es la pérdida de continuidad de las membranas corio-amnióticas antes del inicio del parto, independientemente que se produzca antes del término, a término
6.- RUPTURA PREMATURA DE MEMBRANAS DEFINICIÓN: Es la pérdida de continuidad de las membranas corio-amnióticas antes del inicio del parto, independientemente que se produzca antes del término, a término
La lactancia materna, hoy
 La lactancia materna, hoy Ref. 109 / Julio 2009 Servicio de Obstetricia Gran Vía Carlos III 71-75 08028 Barcelona Tel. 93 227 47 00 Fax 93 418 78 32 info@dexeus.com www.dexeus.com Breve resumen histórico
La lactancia materna, hoy Ref. 109 / Julio 2009 Servicio de Obstetricia Gran Vía Carlos III 71-75 08028 Barcelona Tel. 93 227 47 00 Fax 93 418 78 32 info@dexeus.com www.dexeus.com Breve resumen histórico
Ensayos Clínicos en Oncología
 Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Dra. Soledad Hidalgo Valle Hospital San Borja Clínica Las Condes
 Dra. Soledad Hidalgo Valle Hospital San Borja Clínica Las Condes Presente en el embarazo entre un 0.1 y 1% Clínica: Difícil diagnóstico por síntomas similares al de un embarazo normal. Causas: las mismas
Dra. Soledad Hidalgo Valle Hospital San Borja Clínica Las Condes Presente en el embarazo entre un 0.1 y 1% Clínica: Difícil diagnóstico por síntomas similares al de un embarazo normal. Causas: las mismas
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Infección del Tracto Urinario Bajo Durante el Embarazo, en el Primer Nivel de Atención
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Infección del Tracto Urinario Bajo Durante el Embarazo, en el Primer Nivel de Atención GPC Guía de Práctica Clínica Catalogo Maestro de Guías de
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Infección del Tracto Urinario Bajo Durante el Embarazo, en el Primer Nivel de Atención GPC Guía de Práctica Clínica Catalogo Maestro de Guías de
Para obtener información llamar sin cargo al 1-866-ASK-MOMS (1-866-275-6667) www.spinabifidamoms.com
 Información para Candidatos Potenciales del Estudio Un estudio patrocinado por el Instituto Nacional de Salud Infantil y Desarrollo Humano (National Institute of Child Health and Human Development - NICHD)
Información para Candidatos Potenciales del Estudio Un estudio patrocinado por el Instituto Nacional de Salud Infantil y Desarrollo Humano (National Institute of Child Health and Human Development - NICHD)
EL PARTO EN LA GESTANTE OBESA
 EL PARTO EN LA GESTANTE OBESA Sofía Fournier Fisas 26 Noviembre 2013 soffou@dexeus.com EL PARTO EN LA GESTANTE OBESA: ÍNDICE INTRODUCCIÓN TRABAJO DE PARTO INDUCCIÓN DEL PARTO CESÁREA COMPLICACIONES INTRAPARTO
EL PARTO EN LA GESTANTE OBESA Sofía Fournier Fisas 26 Noviembre 2013 soffou@dexeus.com EL PARTO EN LA GESTANTE OBESA: ÍNDICE INTRODUCCIÓN TRABAJO DE PARTO INDUCCIÓN DEL PARTO CESÁREA COMPLICACIONES INTRAPARTO
Autor: Dres. Freynhagen R, Serpell M, Latymer M y colaboradores Fuente: SIIC Pain Practice 1-11, Nov 2013. Introducción y objetivos
 Importancia de la titulación 05 ENE 15 Seguridad de la pregabalina para el tratamiento de los pacientes con dolor neuropático La pregabalina es una droga de primera línea para el tratamiento de pacientes
Importancia de la titulación 05 ENE 15 Seguridad de la pregabalina para el tratamiento de los pacientes con dolor neuropático La pregabalina es una droga de primera línea para el tratamiento de pacientes
Embarazo de Alto Riesgo
 Embarazo de Alto Riesgo Definiciones Embarazo de bajo riesgo: es el que transcurre en patrones de normalidad o sin patología dentro de los cambios que esperaríamos encontrar en la madre y que conlleva
Embarazo de Alto Riesgo Definiciones Embarazo de bajo riesgo: es el que transcurre en patrones de normalidad o sin patología dentro de los cambios que esperaríamos encontrar en la madre y que conlleva
Introducción. Nuevos anticoagulantes orales
 Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
SerumIntegratedScreen SM
 SerumIntegratedScreen SM Ofrece la tasa más alta de detección de anomalías congénitas sin ultrasonografía SerumIntegratedScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones.
SerumIntegratedScreen SM Ofrece la tasa más alta de detección de anomalías congénitas sin ultrasonografía SerumIntegratedScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones.
PREGUNTAS FRECUENTES SOBRE VPH.
 PREGUNTAS FRECUENTES SOBRE VPH. Qué es el VPH? El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los
PREGUNTAS FRECUENTES SOBRE VPH. Qué es el VPH? El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los
Capítulo IV. Manejo de Problemas
 Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
Las situaciones de riesgo que afectan a la salud sexual
 Las situaciones de riesgo que afectan a la salud sexual El cuidado de la salud sexual de los adolescentes no puede dejar de lado la prevención del embarazo, problema que se ve agudizado por las condiciones
Las situaciones de riesgo que afectan a la salud sexual El cuidado de la salud sexual de los adolescentes no puede dejar de lado la prevención del embarazo, problema que se ve agudizado por las condiciones
PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE
 PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE AUTORES REVISORES AUTORIZADO Fecha: Fecha: Fecha Página 1 de 6 PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE DEFINICIÓN Y OBJETIVOS
PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE AUTORES REVISORES AUTORIZADO Fecha: Fecha: Fecha Página 1 de 6 PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE DEFINICIÓN Y OBJETIVOS
Anticoncepcion de Emergencia
 Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Cuidados enfermeros en el embarazo de riesgo
 Cuidados enfermeros en el embarazo de riesgo Curso de 80 h de duración, acreditado con 4,8 Créditos CFC Programa 1. SITUACIONES DE RIESGO DURANTE EL EMBARAZO 2) Concepto de embarazo de riesgo 3) Factores
Cuidados enfermeros en el embarazo de riesgo Curso de 80 h de duración, acreditado con 4,8 Créditos CFC Programa 1. SITUACIONES DE RIESGO DURANTE EL EMBARAZO 2) Concepto de embarazo de riesgo 3) Factores
Marcadores tumorales
 Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
 Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
Al final de este documento, está el link al artículo publicado sobre este trabajo, en la revista Medicina Naturista de la facultad.
 LA EFECTIVIDAD EN LOGRAR UN EMBARAZO DEL MÉTODO NATURISTA DE FERTILIDAD ESTUDIO El objetivo de este estudio, fue mostrar como el método naturista de fertilidad, mejora la fertilidad y la capacidad reproductiva
LA EFECTIVIDAD EN LOGRAR UN EMBARAZO DEL MÉTODO NATURISTA DE FERTILIDAD ESTUDIO El objetivo de este estudio, fue mostrar como el método naturista de fertilidad, mejora la fertilidad y la capacidad reproductiva
Dr. José Raúl Recinos Deras
 http://www.medicosdeelsalvador.com Este artículo salió de la página web de Médicos de El Salvador. Fue escrito por: Dr. José Raúl Recinos Deras Clínica Médico Psiquiátrica y de Salud Mental Todos los derechos
http://www.medicosdeelsalvador.com Este artículo salió de la página web de Médicos de El Salvador. Fue escrito por: Dr. José Raúl Recinos Deras Clínica Médico Psiquiátrica y de Salud Mental Todos los derechos
Programa de Detección Prenatal de Anomalías Cromosómicas. Memoria 2013
 MEMORIA 2013 1 1- CONTEXTO DEMOGRÁFICO Descenso mantenido del número de partos La situación demográfica de nuestra Comunidad pone de manifiesto un descenso mantenido de la natalidad, que se traduce en
MEMORIA 2013 1 1- CONTEXTO DEMOGRÁFICO Descenso mantenido del número de partos La situación demográfica de nuestra Comunidad pone de manifiesto un descenso mantenido de la natalidad, que se traduce en
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
EMBARAZO MULTIPLE. Federico Duarte Sainina Martínez Clara Olmedo RESIDENTES DE PRIMER AÑO
 Federico Duarte Sainina Martínez Clara Olmedo RESIDENTES DE PRIMER AÑO Definición:! Desarrollo de dos o mas fetos en la cavidad uterina en simultáneo. EMBARAZO GEMELAR: Clasificación:! Dicigóticos: 75%!
Federico Duarte Sainina Martínez Clara Olmedo RESIDENTES DE PRIMER AÑO Definición:! Desarrollo de dos o mas fetos en la cavidad uterina en simultáneo. EMBARAZO GEMELAR: Clasificación:! Dicigóticos: 75%!
Qué es una amniocentesis?
 What is an Amniocentesis? www.cpmc.org/learning i learning about your health Qué es una amniocentesis? La amniocentesis es un procedimiento realizado durante el embarazo para examinar los cromosomas de
What is an Amniocentesis? www.cpmc.org/learning i learning about your health Qué es una amniocentesis? La amniocentesis es un procedimiento realizado durante el embarazo para examinar los cromosomas de
DIABETES Y GESTACIÓN
 DIABETES Y GESTACIÓN Carmen Cañadas adas Castañeda BIR 2 Bioquímica Clínica DIABETES Y GESTACIÓN La diabetes es la condición patológica que con mayor frecuencia complica el embarazo Hasta el 0.5% de todas
DIABETES Y GESTACIÓN Carmen Cañadas adas Castañeda BIR 2 Bioquímica Clínica DIABETES Y GESTACIÓN La diabetes es la condición patológica que con mayor frecuencia complica el embarazo Hasta el 0.5% de todas
cronizante con perforación intestinal, que requirió intervención quirúrgica, presentando múltiples complicaciones sépticas, que condicionaron su
 CASO 30 P.B.A. Historia clínica: 43602. Quintigesta, primipara de 30 años de edad con antecedentes personales de hipertensión arterial crónica y antecedentes obstétricos de feto muerto anteparto a los
CASO 30 P.B.A. Historia clínica: 43602. Quintigesta, primipara de 30 años de edad con antecedentes personales de hipertensión arterial crónica y antecedentes obstétricos de feto muerto anteparto a los
Este medicamento debe ser usado exclusivamente bajo prescripción y vigilancia médica y no puede repetirse sin nueva receta médica.
 DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
DORMID 15mg/3ml MIDAZOLAM5mg/ml Solucióninyectable IndustriaHolandesa Ventabajorecetaarchivada Estemedicamentodebeserusadoexclusivamentebajoprescripciónyvigilanciamédicaynopuederepetirsesin nuevarecetamédica.
X-Plain Hipertensión esencial Sumario
 X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
Capítulo 2 Enfermedades del sistema nervioso central
 Capítulo Enfermedades del sistema nervioso central.01 Epilepsia.0 Meningitis.0.1 Meningitis aguda.0. Meningitis meningocócica, prevención 37 Enfermedades del sistema nervioso central.01 Epilepsia G40.0
Capítulo Enfermedades del sistema nervioso central.01 Epilepsia.0 Meningitis.0.1 Meningitis aguda.0. Meningitis meningocócica, prevención 37 Enfermedades del sistema nervioso central.01 Epilepsia G40.0
DISFUNCIONES SEXUALES
 DISFUNCIONES SEXUALES ETIOLOGIA DE LAS DISFUNCIONES SEXUALES La mayoría de los problemas sexuales son de naturaleza psicógena y se derivan de 3 causas: Aprendizaje negativo a temprana edad Simplemente
DISFUNCIONES SEXUALES ETIOLOGIA DE LAS DISFUNCIONES SEXUALES La mayoría de los problemas sexuales son de naturaleza psicógena y se derivan de 3 causas: Aprendizaje negativo a temprana edad Simplemente
Osteoporosis bajo control
 Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
Gestión de la Prevención de Riesgos Laborales. 1
 UNIDAD Gestión de la Prevención de Riesgos Laborales. 1 FICHA 1. LA GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 2. EL SISTEMA DE GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 3. MODALIDAD
UNIDAD Gestión de la Prevención de Riesgos Laborales. 1 FICHA 1. LA GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 2. EL SISTEMA DE GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 3. MODALIDAD
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes
 Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
CARTILLA DE INFORMACIÓN PARA LA INTRODUCCIÓN DE LA VACUNA DEL VIRUS DEL PAPILOMA HUMANO VPH DIRIGIDA A PADRES, CUIDADORES Y DOCENTES.
 CARTILLA DE INFORMACIÓN PARA LA INTRODUCCIÓN DE LA VACUNA DEL VIRUS DEL PAPILOMA HUMANO VPH DIRIGIDA A PADRES, CUIDADORES Y DOCENTES. Como parte de la estrategia nacional para reducir la morbilidad y mortalidad
CARTILLA DE INFORMACIÓN PARA LA INTRODUCCIÓN DE LA VACUNA DEL VIRUS DEL PAPILOMA HUMANO VPH DIRIGIDA A PADRES, CUIDADORES Y DOCENTES. Como parte de la estrategia nacional para reducir la morbilidad y mortalidad
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
MARCO DE REFERENCIA. Embarazo: Es el estado fisiológico de la mujer durante el cual gesta un feto en su cuerpo (3)
 VI. MARCO DE REFERENCIA El objetivo de los cuidados durante el embarazo es conocer las principales cuidados que debe tener durante el embarazo para garantizar el desarrollo óptimo del feto y tener un parto
VI. MARCO DE REFERENCIA El objetivo de los cuidados durante el embarazo es conocer las principales cuidados que debe tener durante el embarazo para garantizar el desarrollo óptimo del feto y tener un parto
Inseminación artificial conyugal
 MEDICINA DE LA REPRODUCCIÓN INSEMINACIÓN ARTIFICIAL CONYUGAL Inseminación artificial conyugal La experiencia de ser padres, a vuestro alcance Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA,
MEDICINA DE LA REPRODUCCIÓN INSEMINACIÓN ARTIFICIAL CONYUGAL Inseminación artificial conyugal La experiencia de ser padres, a vuestro alcance Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA,
Existen distintos tipos? Efectivamente existen distintos tipos de diabetes, según el mecanismo de producción de la enfermedad.
 Diabetes Qué es la diabetes? La diabetes mellitus comprende un grupo de trastornos metabólicos que comparten la existencia de niveles elevados de glucosa en sangre. Es una enfermedad en la que el organismo
Diabetes Qué es la diabetes? La diabetes mellitus comprende un grupo de trastornos metabólicos que comparten la existencia de niveles elevados de glucosa en sangre. Es una enfermedad en la que el organismo
Guía de manejo de la paciente con diabetes gestacional
 Guía de manejo de la paciente con diabetes gestacional Autores:Aguilera Enrique 1, Álvarez Cristina 2, Baier Mario 3, Basualdo María Natalia 4, González Alcántara Ma. Mónica 5, Leguizamón Gustavo 6, Messina
Guía de manejo de la paciente con diabetes gestacional Autores:Aguilera Enrique 1, Álvarez Cristina 2, Baier Mario 3, Basualdo María Natalia 4, González Alcántara Ma. Mónica 5, Leguizamón Gustavo 6, Messina
PROTEJASE + PROTEJA A SU PAREJA. virus del papiloma humano genital LA REALIDAD
 PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD El virus del papiloma humano genital (VPH) es el virus de transmisión sexual más
PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD El virus del papiloma humano genital (VPH) es el virus de transmisión sexual más
II- Qué es la Diabetes?
 I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
Importancia de la investigación clínica EN ONCOLOGÍA. ONCOvida. oncovida_20.indd 1 10/10/11 12:53
 Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
SÍNTESIS Y PERSPECTIVAS
 SÍNTESIS Y PERSPECTIVAS Los invitamos a observar, a identificar problemas, pero al mismo tiempo a buscar oportunidades de mejoras en sus empresas. REVISIÓN DE CONCEPTOS. Esta es la última clase del curso.
SÍNTESIS Y PERSPECTIVAS Los invitamos a observar, a identificar problemas, pero al mismo tiempo a buscar oportunidades de mejoras en sus empresas. REVISIÓN DE CONCEPTOS. Esta es la última clase del curso.
La leche materna es lo mejor! Es esencial para el desarrollo del cerebro del recién nacido, y para su salud.
 La leche materna es lo mejor! Es esencial para el desarrollo del cerebro del recién nacido, y para su salud. Los niveles de Omega 3 DHA en la leche materna son determinantes para el desarrollo neurológico
La leche materna es lo mejor! Es esencial para el desarrollo del cerebro del recién nacido, y para su salud. Los niveles de Omega 3 DHA en la leche materna son determinantes para el desarrollo neurológico
PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS
 GUÍA PARA LAS EMBARAZADAS PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS La decisión de realizar las pruebas incluidas en este Programa es una decisión voluntaria y personal, que debe tomar tras
GUÍA PARA LAS EMBARAZADAS PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS La decisión de realizar las pruebas incluidas en este Programa es una decisión voluntaria y personal, que debe tomar tras
Operación 8 Claves para la ISO 9001-2015
 Operación 8Claves para la ISO 9001-2015 BLOQUE 8: Operación A grandes rasgos, se puede decir que este bloque se corresponde con el capítulo 7 de la antigua norma ISO 9001:2008 de Realización del Producto,
Operación 8Claves para la ISO 9001-2015 BLOQUE 8: Operación A grandes rasgos, se puede decir que este bloque se corresponde con el capítulo 7 de la antigua norma ISO 9001:2008 de Realización del Producto,
Cómo actuar cuando aparece dolor en el pecho
 Cómo actuar cuando aparece dolor en el pecho Como actuar cuando aparece dolor en el pecho Qué hacer ante una crisis de dolor? TOMAR NITROGLICERINA. Lo primero que debe hacer si aparece el dolor, es interrumpir
Cómo actuar cuando aparece dolor en el pecho Como actuar cuando aparece dolor en el pecho Qué hacer ante una crisis de dolor? TOMAR NITROGLICERINA. Lo primero que debe hacer si aparece el dolor, es interrumpir
MINISTERIO DE SANIDAD SERVICIOS SOCIALES E IGUALDAD. Qué es la sangre del cordón umbilical y para qué sirve?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
Dra. en C. Carla Santana Torres
 "LA IMPORTANCIA DEL ANÁLISIS DE LOS MARCADORES BIOQUÍMICOS EN EL PRIMER TRIMESTRE DE GESTACIÓN PARA LA PREVENCIÓN DE PREECLAMPSIA Y MUERTES MATERNO-FETALES." Dra. en C. Carla Santana Torres OBJETIVO Dar
"LA IMPORTANCIA DEL ANÁLISIS DE LOS MARCADORES BIOQUÍMICOS EN EL PRIMER TRIMESTRE DE GESTACIÓN PARA LA PREVENCIÓN DE PREECLAMPSIA Y MUERTES MATERNO-FETALES." Dra. en C. Carla Santana Torres OBJETIVO Dar
3. Los medicamentos en el organismo
 3. Los medicamentos en el organismo Un medicamento es una sustancia que se administra con el objeto de provocar algún cambio en el organismo. Después de haber entrado y hasta que salga del cuerpo, el medicamento
3. Los medicamentos en el organismo Un medicamento es una sustancia que se administra con el objeto de provocar algún cambio en el organismo. Después de haber entrado y hasta que salga del cuerpo, el medicamento
Collaborative Atorvastatin Diabetes Study (CARDS)
 Collaborative Atorvastatin Diabetes Study (CARDS) La Atorvastatina para la prevención primaria cardiovascular en diabéticos tipo 2, con independencia de sus niveles de colesterol El estudio CARDS (Collaborative
Collaborative Atorvastatin Diabetes Study (CARDS) La Atorvastatina para la prevención primaria cardiovascular en diabéticos tipo 2, con independencia de sus niveles de colesterol El estudio CARDS (Collaborative
Cosas que debería saber acerca de la preeclampsia
 Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
Test de Cribado Prenatal No Invasivo en sangre materna
 Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 13 y 18 Informa de 3 síndromes de
Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 13 y 18 Informa de 3 síndromes de
LO QUE TODA MUJER NECESITA SABER SOBRE LA. Prevención del cáncer de cuello de útero
 LO QUE TODA MUJER NECESITA SABER SOBRE LA Prevención del cáncer de cuello de útero Qué es el cáncer de cuello de útero? ES EL CÁNCER QUE AFECTA A UNA ZONA GENITAL FEMENINA: el cuello del útero, es decir,
LO QUE TODA MUJER NECESITA SABER SOBRE LA Prevención del cáncer de cuello de útero Qué es el cáncer de cuello de útero? ES EL CÁNCER QUE AFECTA A UNA ZONA GENITAL FEMENINA: el cuello del útero, es decir,
El Virus del Papiloma Humano y la vacuna para prevenir el cáncer cérvico uterino: descripción y prevención de la enfermedad
 El Virus del Papiloma Humano y la vacuna para prevenir el cáncer cérvico uterino: descripción y prevención de la enfermedad No. DE AUTORIZACION: 093300201B1730 SSA El cáncer cérvico uterino P1 Dónde se
El Virus del Papiloma Humano y la vacuna para prevenir el cáncer cérvico uterino: descripción y prevención de la enfermedad No. DE AUTORIZACION: 093300201B1730 SSA El cáncer cérvico uterino P1 Dónde se
DIPLOMADO DE EDUCADORES EN DIABETES EN LÍNEA MÉXICO. ESTUDIO UKPDS
 ESTUDIO UKPDS El Estudio Prospectivo sobre Diabetes del Reino Unido (UKPDS United Kigndom Prospective Diabetes Study) es el mayor estudio realizado en pacientes con diabetes tipo 2, además es el más largo
ESTUDIO UKPDS El Estudio Prospectivo sobre Diabetes del Reino Unido (UKPDS United Kigndom Prospective Diabetes Study) es el mayor estudio realizado en pacientes con diabetes tipo 2, además es el más largo
Una hormona, es una sustancia fabricada en el cuerpo, que actúa dentro nuestro, sin salir al exterior.
 QUÉ ÉS LA DIABETES CONCEPTO La diabetes es una enfermedad crónica, en la que hay un defecto en la fabricación de una hormona, que se llama insulina. Las células del cuerpo no pueden utilizar los azúcares
QUÉ ÉS LA DIABETES CONCEPTO La diabetes es una enfermedad crónica, en la que hay un defecto en la fabricación de una hormona, que se llama insulina. Las células del cuerpo no pueden utilizar los azúcares
ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO
 ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO 1.1. Plan de gestión de riesgos para la prevención del embarazo 1.1.1. Plan de gestión de riesgos para la prevención del embarazo con
ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO 1.1. Plan de gestión de riesgos para la prevención del embarazo 1.1.1. Plan de gestión de riesgos para la prevención del embarazo con
Test de Cribado Prenatal No Invasivo en sangre materna
 Test de Cribado Prenatal No Invasivo en sangre materna Detecta las trisomías fetales de los cromosomas 21, 13 y 18 Detecta síndromes de microdeleción Informa del sexo fetal y de las aneuploidías de cromosomas
Test de Cribado Prenatal No Invasivo en sangre materna Detecta las trisomías fetales de los cromosomas 21, 13 y 18 Detecta síndromes de microdeleción Informa del sexo fetal y de las aneuploidías de cromosomas
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC
 6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
NORMA INTERNACIONAL DE AUDITORÍA 706 PÁRRAFOS DE ÉNFASIS Y PÁRRAFOS DE OTROS ASUNTOS EN EL
 NORMA INTERNACIONAL DE AUDITORÍA 706 PÁRRAFOS DE ÉNFASIS Y PÁRRAFOS DE OTROS ASUNTOS EN EL DICTAMEN DEL AUDITOR INDEPEN DIENTE (Entra en vigor para las auditorías de estados financieros por periodos que
NORMA INTERNACIONAL DE AUDITORÍA 706 PÁRRAFOS DE ÉNFASIS Y PÁRRAFOS DE OTROS ASUNTOS EN EL DICTAMEN DEL AUDITOR INDEPEN DIENTE (Entra en vigor para las auditorías de estados financieros por periodos que
SCREENING DEL CARCINOMA DE MAMA
 SCREENING DEL CARCINOMA DE MAMA CS Illes Columbretes Página 1 Algunas personas visitan al médico únicamente cuando sienten dolor o cuando notan cambios, como por ejemplo, una masa o nódulo en el seno.
SCREENING DEL CARCINOMA DE MAMA CS Illes Columbretes Página 1 Algunas personas visitan al médico únicamente cuando sienten dolor o cuando notan cambios, como por ejemplo, una masa o nódulo en el seno.
 Salud de la mujer La inseminación artificial con semen de donante Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 123 / Mayo 2008 Servicio de Medicina de la Reproducción
Salud de la mujer La inseminación artificial con semen de donante Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 123 / Mayo 2008 Servicio de Medicina de la Reproducción
Los Círculosde la VIDA SALUDABLE ALCOHOL, CUANTO MENOS MEJOR
 Los Círculosde la VIDA SALUDABLE ALCOHOL, CUANTO MENOS MEJOR REFLEXIONES El alcohol forma parte de nuestra vida social y cultural existiendo una excesiva permisividad en su consumo, sobretodo cuando está
Los Círculosde la VIDA SALUDABLE ALCOHOL, CUANTO MENOS MEJOR REFLEXIONES El alcohol forma parte de nuestra vida social y cultural existiendo una excesiva permisividad en su consumo, sobretodo cuando está
I. INTRODUCCIÓN DEFINICIONES
 REF.: INSTRUYE SOBRE LA IMPLEMENTACIÓN DE LA GESTIÓN DE RIESGO OPERACIONAL EN LAS ENTIDADES DE DEPÓSITO Y CUSTODIA DE VALORES Y EN LAS SOCIEDADES ADMINISTRADORAS DE SISTEMAS DE COMPENSACIÓN Y LIQUIDACIÓN
REF.: INSTRUYE SOBRE LA IMPLEMENTACIÓN DE LA GESTIÓN DE RIESGO OPERACIONAL EN LAS ENTIDADES DE DEPÓSITO Y CUSTODIA DE VALORES Y EN LAS SOCIEDADES ADMINISTRADORAS DE SISTEMAS DE COMPENSACIÓN Y LIQUIDACIÓN
ALERGIA A MEDICAMENTOS
 ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
Resultado positivo del síndrome de Down
 Programa de Detección Prenatal de California Los resultados de la prueba inicial del primer trimestre Positive T21 1T Spanish El resultado de su prueba inicial de sangre es: Resultado positivo del síndrome
Programa de Detección Prenatal de California Los resultados de la prueba inicial del primer trimestre Positive T21 1T Spanish El resultado de su prueba inicial de sangre es: Resultado positivo del síndrome
