mirada novedosa a un problema vigente Recibido para publicación: Versión corregida: Aprobado para publicación:
|
|
|
- Aarón Casado López
- hace 8 años
- Vistas:
Transcripción
1 221 Revisión de Tema Semiología de los signos vitales: Una mirada novedosa a un problema vigente Juliana Villegas González*, MD, Oscar Alberto Villegas Arenas**, MD, Mag, Valentina Villegas González***, MD Recibido para publicación: Versión corregida: Aprobado para publicación: Resumen Abordaje desde los puntos de vista anatómico, físico, funcional y clínico de la toma e interpretación de los signos vitales (SV). Se diserta sobre los signos que el estado de salud de un individuo exteriorizan, a pesar de que pueden ser muchos conceptualmente hablando, se trabaja sobre aquellos que convencionalmente son tenidos en cuenta por su dinamismo ya que ante alteraciones del cuerpo humano, los cambios ocurren de inmediato y se detectan con facilidad. Se desarrollan los cambios fisiológicos, patológicos y en relación con las diferentes edades, de manifestaciones como la presión arterial, pulso arterial o frecuencia cardíaca, frecuencia respiratoria, temperatura, oximetría y reflejo pupilar que permiten comprender lo normal y patológico según las alteraciones más frecuentes de cada uno de ellos. Palabras clave: Signos vitales, presión arterial, temperatura corporal, frecuencia del pulso, frecuencia respiratoria, oximetría. Arch Med (Manizales) 2012; 12(2): Vitals sign semiology: the new look to an actual problem Summary Approach from the anatomical, physical, functional and clinical-making views and interpretation of vital signs (VS). It expounds on the signs that the health status of an individual externalized, although many can be conceptually speaking, work on those that are conventionally taken into Villegas González J. Villegas Arenas OA. Villegas González V. Archivos de Medicina. Volumen 12 N 2. ISSN: X julio-diciembre Universidad de Manizales. Manizales (Colombia) * Médica general, Universidad de Manizales. Residente II de otorrinolaringología Universidad de Cartagena. Correo: juvill467@hotmail.com ** Médico y Cirujano, Universidad de Caldas. Especialista en Administración de Servicios de Salud Universidad de Antioquia. Magister en Educación Docencia, Universidad de Manizales. Profesor Asociado de Semiología Universidad de Manizales. Médico de Urgencias, ASSBASALUD ESE Manizales. Correo: oscarvillegasa@hotmail.com *** Médica general, Universidad de Manizales. Médica de Hospitalización. Clínica Versalles Manizales. Médica del programa de P y P, Pasbisalud Manizales. Correo: valenvillegas1989@hotmail.com Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
2 222 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 account for its dynamism as alterations to the human body, changes occur immediately and are easily detectable. They develop the physiological, pathological changes and in relation to different ages, events such as blood pressure, pulse pressure or heart rate, respiratory rate, temperature, Oximetry and pupillary reflex approach to understanding normal and pathological as the most frequent alterations of each of them. Key words: Vital signs, blood pressure, body temperature, pulse rate, respiratory rate. Oximetría. Introducción El ejercicio de la medicina de hoy demanda del médico una excelente preparación y poseer habilidades que le permitan reconocer y diagnosticar a tiempo la severidad de compromiso de un enfermo; así que en la valoración de los pacientes y, como paso inicial de la exploración física, deben evaluarse correctamente los signos vitales (SV). Esta cotidiana y permanente labor obliga a reinducir los conocimientos al respecto, para ligar lo práctico de una técnica depurada con una excelente propedéutica, encaminadas a la toma de decisiones pertinentes 1, 2, 3, 4 y coherentes con los hallazgos. El firme progreso en tecnología médica y los requerimientos novedosos permiten afirmar que el clínico no debe ni puede quedarse estático en la evolución de ella y menos en su responsabilidad de prepararse constantemente para responder adecuadamente al ritmo de la obtención de la información. Debe ir a la par con la rauda obtención de datos, como ocurre en las Unidades de Cuidados Intensivos (UCI) y en el lapso pos-uci. Debe reaccionar veloz ante las evidencias, en tiempo real, de deterioro de su paciente. Para ello debe preparase y estar dispuesto a la educación permanente. 1, 5 Siendo importante la medición de los SV, lo es más su interpretación ya que lo realmente significativo es la intervención y la oportunidad con la que se realice, ante la alteración de los mimos. En el estudio de Jane C, Salter C, Wilkes L, Scott J. en Sidney-Australia en 2006, se encontró que el factor humano no siempre ofrece respuestas adecuadas a los hallazgos del componente tecnológico para la vigilancia y control de los SV en los servicios de emergencias, quizás por falta de capacitación y/o de renovar estas prácticas no solo en el individuo como tal si no en los equipos médicos 5, 6, 7, 8 de trabajo. A manera de ejemplo, la monitorización continua de los pacientes neurológicos graves, por medio de los SV y la saturación venosa yugular de oxígeno, es de gran valor para el abordaje diagnóstico y terapéutico, cuyo común denominador es vigilar la isquemia o hiperemia cerebral. El estándar de oro de la resucitación después del trauma es la restauración temprana y el mantenimiento de una adecuada oxigenación tisular. En el trauma craneoencefálico, una adecuada resucitación es definida como una: PaO2 > 100 mmhg y PaCO2 de , 9, 10, 11 mmhg. Sin embargo el monitoreo continuo no sólo está indicado para los enfermos (ver Figura 1), sino también para quienes deben estar en óptimas condiciones físico-atléticas, deportistas, con fines de recreación y rehabilitación, en quienes se hallan patrones anormales de saturación y arritmias cardiacas, como probables causantes de eventos agudos en la actividad. Los grupos etarios más propensos son los varones y menores de 15 años según el estudio de Garrido et al en Alicante. 12 Del conocimiento de estos parámetros y de sus posibles modificaciones, se pueden derivar nuevas estrategias de entrenamiento, Universidad de Manizales - Facultad de Ciencias de la Salud
3 223 Revisión de Tema que consigan mejorar el rendimiento de los 13, 14, 15 deportistas. Figura 1. Monitoreo continuo de los signos vitales. Fuente: Autores Esta revisión tiene como destinatario primario al estudiante de las ciencias de la salud, quienes se inician en las lides de la clínica y un material como este puede ser útil para una consulta rápida y seria hasta que su motivación lo lleva a ampliarlo en fuentes más específicas del saber. Una buena semiotecnia ayuda a reducir errores, disminuyendo la falsa variabilidad de los SV y pueden ayudar a mejorar significativamente la calidad de los diagnósticos. Qué son los signos vitales? Los signos vitales (SV) son valores que permiten estimar la efectividad de la circulación, de la respiración y de las funciones neurológicas basales y su réplica a diferentes estímulos fisiológicos y patológicos. Por lo que es imperativo, que los médicos revisen acuciosamente estas medidas. Apoyados en las nuevas tecnologías, se detectan fácilmente las alteraciones en los SV que demandan del médico intervenciones 4, 16 propias y oportunas. Los SV son la cuantificación de acciones fisiológicas, como la frecuencia y ritmo cardíaco (FC), la frecuencia respiratoria (FR), la temperatura corporal (TC), la presión arterial (PA o TA) y la oximetría (OXM), que indican que un individuo está vivo y la calidad del funcionamiento orgánico. Los SV normales cambian de un individuo a otro y en el mismo ser en diferentes momentos del día; pero también por las variables a referenciar más adelante. Cualquier alteración de los valores normales, orienta hacia un mal funcionamiento orgánico y por ende se debe sospechar de un estado mórbido. 12 De la mano de una adecuada función respiratoria y circulatoria, ha ganado espacio la cuantificación de la saturación de oxígeno por medio de la oximetría (OXM) que se basa en los principios fisiológicos de que la hemoglobina oxigenada y desoxigenada tienen diferente espectro de absorción y permite dar una rápida pero beneficiosa idea de la calidad de perfusión de oxígeno a los tejidos. También se habla del dolor como signo vital y tiene una lógica esta decisión ya que a pesar de ser un síntoma molesto, refleja que hay vida tisular y una respuesta a estímulos nocivos; por eso los SV son útiles como complemento en la valoración del dolor de los pacientes postquirúrgicos, en los momentos en que se encuentran conectados a ventilación mecánica invasiva o en momentos de inconsciencia, por el contrario durante la vigilia su confiabilidad depende de interpretar muy bien la variabilidad fisiológicas de estos. A pesar de no ser tan específicos, dan 17, 18, 19 idea de bienestar o no. Son muchos los SV, en realidad en ellos están incluidos otros como la actividad cerebral, el gasto urinario, etc.; pero se abordan los convencionales o sea aquellos que son susceptibles de valorar al pie de enfermo y con equipos muy sencillos, además porque su variación es muy rápida en relación con los 16, 20, 21 cambios fisiológicos o patológicos. Los SV constituyen una herramienta valiosa, como indicadores que son del estado funcional del individuo y su toma está indicada al ingreso y egreso del paciente al centro asistencial, durante la estancia hospitalaria, de inmediato cuando el paciente manifiesta cambios en su condición funcional y según la prescripción médica; en el paciente estable Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
4 224 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 se requiere un control por turno; pero en el paciente en estado crítico, el monitoreo de los SV es una acción permanente. Además antes y después de un procedimiento diagnóstico o terapéutico, especialmente si es invasivo y/o de cirugía mayor. Durante el procedimiento se realiza constantemente como componente del monitoreo anestésico y clínico. La determinación de los SV tiene particular importancia en los servicios de urgencias, desde el triage ya que permite clasificar la prioridad de atención pues allí acuden pacientes con gran variedad 19, 22, 23, 24 de cuadros clínicos. Los valores de los SV son buenos indicadores que se rescatan en el triage para los diferentes pacientes y de gran ayuda para reconocer el grado de compromiso y el lapso promedio de espera para la atención médica. Muy útil si se trata de pacientes con traumas o patologías neurológicas, cardiovasculares e infecciosas entre otras, en especial si son agudas y severas De lo anterior se afirma que los triages realizados sin tomar los SV, no tienen utilidad porque no reflejan la real urgencia del paciente. Soporte de ello lo demuestran investigaciones como la realizada en 24 servicios de emergencia de 16 hospitales de California, Arizona, Carolina del norte, Connecticut, Georgia y Hawái donde se atienden cerca de de emergencias al año desde la primera semana de nacidos hasta los 101 años, de ellos 52% 4, 5, 22, 23, 25, 26, 27 mujeres y 48% hombres. Hoy por hoy, el uso del monitoreo continuo y de la telemedicina que permite la transmisión de datos como los SV al médico, que valorados en un contexto general del paciente permite tomar conductas apropiadas. Integrar la rutina de la toma de los SV a la tecnología en comunicaciones, computación, sistemas electrónicos digitales para beneficio del paciente surge como telemedicina y telemonitoreo, en 1961 cuando Yury Gagarin viaja al espacio. No solo se puede dar cuenta de como SV como tal, también de trazos de EKG y otras pruebas que incluyen audio, video con transcripción de los hallazgos en tiempo real de los monitores instalados y que en la actualidad se tornaron cotidianos y útiles para los médicos que laboran en lugares aislados, en diferentes edificaciones o servicios y hasta en poblados, países y en el espacio sideral, evitando desplazar un paciente. Ya hoy es posible el monitoreo desde el lecho del paciente en su hogar, desde la ambulancia y cualquier sitio. No solo SV de rutina sino la saturación de O2, EKG, función 17, 23 cerebral y gases arteriales entre otros. Principales variables que afectan los signos vitales 1. Edad: El pulso y la frecuencia cardiaca (FC) sufren variaciones normales desde recién nacido hasta la senectud, La FC es mayor en los niños y más baja en el adulto; a estos le toma más tiempo para que la FC se acelere durante el ejercicio y para que se desacelere al iniciar el reposo. Al envejecer los vasos sanguíneos se hacen menos elásticos por lo que la presión sanguínea (PA) promedio aumenta proporcional a la edad. Los vasos sanguíneos también se vuelven más lentos para responder a los cambios de posición del cuerpo y a la hipotensión postural. Los niños son más susceptibles a las variaciones climáticas y en los ancianos la hipotermia se da por la pérdida de grasa subcutánea, dieta inadecuada, cese de la actividad física y alteración en los controles termorreguladores. A medida que se desarrolla la persona, la FR tiende a disminuir (ver Tabal 1). La regulación de la temperatura corporal (TC) es más difícil en edades extremas. La pérdida de la grasa subcutánea, la menor transpiración y piel atrófica y seca crean mayores riesgos de sobrecalentarse (hipertermia o insolación) al igual que experimentar peligrosos descensos en la TC (hipotermia). La fiebre es un signo importante de enfermedad en la edad avanzada y muchas veces es el único síntoma de enfermedad durante varios días. Cualquier fiebre que no tenga explicación en una enfermedad conocida, debe ser investigada por el médico. A menudo, los ancianos son incapaces Universidad de Manizales - Facultad de Ciencias de la Salud
5 225 Revisión de Tema de reaccionar con temperatura más elevada en presencia de una infección, así que las temperaturas muy bajas y la verificación de otros SV, juegan un papel importante en la vigilancia de signos de infección en estas personas. Es posible que se presente una disminución en la tolerancia del ejercicio por cambios inadecuados en la respuesta respiratoria. Las personas de edad avanzada presentan una disminución en la respuesta a la reducción de los niveles de oxígeno o al incremento de los niveles de CO2, por que la frecuencia y profundidad de la respiración no se incrementan como es debido. Aunque la función pulmonar disminuye un poco, generalmente los cambios se presentan sólo en la función de reserva 28, 29 (ver Tabla 1) 2. Género: La mujer mayor de 12 años, suele tener el pulso y la respiración más rápidos que los hombres con edades similares. La PA tiende a ser más altas en personas mayores; en los varones jóvenes más que en mujeres; sin embargo, luego de los 50 años, la tendencia se invierte. 3. Ejercicio físico: La velocidad del pulso aumenta con la actividad física. Los atletas mantienen normalmente un estado de bradicardia debido a la mayor fuerza de contracción del corazón (por hipertrofia miocárdica). El ejercicio, aumenta la producción de calor, por la actividad muscular y aumenta temporalmente 13, 14, 15 la FR por aumento del metabolismo. 4. El embarazo acelera el pulso a medida que avanza la edad gestacional; también apura y superficializa la respiración, en especial al final del mismo y el patrón respiratorio torácico es el predominante, acompañado de una sutil disnea fisiológica. El embarazo, es una condición funcional que afecta mucho la PA, por tal razón se le debe brindar especial atención, ya que son muy cercanas y complejas las condiciones que delimitan lo normal de lo patológico. 5. Estado emocional: El miedo, la ansiedad y el dolor entre otros, pueden estimular el sistema nervioso simpático (adrenalina y noradrenalina) aumentando la actividad cardiaca y la FR, el metabolismo y la producción de calor. El estrés es un factor importante de la hipertensión arterial (HTA) Hormonas: En las mujeres, la progesterona secretada durante la ovulación aumenta la Temperatura Corporal (TC). La ovulación aumenta 0.3 a 0.6 º C por encima de la temperatura basal. 7. Medicamentos: Algunos medicamentos pueden afectar el pulso; unos lo aumentan (terbutalina, adrenalina) y otros lo disminuyen (propanolol, digital). Otros medicamentos disminuyen la FR (sedantes y relajantes). Siempre se debe indagar por los medicamentos 30, 31, 32 empleados. Tabla 1. Consolidado de las cifras normales de los signos vitales según la edad Edad Temperatura Respiración Pulso Tensión arterial Recién nacido 36.6º C a 37.8º C 30 a 40/ min /min 70/50 Primer año 36.6º C a 37.8º C 26 a 30/ min / min 90/50 Segundo año 36.6º C a 37.8º C 25/ min /min De 2 a 10 años: Sistólica: # años x Diastólica: mitad de la sistólica + 10 Tercer año 36.6º C a 37.8º C 25/ min /min 4 a 8 años 36.5º C a 37º C 20 a 25/ min 86-90/min 8 a 15 años 36.5º C a 37º C 18 a 20/ min 80-86/min De 10 a 14 años: Sistólica: # de años Diastólica: mitad de sistólica + 10 Edad adulta 36.5º C 16 a 20/ min 60-80/min 120/ 80 +ó- 10 Vejez 36.0 C ó menos 14 a 16/ min 60 ó menos Fuente: Nuevas pautas del Instituto Nacional del Corazón, el Pulmón y la Sangre (NHLBI) para la presión de la sangre normal Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
6 226 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de Fiebre: Aumenta el pulso compensando la vasodilatación periférica secundaria al ascenso de la temperatura. Cuando hay aumento de la temperatura ambiental y corporal, se acelera la FR. 9. Hemorragias: La pérdida de sangre mayor de 500 ml (masiva por volumen y/o velocidad de instauración) aumenta el pulso y la FR. 20, 24, 33 Pulso arterial Concepto Es la onda pulsátil de la sangre, originada en la contracción del ventrículo izquierdo del corazón y que resulta en la expansión y contracción regular del calibre de las arterias; representa el rendimiento del latido cardiaco y la adaptación de las arterias. Así mismo, proporciona información sobre el funcionamiento de la válvula aórtica. El pulso periférico se palpa con facilidad en las muñecas, cuello, cara y pies. Realmente puede palparse en cualquier zona donde una arteria, pueda ser fácilmente comprimida contra una superficie ósea. La velocidad del pulso (latidos por minuto) por lo general corresponde a la frecuencia cardiaca (FC). 34 Características del pulso 1. Frecuencia: Es el número de ondas percibidas en un minuto. Los valores normales de la frecuencia cardiaca (FC) varían de acuerdo con la edad. (ver Tabla 1) Ritmo: El ritmo normal es regular. La irregularidad está asociada con trastornos del ritmo como en la fibrilación auricular. El pulso regular con pausas (latidos omitidos) o los latidos adicionales reflejan contracciones ventriculares o auriculares prematuras. 3. Volumen o amplitud: Es la fuerza de la sangre en cada latido y obedece a la presión diferencial o presión de pulso. Se habla de amplitud normal cuando el pulso es fácilmente palpable, desaparece de manera intermitente y todos los pulsos son simétricos, con elevaciones plenas, fuertes y rápidas. El pulso disminuido, débil, filiforme o hipoquinésico se asocia con disfunción ventricular izquierda, hipovolemia o estenosis aórtica. Por el contrario, el pulso fuerte, rápido ó hiperquinésico (pulso saltón) refleja la eyección rápida del ventrículo izquierdo, como en el caso de la insuficiencia aórtica crónica. La disminución de la amplitud del pulso, incluso hasta desaparecer, se denomina pulso paradójico como en el derrame pericárdico. Cuando hay irregularidad en el pulso y a pulsaciones fuertes siguen otras débiles, se trata de un pulso alternante; este tipo de pulso se encuentra en casos de acentuada degeneración de la 1, 35 fibra miocárdica y es de mal pronóstico. 4. Elasticidad: Es la capacidad de expansión o de deformación de la pared arterial bajo la onda pulsátil. Una arteria normal, por lo general, es lisa, suave y recta. La elasticidad refleja el estado de los vasos sanguíneos. Arterias arterioscleróticas son duras propias 27, 35 de la senectud. Técnica para tomar el pulso arterial 1. El paciente debe estar cómodo con la extremidad apoyada o sostenida con la palma hacia arriba Aplique suavemente las yemas de su dedo índice, medio y anular en el punto en que la arteria pasa por encima de hueso (parte externa de la muñeca). 3. Cuente los latidos durante 15, 20 ó 30 segundos y multiplique ese valor por 4, 3 ó 2 respectivamente si el pulso es regular. Si el pulso refleja alguna irregularidad, se debe llevar el conteo durante un minuto completo o incluso más. 4. Registre e interprete el hallazgo y tome las. 3, 21, 30, 36, 37, 38, 39, 40, 41 decisiones pertinentes Recomendaciones para la valoración del pulso 1. Manos limpias, secas y en lo posible tibias. Universidad de Manizales - Facultad de Ciencias de la Salud
7 227 Revisión de Tema 2. Para la toma del dato en condiciones basales ponga en reposo al paciente unos 10 a 15 minutos antes de controlar el pulso. 3. Verificar si el paciente ha recibido medicamentos que afectan la frecuencia cardiaca (FC). 4. Evite usar el dedo pulgar, porque el latido de este dedo es muy fuerte y se pueden confundir los pulsos del paciente y del examinador. 5. No controle el pulso en sitios que presenten dolor, heridas, hemorragias o fístulas arteriovenosas. 6. Comprima suavemente la arteria para no hacer desaparecer totalmente el pulso. 7. El pulso cardiaco apical y los tonos cardiacos, se valoran mediante auscultación con el fonendoscopio en el adulto y con palpación en el niño. 8. Palpar cada pulso en forma individual y evaluar sus características y en forma simultánea para detectar cambios en la sincronización y la amplitud. Comparar los pulsos de las extremidades del mismo lado y del contralateral con el fin de detectar variaciones. Los pulsos asimétricos y/o desiguales sugieren oclusión 36, 37, 38 arterial. Alteraciones del pulso 1. Taquicardia sinusal: FC elevada, que no sobrepasa los 160 latidos por minuto. Se debe a mayor excitación del simpático; se observa en la fiebre, Hipertiroidismo, Falla cardiaca y shock. Taquicardia paroxística: se inicia en forma súbita y la FC es mayor de 160 latidos/min. Se manifiesta con dolor precordial, angustia y palpitaciones. 2. Bradicardia sinusal: Las pulsaciones oscilan entre 40 y 60 latidos/minuto. Se observa en pacientes con hipertensión endocraneana o con impregnación digitálica. Bradicardia por bloqueo aurículo-ventricular completo: Se presenta con FC entre 30 y 35 latidos/ minuto. Es producida por fenómenos asociados con el retraso o impedimento de la transmisión de la despolarización sinusal y se manifiesta por síncope (crisis de Stokes- Adams). 3. Pulso amplio: Por grandes presiones diferenciales. La hipertensión divergente de la Insuficiencia aórtica origina una gran amplitud del pulso. 4. Pulso duro: Común en el anciano por la arteriosclerosis. 5. Pulso arrítmico: De diferentes etiologías, desde extrasístoles hasta la fibrilación auricular. 6. Pulso débil: Con tono muy bajo como en casos de estenosis aórtica, deshidratación, 24, 33 hemorragias severas y shock. 7. Pulso filiforme y parvus: Debilidad extrema y pulso casi imperceptible. Es típico del estado agónico y por severa falla de la bomba cardiaca. 8. Pulso alternante: Con características cambiantes que reflejan una miocardiopatía ó lesión de la fibra cardiaca. Suele indicar mal 36, 37, 38 pronóstico. Sitios para tomar el pulso Pulso temporal (arteria temporal), pulso carotideo (arteria carótida), pulso braquial (arteria humeral), pulso radial (arteria radial), pulso femoral (arteria femoral), pulso poplíteo (arteria poplítea), pulso pedio (arteria pedia), pulso tibial (arteria tibial posterior) y pulso apical (en el ápex cardiaco), como los más comúnmente 36, 37, 38 empleados. (Figura 2). Figura 2. Pulso radial (Arteria radial) Fuente: Autores Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
8 228 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 Temperatura corporal (TC) Concepto La temperatura corporal (TC) se define como el grado de calor conservado por el equilibrio entre el calor generado (termogénesis) y el calor perdido (termólisis) por el 36, 37, 38 organismo. Factores que afectan la termogénesis: 1. Tasa metabólica basal 2. Actividad muscular 3. Adrenalina, noradrenalina y estimulación simpática 4. Producción de tiroxina. Factores que afectan la termólisis: 1. Conducción 2. Convección 3. Evaporación. El centro termorregulador está situado en el hipotálamo. Cuando la TC sobrepasa el nivel normal se activan mecanismos como la vasodilatación, hiperventilación y sudoración que promueven la pérdida de calor. Si por el contrario, la TC cae por debajo del nivel normal se activan otros procesos como aumento del metabolismo y contracciones espasmódicas que producen los escalofríos y generan calor. La TC normal, de acuerdo a la Asociación Médica Americana, oscila entre 36,5 36, 37, 38 y 37,2 C. El termómetro La TC se mide a través de un termómetro clínico; éstos han evolucionado principalmente desde que se empezaron a fabricar los termómetros electrónicos digitales y se han minimizado los riesgos del contacto con el mercurio. 42 El termómetro convencional axilar es de extremo alargado y el rectal es corto y redondeado. Los termómetros digitales poseen una pantalla de lectura, incorporan un microchip que actúa en un circuito electrónico y es sensible a los cambios de temperatura ofreciendo lectura directa de la misma en más o menos en 60 segundos. Un termómetro especializado de reciente aplicación es el termómetro de oído digital electrónico, que trabaja con una pila de litio y tiene pantalla de lectura. Mide la temperatura mediante la detección en el conducto auditivo de los rayos infrarrojos que emiten los órganos internos. De más popularidad está el termómetro de contacto con la piel con tecnología similar al anterior. Estima la temperatura colocándolo en la frente con un tiempo de lectura de 5 segundos. 42 Técnica para la toma de la temperatura corporal La determinación de la TC es un procedimiento institucional. Busca medir el grado de calor del organismo para valorar el estado de salud ó enfermedad Asegúrese que la columna de mercurio marque menos de 35 C, induce a error no hacerlo. 2. Para la temperatura bucal, el paciente debe sostener bajo la lengua por 3 minutos, el termómetro previamente aséptico y lavado. Se efectúa en personas sin alteración de conciencia con el termómetro personal. En la axila o ingle, deben estar secas. Coloque el termómetro bajo la axila o en la ingle por 3 a 5 minutos, pidiéndole al paciente que cruce la extremidad (brazos ó piernas) hacia el lado contrario; se prefiere la zona inguinal en pacientes muy delgados. Toma rectal: Con el paciente en decúbito lateral con genuflexión de los miembros inferiores, introducir en el recto el termómetro lubricado y con sumo cuidado, se espera 1 minuto para su lectura. Su uso no es rutinario y es empleado por el médico para documentar casos especiales. 3. Para todos los casos, retire el termómetro y léalo. Limpie el termómetro después con una torunda de algodón con alcohol desde región distal hacia el bulbo, luego bájelo. Use 21, 30, 36, 37, 38, 39, 40, 41 termómetro individual. 4. Interprete y actúe ante evidencia de alteración. 3 Universidad de Manizales - Facultad de Ciencias de la Salud
9 229 Revisión de Tema Recomendaciones y precauciones 1. En lo posible use termómetro personalizado. 2. El bulbo debe completamente en contacto con la zona anatómica elegida, que debe estar sana, seca y tener buena irrigación. 3. La toma de temperatura rectal está contraindicada en personas con diarrea, procesos inflamatorios anales o rectales, cirugía anoperineal reciente y en pacientes inmunocomprometidos o que no colaboren (problemas mentales). 4. Para medir la temperatura oral basal, el paciente no debe haber realizado ejercicios, fumado, comido o bebido líquidos calientes o fríos 15 minutos antes de efectuar el procedimiento. 5. Evitar medir la temperatura oral en niños, pacientes inconscientes o con disnea, tos, hipo, vómito, con lesiones en la boca o convulsiones y hacerlo con cautela en menores 30, 38 de 6 años. Alteraciones en la temperatura corporal La temperatura del cuerpo puede ser anormal debido a la fiebre (temperatura alta) o a la hipotermia (temperatura baja). De acuerdo con la Asociación Médica Americana, se considera que hay fiebre cuando la TC es mayor de 37 C en la boca o de 37.7 C en el recto. La hipotermia se define como una disminución de la 30, 37, 38 TC por debajo de los 35º C. Hallazgos anormales 1. Pirexia ó hipertermia: TC por encima del límite superior normal (38º C). Se acompaña de aumento de la FC, escalofríos, piel rubicunda y malestar general. Suele indicar que existe algún proceso anormal en el cuerpo. La gravedad de una condición no se refleja necesariamente en el grado de fiebre. Es así como una gripa puede causar fiebre de 40 C, mientras que una persona con neumonía puede tener una fiebre baja ó incluso no tenerla. 2. Hipotermia: TC por debajo del límite inferior normal (35.5º C). Favorecida por la inadecuada producción de calor. Entre las personas con mayores probabilidades de experimentar hipotermia se incluye a: edades extremas, enfermos crónicos, especialmente quienes sufren de problemas circulatorios o cardíacos, desnutridos, agotamiento físico extremo y/o estar bajo los efectos del alcohol o las drogas. La Hipotermia ocurre cuando el cuerpo pierde más calor del que puede generar y frecuentemente es causada por una prolongada exposición al frío, como: permanecer al aire libre durante el invierno sin protegerse con ropa adecuada, o sumergido en aguas frías, usar ropas húmedas por mucho tiempo cuando hay viento frío y hacer esfuerzos agotadores o ingerir alimentos ó bebidas en cantidades insuficientes en climas fríos. Los síntomas, suelen comenzar lenta y progresivamente y son confusión, somnolencia, debilidad, pérdida de coordinación, piel pálida y fría y disminución del ritmo respiratorio, la FC y de la diuresis, hipotensión, temblor incontrolable (a temperaturas corporales extremadamente bajas, el temblor cesa). A medida que la persona desarrolla hipotermia, sus habilidades para pensar y moverse se van perdiendo lentamente. Lo usual es que la persona con hipotermia no esté consciente de la necesidad de tratamiento médico de emergencia y entra en coma y fallece porque la congelación desencadena un infarto agudo de miocardio. 29 Clasificación de la fiebre 1. Según la intensidad de la temperatura. Febrícula: temperatura hasta 38º C. Fiebre moderada: temperatura entre 38º C y 39º C. Fiebre alta: temperatura superior a 39º C. 2. Según la forma de la curva térmica (tipos de fiebre). Fiebre continua ó constante: TC sostenidamente alta, con oscilación diaria inferior a un grado. Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
10 230 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 Fiebre remitente: En ellas se dan una gran variedad de fluctuaciones en la temperatura, desde la hipotermia hasta temperatura por encima de la normalidad a lo largo de las 24 horas. Fiebre intermitente: La TC alterna eutermia o hipotermia con hipertermia, en periodos más prologados. Fiebre reincidente: Se dan cortos periodos febriles de pocos días intercalados con periodos de 1 a 2 días de temperatura normal. Sitios para la toma de la temperatura corporal La TC se puede controlar en varias zonas: bucal, axilar, ótica, inguinal y rectal. También en la piel de la frente, cuando se emplean termómetros de contacto. (Ver Figura 30, 37, 38 3). Figura 3. Toma de la temperatura oral. Fuente: Autores Frecuencia respiratoria (FR), respiración Concepto El ciclo respiratorio comprende una fase de inspiración y otra de espiración. La frecuencia respiratoria (FR) es el número de veces que una persona respira por minuto. Suele medirse cuando la persona está en reposo (y sin tener conciencia de estar haciéndolo) y consiste en contar el número de respiraciones durante un minuto visualizando las veces que se eleva el tórax. La FR puede aumentar con la fiebre y otras condiciones médicas. Cuando se miden las respiraciones, es importante tener en cuenta también si la persona tiene dificultad para 1, 35 respirar. La FR normal de un adulto que esté en reposo oscila entre 15 y 20 ciclos por minuto. Cuando la FR en reposo es mayor de 25 respiraciones por minuto es menor de 12, podría 30, 37, 38 considerarse anormal. Características de la respiración Por la respiración el organismo toma oxígeno del aire ambiente hasta los alvéolos y expulsa el anhídrido carbónico, lo que se logra por medio de la ventilación o proceso mecánico de la movilización del aire. La presencia de la respiración se puede observar a través de la expansión del tórax cuando el aire entra y su depresión cuando sale. Se afecta por las propiedades anatómicas de la pared torácica, la cavidad torácica, las vías aéreas superiores e inferiores. La respiración involuntaria es controlada por el bulbo raquídeo. En la respiración además de los órganos del aparato respiratorio, intervienen las diferentes estructuras de la caja torácica. Es así como las lesiones a este nivel, es indispensable el control de este signo vital. Inspiración: fase activa. Se debe a la contracción del diafragma y de los músculos intercostales. Espiración: fase pasiva. Depende de la elasticidad pulmonar. En condiciones patológicas intervienen los músculos accesorios de la inspiración (escalenos y esternocleidomastoideo) 30, 37, 38 y de la espiración (abdominales). Técnica para valorar la frecuencia respiratoria 1. Lo más cómodo posible y sin alertar al paciente mire y cuente los movimientos torácicos. 1 Universidad de Manizales - Facultad de Ciencias de la Salud
11 231 Revisión de Tema 2. Cuente durante 30 y multiplique este valor por 2 si la respiración es regular. Controle durante 1 minuto o más tiempo si es necesario, en pacientes con respiración irregular. 3. Registre el dato, interprete y actúe según el hallazgo. 4. Existe también el método auscultatorio y palpatorio (o combinando la inspección, la 3, 21, 30, 36, 37, 38, palpación y la auscultación). 40, 41 Recomendaciones y precauciones Trate de contar desprevenidamente para que el paciente no se percate que se le está controlando la frecuencia respiratoria (FR), ya que inconscientemente variará su ritmo, falseando la cifra obtenida. El hablar o toser, afecta el conteo, vuelva a controlar en 30 segundos o en un minuto completo (a veces más) si existe alguna alteración. Se debe valorar el patrón respiratorio del paciente. El patrón respiratorio normal se caracteriza por ser suave, regular, con frecuencia de 12 a 20 respiraciones/minuto en el adulto y la presencia de suspiros ocasionales. Normalmente, la respiración no exige esfuerzos y es 30, 36, 37, 38 silenciosa. Alteraciones de la frecuencia respiratoria 1. Bradipnea: Es la lentitud en el ritmo respiratorio con una FR inferior a 12 respiraciones por minuto. Se puede encontrar en pacientes con alteración neurológica o electrolítica, infección respiratoria o pleuritis. 2. Taquipnea: FR persistentemente superior a 20 respiraciones por minuto; es una respiración superficial y rápida. Se observa en pacientes ansiosos, con dolor por fractura costal o pleuritis, en el ejercicio y afecciones del SNC. 3. Apnea: Es la ausencia de movimientos respiratorios. Por lo general es una condición grave. 4. Disnea: Sensación subjetiva del paciente de esfuerzo para respirar. Puede ser inspiratoria, espiratoria o en las 2 fases. La disnea inspiratoria se presenta por obstrucción parcial de la vía aérea superior y se acompaña de tirajes, suele ser la que acompaña a los procesos agudos. La disnea espiratoria se asocia con estrechez de la luz de los bronquiolos y la espiración es prolongada como en los pacientes con asma bronquial y enfisema pulmonar, es más relacionada con afecciones crónicas. 5. Tirajes: Indican obstrucción a la inspiración; los músculos accesorios de la inspiración se activan y crea mayor tracción de la pared torácica. 6. Ortopnea: Es la incapacidad de respirar cómodamente en posición de decúbito. 7. Alteraciones del patrón y ritmo respiratorio. Son indicativas de severo compromiso del paciente. a. Respiración de Kussmaul: FR mayor de 20 por minuto, profunda, suspirante y sin pausas. Se presenta en pacientes con Insuficiencia renal y Acidosis metabólica. b. Respiración de Cheyne-Stokes: hiperpnea que se combina con intervalos de apnea. En niños este patrón puede ser normal. En adultos, se presenta en lesión bilateral de los hemisferios cerebrales, ganglios basales, bulbo, protuberancia y cerebelo. c. Respiración de Biot: Se caracteriza por extrema irregularidad en la frecuencia, el ritmo y la profundidad de las respiraciones. Se presentan periodos de apnea. Se observa en meningitis y otras lesiones 5, 9, 42, 43 neurológicas graves. Estos últimos 3 patrones respiratorios anormales, son indicativos de condiciones clínicas graves y por lo mismo son de mal pronóstico. El aumento de la FR se ha relacionado con la severidad de los eventos sépticos, por lo que una identificación temprana de esta permite acciones más oportunas y agresivas que pueden 28, 29 mejorar el pronóstico de esos pacientes. Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
12 232 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 Concepto Presión o tensión arterial (PA o TA) La presión arterial resulta de la fuerza ejercida por la columna de sangre impulsada por el corazón hacia los vasos sanguíneos. La fuerza de la sangre contra la pared arterial es la presión sanguínea y la resistencia opuesta por las paredes de las mismas es la tensión arterial. Estas dos fuerzas son contrarias y equivalentes. La presión sistólica es la presión de la sangre debida a la contracción de los ventrículos y la presión diastólica es la presión que queda cuando los ventrículos se relajan. 34 La presión arterial media (PAM) se calcula con la siguiente fórmula: presión sistólica + 2 veces la presión diastólica / 3, siendo lo normal una cifra menor de 95 mmhg. La PA está determinada por el gasto cardiaco y la resistencia vascular periférica; por ello la PA refleja tanto el volumen de eyección de la sangre como la elasticidad de las paredes arteriales. Se cuantifica por medio de un manómetro de columna de mercurio o aneroide (tensiómetro), sus valores se registran en milímetros de mercurio (mm/hg). Un correcto control de la PA permite clasificar a las personas en normotensas (PA normal), hipotensas (PA baja) o hipertensas (PA alta). El punto de demarcación entre normalidad y 44, 45, 46, 47, 48 anormalidad es convencional. Características de la presión arterial Dentro de los límites fisiológicos, el corazón expulsa toda la sangre que fluye hacia él, sin crear estancamiento sanguíneo excesivo en los vasos. Cuanto mayor sea la presión de llegada que obliga a pasar la sangre de las venas al corazón, tanto mayor será el volumen de sangre expulsada; la PA, se eleva durante la sístole y 41, 49 disminuye durante la diástole. Tensiómetros Para medir la PA, se pueden utilizar un monitor aneroide, que tiene un indicador esférico y se lee mirando la aguja, o bien un monitor digital, en el que la lectura aparece en una 43, 44 pequeña pantalla. Monitor aneroide El monitor aneroide es más económico y de manejo más simple que el monitor digital. El manguito se infla a mano, apretando una perilla de goma. Algunos tienen incluso un aparato especial para que sea más fácil aplicarse el manguito con una sola mano. Sin embargo, el monitor se descalibra fácilmente, con lo que resulta menos exacto. Dado que la persona que lo utiliza debe escuchar los latidos del corazón con el estetoscopio, puede no ser adecuado para quienes tengan problemas de audición. 42 Monitor digital El monitor digital es automático y la cifra de la presión de la sangre aparece en una pequeña pantalla. Como la cifra es fácil de leer, es el dispositivo para medir la PA más popular para la medición en el hogar. También es más fácil de usar que el aneroide y toda vez que no es necesario escuchar los latidos a través del estetoscopio; es una buena opción para los hipoacúsicos. Una desventaja es que con los movimientos de cuerpo o con latidos irregulares puede variar la exactitud. 42 Monitores de la presión, de dedo o de la muñeca Se ha demostrado que los aparatos que miden la PA en el dedo o en la muñeca no son tan exactos como los demás tipos de monitores. Además, los monitores electrónicos son muy costosos y delicados (Ver Figura 4). 42 Características de los esfigmomanómetros Constan de un manguito con una bolsa de goma comunicada con el sistema de medición, Universidad de Manizales - Facultad de Ciencias de la Salud
13 233 Revisión de Tema de forma rectangular, que se puede inflar para ejercer presión sobre una arteria susceptible de colapsar y que está forrada con una funda de género grueso, de mayor longitud, de modo que sea posible rodear el perímetro del brazo y fijarla. Las presiones se registran en una escala que puede ser de mercurio, un reloj o una pantalla, según el sistema usado. El brazalete debe ser de un tamaño proporcional a la longitud y grosor de la extremidad ya que se aconseja que la bolsa de goma, cubra al menos el 80% de la circunferencia del brazo. 36 Técnica para la toma de la presión arterial 1. Idealmente el paciente debe estar descansado, acostado o sentado. Ubicar el brazo apoyado en su cama ó mesa en posición supina Colocar el tensiómetro en una mesa cercana, de manera que la escala sea visible. 3. Fijar el brazalete alrededor del brazo, previa selección del manguito de tamaño adecuado (niño, adulto, obesos o extremadamente delgados) con el borde inferior 2.5 cm. por encima de la articulación del codo, altura que corresponda a la del corazón, evitando excesiva presión del brazo. 4. Palpe la arteria radial, insufle en forma continua y rápida hasta el nivel que deje de percibir el pulso: esto equivale a presión sistólica palpatoria. Figura 4. Monitor de la presión de muñeca. Fuente: Autores. 5. Desinfle totalmente el manguito en forma rápida y continua. Espere 30 antes de reinsuflar. 6. Colocar el estetoscopio en posición de uso, en los oídos con las olivas hacia delante. 7. Con las puntas de los dedos medio e índice, localizar la pulsación más fuerte, colocando el estetoscopio en este lugar, procurando que éste no quede por abajo del brazalete, sólo que toque la piel sin presionar. Sostener la perilla de goma con la otra mano y cerrar la válvula. 8. Mantener el estetoscopio sobre la arteria. Realizar la acción de bombeo con la perilla, e insuflar continua y rápidamente el brazalete hasta que el mercurio se eleve 20 o 30 mmhg por arriba del nivel de la presión sistólica palpatoria Aflojar cuidadosamente la válvula y dejar que el aire escape lentamente (2 a 4 mmhg por segundo). Escuchar con atención el primer latido claro y rítmico. Observar el nivel de la escala de Hg y hacer la lectura. Esta cifra es la presión sistólica auscultatoria. 10. Siga abriendo la válvula para que el aire escape lentamente y mantener la mirada fija en la columna de mercurio. Escuchar cuando el sonido agudo cambia por un golpe fuerte y amortiguado. Este último sonido claro es la presión diastólica auscultatoria. Abrir completamente la válvula, dejando escapar todo el aire del brazalete y retirarlo. 11. Repetir el procedimiento para confirmar los valores obtenidos ó bien para aclarar dudas. 12. Registrar las anotaciones correspondientes y tomar las conductas pertinentes a los 30, 37, 38, 39, 41 hallazgos. Se cuenta con sistemas invasivos que se realizan a través de la canalización de una arteria conectada a un transductor. Útil en servicios especializados como Unidad de Cuidados Intensivos (UCI) y otros cuidados críticos. La presión arterial auscultatoria se determina mediante los ruidos que se producen cuando la sangre comienza a fluir a través de Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
14 234 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 la arteria. A medida que la presión del manguito va disminuyendo, las características de los ruidos cambian y estos desaparecen cuando la presión ejercida por el mango es menor a la presión dentro de la arteria, corresponde a la presión diastólica. Estos sonidos se conocen como ruidos de Korotkoff. 42 En ocasiones ocurre que después de haber escuchado el primer ruido pulsátil (presión sistólica), viene una fase de silencio, que puede extenderse hasta por 40 a 60 mmhg. Luego, los ruidos reaparecen y finalmente disminuyen o desaparecen definitivamente (presión diastólica). Ese período de silencio se llama el agujero auscultatorio de Korotkoff. Este fenómeno puede dar lugar a un error si la presión arterial se determina sólo con el método auscultatorio y no se sube la columna del tensiómetro a niveles suficientes. Puede ocurrir que el momento en que los ruidos reaparecen después del hueco auscultatorio, se considere como la presión sistólica. Este error se evita al hacer primero la medición con el método palpatorio. Cuando la diferencia de la PA arterial entre un brazo y el otro debe llevar a pensar que existen lesiones estenosantes como ocurre en ateroesclerosis o arteritis de medianos o grandes vasos. La PA en las extremidades inferiores generalmente es mayor que en las superiores, salvo en enfermedades obstructivas, como una coartación de la aorta y la tromboangeítis obliterante. 44 En pacientes con hipertensión arterial (HTA) y en tratamiento con medicamentos, conviene medir la PA estando acostado, sentado y de pie (afinamiento de la TA). También, es recomendable, por lo menos al principio, medir la PA en ambos brazos. Una única medición de presión sanguínea alta no significa necesariamente que exista HTA. El médico precisa de varias mediciones de la presión sanguínea en condiciones basales durante varios días y aún semanas para diagnosticar HTA e iniciar un tratamiento integral. Cuando hacemos ejercicio suele aumentar la FC y la PA, lo hace en menor proporción. Recomendaciones y precauciones Con el tensiómetro Para la toma de este signo vital en particular, se requiere de un equipo confiable, bien cuidado y con constante calibración y mantenimiento de las mangueras y del monitor. 42 Con el paciente La PA se toma preferentemente en el brazo (arteria braquial), son de segunda elección las arterias de extremidades inferiores: poplítea, tibial posterior y pedia (en personas obesas, con lesiones ó quemaduras extensas, ausencia de extremidades superiores y para realizar la prueba vascular Índice tobillo-brazo). De preferencia, controle al paciente en condiciones basales: ambiente sereno, por lo menos en los 30 minutos previos a la medición, la persona no debe haber fumado o ingerido cafeína ó alcohol y tener la vejiga evacuada. La desigualdad relativa entre el tamaño del brazo y el manguito puede ser causa de error; en brazos muy obesos, generalmente, se obtienen valores falsos elevados y en brazos muy delgados se obtienen valores por debajo de lo normal. La PA conviene medirla por lo menos unas dos veces, separadas entre ellas por 30 o más segundos. La PA que se registra en posición sentado puede ser un poco más alta que en decúbito supino. Las mediciones que se efectúen en controles posteriores conviene hacerlas en la misma posición para facilitar la comparación. La diferencia entre la PAS y la PAD se llama presión de pulso y habitualmente es de 30 a 40 mmhg. Se considera que un paciente está en riesgo de ser hipertenso cuando su registro es igual ó mayor que 140/90 mmhg. Las preocupaciones y la agitación con la que un paciente llega a su control pueden determinar que la PA se eleve. Para evitar esto, es Universidad de Manizales - Facultad de Ciencias de la Salud
15 235 Revisión de Tema conveniente hacer la medición hacia el final del examen físico, cuando el paciente está más relajado. Se debe tener presente que en las arritmias como ocurre en la fibrilación auricular, la determinación e interpretación de la PA es más difícil. Alteraciones de la presión arterial Para clasificar un individuo en una categoría, se debe promediar al menos dos mediciones de PA tomadas en dos o más controles sucesivos, distintos al control inicial. Cuando el nivel de presión arterial sistólica (PAS) y presión arterial diastólica (PAD) corresponde a categorías distintas, se debe clasificar en la categoría más alta. Ejemplos: 160/85 mmhg y 130/105 mmhg, corresponden a un 45, 46, 47, 48 estadío II. Hipertensión arterial (HTA): Elevación de la presión vascular sanguínea. Es la PA anormalmente por encima de 140 mmhg para la PAS o de 100 mmhg para la PAD en varias tomas. Hipotensión arterial: Tensión o presión baja en la sangre. Es una PA anormal baja, por debajo de 100 mmhg de la PAS y 50 mmhg de la PAD. Esta condición puede no ser tan molesta como la hipertensión, a pesar de producir mareos, debilidad, lipotimia, somnolencia y malestar inespecífico asociado a disminución del gasto cardiaco. La hipotensión postural: disminución de la PAS >15 mmhg y caída de la PAD y se caracteriza por mareo y síncope, que afecta más al anciano. Se diagnostica midiendo primero la PA sanguínea en decúbito supino y repitiendo la medición con el paciente de pie. 50 Para las personas con HTA, la supervisión en casa permite al médico controlar hasta qué punto la presión de su sangre cambia durante el día o de un día para otro. También puede servirle a su médico para saber si los medicamentos para la presión están funcionando de 49, 51 forma adecuada. Sitios para la toma de la presión arterial Arteria braquial o humeral (ver Figura 5), arteria femoral, arteria poplítea y arteria tibial 37, 38, 41 como las más asequibles. Figura 5. Toma de la PA en el brazo. Fuente: Autores. Concepto Oximetría De la mano de una adecuada función respiratoria y circulatoria, ha ganado espacio la oximetría (OXM) que se basa en los principios fisiológicos de que la hemoglobina oxigenada y desoxigenada tiene diferente espectro de absorción. La hemoglobina desoxigenada absorbe más luz en la banda roja (600 a 750 nm) y la oxigenada absorbe más luz en la banda infrarroja (850 a 1000 nm). La prueba del oxímetro emite luz a diferentes longitudes de onda, abarcando los dos espectros nombrados, Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
16 236 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 la cual se transmite a través de la piel y es medida por un fotodetector; de acuerdo con el radio de la absorbancia de la luz, se correlaciona con la proporción de hemoglobina saturada y desaturada en el tejido. Se considera que aproximadamente una saturación periférica de oxígeno (SpO2) de 85% corresponde a una presión arterial de oxígeno (PaO2) mayor de 50 mmhg. Los valores mínimo y máximo normal de saturación medida por oximetría de pulso durante la respiración regular de los recién nacidos (RN) de término a nivel del mar son de 97 a 100% y en los RN pretérmino de 95 a 100%. Estas características las convierten (FR y OXM) indispensables en la valoración de pacientes con enfermedades agudas y crónicas (sepsis, traumatismos, hemorragias, posoperatorios, estados dolorosos, convulsiones, EPOC, asma, cardiopatías incluidas las 24, 33, 52 coronariopatías, etc) Características de la oximetría Se utiliza en la clínica desde Da una confiabilidad del oxímetro de pulso de acuerdo con una sensibilidad de 100% con especificidad baja, ambas para detectar PaO2 mayor de 90 mmhg. El oxímetro calcula para cada longitud de onda la diferencia entre la luz emitida y la recibida, indicándonos la cantidad de luz que ha absorbido la sangre pulsátil. Este dato sirve para calcular la rata de oxihemoglobina y desoxihemoglobina en circulación o lo que es lo mismo, la saturación de la hemoglobina, mediante la siguiente fórmula: SaO2 = HbO2 / (HbO2 + Hb). HbO2 es la hemoglobina oxigenada y Hb es la 10, 42, 43 desoxigenada. Técnica para tomar la oximetría La técnica suele ser muy simple: Se precisa de un aparato de pulsioximetría, que dispone de un sensor en forma de pinza en la que se aloja un productor de luz que se refleja en la piel del pulpejo del dedo para estimar la cantidad de la oxihemoglobina circulante en el paciente que depende de la luz absorbida por ella. Se debe masajear el pulpejo del dedo del paciente, luego se coloca el sensor y se espera recibir la información. 1 Brinda varios datos: 1. Índice de saturación de oxígeno, 2. Frecuencia cardiaca y 3. Curva 30, 38, 41 del pulso. Alteraciones de la oximetría Detecta pacientes normosaturados (mayor de 95%) o con desaturación leve (saturación entre 93 y 95%), moderada (saturación entre 88 y 92%) y grave (saturación entre menor de 1, 29, 35 88%). Recomendaciones para la valoración de la oximetría Esta técnica tiene limitaciones, como en el caso de alteraciones de la hemoglobina, uñas pintadas, fuentes de luz externa, hipoperfusión periférica, anemia, aumento del pulso venoso, no detecta hiperoxia ni tampoco la hipoventilación. 42, 43 Sin embargo tiene muchas ventajas: Proporciona una monitorización instantánea, continua y no invasiva, por su facilidad de aplicación y lectura, no requiere de un entrenamiento especial, es confiable en el rango de % de saturación, que es el más frecuente en la práctica clínica, da información sobre la frecuencia cardiaca y puede alertar sobre disminuciones en la perfusión de los tejidos y sobretodo es una técnica barata y cómoda al existir cada vez más aparatos portátiles que la hace asequible en las valoraciones médico-deportivas por su bajo costo. Se debe aclara que no reemplaza la gasometría y se diferencia de ella por ser técnica invasiva y dolorosa, dando lugar a hiperventilación, lo que puede llevar a error; la pulsioximetría no informa sobre el ph ni la 2, 12, 53, 54 PaCO2. Sitios para tomar la oximetría Una parte del cuerpo cuya piel sea traslúcida y con buen flujo sanguíneo como los dedos 14, 15 de la mano o del pie y el lóbulo de la oreja. Universidad de Manizales - Facultad de Ciencias de la Salud
17 237 Revisión de Tema Reflejo pupilar a la luz Concepto Los reflejos son actos involuntarios del sistema nervioso que se presentan ante una emergencia. La dilatación de la pupila y la reacción ante un piquete o roce son ejemplos de ellos. Cuándo una persona está en peligro de perder la vida, sus pupilas que normalmente reaccionan ante la luz, se quedan estáticas. Este es un signo muy valioso para determinar la gravedad en un enfermo 55, 56 o accidentado. Se ilumina cada ojo y se observa contracción de la pupila. Es un reflejo consensual porque la iluminación de un ojo causa contracción de 55, 56 la pupila en ambos ojos. (Ver Figura 6) Figura 6. Reflejo pupilar. Fuente: Autores Características del reflejo pupilar Normalmente, el diámetro de las pupilas de ambos ojos son iguales, a este fenómeno se le denomina isocoria. Se llama anisocoria a la desigualdad de tamaño entre una pupila y otra. El aumento de diámetro se llama midriasis, a su disminución miosis. El reflejo pupilar origina una disminución de la pupila al estimularlo con una fuente de luz: miosis. Cuando hay oscuridad se establece una midriasis. Estos reflejos a la luz se realizan mediante unas vías que partiendo del ojo van a los centros pupilares (vías aferentes) y vuelven a él (vía eferente) 55, 56 constituyendo un arco reflejo. Vía aferente La vía aferente del reflejo pupilar es común a la miosis y midriasis, se origina en células de la retina (neuronas ganglionares) cuyos axones llegan al centro pupilar en el tronco del encéfalo, en la zona pretectal de Ransom. A partir de este centro pupilar se originan unas vías para la miosis y otras para la midriasis que son las vías eferentes. Vía eferente Miosis: Salen fibras del núcleo centro pupilar y llegan al centro del músculo constrictor de la pupila de ahí siguen el trayecto del III par o motor ocular común (MOC), haciendo escala en el ganglio ciliar antes de llegar al iris o músculo constrictor de la pupila. Midriasis: Las fibras abandonan el centro pupilar y descienden por el tronco del encéfalo, terminando en el centro dilatador de la pupila situado en las astas laterales de la médula en la zona de transición entre la médula cervical y la dorsal. De ahí pasan al cordón simpático cervical y ascienden por el ganglio cervical inferior (ganglio estrellado) llegando al ganglio cervical superior de donde parte otro tronco nervioso que sigue a la arteria carótida primitiva, luego a la carótida interna y penetra por el conducto carotideo. Después se separa de la carótida y llega al músculo dilatador de la pupila. Técnica para la toma del reflejo pupilar Con una linterna pequeña, ilumine y estimule el ojo y observe como la pupila se contrae. Si no posee el elemento productor de luz, abra intempestivamente el párpado superior y observe la misma reacción. Si no hay contracción de una o de ninguna de las dos pupilas, sospeche daño neurológico grave. 1 Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
18 238 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de 2012 Valoración de la actividad pupilar La contracción pupilar la controla el III par craneal (oculomotor), que parte del tronco encefálico, por lo que cualquier cambio pupilar puede implicar una posible lesión de estas estructuras. Pueden existir otros estados responsables de las anomalías pupilares, por ejemplo trauma directo en el ojo o cuando el paciente está tomando ó aplicándose algunos medicamentos. El tamaño pupilar representa un equilibrio entre la inervación simpática y parasimpática. Describa el tamaño de la pupila, en milímetros y compárelo con la otra, por ejemplo, la derecha es mayor o menor que la izquierda. Las pupilas anisocóricas son el resultado de: a. La interrupción de las fibras parasimpáticas que discurren con el nervio óculomotor, compresión del núcleo por masas o ambos ó herniación tentorial, haciendo que la pupila ipsilateral se dilate. b. La interrupción de la vía simpática, como en la lesión de la columna cervical, produce una constricción pupilar del mismo lado (síndrome de Horner). Los reflejos pupilares a la luz permiten analizar la integridad del nervio óptico (rama aferente) y óculomotor (rama eferente). Valore el reflejo pupilar directo; éste desaparece con la lesión de la vía parasimpática (lesión del óculomotor) ó del nervio óptico aunque se conserva con la interrupción simpática. Describa el reflejo luminoso consensual como presente o ausente, éste permanece intacto cuando no hay daño en el nervio oculomotor y las conexiones del 55, 56 mesencéfalo. Cuando la lesión está en un hemisferio cerebral, la pupila ipsilateral puede permanecer dilatada y sin reacción a los cambios de la luz. Sin embargo, finalmente ambos hemisferios se verán afectados por el aumento de la presión intracraneal y sendas pupilas permanecerán fijas y dilatadas. En lesiones supratentoriales la dilatación pupilar ocurre en el lado de la lesión; en una etapa posterior de compresión del mesencéfalo las pupilas se mantienen fijas y los ojos inmóviles, la dilatación bilateral indica lesión de la parte superior del tronco encefálico en estadio ya muy avanzado. Alteraciones del reflejo pupilar Si ambas pupilas están más grandes de lo normal, la lesión o enfermedad puede indicar shock, hemorragia severa, agotamiento por calor ó influencia de drogas tales como cocaína o anfetaminas. Si ambas pupilas están más pequeñas de lo normal, la causa puede ser una insolación o el uso de drogas tales como narcóticos. Si las pupilas no son de igual tamaño, se debe sospechar una lesión que ocupa espacio intracerebral (tumor, hemorragia). Debe descartarse el uso de sustancias o gotas mióticas (pilocarpina) o midriáticas (tropicamida, atropina, escopolamina). 8, 9 Si no hay contracción de una o de ninguna de las dos pupilas, pudiera haber daño neurológico serio. Realizar esta maniobra con precaución si encuentra señales de heridas u objetos extraños dentro de los ojos. La midriasis máxima y paralítica (sin respuesta de ningún tipo) es sinónimo de daño neurológico irreversible: muerte). 8, 9 Un tumor fuera del cráneo puede alterar estos reflejos, es el tumor de Pancoas, que afecta el vértice del pulmón, interrumpe el arco reflejo de la midriasis (en el ganglio estrellado) entonces hay miosis permanente, con disminución de la abertura del párpado y enoftalmos (síndrome de Claude Bernard Horner). Conflicto de Interés: Ninguno de declarado. Fuente de Financiación: Universidad de Manizales. Universidad de Manizales - Facultad de Ciencias de la Salud
19 239 Revisión de Tema Literatura citada 1. Evans D, Hodgkinson B, Berry J. Vital signs in hospital patients: A systematic review. Int J Nurs Stud 38 (2001) Tapia CA, Rosales MGI, Saucedo VJ, Ballesteros JC, Sánchez L. Saturación periférica de oxígeno por oximetría de pulso en recién nacidos clínicamente sanos a la altitud de la Ciudad de México (2240 m). Gac Méd Méx 2008; 144(3): Castañón A, Santos LE, Jiménez A, Monroy MC. Confiabilidad interobservador en la determinación de los signos vitales en el Instituto Nacional de Enfermedades Respiratorias Ismael Cosío Villegas. Rev Inst Nal Enf Resp Mex 2006; 19(3): Hutto S. Assessment of Vital Signs in the Child. Home care provider 1999; 4(6): Jane C, Salter C, Wilkes L, Scott J. Clinicians responses to abnormal vital signs in an emergency department. Aust Crit Care 2006; 19(2): Marx JA, Hockberger RS, Walls RM. Rosen s Emergency Medicine: Concepts and Clinical Practice. 5th ed. St. Louis, Mo: Mosby Editorial; Auerbach PS. Wilderness Medicine. 4th ed. St. Louis, Mo: Mosby Editorial; Ford MD. Clinical Toxicology. Philadelphia: Pa: WB Saunders; Giesbrecht AC, Paes da SilvA MJ. Sinais vitais e expressão facial de pacientes em estado de coma. Rev Bras Enferm 2009; 62(3): Carrillo R, Núñez JJ, Carrillo JR. Saturación venosa central. Conceptos actuales. Rev mex anestesiol. 2007; 30(3): Kaveevivitchai Ch, Chuengkriankrai B, Luecha L, Thanooruk R, Panijpan R, Ruenwongsa P. Enhancing nursing students skills in vital signs assessment by using multimedia computer-assisted learning with integrated content of anatomy and physiology. Nurse Education Today 2009; 29: Garrido RP, González L, García M, Coll E. Patrones de desaturación ergoespirométricos en función de la edad. Rev Int Med.Cienc.Act Fís Deporte 2005; 5(18): Gonzales G, Tapia V. Hemoglobina, hematocrito y adaptación a la altura: su relación con los cambios hormonales y el periodo de residencia multigeneracional. Revista Med 2007; 15(1): Mattos P, Caballero A, Bartos A. Gasometría, hematocrito y oximetría de pulso en recién nacidos a metros sobre el nivel del mar. Rev Soc Bol Ped 2005; 44 (3): Molinari L, Quadrelli S, Tabaj G, Salvado A, Chertcoff J. Factores predictores de la caída de la saturación de oxígeno durante la caminata de 6 minutos en la fibrosis pulmonar idiopática. Instituto de Enfermedades Intersticiales del Pulmón. Hospital Británico de Buenos Aires. Rev. amer. med. respiratoria 2009; 9(44): Penagos SP, Salazar LD, Vera FE. Control de signos vitales. Bogotá: Fundación Cardioinfantil Urgencias; Arbour C, Gélinas C. Are vital signs valid indicators for the assessment of pain in postoperative cardiac surgery ICU adults? Crit Care Nurse 2010; 26: Alves NC, Cordeiro S, Curvelo E, Márcia R. El enfermero en el cuidado a la víctima de trauma con dolor: La quinta señal vital. Rev Esc Enferm USP 2011; 45(1): Alencar A, Da Silva L, Caetano J, De Sousa AC, Almeida PC. Evaluation of pain intensity and vital signs in the cardiac surgery postoperative period. Rev Esc Enferm USP 2011; 45(2): Canobbio M. Trastornos cardiovasculares. 4ª ed. Barcelona: Ediciones Doyma y Times mirror; Wilson S, Thompson J. Trastornos respiratorios. Barcelona: Ediciones Doyma y Times Mirror; Cooper R, Schriger D, Flaherty H, Edward J, Hubbell K, Effect of Vital Signs on Triage Decisions. Ann Emerg Med 2002; 39: Nangalia V, Prytherch D, Smith G. Health technology assessment review: Remote monitoring of vital signs - current status and future challenges. Critical Care 2010, 14: Reisner A, Chen L, Reifman J. The association between vital signs and major hemorrhagic injury is significantly improved after controlling for sources of measurement variability. Critical Care 201; (27): Presidencia de la República. Ministerio de la Protección Social. Decreto 4747 de Bogotá DC: Ministerio de la Protección Social; Piccotti E, Magnani M, Tubino B, Sartini M, Di Pietro P. Pediatric Emergency Department, G. Gaslini Children s Hospital, Genoa Assessment of the Triage System in a Pediatric Emergency Department. A pilot study on critical codes. J Prev Med HYG 2008; 49: Cobo D, Signos vitales en pediatría. Gastrohnup 2011; 13(1) Sup. 1: S58-S70, 29. Almeida CM, Almeida A, Forti E. Effects of kangaroo mother care on the vital signs of low-weight preterm newborns. Rev Bras Fisioter 2007;11(1): Sediel H, Ball J, Dains J, Benedict G. Examen físico. 4ª ed. Buenos Aires: Editorial Médica Panamericana; Auerbach PS. Wilderness Medicine. 4 th ed. St. Louis, Mo: Mosby Editorial; Ford MD. Clinical Toxicology. 1 st ed. Philadelphia, Pa: WB Saunders; Semiología de los signos vitales: Una mirada novedosa a un problema vigente... pp
20 240 Archivos de Medicina Volumen 12 Nº 2 - Julio-Diciembre de Hammond N, Spooner AJ, Barnett AG, Corley A, Brown P, Fraser JF. The effect of implementing a modified early warning scoring (MEWS) system on the adequacy of vital sign documentation. Aust Crit Care. En prensa Jaramillo Z, Agudelo G. Manual de semiología vascular. Manizales: Editorial Universidad de Caldas Ciencias para la salud; Harriesa A, Zachariahc R, Kapurd A, Jahne A, Enarsona D. The vital signs of chronic disease management. Trans. R. Soc. Trop. Med. Hyg. 2009; 103: Wilkinson JM, Kozier B, Erb G, Blais K. Fundamentos de Enfermería. 2ª ed. México DF: Editorial Manuel Moreno; Argente H, Álvarez M. Semiología médica, fisiopatología, semiotecnia y propedéutica. Enseñanza basada en el paciente. Buenos Aires: Editorial médica panamericana; Mazzei E, Rozman C. Semiotecnia y fisiopatología. Buenos Aires: Editorial Librería El Ateneo; Brandi S, Almeida DE. Semiología cardiovascular. 5ª ed. Caracas: Fondo Editorial Acta Científica; Rosales S. Fundamentos de enfermería. 2ª ed. México DF: Editorial Manual Moderno; Caíno H, Sánchez R. Semiología y orientación diagnóstica de las enfermedades cardiovasculares. Buenos Aires: Editorial Médica Panamericana; Bargalló V, Martínez M. Instrumentos, técnicas y medidas de la presión arterial. Madrid: Asociación Gallega de Medicina Familiar y Comunitaria; Dossier B, Erb G, Olivieri R. Enfermería Fundamental: Conceptos, procesos y práctica. 4ª ed. Barcelona: Editorial McGraw Hill Interamericana; Moliner JR, Domínguez M, González MC, Alfaro G, Crespo J, Rodríguez M, et al. Hipertensión arterial en atención primaria. Barcelona: Grupo de trabajo en Hipertensión Arterial de la Societat Catalana de Medicina Familiar i Comunitaria. Barcelona: FMC; Abanades JC, Díaz S, De la Figuera M, Taboada M, Palancar JL, Vinioles E. Hipertensión Arterial. Programas básicos de salud N 1. Programa del Adulto. Madrid: Ediciones Doyma y Times Mirror; Moliner JR, Domínguez M, González MC, Alfaro G, Crespo J, Rodríguez M, et al. La Hipertensión Arterial desde la Atención Primaria. Sociedad Española de Medicina General Semergen, Madrid: Laboratorios Delagrange; De la Figuera VM, Dalfó BA. Hipertensión Arterial. Atención Primaria. Conceptos, organización y práctica clínica. Madrid: Editorial Harcourt Brace; Coca A, Sierra A. Decisiones clínicas y terapéuticas en el paciente hipertenso. Barcelona: Editorial JIMS S.A; Lenfant C, Bakris G, Black HR, Burt V, Carter BL, Cohen JD, Colman PJ, et al. The Sixth Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. Arch Intern Med 1997; Naccarato M, Leviner S, Proehl J, Barnason S, Brim C, Crowley M, Lindauer C, et al. Emergency nursing resource: orthostatic vital signs what orthostatic vital sign Procedure is needed to detect significant fluid volume alteration in adult and pediatric patients?. Italia: Emergency Nursing Resources Development Committee 2012; 38: Ministerio de Sanidad y Consumo/Asociación Sociedad Española de Hipertensión-Liga Española para la Lucha contra la hipertensión arterial. Control de la Hipertensión Arterial en España, Madrid: Editorial Idepsa; Botella de Maglia J, Soriano R, Torrero C. Saturación arterial de oxígeno durante la ascensión a una montaña de más de metros. Med Intensiva 2008; 32(6): Lima Aguiar JM, Romero Suárez A, Facenda A, Sánchez Nogueira N. La saturación venosa de oxigeno en la vena cava superior versus arteria pulmonar en pacientes pediátricos. Rev cuba anestesiol reanim 2010; 9 (3): Ballesteros CG, Montelongo F, López I, Alarcón AL, González J, González M del S. Saturación venosa yugular de oxígeno en pacientes con trauma craneoencefálico. Arch med urg mex 2011; 3(2): Sánchez-Torres F. Diccionario Terminológico de Ciencias Médicas. 11ª ed. Barcelona: Editorial Salvat; Aguirre A, Baily E, Zusy ML, Corpas A, Llimona A. Enciclopedia de la Enfermería. Vol. 3. Barcelona: Editorial Océano; Universidad de Manizales - Facultad de Ciencias de la Salud
CURSO VIRTUAL SEMI PRESENCIAL DE PRIMEROS AUXILIOS SIGNOS VITALES EQUIPO DE TRABAJO DE DEFENSA CIVIL RED DE SALUD TUPAC AMARU
 CURSO VIRTUAL SEMI PRESENCIAL DE PRIMEROS AUXILIOS SIGNOS VITALES EQUIPO DE TRABAJO DE DEFENSA CIVIL RED DE SALUD TUPAC AMARU INDEPENDENCIA 2014 SIGNOS VITALES DEFINICION Los signos vitales son indicadores
CURSO VIRTUAL SEMI PRESENCIAL DE PRIMEROS AUXILIOS SIGNOS VITALES EQUIPO DE TRABAJO DE DEFENSA CIVIL RED DE SALUD TUPAC AMARU INDEPENDENCIA 2014 SIGNOS VITALES DEFINICION Los signos vitales son indicadores
Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal
 1 SIGNOS VITALES Clase 26.03.03 (III parte) Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal Siempre se evalúa en
1 SIGNOS VITALES Clase 26.03.03 (III parte) Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal Siempre se evalúa en
PRESIÓN ARTERIAL. Dra. Silvia Luluaga de Baricco Médica Cardióloga
 Dra. Silvia Luluaga de Baricco Médica Cardióloga Presión Arterial, es la fuerza o empuje ejercido por la sangre sobre la pared de la arteria. Tensión Arterial, es la fuerza de igual magnitud pero en sentido
Dra. Silvia Luluaga de Baricco Médica Cardióloga Presión Arterial, es la fuerza o empuje ejercido por la sangre sobre la pared de la arteria. Tensión Arterial, es la fuerza de igual magnitud pero en sentido
GUÍA DIRIGIDO A: PRE- REQUISITO: Guía: Uso de monitores ESCUELA SALUD. Alumnos de la Escuela de Salud. Asignatura Anatomofisiopatologia
 ESCUELA SALUD GUÍA DIRIGIDO A: Alumnos de la Escuela de Salud PRE- REQUISITO: Asignatura Anatomofisiopatologia INTRODUCCIÓN Los monitores son equipos diseñados para monitorizar o sea, entregar datos de
ESCUELA SALUD GUÍA DIRIGIDO A: Alumnos de la Escuela de Salud PRE- REQUISITO: Asignatura Anatomofisiopatologia INTRODUCCIÓN Los monitores son equipos diseñados para monitorizar o sea, entregar datos de
PROTOCOLO: TOMA DE SIGNOS VITALES
 Página: 1 de 10 1. Objetivo del protocolo: Realizar la toma de temperatura, toma de tensión arterial, toma de frecuencia cardiaca y toma de frecuencia respiratoria según protocolos establecidos 2. Marco
Página: 1 de 10 1. Objetivo del protocolo: Realizar la toma de temperatura, toma de tensión arterial, toma de frecuencia cardiaca y toma de frecuencia respiratoria según protocolos establecidos 2. Marco
El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre.
 Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Hemorragias. Las hemorragias se pueden clasificar atendiendo a dos criterios. Atendiendo al tipo de vaso que se ha roto.
 Hemorragias. El sistema circulatorio es el responsable del transporte del oxigeno y los nutrientes a las células del organismo. También es responsable de mantener la temperatura interna del cuerpo. Llamamos
Hemorragias. El sistema circulatorio es el responsable del transporte del oxigeno y los nutrientes a las células del organismo. También es responsable de mantener la temperatura interna del cuerpo. Llamamos
X-Plain Hipertensión esencial Sumario
 X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
Trabajar con calor NIPO: 272-22-010-2
 Trabajar con calor NIPO: 272-22-010-2 En época estival, las condiciones climáticas a las que se encuentran expuestos los trabajadores pueden ser la causa de accidentes de trabajo, algunos de ellos mortales.
Trabajar con calor NIPO: 272-22-010-2 En época estival, las condiciones climáticas a las que se encuentran expuestos los trabajadores pueden ser la causa de accidentes de trabajo, algunos de ellos mortales.
7. Cómo pueden ser las gráficas? a) Diarias. b) Semanales. c) Mensuales. d) Todas las respuestas anteriores son correctas.
 1 1. Se definen los registros de enfermería como?: a) La Ley General de Sanidad y Protección de Datos. b) Soporte documental donde queda recogida toda la información sobre la actividad de enfermería referente
1 1. Se definen los registros de enfermería como?: a) La Ley General de Sanidad y Protección de Datos. b) Soporte documental donde queda recogida toda la información sobre la actividad de enfermería referente
Filtro en vena cava inferior para TVP
 Filtro en vena cava inferior para TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre
Filtro en vena cava inferior para TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre
Accidente cerebrovascular
 Accidente cerebrovascular Introducción Un accidente cerebrovascular es una afección grave que ocurre cuando se reduce el aporte de sangre al cerebro. Si el aporte de sangre es insuficiente o nulo, las
Accidente cerebrovascular Introducción Un accidente cerebrovascular es una afección grave que ocurre cuando se reduce el aporte de sangre al cerebro. Si el aporte de sangre es insuficiente o nulo, las
PROTOCOLOS DE ATENCION EN ENFERMERIA
 PROTOCOLOS DE ATENCION EN ENFERMERIA SIGNOS VITALES LCDA. Mg. FLOR MARINA AGUILAR MORA 2008 INTRODUCCION Disponer de protocolos de atención en enfermería en el Hospital Civil de Pasaje, es una necesidad
PROTOCOLOS DE ATENCION EN ENFERMERIA SIGNOS VITALES LCDA. Mg. FLOR MARINA AGUILAR MORA 2008 INTRODUCCION Disponer de protocolos de atención en enfermería en el Hospital Civil de Pasaje, es una necesidad
Obesidad y sus complicaciones
 Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Dra. Silvia Giorgi. Hospital de Niños V.J.Vilela Rosario-Sta.Fe
 Jornadas Nacionales del Centenario de la Sociedad Argentina de Pediatría Emergencias y Cuidados Críticos en Pediatría. Dra. Silvia Giorgi Hospital de Niños V.J.Vilela Rosario-Sta.Fe MONITOREO HEMODINÁMICO
Jornadas Nacionales del Centenario de la Sociedad Argentina de Pediatría Emergencias y Cuidados Críticos en Pediatría. Dra. Silvia Giorgi Hospital de Niños V.J.Vilela Rosario-Sta.Fe MONITOREO HEMODINÁMICO
Presión Venosa Central y Presión Arterial Media
 Presión Venosa Central y Presión Arterial Media Esteban Leal Facultad de Medicina de la UANL México CUIDADOS INTENSIVOS TEMAS Obtención de signos vitales Presión venosa central Presión arterial Presión
Presión Venosa Central y Presión Arterial Media Esteban Leal Facultad de Medicina de la UANL México CUIDADOS INTENSIVOS TEMAS Obtención de signos vitales Presión venosa central Presión arterial Presión
La presión arterial y su nuevo órgano. Un recurso para la salud cardiovascular después de un trasplante de órgano. Compartir. Informar. Inspirar.
 La presión arterial y su nuevo órgano Un recurso para la salud cardiovascular después de un trasplante de órgano Compartir. Informar. Inspirar. Comprender la presión arterial La presión arterial es la
La presión arterial y su nuevo órgano Un recurso para la salud cardiovascular después de un trasplante de órgano Compartir. Informar. Inspirar. Comprender la presión arterial La presión arterial es la
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION
 MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
La información obtenida cuando se evalúa al niño debe registrarse en un formulario adecuado. 3.1 Anamnesis. 3.2 Examen físico
 Organización Panamericana de la Salud < 7 > 3. EVALUACIÓN DEL NIÑO CON DIARREA Un niño con diarrea debe examinarse para identificar los signos de deshidratación, la diarrea sanguinolenta, la diarrea persistente,
Organización Panamericana de la Salud < 7 > 3. EVALUACIÓN DEL NIÑO CON DIARREA Un niño con diarrea debe examinarse para identificar los signos de deshidratación, la diarrea sanguinolenta, la diarrea persistente,
Automedida de la Presión Arterial Home Blood Pressure Monitoring
 Home Blood Pressure Monitoring Chronic Kidney Disease Chronic kidney disease chapter 3 pre-dialysis CKD stages 1-3 La automedida de la presión arterial (AMPA) es la toma de su presión arterial (PA) por
Home Blood Pressure Monitoring Chronic Kidney Disease Chronic kidney disease chapter 3 pre-dialysis CKD stages 1-3 La automedida de la presión arterial (AMPA) es la toma de su presión arterial (PA) por
Llagas que no cicatrizan
 Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
Pregunta 1 En cuál de las siguientes situaciones no se puede hacer una medición de de temperatura corporal en la región bucal?
 MODULO 4 Herramientas y técnicas sanitarias para la Valoración Enfermera de la respiración/oxigenación y constantes vitales Pregunta 1 En cuál de las siguientes situaciones no se puede hacer una medición
MODULO 4 Herramientas y técnicas sanitarias para la Valoración Enfermera de la respiración/oxigenación y constantes vitales Pregunta 1 En cuál de las siguientes situaciones no se puede hacer una medición
RECOMENDACIONES PARA LA MEDIDA CORRECTA DE LA PRESIÓN ARTERIAL
 RECOMENDACIONES PARA LA MEDIDA CORRECTA DE LA PRESIÓN ARTERIAL 1º ANTES DE MEDIR LA PRESIÓN SANGUÍNEA LO QUE NO SE DEBE HACER Javier Mourín González Farmacéutico comunitario de As Nogais Al menos una hora
RECOMENDACIONES PARA LA MEDIDA CORRECTA DE LA PRESIÓN ARTERIAL 1º ANTES DE MEDIR LA PRESIÓN SANGUÍNEA LO QUE NO SE DEBE HACER Javier Mourín González Farmacéutico comunitario de As Nogais Al menos una hora
ESTA INFORMACIÓN ES PROPORCIONADA POR EL CENTRO MEDICO ABC. Concusión
 ESTA INFORMACIÓN ES PROPORCIONADA POR EL CENTRO MEDICO ABC INFORMACIÓN GENERAL: Concusión Qué es una concusión? La concusión cerebral es una lesión en el tejido o en los vasos sanguíneos del cerebro. También
ESTA INFORMACIÓN ES PROPORCIONADA POR EL CENTRO MEDICO ABC INFORMACIÓN GENERAL: Concusión Qué es una concusión? La concusión cerebral es una lesión en el tejido o en los vasos sanguíneos del cerebro. También
Las enfermedades más comunes son el hipotiroidismo, el hipertiroidismo y el nódulo tiroideo.
 TIROIDES Qué es la tiroides? La glándula tiroides, es una glándula que normalmente se localiza en la parte de adelante del cuello, su trabajo es formar las hormonas tiroideas y a través de la sangre, son
TIROIDES Qué es la tiroides? La glándula tiroides, es una glándula que normalmente se localiza en la parte de adelante del cuello, su trabajo es formar las hormonas tiroideas y a través de la sangre, son
Los signos vitales constituyen una herramienta
 CAPÍTULO XV Control de signos vitales Sandra P. Penagos, Enf. de Urgencias Luz Dary Salazar, Enf. Coordinadora de Enfermería Fanny E. Vera, Enf. de Urgencias Fundación Cardioinfantil Bogotá INTRODUCCIÓN
CAPÍTULO XV Control de signos vitales Sandra P. Penagos, Enf. de Urgencias Luz Dary Salazar, Enf. Coordinadora de Enfermería Fanny E. Vera, Enf. de Urgencias Fundación Cardioinfantil Bogotá INTRODUCCIÓN
GPC. Guía de Referencia Rápida. Triage Hospitalario de Primer Contacto en los Servicios de Urgencias Adultos para el Segundo y Tercer nivel
 Guía de Referencia Rápida Triage Hospitalario de Primer Contacto en los Servicios de Urgencias Adultos para el Segundo y Tercer nivel GPC Guía de Práctica Clínica Número de Registro ISSSTE-339-08 Triage
Guía de Referencia Rápida Triage Hospitalario de Primer Contacto en los Servicios de Urgencias Adultos para el Segundo y Tercer nivel GPC Guía de Práctica Clínica Número de Registro ISSSTE-339-08 Triage
Kinesiología del aparato respiratorio. Capítulo 5
 Kinesiología del aparato respiratorio Capítulo 5 Kinesiología del aparato respiratorio Capítulo 5 La kinesioterapia del aparato respiratorio es parte del tratamiento desde el diagnóstico. En este capítulo
Kinesiología del aparato respiratorio Capítulo 5 Kinesiología del aparato respiratorio Capítulo 5 La kinesioterapia del aparato respiratorio es parte del tratamiento desde el diagnóstico. En este capítulo
PROTECCION DE LOS OIDOS
 PROTECCION DE LOS OIDOS Características, Uso y Mantenimiento 1 El Ruido y el Oído No todos los sonidos son ruido -ruido es un sonido desagradable o irritante-. El ruido, además de ser molesto, puede interferir
PROTECCION DE LOS OIDOS Características, Uso y Mantenimiento 1 El Ruido y el Oído No todos los sonidos son ruido -ruido es un sonido desagradable o irritante-. El ruido, además de ser molesto, puede interferir
TRANSDUCTORES CAPACITIVOS
 CLASE 10 -- TRANSDUCTORES CAPACITIVOS Un capacitor o condensador consiste en dos superficies conductivas separadas por un material dieléctrico, el cual puede ser un sólido, líquido, gas o vacío. La capacitancia
CLASE 10 -- TRANSDUCTORES CAPACITIVOS Un capacitor o condensador consiste en dos superficies conductivas separadas por un material dieléctrico, el cual puede ser un sólido, líquido, gas o vacío. La capacitancia
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Aspectos destacados del sistema cardiocirculatorio y respiratorio, ligados al entrenamiento deportivo. Dr. Juan Carlos Mazza (Argentina)
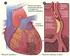 Aspectos destacados del sistema cardiocirculatorio y respiratorio, ligados al entrenamiento deportivo Dr. Juan Carlos Mazza (Argentina) SISTEMA CARDIOVASCULAR Cualquier sistema de circulación requiere
Aspectos destacados del sistema cardiocirculatorio y respiratorio, ligados al entrenamiento deportivo Dr. Juan Carlos Mazza (Argentina) SISTEMA CARDIOVASCULAR Cualquier sistema de circulación requiere
INFLUENZA (GRIPE) La influenza y usted
 lnfluenza (gripe) Qué es la influenza? La influenza es una enfermedad causada por los virus de la influenza. La influenza puede causar tos, dolores de garganta y fiebre. Los pacientes además pueden tener
lnfluenza (gripe) Qué es la influenza? La influenza es una enfermedad causada por los virus de la influenza. La influenza puede causar tos, dolores de garganta y fiebre. Los pacientes además pueden tener
Información general sobre el pie zambo
 Información general sobre el pie zambo Introducción El pie zambo es un defecto congénito frecuente que afecta a 1 de cada 1000 bebés. El término pie zambo se utiliza cuando un recién nacido tiene uno o
Información general sobre el pie zambo Introducción El pie zambo es un defecto congénito frecuente que afecta a 1 de cada 1000 bebés. El término pie zambo se utiliza cuando un recién nacido tiene uno o
Programa de Formación de Entrenadores de la ITF Curso de Nivel 2. Beber para ganar
 Programa de Formación de Entrenadores de la ITF Curso de Nivel 2 Beber para ganar Importancia (I) No se le da importancia a la correcta hidratación en el tenis Jugadores y entrenadores desconocen los aspectos
Programa de Formación de Entrenadores de la ITF Curso de Nivel 2 Beber para ganar Importancia (I) No se le da importancia a la correcta hidratación en el tenis Jugadores y entrenadores desconocen los aspectos
DEPARTAMENTO DE EDUCACIÓN FÍSICA
 DEPARTAMENTO DE EDUCACIÓN FÍSICA 3º ESO ÍNDICE EL CALENTAMIENTO 1 INTRODUCCIÓN 2 - CONCEPTO DE CALENTAMIENTO 3 - OBJETIVOS DEL CALENTAMIENTO 4 - TIPOS DE CALENTAMIENTO 4.1 GENERAL 4.2 - ESPECÍFICO 5 -
DEPARTAMENTO DE EDUCACIÓN FÍSICA 3º ESO ÍNDICE EL CALENTAMIENTO 1 INTRODUCCIÓN 2 - CONCEPTO DE CALENTAMIENTO 3 - OBJETIVOS DEL CALENTAMIENTO 4 - TIPOS DE CALENTAMIENTO 4.1 GENERAL 4.2 - ESPECÍFICO 5 -
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
INFORMACIÓN DEL PRODUCTO
 1 Hospitales / Clínica Todo en un diseño Checkme Pro toma mediciones precisas de varios parámetros de signos vitales, y se puede utilizar en una amplia gama de escenarios de aplicación, incluyendo hospitales,
1 Hospitales / Clínica Todo en un diseño Checkme Pro toma mediciones precisas de varios parámetros de signos vitales, y se puede utilizar en una amplia gama de escenarios de aplicación, incluyendo hospitales,
Enfermedad De Obstrucción Pulmonar Crónica (EOPC)
 Enfermedad De Obstrucción Pulmonar Crónica (EOPC) Introducción La enfermedad pulmonar obstructiva crónica (EPOC) y el enfisema son enfermedades comunes de los pulmones que afectan a millones de norteamericanos.
Enfermedad De Obstrucción Pulmonar Crónica (EOPC) Introducción La enfermedad pulmonar obstructiva crónica (EPOC) y el enfisema son enfermedades comunes de los pulmones que afectan a millones de norteamericanos.
Hipertensión arterial y Corazón. Información Sanitaria General. Asociación de Pacientes Cardiacos de Granada y su Provincia
 Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
Primeros Auxilios HPER-2320
 Prof. Edgar Lopategui Corsino M.A., Fisiología del Ejercicio UNIVERSIDAD INTERAMERICANA DE PUERTORICO RECINTO METROPOLITANO DEPARTAMENTO DE EDUCACIÓN FÍSICA Primeros Auxilios HPER-2320 PRIMER EXAMEN: Introducción/Evaluación
Prof. Edgar Lopategui Corsino M.A., Fisiología del Ejercicio UNIVERSIDAD INTERAMERICANA DE PUERTORICO RECINTO METROPOLITANO DEPARTAMENTO DE EDUCACIÓN FÍSICA Primeros Auxilios HPER-2320 PRIMER EXAMEN: Introducción/Evaluación
sabes qué son las infecciones nosocomiales? HIGIENE DE MANOS
 HIGIENE DE MANOS DIRECCIÓN GENERAL ADJUNTA DE SANIDAD NAVAL La higiene de manos es una de las prácticas más importantes para prevenir la propagación de infecciones. El personal de salud debe practicar
HIGIENE DE MANOS DIRECCIÓN GENERAL ADJUNTA DE SANIDAD NAVAL La higiene de manos es una de las prácticas más importantes para prevenir la propagación de infecciones. El personal de salud debe practicar
Capítulo 6. Valoración respiratoria
 498 Capítulo 6. Valoración respiratoria 6.19. La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 6.19 La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 499
498 Capítulo 6. Valoración respiratoria 6.19. La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 6.19 La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 499
Disminuyendo mi riesgo de infarto, protegiendo mi corazón.
 Disminuyendo mi riesgo de infarto, protegiendo mi corazón. A partir de los 45 años de edad es necesario realizar una evaluación del riesgo cardiovascular de rutina. Los médicos de la Unidad de Atención
Disminuyendo mi riesgo de infarto, protegiendo mi corazón. A partir de los 45 años de edad es necesario realizar una evaluación del riesgo cardiovascular de rutina. Los médicos de la Unidad de Atención
Índice de contenidos DESCRIPCIÓN GENERAL A TENER EN CUENTA. Valsartan e hidroclorotiazida (Por vía oral)
 Valsartan e hidroclorotiazida (Por vía oral) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL La combinación
Valsartan e hidroclorotiazida (Por vía oral) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL La combinación
El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología
 El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología Hospital Universitario "Lozano Blesa". Zaragoza 15 Pescado
El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología Hospital Universitario "Lozano Blesa". Zaragoza 15 Pescado
Aspectos generales y las distonías
 Aspectos generales y las distonías 1. Qué es la distonía? Se denomina distonía al cuadro caracterizado por la presencia de movimientos involuntarios secundarios a la contracción simultánea y sostenida
Aspectos generales y las distonías 1. Qué es la distonía? Se denomina distonía al cuadro caracterizado por la presencia de movimientos involuntarios secundarios a la contracción simultánea y sostenida
BIOLOGÍA Y GEOLOGÍA 3º ESO ACTIVIDADES DE RECUPERACIÓN CURSO 2014/15
 BIOLOGÍA Y GEOLOGÍA 3º ESO ACTIVIDADES DE RECUPERACIÓN (PARTE 2) CURSO 2014/15 Nombre y apellidos 1 APARATOS CIRCULATORIO Y EXCRETOR Ideas claras Todas las células de nuestro organismo viven inmersas en
BIOLOGÍA Y GEOLOGÍA 3º ESO ACTIVIDADES DE RECUPERACIÓN (PARTE 2) CURSO 2014/15 Nombre y apellidos 1 APARATOS CIRCULATORIO Y EXCRETOR Ideas claras Todas las células de nuestro organismo viven inmersas en
Actividades físicas Varices Arritmias Anginas de pecho Hipertensión arterial Obesidad
 Actividades físicas Varices Arritmias Anginas de pecho Hipertensión arterial Obesidad RELACIÓN ENTRE LA ACTIVIDAD FÍSICA Y LA ESPERANZA DE VIDA las poblaciones más activas físicamente suelen vivir más
Actividades físicas Varices Arritmias Anginas de pecho Hipertensión arterial Obesidad RELACIÓN ENTRE LA ACTIVIDAD FÍSICA Y LA ESPERANZA DE VIDA las poblaciones más activas físicamente suelen vivir más
El corazón del corredor
 El corazón del corredor El corazón es la bomba que suministra toda la energía al organismo y permite que todas las funciones orgánicas se realicen correctamente. Pesa aproximadamente 300g. Está situado
El corazón del corredor El corazón es la bomba que suministra toda la energía al organismo y permite que todas las funciones orgánicas se realicen correctamente. Pesa aproximadamente 300g. Está situado
Desobstrucción de la vía aérea.
 Desobstrucción de la vía aérea. INTRODUCCIÓN Cuando un objeto (sólido o líquido) pasa a la vía aérea, el organismo reacciona rápidamente, de forma automática e intenta expulsarlo con la tos. Es lo que
Desobstrucción de la vía aérea. INTRODUCCIÓN Cuando un objeto (sólido o líquido) pasa a la vía aérea, el organismo reacciona rápidamente, de forma automática e intenta expulsarlo con la tos. Es lo que
Tuberculosis Hospital Event
 Cuándo empezó la investigación por parte del Departamento de Salud Pública de El Paso? El Departamento de Salud Pública inició la investigación después de que se determinó que niños en el área post-parto
Cuándo empezó la investigación por parte del Departamento de Salud Pública de El Paso? El Departamento de Salud Pública inició la investigación después de que se determinó que niños en el área post-parto
Medicina tradicional china Qué es y para que sirve?
 Medicina tradicional china Qué es y para que sirve? La primera vez que nos hablan de medicina tradicional china solemos ser incrédulos y no creer en esos nuevos tratamientos que nos ofrecen. Pero la realidad
Medicina tradicional china Qué es y para que sirve? La primera vez que nos hablan de medicina tradicional china solemos ser incrédulos y no creer en esos nuevos tratamientos que nos ofrecen. Pero la realidad
Utilización de la Cánula de Guedel
 Utilización de la Cánula de Guedel La cánula de Guedel (fig. 15) es un dispositivo de material plástico que, introducido en la boca de la víctima, evita la caída de la lengua y la consiguiente obstrucción
Utilización de la Cánula de Guedel La cánula de Guedel (fig. 15) es un dispositivo de material plástico que, introducido en la boca de la víctima, evita la caída de la lengua y la consiguiente obstrucción
ESTUDIO ELECTROFISIOLOGICO. ABLACION
 ESTUDIO ELECTROFISIOLOGICO. ABLACION Toda irregularidad del ritmo natural del corazón se denomina arritmia. Casi todos sentimos latidos irregulares o palpitaciones leves, que por lo general son inofensivas.
ESTUDIO ELECTROFISIOLOGICO. ABLACION Toda irregularidad del ritmo natural del corazón se denomina arritmia. Casi todos sentimos latidos irregulares o palpitaciones leves, que por lo general son inofensivas.
Beneficios de la Ozonoterapia en la Diabetes Mellitus
 Beneficios de la Ozonoterapia en la Diabetes Mellitus Mundialmente afecta a más de 382 millones de personas, la Organización Mundial de la Salud estima que para el año 2030 el número de personas diagnosticadas
Beneficios de la Ozonoterapia en la Diabetes Mellitus Mundialmente afecta a más de 382 millones de personas, la Organización Mundial de la Salud estima que para el año 2030 el número de personas diagnosticadas
Circulación Fetal. 2. Circulación Feto placentaria
 1. Introducción (Valeria Cordero) Si bien la circulación comienza en el embrión desde el principio de la cuarta semana, en que el corazón comienza a latir, y no será sino hasta la etapa fetal cuando esta
1. Introducción (Valeria Cordero) Si bien la circulación comienza en el embrión desde el principio de la cuarta semana, en que el corazón comienza a latir, y no será sino hasta la etapa fetal cuando esta
LA RESPIRACIÓN CONSCIENTE.
 LA RESPIRACIÓN. Existen varios métodos para aprender a controlar la activación psicofisiológica que forma parte del Estrés y la Ansiedad como son: Relajación Muscular Progresiva de Jacobson (RMP) Relajación
LA RESPIRACIÓN. Existen varios métodos para aprender a controlar la activación psicofisiológica que forma parte del Estrés y la Ansiedad como son: Relajación Muscular Progresiva de Jacobson (RMP) Relajación
INTERRUPCIÓN DEL ARCO AÓRTICO
 INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes
 Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
GUIA CLINICA DE CONTROL DE SIGNOS VITALES
 Facultad Ciencias de la Salud Kinesiología Chillán GUIA CLINICA DE CONTROL DE SIGNOS VITALES INTRODUCCION Los signos vitales son indicadores que reflejan el estado fisiológico de los órganos vitales (cerebro,
Facultad Ciencias de la Salud Kinesiología Chillán GUIA CLINICA DE CONTROL DE SIGNOS VITALES INTRODUCCION Los signos vitales son indicadores que reflejan el estado fisiológico de los órganos vitales (cerebro,
RECOMENDACIONES PARA EL TRABAJO CON PANTALLAS DE VISUALIZACIÓN DE DATOS, P.V.D.
 RECOMENDACIONES PARA EL TRABAJO CON PANTALLAS DE VISUALIZACIÓN DE DATOS, P.V.D. Estas recomendaciones van dirigidas a todas aquellas personas que utilizan habitualmente equipos con pantallas de visualización
RECOMENDACIONES PARA EL TRABAJO CON PANTALLAS DE VISUALIZACIÓN DE DATOS, P.V.D. Estas recomendaciones van dirigidas a todas aquellas personas que utilizan habitualmente equipos con pantallas de visualización
EFICIENCIA EN LOS SISTEMAS DE BOMBEO Y DE AIRE COMPRIMIDO
 EFICIENCIA EN LOS SISTEMAS DE BOMBEO Y DE AIRE COMPRIMIDO 1. GENERALIDADES La sencillez en la operación, la disponibilidad, la facilidad y la seguridad en el manejo de las herramientas y elementos neumáticos
EFICIENCIA EN LOS SISTEMAS DE BOMBEO Y DE AIRE COMPRIMIDO 1. GENERALIDADES La sencillez en la operación, la disponibilidad, la facilidad y la seguridad en el manejo de las herramientas y elementos neumáticos
EJERCICIOS ABDOMINALES
 EJERCICIOS ABDOMINALES La condición óptima de algunos músculos depende de la aplicación de ciertos principios claves de la biomecánica de los mismos. Considerando esta fórmula podemos distinguir entre
EJERCICIOS ABDOMINALES La condición óptima de algunos músculos depende de la aplicación de ciertos principios claves de la biomecánica de los mismos. Considerando esta fórmula podemos distinguir entre
L M M J V S D - - - - 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31
 ENERO - - - - 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 La alternancia entre las posiciones sentado y de pie recomendadas mejoran la circulación y reduce las tensiones
ENERO - - - - 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 La alternancia entre las posiciones sentado y de pie recomendadas mejoran la circulación y reduce las tensiones
Ecografía Doppler: Principios físicos y técnica
 Ecografía Doppler: Principios físicos y técnica Santiago Isarria Vidal (Hospital Lluís Alcanyís de Xàtiva (Valencia)) Principios físicos: El efecto Doppler describe el cambio de frecuencia que se produce
Ecografía Doppler: Principios físicos y técnica Santiago Isarria Vidal (Hospital Lluís Alcanyís de Xàtiva (Valencia)) Principios físicos: El efecto Doppler describe el cambio de frecuencia que se produce
ALERGIA A MEDICAMENTOS
 ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
Agricultural Tailgate Safety Training
 Agricultural ailgate Safety raining Módulo de Entrenamiento: Estrés por Calor Información Básica Agricultural Safety Program Objetivo: Ser capaz de identificar los síntomas de ataque por calor y agotamiento
Agricultural ailgate Safety raining Módulo de Entrenamiento: Estrés por Calor Información Básica Agricultural Safety Program Objetivo: Ser capaz de identificar los síntomas de ataque por calor y agotamiento
La enfermedad de Alzheimer y la diabetes
 La enfermedad de Alzheimer y la diabetes Cerca de 21 millones de personas en los Estados Unidos tienen diabetes. Más de 6 millones de estas personas no saben que la tienen. La diabetes es una enfermedad
La enfermedad de Alzheimer y la diabetes Cerca de 21 millones de personas en los Estados Unidos tienen diabetes. Más de 6 millones de estas personas no saben que la tienen. La diabetes es una enfermedad
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA LOS 12 CONSEJOS FUNDAMENTALES PARA EVITAR UN ICTUS
 Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
MARCO TEORICO. La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre.
 CAPITULO 2 MARCO TEORICO 2.1Que es la Diabetes La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre. Causas La insulina es una hormona producida
CAPITULO 2 MARCO TEORICO 2.1Que es la Diabetes La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre. Causas La insulina es una hormona producida
DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA
 DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA Sistólica< 120mmHg /Diastólica < 80mmHg HTA adulto (edad a 18
DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA Sistólica< 120mmHg /Diastólica < 80mmHg HTA adulto (edad a 18
ECOCARDIOGRAFIA. Principios básicos
 ECOCARDIOGRAFIA La ecocardiografía emplea ondas sonoras para producir una imagen del corazón y ver cómo funciona. Según el tipo de estudio ecocardiográfico que se realice, puede determinarse el tamaño,
ECOCARDIOGRAFIA La ecocardiografía emplea ondas sonoras para producir una imagen del corazón y ver cómo funciona. Según el tipo de estudio ecocardiográfico que se realice, puede determinarse el tamaño,
REFRESCANDO CONOCIMIENTOS SOBRE LOS SIGNOS VITALES
 EDIC COLLEGE DIVISIÓN DE EDUCACIÓN CONTINUA PO Box 9120, Caguas Puerto Rico 00726 TEL: 787-744-8519 ext.305, 250 FAX: 787-743-0855 Número de Proveedor: 00066 Módulo Instruccional REFRESCANDO CONOCIMIENTOS
EDIC COLLEGE DIVISIÓN DE EDUCACIÓN CONTINUA PO Box 9120, Caguas Puerto Rico 00726 TEL: 787-744-8519 ext.305, 250 FAX: 787-743-0855 Número de Proveedor: 00066 Módulo Instruccional REFRESCANDO CONOCIMIENTOS
LO MEJORARÁS SOBRE TODO CON EL TRABAJO DE RESISTENCIA
 Cuando hacemos ejercicio físico, en nuestro cuerpo se ponen a funcionar varios sistemas y aparatos (sistema cardiovascular, sistema respiratorio, sistema nervioso y aparato locomotor). Todo se pone en
Cuando hacemos ejercicio físico, en nuestro cuerpo se ponen a funcionar varios sistemas y aparatos (sistema cardiovascular, sistema respiratorio, sistema nervioso y aparato locomotor). Todo se pone en
1.1.2. CÓMO PASAR AL ENFERMO DE LA CAMA A LA CAMILLA
 1.1.2. CÓMO PASAR AL ENFERMO DE LA CAMA A LA CAMILLA Para realizar este cometido, y siempre dependiendo del estado del paciente, debemos contar con 2 o 3 personas. En el caso de niños pequeños o bebés,
1.1.2. CÓMO PASAR AL ENFERMO DE LA CAMA A LA CAMILLA Para realizar este cometido, y siempre dependiendo del estado del paciente, debemos contar con 2 o 3 personas. En el caso de niños pequeños o bebés,
Ataque Cerebral DIFICULTAD PARA CAMINAR DEBILIDAD EN UN LADO DEL CUERPO DIFICULTAD PARA VER DIFICULTAD PARA HABLAR
 Ataque Cerebral DIFICULTAD PARA CAMINAR DEBILIDAD EN UN LADO DEL CUERPO DIFICULTAD PARA VER DIFICULTAD PARA HABLAR Conozca las Señales. Llame inmediatamente al 911. Conozca qué son los Ataques o Derrames
Ataque Cerebral DIFICULTAD PARA CAMINAR DEBILIDAD EN UN LADO DEL CUERPO DIFICULTAD PARA VER DIFICULTAD PARA HABLAR Conozca las Señales. Llame inmediatamente al 911. Conozca qué son los Ataques o Derrames
MANUAL DE PROCEDIMIENTO PARA LA INSTALACION Y CONTROL DE ECO-CAR
 MANUAL DE PROCEDIMIENTO PARA LA INSTALACION Y CONTROL DE ECO-CAR A/ INSTALACION. Para una óptima instalación del dispositivo Eco-car se deben observar las siguientes pautas: 1.- El dispositivo debe estar
MANUAL DE PROCEDIMIENTO PARA LA INSTALACION Y CONTROL DE ECO-CAR A/ INSTALACION. Para una óptima instalación del dispositivo Eco-car se deben observar las siguientes pautas: 1.- El dispositivo debe estar
 23. Morbilidad masculina y conductas de riesgo En el cuestionario de la encuesta con hombres de FESAL- 2002/03 se incluyó un módulo de preguntas con el propósito de obtener un perfil exploratorio de la
23. Morbilidad masculina y conductas de riesgo En el cuestionario de la encuesta con hombres de FESAL- 2002/03 se incluyó un módulo de preguntas con el propósito de obtener un perfil exploratorio de la
COMO FUNCIONA EL CORAZON Y EL LATIDO QUE SENTIMOS
 COMO FUNCIONA EL CORAZON Y EL LATIDO QUE SENTIMOS Sístole: Cuando nos tomamos el pulso lo que notamos es el latido (sístole), momento en el que las dos válvula auriculares se cierran y las dos válvulas
COMO FUNCIONA EL CORAZON Y EL LATIDO QUE SENTIMOS Sístole: Cuando nos tomamos el pulso lo que notamos es el latido (sístole), momento en el que las dos válvula auriculares se cierran y las dos válvulas
CONCEPTOS DE LA FUERZA
 CONCEPTOS DE LA FUERZA PAPEL DE LA FUERZA EN EL RENDIMIENTO DEPORTIVO La mejora de la fuerza es un factor importante en todas las actividades deportivas, y en algunos casos determinantes (en el arbitraje
CONCEPTOS DE LA FUERZA PAPEL DE LA FUERZA EN EL RENDIMIENTO DEPORTIVO La mejora de la fuerza es un factor importante en todas las actividades deportivas, y en algunos casos determinantes (en el arbitraje
Primeros auxilios, RCP y DEA para adultos Referencia rápida
 Primeros auxilios, RCP y DEA para adultos Referencia rápida Contenido Cómo revisar a un adulto enfermo o lesionado 3 RCP 4 DEA: adultos o niños 5 Atragantamiento en personas conscientes 6 Control del sangrado
Primeros auxilios, RCP y DEA para adultos Referencia rápida Contenido Cómo revisar a un adulto enfermo o lesionado 3 RCP 4 DEA: adultos o niños 5 Atragantamiento en personas conscientes 6 Control del sangrado
Guía del entrenador de estilo de vida: Fase de seguimiento
 Guía del entrenador de estilo de vida: Fase de seguimiento Salud del corazón Visión general En esta sesión se presenta el tema de las enfermedades cardíacas, qué son y cuáles son los factores de riesgo
Guía del entrenador de estilo de vida: Fase de seguimiento Salud del corazón Visión general En esta sesión se presenta el tema de las enfermedades cardíacas, qué son y cuáles son los factores de riesgo
DEPARTAMENTO DE EDUCACIÓN FÍSICA
 DEPARTAMENTO DE EDUCACIÓN FÍSICA 3º ESO LAS CUALIDADES FÍSICAS BÁSICAS: LA RESISTENCIA Y LA FLEXIBILIDAD ÍNDICE 1 INTRODUCCIÓN 2 REPASO DE LAS DEFINICIONES DE LAS CUALIDADES FÍSICAS BÁSICAS 3 LA RESISTENCIA
DEPARTAMENTO DE EDUCACIÓN FÍSICA 3º ESO LAS CUALIDADES FÍSICAS BÁSICAS: LA RESISTENCIA Y LA FLEXIBILIDAD ÍNDICE 1 INTRODUCCIÓN 2 REPASO DE LAS DEFINICIONES DE LAS CUALIDADES FÍSICAS BÁSICAS 3 LA RESISTENCIA
Índice de contenidos DESCRIPCIÓN GENERAL. Esteroides Anabólicos (Por via oral)
 Esteroides Anabólicos (Por via oral) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL Los esteroides anabólicos
Esteroides Anabólicos (Por via oral) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL Los esteroides anabólicos
Hipertensión Arterial. En pocas palabras para su paciente
 Hipertensión Arterial En pocas palabras para su paciente Tabla de Contenido Hipertensión arterial en pocas palabras...1 Tensión arterial y presión arterial son la misma cosa?...1 Cuál es la tensión o presión
Hipertensión Arterial En pocas palabras para su paciente Tabla de Contenido Hipertensión arterial en pocas palabras...1 Tensión arterial y presión arterial son la misma cosa?...1 Cuál es la tensión o presión
Unidad 2. Qué es la deficiencia mental?
 Unidad 2 Qué es la deficiencia mental? No tan diferente Lo más importante de una persona con deficiencia mental es que tiene mucho en común con nosotros. Algunas personas son más inteligentes que otras.
Unidad 2 Qué es la deficiencia mental? No tan diferente Lo más importante de una persona con deficiencia mental es que tiene mucho en común con nosotros. Algunas personas son más inteligentes que otras.
Cuida. y previene el asma INSPIRA PROGRAMA DE SALUD COMPLETO Y GRATUITO ESPACIOINSPIRA ESPACIO. Pregunta a tu farmacéutico e inscríbete
 a Novartis company ESPACIO INSPIRA PROGRAMA DE SALUD COMPLETO Y GRATUITO Impartido por un enfermero ESPACIOINSPIRA Respirar. Innovar. Respirar. Innovar. Pregunta a tu farmacéutico e inscríbete TU FARMACIA
a Novartis company ESPACIO INSPIRA PROGRAMA DE SALUD COMPLETO Y GRATUITO Impartido por un enfermero ESPACIOINSPIRA Respirar. Innovar. Respirar. Innovar. Pregunta a tu farmacéutico e inscríbete TU FARMACIA
CAPÍTULO XI. Hemodinámica
 CAPÍTULO Hemodinámica 11.1. VALORACIÓN DE LA TEMPERATURA CORPORAL SUPERFICIAL Definición: Medición de la temperatura corporal a través de un termómetro clínico. Objetivo: Conocer la temperatura corporal
CAPÍTULO Hemodinámica 11.1. VALORACIÓN DE LA TEMPERATURA CORPORAL SUPERFICIAL Definición: Medición de la temperatura corporal a través de un termómetro clínico. Objetivo: Conocer la temperatura corporal
Boletín de Enfermería Número: 7 Mecánica Corporal.
 Elaborado 02 07 2012 1 5 GSM ENF002 Boletín de Enfermería Número: 7 Mecánica Corporal. Elaborado 02 07 2012 2 5 GSM ENF002 Boletín Informativo/Programa de Capacitación Continua/Jefatura de Enfermería No.
Elaborado 02 07 2012 1 5 GSM ENF002 Boletín de Enfermería Número: 7 Mecánica Corporal. Elaborado 02 07 2012 2 5 GSM ENF002 Boletín Informativo/Programa de Capacitación Continua/Jefatura de Enfermería No.
Consejos de tu veterinario. Año 4. Número 15
 Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
DIABETES MELLITUS GESTACIONAL
 DIABETES MELLITUS GESTACIONAL Con el auspicio de: QUÉ ES DIABETES MELLITUS GESTACIONAL? La Diabetes Mellitus Gestacional, es una enfermedad que afecta a algunas mujeres durante el embarazo, ya que su cuerpo
DIABETES MELLITUS GESTACIONAL Con el auspicio de: QUÉ ES DIABETES MELLITUS GESTACIONAL? La Diabetes Mellitus Gestacional, es una enfermedad que afecta a algunas mujeres durante el embarazo, ya que su cuerpo
Masaje de 7 segundos en la ducha para un busto hermoso
 Bust Up Secret Technique Masaje de 7 segundos en la ducha para un busto hermoso La razón de la caída del busto, es que su ligamento está flojo. Si se puede reafirmar el ligamento se puede obtener un busto
Bust Up Secret Technique Masaje de 7 segundos en la ducha para un busto hermoso La razón de la caída del busto, es que su ligamento está flojo. Si se puede reafirmar el ligamento se puede obtener un busto
Estreñimiento. El estreñimiento es un problema digestivo común que le dificulta tener una evacuación intestinal.
 Estreñimiento Qué es el estreñimiento? El estreñimiento es un problema digestivo común que le dificulta tener una evacuación intestinal. Las heces pueden ser muy duras, lo cual dificulta evacuarlas y hacen
Estreñimiento Qué es el estreñimiento? El estreñimiento es un problema digestivo común que le dificulta tener una evacuación intestinal. Las heces pueden ser muy duras, lo cual dificulta evacuarlas y hacen
FISICA Y QUÍMICA 4º ESO 1.- TRABAJO MECÁNICO.
 1.- TRABAJO MECÁNICO. Si a alguien que sostiene un objeto sin moverse le preguntas si hace trabajo, probablemente te responderá que sí. Sin embargo, desde el punto de vista de la Física, no realiza trabajo;
1.- TRABAJO MECÁNICO. Si a alguien que sostiene un objeto sin moverse le preguntas si hace trabajo, probablemente te responderá que sí. Sin embargo, desde el punto de vista de la Física, no realiza trabajo;
Modificaciones respecto a la anterior edición. Elaborado: Revisado Aprobado: Enfermería Cirugía General Dirección Enfermería Dirección Enfermería
 Modificaciones respecto a la anterior edición Revisión general protocolo anterior Elaborado: Revisado Aprobado: Enfermería Cirugía General Dirección Enfermería Dirección Enfermería La Nutrición Enteral
Modificaciones respecto a la anterior edición Revisión general protocolo anterior Elaborado: Revisado Aprobado: Enfermería Cirugía General Dirección Enfermería Dirección Enfermería La Nutrición Enteral
HIPERTENSION ARTERIAL PLAN DE ATENCIÓN DE ENFERMERÍA.
 HIPERTENSION ARTERIAL PLAN DE ATENCIÓN DE ENFERMERÍA. JEFFERI CAROLINA TAMAYO ROJAS UNIVERSIDAD DE CALDAS. MANIZALES. COLOMBIA. ENFERMERÍA 2005 Hipertensión significa presión sanguínea alta y generalmente
HIPERTENSION ARTERIAL PLAN DE ATENCIÓN DE ENFERMERÍA. JEFFERI CAROLINA TAMAYO ROJAS UNIVERSIDAD DE CALDAS. MANIZALES. COLOMBIA. ENFERMERÍA 2005 Hipertensión significa presión sanguínea alta y generalmente
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
