GUÍA CLÍNICA. Retinopatía Diabética
|
|
|
- María del Rosario Ortíz Segura
- hace 7 años
- Vistas:
Transcripción
1 Junio 2006
2 Responsables de la Guía Clínica Elaboración en base a revisión de evidencia Dra. Liliana Jadue Pontificia Universidad Católica de Chile Revisión técnica Sociedad Chilena de Oftalmología Doctores: Ricardo Agurto Cristián Carpentier Germán González Jaime Mayora Patricio Meza Rebeca Vega Rodrigo Vidal Coordinación Ministerio de Salud E.M. Patricia Morgado DIPRECE pmorgado@minsal.cl Dra. Dolores Tohá DIPRECE dtoha@minsal.cl Citar como: MINISTERIO DE SALUD. MINISTERIO DE SALUD. Guía Clínica RETINOPATÍA DIABETICA Todos los derechos reservados. Este material puede ser reproducido para fines de capacitación. Prohibida su venta. ISBN 2
3 Índice 1. Glosario de términos y abreviaturas 4 2. Objetivo de la Guía Cínica 7 3. Antecedentes 7 4. Clasificación 9 5. Sospecha Diagnóstica Tratamiento Bibliografía Anexos 20
4 1. Glosario de términos y abreviaturas ABCD: Agudeza visual, AV: Agudeza visual binocular (Binocular acuity): (Minimun perceptible acuity): Agudeza visual mínima separable (Minimun separable acuity) Angiografía fluoresceínica (FRG): Angiografía: Angiopatía diabética: DCCT: Dilatación pupilar: Appropriate Blood Pressure Control in Diabetes. cantidad de visión que es capaz de ver un ojo. cantidad de visión por ambos ojos simultáneamente. Agudeza visual mínima perceptible capacidad de un ojo para percibir un punto, una raya o un objeto con la mínima cantidad de luz. capacidad de un ojo para percibir dos, rayas de dos objetos que están juntos y no percibirlos como único. método diagnóstico para visualizar los vasos retinianos, coroides, retina y epitelio pigmentario. cualquier procedimiento para visualizar e imprimir el tamaño y las posibles alteraciones del aparato circulatorio, específicamente los vasos uveales y retinianos. patología vascular retiniana que se presenta en pacientes diabéticos y se caracteriza por microaneurismas, micro y macrohemorragias, neoformación vascular, zonas isquémicas de la retina, exudados blandos y exudados duros. Diabetes Control and Complications Trial. rebajamiento del músculo dilatador de la pupila por medio de cicloplégicos o enfermedades neurológicas del tercer par. DM, DM1, DM2: dabetes mellitus, diabetes mellitus tipo 1, diabetes mellitus tipo 2. DRS: DRVS: Edema macular cistoide: EM, EMCS, EMNCS: ETDRS: Facoemulsificación: FCL: FCL Focal: Fondo de ojos: Diabetic Retinopathy Study. Diabetic Retinopathy Vitrectomy Study. edema retiniano localizado en la región macular causada por obstrucciones vasculares retinianos, diabetes, uveítis y, en algunos casos ocurridos después de la extracción de catarata por traumatismo del endotelio. edema macular, edema macular clínicamente significativo, edema macular no clínicamente significativo. Early Treatment Diabetic Retinopathy Study procedimiento quirúrgico que se emplea para el tejido lenticular, utilizando vibración ultrasónica de alta frecuencia, para poderlo aspirar, a través de una pequeña incisión. foto coagulación con láser. foto coagulación con láser aplicada en ciertos puntos de la retina. porción posterior del ojo visible con el oftalmoscopio.
5 Foto coagulación macular: Foto coagulación panretinal: Foto coagulación: Fotopsia: Glaucoma hemorrágico (glaucoma neovascular): Glaucoma: Hemorragia vítrea: Láser continuo: Láser de Argón: Láser: NC: Oftalmoscopía: PFC: RD: RDNP: RDP: no Proliferativa leve: no Proliferativa mínima: no Proliferativa moderada: tratamiento con láser de argón o de krypton que se emplea para tratar el edema macular o la neoformación vascular intrarretiniana macular. procedimiento terapéutico que utiliza láser para coagular microaneurismas, vasos retinianos anómalos en retinopatía diabética y oclusión de las venas retinianas. procedimiento, generalmente hecho con láser, para producir la irritación y posterior cicatriz de la retina y coroides para el tratamiento de algunas retinopatías y el desprendimiento de retina. sensación luminosa, en forma de chispas o relámpagos, debida a afecciones de la retina. glaucoma producido por el sangramiento de vasos neoformados en el iris, rubeosis, y que se extienden sobre el trabéculo, cerrando la circulación de salida del humor acuoso. Hay dolor, edema corneal, lagrimeo y Tyndall en cámara anterior. Puede aparecer en las retinopatías proliferante diabéticas e hipertensivas. neuropatía óptica, con o sin aumento de la presión intraocular, que provoca alteraciones en el nervio óptico que se reflejan en daños en el campo visual. sangre en la cavidad vítrea. forma de láser de emisión continua que controla el operador, en contraposición de otros tipos de láser que se emiten por intervalos previamente programados. láser que usa el gas argón para producir pequeñas quemaduras y perforaciones en iris, retina, vasos de neoascularización retiniana y algunos tipos de tumores. siglas de la expresión inglesa Light Amplification by Stymulated Emisión of Radiations, cuya traducción es: ampliación de la luz mediante emisión estimulada de radiaciones. Recomendación o evidencia no clasificable o no clasificada en los documentos que se revisaron para esta guía. visualización del fondo de ojo; puede hacerse por oftalmoscopía directa, indirecta o con lente de Goldman. panfotocoagulación láser, o foto coagulación en rejilla o grilla. retinopatía diabética. No Proliferativa. Proliferativa. donde hay microaneurismas, exudados blandos, microhemorragias retinianas y escasos exudados duros. donde sólo hay microaneurismas. hay microaneurismas, exudados blandos, microhemorragias retinianas moderadas, y escasas anomalías microvasculares intrarretinianas (IRMA).
6 no Proliferativa moderadamente severa: no Proliferativa muy severa: no Proliferativa severa: Proliferante mínima: Proliferativa de alto riesgo: Proliferativa de avanzada: Proliferativa moderada: UKPDS: Vitrectomía anterior: Vitrectomía por pars plana: Vitrectomía: hay microaneurismas, exudados blandos, hemorragias retinianas severas, exudados duros, rosarios venosos y escasas anomalías microvasculares intrarretinianas (IRMA) en un solo cuadrante. donde hay microaneurismas, exudados algodonosos, exudados duros, severas hemorragias retinianas en los cuatro cuadrantes, rosarios venosos en dos cuadrantes y anomalías microvasculares intrarretinianas (IRMA) en un cuadrante o más. hay microaneurismas, exudados algodonosos, exudados duros, severas hemorragias retinianas en los cuatro cuadrantes o rosarios venosos en dos cuadrantes o anomalías microvasculares intrarretinianas (IRMA) en un cuadrante o más. además de todos los signos descritos en las anteriores se agrega neo vascularización retiniana en uno o más cuadrantes y que no toma el área papilar. a todos los signos descritos en las anteriores se agrega neo vascularización retiniana en uno o más cuadrantes, que toma un tercio del área papilar o hay hemorragias prerretinianas o vítreas. además de la neovascularización retiniana en uno o más cuadrantes, toma el área papilar, hay hemorragias prerretinianas, proliferación fibrovascular, hemorragias vítreas que ocultan el fondo y desprendimiento de retina. además de todos los signos descritos en las anteriores se agrega neovascularización retiniana en uno o más cuadrantes, en menos de un tercio del área papilar. U.K. Prospective Diabetes Study. técnica quirúrgica que consiste en remover el vítreo que está detrás de la pupila. técnica quirúrgica que usa como vía de acceso la pars plana para hacer una vitrectomía. extracción parcial o total del cuerpo vítreo. 6
7 2. Objetivo de la Guía Clínica El propósito de esta Guía Clínica es orientar la toma de decisiones del equipo de salud para el manejo y tratamiento de la RD, basadas en la mejor evidencia y recomendaciones disponibles, con el fin de reducir el deterioro visual y la ceguera en personas con DM debido a la retinopatía diabética y mejorar la calidad de vida, a través de la detección precoz con el examen oftalmológico y la angiografía fluoresceínica de las lesiones retinales tratables mediante fotocoagulación láser o la vitrectomía, según indicación. 3. Antecedentes - Definición La (RD) es una microangiopatía progresiva que se caracteriza por lesiones y oclusión de vasos retinales pequeños en personas con Diabetes Mellitus. Las alteraciones patológicas más tempranas son el engrosamiento de la membrana basal endotelial capilar y alteración del endotelio retinal, que producen filtración de líquidos y de lípidos, asociado a una isquemia retinal que desencadena neovasos, sangramiento intraocular y un desprendimiento de retina traccional. La RD progresa desde una alteración no proliferante leve caracterizada por un aumento de la permeabilidad vascular, luego progresa a RD no proliferante severa moderada a severa caracterizado por la obstrucción vascular. En una etapa aún más avanzada, se observa la RD proliferante, caracterizada por el crecimiento de nuevos vasos en la retina o en la superficie posterior del vítreo. Estos cambios pueden acompañarse de EM caracterizado por el adelgazamiento retinal producto de la fuga de los vasos sanguíneos. El embarazo, la pubertad, el mal control metabólico de la glucosa sanguínea, la hipertensión arterial y la cirugía de catarata pueden acelerar estos cambios. - Aspectos generales La RD es una de las manifestaciones retinales de la DM y la mayor causa de morbilidad en pacientes con diabetes. Es la principal causa de ceguera en pacientes en edad productiva o bajo 60 años. También es la mayor causa de ceguera en adultos mayores y es causa de disminución de la calidad de vida en pacientes con diabetes. En la mayoría de los pacientes diabéticos la enfermedad transcurre en forma asintomática o silente, y se manifiesta cuando está avanzada o debuta con un evento que limita la visión en forma severa, como el desprendimiento de retina. La RD afecta a la mayoría de los pacientes con diabetes, con un riesgo que aumenta según su duración. Después de 20 años de diabetes, hay evidencia de RD en casi todos los pacientes con Diabetes Mellitus tipo 1 y sobre el 80% de los pacientes con Diabetes Mellitus tipo 2. Por su elevada prevalencia y morbilidad de alta trascendencia, la RD es un problema de salud importante, que además puede ser prevenible y tratable si se maneja oportunamente. Sin tratamiento, el deterioro de la visión a menudo progresará.
8 Numerosos avances en el manejo de la DM han permitido reducir los riesgos asociados a sus complicaciones. Los cuatro estudios más importantes en lo referente a la evolución y tratamiento de la RD son: Diabetic Retinopathy Study (DRS), Early Treatment Diabetic Retinopathy Study (ETDRS), Diabetic Retinopathy Vitrectomy Study (DRVS) y Diabetes Control and Complications Trial (DCCT). Los resultados y conclusiones de los mismos han permitido conocer mejor la evolución natural de la enfermedad, su respuesta a los diferentes tratamientos, y plantear un esquema de manejo racional. El riesgo de pérdida visual y ceguera se reduce sustancialmente con un plan de tratamiento que combina la detección temprana y los tratamientos efectivos de la RD. Magnitud del problema - Morbilidad La RD es la complicación microvascular más frecuente de los diabéticos y la tercera en frecuencia entre todas las complicaciones consideradas en su conjunto. Es además la primera causa de ceguera adquirida en el mundo y en Chile. La RD produce deterioro visual, que puede ser progresivo desde una RDNP en distintos grados de evolución hasta una RDP de mayor o menor riesgo, condiciones que pueden conducir a la ceguera total. El deterioro también puede ser de evolución aguda y acompañarse de EM con riesgo de ceguera en paciente con RD proliferante o no proliferante. Otro compromiso agudo que reduce la visión es el desprendimiento de retina regmatógeno o traccional que es causa de ceguera parcial o total y el glaucoma neovascular del diabético. El deterioro depende de algunos factores como el mal control metabólico de los pacientes con DM, el embarazo, el inicio de la pubertad y el mal control de la presión arterial. - Incidencia y prevalencia Su incidencia aumenta con la duración de la enfermedad, alcanzando en algunas series hasta 99% de los casos a los 20 años de diabetes. Investigaciones extranjeras y nacionales informan que al momento del diagnóstico de DM2, 15-20% presenta RD en algún grado. La alta frecuencia de RD al diagnóstico de DM2, se debe a que la diabetes se inicia 4 a 7 años antes del diagnóstico clínico. A los 10 años de enfermedad, 35 a 40% de los diabéticos presentan RD, y 80% a los 20 años en DM2, Ref. 10. Se observa RDP en 8 a10% de los DM 2 a los 15 años de evolución de la enfermedad. En DM1 la prevalencia de la RD aumenta con la duración de la diabetes, 25% de los pacientes con DM1 puede tener algún grado de RD a los 5 años desde el diagnóstico y llega cerca de 100% a los 20 años de evolución, Ref. 10. La prevalencia de la RD proliferativa es de 25-30% de los DM1 a los 15 años de evolución de la diabetes, Ref. 11. Un estudio reciente en USA que analizó datos de 8 estudios poblacionales 2 para medir la prevalencia de RD en adultos sobre 40 años, encontró que 3,4% de los adultos de la población general tenían RD y que 2 The Eye Diseases Prevalence Research Group. The Prevalence of Diabetic Retinopathy Among Adults in the United States. Arch Ophthalmol. 2004;122:
9 0,75% tenían RD que amenaza la visión (RDP y RDNP severa). En el grupo de aquellos que conocen su condición de diabéticos, la cifra de RD fue de 40,3% y RD que amenaza la visión de 8,2%. Con estas cifras, 4,1 millones de personas tiene RD en USA y 1 de cada 12 personas sobre 40 años con DM tiene un RD avanzada. En Chile estimaciones recientes señalan una prevalencia de 5% en la población de mayores de 20 años de edad *. Se ha demostrado que la prevalencia de RD aumenta progresivamente con la antigüedad de la DM y el mal control metabólico **. En pacientes con DM, la prevalencia de RD varía entre 23,6 a 35,5% ***. Verdaguer en 2001 encontró una prevalencia de 28,5% durante la Campaña Día de la Diabetes. Hay estimaciones del Dr. Olmos de la P. Universidad Católica que calculan la existencia de a pacientes diabéticos ****. Si a esta población se extrapolan los porcentajes conocidos en Estados Unidos, en Chile existirían pacientes con RD y pacientes con RD avanzada. Los egresos en el año 2003 por retinopatía diabética alcanzaron a 481 casos, con una tasa de 0,3 por , distribuidos de igual manera en hombres y mujeres (Tabla 3). No se registran defunciones por esta causa. Tabla 3 Egresos 2003 por Retinopatía diabética. Números y tasas por habitantes Retinopatía diabética Egresos hospitalarios Hombres Mujeres Total Tasas Casos Tasas Casos Tasas Casos 0, , , Clasificación La RD se puede clasificar desde las etapas más iniciales o leves, a otras más avanzadas o graves de acuerdo con la condición de la retina al examen de Fondo de Ojo. Según el ETDRS ***** la RD se puede clasificar en una etapa temprana o No Proliferante (RDNP) y una más avanzada denominada Proliferante (RDP). La RDNP se subdivide a su vez en leve, moderada, severa y muy severa. La RDP se subdivide en temprana, de alto riesgo y avanzada. * Verdaguer TJ,. Clasificación, Normas para Pesquisa y Tratamiento. ** Durruty A, Carpentier C. et al Evaluación del compromiso retinal en diabéticos tipo 2, microalbuminúricos. Rev. méd. Chile, oct. 2000, vol.128, no.10, p *** Estudio realizado en el área Norte de Santiagio en pacientes con control diabético y el examen. El metodo de tamizaje consistió en oftalmoscopía directa e indirecta realizada por especialista. **** Dr. Pablo Olmos, Departamento de Nutrición y Diabetes, P. Universidad Católica ***** ETDRS: Early Treatment Diabetic Retinopathy Study. Serie de reportes publicados en Archives of Opthalmology desde Hay más de 24 reportes de resultados de este estudio.
10 El Edema Macular (EM) es un evento que puede suceder en cualquier momento de la progresión de la RD. La RDNP se subdivide a su vez en leve, moderada, severa y muy severa. La RDP se subdivide en temprana, de alto riesgo y avanzada. El Edema Macular (EM) es un evento que puede suceder en cualquier momento de la progresión de la RD. - No Proliferante (RDNP) Los cambios que se producen en la RDNP están limitados a la retina y no pasan más allá de la membrana limitante interna de ésta. Los elementos característicos que se aprecian al examen oftalmoscópico comprenden microaneurismas, hemorragias intrarretinales en forma de manchas (dot-and-blot), edema retinal, exudados céreos o lipídicos (hard exudates), dilataciones venosas y rosarios venosos (venous beading), anormalidades intrarretinales microvasculares (IRMA), manchas algodonosas (cottonwool o soft), anormalidades arteriolares y áreas de cierre capilar. En la RDNP mínima sólo se observan microaneurismas. Las alteraciones oftalmoscópicas más importante son: las hemorragias intrarretinales, las dilataciones venosas y las anormalidades intrarretinales microvasculares. A mayor número de éstas, aumenta la severidad y empeora el pronóstico. Según el ETDRS, los pacientes con RDNP severa tienen 15% de posibilidades de progresar a RDP de alto riesgo en un año y los que padecen RDNP muy severa tienen 45% de posibilidades de progresar a RDP de alto riesgo en un año. La RDNP se clasifica en: RDNP leve microaneurismas, exudados céreos, manchas algodonosas, hemorragias retinianas moderadas, IRMA mínimo o rosarios venosos sólo en un cuadrante. RDNP severa: hemorragias/microaneurismas severos en los 4 cuadrantes o rosarios venosos en 2 o más cuadrantes o IRMA en por lo menos un cuadrante o más. RDNP muy severa: coexisten 2 de los 3 criterios de RDNP severa. - Proliferante (RDP) La isquemia progresiva que se produce en la RD debido al cierre capilar, tiene como consecuencia la formación de vasos retinales de neoformación o neovasos, los cuales junto a un tejido fibroso que los acompaña, proliferan más allá de la retina. Es lo que se denomina proliferación extrarretinal. Estos neovasos son histológicamente diferentes a los vasos retinales normales. No conservan la barrera hematorretinal, sangran con mayor facilidad y crecen sustentados en un tejido fibroso que tiene capacidad contráctil. Estas características recién mencionadas son las responsables de la Filtración Extravascular, las Hemorragias Prerretinales o Vítreas y los Desprendimientos de Retina Traccionales, respectivamente. En etapas avanzadas los neovasos pueden crecen en la superficie iridiana y en el ángulo iridocorneal. El crecimiento del tejido fibrovascular sobre el ángulo lo hace impermeable a la salida de humor acuoso, originando aumento de la presión intraocular y glaucoma secundario. Este glaucoma se conoce como Glaucoma Neovascular, el cual es de muy mal pronóstico. 10
11 La aparición de estos neovasos es lo que define a la RDP. Los neovasos se observan con mayor frecuencia en el nervio óptico o cercano a las arcadas vasculares, pero se pueden encontrar en cualquier parte del fondo de ojo. Es posible ver los neovasos usando un oftalmoscopio directo y dilatación pupilar. La RDP evoluciona en tres etapas de menor a mayor severidad: temprana, de alto riesgo y avanzada, según la ubicación y extensión de los neovasos, la presencia o ausencia de hemorragia vítrea y de desprendimiento de retina con compromiso foveal. La RDP (según ETDRS) se clasifica en: RDP mínima: NVR y/o papilar de menos de 1/2 del área papilar en uno o más cuadrantes RDP moderada: NVR < 1/3 AP o NVR 1/2 AP RDP de alto riesgo: NVP > 1/3 AP o hemorragia prerretiniana o vítrea RDP avanzada: proliferación fibrovascular, DR, hemorragia vítrea - Edema Macular El aumento de la permeabilidad vascular que se produce en la RD ocasiona un edema en la retina adyacente al vaso alterado causante de la filtración. Cuando este edema retinal compromete la mácula se denomina Edema Macular (EM). El EM se clasifica, según el riesgo de compromiso de la fóvea, en Clínicamente Significativo (EMCS) o No Clínicamente Significativo (EMNCS), elemento relevante pues si la fóvea se compromete, la pérdida de visión es mayor. El EM es la causa más común de pérdida de visión en los pacientes diabéticos. Para su diagnóstico es esencial usar un lente de contacto que permita una visión estereoscópica de la mácula, como es el lente de Goldmann, durante el examen con el Biomicroscopio. Con este lente se puede observar la presencia de engrosamiento retinal (edema), su cercanía a la fóvea (ubicación) y la presencia y ubicación de exudados céreos (depósitos blanco amarillentos). El diagnóstico de EM con algunos o todos los factores descritos traducen la existencia de filtración capilar. El EM clínico se clasifica en Focal o Difuso, según el patrón de filtración angiográfico a la angiografía fluoresceínica. El EM Focal se produce por la filtración de uno o algunos escasos microaneurismas o lesiones capilares, fácilmente identificables. El EM Difuso se produce por una capilaropatía más extensa, a menudo distribuida en forma dispersa en el área macular, dando una imagen de filtración difusa que no permite individualizar el o los orígenes de la filtración. Tanto en la RDNP como en la RDP se puede producir pérdida de visión por la presencia de EM. Por otro lado, el cierre de capilares retinales en esta misma área puede producir isquemia macular, lo que se conoce como Maculopatía Isquémica, la que también produce pérdida de visión. En algunos casos el EM y la Maculopatía Isquémica (10), pueden presentarse simultáneamente. - Historia natural de la enfermedad La RD progresa a través de varios estados clínicos que incluyen cambios leves en los vasos retinales donde el riesgo de pérdida visual es bajo, a un estado de proliferación e isquemia severa donde el riesgo de pérdida visual es elevado y necesita de una intervención urgente. La prevalencia de la RD depende 11
12 de la duración de la enfermedad metabólica más que de la edad del paciente. Aproximadamente 25% de los pacientes con DM1 tendrán algún grado de retinopatía a los 5 años del diagnóstico de su diabetes. En cambio, los DM2 pueden presentar algún grado de RD con 4 a 7 años de evolución al tiempo del diagnóstico de la DM, fundamentalmente porque en ellos la DM y la RD transcurren inicialmente en forma asintomática (10). Tabla 4 Duración de la diabetes y presencia de manifestaciones clínicas oculares, Ref. 9 Duración de la Diabetes Diabetes tipo 1 Incidencia de RD Manifestaciones oculares 5 años o menos 27% Posibles manifestaciones oculares Menos de 10 años 71% 60% tiene alguna manifestación de RD 10 a 14 años 54% Virtualmente todos los pacientes tienen algún grado de RD 25% progresa a RD proliferante Menos de 20 años 38% 50% progresa a RD Diabetes tipo 2 Al diagnóstico 20% 20% tiene algún grado de RD 0-4 años 31% 4% progresa a RD 5 a 9 años 32% 10 a 14 años 38% 15 años o más 51% 60% a 80% tiene algún grado de retinopatía Sobre el 20% progresa a RD proliferante - Cuadro clínico Durante las primeras etapas de la RD el daño es imperceptible y silencioso para el paciente y puede ser totalmente asintomática, hasta relativamente tarde cuando el tratamiento puede ser menos efectivo. Cuando la enfermedad avanza, la acumulación de líquido en la retina puede volver la visión borrosa. Más adelante, si hay hemorragias, la visión puede disminuir parcial o totalmente. En cambio, los signos clínicos aparecen tempranamente en la historia natural de la enfermedad, es por eso que el éxito de las estrategias de manejo y tratamiento depende de asegurar la detección oportuna en los pacientes con RD. - Pronóstico El pronóstico de la enfermedad está influenciado por un buen control de la diabetes y de la presión arterial. El pronóstico visual depende de evitar el deterioro de la visión y la ceguera, mediante la detección y el tratamiento oportuno de las alteraciones vasculares retinales tratables mediante los exámenes de diagnóstico, y el tratamiento posterior con la foto coagulación láser y la vitrectomía (1, 3, 4, 10). 12
13 - Secuelas Ceguera: la principal complicación de la RD es la pérdida o deterioro visual y es la principal causa de ceguera en adultos en edad productiva en los países industrializados y también de mayores de 65 años. La RD causa 86% de la ceguera en población menor de 65 años. En Europa la incidencia es de 50 a 65 casos nuevos por pacientes con diabetes al año (1). En USA se estima que cada año se producen a nuevos casos de ceguera al año (10), responsables del 13% anual de los casos nuevos de ceguera. - Otras complicaciones: con la progresión de la RD a la neovascularización pura, se agrega la proliferación fibrovascular, la que a su vez contribuye al desprendimiento retinal traccional, complicación grave que también lleva a la pérdida de visión. La hemorragia vítrea puede ser la primera expresión sintomática de la RD proliferante, que se manifiesta por una pérdida brusca de la visión unilateral. El glaucoma neovascular puede también ser causa de deterioro visual en pacientes con RD, (10). El paciente puede terminar con un ojo ciego doloroso, pthisis bulbo o atrofia del ojo, que puede requerir enucleación. Si la RD no es tratada, se producen diversas complicaciones, Tabla 5. Tabla 5 Complicaciones de la RD sin tratamiento Daño Retinales No retinal RD proliferante RD no proliferante Condiciones oculares relacionadas. Complicación Hemorragia vítrea Desprendimiento de retina Proliferación fibrovascular frente a la mácula Edema macular o isquemia macular, especialmente en el centro de la mácula Edema macular o isquemia macular, especialmente en el centro de la mácula Glaucoma Catarata Problemas corneales Parálisis muscular extraocular por neuropatía diabética Fuente: Adaptado de GC Grupos afectados Edad: la RD puede ocurrir en persona de cualquier edad, pero comúnmente afecta a personas en edad activa y mayor. Su incidencia depende fundamentalmente de la duración de la diabetes. En diabéticos tipo 1 suele tener un inicio más precoz debido a que la diabetes generalmente comienza en la niñez o en la pubertad. En cambio, en diabéticos tipo 2 el inicio de la diabetes es más tardío y, por lo tanto, las manifestaciones oculares como la RD también. Sexo: la RD se manifiesta en igualmente en hombres y mujeres. 13
14 5. Sospecha diagnóstica Los componentes más importantes de la sospecha diagnóstica son los factores de riesgo de la RD: Duración de la diabetes: es el mejor predictor del desarrollo y progresión de la retinopatía diabética. (Recomendación A). En DM1 la RD es rara en niños menores de 10 años dentro de los 5 primeros años desde el diagnóstico, Ref. 6. La prevalencia de la RD aumenta con la duración de la diabetes: es de 25% a los 5 años de evolución y llega a ser cercana al 100% en pacientes con 20 años de evolución o más. En DM2 una proporción significativa de pacientes presenta RD al momento del diagnóstico de su diabetes y a 20 años de evolución, cerca de 60% presenta algún grado de RD. Control metabólico: el mal control de la glicemia es un factor que afecta el desarrollo y progresión de la RD. (Recomendación A). La elevación de la glucosa sanguínea se asocia a peor pronóstico. Estudios como el DCCT y UKPDS han demostrado el beneficio del control estricto de la glicemia en la reducción del riesgo microvascular y la progresión hacia lesiones severas. Control de la presión sanguínea: la hipertensión arterial o mal control de la presión arterial favorece el desarrollo y progresión de RD, (Recomendación A). La hipertensión arterial sola puede causar un tipo de retinopatía caracterizada por hemorragia, exudados y manchas algodonosas. En los pacientes con DM e hipertensión, hay mayor desarrollo y progresión mas rápida a niveles mas severos de RD, también mayor frecuencia de edema macular. Dos estudios, UKPDS * y ABCD **, mostraron que el control de la hipertensión reduce el riesgo de las complicaciones micro y macrovasculares. Embarazo: el embarazo causa un empeoramiento de la RD; sin embargo, la progresión es transitoria y no parece incrementar la progresión a largo plazo. El empeoramiento de la RD se debería al embarazo mismo, la duración de la diabetes al momento de la concepción, el control metabólico y la presencia de enfermedad vascular coexistente. (Recomendación A). Otros factores de riesgo de la historia clínica de los pacientes con diabetes son: (Recomendación A). * Efficacy of atenolol and captopril in reducing risk of macrovascular and microvascular complications in type 2 diabetes: UKP- DS 39. BMJ 317: , ** Estacio RO, Jeffers BW, Hiatt WR, Biggi SL, Gifford N, Schrier RW: The effect of nisoldipine as compared with enalapril on cardiovascular events in patients with non-insulin-dependent diabetes and hypertension. N Engl J Med 338: ,
15 Inicio de la pubertad Obesidad Enfermedad renal: habitualmente están presentes ambas. La RD puede ser empeorada por las variaciones hemostáticas y de la regulación sanguínea que se producen con la enfermedad renal. Nivel de lípidos: la elevación del nivel de LDL y triglicéridos se asocia al aumento de la severidad de la RD, aumentan los exudados duros retinales e incrementa el riesgo de desarrollar DR proliferante. Anemia: los pacientes con niveles bajos de hemoglobina y diabetes tienen 5 veces más riesgo de RD. El aumento del hematocrito ha demostrado beneficios en resolver el edema macular y mejorar la agudeza visual en pacientes con anemia y retinopatía. Los pacientes con múltiples factores de riesgo deben ser considerados con alto riesgo de desarrollar RD (Recomendación B). Derivación sospecha diagnóstica Se derivarán a oftalmólogo todos aquellos pacientes diabéticos tipo 1 a partir del 5 año del inicio de su patología y a los pacientes diabéticos tipo 2 al momento del diagnóstico inicial. Frecuencia de los controles, Tabla 6. Se determinará de acuerdo con el nivel de RD encontrada al momento de la evaluación oftalmológica y por la presencia de factores de riesgo en el paciente: - Mal control metabólico - Antigüedad de la diabetes - Embarazo - Neuropatía - Dislipidemias - Hipertensión arterial - Tabaquismo Tabla 6 Frecuencia de control según grado de la enfermedad Cuadro clínico Frecuencia del control Recomendación RDNP o proliferante leve Anual Recomendación C RDNP moderada sin EM C/ 6-12 meses Recomendación C RDNP severa C/ 4 meses Recomendación D RD proliferante Máximo c/2 meses SOCHIOFT EM significativo < 6meses de duración C/4 meses SOCHIOFT 15
16 Evaluación durante el seguimiento Debe considerar: - La aparición de nuevos síntomas, la presencia de enfermedades sistémicas tales como la hipertensión arterial y las alteraciones de la función renal en la paciente diabética embarazada (Recomendación C). - El control metabólico de la diabetes (Recomendación A). - El fondo de ojo dilatado estereoscópico (biomicroscopía y lupa) y la agudeza visual corregida (Recomendación A). b. Confirmación diagnóstica Método de tamizaje Fondo de ojo con oftalmoscopía indirecta con biomicroscopía con lámpara de hendidura, realizado por un oftalmólogo (Recomendación B). La fotografía retinal es un método de tamizaje de la RD que no permite el diagnóstico adecuado del edema macular ni de otras patologías presentes en el adulto mayor (Recomendación C), por lo que se recomienda su uso sólo en condiciones especiales de ruralidad o aislamiento y debe ser realizado por un operador entrenado. Inicio del examen de tamizaje El examen de tamizaje de la RD debe ser realizado en forma sistemática anualmente en todos los pacientes con DM (Recomendación B): - DM1, a partir del 5 año de diagnóstico. Luego el examen debe ser repetido anualmente (Recomendación B). - DM2, al momento del diagnóstico de la diabetes o en diabéticos con 30 años de edad o más (Recomendación A). - Embarazo, tanto en embarazadas con DM1 o DM2, previo al embarazo o durante el primer trimestre. Posteriormente debe ser repetido en un seguimiento estricto cada 3 meses si presenta una RDNP moderada o menos y cada un mes si la RD es más severa (Recomendación B). Exámenes complementarios -Angiografía fluoresceínica: se realizará en pacientes con RD y EM difuso (Recomendación A), para definir su tratamiento y en pacientes con sospecha de neovascularización que no puede confirmarse con el examen de fondo de ojo y en todo paciente que se va a someter a fotocoagulación con láser argón. -Ecografia ocular modo B: en todo paciente con hemorragia vítrea previo a vitrectomía (Recomendación D). 16
17 6. Tratamiento El propósito del tratamiento de la (RD) es mejorar la calidad de vida y reducir el deterioro visual y la ceguera como consecuencia del compromiso ocular de su enfermedad en personas con diabetes mellitus (DM), a través de la detección precoz y el tratamiento oportuno. - Manejo general - Control metabólico de los niveles de glicemia: debe educarse al paciente para lograr glicemia en ayunas < 140 mgrs% y Hb glicosilada < 7.5. El beneficio de la terapia intensiva se mantiene durante su duración (Recomendación A). - El control metabólico en pacientes con RDP de alto riesgo debe ser logrado en forma cuidadosa y progresiva (Recomendación B). - Control de la dislipidemia. Existe evidencia de que el control de los lípidos estricto reduce la severidad de la RD; se debe mantener niveles de lípidos séricos normales para reducir el riesgo de pérdida visual en el EM (Recomendación NC). - Control de la presión arterial e hipertensión: debe educarse al paciente para mantener niveles de presión arterial < 130 / 80 mmhg (Recomendación A). - Suspensión del hábito de fumar. - Recomendación de estilos de vida saludable. - Educación del paciente sobre la importancia del control de la glicemia, la presión arterial y la dislipidemia (Recomendación C). Referencia de urgencia/emergencia para manejo: Patología retinal con riesgo visual: - Debe ser referida a especialista de retina antes de 1 mes : EM clínicamente significativo, presencia de neovasos retinales, hemorragia vítrea o prerretinal, rubeosis iridiana. - Debe ser referida a especialista en retina antes de 5 días: Pérdida súbita y severa (AV< 0.2) de la visión Desprendimiento de retina - Manejo específico Fotocoagulación con láser (FCL) Son indicaciones de FCL: - Pacientes con RD y riesgo de pérdida de visión (Recomendación A). - RD proliferante moderada o más avanzada (Recomendación A). - RD no proliferante severa - Edema macular clínicamente significativo y RDP, ya que reduce el riesgo de pérdida visual (Recomendación A). Estos pacientes deben ser advertidos sobre una potencial disminución de la visión central por descompensación macular post FCL. 17
18 Formas de fotocoagulación láser: Fotocoagulación focal: Aplicaciones de láser a puntos filtrantes detectados mediante angiofluoresceinografía del área macular de pacientes con edema macular. Se logra habitualmente en 1 sesión. Panfotocoagulación: Los disparos de láser se distribuyen en forma homogénea cubriendo toda la superficie retinal desde las arcadas vasculares temporales y la papila hasta la periferia retinal. El objetivo es lograr la involución de la neovascularización tanto en la retina, el iris y el ángulo iridocorneal. Habitualmente requiere más de 800 disparos efectivos (que formen cicatriz), de más de 200 u de diámetro cada uno. Este tratamiento se logra completar en a lo menos 2 sesiones que se deben practicar en un plazo máximo de 3 meses. Seguimiento post operatorio Los pacientes post intervención con láser deben ser controlados a los 2 a 4 meses (Recomendación D). Vitrectomía Son indicaciones de vitrectomía: - Hemorragia vítrea persistente > 3 meses duración, especialmente en diabéticos tipo1 (Recomendación B). - Desprendimiento de retina traccional con compromiso macular (Recomendación B) < 6 meses duración. - Edema macular difuso debido a tracción de la mácula (Recomendación B), < 6 meses duración. - RDP e imposibilidad de tratamiento con FCL (Recomendación B). - RDP progresiva a pesar de FCL completa. FACO +LIO+Vitrectomía: - Pacientes con opacidad de cristalino + indicación de vitrectomía. FACO+LIO+FCL: - Pacientes con catarata + indicación de FCL - Debe practicarse FCL diferida antes de 7 días post operación de catarata o concomitante con láser indirecto durante la operación de catarata. Efectos adversos del tratamiento Los efectos adversos son la hemorragia vítrea, el desprendimiento de retina, la rubeosis del iris y el glaucoma. 18
19 7. Bibliografía Scottish Intercollegiate Guidelines Network. Management of Diabetes. A National Clinical Guideline. Section 6: Prevention of visual impairment. SIGN Publication No The care of Diabetic patients in Scotland. Prevention of Visual Impairment. A National Clinical Guideline recommended in Scotland. Scottish Intercollegiate Guidelines Network. Pilot Edition, March Alexander B, Baker R, Eltringham-Cox A; Forrester J, Greenwood R; Grimshaw G; Hine C; Khunti K; McvIntosh A; O Keeffe C; Peters J; Wilson A, Woodward G. Management of Type II Diabetes Retinophathy - early management and screening (Guideline E). National Institute for Clinical Excellence. February Hutchinson A, McIntosh A, Peters J, Home P, Feder G, Baker R, Forrester J, Alexander W, Eltringham-Cox A, Greenwood R, Grimshaw G, Hine C, Khunti K, Wilson A, Woodward G, (2002). Clinical guidelines and evidence review for Type 2 diabetes: Diabetic retinopathy: early management and screening. Sheffield: ScHARR, University of Sheffield Preferred Practice Pattern: Diabetic Retinopathy. American Academy of Ophtalmology, Retina Panel New Zealand Guidelines Group. Primary care guidelines for the management of core aspects of diabetes care. Wellington (NZ): New Zealand Guidelines Group (NZGG); Fong D, Aiello L, Gardner T. W. Diabetic Retinopathy. Diabetes Care 2003; 26 (supp1): Zoorob R. J., Hagen M. D. Guidelines on the Care of Diabetic Nephropathy, Retinopathy and Foot Disease. American Family Physician 1997; 56(8): Cavallerano J., Cooppan R., Optometric Clínical practice guideline care of the patient with diabetes mellitus. Reference Guide for Clinicians Third Revision Medscape 2005, CAHE, Center for Accredited Healthcare Education. Clinical Management of Diabetic Retinopathy Revisión Sistemática AUGE. Jadue L, Stevenson R, Bueno B, Concha M, Hernández S. Análisis de la información científica para el desarrollo de protocolos AUGE-. Universidad del Desarrollo, Santiago, Guía Clínica Guía Clínica Guía Clínica Guía Clínica Guía Clínica Guía Clínica Guía Clínica Guía Clínica Guía Clínica Revisión no sistemática Guía basada en evidencia 19
20 Anexo 1 Recomendaciones según nivel de evidencia Las recomendaciones se clasificaron según la clasificación de Eccles, la que fue homologable en la mayoría de las GPC. Las bases de información y las GPC revisadas fueron: Pubmed: 8 GPC detalladas a continuación. Entre ellas 2 de Diabetes Care, 1 de la American Family Physician y 1 de la Optometric Clinical Practice Guideline. Tripdatabase: 4 indexadas de las detalladas a continuación. Nacional Clearinghouse: no tiene. SIGN: 2 referencias, una del año 1996 y otra del año Fisterra: no contiene el tema. New Zealand Guideline Group: 1 referencia. NICE: 1 referencia. American Academy of Ophthalmology: 1 referencia. The Royal College of General Practitioners, Diabetes UK, The Royal College of Physicians, The Royal College of Nursing: 1 referencia. Para generar las recomendaciones, se aplican los siguientes criterios: 1. Se califica con el mejor grado de evidencia de todas las guías con recomendación para la decisión que se presenta. 2. Las GC 1, 3 y 4 presentan recomendaciones basadas en la evidencia y son homologables o equivalentes en sus graduaciones a los grados de recomendación y evidencia de Eccles *. 3. La GC 5 no presenta recomendaciones basadas en la evidencia; sin embargo, es posible establecer su equivalencia con las anteriores GC en base a su evidencia como se muestra a continuación, en las Tablas 1 y 2: * Atkins, D., Eccles, M., Flottorp, S., Guyatt, G.H., Henry, D., Hill, S., Liberati, A., O Connell, D., Oxman, A.D., Phillips, B., Schunemann, H., Edejer, T.T., Vist, G.E. and Williams, J.W. Jr: GRADE Working Group (2004) Systems for grading the quality of evidence and the strength of recommendations. I: Critical appraisal of existing approaches. BMC Health Services Research 4:
21 Anexo 2 Tabla 1: Grados de fortaleza de las recomendaciones según Eccles Grados de Fortaleza de las Recomendaciones según Eccles A B C D Directamente basada en categoría I de evidencia Directamente basada en categoría II de evidencia Directamente basada en categoría III de evidencia, o extrapoladas de las categorías I y II Directamente basada en categoría IV de evidencia, o extrapoladas de las categorías I y II o III Tabla 2: Equivalencia de los niveles de evidencia según Eccles M, Freemantle N, Mason J, 2001, y la American Academy of Ophthalmology Recomendaciones A B C D Grado de evidencia Eccles Ia Ib IIa IIb III IV Tipo de diseño de investigación Evidencia obtenida de un meta-análisis de estudios randomizados controlados Evidencia obtenida de al menos un estudio randomizado controlado Evidencia obtenida de al menos un estudio controlado no randomizado Evidencia obtenida de al menos un estudio cuasi-experimental Evidencia obtenida de estudios descriptivos, no experimentales, tales como estudios comparativos, estudios de correlación y casos-controles Evidencia obtenida de expertos, reportes de comités, u opinión y/o experiencia clínica de autoridades reconocidas 21
22
1. Conflicto de Intereses. No hay conflictos de interés declarados.
 GARANTIAS EXPLICITAS EN SALUD Guía Clínica Retinopatía Diabética 2006 1. Conflicto de Intereses No hay conflictos de interés declarados. 2 2. Índice 1. Conflicto de Intereses... 2 2. Índice... 3 3. Resumen
GARANTIAS EXPLICITAS EN SALUD Guía Clínica Retinopatía Diabética 2006 1. Conflicto de Intereses No hay conflictos de interés declarados. 2 2. Índice 1. Conflicto de Intereses... 2 2. Índice... 3 3. Resumen
Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo
 Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo Medicina Oftalmología Retina y Vítreo Universidad de Cartagena Universidad de Panamá Caja del Seguro Social Universidad Autónoma de
Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo Medicina Oftalmología Retina y Vítreo Universidad de Cartagena Universidad de Panamá Caja del Seguro Social Universidad Autónoma de
CAPÍTULO 2. Retinopatía diabética
 CAPÍTULO 2. Retinopatía diabética 2.1. Aspectos preliminares Antes de comenzar a describir el trabajo realizado en este proyecto es conveniente que se haga una breve descripción de la diabetes y cómo afecta
CAPÍTULO 2. Retinopatía diabética 2.1. Aspectos preliminares Antes de comenzar a describir el trabajo realizado en este proyecto es conveniente que se haga una breve descripción de la diabetes y cómo afecta
Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética.
 Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética Introducción La Diabetes, como enfermedad que compromete múltiples órganos y sistemas
Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética Introducción La Diabetes, como enfermedad que compromete múltiples órganos y sistemas
Realizado por:
 Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
URGENCIAS EN OFTALMOLOGÍA
 URGENCIAS EN OFTALMOLOGÍA OJO ROJO NO DOLOROSO 99% de casos: HEMORRAGIA SUBCONJUNTIVAL. NIVEL 1 Actitud: Control de TA por su médico de cabecera; si se repite varias veces en poco tiempo, búsqueda sistémica
URGENCIAS EN OFTALMOLOGÍA OJO ROJO NO DOLOROSO 99% de casos: HEMORRAGIA SUBCONJUNTIVAL. NIVEL 1 Actitud: Control de TA por su médico de cabecera; si se repite varias veces en poco tiempo, búsqueda sistémica
RESUMEN DE LOS PUNTOS DE REFERENCIA PARA LAS GUÍAS DE PATRONES DE PRÁCTICA PREFERIDOS
 RESUMEN DE LOS PUNTOS DE REFERENCIA PARA LAS GUÍAS DE PATRONES DE PRÁCTICA PREFERIDOS Traducido por Luis A. Santiago, MD Examinado por J. Fernando Arevalo, MD, Juan D. Arias, MD Introducción A continuación
RESUMEN DE LOS PUNTOS DE REFERENCIA PARA LAS GUÍAS DE PATRONES DE PRÁCTICA PREFERIDOS Traducido por Luis A. Santiago, MD Examinado por J. Fernando Arevalo, MD, Juan D. Arias, MD Introducción A continuación
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Retinopatía Diabética. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Retinopatía Diabética GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-171-09 Guía de Referencia Rápida DEFINICIÓN
Guía de Referencia Rápida Diagnóstico y Tratamiento de Retinopatía Diabética GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-171-09 Guía de Referencia Rápida DEFINICIÓN
FONDO DE OJO. I/P Laura Garrido F C.I:
 FONDO DE OJO I/P Laura Garrido F C.I: 14.021.254 OFTALMOSCOPIO Magnificación de 15 aumentos imagen real y recta Lente rotatorio de Rekoss 17 lentes + Convergentes (Hipermétropes) 13 lentes Divergentes
FONDO DE OJO I/P Laura Garrido F C.I: 14.021.254 OFTALMOSCOPIO Magnificación de 15 aumentos imagen real y recta Lente rotatorio de Rekoss 17 lentes + Convergentes (Hipermétropes) 13 lentes Divergentes
ANEXO 2: FICHA DE RECOLECCION DE DATOS
 ANEXO 2: FICHA DE RECOLECCION DE DATOS MINISTERIO DE SALUD Ficha de Entrevista Médica. INO FACTORES DE RIESGO ASOCIADO A RETINOPATÍA EN DIABETES TIPO 2, EN INSTITUTO DE OFTALMOLOGÍA LIMA PERÚ 1er. SEMESTRE
ANEXO 2: FICHA DE RECOLECCION DE DATOS MINISTERIO DE SALUD Ficha de Entrevista Médica. INO FACTORES DE RIESGO ASOCIADO A RETINOPATÍA EN DIABETES TIPO 2, EN INSTITUTO DE OFTALMOLOGÍA LIMA PERÚ 1er. SEMESTRE
UNIVERSIDAD CENTRAL DEL ECUADOR INSTITUTO SUPERIOR DE POSTGRADO POSTGRADO DE MEDICINA INTERNA
 UNIVERSIDAD CENTRAL DEL ECUADOR INSTITUTO SUPERIOR DE POSTGRADO POSTGRADO DE MEDICINA INTERNA "RETINOPATÍA EN PACIENTES DIABÉTICOS TIPO 2 QUE SE ATIENDEN EN EL HOSPITAL PABLO ARTURO SUAREZ PERIODO MARZO
UNIVERSIDAD CENTRAL DEL ECUADOR INSTITUTO SUPERIOR DE POSTGRADO POSTGRADO DE MEDICINA INTERNA "RETINOPATÍA EN PACIENTES DIABÉTICOS TIPO 2 QUE SE ATIENDEN EN EL HOSPITAL PABLO ARTURO SUAREZ PERIODO MARZO
CASOS PRÁCTICOS. Fondo de ojo normal
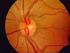 CASOS PRÁCTICOS Fondo de ojo normal RETINOPATIA DIABETICA NO PROLIFERATIVA MODERADA RETINOPATIA DIABETICA NO PROLIFERATIVA LEVE RETINOPATIA DIABETICA FOTOCOAGULADA, ACTUALMENTE MODERADA, CON EDEMA MACULAR
CASOS PRÁCTICOS Fondo de ojo normal RETINOPATIA DIABETICA NO PROLIFERATIVA MODERADA RETINOPATIA DIABETICA NO PROLIFERATIVA LEVE RETINOPATIA DIABETICA FOTOCOAGULADA, ACTUALMENTE MODERADA, CON EDEMA MACULAR
RETINOPATÍA DIABÉTICA
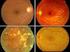 Qué es la retinopatía diabética? Las personas con diabetes pueden tener una enfermedad ocular llamada retinopatía diabética. Esta enfermedad ocurre porque los niveles altos de azúcar en la sangre causan
Qué es la retinopatía diabética? Las personas con diabetes pueden tener una enfermedad ocular llamada retinopatía diabética. Esta enfermedad ocurre porque los niveles altos de azúcar en la sangre causan
 GUÍA DE PRÁCTICA CLÍNICA GPC Detección de R ETINOPATÍA D IABÉTICA en Primer Nivel de Atención Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-735-14 Índice 1. Clasificación...
GUÍA DE PRÁCTICA CLÍNICA GPC Detección de R ETINOPATÍA D IABÉTICA en Primer Nivel de Atención Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-735-14 Índice 1. Clasificación...
\:!I OF OPHTHALMOLOGY The Eye M.D. Association
 ll~ AMERICAN ACADEMY \:!I OF OPHTHALMOLOGY The Eye M.D. Association Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azucar de forma aprapiada. EI alto nivel de azucar en la sangre
ll~ AMERICAN ACADEMY \:!I OF OPHTHALMOLOGY The Eye M.D. Association Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azucar de forma aprapiada. EI alto nivel de azucar en la sangre
Retinopatía Diabética
 Retinopatía Diabética Dr. Rodrigo Alvarez N. (*) * Profesor Adjunto. UDA. Oftalmología. Correspondencia: ralvarez@med.puc.cl Introducción La Retinopatía Diabética (RD) es la principal manifestación del
Retinopatía Diabética Dr. Rodrigo Alvarez N. (*) * Profesor Adjunto. UDA. Oftalmología. Correspondencia: ralvarez@med.puc.cl Introducción La Retinopatía Diabética (RD) es la principal manifestación del
Juan Ríos Gutiérrez Detección automática de exudados duros en imágenes de retina. Un enfoque a nivel de píxel
 1. Introducción La diabetes mellitus es una enfermedad crónica caracterizada por un alto nivel de azúcar en la sangre. Va asociada a poca producción de la hormona insulina o a la resistencia a esta hormona.
1. Introducción La diabetes mellitus es una enfermedad crónica caracterizada por un alto nivel de azúcar en la sangre. Va asociada a poca producción de la hormona insulina o a la resistencia a esta hormona.
X-Plain Exploración fotográfica para retinopatía diabética Sumario
 X-Plain Exploración fotográfica para retinopatía diabética Sumario Introducción Los pacientes con diabetes tienen más posibilidad de desarrollar problemas oculares que pueden conducir a la ceguera. La
X-Plain Exploración fotográfica para retinopatía diabética Sumario Introducción Los pacientes con diabetes tienen más posibilidad de desarrollar problemas oculares que pueden conducir a la ceguera. La
Valor del examen 28 puntos, nota mínima para acreditar 20 puntos
 COD. NOMBRE DEL PARTICIPANTE: 27 DE ABRIL 2013 NOMBRE DE LA ACTIVIDAD: SEMINARIO DE OFTALMOLOGIA FECHA: NÚMERO DE PREGUNTAS CORRECTAS APROBÓ SÍ NO Valor del examen 28 puntos, nota mínima para acreditar
COD. NOMBRE DEL PARTICIPANTE: 27 DE ABRIL 2013 NOMBRE DE LA ACTIVIDAD: SEMINARIO DE OFTALMOLOGIA FECHA: NÚMERO DE PREGUNTAS CORRECTAS APROBÓ SÍ NO Valor del examen 28 puntos, nota mínima para acreditar
Índice. pag. N 4. Resumen Ejecutivo. pag. N Introducción. pag. N Epidemiologia de la Diabetes. pag. N 7
 Índice Resumen Ejecutivo 1.- Introducción 2.- Epidemiologia de la Diabetes 3.- Epidemiologia de la Retinopatía Diabética 4.- Clasificación de Retinopatía Diabética 5.- Detección de una Retinopatía Diabética
Índice Resumen Ejecutivo 1.- Introducción 2.- Epidemiologia de la Diabetes 3.- Epidemiologia de la Retinopatía Diabética 4.- Clasificación de Retinopatía Diabética 5.- Detección de una Retinopatía Diabética
Ministerio de Salud Subsecretaría de Salud Pública
 1 MINISTERIO DE SALUD. GUÍA CLÍNICA RETINOPATÍA DIABÉTICA. Santiago: MINSAL, 2010. Todos los derechos reservados. Este material puede ser reproducido total o parcialmente para fines de diseminación y capacitación.
1 MINISTERIO DE SALUD. GUÍA CLÍNICA RETINOPATÍA DIABÉTICA. Santiago: MINSAL, 2010. Todos los derechos reservados. Este material puede ser reproducido total o parcialmente para fines de diseminación y capacitación.
INFORME FINAL RESULTADOS VISUALES A 6 MESES DE PACIENTES DIABÉTICOS VITRECTOMIZADOS EN EL INSTITUTO NACIONAL DE OFTALMOLOGIA
 INFORME FINAL RESULTADOS VISUALES A 6 MESES DE PACIENTES DIABÉTICOS VITRECTOMIZADOS EN EL INSTITUTO NACIONAL DE OFTALMOLOGIA 2011 TRABAJO PRESENTADO PARA OPTAR POR EL GRADO DE SUBESPECIALISTA EN RETINA
INFORME FINAL RESULTADOS VISUALES A 6 MESES DE PACIENTES DIABÉTICOS VITRECTOMIZADOS EN EL INSTITUTO NACIONAL DE OFTALMOLOGIA 2011 TRABAJO PRESENTADO PARA OPTAR POR EL GRADO DE SUBESPECIALISTA EN RETINA
alguna forma de evitar la retinopatía diabética?
 los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
DOS OJOS PARA TODA LA VIDA
 DOS OJOS PARA TODA LA VIDA ENFERMEDADES OCULARES SERVICIO DE OFTALMOLOGIA HOSPITAL UNIVERSITARIO PUERTA DE HIERRO MAJADAHONDA Dra. Mercedes Vaquero 16 / OCTUBRE / 2014 DOS OJOS PARA TODA LA VIDA PREVENIR
DOS OJOS PARA TODA LA VIDA ENFERMEDADES OCULARES SERVICIO DE OFTALMOLOGIA HOSPITAL UNIVERSITARIO PUERTA DE HIERRO MAJADAHONDA Dra. Mercedes Vaquero 16 / OCTUBRE / 2014 DOS OJOS PARA TODA LA VIDA PREVENIR
Hablemos sobre Maculopatía. Dr. Rodrigo Santos.
 Hablemos sobre Maculopatía. Dr. Rodrigo Santos. Uno de los temas mas problemáticos con que debemos lidiar los médicos es el exceso de información a la que tienen acceso los pacientes en la actualidad.
Hablemos sobre Maculopatía. Dr. Rodrigo Santos. Uno de los temas mas problemáticos con que debemos lidiar los médicos es el exceso de información a la que tienen acceso los pacientes en la actualidad.
Prevención, diagnóstico y tratamiento del Pie Diabético en el primer nivel de atención
 Guía de Práctica Clínica GPC Prevención, diagnóstico y tratamiento del Pie Diabético en el Evidencias y recomendaciones Catálogo maestro de guias de práctica clínica: SSA-005-08 CIE 10 AE11.5: Diabetes
Guía de Práctica Clínica GPC Prevención, diagnóstico y tratamiento del Pie Diabético en el Evidencias y recomendaciones Catálogo maestro de guias de práctica clínica: SSA-005-08 CIE 10 AE11.5: Diabetes
PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN DE LA VENA DE LA RETINA. COMUNIDAD VALENCIANA Noviembre 2012
 PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN DE LA VENA DE LA RETINA COMUNIDAD VALENCIANA Noviembre 2012 PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN
PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN DE LA VENA DE LA RETINA COMUNIDAD VALENCIANA Noviembre 2012 PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN
CONCLUSIONES. 2. La mayoría de pacientes presentó mal control metabólico con niveles altos de glicemia y hemoglobina glicosilada.
 CONCLUSIONES 1. Confirmamos en el Instituto Nacional de Ojos que la Población de mayor prevalencia proceden de Lima 39.2 % en comparación con el 60.8% procedente de los demás departamentos del país predominando
CONCLUSIONES 1. Confirmamos en el Instituto Nacional de Ojos que la Población de mayor prevalencia proceden de Lima 39.2 % en comparación con el 60.8% procedente de los demás departamentos del país predominando
Palabras clave: Diabetes, edema macular, escala clínica internacional de retinopatía diabética, retinopatía diabética.
 medigraphic Artemisa en línea Rev Hosp Jua Mex 2006; 73(4):170-174 Artículo de revisión Oftalmología Retinopatía diabética simplificada: la escala clínica internacional Virgilio Lima Gómez* RESUMEN Las
medigraphic Artemisa en línea Rev Hosp Jua Mex 2006; 73(4):170-174 Artículo de revisión Oftalmología Retinopatía diabética simplificada: la escala clínica internacional Virgilio Lima Gómez* RESUMEN Las
PROTOCOLO DE CIRUGÍA DEL DESPRENDIMIENTO REGMATÓGENO DE RETINA
 PROTOCOLO DE CIRUGÍA DEL DESPRENDIMIENTO REGMATÓGENO DE RETINA ÍNDICE 1. Objetivos 2. Definición 3. Diagnóstico 4. Tratamiento Indicaciones Contraindicaciones Evaluación médica preoperatoria Anestesia
PROTOCOLO DE CIRUGÍA DEL DESPRENDIMIENTO REGMATÓGENO DE RETINA ÍNDICE 1. Objetivos 2. Definición 3. Diagnóstico 4. Tratamiento Indicaciones Contraindicaciones Evaluación médica preoperatoria Anestesia
UNIVERSIDAD DE CHILE FACULTAD DE CIENCIAS FÍSICAS Y MATEMÁTICAS DEPARTAMENTO DE INGENIERIA INDUSTRIAL
 UNIVERSIDAD DE CHILE FACULTAD DE CIENCIAS FÍSICAS Y MATEMÁTICAS DEPARTAMENTO DE INGENIERIA INDUSTRIAL ESTUDIO DEL PROBLEMA DE SALUD PÚBLICA ASOCIADO A LA PATOLOGÍA OFTALMOLÓGICA RETINOPATÍA DIABÉTICA EN
UNIVERSIDAD DE CHILE FACULTAD DE CIENCIAS FÍSICAS Y MATEMÁTICAS DEPARTAMENTO DE INGENIERIA INDUSTRIAL ESTUDIO DEL PROBLEMA DE SALUD PÚBLICA ASOCIADO A LA PATOLOGÍA OFTALMOLÓGICA RETINOPATÍA DIABÉTICA EN
Guía de Referencia Rápida. Queratopatía bullosa secundaria a cirugía de catarata. Guía de Práctica Clínica GPC
 Guía de Referencia Rápida Queratopatía bullosa secundaria a cirugía de catarata Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-454-11 1 Guía de Referencia Rápida GPC Queratopatía
Guía de Referencia Rápida Queratopatía bullosa secundaria a cirugía de catarata Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-454-11 1 Guía de Referencia Rápida GPC Queratopatía
Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda*
 Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda* *Tomada de Jackson R. BMJ 2000; 320: 709-710. Tablas 6 a 16 Tabla 7: Tabla de riesgo coronario del ATP III (2001)* Riesgo estimado a los 10 años
Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda* *Tomada de Jackson R. BMJ 2000; 320: 709-710. Tablas 6 a 16 Tabla 7: Tabla de riesgo coronario del ATP III (2001)* Riesgo estimado a los 10 años
Diagnóstico y tratamiento de
 GUÍA DE PRÁCTICA CLÍNICA GPC Actualización 2015 Diagnóstico y tratamiento de RETINOPATÍA DIABÉTICA Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-171-09 Índice 1. Clasificación...
GUÍA DE PRÁCTICA CLÍNICA GPC Actualización 2015 Diagnóstico y tratamiento de RETINOPATÍA DIABÉTICA Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-171-09 Índice 1. Clasificación...
METASTASIS COROIDEA DE CANCER DE MAMA. *Prof. Adjunta, Curso de Oftalmología, Área Medicina Interna. Facultad de
 METASTASIS COROIDEA DE CANCER DE MAMA Ceballos M*, De Merolis F**, Paredes G***. *Prof. Adjunta, Curso de Oftalmología, Área Medicina Interna. Facultad de Ciencias Médicas. Universidad Nacional de Cuyo.
METASTASIS COROIDEA DE CANCER DE MAMA Ceballos M*, De Merolis F**, Paredes G***. *Prof. Adjunta, Curso de Oftalmología, Área Medicina Interna. Facultad de Ciencias Médicas. Universidad Nacional de Cuyo.
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-520-11 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-520-11 Guía de Referencia
GPC. Guía de Referencia Rápida. Diagnóstico de Catarata Congénita en el Recién Nacido. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico de Catarata Congénita en el Recién Nacido GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-363-13 CIE-10: Q12.0 Catarata congénita
Guía de Referencia Rápida Diagnóstico de Catarata Congénita en el Recién Nacido GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-363-13 CIE-10: Q12.0 Catarata congénita
REVISIONES GRATUITAS DE DIAGNÓSTICO CAMPAÑA DE DIVULGACIÓN Y
 CAMPAÑA DE DIVULGACIÓN Y REVISIONES GRATUITAS DE DIAGNÓSTICO Clínica Oftalmológica Visioncore C/ Madrazo 46-52 08006 Barcelona - España Tel: 933 906 139 Email: info@visioncore.es visioncore.es La semana
CAMPAÑA DE DIVULGACIÓN Y REVISIONES GRATUITAS DE DIAGNÓSTICO Clínica Oftalmológica Visioncore C/ Madrazo 46-52 08006 Barcelona - España Tel: 933 906 139 Email: info@visioncore.es visioncore.es La semana
retinopatía diabética un vistazo a fondo
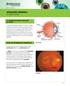 2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
procesos de eoftalmlología en AE
 procesos de eoftalmlología en AE 154 16. PROCESOS DE EOFTALMLOLOGÍA EN AE Siguiendo la metodología de la gestión por procesos, que modela la operativa asistencial, los procesos1 de atención especializada
procesos de eoftalmlología en AE 154 16. PROCESOS DE EOFTALMLOLOGÍA EN AE Siguiendo la metodología de la gestión por procesos, que modela la operativa asistencial, los procesos1 de atención especializada
Cribado fotográfico de retinopatía diabética
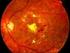 Cribado fotográfico de retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden llevar a la ceguera que las personas sin diabetes.
Cribado fotográfico de retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden llevar a la ceguera que las personas sin diabetes.
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR DIABÉTICO.
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR DIABÉTICO. (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de este
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR DIABÉTICO. (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de este
Consulta Oftalmológica de Alta Especialidad
 Examen de Agudeza Visual Esta prueba se utiliza para medir la cantidad de la visión. Para ello existen parámetros de referencia contra los cuales se contrasta la vista del paciente y se determina cuanto
Examen de Agudeza Visual Esta prueba se utiliza para medir la cantidad de la visión. Para ello existen parámetros de referencia contra los cuales se contrasta la vista del paciente y se determina cuanto
Guía de Práctica Clínica GPC. Toxicidad Ocular por uso de Cloroquina o Hidroxicloroquina
 Guía de Práctica Clínica GPC Toxicidad Ocular por uso de Cloroquina o Hidroxicloroquina Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-434-11 1 Guía de Referencia Rápida
Guía de Práctica Clínica GPC Toxicidad Ocular por uso de Cloroquina o Hidroxicloroquina Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-434-11 1 Guía de Referencia Rápida
VALORES CONVENIO - ALUMNOS UNIVERSIDAD ANDRES BELLO - PACIENTE ISAPRE
 VALORES CONVENIO - ALUMNOS UNIVERSIDAD ANDRES BELLO - PACIENTE ISAPRE BENEFICIARIOS CON SISTEMA PREVISIONAL ISAPRE, REEMBOLSO CONTRA BOLETA SEGÚN VALOR CONVENIO. PRESTACIONES: CONSULTA OFTALMOLOGICA: Valores
VALORES CONVENIO - ALUMNOS UNIVERSIDAD ANDRES BELLO - PACIENTE ISAPRE BENEFICIARIOS CON SISTEMA PREVISIONAL ISAPRE, REEMBOLSO CONTRA BOLETA SEGÚN VALOR CONVENIO. PRESTACIONES: CONSULTA OFTALMOLOGICA: Valores
GPC. Toxicidad Ocular por uso de CLOROQUINA O HIDROXICLOROQUINA. Guía de Referencia Rápida. Guía de Práctica Clínica
 Guía de Referencia Rápida Toxicidad Ocular por uso de CLOROQUINA O HIDROXICLOROQUINA GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-xxx-xx 1 Guía de Referencia Rápida
Guía de Referencia Rápida Toxicidad Ocular por uso de CLOROQUINA O HIDROXICLOROQUINA GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-xxx-xx 1 Guía de Referencia Rápida
Guía docente de la asignatura
 Guía docente de la asignatura Asignatura Materia Módulo Titulación Detección de las anomalías del sistema visual Patología del Sistema Visual Patología del Sistema Visual Grado en Óptica y Optometría Plan
Guía docente de la asignatura Asignatura Materia Módulo Titulación Detección de las anomalías del sistema visual Patología del Sistema Visual Patología del Sistema Visual Grado en Óptica y Optometría Plan
DESCRIPCIÓN DE LA ACTIVIDAD EDUCATIVA
 I IDENTIFICACION SUB AREA DE REGULACIÓN Y EVALUACIÓN DESCRIPCIÓN DE LA ACTIVIDAD EDUCATIVA Unidad Ejecutora Nombre de la Pasantía Coordinadora del programa de Pasantías Hospital México Unidad Programática
I IDENTIFICACION SUB AREA DE REGULACIÓN Y EVALUACIÓN DESCRIPCIÓN DE LA ACTIVIDAD EDUCATIVA Unidad Ejecutora Nombre de la Pasantía Coordinadora del programa de Pasantías Hospital México Unidad Programática
RETINOPATÍA DEL PREMATURO
 RETINOPATÍA DEL PREMATURO INFORMACIÓN PARA PADRES SOBRE LOS CONTROLES LUEGO DEL ALTA DE LA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES EN NIÑOS NO TRATADOS Nota: el presente texto, evaluado y aprobado por
RETINOPATÍA DEL PREMATURO INFORMACIÓN PARA PADRES SOBRE LOS CONTROLES LUEGO DEL ALTA DE LA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES EN NIÑOS NO TRATADOS Nota: el presente texto, evaluado y aprobado por
Prof. Dra. Myrna Arriete Pérez
 Prof. Dra. Myrna Arriete Pérez Motivación La disminución de la visión es un síntoma frecuente por el que el paciente asiste a la consulta o al cuerpo de guardia; ya sea lenta y progresiva o brusca, este
Prof. Dra. Myrna Arriete Pérez Motivación La disminución de la visión es un síntoma frecuente por el que el paciente asiste a la consulta o al cuerpo de guardia; ya sea lenta y progresiva o brusca, este
Diagnóstico Oportuno del Estrabismo Concomitante Convergente en Niños Menores de 6 años en el Primer Nivel de Atención
 Guía de Referencia Rápida Diagnóstico Oportuno del Estrabismo Concomitante Convergente en Niños Menores de 6 años en el Primer Nivel de Atención GPC Guía de práctica clínica Catálogo Maestro: ISSSTE-127-08
Guía de Referencia Rápida Diagnóstico Oportuno del Estrabismo Concomitante Convergente en Niños Menores de 6 años en el Primer Nivel de Atención GPC Guía de práctica clínica Catálogo Maestro: ISSSTE-127-08
Retinopatía diabética
 Retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden causar ceguera. La retinopatía diabética es una enfermedad que es
Retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden causar ceguera. La retinopatía diabética es una enfermedad que es
GUÍA DE MANEJO RETINOPLASTIA DIABETICA DEPARTAMENTO OFTALMOLOGIA
 GUÍA DE MANEJO RETINOPLASTIA DIABETICA PÀGINA 1 de 6 GUÍA DE MANEJO RETINOPLASTIA DIABETICA DEPARTAMENTO OFTALMOLOGIA Revisión y adaptación de las guías de manejo elaboradas por el Servicio de oftalmología
GUÍA DE MANEJO RETINOPLASTIA DIABETICA PÀGINA 1 de 6 GUÍA DE MANEJO RETINOPLASTIA DIABETICA DEPARTAMENTO OFTALMOLOGIA Revisión y adaptación de las guías de manejo elaboradas por el Servicio de oftalmología
Enfermedad diabética del ojo. Una guía para el educador
 Enfermedad diabética del ojo Una guía para el educador Desarrollado por el Programa Nacional de Educación sobre la Salud del Ojo (NEHEP, por sus siglas en inglés), Enfermedad diabética del ojo: Una guía
Enfermedad diabética del ojo Una guía para el educador Desarrollado por el Programa Nacional de Educación sobre la Salud del Ojo (NEHEP, por sus siglas en inglés), Enfermedad diabética del ojo: Una guía
PROGRAMA DE LECCIONES TEÓRICAS: OFTALMOLOGIA (4º) curso BASES ANATOMOFISIOLOGICAS DEL SISTEMA VISUAL
 PROGRAMA DE LECCIONES TEÓRICAS: OFTALMOLOGIA (4º) curso 2013-14 Las clases se impartirán en el AULA 6. BASES ANATOMOFISIOLOGICAS DEL SISTEMA VISUAL 1. PRESENTACION DEL CURSO El globo ocular. (I) Lunes,
PROGRAMA DE LECCIONES TEÓRICAS: OFTALMOLOGIA (4º) curso 2013-14 Las clases se impartirán en el AULA 6. BASES ANATOMOFISIOLOGICAS DEL SISTEMA VISUAL 1. PRESENTACION DEL CURSO El globo ocular. (I) Lunes,
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento del Desprendimiento de Retina Regmatógeno No Traumático. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Desprendimiento de Retina Regmatógeno No Traumático GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-427-10 Guía
Guía de Referencia Rápida Diagnóstico y Tratamiento del Desprendimiento de Retina Regmatógeno No Traumático GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-427-10 Guía
Estrategia nacional para la prevención de ceguera por retinopatía diabética
 OFTALMOLOGÍA Y SOCIEDAD Estrategia nacional para la prevención de ceguera por retinopatía diabética National strategy for the prevention of blindness due to diabetic retinopathy Dra. Beatriz Rodríguez
OFTALMOLOGÍA Y SOCIEDAD Estrategia nacional para la prevención de ceguera por retinopatía diabética National strategy for the prevention of blindness due to diabetic retinopathy Dra. Beatriz Rodríguez
I JORNADA CIENTIFICA DEL VALLE DE CURICO
 18 Y 19 DE NOVIEMBRE 2016 I JORNADA CIENTIFICA DEL VALLE DE CURICO LIBRO RESUMEN UNIVERSIDAD DE TALCA HOSPITAL DE CURICO 1 En agradecimiento a nuestros amigos, profesores, compañeros y familia, que al
18 Y 19 DE NOVIEMBRE 2016 I JORNADA CIENTIFICA DEL VALLE DE CURICO LIBRO RESUMEN UNIVERSIDAD DE TALCA HOSPITAL DE CURICO 1 En agradecimiento a nuestros amigos, profesores, compañeros y familia, que al
NORMAS AUGE/GES EN DIABETES MELLITUS TIPO 2. Dra. Carmen Lía Solís M.
 NORMAS AUGE/GES EN DIABETES MELLITUS TIPO 2 Agosto 2013 Utilidad de las guías Es sorprendente como con tan poca lectura un médico puede ejercer la medicina,. Pero no es sorprendente cuán mal lo puede hacer!
NORMAS AUGE/GES EN DIABETES MELLITUS TIPO 2 Agosto 2013 Utilidad de las guías Es sorprendente como con tan poca lectura un médico puede ejercer la medicina,. Pero no es sorprendente cuán mal lo puede hacer!
GUÍA DE DIAGNÓSTICO Y MANEJO
 PARTE II: Disminución de la Agudeza Visual GUÍA DE DIAGNÓSTICO Y MANEJO 11 ORGANIZACIÓN PANAMERICANA DE LA SALUD Oficina Regional de la ORGANIZACIÓN MUNDIAL DE LA SALUD OBJETIVOS 1. Comprender los factores
PARTE II: Disminución de la Agudeza Visual GUÍA DE DIAGNÓSTICO Y MANEJO 11 ORGANIZACIÓN PANAMERICANA DE LA SALUD Oficina Regional de la ORGANIZACIÓN MUNDIAL DE LA SALUD OBJETIVOS 1. Comprender los factores
1. DOCUMENTO DE INFORMACIÓN PARA (*) CRIOTERAPIA TRANSESCLERAL
 FORMULARIO DE INFORMACIÓN Y CONSENTIMIENTO INFORMADO ESCRITO Orden de 8 de julio de 2009 (BOJA nº 152 de fecha 6 de agosto) por la que se dictan instrucciones a los Centros del Sistema Sanitario Público
FORMULARIO DE INFORMACIÓN Y CONSENTIMIENTO INFORMADO ESCRITO Orden de 8 de julio de 2009 (BOJA nº 152 de fecha 6 de agosto) por la que se dictan instrucciones a los Centros del Sistema Sanitario Público
CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE LA RETINOPATÍA Y/Ó MACULOPATÍA DIABÉTICA
 CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE LA RETINOPATÍA Y/Ó MACULOPATÍA DIABÉTICA (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012) Nota: El diseño y contenido de este consentimiento,
CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE LA RETINOPATÍA Y/Ó MACULOPATÍA DIABÉTICA (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012) Nota: El diseño y contenido de este consentimiento,
RETINOPATIA LEUCEMICA
 RETINOPATIA LEUCEMICA Retinopatia Leucemica 1996, 27.600 casos leucemia USA. Sx oftalmologicos Dx. Enf. Sistemica. El ojo refleja el estado de la enf en el cuerpo Examen oftalmologico Extension Pronostico.
RETINOPATIA LEUCEMICA Retinopatia Leucemica 1996, 27.600 casos leucemia USA. Sx oftalmologicos Dx. Enf. Sistemica. El ojo refleja el estado de la enf en el cuerpo Examen oftalmologico Extension Pronostico.
FORMACION 2017 FEBRERO 2017 MARZO 2017
 FORMACION 2017 FEBRERO 2017 MARZO 2017 AREA DE FORMACIÓN www.o0almologiaorduna.com + Info: clinica@o0almologiaorduna.com Pregunta por nuestros cursos Express, Monográficos y cursos de Especialización AREA
FORMACION 2017 FEBRERO 2017 MARZO 2017 AREA DE FORMACIÓN www.o0almologiaorduna.com + Info: clinica@o0almologiaorduna.com Pregunta por nuestros cursos Express, Monográficos y cursos de Especialización AREA
ITINERARIO FORMATIVO TIPO Servicio de Oftalmología Hospital Universitario de La Princesa
 ITINERARIO FORMATIVO TIPO Servicio de Oftalmología Hospital Universitario de La Princesa 1. Programa Oficial vigente de la Especialidad: BOE nº 276 de 16 de noviembre de 2009, orden SAS/3072/2009 del Ministerio
ITINERARIO FORMATIVO TIPO Servicio de Oftalmología Hospital Universitario de La Princesa 1. Programa Oficial vigente de la Especialidad: BOE nº 276 de 16 de noviembre de 2009, orden SAS/3072/2009 del Ministerio
TALLER 2 FONDO DE OJO. Dr. Enrique González Sarmiento Servicio de Medicina Interna Hospital Clínico Universitario de Valladolid
 TALLER 2 FONDO DE OJO Dr. Enrique González Sarmiento Servicio de Medicina Interna Hospital Clínico Universitario de Valladolid Aspectos prácticos de la valoración de la retinopatía diabética. Posibilidades
TALLER 2 FONDO DE OJO Dr. Enrique González Sarmiento Servicio de Medicina Interna Hospital Clínico Universitario de Valladolid Aspectos prácticos de la valoración de la retinopatía diabética. Posibilidades
Signos-síntomas-características: Dolor. Fotofobia. Lagrimeo. Disminución de la visión, sobre todo a distancia. Opacidad corneal.
 Afecciones Oculares 1. Anomalías que afectan a la córnea QUERATITIS Descripción: Inflamación de la córnea asociada a traumatismos, infecciones, trastornos de la nutrición corneal, exposiciones prolongadas
Afecciones Oculares 1. Anomalías que afectan a la córnea QUERATITIS Descripción: Inflamación de la córnea asociada a traumatismos, infecciones, trastornos de la nutrición corneal, exposiciones prolongadas
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012)
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012)
Retinopatía Diabética Dr. Rogelio Zacarías Castillo Hospital General Dr. Manuel Gea González SSA México, DF
 Retinopatía Diabética Dr. Rogelio Zacarías Castillo Hospital General Dr. Manuel Gea González SSA México, DF Daño ocular en el paciente con diabetes Retinopatía Glaucoma Catarata Parálisis muscular Oclusión
Retinopatía Diabética Dr. Rogelio Zacarías Castillo Hospital General Dr. Manuel Gea González SSA México, DF Daño ocular en el paciente con diabetes Retinopatía Glaucoma Catarata Parálisis muscular Oclusión
Miopía nocturna por retinosis pigmentaria
 Miopía nocturna por retinosis pigmentaria Tamara Maestro Pérez. Patricia Priego Sanz. Grado en óptica y optometría. Universidad Complutense de Madrid tmaestro@estumail.ucm.es Isabel Sánchez Pérez Facultad
Miopía nocturna por retinosis pigmentaria Tamara Maestro Pérez. Patricia Priego Sanz. Grado en óptica y optometría. Universidad Complutense de Madrid tmaestro@estumail.ucm.es Isabel Sánchez Pérez Facultad
OJO CON LA DIABETES. ACTÚA HOY PARA CAMBIAR EL MAÑANA 415 MILLONES DE ADULTOS CON DIABETES 640 MILLONES EN 2040
 EL PROBLEMA 415 MILLONES DE ADULTOS CON DIABETES 640 MILLONES EN 2040 QUÉ SIGNIFICA ESTO? MUCHAS PERSONAS CON DIABETES TIPO 2 SIN DIAGNOSTICAR YA TIENEN COMPLICACIONES: RETINOPATÍA ENFERMEDAD CARDIOVASCULAR
EL PROBLEMA 415 MILLONES DE ADULTOS CON DIABETES 640 MILLONES EN 2040 QUÉ SIGNIFICA ESTO? MUCHAS PERSONAS CON DIABETES TIPO 2 SIN DIAGNOSTICAR YA TIENEN COMPLICACIONES: RETINOPATÍA ENFERMEDAD CARDIOVASCULAR
Es la inflamación del nervio óptico que puede causar una pérdida súbita y parcial de la visión en el ojo afectado.
 Neuritis óptica Es la inflamación del nervio óptico que puede causar una pérdida súbita y parcial de la visión en el ojo afectado. Causas, incidencia y factores de riesgo La causa de la neuritis óptica
Neuritis óptica Es la inflamación del nervio óptico que puede causar una pérdida súbita y parcial de la visión en el ojo afectado. Causas, incidencia y factores de riesgo La causa de la neuritis óptica
UNIVERSIDAD MILITAR NUEVA GRANADA FACULTAD DE MEDICINA HOSPITAL MILITAR CENTRAL TRABAJO DE GRADO SERVICIO OFTALMOLOGÍA
 UNIVERSIDAD MILITAR NUEVA GRANADA FACULTAD DE MEDICINA HOSPITAL MILITAR CENTRAL TRABAJO DE GRADO SERVICIO OFTALMOLOGÍA RETINOPATIA DIABETICA Y SUS FACTORES RELACIONADOS EN PACIENTES DE LA CLINICA DE DIABETES
UNIVERSIDAD MILITAR NUEVA GRANADA FACULTAD DE MEDICINA HOSPITAL MILITAR CENTRAL TRABAJO DE GRADO SERVICIO OFTALMOLOGÍA RETINOPATIA DIABETICA Y SUS FACTORES RELACIONADOS EN PACIENTES DE LA CLINICA DE DIABETES
2. Definición y clasificaciones
 2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
CONSENTIMIENTO INFORMADO PARA LA CAPSULOTOMÍA POSTERIOR CON YAG LÁSER. (Leyes y y Decreto Reglamentario 1089/2012)
 CONSENTIMIENTO INFORMADO PARA LA CAPSULOTOMÍA POSTERIOR CON YAG LÁSER (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012) Nota: El diseño y contenido de este consentimiento, evaluado y aprobado por
CONSENTIMIENTO INFORMADO PARA LA CAPSULOTOMÍA POSTERIOR CON YAG LÁSER (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012) Nota: El diseño y contenido de este consentimiento, evaluado y aprobado por
CAPÍTULO II: EL OJO HUMANO.
 CAPÍTULO II: EL OJO HUMANO. 1.- EL OJO HUMANO. El ojo, o globo ocular, es el órgano que detecta la luz y la base del sentido de la vista. En la figura 2 puede observarse un diagrama del mismo. Figura 2:
CAPÍTULO II: EL OJO HUMANO. 1.- EL OJO HUMANO. El ojo, o globo ocular, es el órgano que detecta la luz y la base del sentido de la vista. En la figura 2 puede observarse un diagrama del mismo. Figura 2:
MARIBEL ANGULO VALENCIA, MD RESIDENTE OFTALMOLOGIA UNIVERSIDAD DEL SINU DOCENTE: ALVARO RAFAEL BERNARDO PEREZ, MD SHIRLEY PATRY POMARES CASTILLA, MD
 MARIBEL ANGULO VALENCIA, MD RESIDENTE OFTALMOLOGIA UNIVERSIDAD DEL SINU DOCENTE: ALVARO RAFAEL BERNARDO PEREZ, MD SHIRLEY PATRY POMARES CASTILLA, MD Fort Lauderdale, Florida May 5, 2007 OBJETIVO DEL CONSENSO
MARIBEL ANGULO VALENCIA, MD RESIDENTE OFTALMOLOGIA UNIVERSIDAD DEL SINU DOCENTE: ALVARO RAFAEL BERNARDO PEREZ, MD SHIRLEY PATRY POMARES CASTILLA, MD Fort Lauderdale, Florida May 5, 2007 OBJETIVO DEL CONSENSO
RELACIÓN ENTRE PARÁMETROS ANALÍTICOS, PARÁMETROS TOMOGRÁFICOS Y EDEMA MACULAR EN PACIENTES DIABÉTICOS TIPO 2 NO. Sebastián Prieto Briceño
 RELACIÓN ENTRE PARÁMETROS ANALÍTICOS, PARÁMETROS TOMOGRÁFICOS Y EDEMA MACULAR EN PACIENTES DIABÉTICOS TIPO 2 NO INSULINO DEPENDIENTES ACIÓN Y EVALUACIÓ Sebastián Prieto Briceño Miguel Ángel Zapata Victori
RELACIÓN ENTRE PARÁMETROS ANALÍTICOS, PARÁMETROS TOMOGRÁFICOS Y EDEMA MACULAR EN PACIENTES DIABÉTICOS TIPO 2 NO INSULINO DEPENDIENTES ACIÓN Y EVALUACIÓ Sebastián Prieto Briceño Miguel Ángel Zapata Victori
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas
 tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
UK Prospective Diabetes Study
 UK Prospective Diabetes Study 10 años después Mercedes Ibáñez Brillas CS Vandel. A1 Madrid Mayo 2009 UK Prospective Diabetes Study Estudio de Intervención 20 años del 1977 a 1997!! 5,102 pacientes con
UK Prospective Diabetes Study 10 años después Mercedes Ibáñez Brillas CS Vandel. A1 Madrid Mayo 2009 UK Prospective Diabetes Study Estudio de Intervención 20 años del 1977 a 1997!! 5,102 pacientes con
Oftalmología Médica I
 15 Oftalmología Médica I RETINOPATÍA DIABÉTICA (R.D.) RETINOPATÍA HIPERTENSIVA ARTERIOESCLERÓTICA Dr. Juan Vásquez Donayre 1. INTRODUCCIÓN La diabetes se caracteriza por hiperglicemia constante, secundaria
15 Oftalmología Médica I RETINOPATÍA DIABÉTICA (R.D.) RETINOPATÍA HIPERTENSIVA ARTERIOESCLERÓTICA Dr. Juan Vásquez Donayre 1. INTRODUCCIÓN La diabetes se caracteriza por hiperglicemia constante, secundaria
Manual de diagnóstico y tratamiento en Oftalmología
 SOBRE LIBROS Manual de diagnóstico y tratamiento en Oftalmología Frank Wenceslao Castro López Jefe de Redacción de Libros Médicos. Editorial Ciencias Médicas. Centro Nacional de Información de Ciencias
SOBRE LIBROS Manual de diagnóstico y tratamiento en Oftalmología Frank Wenceslao Castro López Jefe de Redacción de Libros Médicos. Editorial Ciencias Médicas. Centro Nacional de Información de Ciencias
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
UNIVERSIDAD VERACRUZANA
 UNIVERSIDAD VERACRUZANA Área de Formación Disciplinar Programa de Estudio 1.- Área académica Ciencias de la Salud 2.- Programa educativo Medico cirujano 3.- Dependencia académica Facultad de Medicina 4.-
UNIVERSIDAD VERACRUZANA Área de Formación Disciplinar Programa de Estudio 1.- Área académica Ciencias de la Salud 2.- Programa educativo Medico cirujano 3.- Dependencia académica Facultad de Medicina 4.-
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico. Dr. José Antonio Ramírez Calvo
 Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
RETINOPATÍA DIABÉTICA
 [REV. MED. CLIN. CONDES - 2009; 20(5) 670-679] RETINOPATÍA DIABÉTICA DIABETIC RETINOPATHY DR. JAIME CLARAMUNT L. (1) 1. Departamento de Oftalmología. Clínica Las Condes. jclaramunt@clc.cl RESUMEN Retinopatía
[REV. MED. CLIN. CONDES - 2009; 20(5) 670-679] RETINOPATÍA DIABÉTICA DIABETIC RETINOPATHY DR. JAIME CLARAMUNT L. (1) 1. Departamento de Oftalmología. Clínica Las Condes. jclaramunt@clc.cl RESUMEN Retinopatía
UNIVERSIDAD NACIONAL AUTONOMA DE NICARAGUA FACULTAD DE CIENCIAS MEDICAS CENTRO NACIONAL DE OFTALMOLOGIA
 UNIVERSIDAD NACIONAL AUTONOMA DE NICARAGUA FACULTAD DE CIENCIAS MEDICAS CENTRO NACIONAL DE OFTALMOLOGIA TESIS MONOGRAFICA PARA OPTAR AL TITULO DE ESPECIALISTA EN OFTALMOLOGIA. TEMA: PREVALENCIA DE LA RETINOPATIA
UNIVERSIDAD NACIONAL AUTONOMA DE NICARAGUA FACULTAD DE CIENCIAS MEDICAS CENTRO NACIONAL DE OFTALMOLOGIA TESIS MONOGRAFICA PARA OPTAR AL TITULO DE ESPECIALISTA EN OFTALMOLOGIA. TEMA: PREVALENCIA DE LA RETINOPATIA
PreVALencIA de LA retinopatía diabética en LA clínica
 revista MédIcA de costa rica Y centroamérica LXVIII (598) 333-337 2011 OFTALMOLOGÍA PreVALencIA de LA retinopatía diabética en LA clínica dr. clorito PIcAdO Joaquín Martínez Arguedas* Delia Marchena Cruz**
revista MédIcA de costa rica Y centroamérica LXVIII (598) 333-337 2011 OFTALMOLOGÍA PreVALencIA de LA retinopatía diabética en LA clínica dr. clorito PIcAdO Joaquín Martínez Arguedas* Delia Marchena Cruz**
Dr. Joaquín Flores Rivera
 http://www.medicosdeelsalvador.com Este artículo salió de la página web de: Médicos de El Salvador Fue enviado por: Dr. Joaquín Flores Rivera Oftalmólogo Glaucoma JVPM: 3276 http://www.medicosdeelsalvador.com/doctor/jflores
http://www.medicosdeelsalvador.com Este artículo salió de la página web de: Médicos de El Salvador Fue enviado por: Dr. Joaquín Flores Rivera Oftalmólogo Glaucoma JVPM: 3276 http://www.medicosdeelsalvador.com/doctor/jflores
El día D en el Hospital Juárez de México
 Cir Ciruj 2000; 6: 6-6 Estrategia de detección masiva de retinopatía diabética. El día D en el Hospital Juárez de México Dr. Virgilio Lima-Gómez,* Dr. José Adrián Rojas-Dosal** Resumen Se presenta una
Cir Ciruj 2000; 6: 6-6 Estrategia de detección masiva de retinopatía diabética. El día D en el Hospital Juárez de México Dr. Virgilio Lima-Gómez,* Dr. José Adrián Rojas-Dosal** Resumen Se presenta una
Retinopatía diabética Diabetic retinopathy
 Retinopatía diabética Diabetic retinopathy D. Aliseda, L. Berástegui RESUMEN La diabetes mellitus es una patología metabólica que en su evolución afecta a diferentes órganos, entre ellos los ojos. La microangiopatía
Retinopatía diabética Diabetic retinopathy D. Aliseda, L. Berástegui RESUMEN La diabetes mellitus es una patología metabólica que en su evolución afecta a diferentes órganos, entre ellos los ojos. La microangiopatía
