Enfermedades vasculares de la retina
|
|
|
- Elisa Saavedra Salazar
- hace 7 años
- Vistas:
Transcripción
1 Enfermedades vasculares de la retina Dr. Gabriel Arcos Algaba Especialista en Oftalmología. Dr. Rafael Navarro Especialista en Oftalmología. Departamento de Retina Médica. Instituto de Microcirugía Ocular, Barcelona. RETINOPATÍA DIABÉTICA Introducción La diabetes mellitus (DM) es la enfermedad endocrina más frecuente. Se estima que la prevalencia mundial ronda los 371 millones de personas y que el 50 % de estos no saben que la padecen 1. En España, la DM afecta al 13 % de la población. La retinopatía diabética (RD) es la complicación más frecuente de la DM. Se encuentra dentro de las complicaciones microvasculares y afecta al 30 % de los diabéticos. Es la principal causa de ceguera legal en la población económicamente activa en países industrializados. El edema macular (EM) se presenta en el 2-10 % de los diabéticos y es la principal causa de disminución de agudeza visual (AV), y la RD proliferativa (RDP) es la responsable de los déficits visuales más graves 2. La prevalencia de RD es mayor en la DM tipo 1 (40 %) que en la DM tipo 2 (20 %) 3, aunque la DM tipo 1 solo representa a un % del total de diabéticos. Factores de riesgo para el desarrollo y progresión de la retinopatía diabética Tipo de diabetes mellitus y tiempo de evolución 4,5 Diabetes mellitus tipo 1 Es muy infrecuente la RD antes de los 3-5 años del diagnóstico, pero la tasa de incidencia y gravedad aumenta llamativamente con el tiempo de evolución de la DM, y se observa RD en el 90 % de los pacientes con una duración de 10 a 15 años 4. La RDP, la forma de la enfermedad con más riesgo para la visión, está presente en el 25 % de los pacientes con 15 años de evolución 5. Es también infrecuente que haya EM antes de los 8 años de enfermedad, pero a los 10 años de evolución lo padecerán cerca de un 20 % de los pacientes. 1
2 Diabetes mellitus tipo 2 Es muy frecuente: aproximadamente el 30 % de los pacientes padece RD en el momento del diagnóstico. El 40 % de los diabéticos dependientes de insulina y el 24 % de los no dependientes tienen RD a los cinco años de evolución. La prevalencia aumenta hasta un 84 y un 53 %, respectivamente, cuando los pacientes tienen más de 15 años de evolución. La RDP se desarrolla en el 2 % de los pacientes con menos de 5 años de evolución y en el 25 % con 25 años o más. El EM puede estar presente hasta en el 5 % de los pacientes en el momento del diagnóstico 6, y aumenta al 25 % a los 10 años de evolución de la DM 7. Control metabólico 8 Estudios observacionales mostraron que el desarrollo y la gravedad de la RD están asociados a un peor control de la glucemia. El Diabetes Control and ComplicationsTrial (DCCT) demostró que el tratamiento intensivo con insulina se asocia a una disminución del riesgo de desarrollo o progresión de la RD en los pacientes con DM tipo 1. Por cada punto de reducción de la hemoglobina glucosilada (HbA1c) había una reducción del 35 al 40 % en el riesgo de progresión de la RD, por lo cual se recomienda un control metabólico con HbA1c por debajo del 7 %, aunque, tras el tratamiento intensivo, en el 5 al 10 % de los diabéticos tipo 1 había una leve progresión de la RD en el primer año, que posteriormente se recuperaba. Hipertensión arterial El United Kingdom Prospective Diabetes Study (UKPDS) demostró que el control de la presión arterial más estricto estaba asociado con un descenso del riesgo de progresión de la RD, sin haber diferencias entre los pacientes tratados con inhibidores de la enzima convertidora de angiotensina o con betabloqueantes 9. Dislipemia 7,10 El Wisconsin Epidemiologic Study of Diabetic Retinopathy (WESDR) y el Early Treatment Diabetic Retinopathy Study (ETDRS) describieron que los niveles elevados de colesterol sérico estaban relacionados con el aumento de los exudados duros o lipídicos en la retina, pero no se observó un aumento en la progresión de la RD. Algunos autores plantean que el tratamiento con estatinas puede inducir una regresión del EM y los exudados lipídicos 11. Embarazo La particular situación hormonal que sufre la mujer durante el embarazo tiende a descompensar la DM, por lo que la RD aparece o progresa en el 8 % de las pacientes con DM tipo Esta progresión suele ser transitoria y no afecta al pronóstico final de la RD. Factores protectores Se han descrito ciertas características de algunos ojos que disminuyen la prevalencia e intensidad de la RD, como pueden ser el desarrollo de glaucoma y la miopía. Fisiopatología La clasificación de la RD se basa, principalmente, en la gravedad de los cambios microvasculares intrarretinianos (RD) y en la presencia o ausencia de neovasos retinianos (RDP), todo como parte de un proceso continuo que conduce a la isquemia retiniana. Microangiopatía diabética La primera alteración que se produce en la microvasculatura en respuesta a la hiperglucemia crónica es la pérdida de pericitos. Esto provoca una alteración de la autorregulación vascular retiniana y se producen evaginaciones saculares de la pared vascular con formación de microaneurismas, que es la primera lesión clínicamente apreciable de la RD. Los microaneurismas representan 2
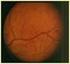
3 regiones focales de proliferación endotelial (microaneurismas celulares) que han perdido el efecto antiproliferativo de los pericitos y que posteriormente, por fenómenos de apoptosis, se convierten en microaneurismas acelulares, que son los que normalmente se observan en las angiografías. Los microaneurismas tienen alterada la permeabilidad vascular, por lo que pueden generar EM. Este muchas veces va acompañado de exudación lipídica, que se suele ubicar en la frontera entre la retina edematosa y no edematosa. Cuando la enfermedad progresa, se observa la pérdida de todos los elementos celulares de la microvasculatura retiniana (capilaropatía). Estos capilares no son funcionantes, ya que no se observa perfusión en estas zonas durante la angiografía fluoresceínica (AGF), y con frecuencia sus arteriolas se obstruyen. En estas áreas de no perfusión se pueden desarrollar anomalías microvasculares intrarretinianas (AMIR). Al estar aumentada la fragilidad vascular, es común la rotura de la barrera hematorretiniana interna (BHR), con la aparición de microhemorragias y EM. Todos estos cambios en la microvasculatura conducen a una isquemia progresiva en la retina, por lo que se activan mecanismos compensatorios con la consiguiente producción de factores vasoproliferativos, entre ellos el más conocido es el vascular endothelial growth factor (VEGF) que es sintetizado por células del epitelio pigmentario retiniano y las células endoteliales, entre otras. Si bien el VEGF es promotor de muchas de las lesiones anteriormente descritas (microaneurismas, AMIR o EM), también es la causa del desarrollo de neovascularización (NV), que es la lesión fundamental de la RDP. Puede desarrollarse NV en la retina (NVR), en el iris (NVI) y trabecular. Estos neovasos son capilares incompletos con gran tendencia a la exudación, los sangrados y la contracción. Se sitúan preferentemente en la papila o las arcadas vasculares, y crecen en la interfase vitreorretiniana o incluso hacia el vítreo. Hallazgos clínicos Microaneurismas: primer signo clínico en la RD. Se aprecian en la oftalmoscopia como puntos rojos redondeados de entre 15 µm y 60 µm. Se localizan con más frecuencia en el polo posterior (figura 1). En la AGF se observan como puntos redondeados hiperfluorescentes que pueden presentar extravasación en tiempos tardíos por rotura de la BHR. Es común en los microaneurismas individuales que aparezca y desaparezca con el tiempo. EM: es la principal causa de disminución de AV en los pacientes diabéticos. Se produce por excesiva extravasación focal de microaneurismas o de segmentos capilares dilatados. Se detecta y se cuantifica mejor con la tomografía de coherencia óptica (OCT), donde se puede observar desde un engrosamiento retiniano difuso hasta quistes intrarretinianos. En la AGF hay una hiperfluorescencia tardía difusa por la extravasación vascular. Exudados lipídicos: también llamados exudados duros. Están formados por macrófagos llenos de lipoproteínas. Se ubican en el límite entre la retina edematosa y no edematosa. Son de color amarillo, bien delimitados, y normalmente rodean a grupos de microaneurismas. Suelen desaparecer con el tiempo una vez resuelta la extravasación. En la AGF se los aprecia como lesiones hipofluorescentes por el efecto de pantalla de base. Su extensión y gravedad están relacionadas con el grado de dislipemia. No son un criterio diagnóstico de la RD. Hemorragias retinianas: se forman tanto por la fragilidad vascular en la red capilar como por la rotura de los microaneurismas. Son uno de los primeros signos clínicos de la RD. Según su localización dentro de las capas retinianas adquieren distinto aspecto: Figura 1. Se aprecian microaneurismas en el polo posterior en la retinopatía diabética. Hemorragias en llamas: soriginadas en el extremo arteriolar precapilar, localizado en la capa de fibras nerviosas retinianas, por lo que la sangre se distribuye entre las fibras adquiriendo esta morfología. Suelen asociarse a exudados algodonosos o isquémicos. 3
4 Hemorragias en punto-marcha: originadas en el extremo venoso de los capilares, situado en capas mediascompactas de la retina que limitan su extensión. Exudados algodonosos: incorrectamente llamados exudados, ya que son microinfartos isquémicos de la capa de fibras nerviosas retinianas. Se caracterizan por ser lesiones blanquecinas, mal delimitadas y de localización superficial. Se reabsorben en seis meses de forma espontánea, por lo cual tienen un limitado valor pronóstico. AMIR: alteraciones en la red capilar secundarias a la obstrucción de sus arteriolas terminales. En estas áreas de no perfusión se forman estos capilares dilatados, tortuosos y de calibre irregular. No cruzan los vasos sanguíneos principales y en la AGF tienen una fuga tardía similar a los microaneurismas. Es difícil establecer si son realmente capilares dilatados o NV intrarretiniana. De cualquier forma, constituyen un factor de progresión importante a RDP. Arrosariamiento venoso: se caracteriza por estenosis focales del calibre vascular, alternando la dilatación con estenosis. Este hallazgo es un signo de progresión de la RD. NVR: es la lesión patognomónica de la RDP. Los neovasos se originan principalmente en la papila o en las arcadas vasculares, generan redes con forma de rueda y cruzan los vasos sanguíneos subyacentes. Se acompañan de proliferación fibrosa, que les sirve de soporte. Al ser capilares incompletos, tienen tendencia a exudar y sangrar. En la AGF se rellenan en tiempos muy precoces, experimentando fugas de forma abundante y rápida (figuras 2 y 3). Rubeosis del iris: representa la aparición de NVI y está asociada a RDP grave. Glaucoma neovascular (GNV): es una complicación grave de la isquemia retiniana, que provoca la formación de neovasos a la altura de la malla trabecular, con lo que ocasiona un aumento en la resistencia del flujo de humor acuoso y, por consiguiente, el incremento de la presión intraocular. Hemovítreo: complicación frecuente de la RDP, causada por los neovasos que, al ser capilares incompletos, se rompen y sangran hacia la cavidad vítrea. Desprendimiento de retina (DR): es una complicación muy grave de la RDP. Se origina por la contracción de los neovasos que traccionan sobre la retina. En ocasiones esta contracción es tan grave que puede romper la retina y originar un desprendimiento mixto (regmatógeno más traccional). Figuras 2 y 3. Neovascularización en el sector nasal inferior. Se observa fuga en la angiografía fluoresceínica (A); exudados lipídicos (B); exudados algodonosos o isquémicos (C) y hemorragias retinianas (D). Clasificación de la retinopatía diabética 10,13 Teniendo en cuenta los hallazgos clínicos anteriormente descritos, podemos clasificar la gravedad de la RD según el número y distribución de las lesiones (tabla 1). Edema macular diabético La clasificación del ETDRS del EM ha quedado obsoleta con la aparición de la OCT, de tal forma que casi no se utiliza en la práctica clínica habitual, aunque aún cabe rescatar el concepto angiográfico de EM focal. 4
5 Tabla 1. Clasificación internacional de la gravedad de la retinopatía diabética. Sin RD RD leve RD moderada RD grave (regla 4-2-1) RDP Sin anomalías Solo microaneurismas Más que solo microaneursimas, pero menos que RD grave Cualquierda de estos criterios: Más de 20 hemorragias intrarretinianas en cada uno de los cuatro cuadrantes Arrosariamiento venoso en dos cuadrantes AMIR en un cuadrante Sin signos de RDP Uno o más de los siguientes criterios: Neovascularización de la retina, nervio óptico o iris Hemorragia vítrea o prerretiniana AMIR: anomalías microvasculares intrarretinianas; RD: retinopatía diabética; RDP: retinopatía diabética proliferativa. En el EM focal existe un área definida de difusión procedente de microaneurismas individuales o asociados. Su aspecto oftalmoscópico típico es el de engrosamiento retininiano con microaneurismas centrales y un anillo circinado de exudados lipídicos que amenaza la mácula. Este tipo de EM responde muy bien al tratamiento con láser focal, que es su tratamiento princeps. Volviendo al análisis del EM diabético (EMD) mediante OCT, esta permite cuantificar el aumento del grosor retiniano y estudiar la arquitectura retiniana (tabla 2), aunque la principal limitación de la OCT en el EMD es la isquemia macular (su valoración se realiza con la AGF). Tabla 2. Morfología del edema macular diabético 14. E1 E2 E3 Engrosamiento simple de las capas más externas de la retina sin espacios quísticos Engrosamiento cistoide, donde se aprecian múltiples espacios quísticos. Se correspondería con el edema en pétalos de la angiografía fluoresceínica Desprendimiento del neuroepitelio, aislado o asociado a engrosamiento retiniano Clasificación basada en la tomografía de coherencia óptica. Tratamiento Tratamiento médico La RD es una complicación de una enfermedad sistémica, y por lo tanto requiere un abordaje multidisciplinario. El control metabólico es esencial para detener la progresión de la RD, disminuir la incidencia del EMD y obtener respuestas favorables al tratamiento tanto de la RD como del EMD. Es la única arma de la que disponemos durante las fases precoces de la RD (RD leve-moderada-grave), por lo que hay que realizar un estricto control de: HbA1c por debajo del 7 % Presión arterial inferior a 130/80 mmhg Peso Dislipemia Tratamiento de la retinopatía diabética proliferativa Panretinofotocoagulación con láser La panretinofotocoagulación con láser (PRC) es un tratamiento ablativo mediante el cual se destruyen células de la retina externa isquémica con gran actividad metabólica (epitelio pigmentario retiniano-fotorreceptores), con lo que se logra una mejor redistribución del flujo sanguíneo retiniano hacia el área macular y una disminución de la producción de VEGF. 5
6 La técnica consiste en realizar múltiples quemaduras (entre y impactos) en la retina periférica, por fuera de las arcadas vasculares, respetando siempre el área macular y papilar (figura 4). El estudio ETDRS no demostró ningún beneficio añadido si el tratamiento se efectuaba en fases no proliferativas de la RD 10, por lo cual se reserva este tratamiento para la RDP precoz. Efectos adversos Este tratamiento no está exento de efectos adversos, como pueden ser alteraciones en el campo visual periférico, alteraciones de la adaptación a la oscuridad o empeoramiento del EMD. Tratamiento del edema macular diabético Láser focal Es una técnica distinta a la que usamos para realizar la PRC, ya que es específica para tratar la zona macular, por lo cual se toman ciertas precauciones, como son: Quemaduras más suaves y solo de los microaneurismas con fugas en la AGF. Spot de los impactos más pequeños. Respetar siempre la zona macular. Figura 4. Panretinofotocoagulación con láser en un paciente con retinopatía diabética proliferativa. Este tratamiento es la primera opción para el EMD focal sin afectación central, que se da en solo una parte de los pacientes con EMD. Inyecciones intravítreas La aparición de fármacos intravítreos para el tratamiento del EMD difuso supuso una revolución en el tratamiento de estos pacientes, para los cuales anteriormente la única opción terapéutica era el láser macular en rejilla (láser suave sobre toda el área macular) con resultados decepcionantes. Fármacos antifactor de crecimiento endotelial vascular Ranibizumab: fragmento de anticuerpo monoclonal recombinante humanizado. Bloquea las moléculas del VEGF implicadas en el proceso de NV y aumento de la permeabilidad vascular. Bevacizumab: anticuerpo monoclonal humanizado IgG1. También bloquea las moléculas del VEGF. Tiene una absorción sistémica mayor, por lo que teóricamente podría conllevar una mayor tasa de efectos adversos sistémicos. Si bien no tiene indicación para el tratamiento del EMD, se usa de forma compasiva en muchos países. Aflibercept: es uno de los antiangiogénicos más recientes que ha sido aprobado por la Food and Drug Administration para la degeneración macular asociada a la edad (DMAE) y el EM asociado a oclusión venosa central de la retina. Presenta la ventaja respecto a los otros antiangiogénicos de que posee una mayor vida media y mayor afinidad por el VEGF. En España, actualmente está aprobado para el tratamiento de la DMAE, el EMD, la oclusión venosa retiniana y la neovascularización coroidea miópica. Corticoides Triamcinolona 15 : ampliamente usado de forma compasiva antes de la aparición de los antiangiogénicos y de los otros esteroides intravítreos. Prácticamente no se utiliza en la actualidad. Dexametasona: dispositivo biodegradable que libera dexametasona durante cuatro meses aproximadamente. Se aprecia una mejoría significativa en el EMD con una baja tasa de efectos adversos. Actualmente solo está aprobado su uso para el EM asociado a oclusiones venosas. Tiene una particular utilidad en los ojos vitrectomizados, ya que la farmacocinética ocular está alterada y el aclaramiento es bastante más rápido para otros fármacos. 6
7 Vitrectomía Se reserva para aquellos casos con EM donde prima el componente traccional. Es necesaria la realización de una OCT macular para llegar a su diagnóstico. Periodicidad de los controles Los controles a los que se debe someter cualquier paciente diabético dependen del tipo de DM, la duración de la enfermedad y la gravedad de su RD (tablas 3 y 4). Tabla 3. Pacientes sin sospecha de retinopatía diabética. Tipo de DM Primera visita Seguimiento DM tipo 1 A los 3 años del inicio Anual DM tipo 2 En el momento del diagnóstico Anual DM en el embarazo Antes del primer trimestre Trimestral DM: diabetes mellitus. La presencia de EMD obliga a aumentar la frecuencia de los controles (cada tres o cuatro meses), que también puede variar según la estrategia terapéutica que se siga. Dado el alto coste asistencial que representa el cribado de la RD en la población diabética, se postula el uso de cámaras no midriáticas y de telemedicina para este fin, con una sensibilidad inferior al 80 % y una especificidad por debajo del 90 % en el cribado 16. De esta forma, se concentran los recursos oftalmológicos en el manejo de los pacientes con RD. Tabla 4. Pacientes con retinopatía diabética. Tipo Grado de RD Periodicidad RD leve 12 meses RD moderada 6-12 meses RD grave 6 meses RDP 3 meses RD: retinopatía diabética; RDP: retinopatía diabética proliferativa. Puntos clave La RD es la complicación más frecuente de la DM. Es la principal causa de ceguera legal en la población económicamente activa en países industrializados. El tiempo de evolución y el tipo de DM son los factores de riesgo más importantes en el desarrollo de RD. El embarazo favorece la aparición y progresión de la RD, por lo que se debe aumentar la frecuencia de los controles. Se recomienda un control metabólico con HbA1c por debajo del 7 %. Los microaneurismas son la primera lesión clínicamente apreciable de la RD. La NV es la lesión fundamental de la RDP. La PRC es el tratamiento para la RDP. El EM es la principal causa de disminución de AV en los pacientes diabéticos. Los pacientes con DM tipo 2 deben hacerse una revisión del fondo de ojo en el momento del diagnóstico. OCLUSIÓN VENOSA RETINIANA La oclusión venosa retiniana es una de las causas más frecuentes de enfermedad vascular retiniana. Se suelen diferenciar dos tipos de oclusiones venosas: la oclusión de la vena central de la retina (OVCR) y la oclusión de la rama venosa de la retina (ORVR), que tienen una historia natural, pronóstico y tratamiento diferentes 17. 7
8 Fisiopatología OVCR 18 : variaciones anatómicas en la lámina cribosa provocan un síndrome compartimental. En este pequeño espacio coexisten la arteria central, la vena central de la retina y los axones del nervio óptico, por lo que en esta zona cualquier cambio de estas estructuras provocaría un estrechamiento de la luz venosa con formación de flujo turbulento, daño endotelial y formación de un trombo. ORVR: las arterias y las venas en la retina comparten la adventicia. En los cruces arteriovenosos la arteria normalmente se ubica anterior a la vena, por lo que las alteraciones de la pared arterial, generalmente asociadas a hipertensión arterial (HTA) y arterioesclerosis, provocarían un estrechamiento de la luz de la rama venosa y desencadenarían la misma cascada de sucesos anteriormente descrita en la OVCR. Las obstrucción conduce a un aumento en la presión venosa, que sobrecarga la capacidad de drenaje colateral y deriva en EM e isquemia si afecta a la circulación macular. A su vez, la HTA en la red venosa puede provocar la rotura de la pared venosa y capilar, con la consiguiente aparición de hemorragias intrarretinianas. Factores de riesgo Hay una serie de condiciones patológicas que están asociadas a un mayor riesgo de desarrollar OVCR y ORVR (tabla 5). Tabla 5. Factores de riesgo 19. OVCR Hipertensión arterial Diabetes mellitus Insuficiencia carotídea elevado (jóvenes) Síndromes de hiperviscosidad e hipercoagulabilidad de la sangre ORVR Hipertensión arterial Trastornos cardiovasculares Índice de masa corporal 3 meses Glaucoma Anticonceptivos orales Diuréticos Trastornos inflamatorios (lupus eritematoso sistémico) ORVR: oclusión de la rama venosa de la retina; OVCR: oclusión de la vena central de la retina. Las oclusiones vasculares retinianas se asocian a mayor riesgo de muerte por causa vascular cardíaca o cerebral 20, por lo que el oftalmólogo debe remitir o consultar al especialista adecuado para estudiar los factores de riesgo asociados. El inicio del manejo médico de los factores de riesgo asociados se debe realizar dentro de los dos primeros meses tras el diagnóstico 21. Se debe llevar a cabo en todos los pacientes una valoración de la presión arterial, una analítica general (valorando pruebas de hemostasia), reactantes de fase aguda (velocidad de sedimentación globular y proteína C reactiva) y el perfil lipídico. Clínica Las oclusiones venosas, tanto de VCR como de rama, son más frecuentes en personas mayores de 65 años y afectan por igual a hombres y mujeres. Oclusión de la vena central de la retina El paciente suele referir pérdida visual unilateral e indolora (más llamativa en las formas isquémicas). La AV en el momento de la presentación es un importante indicador para el pronóstico de la AV final. 8
9 Respecto al fondo de ojo, se aprecia dilatación y tortuosidad en todas las ramas de la vena central de la retina y hemorragias retinianas superficiales (en llama) y profundas (en punto-mancha) en los cuatro cuadrantes de la retina. El EM, los exudados isquémicos (algodonosos) peripapilares y el edema de papila son hallazgos habituales (figura 5). Puede haber defecto pupilar aferente relativo (más frecuente en las formas isquémicas). Conforme evoluciona en el tiempo, los hallazgos oftalmoscópicos van cambiando, ya que las hemorragias se reabsorben (3-6 meses), se desarrollan vasos colaterales en la retina y en la papila (shunts optociliares), aparece envainamiento. estrechamiento vascular y alteraciones maculares, y desaparece el edema de papila (figura 6). Puede desarrollarse NVR como principal complicación en el % de las formas no isquémicas y en el 50 % de las formas isquémicas22, y en el 6-12 % de los ojos con OVCR se puede desarrollar NVI. Oclusión de la rama venosa de la retina La presentación es muy variable, dependiendo de la cantidad de la red de drenaje macular afectada, con el consiguiente EM, por lo que puede ir desde una pérdida brusca de visión unilateral hasta un defecto relativo al campo visual. Figura 5. Oclusión de la vena central de la retina aguda. En cuanto al fondo de ojo, se observa dilatación y tortuosidad venosa distal al punto de oclusión (cruce arteriovenoso) y atenuación vascular proximal, así como hemorragias superficiales y profundas en el sector de drenaje afectado (figuras 7 y 8). También puede haber EM, dependiendo de si la obstrucción afecta al drenaje macular, y exudados isquémicos. La NVR se desarrolla en el 36 % de las formas isquémicas23. Pruebas complementarias Angiografía fluoresceínica Figura 6. Oclusión de la vena central crónica. Se aprecian shunts optociliares en la papila y alteración del epitelio Es la prueba diagnóstica por excelencia, y valora la perfupigmentario macular. sión retiniana. Diferencia las formas isquémicas de las no isquémicas, que es uno de los principales factores pronósticos. Normalmente se suele realizar a los tres o seis meses del diagnóstico para evitar el efecto pantalla de las hemorragias de la fase aguda. Oclusión de la vena central de la retina La isquemia se define por la presencia de 10 o más áreas de disco de no perfusión retiniana24. En la AGF se aprecia retraso del tiempo arteriovenoso, efecto pantalla por las hemorragias, EM variable e isquemia: OVCR no isquémica: en el 75 % de los casos; mejor pronóstico, se aprecia buena perfusión capilar y EM variable (mayor complicación). Un tercio de estos casos evoluciona a isquemia. OVCR isquémica: en el 25 % de los casos; de estos, el 35 % desarrollará NVR. 9
10 Oclusión de la rama venosa de la retina Se observan los mismos signos que en la OVCR, pero solo limitados al área de no perfusión. Si hay más de cinco áreas de disco de no perfusión se la clasifica como isquémica y hay más riesgo de desarrollar NVR. La principal complicación es el EM, que depende de cuán afectada esté la circulación macular. Tomografía de coherencia óptica Nos aporta información tanto cuantitativa como cualitativa del EM, la cual se complementa con la información del estado perfusional de la mácula con la AGF. Podemos valorar la morfología, el tipo de EM y la respuesta al tratamiento (figura 9). Figura 7. Oclusión de la rama venosa de la retina temporal superior con afectación macular. Tratamiento No existe un tratamiento sistémico preventivo o curativo para las oclusiones venosas. El papel de los anticoagulantes orales y los antiagregantes es discutido y no altera la evolución natural de la enfermedad; por lo tanto, el tratamiento oftalmológico está principalmente orientado a las complicaciones oftalmológicas de las oclusiones, como son la NVR, el GNV y el EM. El pronóstico visual final está muy ligado a la AV inicial. Oclusión de la vena central de la retina Neovascularización en la retina Figura 8. Oclusión de la rama venosa de la retina temporal inferior. Para orientar el tratamiento y seguimiento, primero hay que diferenciar entre las formas isquémicas de las no isquémicas mediante AGF. Si se determina una forma isquémica, se lleva a cabo un control estrecho cada uno o dos meses y se realiza una PRC ante la presencia de NVR, NVI o GNV (figura 10). Edema macular Es importante diferenciar el EM no isquémico del isquémico mediante AGF en cuanto la reabsorción de las hemorragias lo permita (3-6 meses). Así como en el EMD, las opciones de tratamiento son similares, con algunos matices: La fotocoagulación (FC) en rejilla no produce ningún beneficio y no está indicada 25. Corticoides: implante de dexametasona intravítreo. Su efecto dura entre cuatro y seis meses. Antiangiogénicos: 1) Ranibizumab: la pauta de tratamiento es de dosis mensuales fijas hasta que se estabilice la AV. 2) Aflibercept: posee la ventaja de la administración bimensual. Actualmente, en España está aprobado para el tratamiento de la DMAE, e EMD, la oclusión venosa retiniana y la neovascularización coroidea miópica. En el caso de que la respuesta no fuese satisfactoria, se debería revalorar el estado de perfusión macular. 10
11 Figura 9. Edema macular por oclusión de la rama venosa de la retina. Oclusión de la rama venosa de la retina Neovascularización en la retina La NVR aparece cuando hay más de cinco áreas de disco de no perfusión (aproximadamente un cuadrante). Cuando hay NVR, está indicada la realización de FC sectorial en la zona de isquemia retiniana 26. Edema macular Se plantea el tratamiento cuando hay buena perfusión macular y AV menor o igual a 20/40. Los antiangiogénicos ya mencionados, así como los implantes de dexametasona, se consideran un tratamiento de primera elección (figura 11). A veces puede asociarse láser macular. Tratamiento quirúrgico La cirugía solo se recomienda en algunos casos de hemorragia vítrea y GNV. Otras cirugías, como la neurotomía radial y la disección de la adventicia, solo se recomiendan en algunos casos puntuales y de corta evolución, por lo que no se consideran herramientas terapéuticas de primera elección 19. Figura 10. Oclusión de la vena central de la retina isquémica con panretinofotocoagulación con láser. Figura 11. Implante de dexametasona en una oclusión de la rama venosa de la retina con edema macular secundario. 11
12 Seguimiento Para la OVCR no isquémica se realizarán controles mensuales los primeros tres meses, y posteriormente cada dos o tres meses hasta completar el año. Se deben efectuar controles periódicos los primeros tres años por el riesgo de conversión a formas isquémicas. Los controles pueden variar según la AV inicial del paciente. En la ORVR isquémica también se harán controles mensuales los primeros tres meses, y posteriormente cada tres o cuatro meses. Los controles en los casos que presenten EM se llevarán a cabo de acuerdo con los tratamientos que se realicen: FC en rejilla: tres meses. Antiangiogénicos: controles mensuales con ranibizumab y bimensuales con aflibercept. Implantes de dexametasona: al primer mes y después cada seis semanas. Puntos clave Son una de las causas más frecuentes de enfermedad vascular retiniana. Las ORVR se suelen provocar en los cruces arteriovenosos. El EM es un hallazgo común cuando las oclusiones afectan a la circulación macular. La HTA es uno de los principales factores de riesgo para el desarrollo de oclusiones venosas. Las oclusiones vasculares retinianas se asocian a mayor riesgo de muerte por causa vascular cardíaca o cerebral. El inicio del manejo médico de los factores de riesgo asociados se debe realizar dentro de los dos primeros meses tras el diagnóstico. Puede desarrollarse NV como consecuencia de la isquemia retiniana, la cual es una de las principales complicaciones. La AGF se suele realizar a los 3-6 meses del diagnóstico para evitar el efecto pantalla de las hemorragias de la fase aguda. La OCT nos aporta información tanto cuantitativa como cualitativa del EM. Se deben realizar controles periódicos los primeros tres años por el riesgo de conversión a formas isquémicas. OCLUSIÓN ARTERIAL RETINIANA La oclusión arterial retiniana es una patología que afecta con mayor frecuencia a hombres mayores de 60 años de edad. Etiología La causa más frecuente de oclusión arterial retiniana es un émbolo de origen carotídeo o cardíaco, el cual es visible en el % de los casos 27. Clínica Las manifestaciones clínicas varían según la magnitud de la circulación retiniana afectada: Oclusión de la arteria central de la retina (OACR): pérdida visual indolora de forma brusca. En ocasiones, el paciente tiene una historia previa de amaurosis fugaz. En el momento del diagnóstico, la AV de estos pacientes se encuentra entre contar dedos y percepción luminosa en el 90 % de los ojos 28. Cerca del 25 % de los ojos con OACR tienen una arteria ciliorretiniana que suple parte o todo el haz papilomacular. En aproximadamente el 10 % de los pacientes, esta arteria ciliorretiniana suple a la fóvea (figura 12). En estos casos, la AV mejora a 20/50 o más en el 80 % de los ojos en un período de dos semanas, manteniéndose un pequeño islote de visión central 29. Oclusión de la rama arterial de la retina (ORAR): en estos casos, la pérdida visual es brusca e indolora, pero solo afecta a un sector del campo visual, por lo que normalmente presenta un buen pronóstico visual, a no ser que la foveola se vea totalmente afectada por la isquemia. 12
13 Fondo de ojo Oclusión de la arteria central de la retina Al inicio del cuadro, es posible que el fondo de ojo sea normal, pero puede sospecharse de OACR por el defecto pupilar aferente. Conforme pasan las horas, debido a la necrosis isquémica, la retina adquiere una coloración blanca amarillenta en el polo posterior (porque la retina tiene mayor grosor en esa zona) que respeta la foveola, y se observa como una mancha rojo cereza (la retina es más delgada en la fóvea, y se visualiza el epitelio pigmentario y la coroides subyacente 27 ). La opacificación retiniana disminuye bruscamente a medida que nos alejamos del polo posterior (figura 13). Esta opacificación suele resolverse en un período de cuatro a seis semanas, observándose solo un nervio óptico pálido y vasos retinianos estrechos (figura 14). Figura 12. Arteria ciliorretiniana. Oclusión de la rama arterial de la retina Inicialmente, la oclusión puede pasar desapercibida, a no ser que se aprecie un émbolo en la circulación retiniana. En horas o días suele observarse una región localizada de blanqueamiento, el cual es más llamativo en el polo posterior siguiendo el trayecto del vaso obstruido. Este blanqueamiento es más llamativo en los límites del área de isquemia. La rama arterial distal a la obstrucción puede estar adelgazada y, en ocasiones, se aprecia segmentación de la columna sanguínea (figura 15). Pruebas complementarias El estudio de estos pacientes debe ser multidisciplinario, con medicina interna, cardiología y cirugía vascular, ya que la mayoría de los pacientes con OACR tiene pruebas de enfermedad sistémica. El diagnóstico es clínico, aunque en caso de duda o para un seguimiento se pueden realizar pruebas tales como: Figura 13. Oclusión de la arteria central de la retina con mancha rojo cereza en el ojo derecho. Figura 14. Oclusión de la arteria central de la retina antigua. 13
14 AGF: se observa aumento del tiempo de llenado coroideo, retraso en el tránsito arteriovenoso y segmentación de la columna sanguínea. Es muy poco frecuente una falta completa de llenado de las arterias retinianas. Es especialmente útil en la detección de NVR, que puede ocurrir durante la evolución (figura 16). Electrorretinografía: reducción de la amplitud de la onda b (afectación de células de Müller y bipolares). La onda a no se ve afectada, ya que los fotorreceptores están indemnes. Presión arterial y analítica general con pruebas de coagulación. Velocidad de sedimentación globular y proteína C reactiva: para descartar arteritis de células gigantes, que se corresponde con el 1-2 % del total de OACR. El ojo contralateral podría verse afectado en menos de dos semanas. Eco-Doppler de troncos supraaórticos: aproximadamente un 20 % de los pacientes tiene una estenosis carotídea con significación hemodinámica 27. Ecocardiografía: para descartar trombos cardíacos. Figura 15. Oclusión de la rama arterial de la retina con émbolo visible. Tratamiento Se recomienda administrar un tratamiento ocular si un paciente con OACR presenta una clínica de menos de 24 horas. No se ha demostrado superioridad en cuanto al resultado visual final entre las maniobras terapéuticas: Figura 16. Angiografía fluoresceínica de una oclusión de la rama arterial de la retina. Masaje ocular: digital o con lente de Goldman. Se intenta movilizar el émbolo aumentando la presión durante segundos, seguido de una descompresión brusca. Se ha de repetir esta maniobra durante minutos. La paracentesis de cámara anterior con una aguja de 27 o 30 G causa una disminución brusca de la presión intraocular. Se puede acompañar con masajes para movilizar el émbolo. Hipotensores oculares: acetazolamida endovenosa u oral, manitol al 20 % o betabloqueantes. Otras técnicas más invasivas (como la fibrinólisis intraarterial selectiva, la embólisis con láser neodymium-doped yttrium aluminium garnet [Nd-YAG] o la extracción quirúrgica del émbolo) solo se utilizan en casos seleccionados y no están exentas de riesgos. En la ORAR, dado que el pronóstico visual es muy superior al de la OACR, generalmente no se realizan tratamientos invasivos a menos que se observe una clara afectación macular. Complicaciones Aproximadamente el 20 % de los ojos con OACR desarrolla NVI en un plazo de cinco a seis semanas tras el episodio 30. La PRC es efectiva en la regresión de estos neovasos. Puntos clave La causa más frecuente de oclusión arterial retiniana es un émbolo de origen carotídeo o cardíaco, el cual es visible en el % de los casos. 14
15 Cerca del 25 % de los ojos con OACR tiene una arteria ciliorretiniana que suple parte o todo el haz papilomacular. Al inicio del cuadro, el fondo de ojo puede ser normal, pero conforme pasan las horas se puede apreciar el edema isquémico. En la OACR se constata una retina pálida con una mancha rojo cereza a la altura de la fóvea. En la OACR, la palidez suele resolverse en un período de cuatro a seis semanas, observándose solo un nervio óptico pálido y vasos retinianos estrechos. El estudio de estos pacientes debe ser multidisciplinario, con medicina interna, cardiología y cirugía vascular, ya que la mayoría de los pacientes con OACR tiene pruebas de enfermedad sistémica. El diagnóstico es clínico, aunque en caso de duda o para un seguimiento se pueden efectuar pruebas complementarias. Se deben realizar pruebas de velocidad de sedimentación globular y proteína C reactiva, entre otras, para descartar arteritis de células gigantes, que corresponde al 1-2 % del total de OACR, y el ojo contralateral podría verse afectado en horas. Se recomienda administrar un tratamiento ocular si un paciente con OACR presenta una clínica de menos de 24 horas. Aproximadamente el 20 % de los ojos con OACR desarrolla NVI en un plazo de cinco a seis semanas tras el episodio. RETINOPATÍA HIPERTENSIVA La HTA es una de las principales causas de morbimortalidad en el mundo y uno de los principales factores de riesgo cardiovascular 31. La HTA puede acelerar la progresión de la RD y aumenta el riesgo de sufrir oclusiones arteriales o venosas. Fisiopatología y hallazgos clínicos Normalmente es asintomática, excepto en los estadios más graves de HTA. La respuesta de la vasculatura retiniana a la HTA varía según los niveles de presión a los que se ve sometida y a la duración de esta (tabla 6). Hipertensión arterial crónica 33 En un primer momento, la HTA provoca un vasoespasmo por la autorregulación retiniana. Este se aprecia como un estrechamiento arteriolar focal o generalizado con reducción del cociente arteriola/vénula (el valor normal es de 2:3). Cuando la HTA es sostenida, se desarrolla arterioesclerosis, con aumento del grosor de la pared vascular. Normalmente, la pared vascular es invisible y solo se ven los hematíes, pero a medida que avanza la esclerosis vascular se observan, en un primer momento, vasos en hilos de cobre y, posteriormente, en hilos de plata. Aunque no se aprecie la columna de sangre en estos casos esclerosados, están perfundidos y se puede ver en la AGF. El engrosamiento de la pared afecta también a los cruces arteriovenosos, lo que provoca la compresión de la vénula y le da el aspecto de muesca arteriovenosa (signo de Gunn). Tabla 6. Clasificación de la retinopatía hipertensiva (Keith-Wagener-Barker) 32. Grado Alteraciones oftalmoscópicas Significado clínico I Constricción arteriolar con tortuosidad vascular HTA moderada II III Anteriores con estrechamiento focal y alteraciones de los cruces arteriovenosos Anteriores con hemorragias, exudados y cambios vasoespásticos (constricción arteriolar y exudados algodonosos) Pacientes sin síntomas y mínima involucración sistémica HTA activa y crónica IV Edema de papila HTA grave y activa HTA: hipertensión arterial. 15
16 Hipertensión arterial acelerada Cuando el aumento de la presión arterial es muy elevado y ocurre de forma aguda, también se aprecia el estrechamiento vascular, pero este puede ir acompañado de rotura de la BHR interna con exudados algodonosos (isquémicos), hemorragias retinianas y exudados lipídicos, que a veces adquiere la configuración de estrella macular. En los casos graves también se puede desarrollar un edema de papila secundario a una encefalopatía hipertensiva 34 (figuras 17 y 18). Tratamiento Un equipo médico debe valorar al paciente para dictaminar la causa, gravedad y comorbilidad de la HTA, y posteriormente iniciar el tratamiento hipotensor arterial más adecuado: Urgencia o emergencia hipertensiva: un equipo médico interdisciplinario debe valorar al paciente. Hay que controlar la presión arterial en 1 o 24 horas, según el caso. Control oftalmológico: cada 2-3 meses y posteriormente cada 6-12 meses. Puntos clave Es asintomática excepto en los estadios más graves de HTA. La HTA puede acelerar la progresión de la RD y aumenta el riesgo de sufrir oclusiones arteriales o venosas. En los casos graves también se puede desarrollar un edema de papila secundario a una encefalopatía hipertensiva. El paciente debe ser valorado por un equipo médico para dictaminar la causa, gravedad y comorbilidad de la HTA. ENFERMEDAD DE COATS La enfermedad de Coats es una patología idiopática, unilateral (el 80 % de los casos), que afecta tres veces más a hombres, sin predilección racial. La edad de comienzo suele ser entre los 8 y los 10 años 35. Clínica El cuadro oftalmológico típico se caracteriza por la aparición de anomalías vasculares como envainamiento vascular, telangiectasias o dilataciones aneurismáticas en la periferia retiniana que producen una exudación lipídica subretiniana. La exudación Figuras 17 y 18. Retinopatía hipertensiva. 16
17 es progresiva y puede afectar a toda la periferia y acumularse en la mácula. En casos más evolucionados puede haber un DR exudativo que puede progresar a GNV y ptisis bulbi. Los exudados lipídicos en algunos casos tienden a calcificarse, lo que hace difícil el diagnóstico diferencial, con tumores intraoculares como el retinoblastoma. La evolución clínica es generalmente progresiva, con etapas de exacerbaciones agudas y períodos de inactividad. Respecto a la AGF: la pérdida de endotelio vascular y pericitos característica de esta enfermedad produce una pérdida de la integridad vascular con rotura de la BHR interna. Las alteraciones vasculares (aneurismas, telangiectasias, canales comunicantes, etc.) presentan fugas tempranas y persistentes, lo que evidencia su papel como fuente de exudación. Se observan también zonas de pérdida difusa del lecho capilar, normalmente rodeadas por las anomalías vasculares. Las técnicas de imagen (ecografía, tomografía computarizada, resonancia magnética, etc.) son útiles para diferenciar casos avanzados de enfermedad de Coats con retinoblastoma 36. Tratamiento El tratamiento está indicado con exudados extensos y progresivos o amenaza de la visión central, o si hay DR exudativo. El fin del tratamiento consistirá en cerrar los vasos con fugas y que producen la exudación. Tipos de tratamiento FC con láser: en casos incipientes y moderados sin DR, esta técnica presenta buenos resultados. Normalmente se realizan varias sesiones durante la evolución de la enfermedad, porque pueden aparecer nuevas áreas de exudación o exudar áreas ya tratadas 37. Crioterapia: en algunos casos, el láser no es eficaz o las lesiones son muy periféricas. Se puede intentar, entonces, la criocoagulación. Cirugía vitreorretiniana: en casos con DR masivo, donde la única opción es el drenaje del fluido asociado a FC o criocoagulación 38. Inyecciones intravítreas: tanto los corticoides (triamcinolona/dexametasona) como los antiangiogénicos pueden servir como coadyuvantes a las terapias clásicas, intentando aumentar la reabsorción de fluido subretiniano. Puntos clave Es unilateral, afecta tres veces más a hombres y la edad de comienzo suele ser entre los 8 y los 10 años. Se caracteriza por anomalías vasculares que provocan exudación lipídica masiva en la periferia. La evolución clínica es generalmente progresiva, con etapas de exacerbaciones agudas y períodos de inactividad. El tratamiento está indicado con exudados extensos y progresivos, amenaza de la visión central o si hay DR exudativo. BIBLIOGRAFÍA Bloomgarden ZT. Diabetic retinopathy. Diabetes Care 2008;31: Kanski JJ. Oftalmología clínica. 6.a ed. Barcelona: Elsevier España; Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. The Wisconsin Epidemiologic Study of Diabetic Retinopathy. II. Prevalence and risk of diabetic retinopathy when age at diagnosis is less than 30 years. Arch Ophthalmol 1984;102(4): Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. The Wisconsin Epidemiologic Study of Diabetic Retinopathy. III. Prevalence and risk of diabetic retinopathy when age at diagnosis is 30 or more years. Arch Ophthalmol 1984;102(4): Bresnick GH. Diabetic macular edema. A review. Ophthalmology 1986;93: Klein R, Klein BE, Moss SE, Cruickshanks KJ. The Wisconsin Epidemiologic Study of Diabetic Retinopathy. XV. The long-term incidence of macular edema. Ophthalmology 1995;102:
18 8. The Diabetes Control and Complications Trial Research Group. Effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993: The United Kingdom Prospective Diabetes Study (UKPDS). Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998;352: Early Treatment Diabetic Retinopathy Study Research Group. Results from the Early Treatment Diabetic Retinopathy Study. Ophthalmology 1991;98: Gupta A, Gupta V, Thapar S, Bhansali A. Lipid-lowering drug atorvastatin as an adjunct in the management of diabetic macular edema. Am J Opthalmol 2004;137: Klein BEK, Moss SE, Klein R. Effect of pregnancy on progression of diabetic retinopathy. Diabetes Care 1990;13: Wilkinson CP, Ferris FL III, Klein RE, Lee PP, Agardh CD, Davis M. Proposed international clinical diabetic retinopathy and diabetic macular edema disease severity scales. Ophthalmology 2003;110: Pareja Ríos A, López Gálvez M. Manejo de las complicaciones oculares de la diabetes. Retinopatía diabética y edema macular. Guías de práctica clínica de la SERV Beck RW, Edwards AR, Aiello LP, Bressler NM, Ferris F, Glassman AR, et al.; Diabetic Retinopathy Clinical Research Network (DRCR. net). Three-year follow-up of a randomized trial comparing focal/ grid photocoagulation and intravitreal triamcinolone for diabetic macular edema. Arch Ophthalmol 2009;127: Liesenfeld B, Kohner E, Piehlmeier W, Kluthe S, Aldington S, Porta M, et al. A telemedicine approach to the screening of diabetic retinopathy: digital fundus photography. Diabetes Care 2000;23: Hayreh SS. Prevalent misconceptions about acute retinal vascular occlusive disorders. Prog Retin Eye Res 2005;24: Hayreh SS. Pathogenesis of occlusion of the central retinal vessels. Am J Ophthalmol 1971;72: Ruiz Moreno J, Arias Barquet L. Manual de retina SERV. Barcelona: Elsevier España; Gómez Ulla F. Manejo de las oclusiones venosas de la retina. Guías de práctica clínica de la SERV The Royal College of Ophthalmologists. Retinal vein occlusion (RVO) Interim Guidelines Disponible en: URL: Scott IU, Blodi BA, Ip MS, Vanveldhuisen PC, Oden NL, Chan CK, et al.; SCORE Study Investigator Group. SCORE Study Report 2: interobserver agreement between investigator and reading center classification of retinal vein occlusion type. Ophthalmology 2009;116: Hayreh SS, Rojas P, Podhajsky P, Montague P, Woolson RF. Ocular neovascularization with retinal vascular occlusion- III. Incidence of ocular neovascularization with retinal vein occlusion. Ophthalmology 1983;90: Magargal LE, Donoso LA, Sanborn GE. Retinal ischemia and risk of neovascularization following central retinal vein obstruction. Ophthalmology 1982;89: The Central Vein Occlusion Study Group. Evaluation of grid pattern photocoagulation for macula edema in central vein occlusion. Ophthalmology 1995;102: Branch Vein Occlusion Study Group. Argon laser scatter photocoagulation for prevention of neovascularization and vitreous hemorrhage in branch vein occlusion. A randomized clinical trial. Arch Ophthalmol 1986;104: Sharma S, Brown GC, Cruess AF; Retinal Emboli of Cardiac Origin Study Group. Accuracy of visible retinal emboli for the detection of cardioembolic lesions requiring anticoagulation or cardiac surgery. Br J Ophthalmol 1998;82: Brown GC, Magargal LE. Central retinal artery obstruction and visual acuity. Ophthalmology 1982;89: Brown GC, Shields JA. Cilioretinal arteries and retinal arterial occlusion. Arch Ophthalmol 1979;97: Duker JS, Brown GC. Iris neovascularization associated with obstruction of the central retinal artery. Ophthalmology 1989;96: Castelli WP. Epidemiology of coronary heart disease. The Framinghan Study. Am J Med 1984;76: Keith NM, Wagener HP, Barker NW. Some different types of essential hypertension; their cause and prognosis. Am J Med Sci 1974;268: Wong TY, Hubard LD, Klein R, Marino EK, Kronmal R, Sharret AR, et al. Retinal microvascular abnormalities and blood pressure in older people. The Cardiovascular Health Study. Br J Ophthamol 2002;86: Tso MO, Jampol LM. Pathophysiology of hypertensive retinopathy. Ophthalmology 1982;89: Shields JA, Shields CL, Honavar SG, Demirci H. Clinical variations and complications of Coats disease in 150 cases: the 2000 Sanford Gifford Memorial Lecture. Am J Ophthalmol 2001;131: Ghorbanian S, Jaulim A, Chatziralli IP. Diagnosis and treatment of Coats disease: a review of the literature. Ophthalmologica 2012;227: Shields JA, Shields CL, Hanovar SG, Dermici H, Cater J. Classification and management of Coats disease. The 2000 Proctor Lecture. Am J Ophthalmol 2001;131: Kranias G, Krebs TP. Advanced Coats disease succesfully managed with vitreo-retinal surgery. Eye (Lond) 2002;16:
Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo
 Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo Medicina Oftalmología Retina y Vítreo Universidad de Cartagena Universidad de Panamá Caja del Seguro Social Universidad Autónoma de
Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo Medicina Oftalmología Retina y Vítreo Universidad de Cartagena Universidad de Panamá Caja del Seguro Social Universidad Autónoma de
CAPÍTULO 2. Retinopatía diabética
 CAPÍTULO 2. Retinopatía diabética 2.1. Aspectos preliminares Antes de comenzar a describir el trabajo realizado en este proyecto es conveniente que se haga una breve descripción de la diabetes y cómo afecta
CAPÍTULO 2. Retinopatía diabética 2.1. Aspectos preliminares Antes de comenzar a describir el trabajo realizado en este proyecto es conveniente que se haga una breve descripción de la diabetes y cómo afecta
FONDO DE OJO. I/P Laura Garrido F C.I:
 FONDO DE OJO I/P Laura Garrido F C.I: 14.021.254 OFTALMOSCOPIO Magnificación de 15 aumentos imagen real y recta Lente rotatorio de Rekoss 17 lentes + Convergentes (Hipermétropes) 13 lentes Divergentes
FONDO DE OJO I/P Laura Garrido F C.I: 14.021.254 OFTALMOSCOPIO Magnificación de 15 aumentos imagen real y recta Lente rotatorio de Rekoss 17 lentes + Convergentes (Hipermétropes) 13 lentes Divergentes
PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN DE LA VENA DE LA RETINA. COMUNIDAD VALENCIANA Noviembre 2012
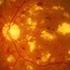 PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN DE LA VENA DE LA RETINA COMUNIDAD VALENCIANA Noviembre 2012 PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN
PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN DE LA VENA DE LA RETINA COMUNIDAD VALENCIANA Noviembre 2012 PROTOCOLO CONSENSO DE TRATAMIENTO DEL EDEMA MACULAR SECUNDARIO A OCLUSIÓN
URGENCIAS EN OFTALMOLOGÍA
 URGENCIAS EN OFTALMOLOGÍA OJO ROJO NO DOLOROSO 99% de casos: HEMORRAGIA SUBCONJUNTIVAL. NIVEL 1 Actitud: Control de TA por su médico de cabecera; si se repite varias veces en poco tiempo, búsqueda sistémica
URGENCIAS EN OFTALMOLOGÍA OJO ROJO NO DOLOROSO 99% de casos: HEMORRAGIA SUBCONJUNTIVAL. NIVEL 1 Actitud: Control de TA por su médico de cabecera; si se repite varias veces en poco tiempo, búsqueda sistémica
ENFERMEDADES OCULARES
 50º ANIVERSARIO HOSPITAL UNIVERSITARIO PUERTA DE HIERRO MAJADAHONDA DOS OJOS PARA TODA LA VIDA ENFERMEDADES OCULARES MORALES JEFA DE SECCIÓN N DE VÍTREOV TREO-RETINA. RETINA. SERVICIO DE OFTALMOLOGÍA ENFERMEDADES
50º ANIVERSARIO HOSPITAL UNIVERSITARIO PUERTA DE HIERRO MAJADAHONDA DOS OJOS PARA TODA LA VIDA ENFERMEDADES OCULARES MORALES JEFA DE SECCIÓN N DE VÍTREOV TREO-RETINA. RETINA. SERVICIO DE OFTALMOLOGÍA ENFERMEDADES
Realizado por:
 Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
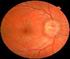
CASOS PRÁCTICOS. Fondo de ojo normal
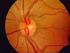 CASOS PRÁCTICOS Fondo de ojo normal RETINOPATIA DIABETICA NO PROLIFERATIVA MODERADA RETINOPATIA DIABETICA NO PROLIFERATIVA LEVE RETINOPATIA DIABETICA FOTOCOAGULADA, ACTUALMENTE MODERADA, CON EDEMA MACULAR
CASOS PRÁCTICOS Fondo de ojo normal RETINOPATIA DIABETICA NO PROLIFERATIVA MODERADA RETINOPATIA DIABETICA NO PROLIFERATIVA LEVE RETINOPATIA DIABETICA FOTOCOAGULADA, ACTUALMENTE MODERADA, CON EDEMA MACULAR
RETINOPATÍA DIABÉTICA
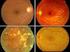 Qué es la retinopatía diabética? Las personas con diabetes pueden tener una enfermedad ocular llamada retinopatía diabética. Esta enfermedad ocurre porque los niveles altos de azúcar en la sangre causan
Qué es la retinopatía diabética? Las personas con diabetes pueden tener una enfermedad ocular llamada retinopatía diabética. Esta enfermedad ocurre porque los niveles altos de azúcar en la sangre causan
PROGRAMA DE ESTÍMULOS A LA INNOVACIÓN
 TÍTULO DEL PROYECTO: TRIAMCINOLONA ACETÓNIDO CONTENIDO EN UNA FORMULACIÓN INNOVADORA QUE PERMITE LLEGAR AL SEGMENTO POSTERIOR DEL OJO. EMPRESA BENEFICIADA: PHARMACOS EXAKTA, S.A. DE C.V. MODALIDAD: INNOVAPYME
TÍTULO DEL PROYECTO: TRIAMCINOLONA ACETÓNIDO CONTENIDO EN UNA FORMULACIÓN INNOVADORA QUE PERMITE LLEGAR AL SEGMENTO POSTERIOR DEL OJO. EMPRESA BENEFICIADA: PHARMACOS EXAKTA, S.A. DE C.V. MODALIDAD: INNOVAPYME
TALLER EXPLORACIÓN DE FONDO DE OJO. MARTA PENA SEIJO ANTONIO POSE REINO Valencia, 5 de Mayo 2011
 TALLER EXPLORACIÓN DE FONDO DE OJO MARTA PENA SEIJO ANTONIO POSE REINO Valencia, 5 de Mayo 2011 TÉCNICAS DE EXPLORACIÓN OFTALMOSCOPIO: INDIRECTO O BINOCULAR: Utiliza una fuente luminosa dirigida al interior
TALLER EXPLORACIÓN DE FONDO DE OJO MARTA PENA SEIJO ANTONIO POSE REINO Valencia, 5 de Mayo 2011 TÉCNICAS DE EXPLORACIÓN OFTALMOSCOPIO: INDIRECTO O BINOCULAR: Utiliza una fuente luminosa dirigida al interior
Grants4Apps Bogotá 2017 Ficha Técnica Reto B
 Grants4Apps Bogotá 2017 Ficha Técnica Reto B Identificar una solución que movilice a los actores que están involucrados en el tratamiento del Edema macular diabético (EMD) 1. Relevancia de la problemática
Grants4Apps Bogotá 2017 Ficha Técnica Reto B Identificar una solución que movilice a los actores que están involucrados en el tratamiento del Edema macular diabético (EMD) 1. Relevancia de la problemática
Juan Ríos Gutiérrez Detección automática de exudados duros en imágenes de retina. Un enfoque a nivel de píxel
 1. Introducción La diabetes mellitus es una enfermedad crónica caracterizada por un alto nivel de azúcar en la sangre. Va asociada a poca producción de la hormona insulina o a la resistencia a esta hormona.
1. Introducción La diabetes mellitus es una enfermedad crónica caracterizada por un alto nivel de azúcar en la sangre. Va asociada a poca producción de la hormona insulina o a la resistencia a esta hormona.
RETINOPATIA LEUCEMICA
 RETINOPATIA LEUCEMICA Retinopatia Leucemica 1996, 27.600 casos leucemia USA. Sx oftalmologicos Dx. Enf. Sistemica. El ojo refleja el estado de la enf en el cuerpo Examen oftalmologico Extension Pronostico.
RETINOPATIA LEUCEMICA Retinopatia Leucemica 1996, 27.600 casos leucemia USA. Sx oftalmologicos Dx. Enf. Sistemica. El ojo refleja el estado de la enf en el cuerpo Examen oftalmologico Extension Pronostico.
TALLER FONDO DE OJO RETINOPATÍA DIABÉTICA
 TALLER FONDO DE OJO RETINOPATÍA DIABÉTICA COLEGIO OFICIAL DE MÉDICOS DE SEGOVIA 16 OCTUBRE 2012 Dr. Campo Guerras Dra. Sánchez Guillén ANATOMÍA OCULAR INTRODUCCIÓN El globo ocular se encuentra dentro de
TALLER FONDO DE OJO RETINOPATÍA DIABÉTICA COLEGIO OFICIAL DE MÉDICOS DE SEGOVIA 16 OCTUBRE 2012 Dr. Campo Guerras Dra. Sánchez Guillén ANATOMÍA OCULAR INTRODUCCIÓN El globo ocular se encuentra dentro de
 GUÍA DE PRÁCTICA CLÍNICA GPC Detección de R ETINOPATÍA D IABÉTICA en Primer Nivel de Atención Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-735-14 Índice 1. Clasificación...
GUÍA DE PRÁCTICA CLÍNICA GPC Detección de R ETINOPATÍA D IABÉTICA en Primer Nivel de Atención Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-735-14 Índice 1. Clasificación...
Retinopatía Diabética
 Retinopatía Diabética Dr. Rodrigo Alvarez N. (*) * Profesor Adjunto. UDA. Oftalmología. Correspondencia: ralvarez@med.puc.cl Introducción La Retinopatía Diabética (RD) es la principal manifestación del
Retinopatía Diabética Dr. Rodrigo Alvarez N. (*) * Profesor Adjunto. UDA. Oftalmología. Correspondencia: ralvarez@med.puc.cl Introducción La Retinopatía Diabética (RD) es la principal manifestación del
MANIFESTACIONES OCULARES DE LA DIABETES Y LA HIPERTENSIÓN ARTERIAL
 ÁMBITO FARMACÉUTICO MANIFESTACIONES OCULARES DE LA DIABETES Y LA HIPERTENSIÓN ARTERIAL RETINOPATÍAS La diabetes y la hipertensión arterial son dos enfermedades crónicas de gran prevalencia que, de una
ÁMBITO FARMACÉUTICO MANIFESTACIONES OCULARES DE LA DIABETES Y LA HIPERTENSIÓN ARTERIAL RETINOPATÍAS La diabetes y la hipertensión arterial son dos enfermedades crónicas de gran prevalencia que, de una
Retinopatía Diabética Dr. Rogelio Zacarías Castillo Hospital General Dr. Manuel Gea González SSA México, DF
 Retinopatía Diabética Dr. Rogelio Zacarías Castillo Hospital General Dr. Manuel Gea González SSA México, DF Daño ocular en el paciente con diabetes Retinopatía Glaucoma Catarata Parálisis muscular Oclusión
Retinopatía Diabética Dr. Rogelio Zacarías Castillo Hospital General Dr. Manuel Gea González SSA México, DF Daño ocular en el paciente con diabetes Retinopatía Glaucoma Catarata Parálisis muscular Oclusión
1. Conflicto de Intereses. No hay conflictos de interés declarados.
 GARANTIAS EXPLICITAS EN SALUD Guía Clínica Retinopatía Diabética 2006 1. Conflicto de Intereses No hay conflictos de interés declarados. 2 2. Índice 1. Conflicto de Intereses... 2 2. Índice... 3 3. Resumen
GARANTIAS EXPLICITAS EN SALUD Guía Clínica Retinopatía Diabética 2006 1. Conflicto de Intereses No hay conflictos de interés declarados. 2 2. Índice 1. Conflicto de Intereses... 2 2. Índice... 3 3. Resumen
RETINOPATÍA HIPERTENSIVA
 RETINOPATÍA HIPERTENSIVA DEPARTAMENTO DE INTEGRACIÓN DE CIENCIAS MÉDICAS CENTRO DE ENSEÑANZA Y CERTIFICACIÓN DE APTITUDES MÉDICAS ACTUALIZADO POR: DIANA CAROLINA REYES MÉNDEZ, MARICRUZ DAÑINO MORALES,
RETINOPATÍA HIPERTENSIVA DEPARTAMENTO DE INTEGRACIÓN DE CIENCIAS MÉDICAS CENTRO DE ENSEÑANZA Y CERTIFICACIÓN DE APTITUDES MÉDICAS ACTUALIZADO POR: DIANA CAROLINA REYES MÉNDEZ, MARICRUZ DAÑINO MORALES,
METASTASIS COROIDEA DE CANCER DE MAMA. *Prof. Adjunta, Curso de Oftalmología, Área Medicina Interna. Facultad de
 METASTASIS COROIDEA DE CANCER DE MAMA Ceballos M*, De Merolis F**, Paredes G***. *Prof. Adjunta, Curso de Oftalmología, Área Medicina Interna. Facultad de Ciencias Médicas. Universidad Nacional de Cuyo.
METASTASIS COROIDEA DE CANCER DE MAMA Ceballos M*, De Merolis F**, Paredes G***. *Prof. Adjunta, Curso de Oftalmología, Área Medicina Interna. Facultad de Ciencias Médicas. Universidad Nacional de Cuyo.
RETINOPATIA DE CELULAS FALCIFORMES. Dr. Carlos Abdala Caballero Cirujano de Retina y Vítreo Barranquilla - Colombia
 RETINOPATIA DE CELULAS FALCIFORMES Dr. Carlos Abdala Caballero Cirujano de Retina y Vítreo Barranquilla - Colombia DEFINICION 1910, Herrick Trastorno hereditario morfología de hematíes Hb S: forma de hoz
RETINOPATIA DE CELULAS FALCIFORMES Dr. Carlos Abdala Caballero Cirujano de Retina y Vítreo Barranquilla - Colombia DEFINICION 1910, Herrick Trastorno hereditario morfología de hematíes Hb S: forma de hoz
RETINA QUÉ ES LA RETINA? DEGENERACIÓN MACULAR ASOCIADA A LA EDAD (DMAE)
 QUÉ ES LA? La retina es la capa más interna del ojo. Está formada por un conjunto de neuronas cuya misión es transformar la información que recibe el ojo en forma de luz en impulsos nerviosos que viajarán
QUÉ ES LA? La retina es la capa más interna del ojo. Está formada por un conjunto de neuronas cuya misión es transformar la información que recibe el ojo en forma de luz en impulsos nerviosos que viajarán
REMEDIAR + REDES. Hipertensión arterial
 REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética.
 Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética Introducción La Diabetes, como enfermedad que compromete múltiples órganos y sistemas
Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética Introducción La Diabetes, como enfermedad que compromete múltiples órganos y sistemas
Síndrome de Vasoconstricción Cerebral Reversible
 Síndrome de Vasoconstricción Cerebral Reversible Autores: Orozco Maira, Perez Soledad de los Angeles, Roca Federico Institución: Hospital Privado Universitario de Córdoba Introducción El Síndrome de Vasoconstricción
Síndrome de Vasoconstricción Cerebral Reversible Autores: Orozco Maira, Perez Soledad de los Angeles, Roca Federico Institución: Hospital Privado Universitario de Córdoba Introducción El Síndrome de Vasoconstricción
Infección por CMV en pacientes con SIDA
 Infección por CMV en pacientes con SIDA Infección por CMV en pacientes con SIDA Epidemiología La retinitis es la manifestación más frecuente de la enfermedad por citomegalovirus (CMV) en los pacientes
Infección por CMV en pacientes con SIDA Infección por CMV en pacientes con SIDA Epidemiología La retinitis es la manifestación más frecuente de la enfermedad por citomegalovirus (CMV) en los pacientes
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAVÍTREA DE BEVACIZUMAB ( AVASTÍN ) EN EL EDEMA MACULAR DIABÉTICO.
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAVÍTREA DE BEVACIZUMAB ( AVASTÍN ) EN EL EDEMA MACULAR DIABÉTICO. (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAVÍTREA DE BEVACIZUMAB ( AVASTÍN ) EN EL EDEMA MACULAR DIABÉTICO. (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de
(Leyes y Decreto Reglamentario 1089 / 2012)
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN DE UN DISPOSITIVO INTRAVÍTREO DE LIBERACIÓN DE CORTICOIDE EN EL EDEMA MACULAR DIABÉTICO. ( OZURDEX - DEXAMETASONA-) (Leyes 26.529-26742 y Decreto Reglamentario
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN DE UN DISPOSITIVO INTRAVÍTREO DE LIBERACIÓN DE CORTICOIDE EN EL EDEMA MACULAR DIABÉTICO. ( OZURDEX - DEXAMETASONA-) (Leyes 26.529-26742 y Decreto Reglamentario
CONSENTIMIENTO INFORMADO PARA ELTRATAMIENTO DE LA VASCULOPATÍA COROIDEA POLIPOIDEA CON TERAPIA FOTODINÁMICA
 CONSENTIMIENTO INFORMADO PARA ELTRATAMIENTO DE LA VASCULOPATÍA COROIDEA POLIPOIDEA CON TERAPIA FOTODINÁMICA (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de este
CONSENTIMIENTO INFORMADO PARA ELTRATAMIENTO DE LA VASCULOPATÍA COROIDEA POLIPOIDEA CON TERAPIA FOTODINÁMICA (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de este
\:!I OF OPHTHALMOLOGY The Eye M.D. Association
 ll~ AMERICAN ACADEMY \:!I OF OPHTHALMOLOGY The Eye M.D. Association Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azucar de forma aprapiada. EI alto nivel de azucar en la sangre
ll~ AMERICAN ACADEMY \:!I OF OPHTHALMOLOGY The Eye M.D. Association Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azucar de forma aprapiada. EI alto nivel de azucar en la sangre
RESUMEN DE LOS PUNTOS DE REFERENCIA PARA LAS GUÍAS DE PATRONES DE PRÁCTICA PREFERIDOS
 RESUMEN DE LOS PUNTOS DE REFERENCIA PARA LAS GUÍAS DE PATRONES DE PRÁCTICA PREFERIDOS Traducido por Luis A. Santiago, MD Examinado por J. Fernando Arevalo, MD, Juan D. Arias, MD Introducción A continuación
RESUMEN DE LOS PUNTOS DE REFERENCIA PARA LAS GUÍAS DE PATRONES DE PRÁCTICA PREFERIDOS Traducido por Luis A. Santiago, MD Examinado por J. Fernando Arevalo, MD, Juan D. Arias, MD Introducción A continuación
POR QUÉ HACEMOS SPECT CARDIACO?
 Usted está aquí POR QUÉ HACEMOS SPECT CARDIACO? SVMN DEBATES 30-Noviembre-2012 Cristina Ruiz Llorca Facultativo Especialista Medicina Nuclear Hospital Universitario y Politécnico La Fe 2 UN POCO DE HISTORIA
Usted está aquí POR QUÉ HACEMOS SPECT CARDIACO? SVMN DEBATES 30-Noviembre-2012 Cristina Ruiz Llorca Facultativo Especialista Medicina Nuclear Hospital Universitario y Politécnico La Fe 2 UN POCO DE HISTORIA
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Retinopatía Diabética. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Retinopatía Diabética GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-171-09 Guía de Referencia Rápida DEFINICIÓN
Guía de Referencia Rápida Diagnóstico y Tratamiento de Retinopatía Diabética GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-171-09 Guía de Referencia Rápida DEFINICIÓN
ECO DOPPLER ARTERIAL MIEMBROS INFERIORES
 ECO DOPPLER ARTERIAL MIEMBROS INFERIORES SOCIEDAD DE CARDIOLOGIA DE ROSARIO 15 DE SETIEMBRE 2017 ROBERTO CUARANTA CENTRO DE ECO DOPPLER PARANA ARTERIAS DE MIEMBROS INFERIORES FEMORAL COMÚN FEMORAL SUPERFICIAL
ECO DOPPLER ARTERIAL MIEMBROS INFERIORES SOCIEDAD DE CARDIOLOGIA DE ROSARIO 15 DE SETIEMBRE 2017 ROBERTO CUARANTA CENTRO DE ECO DOPPLER PARANA ARTERIAS DE MIEMBROS INFERIORES FEMORAL COMÚN FEMORAL SUPERFICIAL
Actualización en Enfermedades Cerebrovasculares
 Ministerio de Salud Pública Programa de enfermedades no transmisibles Comisión Nacional Técnica Asesora para las Enfermedades Cerebrovasculares Actualización en Enfermedades Cerebrovasculares Curso nacional
Ministerio de Salud Pública Programa de enfermedades no transmisibles Comisión Nacional Técnica Asesora para las Enfermedades Cerebrovasculares Actualización en Enfermedades Cerebrovasculares Curso nacional
HIPERTENSIÓN ARTERIAL
 HIPERTENSIÓN ARTERIAL Prof. Dr. Basilio Rojas y Dr. José Miguel Ried Hace más de un siglo y medio que se conoce la relación éntrela hipertensión arterial y trastornos de la visión. En 1851 Von Helmhotz
HIPERTENSIÓN ARTERIAL Prof. Dr. Basilio Rojas y Dr. José Miguel Ried Hace más de un siglo y medio que se conoce la relación éntrela hipertensión arterial y trastornos de la visión. En 1851 Von Helmhotz
Influencia de la estenosis de la arteria renal en la evolución clínica de los pacientes con isquemia grave de las extremidades inferiores
 Influencia de la estenosis de la arteria renal en la evolución clínica de los pacientes con isquemia grave de las extremidades inferiores GERMANS TRIAS I PUJOL HOSPITAL Servicio de Angiología y Cirugía
Influencia de la estenosis de la arteria renal en la evolución clínica de los pacientes con isquemia grave de las extremidades inferiores GERMANS TRIAS I PUJOL HOSPITAL Servicio de Angiología y Cirugía
REVISIONES GRATUITAS DE DIAGNÓSTICO CAMPAÑA DE DIVULGACIÓN Y
 CAMPAÑA DE DIVULGACIÓN Y REVISIONES GRATUITAS DE DIAGNÓSTICO Clínica Oftalmológica Visioncore C/ Madrazo 46-52 08006 Barcelona - España Tel: 933 906 139 Email: info@visioncore.es visioncore.es La semana
CAMPAÑA DE DIVULGACIÓN Y REVISIONES GRATUITAS DE DIAGNÓSTICO Clínica Oftalmológica Visioncore C/ Madrazo 46-52 08006 Barcelona - España Tel: 933 906 139 Email: info@visioncore.es visioncore.es La semana
Hablemos sobre Maculopatía. Dr. Rodrigo Santos.
 Hablemos sobre Maculopatía. Dr. Rodrigo Santos. Uno de los temas mas problemáticos con que debemos lidiar los médicos es el exceso de información a la que tienen acceso los pacientes en la actualidad.
Hablemos sobre Maculopatía. Dr. Rodrigo Santos. Uno de los temas mas problemáticos con que debemos lidiar los médicos es el exceso de información a la que tienen acceso los pacientes en la actualidad.
CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE LA RETINOPATÍA Y/Ó MACULOPATÍA DIABÉTICA
 CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE LA RETINOPATÍA Y/Ó MACULOPATÍA DIABÉTICA (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012) Nota: El diseño y contenido de este consentimiento,
CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE LA RETINOPATÍA Y/Ó MACULOPATÍA DIABÉTICA (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012) Nota: El diseño y contenido de este consentimiento,
INFORME FINAL RESULTADOS VISUALES A 6 MESES DE PACIENTES DIABÉTICOS VITRECTOMIZADOS EN EL INSTITUTO NACIONAL DE OFTALMOLOGIA
 INFORME FINAL RESULTADOS VISUALES A 6 MESES DE PACIENTES DIABÉTICOS VITRECTOMIZADOS EN EL INSTITUTO NACIONAL DE OFTALMOLOGIA 2011 TRABAJO PRESENTADO PARA OPTAR POR EL GRADO DE SUBESPECIALISTA EN RETINA
INFORME FINAL RESULTADOS VISUALES A 6 MESES DE PACIENTES DIABÉTICOS VITRECTOMIZADOS EN EL INSTITUTO NACIONAL DE OFTALMOLOGIA 2011 TRABAJO PRESENTADO PARA OPTAR POR EL GRADO DE SUBESPECIALISTA EN RETINA
INFORME 7 FONDO DE OJO NIVEL 1 : OFTALMOSCOPÍA
 INFORME 7 FONDO DE OJO NIVEL 1 : OFTALMOSCOPÍA Oftalmoscopía Directa Indirecta La oftalmoscopía ofrece al médico general la oportunidad de obtener datos de gran valor diagnóstico estudiando el fondo de
INFORME 7 FONDO DE OJO NIVEL 1 : OFTALMOSCOPÍA Oftalmoscopía Directa Indirecta La oftalmoscopía ofrece al médico general la oportunidad de obtener datos de gran valor diagnóstico estudiando el fondo de
Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda*
 Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda* *Tomada de Jackson R. BMJ 2000; 320: 709-710. Tablas 6 a 16 Tabla 7: Tabla de riesgo coronario del ATP III (2001)* Riesgo estimado a los 10 años
Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda* *Tomada de Jackson R. BMJ 2000; 320: 709-710. Tablas 6 a 16 Tabla 7: Tabla de riesgo coronario del ATP III (2001)* Riesgo estimado a los 10 años
DIABETES NUEVAS IDEAS, NUEVOS DESCUBRIMIENTOS, NUEVA ESPERANZA.
 IMED INTERNAL MEDICINE CLIN TRIALS SC DIABETES NUEVAS IDEAS, NUEVOS DESCUBRIMIENTOS, NUEVA ESPERANZA. Propuesta Evaluación Integral del Paciente diabético QUE ES LA DIABETES? La diabetes tipo 2 es una
IMED INTERNAL MEDICINE CLIN TRIALS SC DIABETES NUEVAS IDEAS, NUEVOS DESCUBRIMIENTOS, NUEVA ESPERANZA. Propuesta Evaluación Integral del Paciente diabético QUE ES LA DIABETES? La diabetes tipo 2 es una
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR DIABÉTICO.
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR DIABÉTICO. (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de este
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR DIABÉTICO. (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012) Nota: El diseño y contenido de este
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas
 tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
en el Segundo y Tercer Nivel de Atención
 GUÍA DE PRÁCTICA CLÍNICAgpc Tratamiento Quirúrgico del INFARTO E ISQUEMIA INTESTINAL en el Segundo y Tercer Nivel de Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: ISSSTE-358-10
GUÍA DE PRÁCTICA CLÍNICAgpc Tratamiento Quirúrgico del INFARTO E ISQUEMIA INTESTINAL en el Segundo y Tercer Nivel de Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: ISSSTE-358-10
Palabras clave: edema macular diabético, edema macular extracelular, edema macular intracelular, angiografía, retinopatía diabética.
 MEDISAN 2017; 21(5):628 COMENTARIOS Algunas consideraciones sobre el edema macular diabético Some considerations about the diabetic macular edema Dra. Blanca Nieve Rey Estevez, I Dra. C. María Elena Pardo
MEDISAN 2017; 21(5):628 COMENTARIOS Algunas consideraciones sobre el edema macular diabético Some considerations about the diabetic macular edema Dra. Blanca Nieve Rey Estevez, I Dra. C. María Elena Pardo
Aplicaciones de MIRE en obstrucciones Arteriales y Venosas de miembros inferiores :
 Aplicaciones de MIRE en obstrucciones Arteriales y Venosas de miembros inferiores 10 03 14: En otros artículos henos conversado sobre los mecanismos de acción del MIRE (Oxidonitrogenemia Endotelial) transdermico
Aplicaciones de MIRE en obstrucciones Arteriales y Venosas de miembros inferiores 10 03 14: En otros artículos henos conversado sobre los mecanismos de acción del MIRE (Oxidonitrogenemia Endotelial) transdermico
CONCLUSIONES. 2. La mayoría de pacientes presentó mal control metabólico con niveles altos de glicemia y hemoglobina glicosilada.
 CONCLUSIONES 1. Confirmamos en el Instituto Nacional de Ojos que la Población de mayor prevalencia proceden de Lima 39.2 % en comparación con el 60.8% procedente de los demás departamentos del país predominando
CONCLUSIONES 1. Confirmamos en el Instituto Nacional de Ojos que la Población de mayor prevalencia proceden de Lima 39.2 % en comparación con el 60.8% procedente de los demás departamentos del país predominando
Oftalmología Médica I
 15 Oftalmología Médica I RETINOPATÍA DIABÉTICA (R.D.) RETINOPATÍA HIPERTENSIVA ARTERIOESCLERÓTICA Dr. Juan Vásquez Donayre 1. INTRODUCCIÓN La diabetes se caracteriza por hiperglicemia constante, secundaria
15 Oftalmología Médica I RETINOPATÍA DIABÉTICA (R.D.) RETINOPATÍA HIPERTENSIVA ARTERIOESCLERÓTICA Dr. Juan Vásquez Donayre 1. INTRODUCCIÓN La diabetes se caracteriza por hiperglicemia constante, secundaria
2. Definición y clasificaciones
 2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
Valor del examen 28 puntos, nota mínima para acreditar 20 puntos
 COD. NOMBRE DEL PARTICIPANTE: 27 DE ABRIL 2013 NOMBRE DE LA ACTIVIDAD: SEMINARIO DE OFTALMOLOGIA FECHA: NÚMERO DE PREGUNTAS CORRECTAS APROBÓ SÍ NO Valor del examen 28 puntos, nota mínima para acreditar
COD. NOMBRE DEL PARTICIPANTE: 27 DE ABRIL 2013 NOMBRE DE LA ACTIVIDAD: SEMINARIO DE OFTALMOLOGIA FECHA: NÚMERO DE PREGUNTAS CORRECTAS APROBÓ SÍ NO Valor del examen 28 puntos, nota mínima para acreditar
Índice. pag. N 4. Resumen Ejecutivo. pag. N Introducción. pag. N Epidemiologia de la Diabetes. pag. N 7
 Índice Resumen Ejecutivo 1.- Introducción 2.- Epidemiologia de la Diabetes 3.- Epidemiologia de la Retinopatía Diabética 4.- Clasificación de Retinopatía Diabética 5.- Detección de una Retinopatía Diabética
Índice Resumen Ejecutivo 1.- Introducción 2.- Epidemiologia de la Diabetes 3.- Epidemiologia de la Retinopatía Diabética 4.- Clasificación de Retinopatía Diabética 5.- Detección de una Retinopatía Diabética
SECCIÓN IV INDICACIONES Y APLICACIONES DE LA TOMOGRAFÍA DE COHERENCIA ÓPTICA EN NEURO-OFTALMOLOGÍA
 SECCIÓN IV INDICACIONES Y APLICACIONES DE LA TOMOGRAFÍA DE COHERENCIA ÓPTICA EN NEURO-OFTALMOLOGÍA SECCIÓN IV. INDICACIONES Y APLICACIONES DE LA TOMOGRAFÍA DE COHERENCIA ÓPTICA EN NEURO-OFTALMOLOGÍA INTRODUCCIÓN
SECCIÓN IV INDICACIONES Y APLICACIONES DE LA TOMOGRAFÍA DE COHERENCIA ÓPTICA EN NEURO-OFTALMOLOGÍA SECCIÓN IV. INDICACIONES Y APLICACIONES DE LA TOMOGRAFÍA DE COHERENCIA ÓPTICA EN NEURO-OFTALMOLOGÍA INTRODUCCIÓN
Estrategia nacional para la prevención de ceguera por retinopatía diabética
 OFTALMOLOGÍA Y SOCIEDAD Estrategia nacional para la prevención de ceguera por retinopatía diabética National strategy for the prevention of blindness due to diabetic retinopathy Dra. Beatriz Rodríguez
OFTALMOLOGÍA Y SOCIEDAD Estrategia nacional para la prevención de ceguera por retinopatía diabética National strategy for the prevention of blindness due to diabetic retinopathy Dra. Beatriz Rodríguez
ANEXO 2: FICHA DE RECOLECCION DE DATOS
 ANEXO 2: FICHA DE RECOLECCION DE DATOS MINISTERIO DE SALUD Ficha de Entrevista Médica. INO FACTORES DE RIESGO ASOCIADO A RETINOPATÍA EN DIABETES TIPO 2, EN INSTITUTO DE OFTALMOLOGÍA LIMA PERÚ 1er. SEMESTRE
ANEXO 2: FICHA DE RECOLECCION DE DATOS MINISTERIO DE SALUD Ficha de Entrevista Médica. INO FACTORES DE RIESGO ASOCIADO A RETINOPATÍA EN DIABETES TIPO 2, EN INSTITUTO DE OFTALMOLOGÍA LIMA PERÚ 1er. SEMESTRE
retinopatía diabética un vistazo a fondo
 2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
Prof. Dra. Myrna Arriete Pérez
 Prof. Dra. Myrna Arriete Pérez Motivación La disminución de la visión es un síntoma frecuente por el que el paciente asiste a la consulta o al cuerpo de guardia; ya sea lenta y progresiva o brusca, este
Prof. Dra. Myrna Arriete Pérez Motivación La disminución de la visión es un síntoma frecuente por el que el paciente asiste a la consulta o al cuerpo de guardia; ya sea lenta y progresiva o brusca, este
Palabras clave: Diabetes, edema macular, escala clínica internacional de retinopatía diabética, retinopatía diabética.
 medigraphic Artemisa en línea Rev Hosp Jua Mex 2006; 73(4):170-174 Artículo de revisión Oftalmología Retinopatía diabética simplificada: la escala clínica internacional Virgilio Lima Gómez* RESUMEN Las
medigraphic Artemisa en línea Rev Hosp Jua Mex 2006; 73(4):170-174 Artículo de revisión Oftalmología Retinopatía diabética simplificada: la escala clínica internacional Virgilio Lima Gómez* RESUMEN Las
Presentado por: Dra Ritzie Dayana Cruz Ardon ESPECIALISTA EN MEDICINA INTERNA
 Presentado por: Dra Ritzie Dayana Cruz Ardon ESPECIALISTA EN MEDICINA INTERNA Contenido: Epidemiología Repercusión clínica Definición Clasificación Factores de riesgo Manifestaciones clínicas Pre diabetes
Presentado por: Dra Ritzie Dayana Cruz Ardon ESPECIALISTA EN MEDICINA INTERNA Contenido: Epidemiología Repercusión clínica Definición Clasificación Factores de riesgo Manifestaciones clínicas Pre diabetes
Cardiopatías en la mujer
 Cardiopatías en la mujer Cardiopatía isquémica, hay diferencias en el diagnóstico y el tratamiento? 2 2 S e p t i e m b r e 2 0 1 6 V Curso de Aspectos Prácticos en Cardiología Clínica Carmen Olmos Blanco
Cardiopatías en la mujer Cardiopatía isquémica, hay diferencias en el diagnóstico y el tratamiento? 2 2 S e p t i e m b r e 2 0 1 6 V Curso de Aspectos Prácticos en Cardiología Clínica Carmen Olmos Blanco
Antagonistas de los receptores ARA II. Dra. Mirtha Pinal Borges
 Antagonistas de los receptores ARA II Dra. Mirtha Pinal Borges Antagonistas de los receptores de Angiotensina II (ARA II) Existen 4 tipos de receptores AT (1 y 2 en el hombre y 3 y 4 en los animales) La
Antagonistas de los receptores ARA II Dra. Mirtha Pinal Borges Antagonistas de los receptores de Angiotensina II (ARA II) Existen 4 tipos de receptores AT (1 y 2 en el hombre y 3 y 4 en los animales) La
GUÍA DE MANEJO RETINOPLASTIA DIABETICA DEPARTAMENTO OFTALMOLOGIA
 GUÍA DE MANEJO RETINOPLASTIA DIABETICA PÀGINA 1 de 6 GUÍA DE MANEJO RETINOPLASTIA DIABETICA DEPARTAMENTO OFTALMOLOGIA Revisión y adaptación de las guías de manejo elaboradas por el Servicio de oftalmología
GUÍA DE MANEJO RETINOPLASTIA DIABETICA PÀGINA 1 de 6 GUÍA DE MANEJO RETINOPLASTIA DIABETICA DEPARTAMENTO OFTALMOLOGIA Revisión y adaptación de las guías de manejo elaboradas por el Servicio de oftalmología
alguna forma de evitar la retinopatía diabética?
 los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
ARCHIVOS DE LA SOCIEDAD ESPAÑOLA DE OFTALMOLOGÍA
 Vol. 87 Diciembre 2012 Extraordinario 1 Lucentis. Cinco años de experiencia: de los ensayos clínicos a la práctica clínica Introducción Ranibizumab frente a bevacizumab. Consideraciones farmacológicas
Vol. 87 Diciembre 2012 Extraordinario 1 Lucentis. Cinco años de experiencia: de los ensayos clínicos a la práctica clínica Introducción Ranibizumab frente a bevacizumab. Consideraciones farmacológicas
DOS OJOS PARA TODA LA VIDA
 DOS OJOS PARA TODA LA VIDA ENFERMEDADES OCULARES SERVICIO DE OFTALMOLOGIA HOSPITAL UNIVERSITARIO PUERTA DE HIERRO MAJADAHONDA Dra. Mercedes Vaquero 16 / OCTUBRE / 2014 DOS OJOS PARA TODA LA VIDA PREVENIR
DOS OJOS PARA TODA LA VIDA ENFERMEDADES OCULARES SERVICIO DE OFTALMOLOGIA HOSPITAL UNIVERSITARIO PUERTA DE HIERRO MAJADAHONDA Dra. Mercedes Vaquero 16 / OCTUBRE / 2014 DOS OJOS PARA TODA LA VIDA PREVENIR
procesos de eoftalmlología en AE
 procesos de eoftalmlología en AE 154 16. PROCESOS DE EOFTALMLOLOGÍA EN AE Siguiendo la metodología de la gestión por procesos, que modela la operativa asistencial, los procesos1 de atención especializada
procesos de eoftalmlología en AE 154 16. PROCESOS DE EOFTALMLOLOGÍA EN AE Siguiendo la metodología de la gestión por procesos, que modela la operativa asistencial, los procesos1 de atención especializada
IV Congreso internacional ALACCSA-R. Diagnóstico temprano, Tomografía de Coherencia Óptica. Dr. Rafael Castañeda Díez.
 IV Congreso internacional ALACCSA-R Curso precongreso Diagnóstico temprano, Tomografía de Coherencia Óptica Dr. Rafael Castañeda Díez Índice Introducción a los estudios estructurales Cuáles son los estudios
IV Congreso internacional ALACCSA-R Curso precongreso Diagnóstico temprano, Tomografía de Coherencia Óptica Dr. Rafael Castañeda Díez Índice Introducción a los estudios estructurales Cuáles son los estudios
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012)
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE RANIBIZUMAB (LUCENTIS) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA (Leyes 26.529-26742 y Decreto Reglamentario 1089 / 2012)
(Leyes y Decreto Reglamentario 1089 / 2012)
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN DE UN DISPOSITIVO INTRAVÍTREO DE LIBERACIÓN DE CORTICOIDE EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN DE RAMA VENOSA DE LA RETINA. ( OZURDEX - DEXAMETASONA-)
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN DE UN DISPOSITIVO INTRAVÍTREO DE LIBERACIÓN DE CORTICOIDE EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN DE RAMA VENOSA DE LA RETINA. ( OZURDEX - DEXAMETASONA-)
UNIVERSIDAD CENTRAL DEL ECUADOR INSTITUTO SUPERIOR DE POSTGRADO POSTGRADO DE MEDICINA INTERNA
 UNIVERSIDAD CENTRAL DEL ECUADOR INSTITUTO SUPERIOR DE POSTGRADO POSTGRADO DE MEDICINA INTERNA "RETINOPATÍA EN PACIENTES DIABÉTICOS TIPO 2 QUE SE ATIENDEN EN EL HOSPITAL PABLO ARTURO SUAREZ PERIODO MARZO
UNIVERSIDAD CENTRAL DEL ECUADOR INSTITUTO SUPERIOR DE POSTGRADO POSTGRADO DE MEDICINA INTERNA "RETINOPATÍA EN PACIENTES DIABÉTICOS TIPO 2 QUE SE ATIENDEN EN EL HOSPITAL PABLO ARTURO SUAREZ PERIODO MARZO
SOCIEDAD ESPAÑOLA DE CALIDAD ASISTENCIAL
 SOCIEDAD ESPAÑOLA DE CALIDAD ASISTENCIAL LA CALIDAD EN LA ATENCIÓN A PACIENTES CON DEGENERACIÓN MACULAR ASOCIADA A LA EDAD, EDEMA MACULAR Y RETINOPATÍA DIABÉTICA, Y OCLUSIÓN VASCULAR VENOSA DE LA RETINA
SOCIEDAD ESPAÑOLA DE CALIDAD ASISTENCIAL LA CALIDAD EN LA ATENCIÓN A PACIENTES CON DEGENERACIÓN MACULAR ASOCIADA A LA EDAD, EDEMA MACULAR Y RETINOPATÍA DIABÉTICA, Y OCLUSIÓN VASCULAR VENOSA DE LA RETINA
LA VITRECTOMÍA PARS PLANA EN EL TRATAMIENTO DEL EDEMA MACULAR DIABÉTICO QUÍSTICO NO TRACCIONAL
 Universidad Cardenal Herrera-CEU Departamento de Ciencias Biomédicas LA VITRECTOMÍA PARS PLANA EN EL TRATAMIENTO DEL EDEMA MACULAR DIABÉTICO QUÍSTICO NO TRACCIONAL TESIS DOCTORAL Presentada por: Javier
Universidad Cardenal Herrera-CEU Departamento de Ciencias Biomédicas LA VITRECTOMÍA PARS PLANA EN EL TRATAMIENTO DEL EDEMA MACULAR DIABÉTICO QUÍSTICO NO TRACCIONAL TESIS DOCTORAL Presentada por: Javier
Eylia debe ser administrado únicamente por un médico cualificado con experiencia en la administración de inyecciones intravítreas.
 1. NOMBRE DEL MEDICAMENTO Eylia 40 mg/ml solución inyectable en jeringa precargada. 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA 1 ml de solución inyectable contiene 40 mg de aflibercept. 3. FORMA FARMACÉUTICA
1. NOMBRE DEL MEDICAMENTO Eylia 40 mg/ml solución inyectable en jeringa precargada. 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA 1 ml de solución inyectable contiene 40 mg de aflibercept. 3. FORMA FARMACÉUTICA
Retinopatía diabética Diabetic retinopathy
 Retinopatía diabética Diabetic retinopathy D. Aliseda, L. Berástegui RESUMEN La diabetes mellitus es una patología metabólica que en su evolución afecta a diferentes órganos, entre ellos los ojos. La microangiopatía
Retinopatía diabética Diabetic retinopathy D. Aliseda, L. Berástegui RESUMEN La diabetes mellitus es una patología metabólica que en su evolución afecta a diferentes órganos, entre ellos los ojos. La microangiopatía
La importancia social y económica de esta enfermedad queda resumida en algunos datos:
 Domingo, 14 de marzo de 2010 De 11:30 a 13:00 horas Auditorio (N-103+N-104) La degeneración macular asociada a la edad (DMAE) es una enfermedad frecuente y grave, con un elevado coste social, económico
Domingo, 14 de marzo de 2010 De 11:30 a 13:00 horas Auditorio (N-103+N-104) La degeneración macular asociada a la edad (DMAE) es una enfermedad frecuente y grave, con un elevado coste social, económico
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE AFLIBERCEPT (EYLIA) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA
 CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE AFLIBERCEPT (EYLIA) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012)
CONSENTIMIENTO INFORMADO PARA LA INYECCIÓN INTRAOCULAR DE AFLIBERCEPT (EYLIA) EN EL EDEMA MACULAR SECUNDARIO A UNA OCLUSIÓN VENOSA DE LA RETINA (Leyes 26.529 y 26742 y Decreto Reglamentario 1089/2012)
EURO SURVEY DE DIABETES. GUÍAS DE DIABETES, PREDIABETES Y ENFERMEDAD CARDIOVASCULAR. ESC and EASD European Heart Journal.
 EURO SURVEY DE DIABETES. GUÍAS DE DIABETES, PREDIABETES Y ENFERMEDAD CARDIOVASCULAR. ESC and EASD European Heart Journal. Enero 2007 Dr. Vicente Bertomeu Martínez Hospital Universitario de San Juan. Alicante
EURO SURVEY DE DIABETES. GUÍAS DE DIABETES, PREDIABETES Y ENFERMEDAD CARDIOVASCULAR. ESC and EASD European Heart Journal. Enero 2007 Dr. Vicente Bertomeu Martínez Hospital Universitario de San Juan. Alicante
CAPÍTULO II: EL OJO HUMANO.
 CAPÍTULO II: EL OJO HUMANO. 1.- EL OJO HUMANO. El ojo, o globo ocular, es el órgano que detecta la luz y la base del sentido de la vista. En la figura 2 puede observarse un diagrama del mismo. Figura 2:
CAPÍTULO II: EL OJO HUMANO. 1.- EL OJO HUMANO. El ojo, o globo ocular, es el órgano que detecta la luz y la base del sentido de la vista. En la figura 2 puede observarse un diagrama del mismo. Figura 2:
ACV VASCULOPATIAS OCLUSIVAS
 ACV VASCULOPATIAS OCLUSIVAS FISIOPATOLOGIA DEL ACV La isquemia cerebral focal ( regional)o generalizada ( global) del FSC Reversible o irreversible Cuando el volumen sanguíneo cerebral esta por debajo
ACV VASCULOPATIAS OCLUSIVAS FISIOPATOLOGIA DEL ACV La isquemia cerebral focal ( regional)o generalizada ( global) del FSC Reversible o irreversible Cuando el volumen sanguíneo cerebral esta por debajo
Arteritis de Takayasu. Valoración de la actividad inflamatoria con AngioTC.
 Arteritis de Takayasu. Valoración de la actividad inflamatoria con AngioTC. Poster no.: S-1406 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: C. Ruiz Guerrero, J. J.
Arteritis de Takayasu. Valoración de la actividad inflamatoria con AngioTC. Poster no.: S-1406 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: C. Ruiz Guerrero, J. J.
Artemisa. Fluorangiografía retiniana (FAR) en la miopía degenerativa. medigraphic. en línea Orozco-Gómez y col.
 Rev Mex Oftalmol; Enero-Febrero 2005; 79(1): 54-59 medigraphic Artemisa en línea Orozco-Gómez y col. Fluorangiografía retiniana (FAR) en la miopía degenerativa Luis Porfirio Orozco-Gómez, Iván Ruíz-Morfín
Rev Mex Oftalmol; Enero-Febrero 2005; 79(1): 54-59 medigraphic Artemisa en línea Orozco-Gómez y col. Fluorangiografía retiniana (FAR) en la miopía degenerativa Luis Porfirio Orozco-Gómez, Iván Ruíz-Morfín
ARCHIVOS DE LA SOCIEDAD ESPAÑOLA DE OFTALMOLOGÍA
 Vol. 9 Marzo 215 Extraordinario 1 Aflibercept: nuevas perspectivas en el abordaje de las enfermedades de la retina Introducción Papel del factor de crecimiento del endotelio vascular en las enfermedades
Vol. 9 Marzo 215 Extraordinario 1 Aflibercept: nuevas perspectivas en el abordaje de las enfermedades de la retina Introducción Papel del factor de crecimiento del endotelio vascular en las enfermedades
RELACIÓN ENTRE PARÁMETROS ANALÍTICOS, PARÁMETROS TOMOGRÁFICOS Y EDEMA MACULAR EN PACIENTES DIABÉTICOS TIPO 2 NO. Sebastián Prieto Briceño
 RELACIÓN ENTRE PARÁMETROS ANALÍTICOS, PARÁMETROS TOMOGRÁFICOS Y EDEMA MACULAR EN PACIENTES DIABÉTICOS TIPO 2 NO INSULINO DEPENDIENTES ACIÓN Y EVALUACIÓ Sebastián Prieto Briceño Miguel Ángel Zapata Victori
RELACIÓN ENTRE PARÁMETROS ANALÍTICOS, PARÁMETROS TOMOGRÁFICOS Y EDEMA MACULAR EN PACIENTES DIABÉTICOS TIPO 2 NO INSULINO DEPENDIENTES ACIÓN Y EVALUACIÓ Sebastián Prieto Briceño Miguel Ángel Zapata Victori
CAPÍTULO 4 TRATAMIENTO DEL EDEMA MACULAR QUÍSTICO
 CAPÍTULO 4 TRATAMIENTO DEL EDEMA MACULAR QUÍSTICO EDEMA MACULAR POSTQUIRÚRGICO Edema macular quístico afáquico Edema macular secundario a otros procedimientos quirúrgicos PROBLEMAS VASCULARES Oclusiones
CAPÍTULO 4 TRATAMIENTO DEL EDEMA MACULAR QUÍSTICO EDEMA MACULAR POSTQUIRÚRGICO Edema macular quístico afáquico Edema macular secundario a otros procedimientos quirúrgicos PROBLEMAS VASCULARES Oclusiones
