Reanimación Cardiopulmonar Básica. Adultos y Niños SOPORTE BÁSICO DE VIDA
|
|
|
- José María Agüero Muñoz
- hace 6 años
- Vistas:
Transcripción
1 Reanimación Cardiopulmonar Básica Adultos y Niños SOPORTE BÁSICO DE VIDA
2 2 El Código Azul, es la activación del sistema de emergencias. 1. Paciente que no responde al llamado o estímulo. 2. Paro respiratorio (ausencia de respiración). 3. Paro cardiorrespiratorio: ausencia de respiración y pulso. 4. Obstrucción de la vía aérea. Activación del Código Azul Situaciones que ameritan la activación del Código Azul 1. Marque la extensión #90 del teléfono más cercano y diga: Código Azul definiendo lugar de ocurrencia del evento,(servicio o habitación), repita una vez. Si el código azul es de un niño debe decirse Código Azul Pediátrico definiendo el lugar del evento y repetir. Ejemplo: Código Azul en habitación 650 y repita" Código Azul en ayudas diagnósticas sur y repita Si el paciente es un niño se debe activar así: Código Azul PEDIÁTRICO en radiología y repita" 2. Cuelgue el teléfono. 3. Inicie maniobras de reanimación básicas Siempre que se active un CÓDIGO AZUL PEDIÁTRICO por fuera de las áreas de pediatría debe asistir el personal asignado del área y además el pediatra de turno de urgencias tanto en el día como en la noche.
3 Código Azul y Reanimación Cardiopulmonar Básica Adultos y Niños SOPORTE BÁSICO DE VIDA
4 Código Azul y Reanimación Cariopulmonar Básica Adultos y Niños Hospital Pablo Tobón Uribe Medellín - Colombia Reservados todos los derechos Junio 2016 Prohibida la reproducción total o parcial de esta cartilla, por cualquier medio. Editor: Hospital Pablo Tobón Uribe Diagramación e impresión: Editorial Clave Autores: Carolina Tamayo Múnera Marisol Zuluaga Giraldo Mónica Cecilia Álvarez Sepúlveda Mónica María Parra Jaramillo Diego Alejandro Muñoz Rincón Sebastián Betancur Londoño Ilustraciones: Alejandro Eusse Editorial Clave Fotografía: Catalina Palacio Ortiz Calle 78B No Teléfono (4) / Fax (4) hptu@hptu.org.co Portal web
5 Índice Código Azul y Reanimación Cardiopulmonar Básica 87 Reanimación Cardiopulmonar Básica en Niños 9 Reanimación Cardiopulmonar Básica en Adultos Lecturas Recomendadas
6 6 Cambios en guías de reanimación cardiopulmonar El material presentado a continuación fue elaborado teniendo en cuenta las Guías de la AHA de 2015 para Reanimación cardiopulmonar,las cuales se basan en un proceso de evaluación de la evidencia internacional, en el que han participado cientos de investigadores y expertos en la materia que han evaluado, analizado y debatido miles de publicaciones con revisión científica externa. Estas guías contienen las recomendaciones de tratamiento, considerando la efectividad, la facilidad de enseñanza y aplicación, así como factores específicos de los sistemas locales. Definiciones aplicables a la guía: Recién nacido: Aplica específicamente al niño que acaba de nacer en la sala de parto. Neonato: Menor de 28 días. Lactante: Menor de 1 año. Niño: Entre 1 año de edad y la aparición de signos de pubertad, estos son: desarrollo de botón mamario en niñas y aparición de vello axilar en los niños. Adulto: Aplica desde la pubertad.
7 Si un niño que no responde, no respira y no se detecta pulso en 10 segundos, se debe comenzar la RCP. Resumen Reanimación cardiopulmonar básica pediátrica Los principales cambios realizados en Reanimación Cardiopulmonar Básica pediátrica: Constante énfasis en practicar la RCP de alta calidad. Modificación de realizar compresiones a una frecuencia entre 100 y 120 por minuto. Modificación de las recomendaciones relativas a la profundidad adecuada de las compresiones al menos a un tercio del diámetro anteroposterior del tórax: esto equivale a 4 cm, en la mayoría de los lactantes y 5 cm, en la mayoría de los niños. Permitir la reexpansión completa del tórax entre compresiones. Minimizar intervención entre las compresiones: limitar las interrupciones a menos de 10 segundos. Evitar la ventilación excesiva. 7
8 Código Azul y Reanimación Cardiopulmonar Básica El manejo de pacientes que se encuentran en estado crítico y/o en Paro Cardiorrespiratorio constituye un gran reto para el cuerpo médico y exige medidas terapéuticas urgentes y efectivas. Dado que los primeros segundos que transcurren desde que se identifican estos tipos de emergencias son los más valiosos para poder reestablecer adecuadamente la función cardiorres-piratoria normal; nosotros debemos orientar toda nuestra atención como personal de la salud en el inicio de un manejo terapéutico rápido, ordenado y efectivo. Con tal fin se ha diseñado el Código Azul, que es la activación del sistema de emergencias y la atención de este tipo de pacientes por parte de un cuerpo médico calificado y capacitado, con funciones previamente establecidas en el proceso de Reanimación Cardiopulmonar para realizar un manejo más rápido y coordinado, que se traduce en un mayor éxito de retorno a las funciones cardiovasculares previas y reduce la morbímortalidad tanto a corto como a largo plazo. 7
9 Reanimación Cardiopulmonar Básica en Niños Introducción La sobrevida funcional de las emergencias cardiorrespiratorias en la población adulta y pediátrica depende de la atención oportuna y apropiada de medidas de soporte básico y avanzado. Para el logro de este objetivo la Asociación Americana del Corazón ha propuesto una serie de pasos fundamentales llamada la cadena de supervivencia, que es diferente en adultos y niños. El seguimiento ordenado de estos eslabones ha demostrado obtener mejores resultados en ambas poblaciones. En los adultos, la mayoría de los paros cardiorrespiratorios súbitos no traumáticos son de origen cardíaco. El ritmo más frecuente es la Fibrilación Ventricular o la Taquicardia Ventricular sin pulso. Para estas víctimas el tiempo, desde el colapso hasta el momento de la desfibrilación es el principal determinante de sobrevida, disminuyendo 7-10 % por cada minuto de retraso. Por lo tanto la cadena de supervivencia del paciente adulto, se inicia con la activación temprana del código azul y la desfibrilación precoz. En contraste con los adultos, en los niños el paro cardiorrespiratorio es un evento poco frecuente y rara vez es un episodio súbito de origen cardiaco. En los niños el paro cardiorespiratorio es sobre todo un episodio tardío y secundario debido a una insuficiencia respiratoria, una alteración del sistema nervioso central o una insuficiencia cardiovascular, que como resultado final progresan a hipoxia, hipercapnia y acidosis que desencadenan en bradicardia, hipotensión y culmina en paro cardiaco, la mayoría con actividad eléctrica sin pulso o asistolia como
10 10 La sobrevida de un niño, después de un paro cardiorrespiratorio, fluctúa entre 3-17% y los que sobreviven generalmente presentan trastornos neurológicos severos. ritmo de paro, con un pronóstico predominantemente malo, con una superviviencia menor al 40% y con altas posibilidades de secuelas neurológicas. Si la bradicardia con pulso es tratada de manera oportuna la supervivencia al alta mejora hasta el 60%. Se ha encontrado en los niños, que la fibrilación ventricular y la taquicardia ventricular sin pulso como ritmo inicial del paro cardiaco ocurren hasta en un 29% de los casos, principalmente en pacientes con factores de riesgo como enfermedad cardiaca congénita, miocarditis e intoxicaciones, estos ritmos de paro tienen un mejor pronóstico si reciben tratamiento precoz apropiado, con tasas de supervivencia del 33 al 40%, también se ha encontrado fibrilación ventricular y taquicardia ventricular sin pulso como ritmo desencadenado durante la reanimación hasta en un 7%, teniendo en este caso un pronóstico mucho mejor. En general, las tasas de retorno de circulación espontánea han mejorado significativamente de un 39% a un 77% y la supervivencia al alta hospitalaria ha mejorado de un 24% al 43% en los últimos 15 años. La supervivencia de los pacientes pediátricos que sufren solamente paro respiratorio y es inmediatamente asistido es mayor al 70% con mejor pronóstico neurológico. Por esta razón es necesario identificar los pacientes con problemas ventilatorios y proporcionar un tratamiento efectivo para prevenir el paro cardíaco. La Cadena de Supervivencia La instauración rápida y efectiva de las compresiones torácicas y las ventilaciones torácicas han demostrado aumentar el retorno a la circulación espontánea y la sobrevida de los pacientes pediátricos con función neurológica intacta. Por lo tanto, la cadena de supervivencia en los niños, prioriza la prevención
11 La cadena de supervivencia en los niños, prioriza la prevención y la reanimación básica temprana antes de activar el sistema médico de emergencias (Código Azul). y la reanimación básica temprana antes de activar el sistema médico de emergencias (Código Azul). Esto es válido en el caso de un solo reanimador; cuando hay varios reanimadores los pasos de la cadena de supervivencia se realizan simultáneamente, un reanimador inicia la reanimación básica mientras que el otro activa el Código Azul, este es el caso intrahospitalario en el cual siempre hay más de una persona al lado del paciente. En adultos se prioriza el llamar primero - activar el Código Azul antes de iniciar cualquier maniobra de reanimación. Esta acción es apropiada para el colapso súbito pues generalmente su causa es una fibrilación o una taquicardia ventricular sin pulso y con esto se asegura la llegada temprana de un desfibrilador al sitio de la emergencia. En el niño el primer paso es dar reanimación básica durante 2 minutos antes de activar el Código Azul, llamar rápido es generalmente apropiado para los lactantes y niños quienes típicamente desarrollan paro cardíaco secundario a problemas de origen respiratorio. Si usted se encuentra solo en el ámbito intra o extrahospitalario grite por ayuda e inicie las manieobras de RCP; si se encuentra fuera del Hospital y tiene un dispositivo móvil con tecnología de altavoz, marque 123 y póngalo en altavoz a su lado mientras inicia la RCP al niño, siempre y cuando esto no retrase el inicio de la reanimación. Eslabones de la cadena de supervivencia pediátrica Prevención RCP de alta calidad inmediata Activación del sistema de respuestas RCP avanzada Soporte vital avanzado y cuidados posparo 11
12 12 Prevención: Se utiliza el término lesión y no accidente, porque la lesión es prevenible mientras que el término accidente significa que nada se pudo hacer para evitarlo. En general, la mayoría de las lesiones en pediatría son prevenibles; desafortunadamente son manejadas por personas con pobre entrenamiento en reanimación. En el paro cardíaco extrahospitalario, el Síndrome de Muerte Súbita del Lactante es la causa más común de muerte en los niños menores de 6 meses. Su incidencia ha disminuido a nivel mundial por las campañas de educación masiva a los padres de familia para que acuesten a sus hijos a dormir en posición supina (boca arriba) y no en prono (boca abajo), ya que esta posición se ha asociado a un mayor riesgo de síndrome de muerte súbita del lactante. Otros factores de riesgo involucrados son: bajo nivel socioeconómico, el sexo masculino, los hijos de padres y madres fumadores o drogadictos, el bajo peso al nacer y los meses de invierno. El trauma es la principal causa de muerte en niños mayores de 6 meses hasta los 14 años; dentro de este grupo los accidentes de tránsito constituyen la causa más frecuente de trauma; los factores contribuyentes son: la falta de uso de sillas especiales para niños según la edad y el peso; los conductores adolescentes inexpertos y el abuso de alcohol. El uso apropiado de cinturones de seguridad y sillas especiales, previene las lesiones graves entre 65-75% y la muerte entre 45-55% en menores de 4 años. Otras lesiones prevenibles son los accidentes de tránsito como peatón, los accidentes en bicicleta, la obstrucción por cuerpo extraño, la sumersión, las quemaduras y las heridas por arma de fuego. Todos los niños, deben usar siempre casco para montar en bicicleta y no deben jugar con objetos pequeños porque aumenta el riesgo de obstrucción de la vía aérea por cuerpo extraño. Todo niño mayor de 5 años debe aprender a nadar, estar bajo la vigilancia de un adulto. No se deben tener armas de fuego en la casa ya que aumenta la incidencia de suicidio y homicidio.
13 En el paro cardíaco extrahospitalario, el síndrome de muerte súbita del lactante es la causa más común de muerte en los niños menores de 6 meses. En el ámbito hospitalario las causas más comunes de paro cardiaco son: sepsis, falla respiratoria, toxicidad por drogas, trastornos metabólicos y arritmias. Como el resultado final del paro cardiorrespiratorio, es pobre y representa el evento terminal de la progresión de una falla respiratoria o shock, es importante reconocer los pacientes en riesgo para hacer una intervención adecuada y prevenirlo. El paro cardiorrespiratorio se caracteriza por: Ausencia de respuesta. Ausencia de respiración. Ausencia de pulso. La prevención en el ámbito intrahospitalario se basa en la observación minuciosa e los pacientes en riesgo y en la implementación de equipos de respuesta rápida en respuesta a cambios notados en la condición basal del pacientes. Se recomienda la implementación de estos equipos en hospitales donde se atienden niños con enfermedades de alto riesgo en salas de hospitalización general. 13
14 14 Si al llamar y estimular suavemente, el niño no responde y no respira y usted es el único reanimador grite pidiendo ayuda y prepárese para iniciar la reanimación cardiopulmonar básica. Reanimación Cardiopulmonar básica temprana La reanimación básica describe una serie de pasos que se realizan de forma secuencial mediante la aplicación de maniobras de ventilación y compresión torácica durante ciclos intermitentes con el fin de reestablecer la circulación espontánea. La secuencia convencional para el soporte básico del paro cardiopulmonar se ha simplificado y racionalizado para destacar la importancia de la RCP de alta calidad (incluyendo aplicar compresiones a una frecuencia y profundidad adecuadas, permitir una completa expansión torácica tras cada compresión, minimizar las interrupciones durante las compresiones y evitar una ventilación excesiva) y el hecho de que las acciones de soporte deben organizarse en períodos ininterrumpidos de RCP. Estas maniobras se basan en el CABD primario: C. Circulación A. Vía aérea B. Respiración D. Desfibrilación Verificar Respuesta y respiración. Lo primero que se verifica es el nivel de respuesta y la respiración del paciente. Si al llamar y estimular suavemente, el niño no responde y no respira y usted es el único reanimador grite pidiendo ayuda y prepárese para iniciar la reanimación cardiopulmonar básica. Si no obtiene ayuda después de 2 minutos de realizar reanimación básica, usted debe activar el Código Azul y continuar la reanimación. Si usted se encuentra con otro reanimador pídale que active el Código Azul, mientras usted inicia las maniobras de reanimación.
15 C. Circulación Después de comprobar que el paciente no responde y no respira debe buscarse la presencia de pulso braquial en el lactante menor de 1 año (Fig. 1) y carotídeo en los niños de 1-8 (Fig. 2) años en un tiempo menor de 10 segundos. Simultáneamente se evalúan otros signos indirectos de circulación como respiración, tos o movimiento. Fig. 1 Palpación de pulso braquial en lactantes menores de 1 año Fig. 2 Palpación de pulso carotídeo en niños de 1-8 años Si no hay pulso ni signos de circulación o la frecuencia cardíaca es menor de 60 latidos por minuto en un lactante o niño con signos de hipoperfusión sistémica, se deben iniciar las compresiones torácicas, las cuales deben ser rítmicas y seriadas, con el fin de mantener el flujo sanguíneo a órganos vitales como corazón, pulmón y cerebro. Para las compresiones torácicas se debe comprimir la mitad inferior del esternón con una profundidad de 4 cms. del diámetro anteroposterior del tórax en los lactantes y 5 cm. en los niños a una frecuencia entre 100 y 120 por minuto. Asegúrese de no comprimir el apéndice xifoides. Compresión Torácica en los lactantes (menores de 1año): Existen dos técnicas: Técnica con dos manos (Fig. 3) y técnica con dos dedos (Fig. 4). 15
16 16 La ventilación con bolsa-máscara hace parte del soporte básico. Técnica con dos manos Es la técnica de elección cuando hay dos reanimadores del área de la salud, capaces de abarcar el tórax del lactante con las manos. Fig. 3 Técnica de compresión torácica con dos manos Pasos: El primer reanimador coloca sus manos alrededor del tórax del paciente y los dedos pulgares en la 1/2 inferior del esternón aproximadamente 1 través de dedo por debajo de la línea intermamaria. Luego se comprime el esternón a una frecuencia de al menos 100 por minuto con un tiempo igual para la fase de compresión y relajación. Un segundo reanimador se encarga del manejo de la vía aérea y la ventilación con bolsa máscara. Se continúa con compresiones torácicas y ventilaciones con una relación de 15:2 (con dos reanimadores) haciendo una pausa después de las compresiones para dar la ventilación. Una vez la vía aérea esté asegurada, las compresiones y las ventilaciones pueden ser asincrónicas.
17 La Compresión Torácica en los niños de 1-8 años se hace con una o dos manos. Técnica con dos dedos Es la técnica de elección cuando hay un solo reanimador. Fig. 4 Técnica con dos dedos Se colocan los dos dedos medios de una mano en la 1/2 inferior del esternón aproximadamente un través de dedo por debajo de la línea intermamaria. Luego se siguen los demás pasos descritos anteriormente, realizando las compresiones torácicas y ventilaciones con una relación 30:2. (Un solo reanimador). Compresión Torácica en los niños de 1-8 años: En esta edad se hacen las compresiones torácicas con una mano. Se coloca el talón de una mano sobre la ½ inferior del esternón como en el paciente adulto (Fig. 5). Si el niño es grande se puede asumir la misma posición que en el paciente adulto (dos manos). Luego se siguen los mismos pasos. 17
18 18 Fig. 5 Compresión torácica con una mano A. Vía aérea: Se abre, se permeabiliza y se estabiliza la vía aérea con la maniobra extensión o inclinación de la cabeza hacia atrás y elevación del mentón (Fig. 6), debido a que la lengua es la causa más común de obstrucción de la vía aérea en una víctima inconsciente. Frente a un paciente con sospecha de trauma cervical se debe hacer la maniobra de tracción mandibular que consiste en protruir el maxilar inferior con la cabeza en posición neutra (Fig 7). Fig 6 Extensión de la cabeza/elevación del mentón Fig. 7 Maniobra de tracción mandibular
19 Una vez la vía aérea esté asegurada, las compresiones y las ventilaciones pueden ser asincrónicas. B. Respiración Se deberá coordinar las ventilaciones con las compresiones cardiacas, de modo que se administren 30 compresiones y 2 ventilaciones en el caso que solo haya un reanimador o 5 compresiones y 2 ventilaciones cuando hay dos o más reanimadores. Dar 2 ventilaciones verificando en cada una que haya expansión de la caja torácica e inmediatamente reasumir las compresiones cardiacas. Si el reanimador no logra dar las ventilaciones efectivas (verificando que expanda el tórax), se debe reacomodar la cabeza del paciente y hacer mejor el sello, si continua sin conseguirlo deberá reiniciar las compresiones hasta el próximo ciclo y volver a intentar las ventilaciones con mejor técnica. Tenga en cuenta que las respiraciones agónicas o jadeantes no se consideran respiraciones efectivas y por lo tanto el paciente requiere asistencia. Las ventilaciones deben realizarse con dispositivo bolsamáscara que hace parte del soporte básico, si este no está disponible puede darse boca-nariz en el lactante o bocaboca en el niño mayor de un año. Recuerde que el reanimador siempre debe usar medidas protectoras como guantes o mascarillas de bolsillo. Los reanimadores no entrenados en ventilación, que no sepan realizarlas o prefieran no hacerlo por consideración personal o temor a infecciones y ausencia de dispositivos de protección, deberán proporcionar compresiones durante los 2 minutos iniciales, luego activar el sistema de emergencias y posteriormente seguir las compresiones hasta que llegue la ayuda, teniendo en cuenta que en pediatría es de vital importancia realizar las ventilaciones lo más pronto posible. La reanimación solamente con compresiones cardiacas en niños, fue revisada en las guías 2015, en pacientes con paro cardiaco súbito y no se encuentran diferencias en cuanto a la supervivencia, mientras que en el paro de causa respiratoria se encontró que la RCP con solo compresiones es igual a no hacer 19
20 20 nada. Por lo tanto la recomendación actual es que se deberá dar RCP solo por compresiones únicamente cuando no hay ninguna disponibilidad de dar las ventilaciones, ya que pudiera ser efectivo si el paro fuera de causa cardiaca, pero continua siendo fundamental en pediatría administrar de forma correcta y precoz ventilaciones al paciente. Técnica: Ventilación boca-boca: mantenga abierta la vía aérea del paciente mediante la extensión de la cabeza y la elevación del mentón. Cierre la nariz del paciente haciendo pinza con los dedos pulgar e índice, rodear con los labios la boca dle paciente, insuflar aire durante un segundo aproximadamente y verificar expansión torácica. Ventilación boca -boca-nariz: para los lactantes pequeños, en quienes hay bastante proximidad entre la nariz y la boca, se puede rodear con los labios la boca y nariz del paciente y seguir la misma técnica. Ventilación con bolsa - máscara: es esencial para la reanimación suministrada por personal de la salud, requiere entrenamiento específico para lograr adquirir las destrezas necesarias: Seleccionar la máscara apropiada que cubra desde el puente nasal hasta el mentón del paciente. La bolsa debe tener un volumen mínimo de cc y tener conexión a oxigeno suplementario a lt/min. Realizar adecuado sello de la máscara sobre la cara del paciente utilizando la maniobra de la C y la E. La C con los dedos índice y pulgar para sujetar la máscara y realizar sello y la E con los 3 dedos restantes para sujetar la mandíbula del paciente y alinear la vía aérea. (Fig. 8)
21 tener conexión a oxigeno suplementario a lt/min. Realizar adecuado sello de la máscara sobre la cara del paciente utilizando la maniobra de la C y la E. La C con los dedos índice y pulgar para sujetar la máscara y realizar sello y la E con los 3 dedos restantes para sujetar la mandíbula del paciente y alinear la vía aérea. (Fig. 8) Ventilar con la bolsa auto inflable aplicando sobre bolsa solo la presión necesaria para expandir el tórax d paciente. Se debe evitar excesiva ventilación, porq disminuye el retorno venoso y así el flujo cerebral coronario y puede aumentar el riesgo de bron aspiración por ingreso excesivo del aire al estómago; ventilar con bolsa máscara se sigue la misma relaci ventilaciones - compresiones (30:2 o 15:2), una vez paciente esté intubado se continúa administrando ventilación cada 3 a 5 segundos y cada ventilación de durarbolsa-máscara aproximadamente 1 segundo. Fig. 8 Ventilación con dos reanimadores v Ventilar con la bolsa inflable sobre la a bolsa solo la presión Cuando el aplicando paciente retorne la circulación espontán 23 auto necesaria para expandir el tórax del paciente. Se debe evitar excesiva es necesario verificar si respira espontáneamente, si ventilación, porque disminuye retorno venoso y asíy elsaturación flujo cerebral y hace conelexpansión torácica adecuadas, coronario y puede aumentar el riesgo de bronco aspiración por ingreso debe poner al paciente en posición de recuperaci excesivo del aire al estómago; al ventilar con bolsa máscara se sigue la (fig. 9) excepto si hay trauma craneoencefálico o cervic misma relación ventilaciones - compresiones (30:2 o 15:2), una vez el en cuyo caso se deberá mantener al paciente en decúb paciente esté intubado se continúa administrando 1 ventilación cada 3 a 5 segundos ysupino cada (boca arriba) y en ambas situaciones monitorizar ventilación debe durar aproximadamente 1 segundo. Cuando el paciente retorne a la circulación espontánea es necesario verificar si respira espontáneamente, si lo hace con expansión torácica y saturación adecuadas, se debe poner al paciente en posición de recuperación (fig. 9) excepto si hay trauma craneoencefálico o cervical, 21 Fig. 9 Posición de recuperación
22 22 en cuyo caso se deberá mantener al paciente en decúbito supino (boca arriba) y en ambas situaciones monitorizar continuamente, administrando oxigeno suplementario de ser necesario. Si el paciente no respira, no lo hace adecuadamente o no mantiene una saturación óptima, se debe continuar el soporte con 1 ventilación cada 3 a 5 segundos, hasta realizar intubación si no se ha realizado previamente. Una vez el paciente tenga un dispositivo avanzado para la vía aérea (intubación), no detenga las compresiones para realizar ventilaciones. Administre una ventilación cada 6 a 8 segundos. No se debe interrumpir las compresiones. D. Desfibrilación Los ritmos de paro más frecuentes en la población pediátrica son la asistolia y la actividad eléctrica sin pulso. En estos ritmos NO está indicada la desfribilación. Sólo en el 15% de los pacientes se puede encontrar Fibrilación Ventricular (FV) y Taquicardia Ventricular Sin Pulso (TVSP) en los cuales es necesaria la desfibrilación con un desfribilador externo automático (DEA) o un desfribilador manual. Para mejorar los resultados de la reanimación. El DEA o desfibrilador debe utilizarse en los niños tan pronto como esté disponible. Los DEA pueden detectar FV/TV sin pulso en niños de todas las edades. Algunos DEA tienen sistemas atenuadores que reducen la dosis de energía para la población pediátrica. En los lactantes menores de 1 año, es preferible utilizar un desfibrilador manual, pero si no se dispone de este, es conveniente utilizar un DEA con sistema de atenuación pediátrica; si ninguno de estos está disponible deberá utilizarse un DEA de adultos.
23 El Código Azul debe ser activado después de 2 minutos de maniobras básicas (5 ciclos) en el caso de reanimador único Los parches pediátricos se usan para niños menores de 8 años y vienen con los DEA con sistema de atenuación pediátrica. Los parches deberán colocarse en el tórax denudo del niño en la posición convencional, el parche derecho se coloca en la región paraesternal derecha infraclavicular y el parche izquierdo en la cara lateral del pecho en el ápex cardiaco con la línea axilar anterior. Si el niño es muy pequeño y los parches no caben adecuadamente sin tocarse en esta posición, puede ponerse un parche sobre el esternón y el segundo parche en la región interescapular (en la espalda). Cuando utilice un DEA recuerde encenderlo y seguir las indicaciones que ele quipo le guiara durante el resto del proceso. Activación del Código Azul: Como ya se ha indicado, este debe ser activado después de 2 minutos de maniobras básicas (5 ciclos) en el caso de reanimador único y simultáneamente a las maniobras en el caso de dos o más reanimadores. Reanimación cardiopulmonar avanzada: Se debe continuar la reanimación básica hasta la llegada del equipo de Código Azul quien se encargará de la reanimación avanzada. 23
24 24 Verifique la seguridad del lugar Paciente no responde Grite por ayuda o utilice dispositivos móviles en alta voz ó active el código azul al #90, si esto no retrasa el inicio de las maniobras o hay dos reanimadores Active el sistema de emergencias y permanezca al lado del paciente monitoreándolo constantemente Respiración Normal. Tiene pulso Busque si el paciente respira y tiene pulso No Respira o solo jadea. No tiene pulso No respira o jadea, Tiene pulso Si pulso Mayor a 60: Realice ventilaciones de rescate cada 3 a 5 segundos (ó 12-20) Si pulso menor o igual a 60 con signos de inadecuada perfusión inicie compresiones Alterne 30 compresiones por 2 ventilaciones si está solo, o 15 compresiones por 2 ventilaciones si esta acompañado Paro súbito presenciado SI Active el sistema de emergencias y consiga un DEA NO RCP: Inicie compresiones cardiacas y alterne 30 compresiones por 2 ventilaciones si está solo, o 15 compresiones por 2 ventilaciones si esta acompañado Use tan pronto sea posible un DEA o un desfibrilador manual Realice dos minutos de RCP Active el sistema de emergencias o código azul #90 si no lo ha hecho DEA: Análisis del ritmo Es desfibrilable? SI NO Realice una descarga automática Reasuma inmediatamente las compresiones Cada dos minutos vuelva a realizar el análisis del ritmo Continúe hasta que el equipo de RCP avanzada llegue o el paciente retome a circulación espontánea Reasuma inmediatamente las compresiones Cada dos minutos vuelva a realizar el análisis del ritmo Continúe hasta que el paciente empiece a moverse, llorar o gemir o hasta que llegue el equipo de RCP avanzado
25 Si la víctima no puede hablar, hay obstrucción grave o completa de la vía aérea, usted debe actuar. La mayoría de las obstrucciones de vía aérea por cuerpo extraño en niños y lactantes se producen durante el juego o durante la comida siendo generalmente presenciado por los padres o por la persona adulta que está a cargo. Signos de obstrucción grave o completa de la vía aérea por cuerpo extraño: En una persona consciente que se asfixia, los siguientes signos indican una obstrucción grave o completa de la vía aérea que exige acción inmediata: 1. Señal universal de asfixia: la víctima se toma el cuello con el pulgar y el dedo índice (Fig. 10). 2.Tos débil o inefectiva. 3.Sonidos agudos o ausencia de sonido durante la inspiración. 4.Dificultad respiratoria creciente. 5. Color azulado de la piel (cianosis). 6. Incapacidad para hablar. - Pregúntele a la víctima: Se está asfixiando? o Puede hablar? - Si la víctima no puede hablar, hay obstrucción grave o completa de la vía aérea, usted debe actuar. Fig. 10 Señal universal de asfixia Nota: No necesita actuar si la víctima puede toser enérgicamente y hablar. No interfiera en este momento, porque una tos enérgica es la manera más eficaz de eliminar un cuerpo extraño. Quédese con la víctima y controle su estado. Si persiste la obstrucción parcial, active el Código Azul o pida ayuda. 25
26 26 Liberación de cuerpo extraño en lactante consciente 1. Evaluar si hay obstrucción. 5. De 5 golpes en la espalda 2. Colocar una mano en el del lactante con la cabeza mentón del lactante para apoyada pero más baja asegurar el control de la que el tronco (Fig. 11). cabeza. 6. Si los golpes en la espalda 3. Colocar la otra mano en la son ineficientes, voltéelo a espalda del lactante y posición decúbito supina voltearlo a la posición (boca arriba) siempre con decúbito prona (boca la cabeza más baja que el abajo) con su cabeza más tronco. abajo que el tronco. 7. Realice 5 compresiones de 4. Descanse su antebrazo en tórax (Fig. 12). sus muslos para apoyar el 8. Repita los pasos del 5-7 tronco del lactante contra hasta que el lactante su rodilla y muslo. expulse el cuerpo extraño o se torne inconsciente. Fig. 11 y Fig. 12 Maniobras para la liberación de cuerpo extraño en lactante consciente
27 Si no hay signos de circulación, inicie compresiones torácicas y continué con el algoritmo de reanimación cardiopulmonar básica mientras llega el personal del Código Azul. Maniobras para liberar la obstrucción de la vía aérea en el lactante inconsciente. Si el lactante pierde el conocimiento practique la siguiente secuencia: Si usted observa que un paciente pierde el conocimiento y sabe que la causa es una obstrucción de la vía aérea por cuerpo extraño, se recomienda la siguiente secuencia de acciones: 1. Si hay otro reanimador, faringe. Si vé el objeto, envíelo a activar el extráigalo. No efectúe un Código Azul mientras barrido digital a ciegas. usted permanece con el 4. Abra la vía aérea mediante paciente. Asegúrese de extensión de la cabezaque esté en decúbito elevación del mentón e dorsal (boca arriba). Si intente suministrar 2 está solo inicie maniobras. respiraciones artificiales. 2. Inicie compresiones torá- Si no puede hacer que el cicas. tórax se expanda, reposi- 3. Abra la vía aérea del cione la cabeza del lactante con una elevación lactante, vuelva a abrir la de lengua-mandíbula y vía aérea e intente ventilar busque un objeto en la otra vez. 5. Reinicie las compresiones torácicas. 27
28 28 Maniobra para liberar la obstrucción de vía la aérea por cuerpo extraño en el niño consciente (Maniobra de Heimlich) (Fig. 13). Párese detrás del paciente, rodee su cintura con los brazos y actúe de la siguiente manera: 1. Cierre el puño de una 5. Cada nueva compresión mano. debe ser un movimiento 2. Coloque el lado del pulgar independiente, practicado contra el abdomen de la con el propósito de liberar víctima, en la línea media, la obstrucción. ligeramente por arriba del ombligo y bien por debajo del extremo de los apéndice xifoides. 3. Sujete su puño con la otra mano y comprímalo hacia el abdomen de la víctima, con un rápido movimiento ascendente. 4. Repita las compresiones hasta que el objeto sea expulsado de la vía aérea o la víctima pierda el conocimiento. Fig. 13 Maniobra de Heimlich
29 No necesita actuar si la víctima puede toser enérgicamente y hablar. No interfiera en este momento, porque una tos enérgica es la manera más eficaz de eliminar un cuerpo extraño. Maniobras para liberar la obstrucción de la vía aérea por cuerpo extraño en el niño inconsciente. Si el niño pierde el conocimiento, colóquelo en decúbito dorsal (boca arriba) y practique la siguiente secuencia: Si hay otro reanimador envíelo a activar el Código Azul, mientras usted permanece con el paciente. Si está solo inicie las maniobras. 2. Inicie compresiones torá- cicas. 3. Abra la vía aérea del niño con elevación de lenguamandíbula y verifique si hay un objeto en la faringe (Fig. 14). Si ve un objeto, extráigalo. No efectúe un barrido digital a ciegas. 4. Abra la vía aérea mediante extensión de la cabezaelevación del mentón e intente suministrar 2 respiraciones artificiales. Si no puede hacer que el tórax se expanda, reposicione la cabeza del niño, vuelva a abrir la vía aérea e intente ventilar otra vez. Reinicie las compresiones cardiacas. Fig. 14 Elevación lengua mandíbula 29
30 30 Resumen Reanimación cardiopulmonar básica pediátrica Los principales cambios realizados en Reanimación Cardiopulmonar Básica del Adulto: El profesional de la salud comprueba brevemente que no hay respiración o que ésta no es normal (es decir, no respira o sólo jadea/boquea) cuando comprueba si la víctima responde. Activa entonces el sistema de respuesta de emergencias y obtiene un DEA (o envía a alguien a por él). No debe tardar más de 10 segundos en comprobar el pulso; si no puede sentirlo en 10 segundos, debe empezar la RCP y utilizar el DEA cuando lo tenga. Las nuevas guías tienen en consideración la presencia ubicua de celulares inteligentes que permiten activar el sistema de emergencia, manteniéndolo en altavoz e iniciando al tiempo la atención al paciente sin tener que dejarlo solo, cuando el paro ocurre en el ámbito extra hospitalario. Se resalta aún más la importancia de la RCP de alta calidad (compresiones con la frecuencia y profundidad adecuadas, permitiendo una completa expansión entre una compresión y otra, reduciendo al mínimo las interrupciones en las compresiones y evitando una excesiva ventilación). En general no se recomienda utilizar presión cricoidea durante la ventilación. Los reanimadores deben empezar con las compresiones antes de administrar la ventilación de rescate (C-A-B en vez de A-B-C). Si se comienza la RCP con 30 compresiones en vez de 2 ventilaciones, habrá un menor retraso hasta la primera compresión. La frecuencia de compresión se ha modificado de aproximadamente 100/ min a mínimo 100, máximo 120 compresiones por minutos.
31 La mayoría de los paros cardiorrespiratorios súbitos no traumáticos en los pacientes adultos son de origen cardíaco. La profundidad de las compresiones en adultos se ha modificado ligeramente a por lo menos 2 pulgadas, 5 cm y máximo 6 cm. Se sigue enfatizando la necesidad de reducir el tiempo entre la última compresión y la administración de una descarga, y el tiempo entre la administración de una descarga y la reanudación de las compresiones inmediatamente después de la descarga. Se enfatiza más el uso de una actuación en equipo durante la RCP. 31
32 Reanimación Cardiopulmonar Básica en Adultos Cuando nos enfrentamos ante un paciente urgente debemos iniciar su atención basados en la nemotécnia CABD aplicada a los pacientes con paro cardiorrespiratorio; facilita la identificación y resolución temprana de problemas críticos que amenazan la vida de estos pacientes o que perpetúan su situación de paro. Siempre debe valorarse en orden, sin avanzar al siguiente paso, excepto cuando se adquiere la suficiente experiencia, con un esquema mental muy bien organizado, que permita la realización simultanea de maniobras durante la evaluación y manejo de la secuencia de reanimación. Como se mencionó anteriormente, la mayoría de los paros cardiorrespiratorios súbitos no traumáticos en los pacientes adultos son de origen cardíaco, siendo el ritmo de presentación más frecuente la Fibrilación Ventricular o la Taquicardia Ventricular Sin Pulso. Para estas víctimas el tiempo desde el colapso hasta el momento de la desfibrilación es el principal determinante de sobrevida, disminuyendo 7-10% por cada minuto de retraso en la reanimación cardiopulmonar, sin embargo, puede ser del 3-4 % por cada minuto de retraso si las maniobras básicas de reanimación se inician tempranamente por la persona que haya presenciado el colapso súbito. El pronóstico de las personas que sufren paro cardiaco extra hospitalario continua siendo mala, con supervivencias menores al 11%. Si el paro cardiaco ocurre en el Hospital la supervivencia mejora al 50% al alta hospitalaria, cuando se administra una correcta RCP. El paro extrahospitalario en adultos es causado principalmente por etiologias cardiacas que ocurren súbitamente, en contraste con el paro intrahospitalario
33 Si el paciente no tiene pulso, se deben iniciar las compresiones torácicas. en adultos, donde la mayoría son secundarios a compromiso respiratorio y/o antes del evento en la mayría de los casos. Por estas razones la cadena de supervivencia en adultos se ha diversificado, teniendo en cuenta estos dos escenarios. Eslabones de la cadena de supervivencia en el paciente adulto Paro cardiaco Intrahospitalario Profesionales de cuidados primarios Equipo de intervención de paros cardiacos Laboratorio de cateterismo UCI Paro cardiaco extrahospitalario Reanimadores legos SEM SUH Laboratorio de cateterismo UCI 33
34 34 Vigilancia y prevención: El paro cardiaco intrahospitalario en adultos con frecuencia representa la progresión de inestabilidad fisiológica y falla para identificar y estabilizar estos pacientes de manera oportuna. Esto es más común en salas de hospitalización fuera de la unidad de cuidado intensivo, por lo tanto en estos escenarios la observación directa de los pacientes que permita la detención y estabilización precoz de los pacientes en riesgo es fundamental, mediante la implementación de equipos de respuesta rápida o la intensificación del monitoreo por enfermería de los pacientes en riesgo. Reconocimiento y activación del sistema de emergencias o código azul: Se debe verificar si el paciente adulto responde o no al llamado, si éste no responde (no hay movimiento o respuesta al estímulo) el reanimador único debe activar el Código Azul y regresar al paciente para iniciar las maniobras básicas de reanimación. En el caso de dos reanimadores, uno debe activar el Código Azul mientras que el otro debe iniciar la reanimación hasta que llegue personal entrenado en reanimación avanzada con un desfibrilador. Reanimación Cardiopulmonar básica temprana: La reanimación básica describe una serie de pasos que se realizan de forma secuencial mediante la aplicación de maniobras de compresión torácica y ventilación durante ciclos intermitentes con el fin de reestablecer la circulación espontánea. Estas maniobras se basan en el CABD primario: C. Circulación A. Vía aérea B. Respiración D. Desfibrilación
35 C. Circulación Después de comprobar que el paciente no responde se debe buscar la presencia de pulso carotídeo durante máximo 10 segundos. Simultáneamente se evalúan otros signos indirectos de circulación como respiración, tos o movimiento. Si el paciente tiene circulación espontánea (pulso definitivo) se debe asistir la ventilación cada 5-6 segundos (10-12 respiraciones por minuto) y reevaluar cada 2 minutos. Cada ventilación debe producir expansión torácica visible. esternón. Coloque el talón de su otra mano encima de la primera y entrelace los dedos. Sus brazos deben estar perpendiculares al paciente. Si el paciente no tiene pulso, se deben iniciar las compresiones torácicas. Estas compresiones producen un flujo sanguíneo crítico para el corazón y el cerebro aumentando las probabilidades de supervivencia. Se debe comprimir rápido y fuerte la mitad inferior del esternón a una frecuencia de 100 a 120 por minuto y con una profundidad de 5 cm. dando tiempo para la relajación completa del tórax. Los tiempos deben ser iguales para la compresión y la relajación. Técnica La RCP puede duplicar o triplicar la supervivencia al paro cardíaco hasta la desfibrilación. El paciente debe estar sobre una superficie firme. Ubíquese al lado derecho del paciente. Coloque el talón de su mano en la mitad inferior del esternón. Comprima el esternón 5 cm. de profundidad y nunca más de 6 cm. Deje que el tórax se relaje completamente después de cada compresión. Comprima a una velocidad de 100 a 120 por minuto. Continúe con compresión y ventilación con una relación de 30:2 (30 compresiones por 2 ventilaciones) ( Fig. 15). 35
36 36 Fig. 15 Compresiones torácicas Minimice las interrupciones en las compresiones. Las pausas preshock (con el desfribilador) y posshock deben ser lo más cortas posibles. Sólo debe hacerse pausa para brindar las 2 ventilaciones. A. Vía Aérea Se abre, se permeabiliza y se estabiliza la vía aérea con la maniobra extensión e inclinación de la cabeza hacia atrás y elevación del mentón, debido a que la lengua es la causa más común de obstrucción de la vía aérea en una víctima inconsciente (Fig. 16). Frente a un paciente con sospecha de trauma cervical (paciente politraumatizado, con trauma craneoencefálico o craneofacial) se debe hacer la maniobra de tracción mandibular que consiste en protruir el maxilar inferior con la cabeza en posición neutra (Fig. 17). Fig. 16 Maniobra extensión de la cabeza, elevación del mentón Fig. 17 Maniobra de tracción mandibular
37 Los ritmos más frecuentes que se observan en el paro cardíaco son la Fibrilación Ventricular (FV) y la Taquicardia Ventricular Sin Pulso (TVSP). B. Respiración Las respiraciones agónicas o jadeantes ocasionales no son respiración efectiva. Si el paciente respira adecuadamente y no hay evidencia de trauma, coloque al paciente en posición de recuperación (ver figura) y monitorícelo constantemente (Fig. 18). Fig. 18 Posición de recuperación Si hay trauma craneoencefálico o cervical, mantenga el paciente en posición decúbito supino (boca arriba). Si el paciente no responde, pero respira de modo normal o tiene respiración agónica o jadeante, active el código azul y cerciórese si el paciente tiene pulso. Si definitivamente tiene pulso claro, inicie ventilaciones 1 cada 5-6 segundos (10-12 respiraciones por minuto), verificando el pulso cada 2 minutos, si el paciente pierde el pulso inicie compresiones. Para pacientes que definitivamente tienen pulso, pero no respiran normalmente, si no se conoce la causa de esta situación o el paciente viene recibiendo opioides o se sospecha sobredosis de opioides, en adición a la RCP básica, se recomienda a los profesionales de la salud administrar naloxona intravenosa, intramuscular o intranasal. Paro los pacientes con sobredosis de opioides en paro cardiaco (sin pulso), se debe considerar la administración de naloxona después de iniciar las compresiones para poder garantizar que el medicamento llegue a los tejidos. 37
38 38 Dosis de naloxona: 2mg vía intranasal, 0.4mg vía intramuscular o intravenoso, puede repetirse si luego de 4 minutos no ha habido respuesta adecuada. Para las correctas ventilaciones, dé dos ventilaciones de rescate durante un segundo cada una con el volumen necesario para que haya expansión torácica visible con el dispositivo de bolsa-máscara, si éste no se encuentra disponible, se puede hacer mediante boca-boca utilizando dispositivos de barrera o bocanariz. (Fig. 19). La bolsa debe tener un volumen de 1-2 Lt, en lo posible tener oxígeno suplementario a L/min. con reservorio con el fin de aumentar la fracción inspirada de oxígeno (FIO 2 ). Fig. 19 Ventilación con bolsa máscara Dé dos respiraciones por cada 30 compresiones si el paciente no tiene asegurada la vía aérea. Si el paciente tiene una vía aérea avanzada no interrumpa las compresiones para dar ventilaciones, administre 1 ventilación cada 6 segundos (10 por minuto) mientras continua las compresiones sin pausa. Si la persona que reanima no está entrenada en cómo dar ventilaciones o no cuenta con dispositivo bolsa/mascara o dispositivos de protección para administración de ventilación boca-boca puede dar RCP administrando solamente compresiones ininterrumpidas, hasta que llegue el equipo de RCP avanzada o se obtenga un dispositivo para dar ventilaciones. D. Desfibrilación Desfibrilación temprana La desfibrilación temprana es fundamental para la supervivencia al paro cardíaco en los pacientes adultos por varios motivos: los ritmos más frecuente que se observan en el paro cardíaco son la Fibrilación Ventricular (FV) y la
39 Si el paciente respira adecuadamente y no hay evidencia de trauma, coloque al paciente en posición de recuperación. Taquicardia Ventricular Sin Pulso (TV). El tratamiento es la desfibrilación con dispositivos eléctricos. La probabilidad de que una desfibrilación sea efectiva disminuye rápidamente con el paso del tiempo; la FV tiende a deteriorarse y a convertirse en asistolia en pocos minutos. Por cada minuto que transcurra entre el colapso y la desfibrilación, la tasa de supervivencia disminuye entre un 7 10 % si no se administra RCP; cuando un testigo administra RCP, la tasa se reduce a un 3 4 % por minuto, desde el colapso hasta la desfibrilación. La RCP puede duplicar o triplicar la supervivencia al paro cardíaco hasta la desfibrilación, prolonga el margen de tiempo durante el cual se puede realizar una desfibrilación y provee un pequeño flujo de sangre que permite mantener el suministro de oxígeno y sustrato al corazón y al cerebro. Para tratar un paro cardíaco, los reanimadores deben ser capaces de realizar rápidamente 3 acciones: 1. Activar el sistema de Código Azul 2. Administrar RCP básica. 3. Utilizar un desfibrilador: analizar y clasificar el ritmo de paro y administrar descargas (desfibrilación) en caso de ser necesarias. Los ritmos de paro se clasifican en: Ritmos desfribilables: en este grupo se encuentran la Fibrilación Ventricular (FV) y la Taquicardia Ventricular sin pulso (TV Sin Pulso). Son los ritmos más frecuentes en el paciente adulto. En estos ritmos es necesario desfibrilar el paciente con un Desfibrilador Externo Automático (DEA) o un desfibrilador manual. 39
40 40 un desfibrilador manual. Fig. 20 Taquicardia Ventricular sin pulso Fig. 21 Fibrilación Ventricular Ritmos no desfibrilables: encontramos la asistolia y la actividad eléctrica sin pulso (AESP). La asistolia es el ritmo más común en el paciente pediátrico. En estos ritmos NO está indicada la desfibrilacion, se realiza RCP. 42 Cuando un reanimador presencia un paro cardíaco fuera del hospital y tiene a su inmediata disposición un desfibrilador Fig. 22 debe Asistolia: usarlo se lo define más como pronto una posible. línea plana en el monitor AESP Es AESP cualquier Es cualquier ritmo en el ritmo monitor en (excepto el monitor los tres (excepto anteriores) los en tres un paciente sin pulso. anteriores) en un paciente sin pulso. 41 Fig. 23 Actividad eléctrica sin pulso En la asistolia y en la AESP se deben buscar causas potencialmente reversibles, las cuales, deben ser identificadas
41 Cuando un reanimador presencia un paro cardíaco fuera del hospital y tiene a su inmediata disposición un desfibrilador debe usarlo lo más pronto posible. En la asistolia y en la AESP se deben buscar causas potencialmente reversibles, las cuales, deben ser identificadas y manejadas rápidamente para mejorar la morbimortalidad. Las causas potencialmente reversibles se han designado bajo la nemotecnia de dos letras: H y T H - Hipoxemia - Hipovolemia - Hidrogeniones: acidosis - Hiper e Hipokalemia - Hipotermia - Hipoglucemia T - Taponamiento cardíaco - Neumotax a Tensión - Tromboembolismo pulmonar - Toxicidad por medicamentos - Trombosis coronaria: IAM - Trauma Cuando un reanimador presencia un paro cardíaco fuera del hospital y tiene a su disposición un DEA (Desfibrilador Externo Automático), debe usarlo lo más pronto posible, el objetivo de esta recomendación es avalar la RCP y la desfibrilación tempranas. La desfibrilación implica la administración de corriente a través del pecho hacia el corazón para despolarizar las células miocárdicas y eliminar la Fibrilación Ventricular y la Taquicardia Ventricular Sin Pulso. Las configuraciones de energía de los desfibriladores están diseñadas para aportar la cantidad de energía más baja necesaria para eliminar una FV/TV Sin Pulso. 41
42 42 Los DEA no son útiles en casode paro cardíaco con ritmo diferente a FV/TV. Tipos de Desfribiladores En la actualidad existen dos tipos de desfibriladores: manuales y automáticos. Los desfibriladores manuales necesitan de un operador para su funcionamiento mientras que los automáticos (DEA) hacen la descarga automáticamente si se necesita, de acuerdo al ritmo que reconozca en el paciente en paro cardíaco. Desfibriladores Externos Automáticos (DEA). Los DEA son dispositivos computarizados que por medio de comandos visuales y voz, guían a los reanimadores y al personal del equipo de salud a realizar una descarga (desfibrilación) de manera segura en un paciente con paro cardíaco por FV/TV Sin Pulso. Los DEA no son útiles en caso de paro cardíaco con ritmo diferente a FV/TV. En la mayoría de los pacientes se observa un ritmo que no causa perfusión después de la administración de una descarga. Por esta razón, el reanimador que use un DEA debe continuar con una adecuada RCP, minimizando el tiempo pausa entre el fin de la descarga y el reinicio de las compresiones. Fig. 24 DEA pediátrico Fig. 25 DEA adultos
43 No se deben colocar los parches del DEA directamente sobre un parche transdérmico. Colocación de los electrodos Los reanimadores deben colocar los parches del DEA sobre el pecho de la víctima en la posición convencional esternal apical (anterolateral). El parche derecho se coloca en la región paraesternal derecha infraclavicular y el parche izquierdo en la cara lateral del pecho en la línea axilar anterior. En pacientes con marcapasos y desfibriladores implantados, normalmente es aceptable utilizar las posiciones anteroposterior y anterolateral. En pacientes con cardiodesfibriladores implantables o marcapasos, la colocación de los parches o las palas no debe retrasar la desfibrilación. Podría ser razonable evitar colocar los parches o las palas de desfibrilación directamente sobre el dispositivo implantado. Si la víctima tiene colocado un desfibrilador automático implantable que está administrando descargas (los músculos del paciente se contraen en forma similar a la que se observa durante la desfibrilación externa) hay que esperar entre 30 y 60 segundos hasta que el dispositivo complete el ciclo de tratamiento antes de conectar un DEA. No se deben colocar los parches del DEA directamente sobre un parche transdérmico para la administración de fármacos (como parches de nitroglicerina, nicotina, analgésicos, reemplazo hormonal o antihipertensivos) porque esto puede bloquear la administración de energía desde el parche hacia el corazón y es posible que produzca pequeñas quemaduras en la piel. Retire el parche de medicación y limpie la zona antes de pegar el otro. Si una víctima que no responde se encuentra flotando en el agua, su pecho está cubierto de agua o está sudando excesivamente, sáquela del agua y limpie rápidamente el pecho antes de pegar los parches e intentar la desfibrilación. Si la víctima tiene mucho vello en el pecho, tal vez sea necesario afeitar la zona para que los parches se adhieran adecuadamente a la piel del paciente. 43
44 44 Si se utiliza un desfibrilador de onda bifásica, la energía utilizada debe ser la sugerida por el fabricante ( J) Desfibriladores manuales (Fig 26). Los desfibriladores manuales pueden ser de dos tipos según el tipo de onda que utilicen: monofásica o bifásica. Fig. 26 Desfibrilador manual En los de onda monofásica la dirección de la corriente eléctrica es en una sola dirección, mientras que los de onda bifásica, la corriente es en dos direcciones (Fig. 27). Monophasic Biphasic Fig. 27 Tipos de onda de desfibriladores
45 Cuando se utiliza un desfibrilador monofásico, las descargas se deben hacer siempre con 360 J en los pacientes adultos. Si se utiliza un desfibrilador de onda bifásica, se debe utilizar la energía recomendada por el fabricante (generalmente 120 a 2001). Muchos fabricantes muestran el intervalo de energía eficaz sobre la superficie del dispositivo. Si no conoce la energía eficaz, administre la energía máxima para todas las descargas. Los desfibriladores bifásicos tienen mayor éxito en terminar la VT/FV y producen menor disfunción miocárdica que los monofásicos. Para la desfibrilación inicial en población pediátrica se puede utilizar una dosis de 2 a 4 J/kg, pero para facilitar el entrenamiento, se puede iniciar con una dosis inicial de 2 J/kg. Para descargas posteriores, los niveles de energía deben ser de 4 J/kg, e incluso se pueden contemplar niveles de energía más altos, pero sin exceder los 10 J/kg o la dosis máxima para un adulto. Impedancia transtorácica. La impedancia transtorácica es la resistencia que opone la piel al paso de la energía. Cuando es muy alta, un bajo nivel de energía puede no generar una desfibrilación adecuada. Para reducir la impedancia transtorácica, el operador del desfibrilador debe usar un material conductor como el gel especial para desfibrilar. En pacientes hombres con un tórax velludo, el contacto del electrodo con el tórax puede ser pobre, y el vello puede causar aire atrapado entre los electrodos y la piel, lo cual puede resultar en una alta impedancia, disminuyendo así la efectividad de la desfibrilación. Aunque es extremadamente raro, en ambientes ricos en oxígeno, la descarga puede causar fuego y producir quemaduras en la vía aérea de los pacientes, por lo tanto el reanimador encargado de la vía aérea debe retirar el oxígeno cuando se vaya a realizar una descarga. Posición de los electrodos Existen palas y parches para realizar una desfibrilación. La posición de la pala marcada como esternón es infraclavicular derecho y 45
46 46 Los electródos autoadhesivos son tan efectivos como las palas con gel, y pueden ser colocados para monitoreo. la marcada como ápex es en el quinto espacio intercostal izquierdo con línea axilar anterior. Los electrodos autoadhesivos son tan efectivos como las palas con gel, y pueden ser colocadas antes del paro cardíaco para seguir el monitoreo y dar una descarga rápida cuando sea necesario. Tamaño de los electrodos Existen parches (electrodos) de adultos y niños mayores de 8 años. Los parches pediátricos son para niños entre 1-8 años. Para la desfibrilación de adultos, niños mayores de 1 año o con peso mayor de 10 kg, se deben usar palas grandes con un diámetro entre 8 12 cms. para un buen desempeño; aunque el éxito de la desfibrilación puede ser mayor con electrodos de 12 cms. de diámetro más, que con electrodos de 8 cms. de diámetro. Electrodos pequeños pueden causar necrosis miocárdica. Cuando se usan palas de mano y gel o parches, el reanimador debe asegurarse que el contacto de la pala con la piel sea total. Para los niños menores de un año o con peso menor de 10 Kg se deben usar las paletas pediátricas con diámetro de 4,5 cms. Número de descargas. Se recomienda una sola descarga lo más pronto posible, cuanto menos tiempo transcurra entre la pérdida de la conciencia y la administración de una descarga más, aumentan las probabilidades de éxito de ésta. En los análisis que permiten predecir el éxito de una desfibrilación, se documenta, que el reanimador que esté administrando compresiones torácicas
47 debe minimizar las interrupciones entre ellas durante el análisis del ritmo y la administración de descargas, y debe estar preparado para reanudar la RCP, iniciando con las compresiones torácicas, en cuanto se termine de aplicar la descarga. Cuando dos reanimadores están presentes, el que utiliza el desfibrilador debe estar listo para administrar una descarga en cuanto retira las manos del pecho de la víctima, el que está administrando las compresiones y todos los reanimadores dejen de tener contacto con el paciente. Peligro de incendio En varios informes de casos se describen incendios iniciados por chispas causadas por no aplicar correctamente las palas de desfibrilación en una atmósfera con alto contenido de oxígeno. Probablemente la mejor manera de minimizar el riesgo de que se produzcan chispas durante la desfibrilación sea a través del uso de parches autoadhesivos para la desfibrilación. Si se utilizan palas manuales es preferible emplear almohadillas con gel en lugar de pastas y geles para los electrodos, porque estos se pueden mezclar entre las dos palas, lo que conlleva a la posibilidad que se produzcan chispas. No utilice gel o pasta con escasa conductividad eléctrica como el gel de ultrasonido. Se debe continuar la reanimación cardiopulmonar básica hasta la llegada del equipo de quienes continuan con el manejo avanzado. Reanimacion Cardiopulmonar avanzada Se debe continuar la reanimación cardiopulmonar básica hasta la llegada del equipo de Código Azul quienes continuan con el manejo avanzado. 47
48 48 Algoritmo de soporte de vida básico en los pacientes adultos Verifique la seguridad del lugar Paciente no responde Grite por ayuda. o utilice dispositivos móviles en altavoz (si está disponible). Active el código azul o sistema de emergencias médicas y obtenga un DEA. (o envíe a un segundo reanimador si está disponible) Monitorice al paciente hasta que el sistema de emergencias o equipo de código azul acuda. Respiración Normal. Tiene pulso Busque si el paciente respira y tiene pulso No Respira o solo jadea. No tiene pulso No respira o jadea, Tiene pulso Realice ventilaciones de rescate cada 5-6 segundos (o 10-12/minuto) Chequee el pulso cada 2 minutos, si no se encuentra pulso inicie compresiones Si es posible una sobredosis de opioides, administre naloxona si está disponible (dosis: IM o IV: 0.4 mg, dosis intranasal 2 mg) Active el sistema de emergencias y consiga un DEA RCP: Inicie compresiones cardiacas y alterne 30 compresiones por 2 ventilaciones Use tan pronto sea posible un DEA o un desfibrilador manual DEA: DEA: Análisis Análisis del del ritmo ritmo Es Es desfibrilable? desfibrilable? SI (FV o TV sin pulso) NO (Asistolia o Actividad eléctrica sin pulso) Realice una descarga Reasuma inmediatamente las compresiones Cada dos minutos vuelva a realizar el análisis del ritmo (o cada que el DEA indique nuevo chequeo del ritmo de manera automática) Continúe hasta que llegue el equipo de RCP avanzada o la víctima comience a moverse. Reasuma inmediatamente las compresiones Cada dos minutos vuelva a realizar el análisis del ritmo (o cada que el DEA indique nuevo chequeo del ritmo de manera automática) Continúe hasta que llegue el equipo de RCP avanzada o la víctima comience a moverse.
49 Obstrucción de la vía aérea por cuerpo extraño en el adulto: No se necesita intervenir la víctima si ésta es capaz de hablar o toser de forma enérgica, la tos es el mecanismo más efectivo para expulsar el cuerpo extraño; simplemente apoye dando ánimo al paciente y tranquilice a sus acompañantes abordando al paciente por su flanco o espalda luego de explicarle que usted le brindará su ayuda e intervenga solamente en el momento que haya signos de obstrucción completa de la vía aérea; si la víctima pierde el conocimiento, active el Código Azul. Si hay un segundo reanimador, éste activará el Código Azul mientras que el primero se queda para auxiliar a la víctima. Si un adulto o niño consciente (1 a 8 años) muestra signos de obstrucción grave o completa de la vía aérea, aplique una serie de compresiones abdominales subdiafragmáticas en un punto medio entre el apéndice xifoides y el ombligo sobre la línea media (Maniobra de Heimlich). Las compresiones en el tórax son una alternativa para cuando la víctima es obesa o cuando ésta se encuentra en los últimos meses de embarazo, en estos casos realice las compresiones en la mitad del esternón. Las compresiones aumentan la presión intratorácica llevando a que se expulse el aire desalojando el cuerpo extraño de la vía aérea. Cada compresión debe ser realizada con el propósito de liberar la obstrucción. Las compresiones abdominales rápidas y enérgicas pueden ocasionar ruptura de vísceras abdominales o torácicas, así que para minimizar este riesgo no coloque el puño sobre el apéndice xifoides, ni sobre el borde inferior de la caja torácica. 49
50 50 Pasos para la liberación de obstrucción por cuerpo extraño 1. Párese detrás de la llevándose también al víctima y coloque los auxiliador hacia el piso. b r a z o s p o r d e b a j o 3. Apoye el lado plano del de las axilas rodeando el pulgar de un puño contra torso (Fig. 28). el abdomen de la víctima, 2. Una de sus piernas debe en la línea media, ligeraubicarla entre las 2 pier- mente por encima del nas del paciente y se hace ombligo y por debajo del un apoyo separando su apéndice xifoides. otra pierna hacia atrás, para recostar sobre su tronco el cuerpo de la víctima. Realizar la maniobra con el paciente incli- 4. Sujete el puño con la otra mano y realice una serie de 5 compresiones hacia adentro y hacia arriba con movimientos rápidos y nado hacia adelante, es riesgoso, porque éste puede caer hacia adelante enérgicos. 5. Cada movimiento debe ser bien definido y realizado con el fin de retirar el cuerpo extraño de la vía aérea. Continúe realizando series de 5 compresiones hasta que la víctima expulse el cuerpo extraño o hasta que pierda el conocimiento. Fig. 28 Liberación de cuerpo extraño
Reanimación Cardiopulmonar RCP- Pediátrica
 Reanimación Cardiopulmonar RCP- Pediátrica Introducción El paro cardiorrespiratorio en la población pediátrica tiene una mayor incidencia en los sitios no públicos como las residencias, y es más común
Reanimación Cardiopulmonar RCP- Pediátrica Introducción El paro cardiorrespiratorio en la población pediátrica tiene una mayor incidencia en los sitios no públicos como las residencias, y es más común
Reanimación. Cardio Pulmonar. Protocolos AHA Luis Ricardo Charpentier Soto, AEM
 Reanimación Cardio Pulmonar Protocolos AHA 2010 Luis Ricardo Charpentier Soto, AEM RCP Adulto Cadena de supervivencia Los eslabones de la nueva cadena de supervivencia para la atención cardíaca de emergencia
Reanimación Cardio Pulmonar Protocolos AHA 2010 Luis Ricardo Charpentier Soto, AEM RCP Adulto Cadena de supervivencia Los eslabones de la nueva cadena de supervivencia para la atención cardíaca de emergencia
Guía inclusiva de reanimación cardiopulmonar básico para adulto en sistema braille Objetivos:
 Guía inclusiva de reanimación cardiopulmonar básico para adulto en sistema braille Objetivos: Aprender a diagnosticar un paro cardiopulmonar. Adquirir los conocimientos teóricos, técnicas y destrezas necesarias
Guía inclusiva de reanimación cardiopulmonar básico para adulto en sistema braille Objetivos: Aprender a diagnosticar un paro cardiopulmonar. Adquirir los conocimientos teóricos, técnicas y destrezas necesarias
Manuel Marín Risco SOPORTE VITAL PEDIATRICO
 SOPORTE VITAL PEDIATRICO SOPORTE VITAL PEDIÁTRICO R.C.P.- Pediátrica PROGRAMAS DE RCP PEDIÁTRICA Razones para la creación de Grupos de Trabajo en RCP distintos o complementarios de los adultos. Distintas
SOPORTE VITAL PEDIATRICO SOPORTE VITAL PEDIÁTRICO R.C.P.- Pediátrica PROGRAMAS DE RCP PEDIÁTRICA Razones para la creación de Grupos de Trabajo en RCP distintos o complementarios de los adultos. Distintas
CADENA DE SUPERVIVENCIA
 CURSO RCP BASICA CADENA DE SUPERVIVENCIA Reconocimiento precoz de la urgencia médica y llamada de auxilio. RCP precoz. Desfibrilación precoz. Soporte vital avanzado precoz. La RCP practicada por testigos
CURSO RCP BASICA CADENA DE SUPERVIVENCIA Reconocimiento precoz de la urgencia médica y llamada de auxilio. RCP precoz. Desfibrilación precoz. Soporte vital avanzado precoz. La RCP practicada por testigos
SOPORTE VITAL BÁSICO CON DESFIBRILADOR EXTERNO AUTOMÁTICO
 SOPORTE VITAL BÁSICO CON DESFIBRILADOR EXTERNO AUTOMÁTICO OBJETIVOS Alcanzar la capacidad de Asegurar la inconsciencia de la víctima Realizar compresiones torácicas y respiraciones de rescate (RCP) Usar
SOPORTE VITAL BÁSICO CON DESFIBRILADOR EXTERNO AUTOMÁTICO OBJETIVOS Alcanzar la capacidad de Asegurar la inconsciencia de la víctima Realizar compresiones torácicas y respiraciones de rescate (RCP) Usar
FORMACIÓN EN LA ATENCIÓN RCP Básica
 FORMACIÓN EN LA ATENCIÓN RCP Básica No lo hemos logrado evitar y ahora QUÉ HACEMOS? Sastre Carrera María José La Cadena de Supervivencia Prevención de Accidentes Inicio RCP Básica Activación 112 Personal
FORMACIÓN EN LA ATENCIÓN RCP Básica No lo hemos logrado evitar y ahora QUÉ HACEMOS? Sastre Carrera María José La Cadena de Supervivencia Prevención de Accidentes Inicio RCP Básica Activación 112 Personal
Objetivos. Repasar los conceptos básicos en RCP y soporte vital
 Objetivos Repasar los conceptos básicos en RCP y soporte vital Presentar los aspectos más destacados de la nueva guía de RCP y ACE de la American Heart Association Ing Ines M Santana DNRFF. MTES y S NOCIONES
Objetivos Repasar los conceptos básicos en RCP y soporte vital Presentar los aspectos más destacados de la nueva guía de RCP y ACE de la American Heart Association Ing Ines M Santana DNRFF. MTES y S NOCIONES
RCP. 5. Comenzar con compresiones 30x 6. Abrir la vía aérea (técnica correcta) 5x (Duración aproximada: 2min) 7. Dar ventilación 2x
 RCP 1. Asegurar la escena a. Presentarse con los familiares o con las personas presentes y ofrecer ayuda b. Conocer o preguntar que le ocurrió y cómo? 2. Asegurarse que la persona esté inconsciente o no
RCP 1. Asegurar la escena a. Presentarse con los familiares o con las personas presentes y ofrecer ayuda b. Conocer o preguntar que le ocurrió y cómo? 2. Asegurarse que la persona esté inconsciente o no
RCP BÁSICA EN NIÑOS Y LACTANTES SECUENCIA DE ACTUACIÓN DE LA RCP BÁSICA
 RCP BÁCA EN NIÑOS Y LACTANTES La RCP hay que iniciarla cuanto antes. Su objetivo fundamental es conseguir la oxigenación de emergencia para proteger el Sistema Nervioso Central y otros órganos vitales
RCP BÁCA EN NIÑOS Y LACTANTES La RCP hay que iniciarla cuanto antes. Su objetivo fundamental es conseguir la oxigenación de emergencia para proteger el Sistema Nervioso Central y otros órganos vitales
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA SOPORTE VITAL AVANZADO PEDIÁTRICO. Ritmos de paro cardiaco
 ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA SOPORTE VITAL AVANZADO PEDIÁTRICO Ritmos de paro cardiaco INTRODUCCIÓN El diagnóstico del ritmo cardiaco durante una parada cardiorrespiratoria en
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA SOPORTE VITAL AVANZADO PEDIÁTRICO Ritmos de paro cardiaco INTRODUCCIÓN El diagnóstico del ritmo cardiaco durante una parada cardiorrespiratoria en
Práctica # 5.2: REANIMACION CARDIO-PULMONAR PEDIATRICO
 UNIVERSIDAD JUÁREZ DEL ESTADO DE DURANGO FACULTAD DE MEDICINA Y NUTRICIÓN Unidad Médica de Simulación Clínica "Dr. José Jorge Talamas Márquez" Práctica # 5.2: REANIMACION CARDIO-PULMONAR PEDIATRICO OBJETIVOS:
UNIVERSIDAD JUÁREZ DEL ESTADO DE DURANGO FACULTAD DE MEDICINA Y NUTRICIÓN Unidad Médica de Simulación Clínica "Dr. José Jorge Talamas Márquez" Práctica # 5.2: REANIMACION CARDIO-PULMONAR PEDIATRICO OBJETIVOS:
C. COMPRESIONES TORÁCICAS/ VENTILACIONES. Osasun eta Kontsumo Saila / Area de Salud y Consumo Osasunaren Sustapena / Promoción de la Salud
 LOS TRES PASOS FUNDAMENTALES de la Reanimación Cardio Pulmonar A. APERTURA VÍA AÉREA. B. COMPROBACIÓN DE LA RESPIRACIÓN. C. COMPRESIONES TORÁCICAS/ VENTILACIONES. Osasun eta Kontsumo Saila / Area de Salud
LOS TRES PASOS FUNDAMENTALES de la Reanimación Cardio Pulmonar A. APERTURA VÍA AÉREA. B. COMPROBACIÓN DE LA RESPIRACIÓN. C. COMPRESIONES TORÁCICAS/ VENTILACIONES. Osasun eta Kontsumo Saila / Area de Salud
MANUAL DE GUIAS CLINICAS DE DE REANIMACIÓN CARDIOPULMONAR BÁSICA INTRA HOSPITALARIA EN ADULTOS.
 Hoja: 1 de 7 MANUAL DE GUIAS CLINICAS DE DE REANIMACIÓN CARDIOPULMONAR BÁSICA INTRA HOSPITALARIA EN ADULTOS. Elaboró: Revisó: Autorizó: Puesto Jefe de Servicio de la Unidad de Cuidados Intensivos Subdirector
Hoja: 1 de 7 MANUAL DE GUIAS CLINICAS DE DE REANIMACIÓN CARDIOPULMONAR BÁSICA INTRA HOSPITALARIA EN ADULTOS. Elaboró: Revisó: Autorizó: Puesto Jefe de Servicio de la Unidad de Cuidados Intensivos Subdirector
PROTOCOLO N 1. Conocimientos previos que requiere el personal (prerrequisitos).
 PROTOCOLO N 1 INFARTO AGUDO DE MIOCARDIO Manejo de paciente con Infarto Agudo de Miocardio, reconocimiento de signos y síntomas de alarma, manejo inicial de paciente infartado, maniobras de RCP. DESCRIPCIÓN.
PROTOCOLO N 1 INFARTO AGUDO DE MIOCARDIO Manejo de paciente con Infarto Agudo de Miocardio, reconocimiento de signos y síntomas de alarma, manejo inicial de paciente infartado, maniobras de RCP. DESCRIPCIÓN.
La siguiente presentación fue descargada de y deberá utilizarse solo con el fin de difusión de las maniobras de la RCP Básica.
 aviso La siguiente presentación fue descargada de www.rcp-mexico.com y deberá utilizarse solo con el fin de difusión de las maniobras de la RCP Básica. Quien la descarga, no está autorizado a emplearla
aviso La siguiente presentación fue descargada de www.rcp-mexico.com y deberá utilizarse solo con el fin de difusión de las maniobras de la RCP Básica. Quien la descarga, no está autorizado a emplearla
ASPECTOS DESTACADOS EN RCP PEDIATRICA GUIAS 2010
 1 Simposio Latinoamericano de Emergencias Médicas ASPECTOS DESTACADOS EN RCP PEDIATRICA GUIAS 2010 GUIAS 2010 SOPORTE VITAL BÁSICO Cambio de la secuencia de RCP (C-A-B en vez de A-B-C) Profundidad de la
1 Simposio Latinoamericano de Emergencias Médicas ASPECTOS DESTACADOS EN RCP PEDIATRICA GUIAS 2010 GUIAS 2010 SOPORTE VITAL BÁSICO Cambio de la secuencia de RCP (C-A-B en vez de A-B-C) Profundidad de la
Reanimación Cardiopulmonar
 Procedimiento Documento 1885 Reanimación Cardiopulmonar Objetivo Alcance Información del Documento Describir el procedimiento para enfrentar el colapso y potencial paro cardio respiratorio de una persona
Procedimiento Documento 1885 Reanimación Cardiopulmonar Objetivo Alcance Información del Documento Describir el procedimiento para enfrentar el colapso y potencial paro cardio respiratorio de una persona
Parada cardiorrespiratoria: definición y medidas de actuación. Reanimación cardiopulmonar básica y avanzada. Cuidados posresucitación.
 Parada cardiorrespiratoria: definición y medidas de actuación. Reanimación cardiopulmonar básica y avanzada. Cuidados posresucitación. César Cardenete Reyes. ESQUEMA DEL CAPÍTULO. 1. Introducción. 2. Conceptos
Parada cardiorrespiratoria: definición y medidas de actuación. Reanimación cardiopulmonar básica y avanzada. Cuidados posresucitación. César Cardenete Reyes. ESQUEMA DEL CAPÍTULO. 1. Introducción. 2. Conceptos
Práctica # 5.1: REANIMACION CARDIO-PULMONAR EN EL ADULTO
 UNIVERSIDAD JUÁREZ DEL ESTADO DE DURANGO FACULTAD DE MEDICINA Y NUTRICIÓN Unidad Médica de Simulación Clínica "Dr. José Jorge Talamas Márquez" Práctica # 5.1: REANIMACION CARDIO-PULMONAR EN EL ADULTO OBJETIVOS:
UNIVERSIDAD JUÁREZ DEL ESTADO DE DURANGO FACULTAD DE MEDICINA Y NUTRICIÓN Unidad Médica de Simulación Clínica "Dr. José Jorge Talamas Márquez" Práctica # 5.1: REANIMACION CARDIO-PULMONAR EN EL ADULTO OBJETIVOS:
Presentación original de SEMES AHA, modificada por Diego Borraz Clares Enfermero Asistencia Médica Bomberos Zaragoza
 Presentación original de SEMES AHA, modificada por Diego Borraz Clares Enfermero Asistencia Médica Bomberos Zaragoza Recomendaciones completas: Revista CirculaEon November 2, 2010, Volume 122, Issue 18
Presentación original de SEMES AHA, modificada por Diego Borraz Clares Enfermero Asistencia Médica Bomberos Zaragoza Recomendaciones completas: Revista CirculaEon November 2, 2010, Volume 122, Issue 18
Actualizaciones en Resucitación Cardiopulmonar Lic. Marcelo Héctor Cano Reanimación Cardiopulmonar Básica (R.C.P.b.)
 Reanimación Cardiopulmonar Básica (R.C.P.b.) Aspectos más destacados de las Guías 2010 de la American Heart Association para RCP y ACE 1 DEFINICION La reanimación cardiopulmonar (RCP) es la aplicación
Reanimación Cardiopulmonar Básica (R.C.P.b.) Aspectos más destacados de las Guías 2010 de la American Heart Association para RCP y ACE 1 DEFINICION La reanimación cardiopulmonar (RCP) es la aplicación
Dolor torácico. Angor e IAM. Asistolia y fibrilación.
 . Angor e IAM. Asistolia y fibrilación. Centro Provincial de Formación de Navarra Autor: Fernando Ochoa (CPF) TODOS LOS DERECHOS RESERVADOS RECUERDO... ARTERIOSCLEROSIS Página 1 de 10 ARTERIOSCLEROSIS
. Angor e IAM. Asistolia y fibrilación. Centro Provincial de Formación de Navarra Autor: Fernando Ochoa (CPF) TODOS LOS DERECHOS RESERVADOS RECUERDO... ARTERIOSCLEROSIS Página 1 de 10 ARTERIOSCLEROSIS
ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA
 ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA 1. Qué medios técnicos son imprescindibles para poder efectuar adecuadamente una RCP básica?: a) Una tabla. b) Una cánula orofaríngea adecuada
ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA 1. Qué medios técnicos son imprescindibles para poder efectuar adecuadamente una RCP básica?: a) Una tabla. b) Una cánula orofaríngea adecuada
UNIVERSIDAD DIEGO PORTALES PROGRAMA BLS A H A PARA PROFESIONALES DE LA SALUD
 PROGRAMA UNIVERSIDAD DIEGO PORTALES BLS A H A PARA PROFESIONALES DE LA SALUD El curso SVB/BLS para profesionales de la salud corresponde a un curso teórico práctico dirigido a profesionales y estudiantes
PROGRAMA UNIVERSIDAD DIEGO PORTALES BLS A H A PARA PROFESIONALES DE LA SALUD El curso SVB/BLS para profesionales de la salud corresponde a un curso teórico práctico dirigido a profesionales y estudiantes
El primer paso en la RCP básica es confirmar la ausencia de respuesta de la victima.
 RCP básica Ante una potencial victima siempre verificar la ausencia de respuesta (inconciencia). Ante una victima inconsciente activar inmediatamente el sistema de respuesta médica de urgencias para asegurar
RCP básica Ante una potencial victima siempre verificar la ausencia de respuesta (inconciencia). Ante una victima inconsciente activar inmediatamente el sistema de respuesta médica de urgencias para asegurar
PROCEDIMIENTOS SANITARIOS EN PRIMEROS AUXILIOS
 PROCEDIMIENTOS SANITARIOS EN PRIMEROS AUXILIOS PROCEDIMIENTOS DE APERTURA DE LA VÍA AÉREA Es un procedimiento que se utiliza cuando una víctima sufre de una obstrucción de las vías aéreas, debido a la
PROCEDIMIENTOS SANITARIOS EN PRIMEROS AUXILIOS PROCEDIMIENTOS DE APERTURA DE LA VÍA AÉREA Es un procedimiento que se utiliza cuando una víctima sufre de una obstrucción de las vías aéreas, debido a la
SOPORTE VITAL BASICO
 CURSO DE REANIMACION CARDIOPULMONAR SOPORTE VITAL BASICO DIRIJIDO AL PERSONAL DE ENFERMERIA DEL SEVICIO DE UCI ADULTOS ENFERMERO ALMADA EDUARDO UNIDAD DE TERAPIA INTENSIVA DE ADULTOS HOSPITAL DE ALTA COMPLEJIDAD
CURSO DE REANIMACION CARDIOPULMONAR SOPORTE VITAL BASICO DIRIJIDO AL PERSONAL DE ENFERMERIA DEL SEVICIO DE UCI ADULTOS ENFERMERO ALMADA EDUARDO UNIDAD DE TERAPIA INTENSIVA DE ADULTOS HOSPITAL DE ALTA COMPLEJIDAD
ALGORITMO. Proceso que que permite llegar a un un resultado final. final. Silvio L. L. Aguilera,, M.D.
 ALGORITMO Proceso que que permite llegar a un un resultado final final Silvio L. L. Aguilera,, M.D. Sociedad Sociedad Argentina Argentina de de Emergencias Emergencias Buenos Buenos Aires, Aires, Argentina
ALGORITMO Proceso que que permite llegar a un un resultado final final Silvio L. L. Aguilera,, M.D. Sociedad Sociedad Argentina Argentina de de Emergencias Emergencias Buenos Buenos Aires, Aires, Argentina
SOPORTE VITAL BÁSICO R.C.P.
 SOPORTE VITAL BÁSICO R.C.P. Adultos Enfermedades y lesiones Situaciones de emergencia médica. Requieren soporte vital. Otras situaciones. Requieren primeros auxilios. SITUACIONES DE EMERGENCIA MÉDICA Ataques
SOPORTE VITAL BÁSICO R.C.P. Adultos Enfermedades y lesiones Situaciones de emergencia médica. Requieren soporte vital. Otras situaciones. Requieren primeros auxilios. SITUACIONES DE EMERGENCIA MÉDICA Ataques
TALLER PRIMEROS AUXILIOS EN LA INFANCIA
 TALLER PRIMEROS AUXILIOS EN LA INFANCIA COMISIÓN DE LACTANCIA MATERNA CS ALCALDE BARTOLOMÉ GONZÁLEZ Matrona: Kristina Erlandsson Pediatría: Mª José Carnicero, Mireya Orio Hdez SEGUNDA SESIÓN: OBSTRUCCIÓN
TALLER PRIMEROS AUXILIOS EN LA INFANCIA COMISIÓN DE LACTANCIA MATERNA CS ALCALDE BARTOLOMÉ GONZÁLEZ Matrona: Kristina Erlandsson Pediatría: Mª José Carnicero, Mireya Orio Hdez SEGUNDA SESIÓN: OBSTRUCCIÓN
PRIMEROS AUXILIOS. reanimación cardiopulmonar
 PRIMEROS AUXILIOS. reanimación cardiopulmonar SÍNCOPE. Pérdida de conciencia breve y transitoria. (Bajada de tensión). CAUSAS: Inicio brusco. Sensación de malestar, mareo, visión borrosa, pitidos de oídos,
PRIMEROS AUXILIOS. reanimación cardiopulmonar SÍNCOPE. Pérdida de conciencia breve y transitoria. (Bajada de tensión). CAUSAS: Inicio brusco. Sensación de malestar, mareo, visión borrosa, pitidos de oídos,
CURSO PRIMEROS AUXILIOS SERVICIO DE URGENCIAS HOSPITAL GENERAL UNIVERSITARIO DE ALICANTE
 CURSO PRIMEROS AUXILIOS SERVICIO DE URGENCIAS HOSPITAL GENERAL UNIVERSITARIO DE ALICANTE CURSO PRIMEROS AUXILIOS I. Soporte vital básico I. Traumatismos REANIMACIÓN CARDIOPULMONAR (RCP) OBSTRUCCIÓN VÍA
CURSO PRIMEROS AUXILIOS SERVICIO DE URGENCIAS HOSPITAL GENERAL UNIVERSITARIO DE ALICANTE CURSO PRIMEROS AUXILIOS I. Soporte vital básico I. Traumatismos REANIMACIÓN CARDIOPULMONAR (RCP) OBSTRUCCIÓN VÍA
Antes sepamos lo que es una parada cardiorrespiratoria (PCR)
 RCP Que es? Como empezamos? Cuando terminamos? Como la hacemos? Antes sepamos lo que es una parada cardiorrespiratoria (PCR) La PCR es una de las situaciones de emergencia sanitaria de mayor gravedad y
RCP Que es? Como empezamos? Cuando terminamos? Como la hacemos? Antes sepamos lo que es una parada cardiorrespiratoria (PCR) La PCR es una de las situaciones de emergencia sanitaria de mayor gravedad y
Protocolo de emergencia
 Primeros auxilios Protocolo de emergencia 1. Proteger el entorno: El rescatador nunca se debe poner en peligro. 2. Triaje (en caso de ser necesario). 3. Comprobar constantes vitales: oreja al pecho, escuchar
Primeros auxilios Protocolo de emergencia 1. Proteger el entorno: El rescatador nunca se debe poner en peligro. 2. Triaje (en caso de ser necesario). 3. Comprobar constantes vitales: oreja al pecho, escuchar
RESUCITACION CARDIOPULMONAR BASICA. Chiappero Guillermo R. Hospital Universitario UAI SATI
 RESUCITACION CARDIOPULMONAR BASICA Chiappero Guillermo R. Hospital Universitario UAI SATI CASO Paciente de 55 años, fumador e HTA. Hace una hora que comenzó con dolor torácico, retroesternal, opresivo.
RESUCITACION CARDIOPULMONAR BASICA Chiappero Guillermo R. Hospital Universitario UAI SATI CASO Paciente de 55 años, fumador e HTA. Hace una hora que comenzó con dolor torácico, retroesternal, opresivo.
Manuel Marín Risco SOPORTE VITAL AVANZADO
 SOPORTE VITAL AVANZADO SOPORTE VITAL AVANZADO CARACTERISTICAS Necesita equipo y entrenamiento adecuados. Debe ser iniciado antes 8 minutos. Es un eslabón más de la cadena de supervivencia. Exige disponer
SOPORTE VITAL AVANZADO SOPORTE VITAL AVANZADO CARACTERISTICAS Necesita equipo y entrenamiento adecuados. Debe ser iniciado antes 8 minutos. Es un eslabón más de la cadena de supervivencia. Exige disponer
SOPORTE VITAL PEDIÁTRICO. European Resuscitation Council Guidelines for Resuscitation 2010
 SOPORTE VITAL PEDIÁTRICO European Resuscitation Council Guidelines for Resuscitation 2010 S.V.B. PEDIÁTRICO. OBJETIVOS. Puede realizarse por cualquier persona. No es preciso que sea personal especializado.
SOPORTE VITAL PEDIÁTRICO European Resuscitation Council Guidelines for Resuscitation 2010 S.V.B. PEDIÁTRICO. OBJETIVOS. Puede realizarse por cualquier persona. No es preciso que sea personal especializado.
www.reeme.arizona.edu
 Actualidades en Reanimación Cardio Cerebro Pulmonar Presenta Dr. José A. Villatoro Mtz Medicina de Urgencias Mexico Caso Clínico Varón de 48 años, acude a consulta al hospital y cuando se dirige a recabar
Actualidades en Reanimación Cardio Cerebro Pulmonar Presenta Dr. José A. Villatoro Mtz Medicina de Urgencias Mexico Caso Clínico Varón de 48 años, acude a consulta al hospital y cuando se dirige a recabar
PROTOCOLO SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE EMERGENCIAS MÉDICAS
 REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE EMERGENCIAS MÉDICAS Número de edición
REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE EMERGENCIAS MÉDICAS Número de edición
Reanimación Cardiopulmonar Básico y Avanzado Salud. Curso presencial
 Curso presencial Objetivo General Identificar la secuencia de reanimación cardiopulmonar y el manejo de la obstrucción de la vía aérea en pacientes adultos, de acuerdo a la evidencia más reciente. Objetivos
Curso presencial Objetivo General Identificar la secuencia de reanimación cardiopulmonar y el manejo de la obstrucción de la vía aérea en pacientes adultos, de acuerdo a la evidencia más reciente. Objetivos
Dr. Alioscha Henríquez López Médico Internista HGGB / ACHS / Mutual /HCS / UdeC Médico UCI HGGB / HCS
 Dr. Alioscha Henríquez López Médico Internista HGGB / ACHS / Mutual /HCS / UdeC Médico UCI HGGB / HCS Caso Clínico Usted como miembro del área de la salud va caminando por el Mall y presencia cómo una
Dr. Alioscha Henríquez López Médico Internista HGGB / ACHS / Mutual /HCS / UdeC Médico UCI HGGB / HCS Caso Clínico Usted como miembro del área de la salud va caminando por el Mall y presencia cómo una
GUÍA REANIMACIÓN CARDIO PULMONAR BÁSICA
 ESCUELA DE SALUD GUÍA REANIMACIÓN CARDIO PULMONAR BÁSICA DIRIGIDO A: Alumnos que estén cursando asignatura de Primeros Auxilios. PRE REQUISITO: No tiene INTRODUCCIÓN Las posibilidades de recuperación de
ESCUELA DE SALUD GUÍA REANIMACIÓN CARDIO PULMONAR BÁSICA DIRIGIDO A: Alumnos que estén cursando asignatura de Primeros Auxilios. PRE REQUISITO: No tiene INTRODUCCIÓN Las posibilidades de recuperación de
RITMOS DE COLAPSO. TENS Eduardo Morales Unidad de Paciente Crítico Hospital del Trabajador
 RITMOS DE COLAPSO TENS Eduardo Morales Unidad de Paciente Crítico Hospital del Trabajador Julio 2014 TEMAS Taquicardia Ventricular. Fibrilación Ventricular. Actividad eléctrica sin pulso. Asistolia. RITMOS
RITMOS DE COLAPSO TENS Eduardo Morales Unidad de Paciente Crítico Hospital del Trabajador Julio 2014 TEMAS Taquicardia Ventricular. Fibrilación Ventricular. Actividad eléctrica sin pulso. Asistolia. RITMOS
Otras Técnicas de SVB
 Soporte Vital Básico Desfibrilación Externa Semi Automática Ciudadanos 3 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OTRAS TÉCNICAS DE SOPORTE VITAL Control de hemorragias. Asfixia por cuerpo
Soporte Vital Básico Desfibrilación Externa Semi Automática Ciudadanos 3 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OTRAS TÉCNICAS DE SOPORTE VITAL Control de hemorragias. Asfixia por cuerpo
SOPORTE VITAL BÁSICO DESA EN EL ADULTO.
 SOPORTE VITAL BÁSICO DESA EN EL ADULTO. INTRODUCCIÓN Las Guías de la AHA de 2010 para RCP y ACE se han actualizado para reflejar la nueva información sobre la desfibrilación y la cardioversión para los
SOPORTE VITAL BÁSICO DESA EN EL ADULTO. INTRODUCCIÓN Las Guías de la AHA de 2010 para RCP y ACE se han actualizado para reflejar la nueva información sobre la desfibrilación y la cardioversión para los
Reanimación Cardiopulmonar Básica Guías 2005 AHA
 Reanimación Cardiopulmonar Básica Reanimación Cardiopulmonar Básica Guías 2005 AHA Programa de Capacitación 2006 Causas de paro cardiorespiratorio Cardíacas Muerte súbita Arritmias (FV) IAM Accidente cerebrovascular
Reanimación Cardiopulmonar Básica Reanimación Cardiopulmonar Básica Guías 2005 AHA Programa de Capacitación 2006 Causas de paro cardiorespiratorio Cardíacas Muerte súbita Arritmias (FV) IAM Accidente cerebrovascular
SOPORTE VITAL BÁSICO Y AVANZADO
 SOPORTE VITAL BÁSICO Y AVANZADO Parada cardiorrespiratoria (PCR). La parada cardiaca es un problema de primera magnitud para la salud pública, ya que la enfermedad coronaria es la 1ª causa de mortalidad
SOPORTE VITAL BÁSICO Y AVANZADO Parada cardiorrespiratoria (PCR). La parada cardiaca es un problema de primera magnitud para la salud pública, ya que la enfermedad coronaria es la 1ª causa de mortalidad
Desobstrucción de la vía aérea.
 Desobstrucción de la vía aérea. INTRODUCCIÓN Cuando un objeto (sólido o líquido) pasa a la vía aérea, el organismo reacciona rápidamente, de forma automática e intenta expulsarlo con la tos. Es lo que
Desobstrucción de la vía aérea. INTRODUCCIÓN Cuando un objeto (sólido o líquido) pasa a la vía aérea, el organismo reacciona rápidamente, de forma automática e intenta expulsarlo con la tos. Es lo que
Se considera que el PARO CARDIACO constituye uno de los problemas de relevancia en la Salud Pública. Abarca unos 3,000.000 millones de muerte por
 RCP BÁSICA Se considera que el PARO CARDIACO constituye uno de los problemas de relevancia en la Salud Pública. Abarca unos 3,000.000 millones de muerte por año. La MS ocurre el casi 350.000 c/a por E.
RCP BÁSICA Se considera que el PARO CARDIACO constituye uno de los problemas de relevancia en la Salud Pública. Abarca unos 3,000.000 millones de muerte por año. La MS ocurre el casi 350.000 c/a por E.
PLAN DE FORMACION SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL
 PLAN DE FORMACION SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL Organiza: SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL: FICHA TECNICA Campo Científico: Ciencias Biológicas y de la Salud Área Temática: Ciencias
PLAN DE FORMACION SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL Organiza: SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL: FICHA TECNICA Campo Científico: Ciencias Biológicas y de la Salud Área Temática: Ciencias
reanimación Las causas más importantes de las muertes que se producen como consecuencia de accidentes, ataques cardiacos y otras urgencias médicas
 reanimación cardiopulmonar básica en adultos y desfibrilación automática externa Introducción Las causas más importantes de las muertes que se producen como consecuencia de accidentes, ataques cardiacos
reanimación cardiopulmonar básica en adultos y desfibrilación automática externa Introducción Las causas más importantes de las muertes que se producen como consecuencia de accidentes, ataques cardiacos
SOPORTE VITAL Código: 7304
 SOPORTE VITAL Código: 7304 Modalidad: Teleformación Duración: 56 horas Objetivos: La asistencia sanitaria extra hospitalaria demanda del profesional rapidez, eficacia, eficiencia y efectividad. El presente
SOPORTE VITAL Código: 7304 Modalidad: Teleformación Duración: 56 horas Objetivos: La asistencia sanitaria extra hospitalaria demanda del profesional rapidez, eficacia, eficiencia y efectividad. El presente
PCR en la comunidad. Dra. Ekaterina Recart B Residente de Medicina de Urgencia 2013
 PCR en la comunidad Dra. Ekaterina Recart B Residente de Medicina de Urgencia 2013 Introducción Incidencia 95 PCR por 100.000 habaño Mortalidad en Sobrevida cualquier ritmo 6.4% - 8,4% PCR extrahospitalario
PCR en la comunidad Dra. Ekaterina Recart B Residente de Medicina de Urgencia 2013 Introducción Incidencia 95 PCR por 100.000 habaño Mortalidad en Sobrevida cualquier ritmo 6.4% - 8,4% PCR extrahospitalario
Formación Básica en Primeros Auxilios
 Formación Básica en Primeros Auxilios Proteger MISIÓN Avisar Socorrer OBJETIVOS CONSERVAR LA VIDA ASEGURAR EL TRASLADO ADECUADO Y OPORTUNO MEJORAR LA EVOLUCIÓN VALORACIÓN PRIMARIA Signos vitales: q Señales
Formación Básica en Primeros Auxilios Proteger MISIÓN Avisar Socorrer OBJETIVOS CONSERVAR LA VIDA ASEGURAR EL TRASLADO ADECUADO Y OPORTUNO MEJORAR LA EVOLUCIÓN VALORACIÓN PRIMARIA Signos vitales: q Señales
PARO CARDIORESPIRATORIO
 PARO CARDIORESPIRATORIO Es la máxima emergencia de la especie humana. Cese total y repentina de la función respiratoria, circulatoria y cerebral, potencialmente reversible, con la consiguiente falta de
PARO CARDIORESPIRATORIO Es la máxima emergencia de la especie humana. Cese total y repentina de la función respiratoria, circulatoria y cerebral, potencialmente reversible, con la consiguiente falta de
 ALGORITMOS DE SOPORTE VITAL (NUEVAS RECOMENDACIONES SEMES-AHA 2010) Cadenas de Supervivencia CADENA SUPERVIVENCIA ADULTOS (AHA) CADENA SUPERVIVENCIA PEDIÁTRICA (AHA) Algoritmo mplificado SVB Cambio de
ALGORITMOS DE SOPORTE VITAL (NUEVAS RECOMENDACIONES SEMES-AHA 2010) Cadenas de Supervivencia CADENA SUPERVIVENCIA ADULTOS (AHA) CADENA SUPERVIVENCIA PEDIÁTRICA (AHA) Algoritmo mplificado SVB Cambio de
Secuencia de Actuación en Soporte Vital Instrumental y Manejo del Desfibrilador Externo Automático en Adultos
 SERVICIO DE MEDICINA INTENSIVA Secuencia de Actuación en Soporte Vital Instrumental y Manejo del Desfibrilador Externo Automático en Adultos INDICE 1.1 Valoración del nivel de conciencia 1.1.a Victima
SERVICIO DE MEDICINA INTENSIVA Secuencia de Actuación en Soporte Vital Instrumental y Manejo del Desfibrilador Externo Automático en Adultos INDICE 1.1 Valoración del nivel de conciencia 1.1.a Victima
OTRAS TÉCNICAS PORTE VITAL BÁSICO Y DESA
 OTRAS TÉCNICAS PORTE VITAL BÁSICO Y DESA Soporte Vital Básico. Otras técnicas de SVB OTRAS TÉCNICAS DE SOPORTE VITAL Control de hemorragias Asfixia por cuerpo extraño 1- En persona consciente: - Obstrucción
OTRAS TÉCNICAS PORTE VITAL BÁSICO Y DESA Soporte Vital Básico. Otras técnicas de SVB OTRAS TÉCNICAS DE SOPORTE VITAL Control de hemorragias Asfixia por cuerpo extraño 1- En persona consciente: - Obstrucción
F N U D N D EM E ME E
 ACLS 2009 ALGORITMOS DE PARO Causas de Muerte más comunes Enfermedades Cardiovasculares Ataque Cardíaco Ataque Cerebrovascular Cáncer Trauma Arritmias letales más comunes Fibrilación Ventricular Taquicardia
ACLS 2009 ALGORITMOS DE PARO Causas de Muerte más comunes Enfermedades Cardiovasculares Ataque Cardíaco Ataque Cerebrovascular Cáncer Trauma Arritmias letales más comunes Fibrilación Ventricular Taquicardia
MUERTE SÚBITA EN EL DEPORTE Y RCP BÁSICA
 MUERTE SÚBITA MUERTE SÚBITA EN EL DEPORTE Y RCP BÁSICA Tema controvertido, Dr. Vicente Ferrer López SERVICIO MÉDICO MUTUALIDAD FFCM INTRODUCCIÓN INTRODUCCIÓN Cómo es posible que sucediera? Es que no se
MUERTE SÚBITA MUERTE SÚBITA EN EL DEPORTE Y RCP BÁSICA Tema controvertido, Dr. Vicente Ferrer López SERVICIO MÉDICO MUTUALIDAD FFCM INTRODUCCIÓN INTRODUCCIÓN Cómo es posible que sucediera? Es que no se
Qué cambió en las recomendaciones sobre Paro Cardio-Respiratorio de las guías AHA 2010?
 AHA 2010 Qué cambió en las recomendaciones sobre Paro Cardio-Respiratorio de las guías AHA 2010? Aspectos destacados de las guías de la American Heart Association de 2010 para reanimación cardiopulmonar
AHA 2010 Qué cambió en las recomendaciones sobre Paro Cardio-Respiratorio de las guías AHA 2010? Aspectos destacados de las guías de la American Heart Association de 2010 para reanimación cardiopulmonar
CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO
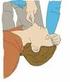 CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO CONNOTACIONES ESPECIALES DE LA ASISTENCIA A EMERGENCIAS EXTRAHOSPITALARIAS Habitáculo de trabajo: UVI-móvil Familiares y curiosos. Malas condiciones
CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO CONNOTACIONES ESPECIALES DE LA ASISTENCIA A EMERGENCIAS EXTRAHOSPITALARIAS Habitáculo de trabajo: UVI-móvil Familiares y curiosos. Malas condiciones
Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los
 Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los primeros minutos post-colapso. Cuidado post-paro integrado.
Basic life support (BLS). System of advanced cardiovascularlife support (ACLS): RCP de alta calidad, y para VF/VT sin pulso, desfibrilación en los primeros minutos post-colapso. Cuidado post-paro integrado.
ASFIXIA NEONATAL:REANIMACION
 ASFIXIA NEONATAL:REANIMACION Dr. Hugo Salvo Definición de asfixia neonatal: Ausencia de esfuerzo respiratorio al nacer que determina trastornos hemodinámicos y/o metabólicos debido a hipoxemia e isquemia
ASFIXIA NEONATAL:REANIMACION Dr. Hugo Salvo Definición de asfixia neonatal: Ausencia de esfuerzo respiratorio al nacer que determina trastornos hemodinámicos y/o metabólicos debido a hipoxemia e isquemia
PRIMEROS AUXILIOS : 4º PARTE
 PRIMEROS AUXILIOS : 4º PARTE Preparados para lo imprevisto Cómo mantener la calma y ser de ayuda en caso de EMERGENCIA Picaduras de insectos Intoxicaciones TEC Primeros Auxilios Mordeduras de arañas Mordeduras
PRIMEROS AUXILIOS : 4º PARTE Preparados para lo imprevisto Cómo mantener la calma y ser de ayuda en caso de EMERGENCIA Picaduras de insectos Intoxicaciones TEC Primeros Auxilios Mordeduras de arañas Mordeduras
[SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE EMERGENCIA CON RIESGO VITAL]
![[SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE EMERGENCIA CON RIESGO VITAL] [SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE EMERGENCIA CON RIESGO VITAL]](/thumbs/46/23509038.jpg) 2015 [SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE COD CM/ 016 Versión nº 1.2 Característica AOC 1.1 Elaborado por: Enfermera Encargada de Calidad Enero 2015. Revisado por : Comité de Calidad Enero
2015 [SISTEMA DE ALERTA Y ORGANIZACIÓN EN SITUACIONES DE COD CM/ 016 Versión nº 1.2 Característica AOC 1.1 Elaborado por: Enfermera Encargada de Calidad Enero 2015. Revisado por : Comité de Calidad Enero
TOMA DE SIGNOS VITALES
 REVISADO: ELABORADO: PAGINA: 1 de 6 COORDINADOR DE CALIDAD ENFERMERO JEFE COORDINADOR CIRUGIA 1. DEFINICION Procedimientos a través de los cuales se determinan los valores del funcionamiento de los mecanismos
REVISADO: ELABORADO: PAGINA: 1 de 6 COORDINADOR DE CALIDAD ENFERMERO JEFE COORDINADOR CIRUGIA 1. DEFINICION Procedimientos a través de los cuales se determinan los valores del funcionamiento de los mecanismos
REANIMACION CARDIOPULMONAR BASICA CON LAS NORMAS DEL 2010 CAPITULO III DEL MANUAL DE PRIMEROS AUXILIOS DE LA CRUZ ROJA CHILENA
 C R U Z R O J A C H I L E N A REANIMACION CARDIOPULMONAR BASICA CON LAS NORMAS DEL 2010 CAPITULO III DEL MANUAL DE PRIMEROS AUXILIOS DE LA CRUZ ROJA CHILENA PROGRAMA NACIONAL DE PRIMEROS AUXILIOS Página
C R U Z R O J A C H I L E N A REANIMACION CARDIOPULMONAR BASICA CON LAS NORMAS DEL 2010 CAPITULO III DEL MANUAL DE PRIMEROS AUXILIOS DE LA CRUZ ROJA CHILENA PROGRAMA NACIONAL DE PRIMEROS AUXILIOS Página
Catálogo de Cursos y Talleres Provincia de Cádiz
 Catálogo de Cursos y Talleres Provincia de Cádiz Catálogo de cursos y talleres (taller) Dos horas Iniciación en Presencial 5 horas y 10 horas Básicos 12 - Socorrismo y 40 horas en Bebés y Niños en Personas
Catálogo de Cursos y Talleres Provincia de Cádiz Catálogo de cursos y talleres (taller) Dos horas Iniciación en Presencial 5 horas y 10 horas Básicos 12 - Socorrismo y 40 horas en Bebés y Niños en Personas
EFECTOS DE LA CORRIENTE ELÉCTRICA EFECTOS DE LA CORRIENTE ELÉCTRICA EFECTOS DE LA CORRIENTE ELÉCTRICA EFECTOS DE LA CORRIENTE ELÉCTRICA
 PRINCIPALES PELIGROS DE LA ELECTRICIDAD No es perceptible por los sentidos del humano No tiene olor, solo es detectada cuando en un corto circuito se descompone el aire apareciendo Ozono No es detectado
PRINCIPALES PELIGROS DE LA ELECTRICIDAD No es perceptible por los sentidos del humano No tiene olor, solo es detectada cuando en un corto circuito se descompone el aire apareciendo Ozono No es detectado
APUNTES PARA ACTUAR ANTE UNA PARADA CARDÍACA EXTRAHOSPITALARIA
 APUNTES PARA ACTUAR ANTE UNA PARADA CARDÍACA EXTRAHOSPITALARIA Enero de 2016 INDICE 1. Cadena de Supervivencia... 2 2. Soporte Vital Básico del Adulto... 3 3. Obstrucción de la vía aérea por cuerpo extraño
APUNTES PARA ACTUAR ANTE UNA PARADA CARDÍACA EXTRAHOSPITALARIA Enero de 2016 INDICE 1. Cadena de Supervivencia... 2 2. Soporte Vital Básico del Adulto... 3 3. Obstrucción de la vía aérea por cuerpo extraño
ALTERACIÓN DE LAS FUNCIONES VITALES: TÉCNICAS DE REANIMACIÓN CARDIOPULMONAR BÁSICA (RCP)
 ALTERACIÓN DE LAS FUNCIONES VITALES: TÉCNICAS DE REANIMACIÓN CARDIOPULMONAR BÁSICA (RCP) A diferencia de los nutrientes, el oxígeno no se puede almacenar, motivo por el cual ha de ser captado continuamente
ALTERACIÓN DE LAS FUNCIONES VITALES: TÉCNICAS DE REANIMACIÓN CARDIOPULMONAR BÁSICA (RCP) A diferencia de los nutrientes, el oxígeno no se puede almacenar, motivo por el cual ha de ser captado continuamente
RESUCITACIÓN CARDIOPULMONAR EN EL PACIENTE AHOGADO O CASI AHOGADO.
 RESUCITACIÓN CARDIOPULMONAR EN EL PACIENTE AHOGADO O CA AHOGADO. Juan A. Gómez Company El ahogamiento es una causa importante de mortalidad en nuestro pais, sobre todo en niños y adolescentes. Debemos
RESUCITACIÓN CARDIOPULMONAR EN EL PACIENTE AHOGADO O CA AHOGADO. Juan A. Gómez Company El ahogamiento es una causa importante de mortalidad en nuestro pais, sobre todo en niños y adolescentes. Debemos
La Junta entrena en técnicas de reanimación a más de jóvenes en Almería
 Almería, 14 de Octubre de 2016 La Junta entrena en técnicas de reanimación a más de 4.000 jóvenes en Almería El 061, encargado de coordinar estas jornadas celebradas con motivo del Día europeo de la parada
Almería, 14 de Octubre de 2016 La Junta entrena en técnicas de reanimación a más de 4.000 jóvenes en Almería El 061, encargado de coordinar estas jornadas celebradas con motivo del Día europeo de la parada
TRIAGE START. Pilar S. González Acevedo Instructora
 TRIAGE START Instructora OBJETIVOS: Al finalizar la lección el participante será capaz de: 1. Definir Triage y START 2. Explicar el significado del código de colores. 3. Llevar a cabo el triage en una
TRIAGE START Instructora OBJETIVOS: Al finalizar la lección el participante será capaz de: 1. Definir Triage y START 2. Explicar el significado del código de colores. 3. Llevar a cabo el triage en una
Primeros auxilios, RCP y DEA para adultos Referencia rápida
 Primeros auxilios, RCP y DEA para adultos Referencia rápida Contenido Cómo revisar a un adulto enfermo o lesionado 3 RCP 4 DEA: adultos o niños 5 Atragantamiento en personas conscientes 6 Control del sangrado
Primeros auxilios, RCP y DEA para adultos Referencia rápida Contenido Cómo revisar a un adulto enfermo o lesionado 3 RCP 4 DEA: adultos o niños 5 Atragantamiento en personas conscientes 6 Control del sangrado
2Soporte. vital pediátrico. Introducción y generalidades
 2Soporte vital pediátrico. Introducción y generalidades La cardiopatía isquémica es la principal causa de muerte en el mundo. La parada cardiaca súbita es responsable de más del 60% de las muertes en adultos
2Soporte vital pediátrico. Introducción y generalidades La cardiopatía isquémica es la principal causa de muerte en el mundo. La parada cardiaca súbita es responsable de más del 60% de las muertes en adultos
NOCIONES DE PRIMEROS AUXILIOS
 NOCIONES DE PRIMEROS AUXILIOS Se entienden por primeros auxilios, aquellos cuidados inmediatos y adecuados brindados a la víctima fuera del ambiente hospitalario, ejecutados por cualquier persona capacitada,
NOCIONES DE PRIMEROS AUXILIOS Se entienden por primeros auxilios, aquellos cuidados inmediatos y adecuados brindados a la víctima fuera del ambiente hospitalario, ejecutados por cualquier persona capacitada,
6SUBPROCESO MUERTE. Límite final: Superación de la fase crítica y conexión con el subproceso correspondiente. SUBPROCESO MUERTE SÚBITA 57
 6SUBPROCESO MUERTE SÚBITA Definición global Definición: Proceso de atención al paciente con pérdida de conciencia sin respuesta inmediata y ausencia de signos vitales (movimientos, tos, respiración). La
6SUBPROCESO MUERTE SÚBITA Definición global Definición: Proceso de atención al paciente con pérdida de conciencia sin respuesta inmediata y ausencia de signos vitales (movimientos, tos, respiración). La
Curso de Equipos de Reanimación Cardiopulmonar básica y Primeros Auxilios
 2. Introducción Es un maletín rígido compuesto de todos los elementos necesarios para poder llevar a cabo una RCP y otras técnicas de soporte a pacientes, como Oxigenación frente a una dificultad respiratoria,
2. Introducción Es un maletín rígido compuesto de todos los elementos necesarios para poder llevar a cabo una RCP y otras técnicas de soporte a pacientes, como Oxigenación frente a una dificultad respiratoria,
La A H A cada 5 cinco años publica las conclusiones de los. Las guías de la A H A de 2010 para Reanimación Cardiopulmonar
 La A H A cada 5 cinco años publica las conclusiones de los estudios realizados en ese período. Las guías de la A H A de 2010 para Reanimación Cardiopulmonar ( R C P ) y atención Cardiopulmonar de emergencia
La A H A cada 5 cinco años publica las conclusiones de los estudios realizados en ese período. Las guías de la A H A de 2010 para Reanimación Cardiopulmonar ( R C P ) y atención Cardiopulmonar de emergencia
Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño
 Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño Guía de evaluación del S: evaluación del riesgo 1 Qué es síndrome de la apnea hipopnea del sueño
Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño Guía de evaluación del S: evaluación del riesgo 1 Qué es síndrome de la apnea hipopnea del sueño
Desfibrilación Externa Semi Automática
 Soporte Vital Básico Ciudadanos 4 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO SVB Ciudadanos OBJETIVOS Proporcionar los conocimiento necesarios sobre: 1. Las características y potencialidades
Soporte Vital Básico Ciudadanos 4 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO SVB Ciudadanos OBJETIVOS Proporcionar los conocimiento necesarios sobre: 1. Las características y potencialidades
Utilización de la Cánula de Guedel
 Utilización de la Cánula de Guedel La cánula de Guedel (fig. 15) es un dispositivo de material plástico que, introducido en la boca de la víctima, evita la caída de la lengua y la consiguiente obstrucción
Utilización de la Cánula de Guedel La cánula de Guedel (fig. 15) es un dispositivo de material plástico que, introducido en la boca de la víctima, evita la caída de la lengua y la consiguiente obstrucción
CODIGOAZUL Y RCCP CAMBIOS 2010 AHA PMD: CARLOS ANDRES
 CODIGOAZUL Y RCCP CAMBIOS 2010 AHA PMD: CARLOS ANDRES PROTOCOLO CÓDIGO AZUL Es un sistema de alarma que se activa para el manejo de pacientes en paro Cardiorespiratorio por parte de un grupo entrenado
CODIGOAZUL Y RCCP CAMBIOS 2010 AHA PMD: CARLOS ANDRES PROTOCOLO CÓDIGO AZUL Es un sistema de alarma que se activa para el manejo de pacientes en paro Cardiorespiratorio por parte de un grupo entrenado
Principales cambios en las recomendaciones ILCOR 2005
 Artículo Especial Principales cambios en las recomendaciones ILCOR 2005 F. J. García-Vega*, J. A. García-Fernández*, M. Bernardino-Santos SUBSECRETARÍA DE FORMACIÓN CONTINUADA DE LA SEMES. *PARTICIPANTES
Artículo Especial Principales cambios en las recomendaciones ILCOR 2005 F. J. García-Vega*, J. A. García-Fernández*, M. Bernardino-Santos SUBSECRETARÍA DE FORMACIÓN CONTINUADA DE LA SEMES. *PARTICIPANTES
PLAN DE ATENCION EMERGENCIAS EXTERNAS VICTIMAS MULTIPLES
 PLAN DE ATENCION EMERGENCIAS EXTERNAS VICTIMAS MULTIPLES UNIDAD DE TRAUMA SERVICIO DE MEDICINA DE EMERGENCIAS HOSPITAL MEXICO 1 El presente plan de atención será activado y utilizado cuando se tenga una
PLAN DE ATENCION EMERGENCIAS EXTERNAS VICTIMAS MULTIPLES UNIDAD DE TRAUMA SERVICIO DE MEDICINA DE EMERGENCIAS HOSPITAL MEXICO 1 El presente plan de atención será activado y utilizado cuando se tenga una
Primeros auxilios, RCP y DEA pediátricos REFERENCIA RÁPIDA
 Primeros auxilios, RCP y DEA pediátricos REFERENCIA RÁPIDA CÓMO REVISAR A UN NIÑO O BEBÉ ENFERMO O LESIONADO PARECE ESTAR INCONSCIENTE CONSEJOS: DESPUÉS DE REVISAR EL LUGAR PARA VER SI ES PELIGROSO, REVISE
Primeros auxilios, RCP y DEA pediátricos REFERENCIA RÁPIDA CÓMO REVISAR A UN NIÑO O BEBÉ ENFERMO O LESIONADO PARECE ESTAR INCONSCIENTE CONSEJOS: DESPUÉS DE REVISAR EL LUGAR PARA VER SI ES PELIGROSO, REVISE
SIGNOS VITALES. La temperatura corporal
 SIGNOS VITALES Los signos vitales son mediciones de las funciones más básicas del cuerpo. Los cuatro signos vitales principales que los médicos y los profesionales de salud monitorizan de forma rutinaria
SIGNOS VITALES Los signos vitales son mediciones de las funciones más básicas del cuerpo. Los cuatro signos vitales principales que los médicos y los profesionales de salud monitorizan de forma rutinaria
PROTOCOLO DE ACTUACIÓN EN PRIMEROS AUXILIOS
 PROTOCOLO DE ACTUACIÓN EN PRIMEROS AUXILIOS 1 INTRODUCCIÓN Se entiende por Primeros Auxilios, los cuidados inmediatos, adecuados y provisionales prestados a las personas accidentadas. 2 ACTIVACIÓN DE UN
PROTOCOLO DE ACTUACIÓN EN PRIMEROS AUXILIOS 1 INTRODUCCIÓN Se entiende por Primeros Auxilios, los cuidados inmediatos, adecuados y provisionales prestados a las personas accidentadas. 2 ACTIVACIÓN DE UN
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
 La A H A cada 5 cinco años publica las conclusiones de los estudios realizados en ese período. Las guías de la A H A de 2010 para Reanimación Cardiopulmonar ( R C P ) y atención Cardiopulmonar de emergencia
La A H A cada 5 cinco años publica las conclusiones de los estudios realizados en ese período. Las guías de la A H A de 2010 para Reanimación Cardiopulmonar ( R C P ) y atención Cardiopulmonar de emergencia
Restaurar la permeabilidad de la vía aérea obstruida por un cuerpo extraño (atragantamiento).
 Página 1 de 8 OBSTRUCCIÓN DE LA VÍA AÉREA POR UN CUERPO 1.-OBJETIVO Restaurar la permeabilidad de la vía aérea obstruida por un cuerpo extraño (atragantamiento). 2.- DEFINICIÓN Se denomina atragantamiento
Página 1 de 8 OBSTRUCCIÓN DE LA VÍA AÉREA POR UN CUERPO 1.-OBJETIVO Restaurar la permeabilidad de la vía aérea obstruida por un cuerpo extraño (atragantamiento). 2.- DEFINICIÓN Se denomina atragantamiento
NUEVOS CONCEPTOS EN RCP
 NUEVOS CONCEPTOS EN RCP Dr. Carlos E. Hernàndez Villalòn Urgencias Mèdico Quirùrgicas Medicina de Reanimaciòn NUEVOS CONCEPTOS EN RCP OBJETIVOS Recordar los aspectos generales mas importantes sobre el
NUEVOS CONCEPTOS EN RCP Dr. Carlos E. Hernàndez Villalòn Urgencias Mèdico Quirùrgicas Medicina de Reanimaciòn NUEVOS CONCEPTOS EN RCP OBJETIVOS Recordar los aspectos generales mas importantes sobre el
Cómo hacer ejercicios con una insuficiencia cardiaca
 Cómo hacer ejercicios con una insuficiencia cardiaca Por qué debe usted hacer ejercicios? Su corazón y su cuerpo necesitan ejercicios para mantenerse en forma. El ejercicio regular es una manera importante
Cómo hacer ejercicios con una insuficiencia cardiaca Por qué debe usted hacer ejercicios? Su corazón y su cuerpo necesitan ejercicios para mantenerse en forma. El ejercicio regular es una manera importante
Trauma al Tórax. Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico
 Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
RIESGOS ACTIVIDAD DEPORTIVA AIRE LIBRE MEDIO VERTICAL MEDIO ACUATICO CONDICIONES VARIABLES AISLAMIENTO, INACCESIBILIDAD
 EL BARRANQUISMO PRESENTA RIESGOS ACTIVIDAD DEPORTIVA AIRE LIBRE MEDIO VERTICAL MEDIO ACUATICO CONDICIONES VARIABLES AISLAMIENTO, INACCESIBILIDAD MASIFICACIÓN (practicantes de todas las edades y condiciones)
EL BARRANQUISMO PRESENTA RIESGOS ACTIVIDAD DEPORTIVA AIRE LIBRE MEDIO VERTICAL MEDIO ACUATICO CONDICIONES VARIABLES AISLAMIENTO, INACCESIBILIDAD MASIFICACIÓN (practicantes de todas las edades y condiciones)
tema 2 "La cadena es tan frágil como lo sea su eslabón más débil".
 tema 2 La cadena de supervivencia. RCP básica. RCP básica en casos especiales. Obstrucción de vía aérea. Aplicación de oxígeno. OBJETIVOS: - Aplicar técnicas de soporte vital según el protocolo establecido.
tema 2 La cadena de supervivencia. RCP básica. RCP básica en casos especiales. Obstrucción de vía aérea. Aplicación de oxígeno. OBJETIVOS: - Aplicar técnicas de soporte vital según el protocolo establecido.
PRIMEROS AUXILIOS (I)
 www.issga.es N.º 7 JULIO 2013 PRIMEROS AUXILIOS (I) Asfixia en adultos y niños Autora: Silvia María Bacaicoa Ripa. Técnica Superior en Prevención de Riesgos Laborales y Diplomada en Enfermería de Empresa.
www.issga.es N.º 7 JULIO 2013 PRIMEROS AUXILIOS (I) Asfixia en adultos y niños Autora: Silvia María Bacaicoa Ripa. Técnica Superior en Prevención de Riesgos Laborales y Diplomada en Enfermería de Empresa.
