Trombolisis en el ictus isquémico
|
|
|
- Rubén Núñez Pérez
- hace 6 años
- Vistas:
Transcripción
1 Trombolisis en el ictus isquémico REVISIÓN MANUEL JESÚS GÓMEZ-CHOCO CUESTA, VÍCTOR OBACH BAURIER Unitat d Ictus. Institut Clínic de Neurociencies. Hospital Clínic de Barcelona, España. CORRESPONDENCIA: Manuel J. Gómez-Choco Cuesta Unitat d Ictus. Institut Clínic de Neurociencies, Hospital Clínic Villarroel Barcelona, España gomezchoco@hotmail.com FECHA DE RECEPCIÓN: El activador tisular del plasminógeno recombinante (rt-pa) endovenoso es el único fármaco actualmente aprobado para el tratamiento del ictus isquémico agudo dentro de las tres primeras horas del inicio de los síntomas. Sin embargo, ello sólo permite tratar un pequeño porcentaje de los pacientes con ictus. Las nuevas técnicas de imagen, especialmente la resonancia magnética, se presentan como una herramienta fundamental para la selección de candidatos a trombolisis más allá de las 3 horas del inicio de los síntomas. Las terapias intraarteriales también jugarán un papel importante en el tratamiento del ictus agudo en el futuro. [Emergencias 2008;20: ] Palabras clave: Trombolisis. Ictus. Rt-PA. FECHA DE ACEPTACIÓN: CONFLICTO DE INTERESES: Ninguno El activador tisular del plasminógeno recombinante (rt-pa) es el único tratamiento aprobado para el ictus isquémico de menos de 3 horas de evolución en el momento actual. En Estados Unidos se consiguió su aprobación en 1996 a raíz de los resultados del estudio National Institute of Neurological Disorders and Stroke (NINDS) 1, mientras que en Europa, la aprobación se realizó inicialmente de manera condicional dados los resultados no concluyentes obtenidos en los ensayos europeos del European Cooperative Acute Stroke Study-I (ECASS I) 2 y ECASS II 3, y estuvo pendiente de los resultados en fase IV recogidos en el registro SITS-MOST (Safe Implementation of Thrombolysis in Stroke-Monitoring Study). Sin embargo, el impacto real de la trombolisis en la práctica clínica habitual es escaso debido a que menos del 5% de los pacientes con ictus llegan a ser tratados con rt-pa 4. Trombolisis endovenosa. Estudios clínicos El rt-pa es el fármaco actualmente empleado en la fibrinolisis endovenosa en el ictus isquémico (Tabla 1). Es un fármaco relativamente específico para la fibrina y tiene una vida media de 4-8 minutos, por lo cual se emplea en perfusión endovenosa durante una hora tras un bolus inicial del 10% de la dosis. El ECASS-I 2 fue el primer estudio publicado que evaluó la eficacia del rt-pa en el ictus isquémico agudo. Se empleó rt-pa a dosis de 1,1 mg/kg o placebo en pacientes con ictus isquémico de menos de 6 horas de evolución, y se evaluó el grado de independencia funcional a los 90 días mediante la escala funcional de Rankin. En este estudio, se observó una tendencia no significativa favorable al rt-pa a presentar una discapacidad nula o mínima (Rankin 0-1) respecto al placebo. Esta diferencia fue significativa tras excluir 109 pacientes en los que se había violado algún criterio de inclusión; principalmente la presencia de signos de infarto extenso en la tomografía computarizada (TC) craneal. Las complicaciones hemorrágicas intracraneales y la mortalidad fueron mayores en los pacientes tratados con rt-pa. El estudio del NINDS 1 es en el que basa la aprobación inicial del uso del rt-pa en el ictus isquémico. La dosis de rt-pa fue inferior a la del estudio ECASS-I (0,9 mg/kg, máximo 90 mg) y los pacientes debían de ser tratados dentro de las 3 primeras horas tras el inicio de los síntomas. La mitad de los pacientes recibieron el tratamiento en los primeros 90 minutos. El estudio se desarrolló en dos fases. En la primera, se valoró la mejoría clínica inicial a las 24 horas del tratamiento según la puntuación en la escala NIH (Tabla 2). El 47 % de Emergencias 2008; 20:
2 M. Gómez-Choco Cuesta et al. Tabla 1. Criterios de inclusión y exclusión para el tratamiento con rt-pa Criterios de inclusión Pacientes con ictus isquémico agudo de menos de 3 horas de evolución en los que no concurra alguno de los siguientes criterios de exclusión. Criterios de exclusión para el tratamiento con rt-pa 1. Ictus o traumatismo craneoencefálico en los 3 meses previos. 2. Cirugía mayor en los últimos 14 días. 3. Historia de hemorragia intracraneal. 4. Presión arterial sistólica > 185 mm Hg. 5. Presión arterial diastólica > 110 mm Hg. 6. Síntomas menores o en mejoría. 7. Hemorragia intracraneal demostrada en TC o signos precoces de isquemia en > 1/3 territorio de la arteria cerebral media. 8. Hemorragia digestiva o gastrointesinal en los últimos 21 días. 9. Punción arterial en lugar no accesible a la compresión en los 7 días previos. 10. Crisis comiciales al inicio del ictus. 11. Tratamiento con anticoagulantes orales con TP > 15 seg. 12. Tratamiento con heparina en las 48 h previas y TTPa elevado. 13. El tratamiento con aspirina en las horas previas se considera riesgo de hemorragia. 14. Plaquetas por debajo de mm Glucemia por debajo de 50 mg/dl. 16. Glucemia por encima de 400 mg/dl. 17. Necesidad de medidas agresivas para bajar la presión arterial. 18. Tratamiento con aspirina. Pauta de administración de rt-pa Se adminsitrarán 0,9 mg/kg (dosis máxima 90 mg). 10% de la dosis total se administra en bolo durante un minuto. El resto de la dosis se administra en infusión contínua durante una hora. No se administrará heparina, aspirina o anticoagulantes orales en las siguientes 24 h. TC: tomografía computarizada. TTP: tiempo de protrombina. TTPa: tiempo de tromboplastina parcial activada. los pacientes tratados con rt-pa y el 39% de los tratados con placebo presentaron una mejoría inicial (resolución completa de los síntomas o caída de más de 4 puntos en la escala de NIHSS). La recuperación fue completa en las primeras 24 horas en 16,8% y 2,7%, respectivamente. En la segunda parte del estudio se evaluó el número de pacientes que estaban asintomáticos o presentaban un déficit mínimo que no repercutía en sus actividades habituales (Rankin 0-1) a los 3 meses del tratamiento. El estudio fue favorable para el empleo de rt-pa. Por cada 100 tratamientos con rt-pa, 13 pacientes más se beneficiaron de un grado de recuperación Rankin 0-1 con respecto a los tratados con placebo. La incidencia de hemorragia cerebral sintomática en los pacientes tratados con rt-pa o placebo fue de 7% y 2%, respectivamente. El beneficio del rt-pa fue independiente de la edad, factores de riesgo, gravedad del ictus, subtipos de ictus y presencia de signos hiperagudos de isquemia en la TC craneal 5. Los pacientes con afectación neurológica basal moderada (NIHSS 10-14) fueron los que mas se beneficiaron del tratamiento 6. En el estudio ECASS II 3 se aplicó la dosis de rt-pa del NINDS y los criterios de inclusión y exclusión del ECASS I, y se insistió en el control estricto de la presión arterial y en la identificación de signos precoces de infarto agudo en la TC craneal. La ventana terapéutica fue de 6 horas. Se valoró a los 3 meses la discapacidad nula o mínima (Rankin 0-1) y los resultados fueron similares entre los grupos tratado y placebo. La diferencia fue significativa a favor del rt-pa cuando se consideró la incidencia de discapacidad nula a moderada (Rankin 0-2). La incidencia de hemorragia cerebral sintomática fue significativamente mayor en los pacientes tratados. Ante estos resultados, el rt-pa se aprobó de manera condicional en Europa en el 2002 a la espera de evaluar los resultados de el registro SITS-MOST. Este registro ha recogido los datos de pacientes tratados con rt-pa entre 2002 y 2006 en 14 países europeos. Su finalidad era determinar la eficacia y seguridad del rt-pa como tratamiento trombolítico en las primeras 3 horas del ictus en la práctica clínica habitual. Los resultados de este registro fueron comparados con los obtenidos en los ensayos clínicos de forma conjunta, y demostraron que el rt-pa es un fármaco eficaz y seguro en el tratamiento del ictus isquémico durante las tres primeras horas de clínica administrado por personal cualificado 7. El número de pacientes a tratar con rt-pa intravenoso para evitar una muerte o dependencia sería de 11, si se trata en las primeras 6 horas, o de 7, si se limita el tratamiento a las 3 primeras horas 8. Factores asociados a complicaciones hemorrágicas tras la administración de rt-pa intravenoso La hemorragia intracraneal es probablemente la complicación más temida tras el tratamiento con rt-pa. Tanne et al. analizaron pacientes tratados rt-pa en las primeras 3 horas. Las frecuencias de hemorragia intracraneal sintomática y asintomática fueron 6 y 7%, respectivamente. La glicemia basal, la historia de diabetes mellitus, la gravedad del ictus (NIH basal), un recuento bajo de plaquetas y la afectación isquémica de más de un tercio del territorio de la arteria cerebral media en la TC craneal fueron los factores independientes predictores de hemorragia cerebral sintomática 9. En el estudio NINDS, sólo la severidad clínica basal y la presencia de edema cerebral o efecto de masa en el TC craneal fueron las variables independientes asociadas a un mayor riesgo de hemorragia cerebral 10. Es más controvertido si la edad o el uso previo de antiagregantes plaquetarios se asocia a 420 Emergencias 2008; 20:
3 TROMBOLISIS EN EL ICTUS ISQUÉMICO Tabla 2. Escala NIH Nivel de consciencia Puntos Alerta 0 Responde a mínimos estímulos verbales 1 Requiere estímulos repetidos o dolorosos 2 Respuestas reflejas o falta de respuesta 3 Nivel de consciencia-preguntas orales ( En qué mes vivimos?, Qué edad tiene?) Ambas respuestas correctas 0 Una respuesta correcta 1 Ninguna respuesta correcta 2 Nivel de consciencia-ordenes motoras ( cierre los ojos, cierre la mano haciendo un puño ) Ambas órdenes correctas 0 Una orden correcta 1 Ninguna orden correcta 2 Mirada conjugada Normal 0 Paresia parcial de la mirada 1 Paresia total o desviación forzada de la mirada conjugada 2 Visual No alteración visual 0 Hemianopsia parcial 1 Hemianopsia completa 2 Ceguera total 3 Paresia facial Movimiento normal y simétrico 0 Borramiento surco nasogeniano o mínima asimetría al sonreir 1 Parálisis total o casi total de la zona inferior de la hemicara 2 Parálisis completa zona superior e inferior de la hemicara 3 Paresia extremidad superior (ordenar levantar y extender el brazo) (Puntuar cada brazo por separado) Mantiene brazo elevado durante 10 s 0 Claudica en menos de 10 s, no llega a tocar la cama 1 Claudica en menos de 10 s, llega a tocar la cama 2 Mínimo movimiento 3 Ausencia total de movimieto 4 Paresia extremidad inferior (ordenar levantar y extender a 30º) (Puntuar cada pierna por separado) Mantiene la posición 5 s 0 Claudica en menos de 5 s, no contacta con la cama 1 Claudica en menos de 5 s, contacta con la cama 2 Mínimo movimiento 3 Ausencia total de movimieto 4 Dismetría Ausente 0 Presente en una extremidad 1 Presente en 2 extremidades 2 Sensibilidad Normal 0 Leve o moderada hipoestesia 1 Hipoestesia severa o anestesia 2 Lenguaje Normal 0 Afasia leve 1 Afasia severa (imposible comunicación) 2 Mutista 3 Disartria Normal 0 Leve o moderada, entendible 1 Severa o initeligible 2 Negligencia (visual, táctil, espacial) Sin alteraciones 0 Extinción de una modalidad 1 Extinción de más de una modalidad 2 S: segundos. un incremento de hemorragia cerebral, como se concluye a partir de datos del estudio ECASS II 11, ya que trabajos posteriores no parecen corroborarlo 12,41. En los casos en que se violan los criterios de inclusión del protocolo NINDS, la presencia de hemorragia sintomática puede incrementarse hasta el 38% 13. Trombolisis en ictus de más de 3 horas? El estudio Alteplase Thrombolysis for Acute Noninterventional Therapy in Isquemic Stroke (ATLAN- TIS) 14 evaluó la eficacia y seguridad del rt-pa en una ventana de 3 a 5 horas tras el inicio de los síntomas, tiempo no incluido en el estudio NINDS. En este estudio se emplearon dosis de 0,9 mg/kg y se excluyeron aquellos pacientes que presentaban signos de isquemia en más de un tercio del territorio de la arteria cerebral media, al igual que en el estudio ECASS II. Este estudio no encontró diferencias en la discapacidad que presentaban los pacientes a los 3 meses del tratamiento, y por tanto no apoya el uso de rt-pa por encima de las 3 horas del inicio de los síntomas cuando se usa la TC craneal como técnica de neuroimagen basal. El beneficio del tratamiento disminuye paulatinamente a medida que avanza el tiempo incluso dentro de las 3 primeras horas del ictus 15. Sin embargo, el análisis conjunto de los datos de los estudios mencionados anteriormente (NINDS, ECASS I y II y ATLANTIS) parece mostrar que el beneficio del rt-pa podría extenderse hasta las 4 horas y media del inicio de los síntomas 16. Con esta idea, se inició el año 2003 el estudio ECASS III por requerimiento de la Agencia Europea del Medicamento. Este estudio evalúa el papel del rt-pa (0,9 mg/kg) contra placebo en pacientes con ictus isquémico de de 3 a 4 horas y media de evolución. El período de inclusión ha finalizado y próximamente dispondremos de sus resultados. Selección de candidatos a tratamiento trombolítico mediante resonancia magnética de difusión-perfusión Las secuencias de difusión y perfusión de la resonancia magnética (RM) pueden detectar áreas cerebrales de alteración de perfusión sin alteración de la difusión (desacoplamiento difusión-perfusión), que representarían áreas en las cuales hay una alteración del flujo cerebral (determinado por Emergencias 2008; 20:
4 M. Gómez-Choco Cuesta et al. Figura 1. Importante descacoplamiento entre la imagen de difusión (A), y la de perfusión (B), en un paciente en el que la angiografía muestra una oclusión de la arteria carótida interna derecha (C). las secuencias de perfusión) pero sin daño irreversible del parénquima cerebral (secuencia de difusión), y por tanto potencialmente salvables si se consigue restablecer el flujo cerebral 17. Así, la persistencia de este desacoplamiento más allá de las 3 horas iniciales del ictus permitiría identificar de manera individualizada al candidato a recibir un tratamiento recanalizador 18. Con este fin, el estudio DEFUSE analizó las RM pretratamiento y postratamiento de 74 pacientes tratados con rt-pa entre las 3 y 6 horas tras el inicio de los síntomas. Se observó que la reperfusión precoz en aquellos pacientes que presentaban un desacoplamiento difusión-perfusión (perfusión 120% de la difusión) (Figura 1) se asociaba con una respuesta clínica favorable; hecho que no ocurría en los pacientes sin desacoplamiento difusión-perfusión. Este estudio también identificó que a pesar de que existiera un desacoplamiento difusión-perfusión con reperfusión precoz, en aquellos pacientes que presentaban un gran volumen inicial de difusión o perfusión alterados ( 100 ml) tenían un peor pronóstico. De hecho, la reperfusión precoz en este subgrupo de pacientes se asoció con más hemorragias intracraneales sintomáticas 19. Otro reciente análisis de pacientes tratados con diferentes modalidades de tratamiento (menos de 3 h con TC, menos de 3 h con RM, más de 3 h con RM) muestra que el uso de la RM reduce la frecuencia de hemorragias intracraneales sintomáticas, y usada más allá de 3 horas se asocia a un mejor pronóstico 20. Sin embargo, no hay datos procedentes de estudios randomizados doble ciego que justifiquen el uso de la RM en la práctica clínica actual. Los ensayos DIAS y DEDAS evaluaron si aquellos pacientes que presentan desacoplamiento perfusióndifusión entre 3 y 9 horas tras el comienzo de los síntomas, se podrían beneficiar de tratamiento trombolítico. El fármaco empleado fue desmoteplase, un agente trombolítico derivado de saliva del vampiro Desmodus rotundus y que se caracteriza por su alta afinidad por la fibrina y vida media más larga que el rt-pa. En ambos estudios los pacientes tratados con desmoteplase presentaban una mejor recuperación a los tres meses que los pacientes tratados con placebo, especialmente con las dosis más altas del fármaco. Así mismo, en el estudio DIAS los pacientes tratados con desmoteplase presentaban tasas más altas de reperfusión arterial, lo cual se correlacionaba con un mejor pronóstico final. No obstante, esta mayor tasa de reperfusión en los pacientes tratados con desmoteplase no fue estadísticamente significativa en el estudio DEDAS, puede que en relación a una elevada tasa de reperfusión en los pacientes tratados con placebo 21,22. Sin embargo, estos resultados no han sido confirmados en un estudio posterior en fase III (DIAS-II) 23. Acción trombolítica de los ultrasonidos Se ha descrito una mayor incidencia de recanalización arterial en los pacientes monitorizados con ultrasonidos durante la administración de fármacos trombolíticos 24. Esta mayor recanalización obedecería a que los ultrasonidos facilitarían una mayor cavitación del trombo que permite una mayor concentración del agente lisante en el segmento arterial trombosado. El estudio CLOTBUST demostró que el empleo de ultrasonidos mediante doppler transcraneal asociado a rt-pa aumenta la recanalización arterial y mejora la respuesta clínica en las primeras dos horas tras el inicio del tratamiento con rt-pa. Del mismo modo los pacientes tratados con rt-pa y ultrasonidos presentaban una mejor recuperación funcional a los tres meses, aunque este punto deberá ser evaluado en futuros estudios Emergencias 2008; 20:
5 TROMBOLISIS EN EL ICTUS ISQUÉMICO Trombolisis intraarterial La administración intraarterial de agentes trombolíticos se beneficia del efecto trombolítico mecánico de la introducción del propio catéter y de conseguir una mayor concentración local del fármaco. Esto se traduce en un mayor porcentaje de recanalizaciones, el 66% en el ensayo PROACT II frente al 27-70% de la trombolisis endovenosa 26. Los mayores inconvenientes de la administración intraarterial son la necesidad de contar con equipo de neurorradiología intervencionista y la demora adicional de 1,5 a 2 horas hasta el inicio del tratamiento. En el Prolyse in Acute Cerebral Thromboembolism (PROACT-I) 27 se incluyeron 40 pacientes, 26 recibieron 6 mg de pro-uroquinasa recombinante (rpro-uk, 6 mg) y heparina no fraccionada (HNF, dosis U/h) y 14 recibieron sólo HNF. Se observó una mayor recanalización, estadísticamente significativa, en los pacientes tratados con rpro-uk y una tendencia hacia una mejor situación funcional (Rankin 0-1) y menor mortalidad. En el PROACT-II 21 se incluyeron 180 pacientes con los mismos criterios que en el PROACT-I, se emplearon dosis mayores de rpro-uk (9 mg) y menores de HNF (500 u/h). El porcentaje de recanalizaciones a las 2 h en el grupo tratado con rpro-uk y en el grupo tratado sólo con HNF fue del 66% y 18%, respectivamente. La mortalidad fue similar en ambos grupos y el porcentaje de pacientes asintomáticos o levemente discapacitados a los 3 meses (Rankin 0-2) fue mayor en los pacientes tratados con rpro-uk, a pesar de que presentaron un mayor número (no significativo) de hemorragias intracraneales sintomáticas. Estos datos deberían ser replicados en otros estudios y la Food and Drug Administration (FDA) todavía no ha aceptado su uso. Trombolisis endovenosa e intraarterial combinadas Varios estudios han evaluado la viabilidad de realizar un tratamiento endovenoso e intraarterial combinado. Esta estrategia combina el inicio rápido de la trombolisis con el tratamiento endovenoso y el probable beneficio de un mayor grado de recanalización con el procedimiento intraarterial en aquellos pacientes en los que el tratamiento endovenoso no haya sido eficaz. El Emergency Management of Stroke (EMS) trial 28 comparó trombolisis endovenosa e intraarterial combinadas frente a trombolisis intraarterial en las primeras 3 horas del ictus en pacientes con un NIHSS superior a 5, y demostró que esta aproximación terapéutica es factible y puede ofrecer más grado de recanalizión frente a un tratamiento intrarterial aislado. Los estudios IMS I 29 y II 30 han evaluado el tratamiento combinado con rt-pa endovenoso a dosis de 0,6 mg/kg (15% en bolus) durante 30 minutos en pacientes con ictus de menos de 3 horas de evolución y un NIHSS igual o superior a 10. Este tratamiento inicial era seguido de arteriografía y fibrinolisis intraarterial en aquellos pacientes que presentaban oclusión arterial. El tratamiento intraarterial debía ser iniciado antes de 5 horas del inicio de los síntomas. Ambos estudios sugieren que el tratamiento endovenoso e intraarterial combinado puede ofrecer ventajas frente al tratamiento endovenoso aislado. El estudio IMS III ( evaluará la eficacia del tratamiento combinado (0,6 mg/kg endovenoso, máximo 60 mg seguido de tratamiento intraarterial) frente el tratamiento endovenoso aislado habitual (0,9 mg/kg, máximo 90 mg) 31. Trombolisis mecánica Se han implementado diferentes dispositivos con el fin de realizar embolectomía mecánica en los pacientes con ictus agudo. El más conocido es el estudio MERCI 32. En este estudio se incluyeron pacientes con oclusión arterial dentro de las primeras 8 horas del inicio de los síntomas. Este dispositivo ha demostrado una tasa de recanalización arterial del 48% (objetivo primario del estudio), pero no hay hasta el momento actual ensayos clínicos randomizados que evalúen el efecto clínico. Trombolisis en la práctica clínica Desde la aprobación por la FDA en 1996 del uso de rt-pa en el ictus isquémico de menos de 3 horas de evolución han aparecido numerosas publicaciones que muestran la experiencia del uso rutinario de la trombolisis. En general, los datos sobre la independencia funcional, mortalidad e incidencia de hemorragia intracraneal sintomática a los 3 meses son similares a los publicados en los ensayos clínicos controlados. Aunque hay trabajos que muestran una mayor mortalidad en los pacientes tratados con rt-pa en centros con poca experiencia (menos de 5 tratamientos trombolítico/año) 33, los resultados del estudio SIST-MOST no mostraron diferencias significativas en la frecuencia de complicaciones hemorrágicas o el estado neurológico a los 3 me- Emergencias 2008; 20:
6 M. Gómez-Choco Cuesta et al. ses entre los centros experimentados o con limitada experiencia en el tratamiento trombolítico 6. Sin embargo, en la práctica clínica habitual existen algunas situaciones no contempladas en los ensayos clínicos en las que el tratamiento trombolítico podría tener su indicación 34. A continuación revisaremos los datos disponibles en la literatura relacionados con estas situaciones no inhabituales en la práctica clínica. Trombolisis en la oclusión vertebrobasilar La oclusión basilar se asocia a una mortalidad del 80-90%. Este hecho ha justificado la administración empírica de trombolíticos intraarteriales con ventanas terapéuticas de 12 e incluso horas. En estos pacientes, la mortalidad se reduce a un 26-46% y se observa una evolución clínica favorable en un 50% de los casos 35. El porcentaje medio de recanalizaciones arteriales conseguidas es del 50%. Sin embargo, es posible que el tratamiento endovenoso consiga similares resultados clínicos a pesar de los menores porcentajes de recanalización arterial, gracias a que puede ser administrado mucho más rápidamente. Por ello, es materia de controversia cuál ha de ser el tratamiento adecuado para una oclusión vertebrobasilar, especialmente en casos de menos de 3 horas y se acepta que el tratamiento endovenoso pueda ser el de primera elección en estos casos 36. Trombolisis en la oclusión de la arteria carótida interna La trombolisis endovenosa es menos efectiva en la oclusión aguda de la arteria carótida interna que en la oclusión de arterias intracraneales. Linfante et al. administraron rt-pa endovenoso en las primeras 3 horas del ictus y observaron una recanalización del 88% en la oclusión aislada de la arteria cerebral media (n = 19), frente al 31%, si coexistía una oclusión de la arteria carótida interna ipsilateral (n = 17) 37. Es posible que estos pacientes pudieran beneficiarse en mayor grado de un tratamiento con trombolisis intraarterial con o sin trombolisis endovenosa asociada 38. El empleo de angioplastia con o sin stenting asociado también podría estar indicada en este grupo de pacientes 39. Disecciones arteriales En una revisión de 30 pacientes con disección carotídea, la evolución clínica y la aparición de efectos adversos fue similar a las del resto de pacientes sin disección 40,41. Aunque estos datos no permiten extraer una conclusión general, la sospecha clínica de una disección carotídea no sería una contraindicación mayor para el uso de fármacos trombolíticos. En oclusiones carotídeas debido a disección arterial, la recanalización intraarterial por medio de implantación de un stent asociado o no a trombolisis intraarterial de la arteria cerebral media podría ser superior al empleo de tratamiento endovenoso aislado 42. Una situación diferente es el ictus en relación o como forma de presentación de una disección aórtica, un cuadro clínico difícil de reconocer en la evaluación urgente de un paciente con ictus agudo. Si bien hay pocos casos descritos en la literatura, el tratamiento trombolítico endovenoso está contraindicado, y se han descrito derrame pericárdico y taponamiento cardiaco como complicaciones 43. Antecedentes recientes de cirugía mayor Una historia en los 14 días previos de cirugía mayor o el uso de fármacos anticoagulantes en el momento del ictus son una contraindicación mayor para la administración de fármacos trombolíticos. Sin embargo, se han descrito buenos resultados de la trombolisis intraarterial en pacientes con antecedentes de cirugía mayor en los 5 días previos, aunque se observó hemorragia intracraneal en 2 de los 3 pacientes a los que se había practicado una craniectomía 44. A la luz de estos datos preliminares, la trombolisis intraarterial podría ser una opción terapéutica en pacientes con ictus de menos de 3 horas e historia reciente de cirugía mayor, (excepción hecha de la craniectomía), o en tratamiento con anticoagulantes. En el caso de aquellos pacientes que han estado sometidos a un procedimiento menor y en un sitio compresible o accesible si hay complicaciones hemorrágicas, se puede llegar a plantear la trombolisis endovenosa. Uso de fármacos anticoagulantes orales El uso de fármacos anticoagulantes orales ha sido considerada una contraindicación mayor para la administración de fármacos trombolíticos en los ensayos clínicos 1-3. Sin embargo, pacientes en tratamiento con anticoagulantes orales pueden ser candidatos a tratamiento trombolítico si el INR inferior o igual a 1,7, según las guías de la American Stroke Association 45. Trombolisis en el anciano y en la edad pediátrica Los ensayos clínicos randomizados de tratamiento trombolítico habitualmente han excluido a los pacientes mayores de 80 años. Sin embargo, el ictus es muy prevalente en este grupo de población 46. Varios trabajos han evaluado la eficacia y 424 Emergencias 2008; 20:
7 TROMBOLISIS EN EL ICTUS ISQUÉMICO las complicaciones del tratamiento trombolítico en pacientes ancianos incluido nuestro medio 51. Todos ellos, y también un metaanálisis que incluye gran parte de estos de los estudios publicados 52, han demostrado que los pacientes ancianos no muestran una mayor tasa de hemorragias intracraneales que los pacientes más jóvenes, si bien presentan una mayor mortalidad y dependencia a los tres meses del ictus. Ante la ausencia de estudios clínicos randomizados, actualmente no parece que la edad avanzada en sí misma deba ser una contraindicación absoluta para recibir tratamiento trombolítico y deba de considerarse junto a otras variables como la situación funcional y la comorbilidad del paciente. Del mismo modo, los ensayos clínicos no incluían pacientes menores de 18 años. Sin embargo, algunos pacientes han sido tratados con éxito en algunos casos descritos en la literatura 53. Se ha estimado que un 1,6% de los niños con ictus han recibido tratamiento trombolítico en Estados Unidos, aunque el beneficio clínico en este grupo de pacientes no ha sido establecido 54. Las guías 2008 de la European Stroke Organization recomiendan que el rt-pa pueda ser usado en pacientes menores de 18 años y mayores de 80 años, aunque se encuentra fuera de la actual licencia europea 55. Síntomas menores o mejoría precoz de los síntomas Algunos pacientes no reciben tratamiento trombolítico al presentar sintomatología leve y estar demasiado bien para ser tratados. Sin embargo, hasta una cuarta parte de estos pacientes fallecen o no pueden ser dados de alta a su domicilio debido al empeoramiento clínico o a la persistencia de síntomas menores 56. Un 10% de los pacientes excluidos de tratamiento trombolítico por síntomas menores presentan deterioro neurológico con extensión del infarto durante las primeras 48 horas 57. Actualmente es materia de debate si estos pacientes deben ser tratados con rt-pa o no. Crisis comiciales La presencia de crisis comiciales ha sido considerada habitualmente una contraindicación para la trombolisis en los ensayos clínicos y en la práctica diaria. Ello es debido a la dificultad para diferenciar si los síntomas neurológicos son debidos a isquemia cerebral o a un fenómeno de Todd postcrítico. En el momento actual, las nuevas técnicas de neuroimagen pueden diferenciar aquellos pacientes que presentan crisis en relación a isquemia cerebral aguda y que se podrían beneficiar de tratamiento trombolítico 58. Embarazo El uso de trombolíticos durante el embarazo preocupa por el potencial riesgo de ocasionar un desprendimiento de placenta y/o pérdida del feto. El rt-pa no cruza la barrera placentaria y estudios en animales no han mostrado teratogenicidad 59. En una serie de 8 pacientes embarazadas que recibieron tratamiento fibrinolítico para el tratamiento de patología vascular cerebral (6 ictus isquémicos y dos trombosis de los senos venosos) hubo dos abortos espontáneos no relacionados con el tratamiento, y 7 de las 8 mujeres tuvieron una buena recuperación tras el ictus 60. Como todas las situaciones poco habituales, los datos son limitados y en cada caso se debe evaluar la balanza de riesgos y beneficios. Conclusiones El rt-pa endovenoso es el único tratamiento aprobado actualmente para el tratamiento del ictus isquémico agudo durante las primeras 3 horas. Sin embargo, su eficacia y la proporción de los pacientes tratados son limitados. Las nuevas técnicas de imagen y las técnicas intraarteriales se plantean en estos momentos como las herramientas que pueden permitir alargar la ventana terapéutica de las 3 horas para que más pacientes se puedan beneficiar de terapias recanalizadoras. Bibliografía 1 The NINDS rt-pa Stroke Study Group. Tissue plasminogen activator for acute ischemic stroke. N Engl J Med 1995; 333: Hacke W, Kaste M, Fieschi C, Toni D, Lesaffre E, von Kummer R, et al. Intravenous thrombolysis with recombinant tissue plasminogen activator for acute hemispheric stroke. The European Cooperative Acute Stroke Study (ECASS). JA- MA 1995;274: Hacke W, Kaste M, Fieschi C, von Kummer R, Davalos A, Meier D, et al. Randomised double-blind placebo-controlled trial of thrombolytic therapy with intravenous alteplase in acute ischaemic stroke (ECASS II). Second European-Australasian Acute Stroke Study Investigators. Lancet 1998;352: Miró O, Gómez-Angelats E, Bragulat E, Gómez-Choco M, Obach-Baurier V, Sánchez M. The possibilities of fibrinolytic treatment within the first three hours following a stroke: is there a ceiling. Rev Neurol 2007;45: The NINDS t-pa Stroke Study Group. Generalized efficacy of t-pa for Acute Stroke. Subgroup analysis of the NINDS t- PA Stroke Trial. Stroke 1997;28: Kwiatkowski TG, Libman RB, Frankel M, Tilley BC, Mor- Emergencias 2008; 20:
8 M. Gómez-Choco Cuesta et al. genstern LB, Lu M, et al. Effects of tissue plasminogen activator for acute ischemic stroke at one year. National Institute of Neurological Disorders and Stroke Recombinant Tissue Plasminogen Activator Stroke Study Group. N Engl J Med 1999;340: Wahlgren N, Ahmed N, Davalos A, Ford GA, Grond M, Hacke W, et al. Thrombolysis with alteplase for acute ischemic stroke in the Safe Implementation of Thrombolysis in Stroke-Monitoring Study (SITS-MOST): an observational study. The Lancet 2007;369: Wardlaw JM. Overview of Cochrane thrombolysis metaanalysis. Neurology 2001;57(5 Suppl 2):S Tanne D, Kasner SE, Demchuk AM, Koren-Morag N, Hanson S, Grond M, et al. Markers of increased risk of intracerebral hemorrhage after intravenous recombinant tissue plasminogen activator therapy for acute ischemic stroke in clinical practice: the Multicenter rt-pa Stroke Survey. Circulation 2002;105: Intracerebral hemorrhage after intravenous t-pa therapy for ischemic stroke. The NINDS t-pa Stroke Study Group. Stroke 1997;28: Larrue V, von Kummer RR, Muller A, Bluhmki E. Risk factors for severe hemorrhagic transformation in ischemic stroke patients treated with recombinant tissue plasminogen activator: a secondary analysis of the European-Australasian Acute Stroke Study (ECASS II). Stroke 2001;32: Martí-Fabregas J, Bravo Y, Cocho D, Martí-Vilalta JL, Diaz-Manera J, San Román L, et al. Frequency and predictors of symptomatic intracerebral hemorrage in patients with ischemic stroke trteated with recombinant tissue plasminogen activator outside clinical trials. Cerebrovascular Dis 2007;23: Lopez-Yunez AM, Bruno A, Williams LS, Yilmaz E, Zurru C, Biller J. Protocol violations in community-based rtpa stroke treatment are associated with symptomatic intracerebral hemorrhage. Stroke 2001;32: Clark WM, Wissman S, Albers GW, Jhamandas JH, Madden KP, Hamilton S. Recombinant tissue-type plasminogen activator (Alteplase) for ischemic stroke 3 to 5 hours after symptom onset. The ATLANTIS Study: a randomized controlled trial. Alteplase Thrombolysis for Acute Noninterventional Therapy in Ischemic Stroke. JAMA 1999;282: Marler JR, Tilley BC, Lu M, Brott TG, Lyden PC, Grotta JC, et al. Early stroke treatment associated with better outcome: the NINDS rt-pa stroke study. Neurology 2000;55: Association of outcome with early stroke treatment: poled analysis of ATLANTIS, ECASS, and NINDS rt-pa stroke trials. Lancet 2004;363: Albers GW. Expanding the window for thrombolytic therapy in acute stroke. The potential role of acute MRI for patient selection. Stroke 1999;30: Rother J, Schellinger PD, Gass A, Siebler M, Villringer A, Fiebach JB, et al. Effect of intravenous thrombolysis on MRI parameters and functional outcome in acute stroke. Stroke 2002;33: Albers GW, Thijs VN, Wechsler L, Kemp S, Schlaug G, Skalabrin E, et al. Magnetic resonance imaging profiles predict clinical response to early reperfusion: The Diffusion and Perfusion Imaging Evaluation for Understanding Stroke Evolution (DEFUSE) Study. Ann Neurol 2006;60: Schellinger PD, Thomalla G, Fiehler J, Köhrmann M, Molina CA, Neumann-Haefelin T, et al. MRI-based and CT-based thrombolytic therapy in acute stroke within and beyond established time windows: an analysis of 1210 patients. Stroke 2007;38: Hacke W, Albers G, Al-Rawi Y, Bogousslavsky J, Davalos A, Eliasziw M, et al. The Desmoteplase in Acute Ischemic Stroke Trial (DIAS) A Phase II MRI-Based-9-Hour window acute stroke thrombolysis trial with intravenous desmoteplase. Stroke 2005;36: Furlan AJ, Eyding D, Albers GW, Al-Rawi Y, Lees KR, Rowley HA, et al. Dose Escalation of Desmoteplase for Acute Ischemic Stroke (DEDAS). Evidence of safety and efficacy 3 to 9 hours after stroke onset. Stroke 2006;37: Hacke W. Cerebrovasc Dis 2007; 23(suppl 2): 54. Abstract 24 Alexandrov AV, Demchuk AM, Felberg RA, Christou I, Barber PA, Burgin WS, et al. High rate of complete recanalization and dramatic clinical recovery during tpa infusion when continuously monitored with 2-MHz transcranial doppler monitoring. Stroke 2000;31: Alexandrov AV, Molina CA, Grotta JC, Garami Z, Ford SR, Alvarez-Sabin J, et al. Ultrasound-enhanced systemic thrombolysis for acute ischemic stroke. N Engl J Med 2004;351: Furlan A, Higashida R, Wechsler L, Gent M, Rowley H, Kase C, et al. Intra-arterial prourokinase for acute ischemic stroke. The PROACT II study: a randomized controlled trial. Prolyse in Acute cerebral thromboembolism. JAMA 1999;282: Del Zoppo GJ, Higashida RT, Furlan AJ, Pessin MS, Rowley HA, Gent M. PROACT: a phase II randomized trial of recombinant pro-urokinase by direct arterial delivery in acute middle cerebral artery stroke. PROACT Investigators. Prolyse in Acute Cerebral Thromboembolism. Stroke 1998;29: Lewandowski CA, Frankel M, Tomsick TA, Broderick J, Frey J, Clark W, et al. Combined intravenous and intra-arterial r- TPA versus intra-arterial therapy of acute ischemic stroke: Emergency Management of Stroke (EMS) Bridging Trial. Stroke 1999;30: IMS study investigators. Combined intravenous and intraarterial recanalization for acute ischemic stroke. The Interventional Management of Stroke Study. Stroke 2004;35: The Interventional Management of Stroke (IMS) II Study. Stroke 2007;38: IMS III trial ( 32 Smith WS, Sung G, Starkman S, Saver JL, Kidwell CS, Gobin YP. Fety and efficacy of mechanical embolectomy in acute ischemic stroke: results of the MERCI trial. Stroke 2005;36: Heuschmann PU, Berger K, Misselwitz B, Hermanek P, Leffmann C, Adelmann M, et al. Frequency of thrombolytic therapy in patients with acute ischemic stroke and the risk of in-hospital mortality the German Stroke Registers Study Group. Stroke 2003;34: De Keyser J, Gdovinová Z, Uyttenboogaart M, Vroomen PC, Jan Luijckx G. Intravenous alteplase for stroke. Beyond the guidelines and in particular clinical situations. Stroke 2007;38: Brandt T, von Kummer R, Muller-Kuppers M, Hacke W. Thrombolytic therapy of acute basilar artery occlusion. Variables affecting recanalization and outcome. Stroke 1996;27: Lindsberg PJ, Mattle HP. Therapy of basilar artery occlusion. A systematic analysis comparing intra-arterial and intravenous thrombolysis. Stroke 2006;37: Linfante I, Llinas RH, Selim M, Chaves C, Kumar S, Parker RA, Caplan LR, Schlaug G. Clinical and vascular outcome in internal carotid artery versus middle cerebral artery occlusions after intravenous tissue plasminogen activator. Stroke 2002;33: Emergencias 2008; 20:
9 TROMBOLISIS EN EL ICTUS ISQUÉMICO 38 Zaidat OO, Suarez JI, Santillan C, Sunshine JL, Tarr RW, Paras VH, et al. Response to intra-arterial and combined intravenous and intra-arterial thrombolytic therapy in patients with distal internal carotid artery occlusion. Stroke 2002;33: Lavalle e PC, Mazighi M, Saint-Maurice J-P, Meseguer E, Abboud H, Klein IF, et al. Stent-Assisted endovascular thrombolysis versus intravenous thrombolysis in internal carotid artery dissection with tandem internal carotid and middle cerebral artery occlusion. Stroke 2007;38: Derex L, Nighoghossian N, Turjman F, Hermier M, Honnorat J, Neuschwander P, et al. Intravenous tpa in acute ischemic stroke related to internal carotid artery dissection. Neurology 2000;54: Arnold M, Nedeltchev K, Sturzenegger M, Schroth G, Loher TJ, Stepper F, et al. Thrombolysis in patients with acute stroke caused by cervical artery dissection: analysis of 9 patients and review of the literature. Arch Neurol 2002;59: Lavallée PC, Msazighi M, Saint-Maurice JP, Meseguer E, Abboud H, Klein IF, et al. Stent-Assisted endovascular thrombolisis versus intravenous thrombolysis in internal carotid artery dissection with tandem internal carotid and middle cerebral artery occlusion. Stroke 2007;38: Gaul C, Dietrich W, Friedrich I, SirchJ, Erbguth FJ. Neurological symptoms in type A aortic dissections. Stroke 2007;38: Chalela JA, Katzan I, Liebeskind DS, Rasmussen P, Zaidat O, Suarez JI, et al. Safety of intra-arterial thrombolysis in the postoperative period. Stroke 2001;32: American Academy of Neurology affirms the value of this guideline as an Quality of Care Outcomes in Research Interdisciplinary Working Groups: The Intervention Council, and the Atherosclerotic Peripheral Vascular Disease and Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Guideline From the American Heart Association/American Stroke Association Guidelines for the Early Management of Adults With Ischemic Stroke: A educational tool for neurologists. Stroke 2007;38; Kolominsky-Rabas PL, Sarti C, Heuschmann PU, Graf C. A prospective community based study of stroke in Germany- The Erlangen Stroke Project(ESPro): incidence and case fatality at, 3 and 12 months. Stroke 1998;29: Tanne D, Gorman MJ, Bates VE, Kasner SE, Scott P, Verro P, et al. Intravenous tissue plasminogen activator for acute ischemic stroke in patients aged 80 years and older. The tpa stroke Survey experience. Stroke 2000;31: Berrouschot J, Röther J, Glahn J, Kucinski T, Fiehler J, Thomalla G. Outcome and severe hemorragic complications of intravenous thrombolysis with tissue plasminogen activator in very old ( 80 years) stroke patients. Stroke 2005;36: Sylaja PN, Cote R, Buchar AM, Hill MD, Canadian Alteplase for Stroke Effectiveness Study (CASES) Investigators. Thrombolysis in patients older than 80 years with acute ischemic stroke: Canadian alteplase for stroke effectiveness study. J Neurol Neurosurg Psychiatry 2006;77: Engelter ST, Reichhart M, Sekoranja L, Georgiadis D, Baumann A, Weder B, et al. Thrombolysis in stroke patients aged 80 years and older: Swiss survey of IV thrombolysis. Neurology 2005;65: Gómez-Choco M, Obach V, Urra X, Amaro S, Cervera A, Vargas M, et al. The response to IV rt-pa in very old stroke patients. Eur J Neurol 2008;15: Engelter ST, Bonati LH, Lyrer P. Intravenous trhombolysis in stroke patients of 80 versus < 80 years of age-a systematic review across cohort studies. Age and Ageing 2006;35: Carlson MD, Leber S, Deveikis J, Silverstein FS. Successful use of rt-pa in pediatric stroke. Neurology 2001;57: Janjua N, Nasar A, Lynch JK, Qureshi AI. Thrombolysis for ischemic stroke in children: data from the nationwide inpatient sample. Stroke 2007;38: The European Stroke Organisation (ESO) Executive Committee and the ESO Writing Committee. Guidelines for Management of Ischaemic Stroke and Transient Ischaemic Attack Cerebrovasc Dis 2008;25: Smith EE, Abdullah AR, Petkovska I, Rosenthal E, Koroshetz WJ, Schwamm LH. Poor outcomes in patients who do not receive intravenous tissue plasminogen activator because of mild or improving ischemic stroke. Stroke 2005;36: Rajajee V, Kidwell C, Starkman S, Ovbiagele B, Alger JR, Villablanca P, et al. Early MRI and outcomes of untreated patients with mild or improving ischemic stroke. Neurology 2006;67: Selim M, Kumar S, Fink J, Schlaug G, Caplan LR, Linfante I. Seizure at stroke onset: should it be and absolute contraindication to thrombolysis? Cerebrovasc Dis 2002;14: Leon Hardt G, Gaul C, Nietsch HH, Buerke M, Schleussner E. Thrombolytic therapy in pregnancy. J Thromb Thrombolysis 2006;21: Murugappan A, Coplin WN, Al-Sadat AN, McAllen KJ, Schwamm LH, Weschsler LR, et al. Thrombolytic therapy of acute ischemic stroke during pregnancy. Neurology 2006;66: Thrombolysis in ischemic stroke Gómez-Choco M, Obach V Intravenous tissue plasminogen activator (rt-pa) is the only drug currently approved for the treatment of acute ischemic stroke in the first 3 hours after onset of symptoms. However, only a small percentage of stroke patients are candidates for rt-pa therapy. Newer imaging techniques, particularly magnetic resonance imaging, offer essential tools for selecting patients who would benefit from thrombolysis more than 3 hours after the onset of symptoms. Intra-arterial techniques will also play an important role in treating acute stroke in the future. [Emergencias 2008;20: ] Key words: Thrombolytic therapy. Stroke. Tissue plasminogen activator (rt-pa). Emergencias 2008; 20:
Araceli Menéndez Saldaña R-3 Medicina Interna H. U. La Paz
 Araceli Menéndez Saldaña R-3 Medicina Interna H. U. La Paz -Único tratamiento revascularizador aprobado en el tratamiento del ictus isquémico FDA 1998 EMA 2003 NINDS trial (1995): ventana terapéutica 3
Araceli Menéndez Saldaña R-3 Medicina Interna H. U. La Paz -Único tratamiento revascularizador aprobado en el tratamiento del ictus isquémico FDA 1998 EMA 2003 NINDS trial (1995): ventana terapéutica 3
CÓDIGO ICTUS: TRATAMIENTO TERCIARIO DEL ICTUS AGUDO
 CÓDIGO ICTUS: TRATAMIENTO TERCIARIO DEL ICTUS AGUDO Arturo Renú Jornet, Sergio Amaro Delgado Unitat Funcional de Patologia Vascular Cerebral. Hospital Clínic. Barcelona Introducción El ictus es la patología
CÓDIGO ICTUS: TRATAMIENTO TERCIARIO DEL ICTUS AGUDO Arturo Renú Jornet, Sergio Amaro Delgado Unitat Funcional de Patologia Vascular Cerebral. Hospital Clínic. Barcelona Introducción El ictus es la patología
Prevención secundaria del ictus en sujetos hipertensos. Meta terapéutica pasada la fase aguda del ictus.
 Prevención secundaria del ictus en sujetos hipertensos. Meta terapéutica pasada la fase aguda del ictus. Pedro Armario (1,2) (1) Jefe de Servicio Área Riesgo Vascular (2) Servicio de Medicina Interna Hospital
Prevención secundaria del ictus en sujetos hipertensos. Meta terapéutica pasada la fase aguda del ictus. Pedro Armario (1,2) (1) Jefe de Servicio Área Riesgo Vascular (2) Servicio de Medicina Interna Hospital
Stroke 1991;22;1105-1107 Nihilismo; (Latín) Nihil, significa Nada.
 Stroke 1991;22;1105-1107 Nihilismo; (Latín) Nihil, significa Nada. Un Nihilista terapéutico es aquel que muestra escepticismo hacia el valor de Los medicamentos Todo paciente con infarto cerebral agudo
Stroke 1991;22;1105-1107 Nihilismo; (Latín) Nihil, significa Nada. Un Nihilista terapéutico es aquel que muestra escepticismo hacia el valor de Los medicamentos Todo paciente con infarto cerebral agudo
Evaluacion y tratamiento de infarto cerebral agudo
 Evaluacion y tratamiento de infarto cerebral agudo Dr. Gustavo Andrés Ortiz Jefe de Servicio de Neurología de Sanatorio Allende (Nueva Cordoba) 15/8/2014 Infarto cerebral agudo Resumen Evaluacion general
Evaluacion y tratamiento de infarto cerebral agudo Dr. Gustavo Andrés Ortiz Jefe de Servicio de Neurología de Sanatorio Allende (Nueva Cordoba) 15/8/2014 Infarto cerebral agudo Resumen Evaluacion general
Nuevas estrategias en el manejo endovascular del infarto cerebral agudo
 Nuevas estrategias en el manejo endovascular del infarto cerebral agudo Dr. Paúl Mejía, Departamento de Hemodinamia Hospital Alcívar, Guayaquil, Ecuador. Dr. Carlos Valle, Departamento de Hemodinamia Hospital
Nuevas estrategias en el manejo endovascular del infarto cerebral agudo Dr. Paúl Mejía, Departamento de Hemodinamia Hospital Alcívar, Guayaquil, Ecuador. Dr. Carlos Valle, Departamento de Hemodinamia Hospital
PROTOCOLO TROMBOLISIS EN EL ICTUS ISQUEMICO
 PROTOCOLO TROMBOLISIS EN EL ICTUS ISQUEMICO 1. Criterios de Inclusión para realizar trombolisis Debe cumplir los siguientes criterios de Inclusión: 1.- A la llegada del paciente al Hospital el inicio de
PROTOCOLO TROMBOLISIS EN EL ICTUS ISQUEMICO 1. Criterios de Inclusión para realizar trombolisis Debe cumplir los siguientes criterios de Inclusión: 1.- A la llegada del paciente al Hospital el inicio de
El ataque cerebral es una de las principales causas
 Avances en el tratamiento del accidente cerebrovascular isquémico José Luis Manterola V., Violeta Díaz T. Unidad Vascular, Departamento de Neurología y Neurocirugía, HCUCh. SUMMARY Stroke is a devastating
Avances en el tratamiento del accidente cerebrovascular isquémico José Luis Manterola V., Violeta Díaz T. Unidad Vascular, Departamento de Neurología y Neurocirugía, HCUCh. SUMMARY Stroke is a devastating
Abordaje del paciente con Enfermedad Cerebro Vascular
 Abordaje del paciente con Enfermedad Cerebro Vascular Felipe Santiago Zapata Aristizábal Urgentólogo UdeA Fellow MCCI - UdeA Hospital General de Medellín Julio de 2013 Cerebro 2% de la masa corporal 15-20%
Abordaje del paciente con Enfermedad Cerebro Vascular Felipe Santiago Zapata Aristizábal Urgentólogo UdeA Fellow MCCI - UdeA Hospital General de Medellín Julio de 2013 Cerebro 2% de la masa corporal 15-20%
Evidencias de las estatinas en enfermedad no coronaria: ictus y enfermedad arterial periférica. Carlos Lahoz
 Evidencias de las estatinas en enfermedad no coronaria: ictus y enfermedad arterial periférica Carlos Lahoz Grandes ensayos con estatinas Estatinas e ictus Niveles de colesterol y riesgo de muerte por
Evidencias de las estatinas en enfermedad no coronaria: ictus y enfermedad arterial periférica Carlos Lahoz Grandes ensayos con estatinas Estatinas e ictus Niveles de colesterol y riesgo de muerte por
MANEJO DEL ACCIDENTE
 MANEJO DEL ACCIDENTE CEREBRO-VASCULAR ISQUÉMICO AGUDO ACUTE ISCHEMIC STROKE THERAPY DR. FERNANDO ARAYA D. (1) 1. Servicio de Neurología, Hospital del Salvador. fernaadiaz@mi.cl RESUMEN El infarto cerebral
MANEJO DEL ACCIDENTE CEREBRO-VASCULAR ISQUÉMICO AGUDO ACUTE ISCHEMIC STROKE THERAPY DR. FERNANDO ARAYA D. (1) 1. Servicio de Neurología, Hospital del Salvador. fernaadiaz@mi.cl RESUMEN El infarto cerebral
RACE (Rapid Arterial occlusion Evaluation)
 RACE (Rapid Arterial occlusion Evaluation) Diseño y validación prehospitalaria de una escala neurológica para la predicción de una oclusión arterial proximal en los pacientes con un ictus isquémico agudo
RACE (Rapid Arterial occlusion Evaluation) Diseño y validación prehospitalaria de una escala neurológica para la predicción de una oclusión arterial proximal en los pacientes con un ictus isquémico agudo
Tratamiento específico del ACV agudo 2015:
 Tratamiento específico del ACV agudo 2015: Infarto cerebral Hemorragia intracerebral Proyecto ÑANDÚ Vigilancia Epidemiológica y evaluación de intervenciones en Enfermedad Cerebrovascular en la Provincia
Tratamiento específico del ACV agudo 2015: Infarto cerebral Hemorragia intracerebral Proyecto ÑANDÚ Vigilancia Epidemiológica y evaluación de intervenciones en Enfermedad Cerebrovascular en la Provincia
Lourdes Betegon 1 ; Cristina Canal 1 ; Marina De Salas-Cansado 2
 Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
Valor de los signos precoces y localizadores de isquemia en la evolución postfibrinolisis de los pacientes con ICTUS isquémico
 Valor de los signos precoces y localizadores de isquemia en la evolución postfibrinolisis de los pacientes con ICTUS isquémico Carlos Martínez Gómez, Federico Ballenilla Marco, Luis Concepción Aramendia,
Valor de los signos precoces y localizadores de isquemia en la evolución postfibrinolisis de los pacientes con ICTUS isquémico Carlos Martínez Gómez, Federico Ballenilla Marco, Luis Concepción Aramendia,
FIBRINOLISIS EN ACV MARÍA PAZO NÚÑEZ SERVICIO DE MEDICINA INTERNA HOSPITAL CLÍNICO UNIVERSITARIO
 FIBRINOLISIS EN ACV MARÍA PAZO NÚÑEZ SERVICIO DE MEDICINA INTERNA HOSPITAL CLÍNICO UNIVERSITARIO ACV. DEFINICION. TIPOS. ACV o ictus: Comienzo brusco de un déficit neurológico focal, no progresivo. Producida
FIBRINOLISIS EN ACV MARÍA PAZO NÚÑEZ SERVICIO DE MEDICINA INTERNA HOSPITAL CLÍNICO UNIVERSITARIO ACV. DEFINICION. TIPOS. ACV o ictus: Comienzo brusco de un déficit neurológico focal, no progresivo. Producida
Enfermedades cerebrovasculares. Artículo original
 kranion 2007;7:22-8 Enfermedades cerebrovasculares Artículo original Estudio ultrasonográfico en la fase aguda del ictus isquémico: predictor pronóstico del tratamiento trombolítico endovenoso M. Rubiera,
kranion 2007;7:22-8 Enfermedades cerebrovasculares Artículo original Estudio ultrasonográfico en la fase aguda del ictus isquémico: predictor pronóstico del tratamiento trombolítico endovenoso M. Rubiera,
Qué Mide? Arteriosclerosis Sistémica. Disminución n de calibre de las arterias de extremidades inferiores.
 Indice Tobillo-Brazo Nieves Martell Claros Jefe de Sección. Unidad de HTA. Jefe de Servicio de Medicina Interna (en funciones). Hospital Clínico San Carlos. Madrid. Qué Mide? Disminución n de calibre de
Indice Tobillo-Brazo Nieves Martell Claros Jefe de Sección. Unidad de HTA. Jefe de Servicio de Medicina Interna (en funciones). Hospital Clínico San Carlos. Madrid. Qué Mide? Disminución n de calibre de
TRATAMIENTO PREHOSPITALARIO DEL ICTUS EN EL PRINCIPADO DE ASTURIAS CÓDIGO ICTUS
 TRATAMIENTO PREHOSPITALARIO DEL ICTUS EN EL PRINCIPADO DE ASTURIAS CÓDIGO ICTUS UNIDAD DE COORDINACIÓN DEL PROGRAMA MARCO DE ATENCIÓN A URGENCIAS Y EMERGENCIAS SANITARIAS (SAMU ASTURIAS) UNIDAD DE ICTUS.
TRATAMIENTO PREHOSPITALARIO DEL ICTUS EN EL PRINCIPADO DE ASTURIAS CÓDIGO ICTUS UNIDAD DE COORDINACIÓN DEL PROGRAMA MARCO DE ATENCIÓN A URGENCIAS Y EMERGENCIAS SANITARIAS (SAMU ASTURIAS) UNIDAD DE ICTUS.
La malaltia vascular cerebral a l àrea Barcelona Litoral Mar. Dra. Ana Rodríguez Campello Servei de Neurologia
 La malaltia vascular cerebral a l àrea Barcelona Litoral Mar Dra. Ana Rodríguez Campello Servei de Neurologia El ictus como problema de salud Alta incidencia (200/100.000 hab/año). Segunda causa global
La malaltia vascular cerebral a l àrea Barcelona Litoral Mar Dra. Ana Rodríguez Campello Servei de Neurologia El ictus como problema de salud Alta incidencia (200/100.000 hab/año). Segunda causa global
EDUCANEURO MODULO 4 03/05/2012 ICTUS MANEJO EN LA FASE AGUDA DEL ICTUS
 EDUCANEURO ICTUS A García Pastor, P Sobrino García Unidad de Ictus, Servicio de Neurología Hospital General Universitario Gregorio Marañón, Madrid MODULO 4 MANEJO EN LA FASE AGUDA DEL ICTUS El cerebro
EDUCANEURO ICTUS A García Pastor, P Sobrino García Unidad de Ictus, Servicio de Neurología Hospital General Universitario Gregorio Marañón, Madrid MODULO 4 MANEJO EN LA FASE AGUDA DEL ICTUS El cerebro
Endovascular Treatment of the Acute Stroke
 Tratamiento Endovascular del Accidente Vascular Encefálico Agudo Endovascular Treatment of the Acute Stroke Dr. Francisco Mena G. (1). 1. Neurorradiología. Departamento de Diagnóstico por Imágenes. Clínica
Tratamiento Endovascular del Accidente Vascular Encefálico Agudo Endovascular Treatment of the Acute Stroke Dr. Francisco Mena G. (1). 1. Neurorradiología. Departamento de Diagnóstico por Imágenes. Clínica
ACV ARTERIAL ISQUÉMICO
 ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
Qué exploraciones hay que realizar a un paciente con ictus?
 Qué exploraciones hay que realizar a un paciente con ictus? Juan Carlos Portilla Cuenca e Ignacio Casado Naranjo Unidad de Ictus. Sección de Neurología. Hospital San Pedro de Alcántara. Cáceres. Departamento
Qué exploraciones hay que realizar a un paciente con ictus? Juan Carlos Portilla Cuenca e Ignacio Casado Naranjo Unidad de Ictus. Sección de Neurología. Hospital San Pedro de Alcántara. Cáceres. Departamento
Dra. Icíar Martínez López. 19 de Octubre 2011
 Manejo terapéutico del SCA Dra. Icíar Martínez López. Hospital Universitario Son Espases. Palma de Mallorca iciar.martinez@ssib.es 19 de Octubre 2011 Qué dos ámbitos tenemos que valorar? 1.Uso agudo 2.Uso
Manejo terapéutico del SCA Dra. Icíar Martínez López. Hospital Universitario Son Espases. Palma de Mallorca iciar.martinez@ssib.es 19 de Octubre 2011 Qué dos ámbitos tenemos que valorar? 1.Uso agudo 2.Uso
COORDINACIÓN Y ACTIVACIÓN ICTUS. Joaquín Borja
 COORDINACIÓN Y ACTIVACIÓN ICTUS Manejo del paciente ICTUS en el ámbito prehospitalario DOS VERTIENTES Coordinación del código ictus: Sospecha y detección telefónica de esta patología para prealerta de
COORDINACIÓN Y ACTIVACIÓN ICTUS Manejo del paciente ICTUS en el ámbito prehospitalario DOS VERTIENTES Coordinación del código ictus: Sospecha y detección telefónica de esta patología para prealerta de
Ana Cristina Muñoz Boyero QIR 2 Análisis Clínicos
 XX JORNADA de FORMACIÓN INTERHOSPITALARIA del LABORATORIO CLÍNICO Laboratorio Clínico en el diagnóstico de las Enfermedades Neurológicas Ana Cristina Muñoz Boyero QIR 2 Análisis Clínicos Hace más de 2400
XX JORNADA de FORMACIÓN INTERHOSPITALARIA del LABORATORIO CLÍNICO Laboratorio Clínico en el diagnóstico de las Enfermedades Neurológicas Ana Cristina Muñoz Boyero QIR 2 Análisis Clínicos Hace más de 2400
El Plan Asistencial al ictus en la Comunidad de Madrid
 El Plan Asistencial al ictus en la Comunidad de Madrid E l reconocimiento del ictus como un importante problema de salud pública debido a su elevada incidencia y prevalencia 1-3, el hecho de que sus devastadores
El Plan Asistencial al ictus en la Comunidad de Madrid E l reconocimiento del ictus como un importante problema de salud pública debido a su elevada incidencia y prevalencia 1-3, el hecho de que sus devastadores
Enfermedad Vascular Periférica: Aspectos Clínicos
 Enfermedad Vascular Periférica: Aspectos Clínicos Dr. Ignacio Bluro Jefe Sección Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Conflictos de interés
Enfermedad Vascular Periférica: Aspectos Clínicos Dr. Ignacio Bluro Jefe Sección Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Conflictos de interés
Trombolisis cerebral. Dra. Anita Olivos Jeneral. Neurólogo. Hospital Carlos van Buren. Equipo Vascular. 2015
 Trombolisis cerebral Dra. Anita Olivos Jeneral. Neurólogo. Hospital Carlos van Buren. Equipo Vascular. 2015 Equipo Vascular Neurólogos: Dra. Gisella Tapia Dr. Irving Santos Dr. Francisco Castilla Dr. Felipe
Trombolisis cerebral Dra. Anita Olivos Jeneral. Neurólogo. Hospital Carlos van Buren. Equipo Vascular. 2015 Equipo Vascular Neurólogos: Dra. Gisella Tapia Dr. Irving Santos Dr. Francisco Castilla Dr. Felipe
Evidencia sobre Estatinas en ACV. Dr. Andrés Gaye
 Evidencia sobre Estatinas en ACV Dr. Andrés Gaye Objetivos 1) Analizar las características generales de las estatinas. 2) Valorar la evidencia actual sobre su rol en la prevención secundaria del ACV/AIT.
Evidencia sobre Estatinas en ACV Dr. Andrés Gaye Objetivos 1) Analizar las características generales de las estatinas. 2) Valorar la evidencia actual sobre su rol en la prevención secundaria del ACV/AIT.
CÓDIGO ICTUS. Juan Fco Benítez Macías FEA Medicina Interna-SCCU H. U. Puerto Real, Cádiz
 CÓDIGO ICTUS Juan Fco Benítez Macías FEA Medicina Interna-SCCU H. U. Puerto Real, Cádiz MC: Mujer de 67 años Urgencias-ambulancia Debilidad en hemicuerpo derecho AP: HTA. 10 años. Enalapril 10 mg/d. Mal
CÓDIGO ICTUS Juan Fco Benítez Macías FEA Medicina Interna-SCCU H. U. Puerto Real, Cádiz MC: Mujer de 67 años Urgencias-ambulancia Debilidad en hemicuerpo derecho AP: HTA. 10 años. Enalapril 10 mg/d. Mal
Arteriopatía de miembros inferiores: algoritmos diagnósticos.
 Arteriopatía de miembros inferiores: algoritmos diagnósticos. Dr. Ignacio Bluro MTSAC Jefe Unidad Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Director
Arteriopatía de miembros inferiores: algoritmos diagnósticos. Dr. Ignacio Bluro MTSAC Jefe Unidad Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Director
Trabajo original. Javier D. Triana (1), Gina P. Becerra (2)
 Trabajo original Acta Neurológica Colombiana Tiempo puerta-tac antes y después de la implementación de una vía clínica para la atención de los pacientes que ingresan con diagnóstico de ACV isquémico hiperagudo
Trabajo original Acta Neurológica Colombiana Tiempo puerta-tac antes y después de la implementación de una vía clínica para la atención de los pacientes que ingresan con diagnóstico de ACV isquémico hiperagudo
ELABORADO POR REVISADO POR APROBADO POR
 PÁGINA 1 DE 13 CUADRO DE APROBACIÓN: ELABORADO POR REVISADO POR APROBADO POR PÁGINA 2 DE 13 Juliana Coral Luis Zarco Daniel Nariño Felipe Pretelt Carolina Ruiz Dr Felipe Pretelt Fecha y Firma 11-30-09
PÁGINA 1 DE 13 CUADRO DE APROBACIÓN: ELABORADO POR REVISADO POR APROBADO POR PÁGINA 2 DE 13 Juliana Coral Luis Zarco Daniel Nariño Felipe Pretelt Carolina Ruiz Dr Felipe Pretelt Fecha y Firma 11-30-09
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
Pronóstico del resultado de pacientes que sufrieron un accidente cerebrovascular isquémico y que reciben tratamiento con trombolisis IV Puntaje DRAGON
 Pronóstico del resultado de pacientes que sufrieron un accidente cerebrovascular isquémico y que reciben tratamiento con trombolisis IV Puntaje DRAGON D. Strbian, MD, PhD A. Meretoja, MD, PhD, MSc (Especialista
Pronóstico del resultado de pacientes que sufrieron un accidente cerebrovascular isquémico y que reciben tratamiento con trombolisis IV Puntaje DRAGON D. Strbian, MD, PhD A. Meretoja, MD, PhD, MSc (Especialista
Metodología: Artículo: Tratamiento antihipertensivo en el ACV agudo (Cortesía de IntraMed.com)
 Sesiones científicas de la American Heart Association, Dallas 2013 Efectos de la reducción inmediata de la presión arterial sobre la muerte y la discapacidad severa en pacientes con ACV isquémico agudo
Sesiones científicas de la American Heart Association, Dallas 2013 Efectos de la reducción inmediata de la presión arterial sobre la muerte y la discapacidad severa en pacientes con ACV isquémico agudo
IMPORTANCIA DE LA PREVENCIÓN EN EL ACCIDENTE CEREBROVASCULAR (ACV)
 IMPORTANCIA DE LA PREVENCIÓN EN EL ACCIDENTE CEREBROVASCULAR (ACV) II JORNADAS INTERNACIONALES DE INVESTIGACIÓN EN EDUCACIÓN Y SALUD: "Experiencias en educación y salud transcultural" AUTORES: Muñoz Asensio,
IMPORTANCIA DE LA PREVENCIÓN EN EL ACCIDENTE CEREBROVASCULAR (ACV) II JORNADAS INTERNACIONALES DE INVESTIGACIÓN EN EDUCACIÓN Y SALUD: "Experiencias en educación y salud transcultural" AUTORES: Muñoz Asensio,
Módulo 1. Aspectos generales Y prevención primaria GUÍA PARA EL PONENTE
 Módulo 1 Aspectos generales Y prevención primaria GUÍA PARA EL PONENTE Índice 1. Introducción al módulo 2. Caso de ASPECTOS GENERALES DEL ICTUS Mujer con dificultad para hablar a) Esquema metodológico
Módulo 1 Aspectos generales Y prevención primaria GUÍA PARA EL PONENTE Índice 1. Introducción al módulo 2. Caso de ASPECTOS GENERALES DEL ICTUS Mujer con dificultad para hablar a) Esquema metodológico
Ictus: Fase aguda. Servei de Rehabilitació i medicina Física Unitat de Neurorehabilitació Dra. MJ Durà Mata
 Ictus: Fase aguda. Servei de Rehabilitació i medicina Física Unitat de Neurorehabilitació Dra. MJ Durà Mata 24 de Novembre 2012 VIII Congrés de la Societat CatalanoBalear de Fisioteràpia ICTUS Definición:
Ictus: Fase aguda. Servei de Rehabilitació i medicina Física Unitat de Neurorehabilitació Dra. MJ Durà Mata 24 de Novembre 2012 VIII Congrés de la Societat CatalanoBalear de Fisioteràpia ICTUS Definición:
SCACEST: TRATAMIENTO ANTITROMBÓTICO PREHOSPITALARIO
 SCACEST: TRATAMIENTO ANTITROMBÓTICO PREHOSPITALARIO Alejandro Diego Nieto Hemodinámica y Cardiología Intervencionista Hospital Universitario de Salamanca A. Diego Nieto 2013 ADVERTENCIA Necrosis Tiempo
SCACEST: TRATAMIENTO ANTITROMBÓTICO PREHOSPITALARIO Alejandro Diego Nieto Hemodinámica y Cardiología Intervencionista Hospital Universitario de Salamanca A. Diego Nieto 2013 ADVERTENCIA Necrosis Tiempo
Dr. José Antonio Ramírez Calvo INPerIER
 Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Reunión Científica Red de Enfermedades Vasculares Cerebrales (INVICTUS RD12/0014/0010)
 Reunión Científica Red de Enfermedades Vasculares Cerebrales (INVICTUS RD12/0014/0010) Grupo de Estudio Enfermedades Cerebrovasculares Hospital Dr. Josep Trueta de Girona/IdiBGi (RU8) Dto. de Farmacología/Facultad
Reunión Científica Red de Enfermedades Vasculares Cerebrales (INVICTUS RD12/0014/0010) Grupo de Estudio Enfermedades Cerebrovasculares Hospital Dr. Josep Trueta de Girona/IdiBGi (RU8) Dto. de Farmacología/Facultad
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TRATAMIENTO DEL ICTUS ISQUÉMICO EN FASE AGUDA.
 TRATAMIENTO DEL ICTUS ISQUÉMICO EN FASE AGUDA. Tiempo es cerebro Gerardo Fortea. Hospital Doctor Moliner. INTRODUCCIÓN. El ictus es la causa más importante de discapacidad a largo plazo en Europa. Es además
TRATAMIENTO DEL ICTUS ISQUÉMICO EN FASE AGUDA. Tiempo es cerebro Gerardo Fortea. Hospital Doctor Moliner. INTRODUCCIÓN. El ictus es la causa más importante de discapacidad a largo plazo en Europa. Es además
Seguridad de la trombolisis intravenosa para el ictus isquémico en pacientes con aneurismas cerebrales preexistentes
 Seguridad de la trombolisis intravenosa para el ictus isquémico en pacientes con aneurismas cerebrales preexistentes Una serie de casos y revisión de la literatura Nancy J. Edwards, MD; Hooman Kamel, MD;
Seguridad de la trombolisis intravenosa para el ictus isquémico en pacientes con aneurismas cerebrales preexistentes Una serie de casos y revisión de la literatura Nancy J. Edwards, MD; Hooman Kamel, MD;
Manejo inicial del ictus isquémico agudo
 Puesta al día: Neurointensivismo Manejo inicial del ictus isquémico agudo PEDRO NAVARRETE NAVARRO a, FRANCISCA PINO SÁNCHEZ a, RAFAEL RODRÍGUEZ ROMERO b, FRANCISCO MURILLO CABEZAS c Y M. DOLORES JIMÉNEZ
Puesta al día: Neurointensivismo Manejo inicial del ictus isquémico agudo PEDRO NAVARRETE NAVARRO a, FRANCISCA PINO SÁNCHEZ a, RAFAEL RODRÍGUEZ ROMERO b, FRANCISCO MURILLO CABEZAS c Y M. DOLORES JIMÉNEZ
Gómez González del Tanago P, Rodríguez Alvarez L, Rodríguez De Alba Galofre Mª, Panadero Carlavilla FJ.
 ENFERMEDAD VASCULAR CEREBRAL Gómez González del Tanago P, Rodríguez Alvarez L, Rodríguez De Alba Galofre Mª, Panadero Carlavilla FJ. La enfermedad vascular cerebral o accidente cerebrovascular (ACV) es
ENFERMEDAD VASCULAR CEREBRAL Gómez González del Tanago P, Rodríguez Alvarez L, Rodríguez De Alba Galofre Mª, Panadero Carlavilla FJ. La enfermedad vascular cerebral o accidente cerebrovascular (ACV) es
Examen TC standard cranial i raquis. Tècniques bàsiques i avançades. Josep Munuera IDI. Hospital Germans Trias i Pujol
 Examen TC standard cranial i raquis. Tècniques bàsiques i avançades. Josep Munuera IDI. Hospital Germans Trias i Pujol Técnicas TC basal AngioTC TC perfusión Técnicas de reconstrucción Artefactos Conclusiones
Examen TC standard cranial i raquis. Tècniques bàsiques i avançades. Josep Munuera IDI. Hospital Germans Trias i Pujol Técnicas TC basal AngioTC TC perfusión Técnicas de reconstrucción Artefactos Conclusiones
Angioplastia Diferida en SCACEST Ricardo Lluberas Profesor de Cardiología Universidad de la República-Montevideo-Uruguay
 ProEducar 3er Curso para Intervencionistas en Entrenamiento Dr. José Gabay" Angioplastia Diferida en SCACEST Ricardo Lluberas Profesor de Cardiología Universidad de la República-Montevideo-Uruguay México
ProEducar 3er Curso para Intervencionistas en Entrenamiento Dr. José Gabay" Angioplastia Diferida en SCACEST Ricardo Lluberas Profesor de Cardiología Universidad de la República-Montevideo-Uruguay México
- La cadena del ictus. - Fase prehospitalaria. Valoración urgente del paciente. - Tratamiento fibrinolítico
 - La cadena del ictus - Fase prehospitalaria. Valoración urgente del paciente. - Tratamiento fibrinolítico Ana Rodríguez Campello Servei de Neurologia El ictus como problema de salud Alta incidencia, de
- La cadena del ictus - Fase prehospitalaria. Valoración urgente del paciente. - Tratamiento fibrinolítico Ana Rodríguez Campello Servei de Neurologia El ictus como problema de salud Alta incidencia, de
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL
 ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
Influencia de las dislipemias y de su tratamiento sobre el metabolismo de la glucosa, la función renal y miocárdica
 Influencia de las dislipemias y de su tratamiento sobre el metabolismo de la glucosa, la función renal y miocárdica Dr. Carlos Guijarro Unidad de Medicina Interna Universidad Rey Juan Carlos Dislipemias,
Influencia de las dislipemias y de su tratamiento sobre el metabolismo de la glucosa, la función renal y miocárdica Dr. Carlos Guijarro Unidad de Medicina Interna Universidad Rey Juan Carlos Dislipemias,
Now that we have the choices, wich antiplatelet drug is prefered prior to PCI in the elective and in the ACS patient?
 Now that we have the choices, wich antiplatelet drug is prefered prior to PCI in the elective and in the ACS patient? Dr Alejandro Martínez Sepúlveda Universidad Católica de Chile La inhibición plaquetaria
Now that we have the choices, wich antiplatelet drug is prefered prior to PCI in the elective and in the ACS patient? Dr Alejandro Martínez Sepúlveda Universidad Católica de Chile La inhibición plaquetaria
PROGRAMA DE ESTÍMULOS A LA INNOVACIÓN
 TÍTULO DEL PROYECTO: Validación de un sistema no invasivo de es1mulación magné1ca del nervio facial (EMGG). EMPRESA BENEFICIADA: MEDINGENIUM S.A. DE C.V MODALIDAD: PROINNOVA MONTO DE APOYO OTORGADO POR
TÍTULO DEL PROYECTO: Validación de un sistema no invasivo de es1mulación magné1ca del nervio facial (EMGG). EMPRESA BENEFICIADA: MEDINGENIUM S.A. DE C.V MODALIDAD: PROINNOVA MONTO DE APOYO OTORGADO POR
Elección de Antiagregantes Plaquetarios en SCA sin SDST tratados con ACP
 Elección de Antiagregantes Plaquetarios en SCA sin SDST tratados con ACP Deberíamos cambiar nuestra práctica? Dr Alejandro Martínez S Universidad Católica de Chile Interacción Plaquetas y Coagulación
Elección de Antiagregantes Plaquetarios en SCA sin SDST tratados con ACP Deberíamos cambiar nuestra práctica? Dr Alejandro Martínez S Universidad Católica de Chile Interacción Plaquetas y Coagulación
Código Ictus: Medidas para mejorar la calidad y efectividad en la atención precoz del ictus.
 Código Ictus: Medidas para mejorar la calidad y efectividad en la atención precoz del ictus. Doctorando: Natalia Pérez de la Ossa Herrero Directores: Antoni Dávalos Errando Miquel Gallofré López Tutor:
Código Ictus: Medidas para mejorar la calidad y efectividad en la atención precoz del ictus. Doctorando: Natalia Pérez de la Ossa Herrero Directores: Antoni Dávalos Errando Miquel Gallofré López Tutor:
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
Dr Julio O. Bono Jefe Unidad Coronaria Sanatorio Allende Córdoba
 Dr Julio O. Bono Jefe Unidad Coronaria Sanatorio Allende Córdoba Racionalidad para una Estrategia Invasiva Precoz Racionalidad para una Estrategia Invasiva Update de las Guidelines AHA/ACC 2013 Una Estrategia
Dr Julio O. Bono Jefe Unidad Coronaria Sanatorio Allende Córdoba Racionalidad para una Estrategia Invasiva Precoz Racionalidad para una Estrategia Invasiva Update de las Guidelines AHA/ACC 2013 Una Estrategia
MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS. DAVID VIVAS, MD, PhD
 MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS DAVID VIVAS, MD, PhD GRUPO TROMBOSIS SEC MURCIA 2011 ANTIPLAQUETARIOS Y CIRUGÍA Hasta el 5% pacientes tras intervencionismo precisan cirugía en los siguientes
MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS DAVID VIVAS, MD, PhD GRUPO TROMBOSIS SEC MURCIA 2011 ANTIPLAQUETARIOS Y CIRUGÍA Hasta el 5% pacientes tras intervencionismo precisan cirugía en los siguientes
Actualización 2013 de la AHA
 Actualización 2013 de la AHA Artículo: Las recomendaciones actualizadas del la AHA 2013 sobre diagnóstico inmediato, estabilización y tratamientos médicos y quirúrgicos del ACV. Recomendaciones de la American
Actualización 2013 de la AHA Artículo: Las recomendaciones actualizadas del la AHA 2013 sobre diagnóstico inmediato, estabilización y tratamientos médicos y quirúrgicos del ACV. Recomendaciones de la American
Recomendaciones para el tratamiento inicial de pacientes con accidente cerebrovascular isquémico agudo: resumen ejecutivo
 Esta publicación es un resumen de la evidencia actual y las recomendaciones para la evaluación y el tratamiento de adultos con ACV isquémico agudo. El cumplimiento de las mismas contribuirá a la disminución
Esta publicación es un resumen de la evidencia actual y las recomendaciones para la evaluación y el tratamiento de adultos con ACV isquémico agudo. El cumplimiento de las mismas contribuirá a la disminución
EL RETO DE ANTICOAGULAR EN EL PACIENTE ANCIANO. Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa.
 EL RETO DE ANTICOAGULAR EN EL PACIENTE ANCIANO Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa. Madrid Prevalencia de FA en España según edad. Estudio Val-FAAP
EL RETO DE ANTICOAGULAR EN EL PACIENTE ANCIANO Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa. Madrid Prevalencia de FA en España según edad. Estudio Val-FAAP
MODULO 8. INVESTIGACION EN EL ICTUS
 MODULO 8. INVESTIGACION EN EL ICTUS Dr. Jose Mª Ramírez Moreno Unidad de Ictus. Hospital Universitario Infanta Cristina. Badajoz INDICE: 1. Significado y participación en estudios de investigación en el
MODULO 8. INVESTIGACION EN EL ICTUS Dr. Jose Mª Ramírez Moreno Unidad de Ictus. Hospital Universitario Infanta Cristina. Badajoz INDICE: 1. Significado y participación en estudios de investigación en el
Actualización: Manejo terapéutico de angor estable
 Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
Trombofilia e infarto cerebral. Dra. Ana Maria Otero
 Trombofilia e infarto cerebral Dra. Ana Maria Otero 1. Existe una relación entre trombofilia e isquemia encefálica? 2. Si existe, es igual con todas? 3. Que estudios debemos pedir para descartar trombofilia
Trombofilia e infarto cerebral Dra. Ana Maria Otero 1. Existe una relación entre trombofilia e isquemia encefálica? 2. Si existe, es igual con todas? 3. Que estudios debemos pedir para descartar trombofilia
LDL: Descenso porcentual o hasta alcanzar objetivo. Un análisis razonado
 LDL: Descenso porcentual o hasta alcanzar objetivo. Un análisis razonado Lluís Masana Marín Unidad de Medicina Vascular y Metabolismo Hospital Universitario Sant Joan Universidad Rovira i Virgili, IISPV,
LDL: Descenso porcentual o hasta alcanzar objetivo. Un análisis razonado Lluís Masana Marín Unidad de Medicina Vascular y Metabolismo Hospital Universitario Sant Joan Universidad Rovira i Virgili, IISPV,
Es ú&l el control intensivo de la glicemia en los ancianos?
 Es ú&l el control intensivo de la glicemia en los ancianos? Tutor: Dr. Roberto Loureço XI Curso ALMA 1 al 4 de Abril de 2012 Salamanca, España El Anciano con Diabetes José Ricardo Jáuregui Marco Antonio
Es ú&l el control intensivo de la glicemia en los ancianos? Tutor: Dr. Roberto Loureço XI Curso ALMA 1 al 4 de Abril de 2012 Salamanca, España El Anciano con Diabetes José Ricardo Jáuregui Marco Antonio
MANEJO DE LA PRESIÓN ARTERIAL EN EL ACV AGUDO
 MANEJO DE LA PRESIÓN ARTERIAL EN EL ACV AGUDO Dr. Claudio A. Bellido Profesor Adjunto de Medicina Interna División Cardiología, Hospital de Clínicas José de San Martín Año 2011 OBJETIVOS En relación con
MANEJO DE LA PRESIÓN ARTERIAL EN EL ACV AGUDO Dr. Claudio A. Bellido Profesor Adjunto de Medicina Interna División Cardiología, Hospital de Clínicas José de San Martín Año 2011 OBJETIVOS En relación con
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
SPRINT Research Group, Wright JT Jr et al. N Engl J Med Nov 26;373(22):
 SPRINT: Control de la presión arterial intensiva vs estándar en pacientes no diabéticos Introducción: Múltiples ensayos han mostrado que el tratamiento de la hipertensión arterial reduce el riesgo de enfermedad
SPRINT: Control de la presión arterial intensiva vs estándar en pacientes no diabéticos Introducción: Múltiples ensayos han mostrado que el tratamiento de la hipertensión arterial reduce el riesgo de enfermedad
Relevancia clínica de la selección de la dosis de Aspirina en diferentes contextos clínicos
 Relevancia clínica de la selección de la dosis de Aspirina en diferentes contextos clínicos Historia del ácido acetilsalicílico ~1500BC ~400BC Los salicilatos fueron usados por los egipcios como analgésicos
Relevancia clínica de la selección de la dosis de Aspirina en diferentes contextos clínicos Historia del ácido acetilsalicílico ~1500BC ~400BC Los salicilatos fueron usados por los egipcios como analgésicos
INSTITUTO MEXICANO DEL SEGURO SOCIAL DELEGACION VERACRUZ PROTOCOLO
 PROTOCOLO Asociación de las cifras de presión arterial con el pronóstico funcional en pacientes con enfermedad vascular cerebral aguda en el IMSS, UMAE Nº 14, Veracruz,Veracruz Investigador Principal:
PROTOCOLO Asociación de las cifras de presión arterial con el pronóstico funcional en pacientes con enfermedad vascular cerebral aguda en el IMSS, UMAE Nº 14, Veracruz,Veracruz Investigador Principal:
INFARTO AGUDO DE MIOCARDIO NO COMPLICADO CONFIRMACION DIAGNOSTICA
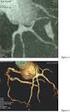 INFARTO AGUDO DE MIOCARDIO INFARTO AGUDO DE MIOCARDIO NO COMPLICADO ALGORITMO TERAPEUTICO (Algoritmo es un conjunto ordenado y finito de operaciones que permite la solución de un problema ) CONFIRMACION
INFARTO AGUDO DE MIOCARDIO INFARTO AGUDO DE MIOCARDIO NO COMPLICADO ALGORITMO TERAPEUTICO (Algoritmo es un conjunto ordenado y finito de operaciones que permite la solución de un problema ) CONFIRMACION
GUÍAS BASADAS EN LA EVIDENCIA PARA EL MANEJO DE LA HIPERTENSIÓN ARTERIAL EN ADULTOS (JNC 8) DE LA AMERICAN MEDICAL ASSOCIATION
 HIPERTENSIÓN ARTERIAL Documentos www.1aria.com GUÍAS BASADAS EN LA EVIDENCIA PARA EL MANEJO DE LA HIPERTENSIÓN ARTERIAL EN ADULTOS (JNC 8) DE LA AMERICAN MEDICAL ASSOCIATION Este informe está basado en
HIPERTENSIÓN ARTERIAL Documentos www.1aria.com GUÍAS BASADAS EN LA EVIDENCIA PARA EL MANEJO DE LA HIPERTENSIÓN ARTERIAL EN ADULTOS (JNC 8) DE LA AMERICAN MEDICAL ASSOCIATION Este informe está basado en
IMPORTANCIA DEL ICTUS EN NUESTRO MEDIO Y POSIBILIDADES DE PREVENCIÓN
 IMPORTANCIA DEL ICTUS EN NUESTRO MEDIO Y POSIBILIDADES DE PREVENCIÓN Jaime Masjuan Unidad de Ictus Grupo de Estudio de Enfermedades Cerebrovasculares Sociedad Española de Neurología Qué es un ictus? Enfermedad
IMPORTANCIA DEL ICTUS EN NUESTRO MEDIO Y POSIBILIDADES DE PREVENCIÓN Jaime Masjuan Unidad de Ictus Grupo de Estudio de Enfermedades Cerebrovasculares Sociedad Española de Neurología Qué es un ictus? Enfermedad
Definiciones 3 Clasificaciones 3 Incidencia 5 Mortalidad 7 Recurrencia 8 Coste económico 8 Secuelas 8 Conclusión 11
 Índice Presentación P. de Castro de Castro, M. Vázquez López VII 1. Ictus infantil: conceptos, peculiaridades y epidemiología P. de Castro de Castro, M. Vázquez López, M.C. Miranda Herrero 1 Definiciones
Índice Presentación P. de Castro de Castro, M. Vázquez López VII 1. Ictus infantil: conceptos, peculiaridades y epidemiología P. de Castro de Castro, M. Vázquez López, M.C. Miranda Herrero 1 Definiciones
Trombolisis en el Ictus Isquémico
 Trombolisis en el Ictus Isquémico Protocolo de tratamiento trombolítico EV en ictus isquémico. I: Debe cumplir los 4 Criterios de Inclusión: 1: ictus agudo de menos de 3 horas de evolución 2: edad menor
Trombolisis en el Ictus Isquémico Protocolo de tratamiento trombolítico EV en ictus isquémico. I: Debe cumplir los 4 Criterios de Inclusión: 1: ictus agudo de menos de 3 horas de evolución 2: edad menor
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue
 Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue Tema 3 : Organización de los servicios para la atención del dengue Contenido: La Organización de los servicios
Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue Tema 3 : Organización de los servicios para la atención del dengue Contenido: La Organización de los servicios
PROTOCOLO DE UTILIZACIÓN DE CITICOLINA (SOMAZINA )
 DATOS DEL PACIENTE Apellidos: Nombre: Diagnóstico: ; NHC: ; Edad: Peso: ; Inicio Síntomas: ; Escala NIHSS REQUISITOS PARA SU EMPLEO Paciente 18 años; ausencia de embarazo; Inicio síntomas 24 horas; escala
DATOS DEL PACIENTE Apellidos: Nombre: Diagnóstico: ; NHC: ; Edad: Peso: ; Inicio Síntomas: ; Escala NIHSS REQUISITOS PARA SU EMPLEO Paciente 18 años; ausencia de embarazo; Inicio síntomas 24 horas; escala
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ
 LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
CASO CLÍNICO: INSULINIZACIÓN HOSPITALARIA
 CASO CLÍNICO: INSULINIZACIÓN HOSPITALARIA Moderador: Dr. Javier García Alegría Rubén Díez Bandera Residente Medicina Interna Hospital Clínico Universitario de Salamanca Mujer de 72 años con antecedentes
CASO CLÍNICO: INSULINIZACIÓN HOSPITALARIA Moderador: Dr. Javier García Alegría Rubén Díez Bandera Residente Medicina Interna Hospital Clínico Universitario de Salamanca Mujer de 72 años con antecedentes
Trombolisis vs. Angioplastía en la Sala de Emergencias
 Trombolisis vs. Angioplastía en la Sala de Emergencias Carmen Ponce de León A., M.D. Médico Emergencióloga Lima, Peru 5 de Noviembre del 2004 Fibrin sheath Sindromes Coronarios Agudos IMA tipo Q IMA tipo
Trombolisis vs. Angioplastía en la Sala de Emergencias Carmen Ponce de León A., M.D. Médico Emergencióloga Lima, Peru 5 de Noviembre del 2004 Fibrin sheath Sindromes Coronarios Agudos IMA tipo Q IMA tipo
Tratamiento actual del ataque cerebrovascular isquémico (ACV) agudo
 467 ARTÍCULOS DE REVISIÓN Tratamiento actual del ataque cerebrovascular isquémico (ACV) agudo LUIS ALFONSO ZARCO 1 FREDDY GONZÁLEZ 2 JULIANA CORAL CASAS 3 Resumen El tratamiento del ataque cerebrovascular
467 ARTÍCULOS DE REVISIÓN Tratamiento actual del ataque cerebrovascular isquémico (ACV) agudo LUIS ALFONSO ZARCO 1 FREDDY GONZÁLEZ 2 JULIANA CORAL CASAS 3 Resumen El tratamiento del ataque cerebrovascular
Caso clínico. Signo de la arteria cerebral media hiperdensa
 Med Int Mex 2012;28(4):384-388 Caso clínico Signo de la arteria cerebral media hiperdensa Raúl Carrillo Esper,* Ytel Jazmín Garcilazo Reyes,** Denisse Lee Cervantes,** Amy Bethel Peralta Prado,*** Pedro
Med Int Mex 2012;28(4):384-388 Caso clínico Signo de la arteria cerebral media hiperdensa Raúl Carrillo Esper,* Ytel Jazmín Garcilazo Reyes,** Denisse Lee Cervantes,** Amy Bethel Peralta Prado,*** Pedro
Estudio BASAL LIXI Presentación de Resultados
 Estudio observacional para evaluar el impacto de la intensificación de la terapia con insulina propuesta por la ADA/EASD 2012 (estrategia insulina basal + GLP-1 RA) sobre el control glucémico en pacientes
Estudio observacional para evaluar el impacto de la intensificación de la terapia con insulina propuesta por la ADA/EASD 2012 (estrategia insulina basal + GLP-1 RA) sobre el control glucémico en pacientes
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Trombolisis en el ictus isquémico agudo en centros sin unidad de ictus: derivación a centro de referencia o tratamiento in situ?
 Med Intensiva. 2012;36(5):324-328 www.elsevier.es/medintensiva ORIGINAL Trombolisis en el ictus isquémico agudo en centros sin unidad de ictus: derivación a centro de referencia o tratamiento in situ?
Med Intensiva. 2012;36(5):324-328 www.elsevier.es/medintensiva ORIGINAL Trombolisis en el ictus isquémico agudo en centros sin unidad de ictus: derivación a centro de referencia o tratamiento in situ?
TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE
 DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
Preguntas y respuestas sobre las vacunas contra el dengue: eficacia y seguridad a largo plazo de la vacuna CYD-TDV
 Preguntas y respuestas sobre las vacunas contra el dengue: eficacia y seguridad a largo plazo de la vacuna CYD-TDV Julio de 2015 Cuál es la situación actual respecto del desarrollo de vacunas contra el
Preguntas y respuestas sobre las vacunas contra el dengue: eficacia y seguridad a largo plazo de la vacuna CYD-TDV Julio de 2015 Cuál es la situación actual respecto del desarrollo de vacunas contra el
Utilidad del código de ACV en pacientes con accidente cerebrovascular agudo: comparación de dos períodos de tiempo
 Artículo original Utilidad del código de ACV en pacientes con accidente cerebrovascular agudo: comparación de dos períodos de tiempo Usefulness of Stroke Coding in patients suffering from acute ischemic
Artículo original Utilidad del código de ACV en pacientes con accidente cerebrovascular agudo: comparación de dos períodos de tiempo Usefulness of Stroke Coding in patients suffering from acute ischemic
Hipertensión arterial conducente a enfermedad cerebrovascular por incumplimiento del plan medicamentoso
 MEDISAN 2011; 15(2):204 ARTÍCULO ORIGINAL Hipertensión arterial conducente a enfermedad cerebrovascular por incumplimiento del plan medicamentoso High Blood Pressure leading to cerebrovascular disease
MEDISAN 2011; 15(2):204 ARTÍCULO ORIGINAL Hipertensión arterial conducente a enfermedad cerebrovascular por incumplimiento del plan medicamentoso High Blood Pressure leading to cerebrovascular disease
Jorge Castillo Pilar Sierra. SCARTD Junio 2013
 Jorge Castillo Pilar Sierra SCARTD Junio 2013 Pilar Sierra Fundació Puigvert- Barcelona Índice: Porqué son necesarios nuevos antiagregantes? Fármacos en fase de investigación Nuevos antiagregantesplaquetarios
Jorge Castillo Pilar Sierra SCARTD Junio 2013 Pilar Sierra Fundació Puigvert- Barcelona Índice: Porqué son necesarios nuevos antiagregantes? Fármacos en fase de investigación Nuevos antiagregantesplaquetarios
Trombolisis en el ACV
 Trombolisis en el ACV Introducción El ACV isquémico representa la 2ª-3ª causa de muerte en los paises industrializados Incidencia de 101-285 /100000 hab y año Aspirina Neuroprotectores 1 Fisiopatología
Trombolisis en el ACV Introducción El ACV isquémico representa la 2ª-3ª causa de muerte en los paises industrializados Incidencia de 101-285 /100000 hab y año Aspirina Neuroprotectores 1 Fisiopatología
Electrocardiograma y troponinas en enfermedad cerebrovascular
 Electrocardiograma y troponinas en enfermedad cerebrovascular Heart-brain connection María Romeral Jiménez Residente de primer año de Neurología Hospital Universitario Clínico San Carlos 30 de Septiembre
Electrocardiograma y troponinas en enfermedad cerebrovascular Heart-brain connection María Romeral Jiménez Residente de primer año de Neurología Hospital Universitario Clínico San Carlos 30 de Septiembre
ESTATINAS EN PERSONAS MAYORES
 ESTATINAS EN PERSONAS MAYORES Farmacia Atención Primaria Sevilla Servicios de Farmacia de las Áreas y Distritos Sanitarios Aljarafe Norte, Sevilla, Sur y Osuna Consideraciones previas Principalmente prescritas
ESTATINAS EN PERSONAS MAYORES Farmacia Atención Primaria Sevilla Servicios de Farmacia de las Áreas y Distritos Sanitarios Aljarafe Norte, Sevilla, Sur y Osuna Consideraciones previas Principalmente prescritas
PROTOCOLO DE MANEJO INICIAL DEL ATAQUE CEREBROVASCULAR (ACV) ISQUEMICO AGUDO
 PROTOCOLO DE MANEJO INICIAL DEL ATAQUE CEREBROVASCULAR (ACV) ISQUEMICO AGUDO Programa Nacional de Prevención y Control de Enfermedades Cardiovasculares Dirección de Promoción de la Salud y Control de Enfermedades
PROTOCOLO DE MANEJO INICIAL DEL ATAQUE CEREBROVASCULAR (ACV) ISQUEMICO AGUDO Programa Nacional de Prevención y Control de Enfermedades Cardiovasculares Dirección de Promoción de la Salud y Control de Enfermedades
PROYECTO GRECOS: GENOTIPADO DEL RIESGO DE RECURRENCIA DE ICTUS
 PROYECTO GRECOS: GENOTIPADO DEL RIESGO DE RECURRENCIA DE ICTUS Investigador principal: Dr. Joan Montaner Villalonga Hospital Universitari Vall d Hebron Duración: 3 años 1 1. Resumen En nuestro país el
PROYECTO GRECOS: GENOTIPADO DEL RIESGO DE RECURRENCIA DE ICTUS Investigador principal: Dr. Joan Montaner Villalonga Hospital Universitari Vall d Hebron Duración: 3 años 1 1. Resumen En nuestro país el
