Terapia. course. antitrombótica expert. Módulo 1. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
|
|
|
- Juana Ponce Calderón
- hace 6 años
- Vistas:
Transcripción
1 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 1 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y CIRUGÍA VASCULAR ASOCIACIÓN ESPAÑOLA DE CIRUJANOS SOCIEDAD ESPAÑOLA DE TROMBOSISY HEMOSTASIA
2 curso on-line Terapia antitrombótica 2
3 Terapia curso on-line antitrombótica Módulo 1 Antithrombotic Therapy in Neonates and Children: Antithrombotic Therapy and Prevention of Thrombosis Reproduced with permission from the American College of Chest Physicians: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012;141(2 Suppl).
4 curso on-line Terapia antitrombótica TERAPIA ANTITROMBÓTICA EN NEONATOS Y NIÑOS Consideraciones generales 1. Siempre que sea posible, sugerimos que se encargue del tratamiento de los niños con enfermedad tromboembólica venosa (ETV) un hematólogo pediátrico con experiencia en esta enfermedad Si no es posible, sugerimos que lo hagan en colaboración un neonatólogo o pediatra y un hematólogo de adultos apoyados por un hematólogo pediátrico experimentado como consultor 2. Sugerimos que las dosis terapéuticas de heparina no fraccionada (HNF) en niños se calculen de modo que se obtengan valores de actividad anti- Xa de 0,35 a 0,7 U/ml, tiempo de tromboplastina parcial activada (TTPa) correlacionados con estos valores anti-xa o titulación de protamina de 0,2 a 0,4 U/ml Sugerimos que al inicio de la terapia con HNF se administren dosis repetidas no superiores a U/kg y que sean aún menores si hay riesgo significativo de hemorragia Sugerimos evitar tratamientos prolongados con dosis terapéuticas de HNF en los niños 3. Sugerimos que los recién nacidos y niños tratados con heparina de bajo peso molecular (HBPM) a dosis terapéuticas una o dos veces al día se monitoricen para conseguir valores de actividad anti-xa de 0,5 a 1,0 U/ml en una muestra tomada de cuatro a seis horas tras la inyección s.c. o de 0,5 a 0,8 U/ml en una muestra tomada de dos a seis horas tras la inyección s.c. 4. Sugerimos que, en los niños tratados con antagonistas de la vitamina K (AVK), el objetivo de International Normalized Ratio (INR) sea de 2,5 (intervalo: de 2,0 a 3,0), salvo en el caso de las prótesis valvulares cardíacas, en cuyo caso los criterios deben ser los mismos que para los adultos Sugerimos monitorizar el INR con aparatos portátiles si las disponibilidades lo permiten 5. Sugerimos que, en los niños tratados con ácido acetil salicílico (AAS), la dosis sea de 1 a 5 mg/ kg diarios ETV en recién nacidos y lactantes 1. Sugerimos que los catéteres venosos centrales (CVC) o los umbilicales con trombosis confirmada se retiren pasados de tres a cinco días tras iniciar la anticoagulación terapéutica en lugar de mantenerlos Sugerimos anticoagulación inicial o vigilancia estrecha con monitorización radiológica de la posible extensión de la trombosis en lugar de ningún seguimiento (Grado 2C); si hay extensión en niños que no reciben tratamiento, sugerimos 4
5 Módulo 1. Terapia antitrombótica en neonatos y niños iniciar anticoagulación Sugerimos que la anticoagulación se realice con HBPM o con HNF seguida de HBPM durante seis semanas a tres meses en lugar de duraciones más cortas o más largas Si siguen colocados los CVC al concluir el tratamiento anticoagulante, sugerimos anticoagulación profiláctica hasta su extracción 2. Sugerimos no utilizar terapia trombolítica en la ETV neonatal a menos que la trombosis comprometa críticamente un órgano o una extremidad Si se requiere trombólisis, sugerimos rtpa en lugar de otros trombolíticos (Grado 2C) y sugerimos administrar plasminógeno (plasma fresco congelado) antes de comenzar el tratamiento 1. En recién nacidos y lactantes con trombosis venosa renal unilateral sin compromiso funcional renal ni extensión a la vena cava inferior (VCI), sugerimos un tratamiento conservador con monitorización radiológica de la posible extensión de la trombosis (sugerimos anticoagulación si hay extensión) o anticoagulación con HNF/HBPM o HBPM a dosis terapéuticas en lugar de ningún tratamiento. Si se decide anticoagulación, sugerimos que se prolongue hasta seis semanas o tres meses en lugar de duraciones más cortas o más largas En la trombosis venosa renal unilateral con extensión a la VCI, sugerimos anticoagulación con HNF/HBPM o HBPM durante seis semanas a tres meses 2. En la trombosis venosa renal bilateral con sin compromiso funcional renal, sugerimos anticoagulación con HNF/HBPM o terapia trombolítica inicial con rtpa seguida de anticoagulación Profilaxis de trombosis de los catéteres en recién nacidos y lactantes 1. En los recién nacidos con CVC, recomendamos mantener la permeabilidad con perfusión continua de HNF de 0,5 U/kg/h de preferencia a ninguna profilaxis (Grado 1A) o trombólisis local intermitente En los recién nacidos con catéteres centrales trombosados, sugerimos trombólisis local tras evaluación clínica apropiada Trombosis venosa renal en recién nacidos y lactantes Fístulas de Blalock-Taussig 1. En los recién nacidos y niños operados con la técnica de Blalock-Taussig modificada, sugerimos terapia con HNF intraoperatoria (Grado 2C). Tras la intervención de Blalock-Taussig, sugerimos AAS o ninguna terapia antitrombótica de preferencia a HBPM prolongada o AVK (Grado 2C). Tratamiento de la trombosis de arteria femoral en neonatos y niños 1. En los recién nacidos y niños con trombosis de arteria femoral aguda, recomendamos como tratamiento inicial HNF intravenoso (i.v.) a dosis terapéuticas de preferencia a AAS o a ninguna terapia (Grado 1B) o a HBPM (Grado 2C). Sugerimos pasar ulteriormente a HBPM o 5
6 curso on-line Terapia antitrombótica continuar con HNF hasta completar cinco a siete días de anticoagulación terapéutica en lugar de períodos más cortos o más prolongados (Grado 2C). 2. En los recién nacidos y niños con trombosis de arteria femoral aguda con compromiso de la extremidad o de otro órgano (por extensión proximal) que no responden al tratamiento inicial con HNF y no tienen contraindicaciones conocidas, recomendamos trombólisis (Grado 1C); si hay contraindicación para la trombólisis y la muerte del órgano o la extremidad es inminente, recomendamos intervención quirúrgica en lugar de HNF sola (Grado 1C). Catéteres arteriales periféricos y umbilicales en recién nacidos y niños 1. En los recién nacidos y niños con catéteres arteriales periféricos, recomendamos perfusión continua de HNF de 0,5 U/ml a 1 ml/h de preferencia a solución salina normal (Grado 1A). 2. En los recién nacidos y niños con un episodio tromboembólico relacionado con un catéter arterial periférico, sugerimos extracción inmediata del mismo (Grado 2B). Si el tromobembolismo es sintomático, sugerimos anticoagulación con HNF con o sin trombólisis o trombectomía quirúrgica con subsiguiente terapia con heparina 3. En los recién nacidos con catéteres en arteria umbilical, sugerimos colocarlos altos en lugar de bajos (Grado 2B). Sugerimos profilaxis con perfusión de HNF a dosis bajas (concentración de heparina de 0,25-1 U/ml, dosis total de heparina de U/kg/día) para mantener la permeabilidad (Grado 2A). Profilaxis durante el cateterismo cardíaco en recién nacidos y niños 1. En los recién nacidos y niños que necesitan cateterismo cardíaco por vía arterial, recomendamos como profilaxis antitrombótica HNF i.v. de preferencia a ninguna (Grado 1A) o a AAS (Grado 1B). Recomendamos dosis de HNF de 100 U/kg en inyección directa en lugar de 50 U/ kg (Grado 1B). En procedimientos prolongados, sugerimos dosis repetidas de HNF en lugar de ninguna dosis suplementaria (Grado 2B). Trombosis del seno venoso cerebral (TSVC) en recién nacidos y lactantes 1. En los recién nacidos y lactantes con TSVC sin hemorragia intracraneal significativa, sugerimos anticoagulación, inicialmente con HNF o HBPM y después con HBPM, hasta seis semanas a tres meses en lugar de duraciones más cortas o más largas 2. En los recién nacidos y lactantes con TSVC y hemorragia intracraneal significativa, sugerimos anticoagulación o terapia de mantenimiento con monitorización radiológica de la trombosis a los cinco a siete días e iniciar anticoagulación si se aprecia extensión del trombo en lugar de ningún tratamiento Ictus isquémico en recién nacidos y lactantes 1. En los recién nacidos y lactantes con un primer ictus isquémico, sugerimos terapia de apoyo 6
7 Módulo 1. Terapia antitrombótica en neonatos y niños de preferencia a anticoagulación o terapia con AAS si no se demuestra origen cardioembólico 2. En los recién nacidos y lactantes con un primer ictus isquémico, sugerimos anticoagulación con HNF o HBPM si se demuestra origen cardioembólico 3. En los recién nacidos y lactantes con ictus isquémico recidivante, sugerimos terapia anticoagulante o con AAS Purpura fulminans en recién nacidos 1. En los recién nacidos con manifestaciones clínicas de déficit homocigoto de proteína C, recomendamos administrar de 10 a 20 ml/kg de plasma fresco congelado cada 12 horas o concentrado de proteína C, si está disponible, a dosis de 20 a 60 U/kg hasta que desaparezcan las lesiones (Grado 1A). Tras la estabilización inicial, recomendamos tratamiento permanente con AVK (Grado 1C), HBPM (Grado 1C), aporte de proteína C (Grado 1B) o trasplante de hígado (Grado 1C) en lugar de ningún tratamiento. TVP y tromboembolismo pulmonar (TEP) en niños 1. En los niños que presentan el primer episodio de ETV (esté o no en relación con un CVC), recomendamos terapia anticoagulante con HNF o HBPM durante al menos cinco días (Grado 1B) y continuar con HBPM o HNF. En los pacientes con indicación de AVK, recomendamos comenzar este tratamiento desde el primer día y suspender la HNF/HBPM al sexto día o más tarde si el INR aún no ha llegado a 2,0 en lugar de ningún tratamiento posterior (Grado 1B). 2. En los niños con ETV idiopática, sugerimos terapia anticoagulante durante 6 a 12 meses frente a ningún tratamiento Observaciones: Los familiares que otorgan mayor valor a evitar los riesgos desconocidos de recidiva cuando no hay un factor desencadenante intercurrente y menos a evitar los inconvenientes y los riesgos hemorrágicos del tratamiento antitrombótico o sus posibles efectos sobre el crecimiento probablemente elijan continuar la terapia anticoagulante más allá de los 6 a 12 meses. 3. En los niños con ETV secundaria (p. ej., ETV relacionada con un factor de riesgo clínico) cuya causa ha desaparecido, sugerimos administrar terapia anticoagulante durante tres meses (Grado 2C) en lugar de no prolongar la terapia. Si el o los factores de riesgo persisten y pueden ser reversibles, como el síndrome nefrótico activo o tratamiento con asparaginasa, sugerimos continuar la terapia anticoagulante más allá de los tres meses a dosis terapéuticas o profilácticas hasta que desaparezca el citado factor (Grado 2C). 4. En los niños con ETV idiopática recidivante, recomendamos tratamiento indefinido con AVK (Grado 1A). 5. En los niños con ETV secundaria recidivante con un factor de riesgo persistente, sugerimos anticoagulación hasta que desaparezca dicho factor pero durante un mínimo de tres meses en lugar de ningún tratamiento posterior 6. En los niños con ETV por CVC que ya no es necesario o no funciona, recomendamos retirarlo (Grado 1B). Sugerimos anticoagulación durante 7
8 curso on-line Terapia antitrombótica al menos tres a cinco días antes de retirarlo en lugar de ninguna anticoagulación antes de retirarlo Si se necesita el catéter central y sigue permeable, sugerimos dejarlo y administrar anticoagulantes 7. En los niños con ETV por CVC que sigue siendo necesario, pasados los tres meses de terapia anticoagulante, sugerimos continuar con dosis profilácticas de AVK (INR: de 1,5 a 1,9) o HBPM (niveles anti-xa de 0,1 a 0,3 U/ml) hasta que se retire el catéter Si vuelve a presentarse un episodio de ETV con las dosis profilácticas, sugerimos pasar a dosis terapéuticas hasta que se retire el catéter y durante un mínimo de tres meses tras el último episodio de ETV Trombólisis en niños con TVP 1. En los niños con ETV, sugerimos reservar la terapia trombolítica para los casos de riesgo vital o de pérdida de extremidad Si se practica trombólisis con niveles de plasminógeno fisiológica o patológicamente bajos, sugerimos administrar, además, plasminógeno En los niños con ETV en quienes se decide terapia trombolítica, sugerimos la vía sistémica o directa mediante catéter, según la experiencia del centro y, en el segundo caso, de las disponibilidades logísticas. Trombectomía y filtros de VCI en niños con TVP 1. En los niños con ETV y riesgo vital, sugerimos trombectomía En tal caso, sugerimos una terapia anticoagulante añadida tal y como se señaló antes En los niños de más de 10 kg de peso y ETV de extremidades inferiores con contraindicación para la anticoagulación, sugerimos colocar un filtro de VCI extraíble Sugerimos extraerlo lo antes posible si no aparecen trombos en la cesta del filtro y cuando haya desaparecido la contraindicación para la anticoagulación (Grado 2C). Recomendamos anticoagulación adecuada para la ETV tan pronto como desaparezca la contraindicación para la misma (Grado 1C). TVP en niños con cáncer 1. En los niños con cáncer, sugerimos tratar la ETV del mismo modo que en el resto de niños. Sugerimos HBPM para el tratamiento de la ETV durante un mínimo de tres meses hasta la desaparición del factor precipitante (p. ej., terapia con asparaginasa) Observaciones: La presencia de cáncer, la necesidad de intervención quirúrgica, la quimioterapia u otras terapias pueden modificar el balance riesgo/beneficio del tratamiento de la ETV, por lo que los citados factores deben considerarse individualmente. TVP en niños con anticuerpos antifosfolípido 1. En niños con ETV y anticuerpos antifosfolípido, sugerimos las mismas recomendaciones que para tratar la ETV en general en niños. 2. Para niños con ETV, independientemente de la presencia o ausencia de factores de riesgo de 8
9 Módulo 1. Terapia antitrombótica en neonatos y niños trombofilia hereditaria, sugerimos la misma duración e intensidad de tratamiento que para la ETV en general en niños. ETV y anomalías estructurales del sistema venoso en niños 1. En los niños con un primer episodio de ETV secundario a una anomalía venosa estructural, sugerimos anticoagulación con las mismas directrices que en la ETV «espontánea» y tomar en consideración otros procedimientos percutáneos o quirúrgicos, dependiendo de circunstancias personales y de la experiencia del centro. 2. En los niños con ETV recidivante secundario a una anomalía venosa estructural, sugerimos anticoagulación indefinida, a menos que se solucione el problema con una intervención coronaria percutánea o una intervención quirúrgica Catéteres venosos centrales en niños 1. En los niños con trombosis auricular derecha relacionada con un CVC, sugerimos retirarlo con o sin anticoagulación, dependiendo de circunstancias individuales, en lugar de dejarlo colocado En los niños con trombos grandes (> 2 cm) móviles en la aurícula derecha, sugerimos anticoagulación, con extracción del catéter en el momento debido, y sopesar si intervenir quirúrgicamente o practicar trombólisis en función del balance riesgo/beneficio en el caso concreto en lugar de ningún tratamiento anticoagulante 2. En los niños con CVC permanentes, sugerimos mantener la permeabilidad mediante lavados con solución salina normal, heparina o perfusión intermitente de urocinasa recombinante en lugar de no hacerlo En el caso de los catéteres obstruidos, sugerimos intentar desobstruirlos mediante rtpa o urocinasa recombinante Si no se consigue al cabo de 20 minutos, sugerimos un segundo intento, fracasado el cual sugerimos estudio radiológico para descartar trombosis (Grado 2C). 3. En los niños con CVC para poco tiempo, recomendamos no utilizar tromboprofilaxis sistémica sistemáticamente (Grado 1B). 4. En los niños tratados con nutrición parenteral domiciliaria, sugerimos tromboprofilaxis con AVK Niños con cardiopatías cianógenas intervenidas 1. En los niños con anastomosis cavopulmonar bilateral, sugerimos HNF en el postoperatorio 2. En los niños sometidos a cirugía de Fontan, recomendamos AAS o HNF a dosis terapéuticas y después AVK de preferencia a ningún tratamiento antitrombótico (Grado 1C). Endoprótesis en niños 1. En los niños con intervenciones endovasculares, sugerimos la administración de HNF en el perioperatorio 9
10 curso on-line Terapia antitrombótica Miocardiopatía dilatada en niños 1. En los niños con miocardiopatía, sugerimos AVK no más tarde de su inclusión en la lista de espera para trasplante Observaciones: Los padres que otorgan mayor valor a evitar los inconvenientes de la monitorización periódica y los riesgos de los AVK y menos a la incierta reducción de las complicaciones que consiguen probablemente desestimen este tratamiento en los niños candidatos para trasplante. Hipertensión pulmonar primaria en niños 1. En los niños con hipertensión pulmonar primaria, sugerimos iniciar anticoagulación con AVK simultáneamente con el resto de los tratamientos farmacológicos Prótesis valvulares cardíacas en niños 1. En los niños con prótesis valvulares cardíacas biológicas o mecánicas, recomendamos el mismo tratamiento antitrombótico que en los adultos. Dispositivos de asistencia ventricular en niños 1. En los niños portadores de dispositivos de asistencia ventricular, sugerimos administrar HNF entre las 8 y las 48 horas tras la implantación Además, sugerimos añadir terapia antiagregante (AAS o AAS/dipiridamol) en las primeras 72 horas de la implantación (Grado 2C). Una vez estabilizados clínicamente, sugerimos pasar a HBPM o AVK (INR objetivo: 3,0; intervalo: de 2,5 a 3,5) hasta el trasplante o la explantación del dispositivo Profilaxis primaria en los accesos para hemodiálisis 1. En los niños sometidos a hemodiálisis a través de fístula arteriovenosa, sugerimos tromboprofilaxis con AVK o HBPM en lugar de ninguna terapia antitrombótica 2. En los niños sometidos a hemodiálisis a través de catéteres venosos, sugerimos tromboprofilaxis con AVK o HBPM en lugar de ninguna terapia antitrombótica 3. En los niños sometidos a hemodiálisis, sugerimos utilizar HNF o HBPM durante las sesiones para evitar trombosis en los circuitos con independencia del tipo de acceso vascular Niños con enfermedad de Kawasaki 1. En los niños con enfermedad de Kawasaki, recomendamos AAS a dosis altas ( mg/ kg/día durante la fase aguda hasta 14 días) como antiinflamatorio y después a dosis más bajas (1-5 mg/kg/día durante 6 a 8 semanas) como antiagregante (Grado 1B). En los niños con enfermedad de Kawasaki recomendamos administrar gammaglobulina i.v. (2 g/kg, dosis única) en los primeros 10 días de inicio de los síntomas (Grado 1A). 10
11 Módulo 1. Terapia antitrombótica en neonatos y niños 2. En los niños con aneurismas coronarios grandes gigantes secundarios a enfermedad de Kawasaki, sugerimos añadir AVK al AAS a dosis bajas como tromboprofilaxis primaria 3. En los niños con aneurismas coronarios gigantes secundarios a enfermedad de Kawasaki y trombosis aguda, sugerimos trombólisis o intervención quirúrgica urgente Ictus isquémico agudo en niños 1. En los niños con ictus isquémico agudo con o sin trombofilia, recomendamos HNF, HBPM o AAS como terapia inicial hasta excluir disección y cardioembolia (Grado 1C). Descartados estos mecanismos, sugerimos profilaxis con AAS diaria durante un mínimo de dos años en lugar de ninguna terapia antitrombótica En los niños con recidiva del ictus o AIT estando bajo tratamiento con AAS, sugerimos cambiar a clopidogrel o anticoagulación con HBPM o AVK Recomendamos no aplicar trombólisis ni trombectomía mecánica, salvo protocolos de investigación (Grado 1C). 2. En los niños con ictus isquémico secundario a cardioembolia, sugerimos terapia anticoagulante con HBPM o AVK durante tres meses por lo menos Si la cardioembolia se debe a un cortocircuito derecha-izquierda (p. ej., FOP), sugerimos cierre instrumental del mismo 3. En los niños con ictus isquémico secundario a disección, sugerimos terapia anticoagulante con HBPM o AVK durante al menos seis semanas El planteamiento terapéutico posterior dependerá de la valoración radiológica del grado y la de extensión de la estenosis y de las recidivas isquémicas. Trombosis del seno venoso cerebral en niños 1. En los niños con trombosis del seno venoso cerebral sin HIC significativa, recomendamos anticoagulación inicialmente con HNF o HBPM y posteriormente con HBPM o AVK durante un mínimo de tres meses de preferencia a ninguna anticoagulación (Grado 1B). Si al cabo de este período el cuadro recidiva o persisten los síntomas, sugerimos prolongar el tratamiento anticoagulante tres meses más En los niños con trombosis del seno venoso cerebral con hemorragia significativa, sugerimos anticoagulación inicial similar a la de los niños sin hemorragia o bien monitorización radiológica de la trombosis a los 5-7 días e iniciar la anticoagulación si se documenta extensión del trombo En los niños con trombosis del seno venoso cerebral y factores de riesgo de recidiva (p. ej., síndrome nefrótico o terapia con asparaginasa), sugerimos anticoagulación profiláctica mientras esté presente alguno de los citados factores de riesgo Sugerimos trombólisis, trombectomía o descompresión quirúrgica sólo en los niños con trombosis del seno venoso cerebral grave que no mejoran tras el tratamiento inicial con HNF 11
12 curso on-line Terapia antitrombótica 12
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
Anticoagulación oral en atención primaria
 El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
ANTICOAGULACION Y REVERSION. Maria Carballude Prieto R2 MFyC OCT/11
 ANTICOAGULACION Y REVERSION Maria Carballude Prieto R2 MFyC OCT/11 DEFINICION El tto con Anticoagulantes orales (ACO) ) se ha usado desde hace años a con demostrada eficacia en la profilaxis primaria y
ANTICOAGULACION Y REVERSION Maria Carballude Prieto R2 MFyC OCT/11 DEFINICION El tto con Anticoagulantes orales (ACO) ) se ha usado desde hace años a con demostrada eficacia en la profilaxis primaria y
TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE
 DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
RESUMEN enfermedades cardiológicas y tratamientos dentales
 RESUMEN enfermedades cardiológicas y tratamientos dentales 1. Hacer una buena anamnesis en la ficha de la historia clínica para conocer la situación clínica del paciente: diagnóstico, tratamiento, riesgo
RESUMEN enfermedades cardiológicas y tratamientos dentales 1. Hacer una buena anamnesis en la ficha de la historia clínica para conocer la situación clínica del paciente: diagnóstico, tratamiento, riesgo
Lección 32. Antiagregantes, Anticoagulantes y Fibrinolíticos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS
 Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1. María Pereiro Sánchez MIR III Hematología y hemoterapia.
 Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
La tromboembolia venosa es un grave problema de salud pública
 La tromboembolia venosa es un grave problema de salud pública Resumen del contenidoun diagnóstico y tratamiento tempranos de la trombosis venosa profunda (TVP) es esencial para disminuir tanto el riesgo
La tromboembolia venosa es un grave problema de salud pública Resumen del contenidoun diagnóstico y tratamiento tempranos de la trombosis venosa profunda (TVP) es esencial para disminuir tanto el riesgo
PROFILAXIS SECUNDARIA DE LA ETV IDIOPATICA: SI O NO? SI ES SI, QUE FARMACO UTILIZAR?
 PROFILAXIS SECUNDARIA DE LA ETV IDIOPATICA: SI O NO? SI ES SI, QUE FARMACO UTILIZAR? Dr. F. García Bragado Dalmau. Servicio de Medicina Interna. Hospital Universitario Dr. Josep Trueta. Girona. Guion:
PROFILAXIS SECUNDARIA DE LA ETV IDIOPATICA: SI O NO? SI ES SI, QUE FARMACO UTILIZAR? Dr. F. García Bragado Dalmau. Servicio de Medicina Interna. Hospital Universitario Dr. Josep Trueta. Girona. Guion:
ACV ARTERIAL ISQUÉMICO
 ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
Recomendaciones de las directrices
 Recomendaciones de las directrices Resumen del contenidose han publicado varias directrices para la prevención de la tromboembolia venosa (ETV) y el tratamiento de la trombosis venosa profunda (TVP) y
Recomendaciones de las directrices Resumen del contenidose han publicado varias directrices para la prevención de la tromboembolia venosa (ETV) y el tratamiento de la trombosis venosa profunda (TVP) y
Trombosis venosa profunda
 Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
TROMBOFILIAS Y GESTACIÓN. Montserrat González Olga de Felipe
 TROMBOFILIAS Y GESTACIÓN Montserrat González Olga de Felipe TROMBOFILIAS Y GESTACION En cual de los siguientes casos estaría indicado estudio de trombofilia A.- Paciente de 39 años con embarazo y parto
TROMBOFILIAS Y GESTACIÓN Montserrat González Olga de Felipe TROMBOFILIAS Y GESTACION En cual de los siguientes casos estaría indicado estudio de trombofilia A.- Paciente de 39 años con embarazo y parto
ESTADOS DE HIPERCOAGULABILIDAD
 ESTADOS DE HIPERCOAGULABILIDAD CONGÉNITOS Y ADQUIRIDOS Esperanza Castelar Delgado Residente de Medicina Interna 22 de Noviembre de 2010 DEFINICIÓN (I) En nuestro organismo, de forma fisiológica, existe
ESTADOS DE HIPERCOAGULABILIDAD CONGÉNITOS Y ADQUIRIDOS Esperanza Castelar Delgado Residente de Medicina Interna 22 de Noviembre de 2010 DEFINICIÓN (I) En nuestro organismo, de forma fisiológica, existe
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO
 ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO
 PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
18/04/2007 Código: PC Versión1
 Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Enfermedad tromboembólica recidivante
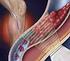 Enfermedad tromboembólica recidivante Maite Latorre Asensio R5 M. Interna Hospital Universitario Marqués de Valdecilla CASO CLÍNICO MUJER 38 años Antecedentes personales: - Fumadora 20 paquetes/año - Embarazos:
Enfermedad tromboembólica recidivante Maite Latorre Asensio R5 M. Interna Hospital Universitario Marqués de Valdecilla CASO CLÍNICO MUJER 38 años Antecedentes personales: - Fumadora 20 paquetes/año - Embarazos:
CÁNCER Y Enfermedad tromboembólica venosa
 CÁNCER Y Enfermedad tromboembólica venosa Olga Madridano Servicio de Medicina Interna Hospital universitario Infanta Sofía Universidad Europea de Madrid Epidemiología Fisiopatología Factores de riesgo
CÁNCER Y Enfermedad tromboembólica venosa Olga Madridano Servicio de Medicina Interna Hospital universitario Infanta Sofía Universidad Europea de Madrid Epidemiología Fisiopatología Factores de riesgo
Terapia. expert. course. antitrombótica. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica expert course Basado en la 9ª edición de las Guías del ACCP A M E R I C A N C O L L E G E O F C H E S T P H Y S I C I A N S www.expertcourse.es Terapia antitrombótica
Con la colaboración de Terapia antitrombótica expert course Basado en la 9ª edición de las Guías del ACCP A M E R I C A N C O L L E G E O F C H E S T P H Y S I C I A N S www.expertcourse.es Terapia antitrombótica
TROMBOEMBOLISMO PULMONAR
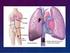 TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
PROTOCOLO PARA PREVENCIÓN DE TROMBOEMBOLIA VENOSA
 PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
Hospital Clínico Universiterio Valladolid
 Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
0.5-2 ETV por cada 1000 embarazos 2/3 TVP durante el embarazo: M. Inf Izdo=80% 40-60% EP en el puerperio Incidencia similar en los 3 trimestres
 Tratamiento anticoagulante en la embarazada con ETV Dr. Javier Trujillo Santos Servicio de Medicina Interna Hospital Universitario Sª Mª del Rosell (Cartagena) 0.5-2 ETV por cada 1000 embarazos 2/3 TVP
Tratamiento anticoagulante en la embarazada con ETV Dr. Javier Trujillo Santos Servicio de Medicina Interna Hospital Universitario Sª Mª del Rosell (Cartagena) 0.5-2 ETV por cada 1000 embarazos 2/3 TVP
RECOMENDACIONES DE MANEJO TROMBOPROFILAXIS EN OBSTETRICIA HOSPITAL UNIVERSITARIO FUNDACIÓN SANTA FE DE BOGOTÁ
 RECOMENDACIONES DE MANEJO TROMBOPROFILAXIS EN OBSTETRICIA HOSPITAL UNIVERSITARIO FUNDACIÓN SANTA FE DE BOGOTÁ ADAPTADO DE: - Reducing the Risk of Thrombosis and Embolism during Pregnancy and the Puerperium,
RECOMENDACIONES DE MANEJO TROMBOPROFILAXIS EN OBSTETRICIA HOSPITAL UNIVERSITARIO FUNDACIÓN SANTA FE DE BOGOTÁ ADAPTADO DE: - Reducing the Risk of Thrombosis and Embolism during Pregnancy and the Puerperium,
HBPM en la insuficiencia renal
 HBPM en la insuficiencia renal Conxita Falgà Tirado S. Medicina Interna. Hospital de Mataró. Barcelona. III Jornada Novedades en Tratamiento Anticoagulante Madrid 30 de Noviembre 2012 HBPM en la I.Renal
HBPM en la insuficiencia renal Conxita Falgà Tirado S. Medicina Interna. Hospital de Mataró. Barcelona. III Jornada Novedades en Tratamiento Anticoagulante Madrid 30 de Noviembre 2012 HBPM en la I.Renal
ARTICULOS PUBLICADOS 4. ARTÍCULOS PUBLICADOS
 4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica
 Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
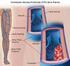 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
Ecografía en el seguimiento de la trombosis venosa profunda. Dra. Raquel Barba Martín Hospital Rey Juan Carlos, Móstoles, Madrid
 Ecografía en el seguimiento de la trombosis venosa profunda Dra. Raquel Barba Martín Hospital Rey Juan Carlos, Móstoles, Madrid Introducción Tras un episodio de Enfermedad Tromboembólica Venosa los objetivos
Ecografía en el seguimiento de la trombosis venosa profunda Dra. Raquel Barba Martín Hospital Rey Juan Carlos, Móstoles, Madrid Introducción Tras un episodio de Enfermedad Tromboembólica Venosa los objetivos
GUÍA CLÍNICA TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS INDICE.
 GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
Rivaroxaban vs. Enoxaparina
 Rivaroxaban vs. Enoxaparina Se demostró que una dosis oral diaria de 10 mg de rivaroxaban fue significativamente más eficaz que la administración subcutánea diaria de 40 mg de enoxaparina para prevenir
Rivaroxaban vs. Enoxaparina Se demostró que una dosis oral diaria de 10 mg de rivaroxaban fue significativamente más eficaz que la administración subcutánea diaria de 40 mg de enoxaparina para prevenir
MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS
 MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Gonzalo Pombo MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Datos estadisticos EE.UU: 2.5 millones de pts reciben W 10
MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Gonzalo Pombo MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Datos estadisticos EE.UU: 2.5 millones de pts reciben W 10
Profilaxis antitrombótica en el embarazo
 Fecha: 28/01/2015 Nombre: Dra. Ana Gómez Alarcón. R2 Tipo de Sesión: Revisión de guías clínicas Profilaxis antitrombótica en el embarazo En toda gestante se debe realizar al inicio del embarazo una evaluación
Fecha: 28/01/2015 Nombre: Dra. Ana Gómez Alarcón. R2 Tipo de Sesión: Revisión de guías clínicas Profilaxis antitrombótica en el embarazo En toda gestante se debe realizar al inicio del embarazo una evaluación
ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES
 ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES 2013 ANTICOAGULANTES ACCIÓN DIRECTA: Hirudina ACCIÓN INDIRECTA: Heparina no fraccionada Heparinas de bajo peso molecular Danaparoide Dicumarol (warfarina)
ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES 2013 ANTICOAGULANTES ACCIÓN DIRECTA: Hirudina ACCIÓN INDIRECTA: Heparina no fraccionada Heparinas de bajo peso molecular Danaparoide Dicumarol (warfarina)
TROMBOSIS VENOSA Y ARTERIAL: DIAGNÓSTICO, PREVENCIÓN Y. Madurga Revilla P, García Íñiguez JP. Hospital Universitario Miguel Servet,
 TROMBOSIS VENOSA Y ARTERIAL: DIAGNÓSTICO, PREVENCIÓN Y TRATAMIENTO Madurga Revilla P, García Íñiguez JP. Hospital Universitario Miguel Servet, Zaragoza. Actualización: Marzo 2013 1. INTRODUCCIÓN Los fenómenos
TROMBOSIS VENOSA Y ARTERIAL: DIAGNÓSTICO, PREVENCIÓN Y TRATAMIENTO Madurga Revilla P, García Íñiguez JP. Hospital Universitario Miguel Servet, Zaragoza. Actualización: Marzo 2013 1. INTRODUCCIÓN Los fenómenos
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Profilaxis de la Enfermedad Tromboembólica en el Embarazo. Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015
 Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS. DAVID VIVAS, MD, PhD
 MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS DAVID VIVAS, MD, PhD GRUPO TROMBOSIS SEC MURCIA 2011 ANTIPLAQUETARIOS Y CIRUGÍA Hasta el 5% pacientes tras intervencionismo precisan cirugía en los siguientes
MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS DAVID VIVAS, MD, PhD GRUPO TROMBOSIS SEC MURCIA 2011 ANTIPLAQUETARIOS Y CIRUGÍA Hasta el 5% pacientes tras intervencionismo precisan cirugía en los siguientes
en el Paciente Quirúrgico
 Trombo profilaxis en el Paciente Quirúrgico CLINICA MEDICA C PROFESOR DR JUAN ALONSO Dra Lila Borràs Asistente Clinica Medica C BENEFICIO CLINICO NETO SANGRADO TROMBOSIS Que situaciones aumentan el riesgo
Trombo profilaxis en el Paciente Quirúrgico CLINICA MEDICA C PROFESOR DR JUAN ALONSO Dra Lila Borràs Asistente Clinica Medica C BENEFICIO CLINICO NETO SANGRADO TROMBOSIS Que situaciones aumentan el riesgo
Cómo funciona una Unidad de Insuficiencia Cardiaca?
 2 Curso de Aspectos Prácticos en Cardiología Clínica Cómo funciona una Unidad de Insuficiencia Cardiaca? Dr. Ramón Bover Unidad de Insuficiencia Cardiaca Servicio de Cardiología Insuficiencia Cardiaca
2 Curso de Aspectos Prácticos en Cardiología Clínica Cómo funciona una Unidad de Insuficiencia Cardiaca? Dr. Ramón Bover Unidad de Insuficiencia Cardiaca Servicio de Cardiología Insuficiencia Cardiaca
Radiología Intervencional. Indicaciones
 Radiología Intervencional Indicaciones Aproximación para la práctica clínica cotidiana Dr. Luis Meneses Q. Radiología Intervencional Hospital Clínico P.Universidad Católica de Chile 2006 Radiología Intervencional
Radiología Intervencional Indicaciones Aproximación para la práctica clínica cotidiana Dr. Luis Meneses Q. Radiología Intervencional Hospital Clínico P.Universidad Católica de Chile 2006 Radiología Intervencional
Lourdes Betegon 1 ; Cristina Canal 1 ; Marina De Salas-Cansado 2
 Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
2.11. Trombosis venosa
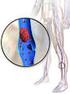 154 Capítulo 2 Urgencias cardiovasculares 2.11. Trombosis venosa Ana Arias Milla, Manuel S. Moya Mir y Carmen Maínez Saiz La trombosis venosa consiste en la aparición de un trombo en una vena por la existencia
154 Capítulo 2 Urgencias cardiovasculares 2.11. Trombosis venosa Ana Arias Milla, Manuel S. Moya Mir y Carmen Maínez Saiz La trombosis venosa consiste en la aparición de un trombo en una vena por la existencia
Guía de Referencia Rápida. Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica
 Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
Anexo III. Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos
 Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
TROMBO-EMBOLISMO PULMONAR
 TROMO-EMOLISMO PULMONAR Autores: Dra. María Claudia runo, Dr Pablo Grosso, Dr Pablo Sutelman, Dra. Cecilia Valsecchi, Dr. Manuel Estigarribia, Dr. Juan Medrano, Dr. Horacio Díaz, Dr. Marcelo Crespo, Dr.
TROMO-EMOLISMO PULMONAR Autores: Dra. María Claudia runo, Dr Pablo Grosso, Dr Pablo Sutelman, Dra. Cecilia Valsecchi, Dr. Manuel Estigarribia, Dr. Juan Medrano, Dr. Horacio Díaz, Dr. Marcelo Crespo, Dr.
La malaltia vascular cerebral a l àrea Barcelona Litoral Mar. Dra. Ana Rodríguez Campello Servei de Neurologia
 La malaltia vascular cerebral a l àrea Barcelona Litoral Mar Dra. Ana Rodríguez Campello Servei de Neurologia El ictus como problema de salud Alta incidencia (200/100.000 hab/año). Segunda causa global
La malaltia vascular cerebral a l àrea Barcelona Litoral Mar Dra. Ana Rodríguez Campello Servei de Neurologia El ictus como problema de salud Alta incidencia (200/100.000 hab/año). Segunda causa global
Tromboprofilaxis en Cirugía a Ortopédica Mayor
 Tromboprofilaxis en Cirugía a Ortopédica Mayor Ricardo Guijarro Merino Servicio de Medicina Interna Hospital Regional Universitario Carlos Haya. Málaga Junio 2010 Incidencia de ETV sintomática tica en
Tromboprofilaxis en Cirugía a Ortopédica Mayor Ricardo Guijarro Merino Servicio de Medicina Interna Hospital Regional Universitario Carlos Haya. Málaga Junio 2010 Incidencia de ETV sintomática tica en
Plan de Estudios: 509 Licenciado/a en Medicina. Asignatura: Cirugía. Itinerario de la asignatura: Cuarto curso.
 Licenciatura en Medicina - Facultad de Medicina Plan de Estudios: 509 Licenciado/a en Medicina Asignatura: 29086 Cirugía Itinerario de la asignatura: Cuarto curso. Curso académico: 2010 2011 Créditos:
Licenciatura en Medicina - Facultad de Medicina Plan de Estudios: 509 Licenciado/a en Medicina Asignatura: 29086 Cirugía Itinerario de la asignatura: Cuarto curso. Curso académico: 2010 2011 Créditos:
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL
 ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
Definiciones 3 Clasificaciones 3 Incidencia 5 Mortalidad 7 Recurrencia 8 Coste económico 8 Secuelas 8 Conclusión 11
 Índice Presentación P. de Castro de Castro, M. Vázquez López VII 1. Ictus infantil: conceptos, peculiaridades y epidemiología P. de Castro de Castro, M. Vázquez López, M.C. Miranda Herrero 1 Definiciones
Índice Presentación P. de Castro de Castro, M. Vázquez López VII 1. Ictus infantil: conceptos, peculiaridades y epidemiología P. de Castro de Castro, M. Vázquez López, M.C. Miranda Herrero 1 Definiciones
Fibrilación auricular. A. Andrés Soler Hospital Dr. Moliner
 Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos
 Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos Tromboembolismo Pulmonar de alto riesgo Tratamiento sólo Farmacológico?
Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos Tromboembolismo Pulmonar de alto riesgo Tratamiento sólo Farmacológico?
Hospital occidente de Kennedy. PROPUESTA de manejo DEL PACIENTE QUE VA PARA CIRUGIA VASCULAR
 Hospital occidente de Kennedy PROPUESTA de manejo DEL PACIENTE QUE VA PARA CIRUGIA VASCULAR INTRODUCCION REVISION DE LA LITERATURA INDIVIDUALIZAR METODO ANESTESICO ASOCIADO A LA MAYOR ESTABILIDAD HEMODINAMICA
Hospital occidente de Kennedy PROPUESTA de manejo DEL PACIENTE QUE VA PARA CIRUGIA VASCULAR INTRODUCCION REVISION DE LA LITERATURA INDIVIDUALIZAR METODO ANESTESICO ASOCIADO A LA MAYOR ESTABILIDAD HEMODINAMICA
VARIABILIDAD EN LOS NIVELES DE DÍMERO-D EN PACIENTES CON ENFERMEDAD TROMBOEMBÓLICA VENOSA
 VARIABILIA EN LOS NIVELES E ÍMERO- EN PACIENTES CON ENFERMEA TROMBOEMBÓLICA VENOSA María José Soto Cárdenas S. Medicina Interna H. U. Puerta del Mar (Cádiz) ENFERMEA TROMBOEMBÓLICA VENOSA: algunas consideraciones.
VARIABILIA EN LOS NIVELES E ÍMERO- EN PACIENTES CON ENFERMEA TROMBOEMBÓLICA VENOSA María José Soto Cárdenas S. Medicina Interna H. U. Puerta del Mar (Cádiz) ENFERMEA TROMBOEMBÓLICA VENOSA: algunas consideraciones.
COMPLICACIONES QUIRÚRGICAS EN EL TRASPLANTE HEPÁTICO MAYKA LINACERO MONASTERIO CLÍNICA UNIVERSITARIA DE NAVARRA
 COMPLICACIONES QUIRÚRGICAS EN EL TRASPLANTE HEPÁTICO MAYKA LINACERO MONASTERIO CLÍNICA UNIVERSITARIA DE NAVARRA TIPO DE COMPLICACIONES 1- TÉCNICAS DE LA ARTERIA HEPÁTICA DE LA VÍA BILIAR DE LA VENA CAVA
COMPLICACIONES QUIRÚRGICAS EN EL TRASPLANTE HEPÁTICO MAYKA LINACERO MONASTERIO CLÍNICA UNIVERSITARIA DE NAVARRA TIPO DE COMPLICACIONES 1- TÉCNICAS DE LA ARTERIA HEPÁTICA DE LA VÍA BILIAR DE LA VENA CAVA
Dabigatrán y Rivaroxaban: qué pueden aportar?
 Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
CONTENIDO DEL CURSO TROMBOSIS Y EMBOLIA
 Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS)
 NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS) A) BASE: TRIPLE con PREDNISONA+ + MICOFENOLATO Pacientes sin características
NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS) A) BASE: TRIPLE con PREDNISONA+ + MICOFENOLATO Pacientes sin características
HOSPITAL GENERAL REGIONAL IZTAPALAPA CLÍNICA DE CATÉTERES
 HOSPITAL GENERAL REGIONAL IZTAPALAPA CLÍNICA DE CATÉTERES El Gobierno del Distrito Federal a través de la Secretaria de Salud DF pone en marcha simultáneamente el 21 de Septiembre del 2011, las Clínicas
HOSPITAL GENERAL REGIONAL IZTAPALAPA CLÍNICA DE CATÉTERES El Gobierno del Distrito Federal a través de la Secretaria de Salud DF pone en marcha simultáneamente el 21 de Septiembre del 2011, las Clínicas
Preparación, Técnica y Cuidados para la Introducción de Catéteres
 Preparación, Técnica y Cuidados para la Introducción de Catéteres Lic. Regla Jacqueline Arias Hernández UCIM Cirugía Cardiovascular Hosp. C.Q Hermanos Ameijeiras Monitorización hemodinámica Vigilancia
Preparación, Técnica y Cuidados para la Introducción de Catéteres Lic. Regla Jacqueline Arias Hernández UCIM Cirugía Cardiovascular Hosp. C.Q Hermanos Ameijeiras Monitorización hemodinámica Vigilancia
Etiologia. La trombosis venosa se define como la presencia de un trombo o coágulo de sangre en una vena, sea cual sea su localización.
 TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
Hospital Universitario Ramón y Cajal. Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON PCE / TVP / 013
 Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON TROMBOSIS VENOSA PROFUNDA PCE / TVP / 013 POBLACIÓN DIANA: Paciente adulto ingresado en unidades de hospitalización con diagnóstico de TVP
Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON TROMBOSIS VENOSA PROFUNDA PCE / TVP / 013 POBLACIÓN DIANA: Paciente adulto ingresado en unidades de hospitalización con diagnóstico de TVP
FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS
 FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS Al finalizar el estudio de este Tema el alumno deberá ser capaz de: 1.- Describir el mecanismo anticoagulante de la Heparina. 2.- Valorar las reacciones
FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS Al finalizar el estudio de este Tema el alumno deberá ser capaz de: 1.- Describir el mecanismo anticoagulante de la Heparina. 2.- Valorar las reacciones
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral
 Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
A continuación se exponen los criterios de inclusión de cada uno de los fármacos en los estudios correspondientes para mayor información del clínico:
 TRATAMIENTO ANTITROMBÓTICO EN LAS DIFERENTES CARDIOPATÍAS Febrero 2013 FIBRILACION AURICULAR AISLADA El tratamiento de elección en pacientes con fibrilación auricular aislada e indicación de anticoagulación
TRATAMIENTO ANTITROMBÓTICO EN LAS DIFERENTES CARDIOPATÍAS Febrero 2013 FIBRILACION AURICULAR AISLADA El tratamiento de elección en pacientes con fibrilación auricular aislada e indicación de anticoagulación
Trombo profilaxis en el Paciente Quirúrgico
 Trombo profilaxis en el Paciente Quirúrgico JIMENA BUENO, LILA BORRAS, DANIELA OLIVARI, BORIS PEREZ, MARCELO CHIARELLA CLINICA MEDICA C DEPARTAMENTO CLINICO DE MEDICINA, HOSPITAL DE CLINICAS Guías para
Trombo profilaxis en el Paciente Quirúrgico JIMENA BUENO, LILA BORRAS, DANIELA OLIVARI, BORIS PEREZ, MARCELO CHIARELLA CLINICA MEDICA C DEPARTAMENTO CLINICO DE MEDICINA, HOSPITAL DE CLINICAS Guías para
ENFERMEDAD TROMBOEMBOLICA VENOSA (ETEV) 1. Epidemiología: Es una de las principales causas de morbilidad y mortalidad durante el embarazo y puerperio.
 Profilaxis y tratamiento de la Enfermedad tromboembólica venosa en el embarazo y puerperio Dra. Indalecia Medina UGC TOCOGINECOLOGIA A.G.S. NORTE de ALMERIA HUERCAL-OVERA, 7 de Marzo del 2012 ENFERMEDAD
Profilaxis y tratamiento de la Enfermedad tromboembólica venosa en el embarazo y puerperio Dra. Indalecia Medina UGC TOCOGINECOLOGIA A.G.S. NORTE de ALMERIA HUERCAL-OVERA, 7 de Marzo del 2012 ENFERMEDAD
CURSO INTENSIVO PRÁCTICO DE ECODOPPLER COLOR Y ESTUDIOS DIAGNÓSTICOS VASCULARES PERIFÉRICOS NO INVASIVOS
 Dirigido a: Médicos que deseen complementar sus conocimientos básicos para rendir el examen previo a la Maestría en Medicina Vascular dictada por la UCC (Curso Preparatorio). Médicos (cardiólogos, radiólogos,
Dirigido a: Médicos que deseen complementar sus conocimientos básicos para rendir el examen previo a la Maestría en Medicina Vascular dictada por la UCC (Curso Preparatorio). Médicos (cardiólogos, radiólogos,
TRATAMIENTO INVASIVO DEL SINDROME CORONARIO AGUDO SIN ELEVACION ST / ANGINA INESTABLE ROSA OLMOS TUFIÑO R3 PG MEDICINA INTERNA UCE
 TRATAMIENTO INVASIVO DEL SINDROME CORONARIO AGUDO SIN ELEVACION ST / ANGINA INESTABLE ROSA OLMOS TUFIÑO R3 PG MEDICINA INTERNA UCE BAJO RIESGO MODERADO NSTEMI ALTO RIESGO ASA BB ANTICOAGULANTES INHIBIDOR
TRATAMIENTO INVASIVO DEL SINDROME CORONARIO AGUDO SIN ELEVACION ST / ANGINA INESTABLE ROSA OLMOS TUFIÑO R3 PG MEDICINA INTERNA UCE BAJO RIESGO MODERADO NSTEMI ALTO RIESGO ASA BB ANTICOAGULANTES INHIBIDOR
Alexis Del Real Capera Anestesiólogo Cardiovascular H.D.V. H.U.S.I. Manejo perioperatorio de la anticoagulación y antiagregación
 Alexis Del Real Capera Anestesiólogo Cardiovascular H.D.V. H.U.S.I. Manejo perioperatorio de la anticoagulación y antiagregación Repaso Por qué el paciente está antiagregado o anti coagulado? Programado
Alexis Del Real Capera Anestesiólogo Cardiovascular H.D.V. H.U.S.I. Manejo perioperatorio de la anticoagulación y antiagregación Repaso Por qué el paciente está antiagregado o anti coagulado? Programado
RECOMENDACIÓN DEL GRUPO ICTUS-CV PARA EL MANEJO PERIOPERATORIO DE LOS PACIENTES ANTIAGREGADOS.
 RECOMENDACIÓN DEL GRUPO ICTUS-CV PARA EL MANEJO PERIOPERATORIO DE LOS PACIENTES ANTIAGREGADOS. 1- OBJETIVO Facilitar un protocolo de actuación para el manejo del paciente antiagregado cuando precise una
RECOMENDACIÓN DEL GRUPO ICTUS-CV PARA EL MANEJO PERIOPERATORIO DE LOS PACIENTES ANTIAGREGADOS. 1- OBJETIVO Facilitar un protocolo de actuación para el manejo del paciente antiagregado cuando precise una
PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS
 REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD DEL MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS Número de edición
REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD DEL MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS Número de edición
TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA. Dr. Elìas Bornicen Dr. Ivàn Vilar
 TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA Dr. Elìas Bornicen Dr. Ivàn Vilar FIBRILACIÓN AURICULAR La FA es la arritmia sostenida más común y afecta entre el 1% y
TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA Dr. Elìas Bornicen Dr. Ivàn Vilar FIBRILACIÓN AURICULAR La FA es la arritmia sostenida más común y afecta entre el 1% y
9. Profilaxis de la ITU
 9. Profilaxis de la ITU 9.1. Profilaxis antibiótica en población pediátrica sin alteraciones estructurales y/o funcionales del tracto urinario comprobadas En lactantes y población pediátrica sin alteraciones
9. Profilaxis de la ITU 9.1. Profilaxis antibiótica en población pediátrica sin alteraciones estructurales y/o funcionales del tracto urinario comprobadas En lactantes y población pediátrica sin alteraciones
REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS
 REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS BCN 14/11/14 Tarazona Casany MV, Vallés Martínez MT,
REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS BCN 14/11/14 Tarazona Casany MV, Vallés Martínez MT,
Guía de prescripción para el profesional sanitario
 Guía de prescripción para el profesional sanitario El primer inhibidor directo ORAL del Factor Xa Simplificando la Protección de Sus Pacientes Este medicamento está sujeto a seguimiento adicional, es prioritaria
Guía de prescripción para el profesional sanitario El primer inhibidor directo ORAL del Factor Xa Simplificando la Protección de Sus Pacientes Este medicamento está sujeto a seguimiento adicional, es prioritaria
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER. DAVID VIVAS, MD, PhD
 ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
Guía de Práctica Clínica GPC. Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: XXX-##-#-10
 Guía de Práctica Clínica GPC Prevención, Diagnóstico y Tratamiento de las Trombosis en el Embarazo y Puerperio Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: XXX-##-#-10 1 Guía
Guía de Práctica Clínica GPC Prevención, Diagnóstico y Tratamiento de las Trombosis en el Embarazo y Puerperio Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: XXX-##-#-10 1 Guía
INFORME DE LA COMISIÓN DE USO RACIONAL DE LOS MEDICAMENTOS Y PRODUCTOS SANITARIOS (CURMP) SOBRE POSICIONAMIENTO TERAPÉUTICO DE PRASUGREL Y TICAGRELOR
 DIRECCION DE SERVICIOS SANITARIOS PRODUCTOS SANITARIOS Página 1 de 8 Introducción El síndrome coronario agudo (SCA) es un término general utilizado para describir la aparición aguda de la isquemia del
DIRECCION DE SERVICIOS SANITARIOS PRODUCTOS SANITARIOS Página 1 de 8 Introducción El síndrome coronario agudo (SCA) es un término general utilizado para describir la aparición aguda de la isquemia del
TROMBOPROFILAXIS EN CIRUGÍA GENERAL Y DEL APARATO DIGESTIVO. - RESUMEN GUÍAS TAECwww.cirugialugo.com
 TROMBOPROFILAXIS EN CIRUGÍA GENERAL Y DEL APARATO DIGESTIVO - RESUMEN GUÍAS TAECwww.cirugialugo.com PROFILAXIS DEFINIR EL RIEESGO DE ENFERMEDAD TROMBOEMBÓLICA MODELOS DE ESTRATIFICACIÓN MODELO CAPRINI
TROMBOPROFILAXIS EN CIRUGÍA GENERAL Y DEL APARATO DIGESTIVO - RESUMEN GUÍAS TAECwww.cirugialugo.com PROFILAXIS DEFINIR EL RIEESGO DE ENFERMEDAD TROMBOEMBÓLICA MODELOS DE ESTRATIFICACIÓN MODELO CAPRINI
DE AYER A HOY EN LOS CUIDADOS DE ENFERMERÍA A PACIENTES SOMETIDOS A CITORREDUCCIÓN E HIPEC
 DE AYER A HOY EN LOS CUIDADOS DE ENFERMERÍA A PACIENTES SOMETIDOS A CITORREDUCCIÓN E HIPEC Díaz Salcedo M. Heras Escobar C. Lerín Cuevas C. López Díaz M. Bermejo López S. Enfermeras, Reanimación. Desde
DE AYER A HOY EN LOS CUIDADOS DE ENFERMERÍA A PACIENTES SOMETIDOS A CITORREDUCCIÓN E HIPEC Díaz Salcedo M. Heras Escobar C. Lerín Cuevas C. López Díaz M. Bermejo López S. Enfermeras, Reanimación. Desde
Jorge Castillo Pilar Sierra. SCARTD Junio 2013
 Jorge Castillo Pilar Sierra SCARTD Junio 2013 Pilar Sierra Fundació Puigvert- Barcelona Índice: Porqué son necesarios nuevos antiagregantes? Fármacos en fase de investigación Nuevos antiagregantesplaquetarios
Jorge Castillo Pilar Sierra SCARTD Junio 2013 Pilar Sierra Fundació Puigvert- Barcelona Índice: Porqué son necesarios nuevos antiagregantes? Fármacos en fase de investigación Nuevos antiagregantesplaquetarios
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo
 Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
GPC. Guía de Referencia Rápida. Alimentación Enteral del Recién Nacido Prematuro Menor o Igual a 32 Semanas de Edad Gestacional
 Guía de Referencia Rápida Alimentación Enteral del Recién Nacido Prematuro Menor o Igual a 32 Semanas de Edad Gestacional GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-418-10
Guía de Referencia Rápida Alimentación Enteral del Recién Nacido Prematuro Menor o Igual a 32 Semanas de Edad Gestacional GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-418-10
MODULO 8. INVESTIGACION EN EL ICTUS
 MODULO 8. INVESTIGACION EN EL ICTUS Dr. Jose Mª Ramírez Moreno Unidad de Ictus. Hospital Universitario Infanta Cristina. Badajoz INDICE: 1. Significado y participación en estudios de investigación en el
MODULO 8. INVESTIGACION EN EL ICTUS Dr. Jose Mª Ramírez Moreno Unidad de Ictus. Hospital Universitario Infanta Cristina. Badajoz INDICE: 1. Significado y participación en estudios de investigación en el
Mujeres - De I00 a I99
 . Defunciones según causas a 3 caracteres y edad. Mujeres. 203 - Mujeres - De I00 a I99 I00. Fiebre reumática sin mención de complicación cardíaca I0. Fiebre reumática con complicación cardíaca I02. Corea
. Defunciones según causas a 3 caracteres y edad. Mujeres. 203 - Mujeres - De I00 a I99 I00. Fiebre reumática sin mención de complicación cardíaca I0. Fiebre reumática con complicación cardíaca I02. Corea
PROFILAXIS DE LA ENFERMEDAD TROMBOEMBÓLICA VENOSA ASOCIADA CON CIRUGÍA GENERAL Y CIRUGÍA ORTOPÉDICA
 INDICACIONES Las heparinas de bajo peso molecular (HBPM) administradas por vía subcutánea, han demostrado ser un tratamiento tan seguro y eficaz como la heparina no fraccionada intravenosa en el tratamiento
INDICACIONES Las heparinas de bajo peso molecular (HBPM) administradas por vía subcutánea, han demostrado ser un tratamiento tan seguro y eficaz como la heparina no fraccionada intravenosa en el tratamiento
VII Curso de accesos venosos y terapia intravenosa
 VII Curso de accesos venosos y terapia intravenosa P010/16 Fechas curso: 19, 20, 21 y 22 de septiembre de 2016 Horario: de 16:00 a 20:00 Duración: 16 h Nº Plazas : 8/10 Presentación La canalización y mantenimiento
VII Curso de accesos venosos y terapia intravenosa P010/16 Fechas curso: 19, 20, 21 y 22 de septiembre de 2016 Horario: de 16:00 a 20:00 Duración: 16 h Nº Plazas : 8/10 Presentación La canalización y mantenimiento
INFARTO DE MIOCARDIO / DEPRESION DEL SEGMENTO ST Y ANGINA INESTABLE (NSTEMI).
 Título: INFARTO DE MIOCARDIO (IAM) Codificación CIE10 I22.9 infarto subsecuente del miocardio de parte no especificada Z03.4 observación por sospecha de infarto de miocardio I21 infarto de miocardio depresión
Título: INFARTO DE MIOCARDIO (IAM) Codificación CIE10 I22.9 infarto subsecuente del miocardio de parte no especificada Z03.4 observación por sospecha de infarto de miocardio I21 infarto de miocardio depresión
Rakel Diez Mónica Santos Lorena Crespo Carmen Carrero
 Rakel Diez Mónica Santos Lorena Crespo Carmen Carrero II CONGRESO NACIONAL ASOCIACION DE ENFERMERÍA DE EQUIPOS DE TERAPIA INTRAVENOSA. Realidad y futuro de la terapia intravenosa 1. Introducción Alta demanda
Rakel Diez Mónica Santos Lorena Crespo Carmen Carrero II CONGRESO NACIONAL ASOCIACION DE ENFERMERÍA DE EQUIPOS DE TERAPIA INTRAVENOSA. Realidad y futuro de la terapia intravenosa 1. Introducción Alta demanda
Guía de prescripción
 Guía de prescripción Tarjeta de alerta para el paciente Debe entregarse una tarjeta de alerta a cada paciente al que se le receta Xarelto 15 mg ó 20 mg y explicarle lo que supone el tratamiento anticoagulante.
Guía de prescripción Tarjeta de alerta para el paciente Debe entregarse una tarjeta de alerta a cada paciente al que se le receta Xarelto 15 mg ó 20 mg y explicarle lo que supone el tratamiento anticoagulante.
Enfermedad de Kawasaki
 www.printo.it/pediatric-rheumatology/ar/intro Enfermedad de Kawasaki Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? El diagnóstico de la enfermedad de Kawasaki se realiza en base
www.printo.it/pediatric-rheumatology/ar/intro Enfermedad de Kawasaki Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? El diagnóstico de la enfermedad de Kawasaki se realiza en base
INICIO DE LA TERAPIA DE REEMPLAZO RENAL CONTINUA LENTA EN PACIENTES PEDIÁTRICOS CRITICAMENTE ENFERMOS CON QUEMADURAS
 PR-SQ-32 INICIO DE LA TERAPIA DE REEMPLAZO RENAL Rev.01 Hoja: 1de 8 INICIO DE LA TERAPIA DE REEMPLAZO RENAL CONTINUA LENTA EN PACIENTES PEDIÁTRICOS CRITICAMENTE ENFERMOS CON Revisó: Revisó: Autorizó: Puesto
PR-SQ-32 INICIO DE LA TERAPIA DE REEMPLAZO RENAL Rev.01 Hoja: 1de 8 INICIO DE LA TERAPIA DE REEMPLAZO RENAL CONTINUA LENTA EN PACIENTES PEDIÁTRICOS CRITICAMENTE ENFERMOS CON Revisó: Revisó: Autorizó: Puesto
NUTRICION PARENTERAL DEL RECIEN NACIDO. Dra. Reina Valdés Armenteros Hospital América Arias
 NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
Método Mckenzie: diagnóstico y terapia mecánica de la columna vertebral y las extremidades.
 THE MCKENZIE INSTITUTE INTERNATIONAL EN COLABORACIÓN CON CENTRO DE FISIOTERAPIA LLEDÓ REPRESENTANTE OFICIAL DE FORMACIÓN MCKENZIE EN ESPAÑA COORDINADOR EN ESPAÑA JORGE LLEDÓ CANO Introducción Método Mckenzie:
THE MCKENZIE INSTITUTE INTERNATIONAL EN COLABORACIÓN CON CENTRO DE FISIOTERAPIA LLEDÓ REPRESENTANTE OFICIAL DE FORMACIÓN MCKENZIE EN ESPAÑA COORDINADOR EN ESPAÑA JORGE LLEDÓ CANO Introducción Método Mckenzie:
TROMBOPROFILAXIS EN EL PACIENTE SOMETIDO A CIRUGÍA MAYOR AMBULATORIA (CMA)
 TROMBOPROFILAXIS EN EL PACIENTE SOMETIDO A CIRUGÍA MAYOR AMBULATORIA (CMA) VALORACIÓN DEL RIESGO DE ETV* EN CMA (1) TABLA 1. RIESGO SEGÚN LA ESPECIALIDAD QUIRÚRGICA (1) Especialidad Riesgo bajo Riesgo
TROMBOPROFILAXIS EN EL PACIENTE SOMETIDO A CIRUGÍA MAYOR AMBULATORIA (CMA) VALORACIÓN DEL RIESGO DE ETV* EN CMA (1) TABLA 1. RIESGO SEGÚN LA ESPECIALIDAD QUIRÚRGICA (1) Especialidad Riesgo bajo Riesgo
