The Pharmaceutical Letter
|
|
|
- Ana Isabel Campos López
- hace 8 años
- Vistas:
Transcripción
1 The Pharmaceutical Letter Lib. IX; nº23 15 de Noviembre de 2007 Periodicidad quincenal LINFOMA NO HODGKIN LINFOMAS NO HODGKIN AGRESIVOS INTRODUCCIÓN Los linfomas no Hodgkin (LNH) son un grupo muy heterogéneo de neoplasias que comparten un origen común en el sistema linfoide y con similitudes en el planteamiento de su estudio clínico, aunque presentan diferentes modelos de comportamiento y diversas respuestas al tratamiento. Al igual que el linfoma de Hodgkin (LH), el LNH se origina generalmente en los tejidos linfoides y puede diseminarse a otros órganos. Sin embargo, el LNH es mucho menos previsible que el LH y tiene mayor predilección por diseminarse a sitios extraganglionares. El pronóstico depende del tipo histológico, el estadio y el tratamiento. ETIOLOGÍA Los LNH representan el 4% de todos los tumores malignos y son responsables del 4% de las muertes por cáncer. La tasa de incidencia oscila entre 3-6 casos por cada habitantes y año. Mientras que la frecuencia de los cánceres más comunes va disminuyendo, para el LNH se aprecia un aumento global y progresivo en el mundo año tras año. No se conocen bien las causas del aumento, se cree que se debe a la mejoría de las técnicas de diagnóstico y al aumento de la población inmunodeficiente (pacientes que reciben terapia inmunosupresora continua, receptores de un trasplante autólogo de células madre o de órgano sólido, defectos inmunológicos hereditarios, artritis reumatoide o VIH). En un pequeño grupo de pacientes existe una asociación entre el linfoma y agentes infecciosos: HTLV-1, Virus de Epstein-Barr (VEB), HHV-6 y 8, Helicobacter pylori, Hepatitis C, etc. Son más frecuentes que los LH y tienen una tasa de mortalidad 10 veces mayor. La mayoría de los LNH aparecen en la edad adulta (media: años), pero algunos tipos aparecen preferentemente en la edad infantil. Los linfomas de células B (88%) son más frecuentes que los linfomas de células T (12%). Entre los linfomas de células B los más frecuentes son: linfoma difuso de célula B grande (31%), linfoma folicular (22%), linfoma de la zona marginal extranodal MALT (tejido linfoide asociado a mucosas, 8%), leucemia linfocítica crónica-linfoma de célula pequeña (7%) y linfoma del manto (6%). Entre los linfomas de células T los más frecuentes son: linfoma T periférico (4%), linfoma anaplásico de célula grande (2%) y linfoma/leucemia linfoblástico de células T precursoras (2%) CLASIFICACIÓN A lo largo del tiempo se han utilizado distintos sistemas de clasificación para ordenar las categorías histológicas de los LNH, entre ellos se incluyen el sistema de Rappaport, la clasificación de Lukes Collins, el sistema Kiel y la formulación de la Working Formulation. En 1994, Harris et al. redactaron una clasificación de acuerdo a criterios histológicos, inmunológicos, genéticos y de evolución clínica. Es la denominada clasificación REAL (Revised European American Lymphoma): Línea celular B Linfomas indolentes (bajo riesgo) Leucemia linfocítica crónica/linfoma linfocítico pequeño Leucemia linfoplasmacítica/inmunocitoma/macroglob. W Leucemia de células peludas Linfoma de zona marginal esplénica Linfoma de zona marginal de células B (extranodal-malt o nodal) Linfoma centrofolicular/folicular (células pequeñas) grado I Linfoma centrofolicular/folicular (grado II) Linfomas agresivos (riesgo intermedio) Leucemia prolinfocítica Plasmocitosis/mieloma múltiple Linfoma de células Mantel Linfoma centrofolicular/folicular (células grandes) grado III Linfoma difuso de células grandes (inmunoblástico, grande, difuso y centroblástico) Linfoma primario mediastínico (tímico) de células grandes B Linfoma de células B de alto grado, Burkitt like Linfomas muy agresivos (alto riesgo) Linfoma/leucemia linfoblástico precursores B Linfoma Burkitt/leucemia células B Linfoma de células plasmáticas Línea celular T Linfomas indolentes (bajo riesgo) Leucemia linfocítica granular T y NK Micosis fungoide/síndrome de Sézary Leucemia crónica de células T del adulto Linfoma (HTLV1) Linfomas agresivos (riesgo intermedio) Leucemia prolinfocítica granular Linfoma periférico de células T, inespecífico Linfoma angioinmunoblástico Linfoma angiocéntrico (Linfoma de células T/NK extranodal, tipo nasal) Linfoma intestinal de células T Linfoma de células grandes, anaplásico T y nulo Linfomas muy agresivos (alto riesgo) Linfoma/leucemia linfoblástico precursores T Linfoma/leucemia de células T del adulto Tomada de Sevilla Navarro J, Fernández-Plaza S, Madero López L. Hematología y oncología pediátricas Desde el punto de vista terapéutico resulta útil dividirlos en 2 grupos: LNH indolentes y LNH agresivos o de rápido crecimiento. Los LNH indolentes son de crecimiento lento y compatibles con una buena supervivencia, aun en ausencia de tratamiento. Tienen un pronóstico relativamente bueno, con supervivencia media de hasta 10 años, pero generalmente no son curables en sus estadios clínicos avanzados. Los primeros estadios (I y II) del LNH indolente pueden tratarse eficazmente con radioterapia sola. PAG. 1 N.º COL. 181
2 Los LNH de rápido crecimiento tienen una historia clínica natural más corta, pero un número significativo de estos pacientes pueden curarse con regímenes intensivos de quimioterapia en combinación. La clasificación REAL ha ganado aceptación como el sistema preferido para clasificar los LNH. A su vez es la base del último consenso promovido por la OMS, que en el año 2001 propone la última clasificación. La clasificación de la OMS analiza las neoplasias hematológicas de acuerdo con la línea celular de la que se originan: mieloides, linfoides, mastocitos y células dendríticas/histiocitos. Dentro de cada categoría se describen diferentes enfermedades, definidas por una combinación de criterios morfológicos, inmunofenotípicos, hallazgos genéticos y criterios clínicos. Reconoce tres categorías de neoplasias linfoides: las de origen B, las de origen T y NK, y la enfermedad de Hodgkin: Línea celular B Línea celular T Neoplasias de células B precursoras Neoplasias de células T precursoras Linfoma/leucemia linfoblástica B precursora Linfoma/leucemia linfoblástica T precursora Neoplasias de células B maduras Neoplasias de células NK y T maduras Leucemia linfática crónica/linfoma linfocítico de células Leucemia prolinfocítica T pequeñas Leucemia linfocítica de células T grandes granulares Leucemia prolinfocítca B Leucemia de células NK Linfoma linfoplasmacítico/waldenström macroglobulinemia Leucemia/Linfoma de células T del adulto Linfoma esplénico de la zona marginal Linfoma de células T/NK extranodal, tipo nasal Leucemia de células peludas Linfoma de células T tipo enteropatía Neoplasias de células plasmáticas Linfoma de células T hepatoesplénico - Mieloma Linfoma de células T paniculitis subcutánea - Plasmacitoma Linfoma linfoblástico NK - Enfermedades de depósito de inmunoglobulinas Micosis fungoide/síndrome de Sézary monoclonales Linfoma de células CD-30+ cutáneo - Enfermedad de las cadenas pesadas Síndromes linfoproliferativos Linfoma B de la zona marginal extranodal (linfoma MALT) - Linfoma anaplásico de células grandes cutáneo Linfoma B de la zona marginal nodal - Papulosis linfomatoide Lifoma folicular - Lesiones borderline Linfoma de células del manto Linfoma T angioinmunoblástico Linfoma B difuso de células grandes - Linfomas T periféricos, inespecíficos Linfoma B mediastínico de células grandes - Linfoma de células grandes anaplásico Linfoma B intravascular de células grandes Linfoma de cavidades primary effusion lymphoma Leucemia/linfoma tipo Burkitt Granulomatosis linfomatosa Tomada de Sevilla Navarro J, Fernández-Plaza S, Madero López L. Hematología y oncología pediátricas CARACTERÍSTICAS CLÍNICAS Y FACTORES DE RIESGO Las manifestaciones clínicas son muy variables y dependen de cada tipo específico de linfoma. El LNH suele manifestarse en forma de adenopatías de crecimiento progresivo y síntomas relacionados con las mismas, a veces asociados a síntomas sistémicos. Alrededor de una cuarta parte de los linfomas tienen un origen extraganglionar. La mayoría se manifiestan en forma de adenopatías indoloras. Las regiones ganglionares afectadas se localizan en áreas como la axila, región inguinal, cuello y mediastino. La diseminación puede afectar a ganglios muy distantes. Las manifestaciones sistémicas (síntomas B: pérdida de peso, fiebre y sudoración nocturna) son menos frecuentes que en el LH, pero su incidencia es variable. Se ha observado una mayor incidencia de LNH en pacientes con estados de inmunodeficiencia primaria o secundaria. Generalmente se presentan como linfomas agresivos o muy agresivos y con frecuencia se asocian al VEB: - Inmunodeficiencias primarias: ataxia-telangiectasia, inmunodeficiencia variable común, inmunodeficiencia combinada severa, síndrome de Wiskott-Aldrich, síndrome linfoproliferativo ligado al cromosoma X - Inmunodeficiencias secundarias: trasplante de órgano sólido o de médula ósea, infección por VIH y fármacos inmunosupresores potentes Otros factores de riesgo son los relacionados con determinadas infecciones (HTLV-1, VEB, HHV-6 y 8, Helicobacter pylori, Hepatitis C, etc) o la exposición a fenitoína, herbicidas, quimioterapia o radioterapia. DIAGNÓSTICO, ESTADIAJE Y FACTORES PRONÓSTICOS El diagnóstico del linfoma debe fundamentarse siempre en una biopsia tisular, a ser posible la biopsia de un ganglio linfático. Los estudios de extensión son un conjunto de exploraciones a las que se somete a los pacientes durante su estudio inicial, tras el diagnóstico, para conocer el estadio del LNH y sus factores pronósticos. El estudio inicial incluirá: - Anamnesis y exploración física - Hemograma completo, VSG - Estudio bioquímico del suero (glicemia, albúmina, creatinina, ionograma, calcio, ácido úrico, ASAT, ALAT, bilirrubina, proteinograma, LDH y 2-microglobulina) - Examen básico de orina - Serologías VIH, VEB, VHB y VHC - ECG - Rx simple de tórax - Tomografía torácica, abdominal y pélvica - Biopsia de médula ósea En ciertos casos se realizan procedimientos adicionales: - Gammagrafía 67Ga: masas voluminosas - Punción lumbar diagnóstica: linfoma de Burkitt, linfoma de células del manto, linfoma linfoblástico y cualquier otro con afectación de senos o testes N.º COL. 182 PAG. 2
3 - TC cervical + fibrogastroscopia + punción lumbar: Afección ORL - Fibrogastroscopia + fibrocolonoscopia: linfoma del manto - Biopsia de otras localizaciones: si hay sospecha clínica de infiltración - Criopreservación de semen en varones y protocolos de preservación de la fertilidad en mujeres: pacientes jóvenes Los LNH se subdividen en varios estadios, siguiendo la clasificación de Ann Arbor descrita para los LH, pero los LNH presentan patrones de diseminación muy diferentes a los del LH por lo que esta clasificación no es suficiente para determinar el pronóstico de los LNH. Estadios de Ann Arbor Estadio I Afección de un único territorio ganglionar o de una sola localización extralinfoide Estadio II Afección de dos o más territorios ganglionares o estructuras linfoides en el mismo lado del diafragma Estadio III Afección de territorios ganglionares o estructuras linfoides a ambos lados del diafragma Estadio IV Afección diseminada de una o más localizaciones extralinfáticas, con o sin afección ganglionar Enfermedad extraganglionar: se añade el sufijo E, si la extensión es por contigüidad; si se trata de afección a distancia, debe considerarse estadio IV Sintomatología general: se añade el sufijo A o B en ausencia o presencia, respectivamente, de síntomas generales (pérdida de peso =10% durante los seis meses previos no explicada por otros motivos, fiebre >38ºC persistente o remitente durante un mes antes del diagnóstico, sudación nocturna profusa durante el mes anterior) Enfermedad voluminosa (bulky): se considera si existe masa =1/3 de la anchura mediastínica, o masa adenopática =10 cm de diámetro Tomada de Camós M, López Guillermo A. Manual práctico de hematología clínica Actualmente el pronóstico de los LNH se determina utilizando el índice de pronóstico internacional (IPI), elaborado en un principio para los linfomas agresivos, pero que puede aplicarse a cualquier subtipo de linfoma. El IPI es el mejor patrón de estadificación disponible para los LNH, considera diversas variables: - Edad superior a 60 años - Estadio de Ann Arbor II o III - Número de áreas extraganglionares mayor o igual a 2 - Estado general mayor de 2 - LDH sérica elevada Se asigna a cada variable una puntuación de 1 y se definen 4 grupos de riesgo en función de la puntuación: bajo (0-1), intermedio/bajo (2), intermedio/alto (3), alto (4-5). TRATAMIENTO Y SEGUIMIENTO El tratamiento es variable en función del subtipo histológico y de los factores de riesgo. Las técnicas de radiación difieren un poco de las usadas en el tratamiento para el LH. La dosis de radiación oscila generalmente de 25 a 50 Gy, según el tipo histológico del linfoma, el estadio y condición general del paciente, el objetivo del tratamiento (curativo o paliativo), la proximidad de órganos sensitivos adyacentes y si el paciente se está tratando con radioterapia sola o en combinación con quimioterapia. El seguimiento a realizar dependerá del subtipo histológico, la respuesta al tratamiento y las características de cada paciente. En cuanto al seguimiento, debe considerarse la posibilidad de recaída, el desarrollo de neoplasias secundarias o de complicaciones relacionadas con el tratamiento. Las recaídas son el riesgo más importante de los pacientes con LNH. En los pacientes con linfomas difusos agresivos, la mayoría de recurrencias se producen a lo largo de los 2 años tras completar la terapia, aunque también pueden producirse de forma más tardía. La detección precoz de las recurrencias es importante, ya que estos pacientes pueden ser candidatos a terapias de altas dosis y trasplante de progenitores hematopoyéticos (TPH). Una posible complicación en los receptores de trasplante es el riesgo de mielodisplasia sencundaria y de leucemia mieloide aguda. Debe tenerse en cuenta el posible desarrollo del síndrome de lisis tumoral. Es una importante complicación del tratamiento de los LNH bulky, de alto grado (debido a su elevada sensibilidad a la quimioterapia y capacidad proliferativa). El síndrome se caracteriza por insuficiencia renal, hiperuricemia, hiperkalemia, hiperfosfatemia e hipocalcemia. Entre las medidas para prevenir esta complicación se incluyen: hiperhidratación, alopurinol, alcalinización de la orina (algunos autores no recomiendan la alcalinización de la orina por riesgo de precipitación intratubular de fosfato) y monitorización frecuente de electrolitos, ácido úrico y creatinina. En ocasiones es necesaria la hemodiálisis. Actualmente está disponible rasburicasa, que es una enzima urato-oxidasa recombinante para la prevención y tratamiento de la hiperuricemia (no debe administrarse con alopurinol). PAG. 3 N.º COL. 183
4 Principales regímenes de quimioterapia utilizados en el tratamiento de los LNH Régimen Fármacos Dosis (mg/m 2 ) Forma de Días Frecuencia administración CHOP Ciclofosfamida SF IV 60 1 c/21 días Adriamicina SF IV 20 1 Vincristina 1, SF IV 10 1 Prednisona 60 IV / IM / VO 1-5 R-CHOP Rituximab 375 Perfusión muy lenta 2 c/21 días Ciclofosfamida SF IV 60 1 Adriamicina SF IV 20 1 Vincristina 1, SF IV 10 1 Prednisona 60 IV / IM / VO 1-5 MEGA-CHOP Ciclofosfamida SF IV 60 1 c/21 días Adriamicina SF IV 20 1 Vincristina 1, SF IV 10 1 Prednisona 60 IV / IM / VO 1-5 Mesna 150% 3 IV / VO 1, 4 y 8 h 1 + G-CSF tras CFM ProMACE- Ciclofosfamida SF IV 60 1 c/21 días CytaBOM Adriamicina SF IV 20 1 Etopósido SF IV Ara-C SG IV 60 8 Bleomicina SF IV 20 (o IM) 8 Vincristina 1, SF IV 10 8 Metotrexato SG IV Ácido folínico 25 c/6 h VO 24 tras el MTX 9 Prednisona 60 IV / IM / VO 1-14 Cotrimoxazol 2 4 c/12 h VO MACOB-B Ciclofosfamida SF IV 30 1, 15, 29, 43, 57, 71 Adriamicina SF IV 20 1, 15, 29, 43, 57, 71 Vincristina 1, SF IV 10 8, 22, 36, 50, 64, 78 Metotrexato SG IV 120 8, 36, 64 Ácido folínico 25 c/6 h VO 24 tras el MTX Bleomicina SF IV 20 (o IM) 29, 50, 85 Prednisona 75 IV / IM / VO 1-85 Cotrimoxazol 2 4 c/12 h VO MINE Ifosfamida SG IV c/21 ó c/28 días Mitoxatrona SF IV 15 1 Etopósido SF IV Mesna 150% 3 IV / VO 1, 4 y 8h 1-3 tras ifosfamida ESHAP Cis-Platino SF IV PCB 1-4 c/21 ó c/28 días Etopósido SF IV Prednisona SF IV Ara-C SG IV VIA Ifosfamida SG IV c/21 días Etopósido SF IV Ara-C 2000 c/12 h 500 SG IV dosis Mesna 150% IV / VO 1, 4 y 8 h 1-5 tras ifosfamida CNOP Ciclofosfamida SF IV 60 1 c/21 días Mitoxantrona SF IV 20 1 Vincristina 1, SF IV 10 1 Prednisona 60 IV / IM / VO 1-5 DHAP Cis-Platino SF IV PCB 1-4 c/21 días Ara-C SG IV Dexametasona SF IV PCB: perfusión continua mediante bomba de infusión. 1 Máximo 2 mg. 2 Dilución en SF (1 ml suero/1 mg rituximab). La primera vez se inicia la infusión a una velocidad de 50 ml/h; si no hay reacción, se aumenta la velocidad 50 ml cada media hora hasta llegar a los 400 ml/h. En posteriores ciclos se inicia a 100 ml/h y se aumenta 100 ml/h cada media hora, hasta 400 ml/h. 3 De la dosis de ciclofosfamida o ifosfamida. 4 VP-16 Tomada de Camós M, López Guillermo A. Manual práctico de hematología clínica LINFOMAS NO HODGKIN AGRESIVOS Los LNH agresivos son un grupo diverso de linfomas que tienen en común su comportamiento clínico agresivo y al mismo tiempo su sensibilidad a los citostáticos. Comprenden el 40-50% del total de los LNH. La quimioterapia es la base fundamental del tratamiento. La radioterapia se considera adyuvante y tiene un papel menos importante. En los últimos años, la disponibilidad de agentes biológicos activos, en particular anticuerpos monoclonales y anticuerpos monoclonales unidos a radioisótopos ha modificado el enfoque terapéutico de los pacientes con LNH. El antígeno diana más común asociado a los linfomas es el CD20, se encuentra expresado en más del 95% de los LNH de células B. Rituximab es un anticuerpo monoclonal quimérico anti-cd20, que ha sido ampliamente utilizado en el tratamiento de las neoplasias de células B. Presenta varios meca- N.º COL. 184 PAG. 4
5 nismos de actuación: citotoxicidad por activación del complemento, citotoxicidad mediada por células dependiente de anticuerpo e inducción de apoptosis. Debe tenerse en cuenta que presenta toxicidad relacionada con la infusión, se asocia usualmente a la primera infusión y puede producir fiebre, escalofríos, rash, hipotensión o síndrome de aumento de la permeabilidad vascular. La combinación CHOP-Rituximab forma parte de los tratamientos de primera línea de los LNH agresivos. La administración de factores de crecimiento que estimulan la hematopoyesis hace que tratamientos como el CHOP y similares puedan administrarse cada 15 días. El trasplante de progenitores hematopoyéticos (TPH) constituye el tratamiento de primera línea en los pacientes que recidivan tras el tratamiento inicial y en los pacientes con linfoma refractario al tratamiento. Se realiza fundamentalmente a partir de células obtenidas de sangre periférica. De este modo, la mortalidad relacionada con el trasplante autólogo es inferior al 5%. Los principales esquemas quimioterápicos empleados en el tratamiento de los LNH agresivos son: Esquema Fármacos Dosis (mg/m 2 ) Días CHOP Ciclofosfamida 750 (IV) 1 (ciclos de 21 días) Adriamicina 50 (IV) 1 Vincristina 1,4 (IV) 1 Prednisona 375 (VO) 1-5 R-CHOP CHOP (ciclos de 21 días) Rituximab 375 (IV) 1 m-bacod Metotrexato (+ Ácido foliníco) 3 g/m 2 (IV) 14 (ciclos de 21 días) Bleomicina 4 (IV) 1 Adriamicina 45 (IV) 1 Ciclofosfamida 600 (IV) 1 Vincristina 1 (IV) 1 Dexametasona 6 (VO) 1-5 Pro MACE-MOPP (pro MACE Ciclofosfamida 650 (IV) 1, 8 hasta remisión completa +1, Adriamicina 25 (IV) 1, 8 seguido del mismo nº de ciclos Etopósido 120 (IV) 1, 8 de MOPP) Prednisona 60 (VO) 1-14 Metotrexato (+ Ácido folínico) 1,5 g/m 2 14 MOPP (ciclos de 28 días) Mostaza nitrogenada 6 (IV) 1, 8 Vincristina 1,4 (IV) 1, 8 Procarbazina 100 (VO) 1-14 Prednisona 40 (VO) 1-14 ProMACE-CytaBOM Ciclofosfamida 650 (IV) 1 (ciclos de 21 días) Adriamicina 25 (IV) 1 Etopósido 120 (IV) 1 Prednisona 60 (VO) 1-14 Citarabina 300 (IV) 8 Bleomicina 5 (IV) 8 Vincristina 1,4 (IV) 8 Metotrexato (+ Ácido folínico) 120 (IV) 8 MACOP-B Ciclofosfamida 350 (IV) 1, 15, 29, 43, 57, 71 (12 semanas) Adriamicina 50 (IV) 1, 15, 29, 43, 57, 71 Vincristina 1,4 (IV) 8, 22, 36, 50, 64, 78 Metotrexato 400 (IV) 8, 36, 64 Bleomicina 10 (IV) 22, 50, 78 Prednisona 75 (VO) 12 semanas Dosis máxima de vincristina 2 mg Tomada de Morales V, Herrera G, Molero R. Hematología clínica. LINFOMA DE CÉLULAS DEL MANTO Se trata de un linfoma poco frecuente, constituye el 7-10% de los LNH. Afecta a individuos adultos, con una media de edad de 64 años, la mayoría de ellos varones (75-80%). El curso clínico de los linfomas del manto presenta las peores características de los linfomas agresivos (curso agresivo) y de los linfomas indolentes (recurrencias frecuentes). La mayoría de linfomas del manto se diagnostican en estadios avanzados (III-IV). La enfermedad suele estar ampliamente diseminada en el momento del diagnóstico. Suele presentarse con poliadenopatías, infiltración masiva de la médula ósea con leucemización en un 25% de los casos, esplenomegalia y afectación del tracto gastrointestinal. En algunos casos hay afectación de otras localizaciones extraganglionares (gastrointestinal, SNC), en ocasiones la poliposis linfomatoide (lesiones sobreelevadas de la mucosa del intestino delgado) constituye el primer síntoma del proceso. El diagnóstico debe basarse siempre en una biopsia ganglionar. No se sabe bien cuál es la estrategia quimioterapéutica que ofrece la mejor supervivencia a largo plazo en esta patología, una de sus características es que es refractaria a la quimioterapia. Pueden conseguirse remisiones parciales, pero actualmente se considera como una entidad incurable. Los diversos tratamientos empleados, incluido el trasplante de médula ósea, no son efectivos. La media de supervivencia es de 2,5-3 años, pero con frecuentes recidivas. Como tratamiento de primera línea el más común es el régimen CHOP, pero se utilizan tanto quimioterapias sin antraciclinas como tratamientos más agresivos, que pueden incluir el TPH en primera línea. Ninguno de ellos ha demostrado ventajas en cuanto a la supervivencia en estudios controlados. Los principales esquemas de tratamiento empleados son: - Clorambucilo - COP - CHOP / fludarabina / fludarabina combinada - Protocolos intensivos (HyperCVAD + TPH) Los esquemas COP y CHOP consiguen menos del 50% de remisiones completas. La fludarabina en monoteraia tiene eficacia limitada y no se obtiene beneficio con la adición de antraciclinas. La monoterapia con rituximab tiene una eficacia moderada, pero existe PAG. 5 N.º COL. 185
6 evidencia de que la combinación de rituximab con la quimioterapia convencional mejora los resultados en cuanto a respuestas, duración de las mismas y supervivencia. El tratamiento de segunda línea es muy variable, según la respuesta al tratamiento inicial, la edad y el estado general del paciente. Entre las quimioterapias más utilizadas se encuentran: ESHAP, MINE/ESHAP, DHAP, IMVP-16. Tras cualquiera de los tratamientos de rescate, si existe respuesta terapéutica (remisión parcial o completa), se puede realizar un trasplante autólogo o alogénico. LINFOMA DIFUSO DE CÉLULAS GRANDES B Representan alrededor de la tercera parte del total de los LNH (30-35%), por lo que es el subtipo histológico más frecuente en el mundo occidental. Además, su incidencia está aumentando sin que se conozca la causa. Se origina en células del centro germinal. Afecta a individuos adultos de edad avanzada (media de 64 años), aunque el espectro de edad es muy amplio. La presentación clínica es variable, pero en general los pacientes presentan linfadenopatía periférica (cuello, axilas) o ganglios inflamados en mediastino, región mesentérica o en retroperitoneo. Estas localizaciones predicen los síntomas, que pueden incluir dolor torácico, síndrome de vena cava superior (enfermedad mediastínica), molestias abdominales, ascitis (enfermedad mesentérica), dolor de espalda u obstrucción renal (enfermedad retroperitoneal). Más del 30% de los pacientes se presentan con enfermedad en localizaciones extraganglionares, tales como el tracto gastrointestinal, piel, médula ósea, tracto genitourinario, tiroides y sistema nervioso central, las más frecuentes son el estómago y la región ileocecal. Los síntomas B (fiebre, escalofríos y pérdida de peso) son más frecuentes en el linfoma difuso de células grandes B que en los LNH indolentes y aparecen en aproximadamente el 30% de los pacientes. La mitad de los pacientes se diagnostican en estadios localizados (I-II), pero su tasa de crecimiento es muy elevada y sin tratamiento, casi la totalidad llevan a la muerte del paciente en poco tiempo. Existen formas clínicas especiales, descritas como variantes del linfoma difuso de células grandes B: - Linfoma primario de mediastino (origen tímico) - Linfoma primario de cavidades (ligado a HHV 8) - Linfoma de células grandes intravascular El tratamiento estándar para los linfomas de células grandes CD20 + es el régimen CHOP. Otras pautas no han demostrado mayor eficacia en estudios controlados. En el caso de los pacientes con estadios localizados el tratamiento clásico era la radioterapia, pero los resultados mejoraron al añadir la quimioterapia. Las dos tendencias de tratamiento eran: - Quimioterapia con antraciclinas - Quimioterapia con antraciclinas + radioterapia Se suele administrar radioterapia complementaria (20-40 Gy) en caso de enfermedad localizada (estadio I) o de masa voluminosa. En el caso de los estadios diseminados, ha sido posible conseguir mejores tasas de remisiones completas y curaciones, gracias a la introducción de las antraciclinas, el diseño de nuevos esquemas de quimioterapia y la mejora progresiva del tratamiento de soporte (hemoterapia, antibióticos, factores de crecimiento) que ha permitido aplicar terapias agresivas. La adición de rituximab a la terapia convencional podría mejorar los resultados en pacientes mayores de 60 años, sin embargo, la evidencia científica es todavía insuficiente. No está demostrado que el TPH autólogo en primera línea mejore la supervivencia de los pacientes de alto riesgo, pero es un procedimiento utilizado en ciertos ámbitos. Como tratamientos de segunda línea, los más utilizados son: ESHAP, MINE/ESHAP, DHAP, IMVP-16. No está claro el papel de rituximab si ya se ha administrado en primera línea. Tras cualquiera de los tratamientos de rescate, si existe respuesta (remisión parcial o completa) y la edad (<65 años) y las condiciones generales del paciente lo permiten, está indicado efectuar un TPH autólogo. Respecto al linfoma primario de mediastino, debe administrarse siempre radioterapia sobre mediastino y se ha sugerido que el esquema MACOP-B es superior al esquema CHOP. LINFOMA DE BURKITT El linfoma de Burkitt es una neoplasia poco frecuente en adultos, representa alrededor del 1-2% del total de los LNH. Sin embargo, es el tipo más común de LNH pediátrico, representando el 30-40% de los linfomas infantiles. También aparece con mayor frecuencia en pacientes inmunodeprimidos, en especial en pacientes VIH positivos. El linfoma de Burkitt es un tumor altamente agresivo, se trata de una de las neoplasias de más rápido crecimiento, presenta una actividad proliferativa muy elevada, el 100% de las células tumorales entran en el ciclo celular, por ello, su diagnóstico y tratamiento suponen una urgencia. Debido a la elevada tasa de duplicación de las células, la LDH suele estar elevada. La mayoría de los pacientes debuta con adenopatías periféricas o masa intraabdominal. Empeora muy rápido y tiende a dar metástasis en el SNC, por lo que deben realizarse análisis para descartarlas. En caso de afectación de la médula son más frecuentes las lesiones del SNC, en forma de infiltración meníngea y parálisis de nervios craneales. Pueden diferenciarse tres entidades clínicas diferentes dentro del linfoma de Burkitt: endémicas, esporádicas y relacionadas con inmunodeficiencia. Tanto las formas endémicas como las esporádicas afectan más a los varones. - Las formas endémicas, más frecuentes en África ecuatorial, se relacionan en la mayoría de los casos con el VEB (95%). Afecta a niños y adolescentes, afectando a menudo a la zona mandibular con tumores muy evidentes, frecuentemente bilaterales. En casos esporádicos afecta a la órbita, riñones y ovarios, sin afectación ganglionar ni esplénica, y la afectación intestinal es poco frecuente. - Las formas esporádicas son las que se observan en Europa, EEUU, Norte de África, Oriente Medio y Sudamérica. Sólo un 20% de los casos se relaciona con el VEB. Afecta a adolescentes y adultos jóvenes. En general se presenta con enfermedad extraganglionar, debutando en la mayoría de los casos con masa abdominal, que afecta principalmente al intestino delgado y grueso. También puede afectar a la pleura, ovarios, mama y testículos. Debido al rápido crecimiento del tumor y por la carga tumoral, pueden aparecer complicaciones como obstrucción o perforación intestinal, neuropatía por hiperuricemia y alteraciones bioquímicas. - Las formas relacionadas con inmunodeficiencia son las que acompañan al VIH. Son las que se han descrito más recientemente. Se encuentra asociado al VEB en un 30% de los casos. Debido al alto índice mitótico, los pacientes deben recibir tratamiento lo antes posible tras el diagnóstico. Al iniciar el tratamiento se requieren medidas para evitar el síndrome de lisis tumoral, ya que podría provocar la muerte del paciente por hiperpotasemia. Todos los esquemas de tratamiento deben incluir metotrexato y ciclofosfamida, ambos a dosis altas, además debe realizarse siempre profilaxis de afección del SNC (con metotrexato, citarabina e hidrocortisona). Los esquemas de tratamiento son complejos, alternando 7 u 8 fármacos: Riesgo bajo: - CODOX-M: ciclofosfamida, vincristina, adriamicina, metotrexato a dosis altas - HyperCVAD: ciclofosfamida, vincristina, adriamicina, dexametasona, alternando con metotrexato y citarabina Riesgo alto: - CODOX-M/IVAC: CODOX-M + ifosfamida, etopósido, citarabina a dosis altas - HyperCVAD + metotrexato + citarabina ± rituximab N.º COL. 186 PAG. 6
7 Los regímenes de quimioterapia provocan principalmente toxicidad hematológica por mielosupresión y extrahematológica por mucositis. Es un linfoma muy agresivo pero con buena respuesta al tratamiento, alcanzando tasas de remisión completa del 70-95%. Con los esquemas de tratamiento actuales se consiguen tasas de supervivencia a largo plazo del 74-92%, incluso en estadios avanzados o pronósticos de alto riesgo. Si en el momento del diagnóstico hay infiltración de la médula ósea o del SNC, la supervivencia baja. LINFOMA LINFOBLÁSTICO El linfoma linfoblástico (LL) es una forma muy agresiva de LNH, afecta con frecuencia a pacientes jóvenes (media de 17 años), supone el 2-4% del total de los LNH en el adulto y el 40% en niños y es más frecuente en varones. Es indistinguible de la leucemia linfoblástica aguda (LLA) desde el punto de vista biológico (morfología, inmunofenotipo, citogenéntica y biología molecular). Se denomina linfoma si existe alguna masa y la infiltración medular es <30%. El más frecuente es el de inmunofenotipo T (85-90% de los LL). En general, se presenta con masa mediastínica de gran tamaño debido a su rápido crecimiento, puede provocar un síndrome de vena cava superior. Otras manifestaciones típicas son: derrame pleural y pericárdico (riesgo de taponamiento cardíaco) y polidadenopatías (cervicales, supraclaviculares y axilares). Tiene tendencia a diseminarse y afectar localizaciones extranodales (gónadas, SNC, etc). Entre un 30-40% de los casos presentan afectación de la médula ósea en el momento del diagnóstico y si progresa puede leucemizarse (haciéndose indistinguible de la LLA). Al igual que el linfoma de Burkitt, se trata de un linfoma muy agresivo, por lo que requiere un tratamiento especialmente intensivo para poder conseguir una rápida respuesta. Puesto que tiende a evolucionar rápidamente, la quimioterapia se inicia en cuanto se tiene el diagnóstico. Se consideran factores de mal pronóstico si en el momento del diagnóstico hay afección de la médula ósea, SNC y valores elevados de LDH. Los principales regímenes de quimioterapia empleados son: - HyperCVAD: ciclofosfamida, vincristina, adriamicina, dexametasona, alternando con metotrexato y citarabina - Inducción estándar con vincristina/prednisona, seguida de intensificación - Citarabina a dosis altas + rituximab o metotrexato a dosis altas + rituximab El uso de radioterapia mediastínica es controvertido, aunque en algún estudio pediátrico y en adultos parece haber mostrado beneficio. LINFOMA ANAPLÁSICO DE CÉLULAS GRANDES Es una de las formas más comunes de linfomas T. Representa alrededor del 2-5% del total de LNH. Es un linfoma poco frecuente en adultos, afecta más a niños y adultos jóvenes, la edad media es de 49 años pero se produce un pico de incidencia entre los 10 y los 19 años. Debido a su apariencia morfológica se ha confundido con LH, carcinoma anaplásico o melanoma. Es importante distinguirlo del resto de linfomas T periféricos, ya que los linfomas anaplásicos de fenotipo T son los linfomas T de mejor pronóstico. En este caso, las células T, de gran tamaño, expresan el antígeno CD30. En el momento del diagnóstico suele encontrarse diseminado. Con frecuencia se asocia a síntomas B sistémicos y suelen haber lesiones óseas. Un factor que determina un peor pronóstico es la infiltración de la médula ósea, aunque ésta sea mínima, mientras que valores de LDH normales se asocian con mejor pronóstico. El tratamiento empleado es el mismo que se utiliza para el linfoma difuso de células grandes B, pero sin rituximab, ya que el linfoma anaplásico de células grandes es CD20 negativo. El régimen CHOP consigue tasas de remisión completa del 70%. Las tasas de supervivencia a los 5 años son del 60-70%. LINFOMAS T PERIFÉRICOS Dentro de los linfomas T periféricos se incluyen todos los linfomas T de origen postímico, excepto el linfoma anaplásico de células grandes y los linfomas cutáneos de origen T. Tienen en común el fenotipo de células T maduras. En general los pacientes presentan enfermedad avanzada y síntomas B, suelen tener valores de IPI y niveles de â2-microblobulina elevados. El pronóstico es menos prometedor que el de los pacientes con linfomas B. Los diferentes subtipos histológicos son: - Linfoma angioinmunoblástico: afecta a individuos adultos mayores. La mayoría se diagnostica en estadios avanzados (III-IV). Cursa con fiebre, poliadenopatías generalizadas, rash cutáneo, hepatoesplenomegalia y pérdidad de peso. Se producen alteraciones analíticas, entre las que destaca la presencia de hipergammaglobulinemia policlonal, eosinofilia, anemia hemolítica Coombs positiva y factor reumatoide positivo. La sintomatología determina el pronóstico más que el estadio. Las recidivas son frecuentes tras el tratamiento y la media de supervivencia es inferior a los 5 años. - Linfoma T intestinal de tipo enteropático: es menos frecuente que los linfomas gastrointestinales de células B. Afecta a adultos jóvenes, con predominio en mujeres. La mayoría de los casos aparece relacionado con la enfermedad celíaca. El yeyuno e íleon son las localizaciones que se ven afectadas con mayor frecuencia. Los síntomas más frecuentes son dolor abdominal, pérdida de peso, diarrea y vómitos. Suele producir perforación intestinal. La supervivencia media es de 7,5 meses. - Linfoma NK/T extraganglionar de tipo nasal: afecta a adultos de más de 50 años. Es un linfoma asociado al VEB. El linfoma invade las paredes vasculares y se producen fenómenos de necrosis y epiteliotropismo. Se presenta con destrucción o erosión ósea, síntomas B y extensión a distancia. Afecta a la nasofaringe, paladar, piel testículos, tracto gastrointestinal, ganglios cervicales, SNC y órbita. - Linfoma T paniculítico subcutáneo: es poco frecuente. Se manifiesta en forma de placas y nódulos subcutáneos de pequeño tamaño en extremidades y tronco. Es muy agresivo y en general de muy mal pronóstico. - Linfoma hepato-esplénico gamma-delta: afecta a adolescentes y adultos jóvenes, con predominio en varones. Los pacientes debutan con hepatoesplenomegalia marcada, en general sin adenopatías y con frecuencia presentan síntomas B. Prácticamente en todos los pacientes hay infiltración de la médula ósea. Aunque responde inicialmente al tratamiento, son frecuentes las recidivas y la supervivencia media es de 16 meses. - Linfoma T periférico inespecífico: constituye el segundo grupo más frecuente de procesos linfoproliferativos de tipo T, pero es un grupo muy heterogéneo. Afecta a individuos adultos. Los pacientes debutan con linfadenoapatía generalizada, hepatoesplenomegalia (20-25%) y enfermedad diseminada. La afectación de la médula ósea (25-35%) se asocia con un peor pronóstico. La mayoría se diagnostican en estadíos avanzados. Son frecuentes los síntomas constitucionales y las alteraciones analíticas (por liberación de citocinas). Las recidivas son frecuentes. Estos linfomas tienen peor respuesta al tratamiento y menor supervivencia que los linfomas de células B. Su tratamiento no está bien definido y se basa en la experiencia de los linfomas B. Se utilizan regímenes de quimioterapia con o sin adriamicina. El tratamiento de los linfomas T periféricos es idéntico al de los linfomas difusos de células grandes B de alto riesgo, pero sin rituximab, puesto que son linfomas CD20 negativos. Si la edad (<65 años) y el estado general del paciente lo permiten, debe valorarse el auto-tph como tratamiento de consolidación. LINFOMA/LEUCEMIA DE CÉLULAS T DEL ADULTO (LLTA) Fue la primera neoplasia asociada a un retrovirus. Aunque se ha demostrado que el retrovirus HTLV-1 es crítico para el desarrollo del LLTA, haría falta un segundo evento oncogénico, como mutaciones, para el desarrollo de la enfermedad, ya que menos de 1 de cada portadores la desarrollan. Este virus se asocia a otras enfermedades como la paraparesia espástica tropical, mielopatía, dermatitis infectiva y uveítis. El HTLV-1 presenta transmisión sexual, por sangre, lactancia materna y transmisión vertical. En el campo preventivo deben evitarse tanto las transfusiones como la lactancia. Menos del 1% de la población en áreas de bajo riesgo, como Europa, son seropositivas. PAG. 7 N.º COL. 187
8 La media de edad de presentación son los 55 años y entre las características clínicas presentes en el momento del diagnóstico se incluyen: linfadenopatías (72%), lesiones cutáneas (53%), hepatomegalia (47%), esplenomegalia (25%), e hipercalcemia (28%). También son frecuentes las infecciones oportunistas (25%). El diagnóstico diferencial entre LLTA cutáneo y micosis fungoide es con frecuencia difícil. Los LLTA se dividen en 4 subtipos, según las características clínico-patológicas y el pronóstico: - Aguda: Representa el 57% de los casos. Se presenta con hipercalcemia y niveles muy elevados de LDH, manifestaciones leucémicas y lesiones tumorales en distintas localizaciones. Tiene el peor pronóstico, con una media de supervivencia de aproximadamente 6 meses. - Linfomatosa: Representa el 19% de los casos. Se caracteriza por la presencia de escasos linfocitos T anormales circulantes (menos del 1%). Se asemeja en el resto de parámetros a la forma aguda. Estos pacientes presentan enfermedad nodal, hepática, esplénica, del sistema nervioso central, ósea y gastrointestinal. La mediana de supervivencia es de 10 meses. - Crónica: Representa el 19% de los casos. Presenta más del 5% de linfocitos T anormales circulantes y una mediana de supervivencia de 24 meses. - Indolente: Representa el 5% de los casos. Se caracteriza por presentar más del 5% de linfocitos T anormales circulantes, pero la linfocitosis absoluta es inferior a 4x109/L, criterio que se utiliza para el diagnóstico diferencial con la forma crónica. Además no suele presentar infiltraciones tumorales, salvo ocasionales a nivel cutáneo o pulmonar. Es la forma de mejor pronóstico. La mayoría de los casos (80%) presentan un curso evolutivo agudo, mientras que los restantes, fundamentalmente las formas indolente y crónica, pueden permanecer estables incluso años. Los principales esquemas de tratamiento empleados son: - CHOP o esquemas similares: pautas cada tres semanas o las que se adoptan en linfomas de alto grado - Interferón alfa + agentes antivíricos: Interferón alfa: 3-5 mu/d SC o a días alternos según tolerancia Lamivudina 150 mg/d VO Zidovudina 300 mg/12 h VO - Anti-CD25 (Daclizumab) + CHOP: Daclizumab 1 mg/kg IV el primer día del ciclo CHOP. También puede administrarse daclizumab en monoterapia, para eliminar la enfermedad mínima residual En las formas crónicas e indolentes puede adoptarse abstención y vigilancia. El interferón y los agentes antivíricos pueden utilizarse junto a quimioterapia o después de la misma cuando se logre una remisión completa o parcial. BIBLIOGRAFÍA 1. Antillón F. Linfomas no Hodgkin. En: Sierrasesúmaga L, Antillón F, Bernaola, E, Patiño A, San Julián M, editores. Tratado de oncología pediátrica. Madrid: Pearson educación, S.A.; p Camós M, López Guillermo A. Linfomas no hodgkinianos / Generalidades. En: Sanz MA, Carreras E. Manual práctico de hematología clínica. 2ª edición. Barcelona: Antares; p Fausel C. Lymphomas and multiple myeloma. En: Oncology Pharmacy. Preparatory review course. The American College of Clinical Pharmacy and American Society of Health-System Pharmacists p Ferrer A, López Guillermo, A. Linfomas agresivos. Sanz MA, Carreras E. Manual práctico de hematología clínica. 2ª edición. Barcelona: Antares; p Instituto Nacional del Cáncer. Linfoma no Hodgkin en adultos (PDQ ): Tratamiento. Disponible en: no-hodgkin-adultos/healthprofessional 6. Matutes E. Linfomas periféricos T leucemizados. En: Sanz MA, Carreras E. Manual práctico de hematología clínica. 2ª edición. Barcelona: Antares; p Montoto S, López Guillermo, A. Linfomas indolentes. En: Sanz MA, Carreras E. Manual práctico de hematología clínica. 2ª edición. Barcelona: Antares; p Montserrat E. Leucemia linfática crónica. En: Sans-Sabrafen J, Besses Raebel C, Vives Corrons JL. Hematología clínica. 5ª edición. Madrid: Elsevier España, S.A.; p Morales V, Herrera G, Molero R. Hematología clínica. En: Pla Poblador R, coordinador. Curso de Formación continuada en farmacoterapia de la SEFH, módulo III. Madrid: Arán ediciones; p NCCN. Guías de práctica oncológica v Disponible en: Orfao A, San Miguel JF. Síndromes linfoproliferativos crónicos con expresión hemoperiférica no LLC. En: Sans-Sabrafen J, Besses Raebel C, Vives Corrons JL. Hematología clínica. 5ª edición. Madrid: Elsevier España, S.A.; p Rosen ST, Winter JN, Gordon LI, Evens AM, Nicolaou N. Non-Hodgkin s lymphoma. En: Pazdur R, Hoskins WJ, Coia LR, Wagman LD. Cancer management: A multidiciplinary approach. 9th edition Disponible en: Salar A, Besses C. Linfomas no hodgkinianos: estudio de extensión, factores pronósticos y tratamiento. En: Sans-Sabrafen J, Besses Raebel C, Vives Corrons JL. Hematología clínica. 5ª edición. Madrid: Elsevier España, S.A.; p Salar A, Sans-Sabrafen J, Besses C. Linfomas extraganglionares primarios. En: Sans-Sabrafen J, Besses Raebel C, Vives Corrons JL. Hematología clínica. 5ª edición. Madrid: Elsevier España, S.A.; p Serrano S, Besses C, Domínguez D. Linfomas no hodgkinianos. Bases citoevolutivas y funcionales. Clasificación y descripción de sus distintas variedades. En: Sans-Sabrafen J, Besses Raebel C, Vives Corrons JL. Hematología clínica. 5ª edición. Madrid: Elsevier España, S.A.; p Sevilla Navarro J, Fernández-Plaza S, Madero López L. Linfomas no Hodgkin infantiles. En: Madero López L, Muñoz Villa A. Hematología y oncología pediátricas. 2ª edición. Madrid: Ergon; p DICAF, S.L. Comité De Redacción de The Pharmaceutical Letter : Miquel Aguiló (FCC) Glòria Alba (FCH) Manel Ballester (Cardiólogo) Josep Barrio (Infectólogo) Salvador Benito (Intensivista) Xavier Bonafont (FCH) Patricia Bravo (FCH) Mª José Cabañas (FCH) Daniel Cardonal (FCH) Natalia Carrasco (FCH) Isabel Castro (FCH) Anna Clopés (FCH) Alfonso Dominguez-Gil (Catedrático Universidad Salamanca) Jose Angel Expósito (FCH) Edurne Fernandez (FCH) Benet Fité (FCC) Jordi Foncuberta (Hematólogo) Miquel Franco (Internista) Francisco García Cebrián (FCC) Pilar Gascón (FCC) Mª Rosa Güell (Neumólogo) Sara Herrero (Farmacéutica- Podóloga) Cristina de Irala Indart (FCH) Francesc Jané (Farmatólogo Clínico) Rosa Jordana (FCC) Milagros Garcia (FCH) David Lopez (FCH) Laura Losa (FCH) Mª Antonia Mangues (FCH) Francisco Martínez (FCC) Lluis Mendarte (FCH) Josep Monterde (FCH) Mª Estela Moreno Martínez (FCH) Mónica Ponsirenas (FCH) Margarita Ramoneda (FCC) Raquel Rodriguez (FCH) Gemma Rodriguez Trigo (Neumóloga) Nuria Sabaté (FCH) Joaquim Sanchis (Neumólogo) Amparo Santamaría (Hematóloga) Angel Sanz Granda (Consultor Farmacoeconomía) Ana Soler (FCH) Laura Tuneu (FCH) Camil la Valls (FCH) Guillermo Vázquez (Internista e Intensivista) (FCH) Farmatéutico Clínico Hospitalario. (FCC) Farmacéutico Clínico Comunitario. Información y suscripciones: DICAF, S.L. - C/ Rabassa, 41, BARCELONA Tel Fax dicaf@dicaf.es - WEB: Edita: The Pharmaceutical Letter - DICAF, S.L. C/ Rabassa, BARCELONA ISSN: N.I.F.: B Imprime: Gràfiques Gispert, S.A.- Depósito legal: GI-557/1999 N.º COL. 188 PAG. 8
MIELOMA MULTIPLE. Se manifiesta en estos pacientes, debilidad, fatiga, y hemorragias como consecuencia de una medula ósea insuficiente.
 MIELOMA MULTIPLE 1. Qué es el mieloma múltiple? Es un cáncer de unas células llamadas plasmáticas, que nacen de nuestro sistema de defensa llamado también inmunológico, éstas células que producen a las
MIELOMA MULTIPLE 1. Qué es el mieloma múltiple? Es un cáncer de unas células llamadas plasmáticas, que nacen de nuestro sistema de defensa llamado también inmunológico, éstas células que producen a las
MIELOMA MÚLTIPLE. El mieloma múltiple se caracteriza por una proliferación incontrolada de
 MIELOMA MÚLTIPLE INTRODUCCIÓN El mieloma múltiple se caracteriza por una proliferación incontrolada de células plasmáticas, células linfoides B en el último estadio de maduración, en la médula ósea. Esta
MIELOMA MÚLTIPLE INTRODUCCIÓN El mieloma múltiple se caracteriza por una proliferación incontrolada de células plasmáticas, células linfoides B en el último estadio de maduración, en la médula ósea. Esta
Guía de Referencia Rápida. Linfomas No Hodgkin en el Adulto GPC. Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-174-09
 Guía de Referencia Rápida Linfomas No Hodgkin en el Adulto GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-174-09 Guía de Referencia Rápida C820,C821,C822,C827,C829,C82x,C830C831,C832,C833,C834,C835
Guía de Referencia Rápida Linfomas No Hodgkin en el Adulto GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-174-09 Guía de Referencia Rápida C820,C821,C822,C827,C829,C82x,C830C831,C832,C833,C834,C835
LINFOMA NO HODGKIN. Curso clínico indolente Supervivencia prolongada No curable con quimioterapia
 1 LINFOMA NO HODGKIN Enfermedad neoplásica, también conocida como linfoma unicelular o linfoma maligno, tiene su origen en linfocitos anormales localizados en los ganglios linfáticos o el tejido linfoide
1 LINFOMA NO HODGKIN Enfermedad neoplásica, también conocida como linfoma unicelular o linfoma maligno, tiene su origen en linfocitos anormales localizados en los ganglios linfáticos o el tejido linfoide
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Tema 49.- Cáncer en la infancia
 Tema 49.- Cáncer en la infancia Introducción Etiología Pruebas diagnósticas Tratamiento: Cirugía, radioterapia, quimioterapia Diagnósticos enfermeros Actuación de enfermería Formas más frecuentes: leucemia,
Tema 49.- Cáncer en la infancia Introducción Etiología Pruebas diagnósticas Tratamiento: Cirugía, radioterapia, quimioterapia Diagnósticos enfermeros Actuación de enfermería Formas más frecuentes: leucemia,
Linfoma no Hodgkin. Oficina de Apoyo al Paciente. Síntomas y diagnóstico
 Oficina de Apoyo al Paciente Linfoma no Hodgkin El linfoma no Hodgkin (LNH) es un cáncer de un tipo de glóbulo blanco llamado linfocito. Los linfocitos son parte del sistema inmunitario que protege al
Oficina de Apoyo al Paciente Linfoma no Hodgkin El linfoma no Hodgkin (LNH) es un cáncer de un tipo de glóbulo blanco llamado linfocito. Los linfocitos son parte del sistema inmunitario que protege al
GPC. Guía de Referencia Rápida. Sarcoma de Kaposi en pacientes VIH. Guía de Práctica Clínica. Sarcoma de Kaposi Asociado a VIH
 Guía de Referencia Rápida Sarcoma de Kaposi en pacientes VIH GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-462-11 1 Guía de Referencia Rápida CIE-10: B210 Enfermedad
Guía de Referencia Rápida Sarcoma de Kaposi en pacientes VIH GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-462-11 1 Guía de Referencia Rápida CIE-10: B210 Enfermedad
Leucemia. Dr. Rafael Hurtado Monroy
 1 Leucemia Dr. Rafael Hurtado Monroy Es un término que define a un grupo de enfermedades malignas de la sangre y el diagnóstico temprano es muy importante para que el paciente acuda con el especialista
1 Leucemia Dr. Rafael Hurtado Monroy Es un término que define a un grupo de enfermedades malignas de la sangre y el diagnóstico temprano es muy importante para que el paciente acuda con el especialista
Tema 78 LINFOMAS B PRIMITIVAMENTE CUTÁNEOS
 Tema 78 LINFOMAS B PRIMITIVAMENTE CUTÁNEOS Dres. A. Moreno y P. Servitge CONCEPTO Linfomas de células que se manifiestan inicialmente en la piel. ETIOPATOGENIA El linfoma primario cutáneo de células de
Tema 78 LINFOMAS B PRIMITIVAMENTE CUTÁNEOS Dres. A. Moreno y P. Servitge CONCEPTO Linfomas de células que se manifiestan inicialmente en la piel. ETIOPATOGENIA El linfoma primario cutáneo de células de
Proyecto LYDIA Leucemia Aguda Infantil Dr. Antonio Pérez Martínez, Hospital Universitario La Paz, Madrid Dr. Joaquín Martínez, Hospital Universitario
 Proyecto LYDIA Leucemia Aguda Infantil Dr. Antonio Pérez Martínez, Hospital Universitario La Paz, Madrid Dr. Joaquín Martínez, Hospital Universitario 12 de Octubre, Madrid Qué es CRIS? Somos una organización
Proyecto LYDIA Leucemia Aguda Infantil Dr. Antonio Pérez Martínez, Hospital Universitario La Paz, Madrid Dr. Joaquín Martínez, Hospital Universitario 12 de Octubre, Madrid Qué es CRIS? Somos una organización
LINFOMA GASTRICO PRIMARIO
 LINFOMA GASTRICO PRIMARIO Linfoma extranodal primario Linfoma que se presenta en un órgano o tejido distinto a los ganglio linfáticos o el bazo Los síntomas a su presentación son causados por el compromiso
LINFOMA GASTRICO PRIMARIO Linfoma extranodal primario Linfoma que se presenta en un órgano o tejido distinto a los ganglio linfáticos o el bazo Los síntomas a su presentación son causados por el compromiso
Fotografías Servicio de Cirugía General y Digestiva. Hospital de Ontinyent. Página de información sobre síndromes linfoproliferativos:
 LINFOMA, GENERALIDADES Y CASO CLÍNICO Carbonell -Tatay..A, Anaya.P, Carbonell Aznar.C Fotografías Servicio de Cirugía General y Digestiva. Hospital de Ontinyent Texto sobre generalidades extraído de: Asociación
LINFOMA, GENERALIDADES Y CASO CLÍNICO Carbonell -Tatay..A, Anaya.P, Carbonell Aznar.C Fotografías Servicio de Cirugía General y Digestiva. Hospital de Ontinyent Texto sobre generalidades extraído de: Asociación
Clínica Román - Clínica Oncológica en Madrid
 El Mieloma Múltiple es la segunda neoplasia hematológica mas frecuente. No es hereditaria ni tiene ninguna causa conocida o evitable. Afecta sobre todo a personas mayores, con una media de edad en torno
El Mieloma Múltiple es la segunda neoplasia hematológica mas frecuente. No es hereditaria ni tiene ninguna causa conocida o evitable. Afecta sobre todo a personas mayores, con una media de edad en torno
Atención enfermera en el tratamiento contra el cáncer
 Atención enfermera en el tratamiento contra el cáncer Curso de 80 h de duración, acreditado con 11,6 Créditos CFC 1. CIRUGÍA Programa 1) Perspectiva histórica e introducción 2) Principios generales de
Atención enfermera en el tratamiento contra el cáncer Curso de 80 h de duración, acreditado con 11,6 Créditos CFC 1. CIRUGÍA Programa 1) Perspectiva histórica e introducción 2) Principios generales de
SINDROMES LINFOPROLIFERATIVOS. CICLIPA II-2011 Dra. Carolina Oliver Asistente I. de Hematología
 SINDROMES LINFOPROLIFERATIVOS CICLIPA II-2011 Dra. Carolina Oliver Asistente I. de Hematología LINFOMA NO HODGKIN Son un grupo heterogéneo de patologías, donde hay diferentes subtipos de LNH con diferencias
SINDROMES LINFOPROLIFERATIVOS CICLIPA II-2011 Dra. Carolina Oliver Asistente I. de Hematología LINFOMA NO HODGKIN Son un grupo heterogéneo de patologías, donde hay diferentes subtipos de LNH con diferencias
I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA
 I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA INTRODUCCIÓN. Uno de cada tres varones y una de cada cuatro mujeres se diagnosticarán de cáncer a lo largo de su vida. La incidencia de
I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA INTRODUCCIÓN. Uno de cada tres varones y una de cada cuatro mujeres se diagnosticarán de cáncer a lo largo de su vida. La incidencia de
El cáncer es actualmente un grupo de enfermedades, cada una de ellas con su propio nombre y con diferente pronóstico y tratamiento.
 El cáncer es actualmente un grupo de enfermedades, cada una de ellas con su propio nombre y con diferente pronóstico y tratamiento. La causa por la que aparece el cáncer en los niños es desconocida y no
El cáncer es actualmente un grupo de enfermedades, cada una de ellas con su propio nombre y con diferente pronóstico y tratamiento. La causa por la que aparece el cáncer en los niños es desconocida y no
ENFERMEDAD LINFOPROLIFERATIVA POSTRASPLANTE EN TRASPLANTE HEPATICO PEDIATRICO. IMPACTO DEL RITUXIMAB EN EL TRATAMIENTO QUIMIOTERAPICO
 ENFERMEDAD LINFOPROLIFERATIVA POSTRASPLANTE EN TRASPLANTE HEPATICO PEDIATRICO. IMPACTO DEL RITUXIMAB EN EL TRATAMIENTO QUIMIOTERAPICO J. Bueno, S. Gallego, C. Venturi, A. LLort, JC Farreres, J. Sanchez
ENFERMEDAD LINFOPROLIFERATIVA POSTRASPLANTE EN TRASPLANTE HEPATICO PEDIATRICO. IMPACTO DEL RITUXIMAB EN EL TRATAMIENTO QUIMIOTERAPICO J. Bueno, S. Gallego, C. Venturi, A. LLort, JC Farreres, J. Sanchez
El linfoma no Hodgkin en adultos es una afección por la cual se forman células malignas (cancerosas) en el sistema linfático.
 Linfoma no Hodgkin El linfoma no Hodgkin en adultos es una afección por la cual se forman células malignas (cancerosas) en el sistema linfático. El sistema linfático es parte del sistema inmunitario y
Linfoma no Hodgkin El linfoma no Hodgkin en adultos es una afección por la cual se forman células malignas (cancerosas) en el sistema linfático. El sistema linfático es parte del sistema inmunitario y
El mediastino anterior o anterosuperior se localiza entre el esternón y el pericardio, contiene al timo, nódulos linfáticos y tejido conectivo.
 Tumor Mediastinal Anterior de Células B Gigantes CD20 en Linfoma No-Hodgkin Paciente femenino de 30 años de edad con antecedente de sarcoma benigno a los 7 años de edad, que ingresa a unidad de Terapia
Tumor Mediastinal Anterior de Células B Gigantes CD20 en Linfoma No-Hodgkin Paciente femenino de 30 años de edad con antecedente de sarcoma benigno a los 7 años de edad, que ingresa a unidad de Terapia
TUMOR CEREBRAL 15 CUESTIONES LAS MÁS FRECUENTES. Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos.
 TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
LINFOMA UN CÁNCER CON POSIBILIDAD DE CURA LINFOMA. Es un tipo de cáncer que se desarrolla en el sistema linfático.
 LINFOMA UN CÁNCER CON POSIBILIDAD DE CURA L LINFOMA Es un tipo de cáncer que se desarrolla en el sistema linfático. Ocupa entre el séptimo y noveno lugar en los tipos de cáncer más frecuentes en la población.
LINFOMA UN CÁNCER CON POSIBILIDAD DE CURA L LINFOMA Es un tipo de cáncer que se desarrolla en el sistema linfático. Ocupa entre el séptimo y noveno lugar en los tipos de cáncer más frecuentes en la población.
TRASPLANTE PROGENITORES HEMATOPOYETICOS DONANTES ALTERNATIVOS
 TRASPLANTE PROGENITORES HEMATOPOYETICOS DONANTES ALTERNATIVOS FRANCISCA NEGRETE ENFERMERA ONCOLOGICA Unidad Oncología y Trasplante Medula Ósea Clínica Santa María Introducción El trasplante alogénico de
TRASPLANTE PROGENITORES HEMATOPOYETICOS DONANTES ALTERNATIVOS FRANCISCA NEGRETE ENFERMERA ONCOLOGICA Unidad Oncología y Trasplante Medula Ósea Clínica Santa María Introducción El trasplante alogénico de
Marcadores tumorales
 Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
INFORMACIÓN SOBRE LINFOMA NO HODGKIN
 INFORMACIÓN SOBRE LINFOMA NO HODGKIN QUÉ ES EL LINFOMA NO HODGKIN? El linfoma no Hodgkin (LNH) es un tipo de cáncer del sistema linfático que afecta a los linfocitos, en el cual se presenta un crecimiento
INFORMACIÓN SOBRE LINFOMA NO HODGKIN QUÉ ES EL LINFOMA NO HODGKIN? El linfoma no Hodgkin (LNH) es un tipo de cáncer del sistema linfático que afecta a los linfocitos, en el cual se presenta un crecimiento
Curso International: Introducción a los Registros de Cáncer de Base Poblacional y su Aplicación a la Epidemiologia de Cáncer
 Curso International: Introducción a los Registros de Cáncer de Base Poblacional y su Aplicación a la Epidemiologia de Cáncer Guayaquil, Ecuador 12-16 de Abril del 2010 Auspiciado por: IARC-OPS /OMS Curso
Curso International: Introducción a los Registros de Cáncer de Base Poblacional y su Aplicación a la Epidemiologia de Cáncer Guayaquil, Ecuador 12-16 de Abril del 2010 Auspiciado por: IARC-OPS /OMS Curso
Cáncer metastático: preguntas y respuestas. Puntos clave
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
Manejo actual de los linfomas no hodgkinianos
 Manejo actual de los linfomas no hodgkinianos Servicio de Hematología Clínica. Hospital del Mar. Barcelona. Puntos clave l Los linfomas no hodgkinianos (LNH) son neoplasias linfoides de características
Manejo actual de los linfomas no hodgkinianos Servicio de Hematología Clínica. Hospital del Mar. Barcelona. Puntos clave l Los linfomas no hodgkinianos (LNH) son neoplasias linfoides de características
-.La frecuencia del cáncer infantil es mucho menor que en el adulto, del 1 al 3% de los cánceres en los humanos se presentan en niños y niñas.
 5-EL CÁNCER El cáncer es en la actualidad la segunda causa de muerte en la infancia, después de los accidentes infantiles. Sin embargo, su pronóstico ha mejorado notablemente en los últimos años gracias
5-EL CÁNCER El cáncer es en la actualidad la segunda causa de muerte en la infancia, después de los accidentes infantiles. Sin embargo, su pronóstico ha mejorado notablemente en los últimos años gracias
6 INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH) Y SIDA. TRATAMIENTO Y PREVENCIÓN DE LAS INFECCIONES OPORTUNISTAS ASOCIADAS
 6 INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH) Y SIDA. TRATAMIENTO Y PREVENCIÓN DE LAS INFECCIONES OPORTUNISTAS ASOCIADAS Introducción.................... 663 Clasificación de la infección
6 INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH) Y SIDA. TRATAMIENTO Y PREVENCIÓN DE LAS INFECCIONES OPORTUNISTAS ASOCIADAS Introducción.................... 663 Clasificación de la infección
LA ENFERMEDAD DE BEHÇET. TRATAMIENTOS PRESENTE Y FUTURO
 LA ENFERMEDAD DE BEHÇET. TRATAMIENTOS PRESENTE Y FUTURO Xenaro Graña 7 de Julio de 2007 Servicio de Reumatología del Complejo Hospitalario Universitario Juan Canalejo de A Coruña El tratamiento de la Enfermedad
LA ENFERMEDAD DE BEHÇET. TRATAMIENTOS PRESENTE Y FUTURO Xenaro Graña 7 de Julio de 2007 Servicio de Reumatología del Complejo Hospitalario Universitario Juan Canalejo de A Coruña El tratamiento de la Enfermedad
DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA
 DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA Tomás Acha García Presidente de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP) Resumen de la ponencia presentada
DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA Tomás Acha García Presidente de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP) Resumen de la ponencia presentada
El linfoma es un cáncer que afecta principalmente a los ganglios del cuerpo, estos ganglios
 Que es un linfoma o cáncer linfático? El linfoma es un cáncer que afecta principalmente a los ganglios del cuerpo, estos ganglios (que se encuentran distribuidos en todo el cuerpo) están formados por células
Que es un linfoma o cáncer linfático? El linfoma es un cáncer que afecta principalmente a los ganglios del cuerpo, estos ganglios (que se encuentran distribuidos en todo el cuerpo) están formados por células
LINFOMA DE HODGKIN REFRACTARIO CASO CLÍNICO
 LINFOMA DE HODGKIN REFRACTARIO CASO CLÍNICO Patricia Santos Díaz MIR 3 Complexo Hospitalario de Pontevedra DATOS DEL PACIENTE Varón de 24 años ANTECEDENTES PERSONALES: Sin antecedentes personales de interés.
LINFOMA DE HODGKIN REFRACTARIO CASO CLÍNICO Patricia Santos Díaz MIR 3 Complexo Hospitalario de Pontevedra DATOS DEL PACIENTE Varón de 24 años ANTECEDENTES PERSONALES: Sin antecedentes personales de interés.
Tumores más Frecuentes en Pediatría. Dr. Mauro A. Valdivieso Calderón HGM 2009
 Tumores más Frecuentes en Pediatría Dr. Mauro A. Valdivieso Calderón HGM 2009 Tumores más frecuentes en pediatría Leucemia Linfoma Tumores del SNC Neuroblastoma Tumores mas frecuentes en pediatría Tumor
Tumores más Frecuentes en Pediatría Dr. Mauro A. Valdivieso Calderón HGM 2009 Tumores más frecuentes en pediatría Leucemia Linfoma Tumores del SNC Neuroblastoma Tumores mas frecuentes en pediatría Tumor
Congreso Nacional del Laboratorio Clínico 2015
 CITOLOGÍA DE SANGRE PERIFÉRICA Y AUTOMATIZACIÓN EN EL DIAGNÓSTICO DE LAS ENFERMEDADES HEMATOLÓGICAS MALIGNAS 8 de Octubre del 2015 Anna Merino, Cristian Morales-Indiano y Santiago Alférez 1.Cómo la citología
CITOLOGÍA DE SANGRE PERIFÉRICA Y AUTOMATIZACIÓN EN EL DIAGNÓSTICO DE LAS ENFERMEDADES HEMATOLÓGICAS MALIGNAS 8 de Octubre del 2015 Anna Merino, Cristian Morales-Indiano y Santiago Alférez 1.Cómo la citología
ENFERMEDAD DE CROHN. Qué es la enfermedad de crohn?
 ENFERMEDAD DE CROHN Qué es la enfermedad de crohn? La enfermedad de Crohn es un proceso inflamatorio que afecta primariamente al tracto intestinal, aunque puede afectar a cualquier parte del aparato digestivo,
ENFERMEDAD DE CROHN Qué es la enfermedad de crohn? La enfermedad de Crohn es un proceso inflamatorio que afecta primariamente al tracto intestinal, aunque puede afectar a cualquier parte del aparato digestivo,
Manifestaciones clínicas. Cuadro mononucleósido asociado a la primoinfección. Clasificación de la infección VIH.
 Manifestaciones clínicas. Cuadro mononucleósido asociado a la primoinfección. Clasificación de la infección VIH. Jose Maria Kindelán. Hospital Universitario Reina Sofía. Córdoba I. Historia natral de la
Manifestaciones clínicas. Cuadro mononucleósido asociado a la primoinfección. Clasificación de la infección VIH. Jose Maria Kindelán. Hospital Universitario Reina Sofía. Córdoba I. Historia natral de la
Verónica Ferreiro Facal. Enfermera en el centro de Salud de Labañou.
 AUTOR: Verónica Ferreiro Facal. Enfermera en el centro de Salud de Labañou. A Coruña. TÍTULO Cáncer de mama en varón joven RESUMEN: En este caso clínico se presenta el tumor de mama en varones.su baja
AUTOR: Verónica Ferreiro Facal. Enfermera en el centro de Salud de Labañou. A Coruña. TÍTULO Cáncer de mama en varón joven RESUMEN: En este caso clínico se presenta el tumor de mama en varones.su baja
Tumores inmunohematopoyéticos mieloma múltiple linfoma Hodgkin linfoma no Hodgkin
 Tumores inmunohematopoyéticos mieloma múltiple linfoma Hodgkin linfoma no Hodgkin Curso de Ortopedia Oncológica y Salvamento de Extremidades Asesor: Dr. Carlos Cuervo Ponente: Dr. Alejandro Treviño R4
Tumores inmunohematopoyéticos mieloma múltiple linfoma Hodgkin linfoma no Hodgkin Curso de Ortopedia Oncológica y Salvamento de Extremidades Asesor: Dr. Carlos Cuervo Ponente: Dr. Alejandro Treviño R4
LA LEUCEMIA. Andrea Nimo Mallo, 1ºB BACH
 LA LEUCEMIA Andrea Nimo Mallo, 1ºB BACH Índice Qué es la leucemia? Animación sobre cómo se produce la leucemia. Clasificación. Causas. Síntomas. Diagnóstico. Tratamiento. Prevención. Vídeo resumen sobre
LA LEUCEMIA Andrea Nimo Mallo, 1ºB BACH Índice Qué es la leucemia? Animación sobre cómo se produce la leucemia. Clasificación. Causas. Síntomas. Diagnóstico. Tratamiento. Prevención. Vídeo resumen sobre
PROTOCOLO DE TRATAMIENTO DE NIÑOS Y ADOLESCENTES CON LINFOMA
 PROTOCOLO DE TRATAMIENTO DE NIÑOS Y ADOLESCENTES CON LINFOMA Los linfomas son los tumores malignos sólidos hematológicos más frecuentes en el niño y adolescente. Constituyen un grupo muy heterogéneo de
PROTOCOLO DE TRATAMIENTO DE NIÑOS Y ADOLESCENTES CON LINFOMA Los linfomas son los tumores malignos sólidos hematológicos más frecuentes en el niño y adolescente. Constituyen un grupo muy heterogéneo de
Anticuerpos Monoclonales contra el Cáncer de mama
 Anticuerpos Monoclonales contra el Cáncer de mama Erick Ovando a la Biotecnología Departamento de Química Universidad Técnica Federico Santa María Valparaíso, 05 de Diciembre de 2006 1 Estadísticas de
Anticuerpos Monoclonales contra el Cáncer de mama Erick Ovando a la Biotecnología Departamento de Química Universidad Técnica Federico Santa María Valparaíso, 05 de Diciembre de 2006 1 Estadísticas de
Cáncer en Pediatría. Hospital Ángeles del Pedregal Dr. Pablo Velasco
 Cáncer en Pediatría Hospital Ángeles del Pedregal Dr. Pablo Velasco Todos los años se diagnostican con cáncer a 12,400 personas de entre los 0-20 años Causa de muerte más común entre el 1 y 19 años de
Cáncer en Pediatría Hospital Ángeles del Pedregal Dr. Pablo Velasco Todos los años se diagnostican con cáncer a 12,400 personas de entre los 0-20 años Causa de muerte más común entre el 1 y 19 años de
Cáncer a la Sangre, Leucemia
 Cáncer a la Sangre, Leucemia La leucemia es un tipo de cáncer que afecta a la sangre, en particular a los glóbulos blancos que son las células de la sangre encargadas de combatir las infecciones. Este
Cáncer a la Sangre, Leucemia La leucemia es un tipo de cáncer que afecta a la sangre, en particular a los glóbulos blancos que son las células de la sangre encargadas de combatir las infecciones. Este
Figura 3. Tumor en mama derecha (1/4 superointerno) de bajo grado de malignidad en PET- FDG (SUV 2.2; 1 cm) con posible diseminación subcutánea
 Figura 3. Tumor en mama derecha (1/4 superointerno) de bajo grado de malignidad en PET- FDG (SUV 2.2; 1 cm) con posible diseminación subcutánea medial. Estudios convencionales con imágenes sospechosas.
Figura 3. Tumor en mama derecha (1/4 superointerno) de bajo grado de malignidad en PET- FDG (SUV 2.2; 1 cm) con posible diseminación subcutánea medial. Estudios convencionales con imágenes sospechosas.
REPUBLICA BOLIVARIANA DE VENEZUELA LA UNIVERSIDAD DEL ZULIA CÁTEDRA DE INMUNOLOGÍA ESCUELA DE BIOANÁLISIS
 REPUBLICA BOLIVARIANA DE VENEZUELA LA UNIVERSIDAD DEL ZULIA CÁTEDRA DE INMUNOLOGÍA ESCUELA DE BIOANÁLISIS TRASTORNOS LINFOPROLIFERATIVOS CRONICOS CLASIFICACION SEGÚN LA O.M.S NEOPLASIAS B PERIFERICAS:
REPUBLICA BOLIVARIANA DE VENEZUELA LA UNIVERSIDAD DEL ZULIA CÁTEDRA DE INMUNOLOGÍA ESCUELA DE BIOANÁLISIS TRASTORNOS LINFOPROLIFERATIVOS CRONICOS CLASIFICACION SEGÚN LA O.M.S NEOPLASIAS B PERIFERICAS:
Noviembre de 2010 - Córdoba - Argentina
 III CONGRESO INTERNACIONAL DE ONCOLOGIA DEL INTERIOR XII JORNADAS DE ONCOLOGIA DEL INTERIOR Noviembre de 2010 - Córdoba - Argentina QUE SE DEBE TENER EN CUENTA AL TRATAR A UN PACIENTE CON HIV/SIDA Y CÁNCER.
III CONGRESO INTERNACIONAL DE ONCOLOGIA DEL INTERIOR XII JORNADAS DE ONCOLOGIA DEL INTERIOR Noviembre de 2010 - Córdoba - Argentina QUE SE DEBE TENER EN CUENTA AL TRATAR A UN PACIENTE CON HIV/SIDA Y CÁNCER.
RESUMEN EJECUTIVO EN ESPAÑOL
 RESUMEN EJECUTIVO EN ESPAÑOL Guía de Práctica Clínica para la prevención, diagnóstico, evaluación y tratamiento de la Hepatitis C en enfermedad renal crónica Page 1 of 8 GUIA 1: DETECCIÓN Y EVALUACIÓN
RESUMEN EJECUTIVO EN ESPAÑOL Guía de Práctica Clínica para la prevención, diagnóstico, evaluación y tratamiento de la Hepatitis C en enfermedad renal crónica Page 1 of 8 GUIA 1: DETECCIÓN Y EVALUACIÓN
SINDROMES LINFOPROLIFERATIVOS. CICLIPA II-2011 Dra. Carolina Oliver Asistente I. de Hematología
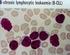 SINDROMES LINFOPROLIFERATIVOS CICLIPA II-2011 Dra. Carolina Oliver Asistente I. de Hematología ORGANOS LINFÁTICOS Primarios: Timo y MO. Precursores de linfocitos se transforman en especializados T y B.
SINDROMES LINFOPROLIFERATIVOS CICLIPA II-2011 Dra. Carolina Oliver Asistente I. de Hematología ORGANOS LINFÁTICOS Primarios: Timo y MO. Precursores de linfocitos se transforman en especializados T y B.
PET CT Y LINFOMAS CURSO REGIONAL DE CAPACITACION EN EL USO APROPIADO DE LA PET-CT MONTEVIDEO, 27-31 DE AGOSTO 2012 MONTEVIDEO - URUGUAY
 PET CT Y LINFOMAS CURSO REGIONAL DE CAPACITACION EN EL USO APROPIADO DE LA PET-CT MONTEVIDEO, 27-31 DE AGOSTO 2012 MONTEVIDEO - URUGUAY NEOPLASIAS DEL TEJIDO LINFOIDE Timo Leucemias Hígado Tejido linfoide
PET CT Y LINFOMAS CURSO REGIONAL DE CAPACITACION EN EL USO APROPIADO DE LA PET-CT MONTEVIDEO, 27-31 DE AGOSTO 2012 MONTEVIDEO - URUGUAY NEOPLASIAS DEL TEJIDO LINFOIDE Timo Leucemias Hígado Tejido linfoide
Tomografía por emisión de positrones y tomografía computada (PET/CT) en carcinoma de pulmón
 Dr. Javier Altamirano Ley México, D.F. Tomografía por emisión de positrones y tomografía computada (PET/CT) en carcinoma de pulmón INTRODUCCIÓN El cáncer de pulmón (CP) es la causa más frecuente de muerte
Dr. Javier Altamirano Ley México, D.F. Tomografía por emisión de positrones y tomografía computada (PET/CT) en carcinoma de pulmón INTRODUCCIÓN El cáncer de pulmón (CP) es la causa más frecuente de muerte
PREVENCIÓN DEL CÁNCER GÁSTRICO
 PREVENCIÓN DEL CÁNCER GÁSTRICO Blgo. Joseph Pinto Investigación Básica y Traslacional 1. Qué es el cáncer? Es un crecimiento tisular producido por la proliferación continua de células anormales con capacidad
PREVENCIÓN DEL CÁNCER GÁSTRICO Blgo. Joseph Pinto Investigación Básica y Traslacional 1. Qué es el cáncer? Es un crecimiento tisular producido por la proliferación continua de células anormales con capacidad
Manejo de la hepatitis crónica C en Atención Primaria
 Manejo de la hepatitis crónica C en Atención Primaria Virus C 9 genotipos diferentes 40 subgenotipos 170 millones personas infectadas 800.000 portadores en España Prevalencia hepatitis C crónica: 1,5-2%
Manejo de la hepatitis crónica C en Atención Primaria Virus C 9 genotipos diferentes 40 subgenotipos 170 millones personas infectadas 800.000 portadores en España Prevalencia hepatitis C crónica: 1,5-2%
TRATAMIENTO DE LINFOMAS CON RITUXIMAB con cobertura del Fondo Nacional de Recursos
 Introducción: TRATAMIENTO DE LINFOMAS CON RITUXIMAB con cobertura del Fondo Nacional de Recursos Los Linfomas no Hodgkin constituyen un grupo de enfermedades neoplásicas que se originan en el tejido linfoide;
Introducción: TRATAMIENTO DE LINFOMAS CON RITUXIMAB con cobertura del Fondo Nacional de Recursos Los Linfomas no Hodgkin constituyen un grupo de enfermedades neoplásicas que se originan en el tejido linfoide;
.- En qué tipo de enfermos está indicado el trasplante de células de sangre de cordón umbilical?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS Qué es la sangre del cordón
CASO CLÍNICO. Miguel Quintana Raczka SERVICIO DE HEMATOLOGÍA H.U.A - TXAGORRITXU
 CASO CLÍNICO Miguel Quintana Raczka SERVICIO DE HEMATOLOGÍA H.U.A - TXAGORRITXU Año 2007. Varón de 52 años AF: sin interés AP: Fumador moderado, DM tipo 2 no insulindependiente. Tto habitual: Metformina
CASO CLÍNICO Miguel Quintana Raczka SERVICIO DE HEMATOLOGÍA H.U.A - TXAGORRITXU Año 2007. Varón de 52 años AF: sin interés AP: Fumador moderado, DM tipo 2 no insulindependiente. Tto habitual: Metformina
CAPÍTULO VIII EL SÍNDROME HIPER IgM LIGADO AL X
 CAPÍTULO VIII EL SÍNDROME HIPER IgM LIGADO AL X Los pacientes con el Síndrome Hiper IgM ligado al x tienen deficiencia de una proteína, Ligando CD40, que se encuentra en la superficie de los linfocitos
CAPÍTULO VIII EL SÍNDROME HIPER IgM LIGADO AL X Los pacientes con el Síndrome Hiper IgM ligado al x tienen deficiencia de una proteína, Ligando CD40, que se encuentra en la superficie de los linfocitos
LINFOMAS EN MÉXICO. CLASIFICACIÓN MORFOLÓGICA Y POR INMUNOHISTOQUÍMICA HOSPITAL ESPAÑOL DE MEXICO
 LINFOMAS EN MÉXICO. CLASIFICACIÓN MORFOLÓGICA Y POR INMUNOHISTOQUÍMICA HOSPITAL ESPAÑOL DE MEXICO Servicio de Patología Servicio de Gastroenterología AUTORES SALCEDA OTERO JUAN CARLOS AVILES-VIVEROS ABEL
LINFOMAS EN MÉXICO. CLASIFICACIÓN MORFOLÓGICA Y POR INMUNOHISTOQUÍMICA HOSPITAL ESPAÑOL DE MEXICO Servicio de Patología Servicio de Gastroenterología AUTORES SALCEDA OTERO JUAN CARLOS AVILES-VIVEROS ABEL
INSTRUCTIVO PARA GESTION DE MEDICACIÓN ESPECIAL:
 Manual para Procedimientos, Dispositivos y Medicación SUR 195 Form. M.2.16.1. Se informa a Ud. que, con el fin de realizar la solicitud de CLADRIBINE prescripto para el tratamiento de la patología LEUCEMIA
Manual para Procedimientos, Dispositivos y Medicación SUR 195 Form. M.2.16.1. Se informa a Ud. que, con el fin de realizar la solicitud de CLADRIBINE prescripto para el tratamiento de la patología LEUCEMIA
Análisis estadístico a la fecha
 CUIT: 3-79298-1 Análisis estadístico a la fecha Desde 1989 a la fecha, la Dra. Cirigliano, junto a un destacado equipo de profesionales ha atendido un total de 7823 pacientes. De estos 1841 completaron
CUIT: 3-79298-1 Análisis estadístico a la fecha Desde 1989 a la fecha, la Dra. Cirigliano, junto a un destacado equipo de profesionales ha atendido un total de 7823 pacientes. De estos 1841 completaron
HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA.
 HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA. Mª Victoria Rodríguez, Nelida Madrazo, Asunción Aguilera, Eva Mª Aguirre, Concepción Herrero, Mª Eugenia Plagaro,
HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA. Mª Victoria Rodríguez, Nelida Madrazo, Asunción Aguilera, Eva Mª Aguirre, Concepción Herrero, Mª Eugenia Plagaro,
VIH Linfoma No Hodgkin Trasplante autólogo de médula ósea
 VIH Linfoma No Hodgkin Trasplante autólogo de médula ósea Dra. Carolina Iglesias Corregido por Dra. Mariana Guirado Cátedra de Enfermedades Infecciosas Junio de 2013 Sexo masculino, 36 años, procedente
VIH Linfoma No Hodgkin Trasplante autólogo de médula ósea Dra. Carolina Iglesias Corregido por Dra. Mariana Guirado Cátedra de Enfermedades Infecciosas Junio de 2013 Sexo masculino, 36 años, procedente
Estudio de Linfomas No Hodgkin y Neoplasias de Celulas Plasmaticas por Citometria de Flujo. Primera Parte. Conceptos Generales
 Estudio de Linfomas No Hodgkin y Neoplasias de Celulas Plasmaticas por Citometria de Flujo Primera Parte Conceptos Generales Bioq. Mariela B. Monreal Introducción Aportes de la Citometria de Flujo en el
Estudio de Linfomas No Hodgkin y Neoplasias de Celulas Plasmaticas por Citometria de Flujo Primera Parte Conceptos Generales Bioq. Mariela B. Monreal Introducción Aportes de la Citometria de Flujo en el
Efectos tardíos del tratamiento
 Efectos tardíos del tratamiento del cáncer c infantil ONCOLOGÍA A INFANTIL INTRODUCCION 3ª causa de mortalidad en < 1 añoa 2ª causa de mortalidad en > 1 añoa Incidencia 140 casos/millón n de niños Mayor
Efectos tardíos del tratamiento del cáncer c infantil ONCOLOGÍA A INFANTIL INTRODUCCION 3ª causa de mortalidad en < 1 añoa 2ª causa de mortalidad en > 1 añoa Incidencia 140 casos/millón n de niños Mayor
Cáncer de Tiroides de Tiroides
 Cáncer de Tiroides de Tiroides Cáncer conceptos básicos para pacientes Cáncer de Tiroides Tiroides de Cáncer Si tú o algún familiar/amigo acaba de ser diagnosticado de cáncer de tiroides, debes saber que
Cáncer de Tiroides de Tiroides Cáncer conceptos básicos para pacientes Cáncer de Tiroides Tiroides de Cáncer Si tú o algún familiar/amigo acaba de ser diagnosticado de cáncer de tiroides, debes saber que
El cáncer de mama. se puede curar si se detecta a tiempo
 El cáncer de mama se puede curar si se detecta a tiempo Qué es el cáncer de mama? Es una enfermedad que afecta la glándula mamaria y que, como todos los cánceres se produce cuando proliferan excesivamente
El cáncer de mama se puede curar si se detecta a tiempo Qué es el cáncer de mama? Es una enfermedad que afecta la glándula mamaria y que, como todos los cánceres se produce cuando proliferan excesivamente
LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA
 LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA Se identifican diversos síntomas atípicos de la primo infección, algunos de ellos graves, aunque poco frecuentes Nota:
LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA Se identifican diversos síntomas atípicos de la primo infección, algunos de ellos graves, aunque poco frecuentes Nota:
Etapa del cáncer: preguntas y respuestas. Puntos clave
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Etapa del cáncer: preguntas
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Etapa del cáncer: preguntas
Algunas consideraciones sobre el Síndrome Antifosfolípido Primario
 Anexos Anexo 1 Algunas consideraciones sobre el Síndrome Antifosfolípido Primario El síndrome antifosfolípido, descrito inicialmente como lupus eritematoso sistémico, aparece en personas que no reúnen
Anexos Anexo 1 Algunas consideraciones sobre el Síndrome Antifosfolípido Primario El síndrome antifosfolípido, descrito inicialmente como lupus eritematoso sistémico, aparece en personas que no reúnen
Tumor benigno que se origina en el tejido glandular. Con frecuencia, los pólipos del colon están compuestos por tejido adenomatoso.
 Adenoma. Tumor benigno que se origina en el tejido glandular. Con frecuencia, los pólipos del colon están compuestos por tejido adenomatoso. Adenomatosa. Perteneciente o relativo a las glándulas. Anticuerpo
Adenoma. Tumor benigno que se origina en el tejido glandular. Con frecuencia, los pólipos del colon están compuestos por tejido adenomatoso. Adenomatosa. Perteneciente o relativo a las glándulas. Anticuerpo
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
GPC GPC. Guía de práctica clínica para el diagnóstico y tratamiento del hepatoblastoma. Referencia rápida. Guía de práctica clínica
 GPC Guía de práctica clínica GPC Guía de práctica clínica para el diagnóstico y tratamiento del hepatoblastoma Referencia rápida Catálogo maestro de guias de práctica clínica: SSA-287 287-10 CIE-10: C22.2
GPC Guía de práctica clínica GPC Guía de práctica clínica para el diagnóstico y tratamiento del hepatoblastoma Referencia rápida Catálogo maestro de guias de práctica clínica: SSA-287 287-10 CIE-10: C22.2
Cómo saber si tengo riesgo de padecer un cáncer?
 SALUD DE LA MUJER DEXEUS TEST DE RIESGO ONCOLÓGICO Cómo saber si tengo riesgo de padecer un cáncer? Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA Y MEDICINA DE LA REPRODUCCIÓN
SALUD DE LA MUJER DEXEUS TEST DE RIESGO ONCOLÓGICO Cómo saber si tengo riesgo de padecer un cáncer? Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA Y MEDICINA DE LA REPRODUCCIÓN
Tomografía por Emisión de Positrones (PET-CT)
 Tomografía por Emisión de Positrones (PET-CT) Septiembre de 2010 1 INTRODUCCION La PET-CT (Tomografía por Emisión de Positrones Tomografía Computada) es una técnica no invasiva de diagnóstico que combina
Tomografía por Emisión de Positrones (PET-CT) Septiembre de 2010 1 INTRODUCCION La PET-CT (Tomografía por Emisión de Positrones Tomografía Computada) es una técnica no invasiva de diagnóstico que combina
CÁNCER DE MAMA. Se calcula que existen entre 15.000 y 18.000 nuevos casos de cáncer de mama por año en la Argentina.
 CÁNCER DE MAMA La mujer, en su integridad física y espiritual, hace especial cuidado de su salud, brindando atención a las diferentes partes de su cuerpo, pero es común que sienta sus mamas como el centro
CÁNCER DE MAMA La mujer, en su integridad física y espiritual, hace especial cuidado de su salud, brindando atención a las diferentes partes de su cuerpo, pero es común que sienta sus mamas como el centro
MINISTERIO DE SANIDAD SERVICIOS SOCIALES E IGUALDAD. Qué es la sangre del cordón umbilical y para qué sirve?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES
 DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES DEFINICIÓN El déficit selectivo de IgA se define como la ausencia total de Inmunoglobulina de tipo IgA en sangre. Existen cinco tipos (clases)
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES DEFINICIÓN El déficit selectivo de IgA se define como la ausencia total de Inmunoglobulina de tipo IgA en sangre. Existen cinco tipos (clases)
CÁNCER INFANTIL: SIGNOS Y SÍNTOMAS DE ALARMA.
 Febrero de 2013 CÁNCER INFANTIL: SIGNOS Y SÍNTOMAS DE ALARMA. En conmemoración del 15 de febrero, DÍA INTERNACIONAL DEL NIÑO CON CÁNCER, la Fundación POHEMA emite el siguiente boletín, de vital importancia,
Febrero de 2013 CÁNCER INFANTIL: SIGNOS Y SÍNTOMAS DE ALARMA. En conmemoración del 15 de febrero, DÍA INTERNACIONAL DEL NIÑO CON CÁNCER, la Fundación POHEMA emite el siguiente boletín, de vital importancia,
CÁNCER DE PULMÓN: LO QUE DEBES SABER
 CÁNCER DE PULMÓN: LO QUE DEBES SABER 1 CÁNCER DE PULMÓN, INCIDENCIA Y FACTORES DE RIESGO 2 SIGNOS DE ALERTA 3 TOMA NOTA: FALSOS MITOS 4 HACIA UNA TERAPIA PERSONALIZADA 5 GRUPO ESPAÑOL DE CÁNCER DE PULMÓN
CÁNCER DE PULMÓN: LO QUE DEBES SABER 1 CÁNCER DE PULMÓN, INCIDENCIA Y FACTORES DE RIESGO 2 SIGNOS DE ALERTA 3 TOMA NOTA: FALSOS MITOS 4 HACIA UNA TERAPIA PERSONALIZADA 5 GRUPO ESPAÑOL DE CÁNCER DE PULMÓN
DPTO. DE ANATOMÍA PATOLÓGICA. Dr. Edwin Mejía
 DPTO. DE ANATOMÍA PATOLÓGICA Dr. Edwin Mejía RESUMEN HISTORIA CLÍNICA - Mujer de 66 años, sin hábitos tóxicos ni antecedentes patológicos de interés. - Clínica digestiva de unos 6 meses de evolución con
DPTO. DE ANATOMÍA PATOLÓGICA Dr. Edwin Mejía RESUMEN HISTORIA CLÍNICA - Mujer de 66 años, sin hábitos tóxicos ni antecedentes patológicos de interés. - Clínica digestiva de unos 6 meses de evolución con
MIELOMA MULTIPLE AVANCES EN LA PATOGENIA, DIAGNOSTICO Y TRATAMIENTO SOCIEDAD MEDICA DE SANTIAGO 4 AGOSTO 2006 MIELOMA MULTIPLE
 AVANCES EN LA PATOGENIA, DIAGNOSTICO Y SOCIEDAD MEDICA DE SANTIAGO 4 AGOSTO 2006 Dr. Daniel Araos H Hosp Clínico UdeChile Clínica Alemana EL ES UNA PROLIFERACION DE CELULAS PLASMATICAS POST-CG DE LARGA
AVANCES EN LA PATOGENIA, DIAGNOSTICO Y SOCIEDAD MEDICA DE SANTIAGO 4 AGOSTO 2006 Dr. Daniel Araos H Hosp Clínico UdeChile Clínica Alemana EL ES UNA PROLIFERACION DE CELULAS PLASMATICAS POST-CG DE LARGA
Qué es? Los Antimaláricos en Reumatología
 30 Qué es? Los Antimaláricos en Reumatología 30 Qué es? Los Antimaláricos en Reumatología Son un grupo de medicamentos (también llamados antipalúdicos) que se han usado clásicamente para tratar el paludismo
30 Qué es? Los Antimaláricos en Reumatología 30 Qué es? Los Antimaláricos en Reumatología Son un grupo de medicamentos (también llamados antipalúdicos) que se han usado clásicamente para tratar el paludismo
COMPORTAMIENTO DE CANCER INFANTIL (CI) A SEMANA 20 AÑO 2015, SIVIGILA CARTAGENA
 COMPORTAMIENTO DE CANCER INFANTIL (CI) A SEMANA 20 AÑO 2015, SIVIGILA CARTAGENA El objetivo de la vigilancia del evento cáncer infantil es realizar seguimiento continuo y sistemático de los casos de cáncer
COMPORTAMIENTO DE CANCER INFANTIL (CI) A SEMANA 20 AÑO 2015, SIVIGILA CARTAGENA El objetivo de la vigilancia del evento cáncer infantil es realizar seguimiento continuo y sistemático de los casos de cáncer
Prof. Dra. Ita Yoffe de Quiroz
 Prof. Dra. Ita Yoffe de Quiroz Bajo la denominación de CANCER tenemos a un conjunto de enfermedades ( más de 100) de etiologías diversas y comportamientos biológicos diferentes. Lo que tienen en común
Prof. Dra. Ita Yoffe de Quiroz Bajo la denominación de CANCER tenemos a un conjunto de enfermedades ( más de 100) de etiologías diversas y comportamientos biológicos diferentes. Lo que tienen en común
Para el desarrollo de una evaluación de tecnología, y su pregunta PICO correspondiente (poblaciónintervención-comparador-desenlace),
 Bogotá D.C., 4 de octubre de 2013 Doctor FÉLIX RÉGULO NATES SOLANO Director Dirección de Regulación de Beneficios, Costos y Tarifas del Aseguramiento en Salud Ministerio de Salud y Protección Social Cra.
Bogotá D.C., 4 de octubre de 2013 Doctor FÉLIX RÉGULO NATES SOLANO Director Dirección de Regulación de Beneficios, Costos y Tarifas del Aseguramiento en Salud Ministerio de Salud y Protección Social Cra.
Importancia de la investigación clínica EN ONCOLOGÍA. ONCOvida. oncovida_20.indd 1 10/10/11 12:53
 Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
GUÍA INFORMATIVA PARA PACIENTES CON GAMMAPATÍA MONOCLONAL
 GUÍA INFORMATIVA PARA PACIENTES CON GAMMAPATÍA MONOCLONAL S S S S S S PILAR GIRALDO CASTELLANO Zaragoza, marzo 2001 Depósito legal: Z-2252-2001 Imprenta Ibargüen, S.C. - Florentino Ballesteros, 17-50013
GUÍA INFORMATIVA PARA PACIENTES CON GAMMAPATÍA MONOCLONAL S S S S S S PILAR GIRALDO CASTELLANO Zaragoza, marzo 2001 Depósito legal: Z-2252-2001 Imprenta Ibargüen, S.C. - Florentino Ballesteros, 17-50013
Detalle del Estudio - REec-2013-0171
 Identificadores del Estudio Código de Registro REec-2013-0171 Fecha de Registro 16/04/2013 de reclutamiento En marcha EUDRACT Nr. 2012-005138-12 Descripción del estudio Título no científico Título científico
Identificadores del Estudio Código de Registro REec-2013-0171 Fecha de Registro 16/04/2013 de reclutamiento En marcha EUDRACT Nr. 2012-005138-12 Descripción del estudio Título no científico Título científico
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES
 DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES UNA PEQUEÑA NOCIÓN DE INMUNOLOGÍA BÁSICA Existen cinco tipos (clases) de inmunoglobulinas o anticuerpos en la sangre: IgG, IgA, IgM, IgD
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES UNA PEQUEÑA NOCIÓN DE INMUNOLOGÍA BÁSICA Existen cinco tipos (clases) de inmunoglobulinas o anticuerpos en la sangre: IgG, IgA, IgM, IgD
Dr. Guillermo TERRADO
 Dr. Guillermo TERRADO Médico Ginecólogo Especialista e Medicina Reproductiva, Cirugía Ginecológica Videoplaparoscópica y Ultrasonografía. Editor en Jefe de la Revista Reproducción Médico asociado de PREGNA
Dr. Guillermo TERRADO Médico Ginecólogo Especialista e Medicina Reproductiva, Cirugía Ginecológica Videoplaparoscópica y Ultrasonografía. Editor en Jefe de la Revista Reproducción Médico asociado de PREGNA
Ensayos Clínicos en Oncología
 Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Sanitat anuncia el primer implante de tejido ovárico en España para antes de finalizar el año
 La técnica logra que pacientes con cáncer puedan ser madres de forma natural tras su curación Sanitat anuncia el primer implante de tejido ovárico en España para antes de finalizar el año El córtex ovárico
La técnica logra que pacientes con cáncer puedan ser madres de forma natural tras su curación Sanitat anuncia el primer implante de tejido ovárico en España para antes de finalizar el año El córtex ovárico
Las infecciones de transmisión sexual. Infección por. Tricomonas Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años
 Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Gradacion y Estadificacion del cancer de cuello uterino
 Gradacion y Estadificacion del cancer de cuello uterino Qué es la gradación del cáncer? Después de determinar el tipo de cáncer, hay que categorizar su grado - se mide para saber que tan agresivo es el
Gradacion y Estadificacion del cancer de cuello uterino Qué es la gradación del cáncer? Después de determinar el tipo de cáncer, hay que categorizar su grado - se mide para saber que tan agresivo es el
COMPORTAMIENTO DE CANCER INFANTIL (CI) A SEMANA 24 AÑO 2015, SIVIGILA CARTAGENA
 COMPORTAMIENTO DE CANCER INFANTIL (CI) A SEMANA 24 AÑO 2015, SIVIGILA CARTAGENA El objetivo de la vigilancia del evento cáncer infantil es realizar seguimiento continuo y sistemático de los casos de cáncer
COMPORTAMIENTO DE CANCER INFANTIL (CI) A SEMANA 24 AÑO 2015, SIVIGILA CARTAGENA El objetivo de la vigilancia del evento cáncer infantil es realizar seguimiento continuo y sistemático de los casos de cáncer
CARACTERIZACIÓN FENOTÍPICA Y MOLECULAR DE LOS LINFOMAS NO HODGKINIANOS ASOCIADOS AL SIDA A TRAVÉS DE TÉCNICAS DE TISSUE MICROARRAYS
 CARACTERIZACIÓN FENOTÍPICA Y MOLECULAR DE LOS LINFOMAS NO HODGKINIANOS ASOCIADOS AL SIDA A TRAVÉS DE TÉCNICAS DE TISSUE MICROARRAYS Investigador principal: José Luis Mate Sanz Centro: Hospital Universitari
CARACTERIZACIÓN FENOTÍPICA Y MOLECULAR DE LOS LINFOMAS NO HODGKINIANOS ASOCIADOS AL SIDA A TRAVÉS DE TÉCNICAS DE TISSUE MICROARRAYS Investigador principal: José Luis Mate Sanz Centro: Hospital Universitari
