Manual pràctic per a les persones que informen sobre les infeccions de transmissió sexual
|
|
|
- María Antonia García Cordero
- hace 6 años
- Vistas:
Transcripción
1 Manual pràctic per a les persones que informen sobre les infeccions de transmissió sexual Mòdul 1. Fitxes d informació Preguntes i respostes
2 2010 Generalitat de Catalunya Departament de Salut Trav. de les Corts, Edifici Ave Maria Barcelona Edició: Departament de Salut Direcció General de Salut Pública Coordinació editorial: Direcció General de Salut Pública Assessorament lingüístic: Secció de Planificació lingüística del Departament de Salut Primera edició: Juny de 2010 ISBN: de 106
3 Direcció Albert Giménez Director del Programa per a la Prevenció i l Assistència de la Sida (PPAS) Direcció General de Salut Pública Departament de Salut Coordinació Montserrat Calmet Programa per a la Prevenció i l Assistència de la Sida (PPAS) Direcció General de Salut Pública Departament de Salut Mar Maresma Programa per a la Prevenció i l Assistència de la Sida (PPAS) Direcció General de Salut Pública Departament de Salut Equip de redacció Capítol 1. Informació bàsica de cada ITS M. Jesús Barberà Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) Montserrat Calmet Programa per a la Prevenció i l Assistència de la Sida (PPAS) Direcció General de Salut Pública Departament de Salut Capítol 2. Preguntes i respostes Jasmina Becerra Associació Ciutadana Antisida de Catalunya (ACASC) Montserrat Calmet Programa per a la Prevenció i l Assistència de la Sida (PPAS) Direcció General de Salut Pública Departament de Salut Francina Costa Associació Sida Studi Marta González Sanitat Respon 24 hores Departament de Salut Antonio Guirado Coordinadora Gai Lesbiana Ana M. Gutiérrez Centre Jove d Anticoncepció i Sexualitat (CJAS) Anna Lara Associació Comunitària Antisida de Girona (ACAS) Mar Maresma Programa per a la Prevenció i l Assistència de la Sida (PPAS) Direcció General de Salut Pública Departament de Salut Marcel Munné Coordinadora Gai Lesbiana 3 de 106
4 Anna Rafel Associació Antisida de Lleida Josefina Rovira Sanitat Respon 24 hores Departament de Salut David Xancho Associació de Persones que Vivim amb el VIH (ACTUA) Revisors Maider Arando Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) Benicio Sanz Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) Martí Vall Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) Álvaro Vives Servei d Andrologia. Consulta d ITS Fundació Puigvert, Barcelona Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) Pere Armengol Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) M. Jesús Barberà Unitat d Infeccions de Transmissió Sexual (UITS) de Drassanes Barcelona Institut Català de la Salut (ICS) Josep Boronat Programa d Atenció a la Salut Sexual i Reproductiva (PASSIR) Tarragonès Institut Català de la Salut (ICS) 4 de 106
5 PRESENTACIÓ A Catalunya, en els últims anys, el patró epidemiològic del VIH ha canviat: la transmissió parenteral ha deixat de ser la predominant i ha estat substituïda per la sexual. Així, la infecció pel VIH està estretament lligada a les altres infeccions de transmissió sexual (ITS) i, per tant, les mesures preventives per a totes són semblants. A banda d això, estem assistint a una reemergència de les ITS, que, per les seves característiques i seqüeles, entre les quals cal esmentar l esterilitat i el càncer, tenen un impacte molt important en la salut de la població. En el marc de la prevenció del VIH, al llarg dels anys, tant per part de les administracions públiques com de les organitzacions no governamentals (ONG), han sorgit diferents telèfons i altres punts d informació, alguns d específics sobre el VIH i d altres de més generals sobre sexualitat, als quals les persones poden dirigir-se per consultar les seves preocupacions o dubtes en relació amb el VIH/sida. En l actualitat, l augment de la demanda d informació sobre altres ITS ha fet que aquestes mateixes persones hi hagin de donar resposta. En aquest context, el Programa per a la Prevenció i l Assistència de la Sida ha coordinat l edició del Manual pràctic per a les persones que informen sobre les infeccions de transmissió sexual, que recull informació bàsica sobre les ITS. Va dirigit a les persones que treballen en VIH/sida i que, per tant, ja tenen una informació bàsica sobre la infecció produïda per aquest virus i, també, disposen de les habilitats necessàries de comunicació i consell per transmetre-la. En l elaboració hi han participat tant professionals sanitaris com treballadors/es de diferents serveis d atenció telefònica sobre el VIH/sida. L objectiu d aquest manual és proporcionar als serveis d informació (telefònica i directa) un document accessible que contribueixi a millorar i a actualitzar els coneixements de les ITS. Cal destacar que, com a eina de promoció de la salut, aquests serveis són un recurs idoni per donar informació bàsica del VIH/ITS, així com per posar l accent en l adopció de les mesures preventives per evitar la transmissió del VIH i altres ITS. Albert Giménez Director del Programa per a la Prevenció i l Assistència de la Sida 5 de 106
6 Índex Manual pràctic per a les persones que informen sobre les infeccions de transmissió sexual INTRODUCCIÓ... 8 Informació bàsica de cada infecció Infeccions de transmissió sexual Gonocòccia Hepatitis B Hepatitis C Herpes genital Infecció per clamídies Infecció pel papil lomavirus humà. Infeccions genitals Berrugues anogenitals o condilomes Lesions detectades en la citologia cervical uterina Limfogranuloma veneri Pediculosi púbica Sarna Sífilis Tricomonosi Altres infeccions genitals en la dona Candidiasi genital en la dona Vaginosi Preguntes i respostes Gonocòccia Hepatitis B Hepatitis C Herpes genital Infecció per clamídies Infecció pel papil lomavirus humà de 106
7 3.7. Limfogranuloma veneri Pediculosi púbica Sarna... Error! No s'ha definit l'adreça d'interès Sífilis Tricomonosi Candidiasi genital en la dona Vaginosi Bibliografia Annex: Les infeccions de transmissió sexual [fullet] de 106
8 1. INTRODUCCIÓ Aquest mòdul 1, Fitxes d informació de les ITS. Preguntes i respostes del document Manual pràctic per a les persones que informen sobre les infeccions de transmissió sexual, recull informació bàsica de cada ITS i va dirigit als serveis d informació (telefònica i directa). El document fa referència a onze infeccions de transmissió sexual (gonocòccia, sífilis, infecció genital per clamídies, tricomonosi, hepatitis B, hepatitis C, limfogranuloma veneri, herpes genital, sarna, pediculosi púbica i infecció genital per papil lomavirus humà) i dues infeccions d elevada freqüència de l aparell reproductiu femení (vaginosi bacteriana i candidiasi vaginal), que, si bé no pertanyen al grup de les ITS, tenen una presentació clínica (signes i símptomes) similar. Per cada infecció s ha elaborat una fitxa dels conceptes que cal recordar (vegeu l apartat Informació bàsica de cada infecció ) i el corresponent cas pràctic d informació a través d un servei d atenció telefònica (vegeu l apartat Preguntes i respostes ). En l annex s incorpora el fullet El meu cos pot transmetre emocions i més..., elaborat i editat pel Programa per a la Prevenció i l Assistència de la Sida. Es tracta d un material adreçat a la població general. Té l objectiu d informar sobre les infeccions de transmissió sexual (com es contrauen, com es manifesten i com es poden prevenir) i sensibilitzar sobre la importància d utilitzar el preservatiu en les relacions sexuals; pretén, també, potenciar que, davant una relació de risc o alguna simptomatologia d alerta d aquestes infeccions, la persona es dirigeixi al seu centre de salut per fer-se el control i el tractament adients. En aquest document no es dóna informació exhaustiva del VIH, si bé s hi al ludeix quan cal, ni tampoc es fa referència a les pautes necessàries per establir una bona comunicació o per millorar-la. Aquests dos aspectes estan desenvolupats en el Manual práctico para informadores/as de teléfonos de información sobre VIH. Sanidad Ministerio de Sanidad y Consumo. Les persones que han de donar respostes a les preguntes sobre ITS hi trobaran informació de base sobre la transmissió de la malaltia, l evolució, les anàlisis de detecció, la prevenció i el tractament. En el cas dels professionals de la salut, per a una informació més completa, poden fer referència a la Guia de pràctica clínica sobre les ITS, al web Se sobreentén que si els informadors donen una informació general sobre la infecció a les persones, aquestes hauran de fer les preguntes més precises sobre la seva problemàtica al metge o metgessa. Esperem que aquest manual estigui a l abast de les persones interessades i implicades en la problemàtica de les ITS i els faciliti la informació sobre mesures preventives que evitin les infeccions de transmissió sexual i que, a més, aclareixi els dubtes que poden sorgir sobre aquestes infeccions. 8 de 106
9 2. Informació bàsica de cada infecció 2.1. Infeccions de transmissió sexual 9 de 106
10 Gonocòccia Què és la gonocòccia? Germen causal On es troba el germen? Qui pot transmetre la infecció? Quins són els fluids corporals que transmeten els gèrmens? Com es transmet la infecció? Com es contrau? Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat És una infecció de transmissió sexual causada pel bacteri Neisseria gonorrhoeae. La infecció afecta els òrgans genitals, el recte i, menys freqüentment, la gola. Si no es tracta, pot desencadenar complicacions i deixar seqüeles (com ara esterilitat). Un bacteri, el gonococ; científicament Neisseria gonorrhoeae. En l home o la dona infectats (preferentment en òrgans genitals i també al recte i la gola). Persona infectada (pot presentar símptomes d infecció o no; la dona moltes vegades no presenta símptomes). Les secrecions genitals (de vagina, uretra) de la persona infectada (i també les secrecions de les mucoses de faringe i anorectals). Per transmissió sexual: sí. Per transmissió no sexual: no. Per transmissió de mare a fill: sí (en passar pel canal del part). No es transmet per contacte no directe amb la persona infectada: a piscines, saunes, seients de vàter. De la mucosa infectada a la mucosa de la parella mitjançant: secrecions genitals de la persona infectada; i també, a vegades, secreció de les mucoses de faringe i anorectals. Relacions de penetració (vaginal, anal) i relacions orogenitals. La transmissibilitat cessa: per tractament eficaç (cal abstenir-se de relacions sexuals fins a haver-lo finalitzat i almenys fins a 7 dies després en cas de dosi única); per l autocuració (en dones asimptomàtiques la transmissió pot durar mesos). Com es manifesta la gonocòccia? Període d incubació * 2-7 dies (poden ser més). * Període de temps des de l inici de la infecció fins a l aparició dels símptomes 10 de 106
11 Símptomes i signes més comuns Homes En el 90% dels casos hi ha els símptomes següents: Secreció anormal del penis Dolor en orinar Asimptomàtics Amb infecció a la uretra: el 10% dels infectats Dones Fluix vaginal anormal (el 50% de casos amb símptomes) Dolor i/o coïssor en orinar Dolors al baix ventre (el 25% de casos amb símptomes) Asimptomàtiques Més del 50-70% de les dones infectades Infeccions al recte (si bé poden causar desconfort i secreció) i gola: usualment sense símptomes Com es pot saber si la persona està infectada? Pot haver-hi símptomes, però també pot ser que no n hi hagi. La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha anàlisis mèdiques per detectar la infecció? Proves de laboratori Hi ha proves específiques; es requereix una presa de mostra. Moment de fer-se la prova Persona simptomàtica: en qualsevol moment. Persona asimptomàtica: cal anar al metge; segons valoració, la prova es podria fer al cap de 3-7 dies de la relació de risc (hi ha, però, altres criteris). Tipus de proves Mostres biològiques De la mostra biològica: Tinció i cultiu Prova d amplificació i detecció d àcids nucleics Mostres (preses amb un escovilló de punta de cotó) de: les secrecions genitals: Homes: mostra d uretra. Dones: mostra del coll uterí. orofaringe o recte (segons pràctiques sexuals). Altres mostres: orina o secreció vaginal (si la prova és d àcids nucleics per PCR). Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Tractament Generalment, 4-10 dies (resultat positiu). Detecta del 80 a més del 95% de les persones infectades (depèn de si hi ha simptomatologia i de la prova utilitzada). Sí, la infecció es cura. Amb antibiòtic (generalment dosi única: una injecció o un comprimit). Es trenca la transmissibilitat. 11 de 106
12 Cal abstenir-se de relacions sexuals fins haver finalitzat el tractament i almenys fins a 7 dies després en cas de dosi única. Com evoluciona la infecció? Hi ha complicacions? Evolució Complicacions si no es tracta a l inici de la infecció Sense tractament: autocuració o es poden desenvolupar formes més greus i tardanes de la infecció (complicacions). No provoca immunitat. Es pot tornar a infectar. Dona: dolors persistents al baix ventre, malaltia inflamatòria pelviana * (en menys del 10% dels casos), esterilitat o embaràs ectòpic (fora de l úter). Home: inflamació dels testicles i pròstata (en menys de l 1% dels casos), estretor de la uretra, esterilitat. *Malaltia que afecta l úter, els ovaris i les trompes de Fal lopi. Complicacions del nadó de mare infectada Quines són les recomanacions per a la persona infectada? Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Transmissió al nadó, que s infecta en passar pel canal del part: conjuntivitis del nadó (inflamació de la membrana que entapissa l ull). No s ha d automedicar. Cal que segueixi el tractament indicat pel metge o metgessa. Cal prevenir les seves parelles sexuals. Cal abstenir-se de relacions sexuals (vaginals orals o anals) fins a haver finalitzat el tractament (en cas de dosi única, cal esperar una setmana) i la desaparició dels símptomes (tant en la persona infectada com en les seves parelles). El fet d haver tingut la gonocòccia i d haver-se curat no protegeix: és possible tornar a infectar-se. La via de transmissió de la gonocòccia és la mateixa que altres ITS: se n ha de fer el control (detecció). (Vegeu l apartat Prevenció de les ITS.) Les parelles sexuals han de consultar el metge per tal de fer el tractament. Sí, mitjançant la prevenció: Cal utilitzar un mètode de barrera que impedeixi el pas de les secrecions infeccioses en penetració vaginal i anal i en sexe oral. L intercanvi de joguines sexuals pot ser un mitjà de transmissió si no es cobreixen amb un preservatiu. No hi ha vacuna. Prevenció de les ITS Cal fer prevenció per a totes les ITS. La infecció per gonococ va moltes vegades associada a la infecció per clamídia: s ha de fer el control (detecció) d aquesta infecció en les persones infectades per gonococ. Relació de la infecció per gonococ amb el VIH: hi ha més risc d adquirir la infecció pel VIH. 12 de 106
13 2.1.2 Hepatitis B Què és l hepatitis B (HB)? És una infecció del fetge causada pel virus de l hepatitis B. L HB no sempre és una infecció de transmissió sexual. Es parla de: Hepatitis aguda (infecció inicial; hi ha proves de laboratori que indiquen aquest estat d infecció aguda). Un 50-70% dels casos no presentaran símptomes. Hepatitis crònica (infecció que no es cura quan han passat 6 mesos de la infecció aguda; hi ha proves de laboratori que indiquen aquest estat crònic d infecció). En l 1-5% dels infectats sans (i en el 40% dels infectats amb baixes defenses) la infecció persisteix i esdevé crònica. Aquesta persistència del virus pot anar associada o no a un dany hepàtic. Així, es parla de malaltia hepàtica crònica i de portador crònic, respectivament. Vegeu l apartat Evolució. Germen causal On es troba el germen, on viu? Qui pot transmetre la infecció? Quins són els fluids corporals que transmeten els gèrmens? Com es transmet la infecció? Com es contrau? El virus de l hepatitis B (VHB). Es troba només en la persona infectada. Es troba en diferents fluids com la sang i és en l òrgan afectat, el fetge on es replica (multiplica). Persona infectada amb infecció aguda o crònica. Els fluids corporals que transmeten la infecció són: sang (el virus hi és en altes concentracions), semen, secrecions vaginals (i menstruals). També es troba en la saliva i l orina, si bé sense capacitat d infectar (només si hi ha contaminació amb sang poden ser fluids infecciosos). Per transmissió sexual: sí. La transmissió sexual és eficient. Per transmissió no sexual: sí per inoculació de sang. Transfusions (és infreqüent, actualment). Per material contaminat: agulles, xeringues (en cas d usuaris drogues via parenteral); màquines d afaitar, raspalls de dents (és infreqüent). Per transmissió de mare a fill: síi principalment pel canal del part (risc variable segons l estat de la infecció de la mare). La transmissió intrauterina al fetus només en cas d infecció aguda. No es transmet per la lactància. No es transmet per la tos, el menjar, l aigua, el fet de compartir estris de menjar o beure, o el contacte familiar o casual. 13 de 106
14 Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Sang (el virus hi és en altes concentracions), semen, secrecions vaginals (i menstruals) de persones infectades. Relacions sexuals amb penetració: anal, vaginal o orogenitals/anals. La transmissió més eficient és si hi ha exposició de les mucoses a sang infectada o altres fluids que contenen sang. Període de transmissibilitat Les proves de laboratori són les que ens diran si la persona infectada pot transmetre o no la infecció. En general se sap: En cas d evolució favorable de la infecció aguda va de 2 setmanes abans dels símptomes (icterícia, entre d altres) i fins a 4-6 setmanes posteriors. En cas d infecció crònica el període de transmissió pot persistir durant molts anys. Com es manifesta l hepatitis B? Període d incubació* Varia de 6 setmanes a 6 mesos (generalment, 2-3 mesos). Amb tot, la majoria d infectats no presentaran símptomes o bé seran molt lleus. * Període de temps des de l inici de la infecció fins a l aparició dels símptomes. Símptomes i signes més comuns Hepatitis aguda Amb símptomes: cansament, malestar general, vòmits, febre, dolor abdominal, icterícia (que dura 3 setmanes). La simptomatologia desapareix al cap de 12 setmanes. Asimptomàtics: el 90% d infectats. Hepatitis crònica: pot ser asimptomàtica fins a estats tardans i greus de la malaltia. Com es pot saber si la persona està infectada? Hi ha anàlisis mèdiques per detectar la infecció? Pot haver-hi símptomes, però també pot ser que no n hi hagi. La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha proves específiques; es requereix una presa de mostra de sang. 14 de 106
15 Proves de laboratori Moment de fer-se la prova Persona que desconeix si està o no immunitzada enfront del VHB: Persona simptomàtica: en qualsevol moment. Persona asimptomàtica amb pràctiques de risc (sexuals o no sexuals)*: cal consultar el metge: per fer-se les proves (generalment, es poden fer en qualsevol moment i repetir-les si són negatives al cap del període d incubació, de 3 mesos, si cal). vacunar-se. Persona que procedeix d una àrea on l hepatis és una infecció freqüent (amb una alta prevalença d hepatitis B). Abans de vacunar-se, segons ho determini el metge. *Vegeu l apartat Transmissió. Tipus de proves Marcadors a la sang de la infecció i evolució Per detectar la infecció: De la mostra de sang (sèrum): Hi ha proves de detecció de diferents marcadors o indicadors de la infecció pel VHB d anticossos, d antígens i també d ADN* (genoma del virus). Inicialment, no es fan totes les proves: cada una té unes indicacions específiques. Després d un contagi per via sexual (és a dir, a través de mucosa), els marcadors van apareixent al llarg de l evolució de la infecció:* el primer marcador de la infecció aguda apareix al cap d 1-2 mesos i la resta, els que permeten determinar-ne l evolució, es pot allargar fins als 6 mesos. * Nota:L antigen Austràlia apareix entre 1 i 2,5 mesos després de l inici de la infecció, fins a 4 mesos. En cas d evolució favorable, l Ag Austràlia es negativitza (al cap de 6-12 setmanes) i també apareix l anticòs enfront d aquest antigen (al cap de 3-4 mesos, fins a 6 mesos). La infecció aguda s ha curat. Si persisteix l antigen Austràlia al cap de 6 mesos des de l inici de la infecció, la infecció passa a ser crònica. L ADN del virus mesura la quantitat de virus en sang o càrrega viral; es detecta als pocs dies de la infecció. En la infecció aguda el període de detecció es breu. En la infecció crònica, persisteix el virus a diferents nivells. Útil per determinar si el tractament es apropiat, i també la seva resposta aquest tractament. Per valorar l activitat de la funció hepàtica i el grau de lesió del fetge: Es fan altres proves a la sang (enzims del fetge, albúmina...), ecografia abdominal, i en alguns casos d hepatitis crònica pot ser necessària la biòpsia hepàtica. Mostres biològiques Termini de lliurament de l informe de la prova Extracció de sang. Generalment, 2-4 dies per a les proves de detecció de la infecció (en tot cas depèn de l organització del laboratori). 15 de 106
16 Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Tractament Alta. Per a la infecció aguda: generalment no es fa tractament per curar o eliminar la infecció. Per a la infecció crònica (persistent): sí que hi ha tractament, i pot produir-se o no la curació. El tractament de l hepatitis crònica el prescriu un metge especialista i amb experiència. Com evoluciona la infecció? Hi ha complicacions? Evolució En el 95% dels infectats la infecció es cura espontàniament sense deixar seqüeles. El virus desapareix de la sang, i passats alguns mesos, es desenvolupa la immunitat permanent enfront d una nova infecció pel VHB. La resta, l 1-5% de les persones, no es curen i la infecció persisteix (infecció crònica); passen a ser portadors crònics del virus. Cal fer les proves de laboratori* per establir l estat d infecció crònica i vigilar-ne l evolució per iniciar el tractament, si cal. El curs de la infecció crònica és molt variable: va des d un estat de tan sols portador del virus i sense dany hepàtic (portador crònic), a una infecció que condueix a una malaltia hepàtica crònica (inflamació i lesions en els teixits del fetge) més o menys progressiva i greu, que pot dur a cirrosi. La progressió de la infecció crònica està influïda per l edat en què es contrau la infecció: si es contrau en néixer o durant la infancia hi ha més risc que esdevingui crònica. S estima que un 5% dels adults amb infecció crònica desenvolupen hepatitis B crònica (HBC) i, d aquests, un 20% pot evolucionar a cirrosi. *Vegeu l apartat anterior Tipus de proves. Marcadors a la sang de la infecció i evolució. Complicacions sense tractament Complicacions del nadó de mare infectada L hepatitis fulminant es excepcional. L hepatitis crònica pot evolucionar a cirrosi (lesions a les cèl lules hepàtiques que ocasiona desordre progressiu de les seves funcions) i a càncer de fetge. Durant l embaràs, patir la infecció aguda incrementa el risc d avortament i de part prematur. Dels nounats infectats, el 90% patiran hepatitis crònica. Hi ha prevenció per als infants nascuts de mares infectades pel VHB. Quines són les recomanacions per a la persona infectada? No s ha d automedicar. Cal que segueixi el tractament i les recomanacions indicades pel metge o metgessa: per exemple, cal evitar el consum d alcohol. Per prevenir o reduir la transmissió als altres: Cal prevenir les seves parelles sexuals, així com els convivents (vacunació, si cal). 16 de 106
17 Cal abstenir-se de mantenir relacions sexuals en el període de l hepatitis aguda amb icterícia i altres símptomes. Cal utilitzar un mètode de barrera en les relacions sexuals que impedeixi el pas dels fluids fins i tot en les pràctiques orals i anals i orals i genitals, fins a esdevenir no infecciosa o fins a la demostració de la immunitat de la parella enfront del VHB. Cal utilitzar un mètode de barrera en les relacions sexuals amb totes les noves parelles sexuals. No s ha de ser donant de sang, òrgans, semen. No s han de compartir estris personals que puguin estar contaminats amb sang: raspall de dents, màquina d afaitar... Cal cobrir les lesions de pell, talls. Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Les parelles sexuals han de consultar el metge pel que fa a: La vacunació de l hepatitis B. L abstenció de relacions sexuals en el període de l hepatitis aguda amb icterícia i altres símptomes de la parella. Cal seguir les indicacions del metge. L ús d un mètode de barrera en les relacions sexuals que impedeixi el pas dels fluids fins i tot en les pràctiques oroanals i orogenitals fins que l hepatitis esdevingui no infecciosa la parella o es demostri la immunitat pròpia enfront del VHB. En cas d una exposició recent a la infecció HB, vegeu l apartat que hi ha més endavant: Prevenció després de l exposició recent a la infecció. Sí, mitjançant: La vacunació contra l hepatitis B segons la indicació del metge o metgessa. Tota persona amb pràctiques de risc ha de consultar el metge per fer proves de diagnòstic (generalment en qualsevol moment, que es poden repetir al cap del periode d incubació, 3 mesos) i/o vacunar-se, si cal. La prevenció per a les persones sense immunitat al VHB inclou: Usar el preservatiu. No compartir agulles ni xeringues, ni estris de tatuatge, pírcing. No compartir màquines d afaitar, raspall de dents. Prevenció després d exposició recent a la infecció per contacte sexual Les persones no immunitzades enfront del VHB: En cas d exposició recent a la infecció per contacte sexual, és a dir, qualsevol contacte que impliqui penetració vaginal o anal, orogenital o oroanal, amb un cas conegut d hepatitis infecciosa està indicat: Fer la prova de detecció del VHB al moment. Incrementar les defenses de l organisme enfront d aquesta infecció mitjançant immunoglobulines específiques* i la vacuna. 17 de 106
18 * La immunoglobulina es dóna, preferiblement, en les 48 hores posteriors al contacte, fins a 14 dies. Nota: També hi ha prevenció similar per al cas d inoculació (punxada) de sang infectada. Prevenció per als infants de mares infectades pel VHB Hi ha prevenció per als infants nascuts de mares infectades pel VHB (immunoglobulines i vacuna). Prevenció de les ITS S ha d utilitzar un mètode de barrera que impedeixi el pas de sang i secrecions infeccioses en penetració vaginal i anal i en sexe orogenital/anal. Cal fer prevenció per a totes les ITS. S ha de destacar la relació de la infecció per hepatitis B amb el VIH: comparteixen vies de transmissió. Informació complementària Vacuna antihepatitis B Disponible a: [Informació sobre la vacunació de l hepatitis B] Protocol de prevenció i control de l hepatitis B. Barcelona: Generalitat de Catalunya. Departament de Salut, 2005 (Documents de Vigilància Epidemiològica,12). Disponible a: ASSCAT. Informació bàsica sobre l hepatitis B [opuscle] Disponible a: 18 de 106
19 Hepatitis C (amb una referència especial a la transmissió sexual de la infecció) Què és l hepatitis C (HC)? És una infecció del fetge causada per un virus: el virus de l hepatitis C (VHC). Molt sovint és asimptomàtica. Entorn del 15-30% es recupera espontàniament de la infecció en un termini de 6 mesos (infecció aguda), però per a la resta la infecció és per a tota la vida (infecció crònica); el virus persisteix a la sang. Hi ha proves de laboratori que ho indiquen. Majoritàriament, no és una ITS. Germen causal On es troba el germen? Qui pot transmetre l HC? Quins són els fluids corporals que transmeten els gèrmens? Com es transmet l HC? Com es contrau? El virus de l hepatitis C (VHC). Es troba només en la persona infectada. Es troba en diferents fluids com la sang, i és a l òrgan afectat, el fetge, on es replica (multiplica). Persona infectada (tant infecció aguda com crònica). La sang i els seus derivats infectats en són els vehicles de transmissió. Transmissió per la sang: a través del contacte de la sang amb la sang de l individu infectat. Per transmissió sexual: sí; però habitualment ineficient; el risc és molt baix; si bé recentment hi brots en homes que fan sexe amb homes. Per transmissió no sexual: percutània (inoculació de sang infectada) Directament: transfusions o productes sanguinis. Infreqüent, actualment. Mitjançant objectes: agulles de tatuatges o pírcings, acupuntura en condicions no estèrils; xeringues agulles o altre material que es comparteix per a la injecció de drogues; objectes d ús personal contaminats per la sang: raspalls de dents, tisores per a les ungles, màquina d afaitar. Per transmissió de mare a fill: sí (durant l embaràs) risc molt baix (és infreqüent, esporàdic). El risc s incrementa si la mare també està infectada pel VIH. No hi ha evidència concloent que es transmeti per l alletament. No es transmet per petons ni carícies ni la ingesta d aigua o menjar. 19 de 106
20 Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat Sang infectada. Relacions de penetració vaginal o anal: en cas de sexe no protegit durant la menstruació o si hi ha algun traumatisme o lesió en els teixits. D una a diverses setmanes abans de l aparició dels símptomes de la infecció inicial (aguda); en la infecció crònica, indefinidament.* * Si bé el tractament pot aclarir (fer desaparèixer ) el virus de la sang (vegeu l apartat Tractament ). Com es manifesta l HC? Període d incubació* De 6 a 9 setmanes de mitjana (límits entre 2-4 setmanes i 6 mesos) per als casos, que són infreqüents, d infecció inicial amb símptomes. *Període de temps des de l inici de la infecció fins a l aparició dels símptomes. Símptomes i signes més comuns Pel que fa a la infecció inicial: Sovint és asimptomàtica: en més del 80% dels casos Clínica: malestar general, fatiga, trastorns digestius i icterícia. Com es pot saber si la persona està infectada? Hi ha anàlisis mèdiques per detectar la infecció? Proves de laboratori Qui s ha de fer les proves? En el 70-90% dels casos d infecció no hi ha simptomatologia. La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha proves específiques; es requereix una presa de mostra de sang. Persones amb sospita clínica d hepatitis (ho determina el metge o metgessa). Persona asimptomàtica: no es recomana actualment, a excepció de certes persones amb risc d haver-se infectat: usuaris drogues via parenteral, receptors de transfusions sanguínies o altres productes derivats de sang abans del 1992, receptors de punxades i ferides amb agulles i objectes tallants contaminats o amb risc d estar-ho. Hi ha diferents recomanacions establertes per fer-ne el seguiment (p. ex: en hospitals). persones VIH positives, parelles sexuals fixes de llarga durada de persones positives a VHC i que continuen exposades a contraure el VHC (és a dir, no utilitzen preservatiu) amb una freqüència anual o que cal establir amb el professional. 20 de 106
21 altres: homes que tenen sexe amb homes, treballadores del sexe, persones receptores de tatuatges... es pot estimar adient que es facin les proves. Moment de fer-se la prova Vegeu l apartat Tipus de proves. Des del contacte infecciós es poden detectar en sang: els anticossos contra el VHC al cap de 8-9 setmanes (al cap de 3 mesos es detecten en el 90% de les persones; al cap de 6 mesos, en el 97%; la resta de casos no es detecten fins que han passat 9 mesos). l ARN del virus, dues setmanes després, ja pot ser detectable. Usualment, la prova de detecció d anticossos anti-vhc és la inicial. Tipus de proves De la mostra de sang, proves per detectar la infecció: Prova de detecció d anticossos contra el VHC; generalment per l ELISA. Un primer resultat positiu es confirmarà amb anàlisis omplementàries. Prova de detecció de l ARN del virus (confirma la infecció i ajuda a determinar l evolució de la infecció; el fet que es continuï detectant passats 6 mesos de la infecció aguda indica que ha esdevingut crònica). També es útil per valorar la resposta al tractament. Vegeu l apartat anterior Moment de fer-se la prova. A més, per valorar l activitat de la funció hepàtica i el grau de lesió del fetge: Proves funcionals del fetge: ALT, AST... del fetge Ecografia hepàtica i/o biòpsia en alguns casos d hepatitis crònica Mostres biològiques Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Extracció de sang. En alguns casos d hepatitis crònica, biòpsia hepàtica. Resultat positiu: d 1 setmana a 1 mes (en tot cas, depèn de l organització del laboratori). Alta. Sí, hi ha tractaments específics per al virus. P. ex. interferó pegilat i ribavirina. L objectiu del tractament és controlar i eradicar el virus a la sang i evitar l evolució cap a la cirrosi. Tots els pacients amb hepatitis crònica són candidats potencials per al tractament antivíric. També pot estar indicat per als pacients amb hepatitis aguda. S han fet grans avenços en el tractament en els últims 10 anys. Actualment, s ha aconseguit eradicar el VHC en gairebé la meitat de pacients infectats. 21 de 106
22 Tractament El tractament de l hepatitis crònica el prescriu un metge especialista i amb experiència. És comú administrar interferó pegilat i ribavirina. Com evoluciona l HC? Hi ha complicacions? Evolució Més del 15% (fins al 40%) de les persones infectades es curen al voltant dels 6 mesos (el virus desapareix de la sang). En la resta de persones infectades, més del 60% dels casos (fins al 85%), passats 6 mesos d infecció aguda, la infecció del fetge esdevé crònica, és a dir, estarà present tota la vida: la persona continua infectada i és contagiosa. Complicacions Complicacions del nadó de mare infectada Quines són les recomanacions per a la persona infectada? Sense tractament, el 5-20% dels casos amb infecció permanent (crònica) deriven a la cirrosi (lesions a les cèl lules hepàtiques que ocasiona desordre progressiu de les seves funcions) i, en alguns casos (de l 1 al 4% per any), a càncer de fetge en els posteriors 25 anys. L hepatitis fulminant és infreqüent. Vegeu l esquema Evolució de l hepatitis C a l apartat Informació complementària. Transmissió al fetus: el risc és inferior al 5% però és més alt si la dona és VIH positiva (del 20%). No hi ha evidència de transmissió per alletament. Cal recordar que la persona infectada pot transmetre la infecció de manera permanent. Per evitar agreujar el seu estat de salut: Cal consultar el metge per tal d avaluar periòdicament l evolució de la infecció. Ens pot indicar: Proves de laboratori, ecografia hepàtica i en alguns casos biòpsia per determinar-ne l evolució. Vacunació d hepatitis A i B. Prendre medicació antiviral si està indicat. Cal evitar el consum d alcohol i altres substàncies tòxiques per al fetge, perquè afavoreix la progressió de la malaltia. Per reduir el risc de transmissió a altres persones: Cal tenir en compte les mesures higièniques en cas de ferides i en cas de qualsevol vessament de sang (cal avisar i netejar-ho amb lleixiu). No ha de ser donant de sang, semen, òrgans. No s ha de compartir raspall de dents i maquina d afaitar. S ha d usar el preservatiu en totes les noves parelles sexuals. Cal prevenir les parelles sexuals. Vegeu les recomanacions en cas de parella fixa de llarga durada en l apartat Quines són les recomanacions per a les parelles sexuals de la persona infectada?. 22 de 106
23 Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Cal fer-se la prova de detecció del VHC en cas de parella sexual fixa. Si bé per a les persones amb hepatitis C amb parella fixa de llarga duració no hi ha cap recomanació de canviar les seves pràctiques sexuals, s ha de comentar el risc baix, però existent, de transmissió a la parella. Sí, mitjançant la prevenció: No s ha de compartir material de preparació de drogues ni per injecció ni per inhalació. Cal assegurar les condicions estèrils en el tatuatge, el pírcing i l acupuntura. No s han de compartir articles personals: raspalls de dents, estisores de tallar ungles, màquina d afaitar... Tot i el baix risc de transmissió sexual pel VHC, el fet d utilitzar el preservatiu en les relacions sexuals vaginals o anals pot garantir la no-transmissió via sexual. No hi ha vacuna. No hi ha immunoglobulines específiques enfront el VHC, com succeeix en cas del VHB. Prevenció de les ITS Cal fer prevenció per a totes les ITS. S ha d utilitzar un mètode de barrera que impedeixi el pas de les secrecions infeccioses en la penetració vaginal, anal i en el sexe oral. Relació de la infecció per hepatitis C amb el VIH: hi ha una alta freqüència d infecció pel VHC en les persones VIH positives. Informació complemenmtària: Evolució de l hepatitis C Font: Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases STD Treatment Guidelines, CDC-MMWR, Vol. 55/ N. RR11 [El paper de l activitat sexual en la transmissió del VHC ha estat controvertit]. ASSCAT. Informació bàsica sobre l hepatiotisc [opuscle] Disponible a 23 de 106
24 Herpes genital Què és l herpes genital? Germen causal És una infecció de transmissió sexual (ITS) causada per un virus. En la majoria de casos no hi ha manifestacions de la infecció. Quan n hi ha, es presenten en forma de múltiples lesions, com ara vesícules o úlceres doloroses principalment en la regió genital i anal; també en algun cas, segons les pràctiques sexuals, en a la zona bucal. És una infecció crònica (és a dir, persistent). És una de les ITS més comunes a Europa. Virus de l herpes simple (VHS) que afecta els genitals, àrea anorectal i/o la cavitat oral. N hi ha de dos tipus: 1 i 2. Comunament el VHS-2 és el causant de l herpes genital i el VHS-1, el de l herpes labial. El virus no sobreviu a l exterior del cos a temperatura ambient. On es troba el germen? Qui pot transmetre la infecció? En la persona infectada. Les lesions, la pell, les mucoses o les secrecions infectades usualment en la zona genital i anorectal poden transmetre el virus. La persona infectada simptomàtica (amb lesions) o asimptomàtica. La majoria són infeccions asimptomàtiques. L àrea afectada pel virus, usualment genital, anorectal i/o oral, pot excretar virus de forma intermitent, independentment de si hi ha lesions visibles o no. Com es transmet la infecció? Com es contrau? Per transmissió sexual: sí en cas de l herpes genital La persona infectada excreta virus de forma intermitent, independentment de si hi ha lesions visibles o no. La majoria de casos de transmissió tenen lloc sense símptomes. La persona infectada sempre pot transmetre esporàdicament el virus. (Les parelles poden estar juntes durant mesos o anys sense transmetre s el virus. La transmissió del virus a la parella fixa té lloc en parelles de cada 100 en un any) Per transmissió no sexual: no en cas de l herpes genital. Nota: L herpes labial i faringi és usualment per VHS-1 i no és per transmissió sexual. Per transmissió de mare a fill: sí (pel canal del part especialment; infreqüent, però molt greu, en l úter). El risc d infectar al fill és molt gran si la mare s infecta mesos abans del part. En canvi, si han patit herpes anteriorment, i tant si hi ha símptomes com no, el risc de transmissió al nadó és molt baix. 24 de 106
25 Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat Com es manifesta la infecció? Període d incubació * Les lesions, la pell, les mucoses o secrecions de l àrea anorectal i/o genital (i també oral) infectades pel VHS. Contactes íntims (relacions sexuals en què no és necessari que hi hagi penetració). Però el més sovint sexe vaginal, anal, genital i oral. El virus entra per alguna lesió de la pell (un tall o ferida) o a través de la mucosa. El virus causa infeccions persistents, per tant l individu infectat és portador permanent del virus. La persona infectada sempre pot transmetre esporàdicament el virus. Els símptomes, si apareixen, generalment ho fan al voltant de la setmana 1-2 des de l inici de la infecció, però en algunes persones això pot tardar mesos, fins i tot anys. *Període de temps des de l inici de la infecció fins a l aparició dels símptomes. Símptomes i signes Les infeccions són freqüentment asimptomàtiques o no se n reconeixen els símptomes (80% de casos), però en algun moment la infecció es pot fer simptomàtica. Pot aparèixer: Primer episodi amb símptomes locals: Lesions* múltiples (vesícules, úlceres), amb dolor, coïssor, dolor en orinar i/o un augment de l exsudat genital (uretral, vaginal) Pot aparèixer febre, dolor muscular i inflamació dels ganglis engonals. Les lesions poden durar 3 setmanes abans de desaparèixer. Episodis (brots) posteriors: passats uns mesos (4-8) poden aparèixer lesions més lleus i de menys durada (es curen en 8-12 dies). El brot pot repetir-se més vegades. Els brots són més freqüents durant el primer any i van disminuint al llarg dels anys. *Localització de les lesions genitals. En la dona: a la vulva, a l entrada de la vagina. En l home: a l àrea del prepuci, el penis i els testicles. També al voltant de l anus, les natges. Com es pot saber si la persona està infectada? Pot haver-hi símptomes o no. La simptomatologia no és específica. Davant de símptomes, cal anar al metge, que: Pot fer un diagnòstic clínic segons l aspecte de les lesions. Confirmarà el diagnòstic amb proves del laboratori. 25 de 106
26 Hi ha anàlisis mèdiques per detectar la infecció? Proves de laboratori Moment de fer-se la prova Tipus de proves Mostres biològiques Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha proves específiques; es requereix una presa de mostres. En persones amb símptomes: en qualsevol moment. En persones sense símptomes: no es recomana fer-se la prova, o bé només en casos puntuals. Ex: parelles fixes i/o parella embarassada de la persona infectada. En persones amb símptomes. Prova d amplificació i detecció d àcids nucleics del virus per PCR (mostres genitals). En persones sense símptomes Detecció dels anticossos contra aquest virus en mostra de sang. Els anticossos es detecten en la majoria d infectats passats 3 mesos de l inici de la infecció. Mostres genitals: Material de la base de la lesió (s agafa amb l escovilló) Exsudat genital (p. ex.: uretral) Extracció de sang. Generalment, 5 dies (de 2 a 15 dies). Prova per PCR: en les persones amb lesions, la prova de laboratori és per confirmar el diagnòstic que fa el metge o metgessa amb les dades clíniques. Prova de detecció d anticossos: si la prova es negativa, en cas de sospita d infecció recent es recomana repetir-la al cap de 3 mesos. Hi ha tractament? Es cura? Hi ha tractament: atenua les manifestacions i alleuja els símptomes de la malaltia (menys durada i intensitat dels símptomes). L herpes no es cura definitivament: el virus no s elimina. Tractament Tractament oral amb un antivíric (durant 5-7 dies) en el moment de l episodi amb lesions. També hi ha tractament específic amb teràpia oral per reduir la freqüència de nous brots de lesions (tractament supressor). Cal tenir en compte que el tractament no trenca la transmissibilitat del VHS però la redueix. Com evoluciona la infecció? Hi ha complicacions? Evolució Les lesions es curen fins i tot sense tractament, però la infecció no es cura. Hi ha, per tant, la possibilitat que tornin a aparèixer aquestes lesions (brots de la infecció); a vegades, això passa 26 de 106
27 freqüentment durant el primer any i hi ha la tendència a espaiarse al llarg del temps. De fet, la freqüència dels brots varia en cada persona. La persona infectada sempre pot transmetre esporàdicament la infecció. Complicacions Complicacions en la mare infectada i el nadó En persones amb el sistema immunitari afectat (deprimit), poden aparèixer afectacions neurològiques (meningitis), infecció del virus estesa pel cos. Hi ha risc d infecció al fill; el risc és elevat si la dona adquireix l herpes en l embaràs (especialment els últims mesos); en canvi, si ha patit l herpes anteriorment, i tant si hi ha símptomes com no, el risc de transmissió al nadó és molt dèbil. En el nounat, la infecció localitzada afecta la pell, la boca (apareixen lesions com ara vesícules), els ulls (produeix conjuntivitis) i fins i tot el cervell. La infecció que es propaga pel cos és molt greu, i pot ocasionar la mort. És una complicació molt poc freqüent. Quines són les recomanacions per a la persona infectada? Quines són les recomanacions per a la parella de la persona infectada? No s ha d automedicar. Cal que segueixi el tractament indicat pel metge o metgessa. S ha de prevenir la infecció en les seves parelles sexuals. S ha de fer abstinència sexual fins que s hagi comprovat que les lesions s han curat. Per evitar la transmissió del VHS: Cal utilitzar el preservatiu amb les parelles noves (tot i que no dóna protecció total, ja que pot no cobrir totes les àrees afectades). S han de cercar estratègies per prevenir la infecció (ús del preservatiu, teràpia antiviral supressora) amb la seva parella fixa, en cas que no estigui infectada. Cal formar-se per poder reconèixer els símptomes dels nous brots de l herpes genital de manera precoç. En persones asimptomàtiques: S ha d informar de la infecció pel VHS i de les mesures preventives. Se li pot oferir la detecció d anticossos enfront dels dos tipus de VHS; això li indicarà si està també infectada o no. En persones simptomàtiques: Ha d acudir a la visita mèdica per fer tractament. Es pot evitar la infecció? Es pot disminuir el risc mitjançant la prevenció: S ha d evitar el contacte directe amb les lesions genitals. Cal utilitzar el preservatiu, tot i que el preservatiu no dóna protecció total, ja que pot no cobrir totes les àrees afectades pel VHS. Actualment, no hi ha vacuna però es confia que se n disposi d aquí a pocs anys (6 anys). 27 de 106
28 Prevenció en l embaràs i el nadó La prevenció en l embarassada. És important evitar una primera infecció pel VHS en l embaràs, especialment ja avançat, ja que és quan el risc de transmissió al fill és més elevat i amb conseqüències més greus. La prevenció del fill de l embarassada infectada. És important que els professionals en ginecologia i pediatria que els atenen coneguin la història d herpes genital de la mare. Hi ha diferents actuacions (per a la mare i el nounat) en funció de si la mare ha tingut el primer episodi durant l embaràs o va contraure la infecció abans i té brots. Prevenció de les ITS Cal recordar fer la prevenció per a totes les ITS Relació de la infecció per herpes amb el VIH: hi ha més risc de contraure la infecció pel VIH. Cal oferir fer-se la prova de detecció del VIH. 28 de 106
29 Infecció per clamídies Què és la infecció genital per clamídies? Germen causal On es troba el germen? Qui pot transmetre la infecció? Quins són els fluids corporals que transmeten els gèrmens? Com es transmet la infecció? Com es contrau? És una infecció de transmissió sexual causada pel bacteri clamídia. És més comuna entre els joves (de menys de 25 anys). La infecció afecta els òrgans genitals, el recte i, menys freqüentment, la gola. Sovint no presenta cap manifestació (símptomes); en aquest cas, no se sap quant de temps fa que es pot ser portador asimptomàtic. Si no es tracta pot desencadenar complicacions i deixar seqüeles (esterilitat). Un bacteri, clamídia; científicament Chlamydia trachomatis (serotips D-K). En l home o la dona infectats (preferentment a òrgans genitals i també al recte i la gola). També pot infectar la conjuntiva de l ull. Persona infectada. Sovint la infecció no presenta cap símptoma. Les secrecions genitals (de vagina, uretra) de la persona infectada (i també les secrecions de les mucoses de faringe i recte). Per transmissió sexual: sí. Per transmissió no sexual: no. Per transmissió de mare a fill: sí (en passar pel canal del part). No es transmet per contacte no directe amb la persona infectada: a piscines, saunes, seients de vàter. Transmissió sexual Vies de transmissió De la mucosa infectada a la mucosa de la parella mitjançant: secrecions genitals de la persona infectada; i també, a vegades, secreció de les mucoses de faringe i anal si la infecció es troba en aquestes localitzacions. Pràctiques sexuals de risc Període de transmissibilitat Com es manifesta la infecció? Període d incubació* Relacions de penetració (vaginal, anal) i relacions orogenitals. Fins a l autocuració (en dones asimptomàtiques, la transmissió pot durar mesos) o fins a finalitzar el tractament en cas de tractament llarg, però en cas de tractament amb dosi única es recomana evitar relacions sexuals durant els 7 dies posteriors, per evitar-ne la transmissió). 2-3 setmanes (pot durar més: fins a 6 setmanes) si apareixen els símptomes. *Període de temps des de l inici de la infecció fins a l aparició dels símptomes. 29 de 106
30 Símptomes i signes més comuns Homes: Secreció anormal del penis Dolor en orinar Asimptomàtics: el 50% dels infectats. Dones: Fluix vaginal anormal Sagnats vaginals anormals entre les menstruacions Dolors durant les relacions sexuals Cremor en orinar Dolor al baix ventre Asimptomàtiques: del 70-80% de les infectades. Infeccions al recte (si bé poden causar desconfort i secreció anal) i gola: usualment sense símptomes. Com es pot saber si la persona està infectada? Hi ha anàlisis mèdiques per detectar la infecció? Proves de laboratori Moment de fer-se la prova Tipus de proves Mostres biològiques Pot haver-hi símptomes, però també pot ser que no n hi hagi (el més comú). La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha proves específiques; es requereix una presa de mostra. Persona simptomàtica: en qualsevol moment. Persona asimptomàtica: cal anar al metge, que segons valoració del risc pot recomanar fer-se la prova. Després del possible contagi no hi ha cap termini mínim per fer-se la prova PCR de detecció. De la mostra biològica: Prova d amplificació i detecció d àcids nucleics: PCR. Secrecions genitals: Homes: mostra d uretra Dones: mostra del coll uterí Altres mostres: orina o secreció vaginal (si la prova és per PCR). Mostres de faringe o rectal (segons pràctiques sexuals i/o simptomatologia). Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Tractament Generalment, 4-10 dies. Es detecta del 90 a més del 95% de les persones infectades (depèn de si hi ha simptomatologia i de la prova utilitzada). Sí, la infecció es cura. Fàcil, amb antibiòtic (antibiòtic oral: de dosi única o durant 7 dies). Trenca la transmissibilitat una vegada ha finalitzat el tractament. 30 de 106
31 Com evoluciona la infecció? Hi ha complicacions? Evolució Sense tractament pot haver-hi curació espontània en alguns mesos: les manifestacions de la infecció desapareixen si bé la infecció persisteix uns quants mesos. Excepcionalment, la infecció pot durar anys. A llarg termini pot deixar seqüeles importants (complicacions de la infecció). No provoca immunitat. Es pot tornar a infectar. Complicacions si no es tracta a l inici de la infecció Dona: dolors persistents al baix ventre, malaltia inflamatòria pelviana* (succeeix en el 10-40% de les dones infectades) o embaràs ectòpic i esterilitat. També és possible conjuntivitis. Home: inflamació dels testicles, esterilitat. També és possible conjuntivitis. * Malaltia que afecta l úter, els ovaris i les trompes de Fal lopi. Complicacions del nadó de mare infectada Quines són les recomanacions per a la persona infectada? Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Prevenció de les ITS Transmissió al nadó, que s infecta en passar pel canal del part: conjuntivitis del nadó i/o infecció pulmonar. No s ha d automedicar. Cal que segueixi el tractament indicat pel metge o metgessa. Cal prevenir les seves parelles sexuals. Es recomana abstenir-se de relacions sexuals amb penetració sense preservatiu fins a completar el tractament els dos membres de la parella (fins a completar el tractament multidosi o després de 7 dies en cas de tractament monodosi). Es recomana que les parelles sexuals facin el tractament. Aquestes han de consultar el metge per tal de fer el tractament. Sí, mitjançant la prevenció: Cal utilitzar un mètode de barrera que impedeixi el pas de les secrecions infeccioses en penetració vaginal i anal i en sexe oragenital. L intercanvi de joguines sexuals pot ser un mitjà de transmissió si no es cobreixen amb un nou preservatiu. Per evitar les complicacions i la propagació de la clamídia: Les persones asimptomàtiques que, per les seves pràctic de risc, poden contraure una ITS, especialment dones joves, han de fer les proves de detecció de la clamídia (cribratge). No hi ha vacuna. Cal fer prevenció per a totes les ITS. S ha de recordar, pel que fa a la relació de la infecció per gonococ amb el VIH, que hi ha més risc d adquirir la infecció pel VIH. 31 de 106
32 2.1.6 Infecció pel papil lomavirus humà Infeccions genitals Atenció: Hi ha encara moltes qüestions sobre el papil lomavirus humà i la seva transmissió sense resposta. Què és la infecció genital pel papil lomavirus humà? És una infecció de transmissió sexual causada per un virus: el papil lomavirus humà (VPH). La infecció pel VPH és la més freqüent de les ITS; el 70% de la població tindrà almenys una infecció pel VPH al llarg de la vida. La majoria d infeccions pel VPH són comunes en la població que recentment ha iniciat l activitat sexual i si bé seran infeccions transitòries en alguns casos poden persistir de forma silent (latent) i reactivar-se anys després. La majoria d infeccions no produeixen símptomes ni signes visibles. Germen causal de berrugues genitals i en la dona lesions detectades en citologia cervical uterina Un virus: el papil lomavirus humà (VPH) *. Hi ha més de 100 tipus diferents de VPH. Pel que fa a les infeccions genitals:hi ha 40 tipus diferents de VPH que infecten la pell i les mucoses anogenitals i es transmeten per via sexual. Es classifiquen en: tipus de baix risc: tipus no associats al càncer. Són causa de: l afectació de les cèl lules del coll uterí però amb canvis benignes sense conseqüències greus. Són lesions que detecta el test de Papanicolau. les berrugues genitals tipus d alt risc: tipus que poden causar l afectació de les cèl lules del coll uterí amb canvis importants i conseqüències greus (càncer de coll uterí ** ). Són lesions que detecta el test de Papanicolau. Aquests virus poden afectar també la vulva, penis i altres llocs. * El virus ataca les cèl lules epitelials de la pell; aquestes proliferen de manera anormal. Hi ha diferents tipus que donen lesions a la pell de diferents localitzacions. Alguns infecten les mans, els peus, els genolls; d altres la cara i d altres l àrea genital. ** La infecció pel VPH és una causa necessària però no suficient per al desenvolupament del carcinoma del coll uterí. On es troba el germen? En la persona infectada (en l àrea anogenital). Al voltant de 40 tipus de VPH solen infectar les mucoses (pell humida rosada o roja) genitals i la pell adjacent. Qui pot transmetre la infecció genital? Les persones infectades, que poden tenir lesions evidents (visibles o no) i símptomes o no. 32 de 106
33 Com es transmet la infecció genital? Com es contrau? Per transmissió sexual: sí Per transmissió no sexual: mitjançant objectes contaminats recentment; en tot cas infreqüent, i encara hi ha controvèrsia d aquesta possibilitat, a diferència de les berrugues en altres localitzacions, com les de les mans. Per transmissió de mare a fill: molt infreqüent (en passar pel canal del part). Transmissió sexual El VPH és altament infecciós. Si un membre d una parella estable té una infecció genital pel VPH, l altre membre estarà infectat o serà immune a la infecció. Nota: La transmissió és molt comuna per diferents raons: les infeccions que no produeixen signes són freqüents i asimptomàtiques, i les lesions, com ara berrugues, sovint passen desapercebudes, en especial en àrees que no són fàcilment inspeccionades en la cerca de berrugues. La protecció que ofereixen els preservatius no impedeix de contraure berrugues genitals i anormalitats de les cèl lules del coll uterí. Vies de transmissió Contactes sexuals directes durant les relacions sexuals; no és necessari que hi hagi penetració. El contacte directe entre la pell o mucosa infectada (de penis, uretra, escrot, vagina, vulva, cèrvix o anus) amb la pell o la mucosa (de les mateixes àrees del cos) de la parella sexual transmet la infecció molt eficientment. El virus no es transmet per la sang o els fluids corporals (semen, saliva...). Pràctiques sexuals de risc Contactes genitals i anals durant les relacions sexuals, principalment amb penetració. En les relacions orogenitals la transmissió a la boca és possible però molt infreqüent. Nota: Els preservatius no eviten la infecció, sinó que proporcionen una protecció que no impedeix contraure berrugues genitals (i també anomalies en el coll uterí). El condó pot disminuir la càrrega viral que es transmet, i per tant la probabilitat que es manifesti la malaltia. Període de transmissibilitat Desconegut, probablement persisteix després que hagin desaparegut les berrugues o altres lesions. 33 de 106
34 Com es manifesta la infecció? Període d incubació* Extremadament variable. Sovint, les berrugues apareixen al cap de 3-6 mesos, si bé també pot ser que es desenvolupin berrugues o anormalitats citològiques després de llargs períodes (mesos i inclús dècades). Així, l aparició de berrugues en una parella de llarga durada no necessàriament implica infidelitat. * Període de temps des de l inici de la infecció fins a l aparició dels símptomes Manifestacions: símptomes i signes més comuns La majoria de les infeccions pel VPH no manifesten ni signes ni símptomes; són infeccions transitòries i desapareixen sense tractament. En algunes persones provoquen: Berrugues genitals i anals (Vegeu el capítol Berrugues genitals.) Anormalitats en les cèl lules del coll uterí * ; en rares ocasions degeneren a càncer ** de cèrvix. També molts càncers de vulva, vagina, anus i penis estan relacionats amb la infecció pel VPH. (Vegeu l apartat Lesions detectades en la citologia cervical uterina ). Aquestes manifestacions són segons el sexe: En homes: Berrugues genitals i anals; són manifestacions de les infeccions per VPH tipus de baix risc. (Vegeu el capítol Berrugues genitals ). La infecció pels tipus d alt risc *** s associa amb lesions precursores de càncer i càncer de penis i d anus. En dones: Berrugues genitals i anals (Vegeu l apartat Berrugues genitals ). Lesions, és a dir, canvis anormals en les cèl lules de la paret del coll uterí detectades en el test de Papanicolau. Les anormalitats citològiques (de les cèl lules) lleus poden presentar una regressió espontània. Únicament un 10% de les dones infectades patiran una infecció persistent. Aquestes infeccions persistents, produïdes pels VPH d alt risc, corren el major risc de presentar alteracions precursores de càncer de coll uterí i càncer i també de patir càncer de vulva, vagina i regions anals. (Vegeu l apartat Lesions detectades en citologia del coll uterí ). * És una infecció pel VPH asimptomàtica i usualment es diagnostica per resultats citològics amb anormalitats consistents en la infecció pel VPH en un frotis cervical o per la detecció del DNA viral. ** Si bé la infecció pels tipus de VPH d alt risc és necessària per presentar-se el càncer de coll uterí, la majoria d infeccions no el 34 de 106
35 produeixen. La infecció pel VPH és una causa necessària però no suficient perquè es desenvolupi el carcinoma de coll uterí. *** Les dades sobre el curs de la història de la infecció pel VPH per l home són poques i incompletes en comparació de les de la infecció al coll uterí en la dona. 35 de 106
36 Berrugues anogenitals o condilomes Berrugues a la pell o a les membranes mucoses anogenitals Atenció: Hi encara moltes qüestions sobre el papil lomavirus humà i la seva transmissió sense resposta. Què són les berrugues genitals? Germen causal Les berrugues genitals són lesions visibles que afecten l àrea anogenital. Estan causades per un virus: alguns tipus de papil lomavirus humà (VPH), que es transmet durant les relacions sexuals. Físicament, les berrugues sovint són asimptomàtiques però poden ser doloroses; emocionalment, són estigmatitzants des d un punt de vista social o estèticament molestes. La infecció pel VPH és molt comuna: almenys el 75% de les persones sexualment actives se n infectarà, principalment entre els 18 i 28 anys. Al voltant de la quarta part desenvoluparà berrugues. Més de 30 tipus del VPH poden infectar l àrea genital, i n hi ha alguns que causen berrugues genitals. Aquests tipus que causen berrugues genitals són tipus amb baix risc de produir càncer. Les berrugues genitals pels tipus 6 i 11 són molt comunes (els tipus 6 i 11 s han detectat en el 70 a 100% de berrugues genitals). Alhora, freqüentment n hi ha d altres tipus. Altres tipus de VPH estan relacionats amb el càncer de cèrvix, però rarament produeixen berrugues. On es troba el germen? Qui pot transmetre la infecció genital? Com es transmet la infecció genital? Com es contrau? Transmissió sexual En l home o la dona infectats (en l àrea anogenital). Els tipus de virus de les berrugues genitals s instal len i infecten les mucoses (pell humida rosada o roja) genitals i la pell adjacent. Persona infectada (amb berrugues o sense). Per transmissió sexual: Sí. Per transmissió no sexual: hi ha controvèrsia sobre el fet de si es pot transmetre mitjançant objectes; en tot cas ho és ocasionalment, a diferència de les berrugues en altres localitzacions, com les de les mans. El VPH és altament infecciós. Si un dels membre d una parella estable té una infecció genital pel VPH, l altre membre estarà infectat o serà immune a la infecció. El 60% de les parelles sexuals de persones amb berrugues genitals també n acaben desenvolupant. En la majoria de casos de transmissió sexual, el risc de contraure berrugues genitals està influït pel comportament sexual: s associa amb el nombre de parelles i amb parelles sexuals noves. 36 de 106
37 Vies de transmissió Contactes directes durant les relacions sexuals; no és necessari que hi hagi penetració. El contacte directe entre la pell o la mucosa infectada (de penis, uretra, escrot, vagina, vulva, cèrvix o coll de l úter o anus) amb la pell o la mucosa (de les mateixes àrees del cos) de la parella sexual transmet la infecció molt eficientment. El virus no es transmet per la sang o els fluids corporals (semen, saliva...). La transmissió és molt comuna per diferents raons: les infeccions subclíniques són freqüents i asimptomàtiques; les lesions, com ara les berrugues, sovint passen desapercebudes, en especial en àrees que no són fàcilment inspeccionades en la recerca de berrugues. Pràctiques sexuals de risc Període de transmissibilitat Com es manifesta la infecció? Període d incubació* Contactes genitals i/o anals durant les relacions sexuals, principalment amb penetració. En les relacions orogenitals la transmissió a la boca és possible però més difícil i infreqüent. Desconegut, probablement persisteix després que les lesions visibles s hagin eliminat o desaparegut; altres localitzacions com la pell visiblement normal i llocs interns (p. ex.: a la vagina) poden ser reservoris de la infecció pel VPH. Es creu, però, que hi ha més probabilitat de transmissió quan les berrugues estan presents i que el seu tractament disminueix la probabilitat de transmissió, si bé aquesta pot persistir (passat un any del tractament amb èxit, i si no hi ha noves berrugues ni anomalies en el test de Papanicolau, el risc és extremament baix). Extremadament variable. Sovint, les berrugues apareixen al cap de 3-6 mesos, si bé també pot ser de diversos mesos o inclús dècades. Nota: L aparició de berrugues en la parella de llarga durada no necessàriament implica infidelitat. * Període de temps des de l inici de la infecció fins a l aparició dels símptomes. Manifestacions Símptomes i signes més comuns Apareixen berrugues * generalment en genitals externs (majoritàriament llavis en la dona, prepuci en l home), perineu o àrea al voltant de l anus; també a les mucoses (superfícies humides) vaginal i meat uretral; i les berrugues planes en el coll de l úter (cèrvix) són visibles en l examen ginecològic. Símptomes: ocasionalment sang, pruïja, exsudat local (genital). * Les berrugues genitals es presenten en formes molt diverses: planes o amb relleu (algunes amb aparença de coliflor). 37 de 106
38 Apareixen com a lesions discretes o en plaques confluents. Poden ser de color vermell, blanc o marró. Són freqüentment múltiples: una o més lesions en un lloc anatòmic (p. ex.: a la vulva) o lesions en diferents llocs anatòmics (p. ex.: perineu i cèrvix). Com es pot saber si la persona està infectada? Les berrugues genitals són diagnosticades pel metge mitjançant l examen visual (o visual amb lupa): Examen de la pell al voltant de l anus i genital, i en les dones també examen vaginal i de cèrvix durant la revisió ginecològica. Vegeu el capítol Lesions detectades en la citologia cervical uterina. L avaluació de berrugues intraanals per anoscòpia es recomana per als homes i dones amb berrugues recurrents perianals i/o història de sexe anal receptora. Ocasionalment, examen de la cavitat oral si el pacient sent que té una lesió important en aquest lloc. També pot fer-se si hi ha antecedents de contactes confirmats. No es fan proves de laboratori. Algunes vegades pot ser necessari prendre una mostra del teixit afectat (biòpsia) per avaluar-ne el dany. No es fan proves rutinàries per detectar les infeccions pel VPH que no presenten signes visibles (a excepció en la dona de les infeccions a la cèrvix; rutinàriament es fa el test de Papanicolau. Vegeu capítol Lesions detectades en citologia cervical uterina ). Moment de fer el diagnòstic Hi ha tractament? Es cura? Tractament Quan apareixen les berrugues. En algun cas, per indicació del metge, es pot fer una exploració física i si no hi ha lesions es pot fer una revisió al cap de 6 mesos. No hi ha cap teràpia que eradiqui el virus. El primer objectiu del tractament és eliminar berrugues que produeixen símptomes físics o psicològics. Hi ha diferents opcions de tractament: diferents preparats d aplicació local (alguns pel mateix pacient), p. ex.: podofil lí o imiquimod, crioteràpia (nitrogen líquid), i altres com làser CO 2. Actualment, no hi ha un tractament ideal per a tots els pacients o totes les berrugues. El fet de no tractar també és una opció per a berrugues asimptomàtiques: la resolució espontània pot passar (el 20% ho fa en 6 mesos). El tractament es discuteix amb el pacient (inclòs el no tractament) i es fa en la mesura de la seva infecció (la grandària, el nombre i el lloc de les berrugues, l edat del pacient i si la dona està embarassada) i de les necessitats, així com dels recursos sanitaris que tingui a l abast. Usualment, els pacients requereixen una teràpia pautada més que un tractament únic. Durant el tractament, cal abstenir-se de tenir contacte sexual en 38 de 106
39 l àrea tractada per protegir-la de la fricció i ajudar a la curació. Es creu que el tractament de les berrugues visibles fa disminuir la possibilitat de transmissió. El metge o metgessa fa un seguiment després del tractament. S espera una millora important al cap de 4 o 6 setmanes del tractament. En cas contrari, es pot considerar un canvi de tractament, diagnòstic o derivació a un centre de referència. Nota: Alguns fàrmacs utilitzats per al tractament poden provocar irritació local en la parella sexual en cas de relació sexual no protegida o pot alterar la composició del làtex del preservatiu o diafragma. Com evoluciona la infecció? Hi ha complicacions? Evolució Una vegada les berrugues han desaparegut, la recurrència (una nova reaparició de berrugues) no és infreqüent i té lloc generalment durant els primers 3 mesos. En pacients amb baixes defenses, els tractaments tenen menys èxit i la recurrència de berrugues són més comunes després dels tractaments. Tot i que a vegades hi ha una alta persistència i recurrència de les berrugues, més del 90% de pacients (amb les defenses en bon estat) amb berrugues experimenten la desaparició dins dels 2 anys amb tractament o sense. Les berrugues rarament progressen a un càncer. Es considera curació la desaparició de berrugues. La desaparició de berrugues, però, no és sinònim de l eradicació del VPH. Complicacions Les berrugues rarament progressen a canvis precancerosos o càncer. Nota: La majoria de les infeccions pel VPH són invisibles a simple vista (subclíniques ) i seguiran així: sense berrugues visibles o desenvolupament de càncer o canvis precancerosos. La dona ha de fer-se les citologies de cèrvix regularment, independentment de si pateix berrugues o no. Complicacions durant l embaràs i del nadó de la mare infectada Efecte del VPH en l embarassada: Les berrugues genitals poden proliferar (en mida i nombre) durant l embaràs; després del part és usual que desapareguin sense tractament. El tractament del VPH s ha d adequar al nou estat d embaràs ja que alguns podrien perjudicar el bebè. No hi ha complicacions de l embaràs. Efecte sobre el nounat: Tot i que la infecció pel VPH en l embarassada es detecta freqüentment, en rares ocasions hi ha transmissió durant el part al nadó que pot donar afecció en la gola (laríngia). 39 de 106
40 Quines són les recomanacions per a la persona infectada? No s ha d automedicar. Cal que segueixi el tractament indicat pel metge. Si apareixen noves lesions cal tornar a visitar-se. Persones amb berrugues genitals corren el risc de patir altres ITS. Cal fer prevenció i detecció d altres ITS en funció de la història sexual. Durant el tractament, cal abstenir-se de contacte sexual en l àrea tractada per protegir-la de la fricció i ajudar a la curació. Les recomanacions d ús del preservatiu i/o abstenció les ha de donar el professional sanitari d acord amb les consideracions individuals: Amb noves parelles sexuals, cal abstenir-se de mantenir relacions sexuals fins que no s hagin resolt les berrugues i l abstenció amb la parella actual és opcional ja que pressuposem que aquesta estarà infectada. Vegeu l ús del preservatiu a l apartat Es pot evitar la infecció? Quines són les recomanacions per a la parella de la persona infectada? A les parelles amb símptomes: Cal citar-les per a l avaluació de berrugues genitals. A les parelles sense símptomes: L avaluació és opcional i es poden beneficiar d un examen físic per detectar berrugues genitals i altres ITS; no s utilitza cap test per a la detecció de les infeccions pel VPH que no es manifesten amb lesions visible. S ha d informar sobre les implicacions de ser parella d una persona amb berrugues genitals: Si un membre de la parella de llarga durada té infecció pel virus de les berrugues genitals, l altre pot estar infectat o ser immune a la infecció. El tractament de les berrugues genitals no eradica la infecció. El làtex del preservatiu o del diafragma es pot alterar quan entra en contacte amb alguns dels fàrmacs utilitzats per al tractament. La utilització de condó pot reduir el risc de transmissió de parelles no infectades, però no l elimina. Es pot evitar la infecció genital? Els preservatius no eviten la infecció: la protecció que proporcionen és limitada i no evita de contraure berrugues genitals (i també anomalies en el coll uterí). El condó pot disminuir la càrrega viral que es transmet, i per tant la probabilitat de la manifestació de la malaltia. Així: L ús del preservatiu es recomana especialment en les noves parelles i es pot valorar per a les parelles monògames de llarga durada. Nota: Alguns fàrmacs utilitzats per al tractament poden provocar irritació local en la parella sexual en cas de relació sexual no protegida o pot alterar la composició del làtex del preservatiu o diafragma. 40 de 106
41 L augment del nombre de contactes sexuals està associat amb un increment del risc de patir berrugues genitals. Vacunació El motiu principal perquè es desenvolupin de les vacunes contra el VPH és prevenir la malignitat en el tracte genital inferior associat al VPH, particularment del cèrvix o coll uterí. La prevenció dels condilomes genitals o de les berrugues genitals és una consideració secundària. Les berrugues produïdes pel VPH de tipus 6 i 11 poden prevenirse amb la vacuna quadrivalent: Gardasil és la vacuna quadrivalent de Merck que ofereix protecció d alt nivell enfront de la infecció i la malaltia associada amb els tipus 6, 11 i 16 i 18. Prevenció de les ITS Pacients amb berrugues genitals tenen el risc de patir altres ITS. Fer prevenció i detecció d altres ITS en funció de la història sexual 41 de 106
42 Lesions detectades en la citologia cervical uterina (o citologia del coll uterí) Atenció: Hi ha encara moltes qüestions sobre el papil lomavirus humà i la seva transmissió sense resposta. Què són les lesions detectades en la citologia cervical uterina? Són anomalies en les cèl lules del coll uterí detectades mitjançant el test de Papanicolau. Són causades per alguns tipus del papil lomavirus humà, que es transmet durant les relacions sexuals. (Vegeu més informació en els apartats 1, 2 i 3.) 1. On és el coll uterí? El coll uterí és la part més baixa de la matriu i enllaça amb la part superior de la vagina. 2. En què consisteix la citologia cervicovaginal o prova de Papanicolau? El personal sanitari (ginecòlegs, llevadors i llevadores,...) correctament entrenat pot veure el coll uterí i accedir-hi fàcilment mitjançant una exploració vaginal. Les cèl lules de les parts del coll uterí s escamen i poden recollir-se amb una petita espàtula. Amb aquesta mostra de cèl lules es fa la prova de Papanicolau o citologia cervicovaginal. Aquesta prova és capaç de detectar els canvis anormals que es puguin produir en les cèl lules que són a la superfície del coll uterí. Això permet tractar fàcilment lesions, anomenades displàsies, que algunes vegades es transformen en canceroses, si no es tracten. (Vegeu Què significa un resultat anormal en la prova de Papanicolau ) 3. Infecció genital pel VPH responsable de lesions detectades en la citologia cervical uterina A Espanya al voltant del 3% de les dones de anys estan infectades Què és el VPH? Un virus: hi ha diferents tipus del papil lomavirus humà (VPH). 40 tipus infecten pell i mucoses anogenitals i es transmeten per via sexual. Es diferencien en: de baix risc: tipus no associats al càncer; poden estar associats amb canvis benignes o de baix grau en les cèl lules del coll uterí Nota: També els VPH de baix risc són responsables de berrugues genitals. (Vegeu el capítol Berrugues genitals.) d alt risc: 15 tipus que poden estar associats canvis importants i greus en les cèl lules que pot dur al càncer de coll uterí, vulva, penis i altres llocs. Els tipus 16 i 18 són els causants de més dels 70% de càncers. Nota: La infecció pel VPH és una causa necessària però no suficient per al desenvolupament del carcinoma del coll uterí. 42 de 106
43 El 80% de les persones adultes han estat en contacte amb el VPH i pràcticament totes han resolt la infecció de manera espontània. Però de vegades la infecció pot fer-se crònica. Si aquesta situació es manté durant molts anys generalment més de 10, hi ha un risc de desenvolupar un càncer de coll uterí Qui pot transmetre la infecció pel VPH? 3.3. Com es transmet la infecció pel VPH? Com es contrau el VPH? La persona infectada que tingui lesions clíniques evidents o no (simptomàtica/asimptomàtica). Per transmissió sexual: sí; per contacte directe de pell amb pell durant les relacions sexuals. El risc d adquirir el virus augmenta amb el nombre de parelles sexuals que la dona i el seu company hagin tingut. El VPH pot infectar tot el tracte genital però hi ha predilecció per l epiteli immadur de certes zones (zones de transformació) en el coll uterí i l anus Com es detecta aquesta infecció genital pel VPH? A banda de les berrugues genitals, les infeccions pel VPH majoritàriament no presenten manifestacions visibles ni símptomes. La infecció genital asimptomàtica usualment en la dona es diagnostica: per resultats citològics amb anormalitats consistents amb la infecció HPV en un frotis cervical o per detecció del DNA víric. (Vegeu Proves complementàries ) Com evoluciona la infecció pel VPH? La majoria d infeccions pel VPH són relativament curtes i la majoria han desaparegut espontàniament dins els 1-2 anys. Són usualment infeccions transitòries. Però en alguns casos la infecció pel VPH segueix latent i pot reactivar-se anys o dècades més tard. Nota: Per la dificultat de detectar el virus en la fase de latència, és impossible conèixer si en alguns casos el sistema immunitari ha eliminat completament el virus del cos o si el virus resta latent a nivells que no els podem detectar, i amb capacitat d emergir si es debilita el sistema immunitari. Per tant, és usualment impossible conèixer quan ha tingut lloc la infecció pel VPH. El VPH pot restar latent durant molts anys i pot no detectar-se en el frotis cervical (és impossible saber quan s ha produït el contagi). Anomalies en la citologia cervicovaginal Les anormalitats microscòpiques en les cèl lules (citològiques) només es veuen en una minoria de dones amb el VPH detectat per proves d ADN, és a dir, infectades. Després del contagi l interval entre la infecció i la presència d anomalies en la citologia cervicouterina pot variar de mesos a dècades. Poden aparèixer frotis amb alteracions cel lulars en la dona que no ha estat activa sexualment durant alguns anys. 43 de 106
44 Són factors importants del desenvolupament dels canvis citològics greus (proliferació cel lular i transformació maligna) i risc de progressió a precàncer i càncer: el tipus de VPH (com ara els tipus 16 i 18) i la persistència de la infecció (anys). Només es requereix el tractament si hi ha certs canvis cel lulars anormals del cèrvix. Què significa un resultat anormal en la prova de Papanicolau? Detectar una citologia anormal és un fet freqüent que té lloc en 4 de cada 100 citologies. En la majoria d ocasions, aquestes anomalies tendeixen a desaparèixer espontàniament. Es pot considerar quatre possibles grups de resultats en una citologia anormal: Quan les cèl lules alterades són difícils de distingir de les cèl lules normals. Sol ser el diagnòstic més comú i principalment es denomina ASCUS. Lesió de baix grau o displàsia lleu: la majoria de casos usualment retornen a la normalitat sense cap tractament. Lesió d alt grau o displàsia moderada. Lesions malignes. Les dones amb lesions d alt grau i malignes han de rebre tractament a causa del petit risc de progressió a càncer. Per tant: La majoria de les lesions només requereixen una vigilància mèdica. Altres vegades, però, és necessari fer algunes proves per estudiar la importància de l anomalia. (Vegeu l apartat Proves complementàries ). Només es requereix el tractament si hi ha certs canvis cel lulars anormals del cèrvix. És molt important seguir les recomanacions del metge o metgessa per evitar una possible progressió de la lesió. Una citologia anormal no significa un càncer. La gran majoria de dones amb infecció pel VPH no tindran mai citologies cervicals anormals o càncer cervical. El sistema immunitari guanyarà a la infecció. No és possible predir quina dona amb VPH pot desenvolupar alguna cosa més greu. Proves complementàries després d un resultat anormal de citologia 1. Prova per detectar el VPH Es pot recomanar una prova per detectar el VPH, una colposcòpia o una biòpsia en el cèrvix. Poden ser necessàries altres proves addicionals; en aquest cas el metge o metgessa ho indicarà. (Vegeu més informació en els apartats 1, 2 i 3.) Hi ha proves que detecten el DNA del virus. La detecció rutinària del DNA del VPH no s hauria d oferir a les dones més joves de 30 anys. Les dones més joves poden tenir múltiples episodis repetits de la infecció pel VPH, usualment associats amb canvis citològics menors. L evolució natural de la infecció en aquest grup de dones és usualment la clarificació, és a dir, la no-detecció de la infecció i la resolució dels canvis citològics. La detecció del que probablement és transitori no és útil i pot generar ansietat. 44 de 106
45 En dones més grans, la detecció del VPH dels tipus d alt risc pot indicar un risc més elevat d evolucionar cap una malaltia més greu i per tant aquestes dones haurien de ser candidates de les proves complementàries. 2. Què és la colposcòpia? És un examen ginecològic no dolorós realitzat mitjançant una lupa especial (el colposcopi) que permet observar els canvis que hi ha al coll uterí. També permet localitzar millor aquestes lesions i facilita, per tant, la tasca d agafar mostres per mitjà d una biòpsia. 3. Què és una biòpsia? És una mostra del teixit del coll uterí. Aquest s analitza després al laboratori d anatomia patològica. És la prova més segura per confirmar el diagnòstic d una citologia anormal. Tractament de les anomalies detectades en la citologia cervical uterina Complicacions Es pot evitar la infecció pel VPH? Vacunes No hi ha tractament per eliminar el virus. Només es requereix el tractament si hi ha certs canvis cel lulars anormals del cèrvix i depèn del tipus d alteració. Les lesions precanceroses del coll uterí s eliminen quirúrgicament. Es fa resecció més o menys àmplia depenent del grau de la lesió. Pot requerir histerectomia (és a dir, extirpació de l úter), i tractaments antitumorals quan es torna maligne (es detecta un càncer). Els tractaments solen ser molt efectius i la majoria de lesions es resolen satisfactòriament. S ha demostrat la relació de VPH i diferents càncers Dona: càncer cervical, carcinoma vaginal i vulvar, carcinoma anal (tumors malignes). Home: carcinoma penià i anal. Nota: Fer-se una citologia cervical uterina periòdicament ajuda a prevenir el càncer cervical. Es disposa de vacunes que asseguren la protecció d alguns tipus més comuns del VPH. La principal raó del desenvolupament de les vacunes VPH és la prevenció de la malignitat en el tracte genital inferior associat al VPH, particularment del cèrvix. Es disposa de vacunes per prevenir la infecció per alguns tipus de VPH. N hi ha de dos tipus: Vacuna bivalent (Cervarix) contra els VPH de tipus 16 i 18. Aquests tipus són causa del 70% de casos de càncer de coll uterí, i en menor percentatge de neoplàsies de vulva, penis, anus. Vacuna tetravalent (Gardasil) contra els VPH de tipus 16, 18, i també 6 i 11, que són causants de més del 90% de les berrugues. Nota: Les partícules (proteïnes) del virus que constitueixen les vacunes no són ni infeccioses ni oncogèniques ja que no contenen DNA víric. 45 de 106
46 Idealment, les dones haurien de vacunar-se abans de l inici de les relacions sexuals. Les dues vacunes són segures i altament efectives per prevenir els tipus de VPH associats amb el càncer cervical (també del càncer de vagina, vulva, anus i penis) i les lesions precursores causades pels tipus 16 i 18. Les vacunes actuals no cobreixen tots els tipus de VPH d alt risc i per tant no poden prevenir aproximadament un 30% dels càncers de cèrvix. La vacunació no pot substituir les revisions ginecològiques periòdiques (citologia cervicovaginal o prova de Papanicolau) que també han de seguir les dones vacunades. Efectivitat del condó La utilització de condó pot reduir (redueix la càrrega de virus que infecta) però no elimina el risc de transmissió del VPH a parelles no infectades. Per a les parelles monògames de llarga durada es pot valorar l ús del condó. Els preservatius donen alguna protecció contra el VPH i ofereixen una bona protecció per a moltes altres infeccions de transmissió sexual. Avaluació de les parelles sexuals de les dones amb lesions detectades en citologia cervical uterina No s utilitza cap test per a la detecció de la infecció pel VPH en la parella. Es desconeix el benefici específic d examinar la parella per descartar la presència de berrugues genitals evidents o externes. Relativament poques parelles de dones amb citologies anormals tenen berrugues genitals externes. Si hi ha berrugues visibles en els genitals aquestes es poden tractar. La majoria de persones sexualment actives adquiriran el VPH en algun moment de la seva vida. La dona ha de seguir les revisions ginecològiques i la realització de les citologies periòdiques (citologia cervicovaginal i prova de Papanicolau). Informació complementària: Vacuna contra el virus del papil loma humà (VPH). Informació del Programa de vacunacions de Catalunya Disponible a: Preguntes sobre la vacunació contra el papil lomavirus humà (VPH) i la prevenció del càncer de cèrvix i altres patologies relacionades amb la infecció per aquest virus disponible a: Font: Adaptació del tríptic Protocol del cribratge del càncer de coll uterí a Protocol de les activitats per al cribratge del càncer del coll uterí a l'atenció primària 46 de 106
47 Limfogranuloma veneri (amb una referència especial als brots recents de limfogranuloma veneri (LGV) en homes que fan sexe amb homes (HSH) a Catalunya) Què és el limfogranuloma veneri? Germen causal On es troba el germen? Qui pot transmetre la infecció? Com es transmet la infecció? Com es contrau? Transmissió sexual Vies de transmissió Pràctiques sexuals de risc És una infecció de transmissió sexual causada per un bacteri, la clamídia. És una malaltia tropical. És rara a Catalunya, però hi ha hagut casos recents en homes que practiquen sexe amb altres homes (HSH) a diferents ciutats europees i també a Barcelona. Es presenta com una greu inflamació de recte. És necessari un tractament immediat. Un bacteri, clamídia (uns determinats tipus, diferents dels que ocasionen infeccions genitals més comunes), científicament Chlamydia trachomatis (serotips L1 o L2 o L3). És un germen (un bacteri) invasiu que afecta el teixit limfàtic. En la persona infectada Persona infectada (segons l estadi de la infecció pot no presentar símptomes d infecció). Per transmissió sexual: sí. Per transmissió no sexual: no. Fluix o secreció infectats provinents de l anus o penis. Contacte sexual anal, sobretot la persona receptora.* Implica contacte amb: mucosa (anal rectal infectada amb lesió, visible o no) fluix o secreció infectats provinents del penis, anus * Factors de risc detectats en els brots: sexe anal no protegit, fisting i participació en reunions de sexe casual. La transmissió per contacte oral és possible, però no s observa freqüentment. Període de transmissibilitat Fins a 2 mesos abans dels símptomes a la data de diagnòstic es considera possible la transmissibilitat, de manera que qualsevol parella sexual d aquest període s ha d avaluar i tractar. El tractament n elimina la transmissibilitat. Com es manifesta la infecció? Període d incubació* Es manifesta en diferents estadis en la zona anal rectal i genital. Primera lesió (que sovint passa desapercebuda) 3-12 dies (fins a 30 dies). Els símptomes d inflamació dels ganglis limfàtics i/o anorectals setmanes (fins a 6 mesos) després. 47 de 106
48 * Període de temps des de l inici de la infecció fins a l aparició dels símptomes. Símptomes i signes La història de la infecció és: Inicialment: apareix una petita lesió inicial (pàpula o úlcera) i de dolor variable en el lloc de contacte. Desapareix tota sola i més del 50% de les persones infectades no l han percebuda. Al cap de 2-6 setmanes de la lesió inicial: Sovint apareix febre, miàlgies, artràlgies i malestar general. Poden afectar-se els nòduls limfàtics i/o anus i recte. Ganglis engrandits i dolorosos inguinals i/o femorals (típicament unilaterals). Són una manifestació clínica comuna, especialment en heterosexuals. Inflamació del recte i còlon, en cas d infecció per pràctiques anals. Dóna lloc a: secreció mucoide, hemorràgies rectals, dolor anal, restrenyiment. Pot durar de setmanes a mesos. Complicacions a llarg termini: LGV crònic. (Vegeu l apartat Complicacions.) Característiques dels brots recents LGV en HSH Inflamació del recte amb els símptomes de dolor anal, secreció mucoide, hemorràgies rectals, restrenyiment, dolor abdominal, tenesme (contracció del recte). En alguns casos, febre i malestar; les úlceres genitals i símptomes inguinals són infreqüents. Cal fer un tractament aviat. Com es pot saber si la persona està infectada? Sovint basat en la història i presentació clínica. Les proves de laboratori confirmen el diagnòstic clínic: detecten el germen de l LGV. Hi ha anàlisis mèdiques per detectar la infecció? Proves de laboratori Moment de fer-se la prova Hi ha proves específiques; es requereix una presa de mostra. Persona amb simptomatologia d LGV En cas: d inflamació anal, de ganglis inflamats inguinals, femorals i amb pràctica sexual d alt risc i/o una suggestiva història de viatge a zones endèmiques d LGV (zones tropicals d Àfrica, l Índia, Sud-amèrica i el Carib). 48 de 106
49 Tipus de proves Proves per detectar el germen de la mostra biològica Proves rutinàries de detecció de clamídia (prova d amplificació i detecció d àcids nucleics: PCR). Altres proves específiques per detectar el tipus de clamídia (L1 o L2 o L3), en laboratoris especialitzats. Proves per detectar anticossos en mostra de sang (segona opció). Mostres biològiques En fase inicial: mostra de secreció de l úlcera presa amb escovilló. En altres fases més avançades: aspiració amb xeringa del gangli inflamat, escovilló rectal (segons pràctica sexual) o uretral, orina. També es realitza una extracció de sang. Termini de lliurament de l informe de la prova Prova rutinària d identificació de clamídia: 3-10 dies Prova específica de confirmació: variable Capacitat de les proves de detectar la infecció La prova de detecció del germen té una alta capacitat. La prova de detecció d anticossos sola no fa el diagnòstic d LGV. Hi ha tractament? Es cura? Tractament Sí, la infecció es cura. Es fa tractament quan ja se sospita que és LGV sense esperar la confirmació del diagnòstic. Tractament: antibiòtic adequat (per via oral durant 3 setmanes) Amb el tractament, els símptomes es resolen entre 3 i 6 setmanes després. Com evoluciona la infecció? Hi ha complicacions? Evolució Hi pot haver curació espontània en les primeres fases de la infecció (lesió inicial i/o inflamació de ganglis) sense cap seqüela. En altres casos, sense tractament, la infecció pot persistir en els teixits de l àrea anorectal i genital i arribar a LGV crònic. Cal fer un tractament aviat. Complicacions Quines són les recomanacions per a la persona infectada? Si hi ha una infecció persistent (LGV crònic), hi ha desenvolupament d úlceres genitals, fístules cutànies... i evolució greu. No s ha d automedicar. Cal que segueixi el tractament indicat pel metge o metgessa. Cal prevenir les seves parelles sexuals. Es recomana l abstinència sexual fins que s hagi comprovat la curació de la ITS diagnosticada i tractada. 49 de 106
50 Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Es recomana de fer el tractament en les parelles sexuals (totes les de 60 dies abans del diagnòstic o dels símptomes). Aquestes han de consultar el metge per tal de ser avaluades i sotmetre s al tractament. Sí, mitjançant la prevenció: Cal utilitzar un mètode de barrera que impedeixi el pas de les secrecions infeccioses en penetració anal S han d evitar activitats sexuals associades a dany/traumatismes de les mucoses (per exemple: fisting). L intercanvi de joguines sexuals pot ser un mitjà de transmissió si no es cobreixen amb un preservatiu. No hi ha vacuna. Prevenció de les ITS S ha de fer prevenció per a totes les ITS. Cal recordar, pel que fa a la relació de la infecció per limfogranuloma veneri amb el VIH: hi ha més risc d adquirir o de transmetre la infecció pel VIH, així com altres ITS i també infeccions transmeses per la sang, com l hepatitis. 50 de 106
51 Pediculosi púbica Què és la pediculosi púbica? Germen causal És una invasió (parasitació), usualment en els pèls púbics, per un poll (un insecte minúscul), el Phthirus pubis. La vida del poll depèn de la sang humana. Un poll. El nom científic és Phthirus pubis (és un dels tres tipus de polls que poden afectar l home)*. *El poll mesura entre 1,2 i 2 mm. Viu en l home enganxat al pèl amb les potes, quasi immòbil. Té la boca adaptada per punxar i penetrar la pell i succionar la sang. A la pell, hi apareixen taques blaves. La femella pon ous, que s enganxen als pèls gràcies a una substància adherent i insoluble a l aigua. De l ou, al cap d una setmana, en surt una larva que després de diferents transformacions dóna lloc a l animal adult. Té una supervivència breu fora de l home (no sobreviu més de 2 dies). On es troba el germen? En la superfície corporal (al pèl) de l home: usualment en el pèl púbic i àrees perianals. També es poden trobar a les axil les i, rarament, a les pestanyes, les celles o la barba. En l àrea infectada es poden observar: els insectes, que són com puntes d agulla de color marró clar; els ous blancs sobre els pèls. El poll té una supervivència escassa fora de l home (màxim 24 hores). Qui o què pot transmetre la infecció? Com es pot transmetre la infecció? Com es contrau? Quasi exclusivament la persona infectada. També per contacte amb roba recentment infectada: tovalloles, roba de llit. Per contacte corporal íntim: Sexual: sí. No sexual: molt poc freqüent. També és possible mitjançant roba recentment contaminada. Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat De l àrea infectada per contacte amb el pèl, usualment púbic, de la parella. Contactes directes (en les relacions sexuals no és necessari que hi hagi penetració). Mentre hi hagi polls o ous vius a la pell de persones infectades o a la roba recentment infectada. 51 de 106
52 Com es manifesta la infecció? Període d incubació* De 5 dies a 5 setmanes (a vegades més llarg). Ocasionalment no apareixen símptomes. *Període de temps des de l inici de la infecció fins a l aparició dels símptomes. Símptomes i signes Hi pot haver sensibilitat a la fiblada del poll, que varia d una persona a una altra. Pruïja als genitals, que pot variar i pot ser des de lleugera a una picor molt intensa. Pell irritada. Els llocs afectats són el pubis, usualment, i les axil les, però també les pestanyes, les celles o la barba. Hi ha casos en què no hi ha símptomes. Com es pot saber si la persona està infectada? Moment de fer el diagnòstic Hi ha tractament? Es cura? Diagnòstic pel metge o metgessa en la consulta mitjançant examen meticulós del pacient i la visualització dels polls o els ous amb l ajuda de lupa o microscopi. Quan hi ha símptomes o signes. Quan hi ha sospita. Sí, la infecció es cura. La pruïja pot persistir molts dies o setmanes després del tractament correcte. Tractament Hi ha diferents tractaments amb locions o xampús. Es fa una aplicació en l àrea afectada, i també es recomana una segona aplicació al cap de 3-7 dies. El metge o metgessa ha de confirmar una setmana després del tractament l absència (no observació) de polls. La pruïja pot persistir molts dies o setmanes després del tractament correcte. La roba s ha de rentar i eixugar a màquina amb cicle calent. Com evoluciona la infecció? Hi ha complicacions? Evolució Complicacions La resposta de la immunitat de les persones a aquests paràsits és molt variable: moltes desenvolupen immunitat a la picada del poll. Després d un llarg temps fins i tot les persones poden esdevenir inconscients de la presència dels polls al seu cos. L àrea amb pediculosi que ha estat rascada repetidament es pot infectar. 52 de 106
53 Quines són les recomanacions per a la persona infectada? No s ha d automedicar. Cal que segueixi el tractament indicat pel metge o metgessa, que ha de confirmar una setmana després del tractament l absència (no-observació) de polls. Cal prevenir les seves parelles sexuals. Es recomana l abstinència sexual fins a finalitzar el tractament i fins que s hagi comprovat la curació de la persona infectada i la parella sexual. També es recomana que sigui avaluada per a altres ITS (cribratge d ITS), ja que la pediculosi pot indicar la presència d altres ITS. Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Prevenció de les ITS Es recomana tractar totes les parelles sexuals actuals i del mes anterior. Cal evitar contacte físic amb les persones infectades. No hi ha vacuna. Es recomana la prevenció i la detecció (cribratge) d altres ITS. 53 de 106
54 Sarna Què és la sarna? Germen causal On es troba el germen? És una invasió de la pell (parasitació) per un àcar minúscul, Sarcoptes scabiei. Pot afectar qualsevol part del cos. Produeix una erupció i una intensa pruïja que s agreuja a la nit. Afecta persones de tots els nivells socioeconòmics. Un àcar minúscul (recorda un insecte). El nom científic és Sarcoptes scabiei. A la pell de l home (és on pot viure i es reprodueix).* Pot afectar qualsevol part del cos. Fora del cos humà no sobreviu més de 72 hores. *A la pell de l home (és on pot viure i es reprodueix). L àcar femella excava en la pell un cau. L allarga cada dia, de manera que crea un solc (una línia sota la pell); a més, hi diposita els ous. Al cap de 3-4 dies neixen larves que, després de diferents transformacions, donen lloc a l animal adult (mascle o femella). El nombre total d àcars adults que parasiten és una dotzena (en pocs casos arriba a més de 500). Qui o què pot transmetre la infecció? Quasi exclusivament la persona infectada; amb menys probabilitat, la seva roba, tovalloles, roba de llit, etc. Habitualment s infecten les persones amb les quals es té contacte físic o contacte amb la roba (parella sexual, familiars, amics). Com es transmet la infecció? Com es contrau? Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat Com es manifesta la infecció? Període d incubació* Per contacte corporal íntim (de pell amb pell): Sexual: sí. No sexual: sí. Mitjançant roba contaminada (amb menys probabilitat). De la pell infectada (amb les lesions dels àcars) per contacte amb la pell de la parella. Contactes directes: durant les relacions sexuals no és necessari que hi hagi penetració. Durant el temps en què persisteixin els àcars i els seus ous. 24 hores després del tractament ja no serà contagiós, encara que la curació clínica (dels símptomes i signes) pugui tardar setmanes. 4 setmanes (2-6 setmanes), si és el primer contacte amb el paràsit. D 1 a 3 dies si és una reinfecció. *Període de temps des de l inici de la infecció fins a l aparició dels símptomes. 54 de 106
55 Símptomes i signes Erupció cutània: lesions lineals (solcs) a la pell i vesícules. Sovint les lesions apareixen a la pell de les mans (dits), espais interdigitals, plecs articulars (canells i colzes), axil les i natges. També al penis en els homes i a l arèola mamària en les dones. Hi ha pruïja nocturna molt intensa. Com es pot saber si la persona està infectada? Moment de fer la detecció Hi ha tractament? Es cura? Diagnòstic del metge o metgessa en la consulta: identifica les lesions lineals remarcant-les amb tinta xinesa. Quan hi ha els símptomes. Sí, la infecció es cura. 24 hores després del tractament ja no serà contagiós, encara que la curació clínica (pruïja) pugui tardar setmanes (fins a un màxim de dues setmanes) a desaparèixer. Tractament Hi ha diferents tractaments amb cremes o locions, que s han d aplicar per tot el cos i s han de deixar actuar durant hores (per exemple, 12 hores, segons la loció). El tractament extermina els paràsits. S ha de canviar i rentar amb aigua calenta tota la roba personal i roba domèstica potencialment contaminada (com ara els llençols). Com evoluciona la infecció? Hi ha complicacions? Evolució Sense tractament, el paràsit pot persistir uns quants mesos: L àcar fa que es desenvolupi una certa immunitat, i al tercer mes aquesta resposta immunològica farà que hi hagi una marcada reducció del nombre de paràsits. En les lesions de la pell que s han rascat repetidament pot produir-se una altra infecció i agreujar-ne l estat. Complicacions Les lesions produïdes per l àcar que han estat rascades repetidament es poden infectar. Només en persones amb el sistema immunitari afectat hi ha una forma greu de la infecció. Quines són les recomanacions per a la persona infectada? No s ha d automedicar. Cal que segueixi el tractament indicat pel metge. Cal prevenir les seves parelles sexuals i convivents de la llar. Cal evitar les relacions sexuals fins al tractament i curació (de la persona infectada i la parella sexual). 55 de 106
56 Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Prevenció de les ITS Es recomana que facin el tractament: Les parelles sexuals i convivents de la llar al mateix temps. Les parelles sexuals del mes precedent a l aparició de la malaltia. Cal evitar el contacte físic amb les persones infectades. Es recomana la prevenció i la detecció (cribratge) d altres ITS. 56 de 106
57 Sífilis Què és la sífilis? És una infecció de transmissió sexual causada per un bacteri. La infecció evoluciona per etapes; a l inici és lleu, i actualment les formes més tardanes i greus de la malaltia són molt rares. Vegeu l apartat Informació complementària. Germen causal On es troba el germen? Qui pot transmetre la infecció? Com es transmet la infecció? Com es contrau? Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat Un bacteri, treponema; científicament Treponema pallidum. En la persona infectada. En el lloc on els gèrmens penetren al cos es produeix una lesió oberta, i des d aquí es distribueixen per tot el cos. Persona infectada principalment durant el primer any (fins als dos anys) de la infecció i que presenti lesions de la pell i les mucoses produïdes per la infecció (aquestes estan impregnades de treponemes). No sempre són aparents i, per tant, poden passar desapercebudes. Per transmissió sexual: sí. Per transmissió no sexual: per transfusió de sang, actualment no. Per transmissió de mare a fill: sí (el risc durant l embaràs és molt elevat en les primeres fases de la sífilis i, si bé disminueix, persisteix durant anys (risc alt els primers 4 anys i molt baix després de 8 anys de la infecció). Per contacte sexual amb les lesions de la sífilis, no sempre visibles i impregnades de treponemes. Aquests bacteris penetren la mucosa (de l anus, vagina, gland del penis, boca) o fins i tot la pell si està malmesa per una rascada o ferida. Relacions de penetració (vaginal, anal) i relacions orogenitals. Mentre hi hagi lesions de la sífilis a la pell o a les mucoses. Teòricament, les persones infectades no tractades poden transmetre la infecció durant el primer, i fins i tot el segon any de la infecció, períodes en què són possibles recaigudes amb lesions infeccioses a la pell o a les mucoses. Es trenca la transmissibilitat quan s acaba el tractament (al cap de 7 dies si el tractament és una injecció única). Com es manifesta la infecció? Període d incubació* i termini d aparició de les manifestacions de la segona etapa de la sífilis Al cap de 2-3 setmanes (límits entre 9 i 90 dies) n apareixen els primers símptomes. Al cap de 2-3 mesos (entre 6 setmanes i 6 mesos) apareixen altres lesions, que corresponen a la segona etapa de la infecció. *Període de temps des de l inici de la infecció fins a l aparició dels símptomes. 57 de 106
58 Símptomes i signes Una o més úlceres no doloroses als òrgans genitals, a l anus o a la boca que desapareixen espontàniament, fins i tot sense tractament. Aquestes lesions poden passar desapercebudes. Més tard poden aparèixer erupcions (taques vermelles o vermellors) i/o pàpules a diferents parts del cos, i també desapareixen. Ganglis inflamats. Vegeu l apartat Informació complementària. Com es pot saber si la persona està infectada? Pot haver-hi símptomes, però també pot ser que no n hi hagi. La simptomatologia no és específica. Davant de símptomes (lesió-erupció cutània), cal anar al metge. És necessari fer proves de laboratori i, juntament amb l exploració física, l historial mèdic, el metge en farà el diagnòstic. Hi ha anàlisis mèdiques per detectar la infecció? Hi ha proves específiques; es requereix una presa de mostra. Proves de laboratori Moment de fer-se la prova Les proves surten positives majoritàriament al cap de 6 setmanes del contagi (hi ha, però, un marge que va de les 3 setmanes als 3 mesos). Persona amb lesió: en qualsevol moment. Persona asimptomàtica: en cas d exposició a risc es recomana fer la prova al cap de 6 setmanes i repetir-la al cap de 3 mesos i/o fer la prova per saber l estat immunitari inicial. El metge o metgessa ens ho indicarà. Tipus de proves Observació del treponema d una mostra de la lesió. Detecció d anticossos: serologia. Mostres biològiques Mostra d exsudat de la lesió, si n hi ha. Extracció de sang. Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? La prova de detecció d anticossos: generalment, 7 dies (resultat positiu). La prova que detecta el treponema de la mostra de la lesió: resultat al moment. Es detecta del 70 al 100% de les persones infectades segons l etapa de la infecció. Sí, la infecció es cura. 58 de 106
59 Tractament Fàcil i eficaç, amb antibiòtic (si la infecció és precoç, és suficient una injecció única IM; en altres etapes més avançades, el tractament és més llarg, de diverses setmanes). També es pot donar un tractament oral durant uns quants dies (14 o 28). Es trenca la transmissibilitat quan s acaba el tractament (al cap de 7 dies si el tractament és una injecció única). Com evoluciona la infecció? Hi ha complicacions? Evolució Pot haver-hi autocuració. Sense tractament, però, la infecció pot persistir anys. A llarg termini, pot deixar seqüeles importants (complicacions de la infecció). Haver tingut la sífilis no provoca immunitat eficaç contra una nova infecció pel treponema. La persona es pot tornar a infectar. Complicacions si no es tracta a l inici de la infecció Complicacions del nadó de mare infectada Trastorns greus cardiovasculars i del sistema nerviós Transmissió al fetus a través de la placenta: avortament, fetus mort o nounat amb sífilis. Quines són les recomanacions per a la persona infectada? No s ha d automedicar. Cal que segueixi el tractament indicat pel metge o metgessa. Cal prevenir les seves parelles sexuals actuals i de mesos anteriors Es trenca la transmissibilitat quan s acaba el tractament (al cap de 7 dies si el tractament és un injecció única). Fins aleshores, i fins que les lesions, si n hi ha, estiguin curades, es recomana l abstinència sexual. Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es recomana que facin el tractament les parelles sexuals (actuals i de diversos mesos abans del diagnòstic). Aquestes han de consultar el metge per tal de fer el tractament. Les parelles es tracten fins i tot sense esperar els resultats de les proves de laboratori o amb resultats de les proves de serologia negatives, és a dir, sense evidència d infecció. 59 de 106
60 Es pot evitar la infecció? Sí, mitjançant la prevenció: - Cal utilitzar un mètode de barrera en les relacions amb penetració vaginal i anal i en sexe oral. - El preservatiu o mètode de barrera bucal només és efectiu si cobreix les zones lesionades. Les persones asimptomàtiques amb risc de presentar una ITS han de fer les proves de detecció de la sífilis (cribratge). Així s eviten les complicacions i la propagació de la sífilis. És important fer la prevenció en les dones embarassades. Cal descartar que n estiguin infectades. No hi ha vacuna. Prevenció de les ITS Cal fer prevenció per a totes les ITS. S ha de recordar, pel que fa a la relació de la infecció per sífilis amb el VIH, que hi ha més risc d adquirir la infecció pel VIH. Informació complementària: Sífilis. Preguntes i respostes [fullet] Disponible a: 60 de 106
61 Tricomonosi Què és la tricomonosi o la infecció per tricomones? Germen causal On es troba el germen? Qui pot transmetre la infecció? Quins són els fluids corporals que transmeten els gèrmens? Com es transmet la infecció? Com es contrau? És una infecció de transmissió sexual causada per un paràsit exclusiu del tracte urogenital, la tricomones. Afecta òrgans sexuals, principalment la dona (infecció vaginal) i, en un grau menor, l home (infecció a la uretra). Un paràsit, la tricomones; científicament Trichomonas vaginalis. És un protozou, un animal unicel lular. Es troba en la persona infectada (àrea genital). Fora de l home sobreviu algunes hores en superfícies humides. No sobreviu a temperatures superiors a 45 C ni en dessecació ni en aigua de l aixeta. Persona infectada (pot presentar símptomes d infecció o no). Més del 50% de les persones infectades són asimptomàtiques. Les secrecions genitals (de vagina, uretra) de la persona infectada en són vehicles de transmissió. Per transmissió sexual: sí (gairebé en exclusiva). Per transmissió no sexual: és inusual. És infreqüent que es produeixi transmissió indirecta: mitjançant roba interior, tovalloles... Per transmissió de mare a fill (pel canal del part): és infreqüent. Transmissió sexual Vies de transmissió Pràctiques sexuals de risc Període de transmissibilitat Secrecions genitals de la persona infectada. Relacions de penetració (vaginal). Mentre dura la infecció (en dones asimptomàtiques, si no hi ha tractament, pot durar mesos, fins i tot anys). La infecció desapareix després de completar el tractament o per autocuració. Com es manifesta la infecció? Període d incubació* Dona: variable, de 4 dies a 5 setmanes. Home: entorn de 5 dies. * Període de temps des de l inici de la infecció fins a l aparició dels símptomes. 61 de 106
62 Símptomes i signes Homes Secreció anormal del penis: escassa Molèsties en orinar Asimptomàtics: el 75% dels homes infectats Dones Fluix vaginal anormal, verd grogós, a vegades fètid Pruïja i irritació vulvar Dificultat o dolor en la micció i freqüència exagerada de les miccions Asimptomàtiques: del 10 al 50% de les infectades (el 40% no es queixa de fluix vaginal anormal) Com es pot saber si la persona està infectada? Pot haver-hi símptomes o pot ser que no n hi hagi. La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha anàlisis mèdiques per detectar la infecció? Hi ha proves específiques; es requereix una presa de mostra de les secrecions genitals amb escovilló. Proves de laboratori Moment de fer-se la prova Persona simptomàtica: en qualsevol moment. Persona asimptomàtica: actualment, no es recomana. Tipus de proves De la mostra biològica: Examen al microscopi de la secreció genital: prova fàcil i ràpida. Cultiu. Mostres biològiques Secrecions genitals: Homes: secreció uretral. Orina en l home. Dones: secreció vaginal. Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Tractament Generalment, 3-10 dies. Detecta del 80 al 95% de les dones infectades. (En l home és més difícil detectar-la: només es detecta el 30% d homes infectats si només es fa la prova de microscopi.) Sí, la infecció es cura. Fàcil, amb antibiòtic oral (usualment, dosi única). 62 de 106
63 Com evoluciona la infecció? Hi ha complicacions? Evolució Pot haver-hi autocuració (molt comuna en l home). Sense tractament la infecció pot persistir uns quants mesos. No es pot dir que deixi seqüeles importants (no hi ha complicacions de la infecció). No provoca immunitat. La persona es pot tornar a infectar. Complicacions si no es tracta No, no deixa seqüeles (no hi ha complicacions de la infecció). Complicacions del nadó de mare infectada Quines són les recomanacions per a la persona infectada? Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? La infecció en la mare es relaciona amb baix pes del nounat i part abans del termini. La transmissió al nadó pel canal del part és inusual. No s ha d automedicar. Cal que segueixi el tractament indicat pel metge. Cal prevenir les seves parelles sexuals. Es recomana l abstinència sexual fins que s hagi acabat el tractament i hagin desaparegut les manifestacions clíniques. Atenció: la recomanació és per a ell/ella i les seves parelles sexuals. Es recomana que facin el tractament les parelles sexuals prèvia consulta al metge o metgessa. Sí, mitjançant la prevenció: Cal utilitzar un mètode de barrera que impedeixi el pas de les secrecions infeccioses en la penetració vaginal. L intercanvi de joguines sexuals pot ser un mitjà de transmissió si no es cobreixen amb un preservatiu. No hi ha vacuna. Prevenció de les ITS S ha de fer prevenció per a totes les ITS. Cal recordar, pel que fa a la relació del VIH amb la infecció per tricomones: hi ha més risc d adquirir la infecció pel VIH. Quant a les persones asimptomàtiques amb risc de presentar una ITS, no es recomanen proves de detecció de tricomones. 63 de 106
64 2.2. Altres infeccions genitals en la dona 64 de 106
65 Candidiasi genital en la dona No és una infecció de transmissió sexual en la dona Què és la candidiasi genital? És una infecció causada per fongs microscòpics: càndida o altres. No és una infecció de transmissió sexual. Nota: La infecció oral per càndides tampoc no és una infecció de transmissió sexual. Germen causal On es troba el germen? Càndida (científicament Candida albicans) o altres fongs microscòpics. Es pot trobar sense causar infecció: Tub digestiu de l home i de la dona (no causa infecció). A la vagina: en el 10-20% de les dones, sense símptomes. Pot causar infecció als genitals: a la vagina, ocasionalment al penis de l home (lesions), Nota: En persones amb baixes defenses pot causar infecció en altres àrees del cos (per exemple, a la boca). Com es transmet la infecció? Com es contrau? Per transmissió sexual: no en la dona (hi pot haver alguna excepció); sí en l home ocasionalment* Per transmissió no sexual: no. Per transmissió de mare a fill en el moment del part: sí. * Vegeu Infecció genital per càndides en l home a l apartat Informació complementària. Com es produeix la infecció en la dona? Com es manifesta la infecció? Símptomes i signes El germen passa del tub digestiu a la vagina, on prolifera si hi ha determinades condicions (colonització per càndides). Si l augment de la població de càndides va acompanyat de símptomes i signes d inflamació de la vagina, això indica que hi ha infecció per càndides. Els factors que poden portar a la infecció són diversos (una ITS, l embaràs, alguns tractaments...) i molts no estan identificats. Dones Fluix vaginal anormal: abundant, blanc i no pudent. Cremor a la vagina. Pruïja vulvar permanent Asimptomàtiques: més del 20% sense símptomes. Vegeu Infecció genital per càndides en l home a l apartat Informació complementària. 65 de 106
66 Com es pot saber si la persona té la infecció? Hi ha anàlisis mèdiques per detectar la infecció? Pot haver-hi símptomes, però també pot ser que no n hi hagi. La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha proves específiques; es requereix una presa de mostra. Proves de laboratori Moment de fer-se la prova Tipus de proves Mostres biològiques Termini de lliurament de l informe de la prova Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Tractament Persona simptomàtica: en qualsevol moment. De la mostra biològica Observació microscòpica Cultiu Mostra d exsudat vaginal. Generalment, 3-10 dies. Es detecta del 40 al 80% de les persones amb la infecció (depèn de si hi ha simptomatologia i de la prova utilitzada). Sí, la infecció es cura. Fàcil. Amb antifúngic (oral o intravaginal, durant 1, 3 o 7 dies). Com evoluciona la infecció? Hi ha complicacions? Evolució Complicacions Complicacions del nadó de mare amb la infecció Quines són les recomanacions per a la persona infectada? Sense tractament, pot ser transitòria o la infecció pot persistir uns quants mesos. A banda del tractament i la curació d un episodi d infecció per càndides, la dona pot tenir recaigudes i més d un episodi amb simptomatologia al llarg de l any. Hi ha infeccions a la vulva i a la vagina greus. Hi ha infeccions amb moltes recidives (més de 4 al llarg de l any). En el moment del part, transmissió al nadó, que pot presentar lesions a la pell i mucoses. No s ha d automedicar. Cal que seguir tractament indicat pel metge o metgessa. L abstinència sexual fins a la curació de la candidiasi, que pot ser beneficiosa per evitar molèsties durant les relacions, no té relació amb la transmissió de la infecció. Quines són les recomanacions per a les parelles sexuals de la persona infectada? Rarament està indicat el tractament per a la parella (home). 66 de 106
67 Es pot evitar la infecció? Prevenció No en la dona; la infecció no s adquireix per contacte amb persones o objectes... (de fora). El germen prové de l organisme mateix. El tractament de la parella generalment no es recomana, i no evita les recaigudes en la dona. Informació complementària: Infecció genital per càndides en l home: La dona pot transmetre la càndida a l home per via sexual vaginal: s infecten el 10% dels homes amb parelles fixes (amb continuïtat habitual) de dones amb infecció per càndides a la vagina. Es considera una transmissió poc freqüent. En l home produeix lesió, eritema al gland del penis; també plaques blanquinoses. 67 de 106
68 Vaginosi No és una infecció de transmissió sexual en la dona Què és la vaginosi bacteriana? Germen causal Qui pot transmetre la infecció? Com es transmet la infecció? Com es contrau? Com es produeix la infecció en la dona? Com es manifesta la infecció? Símptomes i signes És una infecció de la dona produïda per un conjunt de microorganismes que afecten la vagina. És la causa més freqüent del canvi de fluix vaginal (augment i olor). No és una infecció de transmissió sexual. Cap de determinat. Hi ha canvi de flora vaginal. La flora normal queda substituïda. No és una infecció transmissible. Per transmissió sexual: no. Per transmissió no sexual: no. A la vagina hi ha sempre microorganismes que constitueixen la flora normal i que fan de protecció enfront d altres infeccions. Diferents condicions (canvi de parella sexual, ús del DIU i moltes altres que no es coneixen) poden alterar aquesta flora normal; aleshores és substituïda per una flora diferent i apareix l afectació de la vagina. Canvis en el fluix vaginal (augment, color blanc-gris). Olor vaginal anormal (olor pudent de peix). Molts casos de vaginosi són molt lleus. Asimptomàtiques: el 50% de dones infectades no tenen simptomatologia. Com es pot saber si la dona té la infecció? Hi ha anàlisis mèdiques per detectar la infecció? Proves de laboratori Moment de fer-se la prova Tipus de proves Mostres biològiques Termini de lliurament de l informe de la prova Pot haver-hi símptomes, però també pot ser que no n hi hagi. La simptomatologia no és específica. Davant de símptomes, cal anar al metge. És necessari fer proves de laboratori. Hi ha proves específiques; es requereix una presa de mostra. Quan hi ha manifestacions (símptomes i/o signes) de la vaginosi. Estudi de les característiques del fluix vaginal, que inclou la prova de laboratori: observació microscòpica del fluix vaginal. Mostra de fluix vaginal. Generalment, 3-10 dies. 68 de 106
69 Capacitat de les proves de detectar la infecció Hi ha tractament? Es cura? Detecta més del 80% de les dones amb la infecció. Sí, la infecció es cura. Tractament Fàcil. Amb tractament antimicrobià (oral o intravaginal, durant 7 o 10 dies). Com evoluciona la infecció? Hi ha complicacions? Evolució Complicacions Complicacions del nadó de mare amb la infecció Quines són les recomanacions per a la persona infectada? Quines són les recomanacions per a les parelles sexuals de la persona infectada? Es pot evitar la infecció? Prevenció Sense tractament, la infecció pot evolucionar fins que es cura o bé pot persistir uns quants mesos, amb episodis aguts o sense. La dona pot tenir més d un episodi (en el 50-70% de les dones afectades). Si hi ha vaginosi bacteriana i es fa algun procediment ginecològic invasiu, s incrementa el risc de patir malaltia inflamatòria pelviana.* Per això, en cas de VB s ha de tractar abans de tota intervenció quirúrgica. * Malaltia que afecta l úter, els ovaris i les trompes de Falopi. Efecte sobre l embaràs: més risc de patir part prematur, infecció en el postpart. Efecte sobre nounat: més risc en presentar baix pes en néixer. No s ha d automedicar. Cal seguir el tractament indicat pel metge o metgessa. L abstinència sexual fins a la curació de la vaginosi bacteriana no té relació amb la transmissió de la infecció. No es tracta la parella (home). No hi ha prevenció quant a transmissió sexual. Pel que fa a pràctiques d higiene, s ha d evitar: Fer rentats interns vaginals (dutxes, irrigacions). L automedicació: òvuls, cremes vaginals o medicació oral. L ús d esponges intravaginals. 69 de 106
70 3. Preguntes i respostes 70 de 106
71 3.1. Gonocòccia Truca un noi i explica que fa dos dies que té coïssor en orinar i ha trobat la roba interior tacada d un líquid blanc. Hola, truco perquè fa uns dies vaig tenir coïssor en orinar i vaig trobar una taca d un líquid blanc a la roba interior. He buscat a Internet i he vist que pot ser per una gonocòccia. Pels símptomes que descrius ho pot ser; de tota manera, és el metge qui t ha de visitar i qui ha de fer el diagnòstic. A més, tingues en compte que no podem utilitzar Internet per fer-nos un autodiagnòstic. Bé, el cas és que fa cinc dies vaig tenir una relació esporàdica amb un noi a la discoteca però només ens vam fer una fel lació mútua. M ho ha pogut passar ell? En el cas que sigui una gonocòccia sí, ja que es transmet per relacions sexuals de penetració oral, genital o anal sense ús del preservatiu. Què he que fer, ara que dius que podria ser això? És aconsellable que vagis a un servei mèdic perquè et facin un bon diagnòstic i comencis el tractament amb antibiòtic. Això és molt complicat que es curi? Si és gonocòccia, amb antibiòtic desapareix al cap de poc, però la pots tornar a contraure en una altra relació sexual no protegida. Per això és important sempre que s avisi les parelles per avaluar-les i tractar-les. De tota manera, el metge o metgessa, per estar-ne més segurs, és possible que et demani unes mostres de la secreció de la uretra a fi de donar-te el tractament adequat. Quina vergonya,* no hi ha altres formes? No, aquesta és la manera de saber-ho. La prova és senzilla i el metge està acostumat a ferho. 71 de 106
72 Quan prengui l antibiòtic, tarden molt a desaparèixer els símptomes? En cas que la infecció sigui només per gonocòccia, i si el tractament és l adequat, els símptomes han de desaparèixer en pocs dies. Moltes gràcies per la informació. Finalment, volia saber si hi ha manera de conèixer si una persona té gonocòccia abans d estar amb ella. És quasi impossible. Cal tenir en compte que la gonocòccia pot passar desapercebuda quan és a la gola o al recte i pot no donar símptomes o donar-ne pocs, però es pot transmetre igualment. L únic que pots fer és utilitzar el preservatiu per evitar el contacte amb les secrecions/fluids de l altre i així evitar la gonocòccia i també altres infeccions de transmissió sexual. Ho tindré en compte, gràcies de nou. *El professional ha de fer intervenció en la sensació de vergonya i altres emocions. Patir una ITS que afecta les mucoses genitals facilita adquirir una altra infecció. 72 de 106
73 3.2. Hepatitis B Un noi s ha fet una analítica de sang en què li han mirat l hepatitis B entre altres coses, i no entén el resultat; pensa que potser té aquesta malaltia i pregunta què ha de fer si la té. Què és l hepatitis B? És una malaltia provocada per un virus que afecta el fetge. Com es pot agafar? A través de les relacions sexuals sense preservatiu, per via sanguínia (compartir xeringues en cas dels usuaris de drogues per via parenteral, màquines d afaitar, raspalls de dents, estris de manicura) i en el moment del part, de la mare al nadó. No es contagia a través dels aliments, de l aigua, de compartir estris de menjar ni per abraçar ni besar. Si el resultat de l analítica és positiu, quan fa que la puc tenir? Depèn de la persona. Les proves de laboratori generalment detecten la infecció a partir d un o dos mesos després del contacte. Hi ha diferents anàlisis el metge ja t ho indicarà per precisar el tipus d infecció, si és aguda o crònica. I sempre es pot transmetre? A la pràctica hem de pensar que es pot transmetre des de l inici del contagi fins que les proves analítiques donen resultats negatius. Per això, en cas que la infecció no es curi i es converteixi en crònica es pot transmetre durant anys. És fiable el resultat de l analítica? Totalment fiable, ja que es fan diferents tipus de proves per fer el diagnòstic. M han dit que el cansament i el color esgrogueït de la pell són símptomes d hepatitis B, això és cert? 73 de 106
74 Sí, a més de malestar general, cansament, vòmits, febre i dolor a l abdomen. Són altres símptomes. Sovint també es pot estar infectat sense cap símptoma. Aquestes manifestacions també les donen altres tipus d hepatitis que no són la B. Hi ha curació o tractament? Generalment la recuperació (símptomes i infecció) es produeix sense tractament al voltant dels sis mesos. Si no és així i passa a ser crònica hi ha tractament per a les formes d hepatitis cròniques. De què depèn això que dius que es cura o passa a ser crònica? La forma aguda de la infecció generalment es resol sense deixar seqüeles i proporciona immunitat natural permanent (si bé hi ha casos esporàdics d hepatitis fulminant). Però en alguns casos el virus persisteix i la infecció esdevé crònica, especialment en persones que tenen alterades les seves defenses, com per exemple immunodepressió per infecció pel VIH, insuficiència renal crònica o tractaments farmacològics (quimioteràpia...). El pas a deixar lesions en el fetge i cirrosi hepàtica està afavorit per altres factors com són el consum excessiu d alcohol, la coinfecció pels virus de l hepatitis C o D... Com podria protegir la meva parella per no contagiar-la? Abstenint-te de mantenir relacions sexuals en el període de símptomes. En les relacions sexuals seria recomanat fer servir el preservatiu fins que no es produeixi la curació. El metge t ho indicarà. El més important és que la parella sigui avaluada i vacunada de l hepatitis B si no està immunitzada (ja sigui per una infecció passada o per vacunació). Mentrestant, i per tu mateix, abstén-te de tenir relacions sexuals si hi ha símptomes i utilitza preservatius fins que s hagi obtingut la immunitat en la parella. Aprofito per informar-te que l ús del preservatiu disminuirà el risc d infecció d altres infeccions de transmissió sexual com és el VIH. 74 de 106
75 3.3. Hepatitis C Una noia ens truca per comentar-nos que la seva parella, amb la qual manté relacions sexuals des de fa més de cinc anys, està diagnosticada d hepatitis C. La parella manté relacions sexuals no protegides des del moment en què tots dos es van fer la prova de detecció del VIH i van donar negatiu. Hola, bona tarda. Miri, últimament li estic donant tombs a una cosa que em preocupa i he decidit trucar per veure si em podien ajudar... Això està bé... Vostè dirà. Miri... Resulta que jo fa més de cinc anys que estic amb la meva parella i bé, cap problema. Al principi fèiem servir, normalment, el preservatiu, fins que ens vam fer la prova del VIH i vam donar, tots dos, negatiu. Ho vam repetir al cap d un temps i bé, va tornar a donar negatiu. A partir d aleshores ja no vam fer servir més el preservatiu perquè jo prenia pastilles anticonceptives. Però el tema és que la meva parella té el virus de l hepatitis C i he estat llegint per Internet que també es pot transmetre per les relacions sexuals. Pot ser que la tingui? L hepatitis C està causada per un virus i aquest es pot transmetre a través de la sang (per transfusions de sang, cosa que en l actualitat al nostre país ja no succeeix, o per compartir xeringues) amb un risc molt alt, i amb un risc molt baix a través de les relacions sexuals i de mare a fill. Per tant, la probabilitat de transmissió a partir de les relacions sexuals existeix però és poc probable. Aquesta augmenta amb segons quines pràctiques, per exemple si es mantenen relacions durant la menstruació, amb el sexe anal i si hi ha alguna lesió a la pell o mucoses o bé alguna infecció. És que m han sortit uns granets vermells al voltant de la panxa i em piquen molt. No els havia tingut mai abans. Pot ser que en sigui un símptoma? Això que comenta no té res a veure amb el VHC i aquesta infecció sovint és asimptomàtica. De totes maneres, tot i que els símptomes no es corresponguin amb els de l hepatitis C, pel fet que la seva parella és portadora i han mantingut relacions sexuals sense protecció sí que es recomana que se n faci la prova. I on m he de fer aquesta prova? Al seu centre de salut li extrauran una mostra de sang i serà analitzada. Aquesta prova detecta els anticossos contra el virus de l hepatitis C. 75 de 106
76 I són fiables, els resultats? Segons el que m ha explicat, vostè està amb la seva parella des de fa més de cinc anys. Per tant, vostè es pot fer la prova de detecció ara mateix i el resultat serà fiable. Mmm... i si donés positiu, quins tractaments hi ha? És que un amic del meu company ho va passar molt malament... Si dóna positiu, el seu metge valorarà l inici o no del tractament i quin és el més adequat tenint en compte les seves anàlisis. Alguns dels tractaments poden ser pesats. Sempre s han de valorar segons diversos factors, com la gravetat de la malaltia, dels efectes secundaris, si hi ha altres problemes... I després del tractament, et pots curar o no? Amb el tractament es pot evitar l evolució de la malaltia i també es pot eliminar el virus de la sang, i en aquests casos la persona deixaria de ser infecciosa. Recordi anar al metge a fer-se la prova de detecció del VHC i eviti les pràctiques sexuals que tenen més risc per aquest virus, que abans hem comentat. Com a parella heu de valorar l ús del preservatiu; en el cas de l hepatitis C el risc de transmissió per via sexual, com hem dit, és baix (del 2% en parelles estables i de llarga durada) i per això els experts fan una recomanació opcional de l ús del preservatiu. Doncs moltes gràcies. 76 de 106
77 3.4. Herpes genital Un usuari ens truca després d haver parlat amb la noia amb qui va començar a sortir ara fa unes setmanes. En la conversa la noia li ha comunicat que fa uns anys i, després d un episodi clínic, se li va diagnosticar el virus de l herpes genital. La parella ha mantingut en repetides ocasions relacions sexuals sempre protegides i l usuari ens truca amoïnat per la possibilitat d haver-se infectat. Trucava perquè la meva parella acaba de dir-me que està infectada per l herpes genital i volia saber si he pogut entrar en contacte amb aquest virus. Una persona a qui se li diagnostica l herpes genital esdevé portadora del virus de l herpes simple i, per tant, hi ha la possibilitat que el pugui transmetre a una altra persona. Quan m ho ha dit he intentat recordar si havia vist alguna lesió, ferida... i crec que no hi tenia res que m hagués cridat l atenció. Puc estar tranquil? D entrada, m agradaria dir-te que estàs reaccionant molt bé, mirant d informar-te sobre aquesta situació que és nova per a tu. En el cas que em planteges, la persona infectada per aquest virus pot presentar símptomes o bé ser totalment asimptomàtica, i la seva transmissió es pot donar sense que hi hagi presència de lesions. Tot i haver fet molt bé utilitzant el preservatiu, en el cas de la transmissió de l herpes genital el seu ús no et protegeix totalment. I de quina manera me l hauria pogut transmetre? El virus de l herpes genital es transmet en el decurs de les relacions sexuals, és a dir, en la pràctica de sexe vaginal, anal i orogenital. Però també durant un contacte íntim encara que no hi hagi penetració. El virus s allibera de les superfícies de les mucoses i de la pell infectades i per tant es pot transmetre. Hauria d anar al metge per saber si m he infectat? D entrada, has d anar al metge en el cas que trobis algun canvi en els genitals, com ara lesions al penis (feridetes, vesícules, úlceres, alguna cosa que no tenies...), els testicles i/o també al voltant de l anus o a les natges, i dolor i coïssor en orinar. Aquests són els símptomes més rellevants en el cas de l herpes genital. Si apareix qualsevol símptoma, aquests o d altres, és important anar al metge o metgessa immediatament per poder fer un diagnòstic alhora que iniciar un tractament. 77 de 106
78 Però, tot i no tenir símptomes, també és convenient que hi vagis, ja que et podrà avaluar i et beneficiaràs del consell adient perquè puguis prevenir l herpes ja que el teu company en té.* Hi ha, aleshores, un tractament que guareixi la infecció? El tractament no elimina la infecció, tot i que en redueix la durada i la gravetat dels símptomes. Per tot això, i com que no disposem actualment d una vacuna que previngui la infecció, és molt important fer ús de les mesures preventives que disminueixin el risc de transmissió d aquest virus, és a dir: evitar el contacte directe amb lesions, i utilitzar el preservatiu o qualsevol altre mètode preventiu en les penetracions anals, vaginals i en la pràctica del sexe orogenital. Cal tenir present que d aquesta manera, a més de disminuir les possibilitats de transmissió de l herpes genital, reduirem el risc de transmissió d altres infeccions d àmbit sexual, inclòs el VIH. *En el cas de l herpes, quan no hi ha lesions es poden detectar els anticossos enfront d aquest virus per saber si hi has tingut contacte. Però això no vol dir que hagis de fer tractament (aquest només està indicat quan hi ha símptomes) ni que la infecció estigui activa. S ha d informar de la nota en funció de la comprensió de l interlocutor. 78 de 106
79 3.5. Infecció per clamídies Es tracta d un noi jove que ha començat a sentir molèsties (coïssor) en el moment d orinar. Ara no té una parella estable i intueix que es pot tractar d alguna infecció. Per aquest motiu ha decidit demanar hora de visita al Centre d Infeccions de Transmissió Sexual, on se li ha diagnosticat una infecció genital per clamídies. En sortir de la consulta es troba una mica confús i decideix trucar a un número de telèfon d informació confidencial. Bon dia! No sé si vostès em poden ajudar... El cas és que el metge m acaba de dir que tinc una infecció per clamídia i no m ha quedat massa clar què és... La clamdiosi és una infecció produïda per un bacteri que es transmet per mitjà del contacte sexual amb una persona ja infectada. Moltes vegades, sobretot en les dones, no dóna símptomes però pot tenir greus conseqüències. I com ho he pogut agafar? Aquesta infecció es pot transmetre en una relació de penetració (anal o vaginal) i *(també, tot i que amb molta menys probabilitat, en una relació orogenital no protegida). Per aquest motiu, i per tal d evitar la majoria de malalties de transmissió sexual, es recomana utilitzar sempre el preservatiu o bé, segons la pràctica, un tros quadrat de plàstic (banda de làtex). Hi he estat donant voltes... i ja m imagino qui m ho ha pogut «pegar»... Pel que em diu, ha estat pensant quina persona li ha pogut transmetre aquesta infecció. En aquest sentit, tingui present que tot i que en alguns casos com ara el seu hi ha tot un seguit de símptomes que alerten sobre la seva presència, en d altres, la persona pot estar completament asimptomàtica i no ser conscient que té la infecció. I per tant aquesta persona que vostè s imagina pot ser que no sabés que estava infectada. Però es pot saber més o menys el temps que fa que ho tinc? Generalment, els símptomes poden aparèixer a partir de la segona o tercera setmana després que s hagi produït la infecció. Hi ha persones que estiguin més predisposades a infectar-se que d altres? Qualsevol persona sexualment activa es pot infectar per clamídia. 79 de 106
80 Però jo en aquests moments ja he començat a prendre un tractament... Quan de temps ha de passar per què no pugui infectar una altra persona? Un cop finalitzat el tractament amb l antibiòtic, i si el tractament és una dosi sola, una setmana després,* ja no hi ha risc de transmissió de la infecció. Ara bé, cal tenir present que si no es fan servir mètodes barrera (preservatiu, barrera de làtex...) és possible que es pugui tornar a contagiar amb aquesta o amb altres infeccions de transmissió sexual. Haver passat aquesta infecció per clamídies no protegeix de tornar-la agafar i, per tant, per no tornar-la a agafar és important que els seus contactes sexuals es visitin i rebin el tractament si cal. * Se n ha d informar a l interlocutor en funció de la seva comprensió. Patir una ITS que afecta les mucoses genitals facilita adquirir una altra infecció. 80 de 106
81 3.6. Infecció pel papil lomavirus humà Hola, bon dia. Ahir vaig anar al PASSIR a recollir els resultats d una citologia i una analítica de sang, que m havien fet perquè vull començar a prendre la píndola per poder tenir relacions sexuals amb la meva parella sense utilitzar el preservatiu. El ginecòleg em va dir que estic infectada pel papil lomavirus humà (VPH) i tinc lesions intraepitelials escamoses de baix grau, però m han quedat molts dubtes per resoldre. Què és aquest virus? El VPH és un grup ampli de virus que n inclou de molts tipus diferents. Es caracteritzen perquè infecten la pell i les mucoses de diverses parts de l organisme. Alguns tipus tenen preferència per infectar l àrea anogenital (anus, vagina, uretra, coll uterí, vulva, escrot o periné). En aquesta localització genital alguns tipus produeixen berrugues i d altres produeixen altres lesions en l epiteli* de l úter. En el teu cas, aquestes lesions o alteracions en la paret de coll de l úter són les lesions intraepitelials que t han detectat. De totes maneres, molts d aquests virus no tenen conseqüències. Com m he pogut contagiar d aquest virus? Tots aquests virus es transmeten mitjançant qualsevol tipus de relació sexual. És possiblement la infecció de transmissió sexual (ITS) més freqüent. Qualsevol persona que estigui infectada pot transmetre n el virus. Així, la meva parella també està infectada i me l ha passat? També ha de fer el tractament? Com t he dit, la majoria d homes i dones que tenen relacions sexuals han estat en contacte amb el virus. Per això, tant pot ser la teva parella actual com alguna parella anterior. En el cas dels homes no hi ha directrius ni recomanacions sobre la realització de proves que siguin equivalents a la citologia que es fa en la dona per detectar alteracions. En cas que l home tingui el virus el més probable és que no li doni cap signe ni símptoma (com poden ser les berrugues) i, per tant, no s ha de pensar en cap tractament. En el cas que aparegui alguna simptomatologia, per exemple berrugues o una altra lesió a la pell, hauria d anar al metge. Fa un any que sortim junts i sense cap altra relació, i fins ara no m ha sortit aquesta infecció? No hi ha manera segura de saber quan has enganxat o contactat amb el papil lomavirus. És difícil saber quant temps fa que estàs infectada si tu o la teva parella heu tingut més d una 81 de 106
82 parella sexual. Una persona pot tenir el virus durant mesos o, fins i tot anys, abans que doni símptomes. Em curaré? Quines conseqüències pot tenir per a mi aquesta infecció? A tu t han detectat una citologia anormal (un fet freqüent que passa en 4 de cada 100 citologies). La teva lesió de baix grau (canvis anormals en les cèl lules de la superfície del coll uterí) en la majoria de casos desapareix espontàniament, però a vegades (poques) i en anys pot evolucionar cap a lesions més greus (precanceroses i finalment canceroses). Per tant, s ha de vigilar mitjançant revisions ginecològiques (citologia). És molt important, per tant, seguir les recomanacions del metge per evitar una progressió de la lesió. Hem de fer servir el preservatiu en les nostres relacions sexuals? Fins quan? Generalment s aconsella fer servir el preservatiu fins que no es resolgui aquesta anomalia en la citologia. El cas particular s ha de consultar amb el ginecòleg. Amb la mateixa parella estable, aquesta infecció no és un motiu per haver d utilitzar el preservatiu sempre. Després, si hi ha canvi de parella, l has de tornar a fer servir perquè el preservatiu protegeix d altres ITS com és el VIH. Tingues en compte que encara que el preservatiu no protegeix totalment del VHP, ja que hi pot haver àrees de la pell infectades que no quedin cobertes per aquest, sí que cal utilitzar-lo sobretot perquè evita altres ITS com és el VIH i també perquè et protegirà de la infecció per altres tipus de VHP que pugui tenir aquesta nova parella. He sentit dir que hi ha una vacuna per al papil loma, no m aniria be a mi? La vacuna és molt recent i actualment està inclosa en el calendari de vacunació per a l administració en les noies que encara no han iniciat l activitat sexual. En el teu cas particular, parla amb el teu ginecòleg. En tot cas, actualment la manera més important de prevenir les conseqüències d aquest virus és la revisió periòdica pel ginecòleg o ginecòloga i fer-se les citologies corresponents. Pot ser que amb el temps això pugui variar. *Epiteli: cèl lules que recobreixen les superfícies externes i internes del cos. 82 de 106
83 3.7. Limfogranuloma veneri Ens truca un noi. Un amic seu li ha comentat que se li ha diagnosticat el limfogranuloma veneri (LGV). Fa uns anys havien estat parella. Des que van parlar li han sorgit més dubtes i vol saber més coses. Bon dia, truco per informar-me sobre una infecció. No és que la tingui jo, és un amic que em va explicar el que passava i Bé, cap problema. Aquest servei està pensat per resoldre dubtes i donar informació clara. O sigui que si et puc ajudar Doncs bé. El que passa és que un amic meu amb qui vaig tenir una relació fa uns anys em va explicar que li havien diagnosticat la infecció del limfogranuloma veneri. Vull saber exactament què és, perquè ell estava espantat, i jo em vaig quedar dubtant... He estat buscant informació a Internet, temps d incubació i tot això... És clar... Si el teu amic ha estat diagnosticat hem de suposar que ja està en tractament i es fa un seguiment mèdic de la seva evolució. Sí, sí, i tot bé! Però he estat pensant si valdria la pena que jo fes algun control... Podria tenir la infecció sense saber-ho? Si la detecció de la infecció del teu amic ha estat ara només s han pogut infectar els seus companys actuals o els d un període anterior de màxim de dos mesos des de l inici dels símptomes, no els companys de fa uns anys, com és el teu cas. Bé, però aquesta infecció és molt greu? És fàcil reconèixer si l has agafat? Els casos recents d LGV a Europa i també a Catalunya han presentat afectació rectal (la qual cosa indica que la transmissió ha estat durant pràctiques sexuals anals) i es produeix inflamació del recte. Hi ha dolor rectal, secreció anal amb moc i/o hemorràgia, contracció del recte o sensació freqüent de ganes de fer deposicions. Aquests símptomes, que poden ser molt intensos, suposaran dolors i molèsties, fins i tot hemorràgia, en aquesta zona rectal prou importants per anar al metge. Igualment, sovint apareixerà febre i malestar general. Vull aclarir-te que l LGV es transmet entre les persones a través del contacte sexual, ja sigui pel contacte de les lesions que produeix l LGV, visibles o no, en les mucoses (boca, penis, vagina i anus) o una secreció com l anal infectada, amb les mucoses de la parella. Per tant, amb l ús del condó es poden mantenir contactes sexuals evitant la majoria d ITS. 83 de 106
84 Bé, sempre és bo recordar tot això, encara que a vegades no sigui del tot fàcil... És cert, però bé, és important saber les opcions i valorar quina creiem que és la nostra.. Sí. Doncs estic més tranquil amb aquesta informació. Gràcies. Me n alegro. Si tens qualsevol altra pregunta no dubtis a trucar-nos. 84 de 106
85 3.8. Pediculosi púbica Una noia truca per informar-se sobre la pediculosi púbica. Ja ha anat al metge i està en tractament, però té alguns dubtes per resoldre. Hola, bon dia. És aquí on puc fer una consulta sobre malalties de transmissió sexual? Sí. Pot fer-me-la a mi mateix, si vol. Volia que m informéssiu una mica sobre els polls del pubis. Què vol saber exactament? Veurà, és que jo en tinc, porto dos dies amb el tractament, però tinc algunes preguntes per fer. Entesos, vostè dirà... Doncs el meu metge em va donar el tractament fa dos dies però encara tinc picor. M estic rentant amb la loció que em va aconsellar però encara tinc picor. No es preocupi, la curació tarda uns dies a fer efecte, és a dir, la desaparició total dels símptomes com la picor tarda uns dies. Ara encara deu tenir la pell irritada. A més, la mateixa crema de tractament pot provocar picor. Amb el tractament tenim la garantia que passades 24 hores ja no s és contagiós. Ja... I li he pogut passar a la meva parella. Mentre quedin ous al pubis pot passar-ho per simple contacte, o també es poden enganxar a la roba i passar-ho a un altra persona d aquesta manera. És important que renti amb aigua calenta tota la roba que ha portat fins dos dies abans del tractament; el mateix amb els llençols, les tovalloles, el barnús. Ho faré... Estic tranquil la perquè la meva parella no té picors ni molèsties de 106
86 Bé... Encara així, la parella ha de fer el tractament (sempre que no hi hagi cap contraindicació com al lèrgies, embaràs...). Pensi que hi ha gent que pot estar temps amb polls sense notar-ho. El metge o metgessa ja li ho indicarà. I mentrestant suposo que cal que faci servir preservatiu? No, ni amb preservatiu ha de tenir contactes sexuals. El preservatiu és important utilitzar-lo per prevenir altres malalties importants, com el VIH, però en el cas dels polls al pubis no és suficient. Pensi que per simple contacte es poden passar d un cos a un altre, i el preservatiu no cobreix tota la zona amb la infecció. Ah... Molt bé, doncs gràcies. De res, si té algun altre dubte pot tornar a trucar. 86 de 106
87 3.9. Sarna Truca una noia per informar-se sobre la sarna. L han diagnosticat a la seva parella i té diferents dubtes sobre la infecció. PEGUNTA Hola, bon dia. Trucava perquè la meva parella té sarna i volia saber si això s agafa amb el sexe. Es pot agafar amb el sexe, sí. PEGUNTA És que jo no en tinc... Això vol dir que se n ha anat amb una altra? No, no. No té per què... A més del sexe, també es pot transmetre per compartir roba o per contacte corporal. PEGUNTA Ah! Això és el que ell m ha dit que li ha dit el metge o metgessa, però volia estar-ne segura...i com hem de fer perquè no me la passi? Si fa més de 24 hores que s està tractant ja no és contagiós, però igualment si han tingut contactes íntims vostè també hauria d anar al metge per fer el tractament. PEGUNTA I com puc saber si m he infectat? Tindrà picor, sobretot a les nits, i apareixen unes ratlles a la pell que és on hi ha l àcar. Però tot això apareix des del primer moment? Generalment, en la majoria de persones aquests símptomes poden trigar de tres a sis setmanes a aparèixer, i és en aquest moment quan es pot diagnosticar. De totes maneres, insisteixo que no ha d esperar a l aparició dels símptomes per anar al metge; es important fer el tractament. Molt bé... Una última pregunta ja i no li prenc més temps... No tranquil la, pot preguntar tot el que vulgui, per això som aquí. 87 de 106
88 Hi ha alguna manera de saber com s ha pogut infectar? És difícil, ha pogut ser per gent amb qui tingui contacte proper i durant temps o amb qui comparteixi roba, el mateix armari... Ah... És jardiner i tenen taquilles on deixen les granotes de la feina... Doncs podria ser això... Perdoni que torni enrere, però llavors amb el tractament ell no m ho pot encomanar? Podem tenir relacions sense protecció? És important que abans de tenir cap contacte íntim vostè també faci el tractament. Fins que no el faci seria millor no tenir relacions, ja que si vostè ja tingués sarna podria tornar a haverhi un risc. No tenir relacions? Ni amb preservatiu? No, ni amb preservatiu. La sarna es transmet per contacte íntim, però no necessàriament per penetració. El preservatiu no cobreix tota la pell amb la infecció, per això, encara que és totalment eficaç per prevenir altres infeccions com el VIH, no és suficient en el cas de la sarna. Molt bé... Doncs crec que ja no tinc més dubtes. Gràcies per tot. 88 de 106
89 3.10. Sífilis Un noi truca per informar-se sobre la sífilis; el seu amic, amb qui sempre ha tingut relacions sexuals protegides, ha estat diagnosticat de sífilis. Hola, mira, voldria tenir informació perquè m acaba de trucar un amic amb qui de tant en tant ens veiem i tenim relacions sexuals amb protecció, però ara m ha dit que li han diagnosticat sífilis, i que tot i usar condó jo també probablement la tinc. No ho entenc, perquè jo em trobo bé i no tinc cap senyal a la pell. Què he de fer? Et comento diversos aspectes sobre aquesta infecció, però primer de tot volia que et tranquil litzessis per què en el cas que tinguis sífilis és una malaltia curable amb antibiòtic. Tu has utilitzat el condó sempre, i aquest protegeix de la sífilis però no elimina del tot la possibilitat d infectar-te. Pensa que la sífilis es transmet per contacte amb les lesions de la persona infectada, i no sempre el condó les cobreix. Ja, però pel que dius jo no m he vist res d estrany a la pell. La sífilis, en el seu inici, dóna lesió en el punt de contacte passades unes setmanes. Aquesta lesió pot passar desapercebuda ja que generalment no és dolorosa. Per tant, encara que no vegis cap senyal i et trobis bé hauries d anar al metge, perquè el teu company ha estat diagnosticat de sífilis. Ja, del que dius, jo no n he vist res d estrany a la pell. Aleshores, com puc saber si estic infectat? Per saber si t has infectat pel bacteri de la sífilis cal fer-te una prova que detecta la presència d anticossos contra la sífilis. Per a això cal fer una extracció de sang. El metge o metgessa et farà el diagnòstic amb el resultat de la prova i et donarà el tractament si cal fins i tot abans de tenir el resultat. Aquest tractament és molt senzill. El que em comentes em tranquil litza bastant, però no entenc per què jo no he notat res del que m expliques? Com ja hem parlat, en algunes persones la sífilis no té uns símptomes visibles. A més, hi ha persones que s han pres un antibiòtic per a un refredat i al mateix temps, sense saber-ho, s han tractat la sífilis, encara que no sabem si correctament o no. La sífilis, si no es tracta bé, amb el temps pot comportar greus conseqüències per a la salut de la persona. 89 de 106
90 Sí, sí, és clar que m ho faré mirar, però segur que es cura? Es cura totalment amb antibiòtics, però això no treu que no puguis tornar a contraure-la. Per evitar-ho pots utilitzar mètodes barrera en els contactes genitals, anals i amb el sexe oral. Per a la sífilis, la pràctica oral és una pràctica sexual amb un risc apreciable. Com ja saps, amb el condó a més d evitar la sífilis també t estàs protegint de les altres infeccions de transmissió sexual, la més greu de la qual és el VIH/sida. Ho tindré en compte. Moltes gràcies i demà trucaré a algun dels telèfons que m has passat per començar a tractar-me. 90 de 106
91 3.11. Tricomonosi Truca una noia que acaba d anar al CAP perquè creia que podia tenir infecció d orina. Diu que fa uns quinze dies va estar amb un noi, van tenir relacions sexuals sense protecció i la setmana següent va començar a notar una coïssor i irritació a la zona vaginal, que li fa mal en fer pipí i hi ha d anar molt sovint. També nota una olor forta al fluix. Diu que la seva metgessa l ha derivada a ginecologia perquè creu que podria ser una tricomonosi, però que no li ha explicat res més. Què és una tricomonosi? És greu? Mira no t amoïnis, t ho explico una mica: és una infecció de transmissió sexual produïda per un paràsit que es troba a les secrecions genitals, vaginals i uretrals d una persona infectada. I com l he pogut agafar? El contagi es produeix amb una relació sexual de penetració amb un noi o amb una relació entre dones que comparteixen joguines. És molt estranya la transmissió no sexual, amb roba o tovalloles. En molts casos la dona és asimptomàtica i no hi posa remei; si no es fa tractament la infecció pot durar mesos i continua la transmissió de la infecció. Quines proves em faran i quan puc tenir-ne els resultats? Com que tens símptomes en aquests moments, la prova és ràpida. Només cal una mostra de la secreció vaginal. El laboratori generalment té resultats entre tres i vuit dies després. Vegeu la nota 1. I si és aquesta infecció, què hauré de fer? Té tractament? Si el resultat és positiu el metge et donarà un tractament senzill, un antibiòtic oral en una sola dosi, normalment, i després desapareixeran els símptomes. Recorda, però, que és important utilitzar mètodes de barrera en les relacions sexuals fins que hagin desaparegut els símptomes i hagueu finalitzat el tractament tu i aquest noi. En el cas que el tractament consisteixi en una sola dosi s ha d esperar una setmana més. El tractament de la parella és important per no tornar-te a infectar i tallar la cadena d infeccions. També has de saber que el tractament no provoca immunitat, és a dir, que et pots tornar a infectar. 91 de 106
92 Pel que m has explicat, podria ser que aquell noi tingués la infecció i no ho sabés perquè és asimptomàtic? Sí, podria ser asimptomàtic, i com que és parella sexual ja hem dit que també cal que es visiti i es tracti. Nosaltres recomanem fer sempre sexe segur amb condó, tant masculí com femení, o protecció amb bandes de làtex. Moltes gràcies, em deixes més tranquil la. Aniré a la ginecòloga ràpid. Nota 1: Al laboratori s examinarà la mostra directament al microscopi o faran el cultiu. 92 de 106
93 3.12. Candidiasi genital en la dona Una noia explica que dissabte passat va assistir a una festa on va conèixer un noi. De seguida es van sentir atrets i en acabar la festa van tenir una relació sexual amb coit vaginal sense protecció en una de les habitacions de la casa on es trobaven. Truca per rebre informació. Tinc augment del fluix vaginal, és blanquinós i espès i em pica molt. Després de mirar per Internet crec que podria tenir fongs. És greu aquesta malaltia? El noi té una petita irritació al penis. Com ha pogut passar això? Pel que em dius, has estat pensant que tens fongs, que també s anomenen càndides. Aquests fongs es troben normalment al tub digestiu, la pell i la vagina i no generen cap malaltia perquè estan en equilibri en l organisme. Quan es trenca aquest equilibri els fongs es desenvolupen excessivament i poden provocar símptomes com augment de la secreció vaginal, que es torna blanca i espessa, acompanyada normalment de picor intensa i, fins i tot, irritació i inflamació de la vulva. I això es cura? El tractament mèdic és eficaç. I què he de fer? Demana hora al metge o metgessa per tal que et faci una revisió. Només pels símptomes difícilment es pot fer un diagnòstic. Hi ha altres causes, diferents als fongs, que poden ocasionar fluix vaginal anormal. Ell o ella et mirarà el fluix i valorarà si has de fer algun tractament perquè t ha de confirmar la infecció que tens. I el meu company ha de fer alguna cosa? Ell, ja que té molèsties al penis, t'hauria d'acompanyar al metge o metgessa, que us dirà si és necessari o no que prengui alguna mesura. A més, nosaltres recomanem realitzar sempre sexe segur fent servir condó, tant masculí com femení, o protecció amb bandes de làtex en les relacions sexuals per evitar les infeccions de transmissió sexual. 93 de 106
94 3.13. Vaginosi Una noia i un noi es van conèixer en un campament per a joves. Es van agradar i van decidir tenir relacions sexuals coitals, durant les quals cap dels dos va recordar usar preservatiu. La noia truca al servei d informació telefònica. Bon dia! Trucava perquè vaig anar al metge del CAP i em va diagnosticar una vaginosi bacteriana*. Em va donar un tractament però no sé si fer-lo o no perquè no vaig entendre bé què és el que em passa. Tinc augment de fluix vaginal i olor anormal. Em pot explicar què és això de la vaginosi bacteriana? És una malaltia que es produeix en la dona d'edat fèrtil a causa d'una infecció que provoca canvis en el fluix vaginal. I es pot transmetre a altres persones? No, es produeix per canvis dels microorganismes de la vagina per diferents motius (hormonals...). He de fer algun tractament? Sí, atès que ja vas anar al metge i et va indicar un tractament. El que has de fer és seguir-lo. Si quan l'acabis encara tens molèsties hauries de comunicar-ho de nou al metge i fer-li una altra visita. Gràcies, estic més tranquil la amb aquesta informació. M'he oblidat de preguntar si cal que el noi faci tractament. No cal tractar la parella sexual ja que no es transmet sexualment. Nosaltres recomanem fer sempre sexe segur amb condó, tant masculí com femení, o protecció amb bandes de làtex, i vull dir-te que és important saber que no totes les infeccions de transmissió sexual donen molèsties o símptomes, com és el cas del VIH. Moltes gràcies. *Atenció: També hi ha altres afeccions a la vagina, com la vaginitis per tricomones, que és de transmissió sexual, i la vaginitis per fongs (càndides) que no ho és. 94 de 106
95 4. Bibliografia Aguilera A, Romero S, Regueiro BJ. Epidemiología y manifestaciones clínicas de las hepatitis virales. Enferm Infecc Microbiol Clin 2006; 24 (4): Aznar Martin J, Blanco Galán MA, Lepe Jiménez JA et al. Diagnóstico de las infecciones de transmisión sexual y otras infecciones genitales A: Procedimientos en microbiología clínica: recomendaciones de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC). 2a ed. Madrid: SEIMC, Disponible a: Canadian guidelines on sexually transmitted infections. Ottawa: Public Health Agency of Canada [rev. gener 2008]. Disponible a: Centers for Disease Control and Prevention (CDC). Sexually transmitted diseases treatment guidelines, MMWR 2006; 55 (RR-11): Disponible a: Clinical Effectiveness Group. British Association for Sexual Health and HIV (CEG/BASHH). National guideline for the management of bacterial vaginosis. Londres: British Association for Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. British Association for Sexual Health and HIV (CEG/BASHH) National guideline for the management of Lymphogranuloma venereum (LGV). Londres: British Association for Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. National guideline on the diagnosis and treatment of gonorrhoea in adults Londres: British Association for Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group National guideline for the management of genital herpes. Londres: British Association for Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. United Kingdom national guideline on the management of anogenital warts, Londres: British Association for Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. United Kingdom National guidelines on the management of Phthirus pubis infestation (2007). Londres: British Association of Sexual Health and HIV (BASHH), Disponible a: 95 de 106
96 Clinical Effectiveness Group. United Kingdom National guideline on the management of scabies infestation (2007). Londres: British Association of Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. United Kingdom National guidelines on the management of Trichomonas vaginalis (2007). Londres: British Association of Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. United Kingdom national guideline on the management of vulvovaginal candidiasis (2007). Londres: British Association of Sexual Health and HIV (BASHH), Disponible a: Clinical Effectiveness Group. United Kingdom National guideline on the management of the viral hepatitides A, B & C (2005). Londres: British Association of Sexual Health and HIV (BASHH), Disponible a: Guia per a la prevenció i el control de les malalties de transmissió sexual. Barcelona: Generalitat de Catalunya. Departament de Sanitat i Seguretat Social, 1999 (Quaderns de Salut Pública, 1). Disponible a: Holmes KK, Sparkling PF, Stamm WE et al (ed.). Sexually transmitted diseases. 4a ed. Nova York: MCGraw-Hill, 2007: Horner P, Boag F. Clinical Effectiveness Group UK national guideline for the management of genital tract infection with Chlamydia trachomatis. Londres: British Association for Sexual Health and HIV (BASHH), Disponible a: Kingston M, French P, Goh B et al. UK 2008 national guidelines on the management of syphilis Int J STD AIDS 2008; 19: Disponible a: New Zealand HPV Project. Guidelines for the management of genital HPV in Australia and New Zealand Auckland (Nova Zelanda): New Zealand Guidelines Group, Disponible a: Protocol de les activitats per al cribratge del càncer de coll d úter a l atenció primària. Barcelona: Departament de Salut. Direcció General de Planificació i Avaluació, Disponible a: Sen P, Barton SE. Genital herpes and its management. BMJ 2007; 334: Disponible a: 96 de 106
97 Screening Guidelines Steering Group. Sexually transmitted infections: UK national screening and testing guidelines. Londres: British Association for Sexual Health and HIV (BASHH). Clinical Effectiveness Group. Association for Genitourinary Medicine. Medical Society for the Study of Venereal Diseases, Disponible a: 97 de 106
98 5. Annex Les infeccions de transmissió sexual. Per saber-ne més i prevenir millor [fullet] 98 de 106
99 Les infeccions de transmissió sexual. Per saber-ne més i prevenir millor Les infeccions de transmissió sexual Són infeccions que es transmeten de persona a persona durant les relacions sexuals. Són causades per microbis com virus, bacteris i protozous o per artròpodes paràsits. Afecten, sobretot, els òrgans genitals, però també es localitzen en altres llocs, en particular a la boca i a l anus. En alguns casos la infecció es generalitza quan envaeix el sistema sanguini i el limfàtic, i per tant pot afectar diferents òrgans. Quines són? Les infeccions de transmissió sexual són molt àmplies i algunes són més greus que d altres. La sida és la més coneguda, i les infeccions pel papil lomavirus humà que causen les berrugues genitals, i l herpes genital, afecten un gran nombre de persones. Les més greus són: Infecció pel VIH/sida Infeccions pel papil lomavirus humà (VPH), amb més de 100 tipus diferents de virus Herpes genital Sífilis o infecció per Treponema pallidum Gonocòccia o infecció per gonococ (purgacions) Infecció genital per clamídies Hepatitis B D altres menys greus però habituals són: Tricomonosi o infecció per tricomones Pediculosi (lladelles cabres) Sarna Moltes d aquestes infeccions passen desapercebudes ja que no tenen cap signe ni símptoma d infecció, sobretot a l inici. Però si no es detecten i es tracten, a l inici de la infecció poden desencadenar complicacions i deixar seqüeles com l esterilitat en l home i la dona i la cirrosi. En canvi, si es detecten a temps sovint tenen un fàcil diagnòstic i tractament, amb l excepció del VIH/sida. Possibles complicacions: Infeccions per gonococ o clamídia: dolors persistents al baix ventre, esterilitat o embaràs ectòpic (fora de l úter). Hepatitis B: cirrosi i/o càncer de fetge. Sífilis: trastorns greus cardiovasculars i del sistema nerviós. Infecció pel VIH/sida: debilitació del sistema immunitari que porta a desenvolupar certes malalties i, a llarg termini, la mort. 99 de 106
100 Com es transmeten? Principalment durant les relacions sexuals amb penetració (vaginals, anals o orogenitals/anals) i certes/determinades infeccions, a vegades, també per contactes sexuals sense penetració amb una persona que pateix una infecció de transmissió sexual. Hi ha dues vies: Per l intercanvi de fluids corporals com semen, secrecions uretrals, secrecions vaginals, sang de la persona infectada. És el cas de la infecció pel VIH, l hepatitis B, la gonocòccia i la infecció genital per clamídies. Per contacte directe amb les àrees de la pell o les mucoses afectades per la infecció (en determinats casos hi ha lesions visibles); no sempre hi ha penetració durant la relació sexual. És el cas de l herpes genital, les berrugues genitals i la sífilis. La transmissió de les infeccions de transmissió sexual és molt fàcil si no s utilitza protecció/ barrera protectora: preservatiu masculí o femení o protector bucal (banda de làtex). També hi ha transmissió no sexual d algunes ITS: L hepatitis B i el VIH es poden transmetre a través de la sang d una persona infectada pel fet de compartir material d injecció de drogues o fer-se tatuatges o pírcings amb estris ja utilitzats. La sarna i la pediculosi es poden contagiar en contactes corporals o mitjançant robes infectades. La dona embarassada pot infectar el seu fill o filla durant l embaràs, en el moment del part o en la lactància. És el cas de la infecció pel VIH i la sífilis. Cal tenir en compte: Els petons a la boca, acariciar-se, la masturbació mútua, els massatges són altres maneres de tenir relacions sexuals amb la parella que estan lluny del risc de les pràctiques sexuals de penetració i no comporten risc per al VIH. No totes les pràctiques sexuals de penetració, sense protecció, tenen el mateix risc de transmissió: Més risc La penetració anal La penetració vaginal: el risc és més elevat en el cas de sagnats (durant el període de les regles o en la primera penetració sexual). Menys risc El sexe oral produeix en general riscs baixos de transmissió, si bé per a la sífilis el risc és important. En cas del VIH la fel lació comporta risc per a la persona que rep l ejaculació a la boca. 100 de 106
101 També cal saber que: La majoria es poden contraure més d una vegada. Tot i que la persona s hagi infectat i tractat per alguna d aquestes infeccions, es pot reinfectar. Es transmeten en cadena, és a dir, la persona afectada les pot encomanar a moltes altres persones i cadascuna d elles originar a la vegada nous contagis. Afavoreixen la transmissió del VIH/sida. Si ja es pateix alguna infecció de transmissió sexual, el risc d infectar-se pel VIH augmenta. Com es manifesten? Algunes persones que pateixen una infecció de transmissió sexual especialment les dones no tenen cap símptoma o bé són molt discrets i intermitents; d altres tenen símptomes i/o signes molt evidents. Convé estar atents a la possible aparició d aquests signes i símptomes, que poden avisar de la seva presència. Aquests senyals d alerta són molt diversos i es presenten dies o mesos després del contagi. En la dona: augment de la secreció vaginal amb una olor i una consistència diferents de les habituals; picor, coïssor o cremor als genitals; sagnat vaginal després de les relacions sexuals. En l home: secreció groguenca al penis (amb dolor o sense); coïssor o cremor en orinar. Tant en l home com en la dona: ulceracions mucoses en els òrgans genitals, la boca o l anus; berrugues en la regió genital o anal; presència de ganglis a la zona inguinal. Cal tenir en compte: Les infeccions de transmissió sexual es poden manifestar en altres llocs fora dels òrgans genitals i l aparell urinari. Tot signe o símptoma que afecti els òrgans genitals (vermellors, picors, etc.) no és sempre causat per una infecció de transmissió sexual. Siguin quins siguin els senyals d alerta, cal consultar el metge, que farà el diagnòstic i prescriurà el tractament necessari. 101 de 106
102 102 de 106
103 Com saber si s està infectat? Per diagnosticar una infecció de transmissió sexual hi ha unes proves específiques. Són senzilles i ràpides. Només cal fer una extracció de sang i/o una presa de mostra de secrecions genitals (d uretra, vagina, endocervical, etc.) o d orina. Cal tenir en compte: L examen ginecològic rutinari, inclosa la citologia (test de Papanicolau), no sempre permet al metge detectar-ne la presència. Convé fer les proves per detectar-les al principi de l embaràs o abans si es preveu, ja que algunes infeccions es poden transmetre al fetus o al nounat. Hi ha tractaments? El tractament la majoria de vegades és fàcil i sempre eficaç. Tot i que no totes les infeccions tenen un tractament curatiu, fer el tractament al més aviat possible evitarà la majoria de complicacions que generen. D acord amb el diagnòstic específic el metge prescriurà el tractament necessari. És essencial no automedicar-se ja que un tractament inadequat pot emmascarar els signes sense curar la infecció que continua activa. Si es diagnostica una infecció de transmissió sexual és important prevenir i/o tractar les persones susceptibles d haver-se infectat: les persones amb les quals s han tingut contactes sexuals i les persones amb qui s han compartit xeringues. Només així s impedirà la reinfecció i es trencarà la cadena de contagis. Com es poden prevenir La prevenció és la millor forma d evitar-les, per això cal: Fer servir barreres protectores en les relacions sexuals, així com evitar el contacte amb lesions de la pell o les mucoses, en particular en l entorn genital, llevat que els dos membres de la parella sàpiguen que no estan infectats. Els preservatius (masculí o femení) han demostrat la seva eficàcia, però cal que s utilitzin correctament, prou lubrificats i en cada relació sexual (tant per a la penetració vaginal o anal com per a la fel lació). Atenció: el lubrificant (un gel soluble en aigua com la glicerina) és el complement indispensable del preservatiu en cas de penetració anal. No s ha de fer servir un lubrificant greixós (mantega, oli, cremes solars, vaselina), ja que disminueix la resistència del làtex i el preservatiu es pot trencar amb més facilitat. No deixar d utilitzar el preservatiu dins una relació de parella estable, fins les dues persones es facin les proves de laboratori per detectar les infeccions de transmissió sexual, i que el metge en confirmi l absència. 103 de 106
104 Evitar tenir relacions sexuals sota els efectes de l alcohol o les drogues, ja que disminueixen la sensació de perill i això pot dur a no fer sevir el preservatiu o a compartir el material injectable. Molt habitualment l estat d eufòria o d embriaguesa és el responsable del fracàs en la utilització del preservatiu tot i conèixer la importància d emprar-lo. No compartir mai xeringues ni agulles per injectar-se droga, hormones o altres substàncies. Fer servir estris d un sol ús o esterilitzables per perforar la pell (tatuatges o pírcings). Cal tenir en compte: El risc d adquirir la gonocòccia i la sífilis amb el sexe oral sense protecció no és menyspreable. Cal utilitzar el preservatiu o, segons la pràctica sexual, la barrera bucal de làtex. L intercanvi de joguines sexuals pot ser un mitjà de transmissió d infeccions si no es cobreixen amb un preservatiu abans de cada ús. La píndola anticonceptiva, el diafragma, els espermicides locals (esprais, gels, òvuls), el coit interromput ( sortir abans de l ejaculació) i altres mètodes anticonceptius no protegeixen ni del VIH ni de les altres infeccions de transmissió sexual. La vacunació pot evitar les hepatitis A i B. Actualment la vacuna del papil lomavirus humà només és eficaç per a alguns tipus del virus i es recomana a les nenes abans de l edat d inici de les relacions sexuals. Informeu-vos sobre aquestes vacunes al vostre centre de salut. 104 de 106
105 Saber-ne més ajuda a conèixer millor com evitar les infeccions de transmissió sexual, i com demanar un diagnòstic precoç per evitar complicacions i també la propagació. Si teniu dubtes, si penseu que podeu estar infectats o infectades, o que la vostra manera d actuar us posa en risc d infectar-vos, no dubteu a preguntar als professionals sanitaris: metge o metgessa de família, especialistes en dermatologia, ginecologia i urologia. Podeu adreçar-vos a les unitats d atenció a la salut sexual i reproductiva del vostre centre de salut de la xarxa pública sanitària. Podeu trucar al telèfon d informació Sanitat Respon 24 hores 105 de 106
Què és l herpes genital?
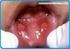 Què és l herpes genital? És una infecció de transmissió sexual molt estesa causada pel virus de l herpes simple (VHS): de tipus 2 (VHS-2) i de tipus 1 (VHS-1), que també és causa habitual de l herpes labial.
Què és l herpes genital? És una infecció de transmissió sexual molt estesa causada pel virus de l herpes simple (VHS): de tipus 2 (VHS-2) i de tipus 1 (VHS-1), que també és causa habitual de l herpes labial.
Protocol sindical davant la grip A. Protocol sindical davant la Grip A UGT de Catalunya 1
 Protocol sindical davant la grip A www.ugt.cat Protocol sindical davant la Grip A UGT de Catalunya 1 La Grip A La grip A (H1N1) és una malaltia causada per un subtipus del virus de la grip. Actualment,
Protocol sindical davant la grip A www.ugt.cat Protocol sindical davant la Grip A UGT de Catalunya 1 La Grip A La grip A (H1N1) és una malaltia causada per un subtipus del virus de la grip. Actualment,
Prevenció del càncer de coll d úter
 Dexeus GINECOLOGÍA Prevención del cáncer de cuello de útero Salut de la dona ATENCIÓ INTEGRAL EN OBSTETRÍCIA, GINECOLOGIA I MEDICINA DE LA REPRODUCCIÓ Prevención del cáncer de cuello de útero Vacúnate
Dexeus GINECOLOGÍA Prevención del cáncer de cuello de útero Salut de la dona ATENCIÓ INTEGRAL EN OBSTETRÍCIA, GINECOLOGIA I MEDICINA DE LA REPRODUCCIÓ Prevención del cáncer de cuello de útero Vacúnate
UNITAT DONAR FORMAT A UNA PRESENTACIÓ
 UNITAT DONAR FORMAT A UNA PRESENTACIÓ 4 Plantilles de disseny Una plantilla de disseny és un model de presentació que conté un conjunt d estils. Aquests estils defineixen tota l aparença de la presentació,
UNITAT DONAR FORMAT A UNA PRESENTACIÓ 4 Plantilles de disseny Una plantilla de disseny és un model de presentació que conté un conjunt d estils. Aquests estils defineixen tota l aparença de la presentació,
Vacuna contra el Virus del Papil.loma Humà: una vacuna per a la prevenció del càncer?
 Vacuna contra el Virus del Papil.loma Humà: una vacuna per a la prevenció del càncer? Eva Comín Bertrán Grup de Malalties Infeccioses PAPPS- semfyc CAP Pare Claret - Barcelona Epidemiologia del VPH El
Vacuna contra el Virus del Papil.loma Humà: una vacuna per a la prevenció del càncer? Eva Comín Bertrán Grup de Malalties Infeccioses PAPPS- semfyc CAP Pare Claret - Barcelona Epidemiologia del VPH El
Registre del consum d alcohol a l e-cap
 Registre del consum d alcohol a l e-cap Rosa Freixedas, Estela Díaz i Lídia Segura Subdirecció General de Drogodependències ASSOCIACIÓ D INFERMERI A FAMILIAR I COMUNITÀRI A DE CATALUN YA Índex Introducció
Registre del consum d alcohol a l e-cap Rosa Freixedas, Estela Díaz i Lídia Segura Subdirecció General de Drogodependències ASSOCIACIÓ D INFERMERI A FAMILIAR I COMUNITÀRI A DE CATALUN YA Índex Introducció
Cuál es la respuesta a tu problema para ser madre? Prop del 90% dels problemes d esterilitat es poden diagnosticar, i la immensa majoria tractar.
 Actualment, els trastorns de fertilitat afecten un 15% de la població. Moltes són les causes que poden influir en la disminució de la fertilitat, però ara, als clàssics problemes físics se ls ha sumat
Actualment, els trastorns de fertilitat afecten un 15% de la població. Moltes són les causes que poden influir en la disminució de la fertilitat, però ara, als clàssics problemes físics se ls ha sumat
GUIA CAPITALITZACIÓ DE L ATUR
 GUIA CAPITALITZACIÓ DE L ATUR 0 Índex 1. Què és la capitalització de l atur? Pàg. 2 2. Requisits Pàg. 3 3. Com i qui pot beneficiar se? Pàg. 4 4. Tràmits i documentació per a la sol licitud Pàg. 6 5. Informació
GUIA CAPITALITZACIÓ DE L ATUR 0 Índex 1. Què és la capitalització de l atur? Pàg. 2 2. Requisits Pàg. 3 3. Com i qui pot beneficiar se? Pàg. 4 4. Tràmits i documentació per a la sol licitud Pàg. 6 5. Informació
Incidència del càncer a Catalunya. 3 de desembre del 2012
 Incidència del càncer a Catalunya 1993 2020 3 de desembre del 2012 Incidència del Càncer El càncer a Catalunya 1993-2007 3 de desembre del 2012 Nombre de casos incidents anuals dels 10 tumors més freqüents.
Incidència del càncer a Catalunya 1993 2020 3 de desembre del 2012 Incidència del Càncer El càncer a Catalunya 1993-2007 3 de desembre del 2012 Nombre de casos incidents anuals dels 10 tumors més freqüents.
Manual práctico para las personas que informan sobre las infecciones de transmisión sexual
 Módulo 1. Fichas de información. Preguntas i respuestas. Manual práctico para las personas que informan sobre las infecciones de transmisión sexual Módulo 1 Fichas de información Preguntas y respuestas
Módulo 1. Fichas de información. Preguntas i respuestas. Manual práctico para las personas que informan sobre las infecciones de transmisión sexual Módulo 1 Fichas de información Preguntas y respuestas
CONEIXES LES DENTS? Objectiu: Conèixer i diferenciar els tipus de dentadura i de dents.
 CONEIXES LES DENTS? Objectiu: Conèixer i diferenciar els tipus de dentadura i de dents. Descripció: A partir de la fitxa de treball núm.1, comentar i diferenciar la dentició temporal de la permanent, així
CONEIXES LES DENTS? Objectiu: Conèixer i diferenciar els tipus de dentadura i de dents. Descripció: A partir de la fitxa de treball núm.1, comentar i diferenciar la dentició temporal de la permanent, així
Fractura de tobillo RECOMENDACIONES AL ALTA
 Fractura de tobillo RECOMENDACIONES AL ALTA 1 RECOMENDACIONES AL ALTA Autor: Sociedad Valenciana de Traumatología Estas recomendaciones pretenden ser una ayuda para usted, que ha sufrido una fractura
Fractura de tobillo RECOMENDACIONES AL ALTA 1 RECOMENDACIONES AL ALTA Autor: Sociedad Valenciana de Traumatología Estas recomendaciones pretenden ser una ayuda para usted, que ha sufrido una fractura
XERRADA SOBRE LES DROGUES. Oficina de Relacions amb la Comunitat Comissaria de Mossos d Esquadra de Manresa. mossos d esquadra
 XERRADA SOBRE LES DROGUES Oficina de Relacions amb la Comunitat Comissaria de Mossos d Esquadra de Manresa mossos d esquadra Generalitat de Catalunya Departament d Interior, Relacions Institucionals i
XERRADA SOBRE LES DROGUES Oficina de Relacions amb la Comunitat Comissaria de Mossos d Esquadra de Manresa mossos d esquadra Generalitat de Catalunya Departament d Interior, Relacions Institucionals i
Taula 3: Factors de risc en la violència de gènere
 Taula 3: Factors de risc en la violència de gènere Cristina Martínez Bueno Responsable PASSIR Barcelona ciutat. ICS Components de l atenció prenatal Assegurar una bona assistència prenatal Evitar embarassos
Taula 3: Factors de risc en la violència de gènere Cristina Martínez Bueno Responsable PASSIR Barcelona ciutat. ICS Components de l atenció prenatal Assegurar una bona assistència prenatal Evitar embarassos
Vacuna a vacuna Gener 2017
 El calendari vacunal vigent a Catalunya és el següent: Les vacunes incloses en el calendari de manera desglossada són les següents: POLIOMIELITIS (Infanrix, Pentavac ) El virus de la pòlio causa paràlisi
El calendari vacunal vigent a Catalunya és el següent: Les vacunes incloses en el calendari de manera desglossada són les següents: POLIOMIELITIS (Infanrix, Pentavac ) El virus de la pòlio causa paràlisi
Breu tutorial actualització de dades ATRI. El Departament al portal ATRI i no directament a les persones afectades
 Breu tutorial actualització de dades ATRI El Departament al portal ATRI i no directament a les persones afectades El Departament informa al portal ATRI (i no directament a les persones afectades): El no
Breu tutorial actualització de dades ATRI El Departament al portal ATRI i no directament a les persones afectades El Departament informa al portal ATRI (i no directament a les persones afectades): El no
Àmbit de les matemàtiques, de la ciència i de la tecnologia M14 Operacions numèriques UNITAT 2 LES FRACCIONS
 M1 Operacions numèriques Unitat Les fraccions UNITAT LES FRACCIONS 1 M1 Operacions numèriques Unitat Les fraccions 1. Concepte de fracció La fracció es representa per dos nombres enters que s anomenen
M1 Operacions numèriques Unitat Les fraccions UNITAT LES FRACCIONS 1 M1 Operacions numèriques Unitat Les fraccions 1. Concepte de fracció La fracció es representa per dos nombres enters que s anomenen
Vigilància epidemiològica sentinella de les infeccions de transmissió sexual (ITS) a Catalunya, 2015
 Vigilància epidemiològica sentinella de les infeccions de transmissió sexual (ITS) a Catalunya, 2015 Juny 2015 Índex: Introducció 3 Mapa 1: Distribució de centres amb professionals sentinelles dels RITS,
Vigilància epidemiològica sentinella de les infeccions de transmissió sexual (ITS) a Catalunya, 2015 Juny 2015 Índex: Introducció 3 Mapa 1: Distribució de centres amb professionals sentinelles dels RITS,
Ponent: GRUP OSTEOPOROSI
 Ponent: GRUP OSTEOPOROSI Indicacions del antiresotius en fractures osteoprotiques. Que ens justifica el tractament i quan li haurem de donar??? Jo:..pero l Higini te pendent una extracció dental????? Majoria
Ponent: GRUP OSTEOPOROSI Indicacions del antiresotius en fractures osteoprotiques. Que ens justifica el tractament i quan li haurem de donar??? Jo:..pero l Higini te pendent una extracció dental????? Majoria
Tipus de Currículum Vitae
 El Currículum Vitae El currículum és un document que conté informació personal i professional necessària i rellevant per trobar feina en el món laboral. L objectiu del currículum és obtenir una entrevista
El Currículum Vitae El currículum és un document que conté informació personal i professional necessària i rellevant per trobar feina en el món laboral. L objectiu del currículum és obtenir una entrevista
Pantoprazole (no inclòs en guia)
 Mecanisme d acció Fàrmac Presentacions disponibles Inhibidor de la secreció àcida Inhibidor de la bomba de protons (IBP) Antagonista dels receptors H2 de la histamina (anti-h2) Antiàcid: neutralitza l
Mecanisme d acció Fàrmac Presentacions disponibles Inhibidor de la secreció àcida Inhibidor de la bomba de protons (IBP) Antagonista dels receptors H2 de la histamina (anti-h2) Antiàcid: neutralitza l
ÍNDEX 1 DEFINICIÓ 2 PER A QUÈ SERVEIX 3 COM ES REPRESENTA 4 PRIMER CONCEPTE 5 ESCALA DE REDUCCIÓ I ESCALA D AMPLIACIÓ 6 PROCEDIMENT DE CÀLCUL
 Francesc Sala, primera edició, abril de 1996 última revisió, desembre de 2007 ÍNDEX 1 DEFINICIÓ 2 PER A QUÈ SERVEIX COM ES REPRESENTA 4 PRIMER CONCEPTE 5 ESCALA DE REDUCCIÓ I ESCALA D AMPLIACIÓ 6 PROCEDIMENT
Francesc Sala, primera edició, abril de 1996 última revisió, desembre de 2007 ÍNDEX 1 DEFINICIÓ 2 PER A QUÈ SERVEIX COM ES REPRESENTA 4 PRIMER CONCEPTE 5 ESCALA DE REDUCCIÓ I ESCALA D AMPLIACIÓ 6 PROCEDIMENT
TEORIA I QÜESTIONARIS
 ENGRANATGES Introducció Funcionament Velocitat TEORIA I QÜESTIONARIS Júlia Ahmad Tarrés 4t d ESO Tecnologia Professor Miquel Estruch Curs 2012-13 3r Trimestre 13 de maig de 2013 Escola Paidos 1. INTRODUCCIÓ
ENGRANATGES Introducció Funcionament Velocitat TEORIA I QÜESTIONARIS Júlia Ahmad Tarrés 4t d ESO Tecnologia Professor Miquel Estruch Curs 2012-13 3r Trimestre 13 de maig de 2013 Escola Paidos 1. INTRODUCCIÓ
La volta al món en 80 dies-07 18/10/07 08:23 Página 107 I TU, COM HO VEUS?
 I TU, COM HO VEUS? ~ I tu, com ho veus? ~ La volta al món en 80 dies ~ 1 El treball a) Phileas Fogg té prou diners per viure bé sense haver de treballar. Coneixes personalment algú que pugui viure bé
I TU, COM HO VEUS? ~ I tu, com ho veus? ~ La volta al món en 80 dies ~ 1 El treball a) Phileas Fogg té prou diners per viure bé sense haver de treballar. Coneixes personalment algú que pugui viure bé
l Hepatitis asscat Informació bàsica sobre Hepatitis C
 asscat Informació bàsica sobre Hepatitis C l Hepatitis C Descobert l any 1989, el virus de l hepatitis C (VHC) és, actualment, un dels principals agents que ocasionen la malaltia hepàtica crònica i, per
asscat Informació bàsica sobre Hepatitis C l Hepatitis C Descobert l any 1989, el virus de l hepatitis C (VHC) és, actualment, un dels principals agents que ocasionen la malaltia hepàtica crònica i, per
Informe sobre els estudiants de nou accés amb discapacitat (any 2015) Comissió d accés i afers estudiantils
 annex 2 al punt 6 Informe sobre els estudiants de nou accés amb discapacitat (any 2015) Comissió d accés i afers estudiantils Barcelona,18 de març de 2016 INFORME SOBRE ELS ESTUDIANTS DE NOU ACCÉS AMB
annex 2 al punt 6 Informe sobre els estudiants de nou accés amb discapacitat (any 2015) Comissió d accés i afers estudiantils Barcelona,18 de març de 2016 INFORME SOBRE ELS ESTUDIANTS DE NOU ACCÉS AMB
FORMACIÓ BONIFICADA. Gestió de las ajudes per a la formació en les empreses a traves de la Fundación Tripartita para la Formación en el Empleo
 FORMACIÓ BONIFICADA Gestió de las ajudes per a la formació en les empreses a traves de la Fundación Tripartita para la Formación en el Empleo Les empreses que cotitzen a la Seguretat Social per la contingència
FORMACIÓ BONIFICADA Gestió de las ajudes per a la formació en les empreses a traves de la Fundación Tripartita para la Formación en el Empleo Les empreses que cotitzen a la Seguretat Social per la contingència
Fem un correu electrónic!! ( )
 Fem un correu electrónic!! (E-mail) El correu electrònic es un dels serveis de Internet més antic i al mateix temps es un dels més populars i estesos perquè s utilitza en els àmbits d'oci i treball. Es
Fem un correu electrónic!! (E-mail) El correu electrònic es un dels serveis de Internet més antic i al mateix temps es un dels més populars i estesos perquè s utilitza en els àmbits d'oci i treball. Es
Els centres d atenció a la gent gran a Catalunya (2009)
 Els centres d atenció a la gent gran a Catalunya (29) Dossiers Idescat 1 Generalitat de Catalunya Institut d Estadística de Catalunya Informació d estadística oficial Núm. 15 / setembre del 213 www.idescat.cat
Els centres d atenció a la gent gran a Catalunya (29) Dossiers Idescat 1 Generalitat de Catalunya Institut d Estadística de Catalunya Informació d estadística oficial Núm. 15 / setembre del 213 www.idescat.cat
MATERIAL A UTILITZAR: Núm. de DESPLEGABLE: P5 Núm. 1 FITXA: - Desplegable amb vinyetes d algunes de les seqüències de la història de la Bleda.
 NOM DE L ACTIVITAT: La Bleda ha après moltes coses... i tu? Núm. de FITXA: DESPLEGABLE: P5 Núm. 1 OBJECTIUS: - Que els nens/es identifiquin els hàbits higiènics com a hàbits diaris. - Que els nens/es integrin
NOM DE L ACTIVITAT: La Bleda ha après moltes coses... i tu? Núm. de FITXA: DESPLEGABLE: P5 Núm. 1 OBJECTIUS: - Que els nens/es identifiquin els hàbits higiènics com a hàbits diaris. - Que els nens/es integrin
D UN PAU. CURS DE PLANS D AUTOPROTECCIÓ Juny-juliol 2012
 IMPLANTACIÓ D UN PAU CURS DE PLANS D AUTOPROTECCIÓ Juny-juliol 2012 David Tisaire Berga Definicions i obligacions Implantació: tot el conjunt de mesures a prendre per assegurar l eficàcia operativa del
IMPLANTACIÓ D UN PAU CURS DE PLANS D AUTOPROTECCIÓ Juny-juliol 2012 David Tisaire Berga Definicions i obligacions Implantació: tot el conjunt de mesures a prendre per assegurar l eficàcia operativa del
Felicitats per l arribada al món del vostre infant! Felicidades por la llegada al mundo de vuestro bebé!
 Felicitats per l arribada al món del vostre infant! Felicidades por la llegada al mundo de vuestro bebé! Felicitats per l arribada al món del vostre infant! Com que potser us ha sorprès assabentar-vos
Felicitats per l arribada al món del vostre infant! Felicidades por la llegada al mundo de vuestro bebé! Felicitats per l arribada al món del vostre infant! Com que potser us ha sorprès assabentar-vos
3. DIAPOSITIVA D ORGANIGRAMA I DIAGRAMA
 1 3. DIAPOSITIVA D ORGANIGRAMA I DIAGRAMA Ms PowerPoint permet inserir, dins la presentació, objectes organigrama i diagrames. Els primers, poden resultar molt útils si es necessita presentar gràficament
1 3. DIAPOSITIVA D ORGANIGRAMA I DIAGRAMA Ms PowerPoint permet inserir, dins la presentació, objectes organigrama i diagrames. Els primers, poden resultar molt útils si es necessita presentar gràficament
Escherichia coli. Bacteri simbiont que habita lʼintestí gruixut de molts animals entre ells lʼhome.
 2.2 Teixits Els organismes més simples que existeixen són aquells que estan formats per una única cèl lula. Aquest tipus d organismes s anomenen unicel lulars. Aquesta cèl lula és capaç de fer totes les
2.2 Teixits Els organismes més simples que existeixen són aquells que estan formats per una única cèl lula. Aquest tipus d organismes s anomenen unicel lulars. Aquesta cèl lula és capaç de fer totes les
Avançament d orientacions per a l organització i la gestió dels centres. Concreció i desenvolupament del currículum de l ESO
 Avançament d orientacions per a l organització i la gestió dels centres Concreció i desenvolupament del currículum de l ESO 2016-2017 Març de 2016 Concreció i desenvolupament del currículum de l ESO per
Avançament d orientacions per a l organització i la gestió dels centres Concreció i desenvolupament del currículum de l ESO 2016-2017 Març de 2016 Concreció i desenvolupament del currículum de l ESO per
1. CONFIGURAR LA PÀGINA
 1 1. CONFIGURAR LA PÀGINA El format de pàgina determina l aspecte global d un document i en modifica els elements de conjunt com són: els marges, la mida del paper, l orientació del document i l alineació
1 1. CONFIGURAR LA PÀGINA El format de pàgina determina l aspecte global d un document i en modifica els elements de conjunt com són: els marges, la mida del paper, l orientació del document i l alineació
Col legi de Fisioterapeutes RECULL DE PREMSA DIA MUNDIAL DE LA FISIOTERÀPIA
 Col legi de Fisioterapeutes de Catalunya RECULL DE PREMSA DIA MUNDIAL DE LA FISIOTERÀPIA Setembre 2004 Els fisioterapeutes critiquen el sistema de regularització de la Generalitat de les teràpies naturals
Col legi de Fisioterapeutes de Catalunya RECULL DE PREMSA DIA MUNDIAL DE LA FISIOTERÀPIA Setembre 2004 Els fisioterapeutes critiquen el sistema de regularització de la Generalitat de les teràpies naturals
UNITAT 3 OPERACIONS AMB FRACCIONS
 M Operacions numèriques Unitat Operacions amb fraccions UNITAT OPERACIONS AMB FRACCIONS M Operacions numèriques Unitat Operacions amb fraccions Què treballaràs? En acabar la unitat has de ser capaç de
M Operacions numèriques Unitat Operacions amb fraccions UNITAT OPERACIONS AMB FRACCIONS M Operacions numèriques Unitat Operacions amb fraccions Què treballaràs? En acabar la unitat has de ser capaç de
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
SERVEIS SOCIALS ÀREA DE SERVEIS A LES PERSONES
 SERVEIS SOCIALS ÀREA DE SERVEIS A LES PERSONES. Les funcions i tasques a desenvolupar s articulen dintre de les pròpies atribuïdes a l EAIA en el seu Decret de creació 338/1986 de 18 de novembre (DOGC
SERVEIS SOCIALS ÀREA DE SERVEIS A LES PERSONES. Les funcions i tasques a desenvolupar s articulen dintre de les pròpies atribuïdes a l EAIA en el seu Decret de creació 338/1986 de 18 de novembre (DOGC
HEMATOMES PLACENTARIS
 1/6 GUIA CLÍNICA: HEMATOMES PLACENTARIS Unitat de Benestar Fetal i Secció d Ecografies. Servei de Medicina Materno-fetal. ICGON. Servei d Anatomia Patològica. CDB. 1. INTRODUCCIÓ És la extravasació de
1/6 GUIA CLÍNICA: HEMATOMES PLACENTARIS Unitat de Benestar Fetal i Secció d Ecografies. Servei de Medicina Materno-fetal. ICGON. Servei d Anatomia Patològica. CDB. 1. INTRODUCCIÓ És la extravasació de
PEL REGISTRE DE LES ACTIVITATS DE LA VIDA DIÀRIA EN CENTRES DE GENT
 IMPLANTACIÓ DE PANTALLES TÀCTILS PEL REGISTRE DE LES ACTIVITATS DE LA VIDA DIÀRIA EN CENTRES DE GENT GRAN Entitat gestora: M Dolors Fitó Selva Directora Residència Assistida, Centre de dia i CGG Font dels
IMPLANTACIÓ DE PANTALLES TÀCTILS PEL REGISTRE DE LES ACTIVITATS DE LA VIDA DIÀRIA EN CENTRES DE GENT GRAN Entitat gestora: M Dolors Fitó Selva Directora Residència Assistida, Centre de dia i CGG Font dels
25 ANYS de MEDICINA DE ARA LA UNIVERSITAT
 Girona 16 d octubre de 2008 25 ANYS de MEDICINA DE FAMÍLIA ARA LA UNIVERSITAT Josep Basora i Gallisà Metge de Família Professor Associat Institut Català de la Salut Vicepresident de la semfyc 25 ANYS de
Girona 16 d octubre de 2008 25 ANYS de MEDICINA DE FAMÍLIA ARA LA UNIVERSITAT Josep Basora i Gallisà Metge de Família Professor Associat Institut Català de la Salut Vicepresident de la semfyc 25 ANYS de
Les funcions que apliquen a tots els elements del domini la mateixa imatge es diu funció constant, evidentment han d ésser del tipus f(x) = k (k R)
 1 1 3 FUNCIONS LINEALS I QUADRÀTIQUES 3.1- Funcions constants Les funcions que apliquen a tots els elements del domini la mateixa imatge es diu funció constant, evidentment han d ésser del tipus f(x) k
1 1 3 FUNCIONS LINEALS I QUADRÀTIQUES 3.1- Funcions constants Les funcions que apliquen a tots els elements del domini la mateixa imatge es diu funció constant, evidentment han d ésser del tipus f(x) k
OPCIÓ CIENTIFICA UNA OPCIÓ IDEOLÓGICA COMERCIALITZADA?..
 OPCIÓ CIENTIFICA Ó UNA OPCIÓ IDEOLÓGICA COMERCIALITZADA?.. 1 1. CANCER DE COLL VIRUS DEL PAPILOMA VACUNA 1.1 CANCER DE COLL UTERÍ - CANCER DE CÉLULAS ESCAMOSAS - ADENOCARCINOMA - ALTRES TUMORS EPITELIALES
OPCIÓ CIENTIFICA Ó UNA OPCIÓ IDEOLÓGICA COMERCIALITZADA?.. 1 1. CANCER DE COLL VIRUS DEL PAPILOMA VACUNA 1.1 CANCER DE COLL UTERÍ - CANCER DE CÉLULAS ESCAMOSAS - ADENOCARCINOMA - ALTRES TUMORS EPITELIALES
4.7. Lleis de Newton (relacionen la força i el moviment)
 D21 4.7. Lleis de ewton (relacionen la força i el moviment) - Primera Llei de ewton o Llei d inèrcia QUÈ ÉS LA IÈRCIA? La inèrcia és la tendència que tenen el cossos a mantenirse en repòs o en MRU. Dit
D21 4.7. Lleis de ewton (relacionen la força i el moviment) - Primera Llei de ewton o Llei d inèrcia QUÈ ÉS LA IÈRCIA? La inèrcia és la tendència que tenen el cossos a mantenirse en repòs o en MRU. Dit
INFORME SOBRE PARCIALITAT I HORES EFECTIVES DE TREBALL A CATALUNYA
 INFORME SOBRE PARCIALITAT I HORES EFECTIVES DE TREBALL A CATALUNYA Novembre 2014 CCOO DE CATALUNYA DENUNCIA QUE LA FEBLE MILLORA DEL NOSTRE MERCAT DE TREBALL ES BASA EN UNA ALTA PARCIALITAT I MENORS JORNADES
INFORME SOBRE PARCIALITAT I HORES EFECTIVES DE TREBALL A CATALUNYA Novembre 2014 CCOO DE CATALUNYA DENUNCIA QUE LA FEBLE MILLORA DEL NOSTRE MERCAT DE TREBALL ES BASA EN UNA ALTA PARCIALITAT I MENORS JORNADES
Seguretat informàtica
 Informàtica i comunicacions Seguretat informàtica CFGM.SMX.M06/0.09 CFGM - Sistemes microinformàtics i xarxes Generalitat de Catalunya Departament d Ensenyament Aquesta col lecció ha estat dissenyada
Informàtica i comunicacions Seguretat informàtica CFGM.SMX.M06/0.09 CFGM - Sistemes microinformàtics i xarxes Generalitat de Catalunya Departament d Ensenyament Aquesta col lecció ha estat dissenyada
Agressions sexuals i prevenció Parlem-ne!
 Agressions sexuals i prevenció Parlem-ne! DUE Teresa Echeverría Vallejo. Hospital Clínic DUE Dolors Rodríguez Martín. Hospital Clínic Doña Soledat Julià Martí. Prof. filosofia i ètica Institut Nules Castelló
Agressions sexuals i prevenció Parlem-ne! DUE Teresa Echeverría Vallejo. Hospital Clínic DUE Dolors Rodríguez Martín. Hospital Clínic Doña Soledat Julià Martí. Prof. filosofia i ètica Institut Nules Castelló
Tàrrega, 20 de febrer de Ús del medicament veterinari en l avicultura
 Tàrrega, 20 de febrer de 2013 Ús del medicament veterinari en l avicultura Montse Rosàs i Rodoreda Veterinària Servei d Alimentació Animal i Seguretat de la Producció Ramadera Jornada Tècnica Responsabilitats
Tàrrega, 20 de febrer de 2013 Ús del medicament veterinari en l avicultura Montse Rosàs i Rodoreda Veterinària Servei d Alimentació Animal i Seguretat de la Producció Ramadera Jornada Tècnica Responsabilitats
VACANCES, PERMISOS i LLICÈNCIES a l Institut Català de la Salut
 VACANCES, PERMISOS i LLICÈNCIES VACANCES, PERMISOS i LLICÈNCIES a l Institut Català de la Salut PERSONAL LABORAL DE L INSTITUT CATALÀ DE LA SALUT (ICS) 1. VACANCES Vacances 1 mes Art. 50, Ley 7/2007 del
VACANCES, PERMISOS i LLICÈNCIES VACANCES, PERMISOS i LLICÈNCIES a l Institut Català de la Salut PERSONAL LABORAL DE L INSTITUT CATALÀ DE LA SALUT (ICS) 1. VACANCES Vacances 1 mes Art. 50, Ley 7/2007 del
Districte Universitari de Catalunya
 Proves d accés a la Universitat. Curs 2006-2007 Tecnologia industrial Sèrie 3 La prova consta de dues parts de dos exercicis cadascuna. La primera part és comuna i la segona té dues opcions (A o B), de
Proves d accés a la Universitat. Curs 2006-2007 Tecnologia industrial Sèrie 3 La prova consta de dues parts de dos exercicis cadascuna. La primera part és comuna i la segona té dues opcions (A o B), de
CIÈNCIES PER AL MÓN CONTEMPORANI
 CIÈNCIES PER AL MÓN CONTEMPORANI BLOC 2. SALUT, MALALTIA I ESTILS DE VIDA 1.- Indica si les següents afirmacions són veritat o fals: (2 punts) Curs 09-10 1. El consum de begudes alcohòliques i de drogues
CIÈNCIES PER AL MÓN CONTEMPORANI BLOC 2. SALUT, MALALTIA I ESTILS DE VIDA 1.- Indica si les següents afirmacions són veritat o fals: (2 punts) Curs 09-10 1. El consum de begudes alcohòliques i de drogues
II Jornada de la XaROH del programa Beveu Menys 15 juny 2011
 II Jornada de la XaROH del programa Beveu Menys 15 juny 2011 Difusió del BM als congressos de primària Carmen Fernández Olivas Carmen Saludes Eri Cristina Ligero Bermúdez Mª Rosa Pla Martinez Sensibilització
II Jornada de la XaROH del programa Beveu Menys 15 juny 2011 Difusió del BM als congressos de primària Carmen Fernández Olivas Carmen Saludes Eri Cristina Ligero Bermúdez Mª Rosa Pla Martinez Sensibilització
antes de estar al sol. No hay que tomar el sol poco las orejas y los labios. mucho tiempo al sol. Volver a aplicarla
 Cuida tu Piel Cuando hace buen tiempo y, sobre todo en verano, los momentos de ocio se aprovechan generalmente para estar al aire libre, disfrutando del sol en la playa, los parques, el campo y en la montaña.
Cuida tu Piel Cuando hace buen tiempo y, sobre todo en verano, los momentos de ocio se aprovechan generalmente para estar al aire libre, disfrutando del sol en la playa, los parques, el campo y en la montaña.
TÍTOL DE L EXPERIÈNCIA AQUEST MES ENTREVISTEM A...
 Generalitat de Catalunya Departament d Ensenyament Secretaria de Polítiques Educatives Subdirecció General de Llengua i Plurilingüisme Servei d Immersió i Acolliment Lingüístics Programa biblioteca escolar
Generalitat de Catalunya Departament d Ensenyament Secretaria de Polítiques Educatives Subdirecció General de Llengua i Plurilingüisme Servei d Immersió i Acolliment Lingüístics Programa biblioteca escolar
Programa Grumet Èxit Fitxes complementàries
 MESURA DE DENSITATS DE SÒLIDS I LÍQUIDS Activitat 1. a) Digueu el volum aproximat dels següents recipients: telèfon mòbil, un cotxe i una iogurt. Teniu en compte que un brik de llet té un volum de 1000cm3.
MESURA DE DENSITATS DE SÒLIDS I LÍQUIDS Activitat 1. a) Digueu el volum aproximat dels següents recipients: telèfon mòbil, un cotxe i una iogurt. Teniu en compte que un brik de llet té un volum de 1000cm3.
PROTOCOL PER AL MANEIG DEL TRASTORN PER DÈFICIT D ATENCIÓ AMB HIPERACTIVITAT (TDAH) INFANTO JUVENIL EN EL SISTEMA SANITARI CATALÀ
 PROTOCOL PER AL MANEIG DEL TRASTORN PER DÈFICIT D ATENCIÓ AMB HIPERACTIVITAT (TDAH) INFANTO JUVENIL EN EL SISTEMA SANITARI CATALÀ Barcelona, 6 de Maig del 2015 Què és el TDAH? Característiques Trastorns
PROTOCOL PER AL MANEIG DEL TRASTORN PER DÈFICIT D ATENCIÓ AMB HIPERACTIVITAT (TDAH) INFANTO JUVENIL EN EL SISTEMA SANITARI CATALÀ Barcelona, 6 de Maig del 2015 Què és el TDAH? Característiques Trastorns
La regulación de los clubes de cannabis será larga y complicada, pero las instituciones están dando los primeros pasos.
 CÀNNABIS MÒDUL II ACTIVITAT 1 Fitxa 1.1 15 anys La regulación de los clubes de cannabis será larga y complicada, pero las instituciones están dando los primeros pasos. La Agencia de Salud Pública de Cataluña
CÀNNABIS MÒDUL II ACTIVITAT 1 Fitxa 1.1 15 anys La regulación de los clubes de cannabis será larga y complicada, pero las instituciones están dando los primeros pasos. La Agencia de Salud Pública de Cataluña
NUTRICIÓ i PREVENCIÓ del CÀNCER
 NUTRICIÓ i PREVENCIÓ del CÀNCER Dr. Antonio Agudo Unitat de Nutrició i Càncer Institut Català d Oncologia (ICO-IDIBELL) Biblioteca de Bellvitge L Hospitalet de Llobregat,15 d Abril 2015 Freqüència de càncer
NUTRICIÓ i PREVENCIÓ del CÀNCER Dr. Antonio Agudo Unitat de Nutrició i Càncer Institut Català d Oncologia (ICO-IDIBELL) Biblioteca de Bellvitge L Hospitalet de Llobregat,15 d Abril 2015 Freqüència de càncer
INSTITUT GUTTMANN - DOSSIER INFORMATIU
 Aquesta carta de drets i deures dels ciutadans en relació amb la salut i l atenció sanitària ha estat aprovada amb caràcter de document programàtic a la sessió de govern del Consell Executiu de la Generalitat
Aquesta carta de drets i deures dels ciutadans en relació amb la salut i l atenció sanitària ha estat aprovada amb caràcter de document programàtic a la sessió de govern del Consell Executiu de la Generalitat
Guía de infecciones de transmisión sexual (ITS) seleccionadas
 Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
RESUM ORIENTATIU DE CONVALIDACIONS
 RESUM ORIENTATIU DE CONVALIDACIONS TIPUS DE CONVALIDACIONS Aquest document recull les possibles convalidacions de mòduls i unitats formatives del cicle formatiu de grau superior ICA0 Administració de sistemes,
RESUM ORIENTATIU DE CONVALIDACIONS TIPUS DE CONVALIDACIONS Aquest document recull les possibles convalidacions de mòduls i unitats formatives del cicle formatiu de grau superior ICA0 Administració de sistemes,
CALC 1... Introducció als fulls de càlcul
 CALC 1... Introducció als fulls de càlcul UNA MICA DE TEORIA QUÈ ÉS I PER QUÈ SERVEIX UN FULL DE CÀLCUL? Un full de càlcul, com el Calc, és un programa que permet: - Desar dades numèriques i textos. -
CALC 1... Introducció als fulls de càlcul UNA MICA DE TEORIA QUÈ ÉS I PER QUÈ SERVEIX UN FULL DE CÀLCUL? Un full de càlcul, com el Calc, és un programa que permet: - Desar dades numèriques i textos. -
Finalment, s aprofita l ordre per millorar i clarificar determinats aspectes d algunes prestacions de serveis socials.
 ORDRE BSF/127/2012, de 9 de maig, per la qual s'actualitzen el cost de referència, el mòdul social i el copagament, així com els criteris funcionals de les prestacions de la Cartera de Serveis Socials
ORDRE BSF/127/2012, de 9 de maig, per la qual s'actualitzen el cost de referència, el mòdul social i el copagament, així com els criteris funcionals de les prestacions de la Cartera de Serveis Socials
Protocol del cribratge i diagnòstic de la malaltia de Chagas en la embarassada i el nounat del Departament de Salut
 Protocol del cribratge i diagnòstic de la malaltia de Chagas en la embarassada i el nounat del Departament de Salut Carlos Rodrigo Gonzalo-de-Liria Servei de Pediatría. Hospital Germans Trias i Pujol.
Protocol del cribratge i diagnòstic de la malaltia de Chagas en la embarassada i el nounat del Departament de Salut Carlos Rodrigo Gonzalo-de-Liria Servei de Pediatría. Hospital Germans Trias i Pujol.
1 Com es representa el territori?
 Canvi de sistema de referència d ED50 a ETRS89 El sistema de referència ETRS89 és el sistema legalment vigent i oficial per a Catalunya establert pel Decret 1071/2007. Les cartografies i plànols existents
Canvi de sistema de referència d ED50 a ETRS89 El sistema de referència ETRS89 és el sistema legalment vigent i oficial per a Catalunya establert pel Decret 1071/2007. Les cartografies i plànols existents
POLÍTICA DE COOKIES. La información que le proporcionamos a continuación, le ayudará a comprender los diferentes tipos de cookies:
 POLÍTICA DE COOKIES Una "Cookie" es un pequeño archivo que se almacena en el ordenador del usuario y nos permite reconocerle. El conjunto de "cookies" nos ayuda a mejorar la calidad de nuestra web, permitiéndonos
POLÍTICA DE COOKIES Una "Cookie" es un pequeño archivo que se almacena en el ordenador del usuario y nos permite reconocerle. El conjunto de "cookies" nos ayuda a mejorar la calidad de nuestra web, permitiéndonos
Gimp 4... Retocar les imatges
 Gimp 4... Retocar les imatges FES UN TASTET, SENSE POR! Fins ara hem fet un munt de coses amb les imatges: muntatges, cares divertides, etc. Avui, retocarem les imatges per millorar-les. Observa aquestes
Gimp 4... Retocar les imatges FES UN TASTET, SENSE POR! Fins ara hem fet un munt de coses amb les imatges: muntatges, cares divertides, etc. Avui, retocarem les imatges per millorar-les. Observa aquestes
DIVISIBILITAT. Amb els nombres 5, 7 i 35 podem escriure diverses expressions matemàtiques: 5x7= 35 35 5 35
 ESO Divisibilitat 1 ESO Divisibilitat 2 A. El significat de les paraules. DIVISIBILITAT Amb els nombres 5, 7 i 35 podem escriure diverses expressions matemàtiques: 5x7= 35 35 = 7 5 35 = 5 7 35 7 0 5 35
ESO Divisibilitat 1 ESO Divisibilitat 2 A. El significat de les paraules. DIVISIBILITAT Amb els nombres 5, 7 i 35 podem escriure diverses expressions matemàtiques: 5x7= 35 35 = 7 5 35 = 5 7 35 7 0 5 35
PROBLEMES DE GENÈTICA
 PROBLEMES DE GENÈTICA 1. Certs tipus de miopia en l'espècie humana depenen d'un gen dominant (A); el gen per a la vista normal és recessiu (a). Com podran ser els fills d'un home normal i d'una dona miop,
PROBLEMES DE GENÈTICA 1. Certs tipus de miopia en l'espècie humana depenen d'un gen dominant (A); el gen per a la vista normal és recessiu (a). Com podran ser els fills d'un home normal i d'una dona miop,
Creació d un bloc amb Blogger (I)
 Creació d un bloc amb Blogger (I) Una vegada tenim operatiu un compte de correu electrònic a GMail és molt senzill crear un compte amb Blogger! Accediu a l adreça http://www.blogger.com. Una vegada la
Creació d un bloc amb Blogger (I) Una vegada tenim operatiu un compte de correu electrònic a GMail és molt senzill crear un compte amb Blogger! Accediu a l adreça http://www.blogger.com. Una vegada la
PLAZAS A SOLICITAR / PLACES A SOL LICITAR REGISTRO DE ENTRADA / REGISTRE D ENTRADA
 SOLICITUD DEL PROGRAMA DE VACACIONES PARA MAYORES CASTELLÓN SÉNIOR DE LA PROVINCIA DE CASTELLÓN. SOL LICITUD DEL PROGRAMA DE VACANCES PER A MAJORS CASTELLÓN SÉNIOR DE LA PROVÍNCIA DE CASTELLÓ. PLAZAS A
SOLICITUD DEL PROGRAMA DE VACACIONES PARA MAYORES CASTELLÓN SÉNIOR DE LA PROVINCIA DE CASTELLÓN. SOL LICITUD DEL PROGRAMA DE VACANCES PER A MAJORS CASTELLÓN SÉNIOR DE LA PROVÍNCIA DE CASTELLÓ. PLAZAS A
Feto de nalgas o situación transversa
 Información para la mujer embarazada Informació per a la dona embarassada Feto de nalgas o situación transversa Fetus de natges o situació transversa VERSIÓN CEFÁLICA EXTERNA VERSIÓ CEFÀLICA EXTERNA FETO
Información para la mujer embarazada Informació per a la dona embarassada Feto de nalgas o situación transversa Fetus de natges o situació transversa VERSIÓN CEFÁLICA EXTERNA VERSIÓ CEFÀLICA EXTERNA FETO
Las infecciones de transmisión sexual. Gonococia. Preguntas y respuestas
 Las infecciones de transmisión sexual Gonococia Preguntas y respuestas Qué es la gonococia? Es una infección causada por la bacteria Neisseria gonorrhoeae o gonococo, y forma parte del grupo de las infecciones
Las infecciones de transmisión sexual Gonococia Preguntas y respuestas Qué es la gonococia? Es una infección causada por la bacteria Neisseria gonorrhoeae o gonococo, y forma parte del grupo de las infecciones
CASOS PRÀCTICS EXAMEN DE MERCADERIES CASOS PRÁCTICOS EXAMEN DE MERCANCIAS
 CASOS PRÀCTICS EXAMEN DE MERCADERIES CASOS PRÁCTICOS EXAMEN DE MERCANCIAS 1.- L'empresa COMUNLLAMP, SL i CONFITADOS, SL contracten a Logroño (La Rioja) la realització d'un transport de 30 TM de fruita
CASOS PRÀCTICS EXAMEN DE MERCADERIES CASOS PRÁCTICOS EXAMEN DE MERCANCIAS 1.- L'empresa COMUNLLAMP, SL i CONFITADOS, SL contracten a Logroño (La Rioja) la realització d'un transport de 30 TM de fruita
Las infecciones de transmisión sexual. Infección por. Clamidias. Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
a e Sondaje vesical GUÍAS DE RECOMENDACIONES AL ALTA
 a e Sondaje vesical GUÍAS DE RECOMENDACIONES AL ALTA GUÍAS DE RECOMENDACIONES AL ALTA Se le ha proporcionado este folleto porque lleva usted instalado un sondaje vesical. Para asegurar el buen funcionamiento
a e Sondaje vesical GUÍAS DE RECOMENDACIONES AL ALTA GUÍAS DE RECOMENDACIONES AL ALTA Se le ha proporcionado este folleto porque lleva usted instalado un sondaje vesical. Para asegurar el buen funcionamiento
Criteris de no-assistència de l alumnat a l escola o a la llar d infants durant un període de temps determinat a causa de malalties transmissibles
 Criteris de no-assistència de l alumnat a l escola o a la llar d infants durant un període de temps determinat a causa de malalties transmissibles Exclusió escolar Subdirecció de Vigilància i Resposta
Criteris de no-assistència de l alumnat a l escola o a la llar d infants durant un període de temps determinat a causa de malalties transmissibles Exclusió escolar Subdirecció de Vigilància i Resposta
GUIA RÀPIDA DE TRADUCCIÓ AMB EL GOOGLE TRANSLATE
 Assessorament Lingüístic i Terminologia Serveis Lingüístics Melcior de Palau, 140 08014 Barcelona Tel. 934 035 478 Fax 934 035 484 assessorament.sl@ub.edu www.ub.edu/sl/alt GUIA RÀPIDA DE TRADUCCIÓ AMB
Assessorament Lingüístic i Terminologia Serveis Lingüístics Melcior de Palau, 140 08014 Barcelona Tel. 934 035 478 Fax 934 035 484 assessorament.sl@ub.edu www.ub.edu/sl/alt GUIA RÀPIDA DE TRADUCCIÓ AMB
DOSSIER DE PRESENTACIÓ DE L ESPAI DE DEURES, UN PROJECTE DE REFORÇ ESCOLAR A SANTS, HOSTAFRANCS I LA BORDETA
 DOSSIER DE PRESENTACIÓ DE L ESPAI DE DEURES, UN PROJECTE DE REFORÇ ESCOLAR A SANTS, HOSTAFRANCS I LA BORDETA Què és? L Espai de deures és un projecte que vol contribuir a reduir l elevat índex de fracàs
DOSSIER DE PRESENTACIÓ DE L ESPAI DE DEURES, UN PROJECTE DE REFORÇ ESCOLAR A SANTS, HOSTAFRANCS I LA BORDETA Què és? L Espai de deures és un projecte que vol contribuir a reduir l elevat índex de fracàs
MANUAL D EDUCACIÓ PER A UN SEXE MÉS SEGUR EN L ÀMBIT DE LES DROGODEPENDÈNCIES
 MANUAL D EDUCACIÓ PER A UN SEXE MÉS SEGUR EN L ÀMBIT DE LES DROGODEPENDÈNCIES MANUAL D EDUCACIÓ PER A UN SEXE MÉS SEGUR EN L ÀMBIT DE LES DROGODEPENDÈNCIES AUTORES CRISTINA VISIERS I CLARA VALVERDE DIRECTOR
MANUAL D EDUCACIÓ PER A UN SEXE MÉS SEGUR EN L ÀMBIT DE LES DROGODEPENDÈNCIES MANUAL D EDUCACIÓ PER A UN SEXE MÉS SEGUR EN L ÀMBIT DE LES DROGODEPENDÈNCIES AUTORES CRISTINA VISIERS I CLARA VALVERDE DIRECTOR
L APARELL CIRCULATORI
 L APARELL CIRCULATORI NOM... CURS... L'aparell circulatori està format pel cor i els vasos sanguinis. El cor impulsa la sang pels vasos sanguinis, que recorren tot el cos. La funció principal de la circulació
L APARELL CIRCULATORI NOM... CURS... L'aparell circulatori està format pel cor i els vasos sanguinis. El cor impulsa la sang pels vasos sanguinis, que recorren tot el cos. La funció principal de la circulació
Pel meu futur fill, des d avui mateix Respiro Salut
 Pel meu futur fill, des d avui mateix Respiro Salut Pel meu futur fill, des d avui mateix... L embaràs és una etapa molt important: el teu futur fill o filla va creixent i has de tenir una cura especial
Pel meu futur fill, des d avui mateix Respiro Salut Pel meu futur fill, des d avui mateix... L embaràs és una etapa molt important: el teu futur fill o filla va creixent i has de tenir una cura especial
L objectiu d aquest protocol és establir uns criteris comuns per tal de:
 2.2 Brucel losi OBJECTE L objectiu d aquest protocol és establir uns criteris comuns per tal de: Realitzar la vigilància mèdica dels treballadors exposats o en contacte amb animals infectats per brucel
2.2 Brucel losi OBJECTE L objectiu d aquest protocol és establir uns criteris comuns per tal de: Realitzar la vigilància mèdica dels treballadors exposats o en contacte amb animals infectats per brucel
Districte Universitari de Catalunya
 Proves dʼaccés a la Universitat. Curs 2011-2012 Geografia Sèrie 4 Escolliu UNA de les dues opcions (A o B). OPCIÓ A Exercici 1 [5 punts] Observeu el mapa següent i responeu a les qüestions plantejades.
Proves dʼaccés a la Universitat. Curs 2011-2012 Geografia Sèrie 4 Escolliu UNA de les dues opcions (A o B). OPCIÓ A Exercici 1 [5 punts] Observeu el mapa següent i responeu a les qüestions plantejades.
Noves tecnologies i comunicació 2.0 Usos i potencialitats del branding de les empreses en temps de crisi. Assumpció Huertas
 Noves tecnologies i comunicació 2.0 Usos i potencialitats del branding de les empreses en temps de crisi Assumpció Huertas Valls, 24 d abril de 2013 CRISI Moltes empreses deixen de fer comunicació. Això
Noves tecnologies i comunicació 2.0 Usos i potencialitats del branding de les empreses en temps de crisi Assumpció Huertas Valls, 24 d abril de 2013 CRISI Moltes empreses deixen de fer comunicació. Això
A.1 Dar una expresión general de la proporción de componentes de calidad A que fabrican entre las dos fábricas. (1 punto)
 e-mail FIB Problema 1.. @est.fib.upc.edu A. En una ciudad existen dos fábricas de componentes electrónicos, y ambas fabrican componentes de calidad A, B y C. En la fábrica F1, el porcentaje de componentes
e-mail FIB Problema 1.. @est.fib.upc.edu A. En una ciudad existen dos fábricas de componentes electrónicos, y ambas fabrican componentes de calidad A, B y C. En la fábrica F1, el porcentaje de componentes
MANUAL D ÚS DEL GEOSERVEI WPS DE CARRERS I ADRECES POSTALS. 2. Característiques generals del geoservei WPS de carrers i adreces postals
 MANUAL D ÚS DEL GEOSERVEI WPS DE CARRERS I ADRECES POSTALS 1. Introducció Els serveis WPS en general permeten invocar geoprocessos distribuïts que possibilitien homogeneïtzar l'extracció, càlcul, transformació,
MANUAL D ÚS DEL GEOSERVEI WPS DE CARRERS I ADRECES POSTALS 1. Introducció Els serveis WPS en general permeten invocar geoprocessos distribuïts que possibilitien homogeneïtzar l'extracció, càlcul, transformació,
CONVOCATÒRIA DE BEQUES PROGRAMA EAGLE
 CONVOCATÒRIA DE BEQUES PROGRAMA EAGLE 1. DEFINICIÓ: PER COMBINAR ESTUDIS AMB PERFECCIONAMENT DE GOLF Aquest Programa, va dirigit a nois i noies jugadors catalans, de nacionalitat espanyola i amb 2 anys,
CONVOCATÒRIA DE BEQUES PROGRAMA EAGLE 1. DEFINICIÓ: PER COMBINAR ESTUDIS AMB PERFECCIONAMENT DE GOLF Aquest Programa, va dirigit a nois i noies jugadors catalans, de nacionalitat espanyola i amb 2 anys,
Qüestionari d avaluació
 Qüestionari d avaluació 2010 Guia d instruccions per complimentar el model de qüestionari d avaluació. març 2010 GS012010QP10001 I RESOLUCIÓ 2010 La Resolució TRE/3767/2009, de 30 de novembre (DOGC. Núm.5545,
Qüestionari d avaluació 2010 Guia d instruccions per complimentar el model de qüestionari d avaluació. març 2010 GS012010QP10001 I RESOLUCIÓ 2010 La Resolució TRE/3767/2009, de 30 de novembre (DOGC. Núm.5545,
Generalitat de Catalunya Departament de Salut Direcció General de Salut Pública
 Recomanacions de profilaxi antitetànica per als adults, a Catalunya Introducció El mes d abril de 2008, la del va establir unes recomanacions provisionals sobre la utilització de la vacuna Td, a causa
Recomanacions de profilaxi antitetànica per als adults, a Catalunya Introducció El mes d abril de 2008, la del va establir unes recomanacions provisionals sobre la utilització de la vacuna Td, a causa
CAMPS DE FORÇA CONSERVATIUS
 El treball fet per les forces del camp per a traslladar una partícula entre dos punts, no depèn del camí seguit, només depèn de la posició inicial i final. PROPIETATS: 1. El treball fet pel camp quan la
El treball fet per les forces del camp per a traslladar una partícula entre dos punts, no depèn del camí seguit, només depèn de la posició inicial i final. PROPIETATS: 1. El treball fet pel camp quan la
MICROSOFT OFFICE OUTLOOK 2003
 MICROSOFT OFFICE OUTLOOK 2003 Configuració d un compte amb Microsoft Exchange Servidor de Microsoft Exchange: servei de correu electrònic basat en Microsoft Exchange on les característiques més importants
MICROSOFT OFFICE OUTLOOK 2003 Configuració d un compte amb Microsoft Exchange Servidor de Microsoft Exchange: servei de correu electrònic basat en Microsoft Exchange on les característiques més importants
3r a 4t ESO INFORMACIÓ ACADÈMICA I D OPTATIVES
 r a 4t ESO INFORMACIÓ ACADÈMICA I D OPTATIVES Camí DE SON CLADERA, 20-07009 Palma Tel. 971470774 Fax 971706062 e-mail: iesjuniperserra@educacio.caib.es Pàgina Web: http://www.iesjuniperserra.net/ ORIENTACIÓ
r a 4t ESO INFORMACIÓ ACADÈMICA I D OPTATIVES Camí DE SON CLADERA, 20-07009 Palma Tel. 971470774 Fax 971706062 e-mail: iesjuniperserra@educacio.caib.es Pàgina Web: http://www.iesjuniperserra.net/ ORIENTACIÓ
TEMA 2 LA MECÀNICA DEL MOVIMENT
 TEMA 2 LA MECÀNICA DEL MOVIMENT ÍNDEX: Introducció 2.1.- Les palanques de moviment. 2.2.- Eixos i Plans de moviment. 2.3.- Tipus de moviment INTRODUCCIÓ En aquest tema farem un estudi del cos des del punt
TEMA 2 LA MECÀNICA DEL MOVIMENT ÍNDEX: Introducció 2.1.- Les palanques de moviment. 2.2.- Eixos i Plans de moviment. 2.3.- Tipus de moviment INTRODUCCIÓ En aquest tema farem un estudi del cos des del punt
