Exposición laboral a los virus de la hepatitis B y C y al virus de la inmunodeficiencia humana 1
|
|
|
- Andrea Murillo Camacho
- hace 8 años
- Vistas:
Transcripción
1 Temas de actualidad / Current topics Exposición laboral a los virus de la hepatitis B y C y al virus de la inmunodeficiencia humana 1 Este informe actualiza y consolida las anteriores directrices del Servicio de Salud Pública de los Estados Unidos de América (EE. UU.) y las recomendaciones sobre la conducta clínica a adoptar ante la exposición laboral de los trabajadores sanitarios a los virus de la hepatitis B (VHB) y C (VHC) y al virus de la inmunodeficiencia humana (VIH). Estas recomendaciones se irán actualizando a medida que se vaya obteniendo más información. El personal sanitario se define aquí como cualquier persona cuya actividad implique contacto con pacientes o con sangre u otros líquidos corporales de pacientes en un servicio sanitario, un laboratorio o una actividad de seguridad pública. Una exposición que pueda poner al personal sanitario en riesgo de contraer una infección por VHB, VHC o VIH se define como una lesión percutánea o el contacto de una membrana mucosa o de la piel no intacta con tejidos, sangre u otros líquidos corporales potencialmente infecciosos. Además de la sangre y de los líquidos corporales que contengan sangre visible, también se consideran potencialmente infecciosos el semen y las secreciones vaginales, a pesar de que no se han visto implicados en la transmisión al personal sanitario. Los líquidos cefalorraquídeo, sinovial, pleural, peritoneal, pericárdico y amniótico se consideran asimismo potencialmente infecciosos, pero se desconoce el riesgo de transmisión a partir de ellos. En cambio, las heces, las secreciones nasales, la saliva, el esputo, el sudor, las lágrimas, la orina y los vómitos no se consideran potencialmente infecciosos, a no ser que contengan sangre, y el riesgo es extremadamente bajo. Palabras clave: virus de la hepatitis B, virus de la hepatitis C, virus de la inmunodeficiencia humana, exposición laboral, profilaxis. 1 Basado en el documento Updated U.S. Public Health Service guidelines for the management of occupational exposures to HBV, HVC, and HIV and recommendations for postexposure prophylaxis, elaborado bajo los auspicios del Servicio de Salud Pública (Public Health Service) de los Estados Unidos de América, con la participación de los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention), la Administración de Alimentos y Medicamentos (Food and Drug Administration), la Administración de Recursos y Servicios de Salud (Health Resources and Services Administration) y los Institutos Nacionales de Salud (National Institutes of Health). El documento se publicó originalmente en la revista Morbidity and Mortality Weekly Report (MMWR 2001;50(RR-11):1 42) y está disponible a texto completo, en inglés, en los sitios de Internet mmwr/preview/mmwrhtml/rr5011a1.htm y mmwr/ PDF/rr/rr5011.pdf TRANSMISIÓN LABORAL DEL VHB Riesgo de transmisión laboral del VHB El riesgo de infección por VHB está relacionado principalmente con el grado de contacto con la sangre en el lugar de trabajo, pero también con la positividad o negatividad del antígeno e del VHB (HBeAg) en la fuente del contacto. Aunque las lesiones percutáneas se encuentran entre los modos más eficientes de transmisión del VHB, probablemente solo sean responsables de una minoría de las infecciones del personal sanitario. El VHB sobrevive al menos 1 semana en sangre seca a temperatura ambiente y es probable que las infecciones que 132 Temas de actualidad Current topics
2 ocurren en el personal sanitario sin antecedentes de exposición no laboral ni de lesiones percutáneas laborales se deban a la exposición directa o indirecta a sangre o líquidos corporales que inoculan el VHB en pequeñas lesiones cutáneas (arañazos, abrasiones, quemaduras) o en las superficies mucosas. La sangre es el líquido corporal que contiene mayores títulos de VHB y constituye el vehículo de transmisión más importante en el medio laboral sanitario. La mayoría de los demás líquidos corporales no son vehículos de transmisión eficientes, dado que contienen pequeñas cantidades de partículas infecciosas, aunque contengan títulos elevados de antígeno de superficie del VHB (HBsAg). En los años setenta, la seroprevalencia de la infección por VHB en el personal sanitario era unas 10 veces mayor que en la población general. Este alto riesgo llevó a la institución de la vacunación rutinaria del personal sanitario antes de la exposición y a la reglamentación de precauciones para evitar la exposición a la sangre y a otros líquidos corporales potencialmente infecciosos. La puesta en práctica de estas medidas ha proporcionado una reducción drástica de la incidencia de la infección por VHB en el personal sanitario. Profilaxis tras la exposición al VHB Eficacia. En el ámbito laboral, la administración de múltiples dosis de inmunoglobulinas anti-hepatitis B (HBIg) iniciada en la semana posterior a la exposición a sangre HBsAg + proporciona una protección estimada del 75% frente a la infección por VHB. Aunque no se ha investigado la eficacia de la combinación de HBIg con la vacuna contra la hepatitis B en este ámbito, su mayor eficacia en la protección frente a la transmisión perinatal lleva a pensar que también podría ser más eficaz frente a la transmisión laboral. Además, las personas que necesitan profilaxis tras la exposición en el ámbito laboral deberían ser vacunadas porque generalmente corren un riesgo continuo de exposición al VHB. Seguridad. Las vacunas contra la hepatitis B son seguras en lactantes, niños y adultos. Sus efectos colaterales más frecuentes son el dolor en la zona de inyección y la fiebre ligera a moderada. La incidencia de reacciones anafilácticas es muy baja (1 por dosis de vacuna distribuidas) y en ningún caso han sido mortales. Aunque se han descrito algunos casos, no hay pruebas de la existencia de una relación causal entre la vacunación frente a la hepatitis B y la esclerosis múltiple, la neuritis óptica, la artritis reumatoidea y otras enfermedades autoinmunes. Tampoco hay pruebas de la transmisión del VHB, VHC o VIH a través de las HBIg comerciali- zadas en los EE. UU. Cuando las HBIg se administran de la forma recomendada, los efectos adversos graves son raros, aunque puede aparecer dolor en la zona de inyección, urticaria o angioedema. Las reacciones anafilácticas también son raras. Como estas reacciones son potencialmente mortales, su aparición tras la administración de una dosis de vacuna o de HBIg contraindica la administración de nuevas dosis. Ni el embarazo ni la lactancia se consideran contraindicaciones para la vacunación ni para la administración de HBIg. TRANSMISIÓN LABORAL DEL VHC Riesgo de transmisión laboral del VHC El VHC no se transmite de forma eficiente mediante la exposición laboral a la sangre. La incidencia media de seroconversión tras la exposición percutánea accidental es del 1,8% (0 a 7%). La transmisión tras la exposición de las membranas mucosas a la sangre es rara y no se ha documentado ningún caso tras la exposición de la piel intacta o no intacta. Al contrario de lo que ocurre con el VHB, los datos epidemiológicos indican que la contaminación ambiental con sangre infectada no constituye un factor de riesgo importante en el ámbito laboral. El riesgo de transmisión tras la exposición a tejidos o líquidos corporales infectados distintos de la sangre no se ha cuantificado nunca, pero es de esperar que sea bajo. Conducta clínica tras la exposición al VHC El Comité Asesor sobre Prácticas de Inmunización (Advisory Committee on Immunization Practices) de los EE. UU. concluyó que no se justifica el uso de inmunoglobulinas en la profilaxis tras la exposición al VHC. Por otro lado, no hay ensayos clínicos sobre la profilaxis con antivíricos (por ejemplo, interferón, con o sin ribavirina), fármacos que no han sido aprobados para esta indicación por la Administración de Alimentos y Medicamentos (Food and Drug Administration) de los EE. UU. En ausencia de profilaxis, las recomendaciones acerca de la conducta clínica a adoptar tras la exposición están dirigidas a la identificación rápida de la enfermedad crónica para iniciar el tratamiento. Teóricamente, la administración de antivíricos en cuanto se detecte la presencia de ARN del VHC podría evitar la enfermedad crónica, pero no se han realizado estudios sobre la eficacia del tratamiento de la infección aguda en individuos sin signos de hepatopatía, esto es, ARN del VHC positivo desde hace menos de 6 meses y concentraciones normales de Rev Panam Salud Publica/Pan Am J Public Health 11(2),
3 alanina aminotransferasa (ALT); en la infección crónica por VHC, la eficacia de los antivíricos solo está demostrada en pacientes que ya tenían signos de hepatopatía crónica (concentraciones anormales de ALT). Por otra parte, el tratamiento iniciado tempranamente en el curso de la infección crónica (6 meses después del inicio de la infección) podría ser tan eficaz como el tratamiento iniciado durante la infección aguda. Además, hay que tener en cuenta que la infección se resuelve espontáneamente en un 15 a 25% de los pacientes con infección aguda por VHC. En resumen, no hay datos suficientes para recomendar el tratamiento de la infección aguda. TRANSMISIÓN LABORAL DEL VIH Riesgo de transmisión laboral del VIH En estudios prospectivos del personal sanitario, el riesgo medio estimado de transmisión del VIH es del 0,3% (intervalo de confianza del 95% [IC95%] = 0,2 a 0,5%) tras la exposición percutánea a sangre infectada, del 0,09% (IC95% = 0,006 a 0,5%) tras la exposición de una membrana mucosa, y todavía menor tras la exposición de piel no intacta. El riesgo tras la exposición a tejidos o líquidos corporales distintos de la sangre no se ha cuantificado, pero probablemente sea bastante menor que tras la exposición a la sangre. Los estudios epidemiológicos y de laboratorio señalan varios factores que podrían alterar el riesgo de transmisión tras la exposición laboral, tales como la cantidad de sangre implicada en la exposición, la exposición a la sangre de pacientes en fase terminal o las defensas del huésped. Fundamento de la profilaxis tras la exposición al VIH Papel de la patogénesis de la infección. La infección sistémica no se produce inmediatamente después de la exposición, lo cual deja un breve período de tiempo durante el cual es posible que la administración de antirretrovíricos permita modificar o evitar la replicación del virus. Eficacia de la profilaxis con antirretrovíricos en estudios con animales. Estudios recientes en animales han proporcionado pruebas alentadoras de la eficacia de la quimioprofilaxis tras la exposición y han demostrado que la eficacia disminuye a medida que aumenta el tamaño del inóculo, se retrasa el inicio de la profilaxis, se acorta su duración o se reducen las dosis de antirretrovíricos. Eficacia de la profilaxis con antirretrovíricos en estudios con humanos. Existe escasa información que permita evaluar la eficacia de la profilaxis tras la exposición en el ser humano. Como la seroconversión es rara tras la exposición laboral a sangre infectada por el VIH, serían necesarios varios miles de profesionales sanitarios expuestos para demostrar formalmente la eficacia en un ensayo clínico prospectivo. En un estudio retrospectivo de casos y controles, la administración de zidovudina tras la exposición se asoció con una reducción del riesgo de infección en aproximadamente un 81% (IC95%: 43 a 94%), después de controlar otros factores de riesgo de transmisión. Otro dato favorable a la eficacia de la profilaxis es la experiencia existente con la profilaxis de la transmisión maternoinfantil, aunque es posible que estos datos no sean directamente aplicables a la profilaxis tras la exposición del personal sanitario. Fracasos de la profilaxis tras la exposición. En el personal sanitario se han descrito al menos 21 casos en los que la profilaxis tras la exposición ha fracasado, a lo cual puede haber contribuido no solo la posible participación de cepas de VIH resistentes a los antirretrovíricos, sino también la exposición a grandes inóculos, el retraso en el inicio de la profilaxis o su corta duración y, posiblemente, factores relacionados con el huésped y con la fuente del contacto. Antirretrovíricos para la profilaxis tras la exposición Existen tres clases de antirretrovíricos para el tratamiento de la infección por VIH: inhibidores de la proteasa e inhibidores nucleosídicos y no nucleosídicos de la transcriptasa inversa. La elección de los fármacos a utilizar en la profilaxis tras la exposición y las decisiones sobre cuándo cambiar el régimen son en gran medida empíricas. Aunque existen directrices para el tratamiento de la infección por VIH, se desconoce su aplicabilidad a la profilaxis tras la exposición. En el tratamiento de la infección, la politerapia ha demostrado ser superior a la monoterapia en lo que se refiere a la reducción tanto de la carga vírica como de la incidencia de infecciones oportunistas y de la mortalidad o a la postergación de la aparición de resistencia. Aunque se podría justificar la administración de un régimen con tres fármacos en las exposiciones con gran riesgo de transmisión, no se sabe si en las exposiciones de bajo riesgo estaría justificado el mayor riesgo de efectos tóxicos de los regímenes con tres fármacos. Las combinaciones de inhibidores nucleosídicos de la transcriptasa inversa que se pueden 134 Temas de actualidad Current topics
4 considerar para la profilaxis tras la exposición son zidovudina y lamivudina, lamivudina y estavudina, y estavudina y didanosina. En directrices anteriores del Servicio de Salud Pública de los EE. UU. se consideraba que la combinación de primera elección era zidovudina y lamivudina, pero datos recientes indican que las mutaciones asociadas con la resistencia a estos dos fármacos pueden ser frecuentes en algunas zonas. Por lo tanto, pueden ser preferibles otras combinaciones. Toxicidad e interacciones farmacológicas de los antirretrovíricos. Un importante objetivo de la profilaxis tras la exposición consiste en completar un régimen de 4 semanas de duración, por lo que hay que tener en cuenta el perfil de toxicidad de los antirretrovíricos. Todos ellos producen efectos colaterales, pero los estudios sobre esta cuestión han sido realizados principalmente en individuos con enfermedad avanzada y sus resultados podrían no reflejar lo que ocurre en personas no infectadas. Los efectos colaterales de los inhibidores nucleosídicos de la transcriptasa inversa son fundamentalmente gastrointestinales, pero la didanosina se ha asociado a casos de pancreatitis, algunos de ellos mortales, en pacientes tratados durante más de 4 semanas. Los inhibidores de la proteasa se han asociado a la aparición de diabetes y a la exacerbación de la diabetes preexistente, a hiperglucemia, cetoacidosis diabética y dislipidemia. El indinavir se ha asociado a nefrolitiasis, cuya incidencia se puede reducir bebiendo al menos 1,5 L de líquidos al día, y el nelfinavir a diarrea. Los inhibidores no nucleosídicos de la transcriptasa inversa se han asociado a reacciones cutáneas, incluidos varios casos potencialmente mortales de síndrome de Stevens-Johnson y necrólisis epidérmica tóxica. En pacientes tratados con nevirapina se han producido casos de hepatotoxicidad, incluidos algunos de necrosis hepática mortal, y el efavirenz se ha asociado a efectos colaterales del sistema nervioso central. Además, todos los antirretrovíricos pueden producir interacciones farmacológicas potencialmente graves con muchos otros fármacos, por lo que es necesaria una cuidadosa investigación de todas las medicaciones tomadas por el paciente antes de prescribir un régimen profiláctico. Toxicidad de la profilaxis tras la exposición. Cerca del 50% del personal sanitario sufre síntomas adversos durante la profilaxis y cerca del 33% la abandona por este motivo. Algunos estudios han demostrado que los efectos colaterales y la interrupción de la profilaxis son más frecuentes en el personal sanitario que está tomando regímenes profilácticos con tres fármacos, en comparación con los que solo toman dos fármacos. En algunos casos puede tratarse de acontecimientos adversos graves, tales como nefrolitiasis, hepatitis y hepatotoxicidad, pancitopenia, reacciones cutáneas y rabdomiólisis. Resistencia a los antirretrovíricos. Se puede producir resistencia a cualquiera de los antirretrovíricos existentes y es frecuente la resistencia cruzada entre fármacos de la misma clase. También se ha descrito la transmisión laboral de cepas de VIH resistentes, pese a la profilaxis con regímenes combinados. No obstante, todavía no se conoce bien la importancia de la exposición a virus resistentes. La realización de pruebas de resistencia en el momento de la exposición carece de importancia práctica, dado que, por el tiempo que tardan en obtenerse (1 a 2 semanas, como mínimo), los resultados no influirán en la elección del régimen inicial. Además, tampoco se sabe si es necesario modificar el régimen profiláctico después de la obtención de dichos resultados, ni hay datos que indiquen que esas modificaciones influyan en el desenlace. Uso de la profilaxis tras la exposición en hospitales de los EE. UU. En 47 hospitales, entre junio de 1996 y noviembre de 2000 se notificaron exposiciones a sangre y líquidos corporales. De los casos en los que se conocía la fuente de la exposición, el 6% eran positivos para el VIH, el 74% negativos y en el 20% restante se desconocía el estado serológico. El 63% del personal sanitario expuesto a fuentes positivas inició la profilaxis, y el 54% la tomó durante un mínimo de 20 días. En el 46% de los casos solo fue necesario un régimen con dos fármacos (exposición mucocutánea o lesión percutánea superficial en la que la fuente no padecía sida terminal ni enfermedad aguda por VIH); los demás tomaron tres o más fármacos. RECOMENDACIONES SOBRE LA CONDUCTA CLÍNICA A ADOPTAR ANTE EL PERSONAL SANITARIO POTENCIALMENTE EXPUESTO AL VHB, VHC O VIH La prevención de la exposición sigue siendo la principal estrategia para reducir las infecciones laborales por patógenos de origen hemático, pero no las evita totalmente. Las organizaciones sanitarias deben poner a disposición de su personal un sistema que incluya protocolos escritos para la rápida notificación, investigación, asesoramiento, tratamiento y seguimiento de las exposiciones laborales que puedan poner al personal sanitario en riesgo de contraer estas infecciones. Asimismo deben tener HBIg, vacunas contra la hepatitis B y antirretrovíricos disponibles para ser administrados en el momento oportuno. Los profesionales sanitarios deben Rev Panam Salud Publica/Pan Am J Public Health 11(2),
5 CUADRO 1. Recomendaciones sobre la conducta clínica ante la exposición laboral a la sangre u otros materiales potencialmente contaminados Cuidado inmediato de la zona expuesta Lavar las heridas con agua y jabón Lavar las membranas mucosas con agua Determinar el riesgo asociado a la exposición, en función de Tipo de líquido corporal implicado (sangre, líquidos corporales visiblemente sanguinolentos, otros líquidos corporales o tejidos potencialmente infecciosos, concentrados de virus) Tipo de exposición (lesión percutánea, exposición de membrana mucosa o piel no intacta, mordeduras causantes de exposición a sangre) Investigar la fuente de la exposición Evaluar el riesgo de infección con base en la información disponible Investigar la presencia de HBsAg y anticuerpos anti-vhc y anti-vih Evaluar el riesgo de exposición a las infecciones por VHB, VHC y VIH en fuentes desconocidas No analizar la presencia de virus en agujas y jeringuillas desechadas Investigar al individuo expuesto Evaluar su inmunidad frente a la hepatitis B (antecedentes de vacunación y respuesta a la misma) Administrar profilaxis tras las exposiciones que suponen riesgo de transmisión VHB: ver cuadro 5 VHC: no se recomienda la profilaxis VIH: ver cuadros 7 y 8 Iniciar la profilaxis cuanto antes (a ser posible, en un plazo de horas) Realizar prueba de embarazo en toda mujer en edad fértil que no se sepa embarazada Buscar asesoramiento de un experto si se sospecha resistencia a los antivíricos Administrar la profilaxis durante 4 semanas, siempre que sea tolerada Realizar pruebas de seguimiento y proporcionar asesoramiento Aconsejar la búsqueda de atención médica ante cualquier enfermedad aguda durante el seguimiento Exposiciones al VHB Determinar los anticuerpos anti-hbs 1 a 2 meses después de la última dosis de la vacuna La respuesta de anticuerpos no es valorable si se administraron HBIg en los 3 a 4 meses anteriores Exposiciones al VHC Determinar los anticuerpos anti-vhc y la ALT tras la exposición y 4 a 6 meses más tarde Determinar el RNA del VHC a las 4 a 6 semanas si se desea un diagnóstico más temprano de la infección Confirmar con otras pruebas los inmunoensayos enzimáticos repetidamente positivos para anticuerpos anti-vhc Exposiciones al VIH Determinar anticuerpos anti-vih al menos durante 6 meses tras la exposición (p.e.: 6 semanas y 3 y 6 meses) Determinar anticuerpos anti-vih ante la aparición de enfermedad compatible con síndrome retrovírico agudo Aconsejar precauciones para evitar la transmisión secundaria durante el período de seguimiento Examinar a los receptores de profilaxis pasadas 72 h y vigilar la toxicidad de los fármacos al menos 2 semanas Anti-HBs: anticuerpos frente al antígeno de superficie de la hepatitis B. HBIg: inmunoglobulinas anti-hepatitis B. ALT: alanina aminotransferasa. estar informados del riesgo de contraer estas infecciones y de su profilaxis, incluida la necesidad de estar vacunados contra la hepatitis B. El cuadro 1 resume la conducta clínica a adoptar ante la exposición laboral del personal sanitario a la sangre y otros materiales potencialmente contaminados por estos tres virus. Vacunación contra la hepatitis B Toda persona cuyas tareas impliquen contacto con sangre, líquidos corporales contaminados con sangre, otros líquidos corporales u objetos punzantes debe estar vacunada contra la hepatitis B. No está indicado el examen serológico previo en quienes se vayan a vacunar debido a su riesgo laboral. La vacuna contra la hepatitis B debe inyectarse siempre por vía intramuscular en el deltoides y se puede administrar al mismo tiempo que otras vacunas, pues no interfiere con la respuesta de anticuerpos a estas. Si la vacunación se interrumpe tras la primera dosis, la segunda se debe administrar cuanto antes; entre la segunda dosis y la tercera debe haber un intervalo de al menos 2 meses. El personal sanitario en riesgo debe someterse a una prueba de anticuerpos anti-hbs 1 a 2 meses después de completar las tres dosis de la vacunación. Si no ha habido respuesta (anti-hbs < 10 mui/ml) se debe administrar una segunda tanda de tres dosis o determinar si el individuo es HBsAg +. Tras la segunda tanda se deben repetir las pruebas de anti- 136 Temas de actualidad Current topics
6 cuerpos y la probabilidad de que se produzca una respuesta es del 30 a 50%. Si la persona es HBsAg + se le debe asesorar sobre la necesidad de someterse a un examen médico y cómo evitar la transmisión del VHB a terceros. Las personas HBsAg que no respondan a la vacunación se deben considerar susceptibles a la infección y ser informadas tanto de las precauciones que deben tomar para evitar la infección como de la necesidad de recibir profilaxis con HBIg en caso de exposición segura o probable a sangre HBsAg +. Tratamiento de la zona de exposición Las heridas y zonas cutáneas que hayan estado en contacto con sangre o líquidos corporales deben lavarse con agua y jabón, y las membranas mucosas, con agua. No hay pruebas de que la aplicación de antisépticos a las heridas reduzca el riesgo de transmisión, pero tampoco está contraindicada. No se recomienda la aplicación de cáusticos ni la inyección de antisépticos o desinfectantes en la herida. Notificación de la exposición Las circunstancias en las que tuvo lugar la exposición laboral y la conducta clínica adoptada se deben registrar en la historia clínica (cuadro 2), siguiendo las normas que rigen el registro y notificación de las lesiones y exposiciones laborales. Investigación de la exposición y de la fuente de exposición Investigación de la exposición. Se debe investigar el potencial de la exposición para transmitir cualquiera de los tres virus en función del tipo de sustancia implicada y de la vía y gravedad de la exposición (cuadro 3). Investigación de la fuente de exposición. Tan pronto como sea posible, se debe investigar la posible existencia de infección por VHB, VHC o VIH en toda persona cuya sangre o algún otro líquido corporal haya sido fuente de una exposición laboral (cuadro 4). Conducta clínica ante la exposición al VHB Para decidir la necesidad de administrar profilaxis hay que tener en cuenta el estado del HBsAg CUADRO 2. Recomendaciones sobre el contenido de la notificación de la exposición laboral Fecha y hora de la exposición. Detalles sobre el procedimiento realizado y cómo y cuándo ocurrió la exposición; en caso de que estuviera relacionada con un instrumento punzante, tipo y marca del instrumento y fase de su manipulación en la que se produjo la exposición Detalles sobre la exposición, incluidos el tipo y la cantidad de líquido u otro material implicado y la gravedad de la exposición (por ejemplo, en el caso de una exposición percutánea, profundidad de la lesión y existencia o no de inyección) Detalles sobre la fuente de la exposición (por ejemplo, si contenía VHB, VHC o VIH y, en el caso de que contuviera VIH, estadio de la enfermedad, antecedentes de tratamiento con antirretrovíricos, carga vírica e información sobre la resistencia a los antirretrovíricos) Detalles sobre el individuo expuesto (por ejemplo, si está vacunado contra la hepatitis B) Detalles sobre el asesoramiento, la conducta clínica tras la exposición y el seguimiento VHB: virus de la hepatitis B. VHC: virus de la hepatitis C. VIH: virus de la inmunodeficiencia humana. en la fuente de exposición y el estado de vacunación contra la hepatitis B, así como la respuesta a dicha vacunación en la persona expuesta (cuadro 5). Toda exposición de una persona no vacunada debe llevar a iniciar la vacunación contra la hepatitis B. Cuando estén indicadas, la vacuna y la HBIg se deben administrar tan pronto como sea posible (preferentemente en 24 h); se desconoce la eficacia CUADRO 3. Factores a considerar para evaluar la necesidad de seguimiento de las exposiciones laborales Tipo de exposición Lesión percutánea Exposición a través de membrana mucosa Exposición a través de piel no intacta Mordeduras con exposición a sangre Tipo y cantidad de líquido o tejido Sangre Líquidos que contengan sangre Líquidos o tejidos potencialmente infecciosos (semen, secreciones vaginales y líquidos cefalorraquídeo, sinovial, pleural, peritoneal, pericárdico y amniótico) Contacto directo con concentrados de virus Estado infeccioso de la fuente Presencia de HBsAg Presencia de anticuerpos anti-vhc Presencia de anticuerpos anti-vih Susceptibilidad de la persona expuesta Vacunación contra la hepatitis B y respuesta a la misma Inmunidad frente al VHB, VHC y VIH HBsAg: antígeno de superficie del virus de la hepatitis B. VHC: virus de la hepatitis C. VIH: virus de la inmunodeficiencia humana. VHB: virus de la hepatitis B. Rev Panam Salud Publica/Pan Am J Public Health 11(2),
7 CUADRO 4. Investigación de las fuentes de exposición laboral Fuente conocida Realizar pruebas de detección de HBsAg y anticuerpos anti- VHC y anti-vih Utilizar las pruebas más rápidas de que se disponga No se recomiendan pruebas virológicas directas Si la fuente no está infectada, no investigar a la persona expuesta Si se desconoce el estado infeccioso de la fuente, considérense otros datos indicativos (diagnósticos médicos, síntomas clínicos, antecedentes de conductas de riesgo) No realizar pruebas en el instrumental implicado (se desconoce la fiabilidad de la interpretación de los resultados y la manipulación puede ser peligrosa) Fuente desconocida Evaluación epidemiológica de la probabilidad de exposición a una fuente con alto riesgo de infección HBsAg: antígeno de superficie del virus de la hepatitis B. VHC: virus de la hepatitis C. VIH: virus de la inmunodeficiencia humana. de la HBIg si se administra más de 7 días después de la exposición. La vacuna y la HBIg se pueden administrar simultáneamente, en distintos sitios (la vacuna siempre en el deltoides). Si la persona está siendo vacunada pero todavía no ha recibido las tres dosis, se debe completar el proceso tal como estaba previsto. Conducta clínica ante la exposición al VHC No se recomienda la administración de inmunoglobulinas ni de antivíricos para la profilaxis tras la exposición al VHC. Tampoco existen directrices para la administración de tratamiento durante la fase aguda de la infección. No obstante, hay algunos datos que indican que podría ser beneficioso iniciar el tratamiento antivírico en las fases iniciales de la infección. Las recomendaciones para el seguimiento de las exposiciones ocupacionales al VHC se resumen en el cuadro 6. Asesoramiento del personal sanitario expuesto a las hepatitis víricas Los profesionales sanitarios expuestos a sangre infectada por el VHB o el VHC no necesitan tomar precauciones especiales para evitar la transmisión secundaria durante el período de segui- CUADRO 5. Profilaxis recomendada tras la exposición al virus de la hepatitis B Estado de vacunación y de Tratamiento la respuesta de anticuerpos Fuente desconocida o sin del trabajador expuesto a Fuente HBsAg + Fuente HBsAg pruebas disponibles No vacunado Una dosis de HBIg b y vacunación Vacunación Vacunación Vacunado anteriormente Respuesta de anticuerpos positiva c Ningún tratamiento Ningún tratamiento Ningún tratamiento Respuesta de anticuerpos negativa Una dosis de HBIg b y vacunación d o dos dosis de HBIg b,e Ningún tratamiento Si la fuente es de alto riesgo, tratar al caso expuesto como si la fuente fuera HbsAg + Respuesta de anticuerpos desconocida Determinar concentración de anti-hbs 1. Adecuada: no tratar 2. Inadecuada: HBIg b y una dosis de recuerdo de la vacuna Ningún tratamiento Determinar concentración de anti-hbs 1. Adecuada: no tratar 2. Inadecuada: una dosis de recuerdo de la vacuna y nueva determinación de anti-hbs pasados 1 a 2 meses a Las personas infectadas previamente por el virus de la hepatitis B son inmunes a la reinfección y no necesitan profilaxis. b 0,06 ml/kg, por vía intramuscular. c Anticuerpos anti-hbs 10 mui/ml. d Preferible en individuos que no han completado una segunda tanda de vacunación. e Preferible en individuos que no han respondido tras una segunda tanda completa de vacunación. HBsAg: antígeno de superficie del virus de la hepatitis B. HBIg: inmunoglobulinas anti-hepatitis B. anti-hbs: anticuerpos contra el HBsAg. 138 Temas de actualidad Current topics
8 CUADRO 6. Recomendaciones para el seguimiento de las exposiciones ocupacionales al virus de la hepatitis C (VHC) En la fuente Realizar una prueba de anticuerpos anti-vhc En el individuo expuesto a una fuente positiva para el VHC Realizar una determinación inicial de los anticuerpos anti- VHC y de la ALT Repetir las pruebas pasados 4 a 6 meses o determinar el ARN del VHC a las 4 a 6 semanas si se desea un diagnóstico más temprano de la infección Confirmar la positividad de los anticuerpos anti-vhc en los inmunoensayos enzimáticos con alguna otra prueba (p.e.: RIBA) ALT: alanina aminotransferasa. RIBA: inmunoelectrotransferencia recombinante. miento. Tampoco necesitan modificar sus prácticas sexuales, evitar el embarazo ni abandonar la lactancia materna, pero no deberían donar sangre, plasma, órganos, tejidos ni semen. Conducta clínica ante la exposición al VIH Examen clínico y pruebas iniciales. Tras la exposición, el personal sanitario expuesto al VIH debería ser investigado en un plazo de horas y se le deben practicar pruebas de detección del VIH para determinar si ya estaban infectados en el momento de la exposición. Si la fuente de exposición es negativa, generalmente no son necesarias estas pruebas ni el seguimiento del individuo expuesto. Profilaxis tras la exposición al VIH. En los cuadros 7 y 8 se resumen las recomendaciones aplicables a los individuos expuestos a una fuente infectada o probablemente infectada por el VIH. Como la mayoría de las exposiciones laborales no conducen a la transmisión del VIH, la posible toxicidad de los fármacos debe ser tenida muy en cuenta al prescribir la profilaxis tras la exposición. Comienzo y duración de la profilaxis tras la exposición. La profilaxis tras la exposición debe comenzar tan pronto como sea posible. Si hay dudas sobre los antirretrovíricos a usar o sobre la necesidad de un régimen básico o ampliado, lo mejor es comenzar cuanto antes con un régimen básico. Se desconoce la duración óptima de la profilaxis tras la exposición, pero probablemente deba administrarse durante 4 semanas, siempre que sea tolerada. Uso de la profilaxis tras la exposición cuando se desconoce el estado infeccioso de la fuente. Las decisiones deben ser individualizadas, teniendo en cuenta el tipo de exposición y la probabilidad clínica o epidemiológica de que la fuente esté infectada (cuadros 7 y 8). La profilaxis se debe interrum- CUADRO 7. Profilaxis recomendada tras la exposición al virus de la inmunodeficiencia humana (VIH) a través de lesiones percutáneas Estado infeccioso de la fuente de exposición Tipo de VIH positivo VIH positivo Estado Fuente VIH exposición de clase 1 a de clase 2 a desconocido desconocida negativo Menos grave Más grave régimen básico con 2 fármacos régimen ampliado con 3 fármacos régimen ampliado con 3 fármacos régimen ampliado con 3 fármacos fármacos si la fuente tiene factores de riesgo de infección por VIH b fármacos si la fuente tiene factores de riesgo de infección por VIH b fármacos en medios en los que es probable la exposición a personas infectadas por VIH fármacos en medios en los que es probable la exposición a personas infectadas por VIH Profilaxis innecesaria Profilaxis innecesaria a Clase 1: infección asintomática o baja carga vírica (< copias/ml). Clase 2: infección sintomática, sida, seroconversión aguda o gran carga vírica. b Suspender la profilaxis si posteriormente se determina que la fuente es negativa. Rev Panam Salud Publica/Pan Am J Public Health 11(2),
9 CUADRO 8. Profilaxis recomendada tras la exposición al virus de la inmunodeficiencia humana (VIH) a través de las membranas mucosas o de piel no intacta Estado infeccioso de la fuente de exposición Tipo de VIH positivo VIH positivo Estado Fuente VIH exposición de clase 1 a de clase 2 a desconocido desconocida negativo Pequeño volumen Considerar régimen básico con 2 fármacos régimen básico con 2 fármacos fármacos si la fuente tiene factores de riesgo de infección por VIH b fármacos en medios en los que es probable la exposición a personas infectadas por VIH Profilaxis innecesaria Gran volumen régimen básico con 2 fármacos régimen ampliado con 3 fármacos fármacos si la fuente tiene factores de riesgo de infección por VIH b fármacos en medios en los que es probable la exposición a personas infectadas por VIH Profilaxis innecesaria a Clase 1: infección asintomática o baja carga vírica (< copias/ml). Clase 2: infección sintomática, sida, seroconversión aguda o gran carga vírica. b Suspender la profilaxis si posteriormente se determina que la fuente es negativa. pir si posteriormente se determina que la fuente no está infectada. Profilaxis tras la exposición en embarazadas. La evaluación del riesgo de infección y de la necesidad de profilaxis debe ser idéntica a la de cualquier otra persona expuesta, pero la decisión de administrar antirretrovíricos durante el embarazo debe ser analizada conjuntamente por el médico y la interesada, teniendo en cuenta los riesgos y beneficios para la madre y para el feto. En las embarazadas se deben evitar algunos fármacos. No se recomienda el efavirenz debido a sus efectos teratógenos en primates. En embarazadas tratadas con la combinación de estavudina y didanosina se han descrito casos de acidosis láctica mortal. El indinavir no se debe administrar poco antes del parto debido al riesgo de hiperbilirrubinemia neonatal. Recomendaciones sobre la selección de fármacos para la profilaxis tras la exposición al VIH Como los regímenes profilácticos son potencialmente tóxicos, no se justifica su empleo tras exposiciones que conllevan un riesgo mínimo de transmisión (cuadros 7 y 8). Tampoco hay datos suficientes para recomendar los regímenes con tres fármacos tras cualquier exposición. En la mayoría de las exposiciones basta el régimen básico con dos inhibidores nucleosídicos de la transcriptasa inversa (zidovudina y lamivudina, lamivudina y estavudina, o estavudina y didanosina), mientras que el régimen ampliado con tres fármacos (los de alguno de los tres regímenes básicos, más indinavir, nelfinavir, efavirenz o abacavir) se reserva para aquellas exposiciones que suponen mayor riesgo de transmisión (cuadros 7, 8). La selección del régimen profiláctico deberá basarse en el riesgo comparativo que representa la exposición y en la información sobre la fuente de la exposición, incluidos los antecedentes de respuesta a los antirretrovíricos, los recuentos de linfocitos T CD4 +, la carga vírica y el estadio actual de la enfermedad. Si se sabe que la cepa implicada es resistente a uno o más de los fármacos que se pensaba administrar, se deben seleccionar otros a los cuales es improbable que el virus sea resistente. Si no se dispone de esta información, ello no es motivo para aplazar el comienzo de la profilaxis; los cambios necesarios podrán efectuarse más tarde. Seguimiento del personal sanitario expuesto al VIH Pruebas a realizar tras la exposición. El personal sanitario que haya sufrido exposición laboral al VIH debe recibir asesoramiento y someterse a pruebas y exámenes médicos, independientemente de que se haya decidido administrar profilaxis o no. Se deben realizar pruebas de detección de anticuerpos 140 Temas de actualidad Current topics
10 anti-vih durante un mínimo de 6 meses (por ejemplo, a las 6 semanas, 12 semanas y 6 meses). En individuos que hayan sido infectados por el VHC tras la exposición a una fuente coinfectada por VIH y VHC, se recomienda prolongar el seguimiento, por ejemplo, hasta los 12 meses. También se deben realizar pruebas de detección del VIH en cualquier individuo expuesto que presente un cuadro compatible con un síndrome retrovírico agudo, independientemente del tiempo transcurrido desde la exposición. Para vigilar la seroconversión se deben utilizar pruebas de anticuerpos mediante inmunoanálisis enzimático. En general no se recomienda el uso de pruebas directas de detección del virus (inmunoanálisis enzimático del antígeno p24 o pruebas de detección del ARN del virus), debido a su alta tasa de resultados falsamente positivos. Vigilancia de la toxicidad de la profilaxis tras la exposición. Se deben realizar pruebas en condiciones basales y repetirlas 2 semanas después del comienzo de la profilaxis. Las pruebas a realizar dependerán del estado médico del individuo y de la toxicidad de los fármacos incluidos en el régimen profiláctico. Como mínimo, se debe realizar un hemograma completo y pruebas funcionales hepáticas y renales. Cuando se utilicen inhibidores de la proteasa también se deben efectuar pruebas de detección de la hiperglucemia, y en individuos tratados con indinavir se debe vigilar la cristaluria, hematuria, anemia hemolítica y hepatitis. El individuo debe ser consciente de la importancia de completar el régimen prescrito y se le debe informar de los fármacos que podrían producir interacciones farmacológicas, de los potenciales efectos colaterales, de las medidas para evitarlos y de las manifestaciones que requieren consulta inmediata (por ejemplo, erupción cutánea, fiebre, dolor abdominal o dolor de espalda, dolor al orinar o hematuria y síntomas de hiperglucemia, como aumento de la sed y de la diuresis). Entre los síntomas que más frecuentemente llevan al abandono de la profilaxis se encuentran algunos, como la náusea y la diarrea, que se pueden combatir con medidas simples. Asesoramiento y educación. Los individuos expuestos reciben información aparentemente contradictoria (por ejemplo, se les dice que el riesgo de transmisión es bajo, pero al mismo tiempo se les recomienda tomar profilaxis y adoptar una serie de medidas para evitar la transmisión secundaria) que requiere mucho esclarecimiento y apoyo. Con el fin de evitar la transmisión secundaria se recomiendan las siguientes medidas, especialmente durante las primeras 6 a 12 semanas siguientes a la exposición, cuando se produce la seroconversión en la mayoría de los casos: abstinencia sexual o uso de preservativos para evitar la transmisión sexual, evitar el embarazo, considerar la posibilidad de interrumpir la lactancia materna y no donar sangre, plasma, órganos, tejidos ni semen. En cambio, no es necesario modificar las tareas asistenciales del personal sanitario. SYNOPSIS Occupational exposure to hepatitis B virus, hepatitis C virus, or human immunodeficiency virus This document summarizes key recommendations on assisting health care personnel who have experienced occupational exposure to blood or other body fluids that might contain hepatitis B virus (HBV), hepatitis C virus (HCV), or human immunodeficiency virus (HIV). The document is based on a report prepared jointly by four agencies of the Government of the United States of America: the Centers for Disease Control and Prevention, the Food and Drug Administration, the Health Resources and Services Administration, and the National Institutes of Health. Their report updated and consolidated earlier guidelines from the Public Health Service of the United States. With respect to HBV it is recommended that postexposure management include initiation of the hepatitis B vaccine series to any susceptible, unvaccinated person. When either the source is positive for the hepatitis B surface antigen or the exposed individual has not been vaccinated or, if in spite of being vaccinated, had not developed an adequate antibody response, vaccination should be accompanied by the administration of hepatitis B immunoglobulin. With HCV exposure the administration of immunoglobulins or of antiviral agents (e.g., interferon with or without ribavirin) is not recommended. The appropriate measures consist of determining if the source and the exposed individual are infected. If the source is HCV-positive, the exposed person should undergo follow-up HCV testing in order to determine if infection develops. The recommendations for prophylaxis after exposure to HIV consist of, in the majority of cases, administering for 4 weeks a basic regimen of two drugs (zidovudine (ZDV) and lamivudine (3TC), lamivudine and stavudine (d4t), or stavudine and didanosine (ddi)). Where there is a higher risk of transmission, this basic regimen can be expanded with the addition of a third antiretroviral. The report also considers various special circumstances such as a delay in reporting the exposure, exposure to substances from an unknown individual, exposure during pregnancy, resistance of the source virus to antiretroviral agents, and toxicity of the postexposure regimen. Rev Panam Salud Publica/Pan Am J Public Health 11(2),
La mayoría de exposiciones no ocasionan una infección. Después de una exposición, el riesgo de infección depende de factores como los siguientes:
 Exposición a la sangre Lo que deben saber los trabajadores de la salud Departamento de Salud y Servicios Humanos Centros para el Control y la Prevención de Enfermedades Exposiciones ocupacionales a la
Exposición a la sangre Lo que deben saber los trabajadores de la salud Departamento de Salud y Servicios Humanos Centros para el Control y la Prevención de Enfermedades Exposiciones ocupacionales a la
PROTOCOLO DE SEGUIMIENTO DEL RIESGO DE INFECCIÓN POR EXPOSICIÓN LABORAL A PATOGENOS HEMATICOS EN PERSONAL DEL SERVICIO MURCIANO DE SALUD
 PROTOCOLO DE SEGUIMIENTO DEL RIESGO DE INFECCIÓN POR EXPOSICIÓN LABORAL A PATOGENOS HEMATICOS EN PERSONAL DEL SERVICIO MURCIANO DE SALUD 1. OBJETO El presente procedimiento tiene por objeto establecer
PROTOCOLO DE SEGUIMIENTO DEL RIESGO DE INFECCIÓN POR EXPOSICIÓN LABORAL A PATOGENOS HEMATICOS EN PERSONAL DEL SERVICIO MURCIANO DE SALUD 1. OBJETO El presente procedimiento tiene por objeto establecer
Tuberculosis Hospital Event
 Cuándo empezó la investigación por parte del Departamento de Salud Pública de El Paso? El Departamento de Salud Pública inició la investigación después de que se determinó que niños en el área post-parto
Cuándo empezó la investigación por parte del Departamento de Salud Pública de El Paso? El Departamento de Salud Pública inició la investigación después de que se determinó que niños en el área post-parto
1. Revisar que se hayan seguido las medidas higiénicas inmediatas:
 PROTOCOLO DE ACTUACIÓN EN EL SERVICIO DE URGENCIAS EN CASO DE ACCIDENTE CON RIESGO BIOLÓGICO Autores: Alvarez Erviti, Susana; Asenjo Redín, Belén Servicio de Prevención de Riesgos Laborales. SNS-Osasunbidea
PROTOCOLO DE ACTUACIÓN EN EL SERVICIO DE URGENCIAS EN CASO DE ACCIDENTE CON RIESGO BIOLÓGICO Autores: Alvarez Erviti, Susana; Asenjo Redín, Belén Servicio de Prevención de Riesgos Laborales. SNS-Osasunbidea
QUÉ ES LA HEPATITIS C? CÓMO SE CONTAGIA?
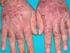 QUÉ ES LA HEPATITIS C? La hepatitis C es una inflamación del hígado producida por la infección del virus de la hepatitis C. La inflamación puede causar que el hígado no funcione adecuadamente. Se estima
QUÉ ES LA HEPATITIS C? La hepatitis C es una inflamación del hígado producida por la infección del virus de la hepatitis C. La inflamación puede causar que el hígado no funcione adecuadamente. Se estima
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
CONVENIO 036 de 2012
 CONVENIO 036 de 2012 Guía de Práctica Clínica basada en la evidencia científica para la atención integral del VIH/Sida en niñas y niños. Guía de práctica clínica basada en la evidencia científica para
CONVENIO 036 de 2012 Guía de Práctica Clínica basada en la evidencia científica para la atención integral del VIH/Sida en niñas y niños. Guía de práctica clínica basada en la evidencia científica para
Virus del Ébola ÉBOLA. Durante un brote, quienes mayor riesgo de infección corren son:
 ÉBOLA Lo que se debemos saber. 1. Qué es la enfermedad provocada por el virus del Ébola? Denominada anteriormente Fiebre hemorrágica del Ébola, es una enfermedad grave y con frecuencia letal, cuya tasa
ÉBOLA Lo que se debemos saber. 1. Qué es la enfermedad provocada por el virus del Ébola? Denominada anteriormente Fiebre hemorrágica del Ébola, es una enfermedad grave y con frecuencia letal, cuya tasa
PROTOCOLO VACUNACIÓN PERSONAL SANITARIO
 ÍNDICE 1) Objeto. 2 2) Profesionales implicados. 2 3) Población diana. 2 4) Desarrollo. 2 5) Indicadores de evaluación. 7 6) Control de cambio de protocolo. 7 ELABORADO POR: REVISADO POR: APROBADO POR:
ÍNDICE 1) Objeto. 2 2) Profesionales implicados. 2 3) Población diana. 2 4) Desarrollo. 2 5) Indicadores de evaluación. 7 6) Control de cambio de protocolo. 7 ELABORADO POR: REVISADO POR: APROBADO POR:
Qué es la tarjeta amarilla?
 Qué es la tarjeta amarilla? Es el formulario de recogida de sospechas de reacciones adversas, editada en color amarillo, y distribuida por el Centro Autonómico de Farmacovigilancia del Principado de Asturias
Qué es la tarjeta amarilla? Es el formulario de recogida de sospechas de reacciones adversas, editada en color amarillo, y distribuida por el Centro Autonómico de Farmacovigilancia del Principado de Asturias
POR QUÉ YA NO SE RECOMIENDA ESPERAR 3 MESES PARA HACERSE LA PRUEBA DEL VIH?
 QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
HEPATITIS A, B, C : APRENDE LAS DIFERENCIAS
 HEPATITIS A, B, C : APRENDE LAS DIFERENCIAS HEPATITIS A HEPATITIS B HEPATITIS C CAUSADO POR EL VIRUS CAUSADO POR EL VIRUS CAUSADO POR EL VIRUS DE LA DE LA HEPATITIS A (HAV) DE LA HEPATITIS B (HBV) HEPATITIS
HEPATITIS A, B, C : APRENDE LAS DIFERENCIAS HEPATITIS A HEPATITIS B HEPATITIS C CAUSADO POR EL VIRUS CAUSADO POR EL VIRUS CAUSADO POR EL VIRUS DE LA DE LA HEPATITIS A (HAV) DE LA HEPATITIS B (HBV) HEPATITIS
Contacto con Sangre y otros líquidos corporales.
 CAPÍTULO 8 Contacto con Sangre y otros líquidos corporales. Transfusiones de sangre La transfusión de sangre es una intervención que salva vidas y mejora la salud siempre que se realice correctamente.
CAPÍTULO 8 Contacto con Sangre y otros líquidos corporales. Transfusiones de sangre La transfusión de sangre es una intervención que salva vidas y mejora la salud siempre que se realice correctamente.
Guía de recomendaciones para la prevención de lesiones por objetos punzocortantes en personal de la Salud
 Guía de recomendaciones para la prevención de lesiones por objetos punzocortantes en personal de la Salud Guía de recomendaciones para la prevención de lesiones por objetos punzocortantes en personal de
Guía de recomendaciones para la prevención de lesiones por objetos punzocortantes en personal de la Salud Guía de recomendaciones para la prevención de lesiones por objetos punzocortantes en personal de
!"#$%&'()#*$(+$*#$,+-#.).)/$
 "#$%&'()#*$(+$*#$,+-#.).)/$ 01$(+$2&*)3$(+$0455$ "#$%"%&%'()$*+&(,-.+"/* La celebración del primer Día Mundial contra la Hepatitis, establecido por la OMS, tiene por objeto fomentar la toma de conciencia
"#$%&'()#*$(+$*#$,+-#.).)/$ 01$(+$2&*)3$(+$0455$ "#$%"%&%'()$*+&(,-.+"/* La celebración del primer Día Mundial contra la Hepatitis, establecido por la OMS, tiene por objeto fomentar la toma de conciencia
Exposición a sangre. Lo que el personal de salud debe saber
 Información de los centros para el control de enfermedades. Centro nacional de enfermedades infecciosas. División para la promoción de la calidad de los servicios de salud. División de hepatitis viral.
Información de los centros para el control de enfermedades. Centro nacional de enfermedades infecciosas. División para la promoción de la calidad de los servicios de salud. División de hepatitis viral.
INFORMACIÓN GENERAL SOBRE LA ENFERMEDAD POR VIRUS ÉBOLA Y EL ACTUAL BROTE EN ÁFRICA OCCIDENTAL GUINEA, LIBERIA, SIERRA LEONA Y NIGERIA
 INFORMACIÓN GENERAL SOBRE LA ENFERMEDAD POR VIRUS ÉBOLA Y EL ACTUAL BROTE EN ÁFRICA OCCIDENTAL GUINEA, LIBERIA, SIERRA LEONA Y NIGERIA QUÉ ES LA ENFERMEDAD DEL ÉBOLA? La enfermedad del Ébola es una enfermedad
INFORMACIÓN GENERAL SOBRE LA ENFERMEDAD POR VIRUS ÉBOLA Y EL ACTUAL BROTE EN ÁFRICA OCCIDENTAL GUINEA, LIBERIA, SIERRA LEONA Y NIGERIA QUÉ ES LA ENFERMEDAD DEL ÉBOLA? La enfermedad del Ébola es una enfermedad
Síntomas parecidos a los de la gripe DOLOR DE GARGANTA, GANGLIOS INFLAMADOS, TEMPERATURA ALTA, DOLORES ARTICULARES Y MUSCULARES MÁS PUEDE SER IGUAL A
 Qué es una infección aguda por VIH? La infección aguda por VIH es la etapa más temprana de la infección por el VIH (virus de inmunodeficiencia humana), el virus que causa el SIDA. También se le conoce
Qué es una infección aguda por VIH? La infección aguda por VIH es la etapa más temprana de la infección por el VIH (virus de inmunodeficiencia humana), el virus que causa el SIDA. También se le conoce
Profilaxis de accidentes post exposición a sangre o derivados
 Universidad de Buenos Aires - Facultad de Odontología - Hospital Odontológico Universitario 2009 Profilaxis de accidentes post exposición a sangre o derivados La actual información está fundamentada en
Universidad de Buenos Aires - Facultad de Odontología - Hospital Odontológico Universitario 2009 Profilaxis de accidentes post exposición a sangre o derivados La actual información está fundamentada en
Las infecciones de transmisión sexual. Generalitat de Catalunya Diseño: WHADS ACCENT. Sífilis. Preguntas y respuestas
 Las infecciones de transmisión sexual Generalitat de Catalunya Diseño: WHADS ACCENT Sífilis Preguntas y respuestas Qué es la sífilis? Es una infección causada por la bacteria Treponema pallidum, y forma
Las infecciones de transmisión sexual Generalitat de Catalunya Diseño: WHADS ACCENT Sífilis Preguntas y respuestas Qué es la sífilis? Es una infección causada por la bacteria Treponema pallidum, y forma
ENFERMEDADES PROFESIONALES CAUSADAS POR AGENTES BIOLÓGICOS CON VÍA DE ENTRADA PARENTERAL
 ENFERMEDADES PROFESIONALES CAUSADAS POR AGENTES BIOLÓGICOS CON VÍA DE ENTRADA PARENTERAL Los agentes biológicos, junto con los contaminantes químicos y físicos, son uno de los tres tipos de elementos de
ENFERMEDADES PROFESIONALES CAUSADAS POR AGENTES BIOLÓGICOS CON VÍA DE ENTRADA PARENTERAL Los agentes biológicos, junto con los contaminantes químicos y físicos, son uno de los tres tipos de elementos de
Las infecciones de transmisión sexual. Infección por. Tricomonas Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
infórmese la hepatitis B crónica
 infórmese Conozca la hepatitis B crónica Conozca su hígado El hígado está ubicado debajo de las costillas del costado derecho del cuerpo y pesa aproximadamente 3 libras (1.350 kg). El hígado es un órgano
infórmese Conozca la hepatitis B crónica Conozca su hígado El hígado está ubicado debajo de las costillas del costado derecho del cuerpo y pesa aproximadamente 3 libras (1.350 kg). El hígado es un órgano
VIH. Conozca los Factores. Respuestas a 10 Preguntas Importantes Sobre VIH/SIDA. Departmento de Salud Pública de Illinois
 VIH Conozca los Factores Respuestas a 10 Preguntas Importantes Sobre VIH/SIDA Departmento de Salud Pública de Illinois 1 2 3 4 Qué es el VIH? El VIH se refiere al virus de inmunodeficiencia humano. El
VIH Conozca los Factores Respuestas a 10 Preguntas Importantes Sobre VIH/SIDA Departmento de Salud Pública de Illinois 1 2 3 4 Qué es el VIH? El VIH se refiere al virus de inmunodeficiencia humano. El
 Qué es la hepatitis B? La hepatitis B es una infección que ataca el hígado y es causada por el virus de la hepatitis B (HBV). Aproximadamente un 4.9% (uno de cada 20) de todas las personas en los Estados
Qué es la hepatitis B? La hepatitis B es una infección que ataca el hígado y es causada por el virus de la hepatitis B (HBV). Aproximadamente un 4.9% (uno de cada 20) de todas las personas en los Estados
ALERGIA A MEDICAMENTOS
 ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
Pruebas rápidas r. Estrategias preventivas. Propuesta de nuevas estrategias preventivas
 XV ENCUENTRO ESTATAL PARA ONG s Madrid, 1-3 de Octubre 2009 Diagnóstico tardío o. Pruebas rápidas r Dra Carmen Rodríguez Centro Sanitario Sandoval Madrid Estrategias preventivas La prevención de nuevas
XV ENCUENTRO ESTATAL PARA ONG s Madrid, 1-3 de Octubre 2009 Diagnóstico tardío o. Pruebas rápidas r Dra Carmen Rodríguez Centro Sanitario Sandoval Madrid Estrategias preventivas La prevención de nuevas
Autor: Dres. Freynhagen R, Serpell M, Latymer M y colaboradores Fuente: SIIC Pain Practice 1-11, Nov 2013. Introducción y objetivos
 Importancia de la titulación 05 ENE 15 Seguridad de la pregabalina para el tratamiento de los pacientes con dolor neuropático La pregabalina es una droga de primera línea para el tratamiento de pacientes
Importancia de la titulación 05 ENE 15 Seguridad de la pregabalina para el tratamiento de los pacientes con dolor neuropático La pregabalina es una droga de primera línea para el tratamiento de pacientes
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Por qué tantos adultos mayores resultan diagnosticados con el VIH y otras enfermedades de transmisión sexual?
 2 Manténgase saludable y sexualmente activo. * El 17% de los casos de VIH/SIDA recientemente diagnosticados en el estado de Nueva York se manifiesta en adultos mayores de 50 años. Según los Centros para
2 Manténgase saludable y sexualmente activo. * El 17% de los casos de VIH/SIDA recientemente diagnosticados en el estado de Nueva York se manifiesta en adultos mayores de 50 años. Según los Centros para
50% Comprobado: Por lo menos un de las personas sexualmente activas contraerán el VPH genital.
 Aprenda lo que es el VPH genital: no se alarme e infórmese Resumiendo, éstos son algunos puntos importantes a recordar sobre el VPH genital: La mayoría de las personas sexualmente activas contraerán el
Aprenda lo que es el VPH genital: no se alarme e infórmese Resumiendo, éstos son algunos puntos importantes a recordar sobre el VPH genital: La mayoría de las personas sexualmente activas contraerán el
LAS NORMAS LEGALES EN VIGENCIA EN LA ARGENTINA
 LAS NORMAS LEGALES EN VIGENCIA EN LA ARGENTINA SECRETARIA DE ATENCION SANITARIA RESOLUCION 18/2000 PUBLICADA EN EL BOLETIN OFICIAL 29404 DEL 23/5/2000 Modificación de las Normas de Notificación y Atención
LAS NORMAS LEGALES EN VIGENCIA EN LA ARGENTINA SECRETARIA DE ATENCION SANITARIA RESOLUCION 18/2000 PUBLICADA EN EL BOLETIN OFICIAL 29404 DEL 23/5/2000 Modificación de las Normas de Notificación y Atención
Preguntas que se hacen con frecuencia sobre los estudios clínicos
 Preguntas que se hacen con frecuencia sobre los estudios clínicos Son seguros? Todos los ensayos clínicos deben ser aprobados por el gobierno federal y deben cumplir con una reglamentación estricta que
Preguntas que se hacen con frecuencia sobre los estudios clínicos Son seguros? Todos los ensayos clínicos deben ser aprobados por el gobierno federal y deben cumplir con una reglamentación estricta que
Le Edad. no es protección. contra el VIH/SIDA. Lo que los hombres y las mujeres de 50 años o más necesitan saber
 Le Edad no es protección contra el VIH/SIDA Lo que los hombres y las mujeres de 50 años o más necesitan saber Departmento de Salud Pública de Illinois En Illinos el 11% de las personas viviendo con SIDA
Le Edad no es protección contra el VIH/SIDA Lo que los hombres y las mujeres de 50 años o más necesitan saber Departmento de Salud Pública de Illinois En Illinos el 11% de las personas viviendo con SIDA
Qué son el VIH y el SIDA?
 VIH/SIDA Qué son el VIH y el SIDA? SIDA: son las siglas de Síndrome de Inmunodeficiencia Adquirida. El SIDA es causado por el VIH (Virus de Inmunodeficiencia Humana). El VIH ataca al sistema inmunológico
VIH/SIDA Qué son el VIH y el SIDA? SIDA: son las siglas de Síndrome de Inmunodeficiencia Adquirida. El SIDA es causado por el VIH (Virus de Inmunodeficiencia Humana). El VIH ataca al sistema inmunológico
Ensayos Clínicos en Oncología
 Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
VIH/SIDA Signos y síntomas Transmisión Factores de riesgo
 VIH/SIDA El virus de la inmunodeficiencia humana (VIH) ataca el sistema inmunitario y debilita los sistemas de vigilancia y defensa contra las infecciones y algunos tipos de cáncer. A medida que el virus
VIH/SIDA El virus de la inmunodeficiencia humana (VIH) ataca el sistema inmunitario y debilita los sistemas de vigilancia y defensa contra las infecciones y algunos tipos de cáncer. A medida que el virus
PROTEJASE + PROTEJA A SU PAREJA. virus del papiloma humano genital LA REALIDAD
 PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD El virus del papiloma humano genital (VPH) es el virus de transmisión sexual más
PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD El virus del papiloma humano genital (VPH) es el virus de transmisión sexual más
LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA
 LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA Se identifican diversos síntomas atípicos de la primo infección, algunos de ellos graves, aunque poco frecuentes Nota:
LOS SÍNTOMAS DE LA INFECCIÓN AGUDA POR VIH SERÍAN MÁS VARIADOS DE LO QUE SE PENSABA Se identifican diversos síntomas atípicos de la primo infección, algunos de ellos graves, aunque poco frecuentes Nota:
PRECAUCIONES ESTÁNDAR DEFINICIÓN:
 PRECAUCIONES ESTÁNDAR DEFINICIÓN: Son las precauciones que deben aplicarse a todos los pacientes independientemente de su diagnóstico, a fin de minimizar el riesgo de transmisión de cualquier tipo de microorganismo,
PRECAUCIONES ESTÁNDAR DEFINICIÓN: Son las precauciones que deben aplicarse a todos los pacientes independientemente de su diagnóstico, a fin de minimizar el riesgo de transmisión de cualquier tipo de microorganismo,
RESUMEN EJECUTIVO EN ESPAÑOL
 RESUMEN EJECUTIVO EN ESPAÑOL Guía de Práctica Clínica para la prevención, diagnóstico, evaluación y tratamiento de la Hepatitis C en enfermedad renal crónica Page 1 of 8 GUIA 1: DETECCIÓN Y EVALUACIÓN
RESUMEN EJECUTIVO EN ESPAÑOL Guía de Práctica Clínica para la prevención, diagnóstico, evaluación y tratamiento de la Hepatitis C en enfermedad renal crónica Page 1 of 8 GUIA 1: DETECCIÓN Y EVALUACIÓN
PROCEDIMIENTO DE ACTUACIÓN PARA EL SEGUIMIENTO DE PERSONAS DESPLAZADAS A LOS PAÍSES DE ÁFRICA OCCIDENTAL AFECTADOS POR EL BROTE DE ÉBOLA
 PROCEDIMIENTO DE ACTUACIÓN PARA EL SEGUIMIENTO DE PERSONAS DESPLAZADAS A LOS PAÍSES DE ÁFRICA OCCIDENTAL AFECTADOS POR EL BROTE DE ÉBOLA 22.05.2015 Este procedimiento de actuación se enmarca en el desarrollo
PROCEDIMIENTO DE ACTUACIÓN PARA EL SEGUIMIENTO DE PERSONAS DESPLAZADAS A LOS PAÍSES DE ÁFRICA OCCIDENTAL AFECTADOS POR EL BROTE DE ÉBOLA 22.05.2015 Este procedimiento de actuación se enmarca en el desarrollo
Anticoncepcion de Emergencia
 Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
VIH/SIDA. Lo que Usted Necesita Saber. Aprenda sobre VIH/SIDA y como protegerse usted misma. Departmento de Salud Pública de Illinois
 VIH/SIDA Lo que Usted Necesita Saber Aprenda sobre VIH/SIDA y como protegerse usted misma. Departmento de Salud Pública de Illinois No importa lo que usted ha escuchado, el VIH, el virus que causa SIDA,
VIH/SIDA Lo que Usted Necesita Saber Aprenda sobre VIH/SIDA y como protegerse usted misma. Departmento de Salud Pública de Illinois No importa lo que usted ha escuchado, el VIH, el virus que causa SIDA,
Profilaxis tras accidentes ocupacionales con material biológico. (Información para el trabajador sanitario afectado)
 Profilaxis tras accidentes ocupacionales con material biológico (Información para el trabajador sanitario afectado) PROFILAXIS TRAS ACCIDENTES OCUPACIONALES CON MATERIAL BIOLÓGICO HOSPITAL DONOSTIA Osakidetza
Profilaxis tras accidentes ocupacionales con material biológico (Información para el trabajador sanitario afectado) PROFILAXIS TRAS ACCIDENTES OCUPACIONALES CON MATERIAL BIOLÓGICO HOSPITAL DONOSTIA Osakidetza
No importa. quién. sea, esta prueba. es para. usted
 No importa quién sea, esta prueba es para usted Sabía que...? Hoy más de 1.1 millones de personas en este país padecen de la infección por el VIH. Hombres, mujeres y personas de todas las preferencias
No importa quién sea, esta prueba es para usted Sabía que...? Hoy más de 1.1 millones de personas en este país padecen de la infección por el VIH. Hombres, mujeres y personas de todas las preferencias
Datos clave sobre la influenza y la vacuna contra la
 Datos clave sobre la influenza y la vacuna contra la influenza Qué es la influenza (también llamada gripe)? La influenza es una enfermedad respiratoria contagiosa provocada por los virus de la influenza
Datos clave sobre la influenza y la vacuna contra la influenza Qué es la influenza (también llamada gripe)? La influenza es una enfermedad respiratoria contagiosa provocada por los virus de la influenza
PREGUNTAS FRECUENTES: ÉBOLA
 PREGUNTAS FRECUENTES: ÉBOLA Actualizado al 6 de enero de 2015 Nota: La información nueva se encuentra en ROJO ACERCA DEL ÉBOLA Qué es el ébola? La enfermedad del virus del ébola es una enfermedad grave,
PREGUNTAS FRECUENTES: ÉBOLA Actualizado al 6 de enero de 2015 Nota: La información nueva se encuentra en ROJO ACERCA DEL ÉBOLA Qué es el ébola? La enfermedad del virus del ébola es una enfermedad grave,
VIRUS DE INMUNODEFICIENCIA HUMANA:
 VIRUS DE INMUNODEFICIENCIA HUMANA: MITOS Y REALIDADES MSc. Ana Bertha López Gómez Dra.C G. Ma. Antonia Torres Cueto MSc. Ma. Margarita Pérez Rodríguez MSc. Ana Bertha López Gómez Dra.C G. Ma. Antonia Torres
VIRUS DE INMUNODEFICIENCIA HUMANA: MITOS Y REALIDADES MSc. Ana Bertha López Gómez Dra.C G. Ma. Antonia Torres Cueto MSc. Ma. Margarita Pérez Rodríguez MSc. Ana Bertha López Gómez Dra.C G. Ma. Antonia Torres
Control de la Salud de los Trabajadores
 UNIDAD Control de la Salud de los Trabajadores 6 FICHA 1. RECONOCIMIENTO MÉDICO A LOS TRABAJADORES FICHA 2. PRINCIPIOS BÁSICOS DE LOS RECONOCIMIENTOS MÉDICOS PREVENTIVOS A LOS TRABAJADORES. FICHA 3. OBJETIVOS
UNIDAD Control de la Salud de los Trabajadores 6 FICHA 1. RECONOCIMIENTO MÉDICO A LOS TRABAJADORES FICHA 2. PRINCIPIOS BÁSICOS DE LOS RECONOCIMIENTOS MÉDICOS PREVENTIVOS A LOS TRABAJADORES. FICHA 3. OBJETIVOS
Subsecretaría de Prevención y Promoción de la Salud Dirección General de Promoción de la Salud
 Contenido I. Introducción II. III. IV. Preguntas frecuentes sobre el virus del Ébola Medidas de prevención para viajeros Mensajes clave I. Introducción El virus del Ébola causa una enfermedad aguda grave
Contenido I. Introducción II. III. IV. Preguntas frecuentes sobre el virus del Ébola Medidas de prevención para viajeros Mensajes clave I. Introducción El virus del Ébola causa una enfermedad aguda grave
Transfusión de sangre
 Transfusión de sangre Blood Transfusion - Spanish Información para pacientes sobre los beneficios, riesgos y alternativas UHN Cuáles son los beneficios de una transfusión de sangre? Las transfusiones de
Transfusión de sangre Blood Transfusion - Spanish Información para pacientes sobre los beneficios, riesgos y alternativas UHN Cuáles son los beneficios de una transfusión de sangre? Las transfusiones de
CÓMO LEER LOS RESULTADOS DE NUESTRAS PRUEBAS DE SANGRE*
 Competencias Esenciales: VIH/SIDA: Los Valores de Laboratorio CÓMO LEER LOS RESULTADOS DE NUESTRAS PRUEBAS DE SANGRE* SOBRE ESTA ACTIVIDAD Tiempo: 60 minutos Objectivos: Al finalizar esta sesión, los participantes
Competencias Esenciales: VIH/SIDA: Los Valores de Laboratorio CÓMO LEER LOS RESULTADOS DE NUESTRAS PRUEBAS DE SANGRE* SOBRE ESTA ACTIVIDAD Tiempo: 60 minutos Objectivos: Al finalizar esta sesión, los participantes
SIDA/VIH. Consejería y Examen. Debe usted hacerse el examen? Departmento de Salud Pública de Illinois
 SIDA/VIH Consejería y Examen Debe usted hacerse el examen? Departmento de Salud Pública de Illinois Por qué es tan importante hacerse el examen del VIH? La única manera de saber si usted está infectado
SIDA/VIH Consejería y Examen Debe usted hacerse el examen? Departmento de Salud Pública de Illinois Por qué es tan importante hacerse el examen del VIH? La única manera de saber si usted está infectado
MÁS QUE UN ESTORNUDO. Preguntas más frecuentes. Con la colaboración de: + que un estornud. www.masqueunestornudo.es. www.portalfarma.
 MÁS QUE UN ESTORNUDO Preguntas más frecuentes Con la colaboración de: www.masqueunestornudo.es www.portalfarma.com Preguntas más frecuentes en la oficina de farmacia A continuación se detallan las preguntas
MÁS QUE UN ESTORNUDO Preguntas más frecuentes Con la colaboración de: www.masqueunestornudo.es www.portalfarma.com Preguntas más frecuentes en la oficina de farmacia A continuación se detallan las preguntas
Anticoncepción oral sin estrógenos Qué debes saber?
 Anticoncepción oral sin estrógenos Qué debes saber? Anticoncepción oral sin estrógenos Qué debes saber? Qué es la píldora sin estrógenos? Cómo funciona? Cuándo iniciar el tratamiento con la píldora sin
Anticoncepción oral sin estrógenos Qué debes saber? Anticoncepción oral sin estrógenos Qué debes saber? Qué es la píldora sin estrógenos? Cómo funciona? Cuándo iniciar el tratamiento con la píldora sin
PROTOCOLO DE MANEJO DEL ACCIDENTE DE TRABAJO BIOLOGICO ARP SURA
 PROTOCOLO DE MANEJO DEL ACCIDENTE DE TRABAJO BIOLOGICO ARP SURA OBJETIVO: Garantizar un manejo adecuado de los accidentes con riesgo Biológico por HIV; HVB; HVC, por parte del profesional en salud. ALCANCE:
PROTOCOLO DE MANEJO DEL ACCIDENTE DE TRABAJO BIOLOGICO ARP SURA OBJETIVO: Garantizar un manejo adecuado de los accidentes con riesgo Biológico por HIV; HVB; HVC, por parte del profesional en salud. ALCANCE:
ESTRATEGIA DE VACUNACION CONTRA LA INFLUENZA 2014
 ESTRATEGIA DE VACUNACION CONTRA LA INFLUENZA 2014 La influenza es una de las 15 enfermedades objetivo del Plan Nacional de Inmunizaciones del Ministerio de Salud de Chile. La vacunación anti-influenza
ESTRATEGIA DE VACUNACION CONTRA LA INFLUENZA 2014 La influenza es una de las 15 enfermedades objetivo del Plan Nacional de Inmunizaciones del Ministerio de Salud de Chile. La vacunación anti-influenza
Día Mundial del Sida. Documento Informativo para población general
 Día Mundial del Sida Documento Informativo para población general Noviembre 2009 Por qué se celebra el Día Mundial del Sida? Esta jornada pretende sensibilizar al mundo entero de la importancia de esta
Día Mundial del Sida Documento Informativo para población general Noviembre 2009 Por qué se celebra el Día Mundial del Sida? Esta jornada pretende sensibilizar al mundo entero de la importancia de esta
Rentabilidad, viabilidad y financiamiento de la prevención del cáncer de cuello uterino
 Rentabilidad, viabilidad y financiamiento de la prevención del cáncer de cuello uterino Dra. Carol Levin PATH La transcripción del video está debajo de cada diapositiva. Rentabilidad Compara los costos
Rentabilidad, viabilidad y financiamiento de la prevención del cáncer de cuello uterino Dra. Carol Levin PATH La transcripción del video está debajo de cada diapositiva. Rentabilidad Compara los costos
ANEXO CONDICIONES O RESTRICCIONES RESPECTO AL USO SEGURO Y EFICAZ DEL MEDICAMENTO A APLICAR POR LOS ESTADOS MIEMBROS
 ANEXO CONDICIONES O RESTRICCIONES RESPECTO AL USO SEGURO Y EFICAZ DEL MEDICAMENTO A APLICAR POR LOS ESTADOS MIEMBROS 1 Los Estados Miembros se tienen que asegurar de que se apliquen todas las condiciones
ANEXO CONDICIONES O RESTRICCIONES RESPECTO AL USO SEGURO Y EFICAZ DEL MEDICAMENTO A APLICAR POR LOS ESTADOS MIEMBROS 1 Los Estados Miembros se tienen que asegurar de que se apliquen todas las condiciones
Aprobó: Dr. Willis Simancas Gerente. Elaboró: ARP Colmena. Revisó: Comité Coordinación de Control Interno. Fecha de Vigencia: Septiembre 2009
 Código: MC-CMRC-3-05 Página: : 1 de 19 INTRODUCCION. Ante el alarmante comportamiento epidemiológico de la infección por el virus de Inmunodeficiencia Humana en Colombia, es imperioso, que no sólo se conozcan
Código: MC-CMRC-3-05 Página: : 1 de 19 INTRODUCCION. Ante el alarmante comportamiento epidemiológico de la infección por el virus de Inmunodeficiencia Humana en Colombia, es imperioso, que no sólo se conozcan
Preguntas generales sobre la meningitis
 Preguntas generales sobre la meningitis P: Qué es la meningitis? R: La meningitis es una inflamación de las membranas que recubren el cerebro y la médula espinal. Algunas veces se le conoce como meningitis
Preguntas generales sobre la meningitis P: Qué es la meningitis? R: La meningitis es una inflamación de las membranas que recubren el cerebro y la médula espinal. Algunas veces se le conoce como meningitis
PRUEBA DE VIH. Universidad de Panamá USAID Proyecto Capacity Centroamérica
 PRUEBA DE VIH Universidad de Panamá USAID Proyecto Capacity Centroamérica Es la prueba de detección que produce los resultados rápidamente, en aproximadamente 20 minutos y utiliza sangre de una vena o
PRUEBA DE VIH Universidad de Panamá USAID Proyecto Capacity Centroamérica Es la prueba de detección que produce los resultados rápidamente, en aproximadamente 20 minutos y utiliza sangre de una vena o
CONFIRMACIÓN EPIDEMIOLÓGICA DE LA ENFERMEDAD DE AUJESZKY ANTE LA PRESENCIA DE ANIMALES POSITIVOS AISLADOS O FALSOS POSITIVOS
 MINISTERIO DE MEDIO AMBIENTE Y MEDIO RURAL Y MARINO DG DE RECURSOS AGRICOLAS Y GANADEROS SUBDIRECCIÓN GENERAL DE SANIDAD DE LA PRODUCCIÓIN PRIMARIA PROTOCOLO DE ACTUACIÓN PARA LA CONFIRMACIÓN EPIDEMIOLÓGICA
MINISTERIO DE MEDIO AMBIENTE Y MEDIO RURAL Y MARINO DG DE RECURSOS AGRICOLAS Y GANADEROS SUBDIRECCIÓN GENERAL DE SANIDAD DE LA PRODUCCIÓIN PRIMARIA PROTOCOLO DE ACTUACIÓN PARA LA CONFIRMACIÓN EPIDEMIOLÓGICA
La hepatitis C es prevalente en todo el mundo. Las regiones más afectadas son Asia central y oriental y el norte de África.
 Hepatitis C Nota descriptiva N 164 Abril de 2014 Cifras y datos La hepatitis C es una enfermedad del hígado causada por el virus del mismo nombre; ese virus puede causar una infección, tanto aguda como
Hepatitis C Nota descriptiva N 164 Abril de 2014 Cifras y datos La hepatitis C es una enfermedad del hígado causada por el virus del mismo nombre; ese virus puede causar una infección, tanto aguda como
Introducción. Nuevos anticoagulantes orales
 Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
VACUNACION DE LA EMBARAZADA. Conceptos
 11 VACUNACION DE LA EMBARAZADA Conceptos Las enfermedades infecciosas pueden ocasionar complicaciones graves en el embrión y el feto si los gérmenes atraviesen la barrera placentaria. La placenta se deja
11 VACUNACION DE LA EMBARAZADA Conceptos Las enfermedades infecciosas pueden ocasionar complicaciones graves en el embrión y el feto si los gérmenes atraviesen la barrera placentaria. La placenta se deja
Qué es la influenza o gripe?
 Qué es la influenza o gripe? Es una enfermedad de las vías respiratorias causada por un virus muy contagioso. Existen tres tipos de virus (A, B, C), los cuales pueden cambiar (mutar) cada año o eventualmente
Qué es la influenza o gripe? Es una enfermedad de las vías respiratorias causada por un virus muy contagioso. Existen tres tipos de virus (A, B, C), los cuales pueden cambiar (mutar) cada año o eventualmente
ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO
 ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO 1.1. Plan de gestión de riesgos para la prevención del embarazo 1.1.1. Plan de gestión de riesgos para la prevención del embarazo con
ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO 1.1. Plan de gestión de riesgos para la prevención del embarazo 1.1.1. Plan de gestión de riesgos para la prevención del embarazo con
El Estudio PARTNER. Le han propuesto incorporarse a este estudio porque es parte de una pareja como miembro VIH positivo.
 Información para los participantes y Consentimiento Informado para el miembro de la pareja VIH positivo El Estudio PARTNER El estudio PARTNER se realiza con parejas en las que: (i) uno de los miembros
Información para los participantes y Consentimiento Informado para el miembro de la pareja VIH positivo El Estudio PARTNER El estudio PARTNER se realiza con parejas en las que: (i) uno de los miembros
INFLUENZA (GRIPE) La influenza y usted
 lnfluenza (gripe) Qué es la influenza? La influenza es una enfermedad causada por los virus de la influenza. La influenza puede causar tos, dolores de garganta y fiebre. Los pacientes además pueden tener
lnfluenza (gripe) Qué es la influenza? La influenza es una enfermedad causada por los virus de la influenza. La influenza puede causar tos, dolores de garganta y fiebre. Los pacientes además pueden tener
Seguridad de los Alimentos Influencia de diferentes enfermedades
 L PROVINCIA DE SANTA FE Ministerio desalud Seguridad de los Alimentos Influencia de diferentes enfermedades Enfermedades Gastrointestinales Dentro de los cuadros diarreicos, las salmonelas no tifoideas,
L PROVINCIA DE SANTA FE Ministerio desalud Seguridad de los Alimentos Influencia de diferentes enfermedades Enfermedades Gastrointestinales Dentro de los cuadros diarreicos, las salmonelas no tifoideas,
Qué es la infección por parvovirus?
 Qué es la infección por parvovirus? Objetivo general: Conocer los signos, la gravedad de la enfermedad y la alta incidencia y mortalidad en cachorros. Objetivo específico: Concientizar a los propietarios
Qué es la infección por parvovirus? Objetivo general: Conocer los signos, la gravedad de la enfermedad y la alta incidencia y mortalidad en cachorros. Objetivo específico: Concientizar a los propietarios
INFLUENZA PORCINA (H1N1)
 INFLUENZA PORCINA (H1N1) La gripe porcina (influenza porcina A H1N1) es un tipo de gripe que generalmente afecta al cerdo y no al humano, raramente se produce un caso de contagio hacia las personas que
INFLUENZA PORCINA (H1N1) La gripe porcina (influenza porcina A H1N1) es un tipo de gripe que generalmente afecta al cerdo y no al humano, raramente se produce un caso de contagio hacia las personas que
PREGUNTAS FRECUENTES SOBRE VPH.
 PREGUNTAS FRECUENTES SOBRE VPH. Qué es el VPH? El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los
PREGUNTAS FRECUENTES SOBRE VPH. Qué es el VPH? El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los
Algunas personas infectadas no parecen estar enfermas, pero igual pueden transmitir el microbio a otros.
 Vacuna Contra el Tifus Vivo (Por vía oral) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL La vacuna
Vacuna Contra el Tifus Vivo (Por vía oral) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL La vacuna
5 RECOMENDACIONES DEL CDC1 PARA
 5 RECOMENDACIONES DEL CDC1 PARA LA HIGIENE DE MANOS: INDICACIONES SEGÚN CATEGORÍAS DE EVIDENCIA Categorías: Estas recomendaciones están diseñadas para mejorar las prácticas de higiene de manos en los trabajadores
5 RECOMENDACIONES DEL CDC1 PARA LA HIGIENE DE MANOS: INDICACIONES SEGÚN CATEGORÍAS DE EVIDENCIA Categorías: Estas recomendaciones están diseñadas para mejorar las prácticas de higiene de manos en los trabajadores
Importancia de la investigación clínica EN ONCOLOGÍA. ONCOvida. oncovida_20.indd 1 10/10/11 12:53
 Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Existen dos pruebas de detección: indirectas y directas. Las indirectas
 Podrías asegurar que no eres portador/a del VIH? Si tu respuesta es SI la única opción que confirma esto es haberte realizado alguna prueba diagnóstica específica para VIH con el tiempo adecuado para sortear
Podrías asegurar que no eres portador/a del VIH? Si tu respuesta es SI la única opción que confirma esto es haberte realizado alguna prueba diagnóstica específica para VIH con el tiempo adecuado para sortear
Información para los participantes y Consentimiento Informado para el miembro de la pareja VIH negativo. El Estudio PARTNER
 Información para los participantes y Consentimiento Informado para el miembro de la pareja VIH negativo El Estudio PARTNER El estudio PARTNER se realiza con parejas en las que: (i) uno de los miembros
Información para los participantes y Consentimiento Informado para el miembro de la pareja VIH negativo El Estudio PARTNER El estudio PARTNER se realiza con parejas en las que: (i) uno de los miembros
MINISTERIO DE SANIDAD SERVICIOS SOCIALES E IGUALDAD. Qué es la sangre del cordón umbilical y para qué sirve?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
Guía de aprendizaje. VIH, anticoncepción, concepción y embarazo. Women for Positive Action está patrocinado por un subsidio de Abbott International
 Guía de aprendizaje VIH, anticoncepción, concepción y embarazo Women for Positive Action está patrocinado por un subsidio de Abbott International 19/08/2009 Esta guía de aprendizaje se ha preparado en
Guía de aprendizaje VIH, anticoncepción, concepción y embarazo Women for Positive Action está patrocinado por un subsidio de Abbott International 19/08/2009 Esta guía de aprendizaje se ha preparado en
Prevención, diagnóstico y tratamiento farmacológico de la. en niños y adolescentes de 1 a 18 años en el primer y segundo nivel de atención
 GUÍA DE PRÁCTICA CLÍNICA gpc Prevención, diagnóstico y tratamiento farmacológico de la GIARDIASIS en niños y adolescentes de 1 a 18 años en el primer y segundo nivel de atención Guía de Referencia Rápida
GUÍA DE PRÁCTICA CLÍNICA gpc Prevención, diagnóstico y tratamiento farmacológico de la GIARDIASIS en niños y adolescentes de 1 a 18 años en el primer y segundo nivel de atención Guía de Referencia Rápida
Corro riesgo de contraer hepatitis B?
 Corro riesgo de contraer hepatitis B? Qué es? La hepatitis B es un virus que infecta el hígado y puede provocar una enfermedad hepática grave. El hígado es un órgano importante que se encarga de descomponer
Corro riesgo de contraer hepatitis B? Qué es? La hepatitis B es un virus que infecta el hígado y puede provocar una enfermedad hepática grave. El hígado es un órgano importante que se encarga de descomponer
Procedimiento para la Atención de Paciente Sospechoso de Virus del Ébola en Unidades de Emergencia
 Procedimiento para la Atención de Paciente Sospechoso de Virus del Ébola en Unidades de Emergencia Octubre, 2014 OBJETIVOS Establecer acciones a realizar en caso de atender casos compatibles con EVE en
Procedimiento para la Atención de Paciente Sospechoso de Virus del Ébola en Unidades de Emergencia Octubre, 2014 OBJETIVOS Establecer acciones a realizar en caso de atender casos compatibles con EVE en
Información básica sobre la prevención del VIH
 Información básica sobre la prevención del VIH Abril de 2008 Dónde se encuentra el VIH? El VIH se encuentra en muchos de los fluidos del cuerpo humano, entre los que se incluyen la sangre, el semen, los
Información básica sobre la prevención del VIH Abril de 2008 Dónde se encuentra el VIH? El VIH se encuentra en muchos de los fluidos del cuerpo humano, entre los que se incluyen la sangre, el semen, los
HEPATITIS VÍRICAS: EVOLUCIÓN HISTÓRICA
 HEPATITIS VÍRICAS: EVOLUCIÓN HISTÓRICA DRA. María Elena Sixto Julio de 2010 HEPATITIS VIRICAS HEPATITIS A HEPATITIS B HEPATITIS C HEPATITIS E HEPATITIS D CLASIFICACIÓN SEGÚN MECANISMO DE TRANSMISIÓN Transmisión
HEPATITIS VÍRICAS: EVOLUCIÓN HISTÓRICA DRA. María Elena Sixto Julio de 2010 HEPATITIS VIRICAS HEPATITIS A HEPATITIS B HEPATITIS C HEPATITIS E HEPATITIS D CLASIFICACIÓN SEGÚN MECANISMO DE TRANSMISIÓN Transmisión
Vacunación Infantil. www.madrid.org
 Vacunación Infantil www.madrid.org INTRODUCCIÓN a vacunación constituye una de las medidas más eficaces de la moderna salud pública para la prevención de importantes enfermedades que afectan a todos los
Vacunación Infantil www.madrid.org INTRODUCCIÓN a vacunación constituye una de las medidas más eficaces de la moderna salud pública para la prevención de importantes enfermedades que afectan a todos los
No lo dude, la vacunación es la prevención más efectiva contra la gripe. Prevenir la gripe es más simple de lo que usted piensa
 No lo dude, la vacunación es la prevención más efectiva contra la gripe Prevenir la gripe es más simple de lo que usted piensa Arriesgarse a contraer la gripe o vacunarse? Qué es la gripe? La gripe es
No lo dude, la vacunación es la prevención más efectiva contra la gripe Prevenir la gripe es más simple de lo que usted piensa Arriesgarse a contraer la gripe o vacunarse? Qué es la gripe? La gripe es
Al menos el 50% de las personas sexualmente activas contraerán VPH genital.
 Hecho: Al menos el 50% de las personas sexualmente activas contraerán VPH genital. La mayoría ni siquiera sabrá que lo tiene. Aprende más acerca de este virus común. constituyen un riesgo para la salud.
Hecho: Al menos el 50% de las personas sexualmente activas contraerán VPH genital. La mayoría ni siquiera sabrá que lo tiene. Aprende más acerca de este virus común. constituyen un riesgo para la salud.
ya no ocasiona el contagio. Este análisis no se incluye entre los estudios rutinarios que realizan los bancos de sangre.
 ya no ocasiona el contagio. Este análisis no se incluye entre los estudios rutinarios que realizan los bancos de sangre. Qué es el análisis del anticuerpo del núcleo de la hepatitis B (HBcAb)? El HBcAb
ya no ocasiona el contagio. Este análisis no se incluye entre los estudios rutinarios que realizan los bancos de sangre. Qué es el análisis del anticuerpo del núcleo de la hepatitis B (HBcAb)? El HBcAb
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES
 DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES UNA PEQUEÑA NOCIÓN DE INMUNOLOGÍA BÁSICA Existen cinco tipos (clases) de inmunoglobulinas o anticuerpos en la sangre: IgG, IgA, IgM, IgD
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES UNA PEQUEÑA NOCIÓN DE INMUNOLOGÍA BÁSICA Existen cinco tipos (clases) de inmunoglobulinas o anticuerpos en la sangre: IgG, IgA, IgM, IgD
Diagnóstico microbiológico de la infección por HIV
 Diagnóstico microbiológico de la infección por HIV Juan Carlos Rodríguez Díaz S. Microbiología Hospital General Universitario de Alicante E-mail: rodriguez_juadia@gva.es http://microbiología-alicante.umh.es
Diagnóstico microbiológico de la infección por HIV Juan Carlos Rodríguez Díaz S. Microbiología Hospital General Universitario de Alicante E-mail: rodriguez_juadia@gva.es http://microbiología-alicante.umh.es
Agencia Española de Medicamentos y Productos Sanitarios AEMPS
 Nota informativa Agencia Española de Medicamentos y Productos Sanitarios AEMPS VICTRELIS (BOCEPREVIR): INTERACCIÓN CON LOS INHIBIDORES DE LA PROTEASA DEL VIH ATAZANAVIR, DARUNAVIR Y LOPINAVIR Fecha de
Nota informativa Agencia Española de Medicamentos y Productos Sanitarios AEMPS VICTRELIS (BOCEPREVIR): INTERACCIÓN CON LOS INHIBIDORES DE LA PROTEASA DEL VIH ATAZANAVIR, DARUNAVIR Y LOPINAVIR Fecha de
PROSPECTO: INFORMACIÓN PARA EL USUARIO. Zulex 333 mg Comprimidos recubiertos Acamprosato
 PROSPECTO: INFORMACIÓN PARA EL USUARIO Zulex 333 mg Comprimidos recubiertos Acamprosato Lea todo el prospecto detenidamente antes de empezar a tomar el medicamento. Conserve este prospecto, ya que puede
PROSPECTO: INFORMACIÓN PARA EL USUARIO Zulex 333 mg Comprimidos recubiertos Acamprosato Lea todo el prospecto detenidamente antes de empezar a tomar el medicamento. Conserve este prospecto, ya que puede
Enfermedades de Transmisión Sexual
 Enfermedades de Transmisión Sexual Clamidia La mayoría de las personas que tienen clamidia no lo saben porque esta enfermedad por lo general no provoca síntomas. La clamidia es la enfermedad de transmisión
Enfermedades de Transmisión Sexual Clamidia La mayoría de las personas que tienen clamidia no lo saben porque esta enfermedad por lo general no provoca síntomas. La clamidia es la enfermedad de transmisión
La profesión odontológica en la lucha contra el SIDA
 La profesión odontológica en la lucha contra el SIDA Lo que los padres deben decir a sus hijos Qué es el SIDA? SIDA significa Síndrome de Inmunodeficiencia Adquirida. Es un trastorno que por el momento
La profesión odontológica en la lucha contra el SIDA Lo que los padres deben decir a sus hijos Qué es el SIDA? SIDA significa Síndrome de Inmunodeficiencia Adquirida. Es un trastorno que por el momento
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC
 6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
Qué es. Cómo se transmite el VIH?
 Qué es el SIDA? El SIDA (Síndrome de Inmuno Deficiencia Adquirida) es una infección causada por el Virus de la Inmunodeficiencia Humana (VIH) el cual destruye a un grupo de glóbulos blancos llamados linfocitos
Qué es el SIDA? El SIDA (Síndrome de Inmuno Deficiencia Adquirida) es una infección causada por el Virus de la Inmunodeficiencia Humana (VIH) el cual destruye a un grupo de glóbulos blancos llamados linfocitos
