COMITÉ DE TUMORES GINECOLÓGICOS. Protocolos de Tratamiento
|
|
|
- Martín Poblete Salas
- hace 8 años
- Vistas:
Transcripción
1 COMITÉ DE TUMORES GINECOLÓGICOS Protocolos de Tratamiento Año 2009
2 Comité de tumores ginecológicos Presidente: Secretario: Vocal: Vocal: Vocal: Vocal: Vocal: Vocal: Vocal: Eduardo Ibáñez Feijoo Médico Adjunto de Ginecología Oncológica J. Manuel Mañé Martínez Médico Adjunto de Oncología Médica Juan José Burgos Bretones Médico Adjunto de Anatomía Patológica Begoña Canteli Padilla Médico Adjunto de Radiodiagnóstico Francisco Casquero Ocio Médico Adjunto de Oncología Radioterápica Javier Díez García Médico Adjunto de Ginecología Oncológica Gaizka Mallabiabarrena Médico Adjunto de Ginecología Oncológica Alejandro Martínez Bueno Médico Adjunto de Oncología Médica Aranzazu Urrésola Olabarrieta Médico Adjunto de Radiodiagnóstico 2
3 EL SUBCOMITÉ DE CÁNCER GINECOLÓGICO ES EL ORGANO COMPETENTE PARA COORDINAR EL PROCESO DIAGNÓSTICO Y TERAPÉUTICO DE ESTAS PACIENTES, CONTEMPLANDO LA ENFERMEDAD EN TODAS SUS ETAPAS SEGÚN LA EVIDENCIA CIENTÍFICA DISPONIBLE EN CADA MOMENTO. ESTOS PROTOCOLOS ESTARÁN VIGENTES MIENTRAS EL SUBCOMITÉ NO APRUEBE OTROS NUEVOS O LOS MODIFIQUE. SE CONSIDERA BUENA PRAXIS REVISAR LOS PROTOCOLOS AL MENOS UNA VEZ AL AÑO. 3
4 Osakidetza Servicio vasco de salud PROTOCOLO ASISTENCIAL DE LAS NEOPLASIAS VULVARES Año 2009 Comité de Tumores Ginecológicos 4
5 INTRODUCCION A pesar de que el carcinoma de vulva representa solamente el 4 % de todas las neoplasias ginecológicas, y que debuta, en general, en las edades más tardías de la vida, ha habido en los últimos años un renovado interés por esta neoplasia. Las razones son varias, destacando el conocimiento del VPH como agente causal en muchos de estos casos, la posibilidad del diagnóstico y tratamiento de lesiones premalignas como la VIN, el tratamiento más conservador de la neoplasia invasora (lo que incluye la entidad clínica del carcinoma microinvasor) y la radioquimioterapia como opción terapéutica en los estadíos avanzados y en las recidivas. También, y al igual que ocurre con la patología mamaria, empieza a introducirse la detección del ganglio centinela en los estadios precoces del carcinoma epiderrmoide y ya es tratamiento estándar en los melanomas vulvares. Por otra parte, las cifras de curación de esta enfermedad son razonablemente altas, con porcentajes de supervivencia en estadios I del 90% a cinco años, y del 80% en estadios II. 1.-NEOPLASIAS VULVARES INTRAEPITELIALES Dentro de este apartado distinguimos dos tipos de lesiones: 1. De tipo escamoso: VIN de tipo clásico, VIN de tipo diferenciado y VIN de tipo no clasificado. 2. No escamosas: enfermedad de Paget y melanoma in situ. NEOPLASIAS INTRAEPITELIALES DE TIPO ESCAMOSO 5
6 CONCEPTO Durante los últimos años se ha constatado un aumento en el número de casos de VIN, así como un descenso en la edad media al diagnóstico. Se aducen dos motivos: Aumento de la infección por el virus HPV. Empleo liberal de la pequeña biopsia vulvar. La edad media de las mujeres con VIN asociado a VPH (lo más frecuente ) es de 32 años, frente a los 51 años de las mujeres con VIN no asociado a VPH. Por otra parte, debido al aumento del número de casos de VIN, la incidencia del carcinoma vulvar ha aumentado en el grupo de mujeres menores de 50 años. El potencial maligno de las VIN sería del 5-7 %. El tiempo de transición desde VIN III a carcinoma invasor se estima en inferior a 10 años. No obstante, no se puede saber el comportamiento de una VIN en un caso determinado. Factores de mal pronóstico son: la edad avanzada, la inmunosupresión, el tabaco y las lesiones extensas o ulceradas. La VIN tipo diferenciado ( no asociada al VPH ) tiene más riesgo de progresión a carcinoma que el resto de los tipos histológicos. HISTOPATOLOGIA Según la última clasificación del 2004 de la ISSVD ( International Society for the Study of Vulvar Disease ) el término VIN incluye a las VIN II y VIN III de antes ( displasia moderada y displasia severa o carcinoma in situ ). Se elimina la categoría de VIN I ( displasia leve ), siendo nada más el efecto citopático de la infección de la vulva por el VPH. Hay tres categorías de VIN: 6
7 1. De tipo clásico. Está asociado a la infección por el VPH. Puede ser de tipo condilomatoso, basaloide o mixto. El serotipo viral más frecuente es el VPH 16. Es la VIN predominante, y suele afectar a mujeres jóvenes. 2. De tipo diferenciado. No asociada al VPH, pero sí en cambio al liquen escleroso y a la hiperplasia de células escamosas. Es típica de mujeres de edad avanzada. 3. De tipo no clasificado. Abarca aquellos casos que no pueden clasificarse como VIN de tipo clásico o VIN de tipo diferenciado. CLINICA Suele ser asintomática, o cursar con prurito vulvar en menos del 20 % de los casos. Por eso se suele retrasar el diagnóstico. A la exploración aparecen lesiones (únicas o múltiples ) de tipo macular o papular, de color blanquecino, rojo o pigmentado. DIAGNOSTICO Se basa en la vulvoscopia y en la biopsia dirigida. La citología tiene poco valor, salvo en lesiones ulceradas. Normalmente se usan punch dermatológicos para realizar las biopsias. La vulvoscopia con o sin ácido acético resalta las características de las lesiones, y puede dirigir la biopsia a la zona más llamativa. Un área blanquecina puede mostrar un patrón en mosaico y/o punteado. Una zona eritematosa puede reflejar una infección por el VPH CURSO CLINICO Hay que distinguir las dos entidades clínicas antes señaladas: 7
8 1. VIN asociado a HPV. Comprende los tipos histológicos verrucoso, basaloide y mixto. Son mujeres jóvenes, muchas de ellas fumadoras y usuarias de anticonceptivos orales, con patología asociada de CIN en la mitad de los casos. Las lesiones tienden a ser multifocales y a afectar a áreas desprovistas de vello. Tienen una elevada tasa de recidiva local después del tratamiento. También hay casos de regresión espontánea, sobre todo en mujeres muy jóvenes. Cuando degeneran lo hacen en un carcinoma de células escamosas del tipo verrucoso o basaloide. 2. VIN no asociado a HPV. Muy poco frecuente ( 5 % de los casos ), afecta a mujeres de edad avanzada. Histológicamente es el tipo llamado diferenciado. Suele ser unifocal, y tiende a afectar a zonas cubiertas de vello. Suele asociarse a liquen escleroso e hiperplasia de células escamosas. Presenta una elevada tasa de progresión a carcinoma de células escamosas queratinizante. TRATAMIENTO El tratamiento de la VIN debe ser conservador. Si la lesión es única o es multifocal aislada, puede practicarse una extirpación de las lesiones. Debe tenerse en cuenta en la cirugía que la VIN alcanza una profundidad en la piel de 1mm en áreas no pilosas, y de 3 mm en áreas provistas de vello. Si la lesión es muy extensa o múltiple, y está afectada casi toda la vulva puede practicarse una vulvectomía cutánea. Se extirpa todo el grosor de la piel, respetando el tejido celular subcutáneo. El clítoris se respeta siempre, extirpando superficialmente cualquier lesión que lo afecte. 8
9 Otro posible manejo de las lesiones sería el empleo del láser de CO2, practicando una vaporización o una resección. La tasa de recidivas del tratamiento mediante extirpación simple o vulvectomía cutánea alcanza el 20 %. Si hay afectación de los bordes quirúrgicos la tasa de recurrencias es del 50 %. NEOPLASIAS INTRAEPITELIALES NO ESCAMOSAS A.-ENFERMEDAD DE PAGET VULVAR CONCEPTO Es una enfermedad rara, que se presenta en la postmenopausia. La edad media es de 70 años. El diagnóstico se basa en la observación de células de Paget en la biopsia vulvar. Son células grandes, redondeadas o poligonales, con citoplasma claro y vacuolado. El núcleo es hipercromático y tiene nucléolos prominentes. Son células PAS positivas, y también azul alcian y mucicarmín positivas. CLINICA Aparece una lesión eritematosa, con crecimiento lento, y de aspecto ezcematoso o ulcerativo. Puede ser indolora, pero lo más frecuente es que curse con prurito, sensación urente o dolor. Puede confundirse con un ezcema de contacto o con psoriasis. 9
10 EVOLUCION Se distinguen cuatro formas histológicas de la enfermedad de Paget vulvar, que corresponden a diferentes comportamientos clínicos: Neoplasia intraepitelial. Suele tener tendencia a convertirse en invasiva después de muchos años de evolución. Enfermedad de Paget con invasión mínima estromal ( 1 mm ). La situación clínica y el manejo es similar al caso anterior. Enfermedad de Paget invasiva ( invasión del estroma > 1 mm ). El tratamiento es idéntico al carcinoma epidermoide vulvar. Enfermedad de Paget con adenocarcinoma de las glándulas apocrinas subyacentes. El tratamiento es como en el caso anterior, pero la tasa de recidiva y de metástasis es muy alta. Finalmente, señalar que toda paciente con enfermedad de Paget vulvar, puede tener asociado un carcinoma de mama, colorrectal o del tracto génitourinario, por lo que requieren una evaluación completa. La enfermedad de Paget extramamaria se considera como un marcador cutáneo de un proceso maligno interno. TRATAMIENTO Se practicará una resección amplia, una hemivulvectomía o una vulvectomía simple en función de la extensión de la lesión, buscando 2 cm de márgenes libres. Se realizará linfadenectomía inguinofemoral si la enfermedad de Paget es invasiva o cuando existe un adenocarcinoma de los apéndices cutáneos subyacente. B.-MELANOMA IN SITU 10
11 Se comenta en el apartado de los melanomas vulvares en general. 2.- NEOPLASIAS VULVARES INVASORAS EPIDEMIOLOGIA El carcinoma invasor de vulva representa entre el 3 y el 5% de todos los cánceres ginecológicos. Son tumores raros, siendo el tipo más frecuente el carcinoma de células escamosas o epidermoide, que representa el 90 % de los casos. No obstante, hay que reconocer los demás tipos histopatológicos, ya que la forma de presentación clínica, la edad de aparición y el manejo clínicos son diferentes. Carcinoma de células escamosas o epidermoide Suele desarrollarse en mujeres de edad avanzada, siendo la edad media de aparición de 77 años. La variedad más frecuente es el carcinoma escamoso queratinizante, que no está asociado al VPH. En más del 60 % de los casos puede observarse hiperplasia escamosa y/o liquen escleroso adyacente al tumor. Los carcinomas de células escamosas condilomatosos y basaloides, se producen en mujeres más jóvenes ( edad media 54 años ) y están asociados al VPH, destacando el serotipo 16. Estas variedades histológicas están aumentando en los últimos años. Carcinoma verrucoso Es un tumor raro, que se presenta típicamente en mujeres de edad avanzada (edad media de 70 años). Los factores de riesgo son desconocidos, y se localiza exclusivamente en los labios mayores y el clítoris. 11
12 Carcinoma basocelular Representa alrededor del 1% de todos los cánceres vulvares. También aparece sobre todo en mujeres de edad avanzada, y casi al 100% en labios mayores. Melanoma maligno Es el segundo tumor maligno más frecuente del área vulvar, y representa el 3% de las neoplasias vulvares. A diferencia del melanoma maligno de la piel cuya incidencia está aumentando en todo el mundo, el melanoma maligno de la vulva no sigue esta tendencia. La edad media al diagnóstico se sitúa alrededor de los 65 años. No hay factores de riesgo conocidos, ya que la exposición solar no suele influir en esta zona. Como lesiones precursoras de melanoma maligno destacan el nevus displásico y el nevus melanocítico congénito. Al igual que en el melanoma maligno de la piel, el tipo histológico más frecuente es el melanoma maligno de diseminación superficial que se observa en el 55 % de los casos. El melanoma maligno nodular representa el 35 % de casos y el melanoma maligno lentiginoso el 10 %. Carcinoma de la glándula de Bartholino Representa el 2% de todos los cánceres vulvares, siendo la edad media de aparición de 50 años. No están claros los factores de riesgo, aunque existe una alta tasa de detección del HPV 16. Los tipos histológicos más frecuentes son el epidermoide y el adenocarcinoma, que representan el 40% de casos cada uno de ellos. Más raramente está la variedad adenoide quística. Sarcomas vulvares Son tumores muy raros, que representan alrededor del 1 % del total. Puede desarrollarse cualquier tipo histológico, siendo el más frecuente el leiomiosarcoma. También destaca el sarcoma botriode, que se localiza en el área himeneal, aunque es más propio de la vagina. Todos los sarcomas cursan como una masa dura e indolora en la región vulvar, que puede ulcerarse con el paso del tiempo. Tumor de Buschke-Löwenstein ( condiloma acuminado gigante ) 12
13 Es un tumor muy poco frecuente, debido a la infección por el HPV de los serotipos 6 y 11. Afecta sobre todo a mujeres jóvenes. Aparece una lesión de gran tamaño en la vulva, exofítica, que recuerda a un condiloma gigante. Es el resultado final de la confluencia de múltiples condilomas, y tiene básicamente una agresividad local, lo que puede conducir a la destrucción local de la vulva. CLINICA Normalmente, la paciente consulta por prurito vulvar de meses de evolución, o sensación de tumor en los genitales externos. Puede transcurrir mucho tiempo entre la aparición de los síntomas y la consulta del médico. Más raramente, aparecen hemorragia genital, dolor o leucorrea maloliente. A la inspección clínica, es fácil apreciar una tumoración exofítica o ulcerada en la vulva. El curso clínico suele consistir en una progresión lenta, con la aparición de adenopatías inguinales. Aproximadamente, en el 50% de los casos la lesión aparece en los labios mayores, en el 45% en los labios menores y en el 5% en el clítoris o en el vestíbulo. Siempre que aparece una lesión vulvar, hay que descartar que sea multicéntrica. El carcinoma de la glándula de Bartholino puede pasar desapercibido en la exploración clínica, al observarse nada más que un nódulo sólido en la región de la glándula, que simula un quiste de Bartholino con cierto grado de fibrosis. El melanoma maligno vulvar presenta dos patrones clínicos diferentes. Puede debutar como una lesión pigmentada, asimétrica, con bordes irregulares, y con un diámetro habitualmente mayor de 6 mm, que se va extendiendo de forma superficial. En la segunda forma de presentación clínica aparece un nódulo pigmentado, acompañado a veces de nódulos satélites. Ambas formas clínicas suelen ulcerarse en el 80% de los casos con el tiempo. Si no se diagnostica precozmente, al final los síntomas del melanoma vulvar son iguales a los del 13
14 carcinoma escamoso, con prurito vulvar, hemorragia o sensación de bulto en genitales externos. DIAGNOSTICO El diagnóstico se basa en la biopsia vulvar, efectuada de manera ambulatoria en la consulta. La citología vulvar tiene escaso rendimiento diagnóstico. Es preciso explorar de forma cuidadosa toda la región, buscando lesiones asociadas. También debe objetivarse el estado de los ganglios inguinales. En el caso del melanoma, para detectar los estadíos precoces hay que aplicar a toda lesión pigmentada los principios ABCD, es decir, Asimetría, irregularidad de los Bordes, abigarramiento del Color y un Diámetro de 6 mm ó más. Siempre es preciso practicar una biopsia escisional buscando bordes adecuados, y no una biopsia incisional. La petición de pruebas complementarias de cara al estadiaje se hará en función del caso clínico, teniendo en cuenta que el estadiaje definitivo es QUIRURGICO. Puede valorarse: TAC abdóminopélvico, ganmagrafía ósea, cistoscopia, rectoscopia, etc. También es útil pedir marcadores tumorales, que luego se usan para el seguimiento de las pacientes afectas. Destacan el SCC y el CEA. 14
15 ESTADIAJE DEL CARCINOMA VULVAR APROBADO POR LA FIGO, UICC y AJCC ( 2009 ) Estadío I: Tumores confinados a la vulva. IA: Lesiones iguales o menores a 2 cm, localizadas en la vulva o en el periné, y con invasión estromal igual o menor a 1 mm, sin afectación de ganglios linfáticos. IB: Lesiones mayores de 2 cm de tamaño o con invasión estromal mayor de 1 mm, localizadas en la vulva o en el periné, sin afectación de ganglios linfáticos. Estadío II: Tumores de cualquier tamaño con extensión a las estructuras adyacentes perineales ( tercio inferior de vagina, tercio inferior de uretra, ano ) con ganglios linfáticos negativos. Estadío III: Tumores de cualquier tamaño con o sin extensión a estructuras adyacentes perineales ( tercio inferior de vagina, tercio inferior de uretra, ano ) con ganglios linfáticos inguinofemorales positivos. IIIA ( i ): Metástasis mayor o igual a 5 mm en un solo ganglio linfático. IIIA ( ii ): Metástasis menores de 5 mm en 1-2 ganglios linfáticos IIIB ( i ): Metástasis mayor o igual a 5 mm en 2 ó más ganglios linfáticos. IIIB ( ii ): Metástasis menores de 5 mm en 3 ó más ganglios linfáticos. IIIC: Ganglios linfáticos positivos con afectación extracapsular. 15
16 Estadío IV: Tumores que invaden otras estructuras regionales ( 2/3 superiores de la uretra, 2/3 superiores de la vagina ) o estructuras a distancia. Estadío IVA ( i ): El tumor invade la uretra superior y/o la mucosa vaginal, la mucosa rectal, o está fijado a los huesos pélvicos. Estadío IVA ( ii ): Tumor con ganglios linfáticos inguinofemorales fijos o ulcerados. Estadío IVB: Presencia de metástasis a distancia. También se incluye la afectación de los ganglios linfáticos pélvicos. Grado histopatológico ( G ) G1 Bien diferenciado G2 Moderadamente diferenciado G3 Indiferenciado 16
17 ESTADIAJE DEL MELANOMA MALIGNO VULVAR Debe realizarse según el estadiaje del American Joint Comité on Cancer ( AJCC ) para el melanoma de piel. Esta estadificación incluye un estadiaje clínico y otro patológico ( después de extirpar por completo la lesión y haber realizado la linfadenectomía regional adecuada al caso ). Este estadiaje está muy correlacionado con la supervivencia del paciente. Por eso no se deben estadiar los melanomas vulvares con el estadiaje de la FIGO para el cáncer epidermoide vulvar. PRONOSTICO El carcinoma basocelular, el condiloma acuminado gigante y el carcinoma verrucoso, que no tienen diseminación linfática, tienen cifras de supervivencia del 100 % a los 5 años, tratados mediante cirugía adecuada. En el carcinoma de células escamosas el factor pronóstico más importante es el estado de los ganglios linfáticos. En ausencia de metástasis en los ganglios inguinales la tasa de supervivencia alcanza el 90 % a los 5 años. Si hay afectación de 1-2 ganglios es del 75 %, si se afectan 3-4 ganglios baja al 36 % y sólo alcanza un 24 % si están afectados 5-6 ganglios. Ninguna paciente con 7 ó más ganglios inguinales positivos alcanza los 5 años de supervivencia. En la afectación o no de los ganglios linfáticos influyen los siguientes parámetros del tumor: Tamaño tumoral. A mayor tamaño tumoral, más posibilidad de invasión linfática. 17
18 Profundidad de la invasión. Cuando la profundidad de la invasión es de 1 mm ó menos ( carcinoma microinvasor ) no se observan adenopatías positivas. El pronóstico es desfavorable si la invasión supera los 5 mm. Grado histológico. Destaca de manera negativa el grado G3. Afectación de los espacios linfovasculares. Cuando el tumor invade los espacios linfovasculares el porcentaje de metástasis linfáticas es alto. El melanoma maligno vulvar tiene peor pronóstico que el carcinoma epidermoide vulvar, y también peor que el melanoma cutáneo. Los factores pronósticos son la profundidad de la invasión y el estado de los ganglios linfáticos. La supervivencia a los 5 años es del 20 % para pacientes con metástasis ganglionar y del 60 % para pacientes sin ellas. TRATAMIENTO El tratamiento del cancer vulvar es básicamente quirúrgico. En los últimos años se está defendiendo un enfoque más conservador con cirugías menos agresivas, evitando la vulvectomía radical y se está introduciendo la detección del ganglio centinela. Por otra parte, si el tumor está localmente avanzado se opta por la radioquimioterapia. Estadío IA ( clínico ): Resección amplia de la lesión, dejando un centímetro o más de margen quirúrgico. No requiere linfadenectomía inguinofemoral. No obstante, si al revisar la pieza final la profundidad de la invasión supera 1 mm se realizará la linfadenectomía. Estadío IB ( clínico ): 18
19 Lesión lateral: Se practicará una resección amplia, dejando un centímetro de margen quirúrgico como mínimo, asociado a linfadenectomía inguinal ipsilateral. Si el tumor fuese muy voluminoso ( 5 cm ó más ) se realiza vulvectomía radical. Se realiza la técnica del ganglio centinela como parte de un protocolo de investigación en tumores de 4 cm ó menos ( todavía no está aceptada por la FIGO como tratamiento estándar ). Si los ganglios linfáticos son positivos debe administrarse radioterapia inguinopélvica. En este caso, estos tumores sería ya Estadío III de la FIGO. Lesión central: Se practicará una hemivulvectomía anterior o posterior ( según el caso ) asociado a linfadenectomía inguinal bilateral. Igualmente, si el tumor fuese muy voluminoso se realizará vulvectomía radical. También se realizará la técnica del ganglio centinela en tumores de 4 cm ó menos. Si los ganglios linfáticos son positivos debe administrarse radioterapia inguinopélvica. Como en el apartado anterior pasarían a ser Estadío III de la FIGO. Estadío II ( clínico ): El tratamiento consiste en la radioquimioterapia. Si tras acabar dicho protocolo quedase tumor residual, puede plantearse una cirugía de rescate (a valorar cada caso individual). Protocolo de radioquimioterapia Se espera una tasa de respuestas de alrededor del 90% de los casos. No obstante, la tasa de respuestas completas clínicas es del 48-65%. Mitomicina C en bolo el día 1, a razón de 15 mg/metro cuadrado de superficie corporal. 19
20 5-FU en infusión continua intravenosa, a dosis de 1000 mg/metro cuadrado/día, los días 1 al 4. Esta pauta se repite cada 28 días, durante 2-3 ciclos. De manera concomitante se administra RADIOTERAPIA EXTERNA mediante acelerador lineal. Se realiza la planificación mediante TAC helicoidal, con adquisición de imágenes cada 3 mm. y dosimetría en tres dimensiones. Se usan campos anteroposterior y posteroanterior conformados, y se alcanzan dosis de 45 Gy, incluyendo vulva, vagina y cadenas ganglionares inguinales e ilíacas. El tratamiento se completa sobreimprimiendo el lecho del tumor primario y las adenopatías inguinales con 15 Gy. Estadío III: Ya está comentado en los apartados anteriores. Estadío IV: IVA: Valorar radioquimioterapia en función del caso clínico. IVB: Quimioterapia de intención paliativa: 5-FU más cisplatino ( o Mitomicina C ). TRATAMIENTO DE OTROS TIPOS DE NEOPLASIAS Carcinoma verrucoso Debe practicarse una resección local amplia sin disección linfática. Si existe recidiva debe igualmente extirparse. Carcinoma basocelular El tratamiento consiste igualmente en la extirpación local amplia. 20
21 Carcinoma de la glándula de Bartholino El tratamiento es similar al del carcinoma epidermoide. Melanoma maligno vulvar Es un tumor muy agresivo, sobre todo si asienta en áreas no pilosas. Esto ocurre en los melanomas de localización central ( melanomas mucosos o centrales ) afectando a clítoris o labios menores, que son los más frecuentes, frente a los de localización lateral ( melanomas cutáneos o laterales ) que afectan a labios mayores. El tratamiento se basa en la profundidad de la invasión, lo que conlleva unas categorías de más o menos riesgo. Se pueden usar los niveles de Clark, pero dado que en el clítoris y en los labios menores es difícil separar la dermis reticular de la papilar, y apenas existe grasa subcutánea, es más útil medir la profundidad de la invasión según Breslow. NIVELES DE CLARK Nivel I : limitado a la epidermis ( melanoma in situ ). Nivel II : atraviesa la membrana basal e invade la dermis papilar. Nivel III : invade profundamente la dermis papilar y alcanza la dermis reticular. Nivel IV : se extiende por toda la dermis reticular. Nivel V : alcanza la grasa subcutánea. INDICE DE BRESLOW Invasión tumoral menor ó igual a 0.75 mm Invasión tumoral entre mm. Invasión tumoral entre mm. 21
22 Invasión tumoral entre mm. Invasión tumoral mayor de 3 mm. En el tratamiento del melanoma se distinguen cuatro categorías: 1.- Melanoma in situ: escisión local simple. 2.-Melanomas de bajo riesgo: la lesión presenta un grosor de menos de 1 mm. El tratamiento se basa en la escisión local amplia, dejando 1-2 cm de márgenes. 3.-Melanomas de riesgo intermedio: el grosor de la lesión varía entre 1-4 mm. Se practicará una resección local amplia, dejando 2-3 cm de bordes libres, y una detección del ganglio centinela. Si el ganglio centinela es positivo se realizará una linfadenectomía inguinofemoral bilateral. 4.-Melanomas de alto riesgo: el grosor de la lesión es mayor de 4 mm. El tratamiento quirúrgico es igual al apartado anterior. La vulvectomía radical modificada con linfadenectomía inguinal bilateral debe practicarse en caso de lesiones voluminosas y/o ulceradas o en presencia de ganglios inguinales clínicamente afectos. El melanoma maligno es un tumor resistente a la radioterapia y a la quimioterapia, por lo que no tiene sentido la adyuvancia con estos tratamientos. Lo que sí ha demostrado su eficacia es el interferón alfa en los melanomas con alto riesgo de recaída: ganglios linfáticos infiltrados y/o espesor tumoral mayor de 4 mm. Se usa el PROTOCOLO KIRKWOOD : 22
23 Interferón alfa-2b : 20 millones de UI por metro cuadrado de superficie / día IV durante 5 días durante cuatro semanas. Posteriormente, 10 millones de UI por metro cuadrado / día subcutáneo 3 veces por semana durante 11 meses. Es importante empezar el tratamiento antes de que transcurran 6 semanas de la cirugía. Efectos secundarios : síndrome gripal, neutropenia, plaquetopenia, náuseas, vómitos, etc. Sarcomas El tratamiento varía desde la escisión local amplia hasta la vulvectomía radical modificada, en función de la extensión del tumor. Condiloma acuminado gigante El tratamiento es similar al señalado para los sarcomas. Casi siempre requiere cirugía extensa. TRATAMIENTO DE LAS RECIDIVAS El 80% de las recurrencias, tanto vulvares, como inguinales o a distancia ocurren dentro de los primeros 24 meses tras el tratamiento inicial. El tratamiento de la recidiva vulvar es quirúrgico, pudiendo alcanzarse buenas tasas de control local. Si no es operable se usará radioquimioterapia. La recidiva inguinal se tratará preferentemente con radioquimioterapia aunque frecuentemente la enfermedad es ya incurable. La recidiva a distancia puede beneficiarse de algún régimen que incluya 5-FU más Mitomicina C ( o Cisplatino ). El pronóstico es malo. Las recidivas del melanoma inguinales o a distancia se tratan con Dacarbacina a dosis de mg / metro cuadrado, durante 5 días cada 28 23
24 días. Hay tasas de respuesta del 20%, pero el intervalo medio de supervivencia entre la recidiva y la muerte es inferior a 12 meses. Puede plantearse el uso de poliquimioterapia. SEGUIMIENTO CLINICO Los controles clínicos a realizar son los siguientes: 1. Cada 4 meses durante los dos primeros años. 2. Cada 6 meses hasta el 5 año inclusive. 3. Posteriormente, anual. En cada visita se realizará una exploración ginecológica completa, con palpación minuciosa de las zonas inguinales y una vulvoscopia. También se efectuará una analítica completa, que incluya velocidad de sedimentación y marcadores tumorales ( SCC y CEA ). La petición de pruebas complementarias (tales como ecografía abdominal, TAC, RMN, etc ) queda a juicio del clínico, así como su frecuencia. 24
25 CÁNCER DE CÉRVIX Protocolo de Tratamiento 2009 Comité de Tumores Ginecológicos 25
26 INTRODUCCIÓN El cáncer de cérvix presenta una incidencia baja en nuestro medio, alcanzando 3,5-12 casos / mujeres / año. No obstante, globalmente en el mundo es el segundo tumor maligno más frecuente entre las mujeres. La mayor parte de los casos son carcinomas epidermoides o escamosos ( alrededor del 75 % ). Los adenocarcinomas representan el 15 % de los casos, y el resto de los tipos histológicos alcanzan el 10 % restante. Por eso, cuando se habla del cáncer de cérvix en general se refiere a los carcinomas epidermoides y a los adenocarcinomas. Se reconoce al virus del papiloma humano ( VPH ) como causa necesaria para desarrollar un cáncer de cérvix del tipo escamoso o adenocarcinoma. En el caso de los carcinomas epidermoides siempre hay una etapa preinvasiva y asintomática ( lesiones CIN ) que dura 10 años ó más. La edad de máxima incidencia del cáncer de cérvix se encuentra entre los años. El factor de riesgo más importante para desarrollar un cáncer de cérvix es el no haberse realizado ninguna citología cervical en la vida, o haberlas realizado de un modo muy irregular. Este año se ha introducido en nuestro país la vacunación contra el virus del papiloma humano, pero se estima que pasarán unos 20 años antes de que veamos una reducción en el número de casos de cáncer de cérvix. Este protocolo hace referencia al manejo de los carcinomas epidermoides y a los adenocarcinomas, que comprenden la mayor parte de los cánceres de cérvix. 26
27 CLASIFICACIÓN HISTOLÓGICA ( OMS ) Carcinomas de células escamosas o epidermoides. 1. Queratinizante. 2. No queratinizante. 3. Verrucoso. 4. Condilomatoso. 5. Linfoepitelioma like. Adenocarcinomas 1. Adenocarcinoma mucinoso. Tipo endocervical Adenoma maligno Adenocarcinoma villoglandular Tipo intestinal Células en anillo de sello. 2. Adenocarcinoma endometriode. 3. Adenocarcinoma de células claras. 4. Adenocarcinoma seroso. 5. Adenocarcinoma mesonéfrico. Otros tumores epiteliales 1. Carcinoma adenoescamoso. 2. Carcinoma de células hialinas. 3. Carcinoma adenoide quístico. 27
28 4. Carcinoma adenoide basal. 5. Tumor carcinoide. 6. Carcinoma de células pequeñas. 7. Carcinoma neuroendocrino de células grandes. 8. Carcinoma indiferenciado. Sarcomas 1. Leiomiosarcoma. 2. Sarcoma del estroma endocervical. 3. Sarcoma endocervical indiferenciado. 4. Rabdomiosarcoma embrionario. 5. Sarcoma del estroma endometrial. 6. Sarcoma alveolar de partes blandas. 7. Adenosarcoma. 8. Tumor mulleriano mixto maligno. 9. Tumor de Wilms Melanoma maligno Linfomas Tumor del saco de Yolk. Tumores secundarios. 28
29 Estudio Preterapeútico Anamnesis Exploración física general. Citología, colposcopia y biopsia. Exploración ginecológica. Rx tórax y ECG. Analítica: Grupo y Rh, hemograma, estudio de coagulación, perfil general y hepático. Marcadores tumorales: CEA y SCC. En caso de adenocarcinoma, CA 125. RMN pelvis. Es la técnica de elección en la estadificación del cáncer de cérvix, ya que nos permite apreciar el tamaño tumoral, la profundidad de su infiltración, la invasión a parametrio, vejiga, recto o vagina, y la extensión a cuerpo uterino. Es mucho más eficaz en la estadificación que la TAC, aunque en algunos casos puede usarse esta última. Cistoscopia cuando la RMN sugiera afectación vesical. Rectosigmoidoscopia en caso de afectación del tabique rectovaginal y la RMN sugiera afectación rectosigmoidea. PET. Cuando existan dudas sobre el estado de los ganglios linfáticos pélvicos y/o paraórticos. Estadiaje de la FIGO de los cánceres de cuello uterino ( 2009 ) Estadio I: el Estadio I es el carcinoma estrictamente limitado al cérvix; no se debe tener en cuenta la extensión al cuerpo uterino. 29
30 Estadio Ia: carcinomas invasivos sólo diagnosticados mediante el microscopio. Todas las lesiones macroscópiamente visibles, incluso con invasión superficial se consideran como cáncer en estadio Ib. La invasión del estroma presenta una profundidad máxima de 5 mm medida desde la base del epitelio, y una extensión horizontal de 7 mm ó menos. La afectación del espacio vascular, ya sea venoso o linfático, no debe alterar la clasificación. Estadio Ia1: invasión del estroma de 3 mm ó menos en profundidad y 7 mm ó menos en extensión horizontal. Estadio Ia2: invasión del estroma superior a 3 mm e inferior ó igual a 5mm, y con una extensión horizontal de 7 mm ó menos. Estadio Ib: lesiones clínicas limitadas al cuello uterino o lesiones preclínicas de mayor extensión que el estadio Ia. Estadio Ib1: lesiones clínicas de 4 cm ó menos en su dimensión mayor. Estadio Ib2: lesiones clínicas de más de 4 cm en su dimensión mayor. Estadio II: el carcinoma se extiende mas allá del cérvix, pero no alcanza la pared pélvica. El carcinoma afecta a la vagina, pero no llega al tercio inferior. Estadio IIa: no hay afectación obvia del parametrio; dos tercios de la parte superior de la vagina se encuentran afectados. IIa1: Lesión clínicamente visible de 4 cm ó menos en su mayor dimensión. IIa2: Lesión clínicamente visible mayor de 4 cm en su mayor dimensión. 30
31 Estadio IIb: afectación obvia del parametrio, pero sin llegar a la pared pélvica lateral. Estadio III: El estadio III implica que el carcinoma se ha extendido a la pared pélvica. Acorde al examen rectal, no hay espacio libre de cáncer entre el tumor y la pared pélvica. El tumor afecta al tercio inferior de la vagina. Se deben incluir todos los casos con hidronefrosis o riñón no funcional, a menos que se sepa que se deben a otras causas. Estadio IIIa: el tumor afecta al tercio inferior de la vagina, sin extensión a la pared pélvica. Estadio IIIb: extensión a la pared pélvica y/o hidronefrosis o riñón no funcional. Estadio IV: El estadio IV implica que el carcinoma se ha extendido mas allá de la pelvis o ha afectado clínicamente la mucosa vesical o rectal. Estadio IVa: afectación de la mucosa de la vejiga o del recto. El edema ampolloso de la pared vesical no basta para clasificar a un caso en el estadío IVa. Se requiere biopsia de dicha pared. Estadio IVb: metástasis a distancia. Notas sobre el estadiaje Desaparece el estadío 0 de la FIGO, que se correspondía con el carcinoma in situ. El diagnostico del estadio Ia ( carcinoma microinvasor ) debe basarse en el estudio de una pieza de conización que tiene que incluir la lesión completamente. 31
32 Cuando hay una duda con el estadío, es obligatorio asignarlo al más precoz. Una vez que el estadio se ha asignado y el tratamiento ha sido iniciado no puede ser cambiado como consecuencia de hallazgos posteriores. El estadiaje FIGO es un estadiaje clínico, por lo que no es tan exacto como un estadiaje quirúrgico o patológico. Se mantiene el estadiaje clínico por razones epidemiológicas, más que por razones científicas. FACTORES PRONÓSTICOS Estadiaje FIGO. Hay una clara correlación entre el estadío FIGO y la supervivencia a 5 años. Según el informe anual de la FIGO las supervivencias son del 95 % para el estadío Ia, 80.5 % para el Ib, 68.5 % para el IIa, 64.5 % para el IIb, 36.5 % para el IIIa, 39.5 % para el IIIb, 18 % para el IVa, y 8 % para el IVb. Afectación de ganglios linfáticos pélvicos. Es un factor pronóstico muy importante, siendo peor cuantos más ganglios pélvicos estén afectados, más grupos ganglionares estén involucrados o incluso si la afectación es bilateral. En el estadío Ib, la supervivencia disminuye al 55.5 %. Afectación de ganglios linfáticos paraaórticos. En caso de afectación paraaórtica la tasa de curación es baja; la supervivencia a 5 años varía entre el %. Tamaño tumoral. Por encima de 4 cm se considera un tumor de gran tamaño ( tumor bulky ) y está asociado a alta afectación de ganglios pélvicos y paraaórticos. Tipo histológico. Tienen mejor pronóstico globalmente los carcinomas epidermoides que los adenocarcinomas y los carcinomas adenoescamosos. Los carcinomas neuroendocrinos de células pequeñas o grandes son tumores sumamente agresivos. Grado tumoral. 32
33 Los carcinomas epidermoides bien diferenciados ( G1 ) se comportan mejor que los indiferenciados. Invasión de los espacios linfovasculares. La invasión de los espacios linfovasculares por las células neoplásicas es el paso previo para la afectación de los ganglios linfáticos, por lo que tiene implicaciones pronósticas similares. Tratamiento del cáncer de cérvix Tratamiento del carcinoma microinvasor. Estadio Ia Estadio Ia1: En este estadío tan precoz, el riesgo de metástasis linfática es casi nulo si no hay invasión del espacio linfovascular en la pieza de conización, por lo que es seguro practicar un tratamiento conservador. En pacientes jóvenes con deseo de descendencia el tratamiento consistirá en una conización. Si los bordes quirúrgicos están libres y no hay invasión de los espacios linfovasculares no se requiere más tratamiento. Si los márgenes quirúrgicos están afectos puede plantearse una nueva conización o una histerectomía simple extrafascial abdominal, vaginal o mediante laparoscopia. Se deben conservar los ovarios. Si hay invasión de los espacios linfovasculares el tratamiento es como en el estadío Ia2. En pacientes sin deseo de descendencia, menopaúsicas, o con patología uteroanexial añadida se practicará una histerectomía simple extrafascial abdominal, vaginal o mediante laparoscopia. 33
34 La información es mucho menor en el caso de los adenocarcinomas microinvasores, sobre todo debido a su rareza frente a la estirpe escamosa. Puede plantearse el tratamiento conservador en este estadío Ia1, pero se recomienda una conización extensa con bisturí frío, debido a la posibilidad de que sean multifocales. Estadío Ia2: El tratamiento estándar para las pacientes con carcinoma de cérvix que invade entre 3 y 5 mm, y para aquellas con una invasión menor de 3 mm pero con afectación de los espacios linfovasculares es una histerectomía simple extrafascial con manguito vaginal y una linfadenectomía pélvica bilateral, bien vía abdominal, vaginal o mediante laparoscopia. No se requiere extirpación de los parametrios ya que la afectación de los mismos es excepcional. El manejo es el mismo en el caso de los adenocarcinomas. En casos seleccionados puede plantearse un tratamiento conservador.se practicará una conización cervical extensa ( algunos autores recomiendan que sea con bisturí frío ) asociado a una linfadenectomía pélvica bilateral a cielo abierto o mediante laparoscopia ( preferentemente ). Otra opción es la traquelectomía radical, asociada a linfadenectomía por laparoscopia ( intervención de Dargent ), cuya indicación clara son los carcinomas invasores pequeños ( dentro del estadío Ib ) con intención de conservar la fertilidad. Está en estudio la técnica del ganglio centinela, por lo que nosotros la realizaremos además de la cirugía adecuada para cada caso. Todavía no está aceptado por la FIGO como técnica estándar. Si los ganglios linfáticos pélvicos están afectados, se requiere radioquimioterapia pélvica. Pacientes no operables: Se recurrirá a tratamiento radioterápico. Si la profundidad de invasión es inferior a 3 mm y no se aprecia invasión del espacio linfovascular la frecuencia de afectación ganglionar es tan escasa 34
35 que no es necesario irradiación externa, bastando braquiterapia de alta tasa de dosis (BRT-HDR): 6 fracciones de 650 cgy al punto M. Las aplicaciones se realizarán con tandem y ovoides. Tratamiento del estadio Ib1 Pacientes operables: se practicará la intervención de Wertheim-Meigs ( histerectomía radical abdominal con linfadenectomía pélvica bilateral ). Se realizará la técnica del ganglio centinela, además de la cirugía señalada, como estudio. Indicaciones de radioterapia postoperatoria: Radioterapia externa: Pelvis 50,4 Gy (180 x 28). Se añadirá quimioterapia concomitante. Si presenta algún factor desfavorable mayor: Ganglios linfáticos pélvicos positivos, márgenes quirúrgicos afectos o afectación parametrial. Se añadirá braquiterapia de alta tasa de dosis: Si presenta 2 ó más factores desfavorables menores: Invasión profunda del estroma, invasión linfovascular, T > 4 cm. o uno mayor Tratamiento mediante cilindro vaginal: 3 fracciones de 400 cgy. En pacientes jóvenes y con deseos de descendencia puede plantearse la intervención de Dargent ( traquelectomía radical vía vaginal ). Se limita a lesiones menores de 2 cm y con muy poca extensión endocervical en el estudio colposcópico. En el estudio preoperatorio no debe haber evidencia de metástasis pélvicas o paraaórticas. La intervención comienza con una linfadenectomía pélvica hecha mediante laparoscopia. Se hace biopsia intraoperatoria de los ganglios linfáticos, y si son positivos se aborta la intervención. Se practicará un Wertheim-Meigs y posteriormente radioquimioterapia. Si los ganglios pélvicos son negativos, se continúa la intervención vía vaginal haciendo la traquelectomía radical, y se extirpa todo el cérvix, los parametrios y un manguito vaginal. La intervención se acaba colocando un cerclaje permanente irreabsorbible en el orificio cervical interno. La parte alta del cérvix debe estar a 1 cm de la lesión, y se 35
36 debe confirmar mediante biopsia intraoperatoria que los márgenes estén libres. Si no es así, se debe extirpar todo el útero. Recientemente, algunos autores han descrito una variante de esta técnica, realizándose la traquelectomía radical vía abdominal mediante laparotomía ( Ramírez y colaboradores ). La intervención de Dargent mantiene los mismos resultados oncológicos que la cirugía estándar, pero conserva la fertilidad. De las mujeres que intentan gestar lo consiguen el 70 %, aunque hay una alta tasa de abortos ( 30 % ) incluyendo los del primer y segundo trimestre y otro 30 % de partos pretérminos. Pacientes no operables: se practicará radioterapia externa, braquiterapia y quimioterapia concomitante con Cisplatino semanal, con o sin 5- fluoruracilo. Radioterapia externa (RT) 39,6 Gy pleno, cuatro campos conformados, 46 Gy con protección central de 4 cm en el isocentro, mediante dos campos AP-PA. Braquiterapia de alta tasa de dosis: 6 fracciones de 550 cgy. BED Gy Tratamiento de los estadios Ib2 y IIa Tumor menor de 6 cm Pacientes operables: Se practicará la intervención de Wertheim-Meigs. Se administrará radioterapia coadyuvante en los mismos casos que en el estadío anterior. Se realizará la técnica del ganglio centinela como parte de un protocolo de investigación. 36
37 Indicaciones de radioterapia postoperatoria: Radioterapia externa: Pelvis 50,4 Gy (180 x 28). Se añadirá quimioterapia concomitante. Si presenta algún factor desfavorable mayor: Ganglios linfáticos pélvicos positivos, márgenes quirúrgicos afectos o afectación parametrial. Se añadirá braquiterapia de alta tasa de dosis: Si presenta 2 ó más factores desfavorables menores: Invasión profunda del estroma, invasión linfovascular, T > 4 cm. o uno mayor Tratamiento mediante cilindro vaginal: 3 fracciones de 400 cgy Pacientes no operables: Se practicara radioterapia pélvica, braquiterapia y concomitantemente quimioterapia a base de Cisplatino con o sin 5- fluouracilo, como se señala en el estadío anterior. Tumor de 6cm ó mayor Se practicará radioterapia pélvica y braquiterapia, administrando concomitantemente quimioterapia a base de Cisplatino con o sin 5-FU. Se realizará cirugía de rescate en caso de mala respuesta a la radioterapia o no posibilidad de braquiterapia. Si lleva quimioterapia concomitante: Radioterapia externa 39,6 Gy pleno, 45 Gy con protección central. Boost a parametrio afecto de 10 Gy.( 200 cgy x fracción ) contando con la contribución de dosis de la braquiterapia y no sobrepasando la dosis total de 60 Gy. Braquiterapia 6 fracciones de 5,5 Gy. BED Gy3=98. Si no lleva quimioterapia concomitante: Radioterapia externa: 46.8 Gy + Boost a parametrio afecto (200cGy x fracción ) hasta una dosis de 60 Gy contando con la contribución de la braquiterapia. Braquiterapia 5 fracciones de 550 Gy. BED Gy3=98. En caso de adenopatías voluminosas considerar Boost de 5,4-9 Gy (si no están incluidas en el volumen del parametrio). 37
38 Criterios de irradiación lumboaórtica: adenopatías positivas en TAC o PET, adenopatías positivas en ilíacas comunes; dosis máxima 45 Gy en fracciones de 180 cgy. Tratamiento de los estadios IIb, IIIa, IIIb y IVa Se tratan mediante radioterapia y quimioterapia concomitante a base de Cisplatino con o sin 5-FU. Radioterapia externa 46,8 Gy pleno. Boost a parametrio afecto de 10 Gy ( 200 cgy x fracción) no sobrepasando la dosis total de 60 Gy contando con la contribución de la braquiterapia. Braquiterapia 5 fracciones de 550 cgy; BED Gy10=100. En caso de adenopatías voluminosas, considerar Boost de 8-10 Gy si están fuera del volumen de irradiación del parametrio. Criterios de irradiación lumboaórtica: adenopatías positivas en TAC o PET, adenopatías positivas iliacas comunes; dosis máxima 45 Gy en fracciones de 180 cgy. Linfadenectomía laparoscópica: aquellas pacientes con estadios Ib2 hasta IIIb en las que no esté indicado el tratamiento quirúrgico de inicio, puede confirmarse el estado de los ganglios linfáticos regionales (pélvicos y/o paraaórticos) mediante una laparoscopia. Esta intervención no demora el tratamiento y permite planificar de modo más adecuado la radioterapia. Como se ha señalado antes, la afectación de los ganglios paraaórticos tiene un pronóstico ominoso para la paciente. Tratamiento del estadio IVb Pacientes con buen estado general: se iniciará tratamiento mediante poliquimioterapia con Cisplatino asociado a Topotecán o mediante 38
39 Carboplatino más Taxol. En caso de peor estado general se optará por la monoterapia con Cisplatino, siendo su dosis estándar de 50 mg / metro cuadrado de superficie cada 21 días. Sin embargo, en la mayoría de los casos dado el mal estado de los pacientes sólo se aplicará tratamiento paliativo: radioterapia, analgesia, nefrostomía de descarga, etc. Tratamiento del cáncer de cérvix recurrente La mayoría de las recidivas aparecen en los dos primeros años después de acabar el tratamiento inicial, alcanzando casi el 50 % el primer año. Las recidivas al cabo de 5 años son raras, y al cabo de 10 años son casi inexistentes. El cáncer de cérvix persistente o recurrente tras el tratamiento primario tiene un pronóstico ominoso, con una tasa de supervivencia al año del %. Por tanto, casi todos los pacientes son candidatos nada más para tratamiento paliativo. Por eso se debe individualizar cada caso clínico y discutirlo en este Comité de Tumores Ginecológicos. En las recurrencias pélvicas tras tratamiento primario quirúrgico puede recurrirse a tratamiento radioterápico si ese campo no se ha radiado previamente, y en pacientes tratadas inicialmente por radioterapia puede recurrirse a cirugía de rescate. Por otra parte, en las recidivas centrales pélvicas sin evidencia de enfermedad ganglionar o de metástasis a distancia puede plantearse una exenteración pélvica ( anterior, posterior o completa ) de común acuerdo con los Servicios de Cirugía General y Urología. La mortalidad quirúrgica del procedimiento está entre el 5-8 %, pero en las pacientes tratadas con éxito la supervivencia a 5 años es del 40 %. 39
40 Las metástasis a distancia sólo son tratables mediante quimioterapia a base de Cisplatino sólo o en combinación. En caso de metástasis óseas en la columna vertebral o en huesos largos es muy útil la radioterapia externa a dosis de 30 Gy en 10 fracciones de 300 cgy ó dosis única de 8 Gy. Control post-tratamiento Su finalidad es descubrir la aparición de recidivas o metástasis, así como corregir los eventuales trastornos producidos por el tratamiento, para lo cual recurriremos a: Citología vaginal Hemograma y perfil general. Marcadores tumorales: CEA y SCC; en caso de adenocarcinomas CA 125. RMN pélvica y/ o TAC tóraco-abdómino-pélvico al año y a los dos años de finalizar el tratamiento. Pueden pedirse en cualquier momento si a juicio del clínico hay sospecha de recidiva tumoral. PET. Es muy útil si hay sospecha de recidiva ganglionar, y el TAC y/o RMN no son concluyentes. El resto de exploraciones complementarias se practicará en función de los signos clínicos, y de la localización de la eventual recidiva o metástasis. 40
41 Frecuencia de los controles Control clínico al mes de acabar el tratamiento. Posteriormente, cada cuatro meses los dos primeros años y cada 6 meses hasta los 5 años. Posteriormente al año. 41
42 CANCER DE ENDOMETRIO Protocolo de Tratamiento Año 2009 Comité de Tumores Ginecológicos 42
43 CÁNCER DE ENDOMETRIO PROTOCOLO DE TRATAMIENTO 2009 Clasificación celular El tipo histológico más común del cáncer endometrial es el adenocarcinoma endometrioide que está compuesto de elementos epiteliales glandulares malignos; la mezcla de metaplasias escamosas es común. Los tumores adenoescamosos contienen elementos malignos de epitelio glandular y escamoso; el carcinoma de células claras y el carcinoma seroso papilar del endometrio son tumores de histología similar a los observados en el ovario y en la trompa de Falopio, y el pronóstico es peor para estos tumores. Raras veces se encuentran tumores mucinosos, escamosos e indiferenciados. A continuación se ofrece una relación de la frecuencia con que se manifiestan los tipos de células de cáncer de endometrio: 1. Endometrioide (75% 80%) a. Adenocarcinoma ciliado. b. Adenocarcinoma secretorio. c. Papilar o villoglandular. d. Adenocarcinoma con diferenciación escamosa. i. Adenoacantoma. ii. Adenoescamoso. 2. Seroso papilar uterino (<10%). 3. Mucinoso (1%). 4. Células claras (4%). 5. Células escamosas (<1%). 6. Mixtos (10%). 7. Indiferenciado. 43
44 Clasificación por estadios Se requiere una histerectomía para determinar el grado de invasión del miometrio. La siguiente clasificación quirúrgica ha sido modificada por la Federación Internacional de Ginecología y Obstetricia (FIGO, por sus siglas en inglés) este año Se incluyen en este documento ambas clasificaciones, la antigua (1988) y la actual (2009). Clasificación FIGO Estadio I: El cáncer del endometrio en estadio I es el carcinoma limitado al cuerpo del útero. a. Estadio IA: tumor limitado al endometrio. b. Estadio IB: invasión a menos de 50% del miometrio. c. Estadio IC: invasión a más de 50% del miometrio. 2. Estadio II: El cáncer del endometrio en estadio II afecta el cuerpo y el cuello uterino, pero no se ha extendido fuera del útero. a. Estadio IIA: complicación glandular endocervical solamente. b. Estadio IIB: invasión estromática cervical. 3. Estadio III: El cáncer del endometrio en estadio III se extiende fuera del útero pero está limitado a la pelvis verdadera. a. Estadio IIIA: tumor invade la serosa o anexos o citología peritoneal positiva. b. Estadio IIIB: metástasis vaginales. c. Estadio IIIC: metástasis a los ganglios linfáticos pélvicos o paraaórticos. 4. Estadio IV: El cáncer del endometrio en estadio IV implica la mucosa vesical o intestinal o ha hecho metástasis a sitios distantes. a. Estadio IVA: invasión tumoral de la mucosa vesical o intestinal. b. Estadio IVB: metástasis a distancia, incluso a ganglios linfáticos intraabdominales o inguinales. Clasificación de la FIGO 2009 para el cáncer del endometrio: Estadio I G123: tumor limitado al cuerpo uterino. o Estadio IA G123: invasión menor del 50% del miometrio. o Estadio IB G123: invasión igual o mayor del 50% del miometrio. Estadio II G123: invasión del estroma cervical. 44
PROTOCOLO CANCER DE CUELLO UTERINO DIAGNOSTICO
 PROTOCOLO CANCER DE CUELLO UTERINO DIAGNOSTICO En el cancer preclínico, estadios Ia y algunos Ib 1, el diagnóstico se realiza mediante conización. La afectación del espacio vascular ya sea venoso ó linfático,
PROTOCOLO CANCER DE CUELLO UTERINO DIAGNOSTICO En el cancer preclínico, estadios Ia y algunos Ib 1, el diagnóstico se realiza mediante conización. La afectación del espacio vascular ya sea venoso ó linfático,
 cáncer de cuello uterino P R O C E S O S Carcinoma epidermoide de cuello uterino Definición funcional Conjunto de actividades que van encaminadas al diagnóstico precoz, confirmación diagnóstica, tratamiento
cáncer de cuello uterino P R O C E S O S Carcinoma epidermoide de cuello uterino Definición funcional Conjunto de actividades que van encaminadas al diagnóstico precoz, confirmación diagnóstica, tratamiento
REVISIÓN DE ESTADIFICACIONES FIGO
 ASOCIACIÓN ARGENTINA DE GINECOLOGÍA ONCOLÓGICA REVISIÓN DE ESTADIFICACIONES FIGO (RETROACTIVA AL 1º DE ENERO DE 2009) TRADUCCIÓN PARCIAL DEL ARTÍCULO: Revised FIGO staging for carcinoma of the vulva, cervix
ASOCIACIÓN ARGENTINA DE GINECOLOGÍA ONCOLÓGICA REVISIÓN DE ESTADIFICACIONES FIGO (RETROACTIVA AL 1º DE ENERO DE 2009) TRADUCCIÓN PARCIAL DEL ARTÍCULO: Revised FIGO staging for carcinoma of the vulva, cervix
Bases morfológicas para el diagnóstico del cáncer de cérvix, endometrio y ovario. Dr. Pedro Grases
 Bases morfológicas para el diagnóstico del cáncer de cérvix, endometrio y ovario Dr. Pedro Grases XIII CONGRESO COSTARRICENSE DE CLIMATERIO, MENOPAUSIA Y OSTEOPOROSIS CUELLO UTERINO displasia Progreso
Bases morfológicas para el diagnóstico del cáncer de cérvix, endometrio y ovario Dr. Pedro Grases XIII CONGRESO COSTARRICENSE DE CLIMATERIO, MENOPAUSIA Y OSTEOPOROSIS CUELLO UTERINO displasia Progreso
CANCER DE ENDOMETRIO.
 . JOHANA F. GUEVARA ORTIZ. RESIDENTE DE GINECOLOGÍA A Y OBSTETRICIA. FUNDACIÓN N UNIVERSITARIA SAN MARTIN. CLÍNICA SAN PEDRO CLAVER. EPIDEMIOLOGÍA: - Tercera causa de cáncer ginecológico. - Causa menos
. JOHANA F. GUEVARA ORTIZ. RESIDENTE DE GINECOLOGÍA A Y OBSTETRICIA. FUNDACIÓN N UNIVERSITARIA SAN MARTIN. CLÍNICA SAN PEDRO CLAVER. EPIDEMIOLOGÍA: - Tercera causa de cáncer ginecológico. - Causa menos
13 Cáncer Endometrial
 97 13 Cáncer Endometrial PUNTOS CLAVES EN LA CLÍNICA Y EN LA IMAGENOLOGÍA El cáncer endometrial es la malignidad ginecológica invasiva más común. El diagnóstico se hace por medio de la biopsia endometrial.
97 13 Cáncer Endometrial PUNTOS CLAVES EN LA CLÍNICA Y EN LA IMAGENOLOGÍA El cáncer endometrial es la malignidad ginecológica invasiva más común. El diagnóstico se hace por medio de la biopsia endometrial.
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
CÁNCER INVASOR CÉRVICO UTERINO
 UNIVERSIDAD DE CHILE HOSPITAL JOSÉ JOAQUÍN AGUIRRE DEPARTAMENTO DE GINECOLOGÍA Y OBSTETRICIA CÁNCER INVASOR CÉRVICO UTERINO TUTOR: DR. ALBERTO SELLMAN INDICE CANCER INVASOR CERVICO UTERINO DEFINICIÓN 1
UNIVERSIDAD DE CHILE HOSPITAL JOSÉ JOAQUÍN AGUIRRE DEPARTAMENTO DE GINECOLOGÍA Y OBSTETRICIA CÁNCER INVASOR CÉRVICO UTERINO TUTOR: DR. ALBERTO SELLMAN INDICE CANCER INVASOR CERVICO UTERINO DEFINICIÓN 1
CANCER DE CERVIX DR. FRANCISCO JAVIER BARRIOS SCHAEFFER SERVICIO GINECO-ONCOLOGIA ONCOLOGIA INSTITUTO NACIONAL DE CANCEROLOGIA (INCAN).
 DR. FRANCISCO JAVIER BARRIOS SCHAEFFER SERVICIO GINECO-ONCOLOGIA ONCOLOGIA INSTITUTO NACIONAL DE CANCEROLOGIA (INCAN). INFORMACION GENERAL EEUU NUEVOS CASOS 10,370, MORTALIDAD 3,710. PRONOSTICO DEPENDE
DR. FRANCISCO JAVIER BARRIOS SCHAEFFER SERVICIO GINECO-ONCOLOGIA ONCOLOGIA INSTITUTO NACIONAL DE CANCEROLOGIA (INCAN). INFORMACION GENERAL EEUU NUEVOS CASOS 10,370, MORTALIDAD 3,710. PRONOSTICO DEPENDE
JORNADAS MÉDICAS INTERNACIONALES DE ACTUALIZACIÓN EN VULVA. Guadalajara. Septiembre 2011
 CAPTURA HIBRIDA EN VULVA PARA DETECCIÓN DE VPH- Valor Clinico- Actualizacion JORNADAS MÉDICAS INTERNACIONALES DE ACTUALIZACIÓN EN VULVA. Guadalajara. Septiembre 2011 Dr Armando Valle Gay - Mexico El continium
CAPTURA HIBRIDA EN VULVA PARA DETECCIÓN DE VPH- Valor Clinico- Actualizacion JORNADAS MÉDICAS INTERNACIONALES DE ACTUALIZACIÓN EN VULVA. Guadalajara. Septiembre 2011 Dr Armando Valle Gay - Mexico El continium
Panel: Oncología y Mujer
 Panel: Oncología y Mujer Manejo, Prevención, screening Cáncer de mama, ovario, cervicouterino y otros Dra. Constanza Rojas Del Canto, Cirujano Jefa UPM-HSJD Dr. Patricio Cisterna Carrasco. Gine Onco Hosp
Panel: Oncología y Mujer Manejo, Prevención, screening Cáncer de mama, ovario, cervicouterino y otros Dra. Constanza Rojas Del Canto, Cirujano Jefa UPM-HSJD Dr. Patricio Cisterna Carrasco. Gine Onco Hosp
EXAMEN DE PAPANICOLAOU
 20121 2 El cáncer cervicouterino, una clase común de cáncer en la mujer, es una enfermedad en la cual se encuentra células cancerosas (malignas) en los tejidos del cuello uterino. EXAMEN DE PAPANICOLAOU
20121 2 El cáncer cervicouterino, una clase común de cáncer en la mujer, es una enfermedad en la cual se encuentra células cancerosas (malignas) en los tejidos del cuello uterino. EXAMEN DE PAPANICOLAOU
CANCER DE VULVA. Usted puede encontrar más información acerca de esto mirando en el folleto para el paciente Vulva Normal".
 CANCER DE VULVA Dónde está la vulva? La vulva es la porción externa de los órganos genitales femeninos. Se compone de los labios mayores (dos labios grandes y carnosos), los labios menores (por dentro
CANCER DE VULVA Dónde está la vulva? La vulva es la porción externa de los órganos genitales femeninos. Se compone de los labios mayores (dos labios grandes y carnosos), los labios menores (por dentro
CRIBADO DE CANCER GINECOLÓGICO.
 Fecha: 31/10/13 Nombre: Dra. Ana Fuentes Rozalén R4 Tipo de Sesión: Revisión de guías clínicas CRIBADO DE CANCER GINECOLÓGICO. Se denomina cribado al procedimiento mediante el cual se realiza la detección
Fecha: 31/10/13 Nombre: Dra. Ana Fuentes Rozalén R4 Tipo de Sesión: Revisión de guías clínicas CRIBADO DE CANCER GINECOLÓGICO. Se denomina cribado al procedimiento mediante el cual se realiza la detección
Gradacion y Estadificacion del cancer de cuello uterino
 Gradacion y Estadificacion del cancer de cuello uterino Qué es la gradación del cáncer? Después de determinar el tipo de cáncer, hay que categorizar su grado - se mide para saber que tan agresivo es el
Gradacion y Estadificacion del cancer de cuello uterino Qué es la gradación del cáncer? Después de determinar el tipo de cáncer, hay que categorizar su grado - se mide para saber que tan agresivo es el
GPC. Guía de referencia Rápida. Prevención y Detección Oportuna del Cáncer Cérvico Uterino en el Primer Nivel de Atención
 Guía de referencia Rápida Prevención y Detección Oportuna del Cáncer Cérvico Uterino en el Primer Nivel de Atención GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: SS-146-08
Guía de referencia Rápida Prevención y Detección Oportuna del Cáncer Cérvico Uterino en el Primer Nivel de Atención GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: SS-146-08
CAPÍTULO III. 1. Se encontraron un total de 10 casos de CEL el SCCC-MF del HNGAI en 2 años, esto
 CAPÍTULO III 3. CONCLUSIONES Y RECOMENDACIONES 3.1 CONCLUSIONES 1. Se encontraron un total de 10 casos de CEL el SCCC-MF del HNGAI en 2 años, esto representa una incidencia de 2 casos por mil atendidos
CAPÍTULO III 3. CONCLUSIONES Y RECOMENDACIONES 3.1 CONCLUSIONES 1. Se encontraron un total de 10 casos de CEL el SCCC-MF del HNGAI en 2 años, esto representa una incidencia de 2 casos por mil atendidos
Nuevas aplicaciones de la histeroscopia diagnóstica. Drs. P.Sagaseta; Jimenez; Muñoz; Aznarez; Alvarez; G. Macho;Corredera y Guillen.
 Nuevas aplicaciones de la histeroscopia diagnóstica Drs. P.Sagaseta; Jimenez; Muñoz; Aznarez; Alvarez; G. Macho;Corredera y Guillen. Nuevas aplicaciones de la histeroscopia en ginecología-oncológica. 1.
Nuevas aplicaciones de la histeroscopia diagnóstica Drs. P.Sagaseta; Jimenez; Muñoz; Aznarez; Alvarez; G. Macho;Corredera y Guillen. Nuevas aplicaciones de la histeroscopia en ginecología-oncológica. 1.
Ar'culo de revisión- Exanteración pélvica. Interna'onal Journal of Gynecological Cancer & Volume 24, Number 5, June 2014
 Ar'culo de revisión- Exanteración pélvica Interna'onal Journal of Gynecological Cancer & Volume 24, Number 5, June 2014 Dr. Clemente Arab E. Dr. Ariel Skorka D. Unidad de Ginecología Oncológica Hospital
Ar'culo de revisión- Exanteración pélvica Interna'onal Journal of Gynecological Cancer & Volume 24, Number 5, June 2014 Dr. Clemente Arab E. Dr. Ariel Skorka D. Unidad de Ginecología Oncológica Hospital
GPC. Diagnóstico y Tratamiento del CÁNCER CERVICOUTERINO. Guía de Referencia Rápida. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento del CÁNCER CERVICOUTERINO GPC Guía de Práctica Clínica Número de Registro: IMSS-xxx-xx 1 CIE-10: C53X Tumor Maligno del cuello del útero GPC Diagnóstico
Guía de Referencia Rápida Diagnóstico y Tratamiento del CÁNCER CERVICOUTERINO GPC Guía de Práctica Clínica Número de Registro: IMSS-xxx-xx 1 CIE-10: C53X Tumor Maligno del cuello del útero GPC Diagnóstico
Tomografía por emisión de positrones y tomografía computada (PET/CT) en carcinoma de pulmón
 Dr. Javier Altamirano Ley México, D.F. Tomografía por emisión de positrones y tomografía computada (PET/CT) en carcinoma de pulmón INTRODUCCIÓN El cáncer de pulmón (CP) es la causa más frecuente de muerte
Dr. Javier Altamirano Ley México, D.F. Tomografía por emisión de positrones y tomografía computada (PET/CT) en carcinoma de pulmón INTRODUCCIÓN El cáncer de pulmón (CP) es la causa más frecuente de muerte
LO QUE TODA MUJER NECESITA SABER SOBRE LA. Prevención del cáncer de cuello de útero
 LO QUE TODA MUJER NECESITA SABER SOBRE LA Prevención del cáncer de cuello de útero Qué es el cáncer de cuello de útero? ES EL CÁNCER QUE AFECTA A UNA ZONA GENITAL FEMENINA: el cuello del útero, es decir,
LO QUE TODA MUJER NECESITA SABER SOBRE LA Prevención del cáncer de cuello de útero Qué es el cáncer de cuello de útero? ES EL CÁNCER QUE AFECTA A UNA ZONA GENITAL FEMENINA: el cuello del útero, es decir,
 cáncer de piel P R O C E S O S Definición funcional Conjunto de actividades destinadas a la prevención, diagnóstico precoz y tratamientintegral (médico, quirúrgico y de apoyo) del cáncer de piel, y, específicamente,
cáncer de piel P R O C E S O S Definición funcional Conjunto de actividades destinadas a la prevención, diagnóstico precoz y tratamientintegral (médico, quirúrgico y de apoyo) del cáncer de piel, y, específicamente,
SCREENING DE LA DISPLASIA / CÁNCER ANAL POR EL VIRUS DEL PAPILOMA HUMANO (VPH) EN HOMBRES QUE MANTIENEN RELACIONES SEXUALES CON HOMBRES
 SCREENING DE LA DISPLASIA / CÁNCER ANAL POR EL VIRUS DEL PAPILOMA HUMANO (VPH) EN HOMBRES QUE MANTIENEN RELACIONES SEXUALES CON HOMBRES Servicio de Enfermedades Infecciosas Hospital Universitari Vall d
SCREENING DE LA DISPLASIA / CÁNCER ANAL POR EL VIRUS DEL PAPILOMA HUMANO (VPH) EN HOMBRES QUE MANTIENEN RELACIONES SEXUALES CON HOMBRES Servicio de Enfermedades Infecciosas Hospital Universitari Vall d
APARATO GENITAL FEMENINO 1era parte D/D DRA. MAURIN HMCM 2014
 APARATO GENITAL FEMENINO 1era parte D/D DRA. MAURIN HMCM 2014 LESIONES PRECURSORAS DEL CARCINOMA CERVICAL 5. LESIONES PRECURSORAS DEL CARCINOMA CERVICAL: A PRINCIPIOS DE SIGLO SE DESCUBRIÓ QUE EL EPITELIO
APARATO GENITAL FEMENINO 1era parte D/D DRA. MAURIN HMCM 2014 LESIONES PRECURSORAS DEL CARCINOMA CERVICAL 5. LESIONES PRECURSORAS DEL CARCINOMA CERVICAL: A PRINCIPIOS DE SIGLO SE DESCUBRIÓ QUE EL EPITELIO
Tumores trofoblásticos gestacionales
 Tumores trofoblásticos gestacionales Las diferentes enfermedades agrupadas bajo el nombre de tumores trofoblásticos gestacionales son enfermedades malignas que se producen como consecuencia de una anomalía
Tumores trofoblásticos gestacionales Las diferentes enfermedades agrupadas bajo el nombre de tumores trofoblásticos gestacionales son enfermedades malignas que se producen como consecuencia de una anomalía
Ensayos Clínicos en Oncología
 Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Etapa del cáncer: preguntas y respuestas. Puntos clave
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Etapa del cáncer: preguntas
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Etapa del cáncer: preguntas
Marcadores tumorales
 Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
Marcadores tumorales Uno de los retos más importantes de la medicina actual es el tratamiento del cáncer. Muchas veces el diagnóstico precoz va a ser importante para el éxito de dicho tratamiento. No se
*Manejo de las Citologías Anormales *Manejo de la Neoplasia Intraepitelial Cervical y del Adenocarcinoma In Situ: Guías de Manejo 2009
 *Manejo de las Citologías Anormales *Manejo de la Neoplasia Intraepitelial Cervical y del Adenocarcinoma In Situ: Guías de Manejo 2009 Sociedad Argentina de Patología del Tracto Genital Inferior y Colposcopía
*Manejo de las Citologías Anormales *Manejo de la Neoplasia Intraepitelial Cervical y del Adenocarcinoma In Situ: Guías de Manejo 2009 Sociedad Argentina de Patología del Tracto Genital Inferior y Colposcopía
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Ministerio de Salud y Protección Social República de Colombia
 Los Virus del Papiloma Humano y el Cáncer Cartilla de Preguntas y Respuestas (página Web) Qué es el cáncer de cuello uterino? Es una desorganización de las células que componen el cuello del útero, formando
Los Virus del Papiloma Humano y el Cáncer Cartilla de Preguntas y Respuestas (página Web) Qué es el cáncer de cuello uterino? Es una desorganización de las células que componen el cuello del útero, formando
GUIAS DE DIAGNÓSTICO Y TRATAMIENTO EN ONCOLOGÍA CÁNCER DE CUELLO DE ÚTERO
 GUIAS DE DIAGNÓSTICO Y TRATAMIENTO EN ONCOLOGÍA CÁNCER DE CUELLO DE ÚTERO Autores: Cirugía: Israel Díaz Ortega, Alejandro Linchenat Lambert, Mario Silveira Pablos, Orlando Aguiar Vela de Oro, Omar de Jesús
GUIAS DE DIAGNÓSTICO Y TRATAMIENTO EN ONCOLOGÍA CÁNCER DE CUELLO DE ÚTERO Autores: Cirugía: Israel Díaz Ortega, Alejandro Linchenat Lambert, Mario Silveira Pablos, Orlando Aguiar Vela de Oro, Omar de Jesús
Virus del Papiloma Humano
 Virus del Papiloma Humano Es el término científico correcto, pero muchos, por no decir la mayoría, hablan de papiloma virus. Cualquiera de las dos formas la consideraremos con fines prácticos como correcta
Virus del Papiloma Humano Es el término científico correcto, pero muchos, por no decir la mayoría, hablan de papiloma virus. Cualquiera de las dos formas la consideraremos con fines prácticos como correcta
BIOPSIAS DE PRÓSTATA POR PUNCIÓN (III).
 IV CONGRESO VIRTUAL HISPANO AMERICANO DE ANATOMÍA PATOLÓGICA CONTENIDO Caso anterior Caso siguiente Título preliminar Presentación Imágenes Resumen Material Resultados Diagnósticos PDF BIOPSIAS DE PRÓSTATA
IV CONGRESO VIRTUAL HISPANO AMERICANO DE ANATOMÍA PATOLÓGICA CONTENIDO Caso anterior Caso siguiente Título preliminar Presentación Imágenes Resumen Material Resultados Diagnósticos PDF BIOPSIAS DE PRÓSTATA
Prof. Dra. Ita Yoffe de Quiroz
 Prof. Dra. Ita Yoffe de Quiroz Bajo la denominación de CANCER tenemos a un conjunto de enfermedades ( más de 100) de etiologías diversas y comportamientos biológicos diferentes. Lo que tienen en común
Prof. Dra. Ita Yoffe de Quiroz Bajo la denominación de CANCER tenemos a un conjunto de enfermedades ( más de 100) de etiologías diversas y comportamientos biológicos diferentes. Lo que tienen en común
I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA
 I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA INTRODUCCIÓN. Uno de cada tres varones y una de cada cuatro mujeres se diagnosticarán de cáncer a lo largo de su vida. La incidencia de
I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA INTRODUCCIÓN. Uno de cada tres varones y una de cada cuatro mujeres se diagnosticarán de cáncer a lo largo de su vida. La incidencia de
CÁNCER CÉRVICO UTERINO Dr. Raúl Castellanos Alejandre Hospital Central Norte de PEMEX. Noviembre, 2015.
 CÁNCER CÉRVICO UTERINO Dr. Raúl Castellanos Alejandre Hospital Central Norte de PEMEX Noviembre, 2015. Factores de riesgo Mujer en el grupo de 25 a 64 años Inicio temprano de relaciones sexuales (antes
CÁNCER CÉRVICO UTERINO Dr. Raúl Castellanos Alejandre Hospital Central Norte de PEMEX Noviembre, 2015. Factores de riesgo Mujer en el grupo de 25 a 64 años Inicio temprano de relaciones sexuales (antes
Cáncer metastático: preguntas y respuestas. Puntos clave
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
Capítulo 3. Introducción al cáncer invasor del cuello uterino
 Introducción al cáncer invasor del cuello uterino Se denomina cáncer invasor preclínico al cáncer del cuello uterino en fase temprana, con mínima invasión del estroma, a menudo sin ningún síntoma ni manifestación
Introducción al cáncer invasor del cuello uterino Se denomina cáncer invasor preclínico al cáncer del cuello uterino en fase temprana, con mínima invasión del estroma, a menudo sin ningún síntoma ni manifestación
Detección precoz del cáncer
 Detección precoz del cáncer Las mujeres debemos ocuparnos no solamente de la detección temprana de las enfermedades malignas comunes a ambos sexos (cáncer de pulmón, de colon, de hígado, etc.) sino de
Detección precoz del cáncer Las mujeres debemos ocuparnos no solamente de la detección temprana de las enfermedades malignas comunes a ambos sexos (cáncer de pulmón, de colon, de hígado, etc.) sino de
El Virus del Papiloma Humano y la vacuna para prevenir el cáncer cérvico uterino: descripción y prevención de la enfermedad
 El Virus del Papiloma Humano y la vacuna para prevenir el cáncer cérvico uterino: descripción y prevención de la enfermedad No. DE AUTORIZACION: 093300201B1730 SSA El cáncer cérvico uterino P1 Dónde se
El Virus del Papiloma Humano y la vacuna para prevenir el cáncer cérvico uterino: descripción y prevención de la enfermedad No. DE AUTORIZACION: 093300201B1730 SSA El cáncer cérvico uterino P1 Dónde se
Guía de Práctica Clínica GPC. Prevención y detección oportuna del. Guía de Referencia Rápida Catálogo Maestro de GPC: 1-146-08
 Guía de Práctica Clínica GPC Prevención y detección oportuna del C Á N C E R C É R V I C O U T E R I N O en el primer nivel de atención Guía de Referencia Rápida Catálogo Maestro de GPC: 1-146-08 1 Índice
Guía de Práctica Clínica GPC Prevención y detección oportuna del C Á N C E R C É R V I C O U T E R I N O en el primer nivel de atención Guía de Referencia Rápida Catálogo Maestro de GPC: 1-146-08 1 Índice
Cáncer de Mama. Radioterapia
 Cáncer de Mama Radioterapia Cáncer de Mama R A D I O T E R A P I A MAS REGLADA MENOS AGRESIVA INDIVIDUALIZADA RIGUROSA EN SU TÉCNICA Carcinoma de Mama Radioterapia Carcinoma de mama Diseminación ganglionar
Cáncer de Mama Radioterapia Cáncer de Mama R A D I O T E R A P I A MAS REGLADA MENOS AGRESIVA INDIVIDUALIZADA RIGUROSA EN SU TÉCNICA Carcinoma de Mama Radioterapia Carcinoma de mama Diseminación ganglionar
Dra. Andrea Lagos V. Becada de Obstetricia y Ginecología Unidad Oncología Ginecológica Hospital Dr. Luis Tisné B
 Dra. Andrea Lagos V. Becada de Obstetricia y Ginecología Unidad Oncología Ginecológica Hospital Dr. Luis Tisné B Artículo especial de la American Society of Clinical Oncology Guía de práctica clínica Publicado
Dra. Andrea Lagos V. Becada de Obstetricia y Ginecología Unidad Oncología Ginecológica Hospital Dr. Luis Tisné B Artículo especial de la American Society of Clinical Oncology Guía de práctica clínica Publicado
El cuerpo está compuesto por millones de millones de células vivas. Las células
 Qué es el cáncer? El cuerpo está compuesto por millones de millones de células vivas. Las células normales del cuerpo crecen, se dividen para crear nuevas células y mueren de manera ordenada. Durante los
Qué es el cáncer? El cuerpo está compuesto por millones de millones de células vivas. Las células normales del cuerpo crecen, se dividen para crear nuevas células y mueren de manera ordenada. Durante los
CANCER DE CUELLO UTERINO
 1 CANCER DE CUELLO UTERINO ATENCION: Este sitio solo tiene carácter informativo. Si cree tener algún sintoma que aqui se presenta, no dude primero en consultar a su médico. Epidemiología El cáncer de cuello
1 CANCER DE CUELLO UTERINO ATENCION: Este sitio solo tiene carácter informativo. Si cree tener algún sintoma que aqui se presenta, no dude primero en consultar a su médico. Epidemiología El cáncer de cuello
CANCER DE TIROIDES. 1.- Anatomía de la glándula tiroidea
 CANCER DE TIROIDES 1.- Anatomía de la glándula tiroidea Se trata de una glándula con forma de mariposa que se sitúa en el cuello delante de la traquea y que tiene dos lóbulos unidos por el istmo. Es una
CANCER DE TIROIDES 1.- Anatomía de la glándula tiroidea Se trata de una glándula con forma de mariposa que se sitúa en el cuello delante de la traquea y que tiene dos lóbulos unidos por el istmo. Es una
INFORMACIÓN SOBRE VIRUS PAPILOMA HUMANO (VPH) DIRIGIDO A POBLACIÓN GENERAL
 INFORMACIÓN SOBRE VIRUS PAPILOMA HUMANO (VPH) DIRIGIDO A POBLACIÓN GENERAL Desde la perspectiva de Salud Pública, disminuir la incidencia y/o prevenir enfermedades como el cáncer de cuello de útero, producido
INFORMACIÓN SOBRE VIRUS PAPILOMA HUMANO (VPH) DIRIGIDO A POBLACIÓN GENERAL Desde la perspectiva de Salud Pública, disminuir la incidencia y/o prevenir enfermedades como el cáncer de cuello de útero, producido
INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011.
 INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011. FUNDAMENTOS Y OBJETIVOS: La Patología Oncológica es actualmente la principal causa de muerte en el mundo por enfermedad.
INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011. FUNDAMENTOS Y OBJETIVOS: La Patología Oncológica es actualmente la principal causa de muerte en el mundo por enfermedad.
C Á T E D R A : O N C O L O G Í A C A T E D R Á T I C O : D R. C E S A R G A R C Í A. Ganglio centinela
 C Á T E D R A : O N C O L O G Í A C A T E D R Á T I C O : D R. C E S A R G A R C Í A Ganglio centinela Anatomía de la mama Dividiendo el seno en cuatro partes: La mayor cantidad de conductos está localizada
C Á T E D R A : O N C O L O G Í A C A T E D R Á T I C O : D R. C E S A R G A R C Í A Ganglio centinela Anatomía de la mama Dividiendo el seno en cuatro partes: La mayor cantidad de conductos está localizada
Definiciones: Titulo: TUMORES DE SENO. Elaborado por: Drs. Hernan Calderon Moron Dayro Salazar Morales. Fecha de elaboración: año 2009
 GUIA TUMORES DE SENO 1 Titulo: TUMORES DE SENO. Elaborado por: Drs. Hernan Calderon Moron Dayro Salazar Morales. Fecha de elaboración: año 2009 Aprobado por: Dr. Guillermo Vergara Sagbini Fecha de aprobación:
GUIA TUMORES DE SENO 1 Titulo: TUMORES DE SENO. Elaborado por: Drs. Hernan Calderon Moron Dayro Salazar Morales. Fecha de elaboración: año 2009 Aprobado por: Dr. Guillermo Vergara Sagbini Fecha de aprobación:
ACTUALIZACIÓN EN EL CÁNCER DE CÉRVIX. Amira Alkourdi Martínez 29 de Enero de 2015
 Servicio de Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves Granada ACTUALIZACIÓN EN EL CÁNCER DE CÉRVIX. Amira Alkourdi Martínez 29 de Enero de 2015 INTRODUCCIÓN El cáncer de cérvix
Servicio de Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves Granada ACTUALIZACIÓN EN EL CÁNCER DE CÉRVIX. Amira Alkourdi Martínez 29 de Enero de 2015 INTRODUCCIÓN El cáncer de cérvix
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
TUMOR CEREBRAL 15 CUESTIONES LAS MÁS FRECUENTES. Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos.
 TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
PLANTEAMIENTO TERAPÉUTICO EN RECIDIVA LOCAL TRAS CIRUGÍA CONSERVADORA Y TRAS MASTECTOMÍA
 PLANTEAMIENTO TERAPÉUTICO EN RECIDIVA LOCAL TRAS CIRUGÍA CONSERVADORA Y TRAS MASTECTOMÍA Dra. Belén Merck Servicio de Cirugía General Fundación Instituto Valenciano de Oncología Planteamiento terapéutico
PLANTEAMIENTO TERAPÉUTICO EN RECIDIVA LOCAL TRAS CIRUGÍA CONSERVADORA Y TRAS MASTECTOMÍA Dra. Belén Merck Servicio de Cirugía General Fundación Instituto Valenciano de Oncología Planteamiento terapéutico
GPC GPC. Guía de práctica clínica para el diagnóstico y tratamiento del hepatoblastoma. Referencia rápida. Guía de práctica clínica
 GPC Guía de práctica clínica GPC Guía de práctica clínica para el diagnóstico y tratamiento del hepatoblastoma Referencia rápida Catálogo maestro de guias de práctica clínica: SSA-287 287-10 CIE-10: C22.2
GPC Guía de práctica clínica GPC Guía de práctica clínica para el diagnóstico y tratamiento del hepatoblastoma Referencia rápida Catálogo maestro de guias de práctica clínica: SSA-287 287-10 CIE-10: C22.2
INFORMACIÓN PARA LA PACIENTE CONIZACIÓN CERVICAL
 INFORMACIÓN PARA LA PACIENTE CONIZACIÓN CERVICAL 1 Vas a ser sometida a una CONIZACIÓN CERVICAL. Se trata de un procedimiento quirúrgico para extirpar una parte del cuello del útero. PROCEDIMIENTO El término
INFORMACIÓN PARA LA PACIENTE CONIZACIÓN CERVICAL 1 Vas a ser sometida a una CONIZACIÓN CERVICAL. Se trata de un procedimiento quirúrgico para extirpar una parte del cuello del útero. PROCEDIMIENTO El término
GANGLIO CENTINELA Y TECNICA DE ROLL EN EL CANCER DE MAMA APORTACIONES DE LA MEDICINA NUCLEAR
 GANGLIO CENTINELA Y TECNICA DE ROLL EN EL CANCER DE MAMA APORTACIONES DE LA MEDICINA NUCLEAR CÁNCER DE MAMA Importante problema de salud pública. Su incidencia es la más alta entre los tumores malignos
GANGLIO CENTINELA Y TECNICA DE ROLL EN EL CANCER DE MAMA APORTACIONES DE LA MEDICINA NUCLEAR CÁNCER DE MAMA Importante problema de salud pública. Su incidencia es la más alta entre los tumores malignos
Que es el examen de Papanicolaou
 Que es el examen de Papanicolaou Qué es el examen del Papanicolaou? El examen del Papanicolaou (llamado en algunos países citología o simplemente Papanicolaou) es una forma de examinar las células recogidas
Que es el examen de Papanicolaou Qué es el examen del Papanicolaou? El examen del Papanicolaou (llamado en algunos países citología o simplemente Papanicolaou) es una forma de examinar las células recogidas
*Manejo de las Citologías Anormales *Manejo de la Neoplasia Intraepitelial Cervical y del Adenocarcinoma In Situ: Consensos 2009 Guías de Manejo
 *Manejo de las Citologías Anormales *Manejo de la Neoplasia Intraepitelial Cervical y del Adenocarcinoma In Situ: Consensos 2009 Guías de Manejo Sociedad Argentina de Patología del Tracto Genital Inferior
*Manejo de las Citologías Anormales *Manejo de la Neoplasia Intraepitelial Cervical y del Adenocarcinoma In Situ: Consensos 2009 Guías de Manejo Sociedad Argentina de Patología del Tracto Genital Inferior
El cáncer de mama. se puede curar si se detecta a tiempo
 El cáncer de mama se puede curar si se detecta a tiempo Qué es el cáncer de mama? Es una enfermedad que afecta la glándula mamaria y que, como todos los cánceres se produce cuando proliferan excesivamente
El cáncer de mama se puede curar si se detecta a tiempo Qué es el cáncer de mama? Es una enfermedad que afecta la glándula mamaria y que, como todos los cánceres se produce cuando proliferan excesivamente
TABLA No 01. TASA DE MORTALIDAD PERU POR DPTOS 1992 TASA x 100,00 MUJERES 15 AÑOS
 II.- INTRODUCCIÓN El cáncer cervical es uno de los cánceres más comunes, el cual representa el 6% de todas las neoplasias malignas en mujeres. Se estima que cada año hay 16,000 casos nuevos de cáncer cervical
II.- INTRODUCCIÓN El cáncer cervical es uno de los cánceres más comunes, el cual representa el 6% de todas las neoplasias malignas en mujeres. Se estima que cada año hay 16,000 casos nuevos de cáncer cervical
Figura 3. Tumor en mama derecha (1/4 superointerno) de bajo grado de malignidad en PET- FDG (SUV 2.2; 1 cm) con posible diseminación subcutánea
 Figura 3. Tumor en mama derecha (1/4 superointerno) de bajo grado de malignidad en PET- FDG (SUV 2.2; 1 cm) con posible diseminación subcutánea medial. Estudios convencionales con imágenes sospechosas.
Figura 3. Tumor en mama derecha (1/4 superointerno) de bajo grado de malignidad en PET- FDG (SUV 2.2; 1 cm) con posible diseminación subcutánea medial. Estudios convencionales con imágenes sospechosas.
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años
 Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Otros son de bajo riesgo y pueden causar verrugas genitales y alteraciones del cuello uterino (es decir, anormales, pero no cancerosas).
 Cuadernillo Virus del Papiloma Humano El virus del papiloma humano, papilomavirus o VPH es una infección de transmisión sexual, por lo que es considerada dentro del grupo de enfermedades venéreas. El VPH
Cuadernillo Virus del Papiloma Humano El virus del papiloma humano, papilomavirus o VPH es una infección de transmisión sexual, por lo que es considerada dentro del grupo de enfermedades venéreas. El VPH
PROTOCOLOS DE AUTORIZACIÓN Y AUDITORÍA MUCOSECTOMÍA ENDOSCÓPICA
 PROTOCOLOS DE AUTORIZACIÓN Y AUDITORÍA MUCOSECTOMÍA ENDOSCÓPICA - NORMATIVAS DE USO - REQUISITOS DE SOLICITUD DE ELEMENTOS MÉDICOS Índice - Descripción general - Definición de pólipo complejo - Semiología
PROTOCOLOS DE AUTORIZACIÓN Y AUDITORÍA MUCOSECTOMÍA ENDOSCÓPICA - NORMATIVAS DE USO - REQUISITOS DE SOLICITUD DE ELEMENTOS MÉDICOS Índice - Descripción general - Definición de pólipo complejo - Semiología
PREGUNTAS FRECUENTES SOBRE VPH.
 PREGUNTAS FRECUENTES SOBRE VPH. Qué es el VPH? El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los
PREGUNTAS FRECUENTES SOBRE VPH. Qué es el VPH? El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los
 Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
Estado precanceroso de la piel generalmente causado por la exposición crónica al sol
 Queratosis actínica Estado precanceroso de la piel generalmente causado por la exposición crónica al sol Más frecuente en adultos de piel blanca y de edad avanzada Se localiza principalmente en la cara
Queratosis actínica Estado precanceroso de la piel generalmente causado por la exposición crónica al sol Más frecuente en adultos de piel blanca y de edad avanzada Se localiza principalmente en la cara
Curso de Dermatología Patología vulvar : Actualización Secretaria: Prof. Dra. Viviana Parra
 Curso de Dermatología Patología vulvar : Actualización Secretaria: Prof. Dra. Viviana Parra Tratamiento quirúrgico del CÁNCER DE VULVA Prof. Dr. Pedro Daguerre Dr. Armando Tinto Cátedra de Ginecología
Curso de Dermatología Patología vulvar : Actualización Secretaria: Prof. Dra. Viviana Parra Tratamiento quirúrgico del CÁNCER DE VULVA Prof. Dr. Pedro Daguerre Dr. Armando Tinto Cátedra de Ginecología
Manejo clínico y terapéutico de la patología borderline de ovario
 III JORNADAS DE ACTUALIZACION EN PATOLOGIA GINECOLOGICA Manejo práctico multidisciplinar de la patología ovárica Manejo clínico y terapéutico de la patología borderline de ovario Dr. Manuel Remezal Solano
III JORNADAS DE ACTUALIZACION EN PATOLOGIA GINECOLOGICA Manejo práctico multidisciplinar de la patología ovárica Manejo clínico y terapéutico de la patología borderline de ovario Dr. Manuel Remezal Solano
virus del papiloma humano genital
 PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA CÓMO PUEDO DISMINUIR EL RIESGO DE CONTRAER EL VPH? La manera más segura de evitar el VPH es
PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA CÓMO PUEDO DISMINUIR EL RIESGO DE CONTRAER EL VPH? La manera más segura de evitar el VPH es
Sabías que. el 95% de los casos de cáncer de mama pueden ser curados, siempre y cuando la enfermedad sea detectada en estadíos tempranos.
 Sabías que el cáncer de mama es el tumor más frecuente en la mujer y es la primera causa de mortalidad por cáncer en mujeres. En Argentina, se diagnostican alrededor de 16.500 nuevos casos de cáncer de
Sabías que el cáncer de mama es el tumor más frecuente en la mujer y es la primera causa de mortalidad por cáncer en mujeres. En Argentina, se diagnostican alrededor de 16.500 nuevos casos de cáncer de
EVALUACIÓN CRÍTICA BASADA EN LA EVIDENCIA Sandra Convers-Páez EPIDEMIOLOGÍA CLÍNICA II
 EVALUACIÓN CRÍTICA BASADA EN LA EVIDENCIA Sandra Convers-Páez EPIDEMIOLOGÍA CLÍNICA II MBE Cáncer de cuello uterino y VPH CA de cérvix: Segundo tipo de CA en las mujeres. Principal causa de muerte por
EVALUACIÓN CRÍTICA BASADA EN LA EVIDENCIA Sandra Convers-Páez EPIDEMIOLOGÍA CLÍNICA II MBE Cáncer de cuello uterino y VPH CA de cérvix: Segundo tipo de CA en las mujeres. Principal causa de muerte por
EL GANGLIO CENTINELA EN CANCER DE MAMA
 José Antonio Alberro Adúriz COORDINADOR UNIDAD DE MAMA INSTITUTO ONCOLOGICO DE GIPUZKOA EL GANGLIO CENTINELA EN CANCER DE MAMA INTRODUCCION El estudio del ganglio centinela en el cáncer de mama pretende
José Antonio Alberro Adúriz COORDINADOR UNIDAD DE MAMA INSTITUTO ONCOLOGICO DE GIPUZKOA EL GANGLIO CENTINELA EN CANCER DE MAMA INTRODUCCION El estudio del ganglio centinela en el cáncer de mama pretende
SITUACIÓN ACTUAL DEL CÁNCER DE CÉRVIX. Angel Santalla Hernandéz
 Servicio de Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves Granada SITUACIÓN ACTUAL DEL CÁNCER DE CÉRVIX. Angel Santalla Hernandéz INTRODUCCIÓN 1.- IMPORTANCIA DEL PROBLEMA. Desde
Servicio de Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves Granada SITUACIÓN ACTUAL DEL CÁNCER DE CÉRVIX. Angel Santalla Hernandéz INTRODUCCIÓN 1.- IMPORTANCIA DEL PROBLEMA. Desde
Terapia adyuvante para el cáncer de seno: preguntas y respuestas
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Terapia adyuvante para
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Terapia adyuvante para
Señales de Alarma de sospecha de cáncer
 4 D E F E B R E R O 2 0 1 6 DIA MUNDIAL CONTRA EL CANCER Señales de Alarma de sospecha de cáncer Información recopilada por el Departamento de Educación de la CONAC www.conaceduca.cl El estilo de vida
4 D E F E B R E R O 2 0 1 6 DIA MUNDIAL CONTRA EL CANCER Señales de Alarma de sospecha de cáncer Información recopilada por el Departamento de Educación de la CONAC www.conaceduca.cl El estilo de vida
Anticuerpos Monoclonales contra el Cáncer de mama
 Anticuerpos Monoclonales contra el Cáncer de mama Erick Ovando a la Biotecnología Departamento de Química Universidad Técnica Federico Santa María Valparaíso, 05 de Diciembre de 2006 1 Estadísticas de
Anticuerpos Monoclonales contra el Cáncer de mama Erick Ovando a la Biotecnología Departamento de Química Universidad Técnica Federico Santa María Valparaíso, 05 de Diciembre de 2006 1 Estadísticas de
Toma de decisiones en mujeres con mioma. Unidad Gestión Clínica Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves (Granada)
 Toma de decisiones en mujeres con mioma Unidad Gestión Clínica Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves (Granada) qué es un mioma? Un mioma es un tumor BENIGNO que está en
Toma de decisiones en mujeres con mioma Unidad Gestión Clínica Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves (Granada) qué es un mioma? Un mioma es un tumor BENIGNO que está en
CÁNCER DE CÉRVIX SITUACIÓN EN LA REGIÓN DE MURCIA ESTUDIO DEL PERIODO 1983 2007
 Región de Murcia Consejería de Sanidad y Política Social Dirección General de Salud Pública Servicio de Epidemiología Ronda Levante 11 30008 Murcia 968 36 20 39 968 36 66 56 epidemiologia@carm.es Informes
Región de Murcia Consejería de Sanidad y Política Social Dirección General de Salud Pública Servicio de Epidemiología Ronda Levante 11 30008 Murcia 968 36 20 39 968 36 66 56 epidemiologia@carm.es Informes
Tumores malignos de glándulas salivales:
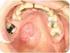 Tumores malignos de glándulas salivales: Glándulas salivales mayores: - Parótida - Submaxilar - Sublingual Glándulas salivales menores: - Labiales - Palatinas - Von Ebner (en la base de la lengua). - Glándulas
Tumores malignos de glándulas salivales: Glándulas salivales mayores: - Parótida - Submaxilar - Sublingual Glándulas salivales menores: - Labiales - Palatinas - Von Ebner (en la base de la lengua). - Glándulas
8Cribado en el cáncer colorrectal hereditario
 8Cribado en el cáncer colorrectal hereditario no asociado a poliposis PREGUNTAS A RESPONDER EN EL PRESENTE CAPÍTULO: 1. Cuáles son los criterios diagnósticos de CCHNP? 2. Qué hay que hacer en un paciente
8Cribado en el cáncer colorrectal hereditario no asociado a poliposis PREGUNTAS A RESPONDER EN EL PRESENTE CAPÍTULO: 1. Cuáles son los criterios diagnósticos de CCHNP? 2. Qué hay que hacer en un paciente
PALABRAS DEL CONSEJERO DE SALUD, JON DARPÓN, PRONUNCIADAS EN LA RUEDA DE PRENSA CELEBRADA CON MOTIVO DEL DÍA INTERNACIONAL DEL CÁNCER DE MAMA
 PALABRAS DEL CONSEJERO DE SALUD, JON DARPÓN, PRONUNCIADAS EN LA RUEDA DE PRENSA CELEBRADA CON MOTIVO DEL DÍA INTERNACIONAL DEL CÁNCER DE MAMA Quisiera comenzar agradeciendo a la Asociación Katxalin la
PALABRAS DEL CONSEJERO DE SALUD, JON DARPÓN, PRONUNCIADAS EN LA RUEDA DE PRENSA CELEBRADA CON MOTIVO DEL DÍA INTERNACIONAL DEL CÁNCER DE MAMA Quisiera comenzar agradeciendo a la Asociación Katxalin la
Experiencia i de las mujeres con cáncer de mama en España. Octubre 2012
 Experiencia i de las mujeres con cáncer de mama en España Octubre 2012 Índice 1. Contexto y objetivos 2. Ficha técnica 3. Perfil de las mujeres encuestadas 4. Resultados 1. Diagnóstico 2. Información recibida
Experiencia i de las mujeres con cáncer de mama en España Octubre 2012 Índice 1. Contexto y objetivos 2. Ficha técnica 3. Perfil de las mujeres encuestadas 4. Resultados 1. Diagnóstico 2. Información recibida
Las infecciones de transmisión sexual. Infección por. Tricomonas Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
CARTILLA DE INFORMACIÓN PARA LA INTRODUCCIÓN DE LA VACUNA DEL VIRUS DEL PAPILOMA HUMANO VPH DIRIGIDA A PADRES, CUIDADORES Y DOCENTES.
 CARTILLA DE INFORMACIÓN PARA LA INTRODUCCIÓN DE LA VACUNA DEL VIRUS DEL PAPILOMA HUMANO VPH DIRIGIDA A PADRES, CUIDADORES Y DOCENTES. Como parte de la estrategia nacional para reducir la morbilidad y mortalidad
CARTILLA DE INFORMACIÓN PARA LA INTRODUCCIÓN DE LA VACUNA DEL VIRUS DEL PAPILOMA HUMANO VPH DIRIGIDA A PADRES, CUIDADORES Y DOCENTES. Como parte de la estrategia nacional para reducir la morbilidad y mortalidad
Tomografía por Emisión de Positrones (PET-CT)
 Tomografía por Emisión de Positrones (PET-CT) Septiembre de 2010 1 INTRODUCCION La PET-CT (Tomografía por Emisión de Positrones Tomografía Computada) es una técnica no invasiva de diagnóstico que combina
Tomografía por Emisión de Positrones (PET-CT) Septiembre de 2010 1 INTRODUCCION La PET-CT (Tomografía por Emisión de Positrones Tomografía Computada) es una técnica no invasiva de diagnóstico que combina
 PREGUNTAS Y RESPUESTAS PARA COMPRENDER TU INFORME DE ANATOMÍA PATOLÓGICA Los patólogos somos los médicos encargados de realizar el estudio de las muestras de tejido celular, con el que llegamos a un diagnóstico
PREGUNTAS Y RESPUESTAS PARA COMPRENDER TU INFORME DE ANATOMÍA PATOLÓGICA Los patólogos somos los médicos encargados de realizar el estudio de las muestras de tejido celular, con el que llegamos a un diagnóstico
Índice. Capítulo 3 Conceptos anatomopatológicos de interés para el cirujano
 Índice SECCIÓN I: GENERALIDADES Capítulo 1 Anatomía quirúrgica de la mama Embriología y desarrollo..................................... 28 Anatomía................................................. 28 La
Índice SECCIÓN I: GENERALIDADES Capítulo 1 Anatomía quirúrgica de la mama Embriología y desarrollo..................................... 28 Anatomía................................................. 28 La
DIVISIÓN DE RECTORIA Y REGULACIÓN DEPARTAMENTO SALUD DE LAS PERSONAS UNIDAD DE CÁNCER EL CÁNCER DE PRÓSTATA...
 DIVISIÓN DE RECTORIA Y REGULACIÓN DEPARTAMENTO SALUD DE LAS PERSONAS UNIDAD DE CÁNCER GUÍA DE INFORMACIÓN AL PÚBLICO EL CÁNCER DE PRÓSTATA... El Cáncer de Próstata ha aumentado en el mundo en los últimos
DIVISIÓN DE RECTORIA Y REGULACIÓN DEPARTAMENTO SALUD DE LAS PERSONAS UNIDAD DE CÁNCER GUÍA DE INFORMACIÓN AL PÚBLICO EL CÁNCER DE PRÓSTATA... El Cáncer de Próstata ha aumentado en el mundo en los últimos
NEOPLASIA INTRAEPITELIAL CONCEPTOS, EVOLUCION
 NEOPLASIA INTRAEPITELIAL CONCEPTOS, EVOLUCION EPITELIO NORMAL EXOCERVIX: CAPA BASAL 1 CAPA PARABASAL 1 A 3 CAPAS INTERMEDIA ~ 8 SUPERFICIAL ~ 8 EPITELIO NORMAL ENDOCERVIX CÉLULA DE RESERVA 1 CAPA CÉLULA
NEOPLASIA INTRAEPITELIAL CONCEPTOS, EVOLUCION EPITELIO NORMAL EXOCERVIX: CAPA BASAL 1 CAPA PARABASAL 1 A 3 CAPAS INTERMEDIA ~ 8 SUPERFICIAL ~ 8 EPITELIO NORMAL ENDOCERVIX CÉLULA DE RESERVA 1 CAPA CÉLULA
Parte 1 Objetivo y papel de la radioterapia Conferencia Introductoria
 OIEA Material de Entrenamiento en Protección Radiológica en Radioterapia PROTECCIÓN RADIOLÓGICA EN RADIOTERAPIA Parte 1 Objetivo y papel de la radioterapia Conferencia Introductoria International Atomic
OIEA Material de Entrenamiento en Protección Radiológica en Radioterapia PROTECCIÓN RADIOLÓGICA EN RADIOTERAPIA Parte 1 Objetivo y papel de la radioterapia Conferencia Introductoria International Atomic
DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA
 DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA Tomás Acha García Presidente de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP) Resumen de la ponencia presentada
DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA Tomás Acha García Presidente de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP) Resumen de la ponencia presentada
TUMORES DEL TRACTO URINARIO
 TUMORES DEL TRACTO URINARIO TUMORES DEL TRACTO URINARIO SUPERIOR TUMORES DEL TRACTO URINARIO INFERIOR De qué? TUMORES DE UROTELIO Por qué? 1. Los tumores uroteliales son los cuartos tumores más frecuentes,
TUMORES DEL TRACTO URINARIO TUMORES DEL TRACTO URINARIO SUPERIOR TUMORES DEL TRACTO URINARIO INFERIOR De qué? TUMORES DE UROTELIO Por qué? 1. Los tumores uroteliales son los cuartos tumores más frecuentes,
ROCIO DE LOS LLANOS MORENO SELVA R3 OBSTETRICIA Y GINECOLOGIA
 ROCIO DE LOS LLANOS MORENO SELVA R3 OBSTETRICIA Y GINECOLOGIA 2º cáncer + frecuente a nivel mundial: Europa: 4ºposición y 7ª causa de muerte Mujer 18-45ª 2º cáncer y 2ª causa de muerte España: 7º cancer
ROCIO DE LOS LLANOS MORENO SELVA R3 OBSTETRICIA Y GINECOLOGIA 2º cáncer + frecuente a nivel mundial: Europa: 4ºposición y 7ª causa de muerte Mujer 18-45ª 2º cáncer y 2ª causa de muerte España: 7º cancer
PROTEJASE + PROTEJA A SU PAREJA. virus del papiloma humano genital LA REALIDAD
 PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD El virus del papiloma humano genital (VPH) es el virus de transmisión sexual más
PROTEJASE + PROTEJA A SU PAREJA virus del papiloma humano genital LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD El virus del papiloma humano genital (VPH) es el virus de transmisión sexual más
