INSTITUTO HONDUREÑO DE SEGURIDAD SOCIAL GUIAS CLINICAS DE GINECO-OBSTETRICIA SEGUNDO NIVEL DE ATENCION
|
|
|
- José María Toledo de la Fuente
- hace 8 años
- Vistas:
Transcripción
1 DIRECCIÓN MÉDICA Y DESARROLLO DE LOS SERVICIOS DE SALUD GUIAS CLINICAS DE GINECO-OBSTETRICIA SEGUNDO NIVEL DE ATENCION Segunda Edición Tegucigalpa, Honduras, 2013
2 PROLOGO Uno de los grandes objetivos que tiene el Instituto Hondureño de Seguridad Social, es garantizarles a los asegurados la asistencia médica que les brinde mayores beneficios; esta premisa está llevando al Instituto por nuevos derroteros que le permiten avanzar y aportar en el desarrollo de Honduras. Por eso, es conveniente que los nuevos lineamientos que han resultado de esta revisión de las GUIAS CLINICAS DE ATENCION se presenten al personal médico de la Institución, para proporcionales información actualizada en medicina basada en evidencia La importancia de este documento es porque ayudara a la prescripción racional de medicamentos; además, es una herramienta muy completa, porque la información o literatura consultada son fuentes médicas y farmacológicas reconocidas a nivel internacional Recordamos que la aplicación de las Guías Clínicas en todo su contexto es de cumplimiento obligatorio por lo cual esperamos el mayor apoyo en la aplicación de las mismas Dr. Mario Roberto Zelaya Rojas Director Ejecutivo del IHSS
3 AUTORIDADES DEL INSTITUTO HONDUREÑO DE SEGURIDAD SOCIAL Dr. Mario Roberto Zelaya Rojas Director Ejecutivo Dr. Hugo Antonio Rodríguez Medina Dirección Médica y Desarrollo de los Servicios de Salud EQUIPO TECNICO UNIDAD DE FARMACOTERAPIA DE LA DIRECCIÓN MÉDICA Y DESARROLLO DE LOS SERVICIOS DE SALUD. Dr. Pedro Portillo, Coordinador de la Unidad de Farmacoterapia Dra. Fanny Carrasco, Asistente de la Unidad de Farmacoterapia Dr. Javier Molina, Asistente de la Unidad de Farmacoterapia. Dr. Álvaro Paz, Asistente de la Unidad de Farmacoterapia. Dra. Carolina Lazo, Coordinadora Nacional salud Oral GERENTES GENERALES Y DIRECTORES MEDICOS DE LOS HOSPITALES DEL IHSS Dr. Lisandro Ponce Gerente General del Hospital De Especialidades de Tegucigalpa Abog. Dennis Gallardo Gerente General del Hospital Regional Del Norte Dr. Elio Sierra Director Medico del Hospital De Especialidades de Tegucigalpa Dr. Vicente Solorzano Director Medico del Hospital Regional Del Norte GERENTES DE UNIDADES DE GESTION HOSPITALARIA Dr. Rogelio GArcia Gerente De Docencia E Investigación Dra. Marlin Erazo Coordinadora del Programa de Calidad. Dr. Randolfo Ramirez Gerente Unidad de Medicina Interna, Hospital de Especialidades. de Tegucigalpa Dr. Luis Reyes Silva Gerente Unidad de Medicina Interna, Hospital Regional del Norte, San Pedro Sula Dra. Claudia Cruz Gerente Unidad de Anestesiología, Hospital de Especialidades de Tegucigalpa Dr. Carlos Umaña Gerente Unidad de Anestesiología, Hospital Regional del Norte, San Pedro Sula Dr. Oscar Flores Gerente Unidad de Cirugía, Hospital de Especialidades de Tegucigalpa. (Año 2010) Dra. Fanny Navas Gerente Unidad de Cirugía, Hospital de Especialidades de Tegucigalpa. (Año 2011) Dr. Erick Amaya Gerente Unidad de Cirugía, Hospital Regional del Norte, San Pedro Sula Dr. Fauricio Padilla Gerente Unidad de Ginecología-Obstetricia, Hospital de Especialidades de Tegucigalpa.
4 Dr. Andres Amado Ochoa Gerente Unidad de Ginecología-Obstetricia, Hospital Regional del Norte, San Pedro Sula Dr. Jose Angel Guillen Gerente Unidad de Pediatría, Hospital de Especialidades de Tegucigalpa. Dra. Lorena Medina Gerente Unidad de Pediatría, Hospital Regional del Norte, San Pedro Sula Dr. Walter Rodriguez Gerente Unidad de Ortopedia Hospital de Especialidades de Tegucigalpa (año 2010) Dr. Juan Ramon Hasbun Gerente Unidad de Ortopedia Hospital de Especialidades de Tegucigalpa (año 2011) Dr. William Castro Gerente Unidad de Ortopedia Hospital Regional del Norte, San Pedro Sula Dr. Carlos Ivan Pineda Gerente Unidad de Emergencia, Hospital de Especialidades de Tegucigalpa (2010) Dra. Teresa Reyes Gerente Unidad de Emergencia, Hospital de Especialidades de Tegucigalpa (2011) Dr. Amilkar Mejia Gerente Unidad de Emergencia, Hospital Regional del Norte, San Pedro Sula Dra. Sonia Flores Gerente Medicina Física y Rehabilitación del IHSS en Tegucigalpa Dra. Maria Elena Herrera Gerente Medicina Física y Rehabilitación del IHSS en Tegucigalpa Dr. Angel Cruz Gerente de Dermatología Dr. Jorge Cisnero Gerente de Oftalmología Dra. Jessica Rivas Gerente Unidad de Odontología Periferica Periferica Nº 1 (2010) Dra. Suyapa Bustillo Gerente Unidad de Odontología Periferica Periferica Nº 1 (2011) GUIAS CLINICAS GINECO-OBSTETRICIA Página 3
5 INDICE GENERAL AMENAZA DE PARTO PRETERMINO. 8 AMENORREAS AMENORREA PRIMARIA..15 AMENORREA SECUNDARIA..17 ATENCIÓN DEL PARTO/ PARTOGRAMA CON CURVA DE ALERTA (CLAP/ OPS/ OMS) 20 CONTROL PRENATAL 26 EMBARAZADA CON CESAREA PREVIA..30 EMBARAZO MULTIPLE. 36 EMBARAZO PROLONGADO...40 ENDOMETRIOSIS ENFERMEDADES INFECCIOSAS Y EMBARAZO INFECCIÓN DE VÍAS URINARIAS EN EL EMBARAZO. 49 TUBERCULOSIS PULMONAR Y EMBARAZO.. 53 VAGINOSIS BACTERIANA EN EL EMBARAZO..57 HEMORRAGIAS DEL PRIMER TRIMESTRE ABORTO EMBARAZO MOLAR...65 EMBARAZO ECTOPICO. 69 HEMORRAGIAS DEL TERCER TRIMESTRE DESPRENDIMIENTO PREMATURO DE PLACENTA NORMOINSERTA (DPPNI)...73 PLACENTA PREVIA 76 HEMORRAGIA POSTPARTO...82 INDUCCION, CONDUCCION Y MADURACION DE LA CONDICION CERVICAL DEL PARTO MENOPAUSIA Y CLIMATERIO TRANSICIÓN PERIMENOPAUSIA / MENOPAUSIA (TERAPIA DE REMPLAZO HORMONAL). 92 MUERTE FETAL INTRAUTERINA. 100 NORMAS Y PROCEDIMIENTOS DE LA CLÍNICA DE PATOLOGIA CERVICO- UTERINA 105 PATOLOGIAS DE LA GESTANTE ASMA BRONQUIAL EN EMBARAZO 111 DIABETES MELLITUS (DM) Y EMBARAZO 114 EMBARAZADA COMPLICADA POR TROMBOSIS VENOSA PROFUNDA Y TROMBOEMBOLIA PULMONAR 119 HIPEREMESIS GRAVIDICA 124 HIPERTENSION ARTERIAL CRONICA Y EMBARAZO.128 ISOINMUNIZACION MATERNO FETAL 131 TRASTORNOS HIPERTENSIVOS POR EL EMBARAZO..134 GUIAS CLINICAS GINECO-OBSTETRICIA Página 4
6 PATOLOGIA DEL CUERPO UTERINO Y ENDOMETRIAL MIOMATOSIS UTERINA..139 PATOLOGIA DEL CERVIX UTERINO NEOPLASIA INTRAEPITELIAL DEL CERVIX..144 PATOLOGIA BENIGNA DE MAMA RESTRICCION DE CRECIMIENTO INTRAUTERINO (RCIU) RUPTURA PREMATURA DE MEMBRANAS SANGRADO UTERINO ANORMAL.166 SINDROME DE HELLP 173 SINDROME DE OVARIO POLIQUISTICO.177 NORMAS INSTITUCIONALES PARA EL USO ADECUADO DE ANTIBIÓTICOS Y ANTIFÙNGICOS.182 GUIAS CLINICAS GINECO-OBSTETRICIA Página 5
7 GUIAS CLINICAS DE GINECO-OBSTETRICIA II NIVEL DE ATENCION GUIAS CLINICAS GINECO-OBSTETRICIA Página 6
8 AMENAZA DE PARTO PRETERMINO GUIAS CLINICAS GINECO-OBSTETRICIA Página 7
9 GUIA CLINICA: AMENAZA DE PARTO PRETERMINO I. NOMBRE DE LA ENFERMEDAD AMENAZA DE PARTO PRETERMINO II. CODIGO: 060 III. DEFINICIÓN Las amenaza de parto pretérmino se define por la presencia de contracciones uterinas dolorosas y regulares, y clínicamente reconocibles, que comienzan después de la semana 20 de embarazo y antes de la 37 semanas; independientemente del peso al nacer y de la presencia o no de cambios cervicales. IV. CAUSA Y FACTORES RELACIONADOS: Tabaquismo, consumo de drogas Desnutrición, anemia Actividad física excesiva Embarazo múltiple Anomalías estructurales del útero Infección genital baja, ITS, vaginosis bacteriana Anomalías del volumen de líquido amniótico Enfermedades febriles: Infección urinaria, dengue, malaria, etc. Cirugía abdominal Trauma Hipertensión arterial Rotura prematura de membranas Diabetes mellitus/ gestacional Antecedente de parto prematuro Anomalías congénitas fetales Nivel socioeconómico bajo V. EPIDEMIOLOGIA Su frecuencia oscila entre el 2 y 12% del total de nacimientos. El parto prematuro es responsable de al menos tres cuartas partes de la mortalidad y da cuenta de gran parte de la morbilidad perinatal. VI. PREVENCION Se basa en la identificación y manejo oportuno de los factores de riesgo asociados. El patrón contráctil del útero durante el embarazo suele manifestar un aumento de la frecuencia por encima del percentil 90 (ver tabla 1), anticipándose al desarrollo de actividad de parto prematuro. Tabla 1: Contracciones uterinas de acuerdo a edad gestacional Edad gestacional (sem) Número contracciones por hora (p 90) Fescina RH, Lastra L, Schwarcz R. ALIRH, Octubre VII. SIGNOS Y SINTOMAS CARDINALES: Contracciones uterinas, palpables y dolorosas Cambios cervicales: Manifestados al tacto vaginal por borramiento y/o dilatación cervical. GUIAS CLINICAS GINECO-OBSTETRICIA Página 8
10 VIII. DIAGNOSTICO Edad gestacional: Estimada en semanas cumplidas, a partir de la fecha del primer día de la última menstruación, en pacientes eumenorreicas y sin antecedentes de lactancia materna o uso de anticonceptivos hormonales en los tres meses anteriores al embarazo. La edad estimada por ultrasonografía, cobra mayor valor cuando esta se realiza en la primera mitad del embarazo. Contracciones Uterinas: Contracciones regulares y dolorosas percibidas por la paciente o por el medico. Actividad uterina registrada por medio de un tocodinamómetro externo. Condiciones Cervicales: Diagnostico a través de la evaluación digital del cervix uterino. La seguridad de este criterio es moderada, contando con una sensibilidad del 57 % y especificidad de 94 %. La sonografía vaginal para medir la longitud del cervix ofrece un diagnostico mas seguro. Una longitud de 30 mm. o mas es consistente con una baja posibilidad de nacimiento pretérmino Especuloscopía: Permite valorar visualmente el cuello uterino, su posición y grado de apertura a nivel del canal cervical y orificio cervical interno. Permite además la toma de muestras de secreciones en fondo de saco vaginal para estudios pertinentes (microbiológicos, citológicos, fibronectina, etc.), realizarlo en su primera evaluación. Exámenes de Laboratorios y Gabinete: o Cultivo y Gram de secreción vaginal o Hemograma y velocidad de sedimentación globular o Examen general de orina/ urocultivo o Ultrasonido obstétrico o Monitoreo fetal (después de 27 semanas) o Pruebas de madurez pulmonar fetal en liquido amniótico según amerite el caso IX. TRATAMIENTO Objetivos: Detener las contracciones uterinas (uteroinhibicion) Tratar los fenómenos desencadenantes, como de infección de vías urinarias o genitales, hipertensión, etc. Valoración y/o inducción de maduración pulmonar fetal Manejo ambulatorio Califican para este manejo, aquellas pacientes que se presentan con actividad uterina, sin modificaciones cervicales, sin factores de riesgo obstétrico y perinatal, con accesibilidad a centros asistenciales (factor geográfico) y cuyos resultados de valoración preliminar permiten el uso de medidas terapéuticas en su domicilio. Corresponde al medico ginecobstetra la facultad de optar por este proceder. También son candidatas para manejo ambulatorio las pacientes que una vez hospitalizadas, superan la amenaza de parto y reciben el tratamiento de la patología subyacente. La base del manejo ambulatorio de la amenaza de parto pretérmino incluye medidas generales como el reposo en cama y la abstinencia sexual, además del manejo farmacológico dirigido a la uteroinhibicion (fármacos tocolíticos) y a la causa subyacente o patología asociada. La paciente será referida para control en consulta externa prenatal por medico ginecobstetra en un plazo no mayor de siete días, durante los cuales se extenderá incapacidad laboral. Se dejara cita abierta en sala de urgencias de obstetricia en caso de síntomas de persistencia o de alarma. Fármacos tocolíticos para uso ambulatorio: Una revisión sistemática acerca de la terapia tocolítica concluye que aunque los tocolíticos pueden prolongar el embarazo, no está demostrado que mejoren los resultados perinatales y pueden tener efectos adversos en las mujeres embarazadas. Sin embargo en algunas mujeres pueden retrasar el parto el tiempo necesario para administrar corticoides, la cual es una intervención claramente beneficiosa Indometacina: Reservada para embarazos menores de 32 semanas de gestación, se administra en ciclos no mayores de 72 horas. Recordar que en muchos estudios se ha demostrado su asociación con oligohidramnios por disminución del flujo renal fetal y cierre del ductus (50 % por encima de las 32 semanas) GUIAS CLINICAS GINECO-OBSTETRICIA Página 9
11 Únicamente disponible por vía Intravenosa Nifedipina: Sus contraindicaciones son hipotensión, falla cardíaca congestiva y estenosis aórtica. No debe ser administrada conjuntamente con el sulfato de magnesio MgSO4. Los efectos secundarios maternos más comunes de la nifedipina administrada por vía oral (17% de las mujeres) son debidos al efecto vasodilatador e incluyen enrojecimiento, fosfenos, acúfenos, cefaleas, y edema periférico. A nivel fetal el efecto secundario más temido, pero no demostrado en humanos en los estudios disponibles, es la caída del flujo feto placentario: o Dosis de carga: 20 a 40 mg vía oral Dosis de mantenimiento: mg cada 6 hrs. Presentación: Nifedipina 20 mg. Tableta Cantidad a prescribir: 2-4/dia. Betamiméticos: o Ritodrina: 10mg cada 6-8 horas Presentación: Ritodrina 10 mg. tableta Cantidad a prescribir: 28 tabletas. o o Ó Fenoterol: (Lista Eventual Cuadro Básico) dosis 5 mg cada 4 hrs. vía oral Presentación: FENOTEROL (bromhidrato) 5 mg. tableta Cantidad a prescribir: 28 tabletas. Alternativo Salbutamol: dosis 4 mg cada 6 hrs. vía oral Presentación: 4 mg. tableta ranurada Cantidad a prescribir: 4 tabletas. Inductores de madurez pulmonar fetal. o Dexametasona 6 mg IM c/ 12 h por 2 días Presentación: Dexametazona (como fosfato sódico) Base 4 mg/ml. solución inyectable Amp. 2 ml. Cantidad a prescribir: 6 francos Manejo hospitalario Serán hospitalizadas en sala de Labor y Partos, las gestantes con amenaza de parto pretérmino que no reúnen criterios para manejo ambulatorio, o que consultan el servicio de urgencias obstétricas mas de una vez a causa de este problema (fracaso de tratamiento ambulatorio) Toda gestante hospitalizada por amenaza de parto prematuro, será evaluada por el medico ginecobstetra, quien documentara en el expediente clínico la edad gestacional, la actividad uterina (contracciones: frecuencia, intensidad y duración), el estado del cuello uterino y membranas ovulares, y la presentación y vitalidad fetal. El manejo intrahospitalario de la amenaza de parto prematuro incluye Reposo en cama (decúbito lateral izquierdo) Hidratación (solución fisiológica, mixta o lactato Ringer) Uteroinhibidores (fármacos tocolíticos) Inductores de madurez pulmonar fetal Estudio y tratamiento de causa subyacente (infecciones, anemia, otras) Vigilancia de la actividad uterina Vigilancia del bienestar fetal. Fármacos tocolíticos para uso hospitalario Simpaticomiméticos Fenoterol y ritodrina son agonistas beta dos adrenérgicos con acciones similares e iguales indicaciones en el tratamiento de amenaza de parto pretérmino. Las fuentes de medicina basada en la evidencia: GUIAS CLINICAS GINECO-OBSTETRICIA Página 10
12 Evidence Based Medicine Guidelines, EBM 2006, British Nacional Formulary, 53 Ed. March 2007 favorecen el uso de ritodrina y dejan el fenoterol para el asma bronquial. o Ritodrina Tipo beta mimético. Preparación: 1 ampolla de 50 mg en 500cc de solución glucosada al 5%:Iniciar infusión endovenosa a 5 microgramos/min (5 gotas por minuto), aumentando goteo cada 30 minutos hasta un máximo de 20 microgramos/min (20 gotas por minuto). Comparte las mismas propiedades farmacológicas del fenoterol, de tal forma que se deben guardar las mismas precauciones y condiciones de vigilancia. La fase de mantenimiento se realiza con comprimidos orales de 10 mg administrados cada 6-8 horas. Presentación: (Uso Intrahospitalario) RITODRINA (clorhidrato) Base 10 mg/ml solucion inyectable Amp. 5 ml Cantidad a prescribir: 1 Ampolla Presentación: RITODRINA10 mg tableta Cantidad a prescribir: 28 tabletas Siempre deberá repasarse la lista de contraindicaciones absolutas o relativas al uso de betamiméticos tales como diabetes mellitus inestable, hipertiroidismo, cardiopatías, glaucoma. De requerirse uteroinhibicion en estos casos, puede hacerse uso de terapias alternativas como: o o o Sulfato de Magnesio: En una dosis de carga de 4 gramos diluidos en 200 ml de solución glucosada al 5%, infundidos por vía endovenosa en un plazo de minutos, seguidos de una infusión continua a razón de 1 a 2 gramos por hora. Requiere la vigilancia clínica de signos de intoxicación (depresión respiratoria, oliguria o pérdida de reflejos osteotendinosos). Su antídoto es el gluconato de calcio. Presentacion: MAGNESIO (sulfato) Base 10% (100 mg/ml) solución inyectable Amp. 10 ml. Cantidad a prescribir: 10 ampollas Indometacina: Tipo AINE-antiprostaglandinico. Nifedipina: Tipo Calcioantagonista No se recomienda su uso simultáneo con sulfato de magnesio, por el potencial efecto de bloqueo neuromuscular. ( Ver dosis y presentación arriba descritos) Inductores de madurez pulmonar fetal Reservado para embarazos de 27 a 34 semanas. (Después de las 34 semanas, solo si se documenta inmadurez pulmonar). Recomendaciones basadas en evidencia, pautan su uso en ciclo único en vez de múltiple. o Dexametasona 6 mg intramusculares cada 12 horas en numero de 4 dosis). (Ver dosis y presentación arriba descritos) La paciente será trasladada a sala de hospitalización de embarazo patológico, toda vez que se haya demostrado que el tratamiento tocolitico ha sido efectivo. En tal situación la paciente guardara las mismas medidas generales de manejo y vigilancia, pudiendo egresar del hospital después de 48 horas de observación, en las cuales su condición clínica y obstétrica sean estables. Al momento de su egreso, se darán indicaciones pertinentes al manejo ambulatorio, y será referida para control en consulta externa prenatal por medico ginecobstetra en un plazo no mayor de siete días, durante los cuales se extenderá incapacidad laboral. Se dejara cita abierta en sala de urgencias de obstetricia en caso de síntomas de persistencia o de alarma. LISTADO DE CONTRAINDICACIONES A LA UTEROINHIBICION: GUIAS CLINICAS GINECO-OBSTETRICIA Página 11
13 Absolutas: Infección intra-amniótica Óbito fetal (embarazo con feto único) Desprendimiento de placenta Placenta previa sangrante Malformación congénita grave Diabetes mellitus inestable y/o con complicaciones vasculares graves Nefropatía crónica en evolución Síndrome HELLP Relativas: Polihidramnios Hipertensión arterial crónica Hipertensión inducida por el embarazo (estable y controlable) Retardo de crecimiento intrauterino Sufrimiento fetal agudo (para resucitación intrauterina) Dilatación cervical avanzada (> 4 cm.) Rotura prematura de membranas ovulares A LOS FARMACOS: Exclusivo para fármacos betamiméticos Cardiopatía descompensada Arritmia materna Hipertiroidismo Diabetes mellitus lábil Fiebre de origen oculto Glaucoma Para tocoliticos alternativos: MgSO4: hipermagnesemia, insuficiencia renal, enfermedad neuromuscular. Nifedipina: hepatopatías, enfermedad neuromuscular. Indometacina: embarazo mayor de 32 semanas, oligohidramnios. Para glucocorticoides: Madurez pulmonar comprobada Embarazo menor de 26 semanas (relativo) Embarazo mayor de 34 semanas (relativo) Infección materna grave GUIAS CLINICAS GINECO-OBSTETRICIA Página 12
14 Atención del parto pretermino Si fracasan las medidas para uteroinhibicion se recomienda considerando las condiciones maternofetales: Embarazo menor de 26 semanas: Procurar parto por vía vaginal, tratando de evitar en lo posible la asfixia y el trauma o Embarazos de 26 a 31 semanas: Cesárea o Embarazo de 32 a 34 semanas, con feto cefálico y labor eutocica: Parto vaginal o Embarazo de 32 a 34 semanas, con distocia dinámica o feto no-cefálico: Cesárea o Embarazo > 34 semanas con feto cefálico: Parto vaginal Recomendaciones para la asistencia del parto pretérmino: Durante la fase dilatante: o Posición materna horizontal (decúbito lateral izquierdo) o Evitar amniotomía o Traslado a ambiente de expulsivo con antelación (dilatación cervical: 7 cm.) o Notificar y disponer de pediatra o neonatólogo En la fase expulsiva: o Asistencia por Médico Ginecobstetra o Episiotomía amplia o Evitar amniotomía hasta el desprendimiento cefálico o Evitar instrumentación (fórceps, vacum) o Asistencia neonatal (Neonatólogo, UCIN) X. BIBLIOGRAFIA British National Formulary 53 Ed. March 2007 Clinical Pharmacology Copyright 2007,Gold Standard Inc. Evidence Based Medicine Guidelines, EBM 2006 Duodecim Medical Publications Ltd Goldenberg RL. The management of preterm labor. Obstet Gynecol 2002; 100: Normas de manejo de emergencias y patologías obstétricas para el nivel institucional.secretaria de Salud-DGRP. Julio Obstetricia. Schwarca RL, et al. El Ateneo. 5 edición GUIAS CLINICAS GINECO-OBSTETRICIA Página 13
15 AMENORREA GUIAS CLINICAS GINECO-OBSTETRICIA Página 14
16 GUIA CLINICA: AMENORREA PRIMARIA I. NOMBRE DE LA ENFERMEDAD AMENORREA PRIMARIA II. CÓDIGO: N91 Menstruación ausente, escasa o rara Esta guia clinica es de alta complejidad porque el diagnóstico y tratamiento tiene relación con: Ginecología-Obstetricia Medicina Interna Endocrinología Neurología Psiquiatría Pediatría III. DEFINICION DE LA ENFERMEDAD Amenorrea se define como la ausencia de menstruación. Amenorrea primaria es la falla para iniciar la menstruación a la edad de 16 años y no han aparecido los signos de la pubertad a la edad de años o cuando la menstruación no se ha iniciado a los 16 años independientemente que la pubertad se inició a la edad de años. Amenorrea secundaria es la ausencia de menstruación por seis meses consecutivos o, cuando el ciclo menstrual es más prolongado que lo normal. Situaciones que ocurren cuando la mujer ya había iniciado su menstruación. En la oligomenorrea el ciclo menstrual es mayor de 36 días. IV. CAUSAS Y FACTORES RELACIONADOS Las siguientes son causas y factores relacionados de AMENORREA PRIMARIA pero también pueden estar involucrados en la AMENORREA SECUNDARIA. Entre ellos se incluyen: o Alteraciones del sistema nervioso central o Enfermedades sistémicas incluyendo diversas alteraciones endocrinas Causas de amenorrea primaria En un 45 % de los casos la causa es la falla irreversible en la función de los ovarios; por lo general no se ha iniciado la pubertad a la edad de años. Esta condición patológica se asocia usualmente a: o Anormalidades cromosómicas, por ejemplo, Síndrome de Turner. o Otros defectos ováricos como disgenesia En un 15 % de los casos la causa tiene orígenes en el sistema nervioso central y generalmente no se ha iniciado la pubertad a la edad establecida. Puede ser debida a: o Tumor pituitario, a menudo prolactinoma, o Otros tumores cerebrales o Insuficiencia pituitaria o Síndrome de Kallman Estas condiciones patológicas cuando ocurren una vez que la paciente ya había iniciado su menstruación pueden ser causa de amenorrea secundaria. En un 13 % de los casos la causa es fisiológica, con frecuencia no se han presentado cambios puberales y está asociado a las siguientes condiciones: o Aspectos constitucionales o Anorexia o Ejercicio físico excesivo Un 17 % de los casos se debe a defectos estructurales de los órganos genitales, en cuyo caso la GUIAS CLINICAS GINECO-OBSTETRICIA Página 15
17 pubertad se inició en tiempo y transcurre normalmente. Estos defectos son: o Séptum vaginal transverso o Ausencia de cuello uterino o Ausencia de útero. o Vagina corta o Ausencia de genitales internos Un 10 % de los casos de amenorrea primaria se deben a enfermedades sistémicas, sin embargo, pueden ser causa de amenorrea secundaria cuando la menstruación se suspende después de que ya se había establecido. o Hipotiroidismo o Enfermedad celíaca no tratada o Síndrome de Cushing o Hiperandrogenismo suprarenal o Obesidad V. DIAGNÓSTICO Y TRATAMIENTO DE LA AMENORREA PRIMARIA En vista de las múltiples causas, varias de ellas de diagnóstico especializado se debe referir la paciente a un especialista, de preferencia a dos, un Gineco-obstetricia y un Pediatra. Al hacer dicha referencia es importante que se incluya la curva de crecimiento y desarrollo, la historia clínica pasada y la historia de la pubertad de sus padres GUIAS CLINICAS GINECO-OBSTETRICIA Página 16
18 GUIA CLINICA: AMENORREA SECUNDARIA I. NOMBRE DE LA ENFERMEDAD Amenorrea secundaria. II. CODIGO 912 III. DEFINICION Amenorrea secundaria es la suspensión de la menstruación por seis meses consecutivos o, cuando el ciclo menstrual es más prolongado que lo normal, esto es, una vez que la menstruación ya se había iniciado IV. DIAGNOSTICO Excluir embarazo Aumento de la prolactina sérica o Galactorrea o Si hay aumento de la prolactina y amenorrea, debe investigarse el uso de medicamentos antisicóticos como las fenotiazinas y otros neurolépticos o Debe excluirse tumores del sistema nervioso central que afectan el sistema hipotalámico/hipofisiario o La hiperprolactinemia sin una causa claramente establecida (lactancia, antisicóticos) amerita de investigaciones complejas Niveles de tirotrofina sérica (TSH) para la evaluación inicial de la función tiroidea o Hipotiroidismo o Hipertiroidismo Prueba de estimulación con progesterona: se administra medroxiprogesterona 10 mg/dia/ 7-10 días. o Si ocurre sangrado dentro de 2 semanas después de la última dosis, el nivel de estrógenos es suficiente para estimular el endometrio. Si no ocurre sangrado, significa que el nivel de estrógenos es bajo o que el endometrio no responde o Si no ocurre sangrado al estímulo de progestágeno, se debe determinar nivel sérico de FSH y LH (hormona folículo estimulante y hormona luteinizante) Si FSH y LH resultan bajas o Se sospecha una causa hipotalámica/pituitaria o Si hay anorexia, la paciente se refiere a psiquiatría o Si la paciente es sedentaria o no hace ejercicio excesivo y el peso corporal es bajo y todo ello no explica el problema de amenorrea con FSH y LH bajos, debe referirse a neurología o neuroendocrinología para descartar tumores hipotalámico- hipofisario. Si FSH y LH resultan elevadas, las posibilidades son: o Insuficiencia ovárica o Menopausia prematura (tendencia familiar) o Poliendocrinopatía o Iatrogenia: cirugía, quimioterapia Si FSH y LH resultan con valores normales. o Anomalía en la respuesta endometrial o Presencia de adherencias intrauterinas, por ejemplo después de un legrado (Síndrome de Asherman) o Remitir a la especialidad correspondiente. Causas sistémicas de amenorrea (usualmente no ocurre sangrado después del estímulo con progestágenos) o Hipertiroidismo o Hipotiroidismo o Insuficiencia renal o Insuficiencia hepática GUIAS CLINICAS GINECO-OBSTETRICIA Página 17
19 o Enfermedad celiaca severa no tratada. Si no ocurre sangrado después del estímulo con progestágenos la paciente es normoestrogénica pero no ovula o La principal causa es estrés, en cuyo caso deben abordarse sus problemas de relaciones interpersonales, desempleo, cambio de empleo, dificultad económica, muerte de pariente, Etc. o Estas condiciones anteriores son transitorias y pueden tratarse con un ciclo de progestágeno por tes meses. En caso de ganancia obvia de peso, obesidad del tronco, acné e hirsutismo o Descartar síndrome de ovario poliquístico o Alteración de la ovulación por obesidad o Descartar síndrome de Cushing o Si hay signos claros de virilismo(alopecia, hirsutismo acentuado, crecimiento del clítoris o cambio a voz ronca) y el nivel de testosterona sérica está aumentado, la paciente debe ser referida a un ginecologo. Esta paciente puede tener un tumor ovárico o suprarrenal productor de andrógenos V. TRATAMIENTO DE LA AMENORREA SECUNDARIA Las causas son múltiples por lo cual el tratamiento debe dirigirse a la causa y debe hacerse por un especialista capacitado En el primer nivel se podrá tratar solamente en la siguiente circunstancia o Cuando la causa es estrés, generalmente no es necesario ningún tratamiento hormonal, sin embargo se puede hacer una prueba terapéutica usando un ciclo de progestágenos por tres meses o Cuando después del estímulo con medroxiprogesterona o progesterona no ocurrió sangrado se puede administrar tres ciclos de píldoras anticonceptivas mixtas de estrógeno y progestágeno, de elección:» LEVONORGESTREL + ETINILESTRADIOL 0.15 mg mg. Respectivamente, tableta recubierta» Cantidad a prescribir:: Tres ciclos El uso de progestágenos (progesterona y derivados) no está indicado para fines terapéuticos. Su uso es como estímulos para determinar si la causa es falla endometrial en respuesta al estímulo (progestagénico) o deficiencia de hormonas FSH y LH. VI. BIBLIOGRAFÍA Anttila L. Gonadotrophins, insulin and androgens in women with polycystic ovarian disease. From the Department of Obstetrics and Gynecology and the Department of Clinical Chemistry, University of Turku, Finland 1993 Cooper DS. Clinical practice. Subclinical hypothyroidism. N Engl J Med 2001;345(4):260-5 Dixon JM, Mansel RE. ABC of Breast Diseases : Symptoms assessment and guidelines for referral. BMJ 1994;309: Helena Tinkanen, Amenorrhoea, Article ID: efm00535( ),, EBM Guidelines Duodecim Medical Publications Ltd Norman RJ, Flight IHK, Rees MCP. Oestrogen and progestogen hormone replacement therapy for peri-menopausal and post-menopausal women: weight and body fat distribution. Cochrane Database Syst Rev. 1999;(3):CD Nugent D, Vandekerckhove P, Hughers E, Arnot M, Lilford R. Gonadotropin therapy for ovulation induction in polycystic ovary syndrome. Cochrane Database Syst Rev. 2000;(3):CD Santen RJ, Mansel R. Current Concepts: Benign breast disorders. N Engl J Med 2005; 353: ;(3):CD GUIAS CLINICAS GINECO-OBSTETRICIA Página 18
20 ATENCION DEL PARTO GUIAS CLINICAS GINECO-OBSTETRICIA Página 19
21 GUIA CLINICA: ATENCIÓN DEL PARTO/ PARTOGRAMA CON CURVA DE ALERTA (CLAP/ OPS/ OMS) I. CODIGO: O83 Otros partos únicos asistidos O84 Parto múltiple II. DEFINICIÓN DE LA ENFERMEDAD: PARTOGRAMA CON CURVA DE ALERTA (CLAP-OPS/OMS) Las curvas de alerta constituyen un recurso práctico para evaluar el progreso del parto de un caso individual. Marcan un límite extremo (percentil 10) de la evolución de la dilatación cervical en función del tiempo, en base a datos que incluyen 90% de la totalidad de los partos normales. Permiten alertar precozmente ante aquellos casos que, al traspasar ese límite, estén mostrando un enlentecimiento que requiera mayor vigilancia para descartar una posible distocia. Brindan por lo tanto, tiempo suficiente para permitir la corrección de la anomalía en el propio lugar o para la referencia oportuna. El partograma del CLAP, presenta la duración de la dilatación cervical de los 4-5 cm., hasta el final del parto; para la elaboración de estas curvas, fueron obtenidas de dos investigaciones prospectivas realizadas por el CLAP sobre 1188 partos de bajo riesgo, de inicio y terminación espontánea, sin medicación y con recién nacidos normales y vigorosos. Para establecer las curvas patrón normales, se analizaron previamente algunas características de la población estudiada que pudiesen influir en la evolución de la dilatación. Se subdividió la muestra según paridad, posición materna durante el trabajo de parto, y el estado de las membranas ovulares. Las paridades se dividieron en nulíparas (ningún parto previo) y multípara (uno o más partos previos). La posición durante el período dilatante fue vertical (90-100% del tiempo sentada, parada o deambulando) y la horizontal (100% en cama). Según el estado de las membranas ovulares, a los 4-5 cm. de dilatación cervical, el grupo se subdividió en membranas integras o rotas. Se reconocen entonces cinco patrones diferentes: Tabla 1: Patrones poblacionales de acuerdo a características individuales. Grupo POSICION PARIDAD MEMBRANAS N MATERNA* OVULARES 1) Horizontal Multípara Rotas 307 2) Vertical Todas Integras 230 3) Horizontal Multípara Integras 253 4) Horizontal Nulípara Rotas 240 5) Horizontal Nulípara Integras 158 N TOTAL 1188 *Posición materna vertical contraindicada en membranas rotas Tabla 2: Valores de tiempo para la construcción de la curva de alerta de la dilatación cervical. Posición Vertical HORIZONTAL Paridad Todas MULTIPARA NULIPARA Mb. Ovulares Integras Integras Rotas Integras Rotas 10cm a parto 0:15 0:15 0:05 0:30 0:20 9 a 10 cm. 0:25 0:25 0:10 0:35 0:35 8 a 9 cm. 0:35 0:40 0:25 0:40 0:50 7 a 8 cm. 1:00 0:55 0:35 1:00 1:05 6 a 7 cm. 1:15 1:15 1:00 1:30 1:25 LB* a 6 cm. 2:10 2:30 2:30 3:15 2:30 *LB: Línea de base sobre la cual se inicia la medida de la dilatación cervical. Corresponde a los 4-5 cm. de dilatación. GUIAS CLINICAS GINECO-OBSTETRICIA Página 20
22 III. IV. PROCEDIMIENTO PARA GRAFICAR LA DILATACION CERVICAL EN EL PARTOGRAMA (Dilatación real) El valor hallado en el tacto, se anotará con un punto ( ) en la intersección de la abscisa (hora de observación) con la ordenada (dilatación cervical en cm.). La unión de cada punto con el precedente mediante una línea, permitirá dibujar la curva de dilatación real. Así, se seguirá sucesivamente, con los siguientes exámenes obstétricos hasta completarse el parto. PROCEDIMIENTO PARA CONSTRUIR LA CURVA DE ALERTA EN EL PARTOGRAMA Los datos para la construcción de la curva de alerta, fueron obtenidos desde los 4-5 cm. de dilatación cervical (primer punto confiable de partida para la medida del tacto). Por ello, la curva que se elija para cada trabajo de parto se trazará a partir de que el mismo haya alcanzado o superado los 4-5 cm. de dilatación cervical (línea de base). Desde el punto en el cual la curva de dilatación cervical (curva real) cruza la línea de base, se comienza a trazar la curva de alerta. Este punto de intersección entre ambas curvas, será el punto de partida (hora 0) de la curva de alerta. El médico, a partir de este momento, puede elegir de la tabla adjunta al partograma los valores correspondientes a las situaciones obstetricias arriba señaladas (Tabla 2). Una vez seleccionada la alternativa que mejor se asemeja al caso individual, desde la línea de base, en el punto en que esta es cruzada por la curva de dilatación real, se marcarán los valores del patrón elegido, uniendo los puntos ( ) demarcados con una línea discontinua (----). V. SITUACIONES ESPECIALES PARA LA CONSTRUCCION DE LA CURVA DE ALERTA Ante un ingreso tardío de una parturienta al registro, (con mas de 4-5 cm. de dilatación cervical), la hora cero (0) de la curva de alerta coincidirá con la hora cero (0) de la curva de dilatación real. En el caso que, luego de haberse trazado la curva de alerta, una parturienta en el transcurso de la labor, cambia alguna de las condiciones con las que lo inició (ejemplo: rotura de membranas ovulares), se deberá trazar una nueva curva de alerta considerando la nueva modalidad. El cambio se efectúa desde la curva de alerta trazada, en el punto de la dilatación cervical en el cual se efectuó el cambio. VI. VII. OTROS ELEMENTOS DEL PARTOGRAMA QUE AYUDAN A LA VIGILANCIA DEL PROGRESO DEL PARTO Y LAS CONDICIONES MATERNO FETALES. En la cuadricula central del partograma, además de las curvas de dilatación real y de alerta de la dilatación cervical, es posible registrar altura de presentación, variedad de posición, estado de membranas ovulares, frecuencia de contracciones uterinas y frecuencia cardiaca fetal. En la cuadricula inferior del partograma, se consideran la presión arterial, pulso, posición materna, intensidad de las contracciones, etc. INTERPRETACION DEL PARTOGRAMA Puesto que los patrones con los que se construye la curva de alerta, están basados en el límite extremo de la evolución de la dilatación cervical en función del tiempo, la curva de dilatación real, debe mantenerse a la izquierda de la curva de alerta en la evolución normal del parto. Si la curva de dilatación real cruza a la derecha de la curva de alerta, se deben realizar todos los esfuerzos posibles para detectar causas de distocia y eventualmente corregirlas. La prolongación del trabajo de parto obedece habitualmente a una o varias de las causas siguientes: Cuello inmaduro o patológico Hipodinamia uterina Iatrogénica (por sedantes o analgésicos) Distocias de presentación fetal Desproporción feto pélvica El trabajo de parto prolongado se suele asociar con agotamiento físico materno, ansiedad creciente, aumenta la frecuencia de ocurrencia de sufrimiento fetal y traumatismo obstétrico. La conducta y decisiones basadas en la evolución del parto, se resumen en el cuadro siguiente: GUIAS CLINICAS GINECO-OBSTETRICIA Página 21
23 CONDUCTA EN PERÍODO DILATANTE Evolución normal Hiper - dinamia Hipo - dinamia Bradicardia fetal Taquicardia Bradicardia leve Dips variables Dips I con membranas integras Parto prolongado Hemorragia genital Liquido amniótico meconial Observación conservadora, sin maniobras ni intervención. Traslado a sala de expulsivo con dilatación completa. Útero - inhibición. Referencia a hospital. Conducción con oxitocina Tratamiento del sufrimiento fetal (reanimación intrauterina) Referencia a hospital Decúbito lateral y observación Control más frecuente o monitoreo electrónico continuo de FCF. Reevaluar antecedentes de patología cervical, proporción feto - pélvica y contractilidad; corregir hipo - dinamia; controlar en una hora. Si no progresa, amniotomía; control en 2 horas; si no progresa, cesárea (o referencia a hospital) Según normas específicas Referencia a hospital Control de FCF o monitoreo electrónico continuo Referencia a hospital. Recién nacido requiere atención especializada (Neonatólogo, UCIN) VIII. PARTOGRAMA Registre lo siguiente en el partograma: Información sobre la paciente: Nombre completo, gravidez, paridad, número de historia clínica, fecha y hora de ingreso, y la hora o el tiempo transcurrido desde la rotura de las membranas. Frecuencia cardíaca fetal: Registre cada media hora. Líquido amniótico: Registre el color del líquido amniótico en cada examen vaginal: I: membranas intactas; R: momento de la rotura de membranas; C: membranas rotas, líquido claro; M: líquido con manchas de meconio; S: líquido con manchas de sangre. Línea de alerta: Se inicia la línea a partir de los 4 cm de dilatación del cuello uterino hasta el punto de dilatación total esperada, a razón de 1 cm por hora. Línea de acción: Es paralela a la línea de alerta y 4 horas a la derecha de la misma. Evaluación del descenso mediante palpación abdominal: Se refiere a la parte de la cabeza (dividida en 5 partes) palpable por encima de la sínfisis del pubis; se registra como un círculo (O) en cada examen vaginal. A 0/5, el sincipucio (S) está al nivel de la sínfisis del pubis. No. de horas: Se refiere al tiempo transcurrido desde que se inició la fase activa del trabajo de parto (observado o extrapolado). Hora: Registre el tiempo real. Contracciones: Registre gráficamente cada media hora, palpe el número de contracciones por 10 minutos y la duración de las mismas en segundos. Menos de 20 segundos: Entre 20 y 40 segundos: GUIAS CLINICAS GINECO-OBSTETRICIA Página 22
24 Más de 40 segundos: Oxitocina: Cuando se utiliza, registre la cantidad de oxitocina por volumen de líquidos IV en gotas por minuto, cada 30 minutos. Medicamentos administrados: Registre cualquier medicamento adicional que se administre. Pulso: Registre cada 30 minutos y marque con un punto ( ). Presión arterial: Registre cada 4 horas y marque con flechas. Temperatura: Registre cada 2 horas. Proteína, acetona y volumen: Registre cada vez que se produce orina GUIAS CLINICAS GINECO-OBSTETRICIA Página 23
25 PARTOGRAMA IHSS GUIAS CLINICAS GINECO-OBSTETRICIA Página 24
26 CONTROL PRENATAL GUIAS CLINICAS GINECO-OBSTETRICIA Página 25
27 GUIA CLINICA: CONTROL PRENATAL I. CODIGO: Z34 Supervisión de embarazo normal Z34.0 Supervisión de primer embarazo normal Z34.8 Supervisión de otros embarazos normales Z34.9 Supervisión de embarazo normal no especificado. NIVEL: II II. DEFINICION DE LA ENFERMEDAD: Es la evaluación periódica clínica y laboratorial de la paciente embarazada, con fines educacionales preventivos y curativos para asegurar la conclusión de la gestación con el máximo beneficio para la madre y el recién nacido. III. CAUSAS Y FACTORES RELACIONADOS: Antecedentes Patológicos: o Diabetes. o Hipertensión. o Cardiopatías. o Infecciones: TBC, VIH/SIDA; Hepatitis B, etc. Antecedentes Obstétricos con Riesgo: o Óbitos. o Cesáreas. o Infertilidad. o Malformaciones Congénitas en hijo anterior. o Incompatibilidad Rh. o Perdida recurrente Problemas Obstétricos actuales: o Macrosomia. o Embarazo múltiple. o Ruptura Prematura de Membrana. o Retardo del Crecimiento Intra Uterino. o Amenaza de Parto Pretermino. o Multiparidad. o Malformaciones congénitas Otros: o Desnutrición. o Anemia. o Talla corta. o Alcoholismo. o Drogadicción. IV. SITUACION EPIDEMIOLOGICA: En la población asegurada se esperan unos 6,000 embarazos por año, el 80 % de ellos serán de bajo riesgo o sin riesgo. Los factores de riesgo se relacionan son la edad de la paciente, el numero de embarazos y las enfermedades conexas. V. MEDIDAS PREVENTIVAS: Prevencion primaria: Control prenatal del embarazo (historia clínica pre-natal). Nutrición adecuada. Vacunación. Control de las enfermedades conexas. Promoción y Educación para la Salud. Planificación familiar. GUIAS CLINICAS GINECO-OBSTETRICIA Página 26
28 Prevencion secundaria: Diagnostico oportuno: De los Factores de Riesgo del Embarazo: o Edad de la paciente. o Multiparidad. o Espaciamiento de los Embarazos. o Hemorragias. o Cesáreas previas. o Embarazos múltiples. o Síndromes Convulsivos. De las enfermedades conexas: o Hipertensión Arterial. o Diabetes. o Cardiopatías. o Infecciones Crónicas. o Discrasias sanguíneas. Otras que pongan en peligro la vida de la paciente y/o su producto. Tratamiento especifico. De las que correspondan. VI. SIGNOS Y SÍNTOMAS CARDINALES: El crecimiento del embarazo de acuerdo a la edad gestacional con la presencia de algunos Síntomas relacionados con el embarazo. VII. METODOS DE DIAGNOSTICO: Anamnesis y examen fisico. La detección de la presencia de signos y síntomas propios a cada factor de riesgo y/o enfermedad conexa. Amenorrea o falla menstrual de 6 o más semanas, presencia de signos positivos de embarazo, prueba de embarazo positiva, ultrasonido con informe de embarazo. SE UTILIZARA LA HISTORIA BASICA CLINICA PERINATAL y EL CARNET respectivo. LABORATORIO: (Deben realizarse desde el primer control prenatal y siguiendo las recomendaciones anotadas para cada prueba) o Hemograma (uno en cada mitad de la gestación) o Grupo sanguíneo y Rh o Examen general de orina o VDRL o RPR (uno en cada mitad de la gestación) o General de heces o Glucemia en ayuno o Urocultivo (uno en cada mitad de la gestación) o Citología cervicovaginal o VIH (previa consejería) o Prueba de Sullivan (24-28 semanas) o Coombs indirecto (aplica a pacientes Rh negativas con pareja Rh positiva según norma de isoinmunizacion) o Ecografía (uno en cada trimestre según norma de ecografía) VIII. MEDIDAS TERAPÉUTICAS MEDIDAS NO FARMACOLÓGICAS. Información para la salud. MEDIDAS FARMACOLÓGICAS: Se proveerá a la paciente de ácido fólico 1 mg. vía oral al día hasta las 14 semanas de gestación y posteriormente multivitaminas prenatales (ácido fólico mg + hierro elemental 65 mg), las cuales se suministrarán durante todo el embarazo. Las sales de hierro se agregarán cuando exista evidencia de anemia por déficit de hierro. Después del parto continuar con ácido fólico 1 mg durante 6 meses Presentación: Ácido fólico 5 mg tabletas. Cantidad a prescribir por receta 30 tabletas. GUIAS CLINICAS GINECO-OBSTETRICIA Página 27
29 Presentación: Hierro (como fumarato) 200 mg (65 mg hierro elemental) Cantidad a prescribir: 90 tabletas Presentación: Vitaminas prenatales: Hierro elemental 65 mg + ácido fólico 1-5 mg. Se aceptan preparados que además contentan otras vitaminas y minerales en concentraciones dentro de los rangos establecidos en los Anexos del Cuadro Básico de Medicamentos RECOMENDACIONES: Hacer énfasis en la importancia del cumplimiento de sus citas instruyéndola sobre cuidados personales, higiene y los beneficios de la lactancia materna. Deberá irse conscientizando a la paciente con respecto al método de planificación familiar que utilizará con su pareja posterior al nacimiento (referir oportunamente a Trabajo Social en caso de Esterilización quirurgica) INSTRUCCIONES ESPECIALES: Deberá ser llenado en la primera consulta el Carnet Perinatal (CP) y la Historia Clínica Perinatal Base (HCPB)*. Ambos documentos deberán ser actualizados en cada visita con la información clínica (edad gestacional, presión arterial, peso, talla, fondo uterino, movimientos fetales, frecuencia cardíaca fetal, edema, sangrado) y laboratorial (resultados de exámenes solicitados). El médico deberá informar a las pacientes la importancia de acudir a las charlas educativas sobre: control prenatal, parto, lactancia materna, cuidados del recién nacido, riesgo reproductivo y planificación familiar. Se insistirá a la paciente que asista a cada control prenatal con su carnet y que lo porte y entregue cuando acuda a Emergencia o al momento de su ingreso. * Ver anexos IX. SEGUIMIENTO DEL PACIENTE: Citas para 7 Controles Prenatales durante su embarazo como mínimo o dependiendo de la patología en particular. SEMANAS No. DE CONTROLES Hasta las 30 semanas 1 control cada 4 semanas De 31 a 36 semanas 1 control cada 2 semanas De 37 a 41 semanas 1 control semanal X. CRITERIOS PARA EL ALTA: A los 36 semanas si lleva su control en clínica periférica y referirla al Hospital de Especialidades XI. INCAPACIDADES: La incapacidad prenatal Mayor o igual de 15 días deberá ser autorizada por Comité de Alto Riesgo, y la misma de manera fraccionada cada 15 días de ser necesario. 42 días antes de la fecha probable de parto. XII. INDICADORES DE MONITORIA Y DE EVALUACIÓN: Diagnostico precoz. Tratamiento oportuno y Eficaz. Seguimiento del paciente. Referencia del paciente. Alta de la Enfermedad. Incapacidad Laboral Temporal. Cumplimiento de las Normas. Indicadores de los Protocolos. XIII. BIBLIOGRAFÍA: Ginecología y Obstetricia basada en evidencias. Rodrigo Cifuentes Compendio de Gineco Obstetricia. Jeannette S. Brown Manual Clínico de Obstetricia. Edgar Bofante Ramírez Clasificación Internacional de Enfermedades y Problemas relacionados con la Salud 10 Revisión. OPS/OMS Normas Nacionales de Atención Salud Materna Neonatal, Secretaria de Salud Honduras GUIAS CLINICAS GINECO-OBSTETRICIA Página 28
30 EMBARAZADA CON CESAREA PREVIA GUIAS CLINICAS GINECO-OBSTETRICIA Página 29
31 GUIA CLINICA: EMBARAZADA CON CESAREA PREVIA I. NOMBRE DE LA ENFERMEDAD Embarazada con cesarea previa. II. III. IV. CODIGO O75.7 Parto vaginal posterior a una cesárea previa DEFINICIÓN DE LA ENFERMEDAD Embarazo en la paciente con antecedente de uno o más partos previos mediante operación cesárea. CLASIFICACION: Por número de cesáreas previas. o Una (1) cesárea previa. o Dos o más cesáreas previas. o Con o sin partos vaginales previos (con productos de 2500 gramos de peso o mas). o Con o sin complicaciones trans o postoperatorias (desgarro, infección). Por causa de cesárea previa. o No modificable (estructural): Estrechez pélvica, displasia de cadera, perineoplastía, etc. o Modificable (no persistente): Sufrimiento fetal agudo, presentación fetal anómala, etc. V. CAUSAS Y FACTORES RELACIONADOS: Falta de control prenatal. Intervalo intergenésico menor de un (1) año desde la cesárea ultima previa. Actividad uterina (espontánea, inducida / conducida) sin supervisión adecuada. Rotura prematura de membranas sin inicio de actividad uterina. Dolor pélvico de base continua. Datos de compromiso del bienestar fetal. Dos o más cesáreas previas (contraindica parto vaginal). Cesárea corporal (clásica) previa (u otro tipo de intervención uterina), también contraindica el parto vaginal. Presentación fetal anómala. Desconocimiento de técnica de cesárea previa. VI. VII. SITUACIÓN EPIDEMIOLÓGICA: El antecedente de cesárea previa se presenta como una de las tres primeras causas que motivan la realización de una cesárea (cesárea iterativa). MEDIDAS PREVENTIVAS Durante el control prenatal: Se deben discutir los riesgos y beneficios de un intento de parto vaginal comparado con la cesárea iterativa. Estos incluyen: o Tiempo de hospitalización o Hemorragia o Infección o Dolor o Tiempo de recuperación. Deben revisarse las contraindicaciones para el parto vaginal. (Hemorragia antes del parto, ruptura prematura de membranas, hipertensión arterial, enfermedad cardiaca maternal, Embarazo multiple, placenta previa.) Debe aclararse a la gestante el riesgo de dehiscencia y/o rotura uterina y las consecuencias maternas y fetales de estas complicaciones. El riesgo estimado de rotura uterina es aproximadamente de 1%, con un 10-25% de secuelas fetales adversas. La mortalidad neonatal es rara, se presenta en 1 de cada 1000 intentos de parto vaginal después de cesárea, aumentando la probabilidad si hay más de una cirugía uterina previa, inducción y/o conducción farmacológica de la labor o macrosomía fetal. Ninguna mujer embarazada con cesárea previa debe ser sometida a ensayo de labor de parto sin su expreso consentimiento informado. GUIAS CLINICAS GINECO-OBSTETRICIA Página 30
32 VIII. MÉTODOS DIAGNÓSTICOS: Anamnesis y examen físico. Laboratorio clínico: Hematológico completo. Grupo sanguíneo y Rh. VDRL y Serología por VIH. Imágenes Ultrasonido IX. MEDIDAS TERAPEÚTICAS Medidas no farmacológicas Alternativas de manejo Cesárea iterativa: Se considera esta opción cuando la causa de la cesárea previa es de tipo no modificable. En tal caso se programará electivamente la cesárea al alcanzar al menos las 38 semanas de gestación. Se hospitalizará en Sala de Embarazo Patológico, en donde se realizaran (o revisarán) las pruebas de laboratorio y gabinete necesarios previo a la cirugía. (ver requisitos para cesárea electiva). Parto vaginal (expectativa): Opción válida de manejo cuando la causa de la cesárea previa es de tipo modificable y no existen factores de riesgo asociados. Se esperará el inicio espontáneo de la labor de parto, hasta la semana 40. Es imprescindible discutir la opción y preparar la paciente desde el control prenatal. (ver condicionantes al parto vaginal después de cesárea). Cesarea iterativa (requisitos) Se manejara como cualquiera otro procedimiento electivo, procurando desde las consultas prenatales realizar los preparativos previos al procedimiento. Entre ellos, es preciso mantener: o o o Laboratorios actualizados: (Todas estas pruebas deben ser recientes (Máximo: 30 días) Hematológico completo Grupo sanguíneo y Rh VDRL y Serología por VIH. Disposición de sangre completa: Se recomienda mantener al menos dos (2) unidades disponibles en quirófano el día programado de la cesárea. Edad gestacional: Con una (1) cesárea previa: 40 semanas Con 2 o más cesáreas previas: 38 semanas En cualquier momento entre las 37 y 40 semanas si inicia trabajo de parto espontáneo. Programación anticipada del quirófano, con horario. Hospitalización con 24 horas de anticipación al procedimiento en Sala de Embarazo Patológico, para valoración materna, fetal y revisión de requerimientos previos. El día de la cesárea: o Ayuno previo de 8 horas. o Baño corporal completo y vestir ropa hospitalaria limpia. o Vía venosa periférica canalizada con Solución Cristaloide. o Colocación de Sonda Vesical (Foley) conectada a colector de orina. o Tricotomía de vello abdominal y supra púbico. GUIAS CLINICAS GINECO-OBSTETRICIA Página 31
Embarazo de Alto Riesgo
 Embarazo de Alto Riesgo Definiciones Embarazo de bajo riesgo: es el que transcurre en patrones de normalidad o sin patología dentro de los cambios que esperaríamos encontrar en la madre y que conlleva
Embarazo de Alto Riesgo Definiciones Embarazo de bajo riesgo: es el que transcurre en patrones de normalidad o sin patología dentro de los cambios que esperaríamos encontrar en la madre y que conlleva
 Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
GPC. Guía de Referencia Rápida. Diagnóstico y Manejo del Parto Pretérmino
 Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
GPC. Guía de Referencia Rápida. Parto después de una Cesárea. Guía de Práctica Clínica. Parto después de una Cesárea
 Guía de Referencia Rápida Parto después de una Cesárea GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-605-13 1 CIE-10: O34.2 Atención materna por cicatriz de cesárea previa
Guía de Referencia Rápida Parto después de una Cesárea GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-605-13 1 CIE-10: O34.2 Atención materna por cicatriz de cesárea previa
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-500-11 1 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-500-11 1 Guía de Referencia
MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES
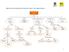 MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES TRABAJO DE PARTO Exige Protocolo para Identificar Características especificas de los Cuidados durante el Condiciones para el ADMISIÓN FACTORES
MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES TRABAJO DE PARTO Exige Protocolo para Identificar Características especificas de los Cuidados durante el Condiciones para el ADMISIÓN FACTORES
ENFOQUE DE RIESGO EN EL PROCESO DE REPRODUCCION
 ENFOQUE DE RIESGO EN EL PROCESO DE REPRODUCCION La prevención de la enfermedad y la muerte durante el proceso de reproducción es uno de los pilares fundamentales para el buen desarrollo de la salud reproductiva.
ENFOQUE DE RIESGO EN EL PROCESO DE REPRODUCCION La prevención de la enfermedad y la muerte durante el proceso de reproducción es uno de los pilares fundamentales para el buen desarrollo de la salud reproductiva.
 Salud de la mujer La inseminación artificial con semen de donante Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 123 / Mayo 2008 Servicio de Medicina de la Reproducción
Salud de la mujer La inseminación artificial con semen de donante Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 123 / Mayo 2008 Servicio de Medicina de la Reproducción
Inseminación artificial conyugal
 MEDICINA DE LA REPRODUCCIÓN INSEMINACIÓN ARTIFICIAL CONYUGAL Inseminación artificial conyugal La experiencia de ser padres, a vuestro alcance Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA,
MEDICINA DE LA REPRODUCCIÓN INSEMINACIÓN ARTIFICIAL CONYUGAL Inseminación artificial conyugal La experiencia de ser padres, a vuestro alcance Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA,
CAPITULO # 2 DOCUMENTOS INDISPENSABLES PARA ESTRUCTURAR UNA ADECUADA HISTORIA CLINICA UNICA.
 CAPITULO # 2 DOCUMENTOS INDISPENSABLES PARA ESTRUCTURAR UNA ADECUADA HISTORIA CLINICA UNICA. HISTORIA CLINICA En términos sencillos, la historia clínica, surge en el contacto entre el equipo de salud y
CAPITULO # 2 DOCUMENTOS INDISPENSABLES PARA ESTRUCTURAR UNA ADECUADA HISTORIA CLINICA UNICA. HISTORIA CLINICA En términos sencillos, la historia clínica, surge en el contacto entre el equipo de salud y
Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé
 OBSTETRICIA TEST EN SANGRE MATERNA PARA DETECTAR SÍNDROME DE DOWN Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA
OBSTETRICIA TEST EN SANGRE MATERNA PARA DETECTAR SÍNDROME DE DOWN Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA
Centro Universitario de Salud Alfonso López Control prenatal
 Código: PM-IS-8.2.18-PR-10 Versión:2 Fecha de actualización:04-09-2015 Página1 de 10 1. PROCESO/SUBPROCESO RELACIONADO: Gestión de Interacción Social/Servicios de salud a la comunidad 2. RESPONSABLE(S):
Código: PM-IS-8.2.18-PR-10 Versión:2 Fecha de actualización:04-09-2015 Página1 de 10 1. PROCESO/SUBPROCESO RELACIONADO: Gestión de Interacción Social/Servicios de salud a la comunidad 2. RESPONSABLE(S):
Nacer. en tiempo. Informe anual de prematurez
 Nacer 2011 en tiempo Informe anual de prematurez En el marco del Día nacional de prevención de la prematurez, la Fundación Álvarez Caldeyro Barcia presenta Nacer en tiempo, un informe que se propone relevar
Nacer 2011 en tiempo Informe anual de prematurez En el marco del Día nacional de prevención de la prematurez, la Fundación Álvarez Caldeyro Barcia presenta Nacer en tiempo, un informe que se propone relevar
ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO
 ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO 1.1. Plan de gestión de riesgos para la prevención del embarazo 1.1.1. Plan de gestión de riesgos para la prevención del embarazo con
ANEXO 9: PLAN DE GESTIÓN DE RIESGOS PARA LA PREVENCIÓN DEL EMBARAZO 1.1. Plan de gestión de riesgos para la prevención del embarazo 1.1.1. Plan de gestión de riesgos para la prevención del embarazo con
AMENAZA DE ABORTO. Prevención, diagnóstico, tratamiento y referencia de la. en el primer y segundo niveles de atención. Guía de Referencia Rápida
 GUÍA DE PRÁCTICA CLÍNICA GPC Actualización 2015 Prevención, diagnóstico, tratamiento y referencia de la AMENAZA DE AORTO en el primer y segundo niveles de atención Guía de Referencia Rápida Catálogo Maestro
GUÍA DE PRÁCTICA CLÍNICA GPC Actualización 2015 Prevención, diagnóstico, tratamiento y referencia de la AMENAZA DE AORTO en el primer y segundo niveles de atención Guía de Referencia Rápida Catálogo Maestro
Amenaza de Parto Prematuro
 Amenaza de Parto Prematuro Dr. Enrique Tormos Servicio de Obstetricia Hospital Maternal La Fe Tengo un niño prematuro! Por qué? Qué he hecho mal? Podía haber tenido solución? No lo sé, parece ser que no
Amenaza de Parto Prematuro Dr. Enrique Tormos Servicio de Obstetricia Hospital Maternal La Fe Tengo un niño prematuro! Por qué? Qué he hecho mal? Podía haber tenido solución? No lo sé, parece ser que no
INDICADORES OBSTÉTRICOS Y PERINATALES PRESENTACIÓN
 INDICADORES OBSTÉTRICOS Y PERINATALES PRESENTACIÓN La Dirección General de Evaluación del Desempeño (DGED), a través de su Dirección de Evaluación de Servicios de Salud, pone a la disposición de los prestadores
INDICADORES OBSTÉTRICOS Y PERINATALES PRESENTACIÓN La Dirección General de Evaluación del Desempeño (DGED), a través de su Dirección de Evaluación de Servicios de Salud, pone a la disposición de los prestadores
PARTO PRETERMINO. Revisión anual 2003. Dr. Sergio Luna García
 PARTO PRETERMINO Revisión anual 2003 Dr. Sergio Luna García DEFINICION DEL PROBLEMA Representa el 50-70% de la morbi- mortalidad neonatal Ocupa una de las primeras cinco causas de mortalidad en población
PARTO PRETERMINO Revisión anual 2003 Dr. Sergio Luna García DEFINICION DEL PROBLEMA Representa el 50-70% de la morbi- mortalidad neonatal Ocupa una de las primeras cinco causas de mortalidad en población
Se coloca dentro del útero para ofrecer protección anticonceptiva y tiene unos hilos guía para su localización y extracción.
 Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
CRIOCONSERVACIÓN DE OVOCITOS PROPIOS Preservación de la Fertilidad sin indicación médica DOCUMENTO INFORMATIVO
 1 CRIOCONSERVACIÓN DE OVOCITOS PROPIOS Preservación de la Fertilidad sin indicación médica DOCUMENTO INFORMATIVO SOCIEDAD ESPAÑOLA DE FERTILIDAD En los últimos años, se ha observado un retraso de la maternidad
1 CRIOCONSERVACIÓN DE OVOCITOS PROPIOS Preservación de la Fertilidad sin indicación médica DOCUMENTO INFORMATIVO SOCIEDAD ESPAÑOLA DE FERTILIDAD En los últimos años, se ha observado un retraso de la maternidad
CAUSAS. Obstétricas. No Obstétricas ABORTO EMBARAZO ECTOPICO ENFERMEDAD TROFOBLASTICA
 CAUSAS Obstétricas ABORTO EMBARAZO ECTOPICO ENFERMEDAD TROFOBLASTICA No Obstétricas CERVICITIS CANCER DE CUELLO UTERINO MIOMAS POLIPOS TRAUMA GENITAL DEFINICION La OMS, define el aborto como la expulsión
CAUSAS Obstétricas ABORTO EMBARAZO ECTOPICO ENFERMEDAD TROFOBLASTICA No Obstétricas CERVICITIS CANCER DE CUELLO UTERINO MIOMAS POLIPOS TRAUMA GENITAL DEFINICION La OMS, define el aborto como la expulsión
Cuidados enfermeros en el embarazo de riesgo
 Cuidados enfermeros en el embarazo de riesgo Curso de 80 h de duración, acreditado con 4,8 Créditos CFC Programa 1. SITUACIONES DE RIESGO DURANTE EL EMBARAZO 2) Concepto de embarazo de riesgo 3) Factores
Cuidados enfermeros en el embarazo de riesgo Curso de 80 h de duración, acreditado con 4,8 Créditos CFC Programa 1. SITUACIONES DE RIESGO DURANTE EL EMBARAZO 2) Concepto de embarazo de riesgo 3) Factores
Anticoncepción oral sin estrógenos Qué debes saber?
 Anticoncepción oral sin estrógenos Qué debes saber? Anticoncepción oral sin estrógenos Qué debes saber? Qué es la píldora sin estrógenos? Cómo funciona? Cuándo iniciar el tratamiento con la píldora sin
Anticoncepción oral sin estrógenos Qué debes saber? Anticoncepción oral sin estrógenos Qué debes saber? Qué es la píldora sin estrógenos? Cómo funciona? Cuándo iniciar el tratamiento con la píldora sin
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
Apéndice A EDUCACIÓN DEL CLIENTE PARA ANTICONCEPTIVO INTRAUTERINO (DIU)
 Apéndice A EDUCACIÓN DEL CLIENTE PARA ANTICONCEPTIVO INTRAUTERINO (DIU) Antes de usar un anticonceptivo intrauterino, debe conocer todas las formas anticonceptivas, que incluyen todos los métodos recetados,
Apéndice A EDUCACIÓN DEL CLIENTE PARA ANTICONCEPTIVO INTRAUTERINO (DIU) Antes de usar un anticonceptivo intrauterino, debe conocer todas las formas anticonceptivas, que incluyen todos los métodos recetados,
Son hormonas contenidas en substancias líquidas que se aplican intramuscularmente en el glúteo o nalga, por medio de una jeringa.
 Qué son los hormonales inyectables? Son hormonas contenidas en substancias líquidas que se aplican intramuscularmente en el glúteo o nalga, por medio de una jeringa. Existen inyectables de dos tipos: Combinados
Qué son los hormonales inyectables? Son hormonas contenidas en substancias líquidas que se aplican intramuscularmente en el glúteo o nalga, por medio de una jeringa. Existen inyectables de dos tipos: Combinados
PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE
 PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE AUTORES REVISORES AUTORIZADO Fecha: Fecha: Fecha Página 1 de 6 PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE DEFINICIÓN Y OBJETIVOS
PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE AUTORES REVISORES AUTORIZADO Fecha: Fecha: Fecha Página 1 de 6 PROTOCOLO DE ACTUACIÓN EN LA ASISTENCIA AL PARTO MÚLTIPLE DEFINICIÓN Y OBJETIVOS
CONSENTIMIENTO PARA FECUNDACION IN VITRO (FIV) CON UTERO SUBROGADO. FORMULARIO PARA LA GESTANTE SUBROGANTE
 CONSENTIMIENTO PARA FECUNDACION IN VITRO (FIV) CON UTERO SUBROGADO. FORMULARIO PARA LA GESTANTE SUBROGANTE FECHA NOMBRE DEL PACIENTE DOCUMENTO DE IDENTIDAD EDAD DOMICILIO TEL NOMBRE DE LA PAREJA DOCUMENTO
CONSENTIMIENTO PARA FECUNDACION IN VITRO (FIV) CON UTERO SUBROGADO. FORMULARIO PARA LA GESTANTE SUBROGANTE FECHA NOMBRE DEL PACIENTE DOCUMENTO DE IDENTIDAD EDAD DOMICILIO TEL NOMBRE DE LA PAREJA DOCUMENTO
COMPRENDIENDO LA ESTERILIDAD
 COMPRENDIENDO LA ESTERILIDAD Dr. Eric Saucedo de la Llata En este espacio de nuestra página web tratamos de explicar a los pacientes de manera clara y sencilla los principales aspectos de la esterilidad
COMPRENDIENDO LA ESTERILIDAD Dr. Eric Saucedo de la Llata En este espacio de nuestra página web tratamos de explicar a los pacientes de manera clara y sencilla los principales aspectos de la esterilidad
Fertilización in vitro
 Fertilización in vitro La Fertilización in Vitro (FIV) es una técnica de reproducción asistida que consiste en extraer óvulos del cuerpo de la mujer, que fue estimulada con hormonas, y ponerlos en contacto
Fertilización in vitro La Fertilización in Vitro (FIV) es una técnica de reproducción asistida que consiste en extraer óvulos del cuerpo de la mujer, que fue estimulada con hormonas, y ponerlos en contacto
- La menarca se presento entre los 10 y 14 años en 32 usuarias (86.5%).
 V. RESULTADOS Datos Generales de las Pacientes Estudiadas: El total de pacientes seleccionadas fue de 42, de estas tres (3) se negaron a participar en el estudio y dos (2) tuvieron recién nacidos con malformaciones
V. RESULTADOS Datos Generales de las Pacientes Estudiadas: El total de pacientes seleccionadas fue de 42, de estas tres (3) se negaron a participar en el estudio y dos (2) tuvieron recién nacidos con malformaciones
CICLO MENSTRUAL RELACIÓN CON LA FECUNDIDAD
 CICLO MENSTRUAL RELACIÓN CON LA FECUNDIDAD Cuando el ser humano alcanza la pubertad, inicia su capacidad reproductiva. En el caso de la mujer, se produce la maduración de los óvulos y los cambios del aparato
CICLO MENSTRUAL RELACIÓN CON LA FECUNDIDAD Cuando el ser humano alcanza la pubertad, inicia su capacidad reproductiva. En el caso de la mujer, se produce la maduración de los óvulos y los cambios del aparato
Puérperas y Consumo de Drogas Experiencia del trabajo conjunto SETA Neonatología. Equipo SETA
 Puérperas y Consumo de Drogas Experiencia del trabajo conjunto SETA Neonatología Equipo SETA Objetivos Adecuar los programas de tratamiento a las necesidades y características de las mujeres embarazados
Puérperas y Consumo de Drogas Experiencia del trabajo conjunto SETA Neonatología Equipo SETA Objetivos Adecuar los programas de tratamiento a las necesidades y características de las mujeres embarazados
SIGNOS DE ALARMA DURANTE EL EMBARAZO
 SIGNOS DE ALARMA DURANTE EL EMBARAZO MG. María Tello D., RN. Universidad Católica Santo Toribio de Mogrovejo CHICLAYO-PERÚ SIGNOS DE ALARMA DURANTE EL EMBARAZO Si bien la mayoría a de los embarazos y partos
SIGNOS DE ALARMA DURANTE EL EMBARAZO MG. María Tello D., RN. Universidad Católica Santo Toribio de Mogrovejo CHICLAYO-PERÚ SIGNOS DE ALARMA DURANTE EL EMBARAZO Si bien la mayoría a de los embarazos y partos
PRIMERA CATEDRA DE OBSTETRICIA Y PERINATOLOGIA PROF. ASOCIADO DR. PEDRO FUNES
 PRIMERA CATEDRA DE OBSTETRICIA Y PERINATOLOGIA PROF. ASOCIADO DR. PEDRO FUNES PARTO NORMAL PARTO NORMAL Expulsión del feto con un peso mayor a 500gr. (20 semanas aproximadamente) - PARTO A TERMINO: 37
PRIMERA CATEDRA DE OBSTETRICIA Y PERINATOLOGIA PROF. ASOCIADO DR. PEDRO FUNES PARTO NORMAL PARTO NORMAL Expulsión del feto con un peso mayor a 500gr. (20 semanas aproximadamente) - PARTO A TERMINO: 37
aborto legal aborto seguro
 calidad de atención nuestro deber técnicas adecuadas nuestra profesión aborto legal aborto seguro g Material sobre aborto legal para profesionales de la salud Introducción Hace muchos años la Organización
calidad de atención nuestro deber técnicas adecuadas nuestra profesión aborto legal aborto seguro g Material sobre aborto legal para profesionales de la salud Introducción Hace muchos años la Organización
DIRECCIÓN GENERAL DE LA SALUD Departamento de Programación Estratégica de Salud Área Salud Sexual y Reproductiva
 26 de junio de 2012 De: Unidad de Información Nacional en Salud (UINS-DIGESA) (Área SSYSR DPES) Dirección General de la Salud Ministerio de Salud Pública A: Técnicos involucrados en el control de embarazo,
26 de junio de 2012 De: Unidad de Información Nacional en Salud (UINS-DIGESA) (Área SSYSR DPES) Dirección General de la Salud Ministerio de Salud Pública A: Técnicos involucrados en el control de embarazo,
Para obtener información llamar sin cargo al 1-866-ASK-MOMS (1-866-275-6667) www.spinabifidamoms.com
 Información para Candidatos Potenciales del Estudio Un estudio patrocinado por el Instituto Nacional de Salud Infantil y Desarrollo Humano (National Institute of Child Health and Human Development - NICHD)
Información para Candidatos Potenciales del Estudio Un estudio patrocinado por el Instituto Nacional de Salud Infantil y Desarrollo Humano (National Institute of Child Health and Human Development - NICHD)
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Embarazo Tubario
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Embarazo Tubario GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-182-09 Guía de Referencia Rápida O001 Embarazo tubárico
Guía de Referencia Rápida Diagnóstico y Tratamiento de Embarazo Tubario GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-182-09 Guía de Referencia Rápida O001 Embarazo tubárico
ANTICONCEPCIÓN DE URGENCIA EN ADOLESCENTES
 ANTICONCEPCIÓN DE URGENCIA EN ADOLESCENTES HOSPITAL DE BASURTO NOVIEMBRE 2007 1 DEFINICIÓN La anticoncepción de urgencia es la utilización de un fármaco o dispositivo para prevenir un embarazo después
ANTICONCEPCIÓN DE URGENCIA EN ADOLESCENTES HOSPITAL DE BASURTO NOVIEMBRE 2007 1 DEFINICIÓN La anticoncepción de urgencia es la utilización de un fármaco o dispositivo para prevenir un embarazo después
Sangrado Uterino Anormal
 Sangrado Uterino Anormal Dr. Emmanuel Ulloa Bertrand Generalidades o Se define sangrado uterino anormal como el sangrado genital, originado del cuerpo uterino y que es anormal en su regularidad, volumen,
Sangrado Uterino Anormal Dr. Emmanuel Ulloa Bertrand Generalidades o Se define sangrado uterino anormal como el sangrado genital, originado del cuerpo uterino y que es anormal en su regularidad, volumen,
DIABETES MELLITUS GESTACIONAL
 DIABETES MELLITUS GESTACIONAL Con el auspicio de: QUÉ ES DIABETES MELLITUS GESTACIONAL? La Diabetes Mellitus Gestacional, es una enfermedad que afecta a algunas mujeres durante el embarazo, ya que su cuerpo
DIABETES MELLITUS GESTACIONAL Con el auspicio de: QUÉ ES DIABETES MELLITUS GESTACIONAL? La Diabetes Mellitus Gestacional, es una enfermedad que afecta a algunas mujeres durante el embarazo, ya que su cuerpo
PROTOCOLO DE BIENESTAR FETAL ANTEPARTO.
 PROTOCOLO DE BIENESTAR FETAL ANTEPARTO. AUTORES Supervisora de REVISORES Sra. Encarnación Ruedas AUTORIZADO D. Enfermería: Sra. E. Ruedas Fecha: marzo 2009 Fecha 10-12-2010 Página 1 de 5 PROTOCOLO DE BIENESTAR
PROTOCOLO DE BIENESTAR FETAL ANTEPARTO. AUTORES Supervisora de REVISORES Sra. Encarnación Ruedas AUTORIZADO D. Enfermería: Sra. E. Ruedas Fecha: marzo 2009 Fecha 10-12-2010 Página 1 de 5 PROTOCOLO DE BIENESTAR
Evaluar y Determinar el Riesgo Preconcepcional
 Evaluar y Determinar el Riesgo Preconcepcional El asesoramiento preconcepcional optimiza el resultado perinatal mediante la identificación de aquellas patologías, medicaciones, hábitos o conductas que
Evaluar y Determinar el Riesgo Preconcepcional El asesoramiento preconcepcional optimiza el resultado perinatal mediante la identificación de aquellas patologías, medicaciones, hábitos o conductas que
Qué es una amniocentesis?
 What is an Amniocentesis? www.cpmc.org/learning i learning about your health Qué es una amniocentesis? La amniocentesis es un procedimiento realizado durante el embarazo para examinar los cromosomas de
What is an Amniocentesis? www.cpmc.org/learning i learning about your health Qué es una amniocentesis? La amniocentesis es un procedimiento realizado durante el embarazo para examinar los cromosomas de
EVALUACIÓN DEL EJE HIPOTÁLAMO - HIPÓFISIS GÓNADAS. Cátedra de Bioquímica Clínica
 EVALUACIÓN DEL EJE HIPOTÁLAMO - HIPÓFISIS GÓNADAS SÍNTESIS DE HORMONAS ESTEROIDEAS REGULACIÓN DEL EJE HIPOTALAMO HIPOFISIS GONADAS Estimula desarrollo del folículo REGULACIÓN DEL EJE HIPOTALAMO HIPOFISIS
EVALUACIÓN DEL EJE HIPOTÁLAMO - HIPÓFISIS GÓNADAS SÍNTESIS DE HORMONAS ESTEROIDEAS REGULACIÓN DEL EJE HIPOTALAMO HIPOFISIS GONADAS Estimula desarrollo del folículo REGULACIÓN DEL EJE HIPOTALAMO HIPOFISIS
PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS
 GUÍA PARA LAS EMBARAZADAS PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS La decisión de realizar las pruebas incluidas en este Programa es una decisión voluntaria y personal, que debe tomar tras
GUÍA PARA LAS EMBARAZADAS PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS La decisión de realizar las pruebas incluidas en este Programa es una decisión voluntaria y personal, que debe tomar tras
DIABETES Y GESTACIÓN
 DIABETES Y GESTACIÓN Carmen Cañadas adas Castañeda BIR 2 Bioquímica Clínica DIABETES Y GESTACIÓN La diabetes es la condición patológica que con mayor frecuencia complica el embarazo Hasta el 0.5% de todas
DIABETES Y GESTACIÓN Carmen Cañadas adas Castañeda BIR 2 Bioquímica Clínica DIABETES Y GESTACIÓN La diabetes es la condición patológica que con mayor frecuencia complica el embarazo Hasta el 0.5% de todas
EL PARTO DE PRETÉRMINO H. D. L. 2006
 EL PARTO DE PRETÉRMINO Definición Aparición de síntomas o pródromos de riesgo de interrupción del embarazo antes de las 37 semanas Clasificación Aborto: : antes de las 20 s Parto inmaduro: : 20 27 s
EL PARTO DE PRETÉRMINO Definición Aparición de síntomas o pródromos de riesgo de interrupción del embarazo antes de las 37 semanas Clasificación Aborto: : antes de las 20 s Parto inmaduro: : 20 27 s
Guía de Atención Clínica para detección temprana, diagnóstico y tratamiento de la fase aguda de desintoxicación de pacientes mayores de 18 años con
 Guía de Atención Clínica para detección temprana, diagnóstico y tratamiento de la fase aguda de desintoxicación de pacientes mayores de 18 años con abuso o dependencia del alcohol Objetivos Desarrollar
Guía de Atención Clínica para detección temprana, diagnóstico y tratamiento de la fase aguda de desintoxicación de pacientes mayores de 18 años con abuso o dependencia del alcohol Objetivos Desarrollar
Anexo III. Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto
 Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
SerumIntegratedScreen SM
 SerumIntegratedScreen SM Ofrece la tasa más alta de detección de anomalías congénitas sin ultrasonografía SerumIntegratedScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones.
SerumIntegratedScreen SM Ofrece la tasa más alta de detección de anomalías congénitas sin ultrasonografía SerumIntegratedScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones.
LA MENOPAUSIA PARA LAS PACIENTES
 LA MENOPAUSIA PARA LAS PACIENTES DR. HERNANDO GARCIA V 13/10/2010 MENOPAUSIA 1 INTRODUCCION Existe un incremento de la población que envejece. Aparecen una serie de eventos médicos y sociales Afectación
LA MENOPAUSIA PARA LAS PACIENTES DR. HERNANDO GARCIA V 13/10/2010 MENOPAUSIA 1 INTRODUCCION Existe un incremento de la población que envejece. Aparecen una serie de eventos médicos y sociales Afectación
Dra. Soledad Hidalgo Valle Hospital San Borja Clínica Las Condes
 Dra. Soledad Hidalgo Valle Hospital San Borja Clínica Las Condes Presente en el embarazo entre un 0.1 y 1% Clínica: Difícil diagnóstico por síntomas similares al de un embarazo normal. Causas: las mismas
Dra. Soledad Hidalgo Valle Hospital San Borja Clínica Las Condes Presente en el embarazo entre un 0.1 y 1% Clínica: Difícil diagnóstico por síntomas similares al de un embarazo normal. Causas: las mismas
Capítulo Cuidados de 2 la lactante y del recién nacido Derechos de las. mujeres embarazadas
 Capítulo Cuidados de 2 la lactante y del recién nacido Derechos de las mujeres embarazadas Derechos y Amparo al Paciente Qué lees Pedro con tanta atención? La Ley de Derechos y Amparo al Paciente del Ecuador.
Capítulo Cuidados de 2 la lactante y del recién nacido Derechos de las mujeres embarazadas Derechos y Amparo al Paciente Qué lees Pedro con tanta atención? La Ley de Derechos y Amparo al Paciente del Ecuador.
VI. ANALISIS DE RESULTADOS
 VI. ANALISIS DE RESULTADOS Aspectos generales de los Partos Pretérminos y del Neonato Características sociodemográficas: El rango de edad de las mujeres con parto pretérmino oscilo entre los 14 y 40 años;
VI. ANALISIS DE RESULTADOS Aspectos generales de los Partos Pretérminos y del Neonato Características sociodemográficas: El rango de edad de las mujeres con parto pretérmino oscilo entre los 14 y 40 años;
Qué es la menopausia y Cuáles son sus etapas
 Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
Anticoncepcion de Emergencia
 Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Retraso Constitucional del Crecimiento y Pubertad. Serie N. 10
 Retraso Constitucional del Crecimiento y Pubertad Serie N. 10 Guiá del Paciente Prospecto de Legibilidad Media Retraso Constitucional del Crecimiento y Pubertad - Serie 10 (Actualizada Agosto, 2006) Este
Retraso Constitucional del Crecimiento y Pubertad Serie N. 10 Guiá del Paciente Prospecto de Legibilidad Media Retraso Constitucional del Crecimiento y Pubertad - Serie 10 (Actualizada Agosto, 2006) Este
MARCO DE REFERENCIA. Embarazo: Es el estado fisiológico de la mujer durante el cual gesta un feto en su cuerpo (3)
 VI. MARCO DE REFERENCIA El objetivo de los cuidados durante el embarazo es conocer las principales cuidados que debe tener durante el embarazo para garantizar el desarrollo óptimo del feto y tener un parto
VI. MARCO DE REFERENCIA El objetivo de los cuidados durante el embarazo es conocer las principales cuidados que debe tener durante el embarazo para garantizar el desarrollo óptimo del feto y tener un parto
PROTOCOLO DE ACTUACIÓN EN LA AMENAZA DE PARTO PREMATURO (Tocolisis).
 PROTOCOLO DE ACTUACIÓN EN LA AMENAZA DE PARTO PREMATURO (Tocolisis). AUTORES Dr. Adanez (Obstetricia) Supervisora de Partos REVISORES Dra. Ana Escudero AUTORIZADO D. Médica: F. Cadenas D. Enfermería: Sra.
PROTOCOLO DE ACTUACIÓN EN LA AMENAZA DE PARTO PREMATURO (Tocolisis). AUTORES Dr. Adanez (Obstetricia) Supervisora de Partos REVISORES Dra. Ana Escudero AUTORIZADO D. Médica: F. Cadenas D. Enfermería: Sra.
Las situaciones de riesgo que afectan a la salud sexual
 Las situaciones de riesgo que afectan a la salud sexual El cuidado de la salud sexual de los adolescentes no puede dejar de lado la prevención del embarazo, problema que se ve agudizado por las condiciones
Las situaciones de riesgo que afectan a la salud sexual El cuidado de la salud sexual de los adolescentes no puede dejar de lado la prevención del embarazo, problema que se ve agudizado por las condiciones
Las infecciones de transmisión sexual. Gonococia. Preguntas y respuestas
 Las infecciones de transmisión sexual Gonococia Preguntas y respuestas Qué es la gonococia? Es una infección causada por la bacteria Neisseria gonorrhoeae o gonococo, y forma parte del grupo de las infecciones
Las infecciones de transmisión sexual Gonococia Preguntas y respuestas Qué es la gonococia? Es una infección causada por la bacteria Neisseria gonorrhoeae o gonococo, y forma parte del grupo de las infecciones
A diferencia de los hombres que producen espermatozoides
 Al igual que el resto de nuestro cuerpo, los ovarios también sufren el paso de los años. Es importante informarse sobre la calidad y la reserva ovocitaria, esto nos permite tener conocimiento acerca de
Al igual que el resto de nuestro cuerpo, los ovarios también sufren el paso de los años. Es importante informarse sobre la calidad y la reserva ovocitaria, esto nos permite tener conocimiento acerca de
Más efectos biológicos
 Más efectos biológicos 1 La radiación, fertilidad, embarazo. El embrión y el feto son sumamente radiosensibles ya que están compuestos por células inmaduras y en constante división. Los riesgos convencionales
Más efectos biológicos 1 La radiación, fertilidad, embarazo. El embrión y el feto son sumamente radiosensibles ya que están compuestos por células inmaduras y en constante división. Los riesgos convencionales
Diabetes Gestacional: Riesgo silencioso. Dra. y M.C María Elena Reyes Gutiérrez Catedrática del IPN y de la UNAM
 Diabetes Gestacional: Riesgo silencioso Dra. y M.C María Elena Reyes Gutiérrez Catedrática del IPN y de la UNAM Hay tres grandes tipos de diabetes DIABETES TIPO I Generalmente se diagnostica en la infancia
Diabetes Gestacional: Riesgo silencioso Dra. y M.C María Elena Reyes Gutiérrez Catedrática del IPN y de la UNAM Hay tres grandes tipos de diabetes DIABETES TIPO I Generalmente se diagnostica en la infancia
Sus períodos son irregulares o ausentes cuando usted no está recibiendo anticonceptivos?
 Preparándose para ver un especialista en fertilidad Otro paso adelante Se necesita una gran pericia para identificar el origen de los problemas de fertilidad y recomendar las opciones de tratamiento apropiadas.
Preparándose para ver un especialista en fertilidad Otro paso adelante Se necesita una gran pericia para identificar el origen de los problemas de fertilidad y recomendar las opciones de tratamiento apropiadas.
DEFINICIÓN NOMINAL DE VARIABLES DE REM-F.01 SECCIÓN A: EVALUACION DE SALUD INTEGRAL A ADOLESCENTES EN OTROS ESPACIOS.
 REM 2013 SERIE F RESUMEN ESTADÍSTICO MENSUAL REM-F.01 CONTINUACIÓN DE REGISTROS DE SERIE A I. ESTRUCTURA DEL REM-F.01 SECCIÓN A: EVALUACION DE SALUD INTEGRAL A ADOLESCENTES EN OTROS ESPACIOS SECCIÓN B:
REM 2013 SERIE F RESUMEN ESTADÍSTICO MENSUAL REM-F.01 CONTINUACIÓN DE REGISTROS DE SERIE A I. ESTRUCTURA DEL REM-F.01 SECCIÓN A: EVALUACION DE SALUD INTEGRAL A ADOLESCENTES EN OTROS ESPACIOS SECCIÓN B:
ALTERACIONES DE LA MENSTRUACIÓN. DR. SERGIO BRUNO MUÑOZ CORTES Ginecología y Obstetricia.
 ALTERACIONES DE LA MENSTRUACIÓN DR. SERGIO BRUNO MUÑOZ CORTES Ginecología y Obstetricia. ALTERACIONES DE LA MENSTRUACIÓN CONCEPTO La disfunción menstrual es síntoma de alguna anormalidad adyacente en el
ALTERACIONES DE LA MENSTRUACIÓN DR. SERGIO BRUNO MUÑOZ CORTES Ginecología y Obstetricia. ALTERACIONES DE LA MENSTRUACIÓN CONCEPTO La disfunción menstrual es síntoma de alguna anormalidad adyacente en el
Controlar el embarazo y a la embarazada
 Controlar el embarazo y a la embarazada Acude al centro de salud más cercano cuando notes la ausencia de tu menstruación o tu regla. Es importante que recibas atención desde el inicio de tu embarazo, así
Controlar el embarazo y a la embarazada Acude al centro de salud más cercano cuando notes la ausencia de tu menstruación o tu regla. Es importante que recibas atención desde el inicio de tu embarazo, así
Recomendaciones de unidades de cuidados intensivos. Año 2014
 Recomendaciones de unidades de cuidados intensivos Año 2014 En el Boletín Oficial Nº 32.894, del 29 de mayo del 2014, salen dos (2) resoluciones del Ministerio de Salud de la Nación Argentina, que afectan
Recomendaciones de unidades de cuidados intensivos Año 2014 En el Boletín Oficial Nº 32.894, del 29 de mayo del 2014, salen dos (2) resoluciones del Ministerio de Salud de la Nación Argentina, que afectan
TALLER PANI MODULO: BENEFICIARIOS I. BENEFICIARIOS SISTEMA CONVENCIONAL
 TALLER PANI MODULO: BENEFICIARIOS I. BENEFICIARIOS SISTEMA CONVENCIONAL 1 1. Todos los niños y niñas menores de 5 años de edad con Riesgo de Desnutrición 2. Todos los niños y niñas menores de 5 años de
TALLER PANI MODULO: BENEFICIARIOS I. BENEFICIARIOS SISTEMA CONVENCIONAL 1 1. Todos los niños y niñas menores de 5 años de edad con Riesgo de Desnutrición 2. Todos los niños y niñas menores de 5 años de
Una grave complicación
 Una grave complicación Las recidivas de embarazo ectópico y las tasas de permeabilidad de la trompa, son similares tanto con el tratamiento médico como con el quirúrgico. Dr. Barnhart KT. Introducción
Una grave complicación Las recidivas de embarazo ectópico y las tasas de permeabilidad de la trompa, son similares tanto con el tratamiento médico como con el quirúrgico. Dr. Barnhart KT. Introducción
La OMS establece la adolescencia entre los 10-19 años. La mayoría de los embarazos en las adolescentes, son considerados como embarazos no deseados.
 El embarazo adolescentes es aquel embarazo que se produce en una mujer adolescente: entre la adolescencia inicial o pubertad, comienzo de la edad fértil, y el final de la adolescencia. La OMS establece
El embarazo adolescentes es aquel embarazo que se produce en una mujer adolescente: entre la adolescencia inicial o pubertad, comienzo de la edad fértil, y el final de la adolescencia. La OMS establece
Índice de contenidos DESCRIPCIÓN GENERAL. Dispositivo Intrauterino de Progesterona (DIU)
 Dispositivo Intrauterino de Progesterona (DIU) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL Un dispositivo
Dispositivo Intrauterino de Progesterona (DIU) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL Un dispositivo
CONSENTIMIENTO INFORMADO PARA ANÁLISIS PRENATAL NO INVASIVO DE TRISOMÍAS FETALES
 Ejemplar para el Solicitante CONSENTIMIENTO INFORMADO PARA ANÁLISIS PRENATAL NO INVASIVO DE TRISOMÍAS FETALES Propósito El análisis prenatal no invasivo analiza ADN fetal libre, circulante en la sangre
Ejemplar para el Solicitante CONSENTIMIENTO INFORMADO PARA ANÁLISIS PRENATAL NO INVASIVO DE TRISOMÍAS FETALES Propósito El análisis prenatal no invasivo analiza ADN fetal libre, circulante en la sangre
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
PROYECTO DUQuE: RECOGIDA DE DATOS DE ATENCIÓN AL PARTO
 No No Algoritmo de Inclusión Definiciones Partos Criterio Diagnóstico PROYECTO DUQuE: RECOGIDA DE DATOS DE ATENCIÓN AL PARTO El acto de dar a luz a un recién nacido Pacientes con edades 15 años, con código
No No Algoritmo de Inclusión Definiciones Partos Criterio Diagnóstico PROYECTO DUQuE: RECOGIDA DE DATOS DE ATENCIÓN AL PARTO El acto de dar a luz a un recién nacido Pacientes con edades 15 años, con código
Departamento de Monitoreo, Mejora y Estandarización de los Servicios de Salud
 Departamento de Monitoreo, Mejora y Estandarización de de Salud Estructura de Indicadores Consulta Externa Organización de los Servicios Consulta Externa Urbano Organización de los Servicios Consulta Externa
Departamento de Monitoreo, Mejora y Estandarización de de Salud Estructura de Indicadores Consulta Externa Organización de los Servicios Consulta Externa Urbano Organización de los Servicios Consulta Externa
Osteoporosis bajo control
 Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
19. Lactancia materna y anticoncepción
 la lactancia materna de madre a madre 19. Lactancia materna y anticoncepción Ascensión Gómez López 103 19. Lactancia materna y anticoncepción Lactancia materna y anticoncepción La lactancia materna es
la lactancia materna de madre a madre 19. Lactancia materna y anticoncepción Ascensión Gómez López 103 19. Lactancia materna y anticoncepción Lactancia materna y anticoncepción La lactancia materna es
Glucosa sérica. Valores normales en adultos en ayunas. Mujeres 65-100 mg/dl Hombres 70-100 mg/dl.
 Glucosa sérica Valores normales en adultos en ayunas Mujeres 65-100 mg/dl Hombres 70-100 mg/dl. Estados hiperglicémicos Respuesta a la tensión. Enfermedad de Cushing o cualquier trastorno que eleve la
Glucosa sérica Valores normales en adultos en ayunas Mujeres 65-100 mg/dl Hombres 70-100 mg/dl. Estados hiperglicémicos Respuesta a la tensión. Enfermedad de Cushing o cualquier trastorno que eleve la
La Pubertad y el Niño con Déficit de Hormona del Crecimiento. Serie N. 3
 La Pubertad y el Niño con Déficit de Hormona del Crecimiento Serie N. 3 Guiá del Paciente Prospecto de Legibilidad Media La Pubertad y el Niño con Déficit de Hormona del Crecimiento - Serie 3 (actualizada
La Pubertad y el Niño con Déficit de Hormona del Crecimiento Serie N. 3 Guiá del Paciente Prospecto de Legibilidad Media La Pubertad y el Niño con Déficit de Hormona del Crecimiento - Serie 3 (actualizada
Programa de Apoyo a la Reforma de Salud/PARS. Ministerio de la Protección Social
 531 532 Guías de promoción de la salud y prevención de enfermedades en la salud pública 533 B. Esterilización quirúrgica masculina 8.1.1.3 Procedimientos seleccionados por la OMS para proveer métodos de
531 532 Guías de promoción de la salud y prevención de enfermedades en la salud pública 533 B. Esterilización quirúrgica masculina 8.1.1.3 Procedimientos seleccionados por la OMS para proveer métodos de
Obesidad y sus complicaciones
 Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
NORMATIVA PARA LA PROVISIÓN DE SERVICIO DE AGENDAMIENTO DE CITAS MÉDICAS
 NORMATIVA PARA LA PROVISIÓN DE SERVICIO DE AGENDAMIENTO DE CITAS MÉDICAS AGENDAMIENTO: Es el proceso a través del cual los pacientes afiliados al IESS y sus derechohabientes acceden a los servicios de
NORMATIVA PARA LA PROVISIÓN DE SERVICIO DE AGENDAMIENTO DE CITAS MÉDICAS AGENDAMIENTO: Es el proceso a través del cual los pacientes afiliados al IESS y sus derechohabientes acceden a los servicios de
CHRISTIAN OMAR ESTRELLA CANAZA.
 CHRISTIAN OMAR ESTRELLA CANAZA. PLANIFICACION DE LOS HIJOS. La planificación familiar permite a las personas tener el número de hijos que desean y determinar el intervalo entre embarazos. Se logra mediante
CHRISTIAN OMAR ESTRELLA CANAZA. PLANIFICACION DE LOS HIJOS. La planificación familiar permite a las personas tener el número de hijos que desean y determinar el intervalo entre embarazos. Se logra mediante
La forma clínica de presentación más frecuente de la enfermedad
 C a p í t u l o 1 4 Aspectos ginecológicos Gloria Gálvez Bueno La forma clínica de presentación más frecuente de la enfermedad celíaca suele ser en el niño entre los 2 y 5 años de edad con síntomas gastrointestinales,
C a p í t u l o 1 4 Aspectos ginecológicos Gloria Gálvez Bueno La forma clínica de presentación más frecuente de la enfermedad celíaca suele ser en el niño entre los 2 y 5 años de edad con síntomas gastrointestinales,
Rentabilidad, viabilidad y financiamiento de la prevención del cáncer de cuello uterino
 Rentabilidad, viabilidad y financiamiento de la prevención del cáncer de cuello uterino Dra. Carol Levin PATH La transcripción del video está debajo de cada diapositiva. Rentabilidad Compara los costos
Rentabilidad, viabilidad y financiamiento de la prevención del cáncer de cuello uterino Dra. Carol Levin PATH La transcripción del video está debajo de cada diapositiva. Rentabilidad Compara los costos
Preeclampsia y Eclampsia Hipertensión Arterial
 Preeclampsia y Eclampsia Hipertensión Arterial El control precoz antes y durante el embarazo es fundamental para evitar o eventualmente, detectar ciertos cuadros que aparecen en el período de gravidez
Preeclampsia y Eclampsia Hipertensión Arterial El control precoz antes y durante el embarazo es fundamental para evitar o eventualmente, detectar ciertos cuadros que aparecen en el período de gravidez
Plan de Cuidados de la Gestante con Rotura Prematura de Membranas (pretérmino)
 INDICE 1. INTRODUCCIÓN PLAN DE CUIDADOS DE LA GESTANTE CON ROTURA PREMATURA DE MEMBRANA (PRETÉRMINO) ENUNCIADO DE DIAGNÓSTICOS DE ENFERMERIA, RESULTADOS E INTERVENCIONES ADECUACIÓN DE LOS RESULTADOS E
INDICE 1. INTRODUCCIÓN PLAN DE CUIDADOS DE LA GESTANTE CON ROTURA PREMATURA DE MEMBRANA (PRETÉRMINO) ENUNCIADO DE DIAGNÓSTICOS DE ENFERMERIA, RESULTADOS E INTERVENCIONES ADECUACIÓN DE LOS RESULTADOS E
2. CRITERIOS DIAGNÓSTICOS DE LOS TRASTORNOS DE LA CONDUCTA ALIMENTARIA
 2. CRITERIOS DIAGNÓSTICOS DE LOS TRASTORNOS DE LA CONDUCTA ALIMENTARIA CRITERIOS DIAGNÓSTICOS 2. CRITERIOS DIAGNÓSTICOS DE LOS TRASTORNOS DE LA CONDUCTA ALIMENTARIA 2.1.CRITERIOS DIAGNÓSTICOS DE ANOREXIA
2. CRITERIOS DIAGNÓSTICOS DE LOS TRASTORNOS DE LA CONDUCTA ALIMENTARIA CRITERIOS DIAGNÓSTICOS 2. CRITERIOS DIAGNÓSTICOS DE LOS TRASTORNOS DE LA CONDUCTA ALIMENTARIA 2.1.CRITERIOS DIAGNÓSTICOS DE ANOREXIA
 23. Morbilidad masculina y conductas de riesgo En el cuestionario de la encuesta con hombres de FESAL- 2002/03 se incluyó un módulo de preguntas con el propósito de obtener un perfil exploratorio de la
23. Morbilidad masculina y conductas de riesgo En el cuestionario de la encuesta con hombres de FESAL- 2002/03 se incluyó un módulo de preguntas con el propósito de obtener un perfil exploratorio de la
ste folleto contiene información sobre el Dispositivo Intrauterino de Levonorgestrel (DIU-LNG). Su propósito es responder a
 E ste folleto contiene información sobre el Dispositivo Intrauterino de Levonorgestrel (DIU-LNG). Su propósito es responder a las principales preguntas que puedan surgirle acerca del mismo. No obstante,
E ste folleto contiene información sobre el Dispositivo Intrauterino de Levonorgestrel (DIU-LNG). Su propósito es responder a las principales preguntas que puedan surgirle acerca del mismo. No obstante,
PROTOCOLO CLINICO DE LA PÉRDIDA GESTACIONAL PRECOZ RÉGIMEN MIFEPRISTONA-MISOPROSTOL
 PROTOCOLO CLINICO DE LA PÉRDIDA GESTACIONAL PRECOZ RÉGIMEN MIFEPRISTONA-MISOPROSTOL PRIMERA VISITA Primer día -Explicar detenidamente a la paciente el proceso -Consentimientos informados -Analítica: hemoglobina
PROTOCOLO CLINICO DE LA PÉRDIDA GESTACIONAL PRECOZ RÉGIMEN MIFEPRISTONA-MISOPROSTOL PRIMERA VISITA Primer día -Explicar detenidamente a la paciente el proceso -Consentimientos informados -Analítica: hemoglobina
Mujeres y parejas gestantes matriculadas en programas académicos de la Universidad Industrial de Santander.
 Revisó Jefe DBU / Coordinadora Prog. Educativos - Preventivos PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 5 Fecha de aprobación Febrero 27 de 2008 Resolución No. 294 1. OBJETIVO Establecer
Revisó Jefe DBU / Coordinadora Prog. Educativos - Preventivos PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 5 Fecha de aprobación Febrero 27 de 2008 Resolución No. 294 1. OBJETIVO Establecer
 Evaluación Clínica del paciente con un trastorno endocrino. Dr. Gilberto Pérez CARACTERISTICAS DE LAS AFECCIONES ENDOCRINAS Alteraciones predominantemente cuantitativas. Superposición con ciertas condiciones:
Evaluación Clínica del paciente con un trastorno endocrino. Dr. Gilberto Pérez CARACTERISTICAS DE LAS AFECCIONES ENDOCRINAS Alteraciones predominantemente cuantitativas. Superposición con ciertas condiciones:
Prevención y detección del cáncer de cuello uterino
 Prevención y detección del cáncer de cuello uterino Trompas de Falopio Ovarios Qué es el cáncer de cuello uterino? Útero Cuello uterino Vagina El cáncer es una enfermedad que se origina por causa del crecimiento
Prevención y detección del cáncer de cuello uterino Trompas de Falopio Ovarios Qué es el cáncer de cuello uterino? Útero Cuello uterino Vagina El cáncer es una enfermedad que se origina por causa del crecimiento
Centro de Salud Municipal Cardenal Raúl Silva Henríquez CRSH
 Centro de Salud Municipal Cardenal Raúl Silva Henríquez CRSH LINEAS SANITARIAS PROGRAMATICAS 2015 -Salud materna y neonatal -Salud de la Infancia -Salud en adolescencia -Salud en edad adulta -Estrategias
Centro de Salud Municipal Cardenal Raúl Silva Henríquez CRSH LINEAS SANITARIAS PROGRAMATICAS 2015 -Salud materna y neonatal -Salud de la Infancia -Salud en adolescencia -Salud en edad adulta -Estrategias
Falsos mitos sobre ser madre a partir de los 40
 Cada vez está más de actualidad la maternidad en mujeres añosas, pues hay una media de 4,1 nacimientos al día de este tipo de embarazo Falsos mitos sobre ser madre a partir de los 40 Puerta de urgencias
Cada vez está más de actualidad la maternidad en mujeres añosas, pues hay una media de 4,1 nacimientos al día de este tipo de embarazo Falsos mitos sobre ser madre a partir de los 40 Puerta de urgencias
