PROGRAMA NACIONAL DE FORMACIÓN EN MEDICINA INTEGRAL COMUNITARIA PLAN DE CLASE
|
|
|
- José María Valverde Montoya
- hace 7 años
- Vistas:
Transcripción
1 PROGRAMA NACIONAL DE FORMACIÓN EN MEDICINA INTEGRAL COMUNITARIA PLAN DE CLASE ASIGNATURA: Morfofisiología Humana III AÑO: Primero SEMANA: 9 FOE: Actividad Orientadora 11 MÉTODO: Expositivo Ilustrativo MEDIOS: Pizarra, Videoclase. TIEMPO: 100 TEMA: 1. Sistema Reproductor. TÍTULO: GENERALIDADES DEL SISTEMA REPRODUCTOR. SISTEMA REPRODUCTOR MASCULINO. SUMARIO: 2.1 Generalidades del Sistema Reproductor. Concepto. Composición general, origen y desarrollo embrionario. Período indiferenciado, evolución de la función reproductora a lo largo de la vida. 2.2 Sistema reproductor masculino. Testículos. Diferenciación y descenso. Factores que inciden en el descenso. Testosterona, acciones y regulación. Características morfofuncionales del testículo. Regulación de la espermatogénesis. Alteraciones del desarrollo. Funículo espermático. Composición y extensión. Sistema de conductos. Patrón general de órgano tubular. Características macro y microscópicas. Significación funcional. Glándulas anexas. Vesículas seminales, próstata y glándulas bulbouretrales. Características morfofuncionales. Significación clínica de la próstata. Genitales externos. Diferenciación. Órgano copulador. Características morfofuncionales. Alteraciones del desarrollo. Pubertad, adultez y climaterio. OBJETIVOS: (La redacción de los mismos debe ser teniendo en cuenta todas sus partes; habilidad, contenido, nivel de asimilación, nivel de profundidad y condiciones de estudio). Pretendemos que durante el transcurso de la clase y al concluir la misma, los estudiantes sean capaces de: 1. Reconocer las características morfofuncionales generales de los órganos del sistema reproductor en las diferentes etapas de la vida humana y en ambos sexos haciendo 1
2 uso de la bibliografía básica y complementaria y demás recursos del aprendizaje disponibles, en función de la formación del médico integral comunitario. 2. Describir las principales características morfofuncionales de los órganos del sistema reproductor masculino haciendo énfasis en su origen, situación, relaciones topográficas, configuración, patrón estructural de órgano macizo y tubular, funciones y mecanismos de regulación de la secreción hormonal; empleando la bibliografía básica y complementaria y demás recursos del aprendizaje disponibles, en función de la formación del médico integral comunitario. INTRODUCCIÓN Pase de lista Se hará trabajo educativo hablando acerca de algún acontecimiento social, científico, político, cultural de actualidad o de alguna de las nacionalidades. Rememoración de los contenidos de la clase anterior. En la actividad anterior, se concluyó el estudio del sistema endocrino, con el páncreas, las glándulas paratiroides y la pineal. Preguntas de control Hoy daremos inicio al estudio de un sistema que mantiene una estrecha relación morfofuncional con el sistema endocrino a través de sus hormonas, el sistema reproductor, conjunto de órganos que en armónica conjunción garantizan la perpetuación de la especie y confieren a cada organismo los caracteres sexuales que los identifican y distinguen biológica y socialmente. DESARROLLO Motivación: Se presenta el tema y contenidos de la clase los cuales deben estar expuestos en la pizarra con letra clara y sin abreviaturas. trata. Se enuncian los objetivos de la clase. Se presenta la videorientadora teniendo en cuenta su duración y los contenidos que 2
3 La videorientadora que van a ver tiene 76 diapositivas y una duración de -- minutos. Se inicia la proyección del video hasta la diapositiva 38, a los -- minutos se realizará la primera parada. Generalidades del sistema reproductor masculino El sistema o aparato genital masculino lo constituyen el conjunto de órganos que cumplen la función de reproducción en el varón, en la que se distinguen tres aspectos importantes: la producción de células sexuales masculinas (espermatozoides), la producción de hormonas sexuales masculinas (andrógenos) y la ejecución del acto sexual. Los órganos del sistema reproductor masculino se clasifican de acuerdo a su localización en: 1. Órganos genitales internos: Glándulas sexuales: testículo Sistema de conductos: tubos rectos, red testicular, conductos eferentes, conducto epididimario, conducto deferente, conducto eyaculador y uretra Glándulas anexas: la próstata, las vesículas seminales y las glándulas bulbouretrales. 2. Órganos genitales externos: Pene (estructura eréctil) y escrotos (estructura cutánea). Desarrollo y diferenciación sexual El sistema genital conjuntamente con el urinario se desarrolla del mesodermo. La diferenciación sexual es un proceso complejo que conlleva a adquirir las características biológicas, tanto anatómicas como fisiológicas, que diferencian al sexo femenino del masculino, incluye el sexo cromosómico, gonadal y genital. Intervienen muchos genes, incluidos algunos que son autosómicos. La clave para el dimorfismo sexual es el cromosoma Y, que contiene el gen que determina la formación de testículos, el gen SRY, bajo su influencia tiene lugar el desarrollo masculino, en sub ausencia se establece el desarrollo femenino. El desarrollo de la sexualidad consta de vertientes biológicas, psicológicas y sociales que son interdependientes y complementarias entre sí. El sexo cromosómico se determina en la fecundación, lleva al sexo gonadal y éste al fenotípico o genital, todos ellos se desarrollan en la vida prenatal y constituyen determinaciones sucesivas, cada una dependiente de la anterior. 3
4 En estas etapas es cuando más se expresan los factores biológicos, como es el papel del sexo cromosómico en la determinación sexual y la función de las hormonas en la diferenciación de los genitales internos y externos. Los factores psicológicos y sociales comienzan a expresarse a partir del nacimiento con el sexo asignado, con la identificación del sexo en los primeros 3 años de vida y la educación de esa persona acorde al sexo, por último aparecen factores psicológicos como los impulsos, deseos y fantasías que determinan su orientación sexual. La determinación del sexo cromosómico ocurre en el momento de la fecundación. El ovocito normal siempre presenta un cromosoma sexual X, si el espermatozoide aporta uno Y el sexo será masculino y si aporta uno X será femenino. Desarrollo de los órganos genitales Aunque el sexo se determina desde la fecundación, hasta aproximadamente la sexta semana las características de los órganos sexuales son similares para los dos sexos; distinguiéndose un período indiferenciado, en el que por las características morfológicas de los órganos genitales es imposible identificar el sexo del embrión, y un período diferenciado en el que si es posible su identificación. Al principio las gónadas aparecen como un par de crestas longitudinales, las crestas genitales o gonadales, que se forman por la proliferación del epitelio y una condensación del mesénquima subyacente. Las células germinales no aparecen en las crestas hasta la sexta semana de desarrollo. Las crestas están ubicadas bilateralmente en posición medial con relación al mesonefros, entre este y el mesenterio dorsal que une el intestino a la pared posterior. Las células germinativas primordiales se originan en el epiblasto, migran a través de la línea primitiva y hacia la tercera semana residen entre células endodérmicas, en la pared del saco vitelino, cerca del alantoides. Durante la cuarta semana migran por movimientos ameboideos a lo largo del mesenterio dorsal del intestino posterior, llegan a las gónadas primitivas a comienzos de la quinta y en la 6ª semana invaden las crestas genitales. Es imprescindible que las células germinativas lleguen a las gónadas indiferenciadas para que estas se desarrollen. Antes de la llegada de las células germinativas primordiales y durante su arribo, el epitelio celómico prolifera y sus células se introducen en el mesénquima subyacente formando cordones celulares conocidos como cordones sexuales primitivos. En esta etapa la 4
5 gónada tiene las mismas características en uno y otro sexo y se conoce como gónada indiferenciada. Testículo El cromosoma Y es quien determina el dimorfismo sexual. La diferenciación sexual hacia el sexo masculino se debe a que este cromosoma tiene en su brazo corto la región determinante del sexo, y en ella se encuentra el gen SRY que codifica para el factor determinante testicular, que hace que la gónada indiferenciada se diferencie en testículo. A partir de ahí se activa una cascada de genes que permiten la diferenciación masculina de los genitales internos y externos. En ausencia del cromosoma Y, no existe el gen del factor determinante testicular por lo que no se diferencia el testículo y el resto de los genitales internos y los externos se diferencian hacia el sexo femenino. En el varón los cordones sexuales primitivos siguen proliferando y se introducen profundamente en la medula gonadal para formar los cordones testiculares o cordones medulares, y hacia el hilio de la glándula se disgregan en una red de diminutos filamentos que darán origen a la red testicular. A continuación los cordones testiculares pierden su contacto con el epitelio superficial y se separan de él por una capa compacta de tejido conectivo fibroso conocida como túnica albugínea. En el cuarto mes los cordones testiculares adquieren forma de herradura y sus extremidades son continuas con las de la red testicular. Los cordones testiculares se componen de células germinales primitivas y de células sustentaculares o células de Sertoli, derivadas del epitelio superficial de la glándula. Las células insterticiales de Leydig, procedentes del mesénquima original de la cresta gonadal, se encuentran entre los cordones testiculares, hacia la octava semana comienzan a producir testosterona, y comienza a influir en la diferenciación sexual de los genitales internos y externos. Los cordones testiculares son sólidos y no desarrollan la luz hasta la pubertad, transformándose en los túbulos seminíferos, se unen a la red testicular y al conducto mesonéfrico de Wolff, que se convierte en el conducto deferente. 5
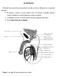
6 Descenso del testículo El testículo se forma en la cavidad abdominal y luego desciende a las bolsas escrotales, este descenso es influido por hormonas masculinas y culmina aproximadamente para el momento del nacimiento, aunque con grandes variaciones individuales. Hacia el final del segundo mes el mesenterio urogenital une el testículo y el mesonefros a la pared abdominal posterior, por el ligamento genital caudal y el gubernáculo. El testículo desciende a través del anillo inguinal y por encima del borde del pubis y se halla en el escroto en el momento del parto. TESTÍCULO Los testículos son órganos pares, derecho e izquierdo, situados en las bolsas escrotales, donde están suspendidos por los cordones espermáticos, localización que los protege de las altas temperaturas del abdomen. El testículo izquierdo ocupa una posición ligeramente más baja que el derecho, lo que es más manifiesto con el escroto relajado. Tienen la función de la formación de los espermatozoides y como glándula endocrina, la síntesis y secreción de las hormonas sexuales masculinas. Forma Los testículos son ovoideos cuyo eje mayor se encuentra inclinado de delante hacia atrás, de arriba abajo y de lateral a medial. Presenta dos polos, superior e inferior; dos caras, medial y lateral y dos bordes, anterior y posterior. En el borde posterior y polo superior descansa una estructura en forma de coma que se denomina epidídimo el que presenta cabeza, cuerpo y cola. Excepto en las zonas de adherencia del epidídimo y el cordón espermático, está revestido por la túnica vaginal del escroto. Estructura del testículo Los testículos, tienen características particulares, las que desde el punto de vista de su organización responden al modelo de órgano macizo. Estroma: El testículo está rodeado por una cápsula conjuntiva, la túnica albugínea, resistente, gruesa, de aspecto blanco y brillante, que le confiere la consistencia dura a partir de la pubertad. Hacia la parte media del borde posterior la albugínea se engruesa y forma el mediastino testicular, que penetra en el interior del parénquima y emite los tabiques 6
7 testiculares y dividen al testículo en lobulillos testiculares, entre 200 y 300. Cada lobulillo contiene los túbulos seminíferos contorneados. Entre los túbulos seminíferos hay tejido intersticial rico en vasos sanguíneos. Los tubos seminíferos contorneados, de trayecto tortuoso, cerca del mediastino se fusionan en los túbulos seminíferos rectos y penetran en el mediastino y se conectan profusamente entre sí, constituyendo la red testicular, la que da origen a los conductillos eferentes, que atraviesan la albugínea y se unen al conducto epidídimario. Los tubos seminíferos formando parte del parénquima, estan separados del tejido intersticial por un tejido limitante, conformado por la lámina basal y una malla de fibras colágenas y células con propiedades contráctiles responsables de las contracciones rítmicas que se observan en estos. La pared de los tubos está constituida por un epitelio de tipo estratificado cúbico modificado, en el que existen dos tipos celulares: los sustentocitos o células de Sertoli y las células espermatogénicas. En el tejido intersticial se localizan las células de Leydig. Células espermatogénicas: En la pared del túbulo experimentan un proceso de diferenciación y división meiótica ( espermatogénesis), dando lugar progresivamente a distintas estirpes celulares: espermatogonias, espermatocitos primarios y secundarios, espermátides y espermatozoides. Se calcula que el testículo puede formar diariamente 200 millones de espermatozoides. Células de Sertoli (de sostén): que son columnares altas, presentan su núcleo cerca de la región basal, el citoplasma se extiende hasta llegar a veces cerca de la luz del tubo, ocupan la mayor parte del espesor de su pared, encontrándose las bases de estas células en contacto directo con la membrana basal. Tienen un papel de sujeción mecánica, de nutrición y fagocitosis de restos celulares durante la espermatogénesis, además producen estrógenos y algunos factores que regulan la actividad de las hormonas. Sintetizan la proteína transportadora de los andrógenos, influenciadas o estimuladas por la FSH que influye en el proceso de espermatogénesis, sintetiza estrógenos y la hormona inhibidora de Müller. Son responsables de la barrera hematotesticular. Los componentes de la barrera son: 1. Las membranas plasmáticas de las células de Sertoli a través de medios de unión estrecha u ocluyentes. 2. Pared del capilar que se localiza en el tejido intersticial en íntima relación con el tejido limitante y la superficie basal de las células de Sertoli. 7
8 Células de Leydig: Son células globosas o poliédricas con núcleo esférico, central, de cromatina laxa y citoplasma acidófilo con inclusiones lipídicas, gran desarrollo del REL y mitocondrias con crestas tubulares. Forman acúmulos en el tejido intersticial entre los túbulos seminíferos y en estrecha relación con los vasos sanguíneos. Es una típica célula secretora de esteroides. Segrega la testosterona. Las funciones endocrinas de las células del testículo, que durante toda la niñez se encuentran reducidas al mínimo, se exacerban al final de la niñez para dar inicio a la pubertad. La capacidad biológica para la reproducción en el humano comienza con el proceso de maduración del hipotálamo, con lo que se inicia un complejo proceso que afecta a los órganos reproductores y se acompaña de cambios psicológicos. Este proceso, mediante el cual se adquiere la capacidad biológica para la reproducción se denomina pubertad y tiene su punto culminante en la primera eyaculación del varón. Durante ella se inicia la producción de espermatozoides o espermatogénesis, Hormonas sexuales masculinas: Testosterona Las células de Leydig presentan desarrollado los organitos encargados de la síntesis de lípidos debido a que estos constituyen los precursores de la síntesis de la testosterona u hormona sexual masculina. La testosterona es un esteroide, que se sintetiza a partir del colesterol en las células de Leydig, también se forman a partir de la androstenediona que secreta la corteza suprarrenal. El ritmo de secreción de la testosterona es de 4 a 9 mg diarios en los adultos varones normales. Las mujeres también secretan pequeñas cantidades, tal vez en el ovario y en las suprarrenales. El 98 % de la testosteronaplasmática está unida con proteínas: 65 % con una beta globulina y 33 % con la albúmina. Una pequeña cantidad de la testosterona circulante se convierte en estradiol, pero la mayor parte se convierte en 17-cetoesteroides, en particular androsterona y su isómero etiocolanolona y se excreta en la orina. o Acciones Las funciones de la testosterona comienzan a manifestarse durante la vida fetal en la que además de estimular la diferenciación de los conductos y genitales del feto varón en sentido masculino, estimula el descenso de los testículos desde la cavidad abdominal a las bolsas escrotales. 8
9 Luego del nacimiento y durante toda la infancia la producción de la hormona es casi nula, por lo que no se manifiestan sus funciones; aumentando su producción al inicio de la pubertad donde vuelve a jugar un importante papel, ejercen un efecto de retroalimentación en la secreción hipofisiaria de LH; desarrollan y mantienen los caracteres sexuales secundarios; tiene efecto anabólico proteínico y promotor del crecimiento y junto con la FSH mantienen la espermatogénesis. Durante la pubertad las acciones fisiológicas de la testosterona sobre los caracteres sexuales secundarios: o Genitales externos: el pene aumenta de longitud y grosor. El escroto se pigmenta y se vuelve rugoso. o Genitales internos: Las vesículas seminales crecen, empiezan a funcionar y secretan fructosa. La próstata y las glándulas bulbouretrales crecen y secretan. o Voz: la laringe crece, las cuerdas vocales aumentan de longitud y grosor, la voz se vuelve más grave. o Crecimiento de pelo: aparece la barba. La línea de implantación del pelo retrocede en la parte anterolateral. Crece vello púbico con patrón masculino (triángulo con vértice hacia arriba). Aparece pelo en las axilas, pecho y alrededor del ano, aumento general en el vello corporal. o Mental: actitud más activa y agresiva. Se desarrolla el interés por el sexo opuesto. o Conformación corporal: los hombros se ensanchan, los músculos crecen. o Piel: la secreción de glándulas sebáceas se espesa y aumenta (predispone al acné). Los andrógenos estimulan la síntesis y disminuyen la degradación de las proteínas, lo cual conduce a un aumento en la velocidad de crecimiento y el desarrollo muscular. Como consecuencia de sus efectos anabólicos, causan también retención moderada de Na, K, agua, Ca, sulfato y fosfato y aumentan el tamaño de los riñones. Además, la testosterona realiza otras acciones: Aumenta el metabolismo basal hasta en un 15%. Estimula la producción de glóbulos rojos. Estimula la retención de sodio por los riñones lo que produce un ligero incremento de los volúmenes de sangre y líquido extracelular. La producción de testosterona, que alcanza su mayor intensidad entre los 20 y los 25 años, comienza a decrecer hacia los 40 años, disminuyendo lenta y progresivamente. Estos cambios determinan la evolución de la vida sexual del varón. 9
10 CLIMATERIO MASCULINO Es el proceso mediante el cual disminuye progresivamente la producción de hormonas sexuales hasta que cesa la capacidad fisiológica para la erección. Luego de su inicio, con la pubertad, la etapa fértil de la vida del hombre se extiende hasta que comienzan a disminuir las funciones de las gónadas y declina progresivamente la producción de las hormonas sexuales; que en el hombre culmina con el cese de la capacidad fisiológica para la erección y se denomina andropausia. El climaterio masculino es de instalación y curso más lentos que el de la mujer y no produce las molestias y trastornos características del climaterio femenino ni determina el cese total de la producción de espermatozoides por cuanto no se agota la producción de la testosterona. REGULACIÓN DE LA SECRECIÓN DE TESTOSTERONA La secreción de testosterona se regula por un mecanismo de retroalimentación negativa que involucra al hipotálamo, la hipófisis anterior y los testículos. El control es por la LH, que estimula a las células de Leydig, que incluye el aumento en la formación de monofosfato de adenosina cíclico (camp) a través del receptor para LH y la proteína G. El camp aumenta la síntesis de colesterol y su conversión en pregnenolona mediante la activación de la proteincinasa A. Se hace resumen parcial y preguntas de comprobación. Continúa la proyección de la videorientadora desde la dispositiva 39 hasta la 68. SISTEMA DE CONDUCTOS Aunque estrictamente las vías espermáticas comienzan con el sistema de conductos en el interior del testículo, se considera que las vías propiamente dichas están constituidas por el conducto epididimario (epidídimo), el conducto deferente, e l conducto eyaculador y a la uretra. Desarrollo Los embriones tanto masculinos como femeninos tienen inicialmente dos pares de conductos genitales, los conductos mesonéfricos y los conductos paramesonéfricos, estos últimos 10
11 aparecen como una invaginación longitudinal del epitelio celómico en la zona ventrolateral del pliegue urogenital. El extremo caudal de los conductos paramesonéfricos llega a la pared posterior del seno urogenital donde se forma un pequeño abultamiento, el tubérculo paramesonéfrico, Los conductos mesonéfricos desembocan en el seno urogenital a cada lado de este abultamiento. A medida que el mesonefros involuciona, algunos túbulos excretores, los túbulos epigenitales, establecen contacto con cordones de la red testicular y al final forman los conductillo eferentes del testículo. Los túbulos excretores que hay a lo largo del polo caudal del testículo, los túbulos paragenitales, no se unen a los cordones de la red testicular, sus vestigios se conocen como el paradídimo. Por debajo de la entrada de los conductillos eferentes, los conductos mesonéfricos se alargan y se vuelven muy contorneados, formando el epidídimo. Desde la cola del epidídimo hasta la parte incipiente de la vesícula seminal, los conductos mesonéfricos adquieren una gruesa cubierta muscular y forman el conducto deferente. El desarrollo de los conductos genitales y los genitales externos depende de la influencia de las hormonas que circulan en el feto durante la vida intrauterina. Estimuladas primero por la gonadotropina coriónica placentaria y por la hormona luteinizante fetal después de las 20 semanas, las células insterticiales o de Leidig del testículo secretan testosterona que en las células de los tejidos se combina con un receptor especifico y este complejo hormona receptor se une al ADN para regular la trascripción de genes interviniendo en la virilización de los conductos mesonéfricos. Parte de la testosterona puede ser convertida a Dihidrotestosterona por acción de la enzima 5 alfa reductasa. La dihidrotestosterona se une a receptores específicos y el complejo dihidrotestosterona receptor se une al ADN para regular la trascripción de genes interviniendo en la virilización de los genitales externos Las células sustentaculares o de Sertoli de los testículos fetales producen una sustancia denominada Sustancia Inhibidora de Müller u Hormona Antimulleriana que provoca la regresión de los conductos paramesonéfricos. Al secretar el testículo la hormona Inhibidora de Müller los conductos Paramesonéfricos involucionan. Estructura 11
12 Estos conductos responden al patrón estructural de órgano tubular, cuya pared está constituida generalmente por 3 capas en dependencia de las necesidades funcionales: o Una capa interna, llamada mucosa, constituida por un epitelio que descansa sobre una membrana basal y la lámina propia de tejido conectivo laxo. o Una capa media o muscular, constituida por fibras musculares lisas, capa que tiene un mayor o menor desarrollo en dependencia de la función del órgano. o Una capa externa llamada adventicia o serosa en dependencia de su relación con el peritoneo. En algunos órganos dependiendo de su complejidad, aparece una cuarta capa, la submucosa, localizada entre la capa mucosa y la muscular. EPIDÍDIMO Órgano alargado situado en el borde posterior y cara lateral del testículo, sirve de reservorio y lugar de maduración de los espermatozoides. Tiene forma de con una cabeza, parte anterior y gruesa; una parte media el cuerpo y un extremo alargado, la cola, que se adhiere al testículo y se continúa en el conducto deferente. o Estructura: La pared del conducto está formada por una capa mucosa y una capa muscular. La mucosa consta de un epitelio pseudos estratificado rodeado de una lámina propia., con e tipos celulares: las células principales y células basales (células madres). La muscular está formada por fibras circulares lisas, que en cuerpo y la cola se añaden longitudinales. CONDUCTO DEFERENTE El conducto es de unos 45 cm. de longitud continuidad del conducto epididimario, que se extiende desde el polo inferior del testículo hasta unirse al conducto excretor de las vesículas seminales, por detrás de la vejiga, para constituir el conducto eyaculador. Es de consistencia dura y en su origen y terminación bastante tortuoso, pero rectilíneo en la mayor parte de su trayecto. En su largo recorrido primero es extrapélvico, luego intrapélvico y el canal inguinal es su vía de paso. Tiene la función de transportar los espermatozoides a la uretra durante la eyaculación y transita desde las bolsas escrotales a la cavidad pelviana a través del canal inguinal. El conducto deferente se acompaña de un grupo de estructuras que en su conjunto forman el funículo espermático. 12
13 o Estructura La pared del conducto deferente es gruesa y su luz es estrecha, su pared está estructurada en 4 capas: mucosa, submucosa, muscular y adventicia. La mucosa forma pliegues longitudinales que determinan el contorno irregular de la luz, está revestido por un epitelio pseudoestratificado cilindrico ciliado que descansa sobre la membrana basal que lo separa de la lámina propia. Por el gran desarrollo de su pared, por debajo de la mucosa se localiza la submucosa con abundantes vasos sanguíneos. Inmediatamente a esta capa se presenta la capa muscular, que es la más gruesa, con fibras musculares lisas dispuestas en tres direcciones, un estrato interno longitudinal, estrato medio circular y un estrato externo longitudinal. Gracias a esta musculatura, durante la eyaculación se contrae rápida y rítmicamente transportando a los espermatozoides. La adventicia de tejido conectivo lo envuelve. CONDUCTO EYACULADOR Resulta de la unión del conducto deferente con el conducto excretor de la vesícula seminal, su función es de transporte de los espermatozoides. Es un tubo corto de 2 cm de longitud, que atraviesa la próstata oblicuamente hacia delante y abajo para desembocar en la uretra prostática, a nivel del colículo seminal. La pared es muy fina, consta de una mucosa de epitelio pseudoestratificado rodeado de una lámina propia rica en fibras elásticas y de una túnica muscular que se confunde con el estroma fibromuscular de la próstata. Vascularización del testículo y el sistema de conductos: Arterias: o Testículo y epidídimo: arteria testicular, ramo de la aorta abdominal; arteria cremastérica, ramo de la epigástrica inferior y la arteria deferencial, ramo de la ilíaca interna. o Conducto deferente: arteria del conducto deferente, ramo de la ilíaca interna. o Conducto eyaculador: ramos prostáticos de la vesical inferior. Venas: Las venas testiculares confluyen en el plexo pampiniforme y converge en la vena testicular, la derecha desemboca en la cava inferior y la izquierda en la vena renal. Las venas del conducto deferente, drenan en gran parte al plexo pampiniforme y la porción intrapélvica 13
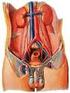
14 al plexo vesical hacia la vena ilíaca interna. Las venas del conducto eyaculador drenan al plexo prostático. GLÁNDULAS ANEXAS Asociadas a las vías espermáticas y a la uretra se encuentran las glándulas anexas que producen líquido seminal (semen), indispensable para el transporte de los espermatozoides. Las glándulas son las vesículas seminales, la próstata y las glándulas bulbouretrales. VESÍCULAS SEMINALES Son 2 glándulas, derecha e izquierda, que producen la mayor parte del volumen de semen que se eyacula y cuya secreción es indispensable para el transporte y posiblemente maduración de los espermatozoides. Estas glándulas ocupan el espacio infraperitoneal. Se disponen inmediatamente por detrás del fondo de la vejiga, laterales y paralelas a las ampollas de los conductos deferentes, por encima de la próstata, por debajo del peritoneo del fondo de saco de Douglas y por delante del recto, del que está separada por la fascia rectovesical. Ambas vesículas tienen forma piriforme aunque en realidad son unos tubos alargados, muy plegados de unos 15 centímetros de longitud, donde su extremo inferior se estrecha en el conducto excretor, el cual se une a la terminación del conducto deferente para formar el conducto eyaculador. Están irrigadas por ramos de la arteria vesical inferior, la arteria del conducto deferente y la rectal media. Las venas drenan al plexo vesical. o Estructura La pared está constituida por tres capas: la mucosa muy plegada formada por epitelio pseudoestratificado cilíndrico rodeado de la lámina propia; las células secretoras producen un líquido mucoso, amarillento, rico en fructosa, ácido cítrico, prostaglandinas, fibrinógeno y flavinas. La muscular está organizada en un estrato circular interno y otro longitudinal externo. La adventicia de tejido conectivo conecta las flexuosidades del tubo y da consistencia a la glándula, contiene numerosos vasos y nervios. PRÓSTATA 14
15 La próstata rodea la porción inicial de la uretra, a la que vierte su secreción. Está constituida por las glándulas prostáticas empotradas en una densa red fibromuscular. Se sitúa en la parte inferior del espacio infraperitoneal, encerrada en una celda de tejido conectivo denominado compartimiento prostático. Se dispone inmediatamente por debajo de la vejiga, a la que se adhiere intimamente, por delante del recto, por detrás de la sínfisis púbica y por encima del diafragma urogenital. La próstata se ha comparado clásicamente a una castaña, tanto en su forma como en su tamaño. En ella se distinguen una base, un vértice y 4 caras: anterior, posterior y dos laterales. o La base está dirigida hacía la vejiga y está atravesada por la uretra, rodeada por el esfínter liso. En la parte posterior hay un surco por donde penetran los conductos eyaculadores. La porción que está en contacto con el trígono vesical es el lóbulo medio. o El vértice está atravesado por la salida de la uretra y contacta con el diafragma urogenital. o La cara posterior, es aplanada con un surco medio que la divide en lóbulo derecho e izquierdo. Está en relación con el recto y es la que se palpa en el tacto rectal, a través del tabique rectovesical. o Las caras inferolaterales son convexas e inclinadas hacia abajo, cubierta por la fascia prostática. o La cara anterior, redondeada, está orientada hacia la sínfisis púbica, separada por un espacio conectivo ocupado por el plexo protático, y abarca por delante a la uretra. División La glándula se divide en lóbulos y zonas. Lóbulos prostáticos. Las estructuras que la atraviesan la dividen anatómicamente en 4 lóbulos: medio, laterales derecho e izquierdo e istmo. El lóbulo medio queda por detrás de la uretra y por encima de los conductos eyaculadores. Los lóbulos laterales derecho e izquierdo quedan a los lados de la uretra y por debajo de los eyaculadores. Los lóbulos se unen por delante de la uretra formando el istmo prostático, muy pobre en tejido glandular. Zonas prostáticas. Tienen mayor interés en la clínica. La zona periuretral contiene glándulas mucosas y sólo se encuentra en la parte superior, bajo el cuello vesical. La zona central o de transición contiene glándulas submucosas. La zona periférica, más gruesa está formada por grandes glándulas. 15
16 La próstata es pequeña e inactiva hasta la pubertad. Los cambios por el efecto de la testosterona alcanzan su culminación hacia los 20 años, las glándulas se desarrollan y ramifican y el estroma prolifera, manteniéndose estable hasta los años, en que involuciona y atrofia. Es también a partir de esta edad que aparecen los trastornos más comunes, la hipertrofia benigna o el cáncer. La próstata está irrigada por los ramos prostáticos de la arteria vesical inferior. La sangre venosa drena al plexo prostático y vesical. Estructura Como órgano macizo sus componentes fundamentales son el estroma mioelástico de tejido conectivo y fibras musculares lisas, se entremezcla con las glándulas. La cápsula fina rodea la glándula y está en continuidad con el estroma mioelástico. El parénquima está constituido aproximadamente por 40 a 50 glándulas tubuloalveolares pequeñas, las paredes están revestidas por un epitelio pseudoestratificado con células cúbicas o cilíndricas secretoras y células basales que producen una parte importante del semen. La secreción es un líquido poco denso, lechoso, que contiene ácido cítrico, fosfatasa ácida, antígeno específico de la próstata (PSA) y una gran cantidad de zinc. GLÁNDULAS BULBOURETRALES Son dos pequeñas glándulas, redondeadas y del tamaño aproximado de un guisante, también conocidas como glándulas de Cowper las que se corresponden con las glándulas vestibulares mayores en la mujer. Tienen una dudosa importancia, su tamaño disminuye con la edad. Están situadas por debajo de la próstata, a los lados de la uretra membranosa, en el espesor del esfínter externo de la uretra y de la fascia perineal media. Tienen la función de humedecer la uretra y el glande con su secreción. Vierten su secreción por el conducto excretor de 3 ó 4 cm de longitud que perfora el diafragma urogenital y desemboca en el fondo de saco bulbar de la uretra. Están irrigadas por la arteria del bulbo del pene, rama de la pudenda interna. La sangre venosa es recogida por el plexo prostático y la vena pudenda interna. GENITALES EXTERNOS Desarrollo 16
17 Los genitales externos también presentan un período indiferenciado. En la tercera semana del desarrollo las células mesenquimáticas originadas en la región de la línea primitiva migran alrededor de la membrana cloacal y forman un par de ligeras elevaciones, los pliegues cloacales, en dirección cefálica a la membrana cloacal los pliegues se unen y forman el tubérculo genital. En el transcurso de la sexta semana cuando la membrana cloacal se subdivide en membranas urogenital y anal los pliegues cloacales también se dividen en pliegues anales hacia atrás y pliegues uretrales hacia delante, apareciendo a cada lado de estos unas elevaciones llamadas las protuberancias o eminencias genitales, que más tarde forman el escroto en el sexo masculino y los labios mayores en el femenino. La diferenciación de los genitales externos en sentido masculino es regulada por acción de los andrógenos. Influenciado por estas hormonas se produce un alargamiento rápido del tubérculo genital al que se le denomina falo. Al alargarse el falo tira hacia delante de los pliegues uretrales que forman las paredes laterales del surco uretral. Hacia el final del tercer mes los pliegues uretrales se cierran formando el cuerpo del pene, quedando en su interior la uretra peniana. La parte más distal de la uretra se forma durante el cuarto mes, cuando las células ectodérmicas de la punta del glande se introducen hacia el interior y forman un cordón epitelial, que más tarde adquiere una luz, formando el meato uretral externo. Las protuberancias escrotales se originan en la región inguinal, con el desarrollo se desplazan caudalmente y forman el escroto separadas por el tabique escrotal. ESCROTO El escroto es la cubierta del testículo, el epidídimo y la parte inferior del cordón espermático. Los escrotos están formados por dos bolsas o compartimientos separados por un tabique sagital, el tabique escrotal, situados bajo la raíz del pene en la región perineal anterior La pared del escroto está constituida por una serie de capas que representan evaginaciones de la pared abdominal, y se debe a que durante el descenso del testículo este arrastra consigo las paredes abdominales y permanece unido a ellas mediante el funículo espermático. De la superficie a la profundidad las capas son: o Piel: es fina y muy extensible, con un color más oscuro que el resto del cuerpo. 17
18 o o o o o Fascia superficial (Dartos) : es la continuidad de la aponeurosis superficial del abdomen. Fascia espermática externa: es la continuación de la aponeurosis del músculo oblicuo externo del abdomen. Fascia cremastérica: formada por el músculo cremáster y su envoltura. El músculo cremáster son fibras estriadas, que al contraerse provocan el ascenso del testículo, manteniéndolo en su posición (mecanismo de termorregulación). Fascia espermática interna: Es la prolongación de la fascia transversal. Túnica vaginal: es una serosa derivada del peritoneo. Consta de una lámina parietal y otra visceral, delimitando entre ellas una cavidad. CORDÓN ESPERMÁTICO Es el pedículo del cual está suspendido el testículo y el epidídimo en el interior de las bolsas escrotales. Se extiende desde el anillo inguinal profundo al borde posterior del testículo. Recorre primero el canal inguinal y luego penetra en el escroto. Está constituido por todos los elementos que llegan o salen del testículo: o Conducto deferente o Arterias testicular, cremastérica y deferencial. o Plexo venoso pampiniforme o Plexos nerviosos espermático y deferencial o Vasos linfáticos PENE El pene es el órgano de la copulación en el varón. Está situado inmediatamente por encima y por delante del escroto, su raíz ocupa el plano superficial de la región perineal anterior. Está recorrido por la uretra y constituido por tres estructuras de naturaleza eréctil y de aspecto cilíndrico, el cuerpo esponjoso y los dos cuerpos cavernosos. El cuerpo esponjoso hacia ambos extremos se engrosa, hacia atrás forma el bulbo del pene el que es atravesado por la uretra, mientras que el extremo anterior da lugar al glande. El pene se divide en tres partes: raíz, cuerpo y el glande La raíz es la porción fija al periné anterior y a las ramas isquipúbicas. Está constituido por el origen de los cuerpos cavernosos, el bulbo esponjoso y músculos del periné. Entre los pilares 18
19 de los cuerpos cavernosos se forma un triángulo ocupado por el bulbo del pene, dilatación posterior del cuerpo esponjoso. El cuerpo del pene es cilíndrico y está formado por los dos cuerpos cavernosos y el cuerpo esponjoso, por debajo. El glande es la dilatación anterior del cuerpo esponjoso. Tiene forma de cono y está cubierto por el prepucio. El vértice presenta el orificio uretral externo y la base se acopla al extremo anterior cerrado de los cuerpos cavernosos, alrededor de este, sobresale un rodete denominado corona del glande, más prominente en la región dorsal que en la cara inferior, donde se localiza un pliegue medial, llamado frenillo prepucial. Entre la corona y el cuerpo del pene se forma una constricción, el cuello del glande donde se vierten las secreciones de las glándulas prepuciales, productoras del esmegma, estas secreciones pueden infectarse afectando al glande, produciendo una balanitis o al prepucio y el glande denominándose balanopositis. El pene está irrigado por la arteria pudenda interna por los ramos: arteria profunda del pene, arteria dorsal del pene, arteria del bulbo peneano, arteria uretral y arteria perineal. La sangre venosa es recogida porla vena dorsal profunda del pene, las venas profundas del pene y la vena superficial del pene. URETRA MASCULINA La uretra se extiende desde el orificio uretral interno, a nivel de la base de la próstata hasta el orificio uretral externo en el vértice del glande y atraviesa en su trayecto estructuras como la próstata, el diafragma urogenital y el cuerpo esponjoso del pene, lo que determina la denominación de sus porciones: prostática, membranosa y esponjosa. Cuando el pene está flácido mide de cm repartidos como sigue: 2-3 cm la uretra prostática; 1-2 cm la membranosa y cm la esponjosa. Es característica de su luz la presencia de dilataciones y estrechamientos que serán objeto de su estudio independiente. MALFORMACIONES CONGÉNITAS Ante el escroto vacío debemos pensar en trastornos en el descenso del testículo pudiendo ser una criptorquidia, cuando el testículo está ubicado en el trayecto de su descenso, o 19
20 también una ectopia en la que se produce una desviación del testículo en su descenso quedando ubicado fuera de su recorrido normal y de la bolsa escrotal. HIPOSPADIA La hipospadia es una malformación que se presenta cuando el cierre de los pliegues uretrales es incompleto y se observan en la cara inferior del pene aperturas anormales de la uretra. EPISPADIA La epispadia es una anomalía rara en que la desembocadura de la uretra se encuentra en el dorso del pene. DEFECTOS EN LA DIFERENCIACIÓN SEXUAL Los defectos durante la diferenciación sexual se producen por alteraciones y discordancia entre sus diferentes etapas. En el Síndrome de Klinefelter existe una trisomía XXY, son varones fenotípicos con disgenesia testicular. Los hermafroditas verdaderos tienen tejido gonadal de ambos sexos y su genitales externos pueden presentar ambigüedad. Los pseudohermafroditas masculinos tienen testículo, pero su fenotipo es femenino como ocurre en el síndrome de insensibilidad a los andrógenos. El Síndrome de insensibilidad a los andrógenos se presenta cariotipo 46XY, hay testículos, pero como no hay repuesta a los andrógenos elaborados por los testículos, tanto sus genitales externos como los caracteres sexuales secundarios, se diferencian como los de una mujer normal por acción de los estrógenos. Se hace resumen parcial y preguntas de comprobación. Se orienta el estudio independiente y las tareas docentes para el logro de los objetivos propuestos, estimular el aprendizaje y ofrecer potencialidades educativas para la búsqueda y adquisición de conocimientos y el desarrollo de habilidades de los estudiantes durante la consolidación, práctica docente y la evaluación, para lo cual deberán ante todo revisar el CD 20
21 y la guía didáctica con las orientaciones del tema para cada una de las actividades que tendrán en la semana. CONCLUSIONES Se hace un resumen generalizador de los principales aspectos tratados en la conferencia. El sexo se determina en el momento de la fecundación, sin embargo durante el período prenatal se transita por diferentes etapas que llevan al establecimiento del sexo gonadal y fenotípico. El testículo presenta dos caras, dos bordes y dos extremos, es un órgano macizo, constituido por estroma y parénquima, destacándose en este último la presencia de los tubos seminíferos, donde se efectúa el proceso de la espermatogénesis y las células de Leydig, encargadas de la síntesis de testosterona. Los componentes del sistema de conducto masculino responden al modelo de órgano tubular y presentan características particulares según su localización y funciones. La próstata, glándula anexa del sistema reproductor masculino, es un órgano macizo, por su localización anatómica, es accesible al examen físico, y tiene la función de brindar un ph alcalino al semen. La función reproductora en el varón se regula por un mecanismo de retroalimentación negativa en el cual participa el hipotálamo a través de la hormona liberadora de gonadotropinas, la hipófisis mediante la LH y FSH y el testículo con la testosterona. La capacidad reproductora del varón se inicia en la pubertad y se extiende durante la vida adulta, declinando con la llegada del climaterio y la andropausia La testosterona participa en la determinación de los caracteres sexuales primarios y secundarios, así como en otras acciones generales sobre el metabolismo. 21
22 Las malformaciones congénitas en este sistema son numerosas, con distintos grados de complejidad, no repercuten en la supervivencia, pero si implican grandes afectaciones sobre la capacidad reproductiva y la psiquis del individuo. Se hace la valoración de la clase teniendo en cuenta el cumplimiento de los objetivos de la misma. Se orienta la bibliografía. Se motiva la próxima actividad. En la actividad de hoy orientamos el estudio de las funciones reproductoras del varón. En nuestra próxima actividad orientaremos las funciones reproductoras de la hembra. 22
SISTEMA REPRODUCTOR MASCULINO
 SISTEMA REPRODUCTOR MASCULINO El sistema reproductor masculino esta constituido por: 1. DOS TESTICULOS suspendidos en el escroto. 2. UN SISTEMA INTRATESTICULAR. 3. UN SISTEMA EXTRATESTICUAR. 4. EL ORGANO
SISTEMA REPRODUCTOR MASCULINO El sistema reproductor masculino esta constituido por: 1. DOS TESTICULOS suspendidos en el escroto. 2. UN SISTEMA INTRATESTICULAR. 3. UN SISTEMA EXTRATESTICUAR. 4. EL ORGANO
MORFOFISIOLOGÍA HUMANA III VIDEOCONFERENCIA 11 SISTEMA REPRODUCTOR MASCULINO
 MORFOFISIOLOGÍA HUMANA III VIDEOCONFERENCIA 11 SISTEMA REPRODUCTOR MASCULINO Los órganos del sistema reproductor masculino se clasifican de acuerdo a su localización en Órganos internos dentro de los cuales
MORFOFISIOLOGÍA HUMANA III VIDEOCONFERENCIA 11 SISTEMA REPRODUCTOR MASCULINO Los órganos del sistema reproductor masculino se clasifican de acuerdo a su localización en Órganos internos dentro de los cuales
Corte transversal del pene relajado. Cambios en el flujo sanguíneo producen la erección
 El tracto reproductivo masculino humano Corte transversal del pene relajado Cambios en el flujo sanguíneo producen la erección Corte transversal del pene erecto Cambios en el flujo sanguíneo producen la
El tracto reproductivo masculino humano Corte transversal del pene relajado Cambios en el flujo sanguíneo producen la erección Corte transversal del pene erecto Cambios en el flujo sanguíneo producen la
Comienza en el anillo inguinal profundo, lateral a los vasos epigástricos inferiores.
 Anatomía aparato reproductor masculino. Cordón espermático 6. Vesículas seminales Escroto 7. Conductos eyaculadores Epidídimo 8. Próstata Testículo 9. Glándulas bulbouretrales Conductos deferentes 10.
Anatomía aparato reproductor masculino. Cordón espermático 6. Vesículas seminales Escroto 7. Conductos eyaculadores Epidídimo 8. Próstata Testículo 9. Glándulas bulbouretrales Conductos deferentes 10.
Sistema reproductor masculino MCs. Gonzalo Tiznado M.
 Sistema reproductor masculino MCs. Gonzalo Tiznado M. Instituto de Anatomía, Histología y Patología Facultad de Medicina Sistema reproductor masculino Constituido por órganos encargados de la producción
Sistema reproductor masculino MCs. Gonzalo Tiznado M. Instituto de Anatomía, Histología y Patología Facultad de Medicina Sistema reproductor masculino Constituido por órganos encargados de la producción
Morfo-fisiología reproductiva en bovinos y porcinos
 Morfo-fisiología reproductiva en bovinos y porcinos Reproducción - Producción Animal Docente: Sandra Bernal MVZ, Esp, MSc, PhDc Morfo-fisiología reproductiva en el macho Reproducción - Producción Animal
Morfo-fisiología reproductiva en bovinos y porcinos Reproducción - Producción Animal Docente: Sandra Bernal MVZ, Esp, MSc, PhDc Morfo-fisiología reproductiva en el macho Reproducción - Producción Animal
APARATO REPRODUCTOR MASCULINO. Sexualidad Humana
 APARATO REPRODUCTOR MASCULINO Sexualidad Humana El sistema reproductor masculino Constituido por glándulas sexuales o testículos, conductos, glándulas accesorias y tejidos de sostén; en términos generales,
APARATO REPRODUCTOR MASCULINO Sexualidad Humana El sistema reproductor masculino Constituido por glándulas sexuales o testículos, conductos, glándulas accesorias y tejidos de sostén; en términos generales,
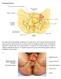
Desarrollo del Sistema Urogenital durante el primer trimestre
 Universidad de Chile Facultad de Medicina. Programa de Anatomia y Biologia del Desarrollo Desarrollo del Sistema Urogenital durante el primer trimestre Dra Mariana Rojas R Lab de Embriologia Comparada.
Universidad de Chile Facultad de Medicina. Programa de Anatomia y Biologia del Desarrollo Desarrollo del Sistema Urogenital durante el primer trimestre Dra Mariana Rojas R Lab de Embriologia Comparada.
EL TESTÍCULO. Figura: Corte sagital del aparato reproductor masculino
 EL TESTÍCULO El testículo forma parte del aparato reproductor masculino en el que se diferencian tres componentes principales: El testículo y conductos asociados (túbulos rectos, red testicular, conductillos
EL TESTÍCULO El testículo forma parte del aparato reproductor masculino en el que se diferencian tres componentes principales: El testículo y conductos asociados (túbulos rectos, red testicular, conductillos
PERINÉ FEMENINO RECONSTRUCCIÓN POR PLANOS. Membrana perineal
 Membrana perineal El día anterior vimos esta imagen, donde se puede ver la membrana perineal, por dentro de la misma el espacio perineal profundo y por fuera de la misma el espacio perineal superficial.
Membrana perineal El día anterior vimos esta imagen, donde se puede ver la membrana perineal, por dentro de la misma el espacio perineal profundo y por fuera de la misma el espacio perineal superficial.
Tema 8. Los aparatos reproductores A.- Anatomía de los aparatos reproductores masculino y femenino. B.- Fisiología del aparato reproductor masculino.
 Tema 8. Los aparatos reproductores A.- Anatomía de los aparatos reproductores masculino y femenino. B.- Fisiología del aparato reproductor masculino. -La producción de espermatozoides. C.- Fisiología del
Tema 8. Los aparatos reproductores A.- Anatomía de los aparatos reproductores masculino y femenino. B.- Fisiología del aparato reproductor masculino. -La producción de espermatozoides. C.- Fisiología del
UNIDAD 3: FUNCIÓN DE REPRODUCCIÓN.
 UNIDAD 3: FUNCIÓN DE REPRODUCCIÓN. Otra función básica para la supervivencia de la especie es la función de reproducción. La reproducción humana es sexual, lo que quiere decir que: El nuevo individuo se
UNIDAD 3: FUNCIÓN DE REPRODUCCIÓN. Otra función básica para la supervivencia de la especie es la función de reproducción. La reproducción humana es sexual, lo que quiere decir que: El nuevo individuo se
SISTEMA REPRODUCTOR FEMENINO Y MASCULINO MILLER & LEVINE PAGINAS 988-1001
 SISTEMA REPRODUCTOR FEMENINO Y MASCULINO MILLER & LEVINE PAGINAS 988-1001 Desarrollo sexual El sexo de un bebe lo aporta el cromosoma sexual masculino. Hay dos posibilidades espermatozoide X y espermatozoide
SISTEMA REPRODUCTOR FEMENINO Y MASCULINO MILLER & LEVINE PAGINAS 988-1001 Desarrollo sexual El sexo de un bebe lo aporta el cromosoma sexual masculino. Hay dos posibilidades espermatozoide X y espermatozoide
VÍAS ESPERMÁTICAS. PRÓSTATA. GENITALES EXTERNOS MASCULINOS
 64 VÍAS ESPERMÁTICAS. PRÓSTATA. GENITALES EXTERNOS MASCULINOS ESTRUCTURA DEL TEMA: 64.1. Conductos excretores. 64.2. Glándulas anexas. 64.3. Pene. 64.1. CONDUCTOS EXCRETORES TÚBULOS RECTOS Los túbulos
64 VÍAS ESPERMÁTICAS. PRÓSTATA. GENITALES EXTERNOS MASCULINOS ESTRUCTURA DEL TEMA: 64.1. Conductos excretores. 64.2. Glándulas anexas. 64.3. Pene. 64.1. CONDUCTOS EXCRETORES TÚBULOS RECTOS Los túbulos
UNIDAD 6. FUNCIÓN DE REPRODUCCIÓN
 UNIDAD 6. FUNCIÓN DE REPRODUCCIÓN 1. LA FUNCIÓN DE REPRODUCCIÓN 2. LOS CARACTERES SEXUALES 3. EL APARATO REPRODUCTOR MASCULINO 4. EL APARATO REPRODUCTOR FEMENINO 5. LAS CÉLULAS SEXUALES Y LA FECUNDACIÓN
UNIDAD 6. FUNCIÓN DE REPRODUCCIÓN 1. LA FUNCIÓN DE REPRODUCCIÓN 2. LOS CARACTERES SEXUALES 3. EL APARATO REPRODUCTOR MASCULINO 4. EL APARATO REPRODUCTOR FEMENINO 5. LAS CÉLULAS SEXUALES Y LA FECUNDACIÓN
ANATOMÍA Y FISIOLOGÍA DEL APARATO REPRODUCTOR
 ANATOMÍA Y FISIOLOGÍA DEL APARATO REPRODUCTOR La reproducción La reproducción n sexual se produce por la fusión de dos células especiales haploides, llamadas gametos, formadas en las gónadas. Este proceso
ANATOMÍA Y FISIOLOGÍA DEL APARATO REPRODUCTOR La reproducción La reproducción n sexual se produce por la fusión de dos células especiales haploides, llamadas gametos, formadas en las gónadas. Este proceso
Licenciatura en Nutrición Primer año Anatomía Módulo 17
 Fundación H.A. Barceló Facultad de Medicina Licenciatura en Nutrición Primer año Anatomía Módulo 17 1 MODULO 17: SISTEMA REPRODUCTOR OBJETIVOS - Reconocer los órganos principales y secundarios del Sistema
Fundación H.A. Barceló Facultad de Medicina Licenciatura en Nutrición Primer año Anatomía Módulo 17 1 MODULO 17: SISTEMA REPRODUCTOR OBJETIVOS - Reconocer los órganos principales y secundarios del Sistema
REPRODUCCIÓN Y SEXUALIDAD.
 LA DIFERENCIA DE SEXOS. REPRODUCCIÓN Y SEXUALIDAD. Si queremos determinar el sexo de un individuo, la forma más directa de hacerlo, es observando sus órganos sexuales masculinos o femeninos. Éstos representan
LA DIFERENCIA DE SEXOS. REPRODUCCIÓN Y SEXUALIDAD. Si queremos determinar el sexo de un individuo, la forma más directa de hacerlo, es observando sus órganos sexuales masculinos o femeninos. Éstos representan
Biología y Geología 3º ESO
 TEMA 7: LA REPRODUCCIÓN 1/ La reproducción en los seres humanos De este punto debes tener claro: -Lo que significa que la reproducción en los humanos es sexual. -Que para la reproducción es necesario que
TEMA 7: LA REPRODUCCIÓN 1/ La reproducción en los seres humanos De este punto debes tener claro: -Lo que significa que la reproducción en los humanos es sexual. -Que para la reproducción es necesario que
TEMA 3: LA REPRODUCCIÓN HUMANA
 TEMA 3: LA REPRODUCCIÓN HUMANA 1.- La reproducción. 2.- La pubertad y la adolescencia. 3.- Los aparatos reproductores. 3.1.- El aparato reproductor masculino. 3.2.- El aparato reproductor femenino. 4.-
TEMA 3: LA REPRODUCCIÓN HUMANA 1.- La reproducción. 2.- La pubertad y la adolescencia. 3.- Los aparatos reproductores. 3.1.- El aparato reproductor masculino. 3.2.- El aparato reproductor femenino. 4.-
SISTEMA REPRODUCTOR. " El sexo es una trampa de la naturaleza para no extinguirse." - Friedrich Nietzsche
 SISTEMA REPRODUCTOR " El sexo es una trampa de la naturaleza para no extinguirse." - Friedrich Nietzsche DEFINICIONES SEXO. Es el conjunto de características biológicas (anatómicas y fisiológicas) que
SISTEMA REPRODUCTOR " El sexo es una trampa de la naturaleza para no extinguirse." - Friedrich Nietzsche DEFINICIONES SEXO. Es el conjunto de características biológicas (anatómicas y fisiológicas) que
REPRODUCCIÓN HUMANA I
 DESAFÍO N 8 Profesor Mauricio Hernández Fonseca Biología 3 Medio Nombre del Estudiante : Curso : REPRODUCCIÓN HUMANA I TIMBRE GAMETOGÉNESIS 1. Qué es la gametogénesis? 2. Dónde ocurre la gametogénesis?
DESAFÍO N 8 Profesor Mauricio Hernández Fonseca Biología 3 Medio Nombre del Estudiante : Curso : REPRODUCCIÓN HUMANA I TIMBRE GAMETOGÉNESIS 1. Qué es la gametogénesis? 2. Dónde ocurre la gametogénesis?
No hay más que una diferencia entre el Aparato Urinario femenino y masculino: la uretra masculina es algo más larga y es, al mismo tiempo, una vía
 La excreción es la eliminación de los residuos tóxicos que producen las células de nuestro cuerpo. En este sentido, también los pulmones son, al igual que los dos riñones, importantes órganos excretores,
La excreción es la eliminación de los residuos tóxicos que producen las células de nuestro cuerpo. En este sentido, también los pulmones son, al igual que los dos riñones, importantes órganos excretores,
APARATO REPRODUCTOR FEMENINO
 APARATO REPRODUCTOR FEMENINO OVARIOS ÓRGANOS REPRODUCTORES ACCESORIOS: Trompas de Falopio Útero Vagina Vulva (labios mayores, labios menores, clítoris, vestíbulo) Ovarios son glándulas de secreción mixta:
APARATO REPRODUCTOR FEMENINO OVARIOS ÓRGANOS REPRODUCTORES ACCESORIOS: Trompas de Falopio Útero Vagina Vulva (labios mayores, labios menores, clítoris, vestíbulo) Ovarios son glándulas de secreción mixta:
ANATOMÍA HUMANA: Lección 8-A Sistema Genital Masculino
 ANATOMÍA HUMANA: Lección 8-A Sistema Genital Masculino Es el conjunto de órganos cuyo funcionamiento está relacionado con la reproducción sexual, con la sexualidad, con la síntesis de las hormonas sexuales
ANATOMÍA HUMANA: Lección 8-A Sistema Genital Masculino Es el conjunto de órganos cuyo funcionamiento está relacionado con la reproducción sexual, con la sexualidad, con la síntesis de las hormonas sexuales
SEXUALIDAD. Mª José Alemany Ancle EUE La Fe
 SEXUALIDAD Sexualidad son los sentimientos, las sensaciones que tenemos de nosotros mismos como seres sexuados, las maneras que escogemos para expresar estas sensaciones con nosotros mismos o con los demás,
SEXUALIDAD Sexualidad son los sentimientos, las sensaciones que tenemos de nosotros mismos como seres sexuados, las maneras que escogemos para expresar estas sensaciones con nosotros mismos o con los demás,
Anatomía del aparato reproductor masculino bovino
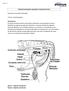 Page 1 of 7 Anatomía del aparato reproductor masculino bovino Rudy Isaac Hernandez Hernandez. Fuente: zoovetesmipasion Introducción Es de gran importancia dentro del proceso reproductivo de la ganadería
Page 1 of 7 Anatomía del aparato reproductor masculino bovino Rudy Isaac Hernandez Hernandez. Fuente: zoovetesmipasion Introducción Es de gran importancia dentro del proceso reproductivo de la ganadería
TEJIDO EPITELIAL CLASIFICACIÓN:
 TEJIDO EPITELIAL CLASIFICACIÓN: De Revestimiento Glandular Clasificación del Tejido Epitelial de Revestimiento Plano SIMPLES Cúbico Cilíndrico Cilíndrico Pseudoestratificdo No Queratinizado ESTRATIFICADOS
TEJIDO EPITELIAL CLASIFICACIÓN: De Revestimiento Glandular Clasificación del Tejido Epitelial de Revestimiento Plano SIMPLES Cúbico Cilíndrico Cilíndrico Pseudoestratificdo No Queratinizado ESTRATIFICADOS
CORRELACIONAR LOS TÉRMINOS DE AMBAS COLUMNAS Y CONTESTAR LAS PREGUNTAS. 1.- Glándula de Cowper A.- Secreta moco alcalino para lubricar el coito
 ESCUELA SUPERIOR POLITÉCNICA DEL LITORAL Curso de Nivelación de carrera 1S 2015 Examen FINAL de Anatomía para Nutrición versión 0 Estudiante: Fecha. Paralelo. CORRELACIONAR LOS TÉRMINOS DE AMBAS COLUMNAS
ESCUELA SUPERIOR POLITÉCNICA DEL LITORAL Curso de Nivelación de carrera 1S 2015 Examen FINAL de Anatomía para Nutrición versión 0 Estudiante: Fecha. Paralelo. CORRELACIONAR LOS TÉRMINOS DE AMBAS COLUMNAS
6.- Cuál es el plano que divide al cuerpo humano en dos partes, una anterior y otra posterior? a) Coronal b) Sagital c) Oblicua d) Transversal
 ESCUELA SUPERIOR POLITÉCNICA DEL LITORAL Curso de Nivelación de carrera 1S 2015 Examen FINAL de Anatomía para Nutrición versión 1 Estudiante: Fecha. Paralelo. 1.- Qué alternativa es correcta? a) El Calcáneo
ESCUELA SUPERIOR POLITÉCNICA DEL LITORAL Curso de Nivelación de carrera 1S 2015 Examen FINAL de Anatomía para Nutrición versión 1 Estudiante: Fecha. Paralelo. 1.- Qué alternativa es correcta? a) El Calcáneo
TESTÍCULO Y NOCIONES DE LA VIA ESPERMÁTICA DRA. ANGELA PEREIRA
 TESTÍCULO Y NOCIONES DE LA VIA ESPERMÁTICA DRA. ANGELA PEREIRA Testículo Son órganos ovoides pares contenidos dentro del escroto fuera de la pared abdominal,suspendidos de los cordones espermáticos y adheridos
TESTÍCULO Y NOCIONES DE LA VIA ESPERMÁTICA DRA. ANGELA PEREIRA Testículo Son órganos ovoides pares contenidos dentro del escroto fuera de la pared abdominal,suspendidos de los cordones espermáticos y adheridos
Testículo Laboratorio no. 22a
 Geneser F. Geneser Histología. 4 ed. Editorial Médica Panamericana; 2014. Capítulo 15 Pg 363-377 El aparato reproductor masculino comprende los Testículos, órganos pares, y el sistema de conductos excretores
Geneser F. Geneser Histología. 4 ed. Editorial Médica Panamericana; 2014. Capítulo 15 Pg 363-377 El aparato reproductor masculino comprende los Testículos, órganos pares, y el sistema de conductos excretores
I UNIDAD: TESTÍCULOS, OVARIOS Y ÚTERO. dra. Ángela Pereira
 I UNIDAD: TESTÍCULOS, OVARIOS Y ÚTERO dra. Ángela Pereira I UNIDAD: TESTÍCULO, OVARIO Y ÚTERO. Resultados de Aprendizaje Cognitivo: Reconoce e identifica la estructura histológica de los ovarios, testículos
I UNIDAD: TESTÍCULOS, OVARIOS Y ÚTERO dra. Ángela Pereira I UNIDAD: TESTÍCULO, OVARIO Y ÚTERO. Resultados de Aprendizaje Cognitivo: Reconoce e identifica la estructura histológica de los ovarios, testículos
TEMA 6. La función de nutrición
 TEMA 6. La función de nutrición 1. El ser humano como animal pluricelular Los seres humanos, al igual que el resto de seres vivos, estamos formados por células. Las personas, al igual que los animales
TEMA 6. La función de nutrición 1. El ser humano como animal pluricelular Los seres humanos, al igual que el resto de seres vivos, estamos formados por células. Las personas, al igual que los animales
Configuración externa del corazón
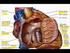 Clase 3 Configuración externa del corazón El corazón es el órgano central del aparato cardiovascular, ya que bombea sangre a todo el organismo. Posee cuatro cavidades: dos aurículas (derecha e izquierda),
Clase 3 Configuración externa del corazón El corazón es el órgano central del aparato cardiovascular, ya que bombea sangre a todo el organismo. Posee cuatro cavidades: dos aurículas (derecha e izquierda),
Aparato genital masculino. U.N.A.J.- Licenciatura en Kinesiología y Fisiatría - Cátedra de Biología Celular, Histología, Embriología y Genética
 Aparato genital masculino Aparato genital masculino: testículos vías espermáticas glándulas sexuales anexas pene Aparato genital masculino: testículos vías espermáticas glándulas sexuales anexas pene
Aparato genital masculino Aparato genital masculino: testículos vías espermáticas glándulas sexuales anexas pene Aparato genital masculino: testículos vías espermáticas glándulas sexuales anexas pene
Aspectos básicos de la sexualidad, sistemas reproductores y control hormonal
 Aspectos básicos de la sexualidad, sistemas reproductores y control hormonal Cuáles son los aspectos de la sexualidad? Cómo se relacionan con las etapas de la vida? Sexualidad Humana Incluye Aspecto Físico
Aspectos básicos de la sexualidad, sistemas reproductores y control hormonal Cuáles son los aspectos de la sexualidad? Cómo se relacionan con las etapas de la vida? Sexualidad Humana Incluye Aspecto Físico
ANATOMÍA Y FISIOLOGÍA
 Curso : 1 Horas Semanales : 3 Horas Anuales : 108 ANATOMÍA Y FISIOLOGÍA generales Interpretar la estructura y el funcionamiento del cuerpo humano Conocer la organización general del cuerpo humano Adquirir
Curso : 1 Horas Semanales : 3 Horas Anuales : 108 ANATOMÍA Y FISIOLOGÍA generales Interpretar la estructura y el funcionamiento del cuerpo humano Conocer la organización general del cuerpo humano Adquirir
ANATOMÍA Y FISIOLOGÍA DEL APARATO REPRODUCTOR
 ANATOMÍA Y FISIOLOGÍA DEL APARATO REPRODUCTOR Aparato reproductor femenino El aparato reproductor femenino: Los ovarios Producen células reproductoras femeninas llamadas óvulos. También segrega hormonas
ANATOMÍA Y FISIOLOGÍA DEL APARATO REPRODUCTOR Aparato reproductor femenino El aparato reproductor femenino: Los ovarios Producen células reproductoras femeninas llamadas óvulos. También segrega hormonas
Aparato Reproductor. Aparato reproductor
 Aparato Reproductor Aparato reproductor Gónadas: Órganos productores de gametos y hormonas Conductos: Reciben y transportan los gametos Glándulas accesorias: Secretan fluidos a los conductos Estructuras
Aparato Reproductor Aparato reproductor Gónadas: Órganos productores de gametos y hormonas Conductos: Reciben y transportan los gametos Glándulas accesorias: Secretan fluidos a los conductos Estructuras
ANATOMIA SEXUAL MASCULINA.
 ANATOMIA SEXUAL MASCULINA. MedicalSex - Sexualidad, Educación Sexual, Disfunciones Sexuales - ANATOMIA SEXUAL MASCULINA El aparato genital masculino se encuentra en su mayor parte, con una disposición
ANATOMIA SEXUAL MASCULINA. MedicalSex - Sexualidad, Educación Sexual, Disfunciones Sexuales - ANATOMIA SEXUAL MASCULINA El aparato genital masculino se encuentra en su mayor parte, con una disposición
Universidad Nacional del Nordeste Facultad de Medicina Cátedra II de Histología y Embriología
 Universidad Nacional del Nordeste Facultad de Medicina Cátedra II de Histología y Embriología ACTIVIDAD N 11 Aparato genital masculino Aparato urinario TESTICULO TESTICULO Los testículos son órganos ovoides
Universidad Nacional del Nordeste Facultad de Medicina Cátedra II de Histología y Embriología ACTIVIDAD N 11 Aparato genital masculino Aparato urinario TESTICULO TESTICULO Los testículos son órganos ovoides
Aparato reproductor. Aparato reproductor
 Aparato reproductor Aparato reproductor Gametos (ovulos y espermatozoides) Producción Almacenamiento Nutrición Transporte Fertilización Fusión de gametos para formar un zigoto Aparato reproductor masculino
Aparato reproductor Aparato reproductor Gametos (ovulos y espermatozoides) Producción Almacenamiento Nutrición Transporte Fertilización Fusión de gametos para formar un zigoto Aparato reproductor masculino
FUNCIÓN DE REPRODUCCIÓN EN EL SER HUMANO
 FUNCIÓN DE REPRODUCCIÓN EN EL SER HUMANO LOS CARACTERES SEXUALES En nuestra especie, como en la mayoría de las especies animales, sólo existe reproducción sexual. Hay dos sexos separados, el femenino,
FUNCIÓN DE REPRODUCCIÓN EN EL SER HUMANO LOS CARACTERES SEXUALES En nuestra especie, como en la mayoría de las especies animales, sólo existe reproducción sexual. Hay dos sexos separados, el femenino,
La reproducción humana. Anatomía y Fisiología
 La reproducción humana Anatomía y Fisiología Anatomía Anatomía Fisiología Formación de los gametos El proceso de formación de los gametos se denomina gametogénesis y tiene lugar en las gónadas. Puede ser:
La reproducción humana Anatomía y Fisiología Anatomía Anatomía Fisiología Formación de los gametos El proceso de formación de los gametos se denomina gametogénesis y tiene lugar en las gónadas. Puede ser:
Fascia prevesical-umbilicoprevesical La vejiga está cubierta por peritoneo y en el varón tiene debajo la próstata. La próstata esta abrazando el
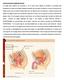 Fascia prevesical-umbilicoprevesical La vejiga está cubierta por peritoneo y en el varón tiene debajo la próstata. La próstata esta abrazando el cuello de la vejiga. Hablamos también de los medios de fijación
Fascia prevesical-umbilicoprevesical La vejiga está cubierta por peritoneo y en el varón tiene debajo la próstata. La próstata esta abrazando el cuello de la vejiga. Hablamos también de los medios de fijación
PLACENTA. Morfogénesis y morfología de la placenta durante la gestación. Unidad feto-placentaria
 PLACENTA Morfogénesis y morfología de la placenta durante la gestación Unidad feto-placentaria Placa corial Vellosidades Placa basal Membranas fetales Cordón umbilical Vasos del cordón umbilical ORIGEN
PLACENTA Morfogénesis y morfología de la placenta durante la gestación Unidad feto-placentaria Placa corial Vellosidades Placa basal Membranas fetales Cordón umbilical Vasos del cordón umbilical ORIGEN
TEMA 3: LA REPRODUCCIÓN HUMANA
 TEMA 3: LA REPRODUCCIÓN HUMANA 1.- La reproducción. 2.- La pubertad y la adolescencia. 3.- Los aparatos reproductores. 3.1.- El aparato reproductor masculino. 3.2.- El aparato reproductor femenino. 4.-
TEMA 3: LA REPRODUCCIÓN HUMANA 1.- La reproducción. 2.- La pubertad y la adolescencia. 3.- Los aparatos reproductores. 3.1.- El aparato reproductor masculino. 3.2.- El aparato reproductor femenino. 4.-
FUNCIÓN DE REPRODUCCIÓN
 FUNCIÓN DE REPRODUCCIÓN La función de reproducción es una característica de los seres vivos. Los seres vivos producen (HACEN) otros seres semejantes (PARECIDOS) a ellos. La reproducción de los seres humanos
FUNCIÓN DE REPRODUCCIÓN La función de reproducción es una característica de los seres vivos. Los seres vivos producen (HACEN) otros seres semejantes (PARECIDOS) a ellos. La reproducción de los seres humanos
Aparato reproductor femenino. El sistema reproductor femenino es quizá. el lugar más sagrado de la especie humana:
 Aparato reproductor femenino El sistema reproductor femenino es quizá el lugar más sagrado de la especie humana: allí se producirá la fecundación y el desarrollo del nuevo ser. El aparato reproductor está
Aparato reproductor femenino El sistema reproductor femenino es quizá el lugar más sagrado de la especie humana: allí se producirá la fecundación y el desarrollo del nuevo ser. El aparato reproductor está
UNIVERSIDAD NACIONAL DE GRAL. SAN MARTÍN ECyT BIOLOGÍA CPU. Biología. La Célula
 UNIVERSIDAD NACIONAL DE GRAL. SAN MARTÍN ECyT BIOLOGÍA CPU Biología La Célula Los seres vivos están formados por células Organismos unicelulares: bacterias, plantas (algas unicelulares), protozoarios (amebas,
UNIVERSIDAD NACIONAL DE GRAL. SAN MARTÍN ECyT BIOLOGÍA CPU Biología La Célula Los seres vivos están formados por células Organismos unicelulares: bacterias, plantas (algas unicelulares), protozoarios (amebas,
BIOLOGíA y GEOLOGíA Versión impresa. Aparatos, sistemas y órganos
 BIOLOGíA y GEOLOGíA Versión impresa Aparatos, sistemas y órganos funciones vitales de los seres vivos Todos los aparatos y sistemas que forman un organismo tienen una determinada función. Estas funciones
BIOLOGíA y GEOLOGíA Versión impresa Aparatos, sistemas y órganos funciones vitales de los seres vivos Todos los aparatos y sistemas que forman un organismo tienen una determinada función. Estas funciones
CÁTEDRA "B" DE CITOLOGÍA, HISTOLOGÍA Y EMBRIOLOGÍA F.C.M. U.N.L.P.
 GENITALES EXTERNOS GENITALES INTERNOS CONDUCTOS GENITALES INTRATESTICULARES PARÉNQUIMA ESTROMA CÁTEDRA "B" DE CITOLOGÍA, HISTOLOGÍA Y EMBRIOLOGÍA F.C.M. U.N.L.P. Autor Responsable: Prof. Marhta VIDAL -
GENITALES EXTERNOS GENITALES INTERNOS CONDUCTOS GENITALES INTRATESTICULARES PARÉNQUIMA ESTROMA CÁTEDRA "B" DE CITOLOGÍA, HISTOLOGÍA Y EMBRIOLOGÍA F.C.M. U.N.L.P. Autor Responsable: Prof. Marhta VIDAL -
Control Hormonal de la Reproducción. Miss Patricia Calderón 7º Año
 Control Hormonal de la Reproducción Miss Patricia Calderón 7º Año Hormonas y Sexualidad Humana Cambios durante la adolescencia Cambios Físicos. Cambios Sicológicos y Sociales. Mecanismo básico de la acción
Control Hormonal de la Reproducción Miss Patricia Calderón 7º Año Hormonas y Sexualidad Humana Cambios durante la adolescencia Cambios Físicos. Cambios Sicológicos y Sociales. Mecanismo básico de la acción
APARATOS REPRODUCTORES FEMENINO Y MASCULINO
 APARATOS REPRODUCTORES FEMENINO Y MASCULINO Aparato Reproductor Femenino Cambios Sexuales Secundarios Desarrollo Femenino Genitales Externos Conjunto de estos órganos se denomina vulva: Se compone de los
APARATOS REPRODUCTORES FEMENINO Y MASCULINO Aparato Reproductor Femenino Cambios Sexuales Secundarios Desarrollo Femenino Genitales Externos Conjunto de estos órganos se denomina vulva: Se compone de los
Tipos de reproducción
 Repaso Tipos de reproducción Sexual: Necesita dos individuos, M y H, que generen los gametos sexuales. Ventaja: permite la variabilidad genética. Desventaja: necesita del evento de encuentro de estos dos
Repaso Tipos de reproducción Sexual: Necesita dos individuos, M y H, que generen los gametos sexuales. Ventaja: permite la variabilidad genética. Desventaja: necesita del evento de encuentro de estos dos
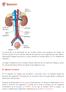
SISTEMA RENAL El aparato urinario o excretor es un conjunto de órganos encargados de mantener la homeostasis del equilibrio ácido-base y del balance
 Sistema excretor SISTEMA RENAL El aparato urinario o excretor es un conjunto de órganos encargados de mantener la homeostasis del equilibrio ácido-base y del balance hidrosalino, extrayendo de la sangre
Sistema excretor SISTEMA RENAL El aparato urinario o excretor es un conjunto de órganos encargados de mantener la homeostasis del equilibrio ácido-base y del balance hidrosalino, extrayendo de la sangre
Fundación H.A. Barceló Facultad de Medicina. Licenciatura en Nutrición Anatomia Primer año Módulo 16
 Fundación H.A. Barceló Facultad de Medicina Licenciatura en Nutrición Anatomia Primer año Módulo 16 1 1 MODULO 16: SISTEMA URINARIO OBJETIVOS - Conocer los órganos que constituyen el Sistema Urinario -
Fundación H.A. Barceló Facultad de Medicina Licenciatura en Nutrición Anatomia Primer año Módulo 16 1 1 MODULO 16: SISTEMA URINARIO OBJETIVOS - Conocer los órganos que constituyen el Sistema Urinario -
Biología y Geología 3º ESO
 1/ Reproducción y sexualidad. Biología y Geología 3º ESO TEMA 8: SEXUALIDAD Y REPRODUCCIÓN a) Para qué sirve la función de reproducción? b) Características de la reproducción sexual. c) Diferencias entre
1/ Reproducción y sexualidad. Biología y Geología 3º ESO TEMA 8: SEXUALIDAD Y REPRODUCCIÓN a) Para qué sirve la función de reproducción? b) Características de la reproducción sexual. c) Diferencias entre
Salud y Fisiología Humanas II
 Salud y Fisiología Humanas II 1ª Parte: Reproducción Tema 3 de Biología NS Diploma BI Curso 2012-2014 Reproducción La reproducción consiste en la obtención de descendientes para la perpetuación de la especie.
Salud y Fisiología Humanas II 1ª Parte: Reproducción Tema 3 de Biología NS Diploma BI Curso 2012-2014 Reproducción La reproducción consiste en la obtención de descendientes para la perpetuación de la especie.
Continuación del pene
 Continuación del pene Si se cogen las dos tuberosidades isquiáticas, por un lado y por el otro el extremo anterior (sínfisis del pubis) y posterior (coxis) del periné, se pueden formar dos triángulos uniendo
Continuación del pene Si se cogen las dos tuberosidades isquiáticas, por un lado y por el otro el extremo anterior (sínfisis del pubis) y posterior (coxis) del periné, se pueden formar dos triángulos uniendo
CLÍNICA DE UROLOGÍA Glosario
 CLÍNICA DE UROLOGÍA Glosario 1. Biopsia de la vesícula seminal Extracción de líquido o tejido de las vesículas seminales por medio de una aguja para examinarlos bajo un microscopio. Las vesículas seminales
CLÍNICA DE UROLOGÍA Glosario 1. Biopsia de la vesícula seminal Extracción de líquido o tejido de las vesículas seminales por medio de una aguja para examinarlos bajo un microscopio. Las vesículas seminales
Conocimiento del Medio Natural, Social y Cultural UNIDAD 6. Función de reproducción FICHA 6.1
 UNIDAD 6. Función de reproducción FICHA 6.1 1. Relaciona con flechas los términos de ambas columnas: Reproducción sexual Reproducción asexual Los descendientes son idénticos a los progenitores Participan
UNIDAD 6. Función de reproducción FICHA 6.1 1. Relaciona con flechas los términos de ambas columnas: Reproducción sexual Reproducción asexual Los descendientes son idénticos a los progenitores Participan
Estructura General de los Tejidos Epiteliales
 Los tejidos epiteliales En los tejidos epiteliales, las células están estrechamente unidas entre sí formando láminas. La matriz extracelular es escasa y se ubica por debajo de las células epiteliales (Figura
Los tejidos epiteliales En los tejidos epiteliales, las células están estrechamente unidas entre sí formando láminas. La matriz extracelular es escasa y se ubica por debajo de las células epiteliales (Figura
I. GONADAS CÁTEDRA "B" DE CITOLOGÍA, HISTOLOGÍA Y EMBRIOLOGÍA F.C.M. U.N.L.P. 1. GÓNADAS. 2. CONDUCTOS GENITALES. 3. GENITALES EXTERNOS.
 Autor Responsable: Prof. Marhta VIDAL- Diseño y Edición Pablo DEGREGORI 1. GÓNADAS. 2. CONDUCTOS GENITALES. 3. GENITALES EXTERNOS. I. GONADAS El sexo genético o cromosómico queda determinado en el momento
Autor Responsable: Prof. Marhta VIDAL- Diseño y Edición Pablo DEGREGORI 1. GÓNADAS. 2. CONDUCTOS GENITALES. 3. GENITALES EXTERNOS. I. GONADAS El sexo genético o cromosómico queda determinado en el momento
INTRODUCCIÓN BLOQUE I: LAS FUNCIONES DE LOS SERES VIVOS
 Introducción bloque 1: Las funciones de los seres vivos página 1 INTRODUCCIÓN BLOQUE I: LAS FUNCIONES DE LOS SERES VIVOS I. QUÉ ES UN SER VIVO? Las características que comparten los seres vivos y que los
Introducción bloque 1: Las funciones de los seres vivos página 1 INTRODUCCIÓN BLOQUE I: LAS FUNCIONES DE LOS SERES VIVOS I. QUÉ ES UN SER VIVO? Las características que comparten los seres vivos y que los
TEMA 1: LA ORGANIZACIÓN DEL CUERPO HUMANO
 TEMA 1: LA ORGANIZACIÓN DEL CUERPO HUMANO 1.- Variedad de células. 2.- La estructura de las células humanas. 2.1.- Estructuras comunes a las células eucariotas. 2.2.- Orgánulos celulares. 3.- Asociación
TEMA 1: LA ORGANIZACIÓN DEL CUERPO HUMANO 1.- Variedad de células. 2.- La estructura de las células humanas. 2.1.- Estructuras comunes a las células eucariotas. 2.2.- Orgánulos celulares. 3.- Asociación
Caracteres sexuales secundarios
 La pubertad es un evento biológico del ser humano, es un acontecimiento universal, es decir todos los que llegamos a la edad adulta pasamos por ese periodo de cambios biológicos que señalan el fin de la
La pubertad es un evento biológico del ser humano, es un acontecimiento universal, es decir todos los que llegamos a la edad adulta pasamos por ese periodo de cambios biológicos que señalan el fin de la
Anatomía II. MV, Mag Jorge M. Galotta Profesor Adjunto Regular
 Anatomía II 2009 MV, Mag Jorge M. Galotta Profesor Adjunto Regular E-mail: profegalotta@gmail.com ANATOMÍA DEL APARATO REPRODUCTOR DEL MACHO Concepto de urogenital Los aparatos urinario y genital (reproductor)
Anatomía II 2009 MV, Mag Jorge M. Galotta Profesor Adjunto Regular E-mail: profegalotta@gmail.com ANATOMÍA DEL APARATO REPRODUCTOR DEL MACHO Concepto de urogenital Los aparatos urinario y genital (reproductor)
Concepto = proceso biológico que permite la creación de nuevos organismos. 2 progenitores Fecundación (fusión de gametos)
 1. La reproducción Concepto = proceso biológico que permite la creación de nuevos organismos Tipos 1. Asexual 1 progenitor división celular externa exterior órgano 2. Sexual 2 progenitores Fecundación
1. La reproducción Concepto = proceso biológico que permite la creación de nuevos organismos Tipos 1. Asexual 1 progenitor división celular externa exterior órgano 2. Sexual 2 progenitores Fecundación
APARATOS Y SITEMAS. Sistema circulatorio
 APARATOS Y SITEMAS Sistema circulatorio El cuerpo humano esta recorrido por una serie de conductos que forman una maravillosa red, por la cual circulan la sangre y la linfa. Los conductos por los cuales
APARATOS Y SITEMAS Sistema circulatorio El cuerpo humano esta recorrido por una serie de conductos que forman una maravillosa red, por la cual circulan la sangre y la linfa. Los conductos por los cuales
MARCELO GHEZZI ALEJANDRA CASTRO MARIA TERESA DOMÍNGUEZ SERGIO ISLAS MARIANO CARRICA ILLIA 17/08/2011
 Departamento de Ciencias Biológicas Área ANATOMIA II AREA DE ANATOMIA DE LOS ANIMALES DOMESTICOS MARCELO GHEZZI ALEJANDRA CASTRO MARIA TERESA DOMÍNGUEZ SERGIO ISLAS MARIANO CARRICA ILLIA 17/08/2011 Son
Departamento de Ciencias Biológicas Área ANATOMIA II AREA DE ANATOMIA DE LOS ANIMALES DOMESTICOS MARCELO GHEZZI ALEJANDRA CASTRO MARIA TERESA DOMÍNGUEZ SERGIO ISLAS MARIANO CARRICA ILLIA 17/08/2011 Son
Una de las regiones parietales de la pelvis esta dada por el Periné, que tiene forma romboidal, los puntos referenciales para trazarlos son:
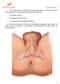 Una de las regiones parietales de la pelvis esta dada por el Periné, que tiene forma romboidal, los puntos referenciales para trazarlos son: - Por delante el pubis. - Por detrás la punta del coxis. - A
Una de las regiones parietales de la pelvis esta dada por el Periné, que tiene forma romboidal, los puntos referenciales para trazarlos son: - Por delante el pubis. - Por detrás la punta del coxis. - A
TRABAJO PRÁCTICO Nº 9.
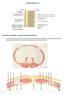 TRABAJO PRÁCTICO Nº 9. MUSCULOS DEL ABDOMEN CONCEPTO DE PARED ABDOMINAL. 1. En este corte transversal de los músculos de la pared abdominal, identifique todos los planos musculares, además deberá reconocer
TRABAJO PRÁCTICO Nº 9. MUSCULOS DEL ABDOMEN CONCEPTO DE PARED ABDOMINAL. 1. En este corte transversal de los músculos de la pared abdominal, identifique todos los planos musculares, además deberá reconocer
PLANIMETRIA ANATOMICA
 ÍNDICE PLANIMETRIA ANATOMICA 1 Introducción al estudio de la anatomía 1 Anatomía 1 3 Los planos 4 Los ejes 4 Términos de orientación 6 Referencias 8 PLANIMETRIA ANATOMICA INTRODUCCION AL ESTUDIO DE LA
ÍNDICE PLANIMETRIA ANATOMICA 1 Introducción al estudio de la anatomía 1 Anatomía 1 3 Los planos 4 Los ejes 4 Términos de orientación 6 Referencias 8 PLANIMETRIA ANATOMICA INTRODUCCION AL ESTUDIO DE LA
ESTUDIO COMPARADO DE ÓRGANOS AISLADOS: RIÑONES, APARATOS GENITALES DE MACHOS Y HEMBRAS RIÑÓN
 ESTUDIO COMPARADO DE ÓRGANOS AISLADOS: RIÑONES, APARATOS GENITALES DE MACHOS Y HEMBRAS RIÑÓN Descripción del aparato urinario. Localización de los riñones: región lumbar anterior, el derecho es algo más
ESTUDIO COMPARADO DE ÓRGANOS AISLADOS: RIÑONES, APARATOS GENITALES DE MACHOS Y HEMBRAS RIÑÓN Descripción del aparato urinario. Localización de los riñones: región lumbar anterior, el derecho es algo más
Maestría en Educación
 Maestría en Educación ASIGNATURA: MULTIMEDIA EDUCATIVA Docente: M.C José Antonio Rosales Barrales Alumno: DAVID AGUILERA REYES Correo electrónico 00119248@red.unid.mx. TRABAJO: EL SISTEMA GLANDULAR Cuatrimestre:
Maestría en Educación ASIGNATURA: MULTIMEDIA EDUCATIVA Docente: M.C José Antonio Rosales Barrales Alumno: DAVID AGUILERA REYES Correo electrónico 00119248@red.unid.mx. TRABAJO: EL SISTEMA GLANDULAR Cuatrimestre:
TEMA 10. APARATO GENITAL MASCULINO
 TEMA 10. APARATO GENITAL MASCULINO 1. Generalidades 2. Citoarquitectura ap. genital masculino: - Testículo - Vías espermáticas - Próstata - Pene 4. Correlaciones clínicas 5. Ingeniería Tisular GENERALIDADES
TEMA 10. APARATO GENITAL MASCULINO 1. Generalidades 2. Citoarquitectura ap. genital masculino: - Testículo - Vías espermáticas - Próstata - Pene 4. Correlaciones clínicas 5. Ingeniería Tisular GENERALIDADES
Miss Marcela Saavedra A.
 Miss Marcela Saavedra A. Reconocer las estructuras constituyentes de los aparatos reproductores femenino y masculino. Comprender la regulación hormonal en hombre y mujeres y explicar el ciclo reproductivo
Miss Marcela Saavedra A. Reconocer las estructuras constituyentes de los aparatos reproductores femenino y masculino. Comprender la regulación hormonal en hombre y mujeres y explicar el ciclo reproductivo
Aparato genital masculino. Adriana L. García Prof. Adjunto Cátedra de Citología, Histología a y Embriología A
 Aparato genital masculino Adriana L. García Prof. Adjunto Cátedra de Citología, Histología a y Embriología A Órganos reproductores masculinos Estructura histológica de los testículos Esquema Sección sagital
Aparato genital masculino Adriana L. García Prof. Adjunto Cátedra de Citología, Histología a y Embriología A Órganos reproductores masculinos Estructura histológica de los testículos Esquema Sección sagital
TEMA 7. LA REPRODUCCIÓN Y EL DESARROLLO DEL SER HUMANO
 TEMA 7. LA REPRODUCCIÓN Y EL DESARROLLO DEL SER HUMANO LA REPRODUCCIÓN HUMANA El ser humano tiene reproducción sexual, con las siguientes características: Intervienen dos organismos unisexuales que presentan
TEMA 7. LA REPRODUCCIÓN Y EL DESARROLLO DEL SER HUMANO LA REPRODUCCIÓN HUMANA El ser humano tiene reproducción sexual, con las siguientes características: Intervienen dos organismos unisexuales que presentan
APARATO GENITAL FEMENINO. Ariel D. Quiroga Área Morfología Bioquímica y Farmacia 2015
 APARATO GENITAL FEMENINO Ariel D. Quiroga Área Morfología Bioquímica y Farmacia 2015 APARATO REPRODUCTOR FEMENINO Ovarios GENITALES INTERNOS Oviductos o Trompas de Falopio Utero Vagina Monte de Venus GENITALES
APARATO GENITAL FEMENINO Ariel D. Quiroga Área Morfología Bioquímica y Farmacia 2015 APARATO REPRODUCTOR FEMENINO Ovarios GENITALES INTERNOS Oviductos o Trompas de Falopio Utero Vagina Monte de Venus GENITALES
ANATOMÍA Y FISIOLOGÍA DEL SISTEMA REPRODUCTOR FEMENINO.
 ANATOMÍA Y FISIOLOGÍA DEL SISTEMA REPRODUCTOR FEMENINO. INTRODUCCIÓN Órganos genitales internos. -monte de Venus -labio mayores. -labios menores. -vestíbulo de la vagina. -clítoris. -bulbos del vestíbulo.
ANATOMÍA Y FISIOLOGÍA DEL SISTEMA REPRODUCTOR FEMENINO. INTRODUCCIÓN Órganos genitales internos. -monte de Venus -labio mayores. -labios menores. -vestíbulo de la vagina. -clítoris. -bulbos del vestíbulo.
Fisiologa Humana TP Nro. 6 Aparato digestivo I Tubo digestivo
 Fisiologa Humana TP Nro. 6 Aparato digestivo I Tubo digestivo Introducción El aparato digestivo es el encargado de asimilar moléculas y energía desde el entorno hacia el organismo. Este proceso se realiza
Fisiologa Humana TP Nro. 6 Aparato digestivo I Tubo digestivo Introducción El aparato digestivo es el encargado de asimilar moléculas y energía desde el entorno hacia el organismo. Este proceso se realiza
Una pubertad que madruga
 El País. 15 de noviembre de 2013. E1 Una pubertad que madruga Cambios en los genitales, la piel y la voz pueden llegar antes de los 10 años Qué hacer? Crecer hacia la madurez. Estar listo para la reproducción.
El País. 15 de noviembre de 2013. E1 Una pubertad que madruga Cambios en los genitales, la piel y la voz pueden llegar antes de los 10 años Qué hacer? Crecer hacia la madurez. Estar listo para la reproducción.
Sistema Urinario. Sistema Genito Urinario Klgo. Francisco Cerda L. Sistema Urinario. Sistema Renal
 Sistema Genito Urinario Klgo. Francisco Cerda L. Conjunto de Órganos encargados de la eliminación de Orina Se compone de: 2 Riñones Secretan y Producen Orina Vías Excretoras 2 Uréteres 1 Vejiga Urinaria
Sistema Genito Urinario Klgo. Francisco Cerda L. Conjunto de Órganos encargados de la eliminación de Orina Se compone de: 2 Riñones Secretan y Producen Orina Vías Excretoras 2 Uréteres 1 Vejiga Urinaria
SISTEMA REPRODUCTOR MASCULINO. Julio César Morales Cordero
 SISTEMA REPRODUCTOR MASCULINO Julio César Morales Cordero SISTEMA REPRODUCTOR MASCULINO Constituido por dos testículos suspendidos en el escroto. Un sistema intratesticular y extratesticular de conductos
SISTEMA REPRODUCTOR MASCULINO Julio César Morales Cordero SISTEMA REPRODUCTOR MASCULINO Constituido por dos testículos suspendidos en el escroto. Un sistema intratesticular y extratesticular de conductos
ORGANIZACIÓN GENERAL DEL CUERPO HUMANO NIVELES DE ORGANIZACIÓN
 ORGANIZACIÓN GENERAL DEL CUERPO HUMANO: NIVELES DE ORGANIZACIÓN ORGANIZACIÓN GENERAL DEL CUERPO HUMANO Los niveles de organización son: químico, celular, histológico, orgánico, sistémico y el del organismo
ORGANIZACIÓN GENERAL DEL CUERPO HUMANO: NIVELES DE ORGANIZACIÓN ORGANIZACIÓN GENERAL DEL CUERPO HUMANO Los niveles de organización son: químico, celular, histológico, orgánico, sistémico y el del organismo
TEST SOBRE EL APARATO REPRODUCTOR FEMENINO
 TESTS TEST SOBRE EL APARATO REPRODUCTOR FEMENINO 1. Cómo se llama el órgano que acoge el embrión hasta el momento del parto? 2. Cómo se llama el órgano que recibe el pene durante el coito? 3. Cómo se llama
TESTS TEST SOBRE EL APARATO REPRODUCTOR FEMENINO 1. Cómo se llama el órgano que acoge el embrión hasta el momento del parto? 2. Cómo se llama el órgano que recibe el pene durante el coito? 3. Cómo se llama
ABDOMEN Anatomía Humana 1 3.- PROYECCIONES ABDOMINALES (contenido) ANATOMIA HUMANA Dr. Edgar A.
 ANATOMIA HUMANA 3.- PROYECCIONES ABDOMINALES (contenido) Medico 1.- LIMITES Superior: Diafragma se extiende alcanzando en el lado derecho la línea mamaria, cerca al borde superior de la 5ta costilla. En
ANATOMIA HUMANA 3.- PROYECCIONES ABDOMINALES (contenido) Medico 1.- LIMITES Superior: Diafragma se extiende alcanzando en el lado derecho la línea mamaria, cerca al borde superior de la 5ta costilla. En
LA NUTRICIÓN: OBTENCIÓN Y USO DE MATERIA Y ENERGÍA POR LOS SERES VIVOS
 LA NUTRICIÓN: OBTENCIÓN Y USO DE MATERIA Y ENERGÍA POR LOS SERES VIVOS Todos los seres vivos necesitan nutrientes para mantener sus funciones vitales y por lo tanto mantenerse con vida. Las células tienen
LA NUTRICIÓN: OBTENCIÓN Y USO DE MATERIA Y ENERGÍA POR LOS SERES VIVOS Todos los seres vivos necesitan nutrientes para mantener sus funciones vitales y por lo tanto mantenerse con vida. Las células tienen
APARATOS IMPLICADOS EN LA NUTRICIÓN
 Aparato Digestivo Aparato Respiratorio Tema 3 APARATOS IMPLICADOS EN LA NUTRICIÓN Tema 4 Aparato Circulatorio Aparato Excretor TEMA 4: APARATO CIRCULATORIO - EL MEDIO INTERNO - Es el conjunto de líquidos
Aparato Digestivo Aparato Respiratorio Tema 3 APARATOS IMPLICADOS EN LA NUTRICIÓN Tema 4 Aparato Circulatorio Aparato Excretor TEMA 4: APARATO CIRCULATORIO - EL MEDIO INTERNO - Es el conjunto de líquidos
TROMPA DE FALOPIO. ÚTERO. CICLO ENDOMETRIAL
 66 TROMPA DE FALOPIO. ÚTERO. CICLO ENDOMETRIAL ESTRUCTURA DEL TEMA: 66.1. Trompas de Falopio. 66.2. Útero. 66.3. Ciclo endometrial. 66.1. TROMPAS DE FALOPIO Son unos tubos musculares que miden unos 10-12
66 TROMPA DE FALOPIO. ÚTERO. CICLO ENDOMETRIAL ESTRUCTURA DEL TEMA: 66.1. Trompas de Falopio. 66.2. Útero. 66.3. Ciclo endometrial. 66.1. TROMPAS DE FALOPIO Son unos tubos musculares que miden unos 10-12
Anélidos 1. Clase Poliquetos
 Anélidos 1 FILO ANÉLIDOS Son los gusanos anillados, pues su cuerpo está formado por una serie de anillos o metámeros de anatomía muy parecida, los órganos se repiten Podemos definir a los anélidos como
Anélidos 1 FILO ANÉLIDOS Son los gusanos anillados, pues su cuerpo está formado por una serie de anillos o metámeros de anatomía muy parecida, los órganos se repiten Podemos definir a los anélidos como
CONFORMADO POR: Dos elementos en común: APARATO URINARIO APARATO GENITAL. Mesodermo intermedio La cloaca: desembocadura común.
 APARATO UROGENITAL APARATO UROGENITAL CONFORMADO POR: APARATO URINARIO APARATO GENITAL Dos elementos en común: Mesodermo intermedio La cloaca: desembocadura común. Tres sistemas: Pronefros Mesonefros Metanefros
APARATO UROGENITAL APARATO UROGENITAL CONFORMADO POR: APARATO URINARIO APARATO GENITAL Dos elementos en común: Mesodermo intermedio La cloaca: desembocadura común. Tres sistemas: Pronefros Mesonefros Metanefros
APARATO REPRODUCTOR MASCULINO
 APARATO REPRODUCTOR MASCULINO http://docentes.educacion.navarra.es/ralvare2/ El aparato reproductor masculino consta de varios órganos: Los testículos o gónadas: se hallan situados dentro de una bolsa
APARATO REPRODUCTOR MASCULINO http://docentes.educacion.navarra.es/ralvare2/ El aparato reproductor masculino consta de varios órganos: Los testículos o gónadas: se hallan situados dentro de una bolsa
EL APARATO EXCRETOR EN QUÉ CONSISTE LA EXCRECIÓN?
 EL APARATO EXCRETOR EN QUÉ CONSISTE LA EXCRECIÓN? La excreción es el proceso mediante el cual el organismo elimina las sustancias de desecho procedentes de las reacciones químicas celulares. La acumulación
EL APARATO EXCRETOR EN QUÉ CONSISTE LA EXCRECIÓN? La excreción es el proceso mediante el cual el organismo elimina las sustancias de desecho procedentes de las reacciones químicas celulares. La acumulación
SESIÓN 4 UNIDAD: TEJIDO EPITELIAL GLANDULAR EXOCRINO Y ENDOCRINO
 SESIÓN 4 UNIDAD: TEJIDO EPITELIAL GLANDULAR EXOCRINO Y ENDOCRINO I.- OBJETIVOS DE LA SESIÓN: Al término de la sesión, los alumnos deberán ser capaces de: Definir el concepto de tejido epitelial glandular,
SESIÓN 4 UNIDAD: TEJIDO EPITELIAL GLANDULAR EXOCRINO Y ENDOCRINO I.- OBJETIVOS DE LA SESIÓN: Al término de la sesión, los alumnos deberán ser capaces de: Definir el concepto de tejido epitelial glandular,
