APARATO DIGESTIVO INFRADIAFRAGMÁTICO
|
|
|
- Tomás Cabrera Castilla
- hace 6 años
- Vistas:
Transcripción
1 APARATO DIGESTIVO INFRADIAFRAGMÁTICO CAVIDADES ABDOMINAL Y PÉLVICA Estas dos cavidades se continúan en el estrecho de la pelvis verdadera. En la posición erecta, el plano del límite pélvico forma un ángulo poco menos de la mitad de un ángulo recto, como en el plano horizontal, pero existe una variación considerable. Las paredes de la cavidad abdominopélvica y la mayoría de las vísceras intraabdominales están cubiertas de una membrana serosa, el peritoneo. 1
2 La extensión vertical de la cavidad es más grande de lo que aparenta en el examen externo, siempre que la cúspide del diafragma en forma de cúpula esté situada a alguna distancia sobre el borde costal y el límite inferior de la cavidad, ésta está oculta por la inserción pélvica de los músculos de los miembros inferiores. Además la columna vertebral en la línea media posterior, el borde costal y la parte superior de los huesos iliacos a los lados; las paredes de la cavidad abdominal están compuestas principalmente por músculos. La capacidad de la cavidad abdominopélvica varía de acuerdo con el tamaño de las vísceras, por ejemplo, el útero ocupado por el embarazo, por el alargamiento de la pared abdominal anterior y por el movimiento del diafragma. El contorno del abdomen varía según el tipo físico del individuo, el desarrollo muscular, la nutrición del sujeto, y también en relación al sexo y edad. En un individuo con tipo brevilíneo la región lumbar es corta, las costillas están más horizontales, y el ángulo infraesternal (costoxifoideo) es ancho. En el tipo longilíneo la región lumbar es larga, las costillas están oblicuas, y en ángulo infraesternal es angosto. La cavidad abdominal es por lo tanto larga, angosta y poco profunda. En un corte vertical a nivel del plano medio sagital la cavidad abdominal aparece aplanada de adelante hacia atrás. En los planos derecho e izquierdo (esto es, a la mitad ente la espina íliaca anterosuperior y la sínfisis púbica) se presenta en forma ovoide. En la sección transversal la cavidad en su parte superior tiene la forma de riñón, debido a la línea media de proyección de la columna vertebral. En la parte inferior de la cavidad abdominal existe una disminución en su diámetro anteroposterior, debido a la curvatura anterior de las vértebras lumbares, y al incremento en volumen de los músculos psoas e íliaco. La cavidad pélvica es un divertículo, dirigido abajo de la cavidad abdominal. Su diámetro transversal es mucho menor que el de la cavidad abdominal debido a la menor anchura de la pelvis verdadera. Puesto que la cavidad pélvica está limitada más o menos por paredes laterales rígidas, no es posible cambiar su forma fácilmente. Puede apreciarse que las estructuras que se alojan en la depresión profunda de la parte superior del abdomen no son realmente accesibles a la exploración física, mientras que las estructuras situadas a niveles inferiores (en la fosa iliaca) pueden ser más fácilmente exploradas. La próstata puede ser palpada a través del recto; en la mujer el útero puede palparse también a través del recto o la vagina. Aspecto de las vísceras En el sujeto vivo las vísceras son blandas, plásticas y elásticas, y en sus superficies envueltas por peritoneo, son lisas y brillantes. Muchos de los bordes e impresiones presentes en las vísceras embalsamadas desaparecen. Las vísceras alteran sus posiciones conforme a los cambios de postura, durante los movimientos respiratorios y como resultado de sus actividades fisiológicas. En el sujeto embalsamado las vísceras son duras, sin elasticidad y rígidas. REGIONES DEL ABDOMEN La descripción de la posición de las vísceras abdominales, en relación a la superficie anterior del cuerpo, se facilita mediante la división del abdomen en un número de zonas o regiones usando líneas o planos verticales y horizontales. El método más simple de división es usando una línea 2
3 vertical y otra horizontal a través del ombligo, formando cuatro cuadrantes: cuadrantes derecho e izquierdo superiores, y cuadrantes derecho e izquierdo inferiores. Comúnmente en la práctica clínica, el abdomen se divide en nueve regiones utilizando dos líneas verticales y dos horizontales. Las líneas verticales son conocidas como los planos laterales, plano derecho y plano izquierdo; éstos son trazados a través de los puntos medios de las clavículas y pasan a través de los puntos medios entre las espinas iliacas anterosuperiores y la sínfisis púbica. También se utiliza el plano transpilórico o subcostal para definir la línea horizontal superior; la línea inferior horizontal corresponde al plano transtubercular. El plano transpilórico se encuentra a nivel de la parte inferior del cuerpo de la 1ª vértebra lumbar, y se marca en la superficie del cuerpo mediante el trazo de una línea transversal en la parte media entre la escotadura yugular y el borde superior de la sínfisis púbica. Esta línea está ligeramente debajo de la apófisis xifoides, misma que se utiliza como referencia para la localización de este nivel. El plano subcostal conecta a la parte más baja de los márgenes costales con ambos lados, y varía de 2 a 5 cm más bajo que el plano transpilórico. El plano subcostal se encuentra a nivel del 10º cartílago costal y el cuerpo de la 3ª vértebra lumbar. El plano transtubercular está trazado entre los tubérculos de las crestas iliacas (situadas aproximadamente 5 cm atrás de las espinas iliacas anterosuperiores), y a nivel de la parte superior del cuerpo de la 5ª vértebra lumbar. Utilizando los dos planos verticales, y a cualquiera de los dos planos transpilórico o subcostal, el abdomen queda dividido en nueve regiones. Las regiones centrales son de arriba abajo, la epigástrica, regiones umbilical y púbica (o hipogástrica), y las tres regiones laterales en cada lado que son la hipocondrial derecha e izquierda, región lateral (lumbar) y región inguinal (iliaca). Las regiones inguinales son a menudo conocidas como fosas iliacas. Utilizando el plano subcostal, las 3
4 regiones lateral y umbilical son más pequeñas respectivamente, y las regiones hipocondrial y epigástrica son más grandes, que cuando el plano transpilórico es usado. DISPOSICIÓN DEL TRACTO DIGESTIVO DENTRO DE LAS CAVIDADES ABDOMINAL Y PÉLVICA. El hígado ocupa el cuadrante superior derecho de la cavidad peritoneal y se extiende a través de la línea media dentro del cuadrante superior izquierdo. Anteriormente, el hígado está cubierto por la pared torácica excepto en la línea media del ángulo infraesternal. La vesícula biliar, que yace en contacto con la superficie visceral del hígado, normalmente se extiende más allá del borde agudo inferior a nivel de la punta del 9º cartílago costal derecho. La superficie superior convexa del hígado está amoldada a la concavidad de la superficie inferior del diafragma. Un pliegue de doble capa de peritoneo, el ligamento falciforme, conecta la superficie anterosuperior del hígado con la superficie inferior del diafragma y la cara posterior de la pared abdominal anterior hasta la altura del ombligo. Dentro del borde libre del ligamento falciforme existe un cordón fibroso, el ligamento teres (el residuo obliterado de la vena umbilical izquierda). La mayor parte del estómago yace detrás del borde costal izquierdo y la superficie visceral del lóbulo izquierdo del hígado. La porción pilórica más distal y tubular, se encuentra sin embargo, debajo de este nivel y continúa con el píloro hacia el duodeno (cuando el sujeto se encuentra en posición horizontal), aproximadamente 2.5 cm a la derecha de la línea media a nivel del a 1ª vértebra lumbar (es decir, en el plano traspilórico mismo que pasa proyectándose sobre la pared abdominal anterior en un punto medio entre el borde superior del manubrio esternal y el borde superior de la sínfisis púbica). El borde derecho o curvatura menor del estómago, está adherido al hígado por un pliegue de dos capas llamado el omento u omentum menor. La parte superior del borde izquierdo o curvatura mayor del estómago está unida al bazo por el ligamento gastroesplénico, mientras el resto de la gran curvatura o curvatura mayor está unido al omento u omentum mayor (un pliegue de doble capa de peritoneo). Este omento, que contiene una cantidad considerable de grasa, se extiende sobre las flexuosidades del intestino delgado a una distancia variable. La cavidad menor o saco menor está situada detrás del estómago. Esta se comunica con la cavidad mayor o saco mayor por el foramen epiploico (de Winslow), que se encuentra detrás del borde libre derecho del omento menor. El duodeno es el nombre dado a los primeros 25 cm del intestino delgado; éste se encuentra con la forma del la letra C, dando casi una vuelta completa o círculo, y continúa con el yeyuno a nivel de la flexura duodenoyeyunal. La cabeza del páncreas reposa en la concavidad de la curva duodenal. Desde la cabeza, la masa principal del páncreas pasa hacia la izquierda, por detrás del estómago. El yeyuno forma aproximadamente las 2/5 partes superiores de la porción intraperitoneal del intestino delgado, y el íleon las 3/5 partes inferiores. Por lo tanto no existe límite definido entre las dos partes. El yeyuno e íleon están enrollados y ocupan la parte inferior de la cavidad abdominopélvica y están suspendidos de la pared posterior del abdomen por un piegue doble de peritoneo, el mesenterio. El íleon se junta al intestino grueso en la unión ileocecal, en el cuadrante inferior derecho del abdomen. 4
5 El colon ascendente principia en el lado derecho de la cavidad abdominal y se extiende desde el ciego hasta el lóbulo derecho del hígado, en donde se continúa con el colon transverso hacia el ángulo cólico derecho o flexura hepática. El colon transverso pasa a través de la cavidad abdominal hacia la flexura cólica izquierda o flexura esplénica, en donde se continua hacia abajo con el colon descendente. El colon transverso esta unido a la pared abdominal posterior por el mesocolon transverso. El colon descendente pasa hacia abajo por el lado izquierdo de la cavidad abdominal viniendo a formar el colon sigmoides hasta el borde de la pelvis. En la pelvis verdadera el colon sigmoides se continúa con el recto mismo que se estrecha para formar el canal anal después a nivel del diafragma pélvico. Factores que modifican la posición y forma de las vísceras Muchas de las vísceras abdominales en el sujeto vivo se mueven libremente unas sobre otras. Los siguientes factores son responsables de las variaciones en su forma posición y orientación. 5
6 Tipo del Individuo. Dos contrastantes tipos de individuos antes mencionados son reconocidos: a)el delgado (leptosomático), individuo con una larga y estrecha cavidad abdominal, en el cual las vísceras reposan a niveles más bajos en relación con la columna vertebral que en el individuo b)fornido (hiperesténico), en el cual la cavidad abdominal es más corta y ancha. Posición del Cuerpo. En el individuo asumiendo la posición erecta desde la posición de decúbito supino; la mayoría de las vísceras descienden hacia un nivel bajo. Movimientos Respiratorios. Una profunda inspiración desplaza a las vísceras de la parte superior de la cavidad abdominal hacia abajo. El grado de desplazamiento depende de que la respiración se efectúe predominantemente de tipo costo diafragmático. Durante la respiración costal el desplazamiento es ligero, pero en la respiración diafragmática puede ser considerable. Tonicidad de la Pared abdominal. Una disminución de los tonos de la pared abdominal causa una protrusión de su parte inferior provocando que el estómago, intestino delgado y colon transverso caigan a un nivel más bajo una habitual retracción de la parte inferior de la pared abdominal en posición erecta eleva las vísceras a un nivel superior en la cavidad abdominal. Por otro lado una posición de reposo, con relajamiento de la pared abdominal, permite que las vísceras desciendan a un nivel inferior o más bajo. La ansiedad puede afectar al tono de la pared abdominal hasta el punto en que la posición de las vísceras abdominales sea en la parte superior del abdomen. Grado de Plenitud o Distención de las Vísceras. Las variaciones en la cantidad del contenido tienen influencia sobre los órganos huecos. Presión Reciproca de las Vísceras Adyacentes. La distensión de una víscera puede alterar la posición de órganos adyacentes. Tonicidad del Órgano en el Caso de una Víscera Vacía. De acuerdo a su grado de tonicidad un órgano, es descrito hipertónico (arriba de lo normal), ortotónico (normal) o hipotónico (debajo de lo normal). La condición hipertónica puede ser debida a una hiperactividad causada por una exageración de las actividades reflejas normales del órgano, o puede ser ocasionada por una elevada irritación directa derivada por una condición de afección normal. La condición hipotónica quizá sea producida por estados mentales depresivos. Movimientos Intrínsecos de la Víscera Hueca. Estos movimientos obviamente alteran la forma de un órgano, pero temporalmente. 6
7 7
8 PERITONEO El peritoneo es la serosa más extensa del cuerpo, y se compone, en el hombre, de un saco cerrado, una de cuyas caras se aplica contra las paredes abdominales, mientras que la restante se refleja sobre las vísceras. En la mujer, el peritoneo no es un saco cerrado, ya que los extremos libres de las Trompas de Falopio se abren directamente en la cavidad peritoneal. La porción que tapiza la pared abdominal toma el nombre de peritoneo parietal, y la que se refleja sobre las vísceras contenidas en la cavidad se denomina peritoneo visceral. La superficie libre de la membrana es una lámina lisa de mesotelio aplanado, lubricado por una pequeña cantidad de líquido seroso que permite a la víscera deslizarse libremente sobre la pared de la cavidad o sobre las otras vísceras, evitando posibles roces. La superficie adherente une las vísceras a la cara interna de las paredes mediante un tejido areolar llamado fascia subserosa. La porción parietal está separada por un intersticio fascial de la fascia transversalis que tapiza el abdomen y la pelvis, pero se halla más íntimamente adherida a la cara inferior del diafragma y también a la línea media de la pared anterior. El espacio comprendido entre las láminas parietal y visceral del peritoneo toma el nombre de cavidad peritoneal, pero en condiciones normales, esta cavidad es potencial, ya que las hojas parietal y visceral se hallan en contacto. La cavidad peritoneal se divide, por una constricción, en una porción, saco mayor o cavidad peritoneal propiamente dicha, y otra porción, saco menor o trascavidad de los epiplones. El saco mayor se llama simplemente cavidad peritoneal, relacionándola con la mayoría de las formaciones abdominales. El saco menor toma el nombre de bolsa omental o trascavidad de los epiplones, y solo se relaciona con la cara posterior del estómago y formaciones inmediatas. La constricción entre ambos sacos se halla entre el hígado y el duodeno, y toma el nombre de agujero epiploico o hiato de Winslow. 1. Algunas de las vísceras abdominales están rodeadas por completo por peritoneo y se hallan suspendidas de la pared por una delgada lámina de peritoneo que intercepta tejido conectivo conductor de vasos sanguíneos. Estas láminas se denominan mesenterios. La palabra mesenterio, cuando se emplea específicamente, se refiere solo a la suspensión peritoneal del intestino delgado; enteros hace referencia al intestino y meso al peritoneo. Así, los nombre de los pliegues que suspenden a otros órganos sólo usan el término «meso», por ejemplo mesocolo, mesoapéndice, mesovario. 2. Otras vísceras se hallan más o menos fijas a la pared abdominal y solo parcialmente cubiertas por peritoneo más que suspendidas; estas vísceras son llamadas retroperitoneales. El peritoneo parietal. El peritoneo que cubre la cara profunda de la pared abdominal anterior es liso, pero presenta pliegues y fijaciones. Entre el pubis y el ombligo se observa un cordón fibroso en la línea media, el ligamento umbilical medio, que es un vestigio del uraco; y al ser cubierto por peritoneo se denomina pliegue umbilical medio; 3 o 4 cm por fuera es posible distinguir los ligamentos umbilicales mediales, residuos fibrosos de las arterias umbilicales obliteradas que levantan los pliegues umbilicales mediales. 3 o 4 cm por fuera de este último pliegue se halla el pliegue umbilical lateral, que está determinado por la ligera prominencia de la arteria epigástrica inferior y por el ligamento interfoveolar (Fig ). 8
9 Extendiéndose hacia arriba desde el ombligo, se halla el ligamento falciforme o suspensorio del hígado. Es una lámina fibrosa y delgada con un cordón fibroso en su borde libre, el ligamento redondo o vestigio de la vena umbilical. Su fijación a la pared se estrecha desde el ombligo a la superficie diafragmática del hígado, donde sus dos láminas se separan y se reflejan, extendiéndose lateralmente hasta la hoja anterior del ligamento coronario del hígado. La hoja anterior del ligamento coronario es el límite anterior de un área irregularmente oval de la superficie hepática que carece de peritoneo y toma el nombre de área desnuda del hígado. El límite posterior de esta área es la hoja posterior del ligamento coronario, donde el peritoneo se refleja desde el hígado al diafragma. Entre las hojas anterior y posterior del ligamento coronario la reflexión se extiende hacia afuera y forma un pliegue a cada lado, los ligamentos triangulares derecho e izquierdo. La trascavidad de los epiplones o bolsa omental. Se llama así porque una parte de su pared está formada por dos epiplones. En la pared abdominal posterior, el peritoneo de la gran cavidad se continúa con el de la trascavidad al cruzar la cara anterior de la vena cava inferior a corta distancia, a la derecha de la línea media. Este paso de continuidad entre ambos es el hiato de Winslow o agujero epiploico. El hiato de Winslow es un orificio recubierto de peritoneo que por lo general permite el paso de dos dedos. Puede localizarse con facilidad mediante un dedo situado en la cavidad abdominal, entre la vena cava inferior y el borde libre del ligamento hepatoduodenal, en la región que se halla entre el cuello de la vesícula biliar y la 1ª porción del duodeno. Está limitado hacia adelante por el borde libre del omento menor, con el colédoco o conducto biliar principal, la arteria hepática y la vena porta entre sus dos hojas; hacia atrás por el peritoneo que cubre a la vena cava inferior; hacia arriba por el peritoneo del lóbulo caudado del hígado; y hacia abajo por el peritoneo que cubre al principio del duodeno y la arteria hepática, antes de que se coloquen entre las dos hojas del omento menor. Los límites de la trascavidad son: hacia adelante, por el lóbulo caudado del hígado, el omento menor, el estómago y el omento mayor; hacia atrás, por el omento mayor, el colon transverso, la cara anterior del páncreas, la glándula suprarrenal izquierda y extremo superior del riñón izquierdo. A la derecha del orificio cardiaco del estómago, está formado por el diafragma que corresponde al lóbulo caudado del hígado. Lateralmente, la trascavidad se extiende desde el agujero epiploico hasta el hilio del bazo, donde está limitada por los ligamentos esplenorrenal (o pancreaticoesplénico) y gastroesplénico. La trascavidad de los epiplones por lo tanto, se compone de una serie de fondos o recesos, los cuales toman los siguientes nombres: 1) vestíbulo, conducto estrecho continuado desde el agujero epiploico sobre la cabeza del páncreas hasta el pliegue gastropancreático (este pliegue se extiende desde la tuber omentale o tuberosidad mesentérica del páncreas hasta el fondo del estómago, contiene los vasos gástricos izquierdos. 2) receso omental superior, situado entre el lóbulo caudado del hígado y el diafragma; 3) receso lienal, situado entre el bazo y el estómago, y 4) el receso omental inferior, que comprende lo que resta de la cavidad. En el adulto, la trascavidad de los epiplones se sitúa entre el estómago y las formaciones vecinas, desempeñando, por lo tanto, las funciones de una bolsa serosa que facilita los movimientos gástricos. El peritoneo visceral cubre todos o parte de los órganos abdominales y forma los distintos mesenterios, epiplones y ligamentos relacionados con ellos. Mesenterios, epiplones y ligamentos peritoneales. 9
10 Numerosos pliegues peritoneales se extienden entre los distintos órganos o los unen a las paredes, y mantienen a las vísceras en posición al mismo tiempo que rodean los vasos y los nervios de las mismas. Los mesenterios son: el mesenterio propiamente dicho, el mesocolon transverso y el mesocolon sigmoide. Además de estos, algunas veces existen unos mesocolones ascendente y descendente. 1. El mesenterio propiamente dicho. Es un pliegue ancho, en forma de falda del peritoneo, que une las asas del yeyuno-íleon a la pared posterior del abdomen. Su raíz (porción que le une a la pared posterior del abdomen), mide 15 cm de longitud aproximadamente y se extiende oblicuamente desde el ángulo duodenoyeyunal, en la parte izquierda de L2 hasta la articulación sacroiliaca derecha. Su borde intestinal mide 6m de longitud aproximadamente, y aquí las dos láminas se separan rodeando al intestino para formar su cubierta peritoneal. Del mesenterio cuelga el intestino delgado y contiene entre sus hojas las ramas intestinales de la arteria mesentérica superior (con sus tributarias de la vena porta) y plexos nerviosos, vasos linfáticos y ganglios linfáticos mesentéricos. 2. El mesocolon transverso. Es un pliegue amplio que une el colon transverso a la pared posterior del abdomen. Se continúa con el omento mayor a lo largo de la cara anterior del colon transverso y sus dos láminas peritoneales divergen a lo largo del borde anterior del cuerpo del páncreas; entre ambas, contiene los vasos que irrigan al colon transverso: arterias cólicas medias, ramos ascendentes de las arterias cólicas derecha e izquierda). 3. El mesocolon sigmoide. Es el pliegue de peritoneo que une el colon sigmoide a la pared pélvica. Su línea de fijación o inserción forma una curva en forma de U o de V invertidas, el vértice de la cual se halla aproximadamente en el punto de la división de la arteria iliaca común izquierda. Se continúa con el mesocolon iliaco en el lado izquierdo y termina en el plano medio, a nivel de la vértebra S3 sobre el recto. Los vasos hemorroidales superiores y los sigmoideos se disponen entre las dos hojas del meso. En la mayoría de los casos el peritoneo solo cubre la cara anterior y los lados del colon ascendente y descendente. Sin embargo, a veces estas porciones del colon están rodeadas por la membrana serosa y son fijadas a la pared posterior del abdomen por un mesocolon ascendente y descendente, respectivamente. Un pliegue de peritoneo llamado ligamento frenocólico, se continúa desde el ángulo cólico izquierdo hasta el diafragma a nivel de la 10ª y 11ª costilla; forma una bolsa que sostiene al bazo que ha recibido el nombre de sustentaculum lienis. Los apéndices epiploicos son pequeñas bolsas o divertículos de peritoneo llenos de grasa y situados a lo largo del colon y de la parte superior del recto, Penden, principalmente, de las porciones transversa y sigmoidea del colon. Se distinguen 2 epiplones u omentos: el menor y el mayor. 1. El epiplón u omento menor. Se extiende desde la curvatura menor del estómago y 1ª porción del duodeno hasta el hígado. Se continúa con las dos hojas de peritoneo que cubren respectivamente las caras anterior y posterior del estómago y 1ª porción del duodeno. Las dos hojas peritoneales abandonan el estómago y el duodeno, constituyendo una membrana delgada que asciende al hilio hepático; a la izquierda de la vena porta, el epiplón se fija en el fondo de la fosa del ligamento venoso en el hígado, a lo largo de la cual se extiende hasta el diafragma, donde sus dos hojas se separan rodeando la terminación del esófago. A la derecha, el omento menor termina en un borde libre que 10
11 forma el límite anterior del hiato de Winslow. La porción del omento menor situada enytre el estómago e hígado toma el nombre de ligamento gastrohepático y la porción comprendida entre el hígado y el duodeno se llama ligamento hepatoduodenal. Entre las dos hojas del ligamento hepatoduodenal inmediatas al borde libre, se hallan la arteria hepática, el conducto biliar principal (colédoco), la vena porta, linfáticos y el plexo hepático nervioso; todas estas formaciones están recubiertas por una cápsula fibrosa (cápsula de Glisson). Los vasos gástricos derechos e izquierdos, se disponen entre las dos hojas del omento menor, cuando éstas se fijan al estómago. 2. El epiplón u omento mayor. Es una lámina doble de peritoneo dispuesta sobre el colon transverso y que cubre las asas del intestino delgado. Se fija a lo largo de la curvatura mayor del estómago y 1ª porción del duodeno, su borde izquierdo se continúa con el ligamento gastroesplénico. Si se dirige hacia atrás y hacia arriba, sobre el estómago y el hígado, se observa que se adhiere al colon transverso. La membrana que forma al omento es delgada, transparente y fenestrada, excepto donde se hallan los vasos sanguíneos y las acumulaciones de grasa. La membrana situada entre el estómago y el colon es el ligamento gastrocólico. Los vasos sanguíneos gastroepiploicos derechos e izquierdos, discurren entre las dos hojas peritoneales, en las proximidades de su fijación a la curvatura mayor del estómago y pueden verse cuando se corta el ligamento para penetrar en la trascavidad de los epiplones. Ligamentos. El omento mayor es una formación interesante. Es extremadamente movible en el vivo y tiene la posibilidad de extenderse sobre regiones en las que su presencia es útil a la economía orgánica. Por ejemplo, en un paciente con el apéndice cecal perforado, el omento mayor puede cubrir la perforación evitando que se abra un absceso en la cavidad peritoneal y previniendo una peritonitis generalizada. Ocasionalmente puede encontrarse en el interior de un saco herniario, con posibles adherencias que lo fijen al mismo y conduciendo a una cura espontanea de la hernia. El término ligamento tiene dos significados. Cuando se aplica a estructuras relacionadas con una articulación, es un cordón fibroso o una vaina del mismo tipo. Cuando se refiere a una membrana serosa, es una lámina de la misma y tiene poca resistencia. Los ligamentos de peritoneo son porciones de dicha membrana extendidas entre dos formaciones y generalmente toman el nombre de las dos estructuras entre las que se extienden; por ejemplo, ligamento gastroesplénico. Los ligamentos de describen en detalle con los respectivos órganos con los que se relacionan. Fosas peritoneales. En ciertas partes de la cavidad abdominal hay fosas de peritoneo que constituyen fondos de saco o bolsas, las cuales tienen interés quirúrgico por la posibilidad de que en ellas se produzcan hernias retroperitoneales. La mayor de éstas es la trascavidad de los epiplones, pero existen otras varias de menor tamaño que también requieren mención y pueden dividirse en 3 tipos: duodenales, cecales e intersigmoidea. 1. Fositas duodenales. Existen 3 constantes: A) la fosa duodenal inferior, que se presenta en un 75% de los casos y está situada a nivel de L3 en el lado izquierdo de la 4ª porción del duodeno. B) La fosita duodenal superior se observa en un 50% de los casos y a menudo coexiste con la inferior; se situa a la izquierda de la 4ª porción del duodeno a nivel de la vértebra L2. C) La fosa duodenoyeyunal se halla, aproximadamente, en un 20% de 11
12 los casos; se encuentra hacia arriba, por detrás del ángulo duodenoyeyunal, hacia el páncreas, entre la aorta abdominal y el riñón. 2. Fosas cecales. Se distinguen 3 fosas principales o recesos en las proximidades del ciego: A) la fosita ileocecal superior, está formada por un pliegue de peritoneo que se incurva sobre la arteria ileocólica. B) la fosita ileocecal inferior se encuentra por detrás de la unión ileocecal y está formada por el pliegue ileocecal del peritoneo (pliegue avascular de Treves), cuyo borde superior se fija al íleon en el lado opuesto a la fijación mesentérica, mientras que el borde inferior pasa sobre la unión ileocecal y se une al mesoapéndice. C) La fosa cecal se halla inmediatamente por detrás del ciego, que debe rechazarse para visualizarla. Varía mucho en extensión y tamaño. 3. La fosita intersigmoidea. Es constante en el feto y en la infancia, pero desaparece en cierto porcentaje de individuos en edades avanzadas. Cuando el colon sigmoide se dirige hacia arriba, la cara izquierda del mesocolon sigmoide se pone de manifiesto y se observa una fosita infundibuliforme del peritoneo sobre los vasos iliacos externos, en el espacio situado entre el psoas y el músculo iliaco. Se trata de la fosa intersigmoidea posterior al mesocolon sigmoide y anterior al peritoneo parietal. La fosa varía en profundidad; en algunos casos es muy profunda, mientras que en otros admite el paso de todo el dedo índice. ESTÓMAGO El estómago es la parte más dilatada del tracto alimenticio, yace oblicuamente en el cuadrante superior izquierdo de la cavidad abdominal, y se extiende hacia abajo, hacia adelante y a la derecha. La apertura del esófago en el interior del estómago es conocida como orificio cardiaco, región que tiene una función esfinteriana. El orificio se encuentra a la izquierda de la línea media a nivel de la 11ª vértebra torácica. El estómago se continúa con la primera porción del duodeno en 12
13 una parte constreñida, el píloro, el cual está rodeado por un anillo bien desarrollado de músculo circular, el esfínter pilórico. El píloro está generalmente situado alrededor de 2.5 cm a la derecha de la línea media en el plano transpilórico (cuando el cuerpo se encuentra en posición horizontal). El estómago tiene dos superficies, anterosuperior y posteroinferior, limitado por dos bordes, la curvatura menor a la derecha y arriba y la curvatura mayor a la izquierda y abajo. La curvatura menor comienza a un lado del orificio cardiaco, y pasa hacia abajo y delante de la incisura angular, en donde se incurva abruptamente hacia arriba y a la derecha para continuarse con el píloro, con el borde superior de la primera parte del duodeno. La curvatura menor está unida al hígado por el omento menor o gastrohepático. La curvatura mayor comienza a la izquierda del orificio cardiaco, se dirige primeramente hacia arriba a la izquierda alrededor del fondo, sigue hacia abajo hacia la parte inferior del estómago, y finalmente hacia arriba y a la derecha para continuar con el borde inferior de la porción superior (primera) del duodeno. Una incisura poco marcada se presenta frecuentemente sobre la curvatura mayor opuesta a la incisura angular. La superficie anterior está completamente cubierta por peritoneo del saco mayor o compartimento mayor. Esta superficie está en contacto con la pared abdominal anterior, la superficie visceral del lóbulo izquierdo del hígado, y el diafragma, (quien la separa del pericardio y la cavidad pleural izquierda). La superficie posterior, que forma parte de la pared anterior del compartimento o saco menor, está cubierta completamente por peritoneo del compartimento menor, excepto en la parte inferior del orificio cardiaco en donde hay una pequeña área en contacto con el diafragma. Las estructuras situadas posteroinferiormente al estómago, forman el lecho gástrico. Estas estructuras comprenden una pequeña parte del diafragma, la glándula suprarrenal izquierda, las superficies gástricas del bazo y riñón izquierdo, la superficie anterosuperior del páncreas, el mesocolon y el colon transverso. La forma y tamaño del estómago dependen de su grado de distensión y de las vísceras circundantes, por ejemplo, el colon. Cuando el estómago está vacío, tiene una forma más o menos cilíndrica, de tubo incurvado, semejándose a la letra J mayúscula; cuando está ligeramente distendido, adquiere una forma piriforme. El estómago puede ser subdividido en tres partes principales el fondo, el cuerpo, y la porción pilórica. El fondo es la parte redondeada situada arriba del nivel del orificio cardiaco. La mayor parte del estómago es el cuerpo, mientras que la porción contigua al duodeno es la porción pilórica. La porción pilórica es algunas veces dividida en antro pilórico de paredes delgadas, y un canal pilórico de paredes más gruesas rodeadas por el esfínter pilórico (figura 488). La incisura angular, es a menudo tomada para indicar la unión entre el cuerpo y el antro, pero el sitio exacto de la transición de una parte a otra puede variar enormemente en centímetros de un individuo a otro y esto sólo puede ser determinado histológicamente; no existe ninguna delimitación definida en el exterior del estómago. 13
14 14
15 Proyección en la superficie. El cardias es el punto más fijo del estómago; se encuentra detrás del 7º cartílago costal izquierdo, a 2.5 cm a la izquierda de la línea media sobre el nivel de la 11ª vértebra torácica. La posición de píloro es variable; en el cadáver está descrito como yacente justo a la derecha de la línea media a nivel de la 1ª vértebra lumbar en el plano transpilórico, pero en el 15
16 sujeto vivo, especialmente cuando está de pie, se encuentra a menudo uno o dos niveles vertebrales más abajo. Entre los dos orificios, la típica forma gástrica puede ser visualizada. Estructura Como la mayor parte del tubo alimenticio, el estómago tiene cuatro capas o cubiertas. Mucosa. Cuando el estómago está vacío la mucosa se pliega en surcos salientes o arrugas debido a la presencia de tejido elástico en ella. En la región de la curvatura menor las arrugas forman cuatro o cinco pliegues longitudinales paralelos con depresiones entre ellos. El resto de la mucosa gástrica, las arrugas están dispuestas menos regularmente y forman áreas gástricas. El revestimiento muestra un gran número de pequeñas aberturas, las criptas gástricas, que son las bocas de las glándulas gástricas. La mucosa puede examinarse en el individuo vivo con el gastroscopio, instrumento flexible que puede introducirse en el estómago y que lleva una luz con un telescopio unido, pudiendo obtenerse biopsias de la mucosa para su examen histológico. Normalmente la mucosa es de un intenso color rojo naranja y tiene un aspecto brillante. Poco después de la muerte la mucosa es de color rosado grisáceo y después de la fijación, el color rosado pronto desaparece. La mucosa forma un revestimiento liso y blando, que sólo está laxamente unido a la capa submucosa, excepto en la región pilórica en donde la submucosa es más densa. Microscópicamente el grueso epitelio estratificado del esófago, cambia abruptamente en el cardias al revestimiento epitelial simple, (de una sola capa) del estómago. Las células epiteliales son columnares altas, secretoras de moco y se encuentran en la superficie del estómago y en las criptas gástricas. Las glándulas son de tipo tubular y están situadas muy juntas unas de otras, con escaso tejido conjuntivo de la lámina propia entre ellas. La lámina propia contiene cierta cantidad de linfocitos, eosinófilos, células plasmáticas y células cebadas. La muscular de la mucosa consiste de fibras musculares lisas dispuestas predominantemente en dirección longitudinal y constituye el límite externo de la mucosa. 16
17 Las glándulas gástricas pueden subdividirse en los siguientes tipos: 1. Glándulas gástricas principales. Estas glándulas se encuentran en el cuerpo y en el fondo del estómago. Cada glándula contiene cuatro tipos de células: las mucosas del cuello de la glándula, las principales (pépticas), las parietales (oxínticas), y las endocrinas. A. Las células mucosas se encuentran principalmente en la región del cuello de las glándulas, pero ellas pueden estar repartidas a niveles más profundos. Las cuales muestran menores diferencias estructurales que las células de la superficie y el tipo de moco que ellas secretan parece ser químicamente diferente a aquel de las células de la superficie. B. Las células principales (pépticas) son células exocrinas típicas que secretan gránulos de pepsinógeno, que es el precursor de la pepsina y ellas forman la mayoría de las células de la glándula. C. Las células parietales (oxínticas) habitualmente están repartidas aisladas entre las células mucosas del cuello y las células principales y son más numerosas a nivel del cuello de la glándula. Ellas se tiñen intensamente con los colorantes de anilina y en los cortes histológicos de rutina a menudo presentan forma triangular, con un ápice muy estrecho entre las células adyacentes. Ellas tienen como su rasgo característico (que por lo general no son visibles con el microscopio de luz) canalículos intracelulares que son extensiones de la membrana apical de la célula dentro de las porciones más profundas de ella. El ácido clorhídrico producido por estas células se vierte en los canalículos y de este modo alcanza la luz de la glándula. Estas células también secretan el factor gástrico intrínseco. D. Las células endocrinas se describen junto con las glándulas pilóricas (ver más adelante). Glándulas pilóricas. Estas son glándulas tubulares simples ramificadas que se encuentran en la porción pilórica del estómago. Las criptas por encima de estas glándulas son mucho más profundas que las que existen en el cuerpo del estómago, formando aproximadamente la mitad del espesor total de la mucosa pilórica. Las células glandulares son secretoras de moco, pero de nuevo existen ligeras diferencias entre estas células, y las células superficiales y las mucosas del cuello. A menudo hay una corta zona de transición como de un centímetro de ancho entre el cuerpo del estómago y la región pilórica, en donde las glándulas pilóricas y gástricas están entremezcladas. En las glándulas del cuerpo del estómago y en la región pilórica se encuentran células endocrinas (antes llamadas células argentafines o cromafines) diseminadas aisladamente entre células de las glándulas, especialmente cerca de la base de las glándulas. Las células endocrinas tienen forma piriforme con un ápice estrecho que se abre en la luz de las glándulas. Ellas tienen las características ultraestructurales de las células endocrinas, con numerosos gránulos pequeños concentrados en las regiones infranucleares. Algunas secretan 5-hidroxitriptamina y otras especialmente en la región pilórica son la fuente de la gastrina. En las glándulas gástricas hay una considerable actividad mitósica en la región del cuello de la glándula, con un tiempo de recambio para las células de la superficie y las células mucosas del cuello de aproximadamente una semana. Parece haber una renovación insignificante de las células principales parietales y endocrinas. En las glándulas pilóricas las mitosis son más comunes no en la región del cuello sino más cerca de la base de la glándula. Aquí también hay un recambio rápido de células de la cripta gástrica y de la superficie. 17
18 Glándulas cardiacas. Estas glándulas semejan a aquellas situadas en la porción inferior del esófago y sólo se encuentran en una pequeña área alrededor del orificio del cardias. Son glándulas mucosas. Submucosa. La submucosa consiste de tejido areolar que contiene muchas fibras elásticas y grasa. También contiene un extenso plexo de vasos sanguíneos y de nervios. Este último es el plexo submucoso (de Meissner). Capa muscular y serosa. La capa muscular tiene tres estratos: uno interno oblicuo, uno medio circular, y uno externo longitudinal. El estrato oblicuo que se continúa con las fibras circulares del lado izquierdo de la parte inferior del esófago, forma asas que descienden paralelas a la curvatura menor. En la gran curvatura esta capa se fusiona con las fibras circulares, porque no forma un estrato completo sobre todo el estómago. La contracción del estrato oblicuo, tiende a elevar la curvatura mayor. Las fibras circulares rodean completamente el estómago y se engruesan a nivel del píloro para formar el esfínter pilórico. La capa longitudinal también es completa y se continúa en su porción superior con las fibras longitudinales del esófago. El plexo nervioso mientérico (de Auerbach) está situado entre los estratos circular y longitudinal. La capa serosa está formada por mesotelio unido a la capa muscular por un tejido conjuntivo laxamente dispuesto. Vasos y nervios del estómago. Arterias y venas Las arterias del estómago derivan del tronco celíaco. Una de las tres ramas principales del tronco, la arteria gástrica izquierda, se arquea hacia arriba y a la izquierda frente al hiato esofágico en el diafragma y después pasa a lo largo de la curvatura menor (entre las dos capas del omento menor) para anastomosarse con la arteria gástrica derecha, rama de la arteria hepática común. El fondo es vascularizado por varias arterias gástricas cortas, mismas que se elevan desde la rama esplénica del tronco celíaco y corren entre las capas del ligamento gastroesplénico. Los vasos gástricos cortos se anastomosan con la arteria gástrica izquierda y gastroepiploica izquierda. La curvatura mayor recibe ramas de las arterias gastroepiploicas izquierda y derecha (desde los vasos esplénicos y gastroduodenales respectivamente). Las dos gastroepiploicas pasan a lo largo de la curvatura mayor entre las capas de peritoneo que forman el omento mayor, y usualmente se anastomosan libremente una con otra. Algunas venas acompañan a las arterias antes nombradas, las venas gástricas izquierda y derecha, las que drenan directamente a la vena porta; la gástrica derecha usualmente recibe un pequeño vaso tributario, la vena prepilórica, misma que es una guía quirúrgica útil para la unión gastroduodenal puesto que yace sobre la superficie anterior de la unión. Las venas gastroepiploicas izquierda y gástrica corta drenan en la vena esplénica; la vena gastroepiploica derecha desemboca en la vena mesentérica superior. 18
19 Linfáticos Estos comienzan como capilares curvos o con terminaciones ciegas en la capa superficial de la membrana mucosa. Estos vasos capilares drenan en el plexo submucoso desde donde se elevan los vasos más grandes atravesando las capas musculares, pasan entonces hacia nódulos en el grupo gástrico izquierdo (desde la curvatura menor) y a los grupos pancreático esplénicos, gastroepiploico derecho y pilórico (desde la curvatura mayor). Nervios Los troncos vagos anterior y posterior (derivados del plexo esofágico) envían fibras parasimpáticas al estómago, contienen muchas fibras eferentes, concernientes a la actividad refleja y no con la sensación de dolor, los cuales viajan en fibras que acompañan a los nervios simpáticos (ver adelante). Ambos troncos dan origen a las dos principales ramas o grupos de ramas. El tronco vagal anterior pasa a lo largo de la curvatura menor entre las dos capas del omento menor con los vasos gástricos izquierdos. Este emite numerosas ramas gástricas principalmente a la superficie anterior del estómago incluyendo una rama grande al antro pilórico, y una rama hepática que corre a través del omento menor hacia dentro de la porta hepática. El tronco vagal posterior corre similarmente entre las capas del omento menor, proveyendo de ramas gástricas principalmente a la superficie posterior del estómago, una rama celíaca que acompaña que acompaña a la arteria gástrica izquierda y retrocede tan lejos como el origen de los vasos del tronco celíaco, alcanzando así al plexo celíaco. Las fibras vagales que entran en la pared estomacal entran en sinapsis con células ganglionares en dos plexos nerviosos: el plexo mientérico (Auerbach) que se encuentra entre las capas musculares y el plexo submucoso (Meissner) que se encuentra dentro de la capa submucosa. Los nervios simpáticos del estómago se derivan del ganglio y el plexo celíaco. Estos acompañan a varias arterias que entran en la pared estomacal y disocian filamentos nerviosos; éstos se juntan en los plexos mientéricos y submucoso. Los nervios vagos (parasimpático) estimulan la peristalsis gástrica y la secreción y relajan al esfínter pilórico. Los nervios simpáticos son vasoconstrictores, inhiben la peristalsis y la secreción, y controlan al esfínter pilórico. Estos también contienen fibras de dolor que alcanzan a la médula espinal por vía del tronco simpático, ramas comunicantes blancas y raíces nerviosas dorsales. La operación de la vagotomía (cortando los troncos vagos, usualmente en la región del esófago abdominal) reduce la secreción gástrica y la movilidad pero no tiene efecto en el dolor gástrico. Radiología El examen radiológico del estómago después de administrar un medio radiopaco, por ejemplo una suspensión de sulfato de bario disuelta en agua, muestra que el estómago en el sujeto vivo difiere enormemente de aquél del cadáver. Existen variaciones en el mismo individuo debido a la actividad fisiológica de las vísceras o de otras estructuras relacionadas con éste; por ejemplo, movimientos del diafragma durante la respiración, las contracciones de los músculos de la pared abdominal y la distensión de los órganos adyacentes. Tipos de estómago en diferentes individuos En el promedio de los individuos la incisura angular se encuentra a nivel del plano supracrestal, que es el nivel del punto más alto de las crestas iliacas. En el sujeto leptosomático la incisura 19
20 angular puede estar considerablemente debajo de este nivel. En el sujeto hiperesténico la incisura angular puede estar arriba del nivel de este plano y el estómago el frecuentemente del tipo de la letra J corta. El estómago puede ser del tipo de cuerno de buey e hipertónico: esta condición se asocia con una alta posición del órgano. Cambios durante actividades fisiológicas Llenado y vaciado. Cuando el medio de bario es deglutido con el sujeto en posición erecta, los primeros escasos bocados que pasan dentro del estómago forman una sombra triangular de vértice hacia abajo, la burbuja de gas (cámara de aire) transparente empieza arriba de la base. Después de un intervalo corto la punta de la sombra de vario pasa dentro de la porción pilórica del estómago. Tono de la pared estomacal. En el estómago ortotónico las paredes tienden a ser paralelas. En el estómago hipertónico el fondo se vuelve circular, el cuerpo es de una forma más tubular y la curvatura menor se encuentra a nivel más alto que en el ortotónico. En la condición hipotónica el antro pilórico es más ancho que el normal y las curvaturas mayor y menor se encuentran abajo del nivel del plano supracrestal. La hipotonía puede desarrollarse repentinamente como resultado de disturbios psicológicos, por ejemplo angustia. Un repentino hundimiento de la parte inferior del estómago ha sido observado inmediatamente antes de un desmayo. Muchos factores que incrementan o disminuyen el tono gástrico acortan o alargan respectivamente el tiempo de vaciado del estómago. Movimientos de respiración. La porción cardiaca del estómago sigue el curso del diafragma, pero la porción pilórica se mueve una extensión menor provocando un movimiento como acordeón del estómago. Capacidad del estómago. La capacidad en un niño recién nacido es de aproximadamente de 30 a 35 ml; para la 2ª semana, ésta se incrementa alrededor de 75 ml; en el 3º mes es de 200 ml; para el 2º año ésta alcanza la cantidad de 500 ml; en la pubertad es arriba de los ml y en el adulto, la capacidad es de a 1600 ml. 20
21 I N T E S T I N O Los intestinos grueso y delgado tienen cada uno sus rasgos característicos. A todo lo largo del intestino delgado el músculo longitudinal externo es de un grosor uniforme, en contraste con aquél del intestino grueso. Éste último, con la excepción del apéndice y el recto, tiene tres bandas angostas, llamadas tenias en su pared exterior, formadas por capas gruesas de músculo longitudinal. Las tenias son más cortas que la superficie general externa del intestino, que en consecuencia tiene una típica apariencia de sacos. El intestino se alarga y asume una forma cilíndrica cuando la tenia es seccionada o extirpada. Las formas de saco incrementan el área de superficie de la pared intestinal, y por lo tanto pueden ayudar en la absorción de fluido. Estas posiblemente pueden impedir el paso demasiado rápido del contenido fecal. Inmediatamente precediendo a la defecación, los abolsamientos desaparecen dejando así que las heces pasen rápidamente a través del intestino. El intestino grueso muestra un rasgo adicional no visto en el intestino delgado. Unido a éste hay pequeños fragmentos de grasa de función desconocida llamados apéndices epiploicos. Estos varían enormemente en tamaño en diferentes partes del intestino grueso, y están a menudo ausentes en el ciego, recto y apéndice. El diámetro del intestino grueso es el general más grande que el del intestino delgado, pero éste varía según el grado de distensión. Intestino delgado El intestino delgado se divide en tres regiones, el duodeno, yeyuno e íleon. Si bien existe una similitud en su estructura general, cada región tiene sus rasgos característicos. La longitud del intestino delgado varía de acuerdo con las circunstancias bajo las cuales es medido. Recién muerto, pero antes de embalsamarse, la longitud del intestino delgado es de alrededor de 7 m, después de embalsamado, cuando es visto en el cuarto de disección, éste es considerablemente menor; esto se debe al encogimiento después de endurecerse. La diferencia en la longitud del intestino delgado no embalsamado después de la muerte, comparado con la longitud en el sujeto vivo es probablemente debido a pérdida de elasticidad y tono. La longitud del intestino delgado en el sujeto vivo varía en diferentes individuos, y en el mismo individuo de tiempo en tiempo. Cuando el diámetro del lumen es pequeño, debido al tono del músculo circular, el intestino al mismo tiempo se hace más corto. Viene a ser por lo tanto, una asociación de tono del músculo longitudinal. Cuando el tono del músculo circular está disminuido el intestino decrece en longitud. El diámetro del intestino delgado varía desde aproximadamente 3 cm en el duodeno a 1.25 cm en la terminación del íleon. Un objeto de diámetro mayor a 2.5 cm puede sobrepasar la longitud del tracto alimenticio sin causar obstrucción. Objetos de diámetro mayor que éste son más comúnmente sostenidos a un punto en el íleon aproximadamente 1 m de la válvula ileocecal, es decir en el ápice de la curvatura del intestino medio embrionario. Duodeno Este es llamado así debido a su longitud (aproximadamente 25 cm), que es debido a que su longitud es aproximadamente igual a la anchura de doce dedos. Se extiende desde el píloro a la flexura duodenoyeyunal. Se encuentra bajo la forma parecida a la letra C y la mayoría de la 21
22 concavidad de la curvatura está moldeada alrededor de la cabeza del páncreas. En su frente anterior el duodeno está parcialmente cubierto por peritoneo mientras que posteriormente está fijado a la pared abdominal posterior por tejido areolar laxo. El duodeno es usualmente descrito como constituido por cuatro porciones, comúnmente conocidas por sus números (primera, segunda, tercera y cuarta), pero oficialmente se les llama, superior, descendente, horizontal y ascendente. La porción superior (primera) pasa hacia arriba, hacia atrás y lateralmente del lado derecho de la columna vertebral a nivel de la 1ª vértebra lumbar arriba de la cabeza del páncreas; posterior a éste se encuentra la arteria gastroduodenal, el conducto biliar y la vena cava inferior. La porción descendente (segunda) se vuelve hacia abajo en el lado derecho de la 2ª vértebra lumbar hasta el nivel de la 3ª vértebra lumbar; posterior a esta porción, se encuentran los vasos renales derechos, la parte superior del uréter y una porción variable del riñón derecho. La parte horizontal (tercera) cruza de derecha a izquierda para venir a continuarse con la cuarta parte en el lado izquierdo de la 3ª vértebra lumbar. La vena cava inferior, aorta, vasos testiculares u ováricos y el origen de la arteria mesentérica inferior están situados en la posterior de ésta. La parte ascendente (cuarta) da vuelta hacia arriba en la aorta y músculo psoas izquierdo y termina en la flexura duodenoyeyunal a nivel de la 2ª vértebra lumbar. 22
23 Las partes desde la primera hasta la cuarta miden 5, y 2.5 cm de longitud respectivamente. Los vasos pancreaticoduodenales superior e inferior forman una curva arterial entre el duodeno y la cabeza del páncreas. La superficie anterior del duodeno arriba de la unión del mesocolon transverso está relacionada con la superficie visceral del hígado y de la vesícula biliar; debajo de la unión está relacionado con el mesocolon, colon transverso y las asas superiores del yeyuno. Los vasos mesentéricos superiores cruzan la superficie anterior de la tercera parte del duodeno para entrar en la raíz del mesenterio. La posición de la flexura duodenoyeyunal está parcialmente mantenida por una banda fibromuscular, el músculo suspensor del duodeno (músculo de Treitz). Este pasa desde el pilar derecho del diafragma hacia el lado derecho del esófago, detrás del páncreas, y está unido a la flexura posteriormente. El ámpula hepatopancreática (formada por la unión de las terminaciones de los conductos biliar y pancreático) se abre en la cúspide de la papila duodenal en la superficie interna de la cara posteromedial de la parte descendente del duodeno en la unión de las 2/3 partes superiores con el 1/3 inferior. Puede haber una segunda apertura más pequeña unos 2 cm arriba de la papila duodenal; ésta es la apertura del conducto pancreático accesorio. Proyección en la superficie. En el cadáver las cuatro partes que comprenden a la curva duodenal en forma de C pueden ser observadas alrededor del cuerpo de la 2ª vértebra lumbar que se encuentra justo abajo del plano transpilórico, no obstante en el sujeto vivo, por ejemplo, en un examen radiográfico, el duodeno está a menudo más abajo de este nivel. Yeyuno e íleon Distante a la flexura duodenoyeyunal el yeyuno forma parte aproximadamente de las 2/5 partes superiores, y el íleon las 3/5 partes, del intestino delgado. No obstante cada una tiene sus rasgos característicos, existiendo cambio gradual de una a la otra. En general las asas del yeyuno están situadas arriba y a la izquierda, y las del íleon se encuentran abajo y a la derecha. Además las asas del íleon se encuentran en la pelvis entre la vejiga y el recto o el útero y el recto. Ambos yeyuno e íleon están unidos a la pared abdominal posterior por un mesenterio que permite que las asas se muevan libremente y se acomoden ellas mismas cambiando según su contenido. La parte del mesenterio unida a la pared abdominal posterior es conocida como la raíz de mesenterio. La parte del mesenterio que contiene a los intestinos en su interior es conocida como borde libre. La raíz pasa oblicuamente desde el lado izquierdo de la 2ª vértebra lumbar a la fosa ilíaca derecha y mide alrededor de 15 cm. Cruza sucesivamente la 3ª porción del duodeno, la aorta, la vena cava inferior y el músculo psoas derecho, uréter y vasos gonadales. El borde libre está plegado hacia afuera más o menos 1.5 m. La longitud del mesenterio desde la raíz a la unión del intestino es aproximadamente de 15 cm en el principio del yeyuno y en la terminación del íleon, alrededor de 20 cm en donde está unido a las asas del íleon yacentes en la pelvis. Entre las dos capas del mesenterio pasan al intestino ramas de los vasos mesentéricos superiores, vasos linfáticos y nervios. Una cantidad variable de tejido areolar grasoso existe entre las dos capas del 23
24 mesenterio y en ellas se encuentran varios nódulos linfoides mesentéricos. La distribución de los vasos sanguíneos que pasan hacia las vísceras varía en diferentes partes del mesenterio. En el mesenterio del yeyuno existe solo una o dos arcadas arteriales. Y los vasos terminales son largos y paralelos pero en el mesenterio del íleon existen usualmente tres o más arcadas y la arcada terminal se encuentra cerca de la pared terminal. La distribución de la grasa entre las capas del mesenterio es también característica. En el mesenterio ileal, la grasa existe hasta la pared intestinal, pero en le mesenterio yeyunal existen áreas libres de grasa, dejando áreas transparentes, las llamadas ventanas. Estas diferencias se suman en el reconocimiento de las diferentes partes del intestino. Nódulos linfáticos solitarios están presentes en la membrana mucosa del propio intestino delgado. En el íleon están frecuentemente agrupadas para formar nódulos linfáticos agregados o glándulas de Peyer (figura 504). Estos nódulos, como la mayoría del tejido linfoide están bien desarrollados en los niños. Proyección en la superficie. La flexura duodenoyeyunal está aproximadamente 2.5 cm a la izquierda de la línea media y 2.5 cm abajo del plano transpilórico. La posición de esta flexura indica el extremo superior de la raíz del mesenterio, mismo que pasa hacia abajo y a la derecha formando un ángulo de 45º en un espacio de 15 cm. Estructura del intestino delgado. La estructura general es en esencia semejante en todo el intestino, pero hay ciertas diferencias regionales. Mucosa La mucosa de la primera porción del duodeno es lisa, pero la del resto del intestino delgado tiene pliegues circulares que se hacen progresivamente más prominentes en las porciones más distales. La mucosa del duodeno y del yeyuno es más gruesa que la del íleon. Los pliegues de la mucosa pliegues circulares, dan vuelta a dos tercios de la superficie interna de la circunferencia del intestino. Sin embargo, los pliegues son más numerosos y mejor desarrollados en el yeyuno que en el íleon. En la porción inferior del íleon los pliegues casi han desaparecido por completo. Pequeñas salientes de la mucosa las vellosidades, hacen saliente hacia la luz del intestino y existen sobre los pliegues circulares y áreas intermedias. Frecuentemente las 24
25 vellosidades son digitiformes pero pueden ser más anchas y más semejantes a hojas o sinuosas. Cada vellosidad tiene un centro de tejido conjuntivo laxo cubierto por un epitelio columnar. En el tejido conjuntivo de la porción central hay asas vasculares con un vaso lactífero central. La presencia de pliegues y vellosidades en la mucosa aumenta enormemente las superficies de absorción y secreción. Las glándulas intestinales (glándulas o criptas de Lieberkuh) se abren en las bases de las vellosidades. Las células epiteliales que revisten la mucosa son de dos tipos principales: las células columnares con bordes estriados formados por microvellosidades y las células secretoras de moco o células caliciformes. Que se distienden periódicamente con el moco que secretan subsecuentemente. Las glándulas intestinales son simples tubos que a veces se ramifican y su revestimiento epitelial se continúa con el de las vellosidades. Las células columnares son menos diferenciadas que las de las vellosidades en el fondo de las glándulas hay células que contienen grandes gránulos de secreción, son las células de Paneth. Ellas tienen las características estructurales de células exocrinas típicas, pero aún no se ha identificado el material que ellas secretan. A veces se encuentran células endocrinas semejantes a las glándulas del estómago. Las células de las vellosidades tienen un periodo de vida de sólo uno o dos días pues ellas se van desplazando a lo largo de los lados de las vellosidades hasta la punta de éstas, de donde se desprenden constantemente. Al mismo tiempo se forman nuevas células por la incesante actividad mitósica de las células de las glándulas (criptas) que pasan de las glándulas a las vellosidades para diferenciarse en células columnares o caliciformes, de modo de mantener un estado de equilibrio. La pérdida continua de células en la luz del intestino puede llegar a ser hasta de 250 g en peso cada día. Como resultado de esto se expulsa una pequeña cantidad de heces aún en individuos en ayunas. Repartidos en la mucosa hay muchos folículos linfáticos pequeños. En el íleon ellos forman a menudo grandes acúmulos (placas de Peyer). Estos acúmulos están situados en la porción antimesentérica de la pared intestinal. No existen vellosidades en las áreas ocupadas por las placas de Peyer. Las células caliciformes del intestino delgado producen moco y las células columnares secretan enzimas digestivas hacia la luz del intestino. Además de la producción de enzimas digestivas, la mucosa intestinal secreta hormonas formadas por las células endocrinas. Una variedad de célula endocrina duodenal secreta gastrina, como el estómago, mientras que otra célula produce secretina, que estimula la secreción exocrina del páncreas, una tercera hormona de las células endocrinas intestinales, estimula la secreción pancreática y la secreción de la vesícula biliar, habitualmente se le llama CCK-PC después del descubrimiento de que las sustancias que antes se denominaban colecistocinina y pancreocinina son idénticas. Varias otras hormonas están siendo identificadas. La absorción de sustancias de la luz del intestino es la otra función vital del intestino delgado. En esta función tiene un importante papel el borde de microvellosidades de las células epiteliales. Muchos de los productos de desintegración de los carbohidratos, grasas y proteínas de la dieta son absorbidos en una gran extensión del intestino, mientras que otros como la glucosa, el hierro y el ácido fólico son captados por el duodeno y el yeyuno proximal, mientras que la vitamina B12 y las sales biliares son absorbidas sólo por el íleon. Hasta ahora no se han detectado rasgos estructurales en las células epiteliales de las diferentes partes del intestino para explicar esta localización de la función. Los diversos movimientos peristaltismo y segmentación- que imparte al intestino su pared muscular asistida por la actividad de la muscular de la mucosa, ayudan a los procesos digestivos mezclando el contenido de la luz e impeliéndolo a diferentes sitios. Submucosa, capa muscular y cubierta serosa. La submucosa está formada por tejido conjuntivo de disposición laxa con vasos sanguíneos, linfáticos y el plexo nervioso submucoso. Se piensa que este plexo influye sobre las actividades de 25
26 la muscular de la mucosa y del epitelio. La submucosa del duodeno se diferencia del resto del intestino delgado en que contiene grupos de glándulas que secretan moco (glándulas de Brunner). Los conductos de estas glándulas pasan a través de la muscular de la mucosa para vaciar su contenido en la base de las glándulas intestinales subyacentes. Existen dos capas bien definidas de músculo liso; una circular interna y una longitudinal externa. Las células nerviosas y las fibras del plexo mientérico están situadas entre las capas de músculo y controlan su actividad directamente. La cubierta serosa está formada por tejido conjuntivo laxo cubierto por la capa mesotelial. Vasos y nervios del intestino delgado Arterias y venas La porción suprampular del duodeno recibe su irrigación de la rama pancreaticoduodenal superior de la arteria gastroduodenal y también de las ramas de las arterias gástrica derecha y hepática. La porción duodenal infraampular recibe su irrigación de las ramas de la arteria mesentérica superior. La curva formada por los vasos pancreáticoduodenales superiores e inferiores se encuentran entre la concavidad del duodeno y la cabeza del páncreas. El área de anastomosis en el duodeno entre las arterias pancreaticoduodenales está en la unión entre el intestino anterior y el intestino medio. El yeyuno y la mayor parte del íleon reciben su irrigación de las ramas yeyunal e ileal de la arteria mesentérica superior. La parte terminal del íleon es irrigada por vasos de la división ileocólica de esa arteria. Las ramas yeyunal e ileal forman arcadas arteriales anastomosadas en el mesenterio. De las arcadas terminales surgen vasos que rodean al intestino y se anastomosan en su borde antimesentérico. De estos vasos circundantes pequeñas arterias perforan la pared muscular y la irrigan. Las arterias perforantes terminan en un extenso plexo submucoso donde los vasos pasan a las glándulas y a las vellosidades. Las venas del intestino delgado están colocadas a los lados de las arterias recibiendo los correspondientes nombres; drenan dentro del sistema portal. Linfáticos En el intestino delgado los vasos linfáticos empiezan en los vasos centrales lácteos de las vellosidades, una para cada vellosidad. La pared de un vaso lácteo está constituida por una capa única de células endoteliales rodeadas incompletamente por una delicada capa longitudinal de músculo liso. Las terminaciones ciegas de los vasos lácteos están situadas cerca de los vértices de las vellosidades, y los lácteos terminan anastomosándose con vasos entre las bases glandulares, formando un plexo linfático en la mucosa. Del plexo mucoso surgen canales eferentes y parten a la mucosae muscularis en donde se unen al plexo de vasos más largos en grandes vasos en la submucosa. Desde este plexo los vasos pasan a través de la capa muscular. Aquellos del duodeno alcanzan a los nódulos pilórico y pre-aórtico, mientras que la linfa del resto del intestino delgado pasa a través de los nódulos en el mesenterio hacia el grupo preaórtico y después a la cisterna del quilo. 26
27 Nervios Rama de los nervios vagos y simpáticos está distribuida en los plexos submucoso y mientérico. Las actividades peristálticas dependen más de los plexos nerviosos intrínsecos que de la inervación extrínseca del vago, aunque la estimulación vagal puede aumentar la peristalsis. Los nervios simpáticos son vasoconstrictores y pueden inhibir a la peristalsis, también contienen fibras de dolor que alcanzan a la médula espinal por vía del tronco simpático, ramos comunicantes blancos y raíces nerviosas dorsales. Examen radiológico del intestino delgado después de un medio de bario. La primera porción del duodeno tiene una apariencia característica relacionada con sus funciones especiales. Los estímulos inhibitorios, que proceden a la onda peristáltica gástrica, causan el relajamiento del esfínter pilórico tan pronto como la presión se incrementa y excede a la resistencia del esfínter. El medio de bario pasa dentro de la primera porción del duodeno y forma una sombra triangular homogénea, el gorro (bulbo) duodenal, con la base hacia el píloro. En el estómago en forma de J el vértice del gorro duodenal apunta hacia arriba y afuera, pero en el tipo alto de estómago (cuerno de buey) el vértice del triángulo duodenal está comúnmente dirigido hacia atrás y hacia abajo. El gorro o bulbo duodenal puede permanecer lleno por bastantes segundos; usualmente se vacía con relativa rapidez. El bulbo se mueve con el píloro y su posición, por lo tanto, es influido por los mismos factores; el medio de bario una vez que ha dejado el bulbo duodenal, pasa rápidamente a través del resto del duodeno, por las contracciones peristálticas. Debido a la ausencia de pliegues en la pared de la primera porción del duodeno, la línea exterior de la sombra es lisa, mientras esté más distante el medio de bario es fragmentado en pequeñas porciones dando sombra flocular. (plumiforme.) Las sombras aparecen en la parte superior del yeyuno unos pocos minutos después de tomado el medio de bario. Las sombras alcanzan la fusión ileocecal en unos 20 minutos a 2 horas, y después de 6 horas, la mayor parte del medio de bario normalmente ha pasado fuera del intestino delgado. En la parte superior del intestino las sombras están fragmentadas y esparcidas pero, en los últimos pocos centímetros del íleon, éstas tienden a formar continuas masas homogéneas. El calibre del yeyuno e íleon es uniforme en toda su longitud excepto en la porción terminal del íleon el cual es más angosto. Una constricción señala algunas veces la posición de la válvula ileocecal. En el yeyuno e íleon dos tipos de movimientos de la pared intestinal pueden ser reconocidos: contracciones rítmicas segmentarias y contracciones peristálticas. Estas son frecuentemente vistas en la pantalla fluorescente y se deben aparentemente a las contracciones simultáneas de las capas longitudinal y circular. Los movimientos pueden ser tan ligeros que los contenidos intestinales no alcanzan a desplazarse; en otras ocasiones éstas constriñen el lumen tanto que los contenidos son desplazados hacia atrás y los obligan a entrar en contacto con las superficies mucosas. Las contracciones peristálticas normalmente envuelven a un segmento corto del intestino. La contracción del músculo circular produce un estrechamiento del lumen en un segmento, con un relajamiento del segmento que le sigue, mismo que se distiende. Ha sido observado experimentalmente que el músculo longitudinal también se contrae en el sitio de contracción del músculo circular y es inhibido en el sitio de distención. Intestino grueso. El intestino grueso incluye al ciego con el apéndice, el colon (dividido en porciones ascendente, transversa, descendente y sigmoidea), el recto y el canal anal. El ciego es aquella parte del intestino grueso situada abajo del nivel de la fusión del íleon con el intestino grueso. El íleon se une al ciego oblicuamente en su cara medial, en el orificio ileocecal y asciende paralelamente al lado 27
28 medial del ciego en los últimos centímetros de su curso. Por lo tanto, en un examen externo de la víscera la unión de los intestinos delgado y grueso no es siempre reconocible. Ciego. El ciego varía enormemente en tamaño entre los mamíferos. En general es más largo en los herbívoros y más pequeño en los animales carnívoros. Termina en una porción constreñida, el apéndice. En el hombre y en los antropoides el ciego y el apéndice son comparativamente más 28
29 pequeños y muestran diferencias en su desarrollo desde el divertículo cecal embrionario. La parte más amplia proximal define al ciego y la más tubular, parte distal, se transforma en el apéndice. El ciego de un humano adulto es una bolsa asimétrica de pared delgada situada en la fosa ilíaca derecha arriba de la mitad lateral del ligamento inguinal. La parte inferior del ciego está dirigida medialmente hacia el borde pélvico. En una etapa temprana del desarrollo el ciego se encuentra a un nivel superior en la cavidad abdominal sucediéndose variaciones en la extensión de su descenso en el recorrido de su posible posición postnatal. Puede encontrarse en la cavidad pélvica o, algunas veces, cerca del hígado. La forma final del ciego es el resultado de la diferenciación en su crecimiento. En el feto ésta es cónica con el apéndice unido a la cúspide del cono. Este tipo fetal puede persistir en el adulto. Sin embargo a menudo la parte anterolateral del ciego crece más rápidamente que la parte posteromedial. De este modo, lo que era originalmente la cúspide del ciego viene a situarse en la superficie posterior izquierda cerca de la parte terminal del íleon. El ciego está en la mayoría de los casos completamente cubierto por peritoneo y es por consiguiente libre en su movimiento, pero la superficie posterior puede estar desprovista de peritoneo por lo que se fija con la pared abdominal posterior. Frecuentemente un divertículo peritoneal, el receso retrocecal, se extiende hacia arriba alguna distancia quedando posterior al colon ascendente, y pequeños recesos ileocecales inferior y superior se pueden presentar. Las relaciones del ciego varían por supuesto, con su posición y extensión cuando está lleno. Posteriormente el ciego está relacionado con los músculos psoas e ilíaco, con el nervio femoral entre éste y el músculo ilíaco, pero, en la cavidad pélvica, está relacionado con las vísceras pélvicas, por ejemplo la vejiga y el útero. Cuando el ciego está distendido la superficie anterior entra en contacto con la pared abdominal anterior y puede ser palpado en el sujeto vivo. Dado que la distensión se debe normalmente a gas, el ciego produce una nota resonante de percusión. Cuando está vacío, su superficie anterior está cubierta por asas del intestino delgado. La superficie medial está también relacionada con asas intestinales. El orificio ileocecal es una hendidura transversal en la pared posteromedial del ciego. El orificio está provisto por una válvula compuesta por pliegues superior e inferior mismos que se proyectan dentro del lumen cecal y se unen en sus terminaciones para formar pliegues llamados frenillos anterior y posterior. Cada pliegue de la válvula ileocecal está compuesto de dos capas de membrana mucosa, la cual cubre la submucosa y la capa muscular circular del íleon. Las fibras del músculo longitudinal no intervienen en esta formación pero pasan directamente del intestino delgado al intestino grueso. La membrana mucosa de las superficies opuestas de los pliegues se asemeja a la del íleon, y en la superficie libre es lisa como la del intestino grueso. El íleon por lo tanto aparece parcialmente invaginado dentro del intestino grueso. La invaginación es más notable en el recién nacido que en el adulto. La válvula ileocecal actúa como esfínter y se relaja en intervalos frecuentes para permitir que una pequeña cantidad de los contenidos ileales pasen por el ciego. Los alimentos entrando al estómago producen un relajamiento reflejo del esfínter ileocecal permitiendo así el pasaje de los contenidos ileales hacia dentro. El esfínter también previene la regurgitación de los contenidos cecales dentro del íleon, pero no muy efectivamente, como está demostrado de hecho que la resistencia de la válvula puede realmente ceder cuando el ciego está distendido por la administración de una enema. El orificio del apéndice, situado alrededor de 2 cm abajo del orificio ileocecal, está rodeado y cubierto por un pliegue de membrana mucosa el cual, sin embargo, no tiene la función de válvula para prevenir el paso de los contenidos cecales dentro del apéndice. 29
30 Proyección en la superficie. El ciego se encuentra en la fosa ilíaca derecha arriba de la mitad lateral del ligamento inguinal. Apéndice. En el hombre y en los monos antropoides el apéndice está bien diferenciado y aparece como un divertículo delgado, tubular del ciego. Es significativo que permanezca indeterminado, pero no hay razón para considerarla como una estructura atrofiada. Realmente existe alguna evidencia morfológica que sugiere que existe una alta especialización en contra de una degeneración estructural, no obstante que está ausente en la mayoría de los animales mamíferos primitivos. Siendo que el apéndice contiene una enorme cantidad de tejido linfoide es probable que funcionalmente sea análogo a otros órganos linfoides similares a las tonsilas. La base del apéndice está unida al ciego en el punto en donde la tenia converge para formar la capa longitudinal del apéndice; el ápice del apéndice es libre. El apéndice varía en longitud desde 2-23 cm con una extensión normal de 7-12 cm. Es relativamente largo en los niños y tiende a disminuir en su tamaño en la edad avanzada. El apéndice tiene aproximadamente 0.5 cm de diámetro y usualmente tiene una luz definida. Esta última puede sin embargo estar parcialmente obliterada en el adulto. El proceso de obliteración comienza en la punta y gradualmente se extiende hacia la base. Normalmente el apéndice tiene una envoltura completa de peritoneo; la parte media proximal está unida por mesenterio, el mesoapéndice, a la parte inferior del íleon y a la parte adyacente de la pared abdominal posterior; la parte media distal se encuentra libre en la cavidad peritoneal. 30
31 La posición del apéndice varía considerablemente en diferentes individuos o en el mismo individuo de tiempo en tiempo. Puede encontrarse I) en la fosa retrocecal (la posición más común); II) enteramente dentro de la pelvis entre las asas del intestino delgado; III) cerca del ligamento inguinal; IV) enfrente o posterior a la parte terminal del íleon; o V) hacia la parte lateral del ciego. En la posición pélvica el apéndice está relacionado con los vasos ilíacos externos y las vísceras pélvicas. Cuando se halla en la fosa ilíaca está relacionado con los músculos ilíaco y psoas, y el nervio femoral. En la apendicitis, mientras que el dolor del apéndice mismo es referido a la región del ombligo el dolor producido por la irritación de las paredes varía con la ubicación del apéndice; por ejemplo, en la mayoría de las posiciones del dolor del apéndice y sensibilidad es localizada en la pared abdominal anterior sobre la fosa ilíaca derecha, pero si el apéndice es retrocecal o pélvico en su posición, este signo característico está a menudo ausente. Un apéndice inflamado puede irritar al músculo psoas y causar espasmos en él. Proyección en la superficie. Cualquiera que sea la posición de la punta del apéndice, la posición del orificio o base del órgano normalmente se encuentra profunda en el punto de McBurney, misma que se localiza en la unión de los tercios medio e inferior de la línea que une a la espina ilíaca anterior superior y el ombligo. Colon. El colon ascendente se extiende desde el ciego a la flexura cólica derecha. Se encuentra sobre los músculos ilíaco y cuadrado lumbar. El origen aponeurótico del músculo transverso del abdomen, junto con las ramas del plexo lumbar, lo separan del músculo cuadrado lumbar. El colon ascendente normalmente no tiene mesenterio y por lo tanto está relativamente fijo. La parte superior del colon ascendente está cubierta en el frente por asas del intestino delgado, pero en la parte inferior puede estar en contacto directo con la pared abdominal anterior. Entre el colon ascendente y la pared abdominal lateral existe un espacio potencial en la cavidad peritoneal llamado el canal paracólico derecho. En la posición recostada este canal puede conducir sangre o exudado inflamatorio de la fosa ilíaca derecha al espacio subfrénico derecho. La flexura cólica derecha se encuentra enfrente de la parte inferior del riñón derecho y por debajo de la cubierta del lóbulo derecho del hígado en donde usualmente forma la impresión cólica. Un pequeño pliegue de peritoneo que pasa entre la flexura y la pared abdominal posterior puede ser identificado por el ligamento frenocólico derecho. Desde la flexura cólica derecha el colon transverso forma una curva que se dirige hacia la izquierda abajo y adelante y finalmente termina en la flexura cólica izquierda en contacto con el bazo. Se encuentra sucesivamente en frente del hilio del riñón derecho, la parte descendente (segunda) del duodeno y de la cabeza del páncreas. El colon transverso está separado de la pared abdominal anterior por las capas anteriores del omento mayor. Los primeros escasos centímetros del colon transverso no tienen mesenterio y se mueven menos libremente que los restantes, los cuales están suspendidos de la cara anterior del cuello y cuerpo del páncreas por el mesocolon transverso, el que les permite los movimientos. El nivel inferior de la curva del colon transverso varía en su longitud en diferentes individuos, y en el mismo individuo en diferentes posiciones. Generalmente la parte más fija del colon transverso está a nivel del ombligo, pero podría estar completamente dentro de lo normal al situarse en la pelvis. Cuando el colon transverso es corto puede estar arriba del nivel del ombligo; este último tipo 31
32 puede estar relacionado con una posición alta del estómago. El colon transverso se encuentra en un nivel en la posición reclinada más abajo en la posición erecta que en la posición recostada. La flexura izquierda del colon es más alta que la derecha y está en contacto con el bazo, la curvatura mayor del estómago, la cola del páncreas y la superficie anterior del riñón izquierdo. Está suspendida del diafragma por el ligamento frenocólico izquierdo. Posteriormente sus relaciones corresponden a aquellas del colon ascendente. La parte superior está situada profundamente y está separada de la pared abdominal anterior por la terminación del colon transverso y asas del intestino delgado. La parte inferior cuando está distendida frecuentemente entra en contacto con la pared abdominal anterior arriba del ligamento inguinal, y especialmente cuando está lleno de heces puede ser palpado en esta posición. El colon sigmoideo (pélvico) pasa por debajo del borde pélvico a la tercera vértebra del sacro en donde se continúa con el recto. El sitio de unión está indicado por una ligera constricción causada por el esfínter rectosigmoideo, el cual controla el paso de los contenidos del colon hacia dentro del recto. El colon sigmoideo forma una curva de longitud variable, suspendido por un mesenterio que tiene la forma de una V invertida fijo a la pared pélvica. El ápice de la inserción de la V está cerca de la bifurcación de la arteria ilíaca común izquierda, y se encuentra sobre el uréter izquierdo. El colon sigmoideo se localiza profundamente en la pelvis con asas del intestino delgado que lo separan de la vejiga en el hombre y del útero en la mujer. Por detrás se encuentra el recto, y en cada lado se localizan las estructuras de la pared lateral de la pelvis. 32
33 Su posición en el adulto depende en la medida en que el colon mismo o la vejiga o el útero estén vacíos o llenos. Cuando las vísceras pélvicas están distendidas el colon sigmoideo es desplazado a un nivel más alto. En los niños, debido al pequeño tamaño de la pelvis verdadera, el colon sigmoideo ocupa una posición más alta en la cavidad abdominal que en la del adulto. Proyección en la superficie. El colon ascendente se encuentra detrás de la pared abdominal anterior en la región lateral (lumbar) derecha, con la flexura cólica derecha justo debajo de la cara inferior de hígado y borde costal a nivel del 10 cartílago costal. La curva transversa cóncava del colon transverso es muy variable en su posición; comúnmente se encuentra abajo del nivel del ombligo. La flexura cólica izquierda es más alta que la derecha, y está normalmente en el hipocondrio izquierdo detrás del 8 cartílago costal. El colon descendente pasa hacia abajo en la región lateral izquierda (lumbar) a la fosa ilíaca izquierda, en donde se continúa con el colon sigmoideo. El ápice del mesocolon sigmoideo está aproximadamente en la bifurcación de la arteria ilíaca común izquierda; este punto está a 3 cm a la izquierda de la línea media en el plano trastubercular. 33
34 Recto. El recto se extiende desde el frente de la tercera vértebra del sacro en la terminación del mesocolon sigmoideo a un punto, a nivel de la cúspide de la glándula próstatica de 2.5 a 3.5 cm enfrente del cóccix, en donde se dobla bruscamente hacia atrás para continuarse con el canal anal. El recto está moldeado a la concavidad del sacro y el cóccix. Cuando está vacío y contraído es normalmente erguido y tubular, excepto arriba de su unión con el canal anal en donde está dilatado para formar el ámpula. Cuando está distendido el recto se vuelve sacular y tiene tres curvas laterales. Las curvas superior e inferior son usualmente convexas a la derecha y la curva media es convexa a la izquierda. Normalmente la distensión del recto aumenta el deseo de defecar. El peritoneo cubre la parte anterior y a los lados del tercio superior del recto y el frente del tercio medio. El tercio inferior está desprovisto de peritoneo pero está rodeado por una envoltura facial densa, la cual está raramente fijada a la pared del recto para permitir a éste último expandirse. La reflexión de peritoneo de la parte anterior del recto a la vejiga en el hombre forma la bolsa rectovesical. En la mujer el peritoneo se refleja en el fórnix posterior de la vagina y útero, formando así la bolsa rectouterina. Las condiciones del recto son importantes dado que muchas de las estructuras adyacentes pueden ser palpadas desde su (luz) lumen por un examen digital. Posteriormente el recto se relaciona con las tres vértebras sacras inferiores, el cóccix y el rafe anococcígeo. El recto está conectado al sacro por tejido fibroareolar el cual forma el sistema de ligamentos laterales conteniendo a la arteria rectal media y a los nervios autónomos de la pelvis en su salida (plexo pélvico). Los músculos (piramidales) con los nervios sacros y coccígeos 3, 4 y 5, músculos coccígeos y con los elevadores, está relacionado posterolateralmente; ramas de los vasos rectales superiores corren hacia abajo de cada lado de la parte superior del recto antes de atravesar la pared muscular. Los músculos elevadores del ano separan la parte inferior del recto de la fosa isquiorrectal. Las relaciones anteriores del recto difieren en los dos sexos, y sólo varían en el mismo sexo de acuerdo con la distensión o vacío de la víscera. En el hombre. Cuando el recto está vacío, asas del intestino delgado se encuentran anteriormente a la cavidad o bolsa rectovesical entre éste y la vejiga. Abajo del nivel de la bolsa rectovesical se encuentran las vesículas seminales, las terminaciones de los conductos deferentes, una pequeña área de la vejiga y la glándula prostática. De estas estructuras la próstata puede realmente ser palpada por un examen digital en el ser humano, y su tamaño y consistencia son definidos. Cuando el recto se distiende la bolsa rectovesical se reduce formando una pequeña hendidura, tanto así que la parte superior del recto entra en contacto con la superficie posterior de la vejiga. En la mujer. Los ovarios se encuentran anterolateralmente al recto y se pueden sentir muchas veces a través de un examen digital. El recto cuando se encuentra vacío está separado del cuello del útero por asas del intestino delgado y colon sigmoideo en la bolsa rectouterina, pero cuando está distendido entra en contacto con el útero. Abajo del nivel de la bolsa rectouterina la superficie anterior del recto está frente a la pared vaginal posterior. El cuello del útero es realmente palpable como una protuberancia redonda proyectándose hacia atrás. 34
35 Canal anal. El canal anal comienza a nivel del vértice de la próstata, pasando hacia abajo y atrás alrededor de 4 cm, y termina en el ano. Es un canal en forma de ranura cuando está vacío, pero durante el paso de las heces fecales puede distenderse enormemente. Lateralmente el canal está separado de la grasa de la fosa isquiorrectal por los músculos elevador del ano y los músculos del esfínter externo. La presencia de grasa en la fosa permite al canal dilatarse durante el paso de las heces. Anteriormente, en el hombre, el canal está separado de la uretra membranosa por el cuerpo perineal, mientras que en la mujer, está relacionado con el cuerpo perineal y con la parte inferior de la vagina; posteriormente se encuentra en conexión en ambos sexos con el rafe anococcígeo. En la mayor parte de su longitud el canal anal está rodeado de músculos esfinterianos, los cuales controlan el mecanismo de la defecación. Los músculos consisten en un esfínter anal interno (involuntario) y un esfínter anal externo (voluntario). El esfínter interno es un engrosamiento del músculo circular de la pared intestinal que encierra al canal anal alrededor de las dos terceras partes superiores de su longitud, justo arriba de la unión anorrectal e inmediatamente arriba de la inserción del septum de la fosa isquiorrectal. El borde inferior de éste esfínter puede ser palpado en el sujeto vivo exactamente en la línea interesfinteriana (véase más adelante). El esfínter externo es descrito como formado por tres partes, pero no existen diferencias o distinciones claras entre las tres. La parte más superficial (esfínter subcutáneo externo) está separado de las partes más profundas de los músculos por medio de ligamentos del septum intermuscular de la fosa isquiorrectal. Parte de los músculos tienden a cubrir el borde inferior del esfínter interno en este punto, formando así la línea esfinteriana una marca que es palpable en un examen digital del canal. (Esta línea corresponde a la llamada línea blanca de textos antiguos pero en realidad no es visible como tal). Si el epitelio escamoso estratificado sobre el músculo es roto, por ejemplo por el paso de heces duras, las fibras musculares son expuestas resultando una condición conocida como fisura-in-ano. Esta se caracteriza por las contracciones dolorosas de este músculo que puede tratarse con la sección de las fibras. El esfínter subcutáneo externo puede ser dividido sin afectar a la continencia anal. El resto del esfínter externo es subdividido en porciones superficial y profunda. La parte superficial está unida posteriormente al cóccix; envuelve circularmente al canal anal para insertarse en el tendón central del periné. La porción profunda adyacente del músculo no tiene uniones óseas y envuelve circularmente la parte superior del esfínter interno. Además del esfínter, la parte inferior del recto y la parte superior del canal anal están sostenidas por el músculo puborrectal, mismo que pasa alrededor de sus lados y posteriormente como un cabestrillo circular. La contracción del músculo puborrectal produce un ángulo entre el recto y el canal anal haciéndose más agudo. De ésta manera su contracción es un factor importante para evitar el paso de heces del recto al canal anal. Las contracciones tónicas de los esfínteres externo e interno mantienen al ano y al canal anal cerrado, y se inhiben durante la defecación. Sin embargo, las contracciones pueden ser vencidas por fuertes contracciones del recto. El esfínter externo es mucho más fuerte que el interno, el que parece ser de menor importancia para la continencia fecal normal puesto que la división quirúrgica completa del esfínter interno no produce incontinencia. Si el esfínter externo se paraliza, el control esfinteriano se pierde. Las fibras del músculo longitudinal del recto pasan hacia la superficie de esfínter interno y están rodeadas por el esfínter externo. Algunas de las fibras longitudinales están unidas al revestimiento del canal anal, mientras que otras pasan lateralmente profundas al esfínter subcutáneo para venir 35
36 a continuarse con el septum de la fosa isquiorrectal, separando así al espacio perianal de la fosa. La unión de las fibras longitudinales con el canal anal separa los plexos venosos rectal interno del rectal externo. Interior del intestino grueso. La membrana mucosa del intestino grueso se extiende en pliegues transversales irregulares. Cuando el intestino se distiende, se forman dilataciones saculares; la pared del intestino se vuelve lisa excepto por algunos escasos pliegues que persisten. En el recto los pliegues transversales están bien desarrollados. El pliegue más constante del recto es el que está situado anteriormente y a la derecha justamente debajo del nivel de la reflexión del peritoneo desde el recto hasta la vejiga o vagina. Un segundo pliegue menos constante se proyecta dentro del recto desde la derecha, y un tercero se puede proyectar dentro de la parte posterior izquierda. Estos pliegues son características que pueden ser reconocidas durante el examen del recto en el sujeto vivo con un proctoscopio, y el pliegue principal puede sentirse en un examen digital. Un instrumento más largo, el sigmoidoscopio permite que la membrana mucosa del colon sigmoide sea inspeccionada, y el colonoscopio largo (180 cm de longitud) ha hecho posible la visualización directa del revestimiento del colon completo. Interior del canal anal. La membrana que reviste al canal anal tiene de 6 a 10 pliegues verticales conocidos como columnas anales. Estas son prominentes en los niños, pero menos conspicuas en la edad avanzada. Varían en longitud y son aplanadas cuando el canal se distiende durante la defecación. Las terminaciones inferiores o bases de las columnas están unidas por pliegues superficiales en forma de bolsas de membrana mucosa formando las válvulas anales. El intervalo entre una válvula y la pared anal se llama seno anal. La función de las columnas anales y válvulas no es conocida. El sitio de la unión de las válvulas forma una línea pectinada. La pared del canal está dividida en zonas superiores e inferiores separadas una de otra por una zona intermedia. Cada zona tiene su epitelio característico y reacciona en forma diferente en las diversas enfermedades que afectan esta región. La zona superior está limitada inferiormente por la línea pectínea o pectinada. Las columnas anales se extienden hacia arriba a una distancia variable dentro de esta zona, misma que está cubierta por un epitelio columnar desarrollado en el endodermo. La zona intermedia se encuentra entre la línea pectínea y la línea interesfinteriana misma que marca el límite superior del epitelio escamoso estratificado. La zona intermedia es lisa, pálida y lustrosa y está revestida con el epitelio estratificado que está desprovisto de glándulas. La zona inferior es lisa y está revestida de epitelio estratificado de origen ectodérmico. Está desprovisto de pelo, pero contiene unas pocas glándulas sudoríparas y sebáceas modificadas. El epitelio de esta región tiene una importante inervación con nervios sensoriales y es muy sensible al estímulo doloroso. 36
37 Estructura del intestino grueso. La estructura del intestino grueso es en una esencia semejante a la del intestino delgado, la mayor diferencia estriba en que no presenta vellosidades en la mucosa. El interior de su pared es comparativamente liso debido a la ausencia de pliegues circulares. Las glándulas, que son más profundas que las del intestino delgado, forman túbulos rectos revestidos por un epitelio columnar que también cubre la superficie que queda entre las bocas de las glándulas. La muscular de la mucosa está bien desarrollada pero es delgada y está formada por fibras musculares de disposición circular y longitudinal. Existen plexos nerviosos semejantes a los que hay en el intestino delgado. El apéndice es semejante en su estructura general al resto del intestino grueso, pero tiene una pared relativamente gruesa y una pequeña luz. El rasgo más característico del apéndice es la gran cantidad de tejido linfoide que se encuentra en la submucosa. La cantidad de tejido linfoide que existe varía a diferentes edades. Al nacimiento es una pequeña cantidad, pero aumenta desde la edad de dos años hasta alrededor de los veinte. Después de los cuarenta hay una disminución al mismo paso que la atrofia general de todo el tejido linfoide. La mucosa tiene glándulas y muchas células mucosas. Las capas musculares que por lo general son completas, pueden ser deficientes en partes, lo que hace que el peritoneo y la mucosa estén sólo separados por tejido conjuntivo a través del cual puede propagarse una infección fácilmente de la mucosa al peritoneo. Las células nerviosas son escasas. Vasos y nervios del intestino grueso. Arterias y venas. El intestino grueso está provisto casi completamente de ramas de las arterias mesentéricas superior e inferior, excepto en la parte inferior del recto y del canal anal en donde recibe ramas adicionales de la arteria ilíaca interna. 37
38 El ciego con el apéndice, el colon ascendente y los dos tercios proximales o derechos del colon transverso, reciben su irrigación de ramas de la arteria mesentérica superior. La arteria ileocólica de la mesentérica superior da ramas que proveen a la parte terminal del íleon, el ciego, el apéndice y la parte proximal del colon ascendente. La arteria apendicular desciende detrás del íleon para entrar en el mesenterio apendicular en cuyo borde libre pasa a la punta del apéndice. Las ramas cólicas derecha y media de la arteria mesentérica superior están distribuidas en el colon ascendente y en las dos terceras partes proximales del colon transverso. La arteria mesentérica inferior provee a las partes derivadas del intestino posterior: el tercio distal del colon transverso, el colon descendente y sigmoide, el recto y parte del canal anal. Las ramas cólicas izquierdas se distribuyen hasta dónde se encuentra la unión rectosigmoide. La arteria rectal superior, continuación de la mesentérica inferior, se divide en ramas izquierda y derecha que se encuentran en la cara lateral del recto. Las subdivisiones más distantes de estas ramas penetran en la pared muscular del recto hasta alcanzar la submucosa. En la submucosa las ramas pasan hacia abajo del canal anal y terminan en un denso plexo capilar a nivel de las válvulas anales. La arteria rectal media es de menor importancia y sólo irriga las capas superficiales del recto. La arteria rectal inferior (una rama de la pudenda interna) irriga el canal anal debajo del nivel de las válvulas anales. Entre los diversos vasos rectales se forman anastomosis pero son variables en su extensión. El retorno venosos del intestino grueso es a través de venas que, en su curso intramural, siguen las arterias correspondientes. La distribución de las venas en el canal anal es de especial importancia y son susceptibles a dilatarse dando origen a las hemorroides. Las venas rectales superiores (alrededor de seis) comienzan en el plexo venoso rectal interno y pasan hacia arriba en la submucosa; atraviesan la pared rectal en la parte superior del recto. En la superficie del recto se unen para formar la vena rectal superior que se continúa con la vena mesentérica inferior. La vena rectal inferior de cada lado se eleva del plexo venoso rectal externo mismo que se encuentra inmediatamente debajo de la piel del canal anal. La vena drena dentro de la vena pudenda interna. Venas comunicantes conectan los plexos externo e interno, formando así una conexión importante entre las circulaciones sistémica y portal. Enorme cantidad de sangre del plexo externo normalmente pasa a través de estas venas comunicantes hacia el plexo interno, y, a consecuencia de una congestión o trombosis en el plexo interno, puede originar condiciones similares en el plexo externo. Linfáticos. La distribución de los vasos linfáticos en los intestinos delgado y grueso es similar, excepto que en el intestino grueso no existen vellosidades y por lo tanto tampoco quilíferos. Un plexo de vasos mucosos une canales más grandes en la submucosa, el que a su vez pasa a través de las capas musculares. Nervios. Las diversas partes del intestino grueso reciben nervios del parasimpático y del simpático. El vago provee con fibras parasimpáticas al ciego y al apéndice, al colon ascendente y a las dos terceras partes proximales del colon transverso, es decir, corresponde a la parte del intestino provisto por vasos mesentéricos superiores. El resto del intestino grueso, tan distante como las válvulas anales en el canal anal, recibe fibras parasimpáticas de los nervios esplácnicos pélvicos. Los nervios simpáticos del intestino grueso lo alcanzan a través de arterias que proveen las partes respectivas. Debajo del nivel de las válvulas anales existe una inervación somática (para la membrana mucosa 38
39 y el esfínter anal externo) de la rama rectal inferior del nervio pudendo y la rama perineal del cuarto nervio sacro. Las fibras parasimpáticas son motoras de la pared del intestino grueso y relajan el esfínter anal interno. Los nervios simpáticos son vasoconstrictores, inhiben la actividad muscular de la pared del intestino grueso y constriñen el esfínter interno. Impulsos dolorosos originados en el intestino grueso y que se dirigen al colon descendente viajan con nervios simpáticos, y alcanzan a la médula espinal por vía del tronco simpático, comunicantes ramos blancos y raíces nerviosas dorsales. Desde el colon sigmoide y recto las fibras de dolor corren con los nervios esplácnicos pélvicos. Desde el canal anal debajo de las válvulas la ruta de dolor es a lo largo de los nervios somáticos. Radiología del intestino grueso. El intestino grueso puede ser examinado después de la administración de un enema de bario o con ingestión de medio de bario. Enema de bario. El colon es delineado por el paso de dos o tres pintas de emulsión de bario lentamente a través del ano. El progreso del enema puede ser observado en la pantalla fluorescente. Cuando el colon está lleno la resistencia de la válvula ileocecal puede ceder y el bario pasa a la parte terminal del íleon. Existe una considerable variación en el tamaño del intestino en diferentes sujetos, y en el mismo sujeto de tiempo en tiempo. El ciego y el recto normalmente aparecen más anchos que el colon. La flexura izquierda del colon está situada a un nivel más alto que la flexura derecha y es ocasionalmente tan alta como la cúpula izquierda del diafragma, encontrándose a la izquierda de la burbuja de gas (cámara de aire) en el fondo del estómago. La posición del colon transverso varía de acuerdo con su longitud. La parte inferior de un colon transverso largo alcanza un nivel más abajo que un colon transverso corto. En la radiografía se ven saculaciones o haustras en el ciego, colon ascendente, transverso, y en una menor extensión en el descendente y sigmoide, pero una distensión del colon sigmoide normalmente no muestra saculaciones. El apéndice en cualquier posición en la que se encuentre es frecuentemente visible después de la administración del enema de bario. El lumen lleno de bario puede tener un diámetro uniforme, pero a consecuencia de una contracción prolongada localizada éste puede ser irregular y la punta puede ser más ancha que la base. Movimientos del intestino grueso. Raramente son vistos movimientos intrínsecos en la pantalla fluorescente. Mientras el ciego se llena después de la administración de medio de bario, lentamente éste pasa dentro del colon 39
CAPITULO X. Dr. Rodrigo Santana. - SISTEMA DIGESTIVO DEL EQUINO (Post diafragmático)
 U. Santo Tomás. Unidad de Anatomía Veterinaria Anatomía II 112 CAPITULO X Dr. Rodrigo Santana - SISTEMA DIGESTIVO DEL EQUINO (Post diafragmático) U. Santo Tomás. Unidad de Anatomía Veterinaria Anatomía
U. Santo Tomás. Unidad de Anatomía Veterinaria Anatomía II 112 CAPITULO X Dr. Rodrigo Santana - SISTEMA DIGESTIVO DEL EQUINO (Post diafragmático) U. Santo Tomás. Unidad de Anatomía Veterinaria Anatomía
PRACTICA RADIOLOGICA 2 AÑO 2013
 1. REPAROS ANATOMICOS 2. Niveles Anatómicos De Las Vértebras El conocimiento de las estructuras anatómicas importantes relacionadas con ciertos niveles de las vértebras puede constituir una base sobre
1. REPAROS ANATOMICOS 2. Niveles Anatómicos De Las Vértebras El conocimiento de las estructuras anatómicas importantes relacionadas con ciertos niveles de las vértebras puede constituir una base sobre
Vísceras Abdominales: Intestino grueso y delgado
 Vísceras Abdominales: Intestino grueso y delgado Semana 20 1) Cuál es la constitución del intestino delgado? - Esta constitución por el duodeno, el yeyuno y el íleon 2) Qué ocurre en el intestino delgado?
Vísceras Abdominales: Intestino grueso y delgado Semana 20 1) Cuál es la constitución del intestino delgado? - Esta constitución por el duodeno, el yeyuno y el íleon 2) Qué ocurre en el intestino delgado?
Topografía y Pared Abdominal
 Universidad Los Ángeles de Chimbote Doctor Armando Rodríguez Villaizán Facultad de Ciencias de la Salud Topografía y Pared Abdominal En el abdomen se pueden distinguir nueve cuadrantes - Epigastrio: contiene
Universidad Los Ángeles de Chimbote Doctor Armando Rodríguez Villaizán Facultad de Ciencias de la Salud Topografía y Pared Abdominal En el abdomen se pueden distinguir nueve cuadrantes - Epigastrio: contiene
HISTOLOGIA : M. A. Gili
 HISTOLOGIA : APARATO DIGESTIVO APARATO DIGESTIVO BOCA FARINGE ESOFAGO ESTOMAGO INTESTINO DELGADO: duodeno - yeyuno - ileon INTESTINO GRUESO: ciego - colon ascendente, transverso, descendente, sigmoide,
HISTOLOGIA : APARATO DIGESTIVO APARATO DIGESTIVO BOCA FARINGE ESOFAGO ESTOMAGO INTESTINO DELGADO: duodeno - yeyuno - ileon INTESTINO GRUESO: ciego - colon ascendente, transverso, descendente, sigmoide,
Vísceras Abdominales: Inervación general de las vísceras. Peritoneo y Cavidad Peritoneal
 Vísceras Abdominales: Inervación general de las vísceras. Semana 19 1) Qué es el peritoneo? - Es una membrana serosa transparente, continua, resbaladiza y brillante. 2) Cuál es la función del peritoneo?
Vísceras Abdominales: Inervación general de las vísceras. Semana 19 1) Qué es el peritoneo? - Es una membrana serosa transparente, continua, resbaladiza y brillante. 2) Cuál es la función del peritoneo?
Universidad Nacional del Nordeste Facultad de Medicina Cátedra II de Histología y Embriología
 Universidad Nacional del Nordeste Facultad de Medicina Cátedra II de Histología y Embriología ACTIVIDAD N 9 Aparato digestivo I APARATO DIGESTIVO I Consta de: a) tubo digestivo: compuesto por la boca,
Universidad Nacional del Nordeste Facultad de Medicina Cátedra II de Histología y Embriología ACTIVIDAD N 9 Aparato digestivo I APARATO DIGESTIVO I Consta de: a) tubo digestivo: compuesto por la boca,
Pared Abdominal Anterolateral, Peritoneo y Cavidad Peritoneal. Ronald Tuñón Graduando
 Pared Abdominal Anterolateral, Peritoneo y Cavidad Peritoneal Ronald Tuñón Graduando Temas a Discutir Abdomen Pared Abdominal Anterolateral Peritoneo ABDOMEN Generalidades Parte del tronco situada entre
Pared Abdominal Anterolateral, Peritoneo y Cavidad Peritoneal Ronald Tuñón Graduando Temas a Discutir Abdomen Pared Abdominal Anterolateral Peritoneo ABDOMEN Generalidades Parte del tronco situada entre
Justo Emilio Pinzón Espinosa IX Semestre
 1 Justo Emilio Pinzón Espinosa IX Semestre 2 » Longitud 4 m» Extremos fijos Superior: flexura duodenoyeyunal + a la izquierda de L2 + Intraperitoneal Inferior: Unión ileocecal + Válvula ileocecal o de
1 Justo Emilio Pinzón Espinosa IX Semestre 2 » Longitud 4 m» Extremos fijos Superior: flexura duodenoyeyunal + a la izquierda de L2 + Intraperitoneal Inferior: Unión ileocecal + Válvula ileocecal o de
Colon transverso y su mesocolon Pared torácica y algo de abdominal Región celíaca
 Localización El hígado es una víscera peritoneal que se localiza en el compartimento supramesocólico, ocupando el hipocondrio derecho, la zona media del epigástrio y algo del hipocondrio izquierdo. Dentro
Localización El hígado es una víscera peritoneal que se localiza en el compartimento supramesocólico, ocupando el hipocondrio derecho, la zona media del epigástrio y algo del hipocondrio izquierdo. Dentro
INTESTINO DELGADO GARCÍA MEJÍA CARLOS DANIEL. 5 C1
 UNIVERSIDAD AUTÓNOMA DEL ESTADO DE MORELOS. ESCUELA DE TÉCNICOS LABORATORISTAS. ANATOMÍA Y FISIOLOGÍA. Dr. Luis Ulises Eliseo Oropeza Morales. INTESTINO DELGADO GARCÍA MEJÍA CARLOS DANIEL. 5 C1 CUESTIONARIO.
UNIVERSIDAD AUTÓNOMA DEL ESTADO DE MORELOS. ESCUELA DE TÉCNICOS LABORATORISTAS. ANATOMÍA Y FISIOLOGÍA. Dr. Luis Ulises Eliseo Oropeza Morales. INTESTINO DELGADO GARCÍA MEJÍA CARLOS DANIEL. 5 C1 CUESTIONARIO.
Laboratorio de. Imágenes. Esplacnología PAREDES DE ABDOMEN ESPACIO SUPRAMESOCÓLICO
 Laboratorio de Imágenes Esplacnología PAREDES DE ABDOMEN ESPACIO SUPRAMESOCÓLICO ABDOMEN Qué es? Qué forma tiene? Por qué estructuras está delimitado? Cómo lo dividimos? Cómo dividimos el abdomen? (Netter,
Laboratorio de Imágenes Esplacnología PAREDES DE ABDOMEN ESPACIO SUPRAMESOCÓLICO ABDOMEN Qué es? Qué forma tiene? Por qué estructuras está delimitado? Cómo lo dividimos? Cómo dividimos el abdomen? (Netter,
ANATOMÍA DEL INTESTINO HUMANO DUODENO-YEYUNO-ÍLEON-COLON-RECTO
 ANATOMÍA DEL INTESTINO HUMANO DUODENO-YEYUNO-ÍLEON-COLON-RECTO INDICE 1 Peritoneo y sus reflexiones 1 2 Composición del intestino delgado 1 2.1 Duodeno 1 2.1.1 Partes del duodeno 1 2.2 Yeyuno e ileon 2
ANATOMÍA DEL INTESTINO HUMANO DUODENO-YEYUNO-ÍLEON-COLON-RECTO INDICE 1 Peritoneo y sus reflexiones 1 2 Composición del intestino delgado 1 2.1 Duodeno 1 2.1.1 Partes del duodeno 1 2.2 Yeyuno e ileon 2
PASO 2 DIGESTIVO: Tracto digestivo infradiafragmático, glándulas anexas
 PASO 2 DIGESTIVO: Tracto digestivo infradiafragmático, glándulas anexas Tubo digestivo Cuadrantes de la pared abdominal La pared anterolateral del abdomen, puede dividirse en nueve sectores teniendo como
PASO 2 DIGESTIVO: Tracto digestivo infradiafragmático, glándulas anexas Tubo digestivo Cuadrantes de la pared abdominal La pared anterolateral del abdomen, puede dividirse en nueve sectores teniendo como
Identificar las principales estructuras del sistema digestivo Reconocer la histología en común del sistema digestivo e identificar estructuras
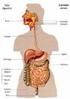 Identificar las principales estructuras del sistema digestivo Reconocer la histología en común del sistema digestivo e identificar estructuras asociadas a cada órgano digestivo. Reconocer la importancia
Identificar las principales estructuras del sistema digestivo Reconocer la histología en común del sistema digestivo e identificar estructuras asociadas a cada órgano digestivo. Reconocer la importancia
Concepto. Fositas herniarias
 Concepto El espacio entre el tórax y la pelvis presenta un vacío esquelético que está cubierto únicamente por músculos que forman la pared abdominal. Esta pared muscular está reforzada en muchos puntos
Concepto El espacio entre el tórax y la pelvis presenta un vacío esquelético que está cubierto únicamente por músculos que forman la pared abdominal. Esta pared muscular está reforzada en muchos puntos
Compartimiento Infracólico
 Compartimiento Infracólico Prog. Anatomía y Biología del Desarrollo Facultad de Medicina Universidad de Chile Generalidades, límites 1 Generalidades, contenido Omento Mayor Yeyuno-íleon Intestino grueso
Compartimiento Infracólico Prog. Anatomía y Biología del Desarrollo Facultad de Medicina Universidad de Chile Generalidades, límites 1 Generalidades, contenido Omento Mayor Yeyuno-íleon Intestino grueso
PASO 2 DIGESTIVO: Tubo digestivo abdómino-pélvico
 PASO 2 DIGESTIVO: Tubo digestivo abdómino-pélvico Estómago Ubicado en el epigastrio y el hipocondrio izquierdo, corresponde a una víscera peritonizada móvil que está unida al diafragma a través del ligamento
PASO 2 DIGESTIVO: Tubo digestivo abdómino-pélvico Estómago Ubicado en el epigastrio y el hipocondrio izquierdo, corresponde a una víscera peritonizada móvil que está unida al diafragma a través del ligamento
SISTEMA DIGESTIVO. Histología y Embriología I Prof. Titular: Dra. Silvia Galliano Ayudante Docente Alumno: Antonela Oyarbide
 SISTEMA DIGESTIVO Esófago Estómago Intestino Delgado Intestino Grueso Consta de: a) tubo digestivo: compuesto por la boca, faringe, esófago, estómago, intestino delgado (yeyuno-íleon), intestino grueso
SISTEMA DIGESTIVO Esófago Estómago Intestino Delgado Intestino Grueso Consta de: a) tubo digestivo: compuesto por la boca, faringe, esófago, estómago, intestino delgado (yeyuno-íleon), intestino grueso
Drenaje Linfático del Hígado Normalmente el sistema linfático es paralelo al sistema arterial. En el hígado es diferente, pues en él hay un sistema
 Drenaje Linfático del Hígado Normalmente el sistema linfático es paralelo al sistema arterial. En el hígado es diferente, pues en él hay un sistema arterial que entra por el pedículo hepático inferior
Drenaje Linfático del Hígado Normalmente el sistema linfático es paralelo al sistema arterial. En el hígado es diferente, pues en él hay un sistema arterial que entra por el pedículo hepático inferior
ESTÓMAGO 5º C1 F L O R E S S I X T O J E S Ú S T A P I A M Á R Q U E Z M A N E L I
 ESTÓMAGO 5º C1 F L O R E S S I X T O J E S Ú S T A P I A M Á R Q U E Z M A N E L I PREGUNTAS: 1.- Dónde se sitúa el estómago? 2. Qué le sucede al estómago en la inspiración y la espiración? 3. Qué es digestión
ESTÓMAGO 5º C1 F L O R E S S I X T O J E S Ú S T A P I A M Á R Q U E Z M A N E L I PREGUNTAS: 1.- Dónde se sitúa el estómago? 2. Qué le sucede al estómago en la inspiración y la espiración? 3. Qué es digestión
ANATOMÍA REGIONAL APLICADA DEL BOVINO, OVINO, EQUINO, PORCINO Y CARNÍVOROS
 ANATOMÍA REGIONAL APLICADA DEL BOVINO, OVINO, EQUINO, PORCINO Y CARNÍVOROS ORGANOS POST DIAFRAGMATICOS CAVIDAD ABDOMINAL Dr. MV Marcelo Daniel GHEZZI M. Sc. MV. Alejandra CASTRO 17/08/2011 Órganos Post
ANATOMÍA REGIONAL APLICADA DEL BOVINO, OVINO, EQUINO, PORCINO Y CARNÍVOROS ORGANOS POST DIAFRAGMATICOS CAVIDAD ABDOMINAL Dr. MV Marcelo Daniel GHEZZI M. Sc. MV. Alejandra CASTRO 17/08/2011 Órganos Post
Sistema digestivo postdiafragmático y glándulas anexas del bovino.
 Universidad Santo Tomás. Escuela de Medicina Veterinaria. Anatomía II. Sistema digestivo postdiafragmático y glándulas anexas del bovino. Dr. César Caro Munizaga, DVM. Sistema digestivo postdiafragmático
Universidad Santo Tomás. Escuela de Medicina Veterinaria. Anatomía II. Sistema digestivo postdiafragmático y glándulas anexas del bovino. Dr. César Caro Munizaga, DVM. Sistema digestivo postdiafragmático
PARED ABDOMINAL Y REGIÓN N INGUINAL
 PARED ABDOMINAL Y REGIÓN N INGUINAL Órganos Abdominales Hipocondrio derecho: Lóbo derecho Hígado, H vesícula, ángulo hepático del colon, riñó ñón n derecho 2/3 superiores, cápsula c suprerrenal derecha.
PARED ABDOMINAL Y REGIÓN N INGUINAL Órganos Abdominales Hipocondrio derecho: Lóbo derecho Hígado, H vesícula, ángulo hepático del colon, riñó ñón n derecho 2/3 superiores, cápsula c suprerrenal derecha.
Anatomía II. MV, Mag Jorge M. Galotta Profesor Adjunto Regular E-mail: profegalotta@gmail.com
 Anatomía II 2009 MV, Mag Jorge M. Galotta Profesor Adjunto Regular E-mail: profegalotta@gmail.com PERITONEO El peritoneo es una serosa. Una serosa es una membrana que reviste las paredes de una cavidad
Anatomía II 2009 MV, Mag Jorge M. Galotta Profesor Adjunto Regular E-mail: profegalotta@gmail.com PERITONEO El peritoneo es una serosa. Una serosa es una membrana que reviste las paredes de una cavidad
Esófago Laboratorio no. 16a
 Geneser F. Geneser Histología. 4 ed. Editorial Médica Panamericana; 2014. Capítulo 15 Pg 471 474 El Esófago se extiende desde la faringe, al nivel del cartílago cricoides en el cuello, pasando a través
Geneser F. Geneser Histología. 4 ed. Editorial Médica Panamericana; 2014. Capítulo 15 Pg 471 474 El Esófago se extiende desde la faringe, al nivel del cartílago cricoides en el cuello, pasando a través
EMBRIOLOGIA DEL APARATO DIGESTIVO
 EMBRIOLOGIA DEL APARATO DIGESTIVO FORMACION DEL INTESTINO PRIMITIVO Cómo ocurre la formación del intestino anterior, medio y posterior? PLEGAMIENTO CEFALO CAUDAL Recanalización del tubo digestivo: Se oblitera
EMBRIOLOGIA DEL APARATO DIGESTIVO FORMACION DEL INTESTINO PRIMITIVO Cómo ocurre la formación del intestino anterior, medio y posterior? PLEGAMIENTO CEFALO CAUDAL Recanalización del tubo digestivo: Se oblitera
Duodeno Laboratorio no. 17a
 Geneser F. Geneser Histología. ed. Editorial Médica Panamericana; 0. Capítulo Pg 8 9 Duodeno Laboratorio no. a S i s t e m a D i g e s t i v o El Duodeno es la primera porción del Intestino Delgado. Su
Geneser F. Geneser Histología. ed. Editorial Médica Panamericana; 0. Capítulo Pg 8 9 Duodeno Laboratorio no. a S i s t e m a D i g e s t i v o El Duodeno es la primera porción del Intestino Delgado. Su
ANATOMIA DE ABDOMEN. Dr. Ricardo OLIVARES P-M
 ANATOMIA DE ABDOMEN Dr. Ricardo OLIVARES P-M El estómago vacío se encuentra completamente dentro del arco costal. Cuando está medianamente lleno se extiende hacia la izq., siendo la curvatura
ANATOMIA DE ABDOMEN Dr. Ricardo OLIVARES P-M El estómago vacío se encuentra completamente dentro del arco costal. Cuando está medianamente lleno se extiende hacia la izq., siendo la curvatura
TOPOGRAFIA ABDOMINAL
 TOPOGRAFIA ABDOMINAL Se observa el colon transverso que esta al final del mesocolon transverso y que nos divide el abdomen en supramesocólico e inframesocólico. Paralelamente se observa lo que peritoneal
TOPOGRAFIA ABDOMINAL Se observa el colon transverso que esta al final del mesocolon transverso y que nos divide el abdomen en supramesocólico e inframesocólico. Paralelamente se observa lo que peritoneal
Ronald Tuñón Estudiante de Medicina de XI Semestre
 Ronald Tuñón Estudiante de Medicina de XI Semestre El tórax es la parte del cuerpo situada entre el cuello y el abdomen Forma de cono truncado Formada por: Caja torácica Musculatura Piel Tejido subcutáneo
Ronald Tuñón Estudiante de Medicina de XI Semestre El tórax es la parte del cuerpo situada entre el cuello y el abdomen Forma de cono truncado Formada por: Caja torácica Musculatura Piel Tejido subcutáneo
Facultad de Medicina y Odontología. Embriología y Anatomía I TEMA 17 MUSCULATURA Y FASCIAS ABDOMINALES TRAYECTO INGUINAL
 TEMA 17 MUSCULATURA Y FASCIAS ABDOMINALES TRAYECTO INGUINAL MUSCULATURA Y FASCIAS ABDOMINALES 1. MUSCULATURA ABDOMINAL Grupo anterior Grupo lateral Grupo posterior 2. FASCIAS ABDOMINALES Pared antero-lateral
TEMA 17 MUSCULATURA Y FASCIAS ABDOMINALES TRAYECTO INGUINAL MUSCULATURA Y FASCIAS ABDOMINALES 1. MUSCULATURA ABDOMINAL Grupo anterior Grupo lateral Grupo posterior 2. FASCIAS ABDOMINALES Pared antero-lateral
CUESTIONARIO ANATOMÍA SEMANA 13. TÓRAX 1. Cuál es la parte del cuerpo situada entre el cuello y el abdomen? TÓRAX
 CUESTIONARIO ANATOMÍA SEMANA 13 TÓRAX 1. Cuál es la parte del cuerpo situada entre el cuello y el abdomen? TÓRAX 2. Qué termino se utiliza para tórax? Pecho 3. Qué es lo que se concibe como parte superior
CUESTIONARIO ANATOMÍA SEMANA 13 TÓRAX 1. Cuál es la parte del cuerpo situada entre el cuello y el abdomen? TÓRAX 2. Qué termino se utiliza para tórax? Pecho 3. Qué es lo que se concibe como parte superior
Ronald Tuñón Graduando
 Ronald Tuñón Graduando El tórax es la parte del cuerpo situada entre el cuello y el abdomen Forma de cono truncado Formada por: Caja torácica Musculatura Piel Tejido subcutáneo Fascias Protección de
Ronald Tuñón Graduando El tórax es la parte del cuerpo situada entre el cuello y el abdomen Forma de cono truncado Formada por: Caja torácica Musculatura Piel Tejido subcutáneo Fascias Protección de
IDENTIFICACIÓN FUNCIÓN APLICACIÓN Contenido abdominal. Contenido abdominal
 Semana 9 Abdomen II LISTADO DE PRÁCTICA IDENTIFICACIÓN FUNCIÓN APLICACIÓN Contenido abdominal Contenido abdominal Omento mayor Omento mayor Estómago o Fondo o Cuerpo o Antro pilórico o Píloro Esófago Tronco
Semana 9 Abdomen II LISTADO DE PRÁCTICA IDENTIFICACIÓN FUNCIÓN APLICACIÓN Contenido abdominal Contenido abdominal Omento mayor Omento mayor Estómago o Fondo o Cuerpo o Antro pilórico o Píloro Esófago Tronco
Universidad Central Del Este UCE Facultad de Ciencias de la Salud Escuela de Bioanálisis
 Universidad Central Del Este UCE Facultad de Ciencias de la Salud Escuela de Bioanálisis Programa de la asignatura: (MED-221) Anatomía General Total de Créditos: 6 Teoría: 4 Practica: 4 Prerrequisitos:
Universidad Central Del Este UCE Facultad de Ciencias de la Salud Escuela de Bioanálisis Programa de la asignatura: (MED-221) Anatomía General Total de Créditos: 6 Teoría: 4 Practica: 4 Prerrequisitos:
Sistema arterial y venoso. Klgo. Felipe Gutiérrez D.
 Sistema arterial y venoso. Klgo. Felipe Gutiérrez D. Aorta torácica Desde T3 hasta el diafragma: Art. bronquiales. Art. Esofágicas medias. Art. mediastínicas post. Art. intercostales. Desde el diafragma
Sistema arterial y venoso. Klgo. Felipe Gutiérrez D. Aorta torácica Desde T3 hasta el diafragma: Art. bronquiales. Art. Esofágicas medias. Art. mediastínicas post. Art. intercostales. Desde el diafragma
Caja torácica DRA NIRIA GARCÍA JIMÉNEZ
 Caja torácica DRA NIRIA GARCÍA JIMÉNEZ Esqueleto -Vertebras Torácicas. - Esternón. - Costillas y Cartílagos Costales. Tórax Músculos de la Pared Torácica Anteriores Inferiores Superficiales -Pectoral Mayor.
Caja torácica DRA NIRIA GARCÍA JIMÉNEZ Esqueleto -Vertebras Torácicas. - Esternón. - Costillas y Cartílagos Costales. Tórax Músculos de la Pared Torácica Anteriores Inferiores Superficiales -Pectoral Mayor.
Esófago. ANATOMÍA Alumno: Iván López Rivera
 Esófago ANATOMÍA Alumno: Iván López Rivera PREGUNTAS 1. Cuál es la función primordial del esófago? 2 Cuánto mide de largo y diámetro el esófago? 3. En dónde se encuentra situado el esófago? 4. En cuántas
Esófago ANATOMÍA Alumno: Iván López Rivera PREGUNTAS 1. Cuál es la función primordial del esófago? 2 Cuánto mide de largo y diámetro el esófago? 3. En dónde se encuentra situado el esófago? 4. En cuántas
TOPOGRAFÍA ABDOMINAL
 TOPOGRAFÍA ABDOMINAL PERSISTENCIA DEL CONDUCTO PERITONEOVAGINAL Del conducto inguinal sabemos que tiene forma de hendidura que se dirige hacia abajo y hacia adentro, justo por encima y paralelo a la mitad
TOPOGRAFÍA ABDOMINAL PERSISTENCIA DEL CONDUCTO PERITONEOVAGINAL Del conducto inguinal sabemos que tiene forma de hendidura que se dirige hacia abajo y hacia adentro, justo por encima y paralelo a la mitad
CONFORMACION (POSNATAL) DEL APARATO DIGESTIVO
 Autor Responsable: Prof. Marhta VIDAL - Diseño y Edición Pablo DEGREGORI CONFORMACION (POSNATAL) DEL APARATO DIGESTIVO CAVIDAD ORAL OROFARINGE TRACTO TUBULAR DIGESTIVO (Esofagogastrointestinal) GLANDULAS
Autor Responsable: Prof. Marhta VIDAL - Diseño y Edición Pablo DEGREGORI CONFORMACION (POSNATAL) DEL APARATO DIGESTIVO CAVIDAD ORAL OROFARINGE TRACTO TUBULAR DIGESTIVO (Esofagogastrointestinal) GLANDULAS
TOMOGRAFIA COMPUTADA DE ABDOMEN
 TOMOGRAFIA COMPUTADA DE ABDOMEN Así como en otras áreas del cuerpo a estudiar, la TAC ocupa el segundo o tercer lugar en los estudios complementarios. En el abdomen muchas veces nos encontraremos que es
TOMOGRAFIA COMPUTADA DE ABDOMEN Así como en otras áreas del cuerpo a estudiar, la TAC ocupa el segundo o tercer lugar en los estudios complementarios. En el abdomen muchas veces nos encontraremos que es
ESTÓMAGO. Glándulas Corpofúndicas. Células Principales O Cimógenas
 ESTÓMAGO Glándulas Corpofúndicas Células Principales O Cimógenas Son Basófilas Gránulos Secretorios en zona apical Contienen pepsinógeno precursor de la pepsina Secretan lipasa ESTÓMAGO Glándulas Corpofúndicas
ESTÓMAGO Glándulas Corpofúndicas Células Principales O Cimógenas Son Basófilas Gránulos Secretorios en zona apical Contienen pepsinógeno precursor de la pepsina Secretan lipasa ESTÓMAGO Glándulas Corpofúndicas
TORAX La caja toráxica,
 TORAX La caja toráxica, delimitada por los 12 pares de costillas que se articulan anteriormente con el esternón y posteriormente con la columna dorsal, se cierra en la parte inferior a través de un músculo,
TORAX La caja toráxica, delimitada por los 12 pares de costillas que se articulan anteriormente con el esternón y posteriormente con la columna dorsal, se cierra en la parte inferior a través de un músculo,
EL BAZO. ANATOMÍA Y FISIOLOGÍA Diana Pérez Salgado 5A1.
 EL BAZO { ANATOMÍA Y FISIOLOGÍA Diana Pérez Salgado 5A1. 1.- Qué es el bazo? PREGUNTAS 2.- Con qué órganos tiene estrecha relación? 3.- En qué parte del cuerpo humano está localizado? 4.- Cuál es la dirección
EL BAZO { ANATOMÍA Y FISIOLOGÍA Diana Pérez Salgado 5A1. 1.- Qué es el bazo? PREGUNTAS 2.- Con qué órganos tiene estrecha relación? 3.- En qué parte del cuerpo humano está localizado? 4.- Cuál es la dirección
ESTÓMAGO 5 A1 GUADARRAMA LÓPEZ CLAUDIA ANATOMÍA Y FISIOLOGÍA
 ESTÓMAGO ANATOMÍA Y FISIOLOGÍA GUADARRAMA LÓPEZ CLAUDIA 5 A1 1.- Dónde se sitúa el estómago? Cuestionario 2. Qué le sucede al estómago en la inspiración y la espiración? 3. Qué es digestión continúa y
ESTÓMAGO ANATOMÍA Y FISIOLOGÍA GUADARRAMA LÓPEZ CLAUDIA 5 A1 1.- Dónde se sitúa el estómago? Cuestionario 2. Qué le sucede al estómago en la inspiración y la espiración? 3. Qué es digestión continúa y
MUSCULATURA DEL HOMBRO.
 MUSCULATURA DEL HOMBRO. Están inervados por ramas del plexo braquial. Entre los músculos del hombro distinguimos cuatro grupos: anterior, medial, posterior y lateral. GRUPO MUSCULAR ANTERIOR: Está constituido
MUSCULATURA DEL HOMBRO. Están inervados por ramas del plexo braquial. Entre los músculos del hombro distinguimos cuatro grupos: anterior, medial, posterior y lateral. GRUPO MUSCULAR ANTERIOR: Está constituido
INTESTINO GRUESO. Anatomía y fisiología Gómez Arellano Carolina Doyel Orduña Rangel Fernanda
 INTESTINO GRUESO Anatomía y fisiología Gómez Arellano Carolina Doyel Orduña Rangel Fernanda CUESTIONARIO 1. Cuánto mide el intestino grueso? 2. Qué une el intestino grueso a la pared abdominal? 3. Cuáles
INTESTINO GRUESO Anatomía y fisiología Gómez Arellano Carolina Doyel Orduña Rangel Fernanda CUESTIONARIO 1. Cuánto mide el intestino grueso? 2. Qué une el intestino grueso a la pared abdominal? 3. Cuáles
ES UNA SERIE DE ELEMENTOS INDIVIDUALES UNIDOS POR UNA SERIE DE ARTICULACIONES INTERVERTEBRALES. CONSTITUYE LA PARTE PRINCIPAL SUBCRANEAL DEL
 ES UNA SERIE DE ELEMENTOS INDIVIDUALES UNIDOS POR UNA SERIE DE ARTICULACIONES INTERVERTEBRALES. CONSTITUYE LA PARTE PRINCIPAL SUBCRANEAL DEL ESQUELETO AXIL. TALLO FIRME Y FLEXIBLE QUE SOSTIENE TRONCO Y
ES UNA SERIE DE ELEMENTOS INDIVIDUALES UNIDOS POR UNA SERIE DE ARTICULACIONES INTERVERTEBRALES. CONSTITUYE LA PARTE PRINCIPAL SUBCRANEAL DEL ESQUELETO AXIL. TALLO FIRME Y FLEXIBLE QUE SOSTIENE TRONCO Y
GUÍA PRÁCTICA Nº 16 PISO PELVIANO
 CÁTEDRA DE ANATOMÍA HUMANA LICENCIATURA EN OBSTETRICIA FACULTAD DE CIENCIAS MÉDICAS UNIVERSIDAD DE BUENOS AIRES GUÍA PRÁCTICA Nº 16 PISO PELVIANO Docentes de anatomía en obstetricia El piso pelviano es
CÁTEDRA DE ANATOMÍA HUMANA LICENCIATURA EN OBSTETRICIA FACULTAD DE CIENCIAS MÉDICAS UNIVERSIDAD DE BUENOS AIRES GUÍA PRÁCTICA Nº 16 PISO PELVIANO Docentes de anatomía en obstetricia El piso pelviano es
Medicina ANATOMÍA DE HÍGADO
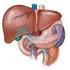 Medicina ANATOMÍA DE HÍGADO El hígado es una víscera que pesa entre 1,4 y 1.8 Kg.; es la que alcanza mayor temperatura. Se sitúa debajo del diafragma, en el lado derecho (hipocondrio derecho) y atraviesa
Medicina ANATOMÍA DE HÍGADO El hígado es una víscera que pesa entre 1,4 y 1.8 Kg.; es la que alcanza mayor temperatura. Se sitúa debajo del diafragma, en el lado derecho (hipocondrio derecho) y atraviesa
ABORDAJE A LA CAVIDAD ABDOMINAL DEL EQUINO
 U.N.C.P.B.A. - F.C.V. Área Anatomía ABORDAJE A LA CAVIDAD ABDOMINAL DEL EQUINO Autores: Castro, Alejandra Ghezzi, Marcelo Domínguez, M. Teresa Islas, Sergio Año 2005 1- ANATOMÍA DE SUPERFICIE A- Puntos
U.N.C.P.B.A. - F.C.V. Área Anatomía ABORDAJE A LA CAVIDAD ABDOMINAL DEL EQUINO Autores: Castro, Alejandra Ghezzi, Marcelo Domínguez, M. Teresa Islas, Sergio Año 2005 1- ANATOMÍA DE SUPERFICIE A- Puntos
Órganos del cuerpo humano
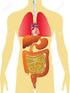 Órganos del cuerpo humano Los órganos del cuerpo humano se forman por la agrupación de tejidos (epitelial, conectivo, muscular y nervioso), que se forman mediante la agrupación de células. Ellos tienen
Órganos del cuerpo humano Los órganos del cuerpo humano se forman por la agrupación de tejidos (epitelial, conectivo, muscular y nervioso), que se forman mediante la agrupación de células. Ellos tienen
ADH1 ADH4 MM SM. Resultados
 A R ADH4 ADH1 MM SM B R FG SM MM Figura 27. Localización del mrna de ADH1 y de ADH4 en estómago (cuerpo) de rata adulta mediante ISH. A, Detección de ADH1 en la zona media de la mucosa gástrica. B, Detección
A R ADH4 ADH1 MM SM B R FG SM MM Figura 27. Localización del mrna de ADH1 y de ADH4 en estómago (cuerpo) de rata adulta mediante ISH. A, Detección de ADH1 en la zona media de la mucosa gástrica. B, Detección
SISTEMA DIGESTIVO DE RUMIANTES Y NO RUMIANTES. Bases Anatómicas y Fisiológica para la Producción Animal en el Trópico
 SISTEMA DIGESTIVO DE RUMIANTES Y NO RUMIANTES Bases Anatómicas y Fisiológica para la Producción Animal en el Trópico OBJETIVOS Describir la estructura y función de los componentes del sistema digestivo
SISTEMA DIGESTIVO DE RUMIANTES Y NO RUMIANTES Bases Anatómicas y Fisiológica para la Producción Animal en el Trópico OBJETIVOS Describir la estructura y función de los componentes del sistema digestivo
ANATOMÍA DEL SISTEMA NEUROMUSCULOESQUELÉTICO: INTRODUCCIÓN
 apéndice 1 ANATOMÍA DEL SISTEMA NEUROMUSCULOESQUELÉTICO: INTRODUCCIÓN En las siguientes páginas se muestra el esqueleto, la columna vertebral, las estructuras básicas de la columna, los músculos de la
apéndice 1 ANATOMÍA DEL SISTEMA NEUROMUSCULOESQUELÉTICO: INTRODUCCIÓN En las siguientes páginas se muestra el esqueleto, la columna vertebral, las estructuras básicas de la columna, los músculos de la
Figura 1. Caja torácica (vista frontal)
 Clase 2 Caja torácica La caja torácica es una estructura ósea que encierra y protege los órganos del tórax y de la región superior del abdomen, y provee soporte para los huesos del hombro y de los miembros
Clase 2 Caja torácica La caja torácica es una estructura ósea que encierra y protege los órganos del tórax y de la región superior del abdomen, y provee soporte para los huesos del hombro y de los miembros
1. Qué nombre reciben los diversos músculos que se extiende desde la caja torácica hasta los huesos del miembro superior?
 CUESTIONARIO ANATOMÍA SEMANA 14 1. Qué nombre reciben los diversos músculos que se extiende desde la caja torácica hasta los huesos del miembro superior? Axioapendiculares 2. Sobre qué actúan los músculos
CUESTIONARIO ANATOMÍA SEMANA 14 1. Qué nombre reciben los diversos músculos que se extiende desde la caja torácica hasta los huesos del miembro superior? Axioapendiculares 2. Sobre qué actúan los músculos
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-042 Anatomía II Programa de la asignatura: Total de Créditos: 8 Teórico: 6 Práctico: 4 Prerrequisitos: MED-041
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-042 Anatomía II Programa de la asignatura: Total de Créditos: 8 Teórico: 6 Práctico: 4 Prerrequisitos: MED-041
Anatomía del aparato digestivo
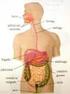 Anatomía del aparato digestivo En el aparato digestivo se identifican dos partes bien diferenciadas: el tubo digestivo y las glándulas anejas que participan en el proceso de digestión y absorción de los
Anatomía del aparato digestivo En el aparato digestivo se identifican dos partes bien diferenciadas: el tubo digestivo y las glándulas anejas que participan en el proceso de digestión y absorción de los
Corazón. Músculo hueco que circunscribe 4 cavidades por donde circula sangre.
 Corazón Músculo hueco que circunscribe 4 cavidades por donde circula sangre. Corazón Se encuentra en el tórax, t detrás s de la pared esternocostal,, en la parte media del mediastino inferior. Se mantiene
Corazón Músculo hueco que circunscribe 4 cavidades por donde circula sangre. Corazón Se encuentra en el tórax, t detrás s de la pared esternocostal,, en la parte media del mediastino inferior. Se mantiene
Aparato digestivo: tubo digestivo y estructuras anexas principales: lengua dientes glándulas salivales páncreas hígado vesícula biliar.
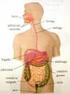 Aparato digestivo I Aparato digestivo: tubo digestivo y estructuras anexas principales: lengua dientes glándulas salivales páncreas hígado vesícula biliar. La mucosa digestiva cumple muchas funciones:
Aparato digestivo I Aparato digestivo: tubo digestivo y estructuras anexas principales: lengua dientes glándulas salivales páncreas hígado vesícula biliar. La mucosa digestiva cumple muchas funciones:
Pelvis mayor, pelvis menor Hay una pelvis mayor y una pelvis menor. La pelvis mayor está ligada a la cavidad abdominal y está por encima de la cresta
 Pelvis mayor, pelvis menor Hay una pelvis mayor y una pelvis menor. La pelvis mayor está ligada a la cavidad abdominal y está por encima de la cresta del estrecho superior. La pelvis menor está por debajo
Pelvis mayor, pelvis menor Hay una pelvis mayor y una pelvis menor. La pelvis mayor está ligada a la cavidad abdominal y está por encima de la cresta del estrecho superior. La pelvis menor está por debajo
La Jaula Torácica. La jaula torácica está formada por el esternón, las costillas y la columna vertebral.
 Universidad Los Ángeles de Chimbote Facultad de Ciencias de la Salud Doctor Armando Rodríguez Villaizán La Jaula Torácica La jaula torácica está formada por el esternón, las costillas y la columna vertebral.
Universidad Los Ángeles de Chimbote Facultad de Ciencias de la Salud Doctor Armando Rodríguez Villaizán La Jaula Torácica La jaula torácica está formada por el esternón, las costillas y la columna vertebral.
I.C.F. INSTITUTO DE CIENCIAS FORENSES. REPÚBLICA ARGENTINA
 APARATO DIGESTIVO Al aparato digestivo lo componen de arriba hacia abajo, la boca, faringe, esófago, estómago, intestino delgado, intestino grueso, hígado, vesícula biliar, páncreas y glándulas salivales.
APARATO DIGESTIVO Al aparato digestivo lo componen de arriba hacia abajo, la boca, faringe, esófago, estómago, intestino delgado, intestino grueso, hígado, vesícula biliar, páncreas y glándulas salivales.
VÉRTEBRAS TORÁCICAS ANATOMÍA COMPARADA
 VÉRTEBRAS TORÁCICAS Definición y localización. Constituyen la estructura básica de la columna torácica, que tiene muy poca movilidad. Funciones: transmiten el peso corporal hacia los miembros torácicos
VÉRTEBRAS TORÁCICAS Definición y localización. Constituyen la estructura básica de la columna torácica, que tiene muy poca movilidad. Funciones: transmiten el peso corporal hacia los miembros torácicos
TUBO DIGESTIVO HUMANO
 TUBO DIGESTIVO HUMANO INCISIVOS CANINOS PREMOLARES MOLARES DIENTES LENGUA GLANDULAS SALIVALES EPIGLOTIS deglucion CORTE TRASVERSAL ESÓFAGO MOVIMIENTOS PERISTÁLTICOS peristaltismo ESTÓMAGO ESTÓMAGO Contiene
TUBO DIGESTIVO HUMANO INCISIVOS CANINOS PREMOLARES MOLARES DIENTES LENGUA GLANDULAS SALIVALES EPIGLOTIS deglucion CORTE TRASVERSAL ESÓFAGO MOVIMIENTOS PERISTÁLTICOS peristaltismo ESTÓMAGO ESTÓMAGO Contiene
Fundación H.A. Barceló Facultad de Medicina. Licenciatura en Nutrición Anatomia Primer año Módulo 15
 Fundación H.A. Barceló Facultad de Medicina Licenciatura en Nutrición Anatomia Primer año Módulo 15 1 1 MODULO 15: SISTEMA DIGESTIVO OBJETIVOS - Reconocer los componentes del Sistema Digestivo y su localización
Fundación H.A. Barceló Facultad de Medicina Licenciatura en Nutrición Anatomia Primer año Módulo 15 1 1 MODULO 15: SISTEMA DIGESTIVO OBJETIVOS - Reconocer los componentes del Sistema Digestivo y su localización
Los órganos hematopoyéticos y linfoides. Los ganglios linfáticos. Distribución de los elementos. Los órganos hematopoyéticos y. linfoides.
 Los órganos hematopoyéticos y Dos funciones principales: Defensiva (estructuras linfoides). Hematopoyética (médula ósea). Estructuras linfoides: Los ganglios linfáticos. El bazo. Las formaciones linfoides
Los órganos hematopoyéticos y Dos funciones principales: Defensiva (estructuras linfoides). Hematopoyética (médula ósea). Estructuras linfoides: Los ganglios linfáticos. El bazo. Las formaciones linfoides
ANATOMÍA REGIONAL APLICADA
 ANATOMÍA REGIONAL APLICADA Cavidad Pelviana Generalidades Cavidad Pelviana Es la más pequeña de las tres cavidades esplácnicas. Está contenida dentro de la pelvis ósea. Parcialmente revestida por peritoneo,
ANATOMÍA REGIONAL APLICADA Cavidad Pelviana Generalidades Cavidad Pelviana Es la más pequeña de las tres cavidades esplácnicas. Está contenida dentro de la pelvis ósea. Parcialmente revestida por peritoneo,
TÓRAX. El tórax tiene muy pocos elementos pero hay que descifrarlos bien.
 TÓRAX ORGANIZACIÓN GENERAL DEL TÓRAX. El tórax tiene muy pocos elementos pero hay que descifrarlos bien. El primer elemento que hay que estudiar es la pared torácica. Es importante saber que el tórax está
TÓRAX ORGANIZACIÓN GENERAL DEL TÓRAX. El tórax tiene muy pocos elementos pero hay que descifrarlos bien. El primer elemento que hay que estudiar es la pared torácica. Es importante saber que el tórax está
2. Observa detenidamente la siguiente imagen e identifica en la misma las. Semana 10. Consolidación 10.
 Semana 10. Consolidación 10. 4. Sobre el desarrollo del sistema digestivo escriba en el espacio en blanco una (V) si la proposición es verdadera o una (F) si es falsa. 1) _F_ El epitelio de los órganos
Semana 10. Consolidación 10. 4. Sobre el desarrollo del sistema digestivo escriba en el espacio en blanco una (V) si la proposición es verdadera o una (F) si es falsa. 1) _F_ El epitelio de los órganos
1.- Cuál es la función principal del esófago? 2.- Cuanto mide de largo y de diámetro el esófago? 3.- Dónde se encuentra situado el esófago? 4.
 1.- Cuál es la función principal del esófago? 2.- Cuanto mide de largo y de diámetro el esófago? 3.- Dónde se encuentra situado el esófago? 4.- En cuantas partes se divide el esófago topográficamente?
1.- Cuál es la función principal del esófago? 2.- Cuanto mide de largo y de diámetro el esófago? 3.- Dónde se encuentra situado el esófago? 4.- En cuantas partes se divide el esófago topográficamente?
Digestión. Importancia del Aparato Digestivo. Es el conjunto de órganos con los que el animal asimila alimento extrasomático a su organismo
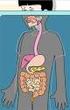 1 Importancia del Aparato Digestivo 2 Es el conjunto de órganos con los que el animal asimila alimento extrasomático a su organismo Anatomía y Fisiología Animal 2010 Elize van Lier Fisiología y Reproducción
1 Importancia del Aparato Digestivo 2 Es el conjunto de órganos con los que el animal asimila alimento extrasomático a su organismo Anatomía y Fisiología Animal 2010 Elize van Lier Fisiología y Reproducción
EMBRIOLOGIA DEL APARATO DIGESTIVO
 EMBRIOLOGIA DEL APARATO DIGESTIVO Aparato digestivo Se desarrolla a partir del INTESTINO PRIMITIVO, el cual se forma por la incorporación de una porción del saco vitelino al embrión, como consecuencia
EMBRIOLOGIA DEL APARATO DIGESTIVO Aparato digestivo Se desarrolla a partir del INTESTINO PRIMITIVO, el cual se forma por la incorporación de una porción del saco vitelino al embrión, como consecuencia
CAVIDAD TORÁCICA. Forma cónica Comprendida entre los miembros torácicos
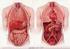 Tórax CAVIDAD TORÁCICA Forma cónica Comprendida entre los miembros torácicos Protege los órganos esenciales de la respiración y de la circulación. Es un conjunto anatómico complejo dentro del cual distinguimos
Tórax CAVIDAD TORÁCICA Forma cónica Comprendida entre los miembros torácicos Protege los órganos esenciales de la respiración y de la circulación. Es un conjunto anatómico complejo dentro del cual distinguimos
qxd 6/15/07 10:49 AM Page 180. RM de la pelvis femenina
 Axial 179 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 1 Tracto iliotibial 2 Músculo tensor de la fascia lata 3 Músculo recto femoral 4 Fémur (cabeza) 5 Músculo sartorio 6 Músculo
Axial 179 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 1 Tracto iliotibial 2 Músculo tensor de la fascia lata 3 Músculo recto femoral 4 Fémur (cabeza) 5 Músculo sartorio 6 Músculo
Trabajo Práctico: Hígado, vesícula biliar y páncreas exocrino
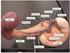 Trabajo Práctico: Hígado, vesícula biliar y páncreas exocrino Observación al microscopio En los círculos en blanco dibuje Ud. mismo lo que ve relacionado al preparado que está observando al MO e indicando
Trabajo Práctico: Hígado, vesícula biliar y páncreas exocrino Observación al microscopio En los círculos en blanco dibuje Ud. mismo lo que ve relacionado al preparado que está observando al MO e indicando
Curso Intensivo de Anatomía 2012 Cintura pélvica
 Curso Intensivo de Anatomía 2012 Cintura pélvica Por: Yashica González Estudiante de Medicina Noveno Semestre Universidad de Panamá Cintura pelviana Anillo óseo en forma de cuenco que conecta la columna
Curso Intensivo de Anatomía 2012 Cintura pélvica Por: Yashica González Estudiante de Medicina Noveno Semestre Universidad de Panamá Cintura pelviana Anillo óseo en forma de cuenco que conecta la columna
Tema 3.-Anatomía y fisiología del sistema digestivo A.-Anatomía del tubo digestivo B.-Anatomía de las glándulas anejas C.-La digestión: tratamientos
 Tema 3.-Anatomía y fisiología del sistema digestivo A.-Anatomía del tubo digestivo B.-Anatomía de las glándulas anejas C.-La digestión: tratamientos mecánicos y químicos de los alimentos. D.- La absorción
Tema 3.-Anatomía y fisiología del sistema digestivo A.-Anatomía del tubo digestivo B.-Anatomía de las glándulas anejas C.-La digestión: tratamientos mecánicos y químicos de los alimentos. D.- La absorción
El cuerpo humano desarrolla diariamente una serie de funciones que sólo son posibles cuando se cuenta con un adecuado suministro energético
 El cuerpo humano desarrolla diariamente una serie de funciones que sólo son posibles cuando se cuenta con un adecuado suministro energético proveniente de los alimentos. Los alimentos recorren un largo
El cuerpo humano desarrolla diariamente una serie de funciones que sólo son posibles cuando se cuenta con un adecuado suministro energético proveniente de los alimentos. Los alimentos recorren un largo
Músculos del Dorso y el Tórax DRA NIRIA GACÍA JIMÉNEZ
 Músculos del Dorso y el Tórax DRA NIRIA GACÍA JIMÉNEZ Músculos del Dorso La columna vertebral recibe todo el peso del cuerpo Necesita de musculos robustos para cumplir sus funciones Locomoción Sostenimiento
Músculos del Dorso y el Tórax DRA NIRIA GACÍA JIMÉNEZ Músculos del Dorso La columna vertebral recibe todo el peso del cuerpo Necesita de musculos robustos para cumplir sus funciones Locomoción Sostenimiento
DESCRIPCIÓN DE DIAGNÓSTICO ASOCIADO AL USO
 ACTUACIÓN ADMINISTRATIVA DE DECLARATORIA DE INTERÉS PÚBLICO CUADRO DE INDICACIONES PARA LAS QUE SE ESTÁ PRESCRIBIENDO EL IMATINIB EN COLOMBIA Octubre de 2015 Nota: Tabla construida a partir de las indicaciones
ACTUACIÓN ADMINISTRATIVA DE DECLARATORIA DE INTERÉS PÚBLICO CUADRO DE INDICACIONES PARA LAS QUE SE ESTÁ PRESCRIBIENDO EL IMATINIB EN COLOMBIA Octubre de 2015 Nota: Tabla construida a partir de las indicaciones
ESTUDIO COMPARADO DE ÓRGANOS AISLADOS: ESTÓMAGO, HÍGADO Y BAZO ESTÓMAGO MONOCAVITARIO
 ESTUDIO COMPARADO DE ÓRGANOS AISLADOS: ESTÓMAGO, HÍGADO Y BAZO ESTÓMAGO MONOCAVITARIO Describir su localización. Funciones (mecánicas, secreción exocrina y endocrina). Clasificación: - monocavitarios:
ESTUDIO COMPARADO DE ÓRGANOS AISLADOS: ESTÓMAGO, HÍGADO Y BAZO ESTÓMAGO MONOCAVITARIO Describir su localización. Funciones (mecánicas, secreción exocrina y endocrina). Clasificación: - monocavitarios:
ANATOMÍA RADIOLÓGICA para el DIAGNÓSTICO IMAGEN ANATÓMICA TÓRAX ABDOMEN PELVIS FEDERLE ROSADO-DE-CHRISTENSON WOODWARD ABBOTT SHAABAN MARBÁN
 ANATOMÍA RADIOLÓGICA para el DIAGNÓSTICO IMAGEN ANATÓMICA TÓRAX ABDOMEN PELVIS FEDERLE ROSADO-DE-CHRISTENSON WOODWARD ABBOTT SHAABAN MARBÁN ÍNDICE parte I Tórax Sinopsis del tórax I-2 Desarrollo del pulmón
ANATOMÍA RADIOLÓGICA para el DIAGNÓSTICO IMAGEN ANATÓMICA TÓRAX ABDOMEN PELVIS FEDERLE ROSADO-DE-CHRISTENSON WOODWARD ABBOTT SHAABAN MARBÁN ÍNDICE parte I Tórax Sinopsis del tórax I-2 Desarrollo del pulmón
TEJIDO EPITELIAL MATRIZ EXTRACELULAR
 TEJIDO EPITELIAL TEJIDO EPITELIAL CELULAS MATRIZ EXTRACELULAR CARACTERÍSTICAS GENERALES DE LOS TEJIDOS EPITELIALES Las células están estrechamente unidas entre sí formando láminas. Matriz extracelular
TEJIDO EPITELIAL TEJIDO EPITELIAL CELULAS MATRIZ EXTRACELULAR CARACTERÍSTICAS GENERALES DE LOS TEJIDOS EPITELIALES Las células están estrechamente unidas entre sí formando láminas. Matriz extracelular
Klgo. Felipe Gutiérrez D.
 Klgo. Felipe Gutiérrez D. El esqueleto del tronco comprende tres partes principales: La columna vertebral.(axial) El esqueleto del tórax, (axial) La pelvis (mixto: axial y apendicular) COLUMNA VERTEBRAL
Klgo. Felipe Gutiérrez D. El esqueleto del tronco comprende tres partes principales: La columna vertebral.(axial) El esqueleto del tórax, (axial) La pelvis (mixto: axial y apendicular) COLUMNA VERTEBRAL
