ENFERMEDAD CORONARIA
|
|
|
- Miguel Ángel Montes Cortés
- hace 9 años
- Vistas:
Transcripción
1 PROYECTO ISS - ASCOFAME ENFERMEDAD CORONARIA ASOCIACION COLOMBIANA DE FACULTADES DE MEDICINA- ASCOFAME - PROYECTO ISS - ASCOFAME GUIAS DE PRACTICA CLINICA BASADAS EN LA EVIDENCIA ENFERMEDAD CORONARIA INFARTO AGUDO DEL MIOCARDIO Dr. Juan José Arango E. Dr. Miguel Nassif Dr. José Vicente Narvaez Dra. Mónica Rentería Dr. Luis Felipe Rivas
2 AUTORES DE LA GUIA Dr. Juan José Arango E. Cardiólogo Intervencionista Jefe de la Unidad Cardiovascular y el Laboratorio de Cateterismo Cardíaco Fundación Valle del Lili, Cali Profesor de la Universidad del Valle. Coordinador Guía de Práctica Clínica Dr. Miguel Nassif Cardiólogo Clínico Instituto de Seguros Sociales, Cali Dr. José Vicente Narvaez Cardiólogo Intervencionista Clínica de los Remedios, Cali Dra. Mónica Rentería Cirujano Cardiovascular Clínica de Occidente, Cali Dr. Luis Felipe Rivas Cirujano Cardiovascular Jefe de Cirugía Fundación Valle del Lili, Cali COORDINACION Y ASESORIA Dr. Héctor Raúl Echavarría Decano Facultad de Ciencias de la Salud Universidad del Valle Decano Coordinador Dr. Gabriel Gregoratos Universidad de California, Davis, Estados Unidos Asesor Internacional 11
3 INDICE FORMULARIO DE AUTOEVALUACION DE LA GUIA DE PRACTICA CLINICA - ISS ASCOFAME MARCO TEORICO DEL INFARTO AGUDO DEL MIOCARDIO Introducción Clasificación DIAGNOSTICO Y MANEJO EN LA SALA DE URGENCIAS Medidas de rutina Recomendaciones Oxígeno Nitroglicerina Uso intravenoso Analgesia Acido acetilsalicílico (ASA) Atropina Estratificación del riesgo en pacientes con elevación del segmento ST o bloqueo nuevo de rama izquierda Enfoque terapéutico Recomendaciones Angioplastia primaria Trombolisis Arteriografía coronaria temprana en los pacientes con elevación del segmento ST o bloqueo de rama, que no fueron llevados a angioplastia primaria Cirugía de revascularización coronaria de urgencia Estratificación del riesgo y manejo de pacientes sin elevación del segmento ST Recomendaciones Arteriografía coronaria temprana y/o tratamiento intervencionista Tratamiento intervencionista MANEJO HOSPITALARIO Medidas generales Identificación y tratamiento de los pacientes de bajo riesgo Identificación y manejo de los pacientes de alto riesgo
4 Recomendaciones para el manejo del dolor precordial recurrente Monitoreo hemodinámico Recomendaciones para el uso de catéter de Swan-Ganz Recomendaciones para la monitorización intra-arterial de la presión Balón de contrapulsación intra-aórtico Recomendaciones Trastornos del ritmo Recomendaciones contra la fibrilación auricular Recomendaciones para la taquicardia/fibrilación ventriculares Recomendaciones para bradiarritmias y bloqueo aurículoventricular Uso de atropina Marcapasos transitorios Parches y estimulación transcutánea Estimulación transitoria transvenosa Recomendaciones para la implantación de marcapasos permanente luego de un infarto agudo del miocardio Otras intervenciones quirúrgicas Recomendaciones para la reparación urgente de defectos mecánicos APROXIMACION A LA TERAPIA FARMACOLOGICA Recomendaciones para el uso de heparina Recomendaciones para el uso de betabloqueadores en la fase temprana del infarto Recomendaciones para el uso de bloqueadores de la enzima convertidora de angiotensina Recomendaciones para el uso de los bloqueadores de los canales del calcio Recomendaciones para el uso de magnesio PREPARACION PARA LA SALIDA DEL HOSPITAL Evaluación no invasiva de pacientes de bajo riesgo Recomendaciones para la práctica de prueba de esfuerzo convencional
5 Recomendaciones para la detección de arritmias cardíacas. Pruebas de rutina Evaluación invasiva Recomendaciones para arteriografía coronaria y posible angioplastia Recomendaciones acerca de la angiografía coronaria de rutina después de terapia trombolítica exitosa PREVENCION SECUNDARIA Recomendaciones sobre el manejo de los lípidos Recomendaciones para la terapia con betabloqueadores en los sobrevivientes de un infarto del miocardio Recomendaciones para el uso de anticoagulantes Recomendaciones para terapia de reemplazo con estrógenos BIBLIOGRAFIA
6 FORMULARIO DE AUTOEVALUACION DE LA GUIA DE PRACTICA CLINICA - ISS ASCOFAME 15
7 1. MARCO TEORICO DEL INFARTO AGUDO DEL MIOCARDIO 1.1. Introducción Durante la primera mitad de esta década se han producido cambios muy rápidos en la historia natural de los pacientes con infarto agudo del miocardio. Debemos reconocer el establecimiento de la era de la reperfusión, en la cual se han introducido una serie de alternativas terapéuticas que no sólo se limitan al uso de trombolíticos, angioplastia primaria o cirugía urgente de revascularización, pues se ha generalizado el uso del ácido acetilsalicílico, bloqueadores beta adrenérgicos, vasodilatadores e inhibidores de la enzima convertidora de angiotensina. Esta era ha sido testigo del uso agresivo del cateterismo cardíaco con sus técnicas de revascularización, enfoque que sumado a todas los otros tipos de terapia ha reducido notoriamente la mortalidad por infarto agudo del miocardio. Como consecuencia de este aumento de la sobrevida, se presenta baja incidencia de eventos clínicos subsecuentes, lo que reduce el valor predictivo de muchas pruebas usadas anteriormente en la estratificación del riesgo. Uno de los objetivos fundamentales de esta guía es promover un cambio de actitud hacia los pacientes con infarto agudo del miocardio, pues muchos procedimientos y terapias actualmente usados no se basan en evidencia científica reproducible y seria, por lo cual este Comité recomienda abandonarlos Clasificación La información reciente (1) parece soportar la idea de clasificar los pacientes con infarto agudo en dos grupos, aquellos con elevación del segmento ST (grupo 1) y aquellos sin elevación del segmento ST (grupo 2), pues las diferencias fisiopatológicas y anatómicas entre estos dos subgrupos de pacientes ameritan diferentes aproximaciones terapéuticas. Existe suficiente evidencia a favor de cómo en los pacientes con sospecha de infarto y elevación del segmento ST o bloqueo completo de rama izquierda, se debe procurar por una terapia de reperfusión inmediata, mientras que en los demás casos no debe hacerse. 2. DIAGNOSTICO Y MANEJO EN LA SALA DE URGENCIAS Todas las salas de urgencias deberán tener un protocolo para el manejo de infarto agudo del miocardio, que pretenda obtener un examen físico completo y un electrocardiograma de 12 derivaciones durante los 10 primeros minutos de la admisión. Deberá también propender por un tiempo menor de 30 minutos entre la llegada del paciente y el inicio de los procedimientos terapéuticos (Recomendación grado A). Una historia clínica enfocada hacia la presencia de dolor precordial de tipo isquémico y el electrocardiograma de 12 derivaciones, continúan 16
8 siendo los dos métodos primarios en el tamizaje de pacientes con eventual isquemia e infarto. El electrocardiograma es el centro del árbol de decisiones, pues la elevación del segmento ST identifica a los pacientes que se beneficiarán de terapia de reperfusión (2). Los datos actuales no soportan el uso de substancias trombolíticas en pacientes sin elevación del ST o con bloqueo de rama izquierda y el beneficio de angioplastia primaria continúa siendo incierto en este subgrupo de enfermos. De todas maneras, estos pacientes deben ser admitidos al hospital para recibir tratamiento médico y posible cateterismo cardíaco. PACIENTE CON DOLOR PRECORDIAL DE TIPO ISQUEMICO Evaluación rápida ASA 160 a 350 mg. V.O. Solicitar CK y CK-MB basales TIEMPO = 10 MINUTOS ELECTROCARDIOGRAMA DE 12 DERIVACIONES ELEVACION DEL ST BRI NUEVO O POSIBLEMENTE NUEVO EKG ANORMAL SIN ELEVACION DEL ST (DEPRESION, ONDA T ANORMAL) EKG NORMAL O NO DIAGNOSTICO Evaluar las contraindicaciones de trombolisis Iniciar terapia anti isquémica Admitir al hospital Iniciar terapia anti isquémica Observación monitorizada Solicitar nueva CK y CK-MB de seguimiento Considerar ecocardiograma Iniciar estrategia de reperfusión SOLICITAR: HEMOGRAMA PERFIL LIPIDICO ELECTROLITOS Objetivo: Menos de 30 minutos para iniciar trombolisis o menos de 60 minutos para iniciar cateterismo cardíaco y agioplastia Admitir al hospital Iniciar estrategia de reperfusión si el ST se eleva SI EVIDENCIA DE ISQUEMIA O INFARTO? Objetivo: 8 a 12 Horas No Salida Figura 1. Algoritmo a seguir en la sala de urgencias con los pacientes bajo sospecha de tener infarto agudo del miocardio. La figura 1 nos muestra el algoritmo a seguir en la sala de urgencias con los pacientes bajo sospecha de tener infarto agudo del miocardio. Como puede verse, todos los pacientes deben ser evaluados rápidamente y recibir ácido acetilsalicílico (ASA). El electrocardiograma inicial se utiliza para definir la estrategia de manejo agudo. Si existe elevación del segmento ST o bloqueo de rama izquierda nuevo (o presumiblemente nuevo), el paciente deberá considerarse para terapia de reperfusión. Si no hay elevación del ST, pero existe dolor típico y un electrocardiograma anormal, el enfermo debe ser admitido para la iniciación de terapia anti-isquémica. En los casos con electrocardiograma normal, deberá observarse el paciente y solicitar unos niveles de CK y su fracción MB. A todos los enfermos que se admitan al hospital se les solicita un hemograma completo, perfil lipídico y niveles de electrolitos. 17
9 De acuerdo con la Organización Mundial de la Salud (3), el diagnóstico de infarto agudo del miocardio puede establecerse cuando se presentan al menos dos de los siguientes criterios: 18 Dolor precordial típico Cambios en electrocardiogramas seriados Elevación y posterior caida de los marcadores séricos. Ahora bien, 25 % de los casos no tendrán un dolor típico y cerca de 50% no presentarán elevación del segmento ST, por lo que el laboratorio juega un papel muy importante en el diagnóstico final. Aunque la medición de creatin-quinasa y su fracción MB continúa siendo el método más utilizado en la práctica clínica, esta lejos de ser perfecto(4), pues no es específico y además es poco sensible en las primeras horas. De este modo, la medición de las isoformas de CK (CK-MB2> 1 U/L o relación CK-MB2 / CK-MB1 de 1.5), de los niveles de troponina T (ctnt) e I (ctni), o aun de los niveles de mioglobina, pueden ser de gran ayuda en muchos pacientes (5,6) Medidas de rutina Todos los pacientes con dolor precordial en la sala de urgencias deben recibir oxígeno, tener cateterizada la vía venosa y monitoreo electrocardiográfico. A todos los pacientes con sospecha de un evento coronario agudo se les debe tomar un electrocardiograma de 12 derivaciones dentro de los primeros 10 minutos de su llegada a la sala de urgencias (Recomendación grado A) Recomendaciones Oxígeno Grado A Congestión pulmonar manifiesta Saturación arterial de O2<90% Grado B Administración rutinaria a todos los pacientes con infarto no complicado, durante las primeras dos o tres horas. Grado C Administración rutinaria a todos los pacientes con infarto no complicado de más de tres horas de evolución. Aunque la administración rutinaria de oxígeno a los pacientes con sospecha de infarto agudo del miocardio se ha vuelto una práctica generalizada, no hay evidencia que indique que esta medida mejora la sobrevida o limita el tamaño del daño miocárdico. De otro lado, su uso racional se debe a que algunos pacientes con infarto no complicado, se encuentran moderadamente hipoxémicos, probablemente debido a desórdenes en la relación ventilación / perfusión(7). Si el paciente se encuentra en edema pulmonar, choque cardiogénico o tiene una complicación mecánica del infarto, debe recurrirse a la intubación endotraqueal y ventilación mecánica, preferiblemente de forma precoz.
10 Es importante recalcar que en los pacientes no complicados, la excesiva administración de oxígeno puede producir vasoconstricción sistémica y puede además ser deletérea en los pacientes con enfermedad pulmonar obstructiva crónica (EPOC). De otro lado, como nitroglicerina produce vasodilatación pulmonar y mejora las anormalidades de ventilación/perfusión, parece razonable suministrar oxígeno durante las primeras horas a todos los pacientes con sospecha de infarto agudo del miocardio. No existe evidencia que demuestre que en los casos no complicados el oxígeno sea benéfico, luego de las primeras dos o tres horas Nitroglicerina Uso intravenoso Grado A Por las primeras 48 horas en todos los pacientes con infarto agudo del miocardio y falla cardíaca, compromiso anteroseptal grande, isquemia persistente o hipertensión. Luego de las primeras 48 horas en aquellos enfermos con angina recurrente o congestión pulmonar persistente. Grado B Por las primeras 24 a 48 horas en todos los pacientes con infarto agudo del miocardio que no tienen hipotensión, bradicardia o taquicardia Luego de las primeras 48 horas en los pacientes con infartos grandes o complicados Grado E Pacientes con presión arterial sistólica menor de 90 mm. Hg o bradicardia severa (menor de 50 latidos por minuto). Hasta la década de los años setenta, el uso de nitratos se consideraba contraindicado en infarto agudo del miocardio, sin embargo, hoy día vemos como casi todos los pacientes con síndromes coronarios agudos habrán recibido por lo menos una nitroglicerina sublingual antes de ser admitidos al hospital. Además de aliviar el dolor isquémico, los nitratos producen vasodilatación sistémica que asociada a la vasodilatación coronaria es muy benéfica en los pacientes con infarto agudo. Ahora bien, la hipotensión inadvertida puede aumentar el grado de isquemia miocárdica, por lo que estos medicamentos deben evitarse en pacientes hipotensos, bradicárdicos o taquicárdicos y deben usarse con sumo cuidado en los casos con infarto del ventrículo derecho, cuyo comportamiento hemodinámico es muy dependiente de una precarga ventricular derecha adecuada. En este orden de ideas, se recomienda el uso de nitroglicerina por vía venosa, que permite controlarla minuto a minuto. Los nitratos de larga acción o los transdérmicos deben evitarse si es posible Analgesia Grado A Los pacientes con dolor severo deben recibir analgesia apropiada (como morfina IV) y rápida (una vez se haga el diagnóstico). No debe dilatarse 19
11 el uso de analgésicos con la premisa de que podrían enmascarar los efectos de la terapia anti isquémica. El dolor durante un infarto agudo del miocardio se debe a isquemia celular, por lo que los esfuerzos para controlarlo incluyen el uso de terapia anti isquémica, que comprende (además de la terapia pro reperfusión) vasodilatadores, oxígeno, bloqueadores beta adrenérgicos y en algunos casos balón de contrapulsación aórtica. De todas maneras, el uso de analgésicos venosos potentes está altamente recomendado pues el alivio del dolor beneficia al paciente de múltiples maneras Acido acetilsalicílico (ASA) Grado A El primer día el paciente debe recibir una dosis de 160 a 325 mg. de ASA, que debe continuarse indefinidamente. Grado B Si existe alergia a ASA puede usarse otro antiagregante plaquetario como dipiridamol o ticlopidina. El estudio ISIS-2 demostró que ASA sola es eficaz como tratamiento del infarto agudo del miocardio(8), con una reducción de la mortalidad de 23%. Cuando se combina con estreptoquinasa la reducción es de 42%. Los metaanálisis han demostrado a su vez que ASA reduce la reoclusión coronaria y los eventos isquémicos recurrentes después de trombolisis(9). El uso de ASA está contraindicado en pacientes con hipersensibilidad a los salicilatos y debe usarse con precaución en enfermos con historia de enfermedad ácido péptica Atropina Las recomendaciones siguientes son aplicables desde el comienzo del infarto hasta las primeras 6 u 8 horas. Grado A Bradicardia sinusal con gasto cardíaco bajo e hipoperfusión tisular o extrasistolia ventricular frecuente, durante la fase inicial del infarto. Infarto agudo inferior asociado a bloqueo aurículoventricular de segundo grado Mobitz I, o de tercer grado con síntomas como hipotensión o arritmia ventricular. Bradicardia e hipotensión sostenidas luego de la administración de nitroglicerina. Para las náuseas y vómito asociados a la administración de morfina. En asistolia ventricular. Grado B Pacientes sintomáticos con infarto inferior y bloqueo aurículoventricular de segundo grado Mobitz I o de tercer grado, a nivel del nodo AV (con QRS estrecho). Grado C Administrarla concomitantemente con la morfina cuando previamente existe algún grado de bradicardia sinusal. Pacientes asintomáticos, con infarto inferior y bloqueo aurículoventricular de segundo grado Mobitz I, o de tercer grado a nivel del nodo AV. 20
12 Bloqueo aurículoventricular de segundo o tercer grado si el mecanismo es incierto y no se dispone de marcapaso externo. Grado D Bradicardia sinusal severa (menor de 40 latidos por minuto) sin signos ni síntomas de hipoperfusión o sin arritmia ventricular frecuente. Bloqueo aurículoventricular de segundo grado Mobitz II y bloqueo aurículoventricular de tercer grado con un QRS ancho, presumiblemente debido a infarto agudo. La acción parasimpaticolítica (anticolinérgica) de atropina reduce el tono vagal, aumenta la rata de disparo del nodo sinusal y facilita la conducción aurículoventricular (10). Por este motivo es la droga de elección en el tratamiento de pacientes sintomáticos con bradicardia severa o bloqueo AV originado en el nodo AV(11). Los bloqueos infranodales sintomáticos deben tratarse con marcapaso transvenoso Estratificación del riesgo en pacientes con elevación del segmento ST o bloqueo nuevo de rama izquierda El espectro de los síndromes coronarios incluye los siguientes diagnósticos posibles: (1) Angina estable (2) Angina inestable (3) Infarto agudo con elevación del segmento ST (4) Infarto agudo sin elevación del segmento ST. La discriminación clínica entre angina inestable, infarto Q o infarto no Q puede hacerse sólo de forma retrospectiva, analizando los trazados electrocardiográficos y el comportamiento de las enzimas cardíacas. Los pacientes que tienen una mayor probabilidad de tener un trombo intracoronario agudo que ocluye la arteria relacionada con el infarto, son aquellos con elevación del segmento ST(12). Sin embargo, no todos los casos con elevación de ST evolucionan hacia un infarto Q. El tratamiento anti isquémico que se inicia en todos estos enfermos incluye ASA, heparina, betabloqueadores y nitratos; sin embargo, la terapia trombolítica será altamente efectiva en los casos con elevación del ST o un bloqueo de rama izquierda presumiblemente nuevo (13). De otro lado, la evidencia sugiere que la trombolisis es inefectiva en pacientes con electrocardiogramas normales o no diagnósticos y puede aun ser deletérea en aquellos enfermos con angina inestable y depresión del ST(13-14) Enfoque terapéutico La figura 2 muestra el enfoque terapéutico recomendado para pacientes con elevación del segmento ST. Nótese como todos los pacientes recibirán ASA y betabloqueadores (si no están contraindicados). Cuando el cuadro tiene menos de 12 horas se considerará el uso de angioplastia primaria (si 21
13 ELEVACION DEL SEGMENTO ST CUADRO DE MENOS DE 12 HORAS DE EVOLUCION ASA BETA BLOQUEADOR CUADRO DE MAS DE 12 HORAS DE EVOLUCION CANDIDATO A REPERFUSION? NO PERSISTEN LOS SINTOMAS? SI LABORATORIO DE CATETERISMO DISPONIBLE EN MENOS DE UNA HORA? NO SI NO TROMBOLISIS: STK O tpa SI NO HAY CONTRAINDICACIONES SI ANGIOPLASTIA PRIMARIA (O CIRUGIA) CONSIDERAR LA TERAPIA DE REPERFUSION OTRAS TERAPIAS MEDICAS: INHIBIDORES DE LA ECA NITRATOS Figura 2. Algoritmo del enfoque terapéutico a instaurar en los pacientes con elevación del segmento ST. esta disponible en menos de una hora) o de trombolisis (estreptoquinasa o tpa) si no existen contraindicaciones. La cirugía de revascularización también puede ser considerada en enfermos con infartos de menos de seis horas de evolución. El grupo de pacientes con más de 12 horas de evolución debe recibir terapia de reperfusión si persiste el dolor, de lo contrario se iniciará terapia anti isquémica y se considerará la adición de inhibidores de la enzima convertidora de angiotensina, especialmente si existe deterioro de la función ventricular izquierda Recomendaciones Angioplastia primaria Grado A Es el tratamiento de elección, si existe disponibilidad de un laboratorio de cateterismo cardíaco en menos de una hora, utilizado por personal médico y paramédico experimentado, en un hospital con alto volumen de intervencionismo coronario percutáneo. Grado B Como estrategia de reperfusión en pacientes con alto riesgo de sangrado y por lo tanto, contraindicación para trombolisis. En pacientes con choque cardiogénico. 22
14 Grado C. Como estrategia de reperfusión en pacientes no candidatos para trombolisis por razones diferentes al riesgo de sangrado. Existe evidencia clara que soporta el uso de angioplastia primaria como tratamiento de elección en el infarto agudo del miocardio (15,16,17). Sin embargo, el intento de utilizar esta estrategia no debe resultar en retrasos inaceptables en obtener la reperfusión arterial. De este modo, si no se dispone de un laboratorio de cateterismo cardíaco (o de un centro de referencia que lo posea) que pueda ofrecer un tiempo menor de una hora desde el diagnóstico hasta la reperfusión, el paciente deberá recibir trombolisis sistémica. En este orden de ideas, se recomienda que los programas de angioplastia primaria sólo se lleven a cabo en hospitales que manejen un alto volumen de intervencionismo cardíaco percutáneo y que cuenten con personal entrenado adecuadamente. El Instituto de Seguros Sociales deberá monitorizar dichos hospitales para que cumplan con los siguientes requisitos mínimos: 1. Que obtengan un tiempo desde el diagnóstico de infarto hasta la dilatación con balón entre 60 y 90 minutos. 2. Que obtengan un flujo TIMI II o III en más de 90% de los pacientes, sin cirugía de emergencia, accidente cerebral vascular o muerte. 3. Que tenga una incidencia de cirugía urgente menor del 5% de todos los pacientes sometidos a angioplastia. 4. Que practiquen angioplastia en un alto porcentaje (preferiblemente mayor de 85%) de los pacientes llevados al laboratorio de cateterismo cardíaco. 5. Que tengan una mortalidad menor de 12 %. Si no se cumple con los anteriores requisitos, es mejor utilizar trombolisis como estrategia de reperfusión en los pacientes con infarto agudo del miocardio Trombolisis Los esquemas trombolíticos más utilizados son estreptoquinasa ( unidades administradas en una hora) y tpa con dosis de carga acelerada (15 mg. IV en un bolo inicial, luego una infusión de 0.75 mg. / K en 30 minutos, hasta un máximo de 50 mg. y luego 0.5 mg. / K por 60 minutos hasta un máximo de 35 mg.). Se utiliza también un bolo de unidades de heparina, seguidas de una infusión de unidades / hora. Como estrategia de reperfusión cuando no se puede ofrecer angioplastia primaria bajo las condiciones estipuladas en líneas anteriores. Cuando hay elevación del segmento ST (mayor de 0.1 mv. en dos o más derivaciones contiguas), el cuadro tiene menos de 12 horas de evolución y el paciente es menor de 75 años. Bloqueo de rama e historia sugestiva de infarto agudo del miocardio. 23
15 Cuando hay elevación del segmento ST en pacientes mayores de 75 años. Nota: En este grupo de enfermos la mortalidad es más alta independientemente de la terapia utilizada. Cuando se emplean trombolíticos, se salvaran 10 vidas por cada 1000 pacientes tratados; por lo tanto, el beneficio relativo de la terapia es menor. Cuando hay elevación del segmento ST y el cuadro tiene entre 12 y 24 horas de evolución. Cuando hay un infarto de alto riesgo y la presión arterial sistólica es mayor de 180 mm Hg. o la diastólica mayor de 110 mm Hg al momento de la presentación. Nota: En los pacientes con infarto de más de 12 horas de evolución el beneficio de la trombolisis es mucho menor; sin embargo, podría considerarse la terapia si el paciente persiste sintomático. Los pacientes muy hipertensos a su llegada al hospital tienen un mayor riesgo de hemorragia intracerebral cuando se usa trombolisis y no se ha probado que la rápida reducción de la presión por medios farmacológicos disminuya dicho riesgo. Clase D Cuando hay elevación del segmento ST pero el cuadro tiene más de 24 horas de evolución y el dolor se ha resuelto. Cuando sólo hay depresión del segmento ST. Los estudios que han evaluado el papel de la trombolisis en el infarto agudo del miocardio demuestran con claridad una reducción de la mortalidad a 35 días, lo que se refleja en 18 vidas salvadas por cada pacientes tratados (13), cuando se miran juntos todos los subgrupos de pacientes. Sabemos también que el beneficio sobre la mortalidad se conserva a largo plazo(13-18). Ahora bien, cuando se emplean trombolíticos en pacientes con bloqueo de rama asociado a infarto agudo se salvan 49 vidas por casos tratados, si se utilizan en enfermos con elevación del ST en la pared anterior se salvan 37 vidas por cada tratamientos, mientras que si la terapia se usa en pacientes con infarto inferior, sólo se salvan 8 vidas por cada tratamientos. En los pacientes con depresión del segmento ST la terapia trombolítica no tiene ningún beneficio(13). La terapia trombolítica se asocia a un leve pero claro aumento del riesgo de hemorragia cerebral, que se presenta usualmente en las primeras 24 horas de instaurado el tratamiento y tiene una mortalidad que va de 50% a 66%(13). El problema es mayor en los ancianos, en los pacientes cuyo peso es menor de 70 Kg. en los enfermos que acuden muy hipertensos a la sala de urgencias y en los casos en que se usa tpa. Cuando estos factores de riesgo se asocian, la probabilidad de sangrado intracerebral se incrementa hasta un 2.25 % (cuando se presentan todos). Por ello, es conveniente evaluar cuidadosamente el riesgo antes de administrar trombolíticos, con el fin de evitar una incidencia de sangrado mayor de 1%(19). 24
16 Cuando el clínico logra balancear los beneficios vs. los riesgos potenciales del uso de terapia trombolítica, muchos pacientes salvarán sus vidas con este tipo de tratamiento. Hay que tener en cuenta las siguientes contraindicaciones si se pretende usar substancias trombolíticas: Absolutas: Hemorragia intracerebral previa (en cualquier momento de la vida) u otro tipo de evento cerebral vascular durante el último año. Neoplasia intracraneana conocida. Sangrado interno activo. Sospecha de disección aórtica. Relativas: Hipertensión severa al momento de la presentación (> 180/110 mmhg.) Historia de patología intracerebral no contemplada en las contraindicaciones absolutas. Uso concurrente de anticoagulantes a dosis terapéuticas (INR > 2-3) Diátesis hemorrágica conocida. Trauma reciente (dentro de las dos a cuatro últimas semanas) Reanimación cardiopulmonar traumática prolongada. Cirugía mayor en las últimas tres semanas. Punciones vasculares no comprimibles. Sangrado interno en las últimas dos a cuatro semanas. Historia de alergias o exposición previa a la droga (si se va a usar estreptoquinasa). Embarazo. Ulcera péptica activa. Historia de hipertensión arterial crónica severa Arteriografía coronaria temprana en los pacientes con elevación del segmento ST o bloqueo de rama, que no fueron llevados a angioplastia primaria Ninguna. Pacientes con choque cardiogénico o inestabilidad hemodinámica persistente. Uso rutinario de angiografía y posterior angioplastia coronaria dentro de las primeras 24 horas de administrado el agente trombolítico Cirugía de revascularización coronaria de urgencia Angioplastia fallida con dolor persistente o inestabilidad hemodinámica en pacientes con anatomía adecuada para cirugía. Infarto agudo del miocardio con isquemia persistente o recurrente, refractaria al tratamiento médico, en pacientes con anatomía adecuada para cirugía y no susceptibles de tratamiento intervencionista percutáneo. 25
17 Al momento del reparo quirúrgico de una comunicación interventricular post infarto o de insuficiencia valvular mitral. Choque cardiogénico con anatomía adecuada para cirugía. Angioplastia fallida con una pequeña área de miocardio en riesgo y paciente hemodinámicamente estable. Clase E Cuando la mortalidad quirúrgica esperada es igual o mayor que la mortalidad que tendría el tratamiento médico adecuado Estratificación del riesgo y manejo de pacientes sin elevación del segmento ST Recomendaciones Arteriografía coronaria temprana y/o tratamiento intervencionista Pacientes con episodios recurrentes de isquemia, evidencia de choque, congestión pulmonar o disfunción ventricular izquierda. Pacientes con molestias precordiales de tipo isquémico, persistentes a pesar del tratamiento médico y un electrocardiograma anormal o dos o más factores de riesgo para enfermedad coronaria. Pacientes con molestia precordial, inestabilidad hemodinámica y electrocardiograma anormal. Pacientes con molestia precordial y electrocardiograma sin cambios. Pacientes con molestia precordial de tipo isquémico, electrocardiograma normal y dos o más factores de riesgo para enfermedad coronaria. El grupo de pacientes que se presenta a urgencias con dolor precordial y un electrocardiograma no diagnóstico (sin elevación del segmento ST), representa un punto del espectro existente entre angina estable e infarto agudo del miocardio. El diagnóstico final más frecuente de estos enfermos es el de angina inestable o infarto no Q. En los estudios que han evaluado la trombolisis en infarto agudo del miocardio, hay relativamente pocos pacientes con electrocardiogramas no diagnósticos, sin embargo, la evidencia disponible no soporta el uso de sustancias trombolíticas en estos enfermos(20). El tratamiento farmacológico recomendado es el mismo que para la fase inicial de los pacientes con angina inestable o infarto con elevación del segmento ST, no obstante, esta recomendación se hace en ausencia de suficiente información específica para este gran grupo de casos. Se recomienda también practicar electrocardiogramas seriados; si se presenta elevación del ST deberá realizarse una angioplastia primaria o administrar trombolíticos. 26
18 Ahora bien, si el electrocardiograma permanece sin cambios pero los síntomas persisten, se debe entonces practicar una arteriografía coronaria urgente. La figura 3 nos muestra un esquema muy útil para enfocar los pacientes con dolor precordial típico y sin elevación del segmento ST Tratamiento intervencionista La evidencia existente sobre el uso de cateterismo cardíaco precoz, con angiografía y posterior revascularización (mediante catéteres o cirugía), es muy variable en cuanto a resultados se refiere en el grupo de pacientes con sospecha de infarto y electrocardiograma no diagnóstico. La aproximación basada en el cateterismo rápido ha sido promovida con base en la posibilidad de diagnosticar rápidamente el problema, ofreciendo una alternativa de revascularización que, entre otras cosas, disminuirá el tiempo de hospitalización. Aunque el uso de angioplastia para el infarto no Q tiene un alto índice de éxito primario con mejoría de la función ventricular dentro de la zona del infarto, el efecto clínico real fue evaluado en el TIMI-IIIB(21), donde se aleatorizaron pacientes para recibir angioplastia precoz vs. tratamiento médico. Los resultados no mostraron diferencia significativa en cuanto a mortalidad, infarto del miocardio o prueba de esfuerzo positiva a los 42 días. De todas maneras, para el día 42, 64% de los pacientes tratados médicamente había sido cateterizado debido a isquemia espontánea o inducida por una prueba de esfuerzo y un 50% de las arteriografías se realizaron antes de la salida del paciente del hospital. Los pacientes sometidos a angiografía precoz, tuvieron un menor índice de rehospitalización (7.8% vs. 14.1%). Debido a estas razones, muchos médicos que trabajan en hospitales con todas las facilidades realizan arteriografía coronaria a los 2 o 3 días de la hospitalización, con angioplastia subsecuente aunque el paciente se encuentre asintomático en ese momento. En otros casos se utiliza una aproximación más conservadora, realizando coronariografía sólo en los enfermos con isquemia espontánea o inducida. El comité reconoce que no hay datos clínicos o empíricos que permitan establecer si existe o no un mejor resultado con este esquema y admite que con un cateterismo cardíaco durante la hospitalización es posible hacer un diagnóstico anatómico definitivo que permite establecer el riesgo del paciente, proponer una alternativa terapéutica basada en información muy objetiva y tratar pronto los casos con lesiones coronarias muy críticas. 3 MANEJO HOSPITALARIO 3.1. Medidas generales Las principales medidas a instaurar comprenden (Recomendación grado A): Para la monitorización electrocardiográfica, seleccionar las derivaciones de acuerdo con la zona del infarto y el ritmo de base. Reposo en cama por 12 horas, permitiendo algunos movimientos a los pacientes hemodinámicamente estables y libres de dolor. Evitar la maniobra de Valsalva 27
19 PACIENTE CON DOLOR PRECORDIAL DE TIPO ISQUEMICO Evaluación rápida ASA 160 a 350 mg. V.O. Solicitar CK y CK-MB basales TIEMPO = 10 MINUTOS ELECTROCARDIOGRAMA DE 12 DERIVACIONES ELEVACION DEL ST BRI NUEVO O POSIBLEMENTE NUEVO EKG ANORMAL SIN ELEVACION DEL ST (DEPRESION, ONDA T ANORMAL) EKG NORMAL O NO DIAGNOSTICO Evaluar las contraindicaciones de trombolisis Iniciar terapia anti isquémica Admitir al hospital Iniciar terapia anti isquémica Observación monitorizada Solicitar nueva CK y CK-MB de seguimiento Considerar ecocardiograma Iniciar estrategia de reperfusión SOLICITAR: HEMOGRAMA PERFIL LIPIDICO ELECTROLITOS Objetivo: Menos de 30 minutos para iniciar trombolisis o menos de 60 minutos para iniciar cateterismo cardíaco y agioplastia Admitir al hospital Iniciar estrategia de reperfusión si el ST se eleva SI EVIDENCIA DE ISQUEMIA O INFARTO? Objetivo: 8 a 12 Horas No Salida Figura 3. Esquema útil para el enfoque de los pacietnes con dolor precordial típico y sin elevación del segmento ST. Destinar especial atención al alivio del dolor. Por otra parte, el uso rutinario de ansiolíticos está considerado como una Recomendación grado C y el reposo en cama prolongado (mayor de 12 a 24 horas) en pacientes estables y sin complicaciones, es una Recomendación grado D. La identificación y tratamiento oportuno de los eventos adversos que súbitamente pueden ocurrir en los pacientes con infarto agudo del miocardio, es una de las responsabilidades más importantes de la unidad de cuidado intensivo, por lo que deben seleccionarse adecuadamente las derivaciones electrocardiográficas a vigilar y deben proveerse los mecanismos adecuados para que dichos eventos sean detectados tan pronto como se presentan. La presión arterial debe medirse repetidamente, utilizando para ello métodos no invasivos, excepto en los pacientes hipotensos, en quienes deberá recurrirse a una vía arterial. La oximetría de pulso es hoy de rutina para proveer un aviso rápido cuando se presenta hipoxemia. El limitar la actividad física y evitar las circunstancias que aumenten la demanda miocárdica de oxígeno (como el dolor precordial y la ansiedad), evita que se incremente el área de lesión en el miocardio cuando el flujo sanguíneo se encuentra limitado(22). Ahora bien, el reposo no debe prolongarse mucho en el tiempo, pues luego de seis horas en posición supina se presenta un desacondicionamiento fisiológico caracterizado por disminución de la precarga y activación de 28
20 mecanismos compensadores, que pueden ser deletéreos para el corazón infartado(23). En este orden de ideas, a los pacientes estables se les debe permitir levantarse al baño con asistencia y deambular un poco en su habitación, luego de las primeras 12 horas del evento agudo. En la década de los años sesenta se implantaron restricciones muy severas, que impedían el uso de bebidas muy frías o calientes, prohibían la medición de temperatura rectal, el exámen físico vigoroso, etcétera. No existe ninguna evidencia que demuestre el real beneficio de esta serie de precauciones; sin embargo, la maniobra de Valsalva debe ser evitada a toda costa, pues produce cambios importantes de la presión sistólica y la frecuencia cardíaca, con alteraciones de la repolarización endocárdica que facilitan la presentación de arritmias ventriculares severas(24-25). Por esta razón, deben utilizarse laxantes de forma rutinaria. La hiperactividad del sistema nervioso simpático facilita la presentación de eventos arrítmicos mayores(26). Dicho aumento del tono simpático se origina inicialmente en la combinación de dolor precordial y ansiedad, por lo que un objetivo primordial de la terapia será la administración de dosis adecuadas de analgésicos como la Morfina, que se dará en pequeños bolos IV cada cinco minutos hasta que el dolor desaparezca, evitando así el efecto paradójico de aumento de la actividad simpática y reduciendo la posibilidad de depresión respiratoria. La educación del paciente reduce significativamente el estrés que le genera su situación, por lo que todos los procedimientos que se practiquen estarán precedidos de una adecuada explicación, que incluya los detalles más sutiles en relación con lo que el paciente va a experimentar. El uso rutinario de ansiolíticos no se recomienda, sin embargo, un soporte psicológico durante la hospitalización beneficiará al enfermo en términos de sus niveles de ansiedad Identificación y tratamiento de los pacientes de bajo riesgo La mortalidad por infarto agudo del miocardio es menor en los pacientes que pueden catalogarse como de riesgo bajo. Esto incluye a los enfermos sin historia de infarto previo, sin angina recurrente, sin falla cardíaca, hipotensión, bloqueo cardíaco o arritmias ventriculares. Estos pacientes pueden trasladarse de la UCI a las 24 o 36 horas y en algunos casos, considerar el alta luego de otras 24 o 48 horas Identificación y manejo de los pacientes de alto riesgo Recomendaciones para el manejo del dolor precordial recurrente. ASA para la pericarditis Betabloqueadores, inicialmente venosos y luego orales para el dolor isquémico. 29
21 Arteriografía coronaria para el dolor precordial isquémico que recurre luego de horas o días de la terapia inicial, asociado a evidencia objetiva de isquemia en pacientes candidatos a revascularización. Readministración de trombolíticos (tpa) a los pacientes con elevación recurrente del segmento ST. Nitroglicerina IV por 24 horas y luego tópica u oral para el dolor precordial isquémico. Esteroides para pericarditis. Indometacina para pericarditis. La pericarditis post infarto se presenta usualmente luego de las primeras 24 horas, es más frecuente en los infartos transmurales y puede verse hasta en 25% de estos enfermos(27). El tratamiento de elección es ácido acetilsalicílico(28). Los esteroides e indometacina pueden mejorar el dolor, pero se asocian a un adelgazamiento del área cicatricial, con posible aumento de la incidencia de ruptura ventricular(28). Cuando el dolor precordial recurrente se debe a isquemia, la arteriografía coronaria aclara con frecuencia la causa del problema y permite la realización de angioplastia o revascularización quirúrgica cuando la anatomía así lo amerite Monitoreo hemodinámico Recomendaciones para el uso de catéter de Swan-Ganz Falla cardíaca progresiva severa o edema pulmonar. Choque cardiogénico o hipotensión progresiva. Sospecha de complicación mecánica. Hipotensión que no responde rápidamente a la administración de líquidos, en un paciente sin congestión pulmonar. Clase D Pacientes con infarto agudo, sin evidencia de complicaciones cardíacas o pulmonares Recomendaciones para la monitorización intra-arterial de la presión Pacientes con hipotensión severa y/o choque cardiogénico. Pacientes que reciben agentes vasopresores. Pacientes que reciben nitroprusiato de sodio u otro agente vasodilatador potente. Pacientes hemodinámicamente estables que reciben nitroglicerina IV Pacientes que reciben agentes inotrópicos IV Clase D Pacientes con infarto agudo, estables hemodinamicamente. 30
22 3.5. Balón de contrapulsación intra-aórtico Recomendaciones Choque cardiogénico que no revierte rápidamente con terapia farmacológica, como medida de estabilización previa a la angiografía y su subsecuente revascularización. Insuficiencia mitral aguda o comunicación interventricular, como medida de estabilización, previa a la angiografía y/o reparo quirúrgico, con o sin revascularización. Arritmias ventriculares recurrentes e intratables, con inestabilidad hemodinámica. Angina post infarto refractaria, como puente hacia angiografía y revascularización. Signos de inestabilidad hemodinámica, pobre función ventricular izquierda o isquemia persistente en pacientes con grandes áreas de miocardio en riesgo. En pacientes a quienes se les practicó una angioplastia exitosa luego de una trombolisis fallida o en aquellos enfermos con enfermedad severa de tres vasos. En pacientes con grandes áreas en riesgo, con o sin isquemia activa Trastornos del ritmo Recomendaciones contra la fibrilación auricular Cardioversión eléctrica para pacientes con compromiso hemodinámico severo o isquemia intratable. Digitalización rápida para disminuir la respuesta ventricular y mejorar la función del ventrículo izquierdo. Betabloqueadores IV para disminuir la respuesta ventricular en pacientes sin disfunción del ventrículo izquierdo, enfermedad broncoespástica o bloqueo aurículoventricular. Debe administrarse heparina. Tanto diltiazem como verapamilo IV para disminuir la respuesta ventricular si los betabloqueadores estan contraindicados o no han sido efectivos Recomendaciones para la taquicardia/ fibrilación ventriculares La fibrilación ventricular debe tratarse con choques eléctricos asincrónicos, iniciando con 200 J. 31
23 La taquicardia ventricular polimorfa sostenida (mayor de 30 latidos por segundo) o que causa deterioro hemodinámico, debe tratarse con choques eléctricos asincrónicos, iniciando con 200 J. Los episodios de taquicardia ventricular monomórfica sostenida que se asocian con angina, edema pulmonar o hipotensión, deben tratarse con choques eléctricos sincrónicos, iniciando con 100 J. La taquicardia ventricular monomórfica sostenida no asociada a angina, edema pulmonar o hipotensión debe tratarse siguiendo uno de los siguientes esquemas: * Bolo de lidocaína de 1.0 a 1.5 mg./k., con bolos suplementarios de 0.5 a 0.75 mg/k. cada cinco a 10 minutos, hasta una dosis de carga máxima de 3 mg/k. Luego debe instalarse una infusión de 2 a 4 mg/minuto. * Infusión de carga de procainamida, de 20 a 30 mg/min., hasta completar 12 a 17 mg/k. Continuar luego con infusión de 1 a 4 mg/min. * Infusión de 150 mg de amiodarona en 10 minutos, seguida de una infusión de 1 mg/minuto durante 12 horas y continuar con una infusión de mantenimiento de 0.5 mg/minuto * Cardioversión eléctrica sincrónica, iniciando con 50 J. Debe utilizarse una anestesia corta si el paciente esta conciente. Las infusiones de los medicamentos antiarrítmicos pueden usarse luego de un episodio de taquicardia o fibrilación ventricular, pero deben suspenderse luego de seis a 24 horas, para evaluar nuevamente la necesidad de dichos fármacos. Cuando se presentó un episodio de fibrilación ventricular, deben corregirse los niveles de electrolitos séricos. La taquicardia ventricular polimorfa refractaria a las drogas debe manejarse con un intento agresivo por disminuir la isquemia miocárdica, lo que incluye el uso de betabloqueadores, balón de contrapulsación aórtico y angioplastia / cirugía urgentes. También se debe recurrir a una dosis de carga de amiodarona (150 mg. en 10 minutos), seguida por una infusión de 1 mg/minuto por seis horas y luego una infusión de mantenimiento de 0.5 mg/minuto. Clase D Tratamiento de la extrasistolia ventricular aislada, las dupletas, las carreras de ritmo idioventricular acelerado o la taquicardia ventricular no sostenida. Administración profiláctica de antiarrítmicos cuando se estan utilizando substancias trombolíticas Recomendaciones para bradiarritmias y bloqueo aurículoventricular Uso de atropina Bradicardia sinusal severa sintomática (menor de 50 latidos por minuto). Asistolia ventricular. 32
24 Bloqueo aurículoventricular sintomático a nivel del nodo AV (segundo grado, Mobitz I o tercer grado con QRS estrecho). Clase D Bloqueo aurículoventricular infranodal (usualmente asociado a infarto anterior y a un ritmo de escape con QRS ancho). Bradicardia sinusal asintomática Marcapasos transitorios Parches y estimulación transcutánea Bradicardia sinusal sintomática, que no responde a los medicamentos. Bloqueo aurículoventricular de segundo grado, Mobitz II. Bloqueo aurículoventricular de tercer grado. Bloqueo de rama bilateral alternante o bloqueo de rama derecha asociado a hemibloqueo anterior alternado con hemibloqueo posterior. Bloqueo de rama izquierda nuevo o cuya fecha de iniciación se desconoce. También cuando hay bloqueo de rama derecha y hemibloqueo posterior. Bloqueo aurículoventricular de primer grado y bloqueo de rama. Bradicardia no sintomática. Bloqueo de rama derecha nuevo o cuya fecha de iniciación se desconoce. Bloqueo AV de primer grado nuevo o cuya fecha de iniciación se desconoce. Clase D Infarto agudo no complicado, sin evidencia de alteraciones del sistema de conducción Estimulación transitoria transvenosa Asistolia. Bradicardia sintomática (con hipotensión y sin respuesta a la atropina). Bloqueo de rama bilateral alternante o bloqueo de rama derecha con hemibloqueo anterior y posterior alternantes. Bloqueo bifascicular nuevo o cuya fecha de iniciación se desconoce, con bloqueo AV de primer grado. Bloqueo AV de segundo grado, tipo Mobitz II. Bloqueo de rama derecha nuevo o cuya fecha de iniciación se desconoce y alguno de los hemibloqueos. Bloqueo de rama derecha más bloqueo AV de primer grado. Bloqueo de rama izquierda nuevo o cuya fecha de iniciación se desconoce. Taquicardia ventricular incesante, para sobre-estimulación atrial o ventricular. Pausas sinusales mayores de tres segundos, recurrentes y que no responden a atropina. 33
25 Bloqueo bifascicular cuya fecha de iniciación se desconoce. Bloqueo de rama derecha nuevo o cuya fecha de iniciación se desconoce. Clase D Bloqueo AV de primer grado. Bloqueo AV de segundo grado tipo Mobitz I, sin compromiso hemodinámico. Ritmo idioventricular acelerado. Bloqueo de rama o fascicular, cuya existencia se conocía con antelación Recomendaciones para la implantación de marcapasos permanente luego de un infarto agudo del miocardio. Bloqueo AV de segundo grado persistente en el sistema Hiss-Purkinje, con bloqueo de rama bilateral o bloqueo aurículoventricular completo. Bloqueo AV avanzado (segundo o tercer grado) transitorio, asociado a bloqueo de rama. Bloqueo AV sintomático a cualquier nivel. Bloqueo AV avanzado (segundo o tercer grado) persistente, a nivel del nodo AV. Clase D Trastornos transitorios de la conducción AV, en ausencia de trastornos de la conducción intraventricular. Bloqueo AV transitorio en presencia de hemibloqueo anterior aislado. Hemibloqueo anterior adquirido, en ausencia de bloqueo AV. Bloqueo AV de primer grado, persistente, en presencia de un bloqueo de rama de vieja data o cuya fecha de iniciación se desconoce Otras intervenciones quirúrgicas Recomendaciones para la reparación urgente de defectos mecánicos Ruptura de músculo papilar con insuficiencia mitral severa. Comunicación ventricular post infarto o ruptura de pared libre, con edema pulmonar o choque cardiogénico. Aneurisma ventricular post infarto asociado con arritmias ventriculares intratables y/o falla de bomba. Clase D Infartectomía aguda en pacientes hemodinámicamente estables. Debido a que la calidad de los resultados quirúrgicos que se obtienen se encuentra en relación directa con el número de procedimientos realizados por hospital(29 y por cirujano(30). El comité recomienda que los pacientes con infarto agudo que deban someterse a cirugía de revascularización y/o 34
26 reparación de defectos mecánicos, deben remitirse a centros con un mínimo de 200 cirugías de corazón abierto por año, para que sean intervenidos por cirujanos que realicen un mínimo de 100 intervenciones anuales. 4. APROXIMACION A LA TERAPIA FARMACOLOGICA 4.1. Recomendaciones para el uso de heparina Pacientes sometidos a revascularización percutánea o quirúrgica. Intravenosa en pacientes sometidos a trombolisis con tpa unidades subcutáneas cada 12 horas (puede ser también IV) en todos los pacientes no tratados con trombolíticos y que no tienen contraindicaciones para el uso de heparina. Si el enfermo tiene un alto riesgo de embolia sistémica (infarto anterior grande, fibrilación atrial, embolismo previo o trombo intracavitario), se prefiere la vía venosa. Por vía venosa en enfermos sometidos a trombolisis con agentes no selectivos (estreptoquinasa, APSAC o uroquinasa), que tienen alto riesgo de embolia sistémica. Pacientes tratados con trombolíticos no selectivos y que no tienen alto riesgo de embolia sistémica, deben recibir a unidades de heparina subcutánea cada 12 horas, hasta que suspendan el reposo. Clase D La administración intravenosa rutinaria de heparina dentro de las seis horas del tratamiento con un trombolítico no selectivo, en pacientes que no tienen alto riesgo de embolia sistémica Recomendaciones para el uso de betabloqueadores en la fase temprana del infarto Pacientes sin contraindicación para el uso de betabloqueadores, durante las primeras 12 horas del infarto, reciban o no terapia trombolítica. Pacientes con dolor precordial persistente o recurrente. Pacientes con fibrilación atrial de respuesta ventricular rápida. Infarto del miocardio no Q. Clase D Pacientes con falla ventricular izquierda moderada o severa. 35
27 4.3. Recomendaciones para el uso de bloqueadores de la enzima convertidora de angiotensina Pacientes dentro de las primeras 24 horas de un infarto con elevación del segmento ST en dos o más derivaciones precordiales o con falla cardíaca clínica, en ausencia de hipotensión o contraindicaciones conocidas para el uso de estas substancias. Pacientes con infarto y fracción de eyección menor de 40% o quienes presentan falla cardíaca clínica, debida a disfunción sistólica del ventrículo izquierdo. Todos los pacientes dentro de las primeras 24 horas de un infarto del miocardio, siempre y cuando no presenten hipotensión u otra contraindicación para el uso de estos medicamentos. Pacientes asintomáticos con deterioro leve de la función ventricular izquierda (fracción de eyección entre 40% y 50%) e historia de infarto previo. Pacientes en recuperación de un infarto reciente, con función ventricular izquierda normal o discretamente alterada Recomendaciones para el uso de los bloqueadores de los canales del calcio Ninguna A los pacientes en quienes los betabloqueadores no se pueden usar o no han sido efectivos para el control de la isquemia persistente o de la respuesta ventricular rápida durante fibrilación atrial, se les puede administrar verapamilo o diltiazem, en ausencia de falla cardíaca o bloqueo AV. En los infartos sin elevación del segmento ST, diltiazem puede administrarse (asociado a la terapia convencional) a los enfermos sin disfunción ventricular izquierda, luego de las primeras 24 horas del evento y hasta por un año. Clase D Nifedipina de corta acción esta contraindicada en el tratamiento rutinario del infarto agudo, pues su efecto inotrópico negativo y la activación simpática refleja son inconvenientes. Diltiazem y verapamilo estan contraindicados en pacientes con infarto agudo y disfunción ventricular izquierda. 36
28 4.5. Recomendaciones para el uso de magnesio Ninguna. Corrección del déficit comprobado de magnesio o potasio, especialmente en pacientes que recibían diuréticos antes del infarto. Los episodios de taquicardia ventricular tipo torsades de pointes asociados a QT largo, deben tratarse con 1 ó 2 g de magnesio administrados en bolo. A los pacientes de alto riesgo (ancianos o casos no susceptibles de terapia de reperfusión), administrarles un bolo de magnesio, seguido de infusión. 5. PREPARACION PARA LA SALIDA DEL HOSPITAL 5.1. Evaluación no invasiva de pacientes de bajo riesgo Recomendaciones para la práctica de prueba de esfuerzo convencional Antes de la salida, para definir el pronóstico y la capacidad funcional, practicar una prueba de esfuerzo submáxima (cuatro a seis días) o limitada por síntomas (10 a 14 días). A los 14 a 21 días del infarto, para definir el pronóstico y la capacidad funcional. A las tres a seis semanas para definir el pronóstico y la capacidad funcional, si la prueba inicial fue submáxima. Utilizar las pruebas de medicina nuclear o la ecocardiografía de estrés cuando la interpretación electrocardiográfica es confusa. La gamagrafía de perfusión con dipiridamol o adenosina, o bien el eco de estrés con dobutamina antes de la salida para definir el pronóstico, en aquellos pacientes que no pueden hacer ejercicio. Gamagrafía de perfusión o eco con ejercicio de forma rutinaria antes o muy cerca de la salida para definir el pronóstico. Clase D Prueba de esfuerzo dentro de los dos o tres primeros días de un infarto agudo. Cualquier tipo de prueba de estrés físico o farmacológico en pacientes con angina inestable post infarto. Antes del alta para evaluar pacientes ya seleccionados para arteriografía coronaria. En estos casos la prueba de esfuerzo puede ser muy útil luego 37
29 38 del cateterismo, para determinar la implicación funcional de una determinada lesión Recomendaciones para la detección de arritmias cardíacas. Pruebas de rutina. Ninguna Ninguna. A los pacientes post infarto del miocardio y en especial a los de mayor riesgo, practicarles un monitoreo electrocardiográfico de 24 horas (Holter), electrocardiograma de señales promediadas, monitorización de la variabilidad de la frecuencia cardíaca, monitoreo de la sensibilidad de los barorreceptores, solos o en combinación con otros estudios (fracción de eyección, prueba de esfuerzo), cuando los resultados van a modificar el enfoque terapéutico o para protocolos de investigación clínica Evaluación invasiva Recomendaciones para arteriografía coronaria y posible angioplastia Pacientes con episodios espontáneos de isquemia miocárdica durante la fase de recuperación de un infarto, bien sea de reposo o inducidos por ejercicios mínimos. Antes de la reparación definitiva de un defecto mecánico post infarto. Cuando se sospecha que la etiología del infarto no fue trombosis de una placa ateromatosa. Esto incluye embolismo coronario, enfermedades hematológicas o espasmo coronario. A los sobrevivientes de un infarto que tienen depresión importante de la función ventricular o arritmias ventriculares malignas. A los sobrevivientes de un infarto que tuvieron depresión importante de la función ventricular durante el episodio agudo, pero luego tienen una función ventricular izquierda preservada. Practicar arteriografía coronaria a todos los pacientes luego de un infarto, con el fin de identificar las arterias que permanecen ocluidas y revascularizarlas o de identificar los casos con enfermedad de tres vasos. Practicar arteriografía coronaria a todos los enfermos con infarto no Q. Practicar arteriografía coronaria a todos los pacientes con taquicardia o fibrilación ventriculares recurrentes, aunque no tengan isquemia demostrada. Clase D Practicar arteriografía rutinaria y angioplastia subsecuente de la arteria relacionada con el infarto luego de algunos días de haber recibido terapia trombolítica.
30 Practicar arteriografía coronaria a los sobrevivientes de un infarto que no serán candidatos para revascularización coronaria Recomendaciones acerca de la angiografía coronaria de rutina después de terapia trombolítica exitosa Ninguna Ninguna Angioplastia rutinaria de la arteria relacionada con el infarto, inmediatamente después de la terapia trombolítica. Angioplastia rutinaria dentro de las 48 horas de haber recibido trombolisis, en pacientes asintomáticos y sin evidencia de isquemia. 6. PREVENCION SECUNDARIA 6.1. Recomendaciones sobre el manejo de los lípidos. A todos los pacientes post infarto del miocardio debe recomendarseles la dieta II del AHA, que es baja en grasas saturadas y colesterol. Los enfermos con LDL mayor de 125 mg%, además de la dieta II del AHA, deben recibir terapia farmacológica para reducir las lipoproteínas de baja densidad a menos de 100 mg%. A los pacientes con colesterol total normal y lipoproteínas de alta densidad (HDL) menor de 35 mg%, se les debe recomendar terapia no farmacológica para incrementar dichos niveles (como ejercicio físico). A los pacientes con LDL entre 100 y 130 mg%, a pesar de la dieta II del AHA, se les debe adicionar terapia farmacológica. A los pacientes con colesterol total normal y HDL por debajo de 35 mg% a pesar de la terapia no farmacológica, se les deben iniciar medicamentos (como niacina) para incrementar los niveles de HDL. Iniciar terapia farmacológica con niacina o gemfibrozil a todos los pacientes con triglicéridos mayores de 400 mg%, independiente de los valores de LDL y HDL Recomendaciones para la terapia con betabloqueadores en los sobrevivientes de un infarto del miocardio A todos los pacientes sin contraindicación para este tipo de medicamentos, se les debe iniciar la terapia dentro de los primeros días 39
31 del infarto (si no se inició en la fase aguda) y continuarla indefinidamente. A los pacientes de bajo riesgo y sin contraindicación para el uso de betabloqueadores. Clase D Pacientes con contraindicación para recibir drogas betabloqueadoras Recomendaciones para el uso de anticoagulantes. Para prevención secundaria en pacientes que no pueden recibir aspirina. Pacientes con fibrilación auricular persistente. Pacientes con trombo intraventricular. Pacientes post infarto con zonas aquinéticas extensas. Pacientes con fibrilación atrial paroxística. Pacientes post infarto con disfunción severa del ventrículo izquierdo, con o sin falla cardíaca clínica Recomendaciones para terapia de reemplazo con estrógenos. A todas las pacientes post menopáusicas que tuvieron un infarto del miocardio, se les deben explicar los posibles efectos benéficos de los estrógenos y ofrecerles esta opción, si así lo desean. 40
32 BIBLIOGRAFIA 1. Tyan T, Anderson J, Antman E et al. ACC/AHA Guidelines for the managment of patients with acute myocardial infarction. A report of the American College of Cardiology/American Heart Association task force on practice guidelines (committee on managment of acute myocardial infarction. Journal of the American College of Cardiology, 1996; 28: Rude RE, Poole WK, Muller JE, et al. Electrocardiographic and clinical criteria for recognition of acute myocardial infarction based on analysis of patients. American Journal of Cardiology, 1983; 52: Gillum RF, Fortmann SP, Prineas RJ, Kottke TE. International diagnostic criteria for acute myocardial infarction and acute stroke. American Heart Journal, 1984; 108: Ellis AK. Serum protein measurements and the diagnosis of acute myocardial infarction. Circulation, 1991; 83: Mair J, Dienstl F, Puschendorf B. Cardiac troponin T in the diagnosis of myocardial injury. Critical Review of Clinical Laboratory Science, 1992; 29 : Ohman EM, Casey C, Bengtson JR, Pryor D, Tormey W, Horgan JH. Early detection of acute myocardial infarction: additional diagnostic information from serum concentrations of myoglobin in patients without ST elevation. British Heart Journal, 1990; 63: Fillmore SJ, Shapiro M, Killip T. Arterial oxygen tension in acute myocardial infarction: serial analysis of clinical state and blood gas changes. American Heart Journal, 1970;79: ISIS-2 (Second International Study of Infarct Survival) Collaborative Group. Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among cases of suspected acute myocardial infarction: ISIS-2. Lancet, 1988; 2: Roux S, Christeller S, Ludin E. Effects of aspirin on coronary reocclusion and recurrent ischemia after thrombolysis: a meta-analysis. Journal of the American College of Cardiology, 1992; 19: Das G, Talmers FN, Weissler AM. New observations on the effects of atropine on the sinoatrial and atrioventricular nodes in man. American Journal of Cardiology,1975; 36: Pantridge JF, Webb SW, Adgey AA, Geddes JS. The first hour after onset of acute myocardial infarction. En: Yu PN, Goodwin JF, (eds). Progress in Cardiology. Philadelphia, Pa: Lea & Febiger; 1974: de Feyter PJ, van den Brand M, Serruys PW, Wijns W. Early angiography after myocardial infarction: what have we learned? American Heart Journal, 1985; 109: Fibrinolytic Therapy Trialists (FTT) Collaborative Group. Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomised trials of more than 1000 patients. Lancet, 1994; 343: Rogers WJ, Bowlby LJ, Chandra NC, et al. Treatment of myocardial infarction in the United States (1990 to 1993): observations from the National Registry of Myocardial Infarction. Circulation, 1994; 90: Grines CL, Browne KF, Marco J, et al. A comparison of immediate angioplasty with thrombolytic therapy for acute myocardial infarction: the Primary Angioplasty in Myocardial Infarction Study Group. New England Journal of Medicine, 1993; 328:
33 16. Michels KB, Yusuf S. Does PTCA in acute myocardial infarction affect mortality and reinfarction rates? A quantitative overview (meta-analysis) of the randomized clinical trials. Circulation, 1995; 91: Zijlstra F, de Boer MJ, Hoorntje JC, Reiffers S, Reiber JH, Suryapranata H. A comparison of immediate coronary angioplasty with intravenous streptokinase in acute myocardial infarction. New England Journal of Medicine, 1993; 328: Van de Werf F. Thrombolysis for acute myocardial infarction: why is there no extra benefit after hospital discharge? Circulation, 1995; 91: The TIMI Study Group. Comparison of invasive and conservative strategies after treatment with intravenous tissue plasminogen activator in acute myocardial infarction: results of the thrombolysis in myocardial infarction (TIMI) phase II trial. New England Journal of Medicine, 1989; 320: Gruppo Italiano per lo Studio della Streptochinasi nell Infarto Miocardico (GISSI). Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Lancet, 1986;1: Effects of tissue plasminogen activator and a comparison of early invasive and conservative strategies in unstable angina and non-q-wave myocardial infarction: results of the TIMI IIIB Trial. Thrombolysis in Myocardial Ischemia. Circulation, 1994; 89: Vatner SF, McRitchie RJ, Maroko PR, Patrick TA, Braunwald E. Effects of catecholamines, exercise, and nitroglycerin on the normal and ischemic myocardium in conscious dogs. Journal of Clinical Investigation, 1974; 54: Chobanian AV, Lille RD, Tercyak A, Blevins P. The metabolic and hemodynamic effects of prolonged bed rest in normal subjects. Circulation, 1974; 49: Metzger BL, Therrien B. Effect of position on cardiovascular response during the Valsalva manoeuver. Nurs Res. 1990; 39: Taggart P, Sutton P, John R, Lab M, Swanton H. Monophasic action potential recordings during acute changes in ventricular loading induced by the Valsalva manoeuvre. British Heart Journal, 1992;67: Pasqualucci V. Advances in the management of cardiac pain. En: Benedett C, ed. Advances in Pain Research and Therapy. New York, NY: Raven Press; 1984: Oliva PB, Hammill SC, Talano JV. Effect of definition on incidence of postinfarction pericarditis: is it time to redefine postinfarction pericarditis? Circulation, 1994; 90: Berman J, Haffajee CI, Alpert JS. Therapy of symptomatic pericarditis after myocardial infarction: retrospective and prospective studies of aspirin, indomethacin, prednisone, and spontaneous resolution. American Heart Journal, 1981; 101: Hannan EL, O Donnell JF, Kilburn H Jr, Bernard HR, Yazici A. Investigation of the relationship between volume and mortality for surgical procedures performed in New York State hospitals. JAMA, 1989; 262: Hannan EL, Siu AL, Kumar D, Kilburn HJ, Chassin MR. The decline in coronary artery bypass graft surgery mortality in New York State: the role of surgeon volume. JAMA, 1995; 273:
INFARTO AGUDO AL MIOCARDIO
 INFARTO AGUDO AL MIOCARDIO Norida Xiomara Carrillo Ávila Jessica Lorena Fonseca Amaya Dayanna Fernanda Rodríguez Bulla Deissy Viviana Rojas Guaidia Angélica María Sanabria Ríos DEFINICION Es una necrosis
INFARTO AGUDO AL MIOCARDIO Norida Xiomara Carrillo Ávila Jessica Lorena Fonseca Amaya Dayanna Fernanda Rodríguez Bulla Deissy Viviana Rojas Guaidia Angélica María Sanabria Ríos DEFINICION Es una necrosis
INFARTO VENTRICULO DERECHO
 INFARTO VENTRICULO DERECHO GUILLERMO ROJAS CASTILLO, MD Clinica San Felipe Perú 1. INTRODUCCION En estudios recientes se ha demostrado que cerca del 54% de los pacientes con infarto del miocardio inferior
INFARTO VENTRICULO DERECHO GUILLERMO ROJAS CASTILLO, MD Clinica San Felipe Perú 1. INTRODUCCION En estudios recientes se ha demostrado que cerca del 54% de los pacientes con infarto del miocardio inferior
LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE.
 Primera ponencia: El dolor torácico LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE. Ponente: Dr. D. José Luis Gómez Encinas Médico
Primera ponencia: El dolor torácico LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE. Ponente: Dr. D. José Luis Gómez Encinas Médico
DOLOR TORÁCICO DE ORIGEN CARDIACO EN URGENCIAS
 DOLOR TORÁCICO DE ORIGEN CARDIACO EN URGENCIAS OBJETIVOS Cuando un paciente consulta de urgencias por dolor torácico es necesario seguir una sistemática precisa que nos permita: Diagnosticar inmediatamente
DOLOR TORÁCICO DE ORIGEN CARDIACO EN URGENCIAS OBJETIVOS Cuando un paciente consulta de urgencias por dolor torácico es necesario seguir una sistemática precisa que nos permita: Diagnosticar inmediatamente
TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN
 TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN Autora: Coral Suero Méndez Médico de Familia en SCCU.- Sección de Urgencias H.R.U. Carlos Haya de Málaga ARRITMIA:
TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN Autora: Coral Suero Méndez Médico de Familia en SCCU.- Sección de Urgencias H.R.U. Carlos Haya de Málaga ARRITMIA:
Trombolisis vs. Angioplastía en la Sala de Emergencias
 Trombolisis vs. Angioplastía en la Sala de Emergencias Carmen Ponce de León A., M.D. Médico Emergencióloga Lima, Peru 5 de Noviembre del 2004 Fibrin sheath Sindromes Coronarios Agudos IMA tipo Q IMA tipo
Trombolisis vs. Angioplastía en la Sala de Emergencias Carmen Ponce de León A., M.D. Médico Emergencióloga Lima, Peru 5 de Noviembre del 2004 Fibrin sheath Sindromes Coronarios Agudos IMA tipo Q IMA tipo
Tratamiento después de un infarto Domingo, 23 de Agosto de 2015 12:03 - Actualizado Domingo, 23 de Agosto de 2015 12:29
 Tratamiento después de un El de miocardio es la muerte de una parte del músculo del corazón, el cual no se regenera, y actualmente no hay método efectivo de conseguir reponer las células perdidas. Por
Tratamiento después de un El de miocardio es la muerte de una parte del músculo del corazón, el cual no se regenera, y actualmente no hay método efectivo de conseguir reponer las células perdidas. Por
Guía de Referencia Rápida. Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica
 Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica
 LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica 24 de Septiembre de 2012. H. Miguel Servet. Zaragoza Salvan Vidas? Mortalidad el primer año de
LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica 24 de Septiembre de 2012. H. Miguel Servet. Zaragoza Salvan Vidas? Mortalidad el primer año de
Insuficiencia cardiaca
 Insuficiencia cardiaca Definición Síndrome complejo caracterizado por anomalías de la función ventricular y de la regulación neurohormonal insuficiencia del corazón para bombear la sangre a un ritmo que
Insuficiencia cardiaca Definición Síndrome complejo caracterizado por anomalías de la función ventricular y de la regulación neurohormonal insuficiencia del corazón para bombear la sangre a un ritmo que
bradicardia puede ser debida a diversas causas, la cuales pueden actuar alterando la génesis del impulso eléctrico o la conducción del mismo.
 Qué es la? La definición del término es "corazón lento". Se considera cuando la frecuencia cardiaca es inferior a 60 lpm. La puede ser debida a diversas causas, la cuales pueden actuar alterando la génesis
Qué es la? La definición del término es "corazón lento". Se considera cuando la frecuencia cardiaca es inferior a 60 lpm. La puede ser debida a diversas causas, la cuales pueden actuar alterando la génesis
Sindrome Coronario Agudo en el Adulto Mayor
 IV CURSO ALMA. LIMA. PERU SEPTIEMBRE 2005 Sindrome Coronario Agudo en el Adulto Mayor L López Bescos MD Cardiología. Fundación Hospital Alcorcon Prof. Asociado Patología Medica Universidad Rey Juan Carlos.
IV CURSO ALMA. LIMA. PERU SEPTIEMBRE 2005 Sindrome Coronario Agudo en el Adulto Mayor L López Bescos MD Cardiología. Fundación Hospital Alcorcon Prof. Asociado Patología Medica Universidad Rey Juan Carlos.
CARDIOLOGÍA CLINICA MEDELLIN DEPARTAMENTO DE ELECTROFISIOLOGIA Y ARRITMIAS DEPARTAMENTO DE CIRUGIA CARDIOVASCULAR
 DOCUMENTO DE APOYO GUÍA DE ATENCIÓN MÉDICA FIBRILACION ATRIAL- TRATAMIENTO QUIRÚRGICO PROTOCOLO DE MANEJO PERIOPERATORIO MACROPROCESO: Atención del PROCESO: Hospitalización-UCI S paciente. Responsable:
DOCUMENTO DE APOYO GUÍA DE ATENCIÓN MÉDICA FIBRILACION ATRIAL- TRATAMIENTO QUIRÚRGICO PROTOCOLO DE MANEJO PERIOPERATORIO MACROPROCESO: Atención del PROCESO: Hospitalización-UCI S paciente. Responsable:
Diagnóstico y Tratamiento de la Hipertensión Arterial en el Primer Nivel de Atención Médica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipertensión Arterial en el Primer Nivel de Atención Médica GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-076-08
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipertensión Arterial en el Primer Nivel de Atención Médica GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-076-08
GUÍA DE PRÁCTICA CLÍNICA. Alcances del Holter en el Estudio del Síncope. Dr. Guillermo A. Suárez
 Dr. Guillermo A. Suárez Año 2010 Revisión: 0 Página 1 de 5 Definición de Síncope Es la pérdida súbita y transitoria de la conciencia con pérdida del tono postural, que se resuelve espontáneamente sin necesidad
Dr. Guillermo A. Suárez Año 2010 Revisión: 0 Página 1 de 5 Definición de Síncope Es la pérdida súbita y transitoria de la conciencia con pérdida del tono postural, que se resuelve espontáneamente sin necesidad
El ECG en la. consulta de AP: Paciente con SÍNCOPE y / o PALPITACIONES. Santiago Díaz Sánchez CS Pintores (Parla, Madrid)
 El ECG en la consulta de AP: Paciente con SÍNCOPE y / o PALPITACIONES Santiago Díaz Sánchez CS Pintores (Parla, Madrid) Onda P (+) en II, III y avf I avr V1 V4 II avl V2 V5 III avf V3 V6 9 Ondas
El ECG en la consulta de AP: Paciente con SÍNCOPE y / o PALPITACIONES Santiago Díaz Sánchez CS Pintores (Parla, Madrid) Onda P (+) en II, III y avf I avr V1 V4 II avl V2 V5 III avf V3 V6 9 Ondas
COMPLICACIONES MECANICAS DEL INFARTO AGUDO DE MIOCARDIO
 COMPLICACIONES MECANICAS DEL INFARTO AGUDO DE MIOCARDIO Cuatro son las complicaciones mecánicas del infarto agudo de miocardio: - Insuficiencia Mitral - Comunicación interventricular - Aneurisma Ventricular
COMPLICACIONES MECANICAS DEL INFARTO AGUDO DE MIOCARDIO Cuatro son las complicaciones mecánicas del infarto agudo de miocardio: - Insuficiencia Mitral - Comunicación interventricular - Aneurisma Ventricular
Guía de Práctica Clínica GPC
 Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
Tratamiento farmacológico de las arritmias
 III Experto en Soporte Vital Avanzado y Atención al paciente politraumatizado en Tratamiento farmacológico de las arritmias Objetivos: Proporcionar los conocimientos necesarios sobre las pautas de tratamiento
III Experto en Soporte Vital Avanzado y Atención al paciente politraumatizado en Tratamiento farmacológico de las arritmias Objetivos: Proporcionar los conocimientos necesarios sobre las pautas de tratamiento
Manejo de las Arritmias
 Manejo de las Arritmias Sociedad Argentina de Terapia Intensiva (SATI) Argentina Manejo de las Arritmias Pasos a Seguir : 1 Paso: Evaluación del estado del paciente 2 Paso: Identificar la arritmia 3 Paso:
Manejo de las Arritmias Sociedad Argentina de Terapia Intensiva (SATI) Argentina Manejo de las Arritmias Pasos a Seguir : 1 Paso: Evaluación del estado del paciente 2 Paso: Identificar la arritmia 3 Paso:
EDEMA AGUDO DE PULMON
 EDEMA AGUDO DE PULMON Eduardo Contreras Zúñiga Instructor Salamandra Residente Medicina Interna Existen 2 tipos deferentes de edema pulmonar que sucede en los humanos: el cardiogénico también llamado edema
EDEMA AGUDO DE PULMON Eduardo Contreras Zúñiga Instructor Salamandra Residente Medicina Interna Existen 2 tipos deferentes de edema pulmonar que sucede en los humanos: el cardiogénico también llamado edema
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST)
 Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Diagnóstico, tratamiento y seguimiento tras un infarto agudo de miocardio
 Diagnóstico, tratamiento y seguimiento tras un infarto agudo de miocardio I I I C U R S O D E A S P E C T O S P R Á C T I C O S E N C A R D I O L O G Í A C L Í N I C A 2 5 S E P T I E M B R E 2 0 1 4 Carmen
Diagnóstico, tratamiento y seguimiento tras un infarto agudo de miocardio I I I C U R S O D E A S P E C T O S P R Á C T I C O S E N C A R D I O L O G Í A C L Í N I C A 2 5 S E P T I E M B R E 2 0 1 4 Carmen
Los síntomas del infarto Sábado, 10 de Diciembre de 2011 14:44 - Actualizado Miércoles, 24 de Febrero de 2016 00:06
 El corazón duele? Hay un dicho popular que dice que el corazón no duele. Sin embargo, cuando leemos información sobre el de miocardio (" heart attack " en inglés), siempre se destaca el dolor típico que
El corazón duele? Hay un dicho popular que dice que el corazón no duele. Sin embargo, cuando leemos información sobre el de miocardio (" heart attack " en inglés), siempre se destaca el dolor típico que
Manuel Marín Risco SOPORTE VITAL AVANZADO
 SOPORTE VITAL AVANZADO SOPORTE VITAL AVANZADO CARACTERISTICAS Necesita equipo y entrenamiento adecuados. Debe ser iniciado antes 8 minutos. Es un eslabón más de la cadena de supervivencia. Exige disponer
SOPORTE VITAL AVANZADO SOPORTE VITAL AVANZADO CARACTERISTICAS Necesita equipo y entrenamiento adecuados. Debe ser iniciado antes 8 minutos. Es un eslabón más de la cadena de supervivencia. Exige disponer
SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE
 SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE SINDROME CORONARIO AGUDO Erosión o ruptura de placa aterosclerótica Adhesión y agregación plaquetaria Trombo mural Oclusión
SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE SINDROME CORONARIO AGUDO Erosión o ruptura de placa aterosclerótica Adhesión y agregación plaquetaria Trombo mural Oclusión
Cómo prevenir la insuficiencia cardíaca
 1 Cómo prevenir la insuficiencia cardíaca Contenidos Por qué es necesario prevenir la insuficiencia cardíaca? Factores de riesgo para la aparición de insuficiencia cardíaca Identificación de pacientes
1 Cómo prevenir la insuficiencia cardíaca Contenidos Por qué es necesario prevenir la insuficiencia cardíaca? Factores de riesgo para la aparición de insuficiencia cardíaca Identificación de pacientes
NIVELES DE HIPERTENSION ARTERIAL EN ADULTOS (mm Hg) Niveles Sistólica Diastólica Leve 140-159 90-99 Moderada 160-179 100-109 Severa > 180 > 110
 Título: HIPERTENSION ARTERIAL ESENCIAL (leve a moderada) Codificación CIE 10 I10.X hipertensión esencial (primaria) Problema: Valores de presión arterial (PA) diastólica entre 90 y 99 mm de Hg y sistólica
Título: HIPERTENSION ARTERIAL ESENCIAL (leve a moderada) Codificación CIE 10 I10.X hipertensión esencial (primaria) Problema: Valores de presión arterial (PA) diastólica entre 90 y 99 mm de Hg y sistólica
MANEJO AMBULATORIO DE ARRITMIAS
 MANEJO AMBULATORIO DE LAS ARRITMIAS Dr. Raimundo Morris Cárdenas Departamento Cardiovascular Hospital Clínico Universidad de Chile CLASIFICACIÓN DE LAS ARRITMIAS EXTRASÍSTOLES SUPRAVENTRICULARES VENTRICULARES
MANEJO AMBULATORIO DE LAS ARRITMIAS Dr. Raimundo Morris Cárdenas Departamento Cardiovascular Hospital Clínico Universidad de Chile CLASIFICACIÓN DE LAS ARRITMIAS EXTRASÍSTOLES SUPRAVENTRICULARES VENTRICULARES
Especialidad: Medicina de Emergencia, Medicina Interna, Medicina General, Medicina Intensiva. Cardiología.
 PATOLOGÍA: INFARTO AGUDO DE MIOCARDIO (IAM) CIE 10: I 21.0 a I 21.3 Especialidad: Medicina de Emergencia, Medicina Interna, Medicina General, Medicina Intensiva. Cardiología. Efecto esperado: - Diagnóstico
PATOLOGÍA: INFARTO AGUDO DE MIOCARDIO (IAM) CIE 10: I 21.0 a I 21.3 Especialidad: Medicina de Emergencia, Medicina Interna, Medicina General, Medicina Intensiva. Cardiología. Efecto esperado: - Diagnóstico
ARRITMIAS. Taquicardia sinusal. Taquicardia supraventricular. Taquicardia ventricular. Taquicardia ventricular. Continúa en pág. siguiente...
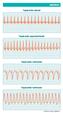 5 ARRITMIAS Taquicardia sinusal Taquicardia supraventricular Taquicardia ventricular Taquicardia ventricular Continúa en pág. siguiente... ARRITMIAS (continúa) 5 Taquicardia ventricular Taquicardia ventricular
5 ARRITMIAS Taquicardia sinusal Taquicardia supraventricular Taquicardia ventricular Taquicardia ventricular Continúa en pág. siguiente... ARRITMIAS (continúa) 5 Taquicardia ventricular Taquicardia ventricular
EL ECG EN LA PARTE 2 ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS H. GENERAL DE CASTELLÓN
 EL ECG EN LA PRÁCTICA CLÍNICA PARTE 2 ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS H. GENERAL DE CASTELLÓN CASO CLÍNICO 8 Este ECG fue registrado en la unidad coronaria en un paciente ingresado
EL ECG EN LA PRÁCTICA CLÍNICA PARTE 2 ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS H. GENERAL DE CASTELLÓN CASO CLÍNICO 8 Este ECG fue registrado en la unidad coronaria en un paciente ingresado
REGISTRO DEL INFARTO AGUDO DEL MIOCARDIO EN CENTROS HOSPITALARIOS CHILENOS GEMI
 REGISTRO DEL INFARTO AGUDO DEL MIOCARDIO EN CENTROS HOSPITALARIOS CHILES GEMI Nombre: Apellidos: Centro Hospitalario: Nacimiento: Rut: Edad: Sexo: Dirección: Teléfono: Observaciones: Masculino Femenino
REGISTRO DEL INFARTO AGUDO DEL MIOCARDIO EN CENTROS HOSPITALARIOS CHILES GEMI Nombre: Apellidos: Centro Hospitalario: Nacimiento: Rut: Edad: Sexo: Dirección: Teléfono: Observaciones: Masculino Femenino
Asesores en Emergencias y Desastres S. de R.L. de C.V. Emergency Management Consultants
 Asesores en Emergencias y Desastres S de RL de CV wwwasemdecom Estado de Choque Este problema es frecuentemente confundido con estados de pánico u otros problemas psicológicos, sin embargo el Estado de
Asesores en Emergencias y Desastres S de RL de CV wwwasemdecom Estado de Choque Este problema es frecuentemente confundido con estados de pánico u otros problemas psicológicos, sin embargo el Estado de
Hipertensión arterial: epidemiología y factores predisponentes
 Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
MANEJO DE LAS COMPLICACIONES EN EL INFARTO AGUDO DE MIOCARDIO EN UTI DR. RAMIRO ARTURO CHOQUETICLLA H. INTENSIVISTA
 MANEJO DE LAS COMPLICACIONES EN EL INFARTO AGUDO DE MIOCARDIO EN UTI DR. RAMIRO ARTURO CHOQUETICLLA H. INTENSIVISTA XXXII Jornadas SOLACI, Santa Cruz de la Sierra, Bolivia, 11 Región Cono Sur, Abril, 2017
MANEJO DE LAS COMPLICACIONES EN EL INFARTO AGUDO DE MIOCARDIO EN UTI DR. RAMIRO ARTURO CHOQUETICLLA H. INTENSIVISTA XXXII Jornadas SOLACI, Santa Cruz de la Sierra, Bolivia, 11 Región Cono Sur, Abril, 2017
CÓDIGO SÍNCOPE. DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA XI CURSO ACTUALIDAD EN URGENCIAS
 CÓDIGO SÍNCOPE DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA XI CURSO ACTUALIDAD EN URGENCIAS SÍNCOPE! Es una patología grave?! Resulta difícil llegar al diagnóstico?! Cómo sospecho el origen cardiogénico?!
CÓDIGO SÍNCOPE DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA XI CURSO ACTUALIDAD EN URGENCIAS SÍNCOPE! Es una patología grave?! Resulta difícil llegar al diagnóstico?! Cómo sospecho el origen cardiogénico?!
Trombolisis en el Ictus Isquémico
 Trombolisis en el Ictus Isquémico Protocolo de tratamiento trombolítico EV en ictus isquémico. I: Debe cumplir los 4 Criterios de Inclusión: 1: ictus agudo de menos de 3 horas de evolución 2: edad menor
Trombolisis en el Ictus Isquémico Protocolo de tratamiento trombolítico EV en ictus isquémico. I: Debe cumplir los 4 Criterios de Inclusión: 1: ictus agudo de menos de 3 horas de evolución 2: edad menor
Tabla de equivalencia aproximada entre opioides
 Tabla de equivalencia aproximada entre opioides Documentos www.1aria.com DOSIS EQUIPOTENTES BUPRENORFINA PARCHE TRANSDÉRMICO 8,75 (0,2 17,5 (0,4 35 (0,8 52,5 (1,2 70 (1,6 105 (2,4 122,5 (2,8 140 (3,2 -
Tabla de equivalencia aproximada entre opioides Documentos www.1aria.com DOSIS EQUIPOTENTES BUPRENORFINA PARCHE TRANSDÉRMICO 8,75 (0,2 17,5 (0,4 35 (0,8 52,5 (1,2 70 (1,6 105 (2,4 122,5 (2,8 140 (3,2 -
BLOQUEO AURICULOVENTRICULAR
 BLOQUEO AURICULOVENTRICULAR PACE-MD; www.pacemd.org San Miguel de Allende, México DEFINICION Es un trastorno de la conducción del estímulo producido por la dismunución de la velocidad de propagación o
BLOQUEO AURICULOVENTRICULAR PACE-MD; www.pacemd.org San Miguel de Allende, México DEFINICION Es un trastorno de la conducción del estímulo producido por la dismunución de la velocidad de propagación o
Estrategias de reperfusión en el infarto agudo de miocardio Tratamiento fibrinolítico y angioplastia
 1 Estrategias de reperfusión en el infarto agudo de miocardio Tratamiento fibrinolítico y angioplastia Contenidos Criterios de selección de los pacientes Criterios cualitativos Presentación clínica La
1 Estrategias de reperfusión en el infarto agudo de miocardio Tratamiento fibrinolítico y angioplastia Contenidos Criterios de selección de los pacientes Criterios cualitativos Presentación clínica La
PROTOCOLO PARA REALIZAR LA TERCERA CONSULTA POR SOSPECHA O DIAGNÓSTICO RECIENTE DE HIPERTENSIÓN ARTERIAL
 PROTOCOLO PARA REALIZAR LA TERCERA CONSULTA POR SOSPECHA O DIAGNÓSTICO RECIENTE DE HIPERTENSIÓN ARTERIAL SUBJETIVO Completar historia de Factores de Riesgo Cardiovasculares: Historia Familiar (Hipertensión,
PROTOCOLO PARA REALIZAR LA TERCERA CONSULTA POR SOSPECHA O DIAGNÓSTICO RECIENTE DE HIPERTENSIÓN ARTERIAL SUBJETIVO Completar historia de Factores de Riesgo Cardiovasculares: Historia Familiar (Hipertensión,
ARRITMIAS. Normalmente, su corazón es capaz de bombear sangre hacia el cuerpo sin trabajar más arduamente de lo necesario.
 ARRITMIAS Es un trastorno de la frecuencia cardíaca (pulso) o del ritmo cardíaco, como latidos demasiado rápidos (taquicardia), demasiado lentos (bradicardia) o con un patrón irregular. Causas, incidencia
ARRITMIAS Es un trastorno de la frecuencia cardíaca (pulso) o del ritmo cardíaco, como latidos demasiado rápidos (taquicardia), demasiado lentos (bradicardia) o con un patrón irregular. Causas, incidencia
DROGAS Y FLUIDOS EN RCP
 DROGAS Y FLUIDOS EN RCP -2007 UTILIDADES TERAPEUTICAS CLASE I CLASE IIa CLASE IIb CLASE III siempre útil probablemente útil posiblemente útil perjudiciales excelente bueno regular malo GENERALIDADES La
DROGAS Y FLUIDOS EN RCP -2007 UTILIDADES TERAPEUTICAS CLASE I CLASE IIa CLASE IIb CLASE III siempre útil probablemente útil posiblemente útil perjudiciales excelente bueno regular malo GENERALIDADES La
SOPORTE VITAL AVANZADO. Arritmias PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO
 7 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre: La monitorización del electrocardiograma. El diagnóstico de las arritmias supraventriculares.
7 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre: La monitorización del electrocardiograma. El diagnóstico de las arritmias supraventriculares.
Tratamiento de las arritmias ventriculares. Dr. Hugo Verdejo P.
 Tratamiento de las arritmias ventriculares Dr. Hugo Verdejo P. Generalidades Extrasistolía ventricular TVNS TVS Manejo de arritmias específicas Torsión de puntas Síndromes genéticos de arritmia ventricular
Tratamiento de las arritmias ventriculares Dr. Hugo Verdejo P. Generalidades Extrasistolía ventricular TVNS TVS Manejo de arritmias específicas Torsión de puntas Síndromes genéticos de arritmia ventricular
ARRITMIAS SUPRAVENTRICULARES. Dr. Einer Arévalo Salvador Médico Emergenciólogo H.N.E.R.M.-Essalud Lima-Perú
 ARRITMIAS SUPRAVENTRICULARES Dr. Einer Arévalo Salvador Médico Emergenciólogo H.N.E.R.M.-Essalud Lima-Perú Hospital Nacional Edgardo Rebagliati Martins EMERGENCIA ARRITMIAS SUPRAVENTRICULARES La Arritmias
ARRITMIAS SUPRAVENTRICULARES Dr. Einer Arévalo Salvador Médico Emergenciólogo H.N.E.R.M.-Essalud Lima-Perú Hospital Nacional Edgardo Rebagliati Martins EMERGENCIA ARRITMIAS SUPRAVENTRICULARES La Arritmias
Abordaje de Tq supraventricular en servicio de urgencias
 Abordaje de Tq supraventricular en servicio de urgencias Ana Mari Arregi R1 Medicina de familia CLASIFICACIÓN TAQUICARDIAS QRS estrecho (< 0.12) SIEMPRE SUPRAVENTRICULAR QRS ancho ( 0.12) 80% TAQUICARDIA
Abordaje de Tq supraventricular en servicio de urgencias Ana Mari Arregi R1 Medicina de familia CLASIFICACIÓN TAQUICARDIAS QRS estrecho (< 0.12) SIEMPRE SUPRAVENTRICULAR QRS ancho ( 0.12) 80% TAQUICARDIA
ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS
 ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS EL ELECTROCARDIOGRAMA ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS HOSPITAL GENERAL DE CASTELLÓN TRATAMIENTO DE LAS ARRITMIAS SIGNOS ADVERSOS
ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS EL ELECTROCARDIOGRAMA ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS HOSPITAL GENERAL DE CASTELLÓN TRATAMIENTO DE LAS ARRITMIAS SIGNOS ADVERSOS
PROTOCOLO ASISTENCIAL: SÍNDROME CORONARIO AGUDO CON ELEVACIÓN PERSISTENTE DEL SEGMENTO ST Héctor Bueno Zamora, Juan Ruiz García.
 PROTOCOLO ASISTENCIAL: SÍNDROME CORONARIO AGUDO CON ELEVACIÓN PERSISTENTE DEL SEGMENTO ST Héctor Bueno Zamora, Juan Ruiz García. Relación de autores: Héctor Bueno Zamora Jefe de la Unidad Coronaria, Coordinador
PROTOCOLO ASISTENCIAL: SÍNDROME CORONARIO AGUDO CON ELEVACIÓN PERSISTENTE DEL SEGMENTO ST Héctor Bueno Zamora, Juan Ruiz García. Relación de autores: Héctor Bueno Zamora Jefe de la Unidad Coronaria, Coordinador
Normativas para el Tratamiento de la Esquizofrenia
 Normativas para el Tratamiento de la Esquizofrenia María Laura Casal Hernán Martínez Glattli Para el tratamiento de la esquizofrenia se consideran las siguientes fases: 1. Fase aguda 2. Fase de estabilización
Normativas para el Tratamiento de la Esquizofrenia María Laura Casal Hernán Martínez Glattli Para el tratamiento de la esquizofrenia se consideran las siguientes fases: 1. Fase aguda 2. Fase de estabilización
Diagnóstico y tratamiento de los Bloqueos Aurículo-ventriculares ( A-V ) y de los trastornos de conducción intraventricular.
 VI. Diagnóstico y tratamiento de los Bloqueos Aurículo-ventriculares ( A-V ) y de los trastornos de conducción intraventricular. Los bloqueos A-V traducen un trastorno en la conducción de los impulsos
VI. Diagnóstico y tratamiento de los Bloqueos Aurículo-ventriculares ( A-V ) y de los trastornos de conducción intraventricular. Los bloqueos A-V traducen un trastorno en la conducción de los impulsos
Definición universal de infarto de miocardio
 Definición universal de infarto de miocardio 2000 Primera definición de Infarto. Cualquier grado de necrosis en el contexto de isquemia miocárdica se define como infarto. 2007 Segunda definición de infarto.
Definición universal de infarto de miocardio 2000 Primera definición de Infarto. Cualquier grado de necrosis en el contexto de isquemia miocárdica se define como infarto. 2007 Segunda definición de infarto.
GUIA PRACTICA para Pacientes Hipertensos
 GUIA PRACTICA para Pacientes Hipertensos 1 2 3 Qué es la hipertensión arterial? Cuáles son las posibles causas de la hipertensión arterial? Cuáles son los sintomas más frecuentes? 4 Por qué es importante
GUIA PRACTICA para Pacientes Hipertensos 1 2 3 Qué es la hipertensión arterial? Cuáles son las posibles causas de la hipertensión arterial? Cuáles son los sintomas más frecuentes? 4 Por qué es importante
Taller de lectura sistemática del electrocardiograma pediátrico o cómo interpretar un electrocardiograma y no perecer en el intento
 Taller de lectura sistemática del electrocardiograma pediátrico o cómo interpretar un electrocardiograma y no perecer en el intento J. Pérez-Lescure Picarzo Cardiología Infantil. Área de Pediatría. Hospital
Taller de lectura sistemática del electrocardiograma pediátrico o cómo interpretar un electrocardiograma y no perecer en el intento J. Pérez-Lescure Picarzo Cardiología Infantil. Área de Pediatría. Hospital
GPC. Guía de Referencia Rápida. Prevención, Diagnóstico y Tratamiento de Fracturas Costales. Guía de Práctica Clínica
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de Fracturas Costales GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-428-10 Guía de Referencia Rápida S22.3
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de Fracturas Costales GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-428-10 Guía de Referencia Rápida S22.3
Lección 25. Fármacos inhibidores del sistema Renina- Angiotensina UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS
 Ricardo Brage e Isabel Trapero - Lección 25 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 25 Fármacos inhibidores del sistema Renina- Angiotensina Guión Ricardo Brage e Isabel Trapero - Lección
Ricardo Brage e Isabel Trapero - Lección 25 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 25 Fármacos inhibidores del sistema Renina- Angiotensina Guión Ricardo Brage e Isabel Trapero - Lección
MARCADORES BIOLÓGICOS EN EL SINDROME CORONARIO AGUDO
 PRIMER CONGRESO INTERAMERICANO DE MEDICINA DE EMERGENCIAS Buenos Aires, abril de 2006 MARCADORES BIOLÓGICOS EN EL SINDROME CORONARIO AGUDO Matías José Fosco, M.D. Miembro Titular Sociedad Argentina de
PRIMER CONGRESO INTERAMERICANO DE MEDICINA DE EMERGENCIAS Buenos Aires, abril de 2006 MARCADORES BIOLÓGICOS EN EL SINDROME CORONARIO AGUDO Matías José Fosco, M.D. Miembro Titular Sociedad Argentina de
CIRUGIA DE CORONARIAS
 CIRUGIA DE CORONARIAS Anatomía de las arterias coronarias Arteria coronaria izquierda Arteria Coronaria Derecha Arteria circumfleja Arteria descedente anterior Las enfermedades cardiovasculares constituyen
CIRUGIA DE CORONARIAS Anatomía de las arterias coronarias Arteria coronaria izquierda Arteria Coronaria Derecha Arteria circumfleja Arteria descedente anterior Las enfermedades cardiovasculares constituyen
CÓDIGO INFARTO EN BIZKAIA
 CÓDIGO INFARTO EN BIZKAIA Protocolo de tratamiento del IAM con elevación del segmento ST Septiembre 2014 GRUPO DE TRABAJO } Emergencias } Servicio de Cardiología. HU Cruces } Servicio de Urgencias. HU
CÓDIGO INFARTO EN BIZKAIA Protocolo de tratamiento del IAM con elevación del segmento ST Septiembre 2014 GRUPO DE TRABAJO } Emergencias } Servicio de Cardiología. HU Cruces } Servicio de Urgencias. HU
Manejo del Infarto Agudo de Miocardio
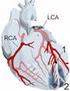 Manejo del Infarto Agudo de Miocardio 3 3 ymanejo del Infarto Agudo de Miocardio Clínica Exploración Física Exploración Complementaria IAM No Complicado Medidas Generales Secuencia Farmacológica en el
Manejo del Infarto Agudo de Miocardio 3 3 ymanejo del Infarto Agudo de Miocardio Clínica Exploración Física Exploración Complementaria IAM No Complicado Medidas Generales Secuencia Farmacológica en el
GPC. Guía de Referencia Rápida. Tratamiento de la Anemia del Prematuro. Guía de Práctica Clínica
 Guía de Referencia Rápida Tratamiento de la Anemia del Prematuro GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-540-12 Guía de Referencia Rápida P61 Otros Trastornos Hematológicos
Guía de Referencia Rápida Tratamiento de la Anemia del Prematuro GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-540-12 Guía de Referencia Rápida P61 Otros Trastornos Hematológicos
ESTRATEGIA DE REPERFUSIÓN PRECOZ EN EL SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL ST EN EL PRINCIPADO DE ASTURIAS PROYECTO IAMASTUR CÓDIGO CORAZÓN
 ESTRATEGIA DE REPERFUSIÓN PRECOZ EN EL SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL ST EN EL PRINCIPADO DE ASTURIAS PROYECTO IAMASTUR CÓDIGO CORAZÓN UNIDAD DE GESTIÓN DE ATENCIÓN A URGENCIAS Y EMERGENCIAS
ESTRATEGIA DE REPERFUSIÓN PRECOZ EN EL SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL ST EN EL PRINCIPADO DE ASTURIAS PROYECTO IAMASTUR CÓDIGO CORAZÓN UNIDAD DE GESTIÓN DE ATENCIÓN A URGENCIAS Y EMERGENCIAS
GPC. Guía de Referencia Rápida. Manejo Inicial Del Paro Cardiorespiratorio En pacientes mayores de 18 años. Guía de Práctica Clínica
 Guía de Referencia Rápida Manejo Inicial Del Paro Cardiorespiratorio En pacientes mayores de 18 años GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-633-13 1 Guía de Referencia
Guía de Referencia Rápida Manejo Inicial Del Paro Cardiorespiratorio En pacientes mayores de 18 años GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-633-13 1 Guía de Referencia
CICLO CARDIACO. El ciclo cardíaco es la secuencia de hechos mecánicos que se producen durante un único latido cardíaco.
 CICLO CARDIACO CICLO CARDIACO El ciclo cardíaco es la secuencia de hechos mecánicos que se producen durante un único latido cardíaco. CICLO CARDIACO La palabra SISTOLE significa contracción en griego.
CICLO CARDIACO CICLO CARDIACO El ciclo cardíaco es la secuencia de hechos mecánicos que se producen durante un único latido cardíaco. CICLO CARDIACO La palabra SISTOLE significa contracción en griego.
Clase I: Existe evidencia y/o acuerdo general en que un determinado procedimiento o tratamiento es beneficioso, útil y efectivo.
 IAM con Supra ST Introducción El reconocimiento precoz del IAMCEST evita muertes por arritmias y permite adoptar estrategias de reperfusión miocárdica que mejoran la sobrevida. Múltiples barreras se oponen
IAM con Supra ST Introducción El reconocimiento precoz del IAMCEST evita muertes por arritmias y permite adoptar estrategias de reperfusión miocárdica que mejoran la sobrevida. Múltiples barreras se oponen
MEDICINA I UNNE DIAGNÓSTICO FACTORES DE RIESGO. Clasificación clínica de los síndromes isquémicos. Dolor torácico: prevalencia de EAC (%)
 Clasificación clínica de los síndromes isquémicos MEDICINA I UNNE CARDIOPATÍA ISQUÉMICA 1. Cardiopatía isquémica subclínica 2. Cardiopatía isquémica asintomática: a) Isquemia silente b) IAM silente 3.
Clasificación clínica de los síndromes isquémicos MEDICINA I UNNE CARDIOPATÍA ISQUÉMICA 1. Cardiopatía isquémica subclínica 2. Cardiopatía isquémica asintomática: a) Isquemia silente b) IAM silente 3.
Hipotiroidismo Subclínico. Dr. Fernando Andrés Jiménez Endocrinología Hospital San Juan de Dios. blogdehormonas.wordpress.com
 Hipotiroidismo Subclínico Dr. Fernando Andrés Jiménez Endocrinología Hospital San Juan de Dios blogdehormonas.wordpress.com TIROIDITIS DE HASHIMOTO Fase de hipotiroidismo subclínico: TSH elevado (menor
Hipotiroidismo Subclínico Dr. Fernando Andrés Jiménez Endocrinología Hospital San Juan de Dios blogdehormonas.wordpress.com TIROIDITIS DE HASHIMOTO Fase de hipotiroidismo subclínico: TSH elevado (menor
ARRITMIAS CARDIACAS KATHERIN HERNANDEZ MAGALY MARTINEZ
 ARRITMIAS CARDIACAS KATHERIN HERNANDEZ MAGALY MARTINEZ ARRITMIA CARDIACA Toda irregularidad en la formación y conducción del estimulo eléctrico cardiaco. MANIFESTACIONES CLÍNICAS: SIGNOS Y SÍNTOMAS palpitaciones
ARRITMIAS CARDIACAS KATHERIN HERNANDEZ MAGALY MARTINEZ ARRITMIA CARDIACA Toda irregularidad en la formación y conducción del estimulo eléctrico cardiaco. MANIFESTACIONES CLÍNICAS: SIGNOS Y SÍNTOMAS palpitaciones
Hipertensión arterial: preguntas frecuentes en la oficina de farmacia
 Hipertensión arterial: preguntas frecuentes en la oficina de farmacia ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es una constante fuente de consultas en una oficina de
Hipertensión arterial: preguntas frecuentes en la oficina de farmacia ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es una constante fuente de consultas en una oficina de
Guía rápida para la lectura sistemática del ECG pediátrico
 Viernes 13 de febrero de 2009 Taller: Lectura sistemática del ECG Moderador: Benjamín Herranz Jordán CS El Abajón. Las Rozas, Madrid. Ponente/monitor: Francisco Javier Pérez-Lescure Picarzo Cardiología
Viernes 13 de febrero de 2009 Taller: Lectura sistemática del ECG Moderador: Benjamín Herranz Jordán CS El Abajón. Las Rozas, Madrid. Ponente/monitor: Francisco Javier Pérez-Lescure Picarzo Cardiología
El Gambito Siciliano: veinte años después
 El Gambito Siciliano: veinte años después Cuarto congreso del ICMV Dr. Gerardo Pozas Garza 19 de agosto de 2011 Veinte años antes del Gambito Siciliano Clasificación de Vaughan Williams Modificación de
El Gambito Siciliano: veinte años después Cuarto congreso del ICMV Dr. Gerardo Pozas Garza 19 de agosto de 2011 Veinte años antes del Gambito Siciliano Clasificación de Vaughan Williams Modificación de
CASO CLINICO: P.C.R. EN ADULTO JOVEN
 CASO CLINICO: P.C.R. EN ADULTO JOVEN C. PIQUER y M.A. MOLINA BRUGADA ANTECEDENTES - 8,30 AM: Aviso en domicilio por crisis convulsiva. - Llegada en 4-5 : Varón adulto joven de 44 años en PCR, al que un
CASO CLINICO: P.C.R. EN ADULTO JOVEN C. PIQUER y M.A. MOLINA BRUGADA ANTECEDENTES - 8,30 AM: Aviso en domicilio por crisis convulsiva. - Llegada en 4-5 : Varón adulto joven de 44 años en PCR, al que un
Sindromes Coronarios Agudos Guias 2005 American Heart Asociation
 I Congreso Interamericano de Medicina de Emergencias III Congreso Argentino de Medicina de Emergencias Sindromes Coronarios Agudos Guias 2005 American Heart Asociation Sociedad Argentina de Emergencias
I Congreso Interamericano de Medicina de Emergencias III Congreso Argentino de Medicina de Emergencias Sindromes Coronarios Agudos Guias 2005 American Heart Asociation Sociedad Argentina de Emergencias
INDICE: Título: CÓDIGO INFARTO SERVICIO DE URGENCIAS GENERALES DEPARTAMENTO DE SALUD DE SAGUNTO PC-02/18. Revisión 04 junio 2018
 INDICE: 1. INTRODUCCIÓN pág. 2 2. INDICADORES DE CALIDAD EN LA ATENCIÓN pág. 3 3. CLASIFICACIÓN DEL CÓDIGO INFARTO pág. 3 4. MANEJO DEL PACIENTE pág. 4 5. CRITERIOS DE ACTIVACIÓN DEL CÓDIGO INFARTO pág.
INDICE: 1. INTRODUCCIÓN pág. 2 2. INDICADORES DE CALIDAD EN LA ATENCIÓN pág. 3 3. CLASIFICACIÓN DEL CÓDIGO INFARTO pág. 3 4. MANEJO DEL PACIENTE pág. 4 5. CRITERIOS DE ACTIVACIÓN DEL CÓDIGO INFARTO pág.
SINTOMAS QUE OBLIGAN A DESCARTAR UNA PATOLOGIA CARDIACA TAQUICARDIA
 SINTOMAS QUE OBLIGAN A DESCARTAR UNA PATOLOGIA CARDIACA TAQUICARDIA Aunque la taquicardia no el un síntoma frecuente en pediatría nos obliga a descartar un problema cardiológico. A veces el síntoma es
SINTOMAS QUE OBLIGAN A DESCARTAR UNA PATOLOGIA CARDIACA TAQUICARDIA Aunque la taquicardia no el un síntoma frecuente en pediatría nos obliga a descartar un problema cardiológico. A veces el síntoma es
SUBPROCESO PALPITACIONES
 5SUBPROCESO PALPITACIONES Definición global Designación: Proceso de atención al paciente que consulta por presentar palpitaciones. Definición: Proceso por el que, tras consultar el paciente en cualquier
5SUBPROCESO PALPITACIONES Definición global Designación: Proceso de atención al paciente que consulta por presentar palpitaciones. Definición: Proceso por el que, tras consultar el paciente en cualquier
Manejo de la Crisis Hipertensiva
 Manejo de la Crisis Hipertensiva 6 Manejo de la Crisis Hipertensiva 6 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Diagnóstico 1 IV Valoración Inicial 2 Anamnesis Exploración Física Exploración
Manejo de la Crisis Hipertensiva 6 Manejo de la Crisis Hipertensiva 6 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Diagnóstico 1 IV Valoración Inicial 2 Anamnesis Exploración Física Exploración
Tratamiento Anticoagulante Oral. Tratamiento Anticoagulante
 Tratamiento Anticoagulante Oral Eduardo Guarda S. Profesor Adjunto Departamento de Enfermedades Cardiovasculares Pontificia Universidad Católica de Chile Tratamiento Anticoagulante Trombosis en enfermedades
Tratamiento Anticoagulante Oral Eduardo Guarda S. Profesor Adjunto Departamento de Enfermedades Cardiovasculares Pontificia Universidad Católica de Chile Tratamiento Anticoagulante Trombosis en enfermedades
Lic. Javier Céspedes Mata M.E.
 Lic. Javier Céspedes Mata M.E. CLASIFICACIÓN DE LAS ARRITMIAS ARRITMIAS DEPENDIENTES DEL NODO SINUSAL Taquicardia sinusal Bradicardia sinusal Arritmia sinusal Paro sinusal Síndrome del nodo sinusal enfermo
Lic. Javier Céspedes Mata M.E. CLASIFICACIÓN DE LAS ARRITMIAS ARRITMIAS DEPENDIENTES DEL NODO SINUSAL Taquicardia sinusal Bradicardia sinusal Arritmia sinusal Paro sinusal Síndrome del nodo sinusal enfermo
Hipertensión Arterial: El Enemigo Silencioso
 Hipertensión Arterial: El Enemigo Silencioso Afecta aproximadamente al 25% de los adultos La hipertensión arterial es una enfermedad frecuente que por lo general no causa síntomas, pero implica un elevado
Hipertensión Arterial: El Enemigo Silencioso Afecta aproximadamente al 25% de los adultos La hipertensión arterial es una enfermedad frecuente que por lo general no causa síntomas, pero implica un elevado
Guía de Referencia Rápida. Diagnóstico y Tratamiento de Taquipnea Transitoria del Recién Nacido
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Taquipnea Transitoria del Recién Nacido Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del Recién Nacido GPC Diagnóstico y Tratamiento de
Guía de Referencia Rápida Diagnóstico y Tratamiento de Taquipnea Transitoria del Recién Nacido Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del Recién Nacido GPC Diagnóstico y Tratamiento de
SÍNCOPE 2 DIAGNÓSTICO DIFERENCIAL
 SÍNCOPE 1 GENERALIDADES Definición: Pérdida de conciencia completa y transitoria, precedida o no de pródromos, con recuperación espontánea en un intervalo breve de tiempo, secundaria a hipoperfusión cerebral.
SÍNCOPE 1 GENERALIDADES Definición: Pérdida de conciencia completa y transitoria, precedida o no de pródromos, con recuperación espontánea en un intervalo breve de tiempo, secundaria a hipoperfusión cerebral.
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica.
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Curso de Electrocardiografía Básica para Emergencias
 Curso de Electrocardiografía Básica para Emergencias Módulo 3 DR. PABLO PESCETTI 2017 1 DEFINICIÓN Se denomina bradicardia a cualquier ritmo cardíaco con una frecuencia cardíaca (FC) inferior a 60 lpm.
Curso de Electrocardiografía Básica para Emergencias Módulo 3 DR. PABLO PESCETTI 2017 1 DEFINICIÓN Se denomina bradicardia a cualquier ritmo cardíaco con una frecuencia cardíaca (FC) inferior a 60 lpm.
Resumen de CardioMap TM
 Revision 1.0.1 Resumen de CardioMap TM CardioMap TM es un Servicio de tecnología única e Internet que realiza rápidos (tanto como 30 segundos) y amplios análisis de las condiciones cardíacas de una persona.
Revision 1.0.1 Resumen de CardioMap TM CardioMap TM es un Servicio de tecnología única e Internet que realiza rápidos (tanto como 30 segundos) y amplios análisis de las condiciones cardíacas de una persona.
Factores asociados a trombolisis fallida con estreptokinasa post infarto agudo de miocardio. Garcia Matheus Julio Cesar. INTRODUCCION.
 INTRODUCCION. Las estrategias de reperfusión en la fase temprana del tratamiento del infarto agudo de miocardio con elevación persistente del segmento ST permiten rapidamente normalizar y mantener la perfusión
INTRODUCCION. Las estrategias de reperfusión en la fase temprana del tratamiento del infarto agudo de miocardio con elevación persistente del segmento ST permiten rapidamente normalizar y mantener la perfusión
Álvaro Herrera E, MD Medicina Interna - Universidad Libre seccional Cali Fellow de Cardiología Universidad el Bosque Fundación Santafe de Bogotá
 Álvaro Herrera E, MD Medicina Interna - Universidad Libre seccional Cali Fellow de Cardiología Universidad el Bosque Fundación Santafe de Bogotá } Ninguno Prevalencia de enfermedad coronaria USA 2007-2010
Álvaro Herrera E, MD Medicina Interna - Universidad Libre seccional Cali Fellow de Cardiología Universidad el Bosque Fundación Santafe de Bogotá } Ninguno Prevalencia de enfermedad coronaria USA 2007-2010
La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio
 FARMACOLOGÍA CLINICA 6º CURSO 2005-2006 La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio Dr. Francisco Abad Santos FARMACOCINÉTICA CLÍNICA
FARMACOLOGÍA CLINICA 6º CURSO 2005-2006 La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio Dr. Francisco Abad Santos FARMACOCINÉTICA CLÍNICA
HEMODINÁMICA PRESIÓN ARTERIAL CIRCULACIÓN CORONARIA CIRCULACIÓN FETAL
 HEMODINÁMICA PRESIÓN ARTERIAL CIRCULACIÓN CORONARIA CIRCULACIÓN FETAL PRESIÓN ARTERIAL Presión que posee la sangre en el interior de las arterias. El valor en un adulto joven, sano y en reposo es de: Presión
HEMODINÁMICA PRESIÓN ARTERIAL CIRCULACIÓN CORONARIA CIRCULACIÓN FETAL PRESIÓN ARTERIAL Presión que posee la sangre en el interior de las arterias. El valor en un adulto joven, sano y en reposo es de: Presión
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Cognitivo III" Deterioro de la memoria. Dolor agudo. Dolor crónico. Disposición
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Cognitivo III" Deterioro de la memoria. Dolor agudo. Dolor crónico. Disposición
[ 04 ] Trastornos de la conducción Bloqueos sino-auriculares Bloqueos aurículo-ventriculares
![[ 04 ] Trastornos de la conducción Bloqueos sino-auriculares Bloqueos aurículo-ventriculares [ 04 ] Trastornos de la conducción Bloqueos sino-auriculares Bloqueos aurículo-ventriculares](/thumbs/78/76831289.jpg) [ 04 ] Trastornos de la conducción 4.1. Bloqueos sino-auriculares Existe un trastorno de la conducción del estímulo entre el nodo sinusal y la aurícula. Se describen tres grados. Identificación electrocardiográfica:
[ 04 ] Trastornos de la conducción 4.1. Bloqueos sino-auriculares Existe un trastorno de la conducción del estímulo entre el nodo sinusal y la aurícula. Se describen tres grados. Identificación electrocardiográfica:
