Exploración del fondo de ojo en Atención Primaria
|
|
|
- Trinidad Ríos Márquez
- hace 7 años
- Vistas:
Transcripción
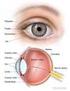
1 Coordinador: Rafael Navarro Módulo 1 Exploración del fondo de ojo en Atención Primaria Dr. Francisco Luis Alcázar Manzanera Médico de familia. Coordinador del Grupo de Trabajo de Oftalmología de SEMERGEN. Coordinador Médico del Centro de Salud Isaac Peral, Cartagena (Murcia) BREVE DESCRIPCIÓN ANATÓMICA DEL GLOBO OCULAR Para realizar un fondo de ojo, primero debemos conocer un poco de la anatomía del ojo y la situación de sus estructuras. El globo ocular, junto con sus anexos, forma el órgano visual. Pesa entre 8 y 9 g, y presenta un diámetro anteroposterior de unos 24 mm. Se encuentra constituido por tres capas y tres cámaras: Capas: la más externa es la formada por la córnea y la esclerótica. La capa media la componen el iris, el cuerpo ciliar y la coroides. La más interna está compuesta por la retina. Cámaras: cámara anterior, que contiene el humor acuoso; cámara posterior, que contiene los cuerpos ciliares productores del humor acuoso, y la cámara vítrea, de consistencia gelatinosa y que representa el humor vítreo (figura 1). Además, contiene los anexos (como párpados superior e inferior, pestañas, cejas, glándulas lagrimales, órbita con la musculatura extrínseca, la cápsula de Tenon, vasos, nervios, grasa y tejido conjuntivo). Capa exterior Está compuesta por la córnea y la esclerótica. Forman una túnica fuerte y resistente, que constituye el esqueleto del ojo. La córnea es transparente y está situada delante de la esclerótica (entre ellas se forma un resalte que corresponde al llamado limbo esclerocorneal). En su composición se encuentra un 75 % de agua en el estroma corneal, y está envuelta por dos membranas resistentes: membrana de Bowman, formada por fibras de colágeno conformadas de manera irre- Figura 1. Anatomía del globo ocular 1
2 gular, y membrana de Descemet, formada por fibras de colágeno tipo IV, laminina y fibronectina, que va aumentando de grosor a lo largo de la vida. Esta es la membrana más resistente de la córnea (figura 2). La esclerótica no es transparente. De color blanco y gruesa, es muy resistente y rica en fibras de colágeno. Capa media Está formada por la úvea (iris, cuerpo ciliar y coroides). Esta capa media (también llamada capa vascular) se divide en tres segmentos: el iris en la parte anterior, que constituye la pupila. A continuación, se halla el cuerpo ciliar, con su musculatura y procesos ciliares (responsables de la formación del humor acuoso), y termina en la coroides, que es la parte nutritiva y reservorio hemático del ojo por su estructura esponjosa. Esta coroides consta de tres capas: la lámina vascular o de grandes vasos, la lámina coriocapilar o de pequeños vasos y la lámina basal o membrana de Bruch (figura 3). Figura 2. Corte de la córnea Capa interna Está formada por la retina. Se encuentra dispuesta en capas de cebolla, tiene un alto consumo de oxígeno y es sensible a la luz. En ella se desencadenan una serie de estímulos químicos y eléctricos que se transforman en impulsos nerviosos transmitidos al cerebro por medio del nervio óptico. La retina tiene dos tipos de fotorreceptores: los conos y los bastones, que corresponden al grupo de los carotenoides. Los conos contienen yodopsina y cianopsina (pigmento visual), y los bastones contienen rodopsina. Estos pigmentos visuales son fotosensibles. Durante el proceso de la visión, los conos se alargan bajo el estímulo luminoso en dirección al cuerpo vítreo y, simultáneamente, en la oscuridad, los bastones se retraen hacia el epitelio pigmentario. Figura 3. Corte del glóbulo ocular que señala la localización del cuerpo ciliar La retina está compuesta por 10 capas que se organizan en dos unidades funcionales. La unidad externa, adyacente a la coroides, contiene los conos y los bastones, que constituye el epitelio sensorial o primera neurona, y la unidad interna en contacto con el cuerpo vítreo, más próxima a la luz, contiene el aparato de excitoconducción, que formaría el estrato cerebral o segunda y tercera neurona, y que posee una red vascular nutritiva propia, al contrario que el epitelio sensorial, que se nutre por la lámina propia de la coroides («membrana de Bruch») en forma de difusión. Por tanto, el epitelio sensorial es avascular. Este hecho permite que, a través de la oftalmoscopia, podamos tener una valoración orientativa sobre la disposición en profundidad de ambas capas, ya que los vasos retinianos cursan por la parte más superficial de ambos planos o del estrato cerebral (figura 4). Las dos partes más importantes de la retina, desde el punto de vista funcional y patológico, son la mácula y la papila. 2
3 La mácula (mácula lútea, también llamada «mancha amarilla», por estar coloreada por un pigmento de color amarillo: xantofila carotenoide) se corresponde con el punto más nítido de la visión, que se encuentra en el centro de la retina; por ello, al realizar un fondo de ojo se debe evitar comenzar por el centro de la retina, ya que se deslumbra y molesta al paciente. En el centro de la mácula, de unos 5 mm 2, se constituye la fóvea, que carece de bastones, por lo que solo tiene conos. La papila, por el contrario, se corresponde con el punto ciego, o mancha ciega o de Mariotte. Tiene aproximadamente 1,5 mm de diámetro y se encuentra localizada en la mitad nasal de la retina. Este es el punto por donde emerge el nervio óptico. CIRCULACIÓN SANGUÍNEA Figura 4. Corte esquemático de la retina Circulación arterial Tiene lugar por medio de la arteria oftálmica, rama de la carótida interna que se subdivide en arteria central de la retina y que penetra por medio del nervio óptico al interior del ojo y al llegar a la papila se subdivide en cuatro ramas: temporales superior e inferior y nasales superior e inferior (figura 5), que son las que a nosotros más nos interesan a la hora de realizar el fondo de ojo y las arterias ciliares,que constan de tres segmentos vasculares: las arterias ciliares posteriores cortas (denominadas coroideas) se disponen alrededor del nervio óptico, nutren la coroides y el epitelio pigmentario (conos y bastones); las arterias ciliares posteriores largas o arterias del iris, que irrigan el cuerpo ciliar y forman el círculo arterial mayor en la base del iris; y las arterias ciliares anteriores, que, siguiendo a los músculos rectos, perforan la esclerótica aproximadamente a unos 5 mm del limbo corneal, llegando a anastomosarse con las arterias ciliares posteriores largas (figura 6). Figura 5. Circulación arterial y venosa del fondo de ojo Figura 6. Circulación arterial del globo ocular Circulación venosa El retorno venoso sigue idéntico camino a los vasos arteriales, terminando en la vena oftálmica, que drenará en el seno cavernoso ipsilateral. 3
4 INERVACIÓN DEL GLOBO OCULAR Nervios motores Los movimientos del globo ocular son producidos por los músculos extrínsecos: cuatro rectos y dos oblicuos, asegurados por el nervio motor ocular común (músculos recto interno, inferior y superior), el nervio patético (oblicuo superior) y el nervio ocular externo (músculo recto externo). Nervios sensitivos La sensibilidad es recogida por el nervio trigémino a través de su primera rama: el nervio oftálmico. Nervios del sistema autónomo Los nervios simpáticos provienen del ganglio cervical superior. Inervan las fibras lisas de los músculos de la órbita, el dilatador del esfínter pupilar y el elevador del párpado (tarsal de Müller). Cuando falla la inervación simpática se produce el síndrome de Horner (ptosis, miosis y enoftalmos). CÁMARAS DEL OJO Cámara anterior Está limitada, por delante, por la cara posterior de la córnea y, por detrás, por el iris y la cápsula anterior del cristalino. En su ángulo, limitado por la córnea y el iris, tiene lugar el drenaje del humor acuoso. La profundidad de la cámara anterior es de 3 a 4 mm, variando según la refracción, la acomodación y la edad. Es importante para valorar la posibilidad de poder dilatar o no el ojo. Este ángulo iridocorneal es una encrucijada de elementos muy importantes. Aquí se encuentra la transición ente la córnea y la esclerótica, la transición entre el iris y el cuerpo ciliar (lugar de formación del humor acuoso), y en este ángulo en su parte posterior a dicho ángulo se encuentra el «canal de Schlemm», anillo de drenaje de la esclerótica, por donde drena el humor acuoso (figura 1). Cámara posterior Está limitada, por delante, por la cara posterior del iris y el cuerpo ciliar y, por detrás, por el cristalino y la «hialoides anterior» o membrana limitante del vítreo. En esta cámara posterior se encuentran los procesos ciliares, por donde se forma el humor acuoso (figura 1). Cámara vítrea Contiene el humor vítreo, que ocupa el mayor espacio del globo ocular. Tiene aspecto gelatinoso, con alto contenido en ácido hialurónico. Es un hidrogel ópticamente transparente, carente de vasos y de nervios. Presenta un alto grado de elasticidad debido a una red de fibras de colágeno, que se ha demostrado por microscopia electrónica. Se encuentra anclado a la retina en dos zonas: el borde de la papila y la ora serrata (porción más anterior y periférica de la retina, que entra en contacto con el cuerpo ciliar). 4
5 OFTALMOSCOPIA La oftalmoscopia, también llamada fundoscopia, pertenece a los métodos de exploración ocular llamados objetivos, que no precisan de la colaboración activa del paciente. Fue Hermann von Helmholtz quien inventó el oftalmoscopio en 1850 y, posteriormente, Albrecht von Graefe lo desarrolló y elevó la oftalmología a especialidad independiente al describir las lesiones internas del ojo (figuras 7-9). La oftalmoscopia se puede realizar de dos formas: la directa (figura 10) que es la que mejor conocemos, con el oftalmoscopio manual o de bolsillo y la indirecta (figura 11), más usada por los oftalmólogos, que requiere una mayor destreza, ya que precisa de artilugios más complejos, y se utiliza fundamentalmente para la visualización de la periferia de la retina, además de obtener la imagen del fondo de ojo en forma invertida. Figura 7. Hermann von Helmholtz Figura 8. Albrecht von Graefe Figura 9. Primer oftalmoscopio Figura 10. Oftalmoscopia directa. Obsérvese a la paciente con los ojos fijos en un punto Figura 11. Oftalmoscopio indirecto, usado por oftalmólogos Oftalmoscopia directa (figura 10) Tiene una visualización retiniana reducida, de unos 10, y nos obliga a desplazarnos por el interior del ojo para buscar las estructuras, teniendo que utilizar para la descripción de las imágenes la técnica sistemática de cuadrantes (nasal superior, 5
6 temporal superior, temporal inferior y nasal inferior); no obstante, es mucho más cómoda y accesible para nosotros, ya que nos ayuda explorar el polo posterior (figuras 12 y 13). Figura 12. Fondo de ojo derecho normal Figura 13. Fondo de ojo izquierdo normal Oftalmoscopia indirecta (figura 11) Tiene un mayor campo de visualización (entre 20 y 50 ), con una visión más global del fondo de ojo; en cambio, la imagen es invertida y requiere un aparataje más complicado, por lo que es indicado para oftalmólogos. Oftalmoscopio directo Es un instrumento muy útil, no solo para el oftalmólogo, sino también para todo clínico que desea descubrir las lesiones locales producidas por enfermedades sistémicas. Resulta muy adecuado para la exploración del polo posterior del fondo de ojo y es menos útil para el examen de la periferia retiniana. Cuenta con varias lentes y espejos e ilumina el interior del ojo a través de la pupila y el cristalino, de manera que permite el examen de la retina o del fondo de ojo. Existen muchas formas. La más comúnmente utilizada es la del oftalmoscopio manual diseñado para la visión amplificada (15 ) directa, con una fuente de luz proyectada por medio de un espejo o un prisma al fondo del ojo del paciente, que se refleja en la retina y que coincide con la línea de visión del observador a través de la abertura, y un sistema de observación formado por un orificio o porción transparente en la parte superior del prisma, ante el cual se superponen lentes de valor distinto cóncavas o convexas insertadas en un disco que se puede mover a voluntad haciendo girar el disco de Rekoss para enfocar con precisión las estructuras del fondo (figura 14A). El haz de luz generado en una lamparilla eléctrica se refleja en un espejo inclinado 45 o en un prisma que hace la misma función y se dirige hacia la pupila pasando por la mitad inferior de esta. La luz refleja en el fondo de ojo, vuelve a salir por la mitad superior de la pupila, pasa rasante sobre el espejo y la recibe el observador, que mira por un orificio situado inmediatamente por encima del espejo (figura 14A). Contiene en el cabezal una serie de aperturas y filtros (figura 14B): La apertura grande sirve para la visión en pupilas dilatadas (1). 6
7 La apertura pequeña (2) facilita la visión en pupilas sin dilatación pupilar. Filtro verde o luz aneritra (3): destacan las estructuras vasculares y las fibras nerviosas. Filtro azul cobalto (4): sirve para resaltar las erosiones o úlceras corneales teñidas con fluoresceína. Apertura de fijación (5-7): uso en el diagnóstico de fijación excéntrica y para situar lesiones maculares. Apertura de hendidura (8): muy útil para apreciar diferencias de nivel (elevaciones o depresiones), para comparar el calibre de los vasos y para explorar la cámara anterior. Antes de comenzar, debemos conocer cómo se coge el oftalmoscopio. Es frecuente ver al médico agarrarlo con miedo y por la parte baja del mango, lo que inutiliza los dedos para manejar el cabezal (figura 15). Se debe coger por el cuello del mando abarcando el cabezal, para poder maniobrar con el dedo índice en el disco de Rekoss y llegar al disco de aperturas y filtros de la parte anterior del cabezal (figuras 16 y 17). Con el dedo pulgar y la mano se sujeta firmemente el oftalmoscopio, y con el dedo índice se manejan sus diferentes funciones (figura 16). Se aconseja no comenzar la exploración con una intensidad luminosa del oftalmoscopio fuerte y, aprovechando que la mayoría de ellos llevan un reóstato, se recomienda empezar con poca luminosidad a fin de no deslumbrar al paciente, que reaccionaría cerrando los párpados y dificultando la exploración. Debemos conocer que al navegar por el interior del fondo de ojo hay que hacer referencia a una bilateralidad y tridimensionalidad del fondo ocular, saber que debemos dividir el fondo de ojo en cuatro cuadrantes y conocer las áreas de interés clínico. Utilizaremos la orientación al describir lo que observamos, ya que, al existir un ojo derecho y otro izquierdo, tendremos los cuadrantes superior-inferior y nasal-temporal; pero, además, y para los más expertos y oftalmólogos, se debe saber que las lesiones pueden encontrarse más superficiales o más profundas. Figura 14A. Esquema del oftalmoscopio directo Figura 14B. Aperturas y filtros del oftalmoscopio directo Técnica de exploración clínica del fondo ocular con oftalmoscopio directo Antes de empezar la exploración, se debe explicar al paciente la técnica que vamos a realizar y que para ello debemos ponerle un colirio midriático que le dilatará la pupila, a fin de poder acceder al interior del ojo. El efecto del midriático paralizará la acomodación durante un tiempo. El más adecuado es la tropicamida. La tropicamida tiene una gran rapidez de acción: 10/15 minutos, con midriasis máxima a los 30 minutos. Posee también una corta duración, la midriasis cede a las 6/8 horas de su instilación, y cuenta con la ventaja de no alterar mucho la acomodación del paciente. El paciente ha de estar cómodamente sentado, con la espalda recta y la cabeza ligeramente elevada unos 45. Se le ha de indicar que fije la vista en un punto concreto del techo (por ejemplo, un ángulo de la habitación) y solicitarle que procure no mo- 7
8 ver la cabeza y que no pierda la referencia del ángulo de la habitación, ya que, si de forma inadvertida sube o baja la barbilla, la exploración oftalmoscópica no se podrá hacer tal como hemos descrito anteriormente, pues no se podrá encontrar la papila. Si se examina el ojo derecho del paciente, el médico debe coger el oftalmoscopio con la mano derecha y mirar con su ojo derecho. Si se examina el ojo izquierdo del paciente, el oftalmoscopio se debe coger con la mano izquierda y mirar con el ojo izquierdo, con el fin de acercarse lo máximo posible al paciente. El paciente no debe mirar directamente la luz del oftalmoscopio. Si mira directamente, fijará la luz con su mácula todo el rato y nosotros no podremos navegar libremente por el fondo ocular; aunque nos movamos, siempre estaremos viendo el área macular. Al paciente hay que recordarle, continuamente, que mire al frente sin mirar la luz. En primer lugar, hay que enfocar a distancia hasta encontrar el fulgor pupilar, dándole vueltas al disco de Rekoss del oftalmoscopio. Una vez enfocado, se va acercando hasta que la frente casi toque con la frente del paciente. Entonces se vuelve a dar vueltas al tambor para enfocar nítidamente el fondo ocular. Los desplazamientos de la luz del oftalmoscopio requieren nuevos pequeños enfoques moviendo el tambor del oftalmoscopio hacia arriba o hacia abajo continuamente. Este dato es esencial, ya que uno de los principales defectos en la exploración del fondo ocular con el oftalmoscopio directo es dejar el tambor le lentes fijo, sin realizar ningún movimiento, con lo que la imagen es cada vez más borrosa y se escapan los detalles. Cuanto más se acerque el oftalmoscopio al ojo del paciente, más calidad de imagen y más grados de amplitud de campo retiniano. La frente del médico casi ha de tocar (nos quedaremos a unos 2-3 cm de distancia) la frente del paciente durante la exploración del fondo ocular (figura 18). El enfoque del fondo ocular ha de ser preciso y continuo. Para obtener una imagen nítida de la retina durante toda la exploración, y sin perder este reflejo, nos vamos acercando al ojo del paciente hasta situarnos a unos 2-3 cm del ojo, distancia a la cual el reflejo rojo se convierte en una imagen concreta en la que se ven los detalles anatómicos del fondo de ojo. Si la imagen no resulta muy nítida, se colocarán nuevas lentes de corrección delante del ocular haciendo girar el disco de Rekoss hacia uno u otro lado. Uno de los problemas con los que suele tropezar el principiante son los reflejos molestos de luz de punto de partida corneal. Estos pueden evitarse practicando el examen no directamente de frente, sino ligeramente de lado y diciéndole al paciente que mire al infinito y dirija la vista a la luz del oftalmoscopio. Para que la imagen obtenida sea nítida, es necesario que ni el médico ni el enfermo hagan uso del poder de acomodación de sus ojos, por este motivo también es útil comentarle al paciente que mire al infinito, y para ello se le hace mirar a un punto concreto del techo de la habitación, pero al médico le es más difícil dejar de acomodar sus ojos, pues tiene la idea de que al mirar desde una distancia Figura 15. Esta no es forma de coger el oftalmoscopio. Así no podemos manejar el disco de Rekoss ni cambiar los filtros Figura 16. Esta sería la forma correcta de coger el oftalmoscopio, visto por su lado anterior, para utilizar el disco de Rekoss con el dedo índice Figura 17. Forma correcta de coger el oftalmoscopio, visto por su cara posterior, para usar el cambio de filtros con el dedo índice 8
9 tan corta también mira el fondo desde una distancia corta, lo que no es así en realidad, ya que el paciente emétrope proyecta la imagen de su fondo de ojo al infinito. Una forma de solventar el problema puede ser imaginar que se está mirando por un visor de un aparato fotográfico un paisaje que se quiere fotografiar. En cuanto a las condiciones ambientales, es preferible que la luz ambiente no sea demasiado intensa, lo mejor es la penumbra. La pupila debe estar dilatada. No puede examinarse el fondo ocular con precisión si no dilatamos la pupila. Una técnica sistemática de exploración permitirá estudiar el Figura 18. Aproximación a la paciente fondo de ojo. Entre todas las posibles existentes, podemos mencionar la de los cuadrantes, comenzando por el nasal superior, pasando al temporal superior, bajando al temporal inferior y terminando por el nasal inferior. Valoración de la cámara anterior (figuras 19-22) Cómo podemos valorarla en nuestra consulta sin lámpara de hendidura? Se puede realizar una variación de la prueba anteriormente descrita para identificar una cámara anterior estrecha. Esta prueba la hemos denominado prueba de la puesta de sol o del atardecer, que consta de tres pasos y se realiza con el paciente sentado y mirando recto y al frente. Se ilumina con una linterna el iris de frente, observando cómo se iluminan ambos lados de la pupila, como si fuera la luz del mediodía. Se va desplazando la luz en sentido temporal, describiendo un arco de 90, hasta iluminar el iris de forma tangencial, a la vez que se observa el comportamiento de la luz en la mitad nasal del iris (figuras 21 y 22). Si la mitad nasal del iris se va oscureciendo progresivamente y la sombra alcanza el borde pupilar, se trata de una cámara anterior estrecha, y la prueba se asemeja a un atardecer visto a cámara rápida. En cambio, si la mitad nasal del iris permanece iluminada al final de la prueba, indica que la cámara anterior es profunda y por eso no se produce el atardecer. Figura 19. Cámara anterior estrecha vista con lámpara de hendidura Figura 20. Cámara anterior amplia vista con lámpara de hendidura 9
10 Figura 21. Cámara anterior estrecha vista con linterna Figura 22. Cámara anterior amplia vista con linterna Recomendaciones para realizar una dilatación segura Preguntarle al paciente si en alguna ocasión le han dilatado la pupila. Aunque no existe contraindicación, no conviene dilatarla en aquellos pacientes que están siendo tratados de glaucoma crónico o de cámara anterior estrecha. En niños, jóvenes y adultos de hasta 50 años no existe prácticamente ningún riesgo de desencadenar un glaucoma agudo. Comprobar, de forma rutinaria, la profundidad de la cámara anterior. Los pacientes hipermétropes altos suelen tener una cámara anterior estrecha. Dilatar solo un ojo (si todavía tenemos dudas); en una segunda ocasión (si no ha ocurrido nada) se puede dilatar el otro ojo. Conocer la pauta de actuación ante un glaucoma agudo (dolor, visión muy turbia con halos luminosos alrededor de las luces y ojo duro como una piedra a la palpación). El tratamiento en la consulta consiste en la administración de un comprimido oral de 250 mg de acetazolamida, además de un par de gotas de pilocarpina al 2 % y un analgésico tipo paracetamol. Se debe remitir al paciente a un centro hospitalario con servicio oftalmológico urgente para dominar el episodio agudo y realizar tratamiento definitivo mediante una iridectomía periférica con láser neodymium-doped yttrium aluminium garnet (Nd-YAG). Resumen Explicar al paciente la técnica. Tener preparados colirio de tropicamida, pilocarpina y comprimidos de acetazolamida. Valorar la cámara anterior. Instilar una o dos gotas de tropicamida en el ojo del paciente (explicarle que le picará un poco). Indicarle que se relaje y espere unos 10 minutos. Normalmente, es mejor realizarlo en una consulta programada y atender a este paciente en penúltimo lugar, para, tras colocarle las gotas y pedirle que espere unos 10 minutos, atender al último paciente y, posteriormente, atender al paciente con la pupila ya dilatada. Tras unos 10 minutos, comprobar si la dilatación ha sido efectiva. Una vez hecha la dilatación, sentar al paciente en un sitio cómodo (por ejemplo, en el ángulo de la camilla de exploración, para que el ángulo de esta quede entre las piernas del paciente y así poder acercarnos por los laterales). Dejar la habitación en penumbra. Se le indica al paciente que mire a un ángulo concreto de la habitación y que no mire a la luz. Para explorar el ojo derecho del paciente nos colocaremos a su lado derecho y cogeremos el oftalmoscopio con nuestra mano derecha. Colocar el reóstato de luz con intensidad media-baja. Sujetar con la mano izquierda la cabeza del paciente, de tal forma que el dedo pulgar llegue hasta la frente alcanzando el párpado del ojo que vamos a explorar (durante la exploración, se puede, suavemente, pasar el párpado del paciente por la córnea para evitar la sequedad ocular, evitando así que el paciente parpadee). Iniciar el enfoque, desde una distancia de cm, en el ojo que se ha de explorar hasta encontrar el fulgor enrojecido del fondo de ojo. Es ahora cuando le indicamos al paciente que mire al infinito, a ese punto que le hemos señalado de la habitación, y le insistimos en que no mire a la luz. Ir aproximándonos lentamente hasta llegar a los 2 cm del ojo del paciente e ir ajustando con el disco de Rekoss la graduación del oftalmoscopio. 10
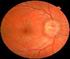
11 Buscar la papila en primer lugar y valorar la arcada vascular que emerge de ella. Iniciar el recorrido de cada rama vascular, comenzando por la arteria nasal superior, después la nasal inferior, la temporal superior y, por último, la temporal inferior. Realizar un recorrido en círculo por la periferia de la retina. Para acabar, buscar la mácula y valorarla. QUÉ DEBEMOS BUSCAR EN UN FONDO DE OJO? En un fondo de ojo debemos buscar: Papila (tamaño, contorno, edema, salidas vasculares, etc.) Tamaño de los vasos (vena 3:2 arteria) Cruces vasculares Aneurismas Hemorragias vasculares Exudados duros y blandos Afectación macular Nosotros, como médicos de familia, debemos limitarnos al estudio de la región posterior del ojo, que comprende la mácula, la papila y las arcadas vasculares. El color del fondo de ojo puede variar, desde sonrosado hasta rojizo. Teniendo en cuenta que la retina es transparente, su color se deberá a la cantidad de sangre que circula por los innumerables vasos coroideos, que se adivinan por transiluminación. La primera visualización debe ir encaminada a localizar la papila óptica, fijándonos en su coloración y sus límites. Desde aquí seguiremos las arcadas vasculares, valorando sus cruces arteriovenosos. Por último, hemos de localizar la mácula, que se encuentra desplazando el oftalmoscopio en dirección horizontal hacia el lado temporal. Papila óptica Se trata de una estructura circular u ovalada en sentido vertical, de aspecto blanquecino o sonrosado, bien delimitada de la retina adyacente. Es el punto donde convergen los vasos retinianos (entran las arterias y salen las venas). También se la conoce como disco óptico. Es la porción visible del nervio óptico en el fondo ocular (figura 23). El estado aparente del disco dependerá del estado de refracción del paciente. En los miopes el disco es más grande que en los emétropes (aproximadamente 1,5 mm), y en estos, mayor que en los hipermétropes. Si dividimos la papila por la mitad con una línea imaginaria vertical, observaremos que la mitad nasal es más oscura o roja por tener mayor número de fibras nerviosas y pequeños vasos. Mancha de Mariotte También llamada mancha ciega, ya que funcionalmente es un punto de falta total de visión dentro el campo visual, al estar formada por la unión de células ganglionares retinianas que salen hacia el cerebro. Se localiza en el lado nasal. Figura 23. Fondo de ojo normal 11
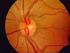
12 Los límites de la papila suelen estar bien definidos, y se hacen menos precisos en el lado nasal, al estar las fibras más comprimidas. Para no defraudar al principiante, hemos de recordar que lo que observaremos con el oftalmoscopio directo corresponderá solamente a unos 10 de visualización, tal como se expresa en la figura 23, y no la visualización que se tiene de las fotografías que se obtienen por retinografia, en donde se observa un magnífico fondo de ojo. Por ello, con un poco de paciencia, hemos de tomar una rama vascular tras otra y seguirla, para poder visualizar el fondo ocular. Vasos retinianos Desde el centro del disco óptico o papila, surge el paquete vascular formado por la arteria y vena central de la retina, que se dividen en las arterias y venas temporales superior e inferior y nasales superior e inferior. La relación normal entre el calibre de la vena y de su arteria correspondiente es de 3 a 2 a favor de la vena (figuras 24 y 25). La vena es de color rojo vinoso más oscuro y de trayecto más ondulado. En el fondo ocular se produce una serie de cruces arteriovenosos. En condiciones normales la pared de los vasos de la retina es transparente, por lo que aquello que vemos al observar el fondo de ojo no es más que la columna sanguínea. De esta manera, el reflejo que se puede observar en los vasos se debe a la convexidad de estos. Un poco hacia el lado nasal del centro de la papila emergen la arteria y la vena centrales de la retina. Las arterias y las venas se diferencian entre sí por su color (la vena es más oscura que la arteria), calibre (3:2 a favor de la vena frente a la arteria), curso (las venas son más sinuosas y las arterias más rectilíneas). En el fondo ocular se produce una serie de cruces vasculares arteriovenosos, en donde la arteria suele cruzar por delante de la vena, y en algunos pacientes puede observarse la pulsación de la vena (un 70 % de los casos), que se debe al colapso periódico y sincrónico de la onda pulsátil de la pared venosa. Por el contrario, la pulsación arterial en la papila tiene un carácter patológico. Signo de Gunn (figura 25) Es la deformación del calibre venular en el cruce arteriovenoso. Como antes se ha detallado, se debe a la compresión de la adventicia engrosada. Como consecuencia, existen alteraciones en el retorno circulatorio venoso. Figura 24. Fondo de ojo normal Figura 25. Cruces arteriovenosos. Signo de Gunn 12
13 El signo de Gunn se divide en cuatro grados: Gunn grado I (figura 25A): existe un afilamiento de la columna de sangre venosa en el cruce. Gunn grado II (figura 25B): la vena parece como si estuviera cortada a la altura del cruce, hay una falta de columna sanguínea antes y después del cruce. Gunn grado III (figura 25C): además de la falta de la columna sanguínea venosa, a la altura del cruce se produce una dilatación del cabo distal venoso (remanso y estasis venosa). Gunn grado IV (figura 25D): sumamos a los anteriores hallazgos la presencia de exudados y hemorragias a la altura del cruce (signo de pretrombosis). Signo de Salus El signo de Salus, o desviación del trayecto venoso, se divide en tres grados: Salus grado I: ligera desviación del segmento venoso. La vena no se cruza de manera tan aguda y se hace algo más perpendicular. Salus grado II: el segmento venoso se hace perpendicular a la arteriola a la altura del cruce (ángulo de 90 ). Este tipo de cruce se conoce como «cruce en bayoneta». Salus grado III: inversión de la dirección venosa a la altura del cruce. También se conoce como «cruce en Z». Retina Corresponde a la capa interna del globo ocular. Es la receptora de los estímulos luminosos o imágenes, que se transforman en impulsos nerviosos y se transportan al cerebro. Tiene un aspecto anaranjado homogéneo, con más o menos brillos según la edad del paciente; cuanto más joven, la retina estará más hidratada y brillará más; cuanto más anciano, menos brillante y más jaspeada. Es transparente, así que el color rojizo que vemos se debe a la sangre contenida en los innumerables vasos coroideos vistos por transiluminación refleja. Está formada por unas 10 capas diferentes; se pueden diferenciar dos partes fundamentales: la parte externa o epitelio pigmentario y la parte más interna o retina neurosensorial (figura 26). Los pigmentos contenidos en la capa pigmentaria de la retina hacen que el fondo de ojo sea de color rojo uniforme, pero este pigmento guarda relación con la piel del individuo; así, los albinos, al carecer de pigmento, presentarán una retina sonrosada clara, y los morenos, un epitelio pardo rojizo. Mácula Tiene aproximadamente el tamaño de la papila (unos 1,5 mm) y constituye un territorio ovalado en sentido transversal. Es avascular. Ocupa el centro geométrico del globo ocular (figura 27). Corresponde al punto de visión más nítido del ojo, de color rojo intenso. La nutrición de esta parte de la retina se realiza por vasos coroideos. Carece de circulación retiniana. Los trastornos de permeabilidad vascular van a condicionar la aparición de edemas maculares, que en un principio son reversibles, pero la instauración crónica del trastorno provocará una degeneración macular por afectación de la capa plexiforme interna. Figura 26. Corte histológico de la retina 13
14 Fóvea Se halla en el centro de la mácula. Presenta un punto rojo intenso. En esta zona se encuentran los conos, que dan la visión discriminativa del color. Carece de bastones, que son los que discriminan entre luz y oscuridad. Es la zona más delgada de la retina. Microaneurismas Los microaneurismas son dilataciones saculares del lecho capilar retiniano (figura 28). Constituyen la lesión más característica de la microangiopatía retiniana diabética, aunque no es exclusiva de ella, por lo que pueden Figura 27. Localización de la fóvea aparecer en otras situaciones que cursen con algún grado de isquemia retiniana. Consisten en dilataciones saculares de la pared capilar. Solo serán visibles cuando su tamaño sea superior a unas 15 micras. La pared vascular de los microaneurismas retinianos está adelgazada, debido a la pérdida de pericitos y de células endoteliales, por lo que se produce una rotura de la barrera hematorretiniana con salida de plasma sanguíneo, con su contenido lipoproteico, al espacio extravascular. Estas lipoproteínas pueden disponerse alrededor de los microaneurismas más grandes y más débiles formando un exudado circular o circinado característico de la retinopatía diabética. Los microaneurismas aparecen como un pequeño punto apenas perceptible de color rojo vivo y de bordes netos. Suelen localizarse en el polo posterior, en la zona más cercana al área macular. Neovasos La aparición de neovasos es lo que define a la retinopatía diabética proliferativa (figura 29). Constituyen la respuesta de la retina a distintas situaciones de isquemia intensa y mantenida. Figura 28. Microaneurismas Figura 29. Formación de neovastos 14
15 La hipoxia o isquemia retiniana provoca la liberación del denominado factor vasoproliferativo retiniano, que induce la formación de los neovasos como un intento de revascularizar esas áreas isquémicas. Estos neovasos son muy frágiles y sangran con facilidad, con lo que originan grandes hemorragias prerretinianas y vítreas. Suelen crecer desordenadamente y no tienen una estructura normal. Desgraciadamente, estos neovasos no solo crecen a la altura de la retina posterior, sino que se dan también en el iris y en el ángulo camerular, de manera que provocan glaucomas neovasculares (de mal pronóstico). Exudados Exudados algodonosos Figura 30. Exudados algodonosos. Son signos clínicos de isquemia Los exudados algodonosos son áreas de necrosis focal o microinfartos en la capa de fibras nerviosas de la retina e indican la obstrucción de la arteriola precapilar (figura 30). Por lo tanto, no son verdaderos exudados, sino zonas de microinfarto con apoptosis de las fibras nerviosas. Conviene recordar que la capa de fibras nerviosas es la capa retiniana más superficial, es decir, más cercana al explorador. Son signos clínicos de isquemia. Su aspecto oftalmoscópico de mancha blanca y esponjosa es inconfundible, ya que parecen verdaderos copos de algodón, de donde toman el nombre. Su localización más frecuente es en el polo posterior, cercanos a la papila óptica, ya que en esta zona la capa de fibras nerviosa es más gruesa. Excepto en el nombre, no se parecen en nada a los exudados duros. La fuerza de la costumbre hace que se mantenga su inexacta denominación de exudados algodonosos, aunque poco a poco se impone la denominación de manchas algodonosas, traducción del inglés cotton-wool spots. Exudados duros Los exudados duros o lipídicos se forman por el depósito de lípidos y lipoproteínas en el espacio intercelular retiniano (figura 31). Estas lipoproteínas se extravasan del torrente circulatorio debido a la existencia de una permeabilidad vascular anómala, con rotura de la barrera hematorretiniana. Esto da la significación clínica de edema retiniano. Los exudados duros o lipoproteicos tienen aspecto amarillento de «cera vieja», textura pastosa y con tendencia a confluir. Presentan dos tipos característicos de distribución retiniana: en patrón circinado, es decir, formando un círculo completo o parcial alrededor de la lesión que los origina (por ejemplo, un microaneurisma), de la que quedan separados por un área de retina sana. En estrella macular, en cuyo caso los lípidos se acumulan en la mácula, en la capa de fibras nerviosas de Henle, rodeando la foveola, como ocurre en la hipertensión arterial maligna, en donde la exudación procede de la red capilar peripapilar. Figura 31. Exudados duros. Signos de edema 15
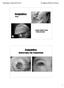
16 Otras características de los exudados duros son su típica localización en el polo posterior, dentro del área comprendida entre las arcadas vasculares temporales, y su tendencia a confluir formando grandes placas de exudados lipídicos. Retinopatía diabética Lesiones en la retina del ojo que aparecen en la evolución de la diabetes. Se producen en un % de los pacientes diabéticos. Es la complicación ocular más grave de la diabetes, y llega a producir ceguera. El 25 % de las cegueras en nuestro medio tienen este origen. La aparición y la progresión de la retinopatía diabética están relacionadas con las alteraciones en el control de la glucemia. Llegados a este punto, podríamos decir que, en parte, la progresión de la retinopatía se debe al mal control sobre esta enfermedad, pues, si bien tiene una progresión natural, no podemos evadir el posible déficit de control sobre el paciente. Estas lesiones se agravan con la hipertensión arterial que comúnmente padecen los pacientes con diabetes. Se eleva la frecuencia al aumentar los años de evolución de la diabetes y la edad del paciente. También se acelera la progresión de la afectación retiniana durante la pubertad y el embarazo, momentos en los que el riesgo de que se desestabilice el control de la glucemia es mayor. Las lesiones características de la retinopatía diabética son alteraciones vasculares (microangiopatías) que se inician a partir de los cinco años del comienzo de la diabetes, formando los microaneurismas y los exudados. Clasificación de la retinopatía diabética Figura 32. Microaneurismas y exudados. Retinopatía diabética no proliferativa Retinopatía diabética no proliferativa Los cambios que se producen en la retinopatía diabética no proliferativa están limitados a la retina. Las hemorragias intrarretinales, los exudados céreos, las manchas algodonosas y las dilataciones venosas son las características más frecuentes de esta patología (figura 32). Retinopatía diabética proliferativa La aparición de neovasos es lo que define a la retinopatía diabética proliferativa (figuras 29 y 33). Drusas retinianas Las drusas retinianas son un signo del envejecimiento retiniano. Se originan por la acumulación de detritus del metabolismo retiniano en la membrana de Bruch, que es la Figura 33. Retinopatía diabética proliferativa. Formación de neovasos 16
17 membrana colágena que separa la retina de la coroides. Es una lesión propia de las retinas seniles (figura 34). Las drusas son lesiones redondeadas de color amarillento. Su número puede variar desde un par hasta múltiples drusas que ocupan la mayor parte del polo posterior. Debido a su aspecto amarillento, pueden confundirse con exudados duros, pero, a diferencia de estos, su coloración amarilla es tenue y apagada, no se disponen circunferencialmente alrededor de lesiones retinianas, no tienen tendencia a confluir (aunque a veces se apelotonan varias drusas) y, finalmente, no tienen el aspecto pastoso tan característico de los exudados duros. Las drusas pueden no tener, por sí solas, significado patológico en personas por encima de los 60 años de edad, aunque su presencia es un factor de riesgo para el desarrollo de la denominada degeneración macular senil o ligada a la edad. Hemorragias retinianas Figura 34. Drusas retinianas La lesión elemental que más llama la atención en el examen del fondo de ojo son las hemorragias retinianas, debido al contraste entre el rojo vivo de la sangre extravasada con el naranja de la retina normal. Se producen como consecuencia de alteraciones de la pared vascular. Las hemorragias retinianas se clasifican, según su localización en relación con la retina histológica, en los siguientes tipos: Hemorragias retrorretinianas: no presentan interés para el médico de familia, ya que suelen ser consecuencia de contusiones o de traumatismos oculares. Hemorragias intrarretinianas: son las que tienen un mayor interés en patología general. Se sitúan en el espesor de la retina histológica. Según su forma y aspecto Figura 35. Hemorragias en llama oftalmoscópico, las hemorragias intrarretinianas se clasifican, a su vez, en tres tipos: Hemorragias en llama: adoptan esta forma al situarse superficialmente en la retina, a la altura de la capa de fibras nerviosas (figura 35). Su localización más frecuente es el área yuxtopapilar, donde la capa de fibras nerviosas tiene mayor grosor. Su forma característica, como una llama de mechero de color rojo vivo, viene determinada por la disposición y el trayecto de las fibras nerviosas. Hemorragias redondeadas: situadas en las capas profundas de la retina. Adoptan la forma de mancha redonda de diversos tamaños y de un color rojo matizado. Hemorragias intrarretinianas con centro blanco: también denominadas hemorragias en escarapela. Aparecen cuando en el centro de una hemorragia intrarretiniana, ya sea en llama o redondeada, aparece un área blanquecina. 17
18 BIBLIOGRAFÍA Hollwich F. Oftalmología. Salvat Editores: Barcelona; Kanski J. Oftalmología clínica. Barcelona: Ediciones Doyma; Alió J, García Sanchez J, Miralles de Imperial J, Pastor Jimeno JC, Zato Gómez de Liaño MA. Guiones de oftalmología. 6.ª edición. Universidad de Valladolid; Marín J, Máiquez A, Chaqués V, Menezo JL. Interpretación del fondo ocular. M.S.D. España. Teus MA, Pareja J, Vleming E. Guía práctica de oftalmología. Universidad de Alcalá; Calvo Lorenzo JM. WebMaster Multimedia. Exploración oftalmológica básica. 18
71 GLOBO OCULAR ESTRUCTURA DEL TEMA: GENERALIDADES Generalidades Capa fibrosa Capa vascular o úvea.
 71 GLOBO OCULAR ESTRUCTURA DEL TEMA: 71.1. Generalidades. 71.2. Capa fibrosa. 71.3. Capa vascular o úvea. 71.1. GENERALIDADES - 353 - El ojo tiene una estructura esférica. En la porción anterior tiene
71 GLOBO OCULAR ESTRUCTURA DEL TEMA: 71.1. Generalidades. 71.2. Capa fibrosa. 71.3. Capa vascular o úvea. 71.1. GENERALIDADES - 353 - El ojo tiene una estructura esférica. En la porción anterior tiene
RADIACIÓN ELECTROMAGNÉTICA
 LUZ Y VISIÓN RADIACIÓN ELECTROMAGNÉTICA LUZ: ENERGIA ELECTROMAGNETICA EMITIDA DENTRO DE LA PORCION VISIBLE DEL ESPECTRO ESPECTRO ELECTROMAGNÉTICO RADIACION ULTRAVIOLETA RADIACION INFRARROJA 380-435 nm
LUZ Y VISIÓN RADIACIÓN ELECTROMAGNÉTICA LUZ: ENERGIA ELECTROMAGNETICA EMITIDA DENTRO DE LA PORCION VISIBLE DEL ESPECTRO ESPECTRO ELECTROMAGNÉTICO RADIACION ULTRAVIOLETA RADIACION INFRARROJA 380-435 nm
Anatomía del Ojo Estructuras Accesorias
 Anatomía del Ojo Estructuras Accesorias El GLOBO OCULAR Principal estructura del ojo humano ubicado en la cavidad ósea. Es similar a una cámara fotográfica con sistema de lentes. Histológicamente se puede
Anatomía del Ojo Estructuras Accesorias El GLOBO OCULAR Principal estructura del ojo humano ubicado en la cavidad ósea. Es similar a una cámara fotográfica con sistema de lentes. Histológicamente se puede
Escuela de Técnicos Laboratoristas Anatomía y fisiología humana Profesor: Dr. Luis Ulises Eliseo Oropeza Morales
 Escuela de Técnicos Laboratoristas Anatomía y fisiología humana Profesor: Dr. Luis Ulises Eliseo Oropeza Morales Alumnos: Carlos David Meneses Padilla Marco Alberto Hernández Moreno 5 A2 1. Qué es el sentido
Escuela de Técnicos Laboratoristas Anatomía y fisiología humana Profesor: Dr. Luis Ulises Eliseo Oropeza Morales Alumnos: Carlos David Meneses Padilla Marco Alberto Hernández Moreno 5 A2 1. Qué es el sentido
URGENCIAS EN OFTALMOLOGÍA
 URGENCIAS EN OFTALMOLOGÍA OJO ROJO NO DOLOROSO 99% de casos: HEMORRAGIA SUBCONJUNTIVAL. NIVEL 1 Actitud: Control de TA por su médico de cabecera; si se repite varias veces en poco tiempo, búsqueda sistémica
URGENCIAS EN OFTALMOLOGÍA OJO ROJO NO DOLOROSO 99% de casos: HEMORRAGIA SUBCONJUNTIVAL. NIVEL 1 Actitud: Control de TA por su médico de cabecera; si se repite varias veces en poco tiempo, búsqueda sistémica
TEMA 4: OPTICA. Ojo normal! 4.4 El ojo como sistema óptico Características del ojo normal (emétrope): Córnea: parte protuberante del ojo
 Ojo normal! Características del ojo normal (emétrope): Córnea: parte protuberante del ojo Figura 32.45 Tipler 5ª Ed. Características del ojo normal (emétrope): Córnea: parte protuberante del ojo Iris:
Ojo normal! Características del ojo normal (emétrope): Córnea: parte protuberante del ojo Figura 32.45 Tipler 5ª Ed. Características del ojo normal (emétrope): Córnea: parte protuberante del ojo Iris:
INFORME 7 FONDO DE OJO NIVEL 1 : OFTALMOSCOPÍA
 INFORME 7 FONDO DE OJO NIVEL 1 : OFTALMOSCOPÍA Oftalmoscopía Directa Indirecta La oftalmoscopía ofrece al médico general la oportunidad de obtener datos de gran valor diagnóstico estudiando el fondo de
INFORME 7 FONDO DE OJO NIVEL 1 : OFTALMOSCOPÍA Oftalmoscopía Directa Indirecta La oftalmoscopía ofrece al médico general la oportunidad de obtener datos de gran valor diagnóstico estudiando el fondo de
Valor del examen 28 puntos, nota mínima para acreditar 20 puntos
 COD. NOMBRE DEL PARTICIPANTE: 27 DE ABRIL 2013 NOMBRE DE LA ACTIVIDAD: SEMINARIO DE OFTALMOLOGIA FECHA: NÚMERO DE PREGUNTAS CORRECTAS APROBÓ SÍ NO Valor del examen 28 puntos, nota mínima para acreditar
COD. NOMBRE DEL PARTICIPANTE: 27 DE ABRIL 2013 NOMBRE DE LA ACTIVIDAD: SEMINARIO DE OFTALMOLOGIA FECHA: NÚMERO DE PREGUNTAS CORRECTAS APROBÓ SÍ NO Valor del examen 28 puntos, nota mínima para acreditar
ASOCIACION DE ASTRONOMOS AUTODIDACTAS DE COLOMBIA
 EL OJO HUMANO Original escrito por ASASAC Revisado por CARLOS ANDRES CARVAJAL TASCON De todos los sentidos, el hombre atribuye mayor valor al de la visión. Más que cualquier otro éste permite la localización
EL OJO HUMANO Original escrito por ASASAC Revisado por CARLOS ANDRES CARVAJAL TASCON De todos los sentidos, el hombre atribuye mayor valor al de la visión. Más que cualquier otro éste permite la localización
Actividad: Disección de un ojo.
 Nivel: 3º medio Subsector: Biología. Unidad temática: Presentación en PowerPoint: Vías aferentes y deferentes. Actividad: Disección de un ojo. I. Introducción. El órgano de la visión está compuesto por
Nivel: 3º medio Subsector: Biología. Unidad temática: Presentación en PowerPoint: Vías aferentes y deferentes. Actividad: Disección de un ojo. I. Introducción. El órgano de la visión está compuesto por
LABORATORIO DE CIENCIAS DE LA VIDA DISECCIÓN DE UN OJO
 No 9 LABORATORIO DE CIENCIAS DE LA VIDA DEPARTAMENTO DE FISICA Y GEOLOGIA UNIVERSIDAD DE PAMPLONA FACULTAD DE CIENCIAS BÁSICAS Objetivos Observar e Identificar las partes externas e internas del ojo indicando
No 9 LABORATORIO DE CIENCIAS DE LA VIDA DEPARTAMENTO DE FISICA Y GEOLOGIA UNIVERSIDAD DE PAMPLONA FACULTAD DE CIENCIAS BÁSICAS Objetivos Observar e Identificar las partes externas e internas del ojo indicando
FISIOLOGÍA DE LOS ÓRGANOS DE LOS SENTIDOS JOSE AMANDO PENA VILA
 FISIOLOGÍA DE LOS ÓRGANOS DE LOS SENTIDOS JOSE AMANDO PENA VILA FISIOLOGÍA DE LA VISIÓN La visión depende de las células receptoras( foto receptores) que están en el ojo y también unas vías nerviosas que
FISIOLOGÍA DE LOS ÓRGANOS DE LOS SENTIDOS JOSE AMANDO PENA VILA FISIOLOGÍA DE LA VISIÓN La visión depende de las células receptoras( foto receptores) que están en el ojo y también unas vías nerviosas que
CASOS PRÁCTICOS. Fondo de ojo normal
 CASOS PRÁCTICOS Fondo de ojo normal RETINOPATIA DIABETICA NO PROLIFERATIVA MODERADA RETINOPATIA DIABETICA NO PROLIFERATIVA LEVE RETINOPATIA DIABETICA FOTOCOAGULADA, ACTUALMENTE MODERADA, CON EDEMA MACULAR
CASOS PRÁCTICOS Fondo de ojo normal RETINOPATIA DIABETICA NO PROLIFERATIVA MODERADA RETINOPATIA DIABETICA NO PROLIFERATIVA LEVE RETINOPATIA DIABETICA FOTOCOAGULADA, ACTUALMENTE MODERADA, CON EDEMA MACULAR
Neurofotónica de la Visión abril de 2007
 SISTEMAS VISUALES AGM - abr-07 1 El ojo es el órgano que ha evolucionado para detectar la luz. Se sabe que los ojos de los insectos consisten de un grupo de lentes compuestas, mientras que los ojos de
SISTEMAS VISUALES AGM - abr-07 1 El ojo es el órgano que ha evolucionado para detectar la luz. Se sabe que los ojos de los insectos consisten de un grupo de lentes compuestas, mientras que los ojos de
BIOQUIMICA DE LA VISIÓN
 BIOQUIMICA DE LA VISIÓN Bloque 1: Biomoléculas 1.El agua y los fluidos oculares. Propiedades fisicoquímicas de los fluidos oculares. 2.Carbohidratos: características generales. Importancia de los carbohidratos
BIOQUIMICA DE LA VISIÓN Bloque 1: Biomoléculas 1.El agua y los fluidos oculares. Propiedades fisicoquímicas de los fluidos oculares. 2.Carbohidratos: características generales. Importancia de los carbohidratos
CAPÍTULO II: EL OJO HUMANO.
 CAPÍTULO II: EL OJO HUMANO. 1.- EL OJO HUMANO. El ojo, o globo ocular, es el órgano que detecta la luz y la base del sentido de la vista. En la figura 2 puede observarse un diagrama del mismo. Figura 2:
CAPÍTULO II: EL OJO HUMANO. 1.- EL OJO HUMANO. El ojo, o globo ocular, es el órgano que detecta la luz y la base del sentido de la vista. En la figura 2 puede observarse un diagrama del mismo. Figura 2:
Las imágenes capturadas se guardan en formato digital en un dispositivo de almacenamiento que se llama tarjeta de memoria Esta tarjeta se conecta al
 FOTOGRAFIA DIGITAL La fotografía antigua se realizaba en negativos La fotografía digital se realiza con sensores electrónicos y micro computadores dentro de las cámaras El aparato interno de la cámara
FOTOGRAFIA DIGITAL La fotografía antigua se realizaba en negativos La fotografía digital se realiza con sensores electrónicos y micro computadores dentro de las cámaras El aparato interno de la cámara
SENTIDO DE LA VISTA VALORACIÓN MÉDICO-LEGAL J.A. GONZÁLEZ GARCÍA. IMLC - Barcelona. Es una patología traumática? Valoración por un no especialista.
 SENTIDO DE LA VISTA VALORACIÓN MÉDICO-LEGAL J.A. GONZÁLEZ GARCÍA IMLC - Barcelona Es una patología traumática? Valoración por un no especialista. Valoración de un informe clínico o asistencial La importancia
SENTIDO DE LA VISTA VALORACIÓN MÉDICO-LEGAL J.A. GONZÁLEZ GARCÍA IMLC - Barcelona Es una patología traumática? Valoración por un no especialista. Valoración de un informe clínico o asistencial La importancia
Retinopatía diabética
 Retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden causar ceguera. La retinopatía diabética es una enfermedad que es
Retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden causar ceguera. La retinopatía diabética es una enfermedad que es
El ojo humano. Prof. Maria del Pilar Kufa
 El ojo humano Ojo humano (1) Orbitas: cavidades óseas ubicadas en parte frontal del cráneo. 6 músculos extraoculares, unidos a esclerótica, se ocupan del movimiento y de posición de los ojos. Esclerótica:
El ojo humano Ojo humano (1) Orbitas: cavidades óseas ubicadas en parte frontal del cráneo. 6 músculos extraoculares, unidos a esclerótica, se ocupan del movimiento y de posición de los ojos. Esclerótica:
UNIDAD 5. PERCEPCIÓN Y MOVIMIENTO
 UNIDAD 5. PERCEPCIÓN Y MOVIMIENTO 1. Receptores y órganos de los sentidos. La piel el gusto y el olfato 2. El ojo 3. El oido 4. Los huesos 5. Las articulaciones y los músculos 6. El sistema muscular y
UNIDAD 5. PERCEPCIÓN Y MOVIMIENTO 1. Receptores y órganos de los sentidos. La piel el gusto y el olfato 2. El ojo 3. El oido 4. Los huesos 5. Las articulaciones y los músculos 6. El sistema muscular y
Bolilla 12: Óptica Geométrica
 Bolilla 12: Óptica Geométrica 1 Bolilla 12: Óptica Geométrica Los contenidos de esta bolilla están relacionados con los principios primarios que rigen el comportamiento de los instrumentos ópticos. La
Bolilla 12: Óptica Geométrica 1 Bolilla 12: Óptica Geométrica Los contenidos de esta bolilla están relacionados con los principios primarios que rigen el comportamiento de los instrumentos ópticos. La
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-520-11 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-520-11 Guía de Referencia
TEMA 4: ACOMODACIÓN Y PRESBICIA
 TEMA 4: ACOMODACIÓN Y PRESBICIA ACOMODACIÓN Y PRESBICIA 1.- Acomodación: concepto y definición. Amplitud y recorrido de acomodación 2.- Modificaciones del ojo durante la acomodación 3.- El ojo teórico
TEMA 4: ACOMODACIÓN Y PRESBICIA ACOMODACIÓN Y PRESBICIA 1.- Acomodación: concepto y definición. Amplitud y recorrido de acomodación 2.- Modificaciones del ojo durante la acomodación 3.- El ojo teórico
Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo
 Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo Medicina Oftalmología Retina y Vítreo Universidad de Cartagena Universidad de Panamá Caja del Seguro Social Universidad Autónoma de
Dra. Jaysi Pastrana Arias Oftalmología Especialista en Retina y Vítreo Medicina Oftalmología Retina y Vítreo Universidad de Cartagena Universidad de Panamá Caja del Seguro Social Universidad Autónoma de
Cámara réflex digital. DSRL (Digital Single Lens Réflex)
 Cámara réflex digital DSRL (Digital Single Lens Réflex) Cuerpo Lente, Objetivo, óptica objetivo pentaprisma Sensor o película obturador 1. Visor Réflex: Lo cual significa, que cuando miramos a través del
Cámara réflex digital DSRL (Digital Single Lens Réflex) Cuerpo Lente, Objetivo, óptica objetivo pentaprisma Sensor o película obturador 1. Visor Réflex: Lo cual significa, que cuando miramos a través del
INFORMACION BASICA DE LA ANATOMIA OCULAR
 ESCUELA DE MEDICINA DEPARTAMENTO DE OFTALMOLOGIA CURSO DE OFTALMOLOGIA 2011 5º año Medicina INFORMACION BASICA DE LA ANATOMIA OCULAR La visión es nuestro sentido más dominante. Aproximadamente dos millones
ESCUELA DE MEDICINA DEPARTAMENTO DE OFTALMOLOGIA CURSO DE OFTALMOLOGIA 2011 5º año Medicina INFORMACION BASICA DE LA ANATOMIA OCULAR La visión es nuestro sentido más dominante. Aproximadamente dos millones
UNIVERSIDAD COMPLUTENSE. GRADO EN FARMACIA VESILE SAMI RAMADAN Mª DAIRIS SUÁREZ SUÁREZ
 ÓPTICA UNIVERSIDAD COMPLUTENSE. GRADO EN FARMACIA VESILE SAMI RAMADAN Mª DAIRIS SUÁREZ SUÁREZ El ojo humano -Es el órgano que detecta la luz y es la base del sentido de la vista. -Función principal: transformar
ÓPTICA UNIVERSIDAD COMPLUTENSE. GRADO EN FARMACIA VESILE SAMI RAMADAN Mª DAIRIS SUÁREZ SUÁREZ El ojo humano -Es el órgano que detecta la luz y es la base del sentido de la vista. -Función principal: transformar
1. El (los) espejo(s) que puede(n) formar una imagen virtual, derecha y de igual tamaño que el objeto observado, es (son)
 Programa Estándar Anual Nº Guía práctica Ondas V: imágenes en espejos y lentes Ejercicios PSU 1. El (los) espejo(s) que puede(n) formar una imagen virtual, derecha y de igual tamaño que el objeto observado,
Programa Estándar Anual Nº Guía práctica Ondas V: imágenes en espejos y lentes Ejercicios PSU 1. El (los) espejo(s) que puede(n) formar una imagen virtual, derecha y de igual tamaño que el objeto observado,
Consulta Oftalmológica de Alta Especialidad
 Examen de Agudeza Visual Esta prueba se utiliza para medir la cantidad de la visión. Para ello existen parámetros de referencia contra los cuales se contrasta la vista del paciente y se determina cuanto
Examen de Agudeza Visual Esta prueba se utiliza para medir la cantidad de la visión. Para ello existen parámetros de referencia contra los cuales se contrasta la vista del paciente y se determina cuanto
REFRACCIÓN DE LA LUZ
 1 Nombre OBJETIVOS: Ud. Deberá ser capaz de : 1. definir la refracción de la luz 2. comprender el comportamiento que tiene la luz frente a distintos medios 3. describir la ley de refracción 4. describir
1 Nombre OBJETIVOS: Ud. Deberá ser capaz de : 1. definir la refracción de la luz 2. comprender el comportamiento que tiene la luz frente a distintos medios 3. describir la ley de refracción 4. describir
Glaucoma. Instituto de la Visión >INTRODUCCIÓN >NOCIONES SOBRE EL GLAUCOMA QUÉ ES EL GLAUCOMA? > CÓMO ESTÁ FORMADO EL OJO?
 Instituto de la Visión Instituto de la Visión Glaucoma >INTRODUCCIÓN >NOCIONES SOBRE EL GLAUCOMA QUÉ ES EL GLAUCOMA? > CÓMO ESTÁ FORMADO EL OJO? > CÓMO SE PRODUCE LA VISIÓN? >LOS LÍQUIDOS DEL INTERIOR
Instituto de la Visión Instituto de la Visión Glaucoma >INTRODUCCIÓN >NOCIONES SOBRE EL GLAUCOMA QUÉ ES EL GLAUCOMA? > CÓMO ESTÁ FORMADO EL OJO? > CÓMO SE PRODUCE LA VISIÓN? >LOS LÍQUIDOS DEL INTERIOR
DESCRIPCIÓN DE LA ACTIVIDAD EDUCATIVA
 I IDENTIFICACION SUB AREA DE REGULACIÓN Y EVALUACIÓN DESCRIPCIÓN DE LA ACTIVIDAD EDUCATIVA Unidad Ejecutora Nombre de la Pasantía Coordinadora del programa de Pasantías Hospital México Unidad Programática
I IDENTIFICACION SUB AREA DE REGULACIÓN Y EVALUACIÓN DESCRIPCIÓN DE LA ACTIVIDAD EDUCATIVA Unidad Ejecutora Nombre de la Pasantía Coordinadora del programa de Pasantías Hospital México Unidad Programática
Manual CTO de Medicina y Cirugía. 9.ª edición. Oftalmología. Autor. Julio González Martín-Moro
 Manual CTO de Medicina y Cirugía 9.ª edición Oftalmología Autor Julio González Martín-Moro NOTA La medicina es una ciencia sometida a un cambio constante. A medida que la investigación y la experiencia
Manual CTO de Medicina y Cirugía 9.ª edición Oftalmología Autor Julio González Martín-Moro NOTA La medicina es una ciencia sometida a un cambio constante. A medida que la investigación y la experiencia
GPC. Guía de Referencia Rápida. Diagnóstico de Catarata Congénita en el Recién Nacido. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico de Catarata Congénita en el Recién Nacido GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-363-13 CIE-10: Q12.0 Catarata congénita
Guía de Referencia Rápida Diagnóstico de Catarata Congénita en el Recién Nacido GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-363-13 CIE-10: Q12.0 Catarata congénita
Cavidad bucal y Vestibulo. Saúl Martínez Ángel Luis Felipe Gómez Palestino 5A1
 Cavidad bucal y Vestibulo Saúl Martínez Ángel Luis Felipe Gómez Palestino 5A1 Cuestionario 1. A través de que se comunica al exterior el vestíbulo bucal? 2. Qué forma el techo de la cavidad y con que comunica?
Cavidad bucal y Vestibulo Saúl Martínez Ángel Luis Felipe Gómez Palestino 5A1 Cuestionario 1. A través de que se comunica al exterior el vestíbulo bucal? 2. Qué forma el techo de la cavidad y con que comunica?
Práctica 5: El telemicroscopio
 LABORATORIO DE ÓPTICA (ÓPTICA INSTRUMENTAL) CURSO 009/10 Práctica 5: El telemicroscopio 5.1 Objetivo de la práctica El objetivo de esta práctica es el estudio y comprensión de los fundamentos ópticos del
LABORATORIO DE ÓPTICA (ÓPTICA INSTRUMENTAL) CURSO 009/10 Práctica 5: El telemicroscopio 5.1 Objetivo de la práctica El objetivo de esta práctica es el estudio y comprensión de los fundamentos ópticos del
LUZ Y ÓPTICA. Propagación de la luz
 LUZ Y ÓPTICA Propagación de la luz La luz se propaga en línea recta en un medio homogéneo. La hipótesis de la propagación de la luz explica varios fenómenos entre los que se puede resaltar: Cuando un rayo
LUZ Y ÓPTICA Propagación de la luz La luz se propaga en línea recta en un medio homogéneo. La hipótesis de la propagación de la luz explica varios fenómenos entre los que se puede resaltar: Cuando un rayo
INVESTIGACIÓN 3: MODELO DEL OJO HUMANO
 INVESTIGACIÓN 3: MODELO DEL OJO HUMANO MATERIALES Y EQUIPO Fuente de luz muy distante o fuente de luz colimada (para simular un objeto distante) Fuente de luz/diapositiva objeto (transparencia con flecha
INVESTIGACIÓN 3: MODELO DEL OJO HUMANO MATERIALES Y EQUIPO Fuente de luz muy distante o fuente de luz colimada (para simular un objeto distante) Fuente de luz/diapositiva objeto (transparencia con flecha
13. Por qué no se observa dispersión cuando la luz blanca atraviesa una lámina de vidrio de caras planas y paralelas? 14. Sobre una lámina de vidrio,
 PROBLEMAS ÓPTICA 1. Una de las frecuencias utilizadas en telefonía móvil (sistema GSM) es de 900 MHz. Cuántos fotones GSM necesitamos para obtener la misma energía que con un solo fotón de luz violeta,
PROBLEMAS ÓPTICA 1. Una de las frecuencias utilizadas en telefonía móvil (sistema GSM) es de 900 MHz. Cuántos fotones GSM necesitamos para obtener la misma energía que con un solo fotón de luz violeta,
ÁREA DE FÍSICA GUÍA DE APLICACIÓN TEMA: ACÚSTICA Y ÓPTICA GUÍA: 1203 ESTUDIANTE: FECHA:
 ÁREA DE FÍSICA GUÍA DE APLICACIÓN TEMA: ACÚSTICA Y ÓPTICA GUÍA: 1203 ESTUDIANTE: E-MAIL: FECHA: ACÚSTICA Resuelva cada uno de los siguientes problemas haciendo el proceso completo. 1. Un estudiante golpea
ÁREA DE FÍSICA GUÍA DE APLICACIÓN TEMA: ACÚSTICA Y ÓPTICA GUÍA: 1203 ESTUDIANTE: E-MAIL: FECHA: ACÚSTICA Resuelva cada uno de los siguientes problemas haciendo el proceso completo. 1. Un estudiante golpea
alguna forma de evitar la retinopatía diabética?
 los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
LAS LENTES PROGRESIVAS
 IMAGEN PERIODISMO CON VISIÓN COMPENDIO DE OFTÁLMICA / LAS LENTES PROGRESIVAS LAS LENTES PROGRESIVAS CAPÍTULO 1 DE 4 Fig. 1: Los présbitas una población en aumento. Introducción Desde su introducción por
IMAGEN PERIODISMO CON VISIÓN COMPENDIO DE OFTÁLMICA / LAS LENTES PROGRESIVAS LAS LENTES PROGRESIVAS CAPÍTULO 1 DE 4 Fig. 1: Los présbitas una población en aumento. Introducción Desde su introducción por
MANUAL DE INSTRUCCIONES
 Contraste de fases MANUAL DE INSTRUCCIONES Modelo B-380 B-500 B-800 B-1000 Versión: 2 Publicado: 18, 08, 2014 Introducción al contraste de fases Las preparaciones sin teñir y por lo tanto transparentes
Contraste de fases MANUAL DE INSTRUCCIONES Modelo B-380 B-500 B-800 B-1000 Versión: 2 Publicado: 18, 08, 2014 Introducción al contraste de fases Las preparaciones sin teñir y por lo tanto transparentes
Glaucoma. Lente cristalino. Córnea. Iris. Humor vítreo
 Glaucoma Introducción El glaucoma es un grupo de enfermedades que afectan al ojo y que pueden llevar a la ceguera si no se recibe tratamiento adecuado. El glaucoma de ángulo abierto, la forma de glaucoma
Glaucoma Introducción El glaucoma es un grupo de enfermedades que afectan al ojo y que pueden llevar a la ceguera si no se recibe tratamiento adecuado. El glaucoma de ángulo abierto, la forma de glaucoma
EL CUERPO HUMANO (Anatomía, fisiología, higiene y salud para maestros)
 Departamento de Biología Ambiental y Salud Pública EL CUERPO HUMANO (Anatomía, fisiología, higiene y salud para maestros) Los sistemas de regulación (3): Los sentidos Qué podemos sentir? Células sensoriales,
Departamento de Biología Ambiental y Salud Pública EL CUERPO HUMANO (Anatomía, fisiología, higiene y salud para maestros) Los sistemas de regulación (3): Los sentidos Qué podemos sentir? Células sensoriales,
Unidad Académica de Medicina Humana. Materia: Histología. Docente: Dr.Sixto Javier Sosa DíazD. Grupo: 2 F
 Universidad Autónoma de Zacatecas Área Académica de Ciencias de la Salud Unidad Académica de Medicina Humana Materia: Histología Docente: Dr.Sixto Javier Sosa DíazD Alumna: Karla Dejanira Valdez Espinoza
Universidad Autónoma de Zacatecas Área Académica de Ciencias de la Salud Unidad Académica de Medicina Humana Materia: Histología Docente: Dr.Sixto Javier Sosa DíazD Alumna: Karla Dejanira Valdez Espinoza
Conjuntiva: Tarsal. Cuerpo Extraño Tarsal + Ulcera Corneal. Conjuntiva: Hemorragia Sub-Conjuntival
 Conjuntiva: Tarsal Cuerpo Extraño Tarsal + Ulcera Corneal Conjuntiva: Hemorragia Sub-Conjuntival 1 Conjuntiva: Ojo Rojo Superficial indica inflamación de la conjuntiva Ojo Rojo Profundo indica inflamación
Conjuntiva: Tarsal Cuerpo Extraño Tarsal + Ulcera Corneal Conjuntiva: Hemorragia Sub-Conjuntival 1 Conjuntiva: Ojo Rojo Superficial indica inflamación de la conjuntiva Ojo Rojo Profundo indica inflamación
HISTOLOGÍA GENERAL DEL BULBO OCULAR
 HISTOLOGÍA GENERAL DEL BULBO OCULAR Dr. Carlos Espech López La ultraestructura ocular es muy rica y compleja, pero en el presente texto sólo se describen aquellos aspectos más generales de la histología
HISTOLOGÍA GENERAL DEL BULBO OCULAR Dr. Carlos Espech López La ultraestructura ocular es muy rica y compleja, pero en el presente texto sólo se describen aquellos aspectos más generales de la histología
Éste regula. a) Qué parte de la juventud mundial es mentalmente sana? b) Qué porcentaje de pacientes de atención primaria es mentalmente sano?
 1. Completa: Mediante el nos relacionamos. Éste regula. 2. Lee y contesta: La quinta parte de la juventud mundial sufre desórdenes mentales. 400 millones de personas en el mundo. Son el 24% de los pacientes
1. Completa: Mediante el nos relacionamos. Éste regula. 2. Lee y contesta: La quinta parte de la juventud mundial sufre desórdenes mentales. 400 millones de personas en el mundo. Son el 24% de los pacientes
ÓPTICA GEOMÉTRICA. Es el fenómeno que se observa cuando un rayo de luz incide sobre una superficie y se refleja. Su estudio se basa en dos leyes:
 ONDAS LUMINOSAS La luz que nos llega del sol (luz blanca), está compuesta por rayos de luz de diferentes colores. Este conjunto de rayos constituye lo que se llama espectro visible, el cual, es una zona
ONDAS LUMINOSAS La luz que nos llega del sol (luz blanca), está compuesta por rayos de luz de diferentes colores. Este conjunto de rayos constituye lo que se llama espectro visible, el cual, es una zona
LAS FUNCIONES DEL APARATO CIRCULATORIO Ó PARA QUÉ SIRVE EL APARATO CIRCULATORIO?
 LAS FUNCIONES DEL APARATO CIRCULATORIO Ó PARA QUÉ SIRVE EL APARATO CIRCULATORIO? En el tema anterior estudiamos que las sustancias nutritivas pasaban a la sangre desde el intestino delgado y el oxígeno
LAS FUNCIONES DEL APARATO CIRCULATORIO Ó PARA QUÉ SIRVE EL APARATO CIRCULATORIO? En el tema anterior estudiamos que las sustancias nutritivas pasaban a la sangre desde el intestino delgado y el oxígeno
INFORMACION PARA PERSONAS CON DIABETES
 INFORMACION PARA PERSONAS CON DIABETES Pag 3 Qué es la retinopatía diabética? Pag 4 Tipos de retinopatía Pag 5 Síntomas Pag 5 Causas Pag 6 Diagnóstico Pag 7 Tratamiento Pag 10 Otras enfermedades 2 Qué
INFORMACION PARA PERSONAS CON DIABETES Pag 3 Qué es la retinopatía diabética? Pag 4 Tipos de retinopatía Pag 5 Síntomas Pag 5 Causas Pag 6 Diagnóstico Pag 7 Tratamiento Pag 10 Otras enfermedades 2 Qué
TALLER EXPLORACIÓN DE FONDO DE OJO. MARTA PENA SEIJO ANTONIO POSE REINO Valencia, 5 de Mayo 2011
 TALLER EXPLORACIÓN DE FONDO DE OJO MARTA PENA SEIJO ANTONIO POSE REINO Valencia, 5 de Mayo 2011 TÉCNICAS DE EXPLORACIÓN OFTALMOSCOPIO: INDIRECTO O BINOCULAR: Utiliza una fuente luminosa dirigida al interior
TALLER EXPLORACIÓN DE FONDO DE OJO MARTA PENA SEIJO ANTONIO POSE REINO Valencia, 5 de Mayo 2011 TÉCNICAS DE EXPLORACIÓN OFTALMOSCOPIO: INDIRECTO O BINOCULAR: Utiliza una fuente luminosa dirigida al interior
Taller de Oftalmología. Exploración oftalmológica en la consulta de Pediatría; anomalías de la visión, fondo de ojo y urgencias oftalmológicas
 MADRID 16 A 18 DE OCTUBRE DE 2003 Taller OFTALMOLOGÍA Exploración oftalmológica en la consulta de Pediatría; anomalías de la visión, fondo de ojo y urgencias oftalmológicas Moderador: Ramón Ugarte Libano
MADRID 16 A 18 DE OCTUBRE DE 2003 Taller OFTALMOLOGÍA Exploración oftalmológica en la consulta de Pediatría; anomalías de la visión, fondo de ojo y urgencias oftalmológicas Moderador: Ramón Ugarte Libano
P E R C E P C I Ó N. El Disco de Newton. El Disco de Newton
 P E R C E P C I Ó N El Disco de Newton El Disco de Newton P E R C E P C I Ó N El disco giratorio coloreado de Isaac Newton (1642-1727) demostró que la luz blanca está formada por los colores del arco iris.
P E R C E P C I Ó N El Disco de Newton El Disco de Newton P E R C E P C I Ó N El disco giratorio coloreado de Isaac Newton (1642-1727) demostró que la luz blanca está formada por los colores del arco iris.
HÍGADO, ÓRGANO ESTRUCTURALMENTE VASCULAR:
 HÍGADO, ÓRGANO ESTRUCTURALMENTE VASCULAR: El hígado, tiene vasos por todas partes, los que están pintados de verde, son vasos biliares, y son los que transportan la bilis. A parte de estos vasos biliares,
HÍGADO, ÓRGANO ESTRUCTURALMENTE VASCULAR: El hígado, tiene vasos por todas partes, los que están pintados de verde, son vasos biliares, y son los que transportan la bilis. A parte de estos vasos biliares,
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com. Realizado por: Dr.
 Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Dr. Alas Gudiel http://www.medicosdeelsalvador.com/doctor/gudiel Todos los derechos
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Dr. Alas Gudiel http://www.medicosdeelsalvador.com/doctor/gudiel Todos los derechos
OLFATO. ANATOMIA Y FISIOLOGIA I Paulina Gutiérrez Gómez Emilia Edith Pérez Gómez
 OLFATO ANATOMIA Y FISIOLOGIA I Paulina Gutiérrez Gómez Emilia Edith Pérez Gómez CUESTIONARIO 1.- EN CUANTAS CAVIDADES ESTÁ DIVIDIDA LA CAVIDAD NASAL Y POR QUÉ ESTÁ DIVIDIDO? 2.- QUÉ FUNCIÓN TIENEN LAS
OLFATO ANATOMIA Y FISIOLOGIA I Paulina Gutiérrez Gómez Emilia Edith Pérez Gómez CUESTIONARIO 1.- EN CUANTAS CAVIDADES ESTÁ DIVIDIDA LA CAVIDAD NASAL Y POR QUÉ ESTÁ DIVIDIDO? 2.- QUÉ FUNCIÓN TIENEN LAS
Física P.A.U. ÓPTICA 1 ÓPTICA
 Física P.A.U. ÓPTICA 1 ÓPTICA PROBLEMAS DIOPTRIO PLANO 1. Un rayo de luz de frecuencia 5 10¹⁴ Hz incide con un ángulo de incidencia de 30 sobre una lámina de vidrio de caras plano-paralelas de espesor
Física P.A.U. ÓPTICA 1 ÓPTICA PROBLEMAS DIOPTRIO PLANO 1. Un rayo de luz de frecuencia 5 10¹⁴ Hz incide con un ángulo de incidencia de 30 sobre una lámina de vidrio de caras plano-paralelas de espesor
FISIOPATOLOGÍA OCULAR.
 FISIOPATOLOGÍA OCULAR http://labibliotecademaverick.blogspot.com/ Recordemos casa grande Iris casa Párpado superior casa grande casa casa grande casa Medial Párpado casa grande inferior casa casa Pupila
FISIOPATOLOGÍA OCULAR http://labibliotecademaverick.blogspot.com/ Recordemos casa grande Iris casa Párpado superior casa grande casa casa grande casa Medial Párpado casa grande inferior casa casa Pupila
FICHAS COMPLEMENTARIAS. REFLEXIÓN
 FICHAS COMPLEMENTARIAS. REFLEXIÓN I.- DESCRIPCIÓN DE LOS COMPONENTES Para realizar las prácticas de óptica vas a usar: 1.- Banco óptico: es una base metálica sobre la que colocar los diferentes montajes.
FICHAS COMPLEMENTARIAS. REFLEXIÓN I.- DESCRIPCIÓN DE LOS COMPONENTES Para realizar las prácticas de óptica vas a usar: 1.- Banco óptico: es una base metálica sobre la que colocar los diferentes montajes.
NIVEL DE ILUMINACION EN AREAS DE TRABAJO
 NIVEL DE ILUMINACION EN AREAS DE TRABAJO 1 CENTRO NACIONAL DE CONDICIONES DE TRABAJO - España Introducción Dentro de las actividades que realiza el hombre a lo largo de su vida, una de las que ocupa la
NIVEL DE ILUMINACION EN AREAS DE TRABAJO 1 CENTRO NACIONAL DE CONDICIONES DE TRABAJO - España Introducción Dentro de las actividades que realiza el hombre a lo largo de su vida, una de las que ocupa la
La luz es una radiación electromagnética que se comporta como onda y como partícula. La luz tiene un amplio espectro, pero el ojo humano solo puede
 La luz es una radiación electromagnética que se comporta como onda y como partícula. La luz tiene un amplio espectro, pero el ojo humano solo puede ver una pequeña parte, entre los 400 y 700 nm. Órgano
La luz es una radiación electromagnética que se comporta como onda y como partícula. La luz tiene un amplio espectro, pero el ojo humano solo puede ver una pequeña parte, entre los 400 y 700 nm. Órgano
I- EXAMEN OFTALMOLOGICO EN EL NIÑO. Debe hacerse de rutina (según AAO y AAPOS): En el recién nacido. A los 6 meses. A los 3 años. A los 5 años.
 I- EXAMEN OFTALMOLOGICO EN EL NIÑO Debe hacerse de rutina (según AAO y AAPOS): En el recién nacido. A los 6 meses. A los 3 años. A los 5 años. 1. EXAMEN EN EL RECIEN NACIDO Hay dos grupos de patologías
I- EXAMEN OFTALMOLOGICO EN EL NIÑO Debe hacerse de rutina (según AAO y AAPOS): En el recién nacido. A los 6 meses. A los 3 años. A los 5 años. 1. EXAMEN EN EL RECIEN NACIDO Hay dos grupos de patologías
Practicar el manejo del estereoscopio de bolsillo. Estereoscopio de bolsillo, Modelos estereoscópicos predefinidos, fotografías aéreas...
 PRÁCTICO 1-B MANEJO DEL ESTEREOSCOPIO DE BOLSILLO Objetivo. Practicar el manejo del estereoscopio de bolsillo Material Requerido. Estereoscopio de bolsillo, Modelos estereoscópicos predefinidos, fotografías
PRÁCTICO 1-B MANEJO DEL ESTEREOSCOPIO DE BOLSILLO Objetivo. Practicar el manejo del estereoscopio de bolsillo Material Requerido. Estereoscopio de bolsillo, Modelos estereoscópicos predefinidos, fotografías
Escuela de Medicina Departamento de Oftalmología Curso de oftalmología 2011 El ojo como sistema óptico.
 Escuela de Medicina Departamento de Oftalmología Curso de oftalmología 2011 El ojo como sistema óptico. Dra. Silviana Barroso Arentsen Pontificia Universidad Católica de Chile Departamento de Oftalmología
Escuela de Medicina Departamento de Oftalmología Curso de oftalmología 2011 El ojo como sistema óptico. Dra. Silviana Barroso Arentsen Pontificia Universidad Católica de Chile Departamento de Oftalmología
Caracterización clásica de quemaduras.
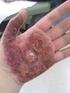 CAPÍTULO 2 Caracterización clásica de quemaduras. Las quemaduras son lesiones causadas por una transferencia de energía, de una fuente mayor a una menor, como es la piel, con el resultado de la coagulación
CAPÍTULO 2 Caracterización clásica de quemaduras. Las quemaduras son lesiones causadas por una transferencia de energía, de una fuente mayor a una menor, como es la piel, con el resultado de la coagulación
LA FUNCIÓN DE RELACIÓN Y LOS SENTIDOS
 LA FUNCIÓN DE RELACIÓN Y LOS SENTIDOS La función de relación nos permite a los seres vivos interaccionar con el medio que nos rodea. Incluye la capacidad de percibir los diferentes estímulos del medio
LA FUNCIÓN DE RELACIÓN Y LOS SENTIDOS La función de relación nos permite a los seres vivos interaccionar con el medio que nos rodea. Incluye la capacidad de percibir los diferentes estímulos del medio
TÓRAX. El tórax tiene muy pocos elementos pero hay que descifrarlos bien.
 TÓRAX ORGANIZACIÓN GENERAL DEL TÓRAX. El tórax tiene muy pocos elementos pero hay que descifrarlos bien. El primer elemento que hay que estudiar es la pared torácica. Es importante saber que el tórax está
TÓRAX ORGANIZACIÓN GENERAL DEL TÓRAX. El tórax tiene muy pocos elementos pero hay que descifrarlos bien. El primer elemento que hay que estudiar es la pared torácica. Es importante saber que el tórax está
UNIVERSIDAD DE LONDRES PREPARATORIA
 UNIVERSIDAD DE LONDRES PREPARATORIA Protocolo de prácticas Datos generales Ciclo escolar: _2014-2015_ Institución: Universidad de Londres Preparatoria Clave: 1244 Asignatura: Educación para la Salud Clave:
UNIVERSIDAD DE LONDRES PREPARATORIA Protocolo de prácticas Datos generales Ciclo escolar: _2014-2015_ Institución: Universidad de Londres Preparatoria Clave: 1244 Asignatura: Educación para la Salud Clave:
Artemisa. Fluorangiografía retiniana (FAR) en la miopía degenerativa. medigraphic. en línea Orozco-Gómez y col.
 Rev Mex Oftalmol; Enero-Febrero 2005; 79(1): 54-59 medigraphic Artemisa en línea Orozco-Gómez y col. Fluorangiografía retiniana (FAR) en la miopía degenerativa Luis Porfirio Orozco-Gómez, Iván Ruíz-Morfín
Rev Mex Oftalmol; Enero-Febrero 2005; 79(1): 54-59 medigraphic Artemisa en línea Orozco-Gómez y col. Fluorangiografía retiniana (FAR) en la miopía degenerativa Luis Porfirio Orozco-Gómez, Iván Ruíz-Morfín
4. Dioptrios. Vamos a estudiar dioptrios esféricos con rayos paraxiales. La ecuación de un dioptrio esférico para rayos paraxiales
 4. Dioptrios. Un dioptrio es la superficie de separación entre dos medios con distinto índice de refracción, pero isótropos, homogéneos y transparente. Un rayo paraxial es aquel que forma un ángulo muy
4. Dioptrios. Un dioptrio es la superficie de separación entre dos medios con distinto índice de refracción, pero isótropos, homogéneos y transparente. Un rayo paraxial es aquel que forma un ángulo muy
La oftalmoscopía directa no es un examen especializado, por tanto se considera un paso más dentro del examen físico de cada paciente.
 FONDO DE OJO NORMAL Dr. Basilio Rojas U. y Dr. José Miguel Ried U. La oftalmoscopía directa no es un examen especializado, por tanto se considera un paso más dentro del examen físico de cada paciente.
FONDO DE OJO NORMAL Dr. Basilio Rojas U. y Dr. José Miguel Ried U. La oftalmoscopía directa no es un examen especializado, por tanto se considera un paso más dentro del examen físico de cada paciente.
especializado. Como una apreciación general recomendamos que los médicos no oftalmólogos se abstengan de
 Diagnóstico del ojo rojo para el médico de atención primaria Figura 4. En la hemorragia subconjuntival existe en general un límite bien definido entre el área comprometida y el área de conjuntiva sana,
Diagnóstico del ojo rojo para el médico de atención primaria Figura 4. En la hemorragia subconjuntival existe en general un límite bien definido entre el área comprometida y el área de conjuntiva sana,
Visión, audición y sistema vestibular.
 Universidad Santo Tomás. Escuela de Medicina Veterinaria. Anatomía I. Visión, audición y sistema vestibular. Dr. César Caro Munizaga, MV. Visión. Visión, anatomía del ojo. Cuando miramos a alguien a los
Universidad Santo Tomás. Escuela de Medicina Veterinaria. Anatomía I. Visión, audición y sistema vestibular. Dr. César Caro Munizaga, MV. Visión. Visión, anatomía del ojo. Cuando miramos a alguien a los
GUÍA BÁSICA DE ILUMINACIÓN
 GUÍA BÁSICA DE ILUMINACIÓN calidad natural Qué tipo de iluminación es la más adecuada para nuestra cocina? Una correcta iluminación de la superficie de trabajo es un aspecto muy importante a tener en cuenta
GUÍA BÁSICA DE ILUMINACIÓN calidad natural Qué tipo de iluminación es la más adecuada para nuestra cocina? Una correcta iluminación de la superficie de trabajo es un aspecto muy importante a tener en cuenta
Observando el cielo con prismáticos y telescopios
 Observando el cielo con prismáticos y telescopios Ángel Serrano y Jacobo Aguirre Universidad de Mayores de URJC http://www.tallerdeastronomia.es/ Introducción Luz: onda electromagnética que viaja en el
Observando el cielo con prismáticos y telescopios Ángel Serrano y Jacobo Aguirre Universidad de Mayores de URJC http://www.tallerdeastronomia.es/ Introducción Luz: onda electromagnética que viaja en el
Interferencia Luminosa: Experiencia de Young
 Interferencia Luminosa: Experiencia de Young Objetivo emostrar el comportamiento ondulatorio de la luz a través de un diagrama de interferencia. Equipamiento - Lámpara de Filamento rectilíneo - Soporte
Interferencia Luminosa: Experiencia de Young Objetivo emostrar el comportamiento ondulatorio de la luz a través de un diagrama de interferencia. Equipamiento - Lámpara de Filamento rectilíneo - Soporte
LENTES Y ÓPTICA DEL OJO
 LENTES Y ÓPTICA DEL OJO OBJETIVOS En las investigaciones 2 y 3 vimos que si la luz atraviesa superficies de separación entre dos medios diferentes se desvía. Este hecho ha sido empleado para la construcción
LENTES Y ÓPTICA DEL OJO OBJETIVOS En las investigaciones 2 y 3 vimos que si la luz atraviesa superficies de separación entre dos medios diferentes se desvía. Este hecho ha sido empleado para la construcción
Sistema cardiovascular
 Sistema cardiovascular El sistema cardiovascular está compuesto anatómicamente por vasos sanguíneos (capilares, vénulas, venas y arterias), sangre (glóbulos rojos, glóbulos blancos, plasma y plaquetas)
Sistema cardiovascular El sistema cardiovascular está compuesto anatómicamente por vasos sanguíneos (capilares, vénulas, venas y arterias), sangre (glóbulos rojos, glóbulos blancos, plasma y plaquetas)
Profesora: Ana María Gallardo Suárez. Manejo de instrumentos de observación LA LUPA BINOCULAR PRACTICA Nº 2 CURSO: 3 ESO. Recursos ana.fjb.
 Manejo de instrumentos de observación LA LUPA BINOCULAR PRACTICA Nº 2 CURSO: 3 ESO Recursos ana.fjb.es Introducción La lupa binocular o estero microscopio difiere del microscopio en su menor capacidad
Manejo de instrumentos de observación LA LUPA BINOCULAR PRACTICA Nº 2 CURSO: 3 ESO Recursos ana.fjb.es Introducción La lupa binocular o estero microscopio difiere del microscopio en su menor capacidad
Fisiología y envejecimiento Aparato urinario. Tema 11
 Tema 11 Funciones generales. Anatomía Nefrona Filtración glomerular Reabsorción tubular Secreción tubular Micción Envejecimiento Funciones generales * Mantenimiento de la homeostasis hídrica y electrolítica.
Tema 11 Funciones generales. Anatomía Nefrona Filtración glomerular Reabsorción tubular Secreción tubular Micción Envejecimiento Funciones generales * Mantenimiento de la homeostasis hídrica y electrolítica.
Novedades en el diagnóstico de la superficie ocular: Keratograph 5M
 Novedades en el diagnóstico de la superficie ocular: Keratograph 5M Patología superficie ocular Efecto adverso de medicamentos. Enfermedades cutáneas que afectan a los párpados (Rosácea). Disfunción de
Novedades en el diagnóstico de la superficie ocular: Keratograph 5M Patología superficie ocular Efecto adverso de medicamentos. Enfermedades cutáneas que afectan a los párpados (Rosácea). Disfunción de
Anatomía humana I. Epidermis
 Epidermis Es la parte más extensa y externa de la piel, formada por un tejido epitelial. Está estructurada por cinco estratos celulares: 1) estrato basal o germinativo 2) estrato espinoso 3) estrato granuloso
Epidermis Es la parte más extensa y externa de la piel, formada por un tejido epitelial. Está estructurada por cinco estratos celulares: 1) estrato basal o germinativo 2) estrato espinoso 3) estrato granuloso
TEMA 2 EL OJO TEÓRICO
 TEMA 2 EL OJO TEÓRICO MODELIZACIÓN DEL OJO HUMANO 2.1.-Constantes ópticas del ojo 2.2.-Aproximaciones en el modelo del ojo teórico: sistema centrado, aproximación paraxial 2.3.-La córnea: potencia, planos
TEMA 2 EL OJO TEÓRICO MODELIZACIÓN DEL OJO HUMANO 2.1.-Constantes ópticas del ojo 2.2.-Aproximaciones en el modelo del ojo teórico: sistema centrado, aproximación paraxial 2.3.-La córnea: potencia, planos
TALLER FONDO DE OJO RETINOPATÍA DIABÉTICA
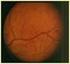 TALLER FONDO DE OJO RETINOPATÍA DIABÉTICA COLEGIO OFICIAL DE MÉDICOS DE SEGOVIA 16 OCTUBRE 2012 Dr. Campo Guerras Dra. Sánchez Guillén ANATOMÍA OCULAR INTRODUCCIÓN El globo ocular se encuentra dentro de
TALLER FONDO DE OJO RETINOPATÍA DIABÉTICA COLEGIO OFICIAL DE MÉDICOS DE SEGOVIA 16 OCTUBRE 2012 Dr. Campo Guerras Dra. Sánchez Guillén ANATOMÍA OCULAR INTRODUCCIÓN El globo ocular se encuentra dentro de
X-Plain Degeneración macular Sumario
 X-Plain Degeneración macular Sumario La degeneración macular relacionada con la edad (AMD por su sigla en inglés) es una enfermedad que afecta la visión central. AMD es una de las causas más frecuentes
X-Plain Degeneración macular Sumario La degeneración macular relacionada con la edad (AMD por su sigla en inglés) es una enfermedad que afecta la visión central. AMD es una de las causas más frecuentes
UNIVERSIDAD NACIONAL DE MISIONES
 OPTICA GEOMÉTRICA PROBLEMAS PROPUESTOS 1: Un rayo que se propaga por el aire incide en la superficie de un bloque de hielo transparente (n h =1,309) formando un ángulo de 40º con la normal a dicha superficie.
OPTICA GEOMÉTRICA PROBLEMAS PROPUESTOS 1: Un rayo que se propaga por el aire incide en la superficie de un bloque de hielo transparente (n h =1,309) formando un ángulo de 40º con la normal a dicha superficie.
La gama completa del diagnóstico
 La gama completa del diagnóstico Tomografía con láser de seguimiento - dos tecnologías reunidas en un solo equipo Adquisición de imagen sin Eye Tracking Activo: El ojo se mueve el haz láser no sigue el
La gama completa del diagnóstico Tomografía con láser de seguimiento - dos tecnologías reunidas en un solo equipo Adquisición de imagen sin Eye Tracking Activo: El ojo se mueve el haz láser no sigue el
Lentes Clasificación Se clasifican en dos grupos convergentes (positivas) y divergentes (negativas), las cuales a su vez pueden adoptar formas
 Lentes Clasificación Se clasifican en dos grupos convergentes (positivas) y divergentes (negativas), las cuales a su vez pueden adoptar formas distintas. Estas geometrías de lentes tienen las siguientes
Lentes Clasificación Se clasifican en dos grupos convergentes (positivas) y divergentes (negativas), las cuales a su vez pueden adoptar formas distintas. Estas geometrías de lentes tienen las siguientes
Prevención de Úlceras de pierna
 Prevención de Úlceras de pierna Consejos para pacientes con insuficiencia venosa La Insuficiencia Venosa Crónica es una afección prolongada y se debe en la mayoría de los casos al mal funcionamiento de
Prevención de Úlceras de pierna Consejos para pacientes con insuficiencia venosa La Insuficiencia Venosa Crónica es una afección prolongada y se debe en la mayoría de los casos al mal funcionamiento de
A continuación se presenta la información de la altura promedio para el año de 1998 en Holanda de hombres y mujeres jóvenes.
 M150: Creciendo A) Presentación del problema LOS JOVENES CRECEN MAS ALTO A continuación se presenta la altura promedio para el año de 1998 en Holanda de hombres y mujeres jóvenes. B) Preguntas del problema
M150: Creciendo A) Presentación del problema LOS JOVENES CRECEN MAS ALTO A continuación se presenta la altura promedio para el año de 1998 en Holanda de hombres y mujeres jóvenes. B) Preguntas del problema
Concepto, epidemiología, etiología clínica, diagnóstico y tratamiento de las enfermedades del aparato de la visión, globo ocular y anejos.
 GUIA DOCENTE DE LA ASIGNATURA Oftalmología Aprobada en Consejo de Departamento de Cirugía y sus Especialidades el 16 de julio de 2015 MÓDULO MATERIA CURSO SEMESTRE CRÉDITOS TIPO Nombre del módulo Oftalmología
GUIA DOCENTE DE LA ASIGNATURA Oftalmología Aprobada en Consejo de Departamento de Cirugía y sus Especialidades el 16 de julio de 2015 MÓDULO MATERIA CURSO SEMESTRE CRÉDITOS TIPO Nombre del módulo Oftalmología
Medicina ALGUNOS ASPECTOS DE LOS NERVIOS ESPINALES
 Medicina ALGUNOS ASPECTOS DE LOS NERVIOS ESPINALES Los nervios espinales al emerger por el foramen intervetebral se dividen en ramas anteriores y posteriores. Las posteriores inevan la piel y musculatura
Medicina ALGUNOS ASPECTOS DE LOS NERVIOS ESPINALES Los nervios espinales al emerger por el foramen intervetebral se dividen en ramas anteriores y posteriores. Las posteriores inevan la piel y musculatura
TRABAJO PRÁCTICO Nº 1 LA CÉLULA VEGETAL
 BIODIVERSIDAD DE VEGETALES (Paleontólogos) Guía de Trabajos Prácticos 2015 TRABAJO PRÁCTICO Nº 1 LA CÉLULA VEGETAL DESCRIPCIÓN Y FUNCIONAMIENTO DEL MICROSCOPIO ÓPTICO Un microscopio óptico (figuras 1 y
BIODIVERSIDAD DE VEGETALES (Paleontólogos) Guía de Trabajos Prácticos 2015 TRABAJO PRÁCTICO Nº 1 LA CÉLULA VEGETAL DESCRIPCIÓN Y FUNCIONAMIENTO DEL MICROSCOPIO ÓPTICO Un microscopio óptico (figuras 1 y
Ergonomía La vista y el trabajo
 Ergonomía La vista y el trabajo VISION Uno de los sistemas más complejos que posee el ser humano es el óptico, el cual es utilizado con mayor intensidad que otros sentidos, fundamentalmente en puestos
Ergonomía La vista y el trabajo VISION Uno de los sistemas más complejos que posee el ser humano es el óptico, el cual es utilizado con mayor intensidad que otros sentidos, fundamentalmente en puestos
Porqué es útil estudiar los espejos y las lentes como elementos ópticos? A qué se le conoce como distancia focal de una lente o espejo?
 Porqué es útil estudiar los espejos y las lentes como elementos ópticos? A qué se le conoce como distancia focal de una lente o espejo? Cómo depende la distancia focal del material que forma un espejo?
Porqué es útil estudiar los espejos y las lentes como elementos ópticos? A qué se le conoce como distancia focal de una lente o espejo? Cómo depende la distancia focal del material que forma un espejo?
El Color I. El Color es Luz Elementos Básicos de la Plástica
 El Color I. El Color es Luz Elementos Básicos de la Plástica El color es uno de los elementos visuales mas notables, debido a la gran cantidad de información que aporta. El color no sólo puede afectar
El Color I. El Color es Luz Elementos Básicos de la Plástica El color es uno de los elementos visuales mas notables, debido a la gran cantidad de información que aporta. El color no sólo puede afectar
Introducción. A grandes rasgos, podemos decir que el aparato visual se compone de: GLOBO OCULAR, VíAS ÓPTICAS y ANEXOS.
 Introducción El globo del ojo se encuentra dentro de la cavidad orbital (cuenca ósea) del cráneo, centrado y a un lado en la parte superior. De todos los sentidos, la vista suele considerarse la mas importante.
Introducción El globo del ojo se encuentra dentro de la cavidad orbital (cuenca ósea) del cráneo, centrado y a un lado en la parte superior. De todos los sentidos, la vista suele considerarse la mas importante.
