SEDACIÓN Y ANALGESIA DEL PACIENTE CRÍTICO
|
|
|
- Santiago Moya Carrizo
- hace 7 años
- Vistas:
Transcripción
1 SEDACIÓN Y ANALGESIA DEL PACIENTE CRÍTICO Los pacientes críticamente enfermos, especialmente aquellos que reciben ventilación mecánica (VM), a menudo tienen dolor, ansiedad, disnea, y otras formas de distrés. Los principios básicos de atención de la UCI son proporcionar comodidad, para mejorar la tolerancia del medio ambiente de la UCI, y para proporcionar alivio de la angustia. Esto a menudo se logra a través de identificar y corregir factores predisponentes y precipitantes, aplicando medidas no farmacológicas para aumentar la comodidad, y la administración de medicamentos sedantes y analgésicos. Los pacientes informan de que el mayor estrés con los que tropiezan incluye dolor, privación de sueño, y la presencia de tubos en la nariz y la boca, factores que son extremadamente comunes en la UCI. En consecuencia, no es de extrañar que la mayoría de los enfermos ingresados en la UCI requieran de sedantes y analgésicos intravenosos. Tanto la inadecuada o excesiva sedación puede tener efectos deletéreos sobre el resultado de los pacientes. El dolor o ansiedad no suficientemente tratados puede resultar en respuestas fisiológicas adversas asociadas con morbilidad y puede aumentar los eventos adversos, como la autoextubación. Es importante reconocer que estas condiciones subyacentes, incluido el delirio y recuerdos alucinatorios, así como las intervenciones terapéuticas pueden influir en la probabilidad de efectos adversos psicológicos a largo plazo. Por el contrario, la sedación excesiva puede causar depresión respiratoria e hipotensión y ha sido asociada a Neumonía Asociada a Ventilación Mecánica. Finalmente la sobresedación tiene consecuencias económicas debido a la prolongación de la duración de la VM y la estadía en UCI y hospitalaria. Dos estrategias se han propuesto para manejar la sedoanalgesia en UCI: una estrategia que propone un protocolo de sedación dirigido por enfermeros, y una estrategia de interrupción diaria de la sedación. El intento de ambas estrategias es individualizar el manejo de la sedación (ajustar el nivel de sedación a un objetivo individual para cada paciente) y minimizar la sobresedación y sus complicaciones previniendo la acumulación de analgésicos y sedantes.
2 Ambas estrategias observaron reducciones significativas en la duración de la VM, y la estadía en la UCI. La interrupción diaria tiene otras ventajas, incluyendo menos trastornos psicológicos al alta (desórdenes de estrés postraumático) y menor tasa de complicaciones relacionadas a la VM como neumonía asociada a la VM y el tromboembolismo venoso. A pesar de estos estudios el uso del protocolo de interrupción diaria de la sedación no es ampliamente utilizado. Las barreras percibidas para la interrupción diaria fueron: falta de aceptación por parte de enfermería, preocupación acerca de la remoción de los dispositivos y el disconfort del paciente. Un estudio realizado en tres centros demostró que la estrategia de interrupción diaria puede ser utilizada en forma segura en pacientes ventilados mecánicamente. Los pacientes experimentaron un número similar de eventos adversos incluyendo la autoextubación y la remoción de catéteres. En otro estudio también se observo que los pacientes estuvieron más despiertos durante el soporte ventilatorio sin generar un aumento de la carga de trabajo para enfermería 2. La suspensión diaria de la sedo-analgesia no debe hacerse de rutina en los pacientes con hipertensión intracraneal y con inestabilidad hemodinámica, situaciones que deben evaluarse individualmente. Si el paciente esta desadaptado del ventilador, tiene dosis máxima de analgesia y un nivel RASS adecuado, se pueden usar relajantes musculares. No se debe progresar a grados más altos de sedación para la adaptación al ventilador. ESCALAS PARA VALORACIÓN DE LA SEDOANALGESIA Se recomienda la evaluación objetiva de la presencia y cuantificación de la sedoanalgesia en todo paciente critico, mediante una escala de medición validada. Debe hacerse de forma sistemática y por personal entrenado en su aplicación. La escala de sedación de Ramsay fue validada hace más de 30 años específicamente para valorar el nivel de sedación. Incluye sólo una categoría de agitación en su graduación, lo que la hace muy poco útil para cuantificar el nivel de agitación. En los últimos años se han desarrollado instrumentos más eficaces para valorar la sedación. Entre los que han mostrado mayor validez y fiabilidad están: el MASS, la SAS y la RASS. Las escalas RASS y SAS son fáciles de usar y recordar, lo que favorece la aceptación por el personal de la UCI. También se debe valorar la presencia de dolor. Si el paciente está despierto se utilizaran escalas gráficas (Escala Visual Analógica), la cual tiene una línea no dolor en una punta y dolor máximo en la otra. En el caso de los pacientes sedados, en los que especialmente se tiende a infrautilizar la analgesia, es importante evaluar los equivalentes somáticos y fisiológicos del dolor. Entre los primeros, la expresión facial, los movimientos y la postura pueden ser claros indicadores de dolor. Entre los signos fisiológicos, la taquicardia, la hipertensión, la taquipnea, la desadaptación al ventilador, obligarán a considerar la administración de analgésicos, si no se estaban administrando o a aumentar la dosis. Se recomienda no usar sedación profunda (Ramsay superior a 4 o RASS menor de -2) en forma rutinaria. Los niveles de sedación serán diferentes para cada paciente y adaptados a su patología y al momento de la evolución en que se encuentran. Como norma general se recomienda un Ramsay entre 2 y 4 o un RASS entre 0 y -2.
3 Richmond Sedation and Agitation Score (RASS) Puntaje Nomenclatura Descripción +4 Combativo Paciente combativo o violento, riesgo para el equipo tratante Muy agitado Agitado Inquieto Calmo y alerta Somnoliento Sedación leve Sedación moderada Sedación profunda Sin respuesta Intenta retirarse tubos y catéteres. Agresivo con el equipo tratante. Movimientos frecuentes sin propósito. Disincronía con el ventilador. Ansioso, pero sin movimientos vigorosos o agresivos No está plenamente alerta, pero se mantiene despierto (apertura y contacto ocular) al llamado verbal ( 10 seg) Despierta brevemente al llamado verbal con contacto ocular < 10 seg. Movimiento o apertura ocular al llamado verbal, pero sin contacto ocular. Sin respuesta al llamado verbal, pero hay movimiento o apertura ocular al estímulo físico. Sin respuesta a la voz o al estímulo físico TERAPIAS COMPLEMENTARIAS (no farmacológicas) Se debe promover el sueño en la UCI, para lo que se tomarán todas las medidas necesarias, en especial las medidas no farmacológicas. El sueño es importante para la recuperación de los pacientes. Medidas objetivas y subjetivas de la calidad del sueño en la UCI muestran importantes alteraciones. Esta privación es un estrés adicional, que puede acarrear consecuencias adversas como el compromiso del sistema inmune, humoral y celular, el incremento del consumo de oxígeno y la producción de CO2 y la alteración de la termorregulación. Entre las causas que pueden producir la alteración del sueño en los pacientes que se encuentran en la UCI están las evaluaciones médico-enfermería, las pruebas diagnósticas, el ruido, la luz nocturna, el dolor, la incomodidad y los procedimientos invasivos. Es importante que, en lo posible, se respete el sueño de los pacientes que son admitidos en la UCI. Para ello se puede recurrir a medidas complementarias para promover el sueño como: control de la luz ambiental, masaje, musicoterapia, sincronización de las actividades con ciclo circadiano, disminución de ruido. Es importante la valoración de la enfermera o el uso de una escala para el control del sueño. El ruido en la UCI proporciona un ambiente hostil para el paciente, con la consecuente alteración del sueño y la aparición de ansiedad. El ruido en la UCI es producido por alarmas, ventiladores mecánicos, teléfonos y conversaciones del personal. Los niveles por encima de los 80 decibelios deben ser evitados y los niveles por debajo de 35 decibelios favorecen el sueño. Una medida complementaria puede ser el uso de tapones auriculares para disminuir la percepción de ruido por parte del paciente. El ritmo de vigilia-sueño debe ser respetado en la medida de lo posible, tratando de tener durante la noche la menor cantidad de alteraciones del sueño por procedimientos, así como brindar un ambiente con la menor cantidad de luz posible. Debería ser implementado el uso de una guía que promueva el control del ruido y de la luz nocturna en la UCI. Los masajes pueden ser usados como una alternativa o adyuvante de la terapia farmacológica. Masajes en la espalda por un promedio de 5 a 10 minutos promueven la relajación y mejora del sueño, al igual que los masajes en los pies durante 5 minutos. La combinación de masajes con acupresión ha mostrado los mismos beneficios. La musicoterapia puede contribuir a la relajación y disminución del dolor de los
4 pacientes en la UCI. La música puede enmascarar el ruido. En el postoperatorio de cirugía cardíaca la audición de música durante el primer día se asoció a una disminución de la sensación de molestia por el ruido, de la frecuencia cardíaca y de la presión arterial sistólica. Un efecto similar se ha obtenido en pacientes oncológicos admitidos en la UCI. En los pacientes con VM, la musicoterapia se asocia a una disminución de la ansiedad, de la presión arterial sistólica y diastólica, y de la frecuencia cardíaca. No obstante, se requieren mayores estudios para concluir que la musicoterapia es efectiva en todos los grupos de pacientes. Dado que la musicoterapia es una intervención sin efectos adversos, y tiene un bajo costo, debería ser considerada en las medidas de control de la ansiedad y el ruido en la UCI. Otro ítem importante y muchas veces olvidado es informar al paciente sobre su enfermedad y los procedimientos que se le realizarán. La falta de información o el manejo inadecuado de la información que recibe el paciente favorecen el incremento de la ansiedad. Un mejor entendimiento de su enfermedad y de las intervenciones que se realizan puede mejorar su colaboración y disminuir la ansiedad. Asimismo, parece razonable evitar las conversaciones médicas o de enfermería inadecuadas que pueda escuchar el paciente. OPCIONES TERAPÉUTICAS FARMACOLÓGICAS 1. SEDANTES Midazolan: Vida media 30 a 60 minutos, en infusión prolongada 6 a 12 o más horas. Dosis inicial en bolo 0,2 mg/kg. Si no es suficiente, pueden repetirse bolos de 0,07 mg/kg hasta lograr nivel de sedación deseado. Mantenimiento: 0,2 a 0,4 mg/kg/hora Lorazepan: Es la droga apropiada en pacientes ventilados que requieren ventilación prolongada. Dosis aconsejada como bolo inicial o dosis de refuerzo 0.05 mg/kg debe repetirse cada 2 o 4 horas según necesidad. Algunos autores recomiendan en sedación prolongada infusión continua en dosis de 0,025 a 0,05 mg/kg/hora. En infusión prolongada estas dosis pueden resultar insuficiente debiendo duplicarse o triplicarse la dosis. Propofol: Sedante, hipnótico con capacidad de generar amnesia anterógrada. Comienzo de acción rápida (1 a 2 minutos) efecto breve (10 a 15 minutos) Bolo inicial 2 a 2,5 mg/kg, para mantenimiento en ARM infusión continua de 0,5 mg/kg/hora. Si no se logra el efecto deseado en 10 a 15 minutos se aumenta 0,5 mg/kg cada 10 a 15 minutos hasta conseguir respuesta clínica. Dosis de mantenimiento habitual 0,5 a 3 mg/kg/hora. Contraindicado en asmáticos e insuficiencia renal. Utilizar por vía venosa central, y no periférica. La administración en bolo causa habitualmente un descenso de la presión arterial de hasta el 30% de la presión basal. Tiopental sódico: Su uso quedó restringido a pacientes con hipertensión endocraneana refractaria o estatus de mal epiléptico. Bolo inicial 1,5 mg/kg pasándolo en un lapso de 30 minutos y luego infusión continua de 2 a 3 mg/kg/hora. 2. ANALGÉSICOS
5 Morfina: Ventajas: costo bajo, potencia analgesia Dosis de carga 0,05 mg/kg administrado en un lapso de 5 a 10 minutos. Mantenimiento en infusión continua 2 a 3 mg/hora pudiendo en algunos pacientes llegar a 4 a 6 mg/hora. Es frecuente que durante la infusión continua sea necesario dosis de carga de rescate para lograr el efecto deseado. En la utilización discontinua los bolos deben programarse cada 3 horas graduándolo luego según respuesta terapéutica. Fentanilo: Agente analgésico de elección en pacientes ventilados con inestabilidad hemodinámica. Vida media 30 a 60 minutos, con uso prolongado aumenta a 9 a 16 horas. Administración: infusión continua de 1 a 2 mcg/kg/hora luego de una dosis de carga de 1 a 2 mcg/kg. Remifentanilo: No se recomienda el remifentanilo como potencial analgésico de elección frente a los opiodes clásicos (morfina, fentanilo) en la analgesia prolongada de la VM. Se deben administrar sustancias sedantes cuando sea necesario, como coadyuvante. No se recomienda utilizar remifentanilo durante más de tres días de tratamiento. Dosis inicial se recomienda que la administración de remifentanilo se inicie a una velocidad de perfusión de 0,1 mcg/kg/min (6 mcg/kg/h) a 0,15 mcg/kg/min (9 mcg/kg/h). La velocidad de perfusión se debe ajustar con incrementos de 0,025 mcg/kg/min (1,5 mcg/kg/h) hasta conseguir el nivel deseado de analgesia. Se debe permitir un periodo de 5 minutos entre los ajustes realizados en las dosis. Si se alcanza una velocidad de perfusión de 0,2 mcg/kg/min (12 mcg/kg/h), y se requiere sedación, se recomienda iniciar la administración con un fármaco sedante adecuado (Midazolan) Se pueden realizar incrementos adicionales, del orden de 0,025 mcg/kg/min (1,5 mcg/kg/h), en la velocidad de perfusión de remifentanilo, en caso que se requiera una analgesia adicional. En cuidados intensivos no se recomienda la administración en bolo. Tras la interrupción de la administración, la cánula IV se debe purgar o bien retirarse a fin de evitar una posterior administración inadvertida del fármaco. Pacientes con insuficiencia renal no es necesario realizar ajustes a la dosis recomendada, incluyendo aquellos que se encuentran sometidos a diálisis. Agentes no recomendados en la UTI en pacientes ventilados: meperidina, nalbufina, AINES 3. BLOQUEANTES NEUROMUSCULARES USAR BLOQUEO NEUROMUSCULAR SOLO CUANDO SEA ESTRICTAMENTE NECESARIO Y POR EL MENOR TIEMPO POSIBLE En general existen dos tipos de indicaciones de bloqueo neuromuscular: Cuando las características del paciente y su situación respiratoria hacen imposible la adaptación al modo ventilatorio elegido. Cuando la patología del paciente exige bloqueo neuromuscular independiente de la desadaptación a ARM: 1. Hipertensión endocraneana refractaria 2. Estado de mal convulsivo de difícil control 3. Shock severo (con el objetivo de minimizar consumo de O 2 )
6 4. Tétanos y síndrome neuroléptico maligno Regla para el uso de bloqueo neuromuscular en el paciente desadaptado a AVM: Revisar las distintas causas de desadaptación a ARM: dolor, retención de orina, delirio, acidosis metabólica, fiebre, shock, hipoxemia, atelectasias, neumotórax, arritmias. Si se descartaron las causas de desadaptación o luego de corregirlas: evaluar el esquema de sedoanalgesia si deben hacerse ajuste de las dosis o rescates. Corregidas las causas y ajustada la sedoanalgesia, si todavía persiste la indicación de bloqueo neuromuscular utilizarlo el menor tiempo posible y en dosis intermitentes. - Pancuronio Bloqueo neuromuscular efectivo dentro de los cuatro minutos de administrado. El bloqueo dura de 75 a 90 minutos. Dosis: bolo intravenoso 0,06 a 0,08 mg/kg (1 amp). Dosis de mantenimiento 0,02 a 0,03 mg/kg (1/3 o 1/2 amp). Cada 1 o 2 horas. Protocolo para el manejo de la sedación y la analgesia en el paciente ventilado
7 Conceptos clave para el manejo de sedación y analgesia en UCC 1. Desarrollar un abordaje interdisciplinario y estructurado para el manejo de la sedación y analgesia en la UCI. 2. Realizar valoración del paciente y optimizar el entorno de la UCI. a. Identificar factores predisponentes y precipitantes, manejar los factores tratables. b. Identificar la medicación que el paciente toma habitualmente, particularmente medicación psiquiátrica y para el dolor, reanudar medicación si es apropiado. c. Optimizar el confort del paciente y la tolerancia al entorno de la UCI. d. Optimizar el seteo de la VM para la sincronía paciente/ventilador. 3. Realizar regularmente evaluación y monitoreo documentado y estructurado del paciente. a. Establecer y comunicar objetivos de tratamiento. b. Valorar la presencia y severidad del dolor, y la respuesta al tratamiento. c. Valorar el nivel de sedación utilizando una escala de sedación validada y la respuesta al tratamiento. d. Valorar la presencia y severidad de agitación utilizando una escala de agitación validada. e. Identificar el delirio, y considerar la valoración regular del delirio, utilizando un instrumento de valoración validado. 4. Implementar una estrategia estructurada de manejo focalizada en el paciente. a. Seleccionar las drogas analgésicas y sedantes basadas en las necesidades del paciente, alergias a drogas, disfunción orgánica (particularmente disfunción renal o hepática), necesidad de rápido comienzo y/o finalización de la acción, duración anticipada de la terapia y respuesta previa a la terapia.
8 b. Focalizar primero la analgesia, luego la sedación. c. Titular drogas analgésicas y sedantes para alcanzar un objetivo definido, utilizando la menor dosis efectiva. d. Implementar una estrategia estructurada para evitar la acumulación de medicación/metabolitos: utilizar interrupción programada o dosis intermitentes de drogas analgésicas y sedantes. e. Evaluar y manejar la agitación severa, incluyendo la investigación de los factores causales, y realizar tranquilización rápida. f. Identificar delirio, corregir los factores precipitantes, y tratar con haloperidol u otras drogas neurolépticas. g. Evitar potenciales efectos adversos de drogas analgésicas o sedantes; rápidamente identificar y manejar los efectos adversos que ocurran. 5. Reconocer y tomar medidas para mejorar el retiro de drogas sedantes y analgésicas durante el descalonamiento de la terapia. Bibliografía 1. Brook AD, Ahrens TS, Schaiff R, et al: Effect of a nursing-implemented sedation protocol on the duration of mechanical ventilation. Crit Care Med 1999; 27: Arias-Rivera S; Sanchez-Sanchez M; Santos-Dıaz R et al. Effect of a nursing-implemented sedation protocol on weaning outcome. Crit Care Med 2008; 36: Kress JP, Pohlman AS, O Connor MF, et al: Daily interruption of sedative infusions in critically ill patients undergoing mechanical ventilation. N Engl J Med 2000; 342: Kress JP, Gehlbach B, Lacy M, et al: The long-term psychological effects of daily sedative interruption on critically ill patients. Am J Respir Crit Care Med 2003; 168: Mehta S; Burry L; Martinez-Motta J; et al. for the Canadian Critical Care Trials Group. A randomized trial of daily awakening in critically ill patients managed with a sedation protocol: A pilot trial. Crit Care Med 2008; 36: Celis-Rodriguez E, Besso J, Birchenall C, et al. Guía de práctica clínica basada en la evidencia para el manejo de la sedo-analgesia en el paciente adulto críticamente enfermo. Med Intensiva. 2007;31(8): Protocolo para uso sostenido de sedantes y analgesicos en pacientes de UCI mecánicamente ventilados. Centro Medico de la Universidad de Vanderbilt Kress J, Hall J. Delirium and sedation. Crit Care Clin 20 (2004) Girard T, Kress J, Fuchs B et al. Efficacy and safety of a paired sedation and ventilator weaning protocol for mechanically ventilated patients in intensive care (Awakening and Breathing Controlled trial): a randomised controlled trial. Lancet 2008 Jan 12;371(9607):
Protocolo de sedación en unidades de críticos para pacientes con ventilación mecánica. Servicio de Anestesiología y Reanimación Hospital de Basurto
 Protocolo de sedación en unidades de críticos para pacientes con ventilación mecánica Servicio de Anestesiología y Reanimación Hospital de Basurto Marzo 2009 2 Protocolo de sedación en unidades de críticos
Protocolo de sedación en unidades de críticos para pacientes con ventilación mecánica Servicio de Anestesiología y Reanimación Hospital de Basurto Marzo 2009 2 Protocolo de sedación en unidades de críticos
Sedación del Paciente Crítico en Ventilación Mecánica
 15 218 Sedación del Paciente Crítico en Ventilación Mecánica Dr. Antonio Hernández, Dr. Francisco Espinoza 219 220 Sedación del Paciente Crítico en Ventilación Mecánica Dr. Antonio Hernández, Dr. Francisco
15 218 Sedación del Paciente Crítico en Ventilación Mecánica Dr. Antonio Hernández, Dr. Francisco Espinoza 219 220 Sedación del Paciente Crítico en Ventilación Mecánica Dr. Antonio Hernández, Dr. Francisco
Lección 16. Anestésicos generales UNIDAD IV: DOLOR Y ANESTESIA. Ricardo Brage e Isabel Trapero - Farmacología Lección 16
 Ricardo Brage e Isabel Trapero - Lección 16 UNIDAD IV: DOLOR Y ANESTESIA Lección 16 Anestésicos generales Guión Ricardo Brage e Isabel Trapero - Lección 16 1. CONCEPTO ANESTESIA GENERAL. 2. EFECTOS DE
Ricardo Brage e Isabel Trapero - Lección 16 UNIDAD IV: DOLOR Y ANESTESIA Lección 16 Anestésicos generales Guión Ricardo Brage e Isabel Trapero - Lección 16 1. CONCEPTO ANESTESIA GENERAL. 2. EFECTOS DE
DOLOR POSTQUIRURGICO
 DOLOR POSTQUIRURGICO Por Qué tratar el Dolor? Porque es lo mas humano, la obligación moral del médico es aliviar el sufrimiento. Existen otras razones, disminuye la ansiedad del paciente y sus familiares,
DOLOR POSTQUIRURGICO Por Qué tratar el Dolor? Porque es lo mas humano, la obligación moral del médico es aliviar el sufrimiento. Existen otras razones, disminuye la ansiedad del paciente y sus familiares,
Tabla 1. Valoración mínima específica de enfermería en el Proceso Asistencial Integrado Cefaleas NIVEL ASISTENCIAL ITEMS CUESTIONARIOS Atención Primar
 Este plan de cuidados presenta los problemas más comunes que aparecen en pacientes incluidos/as en el Proceso Asistencial Integrado Cefaleas, sin embargo no debemos obviar que se trata de un plan de cuidados
Este plan de cuidados presenta los problemas más comunes que aparecen en pacientes incluidos/as en el Proceso Asistencial Integrado Cefaleas, sin embargo no debemos obviar que se trata de un plan de cuidados
Tabla de equivalencia aproximada entre opioides
 Tabla de equivalencia aproximada entre opioides Documentos www.1aria.com DOSIS EQUIPOTENTES BUPRENORFINA PARCHE TRANSDÉRMICO 8,75 (0,2 17,5 (0,4 35 (0,8 52,5 (1,2 70 (1,6 105 (2,4 122,5 (2,8 140 (3,2 -
Tabla de equivalencia aproximada entre opioides Documentos www.1aria.com DOSIS EQUIPOTENTES BUPRENORFINA PARCHE TRANSDÉRMICO 8,75 (0,2 17,5 (0,4 35 (0,8 52,5 (1,2 70 (1,6 105 (2,4 122,5 (2,8 140 (3,2 -
IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO
 IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario Universidad Manuela Beltran CLINICA REINA SOFIA Instructora de
IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario Universidad Manuela Beltran CLINICA REINA SOFIA Instructora de
ANALGESIA Y ANESTESIA EN FRACTURAS EN NIÑOS
 ANALGESIA Y ANESTESIA EN FRACTURAS EN NIÑOS Maestros: Dr. José Fernando de la Garza Dr. Aurelio Martínez Dr. José Alberto Moreno Dr. Guillermo Salinas Residente: Dr. Daniel Briones R3 La reducción de una
ANALGESIA Y ANESTESIA EN FRACTURAS EN NIÑOS Maestros: Dr. José Fernando de la Garza Dr. Aurelio Martínez Dr. José Alberto Moreno Dr. Guillermo Salinas Residente: Dr. Daniel Briones R3 La reducción de una
INTERACCIONES ENTRE OPIOIDES
 ASPECTOS PRÁCTICOS EN EL USO DE OPIOIDES: INTERACCIÓN CON OTROS OPIOIDES: El desarrollo de nuevos agonistas opioides puros, permite en la actualidad su uso en combinación, estrategia que facilita reducir
ASPECTOS PRÁCTICOS EN EL USO DE OPIOIDES: INTERACCIÓN CON OTROS OPIOIDES: El desarrollo de nuevos agonistas opioides puros, permite en la actualidad su uso en combinación, estrategia que facilita reducir
SEDO-ANALGESIA EN LA UCI. Dra. Isis Espinoza de los Monteros E. Anestesiología Terapia Intensiva
 SEDO-ANALGESIA EN LA UCI Dra. Isis Espinoza de los Monteros E. Anestesiología Terapia Intensiva Todos los pacientes críticos tienen derecho a un adecuado manejo del dolor cuando lo necesiten. OBJETIVOS
SEDO-ANALGESIA EN LA UCI Dra. Isis Espinoza de los Monteros E. Anestesiología Terapia Intensiva Todos los pacientes críticos tienen derecho a un adecuado manejo del dolor cuando lo necesiten. OBJETIVOS
QUE PODRÍAMOS UTILIZAR
 VACACIONES DE SEDACIÓN. QUE PODRÍAMOS UTILIZAR EN LAS UCIP? 8VO CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRÍTICOS SEMANA DE CONGRESOS Y JORNADAS 2017 BUENOS AIRES ABRIL 2017 DR. GUILLERMO LAÍN FAGALDE
VACACIONES DE SEDACIÓN. QUE PODRÍAMOS UTILIZAR EN LAS UCIP? 8VO CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRÍTICOS SEMANA DE CONGRESOS Y JORNADAS 2017 BUENOS AIRES ABRIL 2017 DR. GUILLERMO LAÍN FAGALDE
EVALUACIÓN Y CLASIFICACIÓN DEL DOLOR
 EVALUACIÓN Y CLASIFICACIÓN DEL DOLOR Dr. Miguel Luján Estrada Médico Farmacólogo Expresidente de la Asociación Mexicana del Estudio y Tratamiento del Dolor y de la Federación Latinoamericana del Dolor
EVALUACIÓN Y CLASIFICACIÓN DEL DOLOR Dr. Miguel Luján Estrada Médico Farmacólogo Expresidente de la Asociación Mexicana del Estudio y Tratamiento del Dolor y de la Federación Latinoamericana del Dolor
Trastornos respiratorios. Acidosis y alcalosis
 Trastornos respiratorios Acidosis y alcalosis Acidosis Respiratoria Trastorno que se caracteriza por aumento primario de la paco2 con elevación de la concentración de H+ en sangre, disminución del ph y
Trastornos respiratorios Acidosis y alcalosis Acidosis Respiratoria Trastorno que se caracteriza por aumento primario de la paco2 con elevación de la concentración de H+ en sangre, disminución del ph y
Sedación y Analgesia: Agentes Nuevos y Viejos! Agentes!
 XXII Curso Internacional de Pediatria! Sedación y Analgesia: Agentes Nuevos y Viejos! Rodrigo Mejía, MD, FCCM! Etomidato! Ketamina! Remifentanil! Propofol! Dexmedetomidine! Agentes! 1! Etomidato! Posible
XXII Curso Internacional de Pediatria! Sedación y Analgesia: Agentes Nuevos y Viejos! Rodrigo Mejía, MD, FCCM! Etomidato! Ketamina! Remifentanil! Propofol! Dexmedetomidine! Agentes! 1! Etomidato! Posible
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Cognitivo III" Deterioro de la memoria. Dolor agudo. Dolor crónico. Disposición
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Cognitivo III" Deterioro de la memoria. Dolor agudo. Dolor crónico. Disposición
Sedoanalgesia en Obstetricia
 Jesús Carlos Briones Garduño Secretaria de Salud, Hospital General de México, Eduardo Liceaga, Servicio de Ginecología y, Ciudad de México Ángel Augusto Pérez Calatayud Secretaria de Salud, Hospital General
Jesús Carlos Briones Garduño Secretaria de Salud, Hospital General de México, Eduardo Liceaga, Servicio de Ginecología y, Ciudad de México Ángel Augusto Pérez Calatayud Secretaria de Salud, Hospital General
LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE.
 Primera ponencia: El dolor torácico LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE. Ponente: Dr. D. José Luis Gómez Encinas Médico
Primera ponencia: El dolor torácico LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE. Ponente: Dr. D. José Luis Gómez Encinas Médico
Hipertensión arterial: epidemiología y factores predisponentes
 Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
Trastornos del sueño en el paciente con cáncer. Alfonso Berrocal Consorcio Hospital General de Valencia
 Trastornos del sueño en el paciente con cáncer Alfonso Berrocal Consorcio Hospital General de Valencia Que es el sueño? Proceso altamente estructurado que sigue un ritmo circadiano y que se regula por
Trastornos del sueño en el paciente con cáncer Alfonso Berrocal Consorcio Hospital General de Valencia Que es el sueño? Proceso altamente estructurado que sigue un ritmo circadiano y que se regula por
I. MARCO CONCEPTUAL COMPENDIO DE GUÍAS DE INTERVENCIONES Y PROCEDIMIENTOS DE ENFERMERÍA EN EMERGENCIAS Y DESASTRES
 I. MARCO CONCEPTUAL COMPENDIO DE GUÍAS DE INTERVENCIONES Y PROCEDIMIENTOS DE ENFERMERÍA EN EMERGENCIAS Y DESASTRES I.I FUNDAMENTACIÓN Las emergencias y desastres son situaciones impredecibles y pueden
I. MARCO CONCEPTUAL COMPENDIO DE GUÍAS DE INTERVENCIONES Y PROCEDIMIENTOS DE ENFERMERÍA EN EMERGENCIAS Y DESASTRES I.I FUNDAMENTACIÓN Las emergencias y desastres son situaciones impredecibles y pueden
Hospital Universitario Ramón y Cajal. Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON PCE / HDA / 001
 Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON HEMORRAGIA DIGESTIVA ALTA PCE / HDA / 001 POBLACIÓN DIANA: Paciente adulto, ingresado en las Unidades de Hospitalización, con diagnóstico
Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON HEMORRAGIA DIGESTIVA ALTA PCE / HDA / 001 POBLACIÓN DIANA: Paciente adulto, ingresado en las Unidades de Hospitalización, con diagnóstico
MAPA (Monitoreo Ambulatorio de la Presión Arterial) (Holter)
 ES PERTINENTE REALIZAR EL MAPA MAPA (Monitoreo Ambulatorio de la Presión Arterial) (Holter) Es un estudio no invasivo de monitorización continua de la presión arterial durante 24 horas. Este tipo de monitorización
ES PERTINENTE REALIZAR EL MAPA MAPA (Monitoreo Ambulatorio de la Presión Arterial) (Holter) Es un estudio no invasivo de monitorización continua de la presión arterial durante 24 horas. Este tipo de monitorización
PARANINFO DIGITAL MONOGRÁFICOS DE INVESTIGACIÓN EN SALUD ISSN: AÑO VII N Disponible en:
 PARANINFO DIGITAL MONOGRÁFICOS DE INVESTIGACIÓN EN SALUD ISSN: 1988-3439 - AÑO VII N. 19 2013 Disponible en: http://www.index-f.com/para/n19/135d.php PARANINFO DIGITAL es una publicación periódica que
PARANINFO DIGITAL MONOGRÁFICOS DE INVESTIGACIÓN EN SALUD ISSN: 1988-3439 - AÑO VII N. 19 2013 Disponible en: http://www.index-f.com/para/n19/135d.php PARANINFO DIGITAL es una publicación periódica que
La analgesia epidural en el parto
 La analgesia epidural en el parto HGT-ANR-02-141002 Servicio de Anestesiología y Reanimación La maternidad es una de las experiencias más gratificantes de la vida y es importante que este momento sea tan
La analgesia epidural en el parto HGT-ANR-02-141002 Servicio de Anestesiología y Reanimación La maternidad es una de las experiencias más gratificantes de la vida y es importante que este momento sea tan
CONCLUSIONES DEL GRUPO DE TRABAJO ATENCIÓN PRIMARIA / ENDOCRINOLOGÍA SOBRE LAS DERIVACIONES A ATENCIÓN ESPECIALIZADA EN ENDOCRINOLOGÍA Y NUTRICIÓN.
 CONCLUSIONES DEL GRUPO DE TRABAJO ATENCIÓN PRIMARIA / ENDOCRINOLOGÍA SOBRE LAS DERIVACIONES A ATENCIÓN ESPECIALIZADA EN ENDOCRINOLOGÍA Y NUTRICIÓN. Sección de Endocrinología y Nutrición PREVALENCIA DE
CONCLUSIONES DEL GRUPO DE TRABAJO ATENCIÓN PRIMARIA / ENDOCRINOLOGÍA SOBRE LAS DERIVACIONES A ATENCIÓN ESPECIALIZADA EN ENDOCRINOLOGÍA Y NUTRICIÓN. Sección de Endocrinología y Nutrición PREVALENCIA DE
ARRITMIAS. Taquicardia sinusal. Taquicardia supraventricular. Taquicardia ventricular. Taquicardia ventricular. Continúa en pág. siguiente...
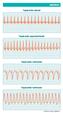 5 ARRITMIAS Taquicardia sinusal Taquicardia supraventricular Taquicardia ventricular Taquicardia ventricular Continúa en pág. siguiente... ARRITMIAS (continúa) 5 Taquicardia ventricular Taquicardia ventricular
5 ARRITMIAS Taquicardia sinusal Taquicardia supraventricular Taquicardia ventricular Taquicardia ventricular Continúa en pág. siguiente... ARRITMIAS (continúa) 5 Taquicardia ventricular Taquicardia ventricular
Enfermedad pulmonar obstructiva crónica. Falla ventilatoria
 Enfermedad pulmonar obstructiva crónica. Falla ventilatoria Jairo H. Roa B.* La exacerbación aguda de la enfermedad pulmonar obstructiva crónica (EPOC), es un evento clínico significativo y por lo general
Enfermedad pulmonar obstructiva crónica. Falla ventilatoria Jairo H. Roa B.* La exacerbación aguda de la enfermedad pulmonar obstructiva crónica (EPOC), es un evento clínico significativo y por lo general
TOMA DE PRESIÓN VENOSA CENTRAL
 Página 1 de 5 TOMA DE PRESIÓN VENOSA CENTRAL 1.- OBJETIVO Proporcionar los conocimientos necesarios para determinar la presión sanguínea a nivel de la aurícula derecha o de la vena cava para valorar el
Página 1 de 5 TOMA DE PRESIÓN VENOSA CENTRAL 1.- OBJETIVO Proporcionar los conocimientos necesarios para determinar la presión sanguínea a nivel de la aurícula derecha o de la vena cava para valorar el
Cáncer, Terapias Complementarias
 Cáncer, Terapias Complementarias Una guía de prácticas positivas que actúan como apoyo al paciente en los tratamientos contra el cáncer Terapias Complementarias Tratamientos que pueden administrarse como
Cáncer, Terapias Complementarias Una guía de prácticas positivas que actúan como apoyo al paciente en los tratamientos contra el cáncer Terapias Complementarias Tratamientos que pueden administrarse como
Laura March Ortí. Residente MFYC. Hospital Universitario de la Ribera. Noviembre 2014.
 Ketamina a dosis bajas asociada a morfina mejora el control del dolor en urgencias en el paciente con traumatismo Saeed Abbasi1, Mohsen Yosefzadeh2, Peyman Hafezimoghadam1, Mohammad Amin Zare1, Mahdi Rezai1,
Ketamina a dosis bajas asociada a morfina mejora el control del dolor en urgencias en el paciente con traumatismo Saeed Abbasi1, Mohsen Yosefzadeh2, Peyman Hafezimoghadam1, Mohammad Amin Zare1, Mahdi Rezai1,
AGONIA Situación de últimos días
 AGONIA Situación n de últimos díasd AGONIA Etimológicamente: Lucha Definición: Estado que precede a la muerte en aquellas situaciones en que la vida se extingue gradualmente. Identificación: Diagnostico
AGONIA Situación n de últimos díasd AGONIA Etimológicamente: Lucha Definición: Estado que precede a la muerte en aquellas situaciones en que la vida se extingue gradualmente. Identificación: Diagnostico
Administración controlada de propofol por el endoscopista: un método efectivo y seguro de sedación en endoscopia
 Vol. 98. N. 1, 2006 31 Administración controlada de propofol por el endoscopista: un método efectivo y seguro de sedación en endoscopia S. Sáenz-López, S. Rodríguez-Muñoz, D. Rodríguez-Alcalde, A. Franco,
Vol. 98. N. 1, 2006 31 Administración controlada de propofol por el endoscopista: un método efectivo y seguro de sedación en endoscopia S. Sáenz-López, S. Rodríguez-Muñoz, D. Rodríguez-Alcalde, A. Franco,
Analgesia, Sedación y Relajación en el Trauma
 17 Analgesia, Sedación y Relajación en el Trauma PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Objetivo genérico Analizar las particularidades relacionadas con los principios básicos
17 Analgesia, Sedación y Relajación en el Trauma PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Objetivo genérico Analizar las particularidades relacionadas con los principios básicos
Causas, incidencia y factores de riesgo
 www.alcoholinformate.org.mx Estado de abstinencia alcohólica ESTADOS UNIDOS La abstinencia alcohólica se refiere a los síntomas que se pueden presentar cuando una persona suspende en forma repentina el
www.alcoholinformate.org.mx Estado de abstinencia alcohólica ESTADOS UNIDOS La abstinencia alcohólica se refiere a los síntomas que se pueden presentar cuando una persona suspende en forma repentina el
INTELIGENTES. 55 Congreso Nacional S.E.F.H. Innovación + Resultados 20-21 octubre 2010 Madrid
 TALLER INTERACTIVO I BOMBAS DE INFUSIÓN INTELIGENTES 55 Congreso Nacional S.E.F.H. Innovación + Resultados 20-21 octubre 2010 Madrid Silvia Manrique Rodríguez Servicio de Farmacia H.G.U. Gregorio Marañón
TALLER INTERACTIVO I BOMBAS DE INFUSIÓN INTELIGENTES 55 Congreso Nacional S.E.F.H. Innovación + Resultados 20-21 octubre 2010 Madrid Silvia Manrique Rodríguez Servicio de Farmacia H.G.U. Gregorio Marañón
MEDIDA DE LA PRESIÓN ARTERIAL Y TOMA DE DECISIONES
 MEDIDA DE LA PRESIÓN ARTERIAL Y TOMA DE DECISIONES Clasificación de la PA (SEH/SEC) 2003 Categoría Sistólica (mmhg) Diastólica (mmhg) Óptima
MEDIDA DE LA PRESIÓN ARTERIAL Y TOMA DE DECISIONES Clasificación de la PA (SEH/SEC) 2003 Categoría Sistólica (mmhg) Diastólica (mmhg) Óptima
PROGRAMA VIGILANCIA EPIDEMIOLOGICA INTRODUCCIÓN
 Página 1 de 5 INTRODUCCIÓN La problemática generada por los factores de riesgo psicosocial que afectan a la población trabajadora es cada día más significativa, los efectos en la disminución de la calidad
Página 1 de 5 INTRODUCCIÓN La problemática generada por los factores de riesgo psicosocial que afectan a la población trabajadora es cada día más significativa, los efectos en la disminución de la calidad
ANALGESIA EPIDURAL EN EL PARTO PARA EL PACIENTE
 PARA EL PACIENTE ANALGESIA EPIDURAL EN EL PARTO SERVICIO DE ANESTESIOLOGÍA, REANIMACIÓN Y TRATAMIENTO DEL DOLOR ÁREA MATERNO-INFANTIL HOSPITAL DONOSTIA ANALGESIA EPIDURAL EN EL PARTO ÍNDICE Introducción
PARA EL PACIENTE ANALGESIA EPIDURAL EN EL PARTO SERVICIO DE ANESTESIOLOGÍA, REANIMACIÓN Y TRATAMIENTO DEL DOLOR ÁREA MATERNO-INFANTIL HOSPITAL DONOSTIA ANALGESIA EPIDURAL EN EL PARTO ÍNDICE Introducción
TALLER VIA SUBCUTANEA. Elena Álvarez Alonso, DUE, Asistencial AP
 TALLER VIA SUBCUTANEA Elena Álvarez Alonso, DUE, Asistencial AP VIA SUBCUTANEA Vía de elección cuando la vía oral es impracticable. La administración subcutánea permite controlar la mayor parte de los
TALLER VIA SUBCUTANEA Elena Álvarez Alonso, DUE, Asistencial AP VIA SUBCUTANEA Vía de elección cuando la vía oral es impracticable. La administración subcutánea permite controlar la mayor parte de los
La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio
 FARMACOLOGÍA CLINICA 6º CURSO 2005-2006 La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio Dr. Francisco Abad Santos FARMACOCINÉTICA CLÍNICA
FARMACOLOGÍA CLINICA 6º CURSO 2005-2006 La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio Dr. Francisco Abad Santos FARMACOCINÉTICA CLÍNICA
Sedoanalgesia en el niño con ventilación mecánica prolongada
 VII Congreso Argentino de Emergencias y Cuidados Críticos en Pediatría San Miguel de Tucumán 2014 Sedoanalgesia en el niño con ventilación mecánica prolongada Dr. Jorge Selandari Hospital de Pediatría
VII Congreso Argentino de Emergencias y Cuidados Críticos en Pediatría San Miguel de Tucumán 2014 Sedoanalgesia en el niño con ventilación mecánica prolongada Dr. Jorge Selandari Hospital de Pediatría
APUNTES CURSO SOBRE PROTECCIÓN DE RIESGOS EN LA EJECUCIÓN DE LAS ACTIVIDADES FÍSICO DEPORTIVAS
 APUNTES 20052701 CURSO SOBRE PROTECCIÓN DE RIESGOS EN LA EJECUCIÓN DE LAS ACTIVIDADES FÍSICO DEPORTIVAS Pruebas de campo para la prevención de riesgos en el deporte *** RAMÓN ALVERO CRUZ Málaga 10 y 11
APUNTES 20052701 CURSO SOBRE PROTECCIÓN DE RIESGOS EN LA EJECUCIÓN DE LAS ACTIVIDADES FÍSICO DEPORTIVAS Pruebas de campo para la prevención de riesgos en el deporte *** RAMÓN ALVERO CRUZ Málaga 10 y 11
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Resultados e Indicadores. Diagnósticos del patrón "Cognitivo I" Conflicto de decisiones. Trastorno de la percepción sensorial. Desatención
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Resultados e Indicadores. Diagnósticos del patrón "Cognitivo I" Conflicto de decisiones. Trastorno de la percepción sensorial. Desatención
Hospital Universitario Ramón y Cajal. Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON PCE / TUBC / 010
 Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON TUBERCULOSIS PCE / TUBC / 010 POBLACIÓN DIANA: Paciente adulto con tuberculosis ingresado en Unidad de hospitalización. 1. SITUACIÓN CLÍNICA
Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON TUBERCULOSIS PCE / TUBC / 010 POBLACIÓN DIANA: Paciente adulto con tuberculosis ingresado en Unidad de hospitalización. 1. SITUACIÓN CLÍNICA
Resumen de las recomendaciones NICE
 Resumen de las recomendaciones NICE El autismo se caracteriza por dificultades en la interacción y en la comunicación social, conductas repetitivas y estereotipadas e intereses limitados. La falta de diagnóstico
Resumen de las recomendaciones NICE El autismo se caracteriza por dificultades en la interacción y en la comunicación social, conductas repetitivas y estereotipadas e intereses limitados. La falta de diagnóstico
GPC. Guía de Referencia Rápida. Tratamiento de la Anemia del Prematuro. Guía de Práctica Clínica
 Guía de Referencia Rápida Tratamiento de la Anemia del Prematuro GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-540-12 Guía de Referencia Rápida P61 Otros Trastornos Hematológicos
Guía de Referencia Rápida Tratamiento de la Anemia del Prematuro GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-540-12 Guía de Referencia Rápida P61 Otros Trastornos Hematológicos
Guía de Práctica Clínica GPC. Diagnóstico y Tratamiento del Trastorno Afectivo Bipolar. Guía de Referencia Rápida
 Guía de Práctica Clínica GPC Diagnóstico y Tratamiento del Trastorno Afectivo Bipolar Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-170-09 Guía de Referencia Rápida F31.X
Guía de Práctica Clínica GPC Diagnóstico y Tratamiento del Trastorno Afectivo Bipolar Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-170-09 Guía de Referencia Rápida F31.X
Normativas para el Tratamiento de la Esquizofrenia
 Normativas para el Tratamiento de la Esquizofrenia María Laura Casal Hernán Martínez Glattli Para el tratamiento de la esquizofrenia se consideran las siguientes fases: 1. Fase aguda 2. Fase de estabilización
Normativas para el Tratamiento de la Esquizofrenia María Laura Casal Hernán Martínez Glattli Para el tratamiento de la esquizofrenia se consideran las siguientes fases: 1. Fase aguda 2. Fase de estabilización
EFECTOS DE LA CORRIENTE ELÉCTRICA SOBRE EL CUERPO HUMANO
 1. Introducción EFECTOS DE LA CORRIENTE ELÉCTRICA SOBRE EL CUERPO HUMANO Con este anexo sólo se pretende llamar la atención sobre un tema tan importante como son los efectos perjudiciales de la corriente
1. Introducción EFECTOS DE LA CORRIENTE ELÉCTRICA SOBRE EL CUERPO HUMANO Con este anexo sólo se pretende llamar la atención sobre un tema tan importante como son los efectos perjudiciales de la corriente
ATENCIÓN A LA AGONÍA CURSO COMPETENCIAS EN CUIDADOS PALIATIVOS CARTAGENA 31 MARZO-2 ABRIL. Elena Martínez Martínez Médico ESAD Cartagena
 ATENCIÓN A LA AGONÍA CURSO COMPETENCIAS EN CUIDADOS PALIATIVOS CARTAGENA 31 MARZO-2 ABRIL Elena Martínez Martínez Médico ESAD Cartagena AGONÍA Periodo de transición entre la vida y la muerte por el que
ATENCIÓN A LA AGONÍA CURSO COMPETENCIAS EN CUIDADOS PALIATIVOS CARTAGENA 31 MARZO-2 ABRIL Elena Martínez Martínez Médico ESAD Cartagena AGONÍA Periodo de transición entre la vida y la muerte por el que
Guía General para la Inhaloterapia en Pacientes con Ventilación Mecánica.
 Guía General para la Inhaloterapia en Pacientes con Ventilación Mecánica. Dr. Alberto Jarillo Quijada. Los pacientes hospitalizados, tanto aquellos que respiran espontáneamente como aquellos sometidos
Guía General para la Inhaloterapia en Pacientes con Ventilación Mecánica. Dr. Alberto Jarillo Quijada. Los pacientes hospitalizados, tanto aquellos que respiran espontáneamente como aquellos sometidos
Guía de Referencia Rápida. Diagnóstico y Tratamiento de Taquipnea Transitoria del Recién Nacido
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Taquipnea Transitoria del Recién Nacido Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del Recién Nacido GPC Diagnóstico y Tratamiento de
Guía de Referencia Rápida Diagnóstico y Tratamiento de Taquipnea Transitoria del Recién Nacido Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del Recién Nacido GPC Diagnóstico y Tratamiento de
GPC. Guía de Referencia Rápida. Prevención, Diagnóstico y Tratamiento de Fracturas Costales. Guía de Práctica Clínica
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de Fracturas Costales GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-428-10 Guía de Referencia Rápida S22.3
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de Fracturas Costales GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-428-10 Guía de Referencia Rápida S22.3
Manuel González Barón TRATADO DE MEDICINA PALIATIVA y tratamiento de soporte del paciente con cáncer
 Manuel González Barón TRATADO DE MEDICINA PALIATIVA y tratamiento de soporte del paciente con cáncer AUTOR Manuel González Barón EAN: 9788498351316 Edición: 2ª Especialidad: Cuidados Paliativos Páginas:
Manuel González Barón TRATADO DE MEDICINA PALIATIVA y tratamiento de soporte del paciente con cáncer AUTOR Manuel González Barón EAN: 9788498351316 Edición: 2ª Especialidad: Cuidados Paliativos Páginas:
Pulsioximetría. Es la medición no invasiva del oxígeno transportado por la hemoglobina en el interior de los vasos sanguíneos.
 Pulsioximetría Pulsioximetría Es la medición no invasiva del oxígeno transportado por la hemoglobina en el interior de los vasos sanguíneos. Se mide de forma continua la saturación de oxígeno en sangre
Pulsioximetría Pulsioximetría Es la medición no invasiva del oxígeno transportado por la hemoglobina en el interior de los vasos sanguíneos. Se mide de forma continua la saturación de oxígeno en sangre
Hipertensión arterial: preguntas frecuentes en la oficina de farmacia
 Hipertensión arterial: preguntas frecuentes en la oficina de farmacia ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es una constante fuente de consultas en una oficina de
Hipertensión arterial: preguntas frecuentes en la oficina de farmacia ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es una constante fuente de consultas en una oficina de
GUIA PARA EL USO DEL MONITOREO AMBULATORIO DE LA PRESION ARTERIAL
 GUIA PARA EL USO DEL MONITOREO AMBULATORIO DE LA PRESION ARTERIAL Descripción del escenario clínico en el que se aplica la tecnología La hipertensión arterial (HTA) es un importante factor de riesgo de
GUIA PARA EL USO DEL MONITOREO AMBULATORIO DE LA PRESION ARTERIAL Descripción del escenario clínico en el que se aplica la tecnología La hipertensión arterial (HTA) es un importante factor de riesgo de
ANÁLISIS DE LAS NOTIFICACIONES ATENCIÓN PRIMARIA ERRORES DE MEDICACIÓN MARZO 2015
 ANÁLISIS DE LAS NOTIFICACIONES ATENCIÓN PRIMARIA ERRORES DE MEDICACIÓN MARZO 2015 Durante el mes de marzo de 2015 se han recibido en el Portal de Uso Seguro de Medicamentos un total de 252 notificaciones
ANÁLISIS DE LAS NOTIFICACIONES ATENCIÓN PRIMARIA ERRORES DE MEDICACIÓN MARZO 2015 Durante el mes de marzo de 2015 se han recibido en el Portal de Uso Seguro de Medicamentos un total de 252 notificaciones
Dr. Gustavo Fabregat Cid; Dr. Conrado A. Mínguez Marín
 TEMA DEL MES Dr. Gustavo Fabregat Cid; Dr. Conrado A. Mínguez Marín Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia Actualización de las
TEMA DEL MES Dr. Gustavo Fabregat Cid; Dr. Conrado A. Mínguez Marín Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia Actualización de las
REVISION DEL PLAN DE CUIDADOS ENFERMEROS DE HEMORRAGIA DIGESTIVA
 REVISION DEL PLAN DE CUIDADOS ENFERMEROS DE HEMORRAGIA DIGESTIVA INTRODUCCIÓN: N: La planificación n de cuidados enfermeros mediante la utilización n de planes de cuidados estandarizados (PCE), representa
REVISION DEL PLAN DE CUIDADOS ENFERMEROS DE HEMORRAGIA DIGESTIVA INTRODUCCIÓN: N: La planificación n de cuidados enfermeros mediante la utilización n de planes de cuidados estandarizados (PCE), representa
www.medigraphic.org.mx
 Archivos de Medicina de Urgencia de México Vol. 3, Núm. 1 - Enero-Abril 2011 pp 6-11 Artículo original Manejo del dolor en el paciente bajo sedación leve-moderada y ventilación mecánica en el Servicio
Archivos de Medicina de Urgencia de México Vol. 3, Núm. 1 - Enero-Abril 2011 pp 6-11 Artículo original Manejo del dolor en el paciente bajo sedación leve-moderada y ventilación mecánica en el Servicio
ABECÉ. de la Atención Integral a la Desnutrición Aguda. Qué es la desnutrición? Cuáles son las principales causas de la DNT?
 ABECÉ de la Atención Integral a la Desnutrición Aguda 1. Qué es la desnutrición? La desnutrición como enfermedad de origen social es la expresión última de la situación de inseguridad alimentaria y nutricional
ABECÉ de la Atención Integral a la Desnutrición Aguda 1. Qué es la desnutrición? La desnutrición como enfermedad de origen social es la expresión última de la situación de inseguridad alimentaria y nutricional
TODO SOBRE EL DOLOR. www.almirall.com. Soluciones pensando en ti
 TODO SOBRE EL DOLOR www.almirall.com Soluciones pensando en ti QUÉ ES? El dolor se describe como una experiencia sensorial y emocional desagradable asociada a un estímulo dañino. En las personas que sufren
TODO SOBRE EL DOLOR www.almirall.com Soluciones pensando en ti QUÉ ES? El dolor se describe como una experiencia sensorial y emocional desagradable asociada a un estímulo dañino. En las personas que sufren
La Incontinencia Urinaria en el varón
 La Incontinencia Urinaria en el varón Qué es la Incontinencia Urinaria? La Incontinencia Urinaria se define como toda queja de pérdida involuntaria de orina. Cuando la Incontinencia Urinaria se produce
La Incontinencia Urinaria en el varón Qué es la Incontinencia Urinaria? La Incontinencia Urinaria se define como toda queja de pérdida involuntaria de orina. Cuando la Incontinencia Urinaria se produce
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Trastorno Bipolar
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Trastorno Bipolar Actualización Septiembre 2010 Guía de Referencia Rápida F31.X Trastorno Bipolar GPC Diagnóstico y Tratamiento del Trastorno Bipolar
Guía de Referencia Rápida Diagnóstico y Tratamiento del Trastorno Bipolar Actualización Septiembre 2010 Guía de Referencia Rápida F31.X Trastorno Bipolar GPC Diagnóstico y Tratamiento del Trastorno Bipolar
TEMA XII: ANALGÉSICOS CENTRALES. OPIOIDES. Opio: látex que se obtiene de la cápsula de la adormidera (Papaver somniferum)
 TEMA XII: ANALGÉSICOS CENTRALES. OPIOIDES Opio: látex que se obtiene de la cápsula de la adormidera (Papaver somniferum) Los fármacos f opipoides inducen analgesia intensa Producen efectos subjetivos que
TEMA XII: ANALGÉSICOS CENTRALES. OPIOIDES Opio: látex que se obtiene de la cápsula de la adormidera (Papaver somniferum) Los fármacos f opipoides inducen analgesia intensa Producen efectos subjetivos que
PROTOCOLO DE USO SEGURO DE MEDICAMENTOS: ANEXO 9
 PROTOCOLO DE USO SEGURO DE MEDICAMENTOS: ANEXO 9 MEZCLAS DE MEDICAMENTOS PARA PACIENTES PEDIÁTRICOS INFUSIONES PEDIÁTRICAS GRUPO FARMACOLÓGICO MEDICAMENTO PREPARACIÓN / EQUIVALENCIA DOSIS VASOCONSTRICTOR
PROTOCOLO DE USO SEGURO DE MEDICAMENTOS: ANEXO 9 MEZCLAS DE MEDICAMENTOS PARA PACIENTES PEDIÁTRICOS INFUSIONES PEDIÁTRICAS GRUPO FARMACOLÓGICO MEDICAMENTO PREPARACIÓN / EQUIVALENCIA DOSIS VASOCONSTRICTOR
Programa presupuestal 0131. Control y prevención en salud mental
 Programa presupuestal 0131 Control y prevención en salud mental 239 Programa presupuestal 0131 CONTROL Y PREVENCIÓN EN SALUD MENTAL Aspectos generales del diseño del Programa programa Presupuestal presupuestal
Programa presupuestal 0131 Control y prevención en salud mental 239 Programa presupuestal 0131 CONTROL Y PREVENCIÓN EN SALUD MENTAL Aspectos generales del diseño del Programa programa Presupuestal presupuestal
PROGRAMA PRUEBA DE RESIDENCIA DE GERIATRÍA
 PROGRAMA PRUEBA DE RESIDENCIA DE GERIATRÍA PRUEBA DE AGUDOS, como encare clínico A) FORMACIÓN BÁSICA EN GERONTOLOGIA Y GERIATRÍA 1. Teoría y práctica de la valoración geriátrica integral: Valoración clínica,
PROGRAMA PRUEBA DE RESIDENCIA DE GERIATRÍA PRUEBA DE AGUDOS, como encare clínico A) FORMACIÓN BÁSICA EN GERONTOLOGIA Y GERIATRÍA 1. Teoría y práctica de la valoración geriátrica integral: Valoración clínica,
www.medigraphic.org.mx
 Revista Anestesiología Mexicana de C PACIENTE EN ESTADO CRÍTICO Vol. 33. Supl. 1, Abril-Junio 2010 pp S175-S179 Presión intraabdominal Académico Dr. Raúl Carrillo-Esper,* Dr. Marco Antonio Garnica-Escamilla**
Revista Anestesiología Mexicana de C PACIENTE EN ESTADO CRÍTICO Vol. 33. Supl. 1, Abril-Junio 2010 pp S175-S179 Presión intraabdominal Académico Dr. Raúl Carrillo-Esper,* Dr. Marco Antonio Garnica-Escamilla**
Control del riesgo biológico en la realización de ejercicio físico
 GUÍA DOCENTE Control del riesgo biológico en la realización de ejercicio físico Profesor que la imparte: Rafael Guisado Barrilao Número de créditos y su equivalencia en ECTS: 4.5 créditos y 4.5 ECTS Competencias:
GUÍA DOCENTE Control del riesgo biológico en la realización de ejercicio físico Profesor que la imparte: Rafael Guisado Barrilao Número de créditos y su equivalencia en ECTS: 4.5 créditos y 4.5 ECTS Competencias:
Identificación de Riesgos Psicosociales. Salud Laboral.
 Identificación de Riesgos Psicosociales. Salud Laboral. Dra. Montserrat Noriega conceptos Riesgo psicosocial. Salud laboral. Frente al concepto de salud como ausencia de daño corporal. En las ultimas décadas
Identificación de Riesgos Psicosociales. Salud Laboral. Dra. Montserrat Noriega conceptos Riesgo psicosocial. Salud laboral. Frente al concepto de salud como ausencia de daño corporal. En las ultimas décadas
SEGURIDAD EN UCI: EVITANDO LOS RIESGOS DERIVADOS DE LOS NUEVOS PROFESIONALES
 SEGURIDAD EN UCI: EVITANDO LOS RIESGOS DERIVADOS DE LOS NUEVOS PROFESIONALES Medicina Intensiva Hospital U. de Fuenlabrada (Madrid) aalonso.hflr@salud.madrid.org Las UCIs: lugares de riesgo Factores predisponentes:
SEGURIDAD EN UCI: EVITANDO LOS RIESGOS DERIVADOS DE LOS NUEVOS PROFESIONALES Medicina Intensiva Hospital U. de Fuenlabrada (Madrid) aalonso.hflr@salud.madrid.org Las UCIs: lugares de riesgo Factores predisponentes:
Dolor de espalda: una dolencia de alto impacto social
 Salud pública Francisco Cobo Jiménez Farmacéutico titular de Farmacia Quintalegre Granada, y cofundador de Loyalty Pharmacy Laboratory La incidencia del dolor de espalda destaca especialmente entre los
Salud pública Francisco Cobo Jiménez Farmacéutico titular de Farmacia Quintalegre Granada, y cofundador de Loyalty Pharmacy Laboratory La incidencia del dolor de espalda destaca especialmente entre los
CUIDADOS DE ENFERMERIA EN NIÑOS CON QUEMADURAS
 UNIVERSIDAD CATÓLICA SANTO TORIBIO DE MOGROVEJO CUIDADOS DE ENFERMERIA EN NIÑOS CON QUEMADURAS CECILIA TERESA ARIAS FLORES ENFERMERA DOCENTE UNIVERSIDAD CATOLICA SANTO TORIBIO DE MOGROVEJO CHICLAYO-PERU
UNIVERSIDAD CATÓLICA SANTO TORIBIO DE MOGROVEJO CUIDADOS DE ENFERMERIA EN NIÑOS CON QUEMADURAS CECILIA TERESA ARIAS FLORES ENFERMERA DOCENTE UNIVERSIDAD CATOLICA SANTO TORIBIO DE MOGROVEJO CHICLAYO-PERU
Ventilación Invasiva- Modalidades Lic Aldana Avila
 I Congreso Argentino de Neonatología I Jornadas Argentinas de Enfermería Neonatal 29 Y 30 de sept- 1 Y 2 de oct 2010 Hotel Panamericano- Buenos Aires Ventilación Invasiva- Modalidades Lic Aldana Avila
I Congreso Argentino de Neonatología I Jornadas Argentinas de Enfermería Neonatal 29 Y 30 de sept- 1 Y 2 de oct 2010 Hotel Panamericano- Buenos Aires Ventilación Invasiva- Modalidades Lic Aldana Avila
ESTRÉS LABORAL Y RIESGOS PSICOSOCIALES Guía Introductoria. Unidad de Prevención de Riesgos Laborales
 ESTRÉS LABORAL Y RIESGOS PSICOSOCIALES Guía Introductoria DEFINICIONES ESTRÉS Y RIESGOS PSICOSOCIALES Los riesgos psicosociales perjudican la salud de los trabajadores, causando estrés y a largo plazo
ESTRÉS LABORAL Y RIESGOS PSICOSOCIALES Guía Introductoria DEFINICIONES ESTRÉS Y RIESGOS PSICOSOCIALES Los riesgos psicosociales perjudican la salud de los trabajadores, causando estrés y a largo plazo
Guía de Referencia Rápida. Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica
 Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
TOMA DE FRECUENCIA CARDIACA
 Página 1 de 5 TOMA DE FRECUENCIA CARDIACA 1.- OBJETIVO Proporcionar los conocimientos necesarios para medir la frecuencia del latido cardiaco y valorar el ritmo y el volumen del pulso. 2.- DEFINICIONES
Página 1 de 5 TOMA DE FRECUENCIA CARDIACA 1.- OBJETIVO Proporcionar los conocimientos necesarios para medir la frecuencia del latido cardiaco y valorar el ritmo y el volumen del pulso. 2.- DEFINICIONES
POLINEUROPATÍA Y MIOPATÍA DEL PACIENTE EN ESTADO CRÍTICO
 POLINEUROPATÍA Y MIOPATÍA DEL PACIENTE EN ESTADO CRÍTICO Grupo Mexicano para el Estudio de la Medicina Intensiva Fundación Clínica Médica Sur. Dr. Oscar Iván Flores Rivera Residente Medicina del Enfermo
POLINEUROPATÍA Y MIOPATÍA DEL PACIENTE EN ESTADO CRÍTICO Grupo Mexicano para el Estudio de la Medicina Intensiva Fundación Clínica Médica Sur. Dr. Oscar Iván Flores Rivera Residente Medicina del Enfermo
LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica
 LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica 24 de Septiembre de 2012. H. Miguel Servet. Zaragoza Salvan Vidas? Mortalidad el primer año de
LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica 24 de Septiembre de 2012. H. Miguel Servet. Zaragoza Salvan Vidas? Mortalidad el primer año de
[OXIGENOTERAPIA ALTO FLUJO ] S. Pediatría. Dpto de Salud Alicante-Hospital General. Oxigenoterapia alto flujo. Plan ASISTENCIAL
![[OXIGENOTERAPIA ALTO FLUJO ] S. Pediatría. Dpto de Salud Alicante-Hospital General. Oxigenoterapia alto flujo. Plan ASISTENCIAL [OXIGENOTERAPIA ALTO FLUJO ] S. Pediatría. Dpto de Salud Alicante-Hospital General. Oxigenoterapia alto flujo. Plan ASISTENCIAL](/thumbs/39/20046786.jpg) 2014 S. Pediatría. Dpto de Salud Alicante-Hospital General Oxigenoterapia alto flujo Plan ASISTENCIAL [OXIGENOTERAPIA ALTO FLUJO ] Fecha de aprobación: septiembre de 2014 Fecha de implementación: octubre
2014 S. Pediatría. Dpto de Salud Alicante-Hospital General Oxigenoterapia alto flujo Plan ASISTENCIAL [OXIGENOTERAPIA ALTO FLUJO ] Fecha de aprobación: septiembre de 2014 Fecha de implementación: octubre
Atención Farmacéutica en el paciente ambulatorio. Carlos Codina Servicio de Farmàcia. URSC. Hospital Clínic. Barcelona
 Atención Farmacéutica en el paciente ambulatorio Carlos Codina Servicio de Farmàcia. URSC. Hospital Clínic. Barcelona Antecedentes (I) Más del 50% de los pacientes con enfermedad cardiovascular no toman
Atención Farmacéutica en el paciente ambulatorio Carlos Codina Servicio de Farmàcia. URSC. Hospital Clínic. Barcelona Antecedentes (I) Más del 50% de los pacientes con enfermedad cardiovascular no toman
EPOC Manejo de las exacerbaciones agudas y graves. Dra. Miriam Barrales López.
 EPOC Manejo de las exacerbaciones agudas y graves Dra. Miriam Barrales López. Introducción. EPOC: enfermedad caracterizada por limitación al flujo aéreo que no es reversible en su totalidad. Esta limitación
EPOC Manejo de las exacerbaciones agudas y graves Dra. Miriam Barrales López. Introducción. EPOC: enfermedad caracterizada por limitación al flujo aéreo que no es reversible en su totalidad. Esta limitación
ESCALAS DE VALORACIÓN DEL DOLOR.
 ESCALAS DE VALORACIÓN DEL DOLOR. Documentos www.1aria.com Actualizado Diciembre de 2012 Las escalas de valoración del dolor son métodos clásicos de medición de la intensidad del dolor, y con su empleo
ESCALAS DE VALORACIÓN DEL DOLOR. Documentos www.1aria.com Actualizado Diciembre de 2012 Las escalas de valoración del dolor son métodos clásicos de medición de la intensidad del dolor, y con su empleo
Insuficiencia cardiaca
 Insuficiencia cardiaca Definición Síndrome complejo caracterizado por anomalías de la función ventricular y de la regulación neurohormonal insuficiencia del corazón para bombear la sangre a un ritmo que
Insuficiencia cardiaca Definición Síndrome complejo caracterizado por anomalías de la función ventricular y de la regulación neurohormonal insuficiencia del corazón para bombear la sangre a un ritmo que
Resumen. El Dr. Christian A. Casabella ha recibido honorarios docentes de Pfizer. Palabras clave
 REVISTA ARGENTINA DE TERAPIA INTENSIVA 2017-34 Nº 61-12 REVISIONES Sedación superficial durante la ventilación mecánica. Selección de objetivos terapéuticos, selección de estrategias y su evolución temporal.
REVISTA ARGENTINA DE TERAPIA INTENSIVA 2017-34 Nº 61-12 REVISIONES Sedación superficial durante la ventilación mecánica. Selección de objetivos terapéuticos, selección de estrategias y su evolución temporal.
GUIA PRACTICA para Pacientes Hipertensos
 GUIA PRACTICA para Pacientes Hipertensos 1 2 3 Qué es la hipertensión arterial? Cuáles son las posibles causas de la hipertensión arterial? Cuáles son los sintomas más frecuentes? 4 Por qué es importante
GUIA PRACTICA para Pacientes Hipertensos 1 2 3 Qué es la hipertensión arterial? Cuáles son las posibles causas de la hipertensión arterial? Cuáles son los sintomas más frecuentes? 4 Por qué es importante
Shock. Dr. Víctor Rodríguez Médico Especialista en Medicina de Emergencia y Desastres, Venezuela. www.reeme.arizona.edu
 Shock Dr. Víctor Rodríguez Médico Especialista en Medicina de Emergencia y Desastres, Venezuela Definición de shock El Shock puede definirse como un trastorno complejo del flujo sanguíneo que se caracteriza
Shock Dr. Víctor Rodríguez Médico Especialista en Medicina de Emergencia y Desastres, Venezuela Definición de shock El Shock puede definirse como un trastorno complejo del flujo sanguíneo que se caracteriza
Administración de Medicamentos en el Sistema Nervioso Central. Tema 20
 Administración de Medicamentos en el Sistema Nervioso Central Tema 20 Índice de contenidos Introducción Principales aplicaciones Bases anatómicas y fisiológicas Vías de administración en el SNC Vía intratecal
Administración de Medicamentos en el Sistema Nervioso Central Tema 20 Índice de contenidos Introducción Principales aplicaciones Bases anatómicas y fisiológicas Vías de administración en el SNC Vía intratecal
CUIDADOS AL PACIENTE CON HIPERTERMIA
 Página 1 de 6 CUIDADOS AL PACIENTE CON HIPERTERMIA 1.- OBJETIVOS Proporcionar los conocimientos necesarios para: Contribuir a disminuir la temperatura corporal hasta los valores normales, y prevenir complicaciones
Página 1 de 6 CUIDADOS AL PACIENTE CON HIPERTERMIA 1.- OBJETIVOS Proporcionar los conocimientos necesarios para: Contribuir a disminuir la temperatura corporal hasta los valores normales, y prevenir complicaciones
ÓXIDO NITROSO: EFECTIVIDAD Y SEGURIDAD PARA LA REALIZACIÓN DE PROCEDIMIENTOS DOLOROSOS EN URGENCIAS DE PEDIATRÍA
 ÓXIDO NITROSO: EFECTIVIDAD Y SEGURIDAD PARA LA REALIZACIÓN DE PROCEDIMIENTOS DOLOROSOS EN URGENCIAS DE PEDIATRÍA Borja Gómez Cortés, Susana Capapé Zache, Fco Javier Benito Fernández, Joseba Landa Maya,
ÓXIDO NITROSO: EFECTIVIDAD Y SEGURIDAD PARA LA REALIZACIÓN DE PROCEDIMIENTOS DOLOROSOS EN URGENCIAS DE PEDIATRÍA Borja Gómez Cortés, Susana Capapé Zache, Fco Javier Benito Fernández, Joseba Landa Maya,
EDEMA AGUDO DE PULMON
 EDEMA AGUDO DE PULMON Eduardo Contreras Zúñiga Instructor Salamandra Residente Medicina Interna Existen 2 tipos deferentes de edema pulmonar que sucede en los humanos: el cardiogénico también llamado edema
EDEMA AGUDO DE PULMON Eduardo Contreras Zúñiga Instructor Salamandra Residente Medicina Interna Existen 2 tipos deferentes de edema pulmonar que sucede en los humanos: el cardiogénico también llamado edema
2. Cuidados durante el parto
 2. Cuidados durante el parto 2.1. Cuidados de profesionales y acompañantes 2.1.1. Mujer y profesionales que la atienden atienden en la evolución del parto y en su satisfacción con la experiencia del parto?
2. Cuidados durante el parto 2.1. Cuidados de profesionales y acompañantes 2.1.1. Mujer y profesionales que la atienden atienden en la evolución del parto y en su satisfacción con la experiencia del parto?
Cartera de servicios comunes en Atención Primaria (RD 1030 / 2006, de 15 de Septiembre)
 6. Atenciones y servicios específicos relativos a la mujer, la infancia, la adolescencia, los adultos, la tercera edad, los grupos de riesgo y los enfermos crónicos Comprende, además de lo ya indicado
6. Atenciones y servicios específicos relativos a la mujer, la infancia, la adolescencia, los adultos, la tercera edad, los grupos de riesgo y los enfermos crónicos Comprende, además de lo ya indicado
Tratamiento del dolor neuropático e inflamatorio en neuralgias y dorsalgias
 Tratamiento del dolor neuropático e inflamatorio en neuralgias y dorsalgias Atención Farmacéutica Sistema Nervioso El dolor neuropático ocasiona un deterioro significativo de la calidad de vida de las
Tratamiento del dolor neuropático e inflamatorio en neuralgias y dorsalgias Atención Farmacéutica Sistema Nervioso El dolor neuropático ocasiona un deterioro significativo de la calidad de vida de las
LISTADO DE COMUNICACIONES LIBRES RECIBIDAS AL XIII CONGRESO ARGENTINO DE FARMACIA HOSPITALARIA
 LISTADO DE COMUNICACIONES LIBRES RECIBIDAS AL XIII CONGRESO ARGENTINO DE FARMACIA HOSPITALARIA CÓDIGO TÍTULO ORIGINAL 101 INCIDENCIA DE PRESCRIPCIÓN DE PSICOTRÓPICOS Y ESTUPEFACIENTES EN PACIENTES AMBULATORIOS
LISTADO DE COMUNICACIONES LIBRES RECIBIDAS AL XIII CONGRESO ARGENTINO DE FARMACIA HOSPITALARIA CÓDIGO TÍTULO ORIGINAL 101 INCIDENCIA DE PRESCRIPCIÓN DE PSICOTRÓPICOS Y ESTUPEFACIENTES EN PACIENTES AMBULATORIOS
ADMINISTRACIÓN DE ENEMAS
 Página 1 de 5 ADMINISTRACIÓN DE ENEMAS 1.- OBJETIVOS Proporcionar los conocimientos necesarios para: Facilitar el reblandecimiento y la expulsión de las heces, estimulando el peristaltismo y favoreciendo
Página 1 de 5 ADMINISTRACIÓN DE ENEMAS 1.- OBJETIVOS Proporcionar los conocimientos necesarios para: Facilitar el reblandecimiento y la expulsión de las heces, estimulando el peristaltismo y favoreciendo
TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN
 TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN Autora: Coral Suero Méndez Médico de Familia en SCCU.- Sección de Urgencias H.R.U. Carlos Haya de Málaga ARRITMIA:
TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN Autora: Coral Suero Méndez Médico de Familia en SCCU.- Sección de Urgencias H.R.U. Carlos Haya de Málaga ARRITMIA:
La pentostatina corresponde al grupo de medicamentos llamados antimetabolitos. Se usa para tratar la leucemia de células pilosas.
 Pentostatina (Por vía inyectable) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL La pentostatina corresponde
Pentostatina (Por vía inyectable) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL La pentostatina corresponde
