Infecciones de transmisión sexual
|
|
|
- Fernando Luna Toro
- hace 7 años
- Vistas:
Transcripción
1 Urol Clin N Am 35 (2008) CLÍNICAS UROLÓGICAS de Norteamérica Infecciones de transmisión sexual Tara Lee Frenkl, MD, MPHª, *, Jeannette Potts, MD a Division of Urology, University of Pennsylvania, 3400 Civic Center Boulevard, 9 Penn Tower Philadelphia, PA 19104, USA b Glickman Urological and Kidney Institute, Cleveland Clinic Foundation, 9500 Euclid Avenue, A100, Cleveland, OH 44195, USA La prevención primaria mediante precauciones universales de sexo seguro eliminaría las costosas y a veces trágicas consecuencias de las infecciones de transmisión sexual (ITS). Sin embargo, dado que la transmisión de las ITS sigue siendo prevalente, la prevención secundaria a través del cribado y del diagnóstico precoz sigue siendo nuestra mejor arma frente a las devastadoras secuelas de estas enfermedades. La detección precoz y el tratamiento antibiótico adecuado han conseguido disminuir las enfermedades venéreas bacterianas. Por ejemplo, la incidencia de sífilis en EE. UU. ha descendido de en 1990 a 8724 en 2005 [1]. Del mismo modo, la incidencia de gonorrea ha bajado de un millón en 1980 a menos de casos documentados en 2005 [2]. La Chlamydia trachomatis sigue siendo la ITS bacteriana notificada con mayor frecuencia, con unos 2,8 millones de casos nuevos estimados en EE. UU. anualmente y 50 millones en todo el mundo [3]. La prevalencia de infecciones víricas, para las cuales no existe tratamiento curativo, se ha estabilizado o ha aumentado. Con casos nuevos anuales, el virus del herpes simple (VHS) es una de las ITS víricas más frecuentes. Cada año se diagnostican un millón de nuevos casos de papilomavirus humano, y la prevalencia de esta enfermedad se sitúa entre los 24 y 40 millones. Las personas con alto riesgo de contraer enfermedades de transmisión sexual son los adultos jóvenes El Dr. Frenkl trabaja para Merck Research Labs como Associate Director of Clinical Research en el área de Urología. *Autor para correspondencia. Dirección electrónica: tara_frenkl@merck.com (T.L. Frenkl). de 18 a 28 años. La tasa más alta de gonorrea y de infección por clamidias se da en mujeres de 15 a 19 años [4]. Es importante también tener en cuenta que las enfermedades de transmisión sexual se encuentran entre los cinco riesgos principales de los viajeros internacionales, junto con la diarrea, la hepatitis y los accidentes de vehículos a motor [5]. El urólogo debe mantener un alto índice de sospecha de enfermedad de transmisión sexual subyacente en mujeres que consultan por infecciones del tracto urinario (ITU) recurrentes y en las que tienen síntomas con cultivos de orina negativos. Hasta el 50% de las mujeres con signos de ITU exploradas en un servicio de urgencias presentaron cultivos positivos para enfermedades de transmisión sexual [6]. Los médicos deben mantener el mismo nivel de vigilancia al tratar a mujeres que practican sexo con mujeres. Se ha identificado el virus del papiloma humano genital, junto con lesiones escamosas intraepiteliales, en lesbianas, incluso en las que no han mantenido relaciones sexuales con varones [7]. Se ha observado una elevada prevalencia de vaginosis bacteriana entre lesbianas monógamas. Debido a su mayor frecuencia de prácticas orogenitales, también pueden presentar un mayor riesgo de VHS tipo 1 [4]. La proctitis puede darse en mujeres y varones que practican sexo anal. Entre los microorganismos causantes están Neisseria gonorrhoeae, Chlamydia trachomatis, Treponema pallidum y VHS. La exposición del virus de la inmunodeficiencia humana (VIH) queda fuera de los objetivos de este artículo; sin embargo, es importante recordar que las ITS, especialmente las de tipo ulcerante, facilitan la transmisión y la infección por el VIH. El VHS-2, en particular, puede jugar un papel importante en la transmisión del VIH, ya que se ha identificado con mayor frecuencia que otras ITS en parejas VIHconcordantes [8].
2 34 FRENKL Y POTTS En este artículo se exponen las enfermedades de transmisión sexual más frecuentes, como VHS, uretritis/cervicitis por clamidias, linfogranuloma venéreo, sífilis, gonorrea (GC), chancroide, tricomoniasis y virus del papiloma humano (VPH). También se presentarán brevemente otros patógenos asociados al sexo, causantes de uretritis y vaginitis. realizar el TEP. Actualmente el TEP está admitido en 11 estados, puede ser aceptado en 28 estados y está legalmente prohibido en 13 estados. Los resultados de la investigación, su explicación y el estatus legal en cada estado puede encontrarse en la página web de los CDC: default.htm. expeditivo de la pareja Un dilema frecuente para los médicos que tratan a pacientes con ITS es cómo extender el tratamiento a la pareja sexual para prevenir las complicaciones de la infección, como la enfermedad inflamatoria pélvica, y la propagación de la enfermedad. Los métodos tradicionales de remisión a consulta tienen ventajas y limitaciones obvias. El tratamiento expeditivo de la pareja (TEP) es la práctica de tratar a los compañeros sexuales de los pacientes con ITS proporcionando al paciente una receta o una medicación para que se la dé a su compañero sin una evaluación clínica ni consejo profesional preventivo. En agosto de 2006, los Centers for Disease Control (CDC) determinaron que el TEP había sido al menos equivalente a la remisión del paciente para prevenir la GC persistente o recurrente o las infecciones por clamidias en heterosexuales, y emitieron recomendaciones para el uso del TEP [9]. Estas recomendaciones aconsejan implantar el TEP sólo cuando otras estrategias sean impracticables o ineficaces. Debe aconsejarse a todos sus receptores que soliciten atención médica, además de aceptar el TEP, a través de asesoramiento por el caso índice, materiales escritos y asesoramiento personal por un farmacéutico u otro profesional. Las directrices de los CDC sugieren el uso del TEP para tratar la GD y la infección por clamidias en mujeres y varones heterosexuales. No debe utilizarse rutinariamente en hombres que practican sexo con hombres (HSH), debido a la falta de datos para confirmar su eficacia en esta población y al elevado riesgo de comorbilidad, especialmente en casos de VIH no diagnosticados. De modo similar, el TEP no debe emplearse para las parejas de mujeres con tricomoniasis, debido al alto riesgo de coinfección por clamidia o GC. El TEP no se recomienda habitualmente en el tratamiento de los pacientes con sífilis infecciosa. Para acometer el estatus legal y medicolegal del TEP, los CDC colaboraron con el Center for Law and the Public s Health de las universidades de Georgetown y Johns Hopkins, estudiando el marco legal del TEP en los 50 estados, el Distrito de Columbia y Puerto Rico. El objetivo de esta investigación fue conceptualizar e identificar las provisiones legales que podría implicar la capacidad del clínico para Úlceras genitales Varias infecciones de transmisión sexual se caracterizan clínicamente por las úlceras genitales asociadas típicamente con ellas, especialmente el VSH, la sífilis y el chancroide. En 2002, se calcula que más de 45 millones de personas fueron infectadas por el VSH, mientras que sólo se notificaron 6862 casos de sífilis y 67 casos de chancroide. Aunque la especificidad del diagnóstico clínico de las úlceras genitales es buena (94-98%), su sensibilidad es bastante baja (31-35%) [10]. Las adenopatías inguinales no contribuyeron a la precisión diagnóstica. Siempre que sea posible deben realizarse cultivos confirmatorios y pruebas serológicas para sífilis, chancroide y VHS. En concreto, los CDC recomiendan: 1) serología y microscopía de campo oscuro o inmunofluorescencia directa para T. pallidum; 2) cultivo o determinación de antígeno para el virus del herpes simple, y 3) cultivo para H. ducreyi. Hay que tener presente que los pacientes pueden estar coinfectados por más de una enfermedad de transmisión sexual. Alrededor del 10% de los pacientes con chancroide están coinfectados por VHS o por sífilis. La prueba del VIH debe considerarse seriamente en el abordaje de los pacientes con ITS confirmada. Las características clínicas de las úlceras genitales de transmisión sexual se resumen en la tabla 1. Deben considerarse también en el diagnóstico diferencial otras úlceras no transmitidas sexualmente, como las del síndrome de Behcet, las reacciones farmacológicas, el eritema multiforme, la enfermedad de Crohn, el liquen plano, la amebiasis, traumatismos y carcinomas. El tratamiento empírico de la causa más probable según los antecedentes y la exploración física debe iniciarse mientras se esperan los resultados del laboratorio. Si las úlceras no responden al tratamiento o su aspecto es inusual, debe practicarse una biopsia. Virus del herpes simple La infección por el herpes genital es frecuente. En EE. UU. afecta a más de 50 millones de personas. Su causa es el virus del herpes simple tipo 2 (VHS-2),
3 INFECCIONES DE TRANSMISIÓN SEXUAL 35 Tabla 1 Úlceras genitales Enfermedad Lesiones Adenopatías Síntomas sistémicos Sífilis primaria Herpes genital Chancroide Linfogranuloma Indoloras, induradas, con base limpia, generalmente únicas Vesículas dolorosas, superficiales, generalmente múltiples Pápula hipersensible y luego úlcera dolorosa, socavada y purulenta, única o múltiple Vesícula o pápula pequeña e indolora que progresa a úlcera No dolorosas al tacto, gomosas, bilaterales y no supurativas Adenopatías inguinales bilaterales dolorosas al tacto Ganglios regionales supurativos y dolorosos Ganglios grandes, dolorosos, irregulares que desarrollan tractos fistulosos Ninguno Presentes durante la infección primaria Ninguno Aparecen después de curarse la lesión genital en el 85 al 90% de los casos, y el virus del herpes simple tipo 1 (VHS-1) en el 10 al 15% de los casos. El VHS-1 es responsable del herpes labial pero puede ser transmitido por las secreciones orales durante el sexo orogenital. La infección asintomática es frecuente y puede representar más del 75% de las transmisiones del virus [11]. Hasta un 80% de las mujeres con anticuerpos frente al VHS-2 no refieren antecedentes de infección clínica [12]. El período de incubación varía entre 1 y 26 días, aunque suele ser breve, de unos 4 días. La infección no genital por el VHS-1 durante la infancia puede ser protectora en cierta medida frente a la infección genital por el VHS-2 en el adulto. Al ser expuestas al VHS-2, las mujeres con anticuerpos frente a VSH-1 negativos presentaron un riesgo anual de infección del 32%, mientras que las mujeres con anticuerpos positivos presentaron un riesgo anual del 10%. La infección primaria se manifiesta por úlceras dolorosas en los genitales o el ano, junto con adenopatías inguinales bilaterales dolorosas. La presentación inicial es idéntica para el VHS-1 y el VHS-2, aunque se espera que el VHS-1 se convierta en la causa más frecuente del primer episodio [4]. Un grupo de vesículas sobre una base eritematosa sin seguir una distribución neural es patognomónico de herpes simple [13]. La infección inicial suele asociarse con síntomas constitucionales seudogripales. La radiculomielopatía sacra es una manifestación poco frecuente de la infección primaria que se asocia sobre todo al VHS anal primario. Las lesiones genitales, especialmente las uretrales, pueden provocar retención urinaria transitoria en mujeres. Los episodios recurrentes suelen ser más leves, sólo con ulceración de la región genital o anal. Los casos graves y complicados pueden manifestarse por neumonitis, infección diseminada, hepatitis, meningitis y encefalitis. La liberación asintomática de virus es más frecuente con el VHS-2 que con el VHS-1, incluso en pacientes con infección de larga evolución o clínicamente asintomática. La liberación asintomática de virus es más probable durante el período de 3 a 12 meses que sigue a la presentación clínica, lo que perpetúa el riesgo de transmisión [4,13]. El diagnóstico de herpes genital no debe descansar sólo en la sospecha clínica, ya que la clásica presentación con úlcera solo ocurre en un pequeño porcentaje de los pacientes. Las mujeres, en especial, pueden presentar lesiones atípicas como abrasiones, fisuras o prurito [14]. El cultivo viral con subtipaje ha sido la prueba de referencia para el diagnóstico de la infección por herpes. Debe determinarse el subtipo del virus en todos los pacientes, ya que es importante para el pronóstico y los consejos. Las mujeres con VHS-2 presentan una media de cuatro recidivas durante el primer año y las mujeres con VHS-1 presentan una recidiva durante el primer año. Después del primer año, el VHS-1 rara vez recidiva, mientras que la incidencia de VHS-2 disminuye, pero lentamente [15]. Los cultivos virales pueden aislar generalmente el virus en 5 días, son relativamente baratos y muy específicos. Sin embargo, la sensibilidad del cultivo viral oscila entre un 30 y un 95%, en función de la fase de la lesión, de si se trata de una infección primaria o una recidiva. La carga viral es mayor cuando la lesión es vesicular y durante la infección primaria. Por tanto, el cultivo viral presenta una mayor sensibilidad en estos casos y disminuye drásticamente cuando se cura la lesión. Existen actualmente cuatro tests de anticuerpos tipo-específicos basados en la glucoproteína G aprobados por la Food and Drug Administration (FDA) para identificar anticuerpos frente a las glucoproteínas G-1 y G-2 del VHS, que evocan una respuesta de anticuerpos tipo-específica [16]. Estos tests permiten diferenciar también infecciones por VHS recién adquiridas de las establecidas, según la avidez del anticuerpo [17]. Hay pruebas ambulatorias que pueden proporcionar resultados para anticuerpos frente al VHS-2 a partir de sangre capilar o suero durante una consulta [2].
4 36 FRENKL Y POTTS Los tratamientos antivirales aprobados para el tratamiento son aciclovir, valciclovir y famciclovir por vía oral. Las pautas antivirales recomendadas se muestran en la tabla 2. Las medicaciones antivirales tópicas no son eficaces. Las recidivas pueden tratarse con un abordaje episódico o supresivo. Cuando se usan como tratamiento episódico, la medicación debe iniciarse durante los pródromos o desde el primer día de aparición de las lesiones. El tratamiento supresor diario ha logrado prevenir el 80% de las recidivas y constituye una opción para pacientes que sufren recidivas frecuentes. Se ha demostrado que reduce la frecuencia y la duración de las recidivas, así como la liberación de virus, por lo que reduce también la tasa de transmisión. Se han documentado la seguridad y eficacia del tratamiento supresor. Chancroide El chancroide, causado por el Haemophilus ducreyi, es la ITS más frecuente en el mundo. Afecta tres veces más a varones que a mujeres. El período de incubación varía de 1 a 21 días. Produce una úlcera dolorosa, no indurada, en el pene o la región vulvovaginal. La úlcera presenta una base friable, recubierta por un exudado purulento amarillo o grisáceo y de borde serpiginoso. Puede extenderse lateralmente por aposición a la cara interna del muslo y a las nalgas, especialmente en las mujeres. Se acompaña de adenopatía inguinal, que es típicamente unilateral y dolorosa al tacto, con tendencia a supurar y fistulizarse. El Haemophilus ducreyi es un microorganismo exigente y difícil de cultivar. El medio de cultivo especial no está fácilmente disponible y su sensibilidad es inferior al 80%. La tinción de Gram de una muestra obtenida bajo el borde socavado de la úlcera puede ser más útil, ya que permite identificar los cortos y finos estreptobacilos gramnegativos, generalmente dispuestos en cadenas paralelas cortas. Recientemente, los ensayos basados en la reacción en cadena de la polimerasa (PCR) han demostrado ser un método sensible y específico para detectar Haemophilus ducreyi. Aunque la FDA aún no ha aprobado ningún test de PCR, se puede realizar en agencias comerciales. Alrededor del 10% de las personas que sufren chancroide están coinfectados por T. pallidum o VHS [2]. En el momento del diagnóstico, y 3 meses después si son inicialmente negativas, deben realizarse pruebas de cribado de VIH y sífilis. Para establecer el diagnóstico de chancroide deben considerarse cuatro criterios: presencia de una o más úlceras dolorosas, presencia de adenopatía regional, evaluación negativa para T. pallidum o serología negativa al menos 7 días después del inicio de los síntomas, y cultivo de VHS negativo en el exudado de las úlceras [4]. Los tratamientos de dosis única consisten en acitromicina, 1 g por vía oral, o ceftriaxona, 250 mg por vía intramuscular. Otras pautas son ciprofloxacino, 500 mg dos veces al día durante 3 días, o eritromicina base, 500 mg por vía oral tres veces al día durante 7 días; sin embargo, la sensibilidad a los antibióticos varía geográficamente. Se han descrito resistencias a ciprofloxacino y eritromicina en algunas regiones. El ciprofloxacino está contraindicado durante el embarazo y la lactancia. Debe observarse mejoría subjetiva en 3 días y las úlceras generalmente se resuelven por completo en 7 a 14 días. La curación puede ser más lenta en varones no circuncidados con úlceras por dentro del prepucio y en pacientes con VIH [18]. Hay que reexplorar al paciente en 5 a 7 días. Debe explorarse y tratarse a los compañeros sexuales si las Tabla 2 oral recomendado para el VHS genital Fármaco Primer episodio clínico episódico supresor Aciclovir Famciclovir 400 mg tres veces al día durante 7-10 días o 200 mg 5 veces/día durante 7-10 días 250 mg tres veces al día durante 7-10 días 400 mg tres veces al día durante 5 días o 200 mg 5 veces/día durante 5 días o 800 mg dos veces al día durante 5 días 125 mg dos veces al días durante 5 días Valaciclovir 1 g dos veces al día durante 7-10 días 500 mg dos veces al día durante 3-5 días o 1 g/d durante 5 días 400 mg dos veces al día 250 mg dos veces al día 500 mg/d o 1 g/d Datos tomados de Centers for Disease Control and Prevention. Sexually Transmitted Guidelines MMWR 2002;51(RR06):1-80.
5 INFECCIONES DE TRANSMISIÓN SEXUAL 37 relaciones tuvieron lugar durante las 2 semanas previas o durante la erupción de la úlcera. Puede lograrse el alivio sintomático del dolor inguinal mediante aspiración con aguja o incisión y drenaje de las bubas. Sífilis La sífilis es causada por una espiroqueta, Treponema pallidum. El período de incubación varía desde 10 a 90 días. Se contagia por contacto con lesiones infecciosas o líquidos corporales. También puede adquirirse en el útero y a través de una transfusión sanguínea. La sífilis primaria se caracteriza por una úlcera solitaria, indurada e indolora, que aparece en el lugar de inoculación unas 3 semanas después del contacto, y persiste durante 4 a 6 semanas. La úlcera se localiza típicamente en glande, corona o área perianal en varones y en los labios o la zona anal en mujeres. A menudo se asocia a adenopatías bilaterales inguinales o regionales no dolorosas a la palpación. Dado que la úlcera y las adenopatías son indoloras y se resuelven sin tratamiento, la sífilis primaria a menudo pasa desapercibida. La sífilis latente se define como serorreactividad sin signos clínicos de la enfermedad. La sífilis latente precoz es la adquirida durante el último año. El resto de los casos se denominan sífilis latente tardía o sífilis latente de duración desconocida. La sífilis secundaria suele comenzar entre 4 y 10 semanas después de la aparición de la úlcera, aunque puede aparecer hasta 24 meses después de la infección inicial. La sífilis secundaria se manifiesta por signos y síntomas mucocutáneos, constitucionales y parenquimatosos. Las manifestaciones precoces más frecuentes son un exantema maculopapular que suele afectar al tronco y los brazos, y adenopatías generalizadas no dolorosas al tacto. Después de varios días o semanas, el exantema primario puede acompañarse de un exantema papular. Estas lesiones papulares se asocian a endarteritis y, por tanto, pueden necrosarse y formar pústulas. Su distribución se amplía y generalmente afecta a las palmas y las plantas. En las áreas intertriginosas, estas pápulas pueden agrandarse y erosionarse, dando lugar a condilomas planos, que son especialmente infecciosos. Otras manifestaciones menos frecuentes de sífilis secundaria son la hepatitis y la glomerulonefritis por inmunocomplejos. Alrededor de un tercio de los pacientes no tratados desarrollarán sífilis terciaria. Esta es muy rara en los países industrializados, excepto casos ocasionales descritos en pacientes infectados por el VIH. La sífilis es una enfermedad sistémica que puede afectar prácticamente a cualquier órgano o sistema, sobre todo a los sistemas cardiovascular, esquelético y nervioso, y a la piel. La aortitis, la meningitis, la uveítis, la neuritis óptica, la parálisis generalizada, la tabes dorsal y los gomas cutáneos y esqueléticos son sólo algunas de las secuelas de la sífilis terciaria. La microscopía de campo oscuro y los anticuerpos fluorescentes directos (DFA, direct fluorescent antibody) son las pruebas aplicadas a las muestras obtenidas de las lesiones primarias o secundarias. La microscopía de campo oscuro no está fácilmente disponible, pero la prueba DFA sobre un frotis fijado a partir de una lesión puede realizarse en muchos laboratorios comerciales. Las pruebas serológicas no treponémicas, como la RPR (reagina plasmática rápida), o la VRDL (venereal disease research laboratory) son los métodos más habituales para el cribado de los casos sospechosos. La sensibilidad de RPR y VDRL es del 78 y del 86%, respectivamente, en la sífilis primaria, del 100% para ambos en la sífilis secundaria, y superior al 95% en la sífilis terciaria [19]. La tasa de falsos positivos es de aproximadamente entre el 1 y el 2%, y puede deberse a múltiples causas [20]. Por ello, todas las pruebas positivas deben confirmarse con pruebas treponémicas, como aglutinación de partículas de T. pallidum o anticuerpo treponémico fluorescente absorbido. El VIH puede inducir resultados falsamente negativos tanto con los métodos treponémicos como con los no treponémicos [21,22]. Los anticuerpos treponémicos suelen mantenerse positivos durante toda la vida y no guardan correlación con la actividad de la enfermedad. Los títulos de anticuerpos no treponémicos, RPR y VDRL, se correlacionan con la actividad de la enfermedad. Estas pruebas suelen negativizarse generalmente 1 año después del tratamiento. Para controlar la evolución de la enfermedad se debe practicar la misma prueba, o bien RPR o VDRL, y en el mismo laboratorio, ya que los resultados no son intercambiables y pueden variar de un laboratorio a otro. El United States Preventive Services Task Force recomienda el cribado de la enfermedad en las mujeres embarazadas y en personas con alto riesgo de infección por sífilis [23]. Los sujetos con alto riesgo de sífilis son los hombres que tienen sexo con hombres e incurren en prácticas sexuales de alto riesgo, personas que comercian con el sexo, personas que intercambian sexo por drogas, e internos de centros correccionales para adultos. Los CDC recomiendan la determinación del VIH en todos los pacientes con sífilis, y considerar también el cribado de hepatitis B y C, gonorrea e infección por clamidias. La presencia de chancros aumenta en cinco veces el riesgo de adquirir el VIH [24,25].
6 38 FRENKL Y POTTS La penicilina G benzatina (2,4 millones de unidades por vía intramuscular como dosis única) sigue siendo el tratamiento de elección. La penicilina oral u otros preparados parenterales no son sustitutos aceptables. La reacción de Jarisch-Herxheimer consiste en cefalea, mialgias, fiebre, taquicardia y taquipnea, y se produce durante las primeras 24 horas de tratamiento con penicilina. Debe advertirse al paciente sobre esta reacción, que generalmente se trata con reposo en cama y fármacos antiinflamatorios no esteroideos. Puede provocar sufrimiento fetal y parto pretérmino en mujeres gestantes. Si el paciente es alérgico a la penicilina, las alternativas más aceptadas son 100 mg de doxiciclina por vía oral dos veces al día o 500 mg de tetraciclina cuatro veces al día durante 14 días. Algunos especialistas han recomendado también 1 g IM o IV de ceftriaxona diariamente durante 8-10 días. En la sífilis latente tardía o sífilis latente de duración desconocida, o en la sífilis terciaria, la inyección de 2,4 millones de unidades de penicilina benzatina debe repetirse semanalmente hasta completar tres dosis, o bien el tratamiento con doxiciclina o tetraciclina debe ampliarse hasta un total de 4 semanas. La doxiciclina y la tetraciclina están contraindicadas en el embarazo. Por tanto, si una paciente gestante presenta alergia a penicilina, se recomienda la desensibilización. La neurosífilis se trata con penicilina G cristalina acuosa, 3 a 4 millones de unidades intravenosas cada 4 horas durante 10 a 14 días; o bien con penicilina G procaína, 2,4 millones de unidades intramusculares (IM) una vez al día, más probenecid, 500 mg por vía oral, cuatro veces al día, administrando ambos fármacos durante 10 a 14 días. El probenecid no puede emplearse en pacientes con alergia a sulfamidas. Los pacientes deben ser controlados vigilando los títulos de anticuerpos no treponémicos a los 6 y 12 meses. Los pacientes con neurosífilis requieren estudio repetido del líquido cefalorraquídeo de 3 a 6 meses después del tratamiento y cada 6 meses a partir de entonces, hasta que se obtengan resultados normales. Linfogranuloma venéreo El linfogranuloma venéreo es producido por la Chlamydia trachomatis tipos L1, L2 y L3, y es extremadamente raro en lo EE. UU. Sigue existiendo en regiones de África, Asia, Sudamérica y el Caribe [26]. El período de incubación oscila entre 3 y 30 días. La manifestación inicial de la enfermedad suele ser un úlcera única e indolora en el pene, el ano o la zona vulvovaginal, que pasa desapercibida. Los pacientes generalmente consultan por una adenopatía inguinal supurativa unilateral dolorosa, acompañada de síntomas constitucionales, que aparecen de 2 a 6 semanas después de curarse la úlcera. Las mujeres y los varones homosexuales pueden presentar proctocolitis e hinchazón de los ganglios linfáticos perirrectales o ilíacos profundos, cuando la lesión primaria se sitúa en el recto o en el cérvix. Puede producirse una destrucción tisular significativa con fibrosis, y con fenestración de labios, destrucción uretral, fístulas anorrectales y elefantiasis de pene, escroto o labios. El diagnóstico es fundamentalmente clínico y los cultivos sólo son positivos en el 30 al 50% de los casos. El diagnóstico se confirma mediante detección de títulos de anticuerpos por fijación de complemento o por fluorescencia indirecta. Un título por fijación de complemente superior o igual a 64 es diagnóstico de infección. Deben excluirse otras causas de adenopatías inguinales. Es necesario el tratamiento antibiótico durante 3 semanas, con 100 mg de doxiciclina dos veces al día o 500 mg de eritromicina cuatro veces al día. La doxiciclina está contraindicada en mujeres gestantes y lactantes. Los pacientes deben ser controlados clínicamente hasta la resolución de los síntomas. Las parejas sexuales deben ser examinadas por si presentan infección uretral o cervical, y tratadas si mantuvieron relaciones sexuales durante los 30 días anteriores al inicio de los síntomas. Las bubas pueden requerir aspiración o incisión y drenaje para prevenir ulceraciones femorales o inguinales. La acitromicina, 1 g por vía oral semanalmente durante 3 semanas, podría ser un tratamiento alternativo, aunque no se dispone aún de datos definitivos. Uretritis, epididimitis y cervicitis El diagnóstico de uretritis en el varón se basa en uno de los siguientes tres criterios: exudado uretral mucopurulento o purulento, tinción de Gram de las secreciones uretrales con más de 5 leucocitos por campo de inmersión, o esterasa leucocitaria positiva en orina inicial (o una muestra de orina inicial con más de 10 leucocitos por campo de inmersión). La uretritis gonocócica puede diagnosticarse con la tinción de Gram, ya que una tinción de Gram positiva tiene una especificidad del 99% y una sensibilidad del 95%. Sin embargo, una tinción de Gram negativa en el contexto de una uretritis no descarta el gonococo [4].
7 INFECCIONES DE TRANSMISIÓN SEXUAL 39 La epididimitis consiste en una inflamación del epidídimo y puede ser infecciosa (bacteriana, viral, micótica o parasitaria) o no infecciosa (traumática, autoinmune, inducida por amiodarona). Hay que considerar también el diagnóstico diferencial con la torsión testicular, ya que esta es una emergencia quirúrgica que puede originar la pérdida del testículo si no se trata inmediatamente. En varones jóvenes la causa más frecuente de epididimitis infecciosa es la infección de transmisión sexual. En varones heterosexuales de menos de 35 años las causas más frecuentes son N. gonorrhoeae y C. trachomatis. En HSH, los más frecuentes son E. coli y Haemophilus influenzae [27]. Los pacientes suelen consultar por hinchazón y dolor escrotal. La palpación puede revelar un epidídimo prominente y doloroso al tacto o bien una gran masa eritematosa dura, dolorosa y caliente. Si afecta también al testículo se conoce como orquiepididimitis. Los datos de laboratorio compatibles con un diagnóstico de epididimitis son piuria, bacteriuria, urocultivo positivo y leucocitosis; sin embargo, un análisis de orina y un recuento leucocitario normales no la descartan. Los CDC recomiendan que la evaluación de los varones con epididimitis incluya una de las siguientes pruebas: tinción de Gram de la secreción uretral que muestre más de cinco leucocitos por campo de inmersión (la infección es gonocócica si se documenta la presencia de leucocitos con diplococos gramnegativos intracelulares en el frotis uretral con tinción de Gram), prueba de esterasa leucocitaria positiva, o piuria (más de 10 leucocitos por campo de alto aumento) en orina inicial. Deben practicarse también los cultivos, pruebas de hibridación de ácidos nucleicos y pruebas de amplificación de ácidos nucleicos expuestas anteriormente para gonorrea y clamidias. En pacientes de riesgo hay que considerar la realización de pruebas de otras enfermedades de transmisión sexual (ETS). El tratamiento consiste en medidas sintomáticas como reposo en cama, elevación escrotal, fármacos antiinflamatorios y 250 mg de ceftriaxona IM en dosis única, junto con 100 mg de doxiciclina oral dos veces al día durante 10 días. En caso de epididimitis probablemente causada por microorganismos entéricos, o en pacientes alérgicos a cefalosporinas o tetraciclinas, el tratamiento debe incluir ofloxacino, 300 mg por vía oral dos veces al día durante 10 días, o levofloxacino, 500 mg por vía oral una vez al día durante 10 días. En casos agudos es importante considerar el diagnóstico diferencial con la torsión testicular. La cervicitis se caracteriza por dos signos diagnósticos: exudado endocervical purulento o mucopurulento o sangrado endocervical persistente, fácilmente provocable introduciendo un hisopo en el orificio cervical. De hecho, algunas mujeres con cervicitis pueden no tener más síntomas que hemorragia poscoital o flujo vaginal anómalo. Los siguientes apartados exponen las causas más frecuentes de cervicitis, uretritis y epididimitis en pacientes expuestos a ETS. Chlamydia trachomatis Chlamydia trachomatis es la ETS bacteriana más frecuente en EE.UU y la ETS más frecuente en todo el mundo. En EE.UU su máxima prevalencia se da en adolescentes y adultos jóvenes sexualmente activos. Entre los serotipos virulentos están los D, E, F, G, H, I, J y K. El período de incubación varía entre 3 y 14 días. La mayor parte de los varones y mujeres afectados están asintomáticos. Alrededor del 50% de los varones presentan síntomas del tracto urinario inferior atribuibles a uretritis, epididimitis o prostatitis, y a veces pueden notar un exudado uretral claro o blanquecino. La C. trachomatis es la causa más frecuente de epididimitis en varones jóvenes. Alrededor del 75% de las mujeres están asintomáticas y el 40% de las que tienen infección no tratada desarrollarán enfermedad inflamatoria pélvica (EIP) [28]. La fibrosis de las trompas de Falopio por una infección por clamidias es un factor de riesgo de EIP recurrente por la flora vaginal, embarazo ectópico, dolor pélvico e infertilidad [29]. Las clamidias también pueden transmitirse al recién nacido durante el parto vaginal, por exposición al cérvix infectado de la madre. Los neonatos pueden contraer una infección ocular, orofaríngea, respiratoria, urogenital o rectal. El cribado selectivo ha logrado reducir la incidencia de EIP [30]. Las mujeres deben ser evaluadas anualmente hasta los 25 años, o ante factores de riesgo como una nueva pareja sexual. En mujeres, el cribado puede realizarse mediante: 1) una prueba de amplificación de ácidos nucleicos (PAAN) aplicada sobre una muestra endocervical, si se acepta el examen pélvico; en caso contrario, la PAAN se practica sobre orina; 2) una prueba de hibridación de ácidos nucleicos no amplificados, un inmunoensayo enzimático, o una prueba de anticuerpos por fluorescencia directa sobre una muestra endocervical, o 3) cultivo de una muestra endocervical. En varones las opciones son las mismas pero sobre muestras intrauretrales. Existen dos tratamientos primarios igualmente eficaces, acitromicina, 1 g por vía oral en dosis única, o doxiciclina, 100 mg dos veces al día durante
8 40 FRENKL Y POTTS 7 días. Otros tratamientos alternativos son eritromicina base, 500 mg cuatro veces al día, eritromicina etilsuccinato, 800 mg cuatro veces al día, ofloxacino, 300 mg dos veces al día, o levofloxacino, 500 mg al día durante 7 días. La doxiciclina, la eritromicina estolato y el ofloxacino están contraindicados durante el embarazo. La eritromicina base, eritromicina etilsuccinato y acitromicina son seguras durante el embarazo. Otra alternativa en mujeres gestantes es amoxicilina, 500 mg tres veces al día durante 7 días. Las parejas deben ser examinadas, estudiadas y tratadas. Los pacientes deben evitar el coito hasta que tanto ellos como sus parejas hayan completado el tratamiento o hasta 7 días después de un tratamiento de dosis única. No es necesario un nuevo cultivo para confirmar la curación en pacientes tratados con doxiciclina o una quinolona. Sí se recomienda 3 semanas después del tratamiento con eritromicina, ya que las tasas de curación son menores con este fármaco, en mujeres embarazadas o si persisten los síntomas. En cualquier caso, los pacientes con clamidias presentan un alto riesgo de reinfección, por lo que deben ser reevaluados de 3 a 4 meses después del tratamiento. Gonorrea La gonorrea es causada por un diplococo gramnegativo, Neisseria gonorrhoeae. El período de incubación varía entre 3 y 14 días. El riesgo de infección tras una única exposición es del 10% en varones y del 40% en mujeres. Los varones suelen presentar síntomas del tracto urinario inferior, sugestivos de uretritis, epididimitis, proctitis o prostatitis, con exudado uretral mucopurulento asociado. Las mujeres pueden presentar síntomas como molestias vaginales y pélvicas, disuria o flujo vaginal anormal, aunque lo más frecuente es que estén asintomáticas. Tanto las infecciones sintomáticas como las asintomáticas pueden originar una EIP, con sus posibles complicaciones. Por ello debe practicarse un cribado anual en todas las adolescentes y mujeres sexualmente activas hasta los 25 años. Además debe ser evaluada cualquier mujer con factores de riesgo como una nueva pareja sexual o con múltiples parejas. Las manifestaciones de diseminación gonocócica, como artritis, dermatitis, meningitis y endocarditis, son raras hoy día. Los CDC recomiendan el cribado mediante cultivo de una muestra endocervical en mujeres o intrauretral en varones [31]. Una tinción de Gram positiva en una muestra uretral masculina es altamente específica (99%) y sensible (95%). La presencia de leucocitos y diplococos es confirmatoria; sin embargo, una tinción de Gram negativa no descarta el gonococo. La tinción de Gram de secreciones de faringe, cérvix o recto no es suficiente para el diagnóstico de la gonorrea y no se recomienda [4]. El antibiograma del cultivo es importante para evaluar la sensibilidad y resistencia a los antibióticos. Puede cultivarse el exudado uretral, si está presente. Si las condiciones de transporte y almacenamiento no aseguran el mantenimiento de la viabilidad de N. gonorrhoeae, se puede practicar una PAAN o una prueba de hibridación de ácidos nucleicos. Si no es posible obtener una muestra intrauretral o endocervical, la PAAN puede aplicarse a la orina. Las PAAN para N. gonorrhoeae en orina son menos sensibles que las muestras endocervicales e intrauretrales en varones asintomá ticos [32]. El tratamiento más recomendado para la gonorrea es una dosis única de 125 mg de ceftriaxona IM. Con ella se obtienen concentraciones sanguíneas elevadas y mantenidas que logran la curación de más del 99% de los casos no complicados en todas las localizaciones anatómicas. Un tratamiento alternativo oral es una dosis única de cefixima de 400 mg. La cefixima no está disponible en comprimidos en EE. UU. pero puede obtenerse en forma de suspensión. Otros fármacos parenterales de dosis única alternativos para la gonorrea urogenital y anorrectal son ceftizoxima, 500 mg IM, cefoxitina, 2g IM con probenecid, 1 g oral, o cefotaxima, 500 mg IM. En pacientes con alergia a penicilinas o cefalosporinas, se recomienda una dosis única intramuscular de espectinomicina de 2 g, aunque no se encuentra disponible en EE. UU. Una dosis única oral de 2 g de acitromicina es eficaz en infecciones no complicadas, pero no es recomendada por los CDC debido al aumento de resistencias. Puede ser una opción para tratar infecciones no complicadas en pacientes con reacciones alérgicas graves bien documentadas a penicilinas o cefalosporinas. A lo largo de la última década ha proliferado con rapidez una N. gonorrhoeae resistente a quinolonas (NGRQ). Las zonas con mayor prevalencia de NGRQ son partes de Asia, el Pacífico, Hawaii y California [33]. Inicialmente, las quinolonas no se recomendaron como tratamiento primario en estos estados o en pacientes que referían encuentros sexuales recientes con personas de esas regiones. Sin embargo, la resistencia a quinolonas ha aumentado rápidamente en otras zonas de EE. UU. En abril de 2007, los CDC anunciaron que ya no aconsejaban el uso de quinolonas para el tratamiento de la infección gonocócica en ninguna población. Las quinolonas están contraindicadas durante el embarazo. En gestantes o pacientes alérgicos a quinolo-
9 INFECCIONES DE TRANSMISIÓN SEXUAL 41 nas y cefalosporinas se puede utilizar espectinomicina, 2 g IM. La espectinomicina no es tan eficaz en la infección faríngea. Los pacientes infectados por gonorrea a menudo están coinfectados por C. trachomatis. Se ha recomendado el doble tratamiento, ya que el coste del tratamiento es inferior al de las pruebas para clamidias. Todos los pacientes diagnosticados de gonorrea deben ser tratados con una dosis única de acitromicina, 1g, o con doxiciclina, 100 mg dos veces al día durante 7 días, debido a la posibilidad de coinfección por Chlamydia trachomatis, a menos que esta se haya descartado. Si han transcurrido más de 60 días, el compañero sexual más reciente debe ser evaluado y tratado. La actividad sexual debe evitarse hasta que ambos miembros de la pareja completen el tratamiento y se encuentren libres de síntomas. Las personas con síntomas persistentes o recidiva poco después del tratamiento deben ser evaluadas de nuevo mediante cultivo para N. gonorrhoeae, y las muestras positivas deben ser sometidas a pruebas de sensibilidad antimicrobiana. Los médicos y los laboratorios deben informar sobre los fracasos del tratamiento o sobre los cultivos de gonococos resistentes en el número de los CDC a través de las autoridades sanitarias estatales y locales [34]. Tricomoniasis La tricomoniasis es una de las enfermedades de transmisión sexual más frecuentes, con unos 174 millones de nuevos casos comunicados mundialmente cada año, más de 8 millones de ellos en Norteamérica [35]. La incidencia es mayor en países en desarrollo y en mujeres que han tenido múltiples compañeros sexuales. La produce el protozoo flagelado Trichomonas vaginalis, que puede habitar en la vagina, la uretra, las glándulas de Bartolina, las glándulas de Skene y la próstata. No puede infectar el recto ni la boca. El ser humano es el único huésped conocido. El período de incubación varía de 4 a 28 días. La tricomoniasis es típicamente asintomática en varones, aunque puede ocasionar breves síntomas como exudado uretral, disuria y urgencia miccional. Las mujeres en el 50% de los casos permanecen asintomáticas. Cuando hay síntomas, estos pueden ser un flujo vaginal maloliente, blanco o verdoso y espumoso, prurito y eritema. Otros síntomas son dispareunia, molestias suprapúbicas y urgencia miccional. Se ha asociado a parto prematuro en gestantes y a un mayor riesgo de transmisión del VIH [36,37]. La exploración clínica puede mostrar un flujo espumoso y la típica vulva o cérvix con aspecto de fresa. Sin embargo, la valoración clínica por sí sola no es suficientemente específica para establecer el diagnóstico. Típicamente, el exudado vaginal tiene un ph elevado. Los protozoos móviles, que tienen un tamaño entre una y cuatro veces el de las células polimorfonucleares, también pueden observarse en examen en fresco de frotis vaginales o en el examen microscópico de la orina (sobre todo en el bote n.º 1). La inspección microscópica de las secreciones vaginales tiene una sensibilidad de sólo el 60 al 70% [4]. En varones el diagnóstico se realiza mediante cultivo uretral o examen microscópico de la orina (sobre todo el bote n.º 1). Otras pruebas de confirmación son el cultivo estándar, kits de transporte, inmunoensayo enzimático, amplificación de ácidos nucleicos y técnicas de inmunofluorescencia. Los infectados y sus parejas sexuales deben ser tratados para prevenir la recurrencia de la infección. Una dosis de 2 g de metronidazol es eficaz en la mayoría de los casos y puede utilizarse en el segundo trimestre del embarazo. El tratamiento con metronidazol se asocia con una tasa de curación del 90 al 95%, mientras que una dosis única de 2 g de tinidazol logra una tasa de curación del 86 al 100% [4]. En fracasos del tratamiento en pacientes no gestantes se recomienda una pauta más prolongada de metronidazol, 500 mg dos veces al día durante 7 días. Los regímenes terapéuticos son igualmente eficaces; sin embargo, los efectos secundarios, especialmente los digestivos, son más frecuentes con la dosis única. Los pacientes deben evitar el consumo de alcohol durante el tratamiento. Si los síntomas no ceden y se sospecha un fracaso del tratamiento, las pruebas deben repetirse a los 5 a 7 días y a los 30 días. Se puede intentar un ciclo de metronidazol, 500 mg dos veces al día durante 7 días, o 2 g una vez al día durante 3 a 5 días. Existe un gel de metronidazol para aplicación intravaginal; sin embargo, su eficacia es sólo de un 50% en comparación con el tratamiento oral. Otras vaginitis Los Ureaplasma urealyticum, Mycoplasma hominis y Mycoplasma genitalium se consideran microorganismos comensales del aparato genital en ambos sexos. Se cree que al menos un 60% de las mujeres sexualmente activas pueden albergar Ureaplasma en su aparato genital. Estos microorganismos, no obstante, se han implicado en casos de prostatitis cróni-
10 42 FRENKL Y POTTS ca en varones y de síntomas de urgencia-frecuencia en mujeres [38], y en hasta el 40% de los casos de uretritis no gonocócica [39]. En la actualidad, el tratamiento inicial recomendado es doxiclina, 100 mg dos veces al día durante 2 semanas, o una dosis única de 1 g de acitromicina por vía oral, que puede repetirse entre 10 y 14 días después. Otras alternativas son aritromiocina, 500 mg cuatro veces al día, u ofloxacino, 300 mg dos veces al día durante 10 a 14 días. Los compañeros sexuales deben ser evaluados y tratados si procede. La vaginosis bacteriana (VB) se debe al sobrecrecimiento de Gardnerella vaginalis, microorganismos anaerobios, o Mycoplasma, o a la inhibición de la flora vaginal normal. La causa de la alteración de la microflora pueden ser los lavados vaginales, hemorragias uterinas anormales, uso de anticonceptivos o número elevado de parejas sexuales. Las secreciones vaginales deben examinarse con 10% de hidróxido potásico (KOH), para poner de manifiesto el olor a pescado secundario a la liberación de aminas. Estas muestras deben ser examinadas también con el microscopio. Para confirmar el diagnóstico de VB deben cumplirse tres de los cuatro factores siguientes: 1) flujo fluido y blanquecino que recubre la vagina; 2) ph vaginal superior a 4,5; 3) células guía, y 4) test de olor a pescado positivo (KOH). Existen sondas de ADN y tests de tarjeta que pueden utilizarse para el diagnóstico en la consulta. Los tratamientos primarios recomendados son metronidazol, 500 mg dos veces al día durante 7 días, crema de clindamicina al 2% intravaginal al acostarse durante 7 días, o gel de metronidazol al 0,75% intravaginal al acostarse durante 5 días [40,41]. La vaginitis por Candida albicans es la más frecuente en la práctica clínica; no obstante, existen otras especies de Candida que pueden dar lugar a cuadros similares. Típicamente producen un exudado vaginal caseoso denso, acompañado de irritación vulvar y prurito. Sin embargo, también puede haber molestias vaginales, escozor, dispareunia y disuria externa. El diagnóstico puede confirmarse en una mujer con signos y síntomas demostrando levaduras o seudohifas en un frotis húmedo o en una tinción de Gram del exudado vaginal. Las levaduras y las seudohifas se ven mejor después de aplicar KOH al 10%. Las cremas, los óvulos o los supositorios vaginales de venta sin receta que contienen azoles tópicos suelen ser eficaces y requieren de 1 a 7 días de tratamiento. Entre los fármacos útiles están el butoconazol, clotrimazol, miconazol y terconazol. Una alternativa a las cremas vaginales que es a la vez eficaz y barata es el fluconazol, 150 mg en dosis oral única. En caso de infecciones recurrentes es conveniente descartar diabetes mellitus o VIH. Virus del papiloma humano Las verrugas genitales (condilomas acuminados) son producidas por el virus del papiloma humano (VPH). El VPH es un virus que contiene ADN y que se transmite por contacto directo de piel a piel. Existen más de 100 tipos de VPH y más de 30 pueden infectar la región genital. Los factores de riesgo para adquirir el VPH son tener múltiples parejas sexuales, inicio a edad temprana de las relaciones sexuales, y tener una pareja sexual con VPH. La mayoría de las infecciones son subclínicas y asintomáticas. Se ha demostrado que el 60% de un grupo de universitarias seguidas mediante frotis de Papanikolaou cada 6 meses durante 3 años estaban infectadas por el VPH en algún momento. La duración mediana de la infección por el VPH fue de 8 meses y sólo el 9% seguían infectadas a los 2 años [42]. Los VPH de los tipos 6 y 11 son habitualmente los responsables de las verrugas genitales externas. Un paciente puede estar infectado por más de un tipo de VPH. Las verrugas pueden aparecer en cualquier parte de los genitales externos. Se ha propuesto que la inoculación se produce en zonas de microtraumatismos genitales [43]. El VPH se ha hallado también en cérvix, vagina, uretra, ano y en membranas mucosas como conjuntiva, boca y fosas nasales. Los tipos 6 y 11 del VPH son de bajo riesgo de conversión en carcinoma invasivo en los genitales externos. Otros tipos presentes en la región anogenital, especialmente los tipos 16, 18, 31, 33, 35, 39, 45 y 51, se han asociado con displasias y neoplasias de cuello uterino en mujeres y con neoplasia intraepitelial escamosa en varones [44-46]. Más del 99% de los cánceres de cérvix y del 84% de los cánceres anales se asocian al VPH, generalmente a los VPH 16 y 18 [47,48]. Dado que el VPH progresa con rapidez en mujeres infectadas por el VIH, el cáncer de cérvix se considera una de las enfermedades definitorias de SIDA. El tabaquismo puede aumentar el riesgo de progresión de la displasia y las neoplasias en ambos sexos. En las mujeres el VPH puede causar síntomas inespecíficos, como vulvodinia o prurito. También puede aparecer un flujo vaginal maloliente, y la prevalencia de coinfección por otras ETS puede ser un factor contribuyente. El diagnóstico suele realizarse mediante visualización o palpación de las lesiones genitales papilomatosas indoloras. El blanqueamiento con un compresa empapada en ácido acético diluido entre al 3 y al 5% puede mostrar condilomas planos subclínicos que se manifiestan como zonas blanquecinas. Utilizando este método, se demostró que entre el 50 y el 77% de los compañeros estables varones de mujeres
11 INFECCIONES DE TRANSMISIÓN SEXUAL 43 con infección por VPH o neoplasia cervical presentaban infección subclínica por VPH [49]. Del mismo modo, las parejas femeninas de varones con verrugas genitales presentan una elevada incidencia de infección por VPH [50]. Sigue sin estar aclarada la necesidad de evaluar y tratar a las parejas masculinas asintomáticas de las mujeres con verrugas genitales o frotis de Papanikolaou anormales. No se recomienda la androscopia de rutina. No es necesario biopsiar sistemáticamente las verrugas, aunque sí debe realizarse en todos los casos de verrugas atípicas, pigmentadas, induradas, fijas o ulceradas. Además, la biopsia es necesaria si las lesiones persisten o empeoran tras el tratamiento, así como en pacientes inmunodeprimidos. Los CDC recomiendan actualmente informar a los pacientes con verrugas genitales que el VPH y su recurrencia es frecuente entre personas sexualmente activas, que el período de incubación puede ser largo y variable, y que no se conocen bien la duración de la infección ni los métodos para su prevención. El tratamiento de las verrugas genitales depende de varios factores, como su tamaño, número y localización, y de las preferencias del paciente y del médico. Dado que las verrugas genitales se curan espontáneamente con el tiempo, una de las opciones es la observación. El tratamiento puede ser aplicado por el paciente o por el médico. Los tratamientos aplicados por el paciente son más baratos y pueden resultar más eficaces que los aplicados por el médico [51,52]. Los tratamientos recomendados para su aplicación por el paciente son solución o gel de podofilox al 0,5%, crema de imiquimod al 5% [53]. La solución de podofilox debe aplicarse cada 12 horas durante 3 días y descansar 4 días, con la opción de repetir el ciclo de tratamiento cuatro veces. El volumen total de solución utilizado no debe superar 0,5 ml por día, y el área con verrugas tratada no debe ser mayor de 10 cm 2. Puede ser útil realizar la primera aplicación en la consulta. La crema de imiquimod debe aplicarse tres veces por semana al acostarse durante hasta 16 semanas. La zona debe lavarse concienzudamente de 6 a 10 horas después de la aplicación. El imiquimod no es usado en lesiones vaginales, ya que se han descrito ulceraciones crónicas. Ninguna de las dos medicaciones debe emplearse en embarazadas. Entre las opciones de tratamiento aplicadas por el médico están la crioterapia con nitrógeno líquido, la electrocirugía, el tratamiento con láser, la resina de podofilino al 20 o al 25%, el ácido tricloroacético (TCA) y bicloroacético (BCA) al 80 o al 90%, o la escisión quirúrgica. La escisión quirúrgica puede realizarse con electrocauterio o mediante corte frío con una incisión tangencial. La hemorragia generalmente se puede controlar con electrocauterio o aplicando nitrato de plata. Todos los tratamientos quirúrgicos parecen lograr eficacia similar [54]. La ventaja de la escisión quirúrgica es que se pueden resolver verrugas grandes o áreas amplias en una sola vez. El tratamiento con láser de dióxido de carbono es otra alternativa. El podofilino en dilución del 10 al 25% en tintura de benzoína se aplica una vez y se lava minuciosamente de 1 a 4 horas después del tratamiento. Para evitar las posibles complicaciones asociadas a la absorción sistémica y la toxicidad del podofilino, es importante seguir dos normas: 1) la aplicación debe limitarse a <0,5 ml de podofilino o a una zona <10 cm 2 de verrugas por sesión, y 2) no deben existir lesiones abiertas o heridas en la región tratada. El tratamiento puede repetirse semanalmente si es necesario. El podofilino está contraindicado durante la gestación. Los ácidos TCA y BCA deben aplicarse cuidadosamente con una torunda de algodón sólo a las verrugas a intervalos de 1 a 2 semanas. Los pacientes refieren una sensación de quemazón que debe desaparecer en 2 a 5 minutos. El ácido que no haya reaccionado debe eliminarse con bicarbonato sódico o talco. Los ácidos TCA y BCA no son recomendables en verrugas queratinizadas o grandes. El ácido TCA no se absorbe, por lo que puede utilizarse durante el embarazo. Las mujeres con verrugas genitales o con antecedentes de exposición deben solicitar lo antes posible evaluación ginecológica de vagina y cérvix. En el pasado, las lesiones vulvares extensas se trataban con crema de 5-fluorouracilo (FU), pero se describieron ulceraciones y adenosis adquiridas, por lo que ya no se recomienda. Ante la presencia de verrugas genitales no está indicado realizar pruebas de VPH, ni modificar la frecuencia de los frotis de Papanikolaou ni de la colposcopia cervical. Las pruebas del VPH no están indicadas en las parejas de personas con verrugas genitales [4]. No obstante, hay que recordar a los pacientes la importancia de las revisiones ginecológicas y las pruebas de Papanikolaou anuales. Las lesiones grandes o extensas alrededor del meato pueden indicar la presencia de condilomas uretrales o vesicales, haciendo necesaria una cistouretroscopia. Las lesiones uretrales o vesicales deben ser extirpadas cistoscópicamente. Puede ser útil la crema de FU al 5% intrauretral; sin embargo, su uso se ve limitado por la gran inflamación que produce [55]. La aplicación tópica de bacilo de Calmette-Guerin viable también ha demostrado resultados preliminares prometedores, aunque son necesarios más estudios para evaluar a fondo su seguridad y su eficacia [56].
Diagnóstico y tratamiento de las ITS. Miguel Angel von Wichmann U Enf Infecciosas HUDonostia
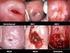
 Diagnóstico y tratamiento de las ITS Miguel Angel von Wichmann U Enf Infecciosas HUDonostia Úlceras genitales Microorganismo Ulceración Adenopatías Herpes VHS 1 y 2 Múltiple y dolorosa bilaterales Lúes
Diagnóstico y tratamiento de las ITS Miguel Angel von Wichmann U Enf Infecciosas HUDonostia Úlceras genitales Microorganismo Ulceración Adenopatías Herpes VHS 1 y 2 Múltiple y dolorosa bilaterales Lúes
C O N S I D E R A N D O
 C. DR. FRANCISCO JAVIER MURO DAVILA, SECRETARIO DE SALUD PUBLICA DEL ESTADO DE SONORA, con fundamento en los artículos 4, 5º., 16, fracciones I y II, 97 fracción VIII, XIII; 156, 157, 158, fracción III
C. DR. FRANCISCO JAVIER MURO DAVILA, SECRETARIO DE SALUD PUBLICA DEL ESTADO DE SONORA, con fundamento en los artículos 4, 5º., 16, fracciones I y II, 97 fracción VIII, XIII; 156, 157, 158, fracción III
LAS INFECCIONES DE TRANSMISIÓN SEXUAL Y EL MANEJO SINDRÓMICO
 LAS INFECCIONES DE TRANSMISIÓN SEXUAL Y EL MANEJO SINDRÓMICO LILIANA ISABEL GALLEGO VÉLEZ* Las infecciones de transmisión sexual (ITS) son un gran problema de salud pública en la mayoría de países del
LAS INFECCIONES DE TRANSMISIÓN SEXUAL Y EL MANEJO SINDRÓMICO LILIANA ISABEL GALLEGO VÉLEZ* Las infecciones de transmisión sexual (ITS) son un gran problema de salud pública en la mayoría de países del
TEMA 22. Infecciones del tracto genital
 TEMA 22 Infecciones del tracto genital Tema 22. Infecciones del tracto genital 1. Anatomía del tracto genital 2. Microbiota normal 3. Enfermedades y agentes etiológicos del tracto genital 4. Toma de muestras
TEMA 22 Infecciones del tracto genital Tema 22. Infecciones del tracto genital 1. Anatomía del tracto genital 2. Microbiota normal 3. Enfermedades y agentes etiológicos del tracto genital 4. Toma de muestras
TEMA: SALUD SEXUAL Y REPODUCTORA. Dra. Carmen Lopez Sosa
 TEMA: SALUD SEXUAL Y REPODUCTORA Dra. Carmen Lopez Sosa Definición Las Its son las infecciones que se transmiten principalmente a través s del contacto sexual, fundamentalmente durante las relaciones sexuales
TEMA: SALUD SEXUAL Y REPODUCTORA Dra. Carmen Lopez Sosa Definición Las Its son las infecciones que se transmiten principalmente a través s del contacto sexual, fundamentalmente durante las relaciones sexuales
TRATAMIENTO DE LA INFECCIÓN GONOCÓCICA EN ATENCIÓN PRIMARIA
 TRATAMIENTO DE LA INFECCIÓN GONOCÓCICA EN ATENCIÓN PRIMARIA Basado en el documento Protocolo para el tratamiento de la infección gonocócica no complicada en atención primaria del EOXI de A Coruña. Servicio
TRATAMIENTO DE LA INFECCIÓN GONOCÓCICA EN ATENCIÓN PRIMARIA Basado en el documento Protocolo para el tratamiento de la infección gonocócica no complicada en atención primaria del EOXI de A Coruña. Servicio
Guía de infecciones de transmisión sexual (ITS) seleccionadas
 Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
TEMA 22. Infecciones del tracto genital
 TEMA 22 Infecciones del tracto genital Tema 22. Infecciones del tracto genital 1. Anatomía del tracto genital 2. Microbiota normal 3. Enfermedades y agentes etiológicos del tracto genital 4. Toma de muestras
TEMA 22 Infecciones del tracto genital Tema 22. Infecciones del tracto genital 1. Anatomía del tracto genital 2. Microbiota normal 3. Enfermedades y agentes etiológicos del tracto genital 4. Toma de muestras
INFECCIONES DE TRANSMISIÓN SEXUAL
 INFECCIONES DE TRANSMISIÓN SEXUAL ITS - Las ITS son un grupo de enfermedades infecciosas en las que la transmisión sexual tiene una gran relevancia - Existen más de 30 agentes patógenos bacterianos, víricos
INFECCIONES DE TRANSMISIÓN SEXUAL ITS - Las ITS son un grupo de enfermedades infecciosas en las que la transmisión sexual tiene una gran relevancia - Existen más de 30 agentes patógenos bacterianos, víricos
ENFERMEDADES DE TRANSMISIÓN SEXUAL UNA VISIÓN DIFERENTE
 ENFERMEDADES DE TRANSMISIÓN SEXUAL UNA VISIÓN DIFERENTE Dr JORGE ANDRES JARAMILLO GARCIA GINECOBSTETRA-VALORADOR DAÑO CORPORAL Conjunto de enfermedades que se transmiten sexualmente, por contacto entre
ENFERMEDADES DE TRANSMISIÓN SEXUAL UNA VISIÓN DIFERENTE Dr JORGE ANDRES JARAMILLO GARCIA GINECOBSTETRA-VALORADOR DAÑO CORPORAL Conjunto de enfermedades que se transmiten sexualmente, por contacto entre
A continuación vas a encontrar información sobre diferentes ITS:
 A continuación vas a encontrar información sobre diferentes ITS: Sífilis VPH (Virus de Papiloma Humano) Herpes Clamidiasis Gonorrea EPI (Enfermedad Pélvico Inflamatoria) Sífilis Qué es la sífilis? La sífilis
A continuación vas a encontrar información sobre diferentes ITS: Sífilis VPH (Virus de Papiloma Humano) Herpes Clamidiasis Gonorrea EPI (Enfermedad Pélvico Inflamatoria) Sífilis Qué es la sífilis? La sífilis
HIV-SIDA PRIMEROS AUXILIOS Y PATOLOGIAS MEDICAS. Clase 17
 Clase 17 HIV-SIDA Las siglas VIH significan Virus de Inmunodeficiencia Humana. VIH es el virus que cuando no se trata, se convierte en SIDA o Síndrome de Inmuno Deficiencia Adquirida. El virus ataca al
Clase 17 HIV-SIDA Las siglas VIH significan Virus de Inmunodeficiencia Humana. VIH es el virus que cuando no se trata, se convierte en SIDA o Síndrome de Inmuno Deficiencia Adquirida. El virus ataca al
Enfermedades de Transmisión Sexual, Virus Papiloma Humano (VPH) y SIDA Existen múltiples Enfermedades de Transmisión Sexual (E.T.S.
 Enfermedades de Transmisión Sexual, Virus Papiloma Humano (VPH) y SIDA Existen múltiples Enfermedades de Transmisión Sexual (E.T.S.) y cada una requiere un diagnóstico confidencial y un tratamiento específico.
Enfermedades de Transmisión Sexual, Virus Papiloma Humano (VPH) y SIDA Existen múltiples Enfermedades de Transmisión Sexual (E.T.S.) y cada una requiere un diagnóstico confidencial y un tratamiento específico.
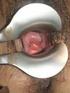
PATOLOGÍA NO NEOPLÁSICA DE CÉRVIX Y COLPOSCOPÍA
 ! UNIVERSIDAD DE COSTA RICA CURSO DE GINECOLOGÍA HOSPITAL CALDERÓN GUARDIA DR. PICANS PATOLOGÍA NO NEOPLÁSICA DE CÉRVIX Y COLPOSCOPÍA Susan Coronado Elier de la O Sofía Herrera Condilomatosis Lesiones
! UNIVERSIDAD DE COSTA RICA CURSO DE GINECOLOGÍA HOSPITAL CALDERÓN GUARDIA DR. PICANS PATOLOGÍA NO NEOPLÁSICA DE CÉRVIX Y COLPOSCOPÍA Susan Coronado Elier de la O Sofía Herrera Condilomatosis Lesiones
PROTOCOLO PARA MANEJO AMBULATORIO DE CERVICITIS, VAGINITIS Y VAGINOSIS BACTERIANA (INCLUYE EMBARAZADAS)
 PROTOCOLO PARA MANEJO AMBULATORIO DE CERVICITIS, VAGINITIS Y VAGINOSIS BACTERIANA (INCLUYE EMBARAZADAS) SUBJETIVO Preguntar a mujeres que se quejan de flujo vaginal: Síntomas que sugieran cervicitis, vaginitis
PROTOCOLO PARA MANEJO AMBULATORIO DE CERVICITIS, VAGINITIS Y VAGINOSIS BACTERIANA (INCLUYE EMBARAZADAS) SUBJETIVO Preguntar a mujeres que se quejan de flujo vaginal: Síntomas que sugieran cervicitis, vaginitis
Qué hacer? Es necesaria una estrategia que permita:
 Manejo Sindrómico 1 Qué hacer? Es necesaria una estrategia que permita: Ofrecer diagnósticos y tratamientos adecuados y oportunos, de fácil uso por todos los proveedores de salud, en el lugar del primer
Manejo Sindrómico 1 Qué hacer? Es necesaria una estrategia que permita: Ofrecer diagnósticos y tratamientos adecuados y oportunos, de fácil uso por todos los proveedores de salud, en el lugar del primer
Dra. Catalina Bley B. Dermatóloga Hospital Regional Rancagua
 Dra. Catalina Bley B. Dermatóloga Hospital Regional Rancagua 2016 Normas de Manejo Manejo Sindromático ITS Manejo de Sospecha ITS En caso de sospecha de ITS: Siempre tratar con esquemas de manejo sindromático.
Dra. Catalina Bley B. Dermatóloga Hospital Regional Rancagua 2016 Normas de Manejo Manejo Sindromático ITS Manejo de Sospecha ITS En caso de sospecha de ITS: Siempre tratar con esquemas de manejo sindromático.
Ulceras Genitales. -Tratamiento para Herpes -Eduque- Consejeria sobre reduccion del riesgo
 Ulceras Genitales Paciente se queja de llaga o ulcera genital Haga historia clinica y examine según la Llaga,,ulcera vesiculas presentes? Vesiculas o ulceras pequeñas con historia de vesiculas recurentes
Ulceras Genitales Paciente se queja de llaga o ulcera genital Haga historia clinica y examine según la Llaga,,ulcera vesiculas presentes? Vesiculas o ulceras pequeñas con historia de vesiculas recurentes
INFECCIONES DE TRANSMISION SEXUAL PREVENCIÓN
 INFECCIONES DE TRANSMISION SEXUAL PREVENCIÓN Dr. Rolando VARGAS Chang Dpto. Ginecología Obstetricia Centro Medico Naval ITS - Las ITS son causa de enfermedad aguda, infertilidad, discapacidad a largo plazo
INFECCIONES DE TRANSMISION SEXUAL PREVENCIÓN Dr. Rolando VARGAS Chang Dpto. Ginecología Obstetricia Centro Medico Naval ITS - Las ITS son causa de enfermedad aguda, infertilidad, discapacidad a largo plazo
PROTOCOLO DOCENTE PARA EL AREA DE INFECCIONES DE TRANSMISIÓN SEXUAL (ITS)
 PROTOCOLO DOCENTE PARA EL AREA DE INFECCIONES DE TRANSMISIÓN SEXUAL (ITS) INTRODUCCION Las infecciones de transmisión sexual (ITS) han protagonizado durante los últimos años gran parte de los cambios epidemiológicos
PROTOCOLO DOCENTE PARA EL AREA DE INFECCIONES DE TRANSMISIÓN SEXUAL (ITS) INTRODUCCION Las infecciones de transmisión sexual (ITS) han protagonizado durante los últimos años gran parte de los cambios epidemiológicos
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Factores de Riesgo. Virus de papiloma Humano
 Factores de Riesgo Virus de papiloma Humano Las verrugas genitales son causadas por el virus papilloma humano (HPV por sus siglas en inglés). El HPV es una familia de más de 100 virus muy comunes. Muchos
Factores de Riesgo Virus de papiloma Humano Las verrugas genitales son causadas por el virus papilloma humano (HPV por sus siglas en inglés). El HPV es una familia de más de 100 virus muy comunes. Muchos
Guía de Referencia Rápida
 Guía de Referencia Rápida Enfermedades de Transmisión Sexual en el Adolescente y Adulto que producen Úlceras Genitales: Herpes, Sífilis, Chancroide, Linfogranuloma Venéreo y Granuloma Inguinal Guía de
Guía de Referencia Rápida Enfermedades de Transmisión Sexual en el Adolescente y Adulto que producen Úlceras Genitales: Herpes, Sífilis, Chancroide, Linfogranuloma Venéreo y Granuloma Inguinal Guía de
INFECCIONES GINECOLÓGICAS. Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología
 INFECCIONES GINECOLÓGICAS Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología CASO CLÍNICO 1 Mujer 31 años. Acude a consulta por prurito vaginal desde hace 4 días y leucorrea blanquecina no maloliente.
INFECCIONES GINECOLÓGICAS Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología CASO CLÍNICO 1 Mujer 31 años. Acude a consulta por prurito vaginal desde hace 4 días y leucorrea blanquecina no maloliente.
Las infecciones de transmisión sexual
 Las infecciones de transmisión sexual Una de las infecciones de transmisión sexual (ITS) más conocida y más grave en el mundo es la producida por el VIH, que como consecuencia crónica puede producir el
Las infecciones de transmisión sexual Una de las infecciones de transmisión sexual (ITS) más conocida y más grave en el mundo es la producida por el VIH, que como consecuencia crónica puede producir el
Apuntes de Ginecología: Infecciones de vulva, vagina y cervix.
 Apuntes de Ginecología: Infecciones de vulva, vagina y cervix. PATOLOGÍA & VAGINOSIS BACTERIANA Gardnerella vaginalis, Ureaplasma urealyticum, Mobiluncus, Mycoplasma hominis y Prevotella. HERPES GENITAL
Apuntes de Ginecología: Infecciones de vulva, vagina y cervix. PATOLOGÍA & VAGINOSIS BACTERIANA Gardnerella vaginalis, Ureaplasma urealyticum, Mobiluncus, Mycoplasma hominis y Prevotella. HERPES GENITAL
El bienestar físico, mental y social, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos
 Qué Qué es? El bienestar físico, mental y social, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos Hoy hablamos de Actuar de forma informada, libre, deseada y RESPONSABLE
Qué Qué es? El bienestar físico, mental y social, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos Hoy hablamos de Actuar de forma informada, libre, deseada y RESPONSABLE
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Caso clínico Sífilis Secundaria. Dra. Macarena Vidal Abril de 2013
 Caso clínico Sífilis Secundaria Dra. Macarena Vidal Abril de 2013 Historia clínica Sexo femenino, 47 años. Procedente de Montevideo. Casada, ama de casa, 2 hijos. Motivo de consulta en Departamento de
Caso clínico Sífilis Secundaria Dra. Macarena Vidal Abril de 2013 Historia clínica Sexo femenino, 47 años. Procedente de Montevideo. Casada, ama de casa, 2 hijos. Motivo de consulta en Departamento de
Intimidad en riesgo. Enfermedades de transmisión sexual. rx ets
 Enfermedades de transmisión sexual Intimidad en riesgo Asintomáticas en 50% de los casos, las llamadas ETS son producidas por bacterias, virus y parásitos. Transmitidas a través del contacto sexual genital,
Enfermedades de transmisión sexual Intimidad en riesgo Asintomáticas en 50% de los casos, las llamadas ETS son producidas por bacterias, virus y parásitos. Transmitidas a través del contacto sexual genital,
AGENTE CAUSAL VIRUSVIRUS BACTERIAS HONGOS PARASITOS. Virus. Herpes Simplex:2 tipos 1(HV-1). 1). RESUMEN DE ALGUNAS INFECCIONES DE TRANSMISION SEXUAL.
 RESUMEN DE ALGUNAS INFECCIONES DE TRANSMISION SEXUAL. Dr. Manuel Gallardo Cruz / Dr. Jorge Alvelais Palacios. 21 julio del.2006 AGENTE CAUSAL VIRUSVIRUS BACTERIAS HONGOS PARASITOS Virus Herpes Simplex:2
RESUMEN DE ALGUNAS INFECCIONES DE TRANSMISION SEXUAL. Dr. Manuel Gallardo Cruz / Dr. Jorge Alvelais Palacios. 21 julio del.2006 AGENTE CAUSAL VIRUSVIRUS BACTERIAS HONGOS PARASITOS Virus Herpes Simplex:2
Enfermedades de Transmisión Sexual
 Enfermedades de Transmisión Sexual Clamidia La mayoría de las personas que tienen clamidia no lo saben porque esta enfermedad por lo general no provoca síntomas. La clamidia es la enfermedad de transmisión
Enfermedades de Transmisión Sexual Clamidia La mayoría de las personas que tienen clamidia no lo saben porque esta enfermedad por lo general no provoca síntomas. La clamidia es la enfermedad de transmisión
Inflamación de la vulva, la vagina y del tejido endocervical ectópico.
 Inflamación de la vulva, la vagina y del tejido endocervical ectópico. CANDIDIÁSICA INFECCIOSAS VAGINOSIS BACTERIANA VULVOVAGINITIS TRICOMONIASIS NO INFECCIOSAS Reacciones alérgicas, traumatismos, problemas
Inflamación de la vulva, la vagina y del tejido endocervical ectópico. CANDIDIÁSICA INFECCIOSAS VAGINOSIS BACTERIANA VULVOVAGINITIS TRICOMONIASIS NO INFECCIOSAS Reacciones alérgicas, traumatismos, problemas
Enfermedades de Transmisión Sexual. Dr. Fernando Hernández Galván Servicio de Urología Hospital Universitario Dr. José Eleuterio González
 Enfermedades de Transmisión Sexual Dr. Fernando Hernández Galván Servicio de Urología Hospital Universitario Dr. José Eleuterio González Etiología Gonorrea Sífilis Linfogranuloma venéreo Herpes simple
Enfermedades de Transmisión Sexual Dr. Fernando Hernández Galván Servicio de Urología Hospital Universitario Dr. José Eleuterio González Etiología Gonorrea Sífilis Linfogranuloma venéreo Herpes simple
QUÉ DEBES SABER SOBRE LAS INFECCIONES DE TRANSMISIÓN SEXUAL
 VII Curso de Formación en Sexualidad y Reproducción QUÉ DEBES SABER SOBRE LAS INFECCIONES DE TRANSMISIÓN SEXUAL Dra. Montserrat Alonso Sardón Dpto. Medicina Preventiva y Salud Pública Concepto Infecciones
VII Curso de Formación en Sexualidad y Reproducción QUÉ DEBES SABER SOBRE LAS INFECCIONES DE TRANSMISIÓN SEXUAL Dra. Montserrat Alonso Sardón Dpto. Medicina Preventiva y Salud Pública Concepto Infecciones
Manejo de la Sífilis en Atención Primaria
 Manejo de la Sífilis en Atención Primaria O L I V E R T O S T E - B E L L O D O R T A R 1 M F Y C T U T O R A : M A R I A J O S E M O N E D E R O M I R A C. S. R A F A L A F E N A E N E R O 2 0 1 5 Qué
Manejo de la Sífilis en Atención Primaria O L I V E R T O S T E - B E L L O D O R T A R 1 M F Y C T U T O R A : M A R I A J O S E M O N E D E R O M I R A C. S. R A F A L A F E N A E N E R O 2 0 1 5 Qué
INFECCIÓN GENITAL. Dr. Guillermo Villar Zamora R2 MFyC Centro de Salud Sárdoma 24/03/2015
 INFECCIÓN GENITAL Dr. Guillermo Villar Zamora R2 MFyC Centro de Salud Sárdoma 24/03/2015 CASO CLÍNICO 1 Hombre. 25 años. AP: sin interés. Supuración en pene desde hace 2 días. Pareja estable (anillo vaginal).
INFECCIÓN GENITAL Dr. Guillermo Villar Zamora R2 MFyC Centro de Salud Sárdoma 24/03/2015 CASO CLÍNICO 1 Hombre. 25 años. AP: sin interés. Supuración en pene desde hace 2 días. Pareja estable (anillo vaginal).
Infecciones de transmisión sexual
 Infecciones de transmisión sexual Prof. María Isabel Camejo Dpto. Biología de Organismos Universidad Simón Bolívar Definición Son infecciones que se contraen principalmente por el contacto sexual. Estas
Infecciones de transmisión sexual Prof. María Isabel Camejo Dpto. Biología de Organismos Universidad Simón Bolívar Definición Son infecciones que se contraen principalmente por el contacto sexual. Estas
CLASIFICACIÓN DE LAS INFECCIONES DE TRANSMISIÓN SEXUAL POR SÍNDROMES
 TEMA 4.2 CLASIFICACIÓN DE LAS INFECCIONES DE TRANSMISIÓN SEXUAL POR SÍNDROMES Dra. María Luisa Santivañez Caballero DEFINICION Las infecciones de transmisión sexual son aquellas infecciones que se transmiten
TEMA 4.2 CLASIFICACIÓN DE LAS INFECCIONES DE TRANSMISIÓN SEXUAL POR SÍNDROMES Dra. María Luisa Santivañez Caballero DEFINICION Las infecciones de transmisión sexual son aquellas infecciones que se transmiten
1 Z2+&67N()=@ Conozcamos más de las E T S. Enfermedades de Transmisión Sexual. y:_`abtu1 Z2+ GOBIERNO DE CHILE MINISTERIO DE SALUD
 1 Z2+&67N()=@ Conozcamos más de las Enfermedades de Transmisión Sexual E T S y:_`abtu1 Z2+ PAzDUp xkl~k GOBIERNO DE CHILE MINISTERIO DE SALUD 1 Z2+&67N()=@ Para empezar a conversar La salud sexual forma
1 Z2+&67N()=@ Conozcamos más de las Enfermedades de Transmisión Sexual E T S y:_`abtu1 Z2+ PAzDUp xkl~k GOBIERNO DE CHILE MINISTERIO DE SALUD 1 Z2+&67N()=@ Para empezar a conversar La salud sexual forma
11-Flujo vaginal patológico
 92 11-Flujo vaginal patológico La infección vaginal, presenta con frecuencia incremento del flujo vaginal, irritación o prurito vulvar. Las tres enfermedades que con mayor frecuencia se relacionan a flujo
92 11-Flujo vaginal patológico La infección vaginal, presenta con frecuencia incremento del flujo vaginal, irritación o prurito vulvar. Las tres enfermedades que con mayor frecuencia se relacionan a flujo
Las infecciones de transmisión sexual. Gonococia. Preguntas y respuestas
 Las infecciones de transmisión sexual Gonococia Preguntas y respuestas Qué es la gonococia? Es una infección causada por la bacteria Neisseria gonorrhoeae o gonococo, y forma parte del grupo de las infecciones
Las infecciones de transmisión sexual Gonococia Preguntas y respuestas Qué es la gonococia? Es una infección causada por la bacteria Neisseria gonorrhoeae o gonococo, y forma parte del grupo de las infecciones
Vulvovaginitis Específicas Transmisibles Sexualmente. Dra. Myriam Noemí Avila
 Vulvovaginitis Específicas Transmisibles Sexualmente Dra. Myriam Noemí Avila TRICHOMONIASIS ETS frecuente afecta tanto a los hombres como a las mujeres los síntomas son más frecuentes en las mujeres. es
Vulvovaginitis Específicas Transmisibles Sexualmente Dra. Myriam Noemí Avila TRICHOMONIASIS ETS frecuente afecta tanto a los hombres como a las mujeres los síntomas son más frecuentes en las mujeres. es
Epidemiología del Virus del Papiloma Humano
 Epidemiología del Virus del Papiloma Humano Hector Figueroa, Francisco Valtierra Asesor- Biol Guillermina Ríos CUAM Morelos El virus del papiloma humano es un grupo grande de virus de los cuales se han
Epidemiología del Virus del Papiloma Humano Hector Figueroa, Francisco Valtierra Asesor- Biol Guillermina Ríos CUAM Morelos El virus del papiloma humano es un grupo grande de virus de los cuales se han
ENFERMEDADES DE TRANSMISIÓN SEXUAL (ETS)
 ENFERMEDADES DE TRANSMISIÓN SEXUAL (ETS) También llamadas enfermedades venéreas, son enfermedades infecto-contagiosas que se transmiten a través de las relaciones sexuales, son serias, algunas veces dolorosas
ENFERMEDADES DE TRANSMISIÓN SEXUAL (ETS) También llamadas enfermedades venéreas, son enfermedades infecto-contagiosas que se transmiten a través de las relaciones sexuales, son serias, algunas veces dolorosas
I SIMPOSIO NACIONAL y XIII DEPATAMENETAL en el tema VIH - TB dirigido al personal de la salud.
 I SIMPOSIO NACIONAL y XIII DEPATAMENETAL en el tema VIH - TB dirigido al personal de la salud... Abordaje Sindrómico de pacientes con ITS. Nuevas guías del Ministerio 28, septiembre, 2013 Guía de atención
I SIMPOSIO NACIONAL y XIII DEPATAMENETAL en el tema VIH - TB dirigido al personal de la salud... Abordaje Sindrómico de pacientes con ITS. Nuevas guías del Ministerio 28, septiembre, 2013 Guía de atención
Proyecto 183: En la prevención... Una gran solución es que los expertos me den la información.
 Proyecto 183: En la prevención... Una gran solución es que los expertos me den la información. Hoja 1 De 3 Fecha Diciembre 2014 HERPES GENITAL El herpes genital en pocas palabras: Es una infección muy
Proyecto 183: En la prevención... Una gran solución es que los expertos me den la información. Hoja 1 De 3 Fecha Diciembre 2014 HERPES GENITAL El herpes genital en pocas palabras: Es una infección muy
ENFERMEDADES DE TRANSMISIÓN SEXUAL
 ENFERMEDADES DE TRANSMISIÓN SEXUAL Las enfermedades de transmisión sexual (ETS), clásicamente conocidas como enfermedades venéreas, son aquellas que se transmiten mayormente a través de las relaciones
ENFERMEDADES DE TRANSMISIÓN SEXUAL Las enfermedades de transmisión sexual (ETS), clásicamente conocidas como enfermedades venéreas, son aquellas que se transmiten mayormente a través de las relaciones
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
Agentes infecciosos relacionados. Epidemiología y Prevención de las Enfermedades de Transmisión Sexual. Dudas en la consideración de las ETS
 Epidemiología y Prevención de las Enfermedades de Transmisión Sexual http://www.isciii.es/htdocs/centros/epidemi ologia/boletin_semanal/bes0441.pdf http://www.cdc.gov/std/default.htm Concepto Agentes infecciosos
Epidemiología y Prevención de las Enfermedades de Transmisión Sexual http://www.isciii.es/htdocs/centros/epidemi ologia/boletin_semanal/bes0441.pdf http://www.cdc.gov/std/default.htm Concepto Agentes infecciosos
ENFERMEDADES DE TRANSMISIÓN SEXUAL
 ENFERMEDADES DE TRANSMISIÓN SEXUAL Qué es una enfermedad de transmisión sexual? Se denominan enfermedades de transmisión sexual (ETS) a las infecciones que se adquieren por tener relaciones sexuales con
ENFERMEDADES DE TRANSMISIÓN SEXUAL Qué es una enfermedad de transmisión sexual? Se denominan enfermedades de transmisión sexual (ETS) a las infecciones que se adquieren por tener relaciones sexuales con
Enfermedades que se transmiten durante el SEXO
 Enfermedades que se transmiten durante el SEXO Enfermedades que se transmiten durante el sexo Sabía usted que: más de 65 millones de personas en Estados Unidos tienen una enfermedad de transmisión sexual
Enfermedades que se transmiten durante el SEXO Enfermedades que se transmiten durante el sexo Sabía usted que: más de 65 millones de personas en Estados Unidos tienen una enfermedad de transmisión sexual
Las ITS, formas de trasmisión, signos y síntomas
 Los signos y síntomas de las infecciones de transmisión sexual son bastante parecidos y algunas veces son los mismos que se presentan en diferentes infecciones, por lo que es importante que las personas
Los signos y síntomas de las infecciones de transmisión sexual son bastante parecidos y algunas veces son los mismos que se presentan en diferentes infecciones, por lo que es importante que las personas
GUÍA DE ATENCIÓN MÉDICA DE VULVOVAGINITIS
 Revisó Jefe DBU/ Jefe SSISDP PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 6 Fecha de aprobación Febrero 27 de 2008 Resolución N 294 1. OBJETIVO Establecer los lineamientos necesarios para que
Revisó Jefe DBU/ Jefe SSISDP PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 6 Fecha de aprobación Febrero 27 de 2008 Resolución N 294 1. OBJETIVO Establecer los lineamientos necesarios para que
Enfermedades de Transmisión Sexual
 Enfermedades de Transmisión Sexual Son enfermedades que se transmiten de una persona a otra a través del contacto sexual. Están Causadas por: Parásitos - Seres que viven en otros seres vivos y dependen
Enfermedades de Transmisión Sexual Son enfermedades que se transmiten de una persona a otra a través del contacto sexual. Están Causadas por: Parásitos - Seres que viven en otros seres vivos y dependen
Otros son de bajo riesgo y pueden causar verrugas genitales y alteraciones del cuello uterino (es decir, anormales, pero no cancerosas).
 Cuadernillo Virus del Papiloma Humano El virus del papiloma humano, papilomavirus o VPH es una infección de transmisión sexual, por lo que es considerada dentro del grupo de enfermedades venéreas. El VPH
Cuadernillo Virus del Papiloma Humano El virus del papiloma humano, papilomavirus o VPH es una infección de transmisión sexual, por lo que es considerada dentro del grupo de enfermedades venéreas. El VPH
SITUACIONES ESPECÍFICAS ACTUALIZACIÓN EN ITS Y VIH/SIDA. Blanca Martínez Sierra
 SITUACIONES ESPECÍFICAS ACTUALIZACIÓN EN ITS Y VIH/SIDA Blanca Martínez Sierra QUÉ SON LAS I.T.S.?.? Son infecciones producidas por un microorganismo (bacteria, virus..) cuya transmisión se realiza, fundamentalmente,
SITUACIONES ESPECÍFICAS ACTUALIZACIÓN EN ITS Y VIH/SIDA Blanca Martínez Sierra QUÉ SON LAS I.T.S.?.? Son infecciones producidas por un microorganismo (bacteria, virus..) cuya transmisión se realiza, fundamentalmente,
Cáncer y verrugas por virus del papiloma humano en el varón. Por Dr. Ibar Ulate.
 Cáncer y verrugas por virus del papiloma humano en el varón 1 Por Dr. Ibar Ulate. Este tema es extenso y complejo. Quiero compartir con ustedes algunas notas sencillas para tratar de inducir a los varones
Cáncer y verrugas por virus del papiloma humano en el varón 1 Por Dr. Ibar Ulate. Este tema es extenso y complejo. Quiero compartir con ustedes algunas notas sencillas para tratar de inducir a los varones
ENFERMEDADES DE TRANSMISION SEXUAL (ETS) Y OTRAS INFECCIONES GENITALES
 ENFERMEDADES DE TRANSMISION SEXUAL (ETS) Y OTRAS INFECCIONES GENITALES Dr. Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante ENFERMEDADES DE TRANSMISIÓN SEXUAL(ETS) Y OTRAS
ENFERMEDADES DE TRANSMISION SEXUAL (ETS) Y OTRAS INFECCIONES GENITALES Dr. Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante ENFERMEDADES DE TRANSMISIÓN SEXUAL(ETS) Y OTRAS
El Manejo Sindrómatico
 El Manejo Sindrómatico Manejo Sindrómatico de las ITS de la Organización Mundial de la Salud (OMS) Dr. Manuel Gallardo Cruz y cools. Fuente: Helene M. Calvet, M.D. Centro de Capacitación de VIH/ITS en
El Manejo Sindrómatico Manejo Sindrómatico de las ITS de la Organización Mundial de la Salud (OMS) Dr. Manuel Gallardo Cruz y cools. Fuente: Helene M. Calvet, M.D. Centro de Capacitación de VIH/ITS en
13 de noviembre de 2015 Dra Luciana Miranda Asistente Facultad de Medicina. UdelaR.
 13 de noviembre de 2015 Dra Luciana Miranda Asistente Facultad de Medicina. UdelaR. Importancia Microbiología Clínica y sus repercusiones Tratamiento Importancia Es una de las ITS mas prevalentes Es la
13 de noviembre de 2015 Dra Luciana Miranda Asistente Facultad de Medicina. UdelaR. Importancia Microbiología Clínica y sus repercusiones Tratamiento Importancia Es una de las ITS mas prevalentes Es la
Sífilis. Epidemiologia, diagnóstico y tratamiento. Dr. Samuel Navarro Alvarez, MSP Medico Internista e Infectólogo
 Sífilis. Epidemiologia, diagnóstico y tratamiento Dr. Samuel Navarro Alvarez, MSP Medico Internista e Infectólogo Generalidades de Sífilis Enfermedad descrita hace mas 500 de años Treponema padillum, esquiroqueta
Sífilis. Epidemiologia, diagnóstico y tratamiento Dr. Samuel Navarro Alvarez, MSP Medico Internista e Infectólogo Generalidades de Sífilis Enfermedad descrita hace mas 500 de años Treponema padillum, esquiroqueta
TÍTULO: Citología alterada
 Fecha: 13/11/2014 Nombre: Dra. Ana María Castillo Cañadas R4 Tipo de Sesión: Caso clínico TÍTULO: Citología alterada El cáncer de cérvix es la tercera neoplasia más frecuente entre las mujeres a nivel
Fecha: 13/11/2014 Nombre: Dra. Ana María Castillo Cañadas R4 Tipo de Sesión: Caso clínico TÍTULO: Citología alterada El cáncer de cérvix es la tercera neoplasia más frecuente entre las mujeres a nivel
Enfermedades de Transmisión Sexual
 Enfermedades de Transmisión Seual A pesar de que más de 19 millones de casos nuevos de enfermedades de transmisión seual (ETS) ocurren cada año en los Estados Unidos, estos son aún unos de los problemas
Enfermedades de Transmisión Seual A pesar de que más de 19 millones de casos nuevos de enfermedades de transmisión seual (ETS) ocurren cada año en los Estados Unidos, estos son aún unos de los problemas
Otras ITS. Y que son las Infecciones de Transmisión Sexual? Qué tengo que hacer si sospecho o presento síntomas de alguna ITS?
 Otras ITS Y que son las Infecciones de Transmisión Sexual? Cómo su nombre lo indica son aquellas infecciones que se trasmiten fundamentalmente a través de relaciones sexuales (oral, anal, vaginal) desprotegidas,
Otras ITS Y que son las Infecciones de Transmisión Sexual? Cómo su nombre lo indica son aquellas infecciones que se trasmiten fundamentalmente a través de relaciones sexuales (oral, anal, vaginal) desprotegidas,
Boletín Herpes. La pieza clave para fortalecer el sistema inmunológico
 Hoy en día, el Factor de Transferencia se ofrece como un complemento de los tratamientos convencionales, ya que al ser un inmunomodulador, es capaz de enseñar al sistema inmunológico a reaccionar de una
Hoy en día, el Factor de Transferencia se ofrece como un complemento de los tratamientos convencionales, ya que al ser un inmunomodulador, es capaz de enseñar al sistema inmunológico a reaccionar de una
Las infecciones de transmisión sexual. Infección por. Clamidias. Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
BOLETÍN DE PRÁCTICA MÉDICA EFECTIVA. Diagnóstico y tratamiento de infecciones de transmisión sexual. ITS Buscar VIH
 PME BOLETÍN DE PRÁCTICA MÉDICA EFECTIVA Abril de 2006 Instituto Nacional de Salud Pública Diagnóstico y tratamiento de infecciones de transmisión sexual CONTENIDO 1. Definición, epidemiología y clasificación.
PME BOLETÍN DE PRÁCTICA MÉDICA EFECTIVA Abril de 2006 Instituto Nacional de Salud Pública Diagnóstico y tratamiento de infecciones de transmisión sexual CONTENIDO 1. Definición, epidemiología y clasificación.
El SIDA es previsible y fácilmente evitable, sin embargo, estamos siendo testigos de una epidemia mundial de esta enfermedad letal.
 PRINCIPALES ENFERMEDADES DE TRANSMISION SEXUAL El SIDA El SIDA es previsible y fácilmente evitable, sin embargo, estamos siendo testigos de una epidemia mundial de esta enfermedad letal. de la infección
PRINCIPALES ENFERMEDADES DE TRANSMISION SEXUAL El SIDA El SIDA es previsible y fácilmente evitable, sin embargo, estamos siendo testigos de una epidemia mundial de esta enfermedad letal. de la infección
DE USO RACIONAL DEL MEDICAMENTO SERVICIOS DE FARMACIA DE ATENCIÓN PRIMARIA. CANTABRIA. AÑO XVI NÚMERO 1 (Trimestral) MARZO 2008
 BOLETÍN DE USO RACIONAL DEL MEDICAMENTO SERVICIOS DE FARMACIA DE ATENCIÓN PRIMARIA. CANTABRIA AÑO XVI NÚMERO 1 (Trimestral) MARZO 2008 Autores: Matilla E*, Correas M**, Sangrador A*, Casado S*. Revisoras:
BOLETÍN DE USO RACIONAL DEL MEDICAMENTO SERVICIOS DE FARMACIA DE ATENCIÓN PRIMARIA. CANTABRIA AÑO XVI NÚMERO 1 (Trimestral) MARZO 2008 Autores: Matilla E*, Correas M**, Sangrador A*, Casado S*. Revisoras:
PROTOCOLOS DIAGNÓSTICOS Y TERAPÉUTICOS EN ETS
 PROTOCOLOS DIAGNÓSTICOS Y TERAPÉUTICOS EN ETS Dr. Antonio Rodríguez Pichardo Unidad de Enfermedades de Transmisión Sexual Departamento de Dermatología del Hospital Virgen Macarena INTRODUCCION Debido a
PROTOCOLOS DIAGNÓSTICOS Y TERAPÉUTICOS EN ETS Dr. Antonio Rodríguez Pichardo Unidad de Enfermedades de Transmisión Sexual Departamento de Dermatología del Hospital Virgen Macarena INTRODUCCION Debido a
F o l l e t o i n f o r m a t i v o sobre infecciones de transmisión sexual
 F o l l e t o i n f o r m a t i v o sobre infecciones de transmisión sexual Las infecciones de transmisión sexual (ITS, en inglés sexually transmitted infections) se contagian con facilidad, algunas incluso
F o l l e t o i n f o r m a t i v o sobre infecciones de transmisión sexual Las infecciones de transmisión sexual (ITS, en inglés sexually transmitted infections) se contagian con facilidad, algunas incluso
CENTRO INTEGRAL DE UROLOGIA. Dr Bey Brochero Cirujano Urologo
 1 CENTRO INTEGRAL DE UROLOGIA Dr Bey Brochero Cirujano Urologo PROSTATITIS 3 Prostatitis Proceso de naturaleza inflamatoria o infecciosa que afecta a la glándula prostática. Proceso benigno. Infección
1 CENTRO INTEGRAL DE UROLOGIA Dr Bey Brochero Cirujano Urologo PROSTATITIS 3 Prostatitis Proceso de naturaleza inflamatoria o infecciosa que afecta a la glándula prostática. Proceso benigno. Infección
ATENCIÓN A PACIENTES QUE CONSULTAN POR SOSPECHA DE INFECCIÓN DE TRANSMISIÓN SEXUAL EN ATENCIÓN PRIMARIA
 Nº 82 Febrero de 2015 ATENCIÓN A PACIENTES QUE CONSULTAN POR SOSPECHA DE INFECCIÓN DE TRANSMISIÓN SEXUAL EN ATENCIÓN PRIMARIA Estas recomendaciones van dirigidas a los profesionales de atención primaria
Nº 82 Febrero de 2015 ATENCIÓN A PACIENTES QUE CONSULTAN POR SOSPECHA DE INFECCIÓN DE TRANSMISIÓN SEXUAL EN ATENCIÓN PRIMARIA Estas recomendaciones van dirigidas a los profesionales de atención primaria
Enfermedades de Transmisión Sexual (ETS) y métodos anticonceptivos.
 ADVERTENCIA El power point que veremos a continuación contiene imágenes y textos delicados y fuertes, espero la seriedad y, sobre todo, la educación para verlas y leer sin problemas. De esta manera poder
ADVERTENCIA El power point que veremos a continuación contiene imágenes y textos delicados y fuertes, espero la seriedad y, sobre todo, la educación para verlas y leer sin problemas. De esta manera poder
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt
 Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Para saber más y prevenir mejor. cuerpo puede transmitir. Infecciones de transmisión sexual
 Para saber más y prevenir mejor Tu cuerpo puede transmitir emociones y más... Infecciones de transmisión sexual Las infecciones de transmisión sexual Son infecciones que se transmiten de persona a persona
Para saber más y prevenir mejor Tu cuerpo puede transmitir emociones y más... Infecciones de transmisión sexual Las infecciones de transmisión sexual Son infecciones que se transmiten de persona a persona
Prevención del cáncer de cuello de útero
 Prevención del cáncer de cuello de útero Ref. 150/ Febrero 2008 Servicio de Ginecología ( )" " * " " +, % "- Gran Vía Carlos III 71-75 08028 Barcelona Tel. 93 227 47 00 Fax 93 418 78 32 info@dexeus.com
Prevención del cáncer de cuello de útero Ref. 150/ Febrero 2008 Servicio de Ginecología ( )" " * " " +, % "- Gran Vía Carlos III 71-75 08028 Barcelona Tel. 93 227 47 00 Fax 93 418 78 32 info@dexeus.com
Infecciones de transmisiónsexual y enfermedad pélvica inflamatoria en las mujeres
 Med Clin N Am 92 (2008) 1083 1113 CLÍNICAS MÉDICAS DE NORTEAMÉRICARICA Infecciones de transmisiónsexual y enfermedad pélvica inflamatoria en las mujeres Bruce G. Trigg, MD a,b,, PeterR.Kerndt,MD,MPH c,d,
Med Clin N Am 92 (2008) 1083 1113 CLÍNICAS MÉDICAS DE NORTEAMÉRICARICA Infecciones de transmisiónsexual y enfermedad pélvica inflamatoria en las mujeres Bruce G. Trigg, MD a,b,, PeterR.Kerndt,MD,MPH c,d,
Enfermedades de transmisión sexual (ETS)
 Enfermedades de transmisión sexual (ETS) Introducción Las enfermedades de transmisión sexual -ETS- o enfermedades venéreas son algunas de las enfermedades infecciosas más comunes en Estados Unidos. Existen
Enfermedades de transmisión sexual (ETS) Introducción Las enfermedades de transmisión sexual -ETS- o enfermedades venéreas son algunas de las enfermedades infecciosas más comunes en Estados Unidos. Existen
7. INFECCIONES DE TRANSMISIÓN SEXUAL (ITS)
 7. INFECCIONES DE TRANSMISIÓN SEXUAL (ITS) Las siglas ITS se emplean para referirse a las Infecciones de Transmisión Sexual, las que, como su nombre indica, se transmiten entre otras formas, por medio
7. INFECCIONES DE TRANSMISIÓN SEXUAL (ITS) Las siglas ITS se emplean para referirse a las Infecciones de Transmisión Sexual, las que, como su nombre indica, se transmiten entre otras formas, por medio
 GONOCOCCIA Escuela Argentina de Patología del Tracto Genital Inferior y Colposcopia Profesor Dr. Miguel Ángel Tatti Curso Superior Teórico Práctico 2011 ITS Grupo de enfermedades endémicas, de múltiples
GONOCOCCIA Escuela Argentina de Patología del Tracto Genital Inferior y Colposcopia Profesor Dr. Miguel Ángel Tatti Curso Superior Teórico Práctico 2011 ITS Grupo de enfermedades endémicas, de múltiples
Las infecciones de transmisión sexual. Infección por. Tricomonas Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
RESUMEN DE ALGUNAS INFECCIONES DE TRANSMISION SEXUAL. Dr. Manuel Gallardo Cruz / Dr. Jorge Alvelais Palacios.
 RESUMEN DE ALGUNAS INFECCIONES DE TRANSMISION SEXUAL. Dr. Manuel Gallardo Cruz / Dr. Jorge Alvelais Palacios. 21 julio del.2006 AGENTE CAUSAL VIRUS BACTERIAS HONGOS PARASITOS Virus Herpes Simplex:2 tipos
RESUMEN DE ALGUNAS INFECCIONES DE TRANSMISION SEXUAL. Dr. Manuel Gallardo Cruz / Dr. Jorge Alvelais Palacios. 21 julio del.2006 AGENTE CAUSAL VIRUS BACTERIAS HONGOS PARASITOS Virus Herpes Simplex:2 tipos
its Silvina Arredondo
 its Silvina Arredondo HERPES GENITAL Seroprevalencia del 20% aprox en la población general Incubación 2-12 días (media 4) prodromos de quemazón, eritema y dolor. Luego vesículas que se ulceran, posteriormente
its Silvina Arredondo HERPES GENITAL Seroprevalencia del 20% aprox en la población general Incubación 2-12 días (media 4) prodromos de quemazón, eritema y dolor. Luego vesículas que se ulceran, posteriormente
Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico
 TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
Anatomía humana I. Higiene sexual
 Higiene sexual La higiene sexual consiste en una serie de medidas para mantener saludables a los órganos sexuales, evitar contagios y enfermedades que puedan afectar a corto y a largo plazo. Ésta habla
Higiene sexual La higiene sexual consiste en una serie de medidas para mantener saludables a los órganos sexuales, evitar contagios y enfermedades que puedan afectar a corto y a largo plazo. Ésta habla
p Listas de cotejo para evaluar
 p Listas de cotejo para evaluar las competencias clínicas de trabajadores de salud en afecciones trazadoras seleccionadas Tile con Si o No la casilla que corresponda: Podría yo tener el VIH? Anamnesis
p Listas de cotejo para evaluar las competencias clínicas de trabajadores de salud en afecciones trazadoras seleccionadas Tile con Si o No la casilla que corresponda: Podría yo tener el VIH? Anamnesis
VIII. CONOCIMIENTOS SOBRE EL SIDA Y OTRAS ENFERMEDADES DE TRANSMISIÓN SEXUAL
 VIII. CONOCIMIENTOS SOBRE EL SIDA Y OTRAS ENFERMEDADES DE TRANSMISIÓN SEXUAL En esta parte se destacan los conocimientos que tienen las adolescentes sobre el SIDA y otras enfermedades de transmisión sexual
VIII. CONOCIMIENTOS SOBRE EL SIDA Y OTRAS ENFERMEDADES DE TRANSMISIÓN SEXUAL En esta parte se destacan los conocimientos que tienen las adolescentes sobre el SIDA y otras enfermedades de transmisión sexual
Cuáles son las ITS que se pueden contraer de otra manera además de la vía sexual?
 Tricomoniasis y candidiasis urogenital Cuáles son las ITS que se pueden contraer de otra manera además de la vía sexual? La candidiasis y la tricomoniasis urogenitales son enfermedades cuya presencia se
Tricomoniasis y candidiasis urogenital Cuáles son las ITS que se pueden contraer de otra manera además de la vía sexual? La candidiasis y la tricomoniasis urogenitales son enfermedades cuya presencia se
ENFERMEDADES MÁS COMUNES POR TRANSMISIÓN SEXUAL
 ENFERMEDADES MÁS COMUNES POR TRANSMISIÓN SEXUAL Son causadas por más de 30 distintas bacterias, virus y parásitos; la mayoría pueden conducir a enfermedades crónicas, esterilidad y eventualmente la muerte.
ENFERMEDADES MÁS COMUNES POR TRANSMISIÓN SEXUAL Son causadas por más de 30 distintas bacterias, virus y parásitos; la mayoría pueden conducir a enfermedades crónicas, esterilidad y eventualmente la muerte.
VII CURSO DE FORMACIÓN EN SEXUALIDAD Y REPRODUCCIÓN TERCERA JORNADA ITS. 15 de febrero 2013 SALON DE GRADOS FACULTAD DE MEDICINA UNIVERSIDAD SALAMANCA
 VII CURSO DE FORMACIÓN EN SEXUALIDAD Y REPRODUCCIÓN 15 de febrero 2013 SALON DE GRADOS FACULTAD DE MEDICINA UNIVERSIDAD SALAMANCA TERCERA JORNADA ITS Dra. Carmen López Sosa. Médico Sexólogo. Prof. Facultad
VII CURSO DE FORMACIÓN EN SEXUALIDAD Y REPRODUCCIÓN 15 de febrero 2013 SALON DE GRADOS FACULTAD DE MEDICINA UNIVERSIDAD SALAMANCA TERCERA JORNADA ITS Dra. Carmen López Sosa. Médico Sexólogo. Prof. Facultad
Niño de 10 días de vida RNT (39 semanas) APEG: Peso: kg nacido de parto vaginal. Madre de 27 años sana. Padre de 30 años cursando un cuadro
 Buenos Aires14 al 16 de abril de 2011 Sesión Interactiva Interpretación de los métodos diagnósticos en infecciones perinatales Sábado 16 de abril 10:30 hs a 12:15 hs Casos relacionados con el diagnostico
Buenos Aires14 al 16 de abril de 2011 Sesión Interactiva Interpretación de los métodos diagnósticos en infecciones perinatales Sábado 16 de abril 10:30 hs a 12:15 hs Casos relacionados con el diagnostico
Universidad de Buenos Aires, Facultad de Medicina. Departamento de Microbiología, Parasitología e Inmunología. Cátedra 1 Microbiología II
 Universidad de Buenos Aires, Facultad de Medicina Departamento de Microbiología, Parasitología e Inmunología Cátedra 1 Microbiología II Teórico 1 Diagnóstico Bacteriológico Cristina Cerquetti ccerquetti@yahoo.com.ar
Universidad de Buenos Aires, Facultad de Medicina Departamento de Microbiología, Parasitología e Inmunología Cátedra 1 Microbiología II Teórico 1 Diagnóstico Bacteriológico Cristina Cerquetti ccerquetti@yahoo.com.ar
Las infecciones de transmisión sexual. Generalitat de Catalunya Diseño: WHADS ACCENT. Sífilis. Preguntas y respuestas
 Las infecciones de transmisión sexual Generalitat de Catalunya Diseño: WHADS ACCENT Sífilis Preguntas y respuestas Qué es la sífilis? Es una infección causada por la bacteria Treponema pallidum, y forma
Las infecciones de transmisión sexual Generalitat de Catalunya Diseño: WHADS ACCENT Sífilis Preguntas y respuestas Qué es la sífilis? Es una infección causada por la bacteria Treponema pallidum, y forma
enfermedad infl amatoria pélvica
 PROTEJASE + PROTEJA A SU PAREJA enfermedad infl amatoria pélvica L A RE ALID AD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD La enfermedad inflamatoria pélvica (EIP) es una complicación grave de algunas
PROTEJASE + PROTEJA A SU PAREJA enfermedad infl amatoria pélvica L A RE ALID AD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD La enfermedad inflamatoria pélvica (EIP) es una complicación grave de algunas
Infecciones de transmisión sexual
 Infecciones de transmisión sexual Dra. N. Y. Arévalo, Dra. M. Dahbar, Dr. R. Casco y col. Act Terap Dermatol 2012; 35: 260 PAUTAS TERAPÉUTICAS Infecciones de transmisión sexual Dra. Nini Yesenia Arévalo*,
Infecciones de transmisión sexual Dra. N. Y. Arévalo, Dra. M. Dahbar, Dr. R. Casco y col. Act Terap Dermatol 2012; 35: 260 PAUTAS TERAPÉUTICAS Infecciones de transmisión sexual Dra. Nini Yesenia Arévalo*,
