TRATAMIENTO Y RESULTADOS DEL GLIOBLASTOMA MULTIFORME EN NUESTRO CENTRO. PERIODO
|
|
|
- Veronica Carmona Guzmán
- hace 7 años
- Vistas:
Transcripción
1 TRATAMIENTO Y RESULTADOS DEL GLIOBLASTOMA MULTIFORME EN NUESTRO CENTRO. PERIODO Sara Rodríguez Pavón Tutor: José Expósito Hernández Servicio de Oncología Radioterápica. HUVN. Granada Máster en avances en radiología diagnóstica y terapéutica y medicina física. Universidad de Granada Granada, 2015
2 Índice I.- Resumen 3 II.- Introducción Glioblastoma multiforme. Generalidades Epidemiología Etiopatogenia Clínica Diagnóstico Factores pronóstico Tratamiento Seguimiento 16 III.- Hipótesis y objetivos Hipótesis Objetivos 18 IV.-Materiales y métodos Pacientes Métodos 19 V.- Resultados 23 VI.- Discusión 29 VII.-Conclusiones 35 VIII.-Bibliografía 36 2
3 I.- Resumen Objetivos: En este trabajo analizamos cuál ha sido el tratamiento oncológico del Glioblastoma multiforme en nuestro centro, entre los años 2010 y 2014, y los resultados del mismo hasta la actualidad en cuanto a supervivencia global. Materiales y métodos: Se seleccionaron los pacientes diagnosticados histológicamente de Glioblastoma Multiforme por el servicio de Anatomía Patológica del Hospital Universitario Virgen de las Nieves (Granada), entre los años Estos pacientes deben ser sometidos tras la cirugía a tratamiento con radioterapia (una dosis total de 60 Gy a 2Gy por fracción) y quimioterapia, de forma concomitante y adyuvante, según el esquema de tratamiento actual. Analizaremos cómo el tratamiento realizado y la asociación del mismo influyen en la supervivencia general. Resultados: De un total de 119 pacientes, la mediana de edad al diagnóstico fue de 60 años (rango 51-60). De ellos, 71 pacientes (59.7%) eran hombres. Los pacientes menores de 50 años tenían una supervivencia media de 22 meses. En las mujeres se observaba una supervivencia media de 24 meses respecto a los 14 meses en el género masculino. Los pacientes en los que se había hecho cirugía macroscópicamente completa, la supervivencia era de 21 meses frente a los 11 meses de los pacientes con cirugía incompleta. La supervivencia global en pacientes tratados con radioterapia fue de 20 meses, frente a los 17 meses en los que no recibieron radioterapia. La media de seguimiento fue 30 meses, con una supervivencia global media de 19 meses. En el análisis mutlvariante observamos que la edad, el sexo y el tipo de cirugía son factores que influyen en la supervivencia. Conclusiones: El tratamiento con radioterapia y quimioterapia en los pacientes diagnosticados de Glioblastoma multiforme supone un aumento en la supervivencia global. Del mismo modo, observamos que la edad, el género masculino y la cirugía incompleta son factores que disminuyen la supervivencia. 3
4 II.- Introducción 1.1. Glioblastoma multiforme. Generalidades Los gliomas malignos son entidades neoplásicas cerebrales malignas, donde se incluyen los siguientes tipos tumorales: glioblastoma multiforme, astrocitoma anaplásico, y oligodendroglioma anaplásico. Todos ellos tienen en común su origen glial, la localización predominantemente supratentorial, su alta capacidad de infiltración del tejido cerebral circundante, y su alta letalidad (1,4). Se pueden desarrollar de novo o tratarse de una progresión a partir de un glioma de bajo grado (1,3). El glioblastoma multiforme es la forma más maligna de astrocitoma, clasificado como grado IV (Tabla 1). Histológicamente se caracteriza por atipia celular, aumento de la densidad celular, existencia de necrosis y una gran proliferación microvascular. Las áreas de necrosis se rodean de células en empalizada. Puede tener un patrón histopatológico mixto, oligodendroglial y astrocitario. Otros datos característicos son su rápido crecimiento y su gran capacidad infiltrativa (1). Tabla1. Clasificación de los tumores del Sistema Nervioso Central según la OMS (5). 4
5 La gliomatosis cerebri (GC) es un tumor glial difuso poco frecuente, que representa menos del 1% de todos los astrocitomas, y se caracteriza por una gran capacidad infiltrativa. Sus características histológicas y de grado pueden ser muy variables, y su respuesta al tratamiento es muy pobre. Su diagnóstico por imagen es poco específico por lo que se requiere un amplio diagnóstico diferencial. Debe afectar a un mínimo de 3 lóbulos cerebrales y puede infiltrar sustancia gris tanto cortical como de ganglios basales, así como extenderse a lo largo del tronco cerebral y la médula espinal. Es tratada fundamentalmente con radioterapia (6,7) Epidemiología Supone el 2% de todos los tumores, y el 50% de los tumores cerebrales primarios en adultos. El 75% de los gliomas de alto grado son glioblastomas multiformes. La incidencia de gliomas en Europa es de 4-11 por habitantes/año, con una proporción hombre-mujer de 1.4: 1. Son altamente letales conllevando el 70% de la mortalidad específica anual. La mediana de edad al diagnóstico es de 64 años y la mediana de supervivencia ronda los 12 meses (1, 2, 3,4) Etiopatogenia Existe un gran desconocimiento acerca de los posibles factores etiológicos de este tumor. Se conoce que tiene relación con la exposición a radiaciones ionizantes. Los casos con historia familiar son muy escasos y algunos están asociados a síndromes genéticos poco frecuentes como la neurofibromatosis tipo I y II o el síndrome de Li-Fraumeni. Aunque no existe evidencia científica se ha hablado de una posible relación con la exposición a campos electromagnéticos, carcinógenos de la dieta o tóxicos ocupacionales (1,3). Existe evidencia de que las stem cells neurales o células progenitoras relacionadas, pueden transformarse en stem cells tumorales que den inicio a gliomas malignos, escapando a los mecanismos de control de la proliferación y diferenciación celular. Se cree que estas células participan en la angiogénesis tumoral a través del factor de crecimiento del endotelio vascular (VEGF) (1). 5
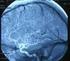
6 El desarrollo del Glioblastoma multiforme puede deberse a dos grandes vías que culminan en un tumor sin diferencias fenotípicas, pero con distintos factores genéticos y moleculares que participan en su desarrollo, y con ello en una posible evolución distinta. Hablamos de Glioblastoma primario y secundario (1, 3). - Primario: aparece en pacientes mayores de 50 años, presenta una elevada frecuencia de amplificación de EGFR, además de pérdida del gen supresor de tumores (PTEN). - Secundario: en un primer paso se presenta en pacientes jóvenes como astrocitoma de bajo grado, y posteriormente a lo largo de los años sufre una transformación maligna. Genéticamente se caracteriza fundamentalmente por la mutación del gen supresor p53 y la sobreexpresión del factor de crecimiento derivado de plaquetas (PDGF) y su receptor Clínica La sintomatología es muy diversa. Se trata de clínica neurológica focal según la localización tumoral y relacionada con el desarrollo de hipertensión intracraneal. Normalmente manifiesta cefalea (síntoma inicial en la mitad de pacientes con esta patología, es el síntoma más frecuente), vómitos, papiledema, diplopía, debilidad muscular unilateral, confusión, alteración de la memoria, cambios en la personalidad en los tumores de localización frontal, temporal o diencefálica (depresión, irritabilidad ), convulsiones, y distintos déficits focales. Además pueden aparecer otros síntomas menos específicos como astenia, eventos tromboembólicos (1,3) Diagnóstico El diagnóstico de estos tumores ha sufrido en los últimos años un gran avance gracias a la mejora en las pruebas de imagen. La prueba de elección es la resonancia magnética nuclear con y sin contraste (gadolinio), la cual permite definir con claridad la existencia de una masa que con contraste se realza de forma heterogénea, y que está circundada por edema (Figura 1). Es típico el reforzamiento en anillo, en masa o parcheado, rodeando el núcleo necrótico. La resonancia magnética con espectroscopia y la resonancia de perfusión o difusión permiten obtener información sobre el grado tumoral y la respuesta al tratamiento, además de observar la relación del tumor con áreas del lenguaje y motoras (Figuras 2 y 3), (1,3). 6
7 - RM de perfusión: permite observar la vascularización tumoral y el grado tumoral. Mide el aumento del flujo cerebral en los tumores cerebrales de alto grado. - RM con espectroscopia: correlaciona el patrón bioquímico con el tipo histológico. Se observará un aumento de la colina, una disminución del glutamato y la presencia de lípidos por daño neuronal y necrosis. La tomografía computarizada (TC) solo es superior a la resonancia para ver las relaciones del tumor con estructuras óseas, si las hubiera. Suele ser la primera prueba de imagen que se realiza cuando el paciente consulta por primera vez. La resonancia magnética nuclear con espectroscopia, la PET y la SPECT con talio permiten distinguir entre progresión tumoral y cambios postirradiación, lo cual tiene inmensa importancia en el seguimiento evolutivo de estos pacientes y la toma de decisiones terapéuticas. En los gliomas de alto grado observaremos alto metabolismo en la región lesional. Además pueden facilitar la delimitación del volumen y conformación del tratamiento radioterápico (Figura 4). Es importante realizar diagnóstico diferencial con los abscesos según el contexto clínico y las características por imagen. En los abscesos el reforzamiento en anillo es más delgado, el anillo es hipointenso en T2 y aparece restricción a la difusión (1,3). Figura 1. Glioblastoma multiforme por resonancia magnética nuclear 7
8 Figura 2. Glioblastoma multiforme en distintas fases de resonancia magnética nuclear 8
9 Figura 3. (A): RM. (B): SPECT con 201Talio. (C): PET con 18FDG Esta imagen pertenece a un paciente tratado con radioterapia previamente por un glioma de bajo grado. En la imagen por resonancia pueden existir dudas de que lo que se observe sea radionecrosis, pero la SPECT y PET concluyen que existe aumento de la actividad en la región cingular posterior, compatible con una progresión tumoral a glioma maligno Factores pronóstico Entre los factores pronóstico, el mejor y más importante predictor de resultado es la edad al diagnóstico, siendo el pronóstico más favorable si la edad es inferior a 50 años. El segundo en importancia es la escala Karnofsky (KPS), más favorable si está por encima de 70%. Además existen otros factores pronóstico como son: histología tumoral, localización tumoral (mayor supervivencia si es de localización frontal que parietal o temporal (8)), resección tumoral, duración de síntomas neurológicos, y respuesta radiológica (1,2). 9
10 Tabla 2. Escala Karnofsky En la actualidad se conocen algunos factores moleculares predictores de resultado, como por ejemplo: - Gen MGMT: predice un peor pronóstico. Este gen regula una enzima encargada de la reparación del daño celular producido por los quimioterápicos y la radioterapia. La metilación del promotor supone una mayor respuesta a la quimioterapia, especialmente a la temozolamida, y con ello aumento de la supervivencia (9, 10, 11, 12). - Codeleción 1p/19q: predice un mejor pronóstico debido a una mejor respuesta a la quimioterapia y radioterapia (1). - Mutación IDH1/ IDH2: estas mutaciones pueden estar presentes en tumores cerebrales y leucemias. Conllevan niveles muy elevados de un metabolito llamado 2-hidroxiglutarato. Los tumores cerebrales que presentan esta mutación presentan mejor pronóstico (12) Tratamiento El manejo de este tipo de tumor ha ido cambiando a lo largo de los años. En la actualidad el tratamiento de los gliomas malignos es multidisciplinar, incluyendo según el estándar actual, cirugía, radioterapia y quimioterapia. En ello participan especialidades médicas como: anatomía patológica, neurocirugía, neurología, neurorradiología, oncología médica y radioterápica. 10
11 El objetivo del tratamiento consiste en paliar síntomas, preservar el estado funcional y aumentar la supervivencia (de 3-4 meses a 7-12 meses). En la actualidad el protocolo de tratamiento estándar se refleja en el esquema STUPP, que debe su nombre a uno de los autores de un estudio que en 2010 concluía, que la suma de radioterapia y temozolamida en esta patología tumoral suponía una mejora clínica y mayor supervivencia, con una toxicidad mínima, realizando una comparativa con el tratamiento radioterápico solo (). Tras llevar a cabo la mayor resección quirúrgica posible el paciente recibe tratamiento concomitante con radioterapia y temozolamida, y posteriormente recibe temozolamida adyuvante (Tabla 2). Algunas de las características específicas de los tres pilares de tratamiento son: - Cirugía Permite establecer un diagnóstico y representa el primer paso de tratamiento al disminuir la masa tumoral. Los procedimientos quirúrgicos incluyen la biopsia estereotáxica para la obtención de un diagnóstico anatomopatológico, y la resección quirúrgica que permite un diagnóstico preciso por la cantidad y calidad del tejido tumoral obtenido, mitigar los síntomas neurológicos al disminuir el efecto de masa, citorreducción que permite una mejor respuesta al tratamiento radioterápico, administración de tratamientos locales como los implantes de carmustina, y drenar líquido cefalorraquídeo si fuese preciso. La utilización de carmustina de forma intraoperatoria, ha demostrado un discreto aumento de la supervivencia en estos pacientes, tanto a principio del tratamiento como en caso de recaída (14, 15). La biopsia estereotáxica es de elección en pacientes mayores, con mal estado clínico, lesiones profundas, múltiples o infiltrativas, pequeñas o en áreas elocuentes. Las complicaciones quirúrgicas que pueden aparecer, siendo más frecuentes en pacientes de mayor edad y con déficits neurológicos prequirúrgicos son: o 1-3% mortalidad o 2-3% crisis epilépticas postquirúrgicas o 15 % empeoramiento neurológico de forma transitoria o permanente o 1-2 % infecciones o 1-5 % hematomas Los límites quirúrgicos son difíciles de establecer, y la resección macroscópicamente completa sólo es posible en 1/3 de los pacientes (1, 3). 11
12 - Radioterapia Técnicamente consiste en la administración de fotones desde un acelerador lineal. Su objetivo es administrar una dosis homogénea sobre el volumen tumoral con un gradiente importante de dosis en el tejido sano. La técnica mas empleada es la radioterapia externa conformada tridimensional. La dosis y fraccionamiento estándar son: 60 Gy a Gy/ fracción (30 fracciones). Se aplican dos fases de tratamiento (PTV1 y PTV2 - Planning Target Volume). En la primera fase se administran 50 Gy al tumor con un margen de unos 2 centímetros, y posteriormente se administra una sobreimpresión de 10 Gy a la región tumoral (Figura 5). El tratamiento radioterápico se hace de forma concomitante con temozolamida, a dosis de 75mg/m2 al día por vía oral desde el primer día de tratamiento radioterápico hasta el último, todos los días de la semana. (1, 2, 3, 16). Figura 4. Planificación del tratamiento radioterápico (Pinnacle) 12
13 En casos seleccionados se indica radioterapia estereotáxica, braquiterapia intersticial y radioterapia de intensidad modulada (IMRT). o Órganos de riesgo: La dosis de tolerancia de los distintos órganos de riesgo en la irradiación cebrebral es la siguiente (Emami y cols., 1991). - Dosis de tolerancia mínima.td 5/5 (Gy): dosis a la que existe una probabilidad del 5% de aparición de alguna complicación a los 5 años. - Dosis de tolerancia máxima. TD 50/5 (Gy): dosis a la que existe una probabilidad del 50% de aparición de alguna complicación a los 50 años. Tejido SNC TD 5/5 (Gy) TD 50/5 (Gy) Efectos Cerebro Infarto, necrosis 1/ / Completo Tronco cerebral Infarto, necrosis 1/3 60-2/ Completo Médula espinal Mielitis, necrosis 5 cm cm cm 47 - Cauda equina Ojo Retina Ceguera Cristalino Cataratas Nervio óptico Ceguera Tabla 3. Dosis de tolerancia de los órganos de riesgo en la irradiación cerebral (Emami y cols., 1991). 13
14 Los efectos secundarios de la misma pueden ser (3): o Agudos (días normalmente): cefalea o deterioro neurológico por el aumento o aparición de edema. Responde a tratamiento corticoideo. o Precoces (semanas-meses): letargia, fatiga, pérdida de memoria, desmielinización reversible con deterioro neurológico. o Tardío (años): radionecrosis, daño vascular, desmielinización. Ésta a veces es indistingible de la progresión tumoral. No responde a ningún tratamiento. La RTOG (Radiation Therapy Oncology Group) estableció una escala de clases pronósticas, denominada Recursive partitioning analysis of malignant glioma, según la edad, el estado mental, la duración de los síntomas y el grado de resección quirúrgica como variables de mayor impacto en la supervivencia (17). Clase Características de los pacientes Mediana de superviviencia (meses) I, II AA Edad <= 50 y estado mental normal o edad >50 y KPS>70, síntomas >3 meses III, IV AA Edad <= 50 y estado mental anormal Edad > 50 y síntomas < 3 meses Glioblastoma Edad < 50 Edad > 50 y KPS >= 70 V, VI Glioblastoma Edad > 50 y KPS < 70 o estado mental anormal Tabla 4. Clases pronósticas RTOG. Recursive Partitioning Analysis of Malignant Glioma. 14
15 - Quimioterapia Se puede administrar de forma neoadyuvante, concomitante y adyuvante. El estándar consiste en administrar temozolamida de forma concomitante a la radioterapia, y adyuvante. La temozolamida es un agente alquilante con efecto radiosensibilizante, que atraviesa la barrera hematoencefálica. La quimioterapia adyuvante (fase de mantenimiento) se inicia cuatro semanas después de terminar la fase concomitante. Se administra a dosis de mg/m2/día durante 5 días, cada 28 días por 6 ciclos (1, 2, 3, 21). En las recaídas se utilizan otros agentes quimioterápicos, como por ejemplo: nitrosoureas, carboplatino, etopósido, irinotecan, bevacizumab. Tratamiento multidisciplinar Cirugía Radioterapia Quimioterapia - Biopsia - Incompleta - Completa - 60 Gy a 2 Gy/fracción - Temozolamida concomitante a 75mg/m2 al día por vía oral desde inicio a fin de radioterapia - Neoadyuvante - Concomitante - Adyuvante ( mg/m2/día durante 5 días, cada 28 días por 6 ciclos) Tabla 5. Tratamiento estándar del Glioblastoma Multiforme 15
16 1.8. Seguimiento El seguimiento se realiza mediante una exploración neurológica y una resonancia magnética con y sin contraste, que suele hacerse por primera vez tras el tratamiento, a los 2-3 meses, repitiendo cada 3 meses durante 2-3 años. Si la evolución es favorable puede espaciarse más en el tiempo pasado este periodo. Actualmente se utiliza un método para monitorizar el tratamiento oncológico mediante medidas unidimensionales de los tumores, obtenidas a partir de técnicas de imagen como son la tomografía computarizada, la resonancia magnética y la tomografía por emisión de positrones. Se trata de RECIST (Response Evaluation Criteria in Solid Tumors) (18). Se presta especial atención al volumen tumoral y a los cambios metabólicos. La radioterapia y la quimioterapia pueden producir una mayor disrupción de la barrera hematoencefálica y edema perilesional, con imágenes de aparente progresión (pseudoprogresión) los 3 meses posteriores al tratamiento. Esto es tratado con tratamiento aintiinflamatorio/antiedema (corticoesteroides), y debe ser valorado mediante pruebas de imagen funcional (3, 4). 16
17 Figura 5. Glioblastoma multiforme, estudio basal y tratamiento con radioterapia y quimioterapia.. En el estudio basal se aprecia la tumoración parafalciana en la imagen axial potenciada en T1 con contraste intravenoso (A). En la imagen del coeficiente de difusión aparente (B) se aprecia una restricción de la difusión en la parte sólida, y en el estudio de espectroscopia por RM 1 H muestra un cociente colina/n-acetil aspartato (Cho/NAA) de 3,7 (C), propio de una tumoración glial de alto grado. El estudio axial T1 con contraste tras el tratamiento muestra una reducción de la tumoración (D), aumento del ADC respecto al estudio basal (E)-- se aprecian las áreas de desmielinización debidas a la radioterapia y el cociente Cho/NAA es 0,86 (F). Todo ello sugiere respuesta al tratamiento con disminución del metabolismo y el aumento de producción de membranas celulares (principal responsable del metabolito Cho en el estudio de espectroscopia). 17
18 III.- Hipótesis y objetivos 1.- Hipótesis. El tratamiento del Glioblastoma Multiforme según el esquema estándar aporta beneficios a la supervivencia global. 2.- Objetivos. Generales Conocer el tratamiento y los resultados del Glioblastoma multiforme en nuestro centro. Específicos 1. Conocer las características generales del paciente, incluyendo edad, sexo y código postal. 2. Conocer qué tipos de tratamiento han recibido y la asociación entre los mismos. 3. Determinar la supervivencia global y su relación con la edad, el género, el tipo de cirugía y la fecha de la misma. 4. Analizar la calidad asistencial en cuanto a tiempos cumplidos, paradas de tratamiento y datos faltantes. 18
19 IV.- Materiales y métodos Se trata de un estudio de cohortes restrospectivo que engloba a los pacientes diagnosticados histológicamente de Glioblastoma Multiforme en nuestro centro, entre los años Pacientes A partir de la base de datos del Servicio de Anatomía Patológica del Hospital Universitario Virgen de las Nieves de Granada, extrajimos el nombre, apellidos y número de historia clínica de los pacientes diagnosticados histológicamente de Glioblastoma multiforme entre los años 2010 y Identificamos a 119 pacientes (48 mujeres y 71 hombres) que tras el hallazgo en las pruebas de imagen realizadas, fueron tratados quirúrgicamente por el Servicio de Neurocirugía de nuestro centro, mediante biopsia, cirugía completa o parcial de la lesión, y cuyos hospitales de referencia podían ser: Hospitales Universitarios Virgen de las Nieves y San Cecilio (Granada), Hospital La Inmaculada (Granada), Complejo Hospitalario de Jaén, Hospital de Cádiz, Hospital Universitario Puerta del Mar (Cádiz), y Complejo Hospitalario de Torrecádenas (Almería). 2.- Métodos De ahí accedimos a las historias clínicas de los distintos pacientes, a través del programa informático hospitalario. Diraya Clínica. Obtuvimos información sobre datos demográficos, diagnóstico anatomopatológico y por imagen, estudios por imagen realizados, tratamiento radioterápico y quimioterápico realizado, y la situación del paciente a lo largo del tiempo (Tabla 3). 19
20 Tabla 6. Características de la población de estudio Datos demográficos Diagnóstico Estudios por imagen Tratamiento Situación del paciente Edad Género Hospital de referencia Código postal Anatomopatológico Por imagen TAC RM SPECT Espectroscopia Cirugía Fecha de cirugía Uso de carmustina Radioterapia: dosis total y fraccionada Fecha de radioterapia PTV1/PTV2 Quimioterapia: neoadyuvante, concomitante y adyuvante Tolerancia Pre tratamiento Durante tratamiento Post tratamiento Fecha de éxitus Recogida de datos: a) Datos demográficos: se registró la edad al diagnóstico, el género. También consideramos el hospital de referencia y el código postal. b) Diagnóstico: se obtuvo información acerca del diagnóstico anatomopatológico y por imagen, coincidente en la mayoría de pacientes. El diagnóstico anatomopatológico, dato del que partíamos, era de Glioblastoma multiforme grado IV de la OMS en todos los pacientes. En el diagnóstico por imagen se consideró las posibilidades diagnósticas con las que se concluía el informe. c) Estudios por imagen: consideramos la realización de distintas pruebas radiodiagnósticas como son: la tomografía computarizada, resonancia magnética, tomografía de emisión por fotón único (SPECT), y espectroscopia. 20
21 d) Tratamiento: consideramos los tres pilares del tratamiento de esta patología. o o o Cirugía: Registramos el tipo de cirugía realizada: biopsia, cirugía parcial o macroscópicamente completa. Además recogimos la fecha de la misma y el uso de carmustina como tratamiento local. Radioterapia: De los informes de planificación del tratamiento radioterápico e informes de fin de tratamiento, prestamos atención a la dosis total y la dosis por fracción administrada, el volumen de tratamiento planificado (PTV1 y PTV2- Planning Target Volume), y la fecha de administración de tratamiento. En algunos casos tuvimos que acceder al sistema de información que almacena los datos del paciente, el historial de tratamientos administrados y gestiona el funcionamiento del servicio de radioterapia (Mosaiq). Quimioterapia: Consideramos la quimioterapia administrada de forma neoadyuvante, concomitante y adyuvante, además de los distintos fármacos utilizados. e) Situación del paciente: recogimos información sobre la situación del paciente pre tratamiento, durante tratamiento y post tratamiento, medida mediante escalas como la escala ECOG (diseñada por el Eastern Cooperative Oncology Group), que mide la calidad de vida y cuyos valores oscilan entre 0 (asintomático) y 5 (paciente fallecido). (Figura 6). Se registró la situación del paciente hasta el día 15 de agosto de 2015, si el paciente había sido éxitus o no, y la fecha de éxitus si así era. 21
22 Tabla 7. Escala ECOG Análisis de datos: En un primer paso se llevó a cabo un análisis descriptivo que se expresó como mediana para las variables cuantitativas y número absoluto (porcentaje) para las cualitativas. Posteriormente relacionamos mediante un análisis bivariante y multivariante, la supervivencia global con las variables de edad, género, tipo de cirugía y fecha de cirugía. El análisis se realizó mediante el programa estadístico SPSS. 22
23 V.- Resultados Durante los años , 119 pacientes fueron diagnosticados de Glioblastoma multiforme en nuestro centro (Hospital Universitario Virgen de las Nieves), provenientes también de otros centros públicos de Andalucía. De ellos, 112 (94.1%) de los pacientes procedían de hospitales públicos de Granada. El resto de pacientes pertenecían a otros hospitales de Andalucía (Cádiz, Jaén y Almería). Los pacientes procedentes de estos hospitales eran tratados quirúrgicamente en nuestro centro y completaron el resto de tratamiento en sus respectivos centros. En cuanto al género, 71 (59.7%) eran varones y 48 (40.3%) mujeres. La mediana de edad era de 60 años, con 39 pacientes (32.8%) con edades comprendidas entre 61 y 70 años, seguidos en frecuencia por el rango de edad entre 51 y 60 años (35 pacientes). Respecto al código postal de los pacientes, 16 pacientes (13.44%) vivían a orillas del río Genil a su paso por la ciudad. En 109 pacientes (91.6%) se inició estudio mediante tomografía computarizada (TC), y en 118 (99.2%) de los casos, el estudio fue completado por resonancia magnética. Solo en 9 pacientes (7.6%) se realizó estudio mediante SPECT, y 1 mediante PET. La espectroscopia fue realizada a 89 pacientes (74.8%). En cuanto al diagnóstico por imagen, en 96 pacientes (80.7%) fue de glioma de alto grado. En 2 pacientes (1.6%) se concluyó el diagnóstico de Glioblastoma multiforme. En 4 pacientes (3.3%) el diagnóstico fue de Gliomatosis cerebri y en uno de ellos, de Glioblastoma multicéntrico. Otras posibilidades diagnósticas que no podían ser descartadas en algunos casos fueron: linfoma, ependimoma, meningioma atípico, hemangiopericitoma, hemangiosarcoma, metástasis versus glioma multicéntrico, absceso o enfermedad inflamatoria desmielinizante. Del total de casos diagnosticados, hemos analizado descriptivamente el tratamiento oncológico realizado, según cirugía, radioterapia y quimioterapia. o Cirugía: Se biopsiaron a 54 pacientes (45.4%), 3 de ellos tuvieron que ser rebiopsiados por material insuficiente o diagnóstico incierto. La resección macroscópicamente completa, como mejor procedimiento quirúrgico, se realizó en 41 pacientes (34.5%). La resección fue incompleta en 23 pacientes (19.3%). 23
24 La carmustina como agente alquilante local administrado en láminas y colocado en la cavidad de resección quirúrgica, solo fue empleada en 8 pacientes (6.7%). o Radioterapia: El tratamiento radioterápico fue administrado a 83 pacientes (69.7%), con distintas dosis totales según el estado clínico del paciente. En 63 casos (80%) se recibió la dosis estándar de tratamiento (60 Gy). Un paciente recibió 66 Gy en dosis total. Los 18 pacientes restantes (21.7%) recibieron una dosis total que oscilaba entre 18 y 59.2 Gy (Tabla 4). Fueron 36 pacientes (43.4%) los que no recibieron tratamiento radioterápico, debido al mal estado clínico o rechazo de tratamiento. La dosis fraccionada más utilizada fue de 2 Gy por fracción en 70 pacientes (86.4%). Otros fraccionamientos empleados fueron: 2.25 Gy/fracción, 2.6 Gy/fracción, 2.65 Gy/fracción, 2.75 Gy/fracción y 5 Gy/ fracción. La dosis por fracción aumentaba conforme disminuía la dosis total a administrar (Tabla 4). La planificación del tratamiento se hace normalmente en 2 fases (PTV1 y PTV2). El PTV1 fue en 61 pacientes (75.3%) de 50 Gy (2 Gy/fracción), administrados al tumor con un margen peritumoral de 2 centímetros aproximadamente. 24
25 Dosis total Dosis fraccionada Dosis (Gy) Tabla 6. Dosis total y fraccionada. Número pacientes (%) 2 (2.4%) 65 (78.3%) 1 (1.2%) 1 (1.2%) 2 (2.4%) 1 (1.2%) 1 (1.2%) 1 (1.2%) 1 (1.2%) 2 (2.4%) 2 (2.4%) 1 (1.2%) 1 (1.2%) 1 (1.2%) 1 (1.2%) 2 (2.5%) 1 (1.2%) 2 (2.4%) 2 (2.4%) 1 (1.2%) 72 (86.7%) PTV (2 Gy/d) (2 Gy/d) 46 (2 Gy/d) 45 (2.25 Gy/d) 42.4 (2.65 Gy/d) 25 (2 Gy/d) 20 (5 Gy/d) PTV Tabla 7. PTV1 y PTV2. Dosis (Gy) Número pacientes (%) 6 (7.4%) 61 (75.3%) 1 (1.2%) 2 (2.5%) 1 (1.2%) 1 (1.2%) 1 (1.2%) 1 (1.2%) 2 (2.5%) 2 (2.5%) 58 (71.6%) 25
26 En 4 pacientes (3.4%) el tratamiento radioterápico planificado fue suspendido debido al empeoramiento clínico de los pacientes. La tolerancia al tratamiento ha sido recogida fundamentalmente a partir del informe de alta de tratamiento radioterápico, mostrando que la tolerancia al tratamiento es buena en 29 pacientes (35%), aunque la pérdida de datos es bastante numerosa (en 69 pacientes (58%)). La tolerancia es excelente en 3 pacientes (3.6%) y mala en 2 pacientes (2.4%), por empeoramiento de la clínica neurológica debido al edema o toxicidad hematológica por la temozolamida concomitante. o Quimioterapia: Respecto a la quimioterapia, la neoadyuvancia se administró a principios del año 2010 en 3 pacientes (3.6%). Los fármacos empleados fueron la temozolamida en monoterapia o temozolamida junto a bevacizumab. Un paciente recibió quimioterapia neoadyuvante sin recibir posteriormente tratamiento radioterápico. La concomitancia se administró a 69 pacientes (83.1%), empleándose la temozolamida oral en todos los casos. La quimioterapia adyuvante fue empleada en 57 pacientes (68.7%). En 8 pacientes (9.6%) no se administró adyuvancia. Los fármacos empleados fueron la temozolamida, usada en el 82.5% de los pacientes, y otros fármacos en 2ª y 3ª línea como: bevacizumab, irinotecan, fotemustina, nivolumab, en monoterapia o combinados. La situación del paciente antes, durante y después del tratamiento se recogió de los informes de alta de cirugía, el informe de primera consulta en Oncología Radioterápica e informes sucesivos de seguimiento. Es recogida mediante la escala de calidad de vida ECOG (Eastern Cooperative Oncology Group). La situación pretratamiento se extrae de los informes de Oncología Radioterápica. En 9 pacientes la escala fue de 0, permanecían asintomáticos en la primera visita en consultad de Oncología Radioterápica, tras la cirugía. Tras la finalización del tratamiento, 1 paciente tenía una escala ECOG de 0, 2 pacientes ECOG de 1, y 1 paciente con una puntuación ECOG de 3. 26
27 El período de seguimiento finalizó el día 15 de agosto de El seguimiento mínimo fue de 4 días y el seguimiento máximo de 62 meses. Por tanto la media de seguimiento fue de 30 meses. A esta fecha habían fallecido 92 pacientes (77.3%). Calidad de los datos En la recogida de las distintas pruebas de imagen realizadas nos hemos encontrado con una pérdida de datos de: 9 pacientes (7.6%) para la tomografía computarizada y 1 paciente para resonancia magnética. En un paciente intervenido no existía información sobre el tipo de cirugía practicada y en 4 pacientes (3.4%) no se encontró la fecha de cirugía. No encontramos datos sobre la dosis fraccionada en 3 pacientes (9.6%). La dosis del PTV1 no se encontró 7 pacientes (8.6%), y la del PTV2 en 19 pacientes (23.4%). Los pacientes en los que no se ha podido determinar la administración de las distintas fases de quimioterapia han sido: 38 pacientes (31.9%) en la neoadyuvancia, 4 pacientes (4.9%) en la concomitancia, y 24 pacientes (29.6%) en la neoadyuvancia. La situación pretratamiento no pudo ser recogida en 58 pacientes (71.6%), durante el tratamiento la pérdida de información es del 100%, y postratamiento no se pudo constatar en 68 pacientes (84%). Supervivencia La supervivencia global media es de 19 meses. Respecto al tiempo medio de supervivencia desde la fecha de cirugía hasta éxitus o fecha fin de estudio (15 de agosto de 2015), obtuvimos que: o Respecto a la edad: los pacientes con edades entre 20 y 50 años fallecían a los 22 meses tras la cirugía, los pacientes entre 51 y 70 años fallecían a los 19 meses, y los de edades superiores a 70 años tenían un tiempo de supervivencia medio de 9 meses. o Respecto al sexo: las mujeres tuvieron un tiempo medio de supervivencia global de 24 meses frente a los 14 meses de supervivencia del hombre. 27
28 o Respecto al tipo de cirugía: los resultados dilucidaban que los pacientes biopsiados tuvieron un tiempo medio de supervivencia global de 20 meses, frente a los 11 meses en los casos de cirugía incompleta, y los 21 meses en cirugías macroscópicamente completas. Analizando la supervivencia desde la fecha de cirugía hasta éxitus o fecha fin de estudio, según recibieran tratamiento radioterápico o no, observamos que: o Los pacientes que recibieron radioterapia presentaron un tiempo medio de supervivencia de 20 meses frente a los 17 meses de los pacientes a los que no se les administró. Además realizamos un análisis multivariante (edad, género y tipo de cirugía) con hazard ratio mayor de 1 y p<0.05 o marginal significativa en todas la variables. 28
29 VI.- Discusión El Glioblastoma multiforme es el tumor cerebral de mayor grado de malignidad y con un pronóstico nefasto. En este estudio nos proponíamos evaluar la supervivencia global de los pacientes diagnosticados de esta patología tumoral en nuestro centro, en los últimos 5 años. Con ese fin identificamos a los 119 pacientes con histología probada de glioblastoma multiforme. En el análisis descriptivo de nuestra cohorte de pacientes, observamos que tanto la proporción por sexos (40.3% mujeres y 59.7% en hombres), como la edad media al diagnóstico (60 años) se encontraban de acuerdo con lo descrito previamente en la literatura. Siempre y cuando el estado clínico, edad y comorbilidades del paciente lo permitieron, se le ofertó el someterse al esquema de tratamiento estándar. Se les intervino quirúrgicamente intentando la máxima resección posible y posteriormente se completó tratamiento oncológico con radioterapia y quimioterapia. El diagnóstico inicial por imagen es coincidente en la mayoría de casos con el resultado histopatológico posterior. A la mayoría de pacientes tras consultar por la clínica que presentaban, se les realizó una tomografía computarizada, y tras los hallazgos tuvo que ser completada con resonancia magnética como prueba de elección, para mejor filiación de la lesión. El estudio también es completado mediante espectroscopia en la mayoría de pacientes. Prestando atención a las distintas fases del tratamiento, observamos que: - Cirugía: Todos los pacientes han sido intervenidos, de ahí se obtuvo la muestra para estudio anatomopatológico. En la mitad de pacientes se realizó biopsia por el estado clínico del paciente o la localización tumoral. En un gran número de pacientes se realizó resección macroscópicamente completa. El tratamiento con quimioterapia local (carmustina) fue muy poco usado. - Radioterapia: Un numeroso grupo de pacientes realizó tratamiento radioterápico, administrando la dosis total y el fraccionamiento según el esquema estándar (60 Gy a 2 Gy/fracción) en la mayoría de ellos. Los PTV1 y PTV2 también responden a las dosis estándares en la gran mayoría de pacientes. Hay pacientes en los que por la edad, el estado neurológico inicial, recibieron una dosis total menor (hipofraccionamiento). En otros se 29
30 desestimó el realizar el tratamiento y feuron valorados en incluidos en la Unidad de Cuidados Paliativos. Existe un número muy pequeño de pacientes que por alguna circunstancia durante el tratamiento (empeoramiento clínico), se decidió suspender el mismo. - Quimioterapia: La neoadyuvancia solo se administró a 3 pacientes en 2010 como resultado de un estudio que había en marcha. La concomitancia también se usó en la inmensa mayoría. Los pacientes que no la realizaron fue debido a toxicidad hematológica. La adyuvancia se utilizó en más de la mitad de pacientes. En algunos casos se utilizan varias líneas de tratamiento. Respecto a la situación del paciente antes, durante y después del tratamiento existe una sustancial pérdida de información. Cabe destacar que durante el tratamiento no hubo recogida de datos de la situación clínica y de calidad de vida en ningún paciente. Es importante recalcar la importancia que tiene una correcta y completa recopilación de información en la historia clínica. Atendiendo a la supervivencia global podemos decir que tienen mayor supervivencia: - Pacientes menores de 50 años - Mujeres - Pacientes sometidos a cirugía completa - Pacientes sometidos a tratamiento con radioterapia Observamos que los pacientes tratados con radioterapia aumentan su supervivencia en 3 meses, respecto a los que no. 30
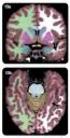
31 Figura 6. Supervivencia global 31
32 32
33 Figuras 7 y 8. Supervivencia por grupos de edad En el análisis multivariante observamos que la edad, el género masculino y la cirugía incompleta, son factores que suponen mayor riesgo de muerte, alcanzando significación estadística. Tabla 8. Análisis multivariante 33
34 Limitaciones del estudio El que los pacientes procedan de distintos centros de referencia ha dificultado la obtención de datos. Además se asocia la pérdida de alguna información sobre todo relacionada con la situación clínica del paciente, dato escasamente recogido en la historia clínica. 34
35 VII.- Conclusiones 1.- La mediana de edad al diagnóstico es de 60 años. 2.- La incidencia es mayor en hombres respecto a mujeres, con una proporción de 1.5/1 respectivamente. 3.- La supervivencia global media ronda los 19 meses. 4.- El Glioblastoma multiforme es altamente letal pero el tratamiento concomitante con radioterapia y temozolamida aumenta la supervivencia global en 3 meses. 5.- La supervivencia global aumenta en pacientes: - Menores de 50 años - Mujeres - Sometidos a cirugía completa 35
36 VIII.- Bibliografía 1. Martínez E, Sola A, Rico M. Gliomas de alto grado. En: Grupo Neuroncor (editores). Tumores del sistema nervioso central. Madrid: Medical Practice Group; 2009; p Verger F, Vargas M, Valduvieco I. Localizaciones tumorales específicas. Diagnóstico y tratamiento. En: Calvo FA, Biete A, Pedraza V, et al. Oncología Radioterápica: principios, métodos, gestión y práctica clínica. 1ª edición. Madrid: Arán; 2010; p Siker ML, Donahue BR, Vogelbaum MA, et al. Primary intrancranial neoplasms. En: Halperin EC, Pérez CA, Brady LW. Principles and Practice of Radiation Oncology. 5th edition. Philadelphia (USA): Wolters Kluwe; Martínez E, Rico M, Errasti M. Gliomas de alto grado. Manual de Oncología Radioterápica. Sociedad Española de Oncología Radioterápica, Louis Dn, Ohgaki H, Wiestler OD et al. The 2007 WHO Classification of Tumours of the Central Nervous System. Acta Neuropathol 2007; 114: Bruna J, Velasco R. Gliomatosis cerebri. Elsevier, 2010; 25 (3). 7. Kim K, Chie EK, Park HJ, et al. Exclusive radiotherapy for gliomatosis cerebro: long-term follow-up at a single institution. Clin Transl Oncol, 2014; 16: Simpson JR, Horton J, Scott C el al. Influence of location and extent of surgical resection on survival of patients with Glioblastoma multiforme: results of three consecutive Radiation Therapy Oncology Group (RTOG) clinical trials. Int J Radiat Oncol Biol Phys 1993; 26(2): Hegi ME, Diserens AD, Gorlia T, et al. MGMT gene silencing and benefit from temozolomide in Glioblastoma. N Engl J Med. 2005; 392:
37 10. Esteller M, García-Foncillas J, Andion E et al. Inactivation of the DNSrepair gene MGMT and the clinical response of gliomas to alkylating agents. N Engl J MEd 2002; 343: Thon N, Kreth S, Kreth FW. Personalize treatment strategies in Glioblastoma: MGMT promoter methylation status. OncoTargets and Therapy. 2013; 6: Thomas RP, Recht L, Nagpal S. Advances in the management of Glioblastoma: the role of temozolomide and MGMT testing. Clin Pharmacol. 2013; 5: Yan H, Parsons DW, Jin G, et al. IDH1 and IDH2 mutation in gliomas. N Engl J Med. 2009; 360: Westphal M, Ram Z, Riddle V, Hilt D, Bortey E. Executive Committee of the Gliadel Study Group. Gliadel wafer in initial surgery for malignant glioma: Long term follow-up multicenter controlled trial. Acta Neurochir (Wien). 2006; 148: Carmustine implants and temozolomide for the treatment of newly diagnosed high-grade glioma. NICE technology appraisal guidance 121. National Institute for Health and Clinical Excellence Stupp R, Mason WP, van den Bent MJ et al. European Organisation for Research and Treatmente of Cancer Brain Tumor and Radiotherapy Groups; National Cancer Institute of Canada Clinical Trials Group. Radiotherapy plus concomitant and adjuvant tomozolamide for glioblastome. N Engl J Med, 2005; 352 (10): Curran WJ Jr,. Scott CB, Horton J, Nelson JS et al. Recursive patitioning analysis of prognostic factors in three Radiation Therapy Oncology Group malignant glioma trials. J Natl Cancer Inst 1993; 85(9): Cervera J. Recist and the radiologist. Elsevier Hardee ME, Zagzag D. Mechanisms of Glioma-Associated Neovascularization. The American Journal of Pathology. 2012; Ghose A, Lim G, Husain S. Treatment for glioblastoma multiforme: current guidelines and Canadian practice. Current Oncology, 2010; 17(6):
38 21. Newlands ES, Stevens MFG, Wedge SR et al. Temozolamide: a review of its discovery, chemical properties, pre-clinical development and clinical trials. Cancer Treat Rev 1997; 23:
JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA
 JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA COMPLICACIONES NEUROLOGICAS DE LA RADIOTERAPIA Dra Cristina Mara INTRODUCCION El uso terapéutico de la RT se inicia pocos años después del descubrimiento
JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA COMPLICACIONES NEUROLOGICAS DE LA RADIOTERAPIA Dra Cristina Mara INTRODUCCION El uso terapéutico de la RT se inicia pocos años después del descubrimiento
TRATAMIENTO RADIOTERÁPICO
 X Curso de Neurooncología Hospital Universitario Ramón y Cajal 29 de Abril 2015 TRATAMIENTO RADIOTERÁPICO Gliomas de Bajo y Alto grado Arrate Querejeta Ayerra Oncología Radioterápica. H. U. Donostia Gliomas
X Curso de Neurooncología Hospital Universitario Ramón y Cajal 29 de Abril 2015 TRATAMIENTO RADIOTERÁPICO Gliomas de Bajo y Alto grado Arrate Querejeta Ayerra Oncología Radioterápica. H. U. Donostia Gliomas
TUMORES PRIMARIOS DEL SNC
 TUMORES PRIMARIOS DEL SNC Bibliográfico-ASCO 2013 NATALIA GUDIÑO MECANISMO DE ACCION Hipótesis 1: apoptosis del endotelio vascular efecto citostático del crecimiento vascular. Hipótesis 2: normalización
TUMORES PRIMARIOS DEL SNC Bibliográfico-ASCO 2013 NATALIA GUDIÑO MECANISMO DE ACCION Hipótesis 1: apoptosis del endotelio vascular efecto citostático del crecimiento vascular. Hipótesis 2: normalización
Cada CÁPSULA contiene: Temozolomida 5 mg Excipiente c.b.p. 1 cápsula. Temozolomida 20 mg Excipiente c.b.p. 1 cápsula.
 Marca TEMODAL Forma Famacéutica y Formulación Presentación PRESENTACIONES: Cajas de cartón con un frasco de vidrio ámbar con 5, 10 o 20cápsulas de 5, 20, 100, 140, 180 o 250 mg. COMPOSICIÓN FORMA FARMACÉUTICA
Marca TEMODAL Forma Famacéutica y Formulación Presentación PRESENTACIONES: Cajas de cartón con un frasco de vidrio ámbar con 5, 10 o 20cápsulas de 5, 20, 100, 140, 180 o 250 mg. COMPOSICIÓN FORMA FARMACÉUTICA
Mª Angeles Vaz Salgado Oncología Médica Hospital Ramón y Cajal Madrid
 Mª Angeles Vaz Salgado Oncología Médica Hospital Ramón y Cajal Madrid Glioblastoma Astrocitoma anaplasico Agentes alquilantes: acción sobre DNA Se consume la enzima Paciente metilados: no hay expresión
Mª Angeles Vaz Salgado Oncología Médica Hospital Ramón y Cajal Madrid Glioblastoma Astrocitoma anaplasico Agentes alquilantes: acción sobre DNA Se consume la enzima Paciente metilados: no hay expresión
GLIOMAS DE ALTO GRADO Subcomisión de Tumores del Sistema Nervioso Central
 GLIOMAS DE ALTO GRADO Subcomisión de Tumores del Sistema Nervioso Central Los gliomas de alto grado incluidos en esta guía son los astrociomas y oligodendrogliomas anaplásicos y el glioblastoma multiforme.
GLIOMAS DE ALTO GRADO Subcomisión de Tumores del Sistema Nervioso Central Los gliomas de alto grado incluidos en esta guía son los astrociomas y oligodendrogliomas anaplásicos y el glioblastoma multiforme.
Hospital Infantil de México Federico Gómez Servicio de Radioterapia 2011
 Hospital Infantil de México Federico Gómez Servicio de Radioterapia 2011 Guía de procedimientos del Tratamiento Antes del inicio de tratamiento con radioterapia se deberá contar con los siguientes: 1.-Interconsulta
Hospital Infantil de México Federico Gómez Servicio de Radioterapia 2011 Guía de procedimientos del Tratamiento Antes del inicio de tratamiento con radioterapia se deberá contar con los siguientes: 1.-Interconsulta
Análisis de la variación del rcbv en glioblastomas a diferentes dosis de radiación durante el tratamiento
 Análisis de la variación del rcbv en glioblastomas a diferentes dosis de radiación durante el tratamiento Poster no.: S-0659 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Científica Autores:
Análisis de la variación del rcbv en glioblastomas a diferentes dosis de radiación durante el tratamiento Poster no.: S-0659 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Científica Autores:
Tumores Cerebrales. Objetivos. Neuroimagen. Neuroimagen. Protocolo de imagen RM. Técnicas de perfusión 17/01/2012
 Objetivos Tumores Cerebrales Analizar las diferentes estrategias de imagen morfológicas y funcionales que disponemos para el estudio de los tumores cerebrales y su caracterización Valorar la aportación
Objetivos Tumores Cerebrales Analizar las diferentes estrategias de imagen morfológicas y funcionales que disponemos para el estudio de los tumores cerebrales y su caracterización Valorar la aportación
NEUROIMAGEN EN EL DIAGNÓSTICO DE LOS TUMORES GLIALES
 NEUROIMAGEN EN EL DIAGNÓSTICO DE LOS TUMORES GLIALES Dr Juan Sección Servicio Hospital Madrid S Martínez San Millán de Neuro-Radiología de Radiodiagnóstico Ramón y Cajal Definitivamente, lo más bonito
NEUROIMAGEN EN EL DIAGNÓSTICO DE LOS TUMORES GLIALES Dr Juan Sección Servicio Hospital Madrid S Martínez San Millán de Neuro-Radiología de Radiodiagnóstico Ramón y Cajal Definitivamente, lo más bonito
GLIOMAS DE BAJO GRADO FACTORES PRONÓSTICO
 GLIOMAS DE BAJO GRADO FACTORES PRONÓSTICO JORDI BRUNA UNITAT FUNCIONAL DE NEURO-ONCOLOGÍA Hospital Universitari de Bellvitge-ICO Duran i Reynals CARACTERÍSTICAS: TUMORES DE BAJO GRADO HETEROGENEIDAD PACIENTES
GLIOMAS DE BAJO GRADO FACTORES PRONÓSTICO JORDI BRUNA UNITAT FUNCIONAL DE NEURO-ONCOLOGÍA Hospital Universitari de Bellvitge-ICO Duran i Reynals CARACTERÍSTICAS: TUMORES DE BAJO GRADO HETEROGENEIDAD PACIENTES
TUMORES DEL SISTEMA NERVIOSO CENTRAL EN PEDIATRÍA. Dra. María Fernanda Vargas Avila
 TUMORES DEL SISTEMA NERVIOSO CENTRAL EN PEDIATRÍA Dra. María Fernanda Vargas Avila Coordinador: Dr. Gabriel Peñaloza González Oncología Pediátrica Hospital Juárez México GENERALIDADES Ocupan el segundo
TUMORES DEL SISTEMA NERVIOSO CENTRAL EN PEDIATRÍA Dra. María Fernanda Vargas Avila Coordinador: Dr. Gabriel Peñaloza González Oncología Pediátrica Hospital Juárez México GENERALIDADES Ocupan el segundo
V. DISCUSION Y COMENTARIOS
 V. DISCUSION Y COMENTARIOS En cuanto a la edad se reportan 3 picos de incidencia, entre los 5-7 años, entre los 20-25 años y después de los 60 años. (16). Para otros sin embargo existen 2 picos de edad,
V. DISCUSION Y COMENTARIOS En cuanto a la edad se reportan 3 picos de incidencia, entre los 5-7 años, entre los 20-25 años y después de los 60 años. (16). Para otros sin embargo existen 2 picos de edad,
POSIBLE. Máxima Resección. NO POSIBLE Biopsia estereotáxica Resección subtotal. Radioterapia (N-Ia;GR-A) Quimioterapia (N-Ib;GR-A) IK 70 1.
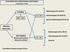 ALGORITMO 1º LÍNEA POSIBLE RM < 72h IK 70 1 Radioterapia (N-Ia;GR-A) Quimioterapia (N-Ib;GR-A) Quimio-Radioterapia (IV;GR-D) Máxima Resección NO POSIBLE Biopsia estereotáxica Resección subtotal IK < 70
ALGORITMO 1º LÍNEA POSIBLE RM < 72h IK 70 1 Radioterapia (N-Ia;GR-A) Quimioterapia (N-Ib;GR-A) Quimio-Radioterapia (IV;GR-D) Máxima Resección NO POSIBLE Biopsia estereotáxica Resección subtotal IK < 70
CA TESTICULO SEMINOMA DR. JUAN CARLOS PERALTA
 CA TESTICULO SEMINOMA DR. JUAN CARLOS PERALTA El Cáncer de Testículo representa 1,5% de las neoplasias masculinas, 5% de los tumores urológicos FACTORES DE RIESGO: Criptorquidia. Síndrome de Klinefelter.
CA TESTICULO SEMINOMA DR. JUAN CARLOS PERALTA El Cáncer de Testículo representa 1,5% de las neoplasias masculinas, 5% de los tumores urológicos FACTORES DE RIESGO: Criptorquidia. Síndrome de Klinefelter.
DISCUSIÓN CASO GLIOBLASTOMA. Félix Muñoz Boza Residente oncología médica H.Sant Joan de Reus
 DISCUSIÓN CASO GLIOBLASTOMA Félix Muñoz Boza Residente oncología médica H.Sant Joan de Reus Generalidades GBM es el tumor cerebral primario más frecuente en el adulto Grado IV de la OMS-> comportamiento
DISCUSIÓN CASO GLIOBLASTOMA Félix Muñoz Boza Residente oncología médica H.Sant Joan de Reus Generalidades GBM es el tumor cerebral primario más frecuente en el adulto Grado IV de la OMS-> comportamiento
Metástasis cerebrales
 Metástasis cerebrales Juan Antonio Verdún Aguilar Servicio de Oncología Médica del Complejo hospitalario de Navarra Introducción: La afectación a nivel cerebral es una complicación frecuente en el paciente
Metástasis cerebrales Juan Antonio Verdún Aguilar Servicio de Oncología Médica del Complejo hospitalario de Navarra Introducción: La afectación a nivel cerebral es una complicación frecuente en el paciente
TRATAMIENTO CON RADIOCIRUGÍA DE LAS METÁSTASIS CEREBRALES
 TRATAMIENTO CON RADIOCIRUGÍA DE LAS METÁSTASIS CEREBRALES Mª Pilar Vargas Arrabal Oncología Radioterápica. H.U.V. Nieves. Granada RC EN METÁSTASIS CEREBRALES. INTRODUCCIÓN Metástasis cerebrales: - + frec
TRATAMIENTO CON RADIOCIRUGÍA DE LAS METÁSTASIS CEREBRALES Mª Pilar Vargas Arrabal Oncología Radioterápica. H.U.V. Nieves. Granada RC EN METÁSTASIS CEREBRALES. INTRODUCCIÓN Metástasis cerebrales: - + frec
Simposio El papel del patólogo en el tratamiento de los tumores cerebrales
 CUESTIONARIO DE AUTOEVALUACIÓN Simposio El papel del patólogo en el tratamiento de los tumores cerebrales Madrid, 4 de febrero de 2010 1. El análisis del 1p y 19q está indicado actualmente para el manejo
CUESTIONARIO DE AUTOEVALUACIÓN Simposio El papel del patólogo en el tratamiento de los tumores cerebrales Madrid, 4 de febrero de 2010 1. El análisis del 1p y 19q está indicado actualmente para el manejo
FACULTATIVOS ESPECIALISTAS EN ONCOLOGÍA MÉDICA BLOQUE B
 FACULTATIVOS ESPECIALISTAS EN ONCOLOGÍA MÉDICA BLOQUE B TEMA 13. Técnicas de trabajo en equipo. Programas multidisciplinarios intrahospitalatrios, con atención primaria y domiciliaria. Relación con otros
FACULTATIVOS ESPECIALISTAS EN ONCOLOGÍA MÉDICA BLOQUE B TEMA 13. Técnicas de trabajo en equipo. Programas multidisciplinarios intrahospitalatrios, con atención primaria y domiciliaria. Relación con otros
ASTROCITOMAS ANAPLASICOS GUIAS GEINO Dr. Manuel Benavides Grupo GEINO Hospital Universitario Regional y Virgen de la Victoria, Málaga
 ASTROCITOMAS ANAPLASICOS GUIAS GEINO 2016 Dr. Manuel Benavides Grupo GEINO Hospital Universitario Regional y Virgen de la Victoria, Málaga Resecable Máxima Resección RM < 72h No Resecable - Biopsia estereotáxica
ASTROCITOMAS ANAPLASICOS GUIAS GEINO 2016 Dr. Manuel Benavides Grupo GEINO Hospital Universitario Regional y Virgen de la Victoria, Málaga Resecable Máxima Resección RM < 72h No Resecable - Biopsia estereotáxica
Tumores Cerebrales. XXVII Curso Avanzado de Oncología Médica San Lorenzo de El Escorial. Junio 2016
 Tumores Cerebrales XXVII Curso Avanzado de Oncología Médica San Lorenzo de El Escorial. Junio 2016 Juan M Sepúlveda Sánchez Unidad Multidisciplinar de Neurooncología Hospital Universitario 12 de Octubre
Tumores Cerebrales XXVII Curso Avanzado de Oncología Médica San Lorenzo de El Escorial. Junio 2016 Juan M Sepúlveda Sánchez Unidad Multidisciplinar de Neurooncología Hospital Universitario 12 de Octubre
A. DESCRIPCIÓN DEL MEDICAMENTO Y SU INDICACIÓN
 6 CARMUSTINA EN IMPLANTES A. DESCRIPCIÓN DEL MEDICAMENTO Y SU INDICACIÓN 1. Denominación común internacional (DCI), denominación oficial española (DOE) o nombre genérico del principio activo. CARMUSTINA
6 CARMUSTINA EN IMPLANTES A. DESCRIPCIÓN DEL MEDICAMENTO Y SU INDICACIÓN 1. Denominación común internacional (DCI), denominación oficial española (DOE) o nombre genérico del principio activo. CARMUSTINA
Clasificación de los tumores del SNC, patrones genéticos y moleculares.
 Clasificación de los tumores del SNC, patrones genéticos y moleculares. José Ramón Ramírez García Anatomía Patológica Hospital Universitario La Zarzuela 1979 CELULA DE ORIGEN Astrocito Oligodendrocito
Clasificación de los tumores del SNC, patrones genéticos y moleculares. José Ramón Ramírez García Anatomía Patológica Hospital Universitario La Zarzuela 1979 CELULA DE ORIGEN Astrocito Oligodendrocito
Consejo de Salubridad General Identificación de tratamientos y medicamentos asociados a gastos catastróficos PROTOCOLO TÉCNICO
 Evaluación diagnóstica Astrocitomas de Alto Grado. Estudios de laboratorio y gabinete: Biometría hemática, función Hepática, función renal, electrolitos séricos, pruebas de coagulación. Perfil hormonal
Evaluación diagnóstica Astrocitomas de Alto Grado. Estudios de laboratorio y gabinete: Biometría hemática, función Hepática, función renal, electrolitos séricos, pruebas de coagulación. Perfil hormonal
Máster Online en Oncología Neurológica
 Máster Online en Oncología Neurológica Máster Online en Oncología Neurológica Modalidad: Online Duración: 12 meses Titulación: Universidad CEU 60 créditos ECTS Horas lectivas: 1.500 h. Acceso web: cursosmedicina.com/masters/master-oncologia-neurologica
Máster Online en Oncología Neurológica Máster Online en Oncología Neurológica Modalidad: Online Duración: 12 meses Titulación: Universidad CEU 60 créditos ECTS Horas lectivas: 1.500 h. Acceso web: cursosmedicina.com/masters/master-oncologia-neurologica
CONSIDERACIONES CLINICAS DE MGMT
 CONSIDERACIONES CLINICAS DE MGMT Carme Balaña ICO Germans Trias i Pujol Institut Català d Oncologia TRATAMIENTO DE PRIMERA LÍNEA TTO SEGUNDA LINEA Efecto terapéutico reconocido Mejoría supervivencia Efectos
CONSIDERACIONES CLINICAS DE MGMT Carme Balaña ICO Germans Trias i Pujol Institut Català d Oncologia TRATAMIENTO DE PRIMERA LÍNEA TTO SEGUNDA LINEA Efecto terapéutico reconocido Mejoría supervivencia Efectos
EVALUACIÓN DE RESULTADOS DE CRIZOTINIB EN CÁNCER DE PULMÓN NO MICROCÍTICO. Mª José Moreno Fernández
 EVALUACIÓN DE RESULTADOS DE CRIZOTINIB EN CÁNCER DE PULMÓN NO MICROCÍTICO Mª José Moreno Fernández Introducción. Situación actual de Crizotinib. Objetivos. Material y métodos. Resultados. Limitaciones
EVALUACIÓN DE RESULTADOS DE CRIZOTINIB EN CÁNCER DE PULMÓN NO MICROCÍTICO Mª José Moreno Fernández Introducción. Situación actual de Crizotinib. Objetivos. Material y métodos. Resultados. Limitaciones
AVANCES EN EL MANEJO DEL GLIOBLASTOMA MULTIFORME EVALUACIÓN DE LA RESPUESTA
 AVANCES EN EL MANEJO DEL GLIOBLASTOMA MULTIFORME EVALUACIÓN DE LA RESPUESTA Dr. Miquel Macià & Dra. Anna Lucas Oncología Radioterápica Unidad Funcional de Neuro-Oncología Institut Català d Oncologia. L
AVANCES EN EL MANEJO DEL GLIOBLASTOMA MULTIFORME EVALUACIÓN DE LA RESPUESTA Dr. Miquel Macià & Dra. Anna Lucas Oncología Radioterápica Unidad Funcional de Neuro-Oncología Institut Català d Oncologia. L
METÁSTASIS CEREBRALES. Dr. Pedro Pérez Segura Oncología Médica HCSC - Madrid
 METÁSTASIS CEREBRALES Dr. Pedro Pérez Segura Oncología Médica HCSC - Madrid GUIÓN DE LA CHARLA 1.- Epidemiología de las metástasis cerebrales 2.- Factores pronósticos 3.- Tratamiento de las metástasis
METÁSTASIS CEREBRALES Dr. Pedro Pérez Segura Oncología Médica HCSC - Madrid GUIÓN DE LA CHARLA 1.- Epidemiología de las metástasis cerebrales 2.- Factores pronósticos 3.- Tratamiento de las metástasis
Estado actual del tratamiento de los gliomas de alto y bajo grado.
 Estado actual del tratamiento de los gliomas de alto y bajo grado. Luis Ley Urzaiz. Neurocirugía. Objetivos Conocer el papel que tiene la cirugía en el tratamiento de los gliomas de alto y bajo grado.
Estado actual del tratamiento de los gliomas de alto y bajo grado. Luis Ley Urzaiz. Neurocirugía. Objetivos Conocer el papel que tiene la cirugía en el tratamiento de los gliomas de alto y bajo grado.
SARCOMA DE EWING Y TUMOR NEUROECTODERMICO PRIMITIVO.
 SARCOMA DE EWING Y TUMOR NEUROECTODERMICO PRIMITIVO. Una vez que el paciente ha sido diagnosticado por biopsia como Tumor Neuroectodermico Primitivo o Sarcoma de Ewing, se realizarán los siguientes estudios:
SARCOMA DE EWING Y TUMOR NEUROECTODERMICO PRIMITIVO. Una vez que el paciente ha sido diagnosticado por biopsia como Tumor Neuroectodermico Primitivo o Sarcoma de Ewing, se realizarán los siguientes estudios:
Evaluación de la respuesta radiológica. Criterios RANO Pseudoprogresión y Pseudorespuesta
 Evaluación de la respuesta radiológica. Criterios RANO Pseudoprogresión y Pseudorespuesta Ana Ramos Hospital U.12 de Octubre. Hospital U. Madrid Sanchinarro Utilidad de la RM postquirúrgica Captación Realizar
Evaluación de la respuesta radiológica. Criterios RANO Pseudoprogresión y Pseudorespuesta Ana Ramos Hospital U.12 de Octubre. Hospital U. Madrid Sanchinarro Utilidad de la RM postquirúrgica Captación Realizar
Valor de los protocolos avanzados de RM en el diagnóstico diferencial entre radionecrosis y progresión tumoral
 Valor de los protocolos avanzados de RM en el diagnóstico diferencial entre radionecrosis y progresión tumoral Poster no.: S-0947 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Científica
Valor de los protocolos avanzados de RM en el diagnóstico diferencial entre radionecrosis y progresión tumoral Poster no.: S-0947 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Científica
La cirugía en el abordaje de los gliomas de bajo grado
 La cirugía en el abordaje de los gliomas de bajo grado Nueva clasificación de los tumores cerebrales. Histopatología y genética Dr. Ángel Pérez Núñez. Hospital Universitario 12 Octubre, Madrid GENERALIDADES
La cirugía en el abordaje de los gliomas de bajo grado Nueva clasificación de los tumores cerebrales. Histopatología y genética Dr. Ángel Pérez Núñez. Hospital Universitario 12 Octubre, Madrid GENERALIDADES
BIBLIOGRAFICO ( )
 BIBLIOGRAFICO (12-11-2013) Int J Radiation Oncol Biol Phys, Vol. 85, No. 4, pp. 1057e1065, 2013 Elsevier Inc. http://dx.doi.org/10.1016/j.ijrobp.2012.08.041 INTRODUCCIÓN Quimioterapia + Radioterapia es
BIBLIOGRAFICO (12-11-2013) Int J Radiation Oncol Biol Phys, Vol. 85, No. 4, pp. 1057e1065, 2013 Elsevier Inc. http://dx.doi.org/10.1016/j.ijrobp.2012.08.041 INTRODUCCIÓN Quimioterapia + Radioterapia es
Cualquier neoplasia puede producir compresión medular ; los más frecuentes: mama, pulmón, próstata y mieloma múltiple
 Cualquier neoplasia puede producir compresión medular ; los más frecuentes: mama, pulmón, próstata y mieloma múltiple El sindrome de compresion medular es una urgencia oncologica y neurologica de mal pronostico;
Cualquier neoplasia puede producir compresión medular ; los más frecuentes: mama, pulmón, próstata y mieloma múltiple El sindrome de compresion medular es una urgencia oncologica y neurologica de mal pronostico;
Neurocirugía Oncológica
 Sergio Moreno Jiménez Instituto Nacional de Neurología y Neurocirugía, Unidad de Radioneurocirugía. Ciudad de México, México. Correspondencia: radioneurocirugia@gmail.com Karen Alejandra Miranda Fernández
Sergio Moreno Jiménez Instituto Nacional de Neurología y Neurocirugía, Unidad de Radioneurocirugía. Ciudad de México, México. Correspondencia: radioneurocirugia@gmail.com Karen Alejandra Miranda Fernández
A. Blasco, M. Angulo, J.Amaya, F. Baixauli
 TRATAMIENTO DE SARCOMAS DE PARTES BLANDAS A. Blasco, M. Angulo, J.Amaya, F. Baixauli Introducción: Los sarcomas de partes blandas de extremiidades (SPBE) son tumores malignos primarios que se originan
TRATAMIENTO DE SARCOMAS DE PARTES BLANDAS A. Blasco, M. Angulo, J.Amaya, F. Baixauli Introducción: Los sarcomas de partes blandas de extremiidades (SPBE) son tumores malignos primarios que se originan
Guías GEINO 2011 Algoritmo ante la sospecha de Glioma Maligno
 SECRETARÍA TÉCNICA GEINO Secretari Coloma, 64-68, esc. B, entlo. 5ª 08024 Barcelona secretaria@geino.es Tel 93 434 44 12 Fax 93 253 11 68 Algoritmo ante la sospecha de Glioma Maligno RNM sugestiva de Glioma
SECRETARÍA TÉCNICA GEINO Secretari Coloma, 64-68, esc. B, entlo. 5ª 08024 Barcelona secretaria@geino.es Tel 93 434 44 12 Fax 93 253 11 68 Algoritmo ante la sospecha de Glioma Maligno RNM sugestiva de Glioma
Caso 2: 1ª RM: aumento de señal en la corteza cerebral en difusión y FLAIR, con ganglios de la base normales. 2ª RM: aparece aumento de señal en
 RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
RADIOTERAPIA EN EL TRATAMIENTO DEL MELANOMA. Laura Díaz Gómez Oncología Radioterápica H.U. Puerta del Mar (Cádiz)
 RADIOTERAPIA EN EL TRATAMIENTO DEL MELANOMA Laura Díaz Gómez Oncología Radioterápica H.U. Puerta del Mar (Cádiz) Radio-Resistencia? Radio-Resistencia? Distinta radiosensibilidad en una misma línea celular
RADIOTERAPIA EN EL TRATAMIENTO DEL MELANOMA Laura Díaz Gómez Oncología Radioterápica H.U. Puerta del Mar (Cádiz) Radio-Resistencia? Radio-Resistencia? Distinta radiosensibilidad en una misma línea celular
E.N.A.R.M. Tomografía Computarizada y Resonancia Magnética del Sistema Nervioso Central. Dr. Mario Alberto Campos Coy
 E.N.A.R.M. Tomografía Computarizada y Resonancia Magnética del Sistema Nervioso Central Dr. Mario Alberto Campos Coy Agosto 2015 1.-Paciente de 50 años de edad que ingresa a urgencias con traumatismo craneal
E.N.A.R.M. Tomografía Computarizada y Resonancia Magnética del Sistema Nervioso Central Dr. Mario Alberto Campos Coy Agosto 2015 1.-Paciente de 50 años de edad que ingresa a urgencias con traumatismo craneal
TUMORES DEL SNC - CLASIFICACIÒN - DR. RICARDO THEAUX UNIDAD DE NEUROPATOLOGÌA CLÌNICA REINA FABIOLA UNIVERSIDAD CATÒLICA DE CÒRDOBA
 TUMORES DEL SNC - CLASIFICACIÒN - DR. RICARDO THEAUX UNIDAD DE NEUROPATOLOGÌA CLÌNICA REINA FABIOLA UNIVERSIDAD CATÒLICA DE CÒRDOBA GLIOMAS CLASIFICACIÒN ( WHO-EORTC-2007) ASTROCITOMAS - PILOCÌTICO - FIBRILAR
TUMORES DEL SNC - CLASIFICACIÒN - DR. RICARDO THEAUX UNIDAD DE NEUROPATOLOGÌA CLÌNICA REINA FABIOLA UNIVERSIDAD CATÒLICA DE CÒRDOBA GLIOMAS CLASIFICACIÒN ( WHO-EORTC-2007) ASTROCITOMAS - PILOCÌTICO - FIBRILAR
PACIENTE Nº3. Recidiva de tumor de células en anillo de sello. Dr Luis Herraiz Hidalgo. Hospital Quirón Madrid. Paciente Nº3 1
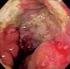 PACIENTE Nº3 Recidiva de tumor de células en anillo de sello. Dr Luis Herraiz Hidalgo. Hospital Quirón Madrid. Paciente Nº3 1 PACIENTE Nº3 Recidiva de tumor de células en anillo de sello. Historia Clínica
PACIENTE Nº3 Recidiva de tumor de células en anillo de sello. Dr Luis Herraiz Hidalgo. Hospital Quirón Madrid. Paciente Nº3 1 PACIENTE Nº3 Recidiva de tumor de células en anillo de sello. Historia Clínica
Dónde estamos? 80% mesoteliomas son pleurales Asbesto Incremento incidencia Nihilismo: escasa respuesta Mediana de supervivencia:
 Dónde estamos? 80% mesoteliomas son pleurales Asbesto Incremento incidencia Nihilismo: escasa respuesta Mediana de supervivencia: 10-17 meses des de la aparición de los síntomas 13 meses des del diagnóstico
Dónde estamos? 80% mesoteliomas son pleurales Asbesto Incremento incidencia Nihilismo: escasa respuesta Mediana de supervivencia: 10-17 meses des de la aparición de los síntomas 13 meses des del diagnóstico
Análisis de la expresión del Ligando de muerte celular programada (PD-L1) en mesotelioma pleural maligno
 Análisis de la expresión del Ligando de muerte celular programada (PD-L1) en mesotelioma pleural maligno Vázquez Benítez Greissy T, Enguita Valls AB, Susana Cedrés, Santiago Ponce-Aix, Jon Zugazagoitia,
Análisis de la expresión del Ligando de muerte celular programada (PD-L1) en mesotelioma pleural maligno Vázquez Benítez Greissy T, Enguita Valls AB, Susana Cedrés, Santiago Ponce-Aix, Jon Zugazagoitia,
Criterios, acordados por el Consejo Interterritorial, que deben cumplir los CSUR para ser designados como de referencia del Sistema Nacional de Salud
 Criterios, acordados por el Consejo Interterritorial, que deben cumplir los CSUR para ser designados como de referencia del Sistema Nacional de Salud 5. TUMORES EXTRAOCULARES EN LA INFANCIA (Rabdomiosarcoma)
Criterios, acordados por el Consejo Interterritorial, que deben cumplir los CSUR para ser designados como de referencia del Sistema Nacional de Salud 5. TUMORES EXTRAOCULARES EN LA INFANCIA (Rabdomiosarcoma)
Consejo de Salubridad General Identificación de tratamientos y medicamentos asociados a gastos catastróficos PROTOCOLO TÉCNICO
 Identificación inicial. Unidad médica con oncólogo pediatra y neurocirujano. Estudios de laboratorio: Biometría hemática completa Examen general de orina. Pruebas de función hepática. Pruebas de función
Identificación inicial. Unidad médica con oncólogo pediatra y neurocirujano. Estudios de laboratorio: Biometría hemática completa Examen general de orina. Pruebas de función hepática. Pruebas de función
SERVICIO DE ONCOLOGÍA INFANTIL AYÚDANOS A CRECER. Servei d Oncologia Infantil Hospital Sant Joan de Déu CALIDAD RESPETO RESPONSABILIDAD ESPIRITUALIDAD
 SERVICIO DE ONCOLOGÍA INFANTIL AYÚDANOS A CRECER Servei d Oncologia Infantil Hospital Sant Joan de Déu La Orden Hospitalaria de San Juan de Dios Solidarios aquí y en el mundo En España desde hace 500 años.
SERVICIO DE ONCOLOGÍA INFANTIL AYÚDANOS A CRECER Servei d Oncologia Infantil Hospital Sant Joan de Déu La Orden Hospitalaria de San Juan de Dios Solidarios aquí y en el mundo En España desde hace 500 años.
DURACIÓN DEL TRATAMIENTO ONCOLÓGICO CON QUIMIOTERA- PIA O RADIOTERAPIA O CONCOMITANTE EN PACIENTES DIAG- NOSTICADAS DE CÁNCER DE CÉRVIX
 9 Indicadores 61 DURACIÓN DEL TRATAMIENTO ONCOLÓGICO CON QUIMIOTERA- PIA O RADIOTERAPIA O CONCOMITANTE EN PACIENTES DIAG- NOSTICADAS DE CÁNCER DE CÉRVIX Número de mujeres diagnosticadas de cáncer de cérvix
9 Indicadores 61 DURACIÓN DEL TRATAMIENTO ONCOLÓGICO CON QUIMIOTERA- PIA O RADIOTERAPIA O CONCOMITANTE EN PACIENTES DIAG- NOSTICADAS DE CÁNCER DE CÉRVIX Número de mujeres diagnosticadas de cáncer de cérvix
Radioterapia en Metástasis Óseas. Jaume Fernández Ibiza. Oncología Radioterápica Barcelona, 17 de mayo de 2016
 Radioterapia en Metástasis Óseas. Jaume Fernández Ibiza. Oncología Radioterápica Barcelona, 17 de mayo de 2016 más de 100 años de historia 1895 Wilhelm Conrad Röntgen----- Rayos X 1896 Henri Becquerel-----
Radioterapia en Metástasis Óseas. Jaume Fernández Ibiza. Oncología Radioterápica Barcelona, 17 de mayo de 2016 más de 100 años de historia 1895 Wilhelm Conrad Röntgen----- Rayos X 1896 Henri Becquerel-----
Diferenciar los =pos de neoplasias en el Sistema Nervioso y Sustancia Blanca del encéfalo.
 DIPLOMADO INTERNACIONAL EN ONCOLOGÍA MÉDICA NEUROLOGÍA Y NEUROCIRUGÍA ONCOLÓGICA Neurooncología I Tumores cerebrales primarios Gliomas de grado bajo Diferenciar los =pos de neoplasias en el Sistema Nervioso
DIPLOMADO INTERNACIONAL EN ONCOLOGÍA MÉDICA NEUROLOGÍA Y NEUROCIRUGÍA ONCOLÓGICA Neurooncología I Tumores cerebrales primarios Gliomas de grado bajo Diferenciar los =pos de neoplasias en el Sistema Nervioso
BENEFICIOS DE LAS NUEVAS TECNOLOGÍAS EN LA PROTECCIÓN RADIOLÓGICA DEL PACIENTE ONCOLÓGICO
 BENEFICIOS DE LAS NUEVAS TECNOLOGÍAS EN LA PROTECCIÓN RADIOLÓGICA DEL PACIENTE ONCOLÓGICO ALBERTO LACHOS DAVILA Médico Asistente del Departamento de Radioterapia Instituto de Enfermedades Neoplásicas Lima
BENEFICIOS DE LAS NUEVAS TECNOLOGÍAS EN LA PROTECCIÓN RADIOLÓGICA DEL PACIENTE ONCOLÓGICO ALBERTO LACHOS DAVILA Médico Asistente del Departamento de Radioterapia Instituto de Enfermedades Neoplásicas Lima
Cambios post-terapeúticos en tumores del SNC, más allá de la recidiva...
 Cambios post-terapeúticos en tumores del SNC, más allá de la recidiva... Poster no.: S-1293 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: 1 2 2 1 J. P. Martínez Barbero,
Cambios post-terapeúticos en tumores del SNC, más allá de la recidiva... Poster no.: S-1293 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: 1 2 2 1 J. P. Martínez Barbero,
Cáncer colorrectal. Actualización y tendencias futuras
 Cáncer. Actualización y tendencias futuras MODALIDAD 100% ONLINE ÁREA MEDICINA DURACIÓN 90 HORAS Programas de Formación y Especialización MEDICINA Y SALUD DESCRIPCIÓN El cáncer es unas de las primeras
Cáncer. Actualización y tendencias futuras MODALIDAD 100% ONLINE ÁREA MEDICINA DURACIÓN 90 HORAS Programas de Formación y Especialización MEDICINA Y SALUD DESCRIPCIÓN El cáncer es unas de las primeras
Título: Traducción y comentarios sobre la Oncoguía SEGO: Cáncer infiltrante de mama
 Título: Traducción y comentarios sobre la Oncoguía SEGO: Cáncer infiltrante de mama. 2017. Nombre revisor: Susana Sutil Bayo. Hospital Universitario Infanta Elena 1. - Artículo Original: Oncoguía SEGO:
Título: Traducción y comentarios sobre la Oncoguía SEGO: Cáncer infiltrante de mama. 2017. Nombre revisor: Susana Sutil Bayo. Hospital Universitario Infanta Elena 1. - Artículo Original: Oncoguía SEGO:
INTRODUCCION. Revisión de la literatura
 INTRODUCCION Revisión de la literatura Los pacientes inmunodeprimidos por trasplante renal tienen una mayor incidencia de carcinoma de que la población general. La etiología de malignidad post trasplante
INTRODUCCION Revisión de la literatura Los pacientes inmunodeprimidos por trasplante renal tienen una mayor incidencia de carcinoma de que la población general. La etiología de malignidad post trasplante
A PROPÓSITO DE UN CASO: ENFERMEDAD OLIGOMETASTÁSICA
 A PROPÓSITO DE UN CASO: ENFERMEDAD OLIGOMETASTÁSICA Virginia Calvo de Juan Oncología Médica Hospital Universitario Puerta de Hierro Madrid, 26 de Abril de 2016 CÁNCER DE PULMÓN NO CÉLULA PEQUEÑA, ENFERMEDAD
A PROPÓSITO DE UN CASO: ENFERMEDAD OLIGOMETASTÁSICA Virginia Calvo de Juan Oncología Médica Hospital Universitario Puerta de Hierro Madrid, 26 de Abril de 2016 CÁNCER DE PULMÓN NO CÉLULA PEQUEÑA, ENFERMEDAD
CUESTIONARIO DE AUTOEVALUACIÓN TUMORES DEL SISTEMA NERVIOSO: UNA APROXIMACIÓN PRÁCTICA PARA PATÓLOGOS GENERALES
 CUESTIONARIO DE AUTOEVALUACIÓN TUMORES DEL SISTEMA NERVIOSO: UNA APROXIMACIÓN PRÁCTICA PARA PATÓLOGOS GENERALES Madrid, 5 de febrero de 2010 1. Cuál/es de la/s siguientes tinciones resulta/n de gran ayuda
CUESTIONARIO DE AUTOEVALUACIÓN TUMORES DEL SISTEMA NERVIOSO: UNA APROXIMACIÓN PRÁCTICA PARA PATÓLOGOS GENERALES Madrid, 5 de febrero de 2010 1. Cuál/es de la/s siguientes tinciones resulta/n de gran ayuda
PROCEDIMIENTO DE SIMULACION-PLANIFICACION DE TUMORES CUTÁNEOS
 PROCEDIMIENTO DE SIMULACION-PLANIFICACION DE TUMORES CUTÁNEOS 1.- Determinación de PTV, OR y dosis en Sesión Clínica según protocolos establecidos. 2.- Inmovilización del paciente en la posición de tratamiento.
PROCEDIMIENTO DE SIMULACION-PLANIFICACION DE TUMORES CUTÁNEOS 1.- Determinación de PTV, OR y dosis en Sesión Clínica según protocolos establecidos. 2.- Inmovilización del paciente en la posición de tratamiento.
Valencia Ana Lucía Yuste Oncología Médica Hospital General Universitario Alicante
 Valencia 13-11-2015 Ana Lucía Yuste Oncología Médica Hospital General Universitario Alicante Tumor poco frecuente 4-5% de las neoplasias ginecológicas 1-2 casos /100000 habitantes en países occidentales
Valencia 13-11-2015 Ana Lucía Yuste Oncología Médica Hospital General Universitario Alicante Tumor poco frecuente 4-5% de las neoplasias ginecológicas 1-2 casos /100000 habitantes en países occidentales
I. Comunidad Autónoma
 Página 24114 I. Comunidad Autónoma 2. Autoridades y Personal Consejería de Salud Servicio Murciano de Salud 5662 Resolución del Director Gerente del Servicio Murciano de Salud por la que se aprueba la
Página 24114 I. Comunidad Autónoma 2. Autoridades y Personal Consejería de Salud Servicio Murciano de Salud 5662 Resolución del Director Gerente del Servicio Murciano de Salud por la que se aprueba la
Tumor Glioneuronal Papilar PRESENTACIÓN DE UN CASO FLORENCIA WARRINER DARIO MARTIN SILVINA FIGURELLI PATRICIA GARGANO (COLABORADORA)
 Tumor Glioneuronal Papilar PRESENTACIÓN DE UN CASO FLORENCIA WARRINER DARIO MARTIN SILVINA FIGURELLI PATRICIA GARGANO (COLABORADORA) Breve Reseña El Tumor Glioneuronal Papilar es un tumor de bajo grado,
Tumor Glioneuronal Papilar PRESENTACIÓN DE UN CASO FLORENCIA WARRINER DARIO MARTIN SILVINA FIGURELLI PATRICIA GARGANO (COLABORADORA) Breve Reseña El Tumor Glioneuronal Papilar es un tumor de bajo grado,
PROCEDIMIENTO DE ELABORACIÓN DE LOS INFORMES ANUALES DEL REGISTRO DE TUMORES DE MADRID
 Oficina Regional de Coordinación Oncológica PROCEDIMIENTO DE ELABORACIÓN DE LOS INFORMES ANUALES DEL REGISTRO DE TUMORES DE MADRID 1 de noviembre de 2018 Procedimiento de elaboración de los informes anuales
Oficina Regional de Coordinación Oncológica PROCEDIMIENTO DE ELABORACIÓN DE LOS INFORMES ANUALES DEL REGISTRO DE TUMORES DE MADRID 1 de noviembre de 2018 Procedimiento de elaboración de los informes anuales
CRITERIOS BÁSICOS EN EL DIAGNÓSTICO DE LOS TUMORES GLIALES
 CRITERIOS BÁSICOS EN EL DIAGNÓSTICO DE LOS TUMORES GLIALES Dr Juan S Martínez San Millán Sección de Neuro-Radiología Servicio de Radiodiagnóstico Hospital Ramón y Cajal Madrid Definitivamente, lo más bonito
CRITERIOS BÁSICOS EN EL DIAGNÓSTICO DE LOS TUMORES GLIALES Dr Juan S Martínez San Millán Sección de Neuro-Radiología Servicio de Radiodiagnóstico Hospital Ramón y Cajal Madrid Definitivamente, lo más bonito
Síndrome de leucoencefalopatía posterior reversible (PRES)
 Síndrome de leucoencefalopatía posterior reversible (PRES) Marcos M.; Costamagna M.; Morales J.; Maldonado T.; Gigena L. Clínica Universitaria Reina Fabiola Córdoba Capital Introducción Entidad clínico-radiológica
Síndrome de leucoencefalopatía posterior reversible (PRES) Marcos M.; Costamagna M.; Morales J.; Maldonado T.; Gigena L. Clínica Universitaria Reina Fabiola Córdoba Capital Introducción Entidad clínico-radiológica
HAMARTOMA DEL TUBER CINEREUM
 HAMARTOMA DEL TUBER CINEREUM Alianak, Marina; Civetta, Julieta; Guerrero, Marcelo; Iglesia, Rosina; Miralles, Sabrina; Ramos, Mariano. Policlínicos PAMI y Hospital Provincial Centenario, Rosario, Santa
HAMARTOMA DEL TUBER CINEREUM Alianak, Marina; Civetta, Julieta; Guerrero, Marcelo; Iglesia, Rosina; Miralles, Sabrina; Ramos, Mariano. Policlínicos PAMI y Hospital Provincial Centenario, Rosario, Santa
Resonancia magnética en los tumores ependimarios en adultos
 Resonancia magnética en los tumores ependimarios en adultos Poster no.: S-1127 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Científica Autores: 1 1 M. S. Lombardo Galera, A. Cano Sánchez,
Resonancia magnética en los tumores ependimarios en adultos Poster no.: S-1127 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Científica Autores: 1 1 M. S. Lombardo Galera, A. Cano Sánchez,
EEG focalidad irritativa importante temporal izquierda ECO Doppler de troncos supraaórticos sin alteraciones significativas.
 Medicina Neurocirugía Gliomas de Bajo Grado Caso clínico Paciente de 61 años. Antecedentes personales:intervención por lipoma en espalda. Exfumador desde hace varios años. Enfermedad actual: Sufre de forma
Medicina Neurocirugía Gliomas de Bajo Grado Caso clínico Paciente de 61 años. Antecedentes personales:intervención por lipoma en espalda. Exfumador desde hace varios años. Enfermedad actual: Sufre de forma
Índice. Capítulo 1 Anatomía quirúrgica de la mama Embriología y desarrollo Anatomía La pared torácica y sus músculos El hueco axilar Flujo linfático
 Índice SECCIÓN I: GENERALIDADES Capítulo 1 Anatomía quirúrgica de la mama Embriología y desarrollo Anatomía La pared torácica y sus músculos El hueco axilar Flujo linfático Capítulo 2 Fisiología de la
Índice SECCIÓN I: GENERALIDADES Capítulo 1 Anatomía quirúrgica de la mama Embriología y desarrollo Anatomía La pared torácica y sus músculos El hueco axilar Flujo linfático Capítulo 2 Fisiología de la
Tipo del póster: Presentación Electrónica Educativa Autores:
 Aplicaciones de la Clasificación Internacional de los Tumores del Sistema Nervioso Central según la OMS para el Diagnóstico Radiológico. Revisión del sistema gradación y codificación. Poster no.: S-1523
Aplicaciones de la Clasificación Internacional de los Tumores del Sistema Nervioso Central según la OMS para el Diagnóstico Radiológico. Revisión del sistema gradación y codificación. Poster no.: S-1523
Susana Bahamonde Cabria, Jesús Ángel Simal FernándeA, Jesús Garzón Ruiz, José Ignacio Barragán Tabarés, María Moreno Barrero, María Dolores Rodríguez
 Susana Bahamonde Cabria, Jesús Ángel Simal FernándeA, Jesús Garzón Ruiz, José Ignacio Barragán Tabarés, María Moreno Barrero, María Dolores Rodríguez López, Eva De Sande Nacarino, María Ruiz Martín, Blanca
Susana Bahamonde Cabria, Jesús Ángel Simal FernándeA, Jesús Garzón Ruiz, José Ignacio Barragán Tabarés, María Moreno Barrero, María Dolores Rodríguez López, Eva De Sande Nacarino, María Ruiz Martín, Blanca
NEUROLOGÍA.
 Neurología. 2011;26(2):74 80 NEUROLOGÍA www.elsevier.es/neurologia ORIGINAL Utilización de bevacizumab en las complicaciones neurológicas durante el tratamiento inicial de los gliomas malignos I. Arratibel-Echarren
Neurología. 2011;26(2):74 80 NEUROLOGÍA www.elsevier.es/neurologia ORIGINAL Utilización de bevacizumab en las complicaciones neurológicas durante el tratamiento inicial de los gliomas malignos I. Arratibel-Echarren
GLIOBLASTOMA MULTIFORME CON COMPORTAMIENTO ATÍPICO
 GLIOBLASTOMA MULTIFORME CON COMPORTAMIENTO ATÍPICO AUTOR PRINCIPAL ANA NUÑO ALVES HOSPITAL UNIVERSITARIO MIGUEL SERVET. ZARAGOZA COLABORADORES ALEJANDRO URGEL GRANADOS, IBON GURRUCHAGA SOTÉS, MARÍA PILAR
GLIOBLASTOMA MULTIFORME CON COMPORTAMIENTO ATÍPICO AUTOR PRINCIPAL ANA NUÑO ALVES HOSPITAL UNIVERSITARIO MIGUEL SERVET. ZARAGOZA COLABORADORES ALEJANDRO URGEL GRANADOS, IBON GURRUCHAGA SOTÉS, MARÍA PILAR
Criterios para evaluar el inicio urgente del tratamiento oncológico en pediatría.
 Criterios para evaluar el inicio urgente del tratamiento oncológico en pediatría. Congreso nacional de fertilidad Taller del Grupo de Interés de Preservación de la Fertilidad (GIPF) 2018 Dra Correa Llano.
Criterios para evaluar el inicio urgente del tratamiento oncológico en pediatría. Congreso nacional de fertilidad Taller del Grupo de Interés de Preservación de la Fertilidad (GIPF) 2018 Dra Correa Llano.
El Rol del Cirujano en el Tratamiento del Carcinoma Intraductal in Situ. I. Benjamin Paz F.A.C.S Director, Cooper Finkel Women s Health Center
 El Rol del Cirujano en el Tratamiento del Carcinoma Intraductal in Situ I. Benjamin Paz F.A.C.S Director, Cooper Finkel Women s Health Center Carcinoma in Situ de la Mama Incidencia Historia Natural Patología
El Rol del Cirujano en el Tratamiento del Carcinoma Intraductal in Situ I. Benjamin Paz F.A.C.S Director, Cooper Finkel Women s Health Center Carcinoma in Situ de la Mama Incidencia Historia Natural Patología
UNIDAD PET-TAC GUÍA DE INDICACIONES PARA SOLICITUD DE PET-TC EN PACIENTES ONCOLÓGICOS. 8 DE MAYO DE 2017
 UNIDAD PET-TAC GUÍA DE INDICACIONES PARA SOLICITUD DE PET-TC EN PACIENTES ONCOLÓGICOS. 8 DE MAYO DE 2017 10 DE AGOSTO 2018 TUMORES PRIMARIOS DEL SNC En gliomas tratados, cuando exista sospecha razonable
UNIDAD PET-TAC GUÍA DE INDICACIONES PARA SOLICITUD DE PET-TC EN PACIENTES ONCOLÓGICOS. 8 DE MAYO DE 2017 10 DE AGOSTO 2018 TUMORES PRIMARIOS DEL SNC En gliomas tratados, cuando exista sospecha razonable
Rabdomiosarcomas en edad pediátrica: clasificación histológica y correlación radiológica.
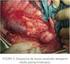 Rabdomiosarcomas en edad pediátrica: clasificación histológica y correlación radiológica. RECUERDO TEÓRICO Aida Ramos Alcalá, Amparo Gilabert Úbeda, Cristina Serrano García, Francisca Velázquez Marín,
Rabdomiosarcomas en edad pediátrica: clasificación histológica y correlación radiológica. RECUERDO TEÓRICO Aida Ramos Alcalá, Amparo Gilabert Úbeda, Cristina Serrano García, Francisca Velázquez Marín,
Coeficiente de difusión aparente (CDA) y su correlación con la supervivencia global y la amplificación del EGFR en Glioblastoma multiforme (GBM).
 Coeficiente de difusión aparente (CDA) y su correlación con la supervivencia global y la amplificación del EGFR en Glioblastoma multiforme (GBM). Poster no.: S-1365 Congreso: SERAM 2014 Tipo del póster:
Coeficiente de difusión aparente (CDA) y su correlación con la supervivencia global y la amplificación del EGFR en Glioblastoma multiforme (GBM). Poster no.: S-1365 Congreso: SERAM 2014 Tipo del póster:
ITINERARIO FORMATIVO DE LA ESPECIALIDAD DE ONCOLOGÍA RADIOTERÁPICA
 Comisión de Docencia ITINERARIO FORMATIVO DE ONCOLOGÍA RADIOTERÁPICA Página: 1 de 6 ITINERARIO FORMATIVO DE LA ESPECIALIDAD DE ONCOLOGÍA RADIOTERÁPICA Preparado por: Aprobado por: D. Antonio Conde Tutor
Comisión de Docencia ITINERARIO FORMATIVO DE ONCOLOGÍA RADIOTERÁPICA Página: 1 de 6 ITINERARIO FORMATIVO DE LA ESPECIALIDAD DE ONCOLOGÍA RADIOTERÁPICA Preparado por: Aprobado por: D. Antonio Conde Tutor
El papel del patólogo en el tratamiento de los tumores cerebrales
 El papel del patólogo en el tratamiento de los tumores cerebrales Bloque 1 La codeleción 1p/19q en los tumores cerebrales: Del patólogo al laboratorio y a la aplicación clínica Teresa Ribalta Servicio
El papel del patólogo en el tratamiento de los tumores cerebrales Bloque 1 La codeleción 1p/19q en los tumores cerebrales: Del patólogo al laboratorio y a la aplicación clínica Teresa Ribalta Servicio
Glioma de bajo grado: Actualización 2013.
 Glioma de bajo grado: Actualización 2013. Poster no.: S-0035 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Educativa Autores: E. Torres Diez, A. Lamagrande Obregón, S. Tapia Concha, M.
Glioma de bajo grado: Actualización 2013. Poster no.: S-0035 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Educativa Autores: E. Torres Diez, A. Lamagrande Obregón, S. Tapia Concha, M.
GUIAS GEINO 2012 ASTROCITOMAS ANAPLASICOS ALGORITMO 1º LÍNEA RT ; GR-A) POSIBLE IK 701 QT ; GR-A) RM
 ALGORITMO 1º LÍNEA POSIBLE IK 70 1 RT (N-Ia ; GR-A) QT (N-Ib ; GR-A) Máxima Resección RM < 72h QT/RT (IV ; GR-D) RT (N-Ia; GR-A) NO POSIBLE Biopsia estereotáxica Resección subtotal IK < 70 1 QT (N-IV;
ALGORITMO 1º LÍNEA POSIBLE IK 70 1 RT (N-Ia ; GR-A) QT (N-Ib ; GR-A) Máxima Resección RM < 72h QT/RT (IV ; GR-D) RT (N-Ia; GR-A) NO POSIBLE Biopsia estereotáxica Resección subtotal IK < 70 1 QT (N-IV;
Objetivos. Images for this section: Página 2 de 39
 Valor pronóstico del coeficiente de difusión aparente ( CDA) y su correlación con el estado de metilación del promotor metilguanina -ADN- metiltransferasa (MGMT) en el glioblastoma multiforme (GBM ) Premio:
Valor pronóstico del coeficiente de difusión aparente ( CDA) y su correlación con el estado de metilación del promotor metilguanina -ADN- metiltransferasa (MGMT) en el glioblastoma multiforme (GBM ) Premio:
ENCEFALITIS AUTOINMUNE. COMPLICACIÓN RARA DE LA ENCEFALITIS AGUDA?
 ENCEFALITIS AUTOINMUNE. COMPLICACIÓN RARA DE LA ENCEFALITIS AGUDA? Víctor Fernández Lobo Enrique Marco de Lucas Carlos Jiménez Zapater Ana Belén Barba Arce Eduardo Herrera Romero Francisco Pozo Piñón Enrique
ENCEFALITIS AUTOINMUNE. COMPLICACIÓN RARA DE LA ENCEFALITIS AGUDA? Víctor Fernández Lobo Enrique Marco de Lucas Carlos Jiménez Zapater Ana Belén Barba Arce Eduardo Herrera Romero Francisco Pozo Piñón Enrique
TRATAMIENTO DE LOS CARCINOMAS NEUROENDOCRINOS. Guillermo Crespo Herrero Oncología Médica Hospital Universitario de Burgos
 TRATAMIENTO DE LOS CARCINOMAS NEUROENDOCRINOS Guillermo Crespo Herrero Oncología Médica Hospital Universitario de Burgos CNE G3 CÉLULA PEQUEÑA KI67 70% ORIGEN DESCONOCIDO DIC-13 CARBOPLATINO ETOPOSIDO
TRATAMIENTO DE LOS CARCINOMAS NEUROENDOCRINOS Guillermo Crespo Herrero Oncología Médica Hospital Universitario de Burgos CNE G3 CÉLULA PEQUEÑA KI67 70% ORIGEN DESCONOCIDO DIC-13 CARBOPLATINO ETOPOSIDO
Linfoma del SNC. Hallazgos radiológicos característicos y aportación de las nuevas técnicas diagnósticas.
 Linfoma del SNC. Hallazgos radiológicos característicos y aportación de las nuevas técnicas diagnósticas. Poster no.: S-1087 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
Linfoma del SNC. Hallazgos radiológicos característicos y aportación de las nuevas técnicas diagnósticas. Poster no.: S-1087 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
SIMPOSIO DE MAMA DIAGNÓSTICO Y SUBTIPOS MOLECULARES
 UNIVERSIDAD DE COSTA RICA HOSPITAL SAN JUAN DE DIOS SIMPOSIO DE MAMA DIAGNÓSTICO Y SUBTIPOS MOLECULARES Dra. Jeannina Álvarez Yannarella Residente de Patología INFORMACIÓN CLÍNICA Sexo y edad Tipo de
UNIVERSIDAD DE COSTA RICA HOSPITAL SAN JUAN DE DIOS SIMPOSIO DE MAMA DIAGNÓSTICO Y SUBTIPOS MOLECULARES Dra. Jeannina Álvarez Yannarella Residente de Patología INFORMACIÓN CLÍNICA Sexo y edad Tipo de
SBRT en tumores pulmonares, hepatocarcinoma y tumores renales
 SBRT en tumores pulmonares, hepatocarcinoma y tumores renales Dra. Rosa Morera López rmoreral@sescam.jccm.es Oncología Radioterápica H.G.U. Ciudad Real Índice SBRT en tumores pulmonares SBRT en hepatocarcinomas
SBRT en tumores pulmonares, hepatocarcinoma y tumores renales Dra. Rosa Morera López rmoreral@sescam.jccm.es Oncología Radioterápica H.G.U. Ciudad Real Índice SBRT en tumores pulmonares SBRT en hepatocarcinomas
El Inmunomomento en Melanoma: Nivolumab más respuestas y larga supervivencia? Alfonso Berrocal
 El Inmunomomento en Melanoma: Nivolumab más respuestas y larga supervivencia? Alfonso Berrocal Proporción vivos Supervivencia con Ipilumumab en acceso expandido 1.0 0.9 0.8 Mediana de supervivencia meses
El Inmunomomento en Melanoma: Nivolumab más respuestas y larga supervivencia? Alfonso Berrocal Proporción vivos Supervivencia con Ipilumumab en acceso expandido 1.0 0.9 0.8 Mediana de supervivencia meses
1 CONGRESO DE MEDICINA INTERNA PEDIÁTRICA SAP
 1 CONGRESO DE MEDICINA INTERNA PEDIÁTRICA SAP CONSULTORIO DE CLÍNICA POST- TRATAMIENTO DEL PACIENTE HEMATO ONCOLÓGICO DATOS DEL ROHA 1200 nuevos casos de cáncer pediátrico /año 1/3 son atendidos en Hospital
1 CONGRESO DE MEDICINA INTERNA PEDIÁTRICA SAP CONSULTORIO DE CLÍNICA POST- TRATAMIENTO DEL PACIENTE HEMATO ONCOLÓGICO DATOS DEL ROHA 1200 nuevos casos de cáncer pediátrico /año 1/3 son atendidos en Hospital
ESTÁNDAR ACTUAL DE RESONANCIA MAGNÉTICA EN ONCOLOGÍA Dr. Vicente Belloch
 INNOVACIÓN DIAGNÓSTICA EN ONCOLOGÍA: IMAGEN MÉDICA, PLATAFORMAS GENÓMICAS Y MEDICINA DE PRECISIÓN Madrid, 5 y 6 de octubre de 2017 ESTÁNDAR ACTUAL DE RESONANCIA MAGNÉTICA EN ONCOLOGÍA Dr. Vicente Belloch
INNOVACIÓN DIAGNÓSTICA EN ONCOLOGÍA: IMAGEN MÉDICA, PLATAFORMAS GENÓMICAS Y MEDICINA DE PRECISIÓN Madrid, 5 y 6 de octubre de 2017 ESTÁNDAR ACTUAL DE RESONANCIA MAGNÉTICA EN ONCOLOGÍA Dr. Vicente Belloch
INFORME 5: Sesiones orales presidenciales
 1 - LBA7-PR BRIM-8: A randomized, doublé blind, placebo-controlled study of adjuvant vemurasfenib in patients with completely resected, BRAFV600E+ melanoma at high risk for recurrence. - K Lewis. En este
1 - LBA7-PR BRIM-8: A randomized, doublé blind, placebo-controlled study of adjuvant vemurasfenib in patients with completely resected, BRAFV600E+ melanoma at high risk for recurrence. - K Lewis. En este
Sarcoma de Ewing vertebral primario en el adulto. Reporte de un caso.
 Sarcoma de Ewing vertebral primario en el adulto. Reporte de un caso. Maza González, A.; Martín Risco, M.: Pinilla Arias, D.; Ferreras García, C.; Bances Florez, L.; Calatayud Pérez, J.B. Hospital Clínico
Sarcoma de Ewing vertebral primario en el adulto. Reporte de un caso. Maza González, A.; Martín Risco, M.: Pinilla Arias, D.; Ferreras García, C.; Bances Florez, L.; Calatayud Pérez, J.B. Hospital Clínico
SIMPOSIO DE MAMA DIAGNÓSTICO Y SUBTIPOS MOLECULARES
 UNIVERSIDAD DE COSTA RICA HOSPITAL SAN JUAN DE DIOS SIMPOSIO DE MAMA DIAGNÓSTICO Y SUBTIPOS MOLECULARES Dra. Jeannina Álvarez Yannarella Residente de Patología INFORMACIÓN CLÍNICA Sexo y edad Antecedentes
UNIVERSIDAD DE COSTA RICA HOSPITAL SAN JUAN DE DIOS SIMPOSIO DE MAMA DIAGNÓSTICO Y SUBTIPOS MOLECULARES Dra. Jeannina Álvarez Yannarella Residente de Patología INFORMACIÓN CLÍNICA Sexo y edad Antecedentes
Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales. Angel Gabriel D Annunzio Médico Oncólogo
 Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales Angel Gabriel D Annunzio Médico Oncólogo Ca 19.9 Baja Especificidad Cancer de Colon Tumores de vía biliar Cáncer de estómago Tumores de la vía
Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales Angel Gabriel D Annunzio Médico Oncólogo Ca 19.9 Baja Especificidad Cancer de Colon Tumores de vía biliar Cáncer de estómago Tumores de la vía
