INFECCIÓN PULMONAR POR MYCOBACTERIUM SIMIAE. CASO 586
|
|
|
- Enrique Gómez Miguélez
- hace 6 años
- Vistas:
Transcripción
1 INFECCIÓN PULMONAR POR MYCOBACTERIUM SIMIAE. CASO 586 Hombre de 77 años, exfumador, sin alergias conocidas ni factores de riesgo cardiovascular u otros datos de interés. Su padre padeció una pleuritis tuberculosa en su infancia pero no se administró tratamiento a ningún otro miembro familiar. En 2002 se le detectaron, en examen radiológico de tórax rutinario, lesiones en ambos lóbulos superiores sugestivas de tuberculosis residual, aunque nunca fue tratado. En diciembre de 2012 acude a consulta médica por presentar discreta anorexia y pérdida ponderal, disnea, tos y expectoración escasamente productiva. Se le realizó una radiografía de tórax que evidenció empeoramiento radiológico, con extensión de las lesiones y algunos focos exudativos en lóbulos inferiores. En la exploración se observó al paciente delgado, sin adenopatías periféricas, y en la auscultación pulmonar se apreció un murmullo vesicular conservado con algún roncus aislado. La analítica, incluyendo las determinaciones de VIH y marcadores de hepatitis B y C, no mostró hallazgos de interés. La prueba de Mantoux fue negativa. En la tomografía axial computarizada (TAC) torácica se constataron focos exudativos, algunos cavitados, de predominio en lóbulos superiores, compatibles con tuberculosis activa con diseminación broncógena, por lo que se realizó estudio microbiológico de esputo y fibrobroncoscopia. El broncoaspirado no mostró hallazgos directos macroscópicos, pero la citología evidenció inflamación mixta de predominio crónico sin evidencia de malignidad. En la tinción de ZiehlNeelsen se observaron bacilos ácido alcohol resistentes/línea. Se inició tratamiento antituberculoso estándar con rifampicina, isoniazida, pirazinamida y etambutol, que hubo de retirarse un mes después por hepatitis tóxica, en relación probablemente con isoniazida, con transaminasas en torno a UI/L y bilirrubina total de 4 mg/dl. En el cultivo del broncoaspirado y de esputos se aisló una micobacteria atípica de crecimiento lento no identificada a nivel de especie. No se detectaron otros posibles patógenos. Se prescribió de nuevo tratamiento antituberculoso, tras normalización enzimática y en espera de la tipificación de la micobacteria, con rifampicina, etambutol, estreptomicina y moxifloxacino. En marzo de 2013 los cultivos de las muestras de esputo seguían siendo positivos para una micobacteria no tuberculosa de crecimiento lento que se identificó presuntivamente por métodos convencionales, de acuerdo con la fotocromogenicidad positiva y pruebas bioquímicas (crecimiento a 45ºC negativa, niacina positiva, catalasa positiva, arilsulfatasa negativa, nitratos negativa, ureasa positiva y Tween 80 negativa). La identificación se confirmó por espectrometría de masas (MALDI-TOF) y análisis del polimorfismo de los fragmentos de restricción del gen hsp65 (PRA) mediante PCR-RFLP. En el estudio de sensibilidad a antituberculosos de primera línea (rifampicina, isoniazida, etambutol, estreptomicina y pirazinamida) mediante la técnica MGIT 960 (Becton Dickinson Diagnostic Systems, USA) se detectó resistencia a todos ellos. La sensibilidad a antimicrobianos de segunda línea por microdilución en medio líquido, siguiendo las recomendaciones del Clinical Laboratory Standards Institute (CLSI), demostró resistencia a claritromicina, ciprofloxacino, levofloxacino, moxifloxacino, amicacina, cotrimoxazol y tigeciclina, y sensibilidad a linezolid (CMI = 0,50 mg/l). Ante el hallazgo microbiológico se decidió cambiar el tratamiento a rifampicina (600 mg/24 h), etambutol (1.200 mg/24 h) y claritromicina (500 mg/12 h), a pesar de los discordantes resultados del estudio de sensibilidad. Tres meses después, el paciente se encontraba clínicamente bien, con ganancia ponderal, discreta mejoría de los infiltrados y cultivos microbiológicos negativos. Seis meses después, el paciente permanece asintomático y mantiene negativos los cultivos microbiológicos.
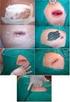
2 Figura 1. Lesiones pulmonares en un caso de infección pulmonar por Mycobacterium simiae. Cuál sería el agente etiológico del caso que describimos? Por las características del caso se trata, sin duda, de Mycobacterium simiae. Es la única especie entre las micobacterias no tuberculosas de crecimiento lento que puede dar positiva la prueba de la niacina. Se clasifica filogenéticamente en el mismo grupo que otras micobacterias como M. triplex, M. genavense, M. heidelbergense y M. lentiflavum. Es de crecimiento lento y origina colonias lisas, débilmente fotocromógenas después de exposición prolongada a la luz. Su temperatura óptima de crecimiento es 37ºC pero puede crecer en un rango de temperatura de 20-40ºC. Posee unas características bioquímicas específicas que la diferencian de otras micobacterias de crecimiento lento fotocromógenas, pero comparte muchas de ellas con M. asiaticum, M. intermedium, M. kansasii y, sobre todo, con M. habana que está estrechamente relacionada con el serotipo 1 de M. simiae. Por las características de cultivo y bioquímicas y por seroaglutinación, las cepas de M. simiae se pueden clasificar en dos subespecies: las del serotipo 1 producen ureasa pero son variables en la producción de nicotinamidasa y pirazinamidasa, mientras que las del serotipo 2 solamente producen ureasa. Cuáles son las características epidemiológicas de esta especie? M. simiae fue descrita en 1965 como una nueva micobacteria aislada de monos salvajes de las especies Macacus rhesus y Cercopithecus ethiops, importados a Hungría desde India. Posteriormente, en los años 80 se describieron los primeros aislamientos de infecciones en humanos. En un principio se localizó en tres áreas geográficas principales: Israel, Cuba y el suroeste de los Estados Unidos, principalmente Texas, Arizona y Nuevo Méjico. Sin embargo, con el transcurso de los años se ha descrito en varios países del mundo incluida España.
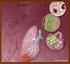
3 M. simiae se encuentra en el ambiente y se ha aislado a partir de animales domésticos y salvajes y de diversas fuentes ambientales como suelo, musgo, leche, alimentos y, sobre todo, del agua, incluso del agua de consumo público en brotes de pseudoinfección nosocomial. Actualmente se considera patógeno oportunista para animales y humanos, y en los últimos años se ha registrado un incremento en la frecuencia de aislamientos clínicos. Figura 2. Colonias de Mycobacterium simiae en medio de Löwenstein-Jensen.
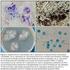
4 Figura 3. Aspecto de Mycobacterium simiae al microscopio con la tinción de Ziehl-Neelsen. Qué interés clínico y qué tipo de infecciones origina esta micobacteria? M. simiae se ha asociado raramente a infecciones humanas, posiblemente por su limitada patogenicidad. Su hábitat natural y el mecanismo de transmisión a animales y seres humanos no están aún claramente establecidos, se sugiere que, al igual que otras micobacterias no tuberculosas, ingresa en el organismo por inhalación de aerosoles o ingestión a partir del agua y otras fuentes ambientales. Puede colonizar el tracto respiratorio y el intestino, donde puede ser erradicado o multiplicarse, dependiendo del estado inmunitario del huésped. Aunque se ha reconocido desde hace tiempo como agente etiológico de micobacteriosis, particularmente en pacientes con factores predisponentes como tuberculosis pulmonar previa, silicosis, fibrosis quística, peritonitis en diálisis peritoneal, tratamiento con corticoides y, sobre todo, inmunodeficiencia, particularmente infección por VIH, su patogenicidad no está clara y aún existe cierta controversia. La mayoría de los casos publicados de infección involucran a pacientes inmunodeprimidos con sida o enfermedad pulmonar subyacente. Se ha descrito en infección pulmonar crónica, infección diseminada en pacientes con sida, osteomielitis, linfadenitis en la edad infantil, lesiones cutáneas y nódulos tras inyección de productos cosméticos, pielonefritis, osteomielitis, peritonitis e infección intraabdominal. La infección pulmonar es la patología más frecuente y suele ocurrir en pacientes con edad avanzada y factores pulmonares predisponentes, mientras que la infección
5 diseminada es poco común y acontece en pacientes jóvenes con sida evolucionado. Es muy difícil valorar la implicación de M. simiae en un proceso infeccioso. Se acepta que un paciente con infección por micobacterias no tuberculosas debe cumplir los siguientes criterios: sintomatología respiratoria, radiografía o tomografía axial computarizada de tórax anormales y aislamiento de la micobacteria en al menos dos muestras respiratorias recolectadas en diferentes días, o bien, que exista compromiso extrapulmonar o multiorgánico y aislamiento de la micobacteria en al menos una muestra de tejido o fluido normalmente estéril. Cómo se identifica esta especie en el laboratorio? M. simiae puede aislarse de diversas muestras clínicas: secreciones respiratorias, sangre, médula ósea, orina, heces, piel y tejidos blandos, adenopatías, hueso y líquido cefalorraquídeo. En la infección pulmonar se aísla del esputo, el lavado broncoalveolar y la biopsia pulmonar. La tinción de Ziehl-Neelsen suele ser negativa en un 80% o más de las muestras, pero la positividad se asocia significativamente con infección. En el cultivo en medio sólido de Löwenstein-Jensen tarda de 2-6 semanas en crecer, pero lo hace en menor tiempo en el medio líquido Middlebrook 7H9. En muestras sanguíneas se aísla directamente de los frascos de hemocultivo para micobacterias. La identificación de M. simiae mediante métodos convencionales puede ser muy dificultosa y conducir a una identificación errónea como M. avium-intracellulare, M. flavescens o M. scrofulaceum. La prueba de la niacina puede ser positiva en algunas cepas, lo que puede llevar a confusión con M. tuberculosis, sobre todo en las colonias de pocos días de crecimiento que aún no han pigmentado. En medio sólido crece formando colonias lisas, de color crema, amarillas tras exposición prolongada a la luz (fotocromógenas). Algunas cepas pueden crecer a 42ºC. No hidroliza el Tween 80; no produce nitratoreductasa, arilsulfatasa ni fosfatasa; produce catalasa a 68ºC, ureasa, nicotinamidasa, pirazinamidasa, alfa-esterasa y beta-esterasa. Para posibilitar la correcta identificación se ha recurrido al análisis del patrón de ácidos grasos por cromatografía en capa fina y cromatografía gas-líquido de alta resolución (HPLC) con buenos resultados, pero esta técnica no diferencia algunas especies relacionadas que presentan el mismo patrón lipídico, como son M. genavense, M. lentiflavum y M. triplex. Las técnicas de secuenciación genética son indispensables para caracterizar taxonómicamente M. simiae. La identificación por secuenciación de los genes que codifican el ARN ribosomal 16S y la proteína de shock térmico de 65 KDa (hsp65) es la recomendada; el análisis de los productos de amplificación por reacción en cadena de la polimerasa (PCR) y el análisis de los fragmentos de restricción (PRA) de un segmento del gen hsp65 permite llegar a diferenciar M. simiae de otras especies relacionadas filogenéticamente. Cómo se comporta frente a los antimicrobianos? En M. simiae se ha descrito resistencia in vitro a los antituberculosos de primera línea (estreptomicina, isonazida, rifampicina, etambutol, pirazinamida) y a rifabutina y capreomicina; y algún grado de sensibilidad a etionamida, protionamida, clofazimida, cicloserina, amicacina, cotrimoxazol, claritromicina y ciprofloxacino. Hay pocos datos sobre el tratamiento efectivo de las infecciones por esta especie. Los
6 nuevos macrólidos, las fluoroquinolonas, etambutol, clofazimina y aminoglucósidos constituyen la base del tratamiento. Algunas cepas son sensibles in vitro a cotrimoxazol y linezolid, por lo que pueden utilizarse también para el tratamiento combinado, así como telitromicina, quinupristina y dalfopristina. Se han recomendado regímenes terapéuticos similares a los empleados para el complejo M. avium (claritrominica, etambutol y rifabutina), ya que el tratamiento adecuado aún está por definir. Probablemente debe modificarse de acuerdo con los resultados del estudio de sensibilidad de cada aislamiento, pero debe basarse en el empleo de claritromicina ya que la experiencia clínica ha comprobado su efectividad, nunca en monoterapia sino asociada a otros antimicrobianos como etambutol y una fluoroquinolona, sobre todo la más reciente, moxifloxacino, que parece tener actividad incluso frente a las cepas resistentes a ciprofloxacino. La eficacia del tratamiento suele ser limitada. Bibliografía Weiszfeiler JG, Karasseva V, Karczag E. Mycobacterium simiae and related mycobacteria. Rev Infect Dis. 1981; 3: Maoz C, Shitrit D, Samra Z, et al. Pulmonary Mycobacterium simiae infection: comparison with pulmonary tuberculosis. Eur J Clin Microbiol Infect Dis. 2008; 27: Caso descrito y discutido por: Pedro García Martos, Fátima Galán Sánches y Lidia García Agudo Unidad Clínica de Gestión de Microbiología Hospital Puerta del Mar Cádiz Correo electrónico: pedromartos@hotmail.com Palabras Clave: Infección pulmonar, Mycobacterium simiae.
7 ABSCESO MUSCULAR POR CUPRIAVIDUS GILARDII EN UN ENFERMO INMUNODEPRIMIDO. CASO 585 Paciente de 36 años de edad con antecedente de trasplante renal, en tratamiento con prednisona, tacrolimus y ácido micofenólico, que sufrió un shock séptico por Streptococcus pyogenes asociado a celulitis en el muslo y cadera derechas. No refería ningún antecedente traumático. Ingresó en la UCI por fracaso multiorgánico y fue tratado con imipenem y clindamicina. Al 6º día de tratamiento se observaron dos abscesos musculares subfasciales en el muslo derecho mediante una tomografía computarizada de control. Los dos abscesos fueron drenados y se envió una muestra de cada uno de ellos para cultivo. En la tinción de Gram de ambas muestras se observaron células inflamatorias y bacilos gramnegativos finos y pequeños. En agar sangre y agar chocolate crecieron colonias grises de pequeño tamaño tras 24 horas de incubación en atmósfera de CO2. También se obtuvo crecimiento en agar MacConkey. El microorganismo dio positivas las pruebas de catalasa y oxidasa, y no fermentaba azúcares. La reducción de nitratos y las pruebas del indol y la ureasa resultaron negativas. El crecimiento a 42ºC fue positivo. La identificación no fue posible mediante la galería API 20NE (biomèrieux) ni mediante el sistema automático Vitek II (biomèrieux). El antibiograma se realizó por difusión con discos en agar Mueller-Hinton. La cepa fue sensible a cefuroxima, cefotaxima, ciprofloxacino, amikacina, cotrimoxazol y tigeciclina, y resistente a penicilina, amoxicilina/clavulánico, imipenem, meropenem, gentamicina y tobramicina. El hemocultivo fue estéril. Una vez conocido el resultado del antibiograma, se añadió ciprofloxacino al tratamiento durante 2 semanas. Tras 25 días de ingreso en UCI fue trasladado a planta, presentando buena evolución clínica. El enfermo fue dado de alta 10 días después. Cuál es el microorganismo causal? La cepa se identificó inicialmente como un bacilo gramnegativo no fermentador. Se envió al laboratorio de taxonomía del Centro Nacional de Microbiología y se identificó como Cupriavidus gilardii mediante secuenciación del 16S del rarn. La taxonomía del género Cupriavidus es compleja. Algunas especies estaban en el pasado en los géneros Ralstonia y Wautersia. Actualmente, el género Cupriavidus incluye 13 especies, pero las únicas descritas en la literatura como agentes causales de infección en humanos son C. pauculus, C. metallidurans y C. gilardii. Otras como C. basilensis y C. respiraculi se han aislado en secreciones respiratorias de enfermos con fibrosis quística pero se desconoce su significado clínico. La infección por estos microorganismos es rara, la especie más frecuente es C. pauculus (anteriormente llamada CDC Group IV c-2 o Ralstonia paucula). Los aislamientos de C. metallidurans y C. gilardii son excepcionales. C. gilardii ha recibido otros nombres en el pasado como Ralstonia gilardii y Wautersia gilardii.
8 Qué características microbiológicas tiene este microorganismo? C. gilardii es un bacilo gramnegativo de origen ambiental, no fermentador de azúcares, móvil, catalasa y oxidasa positivas. Crece en agar MacConkey, es sensible a colistina, no reduce los nitratos, el crecimiento a 42ºC es positivo y la ureasa negativa. La identificación de Cupriavidus a nivel de género y especie es difícil mediante las técnicas comerciales habituales y puede identificarse erróneamente como Pseudomonas fluorescens o Burkholderia cepacia. Suele ser necesario recurrir a técnicas de biología molecular como la secuenciación del 16S del rarn para su correcta identificación. Cuál es el significado clínico de este microorganismo? La verdadera patogenicidad de C. gilardii se desconoce. Se trata de un microorganismo ambiental que puede aislarse en plantas y en la tierra. Se comporta como un patógeno oportunista en enfermos inmunodeprimidos. El escaso número de casos descritos puede reflejar su baja patogenicidad o bien la dificultad para identificarlo correctamente. El aislamiento en sangre puede tener valor clínico, especialmente en enfermos inmunodeprimidos. C. gilardii se ha aislado en secreciones respiratorias de pacientes con fibrosis quística pero se desconoce su significado clínico. Se han descrito aislamientos en otras muestras como un forúnculo, LCR y médula ósea, pero no existe información sobre su significado clínico. En nuestro caso se valoró como patógeno porque se aisló en cultivo puro en dos muestras y ambas fueron purulentas. Además, la cepa fue resistente a imipenem y el enfermo recibió este antibiótico durante 6 días debido a una infección sistémica por S. pyogenes. Es posible que la infección fuera mixta desde el principio y que C. gilardii se seleccionara al administrar imipenem. La inmunosupresión del paciente pudo favorecer la infección. Desconocemos el origen del microorganismo pero probablemente fue ambiental. Qué tipo de infecciones producen estos microorganismos? Solamente se han descrito en la literatura dos casos de infección por C. gilardii: una sepsis de evolución mortal en un niño con anemia aplásica, y una sepsis relacionada con un catéter en un niño con leucemia linfoblástica aguda. La infección por C. metallidurans también es excepcional y solo se ha publicado un caso de bacteriemia de origen nosocomial en un enfermo con carcinoma vesical. La infección por C. pauculus resulta más frecuente. El cuadro clínico más habitual producido por C. pauculus es la bacteriemia de origen nosocomial en pacientes inmunodeprimidos o hemodializados. También se han descrito casos de neumonía asociada a ventilación mecánica, neumonía neonatal adquirida en la comunidad y peritonitis asociada a diálisis peritoneal. C. pauculus también puede causar brotes nosocomiales relacionados con agua contaminada o con sistemas de oxigenación extracorpórea contaminados. Nuestro caso tiene la particularidad de ser el primer aislamiento del género Cupriavidus procedente de un absceso y el tercer caso de infección humana por C. gilardii.
9 Cuál es el patrón de sensibilidad de estos microorganismos? Cupriavidus suele ser resistente a varios antibióticos, incluyendo ampicilina, amoxicilina/clavulánico, gentamicina y tobramicina. Todos los aislados publicados hasta la fecha han sido sensibles a ciprofloxacino. La resistencia a cotrimoxazol, piperacilina/tazobactam y cefotaxima es muy infrecuente. Una particularidad importante de estos microorganismos es que pueden ser resistentes a imipenem, como ocurrió en nuestro caso. El tratamiento más adecuado no está plenamente establecido. Se han descrito casos de bacteriemia que han evolucionado favorablemente con cefalosporinas de 3ª generación (asociadas o no a amikacina), imipenem o ciprofloxacino. Otras infecciones como peritonitis asociadas a diálisis peritoneal pueden evolucionar bien con ciprofloxacino o cotrimoxazol, pero la retirada del catéter peritoneal es frecuente. La evolución clínica de las infecciones por Cupriavidus suele ser buena pero se han descrito bacteriemias de evolución mortal, sobre todo en enfermos con patologías hematológicas. Bibliografía Wauters G, Claeys G, Verschraegen G, et al. Case of catheter sepsis with Ralstonia gilardii in a child with acute lymphoblastic leukemia. J Clin Microbiol. 2001; 39: Karafin M, Romagnoli M, Fink DL, et al. Fatal infection caused by Cupriavidus gilardii in a child with aplastic anemia. J Clin Microbiol. 2010; 48: Caso descrito y discutido por: Daniel Tena Gómez Sección de Microbiología Hospital Universitario de Guadalajara Guadalajara Correo electrónico: danielt@sescam.jccm.es Palabras Clave: Absceso, Infección piel/partes blandas, Cupriavidus gilardii.
10 FUNGEMIA POR TRICHOSPORON ASAHII. CASO 584 Hombre de 52 años que ingresa derivado de su médico de atención primaria por presentar astenia, fiebre, náuseas y vómitos ocasionales de más de un mes de evolución. A la exploración se observan lesiones máculopapulares eritematosas con superficie elevada en cara, tronco, miembros superiores e inferiores, algunas con pseudovesiculación central y otras pustulosas en región pectoral derecha. La analítica muestra alteración de algunos parámetros: hematíes 2,57 millones/μl, hematocrito 24%, hemoglobina 7,7 g/dl, leucocitos /μl con un 93% de linfoblastos, plaquetas /mm3, LDH 942 U/l, proteínas totales 5,3 g/dl y proteína C reactiva 203,87 mg/l. Los marcadores serológicos de hepatitis resultaron compatibles con portador inactivo de hepatitis B, y los del VIH fueron negativos. Se realizó punción de médula ósea que evidenció leucemia linfoide aguda y cromosoma Philadelphia positivo. Se inició tratamiento con lamivudina y, tras cinco días, quimioterapia de inducción. En el primer ciclo de quimioterapia el paciente sufrió un pico febril. Se extrajeron hemocultivos, que fueron negativos. En el segundo ciclo, de nuevo experimentó un pico febril y en los hemocultivos se aisló Enterobacter cloacae y Enterobacter aerogenes, por lo que se inició tratamiento con meropenem. En el tercer ciclo, y tras otro pico febril, se tomaron de nuevo hemocultivos. A las 24 horas de incubación se observó positividad de los mismos. La tinción de Gram mostró estructuras alargadas compatibles con elementos fúngicos (figura 1). En los subcultivos en agar sangre y medio de Sabouraud con cloranfenicol, a las 48 horas de incubación se evidenciaron colonias con aspecto levaduriforme, que se confirmaron mediante microscopía como pertenecientes a un hongo con blastoconidias y artroconidias en forma de barril (figura 2). Las colonias en medio de Sabouraud eran color crema, elevadas, con el centro blanquecino, irregulares y plegadas. En el medio CHROMagar Candida, las colonias tomaron un color azul turquesa con halo alrededor (figura 3). La identificación de la cepa se llevó a cabo mediante asimilación de compuestos de carbono por el sistema ID32C (biomérieux, Francia) y espectrometría de masas (MALDI-TOF); la determinación del genotipo mediante amplificación y secuenciación de los dominios D1/D2 y la región espaciadora interna transcrita ITS del ADN ribosómico. En el estudio de sensibilidad mediante el sistema comercial Sensititre YeastOne (Trek Diagnostics System, Reino Unido), la cepa fue sensible a anfotericina B (CMI: 0,25 mg/l), fluconazol (2 mg/l), itraconazol (0,06 mg/l), posaconazol (0,03 mg/l), voriconazol (0,016 mg/l), y resistente a caspofungina (8 mg/l), micafungina (8 mg/l) y anidulafungina (8 mg/l). A causa del hallazgo microbiológico se inició terapia antifúngica con anfotericina B, después de tomar muestras de las lesiones máculopapulares eritematosas de cara, tronco y miembros, así como de las lesiones pustulosas de la región pectoral derecha. En las lesiones máculopapulares se detectó VHS tipo 1, mientras que en las pustulosas se aisló también el hongo mencionado. El paciente evolucionó favorablemente de las lesiones y del proceso febril en 14 días.
11 Figura 1. Artroconidias observadas al microscopio tras tinción de Gram del hemocultivo positivo.
12 Figura 2. Hifas y artroconidias en forma de barril, observadas al microscopio con azul de lactofenol, compatibles con el género Trichosporon.
13 Figura 3. Colonia típica de Trichosporon asahii en el medio CHROMagar Candida. Cuál sería el hongo responsable de la fungemia en el caso descrito? De acuerdo con las características macroscópicas y microscópicas observadas, es fácil sospechar que se trata de una levadura perteneciente al género Trichosporon. La identificación se puede confirmar con el perfil de asimilación de compuestos de carbono, el perfil de proteínas obtenido mediante espectrometría de masas y, sin lugar a dudas, con el análisis de las secuencias del ARNr 26S. En este caso, el hongo se identificó como Trichosporon asahii. La fungemia por levaduras del género Trichosporon es una infección oportunista. Estos hongos pueden causar micosis superficiales y diseminadas. Se han descrito lesiones cutáneas en individuos inmunocompetentes, infecciones sistémicas en inmunodeprimidos, principalmente oncohematológicos con neutropenia profunda, y otras que incluyen neumonitis, infección del tracto urinario, otomicosis, abscesos cerebrales, meningitis, y peritonitis. T. asahii se ha implicado en infecciones sistémicas en pacientes con factores predisponentes (sonda vesical, catéteres venosos centrales, drenaje pleural y torácico, procedimientos quirúrgicos) y con enfermedades inmunosupresoras, principalmente neoplasias hematológicas. Otros factores asociados incluyen el tratamiento con fármacos inmunosupresores,
14 corticoides y antimicrobianos de amplio espectro, así como la ventilación mecánica y los trasplantes. El número de casos de fungemia por T. asahii publicados hasta la fecha es de alrededor de una veintena. Cuáles son las características microbiológicas de este hongo? El género Trichosporon se caracteriza por la formación de artroconidias unicelulares, rectangulares u ovales, blastoconidias, pseudohifas e hifas hialinas septadas. Las colonias son al principio cremosas, lisas y blanquecinas, y con el tiempo más secas, rugosas y elevadas, a veces plegadas, de color cremaamarillento. Algunas especies pueden formar apresorias, como T. ovoides. No fermentan pero sí asimilan compuestos de carbono, hidrolizan la urea y no reducen los nitratos. El género Geotrichum se diferencia de éste por no hidrolizar la urea y asimilar solamente un número limitado de compuestos de carbono. Las distintas especies de Trichosporon se diferencian por la morfología de las artroconidias, presencia de apresorias, aspecto de la colonia en el medio CHROMagar, asimilación de compuestos de carbono y sensibilidad a antifúngicos. T. asahii presenta artroconidias en forma de barril, sin apresorias, no asimila melibiosa, tolera cicloheximida y crece a 37ºC. Qué interés clínico tienen otras especies de este género de hongos? El género Trichosporon es una levadura de distribución muy ubicua: suelo, agua, restos vegetales, animales y aves. En el ser humano puede formar parte de la flora comensal de la boca, piel y uñas. El análisis genómico ha permitido clasificar dentro de este género unas 40 especies, de las que ocho se han asociado con infecciones humanas: T. asahii, T. asteroides, T. cutaneum, T. domesticum, T. inkin, T. loubieri, T. mucoides y T. ovoides. Cada especie se ha descrito en cuadros clínicos diferentes. T. asteroides ha sido implicada en infecciones diseminadas y cutáneas superficiales; T. cutaneum, denominado anteriormente T. beigelii, es el principal agente etiológico de piedra blanca, y sólo ocasionalmente se ha descrito en infección diseminada en pacientes hematológicos, peritonitis, neumonitis alérgica, meningitis y endocarditis; T. domesticum ha sido referido únicamente en neumonitis alérgica; T. inkin ha sido descrito como causante de piedra blanca en vello púbico y casos aislados de infección diseminada, endocarditis, peritonitis relacionada con catéter, sinusitis, esofagitis y absceso pulmonar; T. loubieri se ha encontrado en un paciente con leucemia y enfermedad poliquística renal; T. mucoides es responsable de infección diseminada en pacientes inmunodeprimidos, neumonitis alérgica, piedra blanca en el vello púbico y onicomicosis; T. ovoides se ha aislado particularmente en piedra blanca en cuero cabelludo, neumonitis alérgica y en un caso de infección diseminada en un paciente hematológico.
15 Cómo se comporta la especie aislada frente a los antifúngicos? Se admite que T. asahii es un patógeno emergente en pacientes inmunodeprimidos y su presencia no debe ser considerada como colonización, pues existe riesgo de infección invasora y posibilidad de resistencia a anfotericina B. En la literatura se ha referido a T. asahii relativamente resistente a anfotericina B, criterio que se ha empleado para diferenciarlo de T. ovoides, y con baja sensibilidad a equinocandinas, que prácticamente no presentan actividad contra las especies de Trichosporon. Los azoles suelen a ser activos, sobre todo voriconazol, que es el antifúngico que presenta CMI más bajas, seguido por posaconazol e itraconazol. Las CMI de fluconazol suelen ser relativamente elevadas para la mayoría de las especies de Trichosporon. El número de antifúngicos disponibles para el tratamiento de las infecciones diseminadas por Trichosporon es, pues, limitado, por lo que el pronóstico de esta infección es normalmente pobre, con un porcentaje de mortalidad próximo al 75%. Igual que sucede en otras micosis invasoras oportunistas, los factores relacionados con el huésped son importantes para la evolución favorable de la infección. Bibliografía De Hoog GS, Guarro J, Gené J, et al. Atlas of clinical fungi, electronic version 3.1. Centraalbureau voor Schimmelcultures, Utrecht, The Netherlands, and the Rovira i Virgili University, Reus, Spain. Rodrigues Gda S, de Faria RR, Guazzelli LS, et al. Infección nosocomial por Trichosporon asahii: revisión clínica de 22 casos. Rev Iberoam Micol. 2006; 23: Caso descrito y discutido por: Lidia García Agudo, Ana García Tapia y Pedro García Martos Servicio de Microbiología Hospital Universitario Puerta del Mar Cádiz Correo electrónico: lidiagarciaagudo@gmail.com Palabras Clave: Fungemia, Trichosporon asahii.
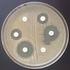
16 INFECCIÓN URINARIA POR ENTEROBACTERIAS PORTADORAS DE BETALACTAMASA AMPC PLASMÍDICA INDUCIBLE. CASO 583 Paciente de 87 años, con antecedentes de fibrilación auricular, hipertensión arterial, cardiopatía hipertensiva y diabetes mellitus tipo 2. En los últimos meses ha presentado un importante deterioro funcional con múltiples ingresos por edema agudo de pulmón. Acude a urgencias por presentar fiebre, tos, disnea de reposo y ortopnea. Además presenta desde hace una semana edemas bimaleolares. Con el diagnóstico de insuficiencia cardiaca descompensada e infección de vías respiratorias se inicia tratamiento antibiótico (amoxicilina-ácido clavulánico) y depletivo. Ingresa en geriatría para su control evolutivo. Durante su ingreso, presenta repetidos cuadros compatibles con edema agudo de pulmón, precisando varios ajustes de la pauta terapéutica de los diuréticos y de varios sondajes urinarios siendo al final portadora de sonda permanente. Debido a la presencia de molestias urinarias y fiebre se realiza estudio del sedimento de orina, observándose más de 25 leucocitos por campo. En el cultivo de la orina se aíslan Escherichia coli y Klebsiella oxytoca que presentan el antibiograma por disco difusión de la imagen (figura 1). En función del antibiograma, se inicia tratamiento con ciprofloxacino que se mantiene durante 10 días. Al tratarse de bacterias multirresistentes, la paciente es aislada. Se repite el cultivo 19 días después aislándose Klebsiella pneumoniae con un patrón de sensibilidad a beta-lactámicos similar al de las enterobacterias anteriormente aisladas (figura 1) pero resistente a ciprofloxacino. Además, también se le aisló en la misma muestra de orina Enterococcus faecalis sensible a ampicilina y vancomicina pero resistente a levofloxacino. Se trata con imipenem, retirándose el sondaje vesical y tras estabilizar a la paciente se le da el alta. Figura 1. Antibiograma de: A) Escherichia coli; B) Klebsiella oxytoca; y C) Klebsiella pneumoniae.
17 1: Antagonismo. 2: Salto de colonias AMC: amoxicilina-ácido clavulánico; AMP: ampicilina; AZT: aztreonam; CAZ: ceftazidima; CFT: cefalotina; CTX: cefotaxima; CXM: cefuroxima; ETP: ertapenem; FEP: cefepima; FOX: cefoxitina; IMP: imipenem; PIP: piperacilina; PTZ: piperacilina-tazobactam. Qué mecanismo de resistencia a beta-lactámicos es compatible con el patrón de resistencia observado en la figura 1? En el antibiograma se observa que los aislados son resistentes a aminopenicilinas, ureidopenicilinas, a la asociación amoxicilina-ácido clavulánico, a cefalosporinas de primera (cefalotina) y segunda (cefuroxima) generación, incluidas las cefamicinas (cefoxitina). Las cefalosporinas de tercera generación (cefotaxima y ceftazidima) y monobactámicos (aztreonam) presentan una sensibilidad reducida respecto a una cepa salvaje. Las cefalosporinas de cuarta generación (cefepima) y los carbapenémicos se mantienen activos. Este patrón es compatible con la presencia de beta-lactamasas de clase molecular C (AmpC) de Ambler (grupo 1 de la clasificación de Bush-Jacoby-Medeiros). Además, observamos un fenómeno de antagonismo (inducción) entre la asociación amoxicilina-ácido clavulánico y las cefalosporinas de tercera generación y/o aztreonam. Este patrón sería esperable en Enterobacter spp., Citrobacter freundii, Morganella morganii, Serratia marcescens y Pseudomonas aeruginosa, dado que todos ellos son portadores de una beta-lactamasa inducible de clase C. Estos microorganismos pueden pasar a expresar gran cantidad de su beta-lactamasa (fenómeno que se llama desrepresión), confiriéndoles un patrón de resistencia similar al observado en el caso que nos ocupa, pero afectando además a las cefalosporinas de tercera generación y los monobactámicos. Por su parte, E. coli es también portadora de una AmpC cromosómica pero su expresión no es inducible sino que es constitutiva y a un nivel bajo de tal manera que no confiere resistencia a beta-lactámicos. En algunas situaciones también puede pasar a expresar gran cantidad de su beta-lactamasa (fenómeno denominado hiperproducción), observándose un patrón de resistencia similar a los anteriores (dependiendo del nivel de expresión), pero sin inducción. K. oxytoca y K. pneumoniae son portadoras de beta-lactamasas cromosómicas de clase A sensibles a la acción del ácido clavulánico y que no afectan a las cefamicinas incluso si su expresión está elevada. Por lo tanto, dado que las cepas de Klebsiella y E. coli de la paciente presentan un patrón compatible con una AmpC inducible y ninguna de estas especies es portadora de forma natural de este tipo de enzimas, parece evidente que las tres cepas han adquirido un plásmido u otro elemento genético móvil portador de una beta-lactamasa de clase C inducible. De las diferentes AmpC plasmídicas inducibles descritas hasta el momento (DHA-1,-2, CMY-13, CFE-1 y ACT-1), sin duda la más frecuente es la DHA-1.
18 Qué técnicas podemos utilizar para detectar y confirmar el mecanismo de resistencia implicado? Existen diferentes técnicas publicadas basadas en los patrones de sensibilidad a determinados betalactámicos y al efecto inhibitorio de determinadas sustancias (cloxacilina o ácido fenil-borónico). La detección de AmpC plasmídicas es sencilla en aislados que no tienen una AmpC cromosómica natural (Kebsiella spp., Salmonella enterica, Proteus mirabilis). La presencia de AmpC plasmídica debe sospecharse cuando estos aislados presenten un patrón de resistencia a beta-lactámicos diferente al de su respectivo fenotipo salvaje o de resistencia natural y similar al de este caso. Los marcadores de mayor utilidad son la sensibilidad intermedia o resistencia a amoxicilina-ácido clavulánico, y a alguna de las cefalosporinas de tercera generación, en ausencia de sinergia entre estas cefalosporinas y el ácido clavulánico (que indicaría la presencia de una beta-lactamasa de espectro extendido [BLEE]; aunque esto no excluye del todo la posibilidad de una AmpC). Un marcador fenotípico muy utilizado para diferenciar la producción de AmpC de la de BLEE es la cefoxitina. Los aislados con fenotipo AmpC son generalmente resistentes a cefoxitina (salvo algunas excepciones como las cepas que presentan una AmpC de tipo ACC), mientras que los aislados productores de BLEE suelen ser sensibles, excepto cuando se produce la pérdida o una disminución de la permeabilidad celular. Los métodos fenotípicos más sencillos, eficaces y económicos son el método de sinergia de doble disco (usando discos de cloxacilina o ácido fenil-borónico y discos de cefotaxima y ceftazidima) y el método de discos combinados con inhibidores (figura 2). Existen otros métodos fenotípicos bastante sensibles pero más caros que los anteriores (agar suplementado con cefoxitina, E-test de cefotetán/cefotetán + cloxacilina). En el caso concreto de E. coli, la utilización del método de inducción de AmpC (observando antagonismo entre amoxicilina-ácido clavulánico o cefoxitina y cefalosporinas de tercera generación o monobactámicos) puede resultar útil en la detección de AmpC plasmídica puesto que un resultado positivo solo es posible si media la adquisición de una AmpC plasmídica inducible y descarta sin lugar a dudas la hiperproducción de la AmpC cromosómica, dado que ésta no es inducible. Por otro lado, se ha observado que los aislados productores de AmpC plasmídicas suelen presentar colonias dispersas por el borde de los halos de inhibición de cefoxitina, cefotaxima, ceftazidima y aztreonam. Si bien el Clinical and Laboratory Standards Institute (CLSI) no propone ninguna metodología concreta, el European Committee on Antimicrobial Susceptibility Testing (EUCAST) propone como criterios fenotípicos para el cribado de la producción de AmpC plasmídica (en E. coli, K. pneumoniae, P. mirabilis, S. enterica, Shigella spp.) una CMI a cefoxitina superior a 8 mg/l combinado con ceftazidima y/o cefotaxima con CMI superior a 1 mg/l. Se propone estudiar la sinergia con cloxacilina o ácido borónico a los aislados con estas características. Se debe tener en cuenta que esta estrategia no detectará ACC-1, dado que ésta no hidroliza cefoxitina.
19 Figura 2. A: método de sinergia de doble disco. Discos de cloxacilina (CLO) y ácido fenil-borónico (BOR) y discos de cefotaxima (CTX) y ceftazidima (CAZ). B: método de discos combinados con inhibidores. Discos de cefotaxima (CTX) y ceftazidima (CAZ) sin y con cloxacilina (CTXCX y CAZCX respectivamente). Por qué encontramos el mismo patrón de resistencia en diferentes enterobacterias aisladas del mismo paciente? Las beta-lactamasas AmpC derivan de genes cromosómicos específicos de determinadas especies. Así las AmpC del grupo denominado CIT derivan de la AmpC cromosómica de C. freundii, las del grupo DHA de M. morganii, las ACC de Hafnia alvei, las FOX de Aeromonas media, las MOX presumiblemente de Aeromonas caviae, y las EBC, ACT y MIR de Enterobacter cloacae y/o Enterobacter asburiae. Los genes blaampc que codifican las beta-lactamasas cromosómicas de las especies mencionadas han pasado del cromosoma a diferentes elementos móviles como son los plásmidos, probablemente a través de diferentes secuencias de inserción (ISEcp1, ISCR1 o IS26). El hecho de que estas enzimas se encuentren en plásmidos, muchos de ellos conjugativos (con capacidad de pasar de forma autónoma de una célula bacteriana a otra), ha permitido que difundan entre diferentes especies bacterianas. Es por ello que no es infrecuente que estos fenómenos de transferencia de plásmidos (conjugación) entre bacterias tengan lugar in vivo en algunos pacientes. En el caso presentado, se han detectado tres especies bacterianas portadoras de plásmidos con la misma AmpC. Es de destacar que si bien estas AmpC plasmídicas pueden derivar de genes blaampc cromosómicos cuya expresión es inducible, al transferirse a los plásmidos generalmente lo hace sin los genes reguladores y por lo tanto pasan a expresarse de forma constitutiva. Una excepción es el caso de los plásmidos que vehiculan la beta-lactamasa DHA originaria de M. morganii. En este caso el fragmento genético
20 movilizado lleva consigo, también, el gen regulador y es por eso que se expresa de forma inducible. En las bacterias que adquieren el plásmido portador de esta AmpC la resistencia a las cefalosporinas de tercera generación no suele ser elevada. Qué actitud se debe tomar ante pacientes con infección por enterobacterias con estos patrones de resistencia? En enterobacterias portadoras de AmpC natural o adquirida, los valores de sensibilidad obtenidos in vitro deben informarse según conste en las tablas correspondientes del organismo usado (EUCAST, CLSI, otro). En estos casos es aconsejable recomendar el uso de antimicrobianos alternativos a las cefalosporinas de tercera generación, aunque no existen criterios unificados ni consensuados sobre esta recomendación. En el caso que sean sensibles a todas las cefalosporinas, se aconseja informar, particularmente en enterobacterias portadoras de AmpC cromosómica, la posibilidad de que si se trata al paciente con cefalosporinas de tercera generación se seleccionen mutantes AmpC establemente desreprimidos y por consiguiente haya fracaso terapéutico. Bibliografía Navarro F, Calvo J, Cantón R, Fernández-Cuenca F, Mirelis B. Detección fenotípica de mecanismos de resistencia en gramnegativos. En: Cantón R, Cercenado E, editores. Procedimientos en microbiología clínica. Recomendaciones de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica. Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica; 2a Edición (38), Disponible en: Seral C, Gude MJ, Castillo FJ. Emergencia de β-lactamasas AmpC plasmídicas (pampc o cefamicinasas): origen, importancia, detección y alternativas terapéuticas. Rev Esp Quimioter. 2012; 25: Caso descrito y discutido por: Ferran Navarro Servicio de Microbiología Hospital de la Santa Creu i Sant Pau. Instituto de Investigación Biomédica Sant Pau (IIB Sant Pau). Barcelona Universitat Autònoma de Barcelona, Bellaterra (Cerdanyola del Vallès) Correo electrónico: fnavarror@santpau.cat
21 Palabras Clave: Resistencia a antibióticos, Infección urinaria, Klebsiella pneumoniae, Klebsiella oxytoca, Escherichia coli. BACTERIEMIA FULMINANTE ASOCIADA A BURKHOLDERIA CEPACIA. CASO 582 Paciente varón de 68 años de edad que es ingresado por el servicio de guardia a nuestra institución por presentar dolor precordial esporádico. En sus antecedentes consta la presencia de diabetes tipo 2, hipertensión arterial, sedentarismo, obesidad y personalidad tipo A. Con diagnóstico de ángor de reciente evolución se decide su ingreso en la unidad de cuidados intensivos (UCI) para su diagnóstico y tratamiento. Al ingreso a esta unidad se encuentra hemodinámicamente estable sin ángor ni disnea ni signos de isquemia aguda. Se decide realizar una coronariografía que demuestra una enfermedad en tres vasos con obstrucción severa de las arterias descendente anterior y primera diagonal, arteria circunfleja y arteria coronaria derecha. A raíz de este hallazgo se realiza durante el quinto día de su ingreso una angioplastia transluminal coronaria de arteria descendente anterior y rama diagonal con colocación de stents farmacológicos con resultado favorable. Reingresa nuevamente a UCI en asistencia respiratoria mecánica (ARM) y cuatro días más tarde comienza a presentar abundantes secreciones respiratorias y rales gruesos móviles en ambas campos pulmonares. Con el diagnóstico de neumonía intrahospitalaria asociada a ARM se decide tomar muestras para cultivo (hemocultivos, cultivo de punta de catéter, urocultivo) y comenzar terapia antibiótica empírica con ciprofloxacino, 400 mg/12 h, y cefotaxima, 1 g/6 h, hasta obtener los resultados microbiológicos. A las 15 y 18 h posteriores se positivizaron los frascos de hemocultivos incubados en el sistema Bactec. Se realizó tinción de Gram observándose bacilos gramnegativos. Se subcultivó en agar sangre Columbia y en agar Levine. A las 24 h se obtuvieron colonias no hemolíticas y oxidasa positiva. Se realizaron pruebas bioquímicas y luego de la incubación se obtuvieron los siguientes resultados: DNasa negativa, ONPG negativa, LDC negativa y esculina negativa. Se realizó también antibiograma por difusión con el siguiente resultado: sensible a cefepima, ceftazidima, imipenem, meropenem, piperacilina-tazobactam, ciprofloxacino y piperacilina; resistente a amicacina, aztreonam, gentamicina y colistina.
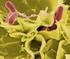
22 Se realizó también la identificación mediante el sistema API 20NE que indicó Burkholderia cepacia con un porcentaje de identificación del 97,1. La muestra de orina y la punta de catéter arrojaron un resultado negativo. Dos días mas tarde el paciente presenta picos de 38,8ºC de temperatura por lo que se decide cambiar el esquema antibiótico a vancomicina, 1 g/12 h, e imipenem, 500 mg/8 h, y tomar hemocultivos en los que se aísla nuevamente B. cepacia con el mismo antibiotipo. Al día siguiente, en su noveno día de ARM, presenta acidosis metabólica, hiperglucemia persistente e hipotensión que no responde a altas dosis de inotrópicos. Se cambia el tratamiento antibiótico a piperacilina/tazobactam, 18 g/24 h. El paciente fallece ese día. Figura 1. Tinción de Gram de muestra de hemocultivo en la que se observan bacilos gramnegativos pertenecientes al género Burkholderia. Cuáles son las resistencias naturales, qué antibióticos debemos probar en el laboratorio y cuáles utilizar en el tratamiento de
23 infecciones causadas por cepacia? B. cepacia presenta resistencia natural o intrínseca a los antibióticos aminoglucósidos (AG) debido a la presencia de enzimas modificadoras de AG además de la impermeabilidad a este grupo de agentes. Tiene resistencia natural a antibióticos polipeptídicos (colistina), característica muy útil como criterio de identificación. Con frecuencia es resistente a antibióticos beta-lactámicos por beta-lactamasas cromosómicas inducibles y/o por alteraciones en las proteínas fijadoras de penicilina (PBP). Bombas de expulsión pueden mediar resistencia a fluoroquinolonas y trimetoprim. Debemos ensayar e informar los siguientes antibióticos por el método de difusión o dilución: ceftacidima, meropenem, minociclina y trimetoprim/sulfametoxazol. Los tratamientos más utilizados asocian meropenem y amicacina, cloranfenicol y minociclina, cloranfenicol y ceftacidima, meropenem y minociclina, y meropenem y una fluoroquinolona. También existen pautas de tres antibióticos, entre ellas una con beta-lactámico, fluroroquinolona y rifampicina. Cómo se clasifica actualmente cepacia? B. cepacia es un bacilo gramnegativo, descrito por Burkholder en 1950 como patógeno de plantas y causante de la podredumbre blanda de la cebolla y que es saprofito en muestras ambientales. Originalmente se llamó Pseudomonas cepacia y en 1992 se consideró que pertenecía al género Burkholderia en base a estudios taxonómicos. Actualmente se ha comprobado que los organismos identificados como B. cepacia forman un grupo muy heterogéneo de especies fenotípicamente similares (complejo B. cepacia = CBC). Existen al menos 9 variedades genómicas dentro del complejo: B. cepacia (variedad genómica I), Burkholderia multivorans (variedad genómica II), Burkholderia cenocepacia (variedad genómica III), Burkholderia stabilis (variedad genómica IV), Burkholderia vietnamiensis (variedad genómica V), Burkholderia dolosa (variedad genómica VI), Burkholderia ambifaria (variedad genómica VII), Burkholderia anthina (variedad genómica VIII) y Burkholderia pyrrocina (variedad genómica IX), y otras 15 especies dentro del género Burkholderia. La variedad genómica I es un patógeno de plantas y contiene la especie tipo. Estas especies se encuentran estrechamente relacionadas tanto en términos genéticos como fenotípicos, de modo que resulta difícil diferenciarlas. La identificación definitiva se debe realizar por técnicas de biología molecular. Si bien todas las especies del CBC han sido aisladas de muestras clínicas, B. multivorans y B. cenocepacia son las de mayor incidencia a nivel mundial y dan cuenta de la mayoría de los episodios de diseminación epidémica en pacientes con fibrosis quística (FQ) y sin ella. Algunos estudios recientes revelan que en la Argentina existe una epidemiología local particular, con alta prevalencia de B. contaminans.
24 Cuál es la implicancia clínica de este complejo? B. cepacia apareció hace más de 25 años como un importante patógeno oportunista en pacientes con FQ y neutropénicos. La infección pulmonar producida por estas bacterias es con frecuencia crónica, difícil de tratar con antimicrobianos debido a su multirresistencia, y se asocia en algunos pacientes con alta morbilidad y mortalidad. En ellos, B. cepacia se ha asociado con lo que se ha denominado síndrome cepacia que se caracteriza por fiebre alta, bacteriemia, bronconeumonía, deterioro pulmonar rápido y muerte en más del 62% de los pacientes. Sin embargo, otros pacientes pueden presentar infección o colonización intermitente o transitoria. En los pacientes neutropénicos puede producir bacteriemia de curso fatal por tratarse de un microrganismo oportunista de difícil manejo terapéutico debido a su multirresistencia. Algunos miembros de este complejo han emergido como patógenos oportunistas en pacientes inmunocomprometidos, en los que causan una variedad de infecciones como bacteriemia, infección del tracto urinario, artritis séptica y neumonía. En 1972 se describió por primera vez como patógeno oportunista en humanos, aislándose en pacientes neutropénicos sometidos a ventilación mecánica y en pacientes de FQ. B. cepacia es causa esporádica de infección nosocomial, especialmente causa bacteriemia en inmunocomprometidos, en brotes epidémicos asociados a la administración de fluidos parenterales o antisépticos contaminados, como por ejemplo povidona yodada. También se han descrito bacteriemias secundarias a contaminación de solución de dextrosa durante la preparación de heparina para cateterización. Cómo se detecta e identifica la colonización por bacterias del complejo Burkholderia cepacia en pacientes con FQ? Los medios de cultivo que se utilicen deben ir dirigidos a seleccionar estas bacterias y a eliminar el crecimiento de Pseudomonas aeruginosa que enmascararía el crecimiento de otras colonias más pequeñas y que crecen de forma más lenta. Existen diferentes medios selectivos para el aislamiento de B. cepacia que son: BCSA (B. cepacia selective agar): contiene 1% de lactosa y 1% de sacarosa en un medio enriquecido con base de caseína y extracto de levadura con 600 U/ml de polimixina, 10 mg/l de gentamicina y 2,5 mg/l de vancomicina. OFPBL (oxidación-fermentación, polimixina, bacitracina, lactosa): agar oxidación-fermentación suplementado con lactosa, 300 U/ml de polimixina y 0,2 U/ml de bacitracina. Incluye un indicador, el azul de bromotimol, que permite la detección de B. cepacia en base a un cambio de color. PC (Pseudomonas cepacia agar): medio que contiene 300 U/ml de polimixina y 100 mg/l de ticarcilina,
Tratamiento empírico de la bacteriemia primaria
 Tratamiento empírico de la bacteriemia primaria Según el lugar de adquisición la bacteriemia se clasifica como comunitaria, bacteriemia asociada a cuidados sanitarios y bacteriemia nosocomial. Entre el
Tratamiento empírico de la bacteriemia primaria Según el lugar de adquisición la bacteriemia se clasifica como comunitaria, bacteriemia asociada a cuidados sanitarios y bacteriemia nosocomial. Entre el
INCIDENCIA Y SENSIBILIDAD DE LA POBLACIÓN MICROBIANA AEROBIA EN EL RÍO TAMBRE. Encontro Galego-Portugues Química. A Coruña 2002
 Título INCIDENCIA Y SENSIBILIDAD DE LA POBLACIÓN MICROBIANA AEROBIA EN EL RÍO TAMBRE Rodríguez 1, A.J., Díaz 1, M.T., Gómez 1, M.J., Araujo 2, M., Garrido 2, M.J. Encontro Galego-Portugues Química. A Coruña
Título INCIDENCIA Y SENSIBILIDAD DE LA POBLACIÓN MICROBIANA AEROBIA EN EL RÍO TAMBRE Rodríguez 1, A.J., Díaz 1, M.T., Gómez 1, M.J., Araujo 2, M., Garrido 2, M.J. Encontro Galego-Portugues Química. A Coruña
Patricia Novas Vidal R4 oncología médica H.U. Marqués de Valdecilla, Santander
 Neutropenia Febril Patricia Novas Vidal R4 oncología médica H.U. Marqués de Valdecilla, Santander 1. Introducción 2. Definición 3. Epidemiología 4. Evaluación inicial Índice 5. Paciente con bajo riesgo
Neutropenia Febril Patricia Novas Vidal R4 oncología médica H.U. Marqués de Valdecilla, Santander 1. Introducción 2. Definición 3. Epidemiología 4. Evaluación inicial Índice 5. Paciente con bajo riesgo
EPINE: EVOLUCIÓN , CON RESUMEN DE 2014
 EPINE: EVOLUCIÓN 1990-2014, CON RESUMEN DE 2014 Hospitales incluidos. EPINE 1990-2014 Número de Hospitales 300 250 258 257 253 266 276 278 287 287 271 282 269 200 201 206 214 224 233 243 243 246 241 186
EPINE: EVOLUCIÓN 1990-2014, CON RESUMEN DE 2014 Hospitales incluidos. EPINE 1990-2014 Número de Hospitales 300 250 258 257 253 266 276 278 287 287 271 282 269 200 201 206 214 224 233 243 243 246 241 186
FLORA NORMAL. ORAL Y T.R.A. Streptococcus spp. Número de bacterias por g de tejido o líquido o por cm 2 de superficie de piel
 FLORA NORMAL Número de bacterias por g de tejido o líquido o por cm 2 de superficie de piel PIEL Staphylococcus epidermidis Staphylococcus aureus Micrococcus luteus Corynebacterium spp. ORAL Y T.R.A. Streptococcus
FLORA NORMAL Número de bacterias por g de tejido o líquido o por cm 2 de superficie de piel PIEL Staphylococcus epidermidis Staphylococcus aureus Micrococcus luteus Corynebacterium spp. ORAL Y T.R.A. Streptococcus
PRINCIPALES INFECCIONES EN UCI.
 PRINCIPALES INFECCIONES EN UCI. 1-NEUMONIA ASOCIADA A VENTILACIÓN MECÁNICA INVASIVA. Alrededor de la mitad de las infecciones adquiridas en la UCI afectan al pulmón. Casi el 90% de estas neumonías ocurren
PRINCIPALES INFECCIONES EN UCI. 1-NEUMONIA ASOCIADA A VENTILACIÓN MECÁNICA INVASIVA. Alrededor de la mitad de las infecciones adquiridas en la UCI afectan al pulmón. Casi el 90% de estas neumonías ocurren
Índice PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA. Capítulo 1 Conceptos de microbiología aplicada
 Índice SECCIÓN I: PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA Capítulo 1 Conceptos de microbiología aplicada Introducción.............................................. 28 Factores predisponentes
Índice SECCIÓN I: PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA Capítulo 1 Conceptos de microbiología aplicada Introducción.............................................. 28 Factores predisponentes
Instituto Nacional. de Salud PROTOCOLO PARA DETECCION DE KPC EN ENTEROBACTERIAS
 PROTOCOLO PARA DETECCION DE KPC EN ENTEROBACTERIAS Fuente: Servicio Antimicrobianos, de Enfermedades Infecciosas, INEI ANLIS Dr. Carlos G. Malbrán 1. ANTECEDENTES Las infecciones por enterobacterias productoras
PROTOCOLO PARA DETECCION DE KPC EN ENTEROBACTERIAS Fuente: Servicio Antimicrobianos, de Enfermedades Infecciosas, INEI ANLIS Dr. Carlos G. Malbrán 1. ANTECEDENTES Las infecciones por enterobacterias productoras
INFECCIONES RESPIRATORIAS SEVERAS
 INFECCIONES RESPIRATORIAS SEVERAS Juan B. Dartiguelongue. Médico Especialista en Pediatría. Médico de Planta, Hospital de Niños Ricardo Gutiérrez. Docente Adscripto de Pediatría, Fisiología y Biofísica.
INFECCIONES RESPIRATORIAS SEVERAS Juan B. Dartiguelongue. Médico Especialista en Pediatría. Médico de Planta, Hospital de Niños Ricardo Gutiérrez. Docente Adscripto de Pediatría, Fisiología y Biofísica.
PROTOCOLO DE INFECCIÓN DEL CATÉTER VENOSO CENTRAL TUNELIZADO DE HEMODIÁLISIS
 PROTOCOLO DE INFECCIÓN DEL CATÉTER VENOSO CENTRAL TUNELIZADO DE HEMODIÁLISIS 1. INTRODUCCIÓN La infección es la complicación más frecuente y grave de los catéteres venosos tunelizados (CVT) de hemodiálisis.
PROTOCOLO DE INFECCIÓN DEL CATÉTER VENOSO CENTRAL TUNELIZADO DE HEMODIÁLISIS 1. INTRODUCCIÓN La infección es la complicación más frecuente y grave de los catéteres venosos tunelizados (CVT) de hemodiálisis.
Técnicas de sensibilidad in vitro a los antifúngicos
 Técnicas de sensibilidad in vitro a los antifúngicos Javier Pemán Unidad de Micología Servicio de Microbiología Hospital Universitario La Fe Valencia Palma de Mallorca, 11 febrero 2010 Detección de resistencias
Técnicas de sensibilidad in vitro a los antifúngicos Javier Pemán Unidad de Micología Servicio de Microbiología Hospital Universitario La Fe Valencia Palma de Mallorca, 11 febrero 2010 Detección de resistencias
Agente infeccioso emergente de difícil diagnóstico clínico y morfológico
 Agente infeccioso emergente de difícil diagnóstico clínico y morfológico Especies de importancia en medicina humana: Naegleria fowlerii Balamutia mandrilaris Acanthamoeba spp Ciclo de vida trofozoito quiste
Agente infeccioso emergente de difícil diagnóstico clínico y morfológico Especies de importancia en medicina humana: Naegleria fowlerii Balamutia mandrilaris Acanthamoeba spp Ciclo de vida trofozoito quiste
GUÍA DE ATENCIÓN MÉDICA DE TUBERCULOSIS
 Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
Manejo de la infección urinaria en la era de multiresistencia
 Manejo de la infección urinaria en la era de multiresistencia Dr Jaime Labarca Departamento de Enfermedades Infecciosas P. Universidad Católica de Chile Objetivos Conceptos generales Microbiología. Susceptibilidad
Manejo de la infección urinaria en la era de multiresistencia Dr Jaime Labarca Departamento de Enfermedades Infecciosas P. Universidad Católica de Chile Objetivos Conceptos generales Microbiología. Susceptibilidad
María Espiau Guarner Unitat de Patologia Infecciosa i Immunologia de Pediatria Hospital Vall d Hebron. Barcelona
 Evolución de la enfermedad neumocócica invasora en pediatría: experiencia en nuestro centro María Espiau Guarner Unitat de Patologia Infecciosa i Immunologia de Pediatria Hospital Vall d Hebron. Barcelona
Evolución de la enfermedad neumocócica invasora en pediatría: experiencia en nuestro centro María Espiau Guarner Unitat de Patologia Infecciosa i Immunologia de Pediatria Hospital Vall d Hebron. Barcelona
Cefalosporinas Indicaciones y Contraindicaciones
 Cefalosporinas Indicaciones y Contraindicaciones Dra. Ma. Consuelo Rojas Cefalosporinas Sustancias químicas producidas por una especie de hongo cephalosporium acremonium. Son betalactámicos Químicamente
Cefalosporinas Indicaciones y Contraindicaciones Dra. Ma. Consuelo Rojas Cefalosporinas Sustancias químicas producidas por una especie de hongo cephalosporium acremonium. Son betalactámicos Químicamente
TEMA 25: PSEUDOMONAS Y OTROS BACILOS GRAM NEGATIVOS NO FERMENTADORES
 TEMA 25: PSEUDOMONAS Y OTROS BACILOS GRAM NEGATIVOS NO FERMENTADORES CASO CLINICO Mujer de 18 años que acude al servicio de urgencias debido a un cuadro de empeoramiento de su tos crónica durante la semana
TEMA 25: PSEUDOMONAS Y OTROS BACILOS GRAM NEGATIVOS NO FERMENTADORES CASO CLINICO Mujer de 18 años que acude al servicio de urgencias debido a un cuadro de empeoramiento de su tos crónica durante la semana
El manejo ATB Del paciente Alérgico y/o Embarazada
 El manejo ATB Del paciente Alérgico y/o Embarazada Juan E. Losa García Jefe de Enfermedades Infecciosas. Profesor Asociado de Medicina. Hospital Universitario F. Alcorcón. Universidad Rey Juan Carlos.
El manejo ATB Del paciente Alérgico y/o Embarazada Juan E. Losa García Jefe de Enfermedades Infecciosas. Profesor Asociado de Medicina. Hospital Universitario F. Alcorcón. Universidad Rey Juan Carlos.
ACTUALIZACION EN RESISTENCIA BACTERIANA Y NORMAS CLSI 2010. Detección de la Resistencia en Gram positivos
 ACTUALIZACION EN RESISTENCIA BACTERIANA Y NORMAS CLSI 2010 Detección de la Resistencia en Gram positivos Staphylococcus spp S. aureus A nivel hospitalario principal causa de infecciones Puede colonizar
ACTUALIZACION EN RESISTENCIA BACTERIANA Y NORMAS CLSI 2010 Detección de la Resistencia en Gram positivos Staphylococcus spp S. aureus A nivel hospitalario principal causa de infecciones Puede colonizar
VULVOVAGINITIS POR CANDIDA NIVARIENSIS. CASO 603
 VULVOVAGINITIS POR CANDIDA NIVARIENSIS. CASO 603 Mujer de 33 años de edad, embarazada de 4 meses, que acude a consulta ginecológica por presentar desde tres días antes prurito vulvar y vaginal intenso,
VULVOVAGINITIS POR CANDIDA NIVARIENSIS. CASO 603 Mujer de 33 años de edad, embarazada de 4 meses, que acude a consulta ginecológica por presentar desde tres días antes prurito vulvar y vaginal intenso,
ISP Instituto de Salud Pública de Chile Bacteriología
 Instituto de Salud Pública de Chile Bacteriología Métodos de Susceptibilidad Verificaciones - Errores - Actualizaciones NCCLS. TM M. Soledad Prat Agosto 2004 TEMAS A DESARROLLAR Control de Calidad: Acciones
Instituto de Salud Pública de Chile Bacteriología Métodos de Susceptibilidad Verificaciones - Errores - Actualizaciones NCCLS. TM M. Soledad Prat Agosto 2004 TEMAS A DESARROLLAR Control de Calidad: Acciones
Tratamiento de las infecciones más prevalentes en Atención Primaria. Cristina Calvo
 Tratamiento de las infecciones más prevalentes en Atención Primaria Cristina Calvo Tratamiento de las infecciones más prevalentes en Atención Primaria No existen conflictos de intereses respecto a la presente
Tratamiento de las infecciones más prevalentes en Atención Primaria Cristina Calvo Tratamiento de las infecciones más prevalentes en Atención Primaria No existen conflictos de intereses respecto a la presente
5 claves para recordar y 5 errores que olvidar en:
 5 claves para recordar y 5 errores que olvidar en: Infecciones del tracto urinario Profesor José Molina Gil-Bermejo. Profesora Julia Mª Praena Segovia. H. U. Virgen del Rocío - Equipo PIRASOA. CLAVES PARA
5 claves para recordar y 5 errores que olvidar en: Infecciones del tracto urinario Profesor José Molina Gil-Bermejo. Profesora Julia Mª Praena Segovia. H. U. Virgen del Rocío - Equipo PIRASOA. CLAVES PARA
5. La infección hospitalaria: herramientas para su control
 5. La infección hospitalaria: herramientas para su control Por definición se considera infección nosocomial o de adquisición hospitalaria a la que no está presente ni se está incubando en el momento del
5. La infección hospitalaria: herramientas para su control Por definición se considera infección nosocomial o de adquisición hospitalaria a la que no está presente ni se está incubando en el momento del
5º Congreso Argentino de Pediatría a Ambulatoria de Mayo de 2010 Buenos Aires
 5º Congreso Argentino de Pediatría a Ambulatoria 17-20 de Mayo de 2010 Buenos Aires Mesa Interactiva RESISTENCIA ANTIBIÓTCA HC: Paciente de 12 años de edad sexo femenino consulta por un cuadro de 24 hs
5º Congreso Argentino de Pediatría a Ambulatoria 17-20 de Mayo de 2010 Buenos Aires Mesa Interactiva RESISTENCIA ANTIBIÓTCA HC: Paciente de 12 años de edad sexo femenino consulta por un cuadro de 24 hs
NEUTROPENIA FEBRIL I. NOMBRE Y CODIGO NEUTROPENIA FEBRIL CIE D.70
 NEUTROPENIA FEBRIL I. NOMBRE Y CODIGO NEUTROPENIA FEBRIL CIE D.70 II. DEFINICION Se define neutropenia cuando el recuento absoluto de neutrofilos se encuentra por debajo de 500 / ul o una cifra < 1000
NEUTROPENIA FEBRIL I. NOMBRE Y CODIGO NEUTROPENIA FEBRIL CIE D.70 II. DEFINICION Se define neutropenia cuando el recuento absoluto de neutrofilos se encuentra por debajo de 500 / ul o una cifra < 1000
LEVADURAS DE INTERÉS MÉDICO PRUEBAS DE IDENTIFICACIÓN
 LEVADURAS DE INTERÉS MÉDICO PRUEBAS DE IDENTIFICACIÓN Levaduras de Importancia Médica Levaduras del género Candida Levaduras del género Cryptococcus Levaduras del género Malassezia Levaduras del género
LEVADURAS DE INTERÉS MÉDICO PRUEBAS DE IDENTIFICACIÓN Levaduras de Importancia Médica Levaduras del género Candida Levaduras del género Cryptococcus Levaduras del género Malassezia Levaduras del género
Universidad de Buenos Aires, Facultad de Medicina. Departamento de Microbiología, Parasitología e Inmunología. Cátedra 1 Microbiología II
 Universidad de Buenos Aires, Facultad de Medicina Departamento de Microbiología, Parasitología e Inmunología Cátedra 1 Microbiología II Teórico 1 Diagnóstico Bacteriológico Cristina Cerquetti ccerquetti@yahoo.com.ar
Universidad de Buenos Aires, Facultad de Medicina Departamento de Microbiología, Parasitología e Inmunología Cátedra 1 Microbiología II Teórico 1 Diagnóstico Bacteriológico Cristina Cerquetti ccerquetti@yahoo.com.ar
FIEBRE POR MORDEDURA DE RATA. CASO 522
 FIEBRE POR MORDEDURA DE RATA. CASO 522 Paciente varón de 6 años de edad que acude por el servicio de guardia pediátrica de nuestro hospital con un cuadro de fiebre, vómitos e intolerancia oral de 48 horas
FIEBRE POR MORDEDURA DE RATA. CASO 522 Paciente varón de 6 años de edad que acude por el servicio de guardia pediátrica de nuestro hospital con un cuadro de fiebre, vómitos e intolerancia oral de 48 horas
Informe de resistencia antibiótica de los microorganismos más comunes en el Hospital Son Espases. Análisis de tendencias. Año 2014
 Página: 1 de 27 Servicio de Microbiología Informe de la sensibilidad antibiótica de los microorganismos más comunes en el Hospital Son Espases Análisis de tendencias Año Revisiones del documento Versión
Página: 1 de 27 Servicio de Microbiología Informe de la sensibilidad antibiótica de los microorganismos más comunes en el Hospital Son Espases Análisis de tendencias Año Revisiones del documento Versión
Salmonelosis no tifoidea y otras infecciones por Samonella
 Salmonelosis no tifoidea y otras infecciones por Samonella Gema Sabrido Bermúdez (R2 pediatría HGUA) Tutora: Mª Carmen Vicent Castello (Adjunto Lactantes) 3 de junio 2015 Índice Salmonella Fiebre tifoidea
Salmonelosis no tifoidea y otras infecciones por Samonella Gema Sabrido Bermúdez (R2 pediatría HGUA) Tutora: Mª Carmen Vicent Castello (Adjunto Lactantes) 3 de junio 2015 Índice Salmonella Fiebre tifoidea
GRUPO DE INFECCIONES EN URGENCIAS I N F U R G - S E M E S
 Test de evaluación Infurg SEMES_2 test de evaluacion TOLEDO 19/01/11 14:18 Página 1 GRUPO DE INFECCIONES EN URGENCIAS I N F U R G - S E M E S Actividad acreditada en base a la encomienda de gestión concedida
Test de evaluación Infurg SEMES_2 test de evaluacion TOLEDO 19/01/11 14:18 Página 1 GRUPO DE INFECCIONES EN URGENCIAS I N F U R G - S E M E S Actividad acreditada en base a la encomienda de gestión concedida
Informe de resistencia antibiótica de los microorganismos más comunes en el Hospital Son Espases. Análisis de tendencias. Año 2015
 Página: 1 de 27 Servicio de Microbiología Informe de la sensibilidad antibiótica de los microorganismos más comunes en el Hospital Son Espases Análisis de tendencias Año Revisiones del documento Versión
Página: 1 de 27 Servicio de Microbiología Informe de la sensibilidad antibiótica de los microorganismos más comunes en el Hospital Son Espases Análisis de tendencias Año Revisiones del documento Versión
Alejandro Colon Ortiz Yaira Colon Mercado Sonia Bermudez Del Valle
 Alejandro Colon Ortiz Yaira Colon Mercado Sonia Bermudez Del Valle Los brotes de cólera puede ocurrir de manera esporádica en cualquier parte del mundo donde los suministros de agua, saneamiento, seguridad
Alejandro Colon Ortiz Yaira Colon Mercado Sonia Bermudez Del Valle Los brotes de cólera puede ocurrir de manera esporádica en cualquier parte del mundo donde los suministros de agua, saneamiento, seguridad
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
KLEBSIELLA PNEUMONIAE CARBAPEMENASA
 KLEBSIELLA PNEUMONIAE CARBAPEMENASA Las enzimas de la familia KPC pertenecen a la clase molecular A de Ambler y fueron recientemente reclasificadas como pertenecientes al grupo funcional 2f según K. Bush.
KLEBSIELLA PNEUMONIAE CARBAPEMENASA Las enzimas de la familia KPC pertenecen a la clase molecular A de Ambler y fueron recientemente reclasificadas como pertenecientes al grupo funcional 2f según K. Bush.
Toma de Muestras Microbiológicas
 Toma de Muestras Microbiológicas MICROBIOLOGÍA CLÍNICA DIAGNÓSTICO DE ENFERMEDADES INFECCIOSAS MUESTRA AISLAMIENTO IDENTIFICACIÓN SENSIBILIDAD A ANTIMICROBIANOS Detección de anticuerpos, antígenos y ácidos
Toma de Muestras Microbiológicas MICROBIOLOGÍA CLÍNICA DIAGNÓSTICO DE ENFERMEDADES INFECCIOSAS MUESTRA AISLAMIENTO IDENTIFICACIÓN SENSIBILIDAD A ANTIMICROBIANOS Detección de anticuerpos, antígenos y ácidos
GUÍA DE RECOMENDACIONES DE LA TERAPIA SECUENCIAL ANTIBIÓTICA SEIMC 2006
 GUÍA DE RECOMENDACIONES DE LA TERAPIA SECUENCIAL ANTIBIÓTICA SEIMC 2006 Concepto La vía parenteral y especialmente la vía intravenosa (iv) se ha considerado de elección en el tratamiento de las infecciones
GUÍA DE RECOMENDACIONES DE LA TERAPIA SECUENCIAL ANTIBIÓTICA SEIMC 2006 Concepto La vía parenteral y especialmente la vía intravenosa (iv) se ha considerado de elección en el tratamiento de las infecciones
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
ENFERMEDADES TRANSMITIDAS POR ALIMENTOS
 ENFERMEDADES TRANSMITIDAS POR ALIMENTOS Melany Aguirre Diana Rivera Christopher Delbrey INTRODUCCIÓN En esta presentación estaremos presentando las siguientes enfermedades transmitidas por alimentos: Salmonelosis,
ENFERMEDADES TRANSMITIDAS POR ALIMENTOS Melany Aguirre Diana Rivera Christopher Delbrey INTRODUCCIÓN En esta presentación estaremos presentando las siguientes enfermedades transmitidas por alimentos: Salmonelosis,
MULTIRRESISTENCIA BACTERIANA EN EL PACIENTE CRÓNICO
 1 IMPORTANCIA DE LA MULTIRRESISTENCIA BACTERIANA EN EL PACIENTE CRÓNICO Dr. Jorge Guitian Deltell 1 ; Dr. Salvador Giner Almaraz 2 y Dr. José Luis López Hontangas 3. 1 Farmacéutico Interno Residente en
1 IMPORTANCIA DE LA MULTIRRESISTENCIA BACTERIANA EN EL PACIENTE CRÓNICO Dr. Jorge Guitian Deltell 1 ; Dr. Salvador Giner Almaraz 2 y Dr. José Luis López Hontangas 3. 1 Farmacéutico Interno Residente en
Infecciones urinarias. Casos clínicos
 Infecciones urinarias. Casos clínicos Jesús Rodríguez Baño Sección de Enfermedades Infecciosas Servicio de Medicina Interna Hospital Universitario Virgen Macarena III Reunión Paciente Pluripatológico y
Infecciones urinarias. Casos clínicos Jesús Rodríguez Baño Sección de Enfermedades Infecciosas Servicio de Medicina Interna Hospital Universitario Virgen Macarena III Reunión Paciente Pluripatológico y
Informe de resistencia antibiótica de los microorganismos más comunes en el Hospital Son Espases. Análisis de tendencias. Año 2013
 Página: 1 de 27 Servicio de Microbiología Informe de la sensibilidad antibiótica de los microorganismos más comunes en el Hospital Son Espases Análisis de tendencias Año 1 Página: 2 de 27 ÍNDICE PRESENTACIÓN...
Página: 1 de 27 Servicio de Microbiología Informe de la sensibilidad antibiótica de los microorganismos más comunes en el Hospital Son Espases Análisis de tendencias Año 1 Página: 2 de 27 ÍNDICE PRESENTACIÓN...
SEPSIS. VIII Curso Alma Cartagena, Colombia Agosto,2009
 VIII Curso Alma Cartagena, Colombia Agosto,2009 SEPSIS Grupo 2 Gamarra Samaniego María Gamarski Roberto García Moreira Virgilio García Ortiz Marco Antonio García de Estévez Gloria Fernández Vigil Jenny
VIII Curso Alma Cartagena, Colombia Agosto,2009 SEPSIS Grupo 2 Gamarra Samaniego María Gamarski Roberto García Moreira Virgilio García Ortiz Marco Antonio García de Estévez Gloria Fernández Vigil Jenny
Ejercicios de Interpretación de Antibiogramas
 CUO CUO DE DE POT POT GADO GADO ACTUALIZACIÓN ACTUALIZACIÓN N EN EN BACTEIOLOGÍA BACTEIOLOGÍA A CLÍNICA CLÍNICA 23 23 24 24 de de octubre octubre de de 2009 2009 Asociación Argentina de Microbiología Filial
CUO CUO DE DE POT POT GADO GADO ACTUALIZACIÓN ACTUALIZACIÓN N EN EN BACTEIOLOGÍA BACTEIOLOGÍA A CLÍNICA CLÍNICA 23 23 24 24 de de octubre octubre de de 2009 2009 Asociación Argentina de Microbiología Filial
Factores de Riesgo de Infecciones por Pseudomonas Aeruginosa Multirresistente. Dr. Mario Calvo Arellano 5 de noviembre de 2008
 Factores de Riesgo de Infecciones por Pseudomonas Aeruginosa Multirresistente Dr. Mario Calvo Arellano 5 de noviembre de 2008 Introducción: Los Gram - USA 2.000.000 IIH/año. 90.000 muertes. 70% por MR
Factores de Riesgo de Infecciones por Pseudomonas Aeruginosa Multirresistente Dr. Mario Calvo Arellano 5 de noviembre de 2008 Introducción: Los Gram - USA 2.000.000 IIH/año. 90.000 muertes. 70% por MR
Neumonía nosocomial en paciente adulto. Diagnóstico y tratamiento antimicrobiano empírico.
 Editor/es: Dra. Goikoetxea, Dra. Gómez, Dr. Iruretagoyena, Dra. Meilán y Dra. Seijas Neumonía nosocomial en paciente adulto. Diagnóstico y tratamiento antimicrobiano empírico. septiembre 17 2014 Protocolos
Editor/es: Dra. Goikoetxea, Dra. Gómez, Dr. Iruretagoyena, Dra. Meilán y Dra. Seijas Neumonía nosocomial en paciente adulto. Diagnóstico y tratamiento antimicrobiano empírico. septiembre 17 2014 Protocolos
PERITONITIS POR CORYNEBACTERIUM PSEUDODIPHTHERITICUM EN PACIENTE EN DIÁLISIS PERITONEAL AMBULATORIA CONTINUA. CASO 490
 PERITONITIS POR CORYNEBACTERIUM PSEUDODIPHTHERITICUM EN PACIENTE EN DIÁLISIS PERITONEAL AMBULATORIA CONTINUA. CASO 490 Se trata de un varón de 56 años de edad, ex-fumador, con diabetes mellitus dependiente
PERITONITIS POR CORYNEBACTERIUM PSEUDODIPHTHERITICUM EN PACIENTE EN DIÁLISIS PERITONEAL AMBULATORIA CONTINUA. CASO 490 Se trata de un varón de 56 años de edad, ex-fumador, con diabetes mellitus dependiente
CELULITIS PRODUCIDA POR CAMPYLOBACTER FETUS SUBESPECIE FETUS. CASO 540
 CELULITIS PRODUCIDA POR CAMPYLOBACTER FETUS SUBESPECIE FETUS. CASO 540 Mujer de 69 años que acude a Urgencias por fiebre de 8 días de evolución de tipo intermitente al principio y continua desde hace 3
CELULITIS PRODUCIDA POR CAMPYLOBACTER FETUS SUBESPECIE FETUS. CASO 540 Mujer de 69 años que acude a Urgencias por fiebre de 8 días de evolución de tipo intermitente al principio y continua desde hace 3
INFECCIÓN URINARIA POR PATÓGENOS MULTIRRESISTENTES
 INFECCIÓN URINARIA POR PATÓGENOS MULTIRRESISTENTES ACTUACIÓN TERAPÉUTICA DE LA INFECCIÓN URINARIA POR MICROORGANISMOS MULTIRRESISTENTES Maria Peñaranda Vera Servicio Medicina Interna. HUSE E-coli BLEE:
INFECCIÓN URINARIA POR PATÓGENOS MULTIRRESISTENTES ACTUACIÓN TERAPÉUTICA DE LA INFECCIÓN URINARIA POR MICROORGANISMOS MULTIRRESISTENTES Maria Peñaranda Vera Servicio Medicina Interna. HUSE E-coli BLEE:
PERFIL DE RESISTENCIAS LOCALES. Enrique Ruiz de Gopegui Bordes. Palma, 26 de marzo de 2.008.
 PERFIL DE RESISTENCIAS LOCALES Enrique Ruiz de Gopegui Bordes. Palma, 26 de marzo de 2.008. INTRODUCCIÓN El perfil de sensibilidad antibiótica tica localmente. varía El conocimiento de los resultados obtenidos
PERFIL DE RESISTENCIAS LOCALES Enrique Ruiz de Gopegui Bordes. Palma, 26 de marzo de 2.008. INTRODUCCIÓN El perfil de sensibilidad antibiótica tica localmente. varía El conocimiento de los resultados obtenidos
MICOSIS OPORTUNISTAS I CANDIDA Y ASPERGILLUS
 MICOSIS OPORTUNISTAS I CANDIDA Y ASPERGILLUS Ana Arribi Unidad de Microbiología Clínica Hospital Clínico San Carlos CANDIDIASIS C. albicans C. glabrata C. parapsilosis C. tropicalis C. Krusei C. guilliermondii
MICOSIS OPORTUNISTAS I CANDIDA Y ASPERGILLUS Ana Arribi Unidad de Microbiología Clínica Hospital Clínico San Carlos CANDIDIASIS C. albicans C. glabrata C. parapsilosis C. tropicalis C. Krusei C. guilliermondii
M. CARMEN GONZÁLEZ VELA, ENMANUEL MONTERO, FELIX ARCE, ARANXA BERMUDEZ*,J FERNANDO VAL BERNAL Departamento de Anatomía Patológica, *Servicio de
 M. CARMEN GONZÁLEZ VELA, ENMANUEL MONTERO, FELIX ARCE, ARANXA BERMUDEZ*,J FERNANDO VAL BERNAL Departamento de Anatomía Patológica, *Servicio de Hematología, Hospital Universitario Marqués de Valdecilla.
M. CARMEN GONZÁLEZ VELA, ENMANUEL MONTERO, FELIX ARCE, ARANXA BERMUDEZ*,J FERNANDO VAL BERNAL Departamento de Anatomía Patológica, *Servicio de Hematología, Hospital Universitario Marqués de Valdecilla.
Flora normal del cuerpo
 Flora normal del cuerpo Objetivos Determinar la importancia de la flora normal del cuerpo. Describir algunos ejemplos de organismos que forman parte de la flora normal. Aislar microorganismos del cuello,
Flora normal del cuerpo Objetivos Determinar la importancia de la flora normal del cuerpo. Describir algunos ejemplos de organismos que forman parte de la flora normal. Aislar microorganismos del cuello,
Eni* Tabletas e Inyectable. Ciprofloxacino
 Tabletas e Inyectable Ciprofloxacino Descripción Es ciprofloxacino, la fluoroquinolona bactericida potente, con amplio espectro antibacteriano que incluye grampositivos y gramnegativos. Tiene alta eficacia
Tabletas e Inyectable Ciprofloxacino Descripción Es ciprofloxacino, la fluoroquinolona bactericida potente, con amplio espectro antibacteriano que incluye grampositivos y gramnegativos. Tiene alta eficacia
Infecciones de Vías Urinarias
 Página 1 de 5 1. Objetivo y Alcance Establecer los lineamientos necesarios para que los médicos que laboran en el servicio, puedan tomar decisiones adecuadas y manejos basados en las opciones terapéuticas
Página 1 de 5 1. Objetivo y Alcance Establecer los lineamientos necesarios para que los médicos que laboran en el servicio, puedan tomar decisiones adecuadas y manejos basados en las opciones terapéuticas
TERAPIA SECUENCIAL. Laura León Ruiz. Servicio Medicina Interna Hospital La Inmaculada, Huercal-Overa, Almería, Mayo 2011.
 TERAPIA SECUENCIAL Laura León Ruiz. Servicio Medicina Interna Hospital La Inmaculada, Huercal-Overa, Almería, Mayo 2011. Terapia secuencial (TS) es la sustitución de un determinado fármaco parenteral,
TERAPIA SECUENCIAL Laura León Ruiz. Servicio Medicina Interna Hospital La Inmaculada, Huercal-Overa, Almería, Mayo 2011. Terapia secuencial (TS) es la sustitución de un determinado fármaco parenteral,
Logros. Crecimiento bacteriano. Crecimiento. Finalidad de las bacterias
 Fisiología bacteriana Dr. Juan C. Salazar jcsalazar@med.uchile.cl Programa de Microbiología y Micología ICBM, Facultad de Medicina Finalidad de las bacterias Logros Crecimiento Cómo lo hacen? Herramientas
Fisiología bacteriana Dr. Juan C. Salazar jcsalazar@med.uchile.cl Programa de Microbiología y Micología ICBM, Facultad de Medicina Finalidad de las bacterias Logros Crecimiento Cómo lo hacen? Herramientas
Dra. Nieves Gonzalo Jiménez Microbiología Hospital Vega Baja. 2010
 Dra. Nieves Gonzalo Jiménez Microbiología Hospital Vega Baja. 2010 Diagnóstico correcto de la infección Selección adecuada de la muestra clínica Conocimiento de la epidemiología de la infección Elección
Dra. Nieves Gonzalo Jiménez Microbiología Hospital Vega Baja. 2010 Diagnóstico correcto de la infección Selección adecuada de la muestra clínica Conocimiento de la epidemiología de la infección Elección
SIDA. Duración en horas: 60
 SIDA Duración en horas: 60 OBJETIVOS: La importancia que ha adquirido la infección por VIH/SIDA y sus consecuencias en la clínica diaria son muy importantes, tanto a nivel hospitalariocomo a nivel ambulatorio.
SIDA Duración en horas: 60 OBJETIVOS: La importancia que ha adquirido la infección por VIH/SIDA y sus consecuencias en la clínica diaria son muy importantes, tanto a nivel hospitalariocomo a nivel ambulatorio.
ELS ANTIMICROBIANS: ÚS RESPONSABLE A LES GRANGES
 ELS ANTIMICROBIANS: ÚS RESPONSABLE A LES GRANGES Experiències en investigació i transferència Marta Cerdà Centre de Recerca en Sanitat Animal (CReSA), IRTA Barcelona, 29 de maig de 2015 Los antimicrobianos
ELS ANTIMICROBIANS: ÚS RESPONSABLE A LES GRANGES Experiències en investigació i transferència Marta Cerdà Centre de Recerca en Sanitat Animal (CReSA), IRTA Barcelona, 29 de maig de 2015 Los antimicrobianos
OSTEOMIELITIS CRÓNICA POR STREPTOCOCCUS AGALACTIAE. CASO 511
 OSTEOMIELITIS CRÓNICA POR STREPTOCOCCUS AGALACTIAE. CASO 511 Varón de 43 años sin antecedentes médicos de interés, excepto una paraplejia desde hacía 23 años a consecuencia de un accidente de tráfico.
OSTEOMIELITIS CRÓNICA POR STREPTOCOCCUS AGALACTIAE. CASO 511 Varón de 43 años sin antecedentes médicos de interés, excepto una paraplejia desde hacía 23 años a consecuencia de un accidente de tráfico.
III. DISCUSIÓN: casos teniendo una relación 5/1 sobre el sexo masculino(grafico N 1), explicable por razones
 III. DISCUSIÓN: Durante los 2 meses que duró el estudio fueron atendidos en el Servicio de Emergencia 3217 pacientes de los cuales se planteó el diagnostico de I.T.U. en 117 (3.6%), fueron excluidos 76
III. DISCUSIÓN: Durante los 2 meses que duró el estudio fueron atendidos en el Servicio de Emergencia 3217 pacientes de los cuales se planteó el diagnostico de I.T.U. en 117 (3.6%), fueron excluidos 76
Enfermedades Infecciosas. Tema 8.1. Infecciones por Enterobacterias
 ObjeAvos de la clase Conocer la epidemiología y las principales manifestaciones clínicas los métodos diagnós6cos y el tratamiento de las infecciones por Enterobacterias. Enterobacterias Patógenas 1ª E.
ObjeAvos de la clase Conocer la epidemiología y las principales manifestaciones clínicas los métodos diagnós6cos y el tratamiento de las infecciones por Enterobacterias. Enterobacterias Patógenas 1ª E.
Hospital Central de las Fuerzas Armadas Dirección Técnica Comité de Infecciones. Neumonía asociada a la ventilación mecánica Pauta diagnóstica
 Hospital Central de las Fuerzas Armadas Dirección Técnica Comité de Infecciones Neumonía asociada a la ventilación mecánica Pauta diagnóstica Aprobadas por el Dpto de Cuidados Intensivos Junio 2008 1ª
Hospital Central de las Fuerzas Armadas Dirección Técnica Comité de Infecciones Neumonía asociada a la ventilación mecánica Pauta diagnóstica Aprobadas por el Dpto de Cuidados Intensivos Junio 2008 1ª
Sesion Bibliografica. P Garcia Martos LGarcia Agudo.Infecciones por micobacterias de crecimiento rapido.eimc.2012;192 .2012;192-200200 J.A.
 Sesion Bibliografica P Garcia Martos LGarcia Agudo.Infecciones por micobacterias de crecimiento rapido.eimc.2012;192.2012;192-200200 J.A.CARRO 18-5-2012 MICOBACTERIAS ORDEN ACTYNOMYCETALES FAMILIA MICOBACTERIACEAE
Sesion Bibliografica P Garcia Martos LGarcia Agudo.Infecciones por micobacterias de crecimiento rapido.eimc.2012;192.2012;192-200200 J.A.CARRO 18-5-2012 MICOBACTERIAS ORDEN ACTYNOMYCETALES FAMILIA MICOBACTERIACEAE
Panorama Nacional de la Resistencia Antimicrobiana para Infecciones Nosocomiales
 Panorama Nacional de la Resistencia Antimicrobiana para Infecciones Nosocomiales Dr. Sarbelio Moreno Espinosa Departamento de Infectología Hospital Infantil de México Federico Gómez Qué tan inseguro es
Panorama Nacional de la Resistencia Antimicrobiana para Infecciones Nosocomiales Dr. Sarbelio Moreno Espinosa Departamento de Infectología Hospital Infantil de México Federico Gómez Qué tan inseguro es
Infección Urinaria, Diagnostico y tratamiento.
 Infección Urinaria, Diagnostico y tratamiento. Karla López L. MIR Geriatría Karla Lopez MIR Las vías urinarias normales son estériles y muy resistentes a la colonización bacteriana, pero las IU son las
Infección Urinaria, Diagnostico y tratamiento. Karla López L. MIR Geriatría Karla Lopez MIR Las vías urinarias normales son estériles y muy resistentes a la colonización bacteriana, pero las IU son las
Pruebas de susceptibilidad antimicrobiana
 Pruebas de susceptibilidad antimicrobiana CONSIDERACIONES GENERALES Todas las pruebas que se discutirán, dependen del cultivo bacteriano in vitro Requieren de un tiempo relativamente largo para la obtención
Pruebas de susceptibilidad antimicrobiana CONSIDERACIONES GENERALES Todas las pruebas que se discutirán, dependen del cultivo bacteriano in vitro Requieren de un tiempo relativamente largo para la obtención
VIGILANCIA EPIDEMIOLÓGICA DE ENFERMEDAD POR VIRUS DEL ÉBOLA
 VIGILANCIA EPIDEMIOLÓGICA DE ENFERMEDAD POR VIRUS DEL ÉBOLA Dra. Fátima Garrido Octubre de 2.014 VIGILANCIA EPIDEMIOLÓGICA Es el análisis, interpretación y difusión sistemática de datos colectados, usando
VIGILANCIA EPIDEMIOLÓGICA DE ENFERMEDAD POR VIRUS DEL ÉBOLA Dra. Fátima Garrido Octubre de 2.014 VIGILANCIA EPIDEMIOLÓGICA Es el análisis, interpretación y difusión sistemática de datos colectados, usando
NEUMONIA ADQUIRIDA EN LA COMUNIDAD (NAC). Ignacio Rodríguez Blanco. Servicio de Neumología HIC. Profesor Asociado en Ciencias de La Salud UEX.
 NEUMONIA ADQUIRIDA EN LA COMUNIDAD (NAC). Ignacio Rodríguez Blanco. Servicio de Neumología HIC. Profesor Asociado en Ciencias de La Salud UEX. Definición. Inflamación del parénquima pulmonar debida a un
NEUMONIA ADQUIRIDA EN LA COMUNIDAD (NAC). Ignacio Rodríguez Blanco. Servicio de Neumología HIC. Profesor Asociado en Ciencias de La Salud UEX. Definición. Inflamación del parénquima pulmonar debida a un
DEFINICIÓN: PATOGÉNESIS: SÍNTOMAS Y DIAGNÓSTICO:
 1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
Caso clínico 3. Antonio Vena
 Caso clínico 3 Antonio Vena Mujer de 58 años, enfermera Antecedentes personales: Historia clínica 18/06/16 Recién diagnosticada (Mayo 2016) de liposarcoma mixoide del glúteo derecho por lo que recibe desde
Caso clínico 3 Antonio Vena Mujer de 58 años, enfermera Antecedentes personales: Historia clínica 18/06/16 Recién diagnosticada (Mayo 2016) de liposarcoma mixoide del glúteo derecho por lo que recibe desde
BACTERIEMIAS ASOCIADAS A CATÉTER INTRAVASCULAR
 Introducción BACTERIEMIAS ASOCIADAS A CATÉTER INTRAVASCULAR La incidencia de la bacteriemia relacionada con catéter oscila entre 2 12%, con una media del 5%, y la densidad de incidencia entre 2,05 y 10
Introducción BACTERIEMIAS ASOCIADAS A CATÉTER INTRAVASCULAR La incidencia de la bacteriemia relacionada con catéter oscila entre 2 12%, con una media del 5%, y la densidad de incidencia entre 2,05 y 10
PROTOCOLO DE INFECCIÓN URINARIA:
 PROTOCOLO DE INFECCIÓN URINARIA: Elaborado por los servicios de : Nefrología Pediátrica : Dr. J. Nieto Dr. E. Lara Pediatría General: Dra. M. Boronat Dra. C. Ferrer Dra. J. Suñé Unidad de Enfermedades
PROTOCOLO DE INFECCIÓN URINARIA: Elaborado por los servicios de : Nefrología Pediátrica : Dr. J. Nieto Dr. E. Lara Pediatría General: Dra. M. Boronat Dra. C. Ferrer Dra. J. Suñé Unidad de Enfermedades
Modificaciones respecto a la anterior edición. Elaborado: Revisado Aprobado: Dirección Médica Dirección Enfermería
 Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
GPC. Guía de Referencia Rápida. Diagnóstico y manejo en niños con Bronquiolitis en fase aguda
 Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
Los factores predisponentes:
 Los factores predisponentes: Dilatación de la pelvis, cálices y uréteres. Hidrouréter e hidronefrosis. La relajación del músculo uterino por acción de la progesterona Alteraciones del ph, osmolaridad,
Los factores predisponentes: Dilatación de la pelvis, cálices y uréteres. Hidrouréter e hidronefrosis. La relajación del músculo uterino por acción de la progesterona Alteraciones del ph, osmolaridad,
Guía de Práctica Clínica GPC
 Guía de Práctica Clínica GPC Diagnóstico y Tratamiento de las I N F E C C I O N E S P O R M I C O B A C T E R I A S N O T U B E R C U L O S A S Guía de Referencia Rápida Catálogo Maestro de GPC: IMSS-650
Guía de Práctica Clínica GPC Diagnóstico y Tratamiento de las I N F E C C I O N E S P O R M I C O B A C T E R I A S N O T U B E R C U L O S A S Guía de Referencia Rápida Catálogo Maestro de GPC: IMSS-650
Duración del tratamiento: entre 7 y 21 días dependiendo del germen. S. pneumoniae, S. pyogenes, H. influenzae (< 5 años), S. aureus (trauma, Cirugía)
 MENINGITIS Recién nacidos: + frecuentes: Streptococo agalactiae, E. Coli - frecuentes: Lysteria, Pseudomona, Enterococo, S.aureus > 3 meses: Neisseria meningitidis B (1º frec), S. pneumoniae (2º frec)
MENINGITIS Recién nacidos: + frecuentes: Streptococo agalactiae, E. Coli - frecuentes: Lysteria, Pseudomona, Enterococo, S.aureus > 3 meses: Neisseria meningitidis B (1º frec), S. pneumoniae (2º frec)
TRATAMIENTO DE LA INFECCION URINARIA POR GERMENES PRODUCTORES DE BLEE. Luisa Martín Medicina Interna Hospital Universitario Son Dureta
 TRATAMIENTO DE LA INFECCION URINARIA POR GERMENES PRODUCTORES DE BLEE Luisa Martín Medicina Interna Hospital Universitario Son Dureta INFECCIÓN TRACTO URINARIO Pielonefritis aguda Cistitis Bacteriuria
TRATAMIENTO DE LA INFECCION URINARIA POR GERMENES PRODUCTORES DE BLEE Luisa Martín Medicina Interna Hospital Universitario Son Dureta INFECCIÓN TRACTO URINARIO Pielonefritis aguda Cistitis Bacteriuria
TRICHOSPORONOSIS-1 TRICHOSPORONOSIS
 TRICHOSPORONOSIS-1 TRICHOSPORONOSIS Definición: es una infección oportunista causada hongos levaduriformes del género Trichosporon, que producen lesiones superficiales cutáneas y diseminadas. También son
TRICHOSPORONOSIS-1 TRICHOSPORONOSIS Definición: es una infección oportunista causada hongos levaduriformes del género Trichosporon, que producen lesiones superficiales cutáneas y diseminadas. También son
INFECCIONES URINARIAS
 INFECCIONES URINARIAS DEFINICIONES La infección urinaria se define como la presencia de microorganismos patógenos en las vías urinarias. Infección del tracto urinario (ITU) Infección urinaria baja - Cistitis
INFECCIONES URINARIAS DEFINICIONES La infección urinaria se define como la presencia de microorganismos patógenos en las vías urinarias. Infección del tracto urinario (ITU) Infección urinaria baja - Cistitis
INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR J Gutiérrez Dubois, MT Alvarez Frías, JL Alonso Martínez Servicio de Medicina Interna Hospital de Navarra
 INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR J Gutiérrez Dubois, MT Alvarez Frías, JL Alonso Martínez Servicio de Medicina Interna Hospital de Navarra TRAQUEOBRONQUITIS AGUDA Inflamación aguda del árbol
INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR J Gutiérrez Dubois, MT Alvarez Frías, JL Alonso Martínez Servicio de Medicina Interna Hospital de Navarra TRAQUEOBRONQUITIS AGUDA Inflamación aguda del árbol
Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses.
 Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses. David Andina Martinez 1, Alberto García Salido 2, Mercedes De La Torre Espí
Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses. David Andina Martinez 1, Alberto García Salido 2, Mercedes De La Torre Espí
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Guia de Lectura. EUCAST: método de difusión con discos para el estudio de la sensibilidad a los antimicrobianos
 Guia de Lectura EUCAST: método de difusión con discos para el estudio de la sensibilidad a los antimicrobianos Versión 4.0 Junio 2014 Modificacaciones en la guía de lectura EUCAST Versión Modificaciones
Guia de Lectura EUCAST: método de difusión con discos para el estudio de la sensibilidad a los antimicrobianos Versión 4.0 Junio 2014 Modificacaciones en la guía de lectura EUCAST Versión Modificaciones
1. BACTERIAS RESISTENTES.
 1. BACTERIAS RESISTENTES. Las bacterias más propensas a presentar resistencia a antibióticos dentro de los centros de salud son: Escherichia coli, Klebsiella pneumoniae, Staphylococcus aureus, Streptococcus
1. BACTERIAS RESISTENTES. Las bacterias más propensas a presentar resistencia a antibióticos dentro de los centros de salud son: Escherichia coli, Klebsiella pneumoniae, Staphylococcus aureus, Streptococcus
Ruth Figueroa, Servicio de Microbiología y Control de Infección, Hospital Universitario de Basurto, Bilbao.
 Protocolo de vigilancia de microorganismos multirresistentes en unidades de enfermos en situación crítica. Organización Sanitaria Integrada (OSI) Basurto-Bilbao Ruth Figueroa, Servicio de Microbiología
Protocolo de vigilancia de microorganismos multirresistentes en unidades de enfermos en situación crítica. Organización Sanitaria Integrada (OSI) Basurto-Bilbao Ruth Figueroa, Servicio de Microbiología
DELOS OTIC CIPROFLOXACINA CLORHIDRATO - HIDROCORTISONA. Gotas Óticas. Hidrocortisona 1,00 g. Ciprofloxacina Clorhidrato 0,20 g.
 DELOS OTIC CIPROFLOXACINA CLORHIDRATO - HIDROCORTISONA Gotas Óticas Industria Argentina Venta bajo receta FORMULA Cada 100 ml contienen: Hidrocortisona 1,00 g. Ciprofloxacina Clorhidrato 0,20 g. Excipientes:
DELOS OTIC CIPROFLOXACINA CLORHIDRATO - HIDROCORTISONA Gotas Óticas Industria Argentina Venta bajo receta FORMULA Cada 100 ml contienen: Hidrocortisona 1,00 g. Ciprofloxacina Clorhidrato 0,20 g. Excipientes:
PROTOCOLO PARA EL TRATAMIENTO DE CANDIDEMIA Y CANDIDIASIS DISEMINADA EN PACIENTES NO NEUTROPENICOS (PNN)
 PROTOCOLO PARA EL TRATAMIENTO DE CANDIDEMIA Y CANDIDIASIS DISEMINADA EN PACIENTES NO NEUTROPENICOS (PNN) 1. INTRODUCCION Una de las principales dificultades para establecer que estamos ante una infección
PROTOCOLO PARA EL TRATAMIENTO DE CANDIDEMIA Y CANDIDIASIS DISEMINADA EN PACIENTES NO NEUTROPENICOS (PNN) 1. INTRODUCCION Una de las principales dificultades para establecer que estamos ante una infección
GUIA RÁPIDA DE PIELONEFRITIS AGUDA
 Página: 1 de 6 GuíaPielonefritis GUIA RÁPIDA DE PIELONEFRITIS AGUDA UBICACIÓN. Todos los servicios FECHA DE PROXIMA ACTUALIZACION: Marzo del 2018 REFLEXION: La libertad y la salud se asemejan: su verdadero
Página: 1 de 6 GuíaPielonefritis GUIA RÁPIDA DE PIELONEFRITIS AGUDA UBICACIÓN. Todos los servicios FECHA DE PROXIMA ACTUALIZACION: Marzo del 2018 REFLEXION: La libertad y la salud se asemejan: su verdadero
Tema 15. Género Staphylococcus
 Tema 15. Género Staphylococcus Caso clínico Estudiante de 18 años acude al servicio de urgencias de un hospital por presentar fiebre, escalofríos y dolor en la pierna izquierda de tres días de evolución.
Tema 15. Género Staphylococcus Caso clínico Estudiante de 18 años acude al servicio de urgencias de un hospital por presentar fiebre, escalofríos y dolor en la pierna izquierda de tres días de evolución.
1. Contaminación de agua y alimentos por microorganismos patógenos 1
 INTRODUCCIÓN GENERAL 1. Contaminación de agua y alimentos por microorganismos patógenos 1 2. Papel del agua en la transmisión de enfermedades infecciosas 2 2.1. Las aguas residuales 2 2.2. El agua potable
INTRODUCCIÓN GENERAL 1. Contaminación de agua y alimentos por microorganismos patógenos 1 2. Papel del agua en la transmisión de enfermedades infecciosas 2 2.1. Las aguas residuales 2 2.2. El agua potable
Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico
 TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
ALERGIA A ANTIBIÓTICOS
 ALERGIA A ANTIBIÓTICOS Dr. Jaume Martí Garrido Ante un paciente que refiere el antecedente de reacción adversa a un antibiótico, es necesario buscar alternativas terapéuticas seguras. Para ello es recomendable
ALERGIA A ANTIBIÓTICOS Dr. Jaume Martí Garrido Ante un paciente que refiere el antecedente de reacción adversa a un antibiótico, es necesario buscar alternativas terapéuticas seguras. Para ello es recomendable
PAUTAS DIAGNOSTICO-TERAPEUTICAS PARA LA PRACTICA CLINICA TEMA, CONDICIÓN O PATOLOGÍA: Infección Urinaria
 1 PAUTAS DIAGNOSTICO-TERAPEUTICAS PARA LA PRACTICA CLINICA TEMA, CONDICIÓN O PATOLOGÍA: Infección Urinaria DEFINICIÓN:? Infección del tracto urinario (ITU) es la invasión y multiplicación de cualquier
1 PAUTAS DIAGNOSTICO-TERAPEUTICAS PARA LA PRACTICA CLINICA TEMA, CONDICIÓN O PATOLOGÍA: Infección Urinaria DEFINICIÓN:? Infección del tracto urinario (ITU) es la invasión y multiplicación de cualquier
En el Instituto Nacional de Pediatría una de las
 Artículo original B. cepacia RESUMEN B. cepacia B. cepacia B. cepacia ABSTRACT B. cepacia B. cepacia B. cepacia En el Instituto Nacional de Pediatría una de las bacterias que llama nuestra atención inmediata
Artículo original B. cepacia RESUMEN B. cepacia B. cepacia B. cepacia ABSTRACT B. cepacia B. cepacia B. cepacia En el Instituto Nacional de Pediatría una de las bacterias que llama nuestra atención inmediata
CASOS CLINICOS PIE DIABETICO
 CASOS CLINICOS PIE DIABETICO Elena&Bereciartua-&Enfermedades&Infecciosas& Pilar&Vela-&Cirugía&Vascular& Hospital&Universitario&Cruces& Diciembre&2014& Caso clínico 78 años, MP, Sintrom, IRC Diabetes mellitus,
CASOS CLINICOS PIE DIABETICO Elena&Bereciartua-&Enfermedades&Infecciosas& Pilar&Vela-&Cirugía&Vascular& Hospital&Universitario&Cruces& Diciembre&2014& Caso clínico 78 años, MP, Sintrom, IRC Diabetes mellitus,
Erradicación de la Tuberculosis Bovina en España Santander, 29 y 30 de junio de 2010
 Jornadas de Debate: MINISTERIO DE MEDIO AMBIENTE Y MEDIO RURAL Y MARINO Erradicación de la Tuberculosis Bovina en España Santander, 29 y 30 de junio de 2010 El diagnóstico de laboratorio y las nuevas herramientas
Jornadas de Debate: MINISTERIO DE MEDIO AMBIENTE Y MEDIO RURAL Y MARINO Erradicación de la Tuberculosis Bovina en España Santander, 29 y 30 de junio de 2010 El diagnóstico de laboratorio y las nuevas herramientas
