Guías de práctica clínica de la SERV. 3 Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular
|
|
|
- Soledad Mendoza Villalba
- hace 8 años
- Vistas:
Transcripción
1 Guías de práctica clínica de la SERV 3 Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular
2 Guías de práctica clínica de la SERV 3 Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular
3 Autores Coordinadores y autores: Alicia Pareja Ríos Hospital Universitario de Canarias La Laguna (Tenerife) Miguel Ángel Serrano García Hospital Universitario de Canarias La Laguna (Tenerife) Patrocinado por: Publicación de la Guía: marzo de 2009 Próxima revisión: marzo de 2011 La validación de esta Guía ha sido realizada por los siguientes revisores: Rafael Cortés (Venezuela) Juan Verdaguer T. (Chile) Javier Araiz (España) Álvaro Fernández-Vega (España) Este documento debe ser citado como «Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular». Guías de Práctica Clínica de la SERV». Disponible en Copyright 2009, Sociedad Española de Retina y Vítreo. Realización y Producción: MACLINE, S.L. D.L.: M ISBN: Grupo de Trabajo Maribel López Gálvez Hospital Clínico Universitario de Valladolid Instituto de Oftalmobiología Aplicada (IOBA) Valladolid Rafael Navarro Alemany Instituto de Microcirugía Ocular (IMO) Barcelona Alba Coronado Toural Clínica de Cirugía Ocular (CCO) Madrid Maximino Abraldes López-Veiga Complejo Hospitalario Universitario de Santiago de Compostela Instituto Tecnológico de Oftalmología (ITO) Santiago de Compostela Estanislao Gutiérrez Sánchez Clínica Piñero Sevilla Francisco Marín Olmos Hospital Clínico Universitario de Valencia Valencia María Dolores Marrero Saavedra Hospital Universitario de Gran Canaria Dr. Negrín Las Palmas de Gran Canaria Miguel Ángel Reyes Rodríguez Hospital Universitario de Gran Canaria Dr. Negrín Las Palmas de Gran Canaria Pedro Valls de Quintana Hospital Universitario de Gran Canaria Dr. Negrín Las Palmas de Gran Canaria Pedro Cardona Guerra Complejo Hospitalario Materno-Insular Las Palmas de Gran Canaria Francisco Cabrera López Complejo Hospitalario Materno-Insular Las Palmas de Gran Canaria Pedro Abreu Reyes Hospital Universitario Nuestra Sra. de Candelaria Santa Cruz de Tenerife (Tenerife) María Antonia Gil Hernández Hospital Universitario Nuestra Sra. de Candelaria Santa Cruz de Tenerife (Tenerife) Eliseo Quijada Fumero Hospital Universitario de Canarias La Laguna (Tenerife)
4 La elaboración de las GUÍAS DE PRÁCTICA CLÍNICA de la Sociedad Española de Retina y Vítreo (en adelante GPCdeSERV), ha sido un objetivo establecido por la Junta Directiva de la Sociedad en su reunión administrativa celebrada durante su XII Congreso anual. Entendemos por GPCdeSERV el conjunto de instrucciones, directrices, afirmaciones o recomendaciones, desarrolladas de forma sistemática con el objetivo de ayudar a los miembros de nuestra Sociedad y a los oftalmólogos en general, en su práctica clínica del cuidado de las enfermedades oftalmológicas que afectan a la retina y a la toma de decisiones, sobre la modalidad de asistencia sanitaria apropiada para unas circunstancias clínicas específicas. Por lo tanto, diferentes guías se irán publicando progresivamente con este objetivo a lo largo de los próximos años. Para la elaboración de cada guía se nombra una comisión de expertos o grupo de trabajo encargada específicamente por la SERV a tal efecto, y unos revisores externos a la comisión. Las guías se basan en los mejores datos científicos publicados, interpretados y discutidos por el grupo de trabajo, obtenidos de la revisión de otros protocolos clínicos ya existentes, datos de ensayos clínicos, y de la evidencia científica disponible. Las GPCdeSERV sugieren líneas de actuación en la mayoría de los pacientes, pero no pretenden establecer criterios de obligado cumplimiento, ni eximir al oftalmólogo de su responsabilidad de reflexionar ante un caso concreto y actuar según su buen criterio profesional. Además, en modo alguno, limitan o vinculan la libertad del oftalmólogo en su toma de decisiones para el tratamiento de un paciente determinado, que puede así optar por otra pauta distinta, dentro de las técnicas normales requeridas, si entiende que, según su experiencia, el resultado buscado exige otro tipo de terapia. El que dicha opción no esté contemplada en las GPCdeSERV como pauta de actuación recomendada, no puede considerarse en modo alguno como una mala praxis profesional o una vulneración de la «lex artis ad hoc». Seguir las recomendaciones de las GPCdeSERV no asegura el éxito en cada paciente y en ocasiones puede ser necesario otros abordajes diagnósticos o terapéuticos que no están específicamente recomendados en estas guías. Es el oftalmólogo/retinólogo el que tiene la responsabilidad de tomar la mejor decisión en el adecuado manejo clínico-terapéutico de un paciente concreto teniendo en cuenta todas las circunstancias que le rodean y, en relación con la respuesta obtenida, continuar en una u otra línea. La adaptación de las GPCdeSERV a los distintos sistemas sanitarios puede suponer la variación de algunos de los aspectos de las mismas. Ya que la innovación en la práctica médica es algo consustancial a la misma, la SERV considera que, dada la evolución y los avances médicos que se producen continuamente, las Guías tiene una validez que está fijada en cada una de ellas debiendo ser revisadas en el plazo señalado. La SERV declina específicamente toda responsabilidad por lesiones, daños de cualquier clase, negligencia u otras situaciones, o por cualquier reclamación que pueda surgir por el uso de cualquier información o recomendación contenida en las GPCdeSERV. Incluso las derivadas de referencias a determinadas, técnicas, instrumentos o fármacos que no están específicamente aprobados y que se realizan con fines ilustrativos, siendo el propio médico el que tiene la responsabilidad de actuar de acuerdo con las leyes locales vigentes. 3
5 Índice 1. Objetivos 5 2. Introducción 6 3. Clasificación de la Retinopatía Diabética (RD) y del Edema Macular (EMD) Clasificación clínica internacional de la RD (GDRPG) Clasificación edema macular (ETDRS) Clasificación angiográfica del EM Clasificación basada en la Tomografía de Coherencia Óptica (OCT) Manejo de la Retinopatía Diabética Sin retinopatía diabética aparente Con RDNP leve Con RDNP moderada Con RDNP severa RDP y medios transparentes 14 Casos especiales RDP con hemovítreo RDP con hemorragia premacular-retrohialoidea RDP con hemovítreo recurrente tras CRV RDP con desprendimiento de retina RDP con isquemia anterior RDP con rubeosis Glaucoma neovascular (GN) Catarata Manejo del Edema Macular Diabético Valoración previa a la actuación terapéutica Opciones terapéuticas Edema macular clínicamente significativo (EMCS) focal o multifocal EMCS difuso Edema macular quístico Edema macular isquémico 25 Abreviaturas 28 Bibliografía 29 4
6 1. Objetivos El propósito de esta guía de manejo de las complicaciones oculares de la diabetes es presentar unas directrices generales que sirvan de orientación para el tratamiento de la retinopatía diabética y/o el edema macular en un momento en el que están apareciendo nuevas alternativas terapéuticas cuyo papel aún no está bien definido. Para establecer las directrices se ha realizado una amplia revisión de la literatura y de los protocolos existentes por parte de una comisión nombrada a tal fin por la Sociedad Española de Retina y Vítreo, y se han discutido las distintas opciones terapéuticas disponibles en la actualidad y su indicación más aceptada según el grado de retinopatía diabética que presente el paciente. De esta manera se plantea qué hacer con una retinopatía diabética no proliferante (RDNP) leve, moderada (ambas de control por el oftalmólogo de zona), severa (susceptible de fotocoagulación en algunas ocasiones) o proliferante (control hospitalario). Asimismo se sugiere cómo actuar ante el edema macular diabético. Se discute también el papel de las distintas exploraciones complementarias. Su adaptación a los distintos sistemas sanitarios puede suponer la variación de algunos de los aspectos de la misma. Por ejemplo, en las Comunidades en las que los Centros de Atención Especializada (CAEs) estén dotados de aparatos de láser, el tratamiento de la retinopatía diabética y del edema macular podrá realizarse en ese ámbito, derivándose a los hospitales únicamente los casos que sean quirúrgicos. En las Comunidades en las que los CAEs carezcan de dicho aparataje todo el tratamiento deberá ser necesariamente hospitalario. 5
7 2. Introducción La diabetes mellitus está considerada como la causa más frecuente de ceguera en la población activa en los países industrializados, siendo el edema macular diabético la causa más frecuente de disminución de la agudeza visual en los diabéticos y la retinopatía diabética proliferante la responsable de los déficit visuales más severos 1. El láser ha sido y continúa siendo el tratamiento princeps para las complicaciones oculares de la diabetes. La panretinofotocoagulación (PFC) consigue evitar la progresión hacia la ceguera en un porcentaje significativo de pacientes. Sin embargo, los resultados del láser son mucho más decepcionantes en el control del edema macular, donde sólo se detiene la progresión en un 50% de los pacientes. La búsqueda de nuevas alternativas se ha convertido en un objetivo prioritario y aunque los mecanismos patogénicos involucrados en el desarrollo de este proceso aún no son bien conocidos, la implicación del factor de crecimiento vascular endotelial en el mismo ha abierto una nueva vía de investigación. Son numerosas las publicaciones que hablan de la utilidad de la triamcinolona intravítrea y de los antiangiogénicos (anti- VEGF) en el control del edema macular diabético y actualmente se han puesto en marcha varios ensayos clínicos en Europa y en EEUU que tratan de evaluar su seguridad y eficacia. Los fármacos antivegf se administran por vía intravítrea de forma repetida, lo que en una enfermedad crónica como la diabetes supone una dificultad importante, de ahí que, de forma paralela, se esté evaluando la posibilidad de utilizarlos de forma combinada con el tratamiento láser para que su efecto sea más duradero. Ante esta situación de cambio e incertidumbre se hace necesario establecer unos criterios uniformes que sirvan de guía en el abordaje de estas complicaciones a la espera de que concluyan estos estudios y podamos disponer de nuevas pautas que permitan mejorar el pronóstico funcional visual de estos pacientes. 6
8 3. Clasificación de la Retinopatía Diabética (RD) y del Edema Macular (EMD) De acuerdo con los resultados de los grandes estudios multicéntricos, la prevención de la ceguera por RD pasa por la realización de revisiones periódicas del fondo de ojo de los pacientes diabéticos de manera que puedan ser tratadas a tiempo las formas con gran riesgo de pérdida severa de visión o incluso de ceguera. Esto exige, además, el empleo de criterios homogéneos de clasificación y tratamiento de la retinopatía diabética. La clasificación propuesta por el Early Treatment Diabetic Retinopathy Study (ETDRS) 2 perseguía este fin y de hecho está considerada como referente a seguir en los ensayos clínicos. Sin embargo, no se utiliza habitualmente en la práctica clínica debido a su complejidad, dado que existen demasiados niveles o estadios, y a que tienen que guardar una correlación con las fotografías estereoscópicas de los 7 campos básicos. En un intento de conseguir un medio de comunicación para todos, un grupo de expertos (Global Diabetic Retinopathy Project Group -GDRPG-) 3 propuso en el año 2002 una nueva clasificación para la retinopatía diabética de más fácil manejo, que es la Escala Internacional de Severidad de la retinopatía, y es la que este grupo considera que debería utilizarse en la práctica clínica. Esta nueva clasificación está basada en los resultados del ETDRS y, por lo tanto, se apoya en la evidencia científica, no pretendiendo desplazar a la clasificación original sino proporcionar una base de manejo sencilla y adecuada a la práctica clínica Clasificación Clínica Internacional de la RD (GDRPG) Sin RD aparente Ausencia de microaneurismas (µa). RD no Proliferativa (RDNP) Leve Sólo µa (fig. 5). RDNP Moderada µa asociado a menos de 20 hemorragias (H) intrarretinianas en cada uno de los 4 cuadrantes (C), exudados duros (ED), «exudados» algodonosos (EA), arrosariamiento venoso (AV) en 1 sólo C (fig. 6). RDNP Severa µa junto a uno de los siguientes hallazgos: Hemorragias intrarretinianas severas (>20) en cada uno de los 4 C. Arrosariamiento venoso en 2 C. Anomalías microvasculares intrarretinianas (AMIR) en 1 C (fig. 8). RDNP Muy Severa µa junto al menos dos de los hallazgos anteriores. RDP Neovasos (NV) y/o hemorragia prerretiniana o hemovítreo (fig. 9). 7
9 3 Manejo de las complicaciones oculares de la diabetes. RD y EM Sin embargo, para el abordaje del edema de mácula la clasificación propuesta por el Estudio para el Tratamiento Precoz de la Retinopatía Diabética (ETDRS) parece ser la más adecuada Clasificación edema macular (ETDRS) (1985) Sin edema macular. Con edema macular (EM): engrosamiento retiniano dentro de 1 diámetro de disco (DD) del centro de la mácula, determinado en el examen estereoscópico con la lámpara de hendidura o con fotografías estereoscópicas a color (30 ) (no es EM la difusión de fluoresceína en la AFG si no existe engrosamiento). En el ETDRS también se clasificó como EM cuando existían exudados duros dentro de 1 DD del centro. Con edema macular clínicamente significativo (EMCS): Engrosamiento retiniano dentro de 500 µ del centro. Exudados duros dentro de 500 µ del centro si se asocia a un engrosamiento de retina adyacente. Un área de engrosamiento retiniano del tamaño de al menos 1 área del disco, parte de la cual está a menos de 1 DD del centro. 8
10 3. Clasificación de la RD y del EMD La mejor agudeza visual corregida (MAVC) no forma parte de la definición de edema macular y ésta puede ir de 1,2 a percepción de luz (PL), ambas incluidas, y presentar EMCS Clasificación angiográfica del EM EM focal: Área bien definida de difusión procedente de microaneurismas individuales o asociados. Del mismo modo se ha definido como EM focal aquel con un área de difusión en la que 67% está asociada a microaneurismas 4,5. Su imagen fundoscópica característica es de un anillo circinado que amenaza o compromete el centro de la mácula (fig. 1). EM multifocal: Con varias áreas de difusión (que frecuentemente se confunde con el EM difuso) (fig. 2). Figura 1. EMCS focal. Figura 2. EMCS multifocal antes y después del tratamiento con láser. Figura 3. EMCS difuso. 9
11 3 Manejo de las complicaciones oculares de la diabetes. RD y EM EM difuso: Se ha definido como un área de hiperfluorescencia de difusión tardía 2 diámetros de papila con afectación foveal 6-11 o como aquella hiperfluorescencia de la cual 33% está asociada a microaneurismas 3. Suele ser bilateral y asimétrico. Clínicamente se traduce por un área de edema poco definida, con escasos microaneurismas y pocos exudados duros. En ocasiones se aprecian brillos y opacidad de la hialoides posterior, con o sin membranas epirretinianas. Se asocia con frecuencia al edema macular quístico (EMQ) (fig. 3). EM mixto: Ambos tipos de edema, focal y difuso, pueden coexistir dando lugar al llamado edema macular de tipo mixto Clasificación basada en la tomografía de coherencia óptica (OCT) La clasificación del EM basada en el OCT (Panozzo 12 et al) se divide en: E2: Engrosamiento cistoide. Engrosamiento de la retina que se asocia con quistes aumentando de severidad de «a» (de 2 a 4 pequeños quistes) hasta «c» (coalescencia de varios quistes). E3: Desprendimiento del neuroepitelio. Puede presentarse aislado o asociado a engrosamiento retiniano simple o quístico. 2. Atendiendo a la existencia de tracción epirretiniana (fig. 4b) (Existencia de una línea continua hiperreflectante sobre la superficie interna de la retina, con al menos un punto de adhesión a la retina en al menos 1 de los 6 cortes del mapa retiniano). T0: ausencia de la línea hiperreflectante. T1: presencia de la línea continua hiperreflectante pegada a la retina pero sin distorsionarla. T2: la línea continua hiperreflectante tiene múltiples puntos de unión a la retina y la distorsiona. T3: tracción anteroposterior con la configuración típica en «alas de gaviota». 1. Atendiendo a la morfología (fig. 4a) E1: Engrosamiento simple (en esponja, que afecta a las capas más externas de la retina y en donde no se observan espacios cistoides). Figura 4a. Figura 4b. 10
12 4. Manejo de la Retinopatía Diabética Establecimiento de la primera exploración oftálmica Diabetes tipo 1: la primera revisión oftálmica se hará a los 3-5 años del diagnóstico de la DM. En caso de presentarse algún signo de retinopatía se aconseja mantener el control ocular en los centros hospitalarios, en base al alto grado de complicaciones y el carácter agresivo de las mismas. Diabetes tipo 2: la primera revisión se hará en el momento del diagnóstico aconsejándose controles anuales o bianuales posteriores si no hay factores de riesgo asociados hasta la aparición de algún grado de retinopatía. Al detectarse ésta, los criterios aconsejados son expuestos según el grado de afectación, la existencia o no de edema, y/o la presencia de complicaciones secundarias a una retinopatía avanzada. Se debe prestar especial atención a aquellos pacientes diabéticos tipo 2 de aparición temprana, y más concretamente entre los 30 y 50 años, debido a su mayor expectativa de vida y un control metabólico habitualmente inadecuado, así como aquellos en tratamiento con insulina ya que, en relación con las complicaciones, se pueden comportar como diabéticos tipo Seguimiento Para establecer la frecuencia de las revisiones posteriores se tendrá en cuenta, por un lado, el grado de retinopatía y, por otro, el estado de la mácula. En cuanto a la periodicidad de las revisiones primará el criterio de mayor riesgo visual. Por ejemplo si un paciente con RDNP leve, cuyo control aconsejado es anual, presenta también un EMCS asociado, la periodicidad de las visitas las dictará este último (cada 3 meses). En todos los estadios de la RD es esencial el control endocrinológico fundamentalmente de: glucemia, hemoglobina glicosilada, microalbuminuria en orina, hipertensión arterial (HTA), sobrepeso, lípidos, estado cardíaco y renal. Esto tiene consecuencias en dos sentidos, por un lado si existe un desarreglo metabólico importante nuestro control ocular deberá ser más frecuente y, por otro lado, podemos posponer el tratamiento ocular, por ejemplo de un edema macular, hasta que se consigan niveles aceptables de glucemia y/o TA. Asimismo se recomendará al paciente dejar de fumar Sin retinopatía diabética aparente Examen oftálmico bianual si existe buen control metabólico (Hb A1c <7%) y au- 11
13 3 Manejo de las complicaciones oculares de la diabetes. RD y EM sencia de factores de riesgo asociados (HTA, dislipemias, etc.). En estos casos la exploración oftálmica bianual 14 parece ser suficiente para detectar a tiempo tanto el edema macular como la RDP. Esto reduciría el número de primeras visitas al oftalmólogo en un 25% lo cual disminuiría considerablemente los costes sanitarios y evitaría al diabético algunas exploraciones innecesarias. Exploraciones oftalmológicas anuales si existen factores de riesgo asociados o el control metabólico es dudoso o deficiente Con RDNP leve Control oftalmológico anual. Adelantar el control en caso de: gran cantidad de µa o que éstos amenacen fóvea, primera exploración de un paciente mal controlado, paso reciente de antidiabéticos orales a insulina, pacientes embarazadas (se hará un control en cada trimestre y luego cada 6 meses durante el primer año tras el parto). En este estadio es fundamental informar y concienciar al paciente sobre la importancia del control metabólico. Según el DCCT (Diabetes Control and Complications Trial) en los diabéticos tipo 1 que mantienen un nivel medio de Hb A1c del 7,2% se reduce la incidencia de la retinopatía en un 76% y la progresión de la retinopatía diabética en un 54%. El UKPDS (United Kingdom Prospective Diabetes Study) 19 constató hallazgos similares en los diabéticos tipo 2. Además demostró que el control estricto de la tensión arterial disminuye la progresión de la RD en un 34% y el deterioro de la agudeza visual en un 47% 20. Figura 5. RDNP leve Con RDNP moderada Control oftalmológico semestral. No precisa AFG. No precisa panfotocoagulación (PFC) dado que el riesgo de progresión a RDP al año oscila entre un 1-8%. Hay que tener en cuenta que en este epígrafe se recogen una gran variabilidad de cuadros, desde aquellos que sólo presentan µa con un exudado duro hasta otros más abigarrados en que éstos se acompañan de «exudados» algodonosos, hemorragias intrarretinianas e incluso algún arrosariamiento venoso por lo queda a criterio del oftalmólogo el tiempo exacto de seguimiento. Figura 6. RDNP moderada. 12
14 4. Manejo de la Retinopatía Diabética 4.4. Con RDNP severa Las RDNP severas son casos que deben ser analizados con cautela, dada la probabilidad de progresión a RDP que se sitúa entorno al 50,2% en un año (un 14,6% 21 con características de alto riesgo). DM 2: Control hospitalario cada 3-4 meses. DM 1 con mal control metabólico: revisión hospitalaria cada 2 meses. Considerar PFC temprana en aquellos pacientes con mayor riesgo de progresar: DM 2 con mal control metabólico, pacientes que no cumplen las revisiones de forma habitual, RDP en el otro ojo, pacientes con cataratas con significación visual evidente que pueda limitar en un futuro próximo la PFC, previo a la cirugía de catarata, embarazo o intención de lograrlo y áreas de isquemia angiográfica generalizadas. En estos casos el orden de fotocoagulación que se aconseja es realizar un Figura 7. Secuencia de fotocoagulación por cuadrantes. cuadrante por sesión comenzando por el nasal o el inferior y finalizando por el temporal (fig. 7). En cuanto a la frecuencia, se dará una sesión cada 2-3 semanas (si se puede esperar, mejor cada 3 semanas) ya que la mácula no se recupera en 1 sola semana 22. Antes de comenzar la fotocoagulación debe tenerse en cuenta los diferentes grados de magnificación de las distintas lentes disponibles. Factores de magnificación de las lentes de contacto que no inducen un incremento significativo del tamaño de la quemadura del láser Factores de magnificación de las lentes de contacto que si inducen un incremento significativo del tamaño de la quemadura del láser Mainster focal gird (1.05), Volk area centralis (1.0) y la lente Goldmann de 3 espejos (1.08). Cuadrasférica (1.92), Supercuadrant 160 (2) y Ultrafield (1.89). Inducen una doble magnificación del tamaño del spot, por lo que el tamaño de la quemadura del láser debe reducirse a la mitad. Existen algunos trabajos que proponen el uso de antivegf como coadyuvantes de la panfotocoagulación, en un intento por minimizar el edema macular post-láser Es importante enfatizar que en los casos con RDNP severa que hayamos decidido realizar una PFC y que además presenten edema macular clínicamente significativo se tratará primero éste y posteriormente se hará la PFC. Figura 8. RDNP severa. 13
15 3 Manejo de las complicaciones oculares de la diabetes. RD y EM 4.5. RDP y medios transparentes PFC en un mes o mes y medio: sesiones de impactos (si existe tracción hacer sesiones de impactos) iniciando por el cuadrante inferior. Revisiones cada 3-6 meses. Cuando se propone realizar una panfotocoagulación es aconsejable explicar al paciente los siguientes puntos: a. La evidencia científica demuestra que la PFC puede detener la progresión de la RDP, pero no en todos los casos. b. El riesgo de hemorragia persiste después de la PFC, porque la regresión de la neovascularización es lenta. c. La PFC puede producir disminución moderada de visión, del campo visual o de la adaptación a la oscuridad, pero el beneficio supera con creces los efectos colaterales. Es conveniente insistir al paciente acerca de estos puntos haciendo hincapié en que de producirse una hemorragia vítrea ésta es consecuencia de su enfermedad y no del tratamiento con láser. Si no responde (avanza la proliferación, se producen sangrados...) se debe revisar el nivel de PFC valorando que tanto la confluencia como la extensión hacia periferia extrema sean los adecuados. Una vez comprobado que la PFC es correcta tenemos dos opciones: 1. AntiVEGF*: cada 4-6 semanas. 2. Cirugía retinovítrea (CRV). * El empleo tanto de triamcinolona (TAIV) como de antivegf en la retinopatía diabética está en fase de ensayo clínico. Su uso, fuera de ensayo clínico, debe contar con el consentimiento informado por escrito del paciente, advirtiendo de la falta de experiencia a largo plazo y de las posibles complicaciones, y con la autorización de la Agencia Española del Medicamento (uso compasivo). La solicitud debe dirigirse a la Dirección General de Farmacia y Productos Sanitarios del Ministerio de Sanidad y Consumo. Figura 9. RDP. Casos especiales Con adherencias vitreorretinianas extensas no activas, sin tracción y sin amenaza del área macular y buena agudeza visual: revisiones periódicas. Con adherencias vitreoretinianas extensas que amenacen mácula: CRV con PFC. Se puede usar antivegf (*referencia en página 14) + CRV antes del 3. er día ± antivegf al final de la cirugía. RDP con tracciones activas pero sin hemovítreo severo: antivegf previo a la cirugía: 1 ó 2 días antes para minimizar sangrado perquirúrgico. Papilopatía diabética traccional: CRV. Maculopatía traccional: CRV. RDP + rubeosis con transparencia de medios: PFC inmediata. RDP + rubeosis + glaucoma neovascular: PFC inmediata ± antivegf + válvula. Figura 10. RDP después de realizar la PFC. 14
16 4. Manejo de la Retinopatía Diabética Tras la inyección intravítrea de bevacizumab (IVB) se ha descrito 26 una rápida contracción de la membrana neovascular que tracciona de la raíz del iris produciéndose un cierre angular sinequial permanente. Esta situación indeseable puede prevenirse evitando el uso de antivegf intravítreo en ojos que presenten amplias zonas de sinequias anteriores periféricas. La exploración gonioscópica se hace imprescindible puesto que la afectación del ángulo puede preceder a la del iris y pasar ésta desapercibida con sólo la exploración biomicroscópica. La ablación de la retina isquémica mediante panfotocoagulación con láser, o crioablación cuando el láser no sea posible permite lograr el mismo efecto que los antivegf de forma más duradera RDP con hemovítreo Si el fondo de ojo es inexplorable, la ecografía ocular es obligada. Limitar la actividad de los pacientes diabéticos con RDP no es eficaz en la prevención del hemovítreo. De existir el sangrado, tampoco prescribir reposo resulta eficaz. Por ello, ante los dos supuestos, el paciente puede realizar la actividad que le permita su limitada visión. Si DR regmatógeno o mixto (traccional/regmatógeno): CRV urgente. En paciente no panfotocoagulado: CRV preferente. En paciente panfotocoagulado y sin DR: Esperar 2 meses. Controles de AV/Ecográficos cada 15 días. Cirugía diferida (2-3 meses) de no haber mejoría. En esos casos es útil valorar el estado del ojo contralateral. Algunos autores recomiendan considerar el uso de antivegf en caso de hemorragia persistente o muy severa una vez descartada la presencia de un DR traccional. Si el paciente no está vitrectomizado, se puede valorar el uso de terapia antiangiogénica previa a la cirugía, siendo aconsejable que ésta se realice entre el 1. er y 3. er día previos a la intervención. Si el paciente está ya vitrectomizado, la duración de la acción del anti- VEGF se acorta considerablemente. Se podrían inyectar cada 4 semanas manteniendo una estrecha vigilancia por riesgo de desprendimiento de retina traccional. Es importante recordar que el empleo de antivegf se hace bajo uso compasivo. Casos especiales RDP + rubeosis + opacidad de medios: Si no existen sinequias anteriores periféricas(**): antivegf + cirugía para resolver la opacidad de medios y tratar la RDP. Si existen sinequias anteriores periféricas: cirugía para tratar la opacidad de medios y la RDP. En caso de que evolucionara a glaucoma neovascular: Implante de válvula. ** La presencia de sinequias anteriores periféricas a nivel angular cuestiona el uso de los antivegf, dado que la contracción severa del tejido como respuesta de la inyección intravítrea puede inducir el cierre angular agudo y el desarrollo de un glaucoma neovascular de nefastas consecuencias. Por ello, en el caso de paciente con RDP donde se plantee la opción terapéutica de anti- VEGF, debe tener como requisito la gonioscopia angular RDP con hemorragia premacular-retrohialoidea CRV precoz, preferiblemente antes de un mes. 15
17 3 Manejo de las complicaciones oculares de la diabetes. RD y EM 4.8. RDP con hemovítreo recurrente tras CRV Sangrado inmediato (en el primer mes) Ocurre a partir del tejido fibrovascular residual disecado durante la CRV o dispersión de sangre residual 30, aunque pudiera deberse también a la existencia de DR o desgarros periféricos, a veces, en relación con las esclerectomías. Ambas posibilidades deben descartarse. La gran mayoría de los sangrados inmediatos se resuelven espontáneamente en días o semanas. Esperar 1-2 meses con control de AV y ecográfico. Si no desaparece existen dos opciones: Recambio fluido-aire y en caso de no mejoría realizar CRV. CRV directamente. La cirugía busca restablecer la visión y eliminar los productos que puedan estimular la proliferación. De existir un hemovítreo recurrente se aconseja control ecográfico cada 15 días. Tenemos dos opciones: Nueva CRV en 2-4 meses. (antivegf pre o intra-operatorio; *referencia en página 14). AntiVEGF (*referencia en página 14): cada 4-6 semanas. Si mejora: completar PFC/crioterapia en periferia extrema. Sangrado tardío (después del primer mes) Aparece en un número significativo de casos (del 13% al 50%), y puede tener distintas causas. Exponemos las dos más frecuentes. Sangrado del tejido proliferativo periférico presente en las esclerotomías: el origen de estos neovasos no es la retina anterior (como en la proliferación fibrovascular anterior) sino el cuerpo ciliar. Este tejido fibrovascular se puede extender hacia vítreo anterior dada su proximidad. Se asocia a incarceración del vítreo en las esclerotomías. El diagnóstico puede hacerse por depresión escleral. A veces puede existir un vaso centinela epiescleral entrando en la esclerotomía (aunque su existencia no asegura que exista tejido fibroproliferativo en la misma). El tratamiento consistirá en una nueva CRV extrayendo este tejido, pudiéndose dejar gas como tamponador. Recientemente se ha propuesto el uso de antivegf en hemorragias vítreas recurrentes tardías 31. Proliferación fibrovascular anterior 32. En estos casos, el hemovítreo ocurre entre el 1. er y 7.º mes después de la cirugía retinovítrea. Se trata de una proliferación neovascular que se origina en la retina periférica y se extiende a través de la hialoides anterior hacia la cara posterior de la cápsula cristaliniana. El examen con depresión escleral y la biomicroscopía indirecta revelan la neovascularización, a veces aparece también rubeosis en iris. En la ecografía pueden detectarse bandas de tejido engrosado desde la retina periférica al cuerpo ciliar y superficie posterior del iris, desprendimientos traccionales de la retina anterior y del cuerpo ciliar (que se asocian con frecuencia a hipotonía). Como su tratamiento es desalentador, lo más importante es la prevención, sobre todo, en pacientes con factores de riesgo de padecerla como: jóvenes con DM tipo 1, isquemia retiniana severa, DR traccional y/o mixto, sobre todo, si se les ha colocado cerclaje extraescleral, múltiples cirugías, RDP no tratada o que no responde a la PFC, RDP con proliferación posterior fibrovascular 16
18 4. Manejo de la Retinopatía Diabética extensa, rubeosis iridis postoperatorias, hemovítreos recurrentes... En éstos hay que hacer PFC agresivas. Si aún así evolucionan, lo indicado es una CRV extrayendo cuidadosamente el vítreo anterior (para lo que puede ser necesaria una lensectomía) y realizar una fotocoagulación anterior extensa. Si la proliferación fibrovascular anterior ya está presente hay que detectarla lo más precozmente posible, antes de que ocurra un desprendimiento traccional de retina y/o de cuerpo ciliar y se formen membranas ciclíticas. Se debe hacer una cirugía CRV seguida de lensectomía extrayendo la cápsula posterior del cristalino, disección de la base del vítreo, endodiatermia de neovasos y endofotocoagulación lo más extensa posible (evitar la crioterapia ya que ésta puede causar contracción del tejido fibrótico y DR periférico). Si existen desprendimientos traccionales periféricos de retina y/o del cuerpo ciliar con frecuencia se necesita hacer retinotomías periféricas y usar aceite de silicona para conservar el globo ocular RDP con desprendimiento de retina Traccional que amenace o afecte la mácula: CRV con o sin el empleo de triamcinolona intravítrea como manipulador. Regmatógeno/mixto: CRV < 48 h. + gas de larga duración o aceite de silicona RDP con isquemia anterior Ante un cuadro de rubeosis y de glaucoma neovascular es importante el estudio del ángulo camerular. Como ya se ha expuesto previamente, este requisito es fundamental en casos en los que se plantee el uso de antivegf RDP con rubeosis Incipiente: completar la PFC y vigilancia a los 2 meses. Evidente: completar la PFC, terapia antiangiogénica (**referencia en página 15), vigilancia al mes. En caso de una rubeosis de iris con catarata que impide la fotocoagulación: podríamos plantearnos el uso de antivegf. Éstos se inyectarán 2 ó 3 días previos a la cirugía de la catarata, una vez descartada la presencia de neovasos angulares, y posteriormente se realizará la PFC. Si la rubeosis de iris se acompaña de hemorragia vítrea que impide la fotocoagulación: antivegf seguidos de CRV (a los 2 ó 3 días después de la inyección), intentando ampliar la PFC hasta extrema periferia Glaucoma neovascular (GN) El GN es un tipo de glaucoma secundario resultante de la obstrucción de la red trabecular por elementos fibrovasculares y/o sinequias asociadas. Suele cursar con dolor ocular, disminución severa de la agudeza visual, presiones intraoculares muy altas, hiperemia conjuntival, edema corneal, tyndall, hiphema, rubeosis de iris, corectopia, ectropión uveal y goniosinequias importantes. Es probable que en el futuro inmediato veamos cambiar el pronóstico de esta enfermedad gracias a los antivegf. Aunque los resultados parecen ser muy esperanzadores a corto plazo, actualmente no disponemos de estudios prospectivos que nos informen sobre las dosis de elección, los efectos secundarios y la seguridad a largo plazo, ni cuál es la mejor combinación con otras medidas terapéuticas. 17
19 3 Manejo de las complicaciones oculares de la diabetes. RD y EM En todos los enfermos con riesgo se debe hacer un examen ocular completo que incluya: exploración sin midriasis del borde pupilar con gran aumento y gonioscopia. El tratamiento del glaucoma neovascular tiene tres frentes terapéuticos Tratamiento médico Hipotensores oculares tópicos: betabloqueantes, alfa-adrenérgicos, inhibidores de la anhidrasa carbónica. La pilocarpina está contraindicada y los análogos de las prostaglandinas son discutibles (está bloqueado el acceso a la vía uveoescleral por el tejido fibrovascular en el ángulo y aumenta la inflamación). Hipotensores oculares sistémicos: diuréticos osmóticos e inhibidores de la anhidrasa carbónica intravenosa y oral. Controlar el componente inflamatorio, que siempre está presente y es muy intenso, con midriáticos (atropina o ciclopléjico) y corticoides tópicos (dexametasona o metil prednisolona/3 horas). El efecto de esta medida, no sólo controla la inflamación, sino que disminuye el dolor y disminuye la presión intraocular. Si es preciso, corticoides subconjuntivales o subtenonianos. 2. Tratamiento anti-vasoproliferativo Está indicada la PFC (evidencia de nivel A): con impactos se produce la regresión de la rubeosis en el 70,4% de los casos. La PFC destruye la retina isquémica responsable de la síntesis de factores vasoproliferativos, y además aumenta la disponibilidad de oxígeno en la retina no tratada. La PFC se hará con carácter urgente y siempre completa hasta extrema periferia. Sin embargo, la regresión de los neovasos después de la PFC es lenta (semanas), por lo que de forma complementaria, podría plantearse el uso de antivegf 36 que provoca una regresión de la rubeosis casi inmediata, de horas. Estos ojos deben ser controlados de forma cercana ya que, como hemos hecho referencia anteriormente, el antivegf podría provocar la contracción del tejido fibrovascular existente generando un cierre angular. En cualquier caso se debe exigir al paciente un control estricto de las glucemias. Esto es así dado que la cifra de hemoglobina glicosilada es el factor más importante en la recurrencia de una RDP una vez PFC. Si el diagnóstico ha sido precoz, es posible que con estas medidas se consiga solucionar el cuadro. 3. Tratamiento quirúrgico Siempre que sea posible debe intentar posponerse hasta que desaparezca la rubeosis. Trabeculectomía con antimetabolitos. Implante valvular. Ciclofotocoagulacón 37 con láser de diodo. No existe consenso en cuanto a cuál de estas técnicas es la más indicada. La cirugía filtrante, con o sin válvula de drenaje, parece ser la mejor opción si la retina está panfotocoagulada, la rubeosis ha regresado y existe un bloqueo angular por las sinequias periféricas. El uso de antivegf combinado con la cirugía filtrante, puede ayudar a disminuir los sangrados en vítreo y la cicatrización de la ampolla de filtración, sobre todo, en los casos de rubeosis aún activa. Se ha usado el bevacizumab como tratamiento coadyuvante a la cirugía filtrante con buenos resultados 38,39. 18
20 4. Manejo de la Retinopatía Diabética En cuanto a los procesos ciclodestructivos, el de elección es el realizado con láser de diodo. El efecto es, a veces, transitorio pero suele ser suficiente para completar la PFC. El procedimiento es bastante seguro en casos de glaucomas refractarios, pero es en el glaucoma neovascular donde parece tener una mayor incidencia de hipotonías postratamiento (15%). Resumiendo lo anteriormente expuesto, la pauta de tratamiento para el GN que aconsejamos está en consonancia con la recientemente editada por la Sociedad Europea de Glaucoma 40 y es: 1. er estadio: Colirios de atropina + corticoides tópicos + antiglaucomatosos: todos excepto pilocarpina. Secuencia sugerida: Brimomidina, betabloqueantes, inhibidores de anhidrasa carbónica: tópicos o sistémicos. PFC: completarla al máximo. La terapia antiangiogénica (**referencia en página 15) ha demostrado ser útil pero aún no tiene aprobado su uso para esta indicación. 2.º estadio: Sin respuesta en la PIO. Trabeculectomía con antimetabolitos/ implantes valvulares/cicloablación. Fenolización (si ojo doloroso en amaurosis)/evisceración/enucleación Catarata Los diabéticos de <65 años tienen entre 3 y 4 veces mayor riesgo de desarrollar catarata que la población no diabética (en los grupos más jóvenes el riesgo aumenta hasta 25 veces). A partir de los 65 años el riesgo se iguala. Siempre que la catarata permita visualizar el fondo ocular y tratar con láser la progresión de la retinopatía, la postura será expectante. Cuando se superen estos límites, la facoemulsificación esta indicada. Tras la cirugía, el paciente debe ser fotocoagulado si procede o vigilado (6 meses) por si el trauma quirúrgico induzca la progresión de su retinopatía. Hay que tener en cuenta que en los diabéticos sin EM que se sometan a una cirugía de catarata, puede aparecer un aumento del grosor macular central en los primeros 3 meses de la cirugía, aunque posteriormente algunos se resolverán de forma espontánea 41. En los diabéticos que ya tenían EM éste debe ser tratado previo a la cirugía de la catarata si es que ésta lo permite. Si la catarata impidiera el tratamiento del EM puede plantearse el uso de antivegf/ TAIV peroperatorios. Actualmente hay ensayos clínicos en marcha para evaluar su eficacia 42,43. Resumiendo, ante una RD sin EM deben establecerse controles periódicos tras la cirugía de la catarata. Si aparece un EM mantendremos una actitud expectante tratando de descartar que se trate de un EM pseudofáquico, cuya evolución espontánea suele ser favorable. A veces, tanto por el aspecto clínico como angiográfico, puede resultar muy difícil distinguir si estamos ante un EM diabético o ante un Sd. de Irvine- Gass. No obstante, si el edema se mantiene en el tiempo, lo trataríamos según el esquema propuesto en esta guía. Dado el riesgo de progresión de la RD, se desaconseja la cirugía de catarata de ambos ojos de forma simultánea o diferida con poco tiempo de intervalo entre ellas. Es importante recalcar que, como en todo paciente con patología macular, en el EMD no es aconsejable la implantación de lentes intraoculares multifocales o difractivas. 19
Retinopatía diabética
 Retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden causar ceguera. La retinopatía diabética es una enfermedad que es
Retinopatía diabética Introducción Las personas con diabetes tienen más probabilidades de desarrollar problemas en los ojos que pueden causar ceguera. La retinopatía diabética es una enfermedad que es
alguna forma de evitar la retinopatía diabética?
 los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
los diabéticos de forma más precoz que en otras personas. Se trata con cirugía (ultrasonidos) y consiste en sustituir la catarata por una lente intraocular transparente. 2.- EL GLAUCOMA Es el aumento de
Ensayos Clínicos en Oncología
 Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular.
 G UÍAS DE PRÁCTICA CLÍNICA DE LA SERV 3 Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular. Primera revisión G UÍAS DE PRÁCTICA CLÍNICA DE LA SERV 3 Manejo de las
G UÍAS DE PRÁCTICA CLÍNICA DE LA SERV 3 Manejo de las complicaciones oculares de la diabetes. Retinopatía Diabética y Edema Macular. Primera revisión G UÍAS DE PRÁCTICA CLÍNICA DE LA SERV 3 Manejo de las
retinopatía diabética un vistazo a fondo
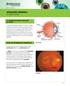 2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
2011-2012 retinopatía diabética un vistazo a fondo La diabetes puede afectar la vista Si usted tiene diabetes mellitus, su cuerpo no utiliza ni almacena el azúcar de forma apropiada. El alto nivel de azúcar
LAS OPERACIONES EN EL GLAUCOMA
 LAS OPERACIONES EN EL GLAUCOMA Existen muchas técnicas de cirugía posibles para el tratamiento del glaucoma. Cada una de ellas tiene distintas indicaciones y también distintas complicaciones. 1. CIRUGÍA
LAS OPERACIONES EN EL GLAUCOMA Existen muchas técnicas de cirugía posibles para el tratamiento del glaucoma. Cada una de ellas tiene distintas indicaciones y también distintas complicaciones. 1. CIRUGÍA
Programas de detección. Retinopatía diabética
 Programas de detección Retinopatía diabética Supervisión estricta y tratamiento de la retinopatía diabética Closer monitoring and treatment for diabetic retinopathy Información importante sobre su atención
Programas de detección Retinopatía diabética Supervisión estricta y tratamiento de la retinopatía diabética Closer monitoring and treatment for diabetic retinopathy Información importante sobre su atención
Capítulo IV. Manejo de Problemas
 Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Retinopatía Diabética. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Retinopatía Diabética GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-171-09 Guía de Referencia Rápida DEFINICIÓN
Guía de Referencia Rápida Diagnóstico y Tratamiento de Retinopatía Diabética GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-171-09 Guía de Referencia Rápida DEFINICIÓN
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Glaucoma Congénito GPC. Guía de Práctica Clínica. Número de Registro: IMSS-413-10
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Glaucoma Congénito GPC Guía de Práctica Clínica Número de Registro: IMSS-413-10 Guía de Referencia Rápida Q.150 Glaucoma Congénito GPC Diagnóstico
Guía de Referencia Rápida Diagnóstico y Tratamiento del Glaucoma Congénito GPC Guía de Práctica Clínica Número de Registro: IMSS-413-10 Guía de Referencia Rápida Q.150 Glaucoma Congénito GPC Diagnóstico
Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética.
 Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética Introducción La Diabetes, como enfermedad que compromete múltiples órganos y sistemas
Escuela de Medicina Departamento de Oftalmología Curso de Oftalmología 2011 Dr. Rodrigo Álvarez Retinopatía Diabética Introducción La Diabetes, como enfermedad que compromete múltiples órganos y sistemas
Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco
 Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco Si bien todos los sentidos que poseemos los humanos son importantes y nos
Rincón Médico El glaucoma Dr. Mario Caboara Moreno Cirujano Oftalmólogo Centro Oftalmológico de los Altos - Tepatitlán, Jalisco Si bien todos los sentidos que poseemos los humanos son importantes y nos
Sistemas de Gestión de Calidad. Control documental
 4 Sistemas de Gestión de Calidad. Control documental ÍNDICE: 4.1 Requisitos Generales 4.2 Requisitos de la documentación 4.2.1 Generalidades 4.2.2 Manual de la Calidad 4.2.3 Control de los documentos 4.2.4
4 Sistemas de Gestión de Calidad. Control documental ÍNDICE: 4.1 Requisitos Generales 4.2 Requisitos de la documentación 4.2.1 Generalidades 4.2.2 Manual de la Calidad 4.2.3 Control de los documentos 4.2.4
Terapia para el Glaucoma
 Terapia para el Glaucoma AMPLIANDO SUS HORIZONTES Descubra cómo controlar el glaucoma con la terapia SLT SLT PROGRAMA DE EDUCACIÓN AL PACIENTE Glaucoma El glaucoma es una patología degenera tiva que sin
Terapia para el Glaucoma AMPLIANDO SUS HORIZONTES Descubra cómo controlar el glaucoma con la terapia SLT SLT PROGRAMA DE EDUCACIÓN AL PACIENTE Glaucoma El glaucoma es una patología degenera tiva que sin
DIPLOMADO DE EDUCADORES EN DIABETES EN LÍNEA MÉXICO. ESTUDIO UKPDS
 ESTUDIO UKPDS El Estudio Prospectivo sobre Diabetes del Reino Unido (UKPDS United Kigndom Prospective Diabetes Study) es el mayor estudio realizado en pacientes con diabetes tipo 2, además es el más largo
ESTUDIO UKPDS El Estudio Prospectivo sobre Diabetes del Reino Unido (UKPDS United Kigndom Prospective Diabetes Study) es el mayor estudio realizado en pacientes con diabetes tipo 2, además es el más largo
GUÍA TÉCNICA PARA LA DEFINICIÓN DE COMPROMISOS DE CALIDAD Y SUS INDICADORES
 GUÍA TÉCNICA PARA LA DEFINICIÓN DE COMPROMISOS DE CALIDAD Y SUS INDICADORES Tema: Cartas de Servicios Primera versión: 2008 Datos de contacto: Evaluación y Calidad. Gobierno de Navarra. evaluacionycalidad@navarra.es
GUÍA TÉCNICA PARA LA DEFINICIÓN DE COMPROMISOS DE CALIDAD Y SUS INDICADORES Tema: Cartas de Servicios Primera versión: 2008 Datos de contacto: Evaluación y Calidad. Gobierno de Navarra. evaluacionycalidad@navarra.es
Prevalencia de la Diabetes en España: Estudio. Dossier de prensa
 Prevalencia de la Diabetes en España: Estudio Dossier de prensa 1. La importancia del estudio de la prevalencia de la diabetes La diabetes tipo 2 (DM2) se ha convertido en uno de los problemas sanitarios
Prevalencia de la Diabetes en España: Estudio Dossier de prensa 1. La importancia del estudio de la prevalencia de la diabetes La diabetes tipo 2 (DM2) se ha convertido en uno de los problemas sanitarios
Preguntas que se hacen con frecuencia sobre los estudios clínicos
 Preguntas que se hacen con frecuencia sobre los estudios clínicos Son seguros? Todos los ensayos clínicos deben ser aprobados por el gobierno federal y deben cumplir con una reglamentación estricta que
Preguntas que se hacen con frecuencia sobre los estudios clínicos Son seguros? Todos los ensayos clínicos deben ser aprobados por el gobierno federal y deben cumplir con una reglamentación estricta que
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Guía Oftalmológica del Síndrome de Down SOCIEDAD ESPAÑOLA DE OFTALMOLOGÍA
 Guía Oftalmológica del Síndrome de Down SOCIEDAD ESPAÑOLA DE OFTALMOLOGÍA 2 Dr. JAVIER PUIG GALY Dra. ALICIA GALÁN TERRAZA Departamento de Oftalmología, Centro Médico Down de la Fundació Catalana Síndrome
Guía Oftalmológica del Síndrome de Down SOCIEDAD ESPAÑOLA DE OFTALMOLOGÍA 2 Dr. JAVIER PUIG GALY Dra. ALICIA GALÁN TERRAZA Departamento de Oftalmología, Centro Médico Down de la Fundació Catalana Síndrome
cuida tus encías durante toda la vida.
 durante toda la vida. Después del tratamiento periodontal, hay que seguir ndo las encías. El Programa de Mantenimiento Periodontal exitoso se basa en los dos personales de cada paciente en el día a día
durante toda la vida. Después del tratamiento periodontal, hay que seguir ndo las encías. El Programa de Mantenimiento Periodontal exitoso se basa en los dos personales de cada paciente en el día a día
www.fundibeq.org Además se recomienda su uso como herramienta de trabajo dentro de las actividades habituales de gestión.
 TORMENTA DE IDEAS 1.- INTRODUCCIÓN Este documento sirve de guía para la realización de una Tormenta de Ideas, también llamado "Brainstorming o Lluvia de ideas, la herramienta por medio de la cual se puede
TORMENTA DE IDEAS 1.- INTRODUCCIÓN Este documento sirve de guía para la realización de una Tormenta de Ideas, también llamado "Brainstorming o Lluvia de ideas, la herramienta por medio de la cual se puede
IAP 1005 - CONSIDERACIONES PARTICULARES SOBRE LA AUDITORÍA DE LAS EMPRESAS DE REDUCIDA DIMENSIÓN
 IAP 1005 - CONSIDERACIONES PARTICULARES SOBRE LA AUDITORÍA DE LAS EMPRESAS DE REDUCIDA DIMENSIÓN Introducción 1. Las Normas Internacionales de Auditoría (NIA) se aplican a la auditoría de la información
IAP 1005 - CONSIDERACIONES PARTICULARES SOBRE LA AUDITORÍA DE LAS EMPRESAS DE REDUCIDA DIMENSIÓN Introducción 1. Las Normas Internacionales de Auditoría (NIA) se aplican a la auditoría de la información
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Diagnóstico y Tratamiento del Agujero Macular Idiopático GPC. Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-614-13
 Diagnóstico y Tratamiento del Agujero Macular Idiopático GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-614-13 Guía de Referencia Rápida H35.3 Degeneración de la mácula
Diagnóstico y Tratamiento del Agujero Macular Idiopático GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-614-13 Guía de Referencia Rápida H35.3 Degeneración de la mácula
INTRODUCCIÓN ANTES DE SOMETERSE A UNA OPERACIÓN DE CIRUGÍA ESTÉTICA HAY QUE TENER EN CUENTA INFORMACIÓN SOBRE LA CIRUGÍA DE RINOPLASTIA
 INTRODUCCIÓN ANTES DE SOMETERSE A UNA OPERACIÓN DE CIRUGÍA ESTÉTICA HAY QUE TENER EN CUENTA En la adolescencia el cuerpo se encuentra en pleno desarrollo En la adolescencia, la personalidad está evolucionando
INTRODUCCIÓN ANTES DE SOMETERSE A UNA OPERACIÓN DE CIRUGÍA ESTÉTICA HAY QUE TENER EN CUENTA En la adolescencia el cuerpo se encuentra en pleno desarrollo En la adolescencia, la personalidad está evolucionando
1. DOCUMENTO DE INFORMACIÓN PARA (*) CIRUGÍA DE CATARATA
 FORMULARIO DE INFORMACIÓN Y CONSENTIMIENTO INFORMADO ESCRITO Orden de 8 de julio de 2009 (BOJA nº 152 de fecha 6 de agosto) por la que se dictan instrucciones a los Centros del Sistema Sanitario Público
FORMULARIO DE INFORMACIÓN Y CONSENTIMIENTO INFORMADO ESCRITO Orden de 8 de julio de 2009 (BOJA nº 152 de fecha 6 de agosto) por la que se dictan instrucciones a los Centros del Sistema Sanitario Público
http://www.medicosdeelsalvador.com Realizado por:
 Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Microalbuminuria. Cómo prevenir la. Nefropatía. Diabética
 Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Mantenimiento de Sistemas de Información
 de Sistemas de Información ÍNDICE DESCRIPCIÓN Y OBJETIVOS... 1 ACTIVIDAD MSI 1: REGISTRO DE LA PETICIÓN...4 Tarea MSI 1.1: Registro de la Petición... 4 Tarea MSI 1.2: Asignación de la Petición... 5 ACTIVIDAD
de Sistemas de Información ÍNDICE DESCRIPCIÓN Y OBJETIVOS... 1 ACTIVIDAD MSI 1: REGISTRO DE LA PETICIÓN...4 Tarea MSI 1.1: Registro de la Petición... 4 Tarea MSI 1.2: Asignación de la Petición... 5 ACTIVIDAD
II- Qué es la Diabetes?
 I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
La degeneración macular asociada a la edad es la causa más común de ceguera legal en personas de más de 50 años en los países occidentales.
 Qué es DMAE? La degeneración macular asociada a la edad es la causa más común de ceguera legal en personas de más de 50 años en los países occidentales. La DMAE es una enfermedad ocular degenerativa que
Qué es DMAE? La degeneración macular asociada a la edad es la causa más común de ceguera legal en personas de más de 50 años en los países occidentales. La DMAE es una enfermedad ocular degenerativa que
120 mg/dl (6 (6,6 mmol/l)
 LA HIPOGLUCEMIA CONCEPTO Teniendo en cuenta que los valores normales de la glucemia capilar en ayunas, deben estar entre los 80 mg/dl (4.4 mmol/l) y los 100 mg/dl (5.5 mml/l), se considera que hay una
LA HIPOGLUCEMIA CONCEPTO Teniendo en cuenta que los valores normales de la glucemia capilar en ayunas, deben estar entre los 80 mg/dl (4.4 mmol/l) y los 100 mg/dl (5.5 mml/l), se considera que hay una
DG de Farmacia y Productos Sanitarios PAISE
 Plan de Gestión riesgos para la administración de fármacos antiangiogénicos en la degeneración macular asociada a la edad, edema macular diabético, edema macular secundario a la oclusión de la vena retiniana,
Plan de Gestión riesgos para la administración de fármacos antiangiogénicos en la degeneración macular asociada a la edad, edema macular diabético, edema macular secundario a la oclusión de la vena retiniana,
Capítulo 5: METODOLOGÍA APLICABLE A LAS NORMAS NE AI
 Capítulo 5: METODOLOGÍA APLICABLE A LAS NORMAS NE AI La segunda fase del NIPE corresponde con la adecuación de las intervenciones de enfermería del sistema de clasificación N.I.C. (Nursing Intervention
Capítulo 5: METODOLOGÍA APLICABLE A LAS NORMAS NE AI La segunda fase del NIPE corresponde con la adecuación de las intervenciones de enfermería del sistema de clasificación N.I.C. (Nursing Intervention
ISO 9001:2000 DOCUMENTO INFORMATIVO DOCUMENTO ELABORADO POR CHRISTIAN NARBARTE PARA EL IVECE
 ISO 9001:2000 DOCUMENTO INFORMATIVO DOCUMENTO ELABORADO POR CHRISTIAN NARBARTE PARA EL IVECE MARZO 2007 Este documento contesta las preguntas más frecuentes que se plantean las organizaciones que quieren
ISO 9001:2000 DOCUMENTO INFORMATIVO DOCUMENTO ELABORADO POR CHRISTIAN NARBARTE PARA EL IVECE MARZO 2007 Este documento contesta las preguntas más frecuentes que se plantean las organizaciones que quieren
EL FONDO DE MANIOBRA Y LAS NECESIDADES OPERATIVAS DE FONDOS
 2 EL FONDO DE MANIOBRA Y LAS NECESIDADES OPERATIVAS DE FONDOS Las inversiones de una empresa están reflejadas en su activo. Una forma de clasificación de las diferentes inversiones es en función del plazo
2 EL FONDO DE MANIOBRA Y LAS NECESIDADES OPERATIVAS DE FONDOS Las inversiones de una empresa están reflejadas en su activo. Una forma de clasificación de las diferentes inversiones es en función del plazo
SALVAVIDAS. Todas e todos somos vida ita,tania,antia,martin,pablo, Sergio,Cristian Ferro,ESA ¾
 SALVAVIDAS. Todas e todos somos vida ita,tania,antia,martin,pablo, Sergio,Cristian Ferro,ESA ¾ Trasplante de córnea: mirar con otros ojos El primer trasplante de córnea se realizó en 1940 en la Clínica
SALVAVIDAS. Todas e todos somos vida ita,tania,antia,martin,pablo, Sergio,Cristian Ferro,ESA ¾ Trasplante de córnea: mirar con otros ojos El primer trasplante de córnea se realizó en 1940 en la Clínica
Operación 8 Claves para la ISO 9001-2015
 Operación 8Claves para la ISO 9001-2015 BLOQUE 8: Operación A grandes rasgos, se puede decir que este bloque se corresponde con el capítulo 7 de la antigua norma ISO 9001:2008 de Realización del Producto,
Operación 8Claves para la ISO 9001-2015 BLOQUE 8: Operación A grandes rasgos, se puede decir que este bloque se corresponde con el capítulo 7 de la antigua norma ISO 9001:2008 de Realización del Producto,
Actualización de la Norma ISO 9001:2008
 Actualización de la Norma ISO 9001:2008 Porqué se actualiza la norma? Existe un ciclo para revisar las normas ISO para mantener las normas actualizadas. Se debe mantener la actualización con desarrollos
Actualización de la Norma ISO 9001:2008 Porqué se actualiza la norma? Existe un ciclo para revisar las normas ISO para mantener las normas actualizadas. Se debe mantener la actualización con desarrollos
Cirugía de cataratas
 Cirugía de cataratas Introducción Una catarata es el opacamiento del cristalino del ojo. Las cataratas son una afección común que se presenta en muchas personas de más de 65 años. Su médico podría recomendar
Cirugía de cataratas Introducción Una catarata es el opacamiento del cristalino del ojo. Las cataratas son una afección común que se presenta en muchas personas de más de 65 años. Su médico podría recomendar
TUMOR CEREBRAL 15 CUESTIONES LAS MÁS FRECUENTES. Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos.
 TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
Visión después de los 40 años Presbicia
 Visión después de los 40 años Presbicia Si usted tiene 40 años o más, probablemente ha notado cambios en su visión. Los problemas más comunes que padecen las personas entre los 41 y los 60 años de edad
Visión después de los 40 años Presbicia Si usted tiene 40 años o más, probablemente ha notado cambios en su visión. Los problemas más comunes que padecen las personas entre los 41 y los 60 años de edad
Plazos de Conservación de los Datos de Carácter Personal
 Plazos de Conservación de los Datos de Carácter Personal Introducción La Historia Clínica se conserva para poder promocionar y facilitar la asistencia sanitaria. En la medicina privada porque el médico
Plazos de Conservación de los Datos de Carácter Personal Introducción La Historia Clínica se conserva para poder promocionar y facilitar la asistencia sanitaria. En la medicina privada porque el médico
Información para los pacientes con Retinopatía Diabética (RD)
 Información para los pacientes con Retinopatía Diabética (RD) Qué es la retinopatía diabética? La retinopatía diabética es la complicación ocular más común de la diabetes y es una de las causas principales
Información para los pacientes con Retinopatía Diabética (RD) Qué es la retinopatía diabética? La retinopatía diabética es la complicación ocular más común de la diabetes y es una de las causas principales
DOCUMENTO DE INFORMACIÓN Y AUTORIZACIÓN PARA LA COLOCACIÓN DE PRÓTESIS MALARES
 Este documento informativo pretende explicar, de forma sencilla, la intervención quirúrgica denominada COLOCACIÓN DE PRÓTESIS, así como los aspectos más importantes del período postoperatorio y las complicaciones
Este documento informativo pretende explicar, de forma sencilla, la intervención quirúrgica denominada COLOCACIÓN DE PRÓTESIS, así como los aspectos más importantes del período postoperatorio y las complicaciones
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años
 Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE ARGÓN PARA LA RETINOPATÍA Y/O MACULOPATÍA DIABÉTICA
 CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE ARGÓN PARA LA RETINOPATÍA Y/O MACULOPATÍA DIABÉTICA Nota: El diseño y contenido de este consentimiento evaluado y aprobado por el Consejo Argentino
CONSENTIMIENTO INFORMADO PARA LA FOTOCOAGULACIÓN CON LÁSER DE ARGÓN PARA LA RETINOPATÍA Y/O MACULOPATÍA DIABÉTICA Nota: El diseño y contenido de este consentimiento evaluado y aprobado por el Consejo Argentino
Jornada informativa Nueva ISO 9001:2008
 Jornada informativa Nueva www.agedum.com www.promalagaqualifica.es 1.1 Generalidades 1.2 Aplicación Nuevo en Modificado en No aparece en a) necesita demostrar su capacidad para proporcionar regularmente
Jornada informativa Nueva www.agedum.com www.promalagaqualifica.es 1.1 Generalidades 1.2 Aplicación Nuevo en Modificado en No aparece en a) necesita demostrar su capacidad para proporcionar regularmente
GUIA SOBRE LOS REQUISITOS DE LA DOCUMENTACION DE ISO 9000:2000
 1 INTRODUCCIÓN Dos de los objetivos más importantes en la revisión de la serie de normas ISO 9000 han sido: desarrollar un grupo simple de normas que sean igualmente aplicables a las pequeñas, a las medianas
1 INTRODUCCIÓN Dos de los objetivos más importantes en la revisión de la serie de normas ISO 9000 han sido: desarrollar un grupo simple de normas que sean igualmente aplicables a las pequeñas, a las medianas
X-Plain Glaucoma Sumario
 X-Plain Glaucoma Sumario El glaucoma es un grupo de enfermedades que afectan al ojo y que pueden llevar a la ceguera si no se recibe tratamiento adecuado. El glaucoma de ángulo abierto, la forma de glaucoma
X-Plain Glaucoma Sumario El glaucoma es un grupo de enfermedades que afectan al ojo y que pueden llevar a la ceguera si no se recibe tratamiento adecuado. El glaucoma de ángulo abierto, la forma de glaucoma
Decisión: Indican puntos en que se toman decisiones: sí o no, o se verifica una actividad del flujo grama.
 Diagrama de Flujo La presentación gráfica de un sistema es una forma ampliamente utilizada como herramienta de análisis, ya que permite identificar aspectos relevantes de una manera rápida y simple. El
Diagrama de Flujo La presentación gráfica de un sistema es una forma ampliamente utilizada como herramienta de análisis, ya que permite identificar aspectos relevantes de una manera rápida y simple. El
Recomendaciones para un estudio eficaz
 Recomendaciones para un estudio eficaz 1 Recomendaciones para un estudio eficaz. A) Busque un lugar apropiado para estudiar. Lugar fijo, para adquirir el hábito de estudiar. Es conveniente en un principio
Recomendaciones para un estudio eficaz 1 Recomendaciones para un estudio eficaz. A) Busque un lugar apropiado para estudiar. Lugar fijo, para adquirir el hábito de estudiar. Es conveniente en un principio
Protección de los trabajadores contra los riesgos de la exposición a campos electromagnéticos 2
 CONTENIDO: 1 Protección de los trabajadores contra los riesgos de la exposición a campos electromagnéticos 2 1 Se prohíbe la reproducción total o parcial del contenido de este "Boletín Europa al Día" sin
CONTENIDO: 1 Protección de los trabajadores contra los riesgos de la exposición a campos electromagnéticos 2 1 Se prohíbe la reproducción total o parcial del contenido de este "Boletín Europa al Día" sin
Plan de Gestión riesgos para la administración de fármacos antiangiogénicos en la degeneración macular asociada a la edad.
 Plan de Gestión riesgos para la administración de fármacos antiangiogénicos en la degeneración macular asociada a la edad. (Adaptado de la plantilla Doc.Ref. EMEA/192632/2006) 1 Objeto Definir el plan
Plan de Gestión riesgos para la administración de fármacos antiangiogénicos en la degeneración macular asociada a la edad. (Adaptado de la plantilla Doc.Ref. EMEA/192632/2006) 1 Objeto Definir el plan
Obesidad y sus complicaciones
 Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Norma Internacional ISO 9001:2008: Sistemas de Gestión de la Calidad- Requisitos. 4. Sistema de Gestión de la Calidad
 Norma Internacional ISO 9001:2008: Sistemas de Gestión de la Calidad- Requisitos 4. Sistema de Gestión de la Calidad Figura N 1. Estructura del capítulo 4, Norma ISO 9001:2008. La Norma ISO 9001: 2008
Norma Internacional ISO 9001:2008: Sistemas de Gestión de la Calidad- Requisitos 4. Sistema de Gestión de la Calidad Figura N 1. Estructura del capítulo 4, Norma ISO 9001:2008. La Norma ISO 9001: 2008
PROTOCOLO DE CIRUGÍA REFRACTIVA
 PROTOCOLO DE CIRUGÍA REFRACTIVA ÍNDICE 1. Objetivos 2. Definición 3. Diagnóstico Exploración oftalmológica 4. Tratamiento Indicaciones Contraindicaciones Evaluación médica preoperatoria Anestesia Técnicas
PROTOCOLO DE CIRUGÍA REFRACTIVA ÍNDICE 1. Objetivos 2. Definición 3. Diagnóstico Exploración oftalmológica 4. Tratamiento Indicaciones Contraindicaciones Evaluación médica preoperatoria Anestesia Técnicas
HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA.
 HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA. Mª Victoria Rodríguez, Nelida Madrazo, Asunción Aguilera, Eva Mª Aguirre, Concepción Herrero, Mª Eugenia Plagaro,
HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA. Mª Victoria Rodríguez, Nelida Madrazo, Asunción Aguilera, Eva Mª Aguirre, Concepción Herrero, Mª Eugenia Plagaro,
Accidente cerebrovascular
 Accidente cerebrovascular Introducción Un accidente cerebrovascular es una afección grave que ocurre cuando se reduce el aporte de sangre al cerebro. Si el aporte de sangre es insuficiente o nulo, las
Accidente cerebrovascular Introducción Un accidente cerebrovascular es una afección grave que ocurre cuando se reduce el aporte de sangre al cerebro. Si el aporte de sangre es insuficiente o nulo, las
para prevenir complicaciones
 Si tiene usted diabetes, conozca su nivel de A1c Manténgase por debajo de... para prevenir complicaciones CONOZCA SU NIVEL DE A1c Y ACTÚE LA VIDA ES MEJOR POR DEBAJO DE 7 QUÉ ES LA PRUEBA DE LA HEMOGLOBINA
Si tiene usted diabetes, conozca su nivel de A1c Manténgase por debajo de... para prevenir complicaciones CONOZCA SU NIVEL DE A1c Y ACTÚE LA VIDA ES MEJOR POR DEBAJO DE 7 QUÉ ES LA PRUEBA DE LA HEMOGLOBINA
EVALUACIÓN DE LOS FACTORES DE RIESGOS
 EVALUACIÓN DE LOS FACTORES DE RIESGOS La Ley 31/1995, de 8 de noviembre, de prevención de Riesgos Laborales, publicada en el B.O.E. del 10 de noviembre de 1995, establece, en su artículo 16 la obligación
EVALUACIÓN DE LOS FACTORES DE RIESGOS La Ley 31/1995, de 8 de noviembre, de prevención de Riesgos Laborales, publicada en el B.O.E. del 10 de noviembre de 1995, establece, en su artículo 16 la obligación
TEMA 3. PROCESO Y TÉCNICAS DE ASESORAMIENTO Y CONSULTA 1. EL PROCESO DE ASESORAMIENTO
 1 TEMA 3. PROCESO Y TÉCNICAS DE ASESORAMIENTO Y CONSULTA 1. EL PROCESO DE ASESORAMIENTO Origen del proceso Se inicia cuando un consultante se dirige a un consultor en busca de ayuda (asesoramiento) respecto
1 TEMA 3. PROCESO Y TÉCNICAS DE ASESORAMIENTO Y CONSULTA 1. EL PROCESO DE ASESORAMIENTO Origen del proceso Se inicia cuando un consultante se dirige a un consultor en busca de ayuda (asesoramiento) respecto
PE06. RESPONSABILIDAD SOCIAL
 Índice 1. Objeto 2. Alcance 3. Referencias/Normativa 4. Definiciones 5. Desarrollo de los procesos 6. Seguimiento y Medición 7. Archivo 8. Responsabilidades 9. Flujograma ANEXOS: No proceden Edición Fecha
Índice 1. Objeto 2. Alcance 3. Referencias/Normativa 4. Definiciones 5. Desarrollo de los procesos 6. Seguimiento y Medición 7. Archivo 8. Responsabilidades 9. Flujograma ANEXOS: No proceden Edición Fecha
MARCO TEORICO. La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre.
 CAPITULO 2 MARCO TEORICO 2.1Que es la Diabetes La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre. Causas La insulina es una hormona producida
CAPITULO 2 MARCO TEORICO 2.1Que es la Diabetes La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre. Causas La insulina es una hormona producida
Master en Gestion de la Calidad
 Master en Gestion de la Calidad Registros de un Sistema de Gestion de la Calidad Manual, procedimientos y registros 1 / 9 OBJETIVOS Al finalizar esta unidad didáctica será capaz: Conocer que es un registro
Master en Gestion de la Calidad Registros de un Sistema de Gestion de la Calidad Manual, procedimientos y registros 1 / 9 OBJETIVOS Al finalizar esta unidad didáctica será capaz: Conocer que es un registro
Sistemas de Calidad Empresarial
 Portal Empresarial Aljaraque Empresarial Sistemas de Calidad Empresarial 1 ÍNDICE 1. INTRODUCCIÓN. 2. CONCEPTO DE CALIDAD Y SU SISTEMA. 3. MÉTODO PARA IMPLANTAR UN SISTEMA DE GESTIÓN DE LA CALIDAD. 4.
Portal Empresarial Aljaraque Empresarial Sistemas de Calidad Empresarial 1 ÍNDICE 1. INTRODUCCIÓN. 2. CONCEPTO DE CALIDAD Y SU SISTEMA. 3. MÉTODO PARA IMPLANTAR UN SISTEMA DE GESTIÓN DE LA CALIDAD. 4.
MINISTERIO DE SANIDAD SERVICIOS SOCIALES E IGUALDAD. Qué es la sangre del cordón umbilical y para qué sirve?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
Información para los pacientes con Retinopatía Diabética
 Información para los pacientes con Retinopatía Diabética Qué es la retinopatía diabética? La diabetes es un trastorno del metabolismo de la glucosa (azúcar) debido a un defecto en la producción de insulina
Información para los pacientes con Retinopatía Diabética Qué es la retinopatía diabética? La diabetes es un trastorno del metabolismo de la glucosa (azúcar) debido a un defecto en la producción de insulina
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Guía de Reparación de Equipamiento
 Dirigida al Sostenedor y al Establecimiento Educacional Estimado Sostenedor y Director, El Ministerio de Educación se encuentra implementando el plan Tecnologías para una Educación de Calidad (TEC), que
Dirigida al Sostenedor y al Establecimiento Educacional Estimado Sostenedor y Director, El Ministerio de Educación se encuentra implementando el plan Tecnologías para una Educación de Calidad (TEC), que
4.4.1 Servicio de Prevención Propio.
 1 Si se trata de una empresa entre 250 y 500 trabajadores que desarrolla actividades incluidas en el Anexo I del Reglamento de los Servicios de Prevención, o de una empresa de más de 500 trabajadores con
1 Si se trata de una empresa entre 250 y 500 trabajadores que desarrolla actividades incluidas en el Anexo I del Reglamento de los Servicios de Prevención, o de una empresa de más de 500 trabajadores con
GUIA DE CUIDADOS DURANTE Y TRAS LA ADMINISTRACIÓN DE QUIMIOTERAPIA
 Introducción: Objetivos: Unidad de Hospitalización de Oncología Médica. Hospital Clínico-Universitario, Complejo Hospitalario de Santiago, Santiago de Compostela. El impacto que supone en una persona la
Introducción: Objetivos: Unidad de Hospitalización de Oncología Médica. Hospital Clínico-Universitario, Complejo Hospitalario de Santiago, Santiago de Compostela. El impacto que supone en una persona la
Cambio en el Servicio de Prevención de riesgos laborales y cesión de datos de salud. Informe 391/2006
 Cambio en el Servicio de Prevención de riesgos laborales y cesión de datos de salud. Informe 391/2006 La consulta plantea dudas sobre el tratamiento y comunicación de datos entre entidades que desarrollan
Cambio en el Servicio de Prevención de riesgos laborales y cesión de datos de salud. Informe 391/2006 La consulta plantea dudas sobre el tratamiento y comunicación de datos entre entidades que desarrollan
Registro Nacional de Cáncer de Próstata
 En el marco del LXXIX Congreso Nacional de Urología que hoy se inaugura en Tenerife y coincidiendo con la celebración del Día Mundial del Cáncer de Próstata La AEU presenta datos actualizados del Registro
En el marco del LXXIX Congreso Nacional de Urología que hoy se inaugura en Tenerife y coincidiendo con la celebración del Día Mundial del Cáncer de Próstata La AEU presenta datos actualizados del Registro
PLAN DE MEJORAS. Herramienta de trabajo. Agencia Nacional de Evaluación de la Calidad y Acreditación
 PLAN DE MEJORAS Herramienta de trabajo Agencia Nacional de Evaluación de la Calidad y Acreditación Índice 1 Introducción...3 2 Pasos a seguir para la elaboración del plan de mejoras...5 2.1 Identificar
PLAN DE MEJORAS Herramienta de trabajo Agencia Nacional de Evaluación de la Calidad y Acreditación Índice 1 Introducción...3 2 Pasos a seguir para la elaboración del plan de mejoras...5 2.1 Identificar
Gabinete Jurídico. Informe 0600/2009
 Informe 0600/2009 Se plantea en primer lugar, si el consultante, centro médico privado que mantiene un concierto con la Administración de la Comunidad autónoma para asistencia a beneficiarios de la Seguridad
Informe 0600/2009 Se plantea en primer lugar, si el consultante, centro médico privado que mantiene un concierto con la Administración de la Comunidad autónoma para asistencia a beneficiarios de la Seguridad
 Equipos a Presión. Condiciones de Seguridad Industrial y Laboral. Marco Normativo. Calderas. Lugo, 25 de octubre de 2011 1 CAMPAÑA EUROPEA SOBRE MANTENIMIENTO SEGURO Principales Objetivos: Sensibilizar
Equipos a Presión. Condiciones de Seguridad Industrial y Laboral. Marco Normativo. Calderas. Lugo, 25 de octubre de 2011 1 CAMPAÑA EUROPEA SOBRE MANTENIMIENTO SEGURO Principales Objetivos: Sensibilizar
Un folleto para el paciente LE AYUDAMOS A CUIDAR DE SUS OJOS
 Un folleto para el paciente LE AYUDAMOS A CUIDAR DE SUS OJOS Elena tiene diabetes pero no sabe que puede tener una enfermedad ocular sin ningún síntoma. Los ojos de Elena Elena tiene un trabajo de medio
Un folleto para el paciente LE AYUDAMOS A CUIDAR DE SUS OJOS Elena tiene diabetes pero no sabe que puede tener una enfermedad ocular sin ningún síntoma. Los ojos de Elena Elena tiene un trabajo de medio
PROPÓSITO... 2 DETERMINANTES PARA UNA BUENA EXPERIENCIA DE USO...
 Tabla de Contenido PROPÓSITO... 2 DETERMINANTES PARA UNA BUENA EXPERIENCIA DE USO... 2 1. LA PRESENCIA DE INFORMACIÓN Y AYUDA ÚTIL PARA COMPLETAR LOS TRÁMITES EN LÍNEA.... 2 2. LA DISPONIBILIDAD DE DIVERSOS
Tabla de Contenido PROPÓSITO... 2 DETERMINANTES PARA UNA BUENA EXPERIENCIA DE USO... 2 1. LA PRESENCIA DE INFORMACIÓN Y AYUDA ÚTIL PARA COMPLETAR LOS TRÁMITES EN LÍNEA.... 2 2. LA DISPONIBILIDAD DE DIVERSOS
VITRIFICACIÓN DE ÓVULOS (OVOCITOS)
 VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 1 VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 2 Es una técnica que se considera un procedimiento experimental, destinada a conservar gametos femeninos con fines reproductivos,
VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 1 VITRIFICACIÓN DE ÓVULOS (OVOCITOS) 2 Es una técnica que se considera un procedimiento experimental, destinada a conservar gametos femeninos con fines reproductivos,
Gestión de la Prevención de Riesgos Laborales. 1
 UNIDAD Gestión de la Prevención de Riesgos Laborales. 1 FICHA 1. LA GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 2. EL SISTEMA DE GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 3. MODALIDAD
UNIDAD Gestión de la Prevención de Riesgos Laborales. 1 FICHA 1. LA GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 2. EL SISTEMA DE GESTIÓN DE LA PREVENCIÓN DE RIESGOS LABORALES. FICHA 3. MODALIDAD
.- En qué tipo de enfermos está indicado el trasplante de células de sangre de cordón umbilical?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS Qué es la sangre del cordón
Introducción. Nuevos anticoagulantes orales
 Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Proyecto INCOMES Guía para la sustanciación de declaraciones para la salud en alimentos: funciones inmune, cognitiva y síndrome metabólico
 Proyecto INCOMES Guía para la sustanciación de declaraciones para la salud en alimentos: funciones inmune, cognitiva y síndrome metabólico Estudio de intervención nutricional doble ciego, randomizado,
Proyecto INCOMES Guía para la sustanciación de declaraciones para la salud en alimentos: funciones inmune, cognitiva y síndrome metabólico Estudio de intervención nutricional doble ciego, randomizado,
MINISTERIO DE SANIDAD, SERVICIOS SOCIALES E IGUALDAD DIRECCIÓN GENERAL DE CARTERA BÁSICA DE SERVICIOS DEL SISTEMA NACIONAL DE SALUD Y FARMACIA
 MINISTERIO DE SANIDAD, SERVICIOS SOCIALES E IGUALDAD DIRECCIÓN GENERAL DE CARTERA BÁSICA DE SERVICIOS DEL SISTEMA NACIONAL DE SALUD Y FARMACIA SUBDIRECCIÓN GENERAL DE CARTERA BÁSICA DE SERVICIOS DEL SISTEMA
MINISTERIO DE SANIDAD, SERVICIOS SOCIALES E IGUALDAD DIRECCIÓN GENERAL DE CARTERA BÁSICA DE SERVICIOS DEL SISTEMA NACIONAL DE SALUD Y FARMACIA SUBDIRECCIÓN GENERAL DE CARTERA BÁSICA DE SERVICIOS DEL SISTEMA
Cómo es tener diabetes tipo 2?
 Cómo es tener diabetes tipo 2? Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), hay casi 26 millones de personas con diabetes en los
Cómo es tener diabetes tipo 2? Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), hay casi 26 millones de personas con diabetes en los
Collaborative Atorvastatin Diabetes Study (CARDS)
 Collaborative Atorvastatin Diabetes Study (CARDS) La Atorvastatina para la prevención primaria cardiovascular en diabéticos tipo 2, con independencia de sus niveles de colesterol El estudio CARDS (Collaborative
Collaborative Atorvastatin Diabetes Study (CARDS) La Atorvastatina para la prevención primaria cardiovascular en diabéticos tipo 2, con independencia de sus niveles de colesterol El estudio CARDS (Collaborative
Control de la Salud de los Trabajadores
 UNIDAD Control de la Salud de los Trabajadores 6 FICHA 1. RECONOCIMIENTO MÉDICO A LOS TRABAJADORES FICHA 2. PRINCIPIOS BÁSICOS DE LOS RECONOCIMIENTOS MÉDICOS PREVENTIVOS A LOS TRABAJADORES. FICHA 3. OBJETIVOS
UNIDAD Control de la Salud de los Trabajadores 6 FICHA 1. RECONOCIMIENTO MÉDICO A LOS TRABAJADORES FICHA 2. PRINCIPIOS BÁSICOS DE LOS RECONOCIMIENTOS MÉDICOS PREVENTIVOS A LOS TRABAJADORES. FICHA 3. OBJETIVOS
ANTECEDENTES DE HECHO
 DIRECCIÓN Madrid, 23 de mayo de 2013 ASUNTO: RESOLUCIÓN POR LA QUE SE ESTABLECE LA CLASIFICACIÓN DEL USO TERAPÉUTICO NO SUSTITUTIVO DEL PLASMA AUTÓLOGO Y SUS FRACCIONES, COMPONENTES O DERIVADOS, COMO MEDICAMENTO
DIRECCIÓN Madrid, 23 de mayo de 2013 ASUNTO: RESOLUCIÓN POR LA QUE SE ESTABLECE LA CLASIFICACIÓN DEL USO TERAPÉUTICO NO SUSTITUTIVO DEL PLASMA AUTÓLOGO Y SUS FRACCIONES, COMPONENTES O DERIVADOS, COMO MEDICAMENTO
PROGRAMA DE REFUERZO EDUCATIVO EN PRIMARIA
 PROGRAMA DE REFUERZO EDUCATIVO EN PRIMARIA BUENAS PRÁCTICAS Creado gracias a las aportaciones de los centros participantes: sus proyectos, documentos de seguimiento, memorias PROGRAMA DE REFUERZO EDUCATIVO
PROGRAMA DE REFUERZO EDUCATIVO EN PRIMARIA BUENAS PRÁCTICAS Creado gracias a las aportaciones de los centros participantes: sus proyectos, documentos de seguimiento, memorias PROGRAMA DE REFUERZO EDUCATIVO
DECLARACIÓN DE CÁCERES DEL PROGRAMA DE ATENCIÓN INTEGRAL AL MÉDICO ENFERMO DE LOS COLEGIOS DE MÉDICOS DE ESPAÑA
 DECLARACIÓN DE CÁCERES DEL PROGRAMA DE ATENCIÓN INTEGRAL AL MÉDICO ENFERMO DE LOS COLEGIOS DE MÉDICOS DE ESPAÑA CÁCERES 2015 1. El Programa de Atención Integral al Médico Enfermo (PAIME) ha atendido desde
DECLARACIÓN DE CÁCERES DEL PROGRAMA DE ATENCIÓN INTEGRAL AL MÉDICO ENFERMO DE LOS COLEGIOS DE MÉDICOS DE ESPAÑA CÁCERES 2015 1. El Programa de Atención Integral al Médico Enfermo (PAIME) ha atendido desde
HEMOGLOBINA GLICOSILADA QUE DEBE SABER EL PACIENTE?
 LA HEMOGLOBINA GLICOSILADA QUE DEBE SABER EL PACIENTE? 1 QUE ES LA HEMOGLOBINA GLICOSILADA? a hemoglobina es una proteína que se encuentra L en los glóbulos rojos de nuestra sangre y es la encargada de
LA HEMOGLOBINA GLICOSILADA QUE DEBE SABER EL PACIENTE? 1 QUE ES LA HEMOGLOBINA GLICOSILADA? a hemoglobina es una proteína que se encuentra L en los glóbulos rojos de nuestra sangre y es la encargada de
 Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
Salud de la mujer La inseminación artificial conyugal Salud de la mujer DEPARTAMENTO DE OBSTETRICIA, GINECOLOGÍA Y REPRODUCCIÓN Ref. 122 / Mayo 2008 Servicio de Medicina de la Reproducción Gran Vía Carlos
MANUAL DE USUARIO DE LA APLICACIÓN DE ACREDITACION DE ACTIVIDADES DE FORMACION CONTINUADA. Perfil Entidad Proveedora
 MANUAL DE USUARIO DE LA APLICACIÓN DE ACREDITACION DE ACTIVIDADES DE FORMACION CONTINUADA Perfil Entidad Proveedora El objetivo del módulo de Gestión de Solicitudes vía Internet es facilitar el trabajo
MANUAL DE USUARIO DE LA APLICACIÓN DE ACREDITACION DE ACTIVIDADES DE FORMACION CONTINUADA Perfil Entidad Proveedora El objetivo del módulo de Gestión de Solicitudes vía Internet es facilitar el trabajo
Trasplante renal. Dudas más frecuentes
 Trasplante renal. Dudas más frecuentes Por qué el trasplante de riñón? Cuando aparece una insuficiencia renal crónica irreversible, se plantean tres tipos de tratamiento: Hemodiálisis Diálisis peritoneal
Trasplante renal. Dudas más frecuentes Por qué el trasplante de riñón? Cuando aparece una insuficiencia renal crónica irreversible, se plantean tres tipos de tratamiento: Hemodiálisis Diálisis peritoneal
www.fip.org/statements 1 Informe de Referencia de la FIP sobre Prácticas de Colaboración (2009),
 Preámbulo En 2009, el Comité de Práctica Farmacéutica (BPP) de la Federación Farmacéutica Internacional (FIP) creó el Grupo de Trabajo sobre Prácticas de Colaboración Interprofesional teniendo cuatro objetivos
Preámbulo En 2009, el Comité de Práctica Farmacéutica (BPP) de la Federación Farmacéutica Internacional (FIP) creó el Grupo de Trabajo sobre Prácticas de Colaboración Interprofesional teniendo cuatro objetivos
La diabetes y la salud de los ojos
 PROGRAMA DE EDUCACIÓN SOBRE LA ENFERMEDAD DIABÉTICA DEL OJO La diabetes y la salud de los ojos Rotafolio para promotores de salud LOS FACTORES DE RIESGO PARA LA DIABETES Un factor de riesgo es un problema
PROGRAMA DE EDUCACIÓN SOBRE LA ENFERMEDAD DIABÉTICA DEL OJO La diabetes y la salud de los ojos Rotafolio para promotores de salud LOS FACTORES DE RIESGO PARA LA DIABETES Un factor de riesgo es un problema
SISTEMAS Y MANUALES DE LA CALIDAD
 SISTEMAS Y MANUALES DE LA CALIDAD NORMATIVAS SOBRE SISTEMAS DE CALIDAD Introducción La experiencia de algunos sectores industriales que por las características particulares de sus productos tenían necesidad
SISTEMAS Y MANUALES DE LA CALIDAD NORMATIVAS SOBRE SISTEMAS DE CALIDAD Introducción La experiencia de algunos sectores industriales que por las características particulares de sus productos tenían necesidad
Tecnologías para una Educación de Calidad Cierre de Brecha Digital Estándar de Coordinación Informática Ámbito de Mantenimiento.
 Cierre de Brecha Digital Estimado Sostenedor y Director, Dirigida al Sostenedor y al Establecimiento Educacional El Ministerio de Educación se encuentra implementando el plan Tecnologías para una Educación
Cierre de Brecha Digital Estimado Sostenedor y Director, Dirigida al Sostenedor y al Establecimiento Educacional El Ministerio de Educación se encuentra implementando el plan Tecnologías para una Educación
