MINISTERIO DE SALUD NORMA TECNICA DIAGNOSTICO Y TRATAMIENTO DE LA LEISHMANIOSIS EN EL PERU
|
|
|
- Ricardo Herrero Rodríguez
- hace 7 años
- Vistas:
Transcripción
1 MINISTERIO DE SALUD DIRECCION GENERAL DE SALUD DE LAS PERSONAS Estrategia Sanitaria de Prevención y Control de las Enfermedades Metaxénicas y Otras Transmitidas por Vectores. NORMA TECNICA DIAGNOSTICO Y TRATAMIENTO DE LA LEISHMANIOSIS EN EL PERU Lima, Diciembre del 2005
2 INDICE I. TITULO II. III. IV. FINALIDAD OBJETIVOS AMBITO DE APLICACIÓN V. BASE LEGAL VI. VII. VIII. IX. DISPOSICIONES GENERALES DISPOSICIONES ESPECIFICAS COMPONENTES RESPONSABILIDADES X. DISPOSICIONES FINALES XI. XII. ANEXOS BIBLIOGRAFIA Documento de Trabajo. No citar. No reproducir. 2
3 DIAGNOSTICO Y TRATAMIENTO DE LA LEISHMANIOSIS CUTANEA Y MUCOCUTÁNEA EN EL PERU I. TITULO Norma Técnica para el Diagnóstico y Atención Curativa de la Leishmaniosis en el Perú II. FINALIDAD Estandarizar el manejo clínico terapéutico de la Leishmaniosis Cutánea y Mucocutánea de acuerdo a las evidencias científicas actuales, incorporando la experiencia médica nacional, con procedimientos diagnósticos y terapéuticos eficaces y de costo beneficio razonable. III. OBJETIVOS Objetivo general: Establecer una guía práctica para el diagnóstico y atención curativa de la Leishmaniosis en el país, en el marco del Modelo de Atención Integral de Salud y de las estrategias de prevención y control de esta enfermedad. Objetivos específicos: Proporcionar criterios diagnósticos y esquemas terapéuticos aplicables en los diversos niveles de atención de salud que garanticen la curación de los pacientes, reducción de las complicaciones, eviten secuelas invalidantes o fallecimiento. Establecer procedimientos de localización, diagnóstico, atención y seguimiento de casos facilitando la efectividad de los servicios de salud en la atención integral de los pacientes con Leishmaniosis IV. AMBITO DE APLICACIÓN El alcance de la presente Norma Técnica, comprende a todos los establecimientos de salud del sector en sus diferentes niveles de atención, públicos y privados en el ámbito nacional Documento de Trabajo. No citar. No reproducir. 3
4 V. BASE LEGAL - Ley N 27657, Ley del Ministerio de Salud - D.S. N SA, Reglamento de la Ley del Ministerio de Salud. - D.S. N SA, Reglamento de Organización y Funciones del Ministerio de Salud. - Ley N 26842, Ley General de Salud - R.M. Nº /MINSA Establece las Estrategias Sanitarias Nacionales del Ministerio y sus respectivos órganos responsables - RM Nº /MINSA, - Aprueban el Plan Estratégico Prevención y Control De Enfermedades Metaxénicas. - RM Nº /MINSA - Actualización de Listado de Medicamentos Estratégicos y de Soporte para las Atenciones de Intervenciones Sanitarias. - RM Nº /MINSA, Normas para la elaboración de documentos normativos del Ministerio de Salud. VI. DISPOSICIONES GENERALES En el Perú, la Leishmaniosis es endémica y constituye un problema de salud pública aún irresuelto. La incidencia anual durante el último quinquenio en promedio se encuentra en 30 por 100,000. Existen las formas cutánea (cutáneo andina o Uta) y la mucocutánea (cutáneo selvática o espúndia). Las regiones de salud que reportan el mayor número de casos son Ancash, Ucayali, Junín, Loreto, San Martín, Amazonas, Ayacucho, Cajamarca, Cusco, Huánuco, Cerro de Pasco, Madre de Dios, Lima. La mayoría de los casos en el Perú es causada por L. brasiliensis y ocasionalmente por L. peruviana. No se ha registrado casos de leishmaniosis viceral. VI.1. CARACTERISTICAS BIOLÓGICAS Y EPIDEMIOLÓGICAS DE LA LEISHMANIOSIS La Leishmaniosis es una enfermedad polimorfa causada por protozoarios pertenecientes al especies del género Leishmania, y transmitida por una lutzomia infectada. La Leishmania es dimórfico, pertenece al reino Protista, subreino Protozoa, orden Kinetoplastida y a la familia Trypanosomatidae. Se presentan bajo dos formas: como promastigota, que es móvil, larga y flagelada, comúnmente encontrada en el vector invertebrado; y como amastigota, la cual es inmóvil, redondeada u ovoide, intracelular, dentro de los macrófagos y otras células del sistema reticuloendotelial del huésped vertebrado. Documento de Trabajo. No citar. No reproducir. 4
5 En el Perú se han identificado cinco especies de leishmania: L. peruviana, L. lainsoni, L. amazonensis, L. guyanensis y L. brasiliensis, identificándose a los tres últimos como causantes de la forma mucocutánea de la enfermedad. La Leishmaniosis es transmitida por la picadura de lutzomias, pequeñas moscas antropofílicas, llamadas en algunas regiones titira o manta blanca. Abundan todo el año en las zonas tropicales y en el verano en las zonas templadas. En el Perú se han atribuido como vectores de la leishmania a la Lutzomyia peruensis, L. ayacuchensis, L. verrucarum, L. noguchii y L. Cayennensis, L. Tejadai. de los cuales se ha logrado aislar Leishmania peruviana. La L. pescei se correlaciona geográficamente con algunas áreas de leishmaniosis. Existe una gran variedad de animales silvestres y domésticos que han sido implicados como reservorios de las especies de Leishmania, sin que hasta el presente se haya demostrado consistentemente cual o cuales son los reservorios. VI.2. CARACTERISTICAS CLINICAS DE LA LEISHMANIOSIS Presenta tres formas clínicas diferenciadas, denominándoseles Leishmaniosis Cutánea (LC), Leishmaniosis Mucocutánea (LCM) y Leishmaniosis Viceral (LV). La inmunidad en la Leishmaniosis depende de la forma clínica y la respuesta del huésped. Se ha descrito un espectro de fenotipos que se correlacionan con la intensidad de la respuesta inmune. La inmunidad mediada por células tiene una influencia dominante en la determinación de la enfermedad. La coinfección con el VIH/SIDA produce una alteración mutua de la historia natural de estas infecciones, pudiendo incrementar la morbilidad y mortalidad. El tipo de manifestación clínica y la severidad de la enfermedad son variables y están relacionadas a la especie, cepa de Leishmania Infectante y a la respuesta inmune del hospedero, afectando la piel, membranas mucosas y órganos internos. Se describen tres formas clínicas: 1) Leishmaniosis Cutánea, llamada también cutánea andina o Uta, 2) Leishmaniosis Mucocutánea, llamada también selvática o espundia y 3) Leishmaniosis Visceral. Documento de Trabajo. No citar. No reproducir. 5
6 LEISHMANIOSIS CUTANEA (LC) El período de incubación de la Leishmania Cutánea varía de dos semanas a varios meses y en algunos casos hasta años. Se inicia con una mácula eritematosa, poco pruriginoso, y luego de algunos días se produce una infiltración subcutánea local ocasionando una lesión papulosa de menos de 5 mm de diámetro. Suele observarse linfadenitis leve a moderada en la zona afectada. Aproximadamente luego de una semana, la lesión inicial se ulcera espontáneamente y produce un exudado seroso que al secarse en algunos días formará una costra cubriendo toda la lesión. Sin embargo por debajo de la costra la lesión se extiende en tamaño y profundidad, y cuando se retira dicha costra se observa una lesión redondeada, con fondo granulomatoso, eritematoso y con exudado seroso no purulento, no sangrante; sus bordes son bien definidos levantados y cortados en forma de sacabocado levemente indurada que recuerda la imagen de un cráter; la zona perilesional no presenta signos inflamatorios salvo que se complique con una infección bacteriana sobre agregada, lo cual es frecuente. Pueden aparecer lesiones satélites que al unirse a la inicial, originan una úlcera grande. La localización de la úlcera es más frecuente en las partes expuestas del cuerpo, especialmente las extremidades y cara, lugares a donde tienen mejor acceso las lutzomias. No obstante, existen casos en que se afectan áreas corporales inusuales como el tórax, pelvis, genitales. Pueden afectarse las mucosas pero únicamente los bordes y por continuidad, como es el caso de la boca. A los pocos meses las lesiones empiezan autolimitarse a medida que empieza a prevalecer la respuesta inmune del huésped, tienden a evolucionar y a la curación espontánea, en un periodo de seis meses a tres años. Una pequeña proporción de casos presentan residivas en la misma lesión después de algunos años de silencio asintomático. Un trauma local en la cicatriz puede reactivar la lesión. Se ha descrito diversas características de las lesiones no ulceradas de leishmaniosis, como la papulosa, impetiginoide, verrucosa, nodular, vegetante, mixtas y cutáneo difusa. Esta última, la difusa, se asocia a trastornos de la inmunidad produciendo lesiones nodulares infiltrativas en todo el cuerpo. Documento de Trabajo. No citar. No reproducir. 6
7 LEISHMANIOSIS MUCOCUTÁNEA (LMC) Las manifestaciones clínicas de la forma mucocutánea se presentan muchos meses o años después haber cursado con la forma cutánea, sin embargo en algunos pacientes aparecen cuando todavía existen las manifestaciones en la piel En más de un tercio de los casos, las lesiones mucosas se manifiestan sin antecedente de lesión cutánea. Posiblemente la infección primaria ha sido inaparente o se ha manifestado como una lesión mínima que pasó desapercibida para el paciente. Sin embargo, un alto riesgo de desarrollo de la LMC está asociado a la falta, incompleta o inadecuado tratamiento. Las lesiones mucosas se inician en las vías aéreas superiores, principalmente a nivel del cartílago del tabique nasal y progresa hacia el piso de la nariz. Inicialmente los pacientes con compromiso nasal presentan secreción nasal mucoserosa, leve ardor y dolor, prurito y respiración forzada y sonora. La mucosa nasal suele encontrarse eritematosa con ligero edema y luego de algunas semanas se ulcera la mucosa, compromete el cartílago y finalmente lo perfora. Si hay infección sobreagregada, la secreción es muco purulenta. La superficie de la piel se torna eritematoso con edema e infiltración produciendo aumento del volumen de la punta de la nariz y el ala, que puede sobrepasar el surco nasogeniano. A esta nariz grande junto a la caída del extremo distal de la nariz por lesión del cartílago subyacente se la conoce con el nombre de 'nariz de tapir'. Luego de meses o años las lesiones ulcerativas y destructivas progresan de la nariz hacia el labio superior, paladar y úvula. En estas partes también se pueden observar formaciones proliferativas. Cuando empieza afectar la faringe, epiglotis y laringe se producen trastornos de la voz. El compromiso gingival e interdentario es leve, raramente produce la caída dentaria. Las lesiones de la hipofaringe, laringe y tráquea se caracterizan por un compromiso de los repliegues ariteepiglóticos y aritenoides, que dan lesiones hipertrofiantes que producen disfonía, afonía y asfixia. La epiglotis también puede estar comprometida y las cuerdas vocales infiltradas. Si no hay tratamiento, la enfermedad puede llevar a la muerte. La Leishmaniosis Mucocutánea, en los primeros años de su evolución, no afecta el estado general del paciente, el que puede realiza su labor normalmente. Sin embargo, cuando las lesiones mucosas están muy avanzadas y comprometen la mucosa de la boca y la laringe, la respiración, la alimentación y el estado general del enfermo se altera, encontrando al paciente afectado física, psicológica y laboralmente. Documento de Trabajo. No citar. No reproducir. 7
8 LEISHMANIOSIS VICERAL ( LV ) Este cuadro clínico se presenta en muchas regiones tropicales y subtropicales del mundo. No se ha registrado en el Perú, no obstante es conveniente conocerla por la existencia en zonas fronterizas de los países vecinos de Brasil y Bolivia, en donde es causada por la L. amazonensis, y transmitida por mosquitos del género lutzomia. La Leishmaniosis Visceral es una afectación sistémica que compromete la vida, y puede llegara a ser fatal especialmente si se retarda el tratamiento. Después de la picadura del vector, existe un periodo de incubación que varía de 3 a 8 meses, sin embargo puede ser tan corto como 10 días o prolongado como un año. En pocos casos se encuentran lesiones en la puerta de entrada, ya que la mayoría de las veces pasa desapercibida y tiene una evolución crónica. Las manifestaciones clínicas de la Leishmaniosis Visceral típica están asociadas con fiebre, la que casi siempre es progresiva y elevada, remitente o intermitente, que dura semanas y se alterna con periodos afebriles, que también duran semanas. Posteriormente, la fiebre se torna persistente y ondulante. Existe progresivo deterioro del huésped, palidez y hepatoesplenomegalia. En la fase crónica, la esplenomegalia es muy marcada y puede llegar hasta la fosa iliaca derecha, con abultamiento considerable del abdomen. Existe una lifadenopatía generalizada, en especial de los ganglios mesentéricos, epistaxis, hemorragia gingival, edema y ascitis. En algunas ocasiones se observa ictericia leve, y es considerado como signo de mal pronóstico. Los hallazgos de laboratorio incluyen anemia normocítica normocrómica, neutropenia, trombocitopenia, hipoalbuminemia y elevación de las transaminasas. Desde el punto de vista inmunológico, se ha establecido que la Leishmaniosis Visceral está asociada con anergia celular, tal como lo indican las pruebas cutáneas negativas a antígenos de Leishmania VI.3. DEFINICION DE CASO DE LEISHMANIOSIS A. CASO PROBABLE DE LEISHMANIOSIS A.1. LEISHMANIOSIS CUTANEA Se considera como caso probable de Leishmaniosis Cutánea a todo paciente que cumple con los siguientes criterios: Documento de Trabajo. No citar. No reproducir. 8
9 - Criterio Epidemiológico: Procedente de zonas endémicas o de nuevas áreas de transmisión de leishmaniosis, cuando menos desde hace dos semanas. - Criterio clínico: Presencia de una o más lesiones en la piel que inician con una pápula eritematosa, aumentando de tamaño hasta formar nódulos, con progresión a lesiones ulcerativas o úlcero-costrosas, poco profundas de aspecto redondeado, no dolorosa, de bordes bien definidos y ligeramente elevados, con secreción serosa o seropurulenta. El tiempo de evolución es mayor a dos semanas y no responde al tratamiento de antimicrobianos comunes. A estos pacientes se les inicia tratamiento de primera línea. A.2 LEISHMANIOSIS CUTANEO MUCOSA Se considera como caso probable de leishmaniosis mucocutánea, a todo paciente que cumple con los siguientes criterios: - Criterio Epidemiológico: Procedente de zonas endémicas o de nuevas áreas de transmisión de leishmaniosis mucocutánea, cuando menos desde hace dos semanas. - Criterio clínico: Presencia de una o más lesiones granulomatosas elevadas o ulceradas de la mucosa nasal, boca, paladar blando, faringe, con antecedente de lesiones cutáneas activas o cicatrizadas, habiéndose excluido lesión por bacterias comunes. A.3 LEISHMANIOSIS VISCERAL Se considera como caso probable de Leishmaniosis Visceral, a todo paciente que cumple con los siguientes criterios: - Criterio Epidemiológico: Procedente de zonas fronteriza con Brasil y Bolivia, o de zonas endémicas de leishmaniosis visceral, cuando menos desde hace 10 días. - Criterio clínico: Presencia de fiebre intermitente u ondulante, perdida de peso y apetito, palidez progresiva, debilidad, esplenomegalia, hepatomegalia, sin ictericia. Documento de Trabajo. No citar. No reproducir. 9
10 B. CASO CONFIRMADO DE LEISHMANIOSIS CUTÁNEO, LEISHMANIOSIS MUCOCUTÁNEO Y LEISHMANIOSIS VISCERAL. Es todo paciente considerado como Caso Probable en el cual se demuestra infección por Leishmania mediante uno o más exámenes de laboratorio como frotis, cultivo, histopatología, inmunología y/o reacción en cadena de polimerasa. C. CASO GRAVE DE LEISHMANIOSIS MUCOCUTANEA. Es todo paciente considerado como caso probable o confirmado de leishmaniosis mucocutáneo con lesiones en paladar, epiglotis y cuerdas vocales, laringe y tráquea, afectando zonas mucosas amplias y/o profundas que hacen peligrar su vida, y requieren intervención terapéutica e inmediata. En estos casos además de las complicaciones mecánicas por destrucción física de la anatomía de las partes afectadas, puede asociarse complicaciones infecciosas bacterianas, fúngicas, por miasis entre otras. VI.4. COLATERAL: Es toda persona expuesta a contraer la enfermedad por compartir los riesgos ambientales, laborales o sociales, con una persona enferma de leishmaniosis en cualquiera de sus formas. VII. DISPOSICIONES ESPECIFICAS VII.1. LOCALIZACIÓN DE CASOS La localización de casos es una actividad estratégica en la prevención y control de la leishmaniosis, que asociado al tratamiento oportuno previene y reduce la aparición de complicaciones, secuelas y de la mortalidad. Los recursos y actividades de atención en los servicios de salud deben ser organizados de tal modo que permita diagnosticar opotunamente los casos de leishmaniosis. Se realizará en todos los establecimientos de la red de servicios de salud y niveles de atención (Puestos, Centros de Salud y Hospitales), a través de la identificación de los casos probables. El jefe del establecimiento de salud y su equipo técnico programan las actividades de búsqueda activa intra y extramuralmente, incorporando a todos los trabajadores de salud, así como la ciudadanía organizada y los agentes comunitarios de salud. Documento de Trabajo. No citar. No reproducir. 10
11 En brotes epidémicos, se aplicarán estrategias específicas de localización a fin de identificar las áreas y poblaciones afectadas y procederse a implementar medidas integrales eficaces de prevención y control. Una vez identificado el caso probable, se procederá a tomar una muestra de raspado del borde de la lesión para frotis, y de ser necesario para cultivo u otro tipo de pruebas, remitiendo las muestras al laboratorio referencial de su red con la solicitud debidamente llenada. Al mismo tiempo se deberá iniciar el tratamiento con el esquema elegido. La actividad de localización de casos debe registrarse en el documento de registro de casos de leishmaniosis. VII.2. DIAGNÓSTICO DE LABORATORIO A todo caso probable, se le tomará muestras de raspado del borde interno de la(s) lesión(es) a fin de realizar un frotis para diagnóstico parasitológico que confirme el caso. Pruebas de intradermo reacción, serología, histopatología y PCR, se realizarán en casos pertinentes para seguimiento e investigación clínica epidemiológica. Todo procedimiento de laboratorio se anotará en el Libro de Registro de Muestras de Leishmaniasis. VII.3. DIAGNÓSTICO DIFERENCIAL a. Diagnóstico diferencial de la Leishmaniosis Cutánea: infecciones bacterianas de piel, dermatomicosis, blastomicosis, tuberculosis, lepra lepromatosa, sífilis secundaria o terciaria, miasis, sporotricosis, eczema, ulcera por vasculopatias, sarcoidosis, carcinoma de piel, lesiones verrucosas. b. Diagnóstico diferencial de Leishmaniosis Mucocutáneo: paracoccidiodomicosis, histoplasmosis, tuberculosis, sífilis, tuberculosis, síndrome de Behcet s, lupus eritematoso discoide, granuloma letal de línea media, neoplasias, rhinoescleroma, granulomatosis de Wegener s. c. Diagnóstico diferencial de Leishmaniosis Visceral: Los cuadros agudos deben distinguirse de la malaria, bartonelosis aguda, fiebre tifoidea, tifus, tuberculosis miliar, abseso amebiano hepático. Los cuadros sub agudos o crónicos pueden confundirse Documento de Trabajo. No citar. No reproducir. 11
12 con brucellosis, bacteriemia prolongada por salmonella, histoplasmosis, malaria crónica, linfoma, leucemia, entre otros. VII.4 ATENCIÓN CURATIVA DE LA LEISHMANIOSIS La atención curativa comprende la administración oportuna y completa del tratamiento para la forma cutánea, mucocutánea y visceral. Tiene por objeto eliminar el parásito, evitar las complicaciones y mortalidad, logrando una recuperación precoz para reinserción del paciente a sus actividades cotidianas y coadyuvar al control de la transmisión de la enfermedad. Consiste en los siguientes procesos: a. CONSULTA MÉDICA Esta actividad es responsabilidad del personal médico y busca efectuar el diagnóstico de casos, evaluar la gravedad del cuadro clínico y las complicaciones, indicar el esquema terapéutico apropiado, vigilar la evolución del caso, calificar la falta de respuesta al tratamiento y determinar la condición de egreso del paciente. b. ATENCIÓN DE ENFERMERÍA Al inicio del tratamiento se realizará una atención del personal de enfermería para planificar con el paciente el cumplimiento del esquema terapéutico, facilitar la localización de otros casos y brindar educación sanitaria. Pueden programarse otras atenciones al observarse abandono o irregularidad del tratamiento, previniendo la deserción del paciente a éste. c. EVALUACION SOCIAL Antes de iniciar el tratamiento se realizará una evaluación social a cargo del profesional de Trabajo Social o quien haga sus veces, a fin de establecer el riesgo ocupacional, social y estado laboral del paciente, y planificar conjuntamente con él las acciones de atención, protección y promoción de la salud requeridos. d. ADMINISTRACIÓN DEL TRATAMIENTO El tratamiento será administrado en los servicios de salud y está bajo la responsabilidad del personal médico, enfermera o el personal de salud que cumpla estas funciones en los diferentes niveles de atención. Documento de Trabajo. No citar. No reproducir. 12
13 En los casos que no requieran hospitalización se procederá al TRATAMIENTO SUPERVISADO, consistente en 1) información sobre los efectos y riesgos de abandono del tratamiento, 2) aplicación parenteral de la droga antileishmaniasica en forma diaria y en condiciones de bioseguridad adecuados, 3) evaluación clínica una vez por semana a fin de verificar el cumplimiento del tratamiento a la dosis indicada, respuesta al tratamiento, y proporcionar orientaciones complementarias sobre prevención de la enfermedad, y 4) visita domiciliaria dentro de la primera semana de iniciado el tratamiento. En casos excepcionales, la administración del tratamiento podrá realizarlo un Agente Comunitario de Salud debidamente capacitado y acreditado para administración de medicamentos intravenosos y reconocimiento de reacciones adversas. En los casos hospitalizados, el personal del servicio en que se encuentra el paciente es responsable de la administración del tratamiento. Todo paciente en tratamiento será anotado en el Registro de pacientes con leishmaniosis, y su terapéutica registrado en la Tarjeta de control, asistencia y administración de tratamiento y en la Historia Clínica del paciente. e. VISITA DE SEGUIMIENTO Tiene por objeto reforzar la adherencia del enfermo al tratamiento, censar a los colaterales, localizar casos nuevos, identificar y evaluar los riesgos y condicionantes que permiten la transmisión de la enfermedad y planificar con la familia las medidas preventivas para evitar la extensión de la enfermedad en la familia y en la comunidad local. Esta actividad es responsabilidad del personal de enfermería. Se realizará dentro de la primera semana de tratamiento y cuando no acuda a recibir la aplicación de su medicina. f. CONTROL DE COLATERALES Los colaterales serán censados y examinados para descartar Leishmaniosis en cada uno de ellos. A todo colateral se le realiza evaluación clínica exhaustiva en búsqueda de lesiones actuales o cicatrices sospechosas de lesión cutánea de la Leishmaniosis Mucocutánea, y se proporciona información sobre medidas de prevención y control de la enfermedad. Documento de Trabajo. No citar. No reproducir. 13
14 Es responsabilidad del personal de enfermería o de quien asuma sus funciones realizar el registro de colaterales en el reverso de la Tarjeta de control de asistencia y administración de tratamiento de leishmaniosis y velar por el cumplimiento de la evaluación de todos ellos. VII.5. MANEJO TERAPÉUTICO DE LA LEISHMANIOSIS Los objetivos del tratamiento son el control y eliminación del parasitismo, mejorar el cuadro clínico y evitar las complicaciones. A. MEDIDAS GENERALES Dependiendo de la magnitud y severidad de la lesión se aplicarán medidas general que permitan coadyuvar en la mejoría y eviten complicaciones. Entre estas tenemos: o En lesiones de piel realizar limpieza con abundante agua y antiséptico yodóforos o clorhexidina mientras exista secreción serosa o purulenta. o Drenaje si hubieran lesiones con abscesos. o En lesiones mucosas realizar limpieza en lesiones accesibles, en tópico hospitalario y por personal médico, tomando precauciones por los riesgos de aspiración. o Si se sospecha o documenta sobre infección bacteriana, administrar antimicrobianos para gérmenes comunes gram positivos. o En las formas mucocutánea asociadas a enfermedades crónicas subyacentes como Tuberculosis, VIH, Diabetes Mellitus, cardiopatías, entre otras, se deberá realizar una adecuada y razonable compensación a fin de obtener repuesta terapéutica eficaz; asimismo se deberá intensificar las precauciones y vigilancia del RAM al administrar los antileishmaniásicos. B. TRATAMIENTO DE LA LEISHMANIOSIS De acuerdo a la forma clínica y al grupo poblacional, se utilizará uno de los esquemas descritos líneas abajo. Es importante recordar que iniciado el tratamiento, de no mediar una contraindicación específica, debe completarse la dosis por el tiempo indicado según cada caso, para lo cual deberá garantizarse la disponibilidad de medicamentos. Documento de Trabajo. No citar. No reproducir. 14
15 E1. LEISHMANIOSIS CUTÁNEA EN NIÑOS, ADOLESCENTES Y ADULTOS: Como primera línea de tratamiento se administra un antimonial pentavalente tipo estibo gluconato de sodio o antimoniato de meglumine a dosis de 20 miligramos de antimonio pentavalente base / kilogramo de peso / día, durante un ciclo de veinte (20) días consecutivos. La dosis diaria máxima no excederá los 1,250 miligramos de antimonio pentavalente. Deberá administrarse en una sola dosis diaria sin fraccionarla, por vía intravenosa, diluido en suero fisiológico de 20 a 50 ml, lento en 15 a 20 minutos. Excepcionalmente podrá utilizarse la vía intramuscular, y en este caso sin dilución adicional. En caso de presentar fracaso al tratamiento luego de 2 meses de haber completado el primer ciclo de tratamiento, se repite el esquema de antimonial pentavalente por un segundo ciclo a la misma dosis también por 20 días. De persistir el fracaso luego de dos meses más al término del segundo ciclo terapéutico, se pasa al siguiente esquema. Como segunda línea de tratamiento se administrará Anphoterecin-B a dosis de 0.5 mg a 1.0 mg /Kg /día hasta acumular una dosis máxima de 1.5 a 2.0 gramos por el periodo de tratamiento. E2. LEISHMANIOSIS MUCOCUTÁNEA EN NIÑOS, ADOLESCENTES Y ADULTOS: Se administra un antimonial pentavalente tipo Estibo gluconato de sodio o antimoniato de meglumine a dosis de 20 miligramos de antimonio pentavalente base / kilogramo de peso / día, durante un período de treinta (30) días consecutivos. La dosis diaria máxima no excederá los 1,250 miligramos de antimonio pentavalente. Deberá administrarse en una sola dosis diaria sin fraccionarla, por vía intravenosa, diluido en suero fisiológico de 20 a 50 ml, lento en 15 a 20 minutos. Excepcionalmente podrá utilizarse la vía intramuscular, en este caso sin dilución adicional. En caso de presentar fracaso al tratamiento luego de 2 meses de haber completado el primer ciclo de tratamiento con antimonial pentavalente se pasa al esquema de segunda línea. Documento de Trabajo. No citar. No reproducir. 15
16 Como tratamiento alternativo de segunda línea se administrará Anphoterecin-B a dosis de 0.5 a 1.0 mg/ Kg/ día. Como dosis máxima diaria 50 mg. Se administrará hasta acumular una dosis máxima de 1.5 a 2.0 gramos por el periodo de tratamiento. E3. LEISHMANIOSIS MUCOCUTÁNEO GRAVE GRAVE. El manejo terapéutico es hospitalario. Tiene como objetivo controlar y eliminar el parásito de la Leishmania, controlar y erradicar las complicaciones infecciosas asociadas, aliviar los efectos negativos de las lesiones profundas y disminuir las secuelas. 3.1 Tratamiento etiológico En los casos graves se administra directamente Anphoterecin-B a dosis de 0.7 a 1 mg/ Kg/ día. Como dosis máxima diaria será 50 mg. El tratamiento dura hasta acumular una dosis máxima de 1.5 a 2.0 gramos por el periodo de tratamiento. Si el paciente presenta fracaso terapéutico con el Anphoterecin-B, se administra drogas alternativas bajo la conducción de los especialistas del área. 3.2 Tratamiento de infecciones asociadas De acuerdo al tipo de infección sospechada o documentada se administrará tratamiento antimicrobiano, antifúngico u otros. 3.3 Manejo de secuelas Todo paciente con lesiones amplias y profundas deberán ser evaluado y tratado por especialista en cirugía reparadora al término del tratamiento etiológico. E3. LEISHMANIOSIS VISCERAL. Se administra un antimonial pentavalente tipo Estibo gluconato de sodio o antimoniato de meglumine a dosis de 20 miligramos de antimonio pentavalente base / kilogramo de peso / día, durante un período de treinta (30) días consecutivos. La dosis diaria máxima no excederá los 1,250 miligramos de antimonio pentavalente. Deberá administrarse en una sola dosis diaria sin Documento de Trabajo. No citar. No reproducir. 16
17 fraccionarla, por vía intravenosa, diluido en suero fisiológico de 20 a 50 ml, lento en 15 a 20 minutos. Excepcionalmente podrá utilizarse la vía intramuscular, en este caso sin dilución adicional. En caso de presentar fracaso al tratamiento luego de 2 meses de haber completado el primer ciclo de tratamiento con antimonial pentavalente se pasa al esquema de segunda línea. Como tratamiento alternativo de segunda línea se administrará Anphoterecin-B a dosis de 0.5 a 1.0 mg/ Kg/ día. Como dosis máxima diaria 50 mg. Se administrará hasta acumular una dosis máxima de 1.5 a 2.0 grs. por el periodo de tratamiento. (ANEXO). Cuadro Nº FORMA CLINICA Leishmaniosis Cutánea Leishmaniosis Mucocutáneo Leishmaniosis Mucocutáneo Grave Leishmaniosis Visceral TRATAMIENTO PRIMERA LINEA Antimonial pentavalente 20 mg/kg/día Por 20 días Antimonial pentavalente 20 mg/kg/día Por 30 días Anphoterecin-B 0.7 a 1 mg/kg hasta acumular 1.5 a 2.0 gramos en total. Antimonial pentavalente 20 mg/kg/día Por 30 días TRATAMIENTO SEGUNDA LINEA Anphoterecin-B 0.5 a 1.0 mg/kg /día hasta acumular 1.5 a 2.0 gramos. Anphoterecin-B 0.5 a 1.0 mg/kg /día hasta acumular 1.5 a 2.0 gramos. Pentamidina, Ketaconozol Anphoterecin-B 0.5 a 1 mg/kg hasta completar 30 mg/kg En el uso de las drogas indicadas deberá tomarse en consideración las dosis adecuadas, las precauciones y contraindicaciones de cada una de ellas expuestas en el ANEXO Documento de Trabajo. No citar. No reproducir. 17
18 En el caso de gestantes con leishmaniosis, salvo casos debidamente justificados que pongan en riesgo la salud de la paciente, el tratamiento anti leishmaniásico será diferido hasta después del parto, excepto lo referente a medidas generales y tratamientos de infecciones sobreagregadas los que se deben poner en práctica lo más antes posible. En mujeres en edad fértil no gestantes, aconsejar eviten el embarazo hasta por lo menos dos meses después de haber concluido el tratamiento exitoso. En los pacientes con infección VIH/SIDA asociada, salvo situaciones particulares, las dosis, vías de administración, precauciones y contraindicaciones son las mismas. B.1. Criterios de internamiento u hospitalización a. EN EL PRIMER NIVEL DE ATENCIÓN En el primer nivel de atención se interna pacientes con Leishmaniosis Cutánea o Cutáneo Mucosa no grave, clínicamente estables, únicamente en los Centros de Salud que cuentan con camas y personal médico por 24 horas, por alguno de los siguientes criterios: - Presencia de algún tipo de reacción adversa medicamentosa que ameriten observación permanente. - Imposibilidad de cumplir tratamiento ambulatorio, por inaccesibilidad geográfica, entorno familiar adverso al cumplimiento u otro. - Otros a criterio médico. b. EN EL SEGUNDO Y TERCER NIVEL DE ATENCIÓN: HOSPITALES N- I, N- II, N- III, INSITUTOS ESPECIALIZADOS Se hospitalizará por uno o más de los siguientes criterios: - Paciente con Leishmaniosis Cutáneo Mucosa grave. - Pacientes con Leishmaniosis Visceral - Cuando menos los tres primeros días de tratamiento con Anphoterecin-B. - Para someter a cirugía reparadora a pacientes con lesiones invalidantes. - Menores de un año de edad. - Presencia de enfermedad crónica previa ó enfermedad subyacente. - Desnutrición moderada a severa - Imposibilidad de cumplir tratamiento ambulatorio. Documento de Trabajo. No citar. No reproducir. 18
19 - Reacción adversa medicamentosa moderada a severa. - Para observación y diagnóstico diferencial. B.2. Criterios de Alta Se indicará el alta hospitalaria, cuando cumplan los siguientes criterios. - Mejoría de la evolución clínica, verificada por el médico tratante. - Remisión de signos y síntomas asociadas a la reacción adversa medicamentosa, si fuera el caso - Funciones vitales estables. - Exámenes auxiliares de laboratorio normales o que tienden a normalizarse. - Certeza del cumplimiento de la continuidad del tratamiento ambulatorio. VIII. CRITERIOS DE REFERENCIA Y CONTRA REFERENCIA A. DE ESTABLECIMIENTOS DEL PRIMER NIVEL DE ATENCIÓN (PUESTOS Y CENTROS DE SALUD) HACIA HOSPITALES N- I N- II o Presencia de lesiones cutáneas o mucosas que requieran cura quirúrgica especializada. o Presencia de reacción adversa medicamentosa moderada a severa, o que no respondan al tratamiento sintomático inicial. o Para administración de Anphoterecin-B o Otros que lo considere el profesional de salud del establecimiento. B. DE HOSPITALES N- I, N- II HACIA HOSPITALES N- III o Pacientes con Leishmaniosis Cutánea Mucosa severa o Presencia de complicaciones mecánicas e infecciosas severas. o Para realizar cirugía reparadora VIII.3. CONTRA REFERENCIA Los pacientes serán enviados al establecimientos de origen cuando se encuentre en condiciones de continuar el tratamiento u observación en el primer nivel de complejidad. Documento de Trabajo. No citar. No reproducir. 19
20 A cada paciente o familiar, se le proporcionará por escrito las indicaciones que deberán continuar tanto en el establecimiento de origen, como en su entorno familiar. IX. SEGUIMIENTO Y CONTROL DE LA LEISHMANIOSIS IX.1 Evaluación clínica y por laboratorio A. LEISHMANIOSIS CUTÁNEA La evaluación clínica se realiza al 10º, 20º, 60º Y 90º día del inicio del tratamiento, a fin de verificar la evolución de las lesiones y la respuesta al tratamiento. Para la evaluación por laboratorio con fines de seguimiento se realizará un frotis en el 10º día de iniciado el tratamiento. Estas evaluaciones pueden ser más frecuente, si la condición clínica del paciente lo amerita. B. LEISHMANIOSIS MUCOCUTÁNEA Se realizará evaluaciones clínicas los días 10º, 30º, 60º, 90º y a los 12 meses después de iniciado el tratamiento. La evaluación por laboratorio se realizara a través de exámenes de frotis de borde interno lesional al 10º, 30º días y cada mes mientras las características de la lesión lo permita. C. LEISHMANIOSIS MUCOCUTÁNEO GRAVE Se realizará evaluaciones clínicas los días 10º, 30º, 60º, 90º y a los 12 meses después de iniciado el tratamiento. La evaluación por laboratorio se realizara a través de exámenes de frotis de borde interno lesional al 10º, 30º días y cada mes mientras las características de la lesión lo permita. IX.2. Evaluación de la respuesta al tratamiento Los criterios de evaluación de la respuesta al tratamiento supervisado son los siguientes. RESPUESTA CARACTERISTICAS CONDUCTA Cura clínica Al término del tratamiento presenta lesiones cicatrizadas, sin ningún signo inflamatorio Alta Documento de Trabajo. No citar. No reproducir. 20
21 Mejoría Al término del tratamiento presenta disminución en número y/o tamaño de las lesiones. Reepitelización de leve a completa. Si continua reepitelización incompleta luego de 60 días: repetir el ciclo de tratamiento con antimonial pentavalente Fracaso tratamiento al LC y LMC Al término del segundo ciclo de tratamiento con antimonial pentavalente se encuentra lesiones sin cambios favorables, o mayor compromiso que al inicio, nula reepitelización, o reaparición de lesiones iniciales dentro de los 12 siguientes meses Administrar Anphoterecin-B LMC Grave Luego del tratamiento con Anphoterecin B las lesiones se encuentran sin cambios significativos Terapia especializada VIII. COMPONENTES VIII. 1. Componente Prestacional La red de servicios de salud se organizarán en tres niveles de acuerdo a la capacidad para administrar los esquemas terapéuticos y la complejidad de la atención del establecimiento. PRIMER NIVEL DE ATENCIÓN: Son establecimientos que tienen capacidad de administrar tratamiento en la Leishmaniosis Cutánea y Mucocutánea, excepto los casos graves. Desplazan al paciente al segundo o tercer nivel de atención considerando los Criterios de Referencia establecidos en la presente Norma. SEGUNDO NIVEL DE ATENCIÓN: Son establecimientos que tienen capacidad de administrar tratamiento en los casos de Leishmaniosis Cutánea, Mucocutánea y Mucocutánea Grave, suministrando tratamiento de segunda línea. Este nivel refiere al tercer nivel de atención los casos que requieran cirugía reparadora. Cuenta con consultor clínico. Documento de Trabajo. No citar. No reproducir. 21
22 TERCER NIVEL DE ATENCION: Son establecimientos que tienen capacidad de tratar los casos de leishmaniosis en todas sus formas clínicas, así como de realizar cirugías reparadoras plásticas. Cuenta con equipo médico de expertos en leishmaniosis. VIII. 2. Componente Organizacional y de Gestión. La aplicación de la presente norma implica la participación de las diversos órganos sectoriales a través de los comités y equipos técnicos de la Estrategia Sanitaria de Prevención y Control de las Enfermedades Metaxénicas y OTV s en los niveles nacional, regional y local. Los niveles nivel nacional y regional se encargan de la conducción normativa, garantía financiera, abastecimiento y asistencia técnica administrativa. Con fines de sistematizar la información gerencial, clínica y epidemiológica, se harán uso de instrumentos que para tal fin se implementen. VIII. 3. Financiamiento. Son fuentes de financiamiento los establecidos por el Ministerio de Salud, Gobiernos Regionales y Locales para la aplicación de la presente Norma, provenientes de los recursos ordinarios, recursos de cooperación interna y externa, y recursos directamente recaudados. El MINSA a través de la Estrategia Nacional y la DIGEMID garantiza el abastecimiento de los medicamentos e insumos estratégicos y de soporte. El SIS cubre gastos de acuerdo a sus reglas y directivas. IX. RESPONSABILIDADES Al nivel nacional le compete funciones rectoras, normativas y financieras para la implementación de la presente Norma Técnica. El Director General, Director Ejecutivo de Salud de las Personas, y el Equipo Técnico respectivo de las Direcciones de Salud, son los responsables de la implementación, difusión, supervisión y seguimiento del cumplimiento del mismo en su ámbito jurisdiccional. Documento de Trabajo. No citar. No reproducir. 22
23 El personal encargado de la atención del paciente con Leishmaniosis de todos los establecimientos de salud del sector salud, en los diferentes niveles de atención, están obligados a aplicar la presente Norma. X. DISPOSICIONES FINALES La presente Norma entra en vigencia a partir de su oficialización con la Resolución Ministerial correspondiente Se encuentra sujeto a modificaciones periódicas, de acuerdo al desarrollo de la ciencia y tecnologías medicas nacionales y mundiales. XI. ANEXOS ANEXO 1 ANTIMONIO PENTAVALENTE Meglumine antimoniato (Glucantime) Stibogluconato de Sodio (Pentostam) INDICACION Medicamento de primera elección en Leishmaniosis Cutánea, Leishmaniosis Mucocutánea no grave y Leishmaniosis visceral, según evidencia tipo AII. DOSIS Y VIA DE ADMINISTRACION En todas las formas clínicas de Leishmaniosis, y en todas las etapas de vida, la dosis estandarizada es: 20 mg/ kg de peso corporal. Dosis máxima diaria 1,250 mg. Existe tendencia a usar menores dosis diaria y por ciclos, pero aún no existen sólidas evidencias. La vía de administración es la intravenosa. Sólo en casos que estuviere contraindicada esta vía, se usará la intramuscular. No existe datos consistentes sobre el uso de la infiltración intralesional, por lo que no es recomendable. PRECAUCIONES Debe de administrarse en forma supervisada por el personal de los servicios de salud, caso contrario la efectividad disminuye significativamente y potencialmente se incrementaría la resistencia a los antimoniales pentavalentes. Documento de Trabajo. No citar. No reproducir. 23
24 Se iniciará tratamiento al paciente siempre en cuando exista la seguridad de disponer la cantidad necesaria de medicina para completar el esquema completo de tratamiento y cuando el paciente pueda acudir a recibir un esquema supervisado. En caso contrario previamente gestionar al nivel inmediato superior las medicinas. A fin de evitar dolor y flebitis durante el tratamiento, es recomendable diluir la dosis indicada hasta en 50 ml con Dextrosa 5 % o agua destilada, aplicando lentamente durante 15 a 20 minutos. Tomar especial precaución realizando una exhaustiva observación cuando se utiliza en menores de 18 meses y ancianos, por que suele acentuarse los efectos secundarios. Se ha reportado efectos secundarios entre el 65 a 80 % de casos, aunque en la mayoría de ellos es muy leve que puede ser desestimado por el paciente, e incluso pueden presentar únicamente alteraciones en los exámenes de laboratorio. En los casos que se reportan como intensos suelen estar asociados a dosis mayor a lo establecido, o en casos de idiosincracia. Usualmente todos los efectos son reversibles rápidamente cuando se retira el tratamiento. Los efectos más comúnmente observados al inicio del tratamiento son dolor local en el sitio de la aplicación, nauseas y vómitos, cefalea, tos, sensación de frialdad, diaforesis, fiebre, rash. En el transcurso del tratamiento también se observa artralgias, astenia, mialgias, alteraciones del electrocardiograma (aumento del intervalo QT, arritmia, extrasístoles, alteración difusa en repolarización) anormalidades hematológicas (eosinofilia, leucopenia, disminución del hematocrito, anemia hemolítica),. Asimismo pueden encontrarse incremento de las enzima hepáticas, de la amilasa y lipasasa relacionado a pancreatitis. En la mayor parte de casos, los efectos secundarios no presentan cuadro clínico visible, evidenciándose mediante exámenes de laboratorio. En cuanto exista sospecha presencia de algún efecto secundario, se debe proceder a monitorear cuidadosamente al paciente, y valorar la suspensión del tratamiento. Con el uso simultáneo de fármacos que prolongan el intervalo QT (quinidina, amiodarona, etc) incrementan el riesgo de nefrotoxicidad. Con el alcohol hay mas riesgo de hepatotoxicidad. CONTRAINDICACIONES Esta contraindicado durante el embarazo; en casos de hipersensibilidad a los antimoniales pentavalentes, y enfermedad severa de riñones, corazón e hígado. Documento de Trabajo. No citar. No reproducir. 24
25 PROCEDIMIENTOS Estibogluconato de sodio Es una solución antimonial pentavalente. La presentación de 30 mililitros contiene 3 gramos (3,000 miligramos) de antimonio pentavalente. Cada mililitro de ésta solución contiene 100 miligramos de la sal antimonio pentavalente base. Este producto debe ser almacenado en espacios ventilados, limpios, a temperaturas por debajo de 30 grados centígrados y evitar la exposición a la luz. Una vez perforado el tapón y extraído la primera dosis, el producto en buenas condiciones de conservación, puede ser utilizado hasta los 20 días siguientes; pasado este periodo deberá descartarse los saldos del fármaco expuesto. Identificado la dosis que corresponde al paciente, cargar el producto en una jeringa de por lo menos 20 ml, y diluirlo con Dextrosa 5 % o agua destilada hasta completar el límite de la jeringa. Idealmente debe llegarse a 50 ml. Luego proceder a aplicar lentamente durante 15 a 20 minutos, bajo las medidas estándares de bioseguridad. Antimoniato de meglumina Se presenta en ampolla de 10 ml que contiene 850 mg de antimonio pentavalente base, o en ampollas de 5 ml conteniendo 425 mg de antimonio. En ambos casos la concentración es 85 mg/ml. Identificado la dosis que corresponde al paciente, cargar el producto en una jeringa de por lo menos 20 ml, y diluirlo con Dextrosa 5 % o agua destilada hasta completar el límite de la jeringa. Idealmente debe llegarse a 50 ml. Luego proceder a aplicar lentamente durante 15 a 20 minutos, bajo las medidas estándares de bioseguridad. ANFOTERECIN B INDICACION Fármaco reservado para los casos de falla de los antimoniales, y como primera elección en los casos graves de la leishmaniosis mucocutánea. Documento de Trabajo. No citar. No reproducir. 25
26 DOSIS Y VIAS DE ADMINISTRACION La dosis debe ser individualizado según la severidad de la infección, de la presencia de enfermedades subyacentes cardiacas o renales, entre otros factores. Se administra una dosis de 0.5 a 1.0 mg/ Kg/ día, llegando a un máximo de 50 mg/ día. La meta es acumular 1.5 a 2.0 grs en total durante el ciclo del tratamiento. Debe administrarse por infusión intravenosa, durante un periodo de 4 a 6 horas. Se recomienda una concentración de 0.1 mg/ ml o 1 mg/10 ml. PRECAUCIONES Los pacientes que reciban anfoterecin B, deben ser bajo observación clínica cercana por el personal médicamente entrenado y monitorizados por su nefrotoxicidad dosis dependiente, disturbios electrolíticos, y reacción adversa relacionadas a la transfusión. Las reacciones agudas incluyendo la fiebre, escalofríos, hipotensión, anorexia, náusea, vómitos, cefalea y taquipnea son comunes 1 a 3 horas después de comenzar una infusión intravenosa. Estas reacciones son generalmente más severas con las primeras dosis del anphotericin B y disminuyen generalmente con las dosis subsecuentes. La infusión intravenosa rápida se ha asociado a la hipotensión, hipokalemia, arritmias y choque, por lo que debe tenerse especial cuidad en la velocidad de infusión. Bajo ninguna circunstancia exceder la dosis diaria de 1.5 mg/ Kg peso corporal. La intoxicación por sobre dosis puede resultar en arresto cardiorrespiratorio. Siempre que la medicación se interrumpa por un período mayor de 7 días, la terapia se debe retomar comenzando con el nivel más bajo de la dosificación. La función renal, los electrolitos, función hepática, hemograma y hemoglobina, entre otros, deben ser supervisados con frecuencia, mediante exámenes apropiados. Los resultados de estas pruebas de laboratorio se deben utilizar como guía a los ajustes subsecuentes de la dosificación. Los efectos secundarios que suelen presentarse con mayor frecuencia son los relacionados a la infusión (fiebre, escalofríos, nauseas, vómitos, cefalea, hipotensión). No es infrecuente la anemia normocítica normocrómica, hipokalémia, insuficiencia renal de grado variable y usualmente reversible, acidosis tubular, tromboflebitis, dispesia, hiporexia, diarreas, dolor abdominal, mialgias, dolor articular; y dolor en el sitio de inyección, flebitis o tromboflebitis. En forma poco frecuente se presenta arritmias, leucopenia, trombocitopenia, diplopia, polineuropatia, convulsiones, nefrocalcinosis. Documento de Trabajo. No citar. No reproducir. 26
27 Con medicinas causantes de discrasia sanguínea incrementan el riesgo de anemia y otros trastornos hematológicos: Con azetozolamida o corticoides producen hipokalemia severa. Con diuréticos no ahorradores de potasio, con AINES o sustancias de contraste incrementan el riesgo de nefrotoxicidad. CONTRAINDICACIONES Hipersensibilidad a la anfoterecin B. atraviesa la barrera placentaria, por lo que en embarazadas utilizar sólo si el beneficio supera el riesgo. PROCEDIMIENTOS Hospitalizar al paciente por lo menos los tres primeros días de tratamiento. Determinar historia de reacciones adversas medicamentosas (RAM), estado de hidratación, y evaluar los exámenes auxiliares basales: urea, creatinina, examen completo de orina, transaminsas, bilirrubina y electrocardiograma. De acuerdo a sus resultados, si no existe contraindicaciones continuar con los procedimientos Elegir la zona de venopunción y colocar una vía intravenosa, bajo las medidas de bioseguridad. Preparación del medicamento El frasco ampolla contiene 50 mg de anfoterecin B en polvo. Reconstituirse con 10 ml de agua destilada o dextrosa al 5 %; y agitar por lo menos 10 minutos hasta tener una solución homogénea. Extraer del frasco ampolla preparado la dosis que corresponde al paciente y diluirlo en 500 ml de Dextrosa al 5 %. No usar cloruro de sodio o suero fisiológico por el riesgo de precipitación del fármaco. Si existe sobrante en el frasco ampolla, rotular la fecha de reconstitución y vencimiento, conservarlo en refrigeración de 2º a 8º, protegido de la luz, hasta por un máximo de 7 días. Determinar la dosis correspondiente de anfoterecin B Hidratación previa En adultos y niños mayores de 50 Kg de peso corporal, administrar por una vía intravenosa diferente, un litro de suero fisiológico o cloruro de sodio 9/oo, en el lapso de 1 hora. Asimismo proporcionar SRO durante el tiempo que dure la administración del anfoteriecin B, para ser ingerido libremente. Si existiera deshidratación previa, la reposición de líquidos será mayor, de acuerdo al grado de ésta. Documento de Trabajo. No citar. No reproducir. 27
28 Administración del Anfoterecin B Si es la primera vez que recibe anfoterecin B, se procede a realizar un test de tolerancia: extraer 1mg del frasco ampolla y diluirlo en 20 ml de dextrosa. Este preparado administrarlo en el lapso de 60 minutos. Observar reacciones, monitoriza funciones vitales cada 30 minutos por 2 a 4 horas. Si no hay indicios de RAM, se continúa con los procedimientos. En pacientes con buena función cardiaca y renal y una adecuada respuesta al test de tolerancia, la terapia se inicia con una dosis de 0.25 mg/kg de peso corporal. En pacientes con la función cardio-renal deteriorada o una reacción severa al test de tolerancia, la terapia se debe iniciar con dosis diarias más pequeñas como 5 a 10 mg. Dependiendo del estatus cardio-renal del paciente la dosis se incrementa gradualmente de 5 a 10 mg diariamente, hasta alcanzar la dosis que le corresponde. El frasco y la vía conteniendo el anfoterecin B, no necesitan ser protegidos de la luz mientras se administra el tratamiento. Manejo de Reacción Adversa Medicamentosa (RAM) Si el paciente tiene historia de alergias medicamentosas, y a pesar de que su test de tolerancia sea negativa, se administra 150 mg de hidrocortisona previo al inicio de la infusión del anfoterecin, el cual será al goteo mínimo. Si presenta anafilaxia, utilizar los protocolos de manejo de este tipo de RAM. En los casos que presentara efectos relacionados a la infusión, tales como fiebre, nauseas, vómitos, hipotensión, urticaria, entre otros, administrar sintomáticos (paracetamol, dimenhidrinato, clorferamina, hidrocortisona, etc) y disminuir el goteo de infusión. Hipokalemia: Se trata de casos leves cuando el potasio sérico se encuentra entre 3 y 3,5 meq/l, moderada entre 2.5 y 3 meq/l y severa si es menor de 2.5 meq/l. En hipokalemia leve asintomática, el reemplazo de potasio por vía oral es suficiente; en la forma severa, la reposición debe hacerse por vía endovenosa. Debe reponerse el 5% del potasio corporal total (50 meq/kg) cuando la hipokalemia es leve, 10% en la moderada y 15% o más en la severa, teniendo en cuenta no administrar bolos, ni sobrepasar una tasa de infusión de 40 meq/hora, con una concentración no superior a 40 meq/l. La solución debe preparase con dextrosa y cloruro de sodio: 500 ml de dextrosa 5 %, más 10 ml de cloruro de sodio 20 %, y cloruro de potasio al 20 % 4 ml o más, según requerimiento. Administrar a través de una vía diferente en el lapso de 30 minutos. Documento de Trabajo. No citar. No reproducir. 28
Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue
 Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue Tema 3 : Organización de los servicios para la atención del dengue Contenido: La Organización de los servicios
Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue Tema 3 : Organización de los servicios para la atención del dengue Contenido: La Organización de los servicios
AUTOR. Dr. César Velasco Muñoz. Medicina Preventiva y Salud Pública
 Fiebre Amarilla AUTOR. Dr. César Velasco Muñoz. Medicina Preventiva y Salud Pública La fiebre amarilla es una infección aguda causada por un Arbovirus del género flavivirus, transmitida por la picadura
Fiebre Amarilla AUTOR. Dr. César Velasco Muñoz. Medicina Preventiva y Salud Pública La fiebre amarilla es una infección aguda causada por un Arbovirus del género flavivirus, transmitida por la picadura
ENFERMEDADES TRANSMITIDAS POR VECTORES. YAMILE RICO FONSECA BACTERIOLOGA - MAGISTER EN SALUD PUBLICA Coordinadora Plan de Salud Publica
 ENFERMEDADES TRANSMITIDAS POR VECTORES YAMILE RICO FONSECA BACTERIOLOGA - MAGISTER EN SALUD PUBLICA Coordinadora Plan de Salud Publica INTRODUCCION Según la OMS El dengue se transmite a través de la picadura
ENFERMEDADES TRANSMITIDAS POR VECTORES YAMILE RICO FONSECA BACTERIOLOGA - MAGISTER EN SALUD PUBLICA Coordinadora Plan de Salud Publica INTRODUCCION Según la OMS El dengue se transmite a través de la picadura
VIGILANCIA EPIDEMIOLÓGICA DE ENFERMEDAD POR VIRUS DEL ÉBOLA
 VIGILANCIA EPIDEMIOLÓGICA DE ENFERMEDAD POR VIRUS DEL ÉBOLA Dra. Fátima Garrido Octubre de 2.014 VIGILANCIA EPIDEMIOLÓGICA Es el análisis, interpretación y difusión sistemática de datos colectados, usando
VIGILANCIA EPIDEMIOLÓGICA DE ENFERMEDAD POR VIRUS DEL ÉBOLA Dra. Fátima Garrido Octubre de 2.014 VIGILANCIA EPIDEMIOLÓGICA Es el análisis, interpretación y difusión sistemática de datos colectados, usando
SERPIENTES Definición:
 SERPIENTES Definición: Las serpientes u ofidios son reptiles caracterizados por la ausencia de extremidades y un cuerpo muy alargado. En España hay solo dos familias de serpientes venenosas: las víboras
SERPIENTES Definición: Las serpientes u ofidios son reptiles caracterizados por la ausencia de extremidades y un cuerpo muy alargado. En España hay solo dos familias de serpientes venenosas: las víboras
Un VIRUS que debemos prevenir. Edición: Comunicaciones C. - Enero de 2016
 Un VIRUS que debemos prevenir Edición: Comunicaciones C. - Enero de 2016 Qué es la enfermedad por el virus del Zika? Es una infección causada por la picadura de mosquitos infectados del género Aedes, suele
Un VIRUS que debemos prevenir Edición: Comunicaciones C. - Enero de 2016 Qué es la enfermedad por el virus del Zika? Es una infección causada por la picadura de mosquitos infectados del género Aedes, suele
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión
 FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 ACICLOVIR 5% Crema CREMA ANTIVIRAL Página 1 ACICLOVIR 5% Crema Crema Principio Activo Aciclovir Excipientes necesarios
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 ACICLOVIR 5% Crema CREMA ANTIVIRAL Página 1 ACICLOVIR 5% Crema Crema Principio Activo Aciclovir Excipientes necesarios
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
Desórdenes renales. Profa. Noemí Díaz Ruberté, MSN
 Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
PERFIL PROFESIONAL DE ENFERMERÍA EN LA UNIDAD DE HOSPITALIZACIÓN
 PERFIL PROFESIONAL DE ENFERMERÍA EN LA UNIDAD DE HOSPITALIZACIÓN AUTORES» Riquelme Tenza, Pedro.» López Martínez, Purificación L. INTRODUCCIÓN La característica fundamental de las unidades de hospitalización
PERFIL PROFESIONAL DE ENFERMERÍA EN LA UNIDAD DE HOSPITALIZACIÓN AUTORES» Riquelme Tenza, Pedro.» López Martínez, Purificación L. INTRODUCCIÓN La característica fundamental de las unidades de hospitalización
LEISHMANIASIS. La leishmaniosis es una enfermedad parasitaria transmitida por la picadura del jején o flebótomo
 María Rosa Nacul LEISHMANIASIS Definición La leishmaniosis es una enfermedad parasitaria transmitida por la picadura del jején o flebótomo Causas, incidencia y factores de riesgo La Leishmania es un género
María Rosa Nacul LEISHMANIASIS Definición La leishmaniosis es una enfermedad parasitaria transmitida por la picadura del jején o flebótomo Causas, incidencia y factores de riesgo La Leishmania es un género
GPC. Guía de Referencia Rápida. Diagnóstico y Manejo del Orzuelo y Chalazión
 Guía de Referencia Rápida Diagnóstico y Manejo del Orzuelo y Chalazión GPC Guía de Práctica Clínica Número de Registro ESPACIO PARA SER LLENADO POR CENETEC Guía de Referencia Rápida H00 Orzuelo y Chalazión
Guía de Referencia Rápida Diagnóstico y Manejo del Orzuelo y Chalazión GPC Guía de Práctica Clínica Número de Registro ESPACIO PARA SER LLENADO POR CENETEC Guía de Referencia Rápida H00 Orzuelo y Chalazión
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Vigilancia Epidemiológica
 Vigilancia Epidemiológica Lic. María Andrea Vargas Huapaya Especialista en Epidemiología de Campo Definición de Epidemiología Definición de Vigilancia Epidemiología Es un proceso continuo y sistemático
Vigilancia Epidemiológica Lic. María Andrea Vargas Huapaya Especialista en Epidemiología de Campo Definición de Epidemiología Definición de Vigilancia Epidemiología Es un proceso continuo y sistemático
UNIVERSIDAD DEL CAUCA Tratamiento Infección de Vías Urinarias
 Página 1 de 5 1. NOMBRE DEL DOCUMENTO: Tratamiento de la infección urinaria de cualquier sitio en adultos, para los afiliados la Unidad de Salud de la Universidad del Cauca. 2. RESPONSABLES: Médicos Generales,
Página 1 de 5 1. NOMBRE DEL DOCUMENTO: Tratamiento de la infección urinaria de cualquier sitio en adultos, para los afiliados la Unidad de Salud de la Universidad del Cauca. 2. RESPONSABLES: Médicos Generales,
Consejería sobre aborto con medicamentos
 Consejería sobre aborto con medicamentos Consejería sobre aborto con medicamentos Un recurso para profesionales de la salud Protegiendo la salud de las mujeres Promoviendo el respeto a sus derechos reproductivos
Consejería sobre aborto con medicamentos Consejería sobre aborto con medicamentos Un recurso para profesionales de la salud Protegiendo la salud de las mujeres Promoviendo el respeto a sus derechos reproductivos
INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA
 INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA Aprobado por el Consejo Interterritorial del Sistema Nacional de Salud de 18 de Diciembre de 2013 INTRODUCCIÓN El derecho a la protección
INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA Aprobado por el Consejo Interterritorial del Sistema Nacional de Salud de 18 de Diciembre de 2013 INTRODUCCIÓN El derecho a la protección
DELOS OTIC CIPROFLOXACINA CLORHIDRATO - HIDROCORTISONA. Gotas Óticas. Hidrocortisona 1,00 g. Ciprofloxacina Clorhidrato 0,20 g.
 DELOS OTIC CIPROFLOXACINA CLORHIDRATO - HIDROCORTISONA Gotas Óticas Industria Argentina Venta bajo receta FORMULA Cada 100 ml contienen: Hidrocortisona 1,00 g. Ciprofloxacina Clorhidrato 0,20 g. Excipientes:
DELOS OTIC CIPROFLOXACINA CLORHIDRATO - HIDROCORTISONA Gotas Óticas Industria Argentina Venta bajo receta FORMULA Cada 100 ml contienen: Hidrocortisona 1,00 g. Ciprofloxacina Clorhidrato 0,20 g. Excipientes:
Prevención y control de enfermedades
 Nutrición Control del sobrepeso y la obesidad La mejor manera de perder el exceso de peso debe ser lenta, gradual y progresiva; la pérdida rápida con dietas rigurosas o fórmulas mágicas llevan al fracaso
Nutrición Control del sobrepeso y la obesidad La mejor manera de perder el exceso de peso debe ser lenta, gradual y progresiva; la pérdida rápida con dietas rigurosas o fórmulas mágicas llevan al fracaso
Infección respiratoria aguda
 Infección respiratoria aguda Carlos Andrés Agudelo. MD, MSc Infectólogo - Epidemiólogo Clínica Universitaria Bolivariana Universidad Pontificia Bolivariana Centros Especializados de San Vicente Fundación
Infección respiratoria aguda Carlos Andrés Agudelo. MD, MSc Infectólogo - Epidemiólogo Clínica Universitaria Bolivariana Universidad Pontificia Bolivariana Centros Especializados de San Vicente Fundación
MINISTERIO DE SALUD HOSPITAL CAYETANO HEREDIA MANUAL DE ORGANIZACIÓN Y FUNCIONES DEL SERVICIO DE MEDICINA INTERNA
 MINISTERIO DE SALUD HOSPITAL CAYETANO HEREDIA MANUAL DE ORGANIZACIÓN Y FUNCIONES DEL SERVICIO DE MEDICINA INTERNA APROBADO POR: R.D.Nº 154-2008-SA-HCH/DG FECHA DE APROBACIÓN: 22-05-2008 1 INDICE CAPITULO
MINISTERIO DE SALUD HOSPITAL CAYETANO HEREDIA MANUAL DE ORGANIZACIÓN Y FUNCIONES DEL SERVICIO DE MEDICINA INTERNA APROBADO POR: R.D.Nº 154-2008-SA-HCH/DG FECHA DE APROBACIÓN: 22-05-2008 1 INDICE CAPITULO
Equipo de Salud. Capítulo 8
 Equipo de Salud Capítulo 8 Equipo de Salud Capítulo 8 La asistencia a personas con FQ es compleja y requiere de un equipo de salud entrenado y comprensivo de la problemática individual de cada paciente.
Equipo de Salud Capítulo 8 Equipo de Salud Capítulo 8 La asistencia a personas con FQ es compleja y requiere de un equipo de salud entrenado y comprensivo de la problemática individual de cada paciente.
Roberto Garmarski Ligia González Matías Manzotti Rossana Apaza ENFERMEDAD DIARREICA AGUDA ENFERMEDADES PARASITARIAS
 Roberto Garmarski Ligia González Matías Manzotti Rossana Apaza ENFERMEDAD DIARREICA AGUDA ENFERMEDADES PARASITARIAS ENFERMEDAD DIARREÍCA Ò La diarrea es con frecuencia una queja subjetiva y varía con cada
Roberto Garmarski Ligia González Matías Manzotti Rossana Apaza ENFERMEDAD DIARREICA AGUDA ENFERMEDADES PARASITARIAS ENFERMEDAD DIARREÍCA Ò La diarrea es con frecuencia una queja subjetiva y varía con cada
Organización Panamericana de la Salud Organización Mundial de la Salud PREPARACIÓN Y RESPUESTA DE LOS SERVICIOS DE SALUD A UNA PANDEMIA DE INFLUENZA
 Organización Panamericana de la Salud Organización Mundial de la Salud PREPARACIÓN Y RESPUESTA DE LOS SERVICIOS DE SALUD A UNA PANDEMIA DE INFLUENZA NOVIEMBRE 2005 1 Lineamientos para elaborar el Plan
Organización Panamericana de la Salud Organización Mundial de la Salud PREPARACIÓN Y RESPUESTA DE LOS SERVICIOS DE SALUD A UNA PANDEMIA DE INFLUENZA NOVIEMBRE 2005 1 Lineamientos para elaborar el Plan
LABORATORIO DE Biología Molecular. Responsable: Microbiólogo Victor Juan Zea Gutierrez
 LABORATORIO DE Biología Molecular Responsable: Microbiólogo Victor Juan Zea Gutierrez El Laboratorio de biología molecular tiene por objetivo principal, el ofrecer una infraestructura completa, altamente
LABORATORIO DE Biología Molecular Responsable: Microbiólogo Victor Juan Zea Gutierrez El Laboratorio de biología molecular tiene por objetivo principal, el ofrecer una infraestructura completa, altamente
2. La Influenza A/H1N1
 2. La Influenza A/H1N1 Haemagglutinin (HA) Influenza Virus Neuraminidase (NA) El gráfico representa una partícula viral completa del virus (virión) de influenza. El virus posee una envoltura externa que
2. La Influenza A/H1N1 Haemagglutinin (HA) Influenza Virus Neuraminidase (NA) El gráfico representa una partícula viral completa del virus (virión) de influenza. El virus posee una envoltura externa que
Qué es la Fiebre amarilla? Historia de la fiebre amarilla. Dónde se transmite? Qué síntomas causa? Cómo se puede prevenir? Qué tratamiento debemos
 Qué es la Fiebre amarilla? Historia de la fiebre amarilla. Dónde se transmite? Qué síntomas causa? Cómo se puede prevenir? Qué tratamiento debemos seguir? Qué tasa de mortalidad existe? Qué es la fiebre
Qué es la Fiebre amarilla? Historia de la fiebre amarilla. Dónde se transmite? Qué síntomas causa? Cómo se puede prevenir? Qué tratamiento debemos seguir? Qué tasa de mortalidad existe? Qué es la fiebre
PANENDOSCOPIA ORAL. -Siempre que se detecte o se sospeche la presencia de un sangrado en la parte alta del tubo digestivo.
 PANENDOSCOPIA ORAL 1. Qué es una panendoscopia oral? Es un procedimiento que permite explorar el esófago, el estómago y el duodeno y obtener multitud de información con un mínimo de molestias para el paciente.
PANENDOSCOPIA ORAL 1. Qué es una panendoscopia oral? Es un procedimiento que permite explorar el esófago, el estómago y el duodeno y obtener multitud de información con un mínimo de molestias para el paciente.
Eni* Tabletas e Inyectable. Ciprofloxacino
 Tabletas e Inyectable Ciprofloxacino Descripción Es ciprofloxacino, la fluoroquinolona bactericida potente, con amplio espectro antibacteriano que incluye grampositivos y gramnegativos. Tiene alta eficacia
Tabletas e Inyectable Ciprofloxacino Descripción Es ciprofloxacino, la fluoroquinolona bactericida potente, con amplio espectro antibacteriano que incluye grampositivos y gramnegativos. Tiene alta eficacia
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Seguridad del Paciente
 Seguridad del Paciente QUE ES LA SEGURIDAD DEL PACIENTE? Definimos como seguridad, el conjunto de elementos, procesos, instrumentos y metodologías, basadas en evidencia científica; que tiene como objetivo
Seguridad del Paciente QUE ES LA SEGURIDAD DEL PACIENTE? Definimos como seguridad, el conjunto de elementos, procesos, instrumentos y metodologías, basadas en evidencia científica; que tiene como objetivo
ENFERMEDADES TRANSMITIDAS POR ALIMENTOS ETA. Dirección Vigilancia y Análisis del Riesgo Equipo ETA Abril 2014
 ENFERMEDADES TRANSMITIDAS POR ALIMENTOS ETA Dirección Vigilancia y Análisis del Riesgo Equipo ETA Abril 2014 Contenido Protocolo de vigilancia de ETA Lineamientos de vigilancia y control en salud pública
ENFERMEDADES TRANSMITIDAS POR ALIMENTOS ETA Dirección Vigilancia y Análisis del Riesgo Equipo ETA Abril 2014 Contenido Protocolo de vigilancia de ETA Lineamientos de vigilancia y control en salud pública
Mujeres - De R00 a R99
 R00. Anormalidades del latido cardíaco R01. Soplos y otros sonidos cardíacos R02. Gangrena, no clasificada en otra R03. Lectura de presión sanguínea anormal, sin diagnóstico R04. Hemorragias de las vías
R00. Anormalidades del latido cardíaco R01. Soplos y otros sonidos cardíacos R02. Gangrena, no clasificada en otra R03. Lectura de presión sanguínea anormal, sin diagnóstico R04. Hemorragias de las vías
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PROFILAXIS ANTIRRÁBICA HUMANA
 PROFILAXIS ANTIRRÁBICA HUMANA Lima -Perú Dra Yris Violeta Carpio Bazán ATENCION DE PERSONAS EXPUESTAS VIRUS RABICO TRATAMIENTO DE HERIDA(s) CLASIFICACIÓN DE LA EXPOSICIÓN PROFILAXIS ANTIRRABICA HUMANA
PROFILAXIS ANTIRRÁBICA HUMANA Lima -Perú Dra Yris Violeta Carpio Bazán ATENCION DE PERSONAS EXPUESTAS VIRUS RABICO TRATAMIENTO DE HERIDA(s) CLASIFICACIÓN DE LA EXPOSICIÓN PROFILAXIS ANTIRRABICA HUMANA
Según la especie de Leishmania, estas parasitosis pueden afectar la piel, mucosas y vísceras.
 LEISHMANIASIS VISCERAL DEFINICIÓN Las leishmaniasis son un grupo de enfermedades causadas por parásitos que pertenecen a la familia Tripanosomatidae, género Leishmania, transmitidas al ser humano por la
LEISHMANIASIS VISCERAL DEFINICIÓN Las leishmaniasis son un grupo de enfermedades causadas por parásitos que pertenecen a la familia Tripanosomatidae, género Leishmania, transmitidas al ser humano por la
Administración de fármacos por vía subcutánea en cuidados paliativos
 Administración de fármacos por vía subcutánea en cuidados paliativos Dña. Mª Trinidad Llopis Llorens D. Francisco Enrique Moltó Abad Enfermer@s UHD. Hospital Virgen de los Lirios. Alcoi 1 Origenes. 1817-1884
Administración de fármacos por vía subcutánea en cuidados paliativos Dña. Mª Trinidad Llopis Llorens D. Francisco Enrique Moltó Abad Enfermer@s UHD. Hospital Virgen de los Lirios. Alcoi 1 Origenes. 1817-1884
Mononucleosis infecciosa (MI) Dr. Daniel Stamboulian
 Mononucleosis infecciosa (MI) Dr. Daniel Stamboulian Mononucleosis infecciosa Es causada por el virus EB en el 90 al 95% de los casos. Clínicamente, la MI se presenta con mayor frecuencia en la adolescencia
Mononucleosis infecciosa (MI) Dr. Daniel Stamboulian Mononucleosis infecciosa Es causada por el virus EB en el 90 al 95% de los casos. Clínicamente, la MI se presenta con mayor frecuencia en la adolescencia
CONSERVACIÓN N DE LA HISTORIA CLÍNICA
 CONSERVACIÓN N DE LA HISTORIA CLÍNICA EN CENTROS PÚBLICOS P Y PRIVADOS Cristina Gómez Piqueras Antigua, 25 de febrero de 2008 1 Normativa sobre Ensayos clínicos y Protección de Datos Ley Orgánica 15/1999,
CONSERVACIÓN N DE LA HISTORIA CLÍNICA EN CENTROS PÚBLICOS P Y PRIVADOS Cristina Gómez Piqueras Antigua, 25 de febrero de 2008 1 Normativa sobre Ensayos clínicos y Protección de Datos Ley Orgánica 15/1999,
PROTOCOLO DE TRIAGE E.S.E.HOSPITAL SAN RAFAEL EBÉJICO ANTIOQUIA
 Página 1 de 8 PROTOCOLO DE TRIAGE E.S.E.HOSPITAL SAN RAFAEL EBÉJICO ANTIOQUIA 2013 Página 2 de 8 PROTOCOLO DE TRIAGE NORMAS PARA LA CLASIFICACION DE USUARIOS EN EL SERVICIO DE URGENCIAS-E.S.E HOSPITAL
Página 1 de 8 PROTOCOLO DE TRIAGE E.S.E.HOSPITAL SAN RAFAEL EBÉJICO ANTIOQUIA 2013 Página 2 de 8 PROTOCOLO DE TRIAGE NORMAS PARA LA CLASIFICACION DE USUARIOS EN EL SERVICIO DE URGENCIAS-E.S.E HOSPITAL
Boletín de Asesoría Gerencial* Análisis y gestión de riesgos laborales
 Espiñeira, Sheldon y Asociados No. 15-2008 *connectedthinking Contenido Haga click en los enlaces para navegar a través del documento Haga click en los enlaces para llegar directamente a cada sección 4
Espiñeira, Sheldon y Asociados No. 15-2008 *connectedthinking Contenido Haga click en los enlaces para navegar a través del documento Haga click en los enlaces para llegar directamente a cada sección 4
HAY MÁSCARAS QUE NO SON UN JUEGO DE LA ENFERMEDAD RESPIRATORIA AGUDA. PROTEGE A TUS HIJOS
 HAY MÁSCARAS QUE NO SON UN JUEGO PROTEGE A TUS HIJOS DE LA ENFERMEDAD RESPIRATORIA AGUDA. Las Enfermedades Respiratorias Agudas (ERA) son un grupo de enfermedades del aparato respiratorio, causadas por
HAY MÁSCARAS QUE NO SON UN JUEGO PROTEGE A TUS HIJOS DE LA ENFERMEDAD RESPIRATORIA AGUDA. Las Enfermedades Respiratorias Agudas (ERA) son un grupo de enfermedades del aparato respiratorio, causadas por
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
Diagnóstico y manejo clínico del Dengue, Chikungunya y ZIKA. Francisco Zamora Vargas Unidad Infectología Hospital Barros Luco Trudeau USACH
 Diagnóstico y manejo clínico del Dengue, Chikungunya y ZIKA Francisco Zamora Vargas Unidad Infectología Hospital Barros Luco Trudeau USACH INTRODUCCION Enfermedades de Transmisión por Vectores: Dengue,
Diagnóstico y manejo clínico del Dengue, Chikungunya y ZIKA Francisco Zamora Vargas Unidad Infectología Hospital Barros Luco Trudeau USACH INTRODUCCION Enfermedades de Transmisión por Vectores: Dengue,
MANUAL DE GUÍAS CLÍNICAS DE ABORDAJE DE LA FIEBRE EN EL PACIENTE HOSPITALIZADO
 Fecha: JUN 15 Hoja: 1 de 5 MANUAL DE GUÍAS CLÍNICAS DE ABORDAJE DE LA FIEBRE EN EL PACIENTE HOSPITALIZADO Elaboró: Revisó: Autorizó: Puesto Médico Infectólogo Director Quirúrgico Director Quirúrgico Firma
Fecha: JUN 15 Hoja: 1 de 5 MANUAL DE GUÍAS CLÍNICAS DE ABORDAJE DE LA FIEBRE EN EL PACIENTE HOSPITALIZADO Elaboró: Revisó: Autorizó: Puesto Médico Infectólogo Director Quirúrgico Director Quirúrgico Firma
Banco de Previsión Social PROGRAMA DE PROMOCIÓN EN SALUD MENTAL Y MEJORA DE LAS CONDICIONES PSICOSOCIALES EN LOS AMBIENTES DE TRABAJO
 - 1 - PROGRAMA DE PROMOCIÓN EN SALUD MENTAL Y MEJORA DE LAS CONDICIONES PSICOSOCIALES EN LOS AMBIENTES DE TRABAJO - 2 - INDICE Pág. ANTECEDENTES 3 JUSTIFICACIÓN 3 MARCO CONCEPTUAL 4 OBJETIVO GENERAL 5
- 1 - PROGRAMA DE PROMOCIÓN EN SALUD MENTAL Y MEJORA DE LAS CONDICIONES PSICOSOCIALES EN LOS AMBIENTES DE TRABAJO - 2 - INDICE Pág. ANTECEDENTES 3 JUSTIFICACIÓN 3 MARCO CONCEPTUAL 4 OBJETIVO GENERAL 5
1. Conceptos de infectología
 UNIVERSIDAD DE CHILE FACULTAD DE CIENCIAS VETERINARIAS Y PECUARIAS DEPARTAMENTO DE MEDICINA PREVENTIVA 1. Conceptos de infectología Características de los agentes patógenos 1. Conceptos de infectología.
UNIVERSIDAD DE CHILE FACULTAD DE CIENCIAS VETERINARIAS Y PECUARIAS DEPARTAMENTO DE MEDICINA PREVENTIVA 1. Conceptos de infectología Características de los agentes patógenos 1. Conceptos de infectología.
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-491 Nefrología Programa de la asignatura: Total de Créditos: 3 Teórico: 3 Práctico: 0 Prerrequisitos: MED-311
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-491 Nefrología Programa de la asignatura: Total de Créditos: 3 Teórico: 3 Práctico: 0 Prerrequisitos: MED-311
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. Cualquier persona que pertenezca a la zona de salud y que acuda al sistema sanitario por cualquier motivo.
 PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
Objetivos Internacionales para la Seguridad del Paciente
 Objetivos Internacionales para la Seguridad del Paciente Eliminar los Riesgos es nuestra META Con el propósito de resguardar la seguridad del paciente y de acuerdo a la acreditación y certificación en
Objetivos Internacionales para la Seguridad del Paciente Eliminar los Riesgos es nuestra META Con el propósito de resguardar la seguridad del paciente y de acuerdo a la acreditación y certificación en
6.Prevención de la salud. Giardiasis
 6 6.Prevención de la salud Giardiasis La giardiasis es una enfermedad parasitaria que afecta al intestino y que produce diarrea. Está producida por un parásito microscópico unicelular que vive en el intestino
6 6.Prevención de la salud Giardiasis La giardiasis es una enfermedad parasitaria que afecta al intestino y que produce diarrea. Está producida por un parásito microscópico unicelular que vive en el intestino
Documento. Preguntas genéricas, PICO y puntos de Buena Práctica Clínica
 Documento Preguntas genéricas, PICO y puntos de Buena Práctica Clínica Guías de Atención Integral en Seguridad y Salud en el Trabajo Asma ocupacional Definición de Pregunta PICO La pregunta PICO es una
Documento Preguntas genéricas, PICO y puntos de Buena Práctica Clínica Guías de Atención Integral en Seguridad y Salud en el Trabajo Asma ocupacional Definición de Pregunta PICO La pregunta PICO es una
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO
 ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 42 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN CABERGOLINA 4.2 Posología y forma
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 42 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN CABERGOLINA 4.2 Posología y forma
TALLER VIA SUBCUTÁNEA. Equipos de Soporte de Atención Domiciliaria (ESAD) SERVICIO MURCIANO DE SALUD
 TALLER VIA SUBCUTÁNEA Equipos de Soporte de Atención Domiciliaria (ESAD) SERVICIO MURCIANO DE SALUD Elección de la vía de adm: Que permita autonomía al enfermo Fácil utilización Lo menos agresiva posible
TALLER VIA SUBCUTÁNEA Equipos de Soporte de Atención Domiciliaria (ESAD) SERVICIO MURCIANO DE SALUD Elección de la vía de adm: Que permita autonomía al enfermo Fácil utilización Lo menos agresiva posible
Modificaciones respecto a la anterior edición. Elaborado: Revisado Aprobado: Dirección Médica Dirección Enfermería
 Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Boletín Herpes. La pieza clave para fortalecer el sistema inmunológico
 Hoy en día, el Factor de Transferencia se ofrece como un complemento de los tratamientos convencionales, ya que al ser un inmunomodulador, es capaz de enseñar al sistema inmunológico a reaccionar de una
Hoy en día, el Factor de Transferencia se ofrece como un complemento de los tratamientos convencionales, ya que al ser un inmunomodulador, es capaz de enseñar al sistema inmunológico a reaccionar de una
ANEXO 1. Protocolo Específico en Administración de Anfotericina B (Servicio de Medicina I del HNGAI)
 ANEXO 1 Protocolo Específico en Administración de Anfotericina B (Servicio de Medicina I del HNGAI) INTERVENCIÓN DE ENFERMERÍA 1. Control de funciones vitales: temperatura, pulso, presión arterial, peso,
ANEXO 1 Protocolo Específico en Administración de Anfotericina B (Servicio de Medicina I del HNGAI) INTERVENCIÓN DE ENFERMERÍA 1. Control de funciones vitales: temperatura, pulso, presión arterial, peso,
SALUD OCUPACIONAL. Procedimiento para Exámenes Médicos Ocupacionales. Aprobado: Nombre Firma Fecha
 Código: P-SSO-028 SALUD OCUPACIONAL Fecha: 05.03.14 Procedimiento para Exámenes Médicos Ocupacionales Versión: 1 Página: 1 al 6 Aprobado: Nombre Firma Fecha Gerente General Lorenzo Massari A. Revisado:
Código: P-SSO-028 SALUD OCUPACIONAL Fecha: 05.03.14 Procedimiento para Exámenes Médicos Ocupacionales Versión: 1 Página: 1 al 6 Aprobado: Nombre Firma Fecha Gerente General Lorenzo Massari A. Revisado:
PROTOCOLO DE LA IMPLEMENTACION DEL MANUAL DE LA OMS DE CIRUGIA SEGURA HOSPITAL GENERAL PUYO
 PROTOCOLO DE LA IMPLEMENTACION DEL MANUAL DE LA OMS DE CIRUGIA SEGURA HOSPITAL GENERAL PUYO INDICE: 2 OBJETIVO 1 3 ALCANCE 1 4 RESPONSABLES 2 4.1 RESPONSABLES DE SU EJECUCION 2 4.2 RESPONSABLES DE EVALUAR
PROTOCOLO DE LA IMPLEMENTACION DEL MANUAL DE LA OMS DE CIRUGIA SEGURA HOSPITAL GENERAL PUYO INDICE: 2 OBJETIVO 1 3 ALCANCE 1 4 RESPONSABLES 2 4.1 RESPONSABLES DE SU EJECUCION 2 4.2 RESPONSABLES DE EVALUAR
Guía de infecciones de transmisión sexual (ITS) seleccionadas
 Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño
 Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño Guía de evaluación del S: evaluación del riesgo 1 Qué es síndrome de la apnea hipopnea del sueño
Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño Guía de evaluación del S: evaluación del riesgo 1 Qué es síndrome de la apnea hipopnea del sueño
Leishmaniosis canina. Generalidades
 Leishmaniosis canina Generalidades La leishmaniosis son un conjunto de enfermedades causadas por protozoos parásitos pertenecientes al género Leishmania, que afecta a numerosas especies de mamíferos, incluido
Leishmaniosis canina Generalidades La leishmaniosis son un conjunto de enfermedades causadas por protozoos parásitos pertenecientes al género Leishmania, que afecta a numerosas especies de mamíferos, incluido
REFERENCIA Y CONTRARREFERENCIA DE PACIENTE HIPOTIROIDEO
 1. OBJETIVO: Establecer criterios estandarizados de derivación y priorización de pacientes, mejorando la pertinencia de la referencia y contrarreferencia entre los niveles primario y secundario de la red
1. OBJETIVO: Establecer criterios estandarizados de derivación y priorización de pacientes, mejorando la pertinencia de la referencia y contrarreferencia entre los niveles primario y secundario de la red
Disponibilidad de alimentos. Acceso a. Estabilidad en la oferta. Inocuidad. Enfermedades transmitidas por alimentos Definición
 Inocuidad alimentaria y enfermedades transmitidas por alimentos Faustino Alonso T. Div. Epidemiología Escuela de Salud Pública Contenidos Inocuidad alimentaria a Seguridad alimentaria y definición de inocuidad
Inocuidad alimentaria y enfermedades transmitidas por alimentos Faustino Alonso T. Div. Epidemiología Escuela de Salud Pública Contenidos Inocuidad alimentaria a Seguridad alimentaria y definición de inocuidad
Anestesiología, Reanimación y Tratamiento del Dolor
 Anestesiología, Reanimación y Tratamiento del Dolor ANALGESIA EPIDURAL EN EL PARTO Anestesia epidural en el parto El nacimiento de un hijo constituye una de las experiencias más gratificantes de la vida.
Anestesiología, Reanimación y Tratamiento del Dolor ANALGESIA EPIDURAL EN EL PARTO Anestesia epidural en el parto El nacimiento de un hijo constituye una de las experiencias más gratificantes de la vida.
GUÍA DE ATENCIÓN MÉDICA DE TUBERCULOSIS
 Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
3.- Higiene de manos y Antisepsia cutánea
 Higiene de manos La medida más sencilla y eficaz para reducir la infección asociada a la asistencia sanitaria Transmisión cruzada de microorganismos a través de las manos: Las manos de los profesionales
Higiene de manos La medida más sencilla y eficaz para reducir la infección asociada a la asistencia sanitaria Transmisión cruzada de microorganismos a través de las manos: Las manos de los profesionales
ESTRATEGIA SANITARIA NACIONAL DE PREVENCION Y CONTROL DE ENFERMEDADES METAXENICAS Y OTVS CRITERIOS DE PROGRAMACIÓN MEDICAMENTOS E INSUMOS ESTRATEGICOS
 ESTRATEGIA SANITARIA NACIONAL DE PREVENCION Y CONTROL DE ENFERMEDADES METAXENICAS Y OTVS CRITERIOS DE PROGRAMACIÓN MEDICAMENTOS E INSUMOS ESTRATEGICOS PRODUCTO: DIAGNOSTICO Y TRATAMIENTO DE ENFERMEDADES
ESTRATEGIA SANITARIA NACIONAL DE PREVENCION Y CONTROL DE ENFERMEDADES METAXENICAS Y OTVS CRITERIOS DE PROGRAMACIÓN MEDICAMENTOS E INSUMOS ESTRATEGICOS PRODUCTO: DIAGNOSTICO Y TRATAMIENTO DE ENFERMEDADES
La severidad de la hemofilia depende del nivel plasmático del FVIII (hemofilia A) / FIX (hemofilia B): <1% de factor Entre el 1% al 5% >5% de factor
 La hemofilia es un desorden hemorrágico hereditario y congénito, originado por mutaciones en el cromosoma X y que se caracteriza por la disminución o ausencia de actividad funcional de los factores de
La hemofilia es un desorden hemorrágico hereditario y congénito, originado por mutaciones en el cromosoma X y que se caracteriza por la disminución o ausencia de actividad funcional de los factores de
CENAVUL Suspensión inyectable
 Camí Pedra Estela s/n 43205 Reus Telf. 977 75 72 73 Fax. 977 75 13 98 www.cenavisa.com E-mail: cenavisa@cenavisa.com FICHA TÉCNICA: CENAVUL Suspensión inyectable Reg. nº: 2145 ESP FICHA TÉCNICA (RESUMEN
Camí Pedra Estela s/n 43205 Reus Telf. 977 75 72 73 Fax. 977 75 13 98 www.cenavisa.com E-mail: cenavisa@cenavisa.com FICHA TÉCNICA: CENAVUL Suspensión inyectable Reg. nº: 2145 ESP FICHA TÉCNICA (RESUMEN
Preguntas y respuestas más frecuentes sobre la Plaga
 Qué es la Plaga? La plaga es una enfermedad severa causada por Yersinia pestis (Y.pestis). La plaga es generalmente acarreada por los roedores pero puede ser diseminada al hombre a través de las pulgas.
Qué es la Plaga? La plaga es una enfermedad severa causada por Yersinia pestis (Y.pestis). La plaga es generalmente acarreada por los roedores pero puede ser diseminada al hombre a través de las pulgas.
Reacciones Adversas de los Fármacos
 Reacciones Adversas de los Fármacos -Talidomida se administró a embarazadas, con el fin de disminuir los efectos propios del embarazo(náuseas, vómitos). Primero se probó en animales y cuando se usó en
Reacciones Adversas de los Fármacos -Talidomida se administró a embarazadas, con el fin de disminuir los efectos propios del embarazo(náuseas, vómitos). Primero se probó en animales y cuando se usó en
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA
 La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
PÍLDORA DEL DÍA DESPUÉS
 Programa Nacional de Salud Sexual y Procreación Responsable PÍLDORA DEL DÍA DESPUÉS Anticoncepción Hormonal de Emergencia AHE Guía de Usuarias MÉTODOS ANTICONCEPTIVOS La salud sexual y reproductiva es
Programa Nacional de Salud Sexual y Procreación Responsable PÍLDORA DEL DÍA DESPUÉS Anticoncepción Hormonal de Emergencia AHE Guía de Usuarias MÉTODOS ANTICONCEPTIVOS La salud sexual y reproductiva es
SIDA. Duración en horas: 60
 SIDA Duración en horas: 60 OBJETIVOS: La importancia que ha adquirido la infección por VIH/SIDA y sus consecuencias en la clínica diaria son muy importantes, tanto a nivel hospitalariocomo a nivel ambulatorio.
SIDA Duración en horas: 60 OBJETIVOS: La importancia que ha adquirido la infección por VIH/SIDA y sus consecuencias en la clínica diaria son muy importantes, tanto a nivel hospitalariocomo a nivel ambulatorio.
Vesícula en porcelana. Tratamientos inmunosupresores prolongados. Otras intervenciones abdominales, siempre que la cirugía no incremente el riesgo qui
 colelitiasis / colecistitis P R O C E S O S Definición funcional Conjunto de actuaciones secuenciales dirigidas a establecer el diagnóstico de Colelitiasis/ Colecistitis en pacientes con manifestaciones
colelitiasis / colecistitis P R O C E S O S Definición funcional Conjunto de actuaciones secuenciales dirigidas a establecer el diagnóstico de Colelitiasis/ Colecistitis en pacientes con manifestaciones
INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA
 INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA Noviembre 2013 DIRECCION GENERAL SALUD PUBLICA, CALIDAD E INNOVACIÓN Intervención Sanitaria en Situaciones de riesgo para la Salud
INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA Noviembre 2013 DIRECCION GENERAL SALUD PUBLICA, CALIDAD E INNOVACIÓN Intervención Sanitaria en Situaciones de riesgo para la Salud
DIRECCION DE SALUD V LIMA CIUDAD UNIDAD DE CALIDAD OCTUBRE Dr. Carlos Carrasco Vergaray
 ESTANDARES DE CALIDAD PARA EL PRIMER NIVEL DE ATENCION DIRECCION DE SALUD V LIMA CIUDAD UNIDAD DE CALIDAD OCTUBRE 2008 Dr. Carlos Carrasco Vergaray ESTANDARES DE CALIDAD Un estándar representa un nivel
ESTANDARES DE CALIDAD PARA EL PRIMER NIVEL DE ATENCION DIRECCION DE SALUD V LIMA CIUDAD UNIDAD DE CALIDAD OCTUBRE 2008 Dr. Carlos Carrasco Vergaray ESTANDARES DE CALIDAD Un estándar representa un nivel
sistema inmunitario está diseñado para combatir las substancias ajenas o extrañas al cuerpo. En las personas con lupus, el sistema inmunitario se
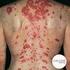 LUPUS El sistema inmunitario está diseñado para combatir las substancias ajenas o extrañas al cuerpo. En las personas con lupus, el sistema inmunitario se afecta y ataca a las células y tejidos sanos.
LUPUS El sistema inmunitario está diseñado para combatir las substancias ajenas o extrañas al cuerpo. En las personas con lupus, el sistema inmunitario se afecta y ataca a las células y tejidos sanos.
BROTES DE ENFERMEDADES TRANSMITIDAS POR ALIMENTOS (ETA) ANTECEDENTES VIGILANCIA CONTROL FISCALIZACIÓN
 BROTES DE ENFERMEDADES TRANSMITIDAS POR ALIMENTOS (ETA) ANTECEDENTES VIGILANCIA CONTROL FISCALIZACIÓN Secretaría Regional Ministerial de Salud Región de Valparaíso Subsecretaría de Salud Pública Ministerio
BROTES DE ENFERMEDADES TRANSMITIDAS POR ALIMENTOS (ETA) ANTECEDENTES VIGILANCIA CONTROL FISCALIZACIÓN Secretaría Regional Ministerial de Salud Región de Valparaíso Subsecretaría de Salud Pública Ministerio
CATETERISMO VESICAL ELABORADO: CATETERISMO VESICAL
 PAGINA: 1 de 6 REVISADO: COORDINADOR DE CALIDAD ELABORADO: ENFERMERO JEFE COORDINADOR URGENCIAS CATETERISMO VESICAL 1. DEFINICION: Es la introducción de una sonda o catéter a la vejiga por el orificio
PAGINA: 1 de 6 REVISADO: COORDINADOR DE CALIDAD ELABORADO: ENFERMERO JEFE COORDINADOR URGENCIAS CATETERISMO VESICAL 1. DEFINICION: Es la introducción de una sonda o catéter a la vejiga por el orificio
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad VIII" Síndrome de estrés del traslado Riesgo de síndrome de estrés
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad VIII" Síndrome de estrés del traslado Riesgo de síndrome de estrés
PROGRAMA DE PREVENCIÓN DE EMBARAZOS DE ISOTRETINOÍNA
 GUÍA DEL FARMACÉUTICO PARA LA DISPENSACIÓN DE ISOTRETINOÍNA PROGRAMA DE PREVENCIÓN DE EMBARAZOS DE ISOTRETINOÍNA Información sobre prevención de riesgos autorizada por la Agencia Española de Medicamentos
GUÍA DEL FARMACÉUTICO PARA LA DISPENSACIÓN DE ISOTRETINOÍNA PROGRAMA DE PREVENCIÓN DE EMBARAZOS DE ISOTRETINOÍNA Información sobre prevención de riesgos autorizada por la Agencia Española de Medicamentos
Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis
 Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis Lizeth Andrea Paniagua S. Md, Msc en Epidemiología. Asesora TB FR. Secretaría Seccional de Salud de Antioquia- Hospital La María
Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis Lizeth Andrea Paniagua S. Md, Msc en Epidemiología. Asesora TB FR. Secretaría Seccional de Salud de Antioquia- Hospital La María
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las
 Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por nacidos vivos y muertos.
 6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por 1.000 s 01-93. Todas las causas 47 3,7 20 3,0 27 4,3 XVI. 01-49. Afecciones originadas en el periodo
6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por 1.000 s 01-93. Todas las causas 47 3,7 20 3,0 27 4,3 XVI. 01-49. Afecciones originadas en el periodo
Características y Beneficios
 En la actualidad, las enfermedades reumáticas y musculoesqueléticas ocasionan entre un 25% a 30% de las consultas médicas. En Colombia las enfermedades reumáticas han sido tradicionalmente poco consideradas
En la actualidad, las enfermedades reumáticas y musculoesqueléticas ocasionan entre un 25% a 30% de las consultas médicas. En Colombia las enfermedades reumáticas han sido tradicionalmente poco consideradas
PROSPECTO. CEFTRIAXONA REIG JOFRÉ 1 g IM. Polvo y disolvente para solución inyectable. E.F.G. Ceftriaxona (D.C.I.)
 PROSPECTO Lea todo el prospecto detenidamente antes de empezar a usar el medicamento. - Conserve este prospecto. Puede tener que volver a leerlo. - Si tiene alguna duda, consulte a su médico o farmacéutico.
PROSPECTO Lea todo el prospecto detenidamente antes de empezar a usar el medicamento. - Conserve este prospecto. Puede tener que volver a leerlo. - Si tiene alguna duda, consulte a su médico o farmacéutico.
Universidad Tec Milenio: Profesional FP06003 Estrés Laboral. Tema 15
 FP06003 Estrés Laboral Tema 15 Herramientas para el control del estrés. Objetivo de aprendizaje del tema Al finalizar el tema serás capaz de: Fundamentar los alcances de las herramientas de educación,
FP06003 Estrés Laboral Tema 15 Herramientas para el control del estrés. Objetivo de aprendizaje del tema Al finalizar el tema serás capaz de: Fundamentar los alcances de las herramientas de educación,
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013
 FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 INDOMETACINA 25 mg COMPRIMIDOS RECUBIERTOS ANTIINFLAMATORIO ANTIRREUMÁTICO Página 1 INDOMETACINA 25 mg Comprimidos
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 INDOMETACINA 25 mg COMPRIMIDOS RECUBIERTOS ANTIINFLAMATORIO ANTIRREUMÁTICO Página 1 INDOMETACINA 25 mg Comprimidos
PROTOCOLO CÁNCER EN MENORES DE 18 AÑOS
 PROTOCOLO CÁNCER EN MENORES DE 18 AÑOS 17.500 nuevos casos cada año y se registran más de 8.000 muertes. 2da causa de muerte en niños de 1 a 14 Supera los accidentes OBJETIVO. Disminuir de manera significativa,
PROTOCOLO CÁNCER EN MENORES DE 18 AÑOS 17.500 nuevos casos cada año y se registran más de 8.000 muertes. 2da causa de muerte en niños de 1 a 14 Supera los accidentes OBJETIVO. Disminuir de manera significativa,
Salmonelosis no tifoidea y otras infecciones por Samonella
 Salmonelosis no tifoidea y otras infecciones por Samonella Gema Sabrido Bermúdez (R2 pediatría HGUA) Tutora: Mª Carmen Vicent Castello (Adjunto Lactantes) 3 de junio 2015 Índice Salmonella Fiebre tifoidea
Salmonelosis no tifoidea y otras infecciones por Samonella Gema Sabrido Bermúdez (R2 pediatría HGUA) Tutora: Mª Carmen Vicent Castello (Adjunto Lactantes) 3 de junio 2015 Índice Salmonella Fiebre tifoidea
Influenza H1N1. Programa de Promoción y Educación en Salud PMC Medicare Choice, Inc. PM C-PRD S
 Influenza H1N1 Programa de Promoción y Educación en Salud PMC Medicare Choice, Inc. PM C-PRD-015-012710-S Objetivos Generales Al completar este tutorial, los participantes podrán: Definir qué es la Influenza
Influenza H1N1 Programa de Promoción y Educación en Salud PMC Medicare Choice, Inc. PM C-PRD-015-012710-S Objetivos Generales Al completar este tutorial, los participantes podrán: Definir qué es la Influenza
INSTITUTO DE EDUCACIÓN SUPERIOR TECNOLÓGICO PRIVADO SANTA ROSA DE LIMA ENFERMERÍA Y VÍAS DE ADMINISTRACIÓN DE LAS VACUNAS
 INSTITUTO DE EDUCACIÓN SUPERIOR TECNOLÓGICO PRIVADO SANTA ROSA DE LIMA ENFERMERÍA Y VÍAS DE ADMINISTRACIÓN DE LAS VACUNAS LIC. JUDITH ISABEL POLO NICHO 1. PUNTOS CLAVE: Las vacunas deben administrarse
INSTITUTO DE EDUCACIÓN SUPERIOR TECNOLÓGICO PRIVADO SANTA ROSA DE LIMA ENFERMERÍA Y VÍAS DE ADMINISTRACIÓN DE LAS VACUNAS LIC. JUDITH ISABEL POLO NICHO 1. PUNTOS CLAVE: Las vacunas deben administrarse
Nombre: Lincomicina Condición de venta: con receta médica Clasificación: antibiotico Disponible en: Nombres de marca:
 Nombre: Lincomicina Condición de venta: con receta médica Clasificación: antibiotico Disponible en: Nombres de marca: Lea cuidadosamente este folleto antes de la administración de este medicamento. Contiene
Nombre: Lincomicina Condición de venta: con receta médica Clasificación: antibiotico Disponible en: Nombres de marca: Lea cuidadosamente este folleto antes de la administración de este medicamento. Contiene
INTERPRETACIÓN NORMA OHSAS 18001:2007 MÓDULO 1 SESIÓN 1 INTERPRETACIÓN DE LA NORMA OHSAS 18001:2007 DOCENTE: Ing. Dª. Ana I.
 INTERPRETACIÓN NORMA OHSAS 18001:2007 MÓDULO 1 SESIÓN 1 INTERPRETACIÓN DE LA NORMA OHSAS 18001:2007 DOCENTE: Ing. Dª. Ana I. Menac Lumbreras Especializados 1 TEMA 1 Contenidos INTRODUCCIÓN A LA NORMA OHSAS
INTERPRETACIÓN NORMA OHSAS 18001:2007 MÓDULO 1 SESIÓN 1 INTERPRETACIÓN DE LA NORMA OHSAS 18001:2007 DOCENTE: Ing. Dª. Ana I. Menac Lumbreras Especializados 1 TEMA 1 Contenidos INTRODUCCIÓN A LA NORMA OHSAS
LOS PARÁSITOS EXTERNOS
 LOS Con el inicio de la primavera, nuestras mascotas se enfrentan a este grave peligro Centro Veterinario Lisboa!1 MÁS FRECUENTES EN ESPAÑA En España los parásitos más frecuentes que pueden afectar a nuestras
LOS Con el inicio de la primavera, nuestras mascotas se enfrentan a este grave peligro Centro Veterinario Lisboa!1 MÁS FRECUENTES EN ESPAÑA En España los parásitos más frecuentes que pueden afectar a nuestras
