ESTADO ACTUAL DE LA CIRUGIA
|
|
|
- Lucía María Mercedes Valdéz Quiroga
- hace 7 años
- Vistas:
Transcripción
1 ESTADO ACTUAL DE LA CIRUGIA DE LA HIPERTENSION PORTAL 22 Josep Visa i Miracle DEFINICIÓN Se define la hipertensión portal como un estado patológico en el que la presión (PP) está anormalmente elevada dentro del sistema venoso portal de modo que el gradiente entre ésta y la presión en la vena cava inferior (PVCI) supera los límites normales establecidos entre 2 y 6 mmhg. Cualquier aumento de la presión abdominal supone una elevación de ambas presiones, PP y PVCI sin cambios en el gradiente. Así, para una correcta definición de la hipertensión portal no es suficiente valorar la presión en el territorio portal sino que debe medirse además de la PP, la PVCI. Para el desarrollo de una hipertensión portal clínicamente significativa con consecuencias patológicas, el gradiente entre PP y PVCI debe superar los 10 mmhg. La manifestación clínica más grave es la hemorragia digestiva por rotura de varices y la progresiva insuficiencia hepática con ascitis y encefalopatía. Cualquiera que sean los signos o síntomas de presentación, la sospecha de hipertensión portal demanda una investigación completa. En los últimos 20 años, un mejor conocimiento de la fisiopatología de la hipertensión portal, combinado con una evaluación más sofisticada de las enfermedades hepáticas y mejores opciones de tratamiento, han variado drásticamente el manejo de los pacientes con hemorragia por varices. La utilización de nuevos tratamientos farmacológicos extraordinariamente eficaces ha representado un cambio fundamental en el manejo de los pacients con hipertensión portal. Además, se han introducido nuevas opciones como la ligadura endoscópica de las varices con bandas elásticas, y la difusión de anastomosis portosistémicas portocava o mesentericocava de pequeño diámetro con injerto en H, y los shunts portosistémicos intrahepáticos por vía transyugular (Transjugular Intrahepatic Postosystemic Shunt TIPS). Finalmente, el trasplante hepático ha cambiado la hepatología en la última década, pues es el único tratamiento curativo para la enfermedad hepática terminal. El trasplante ha modificado la forma de evaluación de los enfermos con hipertensión portal. La pregunta que siempre debe realizarse ante los pacientes que presenten una de las complicaciones de la hipertensión portal es: estos pacientes son, o pueden potencialmente ser, candidatos para el trasplante hepático?. La respuesta a esta pregunta puede alterar la estrategia completa del tratamiento. FISIOPATOLOGÍA La presión portal es directamente proporcional al flujo sanguíneo portal y a las resistencias a este flujo: Presión portal = Aflujo sanguíneo portal x Resistencia. Un aumento de las resistencias al flujo portal es el factor inicial en la fisiopatología de la hipertensión portal, y es fundamentalmente debido a los cambios histológicos que aparecen en las enfermedades crónicas del hígado. Este hecho está agravado por un componente dinámico funcional de contracción de diferentes elementos vasculares del árbol portal intrahepático, en el 259
2 que interviene una disminución de la síntesis de NO en la circulación intrahepática. Otro factor que contribuye a agravar la hipertensión portal es un significativo aumento del flujo portal como consecuencia de una vasodilatación esplácnica arterial junto con una circulación hiperdinámica. Un aumento del flujo portal o de las resistencias al paso de la sangre, induce a una elevación de la presión dentro del sistema portal, y por tanto a un incremento del gradiente entre la presión en la vena porta y en la vena cava. A consecuencia del aumento de la presión portal se inicia la formación de circulación colateral de tal modo que la sangre portal puede llegar a la vena cava sin pasar por el hígado a través de derivaciones portosistémicas existentes ya en condiciones de normalidad anatómica, que con el aumento del gradiente de presión se convierten en tortuosas y dilatadas. Existen anastomosis entre las tributarias de la vena porta y las tributarias de la vena cava en aquellas zonas donde ambos sistemas venosos coinciden. Las anastomosis entre las circulaciones portal y general se localizan en cuatro áreas: Sistema esofagogástrico, por las anastomosis entre las venas esofágicas distales (que drenan en la vena azygos y en la vena cava superior) y las venas coronaria estomáquica y gástricas cortas. Estas comunicaciones dilatadas y tortuosas se convierten en varices esofágicas. Su ruptura provoca la complicación más grave de la hipertensión portal. Sistema paraumbilical. Las venas paraumbilicales en el interior del ligamento redondo establecen comunicaciones con las venas epigástricas de la pared abdominal, que dan lugar en casos de hipertensión portal, a dilataciones venosas cutáneas ( cabeza de medusa ) y a dilataciones de las venas paraumbilicales o de la propia vena umbilical repermeabilizada (síndrome de Cruveilhier- Baumgarten). Sistema del canal anal, configurado por las anastomosis entre las venas hemorroidales superiores (ramas de la vena mesentérica inferior, del sistema porta) y las hemorroidales medias e inferiores (que drenan en la vena ilíaca del territorio venoso sistémico). La hipertensión portal se manifiesta en el canal anal por la formación de grandes paquetes hemorroidales. Sistema retroperitoneal. Incluye las pequeñas venas sistémicas que normalmente drenan las superficies retroperitoneales de órganos abdominales subsidiarios del sistema portal (duodeno, páncreas, bazo, colon ascendente, etc.). Estas derivaciones espontáneas portosistémicas pueden dar paso, en sentido hepatofugal, a más del 50% del flujo portal. Sin embargo no son hemodinámicamente útiles y la hipertensión portal persiste a pesar de que el flujo hepático portal se encuentra disminuido. La derivación de la sangre portal a la circulación sistémica (colaterales hepatofugales) tiene importantes consecuencias fisiológicas y hemodinámicas. La disminución de la cantidad de sangre que perfunde el hígado puede ocasionar atrofia hepática. Por otra parte, con la sangre portal pasan a la circulación sistémica numerosas sustancias normalmente metabolizadas por el hígado, lo que parece influir en la fisiopatología de la encefalopatía hepática, en la aparición de bacteriemias y en el aumento de las concentraciones en sangre periférica de algunas hormonas, como la insulina, y de fármacos administrados por vía oral. Es probable que el cortocircuito portosistémico intervenga en la patogenia del aumento del flujo sanguíneo esplácnico que se observa en la hipertensión portal avanzada, como respuesta homeostática dirigida a mantener el flujo hepático en los niveles normales. CLASIFICACIÓN Y ETIOLOGÍA Según la localización del obstáculo al flujo hepático, la clasificación en presinusoidal, sinusoidal y postsinusoidal tiene la utilidad clínica de distinguir a los pacientes con función hepatocelular normal de los que la tienen alterada. (Tabla 22.1) La hipertensión portal presinusoidal puede ser debida a causas prehepáticas o intrahepáticas. En el primer caso la causa es la trombosis del tronco de la vena porta o de sus tributarias. En los niños la etiología más frecuente es la sepsis umbilical del recién nacido y en el adulto, los estados de hipercoagulabilidad como la policitemia vera u otros trastornos mieloproliferativos y también la compresión y trombosis de la vena porta por pancreatitis o tumores. La trombosis aislada de la vena esplénica provoca una poco frecuente situación de hipertensión segmentaria izquierda que 260
3 afecta al bazo y al fundus gástrico con la aparición de varices en la unión esofagogástrica. La trombosis total o parcial del tronco de la vena porta no es un hallazgo infrecuente en los pacientes cirróticos en estadío muy evolucionado. El enlentecimiento del flujo portal hepatopetal hasta llegar a un flujo retrógrado hepatofugal facilita la trombosis venosa y conduce a una situación clínica de extraordinaria gravedad. En la hipertensión portal presinusoidal intrahepática la obstrucción afecta a las ramificaciones portales intrahepáticas sin distorsionar la circulación por los sinusoides como ocurre en la fibrosis hepática congénita y en la cirrosis biliar primaria en estadíos iniciales. En la esquistosomasis hepática, enfermedad prácticamente desconocida en Europa pero muy frecuente en el norte de Africa y en Sudamérica, el huevo del parásito emboliza en las ramas portales intrahepáticas y forma un granuloma con intensa fibrosis portal. En todas estas situaciones de obstáculo presinusoidal la función hepatocelular está bien conservada por lo que las opciones terapéuticas encaminadas a tratar la hemorragia por varices obtienen muy buenos resultados. La obstrucción sinusoidal es la causa más frecuente de hipertensión portal ya que incluye las distintas formas de cirrosis hepática (por el virus de la hepatitis B, por el virus de la hepatitis C, alcohólica, biliar primaria). Otras etiologías menos comunes como la hemocromatosis, la enfermedad de Wilson y los estadíos avanzados de la cirrosis biliar primaria o de la colangitis esclerosante afectan también al sinusoide hepático. Las enfermedades responsables de la obstrucción sinusoidal, se caracterizan en general por un funcionalismo hepático alterado de evolución progresiva y fatal. En la hipertensión portal postsinusoidal, la obstrucción afecta al flujo venoso a nivel de las venas suprahepáticas a la salida de la sangre del hígado. La oclusión de los grandes troncos venosos configuran el síndrome de Budd-Chiari y la de las pequeñas venas hepáticas intraparenquimatosas, la enfermedad venoclusiva. Un cuadro clínico semejante se manifiesta en la pericarditis constrictiva, la trombosis de la vena cava inferior en su segmento torácico y las malformaciones congénitas de la vena cava. La implantación lenta de la obstrucción se acompaña de una progresiva insuficiencia hepática, pero la oclusión brusca da lugar a un cuadro clínico de extraordinaria gravedad. CLÍNICA Las manifestaciones clínicas del síndrome de hipertensión portal incluyen las hemorragias digestivas por roturas de varices esofágicas, la presencia de ascitis, encefalopatía, trastornos en el metabolismo de fármacos y sustancias endógenas normalmente depuradas por el hígado, bacteriemias espontáneas, esplenomegalia e hiperesplenismo. La complicación más grave es la hemorragia de origen varicoso y constituye la causa de muerte más frecuente en pacientes cirróticos. Se estima que en España existen más de cirróticos y a partir de esta cifra, probablemente infravalorada, se calculan más de ingresos hospitalarios anuales debido a episodios de hemorragia por varices con muertes/año. En estudios endoscópicos seriados, las varices están presentes en el 30% de los cirróticos compensados y en más del 60% de los pacientes con algún signo de descompensación. Estos datos sugieren que el crecimiento de las varices acompaña a la evolución de la cirrosis de tal modo que el estudio periódico por endoscopia para evaluar su desarrollo, es un método útil para estimar la progresión de la enfermedad. La hemorragia por rotura de varices constituye la causa de muerte más fre- 261
4 cuente en los pacientes cirróticos. Una media del 20% anual experimenta el primer episodio hemorrágico, que, a pesar de los recientes avances terapéuticos, se acompaña de una alta mortalidad de más del 35% de los pacientes hospitalizados. Además, la cuarta parte del total de las hemorragias por varices son tan graves que ocasionan la muerte antes de llegar al Hospital. Entre los supervivientes del primer episodio hemorrágico, las recidivas es la regla: el 70% de casos resangrarán dentro de los 18 meses siguientes, la mayor parte antes de los 6 meses tras la hemorragia inicial. No se conoce con exactitud el motivo por el que unos pacientes con hipertensión portal sangran y otros no. Sin embargo, han sido identificados factores que permiten predecir el riesgo de sufrir el primer episodio de rotura de varices esofagogástricas: Tamaño de las varices, mayores o menores de 5 mm. de diámetro. Presencia de los denominados signos rojos de la pared: teleangiectasias, puntos rojos, áreas de variz sobre variz y pared azulada. Gradiente entre la PP y la PVCI superior a 12 mmhg. Insuficiencia hepática avanzada. MÉTODOS DIAGNÓSTICOS Establecida la sospecha clínica de hipertensión portal, puede confirmarse por 4 métodos diagnósticos básicos: La medición de la presión portal puede realizarse por varios métodos y en distintos puntos de árbol venoso portal. Todos ellos entrañan un grado variable de agresividad por lo que al elegir la técnica a emplear debe valorarse la utilidad de la información que se obtendría junto con el riesgo de la exploración. La punción percutánea del bazo permite medir la presión en los sinusoides esplénicos, que reflejan fielmente la PP. El método es simple pero no puede obtenerse el gradiente de presión, y está gravado con el riesgo de lesión esplénica. El cateterismo de la vena porta es la técnica más directa para medir la PP. La colocación del catéter en el tronco de la porta o en una de sus ramas puede realizarse: a) por cateterismo de una rama de la vena mesentérica superior en el curso de una laparotomía, b) por repermeabilización de la vena umbilical c) por punción transhepática de la vena porta, bien por vía percutánea o transyugular. El cateterismo de las venas suprahepáticas es el método más sencillo, seguro y bien tolerado para medir el gradiente entre PP y PVCI. Se introduce un catéter por vía yugular o femoral hasta la vena suprahepática donde se obtiene la presión suprahepática libre, (que es el de la PVCI), y después se enclava mediante un balón inserto en el extremo distal del catéter y se determina la presión suprahepática enclavada (que equivale a la PP). Si el obstáculo al flujo portal es prehepático o intrahepático con gran componente presinusoidal, la presión suprahepática enclavada (presión en el sinusoide) no es idéntica a la PP, y el diagnóstico definitivo debe hacerse mediante la punción portal directa de una rama portal intrahepática. El gradiente de presión enclavada y libre define la existencia e intensidad de la hipertensión portal. Arteriografía. La portografía de retorno después de la arteriografría de las arterias esplénica y mesentérica superior permite la visualización del árbol portal, y aporta datos en la valoración prequirúrgica en intervenciones sobre el eje esplenoportal. La angiografía digital intravenosa de sustracción (DIVAS) permite una buena definición de la anatomía vascular. La ultrasonografía-doppler por su alta rentabilidad, aplicabilidad y no invasividad es la primera técnica a realizar. Permite evaluar la presencia y dirección del flujo sanguíneo en diferentes segmentos del sistema venoso portal. Demostrada la permeabilidad, permite medir el flujo sanguíneo portal (flujo portal = velocidad del flujo x área circunferencial de la vena porta). La ultrasonografía ofrece también datos sugestivos de hipertensión portal (esplenomegalia, aumento del diámetro portal, presencia de colaterales portosistémicas, presencia de ascitis), datos de hepatopatía (alteración del tamaño y ecoestructura del hígado) y datos que orientan a la etiología de la hipertensión portal (trombosis o cavernomatosis del sistema portal, trombosis o compresiones extrínsecas de las venas suprahepáticas). La fibrogastroscopia es el método de elección para la evaluación de la circulación colateral y, 262
5 dada la alta incidencia de hemorragia por rotura de varices, es de realización obligatoria en todos los pacientes en los que se sospecha hepatopatía crónica y/o hipertensión portal. Informa no sólo de la presencia de varices sino también del número de cordones existentes y de factores relacionados con el riesgo de hemorragia. Así mismo permite valorar la existencia de varices gástricas (responsables del 10% de hemorragias por rotura de varices) y evaluar la presencia de gastropatía de la hipertensión portal (raramente manifestada como hemorragia grave pero responsable de un cuadro clínico de anemia crónica microcítica). ESTRATEGIA DE TRATAMIENTO La hemorragia por rotura de varices es la complicación más grave del paciente cirrótico. Del 20 al 40% presentarán un episodio de hemorragia durante su seguimiento y de ellos la tercera parte morirá. La estrategia de tratamiento está condicionada por 3 factores: MOMENTO DEL TRATAMIENTO EN RELACIÓN CON LA HEMORRAGIA El tratamiento de la hipertensión portal será distinto según la situación del paciente respecto a la hemorragia: a) en pacientes que nunca han sangrado (tratamiento profiláctico), b) en pacientes que están sangrando activamente (tratamiento urgente) y c) como prevención de la recidiva en enfermos que habían presentado algún episodio de hemorragia activa en que se había logrado la hemostasia (tratamiento electivo). GRADO DE RIESGO DEL PACIENTE La ictericia, la ascitis, la encefalopatía y la desnutrición definen claramente a un paciente con enfermedad hepática terminal. Los niveles de bilirrubina sérica, de albúmina y el tiempo de protrombina dan una imagen global de la severidad de la afección y alguna indicación de la función de síntesis. La actividad de la enfermedad puede ser parcialmente evaluada por las aminotransferasas, la gammaglutamil transpeptidasa y la fosfatasa alcalina y también por pruebas funcionales hepáticas cuantitativas, como la depuración del verde de indocianina, la capacidad de eliminación de la galactosa y la formación de MEG-X. La clasificación de Child, modificada por Pugh (Ver Tabla 22.2), es el método más empleado para valorar la insuficiencia hepatocelular. Su fiabilidad es menor cuando se aplica al paciente que está sangrando activamente, ya que entonces intervienen otros factores (presencia de signos de infección, grado de insuficiencia renal, localización esofágica o gástrica de la variz sangrante, deshidratación, volumen de la reposición sanguínea, etc.) que influyen en los parámetros analizados. El grado de deterioro de la función hepatocelular es determinante al valorar el grado de riesgo del paciente con hipertensión portal para escoger la opción terapéutica más apropiada. PROBABILIDAD DE TRASPLANTE HEPÁTICO El paciente con hipertensión portal secundaria a una enfermedad hepática susceptible de ser tratada con trasplante hepático, debe ser evaluado como candidato actual o futuro a ser trasplantado. Esta posibilidad condicionará la aplicación de la opción terapéutica adecuada para que interfiera lo menos posible en un posible trasplante ulterior. OPCIONES TERAPÉUTICAS El tratamiento actual se basa en opciones terapéuticas que han demostrado, mediante estudios prospectivos y aleatorizados, no sólo su eficacia para controlar la hemorragia sino además para aumentar la supervivencia. Podemos utilizar: TRATAMIENTO FARMACOLÓGICO El objetivo del tratamiento farmacológico va dirigido a reducir el gradiente entre la presión suprahepática enclavada y libre a cifras de 12 mmhg o inferiores, o en más de un 20% respecto a su valor basal pretratamiento. Los fármacos empleados pueden actuar disminuyendo el flujo sanguíneo portal por vasoconstricción del territorio esplácnico como los betabloqueantes, la vasopresina o su análogo la terlipresina (glipresina) y la somatostatina o su análogo, el octeotride. Para reducir las resistencias intrahepáticas pueden administrarse nitrovasodilatadores, o antagonistas alfa-adrenérgicos (prazosina). 263
6 El propranolol es el beta-bloqueante no cardioselectivo más empleado para reducir el flujo sanguíneo portal y portocolateral. La pauta convencional es la administración a dosis progresivas empezando con 20 mg/12 h. y aumentar cada 3-4 días hasta disminuir la frecuencia cardíaca en un 25% hasta un mínimo no inferior a 55 p.p.m. La dosis máxima es de 160 mg/12 h. El propranolol está contraindicado en pacientes asmáticos, en casos de EPOC grave, en el bloqueo aurículo ventricular y en psicosis graves. La somatostatina, el octeotride y la glipresina son los fármacos vasoconstrictores de elección en el tratamiento de la hemorragia aguda por varices. La somatostatina se administra en forma de bolo inicial de 250 ìg seguido de una infusión contínua de 250 ìg/hora. Su análogo, el octeotride, a dosis menores de 50 ìg. La glipresina se administra en bolo endovenoso de 2 mg/4 h y a las 24 h. se disminuye la dosis a 1 mg/4 h. Con estas pautas terapéuticas ambos fármacos logran el control de la hemorragia en un 75-80% de los casos. De los nitrovasodilatadores, el 5 Mononitrato de isosorbida, el más utilizado, se administra a dosis de 20 mg/día que se aumenta progresivamente hasta alcanzar la dosis de mantenimiento (40 mg dos veces al día). Carece de contraindicaciones absolutas y como efectos secundarios pueden presentarse cefaleas e hipotensión ostostática. El prazosín es menos empleado por el importante descenso de la presión arterial y su peor tolerancia. La asociación del propranolol con 5 mononitrato de isosorbida se ha mostrado más eficaz para reducir la presión portal que el tratamiento aislado con propranolol. La indicación del tratamiento farmacológico combinado es la prevención de la hemorragia por varices tanto del primer episodio (tratamiento profiláctico) como de la recidiva (tratamiento electivo). TRATAMIENTO ENDOSCÓPICO Se basa en la obliteración de las varices esofágicas mediante escleroterapia o ligadura endos- 264
7 cópica. La escleroterapia consiste en la inyección intra o perivariceal de sustancias esclerosantes (etanolamida al 5%, polidocanol al 1%, etanol) que provocan trombosis de las varices y una reacción fibrosa que tiende a eliminarlas. Con el mismo propósito se utiliza la ligadura endoscópica de varices, procedimiento que utiliza bandas elásticas que se insertan mediante un dispositivo adosado al extremo del endoscopio. El tratamiento endoscópico es una alternativa ampliamente aceptada para el tratamiento de urgencia del episodio hemorrágico. Su eficacia es alta (alrededor del 80%), y como ventaja adicional permite instaurar el tratamiento en la misma exploración diagnóstica. No obstante, es una técnica que requiere un personal altamente especializado y además efectuado de urgencia conlleva un importante riesgo de complicaciones graves (estenosis, perforaciones, mediastinitis), con una mortalidad del 2 al 5%. Como tratamiento electivo para prevención de la recidiva de la hemorragia, la esclerosis de varices ha demostrado su eficacia. Se practican de 4 a 5 sesiones a intervalos semanales y se consigue la erradicación de las varices en cerca del 70% de pacientes. TAPONAMIENTO ESOFÁGICO Existen dos tipos básicos de sondas balón. La sonda de Sengstaken-Blackemore provista de dos balones (gástrico y esofágico) que se utiliza en el control de la hemorragia por varices esofágicas y la sonda de Linton-Nachlas que tiene un sólo balón de gran capacidad (600 ml) y que está indicado en el tratamiento de la hemorragia por varices del fundus. Ambos tipos de balón poseen una gran eficacia (entre el 70% 90%) en la obtención de la hemostasia primaria, aunque aproximadamente en la mitad de los casos se produce una recidiva tras deshinchar el balón. La tolerancia por parte del paciente es muy mala y se han descrito numerosas complicaciones con esta técnica siendo las más graves la neumonía por aspiración y la rotura del esófago. En la actualidad el taponamiento con balón puede tener alguna indicación precisa pero no es utilizado como opción terapéutica de aplicación sistemática. DERIVACIONES PORTOSISTÉMICAS Es indudable que la descompresión de las varices esofagogástricas por procedimientos quirúrgicos de anastomosis entre el territorio venoso portal y el sistémico, es la manera más eficaz de detener y prevenir la hemorragia. Esta probada capacidad hemostática podría aconsejar que todos los pacientes con hemorragia aguda fueran operados de urgencia como primera acción terapéutica después del diagnóstico y de las medidas urgentes de reanimación, y que las anastomosis portosistémicas fueran la más importante opción para prevenir la recidiva. Sin embargo, esta actitud no es la habitual por varios motivos: Las derivaciones portosistémicas realizadas en el momento de la hemorragia activa se acompañan de una elevada mortalidad postoperatoria que, cuando se analiza en grupos de pacientes con mala función hepatocelular, puede sobrepasar el 80%. El segundo motivo que limita la actuación quirúrgica es inherente al propio acto quirúrgico. La derivación de la sangre portal a la cava determina un descenso del flujo hepático total con empeoramiento progresivo de la función hepática y un bloqueo del estímulo regenerativo hepático, mantenido en condiciones normales por sustancias que llegan al hígado por vía portal. La complicación más frecuente y grave es la encefalopatía hepática que puede afectar hasta el 45% de los pacientes operados. El tercer motivo que limita, en la actualidad, la actuación quirúrgica es el elevado porcentaje de resultados favorables que se obtienen con la administración de drogas vasoactivas combinadas o no con terapéutica hemostática endoscópica, tanto en el momento de la hemorragia activa como en su utilización para la prevención de la recidiva. Sin embargo, no todas las anastomosis son iguales y es importante analizar los efectos de los diferentes tipos, tanto para controlar la hemorragia como en lo que se refiere al descenso de la presión portal y a la aparición de encefalopatía hepática. Las anastomosis portosistémicas pueden agruparse en 265
8 Anastomosis Portosistémicas Totales Derivan la totalidad del flujo portal hacia la cava. La historia del corto circuito portosistémico se inicia con la primera descripción de una anastomosis portocava experimental efectuada en una pequeña serie de animales por Nicholai Eck y publicada en 1877 (Ver Fig. 22.1). Esta comunicación sirvió para demostrar que la construcción de este tipo de anastomosis que anulan todo el flujo portal al hígado era, en el perro, compatible con la vida. Hahm, trabajando en el laboratorio de Pavlov, utilizó la fístula de Eck en numerosos estudios de fisiología hepática e identificó un síndrome neurológico que consideró intoxicación alimentaria y que debe interpretarse como la primera descripción de la complicación más frecuente y grave de las anastomosis portosistémicas totales: la encefalopatía postanastomótica. Fue Vidal en 1903, el primero que realizó la anastomosis directa de la vena porta a la cava inferior como tratamiento de una hemorragia recidivante por varices en una mujer. La portocava términolateral fue realizada en 45 minutos y la paciente sobrevivió durante varias semanas sin recurrencia de la hemorragia. Sin embargo, presentó varias crisis de intoxicación por sustancias amoniacales que podían ser controladas por restricción proteica. Vidal, en este primer caso de anastomosis portocava, estableció las que serían características específicas de las anastomosis totales: su capacidad en el control de la hemorragia y la provocación de la insuficiencia hepática (Ver Fig. 22.2). Fig Fístula de Eck. Fig Anastomosis portocava terminolateral. Deriva la totalidad del flujo portal a la vena cava. Desde entonces, la anastomosis portocava términolateral, por su sencillez técnica y su probada eficacia ha sido la derivación más profundamente empleada. No obstante, la encefalopatía hepática incapacitante y refractaria al tratamiento médico, con aumento de la mortalidad por insuficiencia hepática ensombrece el beneficio de menor riesgo de hemorragia. La única indicación que se mantiene en la actualidad va dirigida a los pacientes con hemorragia masiva incontrolable por otros procedimientos en los que sólo una anastomosis portocava términolateral puede ofrecer un rápido y significativo descenso de la hipertensión portal. La anastomosis portocava laterolateral, aunque originariamente propuesta como una alternativa para conseguir la descompresión del sistema portal manteniendo una cierta cuantía del flujo sanguíneo hepático procedente del área esplácnica, en la práctica se comporta como una derivación total. La vena porta situada por encima de la anastomosis laterolateral no funciona como una vía hepatopetal sino hepatofugal, por lo que también se deriva hacia la cava sangre del sistema portal intrahepático, incluso procedente de la arteria hepática que se ha mezclado en el sinusoide con la sangre venosa. En consecuencia, dado que la privación del flujo portal del hígado es similar a la que se produce en la anastomosis terminolateral, no se han observado diferencias entre ambos modelos en cuanto a la incidencia de encefalopatía y supervivencia. Sin embargo, la anastomosis laterolateral, al disminuir la presión 266
9 portal intrahepática por el flujo retrógrado de la vena porta, es eficaz en el tratamiento de las ascitis no controlables médicamente y en la actualidad es la única, aunque no frecuente, indicación. Otras anastomosis portosistémicas totales pueden ser creadas mediante la anastomosis laterolateral entre la vena porta o una de sus tributarias principales y la vena cava inferior o una de sus ramas, bien directamente o por intermedio de una prótesis vascular de gran diámetro (> 10 mm.). Así la anastomosis mesocava, mesorrenal y esplenorrenal central pertenecen todas a este tipo, sin ninguna diferencia hemodinámica ni clínica respecto a las restantes anastomosis totales. Anastomosis Portosistémicas Parciales Para obviar las complicaciones que gravan las anastomosis totales, se han descrito anastomosis portosistémicas de pequeño calibre para lograr una descompresión parcial del territorio esplácnico. Cuando una anastomosis laterolateral se reduce a un diámetro de 8 mm., parte del flujo portal es derivado a través de la anastomosis pero se logra el mantenimiento de un cierto flujo portal hacia el hígado. El objetivo es disminuir la presión portal por debajo de 12 mm. de Hg, niveles que parecen proteger eficazmente de la rotura de varices, y a la vez, evitar el flujo hepatofugal (flujo hepático retrógrado). Las anastomosis calibradas de pequeño diámetro, se establecen entre la vena porta o la vena mesentérica superior y la vena cava Fig Anastomosis portosistémica percutánea intrahepática. La prótesis comunica a través del hígado los territorios venosos sistémico y portal. mediante un injerto de PTFE (Politetrafluoretileno) 8 mm. de diámetro (anastomosis porto cava o mesocava en H). Al preservar parcialmente el flujo portal se reduce la incidencia de la encefalopatía y a pesar de la relativa hipertensión en el sistema portal, las anastomosis reducidas protegen eficazmente de la hemorragia varicosa. La anastomosis portosistémica percutánea intrahepática (TIPS: Transjugular Intrahepatic Portosystemic Shunt) es una variación de la anastomosis portosistémica laterolateral (Ver Fig. 22.3). Fue descrita a principios de la década de los 90 y consiste en la colocación de una prótesis intrahepática que comunica una vena suprahepática, con una rama portal. Un catéter introducido a través de la vena yugular interna avanza, bajo control radiológico hacia una vena suprahepática, habitualmente la derecha, atraviesa el parénquima y alcanza la vena porta. Después de dilatar el trayecto intermedio se coloca una prótesis que mantiene la comunicación entre ambos sistemas venosos. El calibre de la prótesis definirá el funcionamiento hemodinámico de la anastomosis. Si es de 8-10 mm. se asemejará a una derivación portosistémica parcial, mientras que con calibres mayores el flujo de sangre portal a la cava será total. La inyección de contraste y la medida de presiones en el tronco portal y en la cava efectuados en el mismo acto quirúrgico permiten confirmar la efectividad de la derivación que debe lograr gradientes inferiores a 12 mmhg, para proteger eficazmente de la hemorragia por varices. El TIPS posee la ventaja añadida de poder practicarse por métodos de radiología intervencionista sin precisar anestesia general, sino solamente sedación, lo que hace posible su aplicación en enfermos con fallo hepático moderado o grave en quienes la cirugía convencional acarrea una gran mortalidad. Sin embargo hay una alta incidencia de oclusión o estenosis de la prótesis que alcanza la tercera parte de los casos dentro del primer año de colocación, lo que requiere múltiples dilataciones o reimplantaciones. En la actualidad el TIPS es probablemente el procedimiento de elección, tanto en la hemorragia activa como en las recidivantes no controlables por otros métodos, para los pacientes con grave deterioro hepático, en especial para aquellos que serán candidatos a un trasplante hepático que con esta técnica, a diferencia de 267
10 las anastomosis quirúrgicas, no sufrirán manipulaciones en el hilio hepático. Anastomosis Portosistémicas Selectivas La anastomosis esplenorrenal distal selectiva fue descrita por Warren en 1967 con el objetivo de lograr una disminución de la presión en el área potencialmente sangrante (varices esofagogástricas) y mantener un flujo portal hepático adecuado. Para ello se secciona la vena esplénica y su cabo distal se anastomosa a la vena renal izquierda. De este modo, a través de los vasos cortos gástricos, el flujo venoso de las varices se dirigirá hacia la zona de baja presión esplénica y se drenará a la vena cava por el cortocircuito esplenorrenal. Para mantener la perfusión portal hepática mediante el flujo esplácnico de la vena mesentérica superior es conveniente aislar las comunicaciones entre la circulación mesentéricoportal (zona de elevada presión) y la circulación esofago-gastro-esplénica (zona de baja presión). Debe pues completarse la anastomosis esplenorrenal distal con una desconexión portoacygos modificada, ya que deben preservarse las conexiones gastroesplénicas. Se aíslan, ligan y seccionan la vena umbilical y las paraumbilicales. En la región del píloro y duodeno se ligan la vena gastroepiploica y las colaterales venosas de este área (Ver Fig. 22.4). Sin embargo, a pesar de la desconexión portoacygos, unos meses después de establecida la anastomosis esplenorrenal, hay una progresiva disminución de la perfusión hepática portal, más Fig Anastomosis esplenorrenal distal. La desconexión azygosportal modificada se representa con las ligaduras de las venas coronaria estomáquica y gastroepiploica. acusada en pacientes alcohólicos, por derivación de la sangre hacia colaterales pancreáticas y cólicas, con pérdida de selectividad. La eliminación de las vías de comunicación de ambos territorios por disección en toda su longitud de la vena esplénica y sección del ligamento esplenocólico (desconexión esplenopancreática), como complemento a la desconexión acygosportal modificada puede colaborar a mantener por más tiempo un flujo portal hepatopetal. Sin embargo, a largo plazo la aparición de colaterales entre el área con hipertensión portal y el área de baja presión condicionan que el flujo portal se convierta en hepatofugal y el funcionamiento hemodinámico de la anastomosis se asemeje a una derivación total. La anastomosis esplenorrenal distal selectiva es una intervención técnicamente compleja que no es utilizada como tratamiento hemostático urgente en la hemorragia activa. Por su eficacia para proteger de la recidiva hemorrágica, junto con una incidencia de encefalopatía postanastomótica significativamente menor que con otras derivaciones portosistémicas, en la actualidad queda reservada como tratamiento electivo en pacientes con buena función hepática. PROCEDIMIENTOS DE DESVASCULARIZACIÓN Una alternativa del tratamiento de la hemorragia por varices es la desconexión entre el sistema portal que rellena las varices y el sistema azygos. El modo más simple es la ligadura directa de las varices por vía transesofágica y abertura del esófago supradiafragmático, que ya fue aplicado por Boerema en 1949, pero rápidamente abandonado por la precoz recolateralización de las varices con aparición de nuevas hemorragias. En la década de los 70, Sugiura describió una compleja intervención en la que por abordaje transabdominal y transtorácico combinado, se realiza una esplenectomía seguida de una desvascularización amplia de la curvatura mayor del estómago, de la unión esofagogástrica y de cm. de esófago torácico, en especial de las grandes colaterales paraesofágicas con ligadura de las venas perforantes. Para interrumpir totalmente el flujo sanguíneo, se completa la desconexión azygosportal con una transección esofágica mediante un instrumento de sección-sutura automática. El procedimiento es difícil, de larga duración y está gra- 268
11 TRASPLANTE HEPÁTICO Fig Desconexión azygosportal. Se observa la ligadura de las venas del esófago torácico y abdominal, de la unión gastroesofágica, de la curvadura menor gástrica y del fundus. Se completa con esplenectomía, transección esofágica, vagotomía y piloroplastia. vado con las complicaciones de un abordaje doble, torácico y abdominal (Ver fig. 22.5). La desventaja es la inevitable aparición de nuevas varices que será más tardía cuanto más extensa y meticulosa sea la desvascularización. Popularizada en Japón, los resultados obtenidos no han podido ser reproducidos en el mundo occidental quizá por una desconexión menos agresiva que ha ido seguida de alta incidencia de recidiva. Su discutida eficacia junto con la dificultad técnica sobreañadida que comporta la realización de un trasplante hepático en estos pacientes, ha condicionado que su aplicación actual esté muy restringida. La hemorragia por hipertensión portal secundaria a una trombosis de la vena porta con extensión o no a sus ramas principales tanto en un enfermo cirrótico como sin enfermedad hepática, no puede ser tratada con anastomosis quirúrgicas, TIPS ni trasplante hepático. Sin embargo, no es una infrecuente causa de hemorragia, severa y de difícil control. Para estos enfermos las opciones terapéuticas están limitadas a la escleroterapia y a los procedimientos de desvascularización. La ventaja de la desconexión azygosportal es que no reduce la hipertensión portal y, por lo tanto, se mantiene la perfusión portal del hígado cirrótico. En un paciente cirrótico que ha sufrido un episodio de hemorragia por varices esofágicas que se ha controlado, el trasplante hepático es una opción terapéutica que ha de ser siempre considerada. La posibilidad de realizarlo (valoración del candidato) y el momento (grado de insuficiencia hepatocelular, lista de espera) son los dos factores que condicionarán la actuación terapéutica (tanto urgente como electiva) encaminada a mantener la vida del enfermo hasta que pueda ser trasplantado. Sin embargo, la escasez de órganos para trasplante es cada vez más evidente al crecer el número de pacientes en lista de espera. Diversas técnicas quirúrgicas deben ser empleadas mientras son valorados como candidatos y ha de procurarse que el tratamiento empleado no dificulte el acto quirúrgico del trasplante. La disección del hilio hepático en un paciente con anastomosis portocava terminolateral previa puede ser difícil; es aconsejable mantenerla permeable hasta el momento del implante para que la presión en el territorio portal no sea elevada y facilite la hepatectomía. Menos dificultad técnica entraña la existencia de una anastomosis mesocava en H o una esplenorrenal distal, ya que las estructuras hiliares no han sido manipuladas. Pero estas anastomosis deben obliterarse después del trasplante para impedir un flujo esplácnico directo hacia la cava y facilitar un flujo portal hepatopetal elevado que evitará la aparición de trombosis portal. La presencia de un TIPS, puede representar un grave problema si la parte proximal de la prótesis ocupa la luz de una vena suprahepática en su trayecto extrahepático o el extremo distal ha migrado hacia el tronco portal principal. En ambos casos la extracción de la prótesis puede ser difícil y en ocasiones imposible por estar recubierta de una neoíntima vascular, y puede obligar a seccionar la prótesis e incluirla en la anastomosis entre la vena porta del donante y la del receptor. En los procedimientos de desconexión azygosportal la amplia desvascularización gastroesofágica deja una gran superficie denudada en la que se crearán adherencias, en ocasiones muy firmes con la cara inferior del lóbulo izquierdo hepático. La disección hepática en estos pacientes, que mantienen la hipertensión portal, suele ser laboriosa y la hemostasia, difícil. 269
12 ALGORITMOS EN DISTINTAS SITUACIONES CLÍNICAS En los algoritmos siguientes, se describen las opciones terapéuticas aplicadas en la actualidad en el Institut de Malalties Digestives del Hospital Clínic de Barcelona, en función de los tres factores que influyen en el tratamiento de las varices esofágicas del paciente cirrótico, a) momento del tratamiento, b) grado de riesgo, c) posibilidad de trasplante hepático. PROFILAXIS PRIMARIA DE LA HEMORRAGIA El objetivo del tratamiento profiláctico es la prevención de la hemorragia por rotura de varices y prolongar la supervivencia de los pacientes al eliminar la mortalidad asociada al primer episodio de sangrado. El establecimiento de diversos tipos de anastomosis portosistémicas y en particular las anastomosis portocava terminolateral, han mostrado una gran efectividad en la profilaxis de la hemorragia por varices, pero ningún estudio controlado ha probado un aumento significativo de la supervivencia por lo que en la actualidad están abandonados. No ha sido tampoco demostrado el efecto beneficioso de la escleroterapia profiláctica cuando se la compara con un grupo de pacientes no tratados, probablemente por la aparición de hemorragias desencadenadas por la propia escleroterapia y por las complicaciones propias de la técnica que en ocasiones pueden ser graves. El único tratamiento profiláctico que ha demostrado en estudios clínicos una disminución significativa del riesgo de sangrado es la administración continuada de betabloqueantes. Los resultados obtenidos con el tratamiento farmacológico, mucho más simple, seguro y económico y, obviamente más aceptable por el paciente que otras opciones, son excelentes. Los mejores resultados del tratamiento profiláctico se obtienen en los pacientes con elevado riesgo de sangrado. La posibilidad de rotura de varices se correlaciona con unos factores de riesgo independientes: a) varices de gran tamaño, (>5 mm.), b) presencia de signos rojos en la pared de la variz, c) fallo hepático moderado o grave (> de 8 puntos en la clasificación de Child-Pugh) y d) gradiente de presión entre la PP y la PVCI superior a 12 mm Hg En los pacientes con factores de riesgo el tratamiento farmacológico profiláctico se iniciará con bloqueantes betadrenérgicos no selectivos como el propranolol y nadolol. Cuando estén ajustadas las dosis, se completará con vasodilatadores como el 5-mononitrato de isosorbida. El único dato que permite predecir la eficacia del tratamiento es el control hemodinámico que confirme la reducción de la presión portal. Su efecto beneficioso se limita al periodo de administración por lo que, una vez iniciado el tratamiento, debe mantenerse indefinidamente (Ver Fig. 22.6). TRATAMIENTO URGENTE Es la situación más grave, y se asocia a una mortalidad que se aproxima al 30-35% de los casos. Además del tratamiento de la hipovolemia y de prevención de las complicaciones común al de los pacientes en situación crítica, se aplicará un tratamiento específico dirigido a lograr la hemostasia. El tratamiento farmacológico con glipresina (o terlipresina) y somatostatina es el de elección. Se mantiene durante 5 días y logra el cese de la hemorragia en un 75-80% de casos. La esclerosis de urgencia por fibrogastroscopia tiene una eficacia semejante a la somatostatina (excepto en las casi inaccesibles varices de fundus gástrico) pero su aplicabilidad depende del centro hospitalario. hhehemorragia POR VARICES I PROFILAXIS PRIMARIA NO VEG Reevaluar 2 años FIBROGASTROSCOPIA VEG Signos rojos >5 mm diámetro No factores de riesgo Tratamiento Farmacológico Reevaluar 1 año. > 12 mmhg < 12 mmhg GPVH CATETERISMO SUPRAHEPATICA Fig Algoritmo para la indicación de tratamiento profiláctico de la hemorragia por varices. 270
13 La eficacia de las drogas vasoactivas y de la esclerosis han disminuido las indicaciones quirúrgicas de tal modo que la cirugía de urgencia sólo se aplicará cuando hayan fallado estas opciones. En pacientes con relativa buena función hepatocelular (Child-Pugh A y B), las anastomosis de calibre reducido o la portocava términolateral son las técnicas de elección. La derivación portosistémica percutánea intrahepática (TIPS) se reserva para los enfermos con mayor deterioro de la función hepática (Ver Fig. 22.7). Prevención de La Recidiva Dada su elevada eficacia, inocuidad y facilidad de manejo, el primer tratamiento a ensayar en la prevención de la recidiva hemorrágica por varices esofágicas, es el tratamiento farmacológico combinado de beta-bloqueantes (propranolol) y vasodilatadores (5-mononitrato de isosorbida). En caso de intolerancia o de recidiva de la hemorragia puede utilizarse como alternativa la escleroterapia o la ligadura endoscópica de varices con bandas elásticas. Entre ambos métodos se alcanza un alto porcentaje de éxitos, por lo que la cirugía derivativa queda solamente reservada como tercera opción en los pocos casos de fallo terapéutico. A la vez que se inicia el tratamiento para prevenir la recidiva de la hemorragia, debe realizarse una valoración de la función hepática del paciente y una completa evaluación como candidato a trasplante hepático. En caso de fallo del tratamiento conservador si el enfermo ha podido ser incluido en lista de espera de trasplante, la coloca- hhehemorragia POR VARICES II TRATAMIENTO DE URGENCIA Child-Pugh A / B Tratamiento Farmacológico Somatostatina / Glipresina Tratamiento Endoscópico Esclerosis / Ligaduras RECIDIVA Tratamiento Endoscópico de Rescate RECIDIVA A. Totales T I P S A. Reducidas Child -Pugh B / C Fig Algoritmo para la indicación de tratamiento de la hemorragia activa por varices. Prehepática Intrahepática Posthepática Trombosis portal Fig Algoritmo para la indicación de tratamiento preventivo de la recidiva de la hemorragia por varices. ción de una prótesis intrahepática (TIPS) es una opción terapéutica poco agresiva y que previene eficazmente de la recidiva de la hemorragia a corto plazo. En los pacientes con buena función hepatocelular sin indicación inmediata de trasplante hepático, la intolerancia o ineficacia del tratamiento farmacológico pueden aconsejar una descompresión quirúrgica. Las derivaciones portosistémicas totales son poco utilizadas porque, a pesar de su eficacia en la prevención de las hemorragias recidivantes, facilitan la aparición de encefalopatía hepática. En la actualidad sólo se emplean las derivaciones parciales calibradas o las anastomosis selectivas (tipo esplenorrenal distal), que, a sus indudables ventajas unen que no representan una dificultad técnica insalvable en el caso en que la evolución de la enfermedad hepática del paciente aconsejara un trasplante hepático. Recientes estudios comparando el coste-efectividad de la realización de un TIPS, o una anastomosis selectiva en pacientes Child-Pugh A, concluyen que la colocación de una prótesis intrahepática no se acompaña, a medio y largo plazo, de beneficios significativos frente a la cirugía convencional (Ver Fig. 22.8). BIBLIOGRAFIA Presinusoidal Sinusoidal Postsinusoidal Esquistosomiasis Sarcoidosis Fibrosis hepática congénita Cirrosis Enf. Venoclusiva S. Budd-Chiari Pericarditis 1. Bosch J. Medical treatment of portal hypertension. Digestion 1998;59: Bosch J, García-Pagán JC. Complications of cirrhosis. I. Portal hypertension. J. Hepatol 2000;32(1 suppl): Child CG. The liver and portal hypertension. Philadelphia:Sounder;1964:50 4. Coldwell DM Ring EJ, Rees CR, Zemel G, Darcy MD, Haskal ZJ, et al. Multicenter investigation of the role of the tranjugular intrahepatic portosystemic shunt in management of portal hypertensión. Radiology 1995;196: D Amico G. Pagliano L, Bosch J. The treatment of portal hypertension: a meta-analitic review. Hepatology 1995;22: Feu F, García-Pagán JC, Bosch J, Luca A, Teres J, Escorsell A, et al. Relation between portal pressure response to pharmacotherapy and risk of recurrent variceal haemorrhage in patients with cirrhosis. Lancet 1995; 346: Henderson JM, Gilmore GT, Hooks MA, Galloway JR, Dodson TF, Hood MM, et al. Selective shunt in the management of variceal bleeding in the era of liver transplantation. Ann Surg 1992;216:
14 8. Henderson JM, Warren WD, Millikan WJ, Galloway JR, Kawasaki S, Kutner MM. Distal splenorenal shunt with splenopancreatic disconnection: a four years assesment. Ann Surg 1989;210: Henderson JM. Portal hypertension. Curr Prob Surgery 1998; Kerlan RK, LaBerge JM, Gordon RL, Ring EJ. Transjugular intrahepatic portosystemic shunts: current status. Am J Roentgenol 1995;164: Laine L, Cook D. Endoscopic ligation compared with sclerotherapy for treatment of esophageal variceal hemorrhage. Ann Intern Med 1995;123: Mercado MA, Morales-Linares JC, Granados-García J, et al. Distal splenorenal shunt versus 10 mm low diameter mesocaval shunt for variceal hemorrhage. Am J Surg 1996;171: North Italian Endoscopic Club for the Study and Treatment of Esophageal Varices. Prediction of the first variceal hemorrhage in patients with cirrhosis of the liver and esophageal varices. N Eng J Med 1988;319: Orloff J, Orloff MS, Orloff SL, Rambotti M, Girad B. Three decades of experience with emergency portocaval shunt for acutely bleeding esophageal varices in 400 unselected patients with cirrhosis of the liver. J Am Coll Surg 1995;179: Raia S. desilva LC, Gayotta LCC, Forster SC, Fukushima J, Strauss E. Portal hypertension in schistosomiasis: a long term follow up of a randomized trial comparing three types of surgery. Hepatology 1994;20: Rigau J, Teres J. Visa J, Bosch J, Conesa A, Grande L, et al. Long term follow up of 100 patients with portal hypertension treated by a modified splenorenal shunt. Br J Surg 1986;73: Rosemurgy AS, Goode SE, Zwiebel BR, Blak TJ, Brady PG. A prospective trial of TIPS versos small diameter prosthetic H graft portocaval shunt in the treatment of bleeding varicies. Ann Surg 1996;224: Sarfeh IJ, Rypins EB. Partial versos total portocaval H-graft diameters. Ann Surg 1986;204: Sugiura M, Futagawa S. Esophageal transection with paraesophagogastric desvascularization in the treatment of esophageal varices. World J Surg 1984;8: Starzl TE, Demetris AJ, Van Thiel D. Liver transplantation. N Eng J Med 1989;321: Teres J, Baroni R, Bordas JM, Visa J, Pera C, Rodes J. Randomized trial of portocaval shunt, stapling ransection and endoscopic sclerotherapy in uncontrolled variceal bleeding. J Hepatol 1987;4: Teres J, Bordas JM, Bravo D, Visa J, Grande L, García-Valdecasas JC, et al. Sclerotherapy vs distal splenorenal shunt in the elective treatment of variceal hemorrhage. A randomized controlled trial. Hepatology 1987;7: Visa J, Pera C. Preliminary trial of a retroperitoneal approach for modified slective distal splenorenal shunt. World J Surg 1978;2: Warren WD, Zeppa R, Foman JS. Selective transsplenic decompression of gastroesophageal varices by distal splenorenal shunt. Ann Surg 1967;166:
OPORTUNIDAD DEL TRATAMIENTO QUIRURGICO DE LA HIPERTENSION PORTAL. Dr. Daniel Beltramino
 OPORTUNIDAD DEL TRATAMIENTO QUIRURGICO DE LA HIPERTENSION PORTAL Dr. Daniel Beltramino ! La hemorragia por várices esofágicas es la complicación más grave de la hipertensión portal en el paciente cirrótico
OPORTUNIDAD DEL TRATAMIENTO QUIRURGICO DE LA HIPERTENSION PORTAL Dr. Daniel Beltramino ! La hemorragia por várices esofágicas es la complicación más grave de la hipertensión portal en el paciente cirrótico
PREVENCIÓN DE LA HEMORRAGIA DIGESTIVA POR HIPERTENSIÓN PORTAL
 161 16 PREVENCIÓN DE LA HEMORRAGIA DIGESTIVA POR HIPERTENSIÓN PORTAL J Bosch JC García Pagán La hipertensión portal es un síndrome clínico frecuente ocasionado por un aumento patológico de la presión hidrostática
161 16 PREVENCIÓN DE LA HEMORRAGIA DIGESTIVA POR HIPERTENSIÓN PORTAL J Bosch JC García Pagán La hipertensión portal es un síndrome clínico frecuente ocasionado por un aumento patológico de la presión hidrostática
TIPS: Indicaciones, metas terapéuticas y complicaciones
 TIPS: Indicaciones, metas terapéuticas y complicaciones Juan C. Bandi Doctor en Medicina Unidad de Hepatologia y Trasplante Hepatico Hospital Italiano de Buenos Aires TIPS ütransvenous üintrahepatic üportalsystemic
TIPS: Indicaciones, metas terapéuticas y complicaciones Juan C. Bandi Doctor en Medicina Unidad de Hepatologia y Trasplante Hepatico Hospital Italiano de Buenos Aires TIPS ütransvenous üintrahepatic üportalsystemic
HIPERTENSION PORTAL Clasificación, diagnóstico y tratamiento. Dr. Lázaro Quevedo Guanche (1) 1. Clasificación
 HIPERTENSION PORTAL Clasificación, diagnóstico y tratamiento Dr. Lázaro Quevedo Guanche (1) 1. Clasificación 1.1. Causas infrahepáticas (presinuoidal) 1.1.1 Cavernomatosis de la vena porta. 1.1.2 Estenosis
HIPERTENSION PORTAL Clasificación, diagnóstico y tratamiento Dr. Lázaro Quevedo Guanche (1) 1. Clasificación 1.1. Causas infrahepáticas (presinuoidal) 1.1.1 Cavernomatosis de la vena porta. 1.1.2 Estenosis
Hipertensión portal: clasificación, diagnóstico y tratamiento
 ACTUALIZACIONES Temas de actualización del Manual de procedimientos de diagnóstico y tratamiento en cirugía general* Hipertensión portal: clasificación, diagnóstico y tratamiento Portal hypertension. Classification,
ACTUALIZACIONES Temas de actualización del Manual de procedimientos de diagnóstico y tratamiento en cirugía general* Hipertensión portal: clasificación, diagnóstico y tratamiento Portal hypertension. Classification,
HEMORRAGIA VARICEAL RECURRENTE MEDICA C DRA CARINA PIZZAROSSA 2016
 HEMORRAGIA VARICEAL RECURRENTE MEDICA C DRA CARINA PIZZAROSSA 2016 HISTORIA CLINICA 54 a. SF. HTA de larga data. Tratamiento con Amlodipina. Niega DOB Ex OH leve. Cirrosis a VHC diagnóstico hace 3 años
HEMORRAGIA VARICEAL RECURRENTE MEDICA C DRA CARINA PIZZAROSSA 2016 HISTORIA CLINICA 54 a. SF. HTA de larga data. Tratamiento con Amlodipina. Niega DOB Ex OH leve. Cirrosis a VHC diagnóstico hace 3 años
Revista Cubana de Cirugía ISSN: Sociedad Cubana de Cirugía Cuba
 Revista Cubana de Cirugía ISSN: 0034-7493 ecimed@infomed.sld.cu Sociedad Cubana de Cirugía Cuba Quevedo Guanche, Lázaro Hipertensión portal: clasificación, diagnóstico y tratamiento Revista Cubana de Cirugía,
Revista Cubana de Cirugía ISSN: 0034-7493 ecimed@infomed.sld.cu Sociedad Cubana de Cirugía Cuba Quevedo Guanche, Lázaro Hipertensión portal: clasificación, diagnóstico y tratamiento Revista Cubana de Cirugía,
Intervencionismo en el Sistema portal
 Intervencionismo en el Sistema portal Roger Barranco Pons, Joan Dominguez Elias, Esther Alba Rey, Elena Escalante Porrua, Fernando Gómez Muñoz, Concepción Sancho Calsina ABC: Anatomia y fisiologia 70%
Intervencionismo en el Sistema portal Roger Barranco Pons, Joan Dominguez Elias, Esther Alba Rey, Elena Escalante Porrua, Fernando Gómez Muñoz, Concepción Sancho Calsina ABC: Anatomia y fisiologia 70%
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Várices Esofágicas. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Várices Esofágicas GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-087-08 Guía de Referencia Rápida 185 Várices Esofágicas
Guía de Referencia Rápida Diagnóstico y Tratamiento de Várices Esofágicas GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-087-08 Guía de Referencia Rápida 185 Várices Esofágicas
Valor de la ecografía Doppler en el seguimiento de pacientes con derivación portosisitémica (TIPS )
 Valor de la ecografía Doppler en el seguimiento de pacientes con derivación portosisitémica (TIPS ) Poster no.: S-1443 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
Valor de la ecografía Doppler en el seguimiento de pacientes con derivación portosisitémica (TIPS ) Poster no.: S-1443 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
FACULTATIVOS ESPECIALISTAS EN APARATO DIGESTIVO. 13. Dolor torácico atípico: Papel del gastroenterólogo y planteamiento diagnóstico.
 FACULTATIVOS ESPECIALISTAS EN APARATO DIGESTIVO BLOQUE B 13. Dolor torácico atípico: Papel del gastroenterólogo y planteamiento diagnóstico. 14. Enfoque diagnóstico de los trastornos motores esofágicos.
FACULTATIVOS ESPECIALISTAS EN APARATO DIGESTIVO BLOQUE B 13. Dolor torácico atípico: Papel del gastroenterólogo y planteamiento diagnóstico. 14. Enfoque diagnóstico de los trastornos motores esofágicos.
GUÍA DE PRÁCTICA CLÍNICA VÁRICES ESOFÁGICAS. Dr. Nicolás Pagliere
 Dr. Nicolás Pagliere Año 2014 - Revisión: 0 Página 1 de 7 Introducción La hemorragia digestiva alta puede ser variceal (HDV) o no variceal; la respectiva tasa de mortalidad global es de 4% a 15% y 15%
Dr. Nicolás Pagliere Año 2014 - Revisión: 0 Página 1 de 7 Introducción La hemorragia digestiva alta puede ser variceal (HDV) o no variceal; la respectiva tasa de mortalidad global es de 4% a 15% y 15%
XVII Jornada de Avances en Hepatología Málaga 18 y 19 de Mayo de Hemorragia por varices esofágicas en el paciente con cirrosis
 XVII Jornada de Avances en Hepatología Málaga 18 y 19 de Mayo de 2018 Hemorragia por varices esofágicas en el paciente con cirrosis Agustín Albillos Hospital Universitario Ramón y Cajal, IRYCIS, Universidad
XVII Jornada de Avances en Hepatología Málaga 18 y 19 de Mayo de 2018 Hemorragia por varices esofágicas en el paciente con cirrosis Agustín Albillos Hospital Universitario Ramón y Cajal, IRYCIS, Universidad
Hemorragia aguda por varices esofágicas Agustín Albillos
 Hemorragia aguda por varices esofágicas Agustín Albillos Hospital Universitario Ramón y Cajal Universidad de Alcalá, CIBERehd Madrid, España! Cambios en la mortalidad por hemorragia por varices desde 1980
Hemorragia aguda por varices esofágicas Agustín Albillos Hospital Universitario Ramón y Cajal Universidad de Alcalá, CIBERehd Madrid, España! Cambios en la mortalidad por hemorragia por varices desde 1980
ESTADO ACTUAL DEL TRATAMIENTO DEL SANGRAMIENTO POR VÁRICES ESOFAGOGASTRICAS. (Variante para países con pocos recursos o en vías de desarrollo)
 ESTADO ACTUAL DEL TRATAMIENTO DEL SANGRAMIENTO POR VÁRICES ESOFAGOGASTRICAS (Variante para países con pocos recursos o en vías de desarrollo) AUTOR: DR. ROBERTO MENDEZ CATASÚS 1 DEL AUTOR. El Doctor Roberto
ESTADO ACTUAL DEL TRATAMIENTO DEL SANGRAMIENTO POR VÁRICES ESOFAGOGASTRICAS (Variante para países con pocos recursos o en vías de desarrollo) AUTOR: DR. ROBERTO MENDEZ CATASÚS 1 DEL AUTOR. El Doctor Roberto
Trasplante hepático (I): Complicaciones vasculares
 Capítulo 47 Trasplante hepático (I): Complicaciones vasculares Manuel Rodríguez Perálvarez, Manuel de la Mata García Hospital Universitario Reina Sofía. Córdoba. CIBERehd. Instituto Maimónides de Investigación
Capítulo 47 Trasplante hepático (I): Complicaciones vasculares Manuel Rodríguez Perálvarez, Manuel de la Mata García Hospital Universitario Reina Sofía. Córdoba. CIBERehd. Instituto Maimónides de Investigación
Mesa Redonda Hemorragia Digestiva Alta 24/03/ hs. Tratamiento Quirúrgico de la HTP. Dr. Luis D. Rojas
 Jornadas Nacionales del Centenario de la SAP Mendoza, marzo de 2011 Mesa Redonda Hemorragia Digestiva Alta 24/03/2011 15 hs Tratamiento Quirúrgico de la HTP Dr. Luis D. Rojas Hospital Prof.Dr. J.P. Garrahan
Jornadas Nacionales del Centenario de la SAP Mendoza, marzo de 2011 Mesa Redonda Hemorragia Digestiva Alta 24/03/2011 15 hs Tratamiento Quirúrgico de la HTP Dr. Luis D. Rojas Hospital Prof.Dr. J.P. Garrahan
Síndrome Hepatorenal
 Síndrome Hepatorenal Definición: El SHR es una condición clínica que ocurre en pacientes con enfermedad hepática avanzada e hipertensión portal y caracterizada por una alteración de la función renal y
Síndrome Hepatorenal Definición: El SHR es una condición clínica que ocurre en pacientes con enfermedad hepática avanzada e hipertensión portal y caracterizada por una alteración de la función renal y
Información para pacientes sobre la Cirrosis Hepática
 Información para pacientes sobre la Cirrosis Hepática Qué es la cirrosis hepática? Se denomina cirrosis hepática al cuadro de lesiones en el hígado, que provoca que éste altere su estructura, se fibrose
Información para pacientes sobre la Cirrosis Hepática Qué es la cirrosis hepática? Se denomina cirrosis hepática al cuadro de lesiones en el hígado, que provoca que éste altere su estructura, se fibrose
Manejo inicial, terapias farmacológicas y profilaxis de las complicaciones
 Manejo inicial, terapias farmacológicas y profilaxis de las complicaciones El tratamiento de la hemorragia variceal con ligadura endoscópica, vasoconstrictores, antibióticos, reanimación cuidadosa, transfusión
Manejo inicial, terapias farmacológicas y profilaxis de las complicaciones El tratamiento de la hemorragia variceal con ligadura endoscópica, vasoconstrictores, antibióticos, reanimación cuidadosa, transfusión
ETIOLOGÍA Y MANEJO DE LA COMPLICACIÓN HEMORRÁGICA DE LA HIPERTENSIÓN PORTAL: EL DESAFÍO
 ETIOLOGÍA Y MANEJO DE LA COMPLICACIÓN HEMORRÁGICA DE LA HIPERTENSIÓN PORTAL: EL DESAFÍO 5 Congreso Argentino de Gastroenterología, Hepatología y Nutrición pediátricas. Buenos Aires, Agosto 2014. Dr. Alejandro
ETIOLOGÍA Y MANEJO DE LA COMPLICACIÓN HEMORRÁGICA DE LA HIPERTENSIÓN PORTAL: EL DESAFÍO 5 Congreso Argentino de Gastroenterología, Hepatología y Nutrición pediátricas. Buenos Aires, Agosto 2014. Dr. Alejandro
Guía del Curso Especialista en Urgencias Digestivas
 Guía del Curso Especialista en Urgencias Digestivas Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS El conocimiento de las enfermedades
Guía del Curso Especialista en Urgencias Digestivas Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS El conocimiento de las enfermedades
Caso clínico: Hipertensión portal idiopática. Virginia Hernández-Gea Hemodinámica Hepática. Hospital Clínic. Barcelona.
 Caso clínico: Hipertensión portal idiopática Virginia Hernández-Gea Hemodinámica Hepática. Hospital Clínic. Barcelona. Octubre 2015 Motivo de consulta Hombre de 30 años que consulta por hematemesis de
Caso clínico: Hipertensión portal idiopática Virginia Hernández-Gea Hemodinámica Hepática. Hospital Clínic. Barcelona. Octubre 2015 Motivo de consulta Hombre de 30 años que consulta por hematemesis de
Trombosis venosa mesentérica: tratamiento percutáneo:
 Trombosis venosa mesentérica: tratamiento percutáneo: Roger Barranco Pons, Joan Dominguez Elias, Esther Alba Rey, Elena Escalante Porrua, Fernando Gómez Muñoz, Concepción Sancho Calsina Caso 1. Paciente
Trombosis venosa mesentérica: tratamiento percutáneo: Roger Barranco Pons, Joan Dominguez Elias, Esther Alba Rey, Elena Escalante Porrua, Fernando Gómez Muñoz, Concepción Sancho Calsina Caso 1. Paciente
grupo de ligadura, esto no se ha confirmado en el último metaanálisis que incluye más pacientes 5. A pesar de esto, en la actualidad se considera que
 Actualización Hemorragia digestiva variceal RECIDIVA HEMORRÁGICA FISIOPATOLOGÍA pág. 97 EPISODIO AGUDO pág. 103 VARICES GÁSTRICAS pág. 113 ROSA M. MORILLAS Y RAMON PLANAS Unidad de Hepatología. Servicio
Actualización Hemorragia digestiva variceal RECIDIVA HEMORRÁGICA FISIOPATOLOGÍA pág. 97 EPISODIO AGUDO pág. 103 VARICES GÁSTRICAS pág. 113 ROSA M. MORILLAS Y RAMON PLANAS Unidad de Hepatología. Servicio
COMPLICACIONES QUIRÚRGICAS EN EL TRASPLANTE HEPÁTICO MAYKA LINACERO MONASTERIO CLÍNICA UNIVERSITARIA DE NAVARRA
 COMPLICACIONES QUIRÚRGICAS EN EL TRASPLANTE HEPÁTICO MAYKA LINACERO MONASTERIO CLÍNICA UNIVERSITARIA DE NAVARRA TIPO DE COMPLICACIONES 1- TÉCNICAS DE LA ARTERIA HEPÁTICA DE LA VÍA BILIAR DE LA VENA CAVA
COMPLICACIONES QUIRÚRGICAS EN EL TRASPLANTE HEPÁTICO MAYKA LINACERO MONASTERIO CLÍNICA UNIVERSITARIA DE NAVARRA TIPO DE COMPLICACIONES 1- TÉCNICAS DE LA ARTERIA HEPÁTICA DE LA VÍA BILIAR DE LA VENA CAVA
HGIS HGIS HGIS. La incidencia anual de admisiones por HGIS en EEUU y Europa es de 0.1% con una mortalidad de 5-10%.
 HGIS HGIS HEMATEMESIS: Es el vómito de sangre rojo o en posos de café. MELENA: Se caracterizan por heces negras, fétidas de aspecto similar al alquitrán. JOSSELIN TATIANA MORALES ROSSIL MEDICINA INTERNA
HGIS HGIS HEMATEMESIS: Es el vómito de sangre rojo o en posos de café. MELENA: Se caracterizan por heces negras, fétidas de aspecto similar al alquitrán. JOSSELIN TATIANA MORALES ROSSIL MEDICINA INTERNA
Síndrome hepatopulmonar. Servicio de Medicina Interna - CAULE
 Síndrome hepatopulmonar Síndrome hepatopulmonar e Hipertensión portopulmonar. Introducción. Hepatopatía grave: Dos síndromes pulmonares con características propias: El síndrome hepatopulmonar (S.H.P) y
Síndrome hepatopulmonar Síndrome hepatopulmonar e Hipertensión portopulmonar. Introducción. Hepatopatía grave: Dos síndromes pulmonares con características propias: El síndrome hepatopulmonar (S.H.P) y
Material y método. Atresia via bliar 47%. Colestasis familiar 12%. Hepatitis fulminante 8%. S. Alagille 4%. Enfermedades metabólicas 16%.
 Tratamiento intervencionista de las complicaciones del trasplante hepático en la infancia. Autores. Dr. Acitores Suz Jose Ignacio. Dr. Garzón Moll Gonzalo. Dr. Ybáñez Carrillo Fernando. Unidad de Radiología
Tratamiento intervencionista de las complicaciones del trasplante hepático en la infancia. Autores. Dr. Acitores Suz Jose Ignacio. Dr. Garzón Moll Gonzalo. Dr. Ybáñez Carrillo Fernando. Unidad de Radiología
UNIDAD DE CIRUGIA Y TRASPLANTE HEPATICO Hospital LA FE VALENCIA ESPAÑA TROMBOSIS VENOSA PORTO-MESENTERICA. Dr. Angel Moya Herraiz
 UNIDAD DE CIRUGIA Y TRASPLANTE HEPATICO Hospital LA FE VALENCIA ESPAÑA TROMBOSIS VENOSA PORTO-MESENTERICA Dr. Angel Moya Herraiz PREVALENCIA AUTOPSIAS 1970-1982 24.OOO NECROPSIAS 84% del total de muertes
UNIDAD DE CIRUGIA Y TRASPLANTE HEPATICO Hospital LA FE VALENCIA ESPAÑA TROMBOSIS VENOSA PORTO-MESENTERICA Dr. Angel Moya Herraiz PREVALENCIA AUTOPSIAS 1970-1982 24.OOO NECROPSIAS 84% del total de muertes
Colangiopatía portal: hallazgos en TC y RM:
 Colangiopatía portal: hallazgos en TC y RM: Poster no.: S-0106 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: M. D. C. García Vázquez, E. García Casado, I. Villar Blanco,
Colangiopatía portal: hallazgos en TC y RM: Poster no.: S-0106 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: M. D. C. García Vázquez, E. García Casado, I. Villar Blanco,
Radiología Intervencionista en Patología Hepática: Breve Catálogo. Dr. Luis Meneses Q Radiólogo Intervencionista Noviembre 2016
 Radiología Intervencionista en Patología Hepática: Breve Catálogo Dr. Luis Meneses Q Radiólogo Intervencionista Noviembre 2016 Enfermero 4:00 AM Médico Tecnólogo Anestesista TENS Eje venoso suprahepático-cavo
Radiología Intervencionista en Patología Hepática: Breve Catálogo Dr. Luis Meneses Q Radiólogo Intervencionista Noviembre 2016 Enfermero 4:00 AM Médico Tecnólogo Anestesista TENS Eje venoso suprahepático-cavo
1. Introducción y fundamentos de la técnica.
 1. Introducción y fundamentos de la técnica. La CPRE (colangio-pancreatografía retrógrada endoscópica) es una técnica mixta endoscópico-radiológica que se emplea en el diagnóstico y tratamiento de la patología
1. Introducción y fundamentos de la técnica. La CPRE (colangio-pancreatografía retrógrada endoscópica) es una técnica mixta endoscópico-radiológica que se emplea en el diagnóstico y tratamiento de la patología
CAUSAS DE FALLO DEL INJERTO HEPÁTICO Dr. Francisco Colina Anatomía Patológica - Hospital 12 de Octubre, Madrid
 CAUSAS DE FALLO DEL INJERTO HEPÁTICO Dr. Francisco Colina Anatomía Patológica - Hospital 12 de Octubre, Madrid Reunión de las Asociaciones Territoriales de Anatomía Patológica del Noroeste Hospital Universitario
CAUSAS DE FALLO DEL INJERTO HEPÁTICO Dr. Francisco Colina Anatomía Patológica - Hospital 12 de Octubre, Madrid Reunión de las Asociaciones Territoriales de Anatomía Patológica del Noroeste Hospital Universitario
Parte 2. Ultrasonografía de las lesiones hepáticas progresivas.
 2 0 1 1 Parte 2 Ultrasonografía de las lesiones hepáticas progresivas alvarezdelrivero@hotmail.com Formas de Esteatosis Hepática: Acumulación Difusa Acumulación Focal Depósitos Multifocales Acumulación
2 0 1 1 Parte 2 Ultrasonografía de las lesiones hepáticas progresivas alvarezdelrivero@hotmail.com Formas de Esteatosis Hepática: Acumulación Difusa Acumulación Focal Depósitos Multifocales Acumulación
en el Segundo y Tercer Nivel de Atención
 GUÍA DE PRÁCTICA CLÍNICAgpc Tratamiento Quirúrgico del INFARTO E ISQUEMIA INTESTINAL en el Segundo y Tercer Nivel de Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: ISSSTE-358-10
GUÍA DE PRÁCTICA CLÍNICAgpc Tratamiento Quirúrgico del INFARTO E ISQUEMIA INTESTINAL en el Segundo y Tercer Nivel de Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: ISSSTE-358-10
GUÍAS E ITINERARIOS FORMATIVOS DEL SERVICIO DE CIRUGÍA CARDIOVASCULAR DEL DEPARTAMENTO DE SALUD ALICANTE- HOSPITAL GENERAL
 GUÍAS E ITINERARIOS FORMATIVOS DEL SERVICIO DE CIRUGÍA CARDIOVASCULAR DEL DEPARTAMENTO DE SALUD ALICANTE- HOSPITAL GENERAL Especialidad: CIRUGÍA CARDIOVASCULAR Hospital General Universitario de Alicante
GUÍAS E ITINERARIOS FORMATIVOS DEL SERVICIO DE CIRUGÍA CARDIOVASCULAR DEL DEPARTAMENTO DE SALUD ALICANTE- HOSPITAL GENERAL Especialidad: CIRUGÍA CARDIOVASCULAR Hospital General Universitario de Alicante
Un hombre de 55 años es estudiado por un episodio nuevo de ascitis.
 PICADILLO HISTORIA CLÍNICA Un hombre de 55 años es estudiado por un episodio nuevo de ascitis. Tiene una historia de cirrosis secundaria a infección por virus de hepatitis C. Su única medicación es propranolol.
PICADILLO HISTORIA CLÍNICA Un hombre de 55 años es estudiado por un episodio nuevo de ascitis. Tiene una historia de cirrosis secundaria a infección por virus de hepatitis C. Su única medicación es propranolol.
BCLC: Nuevos escenarios
 BCLC: Nuevos escenarios YANETTE SUAREZ QUINTERO PONTIFICIA UNIVERSIDAD JAVERIANA MEDICINA INTERNA GASTROENTEROLOGÍA HEPATOLOGIA FARMACOECONOMIA CLINICA Agenda FACTORES DE RIESGO DIAGNOSTICO ESTADIAJE TRATAMIENTO
BCLC: Nuevos escenarios YANETTE SUAREZ QUINTERO PONTIFICIA UNIVERSIDAD JAVERIANA MEDICINA INTERNA GASTROENTEROLOGÍA HEPATOLOGIA FARMACOECONOMIA CLINICA Agenda FACTORES DE RIESGO DIAGNOSTICO ESTADIAJE TRATAMIENTO
PROGRAMA PRELIMINAR CONGRESO ALEH 2018
 PROGRAMA PRELIMINAR CONGRESO ALEH 2018 JUEVES 20 DE SEPTIEMBRE 08:00 08:15 hrs. Palabras de Bienvenida al XXV Congreso ALEH 2018. 08:15 08:20 hrs. Palabras de Bienvenida al Curso de Post Grado. CURSO DE
PROGRAMA PRELIMINAR CONGRESO ALEH 2018 JUEVES 20 DE SEPTIEMBRE 08:00 08:15 hrs. Palabras de Bienvenida al XXV Congreso ALEH 2018. 08:15 08:20 hrs. Palabras de Bienvenida al Curso de Post Grado. CURSO DE
2. Actuaciones de enfermería en la hemorragia digestiva por
 2. Actuaciones de enfermería en la hemorragia digestiva por hipertensión portal. Pauta de actuación del personal de enfermería adscrito a una Unidad Especializada de Hemorragias Digestivas. Atención protocolizada
2. Actuaciones de enfermería en la hemorragia digestiva por hipertensión portal. Pauta de actuación del personal de enfermería adscrito a una Unidad Especializada de Hemorragias Digestivas. Atención protocolizada
ENFERMEDADES VASCULARES HEPÁTICAS: TVP Y SÍNDROME DE BUDD CHIARI
 HEMATOLOGÍA Y HEPATOLOGÍA: MUCHO EN COMÚN ENFERMEDADES VASCULARES : TVP Y SÍNDROME DE BUDD CHIARI Dra. María Gabriela Delgado Navas mgdn711@gmail.com Abril 2015 Síndrome de Budd Chiari ENFERMEDAD ES VASCULARES
HEMATOLOGÍA Y HEPATOLOGÍA: MUCHO EN COMÚN ENFERMEDADES VASCULARES : TVP Y SÍNDROME DE BUDD CHIARI Dra. María Gabriela Delgado Navas mgdn711@gmail.com Abril 2015 Síndrome de Budd Chiari ENFERMEDAD ES VASCULARES
Manejo Endovascular en Síndromes Hemorrágicos- Hemóptisis Tratamiento Invasivo Cuándo debo Indicarlo. Cuándo Embolización, Cuándo Cirugía
 Manejo Endovascular en Síndromes Hemorrágicos- Hemóptisis Tratamiento Invasivo Cuándo debo Indicarlo. Cuándo Embolización, Cuándo Cirugía Hospital Nacional Prof. Dr. Alejandro Posadas Servicio de Hemodinamia
Manejo Endovascular en Síndromes Hemorrágicos- Hemóptisis Tratamiento Invasivo Cuándo debo Indicarlo. Cuándo Embolización, Cuándo Cirugía Hospital Nacional Prof. Dr. Alejandro Posadas Servicio de Hemodinamia
VÁRICES ESÓFAGO GÁSTRICAS
 VÁRICES ESÓFAGO GÁSTRICAS Las várices esofágicas son colaterales porto-sistémicas, es decir, canales vasculares que unen la circulación venosa portal con la sistémica. Se forman preferentemente en la submucosa
VÁRICES ESÓFAGO GÁSTRICAS Las várices esofágicas son colaterales porto-sistémicas, es decir, canales vasculares que unen la circulación venosa portal con la sistémica. Se forman preferentemente en la submucosa
TROMBOSIS VASCULARES. Complicaciones intra- y postquirúrgicas inmediatas del trasplante hepático
 Complicaciones intra- y postquirúrgicas inmediatas del trasplante hepático TROMBOSIS VASCULARES Miriam Cortés Cerisuelo Unidad de Cirugía Hepatobiliopancreática y Trasplante Hospital Universitario La Fe.
Complicaciones intra- y postquirúrgicas inmediatas del trasplante hepático TROMBOSIS VASCULARES Miriam Cortés Cerisuelo Unidad de Cirugía Hepatobiliopancreática y Trasplante Hospital Universitario La Fe.
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
La ecografía es un procedimiento con una elevada exactitud diagnóstica en el estudio de numerosas
 MESA DEBATE DE ECOGRAFÍA DIGESTIVA Dr. Mariano Gómez Rubio Hospital Universitario de Getafe Getafe-Madrid Papel de la ecografía en el manejo del paciente con hipertensión portal. Ecografía en escala de
MESA DEBATE DE ECOGRAFÍA DIGESTIVA Dr. Mariano Gómez Rubio Hospital Universitario de Getafe Getafe-Madrid Papel de la ecografía en el manejo del paciente con hipertensión portal. Ecografía en escala de
UNIVERSIDAD DE GUAYAQUIL FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE MEDICINA TEMA:
 UNIVERSIDAD DE GUAYAQUIL FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE MEDICINA TEMA: HEMORRAGIA DIGESTIVA ALTA POR VARICES ESOFÁGICAS: SANGRADO POSTERIOR A PROFILAXIS PRIMARIA ESTUDIO A REALIZAR EN EL HOSPITAL
UNIVERSIDAD DE GUAYAQUIL FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE MEDICINA TEMA: HEMORRAGIA DIGESTIVA ALTA POR VARICES ESOFÁGICAS: SANGRADO POSTERIOR A PROFILAXIS PRIMARIA ESTUDIO A REALIZAR EN EL HOSPITAL
H i p e rtensión port a l
 6 H i p e rtensión port a l Carmen Camarena Grande Definición Se denomina hipertensión portal a la elevación de la presión portal por encima de 10 mm Hg ocasionada por aumento de resistencia y flujo portales.
6 H i p e rtensión port a l Carmen Camarena Grande Definición Se denomina hipertensión portal a la elevación de la presión portal por encima de 10 mm Hg ocasionada por aumento de resistencia y flujo portales.
ALEH CONGRESO 20 AL 23 DE SEPTIEMBRE 2018 INTERNATIONAL CONVENTION CENTER PUNTA CANA, REPUBLICA DOMINICANA PROGRAMA PRELIMINAR
 ALEH CONGRESO 20 AL 23 DE SEPTIEMBRE 2018 INTERNATIONAL CONVENTION CENTER PUNTA CANA, REPUBLICA DOMINICANA PROGRAMA PRELIMINAR JUEVES 20 DE SEPTIEMBRE 08:40 08:50 hrs. Inauguración y palabras de bienvenida
ALEH CONGRESO 20 AL 23 DE SEPTIEMBRE 2018 INTERNATIONAL CONVENTION CENTER PUNTA CANA, REPUBLICA DOMINICANA PROGRAMA PRELIMINAR JUEVES 20 DE SEPTIEMBRE 08:40 08:50 hrs. Inauguración y palabras de bienvenida
DESCONEXION PORTO-AZIGOS Y TRANSECCION GASTRICA EN EL TRATAMIENTO DE LAS VARICES ESOFAGICAS SANGRANTES
 DESCONEXION PORTO-AZIGOS Y TRANSECCION GASTRICA EN EL TRATAMIENTO DE LAS VARICES ESOFAGICAS SANGRANTES Alfonso Campos Rojas* F.A.C.S. RESUMEN Veintitrés pacientes (12 masculinos y 11 femeninos) con várices
DESCONEXION PORTO-AZIGOS Y TRANSECCION GASTRICA EN EL TRATAMIENTO DE LAS VARICES ESOFAGICAS SANGRANTES Alfonso Campos Rojas* F.A.C.S. RESUMEN Veintitrés pacientes (12 masculinos y 11 femeninos) con várices
Perfil de referencia Cirugía y Urgencias Médicas No. Tema Objetivo temático Resultado de aprendizaje. NIVEL TAXONÓMIC O Comprensión 2 Comprensión
 Perfil de referencia Cirugía y Urgencias Médicas No. Tema Objetivo temático Resultado de aprendizaje 1 Bases oncológicas de la cirugía Identificar las bases oncológicas de la cirugía. Cirugía de Identificar
Perfil de referencia Cirugía y Urgencias Médicas No. Tema Objetivo temático Resultado de aprendizaje 1 Bases oncológicas de la cirugía Identificar las bases oncológicas de la cirugía. Cirugía de Identificar
4. Anatomía coronaria. Proyecciones angiográficas
 Manual de Hemodinámica e intervencionismo coronario 8 1. Introducción... 15 2. Dotación humana y requisitos... 16 3. Monitorización del paciente... 16 4. Equipo de fluoroscopia... 17 5. Conceptos en radioprotección...
Manual de Hemodinámica e intervencionismo coronario 8 1. Introducción... 15 2. Dotación humana y requisitos... 16 3. Monitorización del paciente... 16 4. Equipo de fluoroscopia... 17 5. Conceptos en radioprotección...
Beta-Bloqueantes en la Cirrosis: desde cuando y hasta cuando?
 Beta-Bloqueantes en la Cirrosis: desde cuando y hasta cuando? Rafael Bañares Hospital General Universitario Gregorio Marañón/IISGM Ciberehd Facultad de Medicina. Universidad Complutense Madrid Una visión
Beta-Bloqueantes en la Cirrosis: desde cuando y hasta cuando? Rafael Bañares Hospital General Universitario Gregorio Marañón/IISGM Ciberehd Facultad de Medicina. Universidad Complutense Madrid Una visión
HACIA DÓNDE VA EL ACCESO VASCULAR: FAV NATIVA vs. CATÉTER PERMANENTE XLII REUNIÓN DE LA SOCIEDAD ANDALUZA DE NEFROLOGÍA GRANADA, 5 DE ABRIL DE 2014
 HACIA DÓNDE VA EL ACCESO VASCULAR: FAV NATIVA vs. CATÉTER PERMANENTE XLII REUNIÓN DE LA SOCIEDAD ANDALUZA DE NEFROLOGÍA GRANADA, 5 DE ABRIL DE 2014 FAV NATIVA DRA. VICTORIA EUGENIA RAMOS GUTIÉRREZ F.E.A.
HACIA DÓNDE VA EL ACCESO VASCULAR: FAV NATIVA vs. CATÉTER PERMANENTE XLII REUNIÓN DE LA SOCIEDAD ANDALUZA DE NEFROLOGÍA GRANADA, 5 DE ABRIL DE 2014 FAV NATIVA DRA. VICTORIA EUGENIA RAMOS GUTIÉRREZ F.E.A.
CONSENTIMIENTO INFORMADO PARA REPARACION DE FISTULA ARTERIO-VENOSA / PRÓTESIS VASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL
 CONSENTIMIENTO INFORMADO PARA REPARACION DE FISTULA ARTERIO-VENOSA / PRÓTESIS VASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:...
CONSENTIMIENTO INFORMADO PARA REPARACION DE FISTULA ARTERIO-VENOSA / PRÓTESIS VASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:...
SÍNDROME DE BUDD-CHIARI
 267 28 SÍNDROME DE BUDD-CHIARI R Bañares G Clemente El síndrome de Budd-Chiari es el resultado de la obstrucción del drenaje venoso hepático localizada en cualquier lugar comprendido entre las vénulas
267 28 SÍNDROME DE BUDD-CHIARI R Bañares G Clemente El síndrome de Budd-Chiari es el resultado de la obstrucción del drenaje venoso hepático localizada en cualquier lugar comprendido entre las vénulas
Técnicos. Conceptuales. Fisiopatología
 Cirugía Hepática Aumentar las indicaciones Técnicos Conceptuales Fisiopatología Trasplantes Aumentar el número de injertos disponibles Mejorar la selección de pacientes Mejorar su distribución Hepatectomía
Cirugía Hepática Aumentar las indicaciones Técnicos Conceptuales Fisiopatología Trasplantes Aumentar el número de injertos disponibles Mejorar la selección de pacientes Mejorar su distribución Hepatectomía
TARIFARIO DE HONORARIOS MÉDICOS REVISADO Y APROBADO POR LA SOCIEDAD ESPAÑOLA DE RADIOLOGÍA VASCULAR E INTERVENCIONISTA (SERVEI)
 TARIFARIO DE HONORARIOS MÉDICOS REVISADO Y APROBADO POR LA SOCIEDAD ESPAÑOLA DE RADIOLOGÍA VASCULAR E INTERVENCIONISTA (SERVEI) PROCEDIMIENTOS DIAGNÓSTICOS Y TERAPÉUTICOS Consulta de Radiología Vascular
TARIFARIO DE HONORARIOS MÉDICOS REVISADO Y APROBADO POR LA SOCIEDAD ESPAÑOLA DE RADIOLOGÍA VASCULAR E INTERVENCIONISTA (SERVEI) PROCEDIMIENTOS DIAGNÓSTICOS Y TERAPÉUTICOS Consulta de Radiología Vascular
Examen de Preoperatorio 2010
 Examen de Preoperatorio 2010 1.- En pacientes que reciben tratamiento crónico con anticoagulantes orales y que serán sometidos a cirugía no cardiaca, seleccione la opción correcta: a) En procedimientos
Examen de Preoperatorio 2010 1.- En pacientes que reciben tratamiento crónico con anticoagulantes orales y que serán sometidos a cirugía no cardiaca, seleccione la opción correcta: a) En procedimientos
Actuación de enfermería en la Hemorragia Digestiva Alta
 Actuación de enfermería en la Hemorragia Digestiva Alta Sara Alejandro Marrero Hospitalización Digestivo. Planta 9 Norte Hospital Universitario Insular de Gran Canaria Introducción La Hemorragia Digestiva
Actuación de enfermería en la Hemorragia Digestiva Alta Sara Alejandro Marrero Hospitalización Digestivo. Planta 9 Norte Hospital Universitario Insular de Gran Canaria Introducción La Hemorragia Digestiva
Evaluación riesgo quirúrgico: visión del cirujano
 : visión del cirujano Qué entendemos por riesgo quirúrgico? La posibilidad de complicaciones y de mortalidad En las especialidades quirúrgicas es donde más podemos asociar, de modo directo, las acciones
: visión del cirujano Qué entendemos por riesgo quirúrgico? La posibilidad de complicaciones y de mortalidad En las especialidades quirúrgicas es donde más podemos asociar, de modo directo, las acciones
TRATAMIENTO DE ANEURISMAS VISCERALES
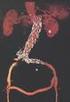 TRATAMIENTO DE ANEURISMAS VISCERALES Dr Giafar Abuhadba Como y Cuando? Asistente del Servicio de Cirugía Cardiaca y Vascular Periférica Dr Sheyla Alfato Asistente del Servicio de Radiología Intervencionista
TRATAMIENTO DE ANEURISMAS VISCERALES Dr Giafar Abuhadba Como y Cuando? Asistente del Servicio de Cirugía Cardiaca y Vascular Periférica Dr Sheyla Alfato Asistente del Servicio de Radiología Intervencionista
Estenosis valvular aórtica Jueves, 03 de Mayo de :16 - Actualizado Sábado, 03 de Diciembre de :37
 Qué es la? La estenosis valvular aórtica es aquella situación en la que se produce una anomalía de la válvula aórtica que lleva a un progresivo estrechamiento del área del orificio de apertura de la misma,
Qué es la? La estenosis valvular aórtica es aquella situación en la que se produce una anomalía de la válvula aórtica que lleva a un progresivo estrechamiento del área del orificio de apertura de la misma,
HIPERTENSIÓN PORTAL DEFINICIÓN
 HIPERTENSIÓN PORTAL DEFINICIÓN La presión portal normal es de 5 a 10 mmhg, medida tanto en la misma vena porta (VP) como en sus colaterales. Una elevación encima de los 10 mmhg ya es considerada como HP
HIPERTENSIÓN PORTAL DEFINICIÓN La presión portal normal es de 5 a 10 mmhg, medida tanto en la misma vena porta (VP) como en sus colaterales. Una elevación encima de los 10 mmhg ya es considerada como HP
HÍGADO, ÓRGANO ESTRUCTURALMENTE VASCULAR:
 HÍGADO, ÓRGANO ESTRUCTURALMENTE VASCULAR: El hígado, tiene vasos por todas partes, los que están pintados de verde, son vasos biliares, y son los que transportan la bilis. A parte de estos vasos biliares,
HÍGADO, ÓRGANO ESTRUCTURALMENTE VASCULAR: El hígado, tiene vasos por todas partes, los que están pintados de verde, son vasos biliares, y son los que transportan la bilis. A parte de estos vasos biliares,
1. Introducción y fundamentos de la técnica.
 1. Introducción y fundamentos de la técnica. El esófago es un órgano hueco, de forma tubular, que une la faringe con el estómago. Anatómica y funcionalmente está constituido por 3 áreas: el esfínter esofágico
1. Introducción y fundamentos de la técnica. El esófago es un órgano hueco, de forma tubular, que une la faringe con el estómago. Anatómica y funcionalmente está constituido por 3 áreas: el esfínter esofágico
VARICES EN LAS PIERNAS
 INFORMACIÓN A PACIENTES VARICES EN LAS PIERNAS logo_square_large.pdf 1 26/02/2016 14:15:17 C M Y CM MY CY CMY K servei SOCIEDAD ESPAÑOLA DE RADIOLOGÍA VASCULAR E INTERVENCIONISTA 2 1. Que son las venas
INFORMACIÓN A PACIENTES VARICES EN LAS PIERNAS logo_square_large.pdf 1 26/02/2016 14:15:17 C M Y CM MY CY CMY K servei SOCIEDAD ESPAÑOLA DE RADIOLOGÍA VASCULAR E INTERVENCIONISTA 2 1. Que son las venas
PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA
 1 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA F. Acuña de Figueroa 1240, Piso 20 Ciudad de Buenos Aires 4959-8365 residencia@fsg.org.ar www.fsg.org.ar/residencia2008 2 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA
1 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA F. Acuña de Figueroa 1240, Piso 20 Ciudad de Buenos Aires 4959-8365 residencia@fsg.org.ar www.fsg.org.ar/residencia2008 2 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA
Pancreatitis aguda: Dilatación de la vena gastroepiploica como signo de oclusión de la vena esplénica
 Pancreatitis aguda: Dilatación de la vena gastroepiploica como signo de oclusión de la vena esplénica Poster no.: S-1140 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
Pancreatitis aguda: Dilatación de la vena gastroepiploica como signo de oclusión de la vena esplénica Poster no.: S-1140 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
EXPERIENCIA DEL TRASPLANTE HEPATICO EN ADULTO DE DONANTE VIVO EN LA CLINICA UNIVERSIDAD DE NAVARRA
 EXPERIENCIA DEL TRASPLANTE HEPATICO EN ADULTO DE DONANTE VIVO EN LA CLINICA UNIVERSIDAD DE NAVARRA CLÍNICA UNIVERSIDAD DE NAVARRA Mª Carmen Linacero INTRODUCCIÓN I * El trasplante hepático es un gran avance
EXPERIENCIA DEL TRASPLANTE HEPATICO EN ADULTO DE DONANTE VIVO EN LA CLINICA UNIVERSIDAD DE NAVARRA CLÍNICA UNIVERSIDAD DE NAVARRA Mª Carmen Linacero INTRODUCCIÓN I * El trasplante hepático es un gran avance
DEFINICION HISTOPATOLOGICA: micronodulillar y macronodulillar CRÓNICA E IRREVERSIBLE VÍA FINAL COMUN DE DIVERSAS NOXAS HEPATICAS SIGNOSINTOMATOLOGIA D
 CIRROSIS Dr. Emiliano CIARI MGF 2006 DEFINICION HISTOPATOLOGICA: micronodulillar y macronodulillar CRÓNICA E IRREVERSIBLE VÍA FINAL COMUN DE DIVERSAS NOXAS HEPATICAS SIGNOSINTOMATOLOGIA DIVERSA Y CARACTERÍSTICAS
CIRROSIS Dr. Emiliano CIARI MGF 2006 DEFINICION HISTOPATOLOGICA: micronodulillar y macronodulillar CRÓNICA E IRREVERSIBLE VÍA FINAL COMUN DE DIVERSAS NOXAS HEPATICAS SIGNOSINTOMATOLOGIA DIVERSA Y CARACTERÍSTICAS
KEHR O NO KEHR EN TRASPLANTE HEPÁTICO DE DONANTE CADÁVER RESULTADOS DE UN ESTUDIO PROSPECTIVO ALEATORIZADO
 KEHR O NO KEHR EN TRASPLANTE HEPÁTICO DE DONANTE CADÁVER RESULTADOS DE UN ESTUDIO PROSPECTIVO ALEATORIZADO Unidad de Cirugía Hepato-Bilio-Pancreática y Trasplante Hospital Universitario y Politécnico La
KEHR O NO KEHR EN TRASPLANTE HEPÁTICO DE DONANTE CADÁVER RESULTADOS DE UN ESTUDIO PROSPECTIVO ALEATORIZADO Unidad de Cirugía Hepato-Bilio-Pancreática y Trasplante Hospital Universitario y Politécnico La
IMPORTANCIA DEL TEMA
 IMPORTANCIA DEL TEMA LA HEMORRAGIA DIGESTIVA por VARICES ESOFAGICAS es la complicación n más m s grave y una de las primeras causas de muerte en los pacientes con HTP Causa más m s común n de HTP : CIRROSIS
IMPORTANCIA DEL TEMA LA HEMORRAGIA DIGESTIVA por VARICES ESOFAGICAS es la complicación n más m s grave y una de las primeras causas de muerte en los pacientes con HTP Causa más m s común n de HTP : CIRROSIS
TRATAMIENTO PERCUTÁNEO DE LA ESTENOSIS AÓRTICA SEVERA
 TRATAMIENTO PERCUTÁNEO DE LA ESTENOSIS AÓRTICA SEVERA Este concepto consiste en implantar una prótesis sobre la válvula nativa, técnica que se realiza de forma percutánea a través de la arteria. El tratamiento
TRATAMIENTO PERCUTÁNEO DE LA ESTENOSIS AÓRTICA SEVERA Este concepto consiste en implantar una prótesis sobre la válvula nativa, técnica que se realiza de forma percutánea a través de la arteria. El tratamiento
Estamos ante un paciente cardio-hepato-renal? Eduardo González Ferrer. Cardiología. H. Ramón y Cajal
 Estamos ante un paciente cardio-hepato-renal? Eduardo González Ferrer. Cardiología. H. Ramón y Cajal Interacciones corazón-hígado-riñón Sdmes. hepato-cardiacos Sdme. cardio-renal. Cardio-hepato-renal?
Estamos ante un paciente cardio-hepato-renal? Eduardo González Ferrer. Cardiología. H. Ramón y Cajal Interacciones corazón-hígado-riñón Sdmes. hepato-cardiacos Sdme. cardio-renal. Cardio-hepato-renal?
SINDROME HEPATORENAL SESION 2009 ALFONSO INFANTES VELASQUEZ SECCION APARATO DIGESTIVO
 SINDROME HEPATORENAL SESION 2009 ALFONSO INFANTES VELASQUEZ SECCION APARATO DIGESTIVO SINDROME HEPATORRENAL Insuficiencia renal funcional en el marco de un paciente cirrótico y en ausencia de una nefropatía
SINDROME HEPATORENAL SESION 2009 ALFONSO INFANTES VELASQUEZ SECCION APARATO DIGESTIVO SINDROME HEPATORRENAL Insuficiencia renal funcional en el marco de un paciente cirrótico y en ausencia de una nefropatía
SÍNDROME DE LA CIMITARRA
 SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
PROTOCOLO DE SUPERVISIÓN PROGRESIVAMENTE DECRECIENTE DEL RESIDENTE APARATO DIGESTIVO
 PROTOCOLO DE SUPERVISIÓN PROGRESIVAMENTE DECRECIENTE DEL RESIDENTE APARATO DIGESTIVO INTRODUCCIÓN La actividad que desarrollan los residentes durante las guardias es de vital importancia tanto para su
PROTOCOLO DE SUPERVISIÓN PROGRESIVAMENTE DECRECIENTE DEL RESIDENTE APARATO DIGESTIVO INTRODUCCIÓN La actividad que desarrollan los residentes durante las guardias es de vital importancia tanto para su
DRENAJE BILIAR PERCUTANEO TRANSHEPATICO
 DRENAJE BILIAR PERCUTANEO TRANSHEPATICO Qué es un drenaje biliar percutáneo? Es una descompresión paliativa de la vía biliar que se realiza cuando la vía biliar extrahepática (conducto hepático o colédoco)
DRENAJE BILIAR PERCUTANEO TRANSHEPATICO Qué es un drenaje biliar percutáneo? Es una descompresión paliativa de la vía biliar que se realiza cuando la vía biliar extrahepática (conducto hepático o colédoco)
Síndrome vena cava superior. Dra. Karina Peña Oncología Medica
 Síndrome vena cava superior Dra. Karina Peña Oncología Medica Síndrome Vena Cava Superior Manifestación clínica resulta de la obstrucción total o parcial de la vena cava superior Introducción Un paciente
Síndrome vena cava superior Dra. Karina Peña Oncología Medica Síndrome Vena Cava Superior Manifestación clínica resulta de la obstrucción total o parcial de la vena cava superior Introducción Un paciente
Síndrome de Budd-Chiari
 Síndrome de Budd-Chiari Poster no.: S-1147 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Educativa Autores: M. J. Parada Blázquez, J. Alcalde López, L. Lopez Arellano, M. A. Iribarren
Síndrome de Budd-Chiari Poster no.: S-1147 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Educativa Autores: M. J. Parada Blázquez, J. Alcalde López, L. Lopez Arellano, M. A. Iribarren
COMPLICACIONES EN TRASPLANTE RENAL
 Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Sustitución Esofágica
 Hospital Pediátrico Dr. Hugo Mendoza Sustitución Esofágica Dr. Alejandro Mata Dr. Elvyn Alcántara Dr. Daniel Peña Diciembre 2 del 2016 Antecedentes Históricos Earlam Y Cunha-Melo 1980: La esofagogecomía
Hospital Pediátrico Dr. Hugo Mendoza Sustitución Esofágica Dr. Alejandro Mata Dr. Elvyn Alcántara Dr. Daniel Peña Diciembre 2 del 2016 Antecedentes Históricos Earlam Y Cunha-Melo 1980: La esofagogecomía
APORTES DE LA RM EN EL DIAGNÓSTICO Y MANEJO
 APORTES DE LA RM EN EL DIAGNÓSTICO Y MANEJO Prof. Adj. Dr. Nicolás Sgarbi Sección Neurorradiología Departamento Clínico de Radiología Hospital de Clínicas Escenario clínico muy frecuente en la urgencia
APORTES DE LA RM EN EL DIAGNÓSTICO Y MANEJO Prof. Adj. Dr. Nicolás Sgarbi Sección Neurorradiología Departamento Clínico de Radiología Hospital de Clínicas Escenario clínico muy frecuente en la urgencia
Canulación selectiva bilio-pancreática. Alexandra Gómez García, Hospital de San Sebastian INTRODUCCIÓN:
 Canulación selectiva bilio-pancreática Alexandra Gómez García, Hospital de San Sebastian INTRODUCCIÓN: La CPRE es una técnica mixta, endoscópico-radiológica, que permite obtener datos diagnósticos y realizar
Canulación selectiva bilio-pancreática Alexandra Gómez García, Hospital de San Sebastian INTRODUCCIÓN: La CPRE es una técnica mixta, endoscópico-radiológica, que permite obtener datos diagnósticos y realizar
CIRROSIS HEPATICA DEFINICION
 CIRROSIS HEPÁTICA DEFINICION Se define anatómicamente como un proceso difuso con fibrosis y formación de nodulos. Se produce secundariamente a necrosis hepatocelular Las causas son muchas y el resultado
CIRROSIS HEPÁTICA DEFINICION Se define anatómicamente como un proceso difuso con fibrosis y formación de nodulos. Se produce secundariamente a necrosis hepatocelular Las causas son muchas y el resultado
Universidad Abierta Interamericana. Facultad de Ciencias Médicas. Carrera: Licenciatura.en Enfermería. Materia: Biología
 Universidad Abierta Interamericana Facultad de Ciencias Médicas Carrera: Licenciatura.en Enfermería Materia: Biología Docente del curso: Vázquez Alejandro Autor: Balta Déborah Johanna Castelar, 30 de Noviembre
Universidad Abierta Interamericana Facultad de Ciencias Médicas Carrera: Licenciatura.en Enfermería Materia: Biología Docente del curso: Vázquez Alejandro Autor: Balta Déborah Johanna Castelar, 30 de Noviembre
ECO DOPPLER ARTERIAL MIEMBROS INFERIORES
 ECO DOPPLER ARTERIAL MIEMBROS INFERIORES SOCIEDAD DE CARDIOLOGIA DE ROSARIO 15 DE SETIEMBRE 2017 ROBERTO CUARANTA CENTRO DE ECO DOPPLER PARANA ARTERIAS DE MIEMBROS INFERIORES FEMORAL COMÚN FEMORAL SUPERFICIAL
ECO DOPPLER ARTERIAL MIEMBROS INFERIORES SOCIEDAD DE CARDIOLOGIA DE ROSARIO 15 DE SETIEMBRE 2017 ROBERTO CUARANTA CENTRO DE ECO DOPPLER PARANA ARTERIAS DE MIEMBROS INFERIORES FEMORAL COMÚN FEMORAL SUPERFICIAL
PSEUDOQUISTE PANCREÁTICO
 PSEUDOQUISTE PANCREÁTICO Los pseudoquistes pancreáticos (PQP) comprenden más del 80% de las lesiones quísticas del páncreas y causan complicaciones en el 7-25% de los pacientes con pancreatitis o trauma
PSEUDOQUISTE PANCREÁTICO Los pseudoquistes pancreáticos (PQP) comprenden más del 80% de las lesiones quísticas del páncreas y causan complicaciones en el 7-25% de los pacientes con pancreatitis o trauma
Patología del hígado I. UNIBE Patología 2 III cuatrimestre 2012
 Patología del hígado I UNIBE Patología 2 III cuatrimestre 2012 Temas Formación y secreción de bilirrubina. Síndromes de ictericia, insuficiencia hepática, hepatorrenal y encefalopatía hepática. Cirrosis,
Patología del hígado I UNIBE Patología 2 III cuatrimestre 2012 Temas Formación y secreción de bilirrubina. Síndromes de ictericia, insuficiencia hepática, hepatorrenal y encefalopatía hepática. Cirrosis,
Realce hepático focal en TC: un signo de obstrucción de vena cava superior
 Realce hepático focal en TC: un signo de obstrucción de vena cava superior Poster no.: S-0555 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Educativa Autores: R. Sanchez Oro, S. Sánchez
Realce hepático focal en TC: un signo de obstrucción de vena cava superior Poster no.: S-0555 Congreso: SERAM 2014 Tipo del póster: Presentación Electrónica Educativa Autores: R. Sanchez Oro, S. Sánchez
Esplenectomía. Funciones del bazo. Indicaciones. Técnicas quirúrgicas
 Funciones del bazo El bazo interviene en la hematopoyesis, en el almacenamiento de glóbulos rojos y plaquetas que son liberados rápidamente en caso de necesidad, en la diferenciación de los linfocitos
Funciones del bazo El bazo interviene en la hematopoyesis, en el almacenamiento de glóbulos rojos y plaquetas que son liberados rápidamente en caso de necesidad, en la diferenciación de los linfocitos
Dr Juan Antonio Sordá
 Dr Juan Antonio Sordá Cirrosis descompensada Tumores FHA Enfermedades vasculares hepáticas y masas ocupantes benignas Enfermedades hepáticas con repercusión sistémica Retrasplante 18000 16000 14000 12000
Dr Juan Antonio Sordá Cirrosis descompensada Tumores FHA Enfermedades vasculares hepáticas y masas ocupantes benignas Enfermedades hepáticas con repercusión sistémica Retrasplante 18000 16000 14000 12000
3 Cuando se sospecha de pancreatitis aguda, se recomienda la ecografía. (1C) 4 TC se recomienda para el diagnóstico de la pancreatitis aguda.
 A. Diagnóstico 1 Se recomienda la medición de la lipasa en suero para el diagnóstico de la pancreatitis aguda. Sin embargo, cuando es difícil la medición de la lipasa, amilasa en suero (amilasa pancreática)
A. Diagnóstico 1 Se recomienda la medición de la lipasa en suero para el diagnóstico de la pancreatitis aguda. Sin embargo, cuando es difícil la medición de la lipasa, amilasa en suero (amilasa pancreática)
