Gastroenterología y Hepatología
|
|
|
- Elisa Robles Toro
- hace 6 años
- Vistas:
Transcripción
1 Volumen 32, Número 1 Enero 2009 Gastroscopia de control de cicatrización en la úlcera Aspirina, antiagregantes y hemorragia digestiva Enfermera en endoscopia digestiva Diarrea por Clostridium difici Gastroenterol Hepatol. 2009;32(Espec Congr 1):57-65 Gastroenterología y Hepatología XXXIV CONGRESO ANUAL DE LA ASOCIACIÓN ESPAÑOLA PARA EL ESTUDIO DEL HÍGADO Tratamiento de la insuficiencia hepática avanzada en lista de espera E. Fraga Rivas*, P. Barrera Baena y M. de la Mata García Unidad de Trasplante Hepático, Unidad Clínica de Aparato Digestivo, Hospital Reina Sofía, Córdoba, España Introducción La historia natural de la enfermedad hepática terminal pasa por una fase inicial denominada compensada, habitualmente asintomática, hasta llegar a otra de evolución rápida y progresiva, denominada cirrosis descompensada, caracterizada por la aparición de complicaciones derivadas de la hipertensión portal (ascitis, hemorragia varicosa, peritonitis bacteriana espontánea, síndrome hepatorrenal y encefalopatía hepática) y/o alteración grave de los parámetros de función hepática. El paso de una fase a la otra se produce en el 5-7% de casos cada año. La mediana de supervivencia de los pacientes con cirrosis compensada es superior a los 12 años, mientras que la de los cirróticos descompensados se sitúa en torno a los 2 años. La aparición de ascitis, con o sin varices esofágicas, conlleva una tasa anual de mortalidad del 20%. La causa de fallecimiento más frecuente en los cirróticos descompensados es la insuficiencia hepática (incluidos el síndrome hepatorrenal y la sepsis), seguida de la hemorragia varicosa y el carcinoma hepatocelular (CHC). El grado de insuficiencia hepática determinado por la clasificación de Child-Pugh y la edad son los parámetros pronósticos más relevantes en la predicción de fallecimiento de estos pacientes 1. Se considera que un paciente cumple criterios mínimos para poder ser incluido en una lista de trasplante cuando presenta una puntuación *Autor para correspondencia. Correo electrónico: hepatoh.hrs.sspa@juntadeandalucia.es (E. Fraga Rivas). de Child-Pugh superior a B-7 o descompensaciones hepáticas, si bien los pacientes en lista de espera de trasplante hepático presentan habitualmente un grado avanzado de insuficiencia hepática. El trasplante hepático modificará de manera significativa las posibilidades de supervivencia de estos enfermos. La vigilancia estrecha de estos pacientes durante su permanencia en lista de trasplante, la detección temprana de las descompensaciones y su correcto tratamiento aumentarán las posibilidades de éxito del trasplante 2. Se consideran trasplantes hepáticos «de alto riesgo» y con menor supervivencia postrasplante los pacientes con CHC, cirrosis causada por el virus de la hepatitis C (VHC), retrasplantes, receptores de mayor edad, insuficiencia hepática avanzada, necesidad de hospitalización/unidad de cuidados intensivos (UCI) pretrasplante, disfunción renal, diabetes mellitus e hipertensión portopulmonar 3. Aunque en el éxito del trasplante hepático influyen factores de la intervención quirúrgica y el donante hepático que no son previsibles ni controlables, los factores de mal pronóstico dependientes del receptor que sistemáticamente se detectan como trascendentes son la edad avanzada, la necesidad de hospitalización/uci/intubación pretrasplante, el grado de disfunción hepática, la disfunción renal y la necesidad de retrasplante. La puntuación MELD (Model for End-Stage Liver Disease), tanto por su valor diagnóstico (grado de alteración de la función hepática) como pronóstico (mortalidad a corto plazo), se ha constituido en el parámetro escogido para gestionar la prioridad de los pacientes incluidos en la lista para el acceso al trasplante. A /$ - see front matter 2009 Elsevier España, S.L. Todos los derechos reservados
2 58 E. Fraga Rivas et al continuación se revisarán los aspectos más relevantes que cabe considerar en el tratamiento de estos pacientes durante su estancia en la lista de espera para trasplante. Tratamiento de las complicaciones de la cirrosis Ascitis Es la complicación más frecuente en los pacientes cirróticos y se asocia con una supervivencia de sólo el 30-40% a los 5 años. El líquido ascítico debe ser estudiado siempre en su primera aparición, aunque se conozca que acontece en un paciente con cirrosis conocida. Su estudio incluirá una ecografía abdominal y una paracentesis diagnóstica, en la que se extraerán muestras para la determinación de la celularidad, la concentración de proteínas totales y albúmina, y el cultivo en frascos de hemocultivos. Un gradiente de albúmina (diferencia entre la cifra de albúmina sérica y la del líquido ascítico) superior a 1,1 g/dl determinará que la ascitis es secundaria a hipertensión portal. El ingreso de un paciente cirrótico con ascitis, la sospecha clínica de infección del líquido ascítico y el deterioro clínico brusco de un paciente cirrótico por infección, dolor abdominal, encefalopatía o hemorragia digestiva son otras razones para indicar una paracentesis diagnóstica (tabla I). La ascitis se clasifica clínicamente en tres grados: Grado 1: ascitis escasa que sólo se detecta con el estudio ecográfico. Grado 2: ascitis moderada y detectable con una exploración abdominal detallada. Grado 3: ascitis avanzada que produce distensión abdominal evidente, a veces a tensión. El tratamiento de la ascitis tiene como pilar fundamental la supresión de la sal en la dieta. No suele precisar otras medidas si se trata de una ascitis grado 1 y se deben añadir diuréticos si es de grado 2. La combinación de espironolactona o amilorida con un diurético de asa como furosemida o torasemida suele ser la elección inicial. Su objetivo es rebajar el peso en torno a 0,5 kg diarios si no hay edema maleolar y hasta 1 kg diario si lo hay, hasta hacer desaparecer la ascitis. Cuando la ascitis es de grado 3, los diuréticos en altas dosis suelen ser insuficientes. Es necesario realizar paracentesis evacuadoras con infusión de expansores plasmáticos para evitar la disfunción circulatoria posparacentesis (expansores artificiales como dextrano 70, poligelina o suero salino si el volumen de ascitis evacuada es inferior a 5 l y albúmina en dosis de 8 g por litro de ascitis evacuada si es superior a los 5 l). Se denomina ascitis refractaria cuando no hay respuesta a los diuréticos en dosis máximas (400 mg/ día de espironolactona mg/día de furosemida) o el empleo de éstos no es posible por la aparición de efectos secundarios como hiperpotasemia, hiponatremia, insuficiencia renal o encefalopatía hepática. Aparece en el 5-10% de los cirróticos con ascitis y de- TABLA I Indicaciones de la paracentesis diagnóstica y tratamiento de la ascitis en sus diferentes grados Indicaciones de la paracentesis diagnóstica Todo cirrótico con ascitis que ingresa en el hospital Sospecha clínica de peritonitis bacteriana espontánea Deterioro clínico no explicado: fiebre, dolor abdominal, hemorragia digestiva, encefalopatía hepática, hipotensión Tipo de ascitis Grado 1 Grado 2 Grado 3 Ascitis refractaria Tratamiento Dieta baja en sodio (< 90 meq/día o <2 g de sal/día) No precisan diuréticos Dieta baja en sodio Espironolactona: mg/día vía oral o Amilorida: 5-10 mg/día vía oral ± Furosemida mg/día vía oral Paracentesis evacuadora con: Expansores plasmáticos i.v. si < 5 l Albúmina i.v. si > 5 l Dieta sin sal y diuréticos Paracentesis evacuadora inicial con albúmina i.v. (8 g por cada litro de ascitis evacuada) Dieta sin sodio, diuréticos, restricción hídrica Paracentesis evacuadoras a demanda Derivación transyugular portosistémica intrahepática (TIPS) si no hay buena respuesta Tomada de Cardenas et al 2 y Ginés et al 4.
3 Tratamiento de la insuficiencia hepática avanzada en lista de espera 59 berá tratarse con paracentesis evacuadoras periódicas o con la colocación de una derivación transyugular portosistémica intrahepática (DPPI o TIPS). El TIPS suele reservarse para pacientes con función hepática relativamente conservada (clase A-B de Child) y sin encefalopatía hepática y en los que las paracentesis evacuadoras son difíciles (ascitis tabicada) o excesivamente frecuentes (tabla I). La aparición de ascitis debe hacer considerar la necesidad de evaluación de trasplante hepático 4. Hiponatremia dilucional o hipervolémica Se define como la concentración sérica de sodio < 130 meq/l en pacientes con cirrosis y ascitis que no estén deshidratados. Su incidencia en pacientes cirróticos con ascitis es del 14% al año y del 37% a los 5 años, y su prevalencia llega a la tercera parte de los cirróticos ingresados con ascitis. Aparece por la hipersecreción no osmótica de arginina vasopresina en respuesta a la disminución de volumen circulante efectivo por la vasodilatación esplácnica. Su efecto final es la alteración de la capacidad renal de excretar agua libre. Las manifestaciones clínicas van desde la ausencia de síntomas y los trastornos neurológicos inespecíficos (letargia, náuseas, anorexia) hasta las convulsiones y el coma, que a veces son difíciles de distinguir de la encefalopatía hepática 5. La importancia de la hiponatremia, más allá de sus síntomas, reside en que es un importante factor pronóstico de mortalidad y complicaciones en los pacientes cirróticos, en los pacientes en lista de trasplante e incluso para el postrasplante inmediato. Recientemente se ha publicado un trabajo en el que la capacidad predictiva de la hiponatremia era capaz de modificar el MELD y, en combinación con él, mejorar la predicción de supervivencia de los pacientes en lista de trasplante 6. El tratamiento estándar de la hiponatremia comienza con la restricción de líquidos hasta un máximo de 1-1,5 l diarios, aunque la eficacia de este tratamiento es muy limitada. Tampoco es útil la administración de suero salino hipertónico, pues provoca secundariamente aumento de la ascitis y los edemas. En los últimos años se ha ensayado el tratamiento con vaptanes, fármacos de administración oral que bloquean de manera selectiva los receptores V2 de la arginina vasopresina en las células de los túbulos colectores renales. Los túbulos se vuelven entonces impermeables a la reabsorción de agua, produciendo una orina hiposmolar al aumentar la eliminación de agua libre de solutos. Aunque todavía no se ha aprobado ninguno de estos fármacos, lixivaptán y satavaptán han sido estudiados en ensayos de fase III en cirróticos y logran normalizar la natremia en el 27-54% de los pacientes a corto y largo plazo, si bien no se conocen exhaustivamente los posibles efectos secundarios de estos tratamientos 7. Insuficiencia renal y síndrome hepatorrenal La insuficiencia renal aguda aparece en el 20% de los enfermos cirróticos hospitalizados y es, aisladamente, el factor predictivo de supervivencia postrasplante más consistente. La creatinina sérica subestima el grado de disfunción renal en la cirrosis, debido a la reducción de la masa muscular que presentan estos enfermos. Recientemente se ha definido con mayor precisión la insuficiencia renal aguda (acute kidney injury [AKI]) y se han establecido sus diferentes grados (tabla II). Esta nueva clasificación se sustenta tanto en el valor absoluto como en la variación de la cifra de creatinina, para acomodarse a las variaciones relacionadas con diferencias de edad, sexo e índice de masa corporal. Se basa en la determinación de 2 cifras de creatinina separadas por 48 h y la medición de la diuresis. En los enfermos cirróticos hospitalizados la mayoría de casos de AKI es prerrenal (68%); un 32% es intrarrenal o parenquimatosa y sólo el 1% es posrenal u obstructivo. Las dos terceras partes de los prerrenales son hipovolémicos (secundarios a hemorragia digestiva, uso de diuréticos o diarrea por el empleo de laxantes osmóticos) y el otro tercio se lo reparten el síndrome hepatorrenal (SHR) de tipo 1 (25%) y de tipo 2 (9%) 8. El SHR es un tipo de AKI particular que aparece en el 10% de los cirróticos descompensados. Es un síndrome potencialmente reversible que aparece en pacientes con cirrosis, ascitis e insuficiencia hepática, así como fallo hepático agudo y hepatitis alcohólica, y se caracteriza por deterioro de la función renal, alteraciones en la función cardiovascular e hiperactividad del sistema nervioso simpático y del sistema renina-angiotensina. La intensa vasoconstricción renal en respuesta a la vasodilatación esplácnica termina provocando descensos del filtrado glomerular renal 9. Sus criterios diagnósticos, recientemente actualizados, aparecen en la tabla II. Hay 2 tipos de SHR: SHR tipo 1. Definido por la duplicación de la cifra de creatinina sérica inicial a valores mayores de 2,5 mg/dl en menos de 2 semanas (AKI grado 2). Habitualmente aparece provocado por un factor precipitante: infecciones bacterianas (como la peritonitis bacteriana espontánea [PBE]), hepatitis alcohólica, sangrado gastrointestinal o paracentesis evacuadoras sin administración de albúmina. Si no se trata efectivamente, conduce a la muerte en el plazo de 2 semanas. SHR tipo 2. Caracterizado por una insuficiencia renal moderada (cifras de creatinina de 1,5-2,5 mg/ dl) con un curso progresivo y lento. Puede ocurrir espontáneamente, aunque con frecuencia se asocia con la ascitis refractaria. La mediana de supervivencia de estos pacientes es de 4-6 meses.
4 60 E. Fraga Rivas et al TABLA II Insuficiencia renal y cirrosis. Criterios diagnósticos actualizados del síndrome hepatorrenal (SHR) y tratamiento *. Definición y clasificación de la insuficiencia renal aguda (AKI) Criterios diagnósticos actualizados del síndrome hepatorrenal Cirrosis con ascitis Creatinina sérica > 1,5 mg/dl (> 133 μmol/l). Si SHR-1, la creatinina duplica su valor hasta > 2,5 mg/dl en menos de 2 semanas Ausencia de mejoría de la creatinina tras 2 días sin diuréticos y con expansión del volumen plasmático con albúmina i.v. (1 g/kg peso/día con un máximo de 100 g/día) Ausencia de shock Sin antecedentes de uso de fármacos nefrotóxicos ni vasodilatadores Ausencia de nefropatía parenquimatosa, indicada por proteinuria > 500 mg/día, microhematuria (> 50 hematíes campo) o ecografía renal patológica Tratamiento del síndrome hepatorrenal Vasoconstrictores (terlipresina, noradrenalina, midodrina + octreótido) + albúmina Derivación transyugular portosistémica intrahepática (TIPS) Valoración de trasplante hepático Criterios diagnósticos de la insuficiencia renal aguda (AKI) y grados AKI Definición. Reducción brusca (< 48 h) de la función renal, definida por un aumento de la creatinina sérica de 0,3 mg/dl, un aumento porcentual de la cifra de creatinina 50% sobre la cifra basal o una reducción de la diuresis ( 0,5 ml/kg/h durante > 6 h) 1 Aumento de creatinina 0,3 mg/dl, o aumento sobre Diuresis < 0,5 ml/kg/h > 6 h la cifra basal de 1,5-2 x 2 Aumento de la creatinina sobre la basal de 2-3 x Diuresis < 0,5 ml/kg/h > 12 h 3 Aumento de la creatinina basal > 3 x o creatinina sérica Diuresis < 0,3 ml/kg/h > 24 h o anuria > 12 h 4 mg/dl con aumento agudo de al menos 0,5 mg/dl * Salerno FP, et al 9. El tratamiento del SHR comienza por la suspensión de los fármacos nefrotóxicos (aminoglucósidos, antiinflamatorios no esteroideos), laxantes osmóticos, vasodilatadores y diuréticos y la expansión de volumen con albúmina intravenosa (véase Criterios diagnósticos) con determinaciones de la presión venosa central. Deberá buscarse activamente una posible infección desencadenante para iniciar la antibioterapia de modo empírico. La paracentesis evacuadora puede ayudar a disminuir la presión sobre los riñones. Al ser el único que modifica significativamente la supervivencia, el tratamiento de elección del SHR es el trasplante hepático; los pacientes que presenten estas alteraciones deberán ser evaluados de forma temprana para trasplante o, en el caso de estar ya incluidos en lista, actualizarse su puntuación MELD y dotarles de la preferencia adecuada. Dado que el trasplante inmediato no siempre es posible, se han estudiado otras alternativas terapéuticas. Para el SHR tipo 1, la combinación más estudiada es la que forman la albúmina para expandir el volumen plasmático con los vasoconstrictores que revierten la vasodilatación esplácnica. El fármaco más estudiado ha sido la terlipresina. Con su administración intravenosa en dosis progresivamente mayores se logra revertir el SHR en el 40-60% de los casos, en general sin recurrencia al suspender el tratamiento y con una supervivencia al mes del 50%. Las pautas de administración difieren de unos ensayos a otros pero, en general, se inician con dosis bajas: 0,5 mg cada 4-6 h o infusión continua de 2 mg diarios, y se van elevando si la creatinina no desciende más del 30% en 2-3 días, hasta un tope de 2 mg/4-6 h o un máximo de 12 mg diarios de infusión continua. El tratamiento se suspenderá si no desciende la creatinina al 50% tras 7 días con la dosis máxima o si no hay mejoría alguna en los primeros 3 días. Si hay respuesta inicial, se mantendrá hasta revertir el SHS, con un máximo de 14 días de duración 9. La terlipresina no está exenta de efectos secundarios derivados de su potencial vasoconstrictor, como infartos, angina, arritmias y frialdad de extremidades. Otros vasoconstrictores utilizados son la noradrenalina intravenosa, la combinación de midodrina y octreótido y la ornipresina. El TIPS ha demostrado revertir el SHR en el 57-71% de los pacientes, habitualmente sin recurrencia, salvo obstrucción de la prótesis. La supervivencia de los pacientes a 1 y 3 meses con este tratamiento se sitúa entre el y el 28,5-64%, respectivamente. Su empleo está contraindicado en pacientes con encefalopatía grave, cardiopatía subyacente o función hepática deficiente (Child > 12). Las técnicas de soporte extracorpóreo de la función
5 Tratamiento de la insuficiencia hepática avanzada en lista de espera 61 hepática, como el sistema molecular adsorbente recirculante o MARS, han logrado mejorar la supervivencia del SHR 1 en un pequeño estudio aleatorizado. El SHR de tipo 2 se trata como la ascitis refractaria. En estos casos, el TIPS parece más efectivo que las paracentesis evacuadoras, pero con mayor riesgo de encefalopatía y sin mayor supervivencia 10. Si el paciente presenta los factores precipitantes conocidos del SHR, éstos deberán tratarse activamente: la administración de pentoxifilina en la hepatitis aguda alcohólica grave reduce la incidencia del SHR del 35 al 8% y la mortalidad del 46 al 24%; el tratamiento de la PBE con albúmina, además de los antibióticos, reduce el fallo renal del 30 al 10% y aumenta la supervivencia del 10 al 29% 2. La administración de norfloxacino en pacientes con función hepática deteriorada y decompensaciones previene secundariamente el SHR 11. La supervivencia postrasplante es inferior en los pacientes con SHR no tratado, mientras que es similar si el SHR se logra revertir con el tratamiento vasoconstrictor. Hemorragia digestiva de origen varicoso La cirrosis evolucionada conduce al desarrollo de hipertensión portal por distorsión de la arquitectura hepática y vasoconstricción intrahepática activa, además del hiperaflujo portal. Estos procesos provocan la formación de colaterales venosas portosistémicas. Las de mayor trascendencia clínica son las varices esofagogástricas (VEG), ya que su rotura provoca una hemorragia digestiva grave que constituye la complicación más letal de la cirrosis. Las VEG están presentes en el 50% de los pacientes cirróticos. Son más frecuentes cuanto peor sea la función hepática: están presentes en el 40% de los pacientes con clase A de Child y en el 85% de los de clase C de Child. Las VEG aparecen con una tasa del 8% anual y también con esa tasa se convierten las varices pequeñas en grandes. El factor más determinante del riesgo de hemorragia es la tensión que experimenta la pared varicosa, lo que depende del tamaño de la variz y de su presión interior. No hay hemorragia varicosa cuando el gradiente de presión portal (GPP) es < 12 mmhg y el riesgo de recidiva hemorrágica se reduce significativamente cuando se logra el reducir el GPP por medios farmacológicos a esta cifra o al menos un 20% de los valores basales. Además, son factores de riesgo de hemorragia la función hepática deficiente, la cirrosis alcohólica y la presencia de signos rojos (vénulas dilatadas, varices y puntos rojos sobre las varices) en el estudio endoscópico. La hemorragia varicosa aparece con una tasa anual del 5-15%. El sangrado suele cesar espontáneamente en el 40% de las ocasiones y se sigue asociando, a pesar de los avances en el tratamiento de esta complicación, con una mortalidad del 20% a las 6 semanas. La recidiva de la hemorragia en pacientes que no reciben profilaxis secundaria es del 60% a los 2 años de la hemorragia inicial. Por fortuna, el cribado de las varices en los pacientes cirróticos, su seguimiento, la profilaxis primaria y secundaria de sangrado y el tratamiento de la hemorragia digestiva de origen varicoso son procesos que están muy estandarizados y definidos para su práctica, disponiéndose de magníficas revisiones actualizadas de este tema 12. En la tabla III se resumen los criterios aceptados para tratar esta importante descompensación de la cirrosis. La colocación de un TIPS en los pacientes en lista de espera puede dificultar la técnica quirúrgica del trasplante y aumentar la necesidad de transfusiones intraoperatorias, pero no tiene efectos negativos en la supervivencia de los injertos ni de los pacientes postrasplante. Infecciones y PBE La enfermedad hepática terminal se asocia con defectos del sistema inmune que aumentan el riesgo y la gravedad de las infecciones. Las adquiridas en la comunidad son todavía la fuente más frecuente de infecciones, aunque están aumentando las infecciones nosocomiales, derivadas del uso frecuente de procedimientos invasivos durante los ingresos hospitalarios de estos pacientes. Las infecciones pueden ser 13 : Bacterianas. Son las más habituales con localización en el líquido ascítico (PBE), neumonías, infecciones del tracto urinario, infecciones cutáneas y las derivadas de procedimientos invasivos. Suelen ser producidas por microorganismos aerobios gramnegativos y positivos. La PBE es la infección más característica del cirrótico. La infección urinaria suele ser asintomática y más frecuente en mujeres. Más del 50% de los cirróticos tiene colonizada la mucosa nasal por Staphylococcus aureus. Virales. La hepatitis aguda por el virus A (VHA) multiplica por 23 el riesgo de muerte en cirróticos. Por ello, los pacientes con hepatopatía crónica deberían ser vacunados frente al VHA y VHB lo antes posible. Las infecciones por el VHB y VHC se discutirán posteriormente. La infección de la gripe puede descompensar la cirrosis, por lo que es recomendable que los cirróticos reciban la vacuna antigripal cada año. Más del 60% de los cirróticos son portadores del citomegalovirus (CMV). Su reactivación podría dar lugar a neumonía, colitis y retinitis, por lo que, en caso de de identificarse, precisa un tratamiento inmediato. Fúngicas. Los microorganismos más habituales son Candida, Criptococcus, Aspergillus y Coccidioides.
6 62 E. Fraga Rivas et al TABLA III Cribado de la hipertensión portal en los pacientes con cirrosis Cribado endoscópico de la presencia de varices y seguimiento EDA inicial cuando se diagnostica la presencia de cirrosis Si no hay varices: EDA/3 años si cirrosis compensada. EDA/año si descompensada Si varices pequeñas sin riesgo: EDA/2 años. Si descompensaciones: EDA anual Pacientes en tratamiento con bloqueadores beta no precisan seguimiento con EDA Profilaxis primaria de la hemorragia por varices Varices medianas/grandes sin riesgo: bloqueadores beta mejor que LEV Varices medianas/grandes con riesgo: bloqueadores beta o LEV Tratamiento de la hemorragia aguda por varices esofagogástricas Soporte hemodinámico y mantenimiento de la cifra de hemoglobina cercana a 8 g/dl Profilaxis antibiótica a corto plazo (máximo 7 días) Somatostatina o análogos i.v. de inicio temprano y durante 3-5 días EDA urgente (< 12 h) para diagnóstico y tratamiento (LEV/EV) TIPS si no se controla la hemorragia o recurre a pesar de los tratamientos aplicados Taponamiento con balón Sengstaken temporal (< 12 h) si hemorragia incontrolable Profilaxis secundaria de la hemorragia varicosa Todo paciente con HDA varicosa precisa tratamiento para prevenir la recurrencia La mejor opción es la combinación con bloqueadores beta + LEV TIPS si no se controla la hemorragia o recurre a pesar del tratamiento combinado Valoración de la posibilidad de trasplante hepático Bloqueadores beta: bloqueadores no selectivos (propranolol y nadolol); EDA: endoscopia digestiva alta; EV: escleroterapia de varices; LEV: ligadura endoscópica de varices; TIPS: derivación transyugular portosistémica intrahepática. Tomada de García-Tsao et al 12. La PBE es la infección del líquido ascítico sin una aparente puerta de entrada para los gérmenes. Su prevalencia en cirróticos ingresados es del 7-23% y su probabilidad de aparición es del 10% en los cirróticos con ascitis. Su desarrollo implica el sobrecrecimiento bacteriano en el intestino, la translocación de bacterias a los ganglios linfáticos mesentéricos y al torrente sanguíneo, y la colonización final de la ascitis. Aparecerá o no la infección dependiendo de la concentración de proteínas y el complemento en el líquido ascítico. Son infecciones monomicrobianas, causadas mayoritariamente por gérmenes gramnegativos. Los gérmenes más habituales son E. coli, Klebsiella y Enterobacteriaceae, aunque cada vez son más frecuentes los gérmenes grampositivos como S. viridans y S. aureus. Son factores favorecedores de la aparición de PBE los antecedentes de episodios similares, la baja concentración de proteínas en el líquido ascítico (<1 g/dl), la colemia superior a 2,5 mg/dl, la hemorragia digestiva y las bacteriemias favorecidas por procedimientos invasivos. Se diagnostica mediante paracentesis diagnóstica, cuando aparecen más de 250 polimorfonucleares por mililitro de ascitis o los cultivos son positivos (tan sólo lo son en el 30-60% de los casos) y siempre que no haya pruebas clínicas ni de laboratorio de peritonitis secundaria. Su elevada incidencia intrahospitalaria y el hecho de que la supervivencia del paciente sea sólo del 40% en el año siguiente al episodio hacen obligada la paracentesis diagnóstica en el momento del ingreso de los cirróticos y la consideración de trasplante si esta infección aparece 2. El tratamiento se realiza con antibióticos de amplio espectro, habitualmente cefalosporinas de tercera generación, durante un mínimo de 5 días. La infección se resuelve en el 90% de los casos. El factor de supervivencia más relevante es la ausencia de deterioro renal. Para evitarlo se complementa el tratamiento con albúmina intravenosa, lo que ha demostrado reducir la mortalidad de esta entidad del 28 al 6% durante el ingreso y del 41 al 22% a los 3 meses 14. Sin profilaxis posterior, la PBE recurre en el 70% de los casos, por lo que siempre deberá instaurarse profilaxis con antibióticos que reduzcan la carga de gérmenes gramnegativos del intestino, lo que se denomina descontaminación intestinal selectiva. Suele realizarse con norfloxacino de modo indefinido, lo que facilita la aparición de infecciones por gérmenes grampositivos resistentes al antibiótico. La descontaminación en pacientes de riesgo con función hepática deficiente no sólo previene la PBE, sino que retrasa la aparición del SHR y mejora la supervivencia de estos pacientes 11. En la tabla IV se detallan estos tratamientos y las indicaciones de descontaminación intestinal.
7 Tratamiento de la insuficiencia hepática avanzada en lista de espera 63 TABLA IV Tratamiento de la peritonitis bacteriana espontánea e indicaciones de profilaxis secundaria a ésta Tratamiento de la peritonitis bacteriana espontánea Antibióticos Cefotaxima: 2 g/8-12 h i.v o ceftriaxona: 1 g/24 h i.v. Otros: amoxicilina-ácido clavulánico i.v., ofloxacina oral Albúmina intravenosa: 1,5 g/kg peso en el diagnóstico y 1 g/kg a las 48 h Indicaciones de profilaxis de la recidiva de PBE Después de un episodio de PBE previo en cirróticos En pacientes cirróticos que ingresen con una hemorragia digestiva (dosis doble) Pacientes ingresados con proteínas en líquido ascítico de < 1,5 g/l, con Child 9 y bilirrubina 3 mg/dl o creatinina 1,2 mg/dl o Na meq/l Antibióticos para la profilaxis de la PBE Norfloxacino oral: 400 mg/día Ciprofloxacino oral: 750 mg en dosis única semanal Cotrimoxazol oral forte: 5 días por semana (discutida efectividad) PBE: peritonitis bacteriana espontánea Tomada de Fernández et al 11, Cheruvattath 13 y Sort 14. Tratamiento de la hepatitis viral en lista de trasplante Hepatitis por virus C (VHC) La recurrencia del VHC postrasplante hepático es universal y se asocia con una progresión acelerada del injerto hacia la cirrosis (el 20% a los 5 años), pérdida del injerto hepático y fallecimiento del paciente trasplantado. La supervivencia de los trasplantados por VHC no ha mejorado en los últimos años, debido a la peor calidad de los hígados donados y a los cambios en la inmunosupresión. La erradicación del VHC, si fuese posible antes del trasplante, mejoraría el pronóstico y la supervivencia de estos pacientes. La aplicación del tratamiento estándar para el VHC (interferón o interferón pegilado y ribavirina) a pacientes cirróticos en lista de trasplante se encuentra dificultada por una mala tolerancia y el riesgo de descompensar la enfermedad aún más. El objetivo principal sería llegar al trasplante con una carga viral negativa (podría ser suficiente con una repuesta viral durante el tratamiento y no una respuesta viral sostenida) y, secundariamente, intentar evitar con el tratamiento la rápida evolución de la enfermedad hepática 15. Los ensayos clínicos, abiertos y no aleatorizados, se han hecho en pacientes con función hepática deficiente (clase de Child B y MELD 11). En ellos se ha constatado globalmente que la respuesta es menor que en pacientes no cirróticos, con respuestas durante el tratamiento del 18-56% para el genotipo 1/4 y del % para los genotipos 2/3. La respuesta viral sostenida sólo llegaba al 7-30% en genotipos 1/4 y 44-50% en genotipos 2/3. Más del 60% de los pacientes no logró completar las dosis o la duración del tratamiento, y en torno al 30% tuvo que suspenderlo por efectos secundarios graves, entre ellos, mayor riesgo de infecciones. Se considera que los pacientes con clase de Child B avanzados o con MELD 20 tienen demasiado riesgo para intentar el tratamiento. Los mejores pacientes para intentarlo serían los de genotipos favorables, los incluidos en lista por CHC con función conservada y las cirrosis compensadas. El tratamiento debería administrarse en unidades especializadas y con dosis progresivamente ascendentes. Con todo, la recidiva postrasplante, incluso entre los que negativizan la carga viral, alcanza el 40%. Hepatitis por virus B (VHB) Los pacientes en lista de trasplante hepático por cirrosis por VHB deben tener la carga viral negativa. En un estudio retrospectivo con 309 pacientes, el tratamiento con lamivudina (LAM) en pacientes incluidos en lista de trasplante no mejoró la supervivencia pretrasplante ni la libre de trasplante, pero fue capaz de retrasar la necesidad del trasplante y mejorar/estabilizar la función hepática en un subgrupo de pacientes con menor insuficiencia hepática 16. La mortalidad es elevada, a pesar del tratamiento con LAM, en cirróticos con cifras de bilirrubina y creatinina elevadas o en los que no se logra negativizar la carga viral. En el caso de desarrollo de resistencias a LAM, el adefovir dipivoxil es efectivo y seguro. Las guías de consenso internacionales recomiendan tratar con antivirales a los cirróticos descompensados (la situación habitual en lista de trasplante) y a los cirróticos compensados con cargas virales positivas. Al ser un tratamiento a largo plazo y para evitar las resistencias, deben utilizarse combinaciones de antivirales o antivirales potentes como entecavir o tenofovir, si bien no hay estudios clínicos sobre el efecto de estos últimos fármacos en esta población. Tratamiento del paciente cirrótico en las unidades de medicina intensiva (UCI) Los cirróticos que precisan ingresar en la UCI tienen unas probabilidades de fallecer del %. La mortalidad es mayor cuando desarrollan fallo multiorgánico (FMO). Si presentan un shock séptico, la tasa de mortalidad puede llegar al 100%. En un estudio retrospectivo, los factores de riesgo de mortalidad en la UCI fueron la puntuación APACHE III 90 puntos, la
8 64 E. Fraga Rivas et al TABLA V Guía clínica de las vacunaciones recomendadas en (A) pacientes adultos candidatos a trasplantes de órganos sólidos, y (B) cuidadores, familiares y personal sanitario Vacuna Inactivada/ Recomendadas Recomendadas Control de la vivo atenuada antes del trasplante después del trasplante respuesta (título) A Gripe I S S N Hepatitis B I S S S Hepatitis A I S S S Tétanos I S S N Polio inactivada I S S N S. pneumoniae I S S S N. meningitidis I S S N Rabia I S S N Varicela VA S N S Bacilo de Calmétte-Guerin VA S N N Viruela VA N N N Ántrax I N N N B Gripe I S S Hepatitis B I S S Hepatitis A I S S H. influenzae I S S Varicela VA S S Sarampión VA S S Parotiditis VA S S Rubéola VA S S Tomada de: Guidelines for vaccination 20. I: virus inactivados; S: sí; N: no; VA: virus vivos atenuados. necesidad de ventilación mecánica y la necesidad de fármacos vasopresores. La presencia de uno, 2 o los 3 factores supuso una mortalidad del 18, el 50 y el 84%, respectivamente. La estancia en la UCI se prolongó de manera significativa en los pacientes con infecciones (bacteriemia y neumonía) y en los que precisaron ventilación mecánica, uso de vasopresores, necesidad de broncoscopia o requerimiento de TIPS 17. En un segundo estudio del mismo centro (pero esta vez con la exclusión de los candidatos a trasplante) se detectó una mortalidad en los cirróticos que ingresan en la UCI del 69% al año y del 77% a los 5 años, con una mediana de supervivencia de tan sólo un mes. De nuevo, la presencia de una puntuación APACHE 90, la necesidad de vasopresores y la ictericia pronosticaron el fallecimiento del 92% de los casos en el plazo de un mes 18. Estos estudios hablan de la gravedad y mal pronóstico de este tipo de pacientes y explican la reticencia de los intensivistas al ingreso de estos enfermos, salvo cuando se encuentren en lista de trasplante. En otros estudios, la insuficiencia renal duplica las posibilidades de fallecimiento de los cirróticos que ingresan en la UCI. Los sistemas tradicionales de predicción de supervivencia en cirróticos (Child, MELD) pierden en este entorno poder predictivo al influir otros factores como los mencionados, dejando paso a otros sistemas clasificatorios del estado de los pacientes: el grado de insuficiencia renal en el sistema de clasificación RIFLE o el FMO en la clasificación SOFA, que valora parámetros de función respiratoria, hepática, cardiovascular, renal y neurológica. Sistemas de soporte artificial de la función hepática El fundamento de su empleo en los pacientes cirróticos es la eliminación de posibles toxinas, conocidas o no, de la circulación y que se supone son las causantes de la encefalopatía y el FMO asociado con el fallo hepático. Hay múltiples dispositivos, tanto «no biológicos» como «biológicos». Los primeros son combinaciones de diferentes tipos de diálisis y hemofiltraciones, de los que los más conocidos son el MARS y el Prometheus. Los segundos incorporan a esos mecanismos de diálisis el paso del plasma del paciente por bancos de hepatocitos humanos o animales (habitualmente porcinos) para recuperar en cierto modo la función de síntesis y metabolismo hepático. El más conocido y estudiado es el HepatAssist, con cartuchos cargados de hepatocitos porcinos. Aunque hay escasos estudios para cada dispositivo y muy pocos estudios aleatorizados y controlados, en general, los sistemas de soporte mejoran algunos parámetros
9 Tratamiento de la insuficiencia hepática avanzada en lista de espera 65 bioquímicos y el grado de encefalopatía, pero no demuestran taxativamente una mejoría en la supervivencia de los pacientes, por lo que son utilizados de modo aún experimental como tratamientos «puente» hacia el trasplante. Una revisión sistemática reciente de la Cochrane concluía que no aumentan la supervivencia en el fallo hepático agudo, aunque parecen reducir la mortalidad un 33% en los casos de fallo hepático sobre cirrosis subyacente 19. Vacunaciones Los pacientes en lista de trasplante tienen un riesgo aumentado de infección. Se debe insistir en asegurar que estos pacientes, sus familiares, cuidadores y los sanitarios implicados en su tratamiento, estén correctamente vacunados. Además, cuanto antes se proceda a la vacunación de los enfermos hepáticos (idealmente en fase de cirrosis compensada o incluso antes) las posibilidades de respuesta a las vacunas aumentan. Para ello es necesario que haya en cada centro un protocolo definido de tratamiento de los enfermos cirróticos y de los candidatos a trasplante, con las indicaciones de vacunación pretrasplante y postrasplante. Después del trasplante no se pueden administrar vacunas de virus vivos atenuados, por lo que la triple viral (sarampión, rubéola y parotiditis) y la varicela deben administrarse antes del trasplante en los candidatos en edad pediátrica. Aunque no hay muchas pruebas científicas al respecto, la vacunación postrasplante podría iniciarse a partir de los 6 meses de la intervención 20. En la tabla V se esquematizan las vacunas que se deben administrar en estos colectivos y los tipos de vacuna. Bibliografía 1. D Amico G, García-Tsao G, Pagliaro L. Natural history and prognostic indicators of survival in cirrhosis: A systematic review of 118 studies. J Hepatol. 2006;44: Cárdenas A, Ginés P. Management of complications of cirrhosis in patients awaiting transplantation. J Hepatol. 2005;42: S Cuervas-Mons Martinez V. Receptores de trasplante hepático de alto riesgo. Gastroenterol Hepatol. 2006;29 Supl 1: Ginés P, Cárdenas A, Arroyo V, Rodés J. Management of cirrhosis and ascites. N Engl J Med. 2004;350: Cárdenas A, Ginés P. Hiponatremia dilucional, síndrome hepatorrenal y trasplante hepático. Gastroenterol Hepatol. 2008; 31: Kim WR, Biggins SW, Kremers WK, Wiesner RH, Kamath PS, Benson JT, et al. Hyponatremia and mortality among patients on the liver-transplant waiting list. N Engl J Med. 2008;359: Ginés P, Guevara M. Hyponatremia in cirrhosis: pathogenesis, clinical significance, and management. Hepatology. 2008;48: García-Tsao G, Parikh CR, Viola A. Acute kidney injury in cirrhosis. Hepatology. 2008;48: Salerno F, Gerbes A, Ginés P, Wong F, Arroyo V. Diagnosis, prevention and treatment of hepatorenal syndrome in cirrhosis. Gut. 2007;56: Angeli, P, Merkel C. Pathogenesis and management of hepatorenal syndrome in patients with cirrhosis. J Hepatol. 2008;48: S Fernández J, Navasa M, Planas R, Montoliu S, Monfort D, Soriano G, et al. Primary prophylaxis of spontaneous bacterial peritonitis delays hepatorenal síndrome and improves survival in cirrosis. Gastroenterology. 2007;133: García-Tsao G, Sanyal AJ, Grace ND, Carey W, and the Practice Guidelines Committee of the American Association for the Study of Liver Diseases, the Practice Parameters Committee of the American College of Gastroenterology. Prevention and management of gastroesophageal varices and variceal hemorrhage in cirrhosis. Hepatology. 2007;46: Cheruvattath R, Balan V. Infections in patients with end-stage liver disease. J Clin Gastroenterol. 2007;41: Sort P, Navasa M, Arroyo V, Aldeguer X, Planas R, Ruiz del Árbol L, et al. Effect of intravenous albumin on renal impairment and mortality in patients with cirrhosis and spontaneous bacterial peritonitis. N Engl J Med. 1999;341: Terrault NA. Hepatitis C therapy before and after liver transplantation. Liver Transpl. 2008;14:S Fontana RJ, Keeffe EB, Carey W, Fried M, Reddy R, Kowdley KV, et al. Effect of lamivudine treatment on survival of 309 north american patients awaiting liver transplantation for chronic hepatitis B. Liver Transpl. 2002;8: Aggarwal A, Ong JO, Younossi ZM, Nelson DR, Hoffman-Hogg L, Arroliga AC. Predictors of mortality and resource utilization in cirrhotic patients admitted to the medical ICU. Chest. 2001;119: Gildea TR, Cook WC, Nelson DR, Aggarwal A, Carey W, Younossi ZM, et al. Predictors of long-term mortality in patients with cirrhosis of the liver admitted to a medical ICU. Chest. 2004; 126: Liu JP, Gluud LL, Als-Nielsen B, Gluud C. Artificial and bioartificial support systems for liver failure. Cochrane Database of systematic reviews Issue 1. Art.No:CD Guidelines for vaccination of solid organ transplant candidates and recipients. Am J Transplant. 2004; Suppl 10:160-3.
COMPLICACIONES DE LA CIRROSIS
 COMPLICACIONES DE LA CIRROSIS Las complicaciones de la cirrosis hepática son: ASCITIS Ascitis Peritonitis bacteriana espontánea Hemorragia digestiva por hipertensión portal Encefalopatía hepática Sindrome
COMPLICACIONES DE LA CIRROSIS Las complicaciones de la cirrosis hepática son: ASCITIS Ascitis Peritonitis bacteriana espontánea Hemorragia digestiva por hipertensión portal Encefalopatía hepática Sindrome
SINDROME HEPATORENAL SESION 2009 ALFONSO INFANTES VELASQUEZ SECCION APARATO DIGESTIVO
 SINDROME HEPATORENAL SESION 2009 ALFONSO INFANTES VELASQUEZ SECCION APARATO DIGESTIVO SINDROME HEPATORRENAL Insuficiencia renal funcional en el marco de un paciente cirrótico y en ausencia de una nefropatía
SINDROME HEPATORENAL SESION 2009 ALFONSO INFANTES VELASQUEZ SECCION APARATO DIGESTIVO SINDROME HEPATORRENAL Insuficiencia renal funcional en el marco de un paciente cirrótico y en ausencia de una nefropatía
Insuficiencia renal en la cirrosis
 Insuficiencia renal en la cirrosis Sutil retención de Na + Marcada retención de Na + Avidez por la retención de Na + Funcional Falla renal Pre ascitis Ascitis con respuesta al tratamiento Ascitis refractaria
Insuficiencia renal en la cirrosis Sutil retención de Na + Marcada retención de Na + Avidez por la retención de Na + Funcional Falla renal Pre ascitis Ascitis con respuesta al tratamiento Ascitis refractaria
EL PACIENTE CON CIRROSIS EN CUIDADOS CRÍTICOS. INDICACIONES Y RESULTADOS
 42º Congreso anual de la AEEH Madrid, 15-17 de Febrero de 2017 EL PACIENTE CON CIRROSIS EN CUIDADOS CRÍTICOS. INDICACIONES Y RESULTADOS Pere Ginès Servei d Hepatologia, Hospital Clínic Barcelona GLOBAL
42º Congreso anual de la AEEH Madrid, 15-17 de Febrero de 2017 EL PACIENTE CON CIRROSIS EN CUIDADOS CRÍTICOS. INDICACIONES Y RESULTADOS Pere Ginès Servei d Hepatologia, Hospital Clínic Barcelona GLOBAL
Un hombre de 55 años es estudiado por un episodio nuevo de ascitis.
 PICADILLO HISTORIA CLÍNICA Un hombre de 55 años es estudiado por un episodio nuevo de ascitis. Tiene una historia de cirrosis secundaria a infección por virus de hepatitis C. Su única medicación es propranolol.
PICADILLO HISTORIA CLÍNICA Un hombre de 55 años es estudiado por un episodio nuevo de ascitis. Tiene una historia de cirrosis secundaria a infección por virus de hepatitis C. Su única medicación es propranolol.
Fracaso renal agudo en la IHCA. José Luis Montero Álvarez Sección de Hepatología Hospital U. R. Sofía.Córdoba
 Fracaso renal agudo en la IHCA José Luis Montero Álvarez Sección de Hepatología Hospital U. R. Sofía.Córdoba Cirrosis descompensada e Insuficiencia hepática crónica agudizada Cirrosis hepática Compensada
Fracaso renal agudo en la IHCA José Luis Montero Álvarez Sección de Hepatología Hospital U. R. Sofía.Córdoba Cirrosis descompensada e Insuficiencia hepática crónica agudizada Cirrosis hepática Compensada
El síndrome hepatorrenal (SHR) es una forma característica de insuficiencia renal que ocurre en los pacientes con cirrosis hepàtica, de
 Fecha actualización: 04/10/17 Síndrome Hepatorrenal ELSA SOLÀ 2, PERE GINÈS 1 1 Jefe de Servicio, Servicio de Hepatología. Institut Clinic de Malalties Digestives i Metabòliques, Hospital Clinic, Universidad
Fecha actualización: 04/10/17 Síndrome Hepatorrenal ELSA SOLÀ 2, PERE GINÈS 1 1 Jefe de Servicio, Servicio de Hepatología. Institut Clinic de Malalties Digestives i Metabòliques, Hospital Clinic, Universidad
Peritonitis bacteriana espontánea
 Capítulo 40 Peritonitis bacteriana espontánea María Poca, Germán Soriano, Carlos Guarner Servicio de Patología Digestiva. Unidad de Hepatología. Hospital de la Santa Creu y de Sant Pau. Barcelona. Universidad
Capítulo 40 Peritonitis bacteriana espontánea María Poca, Germán Soriano, Carlos Guarner Servicio de Patología Digestiva. Unidad de Hepatología. Hospital de la Santa Creu y de Sant Pau. Barcelona. Universidad
Diagnóstico diferencial entre peritonitis bacteriana espontánea (PBE) y peritonitis bacteriana secundaria (PBS), tratamiento y profilaxis PBE
 Diagnóstico diferencial entre peritonitis bacteriana espontánea (PBE) y peritonitis bacteriana secundaria (PBS), tratamiento y profilaxis PBE Carlos García Zanoguera INTRODUCCIÓN La peritonitis es la inflamación
Diagnóstico diferencial entre peritonitis bacteriana espontánea (PBE) y peritonitis bacteriana secundaria (PBS), tratamiento y profilaxis PBE Carlos García Zanoguera INTRODUCCIÓN La peritonitis es la inflamación
Manejo de la Peritonitis bacteriana espontánea en Urgencias
 Introducción Se define la peritonitis bacteriana espontánea (PBE) como la infección del líquido ascítico en ausencia de foco infeccioso intraabdominal. Es una complicación frecuente de los pacientes con
Introducción Se define la peritonitis bacteriana espontánea (PBE) como la infección del líquido ascítico en ausencia de foco infeccioso intraabdominal. Es una complicación frecuente de los pacientes con
Terlipresina en el Síndrome Hepatorrenal. Juan Turnes Vázquez. Servicio de Aparato Digestivo. Complejo Hospitalario de Pontevedra
 Terlipresina en el Síndrome Hepatorrenal Juan Turnes Vázquez Servicio de Aparato Digestivo Complejo Hospitalario de Pontevedra El síndrome hepatorrenal (SHR) es una de las complicaciones más graves y con
Terlipresina en el Síndrome Hepatorrenal Juan Turnes Vázquez Servicio de Aparato Digestivo Complejo Hospitalario de Pontevedra El síndrome hepatorrenal (SHR) es una de las complicaciones más graves y con
XVII Jornada de Avances en Hepatología Málaga 18 y 19 de Mayo de Hemorragia por varices esofágicas en el paciente con cirrosis
 XVII Jornada de Avances en Hepatología Málaga 18 y 19 de Mayo de 2018 Hemorragia por varices esofágicas en el paciente con cirrosis Agustín Albillos Hospital Universitario Ramón y Cajal, IRYCIS, Universidad
XVII Jornada de Avances en Hepatología Málaga 18 y 19 de Mayo de 2018 Hemorragia por varices esofágicas en el paciente con cirrosis Agustín Albillos Hospital Universitario Ramón y Cajal, IRYCIS, Universidad
EVALUACIÓN DEL PACIENTE CIRRÓTICO CON ASCITIS
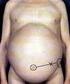 105 10 ASCITIS V Arroyo EVALUACIÓN DEL PACIENTE CIRRÓTICO CON ASCITIS La evaluación del paciente cirrótico con ascitis debe efectuarse tras 4-5 días de dieta hiposódica (50-60 meq/día) y sin diuréticos
105 10 ASCITIS V Arroyo EVALUACIÓN DEL PACIENTE CIRRÓTICO CON ASCITIS La evaluación del paciente cirrótico con ascitis debe efectuarse tras 4-5 días de dieta hiposódica (50-60 meq/día) y sin diuréticos
Hemorragia aguda por varices esofágicas Agustín Albillos
 Hemorragia aguda por varices esofágicas Agustín Albillos Hospital Universitario Ramón y Cajal Universidad de Alcalá, CIBERehd Madrid, España! Cambios en la mortalidad por hemorragia por varices desde 1980
Hemorragia aguda por varices esofágicas Agustín Albillos Hospital Universitario Ramón y Cajal Universidad de Alcalá, CIBERehd Madrid, España! Cambios en la mortalidad por hemorragia por varices desde 1980
Contenidos en línea SAVALnet Dr. Andrés Jorquera E. CIRROSIS HEPÁTICA. Definición: Histología. Nódulos de regeneración rodeados por fibrosis.
 CIRROSIS HEPÁTICA Dr. Andrés Jorquera E. Cirrosis hepática. Definición: Histología. Nódulos de regeneración rodeados por fibrosis. Imágenes: Alteración de la ecoestructura, tamaño y contornos del hígado.
CIRROSIS HEPÁTICA Dr. Andrés Jorquera E. Cirrosis hepática. Definición: Histología. Nódulos de regeneración rodeados por fibrosis. Imágenes: Alteración de la ecoestructura, tamaño y contornos del hígado.
Manejo inicial, terapias farmacológicas y profilaxis de las complicaciones
 Manejo inicial, terapias farmacológicas y profilaxis de las complicaciones El tratamiento de la hemorragia variceal con ligadura endoscópica, vasoconstrictores, antibióticos, reanimación cuidadosa, transfusión
Manejo inicial, terapias farmacológicas y profilaxis de las complicaciones El tratamiento de la hemorragia variceal con ligadura endoscópica, vasoconstrictores, antibióticos, reanimación cuidadosa, transfusión
Alejandra Karl Servicio de Nefrología HB 2012
 Alejandra Karl Servicio de Nefrología HB 2012 SHR El SHR se desarrolla como consecuencia de una severa reducción de la perfusión renal, de naturaleza funcional, en un paciente con cirrosis. Existe hipotensión
Alejandra Karl Servicio de Nefrología HB 2012 SHR El SHR se desarrolla como consecuencia de una severa reducción de la perfusión renal, de naturaleza funcional, en un paciente con cirrosis. Existe hipotensión
GUÍA DE PRÁCTICA CLÍNICA VÁRICES ESOFÁGICAS. Dr. Nicolás Pagliere
 Dr. Nicolás Pagliere Año 2014 - Revisión: 0 Página 1 de 7 Introducción La hemorragia digestiva alta puede ser variceal (HDV) o no variceal; la respectiva tasa de mortalidad global es de 4% a 15% y 15%
Dr. Nicolás Pagliere Año 2014 - Revisión: 0 Página 1 de 7 Introducción La hemorragia digestiva alta puede ser variceal (HDV) o no variceal; la respectiva tasa de mortalidad global es de 4% a 15% y 15%
SÍNDROME ASCITICO EDEMATOSO
 SÍNDROME ASCITICO EDEMATOSO INTRODUCCIÓN La ascitis es la complicación más frecuente del paciente con cirrosis, y se presenta en un 60% de aquellos que cursan con una cirrosis compensada. Ocurre solamente
SÍNDROME ASCITICO EDEMATOSO INTRODUCCIÓN La ascitis es la complicación más frecuente del paciente con cirrosis, y se presenta en un 60% de aquellos que cursan con una cirrosis compensada. Ocurre solamente
Síndrome hepatorrenal
 Capítulo 41 Síndrome hepatorrenal Elsa Solà, Pere Ginés Servicio de Hepatología, Hospital Clínic. Universidad de Barcelona. Institut d Investigacions Biomèdiques August Pi i Sunyer (IDIBAPS). Centro de
Capítulo 41 Síndrome hepatorrenal Elsa Solà, Pere Ginés Servicio de Hepatología, Hospital Clínic. Universidad de Barcelona. Institut d Investigacions Biomèdiques August Pi i Sunyer (IDIBAPS). Centro de
Síndrome Hepatorenal
 Síndrome Hepatorenal Definición: El SHR es una condición clínica que ocurre en pacientes con enfermedad hepática avanzada e hipertensión portal y caracterizada por una alteración de la función renal y
Síndrome Hepatorenal Definición: El SHR es una condición clínica que ocurre en pacientes con enfermedad hepática avanzada e hipertensión portal y caracterizada por una alteración de la función renal y
Beatriz Castelló Victoria Aguilera Marina Berenguer María García Ángel Rubín Salvador Benlloch Martín Prieto
 Caracterización de los pacientes trasplantados por Cirrosis Criptogénica. Estudio comparativo de la evolución posttrasplante hepático de las Cirrosis secundarias a EHDG y las Cirrosis Enólicas. Beatriz
Caracterización de los pacientes trasplantados por Cirrosis Criptogénica. Estudio comparativo de la evolución posttrasplante hepático de las Cirrosis secundarias a EHDG y las Cirrosis Enólicas. Beatriz
del paciente TRATAMIENTO BARCELONA CIRRÓTICO CRÍTICO Diciembre COMITÉ CIENTÍFICO: ORGANIZADO POR: D. J F D. P G
 Diciembre COMITÉ CIENTÍFICO: D. J F D. P G ORGANIZADO POR: Hospital Clinic Barcelona Servicio de Hepatología TÓPICOS DE LAS SESIONES HANDS ON UCI: ª ª Soporte renal, terapia MARS y recambio plasmático
Diciembre COMITÉ CIENTÍFICO: D. J F D. P G ORGANIZADO POR: Hospital Clinic Barcelona Servicio de Hepatología TÓPICOS DE LAS SESIONES HANDS ON UCI: ª ª Soporte renal, terapia MARS y recambio plasmático
COMPLICACIONES ASOCIADAS AL SAE
 COMPLICACIONES ASOCIADAS AL SAE Peritonitis Bacteriana Espontánea Definición: Infección del líquido ascítico, sin que la causa de la misma sea un proceso intraabdominal quirúrgicamente tratable. El diagnóstico
COMPLICACIONES ASOCIADAS AL SAE Peritonitis Bacteriana Espontánea Definición: Infección del líquido ascítico, sin que la causa de la misma sea un proceso intraabdominal quirúrgicamente tratable. El diagnóstico
Información para pacientes sobre la Cirrosis Hepática
 Información para pacientes sobre la Cirrosis Hepática Qué es la cirrosis hepática? Se denomina cirrosis hepática al cuadro de lesiones en el hígado, que provoca que éste altere su estructura, se fibrose
Información para pacientes sobre la Cirrosis Hepática Qué es la cirrosis hepática? Se denomina cirrosis hepática al cuadro de lesiones en el hígado, que provoca que éste altere su estructura, se fibrose
Atención urgente. Peritonitis bacteriana espontánea. Actuación en urgencias. Actuación inmediata. Variantes de infección del líquido ascítico
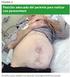 Peritonitis bacteriana espontánea. Actuación en urgencias Leonor Cuadra Llopart y Santiago Tomás Vecina Servicio de Urgencias. Hospital Mútua de Terrassa. Terrassa. Barcelona. España. Actuación inmediata
Peritonitis bacteriana espontánea. Actuación en urgencias Leonor Cuadra Llopart y Santiago Tomás Vecina Servicio de Urgencias. Hospital Mútua de Terrassa. Terrassa. Barcelona. España. Actuación inmediata
Dr Juan Antonio Sordá
 Dr Juan Antonio Sordá Cirrosis descompensada Tumores FHA Enfermedades vasculares hepáticas y masas ocupantes benignas Enfermedades hepáticas con repercusión sistémica Retrasplante 18000 16000 14000 12000
Dr Juan Antonio Sordá Cirrosis descompensada Tumores FHA Enfermedades vasculares hepáticas y masas ocupantes benignas Enfermedades hepáticas con repercusión sistémica Retrasplante 18000 16000 14000 12000
CIRROSIS HEPÁTICA. Dr. Andrés Jorquera E.
 CIRROSIS HEPÁTICA Dr. Andrés Jorquera E. Cirrosis hepática. Definición: Histología. Nódulos de regeneración rodeados por fibrosis. Imágenes: Alteración de la ecoestructura, tamaño y contornos del hígado.
CIRROSIS HEPÁTICA Dr. Andrés Jorquera E. Cirrosis hepática. Definición: Histología. Nódulos de regeneración rodeados por fibrosis. Imágenes: Alteración de la ecoestructura, tamaño y contornos del hígado.
Instituto de Gastroenterología Habana, Cuba
 Instituto de Gastroenterología Habana, Cuba PRONÓSTICO Posibles resultados de una enfermedad y la frecuencia con que se puedan producir MODELO PRONÓSTICO Combinación de factores pronósticos para mejorar
Instituto de Gastroenterología Habana, Cuba PRONÓSTICO Posibles resultados de una enfermedad y la frecuencia con que se puedan producir MODELO PRONÓSTICO Combinación de factores pronósticos para mejorar
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Várices Esofágicas. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Várices Esofágicas GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-087-08 Guía de Referencia Rápida 185 Várices Esofágicas
Guía de Referencia Rápida Diagnóstico y Tratamiento de Várices Esofágicas GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-087-08 Guía de Referencia Rápida 185 Várices Esofágicas
Infecciones en pacientes con cirrosis. Ferretti María Victoria; Ferretti Sebastían; Parodi Roberto
 Infecciones en pacientes con cirrosis Ferretti María Victoria; Ferretti Sebastían; Parodi Roberto Las infecciones en pacientes cirróticos representan una complicación frecuente y grave. La prevalencia
Infecciones en pacientes con cirrosis Ferretti María Victoria; Ferretti Sebastían; Parodi Roberto Las infecciones en pacientes cirróticos representan una complicación frecuente y grave. La prevalencia
Manejo del paciente con hepatitis B
 Manejo del paciente con hepatitis B Blai Dalmau V Jornada de Hepatopatías as Víricas 2 de junio de 2010 VHB 1. Cambios epidemiológicos 2. Cambios conceptuales 3. Diagnóstico 4. Valoración estado evolutivo
Manejo del paciente con hepatitis B Blai Dalmau V Jornada de Hepatopatías as Víricas 2 de junio de 2010 VHB 1. Cambios epidemiológicos 2. Cambios conceptuales 3. Diagnóstico 4. Valoración estado evolutivo
TIPS: Indicaciones, metas terapéuticas y complicaciones
 TIPS: Indicaciones, metas terapéuticas y complicaciones Juan C. Bandi Doctor en Medicina Unidad de Hepatologia y Trasplante Hepatico Hospital Italiano de Buenos Aires TIPS ütransvenous üintrahepatic üportalsystemic
TIPS: Indicaciones, metas terapéuticas y complicaciones Juan C. Bandi Doctor en Medicina Unidad de Hepatologia y Trasplante Hepatico Hospital Italiano de Buenos Aires TIPS ütransvenous üintrahepatic üportalsystemic
ANNEX 1. PROTOCOL ASSISTENCIAL ( Diagnòstic-Terapèutic-) Infecciones bacterianas en la cirrosis hepática. Lucía Bonet Vidal, Ana Escarda Gelabert
 Codi del document PADT*-001 Títol Elaborat per: Infecciones bacterianas en la cirrosis hepática Lucía Bonet Vidal, Ana Escarda Gelabert Àmbit d aplicació: A conèixer per **: A validar per: *** Comisión
Codi del document PADT*-001 Títol Elaborat per: Infecciones bacterianas en la cirrosis hepática Lucía Bonet Vidal, Ana Escarda Gelabert Àmbit d aplicació: A conèixer per **: A validar per: *** Comisión
ANA GARAYOA ROCA SECCIÓN DE APARATO DIGESTIVO, SERVICIO DE MEDICINA INTERNA. HOSPITAL DE SAGUNTO
 ENFERMEDAD HEPÁTICA TERMINAL NO ONCOLÓGICA ANA GARAYOA ROCA SECCIÓN DE APARATO DIGESTIVO, SERVICIO DE MEDICINA INTERNA. HOSPITAL DE SAGUNTO VIII Jornada Autonómica de Bioética de la Comunidad Valenciana,
ENFERMEDAD HEPÁTICA TERMINAL NO ONCOLÓGICA ANA GARAYOA ROCA SECCIÓN DE APARATO DIGESTIVO, SERVICIO DE MEDICINA INTERNA. HOSPITAL DE SAGUNTO VIII Jornada Autonómica de Bioética de la Comunidad Valenciana,
Elena Martínez Crespo MIR 2 Ap. Digestivo HCU Lozano Blesa
 Elena Martínez Crespo MIR 2 Ap. Digestivo HCU Lozano Blesa HEMORRAGIA POR VARICES COMPLICACIONES CIRROSIS 10-30% ASCITIS PBE SHR 30% ENCEFALOPATÍA HEPÁTICA Pere Ginè et al. N Engl J Med 2014. 75-85% secundaria
Elena Martínez Crespo MIR 2 Ap. Digestivo HCU Lozano Blesa HEMORRAGIA POR VARICES COMPLICACIONES CIRROSIS 10-30% ASCITIS PBE SHR 30% ENCEFALOPATÍA HEPÁTICA Pere Ginè et al. N Engl J Med 2014. 75-85% secundaria
Beta-Bloqueantes en la Cirrosis: desde cuando y hasta cuando?
 Beta-Bloqueantes en la Cirrosis: desde cuando y hasta cuando? Rafael Bañares Hospital General Universitario Gregorio Marañón/IISGM Ciberehd Facultad de Medicina. Universidad Complutense Madrid Una visión
Beta-Bloqueantes en la Cirrosis: desde cuando y hasta cuando? Rafael Bañares Hospital General Universitario Gregorio Marañón/IISGM Ciberehd Facultad de Medicina. Universidad Complutense Madrid Una visión
HEMORRAGIA VARICEAL RECURRENTE MEDICA C DRA CARINA PIZZAROSSA 2016
 HEMORRAGIA VARICEAL RECURRENTE MEDICA C DRA CARINA PIZZAROSSA 2016 HISTORIA CLINICA 54 a. SF. HTA de larga data. Tratamiento con Amlodipina. Niega DOB Ex OH leve. Cirrosis a VHC diagnóstico hace 3 años
HEMORRAGIA VARICEAL RECURRENTE MEDICA C DRA CARINA PIZZAROSSA 2016 HISTORIA CLINICA 54 a. SF. HTA de larga data. Tratamiento con Amlodipina. Niega DOB Ex OH leve. Cirrosis a VHC diagnóstico hace 3 años
FACULTATIVOS ESPECIALISTAS EN APARATO DIGESTIVO. 13. Dolor torácico atípico: Papel del gastroenterólogo y planteamiento diagnóstico.
 FACULTATIVOS ESPECIALISTAS EN APARATO DIGESTIVO BLOQUE B 13. Dolor torácico atípico: Papel del gastroenterólogo y planteamiento diagnóstico. 14. Enfoque diagnóstico de los trastornos motores esofágicos.
FACULTATIVOS ESPECIALISTAS EN APARATO DIGESTIVO BLOQUE B 13. Dolor torácico atípico: Papel del gastroenterólogo y planteamiento diagnóstico. 14. Enfoque diagnóstico de los trastornos motores esofágicos.
HIPERTENSIÓN PORTAL DEFINICIÓN
 HIPERTENSIÓN PORTAL DEFINICIÓN La presión portal normal es de 5 a 10 mmhg, medida tanto en la misma vena porta (VP) como en sus colaterales. Una elevación encima de los 10 mmhg ya es considerada como HP
HIPERTENSIÓN PORTAL DEFINICIÓN La presión portal normal es de 5 a 10 mmhg, medida tanto en la misma vena porta (VP) como en sus colaterales. Una elevación encima de los 10 mmhg ya es considerada como HP
COMPLICACIONES EN TRASPLANTE RENAL
 Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Hepatitis virales crónicas. Dr. Oscar Santos Medicina Interna - Hepatología Hospital Pablo Tobón Uribe - Universidad de Antioquia
 Hepatitis virales crónicas Dr. Oscar Santos Medicina Interna - Hepatología Hospital Pablo Tobón Uribe - Universidad de Antioquia Infección crónica por Hepatitis B Infección crónica: 400 millones personas
Hepatitis virales crónicas Dr. Oscar Santos Medicina Interna - Hepatología Hospital Pablo Tobón Uribe - Universidad de Antioquia Infección crónica por Hepatitis B Infección crónica: 400 millones personas
PERITONITIS BACTERIANA ESPONTÁNEA
 119 12 PERITONITIS BACTERIANA ESPONTÁNEA G Soriano C Guarner La peritonitis bacteriana espontánea (PBE) es la infección bacteriana del líquido ascítico en ausencia de un foco infeccioso intraabdominal,
119 12 PERITONITIS BACTERIANA ESPONTÁNEA G Soriano C Guarner La peritonitis bacteriana espontánea (PBE) es la infección bacteriana del líquido ascítico en ausencia de un foco infeccioso intraabdominal,
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA
 1 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA F. Acuña de Figueroa 1240, Piso 20 Ciudad de Buenos Aires 4959-8365 residencia@fsg.org.ar www.fsg.org.ar/residencia2008 2 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA
1 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA F. Acuña de Figueroa 1240, Piso 20 Ciudad de Buenos Aires 4959-8365 residencia@fsg.org.ar www.fsg.org.ar/residencia2008 2 PROGRAMA DEL CURSO SUPERIOR DE HEPATOLOGÍA
Nutrición en el paciente con hepatopatía crónica
 Nutrición en el paciente con hepatopatía crónica Autores: Lic. Laura Corso; Lic. Cricelli Cecilia; Lic. Becerra Claudia; Lic. Baldomero Valeria; Lic. Brachi María Pía; Lic. Cabrera Paula; Lic. Temprano
Nutrición en el paciente con hepatopatía crónica Autores: Lic. Laura Corso; Lic. Cricelli Cecilia; Lic. Becerra Claudia; Lic. Baldomero Valeria; Lic. Brachi María Pía; Lic. Cabrera Paula; Lic. Temprano
Dr. Romeo Josué Tereta Sunuc.
 Dr. Romeo Josué Tereta Sunuc. La cirrosis hepática es una enfermedad crónica caracterizada por una alteración difusa de la arquitectura hepática con presencia de fibrosis y nódulos de regeneración. Hipertensión
Dr. Romeo Josué Tereta Sunuc. La cirrosis hepática es una enfermedad crónica caracterizada por una alteración difusa de la arquitectura hepática con presencia de fibrosis y nódulos de regeneración. Hipertensión
Evaluación del comportamiento epidemiológico, clínicos y manejo del fracaso renal agudo en ancianos. INEF ( ).
 Evaluación del comportamiento epidemiológico, clínicos y manejo del fracaso renal agudo en ancianos. INEF (2004-2008). Dra. Marianela Ochoa Guevara Especialista en 1er grado de MGI Especialista en 1er
Evaluación del comportamiento epidemiológico, clínicos y manejo del fracaso renal agudo en ancianos. INEF (2004-2008). Dra. Marianela Ochoa Guevara Especialista en 1er grado de MGI Especialista en 1er
SINDROME ASCÍTICO EDEMATOSO
 Introducción SINDROME ASCÍTICO EDEMATOSO La ascitis es una complicación común en la cirrosis hepática y marca un significativo empeoramiento en el pronóstico de la enfermedad. Muchos de estos pacientes
Introducción SINDROME ASCÍTICO EDEMATOSO La ascitis es una complicación común en la cirrosis hepática y marca un significativo empeoramiento en el pronóstico de la enfermedad. Muchos de estos pacientes
ALEH CONGRESO 20 AL 23 DE SEPTIEMBRE 2018 INTERNATIONAL CONVENTION CENTER PUNTA CANA, REPUBLICA DOMINICANA PROGRAMA PRELIMINAR
 ALEH CONGRESO 20 AL 23 DE SEPTIEMBRE 2018 INTERNATIONAL CONVENTION CENTER PUNTA CANA, REPUBLICA DOMINICANA PROGRAMA PRELIMINAR JUEVES 20 DE SEPTIEMBRE 08:40 08:50 hrs. Inauguración y palabras de bienvenida
ALEH CONGRESO 20 AL 23 DE SEPTIEMBRE 2018 INTERNATIONAL CONVENTION CENTER PUNTA CANA, REPUBLICA DOMINICANA PROGRAMA PRELIMINAR JUEVES 20 DE SEPTIEMBRE 08:40 08:50 hrs. Inauguración y palabras de bienvenida
SINDROME HEPATORRENAL
 REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXVII (590) 357-361 2009 NEFROLOGIA SINDROME HEPATORRENAL (Revisión Bibliográfica) Hernán Bolaños Rodríguez* SUMMARY Renal failure is a common complication
REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXVII (590) 357-361 2009 NEFROLOGIA SINDROME HEPATORRENAL (Revisión Bibliográfica) Hernán Bolaños Rodríguez* SUMMARY Renal failure is a common complication
UNIVERSIDAD CATÓLICA DEL NORTE.
 Ascitis Cuándo realizo paracentesis diagnóstica y cómo la interpreto? Cómo manejo el uso de diuréticos en forma eficaz y segura? III CURSO DE HEPATOLOGÍA GENERAL ACHH Dr. Gustavo Bresky R. Departamento
Ascitis Cuándo realizo paracentesis diagnóstica y cómo la interpreto? Cómo manejo el uso de diuréticos en forma eficaz y segura? III CURSO DE HEPATOLOGÍA GENERAL ACHH Dr. Gustavo Bresky R. Departamento
SINDROME HEPATORENAL. Introducción. Incidencia 28/11/2011 SOBREVIDA SHR. Funcional. DHC o FHF. La complicación de PEOR pronóstico la Cirrosis
 Introducción Funcional SINDROME HEPATORENAL DHC o FHF La complicación de PEOR pronóstico la Cirrosis Dr. Eduardo Briones Unidad de Cuidados Intensivos Servicio de Nefrología Hospital Militar de Santiago
Introducción Funcional SINDROME HEPATORENAL DHC o FHF La complicación de PEOR pronóstico la Cirrosis Dr. Eduardo Briones Unidad de Cuidados Intensivos Servicio de Nefrología Hospital Militar de Santiago
Cirrosis Hepática: Consejos Prácticos en el manejo ambulatorio
 Cirrosis Hepática: Consejos Prácticos en el manejo ambulatorio Dr. Enrique A Adames A Gastroenterología y Hepatología Servicio de Gastroenterología Hospital Santo Tomás Objetivos Repasar la fisiopatología
Cirrosis Hepática: Consejos Prácticos en el manejo ambulatorio Dr. Enrique A Adames A Gastroenterología y Hepatología Servicio de Gastroenterología Hospital Santo Tomás Objetivos Repasar la fisiopatología
CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA
 1 CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA SERVICIO DE NEFROLOGIA HOSPITAL GENERAL DE CASTELLON Y DEPARTAMENTOS DE SALUD 1, 2 y 3. 2 Importancia de la Enfermedad Renal Crónica
1 CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA SERVICIO DE NEFROLOGIA HOSPITAL GENERAL DE CASTELLON Y DEPARTAMENTOS DE SALUD 1, 2 y 3. 2 Importancia de la Enfermedad Renal Crónica
Preguntas para responder
 Preguntas para responder Despistaje de enfermedad renal crónica 1. En población general adulta, con o sin factores de riesgo para el desarrollo de ERC, qué estrategia de cribado para la detección de enfermedad
Preguntas para responder Despistaje de enfermedad renal crónica 1. En población general adulta, con o sin factores de riesgo para el desarrollo de ERC, qué estrategia de cribado para la detección de enfermedad
Sempre, el pacient primer. Vall d'hebron Barcelona Hospital Campus
 Estudio prospectivo, unicéntrico, para evaluar la eficacia y seguridad de una pauta inmunosupresora de baja nefrotoxicidad, basada en la utilización de AntiHuman TLymphocyte Globulin (ATG) a bajas dosis,
Estudio prospectivo, unicéntrico, para evaluar la eficacia y seguridad de una pauta inmunosupresora de baja nefrotoxicidad, basada en la utilización de AntiHuman TLymphocyte Globulin (ATG) a bajas dosis,
Congreso Nacional GeSida 2014
 Lo mejor del año. VHC Dr. Juan Macías Hospital Universitario de Valme Sevilla VI Congreso Nacional de GESIDA Málaga, 28 noviembre 2014 Lo mejor del año. VHC Es posible tratar con éxito con pautas (muy)
Lo mejor del año. VHC Dr. Juan Macías Hospital Universitario de Valme Sevilla VI Congreso Nacional de GESIDA Málaga, 28 noviembre 2014 Lo mejor del año. VHC Es posible tratar con éxito con pautas (muy)
Actualización sobre nuevos fármacos VHC re nuevos. fármacos VHC. Enrique Ortega Consorci Hospital General Universitario Valencia
 Actualización sobre nuevos fármacos VHC re nuevos fármacos VHC Enrique Ortega Consorci Hospital General Universitario Valencia Situación actual de los tratamientos de la Hepatitis C Alta eficacia en casi
Actualización sobre nuevos fármacos VHC re nuevos fármacos VHC Enrique Ortega Consorci Hospital General Universitario Valencia Situación actual de los tratamientos de la Hepatitis C Alta eficacia en casi
PERITONITIS BACTERIANA ESPONTÁNEA
 PERITONITIS BACTERIANA ESPONTÁNEA Sesión de Actualización. Unidad de Enfermedades Infecciosas. 21 Abril de 2009 María Montealegre Barrejón. MIR Aparato Digestivo ASCITIS Acúmulo de líquido en la cavidad
PERITONITIS BACTERIANA ESPONTÁNEA Sesión de Actualización. Unidad de Enfermedades Infecciosas. 21 Abril de 2009 María Montealegre Barrejón. MIR Aparato Digestivo ASCITIS Acúmulo de líquido en la cavidad
Encefalopatía hepática. Dr. Eduardo Vázquez Mora
 Encefalopatía hepática Dr. Eduardo Vázquez Mora Introducción Complicación y una de las manifestaciones más debilitantes de la cirrosis Deterioro cognitivo Demanda más gasto hospitalario Mayor deterioro
Encefalopatía hepática Dr. Eduardo Vázquez Mora Introducción Complicación y una de las manifestaciones más debilitantes de la cirrosis Deterioro cognitivo Demanda más gasto hospitalario Mayor deterioro
Enfoque lesión renal aguda. Eliana Ordoñez Callamand Residente Medicina Interna Universidad Nacional de Colombia Septiembre 2017
 Enfoque lesión renal aguda Eliana Ordoñez Callamand Residente Medicina Interna Universidad Nacional de Colombia Septiembre 2017 Epidemiología e Impacto Incidencia variable 20-200/ 1 000.000 en la comunidad
Enfoque lesión renal aguda Eliana Ordoñez Callamand Residente Medicina Interna Universidad Nacional de Colombia Septiembre 2017 Epidemiología e Impacto Incidencia variable 20-200/ 1 000.000 en la comunidad
MELD SCORE DECIMO ANIVERSARIO SESION BIBLIOGRAFICA SERVICIO DE DIGESTIVO. Servicio Medicina Interna CAULE
 MELD SCORE Servicio Medicina Interna DECIMO ANIVERSARIO SESION BIBLIOGRAFICA SERVICIO DE DIGESTIVO FRANCISCO ESTRADA ALVAREZ R2 MEDICINA INTERNA - DEFINICION En febrero de 2002 se creo The Model for End-
MELD SCORE Servicio Medicina Interna DECIMO ANIVERSARIO SESION BIBLIOGRAFICA SERVICIO DE DIGESTIVO FRANCISCO ESTRADA ALVAREZ R2 MEDICINA INTERNA - DEFINICION En febrero de 2002 se creo The Model for End-
Profilaxis y tratamiento de la infección nosocomial en el paciente cirrótico XV Jornadas de Avances en Hepatología Málaga, de mayo de 2016
 Profilaxis y tratamiento de la infección nosocomial en el paciente cirrótico XV Jornadas de Avances en Hepatología Málaga, 20-21 de mayo de 2016 Ramon Planas Unidad Hepatología, CIBERehd Hospital Germans
Profilaxis y tratamiento de la infección nosocomial en el paciente cirrótico XV Jornadas de Avances en Hepatología Málaga, 20-21 de mayo de 2016 Ramon Planas Unidad Hepatología, CIBERehd Hospital Germans
ETIOLOGÍA Y MANEJO DE LA COMPLICACIÓN HEMORRÁGICA DE LA HIPERTENSIÓN PORTAL: EL DESAFÍO
 ETIOLOGÍA Y MANEJO DE LA COMPLICACIÓN HEMORRÁGICA DE LA HIPERTENSIÓN PORTAL: EL DESAFÍO 5 Congreso Argentino de Gastroenterología, Hepatología y Nutrición pediátricas. Buenos Aires, Agosto 2014. Dr. Alejandro
ETIOLOGÍA Y MANEJO DE LA COMPLICACIÓN HEMORRÁGICA DE LA HIPERTENSIÓN PORTAL: EL DESAFÍO 5 Congreso Argentino de Gastroenterología, Hepatología y Nutrición pediátricas. Buenos Aires, Agosto 2014. Dr. Alejandro
Survival Of HIV-HCV Co-infected Patients With Compensated Liver Cirrhosis: Impact Of Hepatitis C Therapy
 Survival Of HIV-HCV Co-infected Patients With Compensated Liver Cirrhosis: Impact Of Hepatitis C Therapy M Montes, J Pascual,, M Lopez-Dieguez, C Tural, C Quereda, E Ortega, A Arranz, M Von Wichmann, E
Survival Of HIV-HCV Co-infected Patients With Compensated Liver Cirrhosis: Impact Of Hepatitis C Therapy M Montes, J Pascual,, M Lopez-Dieguez, C Tural, C Quereda, E Ortega, A Arranz, M Von Wichmann, E
CIRROSIS HEPATICA DEFINICION
 CIRROSIS HEPÁTICA DEFINICION Se define anatómicamente como un proceso difuso con fibrosis y formación de nodulos. Se produce secundariamente a necrosis hepatocelular Las causas son muchas y el resultado
CIRROSIS HEPÁTICA DEFINICION Se define anatómicamente como un proceso difuso con fibrosis y formación de nodulos. Se produce secundariamente a necrosis hepatocelular Las causas son muchas y el resultado
PROGRAMA PRELIMINAR CONGRESO ALEH 2018
 PROGRAMA PRELIMINAR CONGRESO ALEH 2018 JUEVES 20 DE SEPTIEMBRE 08:00 08:15 hrs. Palabras de Bienvenida al XXV Congreso ALEH 2018. 08:15 08:20 hrs. Palabras de Bienvenida al Curso de Post Grado. CURSO DE
PROGRAMA PRELIMINAR CONGRESO ALEH 2018 JUEVES 20 DE SEPTIEMBRE 08:00 08:15 hrs. Palabras de Bienvenida al XXV Congreso ALEH 2018. 08:15 08:20 hrs. Palabras de Bienvenida al Curso de Post Grado. CURSO DE
TEMA DE ACTUALIZACIÓN: Función renal perioperatoria y resultados quirúrgicos Dra Susana Moliner Velazquez. Dra Itziar de la Cruz (MIR)
 TEMA DE ACTUALIZACIÓN: Función renal perioperatoria y resultados quirúrgicos Dra Susana Moliner Velazquez. Dra Itziar de la Cruz (MIR) Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio
TEMA DE ACTUALIZACIÓN: Función renal perioperatoria y resultados quirúrgicos Dra Susana Moliner Velazquez. Dra Itziar de la Cruz (MIR) Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio
Patricia Novas Vidal R4 oncología médica H.U. Marqués de Valdecilla, Santander
 Neutropenia Febril Patricia Novas Vidal R4 oncología médica H.U. Marqués de Valdecilla, Santander 1. Introducción 2. Definición 3. Epidemiología 4. Evaluación inicial Índice 5. Paciente con bajo riesgo
Neutropenia Febril Patricia Novas Vidal R4 oncología médica H.U. Marqués de Valdecilla, Santander 1. Introducción 2. Definición 3. Epidemiología 4. Evaluación inicial Índice 5. Paciente con bajo riesgo
HIPONATREMIA: MANEJO DEL PACIENTE DESDE LOS HOSPITALES DE DÍA
 HIPONATREMIA: MANEJO DEL PACIENTE DESDE LOS HOSPITALES DE DÍA FORMIGAL 23 JUNIO 2016 LOURDES CALERA URQUIZU F.E.A ONCOLOGIA MEDICA HOSPITAL SIERRALLANA ESQUEMA CONSIDERACIONES GENERALES HIPONATREMIA: CLASIFICACIÓN
HIPONATREMIA: MANEJO DEL PACIENTE DESDE LOS HOSPITALES DE DÍA FORMIGAL 23 JUNIO 2016 LOURDES CALERA URQUIZU F.E.A ONCOLOGIA MEDICA HOSPITAL SIERRALLANA ESQUEMA CONSIDERACIONES GENERALES HIPONATREMIA: CLASIFICACIÓN
Fisiopatología de la Encefalopatía Hepática
 Fisiopatología de la Encefalopatía Hepática Rita García Martínez Hospital Clinic, Barcelona Introducción Encefalopatía hepática(eh) síndrome neuropsiquiátrico: efecto sobre el cerebro de toxinas normalmente
Fisiopatología de la Encefalopatía Hepática Rita García Martínez Hospital Clinic, Barcelona Introducción Encefalopatía hepática(eh) síndrome neuropsiquiátrico: efecto sobre el cerebro de toxinas normalmente
GPC Manejo de pacientes adultos con ascitis debida a cirrosis hepática
 CIE 10: XI Enfermedades del sistema digestivo K00-K93 K70 Enfermedad alcohólica del hígado, K74 Cirrosis, R18 Ascitis GPC Manejo de pacientes adultos con ascitis debida a cirrosis hepática Definición La
CIE 10: XI Enfermedades del sistema digestivo K00-K93 K70 Enfermedad alcohólica del hígado, K74 Cirrosis, R18 Ascitis GPC Manejo de pacientes adultos con ascitis debida a cirrosis hepática Definición La
Preguntas para responder
 Preguntas para responder DIAGNÓSTICO DEL LUPUS ERITEMATOSO SISTÉMICO Detección precoz 1. La detección precoz y el tratamiento temprano mejoran el pronóstico y la supervivencia de las personas con lupus
Preguntas para responder DIAGNÓSTICO DEL LUPUS ERITEMATOSO SISTÉMICO Detección precoz 1. La detección precoz y el tratamiento temprano mejoran el pronóstico y la supervivencia de las personas con lupus
Trasplante de hígado y complicaciones cardiovasculares a largo plazo. Prevención y/o tratamiento
 Trasplante de hígado y complicaciones cardiovasculares a largo plazo. Prevención y/o tratamiento Juan Carlos Restrepo G. MD.,Esp.,MSc.,PhD Profesor Titular UdeA Coordinador Unidad de Hepatología y Programa
Trasplante de hígado y complicaciones cardiovasculares a largo plazo. Prevención y/o tratamiento Juan Carlos Restrepo G. MD.,Esp.,MSc.,PhD Profesor Titular UdeA Coordinador Unidad de Hepatología y Programa
TRATAMIENTO CIRRÓTICO CRÍTICO DEL PACIENTE. BARCELONA Diciembre. COMITÉ CIENTÍFICO: Dr. Javier Fernández Dr. Pere Ginés
 15. 16 TRATAMIENTO DEL PACIENTE CIRRÓTICO CRÍTICO COMITÉ CIENTÍFICO: Dr. Javier Fernández Dr. Pere Ginés ORGANIZADO POR: Hospital Clinic Barcelona Servicio de Hepatología TÓPICOS DE LAS SESIONES HANDS
15. 16 TRATAMIENTO DEL PACIENTE CIRRÓTICO CRÍTICO COMITÉ CIENTÍFICO: Dr. Javier Fernández Dr. Pere Ginés ORGANIZADO POR: Hospital Clinic Barcelona Servicio de Hepatología TÓPICOS DE LAS SESIONES HANDS
Qué es lo que debe saber un médico de Atención Primaria en el manejo del paciente trasplantado renal?
 Qué es lo que debe saber un médico de Atención Primaria en el manejo del paciente trasplantado renal? Tratamiento integral de la insuficiencia renal terminal Insuficiencia renal terminal Trasplante renal
Qué es lo que debe saber un médico de Atención Primaria en el manejo del paciente trasplantado renal? Tratamiento integral de la insuficiencia renal terminal Insuficiencia renal terminal Trasplante renal
UNIVERSIDAD JUÁREZ DEL ESTADO DE DURANGO FACULTAD DE MEDICINA Y NUTRICIÓN PROGRAMA ACADÉMICO SEMESTRE A 2016
 SEMESTRE A 06 CONTENIDOS TEMÁTICOS GASTROENTEROLOGÍA II: MÓDULO I: EXPLORACIÓN FÍSICA DE ABDOMEN. EXPLORACIÓN FÍSICA Reafirmar técnicas de exploración de Hígado, bazo, Ascitis, asterixis, estigmas físicos
SEMESTRE A 06 CONTENIDOS TEMÁTICOS GASTROENTEROLOGÍA II: MÓDULO I: EXPLORACIÓN FÍSICA DE ABDOMEN. EXPLORACIÓN FÍSICA Reafirmar técnicas de exploración de Hígado, bazo, Ascitis, asterixis, estigmas físicos
Tema 14 (Atención enfermera al recién nacido en riesgo)
 Tema 14 (Atención enfermera al recién nacido en riesgo) La quimioprofilaxis de la madre en caso de cultivos positivos para EGB: a. Es de dos dosis de penicilina separadas de 12 horas b. Dos dosis de aciclovir
Tema 14 (Atención enfermera al recién nacido en riesgo) La quimioprofilaxis de la madre en caso de cultivos positivos para EGB: a. Es de dos dosis de penicilina separadas de 12 horas b. Dos dosis de aciclovir
DEFINICION HISTOPATOLOGICA: micronodulillar y macronodulillar CRÓNICA E IRREVERSIBLE VÍA FINAL COMUN DE DIVERSAS NOXAS HEPATICAS SIGNOSINTOMATOLOGIA D
 CIRROSIS Dr. Emiliano CIARI MGF 2006 DEFINICION HISTOPATOLOGICA: micronodulillar y macronodulillar CRÓNICA E IRREVERSIBLE VÍA FINAL COMUN DE DIVERSAS NOXAS HEPATICAS SIGNOSINTOMATOLOGIA DIVERSA Y CARACTERÍSTICAS
CIRROSIS Dr. Emiliano CIARI MGF 2006 DEFINICION HISTOPATOLOGICA: micronodulillar y macronodulillar CRÓNICA E IRREVERSIBLE VÍA FINAL COMUN DE DIVERSAS NOXAS HEPATICAS SIGNOSINTOMATOLOGIA DIVERSA Y CARACTERÍSTICAS
TÓPICOS DE LAS SESIONES HANDS ON
 TÓPICOS DE LAS SESIONES HANDS ON UCI: Soporte renal y terapia MARS en el paciente cirrótico. Monitorización hemodinámica invasiva en el paciente con sepsis grave. Ventilación mecánica. Tratamiento del
TÓPICOS DE LAS SESIONES HANDS ON UCI: Soporte renal y terapia MARS en el paciente cirrótico. Monitorización hemodinámica invasiva en el paciente con sepsis grave. Ventilación mecánica. Tratamiento del
TRASPLANTE HEPATICO Indicaciones y Contraindicaciones
 TRASPLANTE HEPATICO Indicaciones y Contraindicaciones Oscar Beltrán Galvis Profesor Titular de Gastroenterología - Universidad del Rosario FCI Jefe Unidad de Gastroenterología FCI Bogotá Colombia Grupo
TRASPLANTE HEPATICO Indicaciones y Contraindicaciones Oscar Beltrán Galvis Profesor Titular de Gastroenterología - Universidad del Rosario FCI Jefe Unidad de Gastroenterología FCI Bogotá Colombia Grupo
Morera T, Jaureguizar N. OCW UPV/EHU Farmacología Aplicada en Odontología
 Morera T, Jaureguizar N. OCW UPV/EHU 2016 Farmacología Aplicada en Odontología 1. Prescripción de medicamentos a pacientes con insuficiencia renal A. Cambios farmacocinéticos B. Principales fármacos nefrotóxicos
Morera T, Jaureguizar N. OCW UPV/EHU 2016 Farmacología Aplicada en Odontología 1. Prescripción de medicamentos a pacientes con insuficiencia renal A. Cambios farmacocinéticos B. Principales fármacos nefrotóxicos
Best Abstracts CIRROSIS Dr. Martín Garzón Olarte Gastroenterología, Hepatología y Trasplante Hepático Profesor Titular Gastroenterología Universidad
 Best Abstracts CIRROSIS Dr. Martín Garzón Olarte Gastroenterología, Hepatología y Trasplante Hepático Profesor Titular Gastroenterología Universidad del Rosario BEST ABSTRACTS CIRROSIS HIPERTENSION PORTAL
Best Abstracts CIRROSIS Dr. Martín Garzón Olarte Gastroenterología, Hepatología y Trasplante Hepático Profesor Titular Gastroenterología Universidad del Rosario BEST ABSTRACTS CIRROSIS HIPERTENSION PORTAL
ACTUALIZACIÓN EN MEDICINA INTERNA
 ACTUALIZACIÓN EN MEDICINA INTERNA 160 Curso 01 INTRO- DUCCIÓN La medicina interna constituye uno de los pilares de la práctica clínica, siendo una de las especialidades más amplias en su quehacer clínico;
ACTUALIZACIÓN EN MEDICINA INTERNA 160 Curso 01 INTRO- DUCCIÓN La medicina interna constituye uno de los pilares de la práctica clínica, siendo una de las especialidades más amplias en su quehacer clínico;
El síndrome hepatorrenal (SHR) es una forma característica de insuficiencia renal que ocurre en los pacientes con cirrosis hepàtica, de
 Fecha actualización: 04/10/17 Síndrome Hepatorrenal ELSA SOLÀ 2, PERE GINÈS 1 1 Jefe de Servicio, Servicio de Hepatología. Institut Clinic de Malalties Digestives i Metabòliques, Hospital Clinic, Universidad
Fecha actualización: 04/10/17 Síndrome Hepatorrenal ELSA SOLÀ 2, PERE GINÈS 1 1 Jefe de Servicio, Servicio de Hepatología. Institut Clinic de Malalties Digestives i Metabòliques, Hospital Clinic, Universidad
MANEJO DEL VHB EN TRASPLANTADOS RENALES
 MANEJO DEL VHB EN TRASPLANTADOS RENALES Dra Laura Fernández Post grado de enfermedades infecciosas Dr Martin López Asistente de la catedra de enfermedades infecciosas CASO CLINICO 1: Sexo masculino 63
MANEJO DEL VHB EN TRASPLANTADOS RENALES Dra Laura Fernández Post grado de enfermedades infecciosas Dr Martin López Asistente de la catedra de enfermedades infecciosas CASO CLINICO 1: Sexo masculino 63
Manejo en Urgencias del Síndrome Febril
 Manejo en Urgencias del Síndrome Febril 7 Manejo en Urgencias del Síndrome Febril 7 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Manejo en Urgencias del Síndrome Febril 7 Manejo en Urgencias del Síndrome Febril 7 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
VACUNACIÓN EN SITUACIONES ESPECIALES IV
 VACUNACIÓN EN SITUACIONES ESPECIALES IV JORNADAS DE VACUNACIÓN EN EL ADULTO 30 de mayo de 2012 Marta de la Cal López Servicio de Medicina Preventiva y Seguridad del Paciente Hospital Universitario Marqués
VACUNACIÓN EN SITUACIONES ESPECIALES IV JORNADAS DE VACUNACIÓN EN EL ADULTO 30 de mayo de 2012 Marta de la Cal López Servicio de Medicina Preventiva y Seguridad del Paciente Hospital Universitario Marqués
Manejo en Urgencias del Síndrome Febril
 Manejo en Urgencias del Síndrome Febril 7 7 Manejo de Urgencias del Síndrome Febril yi Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Manejo en Urgencias del Síndrome Febril 7 7 Manejo de Urgencias del Síndrome Febril yi Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Insuficiencia Hepática Crónica. Guía de Práctica Clínica GPC
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Insuficiencia Hepática Crónica Guía de Práctica Clínica GPC Número de Registro: IMSS-038-08 Guía de Referencia Rápida K74.X Fibrosis y Cirrosis
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Insuficiencia Hepática Crónica Guía de Práctica Clínica GPC Número de Registro: IMSS-038-08 Guía de Referencia Rápida K74.X Fibrosis y Cirrosis
Síndrome hepatorrenal: fisiopatología, diagnóstico y manejo
 Revisión de tema Síndrome hepatorrenal: fisiopatología, diagnóstico y manejo Pathophysiology, Diagnosis and Management of Hepatorenal Syndrome Juan Ricardo Ospina T., 1 Juan Carlos Restrepo G., MD 2 1
Revisión de tema Síndrome hepatorrenal: fisiopatología, diagnóstico y manejo Pathophysiology, Diagnosis and Management of Hepatorenal Syndrome Juan Ricardo Ospina T., 1 Juan Carlos Restrepo G., MD 2 1
PROGRAMA I CURSO PROA
 PROGRAMA I CURSO PROA MODULO I. CARACTERISTICAS DIFERENCIALES DE LOS PACIENTES CRITICOS CON IMPACTO CLINICO 1. Influencia la gravedad en la utilización antimicrobianos. Política antibióticos y estrategias
PROGRAMA I CURSO PROA MODULO I. CARACTERISTICAS DIFERENCIALES DE LOS PACIENTES CRITICOS CON IMPACTO CLINICO 1. Influencia la gravedad en la utilización antimicrobianos. Política antibióticos y estrategias
Programa: Beca de Perfeccionamiento en HEPATOLOGÍA
 Programa: Beca de Perfeccionamiento en HEPATOLOGÍA Departamento: Medicina Servicio: Clínica médica 1. Datos Generales: 1.1 Nombre del Programa Beca de Perfeccionamiento en Hepatología 1.2 Tipo de Programa:
Programa: Beca de Perfeccionamiento en HEPATOLOGÍA Departamento: Medicina Servicio: Clínica médica 1. Datos Generales: 1.1 Nombre del Programa Beca de Perfeccionamiento en Hepatología 1.2 Tipo de Programa:
PBE. Manejo en Urgencias. Cristina Gago Bellido. Residente 3 año MFyC. Hospital Sagunto
 PBE Manejo en Urgencias Cristina Gago Bellido Residente 3 año MFyC Hospital Sagunto Índice Caso clínico Introducción PBE Caso clínico Mujer de 57 años que acude a Urgencias por aumento del perímetro abdominal,
PBE Manejo en Urgencias Cristina Gago Bellido Residente 3 año MFyC Hospital Sagunto Índice Caso clínico Introducción PBE Caso clínico Mujer de 57 años que acude a Urgencias por aumento del perímetro abdominal,
Biomarcadores precoces de daño renal agudo
 Biomarcadores precoces de daño renal agudo Andrés J. Alcaraz Romero Médico Adjunto UCIP. Hospital Gregorio Marañón Objetivos Problemas con la definición de daño renal agudo Nuevos términos y definiciones
Biomarcadores precoces de daño renal agudo Andrés J. Alcaraz Romero Médico Adjunto UCIP. Hospital Gregorio Marañón Objetivos Problemas con la definición de daño renal agudo Nuevos términos y definiciones
