GUÍA DE MANEJO PROLAPSO GENITAL PONTIFICIA UNIVERSIDAD JAVERIANA HOSPITAL UNIVERSITARIO DE SAN IGNACIO
|
|
|
- Isabel Muñoz Cortés
- hace 7 años
- Vistas:
Transcripción
1 GUÍA DE MANEJO PROLAPSO GENITAL PONTIFICIA UNIVERSIDAD JAVERIANA HOSPITAL UNIVERSITARIO DE SAN IGNACIO Roger Capmartin Salinas, Ginecólogo y Obstetra, Profesor Asistente Facultad de Medicina, Pontificia Universidad Javeriana. Bogotá- Colombia; Hospital Universitario de San Ignacio*. Mariana Celemin, Ginecóloga y Obstetra, Pontificia Universidad Javeriana Hospital Universitario de San Ignacio. * Urología Femenina y Piso Pélvico, División Urología, Facultad de Ciencias Médicas de la Universidade Estadual de Campinas, UNICAMP. Sao Paulo Brasil. INTRODUCCIÓN Una de cada nueve mujeres se someterá a una cirugía para corrección de piso pélvico en el transcurso de su vida, con un aumento de la incidencia a medida que avanza la edad. Aunque no es una condición que amenaza la vida, el prolapso genital si alterará la calidad de vida de una mujer, llegando a estar dentro de las 10 primeras causas de alto costo en el sistema de salud. Obstáculos para el diagnóstico y el tratamiento incluyen una interpretación errónea de las condiciones específicas de cada paciente y la creencia que el tratamiento es igual para todas, en vez de una evaluación exhaustiva antes de iniciar el tratamiento. En esta guía, se plantea un esquema básico y completo para el diagnostico, así como el enfoque terapéutico, los cuales pueden ser utilizados por los médicos generales para identificar las pacientes con estas condiciones e iniciar el tratamiento para los problemas de base. EPIDEMIOLOGIA Una mujer tiene el 11% de posibilidad de tener una disfunción del piso pélvico, tan severa durante su vida, que requerirá tratamiento quirúrgico (1). Teniendo en cuenta que la población mayor de 65 años, se ha incrementado en América en los últimos años, con un aumento entre los años de 31 a 34 millones de personas, el 30% de estas pacientes consultaran por prolapso genital (1). Se estima que en el año 2030, habrá 20 millones de mujeres entre 45 y 65 años de edad, y 43 millones serán mayores de 65 años. Es decir que habrá 63 millones de mujeres que tendran riesgo de prolapso genital en el año 2030 (1). Aproximadamente cirugías son realizadas por prolapso genital, teniendo un costo de más de 1 billón de dólares anualmente (2). El éxito de un procedimiento para corrección de prolapso genital, va a depender de la evaluación preoperatoria y del tratamiento específico para el defecto encontrado, ya que se tienen estadísticas que el 30% de las pacientes operadas, requerirán una segunda intervención (3).
2 ETIOLOGÍA Es compleja y multifactorial. Pero en sí, todo se reúne en la pérdida del soporte fibro-muscular de la región pélvica (3). El piso pélvico es un sistema dinámico y complejo que da soporte a las víceras pélvicas y la vagina. El soporte del piso pélvico femenino depende de una serie de elementos que incluyen el aparato óseo, muscular, nervios. Sin embargo se reconoce que una vez afectada la tonicidad y soporte del componente muscular, el rol más importante lo ejercerá la fascia endopélvica, la cual será sometida a tensión y puesta a prueba toda vez que el debilitamiento fibromuscular (superficial o profundo del periné) este comprometido. Para entender el sistema de soporte pélvico, es útil subdividirlo en tres ejes: Eje vertical superior, el eje medio horizontal, y el eje vertical inferior. La fascia endopélvica mantiene la integridad de estos ejes para el soporte de las víceras. Esto fue descrito por De Lancey y es lo que se conoce como los Niveles de De Lancey (Figura 1). El Nivel 1 hace referencia a la suspensión superior de la vagina a los ligamentos cardinales y uterosacros del útero. Las manifestaciones clínicas del defecto a este nivel incluyen el prolapso apical del cuello uterino o de la cúpula en pacientes histerectomizadas. Además, los datos recientes describen la importante correlación clínica entre el daño del Nivel 1 y su contribución en la gravedad del defecto en la porción apical y en el tamaño del cistocele (7). El Nivel 2 es el soporte lateral de la vagina al arco tendinoso de la fascia endopélvica; sus manifestaciones clínicas incluyen el prolapso de la pared vaginal anterior y la asociación con incontinencia urinaria de esfuerzo. Por último el Nivel 3 es el soporte distal de la vagina al diafragma urogenital y cuerpo perineal, esto se manifiesta con la aparición de rectoceles distales o descenso perineal, llevando en casos extremos a incontinencia anal (7). Figura 1 Niveles de soporte pélvico correspondientes a los descritos por De Lancey. Revisando la literatura, se ha establecido que el parto vaginal y la edad, son factores de riesgo importantes, para el prolapso genital (3). Los mecanismos específicos por los cuales estos dos factores están relacionados con la falta de soporte a nivel pélvico, se desconocen (3). Por décadas, los cirujanos, han reconocido que las mujeres con prolapso, exhiben anormalidades en el tejido conectivo del piso pélvico. En los últimos años, nueva información se ha recolectado para definir los mecanismos moleculares y celulares, que confieren anormalidades estructurales y funcionales a los órganos pélvicos (4). Por definición, la remodelación del tejido conectivo envuelve 2 procesos, la síntesis y degradación de la matriz extracelular. En pacientes con prolapso genital, el proceso de remodelación puede tener ciertas aberraciones en cualquiera de los dos procesos (4). Estudios de Woessner y Brewer, indican que la síntesis de matriz extracelular y la degradación de colágeno y elastina, están regulados dramáticamente en el útero durante el embarazo y en la involución post-parto (4). Se han realizado estudios en ratones, y se han encontrado mutaciones en el gen que codifica para la Lisil- Oxidasa 1(LOXL-1), teniendo que en cuenta que esta enzima es codifica proteínas involucradas en la organización y síntesis de las fibras elásticas que se encuentran involucradas en la patogénesis del prolapso de órganos pélvicos (5). De la misma forma la Fibulina-5 (Fbln5), y la Fibulina-3 (Fbln3), son proteínas específicas de la matriz extracelular. La Fblin5, se encuentra en órganos ricos en elastina, mutaciones de ésta, van a generar
3 sobreproducción de elastina, llevando a lo que se conoce como Elastinopatías dadas por perdida de firmeza en la piel, anormalidades vasculares y enfisema. A nivel vaginal, el aumento de la concentración de elastina va a producir perdida del soporte. La Fblin3 está más relacionada con el soporte y la integridad de la fascia (4). Alteraciones en el equilibrio entre la síntesis, ensamblaje y degradación de los componentes de la matriz extracelular del piso pélvico, pueden resultar en una lenta, pero progresiva pérdida del soporte de los órganos pélvicos (4). FACTORES DE RIESGO Mas que un solo factor, se ha establecido que es más probable que una paciente con prolapso genital tenga combinaciones de factores anatómicos, fisiológicos, genéticos, estilos de vida y factores reproductivos, los cuales interactúan entre sí para producir un desorden en el piso pélvico (6). Se ha demostrado que cada uno de estos factores va a actuar de manera independiente y con efectos acumulativos, durante la niñez, adolescencia y la vida adulta. Los factores de riesgo para desarrollar prolapso genital se han dividido en tres tipos o tres fases: Factores predisponentes, Factores Incitantes y factores intervencionistas (6), estos son mencionados en la tabla 1. (Incitantes es un término universal y no puede ser remplazado por otro de los sugeridos pues serian abarcados por el término predisponentes que abarca otro tipo de factores) Tabla 1 ( Tomada de la referencia 6) FASE I FASE II FASE III FACTORES PREDISPONENTES Constitución genética Factores nutricionales Control de esfínteres FACTORES INCITANTES Factores predisponentes materno-fetales (Forma y tamaño del piso pélvico, macrosomia fetal, variedad de posición en el momento del parto Occipito posterior persistente) Efectos de intervenciones obstétricas (Segundo periodo prolongado, instrumentación) Mecanismos de injuria (Avulsión muscular, ruptura del tejido conectivo, compresión y ruptura de nervios) FACTORES INTERVENCIONISTAS Efectos de la edad Estrés sobre el piso pélvico (Ocupación, obesidad, tos crónica) Factores que contribuyen al debilitamiento de los tejidos de soporte (uso crónico de esteroides, atrofia muscular) Estilo de vida Dentro de los factores predisponentes, se ha visto que hay variaciones normales en el crecimiento inicial y el desarrollo de todas las partes del cuerpo. El desarrollo del piso pélvico, está influenciado con base al aspecto genético, la nutrición y el medio ambiente. Estos factores son tal vez, los más importantes; ya que una mujer que tenga estos tres factores bien desarrollados, nunca se va a enfrentar a un trastorno del piso pélvico a pesar de someterse en un momento de su vida a los factores incitantes e intervencionistas (6). En la Fase II, se menciona al embarazo y el parto como factores que alteran el piso pélvico, especialmente el segundo periodo del parto. Entre menos lesiones se produzcan al momento del parto, se considera que una mujer puede tener recuperación completa de sus tejidos, sin experimentar en un futuro una alteración del piso pélvico. Sin embargo entre mas exposición tenga a cualquiera de los factores mencionados en la tabla 1, mas será el riesgo y si además hay problemas también en la Fase I, el riesgo se incrementara aun mas. Una mujer en condiciones normales, tiene un riesgo de desarrollar prolapso genital del 48% con 1 a 3 partos, mas de 4 partos incrementará el riesgo en un 71.2% (3). Ya hemos revisado el desarrollo inicial del piso pélvico, así como la recuperación posterior al parto vaginal tanto en las Fases I y II. Es después de esta vida reproductiva, alrededor de los años, en donde el soporte del piso pélvico declina (Fase III); en primer lugar por los efectos propios de la edad, dados por el
4 hipoestrogenismo, la atrofia de los tejidos. En segundo lugar por los resultados del estilo de vida propio de la paciente, así como los efectos de la obesidad, enfermedades concomitantes y uso crónico de medicamentos como se mencionó en la tabla anterior. EXPLORACIÓN FÍSICA Es tal vez es el paso más importante para realizar un enfoque adecuado de las pacientes, con el fin de tener menos errores en el manejo los cuales serán reflejados en el numero de recurrencias que se presenten. En la exploración general, se valorará el estado de salud y características de la marcha. Así mismo es importante calcular el índice de masa corporal. Es importante descartar patologías que puedan estar relacionadas con síntomas urinarios, enfermedades respiratorias, neurológicas, con especial atención a nivel lumbo-sacro, patologías colónicas o rectales. Exploración abdominal: Después del vaciado vesical, mediante palpación podremos evaluar la presencia vejiga palpable, de masas corporales o visceromegálias, distribución de la grasa corporal, cicatrices y diastasis de los músculos rectos abdominales (10). Exploración neurológica: Se divide en 4 partes. En primer lugar se debe evaluar el estado mental de la paciente, haciendo énfasis en el estado de conciencia, orientación, lenguaje y marcha. En segundo lugar, se realiza la evaluación perineal para valorar la sensibilidad (10). Los segmentos S2-S4 inervan la vejiga, la uretra, el recto y el canal anal. Con la paciente en posición de litotomía, evaluaremos los dermatomas sacros S2-S4 y los miotomas inervados por S2-S4 lo que nos informará sobre la integridad de estos; con el extremo romo de un hisopo valoramos la sensibilidad perineal (Figura 2). Figura 2: Exploración vulvar y perineal de acuerdo a la distribución de los dermatomas. El tercer paso es la evaluación de la función motora, evaluando el tono del musculo Pubocoxigeo. Se introducen los dedos medio e índice en la vagina, se separan 3 cm con una ligera flexión (evaluación en reposo Tabla 2) y se indica a la paciente que contraiga sobre los dedos valorando la tensión muscular (tabla 3) (8-9). La evaluación del tono anal, se realiza mediante tacto rectal, analizando la resistencia a la penetración del dedo índice y durante la contracción voluntaria sobre el mismo.
5 VALORACION DEL TONO EN REPOSO DE LOS MUSCULOS ELEVADORES DEL ANO ( Escala Oxford).* TABLA 1. Grado 0 : Musculo no palpable. Grado I : Musculo papable pero muy flacido, hiato genital amplio, resistencia minima a la distensión. Grado II : Hiato Genital amplio pero con alguna resistencia a la distensión. Grado III : Hiato genital bastante estrecho, con resistencia a la palpación pero facilmente distesible. Grado IV : Hiato Genital estrecho, los musculos pueden ser distendidos pero existe alta resistencia a la distensión o el dolor. Grado V : Hiato Genital muy estrecho, no se logra distender, sensacion en leña, posiblemente con dolor vaginismo. *Tomada de la referencia 8. VALORACION DEL TONO DURANTE LA CONTRACCIÓN DE LOS MUSCULOS ELEVADORES DEL ANO ( Escala Oxford).* TABLA 2. Grado 0 : No Contracción. Grado I : Occilante. Grado II : Debil. Grado III : Moderada ( Con elevación). Grado IV : Buena ( Con elevación). Grado V : Fuerte ( Con elevación). *Tomada de la referencia 9. El último paso dentro del examen neurológico, es la valoración de la integridad de los reflejos. El reflejo bulbocavernoso se realiza estimulando bilateralmente el área paraclitoroidea y observando la contracción involuntaria del ano. El reflejo perineal se evalúa de la misma forma estimulando la horquilla vulvar (10), como se muestra en la figura 3. Figura 3: Exploración vulvar en la búsqueda de los reflejos bulbocavernoso y Perineal.
6 Exploración Vulvar: La inspección de los genitales externos está dirigida a la localización de cicatrices, lesiones dermatológicas y/o signos de irritación, inflamación o atrofia. Durante la exploración mediremos: - La distancia vulvoanal, desde el arco púbico hasta la horquilla posterior que mide aproximadamente de 4 a 6 cm. Esta medida nos permite valorar el hiato urogenital y la posibilidad de prolapso genital, grado de lesión del suelo pélvico. - El cuerpo perineal, de la horquilla posterior al borde superior del esfínter anal externo, que es de 2 a 4 cm aproximadamente, y nos evalúa el espesor del tabique rectovaginal y la movilidad del cuerpo perineal. Exploración vaginal: La exploración vaginal se realizará con la paciente en posición de litotomía. - Inspección: Estará orientada a la detección cicatrices de episiotomía o con antecedente de cirugía vaginal, desgarros, signos de déficit estrogénico, presencia de secreciones anormales, fístulas, prolapso de la mucosa uretral o de carúncula uretral externa (10). - Exploración: Valorar el grado de trofismo vaginal, la presencia de masas pélvicas por tacto bimanual. Capacidad vaginal, su tamaño, longitud y alteraciones de su eje. Evaluar los posibles defectos del sistema de sostén implicados en la continencia y en el soporte de los órganos pélvicos (10). Exploración del prolapso: Se realiza con maniobra de esfuerzo y por compartimentos. Para ello sugerimos que se aplique la valva posterior del especulo primeramente sobre la pared vaginal posterior, así estaremos evaluando la pared vaginal anterior en reposo y en esfuerzo. Posteriormente haríamos la maniobra contraria para evaluar la pared vaginal posterior. Por último observaríamos si hay un descenso del cuello cervical o la cúpula vaginal, con lo cual valoraríamos el soporte apical. a) Prolapso de la pared vaginal anterior: Se explora a la paciente en posición genupectoral, deprimiendo con una valva la cara posterior de la vagina en sentido craneal (11). El cistocele se divide en anterior o posterior, en función de su relación con la cresta o rodete interuretérico de la vejiga, este se localiza en la cara anterior de la vagina a mm del orificio cervical externo. El cistocele anterior, es aquel que la afecta la parte distal y media de la pared vaginal anterior (anterior y distal al rodete inter-uretérico de la vejiga). Es una consecuencia de la ruptura o debilidad del tejido conjuntivo y fascias de sostén de la porción inferior de la pared vaginal anterior en su unión arco tendinoso, los ligamentos pubouretrales y uretropélvicos. Esto provoca un defecto del soporte uretral, del cuello vesical, unión uretrovesical y uretra proximal, por lo que está frecuentemente asociado a incontinencia urinaria de esfuerzo (11). El cistocele posterior, es el que se localiza por encima de la protuberancia interureteral y que afecta al segmento proximal (posterior) de la pared vaginal anterior. Es generalmente asintomático, salvo que sea un prolapso severo, o se asocie a un cistocele anterior. Entendiendo esto, los defectos del compartimiento anterior se dividen en 4 subtipos, como se demuestra en la figura 4: Defecto paravaginal: Indica que existe un punto de ruptura o elongación de la fascia endopélvica (fascia pubocervical) a nivel de su inserción uní o bilateral al arco tendinoso de la fascia pélvica. Son la causa frecuente de cistouretrocele. Defecto transverso: Es un defecto de soporte entre la unión de la fascia pubocervical y cérvix y base del ligamento ancho, suele encontrarse en pacientes con prolapso uterino que conservan un buen soporte del cuello vesical.
7 Defecto distal: Es un hallazgo físico raro. Suele estar presente en pacientes con vulvectomía radicales que presentan amputaciones distales de la uretra. La uretra distal está desprendida del diafragma urogenital, presentan IUE con mínimo uretrocele. Defecto central: Son rupturas centrales de la fascia endopélvica. Pueden ocurrir después de la suspensión alta de la porción lateral de la fascia vaginal, típico de la intervención de Burch, y rara vez tras la reparación del defecto paravaginal. Lateral o paravaginal Distal Central Transverso Figura 4: Diferentes defectos del prolapso vaginal anterior definidos como cistoceles. b) Prolapso de cúpula vaginal: Con respecto al prolapso de la cúpula vaginal tras una histerectomía por debajo de la espina ciática es signo evidente de defecto de los mecanismos de suspensión, que se deberá diferenciar de elongaciones del cérvix (Figura 5) mediante la valoración de POPQ. Figura 5 En pacientes histerectomizadas, localizaremos las marcas de inserción de los ligamentos útero-sacros que quedan representadas como unos hoyuelos en la cúpula vaginal (11). c) Prolapso de pared vaginal posterior: Evaluaremos mediante tacto rectal la integridad y tono anal, si existe saco herniario con o sin contenido intestinal, la consistencia de las heces, etc. La exploración de compartimento posterior es muy similar al del anterior. Debemos de evaluar la integridad del tabique recto-vaginal, observando los defectos centrales de la pared posterior y los defectos laterales que separan el tejido conjuntivo perirrectal del elevador (11), (figura 6).
8 Figura 6: Pared vaginal posterior evidenciando un rectocele. CLASIFICACIÓN El sistema de clasificación actual para hablar de los defectos del piso pélvico, es el sistema POP-Q (Pelvic Organ Prolapse Quantification), el cual es reproducible con un nivel de evidencia 1 (12). La idea es estudiar a la paciente en posición de litotomía dorsal o decúbito lateral izquierdo, ayudándonos de un espéculo, se localizan unos puntos anatómicos de referencia con respecto al himen (Figura 7): - Aa: 3 cm proximal al meato uretral externo en la línea media (Pliegue uretrovesical). - Ba: Es la porción más distal de la pared vaginal anterior que se localiza a 3 cm del punto Aa (Entre este ultimo y el cuello uterino). - C: Borde distal del cuello uterino. - D: Fondo de saco de Douglas (NO utilizado en las pacientes histerectomizadas cuya medición seria trasladada a la del punto C). - Ap y Bp: Son los puntos análogos, identificados en este caso sobre la cara posterior de la vagina. - TVL: Longitud total vaginal. Medida desde el introito vaginal hasta el punto D. - Hg: Hiato genital, se mide desde el borde inferior del meato uretral hasta línea media posterior del himen. - Pb: cuerpo perineal, se mide desde la línea media posterior del himen hasta el centro del ano.
9 Figura 7. Evaluación del POP-Q y sus diferentes puntos de medición. Una vez se ubican estos puntos, se realiza la medición de cada uno de ellos con respecto a la distancia que hay de estos hasta el introito vaginal. En condiciones normales, es decir si no hay prolapso, estos puntos normalmente deben tener las medidas que se mencionan en la tabla 2. De no ser así, se considerará que hay prolapso genital, y el estadio será determinado de acuerdo al punto que presente el mayor descenso de todos (12, 13). Tabla 2 Aa - 3 cm Ba - 3 cm de Aa C cm GH 5 cm CP 3 cm D -10 cm Ap - 3 cm Bp - 3 cm de Ap TVL 8-10 cm ESTADIO 0: No hay prolapso. Puede haber descenso fisiológico de hasta 1-2 cm. ESTADIO I: El punto que más desciende llega hasta menos de 1 cm del himen. (Figura 8).
10 Figura 8. Evaluación del grado de descenso uterino con respecto al punto 0, definido a nivel del introito vaginal. En este caso un prolapso apical estadio IC (al encontrarse el punto C menor a -1). ESTADIO II: La porción más distal del prolapso está entre 1 y + 1 cm. (Figura 9). Figura 9. Representación de un prolapso apical Grado IIC. Por encontrarse el punto C aproximadamente a nivel del introito (entre -1 y +1). ESTADIO III: Entre + 1 cm protruyendo no más de 2 cm menos que la longitud vaginal total. La formula es entre +2 - (LVT 2). (Figura 10).
11 Figura 10. Representación de un prolapso apical Grado IIIC. ESTADIO IV: Prolapso genital completo. (Mayor a LVT-2 en forma positiva). TRATAMIENTO No existe evidencia para recomendar algún tipo de tratamiento, ya que no existen estudios aleatorizados que comparen la efectividad de los diversos tratamientos (14). En cuanto definir manejo conservador Vs cirugía, la literatura es clara, no hay evidencia que soporte algún tipo de superioridad de los manejos conservadores (14). No obstante, la severidad de prolapsos, la edad de la paciente, la vida sexual de la misma (activa o ausente), grado de atrofia vaginal, estado neurológico actual, las comorbilidades definidas por las enfermedades concomitantes al prolapso y los deseos de la paciente nos podrán ayudar a iniciar un manejo no quirúrgico, dentro de los cuales el uso de pesarios vaginales cada vez tiene mayor aceptación, dado su bajo costo y alta tasa de satisfacción a corto y largo plazo (20-21). Dentro de las principales indicaciones de pesarios podemos encontrar: Prolapso pélvico sintomático, cirugía correctiva de prolapso no deseada o recomendada, herramienta de diagnostico (predicción del resultado quirúrgico), corrección de la incontinencia urinaria y complicaciones del embarazo. No obstante la última revisión de la librería Cochrane anota que no existen suficientes estudios con nivel de evidencia I grado de recomendación A o IB que avalen su uso rutinario en las pacientes con prolapso (22). De acuerdo a lo anterior y a la experiencia del médico tratante, se discutiría concomitantemente al manejo conservador la cirugía como opción terapéutica siempre y cuando la misma este indicada (en principio dependerá de la sintomatología de la paciente y las quejas que ésta presente en relación a su expectativas y calidad de vida, haciendo la salvedad que estadios menores al grado II no serian en principio candidatos a manejo quirúrgico). El objetivo de la cirugía es, en cualquier técnica quirúrgica, recuperar la anatomía vaginal, recuperar función sexual, restaurar y preservar función vesical e intestinal. No es el objetivo de esta guía hablar de las diversas técnicas quirúrgicas descritas a lo largo de la historia para la corrección de defectos del piso pélvico, ya que éstas están descritas en los libros. Nuestro objetivo es dar a conocer los nuevos planteamientos que se tienen del manejo quirúrgico de los prolapsos pélvicos basados en la mejor evidencia. Con técnicas tradicionales el riesgo de requerir reintervención es del 30-40% (14). Con una media de intervalo entre la primera y la segunda cirugía de 12,5 años. Por eso cirugías como la histerectomía vaginal con corrección de celes tradicional para el manejo del prolapso genital completo como tratamiento de un defecto apical principalmente (y de pared vaginal anterior y posterior concomitantes) deben descartarse como las convencionales para el abordaje de estas patologías (La no fijación de la Neo-
12 cúpula vaginal a una estructura tendinosa realmente indemne permite que el riesgo de falla terapéutica sea de aproximadamente del 80%). Así tratando de prevenir futuras recidivas es que se han descrito nuevos procedimientos como es la reparación de sitio especifico y más recientemente la utilización de las mallas. Las técnicas convencionales de corrección de cistocele y rectocele tienen altos porcentajes de recurrencia, como se mencionó anteriormente. Para evitar esto, el objetivo es recordar claramente la anatomía, y por lo tanto entender que la corrección del defecto especifico a nivel de la fascia vesicovaginal o tabique rectovaginal, va a llevar a tener mejores resultados en un futuro (15). Una revisión sistemática en Cochrane en el 2009, compara la sacrocolpopexia abdominal Vs la colpopexia sacro espinosa por vía vaginal, y demuestra una superioridad de la técnica abdominal, en cuanto a que hay una tasa inferior de prolapso de cúpula vaginal (3 de 84 pacientes frente a 13 de 85; RR 0,23, IC del 95%: 0,07 a 0,77). Aunque la tendencia hacia una menor tasa de re intervención con la sacrocolpopexia, no fue estadísticamente significativa (RR 0,46, IC del 95%: 0,19 a 1,11). También se encontró menos dispareunia postoperatoria (7 de 45 pacientes frente a 22 de 61; RR 0,39, IC del 95%: 0,18 a 0,86) y menos incontinencia urinaria de esfuerzo postoperatoria (14 de 47 frente a 28 de 81 pacientes, RR 0,55, IC del 95%: 0,32 a 0,95) en el grupo abdominal (15). Las únicas ventajas de la técnica vaginal, fueron la menor duración del procedimiento, menores costos, retorno más rápido a las actividades laborales (15). En la misma revisión se evaluaron los resultados para el prolapso de la pared vaginal anterior, La reparación anterior estándar, se asoció con más recurrencia de cistocele, que cuando se complementa con malla de poliglactina (RR 1,39, IC del 95%: 1,02 a 1,90) o injerto porcino (RR 2,72, IC del 95%: 1,20 a 6,14) (15). Así mismo en un RCT realizado por Hiltunen y cols, realizaron una comparación entre la colporrafia anterior con o sin colocación de malla de poliglactina. Encontraron que la tasa de curación a 1 año (definida como POPQ 0 o 1), fue significativamente mayor en los casos de realización de colporrafia mas malla (61,5% vs 93,3%, P <0,001) (19). Por otra parte, las mujeres a las que se les asoció malla, tuvieron una tasa más alta de aparición de incontinencia urinaria de novo (22% vs 10%, P <0,02) y exposición de la malla (17% vs 0%). Con estos resultados, este ensayo ilustra el balance de riesgos y beneficios que el cirujano y la paciente deben tener en cuenta antes de considerar el uso de malla vaginal o injerto para el tratamiento del prolapso de órganos pélvicos (19). Cabe anotar que los principales metaanálisis acerca de estos temas llevan tan solo un seguimiento de tan solo 3 años a la fecha. Al revisar el articulo original y otras revisiones sistemáticas de la literatura se habla a favor del uso de mallas en el compartimento anterior en casos de recidivas de prolapsos con técnicas convencionales, inadecuado tejidos nativos para la corrección convencional, múltiples factores intervencionistas, la presencia de varios factores predisponentes o incitantes concomitantes o aquellos casos de prolapsos mayores o iguales a los grados III (de la pared vaginal anterior). Teniendo en cuenta la corrección apical, la colpopexia sacra con malla de polipropileno es el estándar de oro en el tratamiento de este defecto. Presenta menor índice de recidiva y restaura mejor la anatomía y orientación del canal vaginal, disminuyendo la dispareunia. Se acompaña de una morbilidad potencial entre 1,2-9 % (como hemorragia, lesión uretral, erosión o extrusión de la malla) (16). El advenimiento de kits para la reparación de los defectos del piso pélvico, que recientemente vienen utilizándose en nuestro país, muestra resultados prometedores, sin embargo requiere de una evaluación a largo plazo. El uso de mallas en los defectos de pared posterior hasta el momento no ha mostrado resultados superiores a las técnicas tradicionales y en el caso de los enteroceles no está suficientemente documentado (15,16, 19). Hay que anotar que la vía vaginal (corrección del prolapso de pared vaginal posterior) se asoció con una menor tasa de rectocele recurrente y/o enterocele al compararla con la vía transanal (RR 0,24, IC del 95%: 0,09 a 0,64). Aunque hubo una mayor pérdida de sangre postoperatoria y uso de analgésicos (15). Sin embargo, los datos sobre el efecto de la cirugía sobre síntomas intestinales y la recurrencia con el uso de las mallas, no fueron suficientes para el metanálisis. Las cirugías de corrección de prolapso con aumento (prótesis sintéticas o biológicas) por vía vaginal, se han vuelto cada vez más populares en los últimos años. El creciente uso de materiales sintéticos, la mayoría de ellos no absorbibles, dio lugar a progresos espectaculares y al desarrollo de nuevas técnicas quirúrgicas. Ensayos aleatorizados de colocación de mallas transvaginales se han publicado recientemente, revelando mejores resultados anatómicos y cuantitavos, sin embargo el impacto sobre la calidad de vida y la tasa de reintervenciones asociadas al fallo del procedimiento inicial no han sido
13 estadísticamente significativas al ser comparadas con la cirugía de corrección sitio específica para los prolapsos vaginales anteriores y posteriores. A principios del siglo XX se utilizaron los auto injertos como fascia lata, aponeurosis de recto abdominal y pared vaginal, para dar paso posteriormente a los biomateriales que han evolucionado progresivamente a lo largo del tiempo, dando origen a una gran variedad con características particulares, que requiere el conocimiento profundo de las mismas para así establecer sus ventajas y desventajas. El polipropileno macroporo monofilamento - tipo I conocido también como Prolene Soft (Ver tabla 4), es el material más utilizado en la actualidad a nivel mundial, porque además de su gran flexibilidad y alta resistencia (características importantes para la adecuada incorporación al tejido y bajas tasas de recidiva), su entramado permite el paso de los macrófagos (principal mecanismo de defensa ante la presencia de bacterias) disminuyendo la tasa de infecciones que presentaba el uso de otros materiales (16). Tabla 4 A principios de esta década el advenimiento de los Kits (prótesis + agujas) de material protésico revolucionó drásticamente el tratamiento quirúrgico del prolapso genital, estandarizando la técnica y haciéndola mucho más accesible, de la misma forma como llegaron las cintas suburetrales en el tratamiento de la incontinencia urinaria de esfuerzo (16). Se está trabajando actualmente en la asociación del Prolene Soft y elementos como antibióticos y películas de biomateriales como el colágeno, los cuales representan las dos grandes vertientes de investigación. Sin embargo, a pesar del gran esfuerzo en conseguir el material ideal en el corto y mediano plazo, parece distante esta posibilidad, por lo cual estamos obligados a implementar con mucha cautela y discreción los dispositivos disponibles en la actualidad (16). Todas ellas están diseñadas con el mismo material (polipropileno macroporo, monofilamento) acompañado con un set de agujas que varían según la casa comercial (ver Tabla 5). Para su colocación coinciden con el abordaje, transobsturatriz e isquiorrectal según una técnica estandarizada.
14 Tabla 5. Querer resumir todos los aspectos de cada uno de los procedimientos quirúrgicos escapa de los objetivos de esta guía, por lo cual a continuación les presentaremos las tendencias quirúrgicas más relevantes que actualmente se practican respaldadas por consensos internacionales. El tratamiento quirúrgico del prolapso genital con o sin mallas tiene dos orientaciones terapéuticas principales (16): 1. Reconstrucción: sustituye, imita o repara las estructuras que mantienen la estática pélvica. Reservada para aquellas pacientes que desean conservar su función sexual. 2. Compensación: busca la mejor forma de aliviar los síntomas, con técnicas que no siempre respetan la disposición anatómica normal de las estructuras pélvicas. Realizada en casos en los cuales la cirugía tradicional es el pilar fundamental del tratamiento. Objetivos generales de las cirugías con mallas: - Compensar el tejido nativo deficiente. - Mejorar el resultado a largo plazo. - Maximizar el resultado anatómico. - Corregir los múltiples defectos. - Ser incorporado con la menor reacción tisular posible. - No predisponer a la infección. - Mantener la función sexual, urinaria e intestinal. El uso de prótesis ginecológicas exige, como en todos los procedimientos quirúrgicos, una evaluación preoperatoria exhaustiva, que incluya entre otras cosas: Adecuado diagnóstico de la patología a tratar. Conocer las alteraciones funcionales en la micción, evacuación, y vida sexual. Control adecuado de los factores de riesgo de recidiva (obesidad, tos crónica, estreñimiento). Garantizar el adecuado trofismo vaginal. Excluir procesos infecciosos genitourinarios. Consentimiento informado (informar exhaustivamente a la paciente de los riesgos y beneficios del procedimiento a realizar. Por último, pero no menos importante, se deben conocer y manejar ampliamente las técnicas quirúrgicas tradicionales. Las contraindicaciones para el uso de las mallas, son claras y específicas, además deben tenerse siempre en cuenta para elegir que paciente será o no candidata a su colocación. Se ha visto que enfermedades del tejido conectivo, enfermedad pulmonar crónica, tabaquismo y prolapso estadio III o IV, son factores de riesgo para recurrencia del prolapso a pesar de la colocación de una malla (19). No está indicada su colocación en mujeres embarazadas o con deseo de embarazo en futuro, tampoco en mujeres con antecedente de radioterapia pélvica (19). Así mismo como contraindicaciones absolutas se encuentran una infección local o sistémica concomitante, cirugía colorectal en el mismo tiempo quirúrgico, el uso crónico de esteroides, diabetes no controlada, tabaquismo, o cualquier condición que comprometa el estado inmunológico de la paciente (19). Pre-quirúrgicamente se ha recomendado tener una mucosa vaginal bien estrogenizada, en especial aquellas pacientes con atrofia marcada y que vayan a ser llevadas a cirugía de aumento con prótesis. Por tal razón se recomienda el uso de estrógenos en crema de forma intravaginal a dosis de 0.5 a 1 gr/día 2 a 3 semanas previo a la cirugía (19). Intraoperatoriamente se recomienda posición de litotomía con las rodillas flexionadas a 90 grados y la hidrodisección de la mucosa vaginal previa a la incisión con 20 a 80 ml de lidocaína al 0.5% (19).
15 En el momento de la colocación de la malla la recomendación más importante es dejarla libre de tensión, ya que ésta se contrae en más del 20%, y esto evitará la erosión y el dolor POP. Otro punto a tener en cuenta es que aproximadamente el 30-40% de las pacientes pueden desarrollar incontinencia urinaria de novo posterior al cirugía (15). Motivo por el cual la Sociedad de Continencia Urinaria en el último consenso publicado en 2010 recomienda que todo prolapso genital mayor o igual a grado III requiera la realización de una Urodinamia previa al tratamiento quirúrgico a fin de buscar incontinencia urinaria oculta (23). Posterior a lo cual, previa evaluación clínica, se definirá la pertinencia o no de colocar una cinta para tratamiento de incontinencia urinaria de esfuerzo. Así tenemos que cada paciente amerita la evaluación integral de sus factores de riesgos para ser llevada a cirugía vaginal reconstructiva secundaria a prolapsos genitales. Dichas medidas no solo evaluaran los factores de riesgos personales para una complicación que ponga en peligro la vida de la paciente, sino también aquellos que predispongan a una recidiva del prolapso, reintervención de la paciente por complicaciones nuevas o secundarias a la primera cirugía practicada intra o extra institucionalmente. En la tabla 6 sugerimos las principales recomendaciones para el abordaje de del tratamiento de los prolapsos genitales. Factores de Riesgos Grado de Prolapso Vida Sexual Conducta Recidiva Genital Activa Ausentes Menor a grado II Presente Conservador. Ausentes Grado II Sintomático Presente Cirugía Clásica ** Vs Manejo con Pesario. Ausentes Mayor al GII Presente Cirugía Clásica ** Vs Cirugía con Malla. Presentes* Mayor GII Presente Cirugía Con Malla Presentes* Mayor GII Ausente Manejo Conservador (Pesario) Vs. Cirugía Obliterativa*** Tabla 6. Enfoque Terapéutico del manejo de Prolapsos Genitales. *Factores de Riesgo: Se incluyen en esta categoría los Factores Predisponentes, Incitantes y los Intervencionistas. ** Cirugía Clásica: Colporrafia anterior y posterior sitio especifica, Histerectomía vaginal + corrección de celes con sacroespinopexia, Culdoplastia de Mcall. *** Cirugía Obliterativa: Colpocleisis de LeFort, Vaginectomía Parcial o Total. Cirugía con Malla: Colpopexia vaginal con Malla de Polipropileno, Colporrafia anterior y/o posterior con Malla Polipropileno, Sacrocolpopexia con Malla. COMPLICACIONES DE LAS MALLAS VAGINALES La introducción de nuevas técnicas para la corrección del prolapso genital, ha traído consigo complicaciones asociadas al uso especifico de los materiales sintéticos (mallas, dispositivos metálicos), y esto sumado a la técnica quirúrgica en sí, se ha encontrado que alcanzan una tasa complicaciones del 10% en general (17, 18). En primer lugar, la extrusión de la malla es la complicación más frecuentemente presentada, llegando a presentarse hasta en un 17% de 3 a 12 meses posterior a la colocación (19). Este porcentaje se puede incrementar cuando se realiza una histerectomía vaginal concomitante, lesión vesical durante el procedimiento o tabaquismo (18, 19). Le siguen en orden de frecuencia la infección de sitio operatorio con el 10%, dolor post-operatorio en un 9%, mal posición de la malla en un 4%. En menor porcentaje se puede producir contractura de la malla con deformidad severa de la vagina, causando dispareunia, dolor con la defecación y disfunción urinaria. Para reducir esta complicación, no se recomienda unir la parte anterior y posterior de la malla en el momento de su colocación y posicionar libre de tensión la misma.
16 Otras complicaciones menos frecuentes son la formación de Granulomas en menos del 10% de los casos, micción incompleta (17%), y la formación de fistulas, que si bien no son frecuentes (menor al 1%), tiene un impacto negativo en la calidad de vida a corto y largo plazo de la paciente (18-19). Se ha encontrado en todas las revisiones que este tipo de complicaciones se pueden presentar en los primeros 2 años posteriores a la colocación de la malla (17). Con respecto al manejo de estas complicaciones, se ha descrito la remoción de la malla, de forma completa o parcial en los casos de erosión, infección, mal posición, formación de granuloma, colección sub-uretral y dispareunia. Siendo las principales indicaciones de retiro (parcial o completa) de la malla de manera prioritaria la infección, la extrusión o la exposición sintomática que no haya resuelto con el manejo conservador ( observación por un periodo de 2-3 meses con o sin aplicación de estrógenos tópicos vaginales). La dosis de aplicación de estrógenos, en caso de no estar contraindicada es 1gr cada noche por 2 semanas y luego 3 veces por semana por 3 a 6 meses (7). La decisión con respecto al retiro total o parcial depende del compromiso local y de la facilidad o no de la remoción (17) (Figura 11). Solo en casos de micción incompleta (en caso de cintas antiincontinencia urinaria), está indicada la sección de la malla (17). Según el último boletín de la Sociedad Internacional de Continencia (ICS) (24) las complicaciones de las mallas deben ser nombradas y clasificadas según la nueva estandarización de la terminología para las mismas. Para la selección de la categoría se ha utilizado el principio que complicaciones menores pueden involucrar a la prótesis, especialmente en el lugar anatómico en donde esta fue insertada. Las complicaciones más severas involucrarían (i) la exposición aumentada de la malla a las estructuras anatómicas vecinas; (ii) La apertura hacia los órganos adyacentes; y (iii) el compromiso sistémico. De esta manera quedan formadas siete categorías principales en las cuales se debe clasificar y sub clasificar de acuerdo a la presentación de la complicación y el tiempo en que fueron evidentes (Figura 12). FIGURA 11. ALGORITMO DE MANEJO DE EROSIÓN DE LA MALLA A VAGINA. EROSIÓN VAGINAL <3mm o contraindicación para 10 mm Erosión recurrente, infección, fistula, dolor uso de estrógenos o lesiones a 10 mm. Observ 3 a 6 meses ESTROGENOS TOPICOS Falla Resolución Remoción del segmento de la malla expuesta. Continuar estrógenos Falla Escisión de la mayor parte de la malla + Prevención secundaria.
17 Figura 12. CLASIFICACIÓN DE LAS COMPLICACIONES CON PRÓTESIS: POR CATEGORÍA (C), TIEMPO (T) Y SITIO (S). Tomado de la referencia 24. Descripción General A ( Asintomático) B ( Sintomático) C (Infección) D ( Absceso) 1. Vaginal: No 1A: Hallazgos 1B: Sintomática. 1C: Infección 1D: Absceso. separación, incluye prominencia, palpación y contracción de la malla anormales en la prótesis o injerto al examen físico. Molestias inusuales, dolor, dispareunia (incluyendo el compañero) y/o sangrado. (Sospechada o presente). 2. Vaginal: Exposición < o Igual a 1 cm 2A: Sintomática. 2B: Sintomática. 2C: Infección. 2D: Absceso. 3. Vaginal Exposición > a 1 cm o cualquier extrusión. 4. Tracto Urinario: Compromiso o perforación. Incluyendo prótesis, fistulas y cálculos. 5. Intestino o Recto: Compromiso o perforación. Incluyendo prótesis, fistulas. 6. Piel y tejido musculoesquelético: incluye secreción, dolor, abultamiento y formación de senos fistulosos. 7. Compromiso del paciente: Formación de hematomas o compromiso sistémico. 3A: Asintomática. 1-3Aa sí no hay dolor relacionado con la prótesis o el injerto. 4A: Lesión intra operatoria pequeña (Ej. Perforación vesical). 5A: Lesión intra operatoria pequeña (Rectal o Intestinal). 6A: Asintomática, hallazgo anormal al examen físico. 7A: Complicación relacionada con sangrado. Incluye la formación de hematomas. 3B: Sintomática. 1-3B (b-e) Sí existe dolor relacionado con la prótesis o el injerto. 4B: Otras complicaciones del tracto urinario inferior, o retención urinaria. 5B: Compromiso o lesión rectal. 6B: Sintomática. Ej. Secreción, dolor o abultamiento. 7B: Necesidad de grados mayores de resucitación o Unidad de cuidados Intensivos. 3C: Infección. 1-3C/1-3D (b-e) si hay dolor relacionado con la prótesis o el injerto. 4C: Compromiso ureteral o del tracto urinario superior. 5C: Lesión intestinal grande o pequeña, o compromiso de estos. 6C: Infección. Formación de tracto fistuloso. 7C: Muerte. *Complicación adicional. - Sin sitio aplicable (S0) 3D: Absceso. 5D: Absceso. 6D: Absceso. TIEMPO (T). T1: Intra operatorio a 48 horas. T2: 48 horas a 2 meses. T3: De 2 meses a 12 meses. T4: Mayor a 12 meses SITIO (S). S1: Vaginal. Sobre la línea de sutura. S2: Vaginal. Lejos de la línea de sutura. S3: En el pasaje de los trocares. No incluye compromiso abdominal (S5). S4: Piel u otros lugares musculo esqueléticos. S5: Intra abdominal.
18 + Se pueden presentar múltiples complicaciones en el mismo paciente. Las mismas deben ser descritas sin importar que se presenten temprana o tardíamente. ++ Siempre debe usarse la graduación más alta para cada tipo de complicación, sin importar si existe un cambio a lo largo del tiempo. CONCLUSIONES El tratamiento sintomático de los prolapsos genitales es cada vez un problema con mayor prevalencia en nuestro medio. Durante las próximas 3 décadas el porcentaje de pacientes con dicha patología será más frecuente, al igual que las aproximaciones a un diagnostico y tratamiento subespecializado. Dentro del abordaje terapéutico, deben explorarse todas las opciones desde el punto de vista práctico y costo efectivo, no solo desde la parte médica sino abordando las expectativas del paciente y siempre sobre la base de un consentimiento informado que explique detalladamente los riesgos y posibles complicaciones de cada intervención. Si bien la cirugía convencional ha tendido a caer en desuso ( en las nuevas escuelas, apoyadas por el boom del marketing de la industria) tenemos que caer en cuenta que el uso de prótesis en la cirugía ginecológica necesita el conocimiento profundo de la anatomía y función del suelo pélvico, así como el manejo de las técnicas y principios quirúrgicos tradicionales, pilares fundamentales que permiten establecer criterios bien definidos e individualizados de riesgo-beneficio a la hora de escoger el material y la técnica más adecuada para cada paciente en particular. Al contrario de la percepción de algunos colegas, esta nueva tendencia quirúrgica exige un entrenamiento supervisado y exhaustivo al igual que cualquier otra técnica operatoria. En vista de la gran variedad de dispositivos y la falta de literatura que respalde su uso indiscriminado se hace necesario el desarrollo de ensayos clínicos adecuados y la implementación racional del material protésico, reservándolo para casos severos con altas probabilidades de recidiva. BIBLIOGRAFÍA 1. Humphrey Atiemo, MD, Firouz Daneshgari, MD. Surgical Innovations in Pelvic Organ Prolapse and Incontinence. Clin Geriatr Med 22 (2006) Urinary Incontinence and Pelvic Organ. Prolapse: Diagnosis and Treatment for the Primary Care Physician. Husam Abed, MD, Rebecca G. Rogers, MD. Med Clin N Am 92 (2008) Swift SE. Pelvic organ prolapse. Am J Obstet Gynecol. 183: ; Pathophysiology of Pelvic Organ Prolapse. R. Ann Word, MD*, Sujatha Pathi, MD, Joseph I. Schaffer, MD. Obstet Gynecol Clin N Am 36 (2009) Liu X, Zhao Y, Gao J, et al. Elastic fiber homeostasis requires lysyl oxidase-like. 1 protein. Nat Genet 2004;36: Life span model causal factors of pelvic. floor disorders. Am J Obstet Gynecol Anatomy of Pelvic Floor Dysfunction. Marlene M. Corton, MD. Obstet Gynecol Clin N Am 36 (2009) Dietz HP, Shek KL. The quantification of levator muscle resting tone by digital assessment. Int. Urogynecol. J. 19, (2008). 9. Laycock J. Assessment and treatment of pelvic floor dysfunction. PhD, University of Bradford, Bradford, UK (1992). 10. A. Pereira. Exploracion sistemática de la paciente con disfunción del suelo pélvico Font Mjana A. Exploración Física. Valoración muscular del suelo pelviano. Cap 8. tratado de uroginecología. Incontinencia Urinaria pag Medicina STM Editores 2004.
19 12. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction. Richard C. Bump, MD, Anders Mattiasson, MD, Kari B0, Phi), Linda P. Brubaker, MD, John O.L. DeLancey, MD, Peter Klarskov, MD, Phi), Bob L. ShuU, MD, and Anthony R.B. Smith, MD. Am J Obstet Gynecol 1996;175: Clinical Approach and Office Evaluation of the Patient with Pelvic Floor Dysfunction Cecilia K. Wieslander, MD. Obstet Gynecol Clin N Am 36 (2009) Maher C, et al Cochrane Review. In: The Cochrane Library, Issue 1, Christopher Maher 1, Kaven Baessler 2, Cathryn MA Glazener 3, Elisabeth J Adams 4, Suzanne Hagen 5.. Surgical management of pelvic organ prolapse in women. Cochrane Database of Systematic Reviews, Issue 2, Wu MP. The use of prostheses in pelvic reconstructive surgery: joy or toy? Taiwan J Obstet Gynecol Jun;47(2): Mesh removal following transvaginal mesh placement: a case series of 104 operations. Naama Marcus-Braun & Peter von Theobald. Int Urogynecol J (2010) 21: Complications requirin reoperation following vaginal mesh kit procedures for prolapsed. Rebecca U. Margulies, MD; Christina Lewicky-Gaupp, MD; Dee E. Fenner, MD; Edward J. McGuire, MD; J. Quentin Clemens, MD; John O. L. DeLancey, MD. Am J Obstet Gynecol 2008;199:678.e1-678.e Insertion and Removal of Vaginal Mesh for Pelvic Organ Prolapse. TYLERM. MUFFLY, MD and MATTHEW D. BARBER MD, MHS. CLINICAL OBSTETRICS AND GYNECOLOGY. Volume 53, Number 1, Mutone MF, Terry C, Hale DS, et al. Factors which influence the short-term success of pessary management of pelvic organ prolapse. Am J Obstet Gynecol 2005;193: Powers K, Lazarou G, Wang A, et al. Pessary use in advanced pelvic organ prolapse. Int Urogynecol J 2006;17: Adams E, Thomson A, Maher C, et al. Mechanical devices for pelvic organ prolapse in women. Cochrane Database Syst Rev 2004;(2):CD CD pub2. DOI: / Last assessed as up-to-date: October 26, Bernard T. Haylen & Dirk de Ridder, Robert M. Freeman, et al. An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. Int Urogynecol J 2010; 21: Bernard T. Haylen, Robert M. Freeman, Steven E. Swift y Cols. An International Urogynecological Association (IUGA) / International Continence Society (ICS) joint terminology and classification of the complications related directly to the insertion of prostheses (meshes, implants,tapes) & grafts in female pelvic floor surgery. International Urogynecology Journal, Vol. 22, No. 1, 2011).
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Prolapso de la Pared Vaginal Anterior (Cistocele) e Incontiencia Urinaria de Esfuerzo
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Prolapso de la Pared Vaginal Anterior (Cistocele) e Incontiencia Urinaria de Esfuerzo Guía de Referencia Rápida N-81.1 Cistocele N-39.3 Incontinencia
Guía de Referencia Rápida Diagnóstico y Tratamiento del Prolapso de la Pared Vaginal Anterior (Cistocele) e Incontiencia Urinaria de Esfuerzo Guía de Referencia Rápida N-81.1 Cistocele N-39.3 Incontinencia
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento del Prolapso de la Pared Vaginal Anterior (Cistocele) e Incontiencia Urinaria de Esfuerzo
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Prolapso de la Pared Vaginal Anterior (Cistocele) e Incontiencia Urinaria de Esfuerzo GPC Guía de Práctica Clínica Número de Registro ESPACIO PARA
Guía de Referencia Rápida Diagnóstico y Tratamiento del Prolapso de la Pared Vaginal Anterior (Cistocele) e Incontiencia Urinaria de Esfuerzo GPC Guía de Práctica Clínica Número de Registro ESPACIO PARA
PROLAPSO DE LA CUPULA VAGINAL TECNICA DE MOSCHOWITZ
 PROLAPSO DE LA CUPULA VAGINAL TECNICA DE MOSCHOWITZ María Flor Pérez Alonso Enfermera de Quirófano ABRIL -2009 INTRODUCCIÓN El prolapso de cùpula vaginal no es causa de mortalidad pero sí afecta la calidad
PROLAPSO DE LA CUPULA VAGINAL TECNICA DE MOSCHOWITZ María Flor Pérez Alonso Enfermera de Quirófano ABRIL -2009 INTRODUCCIÓN El prolapso de cùpula vaginal no es causa de mortalidad pero sí afecta la calidad
Prolapso de los órganos pélvicos. Información complementaria para pacientes
 Prolapso de los órganos pélvicos Información complementaria para pacientes Qué es el prolapso de los órganos pélvicos? Anatomía Normal de la Pelvis Útero El prolapso de los órganos pélvicos se produce
Prolapso de los órganos pélvicos Información complementaria para pacientes Qué es el prolapso de los órganos pélvicos? Anatomía Normal de la Pelvis Útero El prolapso de los órganos pélvicos se produce
Prolapsos urogenitales: revisando conceptos
 EDITORIL EDITORIL Rev. rg. de Urol. Vol. 80 (3) 2015 (94-100) ISSN 0327-3326 Prolapsos urogenitales: revisando conceptos Urogenital prolapse: Reviewing Concepts Paulo Palma, Cassio Riccetto, Miguel igozzi
EDITORIL EDITORIL Rev. rg. de Urol. Vol. 80 (3) 2015 (94-100) ISSN 0327-3326 Prolapsos urogenitales: revisando conceptos Urogenital prolapse: Reviewing Concepts Paulo Palma, Cassio Riccetto, Miguel igozzi
PATOLOGÍA DEL SUELO PÉLVICO. María Laguna Herrera Servicio Ginecología y Obstetricia Hospital Infanta Elena 15 de Noviembre de 2013
 PATOLOGÍA DEL SUELO PÉLVICO María Laguna Herrera Servicio Ginecología y Obstetricia Hospital Infanta Elena 15 de Noviembre de 2013 Incontinencia Urinaria Factores de riesgo para la IU Embarazo o parto
PATOLOGÍA DEL SUELO PÉLVICO María Laguna Herrera Servicio Ginecología y Obstetricia Hospital Infanta Elena 15 de Noviembre de 2013 Incontinencia Urinaria Factores de riesgo para la IU Embarazo o parto
La aplicación del laser vaginal de CO2 surge como alternativa a los
 La incontinencia urinaria de esfuerzo es el tipo de incontinencia más frecuente en las mujeres y se define como la pérdida de orina involuntaria durante los esfuerzos como la tos, la risa, actividades
La incontinencia urinaria de esfuerzo es el tipo de incontinencia más frecuente en las mujeres y se define como la pérdida de orina involuntaria durante los esfuerzos como la tos, la risa, actividades
RM del piso pelviano: anatomía normal y disfunción pélvica
 RM del piso pelviano: anatomía normal y disfunción pélvica Zuccón J, Paulazo C Hospital Italiano de Córdoba Introducción La Disfunción del piso pelviano es el descenso anómalo de los órganos pélvicos por
RM del piso pelviano: anatomía normal y disfunción pélvica Zuccón J, Paulazo C Hospital Italiano de Córdoba Introducción La Disfunción del piso pelviano es el descenso anómalo de los órganos pélvicos por
Prolapso de cúpula vaginal. Prevención primaria y tratamiento con técnica de culdoplastía de Mayo
 ARTÍCULOS DE REVISIÓN Prolapso de cúpula vaginal. Prevención primaria y tratamiento con técnica de culdoplastía de Mayo Eduardo Faúndez Preller RESUMEN El manejo del prolapso de órganos pélvicos y de cúpula
ARTÍCULOS DE REVISIÓN Prolapso de cúpula vaginal. Prevención primaria y tratamiento con técnica de culdoplastía de Mayo Eduardo Faúndez Preller RESUMEN El manejo del prolapso de órganos pélvicos y de cúpula
GESTIÓN ASISTENCIAL INTEGRAL CONSENTIMIENTO INFORMADO CONSENTIMIENTO INFORMADO PARA HISTERECOMIA VAGINAL INTRODUCCIÓN
 PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
PROCESO DE ATENCION EN HOSPITALIZACION GUIA DE ATENCION PROLAPSO GENITAL
 Páginas: 0 de 5 PROCESO DE ATENCION EN HOSPITALIZACION GUIA DE ATENCION PROLAPSO Santiago de Cali, marzo de 2011 1.0 Información general Nombre: Prolapso Genital Código CIE-10: N81 Páginas: 1 de 5 Población
Páginas: 0 de 5 PROCESO DE ATENCION EN HOSPITALIZACION GUIA DE ATENCION PROLAPSO Santiago de Cali, marzo de 2011 1.0 Información general Nombre: Prolapso Genital Código CIE-10: N81 Páginas: 1 de 5 Población
PROLAPSO DE ÓRGANOS PÉLVICOS DRA. CINDY SALAS WONG HOMACE
 PROLAPSO DE ÓRGANOS PÉLVICOS DRA. CINDY SALAS WONG HOMACE Descenso de las estructuras genitales y/o elementos relacionados por debajo del nivel que normalmente ocupan 1 de cada 10 mujeres presentará disfunción
PROLAPSO DE ÓRGANOS PÉLVICOS DRA. CINDY SALAS WONG HOMACE Descenso de las estructuras genitales y/o elementos relacionados por debajo del nivel que normalmente ocupan 1 de cada 10 mujeres presentará disfunción
En 1990 Petros y Ulmsten describieron su teoria integral del suelo pélvico, según la cual la
 Tema 2 Anatomía quirúrgica de la incontinencia urinaria 1 ARMANDO ZULUAGA GÓMEZ (*); MIGUEL GUIRAO PIÑEYRO (**) Servicio de Urología. Hospital Universitario San Cecilio. Universidad de Granada. Introducción
Tema 2 Anatomía quirúrgica de la incontinencia urinaria 1 ARMANDO ZULUAGA GÓMEZ (*); MIGUEL GUIRAO PIÑEYRO (**) Servicio de Urología. Hospital Universitario San Cecilio. Universidad de Granada. Introducción
Los prolapsos pélvicos son una patología en auge en el momento actual, dado al aumento
 Tema 44 Cirugía abdominal del prolapso de cúpula JESÚS MORENO SIERRA; M.ª ISABEL GALANTE ROMO; ENRIQUE BLANCO JIMÉNEZ y SARA B. PRIETO NOGAL Cátedra y Servicio de Urologia. Hospital Clínico San Carlos.
Tema 44 Cirugía abdominal del prolapso de cúpula JESÚS MORENO SIERRA; M.ª ISABEL GALANTE ROMO; ENRIQUE BLANCO JIMÉNEZ y SARA B. PRIETO NOGAL Cátedra y Servicio de Urologia. Hospital Clínico San Carlos.
HERNIAS DE PARED ABDOMINAL. Dra. Andrea Hernández Restrepo Cirugía General
 HERNIAS DE PARED ABDOMINAL Dra. Andrea Hernández Restrepo Cirugía General DEFINICIÓN Protrusión anormal de un órgano o tejido a través de un defecto en las paredes que lo rodean Ocurren en los sitios donde
HERNIAS DE PARED ABDOMINAL Dra. Andrea Hernández Restrepo Cirugía General DEFINICIÓN Protrusión anormal de un órgano o tejido a través de un defecto en las paredes que lo rodean Ocurren en los sitios donde
Anatomía a de la pelvis y aplicación n a la cirugía a del suelo pélvico. Dr. Cortés/ Dra. Pereda 26/5/10
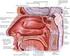 Anatomía a de la pelvis y aplicación n a la cirugía a del suelo pélvico Dr. Cortés/ Dra. Pereda 26/5/10 Estructura ósea y ligamentosa La cintura pélvica p está constituida por los dos huesos coxales (izquierdo
Anatomía a de la pelvis y aplicación n a la cirugía a del suelo pélvico Dr. Cortés/ Dra. Pereda 26/5/10 Estructura ósea y ligamentosa La cintura pélvica p está constituida por los dos huesos coxales (izquierdo
XXVIII CONGRESO NACIONAL DE UROLOGIA GINECOLOGICA PROGRAMA DE LA PRESENTACION DE CARTELES
 XXVIII CONGRESO NACIONAL DE UROLOGIA GINECOLOGICA PROGRAMA DE LA PRESENTACION DE CARTELES 1 FACTORES DE RIESGO ASOCIADOS A RECURRENCIA DE INFECCIÓN DE VÍAS URINARIAS EN MUJERES POSMENOPAUSICAS. 2 FACTORES
XXVIII CONGRESO NACIONAL DE UROLOGIA GINECOLOGICA PROGRAMA DE LA PRESENTACION DE CARTELES 1 FACTORES DE RIESGO ASOCIADOS A RECURRENCIA DE INFECCIÓN DE VÍAS URINARIAS EN MUJERES POSMENOPAUSICAS. 2 FACTORES
Urodinámica en la mujer. Dra Zubiaur Hospital de Basurto Bilbao
 Urodinámica en la mujer Dra Zubiaur Hospital de Basurto Bilbao Urodinámica en la mujer El grupo de pacientes mas numeroso en la Unidad de Urodinámica. 2/3 de mujeres remitidas a la unidad de Urodinamica
Urodinámica en la mujer Dra Zubiaur Hospital de Basurto Bilbao Urodinámica en la mujer El grupo de pacientes mas numeroso en la Unidad de Urodinámica. 2/3 de mujeres remitidas a la unidad de Urodinamica
GESTIÓN ASISTENCIAL INTEGRAL CONSENTIMIENTO INFORMADO CONSENTIMIENTO INFORMADO PARA HISTERECTOMIA ABDOMINAL INTRODUCCIÓN
 PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
REHABILITACIÓN DEL SUELO PÉLVICO POSTPARTO. CASOS CLÍNICOS. MARÍA LAGUNA HERRERA Adjunta de Obstetricia y Ginecología Hospital Infanta Elena
 REHABILITACIÓN DEL SUELO PÉLVICO POSTPARTO. CASOS CLÍNICOS MARÍA LAGUNA HERRERA Adjunta de Obstetricia y Ginecología Hospital Infanta Elena CASO 1 Paciente de 32 años que, tras dar a luz de su primer hijo,
REHABILITACIÓN DEL SUELO PÉLVICO POSTPARTO. CASOS CLÍNICOS MARÍA LAGUNA HERRERA Adjunta de Obstetricia y Ginecología Hospital Infanta Elena CASO 1 Paciente de 32 años que, tras dar a luz de su primer hijo,
INFORMACIÓN PARA EL PACIENTE MANOMETRÍA ANO RECTAL
 INFORMACIÓN PARA EL PACIENTE MANOMETRÍA ANO RECTAL MANOMETRÍA ANO RECTAL En este documento encontrará la información necesaria para conocer en que consiste la manometría ano rectal, por qué se realiza,
INFORMACIÓN PARA EL PACIENTE MANOMETRÍA ANO RECTAL MANOMETRÍA ANO RECTAL En este documento encontrará la información necesaria para conocer en que consiste la manometría ano rectal, por qué se realiza,
Trastornos uroginecológicos en la Mujer Climatérica.
 Trastornos uroginecológicos en la Mujer Climatérica. En la etapa del climaterio se presentan diversos trastornos en el aparato urogenital en la mujer que comprometen su calidad de vida. Algunos de estos
Trastornos uroginecológicos en la Mujer Climatérica. En la etapa del climaterio se presentan diversos trastornos en el aparato urogenital en la mujer que comprometen su calidad de vida. Algunos de estos
GESTIÓN ASISTENCIAL INTEGRAL CONSENTIMIENTO INFORMADO CONSENTIMIENTO INFORMADO PARA INCONTINENCIA URINARIA INTRODUCCIÓN
 PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
Título: Traducción y comentarios sobre el artículo Laparoscopic management of ureteral endometriosis: A systematic review
 Título: Traducción y comentarios sobre el artículo Laparoscopic management of ureteral endometriosis: A systematic review Nombre revisor: Esther Arango Fragoso. Hospital Universitario Fundación Jiménez
Título: Traducción y comentarios sobre el artículo Laparoscopic management of ureteral endometriosis: A systematic review Nombre revisor: Esther Arango Fragoso. Hospital Universitario Fundación Jiménez
ORIENTACION TECNICA EN INCONTINENCIA FECAL (Borrador)
 ORIENTACION TECNICA EN INCONTINENCIA FECAL (Borrador) INTRODUCCION La incontinencia fecal es un problema que afecta hasta un 2% de la población general, aumentando su prevalencia en pacientes institucionalizados,
ORIENTACION TECNICA EN INCONTINENCIA FECAL (Borrador) INTRODUCCION La incontinencia fecal es un problema que afecta hasta un 2% de la población general, aumentando su prevalencia en pacientes institucionalizados,
Índice SECCIÓN I. GENERALIDADES, INCISIONES Y CIERRES DE LA PARED ABDOMINAL
 Índice SECCIÓN I. GENERALIDADES, INCISIONES Y CIERRES DE LA PARED ABDOMINAL Capítulo 1 Anatomía quirúrgica de la pared abdominal Capas del abdomen Nervios de la pared abdominal Anatomía funcional de la
Índice SECCIÓN I. GENERALIDADES, INCISIONES Y CIERRES DE LA PARED ABDOMINAL Capítulo 1 Anatomía quirúrgica de la pared abdominal Capas del abdomen Nervios de la pared abdominal Anatomía funcional de la
DEFINICIÓN FACTORES DE RIESGO SIGNOS ESPECÍFICOS
 CIE 10 K40 Hernia Inguinal K41 Hernia Femoral GPC Diagnóstico y tratamiento de hernias inguinales y femorales ISBN en trámite DEFINICIÓN El orificio musculopectíneo es importante porque relaciona dos regiones
CIE 10 K40 Hernia Inguinal K41 Hernia Femoral GPC Diagnóstico y tratamiento de hernias inguinales y femorales ISBN en trámite DEFINICIÓN El orificio musculopectíneo es importante porque relaciona dos regiones
INCONTINENCIA ANAL. 1. Qué es la incontinencia?
 INCONTINENCIA ANAL 1. Qué es la incontinencia? La incontinencia es la incapacidad para controlar la evacuación de heces y gases. Su severidad puede variar desde una leve dificultad con los gases, hasta
INCONTINENCIA ANAL 1. Qué es la incontinencia? La incontinencia es la incapacidad para controlar la evacuación de heces y gases. Su severidad puede variar desde una leve dificultad con los gases, hasta
Qué es el Sistema Argus Adjustable Male Sling?
 La solución definitiva y mínimamente invasiva para la incontinencia urinaria masculina es posible gracias al Sistema Argus Adjustable Male Sling. Un diseño único e innovador desarrollado por Promedon,
La solución definitiva y mínimamente invasiva para la incontinencia urinaria masculina es posible gracias al Sistema Argus Adjustable Male Sling. Un diseño único e innovador desarrollado por Promedon,
PONTIFICIA UNIVERSIDAD CATÓLICA DEL ECUADOR FACULTAD DE MEDICINA POSTGRADO DE GINECOLOGÍA Y OBSTETRICIA
 PONTIFICIA UNIVERSIDAD CATÓLICA DEL ECUADOR FACULTAD DE MEDICINA POSTGRADO DE GINECOLOGÍA Y OBSTETRICIA ESTUDIO COMPARATIVO DE LA COLPO PROMONTO SUSPENSIÓN CON MALLA DE POLIPROPILÉN, PARA LA REPARACIÓN
PONTIFICIA UNIVERSIDAD CATÓLICA DEL ECUADOR FACULTAD DE MEDICINA POSTGRADO DE GINECOLOGÍA Y OBSTETRICIA ESTUDIO COMPARATIVO DE LA COLPO PROMONTO SUSPENSIÓN CON MALLA DE POLIPROPILÉN, PARA LA REPARACIÓN
Enfermería en la Salud de la Mujer Tema 9. Patología del suelo pélvico
 Patricia Carrasco, «Ejercicio suelo pélvico» (CC BY- NC- SA 2.0) Patología del suelo pélvico Qué es el suelo pélvico? El suelo pélvico está compuesto por un conjunto de estructuras que cierran en forma
Patricia Carrasco, «Ejercicio suelo pélvico» (CC BY- NC- SA 2.0) Patología del suelo pélvico Qué es el suelo pélvico? El suelo pélvico está compuesto por un conjunto de estructuras que cierran en forma
La International Continence Society (ICS) define la incontinencia urinaria como la pérdida
 Tema 6 Conceptos y terminología actualizada en incontinencia urinaria y prolapsos urogenitales JESÚS MORENO SIERRA; M. ISABEL GALANTE ROMO; SARA B. PRIEGO NOGAL; LORENA FERNÁNDEZ MONTARROSO Y ÁNGEL SILMI
Tema 6 Conceptos y terminología actualizada en incontinencia urinaria y prolapsos urogenitales JESÚS MORENO SIERRA; M. ISABEL GALANTE ROMO; SARA B. PRIEGO NOGAL; LORENA FERNÁNDEZ MONTARROSO Y ÁNGEL SILMI
PREGUNTAS PRECUENTES AVANCES
 PREGUNTAS PRECUENTES AVANCES Quién es un Uroginecólogo? Es Ginecobstetra o Urólogo que se ha especializado en el cuidado de los problemas de la pelvis femenina. El piso pélvico de la mujer está constituido
PREGUNTAS PRECUENTES AVANCES Quién es un Uroginecólogo? Es Ginecobstetra o Urólogo que se ha especializado en el cuidado de los problemas de la pelvis femenina. El piso pélvico de la mujer está constituido
Cistocele/Rectocele. Definición. (Relajación pélvica, prolapso de la vejiga, vejiga caída, protuberancia del recto)
 Cistocele/Rectocele (Relajación pélvica, prolapso de la vejiga, vejiga caída, protuberancia del recto) Pronounced: SIS-tuh-seal/REK-tuh-seal por Nicky Lowney, MA English Version Definición Un cistocele
Cistocele/Rectocele (Relajación pélvica, prolapso de la vejiga, vejiga caída, protuberancia del recto) Pronounced: SIS-tuh-seal/REK-tuh-seal por Nicky Lowney, MA English Version Definición Un cistocele
Incontinencia Urinaria. en la. Mujer. Dra. Flory Morera González
 Incontinencia Urinaria Mujer en la Dra. Flory Morera González Motivo de consulta Doctor se me sale la orina Pérdida de orina Incontinencia Urinaria Enuresis Fístula Pérdida involuntaria de Orina, objetivamente
Incontinencia Urinaria Mujer en la Dra. Flory Morera González Motivo de consulta Doctor se me sale la orina Pérdida de orina Incontinencia Urinaria Enuresis Fístula Pérdida involuntaria de Orina, objetivamente
GUÍA PRÁCTICA Nº 16 PISO PELVIANO
 CÁTEDRA DE ANATOMÍA HUMANA LICENCIATURA EN OBSTETRICIA FACULTAD DE CIENCIAS MÉDICAS UNIVERSIDAD DE BUENOS AIRES GUÍA PRÁCTICA Nº 16 PISO PELVIANO Docentes de anatomía en obstetricia El piso pelviano es
CÁTEDRA DE ANATOMÍA HUMANA LICENCIATURA EN OBSTETRICIA FACULTAD DE CIENCIAS MÉDICAS UNIVERSIDAD DE BUENOS AIRES GUÍA PRÁCTICA Nº 16 PISO PELVIANO Docentes de anatomía en obstetricia El piso pelviano es
PROTOCOLOS DE DERIVACION EN GINECOLOGÍA PROLAPSO GENITAL SERVICIO SALUD ARAUCANIA SUR
 PROTOCOLOS DE DERIVACION EN GINECOLOGÍA PROLAPSO GENITAL SERVICIO SALUD ARAUCANIA SUR Elaborado por: Dr. Guillermo González Zúñiga, Gineco Obstetra, Hospital Hernán Henríquez Aravena de Temuco. Dr. Carlos
PROTOCOLOS DE DERIVACION EN GINECOLOGÍA PROLAPSO GENITAL SERVICIO SALUD ARAUCANIA SUR Elaborado por: Dr. Guillermo González Zúñiga, Gineco Obstetra, Hospital Hernán Henríquez Aravena de Temuco. Dr. Carlos
MALFORMACIONES ANO RECTALES (MAR)
 MALFORMACIONES ANO RECTALES (MAR) Dr. Mario De Giorgis S. Cirujano Pediátrico Colorrectal I. DESCRIPCIÓN La Malformación Ano Rectal (MAR), mal llamada ano imperforado, es un defecto congénito que ocurre
MALFORMACIONES ANO RECTALES (MAR) Dr. Mario De Giorgis S. Cirujano Pediátrico Colorrectal I. DESCRIPCIÓN La Malformación Ano Rectal (MAR), mal llamada ano imperforado, es un defecto congénito que ocurre
El Centro de Fisioterapia Ciudad Alta se pone a la vanguardia en el tratamiento de la incontinencia urinaria y en la disfunción de suelo pélvico al
 PHENIX Liberty Ergonomía revolucionaria Novedad mundial: el PHENIX Liberty es el primer equipo inalámbrico de electroestimulación y biofeedback. Un sueño hecho realidad. El Centro de Fisioterapia Ciudad
PHENIX Liberty Ergonomía revolucionaria Novedad mundial: el PHENIX Liberty es el primer equipo inalámbrico de electroestimulación y biofeedback. Un sueño hecho realidad. El Centro de Fisioterapia Ciudad
PONTIFICIA UNIVERSIDAD CATOLICA DEL ECUADOR FACULTAD DE MEDICINA POSTGRADO GINECOLOGÍA Y OBSTETRICIA
 PONTIFICIA UNIVERSIDAD CATOLICA DEL ECUADOR FACULTAD DE MEDICINA POSTGRADO GINECOLOGÍA Y OBSTETRICIA REVISIÓN DEL PERFIL DE LAS PACIENTES Y LOS RESULTADOS DE LA CORRECCIÓN DEL PROLAPSO GENITAL ANTERIOR
PONTIFICIA UNIVERSIDAD CATOLICA DEL ECUADOR FACULTAD DE MEDICINA POSTGRADO GINECOLOGÍA Y OBSTETRICIA REVISIÓN DEL PERFIL DE LAS PACIENTES Y LOS RESULTADOS DE LA CORRECCIÓN DEL PROLAPSO GENITAL ANTERIOR
USO DEL SISTEMA POPQ PARA LA CLASIFICACIÓN DE LOS PROLAPSOS: HOSPITAL PARROQUIAL DE SAN BERNARDO
 4 REV CHIL OBSTET GINECOL 2009; 74(1):4-10 Trabajos Originales USO DEL SISTEMA POPQ PARA LA CLASIFICACIÓN DE LOS PROLAPSOS: HOSPITAL PARROQUIAL DE SAN BERNARDO Maritza Busquets C. 1, Felipe Castillo F.
4 REV CHIL OBSTET GINECOL 2009; 74(1):4-10 Trabajos Originales USO DEL SISTEMA POPQ PARA LA CLASIFICACIÓN DE LOS PROLAPSOS: HOSPITAL PARROQUIAL DE SAN BERNARDO Maritza Busquets C. 1, Felipe Castillo F.
FISIOTERAPIA EN LAS DISFUNCIONES DE SUELO PÉLVICO
 FISIOTERAPIA EN LAS DISFUNCIONES DE SUELO PÉLVICO PROFESORA: DRA. CAROLINA WALKER, Fisioterapeuta especializada en Obstetricia y Uroginecología, Prof. Uroginecología Universidad de Manresa, Barcelona Coordinadora
FISIOTERAPIA EN LAS DISFUNCIONES DE SUELO PÉLVICO PROFESORA: DRA. CAROLINA WALKER, Fisioterapeuta especializada en Obstetricia y Uroginecología, Prof. Uroginecología Universidad de Manresa, Barcelona Coordinadora
RECUERDO ANATÓMICO PROBLEMAS Y SOLUCIONES. Patricia Gómez Fernández (EIR Comunitaria)
 RECUERDO ANATÓMICO PROBLEMAS Y SOLUCIONES Patricia Gómez Fernández (EIR Comunitaria) RECUERDO ANATÓMICO PERINÉ: conjunto de músculos y estructuras que cierran la parte inferior del abdomen. El soporte
RECUERDO ANATÓMICO PROBLEMAS Y SOLUCIONES Patricia Gómez Fernández (EIR Comunitaria) RECUERDO ANATÓMICO PERINÉ: conjunto de músculos y estructuras que cierran la parte inferior del abdomen. El soporte
Endometriosis visceral, parietal y profunda. Hallazgos en RM.
 Endometriosis visceral, parietal y profunda. Hallazgos en RM. Poster no.: S-1131 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: S. Bordegaray Perez; Barcelona/ES Palabras
Endometriosis visceral, parietal y profunda. Hallazgos en RM. Poster no.: S-1131 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: S. Bordegaray Perez; Barcelona/ES Palabras
Dr. José Antonio Ramírez Calvo INPerIER
 Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Prolapsos urogenitales: Revisión de conceptos. Palma P, Riccetto C, Hernández M, Olivares JM.
 REVISIÓN CTS UROLÓGICS ESPÑOLS JUNIO 2008 Prolapsos urogenitales: Revisión de conceptos Palma P, Riccetto C, Hernández M, Olivares JM. Servicio de Urología de la Facultad de Medicina de la Universidad
REVISIÓN CTS UROLÓGICS ESPÑOLS JUNIO 2008 Prolapsos urogenitales: Revisión de conceptos Palma P, Riccetto C, Hernández M, Olivares JM. Servicio de Urología de la Facultad de Medicina de la Universidad
GINECOLOGÍA COLON/RECTO. por DR. MARIANA CARMONA
 GINECOLOGÍA COLON/RECTO por DR. MARIANA CARMONA La robótica ha revolucionado la cirugía ginecológica en los últimos años, siendo el Da Vinci una de sus máximas expresiones gracias a las numerosas ventajas
GINECOLOGÍA COLON/RECTO por DR. MARIANA CARMONA La robótica ha revolucionado la cirugía ginecológica en los últimos años, siendo el Da Vinci una de sus máximas expresiones gracias a las numerosas ventajas
UROLOGÍA GINECOLÓGICA
 CONSEJO MEXICANO DE GINECOLOGÍA Y OBSTETRICIA, A.C. EXAMEN DE CERTIFICACIÓN UROLOGÍA GINECOLÓGICA CIENCIAS BÁSICAS Anatomía del tracto urinario inferior femenino - Anatomía del riñón y uréteres - Anatomía
CONSEJO MEXICANO DE GINECOLOGÍA Y OBSTETRICIA, A.C. EXAMEN DE CERTIFICACIÓN UROLOGÍA GINECOLÓGICA CIENCIAS BÁSICAS Anatomía del tracto urinario inferior femenino - Anatomía del riñón y uréteres - Anatomía
TRATAMIENTO DE LAS LESIONES DE LA URETRA FEMENINA
 TRATAMIENTO DE LAS LESIONES DE LA URETRA FEMENINA Dr. Sáenz, Carlos A. Las lesiones de la uretra femenina que hemos observado obedecieron a complicaciones de la cirugía del órgano y a traumatismos. Entre
TRATAMIENTO DE LAS LESIONES DE LA URETRA FEMENINA Dr. Sáenz, Carlos A. Las lesiones de la uretra femenina que hemos observado obedecieron a complicaciones de la cirugía del órgano y a traumatismos. Entre
INDICACIONES DE LA COLPOSACROPEXIA CON MALLA
 Fecha: 23/01/14 Nombre: Dra. Esther Ruiz Sánchez R2 Tipo de Sesión: Revisión de guías clínicas INDICACIONES DE LA COLPOSACROPEXIA CON MALLA SACROCOLPOPEXIA: Técnica quirúrgica para la reparación del compartimento
Fecha: 23/01/14 Nombre: Dra. Esther Ruiz Sánchez R2 Tipo de Sesión: Revisión de guías clínicas INDICACIONES DE LA COLPOSACROPEXIA CON MALLA SACROCOLPOPEXIA: Técnica quirúrgica para la reparación del compartimento
Necesidad de eliminación fecal.
 Necesidad de eliminación fecal. Eliminación fecal. Proceso de evacuación del contenido Se produce desde varias veces al día hasta sólo dos o tres veces a la semana. Necesidad de eliminación fecal. 1 Necesidad
Necesidad de eliminación fecal. Eliminación fecal. Proceso de evacuación del contenido Se produce desde varias veces al día hasta sólo dos o tres veces a la semana. Necesidad de eliminación fecal. 1 Necesidad
INFORMACIÓN PARA EL PACIENTE. ENDOSONOGRAFÍA ANO RECTAL (ultrasonografía endoscópica del recto y ano) (ecografía endoscópica rectoanal)
 INFORMACIÓN PARA EL PACIENTE ENDOSONOGRAFÍA ANO RECTAL ENDOSONOGRAFÍA ANO RECTAL En este documento encontrará la información necesaria para conocer en que consiste la endosonografía anorectal, por qué
INFORMACIÓN PARA EL PACIENTE ENDOSONOGRAFÍA ANO RECTAL ENDOSONOGRAFÍA ANO RECTAL En este documento encontrará la información necesaria para conocer en que consiste la endosonografía anorectal, por qué
PRESENCIA DE MALLA DE PROLENE EN VAGINA. Palabras clave: Malla de prolene. Incontinencia de orina. Cistocele. Casos Clínicos
 627 Casos Clínicos Arch. Esp. Urol., 59, 6 (627-631), 2006 Palabras clave: Malla de prolene. Incontinencia de orina. Cistocele. PRESENCIA DE MALLA DE PROLENE EN VAGINA. Anna Bujons, Carlos Errando, Manel
627 Casos Clínicos Arch. Esp. Urol., 59, 6 (627-631), 2006 Palabras clave: Malla de prolene. Incontinencia de orina. Cistocele. PRESENCIA DE MALLA DE PROLENE EN VAGINA. Anna Bujons, Carlos Errando, Manel
1. DOCUMENTO DE INFORMACIÓN PARA (*) ELECTROESTIMULACIÓN EN LA DISFUNCIÓN DEL SUELO PÉLVICO
 FORMULARIO DE INFORMACIÓN Y CONSENTIMIENTO INFORMADO ESCRITO Orden de 8 de julio de 2009 (BOJA nº 152 de fecha 6 de agosto) por la que se dictan instrucciones a los Centros del Sistema Sanitario Público
FORMULARIO DE INFORMACIÓN Y CONSENTIMIENTO INFORMADO ESCRITO Orden de 8 de julio de 2009 (BOJA nº 152 de fecha 6 de agosto) por la que se dictan instrucciones a los Centros del Sistema Sanitario Público
Miomas Uterinos. Dr. Kenneth Loáiciga Gastón Laporte (EU)
 Miomas Uterinos Dr. Kenneth Loáiciga Gastón Laporte (EU) Conocidos como Fibromas uterinos Miomatosis uterina Leiomiomatosis Un mioma es un tumor benigno compuesto fundamentalmente de fibras musculares
Miomas Uterinos Dr. Kenneth Loáiciga Gastón Laporte (EU) Conocidos como Fibromas uterinos Miomatosis uterina Leiomiomatosis Un mioma es un tumor benigno compuesto fundamentalmente de fibras musculares
Rehabilitación del Suelo Pélvico en el Puerperio. Servicio de Medicina Física y Rehabilitación Hospital Infanta Elena
 Rehabilitación del Suelo Pélvico en el Puerperio Servicio de Medicina Física y Rehabilitación Hospital Infanta Elena CASO CLÍNICO 1: Paciente femenina de 34 años. MoLvo de Consulta: InconLnencia Urinaria
Rehabilitación del Suelo Pélvico en el Puerperio Servicio de Medicina Física y Rehabilitación Hospital Infanta Elena CASO CLÍNICO 1: Paciente femenina de 34 años. MoLvo de Consulta: InconLnencia Urinaria
Guía de Práctica Clínica GPC
 Guía de Práctica Clínica GPC Diagnóstico y Tratamiento de V A R I C O C E L E en los adolescentes y adultos en el Primer y Segundo nivel de Atención Guía de Referencia Rápida Catálogo Maestro de GPC: IMSS-674
Guía de Práctica Clínica GPC Diagnóstico y Tratamiento de V A R I C O C E L E en los adolescentes y adultos en el Primer y Segundo nivel de Atención Guía de Referencia Rápida Catálogo Maestro de GPC: IMSS-674
Técnicas obliterativas en el tratamiento quirúrgico del prolapso genital femenino. Revisión de la literatura
 Rev. Obstet. Ginecol. - Hosp. Santiago Oriente Dr. Luis Tisné Brousse 2017; Vol 12 (1): 25-30 issn 0718-3127 ARTÍCULO DE REVISIÓN Técnicas obliterativas en el tratamiento quirúrgico del prolapso genital
Rev. Obstet. Ginecol. - Hosp. Santiago Oriente Dr. Luis Tisné Brousse 2017; Vol 12 (1): 25-30 issn 0718-3127 ARTÍCULO DE REVISIÓN Técnicas obliterativas en el tratamiento quirúrgico del prolapso genital
uco.es/idep/masteres GUÍA DOCENTE DENOMINACIÓN DE LA ASIGNATURA DATOS DEL PROFESORADO REQUISITOS Y RECOMENDACIONES
 DENOMINACIÓN DE LA ASIGNATURA Denominación: Código: 103012 Plan de estudios: GRADO EN FISIOTERAPIA Curso: 3 Créditos ECTS: 3 Porcentaje de presencialidad: 40% Plataforma virtual: Horas de trabajo presencial:
DENOMINACIÓN DE LA ASIGNATURA Denominación: Código: 103012 Plan de estudios: GRADO EN FISIOTERAPIA Curso: 3 Créditos ECTS: 3 Porcentaje de presencialidad: 40% Plataforma virtual: Horas de trabajo presencial:
GUÍAS CLÍNICAS DE DIAGNÓSTICO Y TRATAMIENTO SERVICIO DE GINECO OBSTETRICIA
 19.- PROLAPSO DE ORGANOS PELVICOS El prolapso uterino y los cuadros relacionados así como su tratamiento constituyen un objetivo fundamental en ginecología. Especialmente en su etapa avanzada, el prolapso
19.- PROLAPSO DE ORGANOS PELVICOS El prolapso uterino y los cuadros relacionados así como su tratamiento constituyen un objetivo fundamental en ginecología. Especialmente en su etapa avanzada, el prolapso
Relajación del piso pélvico
 Relajación del piso pélvico Anatomía del piso pélvico Principal soporte para las estructuras pélvicas: uretra, vejiga, vagina y recto. Conformado por músculos, ligamentos y tejido aponeurótico. Es como
Relajación del piso pélvico Anatomía del piso pélvico Principal soporte para las estructuras pélvicas: uretra, vejiga, vagina y recto. Conformado por músculos, ligamentos y tejido aponeurótico. Es como
Dr. Álvaro Agustín Campos Membreño
 http:/www.medicosdeelsalvador.com Este artículo salió de la página web de Médicos de El Salvador Fue escrito por: Dr. Álvaro Agustín Campos Membreño Cirujano Laparoscopista http://www.medicosdeelsalvador.com/doctor/campos
http:/www.medicosdeelsalvador.com Este artículo salió de la página web de Médicos de El Salvador Fue escrito por: Dr. Álvaro Agustín Campos Membreño Cirujano Laparoscopista http://www.medicosdeelsalvador.com/doctor/campos
NIC I. Labio Anterior NIC III. Labio Posterior
 NIC III NIC III NIC I. Labio Anterior NIC III. Labio Posterior IDEM con Lugol Diagnóstico. Asintomático. (hasta Ib). Pesquizar mujer de riesgo. Examen físico completo Citología. Colposcopía. Test de Schiller.
NIC III NIC III NIC I. Labio Anterior NIC III. Labio Posterior IDEM con Lugol Diagnóstico. Asintomático. (hasta Ib). Pesquizar mujer de riesgo. Examen físico completo Citología. Colposcopía. Test de Schiller.
MANEJO INSTRUMENTAL DE LOS. Sección Urología CEMIC
 MANEJO INSTRUMENTAL DE LOS CÁLCULOS URINARIOS Sección Urología CEMIC MANEJO INSTRUMENTAL DE LOS CÁLCULOS URINARIOS OBJETIVOS Dar a conocer las diversas técnicas que permiten la remoción de cálculos de
MANEJO INSTRUMENTAL DE LOS CÁLCULOS URINARIOS Sección Urología CEMIC MANEJO INSTRUMENTAL DE LOS CÁLCULOS URINARIOS OBJETIVOS Dar a conocer las diversas técnicas que permiten la remoción de cálculos de
VIII SEMINARIO CODAGIC-PRE XVI CONGRESO PARAGUAYO DE PEDIATRIA ALAPE PARAGUAY.
 VIII SEMINARIO CODAGIC-PRE XVI CONGRESO PARAGUAYO DE PEDIATRIA ALAPE 2018. PARAGUAY. MESA: SUMANDO MIRADAS TEMA: PROTOCOLO DE ATENCIÓN A PERSONAS VÍCTIMAS DE VIOLENCIA SEXUAL DRA. CELIA VAZQUEZ SEPTIEMBRE-2018
VIII SEMINARIO CODAGIC-PRE XVI CONGRESO PARAGUAYO DE PEDIATRIA ALAPE 2018. PARAGUAY. MESA: SUMANDO MIRADAS TEMA: PROTOCOLO DE ATENCIÓN A PERSONAS VÍCTIMAS DE VIOLENCIA SEXUAL DRA. CELIA VAZQUEZ SEPTIEMBRE-2018
Sistema de cuantificación POP-Q en Uruguay. A 20 años de su descripción
 Archivos de Ginecología PERSPECTIVA y Obstetricia. 2017; Volumen 55, número 3: 78 87 Sistema de cuantificación POP-Q en Uruguay. A 20 años de su descripción Castillo Pino E 1, Benavides N 2, Acevedo V
Archivos de Ginecología PERSPECTIVA y Obstetricia. 2017; Volumen 55, número 3: 78 87 Sistema de cuantificación POP-Q en Uruguay. A 20 años de su descripción Castillo Pino E 1, Benavides N 2, Acevedo V
INFORMACION GENERAL EN QUE CONSISTE LA ADENOMECTOMIA O PROSTATECTOMÍA ABIERTA
 INFORMACION GENERAL El adenoma de la próstata, es un crecimiento benigno de la glándula prostática, que obstruye la salida de la orina a nivel del cuello de la vejiga. Este crecimiento suele síntomas urinarios
INFORMACION GENERAL El adenoma de la próstata, es un crecimiento benigno de la glándula prostática, que obstruye la salida de la orina a nivel del cuello de la vejiga. Este crecimiento suele síntomas urinarios
Patología del suelo pélvico posterior: Hallazgos radiológicos en defecografía convencional
 Patología del suelo pélvico posterior: Hallazgos radiológicos en defecografía convencional Poster no.: S-0296 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: G. Viteri
Patología del suelo pélvico posterior: Hallazgos radiológicos en defecografía convencional Poster no.: S-0296 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: G. Viteri
Tratamiento antimicrobiano de la bacteriuria en mujeres embarazadas
 antimicrobiano de la bacteriuria en mujeres embarazadas PREGUNTA Se requiere antimicrobiano de la bacteriuria asintomática en mujeres embarazadas? CONTEXTO asintomática en mujeres embarazadas La bacteriuria
antimicrobiano de la bacteriuria en mujeres embarazadas PREGUNTA Se requiere antimicrobiano de la bacteriuria asintomática en mujeres embarazadas? CONTEXTO asintomática en mujeres embarazadas La bacteriuria
Beatriz E. Patiño Quiroz Médico Veterinario U.D.C.A. Fisioterapeuta Equino Especialista en Medicina y Sanidad Animal
 Beatriz E. Patiño Quiroz Médico Veterinario U.D.C.A. Fisioterapeuta Equino Especialista en Medicina y Sanidad Animal CUADRO DE EVOLUCIÓN EL CABALLO SIMBOLO DE ADMIRACIÓN EL CABALLO EN LA HISTORIA En el
Beatriz E. Patiño Quiroz Médico Veterinario U.D.C.A. Fisioterapeuta Equino Especialista en Medicina y Sanidad Animal CUADRO DE EVOLUCIÓN EL CABALLO SIMBOLO DE ADMIRACIÓN EL CABALLO EN LA HISTORIA En el
ESTREÑIMIENTO-DIARREA.
 ESTREÑIMIENTO-DIARREA. Autores: HOSPITAL SAN JUAN DE DIOS LEÓN ESTREÑIMIENTO HOSPITAL SAN JUAN DE DIOS LEÓN El estreñimiento o constipación es un problema frecuente en el adulto mayor, suele ser de causa
ESTREÑIMIENTO-DIARREA. Autores: HOSPITAL SAN JUAN DE DIOS LEÓN ESTREÑIMIENTO HOSPITAL SAN JUAN DE DIOS LEÓN El estreñimiento o constipación es un problema frecuente en el adulto mayor, suele ser de causa
INCONTINENCIA URINARIA DE ESFUERZO. ALTERNATIVAS NO QUIRÚRGICAS DE LA INCONTINENCIA URINARIA DE ESFUERZO
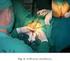 Fecha: 21/10/2015 Nombre: Dra. Ana Gómez Alarcón. R3 Tipo de Sesión: Revisión de guías clínicas INCONTINENCIA URINARIA DE ESFUERZO. ALTERNATIVAS NO QUIRÚRGICAS DE LA INCONTINENCIA URINARIA DE ESFUERZO
Fecha: 21/10/2015 Nombre: Dra. Ana Gómez Alarcón. R3 Tipo de Sesión: Revisión de guías clínicas INCONTINENCIA URINARIA DE ESFUERZO. ALTERNATIVAS NO QUIRÚRGICAS DE LA INCONTINENCIA URINARIA DE ESFUERZO
CURA DEL PROLAPSO GENITAL POR VIA VAGINAL
 SOCIEDAD CHILENA DE UROLOGIA Esta ficha ha sido redactada por la Asociación Francesa de Urología y traducida al español por la Sociedad Chilena de Urología. Le ha sido entregada después de una consulta
SOCIEDAD CHILENA DE UROLOGIA Esta ficha ha sido redactada por la Asociación Francesa de Urología y traducida al español por la Sociedad Chilena de Urología. Le ha sido entregada después de una consulta
LAPAROTOMÍA A PARA RESOLUCIÓN N DE GESTACIÓN ECTÓPICA EN CICATRIZ DE CESÁREA ANTERIOR
 LAPAROTOMÍA A PARA RESOLUCIÓN N DE GESTACIÓN ECTÓPICA EN CICATRIZ DE CESÁREA ANTERIOR AUTORES: Salgado Briegas, I Martínez Pancorbo, C Moreno de Ulloa, C Gómez Guerrero, JM Residentes Ginecología y Obstetricia
LAPAROTOMÍA A PARA RESOLUCIÓN N DE GESTACIÓN ECTÓPICA EN CICATRIZ DE CESÁREA ANTERIOR AUTORES: Salgado Briegas, I Martínez Pancorbo, C Moreno de Ulloa, C Gómez Guerrero, JM Residentes Ginecología y Obstetricia
REPÚBLICA BOLIVARIANA DE VENEZUELA MINISTERIO DE EDUCACIÓN SUPERIOR CARRERA DE MEDICINA INTEGRAL COMUNITARIA PLAN CALENDARIO
 Disciplina: Obstetricia y Ginecología. REPÚBLICA BOLIVARIANA DE VENEZUELA MINISTERIO DE EDUCACIÓN SUPERIOR CARRERA DE MEDICINA INTEGRAL COMUNITARIA PLAN CALENDARIO Unidad curricular: Obstetricia y Ginecología
Disciplina: Obstetricia y Ginecología. REPÚBLICA BOLIVARIANA DE VENEZUELA MINISTERIO DE EDUCACIÓN SUPERIOR CARRERA DE MEDICINA INTEGRAL COMUNITARIA PLAN CALENDARIO Unidad curricular: Obstetricia y Ginecología
STOP INCONTINENCIA PORQUE TÚ ERES LA PRIMERA PERSONA A LA QUE TIENES QUE GUSTAR
 STOP INCONTINENCIA PORQUE TÚ ERES LA PRIMERA PERSONA A LA QUE TIENES QUE GUSTAR INCONTINENCIA URINARIA QUÉ ES? La incontinencia urinaria de esfuerzo se produce cuando la presión dentro de la vejiga es
STOP INCONTINENCIA PORQUE TÚ ERES LA PRIMERA PERSONA A LA QUE TIENES QUE GUSTAR INCONTINENCIA URINARIA QUÉ ES? La incontinencia urinaria de esfuerzo se produce cuando la presión dentro de la vejiga es
03 COMPLICACIONES DEL USO DE MALLAS EN LA CIRUGÍA DEL PROLAPSO 04 SELECCIÓN DE PACIENTES PARA EL USO DE MALLAS
 ÍNDICE SUELO PÉLVICO 01 INTRODUCCIÓN 02 CLASIFICACIÓN DE LA EVIDENCIA DISPONIBLE 03 COMPLICACIONES DEL USO DE MALLAS EN LA CIRUGÍA DEL PROLAPSO 04 SELECCIÓN DE PACIENTES PARA EL USO DE MALLAS 05 CONDICIONES
ÍNDICE SUELO PÉLVICO 01 INTRODUCCIÓN 02 CLASIFICACIÓN DE LA EVIDENCIA DISPONIBLE 03 COMPLICACIONES DEL USO DE MALLAS EN LA CIRUGÍA DEL PROLAPSO 04 SELECCIÓN DE PACIENTES PARA EL USO DE MALLAS 05 CONDICIONES
Miguel A. Hernández, Morris E. Franklin Jr., Karen Velez, Mariana Cabral Texas Endosurgery Institute. San Antonio, TX. USA.
 22 años de experiencia en el Texas Endosurgery Institute en la reparacion laparoscópica de hernias inguinales con técnica TEP (Total Extraperitoneal) sin el uso de balón disector. Texas Endosurgery Institute.
22 años de experiencia en el Texas Endosurgery Institute en la reparacion laparoscópica de hernias inguinales con técnica TEP (Total Extraperitoneal) sin el uso de balón disector. Texas Endosurgery Institute.
SUTURA REABSORBIBLE CON CONOS BIDIRECCIONALES
 SUTURA REABSORBIBLE CON CONOS BIDIRECCIONALES LA TECNOLOGÍA DE CONOS LA TECNOLOGÍA DE CONOS Érase una vez Desde las suturas con púas... hasta las suturas Silhouette LA TECNOLOGÍA DE CONOS Conos absorbibles
SUTURA REABSORBIBLE CON CONOS BIDIRECCIONALES LA TECNOLOGÍA DE CONOS LA TECNOLOGÍA DE CONOS Érase una vez Desde las suturas con púas... hasta las suturas Silhouette LA TECNOLOGÍA DE CONOS Conos absorbibles
PESADILLAS DE UN CIRUJANO VICENTE PLA MARTI UNIDAD DE COLOPROCTOLOGIA SERVICIO DE CIRUGIA GENERAL HOSPITAL CLINICO UNIVERSITARIO DE VALENCIA
 PESADILLAS DE UN CIRUJANO VICENTE PLA MARTI UNIDAD DE COLOPROCTOLOGIA SERVICIO DE CIRUGIA GENERAL HOSPITAL CLINICO UNIVERSITARIO DE VALENCIA Cuál es la auténtica Pesadilla de un cirujano colorrectal? SINDROME
PESADILLAS DE UN CIRUJANO VICENTE PLA MARTI UNIDAD DE COLOPROCTOLOGIA SERVICIO DE CIRUGIA GENERAL HOSPITAL CLINICO UNIVERSITARIO DE VALENCIA Cuál es la auténtica Pesadilla de un cirujano colorrectal? SINDROME
UROLOGÍA PRÁCTICA al arco púbico y al isquion y posteriormente al músculo transverso del periné.
 Traumatismo uretral Recuerdo anatómico Diafragma urogenital: está formado por el ligamento triangular que se fija anterolateralmente al arco púbico y al isquion y posteriormente al músculo transverso del
Traumatismo uretral Recuerdo anatómico Diafragma urogenital: está formado por el ligamento triangular que se fija anterolateralmente al arco púbico y al isquion y posteriormente al músculo transverso del
IVS POSTERIOR (POSTERIOR INTRAVAGINAL SLINGPLASTY) PARA EL TRATAMIENTO DE PROLAPSO DE CÚPULA VAGINAL O PROCIDENCIA DE ÚTERO: SERIE DE CASOS *
 IVS REV POSTERIOR CHIL OBSTET (POSTERIOR GINECOL 2004; INTRAVAGINAL 69(6): 419-423 SLINGPLASTY) PARA EL TRATAMIENTO... / ALFREDO SILVA R. y cols. 419 Trabajos Originales IVS POSTERIOR (POSTERIOR INTRAVAGINAL
IVS REV POSTERIOR CHIL OBSTET (POSTERIOR GINECOL 2004; INTRAVAGINAL 69(6): 419-423 SLINGPLASTY) PARA EL TRATAMIENTO... / ALFREDO SILVA R. y cols. 419 Trabajos Originales IVS POSTERIOR (POSTERIOR INTRAVAGINAL
XIX Curso de Actualización en Ginecología y Obstetricia
 202 203 Evaluación de la incontinencia urinaria Luis Fernando Trujillo Gallego Ginecólogo Docente Titular Universidad Pontificia Bolivariana Empezaremos por definir incontinencia urinaria, según la sociedad
202 203 Evaluación de la incontinencia urinaria Luis Fernando Trujillo Gallego Ginecólogo Docente Titular Universidad Pontificia Bolivariana Empezaremos por definir incontinencia urinaria, según la sociedad
Area: GINECOLOGÍA Y OBSTETRICIA Especialidad: OBSTETRICIA Tema: HEMORRAGIAS DE LA PRIMERA MITAD DEL EMBARAZO Subtema: EMBARAZO ECTÓPICO
 PROEDUMED. Curso en línea del PROsimulador ENARM Contenido de Estudio Identificación del reactivo Salir Area: GINECOLOGÍA Y OBSTETRICIA Especialidad: OBSTETRICIA Tema: HEMORRAGIAS DE LA PRIMERA MITAD DEL
PROEDUMED. Curso en línea del PROsimulador ENARM Contenido de Estudio Identificación del reactivo Salir Area: GINECOLOGÍA Y OBSTETRICIA Especialidad: OBSTETRICIA Tema: HEMORRAGIAS DE LA PRIMERA MITAD DEL
La Solución Láser no Invasiva para la Contracción Vaginal y la Reducción de Incontinencia Urinaria por Esfuerzo
 Clinical Solutions for a Better Feminine Life La Solución Láser no Invasiva para la Contracción Vaginal y la Reducción de Incontinencia Urinaria por Esfuerzo The Alma Lasers Surgical Division Soluciones
Clinical Solutions for a Better Feminine Life La Solución Láser no Invasiva para la Contracción Vaginal y la Reducción de Incontinencia Urinaria por Esfuerzo The Alma Lasers Surgical Division Soluciones
PROCEDIMIENTOS DE GINECOESTÉTICA
 PROCEDIMIENTOS DE GINECOESTÉTICA HOY EN DÍA DISPONEMOS DE MULTITUD DE PROCEDIMIENTOS QUE HACEN QUE LA MUJER PUEDA TENER GRANDES AVANCES EN SU CALIDAD DE VIDA, POR LA MEJORA FUNCIONAL Y ESTÉTICA SOBRE ESTA
PROCEDIMIENTOS DE GINECOESTÉTICA HOY EN DÍA DISPONEMOS DE MULTITUD DE PROCEDIMIENTOS QUE HACEN QUE LA MUJER PUEDA TENER GRANDES AVANCES EN SU CALIDAD DE VIDA, POR LA MEJORA FUNCIONAL Y ESTÉTICA SOBRE ESTA
PROLAPSO RECTAL. 1. Qué es el prolapso rectal?
 PROLAPSO RECTAL 1. Qué es el prolapso rectal? El prolapso rectal es un trastorno consistente en que el recto (la parte más baja y final del colon, localizada justo encima del ano), gira sobre sí mismo
PROLAPSO RECTAL 1. Qué es el prolapso rectal? El prolapso rectal es un trastorno consistente en que el recto (la parte más baja y final del colon, localizada justo encima del ano), gira sobre sí mismo
PREVENCIÓN DE DISFUNCIONES DEL SUELO PÉLVICO
 70 PREVENCIÓN DE DISFUNCIONES DEL SUELO PÉLVICO A. Sanroma Pérez INTRODUCCIÓN Existen pocos factores de riesgo de patología del suelo pélvico que sean identificados de forma constante. La evidencia clínica
70 PREVENCIÓN DE DISFUNCIONES DEL SUELO PÉLVICO A. Sanroma Pérez INTRODUCCIÓN Existen pocos factores de riesgo de patología del suelo pélvico que sean identificados de forma constante. La evidencia clínica
Evaluación de la incontinencia de orina de esfuerzo
 112 Evaluación de la incontinencia de orina de esfuerzo El objetivo de esta guía es estudiar la evaluación de las pacientes con incontinencia de orina de esfuerzo (IOE). La incontinencia de orina se define
112 Evaluación de la incontinencia de orina de esfuerzo El objetivo de esta guía es estudiar la evaluación de las pacientes con incontinencia de orina de esfuerzo (IOE). La incontinencia de orina se define
Reparación hernia hiatal gigante con técnica laparoscópica: descripción de caso y revisión de técnicas de plastia hiatal
 Reparación hernia hiatal gigante con técnica laparoscópica: descripción de caso y revisión de técnicas de plastia hiatal Morán. R, Romero. E, Jean. E La incidencia de la hernia paraesofágica gigante representa
Reparación hernia hiatal gigante con técnica laparoscópica: descripción de caso y revisión de técnicas de plastia hiatal Morán. R, Romero. E, Jean. E La incidencia de la hernia paraesofágica gigante representa
Uso del Ultrasonido en la sala de partos
 Uso del Ultrasonido en la sala de partos Dra. Ana Bianchi Directora del Departamento de Medicina Fetal Centro Hospitalario Pereira Rossell Montevideo- Uruguay Aplicaciones del Ultrasonido Translabial y
Uso del Ultrasonido en la sala de partos Dra. Ana Bianchi Directora del Departamento de Medicina Fetal Centro Hospitalario Pereira Rossell Montevideo- Uruguay Aplicaciones del Ultrasonido Translabial y
REPARACIÓN TISULAR AVANZADA TECNOLOGÍA COMPROBADA RENTABLE MENOR RECIDIVA
 BIODESIGN REPARACIÓN TISULAR AVANZADA TECNOLOGÍA COMPROBADA MENOR RECIDIVA RENTABLE 3 Avance hacia una reparación tisular avanzada Biodesign es una tecnología de injerto biológico sin entrecruzamiento
BIODESIGN REPARACIÓN TISULAR AVANZADA TECNOLOGÍA COMPROBADA MENOR RECIDIVA RENTABLE 3 Avance hacia una reparación tisular avanzada Biodesign es una tecnología de injerto biológico sin entrecruzamiento
CIRUGIA LAPAROSCOPICA COLORRECTAL Evaluación inicial de 60 primeros casos consecutivos UNIDAD DE COLOPROCTOLOGIA-SERVICIO DE CIRUGIA
 CIRUGIA LAPAROSCOPICA COLORRECTAL Evaluación inicial de 60 primeros casos consecutivos UNIDAD DE COLOPROCTOLOGIA-SERVICIO DE CIRUGIA Agustín Correa, MAAC, MSACP; Guillermo Sanguinetti MAAC, Héctor Viotti,
CIRUGIA LAPAROSCOPICA COLORRECTAL Evaluación inicial de 60 primeros casos consecutivos UNIDAD DE COLOPROCTOLOGIA-SERVICIO DE CIRUGIA Agustín Correa, MAAC, MSACP; Guillermo Sanguinetti MAAC, Héctor Viotti,
