ROTURA PREMATURA DE MEMBRANAS A TÉRMINO Y PRETÉRMINO. Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona.
|
|
|
- José Gallego Lucero
- hace 6 años
- Vistas:
Transcripción
1 1/12 ROTURA PREMATURA DE MEMBRANAS A TÉRMINO Y PRETÉRMINO Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. DEFINICIÓN Se entiende por rotura prematura de membranas (RPM) la rotura de las membranas ovulares antes del inicio del parto, con la consiguiente salida de líquido amniótico. La mayoría de las RPM son a término y el parto se desencadenará, incluso en condiciones cervicales desfavorables, de forma espontánea en las siguientes horas (60%-95%). Más infrecuente es la RPM pretérmino que complica un 2-4% de todas las gestaciones únicas, un 7-20% de las gestaciones gemelares y representa un 30% de los partos pretérmino 1, 2. Debido a que el límite de la viabilidad se ha reducido en los últimos años, actualmente nos referiremos a RPM previable cuando ésta se produce antes de la semana 24.0 de gestación. 2. DIAGNÓSTICO El diagnóstico de RPM se basa en la constatación de la salida de líquido amniótico. En un 80-90% es evidenciable al colocar un espéculo, tras realizar maniobras de valsalva. En un 10-20% de los casos aparecen dudas en el diagnóstico ya sea porque: a. La pérdida de líquido es intermitente. b. No se evidencia hidrorrea en vagina durante la exploración física. c. Existe contaminación por secreciones cervicales, semen, sangre, orina. En caso de no objetivarse hidrorrea franca, se optará por realizar las siguientes pruebas diagnósticas: 1. Comprobación de ph vaginal (normal ph ): Es un test colorimétrico. El líquido amniótico es alcalino (ph > a 6.5). Presenta falsos positivos (semen, orina, sangre, vaginosis bacteriana) y falsos negativos (candidasis). 2. Ecografía fetal: evidencia de oligoamnios no existente previamente. Presenta una escasa sensibilidad y especificidad. Ambas pruebas son poco específicas y no concluyentes por lo que en casos seleccionados en los que persiste la duda diagnóstica se recurrirá a: 3. Pruebas bioquímicas: 3.1. Insulin-like growth factor binding protein-1 (IGFBP-1) (PROM test, Amnioquick ): La IGFBP-1 es una proteína sintetizada en el hígado fetal y en la decidua. Está presente en líquido amniótico a grandes concentraciones siendo su concentración mínima en sangre materna. Su sensibilidad varía del % y su especificidad del 77-98% 3, 4.
2 2/ Placental alpha microglobulin-1 (PAMG-1) (Amnisure ): Es una proteína que se sintetiza en la decidua. La concentración en el líquido amniótico es de veces superior a la que se presenta en sangre materna. Está ausente en muestras biológicas como el semen u orina. Presenta una sensibilidad cercana al 99% y una especificidad que varia del % 3, 4. Ambas son pruebas con similar sensibilidad y especificidad por lo que pueden ser utilizadas indistintamente en los casos en los que existe la duda diagnóstica de rotura de membranas Amniocentesis diagnóstica. En casos muy seleccionados, el diagnóstico definitivo puede realizarse instilando fluoresceína en la cavidad amniótica mediante amniocentesis. La detección de fluoresceína en vagina a los minutos confirma el diagnóstico de RPM, aunque pasado este tiempo pierde especificidad. En dilataciones avanzadas con membranas expuestas tanto las pruebas bioquímicas como la amniocentesis con instilación de fluoresceína pueden presentar falsos positivos. 3. GESTACIONES A TÉRMINO En gestantes con RPM a término, la finalización de la gestación en las siguientes 24 h de la amniorrexis no incrementa ni el riesgo de morbilidad materna ni la tasa de cesáreas o partos instrumentados (6). Teniendo en cuenta que en el 60-95% de casos de RPM a término el parto se desencadenará de forma espontánea en las siguientes horas y el amplio margen de finalización reportado en la literatura, recomendaremos la finalización activa de la gestación a la mañana siguiente del ingreso (o a las ±12 h en función de la hora de la amniorrexis) sin superar las 24 horas desde la RPM, con los medios descritos en el protocolo de inducción del parto (ejemplo: RPM a las 15h se finalizará a la mañana siguiente. En cambio, RPM a las 6h se finalizará ± a las 18h). En la RPM a término, a diferencia de las pretérmino no existe un consenso universal respecto la utilización de antibióticos (7, 8). Nuestra actitud será la de iniciar antibioterapia profiláctica coincidiendo con la finalización de la gestación, excepto en portadoras de SGB en las que se iniciará desde el ingreso. GESTANTE CON RPM DE < 24 HORAS DE EVOLUCIÓN: 1. Pruebas complementarias: Al ingreso NO será necesario hemograma ni PCR. 2. Antibioterapia: Si SGB negativo: iniciar ATB coincidiendo con la finalización activa de la gestación (maduración/inducción). No al ingreso. Si ha iniciado parto espontáneo, NO se iniciará ATB aunque se superen las 24 h desde la RPM Si SGB positivo: iniciar ATB al ingreso: Si dinámica uterina (DU): penicilina 5M ev + penicilina 2,5M/4h ev o ampicilina 2g ev + 1g/4h ev.
3 3/ Si NO DU: amoxi-clavulánico 1g/6 horas ev (presenta una mayor cobertura frente a microorganismos que la penicilina) Alergias: clindamicina 900 mg/8h ev (sólo si el antibiograma es sensible). Si es resistente a clindamicina o se desconoce antibiograma, vancomicina 1g/12 h ev. 3. Finalización de la gestación: Iniciar la finalización activa de la gestación según las condiciones cervicales a la mañana siguiente del ingreso (o a las ±12 h en función de la hora de la amniorrexis) sin superar las 24 horas desde la RPM siguiendo el protocolo de inducción del parto. GESTANTE CON RPM DE 24 HORAS DE EVOLUCIÓN: 1. Pruebas complementarias: Al ingreso se solicitará hemograma y PCR. 2. Antibioterapia: Inicio al ingreso de amoxi-clavulánico 1g/6 horas ev, independientemente del estado portador de SGB. Alergias: el tratamiento de elección es clindamicina 900 mg/8 h ev (si antibiograma sensible) o vancomicina 1g/12 h ev (si resistente a clindamicina o antibiograma desconocido). 3. Finalización de la gestación: Iniciar la finalización de la gestación según las condiciones cervicales al ingreso (protocolo inducción del parto). 4. RPM PRETÉRMINO CONSIDERACIONES GENERALES en el manejo en UCIAS (aplicables en todos los casos de RPM pretérmino independientemente de la edad gestacional): 1. Datar la gestación. Si es posible, mediante la ecografía del 1º trimestre. 2. Descartar la presencia de otros factores de riesgo mediante la anamnesis y la exploración 3. Evitar en estas gestantes los tactos vaginales salvo dinámica uterina establecida que requiera de la valoración de las condiciones obstétricas. La valoración cervical se hará mediante: a. Espéculo b. Longitud cervical ecográfica 4. Pruebas complementarias Hemograma, PCR, pruebas de coagulación (éstas últimas si no actualizadas en los últimos 2 meses) NST (UCIAS): para valorar bienestar fetal y descartar la presencia de dinámica uterina Ecografía fetal básica: Estática fetal, biometrías, líquido amniótico, PBF si NST no concluyente. 5. Antibioterapia: se iniciará antibioterapia profiláctica de amplio espectro hasta resultado de los cultivos o hasta un máximo de 5 días con ampicilina 1g/6h ev + gentamicina 80mg/8h ev +azitromicina 1g vo dosis única. Alergias: el tratamiento de elección es la combinación de clindamicina 900 mg/8 h ev y gentamicina 80 mg/8h ev+ azitromicina 1g. vo. En el caso que la paciente ya haya iniciado tratamiento antibiótico en otro centro distinto al propuesto en nuestro protocolo, se mantendrá el mismo tratamiento (si la cobertura es equivalente).
4 4/12 6. Finalización de la gestación: Ante un cuadro de corioamnionitis clínica o pérdida de bienestar fetal (ej. NST patológico o PBF < 4/10) se finalizará la gestación independientemente de la edad gestacional. En ausencia de dichas complicaciones, se individualizará el manejo clínico de estas mujeres en función de la edad gestacional estimando el riesgo para la madre, para el feto y las complicaciones neonatales derivadas de un parto pretérmino. GESTACIONES DE SEMANAS 1. Ingreso hospitalario 2. Corticoterapia: Acorde con el protocolo de maduración pulmonar, se realizará maduración pulmonar con betametasona 12 mg im y repetir a las 24 horas hasta las 34.6 semanas. 3. Tocolisis: NO indicada. 4. Finalización de la gestación: semanas: Finalización activa de la gestación a la mañana siguiente (o a las ±12 h en función de la hora de la amniorrexis) sin superar las 24 horas desde la RPM (igual que en RPM a término) semanas: Finalización activa de la gestación a la mañana siguiente de la última dosis de corticoides. GESTACIONES DE SEMANAS 1. Ingreso hospitalario 2. Pruebas complementarias. Además del hemograma, PCR, NST, ecografía fetal de UCIAS: 1. Urinocultivo (para descartar la bacteriuria asintomática). 2. Cultivo vagino-rectal SGB si no se había realizado en las cinco semanas anteriores. 3. Se realizarán cultivos endocervicales únicamente si la paciente presenta síntomas de vaginitis (ej. prurito con leucorrea blanco grumosa), sospecha de vaginosis bacteriana o si la RPM se produce en gestantes portadoras de cerclaje cervical. 4. Amniocentesis diagnóstica. La principal complicación a nivel materno de la RPM pretérmino es la complicación infecciosa. Así, la infección intraamniótica subclínica está presente, según datos del Hospital Clínic ( ), en un 38% de las mujeres (72/190) 6, representando la etiología conocida más frecuente asociada a la RPM en estas mujeres. En nuestro centro se propondrá realizar una amniocentesis para descartar la infección intraamniótica subclínica en las RPM que debutan entre las semanas de gestación intentando un tratamiento dirigido si es posible en función de variables como la edad gestacional, el tipo de germen aislado y si el estado materno y fetal lo permiten. Esta estrategia pretende además evitar la prolongación innecesaria del tratamiento antibiótico en el caso que el cultivo sea negativo reduciendo así el potencial riesgo de anafilaxia, la aparición de resistencias y selección de los microorganismos más patógenos.
5 5/12 La amniocentesis se realizará preferentemente antes de la administración de corticoides y de antibióticos para no enmascarar el resultado de los cultivos, pero se hará independientemente del lapso de tiempo desde la amniorrexis hasta el ingreso o del inicio de tratamiento antibiótico. Los riesgos de la prueba son minimos (< 0.5%) 7. Se realizara, previo consentimiento informado y evaluando el estado serológico materno (anexo 1), con aguja de 22G (o 20G). Se extraerán 20cc para determinar: - glucosa, - tincion de Gram, - cultivo de líquido amniótico aerobios y anaerobios - y cultivo de micoplasmas genitales. En gestaciones únicas > 32.0 semanas o gestaciones múltiples no se propondrá la amniocentesis de forma sistemática ya que la prevalencia de infeccion intraamniotica en estos casos es baja, aunque deberá ser valorada si existe sospecha clínica de infección (ej. PCR en aumento, febrícula). 5. Hemograma y PCR se realizarán, durante la hospitalización, con la siguiente periodicidad: - Los primeros 3 días, la analítica será diaria. - Posteriormente, si no cambios clínicos, la analítica será semanal. 6. Estudio bienestar fetal durante la hospitalización si estabilidad clínica: - NST: si el NST es correcto puede realizarse cada horas. - Ecografía fetal 1 vez/ semana. 3. Duración antibioterapia: a) Si cultivos líquido amniótico negativos: Se suspenderán los antibióticos al obtener resultado. b) Si cultivo positivo, la edad gestacional y el germen son variables de tremenda importancia a la hora de considerar la finalización. En caso de optar por conducta expectante, se individualizará el tratamiento en función del antibiograma y se prolongará el tratamiento 7-10 días. El tratamiento de elección en caso de infecciones por micoplasma genital (ej. Ureaplasma spp.) es la azitromicina endovenosa (500 mg/24 h) durante 7-10 días. En estos casos, se realizará un ECG en los días iniciales del diagnóstico ya que se han descrito casos, en pacientes pluripatológicos, de aumento del QT tras su uso prolongado. Si la gestación se prolongara, se consensuará con resto de equipo médico la necesidad de repetir una nueva amniocentesis para valorar si negativización tras tratamiento dirigido antibiótico. c) Si no es possible la realización de una amniocentesis (p.ej.: anhidramnios) la antibioterapia profiláctica de amplio espectro se mantendrá 5 días (azitromicina 1g. vo sólo la monodosis del ingreso). d) En caso de presentar un cuadro sugestivo de infección (por inicio de fiebre o aumento de PCR) coincidiendo con la administración de la cobertura antibiótica habitual o si ésta la ha recibido en los últimos 15 días (ej. en un ingreso anterior), pensar en resistencias a la gentamicina y si no
6 6/12 disponemos de antibiograma, sustituir gentamicina por cefoxitina 2g/8h ev (cubre Eschericia coli resistentes a gentamicina). 4. Corticoterapia: Betametasona 12 mg im y repetir a las 24 horas entre las 24.0 y 34.6 semanas. En la RPM pretérmino, existe controversia sobre la utilización de dosis repetidas de corticoides debido al riesgo incrementado de morbilidad de origen infeccioso 8, 9. Por ello, actualmente se tiende a ser restrictivo en la utilización de dosis repetidas de corticoides. Nuestra recomendación será repetir dosis de recuerdo únicamente ante la desestabilización del cuadro clínico (ej. aparición de dinámica uterina, metrorragia ) que sugiera la inminencia del parto o la necesidad de finalización de la gestación o si existe evidencia de inmadurez pulmonar fetal. Recordar que la administración de corticoides conlleva un aumento de la leucocitosis materna en los 5-7 días siguientes a su administración y una disminución de la variabilidad en el NST sin que estos factores traduzcan necesariamente un cuadro séptico o de pérdida del bienestar fetal. 5. Tocolisis: Ante inicio de cuadro de dinámica uterina en mujer con RPM pretérmino se deberá descartar la infección intraamniótica o corioamnionitis clínica antes de introducir tocolisis mediante analítica (hemograma, PCR) y si es factible mediante amniocentesis. Si se inicia tocolisis, considerar el protocolo de amenaza de parto prematuro. En el caso de RPM pretérmino, el uso concomitante de tocolíticos deber ser muy justificada. En los casos de infección intraamniótica subclínica (por Gram o cultivo) o sospecha de infección (glucosa líquido amniótico < 5) NO estará indicada la tocolisis. 6. Cuidados generales durante el ingreso en la RPM pretérmino: - Reposo relativo durante 48 horas permitiendo la movilización para higiene y comidas. Siempre que no presente dinámica uterina, a partir del tercer día se permitirá movilización relativa (por ejemplo, dos paseos al día). - Dieta rica en residuos +/- fibra v.o. o laxantes emolientes u osmóticos si precisa: 2 sobres juntos con abundante líquido o máximo hasta 3 sobres (Emúliquen simple, Oponaf, Emportal ). Una vez reestablecido el ritmo intestinal, disminuir la dosis. - HBPM profiláctica (2500 U/24 horas si peso materno pregestacional < 60 Kg y 5000 U/24 horas si > 60 Kg) en gestantes que cumplan 3 o más de los siguientes factores trombóticos menores (recomendación SEGO 2012): - >35 años. - Paridad >2 - Sd.varicoso grave (grandes venas varicosas sintomáticas o asociadas con flebitis/edema o cambios en la piel) - Ingreso hospitalario - Inmovilización ( 3 días de reposo en cama) - Deshidratación - Gestación múltiple. - IMC>30 kg/m 2 (al inicio de la gestación) - Tabaquismo ( 15 cigarrillos).
7 7/12 - Infección sistémica que requiera antibióticos o ingreso - Preeclampsia - Hiperemesis gravídica - Técnicas de reproducción asistida - HBPM profiláctica en gestantes con al menos 1 de los siguientes factores mayores: - Tromboembolismo previo - Procedimiento quirúrgico intercurrente - Lupus eritematoso sistémico, enfermedades inflamatorias, síndrome nefrótico - Enfermedad cardíaca o pulmonar - Trombofilia congénita o adquirida - Cáncer - Uso de drogas vía parenteral 7. Control ambulatorio: En casos seleccionados de RPM estables y en función de variables clínicas (hidrorrea clara sin dinámica uterina, cumplimiento por parte de la paciente), analíticas (PCR, leucocitos estables) y ecográficas (longitud cervical estable) se podrá optar por un manejo ambulatorio. El control ambulatorio será semanal: Hemograma + PCR + Estudio de Bienestar Fetal (NST, PBF) en la Unidad de Prematuridad. 8. Finalización gestación: En ausencia de parto instaurado, corioamnionitis clínica o pérdida del bienestar fetal, se adoptará por una conducta expectante hasta las 34.0 semanas. a) A las 33.5 semanas se comprobará la madurez pulmonar mediante la aplicación de QUANTUS- FLM : - Si bajo riesgo de morbilidad respiratoria neonatal, se planificará la finalización de la gestación sin necesidad de repetir dosis de corticoides. - Si alto riesgo de morbilidad respiratoria neonatal, administrar dosis de recuerdo de corticoides y planificar la finalización a partir de las 34.0 semanas. b) El diagnóstico de infección intraamniótica subclínica es microbiológico (por cultivo o tinción de Gram). En el caso de diagnóstico de infección intraamniótica subclínica la edad gestacional y el germen son variables de tremenda importancia a la hora de considerar la finalización. Se individualizará la conducta a seguir en función del germen aislado, la edad gestacional y el estado materno y fetal siendo una opción la conducta expectante hasta la semana Ante una glucosa baja (< 5) con tinción de Gram negativo no está indicada la tocolisis. Se mantendrá una conducta expectante (en ausencia de clínica de corioamnionitis) hasta resultado de cultivo. c) En el momento del parto, administrar penicilina ev para reducir el riesgo de sepsis neonatal en gestantes con SGB positivo/desconocido/ o si más de 5 semanas desde la realización de los cultivos. En caso de alergias: clindamicina 900 mg/8h ev (sólo si el antibiograma es sensible). Si es resistente a clindamicina o se desconoce antibiograma, Vancomicina 1g/12 h ev
8 8/12 d) Si se prevé parto inminente considerar la neuroprofilaxis con sulfato de magnesio hasta las 32.0 semanas de gestación. GESTACIONES DE <24.0 SEMANAS Es una complicación obstétrica infrecuente (1-7/1000 gestaciones) pero de manejo complejo que se asocia a una importante morbilidad materna y morbimortalidad fetal. 1. Ingreso hospitalario: Antes de la viabilidad fetal no existe consenso sobre el manejo obstétrico óptimo de dichas gestaciones ni referencia en la literatura sobre los riesgos y beneficios de la opción expectante domiciliaria versus el ingreso hospitalario continuado hasta el momento del parto. Siempre que no exista sospecha de corioamnionitis clínica (ni analítica) ni pérdida del bienestar fetal ni sospecha de desprendimiento de placenta (ej. metrorragia ), en las gestaciones < 20.0 semanas se realizará manejo ambulatorio y se remitirá a la gestante a la Unidad de Prematuridad en un plazo máximo de 7-10 días para seguimiento con control analítico. Las pacientes con RPM de debut entre las semanas sí que ingresarán. 2. Pruebas complementarias: Mismo manejo que en RPM semanas salvo en el caso de la amniocentesis diagnóstica que se reservará en RPM 20.0 semanas. Por debajo de esta edad gestacional se realizará sólo si existe sospecha clínica de infección. a) En casos de RPM post-procedimiento reciente, valorar no realizar amniocentesis (baja probabilidad de infección intraamniótica como causa de la RPM). b) En caso de cultivo positivo del líquido amniótico antes de la semana 22.6 nuestra recomendación es la finalización activa de la gestación, dado el mal pronóstico materno y fetal por el riesgo infeccioso y la prematuridad extrema. c) Considerar incluir estudio de QF-PCR. 3. Antibioterapia: En caso de RPM < 20.0 semanas tributarias de manejo ambulatorio se administrará como tratamiento antibiótico profiláctico amoxicilina-clavulánico 875 mg/ 8 h vía oral durante 5 días. En el caso de ingreso hospitalario se propondrá el mismo tratamiento antibiótico de amplio espectro endovenoso propuesto para el resto de RPM pretérmino (ampicilina 1g/6h ev + gentamicina 80mg/8h ev + azitromicina 1g vo dosis única) durante 5 días o hasta resultados de cultivos si los hubiera. 4. Manejo hospitalario: Si la paciente se mantiene estable desde el punto de vista analítico y clínico será susceptible de manejo ambulatorio en la Unidad de Prematuridad. En el caso que la paciente con RPM previable acuda a UCIAS y existan dudas clínicas (ej. dinámica uterina, sangrado, aumento hidrorrea ) se valorará el ingreso hospitalario. 5. Pronóstico RPM previable: Los principales contribuyentes del mal resultado perinatal en el caso de las RPM previables dependen principalmente por la presencia de un oligoamnios severo (< 1cm) y persistente (> 7 días):
9 9/12 a. Supervivencia global descrita en nuestra serie es del 40% 10. Si alcanza las 24.0 semanas, la supervivencia se incrementa al 74%. b. Morbilidad neonatal relacionada con la prematuridad (edad gestacionaldependiente) c. Riesgo de corioamnionitis clínica por la rotura de membranas de larga evolución (33%) 10. d. El riesgo de hipoplasia pulmonar global entre semanas varia de 1-27% 11. En nuestra serie es del 6% 10. El riesgo aumenta si el oligoamnios es precoz, severo y persistente. e. Deformidades o mal posiciones esqueléticas (2-28%) 11. En nuestra serie 9% y suelen ser reductibles postnatalmente 10. Si C.Max <2 cm a la semana de ingreso se explicará el pronóstico fetal y materno: - La solicitud de una interrupción de la gestación (ILE) es una opción hasta la semana 22.6 semanas dado el mal pronóstico fetal y la morbilidad materno-fetal asociada (en relación al riesgo de corioamnionitis clínica, la prematuridad derivada y el riesgo de hipoplasia pulmonar). - En aquellas parejas que opten por una conducta expectante, se optará por un manejo ambulatorio en la Unidad de Prematuridad con analíticas semanales y evaluación ecográfica de la C.máxima de líquido amniótico. Dependiendo de los hallazgos, se individualizará el manejo y el eventual reingreso y finalización. 6. Corticoterapia: Si existe estabilidad clínica y no existen signos que predigan una evolución espontánea del parto o indicación de finalización inminente (< 7 días), no se administrarán corticoides de forma sistemática. Ante signos de corioamnionitis clínica, dinámica uterina, sangrado, acortamiento cervical, necesidad de ingreso hospitalario, se realizará maduración pulmonar con corticoides. 7. Finalización de la gestación: Se individualizará la finalización de la gestación entre las 32.0 y 34.0 semanas en función de variables como la evolución de la Cmax de líquido amniotico o la evidencia de madurez pulmonar documentada. 5. CONDICIONES PARA LA REALIZACIÓN DE UNA AMNIOCENTESIS Previamente al procedimiento, debe conocerse el RhD y las serologías VIH, VHB (HbsAg), que se solicitaran de forma urgente en caso de ser desconocidas. El estudio serológico del VHC se solicitará solo en gestante de riesgo: Antecedentes de uso de drogas Antecedentes de transfusión o transplante Infección por VIH o VHB Pareja infectada por VHC Hipertransaminasemia crónica
10 10/12 Portadora de tatuajes Piercings realizados con material no estéril o de un sólo uso. En general, es preferible evitar una punción transplacentaria siempre que haya un acceso no transplacentario factible. Se debe evitar en gestaciones con serologías positivas para VIH, VHB, VHC. En caso de infección materna por VIH, VHB o VHC, ser remite al protocolo específico para la realización de procedimiento invasivo, pero aquí se resumen las principales peculiaridades: Deberá valorarse el riesgo-beneficio de la amniocentesis diagnóstica para valoración de infección intraamniótica. Puede limitarse a casos con sospecha clínica de infección intraamniótica. Si se considera indicado realizarla, debe evitarse el paso transplacentario en caso de infección por VIH, VHB o VHC. VIH positivo: Realizar el procedimiento bajo HAART e, idealmente, con una CV indetectable. En caso de infección por VIH no tratada o carga viral detectable, intentar demorar el procedimiento y reevaluar junto con la Unidad de Infecciones Perinatales. En caso de no poder demorarla, iniciar protocolo de zidovudina ev y valorar inicio urgente de tratamiento antirretroviral combinado. VHB positivo: En caso de HBeAg, carga viral positiva (DNA VHB), en punción transplacentaria inevitable o amniocentesis de tercer trimestre, se administrará inmunoglobulina específica VHB post-procedimiento (600UI i.m. dosis única antes de 24 horas). VHC positivo: El riesgo de transmisión vertical del VHC a través de una amniocentesis ha sido muy escasamente evaluado. Si es posible, disponer de RNA-VHC antes del procedimiento. 6. BIBLIOGRAFÍA 1. Practice bulletins No. 139: premature rupture of membranes. Obstet Gynecol. 2013;122(4): Practice Bulletin No. 160: Premature Rupture of Membranes. Obstet Gynecol. 2016;127(1):e Chen FC, Dudenhausen JW. Comparison of two rapid strip tests based on IGFBP- 1 and PAMG- 1 for the detection of amniotic fluid. Am J Perinatol. 2008;25(4): Di Renzo GC, Roura LC, Facchinetti F, et al. Guidelines for the management of spontaneous preterm labor: identification of spontaneous preterm labor, diagnosis of preterm premature rupture of membranes, and preventive tools for preterm birth. J Matern Fetal Neonatal Med. 2011;24(5):
11 11/12 5. Palacio M, Kuhnert M, Berger R, et al. Meta- analysis of studies on biochemical marker tests for the diagnosis of premature rupture of membranes: comparison of performance indexes. BMC pregnancy and childbirth. 2014;14: Rodríguez- Trujillo. A, Cobo T, Vives I, et al. Gestational age at delivery is more important for short- term neonatal outcome than microbial invasion of the amniotic cavity or intra- amniotic inflammation in preterm prelabor rupture of membranes. Acta Obstet Gynecol Scand Stark CM, Smith RS, Lagrandeur RM, et al. Need for urgent delivery after third- trimester amniocentesis. Obstet Gynecol. 2000;95(1): Lee MJ, Davies J, Guinn D, et al. Single versus weekly courses of antenatal corticosteroids in preterm premature rupture of membranes. Obstet Gynecol. 2004;103(2): Crowther CA, McKinlay CJ, Middleton P, et al. Repeat doses of prenatal corticosteroids for women at risk of preterm birth for improving neonatal health outcomes. Cochrane Database Syst Rev. 2011(6):CD Munrós J, Cobo T, Ríos J, et al. Contribution of the amniotic fluid along gestation to the prediction of perinatal mortality in women with early preterm premature rupture of membranes. Ultrasound Obstet Gynecol Waters TP, Mercer BM. The management of preterm premature rupture of the membranes near the limit of fetal viability. Am J Obstet Gynecol. 2009;201(3):
12 12/12 ALGORITMO DE MANEJO RPM PRETÉRMINO Antibioterapia: Ampicilina 1g/6 h ev + gentamicina 80 mg/8 h ev + azitromicina 1g vo monodosis (o amoxicilina-clavulánico 875 mg/8 h vo si no ingreso hospitalario) Corticoterapia: semanas (12 mg betametasona/ 24 h x 2 dosis) Amniocentesis semanas No sospecha infección intraamniótica subclínica No amniocentesis (ej anhidramnios) Infección intraamniótica subclínica (gérmenes en Gram o cultivo LA positivo) 33.5 s Bajo riesgo QUANTUS-FLM Alto riesgo Corticoides (1 o 2 dosis en función de última dosis) Consensuar con resto de equipo médico la conducta a seguir en función de la edad gestacional, la virulencia del gérmen y el estado clínico-analítico materno. Si inicio espontáneo del parto: ü Recordar neuroprofilaxis si < 32.0 semanas ü Recordar ATB intraparto si SGB positivo o desconocido Planificar la finalización gestación Responsables del protocolo: T. Cobo, S Ferrero, F Migliorelli, A. Rodríguez, N. Lorente, Núria Baños, M. Palacio Fecha del protocolo y actualizaciones: 03/09/07, 13/11/07, 1/07/2012, 13/03/13, 29/04/14, 14/01/2015 Última actualización: 08/04/2016 Próxima actualización: 08/04/2018
Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona.
 PROTOCOLO: ROTURA PREMATURA DE MEMBRANAS A TÉRMINO Y PRETÉRMINO Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. DEFINICION
PROTOCOLO: ROTURA PREMATURA DE MEMBRANAS A TÉRMINO Y PRETÉRMINO Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. DEFINICION
PREVENCIÓN DE LA INFECCIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B. RECOMENDACIONES DURANTE LA GESTACIÓN Y EL PARTO
 1/6 PREVENCIÓN DE LA INFECCIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B. RECOMENDACIONES DURANTE LA GESTACIÓN Y EL PARTO Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia,
1/6 PREVENCIÓN DE LA INFECCIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B. RECOMENDACIONES DURANTE LA GESTACIÓN Y EL PARTO Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia,
PROPUESTA DE PROTOCOLO DE ATENCIÓN PARA CONTROL DE GESTANTES
 PROPUESTA DE PROTOCOLO DE ATENCIÓN PARA CONTROL DE GESTANTES Proyecto Embarazo Saludable: Cuidado Pre-Natal en una Mochila Alta Verapaz y San Marcos (Guatemala) Junio de 2015 Página 1 de 22 ÍNDICE Introducción...
PROPUESTA DE PROTOCOLO DE ATENCIÓN PARA CONTROL DE GESTANTES Proyecto Embarazo Saludable: Cuidado Pre-Natal en una Mochila Alta Verapaz y San Marcos (Guatemala) Junio de 2015 Página 1 de 22 ÍNDICE Introducción...
DEFINICIÓN La rotura prematura de membranas ovulares ( RPM ) se define como la solución de continuidad espontánea de la membrana corioamniótica antes
 DEFINICIÓN La rotura prematura de membranas ovulares ( RPM ) se define como la solución de continuidad espontánea de la membrana corioamniótica antes del inicio del trabajo de parto FRECUENCIA Se observa
DEFINICIÓN La rotura prematura de membranas ovulares ( RPM ) se define como la solución de continuidad espontánea de la membrana corioamniótica antes del inicio del trabajo de parto FRECUENCIA Se observa
AMENAZA DE PARTO PRETÉRMINO
 UNIVERSITAT DE BARCELONA U B for LifeLong Learning Institut de Formació Contínua Instituto de Formación Continua IL3Institute Universitat de Barcelona TEMA 5 AMENAZA DE PARTO PRETÉRMINO PARTE A ESTHER
UNIVERSITAT DE BARCELONA U B for LifeLong Learning Institut de Formació Contínua Instituto de Formación Continua IL3Institute Universitat de Barcelona TEMA 5 AMENAZA DE PARTO PRETÉRMINO PARTE A ESTHER
MANEJO DE LA ROTURA PREMATURA DE MEMBRANAS EN EMBARAZO DE PRETÉRMINO
 MANEJO DE LA ROTURA PREMATURA DE MEMBRANAS EN EMBARAZO DE PRETÉRMINO Autores: Obstetricia: Dr. Bernardo Lowenstein, Dr. Leonardo Mezzabotta, Dr. Sebastián Alessandría. Infectología: Dra. Liliana Vázquez.
MANEJO DE LA ROTURA PREMATURA DE MEMBRANAS EN EMBARAZO DE PRETÉRMINO Autores: Obstetricia: Dr. Bernardo Lowenstein, Dr. Leonardo Mezzabotta, Dr. Sebastián Alessandría. Infectología: Dra. Liliana Vázquez.
Dr. José Antonio Ramírez Calvo INPerIER
 Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
DIAGNOSTICO DE CORIOAMNIONITIS SUBCLINICA INTRODUCCIÓN
 DIAGNOSTICO DE CORIOAMNIONITIS SUBCLINICA INTRODUCCIÓN La ruptura prematura de membranas (RPM) es la perdida de la integridad de las membranas fetales antes del trabajo de parto. Generalmente se produce
DIAGNOSTICO DE CORIOAMNIONITIS SUBCLINICA INTRODUCCIÓN La ruptura prematura de membranas (RPM) es la perdida de la integridad de las membranas fetales antes del trabajo de parto. Generalmente se produce
Infección neonatal por estreptococo agalactiae. Revisión del protocolo de actuación
 Infección neonatal por estreptococo agalactiae. Revisión del protocolo de actuación A. Hidalgo Calero UGC. Pediatría. Hospital Clínico San Cecilio. Granada Protocolos RESUMEN La incidencia de infección
Infección neonatal por estreptococo agalactiae. Revisión del protocolo de actuación A. Hidalgo Calero UGC. Pediatría. Hospital Clínico San Cecilio. Granada Protocolos RESUMEN La incidencia de infección
PROTOCOLO: Cerclaje uterino
 PROTOCOLO: Cerclaje uterino Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. INTRODUCCIÓN El cerclaje uterino tiene sus indicaciones
PROTOCOLO: Cerclaje uterino Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. INTRODUCCIÓN El cerclaje uterino tiene sus indicaciones
MJ Cabañas Servicio de Farmacia. Área Maternoinfantil Hospital Universitari Vall d Hebron
 MJ Cabañas Servicio de Farmacia. Área Maternoinfantil 5ª GESTACIÓN TPAL 1031 27 3 SEMANAS SEROLOGÍAS: T Term infants 1 P Preterm infants 0 A Abortions 3 L Live infants 1 Rotura prematura de membranas
MJ Cabañas Servicio de Farmacia. Área Maternoinfantil 5ª GESTACIÓN TPAL 1031 27 3 SEMANAS SEROLOGÍAS: T Term infants 1 P Preterm infants 0 A Abortions 3 L Live infants 1 Rotura prematura de membranas
Rotura prematura de membranas
 Rotura prematura de membranas Definición Solución de continuidad de la membranas fetales antes del inicio del trabajo de parto Frecuencia 10 % de los partos 80% a término 20% pretérmino 1 Importancia Asociada
Rotura prematura de membranas Definición Solución de continuidad de la membranas fetales antes del inicio del trabajo de parto Frecuencia 10 % de los partos 80% a término 20% pretérmino 1 Importancia Asociada
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
PROGRAMA: ACTUALIZACIÓN EN CONTROL ECOGRÁFICO DE LA GESTACIÓN NORMAL Y PATOLÓGICA. Lugar de celebración del programa:
 PROGRAMA: 11019 ACTUALIZACIÓN EN CONTROL ECOGRÁFICO DE LA GESTACIÓN NORMAL Y PATOLÓGICA. Lugar de celebración del programa: Hospital Universitario Miguel Servet Servicio Ginecología Pº Isabel la Católica,
PROGRAMA: 11019 ACTUALIZACIÓN EN CONTROL ECOGRÁFICO DE LA GESTACIÓN NORMAL Y PATOLÓGICA. Lugar de celebración del programa: Hospital Universitario Miguel Servet Servicio Ginecología Pº Isabel la Católica,
GUÍAS CLÍNICAS DE DIAGNÓSTICO Y TRATAMIENTO SERVICIO DE GINECO OBSTETRICIA 6.- RUPTURA PREMATURA DE MEMBRANAS
 6.- RUPTURA PREMATURA DE MEMBRANAS DEFINICIÓN: Es la pérdida de continuidad de las membranas corio-amnióticas antes del inicio del parto, independientemente que se produzca antes del término, a término
6.- RUPTURA PREMATURA DE MEMBRANAS DEFINICIÓN: Es la pérdida de continuidad de las membranas corio-amnióticas antes del inicio del parto, independientemente que se produzca antes del término, a término
RUPTURA PREMATURA DE MEMBRANAS (RPM). DEFINICIONES.
 RUPTURA PREMATURA DE MEMBRANAS (RPM). CODIGO CODIFICACION CIE 10 O 42 0 O 42 1 O 42 2 O 42 9 O 41 1 O 75 5 O 75 6 Ruptura prematura de las membranas e inicio del trabajo de parto dentro de 24 horas Ruptura
RUPTURA PREMATURA DE MEMBRANAS (RPM). CODIGO CODIFICACION CIE 10 O 42 0 O 42 1 O 42 2 O 42 9 O 41 1 O 75 5 O 75 6 Ruptura prematura de las membranas e inicio del trabajo de parto dentro de 24 horas Ruptura
Definición de caso confirmado de VIH. En mayores de 18 meses: 2 pruebas presuntivas positivas y western Blot positivo
 Página: 1 de 14 Objetivo: Evitar la transmisión vertical y determinar la ruta de atención de las Gestantes con diagnostico o sospecha de diagnostico de VIH o Hepatitis B Medidas de Prevención: Captación
Página: 1 de 14 Objetivo: Evitar la transmisión vertical y determinar la ruta de atención de las Gestantes con diagnostico o sospecha de diagnostico de VIH o Hepatitis B Medidas de Prevención: Captación
ENFERMEDAD DE CHAGAS Pediátrica en Área no Endémica. Dra Victoria Fumadó
 ENFERMEDAD DE CHAGAS Pediátrica en Área no Endémica Dra Victoria Fumadó Caso clínico Mujer de 23 años, natural de Capinota, Cochabamba, Bolivia. En nuestro país desde hace cuatro años Acude a urgencias
ENFERMEDAD DE CHAGAS Pediátrica en Área no Endémica Dra Victoria Fumadó Caso clínico Mujer de 23 años, natural de Capinota, Cochabamba, Bolivia. En nuestro país desde hace cuatro años Acude a urgencias
GUÍA ACTUALIZADA: TOXOPLASMOSIS CONGÉNITA
 GUÍA ACTUALIZADA: TOXOPLASMOSIS CONGÉNITA S E R V I C I O D E N E O N A T O L O G Í A H G U A S H E I L A S E G U R A S Á N C H E Z R 3 T U T O R : H O N O R I O S Á N C H E Z Z A P L A N A Contenido Introducción
GUÍA ACTUALIZADA: TOXOPLASMOSIS CONGÉNITA S E R V I C I O D E N E O N A T O L O G Í A H G U A S H E I L A S E G U R A S Á N C H E Z R 3 T U T O R : H O N O R I O S Á N C H E Z Z A P L A N A Contenido Introducción
ABORTOS DE REPETICIÓN. Montserrat González Olga de Felipe
 ABORTOS DE REPETICIÓN Montserrat González Olga de Felipe ABORTOS DE REPETICION: Mujer 36 años G2A2. Dos abortos espontáneos en la 6 y 7 semana de gestación tratados con prostaglandinas. Estudio de trombofilia
ABORTOS DE REPETICIÓN Montserrat González Olga de Felipe ABORTOS DE REPETICION: Mujer 36 años G2A2. Dos abortos espontáneos en la 6 y 7 semana de gestación tratados con prostaglandinas. Estudio de trombofilia
premium Test de Cribado Prenatal No Invasivo en sangre materna
 Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 18 y 13 Informa de las trisomías
Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 18 y 13 Informa de las trisomías
AMENAZA DE PARTO PREMATURO
 AMENAZA DE PARTO PREMATURO Autores: Dr. Bernardo Lowenstein, Dr. Leonardo Mezzabotta, Dr. Sebastián Alessandría. Avalado por el Comité de Docencia y Comité de Riesgo de Swiss Medical Group. Estas guías
AMENAZA DE PARTO PREMATURO Autores: Dr. Bernardo Lowenstein, Dr. Leonardo Mezzabotta, Dr. Sebastián Alessandría. Avalado por el Comité de Docencia y Comité de Riesgo de Swiss Medical Group. Estas guías
PROCEDIMIENTO ESPECÍFICO PREVENCIÓN DE LA INFECCIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B COD. PE-OBS-15
 PROCEDIMIENTO ESPECÍFICO PREVENCIÓN DE LA INFECCIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B COD. PE-OBS-15 Elaborado por: Francisco Jesús González Carbajal Fecha 12/12/2010 Revisado por: Belén Garrido Luque
PROCEDIMIENTO ESPECÍFICO PREVENCIÓN DE LA INFECCIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B COD. PE-OBS-15 Elaborado por: Francisco Jesús González Carbajal Fecha 12/12/2010 Revisado por: Belén Garrido Luque
PREMATUREZ. Toda embarazada con factores de riesgo de parto prematuro o síntomas de parto prematuro. Factores de Riesgo de Parto Prematuro:
 PREMATUREZ Pretérmino o Recién Nacido prematuro, se define como el niño nacido antes de completar las 37 semanas de Gestación. El objetivo principal del manejo de la prematurez es disminuir la mortalidad
PREMATUREZ Pretérmino o Recién Nacido prematuro, se define como el niño nacido antes de completar las 37 semanas de Gestación. El objetivo principal del manejo de la prematurez es disminuir la mortalidad
MAPA CONCEPTUAL RUPTURA PREMATURA DE MEMBRANAS
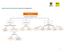 MAPA CONCEPTUAL RUPTURA PREMATURA DE MEMBRANAS RUPTURA PREMATURA DE MEMBRANAS Debe valorarse y controlarse a través de Diagnóstico Complicaciones Manejo Debe incluir los siguientes procesos De dos tipos
MAPA CONCEPTUAL RUPTURA PREMATURA DE MEMBRANAS RUPTURA PREMATURA DE MEMBRANAS Debe valorarse y controlarse a través de Diagnóstico Complicaciones Manejo Debe incluir los siguientes procesos De dos tipos
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt
 Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Transmisión vertical-hiv. Diago Almela VJ, Maiques Montesinos V, Perales Marin A
 Transmisión vertical-hiv Diago Almela VJ, Maiques Montesinos V, Perales Marin A El principal objetivo que debemos perseguir en una mujer gestante infectada por el VIH es la prevención de la transmisión
Transmisión vertical-hiv Diago Almela VJ, Maiques Montesinos V, Perales Marin A El principal objetivo que debemos perseguir en una mujer gestante infectada por el VIH es la prevención de la transmisión
GPC. Guía de Referencia Rápida. Diagnóstico y Manejo del Parto Pretérmino
 Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
Guía de Referencia Rápida Diagnóstico y Manejo del Parto Pretérmino GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica IMSS-063-08 Guía de Referencia Rápida O60 Parto Prematuro
Tipo de Diseño No Experimental
 II.- MATERIAL Y METODOS: 2.1 Tipo y Diseño de Investigación: Tipo de Investigación Tipo de Estudio Tipo de Diseño Tipo de Diseño No Experimental Tipo de Diseño Transversal Tipo de Muestra : Correlacional.
II.- MATERIAL Y METODOS: 2.1 Tipo y Diseño de Investigación: Tipo de Investigación Tipo de Estudio Tipo de Diseño Tipo de Diseño No Experimental Tipo de Diseño Transversal Tipo de Muestra : Correlacional.
PROTOCOLO DE CUIDADOS POSTOPERATORIOS EN GINECOLOGÍA
 PROTOCOLO DE CUIDADOS POSTOPERATORIOS EN GINECOLOGÍA Ana Fuentes Rozalén MIR 2 Obstetricia y Ginecología. Objetivos Cuidados postquirúrgicos. Situación de normalidad. INDIVIDUALIZAR. Introducción Recuperación
PROTOCOLO DE CUIDADOS POSTOPERATORIOS EN GINECOLOGÍA Ana Fuentes Rozalén MIR 2 Obstetricia y Ginecología. Objetivos Cuidados postquirúrgicos. Situación de normalidad. INDIVIDUALIZAR. Introducción Recuperación
ILUSTRE CONSEJO GENERAL DE COLEGIOS DE DENTISTAS DE ESPAÑA
 2010 ILUSTRE CONSEJO GENERAL DE COLEGIOS DE DENTISTAS DE ESPAÑA Qué es un accidente biológico (AB) Cuales son los riesgos de transmisión? Para el VHB (hepatitis B) Para el VHC (hepatitis C) Para el VIH
2010 ILUSTRE CONSEJO GENERAL DE COLEGIOS DE DENTISTAS DE ESPAÑA Qué es un accidente biológico (AB) Cuales son los riesgos de transmisión? Para el VHB (hepatitis B) Para el VHC (hepatitis C) Para el VIH
ROTURA PREMATURA DE MEMBRANAS
 ROTURA PREMATURA DE MEMBRANAS AUTORES Dr. G. Adánez Dra Escudero Gomis Dra Navarro López REVISORES Dr. Villaverde Dra. Escudero Gomis AUTORIZADO D. Médica: F. Cadenas Fecha: dic 2010 Página 1 de 7 ROTURA
ROTURA PREMATURA DE MEMBRANAS AUTORES Dr. G. Adánez Dra Escudero Gomis Dra Navarro López REVISORES Dr. Villaverde Dra. Escudero Gomis AUTORIZADO D. Médica: F. Cadenas Fecha: dic 2010 Página 1 de 7 ROTURA
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO
 ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
Preeclampsia: Diagnóstico Obstétrico Qué? Cómo? Cuándo?
 Preeclampsia: Diagnóstico Obstétrico Qué? Cómo? Cuándo? Dra. Rosa Larrieta Unidad de Medicina Perinatal Departamento de Obstetricia y Ginecología Hospital Universitario Cruces Definición: Qué? HIPERTENSION
Preeclampsia: Diagnóstico Obstétrico Qué? Cómo? Cuándo? Dra. Rosa Larrieta Unidad de Medicina Perinatal Departamento de Obstetricia y Ginecología Hospital Universitario Cruces Definición: Qué? HIPERTENSION
Amenaza de Parto Prematuro
 Amenaza de Parto Prematuro Dr. Enrique Tormos Servicio de Obstetricia Hospital Maternal La Fe Tengo un niño prematuro! Por qué? Qué he hecho mal? Podía haber tenido solución? No lo sé, parece ser que no
Amenaza de Parto Prematuro Dr. Enrique Tormos Servicio de Obstetricia Hospital Maternal La Fe Tengo un niño prematuro! Por qué? Qué he hecho mal? Podía haber tenido solución? No lo sé, parece ser que no
PROTOCOLO: MANEJO DE LA GESTACIÓN 41 SEMANAS
 PROTOCOLO: MANEJO DE LA GESTACIÓN 41 SEMANAS Unidad de Bienestar Fetal, Servicio de Medicina Materno-Fetal. Servicio de Obstetricia y Ginecología, Hospital Sant Joan de Déu 1. INTRODUCCIÓN La gestación
PROTOCOLO: MANEJO DE LA GESTACIÓN 41 SEMANAS Unidad de Bienestar Fetal, Servicio de Medicina Materno-Fetal. Servicio de Obstetricia y Ginecología, Hospital Sant Joan de Déu 1. INTRODUCCIÓN La gestación
UNIVERSIDAD DEL CAUCA Tratamiento Infección de Vías Urinarias
 Página 1 de 5 1. NOMBRE DEL DOCUMENTO: Tratamiento de la infección urinaria de cualquier sitio en adultos, para los afiliados la Unidad de Salud de la Universidad del Cauca. 2. RESPONSABLES: Médicos Generales,
Página 1 de 5 1. NOMBRE DEL DOCUMENTO: Tratamiento de la infección urinaria de cualquier sitio en adultos, para los afiliados la Unidad de Salud de la Universidad del Cauca. 2. RESPONSABLES: Médicos Generales,
PROTOCOLO: Amenaza de Parto Pretérmino
 PROTOCOLO: Amenaza de Parto Pretérmino Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. INTRODUCCIÓN La amenaza de parto pretérmino
PROTOCOLO: Amenaza de Parto Pretérmino Unitat de Prematuritat Servei de Medicina Maternofetal Hospital Clínic Hospital Sant Joan de Déu Universitat de Barcelona. 1. INTRODUCCIÓN La amenaza de parto pretérmino
Embarazo de Alto Riesgo
 Embarazo de Alto Riesgo Definiciones Embarazo de bajo riesgo: es el que transcurre en patrones de normalidad o sin patología dentro de los cambios que esperaríamos encontrar en la madre y que conlleva
Embarazo de Alto Riesgo Definiciones Embarazo de bajo riesgo: es el que transcurre en patrones de normalidad o sin patología dentro de los cambios que esperaríamos encontrar en la madre y que conlleva
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Ruptura Prematura de Membranas (RPM)
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Ruptura Prematura de Membranas (RPM) Octubre 2009 Guía de Referencia Rápida O42.9 Ruptura prematura de las membranas, sin otra especificación
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Ruptura Prematura de Membranas (RPM) Octubre 2009 Guía de Referencia Rápida O42.9 Ruptura prematura de las membranas, sin otra especificación
PROTOCOLOS ANALÍTICOS DE SEGUIMIENTO DEL EMBARAZO. Atocha Romero Alfonso FIR 2º año Análisis Clínicos.
 PROTOCOLOS ANALÍTICOS DE SEGUIMIENTO DEL EMBARAZO Atocha Romero Alfonso FIR 2º año Análisis Clínicos. ASISTENCIA PREVIA AL EMBARAZO OBJETIVOS: Promoción de la salud. Evaluación del riesgo reproductivo
PROTOCOLOS ANALÍTICOS DE SEGUIMIENTO DEL EMBARAZO Atocha Romero Alfonso FIR 2º año Análisis Clínicos. ASISTENCIA PREVIA AL EMBARAZO OBJETIVOS: Promoción de la salud. Evaluación del riesgo reproductivo
MANEJO OBSTETRICO DE LA MUJER VIVIENDO CON VIH DRA. CLAUDIA PEREZ GINECOOBSTETRA CLINICA DE ENFERMEDADES INFECCIOSAS HOSPITAL ROOSEVELT
 MANEJO OBSTETRICO DE LA MUJER VIVIENDO CON VIH DRA. CLAUDIA PEREZ GINECOOBSTETRA CLINICA DE ENFERMEDADES INFECCIOSAS HOSPITAL ROOSEVELT VIH Y EMBARAZO La infección perinatal a descendido desde la introducción
MANEJO OBSTETRICO DE LA MUJER VIVIENDO CON VIH DRA. CLAUDIA PEREZ GINECOOBSTETRA CLINICA DE ENFERMEDADES INFECCIOSAS HOSPITAL ROOSEVELT VIH Y EMBARAZO La infección perinatal a descendido desde la introducción
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
RECOMENDACIONES PARA EL MANEJO DE LA ROTURA PREMATURA DE MEMBRANAS
 Guías y recomendaciones RECOMENDACIONES PARA EL MANEJO DE LA ROTURA PREMATURA DE MEMBRANAS Dres. López D Amato F*, Andina E*, Laterra C*, Almada R*, Frailuna A*, Illia R* y Susacasa S* Objetivo general:
Guías y recomendaciones RECOMENDACIONES PARA EL MANEJO DE LA ROTURA PREMATURA DE MEMBRANAS Dres. López D Amato F*, Andina E*, Laterra C*, Almada R*, Frailuna A*, Illia R* y Susacasa S* Objetivo general:
Niño de 10 días de vida RNT (39 semanas) APEG: Peso: kg nacido de parto vaginal. Madre de 27 años sana. Padre de 30 años cursando un cuadro
 Buenos Aires14 al 16 de abril de 2011 Sesión Interactiva Interpretación de los métodos diagnósticos en infecciones perinatales Sábado 16 de abril 10:30 hs a 12:15 hs Casos relacionados con el diagnostico
Buenos Aires14 al 16 de abril de 2011 Sesión Interactiva Interpretación de los métodos diagnósticos en infecciones perinatales Sábado 16 de abril 10:30 hs a 12:15 hs Casos relacionados con el diagnostico
UOG Journal Club: Marzo 2016
 UOG Journal Club: Marzo 2016 Predicción de neonatos grandes para edad gestacional: cribado por factores maternos y biomarcadores en los tres trimestres del embarazo A. P. Frick, A. Syngelaki, M. Zheng,
UOG Journal Club: Marzo 2016 Predicción de neonatos grandes para edad gestacional: cribado por factores maternos y biomarcadores en los tres trimestres del embarazo A. P. Frick, A. Syngelaki, M. Zheng,
24. Gestación gemelar bicorial
 24. Gestación gemelar bicorial Dra. Anna Goncé Curso Online ACTUALIZACIÓN EN MEDICINA MATERNOFETAL Servicio de Medicina Maternofetal - ICGON Hospital Clínic www.medicinafetalbarcelona.org/docencia 1 CLASIFICACIÓN
24. Gestación gemelar bicorial Dra. Anna Goncé Curso Online ACTUALIZACIÓN EN MEDICINA MATERNOFETAL Servicio de Medicina Maternofetal - ICGON Hospital Clínic www.medicinafetalbarcelona.org/docencia 1 CLASIFICACIÓN
INFECCIONES GINECOLÓGICAS. Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología
 INFECCIONES GINECOLÓGICAS Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología CASO CLÍNICO 1 Mujer 31 años. Acude a consulta por prurito vaginal desde hace 4 días y leucorrea blanquecina no maloliente.
INFECCIONES GINECOLÓGICAS Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología CASO CLÍNICO 1 Mujer 31 años. Acude a consulta por prurito vaginal desde hace 4 días y leucorrea blanquecina no maloliente.
RECOMENDACIONES PARA LA PREVENCIÓN DE LA INFECIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B (EGB)
 RECOMENDACIONES PARA LA PREVENCIÓN DE LA INFECIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B (EGB) INCLUYE CONDUCTA ANTE LA SOSPECHA DE AMNIONITIS Actualización de las recomendaciones sobre la profilaxis de
RECOMENDACIONES PARA LA PREVENCIÓN DE LA INFECIÓN PERINATAL POR ESTREPTOCOCO DEL GRUPO B (EGB) INCLUYE CONDUCTA ANTE LA SOSPECHA DE AMNIONITIS Actualización de las recomendaciones sobre la profilaxis de
Hospital Civil de Guadalajara Dr. Juan I. Menchaca
 Página 1 de 7 1. Diagnóstico de Egreso 1.1. Definición de la Enfermedad 1.1.1. Es la salida de líquido amniótico a través de una solución de continuidad de las membranas ovulares corioamnióticas en embarazos
Página 1 de 7 1. Diagnóstico de Egreso 1.1. Definición de la Enfermedad 1.1.1. Es la salida de líquido amniótico a través de una solución de continuidad de las membranas ovulares corioamnióticas en embarazos
PROTOCOLO DE INFECCIÓN URINARIA:
 PROTOCOLO DE INFECCIÓN URINARIA: Elaborado por los servicios de : Nefrología Pediátrica : Dr. J. Nieto Dr. E. Lara Pediatría General: Dra. M. Boronat Dra. C. Ferrer Dra. J. Suñé Unidad de Enfermedades
PROTOCOLO DE INFECCIÓN URINARIA: Elaborado por los servicios de : Nefrología Pediátrica : Dr. J. Nieto Dr. E. Lara Pediatría General: Dra. M. Boronat Dra. C. Ferrer Dra. J. Suñé Unidad de Enfermedades
Síndrome hipertensivo del embarazo en la APS. Dr. Alvaro Insunza F. Facultad de Medicina CAS-UDD Hospital Padre Hurtado
 Síndrome hipertensivo del embarazo en la APS Dr. Alvaro Insunza F. Facultad de Medicina CAS-UDD Hospital Padre Hurtado SHE : Mortalidad materna Total Tasa x 100.000 NV SHE Tasa x 100.000 NV 1990 39,9 7,8
Síndrome hipertensivo del embarazo en la APS Dr. Alvaro Insunza F. Facultad de Medicina CAS-UDD Hospital Padre Hurtado SHE : Mortalidad materna Total Tasa x 100.000 NV SHE Tasa x 100.000 NV 1990 39,9 7,8
UNIVERSIDAD DE BUENOS AIRES Facultad de Medicina
 UNIVERSIDAD DE BUENOS AIRES Facultad de Medicina 1. Finalidad. Consideramos a la Obstetricia como una especialidad que abarca los fenómenos fisiológicos de los órganos del aparato genital femenino, de
UNIVERSIDAD DE BUENOS AIRES Facultad de Medicina 1. Finalidad. Consideramos a la Obstetricia como una especialidad que abarca los fenómenos fisiológicos de los órganos del aparato genital femenino, de
PROTOCOLO DE MANEJO EN PACIENTES CON AMENAZA DE PARTO PREMATURO EN CLÍNICA LAS CONDES
 PROTOCOLO DE MANEJO EN PACIENTES CON AMENAZA DE PARTO PREMATURO EN CLÍNICA LAS CONDES management for patients with threatened premature labor at clínica las condes Dr. Jorge Andrés Robert S., Dr. Juan
PROTOCOLO DE MANEJO EN PACIENTES CON AMENAZA DE PARTO PREMATURO EN CLÍNICA LAS CONDES management for patients with threatened premature labor at clínica las condes Dr. Jorge Andrés Robert S., Dr. Juan
MAPA CONCEPTUAL INFECCIÓN DE VÍA URINARIA Y EMBARAZO
 MAPA CONCEPTUAL INFECCIÓN DE VÍA URINARIA Y EMBARAZO INFECCIÓN DE VÍA URINARIA Puede presentarse como Bacteriuria Asintomática Cistitis Uretritis Pielonefritis Aguda Sugiere Sugiere Sugiere Sugiere Con
MAPA CONCEPTUAL INFECCIÓN DE VÍA URINARIA Y EMBARAZO INFECCIÓN DE VÍA URINARIA Puede presentarse como Bacteriuria Asintomática Cistitis Uretritis Pielonefritis Aguda Sugiere Sugiere Sugiere Sugiere Con
VÓMITOS Y DIARREA EN LA CONSULTA DEL PEDIATRA: BUSCANDO CAUSAS.
 VÓMITOS Y DIARREA EN LA CONSULTA DEL PEDIATRA: BUSCANDO CAUSAS. 1 Grupo de patología infecciosa de la AEPap Mª Ángeles Suárez Rodríguez. Septiembre de 2014 MOTIVO DE CONSULTA Paciente de 7 años y 10 meses
VÓMITOS Y DIARREA EN LA CONSULTA DEL PEDIATRA: BUSCANDO CAUSAS. 1 Grupo de patología infecciosa de la AEPap Mª Ángeles Suárez Rodríguez. Septiembre de 2014 MOTIVO DE CONSULTA Paciente de 7 años y 10 meses
CONTROL FETAL INTRAPARTO
 CONTROL FETAL INTRAPARTO Curso de Obstetricia para R 2 Bilbao, 16-17 Enero 2014 Dr. Juan Manuel Odriozola Feu S. de Obstetricia HUMV Área de Partos ÍNDICE Objetivo Métodos Análisis comparativo.evidencia
CONTROL FETAL INTRAPARTO Curso de Obstetricia para R 2 Bilbao, 16-17 Enero 2014 Dr. Juan Manuel Odriozola Feu S. de Obstetricia HUMV Área de Partos ÍNDICE Objetivo Métodos Análisis comparativo.evidencia
1/3 LISTERIA Y GESTACIÓN
 1/3 LISTERIA Y GESTACIÓN Unitat Clínica d Infeccions Perinatals. Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona 1. DESCRIPCIÓN
1/3 LISTERIA Y GESTACIÓN Unitat Clínica d Infeccions Perinatals. Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona 1. DESCRIPCIÓN
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
HOSPITAL DE DIA PREVENCIÓN DEL PARTO PRETÉRMINO HOSPITAL MATERNO INFANTIL DE AVELLANEDA ANA GOITIA SOGBA 2014
 HOSPITAL DE DIA PREVENCIÓN DEL PARTO PRETÉRMINO HOSPITAL MATERNO INFANTIL DE AVELLANEDA ANA GOITIA SOGBA 2014 Mortalidad y Morbilidad Neonatal El nacimiento pretérmino representa al 10-15% de todos los
HOSPITAL DE DIA PREVENCIÓN DEL PARTO PRETÉRMINO HOSPITAL MATERNO INFANTIL DE AVELLANEDA ANA GOITIA SOGBA 2014 Mortalidad y Morbilidad Neonatal El nacimiento pretérmino representa al 10-15% de todos los
EFICACIA DE LA DETECCIÓN TEMPRANA DE FACTORES DE RIESGO PARA AMENAZA DE PARTO PRE TÉRMINO
 EFICACIA DE LA DETECCIÓN TEMPRANA DE FACTORES DE RIESGO PARA AMENAZA DE PARTO PRE TÉRMINO Dra. Acosta Estela (acostaestmer@gmail.com); Dra. D Erico María de la Paz; Dr. Marcovecchio Mariano; Dra. Picech
EFICACIA DE LA DETECCIÓN TEMPRANA DE FACTORES DE RIESGO PARA AMENAZA DE PARTO PRE TÉRMINO Dra. Acosta Estela (acostaestmer@gmail.com); Dra. D Erico María de la Paz; Dr. Marcovecchio Mariano; Dra. Picech
Profilaxis de la Enfermedad Tromboembólica en el Embarazo. Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015
 Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Modificaciones respecto a la anterior edición. Elaborado: Revisado Aprobado: Dirección Médica Dirección Enfermería
 Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. Cualquier persona que pertenezca a la zona de salud y que acuda al sistema sanitario por cualquier motivo.
 PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
PROTOCOLO: HEPATITIS VIRAL CRÓNICA Y GESTACIÓN
 1 PROTOCOLO: HEPATITIS VIRAL CRÓNICA Y GESTACIÓN Unidad de Infecciones Perinatales, Servicio de Medicina Materno-Fetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona
1 PROTOCOLO: HEPATITIS VIRAL CRÓNICA Y GESTACIÓN Unidad de Infecciones Perinatales, Servicio de Medicina Materno-Fetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
HEPATITIS VIRAL Y EMBARAZO
 HEPATITIS VIRAL Y EMBARAZO HEPATITIS VIRAL AGUDA El cuadro clínico de la hepatitis viral aguda durante la gestación se presenta de modo semejante al de una paciente no embarazada, independientemente de
HEPATITIS VIRAL Y EMBARAZO HEPATITIS VIRAL AGUDA El cuadro clínico de la hepatitis viral aguda durante la gestación se presenta de modo semejante al de una paciente no embarazada, independientemente de
HIPOTIRODISMO EN EL EMBARAZO. Inés Velasco Grupo TiroSEEN Barcelona-2015
 HIPOTIRODISMO EN EL EMBARAZO Inés Velasco Grupo TiroSEEN Barcelona-2015 Un poco de fisiología TRH TSH Tiroides T3 T4 Mecanismos de adaptación Hiperplasia compensadora Secreción preferencial de T3 Funciones
HIPOTIRODISMO EN EL EMBARAZO Inés Velasco Grupo TiroSEEN Barcelona-2015 Un poco de fisiología TRH TSH Tiroides T3 T4 Mecanismos de adaptación Hiperplasia compensadora Secreción preferencial de T3 Funciones
MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES
 MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES TRABAJO DE PARTO Exige Protocolo para Identificar Características especificas de los Cuidados durante el Condiciones para el ADMISIÓN FACTORES
MAPA CONCEPTUAL INDUCCIÓN, TRABAJO DE PARTO Y SUS COMPLICACIONES TRABAJO DE PARTO Exige Protocolo para Identificar Características especificas de los Cuidados durante el Condiciones para el ADMISIÓN FACTORES
[NORMA PREVENCIÓN ENDOMETRITIS PUERPERAL]
![[NORMA PREVENCIÓN ENDOMETRITIS PUERPERAL] [NORMA PREVENCIÓN ENDOMETRITIS PUERPERAL]](/thumbs/39/18608553.jpg) 2012 [NORMA PREVENCIÓN ENDOMETRITIS PUERPERAL] Páginas : 2 de 14 ÍNDICE. 1. INTRODUCCIÓN. 2. OBJETIVOS. 3. ALCANCE. 4. DOCUMENTACIÓN DE REFERENCIA. 5. RESPONSABLES DE LA EJECUCIÓN. 6. DEFINICIONES. a)
2012 [NORMA PREVENCIÓN ENDOMETRITIS PUERPERAL] Páginas : 2 de 14 ÍNDICE. 1. INTRODUCCIÓN. 2. OBJETIVOS. 3. ALCANCE. 4. DOCUMENTACIÓN DE REFERENCIA. 5. RESPONSABLES DE LA EJECUCIÓN. 6. DEFINICIONES. a)
PANENDOSCOPIA ORAL. -Siempre que se detecte o se sospeche la presencia de un sangrado en la parte alta del tubo digestivo.
 PANENDOSCOPIA ORAL 1. Qué es una panendoscopia oral? Es un procedimiento que permite explorar el esófago, el estómago y el duodeno y obtener multitud de información con un mínimo de molestias para el paciente.
PANENDOSCOPIA ORAL 1. Qué es una panendoscopia oral? Es un procedimiento que permite explorar el esófago, el estómago y el duodeno y obtener multitud de información con un mínimo de molestias para el paciente.
Situación de la Sífilis Congénita en Costa Rica. Dra. María Ethel Trejos S Directora Vigilancia de la Salud
 Situación de la Sífilis Congénita en Costa Rica Dra. María Ethel Trejos S Directora Vigilancia de la Salud Sífilis congénita Riesgo de infección transplacentaria global: 60 al 80%. Varía dependiendo del
Situación de la Sífilis Congénita en Costa Rica Dra. María Ethel Trejos S Directora Vigilancia de la Salud Sífilis congénita Riesgo de infección transplacentaria global: 60 al 80%. Varía dependiendo del
18/04/2007 Código: PC Versión1
 Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Dra. Dulce María Arreguín Porras Servicio de Infectología Hospital General de México Dr. Eduardo Liceaga
 Dra. Dulce María Arreguín Porras Servicio de Infectología Hospital General de México Dr. Eduardo Liceaga Neoplasias definitorias de SIDA Neoplasias no definitorias de SIDA El grado de inmunosupresión manifestado
Dra. Dulce María Arreguín Porras Servicio de Infectología Hospital General de México Dr. Eduardo Liceaga Neoplasias definitorias de SIDA Neoplasias no definitorias de SIDA El grado de inmunosupresión manifestado
Diagnóstico y Tratamiento del Síntoma de Parto Prematuro
 Diagnóstico y Tratamiento del Síntoma de Parto Prematuro Dr. J. Andrés Poblete L Unidad de Medicina Materno Fetal Departamento Obstetricia y Ginecología Pontificia Universidad Católica de Chile Generalidades
Diagnóstico y Tratamiento del Síntoma de Parto Prematuro Dr. J. Andrés Poblete L Unidad de Medicina Materno Fetal Departamento Obstetricia y Ginecología Pontificia Universidad Católica de Chile Generalidades
Salmonelosis no tifoidea y otras infecciones por Samonella
 Salmonelosis no tifoidea y otras infecciones por Samonella Gema Sabrido Bermúdez (R2 pediatría HGUA) Tutora: Mª Carmen Vicent Castello (Adjunto Lactantes) 3 de junio 2015 Índice Salmonella Fiebre tifoidea
Salmonelosis no tifoidea y otras infecciones por Samonella Gema Sabrido Bermúdez (R2 pediatría HGUA) Tutora: Mª Carmen Vicent Castello (Adjunto Lactantes) 3 de junio 2015 Índice Salmonella Fiebre tifoidea
DETECCIÓN TEMPRANA DE LAS ALTERACIONES DEL EMBARAZO
 DETECCIÓN TEMPRANA DE LAS ALTERACIONES DEL EMBARAZO A. EPIDEMIOLOGÍA Y OBJETIVOS: 1. PREVALENCIA: La tasa de mortalidad materna en Colombia para 1999 fue de 67.7 por 100.000 nacidos, vivos según el Departamento
DETECCIÓN TEMPRANA DE LAS ALTERACIONES DEL EMBARAZO A. EPIDEMIOLOGÍA Y OBJETIVOS: 1. PREVALENCIA: La tasa de mortalidad materna en Colombia para 1999 fue de 67.7 por 100.000 nacidos, vivos según el Departamento
Manual CTO Enf. especialista: Matrona. Preparación de Oposiciones. Temas Tomo II
 Manual CTO Enf. especialista: Matrona Preparación de Oposiciones Temas 25-45 Tomo II NOTA La medicina es una ciencia sometida a un cambio constante. A medida que la investigación y la experiencia clínica
Manual CTO Enf. especialista: Matrona Preparación de Oposiciones Temas 25-45 Tomo II NOTA La medicina es una ciencia sometida a un cambio constante. A medida que la investigación y la experiencia clínica
Superficie interna regular, sin papilas y sin áreas Superficie interna irregular, presencia de papilas numerosas, gruesas y/o confluentes.
 1 TUMORACIONES ANEXIALES Y GESTACIÓN 1. INTRODUCCIÓN Las tumoraciones anexiales afectan a un 0.5-8% de las gestaciones. La incidencia varía en función de los criterios diagnósticos utilizados y la edad
1 TUMORACIONES ANEXIALES Y GESTACIÓN 1. INTRODUCCIÓN Las tumoraciones anexiales afectan a un 0.5-8% de las gestaciones. La incidencia varía en función de los criterios diagnósticos utilizados y la edad
Se pretende desarrollar el tema desde el síntoma, signo o situación hacia el diagnóstico y conducta del proceso.
 Curso de Urgencias Obstétricas y Ginecológicas 21 de Junio al 12 de Julio de 2.004 Sala de sesiones clínicas. 3ª planta Hospital Materno-infantil Dirigido por el Dr. Jorge Fernández Parra Servicio de Obstetricia
Curso de Urgencias Obstétricas y Ginecológicas 21 de Junio al 12 de Julio de 2.004 Sala de sesiones clínicas. 3ª planta Hospital Materno-infantil Dirigido por el Dr. Jorge Fernández Parra Servicio de Obstetricia
PARTO PRETERMINO. Revisión anual 2003. Dr. Sergio Luna García
 PARTO PRETERMINO Revisión anual 2003 Dr. Sergio Luna García DEFINICION DEL PROBLEMA Representa el 50-70% de la morbi- mortalidad neonatal Ocupa una de las primeras cinco causas de mortalidad en población
PARTO PRETERMINO Revisión anual 2003 Dr. Sergio Luna García DEFINICION DEL PROBLEMA Representa el 50-70% de la morbi- mortalidad neonatal Ocupa una de las primeras cinco causas de mortalidad en población
GESTIÓN ASISTENCIAL INTEGRAL CONSENTIMIENTO INFORMADO CONSENTIMIENTO INFORMADO PARA CESÁREA INTRODUCCIÓN
 PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
TAMIZAJE DE PARTO PRETERMINO. Dr. Néstor Javier Pavón Gómez Médico Gineco Obstetra Sub Especialista en Medicina Materno Fetal
 TAMIZAJE DE PARTO PRETERMINO Dr. Néstor Javier Pavón Gómez Médico Gineco Obstetra Sub Especialista en Medicina Materno Fetal Tamizaje de parto pretermino INTRODUCCION Parto pretérmino Nacimientos antes
TAMIZAJE DE PARTO PRETERMINO Dr. Néstor Javier Pavón Gómez Médico Gineco Obstetra Sub Especialista en Medicina Materno Fetal Tamizaje de parto pretermino INTRODUCCION Parto pretérmino Nacimientos antes
Causa Parálisis Cerebral
 Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Guía de prevención y diagnóstico de infecciones perinatales prevalentes. Año 2011 Dr Luis Fernandez Miranda
 Guía de prevención y diagnóstico de infecciones perinatales prevalentes Año 2011 Dr Luis Fernandez Miranda HIV Desde la notificación de los primeros casos de infección por este virus se ha reconocido a
Guía de prevención y diagnóstico de infecciones perinatales prevalentes Año 2011 Dr Luis Fernandez Miranda HIV Desde la notificación de los primeros casos de infección por este virus se ha reconocido a
DEFINICIÓN: PATOGÉNESIS: SÍNTOMAS Y DIAGNÓSTICO:
 1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
REPORTE GERENCIAL TLSSA HOSPITAL DE LA MUJER
 PARA PARTO O CESAREA N A C I M I E N T O S A T E N D I D O S REPORTE GERENCIAL HOSPITAL DE LA MUJER EN ADOLESCENTES Sexo: TODOS Entidad de Residencia : TODAS Gpo Edad : TODOS Todas las Especialidades EUTÓCICOS
PARA PARTO O CESAREA N A C I M I E N T O S A T E N D I D O S REPORTE GERENCIAL HOSPITAL DE LA MUJER EN ADOLESCENTES Sexo: TODOS Entidad de Residencia : TODAS Gpo Edad : TODOS Todas las Especialidades EUTÓCICOS
Rotura prematura de membranas (Actualizado junio 2012)
 Protocolos Asistenciales en Obstetricia Rotura prematura de membranas (Actualizado junio 2012) Nota: reemplaza a los documentos previos sobre: Diagnóstico de la Rotura Prematura de Membranas (2006), Diagnóstico
Protocolos Asistenciales en Obstetricia Rotura prematura de membranas (Actualizado junio 2012) Nota: reemplaza a los documentos previos sobre: Diagnóstico de la Rotura Prematura de Membranas (2006), Diagnóstico
EL PARTO EN LA GESTANTE OBESA
 EL PARTO EN LA GESTANTE OBESA Sofía Fournier Fisas 26 Noviembre 2013 soffou@dexeus.com EL PARTO EN LA GESTANTE OBESA: ÍNDICE INTRODUCCIÓN TRABAJO DE PARTO INDUCCIÓN DEL PARTO CESÁREA COMPLICACIONES INTRAPARTO
EL PARTO EN LA GESTANTE OBESA Sofía Fournier Fisas 26 Noviembre 2013 soffou@dexeus.com EL PARTO EN LA GESTANTE OBESA: ÍNDICE INTRODUCCIÓN TRABAJO DE PARTO INDUCCIÓN DEL PARTO CESÁREA COMPLICACIONES INTRAPARTO
Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona
 1/7 PROTOCOLO: INFECCIÓN VIAS URINARIAS Y GESTACIÓN Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona 1. PREVALENCIA El factor de
1/7 PROTOCOLO: INFECCIÓN VIAS URINARIAS Y GESTACIÓN Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia, Hospital Clínic de Barcelona 1. PREVALENCIA El factor de
GUIA DE AMENAZA DE ABORTO
 GUIA DE AMENAZA DE ABORTO ESE HOSPITAL SAN ANTONIO GIGANTE 2010 INTRODUCCION La Organización Mundial de la Salud ha definido el aborto como: la expulsión o extracción de su madre de un embrión o feto que
GUIA DE AMENAZA DE ABORTO ESE HOSPITAL SAN ANTONIO GIGANTE 2010 INTRODUCCION La Organización Mundial de la Salud ha definido el aborto como: la expulsión o extracción de su madre de un embrión o feto que
7. Defunciones y tasas de la mortalidad fetal tardía según causa y sexo, por área de salud. Casos y tasas por nacidos vivos y muertos.
 s vivos y muertos. 01-93. Todas las causas 119 4,2 66 4,5 53 3,8 XVI. 01-49. Afecciones originadas en el periodo perinatal 112 3,9 64 4,4 48 3,4 01. Feto y recién afectados por condiciones de la madre
s vivos y muertos. 01-93. Todas las causas 119 4,2 66 4,5 53 3,8 XVI. 01-49. Afecciones originadas en el periodo perinatal 112 3,9 64 4,4 48 3,4 01. Feto y recién afectados por condiciones de la madre
[NORMA PREVENCIÓN DE ENDOMETRITIS PUERPERAL]
![[NORMA PREVENCIÓN DE ENDOMETRITIS PUERPERAL] [NORMA PREVENCIÓN DE ENDOMETRITIS PUERPERAL]](/thumbs/49/25655781.jpg) 2016 [NORMA PREVENCIÓN DE ENDOMETRITIS COD CM015 Versión nº 2 Característica GCL 3.3 Elaborado por: Comité IAAS Enero 2016 Ana Maria Kehr Alejandra Del Valle Revisado por: Dr. Fernando Cartes Marzo 2016
2016 [NORMA PREVENCIÓN DE ENDOMETRITIS COD CM015 Versión nº 2 Característica GCL 3.3 Elaborado por: Comité IAAS Enero 2016 Ana Maria Kehr Alejandra Del Valle Revisado por: Dr. Fernando Cartes Marzo 2016
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las
 Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Tratamiento de las infecciones más prevalentes en Atención Primaria. Cristina Calvo
 Tratamiento de las infecciones más prevalentes en Atención Primaria Cristina Calvo Tratamiento de las infecciones más prevalentes en Atención Primaria No existen conflictos de intereses respecto a la presente
Tratamiento de las infecciones más prevalentes en Atención Primaria Cristina Calvo Tratamiento de las infecciones más prevalentes en Atención Primaria No existen conflictos de intereses respecto a la presente
El objetivo del cuidado de la embarazada es minimizar el riesgo de morbilidad y mortalidad materno y fetal que el proceso gestacional lleva implícito.
 RIESGO OBSTÉTRICO-PERINATAL CONCEPTOS El objetivo del cuidado de la embarazada es minimizar el riesgo de morbilidad y mortalidad materno y fetal que el proceso gestacional lleva implícito. Riesgo es la
RIESGO OBSTÉTRICO-PERINATAL CONCEPTOS El objetivo del cuidado de la embarazada es minimizar el riesgo de morbilidad y mortalidad materno y fetal que el proceso gestacional lleva implícito. Riesgo es la
6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por nacidos vivos y muertos.
 6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por 1.000 s 01-93. Todas las causas 47 3,7 20 3,0 27 4,3 XVI. 01-49. Afecciones originadas en el periodo
6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por 1.000 s 01-93. Todas las causas 47 3,7 20 3,0 27 4,3 XVI. 01-49. Afecciones originadas en el periodo
Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses.
 Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses. David Andina Martinez 1, Alberto García Salido 2, Mercedes De La Torre Espí
Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses. David Andina Martinez 1, Alberto García Salido 2, Mercedes De La Torre Espí
PROTOCOLO CLINICO DE LA PÉRDIDA GESTACIONAL PRECOZ RÉGIMEN MIFEPRISTONA-MISOPROSTOL
 PROTOCOLO CLINICO DE LA PÉRDIDA GESTACIONAL PRECOZ RÉGIMEN MIFEPRISTONA-MISOPROSTOL PRIMERA VISITA Primer día -Explicar detenidamente a la paciente el proceso -Consentimientos informados -Analítica: hemoglobina
PROTOCOLO CLINICO DE LA PÉRDIDA GESTACIONAL PRECOZ RÉGIMEN MIFEPRISTONA-MISOPROSTOL PRIMERA VISITA Primer día -Explicar detenidamente a la paciente el proceso -Consentimientos informados -Analítica: hemoglobina
