SERVICIO DE OBSTETRICIA Y GINECOLOGÍA
|
|
|
- Juana Córdoba Piñeiro
- hace 7 años
- Vistas:
Transcripción
1 SERVICIO DE OBSTETRICIA Y GINECOLOGÍA 08/04/2015 Nombre: Mª Auxiliadora Vega Jiménez R-1 Tipo de Sesión: Revisión de guías clínicas TÍTULO VAGINITIS INTRODUCCIÓN Las infecciones vulvovaginales son un motivo muy frecuente de consulta en Atención Primaria, Especializada y Urgencias Hospitalarias, llegando a representar el 20% de las consultas ginecológicas. El 75% de las mujeres experimentan un episodio de vulvovaginitis sintomática a lo largo de su vida y el 40-50%, al menos, un segundo episodio. La vulvovaginitis candidiásica es la más prevalente en Europa y la segunda en USA, solo superada por la vaginosis bacteriana. Las infecciones del aparato genital interno femenino son frecuentes debido a que las relaciones sexuales permiten el aporte de gérmenes a su interior y a la proximidad de los genitales externos con la uretra, ano y recto. Estas infecciones presentan dificultades para su diagnostico, especialmente etiológico. Por esto, conocer los cuadros que producen los diferentes gérmenes, permitirá que el desarrollo ordenado de la anamnesis y la exploración física den el máximo de sí. La vaginitis se define como el espectro de condiciones que causan síntomas vulvovaginales como picazón, ardor, irritación y secreción anormal. La mayoría de las causas de vaginitis son: Candidiasis vulvovaginal Vaginosis bacteriana Tricomoniasis La vaginitis tiene un diagnóstico diferencial amplio. El éxito del tratamiento se basa con frecuencia en un diagnóstico preciso.
2 He revisado las siguientes guías clínicas sobre la vaginitis: ACOG Practice Bulletin. Clinical management guidelines for obstetrician-gynecologists. Vaginitis.Number 72, May European (IUSTI/WHO) guideline on the management of vaginal discharge, UpToDate, 2015: cuya información contenida está basada en evidencia y actualizada. CANDIDIASIS VULVOVAGINAL La vulvovaginitis candidiásica es una enfermedad inflamatoria de la vagina y vulva, producida por diferentes especies de hongos, fundamentalmente Candida spp, secundaria generalmente a condiciones fisiológicas alteradas que determinan disminución de la inmunidad local. Candida albicans es la responsable del 90% de los episodios de candidiasis vulvovaginal. Otras especies menos frecuentes, también denominadas no albicans, como C. glabrata, C.tropicalis y C. krusei, representan el 10% de las candidiasis y han registrado en los últimos tiempos un aumento en prevalencia y un incremento en la resistencia al tratamiento habitual. El 20% de las mujeres asintomáticas en edad fértil tienen Candida spp. en la microbiota de la vaginal normal. Todas las especies de Candida producen síntomas vulvovaginales similares, aunque la gravedad de los síntomas es más leve con C. glabrata y C. parapsilosis. En contraste con vaginosis bacteriana, candidiasis vulvovaginal no se asocia con una reducción de lactobacilos vaginales. Candida probablemente accede a la vagina a través de la zona perianal. Con menos frecuencia, la fuente de infección es sexual o la recaída de un reservorio vaginal. Candida dará lugar a unos síntomas muy característicos: Aumento de la secreción vaginal: blanquecina en grumos, aspecto de yogur, fácil de desprender. Prurito, disuria, dispareunia, sensación de escozor en genitales externos. Mucosa vaginal eritematosa. Los síntomas suelen empeorar durante la semana antes de la menstruación. Excoriaciones de la vulva y fisuras están presentes en cerca de un cuarto de los pacientes. Diagnóstico La anamnesis tiene un papel destacado en el diagnóstico ya que, tanto la presencia de cualquier factor desencadenante del posible cambio de la microbiota que favorezca el crecimiento de las cándidas (por ejemplo la toma previa de antibióticos de amplio espectro), como la presencia de factores personales (antecedentes de diabetes o embarazo), así como la existencia de episodios previos de candidiasis puede ser muy orientativo. El diagnóstico no debe basarse exclusivamente en los síntomas y debe realizarse una exploración minuciosa y exploraciones complementarias, ya que una de las causas más frecuentes del fallo
3 terapéutico es un diagnóstico erróneo. Múltiples estudios concluyen que un diagnóstico fiable no se puede sólo hacer con la historia clínica y la exploración física. Podemos clasificarla como candidiasis no complicada o complicada. No complicada: -Episodios esporádicos o poco frecuentes. -Síntomas o hallazgos leves a moderados. -Sospecha de infección por Candida Albicans. -Mujer no embarazada sin complicaciones médicas. Complicada -Los episodios recurrentes (cuatro o más por año). -Síntomas o hallazgos graves. -Sospecha o infección que no sea por Candida Albicans. -Las mujeres con diabetes, enfermedad médica grave, inmunosupresión. -Embarazo. Esta clasificación tiene implicaciones en el tratamiento porque en el caso de candidiasis vulvovaginal complicada es más probable que falle la terapia antifúngica estándar. Existen factores desencadenantes como: Diabetes mellitus mal controlada. Uso de antibióticos: durante y tras el tratamiento de antibióticos de amplio espectro (tetraciclinas, ampicilina, cefalosporinas) por desequilibrio de la microbiota normal. La administración de Lactobacillus (oral o vaginal) durante y durante cuatro días después de la terapia con antibióticos no impide vulvovaginitis postantibiótico. (Uptodate 2015) En las mujeres susceptibles a infecciones por hongos sintomáticos cuando se toma la terapia antibiótica, una dosis de fluconazol (150 mg por vía oral) al inicio y al final de la terapia con antibióticos puede prevenir vulvovaginitis postantibiótico. (Uptodate 2015) Enfermedades inmunodepresoras: como VIH, lupus sistémico u otras. Aumento de los niveles de estrógeno: uso de anticonceptivos orales, el embarazo.
4 Factores de comportamiento sexual: candidiasis vulvovaginal no se considera una enfermedad de transmisión sexual. Esto no significa que la transmisión sexual de Candida no se produce o que la candidiasis vulvovaginal no está asociado con la actividad sexual. La evidencia de un vínculo entre la candidiasis vulvovaginal y hábitos de higiene (por ejemplo, las duchas vaginales, uso de tampones / almohadillas menstruales) o el uso de ropa apretada o sintética es débil y contradictoria. Diagnóstico diferencial -Reacciones de hipersensibilidad, reacciones alérgicas o a químicos, y dermatitis de contacto. -Irritación mecánica debido a la falta de lubricación durante el coito puede dar lugar a malestar vaginal. - Infección mixta. Tratamiento Las indicaciones para el tratamiento son: Las mujeres sintomáticas en las que se ha encontrado Candida en frotis en fresco o cultivo. Las mujeres asintomáticas no requieren tratamiento. Las parejas varones asintomáticos no requieren tratamiento. El objetivo del tratamiento es aliviar los síntomas, por lo que se debe tratar a todas las mujeres sintomáticas. La vulvovaginitis candidiásica no complicada tiene buenos resultados terapéuticos con tratamientos tópicos con derivados imidazólicos, poliénicos o piridinona de corta duración No parecen existir diferencias relevantes entre ellos ni entre las distintas pautas de tratamiento. Terapias intravaginales y orales proporcionan un tratamiento igualmente eficaz para la candidiasis vaginal. (European guideline 2011).También se puede aplicar un tratamiento imidazólico oral de corta duración, aunque se recomienda reservar el tratamiento por vía oral para infecciones recurrentes o persistentes. El alivio de los síntomas y cultivos negativos se dan en el 80-90% de los pacientes después del tratamiento completo, ya sea administrado por vía oral o tópica. (European guideline 2011) Las pacientes con candidiasis vulvovaginal complicada requieren un tratamiento más agresivo para lograr el alivio de síntomas. En un ensayo aleatorio controlado con placebo de mujeres con candidiasis vulvovaginal grave, una segunda dosis de fluconazol 150 mg 3 días después de la primera dosis, aumentó la tasa de curación del 67% al 80%. Esto no afecta a las tasas de recaída. Tratamientos de dosis única estándar en general son tan eficaces como cursos más largos. (European guideline 2011, ACOG, Uptodate 2015).
5 El tratamiento tópico de la vulva no ha demostrado beneficio adicional al tratamiento intravaginal. Si el prurito es un síntoma significativo una pomada tópica de hidrocortisona puede proporcionar alivio sintomático más rápido. (European guideline 2011). En las mujeres con candidiasis vulvovaginal recurrente el tratamiento puede ser difícil y frustrante. Se debe tratar de eliminar o reducir los factores de riesgo de infección si están presentes. La candidiasis vulvovaginal recurrente secundaria a C. albicans, después de la terapia intensiva inicial de 7-14 días para lograr la remisión completa se recomienda tratamiento antifúngico prolongado con fluconazol, 150 mg a la semana durante 6 meses (ACOG 2006; European guideline 2011, Uptodate 2015), controlarán con éxito más de 90% de episodios sintomáticos y dará lugar a una prolongada protección efectuar en aproximadamente el 50% de las mujeres. Para las pacientes que no pueden tomar el fluconazol, el tratamiento de mantenimiento prolongado con agentes tópicos intermitentes, como clotrimazol, 500 mg semanales o 200 mg dos veces a la semana, son opciones aceptables. La utilización de anticonceptivos de progesterona por ejemplo Depo-Provera o Cerazette pueden tener beneficios. (European guideline 2011). La disminución de la colonización gastrointestinal Candida por administración oral de nistatina no impide la infección recurrente vaginal sintomática. (Uptodate 2015) Candidiasis vulvovaginal en el embarazo El tratamiento de las mujeres embarazadas está indicado principalmente para el alivio de los síntomas. La candidiasis vaginal no se asocia con resultados adversos del embarazo. (Uptodate 2015). Durante el embarazo deben evitarse tratamientos por vía oral. (ACOG, European guideline 2011, Uptodate 2015).Aunque dosis bajas de fluconazol a corto plazo no se asocia con defectos de nacimiento, mayores dosis de mg / día se han relacionado con defectos de nacimiento. Por lo tanto, el tratamiento de vulvovaginal candidiasis en el embarazo debe consistir en una de las terapias tópicas de imidazoles (clotrimazol, Miconazol), probablemente durante 7 días. (ACOG 2006,Uptodate 2015, European guideline 2011). Aunque el tratamiento de la colonización por cándida vaginal en mujeres embarazadas asintomáticas no es necesario, en Alemania el tratamiento se recomienda en el tercer trimestre debido a que la tasa de candidiasis oral y la dermatitis del pañal en los recién nacidos sanos maduros se reduce significativamente por el tratamiento materno. (Uptodate 2015). Tratamiento para otras especies de Cándidas no Albicans C. glabrata: tiene baja virulencia vaginal y rara vez causa síntomas. Tratamiento tópico con imidazoles pueden ser eficaces en el 50% de los casos. La terapia con ácido bórico vaginal 600 mg al día durante un mínimo de 14 días, parece ser eficaz para fallos de tratamiento con imidazoles. Mejores resultados
6 (> 90 por ciento) de curación se han logrado con flucitosina crema intravaginal (5 g cada noche durante dos semanas). C. krusei: es generalmente resistente a fluconazol, pero es altamente susceptible los azoles tópicos, tales como clotrimazol, miconazol y terconazol. Tratamientos de 7 a 14 días. Tratamiento de las parejas sexuales No es necesario. No hay ninguna contraindicación médica para las relaciones sexuales durante el tratamiento, pero puede ser incómodo hasta que la inflamación mejora. (Uptodate 2015). Lactancia Nistatina no entra en la leche materna y es compatible con la lactancia. Fluconazol se excreta en la leche humana, pero la Academia Americana de Pediatría (AAP) considera el uso de fluconazol compatible con la lactancia materna. No hay información sobre el efecto de miconazol, butoconazol, clotrimazol, tioconazol o terconazole en los lactantes, pero la absorción sistémica después de la administración vaginal materna es mínima, por lo tanto, el uso tópico las madres lactantes es razonable. Otros datos Aunque existe la creencia popular de que la ingestión o administración vaginal de yogur u otros agentes que contienen lactobacilos vivos disminuye la tasa de colonización por Candida y la recaída sintomática, los pocos estudios en esta área tienen una serie de defectos metodológicos y un pequeño número de sujetos. No hay pruebas de ensayos aleatorios que el ajo, el aceite de árbol de té, yogur (u otros productos que contengan en vivo Lactobacillus especies), o duchas vaginales sea efectivo para el tratamiento o la prevención de la candidiasis vulvovaginal debido a Candida albicans. La inmunoterapia de vaginitis candidiásica es un nuevo enfoque terapéutico bajo investigación, pero no existe una vacuna profiláctica o terapéutica eficaz se actualmente.
7 TRATAMIENTO DE LA VULVOVAGINITIS NO COMPLICADA ACOG 2006 Imidazólicos Clotrimazo l% crema vaginal 5 g / 24 horas, 7 días. Clotrimazol 2% crema vaginal 5 g / 24 horas, 3 días. Clotrimazol comprimido vaginal 100 mg / 24 horas, 7 días. Clotrimazol comprimido vaginal 200 mg / 24 horas, 3 días. Clotrimazol comprimido vaginal 500 mg / 24 horas, 1 día. Miconazol 2% crema vaginal 5 g / 24 horas, 7 días. Fluconazol 150 mg vía oral / 24 horas, 1 día. Poliénicos Nistatina U comprimido vaginal / 24 horas, 14 días. European (IUSTI/WHO) guideline Los tratamientos orales incluyen: Fluconazol 150 mg como dosis única; Itraconazol 200 mg dos veces al día durante un día. Tratamientos intravaginales incluyen: Clotrimazol vaginal comprimido de 500 mg una vez o 200 mg /24h al día 3 días. Miconazol vaginal óvulo mg dosis única o 400 mg /24h al día 3 días. Econazol vaginales 150 mg como dosis única. Uptodate 2015 Clotrimazo l% crema vaginal 5 g / 24 horas, 7 días. Clotrimazol 2% crema vaginal 5 g / 24 horas, 3 días. Clotrimazol comprimido vaginal 100 mg / 24 horas, 7 días. Clotrimazol comprimido vaginal 200 mg / 24 horas, 3 días. Miconazol 2% crema vaginal 5 g / 24 horas, 7 días. Miconazol 4% crema vaginal 5 g / 24 horas, 3 días. Miconazol 100 mg comprimido vaginal 1 día,7 días. Miconazol 200 mg comprimido vaginal 1 día,3 días Miconazol mg comprimido vaginal dosis única Nistatina U comprimido vaginal / 24 horas, 14 días. Terconazol 0,4 por ciento de crema 5 g/24h, 7 días Terconazol 0,8 por ciento de crema 5 g/24h, 3 días Terconazol comprimido vaginal 80 mg / 24 horas, 3 días. Tioconazol 6,5 por ciento ungüento (5 g) dosis única Butoconazol 2 por ciento crema ( 5 g) dosis única Fluconazol oral 150 mg oral dosis única TRATAMIENTO DE LA VULVOVAGINITIS COMPLICADA ACOG 2006 Fluconazol 150 mg vía oral / 24 horas, 1 día y repetir una segunda dosis tres días después. Candidiasis vulvovaginal recurrente Terapia inicial 7-14 días y luego continuar con Fluconazol 150 mg vía oral semanal durante 6 meses. En caso de no poder utilizar Fluconazol: Clotrimazol comprimido vaginal 500 mg semanalmente ó 200mgr dos veces por semana.
8 European guideline 2011 Fluconazol 150 mg vía oral / 24 horas, 1 día y repetir una segunda dosis tres días después. C. glabrata crónica o Nistatina por 21 días es de primera línea o Flucitosina tópica. o Ácido bórico (óvulos vaginales) 600 mg diarios de días. Uptodate 2015 Fluconazol oral 150 mg cada 72 horas durante 2 ó 3 ó Imidazólicos tópico durante 7 a 14 días. Un corticosteroide tópico de baja potencia puede ser aplicado a la vulva durante 48 horas para aliviar los síntomas hasta que el fármaco antifúngico ejerce su efecto. Candidiasis vulvovaginal recurrente Fluconazol 150 mg cada 72 horas durante 3 dosis, seguido de fluconazol de mantenimiento de 150 mg una vez por semana durante 6 meses. Alternativas a fluconazol: de 10 a 14 días de un azol oral, tópica o azol alternativo (por ejemplo, itraconazol), seguido de tratamiento de mantenimiento tópico durante 6 meses (por ejemplo, clotrimazol 200 mg) crema vaginal dos veces por semana o 500 mg comprimido vaginal una vez por semana. TRATAMIENTO DE LA VULVOVAGINITIS EN EL EMBARAZO ACOG 2006 Terapias tópicas de imidazoles 7 días European guideline 2011 Terapias tópicas de imidazoles. Uptodate 2015 Clotrimazol tópico o miconazol durante 7 días TRATAMIENTO DE LA VULVOVAGINITIS POR CÁNDIDA NO ALBICANS ACOG 2006 Terapias tópicas de imidazoles 7 días Ácido bórico vaginal, 600 mg al día durante un mínimo de 14 días. * Las cápsulas de ácido bórico pueden ser letales si se ingieren. Uptodate 2015 C. glabrata: Intravaginal ácido bórico 600 mg al día durante 14 días Si fracasa lo anterior: crema flucitosina 17 % tópica, 5 gramos /24h durante 14 días C. krusei: clotrimazol, miconazol, terconazol intravaginal durante 7 a 14 días Todas las demás especies: fluconazol dosis convencional
9 VAGINOSIS BACTERIANA La Vaginosis bacteriana (VB) presenta escasa sintomatología con un incremento de la secreción vaginal, que se hace más acuosa y maloliente. La prevalencia es alta, aunque las cifras varían según las fuentes debido a la discreción sintomática y a la falta de especificidad de los criterios diagnósticos. Se calcula que afecta al 8-30% de las mujeres sexualmente activas. La vaginosis se entiende actualmente como una variante de la microbiota vaginal. La vaginosis bacteriana es una infección polimicrobiana marcado por la falta de producción de los lactobacilos de peróxido de hidrógeno y un crecimiento excesivo de organismos anaerobios facultativos. Los organismos que se encuentran con mayor frecuencia y número incluyen G vaginalis, Mycoplasma hominis, especies de Bacteroides, Especies de Peptostreptococcus, especies de Fusobacterium, Especies de Prevotella, Atopobium vaginas y otros anaerobios. Aunque no se considera una ITS, se asocia con la actividad sexual. Además de múltiples o nuevas parejas sexuales, la mayoría de los estudios indican que las duchas vaginales y el tabaquismo son factores de riesgo para la adquisición de la VB entre las mujeres sexualmente activas. Se ha encontrado transmisión sexual, tanto en relaciones hetero como homosexuales. El uso de condones y anticonceptivos que contienen estrógeno pueden ser factores de protección. Diagnóstico Además de la anamnesis orientada a la identificación de síntomas como aumento de secreción, olor desagradable o sensación de irritación, el diagnóstico basa en los criterios de Amsell. Se estima que aporta un diagnóstico correcto en 90% de los casos de vaginosis. Criterios de Amsell:( requieren la presencia de 3 de los 4 rasgos) Secreción vaginal homogénea, cuyo color y cantidad pueden variar. Hedor de aminas (característico a pescado) al añadir gotas de solución de hidróxido potásico a un porta con secreción vaginal. También denominado whiff test. Clue cells al mirar por microscopio. Se estima que deben ser positivas más de un 20% de las células. Ph vaginal superior a 4.5 Posteriormente, Nugent estableció una puntuación de 1-10 sobre una tinción de Gram, donde el grado ascendía en función de la proporción de Gardnerella, anaerobios y población microbiana global identificada en la extensión. En comparación con la puntuación de Nugent, los criterios de Amsell tienen una sensibilidad de 92% y una especificidad del 77%. El cultivo de de G. vaginalis es positivos en casi todas las mujeres con infección sintomática, pero se detecta el organismo en el 50 a 60 % de las mujeres asintomáticas sanas; por lo tanto, su presencia por sí sola no es diagnóstico de BV. El cultivo vaginal no es útil para el
10 diagnóstico. La mejor prueba de diagnóstico comercial interpretativas es un test basado en la sonda de ADN para altas concentraciones de G. vaginalis. Alternativas aceptables incluyen una prueba deprolina aminopeptidasa (Pip Actividad Testcard) o una prueba de la elevada actividad sialidasa (OSOM prueba BVBlue). Diagnóstico diferencial Otras causas del aumento de ph vaginal (> 4,5) incluyen tricomoniasis, vaginitis atrófica, y vaginitis inflamatoria descamativa. Las mujeres con VB no tienen dispareunia o signos de inflamación vaginal; En contraste, las mujeres con vaginitis atrófica, vaginitis inflamatoria descamativa, y la tricomoniasis suelen tener estos signos y síntomas. Tanto vaginitis atrófica y vaginitis inflamatoria descamativa se asocian con un aumento del número de células parabasales en la microscopía, que no se observa en las mujeres con VB. Un gran número de leucocitos polimorfonucleares en la microscopía son característicos de vaginitis inflamatoria descamativa, tricomoniasis, y vaginitis atrófica con la infección, pero no VB. La visualización de tricomonas hace fácil el diagnóstico de la tricomoniasis. Consecuencias Las mujeres embarazadas con vaginosis bacteriana tienen un mayor riesgo de parto prematuro. En varios estudios epidemiológicos, la vaginosis bacteriana se ha asociado con bajo peso al nacer, rotura prematura de membranas, y la prematuridad. (ACOG 2006, Uptodate 2015). No hay pruebas suficientes para recomendar el tratamiento de rutina de las mujeres embarazadas asintomáticas que se encontró que tienen VB. (Uptodate 2015). VB es una causa de: o Endometritis. o fiebre posparto. o celulitis post-histerectomía del manguito vaginal. o infección postaborto. VB es un factor de riesgo para el VIH. VB es un factor de riesgo para la adquisición de virus del herpes simple tipo 2 (VHS-2), la gonorrea, la clamidia y la infección por tricomonas. Aunque BV es más común entre las mujeres con enfermedad inflamatoria pélvica (EIP), no está claro si se trata de un factor causal o un factor de riesgo independiente para la enfermedad VB puede ser un factor en el desarrollo de las lesiones cervicales precancerosas. (Uptodate 2015).
11 Tratamiento La vaginosis bacteriana se resuelve espontáneamente en hasta un tercio de mujeres no embarazadas y la mitad de las mujeres embarazadas. El tratamiento de la vaginosis bacteriana asintomática se evita normalmente ya que los pacientes suelen mejorar espontáneamente en un período de varios meses, y cualquier terapia antibacteriana suele ir seguida de candidiasis vaginal sintomática. El tratamiento está indicado para el alivio de los síntomas en las mujeres con infección sintomática y para prevenir la infección postoperatoria en los pacientes con infección asintomática antes del aborto o la histerectomía. (European guideline 2011, Uptodate 2015) El tratamiento de la vaginosis bacteriana también puede reducir el riesgo de contraer enfermedades de transmisión sexual (ETS), incluyendo el virus de la inmunodeficiencia humana (VIH). No hay datos actuales sobre el tratamiento de vaginosis bacteriana para disminuir adquisición de enfermedad inflamatoria pélvica, el VIH, o VHS-2; el papel de tratamiento de la vaginosis bacteriana asintomática para prevenir estas morbilidades asociadas no es claro. (ACOG 2006, Uptodate 2015). El metronidazol o clindamicina administrados por vía oral o intravaginal tienen en una alta tasa de curación clínica (70-80 % a las cuatro semanas de seguimiento). La medicación oral es más conveniente, pero asociado a una mayor tasa de efectos secundarios sistémicos que la administración vaginal. Tinidazol es una alternativa razonable. No se han introducido para nuevos fármacos para la VB en la última década. La elección de la terapia oral versus vaginal debe depender de la preferencia del paciente. No hay datos a favor o en contra del uso de los probióticos. Se recomienda no tratar a las parejas sexuales de las mujeres con VB. (European guideline 2011, Uptodate 2015) Los estudios de tratamiento de la pareja han podido demostrar un efecto protector. (ACOG 2006). Mujeres embarazadas La terapia antibiótica estándar parece efectiva para erradicar la vaginosis bacteriana en mujeres embarazadas, y aquellas con vaginosis bacteriana sintomática deben ser tratadas. Ni metronidazol ni clindamicina tienen efectos teratogénicos conocidos. Se han realizado estudios para determinar si el tratamiento de vaginosis bacteriana asintomática en un embarazo sin complicaciones disminuye el riesgo de resultados adversos, se han obtenidos resultados contradictorios y no se ha demostrado ningún beneficio claro. (ACOG 2006). Sin embargo, en las mujeres con embarazos de alto riesgo, en particular aquellas con partos prematuros previos, algunos estudios han demostrado que la detección y el tratamiento de la vaginosis bacteriana con metronidazol oral pueden disminuir el riesgo de rotura prematura d membranas y parto
12 prematuro. (ACOG 2006; European 2011). Puede haber beneficios para la detección y el tratamiento de las mujeres embarazadas asintomáticas que tienen antecedentes de un parto prematuro previo temprano, pero hay datos suficientes para recomendar esto como una práctica rutinaria. (Uptodate 2015). No es posible definir las características específicas que caracterizan a un subgrupo de mujeres que podrían responder favorablemente a un protocolo de detección y tratamiento. La definición de estas características es un área activa de investigación. (Uptodate 2015). Si se prescribe el tratamiento en el embarazo para reducir el riesgo de parto prematuro se debe repetir el cultivo para confirmar la erradicación. (European guideline 2011). Recurrencia tras el tratamiento Después del tratamiento, la vaginosis bacteriana puede reaparecer hasta en el 30% de las mujeres dentro de los 3 meses y más de un 50 % sufren una recurrencia dentro de los 12 meses. Se trata la recaída con una terapia más prolongada, usando un antibiótico diferente al utilizado para el episodio inicial. Para las mujeres que prefieren la terapia preventiva en lugar del tratamiento de episodios frecuentes de VB: o Metronidazol o tinidazol por vía oral durante 7 días o Ácido bórico vaginal 600 mg se inicia al mismo tiempo y se continua durante 21 días ( Grado 2B ). o Se cita para el seguimiento un día o dos después de la última dosis de ácido bórico; si están en remisión, comenzamos inmediatamente gel de metronidazol dos veces por semana durante cuatro a seis meses, como la terapia de supresión. La terapia prolongada de antibióticos puede ser útil en mujeres con vaginosis bacteriana recurrente; sin embargo, debe ampliarse la investigación.
13 TRATAMIENTO VAGINOSIS BACTERIANA ACOG 2006 Clindamicina 2% pomada ; 5 g diarios 7 días Clindamicina 2% de liberación sostenida; 5 g al día; 1 día Clindamicina Óvulos de 100 mg ; uno al día 3 días Clindamicina 300 mg por vía oral; 300 mg dos veces al día; 7 días. Metronidazol 0,75% de gel; 5 g diarios; 5 días. Metronidazol 500 mg por vía oral 500 mg dos veces al día 7 días Ni metronidazol ni clindamicina tienen efectos teratogénicos conocidos. European(IUSTI/WHO) guideline El metronidazol mg por vía oral dos veces al día durante días. Metronidazol 2 g por vía oral dosis única. Tinidazol 2 g por vía oral dosis única. Alternativas: o Metronidazol gel intravaginal (0,75%)/24h 5días o Clindamicina crema intravaginal (2%) /24h 7días o La clindamicina 300 mg por vía oral /12h 7día Uptodate 2015 Metronidazol 500 mg vía oral /12h 7días Metronidazol gel intravaginal (0,75%)/24h 5días Clindamicina crema intravaginal (2%) /24h 7días La clindamicina 300 mg por vía oral /12h 7día Clindamicina 100 supositorios vaginales mg 3 días. Clindamicina crema bioadhesivo (Clindesse) 2% como dosis vaginal única de 5 gramos de crema que contiene 100 mg de fosfato de clindamicina. Durante la terapia con clindamicina crema, no se deben usar condones de látex En embarazadas: Metronidazol 500 mg por vía oral /12h 7 días Metronidazol 250 mg por vía oral 3 veces al día 7 días La clindamicina 300 mg por vía oral/12h 7 días
14 VULVOVAGINITIS POR TRICHOMONA Causada por Trichomona vaginalis, un protozoo unicelular parásito de la vagina, que no forma parte de la microbiota vaginal normal. Hasta hace unos años se afirmaba que era una infección de transmisión sexual (ITS) con un elevado número de nuevos casos cada año. Sin embargo, los hallazgos clínicos de la última década demuestran que es una infección que está en franca disminución tanto en prevalencia como en incidencia al menos en los países occidentales manteniéndose estable en los países en desarrollo. La infección se asocia con conductas de riesgo como nuevos o múltiples compañeros sexuales, con antecedentes de ITSs o adictas a drogas por vía parenteral. Puede ser identificado en el 70 por ciento de las parejas sexuales masculinas de mujeres. Clínica En las mujeres, la tricomoniasis varía de un estado de portador asintomático a una enfermedad inflamatoria aguda, severa. Hasta el 50 % de las mujeres infectadas son asintomáticas, aunque muchas de estas mujeres finalmente se vuelven sintomáticas. Los signos y síntomas de infección aguda incluyen una secreción purulenta, maloliente, asociada con ardor, prurito, disuria, dolor abdominal bajo o dispareunia. Los síntomas pueden empeorar durante la menstruación. Puede ocurrir sangrado postcoital. En las mujeres, la infección de la uretra está presente en el 90% de los episodios, aunque la afectación exclusiva del tracto urinario se da en el 5% de casos. En la exploración podemos observar eritema de la vulva y de la mucosa vaginal. La leucorrea clásicamente descrita como amarilla- verdoso, espumosa y maloliente ocurre en el 10 al 30%. Las hemorragias puntiformes en la vagina y el cuello uterino ("cuello uterino con aspecto de fresa") se observa en el 2%. En la infección crónica, los signos y síntomas son más leves y pueden incluir prurito y dispareunia, con secreción vaginal escasa. Consecuencias La vaginitis por tricomonas no tratada puede progresar a la uretritis o cistitis. T. vaginalis se ha asociado con: Infertilidad Neoplasia cervical Celulitis manguito vaginal posthisterectomía o abscesos Enfermedad inflamatoria pélvica atípica en mujeres infectadas con (VIH). En el Embarazo la TV se ha asociado durante el embarazo a situaciones como rotura prematura de membranas, parto pretérmino, o bajo peso al nacer.
15 En una revisión sistemática de 2014 y meta-análisis de la asociación entre T. vaginalis y los resultados perinatales, el riesgo de partos prematuros se incrementó en un 42% entre las mujeres infectadas (RR 1,42; IC del 95%: 1,15 a 1,75; 9 estudios). Los riesgos de la ruptura prematura de membranas y parto de recién nacido con bajo peso para la edad gestacional se incrementaron de manera similar, pero cada uno de estos resultados se basan en sólo dos estudios. Si el tratamiento en el embarazo afecta a estos riesgos, positiva o negativamente, no está claro. (Uptodate 2015). Diagnóstico El diagnóstico de sospecha es clínico y se confirma con el frotis en fresco, mediante observación al microscopio de la secreción vaginal, diluida en una gota de suero. Ello permite la visualización del parásito y su característico movimiento; este método tiene una sensibilidad del 60-70%, con una especificidad del %. Otros métodos más precisos como el cultivo en medio de Diamond o Roiron mejoran la sensibilidad hasta un 80-90%, con una especificidad >99%. Métodos más precisos y sofisticados como la PCR se realizan en seis horas y aumenta la sensibilidad a >95%, con una especificidad del %, pero es extremadamente más cara. Aunque muchas mujeres con tricomoniasis vaginal tendrán un elevado ph, el diagnóstico en el ámbito clínico se basa en la visualización de trichomonas móviles en microscopía salina. Tratamiento El tratamiento está indicado tanto para las mujeres y los hombres sintomáticos y asintomáticos. El tratamiento reduce la prevalencia de transporte T. vaginalis en la población, alivia los síntomas, y reduce el riesgo de secuelas. Los fármacos 5-nitroimidazoles (metronidazol o tinidazol) son la única clase de fármacos que proporcionan curación de la tricomoniasis. Las tasas de curación con tinidazol son comparables a los de metronidazol (Uptodate 2015). Ensayos clínicos han registrado tasas de curación de 90 a 95%. (Uptodate 2015). En ambos casos, los pacientes deben ser advertidos de la prohibición de consumir alcohol durante el tratamiento y hasta 24 horas tras su finalización en el caso de metronidazol, 72 horas si se emplea tinidazol. Los médicos también deben examinar a la paciente para otras enfermedades de transmisión sexual cuando se diagnostica tricomoniasis. La administración de dosis única es más conveniente y es tan efectiva como la terapia de dosis múltiple. La administración oral es más eficaz que la administración tópica. Se prefiere el tratamiento por vía oral al vaginal; ya que la administración sistémica alcanza los niveles de fármaco más altos y niveles terapéuticos en la uretra y las glándulas periuretrales, que sirven como depósitos endógenos de organismos que pueden causar recurrencia.
16 Los tratamientos tópicos con metronidazol en forma de gel intravaginal, son considerablemente menos eficaces (<50%) que los tratamientos vía oral; no se consiguen niveles terapéuticos suficientes ni en la uretra ni en las glándulas perivaginales. Las mujeres no embarazadas: El tratamiento está indicado en todas las mujeres con diagnóstico de tricomoniasis, aunque sean asintomáticas. La justificación para el tratamiento de las mujeres asintomáticas es que si no se trata, continúan transmitiendo la infección a sus parejas sexuales. Además hasta un tercio de las mujeres asintomáticas se vuelven sintomáticas en los seis meses siguientes. El seguimiento es innecesario para las mujeres que quedan asintomáticas después del tratamiento o que eran inicialmente asintomáticas, dada la alta eficacia de los fármacos. (European Guideline 2011, Uptodate 2015). Las parejas sexuales: Los compañeros sexuales deben ser tratados (independientemente de los resultados de las pruebas) con similares regímenes proponiéndose abstinencia sexual hasta completar el tratamiento. (European guideline 2011) El tratamiento de parejas sexuales está indicado porque se consiguen tasas de curación máximas en las mujeres infectadas cuando sus compañeros sexuales son tratados al mismo tiempo.(uptodate 2015). Las mujeres embarazadas: El tratamiento de la mujer gestante es similar a la no gestante con preferencia por metronidazol ya que no ha sido establecida la seguridad del tinizadol en el embarazo. Durante la lactancia materna, la TV puede ser tratada igualmente interrumpiendo la toma hasta horas desde la última dosis administrada. En el caso del tinidazol, el tiempo de interrupción de la lactancia materna debe ser de tres días tras la última dosis. Mujeres embarazadas sintomáticas: El metronidazol es el fármaco de elección para el tratamiento de la tricomoniasis sintomática en el embarazo. En las mujeres embarazadas, algunos médicos prefieren metronidazol 500 mg dos veces al día durante cinco a siete días. Mujeres embarazadas asintomáticas: No se recomienda el tratamiento de infecciones asintomáticas durante el embarazo debido a los ensayos aleatorios han encontrado que no impide, y en algunos ensayos incluso ha aumentado el riesgo de parto prematuro. (Uptodate 2015). En gestantes a término, sin embargo, las mujeres asintomáticas pueden optar por someterse a un tratamiento para prevenir la transmisión perinatal. (Uptodate 2015).
17 Mujeres VIH positivas: Estudios han determinado una fuerte evidencia de que la tricomoniasis en las personas infectadas por el VIH aumenta el riesgo de transmisión del VIH a sus parejas no infectadas. Existe alguna evidencia de que el tratamiento de tricomoniasis reduce la transmisión del VIH. (Uptodate 2015). Refractariedad al tratamiento: Las causas más frecuentes de fracaso del tratamiento son el incumplimiento y la reinfección. Para los pacientes con tricomoniasis refractario, se sugiere aumentar la dosis y la duración de la medicación (Grado 2C ). Tras el fracaso de una sola dosis de metronidazol 2 gramos se recomienda dar metronidazol 500 mg dos veces al día durante siete días (dosis total de 7 gramos). Si esta pauta falla, tinidazol o metronidazol se administra a una dosis de 2 gramos por día durante cinco días (dosis total de 10 gramos). Si esto falla, se recomienda el cultivo in vitro y pruebas de sensibilidad a fármacos. (Uptodate 2015) Las opciones terapéuticas incluyen las dosis máximas toleradas de metronidazol o, preferiblemente, tinidazol (de 2 a 4 gramos al día en dosis divididas) durante 14 días. Prevención : El riesgo de contraer la infección por T. vaginalis se puede reducir mediante el uso consistente del preservativo y limitar el número de parejas sexuales. Agentes espermicidas, reducen la tasa de transmisión.
18 TRATAMIENTO DE LA TRICHOMONIASIS ACOG 2006 Metronidazol 2 g en una sola dosis vía oral. Tinidazol 2 g en una sola dosis vía oral. Alternativas: Metronidazol 500 mg cada 12 horas 7 días. European (IUSTI/WHO) guideline 2011 En Embarazo: Metronidazol vía vaginal y preferiblemente tras 1er T En Lactancia: suspender la toma hasta 12-24h de haber tomado metronidazol. En caso de Tinidazol: interrupción materna tres días. El metronidazol mg por vía oral dos veces al día durante cinco a siete días. Metronidazol 2 g por vía oral en una dosis única, Tinidazol 2 g por vía oral en una dosis única Uptodate 2015 Metronidazol 2 g por vía oral en una dosis única. Tinidazol 2 g por vía oral en una dosis única. Embarazo: o VIH : o Metronidazol 500 mg dos veces al día durante cinco a siete días Metronidazol 500 mg dos veces al día 7 siete días en lugar de la terapia de dosis única. Casos refractarios: o Metronidazol 500 mg dos veces al día 7 días (dosis total de 7 gramos). o Si lo anterior falla: Tinidazol o Metronidazol 2 o gramos al día durante 5 días (dosis total 10 gramos. Si todo lo anterior no es efectivo: cultivo in vitro y pruebas de sensibilidad a fármacos.
Diagnóstico Y Tratamiento De Candidosis Vulvovaginal En Mujeres Mayores A 12 Años De Edad
 Guía de Referencia Rápida Diagnóstico Y Tratamiento De Candidosis Vulvovaginal En Mujeres Mayores A 12 Años De Edad Evidencias y recomendaciones Catálogo maestro de guías de práctica clínica: IMSS-609-13
Guía de Referencia Rápida Diagnóstico Y Tratamiento De Candidosis Vulvovaginal En Mujeres Mayores A 12 Años De Edad Evidencias y recomendaciones Catálogo maestro de guías de práctica clínica: IMSS-609-13
GUÍA DE PRÁCTICA CLÍNICA. Infecciones del Tracto Genital Inferior. Dr. Gonzalo Bick
 Dr. Gonzalo Bick Año 2010 Revisión: 0 Página 1 de 10 Introducción - Es el motivo de consulta ginecológico mas frecuente. - 10 millones de consultas anuales en Estados Unidos. - Importantes consecuencias:
Dr. Gonzalo Bick Año 2010 Revisión: 0 Página 1 de 10 Introducción - Es el motivo de consulta ginecológico mas frecuente. - 10 millones de consultas anuales en Estados Unidos. - Importantes consecuencias:
PROTOCOLO VULVOVAGINITIS.
 PROTOCOLO VULVOVAGINITIS. 1.- Introducción INDEX 2.- Vulvovaginitis por Trichomonas vaginalis 3.- Vaginosis bacteriana 4.- Candidiasis vaginal 5.- Bibliografía ** Professionals que l han de conèixer ***
PROTOCOLO VULVOVAGINITIS. 1.- Introducción INDEX 2.- Vulvovaginitis por Trichomonas vaginalis 3.- Vaginosis bacteriana 4.- Candidiasis vaginal 5.- Bibliografía ** Professionals que l han de conèixer ***
VULVOVAGINITIS A. DEFINICIÓN, ETIOLOGÍA Y FACTORES DE RIESGO:
 VULVOVAGINITIS A. DEFINICIÓN, ETIOLOGÍA Y FACTORES DE RIESGO: 1. DEFINICIÓN: Secreción de flujo anómalo e irritante, maloliente o no, que produce malestar local (picor o quemazón) y que se puede acompañar
VULVOVAGINITIS A. DEFINICIÓN, ETIOLOGÍA Y FACTORES DE RIESGO: 1. DEFINICIÓN: Secreción de flujo anómalo e irritante, maloliente o no, que produce malestar local (picor o quemazón) y que se puede acompañar
Estamos asistiendo a un repunte de las enfermedades de transmisión sexual? Criterios diagnósticos de EIP
 Estamos asistiendo a un repunte de las enfermedades de transmisión sexual? Criterios diagnósticos de EIP Cristina Martínez Leocadio Laura Pineda Domínguez H. U. FUNDACIÓN JIMÉNEZ DÍAZ Índice Qué es la
Estamos asistiendo a un repunte de las enfermedades de transmisión sexual? Criterios diagnósticos de EIP Cristina Martínez Leocadio Laura Pineda Domínguez H. U. FUNDACIÓN JIMÉNEZ DÍAZ Índice Qué es la
Infecciones del tracto urinario. Objetivos. Clasificación 06/10/13. Dr. Chih Hao Chen Ku Farmacología Clínica Hospital San Juan de Dios
 Infecciones del tracto urinario Dr. Chih Hao Chen Ku Farmacología Clínica Hospital San Juan de Dios Objetivos Tipos de infección urinaria Tratamiento empírico inicial Manejo ambulatorio vs internado Esquemas
Infecciones del tracto urinario Dr. Chih Hao Chen Ku Farmacología Clínica Hospital San Juan de Dios Objetivos Tipos de infección urinaria Tratamiento empírico inicial Manejo ambulatorio vs internado Esquemas
11-Flujo vaginal patológico
 92 11-Flujo vaginal patológico La infección vaginal, presenta con frecuencia incremento del flujo vaginal, irritación o prurito vulvar. Las tres enfermedades que con mayor frecuencia se relacionan a flujo
92 11-Flujo vaginal patológico La infección vaginal, presenta con frecuencia incremento del flujo vaginal, irritación o prurito vulvar. Las tres enfermedades que con mayor frecuencia se relacionan a flujo
Seminario de actualización Fármaco terapéutica sobre: Terapéutica de las infecciones vaginales más frecuentes. Objetivos
 Seminario de actualización Fármaco terapéutica sobre: Terapéutica de las infecciones vaginales más frecuentes. Objetivos 1. Seleccionar el antimicrobiano de elección para el tratamiento de las infecciones
Seminario de actualización Fármaco terapéutica sobre: Terapéutica de las infecciones vaginales más frecuentes. Objetivos 1. Seleccionar el antimicrobiano de elección para el tratamiento de las infecciones
INFECCIONES GINECOLÓGICAS. Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología
 INFECCIONES GINECOLÓGICAS Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología CASO CLÍNICO 1 Mujer 31 años. Acude a consulta por prurito vaginal desde hace 4 días y leucorrea blanquecina no maloliente.
INFECCIONES GINECOLÓGICAS Dr. Raúl Villasevil Villasevil Obstetricia y Ginecología CASO CLÍNICO 1 Mujer 31 años. Acude a consulta por prurito vaginal desde hace 4 días y leucorrea blanquecina no maloliente.
MANEJO DE VAGINITIS Y CERVICITIS
 Página: 1 de 5 1. DEFINICIONES La cervicitis, vaginitis son infecciones del tracto genital inferior femenino muy frecuentes en la consulta diaria del médico general. En la mujer embarazada exige un manejo
Página: 1 de 5 1. DEFINICIONES La cervicitis, vaginitis son infecciones del tracto genital inferior femenino muy frecuentes en la consulta diaria del médico general. En la mujer embarazada exige un manejo
Inflamación de la vulva, la vagina y del tejido endocervical ectópico.
 Inflamación de la vulva, la vagina y del tejido endocervical ectópico. CANDIDIÁSICA INFECCIOSAS VAGINOSIS BACTERIANA VULVOVAGINITIS TRICOMONIASIS NO INFECCIOSAS Reacciones alérgicas, traumatismos, problemas
Inflamación de la vulva, la vagina y del tejido endocervical ectópico. CANDIDIÁSICA INFECCIOSAS VAGINOSIS BACTERIANA VULVOVAGINITIS TRICOMONIASIS NO INFECCIOSAS Reacciones alérgicas, traumatismos, problemas
Tabla 2: Criterios diagnósticos de bacteriuria significativa
 Tabla 1: Factores de riesgo para ITU complicada Hombre Niños ITU nosocomial Sondaje vesical permanente Alteraciones funcionales o estructurales de la vía urinaria Obstrucción de la vía urinaria Embarazo
Tabla 1: Factores de riesgo para ITU complicada Hombre Niños ITU nosocomial Sondaje vesical permanente Alteraciones funcionales o estructurales de la vía urinaria Obstrucción de la vía urinaria Embarazo
INFECCIONES VULVOVAGINALES
 INFECCIONES VULVOVAGINALES Paz Balado Dacosta MIR 2 Tutor: Jacinto Mosquera Nogueira Centro de Salud Bembrive/ Sárdoma 18/3/2015 CASO Lola de 36 años. Sin AP de interés. Menarquia 13 años Ciclos menstruales
INFECCIONES VULVOVAGINALES Paz Balado Dacosta MIR 2 Tutor: Jacinto Mosquera Nogueira Centro de Salud Bembrive/ Sárdoma 18/3/2015 CASO Lola de 36 años. Sin AP de interés. Menarquia 13 años Ciclos menstruales
ENCUESTA 2013. Metodología: Encuesta a través de Internet. Ámbito: Nacional. Muestra: 1.382
 El riesgo de cistitis aumenta en verano, debido a que aumentan las prácticas de riesgo relacionadas con su contagio, como las relaciones sexuales. También en esta época es cuando prolifera su principal
El riesgo de cistitis aumenta en verano, debido a que aumentan las prácticas de riesgo relacionadas con su contagio, como las relaciones sexuales. También en esta época es cuando prolifera su principal
Guía de Referencia Rápida. Diagnóstico y Tratamiento de Vaginitis Infecciosa en Mujeres en Edad Reproductiva en Primer Nivel de Atención
 Guía de Referencia Rápida Diagnstico y Tratamiento de Vaginitis Infecciosa en Mujeres en Edad Reproductiva en Primer Nivel de Atencin Guía de Referencia Rápida N760 Vaginitis aguda, B373 Candidiasis de
Guía de Referencia Rápida Diagnstico y Tratamiento de Vaginitis Infecciosa en Mujeres en Edad Reproductiva en Primer Nivel de Atencin Guía de Referencia Rápida N760 Vaginitis aguda, B373 Candidiasis de
MAPA CONCEPTUAL RUPTURA PREMATURA DE MEMBRANAS
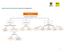 MAPA CONCEPTUAL RUPTURA PREMATURA DE MEMBRANAS RUPTURA PREMATURA DE MEMBRANAS Debe valorarse y controlarse a través de Diagnóstico Complicaciones Manejo Debe incluir los siguientes procesos De dos tipos
MAPA CONCEPTUAL RUPTURA PREMATURA DE MEMBRANAS RUPTURA PREMATURA DE MEMBRANAS Debe valorarse y controlarse a través de Diagnóstico Complicaciones Manejo Debe incluir los siguientes procesos De dos tipos
INFECCIÓN DEL TRACTO URINARIO. Dra Fernández Sección de Nefrología y Diálisis Hospital Regional de Concepción
 INFECCIÓN DEL TRACTO URINARIO Dra Fernández Sección de Nefrología y Diálisis Hospital Regional de Concepción IMPACTO Infección frecuente, importante problema de salud pública Incidencia en mujeres con
INFECCIÓN DEL TRACTO URINARIO Dra Fernández Sección de Nefrología y Diálisis Hospital Regional de Concepción IMPACTO Infección frecuente, importante problema de salud pública Incidencia en mujeres con
CARACTERÍSTICAS FLUJO. Aumentado Color blanco. Grumoso. Aumentado y espumoso Color amarillo-verdoso Maloliente
 VULVOVAGINITIS Seccin coordinada por la Dra. Laura Quintas Vázquez, Médico de Familia del 061-Galicia y la Dra. Cristina Iglesias Díaz, Médico de Familia del Centro de Salud de Mera (A Coruña) Actualizada
VULVOVAGINITIS Seccin coordinada por la Dra. Laura Quintas Vázquez, Médico de Familia del 061-Galicia y la Dra. Cristina Iglesias Díaz, Médico de Familia del Centro de Salud de Mera (A Coruña) Actualizada
Índice de contenidos DESCRIPCIÓN GENERAL. Dispositivos Intrauterinos de Cobre (DIUs)
 Dispositivos Intrauterinos de Cobre (DIUs) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL Un dispositivo
Dispositivos Intrauterinos de Cobre (DIUs) Índice de contenidos - DESCRIPCIÓN GENERAL - A TENER EN CUENTA - UTILIZACIÓN - ADVERTENCIAS - EFECTOS SECUNDARIOS - COMENTARIOS DESCRIPCIÓN GENERAL Un dispositivo
Original link: _Spanish/Files/Vaginitis
 Original link: http://www.acog.org/for_patients/search_patient_education_pamphlets_- _Spanish/Files/Vaginitis SP028, May 2010 ACOG publications are protected by copyright and all rights are reserved. ACOG
Original link: http://www.acog.org/for_patients/search_patient_education_pamphlets_- _Spanish/Files/Vaginitis SP028, May 2010 ACOG publications are protected by copyright and all rights are reserved. ACOG
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Vaginitis Infecciosa en Mujeres en Edad Reproductiva en el Primer Nivel de Atención
 Guía de Referencia Rápida Diagnstico y Tratamiento de la Vaginitis Infecciosa en Mujeres en Edad Reproductiva en el Primer Nivel de Atencin GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica
Guía de Referencia Rápida Diagnstico y Tratamiento de la Vaginitis Infecciosa en Mujeres en Edad Reproductiva en el Primer Nivel de Atencin GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica
CERVIX. El cérvix o cuello es la parte inferior del útero que une el cuerpo uterino con la
 CERVIX Qué es el cáncer de cérvix? El cérvix o cuello es la parte inferior del útero que une el cuerpo uterino con la vagina. La función del útero (o matriz) es de permitir el crecimiento embrionariofetal
CERVIX Qué es el cáncer de cérvix? El cérvix o cuello es la parte inferior del útero que une el cuerpo uterino con la vagina. La función del útero (o matriz) es de permitir el crecimiento embrionariofetal
EPIDEMIOLOGÍA y Clínica del Cáncer Gástrico en América Latina. RESULTADOS DE SOBREVIDA DE CÁNCER GÁSTRICO EN AMÉRICA LATINA
 EPIDEMIOLOGÍA y Clínica del Cáncer Gástrico en América Latina. RESULTADOS DE SOBREVIDA DE CÁNCER GÁSTRICO EN AMÉRICA LATINA Dr. Jorge Gallardo E. Oncólogo Clínica Alemana Santiago Santiago, Chile EPIDEMIOLOGÍA
EPIDEMIOLOGÍA y Clínica del Cáncer Gástrico en América Latina. RESULTADOS DE SOBREVIDA DE CÁNCER GÁSTRICO EN AMÉRICA LATINA Dr. Jorge Gallardo E. Oncólogo Clínica Alemana Santiago Santiago, Chile EPIDEMIOLOGÍA
Vaginosis bacteriana. Aurora Úrsula Muñoz Colmenero R-3 de Análisis clínicos
 Vaginosis bacteriana Aurora Úrsula Muñoz Colmenero R-3 de Análisis clínicos Síndrome vaginal caracterizado por flujo vaginal con ph elevado, gris, homogéneo y con un olor característico a pescado. Secreción
Vaginosis bacteriana Aurora Úrsula Muñoz Colmenero R-3 de Análisis clínicos Síndrome vaginal caracterizado por flujo vaginal con ph elevado, gris, homogéneo y con un olor característico a pescado. Secreción
PROTEJASE + PROTEJA A SU PAREJA. gonorrea LA REALIDAD
 PROTEJASE + PROTEJA A SU PAREJA gonorrea LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD La gonorrea es una enfermedad transmitida sexualmente (ETS). Cualquier persona que sea sexualmente activa
PROTEJASE + PROTEJA A SU PAREJA gonorrea LA REALIDAD PROTEJASE + PROTEJA A SU PAREJA LA REALIDAD La gonorrea es una enfermedad transmitida sexualmente (ETS). Cualquier persona que sea sexualmente activa
Día Mundial contra la Hepatitis Preguntas más frecuentes
 Día Mundial contra la Hepatitis Preguntas más frecuentes 1. Qué es el Día Mundial contra la Hepatitis? En mayo de 2010, la Asamblea Mundial de la Salud designó el 28 de julio como el Día Mundial contra
Día Mundial contra la Hepatitis Preguntas más frecuentes 1. Qué es el Día Mundial contra la Hepatitis? En mayo de 2010, la Asamblea Mundial de la Salud designó el 28 de julio como el Día Mundial contra
Lista de referencia para proveedores, para la atención post aborto
 Lista de referencia para proveedores, para la atención post aborto Antes del procedimiento: Déle la bienvenida a la cliente, hágala sentirse cómoda. Evalúe a la cliente para asegurarse que: los signos
Lista de referencia para proveedores, para la atención post aborto Antes del procedimiento: Déle la bienvenida a la cliente, hágala sentirse cómoda. Evalúe a la cliente para asegurarse que: los signos
DRA. MARIBEL DEXTRE ALTEZ MIEMBRO DE LA SOCIEDAD DE GINECO OBSTETRICIA
 DRA. MARIBEL DEXTRE ALTEZ MIEMBRO DE LA SOCIEDAD DE GINECO OBSTETRICIA La ginecología Infanto-Juvenil se ocupa de la atención de niñas en edad pediátrica y adolescentes hasta los 19 años para brindar una
DRA. MARIBEL DEXTRE ALTEZ MIEMBRO DE LA SOCIEDAD DE GINECO OBSTETRICIA La ginecología Infanto-Juvenil se ocupa de la atención de niñas en edad pediátrica y adolescentes hasta los 19 años para brindar una
MINISTERIO DE SALUD PÚBLICA DIRECCION NACIONAL DE EPIDEMIOLOGIA DIRECCION MATERNO INFANTIL PROGRAMA NACIONAL DE PREVENCION Y CONTROL DE ITS/VIH/SIDA
 MINISTERI DE SALUD PÚBLICA DIRECCIN NACINAL DE EPIDEMILGIA DIRECCIN MATERN INFANTIL PRGRAMA NACINAL DE PREVENCIN Y CNTRL DE ITS/VIH/SIDA MANEJ SINDRMIC DEL FLUJ VAGINAL EN GESTANTES El impacto creciente
MINISTERI DE SALUD PÚBLICA DIRECCIN NACINAL DE EPIDEMILGIA DIRECCIN MATERN INFANTIL PRGRAMA NACINAL DE PREVENCIN Y CNTRL DE ITS/VIH/SIDA MANEJ SINDRMIC DEL FLUJ VAGINAL EN GESTANTES El impacto creciente
Canarias, a la cabeza en el crecimiento de las enfermedades de transmisión sexual
 Canarias, a la cabeza en el crecimiento de las enfermedades de transmisión sexual Patologías como la sífilis, la gonorrea o la chlamydia experimentan un aumento de los casos Unas semanas después de la
Canarias, a la cabeza en el crecimiento de las enfermedades de transmisión sexual Patologías como la sífilis, la gonorrea o la chlamydia experimentan un aumento de los casos Unas semanas después de la
INFECCIONES DE TRANSMISIÓN SEXUAL. Maria Eugenia Casado Instituto Chileno de Medicina Reproductiva 2004
 INFECCIONES DE TRANSMISIÓN SEXUAL Maria Eugenia Casado Instituto Chileno de Medicina Reproductiva 2004 INFECCIONES DE TRANSMISIÓN SEXUAL Infecciones de transmisión sexual Las Infecciones de transmisión
INFECCIONES DE TRANSMISIÓN SEXUAL Maria Eugenia Casado Instituto Chileno de Medicina Reproductiva 2004 INFECCIONES DE TRANSMISIÓN SEXUAL Infecciones de transmisión sexual Las Infecciones de transmisión
LAS INFECCIONES DE TRANSMISIÓN SEXUAL Y EL MANEJO SINDRÓMICO
 LAS INFECCIONES DE TRANSMISIÓN SEXUAL Y EL MANEJO SINDRÓMICO LILIANA ISABEL GALLEGO VÉLEZ* Las infecciones de transmisión sexual (ITS) son un gran problema de salud pública en la mayoría de países del
LAS INFECCIONES DE TRANSMISIÓN SEXUAL Y EL MANEJO SINDRÓMICO LILIANA ISABEL GALLEGO VÉLEZ* Las infecciones de transmisión sexual (ITS) son un gran problema de salud pública en la mayoría de países del
VAGINITIS. SOMAMFyC - GT de Atención a la Mujer
 VAGINITIS LEUCORREA FISIOLOGICA 1-4 ml en 24 horas Transparente Mucoso Blanco amarillento Exudado endocervical Células escamosas Bacterias habituales Las caracteristicas varían con el ciclo Edad fértil
VAGINITIS LEUCORREA FISIOLOGICA 1-4 ml en 24 horas Transparente Mucoso Blanco amarillento Exudado endocervical Células escamosas Bacterias habituales Las caracteristicas varían con el ciclo Edad fértil
VIRUS DEL PAPILOMA HUMANO (VPH)
 VIRUS DEL PAPILOMA HUMANO (VPH) Epidemiología del Virus del Papiloma Humano Se trata de virus muy estables que no poseen membrana de envoltura. Resisten bien las condiciones adversas del medio y son muy
VIRUS DEL PAPILOMA HUMANO (VPH) Epidemiología del Virus del Papiloma Humano Se trata de virus muy estables que no poseen membrana de envoltura. Resisten bien las condiciones adversas del medio y son muy
SERVICIO DE OBSTETRICIA Y GINECOLOGÍA. Fecha: 12/03/2015 Nombre: Dra. Ana María Castillo Cañadas R4 Tipo de Sesión: Caso clínico.
 Fecha: 12/03/2015 Nombre: Dra. Ana María Castillo Cañadas R4 Tipo de Sesión: Caso clínico TÍTULO: Leucorrea Definición. Es un flujo blanquecino no hemático que procede del aparato genital femenino. Puede
Fecha: 12/03/2015 Nombre: Dra. Ana María Castillo Cañadas R4 Tipo de Sesión: Caso clínico TÍTULO: Leucorrea Definición. Es un flujo blanquecino no hemático que procede del aparato genital femenino. Puede
VIH (SIDA) PLAN DE EDUCACIÓN PARA LA SALUD EN ENFERMEDADES DE TRANSMISIÓN SEXUAL.
 PLAN DE EDUCACIÓN PARA LA SALUD EN ENFERMEDADES DE TRANSMISIÓN SEXUAL. VIH (SIDA) Moya Nicolás, María Larrosa Sánchez, Sandra López Rodríguez, Irene Morales Ruiz, Lidia Universidad de Murcia. INTRODUCCIÓN
PLAN DE EDUCACIÓN PARA LA SALUD EN ENFERMEDADES DE TRANSMISIÓN SEXUAL. VIH (SIDA) Moya Nicolás, María Larrosa Sánchez, Sandra López Rodríguez, Irene Morales Ruiz, Lidia Universidad de Murcia. INTRODUCCIÓN
Prevención, diagnóstico y tratamiento de la influenza estacional
 l. - - - - - Categoría, Grado Definición Fortaleza de la recomendación A Evidencias científicas buenas que avalan una recomendación en favor o en contra de su aplicación B Evidencia científica moderado
l. - - - - - Categoría, Grado Definición Fortaleza de la recomendación A Evidencias científicas buenas que avalan una recomendación en favor o en contra de su aplicación B Evidencia científica moderado
Anticoncepción de emergencia y postparto
 Anticoncepción de emergencia y postparto Anticoncepción de emergencia Es el uso de ciertos métodos anticonceptivos después de un acto sexual sin protección, para prevenir el embarazo. Este tipo de anticoncepción
Anticoncepción de emergencia y postparto Anticoncepción de emergencia Es el uso de ciertos métodos anticonceptivos después de un acto sexual sin protección, para prevenir el embarazo. Este tipo de anticoncepción
SANIDAD Y EPIDEMIOLOGÍA EN ÁFRICA SALUD REPRODUCTIVA
 SANIDAD Y EPIDEMIOLOGÍA EN ÁFRICA SALUD REPRODUCTIVA Adriana Ortiz Andrellucchi Grupo de Investigación en Nutrición Universidad de Las Palmas de Gran Canaria ESPERANZA DE VIDA AL NACER La esperanza de
SANIDAD Y EPIDEMIOLOGÍA EN ÁFRICA SALUD REPRODUCTIVA Adriana Ortiz Andrellucchi Grupo de Investigación en Nutrición Universidad de Las Palmas de Gran Canaria ESPERANZA DE VIDA AL NACER La esperanza de
PROTOCOLO PARA MANEJO AMBULATORIO DE CERVICITIS, VAGINITIS Y VAGINOSIS BACTERIANA (INCLUYE EMBARAZADAS)
 PROTOCOLO PARA MANEJO AMBULATORIO DE CERVICITIS, VAGINITIS Y VAGINOSIS BACTERIANA (INCLUYE EMBARAZADAS) SUBJETIVO Preguntar a mujeres que se quejan de flujo vaginal: Síntomas que sugieran cervicitis, vaginitis
PROTOCOLO PARA MANEJO AMBULATORIO DE CERVICITIS, VAGINITIS Y VAGINOSIS BACTERIANA (INCLUYE EMBARAZADAS) SUBJETIVO Preguntar a mujeres que se quejan de flujo vaginal: Síntomas que sugieran cervicitis, vaginitis
BOLETÍN EPIDEMIOLÓGICO Candidiasis Vaginal
 Secretaria de Salud de Tlaxcala Dirección de Servicios de Salud Jefatura de Epidemiología 4to. Trimestre 2017 BOLETÍN EPIDEMIOLÓGICO Candidiasis Vaginal INTRODUCCIÓN La candidiasis es un tipo de infección
Secretaria de Salud de Tlaxcala Dirección de Servicios de Salud Jefatura de Epidemiología 4to. Trimestre 2017 BOLETÍN EPIDEMIOLÓGICO Candidiasis Vaginal INTRODUCCIÓN La candidiasis es un tipo de infección
Fernando Losa Dominguez
 Fernando Losa Dominguez 13 novembre 2012 Clinica Sagrada Familia Barcelona 15106fld@comb.cat VULVOVAGINITIS Micotica Uno de los motivos más frecuentes de consulta en la práctica clínica diaria, son los
Fernando Losa Dominguez 13 novembre 2012 Clinica Sagrada Familia Barcelona 15106fld@comb.cat VULVOVAGINITIS Micotica Uno de los motivos más frecuentes de consulta en la práctica clínica diaria, son los
Dispositivo Intrauterino (DIU)
 Dispositivo Intrauterino (DIU) Dra. Lilian Orellana Ginecología-Obstetricia-Medicina de la Reproducción San Salvador, 12 de Agosto de 2016 DIU El DIU consiste en un aparato, generalmente plástico, que
Dispositivo Intrauterino (DIU) Dra. Lilian Orellana Ginecología-Obstetricia-Medicina de la Reproducción San Salvador, 12 de Agosto de 2016 DIU El DIU consiste en un aparato, generalmente plástico, que
RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO
 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO 1. NOMBRE DEL MEDICAMENTO Mupirocina ISDIN 20 mg/g pomada 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada gramo de pomada contiene 20 mg de mupirocina. Para consultar
RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO 1. NOMBRE DEL MEDICAMENTO Mupirocina ISDIN 20 mg/g pomada 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada gramo de pomada contiene 20 mg de mupirocina. Para consultar
Vulvovaginitis Infecciosas Protocolo de atención primaria
 Vulvovaginitis Infecciosas Protocolo de atención primaria Dra. G.Garay Servicio de Ginecologia-Obstetricia del Hospital de Basurto Definición Las vulvovaginitis es la inflamación de la mucosa vaginal y
Vulvovaginitis Infecciosas Protocolo de atención primaria Dra. G.Garay Servicio de Ginecologia-Obstetricia del Hospital de Basurto Definición Las vulvovaginitis es la inflamación de la mucosa vaginal y
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Infección Aguda, no Complicada del Tracto Urinario en la Mujer
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Infección Aguda, no Complicada del Tracto Urinario en la Mujer GPC Guía de Práctica Clínica Número de Registro IMSS-077-08 Guía de Referencia Rápida
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Infección Aguda, no Complicada del Tracto Urinario en la Mujer GPC Guía de Práctica Clínica Número de Registro IMSS-077-08 Guía de Referencia Rápida
ANTICONCEPCIÓN DE EMERGENCIA
 ANTICONCEPCIÓN DE DR. JUAN TRELLES YENQUE Profesor Principal Universidad Peruana Cayetano Heredia Presidente Sociedad Peruana de Obstetricia y Ginecología ANTICONCEPCIÓN DE DEFINICIÓN Son métodos anticonceptivos
ANTICONCEPCIÓN DE DR. JUAN TRELLES YENQUE Profesor Principal Universidad Peruana Cayetano Heredia Presidente Sociedad Peruana de Obstetricia y Ginecología ANTICONCEPCIÓN DE DEFINICIÓN Son métodos anticonceptivos
Causa: Tres tipos de poliovirus 1, 2 y 3 (tres enterovirus estrechamente relacionados).
 Poliomielitis Causa: Tres tipos de poliovirus 1, 2 y 3 (tres enterovirus estrechamente relacionados). Transmisión: En los países o zonas con notificación de poliovirus salvaje, el virus se propaga mayoritariamente
Poliomielitis Causa: Tres tipos de poliovirus 1, 2 y 3 (tres enterovirus estrechamente relacionados). Transmisión: En los países o zonas con notificación de poliovirus salvaje, el virus se propaga mayoritariamente
El bienestar físico, mental y social, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos
 Qué Qué es? El bienestar físico, mental y social, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos Hoy hablamos de Actuar de forma informada, libre, deseada y RESPONSABLE
Qué Qué es? El bienestar físico, mental y social, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos Hoy hablamos de Actuar de forma informada, libre, deseada y RESPONSABLE
Aspectos actuales en la evaluación y el tratamiento de las vulvovaginitis
 MONOGRÁFICO Aspectos actuales en la evaluación y el tratamiento de las vulvovaginitis En la práctica diaria, un tercio de las consultas por molestias ginecológicas corresponde a molestias vulvovaginales.
MONOGRÁFICO Aspectos actuales en la evaluación y el tratamiento de las vulvovaginitis En la práctica diaria, un tercio de las consultas por molestias ginecológicas corresponde a molestias vulvovaginales.
Prospecto: información para el usuario Gine-Canestén 500 mg cápsula vaginal blanda Clotrimazol
 Prospecto: información para el usuario Gine-Canestén 500 mg cápsula vaginal blanda Clotrimazol Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información
Prospecto: información para el usuario Gine-Canestén 500 mg cápsula vaginal blanda Clotrimazol Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información
Vacuna frente al papilomavirus humano. (Comentarios a las fichas técnicas)
 Vacuna frente al papilomavirus humano (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid
Vacuna frente al papilomavirus humano (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid
EPIDEMIOLÓGICO 2do. Trimestre 2017 MORBILIDAD MATERNA BOLETÍN SALUD TLAXCALA DEPARTAMENTO DE EPIDEMIOLOGÍA
 BOLETÍN EPIDEMIOLÓGICO 2do. Trimestre 2017 SALUD TLAXCALA DEPARTAMENTO DE EPIDEMIOLOGÍA MORBILIDAD MATERNA Sistema de Vigilancia Epidemiológica Sistema Único de Información MORBILIDAD MATERNA Vulvovaginitis
BOLETÍN EPIDEMIOLÓGICO 2do. Trimestre 2017 SALUD TLAXCALA DEPARTAMENTO DE EPIDEMIOLOGÍA MORBILIDAD MATERNA Sistema de Vigilancia Epidemiológica Sistema Único de Información MORBILIDAD MATERNA Vulvovaginitis
Begoña Rodríguez-Moldes Vázquez Ángela Hernández Martín
 Sarna Begoña Rodríguez-Moldes Vázquez Ángela Hernández Martín Marzo 2014 1 Sarna: epidemiología (I) Enfermedad cutánea debida a la infestación y sensibilización al ácaro Sarcoptes scabiei var hominis.
Sarna Begoña Rodríguez-Moldes Vázquez Ángela Hernández Martín Marzo 2014 1 Sarna: epidemiología (I) Enfermedad cutánea debida a la infestación y sensibilización al ácaro Sarcoptes scabiei var hominis.
CURSO DE URGENCIAS 2003
 1 CURSO DE URGENCIAS 2003 OBJETIVOS GENERALES. Aportar los conocimientos básicos para afrontar las situaciones que se presentan en las Urgencias de un Servicio de Obstetricia y Ginecología, así como en
1 CURSO DE URGENCIAS 2003 OBJETIVOS GENERALES. Aportar los conocimientos básicos para afrontar las situaciones que se presentan en las Urgencias de un Servicio de Obstetricia y Ginecología, así como en
endometriosis esterilidad
 ENDOMETRIOSIS La endometriosis es una enfermedad que se encuentra presente en un 8-16% de las mujeres y entre un 25-35% de las mujeres con esterilidad. Se define como la presencia de tejido endometrial
ENDOMETRIOSIS La endometriosis es una enfermedad que se encuentra presente en un 8-16% de las mujeres y entre un 25-35% de las mujeres con esterilidad. Se define como la presencia de tejido endometrial
Guía de Práctica Clínica GPC. Diagnóstico y Manejo del Orzuelo y Chalazión
 Guía de Práctica Clínica GPC Diagnóstico y Manejo del Orzuelo y Chalazión Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-316-10 Guía de Referencia Rápida H00 Orzuelo y Chalazión
Guía de Práctica Clínica GPC Diagnóstico y Manejo del Orzuelo y Chalazión Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-316-10 Guía de Referencia Rápida H00 Orzuelo y Chalazión
Especialización en Docencia Superior. Tecnología Educativa Grupo ETS. Presentado por:
 Especialización en Docencia Superior Tecnología Educativa Grupo ETS Presentado por: Álvarez, Heidy 4-747-914 Ermocilla, Rufino 3-39-666 Guadamuz, Yamileth 4-737-1278 Ortega, Richard 4-762-2437 Saldaña,
Especialización en Docencia Superior Tecnología Educativa Grupo ETS Presentado por: Álvarez, Heidy 4-747-914 Ermocilla, Rufino 3-39-666 Guadamuz, Yamileth 4-737-1278 Ortega, Richard 4-762-2437 Saldaña,
Qué hacer? Es necesaria una estrategia que permita:
 Manejo Sindrómico 1 Qué hacer? Es necesaria una estrategia que permita: Ofrecer diagnósticos y tratamientos adecuados y oportunos, de fácil uso por todos los proveedores de salud, en el lugar del primer
Manejo Sindrómico 1 Qué hacer? Es necesaria una estrategia que permita: Ofrecer diagnósticos y tratamientos adecuados y oportunos, de fácil uso por todos los proveedores de salud, en el lugar del primer
GUÍA DE PRÁCTICA CLÍNICA. Infecciones Vulvovaginales. Dr. Gonzalo Bick
 Dr. Gonzalo Bick Año 2012 - Revisión: 0 Página 1 de 10 Introducción - Es el motivo de consulta ginecológico mas frecuente. Se estiman 6 millones de consultas anuales en EEUU, lo que ocasiona un gasto para
Dr. Gonzalo Bick Año 2012 - Revisión: 0 Página 1 de 10 Introducción - Es el motivo de consulta ginecológico mas frecuente. Se estiman 6 millones de consultas anuales en EEUU, lo que ocasiona un gasto para
Tiroiditis agudas. Dr. Fernando Andrés Jiménez Endocrinólogo HSJDD
 Tiroiditis agudas Tiroiditis Grupo heterogéneo de enfermedades tiroideas de difícil clasificación, etiología y cuadros clínicos diferentes. Punto común es la existencia de infiltración de la glándula por
Tiroiditis agudas Tiroiditis Grupo heterogéneo de enfermedades tiroideas de difícil clasificación, etiología y cuadros clínicos diferentes. Punto común es la existencia de infiltración de la glándula por
Cambios en la sociedad fomentan la pandemia de VIH.!Cambios de prácticas sexuales!migraciones masivas!inestabilidad política y económica
 Cambios en la sociedad fomentan la pandemia de VIH!Cambios de prácticas sexuales!migraciones masivas!inestabilidad política y económica Impacto de las ETS Transmisión del VIH Infertilidad ETS Gestantes
Cambios en la sociedad fomentan la pandemia de VIH!Cambios de prácticas sexuales!migraciones masivas!inestabilidad política y económica Impacto de las ETS Transmisión del VIH Infertilidad ETS Gestantes
Rinosinusitis y su impacto en la calidad de vida de pacientes con
 Revista Revista Alergia México 2012;59(2):60-64 México Artículo original Rinosinusitis y su impacto en la calidad de vida de pacientes con RESUMEN Antecedentes Objetivo Material y método Resultados - Conclusiones-
Revista Revista Alergia México 2012;59(2):60-64 México Artículo original Rinosinusitis y su impacto en la calidad de vida de pacientes con RESUMEN Antecedentes Objetivo Material y método Resultados - Conclusiones-
VULVOVAGINITIS CANDIDIASICAS NO COMPLICADAS
 VULVOVAGINITIS CANDIDIASICAS NO COMPLICADAS Ponente : Dra Carme Pardo Reguant Madrid, 20 de Febrero 2014 QUE ES UNA VULVOVAGINITIS CANDIDIASICA (VVC)? La VVC es una inflamación de la vulva y la vagina
VULVOVAGINITIS CANDIDIASICAS NO COMPLICADAS Ponente : Dra Carme Pardo Reguant Madrid, 20 de Febrero 2014 QUE ES UNA VULVOVAGINITIS CANDIDIASICA (VVC)? La VVC es una inflamación de la vulva y la vagina
DE USO RACIONAL DEL MEDICAMENTO SERVICIOS DE FARMACIA DE ATENCIÓN PRIMARIA. CANTABRIA. AÑO XIV NÚMERO 4 (Trimestral) DICIEMBRE 2006
 BOLETÍN DE USO RACIONAL DEL MEDICAMENTO SERVICIOS DE FARMACIA DE ATENCIÓN PRIMARIA. CANTABRIA AÑO XIV NÚMERO 4 (Trimestral) DICIEMBRE 2006 Autores: Botero K*, Gutiérrez I**, Gutiérrez JI**, Lorenzo S**
BOLETÍN DE USO RACIONAL DEL MEDICAMENTO SERVICIOS DE FARMACIA DE ATENCIÓN PRIMARIA. CANTABRIA AÑO XIV NÚMERO 4 (Trimestral) DICIEMBRE 2006 Autores: Botero K*, Gutiérrez I**, Gutiérrez JI**, Lorenzo S**
GUÍA DE ATENCIÓN MÉDICA DE VULVOVAGINITIS
 Revisó Jefe DBU/ Jefe SSISDP PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 6 Fecha de aprobación Febrero 27 de 2008 Resolución N 294 1. OBJETIVO Establecer los lineamientos necesarios para que
Revisó Jefe DBU/ Jefe SSISDP PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 6 Fecha de aprobación Febrero 27 de 2008 Resolución N 294 1. OBJETIVO Establecer los lineamientos necesarios para que
Pato Mosquera, Mónica*; Couso Cambeiro, Bárbara*; Vilouta Romero, Martina*; Varillas del Río, Carmen*. Vaginosis bacteriana Cándida Tricomoniasis
 Pato Mosquera, Mónica*; Couso Cambeiro, Bárbara*; Vilouta Romero, Martina*; Varillas del Río, Carmen*. *Servicio de Ginecología VULVOVAGINITIS: Tabla 1. Diagnóstico diferencial de las vulvovaginitis. Vaginosis
Pato Mosquera, Mónica*; Couso Cambeiro, Bárbara*; Vilouta Romero, Martina*; Varillas del Río, Carmen*. *Servicio de Ginecología VULVOVAGINITIS: Tabla 1. Diagnóstico diferencial de las vulvovaginitis. Vaginosis
Tabla de equivalencia aproximada entre opioides
 Tabla de equivalencia aproximada entre opioides Documentos www.1aria.com DOSIS EQUIPOTENTES BUPRENORFINA PARCHE TRANSDÉRMICO 8,75 (0,2 17,5 (0,4 35 (0,8 52,5 (1,2 70 (1,6 105 (2,4 122,5 (2,8 140 (3,2 -
Tabla de equivalencia aproximada entre opioides Documentos www.1aria.com DOSIS EQUIPOTENTES BUPRENORFINA PARCHE TRANSDÉRMICO 8,75 (0,2 17,5 (0,4 35 (0,8 52,5 (1,2 70 (1,6 105 (2,4 122,5 (2,8 140 (3,2 -
Cartera de servicios comunes en Atención Primaria (RD 1030 / 2006, de 15 de Septiembre)
 6. Atenciones y servicios específicos relativos a la mujer, la infancia, la adolescencia, los adultos, la tercera edad, los grupos de riesgo y los enfermos crónicos Comprende, además de lo ya indicado
6. Atenciones y servicios específicos relativos a la mujer, la infancia, la adolescencia, los adultos, la tercera edad, los grupos de riesgo y los enfermos crónicos Comprende, además de lo ya indicado
Miomectomía da Vinci. Cambiando la experiencia de la cirugía
 Miomectomía da Vinci Cambiando la experiencia de la cirugía SFlb Es usted candidata para la más reciente opción de tratamiento para los miomas uterinos? Su médico puede ofrecerle un nuevo procedimiento
Miomectomía da Vinci Cambiando la experiencia de la cirugía SFlb Es usted candidata para la más reciente opción de tratamiento para los miomas uterinos? Su médico puede ofrecerle un nuevo procedimiento
ANTECEDENTES. Programa Nacional de ITS/VIH/SIDA, MINSA, Nicaragua 3 Ibid
 II. ANTECEDENTES Según cifras estimadas por el Programa Conjunto de las Naciones Unidas para el VIH/SIDA, en todo el mundo, a finales del año 2004, existían 39 millones de personas con VIH, de las cuales,
II. ANTECEDENTES Según cifras estimadas por el Programa Conjunto de las Naciones Unidas para el VIH/SIDA, en todo el mundo, a finales del año 2004, existían 39 millones de personas con VIH, de las cuales,
ESTUDIO SOBRE UTILIZACIÓN DEL PRESERVATIVO EN JÓVENES DEL PAÍS VASCO
 ESTUDIO SOBRE UTILIZACIÓN DEL PRESERVATIVO EN JÓVENES DEL PAÍS VASCO REALIZADO POR: 1 Estudio sobre utilización del preservativo en jóvenes del País Vasco INTRODUCCIÓN A lo largo de la historia de la infección
ESTUDIO SOBRE UTILIZACIÓN DEL PRESERVATIVO EN JÓVENES DEL PAÍS VASCO REALIZADO POR: 1 Estudio sobre utilización del preservativo en jóvenes del País Vasco INTRODUCCIÓN A lo largo de la historia de la infección
INFORME TECNICO Nº 19-2007. Miconazol 100mg/ Tinidazol 150mg (óvulos)
 INFORME TECNICO Nº 19-2007 Miconazol 100mg/ Tinidazol 150mg (óvulos) I. EVALUACION DE LA SOLICITUD: Alternativas del PNME: 1 metronidazol 500mg (tabletas ) +/- clotrimazol 500mg (óvulos) ATC/DCI: 2 DDD:
INFORME TECNICO Nº 19-2007 Miconazol 100mg/ Tinidazol 150mg (óvulos) I. EVALUACION DE LA SOLICITUD: Alternativas del PNME: 1 metronidazol 500mg (tabletas ) +/- clotrimazol 500mg (óvulos) ATC/DCI: 2 DDD:
TABLA 1. Clasificación de lesiones eritemato-descamativas
 TABLA 1 Clasificación de lesiones eritemato-descamativas Eritemato-descamativas secas con predominio placas Eritemato-descamativas secas con predominio pápulas Eritemato-descamativas húmedas Neurodermitis
TABLA 1 Clasificación de lesiones eritemato-descamativas Eritemato-descamativas secas con predominio placas Eritemato-descamativas secas con predominio pápulas Eritemato-descamativas húmedas Neurodermitis
Anexo 1. Estructura del cuestionario de médicos y enfermeras de instituciones de gobierno en la Eninplaf
 ANEXOS Anexo 1. Estructura del cuestionario de médicos y enfermeras de instituciones de gobierno en la Eninplaf I. Antecedentes laborales y educativos 1. Otorgamiento de consultas de PF. 2. Cargo. 3. Tipo
ANEXOS Anexo 1. Estructura del cuestionario de médicos y enfermeras de instituciones de gobierno en la Eninplaf I. Antecedentes laborales y educativos 1. Otorgamiento de consultas de PF. 2. Cargo. 3. Tipo
CANCER DE CUELLO UTERINO. Dra. Silvia Fraga Campo Unidad de Tracto genital Inferior
 CANCER DE CUELLO UTERINO Dra. Silvia Fraga Campo Unidad de Tracto genital Inferior IMPORTANCIA Tras el cáncer de mama, el cáncer de cérvix es el cáncer femenino mundial más frecuente tanto en incidencia
CANCER DE CUELLO UTERINO Dra. Silvia Fraga Campo Unidad de Tracto genital Inferior IMPORTANCIA Tras el cáncer de mama, el cáncer de cérvix es el cáncer femenino mundial más frecuente tanto en incidencia
Carolina Serrano Diana R3 Obstetricia y Ginecología. Albacete, 11 de Abril de 2014
 Carolina Serrano Diana R3 Obstetricia y Ginecología. Albacete, 11 de Abril de 2014 Existe una definición clara de enfermedad? Infección e inflamación del tracto genital superior, consecuencia de una infección
Carolina Serrano Diana R3 Obstetricia y Ginecología. Albacete, 11 de Abril de 2014 Existe una definición clara de enfermedad? Infección e inflamación del tracto genital superior, consecuencia de una infección
Consenso sobre el manejo de la Colonización-Infección por pseudomonas aeruginosa en bronquiectasias (no fibrosis quística)
 Consenso sobre el manejo de la Colonización-Infección por pseudomonas aeruginosa en bronquiectasias (no fibrosis quística) Dr. Baranda García, Félix S. Neumología. Hospital de Cruces. Baracaldo. Vizcaya.
Consenso sobre el manejo de la Colonización-Infección por pseudomonas aeruginosa en bronquiectasias (no fibrosis quística) Dr. Baranda García, Félix S. Neumología. Hospital de Cruces. Baracaldo. Vizcaya.
Usuarios Médicos familiares. Población blanco Mujeres de 15 a 49 años de edad independientemente de la comorbilidad y de la presencia de embarazo.
 CAPÍTULO 7 ENFERMEDADES INFECCIOSAS GUÍA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y PREVENCIÓN DE CERVICOVAGINITIS POR BACTERIAS, TRICHOMONAS Y CÁNDIDA Juan Antonio Trejo y Pérez. Pediatría Blanca Hernández
CAPÍTULO 7 ENFERMEDADES INFECCIOSAS GUÍA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y PREVENCIÓN DE CERVICOVAGINITIS POR BACTERIAS, TRICHOMONAS Y CÁNDIDA Juan Antonio Trejo y Pérez. Pediatría Blanca Hernández
El cáncer de cuello de útero y su prevención. La prueba de Papanicolaou: preguntas y respuestas
 El cáncer de cuello de útero y su prevención. La prueba de Papanicolaou: preguntas y respuestas La infección por el virus de papiloma humano (VPH) es muy común en las personas, pero sólo la infección persistente
El cáncer de cuello de útero y su prevención. La prueba de Papanicolaou: preguntas y respuestas La infección por el virus de papiloma humano (VPH) es muy común en las personas, pero sólo la infección persistente
VELASCO VILLARREAL RAÚL
 PLANTEL 01/TURNO MATUTINO T E M A: C A N D I D I A S I S PRESENTA: VELASCO VILLARREAL RAÚL 5º SEMESTRE GRUPO: A CATEDRÁTICO: DAVID SOL CORZO CANDIDIASIS (Afta, Infección de Levadura) Qué es la candidiasis?
PLANTEL 01/TURNO MATUTINO T E M A: C A N D I D I A S I S PRESENTA: VELASCO VILLARREAL RAÚL 5º SEMESTRE GRUPO: A CATEDRÁTICO: DAVID SOL CORZO CANDIDIASIS (Afta, Infección de Levadura) Qué es la candidiasis?
TUBERCULOSIS. La enfermedad
 TUBERCULOSIS La enfermedad La tuberculosis (TBC), causada por el Mycobacterium tuberculosis (llamado bacilo de Koch, su descubridor en 1882), es uno de los problemas de salud pública de mayor importancia.
TUBERCULOSIS La enfermedad La tuberculosis (TBC), causada por el Mycobacterium tuberculosis (llamado bacilo de Koch, su descubridor en 1882), es uno de los problemas de salud pública de mayor importancia.
Las infecciones de transmisión sexual. Infección por. Clamidias. Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
Las infecciones de transmisión sexual Infección por Clamidias Preguntas y respuestas Qué es la infección por clamidias? Es una infección de transmisión sexual causada por la bacteria Chlamydia trachomatis,
Información de la resistencia a antibióticos de los microorganismos en las infecciones urinarias extra-hospitalarias
 Infecciones Urinarias 4ª EDICIÓN Diciembre 2007 Información de la resistencia a antibióticos de los microorganismos en las infecciones urinarias extra-hospitalarias Depósito Legal: SS-1368-2007 Guía del
Infecciones Urinarias 4ª EDICIÓN Diciembre 2007 Información de la resistencia a antibióticos de los microorganismos en las infecciones urinarias extra-hospitalarias Depósito Legal: SS-1368-2007 Guía del
ENFERMEDADES DE TRANSMISIÓN SEXUAL. Dr. Santiago Gutiérrez García
 ENFERMEDADES DE TRANSMISIÓN SEXUAL Dr. Santiago Gutiérrez García QUÉ SON? Las enfermedades de transmisión sexual (ETS) son infecciones que se adquieren por tener relaciones sexuales con alguien que esté
ENFERMEDADES DE TRANSMISIÓN SEXUAL Dr. Santiago Gutiérrez García QUÉ SON? Las enfermedades de transmisión sexual (ETS) son infecciones que se adquieren por tener relaciones sexuales con alguien que esté
FORMULARIO ESPECÍFICO DE ACREDITACIÓN Y RE-ACREDITACIÓN DE DISPOSITIVOS HOSPITALARIOS DE UDM DE OBSTETRICIA Y GINECOLOGÍA
 FORMULARIO ESPECÍFICO DE ACREDITACIÓN Y RE-ACREDITACIÓN DE DISPOSITIVOS HOSPITALARIOS DE UDM DE OBSTETRICIA Y GINECOLOGÍA Programa Formativo Requisitos acreditación La cumplimentación de este formulario
FORMULARIO ESPECÍFICO DE ACREDITACIÓN Y RE-ACREDITACIÓN DE DISPOSITIVOS HOSPITALARIOS DE UDM DE OBSTETRICIA Y GINECOLOGÍA Programa Formativo Requisitos acreditación La cumplimentación de este formulario
 Clotrimazol y clindamicina óvulo blando Dr. Luis Mauricio Saavedra Aguirre ASESOR MEDICO LABORATORIOS FARMACÉUTICOS LAFAR Septiembre-2010 APARATO REPRODUCTOR FEMENINO Es un conjunto de órganos los cuales
Clotrimazol y clindamicina óvulo blando Dr. Luis Mauricio Saavedra Aguirre ASESOR MEDICO LABORATORIOS FARMACÉUTICOS LAFAR Septiembre-2010 APARATO REPRODUCTOR FEMENINO Es un conjunto de órganos los cuales
Guía de infecciones de transmisión sexual (ITS) seleccionadas
 Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
Clamidia Una bacteria que puede infectar el cuello uterino y el útero de la mujer, así como la uretra, la garganta o el ano de hombres y mujeres. La infección por clamidia sin tratar puede ocasionar infertilidad
TESIS PARA OPTAR AL TITULO DE MEDICO ESPECIALISTA EN GINECOLOGÍA Y OBSTETRICIA.
 UNIVERSIDAD NACIONAL AUTÓNOMA DE NICARAGUA FACULTAD DE CIENCIAS MEDICAS DEPARTAMENTO DE GINECO-OBSTETRICIA UNAN, LEÓN TESIS PARA OPTAR AL TITULO DE MEDICO ESPECIALISTA EN GINECOLOGÍA Y OBSTETRICIA. Agentes
UNIVERSIDAD NACIONAL AUTÓNOMA DE NICARAGUA FACULTAD DE CIENCIAS MEDICAS DEPARTAMENTO DE GINECO-OBSTETRICIA UNAN, LEÓN TESIS PARA OPTAR AL TITULO DE MEDICO ESPECIALISTA EN GINECOLOGÍA Y OBSTETRICIA. Agentes
INFORMACION PARA PRESCRIBIR AMPLIA. 1. Nombre Comercial: TREXEN DUO. 2. Nombre Genérico: CLINDAMICINA KETOCONAZOL
 INFORMACION PARA PRESCRIBIR AMPLIA 1. Nombre Comercial: TREXEN DUO 2. Nombre Genérico: CLINDAMICINA KETOCONAZOL 3. Forma Farmacéutica y Formulación: ÓVULO Cada ÓVULO contiene: Fosfato de clindamicina equivalente
INFORMACION PARA PRESCRIBIR AMPLIA 1. Nombre Comercial: TREXEN DUO 2. Nombre Genérico: CLINDAMICINA KETOCONAZOL 3. Forma Farmacéutica y Formulación: ÓVULO Cada ÓVULO contiene: Fosfato de clindamicina equivalente
Guía del Curso Especialista en Ginecología y Obstetricia
 Guía del Curso Especialista en Ginecología y Obstetricia Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La ginecología y obstetricia
Guía del Curso Especialista en Ginecología y Obstetricia Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La ginecología y obstetricia
I. INTRODUCCION: el ámbito mundial, motivando más de 6 millones de consultas anuales en USA. (1) ; desde el punto de
 I. INTRODUCCION: Las Infecciones del Tracto Urinario (I.T.U.) constituyen la patología infecciosa más frecuente en el ámbito mundial, motivando más de 6 millones de consultas anuales en USA. (1) ; desde
I. INTRODUCCION: Las Infecciones del Tracto Urinario (I.T.U.) constituyen la patología infecciosa más frecuente en el ámbito mundial, motivando más de 6 millones de consultas anuales en USA. (1) ; desde
Nombre: Lincomicina Condición de venta: con receta médica Clasificación: antibiotico Disponible en: Nombres de marca:
 Nombre: Lincomicina Condición de venta: con receta médica Clasificación: antibiotico Disponible en: Nombres de marca: Lea cuidadosamente este folleto antes de la administración de este medicamento. Contiene
Nombre: Lincomicina Condición de venta: con receta médica Clasificación: antibiotico Disponible en: Nombres de marca: Lea cuidadosamente este folleto antes de la administración de este medicamento. Contiene
3.2. Farmacocinética La nistatina no se absorbe a través de la piel intacta o de las mucosas.
 1. NOMBRE DEL PRINCIPIO ACTIVO (DCI) NISTATINA 2. VIA DE ADMINISTRACION VIA TOPICA 3. PROPIEDADES FARMACOLOGICAS Grupo farmacoterapéutico: Antifúngicos para uso tópico. Código ATC: D01AA.01 3.1. Farmacodinamia
1. NOMBRE DEL PRINCIPIO ACTIVO (DCI) NISTATINA 2. VIA DE ADMINISTRACION VIA TOPICA 3. PROPIEDADES FARMACOLOGICAS Grupo farmacoterapéutico: Antifúngicos para uso tópico. Código ATC: D01AA.01 3.1. Farmacodinamia
Especialista en Ginecología y Obstetricia. Sanidad, Dietética y Nutrición
 Especialista en Ginecología y Obstetricia Sanidad, Dietética y Nutrición Ficha Técnica Categoría Sanidad, Dietética y Nutrición Referencia 177384-1602 Precio 48.00 Euros Sinopsis En el ámbito de la sanidad,
Especialista en Ginecología y Obstetricia Sanidad, Dietética y Nutrición Ficha Técnica Categoría Sanidad, Dietética y Nutrición Referencia 177384-1602 Precio 48.00 Euros Sinopsis En el ámbito de la sanidad,
Atención integral de la mujer Pregrado(s): Medicina
 Programa de Curso 2016-1 17/06/2016 Atención integral de la mujer Pregrado(s): Medicina Sistema de Cronogramas Académicos DATOS DEL NÚCLEO ÁREA Adultez HORAS TEÓRICAS 0 NÚCLEO Atención integral de la mujer(
Programa de Curso 2016-1 17/06/2016 Atención integral de la mujer Pregrado(s): Medicina Sistema de Cronogramas Académicos DATOS DEL NÚCLEO ÁREA Adultez HORAS TEÓRICAS 0 NÚCLEO Atención integral de la mujer(
A continuación vas a encontrar información sobre diferentes ITS:
 A continuación vas a encontrar información sobre diferentes ITS: Sífilis VPH (Virus de Papiloma Humano) Herpes Clamidiasis Gonorrea EPI (Enfermedad Pélvico Inflamatoria) Sífilis Qué es la sífilis? La sífilis
A continuación vas a encontrar información sobre diferentes ITS: Sífilis VPH (Virus de Papiloma Humano) Herpes Clamidiasis Gonorrea EPI (Enfermedad Pélvico Inflamatoria) Sífilis Qué es la sífilis? La sífilis
FICHA TÉCNICA. 4.1 Indicaciones terapéuticas Tratamiento de la candidiasis vulvovaginal no complicada (ver sección 4.4)
 1. NOMBRE DEL MEDICAMENTO Gine-Canestén 100 mg/g crema vaginal FICHA TÉCNICA 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada gramo de crema contiene 100 mg de clotrimazol Excipientes: Alcohol cetoestearílico,
1. NOMBRE DEL MEDICAMENTO Gine-Canestén 100 mg/g crema vaginal FICHA TÉCNICA 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada gramo de crema contiene 100 mg de clotrimazol Excipientes: Alcohol cetoestearílico,
le demos oportunidad al Chikungunya
 NO le demos oportunidad al Chikungunya Manual de prevención Qué es el chikungunya? La fiebre del chikungunya es una enfermedad transmitida por un virus del mismo nombre, contagiada a través de la picadura
NO le demos oportunidad al Chikungunya Manual de prevención Qué es el chikungunya? La fiebre del chikungunya es una enfermedad transmitida por un virus del mismo nombre, contagiada a través de la picadura
