ALERGIA A PROTEÍNAS DE LECHE DE VACA
|
|
|
- Antonia Toro Reyes
- hace 5 años
- Vistas:
Transcripción
1 ALERGIA A PROTEÍNAS DE LECHE DE VACA Dra. Ana María Plaza Hospital Sant Joan de Déu aplaza@hsjdbcn.org Concepto Las proteínas de leche de vaca se encuentran entre los primeros antígenos con los que el niño tiene contacto, habitualmente es el primer antígeno no homólogo que el niño recibe en cantidades importantes. Denominamos alergia a proteínas de leche de vaca a todos aquellos cuadros clínicos de mecanismo inmunológico comprobado; incluye tanto las reacciones mediadas por IgE ó de hipersensibilidad, como las producidas por otro mecanismo inmunológico (reacciones no mediadas por IgE). Debe existir una relación directa entre la ingestión de las proteínas de leche de vaca y la aparición de los síntomas y los mecanismos inmunológicos deben estar involucrados en la reacción (1). En este contexto, las reacciones de hipersensibilidad inmediata o mediada por IgE son las que presentan una sintomatología común fácilmente reconocible y comprobable. En el término alergia a las proteínas de leche de vaca no mediada por IgE se incluyen todas las reacciones adversas a proteínas de leche de vaca en las que está implicado un mecanismo patogénico inmunológico distinto de la IgE, habitualmente cursan con síntomas gastrointestinales que pueden llegar a repercutir en el estado nutricional del niño y que mejoran al retirar las proteínas de leche de vaca de la dieta y reaparecen tras la reexposición. Es importante la distinción entre ambos procesos ya que su diferente patogenia es la base de una sintomatología y evolución propia de cada una de ellas y por lo tanto de la posibilidad de actuación con medidas terapéuticas y preventivas distintas en cada caso. Epidemiología Las publicaciones que existen hasta la actualidad mezclan los conceptos de alergia y alergia no mediada por IgE a proteínas de leche de vaca por lo que resulta difícil valorar con cierta precisión la incidencia de alergia a proteínas de leche de vaca, en una revisión reciente (2) de estudios prospectivos se publica una incidencia de reacciones adversas que oscila entre el 0,5% y el 7,5% de la población durante el primer año de vida. En estudios efectuados en nuestro país (3) la alergia a proteínas de leche de vaca corresponde a la cuarta parte de los niños afectos de alguna alergia alimentaria y ocupa el tercer lugar como causa de alergia alimentaria después del huevo y el pescado. Factores favorecedores de sensibilización El desarrollo de la sensibilización alérgica alimentaria depende de la predisposición genética y la exposición a proteínas alimentarias.
2 Predisposición genética Existe una base genética que provoca la capacidad de sintetizar niveles elevados de IgE y desencadenar respuestas inespecíficas (4). Se producen pequeñas cantidades de IgE frente a alimentos como fenómeno normal en el lactante (5) pero los individuos de riesgo atópico producen IgE frente a alimentos de la dieta aún en ausencia de síntomas (6). Entre el 41% y el 73% de niños con alergia a proteínas de leche de vaca tienen antecedentes atópicos familiares (7). En un grupo de lactantes con antecedentes familiares de atopia seguidos prospectivamente desde el nacimiento un 3% desarrollaron alergia a proteínas de leche de vaca (8). Estudios recientes (9,10) han demostrado que existe una mucho mayor manifestación de inicio precoz de atopia entre los lactantes nacidos de madres con enfermedad atópica que entre aquellos en los que la enfermedad atópica se manifiesta en el padre. Naturaleza del antígeno La leche de vaca contiene más de 40 proteínas, todas ellas pueden actuar como antígenos en la especie humana (11). Los alergenos principales son la betalactoglobulina, caseínas, alfalactoalbúmina y seroalbúmina; la betalactoglobulina es una proteína que no existe en la especie humana y se encuentra en la leche materna en cantidades de microgramos (12) debido a los lácteos ingeridos por la madre, estas mínimas cantidades son las causantes de que sea la proteína a la cual se encuentran mayor número de sensibilizaciones en el primer momento. Dosis del antígeno El tipo de respuesta inmunológica está modulado por las dosis del antígeno, así dosis muy pequeñas son más sensibilizantes y dosis mayores pueden inducir tolerancia (13). Sensibilización prenatal Varios estudios han demostrado (2,14) que existe una sensibilización prenatal y ésta puede jugar un importante papel en la patogenia de la alergia alimentaria. Sensibilización postnatal Se puede encontrar clínica de sensibilización a proteínas de leche de vaca en lactantes alimentados exclusivamente con lactancia materna ya que la excreción de antígenos por la leche materna es un fenómeno general (12). Algunos autores (2) consideran que existe una relación significativa entre la exposición precoz neonatal a la leche de vaca y el desarrollo de alergia a proteínas de leche de vaca. Clínica La característica principal de la hipersensibilidad inmediata a proteínas de leche de vaca es la detección de anticuerpos específicos IgE frente a proteínas de leche de vaca. Existen diversos factores moduladores de la respuesta clínica en alergia a alimentos (15), unos dependientes del
3 alergeno y otros del individuo, como consecuencia de la interacción de estos factores es posible encontrar diversas situaciones clínico-inmunológicas desde la hipersensibilidad inmediata a proteínas de leche de vaca sin síntomas demostrables hasta la hipersensibilidad inmediata con síntomas generales que puede afectar a varios órganos, pasando por las formas con síntomas localizados. En la forma más habitual de presentación, con manifestaciones generales, los síntomas pueden comenzar incluso durante el periodo de lactancia materna exclusiva; en estos casos las reacciones contra las proteínas de leche de vaca existentes en la leche materna suelen ocurrir después de varias horas de la ingesta materna de leche de vaca, la sintomatología es similar a la que aparece en otros niños con alergia a proteínas de leche de vaca aunque la dermatitis atópica parece ser el síntoma predominante (2). En la mayoría de los casos los síntomas empiezan al iniciar la lactancia artificial, generalmente después de un periodo más ó menos prolongado de lactancia materna, habitualmente los síntomas se pueden iniciar tras la primera toma de lactancia artificial ó tras un corto periodo de lactancia artificial ó mixta (2,16). Este corto intervalo entre el comienzo de la lactancia artificial y el comienzo de los síntomas, hace que la edad de aparición esté en relación con la edad de comienzo de la lactancia artificial, con un máximo de incidencia entre los 3 y 4 meses de edad (16). En la mayoría de los casos la sintomatología se inicia en el primer año de la vida y es excepcional su inicio después de los dos años de edad (3). Los síntomas suelen aparecer a los pocos minutos de la ingesta de leche de vaca casi siempre antes de transcurrida una hora; las reacciones que se inician varias horas ó incluso días después de la ingesta de proteínas de leche de vaca no suelen estar mediadas por IgE. Algunos autores clasifican las reacciones como de comienzo inmediato ó tardío (17), ó inmediato, intermedio y tardío (18), habitualmente en las reacciones de comienzo inmediato se demuestra la presencia de anticuerpos de tipo IgE, mientras que en los otros grupos no suelen encontrarse, éste último grupo se engloban en el concepto de alergia no mediada por IgE. En algunos lactantes muy pequeños pueden presentarse reacciones de tipo inmediato sin evidencia de presencia de anticuerpos tipo IgE en el momento del diagnóstico (19). Sintomatología cutánea La gran mayoría de niños (75-92%) con alergia a proteínas de leche de vaca presentan más de un síntoma (2). La sintomatología dermatológica aguda (eritema, urticaria, angioedema) constituye el cuadro clínico más frecuente (2,16), habitualmente se inicia por eritema ó urticaria peri bucales pudiendo generalizarse posteriormente, la intensidad puede ser variable y pueden presentarse como síntoma único ó acompañar a otra sintomatología no cutánea (1). La alergia a proteínas de leche de vaca se encuentra con frecuencia en cuadros de dermatitis atópica, dada las características patogénicas y clínicas de la dermatitis atópica se debe realizar una prueba de provocación controlada para asegurar la responsabilidad etiológica de la leche de vaca (20). Con cierta frecuencia hallamos lactantes con alergia a proteínas de leche de vaca cuya primera manifestación, incluso única a veces, es el rechazo (21) a la toma de biberón de leche de vaca.
4 Sintomatología digestiva Las manifestaciones gastrointestinales agudas, vómitos y diarrea pueden presentarse solas, pero en el 30% de los casos se asocian a otras manifestaciones clínicas. Los vómitos constituyen una manifestación frecuente de alergia IgE mediada, pero es excepcional que una sensibilización de tipo inmediato llegue a causar cuadros de diarrea prolongada, en algún caso la alergia de tipo inmediato puede seguir a un cuadro de diarrea aguda (1). Síntomas respiratorios Consisten en sibilancias recurrentes, estridor, tos, rinoconjuntivitis, son excepcionales como síntomas aislados en la edad de lactante, aunque si se encuentran acompañando a manifestaciones sistémicas. Anafilaxia La clínica de anafilaxia es más frecuente en el periodo de lactante que en otras edades (1). No hay datos de incidencia real y prevalencia de anafilaxia por proteínas de leche de vaca (22). Los cuadros clínicos de anafilaxia pueden clasificarse (1) en cuadros graves de compromiso vital, edema de glotis ó choque anafiláctico y cuadros generalizados con compromiso de más de un órgano. El edema de glotis se inicia a los pocos minutos de la ingesta y suele acompañarse de urticaria ó angioedema facial. El choque anafiláctico se inicia en la primera hora post ingesta con una disminución progresiva de la tensión arterial, puede acompañarse ó no de otros síntomas de los descritos. Los cuadros generalizados suelen tener un predominio de sintomatología cutánea, con eritema, prurito, urticaria y angioedema, acompañados de vómitos, dolor abdominal agudo ó dificultad respiratoria. Diagnóstico El diagnóstico de la alergia a proteínas de leche de vaca incluye (1) la realización de una buena historia clínica que permita sospechar la existencia de una reacción adversa a la leche de vaca, por otra parte es necesario comprobar el mecanismo inmunológico mediante la demostración de la existencia de IgE específica frente a proteínas de leche de vaca, y por último la comprobación de la relación entre los síntomas y la ingesta de leche de vaca, prueba de provocación (23). Historia clínica Para el diagnóstico clínico es esencial elaborar una anamnesis detallada con referencia a la presencia de antecedentes familiares y/o personales de atopia; el tipo de alimentación recibida, materna, artificial, presencia de biberones esporádicos; edad al comienzo de los síntomas; tiempo transcurrido entre la ingesta de leche y la aparición de los síntomas; tipo de síntomas y si han existido factores precipitantes. La anamnesis debe completarse con una exploración física detallada y, si existen síntomas digestivos, búsqueda de signos de malabsorción y/o malnutrición.
5 Diagnóstico La búsqueda de IgE específica frente a proteínas de leche de vaca completa y sus fracciones proteicas se realiza en un intento de encontrar subgrupos de pacientes con unas características diferenciales, así en un estudio (24) realizado en nuestro país encuentran que el aumento de IgE específica para caseína se relaciona con una mayor dificultad para alcanzar tolerancia. Pruebas cutáneas Las pruebas cutáneas se realizan habitualmente mediante técnica de prick test, deben efectuarse con una técnica correcta y con extractos estandarizados (25). La sensibilidad de las pruebas cutáneas muestra una gran variabilidad (41-100%) (2) debido a variaciones en la edad y el tipo de clínica de los grupos en estudio. Si se utiliza leche entera y sus principales proteínas para efectuar las pruebas cutáneas, éstas tienen un valor predictivo negativo (VPN) del 97% (26), según un estudio efectuado por García-Ara y cols. en nuestro país. Se aconseja efectuar pruebas cutáneas con los alimentos más habitualmente sensibilizantes en la infancia (1) dado que un gran porcentaje de niños con alergia a proteínas de leche de vaca pueden estar sensibilizados a otros alimentos. En niños afectos de dermatitis atópica algunos autores (27,28) recomiendan realizar pruebas epicutáneas además de la prueba de prick o IgE específica, aumentando así significativamente la fiabilidad diagnóstica en los cuadros de dermatitis atópica. IgE específica sérica La rentabilidad clínica de la determinación de IgE específica sérica en el diagnóstico de la alergia inmediata a proteínas de leche de vaca es similar a la de las pruebas cutáneas (2). En pacientes con dermografismo ó dermatitis atópica a los cuales no es posible efectuar pruebas cutáneas es imprescindible realizar la determinación de IgE específica para su diagnóstico. Valores superiores a 2,5 KUI/l de IgE específica tienen un valor predictivo positivo de un 90% por lo que puede obviarse la prueba de provocación (26). También el valor de la IgE específica puede ser un parámetro útil para el seguimiento de niños diagnosticados de alergia inmediata a proteínas de leche de vaca, ya que su descenso se ha asociado al desarrollo de tolerancia (24,29). La IgE específica no tiene valor en el diagnóstico de las reacciones tardías ya que, en general, no están mediadas por IgE. Dietas de eliminación-reintroducción Las dietas de eliminación se pueden utilizar en pacientes con síntomas crónicos y pruebas cutáneas ó IgE específica positivas; si el paciente no ha mejorado después de dos semanas de dieta estricta de exclusión de proteínas de leche de vaca es poco probable que la alergia a proteínas de leche de vaca sea la causa de sus síntomas, si tras la dieta de exclusión mejora claramente se debe realizar una prueba de provocación. Las dietas de exclusión son bastante complicadas en niños mayores de un año ya que muchos alimentos pueden tener cantidades de proteínas vacunas no especificadas en las etiquetas. Pruebas de provocación
6 El patrón de referencia para confirmar la existencia de alergia a proteínas de leche de vaca es la provocación doble ciego controlada con placebo, sin embargo debido a lo laboriosa que resulta y el tiempo que consume se suele utilizar sólo en trabajos de investigación. En el lactante la provocación abierta ó en ciego simple puede ser suficiente si es negativa ó cuando ofrece un resultado positivo claro. La prueba de provocación debe efectuarse siempre en medio hospitalario, preparado con medidas de reanimación y debe efectuarse un registro detallado de la cantidad administrada, la hora de administración y todas las incidencias que ocurran en el periodo de observación. La positividad de la prueba de provocación puede no ser inmediata (23) sobre todo si el paciente lleva algún tiempo con dieta estricta exenta de proteínas de leche de vaca, por lo que antes de considerarla negativa debe efectuarse un control tras unos días de estar ingiriendo proteínas de leche de vaca. El protocolo de provocación propuesto por la Sociedad Española de Alergología e Inmunología Clínica Pediátrica (1,30) se considera seguro realizado bajo las condiciones anteriormente descritas. Evolución y pronóstico El pronóstico en cuanto a tolerancia clínica es favorable en la mayoría de lactantes y niños pequeños con hipersensibilidad inmediata a proteínas de leche de vaca, consiguiendo la tolerancia clínica de las proteínas de leche de vaca el 28-56% al año de edad, 60-77% a los dos años y 71-87% a los tres años (24,30). Cuando se alcanza la tolerancia muchos pacientes continúan teniendo pruebas cutáneas positivas y la IgE específica no tiene porque ser negativa aunque si presenta valores más bajos, generalmente por debajo de 3,5 kui/l en CAP (24). Parecen indicadores de mal pronóstico llegar a los cinco años sin tolerancia, la presencia de alta sensibilización a la caseína (24) y también la existencia de otras sensibilizaciones concomitantes. La alergia a proteínas de leche de vaca es, en muchos casos, la evidencia de una predisposición genética que se va a expresar en el futuro con nuevas enfermedades alérgicas (1). Se ha observado que aproximadamente la mitad de los niños con alergia a proteínas de leche de vaca desarrollan alergia a otros alimentos y hasta un 28% a inhalantes (19) antes de los tres años de edad. Tratamiento Dieta de eliminación Una vez efectuado el diagnóstico de certeza de alergia a proteínas de leche de vaca, debe instaurarse una dieta exenta de proteínas de leche de vaca; esta dieta debe ser estricta, ya que pequeños aportes de proteínas de leche de vaca son favorecedores del mantenimiento de la sensibilización (13). En la actualidad éste es el único tratamiento realmente eficaz, se han utilizado diversos fármacos como preventivos de la aparición de síntomas sin resultados satisfactorios (31).
7 Si el niño recibe lactancia materna, ésta deberá seguirse el mayor tiempo posible efectuando la madre una dieta exenta de proteínas de leche de vaca; se aconsejará seguir la lactancia materna hasta los seis meses de edad siempre que sea posible. En los lactantes con alergia a proteínas de leche de vaca alimentados con fórmula habrá que recurrir a una fórmula de sustitución exenta de proteínas de leche de vaca. En ambos casos debe retrasarse la introducción de la alimentación complementaria hasta los seis meses de edad y evitar alimentos con alto poder alergénico, como son el huevo, pescado y frutos secos, como mínimo hasta el año de edad (2). Se debe tener especial cuidado en informar a todos los familiares y personas que estén a cargo del niño ya que pequeñas cantidades de proteínas de leche de vaca pueden encontrarse en múltiples alimentos. Salvo que se demuestre sensibilización acompañada de manifestaciones clínicas no es necesario suprimir de la alimentación la carne de vacuno (1). Fórmulas de sustitución Para la alimentación de estos lactantes disponemos de varios tipos de fórmula, unas a base de proteínas de soja, otras a base de hidrolizados proteicos: de caseína, lactosuero, caseína más lactosuero ó soja más colágeno de cerdo, y fórmulas elementales a base de aminoácidos. No puede utilizarse la leche de otros mamíferos, cabra, oveja, por su similitud proteica con la leche de vaca (33). Fórmulas de soja (tabla I) Las fórmulas basadas en proteína de soja entera presentan un alto potencial antigénico aunque un estudio italiano (34) multicéntrico demuestra que la sensibilización a soja sólo ocurre en un 6% de los niños alérgicos a alimentos y sólo una quinta parte de éstos presentaron provocación positiva con soja. Estas fórmulas no deben utilizarse cuando exista una enteropatía y malabsorción y, aunque para algunos autores son de elección en el tratamiento de la alergia a proteínas de leche de vaca, se cuestiona su utilización en lactantes menores de seis meses (45-47). La soja pertenece a la familia de las leguminosas, sus proteínas no tienen reactividad cruzada con las proteínas de leche de vaca (35). No se dispone de estudios a largo plazo y en estudios a corto plazo se ha comprobado que desde el punto de vista nutritivo son adecuadas para niños y adultos, pero no para recién nacidos y adultos en los que necesitan ser suplementadas con aminoácidos azufrados (36) (metionina). La proteína aislada de soja contiene un 1,5% de ácido fítico, los fitatos formados pueden unirse al zinc y hacerlo inutilizable, además impiden la absorción de hierro (37). Las fórmulas de soja para lactantes están generosamente enriquecidas con zinc y proporcionan cantidades relativamente importantes de hierro. La demostración de un crecimiento normal sugiere que la utilización de zinc es adecuada y el estado nutricional del hierro es similar en estos lactantes que en los que reciben otras fórmulas a base de leche enriquecida con hierro. Las fórmulas de soja contienen fitoestrógenos. Aunque las fórmulas de soja son seguras, en la actualidad parece no existir indicaciones concluyentes para su uso prioritario durante los primeros seis meses de vida (45-47). Las fórmulas de soja son más baratas y tienen mejor sabor que las fórmulas de proteínas lácteas hidrolizadas.
8 Fórmulas hidrolizadas (tabla II) Otra alternativa la constituyen las fórmulas a base de proteínas de leche de vaca extensamente hidrolizadas. Las proteínas extensamente hidrolizadas derivan de la leche de vaca, en la que la mayor parte del nitrógeno está en forma de aminoácidos libres y péptidos < 1500 kda. Estas fórmulas han sido sometidas a distintos ensayos clínicos donde se comprueba su hipoalergenicidad. Las fórmulas de proteínas de leche de vaca extensamente hidrolizadas, excepcionalmente pueden producir también reacciones alérgicas en lactantes sin embargo, dado que los lactantes muy sensibilizados pueden presentar reacciones adversas a estos hidrolizados (38,39) debemos evaluarlos previamente. Antes de la administración de una fórmula a base de estos hidrolizados debe efectuarse un prick test con una muestra fresca de la fórmula a utilizar y, a continuación, debe probarse su tolerancia mediante prueba de provocación abierta, bajo la supervisión del especialista. En el documento de posición de la ESPACI (40) se recomiendan estas fórmulas para el tratamiento de la alergia a proteínas de leche de vaca. Los hidrolizados de proteínas se obtienen mediante tres tecnologías principales: tratamiento por calor, hidrólisis enzimática y una combinación de ambas (41). La hidrólisis enzimática a menudo produce péptidos amargos, en función de la enzima utilizada, el substrato proteico y la extensión de la hidrólisis. Las fórmulas extensamente hidrolizadas de leche de vaca pueden contener seroproteínas, caseína ó ambas, no se han descrito diferencias en la evolución de la clínica alérgica con el uso de uno u otro tipo de fórmula extensamente hidrolizada. Se han descrito anomalías de algunos parámetros nutricionales con estas fórmulas hidrolizadas extensivas (por ejemplo aminograma, nitrógeno uréico en sangre, retención y absorción del calcio y fósforo), pero en la mayoría de los lactantes, se ha mostrado seguras y eficaces. El precio es mayor que el de las fórmulas a base de proteínas de soja entera. Capítulo aparte merecen las fórmulas parcialmente hidrolizadas que nunca deben emplearse para el tratamiento de los lactantes alérgicos a proteínas de leche de vaca ya que un porcentaje de sus proteínas se encuentra intacto, con todo su poder alergénico, este tipo de fórmulas pueden producir reacciones hasta en el 50% de los niños con alergia a proteínas de leche de vaca (42). Pueden utilizarse también las fórmulas a base de hidrolizados de proteínas de soja y colágeno de cerdo, su sabor es algo más agradable que el de los otros hidrolizados y el precio algo menor; en estos preparados las proteínas de soja y colágeno de cerdo están extensamente hidrolizadas. Se necesitan más estudios acerca de su efectividad clínica (1). Fórmulas elementales (tabla III) La última opción terapéutica que disponemos es las fórmulas elementales a base de aminoácidos sintéticos, contienen L-aminoácidos, polímeros de glucosa y aceites vegetales; con estas fórmulas no existe riesgo alguno de reacción adversa, y su principal inconveniente está en el precio que es más elevado que el de las fórmulas de proteínas hidrolizadas.
9 Su única fuente nitrogenada está constituida por aminoácidos sintéticos, mezcla de aminoácidos esenciales y no esenciales, con un perfil basado en la leche humana, con grasas vegetales, sin lactosa y suplementado con oligoelementos y vitaminas. Algunos trabajos muestran resultados satisfactorios en cuanto al estímulo y mantenimiento del crecimiento, incluso superior a los hidrolizados (43), aunque otros muestran una absorción nitrogenada peor que las fórmulas de hidrolizados (44). En la actualidad tienen una indicación incuestionable en los casos de alergia a proteínas de leche de vaca y de alergia a proteínas de leche de vaca no mediada por IgE, que no toleran las fórmulas de hidrolizados y de soja. También se utilizan como primera opción en los casos de alergia alimentaria múltiple. En base a estas consideraciones proponemos un algoritmo terapéutico para la alimentación de los lactantes afectos de alergia a proteínas de leche de vaca (Fig. 1). Recomendaciones para la alimentación de lactantes afectos de alergia a proteínas de leche de vaca. Deben eliminarse de la dieta la leche de vaca y todos los derivados lácteos: yogur, queso, flan, natillas, cuajada, mantequilla, nata, crema de leche, arroz con leche, algunos caramelos. Se deben leer atentamente las etiquetas de los alimentos, dentro de una misma categoría de productos, unos pueden llevar proteínas de leche de vaca y otros no. Las proteínas de leche de vaca pueden aparecer bajo diversas denominaciones: leche como tal, caseinato de sodio, caseinato de calcio, caseinato potásico, caseinato magnésico, hidrolizado proteico, caseína, suero láctico, lactalbúmina, lactoglobulina, lactosa (la lactosa es un azúcar y no debería causar problema alguno, pero en el caso de que fuera de origen animal podría estar contaminada con proteínas de leche de vaca). Los productos etiquetados como "no lácteos" pueden contener caseinatos. Se debe informar convenientemente de la alergia que aqueja al lactante y de los pormenores antes expuestos, a todas las personas que pudieran cuidarse de su alimentación. Si el lactante está siendo alimentado con lactancia materna se debe aconsejar seguirla hasta los seis meses de edad, efectuando la madre dieta exenta de productos lácteos. Para iniciar alimentos nuevos en la dieta del lactante se debe introducir un alimento sólo si el niño está bien, introducir un alimento único y en pequeñas cantidades doblando la cantidad diariamente hasta conseguir la ingestión de la cantidad apropiada a su edad. Se debe suprimir el alimento si aparece alguna reacción. Se aconseja esperar tres días para introducir otro alimento después de una reacción anterior. Continuar con las dosis toleradas regularmente en la dieta. Empezar con alimentos de baja alergenicicdad como manzana, pera, arroz, patata, calabaza, zanahoria, calabacín, pollo y cordero. Se deben ofrecer los alimentos cocinados de forma variada.
10 Aconsejamos seguir el calendario habitual de introducción de alimentos utilizado en los lactantes sanos no adelantando la introducción de todos los alimentos y de modo especial los más alergénicos como son el huevo, el pescado y las legumbres. No se debe aportar al niño productos con colorantes hasta los dos años de edad. No introducir el aporte de frutos secos enteros hasta los tres años de edad. Pauta de reintroducción de leche de vaca No existen indicadores claros de cuándo un niño puede ser tolerante a las proteínas de leche de vaca. No es necesario esperar a la negativización de las pruebas cutáneas ó de la IgE específica para intentar la introducción de la alimentación con leche de vaca. A partir del año de edad debe intentarse la introducción de la leche, siempre que no haya habido transgresiones dietéticas en el mes anterior, que hayan dado lugar a reacción clínica. Sólo en el caso de que la primera manifestación clínica de la alergia a proteínas de leche de vaca hubiera sido una reacción de anafilaxia aconsejamos esperar a los dos años de edad para efectuar la prueba de tolerancia. Esta prueba de tolerancia debe efectuarse siempre bajo supervisión del especialista, ya que si el niño no ha alcanzado aún la tolerancia repetirá reacción clínica y ésta podría ser grave. En el caso de que obtengamos una prueba de tolerancia con resultado positivo, ó sea que el niño no tolere todavía las proteínas de leche de vaca, aconsejamos esperar un mínimo de seis meses antes de efectuar una nueva prueba para valorar tolerancia. El comité de alergia a alimentos de la SEICAP (Sociedad Española de Inmunología Clínica y Alergia Pediátrica) propone una pauta de reintroducción que se ha demostrado segura, aportando al niño 2 cc, 5 cc, 10 cc, 25 cc, 50 cc, 100 cc, y 150 cc, de leche de vaca con intervalos de 60 minutos y con supervisión durante las tres horas después de la última dosis administrada en el día. Esta introducción puede efectuarse en uno, dos ó tres días. Si la prueba resulta negativa, ó sea no hay reacción clínica se debe seguir aportando proteínas lácteas diariamente al niño durante los 15 días posteriores a la prueba de tolerancia. Pasado ese periodo de tiempo si no ha habido reacción clínica alguna, puede considerarse que ese niño ya es tolerante a proteínas de leche de vaca. Una vez alcanzada la tolerancia ya no presentará más cuadros clínicos debidos a alergia a proteínas de leche de vaca. Otros tratamientos: En la actualidad se están efectuando muchos estudios con inmunoterapia oral con leche de vaca para los niños alérgicos a leche de vaca, con resultados alentadores aunque son necesarios más estudios. Creemos que es un tratamiento que solo se puede ofrecer desde una consulta especializada con medidas de reanimación incluyendo UCI-P debido a las frecuentes reacciones que ocurren durante dicho tratamiento. Otros tratamientos incluyen la administración de anticuerpos monoclonales anti IgE, también los estudios son incipientes en este sentido pero también ofrece alentadoras posibilidades.
11 Alergia alimentaria no mediada por IgE Introducción La alergia alimentaria es una reacción adversa de tipo inmunológico frente a una proteína. Las reacciones no mediadas por IgE se caracterizan por tener síntomas subagudos prácticamente circunscritos al tracto gastrointestinal. Estos trastornos, siempre inducidos por proteínas alimentarias, incluyen la enterocolitis, la proctitis o proctocolitis, la enfermedad celíaca y el síndrome de Heiner o hemosiderosis pulmonar. Los trastornos eosinofílicos gastrointestinales incluyen la esofagitis eosinofílica y la gastroenteropatía eosinofílica, están caracterizados por infiltración de eosinófilos en una o varias zonas del tracto gastrointestinal y se encuentran en una zona intermedia entre las enfermedades alérgicas medidas por IgE frente a un alimento y las enfermedades no mediadas por IgE. Así, en la mayoría de pacientes con patología de esofagitis eosinofílica encontramos antecedentes alérgicos. Clasificación de la hipersensibilidad a alimentos gastrointestinal IgE no IgE Hipersensibilidad inmediata gastrointestinal Síndrome de alergia oral Esofagitis eosinofílica Gastritis eosinofílica Gastroenterocolitis eosinofílica Enterocoloitis inducida por proteínas Proctocolitis inducida por proteínas Enteropatía inducida por proteínas Enfermedad celíaca La prevalencia de las reacciones no mediadas por IgE es difícil de establecer dado que son situaciones habitualmente transitorias con síntomas gastrointestinales y con repercusión variable en el estado nutricional del niño. Algunos autores han reportado que hasta un 60% de las reacciones a proteínas de leche de vaca en el niño son debidas a reacciones no mediadas por IgE.
12 El periodo de latencia entre la ingestión de las proteínas causantes y la primera aparición de los síntomas es mucho mayor que en las reacciones IgE y el mecanismo inmunológico no está claramente establecido aunque cada vez se acepta más la mediación de células T en estas reacciones. Las gastroenteropatías derivadas de estas reacciones crónicas son la proctocolitis alérgica, la enteritis y la enterocolitis alérgicas. Estos trastornos digestivos tienden a aparecer en los primeros meses de la vida, son de comienzo insidioso, progresivo y tienden a desaparecer después de un periodo variable de tiempo que puede variar entre uno y varios años. Proctocolitis alérgica También llamada proctocolitis inducida por proteínas alimentarías. Se presenta habitualmente en los primeros meses de vida, entre pocos días de vida y tres meses, casi siempre antes de los seis meses de edad. La manifestación clínica suele ser sangre en las heces, habitualmente sangre roja que puede estar en mayo o menor cantidad, con un muy buen estado general del lactante, sin repercusión en su desarrollo aunque puede llegar a observarse anemia. Dependiendo de la mayor o menor afectación del colon puede asociarse a diarrea con moco aunque lo más frecuente es que las heces sean de apariencia normal. Esta situación puede ocurrir, a diferencia de la enterocolitis, incluso en lactantes alimentados exclusivamente con lactancia materna. Habitualmente está producida por proteínas de leche de vaca o por proteínas de soja, es infrecuente la proctocolitis inducida por otras proteínas aunque se han descritos producidas por otras proteínas como cereales o pescado. Tras unos días de dieta suele remitir la clínica y se resuelve tras un periodo variable entre seis meses y dos años, la mayoría antes del año de edad. Se debe a un trastorno inflamatorio del recto y colon secundario a la ingesta de las proteínas causantes. Los resultados de laboratorio son normales en la mayoría de los casos aunque es posible detectar anemia, hipoalbuminemia y eosinofilia periférica en algunos lactantes. Los factores de riesgo implicados para desarrollar proctocolitis inducida por proteínas son la inmadurez intestinal, la permeabilidad intestinal alterada, y otros factores que activan la función inmune focal como la susceptibilidad genética. No hay pruebas diagnósticas no invasivas, las pruebas cutáneas y la IgE específica habitualmente son negativas, los ultrasonidos pueden mostrar un adelgazamiento de la mucosa. La endoscopia de recto y sigma con biopsia no se utilizan de rutina, pero si se efectúan se observa una afectación parcheada alternando zonas sanas con zonas afectas con infiltración por eosinófilos, en muchas ocasiones formando criptas. Así habitualmente el diagnóstico se efectúa por una historia clínica detallada y la respuesta al tratamiento. El tratamiento consiste en la eliminación de la dieta del lactante de las proteínas causantes, en el caso de lactantes alimentados con lactancia materna es deseable mantenerla y por lo tanto la madre debe efectuar una dieta exenta de las proteínas causantes, habitualmente proteínas de leche de vaca y si no hay remisión de los síntomas en 72 h puede intentarse alimentación con una fórmula extensamente hidrolizada y si no responde con una fórmula elemental; no se aconseja para tratar estos trastornos la leche de soja ya que un 30% de las proctocolitis también reaccionan a las
13 proteínas de la soja. La dieta debe efectuarse durante un tiempo ya que la mayoría de lactantes al año de edad ya están curados. El pronóstico a largo plazo es excelente. Tabla II: características principales de la proctocolitis alérgica Aparece habitualmente en los primeros 6 meses de vida Sangre en heces en lactantes con buen estado general Frecuente en lactantes con lactancia materna o con fórmula adaptada o con leche de soja Diagnóstico basado en historia clínica, prick e IgE específica negativas Tratamiento consiste en la eliminación de la proteínas causal y los síntomas remiten en h. La tolerancia al alergeno ocurre hacia el año de edad. Tomado de: Maloney J, Nowak-Wegrzyn A. Pediatr. Allergy Immunol. 2007;18: Enterocolitis alérgica La enterocolitis inducida por proteínas alimentarias es una manifestación alérgica, se cree que mediada por células. Se diagnostica habitualmente en lactantes y representa la patología gastrointestinal alérgica más grave en este grupo de edad. Frecuentemente ocurre como respuesta a leche de vaca, leche de soja, cereales, especialmente arroz y carnes. Suele iniciarse antes de los nueve meses de edad. La clínica varía dependiendo de la porción intestinal afectada, así si la afectación es de intestino delgado la clínica consiste en vómitos intensos tras la ingesta del alimento causante, vómitos de inicio tardío, habitualmente entre dos y cuatro horas tras la ingesta con gran afectación del estado general, palidez, hipotonía pero sin afectación de la tensión arterial que pueden ir seguidos o no de deposiciones dispépticas unas horas después y puede llegar a deshidratación. Si la afectación es en la porción distal de intestino delgado o colon el inicio de los síntomas es mucho más insidioso, con periodos de dispepsia con heces blandas o con heces explosivas y líquidas que pueden llegar a provocar afectación del estado general y aplanamiento de la curva ponderal. Los lactantes están gravemente enfermos pudiendo llegar a deshidratación y hasta un 46% de ellos precisan ingreso. Los lactantes pueden presentar también irritabilidad y abdominalgias inespecíficas. La lactancia materna parece ser un factor protector para la enterocolitis inducida por proteínas alimentarias. No hay datos descritos de enterocolitis con lactancia materna exclusiva. Sin embargo cuando el lactante se alimenta con leche adaptada desde el nacimiento es más frecuente la enterocolitis con inicio más insidioso con afectación de la curva ponderal y mayor o menor afectación del estado general con hipoalbuminemia junto con las características diarreas y vómitos. En algunos lactantes los síntomas de enterocolitis se deben a más de un alimento.
14 El diagnóstico de la enterocolitis inducida por proteínas alimentarias se basa en la historia clínica y la respuesta a la supresión del alimento causante, dicha respuesta no es tan rápida como en la proctoclolitis y puede tardar semanas. Los hallazgos de la endoscopia y biopsias intestinales consisten en alteraciones inespecíficas, en el colon puede haber abscesos crípticos con una inflamación difusa de la mucosa y atrofia vellositaria leve. Los niños adquieren tolerancia al alimento hacia los dos o tres años de edad, se han descrito algunos casos con clínica más persistente. La reintroducción del alimento debe hacerse siempre en medio hospitalario y con acceso venoso para efectuar terapéutica de fluidoterapia si se precisa.
15 Tabla III: Características principales del síndrome de enterocolitis inducida por proteínas alimentarias Habitualmente en lactantes alimentados con fórmula, no descrito en lactantes alimentados con lactancia materna Inicio agudo, vómitos intensos de inicio 2-3 horas tras la ingesta con importante deshidratación y letargia (15-20%) Inicio crónico, escasa ganancia ponderal con hipoalbuminemia que se manifiesta gradualmente Prick test e IgE específica negativas Tratamiento de las reacciones agudas con carga de volumen Reintroducción del alimento bajo supervisión del especialista y con acceso venoso La reactividad al alimento desaparece con la edad Tomado de: Maloney J, Nowak-Wegrzyn A. Pediatr. Allergy Immunol. 2007;18: Enteropatía inducida por proteínas Se desarrolla habitualmente antes de los dos años de edad y con frecuencia antes de los 12 meses. La manifestación clínica consiste en diarreas y vómitos que provocan síndrome malabsortivo en la mayoría de los casos, que se inician pocas semanas después de la introducción del alimento causal. Afecta al crecimiento del lactante tanto en peso como en talla. Provoca una hipoproteinemia con hipoalbuminemia y aumento de alfa1 antitripsina en heces. El alimento mas frecuente causal es la leche de vaca pero se han descrito casos con arroz, soja, huevo, pollo y pescado. Es frecuente que esta manifestación clínica aparezca tras un episodio de gastroenteritis aguda Las manifestaciones clínicas y las lesiones intestinales son similares a las observadas en la enfermedad celíaca, sin embargo la enteropatía pierde proteínas tiende a resolverse hacia los dos años de edad aunque hay casos frecuentes de malignización. La histopatología muestra daño de la mucosa intestinal y estudios inmunes demuestran que está mediado por inmunidad celular. Las lesiones son parcheadas con grados variables de atrofia vellositaria, hiperplasia críptica y aumento de linfocitos intraepiteliales y en algunos casos con aumento moderado de eosinófilos. La inmunohistoquímica demuestra aumento de linfocitos CD4 activados en la lámina propia del intestino delgado. El diagnóstico se basa en la historia clínica y la confirmación de la biopsia y el tratamiento consiste en la eliminación estricta de la proteína causante.
16 Trastornos gastrointestinales eosinofílicos Los trastornos gastrointestinales eosinofílicos se caracterizan por síntomas postprandiales acompañados de infiltración eosinofílica de uno o varios segmentos del tracto digestivo. La patofisiología de estos trastornos no está clara, muchos pacientes presentan sensibilización a alimentos y/o a inhalantes sin que, en la actualidad, esté clara su implicación en la patología eosinofílica intestinal. Esofagitis eosinofílica Se debe sospechar en pacientes de cualquier edad con síntomas esofágicos. Los lactantes presentan enlentecimiento de la curva ponderal mientras que los niños mayores y adultos presentan disfagia, vómitos y dolor abdominal, es frecuente una historia de impactación de alimento. En la historia puede constatarse el fallo en la respuesta terapéutica a antiácidos y tratamientos antirreflujo. Muchos de los pacientes con esofagitis eosinofílica tienen manifestaciones de otras enfermedades alérgicas, frecuentemente asma y rinitis. En el estudio etiológico se encuentran sensibilizaciones a múltiples alimentos sin que hasta la actualidad haya podido aclararse cual es la implicación de los mismos en la etiología de la esofigitis eosinofílica. En un estudio efectuado por nosotros solo el 20% de los niños tenían manifestaciones de alergia alimentaria mediada por IgE mientras que el 78% de los niños presentaban sensibilización a algún alimento y 73% estaban polisensibilizados. El diagnóstico se efectúa por la historia clínica y la endoscopia esofágica en la que se observa una infiltración de la mucosa esofágica por eosinófilos en número de 15 a 20 por campo, macroscópicamente puede observarse una traquealización del esófago, líneas blanquecinas y exudados granulares que pueden confundirse con cándidas. Los síntomas clínicos en la edad infantil varían según la edad, así entre los de menor edad, lactantes menores de dos años, el síntoma predominante es la dificultad para la alimentación; en niños mayores el síntoma predominantemente suelen ser los vómitos (8 años de edad), posteriormente hacia los 12 años es más frecuente el dolor abdominal 812 años), la disfagia (13.8 años) y la impactación de alimento (16,8 años). Se ha observado una historia familiar de esofagitis eosinofílica en un 7% de los pacientes. Se ha descrito mas frecuentemente en varones (70%), en ocasiones se ha descrito asociada a gastroenteritis eosinofílica aunque con mayor frecuencia se halla como una entidad aislada. La patogenia de la esofagitis eosinofílica no está clara pero se cree que influyen factores ambientales y genéticos así como la inmunidad adaptativa mediada por células T que implica a IL-5 e IL-13 mediado por eotaxina que tiene un importante papel en el reclutamiento de eosinófilos mediado por antígeno. Este reclutamiento de eosinófilos puede observarse en otras enfermedades como la enfermedad inflamatoria intestinal, el reflujo gastro-esofágico y la exposición a alergenos alimentarios. La diferencia entre el reflujo gastro-esofágico y la esofagitis eosinofílica es que en el reflujo la infiltración de eosinófilos se circunscribe únicamente a la porción distal del esófago mientras que en la esofagitis eosinofílica afecta a todo el esófago de modo parcheado.
17 Tabla IV: Esofagitis eosinofílica en la infancia Niños con historia de disfagia de cualquier edad Predominante en varones El síntoma clínica predominante varía según la edad: Lactantes: dificultad para la alimentación Niños mayores: vómitos Pre-adolescentes: abdominalgias Adolescentes: impactación de alimento Gastroenteritis eosinofílica La gastroenteritis eosinofílica puede presentarse a cualquier edad con dolor abdominal, diarrea, nauseas, malabsorción y pérdida de peso. Los síntomas varían según la porción de tracto intestinal afectada. Engloba entidades como la gastritis, enteritis y colitis eosinofílicas. La mitad de los pacientes tienen enfermedades alérgicas como alergia alimentaria, asma, rinitis o dermatitis. El diagnóstico diferencial se plantea principalmente con el síndrome del intestino irritable. El diagnóstico se confirma con las biopsias características con infiltración de eosinófilos en ausencia de otras entidades que pueden cursar con eosinófilos intestinales. Puede aparecer a cualquier edad pero es más frecuente en adultos y en varones. Puede estar afectado todo el tracto gastrointestinal pero con mayor frecuencia se afecta el antro distal y el intestino delgado proximal. Es preciso realizar múltiples biopsias entre el antro y el intestino proximal para llegar al diagnóstico ya que la infiltración por los eosinófilos no es uniforme en la mucosa intestinal. La patogenia de la enfermedad no está clara pero se cree que existe un componente alérgico por el hecho de que la mitad de los pacientes tienen otras enfermedades alérgicas y en muchos casos existe una IgE elevada.. Una vez los eosinófilos han llegado al tracto intestinal pueden actuar como mecanismo inflamatorio de la mucosa por la liberación de la proteína básica mayor del eosinófilo que es una proteína catiónica citotóxica. No existen estudios prospectivos controlados c on placebo para el tratamiento, así que se utilizan tratamientos de manera empírica. Se han utilizado corticoides orales como prednisona, también se ha intentado budesonida oral, cromoglicato sódico y, mas recientemente se ha descrito alguna serie con tratamiento con anticuerpos monoclonales anti IgE, omalizumab, con resultados significativos sobre todo de las manifestaciones mediadas por IgE y de los síntomas y está en estudio tratamiento con anticuerpos monoclonales anti IL-5 pero sin mejoría de los síntomas clínicos.
18 Bibliografía 1. Martín Esteban M, Boné Calvo J, Martorell Aragonés A, Nevot Falcó S, Plaza Martín AM. Adverse reactions to cow's milk proteins. Allergol. et Immunopathol 1998; 26: Host A. Cow's milk protein allergy and intolerance in infancy. Some clinical, epidemiological and immunological aspects. Pediatr. Allergy Immunol 1994; 5 (suppl. 5): Crespo JF, Pascual C, Burks AW, Helm RM, Esteban MM. Frequency of food allergy in a pediatric population from Spain. Pediatr Allergy Immunol 1995; 6: Blumenthal MN, Yunis E, Mendell N, Eiston RC. Preventive allergy: genetics of IgE mediated diseases. J. Allergy Clin. Immunol 1986; 78: Hattevig G, Kjellman B, Johansson SGO, Björstén B. Clinical symptoms and IgE responses to common food proteins in atopic and healthy children. Clin Allergy 1984; 14: Hattevig G, Kjellman B, Björstén B. Clinical symptoms and IgE responses to common food proteins and inhalants in the first 7 years of life. Clin Allergy 1987; 17: Host A. Adverse reactions to foods: epidemiology and risk factors. Pediatr. Allergy Immunol 1995; 6 (suppl 8): Fälth-Magnusson K, Kjellman NIM. Development of atopic disease in baies whose mothers were on exclusion diet during pregnancy. A randomized study. J Allergy Clin. Immunol 1987; 80: Cookson WOCM., Young RP, Sandford AJ, Hopkin JM. Maternal inheritance of IgE responsiveness on chromosome 11 q. Lancet 1992; 340: Moffatt MF, Cookson WOCM, Matternal effects in atopic disease. Clin Exp Allergy 1998; 28 (suppl.11): Gjesing B. Lowenstein H. Immunochemistry of food antigens. Ann. Allergy 1984; 53: Host A, Husby S, Hansen LK, Osterballe O. Bovine beta-lactoglobulin in human milk from atopic and non-atopic mothers: relationship to maternal intake of homogenized and unhomogenized milk. Clin Exp Allergy 1990; 20: Strobel S. Development of oral tolernace. En: Weck AL. Sampson H eds. Intestinal immunology and food allergy. New York: Raven Press, 1995: Halken S, Host A. Prevention of allergic disease: exposure to food allergens and dietetic intervention. Pediatr Allergy Immunol 1996; 7(suppl. 9): Martín Esteban M, Pascual Marcos C. Alergia a alimentos. Medicine, Tratado de Medicina Interna 1991; 80: Martín Esteban M, Pascual Marcos C, García Ara MC, Ojeda Casas JA. Influencia de la lactancia en la aparición de la alergia inmediata a proteínas de leche de vaca. Rev Esp Alergol Inmunol Clin 1986; 1: Ford RP, Hill DJ, Hosking CS. Cow's milk hypersensitivity: immediate and delayed onset clinical patterns. Arch Dis Child 1983; 58:
19 18. Hill DJ, Firer MA, Shelton MJ, Hosking CS. Manifestation of milk allergy in infancy: clinical and immunological findings. J Pediatr 1986; 109: Host A, Halken S. A prospective study of cow milk allergy in Danish infants during the first three years of life. Clinical course in relation to clinical and immunological type of hypersensitivity reaction. Allergy 1990; 45: Sampson HA. Eczema and food hypersensitivity. En: Metcalfe DD., Samson HA., Simon RA eds. Food allergy: adverse reactions to foods and food additives. Oxford: Blackwell Science 1997: Pearson DJ. Clinical diagnosis in food allergy. Clin Exp Allergy 1989; 19: Yunginger JW Lethal food allergy in children. N Eng J Med 1992; 327: Plaza Martín AM., Martín Mateos MA., Giner Muñoz MT., Sierra Martínez JI. Challenge testing in children with cow-milk protein allergy. Allergol. Immunopathol 2001; 29: García Ara MC, Boyano Martínez MT, Martín Esteban M, Martín Muños F, Diaz Pena JM, Ojeda Casas JA. Actitud terapéutica y pronóstico en la alergia a alimentos. Allergol Immunopathol 1996; 24(supl1): Bernstein IL, Storms WW. Practice parameters for allergy diagnostic testing. Ann Allergy 1995; 75(6 part 2): García-Ara C, Boyano-Martínez T, Diaz-Pena JM, Martín-Muñoz F, Reche-Frutos M, Martín- Esteban M. Specific IgE levels in the diagnosis of inmediate hypersensitivity to cow s milk protein in the infant. J Allergy Clin Immunol 2001; 107: Isolauri E, Turjanmaa K. Combined skin prick test and patch testing enhances identification of food allergy in infants with atopic dermatitis. J Allergy Clin Immunol 1996; 97: Roehr Ch.C, Reibel S, Ziegert M, Sommerfeld Ch, Wahn U, Niggemann B. Atopy patch tests, together with determination of specific IgE levels, reduce the need for oral food challenges in children with atopic dermatitis. J Allergy Clin Immunol 2001; 107: James JM, Sampson HA. Immunologic changes associated with the development of tolerance in children with cow milk allergy. J Pediatr 1992; 121: Martín Esteban M, García Ara MC, Banqué Molas M, Boyano Martínez MT, Martín Muñoz F, Diaz Pena JM. Evaluation of an extensively hydrolized casein-whey protein formula in inmediate cow s milk protein hypersensitivity. J Pediatr Gastroenterol Nutr 1998; Host A Jacobsen HP, Halken S, Holmenlund D. The natural history of cow s milk protein allergy/intolernace. Eur J Clin Immunol 1995; 49 (suppl. 1):S13-S Kjellman NIM. Adverse reactions to foods: management and prognosis Pediatr Allergy Immunol 1995; 6 (suppl. 8): Dean TP, Adler BR Ruge F, Warner JO. In vitro allergenicity of cow s milk substitutes. Clin Exp Allergy 1993; 23: Bruno G, Giampietro PG, del Guercio MG. et al. Soy allergy is not common in atopic children: a multicenter study. Pediatr Allergy Immunol 1997; 8:190-3.
Alergia a proteínas de leche de vaca.
 Alergia a proteínas de leche de vaca. Alergia a proteínas de leche de vaca. Reacción adversa frente al primer antígeno no homólogo con el que el lactante tiene contacto Cuadros clínicos de mecanismo inmunológico
Alergia a proteínas de leche de vaca. Alergia a proteínas de leche de vaca. Reacción adversa frente al primer antígeno no homólogo con el que el lactante tiene contacto Cuadros clínicos de mecanismo inmunológico
ALERGIA-INTOLERANCIA a la LECHE en PEDIATRÍA. Dr. Ignacio García Muga Servicio Pediatría Hospital San Pedro, Logroño
 ALERGIA-INTOLERANCIA a la LECHE en PEDIATRÍA. Dr. Ignacio García Muga Servicio Pediatría Hospital San Pedro, Logroño INTRODUCCIÓN La leche materna es el alimento de elección en los primeros 6 meses de
ALERGIA-INTOLERANCIA a la LECHE en PEDIATRÍA. Dr. Ignacio García Muga Servicio Pediatría Hospital San Pedro, Logroño INTRODUCCIÓN La leche materna es el alimento de elección en los primeros 6 meses de
Alergia a la proteína de leche de vaca: Retos del día a día
 Alergia a la proteína de leche de vaca: Retos del día a día Johon Francisco Garcés Camacho Gastroenterología y nutrición pediatrica Hospital Infantil de México Federico Gómez (UNAM) Clínica San Luis Gastroquirúrgica
Alergia a la proteína de leche de vaca: Retos del día a día Johon Francisco Garcés Camacho Gastroenterología y nutrición pediatrica Hospital Infantil de México Federico Gómez (UNAM) Clínica San Luis Gastroquirúrgica
La marcha atópica un paseo por las enfermedades alérgicas en la infancia
 La marcha atópica un paseo por las enfermedades alérgicas en la infancia Luis Moral Unidad de Neumología y Alergología Pediátrica Hospital General Universitario de Alicante Vamos a dar un paseo por este
La marcha atópica un paseo por las enfermedades alérgicas en la infancia Luis Moral Unidad de Neumología y Alergología Pediátrica Hospital General Universitario de Alicante Vamos a dar un paseo por este
Alérgenos más habituales
 I Jornadas de Alimentación Hospitalaria del Servicio Riojano de Salud Alérgenos más habituales MJ Goikoetxea Dpto. Alergología Clínica Universidad de Navarra Tipos de reacciones con alimentos Reacciones
I Jornadas de Alimentación Hospitalaria del Servicio Riojano de Salud Alérgenos más habituales MJ Goikoetxea Dpto. Alergología Clínica Universidad de Navarra Tipos de reacciones con alimentos Reacciones
Revisión sobre alergia al trigo. Alfredo Jordán García Sección: Neumoalergia Infantil Tutores: Teresa Toral, Luis Moral Enero 2017
 Revisión sobre alergia al trigo Alfredo Jordán García Sección: Neumoalergia Infantil Tutores: Teresa Toral, Luis Moral Enero 2017 Índice Introducción Objetivos Fisiopatología Manifestaciones clínicas Revisión
Revisión sobre alergia al trigo Alfredo Jordán García Sección: Neumoalergia Infantil Tutores: Teresa Toral, Luis Moral Enero 2017 Índice Introducción Objetivos Fisiopatología Manifestaciones clínicas Revisión
Alergia a las proteínas de leche de vaca en niños con discapacidad
 Revista Revista Alergia México 2013;60:145-151 México Artículo original Alergia a las proteínas de leche de vaca en niños con discapacidad RESUMEN Antecedentes Objetivo Material y método - Resultados -
Revista Revista Alergia México 2013;60:145-151 México Artículo original Alergia a las proteínas de leche de vaca en niños con discapacidad RESUMEN Antecedentes Objetivo Material y método - Resultados -
Dificultades en el Diagnóstico de Alergia Alimentaria
 II Jornadas Nacionales de Alergia e Inmunología Sociedad Argentina de Pediatría Dificultades en el Diagnóstico de Alergia Alimentaria Dr. Martín Bozzola Sección Alergia e Inmunología Pediátrica Dpto de
II Jornadas Nacionales de Alergia e Inmunología Sociedad Argentina de Pediatría Dificultades en el Diagnóstico de Alergia Alimentaria Dr. Martín Bozzola Sección Alergia e Inmunología Pediátrica Dpto de
ALERGIA A LAS PROTEÍNAS DE LECHE DE VACA
 ALERGIA A LAS PROTEÍNAS DE LECHE DE VACA Distinguir: Reacciones tóxicas. Reacciones inmunológicas: IgE mediadas (clínica atópica) IgE no mediadas Reacciones no inmunológicas o intolerancia. Alergia a Proteínas
ALERGIA A LAS PROTEÍNAS DE LECHE DE VACA Distinguir: Reacciones tóxicas. Reacciones inmunológicas: IgE mediadas (clínica atópica) IgE no mediadas Reacciones no inmunológicas o intolerancia. Alergia a Proteínas
Reacción adversa a los alimentos
 INTRODUCCIÓN A LAS ALERGIAS ALIMENTARIAS Mª Dolores Pérez Cabrejas Tecnología de los Alimentos Facultad de Veterinaria Universidad de Zaragoza dperez@unizar.es Curso: Alérgenos alimentarios, un factor
INTRODUCCIÓN A LAS ALERGIAS ALIMENTARIAS Mª Dolores Pérez Cabrejas Tecnología de los Alimentos Facultad de Veterinaria Universidad de Zaragoza dperez@unizar.es Curso: Alérgenos alimentarios, un factor
Guía del Curso Experto en Alergología y Enfermedades Alérgicas
 Guía del Curso Experto en Alergología y Enfermedades Alérgicas Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La alergología
Guía del Curso Experto en Alergología y Enfermedades Alérgicas Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La alergología
ALERGIA ALIMENTARIA DR. DANIEL PIZARRO SOTO
 ALERGIA ALIMENTARIA DR. DANIEL PIZARRO SOTO Historia Tito Lucrecio Caro (99 a. C. - 55 a. C.) poeta y filósofo romano. "Lo que para unos es comida, para otros es amargo veneno Historia Hipócrates: 460
ALERGIA ALIMENTARIA DR. DANIEL PIZARRO SOTO Historia Tito Lucrecio Caro (99 a. C. - 55 a. C.) poeta y filósofo romano. "Lo que para unos es comida, para otros es amargo veneno Historia Hipócrates: 460
TEST DE INTOLERANCIA ALIMENTARIA
 TEST DE INTOLERANCIA ALIMENTARIA PUNTOS CLAVE Permite determinar la presencia y niveles de anticuerpos del tipo IgG frente a más de 200 alimentos diferentes. Se realiza el análisis de cada alimento por
TEST DE INTOLERANCIA ALIMENTARIA PUNTOS CLAVE Permite determinar la presencia y niveles de anticuerpos del tipo IgG frente a más de 200 alimentos diferentes. Se realiza el análisis de cada alimento por
POSTGRADO POSTGRADO EXPERTO EN ALERGOLOGÍA MEP002
 POSTGRADO POSTGRADO EXPERTO EN ALERGOLOGÍA MEP002 DESTINATARIOS El postgrado experto en alergología está dirigido a empresarios, directivos, emprendedores, trabajadores e interesados en el sector de la
POSTGRADO POSTGRADO EXPERTO EN ALERGOLOGÍA MEP002 DESTINATARIOS El postgrado experto en alergología está dirigido a empresarios, directivos, emprendedores, trabajadores e interesados en el sector de la
# # #Dra.#M.#Pascal# Diagnós(co+molecular+de+la+alergia:+nuevas+perspec(vas+para+ el+abordaje+clínico+y+de+laboratorio+del+paciente+alérgico ILL# #
 Diagnós(co+molecular+de+la+alergia:+nuevas+perspec(vas+para+ el+abordaje+clínico+y+de+laboratorio+del+paciente+alérgico # # #Dra.#M.#Pascal# ILL# # CURS%D ACTUALITZACIÓ%DE%CONEIXEMENTS%EN%AL2LERGOLOGIA%PER%A%METGES%
Diagnós(co+molecular+de+la+alergia:+nuevas+perspec(vas+para+ el+abordaje+clínico+y+de+laboratorio+del+paciente+alérgico # # #Dra.#M.#Pascal# ILL# # CURS%D ACTUALITZACIÓ%DE%CONEIXEMENTS%EN%AL2LERGOLOGIA%PER%A%METGES%
Reacciones Adversas a Medicamentos (RAM)
 III Jornadas Nacionales Conjuntas de Alergia e Inmunología en Pediatría SAP Algoritmo Diagnóstico en Alergia Medicamentosa Andrea Irene Mariño Pediatra Especialista en Alergia e Inmunología Infantil Jefa
III Jornadas Nacionales Conjuntas de Alergia e Inmunología en Pediatría SAP Algoritmo Diagnóstico en Alergia Medicamentosa Andrea Irene Mariño Pediatra Especialista en Alergia e Inmunología Infantil Jefa
POSTGRADO POSTGRADO EXPERTO EN ALERGIAS Y ENFERMEDADES ALÉRGICAS DYN024
 POSTGRADO POSTGRADO EXPERTO EN ALERGIAS Y ENFERMEDADES ALÉRGICAS DYN024 DESTINATARIOS Este curso está dirigido a todas aquellas personas que deseen adquirir conocimientos sobre inmunología y alergología
POSTGRADO POSTGRADO EXPERTO EN ALERGIAS Y ENFERMEDADES ALÉRGICAS DYN024 DESTINATARIOS Este curso está dirigido a todas aquellas personas que deseen adquirir conocimientos sobre inmunología y alergología
Alergia a proteina de la leche Efectos en la salud y nuevos desafios
 Alergia a proteina de la leche Efectos en la salud y nuevos desafios Dra Sylvia Cruchet Gastroenteróloga y Nutrición Pediátrica INTA, Universidad de Chile scruchet@inta.uchile.cl REACCIONES ADVERSAS A
Alergia a proteina de la leche Efectos en la salud y nuevos desafios Dra Sylvia Cruchet Gastroenteróloga y Nutrición Pediátrica INTA, Universidad de Chile scruchet@inta.uchile.cl REACCIONES ADVERSAS A
Guías DRACMA (Diagnosis and. Rationale for Action against. Cow s Milk Allergy): aplicación. en la práctica clínica cotidiana
 Guías DRACMA (Diagnosis and G u í a s D R A C M A (D i a g n o s i s a n d Rationale for Action against R a t i o n a l e f o r A c t i o n a g a i n s t Cow s Milk Allergy): aplicación C o w s M i l k
Guías DRACMA (Diagnosis and G u í a s D R A C M A (D i a g n o s i s a n d Rationale for Action against R a t i o n a l e f o r A c t i o n a g a i n s t Cow s Milk Allergy): aplicación C o w s M i l k
- Clínica y efectos sobre la salud de los consumidores. Datos epidemiológicos en Navarra
 Dr. Félix Sánchez-Valverde Visus. Sección de Gastroenterología y Nutrición Pediátrica. Servicio de Pediatría. Complejo Hospitalario de Navarra. Pamplona. - Clínica y efectos sobre la salud de los consumidores.
Dr. Félix Sánchez-Valverde Visus. Sección de Gastroenterología y Nutrición Pediátrica. Servicio de Pediatría. Complejo Hospitalario de Navarra. Pamplona. - Clínica y efectos sobre la salud de los consumidores.
PROTOCOLO PARA EL MANEJO DE LOS PACIENTES CON SOSPECHA/DIAGNÓSTICO DE ALERGIA A LAS PROTEÍNAS DE LA LECHE DE VACA EN ATENCIÓN PRIMARIA
 PROTOCOLO VACA EN ATENCIÓN PRIMARIA ATENCIÓN SANITARIA DE PEDIATRÍA DEL ÁREA DE SALUD DE GRAN CANARIA COMPLEJO HOSPITALARIO UNIVERSITARIO INSULAR MATERNO INFANTIL Revisión 0 PROTOCOLO PARA EL MANEJO DE
PROTOCOLO VACA EN ATENCIÓN PRIMARIA ATENCIÓN SANITARIA DE PEDIATRÍA DEL ÁREA DE SALUD DE GRAN CANARIA COMPLEJO HOSPITALARIO UNIVERSITARIO INSULAR MATERNO INFANTIL Revisión 0 PROTOCOLO PARA EL MANEJO DE
ALERGIA ALIMENTARIA EN LA INFANCIA: HUEVO, LECHE Y SUS FRACCIONES Y OTROS ALIMENTOS. Dra. Mercedes Ramírez Hernández.
 ALERGIA ALIMENTARIA EN LA INFANCIA: HUEVO, LECHE Y SUS FRACCIONES Y OTROS ALIMENTOS Dra. Mercedes Ramírez Hernández ndez Servicio Alergología H.U.. Virgen de la Arrixaca Murcia (España) a) Mayo 2005 Introducción
ALERGIA ALIMENTARIA EN LA INFANCIA: HUEVO, LECHE Y SUS FRACCIONES Y OTROS ALIMENTOS Dra. Mercedes Ramírez Hernández ndez Servicio Alergología H.U.. Virgen de la Arrixaca Murcia (España) a) Mayo 2005 Introducción
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Desensibilización en domicilio a proteína de leche de vaca: estudio de dos casos
 H. U. Fundación Alcorcón CASO CLÍNICO Desensibilización en domicilio a proteína de leche de vaca: estudio de dos casos Cristina Eugenia Jiménez Ruiz, Ana Rosado Ingelmo CASOS CLÍNICOS El interés acerca
H. U. Fundación Alcorcón CASO CLÍNICO Desensibilización en domicilio a proteína de leche de vaca: estudio de dos casos Cristina Eugenia Jiménez Ruiz, Ana Rosado Ingelmo CASOS CLÍNICOS El interés acerca
Inducción de tolerancia oral en la alergia alimentaria. Teresa Toral y Luis Moral
 Inducción de tolerancia oral en la alergia alimentaria Teresa Toral y Luis Moral Introducción La alergia alimentaria más frecuente en pediatría es la alergia al huevo y a leche de vaca Tendencia espontánea
Inducción de tolerancia oral en la alergia alimentaria Teresa Toral y Luis Moral Introducción La alergia alimentaria más frecuente en pediatría es la alergia al huevo y a leche de vaca Tendencia espontánea
POSTGRADO POSTGRADO EXPERTO EN ALERGOLOGÍA Y ALERGIAS PG065
 POSTGRADO POSTGRADO EXPERTO EN ALERGOLOGÍA Y ALERGIAS PG065 Escuela asociada a: CONFEDERACIÓN ESPAÑOLA DE EMPRESAS DE FORMACIÓN ASOCIACIÓN ESPAÑOLA PARA LA CALIDAD ASOCIACIÓN ESPAÑOLA DE ESCUELAS DE NEGOCIOS
POSTGRADO POSTGRADO EXPERTO EN ALERGOLOGÍA Y ALERGIAS PG065 Escuela asociada a: CONFEDERACIÓN ESPAÑOLA DE EMPRESAS DE FORMACIÓN ASOCIACIÓN ESPAÑOLA PARA LA CALIDAD ASOCIACIÓN ESPAÑOLA DE ESCUELAS DE NEGOCIOS
Introducción Historia clínica detallada es fundamental
 ALERGIA ALIMENTARIA: DIAGNÓSTICO, TRATAMIENTO, PRONÓSTICO Y PREVENCIÓN Kim J. Food Allergy: Diagnosis, Treatment, Prognosis and Prevention. Peditr Ann. 2008;37(8):546-51 51 David Servicio de Alergología
ALERGIA ALIMENTARIA: DIAGNÓSTICO, TRATAMIENTO, PRONÓSTICO Y PREVENCIÓN Kim J. Food Allergy: Diagnosis, Treatment, Prognosis and Prevention. Peditr Ann. 2008;37(8):546-51 51 David Servicio de Alergología
Manejo de fórmulas sin lactosa y de soya
 Manejo de fórmulas sin lactosa y de soya Dr. Erick Manuel Toro Monjaraz Gastroenterología y Nutrición Pediátrica Instituto Nacional de Pediatría Objetivos de fórmulas infantiles Sustituir o complementar
Manejo de fórmulas sin lactosa y de soya Dr. Erick Manuel Toro Monjaraz Gastroenterología y Nutrición Pediátrica Instituto Nacional de Pediatría Objetivos de fórmulas infantiles Sustituir o complementar
2. Prevención primaria y secundaria
 2. Prevención primaria y secundaria 2.1. Consumo de paracetamol Preguntas a responder: La utilización continuada de paracetamol durante el embarazo, es un factor de riesgo para desarrollar asma en edad
2. Prevención primaria y secundaria 2.1. Consumo de paracetamol Preguntas a responder: La utilización continuada de paracetamol durante el embarazo, es un factor de riesgo para desarrollar asma en edad
FÓRMULAS ESPECIALES EN PEDIATRÍA UGC DE PEDIATRÍA HOSPITAL LA INMACULADA HUERCAL-OVERA (ALMERÍA)
 FÓRMULAS ESPECIALES EN PEDIATRÍA UGC DE PEDIATRÍA HOSPITAL LA INMACULADA HUERCAL-OVERA (ALMERÍA) Cuál es la Leche ideal? La Formula de alimentación óptima del RN y Lactante es la LACTANCIA MATERNA Alternativas
FÓRMULAS ESPECIALES EN PEDIATRÍA UGC DE PEDIATRÍA HOSPITAL LA INMACULADA HUERCAL-OVERA (ALMERÍA) Cuál es la Leche ideal? La Formula de alimentación óptima del RN y Lactante es la LACTANCIA MATERNA Alternativas
REACCIONES DE HIPERSENSIBILIDAD
 REACCIONES DE HIPERSENSIBILIDAD HIPERSENSIBILIDAD TIPO I DEFINICIÓN Respuesta inmune de rápido desarrollo, ocurrida pocos minutos después de la interacción de un Ag (alergeno) con la IgE unido a los Fc
REACCIONES DE HIPERSENSIBILIDAD HIPERSENSIBILIDAD TIPO I DEFINICIÓN Respuesta inmune de rápido desarrollo, ocurrida pocos minutos después de la interacción de un Ag (alergeno) con la IgE unido a los Fc
TRATADO DE Alergología pediátrica 2ª EDICIÓN. M.A. Martín Mateos
 TRATADO DE Alergología pediátrica 2ª EDICIÓN M.A. Martín Mateos TRATADO DE Alergología pediátrica 2ª EDICIÓN M.A. Martín Mateos Cualquier forma de reproducción, distribución, comunicación pública o transformación
TRATADO DE Alergología pediátrica 2ª EDICIÓN M.A. Martín Mateos TRATADO DE Alergología pediátrica 2ª EDICIÓN M.A. Martín Mateos Cualquier forma de reproducción, distribución, comunicación pública o transformación
 TRATAMIENTO DE LA ESOFAGITIS EOSINOFILICA (EEo) En la Esofagitis Eosinofílica (EEo) la inflamación eosinofílica está limitada al esófago y se acompaña de síntomas característicos, como anteriormente se
TRATAMIENTO DE LA ESOFAGITIS EOSINOFILICA (EEo) En la Esofagitis Eosinofílica (EEo) la inflamación eosinofílica está limitada al esófago y se acompaña de síntomas característicos, como anteriormente se
asda Servicio de Alergología Hospital Universitario Vírgen de la Arrixaca Murcia-España Caso clínico
 asda 2008 Caso clínico Servicio de Alergología Hospital Universitario Vírgen de la Arrixaca Murcia-España Mayo Caso clínico Presentamos el caso de una mujer, de 40 años, que acude a la consulta de alergología
asda 2008 Caso clínico Servicio de Alergología Hospital Universitario Vírgen de la Arrixaca Murcia-España Mayo Caso clínico Presentamos el caso de una mujer, de 40 años, que acude a la consulta de alergología
Junio
 Junio 2005 434-434 434-434 1 Consumo UN U Alto 14% 36% Medio 15,7% 45,6% Bajo 5,1% 27,2% Multicéntrico SEAIC Alergol Inmunol Clin 2001 Alergia a ANISAKIS SIMPLEX 19,2% ANISAKIASIS GASTROALERGICA 26,2%
Junio 2005 434-434 434-434 1 Consumo UN U Alto 14% 36% Medio 15,7% 45,6% Bajo 5,1% 27,2% Multicéntrico SEAIC Alergol Inmunol Clin 2001 Alergia a ANISAKIS SIMPLEX 19,2% ANISAKIASIS GASTROALERGICA 26,2%
I. Comunidad Autónoma
 Página 26592 I. Comunidad Autónoma 2. Autoridades y Personal Consejería de Salud Servicio Murciano de Salud 6310 Resolución del Director Gerente del Servicio Murciano de Salud por la que se aprueba la
Página 26592 I. Comunidad Autónoma 2. Autoridades y Personal Consejería de Salud Servicio Murciano de Salud 6310 Resolución del Director Gerente del Servicio Murciano de Salud por la que se aprueba la
Su bebé ha sido diagnosticado de APLV?
 Guía sobre la alergia a la proteína de la leche de vaca: Su bebé ha sido diagnosticado de APLV? Este material es puramente educativo y destinado a servir de ayuda al profesional sanitario para informar
Guía sobre la alergia a la proteína de la leche de vaca: Su bebé ha sido diagnosticado de APLV? Este material es puramente educativo y destinado a servir de ayuda al profesional sanitario para informar
SEMINARIO DE ACTUALIZACION PEDIATRICA ASUNCION PARAGUAY. ALERGIA A PROTEINA LECHE DE VACA Presentaciones Clínicas
 SEMINARIO DE ACTUALIZACION PEDIATRICA ASUNCION PARAGUAY ALERGIA A PROTEINA LECHE DE VACA Presentaciones Clínicas Dra. María del Carmen Toca Hospital Nacional Prof. A. Posadas Buenos Aires Argentina CASO
SEMINARIO DE ACTUALIZACION PEDIATRICA ASUNCION PARAGUAY ALERGIA A PROTEINA LECHE DE VACA Presentaciones Clínicas Dra. María del Carmen Toca Hospital Nacional Prof. A. Posadas Buenos Aires Argentina CASO
Necesidades. Alternativas a los Corticoides Inhalados en el Tratamiento del Asma en la Infancia
 Distintos Niños Distintas Necesidades Alternativas a los Corticoides Inhalados en el Tratamiento del Asma en la Infancia José Valverde Molina Neumología Pediátrica Hospital los Arcos. La Ribera Murcia
Distintos Niños Distintas Necesidades Alternativas a los Corticoides Inhalados en el Tratamiento del Asma en la Infancia José Valverde Molina Neumología Pediátrica Hospital los Arcos. La Ribera Murcia
Te sientan mal algunos alimentos?
 Te sientan mal algunos alimentos? Test de Intolerancia Alimentaria Puntos clave Permite determinar el nivel de intolerancia alimentaria frente a más de 200 alimentos diferentes. El análisis de cada alimento
Te sientan mal algunos alimentos? Test de Intolerancia Alimentaria Puntos clave Permite determinar el nivel de intolerancia alimentaria frente a más de 200 alimentos diferentes. El análisis de cada alimento
DIARREA. Universidad de Jaén
 DIARREA Universidad de Jaén DEFINICIÓN Deposición, tres o más veces al día, de heces sueltas o líquidas CAUSAS INFECCIOSAS VIRUS BACTERIAS PARÁSITOS EFECTOS SECUNDARIOS MEDICAMENTOS LAXANTES QUIMIOTERAPIA
DIARREA Universidad de Jaén DEFINICIÓN Deposición, tres o más veces al día, de heces sueltas o líquidas CAUSAS INFECCIOSAS VIRUS BACTERIAS PARÁSITOS EFECTOS SECUNDARIOS MEDICAMENTOS LAXANTES QUIMIOTERAPIA
«Tratamiento actual de la alergia a alimentos. Futuro?»
 «Tratamiento actual de la alergia a alimentos. Futuro?» Laura Valdesoiro Navarrete Unidad de Alergia y Neumología Pediátricas. Servicio de Pediatría. Hospital Universitari Parc Taulí, Sabadell 19 de octubre
«Tratamiento actual de la alergia a alimentos. Futuro?» Laura Valdesoiro Navarrete Unidad de Alergia y Neumología Pediátricas. Servicio de Pediatría. Hospital Universitari Parc Taulí, Sabadell 19 de octubre
TEST DE INTOLERANCIA ALIMENTARIA
 TEST DE INTOLERANCIA ALIMENTARIA TEST DE INTOLERANCIA ALIMENTARIA a más de 200 alimentos La intolerancia alimentaria es una reacción de rechazo que produce el organismo ante la ingesta de determinados
TEST DE INTOLERANCIA ALIMENTARIA TEST DE INTOLERANCIA ALIMENTARIA a más de 200 alimentos La intolerancia alimentaria es una reacción de rechazo que produce el organismo ante la ingesta de determinados
ALERGIA A LA LECHE DE VACA NOVEDADES EN EL TRATAMIENTO DRA. MARIA NOEL TANZI
 ALERGIA A LA LECHE DE VACA NOVEDADES EN EL TRATAMIENTO DRA. MARIA NOEL TANZI AGOSTO 2012 El diagnóstico y manejo de la APLV es un verdadero desafío en la práctica Pediátrica. Es la forma de alergia alimentaria
ALERGIA A LA LECHE DE VACA NOVEDADES EN EL TRATAMIENTO DRA. MARIA NOEL TANZI AGOSTO 2012 El diagnóstico y manejo de la APLV es un verdadero desafío en la práctica Pediátrica. Es la forma de alergia alimentaria
Alergia al Látex. Epidemiología general. Concepción octubre 2004
 Alergia al Látex Concepción octubre 2004 Dr. Oscar Venegas R. Médico Inmunólogo Dpto. Pediatría Fac. Medicina Universidad de Concepción Látex natural: Hevea brasiliensis, gotas de poliipsopreno cubiertas
Alergia al Látex Concepción octubre 2004 Dr. Oscar Venegas R. Médico Inmunólogo Dpto. Pediatría Fac. Medicina Universidad de Concepción Látex natural: Hevea brasiliensis, gotas de poliipsopreno cubiertas
DIARREA CRONICA EN UN LACTANTE
 EJERCICIOS CLINICOS DIARREA CRONICA EN UN LACTANTE Dres. E. Rowensztein*, J. Jaimovich*, G. Pereira*, M. B. Araujo** CASO CLINICO RNT, peso de nacimiento 3 kg (AEG), sin antecedentes perinatológicos relevantes,
EJERCICIOS CLINICOS DIARREA CRONICA EN UN LACTANTE Dres. E. Rowensztein*, J. Jaimovich*, G. Pereira*, M. B. Araujo** CASO CLINICO RNT, peso de nacimiento 3 kg (AEG), sin antecedentes perinatológicos relevantes,
ESOFAGITIS EOSINOFILICA
 ESOFAGITIS EOSINOFILICA Dra Sheila Cabrejos Peroti Servicio de Alergología H.U. Virgen de la Arrixaca Murcia (España) DEFINICION Y EPIDEMIOLOGIA Síntomas de clínica esofágica acompañado de infiltrado eosinófilo,
ESOFAGITIS EOSINOFILICA Dra Sheila Cabrejos Peroti Servicio de Alergología H.U. Virgen de la Arrixaca Murcia (España) DEFINICION Y EPIDEMIOLOGIA Síntomas de clínica esofágica acompañado de infiltrado eosinófilo,
Inducción de Tolerancia específica a Proteínas de Leche de Vaca ---------------------------------- Experiencia en 87 pacientes
 Inducción de Tolerancia específica a Proteínas de Leche de Vaca ---------------------------------- Experiencia en 87 pacientes M. Alvaro Sección de Alergia e Inmunología Clínica. Hospital Sant Joan de
Inducción de Tolerancia específica a Proteínas de Leche de Vaca ---------------------------------- Experiencia en 87 pacientes M. Alvaro Sección de Alergia e Inmunología Clínica. Hospital Sant Joan de
Alergia alimentaria en pediatría. Marcia Dias Da Costa, Parc de Salut Mar, marzo 2014
 Alergia alimentaria en pediatría Marcia Dias Da Costa, Parc de Salut Mar, marzo 2014 Alergia alimentaria Respuesta clínica anormal atribuida a la ingestión, contacto o inhalación de un alimento, sus derivados
Alergia alimentaria en pediatría Marcia Dias Da Costa, Parc de Salut Mar, marzo 2014 Alergia alimentaria Respuesta clínica anormal atribuida a la ingestión, contacto o inhalación de un alimento, sus derivados
Manifestaciones digestivas y extradigestivas de la alergia a los alimentos
 Curso: Enfermedades Alérgicas en Pediatría Parte I: de la genética al fenotipo Hotel Provincial Salón Atlántico A Martes 24 de Septiembre, horario: 14:00 a 18:00 Manifestaciones digestivas y extradigestivas
Curso: Enfermedades Alérgicas en Pediatría Parte I: de la genética al fenotipo Hotel Provincial Salón Atlántico A Martes 24 de Septiembre, horario: 14:00 a 18:00 Manifestaciones digestivas y extradigestivas
Esofagitis Eosinofílica a propósito de un caso
 Esofagitis Eosinofílica a propósito de un caso R. Weinschelbaum 1, S. Christiansen 2, C.Parisi 3, J Cohen Sabban 1, M.Orsi 1 1-Servicio de Gastroenterologia-Hepatologia Pediátrica. Hospital Italiano de
Esofagitis Eosinofílica a propósito de un caso R. Weinschelbaum 1, S. Christiansen 2, C.Parisi 3, J Cohen Sabban 1, M.Orsi 1 1-Servicio de Gastroenterologia-Hepatologia Pediátrica. Hospital Italiano de
Controversias en la alimentación del lactante
 Controversias en la alimentación del lactante Dr. Pablo G. Rodríguez Ortiz Pediatra-Alergólogo e Inmunólogo Clínico Curso de actualización en Pediatría Colegio de Pediatras de Yucatán. Marzo de 2013 Masculino
Controversias en la alimentación del lactante Dr. Pablo G. Rodríguez Ortiz Pediatra-Alergólogo e Inmunólogo Clínico Curso de actualización en Pediatría Colegio de Pediatras de Yucatán. Marzo de 2013 Masculino
Alérgenos ocultos: un desafío para el alergólogo
 Alérgenos ocultos: un desafío para el alergólogo Carmen García Rodríguez y Jesús Borja Segade Hospital General Universitario de Ciudad Real La presencia de alérgenos ocultos es una causa frecuente de reacciones
Alérgenos ocultos: un desafío para el alergólogo Carmen García Rodríguez y Jesús Borja Segade Hospital General Universitario de Ciudad Real La presencia de alérgenos ocultos es una causa frecuente de reacciones
4. Prevención primaria y secundaria
 4. Prevención primaria y secundaria 4.1. Consumo de paracetamol Preguntas a responder: La utilización continuada de paracetamol durante el embarazo, es un factor de riesgo para desarrollar asma en edad
4. Prevención primaria y secundaria 4.1. Consumo de paracetamol Preguntas a responder: La utilización continuada de paracetamol durante el embarazo, es un factor de riesgo para desarrollar asma en edad
Comprender que la alergia es un mecanismo de enfermedad y no una enfermedad en si misma
 III. A.1. ALERGIA GENERAL Comprender que la alergia es un mecanismo de enfermedad y no una enfermedad en si misma Conocer que el término alergia se refiere a los mecanismos inmunopatológicos del daño tisular
III. A.1. ALERGIA GENERAL Comprender que la alergia es un mecanismo de enfermedad y no una enfermedad en si misma Conocer que el término alergia se refiere a los mecanismos inmunopatológicos del daño tisular
Historia Natural de la Alergia Alimentaria en Argentina. Cuestiones Pendientes y Necesidades Insatisfechas
 3º Seminario de Gestión de la Inocuidad en la Industria Alimentaria. Carrera de Ingeniería en Alimentos. Universidad Nacional de Quilmes. Bernal, 31 de mayo de 2016 Historia Natural de la Alergia Alimentaria
3º Seminario de Gestión de la Inocuidad en la Industria Alimentaria. Carrera de Ingeniería en Alimentos. Universidad Nacional de Quilmes. Bernal, 31 de mayo de 2016 Historia Natural de la Alergia Alimentaria
Máster Online en Nutrición Clínica en Pediatría
 Máster Online en Nutrición Clínica en Pediatría Máster Online en Nutrición Clínica en Pediatría Modalidad: Online Duración: 12 meses Titulación: Universidad CEU 60 créditos ECTS Horas lectivas: 1.500 h.
Máster Online en Nutrición Clínica en Pediatría Máster Online en Nutrición Clínica en Pediatría Modalidad: Online Duración: 12 meses Titulación: Universidad CEU 60 créditos ECTS Horas lectivas: 1.500 h.
El Senado y Cámara de Diputados,...
 El Senado y Cámara de Diputados,... Articulo 1 : Incorpórese como parte integrante del Programa Médico Obligatorio (P.M.O.) vigente, la cobertura de las leches medicamentosas consumidas por quienes sufren
El Senado y Cámara de Diputados,... Articulo 1 : Incorpórese como parte integrante del Programa Médico Obligatorio (P.M.O.) vigente, la cobertura de las leches medicamentosas consumidas por quienes sufren
Cólicos del Lactante y Alergia a la Leche de Vaca
 Cólicos del Lactante y Alergia a la Leche de Vaca Dr. Martín Bozzola Sección Alergia e Inmunología Servicio de Pediatría Hospital Británico Las reacciones adversas por alimentos incluyen a cualquier reacción
Cólicos del Lactante y Alergia a la Leche de Vaca Dr. Martín Bozzola Sección Alergia e Inmunología Servicio de Pediatría Hospital Británico Las reacciones adversas por alimentos incluyen a cualquier reacción
PROCESO ASMA INFANTIL
 PROCESO ASMA INFANTIL DEFINICION FUNCIONAL Proceso mediante el que se identifica a la población de 0 a 14 años con sintomas sugerentes de asma (1), se establecen los mecanismos para la detección precoz,
PROCESO ASMA INFANTIL DEFINICION FUNCIONAL Proceso mediante el que se identifica a la población de 0 a 14 años con sintomas sugerentes de asma (1), se establecen los mecanismos para la detección precoz,
DR ARMANDO MADRAZO HOSPITAL DE PEDIATRIA CMN SIGLO XXI. IMSS
 DR ARMANDO MADRAZO HOSPITAL DE PEDIATRIA CMN SIGLO XXI. IMSS o Ambiente: microflora GI; Bacterias, IgA, Candida Enzimas, sales biliares, PH extremos Virus,Bacterias, Ag extraños Secreción mucosa (Proteínas
DR ARMANDO MADRAZO HOSPITAL DE PEDIATRIA CMN SIGLO XXI. IMSS o Ambiente: microflora GI; Bacterias, IgA, Candida Enzimas, sales biliares, PH extremos Virus,Bacterias, Ag extraños Secreción mucosa (Proteínas
Alergia a la proteína de leche de vaca. Dra. Teresa Alarcón O. Gastroenterología Infantil Hospital San Juan de Dios Facultad de Medicina. U.
 Alergia a la proteína de leche de vaca Dra. Teresa Alarcón O. Gastroenterología Infantil Hospital San Juan de Dios Facultad de Medicina. U. de Chile Prevalencia de alergia alimentaria La mayoría de los
Alergia a la proteína de leche de vaca Dra. Teresa Alarcón O. Gastroenterología Infantil Hospital San Juan de Dios Facultad de Medicina. U. de Chile Prevalencia de alergia alimentaria La mayoría de los
Alergia a Proteína de Leche de. Dra. Paola Garcés
 Alergia a Proteína de Leche de vaca: APLV Dra. Paola Garcés La alergia es una reacción de hipersensibilidad iniciada por mecanismos inmunes específicos Las alergias a alimentos son respuestas inmunes adversas,
Alergia a Proteína de Leche de vaca: APLV Dra. Paola Garcés La alergia es una reacción de hipersensibilidad iniciada por mecanismos inmunes específicos Las alergias a alimentos son respuestas inmunes adversas,
Esofagitis Eosinofílica
 Esofagitis Eosinofílica Conoce la enfermedad Qué es la esofagitis eosinofílica? La esofagitis eosinofílica, denominada también como EoE por sus siglas en inglés, eosinophilic esophagitis, es una enfermedad
Esofagitis Eosinofílica Conoce la enfermedad Qué es la esofagitis eosinofílica? La esofagitis eosinofílica, denominada también como EoE por sus siglas en inglés, eosinophilic esophagitis, es una enfermedad
 Página 1 de 5 ISBN: 978-84-692-76778 COMUNICACIONES Nº 1843. Gastritis colágena: presentación de un caso Ayman Gaafar [1], Leire Andrés [1], Giovanni de Petris [2], José Ignacio López [1] (1) Servicio
Página 1 de 5 ISBN: 978-84-692-76778 COMUNICACIONES Nº 1843. Gastritis colágena: presentación de un caso Ayman Gaafar [1], Leire Andrés [1], Giovanni de Petris [2], José Ignacio López [1] (1) Servicio
Alergia a las frutas y verduras: causas, síntomas, tratamientos y más
 Alergia a las frutas y verduras: causas, síntomas, tratamientos y más Qué es la alergia a las frutas y verduras? El nombre técnico para estas alergias es 'síndrome de alergia oral' El tipo más común de
Alergia a las frutas y verduras: causas, síntomas, tratamientos y más Qué es la alergia a las frutas y verduras? El nombre técnico para estas alergias es 'síndrome de alergia oral' El tipo más común de
Alergia e intolerancia a los alimentos. Prof. Juan Carlos Vitoria Hospital de Cruces. Universidad del País Vasco/EHU. Bilbao
 Alergia e intolerancia a los alimentos Prof. Juan Carlos Vitoria Hospital de Cruces. Universidad del País Vasco/EHU. Bilbao Intolerancia a los alimentos Terminología Hipersensibilidad Sensibilidad Alergia
Alergia e intolerancia a los alimentos Prof. Juan Carlos Vitoria Hospital de Cruces. Universidad del País Vasco/EHU. Bilbao Intolerancia a los alimentos Terminología Hipersensibilidad Sensibilidad Alergia
ALÉRGENOS ALIMENTARIOS: ETIQUETADO, MÉTODOS DE DETECCIÓN Y GESTIÓN DE RIESGOS EN LA INDUSTRIA ALIMENTARIA
 ALÉRGENOS ALIMENTARIOS: ETIQUETADO, MÉTODOS DE DETECCIÓN Y GESTIÓN DE RIESGOS EN LA INDUSTRIA ALIMENTARIA Mª Dolores Pérez Cabrejas Tecnología de los Alimentos Facultad de Veterinaria Universidad de Zaragoza
ALÉRGENOS ALIMENTARIOS: ETIQUETADO, MÉTODOS DE DETECCIÓN Y GESTIÓN DE RIESGOS EN LA INDUSTRIA ALIMENTARIA Mª Dolores Pérez Cabrejas Tecnología de los Alimentos Facultad de Veterinaria Universidad de Zaragoza
Enfermedad Celiaca, Sensibilidad al gluten y Alergia al trigo.
 Enfermedad Celiaca, Sensibilidad al gluten y Alergia al trigo. Magdalena Araya MD, PhD maraya@inta.uchile.cl www.inta.cl CAPÍTULO: REACCIONES ADVERSAS ALIMENTARIAS A. No-immunológicas B. Por mecanismos
Enfermedad Celiaca, Sensibilidad al gluten y Alergia al trigo. Magdalena Araya MD, PhD maraya@inta.uchile.cl www.inta.cl CAPÍTULO: REACCIONES ADVERSAS ALIMENTARIAS A. No-immunológicas B. Por mecanismos
Alergia a la proteína de la leche de vaca; diagnóstico y consejos nutricionales
 Alergia a la proteína de la leche de vaca; diagnóstico y consejos nutricionales Para el control de la dieta en la alergia a la proteina de la leche de vaca a partir del 6º mes Una guía práctica para padres
Alergia a la proteína de la leche de vaca; diagnóstico y consejos nutricionales Para el control de la dieta en la alergia a la proteina de la leche de vaca a partir del 6º mes Una guía práctica para padres
FÓRMULAS ADAPTADAS. Clasificación
 FÓRMULAS ADAPTADAS Las recomendaciones son realizadas para su elaboración por el Comité de Nutrición de la Sociedad Europea de Gastroenterología Y Nutrición Pediátrica ( ESPGAN), especificando el contenido
FÓRMULAS ADAPTADAS Las recomendaciones son realizadas para su elaboración por el Comité de Nutrición de la Sociedad Europea de Gastroenterología Y Nutrición Pediátrica ( ESPGAN), especificando el contenido
Alergia alimentaria en pediatría
 Alergia alimentaria en pediatría Dra. Yalda Lucero A. Dra. Isabel Miquel E. Dra. María Eugenia Arancibia S. Unidad de Gastroenterología Infantil Departamento de Pediatría Clínica Alemana de Santiago, Facultad
Alergia alimentaria en pediatría Dra. Yalda Lucero A. Dra. Isabel Miquel E. Dra. María Eugenia Arancibia S. Unidad de Gastroenterología Infantil Departamento de Pediatría Clínica Alemana de Santiago, Facultad
CAPÍTULO I ALERGOLOGÍA, CONCEPTO Y DEFINICIONES.
 Alergología, concepto y definiciones. Hipersensibilidad. Alérgenos. CAPÍTULO I ALERGOLOGÍA, CONCEPTO Y DEFINICIONES. HIPERSENSIBILIDAD. Alérgenos. Susana Cabrerizo Ballesteros, Tomás Maté Enríquez e Ignacio
Alergología, concepto y definiciones. Hipersensibilidad. Alérgenos. CAPÍTULO I ALERGOLOGÍA, CONCEPTO Y DEFINICIONES. HIPERSENSIBILIDAD. Alérgenos. Susana Cabrerizo Ballesteros, Tomás Maté Enríquez e Ignacio
QUÉ ES LA GASTROENTERITIS O DIARREA AGUDA? QUÉ SÍNTOMAS TIENE?
 QUÉ ES LA GASTROENTERITIS O DIARREA AGUDA? Es la inflamación del estomago y el intestino, generalmente de poca duración (2 ó 3 días) producida por diversas causas: Tóxicos, alimentos, medicamentos... pero
QUÉ ES LA GASTROENTERITIS O DIARREA AGUDA? Es la inflamación del estomago y el intestino, generalmente de poca duración (2 ó 3 días) producida por diversas causas: Tóxicos, alimentos, medicamentos... pero
Asma: Diagnóstico, clínica y tratamiento farmacológico.
 Asma: Diagnóstico, clínica y tratamiento farmacológico. Dra. María Pilar Ortega Castillo. Servicio de Neumología. Hospital de Mataró Definición: se trata de una enfermedad inflamatoria crónica de las vías
Asma: Diagnóstico, clínica y tratamiento farmacológico. Dra. María Pilar Ortega Castillo. Servicio de Neumología. Hospital de Mataró Definición: se trata de una enfermedad inflamatoria crónica de las vías
PROCESO ASMA INFANTIL
 PROCESO ASMA INFANTIL DEFINICION FUNCIONAL: Proceso mediante el que se identifica a la población de 0 a 14 años con síntomas sugerentes de asma (1), se establecen los mecanismos para la detección precoz,
PROCESO ASMA INFANTIL DEFINICION FUNCIONAL: Proceso mediante el que se identifica a la población de 0 a 14 años con síntomas sugerentes de asma (1), se establecen los mecanismos para la detección precoz,
Mesa Redonda. Intervenciones, sin evidencia científica, no justificadas, en Pediatría.
 Mesa Redonda. Intervenciones, sin evidencia científica, no justificadas, en Pediatría. Juan J Díaz Martín Sección de Gastroenterología y Nutrición infantil ! Introducción! Qué no hacer en " GEA " RGE "
Mesa Redonda. Intervenciones, sin evidencia científica, no justificadas, en Pediatría. Juan J Díaz Martín Sección de Gastroenterología y Nutrición infantil ! Introducción! Qué no hacer en " GEA " RGE "
REVISIONES TEMÁTICAS. A. D. Sánchez-Capilla RAPD 69 RAPD ONLINE VOL. 38. Nº2. MARZO - ABRIL 2015. Resumen. Introducción
 Alergias alimentarias: Mitos y realidades. A. D. Sánchez-Capilla Hospital Virgen de las Nieves, Granada. Resumen La importancia de las alergias alimentarias ha ido en aumento a lo largo de los últimos
Alergias alimentarias: Mitos y realidades. A. D. Sánchez-Capilla Hospital Virgen de las Nieves, Granada. Resumen La importancia de las alergias alimentarias ha ido en aumento a lo largo de los últimos
Alergia por Alimentos, Enfermedad Respiratoria y Anafilaxia
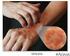 Alergia por Alimentos, Enfermedad Respiratoria y Anafilaxia Dr. Martín Bozzola Sección Alergia e Inmunología Hospital Británico de Buenos Aires Comité de Pediatría AAAeIC Las reacciones adversas por alimentos
Alergia por Alimentos, Enfermedad Respiratoria y Anafilaxia Dr. Martín Bozzola Sección Alergia e Inmunología Hospital Británico de Buenos Aires Comité de Pediatría AAAeIC Las reacciones adversas por alimentos
Elaboración n y dispensación n de extractos alergénicos
 Elaboración n y dispensación n de extractos alergénicos Dr. Jerónimo Carnés Departamento de Investigación y Desarrollo Laboratorios LETI S.L. XV Curso de Postgrado. Actualización en Alergia Pediátrica.
Elaboración n y dispensación n de extractos alergénicos Dr. Jerónimo Carnés Departamento de Investigación y Desarrollo Laboratorios LETI S.L. XV Curso de Postgrado. Actualización en Alergia Pediátrica.
Una herramienta para el reconocimiento
 Sistema de puntuación de síntomas relacionados con la leche de vaca (Cow s Mi lk-related S ymptom S core) CoMiSS Una herramienta para el reconocimiento de síntomas relacionados con la ingesta de leche
Sistema de puntuación de síntomas relacionados con la leche de vaca (Cow s Mi lk-related S ymptom S core) CoMiSS Una herramienta para el reconocimiento de síntomas relacionados con la ingesta de leche
Qué debe saber el pediatra en el uso clínico de fórmulas hidrolizadas en pediatría.
 Qué debe saber el pediatra en el uso clínico de fórmulas hidrolizadas en pediatría. Dr. Eduardo Álvarez Vázquez Ex-Presidente del Consejo Mexicano de Certificación en Pediatría Nacimientos Anuales Mundiales
Qué debe saber el pediatra en el uso clínico de fórmulas hidrolizadas en pediatría. Dr. Eduardo Álvarez Vázquez Ex-Presidente del Consejo Mexicano de Certificación en Pediatría Nacimientos Anuales Mundiales
Gastritis crónica por H. Pylori
 Gastritis crónica por H. Pylori Mª Begoña Albertus Carrillo (Rotatorio Pediatría) Tutor: Dr. Fernando Clemente (Digestivo Infantil) Servicio de Pediatría, HGUA Anamnesis Paciente, varón de 13 años que
Gastritis crónica por H. Pylori Mª Begoña Albertus Carrillo (Rotatorio Pediatría) Tutor: Dr. Fernando Clemente (Digestivo Infantil) Servicio de Pediatría, HGUA Anamnesis Paciente, varón de 13 años que
DERMATITIS ATOPICA Cuando se quita? DRA ANA LUISA LOPEZ Alergologa Pediatra Mexicali, Baja Cfa
 DERMATITIS ATOPICA Cuando se quita? DRA ANA LUISA LOPEZ Alergologa Pediatra Mexicali, Baja Cfa DERMATITIS ATOPICA Es un trastorno inflamatorio cronico de la piel caracterizado por ENROJECIMIENTO PIEL SECA
DERMATITIS ATOPICA Cuando se quita? DRA ANA LUISA LOPEZ Alergologa Pediatra Mexicali, Baja Cfa DERMATITIS ATOPICA Es un trastorno inflamatorio cronico de la piel caracterizado por ENROJECIMIENTO PIEL SECA
Módulo 1: La importancia de la lactancia materna Actividad 1.1
 Página 1 Módulo 1: La importancia de la lactancia materna Actividad 1.1 Utilice la siguiente tabla para comparar y para poner en contraste la leche materna, la leche de vaca y la fórmula infantil. Tip:
Página 1 Módulo 1: La importancia de la lactancia materna Actividad 1.1 Utilice la siguiente tabla para comparar y para poner en contraste la leche materna, la leche de vaca y la fórmula infantil. Tip:
GASTROENTERITIS AGUDA VOMITOS REGURGITACION DIARREA
 GASTROENTERITIS AGUDA VOMITOS REGURGITACION DIARREA GASTROENTERITIS AGUDA Infección del tracto intestinal, habitualmente autolimitada, cuya manifestación clínica principal es la diarrea ( producción de
GASTROENTERITIS AGUDA VOMITOS REGURGITACION DIARREA GASTROENTERITIS AGUDA Infección del tracto intestinal, habitualmente autolimitada, cuya manifestación clínica principal es la diarrea ( producción de
CURSO ON LINE MEDISALUDCR. INFORMACIÓN / Sistemas Educativos HCR
 1 Gastroenteritis aguda 2 Diarrea crónica 3 Reacciones adversas a alimentos 4 Síndrome de vómitos cíclicos 5 Síndrome de sobre desarrollo bacteriano 6 Reflujo gastroesofágico y esofagitis en niños 7 Helicobacter
1 Gastroenteritis aguda 2 Diarrea crónica 3 Reacciones adversas a alimentos 4 Síndrome de vómitos cíclicos 5 Síndrome de sobre desarrollo bacteriano 6 Reflujo gastroesofágico y esofagitis en niños 7 Helicobacter
CELIAQUÍA O ENFERMEDAD CELIACA. Universidad de Jaén
 CELIAQUÍA O ENFERMEDAD CELIACA Universidad de Jaén DEFINICIÓN Es una enfermedad autoinmune, en una intolerancia permanente al gluten del trigo, cebada, centeno y probablemente avena, que se presenta en
CELIAQUÍA O ENFERMEDAD CELIACA Universidad de Jaén DEFINICIÓN Es una enfermedad autoinmune, en una intolerancia permanente al gluten del trigo, cebada, centeno y probablemente avena, que se presenta en
Salud del aparato digestivo
 HIL01512 Digestive Health.ES 31/5/06 12:21 Page 1 Salud del aparato digestivo Nutrición Clínica para Mejorar la Calidad de Vida HIL01512 Digestive Health.ES 31/5/06 12:21 Page 2 La importancia de la nutrición
HIL01512 Digestive Health.ES 31/5/06 12:21 Page 1 Salud del aparato digestivo Nutrición Clínica para Mejorar la Calidad de Vida HIL01512 Digestive Health.ES 31/5/06 12:21 Page 2 La importancia de la nutrición
Maldita LTP. Teodorikez W. Jiménez Rodríguez Sección de Alergología Hospital General Universitario de Alicante 09 de noviembrede 2016
 Maldita LTP Teodorikez W. Jiménez Rodríguez Sección de Alergología Hospital General Universitario de Alicante 09 de noviembrede 2016 Esquema Casos clínicos Síntesis Discusión del tema Conclusiones Agradecimientos
Maldita LTP Teodorikez W. Jiménez Rodríguez Sección de Alergología Hospital General Universitario de Alicante 09 de noviembrede 2016 Esquema Casos clínicos Síntesis Discusión del tema Conclusiones Agradecimientos
Prevención primaria RESULTADOS INVESTIGACION RECOMENDACIONES. Evitación aeroalergénos No hay datos consistentes Evidencia insuficiente
 Prevención primaria RESULTADOS INVESTIGACION RECOMENDACIONES Evitación aeroalergénos No hay datos consistentes Evidencia insuficiente Lactancia materna Evidencia efecto protector asma temprano. (RS) C
Prevención primaria RESULTADOS INVESTIGACION RECOMENDACIONES Evitación aeroalergénos No hay datos consistentes Evidencia insuficiente Lactancia materna Evidencia efecto protector asma temprano. (RS) C
INDICACIONES DE LAS VACUNAS EN ENFERMEDADES ALÉRGICAS
 Actualización en enfermedades alérgicas en Atención Primaria INDICACIONES DE LAS VACUNAS EN ENFERMEDADES ALÉRGICAS Dra. M. Pilar López Sáez Hospital Sta Mª Del Rosell Cartagena (Murcia) Tratamiento de
Actualización en enfermedades alérgicas en Atención Primaria INDICACIONES DE LAS VACUNAS EN ENFERMEDADES ALÉRGICAS Dra. M. Pilar López Sáez Hospital Sta Mª Del Rosell Cartagena (Murcia) Tratamiento de
Alergia a proteína de leche de vaca
 Definición: Alergia a proteína de leche de vaca Alergia a proteínas de la leche de vaca (APLV) como cuadros clínicos donde existe una relación directa con la ingesta de proteínas de leche de vaca, que
Definición: Alergia a proteína de leche de vaca Alergia a proteínas de la leche de vaca (APLV) como cuadros clínicos donde existe una relación directa con la ingesta de proteínas de leche de vaca, que
NUTRICIÓN Y DIETÉTICA EN EL ANCIANO.
 Ficha 277 NUTRICIÓN Y DIETÉTICA EN EL ANCIANO. Duración: 105 horas OBJETIVOS Desarrollar programas específicos de nutrición adaptados a las necesidades patológicas de los ancianos, en base al conocimiento
Ficha 277 NUTRICIÓN Y DIETÉTICA EN EL ANCIANO. Duración: 105 horas OBJETIVOS Desarrollar programas específicos de nutrición adaptados a las necesidades patológicas de los ancianos, en base al conocimiento
Junio 2005 ANISAKIASIS ENTERO ALÉRGICA PRIMEROS HALLAZGOS Y PUBLICACIONES
 Junio 25 PRIMEROS HALLAZGOS Y PUBLICACIONES 1 Domínguez Ortega J. et al. Rev Esp Enferm Dig.. 2 Mar (3): 132-9. 6 casos López Penas D. et al. Med Cli (Barc). 2 Feb 12; 114(5): 177-8. 13 casos Domínguez
Junio 25 PRIMEROS HALLAZGOS Y PUBLICACIONES 1 Domínguez Ortega J. et al. Rev Esp Enferm Dig.. 2 Mar (3): 132-9. 6 casos López Penas D. et al. Med Cli (Barc). 2 Feb 12; 114(5): 177-8. 13 casos Domínguez
Inmunización en el niño alérgico
 3 Jornadas Nacionales Conjuntas de Alergia e Inmunología en Pediatría Inmunización en el niño alérgico Laura Sasia Pediatra Esp en alergia e inmunología Inmunización en el niño alérgico Las vacunas constituyen
3 Jornadas Nacionales Conjuntas de Alergia e Inmunología en Pediatría Inmunización en el niño alérgico Laura Sasia Pediatra Esp en alergia e inmunología Inmunización en el niño alérgico Las vacunas constituyen
