Nefrología Básica 2. Capítulo. Nefropatía LÚPICA
|
|
|
- Germán Torres Castro
- hace 7 años
- Vistas:
Transcripción
1 Nefrología Básica 2 Nefropatía LÚPICA 87
2 88
3 Nefropatía LÚPICA 1. DEFINICIÓN Jhon Serna Flórez* César Augusto Restrepo Valencia** *Médico Internista Nefrólogo, Epidemiólogo, Intensivista Docente Universidad del Quindío Hospital Universitario San Juan De Dios ** Médico Internista Nefrólogo Profesor Asociado Universidad De Caldas El Lupus eritematoso Sistémico (LES) es el prototipo de las enfermedades autoinmunes, afectando cualquier órgano del cuerpo, pero su compromiso renal: nefritis lúpica (NL), es la mayor manifestación del lupus y se asocia con una alta morbilidad y progresión a enfermedad renal crónica (ERC). Se considera que un paciente padece nefropatía lúpica cuando presenta proteinuria en 24 horas superior a 500mg, sedimento urinario activo o creatinina sérica superior a 1.5mg/dL 2. EPIDEMIOLOGIA La incidencia global de Lupus eritematoso sistémico fluctúa entre 1,8 a 7,6 casos por habitantes y la prevalencia varía entre 40 a 200 pacientes por habitantes si se incluye la población afrodescendiente. La incidencia de compromiso renal es más variable y se describe que fluctúa en rangos entre el 25 al 75% dependiendo de la población estudiada y de los criterios que se utilizan para el diagnóstico de compromiso renal, es conocido que el género femenino es el más afectado, con una relación hombre:mujer 1:, sobre todo entre los 20 a 30 años. El 50% de los pacientes con LES tienen evidencia clinica de compromiso renal al momento del diagnóstico, y durante su seguimiento ocurre compromiso renal en mas del 60% de ellos, se considera que el patrón de presentación, es aquel que prevalece a lo largo del tiempo. 3. FISIOPATOLOGÍA La nefropatía lúpica es el ejemplo clásico de una enfermedad mediada por complejos inmunes. La etiología del LES permanece desconocida pero las observaciones científicas sugieren influencia genética, hormonal, inmunológica y medioambiental. 3.1 Factores Genéticos: Alta frecuencia en gemelos monocigotos, entre el 5 al 12% de parientes con LES pueden padecer la enfermedad. Mayor frecuencia de marcadores genéticos como HLA B8, DR2, DR3, DQW1 Deficiencia en factores del complemento como C1q, C2 8
4 3.2 Factores Hormonales: existe evidencia suficiente acerca de la función inmunoreguladora que tienen en el LES hormonas como estradiol, prolactina, testosterona, DHEA; afectando su incidencia y severidad. Los estrógenos, por ejemplo, estimulan timocitos, linfocitos T CD8 y CD4, macrófagos, interleukina 1, sistema HLA y moléculas de adhesión endotelial, activando entonces la cascada inflamatoria. 3.3 Factores Inmunes: son numerosos los defectos inmunes en el LES, su etiología no es clara y se desconoce si estas alteraciones son primarias o secundarias, entre las cuales se destacan: 0 Disminución en el número de células T citotóxicas y células T supresoras Incremento de células T CD4 Aumento de la vida media de los linfocitos B Aumento en niveles de interferón alfa Todos estos defectos promueven la producción de anticuerpos antinucleares (ANAS) con alteración en la apoptosis y disminución en la eliminación de restos celulares, a su vez, la fagocitosis de estos fragmentos conlleva a la estimulación de la respuesta inmune mediada por los autoantígenos de las células apoptóticas. Su presencia en los riñones puede resultar del depósito de complejos inmunes circulantes en el plasma, anticuerpos dirigidos contra antígenos plantados previamente en el riñón ó anticuerpos dirigidos contra componentes de células nativas de las nefronas. Gracias al proceso de apoptosis es posible eliminar células envejecidas que necesitan ser reemplazadas por células nuevas, como resultado de la apoptosis se generan vesículas en la superficie celular las cuales contienen resto de material nuclear conocidos con el nombre de nucleosomas; estas vesículas normalmente deben ser removidas del organismo gracias a la acción de los macrófagos que las fagocitan, proceso que requiere la presencia de C1q el cual se fija a la superficie de los restos celulares y es reconocido por receptores en la superficie de los macrófagos. Se ha observado que los macrofagos del paciente con LES tienen menor capacidad de generar el proceso de fagocitosis, además en algunas poblaciones se ha encontrado una reducción importante en los niveles de C1q. El exceso de material apoptotico anormalmente acumulado en forma de vesículas da lugar a estimulación de la respuesta inmune que incluye el procesamiento del mismo por las células presentadoras de antígeno, la cuales lo exponen posteriormente en su superficie por intermedio del complejo de histocompatibilidad mayor a las células T. Estas células T interactúan luego con las células B y ante la presencia de factores coestimulantes son estimuladas a proliferar, producir y liberar autoanticuerpos. Finalmente, se establece la ruptura celular anormal y la producción de autoanticuerpos dirigidos contra muchos antígenos nucleares como RNP, Sm, DNA, Ro, La y nucleosomas, pudiéndose encontrarlos inclusive varios años antes de la presentación clínica del LES Factores Medio-ambientales: Infecciones: virales, tripanosomiasis, TBC Radiación ultravioleta: estimula la expresión de ribonucleoproteínas de superficie y la secreción de IL-1, IL-6, TNF alfa en los keratinocitos. Tóxicos: sílice, cigarrillo 4. MANIFESTACIONES CLÍNICAS: El LES es una enfermedad inflamatoria crónica que afecta múltiples sistemas: piel, articulaciones, riñones, pulmones, serosas entre otros órganos; su curso clínico se caracteriza por exacerbaciones y remisiones crónicas y agudas. El cuadro clínico más frecuente se manifiesta con síntomas constitucionales asociados a compromiso cutáneo, musculo-esquelético, hematológico y serológico. Sistema Tabla 1. Manifestaciones clínicas del Lupus Eritematoso Sistémico Síntomas constitucionales Piel Cardiovascular Pulmonar Neurológico Hematológico Inmunológico Musculoesquelético Serosas Hallazgos Astenia, adinamia, mialgias, pérdida/ ganancia de peso, fiebre primaria o secundaria (procesos infecciosos sobreagregados). Foto sensibilidad, eritema malar en alas de mariposa, lesiones discoides, alopecia, úlceras orales y nasales no dolorosas, fenómeno de Raynaud Endocarditis verrugosa o fibrinosa (Libman Sacks), predisposición a enfermedad coronaria Neumonitis, hemorragia alveolar, derrame pleural, hipertensión pulmonar Convulsiones, psicosis, cefalea, neuropatías, alteraciones cognitivas Anemia normocítica, normocrómica, ocasionalmente hemolítica; leucopenia, trombocitopenia, aumento de velocidad de sedimentación (VSG), aumento de eventos tromboembólicos en presencia de síndrome antifosfolípidos. VRDL levemente reactivo, ANA s, AntiDNA de doble cadena, AntiSm, Anti- Ro, AntiLa, AntiRNP. Artritis migratoria y simétrica con predominio en manos con compromiso de articulaciones metacarpofalángicas. Pleuritis, pericarditis, peritonitis Nefropatía lúpica: el compromiso renal es clínicamente evidente en el 50% de los casos de LES, pero la mayoría de los pacientes tienen compromiso subclínico evidenciado en la biopsia renal, pues se desarrolla en
5 los primeros años de la enfermedad, y puede ser detectado de forma temprana por medio de análisis periódicos del parcial de orina, creatinina sérica y depuración de creatinina medida en 24 horas. Las principales manifestaciones son: Hipertensión arterial Sedimento activo: hematuria, leucocituria, cilindros hemáticos, leucocitarios y granulosos Proteinuria: es el hallazgo más característico de la enfermedad (80%), en valores superiores a 500mg/24h y dependiendo de su rango se puede acompañar o no de signos clínicos típicos de síndrome nefrótico. En algunas series se ha reportado que el 100% de los pacientes tiene proteinuria, con clínica de síndrome nefrótico en el 45 a 65% de los mismos. Hematuria microscópica: se detecta en el 80% de los pacientes durante el curso de la enfermedad, pero la hematuria macroscópica es muy rara. La hipertensión arterial es frecuente cuando se presenta nefritis lúpica severa, la cual comúnmente se acompaña de una reducción en la tasa de filtración glomerular; pueden presentarse otras manifestaciones asociadas a variedades tubulares de LES como son la acidosis tubular renal hiper o hipopotasemica. Hiperazoemia: la elevación de nitrogenados se observa principalmente en los cuadros severos y de rápida instauración con disminución del filtrado glomerular. 5. DIAGNÓSTICO DE NEFRITIS LÚPICA: 5..1 DIAGNÓSTICO DE LABORATORIO: Serología: anticuerpos antinucleares (ANAs), anticuerpos DNA de doble cadena (dsdna) y al antígeno Smith (Sm), los cuales se asocian con actividad lúpica. Hipocomplementemia: niveles bajos de C3, C4 y complemento hemolítico total (CH 50). Función renal: elevación de la creatinina, proteinuria > 500mg/dL, sedimento urinario activo Nefritis tubulointersticial lúpica aislada: acidosis metabólica hiperpotasémica con azoados normales y sedimento urinario con leve leucocituria y hematuria, con evidencia de infiltrados tubulointersticiales y daño de la membrana basal tubular acompañado o no de depósitos inmunes a lo largo de la membrana basal tubular ESTUDIOS COMPLEMENTARIOS Radiografía de tórax: derrame pleural, neumonitis Electrocardiograma: ondas T picudas, compatible con pericarditis Ecocardiograma: derrame pericárdico Ecografía renal: tamaño normal o disminuido 5.2 DIAGNÓSTICO HISTOLÓGICO: La biopsia renal es el único método disponible para un adecuado diagnóstico y clasificación de la nefropatía lúpica, identificando los pacientes de alto riesgo para progresión de la enfermedad, determinando su pronóstico. La biopsia renal es importante para poder establecer la severidad del compromiso renal del paciente, y por lo tanto su pronóstico, de ahí que idealmente todo paciente con anormalidades en los azoados o en el examen de orina debe ser sometido a biopsia renal, las indicaciones precisas para la realización de biopsia renal son: Diagnóstico reciente Paciente con insuficiencia renal aguda, glomérulo nefritis rápidamente progresiva con LES clínica y serológicamente activo Sospecha de compromiso vascular aislado Sospecha de nefritis intersticial lúpica aguda aislada Lupus latente (Manifestaciones clínicas de actividad lúpica con serología negativa) Otras nefropatías asociadas a LES Las clasificaciones iniciales histológicas de la nefropatía lúpica fueron llevadas a cabo por los hallazgos en microscopia de luz, y posteriormente la organización mundial de la salud (WHO) en 174 estableció 5 clases de acuerdo a los hallazgos por microscopia de luz, inmunofluorescencia y microscopia electrónica, agregándose un sexto componente principalmente por recomendaciones internacionales dirigidas hacia niños (International Study of Kidney Diseases in Children 182). En el año 2004 se creó la clasificación vigente en la cual participaron miembros de sociedades de Nefrología y Patología (International Society of Nephrology/Renal Pathology Society Classification) estableciéndose 6 clases, e incorporándose los criterios de actividad y de cronicidad propuestos en años anteriores por Austin y colaboradores. Enfermedad vascular lúpica: en estos pacientes predomina la hipertension arterial y elevación de azoados acompañados de un sedimento urinario relativamente benigno, en ellos predomina las lesiones vasculares; histológicamente se observan depósitos inmunes subendoteliales, necrosis fibrinoide, estrechamiento de la luz vascular y ausencia de infiltrado inflamatorio. 1
6 Tabla 2. Clasificación de Nefritis LÚPICA (ISN/RPS Classification of lupus nephritis) NOMENCLATURA CLASE HALLAZGOS HISTOLÓGICOS HALLAZGOS CLÍNICOS Mesangial Mínima I Glomérulos normales por microscopia de luz (ML) y depósitos inmunes mesangiales por inmunofluorescencia (INF) Paciente asintomático Normotenso Función renal normal Mesangial Proliferativa II Depósitos inmunes mesangiales con hipercelularidad mesangial Examen de orina normal o con leve proteinuria Proliferativa Focal III III A III A/C III C Proliferación endo ó extracapilar que afecta menos del 50% de los glomérulos, con depósitos inmunes subendoteliales. Lesiones activas Lesiones activas y crónicas Lesiones inactivas crónicas Paciente asintomático PA normal o elevada Elevación leve de Creatinina Disminución de TFG Examen de orina con hematuria, proteinuria leve, cilindruria Proliferativa Difusa IV IV S IVG Proliferación endo ó extracapilar que afecta más del 50% de los glomérulos, con depósitos inmunes subendoteliales. Clase IV-S:, Clase IV-G: Lesiones principalmente segmentales (afectan menos del 50% del glomérulo) Lesiones principalmente difusas Manifestaciones clínicas Hipertensión arterial Hiperazoemia (elevación Creatinina y BUN) Disminución de TFG Examen de orina con hematuria, leucocituria, cilindruria (sedimento telescopado) Paciente con síndrome nefrótico Normotensión o hipertensión Membranosa V Depósitos inmunes subepiteliales globales o segmentales, puede presentarse en combinación con clase III o IV Azoados normales TFG normal Examen de orina con proteinuria > 100mg/dL Proteinuria > 3,5g/24h Paciente asintomático o con síntomas de ERC Esclerosis Avanzada VI Mas del 0% de los glomérulos con esclerosis global sin actividad residual Hiperazoemia (elevación Creatinina y BUN) Disminución de TFG Examen de orina con proteinuria, cilindruria 2
7 Se debe tener en cuenta que esta clasificación no incluye 2 variedades importantes: la Nefritis tubulointersticial aislada y la Enfermedad vascular lúpica aislada, mencionadas anteriormente. Nefrología Básica 2 Resolución completa (RC): obtener una función renal normal con una reducción de la proteinuria a un valor menor de 500 mg/24 horas acompañada de un sedimento urinario normal. 6. PRONOSTICO: Existen algunas poblaciones con nefropatía lúpica en quienes el pronóstico es desfavorable: Afro descendientes Pobre nivel socioeconómico Mala adherencia al tratamiento medicamentoso Elevada creatinina al diagnóstico de la enfermedad con sedimento urinario nefrítico Hipertensión arterial mal controlada Ausencia de respuesta terapéutica a un esquema inductor de inmunosupresión clásica. Biopsia renal que muestre Clase IV de nefropatía lúpica acompañada de altos índices de actividad y de cronicidad. Sexo masculino Extremos de edad Anticuerpos antifosfolípidos y síndrome antifosfolípido. La sobre vida de los pacientes con nefropatía LÚPICA en décadas anteriores a 2 años era de menos del 10%, pero gracias a los tratamiento actuales se ha modificado significativamente lográndose sobre vidas a 5 años en más del 0% de los pacientes, siendo las principales casusas de muerte actividad lúpica (compromiso neurológico, renal o cardiovascular), infección secundaria a inmunosupresión, estadios finales de la enfermedad (enfermedad renal en estadio terminal), complicaciones secundarias al tratamiento (infección y enfermedad coronaria), linfoma no Hodgkin y cáncer de pulmón. 7. TRATAMIENTO La terapia de la nefropatía lúpica tiene varios propósitos: inducir remisión de la enfermedad, sostener la remisión, prevenir las recaídas y disminuir el riesgo de progresar hacia ERC estadío avanzado, por medio del control de los signos clínicos y serológicos de la enfermedad (resolución de hematuria y leucocituria, disminución o estabilización de niveles de creatinina, reducción de proteinuria). Criterios de resolución. Resolución parcial (RP): disminución de la proteinuria en un 50% con estabilización de la función renal. Nefropatía lúpica refractaria: ausencia de respuesta a la terapia clásica inductora (que incluya esteroide asociado a citostatico), más frecuente en pacientes con factores de mal pronóstico. Se considera que con los esquemas actuales terapéuticos se calcula que el 80% de los pacientes pueden lograr algún tipo de remisión mientras que el otro 20% progresan hacia ERC estadío avanzado. El tratamiento de la nefropatía lúpica debe de ser dirigido idealmente con base en los hallazgos histológicos y principalmente detallando el grado de proliferación celular que se encuentra a nivel glomerular y tubular. Sin embargo los hallazgos clínicos y de laboratorio pueden también orientar al médico hacia la terapia inicial a seguir, puesto que la detección de alteración en los azoados acompañada de un sedimento urinario activo (telescopado) implica que muy probablemente el paciente este cursando con una variedad proliferativa (clase III, IV), mientras que azoados normales asociados a proteinuria sugieren variedades de bajo riesgo o no proliferativas (clase I, II o V respectivamente); por otro lado un sedimento urinario acompañado de azoados elevados y ecografía renal con aumento en la ecogenicidad sugieren una clase VI. 7.1 NEFROPATÍA CLASE I-II Los pacientes ubicados en esta clasificación tienen buen pronostico renal, es común recomendar en ellos evitar terapias dirigidas al compromiso renal, y enfocarse en el manejo del compromiso sistémico; una excepción la constituye el grupo de pacientes con podocitopatía LÚPICA o enfermedad de cambios mínimos, quienes responden muy bien a un corto curso de altas dosis de esteroides. 7.2 NEFROPATÍA CLASE III-IV El propósito inicial de la terapia de inducción en pacientes con variedades proliferativas (clase III y IV) es controlar la actividad inmunológica que se encuentra anormalmente exagerada en estos pacientes, siendo necesario la utilización de inmunomoduladores y antiinflamatorios de acción rápida, siendo los corticoesteroides los medicamentos de elección. Esquemas terapéuticos de inducción: Metil-prednisolona: en pulsos intravenosos de 30 mg/kg para una dosis máxima de 1 gr diario por 3 días, continuándose con Prednisona a una dosis de 1-2 mg/kg/ día Vía Oral (VO). Diversos estudios han demostrado en seguimientos a largo plazo que cuando el cortico esteroide se administra solo, durante las primeras semanas de la inducción, se presenta una evolución desfavorable a largo plazo; por lo tanto es ideal que en la inducción el esteroide se acompañe por un segundo medicamento, que puede 3
8 Nefrología Básica 2 ser un citostatico. (antiproliferativo) del tipo de la Ciclofosfamida, Azatioprina o Micofenolato. La elección del mismo depende de muchos factores, pero evaluar los hallazgos de laboratorio o el grado de proliferación en la biopsia renal permite argumentar a favor de alguno de ellos. Cuando la proliferación es leve a moderada se puede hacer inducción con azatioprina o Micofenolato, pero cuando la proliferación es severa lo ideal es utilizar ciclofosfamida en forma oral o intravenosa (IV). La administración oral de ciclofosfamida tiene el inconveniente de efectos tóxicos, principalmente cistitis hemorrágica, falla ovárica, infecciones y neoplasias a largo plazo, de ahí que la recomendación es usarla en forma IV, bien sea a dosis de 500 mg a un 1 gr por mt2 cada mes, por 6 meses (Esquema NIH), o 500mg IV cada 15 días por 6 dosis (Eurolupus). Diversos estudios han demostrado que el Micofenolato administrado a una dosis de 2 3 gr por vía oral puede inducir remisiones semejantes a la ciclofosfamida, por lo cual puede ser una opción a considerar, aunque en caso de no obtenerse una respuesta satisfactoria rápidamente el paciente debe de ser cambiado a ciclofosfamida. Se debe resaltar que algunas poblaciones se benefician más de un citostatico que otras. Los afrodescendientes tienden a obtener poca respuesta a la ciclofosfamida, siendo en ellos la primera opción a considerar el Micofenolato; las mujeres jóvenes en riesgo de falla ovárica se pueden beneficiar de 2 alternativas: ciclofosfamida a dosis bajas de 500 mg IV cada 15 días u optar por utilizar Micofenolato. Esquemas terapéuticos de mantenimiento: 4 Para la terapia de mantenimiento durante muchos años se recomendó la utilización de pulsos de ciclofosfamida intravenosos a dosis de 500 mg a 1 gramo /mt2 cada 3 meses, obteniéndose resultados muy aceptables, pero se observo que el perfil de toxicidad de este esquema a largo plazo lo hace poco aceptable actualmente. Últimamente se considera que la azatioprina es el medicamento de elección para sostener la remisión a una dosis de 1-2 mg/kg/día; el Micofenolato a dosis de 1 gramo cada 12 horas no ha podido demostrar que sea superior para lograr este objetivo. 7.3 NEFROPATÍA CLASE V Un grupo especial de pacientes lo constituyen los que tienen nefropatía lúpica membranosa (clase V), en los cuales si la proteinuria esta en rango subnefrotico se tratan hacia su compromiso sistemico asociado a IE- CAS o ARAII, pero si la proteinuria es nefrotica requeriran una combinación de Prednisona con citostatico (ciclofosfamida, azatioprina o micofenolato) y en caso de no obtenerse una respuesta adecuada en 3 meses de inmediato administrar un inhibidor de calcineurin como la Ciclosporina o Tacrolimus. 7.4 NEFROPATÍA CLASE VI. En pacientes con clase VI la terapia inmunosupresora agresiva es innecesaria, puesto que la insuficiencia renal cronica (IRC) per se es un estado de inmunosupresion, lo cual lleva a los pacientes a inactivacion inmunologica (lupus quemado). En este grupo de pacientes la terapia esta dirigida a enlentecer la progresion de la IRC, y preparar al paciente para un futuro trasplante renal o terapia dialitica. Los IECAS resultan muy utiles en este momento, y evidencia reciente se ha documentado su capacidad de retrasar el compromiso renal en LES, probablemente por bloquear el componente inflamatorio del sistema renina-angiotensina-aldosterona que acompaña al LES. 7.5 NEFROPatía LÚPICA REFRACTARIA Para ellos existen algunas opciones que tienen como blanco la célula plasmática, célula B o la interacción entre la célula B y el linfocito T y sus coestimuladores, o las citoquinas liberadas por el linfocito T (ver: Algoritmo terapéutico). Anticuerpos monoclonales dirigidos contra el antígeno CD 20 del linfocito B es el esquema más recomendado, para ello se cuenta con 2 anticuerpos monoclonales que son el Rituximab y el Ocrelizumab. Estos anticuerpos tienen la capacidad de reconocer linfocitos B maduros induciendo su muerte y eliminándolos de la sangre periférica por 6 a 8 meses. Otras alternativas son la utilización de inhibidores de calcineurina como Ciclosporina y Tacrolimus, inmunoglobulina o Gammaglobulina intravenosa (principalmente en pacientes con infecciosas asociadas), plasmaferesis e inmunoabsorcion (removiendo inmunoglobulinas y complejos inmunes circulantes) y anticuerpos contra el Factor de Necrosis tumoral alfa (Infliximab). Finalmente algunas terapias inmunoablativas seguidas de trasplante autólogo de células hematopoyéticas ha demostrado en unos pocos estudios remisiones clínicas en el 65% de los pacientes con formas refractarias. 7.6 NUEVAS TERAPIAS Belimumab: es un anticuerpo monoclonal humano que inhibe la actividad biológica de la forma soluble del factor de sobrevida de los linfocitos T, recibiendo aprobación por la FDA para el manejo de paciente con actividad lúpica en tratamiento estándar con AINES, glucocorticoides o inmunosupresores. Atacicept: es un proteína de fusión recombinante comprendida por una porción del activador y modulador transmembrana de calcio y una cadena de inmunoglobulina (TACI-Ig), con capacidad de disminuir la sobrevida de los linfocitos B, sin embargo, en un estudio se encontró una alta incidencia de infecciones cuando se combinaba con Micofenolato en el manejo de nefritis lúpica. Epratuzumab: es un anticuerpo monoclonal humanizado que se una a la superficie de los linfocitos B CD22 (+), el cual ha sido utilizado en el manejo de Linfoma no Hodgkin, su infusión IV ha conllevado a una reducción del número de células B circulantes que persiste por varias semanas, actualmente se encuentra en estudios Fase II.
9 NEFRITIS LUPICA patrón según histología ó sospecha clinica PROLIFERATIVO MEMBRANOSO LEVE A MODERADO SEVERO LEVE A MODERADO SEVERO INDUCCION: Prednisona oral 1-2 mg/kg/dia + Aza oprina ó micofenolato INDUCCION: Me ednisolona IV 30 mgs/kg/dia (máximo 1 gr) por 3 días+ Ciclofosfamida IV 500 mgs cada 15 dias INDUCCION: Prednisona oral 1-2 mgs/kg/dia + ciclofosfamida oral ó micofenolato INDUCCION: Prednisona oral a 1-2 mgs/kg/dia + ciclofosfamida IV mgs/mt2 cada mes RESPUESTA RESPUESTA MANTENIMIENTO: RESPUESTA SI NO Prednisona a bajas dosis + Aza oprina ó micofenolato SI NO MANTENIMIENTO: prednisona a bajas dosis + Aza oprina MANTENIMIENTO: prednisona a bajas dosis + Aza oprina ó micofenolato Considerar: Rituximab Ciclosporina Tacrolimus Inmunoglobulina IV Plasmaferesis Adicionar Ciclosporina ó Tacrolimus 5
10 BIBLIOGRAFÍA BERTSIAS G, BOUMPAS D T.; Update on the management of lupus nephritis: let the treatment fit the patient. Nat clin pract rheumatol 2008; 4: SINGH S, SAXENA R. LUPUS NEPHRITIS.; Am J Med Sci 200; 337: RAHMAN A, ISENBERG D A.; Systemic Lupus Erythematosus. N Engl J Med 2008;358: HOUSSIAU F A, GINZLER E M.; Current treatment of lupus nephritis. Lupus 2008; 17: ELYAN M, BALLOU S.; The effectiveness and safety of mycophenolate mofetil in lupus nephritis. Clin Rheumatol 200; 28: MORONI G, DORIA A, PONTICELLI C.; Cyclosporine (CsA) in lupus nephritis: assessing the evidence. Nephrol Dial Transplant 200; 24: MOLINO C, FABBIAN F, LONGHINI C.; Clinical approach to lupus nephritis: recent advances. European Journal of Internal Medicine 200; 20: MARKOWITZ G S, D`AGATI V.; Classification of lupus nephritis. Curr Opin Nephrol Hypertens 200; 18: WEENING JJ, D`AGATI VD SCHWARTZ MM ET AL.; the classification of glomerulonephritis in systemic lupus erythematosus revisited. J Am Soc Nephrol 2004;15: , and Kidney Int 2004; 65: BOMBACK AS, APPEL GB.; Updates on the Treatment of Lupus Nephritis. JASN 2010; 21: BECK LH JR, SALANT DJ; Treatment of Membranous Lupus Nephritis: Where are we now?. JASN 200; 20: ALARCON GS.; Angiotensin-converting enzime inhibitors delay the ocurrence of renal involvement and are associated with a decreased risk of disease activity in patients with systemic lupus erytematosus results from LUMINA (LIX): a multiethnic US cohort. Rheumatology (Oxf) 2008; 47: KRAFT SW, SCHWARTZ MM, KORBET SM, LEWIS EJ:; Glomerular podocytopathy in patients with systemic lupus erythematosus. J Am Soc Nephrol, 2005, 16:
Nefrología Básica 2. Capítulo SÍNDROME DE SJOGREN
 Nefrología Básica 2 133 134 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Nefrología Básica 2 133 134 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Nefrología Básica 2. Capítulo EL RIÑÓN EN LA ARTRITIS REUMATOIDEA
 Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las
 Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Fisiopatología Lupus Eritematoso Sistémico. Dr. Jorge Alberto Barragán Garfias Especialista en reumatología
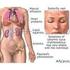 Fisiopatología Lupus Eritematoso Sistémico Dr. Jorge Alberto Barragán Garfias Especialista en reumatología Colegio americano de reumatología. Criterios para el diagnóstico de Lupus eritematoso sistémico
Fisiopatología Lupus Eritematoso Sistémico Dr. Jorge Alberto Barragán Garfias Especialista en reumatología Colegio americano de reumatología. Criterios para el diagnóstico de Lupus eritematoso sistémico
LUPUS ERITEMATOSO SISTEMICO. Dr. Rafael Fernández
 LUPUS ERITEMATOSO SISTEMICO Dr. Rafael Fernández LUPUS ERITEMATOSO SISTEMICO Es una enfermedad autoinmune caracterizada por la producción de anticuerpos dirigidos contra componentes del núcleo celular,
LUPUS ERITEMATOSO SISTEMICO Dr. Rafael Fernández LUPUS ERITEMATOSO SISTEMICO Es una enfermedad autoinmune caracterizada por la producción de anticuerpos dirigidos contra componentes del núcleo celular,
Nefrología Ideas Clave ENARM
 Nefrología 2016 Ideas Clave ENARM PUNTOS IMPORTANTES DE FISIOLOGÍA RENAL. La d i v i s i ó n d e l a n e f r o n a e n g l o m é r u l o y t ú b u l o ob e d e c e a l a f o r m a e n l a q u e se d e
Nefrología 2016 Ideas Clave ENARM PUNTOS IMPORTANTES DE FISIOLOGÍA RENAL. La d i v i s i ó n d e l a n e f r o n a e n g l o m é r u l o y t ú b u l o ob e d e c e a l a f o r m a e n l a q u e se d e
Lupus Eritematoso Sistémico
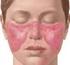 Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
Nefrología Básica 2. Capítulo SÍNDROME DE GOODPASTURE
 Nefrología Básica 2 SÍNDROME DE GOODPASTURE 113 114 SÍNDROME DE GOODPASTURE DEFINICION: Dr Cesar A Restrepo Valencia. Internista Nefrólogo, Profesor Asociado Universidad de Caldas Esta entidad forma parte
Nefrología Básica 2 SÍNDROME DE GOODPASTURE 113 114 SÍNDROME DE GOODPASTURE DEFINICION: Dr Cesar A Restrepo Valencia. Internista Nefrólogo, Profesor Asociado Universidad de Caldas Esta entidad forma parte
NEFROPATÍA LÚPICA INDUCCIÓN DE RESPUESTA. Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona
 NEFROPATÍA LÚPICA INDUCCIÓN DE RESPUESTA Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona OBJETIVOS TERAPÉUTICOS 1975 Supervivencia en la fase aguda 1990 Supervivencia
NEFROPATÍA LÚPICA INDUCCIÓN DE RESPUESTA Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona OBJETIVOS TERAPÉUTICOS 1975 Supervivencia en la fase aguda 1990 Supervivencia
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna
 QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
Dr. Raul Arévalo Residente 1er año Medicina Intensiva
 Dr. Raul Arévalo Residente 1er año Medicina Intensiva Baracaldo 23 enero 2011 Objetivos Importancia del diagnóstico temprano de nefropatia lupica Clasificación de la nefropatia lupica Biopsia renal Correlación
Dr. Raul Arévalo Residente 1er año Medicina Intensiva Baracaldo 23 enero 2011 Objetivos Importancia del diagnóstico temprano de nefropatia lupica Clasificación de la nefropatia lupica Biopsia renal Correlación
CURSO DE PRIMAVERA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA Y DIVISIÓN ESPAÑOLA DE LA ACADEMIA INTERNACIONAL DE PATOLOGÍA
 CURSO DE PRIMAVERA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA Y DIVISIÓN ESPAÑOLA DE LA ACADEMIA INTERNACIONAL DE PATOLOGÍA Madrid 17-18 de MAYO de 2012 PATRONES BÁSICOS DE LESIÓN GLOMERULAR Patrones básicos:
CURSO DE PRIMAVERA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA Y DIVISIÓN ESPAÑOLA DE LA ACADEMIA INTERNACIONAL DE PATOLOGÍA Madrid 17-18 de MAYO de 2012 PATRONES BÁSICOS DE LESIÓN GLOMERULAR Patrones básicos:
Tratamiento del LES. MT Pérez Rodríguez Hospital Xeral-Cíes. CHUVI Internistas Noveis Sanxenxo, 8-9 de mayo de 2009
 Tratamiento del LES MT Pérez Rodríguez Hospital Xeral-Cíes. CHUVI Internistas Noveis Sanxenxo, 8-9 de mayo de 2009 Índice: Ideas básicas b del LES Avances en la patogenia del LES Fármacos revolucionarios
Tratamiento del LES MT Pérez Rodríguez Hospital Xeral-Cíes. CHUVI Internistas Noveis Sanxenxo, 8-9 de mayo de 2009 Índice: Ideas básicas b del LES Avances en la patogenia del LES Fármacos revolucionarios
ÍNDICE 0. SUMMARY I. INTRODUCCIÓN
 ÍNDICE 0. SUMMARY xiii I. INTRODUCCIÓN 1- CARACTERISTICAS GENERALES DEL SISTEMA INMUNITARIO 1 1.1- Componentes del sistema inmunitario 2 1.1.1- Órganos del sistema inmune 2 1.1.2- Células del sistema inmune
ÍNDICE 0. SUMMARY xiii I. INTRODUCCIÓN 1- CARACTERISTICAS GENERALES DEL SISTEMA INMUNITARIO 1 1.1- Componentes del sistema inmunitario 2 1.1.1- Órganos del sistema inmune 2 1.1.2- Células del sistema inmune
CLASE % I mesangial leve 1 II mesangioproliferativa 11 III GNL focal 7 IV GNL difusa 63 V GP membranosa 14 VI esclerosante 3
 CLASE % I mesangial leve 1 II mesangioproliferativa 11 III GNL focal 7 IV GNL difusa 63 V GP membranosa 14 VI esclerosante 3 * Weening JJ et al, J Am Soc Nephrol 2004; 15:241-250 ** Div Nefrología, Hospital
CLASE % I mesangial leve 1 II mesangioproliferativa 11 III GNL focal 7 IV GNL difusa 63 V GP membranosa 14 VI esclerosante 3 * Weening JJ et al, J Am Soc Nephrol 2004; 15:241-250 ** Div Nefrología, Hospital
CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA
 1 CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA SERVICIO DE NEFROLOGIA HOSPITAL GENERAL DE CASTELLON Y DEPARTAMENTOS DE SALUD 1, 2 y 3. 2 Importancia de la Enfermedad Renal Crónica
1 CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA SERVICIO DE NEFROLOGIA HOSPITAL GENERAL DE CASTELLON Y DEPARTAMENTOS DE SALUD 1, 2 y 3. 2 Importancia de la Enfermedad Renal Crónica
NEFRITIS LÚPICA UN ENFOQUE TERAPÉUTICO DR. HERNAN TRIMARCHI
 NEFRITIS LÚPICA UN ENFOQUE TERAPÉUTICO DR. HERNAN TRIMARCHI BREVE RESEÑA HISTÓRICA DEL TRATAMIENTO DE LA NEFRITIS LÚPICA MAYOR EFICACIA DE ALTAS DOSIS DE PREDNISONA RESPECTO A BAJAS DOSIS PARA
NEFRITIS LÚPICA UN ENFOQUE TERAPÉUTICO DR. HERNAN TRIMARCHI BREVE RESEÑA HISTÓRICA DEL TRATAMIENTO DE LA NEFRITIS LÚPICA MAYOR EFICACIA DE ALTAS DOSIS DE PREDNISONA RESPECTO A BAJAS DOSIS PARA
En noviembre 2015 al persistir sintomatología es valorada por médico en su área de trabajo (Profesora) detectando T/A 150/100mmHg Fc 78x, así como
 CASO CLINICO Paciente femenino de 54 años de edad con obesidad con IMC 30 otros antecedentes de importancia preguntados y negativos. Inicio sintomatología en octubre del 2015 con cefalea en región occipital
CASO CLINICO Paciente femenino de 54 años de edad con obesidad con IMC 30 otros antecedentes de importancia preguntados y negativos. Inicio sintomatología en octubre del 2015 con cefalea en región occipital
Revista Clínica de la Escuela de Medicina UCR HSJD
 Revista Clínica de la Escuela de Medicina UCR HSJD Año 2013 Vol 3 No V ARTÍCULO ORIGINAL: Evolución de los pacientes con Nefritis Lúpica Proliferativa en el Servicio de Reumatología del Hospital San Juan
Revista Clínica de la Escuela de Medicina UCR HSJD Año 2013 Vol 3 No V ARTÍCULO ORIGINAL: Evolución de los pacientes con Nefritis Lúpica Proliferativa en el Servicio de Reumatología del Hospital San Juan
LUPUS ERITEMATOSO SISTEMICO Manifestaciones clínicas y laboratorio. Dra. Cecilia Pisoni Médica Reumatóloga CEMIC
 LUPUS ERITEMATOSO SISTEMICO Manifestaciones clínicas y laboratorio Dra. Cecilia Pisoni Médica Reumatóloga CEMIC MUSCULO- ESQUELETICAS HEMATOLOGICAS RENALES CUTANEAS SISTEMA NERVIOSO CENTRAL MANIFESTACIONES
LUPUS ERITEMATOSO SISTEMICO Manifestaciones clínicas y laboratorio Dra. Cecilia Pisoni Médica Reumatóloga CEMIC MUSCULO- ESQUELETICAS HEMATOLOGICAS RENALES CUTANEAS SISTEMA NERVIOSO CENTRAL MANIFESTACIONES
Duración del Tratamiento Inmunodepresor en el LES
 II Reunión en II Reunión Enfermedades Autoinmunes Sistémicas ENFERMEDADES AUTOINMUNES SISTÉMICAS Duración del Tratamiento Inmunodepresor en el LES Dr. Lucio Pallarés Ferreres Hospital Universitario Son
II Reunión en II Reunión Enfermedades Autoinmunes Sistémicas ENFERMEDADES AUTOINMUNES SISTÉMICAS Duración del Tratamiento Inmunodepresor en el LES Dr. Lucio Pallarés Ferreres Hospital Universitario Son
INSUFICIENCIA RENAL AGUDA
 INSUFICIENCIA RENAL AGUDA La insuficiencia renal aguda es un síndrome clínico que se produce por una reducción brusca de la filtración glomerular con retención progresiva de productos nitrogenados en sangre
INSUFICIENCIA RENAL AGUDA La insuficiencia renal aguda es un síndrome clínico que se produce por una reducción brusca de la filtración glomerular con retención progresiva de productos nitrogenados en sangre
El lupus eritematoso sistémico (LES) es una enfermedad sistémica, autoinmune, de curso crónico, que puede afectar a cualquier
 Fecha actualización: 20/09/16 Nefropatía lúpica F RIVERA, S ANAYA, C VOZMEDIANO Sección de Nefrología. Hospital General Universitario de Ciudad Real. Ciudad Real DEFINICIÓN El lupus eritematoso sistémico
Fecha actualización: 20/09/16 Nefropatía lúpica F RIVERA, S ANAYA, C VOZMEDIANO Sección de Nefrología. Hospital General Universitario de Ciudad Real. Ciudad Real DEFINICIÓN El lupus eritematoso sistémico
Naiara Aldezabal, Chiara Fanciulli, José A. Santos, María Torrea, Blanca Pinilla.
 Naiara Aldezabal, Chiara Fanciulli, José A. Santos, María Torrea, Blanca Pinilla. DIAGNÓSTICO DIFERENCIAL C-ANCAs positivo 1/20, Anti PR3 14.02. Biopsia fosa nasal Frecuentes áreas de necrosis focal aguda
Naiara Aldezabal, Chiara Fanciulli, José A. Santos, María Torrea, Blanca Pinilla. DIAGNÓSTICO DIFERENCIAL C-ANCAs positivo 1/20, Anti PR3 14.02. Biopsia fosa nasal Frecuentes áreas de necrosis focal aguda
Dr. José Manuel Arreola Guerra
 Hacia un registro de biopsias renales 1 Dr. José Manuel Arreola Guerra La dimensión del problema 2 USRDS 2012 70 60 66 61 50 40 30 32 26 Grado A B Calidad de evidencia Alta Moderada 20 C Baja 10 4 D Muy
Hacia un registro de biopsias renales 1 Dr. José Manuel Arreola Guerra La dimensión del problema 2 USRDS 2012 70 60 66 61 50 40 30 32 26 Grado A B Calidad de evidencia Alta Moderada 20 C Baja 10 4 D Muy
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
PICADILLO CLINICA MEDICA A
 PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Una mujer de 54 años es evaluada por facga, anorexia, poliuria y nocturia de varias semanas de evolución. Ella estaba asintomácca previo al inicio de estos
PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Una mujer de 54 años es evaluada por facga, anorexia, poliuria y nocturia de varias semanas de evolución. Ella estaba asintomácca previo al inicio de estos
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología
 La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
Insuficiencia de hierro...
 Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Nefropatía lúpica en pacientes mayores de 18 años de edad
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Nefropatía lúpica en pacientes mayores de 18 años de edad Guía de Referencia Rápida M32.1 Lupus Eritematoso Sistémico con compromiso de órganos
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Nefropatía lúpica en pacientes mayores de 18 años de edad Guía de Referencia Rápida M32.1 Lupus Eritematoso Sistémico con compromiso de órganos
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
Guía de Práctica Clínica GPC. Terapia Inmunosupresora en el Trasplante Renal. Guía de Referencia Rápida
 Guía de Práctica Clínica GPC Terapia Inmunosupresora en el Trasplante Renal Guía de Referencia Rápida Número de Registro IMSS-112-08 Guía de Referencia Rápida Z94 Órganos y Tejidos Trasplantados GPC Terapia
Guía de Práctica Clínica GPC Terapia Inmunosupresora en el Trasplante Renal Guía de Referencia Rápida Número de Registro IMSS-112-08 Guía de Referencia Rápida Z94 Órganos y Tejidos Trasplantados GPC Terapia
Aspectos histopatológicos de la Nefropatía por C3
 Aspectos histopatológicos de la Nefropatía por C3 Congreso Argentino de Nefrología Pediátrica 27, 28 y 29 de mayo de 2015 Dra María Fernanda Toniolo Glomerulopatía por C3: Definición morfológica Enfermedad
Aspectos histopatológicos de la Nefropatía por C3 Congreso Argentino de Nefrología Pediátrica 27, 28 y 29 de mayo de 2015 Dra María Fernanda Toniolo Glomerulopatía por C3: Definición morfológica Enfermedad
Nefrología Cuestionario 4
 Nefrología Cuestionario 4 Pregunta 1 de 30 Joven masculino de 17 años de edad, con historia de cuadros de infección de vías aéreas superiores de repetición, hace 3 semanas presentó faringoamigdalitis purulenta
Nefrología Cuestionario 4 Pregunta 1 de 30 Joven masculino de 17 años de edad, con historia de cuadros de infección de vías aéreas superiores de repetición, hace 3 semanas presentó faringoamigdalitis purulenta
Nefrología Básica 2. Capítulo CRIOGLOBULINEMIA Y ENFERMEDAD RENAL
 Nefrología Básica 2 145 146 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Nefrología Básica 2 145 146 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
NEFROPATÍA LÚPICA: ASPECTOS CLÍNICOS Y ALTERNATIVAS TERAPÉUTICAS
 UNIVERSIDAD CENTRAL DE VENEZUELA FACULTAD DE MEDICINA COMISIÓN DE ESTUDIOS DE POSTGRADO CURSO DE ESPECIALIZACIÓN EN NEFROLOGÍA HOSPITAL UNIVERSITARIO DE CARACAS NEFROPATÍA LÚPICA: ASPECTOS CLÍNICOS Y ALTERNATIVAS
UNIVERSIDAD CENTRAL DE VENEZUELA FACULTAD DE MEDICINA COMISIÓN DE ESTUDIOS DE POSTGRADO CURSO DE ESPECIALIZACIÓN EN NEFROLOGÍA HOSPITAL UNIVERSITARIO DE CARACAS NEFROPATÍA LÚPICA: ASPECTOS CLÍNICOS Y ALTERNATIVAS
TRATAMIENTO DE LA CONSENSO SEN-SEMI. Angel Robles Marhuenda Servicio de Medicina Interna
 TRATAMIENTO DE LA NEFROPATÍA A LÚPICAL CONSENSO SEN-SEMI Angel Robles Marhuenda Servicio de Medicina Interna GN LÚPICA Alberto Mtnez. Castelao Pedro Conthe Miguel Angel Frutos Carlos Quereda Manuel Praga
TRATAMIENTO DE LA NEFROPATÍA A LÚPICAL CONSENSO SEN-SEMI Angel Robles Marhuenda Servicio de Medicina Interna GN LÚPICA Alberto Mtnez. Castelao Pedro Conthe Miguel Angel Frutos Carlos Quereda Manuel Praga
ACTUALIZACIÓN EN EL TRATAMIENTO DE LAS VASCULITIS ANCA POSITIVAS. Sección de Nefrología Hospital Virgen de los Lirios de Alcoy Diciembre 2013
 ACTUALIZACIÓN EN EL TRATAMIENTO DE LAS VASCULITIS ANCA POSITIVAS Sección de Nefrología Hospital Virgen de los Lirios de Alcoy Diciembre 2013 Vasculitis asociadas a ANCA Vasculitis necrotizante de pequeños
ACTUALIZACIÓN EN EL TRATAMIENTO DE LAS VASCULITIS ANCA POSITIVAS Sección de Nefrología Hospital Virgen de los Lirios de Alcoy Diciembre 2013 Vasculitis asociadas a ANCA Vasculitis necrotizante de pequeños
Enfermedad Cardiovascular en Trasplante Renal. Dr. Alberto Flores Almonte. Nefrólogo. Unidad de Uro-Nefrología y Trasplante renal. CEDIMAT.
 Enfermedad Cardiovascular en Trasplante Renal. Dr. Alberto Flores Almonte. Nefrólogo. Unidad de Uro-Nefrología y Trasplante renal. CEDIMAT. Enfermedad Cardiovascular. Causa principal de morbimortalidad
Enfermedad Cardiovascular en Trasplante Renal. Dr. Alberto Flores Almonte. Nefrólogo. Unidad de Uro-Nefrología y Trasplante renal. CEDIMAT. Enfermedad Cardiovascular. Causa principal de morbimortalidad
GLOMERULONEFRITIS POSTINFECCIOSA. ACTUALIZACIÓN
 XXV CONGRESO SEAP-IAP Zaragoza, 18-21 mayo 2011 CURSO CORTO NEFROLOGÍA GLOMERULONEFRITIS POSTINFECCIOSA. ACTUALIZACIÓN GLOMERULONEFRITIS POSTINFECCIOSA I. Introducción - descripción II. Actualización III.
XXV CONGRESO SEAP-IAP Zaragoza, 18-21 mayo 2011 CURSO CORTO NEFROLOGÍA GLOMERULONEFRITIS POSTINFECCIOSA. ACTUALIZACIÓN GLOMERULONEFRITIS POSTINFECCIOSA I. Introducción - descripción II. Actualización III.
Curso de Primavera SEAP 2012 Patología Renal NEFRITIS LÚPICA. E. ROSELLÓ SASTRE Anatomía Patológica. Hospital Universitario Dr Peset.
 Curso de Primavera SEAP 2012 Patología Renal NEFRITIS LÚPICA E. ROSELLÓ SASTRE Anatomía Patológica Hospital Universitario Dr Peset. Valencia QUÉ ES EL LUPUS ERITEMATOSO SISTÉMICO? Enfermedad autoinmune
Curso de Primavera SEAP 2012 Patología Renal NEFRITIS LÚPICA E. ROSELLÓ SASTRE Anatomía Patológica Hospital Universitario Dr Peset. Valencia QUÉ ES EL LUPUS ERITEMATOSO SISTÉMICO? Enfermedad autoinmune
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-491 Nefrología Programa de la asignatura: Total de Créditos: 3 Teórico: 3 Práctico: 0 Prerrequisitos: MED-311
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-491 Nefrología Programa de la asignatura: Total de Créditos: 3 Teórico: 3 Práctico: 0 Prerrequisitos: MED-311
COMPLICACIONES EN TRASPLANTE RENAL
 Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
CASO CLINICO VARON DE 43 AÑOS CON DOLOR EN MIEMBROS INFERIORES, HEMATURIA Y HEMOPTISIS. Dra. Miriam Akasbi Montalvo Servicio de Medicina Interna HUIL
 CASO CLINICO VARON DE 43 AÑOS CON DOLOR EN MIEMBROS INFERIORES, HEMATURIA Y HEMOPTISIS Dra. Miriam Akasbi Montalvo Servicio de Medicina Interna HUIL PRUEBAS COMPLEMENTARIAS Estudio inmunológico: ANAs +
CASO CLINICO VARON DE 43 AÑOS CON DOLOR EN MIEMBROS INFERIORES, HEMATURIA Y HEMOPTISIS Dra. Miriam Akasbi Montalvo Servicio de Medicina Interna HUIL PRUEBAS COMPLEMENTARIAS Estudio inmunológico: ANAs +
LUPUS ERITEMATOSO SISTÉMICO
 LUPUS ERITEMATOSO SISTÉMICO JJ Bethencourt Baute Servicio de Reumatología. Hospital Universitario de Canarias. Santa Cruz de Tenerife Bethencourt Baute JJ. Lupus eritematoso sistémico. Protoc diagn ter
LUPUS ERITEMATOSO SISTÉMICO JJ Bethencourt Baute Servicio de Reumatología. Hospital Universitario de Canarias. Santa Cruz de Tenerife Bethencourt Baute JJ. Lupus eritematoso sistémico. Protoc diagn ter
TRATAMIENTO DE LA NEFROPATIA MEMBRANOSA IDIOPATICA. Hospital Británico de Buenos Aires Servicio de Nefrología. Dr. José Andrews
 TRATAMIENTO DE LA NEFROPATIA MEMBRANOSA IDIOPATICA Hospital Británico de Buenos Aires Servicio de Nefrología. Dr. José Andrews NEFROPATIA MEMBRANOSA Causa común de Sind Nefrótico en adultos. Incidencia
TRATAMIENTO DE LA NEFROPATIA MEMBRANOSA IDIOPATICA Hospital Británico de Buenos Aires Servicio de Nefrología. Dr. José Andrews NEFROPATIA MEMBRANOSA Causa común de Sind Nefrótico en adultos. Incidencia
Evaluación de la Función Renal. Alejandro Cotera Hospital Clínico Universidad de Chile
 Evaluación de la Función Renal Alejandro Cotera Hospital Clínico Universidad de Chile Evaluación de la Función Renal Diagnóstico de la Enfermedad Renal Historia Examen Físico Anatomía Renal Examen de Orina
Evaluación de la Función Renal Alejandro Cotera Hospital Clínico Universidad de Chile Evaluación de la Función Renal Diagnóstico de la Enfermedad Renal Historia Examen Físico Anatomía Renal Examen de Orina
Definición - Triada. Anemia hemolítica microangiopática no inmune (Coombs negativa) Trombocitopenia. Insuficiencia renal aguda
 Definición - Triada Anemia hemolítica microangiopática no inmune (Coombs negativa) Trombocitopenia Insuficiencia renal aguda Histología Glomérulos isquémicos Mesangiolisis Trombos glomerulares Trombos
Definición - Triada Anemia hemolítica microangiopática no inmune (Coombs negativa) Trombocitopenia Insuficiencia renal aguda Histología Glomérulos isquémicos Mesangiolisis Trombos glomerulares Trombos
SOLAPAMIENTO DE ENFERMEDADES AUTOINMUNES
 SOLAPAMIENTO DE ENFERMEDADES AUTOINMUNES Dr. José Mario Sabio. Unidad de Enfermedades Autoinmunes Sistémicas. Servicio de Medicina Interna. Hospital Universitario Virgen de las Nieves. Granada. EMTC LES
SOLAPAMIENTO DE ENFERMEDADES AUTOINMUNES Dr. José Mario Sabio. Unidad de Enfermedades Autoinmunes Sistémicas. Servicio de Medicina Interna. Hospital Universitario Virgen de las Nieves. Granada. EMTC LES
FISIOPATOLOGÍA DE LA INSUFICIENCIA RENAL AGUDA
 UNIVERSIDAD DE CHILE Facultad de Medicina Escuela de Tecnología Médica FISIOPATOLOGÍA DE LA INSUFICIENCIA RENAL AGUDA Dr. Ramón Rodrigo 2008 ESTUDIO DE LAS ENFERMEDADES RENALES 1. Antecedentes de la historia
UNIVERSIDAD DE CHILE Facultad de Medicina Escuela de Tecnología Médica FISIOPATOLOGÍA DE LA INSUFICIENCIA RENAL AGUDA Dr. Ramón Rodrigo 2008 ESTUDIO DE LAS ENFERMEDADES RENALES 1. Antecedentes de la historia
Lumbalgia y síndrome general en una paciente de 59 años con artritis reumatoide
 Lumbalgia y síndrome general en una paciente de 59 años con artritis reumatoide Isla Morante Bolado Servicio de Reumatología, HUCA 25 de Abril de 2015 Enfermedad actual Artritis reumatoide seropositiva
Lumbalgia y síndrome general en una paciente de 59 años con artritis reumatoide Isla Morante Bolado Servicio de Reumatología, HUCA 25 de Abril de 2015 Enfermedad actual Artritis reumatoide seropositiva
Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío.
 Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío. Sevilla Caso 1. Mujer, 52 años. Lupus eritematoso sistémico
Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío. Sevilla Caso 1. Mujer, 52 años. Lupus eritematoso sistémico
Glomerulonefritis Extracapilar. Dr Mario Espinosa Hospital Reina Sofía, Córdoba
 Glomerulonefritis Extracapilar Dr Mario Espinosa Hospital Reina Sofía, Córdoba Conceptos GN Rápidamente Progresivas/Extracapilar Gn rápidamente progresivas. Criterio clínico Función renal se deteriora
Glomerulonefritis Extracapilar Dr Mario Espinosa Hospital Reina Sofía, Córdoba Conceptos GN Rápidamente Progresivas/Extracapilar Gn rápidamente progresivas. Criterio clínico Función renal se deteriora
NEFRITIS LÚPICA EN ADULTO MAYOR. ESTUDIO DE CASO
 ISSN 1909-2407 Rev.salud.hist.sanid.on-line 2014;9(1): (enero-junio) NEFRITIS LÚPICA EN ADULTO MAYOR. ESTUDIO DE CASO Lupus nephritis in elderly person. Case study. Acosta, Gonzalo 1 ; Manjarres, Martha
ISSN 1909-2407 Rev.salud.hist.sanid.on-line 2014;9(1): (enero-junio) NEFRITIS LÚPICA EN ADULTO MAYOR. ESTUDIO DE CASO Lupus nephritis in elderly person. Case study. Acosta, Gonzalo 1 ; Manjarres, Martha
Lupus eritematoso sistémico. Laura Hernández Vélez
 Lupus eritematoso sistémico Laura Hernández Vélez GENERALIDADES Enfermedad cro nica Causa: Inflamacio n Dolor Hinchazo n Gran Imitador" AFECTA: Piel Articulaciones Rin ones El tejido que recubre los pulmones
Lupus eritematoso sistémico Laura Hernández Vélez GENERALIDADES Enfermedad cro nica Causa: Inflamacio n Dolor Hinchazo n Gran Imitador" AFECTA: Piel Articulaciones Rin ones El tejido que recubre los pulmones
Revisión Bibliográfica
 MIOCARDITIS EN LA PRACTICA CLINICA Revisión Bibliográfica Dr. Agustín Cordero Unidad Cardiovascular Sanatorio Allende Introducción Enfermedad inflamatoria del miocardio Heterogénea (Presentación clínica
MIOCARDITIS EN LA PRACTICA CLINICA Revisión Bibliográfica Dr. Agustín Cordero Unidad Cardiovascular Sanatorio Allende Introducción Enfermedad inflamatoria del miocardio Heterogénea (Presentación clínica
AZATIOPRINA o MICOFENOLATO?
 AZATIOPRINA o MICOFENOLATO? Dr. Lucio Pallarés Ferreres Grupo Enf. Autoinmunes Sistémicas (GEAS) SEMI Servicio de Medicina Interna Hospital Universitario Son Espases Palma. Mallorca AZATIOPRINA Larga experiencia
AZATIOPRINA o MICOFENOLATO? Dr. Lucio Pallarés Ferreres Grupo Enf. Autoinmunes Sistémicas (GEAS) SEMI Servicio de Medicina Interna Hospital Universitario Son Espases Palma. Mallorca AZATIOPRINA Larga experiencia
CAPITULO V CONCLUSIONES Y RECOMENDACIONES CONCLUSIONES
 CAPITULO V CONCLUSIONES Y RECOMENDACIONES CONCLUSIONES 1. - Del total de gestantes estudiadas la edad de presentación con patología renal y comportamiento anormal de azoados se da entre una igualdad de
CAPITULO V CONCLUSIONES Y RECOMENDACIONES CONCLUSIONES 1. - Del total de gestantes estudiadas la edad de presentación con patología renal y comportamiento anormal de azoados se da entre una igualdad de
Evaluación del comportamiento epidemiológico, clínicos y manejo del fracaso renal agudo en ancianos. INEF ( ).
 Evaluación del comportamiento epidemiológico, clínicos y manejo del fracaso renal agudo en ancianos. INEF (2004-2008). Dra. Marianela Ochoa Guevara Especialista en 1er grado de MGI Especialista en 1er
Evaluación del comportamiento epidemiológico, clínicos y manejo del fracaso renal agudo en ancianos. INEF (2004-2008). Dra. Marianela Ochoa Guevara Especialista en 1er grado de MGI Especialista en 1er
GUÍA DE PRÁCTICA CLÍNICA. Lupus Eritematoso Sistémico. Dra. Cecilia Asnal
 Dra. Cecilia Asnal Año 2012 - Revisión: 0 Página 1 de 7 Introducción El lupus eritematoso sistémico (LES) es una enfermedad reumática crónica e inflamatoria, en la cual autoanticuerpos y complejos inmunes
Dra. Cecilia Asnal Año 2012 - Revisión: 0 Página 1 de 7 Introducción El lupus eritematoso sistémico (LES) es una enfermedad reumática crónica e inflamatoria, en la cual autoanticuerpos y complejos inmunes
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO.
 INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
CONSIDERACIONES GENERALES SOBRE LA ENFERMEDAD RENAL CRÓNICA CONCEPTO Y EPIDEMIOLOGIA
 CONSIDERACIONES GENERALES SOBRE LA ENFERMEDAD RENAL CRÓNICA CONCEPTO Y EPIDEMIOLOGIA EPIDEMIOLOGÍA DE LA ERC La ERC es un problema de salud pública mundial La prevalencia de la ERC terminal esta aumentando
CONSIDERACIONES GENERALES SOBRE LA ENFERMEDAD RENAL CRÓNICA CONCEPTO Y EPIDEMIOLOGIA EPIDEMIOLOGÍA DE LA ERC La ERC es un problema de salud pública mundial La prevalencia de la ERC terminal esta aumentando
USO COMPASIVO DEL ACIDO MICOFENOLICO EN EL LUPUS
 PANADERO ESTEBAN MI, BECARES FJ, CASTILLO E, BONILLA M, TOLEDANO G, TORTAJADA E. USO COMPASIVO DEL ACIDO MICOFENOLICO EN EL LUPUS ERITEMATOSO SISTÉMICO 54 CONGRESO SEFH MARIBEL PANADERO ESTEBAN SERVICIO
PANADERO ESTEBAN MI, BECARES FJ, CASTILLO E, BONILLA M, TOLEDANO G, TORTAJADA E. USO COMPASIVO DEL ACIDO MICOFENOLICO EN EL LUPUS ERITEMATOSO SISTÉMICO 54 CONGRESO SEFH MARIBEL PANADERO ESTEBAN SERVICIO
CONSENSO DE TRATAMIENTO DEL PRIMARIO CORTICOSENSIBLE
 CONSENSO DE TRATAMIENTO DEL SINDROME NEFROTICO PRIMARIO CORTICOSENSIBLE COMITÉ DE NEFROLOGÍA DE LA SOCIEDAD ARGENTINA DE PEDÍATRIA 2009-2011 DEFINICIONES SINDROME NEFRÓTICO: pérdida de proteínas en orina
CONSENSO DE TRATAMIENTO DEL SINDROME NEFROTICO PRIMARIO CORTICOSENSIBLE COMITÉ DE NEFROLOGÍA DE LA SOCIEDAD ARGENTINA DE PEDÍATRIA 2009-2011 DEFINICIONES SINDROME NEFRÓTICO: pérdida de proteínas en orina
Artritis Reumatoidea, Espondilitis Anquilosante, Artritis Reumatoidea Juvenil, Fibromialgia, Fiebre Reumática, Colagenopatías
 Objetivos Tomar conocimiento de los distintos procesos reumáticos Reconocerlos según sus manifestaciones clínicas Poder realizar diagnósticos diferenciales entre los distintos procesos Interpretar los
Objetivos Tomar conocimiento de los distintos procesos reumáticos Reconocerlos según sus manifestaciones clínicas Poder realizar diagnósticos diferenciales entre los distintos procesos Interpretar los
Hipertensión y Enfermedad Renal
 Noviembre 10, 2016 I Curso de Profundización en el Manejo y Control de la Hipertensión Arterial en Atención Primaria Hipertensión y Enfermedad Renal Causa o Consecuencia Álvaro Ordóñez Gómez Harrison's
Noviembre 10, 2016 I Curso de Profundización en el Manejo y Control de la Hipertensión Arterial en Atención Primaria Hipertensión y Enfermedad Renal Causa o Consecuencia Álvaro Ordóñez Gómez Harrison's
ANTICUERPOS ANTI-C1q EN PACIENTES CON LUPUS ERITEMATOSO SISTEMICO Y PRESENCIA CLINICA DE NEFRITIS LUPICA
 REPÚBLICA BOLIVARIANA DE VENEZUELA UNIVERSIDAD DEL ZULIA FACULTAD DE MEDICINA DIVISIÓN DE ESTUDIOS PARA GRADUADOS POST-GRADO DE MEDICINA INTERNA HOSPITAL CENTRAL DR. URQUINAONA ANTICUERPOS ANTI-C1q EN
REPÚBLICA BOLIVARIANA DE VENEZUELA UNIVERSIDAD DEL ZULIA FACULTAD DE MEDICINA DIVISIÓN DE ESTUDIOS PARA GRADUADOS POST-GRADO DE MEDICINA INTERNA HOSPITAL CENTRAL DR. URQUINAONA ANTICUERPOS ANTI-C1q EN
Insuficiencia renal crónica. Dr. Manuel Sieiro Muradas
 Insuficiencia renal crónica Dr. Manuel Sieiro Muradas Introducción La insuficiencia renal crónica es un problema de salud en incremento constante En USA había 470, 000 pacientes en el 2004 y se calcula
Insuficiencia renal crónica Dr. Manuel Sieiro Muradas Introducción La insuficiencia renal crónica es un problema de salud en incremento constante En USA había 470, 000 pacientes en el 2004 y se calcula
ENFERMEDADES AUTOINMUNES Y EMBARAZO
 ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
Linfoma o enfermedad de Hodgkin. Dr. Enrique Payns Borrego
 Linfoma o enfermedad de Hodgkin Dr. Enrique Payns Borrego 1 Linfoma de Hodgkin (LH) Se forma a partir de un linfocitos B que se encuentran en proceso de maduración/activación en el ganglio linfático Sufre
Linfoma o enfermedad de Hodgkin Dr. Enrique Payns Borrego 1 Linfoma de Hodgkin (LH) Se forma a partir de un linfocitos B que se encuentran en proceso de maduración/activación en el ganglio linfático Sufre
ACTUALITZACIÓ EN EL TRACTAMENT DE LA NEFRITIS LÚPICA. Alfons Segarra 25 de Novembre de 2015
 ACTUALITZACIÓ EN EL TRACTAMENT DE LA NEFRITIS LÚPICA Alfons Segarra 25 de Novembre de 2015 Corticoides CFM MMF CNI Hidroxicloroquina Rituximab 72% 1990-2014 1975-1989 FACTORES PRONOSTICOS Enfermos > 1990
ACTUALITZACIÓ EN EL TRACTAMENT DE LA NEFRITIS LÚPICA Alfons Segarra 25 de Novembre de 2015 Corticoides CFM MMF CNI Hidroxicloroquina Rituximab 72% 1990-2014 1975-1989 FACTORES PRONOSTICOS Enfermos > 1990
Virus de Epstein Barr en trasplante renal. Dr. Juan Ibáñez Hospital de Pediatría S.A.M.I.C. Prof. Dr. Juan P. Garrahan Fundacion Favaloro C. A. B. A.
 Virus de Epstein Barr en trasplante renal Dr. Juan Ibáñez Hospital de Pediatría S.A.M.I.C. Prof. Dr. Juan P. Garrahan Fundacion Favaloro C. A. B. A. Cohen JI et al. N Engl J Med 2007; 343: 481-492 Virus
Virus de Epstein Barr en trasplante renal Dr. Juan Ibáñez Hospital de Pediatría S.A.M.I.C. Prof. Dr. Juan P. Garrahan Fundacion Favaloro C. A. B. A. Cohen JI et al. N Engl J Med 2007; 343: 481-492 Virus
Factores de Riesgo de la Enfermedad Renal Crónica
 Factores de Riesgo de la Enfermedad Renal Crónica Dra. Laura Cortés Sanabria Médico Internista, Investigador Clínico Unidad de Investigación Médica en Enfermedades Renales IMSS, Guadalajara. México Objetivos
Factores de Riesgo de la Enfermedad Renal Crónica Dra. Laura Cortés Sanabria Médico Internista, Investigador Clínico Unidad de Investigación Médica en Enfermedades Renales IMSS, Guadalajara. México Objetivos
ENFERMEDADES RENALES EN PEDIATRÍA
 ENFERMEDADES RENALES EN PEDIATRÍA Dra. Mayra Vázquez Castillo. Especialista en Pediatría. II Parte Reflujo vesicoureteral Doble sistema excretor Hidronefrosis derecha. Complicaciones. Agudas: Shock séptico.
ENFERMEDADES RENALES EN PEDIATRÍA Dra. Mayra Vázquez Castillo. Especialista en Pediatría. II Parte Reflujo vesicoureteral Doble sistema excretor Hidronefrosis derecha. Complicaciones. Agudas: Shock séptico.
LUPUS ERITEMATOSO SISTEMICO (LES) Dra. Irene Castro Esparza. Facultad de Medicina Universidad de Concepción. Definición del LES
 LUPUS ERITEMATOSO SISTEMICO (LES) 2010 Facultad de Medicina Universidad de Concepción Definición del LES Enfermedad autoinmune Crónica Etiología desconocida Sistémica Formación de múltiples autoanticuerpos
LUPUS ERITEMATOSO SISTEMICO (LES) 2010 Facultad de Medicina Universidad de Concepción Definición del LES Enfermedad autoinmune Crónica Etiología desconocida Sistémica Formación de múltiples autoanticuerpos
Autoinmunidad y enfermedad renal. Teresa Brotons Rodríguez R2 Bioquímica clínica Hospital Universitario Príncipe de Asturias
 Autoinmunidad y enfermedad renal Teresa Brotons Rodríguez R2 Bioquímica clínica Hospital Universitario Príncipe de Asturias Mecanismos implicados en el daño renal autoinmune Ac contra la MBG IC circulantes
Autoinmunidad y enfermedad renal Teresa Brotons Rodríguez R2 Bioquímica clínica Hospital Universitario Príncipe de Asturias Mecanismos implicados en el daño renal autoinmune Ac contra la MBG IC circulantes
Criterios para Definir la Enfermedad Renal Crónica
 Criterios para Definir la Enfermedad Renal Crónica Dra. Laura Cortés Sanabria Médico Internista, Investigador Clínico Unidad de Investigación Médica en Enfermedades Renales IMSS, Guadalajara. México Objetivo
Criterios para Definir la Enfermedad Renal Crónica Dra. Laura Cortés Sanabria Médico Internista, Investigador Clínico Unidad de Investigación Médica en Enfermedades Renales IMSS, Guadalajara. México Objetivo
Lupus Eritematoso Sistémico (LES)
 Lupus Eritematoso Sistémico (LES). Algo de lo nuevo en su tratamiento Prof. Dr. L. Jaimovich Act Terap Dermatol 2007; 30: 173 Lupus Eritematoso Sistémico (LES) Algo de lo nuevo en su tratamiento Prof.
Lupus Eritematoso Sistémico (LES). Algo de lo nuevo en su tratamiento Prof. Dr. L. Jaimovich Act Terap Dermatol 2007; 30: 173 Lupus Eritematoso Sistémico (LES) Algo de lo nuevo en su tratamiento Prof.
Rechazo humoral. C4d 05/05/2012. Supervivencia del injerto acorde a la presencia de anticuerpos. Rechazo humoral agudo
 % Supervivencia del injerto 05/05/2012 Rechazo humoral ACONEPE 2012 Dra. Mara Medeiros Domingo Hospital Infantil de México Federico Gómez medeiro.mara@gmail.com Supervivencia del injerto acorde a la presencia
% Supervivencia del injerto 05/05/2012 Rechazo humoral ACONEPE 2012 Dra. Mara Medeiros Domingo Hospital Infantil de México Federico Gómez medeiro.mara@gmail.com Supervivencia del injerto acorde a la presencia
NEFROPATÍA CRÓNICA DEL INJERTO RENAL
 NEFROPATÍA CRÓNICA DEL INJERTO RENAL Introducción: La nefropatía crónica del injerto (en inglés chronic allograft nephropathy - CAN) continúa siendo un desafío a vencer en el campo del trasplante renal,
NEFROPATÍA CRÓNICA DEL INJERTO RENAL Introducción: La nefropatía crónica del injerto (en inglés chronic allograft nephropathy - CAN) continúa siendo un desafío a vencer en el campo del trasplante renal,
Lupus Eritematoso Sistémico inducido por Masitinib. Qué esperar cuando no estás esperando
 Lupus Eritematoso Sistémico inducido por Masitinib Qué esperar cuando no estás esperando Anamnesis Mujer de 61 años de edad Antecedentes personales Dislipemia Depresión Tuberculosis en la infancia Fibromialgia
Lupus Eritematoso Sistémico inducido por Masitinib Qué esperar cuando no estás esperando Anamnesis Mujer de 61 años de edad Antecedentes personales Dislipemia Depresión Tuberculosis en la infancia Fibromialgia
RECOMENDACIONES ACTUALES PARA LA VALORACIÓN DE LA FUNCIÓN RENAL EN PEDIATRÍA
 RECOMENDACIONES ACTUALES PARA LA VALORACIÓN DE LA FUNCIÓN RENAL EN PEDIATRÍA Blanca Valenciano Fuente Unidad de Nefrología Pediátrica Servicio de Pediatría CHUIMI Las Palmas de GC, 30 abril 2015 Valoración
RECOMENDACIONES ACTUALES PARA LA VALORACIÓN DE LA FUNCIÓN RENAL EN PEDIATRÍA Blanca Valenciano Fuente Unidad de Nefrología Pediátrica Servicio de Pediatría CHUIMI Las Palmas de GC, 30 abril 2015 Valoración
Perfil farmacocinético de los anticuerpos monoclonales
 Perfil farmacocinético de los anticuerpos monoclonales Perfil farmacocinético de los anticuerpos monoclonales Dr. Héctor Telechea. Prof. Adjunto Departamento Farmacología y Terapéutica. F. Medicina. UdelaR.
Perfil farmacocinético de los anticuerpos monoclonales Perfil farmacocinético de los anticuerpos monoclonales Dr. Héctor Telechea. Prof. Adjunto Departamento Farmacología y Terapéutica. F. Medicina. UdelaR.
EXPERIENCIA CLÍNICA CON BELIMUMAB EN EL TRATAMIENTO DEL LES
 II curs de malalties autoimmunes SCR 2014 Curs Societat Catalana de Reumatologia 26 i 27 de setembre de 2014 EXPERIENCIA CLÍNICA CON BELIMUMAB EN EL TRATAMIENTO DEL LES José Luis Andréu Sección de Enfermedades
II curs de malalties autoimmunes SCR 2014 Curs Societat Catalana de Reumatologia 26 i 27 de setembre de 2014 EXPERIENCIA CLÍNICA CON BELIMUMAB EN EL TRATAMIENTO DEL LES José Luis Andréu Sección de Enfermedades
Desórdenes renales. Profa. Noemí Díaz Ruberté, MSN
 Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
Impacto del diagnóstico y tratamiento oportuno sobre la progresión de la ERC. Dr. Carlos Zúñiga San Martín
 Impacto del diagnóstico y tratamiento oportuno sobre la progresión de la ERC Dr. Carlos Zúñiga San Martín Facultad de Medicina Universidad de Concepción Chile Objetivos de la Presentación 1.- Reforzar
Impacto del diagnóstico y tratamiento oportuno sobre la progresión de la ERC Dr. Carlos Zúñiga San Martín Facultad de Medicina Universidad de Concepción Chile Objetivos de la Presentación 1.- Reforzar
LES o Vasculitis. Jesús Canora Lebrato Hospital Universitario de Fuenlabrada
 LES o Vasculitis Jesús Canora Lebrato Hospital Universitario de Fuenlabrada Antecedentes personales Estudiada en HSO en 2004 por elevación n persistente de VSG (> 100) y PCR en varias determinaciones y
LES o Vasculitis Jesús Canora Lebrato Hospital Universitario de Fuenlabrada Antecedentes personales Estudiada en HSO en 2004 por elevación n persistente de VSG (> 100) y PCR en varias determinaciones y
HEPATITIS AUTOINMUNE
 HEPATITIS AUTOINMUNE Diagnóstico / Necesidad de Biopsia? Tratamiento / Duración? III Curso Hepatología General ACHHEP Santiago, 8 Junio 2017 Dr. Javier Brahm Profesor de Medicina Universidad de Chile Past
HEPATITIS AUTOINMUNE Diagnóstico / Necesidad de Biopsia? Tratamiento / Duración? III Curso Hepatología General ACHHEP Santiago, 8 Junio 2017 Dr. Javier Brahm Profesor de Medicina Universidad de Chile Past
Caso Clínico: Nefropatía IgA colapsante y anemia hemolítica microangiopática.
 Caso Clínico: Nefropatía IgA colapsante y anemia hemolítica microangiopática. Jorge Hurtado Gallar (Facultad de Medicina de la Universidad Autónoma de Madrid) Tutora: Paloma Gallar Ruiz. Servicio de Nefrología,
Caso Clínico: Nefropatía IgA colapsante y anemia hemolítica microangiopática. Jorge Hurtado Gallar (Facultad de Medicina de la Universidad Autónoma de Madrid) Tutora: Paloma Gallar Ruiz. Servicio de Nefrología,
Obesidad y Enfermedad Renal Crónica (ERC)
 Dr. Rodolfo Lahsen M. Centro de Diabetes Adultos Departamento de Medicina Interna Obesidad y Enfermedad Renal Crónica (ERC) CURSO RIÑON Y DIABETES Santiago, sábado 20 de julio de 2013 Obesidad y Enfermedad
Dr. Rodolfo Lahsen M. Centro de Diabetes Adultos Departamento de Medicina Interna Obesidad y Enfermedad Renal Crónica (ERC) CURSO RIÑON Y DIABETES Santiago, sábado 20 de julio de 2013 Obesidad y Enfermedad
HIPOGAMMAGLOBULINEMIA Y RIESGO DE INFECCIÓN EN RECEPTORES DE TRASPLANTE RENAL: resultados del estudio ATALANTA
 Barcelona, 18 de Marzo de 2011 The ATALANTA Study HIPOGAMMAGLOBULINEMIA Y RIESGO DE INFECCIÓN EN RECEPTORES DE TRASPLANTE RENAL: resultados del estudio ATALANTA Mario FERNÁNDEZ RUIZ a, Francisco LÓPEZ
Barcelona, 18 de Marzo de 2011 The ATALANTA Study HIPOGAMMAGLOBULINEMIA Y RIESGO DE INFECCIÓN EN RECEPTORES DE TRASPLANTE RENAL: resultados del estudio ATALANTA Mario FERNÁNDEZ RUIZ a, Francisco LÓPEZ
Curso Insuficiencia Cardiaca
 Curso Insuficiencia Cardiaca VALOR AÑADIDO DE LOS BIOMARCADORES EN LA INSUFICIENCIA CARDIACA Dr. Fidel Manuel Cáceres Lóriga La Habana Julio- 2012 Biomarcadores son variables que aportan información sobre
Curso Insuficiencia Cardiaca VALOR AÑADIDO DE LOS BIOMARCADORES EN LA INSUFICIENCIA CARDIACA Dr. Fidel Manuel Cáceres Lóriga La Habana Julio- 2012 Biomarcadores son variables que aportan información sobre
Antecedentes Personales
 Caso Cerrado Antecedentes Personales Varón de 23 años sin AP de interés Residente en provincia de Barcelona Hace 2 años diagnosticado de LES Historia Actual Al mes: fiebre 39º con sudoración SE Hb 8,6
Caso Cerrado Antecedentes Personales Varón de 23 años sin AP de interés Residente en provincia de Barcelona Hace 2 años diagnosticado de LES Historia Actual Al mes: fiebre 39º con sudoración SE Hb 8,6
GUÍA DE RECURSOS PARA EL PACIENTE. Lo que debe saber acerca del. Lupus
 GUÍA DE RECURSOS PARA EL PACIENTE Lo que debe saber acerca del Lupus El lupus es una enfermedad autoinmunitaria crónica compleja y predominante que afecta a más de 1.5 millones de estadounidenses. Se trata
GUÍA DE RECURSOS PARA EL PACIENTE Lo que debe saber acerca del Lupus El lupus es una enfermedad autoinmunitaria crónica compleja y predominante que afecta a más de 1.5 millones de estadounidenses. Se trata
Actualidad en el tratamiento de la nefritis lúpica proliferativa Update on the treatment of proliferative lupus nephritis
 REVISTA COLOMBIANA DE REUMATOLOGÍA VOL. 16 No. 1, Marzo 2009, pp. 76-96 2009, Asociación Colombiana de Reumatología ARTÍCULO DE REVISIÓN Actualidad en el tratamiento de la nefritis lúpica proliferativa
REVISTA COLOMBIANA DE REUMATOLOGÍA VOL. 16 No. 1, Marzo 2009, pp. 76-96 2009, Asociación Colombiana de Reumatología ARTÍCULO DE REVISIÓN Actualidad en el tratamiento de la nefritis lúpica proliferativa
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
SÍNDROME HEMOLÍTICO URÉMICO ATÍPICO
 70 SÍNDROME HEMOLÍTICO URÉMICO ATÍPICO 10 Introducción: El Síndrome Hemolítico Urémico Atípico (SHUa) es una enfermedad ultra rara que afecta principalmente a los riñones pero también puede afectar a otros
70 SÍNDROME HEMOLÍTICO URÉMICO ATÍPICO 10 Introducción: El Síndrome Hemolítico Urémico Atípico (SHUa) es una enfermedad ultra rara que afecta principalmente a los riñones pero también puede afectar a otros
