UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES UNIANDES
|
|
|
- Ana Isabel de la Fuente Vera
- hace 7 años
- Vistas:
Transcripción
1 UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES UNIANDES FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE MEDICINA TESIS DE GRADO PREVIO A LA OBTENCIÓN DE TÍTULO DE MÉDICO CIRUJANO TEMA: MANEJO CLÍNICO DE HIPERBILIRRUBINEMIA NO FISIOLÓGICA NEONATAL EN EL HOSPITAL PROVINCIAL GENERAL DE LATACUNGA AUTORA: NATALY MARITZA LUCERO BAUTISTA TUTOR: DR. RUBÉN GUERRERO AMBATO-ECUADOR 2013
2 CERTIFICACIÓN DEL ASESOR El que suscribe Dr. Rubén Guerrero en calidad de Asesor de tesis certifico: Que se ha concluido el trabajo de Tesis titulado: MANEJO CLÍNICO DE HIPERBILIRRUBINEMIA NO FISIOLÓGICA NEONATAL EN EL HOSPITAL PROVINCIAL GENERAL DE LATACUNGA PERÍODO SEPTIEMBRE 2012 AGOSTO 2013 Elaborado por la Srta. Nataly Maritza Lucero Bautista estudiante de la Facultad de Ciencias Médicas de la carrera de Medicina de la Universidad Regional Autónoma de los Andes UNIANDES La mencionada Tesis ha sido revisada en todas sus páginas, por tanto autorizo la presentación para los fines pertinentes, ya que es original y reúne los requisitos indicados por la institución. Dr. Rubén Guerrero Asesor I
3 DECLARACIÓN DE AUTORIA DE TESIS Yo, Nataly Maritza Lucero Bautista, con C.I. N , estudiante de la Facultad de Ciencias Médicas de la Universidad Regional Autónoma de los Andes UNIANDES, declaro que los criterios emitidos en el trabajo de investigación: MANEJO CLÍNICO DE HIPERBILIRRUBINEMIA NO FISIOLÓGICA NEONATAL EN EL HOSPITAL PROVINCIAL GENERAL DE LATACUNGA PERÍODO SEPTIEMBRE 2012 AGOSTO 2013 como también los contenidos, ideas, análisis, conclusiones y propuesta son de exclusiva responsabilidad de mi persona como autora de este trabajo de graduación Srta. Nataly Maritza Lucero Bautista CI: II
4 DEDICATORIA La dicha de la vida consiste en tener siempre algo que hacer, alguien a quien amar y alguna cosa que esperar. Thomas Chalmers Dedico ésta tesis a Dios por haberme dado la oportunidad de recorrer este largo camino, por permitirme afrontar las adversidades sin desfallecer en el intento. A mis padres en especial a mi madre que ha sido el pilar fundamental en todos estos años de estudio, por su sacrificio, abnegación y amor incondicional que me impulsaron a continuar siempre adelante, a comprender que con dedicación y esfuerzo alcanzaré la meta, gracias mamita por estar siempre a mi lado, gracias por permitir que después de este largo trajinar culmine una meta más de muchas que aún tengo cumplir. A Cinthya, porque te amo infinitamente hermanita, gracias por haber compartido grandiosos momentos juntas. A mis amigos y amigas que tendré la satisfacción de llamarlos colegas, que sin esperar nada a cambio compartieron su conocimiento, alegrías y tristezas. III
5 AGRADECIMIENTO De manera especial quiero agradecer a la Dr. Rubén Guerrero por haber aceptado la tutoría de mi tesis y ser una guía fundamental en la elaboración de éste trabajo investigativo. A mis profesores por sus sabias enseñanzas, por sus consejos, por guiarme en mi formación profesional, por ser parte de mi esencia, por formar en mí, no solo conocimientos sino también valores ético-morales, y el amor a esta maravillosa profesión que es la medicina. IV
6 RESUMEN EJECUTIVO La hiperbilirrubinemia no fisiológica neonatal es una patología poco frecuente se presenta en el 5-10% de los recién nacidos, a pesar de los avances en el tratamiento, se asocia con una alta morbimortalidad, ocasionando complicaciones graves, y muchas veces incapacitantes como las alteraciones auditivas y el kernicterus, secuelas importantes de la encefalopatía bilirrubínica, enfermedades devastadoras, pero previsibles cuando la hiperbilirrubinemia es tratada oportunamente, motivo importante para hacer un diagnóstico precoz de la hiperbilirrubinemia no fisiológica neonatal, para evitar de esta manera poner en riesgo la vida y el desarrollo intelectual del neonato. Se analiza datos de 62 neonatos diagnosticados con hiperbilirrubinemia no fisiológica hospitalizados en el servicio de neonatología del Hospital Provincial General de Latacunga en el período Septiembre Agosto Los neonatos de madres multigestas (63%), comprendidas entre la edad de 26 a 32 años (39%) nacidos por parto eutócico (74%) presentaron con mayor frecuencia hiperbilirrubinemia no fisiológica. La causa principal fue la incompatibilidad ABO (42%), el principal factor de riesgo materno fue el uso de oxitocina (50%) debido a la gran frecuencia con que se utiliza en el trabajo de parto. El uso de fototerapia como tratamiento se realizó en el 100% de los recién nacidos diagnosticados con hiperbilirrubinemia no fisiológica, el 3% de los neonatos investigados presentó kernicterus como complicación de la hiperbilirrubinemia. Las hiperbilirrubinemia no fisiológica neonatal representa una patología poco frecuente en el Hospital Provincial General de Latacunga, pero constituye una de las enfermedades más devastadoras por la repercusión a nivel del sistema nervioso, pudiendo repercutir en el desarrollo intelectual del neonato, motivo importante para realizar diagnóstico precoz y un tratamiento adecuado. Palabras clave: hiperbilirrubinemia no fisiológica, neonato, manejo clínico. V
7 EXECUTIVE SUMMARY Neonatal hyperbilirubinemia nonphysiologic is a rare condition occurs in 5-10% of newborns, despite advances in treatment, is associated with high morbidity and mortality, causing serious complications and often disabling as alterations auditory and kernicterus, important sequelae bilirubin encephalopathy, devastating diseases, but predictable when hyperbilirubinemia is treated early, important reason to make an early diagnosis of neonatal hyperbilirubinemia physiological, thus to avoid risking life and intellectual development of the newborn. It analyzes data from 62 infants diagnosed with physiological hyperbilirubinemia hospitalized in neonatology service of at Hospital Provincial General de Latacunga during the period September August Multiparous mothers neonates (63%), between the age of years (39%) born by vaginal delivery (74%) occurred more frequently physiological hyperbilirubinemia. The main cause was the incompatibility ABO (42%), the main maternal risk factor was the use of oxytocin (50%) due to the high frequency used in labor. Using phototherapy as treatment was performed in 100% of infants diagnosed with neonatal hyperbilirubinemia nonphysiologic, 3% of newborns tested presented kernicterus as a complication of hyperbilirubinemia. The neonatal hyperbilirubinemia nonphysiologic represents a rare pathology at Hospital Provincial General de Latacunga, but is one of the most devastating diseases of the impact to the nervous system and can affect the infant's intellectual development, important reason for early diagnosis and appropriate treatment. Keywords: nonphysiologic hyperbilirubinemia, neonatal, clinical management VI
8 ÍNDICE CERTIFICACIÓN DEL ASESOR... I DECLARACIÓN DE AUTORIA DE TESIS... II DEDICATORIA... III AGRADECIMIENTO... IV RESUMEN EJECUTIVO... V EXECUTIVE SUMMARY... VI CAPÍTULO I... 6 MARCO TEÓRICO Antecedentes de la investigación Hiperbilirrubinema del neonato Ictericia fisiológica Ictericia patológica Daño que provoca el exceso de bilirrubina en el recién nacido Factores para mayor efecto neurotóxico en la hiperbilirrubenemia neontal Tratamiento Fototerapia Exsanguinotransfusión Tratamiento farmacológico Conclusiones parciales del capítulo CAPITULO II MARCO METODOLÓGICO Caracterización del sector Estructura organizacional de la institución Procedimientos metodológicos Modalidad de la investigación Tipo de investigación Tipo de investigación por su alcance Métodos, técnicas e instrumentos Recolección de la información Recolección de datos Autorización para el estudio Población y muestra Población Muestra VII
9 2.5 Interpretación de resultados (gráficos y cuadros) Conclusiones parciales del capitulo CAPITULO III Conclusiones Recomendaciones Propuesta del investigador GUíA DE PRÁCTICA CLÍNICA PARA EL MANEJO DE HIPERBILIRRUBINEMIA NO FISIOLÓGICA NEONATAL Validación de la guía de práctica clínica por expertos BIBLIOGRAFÍA.. ANEXOS... VIII
10 INTRODUCCIÓN La ictericia neonatal es un problema frecuente en todo el mundo, cada año aproximadamente 2,5 millones de recién nacidos se tornan ictéricos. Se define como ictericia la coloración amarilla de piel y mucosas, se manifiesta cuando las bilirrubinas alcanzan niveles superiores a 5mg/dl, y tiene relevancia clínica cuando dichas concentraciones superan el percentil 95 comparadas con la edad del paciente en horas. Este trastorno es uno de las dos entidades clínicas más frecuentes en la edad neonatal (junto con la dificultad respiratoria) y una de las diez primeras causas de morbilidad neonatal en las unidades de cuidados intermedios; 60% a 70% de los neonatos a término y 80% o más de los neonatos pretérmino llegan a padecer algún grado de ictericia, siendo esta generalmente de tipo fisiológico, proceso autolimitado y benignocon un pico de presentación entre el tercer y cuarto día de edad que declina a partir del sexto día, con una bilirrubinemia inferior a 12,9 mg/dl si recibe lactancia artificial o a 15 mg/dl si recibe lactancia materna, y de predominio indirecto. Su incidencia varía ampliamente, en Norteamérica y México es la causa más común de readmisiones a las unidades de cuidados neonatales. La ictericia patológica se inicia en las primeras 24 horas de vida, la bilirrubina aumenta más de 5 mg/dl diarios, mediante un extenso estudio en Estados Unidos se determinó que de recién nacidos, 4.3% tuvo valores de bilirrubina en concentraciones en las que la Academia Americana de Pediatría recomienda iniciar un tratamiento intrahospitalario con fototerapia. Otras revisiones han encontrado esta misma situación en el 5% a 10% de los recién nacidos. La ictericia patológica puede asociarse con enfermedades severas como la enfermedad hemolítica del recién nacido, desórdenes metabólicos o endócrinos, anomalías anatómicas del hígado, cuadros infecciosos, sumado al riesgo potencial que ejerce la bilirrubina sobre el sistema nervioso central. 1
11 A pesar de los avances en el tratamiento de esta patología, la toxicidad neurológica ocasionada por el exceso de bilirrubinas, se asocia con una alta morbimortalidad, ocasionando complicaciones graves, y muchas veces incapacitantes como las alteraciones auditivas y el kernicterus, secuelas importantes de la encefalopatía bilirrubínica, enfermedades devastadoras, pero previsibles cuando la hiperbilirrubinemia es tratada oportunamente, motivo importante para hacer un diagnóstico precoz y diferencial de la ictericia patológica, para evitar de esta manera poner en riesgo la vida y el desarrollo intelectual del neonato. La mortalidad por la afección del sistema nervioso central puede alcanzar hasta el 10% de los niños con hiperbilirrubinemia severa, mientras que la incidencia de daño neurológico asciende al 70% de los mismos. En el Ecuador nacen aproximadamente niños por año, 38 nacimientos por hora. En el 2011 se registraron nacidos vivos según reportó el INEC (Instituto Nacional de Estadísticas y Censos). Durante el período Septiembre Agosto 2013 se registraron 2.911nacimientos en el Servicio de Neonatología del Hospital Provincial General Latacunga de los cuales fueron por parto eutócico y 974 por cesárea, durante el mismo período se presentaron622 internamientos en la Unidad de Cuidados Intermedios Neonatales de los cuales 168 recién nacidos presentaron Ictericia neonatal, se observaron 148 neonatos que presentaron hiperbilirrubinemia no fisiológica de los cuales 12 presentaron hiperbilirrubinemia agravada motivo por el que aumentó los días de hospitalización de los neonatos y 4 recién nacidos fallecieron como complicación de esta patología. El Hospital Provincial General de Latacunga que es una institución pública que se ubica en el centro de ciudad, hay una importante tasa de nacimientos al año, y representa un verdadero sitio de concentración de pacientes donde se atienden neonatos con diferente riesgo perinatal, siendo la hiperbilirrubinemia no fisiológica 2
12 neonatal una enfermedad relativamente frecuente, constituyendo un gran problema de salud pública debido a que si no se realiza un diagnóstico precoz y un tratamiento adecuado, puede esta patología ocasionar complicaciones graves e irreversibles. No existe un trabajo de investigación acerca del manejo clínico de la hiperbilirrubinemia no fisiológica neonatal en esta institución de salud pública motivo por lo cual es pertinente realizar un estudio del tema, para que mediante la utilización de una guía de práctica clínica validado por expertos permita al profesional médico brindar una atención de calidad, y por lo tanto disminuir las complicaciones del neonato por esta patología. Basándonos en la problemática planteada, tenemos como problema científico Cómo contribuir a mejorar el manejo clínico en neonatos con hiperbilirrubinemia no fisiológica en el Hospital Provincial General de Latacunga? Teniendo como objeto de investigación el manejo clínico y como campo de acción neonatos con diagnóstico de hiperbilirrubinemia no fisiológica, la misma que posee como línea de investigación: maternidad y atención a la infancia. El presente trabajo investigativo tiene como objetivo general Diseñar una guía de manejo clínico de hiperbilirrubinemia no fisiológica neonatal tendiente a mejorar el tratamiento de los neonatos del Hospital Provincial General de Latacunga. Los objetivos específicos que orienta la secuencia de actividades de esta investigación son: Fundamentar teóricamente sobre hiperbilirrubinemia no fisiológica neonatal. Determinar la incidencia de hiperbilirrubinemia no fisiológica neonatal. 3
13 Identificar el tratamiento más utilizado en los recién nacidos que presentaron hiperbilirrubinemia no fisiológica neonatal. Analizar las complicaciones de hiperbilirrubinemia no fisiológica neonatal por mal manejo clínico. Validar por expertos la guía de manejo clínico sobre hiperbilirrubinemia no fisiológica neonatal para su correcta aplicación. La pregunta científica en esta investigaciones que con la aplicación de una guía de manejo clínico de hiperbilirrubinemia no fisiológica neonatal se disminuirá el riesgo de complicaciones en los recién nacidos en el Hospital Provincial General de Latacunga. Este trabajo de investigación consta de una variable dependiente, manejo clínico; y una variable independiente la hiperbilirrubinemia no fisiológica La metodología que se ejecuta es investigación de campo porque los datos se recogen en el lugar de los hechos, utiliza metodología descriptiva porque permite describir, analizar cualitativa y cuantitativamente la hiperbilirrubinemia no fisiológica neonatal y su manejo clínico, retrospectiva porque nos basamos en historias clínicas existentes en el departamento de estadística del Hospital Provincial General Latacunga, de donde se toma información para la presente investigación, utiliza metodología transversal en virtud de que partió de un corte en el tiempo como límite temporal de estudio porque la patología se diagnosticó en un sólo momento de tiempo. Esta investigación tiene como aporte teórico la elaboración de una guía de manejo clínico sustentada con criterios médicos científicos, que permita manejar adecuadamente a los neonatos con hiperbilirrubinemia no fisiológica. La significación práctica en el presenta trabajo investigativo es que a través de una guía de manejo clínico de la hiperbilirrubinemia no fisiológica neonatal ayudará a 4
14 brindar una atención médica de calidad, aplicar tratamiento precoz para disminuir sus posibles efectos neurotóxicos en el neonato, todo ello encaminado a evitar el subdiagnóstico y lograr mayor abordaje de la patología. La novedad científica de ésta investigación constituye que mediante la sistematización del manejo clínico de hiperbilirrubinemia no fisiológica neonatal se aporta a través de conocimientos existentes para dar nuevas estrategias de manejo apropiado a los pacientes en la unidad de cuidados intermedios del servicio de neonatología del Hospital Provincial General de Latacunga y permitir que el estudio sirva de base para otros trabajos de investigación. 5
15 CAPÍTULO I MARCO TEÓRICO 1.1 ANTECEDENTES DE LA INVESTIGACIÓN La hiperbilirrubinemia neonatal refleja un desequilibrio entre la producción y la eliminación de bilirrubina. Aparece cuando la bilirrubina en sangre sobrepasa los 5 mg/dl, se manifiesta como la coloración amarillenta de la piel y mucosas, siendo las conjuntivas el primer lugar donde se aprecia. La ictericia neonatal es una patología frecuente en todo el mundo, ocasionado casi siempre, por elevación de la bilirrubina indirecta cada año aproximadamente 2,5 millones de recién nacidos se tornan ictéricos, además constituye una de las patológicas más frecuentes de hospitalización en la unidad neonatal. Se sabe que en la primera semana de vida, los recién nacidos incrementan su concentración de bilirrubina y que la ictericia se hace notar en la mitad de ellos. Alrededor 60% a 70% de los neonatos a término y 80% o más de los neonatos pretérmino desarrollan hiperbilirrubinemia en la primera semana de vida. Solamente 5% a 10% de los recién nacidos presentan ictericia patológica, pero por su potencial de neurotoxicidad, debe ser monitorizada muy de cerca para identificar neonatos que pueden desarrollar hiperbilirrubinemia severa y alteraciones neurológicas inducidas por la bilirrubina. El 6,2% de los recién nacidos a término sanos alcanzan una bilirrubina sérica máxima superior a 12,9 mg/dl y en un 10-20% de los menores de 2500 g la bilirrubina sérica sobrepasa el valor de 15 mg/dl durante la primera semana de vida. Hiperbilirrubinemia severa se presenta en el 8% y el 9% de los recién nacidos durante la primera semana, aproximadamente el 4% después de 72 horas de vida. El 6
16 riesgo de hiperbilirrubinemia neonatal es más alta en los recién nacidos varones y aumenta progresivamente con la disminución de la edad gestacional. La hiperbilirrubinemia neonatal, de acuerdo al origen de la bilirrubina, se clasifica en causas hemolíticas y no hemolíticas, sobre las últimas se abordará la presente investigación. Así la ictericia dentro de las primeras 24 horas de vida o precoz, se relaciona con incompatibilidad ABO, Rh o microesferocitosis; la que aparece entre el día 2 al 7mo o normal, es multifactorial y se asocia a ictericia fisiológica, poliglobulia, reabsorción de hematomas, sepsis, obstrucción intestinal y enfermedades del metabolismo y la que aparece después de la primera semana o tardía, se debe a hipoalimentación, lactancia materna, quistes del colédoco El término "kernicterus" es utilizado para describir los resultados agudos y crónicos de la encefalopatía por bilirrubina. Las características clínicas incluyen atetosis, espasticidad muscular o hipotonía, trastornos para fijar la mirada vertical, y sordera. Reportes recientes indican que, aunque con menor frecuencia, continúan ocurriendo casos. En la actualidad, la publicación de la reaparición del kernicterus en recién nacidos de término incorrectamente controlados, nos replantea la necesidad de consensos, guías y diseños de investigaciones que nos permitan obtener evidencias reales. Es fundamental utilizar guías que nos permitan lograr nuestro objetivo sin desencadenar efectos indeseables como la ansiedad materna, la disminución de la alimentación a pecho o esquemas terapéuticos ineficientes por déficit o por exceso. Se toma como referencia para la presente investigación los siguientes estudios recolectados después de una exhaustiva búsqueda, entre los que se mencionan a continuación: 7
17 En el presente estudio, los autores Barahona Carrión, Erika Virginia Cauja Quinllin, Jorge Luisse plantean determinar la incidencia de ictericia neonatal por incompatibilidad ABO en recién nacidos a término con peso adecuado para la edad gestacional y al nacimiento durante las primeras 24 horas de vida en el Servicio de Neonatología del Hospital Gineco-Obstétrico Isidro Ayora, periodo correspondiente al 1 de Octubre 2008 al 1 de Abril del Se revisaron 132 casos con diagnóstico de ictericia por incompatibilidad ABO en recién nacidos a término, de los cuales 56 eran de peso bajo con el 42%, 21 de peso elevado con el 16% y 55 de peso normal con el 42%, siendo este último grupo el pilar fundamental seleccionado para nuestro estudio. Se concluyó el estudio mencionando que la incompatibilidad ABO que provoco la ictericia en estos recién nacidos predomino en el sexo masculino con el 58% sobre el femenino con el 42%. El tipo de tratamiento más utilizado en este caso, fue el tratamiento mixto (Fototerapia más Exanguinotransfusión) con el 51%, seguido de la Fototerapia con el 42% y por último la exanguinotransfusión con el 7%. No existió ningún tipo de complicaciones ni mortalidad en ninguno de los casos revisados. En el 2009 los autores Dra. María del C. Covas, Dra. María S. Medina, Dra. Silvia Ventura, Lic. Dora Gamero, Dr. Antonio Giuliano, Dra. María E. Esandi y Dr. Ernesto Alda realizaron una investigación sobre enfermedad hemolítica por incompatibilidad ABO y desarrollo de ictericia grave en recién nacidos de término, en el servicio de Neonatología del Hospital Privado del Sur. Bahía Blanca localizado en Buenos Aires - Agentina, los mismos que identificaron factores que permitan predecir el desarrollo de ictericia grave, que requiere fototerapia, en la primera semana de vida y analizaron la capacidad predictiva de la bilirrubina indirecta (BI) determinada entre las 24 y 36 horas para predecir el desarrollo de ictericia grave entre el 2º y el 7º días de vida. 8
18 Se obtuvo que 172 de 1263 recién nacidos a término; 13,6% presentaron incompatibilidad ABO. Se incluyeron 126 niños, de los cuales 28 (22%) presentaron ictericia grave. Estos últimos presentaron valores de bilirrubina entre las 24 y 36 horas, más elevados que aquellos recién nacidos a término que no desarrollaron ictericia grave. Se excluyeron 46 niños (33 sin consentimiento, 11 controles incompletos y 2 por razones clínicas). Un valor de BI 8,75 mg% entre las 24 y 36 h fue el punto de corte que presentó la menor tasa de clasificación incorrecta: sensibilidad 78%, especificidad 83%, VPP 45% y VPN 95%. Concluyendo que la bilirrubina indirecta entre las 24 y 36 horas de vida, contribuiría a identificar a los recién nacidos a término con incompatibilidad ABO que presentan un riesgo mayor de presentar ictericia grave entre el 2º y el 7º días de vida. Se realizó una investigación por Suresh GK, Martin CL, Soll RF dónde se determinó la eficacia de las metaloporfirinas para reducir los niveles de bilirrubina, reducir la necesidad de fototerapia o de exsanguinotransfusión y reducir la incidencia de la encefalopatía bilirrubínica en recién nacidos con hiperbilirrubinemia no conjugada comparada con el placebo, la fototerapia o la exsanguinotransfusión. Se hicieron búsquedas en Medline ( enero 2003) y en el Cochrane Controlled Trials Register (CCTR) de la Cochrane Library (2003, número 1). Se hicieron búsquedas manuales en los artículos citados de cada publicación obtenida. Se realizaron búsquedas manuales en los resúmenes de la Society for Pediatric Research (EE.UU.) (publicados en Pediatric Research) entre los años 1985 y 2002, publicado el 21 de enero del Finalmente se menciona que el tratamiento de la hiperbilirrubinemia neonatal no conjugada con metaloporfirinas puede reducir los niveles neonatales de bilirrubina y disminuir la necesidad de fototerapia e internación. No existen pruebas que apoyen o refuten la posibilidad de que el tratamiento con una metaloporfirina disminuya el 9
19 riesgo de kernicterus neonatal o de deficiencia del neurodesarrollo a largo plazo debido a la encefalopatía bilirrubínica. No existen pruebas que apoyen o refuten la posibilidad de que la fotosensibilidad cutánea aumente con el tratamiento de metaloporfirina, actualmente no se puede recomendar a la metaloporfirina como tratamiento de rutina de la hiperbilirrubinemia neonatal no conjugada. En marzo del 2010 el autor Mozhgan Shahian, Mohammad Ashkan Mosleh publican un estudio sobre el efecto de la administración intravenosa de albúmina humana antes de la exanguinotransfusión en recién nacidos a término para la reducción del total de bilirrubina sérica, realizado entre febrero y julio del 2006 en la Unidad Neonatal del Hospital Nemazee, afiliado a la Universidad de Ciencias Médicas de Shiraz, en el sur de Irán. Se estudió a cincuenta neonatos nacidos con edad gestacional > 37 semanas, peso al nacer >2500 gramos, por lo demás sanos, con bilirrubina total sérica (TSB) 25 mg/dl que requiere exanguinotransfusión debido a la falta de fototerapia intensiva. Grupo de intervención (n=25) recibió por vía intravenosa albúmina humana 20% (1g/kg) una hora antes de la exanguinotransfusión, mientras que el grupo de control (n=25) se sometió a exanguinotransfusión. Obteniendo como resultado que el nivel medio bilirrubina total sérica (TSB) en el grupo tratado con albúmina era significativamente más baja que en el grupo de control a las 6 y 12 horas después de intercambio (P<0,001). La duración media de la fototerapia se redujo significativamente en el grupo tratado con albúmina, en comparación con el grupo control (8,6 ± 2,4 frente a 25 ± 8,2 horas) (P<0,001). Ninguno de los recién nacidos en el grupo tratado con albúmina necesita la transfusión de intercambio de nuevo y no se observaron efectos secundarios. 10
20 Una vez concluido el estudio se determinó que la infusión de albúmina al 20% 1g/kg, una hora antes del intercambio de sangre puede reducir significativamente el total de bilirrubina sérica y la duración de la fototerapia. La investigación realizada acerca de la infusión de inmunoglobulina para la ictericia hemolítica isoinmune en recién nacidos realizada por Alcock GS, Liley H dónde se evalúa si la utilización de inmunoglobulina intravenosa, en recién nacidos con ictericia hemolítica isoinmune, es efectiva para reducir la necesidad de exanguinotransfusión, publicado el 21 de enero del 2009 por la revista Cochrane. Se estudiaron 189 recién nacidos, donde se incluyeron neonatos a término, prematuros y recién nacidos con incompatibilidad rhesus y ABO. Se concluye de acuerdo con los estudios obtenidos, que la administración de inmunoglobulina parece disminuir significativamente la utilización de la exanguinotransfusión en los neonatos. Sin embargo, los resultados de este metaanálisis no permiten fundamentar la recomendación de administrar de manera rutinaria la inmunoglobulina. Se realizó un estudio sobre la eficacia de luz fluorescente azul, luz halógena y luz de diodos emisores para hiperbilirrubinemia neonatal investigado por Mario Herrera C, Johanna Viau C, y Manuel Pérez V realizado en el departamento de Pediatría, Hospital Roosevelt, Ciudad de Guatemala. El objetivo del presente estudio fue el de evaluar la eficacia de la luz fluorescente azul, la luz halógena y la de diodos emisores de luz en el tratamiento de la hiperbilirrubinemia neonatal el estudio fue prospectivo, ciego simple y aleatorizado 45 neonatos pre término tardío con hiperbilirrubinemia neonatal indirecta y requerimiento de fototerapia según los criterios de la Asociación Americana de Pediatría. 11
21 La media de los niveles de bilirrubina al inicio, en el pico y al final del tratamiento, no fueron estadísticamente diferentes en los grupos que recibieron fototerapia con luz fluorescente azul, luz halógena y luz diodos emisores de luz. La tasa media de disminución de bilirrubina fue de0.05 ± 0.04 mg/dl/h, 0.05 ± 0.06 mg/dl/h, 0.06 ± 0.04 mg/dl/h en los grupos de luz fluorescente azul, luz halógena y diodos emisores de luz, respectivamente. La duración media de la fototerapia fue de ± 85.8 h, 92.8 ± 38.1 h, y ± 42.6 h respectivamente. Conclusión: No hubo diferencia estadísticamente significativa en la eficacia de fototerapia fluorescente azul, halógena y de diodos emisores de luz al comparar la tasa de disminución de bilirrubina y la duración del tratamiento. 1.2 HIPERBILIRRUBINEMA DEL NEONATO La hiperbilirrubinemia neonatal refleja un desequilibrio entre la producción y la eliminación de bilirrubina, aparece cuando la bilirrubina en sangre sobrepasa los 5 mg/dl, se manifiesta como la coloración amarillenta de la piel y mucosas, siendo las conjuntivas el primer lugar donde se aprecia. (2, 6, 7) Ictericia es un concepto clínico que se aplica a la coloración amarillenta de la piel y mucosas ocasionada por el depósito de bilirrubina. Hiperilirrubinemia es un concepto bioquímico que indica una cifra de bilirrubina plasmática superior a la normalidad. (1,4) El metabolismo de la bilirrubina se divide en varios pasos: (3, 5) Producción. Transporte en el plasma. Captación hepática. Conjugación. Excreción. 12
22 Este proceso comienza durante la vida fetal, las células del sistema retículo endotelial extraen de la circulación los hematíes viejos o dañados y convierten el hem en bilirrubina (1g de hemoglobina proporciona 34 mg de bilirrubina). (1,8) Esta bilirrubina no conjugada se une a la albúmina del suero y viaja con ella por la circulación hasta el hígado. Los hepatocitos fetales, que contienen proteínas de fijación llamadas ligandinas (anteriormente llamadas proteínas Y ) y proteína Z en menor grado, captan la bilirrubina de la sangre presente en los sinusoides hepáticos. A continuación, la glucoroniltransferasa conjuga la bilirrubina con ácido difosfoglucurónico urídina (UDPGA) para formar glucurónido de bilirrubina (bilirrubina conjugada), que sufre un fenómeno de secreción activa hacia los conductos biliares. (6,8) Este glucurónido de bilirrubina alcanza el meconio presente en el aparato gastrointestinal fetal, pero no puede ser eliminado, porque el feto no defeca en condiciones normales. (3) La enzima beta - glucuronidasa, presente en el borde en cepillo luminar del intestino delgado del feto, se libera hacia la luz, donde desconjuga al glucurónido; se forma nuevamente bilirrubina libre (no conjugada), que se reabsorbe en el intestino y penetra en la circulación fetal. (3,6) La bilirrubina fetal se elimina de la circulación fetal a través de la placenta, la misma que transforma a la bilirrubina en elementos no nocivos para el organismo de la madre gracias al gradiente de concentraciones que por medio del hígado materno conjuga y excreta esa bilirrubina. (7) Al nacer se pierde la placenta y el hígado neonatal, se ve obligado a captar y conjugar la bilirrubina y excretarla hacia la bilis, para que pueda eliminarse con las heces en forma de estercobilina. 13
23 El recién nacido carece de flora intestinal adecuada para oxidar la bilirrubina a urobilinógeno en la luz del intestino, por lo que la bilirrubina excretada proporciona a las heces un color amarillo brillante característico. El aparato gastrointestinal del recién nacido contiene beta-glucuronidasa, capaz de desconjugar una parte de la bilirrubina, de forma que la fracción no conjugada pueda ser reabsorbida y restablecida a la circulación desde la luz intestinal (circulación enterohepática de la bilirrubina), contribuyendo así a la hiperbilirrubinemia que puede llegar a valores de bilirrubina considerados patológicos con necesidad de tratamiento. La alimentación provoca el reflejo gastrocólico y la bilirrubina se elimina así con las heces, antes de que la mayor parte pueda ser desconjugada y reabsorbida. (8) Debido a su elevada afinidad por el O2, la hemoglobina fetal está especialmente adaptada para captar el O2 de la hemoglobina materna a través de la placenta. Esta mayor afinidad por el O2 es menos útil después del parto, pues la hemoglobina fetal cede con menos facilidad el O2 a los tejidos; esto puede ser perjudicial en presencia de una enfermedad pulmonar o cardiaca grave con hipoxemia. La transición de la hemoglobina fetal a la adulta empieza después del parto. (8) El aumento brusco de la presión de O2 desde mmhg en el feto hasta 90-95mmHg en el recién nacido normal, induce una disminución de la eritropoyetina sérica que es responsable de la caída repentina de la producción de hematíes que tiene lugar, normalmente, en el momento de nacer y que persiste de 6 a 8 semanas. (1, 3,6) Esta caída de la actividad de la medula ósea ocasiona una anemia fisiológica, sobre todo en los recién nacido pretérmino. Sin embargo, el descenso de la hemoglobina reduce, en último término, la tensión de O2 en los tejidos, con el consiguiente aumento de liberación de eritropoyetina, estimulación de la médula ósea y 14
24 producción de nuevos hematíes. La eritropoyetina podría ser eficaz en el tratamiento de la anemia de la prematuridad (que no debe confundirse con la anemia ferropénica que aparece, habitualmente hasta los 4 o 6 meses de edad). (6) La bilirrubina es el producto final de la destrucción de la hemoglobina presente en los glóbulos rojos y es la responsable de la coloración amarillenta de piel, mucosas y fluidos corporales. Su valor normal es de mg/dl. Se metaboliza en el hígado y se elimina por la orina y deposiciones. Las concentraciones de bilirrubina en la sangre pueden elevarse debido a sobreproducción, disminución de la absorción por parte del hígado, disminución de la conjugación, disminución de la secreción del hígado o bloqueo de las vías biliares. (2, 5) En caso de aumento de producción, disminución de absorción del hígado o disminución de la conjugación, la bilirrubina indirecta, estará elevada. En casos de disminución de secreción del hígado u obstrucción de las vías biliares, bilirrubina directa, estará elevada. Varias enfermedades hepáticas pueden causar altas concentraciones de bilirrubina, debiendo ser analizadas oportunamente. (4, 8) Desde el punto de vista clínico se distingue: Ictericia fisiológica Ictericia patológica 1.3 ICTERICIA FISIOLÓGICA Es una ictericia monosintomática, fugaz, poco intensa y que nunca afecta al estado general del niño. Se observa aproximadamente en el 60% a 70% de los neonatos a término y 80% o más de los neonatos pretérmino. Suele aparecer a partir del 2º día. Se manifiesta más entre el 3º y 4º, y comienza a disminuir a partir del 8º día. (3,5) La ictericia fisiológica se debe a un predominio de bilirrubina indirecta o no conjugada, siendo no alarmante, esto se debe a un aumento del número de hematíes 15
25 durante el periodo neonatal, ocasiona la liberación de una serie de pigmentos que van a sobrecargar al hepatocito superando su capacidad funcional, debido al exceso de glóbulos rojos. La principal causa de la aparición de ictericia fisiológica en el recién nacido es la inmadurez del sistema enzimático del hígado, a esto se le suma, una menor vida media del glóbulo rojo, la poliglobulia, la extravasación sanguínea frecuente y la ictericia por lactancia. Las causas más comúnmente implicadas son: 1. Aumento de la oferta de bilirrubina. Mayor Producción: un recién nacido produce el doble de bilirrubina que un adulto, esto se explica por una mayor masa globular y también por su disminución fisiológica en la 1er. semana (por menor vida media del eritrocito fetal). Esto aumenta la oferta de bilirrubina al hígado por mayor destrucción de glóbulos rojos. Circulación enterohepática: el recién nacido reabsorbe gran parte de la bilirrubina debido a este mecanismo, esto se debe principalmente a que el intestino no ha instalado su flora, y a una mayor actividad de la enzima betaglucuronidasa. 2. Disminución en la eliminación de la bilirrubina. Captación y transporte intracelular: es menor en el recién nacido y logra alcanzar los niveles del adulto al 5to. día de vida. 16
26 Conjugación: la enzima glucuroniltransferasa presenta una disminución de su actividad (no de su concentración) durante los primeros tres días de vida, aumentando luego hasta los niveles del adulto. Excreción: en caso de producción excesiva hay una incapacidad relativa de eliminación. Circulación hepática: el clampeo del cordón produce una cesación brusca de la sangre oxigenada que recibía el hígado en la vida fetal, esto podría ocasionar una insuficiencia relativa y transitoria en los 1ros. días, también puede tener importancia la persistencia del conducto venoso, con el cortocircuito que produce el cual excluye parcialmente al hígado de la circulación y, por lo tanto, su capacidad de aclaración de la bilirrubina. Esto no parece ser relevante luego del decimotercer día de vida. La Academia de Pediatría de los Estados Unidos (American Academy of Pediatrics) recomienda examinar a todos los recién nacido antes de darlos de alta para asegurarse de que no tienen ictericia. Los mismos deben volver a ser examinados a los tres o cinco días de vida ya que éste es el momento en que los niveles de bilirrubina son más elevados. (13) El diagnóstico de ictericia fisiológica libera de la búsqueda de otras causas para explicar la ictericia, descartando la ictericia patológica, el manejo de esta entidad suele consistir en observación en el hogar. Los criterios de ictericia fisiológica se mencionan a circulación: Aparición después de las 24 horas de vida. Ictericia exclusivamente a expensas de la bilirrubina indirecta. (Bilirrubina directa <1,5 mg/dl) Incremento diario de bilirrubina < 5 mg/dl. 17
27 Duración inferior a una semana en recién nacido a término y dos semanas en recién nacido pretérmino 1.4 ICTERICIA PATOLÓGICA Se produce en las primeras 24 horas de vida, en presencia de un incremento superior a los 0,5 mg/dl por hora en neonatos a término y 0,25 mg/dl en neonatos pretérmino, o 5 mg/dl diarios; o bien, en caso de que supere los 12.9 mg/dl en neonatos a término y 14.9 mg/dl en neonatos pretérmino. También se considera que la ictericia es patológica cuando hay evidencia de hemólisis aguda o si persiste durante más de 10 días en recién nacidos a término o 21 días en recién nacidos pretérmino. (5,6) La etiología de la hiperbilirrubinemia no fisiológica neonatal se menciona a continuación: 1. Incremento en la producción de bilirrubina Por hemólisis: Incompatibilidad por factor Rh: causada por la formación de anticuerpos anti "factor Rh" en la circulación materna, se produce en una madre Rh (-) expuesta previamente a sangre Rh (+), cuyo hijo es Rh (+). Incompatibilidad ABO: se presenta en madres grupo O y recién nacidos grupo A o B. Defectos enzimáticos de los eritrocitos: Deficiencia de G6PD: desorden hereditario ligado al cromosoma X, en el cual la disminución de la actividad de la enzima da por resultado una anemia hemolítica. 18
28 Deficiencia de piruvato-quinasa: enfermedad autosómica recesiva causada por mutaciones en el gen PKLR (1q22). Porfiria eritropoyética: o enfermedad de Günther, es una porfiria cutánea rara, de carácter autosómico recesivo, provocada por una marcada deficiencia en la actividad de la uroporfirinógeno III sintetasa (Uro III-S). Defectos estructurales de los eritrocitos: Esferocitosis: producción de hematíes de forma esferoidal, por un defecto en la membrana del mismo, lo cual hace que se destruya con facilidad en el bazo. Eliptocitosis: en la inmensa mayoría de los afectados se debe a una alteración estructural de la espectrina eritrocitaria que da lugar a un ensamblaje deficiente del citoesqueleto. Administración de fármacos a la madre: (oxitocina, nitrofurantoína, sulfonamidas, bupivacaína) o al niño (dosis alta de vitamina K, penicilina). Sepsis: por trastornos en el metabolismo hepático de la bilirrubina ocasionado por las bacterias. STORCH: (Toxoplasmosis, Rubéola, Citomegalovirus, Herpes, Sífilis) por aumento en la destrucción eritrocitaria. Por causas no hemolíticas: Céfalohematoma, hemorragias: cuya reabsorción aumenta la oferta de bilirrubina. 19
29 Policitemia: ligadura del cordón umbilical, transfusión feto-fetal: presencia de gran cantidad de glóbulos rojos en la circulación sanguínea. A medida que los glóbulos comienzan a destruirse, se produce hiperbilirrubinemia. Aumento de la circulación entero-hepática: ayuno, fibrosis quística, atresia ileal, estenosis pilórica. Enfermedad de Hirschprung: presencia de una sección agangliónica, la motilidad intestinal es totalmente inadecuada o inexistente, aumento de la circulación enterohepática, produciendo acumulación de bilirrubinas. 2. Disminución en la captación y conjugación hepática Síndrome de Gilbert: niveles elevados de bilirrubina indirecta en sangre provocada por una deficiencia parcial de la enzima glucuroniltransferasa. Síndrome de Crigler-Najjar: deficiencia de glucuronil transferasa es un trastorno muy poco frecuente del metabolismo de la bilirrubina de predominio indirecto Síndrome de Lucey - Driscoll: El síndrome tiene un patrón de herencia de tipo autosómico recesivo. Un defecto en el gen UGT1A1, alterando el metabolismo de la bilirrubina. Hipotiroidismo: por retardo en la maduración enzimática. Hipopituitarismo: por ictericia colestática. 3. Dificultad o eliminación disminuida de bilirrubina Infecciones: sepsis, infección de vías urinarias, infecciones perinatales 20
30 Obstrucción biliar: hepatitis neonatal, atresia biliar, quiste del colédoco Problemas metabólicos: enfermedad fibroquística, galactosemia, hipotiroidismo Anomalías cromosómicas: síndrome de Turner, síndrome de Down Fármacos: acetaminofen, rifampicina, eritromicina, corticosteroides Enfermedad hemolítica del recién nacido, se trata de una serie de trastornos patológicos del recién nacido que provocan una anemia de tipo hemolítica, denominada eritroblastosis fetal, y que se va a producir por una isoinmunización materno-fetal (misma inmunización) del factor Rh o por incompatibilidad AB0, o más raramente frente a otros antígenos eritrocitarios, produciendo una rápida destrucción de hematíes. Actualmente la incompatibilidad AB0 es más frecuente que la Rh. La ictericia por incompatibilidad de factor Rh es la causa más frecuente de ictericia neonatal no fisiológica y en el 97% de los casos se debe a isosensibilización para el antígeno Rh D. La administración profiláctica de inmunoglobulina Anti-D, ha disminuido sustancialmente los casos de mujeres isosensibilizadas y como consecuencia disminuyeron los recién nacidos ictéricos por este motivo. (13) Se ha demostrado que en muchas situaciones clínicas hay paso de glóbulos rojos Rh(+) fetales al torrente sanguíneo materno Rh(-). Esto ocasiona la producción de anticuerpos contra el antígeno D del Rh. Las IgG al atravesar la barrera placentaria, llegan al torrente sanguíneo fetal cubriendo al eritrocito Rh (+), con lo que se atraen macrófagos que se adhieren a él y causan hemólisis extravascular en el bazo. (13) Los productos de la hemólisis son derivados vía placentaria hacia la circulación materna, para ser metabolizados. Después del nacimiento ese aumento en la 21
31 producción de bilirrubina, sumado a la inmadurez de los mecanismos hepáticos de transporte (Ligandina Y) y de glucuronización, puede producir hiperbilirrubinemia de diversos grados de severidad, con el riesgo de kernicterus. (14) La ictericia suele manifestarse en las primeras 24 horas de vida; a veces lo hace a las cuatro o cinco horas del nacimiento, con un pico máximo al tercero o cuarto día. Existen factores cuya presencia incrementa el riesgo de hiperbilirrubinemia no fisiológica neonatal. Entre los factores maternos podemos mencionar el tipo de sangre, tiempo de inicio de amamantamiento, diabetes gestacional, toxemia, ruptura prematura de membranas superior a 15 horas de evolución, vía de nacimiento (parto eutócico o cesárea). Entre los factores neonatales se citan la prematuridad, el cefalohematoma, caput sucedaneum, la policitemia, ayuno, infecciones, descenso de peso mayor del 10%, el sexo masculino, la raza oriental, asfixia, íleo meconial, entre otros factores. Se clasifica además a los factores de riesgo para hiperbilirrubinemia como mayores, entre los cuales se señalan a la ictericia dentro de las primeras 24 horas de vida, el coombs positivo, la edad gestacional menor a 37 semanas, hermanos que recibió fototerapia, el cefalohematoma, lactancia materna exclusiva, infecciones perinatales, policitemia y la raza asiática. Entre los factores de riesgo menores se encuentran, la edad materna mayor a 25 años, preclampsia materna, edad gestacional entre 37 y 38 semanas, sexo masculino, ayuno, estreñimiento. 22
32 Covas, en Argentina, en el año 2009, al estudiar los factores predictivos de ictericia grave, encontró asociación significativa de asfixia del recién nacido (apgar < de 7) con cifras elevadas de bilirrubina indirecta. Con el fin de determinar los factores de riesgo o realizar un diagnóstico oportuno de la patología neonatal, la Academia Americana de Pediatría recomienda realizar un control a todo lactante cuyo egreso hospitalario se presenta antes de las 72 horas de vida posnatal. Existen dos patrones clínicos de presentación de la ictericia neonatal, sin considerar la etiología y que sirve como base para el manejo. Hiperbilirrubinemia severa temprana, generalmente asociada a una producción incrementada por problemas hemolíticos y presente antes de las 72 horas de vida y representan un alto riesgo para el recién nacido. Hiperbilirrubinemia severa tardía, generalmente asociada a una eliminación disminuida, que puede o no asociarse a incremento de su producción y presente luego de las 72 horas de vida, generalmente se debe a problemas de lactancia o leche materna, estreñimiento, mayor circulación entero hepática. El plan de estudios del recién nacido ictérico se basa en: Anamnesis Antecedentes familiares: Investigar sobre antecedentes de ictericia y anemia crónica familiar, drogas tomadas durante el embarazo. Antecedentes perinatales: datos correspondientes al embarazo y el parto: parto traumático, fórceps, inducción con oxitocina, grupo y Rh de la madre, infecciones durante la gestación, diabetes gestacional, retardado del crecimiento intrauterino, 23
33 prematuridad, hipoxia perinatal, parto traumático con hemorragias internas o hematomas (céfalohematoma). Enfermedad actual: Datos que sugieran infección aguda o enfermedad grave: rechazo de lactancia, fiebre, hipotermia, vómitos, decaimiento. Edad gestacional: mayor riesgo en prematuros. Características de la alimentación: lactancia materna exclusiva, adición de fórmulas complementarias, succión. Pérdida de peso postnatal: preocuparse si se aproxima al 10%. Disminución del número de deposiciones: por íleo u obstrucción intestinal, como ocurre en la enfermedad de Hirschsprung. Presencia de coluria o acolia: por obstrucción de vías biliares o por enfermedades hepatocelulares (infecciones virales, bacterianas), y por enfermedades genético-metabólicas como la galactosemia. Exploración física Valoración visual de la ictericia: debe considerarse como una primera aproximación, pero no debería otorgársele una categoría de estimación definitiva, un que la mayoría de los recién nacidos impresionan ictéricos cuando los niveles de bilirrubina alcanzan 5 mg/dl, se informaron casos de neonatos con ictericia visible con niveles de bilirrubina sérica de apenas 3 mg/dl y de otros niños sin ictericia con niveles de 10 mg/dl motivo por el cual se debe medir indispensablemente los niveles séricos de bilirrubina. 24
34 El tinte ictérico no sólo está presente en la piel y conjuntivas, sino que también puede apreciarse en el líquido céfalo raquídeo, lágrimas y saliva, especialmente en los casos patológicos. La presencia de la coloración ictérica de la piel puede ser el único signo clínico. Su aparición sigue, en general, una distribución céfalo-caudal. Es conveniente valorar la presencia de coluria y acolia, porque la causa puede ser colestasis neonatal, se puede clasificar en: colestasis obstructiva extrahepática (atresia biliar, quiste del colédoco), intrahepática (fibrosis quística, colangitis esclerosante neonatal) y colestasis hepatocelular (infecciones virales o bacterianas, hepatitis neonatal idiopática, trastornos genéticos metabólicos) siendo de gran valor diagnóstico. La presencia de hepatomegalia precoces sugestiva de infección prenatal o de enfermedad hemolítica por incompatibilidad Rh; cuando ésta es dura y de aparición más tardía, hará pensar en la posibilidad de afectación hepática primitiva (hepatitis, atresia), si bien en estos casos el resto de signos clínicos son diferentes. La esplenomegalia hará sospechar que actúa como un foco hematopoyético extramedular o bien que el recién nacido padece una infección prenatal con manifestaciones clínicas. Por la frecuencia con que se presenta a partir del tercer día de vida una hiperbilirrubinemia secundaria a la reabsorción de hematomas, se deberán buscar colecciones de sangre extravasada como el céfalohematoma o el hematoma suprarrenal. Exploración neurológica: identificar signos de encefalopatía bilirrubínica aguda como letargia, hipotonía, succión débil, irritabilidad, llanto agudo e hipertonía (retrocolis y opistótonos del tronco), que puede alternar también con somnolencia e hipotonía. Exámenes de laboratorio 25
35 Toda hiperbilirrubinemia que se presuma causada por mecanismos patológicos requiere una investigación diagnóstica. Existen exámenes básicos que contribuirán a realizar el diagnóstico fisiopatológico entre los que se mencionan: Bilirrubina sérica total y fraccionada Hemograma completo y recuento y reticulocitos: la anemia hemolítica se manifiesta con un nivel bajo de hemoglobina o un hematocrito reducido, asociado con un recuento elevado de reticulocitos y la presencia de eritrocitos nucleados. Grupo sanguíneo y factor Rh en la madre del recién nacido: las incompatibilidades ABO y Rh se pueden diagnosticar con facilidad al comparar los tipos sanguíneos de la madre y el niño. Prueba de Coombs directa en el recién nacido: la prueba de Coombs directa por lo general es positiva en los trastornos isoinmunes. Determinación del nivel sérico de albúmina: < 3 g/dl se consideran un factor de riesgo para toxicidad, puede contribuir con la evaluación de los sitios disponibles para la fijación de la bilirrubina y la determinación de la necesidad de una infusión de albúmina. En neonatos con hemólisis no asociada con una incompatibilidad ABO o Rh pueden ser necesarias la electroforesis de la hemoglobina, una evaluación para descartar una deficiencia de Glucosa-6-fosfato-Deshidrogenasa o una prueba de fragilidad osmótica para el diagnóstico de defectos morfológicos de los eritrocitos. 26
36 Cribado de sepsis Resonancia nuclear magnética: puede mostrar signos de alteración de los núcleos basales, por la impregnación bilirrubínica propia del kernicterus, sin embargo, la ausencia de éstos no excluye el diagnóstico. 1.5 DAÑO QUE PROVOCA EL EXCESO DE BILIRRUBINA EN EL RECIÉN NACIDO Según Santiesteban 2001, no se ha encontrado un modelo coherente simple de toxicidad por bilirrubina y el mecanismo continúa siendo desconocido. Es posible que en lugar de ingresar en vías metabólicas específicas, la bilirrubina tenga una toxicidad inespecífica sobre las células. También señala que la predilección de la bilirrubina por los ganglios basales puede ser que intervengan la vascularización y la composición de los lípidos de éstas áreas encefálicas pudiendo influir en el índice de transporte, captación y fijación de la bilirrubina a los componentes celulares. Se desconocen en forma exacta los niveles de bilirrubina tóxicos para el sistema nervioso central. Siempre se habían aceptado valores de 20 mg/dl o más para recién nacidos a término y sanos, pero revisiones recientes han sugerido que 25 mg/dl y más serían los dañinos en este grupo de pacientes. Estos valores pueden ser sustancialmente inferiores en recién nacidos prematuros. (10) A cualquier edad, cualquier neonato ictérico con cualquier signo neurológico sospechoso de encefalopatía bilirrubínica debe asumirse que tiene hiperbilirrubinemia severa o al contrario, cualquier recién nacido con hiperbilirrubinemia severa debe considerarse sospechoso de encefalopatía bilirrubínica hasta que se demuestre lo contrario. Se desconocen en forma exacta los niveles de bilirrubina tóxicos para el sistema nervioso central. Siempre se habían aceptado valores de 20 mg/dl o más para recién nacidos a término y sanos, pero revisiones recientes han sugerido que 25 27
37 mg/dl y más serían los dañinos en este grupo de pacientes. Estos valores pueden ser sustancialmente inferiores en recién nacidos prematuros o enfermos. (18) Factores para mayor efecto neurotóxico en la hiperbilirrubenemia neontal Hermano ictérico previo Prematuridad Enfermedad hemolítica del recién nacido Acidosis sobre todo el tipo respiratorio Disminución de la albúmina sérica < 3mg/dl Asfixia Cómo darnos cuenta que el recién nacido tiene encefalopatía bilirrubínica? Fase temprana: letárgia, hipotonía, succión débil. Fase intermedia: irritabilidad, ligero estupor, hipertonía. Fase tardía: opistótonos, retrocolis, llanto débil, no succión, apnea, fiebre, coma, convulsiones, muerte. Encefalopatía crónica o Kernicterus: parálisis atetoide cerebral, pérdida de audición, displasia del esmalte dentario, parálisis de la mirada, grado variable de retardo mental. (10,12) La observación post mortem de los ganglios pigmentados de tinte amarillo (Hervieux, 1847, citado en Santiesteban, 2001), se inició en la descripción de los ganglios basales en el contexto de la ictericia neonatal. En posteriores estudios en 1903 (Schmorl, 1903, citado en Santiesteban, 2001), se usó el término Kernicterus para describir el mismo hallazgo post-mortem en 6 neonatos a término que fallecieron de ictericia neonatal grave 28
38 El umbral crítico de bilirrubinemia aún continúa sin resolverse. Concentraciones moderadas de bilirrubina (10-20 mg/dl) alteran transitoriamente los potenciales auditivos, las características del llanto y la valoración del comportamiento neonatal, aun así, se sabe que hay una tendencia a consecuencias neurotóxicas. (10) Las consecuencias de la hiperbilirrubinemia grave dependen a su vez del estado clínico del paciente, de la presencia de factores de riesgo, de cifras de bilirrubina total mayor a 25mg/dl en el neonato a término y de la edad gestacional, especialmente en pretérminos, en quienes puede ocurrir con mayor probabilidad encefalopatía bilirrubínica, con graves secuelas neurológicas e incluso la muerte. (11) Las secuelas tardías incluyen hipoacusia de origen neurosensorial, parálisis cerebral infantil, ataxia y coreoatetosis. 1.6 TRATAMIENTO El objetivo principal y de mayor importancia en el tratamiento es evitar la neurotoxicidad, la disfunción neurológica aguda y su consecuencia neurológica tardía más importante, el kernicterus. Los principales tratamientos comprenden: Fototerapia Exanguinotransfusión Tratamiento farmacológico FOTOTERAPIA Es la terapéutica de elección y la más difundida, no se han demostrado efectos adversos a largo plazo. La fototerapia transforma la bilirrubina que está presente en los capilares y en el espacio intersticial. 29
39 La bilirrubina no conjugada absorbe la luz y se convierte en productos polarizados hidrosolubles que se excretan por las heces y la orina, sin necesidad de conjugación en el hígado. (13) Los factores que intervienen en su eficacia son el tipo de luz siendo la más efectiva la azul que tiene una potencia máxima de nm, son probablemente las más eficaces para el tratamiento de la hiperbilirrubinemia, esta luz penetra bien en la piel y es absorbida al máximo por la bilirrubina, además se considera la intensidad de la luz o irradiación, la distancia a la que se sitúa el recién nacido, el área de superficie expuesta y el tiempo que se encuentra neonato en fototerapia. (14) Debemos enfatizar que la indicación de tratamiento se basa en lograr que los niveles de bilirrubina no superen los sugeridos para realizar exsanguinotransfusión, cuando se utiliza fototerapia intensiva, puede esperarse una disminución entre 0,5 a 1 mg/dl por hora en las primeras 4-8 horas y con fototerapia estándar se considera que puede obtenerse una disminución de 6 a 20% en las primeras 24 horas. (13,15) Se sugiere suspender fototerapia con valores de bilirrubina de mg/dl, para tal indicación junto al valor de bilirrubina debe considerarse siempre la edad del niño en horas y obtenerse dos valores en descenso que certifiquen la tendencia de descenso y resolución del problema. La superficie corporal total irradiada es importante ya que las moléculas que reaccionan son las que están cercanas a la piel y hacen contacto con la luz, por esto se recomienda que los neonatos se encuentren descubiertos en su totalidad, a excepción de la región ocular. Últimamente se están utilizando diodos de alta intensidad, de nitrito de galio, que emiten luz monocromática en el espectro entre 450 y 470 nm. Estos generan radiación y producen cantidades mínimas de calor. (14,16) Estos generan radiación y producen cantidades mínimas de calor. Su luz es estable, con una vida media larga. 30
40 En cuanto a eficiencia, estos dispositivos producen irradiancias más altas que las otras fuentes de luz. Estudios en vitro, han determinado que la fuente de luz más eficiente es la de diodos emisores de luz, con estos sistemas, se obtienen vidas medias de bilirrubina menores a 25 minutos, mientras que con luz fluorescente y halógena, vidas medias entre 26 y 50 minutos y mayores de 51 minutos respectivamente. (13,15) La Academia Americana de Pediatría recomienda actualmente las lámparas fluorescentes azules especiales o luces de diodos emisores de luz que han demostrado ser eficaz para fototerapia en estudios clínicos realizados. (13) En los bebés prematuros, la fototerapia se utiliza en niveles mucho más bajos totales de bilirrubina en suero y en algunas unidades se utiliza como profilaxis en todos los recién nacidos con peso al nacer inferior a 1000 g obteniendo resultados eficaces. Tanto la administración de fototerapia en forma continua como intermitente han demostrado tener la misma eficacia terapéutica (Cochrane 2010). Existen estudios que demuestran que, cuando se dejó de aplicar fototerapia, el 36% de los recién nacidos con peso al nacer inferior a 1500 gramos requirieron exanguinotransfusión. (14) Cuando se utilizó la fototerapia, solo 2 de 833 neonatos es esta situación (0,24%) recibieron exanguinotrasfusión. No se debe interrumpir la lactancia. Se recomienda poner al pecho al recién nacido cada 2 horas para compensar el aumento de las pérdidas insensibles de agua, que se produce al estar expuesto a la fototerapia, solicitar bilirrubinas séricas cada 4-6 horas durante la fototerapia, si los valores de ingreso a fototerapia eran próximos o estaban en rango de exanguineotransfusión o existe hemólisis. (13) 31
41 Los casos informados de toxicidad clínicamente significativa a raíz de la fototerapia son escasos. En los neonatos con colestasis (hiperbilirrubinemia directa), la fototerapia puede generar el síndrome del bebé bronceado, en el cual la piel, el suero, la orina adoptan una decoloración oscura, de tono grisáceo a marrón. No se comprende en profundidad la patogénesis de esta condición, que se presenta solamente en neonatos con colestasis. Cuando se detiene la fototerapia y se soluciona la colestasis, la coloración desaparece. Además se han reportado casos de erupciones purpúreas y con ampollas en neonatos con ictericia colestásica grave que reciben fototerapia, probablemente como resultado de la sensibilización por la acumulación de porfirinas. Puede ocurrir una erupción eritematosa en los neonatos tratados con estaño mesoporfirina (un fármaco experimental utilizado para prevenir y tratar la hiperbilirrubinemia) que son luego expuestos a bombillas de luz fluorescente diurna o solar. La porfiria congénita, un antecedente familiar de porfiria y el uso concomitante de fármacos u otros agentes fotosensibilizantes representan contraindicaciones absolutas para fototerapia. El ampollamiento grave y la agitación durante la fototerapia podrían ser signos de porfiria congénita. (14.16) EXSANGUINOTRANSFUSIÓN Este procedimiento ha sido reemplazado por la utilización adecuada de la fototerapia y el seguimiento cuidadoso clínico del recién nacido. La exsanguinotransfusión es un procedimiento de riesgo en sí por las potenciales alteraciones hemodinámicas y metabólicas que pueden presentarse. 32
42 Se recomienda exsanguinotransfusión inmediata si los recién nacidos muestran signos de encefalopatía bilirrubínica aguda o si la bilirrubinemia es > 25mg/dl o de 20 mg/dl en recién nacidos menos de 38 semanas de gestación. (15) Ascenso de la bilirrubinemia indirecta 0,5 mg/dl por hora o más, o que se mantiene por 3-4 horas a pesar de fototerapia. (13, 14) Bilirrubinas por encima del de exsanguinotransfusión, repetir la medición cada 2 horas y considerar la exsanguinotransfusión si los valores se mantienen por encima de los indicados para este procedimiento después de 6 horas de fototerapia intensiva. La exanguinotransfusión es un procedimiento con un riesgo de muerte o secuelas inferiores al 1%. El recambio sanguíneo se calcula de acuerdo al doble del volumen circulante por peso del recién nacido a término: 170ml/kg y 190ml/kg en el recién nacido pretérmino. (15) El recambio debe interrumpirse si: El recién nacido está irritable desaturación importante Alteración grave de la frecuencia cardiaca. Dificultad respiratoria, apnea o cianosis. Infundir gluconato de Ca al 10 % 1 ml por cada 100 ml de sangre recambiada. (14) Realizar en la mitad del recambio control de gasometría, electrolitos, calcio y glucemia. 33
43 1.6.3 TRATAMIENTO FARMACOLÓGICO Gamma-globulina La recomendación de la administración de gammaglobulina endovenosa se basa en que se habría demostrado una disminución de la necesidad de exsanguinotransfusión debido a que actúa bloqueando la hemólisis especialmente en el bazo. Es muy útil en las ictericias hemolíticas por isoinmunización Rh y ABO aunque los datos son limitados. La Gamma-globulina está indicada cuando la bilirrubina se encuentre un 15% por debajo de la indicación de exanguinotranfusión, cuando hay aumento horario de bilirrubina 0,5mg/dl/hora. (7,14) La dosis a utilizarse es de 500 mg/kg en 4 horas. Puede considerarse la repetición de esta dosis si reaparece la indicación. (14) De acuerdo con los estudios obtenidos, para el tratamiento de la ictericia hemolítica isoinmune en recién nacidos realizada por Alcock GS, Liley H, se concluyó que la administración de inmunoglobulina endovenosa parece disminuir significativamente la utilización de la exanguinotransfusión en los neonatos. Sin embargo, los resultados de este metaanálisis no permiten fundamentar la recomendación de administrar de manera rutinaria la inmunoglobulina SEROALBÚMINA AL 20% La acción de la albúmina es fijar la bilirrubina indirecta libre. Se indica su utilización antes de la exanguinotransfusión y en casos de hipoalbuminemia, especialmente en el prematuro extremo. Está contraindicada su utilización cuando la presión venosa central se encuentra elevada y en hipervolemia. 34
44 Los autores Mozhgan Shahian y Mohammad Ashkan Mosleh una vez concluido el estudio publicado en el 2010, se determinó que la infusión de albúmina al 20% 1g/kg, una hora antes del intercambio de sangre puede reducir significativamente el total de bilirrubina sérica y la duración de la fototerapia PROTOPORFIRINAS, METALOPORFIRINAS Estos compuestos se fijan a la hemo-oxigenasa más ávidamente que el propio factor hem, bloqueando de esta manera el acceso del sustrato natural al punto de fijación de la enzima inhibiendo la degradación del factor hem y por consiguiente la producción de bilirrubina. Como estos compuestos no contienen hierro y por lo tanto no pueden fijar el oxígeno, no pueden ser transformados oxidativamente en bilirrubina por la enzima hemooxigenasa, por lo que permanecen intactos hasta que se excretan. Los compuestos se presentan en viales para inyección intramuscular (20 umol/ml); la dosis recomendada es de 6 umol/kg IM en dosis única en las primeras 24 horas después del nacimiento. Se han demostrado útiles en las ictericias hemolíticas por isoinmunización ABO y en la enfermedad de Crigler- Najjar. Las metaloporfirinas constituyen una alternativa terapéutica prometedora pero no están aprobadas de forma unánime para su uso en el neonato. (17) 35
45 1.7 CONCLUSIONES PARCIALES DEL CAPÍTULO Después de realizar una revisión bibliográfica exhaustiva de los conceptos mencionados en el marco teórico se concluye que la hiperbilirrubinemia no fisiológica es una enfermedad relativamente frecuente constituyendo un problema de salud pública de ahí la importancia de realizar un diagnóstico precoz y un tratamiento adecuado en los neonatos, para de esta manera evitar complicaciones a corto y largo plazo que de no ser tratada a tiempo puede repercutir en la vida de recién nacido y posteriormente en su desarrollo intelectual. 36
46 2.1 CARACTERIZACIÓN DEL SECTOR CAPITULO II MARCO METODOLÓGICO La presente investigación se desarrolla en el Hospital Provincial General de Latacunga, institución pública, ubicado en la provincia de Cotopaxi, cantón Latacunga, parroquia la matriz, entre las calles Hermanas Páez y 2 de Mayo, en el área de neonatología de la presente institución Estructura organizacional de la institución Elaborado por: MSP, Gral. de Gestión Estratégica 37
47 2.2 PROCEDIMIENTOS METODOLÓGICOS MODALIDAD DE LA INVESTIGACIÓN La modalidad de la investigación tiene un carácter Cuantitativo - Cualitativo, que se especifica a continuación. Cuantitativa El momento en que se realiza la selección de datos y tabulación de la información, determinando la cantidad de pacientes hospitalizados en el servicio de neonatología en el periodo Septiembre Agosto Cualitativa Se ha realizado la selección de pacientes que cumplan con las características que se incluye en la investigación, identificando variables como factores de riesgo y el manejo clínico de hiperbilirrubinemia no fisiológica neonatal TIPO DE INVESTIGACIÓN La investigación corresponde al tipo de diseño: Transversal Se recolectaron datos de los neonatos hospitalizados en el período Agosto 2012 Septiembre 2013, con diagnóstico de hiperbilirrubinemia no fisiológica, basándonos en los datos para describir variables y analizar incidencia tomados de las historias clínicas del departamento de estadística del Hospital Provincial General de Latacunga. 38
48 Investigación Acción Su finalidad es realizar un estudio investigativo cuyo propósito fundamental es aportar información que guíe la toma de decisiones mediante la creación de una guía de manejo clínico de hiperbilirrubinemia no fisiológica neonatal TIPO DE INVESTIGACIÓN POR SU ALCANCE Descriptivo Se recolectaron datos que describen la patología, su función es analizar cómo se distribuye la patología, cuál es su frecuencia y cuáles son los determinantes o factores asociados en los neonatos hospitalizados con el diagnóstico de hiperbilirrubinemia no fisiológica neonatal en el período Septiembre Agosto 2013 de tiempo determinado; cuál es su frecuencia y cuáles son los determinantes o factores con ella asociados. Investigación documental porque nos basamos en documentos existentes en el departamento de estadística del Hospital Provincial General de Latacunga. Investigación de campo porque lo realizamos en el lugar de los hechos con una relación directa con el objeto de la investigación MÉTODOS, TÉCNICAS E INSTRUMENTOS Métodos del nivel empírico del conocimiento Observación científica La observación es de carácter indirecto debido a que se revisó las historias clínicas de los neonatos diagnosticados con hiperbilirrubinemia no fisiológica hospitalizados en el servicio de neonatología durante el período Septiembre 2012 Agosto 2013 sin tener contacto directo con los neonatos, registrando datos de importancia de la 39
49 anamnesis, examen físico, así como también del manejo clínico, las dificultades en el diagnóstico y sus complicaciones siendo necesario para llevar a cabo la investigación y poder dar soluciones óptimas ante el manejo clínico de esta patología. Análisis Documental Se utilizan datos obtenidos por medio de historias clínicas de neonatos hospitalizados en el Hospital Provincial General de Latacunga en el período Septiembre 2012 Agosto Métodos del nivel teórico del conocimiento Análisis y síntesis Análisis Porque se conceptualiza y analiza la hiperbilirrubinemia no fisiológica neonatal, analiza la incidencia, así como las complicaciones del neonato. Síntesis Estudia los casos individualmente a fin de conocer los factores de riesgo y el manejo clínico de hiperbilirrubinemia no fisiológica neonatal Instrumentos de la Investigación Los instrumentos de la presente investigación fueron las historias clínicas en donde se recolectaron datos de: Amamnesis Examen físico 40
50 Diagnóstico Tratamiento RECOLECCIÓN DE LA INFORMACIÓN Para determinar la hiperilirrubinemia no fisiológica neonatal nos basamos en la recolección de información, datos obtenidos de la revisión de historias clínicas, y que posteriormente fueron tabulados en el programa Spss, una vez recopilada la información se ingresó en la matriz de datos para su tabulación, con la ayuda del programa SPSS en su versión 18.0 en español para Windows 7, donde fueron calculadas cada una de sus relaciones y frecuencias, se realizó la representación gráfica de los resultados obtenidos y finalmente se realizó el análisis e interpretación de los resultados. Los datos recolectados en las historias clínicas fueron: Factores de riesgo materno Edad de la madre Gestaciones Tipo de parto Rotura prematura de membranas Toxemia Hijo previo hiperbilirrubinemia Uso de oxitocina Factores de riesgo neonatales Sexo del neonato Peso del neonato Edad gestacional 41
51 Asfixia Retardo del crecimiento intrauterino Edad de inicio de la ictericia Menor a 24 horas Menor a 24 horas Causas Incompatibilidad ABO Incompatibilidad Rh Sepsis Cefalohematoma Policitemia Tipo de Tratamiento Fototerapia Exanguinotransfusión Complicaciones Kernicterus RECOLECCIÓN DE DATOS La presente investigación se realizó en una población de 62 neonatos (menos de 28 días de edad), con hiperbilirrubinemia no fisiológica con respaldo de exámenes de laboratorio, hospitalizados en el servicio de neonatología del Hospital Provincial General de Latacunga en el período Septiembre Agosto
52 CRITERIOS DE INCLUSIÓN Recién nacidos hospitalizados en el servicio de neonatología del Hospital Provincial General de Latacunga en el período Septiembre Agosto 2013 con el diagnóstico de hiperbilirrubinemia no fisiológica CRITERIOS DE EXCLUSIÓN Recién nacidos con diagnóstico de hiperbilirrubinemia fisiológica. Pacientes que presenten datos incompletos en la historia clínica. 2.3 AUTORIZACIÓN PARA EL ESTUDIO Previo a la recolección de datos y utilización de las historias clínicas, se solicitó la autorización al Dr. Francisco Mora, Gerente del Hospital Provincial General de Latacunga la autorización correspondiente para permitirme revisar las historias clínicas en el área de estadística de neonatos diagnosticados con hiperbilirrubinemia no fisiológica en el período Septiembre Agosto Para constancia de lo cual se adjunta el asentimiento informado (ver anexo 1). 2.4 POBLACIÓN Y MUESTRA Población La población está constituida por 62 neonatos hospitalizados con diagnóstico de hiperbilirrubinemia no fisiológica en el servicio de neonatología del Hospital Provincial General de Latacunga de un total de 622 recién nacidos hospitalizados en el período Septiembre 2012 Agosto Muestra Por ser el universo pequeño no se procedió a tomar muestra y se trabajó con todo el universo. 43
53 2.5 INTERPRETACIÓN DE RESULTADOS (GRÁFICOS Y CUADROS) TABLA N 1 Edad de la madre Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos <18 años 9 14,3 14,5 14, años 17 27,0 27,4 41, años 24 38,1 38,7 80, años 8 12,7 12,9 93,5 >40años 4 6,3 6,5 100,0 Total 62 98,4 100,0 Perdidos Sistema 1 1,6 Total ,0 GRÁFICO N 1 Elaborado por: Nataly Lucero 44
54 ANÁLISIS De 62 madres de los neonatos investigados 9 (15%) son <18 años, 24 (27%) son de 19 a 25 años, 24 (39%) se encuentran entre 26 a 32 años, 8 (13%) son madres entre 33 a 39 años y 4 ( 6%) son madres mayores de 40 años de edad. INTERPRETACIÓN De los niños que presentaron hiperbilirrubinemia no fisiológica las madres comprendidas entre la edad de 26 a 32 años representan el porcentaje más alto de neonatos con hiperbilirrubinemia no fisiológica neonatal corroborando con lo que se menciona en la bibliografía médica. TABLA N 2 Gestaciones Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Primigestas 23 36,5 37,1 37,1 Multigestas 39 61,9 62,9 100,0 Total 62 98,4 100,0 Perdidos Sistema 1 1,6 Total ,0 45
55 GRÁFICO N 2 Elaborado por: Nataly Lucero ANÁLISIS De 62 madres investigadas cuyos niños recién nacidos presentaron hiperbilirrubinemia no fisiológica 23 (37%) fueron primigestas y 39 (63%) fueron multigestas. INTERPRETACIÓN Los neonatos de madres multigestas son los que presentaron con mayor frecuencia hiperbilirrubinemia no fisiológica neonatal 46
56 TABLA N 3 Tipo de parto Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Eutócico Cesárea Total GRÁFICO N 3 Elaborado por: Nataly Lucero 47
57 ANÁLISIS. De los 62 neonatos investigados 46 (74%) nacieron por parto eutócico y 16 (26%) nacieron por cesárea. INTERPRETACIÓN. Los neonatos nacidos por parto eutócico presentaron mayor porcentaje de hiperbilirrubinemia no fisiológica neonatal en relación con los neonatos nacidos por cesárea. TABLA N 4 Factores de riesgo materno Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Ruptura prematura de membranas Toxemia Hijo previo con hiperbilirrubinemia Uso de oxitocina Sin factores de riesgo Total
58 GRÁFICO N 4 Elaborado por: Nataly Lucero ANÁLISIS De los 62 neonatos diagnosticados con hiperbilirrubinemia no fisiológica neonatal 12 (19%) tuvieron como antecedente ruptura prematura de membranas, 5 (8%) presentó la madre toxemia durante el embarazo, 8 (13%) tuvieron hermanos con antecedente de hiperbilirrubinemia, 31 (50%) se utilizó oxitocina en el trabajo de parto, 6 (10%) no reportaron ningún factor de riesgo en la investigación realizada. INTERPRETACIÓN Se presentó como principal factor de riesgo materno de hiperbilirrubinemia no fisiológica neonatal el uso de oxitocina debido a la gran frecuencia con que se utiliza en el trabajo de parto, seguida de la ruptura prematura de membranas. 49
59 TABLA N 5 Edad gestacional Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos semanas semanas >40 semanas Total GRÁFICO N 5 ANÁLISIS De 62 neonatos que presentaron hiperbilirrubinemia no fisiológica, 22 (35%) presentaron edad gestacional entre 34 a 36 semanas, 36 (58%) tuvieron una edad 50
60 gestaional de 37 a 39 semanas y 4 (6%) presentaron una edad gestacional >40 semanas. INTERPRETACIÓN La edad que predomina en los neonatos con hiperbilirrubinemia no fisiológica es de 37 a 39 semanas de edad gestacional. TABLA N 6 Edad por Capurro Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos semanas semanas >40 semanas Total
61 GRÁFICO N 6 Elaborado por: Nataly Lucero ANÁLISIS De 62 neonatos que presentaron hiperbilirrubinemia no fisiológica, 18 (29%) presentaron edad gestacional entre 34 a 36 semanas, 34 (55%) tuvieron una edad gestacional de 37 a 39 semanas y 10 (16%) presentaron una edad gestacional >40 semanas. INTERPRETACIÓN La edad por capurro que predomina en los neonatos con hiperbilirrubinemia no fisiológica es de 37 a 39 semanas. 52
62 TABLA N 7 Género Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Masculino Femenino Total GRÁFICO N 7 Elaborado por: Nataly Lucero ANÁLISIS. De 62 neonatos que presentaron hiperbilirrubinemia no fisiológica neonatal 38 (61%) fueron hombres y 24 (39% ) fueron mujeres. 53
63 INTERPRETACIÓN. Los neonatos de género masculino presentan mayor hiperbilirrubinemia no fisiológica predominando sobre el género femenino, como lo refiere la literatura investigada. TABLA N 8 Peso al nacer Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos <2500g >2500g Total GRÁFICO N 8 Elaborado por: Nataly Lucero 54
64 ANÁLISIS De los 62 neonatos con hiperbilirrubinemia no fisiológica neonatal 25 (40%) presentaron un peso <2500 gramos mientras que 37 (60%) presentaron un peso >2500 gramos. INTERPRETACIÓN Se encontró mayor predominio de los neonatos con peso > 2500 gramos que presentaron hiperbilirrubinemia no fisiológica que los neonatos con peso < 2500 gramos. TABLA N 9 Factores de riesgo neonatal Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Asfixia Retardo del crecimiento intrauterino Sin factores de riesgo Total Perdidos Sistema Total
65 Gráfico N 9 Elaborado por: Nataly Lucero Análisis De 62 neonatos con hiperbilirrubinemia no fisiológica 11 (18%) presentaron como antecedente perinatal asfixia, 9 (15%) presentaron retardo del crecimientointrauterino, y 42 (68%) no presentaron ningún tipo de antecedente perinatal. Interpretación La mayoría de los neonatos no presentaron ningún tipo de antecedente perinatal, pero se identifica la asfixia y el retardo de crecimiento intrauterino como factores de riego para presentar hiperbilirrubinemia no fisiológica. 56
66 Tabla N 10 Edad de inicio de la ictericia Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos <24 horas Perdidos Sistema Total Gráfico N 10 Elaborado por: Nataly Lucero ANÁLISIS. Los 62 neonatos que corresponde al 100% presentaron la presencia de ictericia antes de las 24 horas de nacimiento. 57
67 INTERPRETACIÓN. El 100% de los recién nacidos presentaron ictericia en las primeras 24 horas de vida. Tabla N 11 Causas de hiperbilirrubinemia no fisiológica Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Incompatibilidad ABO Incompatibilidad Rh Sepsis Cefalohematoma Policitemia Total Perdidos Sistema Total
68 Gráfico N 11 Elaborado por: Nataly Lucero ANÁLISIS De 62 recién nacidos 26 (42%) presentaron incompatibilidad ABO, 2 (3%) presentaron incompatibilidad Rh, 9 (15%) presentaron sepsis, 13 (21%) presentaron cefalohematoma, 12 (19%) presentaron como causa de hiperbilirrubinemia no fisiológica neonatal policitemia. INTERPRETACIÓN La principal causa de hiperbilirrubinemia no fisiológica neonatal fue la incompatibilidad ABO seguida del cefalohematoma. 59
69 TABLA N 12 Tratamiento Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Fototerapia GRÁFICO N 12 Elaborado por: Nataly Lucero ANÁLISIS De los 62 neonatos que corresponde al 100% diagnósticados con hiperilirrubinemia no fisiológica recibieron fototerapia como tratamiento. 60
70 INTERPRETACIÓN El tratamiento utilizado en todos los neonatos fue fototerapia. TABLA N 13 Complicaciones Porcentaje Porcentaje Frecuencia Porcentaje válido acumulado Válidos Sin complicaciones Kernicterus Total Perdidos Sistema Total GRÁFICO N 13 Elaborado por: Nataly Lucero 61
71 ANÁLISIS De los 62 neonatos, 60 (97%) no presentaron ninguna complicación y 2 (3%) presentaron kernicterus. INTERPRETACIÓN El kernicterus constituye la complicación más devastadora de la hiperbilirrubinemia no fisiológica neonatal representando 3% en los neonatos investigados. 62
72 2.6 CONCLUSIONES PARCIALES DEL CAPITULO Podemos concluir que en este capítulo se muestra con detalle el lugar donde se desarrollara la presente investigación, a la vez el tipo y modelo de investigación empleados, se describe como fueron recolectados los datos y como fueron procesados tanto en el sistema estadístico como en el sistema operativo para su correcta utilización y evitar errores en su interpretación. Se describe el tamaño de la población en el periodo Septiembre Agosto
73 CAPITULO III 3.1 CONCLUSIONES 1. Los neonatos de madres multigestas (63%), comprendidas entre la edad de 26 a 32 años (39%) nacidos por parto eutócico (74%) presentaron con mayor frecuencia hiperbilirrubinemia no fisiológica. La causa principal fue la incompatibilidad ABO (42%), el principal factor de riesgo materno fue el uso de oxitocina (50%) debido a la gran frecuencia con que se utiliza en el trabajo de parto. 2. El 3% de los neonatos investigados que corresponde a 2 neonatos presentaron kernicterus como complicación de la hiperbilirrubinemia no fisiológica, los mismos que posteriormente presentaron alteraciones en su desarrollo psicomotriz. 3. El uso de fototerapia como tratamiento se realizó en el 100% de los recién nacidos diagnosticados con hiperbilirrubinemia no fisiológica, recurriendo a la necesidad de transferencia cuando los valores de bilirrubina alcanzaron niveles que necesitan exanguinotransfusión, debido a que el servicio de neonatología del Hospital Provincial General de Latacunga no posee implementación adecuada para este procedimiento. 4. No se presentaron defectos enzimáticos ni estructurales de los eritrocitos, Obstrucción biliar, STORCH, ni anomalías cromosómicas como causa de hiperbilirrubinemia no fisiológica neonatal. 5. La principal complicación que presentaron los neonatos fue la deshidratación leve debido al uso de fototerapia, acompañada del inadecuado manejo materno, dificultando de esta manera la lactancia del recién nacido. 64
74 3.2 RECOMENDACIONES 1. Gestionar con las autoridades del Hospital, para cambiar las normativas frente a los neonatos con factores de riesgo de hiperbilirrubinemia neonatal, como el postergar el alta temprana y una posterior reevaluación a las 48 horas del alta, para evitar hiperbilirrubinemias patológicas que son de alto riesgo pudiendo repercutir en el sistema nervioso central. 2. Se necesita la utilización de una guía de práctica clínica para el manejo de hiperbilirrubinemia no fisiológica neonatal para de esta manera brindar una atención óptima al neonato diagnosticado con esta patología y evitar alteraciones a nivel del sistema nervioso central por encefalopatía bilirrubínica. 3. Capacitación y educación al personal de salud y padres sobre el reconocimiento de ictericia precoz y los principales factores de riesgo involucrados en hiperbilirrubinemia neonatal no fisiológica en nuestro medio, tanto maternos como neonatales para de esta manera llegar a un diagnóstico precoz y un tratamiento oportuno para evitar complicaciones en los neonatos. 4. El alta precoz y la falta de seguimiento y control de los neonatos antes de que se haya instaurado una lactancia materna satisfactoria y control de los valores de bilirrubinemia neonatal, pueden favorecer la presencia de complicaciones neurológicas 5. Mantener una hidratación adecuada del neonato debiendo interrupción la fototerapia por periodos de tiempo de hasta 30 minutos, sin parches en los ojos para permitir la lactancia, esta interrupción, no altera la efectividad del tratamiento, además permitiremos que se mantenga el vínculo materno. 6. El personal que labora en el servicio de Neonatología del Hospital Provincial General de Latacunga debería recibir capacitación permanente y adecuada para 65
75 realizar procedimientos terapéuticos en los recién nacidos con hiperbilirrubinemia no fisiológica neonatal, incluso cuando se requiera de exanguinotransfusión y no requerir la necesidad de transferencia para este procedimiento. 7. Implementación de reactivos equipos adecuados para la realización de exámenes complementarios al recién nacido inmediato al nacimiento para prevenir complicaciones de hiperbilirrubinemia no fisiológica. 8. Sincronizar la atención del recién nacido con la Cruz Roja para tener a disposición lo más pronto posible la sangre total compatible con el neonato, necesaria para la exanguinotrasfusión de pacientes con hiperbilirrubinemia no fisiológica. 9. Mantener convenio con un hospital de mayor complejidad cuando exista la necesidad de transferir al neonato por su estado clínico grave, para que de esta manera reciba un tratamiento inmediato y no exista perdida de minutos importantes que podrían culminar con complicaciones irreversibles e incluso la muerte. 3.3 PROPUESTA DEL INVESTIGADOR A continuación se desarrolla una guía de práctica clínica para el manejo adecuado de hiperbilirrubinemia no fisiológica neonatal para el Servicio de Neonatología del Hospital Provincial General de Latacunga, que podría mejorar la atención del recién nacido con esta patología. 66
76 GUíA DE PRÁCTICA CLÍNICA PARA EL MANEJO DE HIPERBILIRRUBINEMIA NO FISIOLÓGICA NEONATAL El objetivo de esta Guía de Práctica Clínica es proporcionar información actualizada de diagnóstico, valoración y tratamiento, pretendiendo ser una herramienta útil para los médicos y otros profesionales de la salud que laboran en el servicio de neonatología del Hospital Provincial General de Latacunga para brindar un manejo óptimo a los neonatos con hiperbilirrubinemia no fisiológica neonatal. HIPERBILIRRUBINEMIA NO FISIOLÓGICA NEONATAL Aparece en las primeras 24 horas de vida, la bilirrubina total aumenta más de 0,5 mg/dl por hora en neonatos a término y más de 0,25mg/dl en neonatos pretérmino ó 5 mg/dl diarios y es por lo general superior a 12.9 mg/dl en neonatos a término y 14.9 mg/dl en neonatos pretérmino. Es producida por exceso de bilirrubina directa, siendo de gran importancia descubrirla oportunamente, ya que puede producir Kernicterus, ocasionando secuelas en el niño para toda la vida. También se debe investigar hiperbilirrubinemia no fisiológica si la ictericia persiste durante más de 10 días en recién nacidos a término o 21 días en pretérmino en donde aparecen las hiperbilirrubinemias de predominio directo (hepatitis y atresia de las vías biliares). Es importante buscar la presencia de hemólisis aguda siendo la principal causa la anemia hemolítica por incompatibilidad del grupo Rh. ETIOLOGÍA 1. Incremento en la producción de bilirrubina Por hemólisis: 67
77 Incompatibilidad por factor Rh: causada por la formación de anticuerpos anti "factor Rh" en la circulación materna, se produce en una madre Rh (-) expuesta previamente a sangre Rh (+), cuyo hijo es Rh (+). Incompatibilidad ABO: se presenta en madres grupo O y recién nacidos grupo A o B. La aparición de la ictericia se debe a la incapacidad del recién nacido para excretar la bilirrubina derivada de la lisis del hematíe, suele agravarse por la inmadurez hepática. Defectos enzimáticos de los eritrocitos: Deficiencia de G6PD: desorden hereditario ligado al cromosoma X, en el cual la disminución de la actividad de la enzima da por resultado una anemia hemolítica. Deficiencia de piruvato-quinasa: enfermedad autosómica recesiva causada por mutaciones en el gen PKLR (1q22) ocasiona secuestro selectivo de glóbulos rojos jóvenes, reticulocitos en particular, por parte del bazo. El aumento de los niveles de 2,3-DGP favorece la anemia, disminuyendo la afinidad de la hemoglobina por el oxígeno. Porfiria eritropoyética: o enfermedad de Günther, es una porfiria cutánea rara, de carácter autosómico recesivo, provocada por una marcada deficiencia en la actividad de la uroporfirinógeno III sintetasa (Uro III-S). Defectos estructurales de los eritrocitos: Esferocitosis: producción de hematíes de forma esferoidal, por un defecto en la membrana del mismo, lo cual hace que se destruya con facilidad en el bazo. 68
78 Eliptocitosis: en la inmensa mayoría de los afectados se debe a una alteración estructural de la espectrina eritrocitaria que da lugar a un ensamblaje deficiente del citoesqueleto. Administración de fármacos a la madre: (oxitocina, nitrofurantoína, sulfonamidas, bupivacaína) o al niño (dosis alta de vitamina K, penicilina). Sepsis: por trastornos en el metabolismo hepático de la bilirrubina ocasionado por las bacterias. STORCH: (Toxoplasmosis, Rubéola, Citomegalovirus, Herpes, Sífilis) por aumento en la destrucción eritrocitaria. Por causas no hemolíticas: Céfalohematoma, hemorragias: cuya reabsorción aumenta la oferta de bilirrubina. Policitemia: ligadura del cordón umbilical, transfusión feto-fetal: presencia de gran cantidad de glóbulos rojos en la circulación sanguínea. A medida que los glóbulos comienzan a destruirse, se produce hiperbilirrubinemia. Aumento de la circulación entero-hepática: ayuno, fibrosis quística, atresia ileal, estenosis pilórica. Enfermedad de Hirschprung: megacolon congénito debido a que al existir una sección agangliónica la motilidad intestinal es totalmente inadecuada o inexistente, aumento de la circulación enterohepática, produciendo acumulación de bilirrubinas. 69
79 2. Disminución en la captación y conjugación hepática Síndrome de Gilbert: niveles elevados de bilirrubina indirecta en sangre provocada por una deficiencia parcial de la enzima glucuroniltransferasa. Síndrome de Crigler-Najjar: deficiencia de glucuronil transferasa es un trastorno muy poco frecuente del metabolismo de la bilirrubina de predominio indirecto Síndrome de Lucey - Driscoll: El síndrome tiene un patrón de herencia de tipo autosómico recesivo. Un defecto en el gen UGT1A1, alterando el metabolismo de la bilirrubina. Hipotiroidismo: por retardo en la maduración enzimática. Hipopituitarismo: por ictericia colestática. 3. Dificultad o eliminación disminuida de bilirrubina Infecciones: sepsis, infección de vías urinarias, infecciones perinatales Obstrucción biliar: hepatitis neonatal, atresia biliar, quiste del colédoco Problemas metabólicos: enfermedad fibroquística, galactosemia, hipotiroidismo Anomalías cromosómicas: síndrome de Turner, síndrome de Down Fármacos: acetaminofen, rifampicina, eritromicina, corticosteroides 70
80 HISTORIA CLÍNICA ANAMNESIS Antecedentes familiares: Hiperbilirrubinemia en un hermano: por factores genéticos. Hepatopatías: ictericia colestásica con predominio de bilirrubina directa. Historia familiar de enfermedad hemolítica importante. Embarazo y parto: grupo y Rh de la madre, infecciones durante la gestación, diabetes gestacional, retardado del crecimiento intrauterino, prematuridad, hipoxia perinatal, parto traumático con hemorragias internas o hematomas (céfalohematoma). Enfermedad actual: Datos que sugieran infección aguda o enfermedad grave: rechazo de lactancia, fiebre, hipotermia, vómitos, decaimiento. Edad gestacional: mayor riesgo en prematuros. Características de la alimentación: lactancia materna exclusiva, adición de fórmulas complementarias, succión. Pérdida de peso postnatal: valoración de ingesta y excreta preocuparse si se aproxima al 10%. 71
81 Disminución del número de deposiciones: por íleo u obstrucción intestinal, como ocurre en la enfermedad de Hirschsprung. Presencia de coluria o acolia: por obstrucción de vías biliares o por enfermedades hepatocelulares (infecciones virales, bacterianas), y por enfermedades genético-metabólicas como la galactosemia. Exploración física Valoración visual de la ictericia: debe considerarse como una primera aproximación, pero no debería otorgársele una categoría de estimación definitiva. Buscar signos que orienten el diagnóstico etiológico: Céfalohematomas, hemorragias y otras colecciones hemáticas internas en casos de extravasación sanguínea o trauma severo durante el parto. Palidez mucocutánea, hepatoesplenomegalia y edema generalizado en casos de anemia hemolítica. Aspecto pletórico por policitemia. Hepatoesplenomegalia por enfermedad hemolítica, infección congénita o hepatopatía. Lesiones petequiales o purpúricas: en casos de infección neonatal severa. 72
82 Buscar signos de encefalopatía bilirrubínica aguda: letargia, hipotonía, succión débil, irritabilidad, llanto agudo e hipertonía (retrocolis y opistótonos), que puede alternar también con somnolencia e hipotonía. Buscar signos de encefalopatía bilirrubínica crónica (kernicterus): Grado máximo de agresión al sistema nervioso central, caracterizado por alteraciones del sistema extrapiramidal (distonia, atetosis, espasticidad), disminución de la audición o sordera completa, trastornos oculomotores (parálisis de músculos oculares, estrabismo) e hipoplasia de la primera dentición. PRUEBAS COMPLEMENTARIAS Se recomienda realizar pruebas diagnósticas en todo paciente que se salga de los criterios de definición de ictericia fisiológica o que presente factores de riesgo asociados. Medir los niveles de bilirrubina sérica total y fraccionada Hemograma completo y recuento y reticulocitos: la anemia hemolítica se manifiesta con un nivel bajo de hemoglobina o un hematocrito reducido, asociado con un recuento elevado de reticulocitos y la presencia de eritrocitos nucleados. Grupo y Rh de la madre y el niño: para diagnosticar incompatibilidad ABO o Rh. Test de Coombs directo del niño: se utiliza para diagnosticar la enfermedad hemolítica del recién nacido debida a incompatibilidad sanguíneo maternofetal. 73
83 Perfil hepático: por hepatopatías. Niveles de albúmina sérica: < 3 g/dl se consideran un factor de riesgo para toxicidad Cribado de sepsis Resonancia nuclear magnética: puede mostrar signos de alteración de los núcleos basales, por la impregnación bilirrubínica propia del kernicterus, sin embargo, la ausencia de éstos no excluye el diagnóstico. TRATAMIENTO El manejo de la hiperbilirrubinemia no fisiológica neonatal debe individualizarse teniendo en cuenta la edad del paciente, la condición clínica, el nivel sérico de bilirrubina, la etiología y el tiempo transcurrido a partir del inicio de los síntomas. En cualquier caso, el objetivo del tratamiento debe estar enfocado a la prevención del kernicterus. FOTOTERAPIA Es la terapéutica de elección y la más difundida, no se han demostrado efectos adversos a largo plazo. Se indica realizar fototerapia si el nivel de bilirrubina sérica presenta un aumento más de 0,5 mg/dl/h y/o 3 mg/dl por debajo del umbral para que la exanguinotransfusión. En los bebés prematuros, la fototerapia se utiliza con niveles mucho más bajos totales de bilirrubina en suero por lo que se recomienda el uso de fototerapia como profilaxis en todos los recién nacidos con peso al nacer inferior a 1000 gramos. 74
84 Suspender fototerapia cuando los niveles de bilirrubina sérica se mantienen estables o disminuyen obteniendo el nivel de bilirrubina sérica 3mg/dl por debajo del umbral para fototerapia. Procedimiento: Desnudar completamente al recién nacido antes de colocarlo bajo fototerapia para mantener la máxima superficie corporal expuesta. Indicar cambios de posición cada 2 horas: para exponer todas las zonas del cuerpo a la luz. Vigilar temperatura corporal cada 6 horas para evitar hipotermia o hipertermia. Protección ocular: por degeneración de la retina por exposición a la luz. No es necesario cubrir gónadas. No se debe interrumpir la lactancia: se recomienda poner al pecho al recién nacido cada 2 horas para compensar el aumento de las pérdidas insensibles de agua, que se produce al estar expuesto a la fototerapia. Solicitar bilirrubinas séricas cada 4-6 horas durante la fototerapia, si los valores de ingreso a fototerapia eran próximos o estaban en rango de exanguineotransfusión o existe hemólisis. EXSANGUINOTRANSFUSIÓN Esta indicado realizar exanguinotransfusión en recién nacidos con signos de encefalopatía bilirrubínica aguda o si la bilirrubinemia es > 25mg/dl o de 20 mg/dl en recién nacidos menos de 38 semanas de gestación. Cuando el neonato presenta aascenso de la bilirrubinemia indirecta 0,5 mg/dl por hora o más, o que se mantiene por 3-4 horas a pesar de fototerapia. Bilirrubinas por encima del de exsanguinotransfusión, repetir la medición cada 2 horas y considerar la exsanguinotransfusión si los valores se mantienen por encima 75
85 de los indicados para este procedimiento después de 6 horas de fototerapia intensiva. Volumen a recambiar: La exanguinotransfusión es un procedimiento con un riesgo de muerte o secuelas inferiores al 1%. El recambio sanguíneo se calcula de acuerdo al doble del volumen circulante por peso del recién nacido a término: 170ml/kg y 190ml/kg en el recién nacido pretérmino. El recambio debe interrumpirse si: El recién nacido está irritable Presenta desaturación importante Se evidencia alteración grave de la frecuencia cardiaca. Hay signos de dificultad respiratoria, apnea o cianosis. Dado que el citrato dextrosa fosfato contenido en la bolsa de sangre usado como anticoagulante quela iones de calcio, se debe infundir gluconato de Ca al 10% 1 ml por cada 100 ml de sangre recambiada. Realizar en la mitad del recambio control de gasometría, electrolitos, calcio y glucemia. TRATAMIENTO FARMACOLÓGICO Gamma-globulina 76
86 El uso de la inmunoglobulina humana intravenosa se indica para disminuir la necesidad de exanguinotransfusión en recién nacidos con hiperbilirrubinemia hemolítica por incompatibilidad Rh y al sistema AB0, demostrando una disminución de la necesidad de exsanguinotransfusión debido a que actúa bloqueando la hemólisis especialmente en el bazo. También está indicada su utilización cuando la bilirrubina se encuentre un 15% por debajo de la indicación de exanguinotranfusión, aumento horario de bilirrubina 0,5mg/dl/h. La dosis recomendada es de repetición de esta dosis si reaparece la indicación. 500 mg/kg en 4 horas. Puede considerarse la ALBÚMINA AL 20% Desde un punto de vista terapéutico, la infusión de albúmina puede ser ventajoso, debido a un aumento de la reserva de la albúmina produciendo un efecto protector contra la toxicidad de la blirubina debido a que la bilirrubina unida a la albúmina no penetra el sistema nervioso central, al proporcionar más sitios de unión, reduciendo de ese modo los niveles de bilirrubina no unida. Está indicada, el uso de albúmina humana antes de la exanguinotransfusión, en casos de hipoalbuminemia especialmente en el prematuro extremo. La infusión de albúmina al 20% 1g/kg, una hora antes del intercambio de sangre puede reducir significativamente el total de bilirrubina sérica y la duración de la fototerapia. El uso de albúminas se contraindica cuando la presión venosa central está elevada, y cuando hay hipervolemia. 77
87 RECOMENDACIONES: Fomentar lactancia materna exclusiva mínimo 8 tomas al día. No es necesario suplementar con agua o sueros glucosados si el niño no está deshidratado. Determinar nivel de bilirrubina en neonatos con ictericia en las primeras 24 horas de vida. Reconocer la limitación de la evaluación visual, sobre todo en neonatos de piel oscura. Interpretar los niveles de bilirrubina de acuerdo a la edad del paciente en horas (nomograma). Nivel de bilirrubina > 95 percentilo, tiene el riesgo de producir daño cerebral. Reconocer neonatos menores a las 38 semanas de gestación sobre todo los con lactancia exclusiva, por tener gran riesgo de hiperbilirrubinemia y necesitan seguimiento cercano. Evaluar en forma sistemática todo neonato al alta con riesgo de desarrollar hiperbilirrubinemia severa. Asegurar seguimiento apropiado de acuerdo al tiempo del alta y de la evaluación de riesgo. Al alta, recomendar a los padres que observen si: el niño se pone más amarillo (brazos y piernas fundamentalmente) o si deja de comer. Educar en forma adecuada a los padres acerca de la ictericia neonatal Tratar cuando sea indicado, con fototerapia, recambio sanguíneo u otras modalidades aceptadas de tratamiento. 78
88 ALGORITMO Algoritmo para el manejo de hiperbilirrubinemia no fisiológica neonatal Evaluar al *RN e identificar factores de riesgo: Edad gestacional < 38 semanas Hermano anterior con ictericia neonatal que requiere fototerapia *RN con: Exanguinotransfusión Ictericia primeras 24 horas de vida Bilirrubinas: Incremento superior a los 0,5 mg/dl por hora en neonatos a término Incremento superior a los 0,25mg/dl en neonatos pretérmino si Signos de encefalopatía bilirrubinica aguda si Incremento 5 mg/dl diarios 12.9 mg/dl en neonatos a término *RN con factores de riesgo no si Control dentro de las 48 horas no Registro y determinación de bilirrubinas en suero cada 4 a 6 horas Control en las primeras 72 horas *RN con ictericia no si Controles por rutina Registro y determinaciónón de bilirrubinas en suero cada 4 a 6 Manejo de hiperbilirruinemia no fisiológica Control niveles de bilirrubina Fototerapia Exanguinotransfusión *RN: Recién nacido 79
89 Fototerapia Nivel de bilirrubina sérica: En aumento mas de 0,5 mg/dl/h y/o 3 mg/dl por debajo del umbral para que la exanguinotransfusión está indicada si Iniciar fototerapia No interrumpir la lactancia materna Controlar signos de deshidratación Control de nivel de bilirrubina: 4-6 horas después de iniciar fototerapia ó cada 6-12 horas si los niveles se Niveles de bilirrubina sérica estable o disminuye si no Continuar con fototerapia y controlar valores de bilirrubina cada 6-12 horas Nivel de bilirrubina sérica 3mg/dl por debajo del umbral para fototerapia Suspender fototerapia ALTA Brindar información a los padres Control por consulta externa 80
90 Exanguinotrasnfusión Exanguinotransfusión Iniciar o continuar con fototerapia Administrar Gamma-globulina 500 mg/kg en 4 horas a los recién nacidos con enfermedad hemolítica ABO o Rh o si el nivel de bilirrubina sérica aumenta más de 0,5 mg/dl/h Birrubinemia es > 25mg/dl o de 20 mg/dl en recién nacidos menos de 38 semanas de gestación. Nivel de bilirrubina sérica disminuyen por debajo del umbral para exanguinotransfusión Nivel de bilirrubina se mantiene por encima del umbral para exanguinotransfusión Signos clínicos de encefalopatía bilirrubínica aguda Continuar fototerapia y realizar exanguinotransfusión Infundir gluconato de Ca al 10 % 1 ml por cada 100 ml de sangre recambiada. Medir el nivel de bilirrubina después de 2 horas de la exanguinotransfusión si Evolución favorable no Continuar fototerapia Repetir exanguinotransfusión 81
91 3.4 VALIDACIÓN DE LA GUÍA DE PRÁCTICA CLÍNICA POR EXPERTOS La presente guía de práctica clínica de hiperbilirrubinemia no fisiológica neonatal después de ser analizada en todas sus páginas por el Dr. Gonzalo Arcos, médico pediatra, tratante del Servicio de Neonatología del Hospital Provincial General de Latacunga y la Dra. Martha Lucero, médico pediatra, tratante del Servicio de pediatría del Hospital IESS Latacunga, se realizó su validación para la aplicación de la guía en el servicio de neonatología del Hospital Provincial General de Latacunga. (Ver anexo 2) 82
92 BIBLIOGRAFÍA 1. Fernandez Rodriguez M, et al. La valoración clínica de la ictericia no es buen método para el cribado de hiperbilirrubinemianeonatal. Evid Pediar. 2008; 4: Cohen RS, et al. Entendiendo la ictericia neonatal: Una perspectiva de la causalidad. Pediatria Neonatal. 2010; 51(3): Ceriani Gernadas. Hiperbilirrubinemia neonatal. Neonatología Práctica. 3ra ed. Argentina: Editorial Médica Panamericana; Págs Cruz M, et al. Ictericia del recién nacido. Compendio de Pediatría. La Habana: Editorial Ciencias Médicas; 2006; Colleti J, Kothori S, Jackson D, Kilgore K, Barringer K. Un enfoque de la medicina de emergencia de la hiperbilirrubinemia neonatal. Emergencia clínica médica neonatal. 2007: Brousseau T, et al. Emergencias recién nacidos: Los primeros 30 días de vida. Pediatria clínica neonatal. 2006: Mesquita M. Hiperbilirrubinemia Neonatal. Pediatría. Sociedad Paraguaya de Pediatría. 2000; 27 (2): Fernandez Rodriguez M, et al. La valoración clínica de la ictericia no es buen método para el cribado de hiperbilirrubinemia neonatal. EvidPediar. 2008; 4: Villegas Cruz, et al. Enfermedad hemolítica del recién nacido por incompatibilidad ABO. Rev Cubana Pediatr. [seriada en Internet]. 2007; 79(4).
93 Disponible en: Watchko J. Hiperbilirrubinemia y la toxicidad de bilirrubina en el recién nacido prematuro. Clínica perinatal. 2006; 33: Shapiro S, et al. Hiperbilirubinemia y Kernicterus. Clínica perinatal. 2006; 33: Ana Campo González, e al. Hiperbilirrubinemia neonatal agravada. Rev Cubana Pediatr v.82 n.3 Ciudad de la Habana jul.-sep Disponible en: xt 13. American Academy of Pediatrics Subcommitee on Hyperbilirubinemia. Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics Isabel Pinto Fuentes. Ictericia. Protocolos de Asociación Española de Pediatría. 2008; A R Horn, et al. Phototherapy / Exchange Transfusion. South African Neonatal Academic Hospital Guidelines: 2006, Vol. 96, No Stokowski LA. Fundamentos de fototerapia para la ictericia neonatal. Avances en la atención neonatal, 2006; 6: Dhastagir Sultan, Abdalla M. Jarari. Perspective on Neonatal Hyperbilirubinemia. Internet Journal of Medical Update 2011 January;6(1):44-50.
94 ANEXO 1 ANEXOS
95 Anexo 1.1
Ictericia Neonatal. Ictericia e hiperbilirrubinemia son conceptos semejantes. Hiperbilirrubinemia se refiere al alza sérica de la bilirrubina.
 Ictericia Neonatal Ictericia e hiperbilirrubinemia son conceptos semejantes. Ictericia es el signo clínico. Hiperbilirrubinemia se refiere al alza sérica de la bilirrubina. Es la coloración amarillenta
Ictericia Neonatal Ictericia e hiperbilirrubinemia son conceptos semejantes. Ictericia es el signo clínico. Hiperbilirrubinemia se refiere al alza sérica de la bilirrubina. Es la coloración amarillenta
UNIVERSIDAD DE CHILE FACULTAD DE MEDICINA SÍNDROME ICTÉRICO ENFERMERÍA. Dra. E. Sanhueza R. PROGRAMA DE FISIOPATOLOGÍA
 UNIVERSIDAD DE CHILE FACULTAD DE MEDICINA ALTERACIONES DE LA FUNCIÓN SECRETORA DEL HÍGADO SÍNDROME ICTÉRICO FISIOPATOLOGÍA ENFERMERÍA SÍNDROME COLESTÁSICO Dra. Emilia Sanhueza R. PROGRAMA DE FISIOPATOLOGÍA
UNIVERSIDAD DE CHILE FACULTAD DE MEDICINA ALTERACIONES DE LA FUNCIÓN SECRETORA DEL HÍGADO SÍNDROME ICTÉRICO FISIOPATOLOGÍA ENFERMERÍA SÍNDROME COLESTÁSICO Dra. Emilia Sanhueza R. PROGRAMA DE FISIOPATOLOGÍA
Si la producción de bilirrubina sobrepasa
 19 Ictericia por hiperbilirrubinemia indirecta Joaquín Ortiz Tardío Si la producción de bilirrubina sobrepasa el mecanismo inmaduro o deficiente de la captación y conjugación, el nivel de bilirrubina no
19 Ictericia por hiperbilirrubinemia indirecta Joaquín Ortiz Tardío Si la producción de bilirrubina sobrepasa el mecanismo inmaduro o deficiente de la captación y conjugación, el nivel de bilirrubina no
Enfermería de la Infancia y la Adolescencia
 María Jesús Agudo Tirado María Paz Zulueta Departamento de Enfermería Este tema se publica bajo Licencia: Crea9ve Commons BY- NC- SA 3.0 Ictericia del recién nacido Síntoma cutáneo mo9vado por el aumento
María Jesús Agudo Tirado María Paz Zulueta Departamento de Enfermería Este tema se publica bajo Licencia: Crea9ve Commons BY- NC- SA 3.0 Ictericia del recién nacido Síntoma cutáneo mo9vado por el aumento
Página 1. La tasa de mortalidad perinatal es por nacidos vivos y muertos - CREM y Servicio de Epidemiología. Mortalidad por causas
 6. Defunciones y tasas de las primeras causas de. Tasas por 1.000 nacidos vivos y muertos. Periodo 1999-. Ambos sexos.areaii XVI. 01-49. Afecciones originadas en el periodo 49. Otros trastornos originados
6. Defunciones y tasas de las primeras causas de. Tasas por 1.000 nacidos vivos y muertos. Periodo 1999-. Ambos sexos.areaii XVI. 01-49. Afecciones originadas en el periodo 49. Otros trastornos originados
6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por nacidos vivos y muertos.
 6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por 1.000 s 01-93. Todas las causas 47 3,7 20 3,0 27 4,3 XVI. 01-49. Afecciones originadas en el periodo
6. Defunciones y tasas de la mortalidad perinatal según causa y sexo, por área de salud. Casos y tasas por 1.000 s 01-93. Todas las causas 47 3,7 20 3,0 27 4,3 XVI. 01-49. Afecciones originadas en el periodo
7. Defunciones y tasas de la mortalidad fetal tardía según causa y sexo, por área de salud. Casos y tasas por nacidos vivos y muertos.
 s vivos y muertos. 01-93. Todas las causas 119 4,2 66 4,5 53 3,8 XVI. 01-49. Afecciones originadas en el periodo perinatal 112 3,9 64 4,4 48 3,4 01. Feto y recién afectados por condiciones de la madre
s vivos y muertos. 01-93. Todas las causas 119 4,2 66 4,5 53 3,8 XVI. 01-49. Afecciones originadas en el periodo perinatal 112 3,9 64 4,4 48 3,4 01. Feto y recién afectados por condiciones de la madre
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
ICTERICIA NEONATAL CONCEPTO: ES LA COLORACIÓN N AMARILLENTA DE LA PIEL MUCOSAS RELACIONADAS A UN EXCESO DE BILIRRUBINA EN LA SANGRE DEL NIÑO.
 CONCEPTO: ES LA COLORACIÓN N AMARILLENTA DE LA PIEL MUCOSAS RELACIONADAS A UN EXCESO DE BILIRRUBINA EN LA SANGRE DEL NIÑO. CAUSAS LA BIBLIRRUBINA ES LA DESCOMPOSICIÓN N NORMAL DE LOS GLOBULOS ROJOS, EL
CONCEPTO: ES LA COLORACIÓN N AMARILLENTA DE LA PIEL MUCOSAS RELACIONADAS A UN EXCESO DE BILIRRUBINA EN LA SANGRE DEL NIÑO. CAUSAS LA BIBLIRRUBINA ES LA DESCOMPOSICIÓN N NORMAL DE LOS GLOBULOS ROJOS, EL
GPC. Guía de Referencia Rápida
 Guía de Referencia Rápida Detección Oportuna, Diagnóstico y Tratamiento de la Hiperbilirrubinemia en Niños Mayores de 35 Semanas de Gestación Hasta las 2 Semanas de Vida Extrauterina GPC Guía de Práctica
Guía de Referencia Rápida Detección Oportuna, Diagnóstico y Tratamiento de la Hiperbilirrubinemia en Niños Mayores de 35 Semanas de Gestación Hasta las 2 Semanas de Vida Extrauterina GPC Guía de Práctica
ICTERICIA NEONATAL Nuevas tablas para tratamiento en prematuros guías NICE 2010
 ICTERICIA NEONATAL Nuevas tablas para tratamiento en prematuros guías NICE 2010 Dr. Hugo Garrido, Dr Abraham Vallejos, Dra. Mª Teresa López Castillo Unidad Neonatología CABL Introducción La ictericia neonatal
ICTERICIA NEONATAL Nuevas tablas para tratamiento en prematuros guías NICE 2010 Dr. Hugo Garrido, Dr Abraham Vallejos, Dra. Mª Teresa López Castillo Unidad Neonatología CABL Introducción La ictericia neonatal
VIII. RESULTADOS. Antecedentes sociodemográficos maternos.
 VIII. RESULTADOS El estudio del Comportamiento de la Mortalidad Perinatal en el SILAIS Estelí, durante el periodo 2005-2006, registró 86 casos encontrándose los siguientes resultados: Tomando en consideración
VIII. RESULTADOS El estudio del Comportamiento de la Mortalidad Perinatal en el SILAIS Estelí, durante el periodo 2005-2006, registró 86 casos encontrándose los siguientes resultados: Tomando en consideración
GPC. Guía de Referencia Rápida. Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido
 Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
ISOINMUNIZACIÓN. Incompatibilidad ABO Incompatibilidad RhD Incompatibilidad no ABO no RhD (anti-lewis, anti-kell )
 Fecha: 4 de Mayo de 2011 Nombre: Dra. Neus Garrido Mollá R3 Tipo de Sesión: Seminario ISOINMUNIZACIÓN El término incompatibilidad se emplea para definir la situación en que dos individuos tienen un factores
Fecha: 4 de Mayo de 2011 Nombre: Dra. Neus Garrido Mollá R3 Tipo de Sesión: Seminario ISOINMUNIZACIÓN El término incompatibilidad se emplea para definir la situación en que dos individuos tienen un factores
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-381 Hematología Clínica Programa de la asignatura: Total de Créditos: 3 Teórico: 2 Práctico: 2 Prerrequisitos:
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-381 Hematología Clínica Programa de la asignatura: Total de Créditos: 3 Teórico: 2 Práctico: 2 Prerrequisitos:
Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle apt 802,
 Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle 77 12-03 apt 802, yesikrave@gmail.comn INTRODUCCIÓN La relaicazion del trabajo va determinado
Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle 77 12-03 apt 802, yesikrave@gmail.comn INTRODUCCIÓN La relaicazion del trabajo va determinado
La enfermedad hepática
 6 6.Prevención de la salud La enfermedad hepática El término enfermedad hepática se aplica a muchas enfermedades y trastornos que hacen que el hígado funcione mal o no funcione. 7 Síntomas En la enfermedad
6 6.Prevención de la salud La enfermedad hepática El término enfermedad hepática se aplica a muchas enfermedades y trastornos que hacen que el hígado funcione mal o no funcione. 7 Síntomas En la enfermedad
Es una investigación descriptiva de corte transversal, durante el periodo comprendido entre los años en el SILAIS, Estelí.
 VII. DISEÑO METODOLÓGICO. a) Area de estudio El SILAIS de Estelí geográficamente está conformado por los municipios de Estelí, La Trinidad, Condega, Pueblo Nuevo, San Juan de Limay y San Nicolás de Oriente.
VII. DISEÑO METODOLÓGICO. a) Area de estudio El SILAIS de Estelí geográficamente está conformado por los municipios de Estelí, La Trinidad, Condega, Pueblo Nuevo, San Juan de Limay y San Nicolás de Oriente.
Tipo de Diseño No Experimental
 II.- MATERIAL Y METODOS: 2.1 Tipo y Diseño de Investigación: Tipo de Investigación Tipo de Estudio Tipo de Diseño Tipo de Diseño No Experimental Tipo de Diseño Transversal Tipo de Muestra : Correlacional.
II.- MATERIAL Y METODOS: 2.1 Tipo y Diseño de Investigación: Tipo de Investigación Tipo de Estudio Tipo de Diseño Tipo de Diseño No Experimental Tipo de Diseño Transversal Tipo de Muestra : Correlacional.
Cribado y prevención de ferropenia
 Actividad Ofrecer consejos dietéticos preventivos desde la lactancia hasta la adolescencia (anexo 1). Cribado de la deficiencia de hierro en grupos de riesgo (anexo 2). Recomendar profilaxis o tratamiento
Actividad Ofrecer consejos dietéticos preventivos desde la lactancia hasta la adolescencia (anexo 1). Cribado de la deficiencia de hierro en grupos de riesgo (anexo 2). Recomendar profilaxis o tratamiento
Guía: Fototerapia ESCUELA SALUD GUÍA FOTOTERAPIA. Alumnos que estén cursando Salud Materno Neonatal, en la Escuela de Salud,
 ESCUELA SALUD GUÍA FOTOTERAPIA DIRIGIDO A: Alumnos que estén cursando Salud Materno Neonatal, en la Escuela de Salud, PRE REQUISITO: Alumnos que hayan cursado Enfermería Básica INTRODUCCIÓN: La ictericia
ESCUELA SALUD GUÍA FOTOTERAPIA DIRIGIDO A: Alumnos que estén cursando Salud Materno Neonatal, en la Escuela de Salud, PRE REQUISITO: Alumnos que hayan cursado Enfermería Básica INTRODUCCIÓN: La ictericia
4. Defunciones y tasas de la mortalidad neonatal tardía según causa y trienio, por área de salud. Casos y tasas por nacidos vivos.
 01-54. Todas las causas 12 1,3 14 1,4 8 0,9 I. 01-05. Enfermedades infecciosas y parasitarias 1. Enfermedades infecciosas intestinales 2. Enfermedad meningocócica 3. SIDA 4. VIH+ (portador, evidencias
01-54. Todas las causas 12 1,3 14 1,4 8 0,9 I. 01-05. Enfermedades infecciosas y parasitarias 1. Enfermedades infecciosas intestinales 2. Enfermedad meningocócica 3. SIDA 4. VIH+ (portador, evidencias
REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO. Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili
 REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili NEURODESARROLLO Serie de mecanismos que involucran los procesos biológicos
REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili NEURODESARROLLO Serie de mecanismos que involucran los procesos biológicos
3. Defunciones y tasas de la mortalidad neonatal según causa y periodo, por sexo. Casos y tasas por nacidos vivos.
 2005-2013 2005-2007 2008-2010 Casos Tasa Casos Tasa Casos Tasa 01-54. Todas las causas 240 2,9 97 3,5 68 2,4 I. 01-05. Enfermedades infecciosas y parasitarias 1. Enfermedades infecciosas intestinales 2.
2005-2013 2005-2007 2008-2010 Casos Tasa Casos Tasa Casos Tasa 01-54. Todas las causas 240 2,9 97 3,5 68 2,4 I. 01-05. Enfermedades infecciosas y parasitarias 1. Enfermedades infecciosas intestinales 2.
Insuficiencia de hierro...
 Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Manejo de la Hiperbilirrubinemia en el RNT de 35 S
 Manejo de la Hiperbilirrubinemia en el RNT de 35 S Objetivos Reducir la frecuencia de hiperbilirrubinemia neonatal severa Minimizar los riesgos como de hiper-control y tratamiento: disminución de lactancia
Manejo de la Hiperbilirrubinemia en el RNT de 35 S Objetivos Reducir la frecuencia de hiperbilirrubinemia neonatal severa Minimizar los riesgos como de hiper-control y tratamiento: disminución de lactancia
PATOGENIA DE ENFERMENDAD HEPATICA ASOCIADA A ALIMENTACION PARENTERAL
 PATOGENIA DE ENFERMENDAD HEPATICA ASOCIADA A ALIMENTACION PARENTERAL Sociedad Argentina de Pediatría Comité Nacional de Hepatología 2 de Agosto 2012 María Solaegui Unidad 4 Hepatología Hospital de Niños
PATOGENIA DE ENFERMENDAD HEPATICA ASOCIADA A ALIMENTACION PARENTERAL Sociedad Argentina de Pediatría Comité Nacional de Hepatología 2 de Agosto 2012 María Solaegui Unidad 4 Hepatología Hospital de Niños
Fisiopatología Hepática II y Fisiopatologia Biliar. 6/8/2015 Prof. Dra. Maria I. Vaccaro 1
 Fisiopatología Hepática II y Fisiopatologia Biliar 6/8/2015 Prof. Dra. Maria I. Vaccaro 1 Hepatitis Virales o Víricas Se aplica a las infecciones hepáticas causadas por un grupo de virus conocidos como
Fisiopatología Hepática II y Fisiopatologia Biliar 6/8/2015 Prof. Dra. Maria I. Vaccaro 1 Hepatitis Virales o Víricas Se aplica a las infecciones hepáticas causadas por un grupo de virus conocidos como
TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria
 TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria Contenidos: Cambios en el sistema respiratorio Anoxia fetal y neonatal Síndrome de dificultad respiratoria idiopática Síndrome de aspiración
TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria Contenidos: Cambios en el sistema respiratorio Anoxia fetal y neonatal Síndrome de dificultad respiratoria idiopática Síndrome de aspiración
PRIMER EXAMEN DEPARTAMENTAL DE OBSTETRICIA 21 DE SEPTIEMBRE DEL AÑO 2015
 MODULO I: *-Embriología del aparato reproductor femenino 2 horas *-Anatomía y fisiología aparato reproductor femenino 2 horas *-Cambios fisiológicos durante el embarazo 6 horas *-Historia Clínica obstétrica
MODULO I: *-Embriología del aparato reproductor femenino 2 horas *-Anatomía y fisiología aparato reproductor femenino 2 horas *-Cambios fisiológicos durante el embarazo 6 horas *-Historia Clínica obstétrica
Clínica de Enfermedades Infecciosas Hospital Roosevelt Febrero 2016
 Clínica de Enfermedades Infecciosas Hospital Roosevelt Febrero 2016 Requiere de evaluación: Clínica: Signos y Síntomas (la mayoría asintomáticos) Bioquímica Serológica Histológica Virológica Determinar
Clínica de Enfermedades Infecciosas Hospital Roosevelt Febrero 2016 Requiere de evaluación: Clínica: Signos y Síntomas (la mayoría asintomáticos) Bioquímica Serológica Histológica Virológica Determinar
TEMA 6: METABOLISMO DE LA BILIRRUBINA
 TEMA 6: METABOLISMO DE LA BILIRRUBINA INTRODUCCIÓN La bilirrubina es un producto de la biotransformación del hemo, generalmente de la hemoglobina aunque también se puede formar hemoglobina de citocromos.
TEMA 6: METABOLISMO DE LA BILIRRUBINA INTRODUCCIÓN La bilirrubina es un producto de la biotransformación del hemo, generalmente de la hemoglobina aunque también se puede formar hemoglobina de citocromos.
Ictericia Neonatal. Menalled A.
 Ictericia Neonatal. Menalled A. 1. Definición Ictericia es un concepto clínico que se aplica a la coloración amarillenta de piel y mucosas ocasionada por el depósito de bilirrubina, habitualmente se correlaciona
Ictericia Neonatal. Menalled A. 1. Definición Ictericia es un concepto clínico que se aplica a la coloración amarillenta de piel y mucosas ocasionada por el depósito de bilirrubina, habitualmente se correlaciona
Causa Parálisis Cerebral
 Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Ictericias del Recién nacido. Mª Teresa Carbajosa Neonatología
 Ictericias del Recién nacido Mª Teresa Carbajosa Neonatología Ictericias del Recién nacido La ictericia es un concepto clínico que se aplica a la coloración amarillenta de piel y mucosas debido a la alta
Ictericias del Recién nacido Mª Teresa Carbajosa Neonatología Ictericias del Recién nacido La ictericia es un concepto clínico que se aplica a la coloración amarillenta de piel y mucosas debido a la alta
ANEMIA DE ENFERMEDADES CRÓNICAS
 ANEMIA DE ENFERMEDADES CRÓNICAS Dra. Carina Calvo SERVICIO DE HEMATOLOGÍA HOSPITAL PEDIÁTRICO HUMBERTO NOTTI ANEMIA e INFECCIÓN ANEMIA Disminución de producción Hemólisis Pérdida ANEMIAS DE ENFERMEDADES
ANEMIA DE ENFERMEDADES CRÓNICAS Dra. Carina Calvo SERVICIO DE HEMATOLOGÍA HOSPITAL PEDIÁTRICO HUMBERTO NOTTI ANEMIA e INFECCIÓN ANEMIA Disminución de producción Hemólisis Pérdida ANEMIAS DE ENFERMEDADES
Tema 13. Ictericias hemolíticas del RN. Clínica, profilaxis y tratamiento.
 Tema 13 Ictericias hemolíticas del RN. Clínica, profilaxis y tratamiento. Ictericia neonatal. Generalidades - Coloración amarillenta de piel y mucosas por aumento de bilirrubina sérica (>5-7 mg/dl en el
Tema 13 Ictericias hemolíticas del RN. Clínica, profilaxis y tratamiento. Ictericia neonatal. Generalidades - Coloración amarillenta de piel y mucosas por aumento de bilirrubina sérica (>5-7 mg/dl en el
NUTRICION PARENTERAL DEL RECIEN NACIDO. Dra. Reina Valdés Armenteros Hospital América Arias
 NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1
 Dra. María Rebeca Godoy COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1 Las complicaciones agudas son aquellas que se presentan de forma rápida y que pueden llevar a poner en peligro la vida del paciente.
Dra. María Rebeca Godoy COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1 Las complicaciones agudas son aquellas que se presentan de forma rápida y que pueden llevar a poner en peligro la vida del paciente.
LA EDAD UN RIESGO PARA EL EMBARAZO?
 LA EDAD UN RIESGO PARA EL EMBARAZO? El embarazo, es una da las etapas más maravillosas en la vida de la mujer, y se considera como un estado fisiológico en el que se dan un sin fin de cambios tanto físicos
LA EDAD UN RIESGO PARA EL EMBARAZO? El embarazo, es una da las etapas más maravillosas en la vida de la mujer, y se considera como un estado fisiológico en el que se dan un sin fin de cambios tanto físicos
Principales causas de muerte. Defunciones según causa de muerte Datos definitivos del periodo
 Defunciones según causa de muerte Datos definitivos del periodo 2010-2012 Los tumores y las enfermedades del sistema circulatorio continúan siendo las principales causas de muerte en Navarra, y mantienen
Defunciones según causa de muerte Datos definitivos del periodo 2010-2012 Los tumores y las enfermedades del sistema circulatorio continúan siendo las principales causas de muerte en Navarra, y mantienen
Ictericia neonatal tardía Caso clínico. Adela Gutiérrez. CS Pravia
 Ictericia neonatal tardía Caso clínico Adela Gutiérrez. CS Pravia Antecedentes familiares Madre 35 años, Grupo A Rh+. Padre 45 años. No consanguinidad. Hermana de 3 años con ductus arterioso persistente
Ictericia neonatal tardía Caso clínico Adela Gutiérrez. CS Pravia Antecedentes familiares Madre 35 años, Grupo A Rh+. Padre 45 años. No consanguinidad. Hermana de 3 años con ductus arterioso persistente
Ictericia en el recién nacido
 Revista de Enfermeria [4] Ictericia en el recién nacido Lic. Guillermina Chattás Resúmen: La ictericia es frecuente en los recién nacidos. En la mayoría de los casos es una entidad benigna, pero por el
Revista de Enfermeria [4] Ictericia en el recién nacido Lic. Guillermina Chattás Resúmen: La ictericia es frecuente en los recién nacidos. En la mayoría de los casos es una entidad benigna, pero por el
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico. Dr. José Antonio Ramírez Calvo
 Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Congreso del Centenario de la Sociedad Argentina de Pediatría
 Congreso del Centenario de la Sociedad Argentina de Pediatría Neonatología: Entre la opinión del experto y la evidencia Dr. Jorge César Martínez La ictericia neonatal es el signo clínico más frecuente
Congreso del Centenario de la Sociedad Argentina de Pediatría Neonatología: Entre la opinión del experto y la evidencia Dr. Jorge César Martínez La ictericia neonatal es el signo clínico más frecuente
1.2% 1.2% 1.2% 1.3% 1.3% 1.4% 1.9% 2.0% 2.1% 2.9% SOBREPESO OBESIDAD INFECCION DE VIAS URINARIAS, SITIO NO ESPECIFICADO
 Ord Cód MORBILIDAD GENERAL POR SUBCATEGORIAS SEGÚN GRUPO ETAREO Y SEXO SERVICIO DE LA CONSULTA EXTERNA - HOSPITAL REGIONAL DE UCA 01-ENERO AL 31-DICIEMBRE 2015 MORBILIDAD TOTAL Nº % TOTAL GENERAL... 75964
Ord Cód MORBILIDAD GENERAL POR SUBCATEGORIAS SEGÚN GRUPO ETAREO Y SEXO SERVICIO DE LA CONSULTA EXTERNA - HOSPITAL REGIONAL DE UCA 01-ENERO AL 31-DICIEMBRE 2015 MORBILIDAD TOTAL Nº % TOTAL GENERAL... 75964
Dr. José Antonio Ramírez Calvo INPerIER
 Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
ELABORADO POR REVISADO POR APROBADO POR. Dra. Carolina Guzmán Cruz Directora Departamento de Pediatría Fecha y Firma
 PÁGINA 1 DE 22 CUADRO DE APROBACIÓN: ELABORADO POR REVISADO POR APROBADO POR Dra. Gloria Cecilia Ruiz Montoya Neonatóloga Dra. Yaris Anzully Vargas Vaca Pediatra 19 02-2009 Fecha y Firma Dra. Carolina
PÁGINA 1 DE 22 CUADRO DE APROBACIÓN: ELABORADO POR REVISADO POR APROBADO POR Dra. Gloria Cecilia Ruiz Montoya Neonatóloga Dra. Yaris Anzully Vargas Vaca Pediatra 19 02-2009 Fecha y Firma Dra. Carolina
Todas las Edades- Sexo Masculino. No. de Orden Diagnóstico Masculino
 según Lista Internacional de Enfermedades de la CIE-10 No. de Orden Diagnóstico Masculino 1 Neumonía 7,204 2 Diarrea de Presunto origen infeccioso(a09) 5,682 3 Diabetes Mellitus 3,560 4 Enfermedades del
según Lista Internacional de Enfermedades de la CIE-10 No. de Orden Diagnóstico Masculino 1 Neumonía 7,204 2 Diarrea de Presunto origen infeccioso(a09) 5,682 3 Diabetes Mellitus 3,560 4 Enfermedades del
Causas más frecuentes de Egresos registrados en la red de Hospitales Nacionales, según Lista Internacional CIE-10
 Todas las Edades- Sexo Masculino 1 Neumonía 6,948 2 Diarrea de Presunto origen infeccioso(a09) 4,783 3 Insuficiencia renal 4,503 4 Enfermedades del apéndice 4,026 5 Feto y recién nacido afectado por factores
Todas las Edades- Sexo Masculino 1 Neumonía 6,948 2 Diarrea de Presunto origen infeccioso(a09) 4,783 3 Insuficiencia renal 4,503 4 Enfermedades del apéndice 4,026 5 Feto y recién nacido afectado por factores
LABORATORIOS NORMON, S.A. AMBROXOL NORMON 15 mg/5 ml Jarabe EFG
 1. NOMBRE DEL MEDICAMENTO 2. COMPOSICION CUALITATIVA Y CUANTITATIVA Cada 5 ml de jarabe contienen: AMBROXOL (D.C.I.) hidrocloruro 15 mg Excipientes, ver apartado 6.1. 3. FORMA FARMACEUTICA Jarabe. 4. DATOS
1. NOMBRE DEL MEDICAMENTO 2. COMPOSICION CUALITATIVA Y CUANTITATIVA Cada 5 ml de jarabe contienen: AMBROXOL (D.C.I.) hidrocloruro 15 mg Excipientes, ver apartado 6.1. 3. FORMA FARMACEUTICA Jarabe. 4. DATOS
ESTIMULACIÓN MÚLTIPLE TEMPRANA. Dra. Carmen Montserrat Gómez Juárez R4 Medicina de Rehabilitación
 ESTIMULACIÓN MÚLTIPLE TEMPRANA Dra. Carmen Montserrat Gómez Juárez R4 Medicina de Rehabilitación Con los avances en la atención del recién nacido se ha logrado una tasa creciente de supervivencia entre
ESTIMULACIÓN MÚLTIPLE TEMPRANA Dra. Carmen Montserrat Gómez Juárez R4 Medicina de Rehabilitación Con los avances en la atención del recién nacido se ha logrado una tasa creciente de supervivencia entre
Nutrigenómica : Programación fetal. Dra. Laura E. Martínez de Villarreal Departamento de Genética Facultad de Medicina UANL
 Nutrigenómica : Programación fetal Dra. Laura E. Martínez de Villarreal Departamento de Genética Facultad de Medicina UANL Índice Factores que afectan el desarrollo fetal. Epigenética. Nutrigenómica. Hipótesis
Nutrigenómica : Programación fetal Dra. Laura E. Martínez de Villarreal Departamento de Genética Facultad de Medicina UANL Índice Factores que afectan el desarrollo fetal. Epigenética. Nutrigenómica. Hipótesis
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión
 FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 METRONIDAZOL 500 mg TABLETA VAGINAL ANTIPARASITARIO - ANTIPROTOZOARIO Página 1 METRONIDAZOL 500 mg Tableta Vaginal
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 METRONIDAZOL 500 mg TABLETA VAGINAL ANTIPARASITARIO - ANTIPROTOZOARIO Página 1 METRONIDAZOL 500 mg Tableta Vaginal
2012 GUIA DE USO DE MEDICAMENTOS EN EMBARAZO Y LACTANCIA. Sin riesgos aparentes No hay evidencia de riesgo fetal.pueden EMPLEARSE
 GUIA DE USO DE MEDICAMENTOS EN EMBARAZO Y CLASIFI FDA SEGÚN RIESGO EMBARAZO A Sin riesgos aparentes No hay evidencia de riesgo fetal.pueden EMPLEARSE B C D Sin riesgos aparentes No existen pruebas de riesgo
GUIA DE USO DE MEDICAMENTOS EN EMBARAZO Y CLASIFI FDA SEGÚN RIESGO EMBARAZO A Sin riesgos aparentes No hay evidencia de riesgo fetal.pueden EMPLEARSE B C D Sin riesgos aparentes No existen pruebas de riesgo
DISTRIBUCIÓN DEL PROGRAMA ACADÉMICO DE OBSTETRICIA NOVENO SEMESTRE MODULOS I, II Y III DURANTE EL SEMESTRE *B * DEL AÑO 2016.
 DISTRIBUCIÓN DEL PROGRAMA ACADÉMICO DE OBSTETRICIA NOVENO SEMESTRE MODULOS I, II Y III DURANTE EL SEMESTRE *B * DEL AÑO 2016. MODULO I: *-Embriología del aparato reproductor femenino 2 hrs *-Anatomía y
DISTRIBUCIÓN DEL PROGRAMA ACADÉMICO DE OBSTETRICIA NOVENO SEMESTRE MODULOS I, II Y III DURANTE EL SEMESTRE *B * DEL AÑO 2016. MODULO I: *-Embriología del aparato reproductor femenino 2 hrs *-Anatomía y
Guía practica de Hematología y bioquímica
 Guía practica de Hematología y bioquímica Guía práctica de interpretación analítica y diagnóstico diferencial en pequeños animales. Hematología y bioquímica Autores: Ignacio López Villalba, Ignacio Mesa
Guía practica de Hematología y bioquímica Guía práctica de interpretación analítica y diagnóstico diferencial en pequeños animales. Hematología y bioquímica Autores: Ignacio López Villalba, Ignacio Mesa
I CURSO DE DIAGNÓSTICO INTEGRAL EN HEMATOLOGÍA. Módulo 3. Dr. Joaquín Carrillo Farga Instituto de Hematopatología de México.
 I CURSO DE DIAGNÓSTICO INTEGRAL EN HEMATOLOGÍA. Módulo 3 Dr. Joaquín Carrillo Farga Instituto de Hematopatología de México. Queretaro, México Hospital Universitario Ramón y Cajal Salón de Actos 24 y 25
I CURSO DE DIAGNÓSTICO INTEGRAL EN HEMATOLOGÍA. Módulo 3 Dr. Joaquín Carrillo Farga Instituto de Hematopatología de México. Queretaro, México Hospital Universitario Ramón y Cajal Salón de Actos 24 y 25
TEST DE INTOLERANCIA ALIMENTARIA
 TEST DE INTOLERANCIA ALIMENTARIA PUNTOS CLAVE Permite determinar la presencia y niveles de anticuerpos del tipo IgG frente a más de 200 alimentos diferentes. Se realiza el análisis de cada alimento por
TEST DE INTOLERANCIA ALIMENTARIA PUNTOS CLAVE Permite determinar la presencia y niveles de anticuerpos del tipo IgG frente a más de 200 alimentos diferentes. Se realiza el análisis de cada alimento por
febrer, 2015 Dra. Magda Campins
 febrer, 2015 SALUT MATERNOINFANTIL: SALUT DE LA DONA i SALUT INFANTIL Dra. Magda Campins Hospital Universitari Vall d Hebron. Facultat de Medicina. UAB SALUT MATERNOINFANTIL Objetivo: Conseguir un óptimo
febrer, 2015 SALUT MATERNOINFANTIL: SALUT DE LA DONA i SALUT INFANTIL Dra. Magda Campins Hospital Universitari Vall d Hebron. Facultat de Medicina. UAB SALUT MATERNOINFANTIL Objetivo: Conseguir un óptimo
SALUT MATERNOINFANTIL: SALUT DE LA DONA i SALUT INFANTIL
 Nov. 2011 SALUT MATERNOINFANTIL: SALUT DE LA DONA i SALUT INFANTIL Dra. Magda Campins Hospital Universitari Vall d Hebron. d Facultat de Medicina. UAB SALUT MATERNOINFANTIL Objetivo: Conseguir un óptimo
Nov. 2011 SALUT MATERNOINFANTIL: SALUT DE LA DONA i SALUT INFANTIL Dra. Magda Campins Hospital Universitari Vall d Hebron. d Facultat de Medicina. UAB SALUT MATERNOINFANTIL Objetivo: Conseguir un óptimo
Academia Mexicana de Pediatría 2016 ACAD. ARTURO PEREA MTZ PRESIDENTE
 Academia Mexicana de Pediatría 2016 ACAD. ARTURO PEREA MTZ PRESIDENTE Semana Mundial de la Lactancia Materna 1 al 7 de Agosto de 2016 La Academia Mexicana de Pediatría siempre estará en comunión con todos
Academia Mexicana de Pediatría 2016 ACAD. ARTURO PEREA MTZ PRESIDENTE Semana Mundial de la Lactancia Materna 1 al 7 de Agosto de 2016 La Academia Mexicana de Pediatría siempre estará en comunión con todos
Valoración del estado nutricional. [9.1] Cómo estudiar este tema? [9.2] Qué es la valoración del estado nutricional
![Valoración del estado nutricional. [9.1] Cómo estudiar este tema? [9.2] Qué es la valoración del estado nutricional Valoración del estado nutricional. [9.1] Cómo estudiar este tema? [9.2] Qué es la valoración del estado nutricional](/thumbs/53/31653362.jpg) Valoración del estado nutricional [9.1] Cómo estudiar este tema? [9.2] Qué es la valoración del estado nutricional [9.3] Medidas para calcular el valor del estado nutricional TEMA Esquema TEMA 9 Esquema
Valoración del estado nutricional [9.1] Cómo estudiar este tema? [9.2] Qué es la valoración del estado nutricional [9.3] Medidas para calcular el valor del estado nutricional TEMA Esquema TEMA 9 Esquema
ATENCIÓN A LA GESTACION Y PARTO
 MÓDULO 11 (Área hospitalaria) ATENCIÓN A LA GESTACION Y PARTO OBJETIVO De acuerdo a la edad, detectar los factores de riesgo, realizar el diagnóstico temprano de las afecciones ginecobstétricas, emitir
MÓDULO 11 (Área hospitalaria) ATENCIÓN A LA GESTACION Y PARTO OBJETIVO De acuerdo a la edad, detectar los factores de riesgo, realizar el diagnóstico temprano de las afecciones ginecobstétricas, emitir
prenatal Test Prenatal No Invasivo
 prenatal Test Prenatal No Invasivo 1 Felicitaciones por tu embarazo! 2 Estimados futuros padres, Este es un momento muy emocionante para vosotros y, lógicamente, estáis preocupados por la salud de vuestro
prenatal Test Prenatal No Invasivo 1 Felicitaciones por tu embarazo! 2 Estimados futuros padres, Este es un momento muy emocionante para vosotros y, lógicamente, estáis preocupados por la salud de vuestro
ARTICULOS PUBLICADOS 4. ARTÍCULOS PUBLICADOS
 4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
Explicación del contenido
 Tipos de exámenes Explicación del contenido Niveles normales Los niveles regulares (normales) varían de acuerdo a como los exámenes son realizados. Averigüe los niveles básicos considerados en el local
Tipos de exámenes Explicación del contenido Niveles normales Los niveles regulares (normales) varían de acuerdo a como los exámenes son realizados. Averigüe los niveles básicos considerados en el local
INTRODUCCIÓN. Otras investigaciones mostraron que el incremento de la glicemia basal en ayunas en hipertiroideos fue más alta que en normales (4,5,6).
 INTRODUCCIÓN La alteración en el metabolismo de la glucosa ha sido descrita en pacientes con hipertiroidismo; muchas investigaciones se han realizado al respecto, siendo sus resultados controversiales.
INTRODUCCIÓN La alteración en el metabolismo de la glucosa ha sido descrita en pacientes con hipertiroidismo; muchas investigaciones se han realizado al respecto, siendo sus resultados controversiales.
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
PROYECTO DE INVESTIGACIÓN
 FACULTAD DE MEDICINA CLINICA ALEMANA UNIVERSIDAD DEL DESARROLLO CENTRO DE BIOÉTICA COMITÉ DE ÉTICA DE LA INVESTIGACIÓN Recepción: / / Código: (Uso Interno) PROYECTO DE INVESTIGACIÓN Título de Proyecto:.
FACULTAD DE MEDICINA CLINICA ALEMANA UNIVERSIDAD DEL DESARROLLO CENTRO DE BIOÉTICA COMITÉ DE ÉTICA DE LA INVESTIGACIÓN Recepción: / / Código: (Uso Interno) PROYECTO DE INVESTIGACIÓN Título de Proyecto:.
Planear un embarazo. Servicio de Obstetricia y Ginecología Dra Reyes de la Cuesta
 Planear un embarazo Servicio de Obstetricia y Ginecología Dra Reyes de la Cuesta Información Preconcepcional 50 % de las gestaciones son planificadas, solo 10 % de las parejas que planifican acuden a solicitar
Planear un embarazo Servicio de Obstetricia y Ginecología Dra Reyes de la Cuesta Información Preconcepcional 50 % de las gestaciones son planificadas, solo 10 % de las parejas que planifican acuden a solicitar
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-464 Pediatría I (Neonatología) Programa de la asignatura: Total de Créditos: 4 Teórico: 3 Práctico: 2 Prerrequisitos:
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-464 Pediatría I (Neonatología) Programa de la asignatura: Total de Créditos: 4 Teórico: 3 Práctico: 2 Prerrequisitos:
ABSORCIÓN, DISTRIBUCIÓN Y ELIMINACIÓN DE LOS TÓXICOS EN EL ORGANISMO
 Toxicología alimentaria Diplomatura de Nutrición humana y dietética Curso 2010-2011 ABSORCIÓN, DISTRIBUCIÓN Y ELIMINACIÓN DE LOS TÓXICOS EN EL ORGANISMO Dr. Jesús Miguel Hernández-Guijo Dpto. Farmacología
Toxicología alimentaria Diplomatura de Nutrición humana y dietética Curso 2010-2011 ABSORCIÓN, DISTRIBUCIÓN Y ELIMINACIÓN DE LOS TÓXICOS EN EL ORGANISMO Dr. Jesús Miguel Hernández-Guijo Dpto. Farmacología
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016
 Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
DISPRAXIA OCULOMOTORA COMO SIGNO PRECOZ DE DIAGNÓSTICO EN LA ATAXIA-TELANGIECTASIA
 DISPRAXIA OCULOMOTORA COMO SIGNO PRECOZ DE DIAGNÓSTICO EN LA ATAXIA-TELANGIECTASIA Eduardo García Soblechero Margarita Rodríguez Benjumea Adrián García Ron Mª Ángeles Delgado Rioja José Sierra Rodríguez
DISPRAXIA OCULOMOTORA COMO SIGNO PRECOZ DE DIAGNÓSTICO EN LA ATAXIA-TELANGIECTASIA Eduardo García Soblechero Margarita Rodríguez Benjumea Adrián García Ron Mª Ángeles Delgado Rioja José Sierra Rodríguez
HEMORRAGIA CEREBRAL EN RECIÉN NACIDOS PREMATUROS
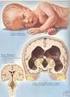 HEMORRAGIA CEREBRAL EN RECIÉN NACIDOS PREMATUROS DIAGNÓSTICO POR ECOGRAFÍA Dra. María Cristina Sperperato BUENOS AIRES, REPÚBLICA ARGENTINA Junio 2005 HEMORRAGIA CEREBRAL FRECUENCIA EN PREMATUROS Según
HEMORRAGIA CEREBRAL EN RECIÉN NACIDOS PREMATUROS DIAGNÓSTICO POR ECOGRAFÍA Dra. María Cristina Sperperato BUENOS AIRES, REPÚBLICA ARGENTINA Junio 2005 HEMORRAGIA CEREBRAL FRECUENCIA EN PREMATUROS Según
La Prematuridad en la Región de las Américas y sus costos
 La Prematuridad en la Región de las Américas y sus costos Prof. Dr. Pablo Duran Asesor Regional en Salud Perinatal CLAP/SMR OPS/OMS No existen potenciales conflictos de intereses. CENTRO LATINOAMERICANO
La Prematuridad en la Región de las Américas y sus costos Prof. Dr. Pablo Duran Asesor Regional en Salud Perinatal CLAP/SMR OPS/OMS No existen potenciales conflictos de intereses. CENTRO LATINOAMERICANO
FUNCIONES OBSTETRICAS Y NEONATALES INTENSIVAS (FONI) INSTRUMENTOS E INSTRUCTIVOS
 MINISTERIO DE SALUD ESTÁNDARES E INDICADORES DE CALIDAD EN LA ATENCIÓN MATERNA Y PERINATAL EN LOS ESTABLECIMIENTOS QUE CUMPLEN CON FUNCIONES OBSTÉTRICAS Y NEONATALES 179 FUNCIONES OBSTETRICAS Y NEONATALES
MINISTERIO DE SALUD ESTÁNDARES E INDICADORES DE CALIDAD EN LA ATENCIÓN MATERNA Y PERINATAL EN LOS ESTABLECIMIENTOS QUE CUMPLEN CON FUNCIONES OBSTÉTRICAS Y NEONATALES 179 FUNCIONES OBSTETRICAS Y NEONATALES
Síndrome de Ehlers-Danlos
 Síndrome de Ehlers-Danlos es el nombre por el que se conocen un grupo heterogéneo de enfermedades hereditarias del tejido conectivo, caracterizadas por hiperlaxitud articular, hiperextensibilidad de la
Síndrome de Ehlers-Danlos es el nombre por el que se conocen un grupo heterogéneo de enfermedades hereditarias del tejido conectivo, caracterizadas por hiperlaxitud articular, hiperextensibilidad de la
Dr. Gerardo Cabrera-Meza Profesor Asociado de Pediatría Sección de Neonatología
 INTERVENCIONES NEONATALES EN LA PRIMERA SEMANA DE VIDA ATENCION ESENCIAL DEL RECIEN NACIDO Dr. Gerardo Cabrera-Meza Profesor Asociado de Pediatría Sección de Neonatología SALUD NEONATAL A NIVEL GLOBAL
INTERVENCIONES NEONATALES EN LA PRIMERA SEMANA DE VIDA ATENCION ESENCIAL DEL RECIEN NACIDO Dr. Gerardo Cabrera-Meza Profesor Asociado de Pediatría Sección de Neonatología SALUD NEONATAL A NIVEL GLOBAL
Incompatibilidad Sanguínea Neonatal Factor Rhesus (Rh) ABO (Izoinmunización)
 Incompatibilidad Sanguínea Neonatal Factor Rhesus (Rh) ABO (Izoinmunización) Reflexión Objetivos Cada estudiante: C1: Definirá en sus propias palabras los conceptos: incompatibilidad ABO incompatibilidad
Incompatibilidad Sanguínea Neonatal Factor Rhesus (Rh) ABO (Izoinmunización) Reflexión Objetivos Cada estudiante: C1: Definirá en sus propias palabras los conceptos: incompatibilidad ABO incompatibilidad
ICTERICIA NEONATAL: Revisión
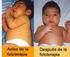 ICTERICIA NEONATAL: Revisión Juliana Carmen Parodi, José Lucio Meana Ibarra, José Horacio Ramos Cosimi Dra. Olga Arce. Médica Neonatóloga Servicio Neonatología Hospital JR Vidal. RESUMEN INTRODUCCION:
ICTERICIA NEONATAL: Revisión Juliana Carmen Parodi, José Lucio Meana Ibarra, José Horacio Ramos Cosimi Dra. Olga Arce. Médica Neonatóloga Servicio Neonatología Hospital JR Vidal. RESUMEN INTRODUCCION:
La severidad de la hemofilia depende del nivel plasmático del FVIII (hemofilia A) / FIX (hemofilia B): <1% de factor Entre el 1% al 5% >5% de factor
 La hemofilia es un desorden hemorrágico hereditario y congénito, originado por mutaciones en el cromosoma X y que se caracteriza por la disminución o ausencia de actividad funcional de los factores de
La hemofilia es un desorden hemorrágico hereditario y congénito, originado por mutaciones en el cromosoma X y que se caracteriza por la disminución o ausencia de actividad funcional de los factores de
Evolución de la Estancia Media en los Hospitales Generales del Sistema Nacional de Salud: Años
 INFORMACIÓN SANITARIA E INNOVACIÓN Informes Breves CMBD Número 2 Año 2014 Evolución de la Estancia Media en los Hospitales Generales del Sistema Nacional de Salud: Años 2001 2012 INFORMACIÓN Y ESTADÍSTICAS
INFORMACIÓN SANITARIA E INNOVACIÓN Informes Breves CMBD Número 2 Año 2014 Evolución de la Estancia Media en los Hospitales Generales del Sistema Nacional de Salud: Años 2001 2012 INFORMACIÓN Y ESTADÍSTICAS
Catlab Informa 23 MICROCITOSIS-ANEMIA MICROCITICA. Anemia (OMS): concentración de Hb < 12 mg/dl en mujeres y < a 13 mg/dl en varones.
 Catlab Informa 23 Desembre 2011 MICROCITOSIS-ANEMIA MICROCITICA Anemia (OMS): concentración de Hb < 12 mg/dl en mujeres y < a 13 mg/dl en varones. Microcitosis: VCM normal de 83 a 101fL, microcitosis si
Catlab Informa 23 Desembre 2011 MICROCITOSIS-ANEMIA MICROCITICA Anemia (OMS): concentración de Hb < 12 mg/dl en mujeres y < a 13 mg/dl en varones. Microcitosis: VCM normal de 83 a 101fL, microcitosis si
Grupo sanguíneo Antígenos en glóbulos rojos Anticuerpos en el plasma. A A anti-b B B anti-a AB A + B O anti-a y anti-b
 TEMA 6.- LOS GRUPOS SANGUÍNEOS. PROBLEMAS DE GENÉTICA. LOS GRUPOS SANGUÍNEOS Los grupos sanguíneos fueron descubiertos en 1900 por el doctor austriaco Karl Landsteiner. Las transfusiones sanguíneas se
TEMA 6.- LOS GRUPOS SANGUÍNEOS. PROBLEMAS DE GENÉTICA. LOS GRUPOS SANGUÍNEOS Los grupos sanguíneos fueron descubiertos en 1900 por el doctor austriaco Karl Landsteiner. Las transfusiones sanguíneas se
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE ESTUDIOS DE POSTGRADO
 UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE ESTUDIOS DE POSTGRADO ICTERICIA PROLONGADA EN NEONATOS Y SUS PRINCIPALES ETIOLOGIAS DELMY LIZETH VILLEDA CARDONA Tesis Presentada
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE ESTUDIOS DE POSTGRADO ICTERICIA PROLONGADA EN NEONATOS Y SUS PRINCIPALES ETIOLOGIAS DELMY LIZETH VILLEDA CARDONA Tesis Presentada
premium Test de Cribado Prenatal No Invasivo en sangre materna
 Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 18 y 13 Informa de las trisomías
Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 18 y 13 Informa de las trisomías
GPC. Guía de Referencia Rápida. Diagnóstico de Catarata Congénita en el Recién Nacido. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico de Catarata Congénita en el Recién Nacido GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-363-13 CIE-10: Q12.0 Catarata congénita
Guía de Referencia Rápida Diagnóstico de Catarata Congénita en el Recién Nacido GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-363-13 CIE-10: Q12.0 Catarata congénita
36º CONGRESO ARGENTINO DE PEDIATRÍA. Mar del Plata, 27/09/2013. Sesión Interactiva. Infecciones perinatales SÍFILIS CONGÉNITA. Elizabeth Liliana Asis
 36º CONGRESO ARGENTINO DE PEDIATRÍA Mar del Plata, 27/09/2013 Sesión Interactiva Infecciones perinatales SÍFILIS CONGÉNITA Elizabeth Liliana Asis Médica Neonatóloga e Infectóloga pediatra Jefa de la Sección
36º CONGRESO ARGENTINO DE PEDIATRÍA Mar del Plata, 27/09/2013 Sesión Interactiva Infecciones perinatales SÍFILIS CONGÉNITA Elizabeth Liliana Asis Médica Neonatóloga e Infectóloga pediatra Jefa de la Sección
PROYECTO ISS - ASCOFAME GUIAS DE PRACTICA CLINICA BASADAS EN LA EVIDENCIA
 PROYECTO ISS - ASCOFAME ICTERICIA NEONATAL ASOCIACION COLOMBIANA DE FACULTADES DE MEDICINA- ASCOFAME - PROYECTO ISS - ASCOFAME GUIAS DE PRACTICA CLINICA BASADAS EN LA EVIDENCIA ICTERICIA NEONATAL Dr. Rodrigo
PROYECTO ISS - ASCOFAME ICTERICIA NEONATAL ASOCIACION COLOMBIANA DE FACULTADES DE MEDICINA- ASCOFAME - PROYECTO ISS - ASCOFAME GUIAS DE PRACTICA CLINICA BASADAS EN LA EVIDENCIA ICTERICIA NEONATAL Dr. Rodrigo
tulo: Afecciones Propias del Embarazo Título: de la Gestación 50 minutos Actividad: Gestorragias de la Segunda Mitad
 tulo: Afecciones Propias del Embarazo Título: Actividad: Gestorragias de la Segunda Mitad de la Gestación Tipo de Clase: Conferencia Duración: 50 minutos Especialidad: Ginecobstetricia Año: 4to Tipo de
tulo: Afecciones Propias del Embarazo Título: Actividad: Gestorragias de la Segunda Mitad de la Gestación Tipo de Clase: Conferencia Duración: 50 minutos Especialidad: Ginecobstetricia Año: 4to Tipo de
FICHA METODOLÓGICA FÓRMULA DE CÁLCULO
 FICHA METODOLÓGICA NOMBRE DEL INDICADOR DEFINICIÓN Razón de mortalidad materna (por 100.000 nacidos vivos) Número de defunciones de mujeres por causas relacionadas con el embarazo, parto, o puerperio,
FICHA METODOLÓGICA NOMBRE DEL INDICADOR DEFINICIÓN Razón de mortalidad materna (por 100.000 nacidos vivos) Número de defunciones de mujeres por causas relacionadas con el embarazo, parto, o puerperio,
Orientación diagnóstica de las anemias en Urgencias. Hematología Clínica Rotger 2016
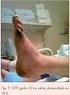 Orientación diagnóstica de las anemias en Urgencias Definición Disminución de la hemoglobina por debajo de los valores normales Definición La hemoglobina es el parámetro más correcto para valorar una anemia
Orientación diagnóstica de las anemias en Urgencias Definición Disminución de la hemoglobina por debajo de los valores normales Definición La hemoglobina es el parámetro más correcto para valorar una anemia
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I
 TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
SIGNIFICACION CLINICA DE
 HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
