Déficit de HMG CoA Liasa
|
|
|
- Jaime Montero Gallego
- hace 8 años
- Vistas:
Transcripción
1 Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves. Si las recomendaciones no se comprenden o tiene algún problema concreto, deben plantear sus dudas al especialista de guardia. Déficit de HMG CoA Liasa
2 PROTOCOLO SÓLO PARA EL MANEJO URGENTE INMEDIATO tiene un DEFICIT DE HMG CoA LIASA (una acidemia orgánica). Las principales complicaciones son hipoglucemia, encefalopatía, episodios tipo ictus y acidosis metabólica. Iniciar este tratamiento si el paciente está evidentemente indispuesto o tiene vómitos, somnolencia, acidosis o hiperventilación (déficit de bases >10 mmol/l). No retrasar en caso de duda. Administrar inmediatamente 200 mg/kg. de glucosa (2 ml/kg. de glucosa al 10% ó 1 ml/kg. de glucosa al 20%) en pocos minutos. Administrar 10 ml/kg. de solución salina normal salvo en casos de mala circulación periférica o en un paciente que se encuentre en estado de shock. En esta situación, administrar un bolo de 20 ml/kg. de solución salina normal inmediatamente después de la glucosa. Repetir el bolo de solución salina si persiste la mala circulación como se haría con un paciente no metabólico en estado de shock. Continuar administrando 5 ml/kg./h de glucosa al 10% hasta que esté lista la siguiente disolución: glucosa al 10% / solución salina al 0.45 %. En caso de cualquier duda el niño deberá ser ingresado, aunque sólo sea necesario para un breve periodo de observación.
3 1 Antecedentes El déficit de 3-hidroxi-3-metilglutaril CoA liasa es un trastorno de la síntesis de los cuerpos cetónicos. Esta enzima también se encuentra en la vía catabólica de la leucina. La mayor parte del tiempo los pacientes están sanos y no requieren una dieta especial. Sin embargo, las infecciones, el ayuno o los vómitos pueden producir una enfermedad grave encefalopatía y episodios tipo ictus. Los primeros signos de descompensación pueden ser sutiles, como letargo o flaccidez. Siempre escuchar con atención a los padres ya que estos probablemente estén bien informado. La hipoglucemia sólo se produce en una fase relativamente tardía, por lo que no se debe depender de la glucemia / destrostix. No retrasar el tratamiento sólo porque la glucemia no sea baja. El objetivo siempre debe consistir en intervenir mientras la glucemia sea normal. 2 Llamadas telefónicas Si recibe una llamada telefónica de una familia con un niño que no está bien, debe recordar los siguientes pasos importantes: a. Iniciar el régimen de urgencia si no se ha hecho ya. b. Evitar retrasos en el traslado al hospital. c. Traer la medicación. d. Traer detalles del régimen de urgencia / un informe del hospital. La mayoría de los pacientes que se presenten en el hospital precisarán ser ingresados puesto que es probable que ya hayan recibido tratamiento en casa. Sólo debe permitir que el niño vuelva a casa si usted y la familia están totalmente convencidos y han comentado los problemas con el especialista de guardia. La familia debe tener un plan claro de actuación y estar preparada para regresar si el niño no mejora. Ante la existencia de cualquier duda el niño deberá ser ingresado, aunque sólo sea necesario para un breve periodo de observación.
4 3 Plan inicial y manejo en el hospital Solicitar ingreso en la UCI / Unidad de Cuidados Intensivos si el niño está en estado de shock o claramente muy enfermo. Si está ingresado en la unidad metabólica / de medicina general realizar una cuidadosa valoración clínica, incluyendo presión arterial y la escala de coma de Glasgow, aunque el paciente no de muestras de encefalopatía. Si se produjera un deterioro en el niño, especialmente durante el cambio de turno, esto permitiría el equipo entrante detectar cualquier variación. Se deben realizar las siguientes pruebas de sangre: ph y gases Glucosa (en laboratorio) Urea y electrolitos Hemograma completo Hemocultivo 4 Manejo Las decisiones sobre el manejo deben basarse primordialmente en la situación clínica. La primera decisión terapéutica es si el niño puede ser tratado de forma oral o necesita terapia intravenosa. Los factores que influyen en la decisión incluyen lo enfermo que está el niño y si en el pasado ha sufrido deterioros repentinos. El niño tolera líquidos por vía oral? Si el niño está relativamente bien puede ser tratado por vía oral pero debe valorarse muy cuidadosamente. Si el niño evidentemente está mal debe ser tratado con líquidos intravenosos. En caso de cualquier duda, poner una vía intravenosa.
5 A. ORAL Si el niño está relativamente bien y no tiene vómitos puede administrarse alimentación por vía oral. (Nota: Una observación imprevista en estos pacientes es el negarse a beber (síntoma precoz), por lo que deberá recurrir al empleo de un sonda nasogástrica para evitar la terapia intravenosa). Debe emplear el Protocolo para el manejo urgente. Este se puede administrar mediante tomas normales frecuentes, pero si el paciente corre el riesgo de vomitar o tiene nauseas, los líquidos pueden administrarse de forma continua o mediante pequeños bolos más frecuentes. EDAD CONCENTRACIÓN POLÍMEROS VOLUMEN DIARIO (Años) DE GLUCOSA (G/100ML)* TOTAL** ml/kg ml/kg ml ml > ml *Pedir la ayuda del dietista local si es necesario **El volumen para cada toma normalmente será esta cifra dividida por 12, pero si el paciente tiene nauseas o lo rechaza, intentar administrar tomas frecuentes mas reducidas o aplicar una infusión nasogástrica continua. Si existen problemas de vómitos y/o diarrea deben añadirse electrolitos a las bebidas utilizando mezclas de rehidratación estándar según las instrucciones del fabricante. B. VÍA INTRAVENOSA Si el niño no está bien: Administrar inmediatamente 200 mg/kg. de glucosa (2 ml/kg. de glucosa al 10% ó 1 ml/kg. de glucosa al 20%) durante el transcurso de varios minutos.
6 Si existe una mala circulación periférica o el paciente está en estado de shock, administrar 20 ml/kg. de solución salina normal en forma de bolo inmediatamente. Repetir la administración del bolo de suero si persiste la mala circulación como se haría con un paciente no metabólico en estado de shock. Si no, continuar administrando 5 ml/kg./h de glucosa al 10% hasta que esté lista la siguiente disolución - ver abajo. Calcular rápidamente el déficit y el régimen de mantenimiento y preparar los líquidos intravenosos. Déficit: Estimarlo mediante los signos clínicos si no se dispone del peso reciente. Mantenimiento: Fórmula para calcular el volumen diario de líquidos de mantenimiento 100 ml/kg. para los primeros 10 kg. de peso, luego 50 ml/kg. para los siguientes 10 kg. y 20 ml/kg. para el peso restante, empleando para ello el peso rehidratado calculado. Descontar el líquido ya administrado del total para las primeras 24 horas. Administrar solución salina al 0.45% / glucosa al 10% Una vez calculado el déficit y el régimen de mantenimiento, administrar durante las siguientes 6 horas 1/3 del total del preparado para 24 horas, y el resto durante las siguientes 18 horas. Continuar administrando la misma disolución si siguen siendo necesarios los líquidos intravenosos. Comprobar los electrolitos cada 24 horas si se siguen administrando líquidos por vía intravenosa. Se puede añadir potasio, si es preciso, una vez normalizada la producción de orina y conocida la concentración de potasio en plasma. Puede existir una marcada acidosis, pero no se administra bicarbonato sódico de manera rutinaria. No obstante, si persiste la acidosis tras la corrección de la glucosa en sangre y la perfusión, el bicarbonato sódico puede ser necesario si el ph es <7.1, o el ph se deteriora con rapidez, o el déficit de bases es mayor de 15 mmol/l. Inicialmente corregir la mitad del déficit [0,15 x peso x déficit de bases (mmol/l)] mmol de bicarbonato sódico durante por lo menos 30 minutos. 1 ml de bicarbonato sódico al 8.4% contiene 1 mmol, pero esta solución debería ser diluida como mínimo al 1:5 en glucosa al 5%. Luego revisar y comprobar la urea y electrolitos y ph y gases en sangre. Puesto que la acidosis normalmente se corrige
7 rápidamente, rara vez resulta necesario repetir la dosis de bicarbonato sódico. Si aparentemente son necesarias más dosis de bicarbonato sódico, consultar con el especialista. Antes de hacerlo pregúntese por qué es necesario. Puede existir otra explicación, por ejemplo la sepsis? Si se administran más dosis, reducir el cloruro sódico administrado en otros líquidos intravenosos. 5 La hiperglucemia puede ser un problema. Si la glucosa en sangre supera los 14 mmol/l (252 mg/dl) y hay glucosuria, iniciar una infusión de insulina de acuerdo con el protocolo local para diabéticos en lugar de reducir la ingesta de glucosa. Evolución Control: A las 4-6 horas, o menos, volver a valorar si se ha producido algún deterioro o no ha habido mejoría. La valoración clínica debe incluir la escala de coma de Glasgow y presión arterial. Analíticas de sangre: ph y gases en sangre. Glucosa (en laboratorio). Urea y electrolitos. Si mejora, continuar con líquidos intravenosos al menos 24 horas, se ruega consulten la sección anterior. Si ha habido un deterioro, consultar con el especialista sin retraso. 6 Reintroduciendo la alimentación oral 7 Alta Volver a iniciar la alimentación enteral lo antes posible, en cuanto el niño esté alerta y hayan cesado los vómitos. Si es necesario, consultar con el dietista local para más detalles. Sólo debe permitir que el niño vuelva a casa si usted y la familia están totalmente convencidos y han comentado los problemas con el especialista de guardia. La familia debe tener un plan claro de actuación y estar preparada para regresar si el niño sufre un empeoramiento.
8 Para más información consultar la siguiente referencia: Fernades J, Saudubray J-M, van de Berghe G, Walter JH (editores) Enfermedades Metabólicas Innatas. Diagnosis y tratamiento. Cuarta edición. Primavera /03/08 Fecha de la próxima revisión: Marzo 2010 NOTAS IMPORTANTES (CONDICIONES DE USO) Existe muy poca base de evidencia para el manejo de los errores innatos, por lo que estos protocolos han sido escritos teniendo en cuenta lo que se consideran las mejores prácticas actuales. Han sido revisados meticulosamente pero aún así puede haber errores. No puede asumirse ninguna responsabilidad en absoluto como resultado del uso de esta información. Estas guías son aplicables a la mayoría de los pacientes, aunque habrá ocasiones en que sea apropiado un manejo alternativo. Estos protocolos han sido traducidos a partir de los originales en inglés de la página web de la British Inherited Metabolic Disease Group. La BIMDG no asume responsabilidad alguna por cualquier posible error. Traductor al castellano: Mike Vidal Lería Supervisión médica de la traducción: Dr. Luis Aldamiz-Echevarría
Fructosemia DÉFICIT DE FRUCTOSA 1,6 BISFOSFATASA- DESCOMPENSACIÓN AGUDA
 Fructosemia DÉFICIT DE FRUCTOSA 1,6 BISFOSFATASA- DESCOMPENSACIÓN AGUDA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves.
Fructosemia DÉFICIT DE FRUCTOSA 1,6 BISFOSFATASA- DESCOMPENSACIÓN AGUDA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves.
Enfermedad de jarabe de arce
 Enfermedad de jarabe de arce Por favor, leer con atención. Es importante administrar realizar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas, incluso de edema cerebral.
Enfermedad de jarabe de arce Por favor, leer con atención. Es importante administrar realizar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas, incluso de edema cerebral.
Acidemia glutarica tipo 1
 Acidemia glutarica tipo 1 DÉFICIT DE GLUTARIL COA DESHIDROGENADA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas,
Acidemia glutarica tipo 1 DÉFICIT DE GLUTARIL COA DESHIDROGENADA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas,
PROTOCOLO SÓLO PARA EL MANEJO URGENTE INMEDIATO
 Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas, incluso de edema cerebral. Si las recomendaciones no se comprenden
Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas, incluso de edema cerebral. Si las recomendaciones no se comprenden
Hiperamonemia SÍNDROME HHH (HIPERORNITINEMIA, HIPERAMONEMIA, HOMOCITRULINURIA) IPL LISINURÍA CON INTOLERANCIA A LA PROTEÍNA
 Hiperamonemia SÍNDROME HHH (HIPERORNITINEMIA, HIPERAMONEMIA, HOMOCITRULINURIA) IPL LISINURÍA CON INTOLERANCIA A LA PROTEÍNA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso
Hiperamonemia SÍNDROME HHH (HIPERORNITINEMIA, HIPERAMONEMIA, HOMOCITRULINURIA) IPL LISINURÍA CON INTOLERANCIA A LA PROTEÍNA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso
Hiperamonemia DÉFICIT DE CARBAMILFOSFATO SINTETASA (CPS) Y DÉFICIT DE ORNITINA TRANSCARBAMILASA (OTC)
 Hiperamonemia DÉFICIT DE CARBAMILFOSFATO SINTETASA (CPS) Y DÉFICIT DE ORNITINA TRANSCARBAMILASA (OTC) Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto
Hiperamonemia DÉFICIT DE CARBAMILFOSFATO SINTETASA (CPS) Y DÉFICIT DE ORNITINA TRANSCARBAMILASA (OTC) Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto
Déficit del transporte de carnitina
 Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves. Si las recomendaciones no se comprenden o tiene algún problema concreto,
Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves. Si las recomendaciones no se comprenden o tiene algún problema concreto,
Glucogenosis Tipo Ib DÉFICIT DE GLUCOSA-6 FOSFATASA TRANSLOCASA
 Glucogenosis Tipo Ib DÉFICIT DE GLUCOSA-6 FOSFATASA TRANSLOCASA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves. Si
Glucogenosis Tipo Ib DÉFICIT DE GLUCOSA-6 FOSFATASA TRANSLOCASA Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones graves. Si
PROTOCOLO SÓLO PARA EL MANEJO URGENTE INMEDIATO
 Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas, incluso de edema cerebral. Si las recomendaciones no se comprenden
Por favor, leer con atención. Es importante administrar un tratamiento meticuloso ya que existe alto riesgo de complicaciones neurológicas, incluso de edema cerebral. Si las recomendaciones no se comprenden
PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO
 PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO TRATAMIENTO DE LA HIPERGLUCEMIA SIMPLE Hiperglucemia simple sin datos de CAD ni de SH (ausencia de clínica neurológica,
PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO TRATAMIENTO DE LA HIPERGLUCEMIA SIMPLE Hiperglucemia simple sin datos de CAD ni de SH (ausencia de clínica neurológica,
MANEJO DESCOMPENSACIONES AGUDAS EN LOS ERRORES INNATOS DEL METABOLISMO. Javier de las Heras Montero Septiembre 2014
 MANEJO DESCOMPENSACIONES AGUDAS EN LOS ERRORES INNATOS DEL METABOLISMO Javier de las Heras Montero Septiembre 2014 INTRODUCCIÓN Errores Innatos del Metabolismo: conjunto de enfermedades hereditarias, en
MANEJO DESCOMPENSACIONES AGUDAS EN LOS ERRORES INNATOS DEL METABOLISMO Javier de las Heras Montero Septiembre 2014 INTRODUCCIÓN Errores Innatos del Metabolismo: conjunto de enfermedades hereditarias, en
DESHIDRATACIÓN EN PEDIATRIA PEDIATRIA
 DESHIDRATACIÓN EN PEDIATRIA H. G. DR DARIO FERNANDEZ F. SERVICIO DE URGENCIAS PEDIATRIA DR JOSE ALBERTO CASTILLO DEFINICIÓN Es el estado clínico consecutivo a la perdida de agua y electrolitos del organismo
DESHIDRATACIÓN EN PEDIATRIA H. G. DR DARIO FERNANDEZ F. SERVICIO DE URGENCIAS PEDIATRIA DR JOSE ALBERTO CASTILLO DEFINICIÓN Es el estado clínico consecutivo a la perdida de agua y electrolitos del organismo
MANEJO COMPLICACIONES AGUDAS DE DIABETES Introducción. Estado Hiperglicemico Hiperosmolar (HHS) Manejo:
 MANEJO COMPLICACIONES AGUDAS DE DIABETES Introducción DKA: hipoglicemia, acidosis metabólica, cuerpos cetónicos HHS: Alteración del estado mental por hiperosmolaridad, deshidratación profunda e hiperglicemia
MANEJO COMPLICACIONES AGUDAS DE DIABETES Introducción DKA: hipoglicemia, acidosis metabólica, cuerpos cetónicos HHS: Alteración del estado mental por hiperosmolaridad, deshidratación profunda e hiperglicemia
Prospecto: información para el paciente. Fisiológico B.Braun 0,9% Solución para perfusión
 Prospecto: información para el paciente Fisiológico B.Braun 0,9% Solución para perfusión Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto ya que puede
Prospecto: información para el paciente Fisiológico B.Braun 0,9% Solución para perfusión Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto ya que puede
Con diagnóstico presuntivo de cetoacidosis diabética debut cuál es la conducta inicial más adecuada?
 CASO CLINICO Paciente de 10 años de edad, sin antecedentes patológicos a destacar, es traído a la guardia con un cuadro de decaimiento, dolor abdominal, náuseas, vómitos, poliuria y polidipsia de 4 días
CASO CLINICO Paciente de 10 años de edad, sin antecedentes patológicos a destacar, es traído a la guardia con un cuadro de decaimiento, dolor abdominal, náuseas, vómitos, poliuria y polidipsia de 4 días
MANEJO DE HIPERGLUCEMIA EN URGENCIAS
 MANEJO DE HIPERGLUCEMIA EN URGENCIAS Mercedes H. Núñez R2 MFyC Daniel Rodríguez Alvarez Adjunto INTRODUCCION Un alto porcentaje de los pacientes atendidos en urgencias son diabéticos, se estima 30-40%.
MANEJO DE HIPERGLUCEMIA EN URGENCIAS Mercedes H. Núñez R2 MFyC Daniel Rodríguez Alvarez Adjunto INTRODUCCION Un alto porcentaje de los pacientes atendidos en urgencias son diabéticos, se estima 30-40%.
Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151
 Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autor Enfermeras Servicio de Urgencias Hospital Asepeyo Coslada. Cuidados de Enfermería al paciente en
Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autor Enfermeras Servicio de Urgencias Hospital Asepeyo Coslada. Cuidados de Enfermería al paciente en
e n o i l e b a d s l l
 e d s e n o i c a c i l p m s Co e t e b a i d la s u t i l l me t i p s Ho generalidades La cetoacidosis diabética y el estado hiperosmolar hiperglucémico son complicaciones agudas de la diabetes. Ambos
e d s e n o i c a c i l p m s Co e t e b a i d la s u t i l l me t i p s Ho generalidades La cetoacidosis diabética y el estado hiperosmolar hiperglucémico son complicaciones agudas de la diabetes. Ambos
18/04/2007 Código: PC Versión1
 Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Preeclampsia hipertensiva del embarazo. Detección y atención temprana. Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE
 Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario
 Papel del farmacéutico en el abordaje del paciente con diabetes 5 Octubre 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez Servicio de Farmacia HGUGM Índice
Papel del farmacéutico en el abordaje del paciente con diabetes 5 Octubre 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez Servicio de Farmacia HGUGM Índice
Complicaciones agudas en la diabetes: Hiperglucemias
 Complicaciones agudas en la diabetes: Hiperglucemias Rosario Iglesias González C. S. Pedro Laín Entralgo Área 8 Madrid Miembro redgedaps Miembro GdT Diabetes SoMaMFYC Cuadros de Hiperglucemia Hiperglucemia
Complicaciones agudas en la diabetes: Hiperglucemias Rosario Iglesias González C. S. Pedro Laín Entralgo Área 8 Madrid Miembro redgedaps Miembro GdT Diabetes SoMaMFYC Cuadros de Hiperglucemia Hiperglucemia
12. Cetoacidosis diabética y estado hiperosmolar no cetósico
 12. Cetoacidosis diabética y estado hiperosmolar no cetósico Dr. Alberto Villegas Perrasse Médico Internista. Endocrinólogo. Miembro de Número de la Asociación Colombiana de Endocrinología. Medellín. 65
12. Cetoacidosis diabética y estado hiperosmolar no cetósico Dr. Alberto Villegas Perrasse Médico Internista. Endocrinólogo. Miembro de Número de la Asociación Colombiana de Endocrinología. Medellín. 65
ALCOHOLES ORGÁNICOS: metanol y etilenglicol
 ALCOHOLES ORGÁNICOS: metanol y etilenglicol Definición: El metanol o alcohol metílico (CH₃OH) es una sustancia muy utilizada en la industria (como solvente, limpia-parabrisas de coches, solvente de lacas,
ALCOHOLES ORGÁNICOS: metanol y etilenglicol Definición: El metanol o alcohol metílico (CH₃OH) es una sustancia muy utilizada en la industria (como solvente, limpia-parabrisas de coches, solvente de lacas,
MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS
 MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS MANUEL PEÑA GRAGERA MIR-2 MFYC SERVICIO DE URGENCIAS. HIC INDICE 1. EPIDEMIOLOGIA Y CONCEPTOS. 2. TIPOS DE TERAPIA 3. MANEJO DE LA HIPERGLUCEMIA
MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS MANUEL PEÑA GRAGERA MIR-2 MFYC SERVICIO DE URGENCIAS. HIC INDICE 1. EPIDEMIOLOGIA Y CONCEPTOS. 2. TIPOS DE TERAPIA 3. MANEJO DE LA HIPERGLUCEMIA
Y CETOSIS. Marta Hernández García.
 HIPERGLUCEMIA Y CETOSIS Marta Hernández García www.arnau.scs.es CASO CLÍNICO 1 Paciente varón de 55 años con diabetes mellitus desde los 32 años, tratada con insulina, que acude a su médico de familia
HIPERGLUCEMIA Y CETOSIS Marta Hernández García www.arnau.scs.es CASO CLÍNICO 1 Paciente varón de 55 años con diabetes mellitus desde los 32 años, tratada con insulina, que acude a su médico de familia
Curva de glucosa de 75 gr. ( Basal y 120 ). MANUAL DE CALIDAD LABORATORIO CLÍNICO. PRO 20 D Ed 01 Curva glucosa basal y 120
 MANUAL DE CALIDAD LABORATORIO CLÍNICO Curva de glucosa de 75 gr. ( Basal y 120 ). Código Fecha emisión/última revisión Revisado Aprobado PRO 20 D Ed 01 18/11/09 Spsor. Rafael Infantes Viano Dr. Vidal Pérez
MANUAL DE CALIDAD LABORATORIO CLÍNICO Curva de glucosa de 75 gr. ( Basal y 120 ). Código Fecha emisión/última revisión Revisado Aprobado PRO 20 D Ed 01 18/11/09 Spsor. Rafael Infantes Viano Dr. Vidal Pérez
GLUCOCEMIN 33% Solución inyectable Glucosa monohidrato, 330 mg/ml
 PROSPECTO: INFORMACIÓN PARA EL USUARIO GLUCOCEMIN 33% Solución inyectable Glucosa monohidrato, 330 mg/ml Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto,
PROSPECTO: INFORMACIÓN PARA EL USUARIO GLUCOCEMIN 33% Solución inyectable Glucosa monohidrato, 330 mg/ml Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto,
CAPITULO V EJERCICIO FÍSICO
 CAPITULO V EJERCICIO FÍSICO El ejercicio físico junto con la dieta y la insulina, son los pilares básicos del tratamiento de la diabetes. La actividad física es útil y necesaria para todas las personas,
CAPITULO V EJERCICIO FÍSICO El ejercicio físico junto con la dieta y la insulina, son los pilares básicos del tratamiento de la diabetes. La actividad física es útil y necesaria para todas las personas,
Curva de glucosa gestacional: Basal, 60, 120, 180.
 MANUAL DE CALIDAD LABORATORIO CLÍNICO Curva de glucosa gestacional: Basal, 60, 120, 180. Código Fecha emisión/última revisión Revisado Aprobado PRO 20 A Ed 01 18/11/09 Spsor. Rafael Infantes Viano Dr.
MANUAL DE CALIDAD LABORATORIO CLÍNICO Curva de glucosa gestacional: Basal, 60, 120, 180. Código Fecha emisión/última revisión Revisado Aprobado PRO 20 A Ed 01 18/11/09 Spsor. Rafael Infantes Viano Dr.
1. NORMAS PARA LA MODIFICACIÓN DE LA INSULINA
 CAPITULO VI AUTOCONTROL 1. NORMAS PARA LA MODIFICACIÓN DE LA INSULINA AJUSTE DEL TRATAMIENTO INSULÍNICO NECESIDADES BASALES Tanto el niño diabético como su familia deben conocer cómo ajustar la dosis de
CAPITULO VI AUTOCONTROL 1. NORMAS PARA LA MODIFICACIÓN DE LA INSULINA AJUSTE DEL TRATAMIENTO INSULÍNICO NECESIDADES BASALES Tanto el niño diabético como su familia deben conocer cómo ajustar la dosis de
El potasio, sin riesgo. Vicente Faus Felipe Director de Área de Farmacia y Nutrición Agencia Sanitaria Costa del Sol
 El potasio, sin riesgo Vicente Faus Felipe Director de Área de Farmacia y Nutrición Agencia Sanitaria Costa del Sol GUIÓN Introducción Importancia e impacto sobre la seguridad del paciente. Recomendaciones
El potasio, sin riesgo Vicente Faus Felipe Director de Área de Farmacia y Nutrición Agencia Sanitaria Costa del Sol GUIÓN Introducción Importancia e impacto sobre la seguridad del paciente. Recomendaciones
Caso clínico Agosto Lactante de 11 meses con diarrea
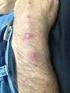 Caso clínico Agosto 2015 Lactante de 11 meses con diarrea Acude al servicio de urgencias de pediatría Lactante de 11 meses acompañada por sus padres que presenta fiebre (máximo 38,5º) y deposiciones diarreicas
Caso clínico Agosto 2015 Lactante de 11 meses con diarrea Acude al servicio de urgencias de pediatría Lactante de 11 meses acompañada por sus padres que presenta fiebre (máximo 38,5º) y deposiciones diarreicas
EMERGENCIAS METABÓLICAS EN LOS NEONATOS. Dr. F. Vargas Jefe Servicio Pediatría Hospital General Universitario de Elche
 EMERGENCIAS METABÓLICAS EN LOS NEONATOS Dr. F. Vargas Jefe Servicio Pediatría Hospital General Universitario de Elche Cuándo pensar en enfermedad metabólica ( 1 ) ntomas iniciales: letargia (o simplemente
EMERGENCIAS METABÓLICAS EN LOS NEONATOS Dr. F. Vargas Jefe Servicio Pediatría Hospital General Universitario de Elche Cuándo pensar en enfermedad metabólica ( 1 ) ntomas iniciales: letargia (o simplemente
RECOMENDACIONES PARA REALIZACIÓN DE EJERCICIO FÍSICO PARA PACIENTES CON DIABETES TIPO 1 CONCEPTOS CLAVES QUE DEBE CONOCER
 RECOMENDACIONES PARA REALIZACIÓN DE EJERCICIO FÍSICO PARA PACIENTES CON DIABETES TIPO 1 CONCEPTOS CLAVES QUE DEBE CONOCER A diferencia de la diabetes tipo 2 (en las que predomina una resistencia a la acción
RECOMENDACIONES PARA REALIZACIÓN DE EJERCICIO FÍSICO PARA PACIENTES CON DIABETES TIPO 1 CONCEPTOS CLAVES QUE DEBE CONOCER A diferencia de la diabetes tipo 2 (en las que predomina una resistencia a la acción
Cetoacidosis diabética MODULO 4 TEMA 30
 Cetoacidosis diabética MODULO 4 TEMA 30 Cetoacidosis diabética Es un síndrome en el que la deficiencia de insulina y el exceso de glucagón se combinan para producir hiperglucemia, deshidratación y un desequilibrio
Cetoacidosis diabética MODULO 4 TEMA 30 Cetoacidosis diabética Es un síndrome en el que la deficiencia de insulina y el exceso de glucagón se combinan para producir hiperglucemia, deshidratación y un desequilibrio
PREDIABETES Y DIABETES MELLITUS TIPO 2
 GUÍ PRÁCTIC CLÍNIC GPC ctualización 2013 iagnóstico, metas de control ambulatorio y referencia oportuna de PRITS Y ITS MLLITUS TIPO 2 en adultos en el primer nivel de atención Guía de Referencia Rápida
GUÍ PRÁCTIC CLÍNIC GPC ctualización 2013 iagnóstico, metas de control ambulatorio y referencia oportuna de PRITS Y ITS MLLITUS TIPO 2 en adultos en el primer nivel de atención Guía de Referencia Rápida
Descompensaciones Cetoacidótica en el Enfermo Diabético
 Descompensaciones Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE IV Curso de Diabetes MIR
Descompensaciones Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE IV Curso de Diabetes MIR
FICHA TECNICA. Composición para 1 litro (contenido en dos soluciones: A y B)
 FICHA TECNICA 1. NOMBRE COMERCIAL DEL MEDICAMENTO AMINOMIX II 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Composición para 1 litro (contenido en dos soluciones: A y B) Solución A Solución B L-arginina 6,00
FICHA TECNICA 1. NOMBRE COMERCIAL DEL MEDICAMENTO AMINOMIX II 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Composición para 1 litro (contenido en dos soluciones: A y B) Solución A Solución B L-arginina 6,00
Descompensación Cetoacidótica en el Enfermo Diabético
 Descompensación Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE. IX Curso de Diabetes MIR
Descompensación Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE. IX Curso de Diabetes MIR
Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria. Guía de Práctica Clínica GPC
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-442-11 1 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-442-11 1 Guía de Referencia
EMERGENCIA ENDOCRINA EN PERROS Y GATOS
 EMERGENCIA ENDOCRINA EN PERROS Y GATOS Amie Koening, DVM Department off Small Animal Medicine and Surgery, College of Veterinary Medicine, University of Georgia TÓPICOS CETOACIDOS DIABETICA SÍNDROME HIPEROSMOLAR
EMERGENCIA ENDOCRINA EN PERROS Y GATOS Amie Koening, DVM Department off Small Animal Medicine and Surgery, College of Veterinary Medicine, University of Georgia TÓPICOS CETOACIDOS DIABETICA SÍNDROME HIPEROSMOLAR
GUÍA PARA EL INGRESO DEL PACIENTE DIABÉTICO HOSPITAL DE SAGUNTO
 20 10 GUÍA PARA EL INGRESO DEL PACIENTE DIABÉTICO HOSPITAL DE SAGUNTO Dr. J. Noceda SERVICIO DE URGENCIAS Dra. P. Inigo UNIDAD DE ENDOCRINOLOGÍA Dr. JM. Pascual SERVICIO DE MEDICINA INTERNA Los pacientes
20 10 GUÍA PARA EL INGRESO DEL PACIENTE DIABÉTICO HOSPITAL DE SAGUNTO Dr. J. Noceda SERVICIO DE URGENCIAS Dra. P. Inigo UNIDAD DE ENDOCRINOLOGÍA Dr. JM. Pascual SERVICIO DE MEDICINA INTERNA Los pacientes
REVISIÓN DE LOS ESTÁNDARES EN LA ATENCIÓN MÉDICA EN DIABETES 2013 POR LA ADA EN RELACIÓN A LAS 2012.
 REVISIÓN DE LOS ESTÁNDARES EN LA ATENCIÓN MÉDICA EN DIABETES 2013 POR LA ADA EN RELACIÓN A LAS 2012. Además de pequeños cambios relacionados a las nuevas evidencias, y para aclarar las recomendaciones,
REVISIÓN DE LOS ESTÁNDARES EN LA ATENCIÓN MÉDICA EN DIABETES 2013 POR LA ADA EN RELACIÓN A LAS 2012. Además de pequeños cambios relacionados a las nuevas evidencias, y para aclarar las recomendaciones,
Evaluación y Manejo Inicial de Shock en Trauma
 Evaluación y Manejo Inicial de Shock en Trauma Juan A. González Sánchez,, M.D. Director Departamento Medicina de Emergencia Universidad de Puerto Rico Objetivos Definir shock y sus causas Describir signos
Evaluación y Manejo Inicial de Shock en Trauma Juan A. González Sánchez,, M.D. Director Departamento Medicina de Emergencia Universidad de Puerto Rico Objetivos Definir shock y sus causas Describir signos
Prospecto: información para el usuario. Glucocemin 33% Solución inyectable Glucosa anhidra, 330 mg/ml
 Prospecto: información para el usuario Glucocemin 33% Solución inyectable Glucosa anhidra, 330 mg/ml Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto,
Prospecto: información para el usuario Glucocemin 33% Solución inyectable Glucosa anhidra, 330 mg/ml Lea todo el prospecto detenidamente antes de empezar a usar el medicamento - Conserve este prospecto,
Ejemplo de herramientas de Cribado. Hospitales
 Ejemplo de herramientas de Cribado Hospitales Cuestionario breve para la evaluación nutricional Cuestionario breve para la evaluación nutricional Ha perdido peso involuntariamente? Más de 6 kg en los últimos
Ejemplo de herramientas de Cribado Hospitales Cuestionario breve para la evaluación nutricional Cuestionario breve para la evaluación nutricional Ha perdido peso involuntariamente? Más de 6 kg en los últimos
Sistema de respuesta rápida
 Sistema de respuesta rápida Muchas muertes hospitalarias son potencialmente predecibles y evitables Alvaro Castellanos Área de Medicina Intensiva Hospital Universitario y Politécnico La Fe de Valencia
Sistema de respuesta rápida Muchas muertes hospitalarias son potencialmente predecibles y evitables Alvaro Castellanos Área de Medicina Intensiva Hospital Universitario y Politécnico La Fe de Valencia
Caso clínico Septiembre Varicela. Una enfermedad no tan banal
 Caso clínico Septiembre 2013 Varicela. Una enfermedad no tan banal Niña de 7 años Motivo de consulta Consulta por fiebre elevada de 6 días de evolución habiendo sido diagnosticada de varicela al inicio
Caso clínico Septiembre 2013 Varicela. Una enfermedad no tan banal Niña de 7 años Motivo de consulta Consulta por fiebre elevada de 6 días de evolución habiendo sido diagnosticada de varicela al inicio
TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS
 TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS 1. Suspender fármacos antidiabéticos previos 2. S. glucosado 5% (500cc/ 4 horas) 3. Suplementos de K+ según niveles y Función renal
TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS 1. Suspender fármacos antidiabéticos previos 2. S. glucosado 5% (500cc/ 4 horas) 3. Suplementos de K+ según niveles y Función renal
Nivel Evaluación Método el alumno debe ser capaz de: Tratar una crisis convulsiva de acuerdo a las guías de práctica clínica
 Convulsiones Nivel Evaluación Método Tratar una crisis convulsiva de acuerdo a las guías de práctica clínica Identificar convulsiones febriles típicas y signos de atipicidad / alarma Externo Comas Nivel
Convulsiones Nivel Evaluación Método Tratar una crisis convulsiva de acuerdo a las guías de práctica clínica Identificar convulsiones febriles típicas y signos de atipicidad / alarma Externo Comas Nivel
TEMA 50.- Diabetes Mellitus en la infancia
 TEMA 50.- Diabetes Mellitus en la infancia Diabetes Mellitus: Trastorno del metabolismo hidrocarbonado debido a un déficit total o relativo de insulina Clasificación: Diabetes Mellitus Tipo I Diabetes
TEMA 50.- Diabetes Mellitus en la infancia Diabetes Mellitus: Trastorno del metabolismo hidrocarbonado debido a un déficit total o relativo de insulina Clasificación: Diabetes Mellitus Tipo I Diabetes
Coma hiperosmolar MODULO 4 TEMA 31
 Coma hiperosmolar MODULO 4 TEMA 31 Coma hiperosmolar Estado hiperglucémico hiperosmolar (EHH), es un síndrome clínico analítico, que se caracteriza por: - Glucemias superiores a 600 mg/dl. - Osmolaridad
Coma hiperosmolar MODULO 4 TEMA 31 Coma hiperosmolar Estado hiperglucémico hiperosmolar (EHH), es un síndrome clínico analítico, que se caracteriza por: - Glucemias superiores a 600 mg/dl. - Osmolaridad
Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario
 1ª Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital 9 Junio 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez
1ª Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital 9 Junio 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez
[ Neumonía con derrame pleural ]
![[ Neumonía con derrame pleural ] [ Neumonía con derrame pleural ]](/thumbs/53/31290953.jpg) [ Neumonía con derrame pleural ] [ Módulo NEUMOLOGÍA Y ALERGIA PEDIÁTRICA ] Autores: Ana M. Huertas, Luis Moral y Teresa Toral Fecha de elaboración: febrero de 2016. Fecha de consenso e implementación:
[ Neumonía con derrame pleural ] [ Módulo NEUMOLOGÍA Y ALERGIA PEDIÁTRICA ] Autores: Ana M. Huertas, Luis Moral y Teresa Toral Fecha de elaboración: febrero de 2016. Fecha de consenso e implementación:
COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO. Eduardo Vesco
 COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO Eduardo Vesco HIPOGLUCEMIA Es un sindrome clinico multifactorial caracterizado por cifras de glucosa en sangre inferiores a 45mg/dl, síntomas de neuroglucopenia
COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO Eduardo Vesco HIPOGLUCEMIA Es un sindrome clinico multifactorial caracterizado por cifras de glucosa en sangre inferiores a 45mg/dl, síntomas de neuroglucopenia
Manejo del Paciente diabético hospitalizado. Yineth Agudelo Zapata Especialista en Medicina Interna Universidad de Antioquia
 Manejo del Paciente diabético hospitalizado Yineth Agudelo Zapata Especialista en Medicina Interna Universidad de Antioquia EN DIABETES ES TAN GRAVE LA FALTA DE EDUCACIÓN COMO LA FALTA DE INSULINA Objetivos
Manejo del Paciente diabético hospitalizado Yineth Agudelo Zapata Especialista en Medicina Interna Universidad de Antioquia EN DIABETES ES TAN GRAVE LA FALTA DE EDUCACIÓN COMO LA FALTA DE INSULINA Objetivos
Manejo de la hiperglucemia neonatal. Macarena Reolid Pérez R3 HGUA Sección Neonatología Tutor: Pedro Muñoz.
 Manejo de la hiperglucemia neonatal. Macarena Reolid Pérez R3 HGUA Sección Neonatología Tutor: Pedro Muñoz. Por qué nos preocupa la hiperglucemia? Es frecuente Incidencia del 45-85% en los neonatos con
Manejo de la hiperglucemia neonatal. Macarena Reolid Pérez R3 HGUA Sección Neonatología Tutor: Pedro Muñoz. Por qué nos preocupa la hiperglucemia? Es frecuente Incidencia del 45-85% en los neonatos con
Focus en el paciente DM 2 hospitalizado: tratamiento integrado. Javier García Alegría Area de Medicina Hospital Costa del Sol Marbella (Málaga)
 Focus en el paciente DM 2 hospitalizado: tratamiento integrado Javier García Alegría Area de Medicina Hospital Costa del Sol Marbella (Málaga) Cuál de las siguientes preguntas es la correcta respecto a
Focus en el paciente DM 2 hospitalizado: tratamiento integrado Javier García Alegría Area de Medicina Hospital Costa del Sol Marbella (Málaga) Cuál de las siguientes preguntas es la correcta respecto a
QUÉ ES LA GASTROENTERITIS O DIARREA AGUDA? QUÉ SÍNTOMAS TIENE?
 QUÉ ES LA GASTROENTERITIS O DIARREA AGUDA? Es la inflamación del estomago y el intestino, generalmente de poca duración (2 ó 3 días) producida por diversas causas: Tóxicos, alimentos, medicamentos... pero
QUÉ ES LA GASTROENTERITIS O DIARREA AGUDA? Es la inflamación del estomago y el intestino, generalmente de poca duración (2 ó 3 días) producida por diversas causas: Tóxicos, alimentos, medicamentos... pero
Guía Clínica de Manejo de Glicemias Departamento de Pacientes Críticos. de Adultos
 Documento Departamento de Pacientes Críticos Adultos Objetivo Alcance Información del Documento Entregar información al personal médico y de enfermería sobre el manejo de las glicemias en los pacientes
Documento Departamento de Pacientes Críticos Adultos Objetivo Alcance Información del Documento Entregar información al personal médico y de enfermería sobre el manejo de las glicemias en los pacientes
DIABETES EN EL CENTRO EDUCATIVO
 PLAN PERSONALIZADO DE CUIDADOS DEL NIÑO/A Y ADOLESCENTES CON DIABETES EN EL CENTRO EDUCATIVO A cumplimentar por el enfermero/a referente en DM del equipo de atención primaria en cuya zona de salud se ubica
PLAN PERSONALIZADO DE CUIDADOS DEL NIÑO/A Y ADOLESCENTES CON DIABETES EN EL CENTRO EDUCATIVO A cumplimentar por el enfermero/a referente en DM del equipo de atención primaria en cuya zona de salud se ubica
INTOXICACIÓN POR COLCHICINA: HALLAZGOS CLÍNICOS COMUNES, PERIODO DE LATENCIA Y TRATAMIENTO
 INTOXICACIÓN POR COLCHICINA: HALLAZGOS CLÍNICOS COMUNES, PERIODO DE LATENCIA Y TRATAMIENTO FASE TIEMPO SIGNOS Y SÍNTOMAS TERAPIA/SEGUIMIENTO I 0-24 horas Náuseas, vómitos, diarrea Deshidratación Leucocitosis
INTOXICACIÓN POR COLCHICINA: HALLAZGOS CLÍNICOS COMUNES, PERIODO DE LATENCIA Y TRATAMIENTO FASE TIEMPO SIGNOS Y SÍNTOMAS TERAPIA/SEGUIMIENTO I 0-24 horas Náuseas, vómitos, diarrea Deshidratación Leucocitosis
PROSPECTO: INFORMACIÓN PARA EL USUARIO. Suero Fisiológico Fresenius Kabi solución para perfusión. Cloruro de sodio
 PROSPECTO: INFORMACIÓN PARA EL USUARIO Suero Fisiológico Fresenius Kabi solución para perfusión Cloruro de sodio Lea todo el prospecto detenidamente antes de empezar a usar el medicamento: - Conserve este
PROSPECTO: INFORMACIÓN PARA EL USUARIO Suero Fisiológico Fresenius Kabi solución para perfusión Cloruro de sodio Lea todo el prospecto detenidamente antes de empezar a usar el medicamento: - Conserve este
II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital. Ana de Lorenzo Pinto Servicio de Farmacia HGUGM
 II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital Ana de Lorenzo Pinto Servicio de Farmacia HGUGM En cuántos de vuestros hospitales hay farmacéuticos dedicados
II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital Ana de Lorenzo Pinto Servicio de Farmacia HGUGM En cuántos de vuestros hospitales hay farmacéuticos dedicados
PROTOCOLO MANEJO DE INSULINA EN UCI
 Página 1 de 5 1. PROPÓSITO Proveer una guía de manejo de la hiperglicemia en el paciente crítico adulto. 2. ALCANCE Aplica a todo paciente que ingresa a la unidad de cuidado intensivo que presenta cifras
Página 1 de 5 1. PROPÓSITO Proveer una guía de manejo de la hiperglicemia en el paciente crítico adulto. 2. ALCANCE Aplica a todo paciente que ingresa a la unidad de cuidado intensivo que presenta cifras
Bombas de insulina. Área Salud Badajoz. Sesión n de Telemedicina. Febrero 2009
 Bombas de insulina Tratamiento con infusores subcutáneos de insulina. Cómo funcionan? Imita la fisiología de la secreción pancreática de insulina. Administran de forma continua insulina rápida/ultrarrápida
Bombas de insulina Tratamiento con infusores subcutáneos de insulina. Cómo funcionan? Imita la fisiología de la secreción pancreática de insulina. Administran de forma continua insulina rápida/ultrarrápida
NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS)
 NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS) A) BASE: TRIPLE con PREDNISONA+ + MICOFENOLATO Pacientes sin características
NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS) A) BASE: TRIPLE con PREDNISONA+ + MICOFENOLATO Pacientes sin características
Intervenciones de Enfermería para la Prevención y el Control de la Diabetes Mellitus Tipo 2 del paciente Pediátrico en el primer nivel de atención
 Intervenciones de Enfermería para la Prevención y el Control de la Diabetes Mellitus Tipo 2 Valoración de enfermería: diabetes mellitus tipo 2 en niños y adolescentes Factores de riesgo
Intervenciones de Enfermería para la Prevención y el Control de la Diabetes Mellitus Tipo 2 Valoración de enfermería: diabetes mellitus tipo 2 en niños y adolescentes Factores de riesgo
Categoría: MEDICAMENTOS USO HUMANO, SEGURIDAD.Referencia: MUH (FV), 05/2012
 Fecha de publicación: 29 de marzo de 2012 - Categoría: MEDICAMENTOS USO HUMANO, SEGURIDAD.Referencia: MUH (FV), 05/2012 Se han producido casos de sobredosis con la administración IV de Perfalgan 10mg/ml
Fecha de publicación: 29 de marzo de 2012 - Categoría: MEDICAMENTOS USO HUMANO, SEGURIDAD.Referencia: MUH (FV), 05/2012 Se han producido casos de sobredosis con la administración IV de Perfalgan 10mg/ml
Agua para preparaciones inyectables Meinsol, disolvente para uso parenteral. Agua para preparaciones inyectables 1 g por 1 ml. ph entre 4,5 y 7,0.
 1. NOMBRE DEL MEDICAMENTO Agua para preparaciones inyectables Meinsol, disolvente para uso parenteral 2. COMPOSICION CUALITATIVA Y CUANTITATIVA Agua para preparaciones inyectables 1 g por 1 ml. ph entre
1. NOMBRE DEL MEDICAMENTO Agua para preparaciones inyectables Meinsol, disolvente para uso parenteral 2. COMPOSICION CUALITATIVA Y CUANTITATIVA Agua para preparaciones inyectables 1 g por 1 ml. ph entre
FICHA TÉCNICA. Agua para preparaciones inyectables Meinsol, disolvente para uso parenteral
 FICHA TÉCNICA 1. NOMBRE DEL MEDICAMENTO Agua para preparaciones inyectables Meinsol, disolvente para uso parenteral 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Agua para preparaciones inyectables 1 g por
FICHA TÉCNICA 1. NOMBRE DEL MEDICAMENTO Agua para preparaciones inyectables Meinsol, disolvente para uso parenteral 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Agua para preparaciones inyectables 1 g por
COMPLICACIONES AGUDAS DE LA DIABETES MELLITUS DR.D.FCO JOSE RODRIGUEZ SELLES 07/06/2017 HGU DE ELDA
 COMPLICACIONES AGUDAS DE LA DIABETES MELLITUS DR.D.FCO JOSE RODRIGUEZ SELLES 07/06/2017 HGU DE ELDA HIPOGLUCEMIA AGUDA CETOACIDOSIS AGUDA ESTADO HIPERGLUCEMICO HIPEROSMOLAR HIPOGLUCEMIA AGUDA CONCEPTO:
COMPLICACIONES AGUDAS DE LA DIABETES MELLITUS DR.D.FCO JOSE RODRIGUEZ SELLES 07/06/2017 HGU DE ELDA HIPOGLUCEMIA AGUDA CETOACIDOSIS AGUDA ESTADO HIPERGLUCEMICO HIPEROSMOLAR HIPOGLUCEMIA AGUDA CONCEPTO:
Indicaciones de insulina en el paciente con diabetes mellitus tipo 2
 Indicaciones de insulina en el paciente con diabetes mellitus tipo 2 Palma de Mallorca 2 de febrero de 2007 Ferran Nonell Gregori Especialista en Medicina Interna Diagnóstico clínico 9,5 Dieta ADOs Insulina
Indicaciones de insulina en el paciente con diabetes mellitus tipo 2 Palma de Mallorca 2 de febrero de 2007 Ferran Nonell Gregori Especialista en Medicina Interna Diagnóstico clínico 9,5 Dieta ADOs Insulina
GUÍA DE INSULINIZACIÓN
 GUÍA DE INSULINIZACIÓN ATENCIÓN PRIMARIA Versión 1. Octubre 2016. Objetivos Control Metabólico HbA1c :
GUÍA DE INSULINIZACIÓN ATENCIÓN PRIMARIA Versión 1. Octubre 2016. Objetivos Control Metabólico HbA1c :
Sección 26: Soluciones correctoras de los trastornos hidroelectrolíticos y del equilibrio ácido-base
 396 Sección 26: Soluciones correctoras de los trastornos hidroelectrolíticos y del equilibrio ácido-base 26.1 Soluciones electrolíticas orales...397 26.1.1 Rehidratación oral...397 26.1.2 Potasio oral...398
396 Sección 26: Soluciones correctoras de los trastornos hidroelectrolíticos y del equilibrio ácido-base 26.1 Soluciones electrolíticas orales...397 26.1.1 Rehidratación oral...397 26.1.2 Potasio oral...398
Importancia del Control Glucémico en el Paciente Infectado
 Importancia del Control Glucémico en el Paciente Infectado Rafael Cuervo Pinto Especialista de Área. Servicio de Urgencias Hospital Clínico San Carlos SEMES-Diabetes Y si salimos de la zona de confort?...
Importancia del Control Glucémico en el Paciente Infectado Rafael Cuervo Pinto Especialista de Área. Servicio de Urgencias Hospital Clínico San Carlos SEMES-Diabetes Y si salimos de la zona de confort?...
Modificaciones respecto a la anterior edición. Elaborado: Revisado Aprobado: Dirección Médica Dirección Enfermería
 Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA
 EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA Caso clínico Edad: 3 años y 6 meses Sexo: masculino Motivo de consulta: fiebre, vómitos, astenia, pérdida de fuerza en miembros superiores, varicela
EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA Caso clínico Edad: 3 años y 6 meses Sexo: masculino Motivo de consulta: fiebre, vómitos, astenia, pérdida de fuerza en miembros superiores, varicela
PROCEDIMIENTO PARA EL TRATAMIENTO PREHOSPITALARIO DEL ICTUS EN EL PRINCIPADO DE ASTURIAS. CÓDIGO ICTUS
 PROCEDIMIENTO PARA EL TRATAMIENTO PREHOSPITALARIO DEL ICTUS EN EL PRINCIPADO DE ASTURIAS. CÓDIGO ICTUS Responsables: (SAMU Asturias) Unidad de Ictus. Servicio de Neurología del Hospital de Cabueñes Unidad
PROCEDIMIENTO PARA EL TRATAMIENTO PREHOSPITALARIO DEL ICTUS EN EL PRINCIPADO DE ASTURIAS. CÓDIGO ICTUS Responsables: (SAMU Asturias) Unidad de Ictus. Servicio de Neurología del Hospital de Cabueñes Unidad
Manejo de la hiperglucemia en el hospital. Tratamiento de la HTA en pacientes con diabetes.
 Manejo de la hiperglucemia en el hospital. Tratamiento de la HTA en pacientes con diabetes. Saludos desde el primer día del congreso de la ADA en Nueva Orleans. Voy a empezar resumiendo los aspectos más
Manejo de la hiperglucemia en el hospital. Tratamiento de la HTA en pacientes con diabetes. Saludos desde el primer día del congreso de la ADA en Nueva Orleans. Voy a empezar resumiendo los aspectos más
CETOACIDOSIS DIABETICA (CAD)
 CETOACIDOSIS DIABETICA (CAD) Por CAUSAS DE LA CAD Infecciones en DM. No uso o uso inadecuado de insulina. Como debut de DM. Situaciones de estrés en DM (IAM, cirugía, traumatismos, ACV). Otras causas:
CETOACIDOSIS DIABETICA (CAD) Por CAUSAS DE LA CAD Infecciones en DM. No uso o uso inadecuado de insulina. Como debut de DM. Situaciones de estrés en DM (IAM, cirugía, traumatismos, ACV). Otras causas:
Preguntas y respuestas sobre la DIABETES
 Preguntas y respuestas sobre la DIABETES ::: DIABETES Qué es la diabetes? Altos niveles de glucosa en la sangre La diabetes es una enfermedad en la cual los niveles de glucosa en la sangre están por encima
Preguntas y respuestas sobre la DIABETES ::: DIABETES Qué es la diabetes? Altos niveles de glucosa en la sangre La diabetes es una enfermedad en la cual los niveles de glucosa en la sangre están por encima
CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPERGLICÉMICO HIPEROSMOLAR DRA. M. ISABEL GONZÁLEZ G.
 CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPERGLICÉMICO HIPEROSMOLAR DRA. M. ISABEL GONZÁLEZ G. CURSO URGENCIAS MEDICAS FACULTAD DE MEDICINA UNIVERSIDAD DE CONCEPCION Junio 2008 CETOACIDOSIS DIABETICA Complicacion
CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPERGLICÉMICO HIPEROSMOLAR DRA. M. ISABEL GONZÁLEZ G. CURSO URGENCIAS MEDICAS FACULTAD DE MEDICINA UNIVERSIDAD DE CONCEPCION Junio 2008 CETOACIDOSIS DIABETICA Complicacion
COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1
 Dra. María Rebeca Godoy COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1 Las complicaciones agudas son aquellas que se presentan de forma rápida y que pueden llevar a poner en peligro la vida del paciente.
Dra. María Rebeca Godoy COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1 Las complicaciones agudas son aquellas que se presentan de forma rápida y que pueden llevar a poner en peligro la vida del paciente.
PROTOCOLO DE USO DE HIERRO ENDOVENOSO EN LA ENFERMEDAD INFLAMATORIA INTESTINAL
 PROTOCOLO DE USO DE HIERRO ENDOVENOSO EN LA ENFERMEDAD INFLAMATORIA INTESTINAL Dr. García y Dr. Gomollón, con la colaboración de todo el grupo ARAINF. Se trata de un boceto del protocolo, que será mejorando
PROTOCOLO DE USO DE HIERRO ENDOVENOSO EN LA ENFERMEDAD INFLAMATORIA INTESTINAL Dr. García y Dr. Gomollón, con la colaboración de todo el grupo ARAINF. Se trata de un boceto del protocolo, que será mejorando
