Resumen del consenso clínico iberoamericano sobre diagnóstico y manejo de la persistencia del ductus arterioso en recién nacidos pretérminos
|
|
|
- Gonzalo Godoy Sandoval
- hace 7 años
- Vistas:
Transcripción
1 Resumen del consenso clínico iberoamericano sobre diagnóstico y manejo de la persistencia del ductus arterioso en recién nacidos pretérminos Dr. Cs. Olimpo Moreno Vázquez Profesor de Mérito ISCM-Habana El propósito de este trabajo es hacer un resumen del primer Consenso Clínico de la Sociedad Iberoamericana de Neonatología (SIBEN) sobre el ductus arterioso permeable (DAP) en recién nacidos pretérminos (RNP). El DAP del prematuro es la comunicación entre las arterias aorta y pulmonar a través del conducto arterioso de izquierda a derecha. El shunt puede ser muy escaso o bidireccional. El DAP puede ser hemodinámicamente significativo (DAP-HS) y persistentemente prolongado (DAP-PP) si se mantiene por más de 14 días o 21 días. Incidencia Muchos RNP tienen un DAP no significativo que cierra espontáneamente, sin consecuencias. La incidencia global en RNP es 50-70%, siendo más frecuente a menor edad gestacional. Ocurre en el 53% de los RNP <34 semanas de gestación y en más de 65% de RNP < 26 semanas. El DAP afecta aproximadamente al 80% de los RNP de < 1000 g, alrededor del 45% con peso al nacer <1750 g y sólo a 1 de cada 5,000 recién nacidos a término. Factores de riesgo -Elevado: sulfato de magnesio prenatal, diabetes materna, hemorragia anteparto, embarazo múltiple y fototerapia. -Disminuido: esteroides antenatal y bajas dosis postnatales, hipertensión materna, retraso del crecimiento intrauterino, menos SDR, diámetro del ductus <1.6 mm a las 5 h de vida. -Riesgo de ductus persistentemente prolongado: DAP precoz no tratado, DAP precoz tratado médicamente, pero sin respuesta y sin cirugía o con cirugía tardía y DAP más tardío, no tratado o tratado medicamente, pero sin respuesta y sin cirugía o con cirugía tardía. -Insuficiencia suprerrenal temprana contribuye a la asociación de DAP e inflamación pulmonar con evolución respiratoria adversa. Signos clínicos El DAP se cierra espontáneamente en las primeras 48 a 72 horas de vida, excepto en prematuros de <1500g en que permanece abierto, ocasionando síntomas clínicos. Un DAP-HS es aquel que en general es sintomático, pero puede no serlo, y en el que se demuestra en el ecocardiograma doppler que existe un cortocircuito de izquierda a derecha importante a través del DAP. Los signos clínicos no son de gran valor para diagnosticar un DAP en forma precoz. La sensibilidad y la especificidad del soplo cardíaco superan el 90% después de 6 días y la presión diferencial o del pulso no es diferente estadísticamente en los RN con DAP hemodinámicamente significativo. El diagnóstico de DAP, dependiendo exclusivamente de los signos físicos, se hará en forma tardía, cuando el RN ya ha sido afectado más o menos seriamente. De aquí el valor de la ecocardiografía. Los signos clínicos son: taquicardia, precordio hiperdinámico, soplo sistólico in crescendo, pulsos saltones, caída o disminución de la presión arterial media, hipotensión diastólica, taquipnea, apnea, cardiomegalia, hepatomegalia, empeoramiento del estado respiratorio, imposibilidad de disminuir oxigenoterapia, dependencia del CPAP o ventilación mecánica. Después de 3 semanas de exposición a un DAP se puede producir fallo cardíaco congestivo, hipertensión pulmonar, empeoramiento de la función pulmonar, disminución del crecimiento alveolar, con mayor riesgo de DBP y mayor mortalidad.
2 Morbilidades asociadas al DAP Impacto respiratorio, insuficiencia respiratoria, edema pulmonar, hemorragia pulmonar, dependencia del soporte respiratorio, imposibilidad de retirar CPAP, fracaso de extubaciones, apnea, DBP, impacto hemodinámico, volumen sanguíneo de aorta a arteria pulmonar, disminución del flujo sanguíneo sistémico, hipoperfusión e isquemia a órganos vitales, insuficiencia cardiaca congestiva, oliguria, disminución de la filtración glomerular e insuficiencia renal. Hay una elevada incidencia de HIV (57.5%) en el prematuro con DAP-HS debido a que la circulación cerebral de éste es de un sistema de baja resistencia y deficiente autorregulación. Puede haber hemorragia cerebelosa con más riesgo de retraso mental. Si el DAP no es tratado se aumenta el riesgo de ECN, debido a la baja distribución del flujo sanguíneo por baja presión diastólica y vasoconstricción. Se ha observado también malnutrición, retinopatía el prematuro, inadecuado crecimiento del perímetro cefálico, osteopenia e hiperbilirrubinemia directa. El DAP-HS clínicamente silencioso puede repercutir en el desarrollo o extensión de HIV o LPV en el cerebro del prematuro. La elevada incidencia de HIV (57.5%) con DAP-HS se debe a la baja resistencia de su circulación cerebral y deficiente autorregulación. Estudios observacionales apoyan la asociación entre DAP y lesión isquémica y resultados adversos, como muerte y alteraciones del neurodesarrollo a los 3 años de vida. El DAP-HS de más de 3 semanas de duración está asociado a alteraciones del crecimiento ponderal y del perímetro cefálico y mal estado nutricional. Ecocardiografía Si los signos clínicos están presentes el diagnóstico clínico de DAP es sencillo, pero cuando esto sucede el DAP ya ha afectado más o menos seriamente al RN. De aquí el valor de la ecocardiografía. El grupo de Consenso Clínico recomienda realizar un ecocardiograma precoz, entre las h de vida a RN <1500g sintomáticos, RN < 28 semanas y RN de 28 a 30 semanas de alto riesgo (ausencia de corticoides prenatales, SDR y asfixia perinatal) e iniciar tratamiento si el diámetro del DAP es >2 mm. El ductus se cierra espontáneamente en forma precoz en las primeras h de vida. En un 30-40% o más de los RN < 1500g el DAP permanece abierto, ocasionando síntomas clínicos. Se debe repetir ecocardiografía cuando hay persistencia de síntomas clínicos claros y/o sospecha radiológica después del tratamiento farmacológico y cuando el diámetro del DAP es >1.5 mm y la relación flujos pulmonar/flujo sistémico es >1.5 y cuando el diámetro es mayor de 2 mm y la relación es superior a 2 a 1. Elementos de diagnóstico en la ecocardiografía en DAP- HS: Cortocircuito de izquierda a derecha por Doppler Gasto ventricular derecho disminuido en las primeras 24 horas Bajo flujo en vena cava superior Signos de magnitud importante -Flujo continuo a través del DAP -Flujo retrogrado holodiastólico en la aorta descendente -Distensión de la aurícula izquierda -Diámetro ductal > mm > 1.5 mm: Qp/Qs >1.5 > 2.0 mm: Qp/Qs >2 a 1 -Relación tamaño del ductus/diámetro de la aorta descendente >0..5 (Qp/Qs= relación flujo pulmonar a flujo sistémico)
3 No debe hacerse tratamiento médico del DAP sin diagnóstico ecocardiográfico, excepto en presencia de síntomas clínicos y radiológicos en aquellos lugares donde no se dispone de ecocardiograma, ni de cardiólogo pediatra. Se recomienda iniciar tratamiento cuando existen algunos signos lo antes posible, sin esperar que existan signos clínicos floridos. La ecocardiografía debe realizarse por un cardiólogo y preferentemente por un neonatólogo entrenado en el diagnóstico del DAP. Evolución La falta de mejoría respiratoria, sin ningún otro signo clínico, en un RNP que recibe CPAP o ventilación mecánica puede deberse a un DAP-HS, que se confirmará por ecocardiografía. Las consecuencias clínicas del DAP-HS están relacionadas con la disminución del gasto cardíaco. La distribución del flujo sistémico está alterada por la disminución en la presión diastólica y la vasoconstricción arteriolar reactiva por disminución del gasto cardíaco y reducción de la perfusión. La morbilidad asociada al DAP puede ser por la inmadurez propia del RNP, la demora de las medidas para cerrarlo o por el tratamiento utilizado para cerrarlo. Las prostaglandinas circulantes se elevan significativamente cuando hay infección o sepsis neonatal, por lo que el ductus puede reabrirse o no responder al tratamiento con inhibidores de la ciclo-oxigenasa. Aún en casos en que el DAP no resulte hemodinámicamente significativo su presencia conlleva un riesgo asociado de infección endovascular y de tromboembolismo. En el RNP con sepsis y DAP-HS existe una asociación muy significativa con el desarrollo de DBP. Si el DAP se prolonga más de dos semanas los RNP ganan menos de peso, tardan más en alcanzar una nutrición enteral completa y requieren más días de ventilación mecánica. Los RNP con DAP-PP permanecen más días en asistencia respiratoria mecánica y en O2 y presentan una mayor incidencia de DBP, ECN, retinopatía del prematuro, colestasis, osteopenia, más días de nutrición parenteral y desnutrición y una estancia hospitalaria más prolongada. Prevención Balance hidroelectrolítico El prematuro debe perder entre un 3-5% diario de peso hasta un 12-15% en la primera semana de vida, ajustando el aporte de líquidos según la evidencia médica y las necesidades basales individuales. El aporte de líquidos necesario en cada niño debe ser individual, basándose en cálculos individuales de pérdidas insensibles y en la determinación del sodio sérico. Se recomienda aportar de ml/kg/día en los primeros 3 días de vida Indometacina profiláctica La administración profiláctica de indometacina (<6 hasta 24h de vida) es útil para disminuir la incidencia de DAP y la necesidad de tratamiento quirúrgico, la HIV y la hemorragia pulmonar severa, pero no la DBP. Tratamiento Volumen de líquidos En el neonato con DAP confirmado se debe hacer un balance estricto, disminuyendo el aporte hídrico para evitar a toda costa el exceso hídrico y el aumento de peso. Esto es de suma importancia para disminuir posibles complicaciones por edema y exceso de agua corporal.
4 Diuréticos (Furosemida) Los diuréticos no forman parte del tratamiento del DAP, aunque algunos autores sugieren su administración si existen datos radiológicos de edema pulmonar. No se recomienda la furosemida porque podría aumentar el DAP, debido a su acción inhibidora de prostaglandinas. Además, de aumentar la producción de prostaglandinas y la prevalencia de la permeabilidad del conducto puede inhibir el efecto de la indometacina para cerrarlo. Su utilización induce riesgos metabólicos, hídricos, electrolíticos, renales e hipoacusia. Por tanto, no se recomienda usar diuréticos y menos la furosemida. Nutrición En DAP-HS, sobre todo en un RNP con sepsis, es un factor de riesgo para la intolerancia alimenticia y puede haber cambios citológicos en las células gastrointestinales con apoptosis que llevaría a ECN. Con DAP, debido al riesgo aumentado de insuficiencia cardiaca, ECN y riesgo de muerte se restringe los volúmenes alimentarios, que si se hace en forma prolongada lleva a insuficiente aporte calórico y déficit nutricional. Esto conlleva a la nutrición parenteral cuanto más perdura el DAP. Se recomienda comenzar con estimulación enteral trófica precozmente después del nacimiento (antes de h), administrando ml/kg/día como máximo, cada 4-6 horas, sin aumentar volúmenes. Si se diagnostica un DAP de tamaño pequeño, que no presenta repercusión hemodinámica, ni cortocircuito significativos mediante ECO Doppler, se podría continuar con estimulación enteral trófica o aún aumentar los volúmenes con cautela ml/kg/día, hasta que se resuelva el problema. En los casos que hay dudas o cuando definitivamente existe DAP-HS la recomendación es no alimentar por vía enteral durante horas, hasta que se resuelva el problema. Parece prudente interrumpir la estimulación enteral trófica si además de DAP-HS hay sepsis y si existe un grado importante de desnutrición intrauterina. Si el niño es tratado con indometacina endovenosa se recomienda no alimentar por vía enteral durante horas, hasta que se resuelva el problema. Si el niño estaba alimentándose previamente es recomendable suspender la alimentación al menos 4 horas previas al inicio de la terapia. A pesar de que el ibuprofeno tiene menos efecto negativo sobre el flujo mesentérico se recomienda tener la misma conducta que con la indometacina. Una vez que se ha estabilizado y/o cerrado el DAP podría realimentarse con leche materna de preferencia, comenzando a las horas de terminada la terapia. El aumento debe ser gradual y con cautela (20 ml/kg/día) El volumen total a aportar será el que requiera el niño para compensar sus pérdidas según estricto balance hídrico. El consumo de oxígeno es en general elevado cuando existe DAP-HS. Esto se debe al empeoramiento de la función pulmonar por aumento de la permeabilidad pulmonar y consecuente edema pulmonar y aumento de la presión hidrostática, resultando en una disminución de la distensibilidad pulmonar. Hay además, una insuficiencia cardíaca congestiva secundaria a cortocircuito de izquierda a derecha. Puede haber acidosis metabólica o mixta con daño celular y reducción de la producción de surfactante. Medicamentos Los neonatólogos del Consenso Clínico del DAP consideran que es indispensable realizar previamente ecocardiografía, pero cuando esto no es posible se realiza tratamiento profiláctico y cuando existen algunos síntomas, con la ventaja adicional que la indometacina también previene la HIV.
5 Indometacina Este medicamento es un inhibidor de la ciclo-oxigenasa. Comenzó a usarse para el cierre farmacológico del DAP en RNP en la década del 70; produce oliguria y está contraindicada si hay insuficiencia renal, creatinina > 2.5mg/dl, sangramiento activo, trombocitopenia <25000 y ECN. La administración de indometacina produce cambios en le hemodinámica y oxigenación cerebral consistentes con la disminución de la perfusión cerebral, atenúa la respuesta vascular fisiológica al CO2 y la disminución del flujo sanguíneo cerebral, con un incremento de la extracción fraccionada de oxígeno, manteniéndose intacta la tasa metabólica de CO2 del cerebro. El tratamiento con indometacina del DAP puede ser profiláctico, precoz, ante signos clínicos presentes o tardío. a) El uso profiláctico de indometacina (6-24 h) reduce la incidencia de DAP y HIV, pero no la DBP. Incrementa la necesidad de oxígeno adicional del tercero al séptimo día y disminuye los volúmenes urinarios en los primeros 4 días de vida. Protege a las neuronas atenuando el estrés oxidativo y la lesión por reperfusión y no aumenta la incidencia de alteraciones del neurodesarrollo a largo plazo. b) Si el tratamiento se inicia precozmente en la vida postnatal (entre 2 y 4 de vida) es mayor la efectividad, hasta un 90%. c) Enfoque terapéutico con signos clínicos presentes entre los días 2-5 días. Hay más éxito terapéutico, prevención de la insuficiencia cardíaca y del deterioro clínico. d) Con tratamiento tardío el éxito se encuentra entre 50-66%. Cuanto más inmaduro es el neonato es más difícil el cierre ductal con tratamiento farmacológico (fracaso de 30% con EG <28 semanas) y cuando la edad gestacional es > 33 semanas y la postnatal >7 días el fracaso puede ser hasta el 66% porque la efectividad de los inhibidores de la ciclo-oxigenasa disminuye marcadamente, debido a que la capacidad del DAP de responder a la PG2 disminuye a medida que aumenta la edad gestacional y la edad postnatal. La tasa de fracaso y/o reapertura varia alrededor del 25-30% y es mayor con edad gestacional <28 semanas y peso al nacer <1000g. El éxito de una segunda serie es de sólo 30-40%. En una extensa bibliografía del empleo de la indometacina se encontró reapertura del DAP 1-2%, HIV 1-7%, leucomalacia periventricular 6%, ECN, 1-2%, DBP 13%, asistencia ventilatoria 14-22%. Dosis de Indometacina endovenosa: 3 dosis en total, cada 12 horas. < 48 horas de vida >48 horas de vida > 7 días de vida 1ª dosis 0.2 mg/kg 0.2 mg/kg 0.2 mg/kg 2ª dosis 0.1 mg/kg 0.2 mg/kg 0.25 mg/kg 3ª dosis 0.1 mg/kg 0.2 mg/kg 0.25 mg/kg Cada ampolla contiene 1 mg de indometacina como polvo liofilizado. Se prepara con 1 a 2 ml de solución estéril de cloruro de sodio o agua destilada. La preparación diluida debe ser administrada inmediatamente luego de su preparación y el remanente descartado. Se administra por vía endovenosa entre 30 minutos y una hora. No se recomienda el uso de la indometacina por vía oral. La indometacina puede prolongar la vida media de la digoxina, amikacina y gentamicina y es incompatible con aminoácidos (nutrición parenteral), gluconato de calcio, dobutamina, dopamina y gentamicina, pero es compatible con furosemida, insulina, cloruro de potasio y bicarbonato de sodio.
6 Ibuprofeno Este medicamento es un inhibidor de la ciclo-oxigenasa. Desplaza la unión de la bilirrubina con la albúmina por lo que deben monitorizarse los niveles de bilirrubina del paciente. Este medicamento esta asociado a otras sales, que varia según el productor (lisina, trometanol). Con trometanol se han descrito algunos casos de hipertensión pulmonar y con la lisina puede prolongarse la vida media de la amikacina. Tiene las mismas contraindicaciones que la indometacina en el tratamiento del DAP, aunque tiene menos riesgos que esta cuando hay oliguria. Su efectividad en el DAP es similar a la indometacina, pero no previene la HIV como ésta. El ibuprofeno aumenta la capacidad de autorregular el flujo sanguíneo cerebral, protege la función neuronal en el estrés oxidativo y no afecta la vasorreactividad de la circulación cerebral al CO2. En un meta-análisis del tratamiento profiláctico del DAP con ibuprofeno no se apreciaron efectos positivos en la mortalidad precoz, la HIV grave, ni LPV. En un estudio posterior, multicéntrico, para la prevención de la HIV, el uso profiláctico tampoco fue positivo. Dosis de Ibuprofeno endovenoso: 3 dosis en total, cada 24 horas 1ª dosis 10 mg/kg 2ª dosis 5 mg/kg 3ª dosis 5 mg/kg Cirugía del DAP Indicaciones a. Contraindicación del tratamiento medicamentoso b. Fallo o no respuesta del DAP-HS al tratamiento medicamentoso (fracaso de 2-3 series terapéuticas) c. RN de muy bajo peso con DAP de gran tamaño con grave alteración hemodinámica y respiratoria por evaluación clínica y ecocardiográfica. Se prefiere realizar la cirugía en la UCIN que en una sala de operaciones por los problemas del traslado, la torascopia video asistida más que la toracotomía y la aplicación de clips más que la ligadura clásica. La incidencia de complicaciones es variable según los autores y por unamidad el Consenso Clínico concluye que lo mejor es no tener que recurrir a la cirugía. Hasta que no exista una droga con 100% de efectividad se deben maximizar las prácticas que disminuyan la incidencia de DAP. Pero se considera más perjudicial o riesgoso que la cirugía el no realizarla y permitir que exista un DAP hemodinámica y clínicamente significativo en forma persistente y prolongada. Referencia Augusto Sola, Sergio Golombek y Participantes del Consenso Clínico de SIBEN. Ductus Arterioso Permeable en Recién Nacidos de Pretérmino. An Pediatr (Barc) Nov 2008
GPC. Guía de Referencia Rápida. Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido
 Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
Displasia Broncopulmonar Evidencias en el tratamiento. Dr. José Perillán Hospital San Juan de Dios
 Displasia Broncopulmonar Evidencias en el tratamiento Dr. José Perillán Hospital San Juan de Dios Prevención No intubar 7 modalidades de VNI CPAP solo INSURE Administración no invasiva de surfactante (LISA)
Displasia Broncopulmonar Evidencias en el tratamiento Dr. José Perillán Hospital San Juan de Dios Prevención No intubar 7 modalidades de VNI CPAP solo INSURE Administración no invasiva de surfactante (LISA)
NUTRICION PARENTERAL DEL RECIEN NACIDO. Dra. Reina Valdés Armenteros Hospital América Arias
 NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación:
 Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
HEMORRAGIA INTRAVENTRICULAR DRA. ROMELIA LOPEZ ALVARADO.
 DRA. ROMELIA LOPEZ ALVARADO. Es la variedad de hemorragia más común en el recién nacido y cobra importancia por: Su alta incidencia La gravedad de su cuadro Sus complicaciones y secuelas INCIDENCIA HEMORRAGIA
DRA. ROMELIA LOPEZ ALVARADO. Es la variedad de hemorragia más común en el recién nacido y cobra importancia por: Su alta incidencia La gravedad de su cuadro Sus complicaciones y secuelas INCIDENCIA HEMORRAGIA
Manejo de Líquido en Neonatos
 Manejo de Líquido en Neonatos Dr. César Alberto Orozco Rojas. Pediatra Perinatólogo Neonatólogo. Especialista en Gerencia de IPS. Profesor del Departamento de Pediatría y Puericultura. Universidad de Antioquia.
Manejo de Líquido en Neonatos Dr. César Alberto Orozco Rojas. Pediatra Perinatólogo Neonatólogo. Especialista en Gerencia de IPS. Profesor del Departamento de Pediatría y Puericultura. Universidad de Antioquia.
Preeclampsia hipertensiva del embarazo. Detección y atención temprana. Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE
 Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Cardiopatía. % de todas las cardiopatías CIV 35 CIA 8 CAP 8. Coartación de aorta 7. Estenosis de válvula pulmonar 7. Estenosis de válvula aortica 7
 CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
GPC. Guía de Referencia Rápida. Alimentación Enteral del Recién Nacido Prematuro Menor o Igual a 32 Semanas de Edad Gestacional
 Guía de Referencia Rápida Alimentación Enteral del Recién Nacido Prematuro Menor o Igual a 32 Semanas de Edad Gestacional GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-418-10
Guía de Referencia Rápida Alimentación Enteral del Recién Nacido Prematuro Menor o Igual a 32 Semanas de Edad Gestacional GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-418-10
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar
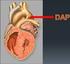 Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación No Invasiva en Neonatos
 VII CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA V JORNADAS DE KINESIOLOGIA EN EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA SAN MIGUEL DE TUCUMAN 11, 12 Y 13 DE SEPTIEMBRE DE 2014
VII CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA V JORNADAS DE KINESIOLOGIA EN EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA SAN MIGUEL DE TUCUMAN 11, 12 Y 13 DE SEPTIEMBRE DE 2014
Manejo de la hiperglucemia neonatal. Macarena Reolid Pérez R3 HGUA Sección Neonatología Tutor: Pedro Muñoz.
 Manejo de la hiperglucemia neonatal. Macarena Reolid Pérez R3 HGUA Sección Neonatología Tutor: Pedro Muñoz. Por qué nos preocupa la hiperglucemia? Es frecuente Incidencia del 45-85% en los neonatos con
Manejo de la hiperglucemia neonatal. Macarena Reolid Pérez R3 HGUA Sección Neonatología Tutor: Pedro Muñoz. Por qué nos preocupa la hiperglucemia? Es frecuente Incidencia del 45-85% en los neonatos con
TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria
 TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria Contenidos: Cambios en el sistema respiratorio Anoxia fetal y neonatal Síndrome de dificultad respiratoria idiopática Síndrome de aspiración
TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria Contenidos: Cambios en el sistema respiratorio Anoxia fetal y neonatal Síndrome de dificultad respiratoria idiopática Síndrome de aspiración
Conducto arterioso permeable en el recién nacido pretérmino
 médicas uis revista de los estudiantes de medicina de la universidad industrial de santander Memorias X Congreso Internacional Médicas UIS 2016 Cardiología Clínica y Cirugía Cardiovascular Conducto arterioso
médicas uis revista de los estudiantes de medicina de la universidad industrial de santander Memorias X Congreso Internacional Médicas UIS 2016 Cardiología Clínica y Cirugía Cardiovascular Conducto arterioso
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica.
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Estudio mul+céntrico sobre los efectos de la exposición a corioamnioni+s materna en el recién nacido de muy bajo peso.
 Estudio mul+céntrico sobre los efectos de la exposición a corioamnioni+s materna en el recién nacido de muy bajo peso. Fermín García- Muñoz Rodrigo, Gloria Galán Henríquez, Josep Figueras Aloy, Alfredo
Estudio mul+céntrico sobre los efectos de la exposición a corioamnioni+s materna en el recién nacido de muy bajo peso. Fermín García- Muñoz Rodrigo, Gloria Galán Henríquez, Josep Figueras Aloy, Alfredo
Shock en Pediatría. Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina
 Shock en Pediatría Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina Kenneth V. Iserson, M.D., FACEP Profesor de Medicina de Emergencias Universidad de Arizona, Tucson, EE.UU.
Shock en Pediatría Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina Kenneth V. Iserson, M.D., FACEP Profesor de Medicina de Emergencias Universidad de Arizona, Tucson, EE.UU.
Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria. Guía de Práctica Clínica GPC
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-442-11 1 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-442-11 1 Guía de Referencia
PERSISTENCIA DEL DUCTUS ARTERIOSO EN EL RECIÉN NACIDO PRETÉRMINO
 PERSISTENCIA DEL DUCTUS ARTERIOSO EN EL RECIÉN NACIDO PRETÉRMINO A. Riverola, M. Iriondo Secció Neonatologia. Agosto 1999. INTRODUCCIÓN La persistencia del conducto arterioso (PDA) supone entre el 10 y
PERSISTENCIA DEL DUCTUS ARTERIOSO EN EL RECIÉN NACIDO PRETÉRMINO A. Riverola, M. Iriondo Secció Neonatologia. Agosto 1999. INTRODUCCIÓN La persistencia del conducto arterioso (PDA) supone entre el 10 y
Curso Actualización NEJM Shock circulatorio. Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky
 2015 Shock circulatorio Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky Mecanismos fisiopatológicos Definición: Expresión clínica del fallo circulatorio que resulta en una inadecuada utilización
2015 Shock circulatorio Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky Mecanismos fisiopatológicos Definición: Expresión clínica del fallo circulatorio que resulta en una inadecuada utilización
FICHA TÉCNICA INDICADORES RECIÉN NACIDO PREMATURO
 FICHA TÉCNICA INDICADORES RECIÉN NACIDO PREMATURO I. IDENTIFICACIÓN DEL INDICADOR Tasa de mortalidad infantil. Es el número de defunciones de niños menores de 1 año por cada 1.000 nacidos vivos Disminuir
FICHA TÉCNICA INDICADORES RECIÉN NACIDO PREMATURO I. IDENTIFICACIÓN DEL INDICADOR Tasa de mortalidad infantil. Es el número de defunciones de niños menores de 1 año por cada 1.000 nacidos vivos Disminuir
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
Composición. Cada 100 ml de solución contiene: cloruro de sodio 10 g. agua para inyectables c.s.p. 100 ml. Proporciona meq/ml:
 Composición Cada 100 ml de solución contiene: cloruro de sodio 10 g agua para inyectables c.s.p. 100 ml Proporciona meq/ml: 1 / 13 sodio 1,711 Cloruro 1,711 Osmolaridad 3,422 mosmol/ml. Acción farmacológica
Composición Cada 100 ml de solución contiene: cloruro de sodio 10 g agua para inyectables c.s.p. 100 ml Proporciona meq/ml: 1 / 13 sodio 1,711 Cloruro 1,711 Osmolaridad 3,422 mosmol/ml. Acción farmacológica
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013
 FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 INDOMETACINA 25 mg COMPRIMIDOS RECUBIERTOS ANTIINFLAMATORIO ANTIRREUMÁTICO Página 1 INDOMETACINA 25 mg Comprimidos
FICHA TECNICA LABORATORIO QUÍMICO FARMACÉUTICO INDUSTRIAL DELTA S.A. versión - 1.0. 2013 INDOMETACINA 25 mg COMPRIMIDOS RECUBIERTOS ANTIINFLAMATORIO ANTIRREUMÁTICO Página 1 INDOMETACINA 25 mg Comprimidos
Versión 18 de Septiembre Pag. 1
 DIAGNÓSTICO PRENATAL ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO). Ultrasonido intrauterino en el 2º. Trimestre del embarazo I. Atención del nacimiento en Institución II. hospitalaria de tercer
DIAGNÓSTICO PRENATAL ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO). Ultrasonido intrauterino en el 2º. Trimestre del embarazo I. Atención del nacimiento en Institución II. hospitalaria de tercer
PREMATUREZ. Toda embarazada con factores de riesgo de parto prematuro o síntomas de parto prematuro. Factores de Riesgo de Parto Prematuro:
 PREMATUREZ Pretérmino o Recién Nacido prematuro, se define como el niño nacido antes de completar las 37 semanas de Gestación. El objetivo principal del manejo de la prematurez es disminuir la mortalidad
PREMATUREZ Pretérmino o Recién Nacido prematuro, se define como el niño nacido antes de completar las 37 semanas de Gestación. El objetivo principal del manejo de la prematurez es disminuir la mortalidad
TERAPIA DE MANTENCIÓN DE LÍQUIDOS Y ELECTROLITOS Y TRASTORNOS ACIDO BASE
 TERAPIA DE MANTENCIÓN DE LÍQUIDOS Y ELECTROLITOS Y TRASTORNOS ACIDO BASE Dr. Germán Mühlhausen M. A. Principios básicos. Los requerimientos de líquidos y electrolitos son proporcionales al área de superficie
TERAPIA DE MANTENCIÓN DE LÍQUIDOS Y ELECTROLITOS Y TRASTORNOS ACIDO BASE Dr. Germán Mühlhausen M. A. Principios básicos. Los requerimientos de líquidos y electrolitos son proporcionales al área de superficie
COMISIÓN PARA DEFINIR TRATAMIENTOS Y MEDICAMENTOS ASOCIADOS A ENFERMEDADES QUE OCASIONAN GASTOS CATASTROFICOS
 1 Diagnóstico prenatal Ultrasonido intrauterino prenatal en el 2º. Trimestre del embarazo realizado de preferencia por experto y de tercer nivel Ultrasonido con transductores adecuados para la edad Envío
1 Diagnóstico prenatal Ultrasonido intrauterino prenatal en el 2º. Trimestre del embarazo realizado de preferencia por experto y de tercer nivel Ultrasonido con transductores adecuados para la edad Envío
Revista del Hospital Materno Infantil Ramón Sardá ISSN: Hospital Materno Infantil Ramón Sardá Argentina
 Revista del Hospital Materno Infantil Ramón Sardá ISSN: 1514-9838 asociacionsarda@yahoo.com.ar Hospital Materno Infantil Ramón Sardá Argentina D Apremont, Ivonne; Tapia, José Luis; Quezada, Mariela; Gederlini,
Revista del Hospital Materno Infantil Ramón Sardá ISSN: 1514-9838 asociacionsarda@yahoo.com.ar Hospital Materno Infantil Ramón Sardá Argentina D Apremont, Ivonne; Tapia, José Luis; Quezada, Mariela; Gederlini,
Ictericia neonatal. Juan José Morell Bernabé Vanesa M.ª Yanguas Torres
 Ictericia neonatal Juan José Morell Bernabé Vanesa M.ª Yanguas Torres Junio 2011 1 Definición Signo clínico caracterizado por la pigmentación amarillenta de la piel y mucosas ocasionada por un aumento
Ictericia neonatal Juan José Morell Bernabé Vanesa M.ª Yanguas Torres Junio 2011 1 Definición Signo clínico caracterizado por la pigmentación amarillenta de la piel y mucosas ocasionada por un aumento
 Diferencias de los Volúmenes Ventriculares Feto GVC 550ml/Kg/min Oveja GVC 450ml/Kg/min Derecho: 310 ml/kg/min Izquierdo: 240 ml/kg/min Derecho: 300 ml/kg/min Izquierdo: 150 ml/kg/min Circulación Fetal
Diferencias de los Volúmenes Ventriculares Feto GVC 550ml/Kg/min Oveja GVC 450ml/Kg/min Derecho: 310 ml/kg/min Izquierdo: 240 ml/kg/min Derecho: 300 ml/kg/min Izquierdo: 150 ml/kg/min Circulación Fetal
TRASTORNOS DE LA GLICEMIA EN EL RECIEN NACIDO DRA. ANA VALERIA MAYEN LAINEZ PEDIATRA-NEONATOLOGO
 TRASTORNOS DE LA GLICEMIA EN EL RECIEN NACIDO DRA. ANA VALERIA MAYEN LAINEZ PEDIATRA-NEONATOLOGO METABOLISMO DE LA GLUCOSA Antenatalmente el principal sustrato para el metabolismo fetal es la glucosa del
TRASTORNOS DE LA GLICEMIA EN EL RECIEN NACIDO DRA. ANA VALERIA MAYEN LAINEZ PEDIATRA-NEONATOLOGO METABOLISMO DE LA GLUCOSA Antenatalmente el principal sustrato para el metabolismo fetal es la glucosa del
INTERVENCIONISMO EN CARDIOPATIAS CONGENITAS
 INTERVENCIONISMO EN CARDIOPATIAS CONGENITAS Cardiopatías congénitas Muertes fetales: 0.5 39.5%. Recién nacidos vivos: EEUU: 5.3 10.5 / 1,000 RN. Inglaterra: 5.5 7.5 / 1,000 RN Europa: 4.2 12.3 / 1,000
INTERVENCIONISMO EN CARDIOPATIAS CONGENITAS Cardiopatías congénitas Muertes fetales: 0.5 39.5%. Recién nacidos vivos: EEUU: 5.3 10.5 / 1,000 RN. Inglaterra: 5.5 7.5 / 1,000 RN Europa: 4.2 12.3 / 1,000
PROGRAMA DE USO PLANIFICADO DE ANTIBIOTICOS. Que es un programa de uso planificado de antibioticos?
 PROGRAMA DE USO PLANIFICADO DE ANTIBIOTICOS Que es un programa de uso planificado de antibioticos? Es un programa diseñado para optimizar la terapeutica antibiotica con el objetivo de disminuir los efectos
PROGRAMA DE USO PLANIFICADO DE ANTIBIOTICOS Que es un programa de uso planificado de antibioticos? Es un programa diseñado para optimizar la terapeutica antibiotica con el objetivo de disminuir los efectos
Ultrasonido adecuado. Solución salina Vitamina K ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) 18-septiembre-2007 Pag. 1
 DIAGNÓSTICO PRENATAL Ultrasonido intrauterino en el 2º. ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) Trimestre del embarazo I.Atención del nacimiento en Institución hospitalaria de segundo o
DIAGNÓSTICO PRENATAL Ultrasonido intrauterino en el 2º. ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) Trimestre del embarazo I.Atención del nacimiento en Institución hospitalaria de segundo o
Causa Parálisis Cerebral
 Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP
 MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP EL IMPACTO DE LA MORTALIDAD PERINATAL ES UN INDICADOR DE SALUD QUE PUEDE SER USADO A NIVEL LOCAL, NACIONAL O MUNDIAL. REFLEJA DIRECTAMENTE LA ATENCIÓN
MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP EL IMPACTO DE LA MORTALIDAD PERINATAL ES UN INDICADOR DE SALUD QUE PUEDE SER USADO A NIVEL LOCAL, NACIONAL O MUNDIAL. REFLEJA DIRECTAMENTE LA ATENCIÓN
BRONCODISPLASIA Basada En Evidencia
 BRONCODISPLASIA Basada En Evidencia Tratamiento Y PREVENSIÒN Un Caso cuasi comun Percy tiene un año los cumplio el lunes 17 feliz todo el dia sonrie y tiene muchas mamas que lo apapuchan y compiten por
BRONCODISPLASIA Basada En Evidencia Tratamiento Y PREVENSIÒN Un Caso cuasi comun Percy tiene un año los cumplio el lunes 17 feliz todo el dia sonrie y tiene muchas mamas que lo apapuchan y compiten por
FISIOPATOLOGÍA DE LA INSUFICIENCIA RENAL AGUDA
 UNIVERSIDAD DE CHILE Facultad de Medicina Escuela de Tecnología Médica FISIOPATOLOGÍA DE LA INSUFICIENCIA RENAL AGUDA Dr. Ramón Rodrigo 2008 ESTUDIO DE LAS ENFERMEDADES RENALES 1. Antecedentes de la historia
UNIVERSIDAD DE CHILE Facultad de Medicina Escuela de Tecnología Médica FISIOPATOLOGÍA DE LA INSUFICIENCIA RENAL AGUDA Dr. Ramón Rodrigo 2008 ESTUDIO DE LAS ENFERMEDADES RENALES 1. Antecedentes de la historia
El Laboratorio en la Enfermedad Cardiovascular del Recién n Nacido
 El Laboratorio en la Enfermedad Cardiovascular del Recién n Nacido CENTRO HOSPITALARIO PEREIRA ROSSELL DEPARTAMENTO DE PATOLOGÍA CLÍNICA LABORATORIO DE MICROTÉCNICAS Prof. Adj. Dr. Pedro Cladera Dra. Mariella
El Laboratorio en la Enfermedad Cardiovascular del Recién n Nacido CENTRO HOSPITALARIO PEREIRA ROSSELL DEPARTAMENTO DE PATOLOGÍA CLÍNICA LABORATORIO DE MICROTÉCNICAS Prof. Adj. Dr. Pedro Cladera Dra. Mariella
ECOCARDIOGRAFIA FUNCIONAL : Aspectos prácticos en la UCIN
 ECOCARDIOGRAFIA FUNCIONAL : Aspectos prácticos en la UCIN! CONGRESO ARGENTINO DE NEONATOLOGIA 7 JORNADAS INTERDISCIPLINARIAS DE SEGUIMIENTO RN ALTO RIESGO 1 JORNADA NACIONAL DE PERINATOLOGIA 1 JORNADAS
ECOCARDIOGRAFIA FUNCIONAL : Aspectos prácticos en la UCIN! CONGRESO ARGENTINO DE NEONATOLOGIA 7 JORNADAS INTERDISCIPLINARIAS DE SEGUIMIENTO RN ALTO RIESGO 1 JORNADA NACIONAL DE PERINATOLOGIA 1 JORNADAS
Tratamiento del conducto arterioso persistente hemodinámicamente significativo en recién nacidos prematuros menores de 34 semanas de edad gestacional.
 1. DENOMINACIÓN DEL MEDICAMENTO Pedea 5 mg/ml solución inyectable 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada ml contiene 5 mg de ibuprofeno. Cada ampolla de 2 ml contiene 10 mg de ibuprofeno. Lista
1. DENOMINACIÓN DEL MEDICAMENTO Pedea 5 mg/ml solución inyectable 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada ml contiene 5 mg de ibuprofeno. Cada ampolla de 2 ml contiene 10 mg de ibuprofeno. Lista
Ductus arterioso persistente en el prematuro
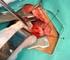 Capítulo 13 Ductus arterioso persistente en el prematuro C. Tejera Ramírez 1, M.P. Bas Suárez 1, P. Suárez Cabrera 2, M. Antúnez Jiménez 2, H. Falcón González 2 1 Unidad de Neonatología; 2 Unidad Médico-Quirúrgica
Capítulo 13 Ductus arterioso persistente en el prematuro C. Tejera Ramírez 1, M.P. Bas Suárez 1, P. Suárez Cabrera 2, M. Antúnez Jiménez 2, H. Falcón González 2 1 Unidad de Neonatología; 2 Unidad Médico-Quirúrgica
Dr. M. Quintana Profesor Facultad de Medicina, UAM Especialista en Cuidados Críticos Coordinador de Urgencias HULP
 Dr. M. Quintana Profesor Facultad de Medicina, UAM Especialista en Cuidados Críticos Coordinador de Urgencias HULP concepto definición fisiopatología monitorización tipos manejo puntos clave Concepto CONCEPTO
Dr. M. Quintana Profesor Facultad de Medicina, UAM Especialista en Cuidados Críticos Coordinador de Urgencias HULP concepto definición fisiopatología monitorización tipos manejo puntos clave Concepto CONCEPTO
Bioq Especialista María Cecilia Moyano Laboratorio del Hospital Misericordia Nuevo Siglo Docente en la carrera de Especialización Bioquímica Clínica
 REACCIONES LEUCEMOIDES EN NEONATOLOGÍA Bioq Especialista María Cecilia Moyano Laboratorio del Hospital Misericordia Nuevo Siglo Docente en la carrera de Especialización Bioquímica Clínica Área Hematología
REACCIONES LEUCEMOIDES EN NEONATOLOGÍA Bioq Especialista María Cecilia Moyano Laboratorio del Hospital Misericordia Nuevo Siglo Docente en la carrera de Especialización Bioquímica Clínica Área Hematología
Tema 12 (Atención enfermera al recién nacido en riesgo)
 Tema 12 (Atención enfermera al recién nacido en riesgo) Se entiende por recién nacido pretérmino aquel que: a. La edad gestacional es inferior a 30 semanas b. Madurez de sus órganos c. La edad gestacional
Tema 12 (Atención enfermera al recién nacido en riesgo) Se entiende por recién nacido pretérmino aquel que: a. La edad gestacional es inferior a 30 semanas b. Madurez de sus órganos c. La edad gestacional
Ductus arterioso persistente Sábado, 23 de Febrero de :17 - Actualizado Sábado, 19 de Marzo de :58
 Qué es el arterioso persistente? El arterioso es un corto segmento arterial del feto que conecta el origen de la arteria pulmonar principal con la aorta por debajo de la arteria subclavia izquierda. Habitualmente,
Qué es el arterioso persistente? El arterioso es un corto segmento arterial del feto que conecta el origen de la arteria pulmonar principal con la aorta por debajo de la arteria subclavia izquierda. Habitualmente,
Dr. José Antonio Ramírez Calvo INPerIER
 Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
GPC. Guía de Referencia Rápida. Prevención de la Infección por Virus Sincicial Respiratorio en Población de Riesgo
 Guía de Referencia Rápida Prevención de la Infección por Virus Sincicial Respiratorio en Población de Riesgo GPC Guía de Práctica Clínica Número de Registro ESPACIO PARA SER LLENADO POR CENETEC Guía de
Guía de Referencia Rápida Prevención de la Infección por Virus Sincicial Respiratorio en Población de Riesgo GPC Guía de Práctica Clínica Número de Registro ESPACIO PARA SER LLENADO POR CENETEC Guía de
NUEVAS OPCIONES DE TRATAMIENTO FARMACOLOGICO EN DUCTUS ARTERIOSO PERSISTENTE. Dra.Migdy Risco Andrade Becada Pediatría HBPM-USS Julio 2014
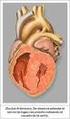 NUEVAS OPCIONES DE TRATAMIENTO FARMACOLOGICO EN DUCTUS ARTERIOSO PERSISTENTE Dra.Migdy Risco Andrade Becada Pediatría HBPM-USS Julio 2014 GENERALIDADES DAP es frecuente en RNPT. DAP es inversamente proporcional
NUEVAS OPCIONES DE TRATAMIENTO FARMACOLOGICO EN DUCTUS ARTERIOSO PERSISTENTE Dra.Migdy Risco Andrade Becada Pediatría HBPM-USS Julio 2014 GENERALIDADES DAP es frecuente en RNPT. DAP es inversamente proporcional
Ambos grupos presentan una edad materna promedio comparable.
 RESULTADOS Los factores importantes en el embarazo, trabajo de parto y en el parto de las madres con toxemia severa del estudio y de sus controles Normotensas son presentados en la Tabla No. 1. Ambos grupos
RESULTADOS Los factores importantes en el embarazo, trabajo de parto y en el parto de las madres con toxemia severa del estudio y de sus controles Normotensas son presentados en la Tabla No. 1. Ambos grupos
PREMATURO TARDÍO MÁS CUIDADO PARA LOS MÁS GRANDES. Programa de seguimiento de Alto Riesgo
 PREMATURO TARDÍO MÁS CUIDADO PARA LOS MÁS GRANDES Programa de seguimiento de Alto Riesgo Dra. Adriana M. Cattaino CONARPE 2015 PREMATURO TARDÍO MÁS CUIDADO PARA LOS MÁS GRANDES Población destinataria a
PREMATURO TARDÍO MÁS CUIDADO PARA LOS MÁS GRANDES Programa de seguimiento de Alto Riesgo Dra. Adriana M. Cattaino CONARPE 2015 PREMATURO TARDÍO MÁS CUIDADO PARA LOS MÁS GRANDES Población destinataria a
GUIA DE PRACTICA CLINICA POLICITEMIA NEONATAL. DIRECCIÓN MÉDICA (UF) Versión: 1
 1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Neonatólogos, Pediatras y Médicos Generales
1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Neonatólogos, Pediatras y Médicos Generales
Dr. César Alberto Orozco Rojas.
 Manejo de Líquido en Neonatos Dr. César Alberto Orozco Rojas. Pediatra Perinatólogo Neonatólogo. Especialista en Gerencia de IPS. Profesor del Departamento de Pediatría y Puericultura. Universidad de Antioquia.
Manejo de Líquido en Neonatos Dr. César Alberto Orozco Rojas. Pediatra Perinatólogo Neonatólogo. Especialista en Gerencia de IPS. Profesor del Departamento de Pediatría y Puericultura. Universidad de Antioquia.
Versión 18 de Septiembre Pag. 1
 1 Diagnóstico prenatal Ultrasonido intrauterino prenatal en el 2º. Trimestre del embarazo realizado de preferencia por experto y de tercer nivel Determinación de cariotipo por amniocentésis en los casos
1 Diagnóstico prenatal Ultrasonido intrauterino prenatal en el 2º. Trimestre del embarazo realizado de preferencia por experto y de tercer nivel Determinación de cariotipo por amniocentésis en los casos
Autor.Prof.Adj.Lic.Esp.Silvana Larrude Montevideo 2011
 Autor.Prof.Adj.Lic.Esp.Silvana Larrude Montevideo 2011 NORMAS BÁSICAS DE ADMINISTRACIÓN DE MEDICAMENTOS OBJETIVO: Evitar errores en la administración de la medicación para: Proteger a los usuarios Proteger
Autor.Prof.Adj.Lic.Esp.Silvana Larrude Montevideo 2011 NORMAS BÁSICAS DE ADMINISTRACIÓN DE MEDICAMENTOS OBJETIVO: Evitar errores en la administración de la medicación para: Proteger a los usuarios Proteger
Influencia de la tocolisis en el recién nacido
 Influencia de la tocolisis en el recién nacido Dr. Justino RodríguezAlarcón INFLUENCIA DE LA TOCOLISIS EN EL RECIÉN NACIDO EFECTOS NEGATIVOSRIESGOS EFECTOS POSITIVOSBENEFICIOS EFECTO UTÓPICO? EFECTOS NEGATIVOSRIESGOS
Influencia de la tocolisis en el recién nacido Dr. Justino RodríguezAlarcón INFLUENCIA DE LA TOCOLISIS EN EL RECIÉN NACIDO EFECTOS NEGATIVOSRIESGOS EFECTOS POSITIVOSBENEFICIOS EFECTO UTÓPICO? EFECTOS NEGATIVOSRIESGOS
a. La hipoglucemia se define como la cifra de glucosa en sangre menor o igual a 80 mg/dl.
 Recién nacido de 41 semanas de edad gestacional, de 4,7 kg de peso, hijo de madre diabética, que a las dos horas de vida presenta una cifra de glucosa de 28 mg/dl. La madre refiere que no se engancha bien
Recién nacido de 41 semanas de edad gestacional, de 4,7 kg de peso, hijo de madre diabética, que a las dos horas de vida presenta una cifra de glucosa de 28 mg/dl. La madre refiere que no se engancha bien
Gestión de fluidos y mantenimiento de la homeostasis en el neonato. Dr. Ignacio Gálvez
 Gestión de fluidos y mantenimiento de la homeostasis en el neonato Dr. Ignacio Gálvez LEYES DE LA MEDICINA? CONOCIMIENTO vs JUICIO CLÍNICO Homeostasis Fluidos en RN 90% H20 FEC 60% desarrollo natriuresis
Gestión de fluidos y mantenimiento de la homeostasis en el neonato Dr. Ignacio Gálvez LEYES DE LA MEDICINA? CONOCIMIENTO vs JUICIO CLÍNICO Homeostasis Fluidos en RN 90% H20 FEC 60% desarrollo natriuresis
Aspectos fisiopatológicos de la Hipertensión Pulmonar
 II Congreso Argentino de Neonatología Buenos Aires, 27 29 de Junio, 2013 Conferencia Sábado 29 de Junio Aspectos fisiopatológicos de la Hipertensión Pulmonar Gonzalo Mariani Hospital Italiano de Buenos
II Congreso Argentino de Neonatología Buenos Aires, 27 29 de Junio, 2013 Conferencia Sábado 29 de Junio Aspectos fisiopatológicos de la Hipertensión Pulmonar Gonzalo Mariani Hospital Italiano de Buenos
HIPERTENSION ARTERIAL
 HIPERTENSION ARTERIAL El propósito general de esta, como otras guías de práctica clínica, es disminuir la variabilidad de la práctica clínica, poniendo a disposición de los usuarios la síntesis de la evidencia
HIPERTENSION ARTERIAL El propósito general de esta, como otras guías de práctica clínica, es disminuir la variabilidad de la práctica clínica, poniendo a disposición de los usuarios la síntesis de la evidencia
Síndrome de Down (SD) y cardiopatías Fundació Catalana Síndrome de Down
 Dr. J. Casaldàliga. Barcelona 9 de juny 2010 Síndrome de Down (SD) y cardiopatías Fundació Catalana Síndrome de Down Incidencia global SD: 1 de cada 700 nacimientos (15/10.000) Estudio Colaborativo Español
Dr. J. Casaldàliga. Barcelona 9 de juny 2010 Síndrome de Down (SD) y cardiopatías Fundació Catalana Síndrome de Down Incidencia global SD: 1 de cada 700 nacimientos (15/10.000) Estudio Colaborativo Español
FICHA TÉCNICA. Solución transparente e incolora, sin partículas visibles, estéril y apirógena.
 FICHA TÉCNICA 1. NOMBRE DEL MEDICAMENTO Cloruro de sodio 0,9% PHYSAN solución para perfusión 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA - Cada 100 ml de solución contienen: Cloruro de sodio 0,9 g - Composición
FICHA TÉCNICA 1. NOMBRE DEL MEDICAMENTO Cloruro de sodio 0,9% PHYSAN solución para perfusión 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA - Cada 100 ml de solución contienen: Cloruro de sodio 0,9 g - Composición
Tratamiento de EPOC y oxigenoterapia
 Tratamiento de EPOC y oxigenoterapia Dr. Chih Hao Chen Ku Farmacología Clínica Hospital San Juan de Dios Universidad de Costa Rica Componentes del manejo 1. Valorar y monitorizar la enfermedad 2. Reducir
Tratamiento de EPOC y oxigenoterapia Dr. Chih Hao Chen Ku Farmacología Clínica Hospital San Juan de Dios Universidad de Costa Rica Componentes del manejo 1. Valorar y monitorizar la enfermedad 2. Reducir
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico. Dr. José Antonio Ramírez Calvo
 Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
PROBLEMAS DURANTE EL EMBARAZO
 Derivados de la gestación 1ª Mitad -Hiperémesis gravídica -Aborto Espontáneo Inducido -Embarazo ectópico -Mola hidatiforme -Terapéutico - Eugenésico -Amenaza de aborto - Aborto en curso -Aborto completo
Derivados de la gestación 1ª Mitad -Hiperémesis gravídica -Aborto Espontáneo Inducido -Embarazo ectópico -Mola hidatiforme -Terapéutico - Eugenésico -Amenaza de aborto - Aborto en curso -Aborto completo
PROTOCOLO DE MANEJO DEL RETARDO DE CRECIMIENTO INTRAUTERINO Y DEL FETO CONSTITUCIONALMENTE PEQUEÑO Ekaina 2005 Junio
 PROTOCOLO DE MANEJO DEL RETARDO DE CRECIMIENTO INTRAUTERINO Y DEL FETO CONSTITUCIONALMENTE PEQUEÑO Ekaina 2005 Junio INTRODUCCIÓN La incorporación del Doppler ha permitido incrementar la eficacia en el
PROTOCOLO DE MANEJO DEL RETARDO DE CRECIMIENTO INTRAUTERINO Y DEL FETO CONSTITUCIONALMENTE PEQUEÑO Ekaina 2005 Junio INTRODUCCIÓN La incorporación del Doppler ha permitido incrementar la eficacia en el
Evaluación funcional del niño con enfermedad pulmonar crónica. Displasia Broncopulmonar
 Evaluación funcional del niño con enfermedad pulmonar crónica Displasia Broncopulmonar María Belén Lucero Servicio de Neumonología Hospital de Pediatría Juan P. Garrahan Enfermedad pulmonar crónica más
Evaluación funcional del niño con enfermedad pulmonar crónica Displasia Broncopulmonar María Belén Lucero Servicio de Neumonología Hospital de Pediatría Juan P. Garrahan Enfermedad pulmonar crónica más
MANEJO DEL DOLOR AGUDO EN EL ANCIANO
 MANEJO DEL DOLOR AGUDO EN EL ANCIANO Belén García Iglesias Complexo Hospitalario Juan Canalejo A Coruña Paciente Anciano Estrategia terapeútica Envejecimiento Proceso biológico que produce una pérdida
MANEJO DEL DOLOR AGUDO EN EL ANCIANO Belén García Iglesias Complexo Hospitalario Juan Canalejo A Coruña Paciente Anciano Estrategia terapeútica Envejecimiento Proceso biológico que produce una pérdida
HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction)
 HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction) TheoMeyer, MD, DPhil; Jeffrey Shih, MD; and Gerard Aurigemma, MD Ann Intern Med. 1 January 2013;158(1) INTRODUCCIÓN: - La insuficiencia
HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction) TheoMeyer, MD, DPhil; Jeffrey Shih, MD; and Gerard Aurigemma, MD Ann Intern Med. 1 January 2013;158(1) INTRODUCCIÓN: - La insuficiencia
Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle apt 802,
 Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle 77 12-03 apt 802, yesikrave@gmail.comn INTRODUCCIÓN La relaicazion del trabajo va determinado
Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle 77 12-03 apt 802, yesikrave@gmail.comn INTRODUCCIÓN La relaicazion del trabajo va determinado
Versión 18 de Septiembre Pag. 1. Mantener al paciente con adecuada temperatura. Colocación inmediata de sonda oro gástrica a derivación
 DIAGNÓSTICO PRENATAL Ultrasonido intrauterino durante el segundo trimestre, lo cual permite planear si el embarazo será resuelto por cesárea, así como la atención o traslado a un hospital de tercer nivel.
DIAGNÓSTICO PRENATAL Ultrasonido intrauterino durante el segundo trimestre, lo cual permite planear si el embarazo será resuelto por cesárea, así como la atención o traslado a un hospital de tercer nivel.
Jorge Balladares Burgos. Enfermero Especialista en Enfermería Oncológica del Adulto. Fund. Arturo López Pérez.
 1 Jorge Balladares Burgos. Enfermero Especialista en Enfermería Oncológica del Adulto. Fund. Arturo López Pérez. Definición. Etiologia. Factores de Riesgo. Manifestaciones Clínicas. Diagnóstico. Tratamiento.
1 Jorge Balladares Burgos. Enfermero Especialista en Enfermería Oncológica del Adulto. Fund. Arturo López Pérez. Definición. Etiologia. Factores de Riesgo. Manifestaciones Clínicas. Diagnóstico. Tratamiento.
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013
 CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
UTILIDAD DE LOS CORTICOIDES PRENATALES
 UTILIDAD DE LOS CORTICOIDES PRENATALES II Reunión Nacional Sociedad Española de Medicina Perinatal introducción Liggins 1969: dexametasona aumenta la distensión pulmonar en ovejas con parto prematuro Liggins
UTILIDAD DE LOS CORTICOIDES PRENATALES II Reunión Nacional Sociedad Española de Medicina Perinatal introducción Liggins 1969: dexametasona aumenta la distensión pulmonar en ovejas con parto prematuro Liggins
Insuficiencia renal crónica. Dr. Manuel Sieiro Muradas
 Insuficiencia renal crónica Dr. Manuel Sieiro Muradas Introducción La insuficiencia renal crónica es un problema de salud en incremento constante En USA había 470, 000 pacientes en el 2004 y se calcula
Insuficiencia renal crónica Dr. Manuel Sieiro Muradas Introducción La insuficiencia renal crónica es un problema de salud en incremento constante En USA había 470, 000 pacientes en el 2004 y se calcula
Diferentes definiciones Diferentes etiologías Alteraciones desarrollo fetal y respuesta vascular Limitadas opciones de tratamiento Momento de
 Rocio de los Llanos Moreno Selva R4 Obstetricia y Ginecologia Hospital General Universitario Albacete INTRODUCCIÓN 2ª causa de mortalidad perinatal Secuelas a corto y largo plazo (5-30%) Mortalidad 120/1000
Rocio de los Llanos Moreno Selva R4 Obstetricia y Ginecologia Hospital General Universitario Albacete INTRODUCCIÓN 2ª causa de mortalidad perinatal Secuelas a corto y largo plazo (5-30%) Mortalidad 120/1000
Uso de progesterona en gemelares para prevención de parto prematuro
 Uso de progesterona en gemelares para prevención de parto prematuro Dra. Magdalena Honorato S CERPO Centro de Referencia Perinatal Oriente Facultad de Medicina, Universidad de Chile Introducción Embarazos
Uso de progesterona en gemelares para prevención de parto prematuro Dra. Magdalena Honorato S CERPO Centro de Referencia Perinatal Oriente Facultad de Medicina, Universidad de Chile Introducción Embarazos
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
ESTADO DE CHOQUE VFR/HGM
 ESTADO DE CHOQUE VFR/HGM Choque Síndrome clínico caracterizado por un deterioro agudo de la función de micro y macro circulación, que lleva a una perfusión inadecuada en la que las demandas del organismo
ESTADO DE CHOQUE VFR/HGM Choque Síndrome clínico caracterizado por un deterioro agudo de la función de micro y macro circulación, que lleva a una perfusión inadecuada en la que las demandas del organismo
Enfermerapediatrica.com. Drogas más utilizadas en cuidados intensivos. Maider
 Enfermerapediatrica.com Drogas más utilizadas en cuidados intensivos Maider 2 Enfermerapediatrica.com ADRENALINA (EPINEFRINA): 1cc = 1mg Acción: Incrementa la frecuencia cardíaca, contrae los vasos sanguíneos,
Enfermerapediatrica.com Drogas más utilizadas en cuidados intensivos Maider 2 Enfermerapediatrica.com ADRENALINA (EPINEFRINA): 1cc = 1mg Acción: Incrementa la frecuencia cardíaca, contrae los vasos sanguíneos,
Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN
 Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN Concepto Los fármacos inotrópicos potencian la contractilidad de la fibra miocárdica y además tienen efectos sobre la musculatura vascular periférica,
Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN Concepto Los fármacos inotrópicos potencian la contractilidad de la fibra miocárdica y además tienen efectos sobre la musculatura vascular periférica,
Farmacología a de la insuficiencia cardiaca
 Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Tema 11 (Atención enfermera al recién nacido en riesgo)
 Tema 11 (Atención enfermera al recién nacido en riesgo) Los problemas de salud de un recién nacido a término con CIR se relacionan con: a. La malnutrición fetal b. La inmadurez fetal c. El peso al nacimiento
Tema 11 (Atención enfermera al recién nacido en riesgo) Los problemas de salud de un recién nacido a término con CIR se relacionan con: a. La malnutrición fetal b. La inmadurez fetal c. El peso al nacimiento
IX. Análisis de Resultados
 IX. Análisis de Resultados Una de las principales causas de mortalidad en el Departamento de Chinandega es la mortalidad perinatal, dentro de la cual la neonatal representa el 71%, lo cual sugiere mejorar
IX. Análisis de Resultados Una de las principales causas de mortalidad en el Departamento de Chinandega es la mortalidad perinatal, dentro de la cual la neonatal representa el 71%, lo cual sugiere mejorar
ANOMALÍA DE EBSTEIN insuficiencia tricuspídea Dr. Ignacio Lugones
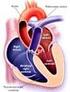 ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
DIRECCION REGULACION DE LA SALUD CENTRO NACIONAL DE FARMACOVIGILANCIA
 DIRECCION REGULACION DE LA SALUD CENTRO NACIONAL DE FARMACOVIGILANCIA Comunicación sobre cambios en la información de seguridad de Sibutramina para profesionales sanitarios Mayo de 2010 NOTA INFORMATIVA
DIRECCION REGULACION DE LA SALUD CENTRO NACIONAL DE FARMACOVIGILANCIA Comunicación sobre cambios en la información de seguridad de Sibutramina para profesionales sanitarios Mayo de 2010 NOTA INFORMATIVA
Preguntas para responder
 Preguntas para responder FACTORES DE RIESGO / COMORBILIDAD 1. La administración de oxígeno al 21% frente a la administración de oxígeno al 100% durante la reanimación del RN de edad gestacional mayor o
Preguntas para responder FACTORES DE RIESGO / COMORBILIDAD 1. La administración de oxígeno al 21% frente a la administración de oxígeno al 100% durante la reanimación del RN de edad gestacional mayor o
Diseño de la UCIN: sala o habitación individual? Héctor Boix H U Vall d Hebron
 Diseño de la UCIN: sala o habitación individual? Héctor Boix H U Vall d Hebron Si dispusiera de financiación ilimitada 1. Construiría una UCIN nueva con habitaciones individuales 2. Construiría una UCIN
Diseño de la UCIN: sala o habitación individual? Héctor Boix H U Vall d Hebron Si dispusiera de financiación ilimitada 1. Construiría una UCIN nueva con habitaciones individuales 2. Construiría una UCIN
Estenosis aortica Insuficiencia mitral
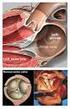 Estenosis aortica Insuficiencia mitral Estenosis aortica La esclerosis de la válvula aórtica se define como el engrosamiento y la calcificación de la válvula aórtica sin un gradiente significativo (definido
Estenosis aortica Insuficiencia mitral Estenosis aortica La esclerosis de la válvula aórtica se define como el engrosamiento y la calcificación de la válvula aórtica sin un gradiente significativo (definido
Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial.
 Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Tema 21 SHOCK HIPOVOLÉMICO. Clínica, complicaciones y tratamiento
 Tema 21 SHOCK HIPOVOLÉMICO Clínica, complicaciones y tratamiento Etiología Como consecuencia de disminución del volumen circulante Hemorragia. Pérdida de sangre o plasma en tejidos lesionados o quemados.
Tema 21 SHOCK HIPOVOLÉMICO Clínica, complicaciones y tratamiento Etiología Como consecuencia de disminución del volumen circulante Hemorragia. Pérdida de sangre o plasma en tejidos lesionados o quemados.
EVALUACIÓN DE LA CONDICIÓN FETAL GINECOLOGÍA Y OBSTETRICIA
 EVALUACIÓN DE LA CONDICIÓN FETAL GINECOLOGÍA Y OBSTETRICIA OBJETIVO: Detectar precozmente los factores de riesgo que puedan alterar el desarrollo y crecimiento del feto, lo que permite efectuar oportunamente
EVALUACIÓN DE LA CONDICIÓN FETAL GINECOLOGÍA Y OBSTETRICIA OBJETIVO: Detectar precozmente los factores de riesgo que puedan alterar el desarrollo y crecimiento del feto, lo que permite efectuar oportunamente
DESHIDRATACIÓN EN PEDIATRIA PEDIATRIA
 DESHIDRATACIÓN EN PEDIATRIA H. G. DR DARIO FERNANDEZ F. SERVICIO DE URGENCIAS PEDIATRIA DR JOSE ALBERTO CASTILLO DEFINICIÓN Es el estado clínico consecutivo a la perdida de agua y electrolitos del organismo
DESHIDRATACIÓN EN PEDIATRIA H. G. DR DARIO FERNANDEZ F. SERVICIO DE URGENCIAS PEDIATRIA DR JOSE ALBERTO CASTILLO DEFINICIÓN Es el estado clínico consecutivo a la perdida de agua y electrolitos del organismo
Manejo intensivo del Retardo del crecimiento intrauterino.
 Manejo intensivo del Retardo del crecimiento intrauterino. Dra. Ada A. Ortuzar Chirino. ESPECIALISTA DE 1er GRADO EN GINECOLOGIA Y OBSTETRICIA. Hospital González Coro. RCIU. No es una enfermedad especifica.
Manejo intensivo del Retardo del crecimiento intrauterino. Dra. Ada A. Ortuzar Chirino. ESPECIALISTA DE 1er GRADO EN GINECOLOGIA Y OBSTETRICIA. Hospital González Coro. RCIU. No es una enfermedad especifica.
Tema 17 (Atención enfermera al recién nacido en riesgo)
 Tema 17 (Atención enfermera al recién nacido en riesgo) La aparición de ictericia en el RN nos indica: a. Que los niveles de séricos de Bb son > 2 mg/dl b. que los niveles de séricos de Bb son > 5 mg/dl
Tema 17 (Atención enfermera al recién nacido en riesgo) La aparición de ictericia en el RN nos indica: a. Que los niveles de séricos de Bb son > 2 mg/dl b. que los niveles de séricos de Bb son > 5 mg/dl
Hipoglicemia. Glucosa plasmática menor de 40 mg/dl en las primeras 72 horas y menor de 45 mg/dl después de 72 horas de vida
 HIPOGLICEMIA Hipoglicemia Glucosa plasmática menor de 40 mg/dl en las primeras 72 horas y menor de 45 mg/dl después de 72 horas de vida Todo valor menor a 45 mg/dl requiere de un manejo y seguimiento estricto
HIPOGLICEMIA Hipoglicemia Glucosa plasmática menor de 40 mg/dl en las primeras 72 horas y menor de 45 mg/dl después de 72 horas de vida Todo valor menor a 45 mg/dl requiere de un manejo y seguimiento estricto
