GUÍA DE PRÁCTICA CLÍNICA. Linfomas Cutáneos Primarios. Dra. Adriana Benedetti
|
|
|
- Miguel Ángel Montero Alcaraz
- hace 7 años
- Vistas:
Transcripción
1 Dra. Adriana Benedetti Año Revisión: 0 Página 1 de 22 Introducción Los linfomas cutáneos representan un grupo heterogéneo de neoplasias linfoides derivadas de las células T y B, que pueden afectar a la piel de forma primaria o secundaria. El término de linfomas cutáneos primarios se refiere a los procesos linfoproliferativos malignos cuyas primeras manifestaciones son cutáneas, no pudiéndose objetivar afectación extracutánea en el momento del diagnóstico. Para la infiltración cutánea secundaria de los linfomas de origen extracutáneo se reserva el nombre de linfomas cutáneos secundarios. La incidencia de linfomas cutáneos va en aumento; dentro de los linfomas extranodales, son el segundo grupo más frecuente, después de los primarios gastrointestinales. Linfomas Cutáneos de Células T (CTCL) Micosis fungoide (MF) Variantes o subtipos de MF MF foliculotrópica Reticulosis pagetoide Cutis laxa granulomatosa Síndrome de Sèzary (SS) Desórdenes linfoproliferativos CD30+ cutáneos primarios Linfoma anaplásico de células grandes primariamente cutáneo (PCALCL) Papulosis linfomatoide (LyP) Linfoma de células T subcutáneo símil paniculitis Linfoma de células T extranodal NK/T, tipo nasal Linfomas T periféricos cutáneos primarios no especificados (PTL-NOS) Linfoma T epidermotropo agresivo CD8+ (provisional) Linfoma T gamma/delta (provisional) Linfoma T pleomórfico de células pequeñas/medianas (provisional) Linfoma/leucemia a células T del adulto (ATLL) Linfomas Cutáneos de Células B (CBCL) PCBCL de la zona marginal PCBCL centrofolicular PCBCL difuso a células grandes, de la pierna PCBCL difuso a células grandes, otro PCBCL a células grandes intravascular Neoplasia de Precursores Hematológicos Neoplasia hematodérmica CD4+/CD56+ (Linfoma NK blástico) Copia N : Nombre Firma Fecha Representante de la Dirección: Fecha: Revisó Aprobó Dr. Leonardo Gilardi Dra. Inés Morend 10/06 25/06
2 Página 2 de 22 Linfomas Cutáneos de Células T Los linfomas cutáneos primarios de células T (CTCL) pueden definirse como una proliferación clonal de linfocitos T cooperadores / de memoria CD4+, CD45 RO+, que afectan a la piel sin evidencia de compromiso extracutáneo al momento del diagnóstico. Diagnóstico El diagnóstico se realiza en función de la clínica, la histopatología, la inmunohistoquímica y el examen inmunogenotípico. Mediante la clínica se diagnostica el 50% de los linfomas; si agregamos la histología llegamos al 75%; sumando la inmunohistoquímica se arriba al 80% y, mediante el estudio inmunogenotipico, el 85% a 90%. La anatomía patológica se vale de la inmunohistoquímica (también llamada inmunofenotipo). Es el análisis inmunológico de la expresión antigénica celular. Se estudia con anticuerpos y se refiere a células (en este caso linfocitos). El genotipo es el análisis de biología molecular de los receptores antigénicos de los genes. Se refiere a genes y se realiza, entre otros, mediante reacción en cadena de la polimerasa (PCR). Otra forma de determinar el inmunofenotipo es el análisis por citometría de flujo, que es más eficaz en muestras de sangre periférica y médula ósea que en las biopsias de piel, las cuales frecuentemente son pequeñas y no puramente linfoides. Técnicas Auxiliares de Diagnóstico Todos los pacientes deberían tener un adecuado diagnóstico histopatológico e inmunofenotípico y, en los casos necesarios, estudios de biología molecular. En ocasiones se requieren biopsias múltiples; a menudo, es oportuna la revisión por patólogos con experiencia en linfomas cutáneos primarios. El paciente requiere un examen físico completo y el estudio de toda adenopatía palpable, preferentemente por escisión. Los estudios de imágenes comprenden: tomografía de tórax, abdomen y pelvis en todos los tipos no MF, o en las MF en estadios IIA a IV. La punción aspiración y la biopsia de médula ósea están indicadas en todos los pacientes con variantes de CTCL (excepto LyP) y deberían considerarse en estadios IIB, III y IV de MF, así como en enfermos con compromiso de sangre periférica (>5% de células de Sèzary del total de linfocitos). Las muestras de sangre periférica deben procesarse para hematología, bioquímica, lactato deshidrogenasa (LDH), beta 2 microglobulina, células de Sèzary, subtipos de linfocitos por citometría de flujo, retrovirus (HTLV-1), análisis genéticos del TCR.
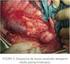
3 Página 3 de 22 En el estudio histopatológico es importante reconocer la presencia o ausencia de epidermotropismo, el patrón del infiltrado, la morfología y citología de las células atípicas y presencia de células grandes, foliculotropismo, siringotropismo, formación de granulomas, angiocentricidad e infiltración del celular subcutáneo. El inmunofenotipo en muestras en parafina debe incluir los marcadores T (CD2, CD3, CD4, CD8), marcadores B (CD20) y el marcador de activación CD30. Los marcadores citotóxicos (TIA-1), de proliferación monocito/macrófago (CD68) y de células NK (CD56) pueden ser útiles en ciertas variantes. La histopatología, después de una correlación con la clínica, se estratifica acorde con la clasificación de la Organización Mundial de la Salud y la European Organisation for Research and Treatment of Cancer (WHO/EORTC). MF La MF es el linfoma primario de la piel más frecuente. Fue descripto en 1806 por Alibert, quien lo denominó así por el aspecto de setas de las lesiones nodulares y tumorales de los estadios avanzados de la enfermedad. La media de incidencia es de 0.3 casos cada 100 mil habitantes, representando el 2.2% de todos los linfomas. Afecta principalmente a adultos mayores de 50 años, con mayor frecuencia en varones (relación hombre/mujer: 2.2/1), aunque también se han descripto casos en niños y adolescentes. La etiología es desconocida. Se han implicado factores genéticos, virales, estimulación antigénica crónica y persistente, posible relación con exposición ambiental u ocupacional a productos químicos, metales, herbicidas, pesticidas, entre otros. La MF tiene un curso clínico con progresión lenta que puede durar años e incluso décadas antes del diagnóstico. Clásicamente la MF presenta 3 fases clínico-patológicas, que se suceden con intervalo de meses o años que, en ocasiones, se superponen. Las lesiones de la fase o estadio maculoso se caracterizan clínicamente por ser eritematosas, ligeramente elevadas, con descamación fina y frecuentemente pruriginosas. En general son múltiples y se localizan con frecuencia en áreas no fotoexpuestas (tronco y raíz de miembros). Las lesiones en placas se desarrollan a partir de las anteriores o de novo; son eritematoescamosas, infiltradas, de bordes bien definidos que dejan recortes de piel sana. Afectan una mayor superficie cutánea y, cuando aparecen a nivel facial, pueden producir facies leonina, así como alopecia si lo hacen en zonas pilosas. En esta fase, el prurito suele ser intenso. Las lesiones tumorales son eritematosas, exofíticas, con aspecto fungoide, superficie lisa, que generalmente se ulceran. Aparecen sobre lesiones en placas, pero también sobre piel sin lesiones previas. Se localizan preferentemente en la cara y pliegues cutáneos.
4 Página 4 de 22 Histopatología Lesiones tempranas: infiltrados liquenoides superficiales en banda, de linfocitos e histiocitos. Pocas células atípicas pequeñas a medianas, con núcleo cerebriforme y a veces hipercromático y confinadas en la epidermis a nivel basal, como células aisladas, a menudo con halo, o con configuración lineal. Lesiones en placas: epidermotropismo pronunciado. Presencia de microabscesos de Pautrier, son muy característicos pero se observan en una minoría de los casos. Lesiones tumorales: infiltrados dérmicos más difusos y pérdida del epidermotropismo. Células aumentadas en número y de tamaño variable: pequeñas, medianas o grandes con núcleo cerebriforme, hasta blastos con núcleo prominente y formas intermedias. La transformación a un linfoma difuso a células grandes es de mal pronóstico, más aún si expresa el antígeno CD30. Inmunofenotipo El fenotipo más frecuente de las células neoplásicas es CD2+, CD3+,CD5+, CD4+, CD45RO+, CD8-, TCRb +, CD30-. Con la evolución de la enfermedad, se puede presentar la pérdida de algunos de estos antígenos de célula T. El marcador CD7 se expresa en un tercio de los casos. Es más rara la presencia de CD8 y TCRd. A diferencia de los desórdenes linfoproliferativos primarios CD30+, la presencia evolutiva de este marcador no tiene valor pronóstico. En la infancia y adolescencia es más frecuente la expresión CD8+, TIA1+, CD2+, CD7-. La inmunohistoquímica no siempre ayuda al diagnóstico en estadios tempranos. El patrón funcional de las células neoplásicas es Th2. Genética El rearreglo molecular que expresa la clonalidad tiene un valor relativo en el diagnóstico, ya que, al menos, en un 20% de los casos se observan 2 ó más clones celulares en piel y es menos frecuente en estadios iniciales. También puede expresarse clonalidad en afecciones no malignas (dermatosis clonales)
5 Página 5 de 22 Revisión ISCL/EORTC para la clasificación para la MF y el síndrome de Sézary Piel T1 Parches limitados, pápulas o placas que cubren <10% de la superficie de la piel. Podría estratificarse más aún en T1a (parche solo) contra T1b (placa ± parche). T2 Parches, pápulas, o placas que cubren 10% de la superficie de la piel. Podría estratificarse más aún en T2a (parche solo) contra T2b (placa ± parche). T3 Uno o más tumores ( 1 cm de diámetro). T4 Confluencia de eritema que cubre 80% del área de la superficie corporal. Ganglios N0 No hay ganglios linfáticos periféricos clínicamente anómalos; no se requiere biopsia. N1 Ganglios linfáticos periféricos clínicamente anómalos; histopatología grado de Dutch 1 o NCI LN0 2 N1a Clon negativo. N1b Clon positivo. N2 Ganglios linfáticos periféricos clínicamente anómalos; histopatología grado 2 de Dutch o NCI LN3. N2a Clon negativo. N2b Clon positivo. N3 Ganglios linfáticos periféricos clínicamente anómalos; histopatología grado 3 4 de Dutch o NCI LN4; clon positivo o negativo. NX Ganglios linfáticos periféricos clínicamente anómalos; sin confirmación histológica. Visceral M0 M1 B0 B0a B0b B1 B1a B1b B2 No hay compromiso de órgano visceral. Compromiso visceral (debe contar con confirmación patológica, y se debe especificar el órgano comprometido). Compromiso de sangre periférica Ausencia de compromiso sanguíneo significativo: 5% de linfocitos sanguíneos periféricos son células atípicas de Sézary. Clon negativo. Clon positivo. Carga tumoral baja de sangre: > 5% de linfocitos sanguíneos periféricos son células atípicas de (Sézary) pero no cumple con el criterio de B2. Clon negativo. Clon positivo. Carga tumoral sanguínea alta: >1 000/µL células de Sézary con clon positivo.
6 Página 6 de 22 Estadificación T N M B I A I B II A II B III III A III B IV A IV A IV B El pronóstico de los pacientes con MF depende del estadio y, en particular, del tipo y extensión de las lesiones cutáneas, como así también del compromiso extracutáneo. Los enfermos con un estadio maculas/placas limitado tienen una expectativa de vida similar a la población general. La supervivencia a los 10 años en pacientes con compromiso menor al 10% de superficie corporal es del 97% a 98%, pero para los enfermos con más del 10% (maculas/placas generalizadas) es de 83%, se estima en 42% para los que tienen estadio tumoral de la enfermedad y sólo un 20% para aquellos con compromiso ganglionar. Los pacientes con compromiso sistémico y transformación a linfoma de células grandes poseen un curso clínico más agresivo. En general fallecen por su enfermedad o infecciones. Tratamiento Existen múltiples opciones terapéuticas para la MF. La elección se basa principalmente en el estadio clínico del paciente, pero se consideran también otros factores (edad, estado general, accesibilidad a los tratamientos). En los estadios iniciales de la enfermedad, la terapia sistémica (más agresiva) dirigida a las lesiones cutáneas no ha demostrado mayor eficacia, por lo que es recomendable una actitud conservadora. Los objetivos de los tratamientos son reducir la sintomatología, alcanzar y mantener la remisión, prevenir la progresión de la enfermedad y preservar la calidad de vida. Las alternativas terapéuticas se grafican en la tabla siguiente.
7 Página 7 de 22 Estadio 1 Elección 2 Elección I A Corticoides tópicos Bexarotene gel Mostaza nitrogenada tópica PUVA/UVB PUVA +INF TSEB Bexarotene oral I B /II A II B III IV A /IV B Corticoides tópicos Bexarotene gel/oral Mostaza nitrogenada tópica PUVA/UVB PUVA +INF TSEB Bexarotene gel/oral Mostaza nitrogenada tópica PUVA PUVA +INF/otros TSEB Fotoferesis extracorpórea PUVA PUVA +INF/otros TSEB Bexarotene oral PUVA +INF/otros TSEB Bexarotene oral HDAC Toxina de fusión Anticuerpos monoclonales Quimioterapia Inhibidor de la histona deacetilasa (HDAC) (vorinostatromidepsina) Toxina de fusión Anticuerpos monoclonares HDAC Toxina de fusión Anticuerpos monoclonales Quimioterapia HDAC Toxina de fusión Anticuerpos monoclonales Quimioterapia Trasplante de médula ósea
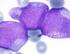
8 Página 8 de 22 Síndrome de Sézary Definición Se define por la triada eritrodermia, linfadenopatías generalizadas y células T neoplásicas (células de Sèzary) en piel, ganglios linfáticos y sangre periférica. El síndrome de Sézary (SS) corresponde a la expresión leucémica de los CTCL eritrodérmicos, caracterizada por numerosas células de Sézary en piel, sangre y otros tejidos, con evidencia de clonalidad T, asociada con mal pronóstico. Otros signos clínicos, que no son esenciales para el diagnóstico incluyen linfadenopatía, hepatoesplenomegalia, queratodermia, prurito, ectropion y alopecia. Las manifestaciones se desarrollan de novo (SS clásico), a veces precedidas por dermatitis inespecíficas pruriginosas. Raramente los signos clínicos y patológicos del SS pueden ser precedidos por MF (SS precedido por MF). Para ser diagnosticado como SS deben llenar alguno de los siguientes criterios de compromiso leucémico (B2): 1. Recuento absoluto de células de Sézary de 1000/mm 3 o más. Estas células son linfocitos atípicos con núcleo convoluto (muescas y pliegues, cerebriforme) que pueden ser pequeñas (< 12 µm, es decir el tamaño de un linfocito normal), grandes (> 12 µm) o muy grandes (> 14 µm, claramente neoplásicas). No es patognomónica de CTCL. 2. Índice de CD4/CD8 > 10 por incremento de células CD3+ o CD4+ por citometría de flujo. 3. Expresión aberrante de marcadores pan-t (CD2, CD3, CD4, CD5) por citometría de flujo. Deficiente expresión de CD7 en células T (o población CD4+ CD7-) 4. Linfocitosis con evidencia de clonalidad T en sangre por PCR o Southern blot. 5. Clon de células T con anormalidad cromosómica. Con propósito de estadificación estos criterios definen el compromiso B 2 (leucémico), considerado equivalente al compromiso nodal, siendo el estadio por lo tanto el IV A. Clínica Se observa eritrodermia exfoliativa generalizada, eritema difuso rojo brillante, con manifiesta y fácil descamación, pero, en forma característica, pueden presentarse islotes simétricos de piel indemne. Se desarrolla de novo o como progresión de lesiones de CTCL preexistente. Se destacan linfadenopatías generalizadas con estudio histológico positivo y específico.
9 Página 9 de 22 Otros signos y síntomas incluyen fiebre, escalofríos, pérdida de peso, malestar general, insomnio secundario a un prurito intolerable, mala homeostasis de la temperatura corporal, facies leonina, hiperqueratosis, descamación y fisuras en palmas y plantas, alopecia, ectropion, distrofia ungueal y edema duro y brillante de los tobillos (resultando en dolor al caminar y extrema dificultad con la actividad manual). Estos pacientes se convierten en inválidos cutáneos y quedan debilitados en forma grave por las manifestaciones cutáneas de esta enfermedad. Histopatología Existe gran variabilidad en los hallazgos histológicos. El patrón más frecuentemente observado es un infiltrado en banda que compromete la dermis papilar y, en ocasiones, también la dermis reticular superior. Se verifica epidermotropismo en algunos de estos casos y se pueden encontrar nidos de Pautrier. El infiltrado es de densidad variable; se compone de linfocitos pequeños mezclados con células grandes con núcleo indentado o muy convoluto. Generalmente hay acantosis irregular de la epidermis, con paraqueratosis focal. A veces se puede observar una ligera espongiosis. La dermis papilar contiene melanófagos dispersos y algunas bandas de colágeno engrosadas. Se han descrito ocasionales células gigantes. En aproximadamente un tercio de los pacientes la biopsia es inespecífica. Inmunofenotipo La mayoría de los casos de SS son expansiones clonales de células T TCR ab+, CD2+, CD3+, CD4+, CD5+, CD8- circulantes, con fenotipo maduro. Sin embargo se han encontrado casos de SS con expresión de CD8 en vez de CD4, coexpresión de CD4 y CD8, pérdida de CD2, CD3, CD4 ó CD5. Además, la expresión de CD7, que en general se observa en un 90% de células CD4+, es deficiente en células T malignas circulantes en aproximadamente un 60% a 70% de casos de SS. Las células T circulantes a veces muestran pérdida de CD26. Se han utilizado también para definir a las células T malignas, anticuerpos que reaccionan contra la región variable de las cadenas A o B del TCR (anticuerpos anti-v a o anti-vb). Genética Se evidencia rearreglo clonal del TCR. Un criterio diagnóstico importante es la demostración de clonalidad de células T en sangre periférica, que permite la diferenciación entre SS y formas benignas reactivas de eritrodermia.
10 Página 10 de 22 Pronóstico Suele asociarse con una evolución más rápidamente agresiva que la de la MF. La enfermedad es resistente a la mayor parte de los tratamientos y el pronóstico es generalmente malo, con una mediana de supervivencia de entre 2 y 4 años. Tratamiento Fotoféresis: se cree que induce la apoptosis de las células de Sézary circulantes y que el antígeno tumoral es luego procesado por las células dendríticas periféricas, favoreciendo así la respuesta antitumoral sistémica. Fotoféresis, interferón (IFN) y retinoides: modalidad de régimen combinado, con IFN alfa 3 a 5 millones de unidades subcutáneas 3 veces a la semana, en dosis gradualmente mayores si la tolerancia del paciente lo permite, pero nunca excediendo los 10 millones de unidades por dosis. Se asocia bexaroteno oral 150 a 300 mg/m 2 /día. Quimioterapia sistémica Quimioterapia combinada: puede utilizarse sola o en asociación con otras terapias dirigidas a la piel (radiación) o modificadores de la respuesta biológica (IFN alfa). En la mayoría de los casos, la respuesta de duración media es menor a un año y, en muchos pacientes, sólo de meses. Las combinaciones más frecuentemente utilizadas son: o CHOP: ciclofosfamida, vincristina, prednisona y adriamicina o CVP: ciclofosfamida, vincristina y prednisona o CAVE: ciclofosfamida, adriamicina, vincristina y etopósido o o COMP: CVP + metotrexato El IFN alfa, los retinoides sistémicos o la fotoféresis pueden utilizarse como adyuvantes, una vez completado el régimen de quimioterapia. Monoquimioterapia: metotrexato 5 a 50 mg semanales. Otros agentes incluyen doxorrubicina, gemcitabina, etopósido, ciclofosfamida y fludarabina. Otros tratamientos: comprenden el trasplante de células hematopoyéticas, el uso de alemtuzumab y las proteínas recombinantes de fusión. La doxepina es el único antipruriginoso que ha sido beneficioso de forma sistemática y que además también ayuda con la depresión.
11 Página 11 de 22 Otras Formas de CTCL-E Dependiendo de la historia clínica y los hallazgos hematológicos pueden ser: MF-E: es un CTCL-E que se desarrolla en el curso de una MF y carece de los hallazgos hematológicos descriptos en el SS. CTCL-E no específico: casos que no cumplen los criterios diagnósticos de MF-E o SS. Podrían corresponder a los previamente designados pre-ss. Leucemia-linfoma de células T del adulto con signos de SS: estos casos pueden mimetizar los hallazgos hematológicos del SS. El diagnóstico requiere la presencia de ADN del HTLV-1 en el genoma de la célula tumoral. Desórdenes Linfoproliferativos CD30+ Cutáneos Primarios El espectro de enfermedades linfoproliferativas CD30+ cutáneas incluyen la LyP, el PCALCL y los casos borderline. Estos desórdenes constituyen cerca del 30% de los CTCL, 12% PCALCL y 18% LyP. Actualmente se acepta que la LyP y el PCALCL son los extremos de un espectro de enfermedades que no pueden diferenciarse sólo por la histología, siendo la clínica y la evolución los factores decisivos para definir el diagnóstico y el tratamiento. El término borderline se refiere a casos en los que, a pesar de una cuidadosa correlación clínico-patológica, no puede realizarse una definitiva diferenciación entre LyP y PCALCL. Linfoma Cutáneo Anaplásico de Células Grandes CD30+ Definición Este linfoma se compone de células grandes con citomorfología anaplásica, pleomórfica o inmunoblástica y expresión del antígeno CD30 en más del 75% de las células tumorales. No hay evidencia clínica o historia de LyP, MF u otro tipo de CTCL. El mecanismo de desarrollo de los PCALCL 30+ es desconocido; no se ha podido encontrar un agente causal. Los fenómenos de regresión de los casos de LyP y de PCALCL se deberían a la interacción del CD30 y su ligando (CD30L), con la consecuente apoptosis tumoral y regresión del tumor. Clínica Afecta principalmente a adultos de 35 a 45 años con una relación de hombre-mujer de 2-3:1, La mayor parte de los pacientes presenta un nódulo o tumor, a veces pápulas, que frecuentemente se ulceran. Pueden localizarse en miembros o en tronco. En el 20% de los casos la presentación puede ser multifocal. Las lesiones cutáneas pueden evolucionar con resolución parcial o total, como en la LyP, hasta en un 25% de los pacientes. La
12 Página 12 de 22 diseminación extracutánea se ve en el 10% de los pacientes y generalmente afecta los ganglios linfáticos regionales. El diagnóstico diferencial debe hacerse con el pioderma gangrenoso, histológicamente con los linfomas de células grandes difusos CD30 negativos T o B. Otros tipo de linfomas cutáneos que pueden expresar CD30 son: 1. casos de MF que se transforman en linfomas de células grandes CD30+, que tienen peor pronóstico que los de PCALCL de inicio 2. otros tipos de CTCL bien definidos que, a veces, expresan CD30, como los CTCL epidermotropos CD8+ con fenotipo citotóxico, el linfoma T tipo paniculitis subcutánea, la reticulosis pagetoide y raros casos de MF 3. compromiso cutáneo secundario de linfomas CD30+ sistémicos o de enfermedad de Hodgkin clásica 4. linfomas B CD30+ (generalmente con virus de Epstein Barr [VEB] positivo en inmunocomprometidos). Inmunofenotipo Se verifica CD30+ en por lo menos el 75% de las células grandes. Se citan también CD2+, CD4+, CD45-RO+, CD25+, CD71+. El marcador CD3 se expresa en niveles más bajas que en otros LCCT. Menos del 5% son CD8+. Hay pérdida variable de CD2, CD5 o CD3. En la mitad de los casos se expresa al menos una proteína citotóxica como TIA-1, granzima B y perforina. La mayoría de los LCGA CD30+ son de células T o nulas. A diferencia del linfoma anaplásico sistémico, el LCGA CD30+ cutáneo primario es EMA-, ALK- (indicativa de traslocación cromosómica específica t(2;5)), CD15-. Genética Se describe rearreglo del gen del TCR en muchos casos. La traslocación (2;5) (p22;q35), característica de los ALCL sistémicos, es rara o está ausente en las formas cutáneas. Pronóstico Es favorable, con un 80% a 90% de supervivencia a los 10 años. Los pacientes con compromiso de ganglios regionales sin afectación sistémica tienen similar pronóstico que aquellos con lesiones cutáneas puras. No hay diferencia en la presentación clínica, el comportamiento o el pronóstico entre los sujetos con morfología anaplásica o no anaplásica (pleomórfica o inmunoblástica), o con diferentes edades, sexo, origen étnico, tipo de lesión primaria ni respuesta inicial al tratamiento.
13 Página 13 de 22 Tratamiento Como cerca del 25% remite en forma espontánea, se puede tener una conducta expectante de 4 a 6 semanas. Radioterapia o escisión quirúrgica: de primera elección en pacientes con uno o pocos nódulos, o tumores localizados pequeños. Radioterapia o bajas dosis de metotrexate (5 a 20 mg por semana) o etopósido: pacientes con pocas lesiones cutáneas multifocales. De segunda elección se puede utilizar IFN o bexaroteno. Retinoides, IFN gamma o pentostatina: ante lesiones refractarias al metotrexate o múltiples lesiones multifocales. Quimioterapia sistémica a base de doxorrubicina como, por ejemplo, CHOP: cuando hay compromiso ganglionar, si se presenta con enfermedad extracutánea de inicio o se desarrolla enfermedad progresiva que no responde al metotrexate Anticuerpos anti CD30 A causa del riesgo potencial de linfoma sistémico, se requiere un seguimiento a largo plazo en los pacientes con desórdenes linfoproliferativos cutáneos CD30+. Papulosis Linfomatoide Definición Es una enfermedad cutánea pápulo-nodular o pápulo-necrótica crónica, recurrente y autoresolutiva, con características histológicas sugestivas de linfoma cutáneo CD30+. Está posicionado en el extremo benigno del espectro de los procesos linfoproliferativos cutáneos CD30+ de células grandes. Clínica Se presenta con pápulas diseminadas a predominio de tronco y miembros inferiores, menos frecuentemente en cara, palmas, plantas, cuero cabelludo y genitales. Pueden ser pápulo-necróticas, pápulo-nodulares o nodulares, en diferentes estadios de evolución, a veces pruriginosas, que regresan espontáneamente en 1 ó 2 meses, dejando cicatrices e hipo/hiperpigmentación. Las lesiones pueden ser desde escasas hasta más de 100. La duración de la enfermedad oscila entre unos meses hasta 40 años. Hasta en el 20% a 25% de los pacientes puede estar precedida, asociada o seguida por otro linfoma cutáneo, generalmente MF/SS, linfoma cutáneo anaplásico de células grandes o linfoma de Hodgkin. En la mayoría de estos casos, la MF precede el diagnóstico de LyP. Puede aparecer a cualquier edad pero generalmente lo hace entre la cuarta y quinta décadas de la vida.
14 Página 14 de 22 Histopatología Se describen 3 patrones histopatológicos con un espectro de rasgos de superposición: LyP tipo A: células multinucleadas o símiles Reed-Sternberg, aisladas o agrupadas, CD30+, mezcladas con numerosas células inflamatorias como histiocitos, linfocitos pequeños, neutrófilos y/o eosinófilos. LyP tipo C: población monótona de grupos de células grandes CD30+ con infiltrado inflamatorio mixto escaso. Debe hacerse el diagnóstico diferencial con el linfoma anaplásico de células grandes. LyP tipo B: es poco frecuente (< 10%), con infiltrado epidermotropo de células atípicas pequeñas con núcleo cerebriforme, similar a lo observado en MF. Inmunofenotipo CD3+, CD4+, CD8-, CD30+ (en células grandes atípicas de la PL tipo A y C), CD25+, HLA-DR+, CD7-. Algunos expresan moléculas citotóxicas: TIA-1+ y granzima B+ y se han descrito pocos casos CD56+. Genética Se observa clonalidad del TCR en 60% a 70%. La traslocación (2;5) (p23;q35) no se ha detectado en LyP. Pronóstico En un estudio reciente de 118 pacientes con LyP, sólo el 5% desarrolló un linfoma sistémico y sólo 2 enfermos (2%), murieron de enfermedad sistémica durante un seguimiento de 77 meses. Los factores de riesgo para linfoma sistémico se desconocen. Tratamiento Se pueden utilizar bajas dosis de metotrexato, 5 a 20 mg por semana, PUVA, mecloretamina o carmustina tópicas. Al discontinuar la terapéutica, en general las lesiones reaparecen en semanas o meses.
15 Página 15 de 22 Linfoma Cutáneo de Células T Subcutáneo Símil Paniculitis Definición Es una enfermedad linfoproliferativa que se origina y se presenta primariamente en el tejido adiposo subcutáneo, con diferentes variantes fenotípicas. Clínica La presentación habitual es en forma de placas induradas o infiltradas, o tumores, de localización habitual en piernas y, con menos frecuencia en el tronco, que pueden ulcerarse. El infiltrado neoplásico simula una paniculitis. Son comunes las manifestaciones sistémicas como fiebre, decaimiento, fatiga, escalofríos y pérdida de peso. Afecta por igual a ambos sexos en la quinta década de la vida. Histopatología La característica histológica de este tipo de linfoma es su localización subcutánea y su patrón de crecimiento usualmente no epidermotropo. Los infiltrados neoplásicos simulan una paniculitis lobular con cariorrexis y necrosis grasa como características prominentes. Las células son de tamaño variado con núcleos con cromatina densa. Suele ser común hallar adipocitos rodeados por células neoplásicas. Pueden hallarse histiocitos y eritrofagocitosis. Con la evolución puede afectarse la dermis. En etapas tempranas puede faltar atipía significativa y predomina un infiltrado inflamatorio denso que dificulta el diagnóstico, por lo cual ante la sospecha de LCCT símil paniculitis se debe efectuar seguimiento con biopsias repetidas. Inmunofenotipo Las células tumorales expresan antígenos asociados con linfocitos T: CD2+, CD3+, CD5+, CD4-, CD8+, CD43+, y expresión de proteínas citotóxicas como TIA-1, granzima B y perforina. Raramente se puede encontrar CD56+, CD4+/-, CD30+. Genética Hay rearreglo clonal para TCR en la mayoría de los casos. El fenotipo TCR a/b se halla más frecuentemente que el TCR g/d. Algunos casos pueden estar asociados con el VEB, especialmente en pacientes de origen asiático.
16 Página 16 de 22 Pronóstico La enfermedad puede evolucionar de 2 formas diferentes. Una es más habitual, indolente, crónica, lentamente progresiva o en algunos casos con remisiones espontáneas. Estos casos se asocian a expresión de TCR a/b+. En cambio, cuando la evolución es rápida y agresiva (con invasión a médula ósea, pulmón, hígado y predisposición a la sepsis y el síndrome hemofagocítico), se halla expresión de TCR g/d+. Tratamiento En casos con un curso agresivo (especialmente con expresión TCR g/d+ ó CD56+), la quimioterapia sistémica con trasplante alogénico de médula ósea pueden ser útiles. En los casos indolentes se recomiendan opciones más conservadoras, como radioterapia localizada o metotrexate a bajas dosis. Linfoma NK/T Extranodal Tipo Nasal Definición Es un linfoma compuesto principalmente por células NK que expresan el antígeno CD56, células de diferentes tamaños y más raramente por células T citotóxicas, asociado con frecuencia con el VEB. Después de la cavidad nasal y la nasofaringe, la piel es el segundo sitio de compromiso, que puede ser primario o secundario. Clínica Se presenta como placas o tumores múltiples, preferentemente en el tronco y extremidades, o como un tumor destructivo de la zona centrofacial (antes llamado granuloma letal de la línea media) con tendencia a ulcerarse. Pueden coexistir síntomas sistémicos como fiebre, malestar general, pérdida de peso, y algunos casos se acompañan de síndrome hemofagocítico. Es más frecuente en Asia, América Central y Sudamérica y afecta principalmente a adultos del sexo masculino. Histopatología Se caracteriza por un infiltrado denso localizado en dermis y a veces en hipodermis, con patrón angiocéntrico y angiodestructivo prominente. Está formado por células pequeñas a grandes de núcleo irregular y citoplasma pálido. Puede observarse epidermotropismo, así como un infiltrado acompañante de histiocitos, plasmocitos y eosinófilos.
17 Página 17 de 22 Inmunohistoquímica Se caracteriza por CD2+, CD56+, CD3 citoplasmático pero falta CD3 de superficie, TIA- 1+, granzima B+ o perforina+ y proteína latente de membrana-1 (LMP-1)+. El VEB es generalmente positivo. Genética Puede encontrarse rearreglo del TCR en tumores raros con fenotipo T citotóxico. Se halla asociación con VEB en la mayoría de los casos secundarios, especialmente en la población asiática, pero es raro en las formas cutáneas primarias. Pronóstico El comportamiento es altamente agresivo, con una supervivencia media de 27 meses para aquellos casos que sólo presentan lesiones cutáneas al momento del diagnóstico. La diseminación a órganos internos como hígado, bazo, pulmones y tracto gastrointestinal es común e implica peor pronóstico. Tratamiento La poliquimioterapia es el tratamiento de primera línea con resultados no alentadores, seguido por el trasplante autólogo o heterólogo de médula ósea. Linfoma Cutáneo de Células T Símil Hidroa Vacciniforme Es un tipo raro de linfoma asociado con el VEB. Afecta de preferencia a niños, casi exclusivamente en América latina y Asia. Los pacientes presentan una erupción papulovesiculosa con edema, ampollas, úlceras costras y cicatrices que remeda la hidroa vacciniforme, particularmente en la cara y los miembros superiores (áreas fotoexpuestas). Las lesiones consisten en un infiltrado de células T afectando la piel y el celular subcutáneo con exocitosis y angiocentricidad variable. El pronóstico es sombrío. Linfomas Cutáneos Periférico de Células T No Especificados En la clasificación de la WHO, los PTL-NOS representan un grupo heterogéneo de linfomas que incluyen todas las neoplasias de células T que no encuadran en ninguno de los bien definidos subtipos de linfomas/leucemias de células T.
18 Página 18 de 22 Recientes estudios sugieren que algunos casos podrían representar entidades específicas y, de acuerdo con ello, se le ha dado el status de entidades provisionales en la clasificación de WHO-EORTC que incluye: Linfoma primario cutáneo de células T CD8 + epidermotropo agresivo Linfoma cutáneo de células T gamma/delta + Linfoma cutáneo primario de células T CD4+ pleomórfico de células pequeñas/ medianas Linfoma primario cutáneo de células T CD 8+ epidermotropo agresivo (CD8 + CTCL) Definición Son linfomas que se definen inmunológicamente como linfomas de linfocitos T maduros postímicos con expresión PAN-T aberrante. Al contrario de lo que ocurre en la mayoría de los linfomas de células T, en esta variedad los linfocitos son citotóxicos y expresan el marcador CD8. Son raros, agresivos y de mala evolución. Clínica Se asocia con lesiones papuloides o tumores nodulares localizados o diseminados, que muestran ulceración o necrosis central, o bien parches y placas hiperqueratósicos superficiales que en ocasiones simulan una RP diseminada (Ketron Goodman), linfomas gamma / delta + o MF en estadio tumoral. Al ser procesos de gran agresividad, pronto muestran diseminación metastásica a sitios no usuales como pulmón, testículos, sistema nervioso central y cavidad oral, pero no a los ganglios linfáticos. Histopatología Este linfoma presenta acantosis o atrofia epidérmica, necrosis de queratinocitos, ulceración, espongiosis y a veces ampollas. El epidermotropismo es marcado con distribución linear o pagetoide. Puede tener patrón angiocéntrico y angioinvasivo. Las células linfoides son pequeñas a medianas o grandes, con núcleos pleomórficos. Inmunofenotipo CD3+, CD8+, TIA-1+, granzima B+, perforina+, CD45-RA+, CD45-RO-, betaf1+, CD2-, CD4-, CD5-, CD7+/-. El VEB es generalmente negativo.
19 Página 19 de 22 Genética No se describieron anormalidades genéticas específicas. Las células neoplásicas muestran reordenamiento clonal del TCR. Pronóstico A pesar de la poliquimioterapia, la enfermedad muestra evolución agresiva con una media de supervivencia de 32 meses, sin diferencias en función de la morfología pequeña o grande de las células. Tratamiento Consiste en la poliquimioterapia basada en la doxorrubicina. Linfoma Cutáneo de Células T Gamma-Delta (CGD-TCL) Definición Es una neoplasia de células linfoides T que expresan un gen de la región variable del receptor de células T delta (TCRd), con un fenotipo citotóxico. Este grupo incluiría casos previamente conocidos como linfoma cutáneo a células T subcutáneo símil paniculitis (SPTL) con TCR fenotipo gd. Condiciones similares estarían presentes en linfomas primarios de mucosas gd+. La categoría SPTL en la nueva clasificación WHO-EORTC se restringe a los casos con TCR fenotipo ab y los casos gd son ubicados en la nueva categoría CGD-TCL, pero no está claro si los linfomas de mucosas gd formarían una misma entidad con los CGD-TCL. Clínica Se presentan bajo el aspecto de placas, nódulos o tumores ulceronecróticos diseminados particularmente en las extremidades. Se observa con frecuencia compromiso de mucosas u otros sitios extraganglionares, pero es poco común la aparición en ganglios linfáticos bazo o médula ósea. El síndrome hemofagocítico ocurriría en pacientes con linfoma símil paniculitis.
20 Página 20 de 22 Histopatología Tiene 3 patrones histológicos (epidérmico, dérmico y subcutáneo). Citológicamente son células medianas a grandes con cromatina densa y en ocasiones presenta células blásticas con núcleos vesiculares y nucléolos prominentes. Son frecuentes la necrosis, la apoptosis y la invasión vascular. Inmunofenotipo CD3+, CD2+, CD5-, CD7+/-, CD56+ con fuerte expresión de proteínas citotóxicas, betaf1-, CD4-, CD8+/-. Genética Las células muestran reordenamiento clonal del TCR g. No se expresa TCR. El VEB es generalmente negativo. Pronóstico Actualmente no está claro si la presentación en mucosa y la presentación primaria cutánea son parte de la misma enfermedad, pero el pronóstico es malo en los ambos tipos. Hay una tendencia a la disminución de la supervivencia en pacientes que tienen mayor compromiso del tejido graso subcutáneo. La mayoría de los enfermos tienen una enfermedad agresiva resistente a poliquimioterapia o radiación, con una media de supervivencia de 15 meses. Tratamiento Poliquimioterapia sistémica (altamente insatisfactoria) Linfoma Cutáneo de Linfocitos T Pleomorfos Pequeños o Medianos CD4+ Definición Son linfomas que se caracterizan por una forma clínica de comienzo diferente a la MF clásica, ya que no manifiestan parches o placas con un predominio de células pequeñas o medianas CD4+. En la mayoría de los casos, el curso es favorable.
21 Página 21 de 22 Clínica Se caracteriza por tumores o placas solitarias, con menor frecuencia múltiples, de color rojo violáceo, localizados en la cara cuello o la mitad superior del cuerpo. Histopatología El infiltrado denso nodular o difuso abarca la dermis con tendencia a la progresión en hipodermis. Está formado por células pequeñas y medianas con algunas células grandes pleomórficas e infiltrado linfo-histiocítico reactivo. Puede presentar epidermotropismo focal Inmunofenotipo CD3+, CD4+, CD8- y CD30- con pérdida de marcadores pan-t. Genética Hay reordenamiento genético clonal. No se identificaron anormalidades genéticas. Pronóstico Es favorable, con tasas de supervivencia a los 5 años de 60% a 90%, en especial en casos con lesiones solitarias o localizadas. Tratamiento lesiones solitarias o localizadas: radioterapia o cirugía. lesiones diseminadas: PUVA + IFN alfa, ciclofosfamida. Periféricos No Especificados (PTL-NOS) Definición Se aplica a linfomas de células grandes neoplásicas, que representan más del 30% del infiltrado, con CD30 negativo o restringido a pocas células diseminadas; cuando se excluyen las 3 categorías provisionales de la nueva clasificación WHO EORTC y la MF. Clínica Los pacientes son comúnmente adultos, con presencia de nódulos o tumores solitarios localizados o más frecuentemente generalizados. No hay sitios de predilección.
22 Página 22 de 22 Histopatología Las lesiones cutáneas muestran infiltrados nodulares o difusos, con número variable de células de mediano o gran tamaño pleomórficas o símil inmunoblastos, en raros casos epidermotropismo. Las células grandes neoplásicas representan más del 30% del total de la población celular. Inmunofenotipo CD4+ aberrante con pérdida variable de marcadores PAN-T. El CD30 es negativo o restringido a pocas células diseminadas. Ocasionalmente se describe CD56+. No es común la expresión de proteínas citotóxicas. Pronóstico Es generalmente pobre, con supervivencia menor a 20% a los 5 años. Tratamiento Poliquimioterapia Bibliografía 1. Willemze R, Jaffe E, Burg G, Cerroni L et al. WHO-EORTC classification for cutaneous lymphomas. Blood 2005; 105: Izu Belloso R, Díaz Ramón J y Díaz Pérez J. Linfomas cutáneos de células T. Micosis fungoide. Síndrome de Sézary. Diagnóstico. Estudio de extensión. Tratamiento. Monogr. Dermatol.2001; 14: Viglioglia P. Linfomas cutáneos primitivos (1 p arte). Act. Terap. Dermatol. 2002; 25: Kadin M: Pathobiology of CD30+ cutaneous T-cell lymphomas. J Cutan Pathol 2006; 33: Juárez Navarrete L, Rincón Pérez C: Linfomas cutáneos: fisiopatología y clasificación (primera parte). Dermatología Rev Mex 2005;49:109-22
LINFOMAS CUTÁNEOS PRIMARIOS
 LINFOMAS CUTÁNEOS PRIMARIOS LINFOMAS CUTÁNEOS 2006.pdf Otros artículos relacionados 1. INCIDENCIA a. Tasa de Incidencia: 1 caso/100.000 hab/año. b. 2º linfoma más frecuente extranodal (después del gástrico)
LINFOMAS CUTÁNEOS PRIMARIOS LINFOMAS CUTÁNEOS 2006.pdf Otros artículos relacionados 1. INCIDENCIA a. Tasa de Incidencia: 1 caso/100.000 hab/año. b. 2º linfoma más frecuente extranodal (después del gástrico)
Club Dermatopatología. Caso 6. Carlos Monteagudo H. Clínico Universitario, Valencia
 Club Dermatopatología Caso 6 Carlos Monteagudo H. Clínico Universitario, Valencia CD8 CD8 CD8 CD8 CD8 CD3 CD4 CD5 Granzima B CD30 Inmunofenotipo CD3+ CD4- CD8+ CD2+ CD5 - CD7 - TIA-1+ Granzima B+ BF1+
Club Dermatopatología Caso 6 Carlos Monteagudo H. Clínico Universitario, Valencia CD8 CD8 CD8 CD8 CD8 CD3 CD4 CD5 Granzima B CD30 Inmunofenotipo CD3+ CD4- CD8+ CD2+ CD5 - CD7 - TIA-1+ Granzima B+ BF1+
LXXIV REUNION DE LA TERRITORIAL GALLEGA DE LA SOCIEDAD ESPAÑOLA DE ANATOMIA PATOLOGICA 8 DE ABRIL DE 2011
 LXXIV REUNION DE LA TERRITORIAL GALLEGA DE LA SOCIEDAD ESPAÑOLA DE ANATOMIA PATOLOGICA 8 DE ABRIL DE 2011 HERMIDA. T, ALVAREZ.A Servicio de Anatomia Patológica CHUAC VARÓN DE 22 AÑOS. CIRUGIA EN LA INFANCIA
LXXIV REUNION DE LA TERRITORIAL GALLEGA DE LA SOCIEDAD ESPAÑOLA DE ANATOMIA PATOLOGICA 8 DE ABRIL DE 2011 HERMIDA. T, ALVAREZ.A Servicio de Anatomia Patológica CHUAC VARÓN DE 22 AÑOS. CIRUGIA EN LA INFANCIA
Tema 92 MICOSIS FUNGOIDE
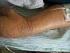 Tema 92 MICOSIS FUNGOIDE Dr. L. Requena DEFINICIÓN La micosis fungoide es un linfoma primitivamente cutáneo derivado de la proliferación neoplásica de linfocitos T cooperadores. Aunque el proceso se origina
Tema 92 MICOSIS FUNGOIDE Dr. L. Requena DEFINICIÓN La micosis fungoide es un linfoma primitivamente cutáneo derivado de la proliferación neoplásica de linfocitos T cooperadores. Aunque el proceso se origina
LINFOMA ANAPLÁSICO DE CÉLULAS GRANDES DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO DEPARTAMENTO DE PATOLOGIA
 LINFOMA ANAPLÁSICO DE CÉLULAS GRANDES DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO DEPARTAMENTO DE PATOLOGIA DEFINICIÓN Linfoma con una población de células grandes pleomorficas, con abundante
LINFOMA ANAPLÁSICO DE CÉLULAS GRANDES DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO DEPARTAMENTO DE PATOLOGIA DEFINICIÓN Linfoma con una población de células grandes pleomorficas, con abundante
Linfoma o enfermedad de Hodgkin. Dr. Enrique Payns Borrego
 Linfoma o enfermedad de Hodgkin Dr. Enrique Payns Borrego 1 Linfoma de Hodgkin (LH) Se forma a partir de un linfocitos B que se encuentran en proceso de maduración/activación en el ganglio linfático Sufre
Linfoma o enfermedad de Hodgkin Dr. Enrique Payns Borrego 1 Linfoma de Hodgkin (LH) Se forma a partir de un linfocitos B que se encuentran en proceso de maduración/activación en el ganglio linfático Sufre
Dermatología 1. TRABAJOS ORIGINALES
 1. TRABAJOS ORIGINALES INTRODUCCION La micosis fungoide (MF) es una neoplasia de células T maduras ayudadoras, cuyas manifestaciones son exclusivamente cutáneas. Su incidencia es 0,29 casos/100.000 habitantes/año
1. TRABAJOS ORIGINALES INTRODUCCION La micosis fungoide (MF) es una neoplasia de células T maduras ayudadoras, cuyas manifestaciones son exclusivamente cutáneas. Su incidencia es 0,29 casos/100.000 habitantes/año
NODULOS ERITEMATOVIOLÁCEOS INFILTRADOS EN PACIENTE CON ANEMIA
 NODULOS ERITEMATOVIOLÁCEOS INFILTRADOS EN PACIENTE CON ANEMIA Y LEUCOCITOSIS. Francisco García-Molina Laura Heredia-Oliva Claudio Lizarralde-Gómez Gema Ruiz-García Encarna Andrada-Becerra HOSPITAL GENERAL
NODULOS ERITEMATOVIOLÁCEOS INFILTRADOS EN PACIENTE CON ANEMIA Y LEUCOCITOSIS. Francisco García-Molina Laura Heredia-Oliva Claudio Lizarralde-Gómez Gema Ruiz-García Encarna Andrada-Becerra HOSPITAL GENERAL
GRAN SEMINARIO INTERACTIVO DE CITOPATOLOGÍA. Dra. Carmela Iglesias Hospitals Vall d Hebron, Barcelona
 GRAN SEMINARIO INTERACTIVO DE CITOPATOLOGÍA Dra. Carmela Iglesias Hospitals Vall d Hebron, Barcelona PRESENTACIÓN CLÍNICA Hombre de 69 años que es remitido a las CCEE de citología para realización de PAAF
GRAN SEMINARIO INTERACTIVO DE CITOPATOLOGÍA Dra. Carmela Iglesias Hospitals Vall d Hebron, Barcelona PRESENTACIÓN CLÍNICA Hombre de 69 años que es remitido a las CCEE de citología para realización de PAAF
Hospital General Universitario de Elche
 Linfomas cutáneos Natividad Martínez Banaclocha Natividad Martínez Banaclocha Hospital General Universitario de Elche Introducción Definición: o Origen primario cutáneo o Grupo heterogéneo de neoplasias
Linfomas cutáneos Natividad Martínez Banaclocha Natividad Martínez Banaclocha Hospital General Universitario de Elche Introducción Definición: o Origen primario cutáneo o Grupo heterogéneo de neoplasias
CONSENSO LINFOMAS CUTANEOS PRIMARIOS
 CONSENSO LINFOMAS CUTANEOS PRIMARIOS INTRODUCCIÓN Esta guía fue comisionada por la SAD para consensuar las formas clínicas de presentación, los procedimientos de diagnóstico, y las modalidades terapéuticas
CONSENSO LINFOMAS CUTANEOS PRIMARIOS INTRODUCCIÓN Esta guía fue comisionada por la SAD para consensuar las formas clínicas de presentación, los procedimientos de diagnóstico, y las modalidades terapéuticas
PROTOCOLO DE TRATAMIENTO PARA ENFERMEDAD DE HODGKIN
 PROTOCOLO DE TRATAMIENTO PARA ENFERMEDAD DE HODGKIN ENFERMEDAD DE HODGIN ANTECEDENTES Descrita por Hodgkin en 1832 como enfermedad inflamatoria debida a infección o a hiperplasia idiopática. En 1898 Sternberg
PROTOCOLO DE TRATAMIENTO PARA ENFERMEDAD DE HODGKIN ENFERMEDAD DE HODGIN ANTECEDENTES Descrita por Hodgkin en 1832 como enfermedad inflamatoria debida a infección o a hiperplasia idiopática. En 1898 Sternberg
Epidemiología y factores pronósticos en los linfomas cutáneos primarios
 Epidemiología y factores pronósticos en los linfomas cutáneos primarios Cristina Muniesa Montserrat Aquesta tesi doctoral està subjecta a la llicència Reconeixement 3.0. Espanya de Creative Commons. Esta
Epidemiología y factores pronósticos en los linfomas cutáneos primarios Cristina Muniesa Montserrat Aquesta tesi doctoral està subjecta a la llicència Reconeixement 3.0. Espanya de Creative Commons. Esta
NEOPLASIAS HEMATOPOYETICAS
 NEOPLASIAS HEMATOPOYETICAS LINFOMA Distinguir de lesiones linfoides benignas Linfoma no Hodgkin Linfoma de Hodgkin MASTOCITOSIS SISTEMICA BIOPSIAS DE MEDULA OSEA Biopsias bilaterales (2 cm cada una) Fijación
NEOPLASIAS HEMATOPOYETICAS LINFOMA Distinguir de lesiones linfoides benignas Linfoma no Hodgkin Linfoma de Hodgkin MASTOCITOSIS SISTEMICA BIOPSIAS DE MEDULA OSEA Biopsias bilaterales (2 cm cada una) Fijación
INTRODUCCIÓN Linfoma Centroblástico
 INTRODUCCIÓN Los Linfomas No Hodgkin constituyen un grupo heterogéneo de neoplasias malignas linfoproliferativas con una biología y comportamiento clínico diferente. Se produjeron 55,000 casos nuevos de
INTRODUCCIÓN Los Linfomas No Hodgkin constituyen un grupo heterogéneo de neoplasias malignas linfoproliferativas con una biología y comportamiento clínico diferente. Se produjeron 55,000 casos nuevos de
XX CONGRESO DE LA SOCIEDAD ESPAÑOLA DE CITOLOGÍA GRAN SEMINARIO INTERACTIVO DE CITOLOGÍA
 XX CONGRESO DE LA SOCIEDAD ESPAÑOLA DE CITOLOGÍA GRAN SEMINARIO INTERACTIVO DE CITOLOGÍA Javier Gimeno Beltrán Parc de Salut Mar CASO CLÍNICO Varón de 78 años de edad No hábitos tóxicos Sin antecedentes
XX CONGRESO DE LA SOCIEDAD ESPAÑOLA DE CITOLOGÍA GRAN SEMINARIO INTERACTIVO DE CITOLOGÍA Javier Gimeno Beltrán Parc de Salut Mar CASO CLÍNICO Varón de 78 años de edad No hábitos tóxicos Sin antecedentes
Club de Linfomas Santiago de Compostela 3 octubre Augusto Alvarez Servicio de Anatomía Patológica CHUAC
 Club de Linfomas Santiago de Compostela 3 octubre 2011 Augusto Alvarez Servicio de Anatomía Patológica CHUAC VARÓN DE 22 AÑOS. CLINICA: PLACA ECZEMATOSA DISCOIDE DE 2 CMS DE DIAMETRO, EN BRAZO DERECHO
Club de Linfomas Santiago de Compostela 3 octubre 2011 Augusto Alvarez Servicio de Anatomía Patológica CHUAC VARÓN DE 22 AÑOS. CLINICA: PLACA ECZEMATOSA DISCOIDE DE 2 CMS DE DIAMETRO, EN BRAZO DERECHO
SIFILIS SECUNDARIA. Dra. Mary Carmen Ferreiro
 SIFILIS SECUNDARIA Dra. Mary Carmen Ferreiro Caso Clínico: Paciente femenina de 38 años de edad con antecedente de Conjuntivitis Crónica de 4 meses de evolución, acude a consulta dermatológica por placas
SIFILIS SECUNDARIA Dra. Mary Carmen Ferreiro Caso Clínico: Paciente femenina de 38 años de edad con antecedente de Conjuntivitis Crónica de 4 meses de evolución, acude a consulta dermatológica por placas
CASO CLÍNICO. LXVII Reunión del Club de Linfomas de la SEAP-IAP
 LXVII Reunión del Club de Linfomas de la SEAP-IAP CASO CLÍNICO C Medina, C Santonja, A Sanchez Gilo, MG Salvatierra, C Serrano,S Montes- Moreno, L Requena, M Rodriguez-Pinilla Fundación Jiménez Díaz Hospital
LXVII Reunión del Club de Linfomas de la SEAP-IAP CASO CLÍNICO C Medina, C Santonja, A Sanchez Gilo, MG Salvatierra, C Serrano,S Montes- Moreno, L Requena, M Rodriguez-Pinilla Fundación Jiménez Díaz Hospital
UNIVERSIDAD NACIONAL DE COLOMBIA INSTITUTO NACIONAL DE CANCEROLOGÍA. Departamento De Dermatología Oncológica
 UNIVERSIDAD NACIONAL DE COLOMBIA INSTITUTO NACIONAL DE CANCEROLOGÍA Departamento De Dermatología Oncológica EXPERIENCIA DE LINFOMAS CUTANEOS ENTRE ENERO DE 1995 Y ABRIL DE 2008 EN EL INSTITUTO NACIONAL
UNIVERSIDAD NACIONAL DE COLOMBIA INSTITUTO NACIONAL DE CANCEROLOGÍA Departamento De Dermatología Oncológica EXPERIENCIA DE LINFOMAS CUTANEOS ENTRE ENERO DE 1995 Y ABRIL DE 2008 EN EL INSTITUTO NACIONAL
Cuarto encuentro de Final de Residencia Societat Catalana d Hematologia i Hemoteràpia Marzo 2016
 Cuarto encuentro de Final de Residencia Societat Catalana d Hematologia i Hemoteràpia Marzo 2016 Dra Luz Muñoz Servicio de Laboratorio Corsorcio Universitario Parc Taulí, Sabadell SLPC-T Conjunto de enfermedades
Cuarto encuentro de Final de Residencia Societat Catalana d Hematologia i Hemoteràpia Marzo 2016 Dra Luz Muñoz Servicio de Laboratorio Corsorcio Universitario Parc Taulí, Sabadell SLPC-T Conjunto de enfermedades
MANUAL DE CODIFICACIÓN DE LAS NEOPLASIAS HEMATOLÓGICAS. NEOPLASIA LINFOIDES Reglas para la codificación
 MANUAL DE CODIFICACIÓN DE LAS NEOPLASIAS HEMATOLÓGICAS NEOPLASIA LINFOIDES Reglas para la codificación Lisboa, 17-18 de Febrero de 2015 1 Neoplasias linfoides, Manual (página 21) 2 HEMATOPOYESIS Línea
MANUAL DE CODIFICACIÓN DE LAS NEOPLASIAS HEMATOLÓGICAS NEOPLASIA LINFOIDES Reglas para la codificación Lisboa, 17-18 de Febrero de 2015 1 Neoplasias linfoides, Manual (página 21) 2 HEMATOPOYESIS Línea
ENFERMEDAD DE LYME: DR. ROBERTO ALEGRE PALAFOX ANATOMOPATÓLOGO
 ENFERMEDAD DE LYME: DR. ROBERTO ALEGRE PALAFOX ANATOMOPATÓLOGO HISTOPATOLOGIA: PIEL: ERITEMA MIGRATORIO: LESION INICIAL EN EL SITIO DE LA MORDEDURA POR LA GARRAPATA. MACULA O PAPULA, QUE VA CRECIENDO EN
ENFERMEDAD DE LYME: DR. ROBERTO ALEGRE PALAFOX ANATOMOPATÓLOGO HISTOPATOLOGIA: PIEL: ERITEMA MIGRATORIO: LESION INICIAL EN EL SITIO DE LA MORDEDURA POR LA GARRAPATA. MACULA O PAPULA, QUE VA CRECIENDO EN
Tema 78 LINFOMAS B PRIMITIVAMENTE CUTÁNEOS
 Tema 78 LINFOMAS B PRIMITIVAMENTE CUTÁNEOS Dres. A. Moreno y P. Servitge CONCEPTO Linfomas de células que se manifiestan inicialmente en la piel. ETIOPATOGENIA El linfoma primario cutáneo de células de
Tema 78 LINFOMAS B PRIMITIVAMENTE CUTÁNEOS Dres. A. Moreno y P. Servitge CONCEPTO Linfomas de células que se manifiestan inicialmente en la piel. ETIOPATOGENIA El linfoma primario cutáneo de células de
INTRODUCCION. Revisión de la literatura
 INTRODUCCION Revisión de la literatura Los pacientes inmunodeprimidos por trasplante renal tienen una mayor incidencia de carcinoma de que la población general. La etiología de malignidad post trasplante
INTRODUCCION Revisión de la literatura Los pacientes inmunodeprimidos por trasplante renal tienen una mayor incidencia de carcinoma de que la población general. La etiología de malignidad post trasplante
LINFOMA B DIFUSO DE CÉLULAS GRANDES DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO
 LINFOMA B DIFUSO DE CÉLULAS GRANDES DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO DEFINICIÓN Neoplasia de linfocitos grandes, con un núcleo de tamaño mayor o igual al núcleo de un macrófago,
LINFOMA B DIFUSO DE CÉLULAS GRANDES DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO DEFINICIÓN Neoplasia de linfocitos grandes, con un núcleo de tamaño mayor o igual al núcleo de un macrófago,
NEOPLASIAS LINFOIDES. Prof. Germán Detarsio Cátedra de Hematología Facultad Cs. Bioquímicas y Farm. UNR
 NEOPLASIAS LINFOIDES Prof. Germán Detarsio Cátedra de Hematología Facultad Cs. Bioquímicas y Farm. UNR NEOPLASIAS LINFOIDES Son procesos de naturaleza clonal, surgidos de una mutación de la stem cell comprometida
NEOPLASIAS LINFOIDES Prof. Germán Detarsio Cátedra de Hematología Facultad Cs. Bioquímicas y Farm. UNR NEOPLASIAS LINFOIDES Son procesos de naturaleza clonal, surgidos de una mutación de la stem cell comprometida
Dr. Juan Guillermo Chalela Mantilla Bogotá, Colombia 2009
 Dr. Juan Guillermo Chalela Mantilla Bogotá, Colombia 2009 NUEVAS DROGAS DIAGNÓSTICO: Linfoma cutáneo de células T NUEVAS DROGAS NUEVA MEDICACIÓN: Inhibidores de Histona Diacetilasa (HDAC) VORINOSTAT
Dr. Juan Guillermo Chalela Mantilla Bogotá, Colombia 2009 NUEVAS DROGAS DIAGNÓSTICO: Linfoma cutáneo de células T NUEVAS DROGAS NUEVA MEDICACIÓN: Inhibidores de Histona Diacetilasa (HDAC) VORINOSTAT
LINFOMAS DE CELULAS T MADURAS DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPAÑOL DE MEXICO OCTUBRE 2017
 LINFOMAS DE CELULAS T MADURAS DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPAÑOL DE MEXICO OCTUBRE 2017 LINFOMAS DE CELULAS T MADURAS < 15% de todos los LNH Verdadero aumento en la incidencia Disminución relativa
LINFOMAS DE CELULAS T MADURAS DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPAÑOL DE MEXICO OCTUBRE 2017 LINFOMAS DE CELULAS T MADURAS < 15% de todos los LNH Verdadero aumento en la incidencia Disminución relativa
LLA. Bqco.. Gonzalo Adrián n Ojeda. Fa.C.E.N.A U.N.N.E 2012
 LLA Bqco.. Gonzalo Adrián n Ojeda Cátedra Hematología a Clínica Fa.C.E.N.A U.N.N.E 2012 INCIDENCIA LLA ADULTO: 1 A 3 CASOS /100.000 Hab./AñO LLA NIÑOS: 4 / 100.000 Hab/ AñO REPRESENTAN EL 15-25 % DEL TOTAL
LLA Bqco.. Gonzalo Adrián n Ojeda Cátedra Hematología a Clínica Fa.C.E.N.A U.N.N.E 2012 INCIDENCIA LLA ADULTO: 1 A 3 CASOS /100.000 Hab./AñO LLA NIÑOS: 4 / 100.000 Hab/ AñO REPRESENTAN EL 15-25 % DEL TOTAL
SÍNDROME FEBRIL PROLONGADO SESIÓN INTERACTIVA. CARLOS HOLLMANN
 SÍNDROME FEBRIL PROLONGADO SESIÓN INTERACTIVA CARLOS HOLLMANN hollcar@hotmail.com CASO CLÍNICO Paciente masculino. Dos años de edad. Procedente de la ciudad de Córdoba. CASO CLÍNICO MC: Fiebre de origen
SÍNDROME FEBRIL PROLONGADO SESIÓN INTERACTIVA CARLOS HOLLMANN hollcar@hotmail.com CASO CLÍNICO Paciente masculino. Dos años de edad. Procedente de la ciudad de Córdoba. CASO CLÍNICO MC: Fiebre de origen
ADENOMEGALIAS ADENOPATÍAS, LINFADENOMEGALIAS O LINFADENOPATÍAS AUMENTO DE TAMAÑO O LA ALTERACIÓN DE LA CONSISTENCIA DE LOS GANGLIOS LINFÁTICOS.
 ADENOMEGALIAS ADENOPATÍAS, LINFADENOMEGALIAS O LINFADENOPATÍAS AUMENTO DE TAMAÑO O LA ALTERACIÓN DE LA CONSISTENCIA DE LOS GANGLIOS LINFÁTICOS. MED. PEDIATRA: DELIA ESCOBAR A.P.S MENDOZA NÓDULOS LINFÁTICOS:
ADENOMEGALIAS ADENOPATÍAS, LINFADENOMEGALIAS O LINFADENOPATÍAS AUMENTO DE TAMAÑO O LA ALTERACIÓN DE LA CONSISTENCIA DE LOS GANGLIOS LINFÁTICOS. MED. PEDIATRA: DELIA ESCOBAR A.P.S MENDOZA NÓDULOS LINFÁTICOS:
Se realizan marcadores de inmunohistoquímica
 Se realizan marcadores de inmunohistoquímica Inmunohistoquímica CD20 CD10 Bcl-6 CD 5 Bcl-2 Diagnóstico Linfoma difuso de células grandes con fenotipo B, CD 20 positivo. Con afección de ambos ovarios, cérvix,
Se realizan marcadores de inmunohistoquímica Inmunohistoquímica CD20 CD10 Bcl-6 CD 5 Bcl-2 Diagnóstico Linfoma difuso de células grandes con fenotipo B, CD 20 positivo. Con afección de ambos ovarios, cérvix,
Lorena Díaz Sánchez. Servicio de Patología. Hospital del Mar - Barcelona. Pamplona, 10/3/2017
 Lorena Díaz Sánchez Servicio de Patología Hospital del Mar - Barcelona Pamplona, 10/3/2017 ENFERMEDAD ACTUAL Urgencias (abril 2011): Prolapso rectal acompañado de caquexia, desorientación y agitación Exploración
Lorena Díaz Sánchez Servicio de Patología Hospital del Mar - Barcelona Pamplona, 10/3/2017 ENFERMEDAD ACTUAL Urgencias (abril 2011): Prolapso rectal acompañado de caquexia, desorientación y agitación Exploración
LESIONES GENERALIZADAS PIGMENTADAS Y ACRÓMICAS
 LESIONES GENERALIZADAS PIGMENTADAS Y ACRÓMICAS Dra. Ana Insuasty Moreno Residente I año Dermatología Universidad de Caldas Dra. Sandra Herrera Muñoz Residente I año de Dermatología Universidad de Caldas
LESIONES GENERALIZADAS PIGMENTADAS Y ACRÓMICAS Dra. Ana Insuasty Moreno Residente I año Dermatología Universidad de Caldas Dra. Sandra Herrera Muñoz Residente I año de Dermatología Universidad de Caldas
XXV CONGRESO NACIONAL DE LA SEAP XX CONGRESO NACIONAL DE LA SEC ZARAGOZA MAYO 2011 PAAF GANGLIO LINFÁTICO
 XXV CONGRESO NACIONAL DE LA SEAP XX CONGRESO NACIONAL DE LA SEC ZARAGOZA 18-21 MAYO 2011 PAAF GANGLIO LINFÁTICO PAAF DE LOS PROCESOS NO NEOPLÁSICOS DE GANGLIO LINFÁTICO DR J.M. VIGUER SECC. DE CITOLOGÍA
XXV CONGRESO NACIONAL DE LA SEAP XX CONGRESO NACIONAL DE LA SEC ZARAGOZA 18-21 MAYO 2011 PAAF GANGLIO LINFÁTICO PAAF DE LOS PROCESOS NO NEOPLÁSICOS DE GANGLIO LINFÁTICO DR J.M. VIGUER SECC. DE CITOLOGÍA
CD30. Dra. Alejandra Zarate Osorno Hospital Espanol de Mexico Depto de Patologia
 CD30 Dra. Alejandra Zarate Osorno Hospital Espanol de Mexico Depto de Patologia IMPORTANCIA DEL CD30 Es un marcador relativamente frecuente en varias neoplasias Marcador diagnóstico en neoplasias bien
CD30 Dra. Alejandra Zarate Osorno Hospital Espanol de Mexico Depto de Patologia IMPORTANCIA DEL CD30 Es un marcador relativamente frecuente en varias neoplasias Marcador diagnóstico en neoplasias bien
UNIVERSIDAD PRIVADA DE TACNA
 UNIVERSIDAD PRIVADA DE TACNA FACULTAD DE CIENCIAS DE LA SALUD ESCUELA PROFESIONAL DE MEDICINA HUMANA CARACTERISTICAS CLÍNICO EPIDEMIOLÓGICAS DE LINFOMA CUTÁNEO DE CÉLULAS T EN PACIENTES DEL HOSPITAL CARLOS
UNIVERSIDAD PRIVADA DE TACNA FACULTAD DE CIENCIAS DE LA SALUD ESCUELA PROFESIONAL DE MEDICINA HUMANA CARACTERISTICAS CLÍNICO EPIDEMIOLÓGICAS DE LINFOMA CUTÁNEO DE CÉLULAS T EN PACIENTES DEL HOSPITAL CARLOS
Capacitación Equipo regional Dengue Miércoles 22 enero 2014
 Capacitación Equipo regional Dengue Miércoles 22 enero 2014 Enfermedad predominantemente sintomática (3-28% de asintomáticos), Hay enfermedad aguda, subaguda y crónica. No existe una vacuna ni tratamiento
Capacitación Equipo regional Dengue Miércoles 22 enero 2014 Enfermedad predominantemente sintomática (3-28% de asintomáticos), Hay enfermedad aguda, subaguda y crónica. No existe una vacuna ni tratamiento
Análisis de la expresión del Ligando de muerte celular programada (PD-L1) en mesotelioma pleural maligno
 Análisis de la expresión del Ligando de muerte celular programada (PD-L1) en mesotelioma pleural maligno Vázquez Benítez Greissy T, Enguita Valls AB, Susana Cedrés, Santiago Ponce-Aix, Jon Zugazagoitia,
Análisis de la expresión del Ligando de muerte celular programada (PD-L1) en mesotelioma pleural maligno Vázquez Benítez Greissy T, Enguita Valls AB, Susana Cedrés, Santiago Ponce-Aix, Jon Zugazagoitia,
Javier Balaguer Esther Fernández Pérez
 Javier Balaguer Esther Fernández Pérez Resumen Varón de 50 años con masa laterocervical derecha de 1 mes de evolución con dolor de gran intensidad que requiere visitas repetidas al servicio de urgencias.
Javier Balaguer Esther Fernández Pérez Resumen Varón de 50 años con masa laterocervical derecha de 1 mes de evolución con dolor de gran intensidad que requiere visitas repetidas al servicio de urgencias.
Linfomas T CD30 y MF. Características Clínicas. PL Ortiz Romero
 Linfomas T CD30 y MF. Características Clínicas PL Ortiz Romero Linfomas cutáneos Neoplasias del sistema linfoide que se manifiestan inicialmente en piel. No enfermedad extracutánea en el momento del Dx
Linfomas T CD30 y MF. Características Clínicas PL Ortiz Romero Linfomas cutáneos Neoplasias del sistema linfoide que se manifiestan inicialmente en piel. No enfermedad extracutánea en el momento del Dx
PILDORAS EPIDEMIOLOGICAS
 El melanoma es un tumor maligno de los melanocitos, células que producen el pigmento melanina y se derivan de la cresta neural. Aunque la mayoría de melanomas se presentan en la piel, también pueden surgir
El melanoma es un tumor maligno de los melanocitos, células que producen el pigmento melanina y se derivan de la cresta neural. Aunque la mayoría de melanomas se presentan en la piel, también pueden surgir
SEUDOLINFOMAS CUTÁNEOS. Luis Requena Servicio de Dermatología Fundación Jiménez Díaz, Universidad Autónoma, Madrid
 SEUDOLINFOMAS CUTÁNEOS Luis Requena Servicio de Dermatología Fundación Jiménez Díaz, Universidad Autónoma, Madrid SEUDOLINFOMAS CUTÁNEOS.- DEFINICIÓN Proliferaciones linfocitarias benignas que simulan
SEUDOLINFOMAS CUTÁNEOS Luis Requena Servicio de Dermatología Fundación Jiménez Díaz, Universidad Autónoma, Madrid SEUDOLINFOMAS CUTÁNEOS.- DEFINICIÓN Proliferaciones linfocitarias benignas que simulan
Cutaneous lymphomas with bone marrow affection. Report of two cases.
 Minicasos Linfomas cutáneos con compromiso de médula ósea. Reporte de dos casos Cutaneous lymphomas with bone marrow affection. Report of two cases. Mónica Chamorro 1 Ana Francisca Ramírez 2 Roberto Jaramillo
Minicasos Linfomas cutáneos con compromiso de médula ósea. Reporte de dos casos Cutaneous lymphomas with bone marrow affection. Report of two cases. Mónica Chamorro 1 Ana Francisca Ramírez 2 Roberto Jaramillo
Linfomas difusos de células grandes. Dr. Miguel A. Canales
 Linfomas difusos de células grandes Dr. Miguel A. Canales 25 de noviembre de 2017 Los linfomas en cifras Neoplasia hematológica más frecuente 6ª causa de muerte por cáncer 70 000 nuevos casos anuales (EEUU)
Linfomas difusos de células grandes Dr. Miguel A. Canales 25 de noviembre de 2017 Los linfomas en cifras Neoplasia hematológica más frecuente 6ª causa de muerte por cáncer 70 000 nuevos casos anuales (EEUU)
CASO CLINICO Dra. Patricia Chang * Dr. Fredy Giovanni Barillas Valdes ** Dra. Gilary Calderón Pacheco ***
 CASO CLINICO Dra. Patricia Chang * Dr. Fredy Giovanni Barillas Valdes ** Dra. Gilary Calderón Pacheco *** * Dermatóloga Hospital General Enfermedades IGSS **Residente III Dermatología Hospital General
CASO CLINICO Dra. Patricia Chang * Dr. Fredy Giovanni Barillas Valdes ** Dra. Gilary Calderón Pacheco *** * Dermatóloga Hospital General Enfermedades IGSS **Residente III Dermatología Hospital General
TRABAJOS ORIGINALES. Linfomas a células T Post Timicos
 TRABAJOS ORIGINALES Linfomas a células T Post Timicos Dres. N. V. Seminario; D. Díaz; R.B. Maita; J. Victorio; J. La Serna; M.N. Rivera. Instituto de patología Universidad Nacional Mayor de San Marcos,
TRABAJOS ORIGINALES Linfomas a células T Post Timicos Dres. N. V. Seminario; D. Díaz; R.B. Maita; J. Victorio; J. La Serna; M.N. Rivera. Instituto de patología Universidad Nacional Mayor de San Marcos,
Síndrome linfoproliferativo tras trasplante hepático pediátrico Experiencia en los últimos 17 años
 Síndrome linfoproliferativo tras trasplante hepático pediátrico Experiencia en los últimos 17 años Jesús Quintero (1), Javier Juamperez (1), Victoria Rello (1), Itxarone Bilbao (2), Griselda Valles (3),
Síndrome linfoproliferativo tras trasplante hepático pediátrico Experiencia en los últimos 17 años Jesús Quintero (1), Javier Juamperez (1), Victoria Rello (1), Itxarone Bilbao (2), Griselda Valles (3),
Dra MªCarme Civit i Oró Hospital Universitari Arnau de Vilanova Lleida
 Dra MªCarme Civit i Oró Hospital Universitari Arnau de Vilanova Lleida Masa en región cervical en adultos mayores de 40 años, sospechar malignidad hasta que no se demuestre lo contrario En resumen Mujer
Dra MªCarme Civit i Oró Hospital Universitari Arnau de Vilanova Lleida Masa en región cervical en adultos mayores de 40 años, sospechar malignidad hasta que no se demuestre lo contrario En resumen Mujer
Linfomas cutáneos. Artículo de Revisión. Resumen. Summary. Introducción. Epidemiología. Xavier Rueda, 1 Carolina Cortés. 2. Rev Asoc Col Dermatol
 Rev Asoc Col Dermatol. Volumen 16, número 2, junio de 2008, pág. 143-158 Artículo de Revisión o n c o l o g í a Rev Asoc Col Dermatol Linfomas cutáneos Cutaneous lymphomas. Xavier Rueda, 1 Carolina Cortés.
Rev Asoc Col Dermatol. Volumen 16, número 2, junio de 2008, pág. 143-158 Artículo de Revisión o n c o l o g í a Rev Asoc Col Dermatol Linfomas cutáneos Cutaneous lymphomas. Xavier Rueda, 1 Carolina Cortés.
NÓDULO CERVICAL DERECHO EN VARÓN JOVEN
 NÓDULO CERVICAL DERECHO EN VARÓN JOVEN Dra. Martín. R3 MI H. Ramón y Cajal Dr. Nava.. R1 MI H. Ramón y Cajal Dra. Fraile. M. Adjunto MI H. Ramón y Cajal ENFERMEDAD ACTUAL Paciente varón n de 37 años a
NÓDULO CERVICAL DERECHO EN VARÓN JOVEN Dra. Martín. R3 MI H. Ramón y Cajal Dr. Nava.. R1 MI H. Ramón y Cajal Dra. Fraile. M. Adjunto MI H. Ramón y Cajal ENFERMEDAD ACTUAL Paciente varón n de 37 años a
XXV Congreso de la Sociedad Española de Anatomía Patológica y Academia Internacional de Patología SEAP-IAP Zaragoza 2011
 XXV Congreso de la Sociedad Española de Anatomía Patológica y Academia Internacional de Patología SEAP-IAP Zaragoza 2011 Partes blandas- Caso clínico Aurora Astudillo, María Victoria Folgueras, Manuel
XXV Congreso de la Sociedad Española de Anatomía Patológica y Academia Internacional de Patología SEAP-IAP Zaragoza 2011 Partes blandas- Caso clínico Aurora Astudillo, María Victoria Folgueras, Manuel
GUÍA DE PRÁCTICA CLÍNICA. Granuloma (Linfoma) Medio Facial. Dra. Mariana Amador
 Dra. Mariana Amador Año 2014 - Revisión: 0 Página 1 de 5 Reseña Histórica La primera descripción de lesiones destructivas de la cara y nariz fue realizada por McBride en 1897. Fue Steward quien informó
Dra. Mariana Amador Año 2014 - Revisión: 0 Página 1 de 5 Reseña Histórica La primera descripción de lesiones destructivas de la cara y nariz fue realizada por McBride en 1897. Fue Steward quien informó
Contenidos en Línea SAVALnet Dra Christine Vits D. Linfomas. Dra Christine Vits D. Linfomas. Linfoma de Hodgkin. Linfoma no Hodgkin
 Linfomas Dra Christine Vits D Linfomas Linfoma de Hodgkin Linfoma no Hodgkin Sobrevida Linfoma de Hodgkin, sobrevida global 70% a 5 años. Alta tasa de curación. Linfoma no Hodgkin, sobrevida global 35%
Linfomas Dra Christine Vits D Linfomas Linfoma de Hodgkin Linfoma no Hodgkin Sobrevida Linfoma de Hodgkin, sobrevida global 70% a 5 años. Alta tasa de curación. Linfoma no Hodgkin, sobrevida global 35%
FACULTAD DE CIENCIAS MÉDICAS CARRERA DE MEDICINA TEMA: AUTORES: Cuadrado Suárez, Evelyn América Acaiturri Marante, Eduardo Andrés
 FACULTAD DE CIENCIAS MÉDICAS CARRERA DE MEDICINA TEMA: Análisis Clínico-patológico de los Linfomas de células T en la población del Instituto Oncológico Nacional SOLCA, Guayaquil- Ecuador (2000-2016) AUTORES:
FACULTAD DE CIENCIAS MÉDICAS CARRERA DE MEDICINA TEMA: Análisis Clínico-patológico de los Linfomas de células T en la población del Instituto Oncológico Nacional SOLCA, Guayaquil- Ecuador (2000-2016) AUTORES:
Linfoma cutáneo primario periférico de células T no especificado: reporte de caso
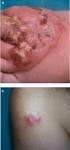 CASO CLÍNICO Linfoma cutáneo primario periférico de células T no especificado: reporte de caso Primary cutaneous peripheral T-cell unspecified lymphoma: case report Juan Aguilar 1, Evelyn Castro 2, Javier
CASO CLÍNICO Linfoma cutáneo primario periférico de células T no especificado: reporte de caso Primary cutaneous peripheral T-cell unspecified lymphoma: case report Juan Aguilar 1, Evelyn Castro 2, Javier
LINFADENOPATIAS REACTIVAS QUE SIMULAN LINFOMAS DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO OCTUBRE 2017
 LINFADENOPATIAS REACTIVAS QUE SIMULAN LINFOMAS DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO OCTUBRE 2017 Folicular Paracortical Sinusoidal LINFADENOPATIAS REACTIVAS PATRONES Necrosis extensa
LINFADENOPATIAS REACTIVAS QUE SIMULAN LINFOMAS DRA. ALEJANDRA ZARATE OSORNO HOSPITAL ESPANOL DE MEXICO OCTUBRE 2017 Folicular Paracortical Sinusoidal LINFADENOPATIAS REACTIVAS PATRONES Necrosis extensa
Diagnóstico clínico 28 Diagnóstico anatomopatológico 37 Diagnóstico de extensión 39
 INDICE Página I.INTRODUCCION I.1. Epidemiología 1 I.2. Factores de riesgo de melanoma cutáneo 5 I.3. Lesiones precursoras de melanoma 16 I.4. Formas anatomoclínicas 22 I.5. Diagnóstico Diagnóstico clínico
INDICE Página I.INTRODUCCION I.1. Epidemiología 1 I.2. Factores de riesgo de melanoma cutáneo 5 I.3. Lesiones precursoras de melanoma 16 I.4. Formas anatomoclínicas 22 I.5. Diagnóstico Diagnóstico clínico
SEAP, Reunión Territorial de Madrid 30 de mayo de Rosario Granados
 SEAP, Reunión Territorial de Madrid 30 de mayo de 2008 Rosario Granados Historia clínica Paciente de 35 años a con una gran masa retroareolar en la mama derecha que acude a otro Centro en el que se le
SEAP, Reunión Territorial de Madrid 30 de mayo de 2008 Rosario Granados Historia clínica Paciente de 35 años a con una gran masa retroareolar en la mama derecha que acude a otro Centro en el que se le
Mastocitoma Canino: Cuando la cirugía no alcanza
 Mastocitoma Canino: Cuando la cirugía no alcanza Vet. Matías Tellado El mastocitoma se define como una proliferación neoplásica maligna de mastocitos que se encuentran fundamentalmente localizados en la
Mastocitoma Canino: Cuando la cirugía no alcanza Vet. Matías Tellado El mastocitoma se define como una proliferación neoplásica maligna de mastocitos que se encuentran fundamentalmente localizados en la
Rabdomiosarcomas en edad pediátrica: clasificación histológica y correlación radiológica.
 Rabdomiosarcomas en edad pediátrica: clasificación histológica y correlación radiológica. RECUERDO TEÓRICO Aida Ramos Alcalá, Amparo Gilabert Úbeda, Cristina Serrano García, Francisca Velázquez Marín,
Rabdomiosarcomas en edad pediátrica: clasificación histológica y correlación radiológica. RECUERDO TEÓRICO Aida Ramos Alcalá, Amparo Gilabert Úbeda, Cristina Serrano García, Francisca Velázquez Marín,
CASO INTERESANTE PRESENTADO POR: DR. GERARDO FRANCO RESIDENTE DE RADIOLOGIA HOSPITAL NACIONAL ROSALES
 CASO INTERESANTE PRESENTADO POR: DR. GERARDO FRANCO RESIDENTE DE RADIOLOGIA HOSPITAL NACIONAL ROSALES DATOS CLINICOS MASCULINO 19 AÑOS FECHA DE CONSULTA: 14 DE NOVIEMBRE DE 2013 Cx: Dolor en el brazo Historia
CASO INTERESANTE PRESENTADO POR: DR. GERARDO FRANCO RESIDENTE DE RADIOLOGIA HOSPITAL NACIONAL ROSALES DATOS CLINICOS MASCULINO 19 AÑOS FECHA DE CONSULTA: 14 DE NOVIEMBRE DE 2013 Cx: Dolor en el brazo Historia
LEUCEMIAS AGUDAS. LIC. MACZY GONZÁLEZ RINCÓN MgSc CÁTEDRA DE HEMATOLOGÍA ESCUELA DE BIOANÁLISIS UNIVERSIDAD DEL ZULIA
 LEUCEMIAS AGUDAS LIC. MACZY GONZÁLEZ RINCÓN MgSc CÁTEDRA DE HEMATOLOGÍA ESCUELA DE BIOANÁLISIS UNIVERSIDAD DEL ZULIA LEUCEMIAS AGUDAS CONCEPTO: GRUPO DE ENFERMEDADES CLONALES Y MALIGNAS DEL TEJIDO HEMATOPOYETICO,
LEUCEMIAS AGUDAS LIC. MACZY GONZÁLEZ RINCÓN MgSc CÁTEDRA DE HEMATOLOGÍA ESCUELA DE BIOANÁLISIS UNIVERSIDAD DEL ZULIA LEUCEMIAS AGUDAS CONCEPTO: GRUPO DE ENFERMEDADES CLONALES Y MALIGNAS DEL TEJIDO HEMATOPOYETICO,
TUMORES TESTICULARES. Mas guadalupe, jhoam edwin
 TUMORES TESTICULARES Mas guadalupe, jhoam edwin GENERALIDADES 1-2% de neoplasias en varones Incidencia: 2-3 casos nuevos por cada 100 mil hombres al año Tasa de curación: 90% Neoplasias sólidas más frecuentes
TUMORES TESTICULARES Mas guadalupe, jhoam edwin GENERALIDADES 1-2% de neoplasias en varones Incidencia: 2-3 casos nuevos por cada 100 mil hombres al año Tasa de curación: 90% Neoplasias sólidas más frecuentes
ALTERACIONES GLOBULOS BLANCOS
 ALTERACIONES GLOBULOS BLANCOS Clase 3 Prof. CLAUDIA YEFI RUBIO INSTITUTO DE FARMACOLOGIA y MORFOFISIOLOGIA UNIVERSIDAD AUSTRAL DE CHILE GENERALIDADES Las Leucemias corresponden a la producción descontrolada
ALTERACIONES GLOBULOS BLANCOS Clase 3 Prof. CLAUDIA YEFI RUBIO INSTITUTO DE FARMACOLOGIA y MORFOFISIOLOGIA UNIVERSIDAD AUSTRAL DE CHILE GENERALIDADES Las Leucemias corresponden a la producción descontrolada
. ALGO MÁS QUE UNA CREMITA
 . ALGO MÁS QUE UNA CREMITA ATENEO CENTRAL 10 06 2014 SERVICIO DE DERMATOLOGÍA HPGPE PACIENTE 1 Edad: 9 años Fecha de consulta: 17/12/2013 AP: RNPT (34S)PAEG. Internado en neo por ictericia y para recuperación
. ALGO MÁS QUE UNA CREMITA ATENEO CENTRAL 10 06 2014 SERVICIO DE DERMATOLOGÍA HPGPE PACIENTE 1 Edad: 9 años Fecha de consulta: 17/12/2013 AP: RNPT (34S)PAEG. Internado en neo por ictericia y para recuperación
SLPc con expresión hemoperiférica. rica Bioq.. Gonzalo Ojeda. Fa.C.E.N.A U.N.N.E
 SLPc con expresión hemoperiférica rica Bioq.. Gonzalo Ojeda Hematología a Clínica 2012 Fa.C.E.N.A U.N.N.E EPIDEMIOLOGÍA ADULTOS MAYORES 50 AÑOSA EXPOSICIÓN N A RADIACIONES Y DERIVADOS FENÓLICOS INFECCIONES
SLPc con expresión hemoperiférica rica Bioq.. Gonzalo Ojeda Hematología a Clínica 2012 Fa.C.E.N.A U.N.N.E EPIDEMIOLOGÍA ADULTOS MAYORES 50 AÑOSA EXPOSICIÓN N A RADIACIONES Y DERIVADOS FENÓLICOS INFECCIONES
PRESENTACIÓN DE MINI-CASOS DE HEMATOPATOLOGÍA B
 PRESENTACIÓN DE MINI-CASOS DE HEMATOPATOLOGÍA B16-2611 INFORMACIÓN CLÍNICA Masculino Edad: 24 años Biopsia de ganglio linfático axilar CD3 CD21 EMA Bcl-6 RESULTADOS DE INMUNOHISTOQUÍMICA Anticuerpo
PRESENTACIÓN DE MINI-CASOS DE HEMATOPATOLOGÍA B16-2611 INFORMACIÓN CLÍNICA Masculino Edad: 24 años Biopsia de ganglio linfático axilar CD3 CD21 EMA Bcl-6 RESULTADOS DE INMUNOHISTOQUÍMICA Anticuerpo
LESIONES ELEMENTALES DE LA PIEL: VISIÓN ANATOMOPATOLÓGICA
 LESIONES ELEMENTALES DE LA PIEL: VISIÓN ANATOMOPATOLÓGICA Prof Adj. a cargo de la Cátedra de Anatomía y Fisiología Patológicas. Médica Patóloga Ana Lía Nocito. Médica Patóloga Adriana Bergero: Especialista
LESIONES ELEMENTALES DE LA PIEL: VISIÓN ANATOMOPATOLÓGICA Prof Adj. a cargo de la Cátedra de Anatomía y Fisiología Patológicas. Médica Patóloga Ana Lía Nocito. Médica Patóloga Adriana Bergero: Especialista
Dermatopatología: caso clínicopatológico Mateos Martín, A.; Fiaño Valverde, C.; Pérez Pérez, L.C.*; Pérez Pedrosa, A.; González-Carreró Fojón, J.
 Dermatopatología: caso clínicopatológico Mateos Martín, A.; Fiaño Valverde, C.; Pérez Pérez, L.C.*; Pérez Pedrosa, A.; González-Carreró Fojón, J. Servicio de Anatomía Patológica, *Servicio de Dermatología,
Dermatopatología: caso clínicopatológico Mateos Martín, A.; Fiaño Valverde, C.; Pérez Pérez, L.C.*; Pérez Pedrosa, A.; González-Carreró Fojón, J. Servicio de Anatomía Patológica, *Servicio de Dermatología,
Oncogénesis: etiología
 Linfomas Oncogénesis: etiología Virus Genétic a Sindrome Down Otros? Inmunida d Otras Enfermedade s Químicos Radiaciones Genétic a Oncogénesis: etiología Inmunida d Virus? Cargando Otras Enfermedade s
Linfomas Oncogénesis: etiología Virus Genétic a Sindrome Down Otros? Inmunida d Otras Enfermedade s Químicos Radiaciones Genétic a Oncogénesis: etiología Inmunida d Virus? Cargando Otras Enfermedade s
ThinPrep Citología General. Citología del Líquido Cefalorraquídeo
 ThinPrep Citología General Citología del Líquido Cefalorraquídeo Beneficios de la Tecnología ThinPrep El uso de la Citología General en ThinPrep pa muestras de líquido cefalorraquídeo ayuda a: Controlar
ThinPrep Citología General Citología del Líquido Cefalorraquídeo Beneficios de la Tecnología ThinPrep El uso de la Citología General en ThinPrep pa muestras de líquido cefalorraquídeo ayuda a: Controlar
CASO : Síndrome de Sézary asociado a Eritrodermia
 Revista Clínica de la Escuela de Medicina UCR-HSJD ISSN-5 74 CASO 4-08: Síndrome de Sézary asociado a Eritrodermia Recibido: 0/04/08 Aceptado: 5/05/08 Roxanna Chin Cheng Jose Daniel Quirós Marín Laura
Revista Clínica de la Escuela de Medicina UCR-HSJD ISSN-5 74 CASO 4-08: Síndrome de Sézary asociado a Eritrodermia Recibido: 0/04/08 Aceptado: 5/05/08 Roxanna Chin Cheng Jose Daniel Quirós Marín Laura
Casos Clínicos Septiembre de 2011
 Casos Clínicos Septiembre de 2011 Dr. Gabriel González Residente de Enfermedades Infecciosas Cátedra de Enfermedades Infecciosas Facultad de Medicina, UdelaR 35 años. Sexo masculino. Raza negra. HSH. Fumador.
Casos Clínicos Septiembre de 2011 Dr. Gabriel González Residente de Enfermedades Infecciosas Cátedra de Enfermedades Infecciosas Facultad de Medicina, UdelaR 35 años. Sexo masculino. Raza negra. HSH. Fumador.
LEUCEMIA AGUDA. Dra Ana Maria Quiroga V
 LEUCEMIA AGUDA. Dra Ana Maria Quiroga V Definición Enfermedad primaria de la médula ósea caracterizada por una alteración de la hematopoyesis, en que un progenitor ya sea linfoide, mieloide o eritroide
LEUCEMIA AGUDA. Dra Ana Maria Quiroga V Definición Enfermedad primaria de la médula ósea caracterizada por una alteración de la hematopoyesis, en que un progenitor ya sea linfoide, mieloide o eritroide
LA CITOLOGIA EN EL DIAGNÓSTICO DE LOS TUMORES NEUROENDOCRINOS
 LA CITOLOGIA EN EL DIAGNÓSTICO DE LOS TUMORES NEUROENDOCRINOS Diego Martinez Parra UGC Intercentros de Anatomia Patológica Bahia de Cádiz (Hospital Universitario Puerta del Mar) TUMORES NEUROENDOCRINOS
LA CITOLOGIA EN EL DIAGNÓSTICO DE LOS TUMORES NEUROENDOCRINOS Diego Martinez Parra UGC Intercentros de Anatomia Patológica Bahia de Cádiz (Hospital Universitario Puerta del Mar) TUMORES NEUROENDOCRINOS
INTERNA - HEMATO - SÍNDROMES LINFOPROLIFERATIVOS, LINFOMA DE HODGKIN, LINFOMA NO HODGKIN - DRA. GRANADOS
 INTERNA - HEMATO - SÍNDROMES LINFOPROLIFERATIVOS, LINFOMA DE HODGKIN, LINFOMA NO HODGKIN - DRA. GRANADOS - 25.03.15 Introducción En esta clase se hablarán generalidades de los síndromes linfoproliferativos
INTERNA - HEMATO - SÍNDROMES LINFOPROLIFERATIVOS, LINFOMA DE HODGKIN, LINFOMA NO HODGKIN - DRA. GRANADOS - 25.03.15 Introducción En esta clase se hablarán generalidades de los síndromes linfoproliferativos
BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS. Sergio Serrano Hospital del Mar-UAB
 BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Sergio Serrano Hospital del Mar-UAB BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Extensión de la enfermedad Respuesta al tratamiento Diagnóstico BIOPSIA DE MEDULA OSEA
BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Sergio Serrano Hospital del Mar-UAB BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Extensión de la enfermedad Respuesta al tratamiento Diagnóstico BIOPSIA DE MEDULA OSEA
Dra. Verónica Parra Blanco, Dra. Yolanda Castro Álvarez, Dr. Fco. Javier Menárguez Palanca
 Dra. Verónica Parra Blanco, Dra. Yolanda Castro Álvarez, Dr. Fco. Javier Menárguez Palanca Antecedentes personales Varón de 85 años EPOC. HTA Mayo 2010: pancitopenia y macrocitosis sin rasgos displásicos
Dra. Verónica Parra Blanco, Dra. Yolanda Castro Álvarez, Dr. Fco. Javier Menárguez Palanca Antecedentes personales Varón de 85 años EPOC. HTA Mayo 2010: pancitopenia y macrocitosis sin rasgos displásicos
Linfomas cutáneos primarios
 ACTUALIZACIÓN Linfomas cutáneos primarios Lidia Ester Valle, 1 Jorge Alejandro Laffargue, 2 Fernando Gustavo Ramón Sarmiento, 3 María Eugenia Suárez 4 1 Médica Dermatóloga UBA. Profesora Universitaria
ACTUALIZACIÓN Linfomas cutáneos primarios Lidia Ester Valle, 1 Jorge Alejandro Laffargue, 2 Fernando Gustavo Ramón Sarmiento, 3 María Eugenia Suárez 4 1 Médica Dermatóloga UBA. Profesora Universitaria
Linfoma de células T del adulto asociado a HTLV-1
 Rev Asoc Colomb Dermatol Reporte de caso Linfoma de células T del adulto asociado a HTLV-1 Linfoma de células T del adulto asociado a HTLV-1 HTLV-1 associated adult T-cell lymphoma Lucía Giraldo1, Santiago
Rev Asoc Colomb Dermatol Reporte de caso Linfoma de células T del adulto asociado a HTLV-1 Linfoma de células T del adulto asociado a HTLV-1 HTLV-1 associated adult T-cell lymphoma Lucía Giraldo1, Santiago
ASPECTOS HISTOPATOLÓGICOS DEL CASO PARA DIAGNOSTICO Nº 2
 ASPECTOS HISTOPATOLÓGICOS DEL CASO PARA DIAGNOSTICO Nº 2 (MICOSIS FUNGOIDES (L. C. C. T.) FOLICULOTRÓPICA FOTO Nº 2 FOTO Nº 2: Hiperplasia epitelial irregular con ensanchamiento de redes de crestas. Infiltrado
ASPECTOS HISTOPATOLÓGICOS DEL CASO PARA DIAGNOSTICO Nº 2 (MICOSIS FUNGOIDES (L. C. C. T.) FOLICULOTRÓPICA FOTO Nº 2 FOTO Nº 2: Hiperplasia epitelial irregular con ensanchamiento de redes de crestas. Infiltrado
WORKSHOP HEMATO- ONCOLOGIA: Registo Conceitos e Classificações. Lisboa, de Febrero de 2015
 WORKSHOP HEMATO- ONCOLOGIA: Registo Conceitos e Classificações Lisboa, 17-18 de Febrero de 2015 1 MANUAL DE CODIFICACIÓN DE LAS NEOPLASIAS HEMATOLÓGICAS Rafael Marcos-Gragera email: rmarcos@iconcologia.net
WORKSHOP HEMATO- ONCOLOGIA: Registo Conceitos e Classificações Lisboa, 17-18 de Febrero de 2015 1 MANUAL DE CODIFICACIÓN DE LAS NEOPLASIAS HEMATOLÓGICAS Rafael Marcos-Gragera email: rmarcos@iconcologia.net
ENFERMEDAD PULMONAR INTERSTICIAL GRANULOMATOSA-LINFOCÍTICA JOSE ESPINOZA PEREZ COMPLEJO HOSPITALARIO LA MANCHA CENTRO ALCAZAR DE SAN JUAN
 ENFERMEDAD PULMONAR INTERSTICIAL GRANULOMATOSA-LINFOCÍTICA JOSE ESPINOZA PEREZ COMPLEJO HOSPITALARIO LA MANCHA CENTRO ALCAZAR DE SAN JUAN Introducción La enfermedad pulmonar intersticial granulomatosa-linfocítica
ENFERMEDAD PULMONAR INTERSTICIAL GRANULOMATOSA-LINFOCÍTICA JOSE ESPINOZA PEREZ COMPLEJO HOSPITALARIO LA MANCHA CENTRO ALCAZAR DE SAN JUAN Introducción La enfermedad pulmonar intersticial granulomatosa-linfocítica
Se puede presentar de tres formas diferentes: crónica, subaguda y aguda.
 Sindrome de Lofgren El síndrome de Lofgren es también denominado sarcoidosis aguda. Refiere al crecimiento de granulomas (células inflamatorias) en diversas partes del cuerpo, con fuerte presencia en los
Sindrome de Lofgren El síndrome de Lofgren es también denominado sarcoidosis aguda. Refiere al crecimiento de granulomas (células inflamatorias) en diversas partes del cuerpo, con fuerte presencia en los
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología
 La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
Consenso. Publicación de la Sociedad Argentina de Dermatología. Linfomas cutáneos primarios. Actualización 2018
 Consenso Publicación de la Sociedad Argentina de Dermatología Linfomas cutáneos primarios Actualización 2018 Av. Callao 852-2º piso C10232AAO - Ciudad Autónoma de Buenos Aires Tel/Fax: (+54 11) 4814-4916
Consenso Publicación de la Sociedad Argentina de Dermatología Linfomas cutáneos primarios Actualización 2018 Av. Callao 852-2º piso C10232AAO - Ciudad Autónoma de Buenos Aires Tel/Fax: (+54 11) 4814-4916
CAMBIOS EN EL TNM EN DERMATOPATOLOGÍA. José Luis Rodríguez Peralto Hospital Universitario 12 de Octubre
 CAMBIOS EN EL TNM EN DERMATOPATOLOGÍA José Luis Rodríguez Peralto Hospital Universitario 12 de Octubre Diagnóstico anatomopatológico del melanoma. El diagnóstico de melanoma se basa en una constelación
CAMBIOS EN EL TNM EN DERMATOPATOLOGÍA José Luis Rodríguez Peralto Hospital Universitario 12 de Octubre Diagnóstico anatomopatológico del melanoma. El diagnóstico de melanoma se basa en una constelación
PROHIBIDASUREPRODUCCIÓN. Linfomas. Causa. Clasificación. Dr. Ernesto Vicente Peña Dra. Belkis Mercedes Vicente Sánchez
 Linfomas Dr. Ernesto Vicente Peña Dra. Belkis Mercedes Vicente Sánchez Los linfomas malignos, considerados tradicionalmente tumores del sistema linfático, en la actualidad se definen como neoplasias sólidas
Linfomas Dr. Ernesto Vicente Peña Dra. Belkis Mercedes Vicente Sánchez Los linfomas malignos, considerados tradicionalmente tumores del sistema linfático, en la actualidad se definen como neoplasias sólidas
Dr. Enrique Alemán Ferrari
 Dr. Enrique Alemán Ferrari > 67,000 Casos Anuales 13,000 muertes Aumento 40% de incidencia desde 1975 Disminución en la mortalidad > 90% ptes mayores de 55 años 4 cáncer más frecuente 75-85% Mucosa o Submucosa
Dr. Enrique Alemán Ferrari > 67,000 Casos Anuales 13,000 muertes Aumento 40% de incidencia desde 1975 Disminución en la mortalidad > 90% ptes mayores de 55 años 4 cáncer más frecuente 75-85% Mucosa o Submucosa
Mujer con adenopatías y fiebre
 Mujer con adenopatías y fiebre Antecedentes Personales Mujer de 43a Fumadora de 1,5paq/d Basalioma nasal con diferenciación adenoidea (5 años) Cesárea Hermana parte de padre con Ca. de mama con tumorectomía
Mujer con adenopatías y fiebre Antecedentes Personales Mujer de 43a Fumadora de 1,5paq/d Basalioma nasal con diferenciación adenoidea (5 años) Cesárea Hermana parte de padre con Ca. de mama con tumorectomía
INTRODUCCIÓN. El cáncer es un problema de Salud Pública de escala mundial. En los últimos 50
 INTRODUCCIÓN El cáncer es un problema de Salud Pública de escala mundial. En los últimos 50 años, los países de América Latina y el Caribe han experimentado cambios demográficos y epidemiológicos que provocaron
INTRODUCCIÓN El cáncer es un problema de Salud Pública de escala mundial. En los últimos 50 años, los países de América Latina y el Caribe han experimentado cambios demográficos y epidemiológicos que provocaron
INFORMACIÓN PARA EL PACIENTE CON LMC
 INFORMACIÓN PARA EL PACIENTE CON LMC LA LEUCEMIA MIELOIDE CRÓNICA La Leucemia Mieloide Crónica (LMC) es una enfermedad neoplásica de la médula ósea, en la cual se producen una cantidadexcesiva de glóbulos
INFORMACIÓN PARA EL PACIENTE CON LMC LA LEUCEMIA MIELOIDE CRÓNICA La Leucemia Mieloide Crónica (LMC) es una enfermedad neoplásica de la médula ósea, en la cual se producen una cantidadexcesiva de glóbulos
Cáncer de mama Tratamiento. Dr. Leandro Rodriguez Oncólogo Medico. 22 de Mayo de 2018.
 Cáncer de mama Tratamiento Dr. Leandro Rodriguez Oncólogo Medico. 22 de Mayo de 2018. TEMATICA Cáncer de mama: diagnostico. TNM / ct cn M -- ypt ypn. Clasificación molecular por IMHQ. Cáncer de mama estadio
Cáncer de mama Tratamiento Dr. Leandro Rodriguez Oncólogo Medico. 22 de Mayo de 2018. TEMATICA Cáncer de mama: diagnostico. TNM / ct cn M -- ypt ypn. Clasificación molecular por IMHQ. Cáncer de mama estadio
Caso Clínico 1. Congreso Nacional del Laboratorio Clínico 2015
 CASO CLÍNICO: Paciente con mialgia y debilidad muscular José Luis García de Veas Silva Complejo Hospitalario Universitario de Granada Caso Clínico 1 ANTECEDENTES PERSONALES Paciente de 24 años procedente
CASO CLÍNICO: Paciente con mialgia y debilidad muscular José Luis García de Veas Silva Complejo Hospitalario Universitario de Granada Caso Clínico 1 ANTECEDENTES PERSONALES Paciente de 24 años procedente
LINFOMAS EN MÉXICO. CLASIFICACIÓN MORFOLÓGICA Y POR INMUNOHISTOQUÍMICA HOSPITAL ESPAÑOL DE MEXICO
 LINFOMAS EN MÉXICO. CLASIFICACIÓN MORFOLÓGICA Y POR INMUNOHISTOQUÍMICA HOSPITAL ESPAÑOL DE MEXICO Servicio de Patología Servicio de Gastroenterología AUTORES SALCEDA OTERO JUAN CARLOS AVILES-VIVEROS ABEL
LINFOMAS EN MÉXICO. CLASIFICACIÓN MORFOLÓGICA Y POR INMUNOHISTOQUÍMICA HOSPITAL ESPAÑOL DE MEXICO Servicio de Patología Servicio de Gastroenterología AUTORES SALCEDA OTERO JUAN CARLOS AVILES-VIVEROS ABEL
Reunión Territorial Asturiana de la SEAP (Tuña, 5-6 Octubre 2012)
 Reunión Territorial Asturiana de la SEAP (Tuña, 5-6 Octubre 2012) CASO CENTRO MÉDICO DE ASTURIAS Amalia Fernández 1. Andrés Ribas 1. Asunción Gómez 1. Faustino Pozo 2. Enrique Benito 3. Concepción Nicolás
Reunión Territorial Asturiana de la SEAP (Tuña, 5-6 Octubre 2012) CASO CENTRO MÉDICO DE ASTURIAS Amalia Fernández 1. Andrés Ribas 1. Asunción Gómez 1. Faustino Pozo 2. Enrique Benito 3. Concepción Nicolás
TABLA 1. CLASIFICACIÓN DE LINFOMAS CUTÁNEOS DE CÉLULAS T PRIMARIAS Clasificación de la OMS de los linfomas primarios cutáneos T Micosis fungoide Varia
 REVISIÓN Diagnóstico y tratamiento de los linfomas cutáneos de células T primarios Fernando Gallardo y Ramón María Pujol Servicio de Dermatología. Hospital del Mar. Barcelona. España. Resumen. Los linfomas
REVISIÓN Diagnóstico y tratamiento de los linfomas cutáneos de células T primarios Fernando Gallardo y Ramón María Pujol Servicio de Dermatología. Hospital del Mar. Barcelona. España. Resumen. Los linfomas
Hiperplasia linfoide reactiva del hígado en un paciente con cáncer de colon: presentación de un caso
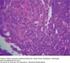 Hiperplasia linfoide reactiva del hígado en un paciente con cáncer de colon: presentación de un caso Poster no.: S-0090 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Científica Autores:
Hiperplasia linfoide reactiva del hígado en un paciente con cáncer de colon: presentación de un caso Poster no.: S-0090 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Científica Autores:
