Periimplantitis. Mª Ángeles Sánchez Garcés (1), Cosme Gay Escoda (2)
|
|
|
- Juana Herrero Ortiz de Zárate
- hace 8 años
- Vistas:
Transcripción
1 Infecciones orofaciales / Orofacial infections Periimplantitis Mª Ángeles Sánchez Garcés (1), Cosme Gay Escoda (2) (1) Profesora asociada de Cirugía Bucal. Profesora del Máster de Cirugía Bucal e Implantología Bucofacial. Facultad de Odontología de la Universidad de Barcelona (2) Catedrático de Patología Quirúrgica Bucal y Maxilofacial. Director del Máster de Cirugía Bucal e Implantología Bucofacial. Facultad de Odontología de la Universidad de Barcelona. Servicio de Cirugía Bucal, Implantología Bucofacial y Cirugía Maxilofacial del Centro Médico Teknon. Barcelona Correspondencia: Cosme Gay Escoda Centro Médico Teknon C/ Vilana nº Barcelona cgay@ub.edu Indexed in: -Index Medicus / MEDLINE / PubMed -EMBASE, Excerpta Medica -Indice Médico Español -IBECS Sánchez-Garcés MªÁ, Gay-Escoda C. Periimplantitis. Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S Medicina Oral S. L. C.I.F. B ISSN RESUMEN La rehabilitación bucodentaria mediante implantes proporciona un porcentaje de éxito muy elevado. En este trabajo se describen algunas de las complicaciones de esta técnica, como la enfermedad periimplantaria y, dentro de ella, la periimplantitis, una reacción inflamatoria donde coexiste, junto con la inflamación, una pérdida del soporte óseo del implante. La etiología de la enfermedad está condicionada por el estado del tejido periimplantario, el diseño del implante, el desajuste de sus componentes, la morfología externa del mismo y la sobrecarga mecánica. Los microorganismos más relacionados con el fallo de integración de un implante son las espiroquetas y las formas móviles Gramnegativo anaerobias, salvo que el origen sea debido a una sobrecarga mecánica pura. El diagnóstico se basa en los cambios de coloración de la encía, sangrado y profundidad del sondaje de las bolsas periimplantarias, supuración, radiología y pérdida progresiva de la altura ósea que rodea al diente. El tratamiento será diferente según se trate de una mucositis o una periimplantitis. Se basará en corregir los defectos técnicos, aplicar un tratamiento quirúrgico y utilizar técnicas de descontaminación (arenado con partículas de carbono, ácido cítrico, tetraciclinas de aplicación tópica y láser quirúrgico). En este trabajo también se expone un estudio microbiológico de la periimplantitis efectuado en la Facultad de Odontología de la Unniversidad de Barcelona que determina que el antibiótico que demostró una mayor eficacia, en el antibiograma, fue la asociación de amoxicilina con ácido clavulánico. Palabras clave: Enfermedad periimplantaria, mucositis, periimplantitis, etiología, diagnóstico, tratamiento. INTRODUCCION La rehabilitación bucodentaria mediante implantes es hoy en día una técnica de resultados altamente predecibles. Por este motivo forma parte del abanico de alternativas en el tratamiento de los pacientes total o parcialmente edentulos (1). El porcentaje de éxito a corto y largo plazo es muy elevado, pero se describen también algunas complicaciones relacionadas con esta terapia (2), entre ellas habría que reseñar la pérdida progresiva del hueso alveolar que rodea al implante. Se denomina enfermedad periimplantaria a los cambios patológicos de tipo inflamatorio de los tejidos que rodean un implante sometido a carga (3). Para algunos autores es la complicación más frecuente en la implantología bucofacial (4). Dentro del concepto de enfermedad periimplantaria se describen dos entidades: - Mucositis: cuadro clínico que se caracteriza por la aparición de cambios inflamatorios limitados a la mucosa periimplantaria que, con el tratamiento adecuado, es un proceso reversible (5) (Figuras 1 y 2). - Periimplantitis: cuadro clínico en el que, junto a la reacción inflamatoria de la mucosa periimplantaria, coexiste una pérdida del soporte óseo del implante, evidenciada clínica y radiológicamente (6). Los signos y síntomas que pueden presentarse en este caso son: - Enrojecimiento de la mucosa periimplantaria. - Supuración purulenta (en ocasiones). - Sangrado al sondaje. - Aumento de la profundidad de la bolsa periimplantaria. - Dolor a la percusión o al apretar los dientes. - Pérdida radiológica de la altura ósea periimplantaria. - Movilidad progresiva del implante (en casos avanzados). La oseointegración se define como la conexión directa entre el hueso vivo y un implante endoóseo en función (6-8). En esta definición, es importante destacar el término en función, que implica que el contacto entre el hueso vivo y la superficie del implante debe mantenerse a lo largo de su periodo activo o de carga. Cuando se habla de periimplantitis también debe insistirse en esta puntualización. El implante debe estar en función, ya que así quedan excluidos todos los demás cuadros clínicos de origen 63
2 Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S inflamatorio que cursan con pérdida de la oseointegración, pero que se presentan en implantes que no están soportando las fuerzas que les transmite la prótesis a la que están conectados. Como ejemplos de no integración o de pérdida de la oseointegración que no pueden considerarse periimplantitis, se encontrarían los procesos que aparecen durante el que, en teoría, es el periodo de oseointegración pasiva posterior a la instalación del implante en su lecho óseo. Suelen ser consecuencia de una mala técnica quirúrgica (sobrecalentamiento óseo) o de una baja densidad trabecular del hueso receptor. En este último caso, el hueso no es biológicamente capaz de unirse a la superficie del implante o su baja densidad no permite una buena estabilidad mecánica primaria en el momento de su instalación (9, 10). También quedaría excluida la llamada periimplantitis apical o lesión periapical implantaria, en la que la infección periimplantaria se localiza inicialmente en la zona apical del implante. Es debida a la contaminación bacteriana de dicha zona por el contacto con el ápice de un diente tratado endodóncicamente sin que exista curación histológica, aunque no se observen síntomas clínicos o radiológicos en el momento de la instalación del implante. También puede ser debida a la contaminación del implante por restos epiteliales de Malassez que permanecen intraóseos a pesar de haberse realizado un correcto legrado alveolar tras la extracción del diente al que sustituye dicho implante (11-13). ETIOPATOGENIA DE LA PERIIMPLANTITIS Los tejidos periimplantarios sanos juegan un importante papel de barrera biológica ante algunos de los posibles agentes causales de la enfermedad periimplantaria. Si comparamos el diente y el implante vemos que en el diente existen unos mecanismos de protección específicos como son: el epitelio de unión, el tejido conectivo y los elementos celulares del sistema inmunitario. El epitelio y la interfase entre el tejido conectivo supralveolar y la superficie de titanio de un implante son diferentes a la interfase homóloga del complejo gingivo-dentario. La unión del epitelio con la superficie del implante es de tipo hemidesmosomal, al igual que la del tejido conectivo, pero la disposición de sus fibras es predominantemente longitudinal respecto a la superficie del implante y no perpendicular como ocurre en el diente natural. En la zona más coronal tiene una disposición circunferencial, además de una escasa vascularización y una mayor proporción de fibras de colágeno respecto a los fibroblastos en comparación con el diente (proporción de 4 en el diente por 109 en el implante) (14). Esta unión es relativamente débil de manera que si se destruye, la contaminación bacteriana se extiende al hueso de manera directa, provocando su rápida destrucción (15). Aunque algunos autores (16, 17) han comprobado mediante estudios de experimentación animal que, tras retirar la ligadura peri-implantaria que provocaba la inflamación de dicha zona, aparece, con el paso del tiempo, una encapsulación de la zona inflamada, quedando posteriormente una lesión residual no agresiva separada del tejido óseo periimplantario que limitaría la progresión del cuadro inflamatorio destructivo. Estructura del implante El diseño del implante es un factor importante en la aparición y en el desarrollo de la periimplantitis. Un sistema concreto de implantes se describe de acuerdo con su morfología macroscópica, su microsuperficie y la calidad del ajuste de sus componentes. Las rugosidades de la superficie de un implante facilitan la adherencia de la placa bacteriana cuando esta superficie queda expuesta al medio bucal, aunque no existen diferencias respecto al tipo de superficie y a la selección de especies bacterianas agresivas colonizadoras (18, 19). El desajuste entre los componentes que integran un sistema implante-prótesis puede favorecer la retención de placa bacteriana, además de permitir el paso de microorganismos al interior del pilar transepitelial. Esto es posible debido a que, como describe un estudio de Binon y cols. (20) la media de error del ajuste entre pilar e implante, presenta unas discrepancias de entre 20 y 49 micras entre los componentes de los diferentes tipos de implantes comercializados actualmente. Este espacio proporciona una puerta de entrada a los microorganismos de la cavidad bucal cuyo tamaño es inferior a 10 micras. La morfología externa del implante de titanio parece tener una importancia menor siempre que éste haya sido instalado correctamente. Sí debe tenerse en cuenta la influencia que tiene el diseño macroscópico, en cuanto al patrón de transmisión de fuerzas hacia el hueso, que puede favorecer la sobrecarga mecánica en algún punto, especialmente en el de la zona de unión entre el hueso y el collar cervical del implante. La pérdida ósea en este punto biomecánicamente débil, facilita la formación de un defecto óseo a este nivel y su posterior contaminación (21). También se apuntan como causa de periimplantitis los fenómenos de corrosión que pueden producirse cuando sobre un implante de titanio se conecta una estructura de metal no noble. Se ha comprobado en estos casos un aumento del número de macrófagos en los tejidos periimplantarios, lo que favorecería la reabsorción ósea inicial por causas no infecciosas (22). Otra de las causas de la periimplantitis, como ya hemos comentado anteriormente, es la colonización bacteriana de la bolsa periimplantaria. La asociación entre diferentes microorganismos y la enfermedad periodontal destructiva o enfermedad periimplantaria se rige por los mismos parámetros biológicos. Los microorganismos más relacionados con el fallo de integración de un implante por este mecanismo son, espiroquetas y formas móviles Gramnegativo anaerobias (Prevotella intermedia, Porphyromonas gingivalis, Actinobacillus actinomycetemcomitans, Bacterioides forsythus, Treponema dentícola, Prevotella nigrescens, Peptostreptococcus micros y Fusobacterium nucleatum) (23-25). Este hecho es muy frecuente en el caso de pacientes parcialmente edéntulos con patología periodontal activa que además son portadores de implantes. En ellos se comprueba la colonización de los surcos periimplantarios por estos microorganismos al mes de la conexión del implante con su pilar protésico (26). Esta colonización no implica indefectiblemente el desarrollo de una periimplantitis con pérdida rápida de altura ósea, por lo que se sugiere que, además de la presencia de estos gérmenes periodontopatógenos, es necesaria la coexistencia de otros factores locales, sistémicos y genéticos para que éstos produzcan realmente una infección activa prolongada. Entre estos factores destacan la diabetes mal controlada, el tratamiento crónico con corticoesteroides, la radio y quimioterapia, el hábito tabáquico o la sobrecarga mecánica del implante (27). 64
3 Infecciones orofaciales / Orofacial infections Debe destacarse que los pacientes con enfermedad periodontal severa, que llegan a ser edéntulos completos y reciben tratamiento implantológico, no presentan Actinobacillus actinomycetemcomitans ni Porphyromonas gingivalis en el primer mes posterior a las exodoncias, lo que confirma que este tipo de agentes patógenos dependen de la existencia del sulcus periodontal. De la misma manera se aprecia una reducción de las espiroquetas y de los Streptococcus mutans y sanguis, lo que confirma que el diente actúa como un reservorio que facilita la transmisión de determinados gérmenes patógenos (28). Es muy importante resaltar que, cuando el mecanismo inicial de pérdida de la altura ósea es atribuible a una sobrecarga mecánica pura, los microorganismos presentes en el cultivo de la muestra obtenida de la bolsa periimplantaria no se corresponden a los de un paciente con dientes con enfermedad periodontal activa (29). Otro de los factores que interviene en la etiopatogenia de la periimplantitis es la sobrecarga mecánica. Inicialmente, suele ser el mecanismo que induce a la pérdida de integración parcial o total del implante. El proceso se inicia con la aparición de microfracturas óseas alrededor de un implante óseointegrado, debido a que recibe fuerzas excesivas para su capacidad de soporte, ya sea en sentido axial o lateral. En algunas ocasiones, estas fuerzas generan la fractura de algún componente de la prótesis (resina, cerámica o tornillo del pilar transepitelial) o del propio implante, sin que se produzca pérdida de altura ósea o de la oseointegración. El implante soporta peor que un diente las fuerzas laterales ya que, entre otros factores, posee la mitad de la resilencia (100 micras para el diente, 50 micras para el implante) y la propiocepción para los implantes es menor. De todos modos, este factor adquiere especial relieve cuando la calidad ósea es baja. Esto podría explicar el hecho de que se presente con más frecuencia en el maxilar superior que en la mandíbula (29). Una sobrecarga mecánica se puede producir debido a: -Factores de carga oclusal: cuando existe una sobrecarga excesiva sobre los implantes porque en la arcada antagonista el paciente conserva los dientes naturales o porque el paciente tiene alguna parafunción, especialmente el bruxismo. -Plan de tratamiento: debido a la mala distribución de los implantes (en relación al eje o a su excesiva proximidad) o al escaso número de implantes colocados al paciente. -Factores protésicos: por la existencia de brazos de palanca (cantilevers) en la prótesis (fija o de estructura tipo barra), ya sean en posición mesial o distal, o en posición anterior, lo que ocurre a menudo en dientes de la zona incisal del maxilar superior. También puede incluirse en este apartado la mala relación entre la longitud de la corona y la del implante y la falta de ajuste pasivo de la estructura protésica que genera tensiones al ser atornillada sobre los implantes (29). Es importante recordar que la pérdida ósea periimplantaria debe ser considerada como de etiología multifactorial y que, tanto la infección bacteriana como la sobrecarga mecánica, son factores contribuyentes, aunque no existan evidencias de cual de las dos es la que inicia el proceso. De todos modos, cuando, además de algún factor de riesgo de los ya nombrados coexiste, una escasa calidad ósea, el efecto que se produce en cuanto a pérdida de implantes es multiplicatorio, que no sumatorio, de acuerdo con los datos de la serie estudiada por Hutton y cols.(10) DIAGNOSTICO DE LA PERIIMPLANTITIS La periimplantitis puede ser diagnósticada precozmente o cuando ya existen claras evidencias clínicas (30). Pueden destacarse como signos y síntomas más frecuentes: - Cambios de color en la encía queratinizada o en la mucosa bucal. - Sangrado al sondaje. - Aumento de la profundidad de sondaje de las bolsas periimplantarias. - Supuración (Figura 3). - Radiotransparencia periimplantaria. - Pérdida progresiva de la altura ósea que rodea el implante (Figura 4). La ausencia de sangrado al sondaje es un buen indicador de salud. La profundidad del sondaje depende de la fuerza que se aplica, de forma que a igual fuerza, la profundización de la sonda es mayor en periimplantitis que la que se registra en un diente natural. Se recomienda emplear sondas calibradas con una fuerza de 0,25 n (25 g) para que esta prueba no induzca a error. En cualquier caso se considera que una bolsa mayor de 5 mm tiene mayor facilidad para ser contaminada (30). Radiológicamente, se puede detectar el problema cuando ya se ha perdido el 30% de la masa ósea (30), por lo que no es un método adecuado para hacer el diagnóstico precoz de la periimplantitis (Figura 5). Las proyecciones radiológicas ejecutadas incorrectamente también pueden inducir a error respecto a la amplitud y a la morfología del defecto óseo además de que no registrarían los defectos a nivel de la cortical vestibular (30, 31). Cuando la pérdida ósea se debe a causas infecciosas, se detecta la presencia de bacterias Gramnegativos, espiroquetas y microorganismos móviles, supuración, aumento de profundidad y sangrado al sondaje, índice gingival y de placa aumentados, dolor a la masticación y la presencia de tejido de granulación periimplantario. Sin embargo, cuando la causa es la sobrecarga biomecánica, se constata la ausencia inicial de microorganismos Gramnegativo y no móviles, el ensanchamiento radiológico del espacio periimplantario y la pérdida de altura ósea sin signos de supuración ni signos inflamatorios llamativos y una fibroencapsulación alrededor del implante, con escaso tejido de granulación (31) (Figura 4). Mediante el análisis del fluido del sulcus periimplantario, pueden detectarse algunos cambios precoces que demuestran la existencia de reabsorción ósea, como es el aumento del nivel de condroitín sulfato, igual que sucede en las parodontopatías crónicas no tratadas o en pacientes bajo tratamiento ortodóncico. La elastasa, la β-glucuronidasa, la aminotransferasa y la prostaglandina E 2 también están elevadas (31). Para la identificación de los microorganismos colonizadores de la bolsa pueden usarse sondas de DNA capaces de identificar secuencias de nucleótidos específicos de determinadas especies 65
4 Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S bacterianas (Actinobacilus actinomycetemcomitans, Prevotella intermedia y Porphyromonas gingivalis) o métodos de cultivo tradicionales (31, 32). Existe una correlación entre el aumento de la profundidad del sondaje y unos resultados positivos en el cultivo. Otro método útil es la BANA (benzoil-arginina-naftilamida) hidrólisis, en la que se demuestra la presencia de la enzima tripsina que es producida por patógenos como el Treponema dentícola, los Bacterioides Forsythus y la Porphyromonas gingivalis (31, 32). También se han admitido como pruebas válidas para la detección precoz de la patología inflamatoria periimplantaria el registro de la temperatura gingival y el registro del volumen del fluido periimplantario (31) que se encuentran aumentados en estos casos. TRATAMIENTO DE LA PERIIMPLANTITIS La irregularidad de la superficie de los implantes obstaculiza el control mecánico adecuado de los depósitos bacterianos situados en la superficie implantaria expuesta. Además, el tratamiento ideal de estos implantes fracasados debería incluir la regeneración de los tejidos periimplantarios perdidos (33). El protocolo de tratamiento será diferente según se trate de una mucositis o de una periimplantitis. En el caso de que no exista pérdida ósea, es decir, que se trate de una mucositis (Figura 6), se debe eliminar la placa bacteriana y el cálculo y realizar un control químico de la placa con clorhexidina tópica al 0,12%, cada 8-12 horas durante 15 días, además de instruir al paciente en la mejora de su higiene bucal. Además deberá comprobarse nuevamente el diseño de la prótesis y modificarlo si es preciso, con el objetivo de corregir los defectos de diseño que impidan una buena higiene y los factores que influyan en la sobrecarga biomecánica que hemos mencionado anteriormente. Concluida esta primera fase se programará una pauta de controles periódicos del paciente que vayan reduciendo progresivamente el intervalo entre las sesiones de mantenimiento (34-36). Si existe una periimplantitis, el tratamiento dependerá de la cantidad de hueso perdido y de la importancia estética del implante afectado. Si la pérdida ósea es incipiente, el tratamiento es idéntico al de la mucositis, pero incluyendo la descontaminación de los pilares protésicos y la prescripción de antibióticoterapia. Si la pérdida ósea es avanzada (Figura 7) o persiste a pesar del tratamiento inicial, será necesario recurrir al tratamiento quirúrgico para desbridar los tejidos blandos periimplantarios producidos por la infección crónica, descontaminando la microsuperficie del implante y, en último lugar, aplicando técnicas de regeneración ósea para recuperar el hueso perdido (36). Las técnicas quirúrgicas que pueden recomendarse se realizarán en función de la morfología y el tamaño de la lesión periimplantaria. El colgajo de reposición apical y las técnicas resectivas son de elección para tratar las pérdidas óseas horizontales y los defectos óseos moderados (menores de 3 mm), de manera que podamos reducir la profundidad de la bolsa y así poder garantizar una mejor higiene bucal. También está indicado disminuir la capacidad de adherencia de la placa bacteriana sobre la superficie del implante por lo que se recomienda alisar y pulir las superficies rugosas o eliminar sus roscas, técnica que se conoce como implantoplastia (35). Se recomiendan las técnicas de regeneración ósea cuando la pérdida ósea es severa o cuando el implante tiene gran importancia estratégica para la conservación de la prótesis u ocupa un lugar estéticamente comprometido. Para ello es imperativo conseguir previamente la descontaminación de la superficie del implante a fin de intentar no solo la regeneración ósea sino la re-oseointegración del implante. El tipo de superficie implantaria condicionará el método de descontaminación (36). La relación superficie del implante/técnica de descontaminación fue estudiada in vitro por Dennison y cols. (37), que evaluaron la eficacia descontaminadora del aire abrasivo, del ácido cítrico, del peróxido de hidrógeno y de la clorhexidina sobre diferentes superficies implantarias (hidroxiapatita, plasma de titanio y titanio mecanizado). Coincidiendo con Zablotsky y cols. (38, 39), llegaron a la conclusión de que el arenado, usando partículas de bicarbonato con suero fisiológico, es el mejor sistema para eliminar las endotoxinas y los detritus de todas las superficies y que el ácido cítrico al 40% con ph 1 durante segundos es un método efectivo sobre los implantes recubiertos de hidroxiapatita (HA), siendo ineficaz en estos casos el uso de la clorhexidina. También llegaron a la conclusión de que la superficie de titanio mecanizado es la que mejor se descontamina, siendo las tetraciclinas en aplicación tópica (contenido de una cápsula de 250 mg mezclado con suero fisiológico hasta conseguir una consistencia cremosa) los antibióticos de elección. Además, parece ser que las tetraciclinas estimulan el crecimiento de los fibroblastos en la zona afectada (38, 39). En las superficies de HA, se recomienda no prolongar el tiempo de aplicación del ácido cítrico ya que se altera su calidad y la unión de ésta con el titanio del cuerpo del implante, por lo que transcurrido este tiempo debe irrigarse profusamente la superficie tratada. Si la HA ya estuviera dañada debido a la intensidad de la infección periimplantaria, la conducta recomendada es proceder a su eliminación completa mediante fresado y aplicar posteriormente aire abrasivo o ultrasonidos y descontaminar con tetraciclinas como si se tratara de una superficie de titanio mecanizado (38, 40) (Figura 8). En estudios publicados para evaluar la eficacia del láser quirúrgico como agente descontaminante de las diferentes superficies implantarias en relación con su intensidad, se ha observado que se consigue eliminar hasta el 99,4% de las bacterias (40). Entre los láseres recomendados se encuentran el láser semiconductor de 809-nm, el láser de CO 2 y el de Er:YAG, ya que parece que no afectan negativamente a la superficie del implante. El láser de Er:YAG es el que menos calor genera en el hueso que rodea al implante (41-43). El mecanismo de descontaminación de los láseres se basa en su efecto térmico, que desnaturaliza las proteínas y produce necrosis celular, aunque en ningún caso se consigue la esterilización completa (43). Otro tipo de láser con poco efecto térmico sobre el hueso y la superficie implantaria es el láser de Er,Cr:YSGG (WaterlaseTM) que mejora las propiedades técnicas del láser de Er:YAG y que, con toda seguridad, tiene un futuro destacable en este campo (44). 66
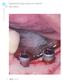
5 Infecciones orofaciales / Orofacial infections Fig. 1. Aspecto clínico de una mucositis en un implante colocado en la posición 2.2 (caso nº1). Clinical appearance of mucositis in an implant placed in position 2.2 (case n o 1). Fig. 4. Medición de la pérdida ósea periimplantaria (caso nº 3). Measurement of peri-implant bone loss (case n o 3). Fig. 2. Después de retirar la corona se observa una inflamación limitada a la mucosa periimplantaria (caso nº1). Inflammation limited to the peri-implant mucosa is observed following crown removal (case n o 1). Fig. 5. Imagen radiográfica de una pérdida ósea en cubeta en una periimplantitis (caso nº 4) X-ray revealing cuvette-shaped bone loss in peri-implantitis (case n o 4) Fig. 3. Supuración periimplantaria (caso nº 2). Peri-implant suppuration (case n o 2). Fig. 6. Se levanta un colgajo mucoperióstico y se comprueba que no existe pérdida ósea en la cortical vestibular, confirmando el diagnóstico de mucositis (caso nº1). a mucoperiosteal flap is lifted and no bone loss is observed in the vestibular cortex, thus confirming the diagnosis of mucositis (case n o 1). 67
6 Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S Fig. 7. Imagen radiográfica de una periimplantitis con pérdida ósea importante, especialmente en el implante, en posición más distal (caso nº 2). X-ray of peri-implantitis with severe bone loss, particularly in the most distally placed implant (case n o 2). Fig. 8. Tratamiento de descontaminación de un implante con superficie de titanio (caso nº 2). Decontamination of an implant with a titanium surface (case n o 2). Fig. 9. Toma de muestras del exudado periimplantario con puntas de papel estéril para cultivo y antibiograma (caso nº 3). Samples from the peri-implant exudates obtained for culture and antibiogram using sterile paper tips (case n o 3). En relación al tipo de materiales de relleno y regeneración ósea, Meffert (40) recomienda limitar la elección al hueso desmineralizado en los casos donde por el tipo de defecto, se cree que el desbridamiento y la descontaminación han sido altamente eficaces y cuando no es así, recomienda el uso de hidroxiapatita no reabsorbible con la finalidad de dar un buen soporte a los tejidos blandos, disminuyendo la profundidad de la bolsa con la pretensión de conseguir la regeneración ósea y la reoseointegración. En el uso de antibióticos por vía oral, se recomienda la amoxicilina, la amoxicilina con ácido clavulánico, la amoxicilina asociada con metronidazol o eritromicina y las tetraciclinas en el caso de pacientes alérgicos a la penicilina. El tiempo de tratamiento suele ser de entre 7 y 10 días (31, 38-40, 45, 46). La necesidad de obtener encía queratinizada alrededor de los implantes dependerá de cada caso, en función de la capacidad de controlar la placa bacteriana mediante el cepillado cotidiano que efectúe el paciente (45). ESTUDIO MICROBIOLOGICO DE LA PE- RIIMPLANTITIS EN 9 CASOS TRATADOS EN LA CLINICA ODONTOLOGICA UNIVERSITA- RIA DE LA FACULTAD DE ODONTOLOGIA DE LA UNIVERSIDAD DE BARCELONA (46) Este estudio recoge los resultados obtenidos tras efectuar el cultivo y el antibiograma de muestras procedentes del exudado periimplantario de 16 implantes con signos clínicos claros de periimplantitis. Se estudiaron 16 muestras procedentes de 9 pacientes que fueron recogidas mediante puntas de papel estériles (que se introdujeron en la bolsa periimplantaria) en 14 casos y en dos casos adicionales se cultivó el tejido de granulación obtenido del legrado tras la extracción del implante (Figura 9). Inmediatamente después de la recogida de las muestras, éstas fueron sembradas en la misma consulta en placas de agar chocolate enriquecidas con Brain Heart Infusion en ambiente anaerobio. Los especimenes aislados fueron: Stomatococcus (3 casos), Prevotella oralis (1 caso), Peptostreptococcus (1 caso) y Fusobacterium nucleatum (2 casos). En 9 muestras fue imposible aislar una bacteria predominante, debido al tratamiento antibiótico previo al cultivo. En uno de los casos, en el que, a pesar de existir exudado periimplantario y síntomas de proceso inflamatorio, la cirugía abierta no evidenció pérdida ósea. El antibiograma demostró una mayor sensibilidad a la asociación de amoxicilina con ácido clavulánico, comparada con la amoxicilina, el metronidazol o la amoxicilina asociada con el metronidazol (46). CONCLUSIONES 1- La mayoría de los factores que ocasionan el fracaso de los implantes pueden ser controlados por el dentista planificando correctamente el tratamiento antes de la cirugía implantológica. El número, el diámetro y la situación de los implantes según el tipo de hueso del paciente y del tipo de prótesis que vayamos a colocar son factores claramente controlables. 68
7 Infecciones orofaciales / Orofacial infections 2- Deben ser considerados de alto riesgo los pacientes que toman corticoides de forma crónica, los diabéticos mal controlados, los fumadores, los que presentan patología periodontal activa y los pacientes con patología sistémica grave o con factores genéticos predisponentes. 3- La detección y el tratamiento precoz de la mucositis y de la periimplantitis determinarán el pronóstico del implante afectado. Periimplantitis SÁNCHEZ-GARCÉS MªÁ, GAY-ESCODA C. PERIIMPLANTITIS. MED ORAL PATOL ORAL CIR BUCAL 2004;9 SUPPL:S ABSTRACT Orodental rehabilitation through the use of implants offers very high success rates. In this paper, we describe some of the complications involved with this technique, such as periimplant disease and, within this category, periimplantitis, an inflammatory reaction in which there is a loss of the bony support of the implant accompanied by inflammation. The aetiology of the disease is conditioned by the status of the tissue surrounding the implant, implant design, degree of roughness, the poor alignment of implant components, external morphology and excessive mechanical load. The microorganisms most commonly associated with implant failure are spirochetes and mobile forms of Gram-negative anaerobes, unless the origin is the result of simple mechanical overload. Diagnosis is based on changes of colour in the gum, bleeding and probing depth of periimplant pockets, suppuration, x-ray and gradual loss of bone height around the tooth. Treatment will differ depending upon whether it is a case of mucositis or periimplantitis. Therapeutic objectives focus on correcting technical defects by means of surgery and decontamination techniques (abrasion with carbon particles, citric acid solution, topical tetracycline application and laser surgery). This study also presents a microbiological study of periimplantitis conducted by the Barcelona School of Dentistry that determined that the antibiotic therapy proven to be most efficacious in the antibiogram was the association of amoxycillin and clavulanic acid. Key words: Periimplant disease, mucositis, periimplantitis, aetiology, diagnosis, therapy. INTRODUCTION Implant-based dental rehabilitation techniques has come to offer highly predictable results, hence it has become one more element to be included in the wide range of therapeutic alternatives for totally or partially edentulous patients (1). High short- and long-term success rates are achieved, albeit some complications have been described in relation with this type of treatment (2); of these complications, the progressive loss of alveolar bone surrounding the implant is perhaps the most salient. The name periimplant disease refers to the pathological inflammatory changes that take place in the tissue surrounding a loadbearing implant (3). For some authors it is the most common complication in orofacial implantology (4). Two entities are described within the concept of periimplant disease: - Mucositis: a clinical manifestation characterised by the appearance of inflammatory changes restricted to the periimplant mucosa. If treated properly, it is a reversible process (5) (Figures 1 & 2). - Periimplantitis (6): a clinical manifestation where clinically and 69
8 Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S radiologically evident loss of the bony support for the implant occurs, together with an inflammatory reaction of the periimplant mucosa. In this case, the following signs and symptoms may be present: - Reddening of the periimplant mucosa. - Purulent suppuration (on occasion). - Bleeding on probing. - Increased depth of the periimplant pocket. - Pain on percussion or grinding of teeth. - Radiological evidence of decreased bone height surrounding the implant. - Progressive mobility of the implant (in advanced cases). Osseointegration is defined as the direct connection between live bone and a functioning endosseous implant (6-8). The term functioning is the operative word in this definition, implying that the contact between live bone and the surface of the implant is sustained while active or load-bearing. This point must also be emphasised when referring to periimplantitis. The implant must be a functioning one, because this implies that all other inflammatory syndromes that course with loss of osseointegration, but that present in implants that do not support the forces transmitted to them by the prosthesis to which they are attached, have been ruled out. Examples of non-integration or the loss of osseointegration that cannot be considered periimplantitis include processes that appear during the theoretical period of passive osseointegration prior to placing the implant in the bony wound created to that effect. They are usually the consequence of poor surgical technique (overheating of the bone) or insufficient trabecular bone density in the receptor. In this case, the bone is biologically incapable of bonding to the implant surface or good primary mechanical stability is impossible at the time of placement as a result of its low density (9, 10). The so-called apical periimplantitis or periapical lesion, in which the periimplant infection is initially located in the apical region of the implant, would also be excluded from the disease category of periimplantitis. Apical periimplantitis is due to bacterial contamination of this area by coming in contact with the apex of a tooth that has undergone root canal and without histological signs of healing, even though no clinical or radiological symptoms are evident when placing the implant. It may also be the result of implant contamination by epithelial rests of Malassez that remain within the bone despite proper alveolar scaling following extraction of the tooth to be replaced by the implant (11-13). ETIOPATHOGENY OF PERIIMPLANTITIS. FACTORS INVOLVED Periimplant tissue morphology Healthy periimplant tissue plays an important role as a biological barrier to some of the agents that cause periimplant disease. If we compare the tooth and the implant, we see that the tooth is endowed with certain specific protective mechanisms such as: the junctional epithelium, connective tissue and cells belonging to the immune system. The epithelium and the interface between the supralveolar connective tissue and the titanium surface of an implant differ from the interface of the dental-gingival unit. Like the connective tissue attachment, the epithelium presents a hemidesmosomal attachment to the implant surface; the difference lies in the fact that the epithelial fibres are predominantly longitudinal to the surface of the implant and not perpendicular, as in the case of a natural tooth. In the most coronal region, they are circumferential, in addition to presenting a low degree of vascularisation and a higher collagen fibre to fibroblast ratio in comparison to the tooth (a ratio of 4 in a tooth to 109 in the implant) (14). This attachment is fairly weak, so that if destroyed, bacterial contamination spreads directly to the bone, leading to its rapid destruction (15). In animal studies, some authors (16, 17) have demonstrated that following removal of the periimplant ligature that caused the inflammation in that area initially, these inflamed areas become encapsulated over time, leaving a non-aggressive residual lesion separate from the bony tissue surrounding the implant that would limit the progress of the destructive inflammatory symptoms. Implant structure The design of the implant is an important factor in the onset and development of periimplantitis. A specific system of implants is described according to its macroscopic morphology, its microsurface and the quality of the allignment of its different components. The implantʼs superficial roughness favours bacterial plaque adhesion when the surface is exposed to the oral environment, although there is no correlation between the type of surface and the selection of aggressive colonizing bacterial species (18, 19). Poor alignment of the components that comprise an implantprosthesis system may foster the retention of bacterial plaque, as well as enabling microorganisms to pass inside the transepithelial abutment. As Binon et al described in their study, (20) this is possible because on average, there is a difference of between 20 and 49 micra between the components of the different types of implants currently on the market. This space provides a point of entry for microorganisms of the oral flora measuring less than 10 micra. The external morphology of the titanium implant seems to be less relevant provided that it has been properly placed. However, the influence of the macroscopic design should be taken into account in terms of the pattern of stress transmission to the bone, which can lead to excessive mechanical stress at certain points, particularly at the junction between the bone and the cervical collar of the implant. Bone loss at this biomechanically weak spot increases the likelihood of bone defect formation at this level and subsequently becoming contaminated (21). Another reported cause of periimplantitis is the corrosion that can occur when a non-noble metal structure is connected to a titanium implant. In these cases, increased amounts of macrophages have been observed in the tissues surrounding the implant; which would favour the initial bony reabsorption due to non-infectious causes (22). Microbial infection Another cause of periimplantitis, as previously mentioned, is the bacterial colonization of the periimplant pocket. The 70
9 Infecciones orofaciales / Orofacial infections association between different microorganisms and destructive periodontal or periimplant disease is governed by the same biological parameters. The microorganisms most commonly related to the failure of an implant to integrate through this mechanism are: rods and mobile forms of Gram-negative anaerobes (Prevotella intermedia, Porphyromonas gingivalis, Actinobacillus actinomycetemcomitans, Bacterioides forsythus, Treponema denticola, Prevotella nigrescens, Peptostreptococcus micros and Fusobacterium nucleatum) (23-25). This is very common in the case of partially edentulous patients with active periodontal disease and who also bear implants. In this group of patients, colonisation of the periimplant sulcus by these microorganisms is observed one month following connection of the implant to its prosthetic abutment (26). Said colonisation does not necessarily imply that periimplantitis will develop with the subsequent rapid loss of bone height, hence, it is suggested that, in addition to the presence of these periodontal disease-causing germs, other local, systemic and genetic factors must coexist in order for prolonged, active infection to actually take place. The most remarkable of these factors include poorly controlled diabetes, long term treatment with corticoids, radiation and chemo-therapy, smoking and excessive mechanical stresses on the implant (27). It should be pointed out that patients with severe periodontal disease, who eventually become totally edentulous and receive an implant, do not present Actinobacillus actinomycetemcomitans or Porphyromonas gingivalis in the first month following extraction, thereby confirming the observation that the presence of these pathogenic organisms depends on the existence of the periodontal sulcus. Decreased levels of spirochetes and Streptococcus mutans and sanguis are also observed, confirming that the tooth acts as a reservoir that facilitates the spread of certain pathogenic germs (28). It is very important to point out that when the initial mechanism involved in the loss of bone height is attributable to a simple excess of mechanical forces, the microorganisms detected in the culture of a sample collected from the peri-implant pocket do not correspond to those of a patient with teeth who presents with active periodontal disease (29). Excessive mechanical stress Another factor that intervenes in periimplantitis aetiopathogeny is excessive mechanical stress. Initially this is the mechanism by which integration of the implant is fully or partially lost. The process begins with the appearance of microfractures of the bone around an osseointegtated implant, as a result of being subjected to axial or lateral stresses that are excessive for its load-bearing capacity. On occasions, these forces cause a prosthetic component (resin, ceramic or the transepithelial abutment screw) or the implant itself to fracture, without any loss of bone height or osseointegration whatsoever. An implant does not tolerate lateral stresses as well as a natural tooth does because, amongst other reasons, it has only half the resilience of a tooth (100 micra in the case of a natural tooth, 50 micra in the case of an implant) and implants do not allow for the same degree of proprioception. In any event, this factor takes on particular relevance when bone quality is poor. This might explain why it presents more frequently in the maxillary bone as opposed to the mandible (29). Excessive mechanical stress can be the consequence of: - Occlusal load factors: when the implant is subjected to excessive stress due to the presence of natural teeth in the opposing arch or because the patient has some form of parafunction, particularly bruxism. - Treatment regime: due to poor implant distribution (with respect to the or because they are too close to each other) or too few implants being placed in the patient. - Prosthesis-related factors: as a result of cantilevers in the prosthesis (fixed or bar-type structure), either mesial or distal, or in an anterior position, which often occurs in teeth in the incisal area of the maxillary bone. We might also include here the improper relationship between crown length and implant length and the lack of passive adjustment of the prosthetic structure, which generates stresses when screwed onto the implants (29). It is important to bear in mind that periimplant bone loss must be considered to be due to a host of factors and that both bacterial infection and excessive mechanical stresses contribute to the problem, albeit there is currently no evidence available to indicate which of the two is the trigger mechanism. In any case, when there is poor bone quality in addition to one or more of the afore mentioned risk factors, the effect in terms of implant loss is exponential, not additive, according to data obtained from Hutton et alʼs series of patients (10). DIAGNOSIS OF PERIIMPLANTITIS Periimplantitis can be diagnosed early or once clear clinical evidence has developed (30). The most common signs and symptoms are: - Colour changes in keratinised gum tissue or in the oral mucosa. - Bleeding on probing. - Increased probing depth of periimplant pockets. - Suppuration (Figure 3). - Periimplant radiotransparency. - Progressive loss of bone height around the implant (Figure 4). The absence of bleeding on probing is indicative of good health. Probing depth depends on the force applied, so that when equal amounts of force are exerted, the depth reached by the probe is greater in periimplantitis than in the case of a natural tooth. We recommend the use of probes calibrated to a force of 0.25 n (25 g) to avoid test errors. At any rate, a pocket larger than 5 mm is deemed to have a greater likelihood of being contaminated (30). On x-ray, the problem can be detected once 30% of the bone mass has been lost (30), hence this is not an optimal method for early diagnosis of periimplantitis (Figure 5). Improperly performed x-rays can also lead to errors in determining the size and morphology of the bony defect, in addition to the fact that they do not record defects at the level of the vestibular cortex (30, 31). When bone loss is due to infection, Gram-negative bacteria, rods and mobile microorganisms, suppuration, increased depth and 71
10 Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S bleeding on probing, higher gingival and plaque indices, pain on chewing and the presence of granulation tissue surrounding the implant are all detected. However, when bone loss is due to excessive biomechanical forces, initially Gram-negative, nonmobile microorganisms are absent and on x-ray, the periimplant space appears widened and a loss of bone height is observed without signs of suppuration or remarkable signs of inflammation and the implant is encapsulated within fibrous tissue, with little granulation tissue (31) (Figure 4). Analysis of the fluid in the periimplant sulcus reveals certain early changes that demonstrate the existence of bone resorption, for instance, increased levels of chondroitin sulfate, as seen in non-treated chronic gum diseases or in patients undergoing orthodontic treatment. Elastase, β-glucuronidase, aminotransferase and prostaglandin E 2 levels are also high (31). DNA probes that are capable of identifying sequences of specific nucleotides in certain bacterial species can be used in the identification of the microorganisms that colonise the pocket (Actinobacilus actinomycetemcomitans, Prevotella intermedia and Porphyromonas gingivalis); traditional culture methods are also capable of identifying the colonising germs (31, 32). Increased probing depth and positive culture findings are correlated. Another useful method is BANA (benzoyl-arginine-naphthylamide) hydrolysis, which shows the presence of the enzyme trypsin that is produced by pathogens such as Treponema denticola, Bacterioides Forsythus and Porphyromonas gingivalis (31, 32). Recording of gingival temperature and peri-implant fluid volume are other testing procedures that have been acknowledge to be valid for the early detection of periimplantitis (31); both parameters are elevated in the presence of periimplantitis. PERI-IMPLANTITIS TREATMENT Superficial implant irregularities impede suitable mechanical control of the bacterial deposits located on the exposed implant surface. Optimal treatment for these failed implants should also include the regeneration of the tissue that has been lost around the implant (33). The treatment protocol will differ depending on whether it is mucositis or periimplantitis. If there is no bone loss, i.e. in the case of mucositis (Figure 6), bacterial plaque and calculi should be removed and chemical plaque control is achieved with 0.12% chlorhexidine applied topically, every 8-12 hours for 15 days; the patient must also be instructed as to how he/ she can improve oral hygiene. Prosthetic design should also be checked and modified if necessary, in order to correct design defects that impeed proper hygiene, as well as to correct the previously mentioned biomechanical stress factors involved. Once this initial phase is completed, periodic check-ups must be scheduled, gradually reducing the interval between maintenance visits (34-36). If periimplantitis is diagnosed, treatment will depend on the amount of bone lost and the aesthetic impact of the implant in question. If bone loss is at an incipient stage, treatment will be identical to that prescribed for mucositis, with the addition of decontamination of the prosthetic abutments and antibiotics. If bone loss is advanced (Figure 7) or persists despite initial treatment, it will be necessary to surgically debride the soft, periimplant tissues affected by the chronic infection, decontaminate the microimplant surface and, finally, apply bone regeneration techniques aimed at recovering the lost bone (36). Recommended surgical techniques will be performed on the basis of the morphology and size of the periimplant lesion. The apical replacement flap and resection techniques are the first-line treatment of horizontal bone loss and moderate bone defects (smaller than 3 mm), in order to decrease pocket depth and ensure better oral hygiene. Reduction of bacterial plaqueʼs ability to adhere to the implant surface is also indicated; this can be achieved by smoothing and polishing rough surfaces or eliminating threads on implants. This technique is known as implantoplasty (35). Guided bone regeneration techniques are recommended when bone loss is severe or when the implant is strategically important to conserving the prosthesis or if it occupies an aesthetically compromised site. The implant surface must be previously decontaminated in order to enable bone regeneration to take place, but also to permit the implant to osseointegrate again. The type of implant surface will determine the method of decontamination to be applied (36). Dennison et al carried out an in vitro study of the relationship between implant surface and decontamination technique (37), in which the decontaminating efficacy of air-power abrasives, citric acid solution, hydrogen peroxide and chlorhexidine on different implant surfaces (hydroxyapatite, titanium plasma and machined titanium) was assessed. They coincided with Zablotsky et al. (38, 39) in their conclusions that air abrasion, using bicarbonate particles with saline solution is the best way to eliminate endotoxins and remains from all surfaces, and that 40% citric acid with a ph of 1 for seconds is an effective means of decontamination for hydroxyapatite coated implants; chlorhexidine is not effective in these cases. They also determined that machined titanium surfaces are the easiest to decontaminate and that topical tetratcyclines (the content of one 250-mg capsule mixed with saline serum until a creamy consistency is obtained) are the antibiotic of choice in these cases. Furthermore, it appears that tetracycline stimulates fibroblast growth in the affected area (38, 39). Prolonged application times of citric acid solution are not recommended for use on HA surfaces, since this would alter the quality and impair its ability to bond to the titanium body of the implant. Once the application time has transpired, the treated surface must be abundantly irrigated. If the HA is already damaged due to the virulence of the infection surrounding the implant, the recommended approach is to eliminate it completely by drilling and then proceed to apply air abrasion or ultrasound and subsequently decontaminate the area with tetracycline in the same fashion as if it were a machined titanium surface (38, 40) (Figure 8). In the bibliography of efficacy studies of surgical laser as a method of decontamination on different implant surfaces depending on power intensities, bacteria kill rates of up to 99.4% have been attained (40). The semiconductor 809-nm, the CO 2 and Er:YAG lasers are recommended, since it appears that they do not exert a 72
11 Infecciones orofaciales / Orofacial infections negative impact on the implant surface. The Er:YAG laser generates the least amount of heat in the bone tissue surrounding the implant (41-43). The decontamination mechanism of the lasers is based on their thermal effect, which denaturalises proteins and produces cell necrosis, albeit full sterilization cannot be achieved in any case (43). Another type of laser with a low thermal effect on the bone and implant surface is the Er, Cr, YSGG (WaterlaseTM), which represents an improvement over the technical properties of the Er:YAG and which surely has a bright future in this field (44). Insofar as filling and bone regeneration materials are concerned, Meffert (40) recommends limiting the choice to demineralised bone in cases in which, because of the type of defect involved, debridement and decontamination have been deemed highly effective. When this is not the case, he recommends the use of non-reabsorbable hydroxyapatite in order to provide good soft tissue support and reduce pocket depth with a view to achieving bone regeneration and osseointegration. The recommended oral antibiotic treatments consists of: amoxycillin, amoxycillin plus clavulanic acid, amoxycillin associated with metronidazole or, in the case of penicillin-allergic patients, erythromycin and tetratcyclines. The standard treatment time is between 7 and 10 days (31, 38-40, 45, 46). The need to obtain keratinised gingival around the implants is case-specific, depending upon the ability to control bacterial plaque by means of daily brushing by the patient (45). MICROBIOLOGICAL STUDY OF PERI-IM- PLANTITIS IN 9 CASES TREATED AT THE UNIVERSITY DENTAL CLINIC OF THE SCHOOL OF DENTISTRY AT THE UNIVER- SITY OF BARCELONA (46) This study presents the culture and antibiogram results of periimplant exudate samples taken from 16 implant sites showing clear clinical signs of periimplantitis. Sixteen samples were obtained from 9 patients and subject to study. Sample collection consisted of using sterile paper tips (which were introduced into the periimplant pocket) in 14 cases and in two additional cases, granulation tissue obtained by means of curettage following implant extraction was cultured (Figure 9). Samples were seeded on Brain Heart Infusion-enriched chocolate agar plates in an anaerobic environment immediately following collection in the office. The following specimens were isolated: Stomatococcus (3 cases), Prevotella oralis (1 case), Peptostreptococcus (1 case) and Fusobacterium nucleatum (2 cases). In 9 samples, it was impossible to isolate a dominant bacterium due to antibiotic therapy prior to the culture. In one of the cases, open surgery did not reveal bone loss, despite the existence of periimplant exudates and inflammatory symptoms. The antibiogram demonstrated greater sensitivity to the association of amoxycillin and clavulanic acid, versus amoxycillin, metronidazole or amoxycillin combined with metronidazole (46). CONCLUSIONS 1- Most of the factors that lead to implant failure can be controlled by the dentist by means of proper treatment planning prior to implant surgery. The number, diameter and location of the implants depending upon patient bone type and the type of prosthesis to be inserted, are all factors that are clearly within our control. 2- Patients undergoing chronic corticoid therapy, poorly controlled diabetics, smokers, those who present active periodontal disease and individuals with serious systemic pathology or predisposing genetic factors should be considered high-risk cases. 3- Prognosis of the affected implant will be contingent upon early detection and treatment of mucositis and periimplantitis. BIBLIOGRAFIA/REFERENCES 1. Adell R, Lekholm U, Rockler B, Branemark PI. A 15 year study of osseointegrated implants in the treatment of the edentulous jaw. Int J Oral Surg 1981;10: Zarb GA, Smitt A. The longitudinal clinical effectiveness of osseointegrated implants: the Toronto study, part 3: problems and complications encountered. J Prosth Dent 1990;64: Mombelli A, Lang NP. The diagnosis and treatment of periimplantitis. Periodontol ;17: Göthberg C, Bergendal T, Magnusson T. Complications after treatment with implant-supported fixed prostheses: a retrospective study. Int J Prosthodont 2003;16: Jovanovic S. The management of peri-implant breakdown around functioning osseointegrated dental implants. J Periodontol 1993;64: Meffert RM, Block JM. What is osseointegration? Int J Periodont Rest Dent 1987;4: Branemark PI, Hansson BO, Adell R, Breine U, Lindstrom J, Hallen O, et al. Osseointegrated implants in the treatment of edentulous jaw. Experience from a 10 years period. Scand J Plast Reconstr Surg 1997;16: Davies JE. Mechanisms of endosseous integration. Int J Prosthodont 1998;11: Jaffin R, Berman C. The excessive loss of Branemark fixture in type IV bone. A five year analysis. J Periodontol 1991;62: Hutton JE, Heath MR, Chai JY, Harmett J, Jemt T, Jhons RB et al. Factors related to success and failure rates at 3-year follow up in a multicenter study of overdentures supported by Branemark implants. Int J Oral Maxillofac Implants 1995;10: Oh T-J, Yoon J, Wang H-L. Management of the implant periapical lesion: a case report. Impl Dent 2003;12: Quirynen M, Gijbels F, Jacobs R. An infected jawbone site compromising successful osseointegration. Periodontol 2003;33: Shabahang S, Bohsali K, Boyne PJ, Caplanis N, Lozada J, Torabinejad M. Effect of teeth with periradicular lesions on adjacent dental implants. Oral Surg Oral Med Oral Pathol Radiol Endod 2004;96: Berglundh T, Lindhe J, Ericsson I, Marinello CP, Liljenberg B, Thomson P. The soft tissue barrier at implants and teeth. Clin Oral Impl Res 1991;2: Lindhe J, Berglundh T, Ericsson I, Liljenberg B, Marinello CP. Experimental breakdown of periimplant and periodontal tissues. A study in the beagle dog. Clin Oral Impl Res 1992;3: Marinello CP, Berglundh T, Ericsson I, Klinge B, Glantz PO, Lindhe J. Resolution of ligature induced periimplantitis lesions in the dog. J Clin Periodontol 1995;22: Ericsson I, Persson LG, Berglundh T, Marinello CP, Lindhe J, Klinge B. Different types of inflammatory reactions in periimplant soft tissues. J Clin Periodontol 1995;22: Saadoun AP, Le Gall M, Kricheck M. Microbial infections an occlusal overload: causes of failure in osseointegrated implants. Pract Periodont Aesthet Dent 1993;5: Bollen CML, Papaioannou W, Van Eldere J, Schepers E, Quirynen M, Van Steeberghe D. The influence of abutment surface roughness on plaque accumu- 73
12 Med Oral Patol Oral Cir Bucal 2004;9 Suppl:S lation and periimplant mucositis. Clin Oral Impl Res 1996;7: Binon P, Weir D, Watanabe L, Walker L. Implant component compatibility. En: Laney WR, Tolman DE (eds). Tissue integration in oral orthopedic and maxillofacial reconstruction. Chicago: Quintessence; p Abrahamsson I, Berglundh T, Wennström J, Lindhe J. The periimplant hard and soft tissues at different implant systems. A comparative study in the dog. Clin Oral Impl Res 1992;7: Olmedo D, Fernández MM, Guglielmotti MB, Cabrini RL. Macrophages related to dental implant failure. Implant Dent 2003;12: Leonhardt A, Adolfsson B, Lekholm U, Wikstrom M, Dahlen G. A longitudinal microbiological study on osseointegrated titanium implants in partially edentulous patients. Clin Oral Impl Res 1993;4: Shibli JA, Compagnoni Martins M, Moreira Lotufo RF, Marcantonio E. Microbiologic and radiographic análisis of ligature-induced periimplantitis with different dental implant surfaces. Int J Oral Maxillofac Implants 2003;18: Heydenrijk K, Meijer HJA, Van der Reijden WA, Raghoebar GM, Vissink A, Stegenga B. Microbiota around root-form endosseous implants: a review of the literature. Int J Oral Maxillofac Implants 2002;17: Danser MM, Van Winkelhoff AJ, Graaff J, Loos BG, Van der Velden U. Short-term effect of full-mouth extraction on periodontal pathogens colonizing the oral mucous membranes. J Clin Periodontol 1994;21: Quirynen M, Listgarten MA. Distribution of bacterial morphotypes around natural teeth and titanium implants ad modum Branemark. Clin Oral Impl Res 1990;1: Rangert B, Eng M, Sullivan R, Jemt T. Load factor control in the posterior partially edentulous segment. Int J Oral Maxillofac Implants 1992;12: Rosenberg ES, Torosian JP, Slots J. Microbial differences in two clinically distinct types of failures of osseointegrated implants. Clin Oral Impl Res 1991;2: Atassi F. Periimplant probing: positives and negatives. Implant Dent 2002;11: Delgado Molina E, Sánchez Garcés MA, Rumeu Milá J, Berini Aytés L, Gay Escoda C. Enfermedad periimplantaria. Etiología, fisiopatología y diagnóstico. Revisión de la literatura. Arch Odontoestomatol 1999;15: Savitt ED, Becker BE, Newman MG, Nyman S. Clinical and microbiologic findings that contribute to dental implant failure. Int J Oral Maxillofac Implants 1990;5: Palmisano DA, Mayo JA, Block MS, Lancaster DM. Subgingival bacteria associated with hidroxyapatite-coated dental implants: morphotypes and trypsinlike enzyme activity. Int J Oral Maxillofac Implants 1991;6: Lehmann B, Brägger U, Hämmerle CFH, Fourmois I, Lang NP. Tratamiento de un fracaso precoz de implante según los principios de regeneración tisular guiada. Periodoncia 1992;2: Sicilia A, Noguerol B, Rodríguez ME. Periimplantología. Periodoncia 1994;4: Goldman MJ. Bone regeneration around an ailing implant using guided bone regeneration. A case report. J Periodontol 1992;63: Dennison DK, Huerzeler MB, Quinones C, Caffesse RG. Contaminated implant surfaces: an in vitro comparison of implant surface coating and treatment modalities for decontamination. J Periodontol 1994;65: Zablotsky NH, Diedrich DL, Meffert RM, Wittrig E. The hability of various chemotherapeutic agents to detoxify the endotoxin infected HA-coated implant surface. Int J Oral Implant 1991;8: Zablotsky NH, Diedrich DL, Meffert RM. Detoxificacion of endotoxincontaminated titanium and hydroxyapatite-coated surfaces utilizing various chemotherapeutic and mechanical modalities. Implant Dent 1992;1: Meffert RM. How to treat ailing and failing implants. Implant Dent 1992;1: Kreisler M, Kohnen W, Marinello C, Schoof J, Langnau E, Jansen B et al Antimicrobial efficacy of semiconductor laser irradiation on implant surfaces. Int J Oral Maxillofac Implants 2003;18: Walsh LJ. The use of laser in implantology: an overview. J Oral Implantol 1992;18: Kreisler M, Al Haj H, d Hoedt B. Temperature changes at implant bone interface during simulated surface decontamination with and Er:YAG laser. Int J Prosthodont 2003;15: Gay Escoda C, Berini Aytés L. Tratado de Cirugía Bucal. Tomo I. Madrid: Ergón; Delgado Molina E, Sánchez Garcés MA, Berini Aytés L, Gay Escoda C. Manejo clínico y tratamiento de la infección periimplantaria. Presentación de 6 casos. Av Periodoncia 1998;10: Quinteros Borgarello M, Delgado Molina E, Sánchez Garcés MA, Berini Aytés L, Gay Escoda C. Estudio microbiológico de la periimplantitis: presentación de 9 casos clínicos. Av Periodon Implantol 2000;12:
ESTUDIO CLÍNICO CON IMPLANTES DE SUPERFICIE OXALIFE EN PACIENTES FUMADORES Y NO FUMADORES
 ESTUDIO CLÍNICO CON IMPLANTES DE SUPERFICIE OXALIFE EN PACIENTES FUMADORES Y NO FUMADORES OXALIFE IMPLANTS SURFACE IN SMOKING AND NO SMOKING PATIENTS: A CLINICAL STUDY Autor: Malbos Marisel Director: Ibáñez
ESTUDIO CLÍNICO CON IMPLANTES DE SUPERFICIE OXALIFE EN PACIENTES FUMADORES Y NO FUMADORES OXALIFE IMPLANTS SURFACE IN SMOKING AND NO SMOKING PATIENTS: A CLINICAL STUDY Autor: Malbos Marisel Director: Ibáñez
IMPLANTES DENTALES CASO CLÍNICO CENTRO ODONTOLÓGICO DOCTOR PUCHOL
 IMPLANTES DENTALES CASO CLÍNICO CENTRO ODONTOLÓGICO DOCTOR PUCHOL Los implantes dentales son la solución ideal para reponer dientes perdidos o ausentes. Permiten mejorar la calidad de vida y que las relaciones
IMPLANTES DENTALES CASO CLÍNICO CENTRO ODONTOLÓGICO DOCTOR PUCHOL Los implantes dentales son la solución ideal para reponer dientes perdidos o ausentes. Permiten mejorar la calidad de vida y que las relaciones
cuida tus encías durante toda la vida.
 durante toda la vida. Después del tratamiento periodontal, hay que seguir ndo las encías. El Programa de Mantenimiento Periodontal exitoso se basa en los dos personales de cada paciente en el día a día
durante toda la vida. Después del tratamiento periodontal, hay que seguir ndo las encías. El Programa de Mantenimiento Periodontal exitoso se basa en los dos personales de cada paciente en el día a día
Las enfermedades periodontales. The McGraw-Hill Companies Técnicas de ayuda odontológica y estomatológica / J.M. Morillo 1
 Las enfermedades periodontales The McGraw-Hill Companies Técnicas de ayuda odontológica y estomatológica / J.M. Morillo 1 encía libre o marginal surco gingival, que contiene el fluido crevicular o gingival
Las enfermedades periodontales The McGraw-Hill Companies Técnicas de ayuda odontológica y estomatológica / J.M. Morillo 1 encía libre o marginal surco gingival, que contiene el fluido crevicular o gingival
La caries. Cómo se origina? Evolución
 caries y endodoncia La caries La caries es hoy en día la enfermedad crónica más frecuente en el ser humano. Consiste en una serie de reacciones químicas y microbiológicas que terminan con la destrucción
caries y endodoncia La caries La caries es hoy en día la enfermedad crónica más frecuente en el ser humano. Consiste en una serie de reacciones químicas y microbiológicas que terminan con la destrucción
Sistemas de impresión y tamaños mínimos Printing Systems and minimum sizes
 Sistemas de impresión y tamaños mínimos Printing Systems and minimum sizes Para la reproducción del Logotipo, deberán seguirse los lineamientos que se presentan a continuación y que servirán como guía
Sistemas de impresión y tamaños mínimos Printing Systems and minimum sizes Para la reproducción del Logotipo, deberán seguirse los lineamientos que se presentan a continuación y que servirán como guía
CIRUGÍA DE TERCEROS MOLARES
 CIRUGÍA La cirugía bucal es la rama de la odontología que se ocupa del diagnóstico, y tratamiento quirúrgico de las enfermedades, traumatismos y defectos de los maxilares y regiones adyacentes. Los procedimientos
CIRUGÍA La cirugía bucal es la rama de la odontología que se ocupa del diagnóstico, y tratamiento quirúrgico de las enfermedades, traumatismos y defectos de los maxilares y regiones adyacentes. Los procedimientos
La intervención quirúrgica para la colocación de implantes se denomina implantación.
 Implantes Dentales Qué es un implante dental? Los implantes dentales son pequeños dispositivos artificiales de titanio que se insertan en el hueso del maxilar superior e inferior. Su aspecto puede ser
Implantes Dentales Qué es un implante dental? Los implantes dentales son pequeños dispositivos artificiales de titanio que se insertan en el hueso del maxilar superior e inferior. Su aspecto puede ser
Newsletter 13. Dr. Pablo Echarri
 Newsletter 13 Los casos expuestos han sido realizados por el. El trabajo de laboratorio ha sido realizado por el laboratorio Ladent, y se han utilizado los materiales del Scheu. All cases were carried
Newsletter 13 Los casos expuestos han sido realizados por el. El trabajo de laboratorio ha sido realizado por el laboratorio Ladent, y se han utilizado los materiales del Scheu. All cases were carried
PRÁCTICA 12. IMPLANTES
 PRÁCTICA 12. IMPLANTES PRÁCTICA 12. IMPLANTES DENTALES. Objetivo de la práctica: 1. Conocer el proceso de osteointegración de los implantes dentales. 2. Diagnósticar en las ortopantomografías, las tomografías
PRÁCTICA 12. IMPLANTES PRÁCTICA 12. IMPLANTES DENTALES. Objetivo de la práctica: 1. Conocer el proceso de osteointegración de los implantes dentales. 2. Diagnósticar en las ortopantomografías, las tomografías
Cinthia Tejera DB-0078
 Cinthia Tejera DB-0078 Clínicamente, las formas adultas de enfermedad periodontal se caracterizan: 1) Alteración del color y textura de la encía 2) y una mayor tendencia a sangrar en el sondeo. Además
Cinthia Tejera DB-0078 Clínicamente, las formas adultas de enfermedad periodontal se caracterizan: 1) Alteración del color y textura de la encía 2) y una mayor tendencia a sangrar en el sondeo. Además
Resumen: Palabras claves: cirugía. exodoncias. rebordes. pròtesis. Plastia. Abstract
 Resumen: El objetivo principal de este trabajo es el de conocer una determinada técnica quirúrgica que se puede aplicar como tratamiento dental en el campo de la cirugía bucal en pacientes que por distintas
Resumen: El objetivo principal de este trabajo es el de conocer una determinada técnica quirúrgica que se puede aplicar como tratamiento dental en el campo de la cirugía bucal en pacientes que por distintas
Perfil del Especialista en Rehabilitación Oral
 Perfil del Especialista en Rehabilitación Oral El Rehabilitador Oral debe ser capaz de examinar a un paciente odontológico integralmente. Por lo anterior debe dominar a cabalidad el examen extra e intraoral,
Perfil del Especialista en Rehabilitación Oral El Rehabilitador Oral debe ser capaz de examinar a un paciente odontológico integralmente. Por lo anterior debe dominar a cabalidad el examen extra e intraoral,
IMPLANTOLOGÍA BASAL IMPLANTES PARA TODO EL MUNDO
 IMPLANTOLOGÍA BASAL IMPLANTES PARA TODO EL MUNDO UN SUEÑO HECHO REALIDAD Protésis fija inmediata, incluso para aquellos pacientes con muy poco hueso disponible. UN GRAN AVANCE EN LA IMPLANTOLOGIA IMPLANTES
IMPLANTOLOGÍA BASAL IMPLANTES PARA TODO EL MUNDO UN SUEÑO HECHO REALIDAD Protésis fija inmediata, incluso para aquellos pacientes con muy poco hueso disponible. UN GRAN AVANCE EN LA IMPLANTOLOGIA IMPLANTES
LO QUE NECESITA SABER ACERCA DE LA ENFERMEDAD PERIODONTAL
 LO QUE NECESITA SABER ACERCA DE LA ENFERMEDAD PERIODONTAL Qué son las enfermedades periodontales? Literalmente, la palabra periodontal" significa "alrededor del diente." Las enfermedades periodontales
LO QUE NECESITA SABER ACERCA DE LA ENFERMEDAD PERIODONTAL Qué son las enfermedades periodontales? Literalmente, la palabra periodontal" significa "alrededor del diente." Las enfermedades periodontales
Educación de pacientes
 Educación de pacientes Crecimiento de hueso sano. Aloinjertos de hueso Puros Colaborando con la naturaleza. Su médico le ha recomendado que se someta a una intervención quirúrgica en la cual se utilizará
Educación de pacientes Crecimiento de hueso sano. Aloinjertos de hueso Puros Colaborando con la naturaleza. Su médico le ha recomendado que se someta a una intervención quirúrgica en la cual se utilizará
DIENTES BONITOS. Calidad de vida con implantes dentales 1
 DIENTES BONITOS Calidad de vida con implantes dentales 1 1 «Calidad de vida con implantes dentales» se refiere a la mejora de la calidad de vida con un implante dental en comparación con la ausencia de
DIENTES BONITOS Calidad de vida con implantes dentales 1 1 «Calidad de vida con implantes dentales» se refiere a la mejora de la calidad de vida con un implante dental en comparación con la ausencia de
Diseño ergonómico o diseño centrado en el usuario?
 Diseño ergonómico o diseño centrado en el usuario? Mercado Colin, Lucila Maestra en Diseño Industrial Posgrado en Diseño Industrial, UNAM lucila_mercadocolin@yahoo.com.mx RESUMEN En los últimos años el
Diseño ergonómico o diseño centrado en el usuario? Mercado Colin, Lucila Maestra en Diseño Industrial Posgrado en Diseño Industrial, UNAM lucila_mercadocolin@yahoo.com.mx RESUMEN En los últimos años el
El tratamiento de la periimplantitis
 12 El tratamiento de la periimplantitis Dr. J.J. Echeverría 2 Dr. José Javier Echeverría Médico Estomatólogo Catedrático de Periodoncia (UB) Máster en Periodoncia (U. of Michigan) Ex-Presidente de la SEPA
12 El tratamiento de la periimplantitis Dr. J.J. Echeverría 2 Dr. José Javier Echeverría Médico Estomatólogo Catedrático de Periodoncia (UB) Máster en Periodoncia (U. of Michigan) Ex-Presidente de la SEPA
PREGUNTAS MAS FRECUENTES SOBRE IMPLANTES DENTALES.
 PREGUNTAS MAS FRECUENTES SOBRE IMPLANTES DENTALES. La Implantología es una especialidad odontológica de post grado que permite reemplazar piezas dentales ausentes o perdidas mediante la inserción de dispositivos
PREGUNTAS MAS FRECUENTES SOBRE IMPLANTES DENTALES. La Implantología es una especialidad odontológica de post grado que permite reemplazar piezas dentales ausentes o perdidas mediante la inserción de dispositivos
Sociedad Peruana de Endodoncia
 Sociedad Peruana de Endodoncia Guías para los pacientes sometidos al El Tratamiento Endodóntico Probablemente usted esté leyendo esto porque su odontólogo(a) o endodoncista le ha dicho que necesita un
Sociedad Peruana de Endodoncia Guías para los pacientes sometidos al El Tratamiento Endodóntico Probablemente usted esté leyendo esto porque su odontólogo(a) o endodoncista le ha dicho que necesita un
Sesiones de cirugía oral
 Implantes pterigoideos para rehabilitación maxilar fija Paciente de 54 años, con edentulismo parcial maxilar y mandibular. Remitida para la colocación de implantes para rehabilitación maxilar completa
Implantes pterigoideos para rehabilitación maxilar fija Paciente de 54 años, con edentulismo parcial maxilar y mandibular. Remitida para la colocación de implantes para rehabilitación maxilar completa
Sonrisas para toda la vida
 Sonrisas para toda la vida 1 Qué ocurre cuando perdemos un diente? Cuando perdemos una pieza dental se produce un defecto en el hueso. A medida que va pasando el tiempo se modifican las características
Sonrisas para toda la vida 1 Qué ocurre cuando perdemos un diente? Cuando perdemos una pieza dental se produce un defecto en el hueso. A medida que va pasando el tiempo se modifican las características
Cristina Rech Ortega, Valencia. XVIII Promoción Máster en Implantología y Rehabilitación oral. ESORIB
 Cristina Rech Ortega, Valencia. XVIII Promoción Máster en Implantología y Rehabilitación oral. ESORIB (European School of Rehabilitation Implantology and Biomaterials) ÍNDICE 1. Introducción. 2 2. Clasificación
Cristina Rech Ortega, Valencia. XVIII Promoción Máster en Implantología y Rehabilitación oral. ESORIB (European School of Rehabilitation Implantology and Biomaterials) ÍNDICE 1. Introducción. 2 2. Clasificación
Sesiones de cirugía. Reconstrucción de la dimensión vertical y elevación de seno con injerto de cresta iliaca. Dr. Jaime Baladrón Romero
 Reconstrucción de la dimensión vertical y elevación de seno con injerto de cresta iliaca Dr. Jaime Baladrón Romero AUTORES Dr. Jaime Baladrón Romero. Cirujano maxilofacial (Oviedo). Dr. Luis Rodríguez
Reconstrucción de la dimensión vertical y elevación de seno con injerto de cresta iliaca Dr. Jaime Baladrón Romero AUTORES Dr. Jaime Baladrón Romero. Cirujano maxilofacial (Oviedo). Dr. Luis Rodríguez
HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA.
 HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA. Mª Victoria Rodríguez, Nelida Madrazo, Asunción Aguilera, Eva Mª Aguirre, Concepción Herrero, Mª Eugenia Plagaro,
HIPERTROFIA GINGIVAL EN PACIENTES CON TRANSPLANTE RENAL: TRATAMIENTO CON AZITROMICINA. Mª Victoria Rodríguez, Nelida Madrazo, Asunción Aguilera, Eva Mª Aguirre, Concepción Herrero, Mª Eugenia Plagaro,
Implantes dentales. La solución más natural, estética y segura
 Implantes dentales La solución más natural, estética y segura Sonría naturalmente Los implantes dentales son tan reales como un diente: fiables, duraderos, estéticos y funcionales Los Implantes: Qué son?
Implantes dentales La solución más natural, estética y segura Sonría naturalmente Los implantes dentales son tan reales como un diente: fiables, duraderos, estéticos y funcionales Los Implantes: Qué son?
Ahora tú puedes elegir tu sonrisa
 Ahora tú puedes elegir tu sonrisa Le falta uno o más dientes? Está usted llevando una dentadura postiza de la cual está insatisfecho? Deje de preocuparse ya que nuestra empresa le ofrece la solución Implantes
Ahora tú puedes elegir tu sonrisa Le falta uno o más dientes? Está usted llevando una dentadura postiza de la cual está insatisfecho? Deje de preocuparse ya que nuestra empresa le ofrece la solución Implantes
CONCEPTOS BÁSICOS DE ODONTOLOGÍA COSMÉTICA EN ORTODÓNCIA
 CONCEPTOSBÁSICOSDEODONTOLOGÍACOSMÉTICAENORTODÓNCIA PARTE1:FORMAYPROPORCIONESDELOSDIENTESANTERIORES DavidM.Sarver,DMD,MS En la última década, se ha dado mucha importancia a la colaboración interdisciplinar
CONCEPTOSBÁSICOSDEODONTOLOGÍACOSMÉTICAENORTODÓNCIA PARTE1:FORMAYPROPORCIONESDELOSDIENTESANTERIORES DavidM.Sarver,DMD,MS En la última década, se ha dado mucha importancia a la colaboración interdisciplinar
UNIVERSIDAD DE GUAYAQUIL FACULTAD DE ODONTOLOGÍA ESCUELA DE POSTGRADO Dr. José Apolo Pineda
 UNIVERSIDAD DE GUAYAQUIL FACULTAD DE ODONTOLOGÍA ESCUELA DE POSTGRADO Dr. José Apolo Pineda EVALUACIÓN IN VITRO DE LA FILTRACIÓN APICAL EN RAICES DE DIENTES EXTRAIDOS, UTILIZANDO DOS MÉTODOS DE OBTURACION:
UNIVERSIDAD DE GUAYAQUIL FACULTAD DE ODONTOLOGÍA ESCUELA DE POSTGRADO Dr. José Apolo Pineda EVALUACIÓN IN VITRO DE LA FILTRACIÓN APICAL EN RAICES DE DIENTES EXTRAIDOS, UTILIZANDO DOS MÉTODOS DE OBTURACION:
Mejore el tratamiento de extracción de sus pacientes y repare la pérdida ósea con el objetivo de obtener el éxito del futuro implante con R.T.R.
 R.T.R. (Tejido de sustitución reabsorbible) es un hueso de ß-fosfato tricálcico, material de alta pureza que ayuda a crear de forma segura la formación de hueso después de una extracción o pérdida de masa
R.T.R. (Tejido de sustitución reabsorbible) es un hueso de ß-fosfato tricálcico, material de alta pureza que ayuda a crear de forma segura la formación de hueso después de una extracción o pérdida de masa
Ciencia y práctica. Regeneración ósea vertical en el extremo libre inferior
 Regeneración ósea vertical en el extremo libre inferior 2 MAXILLARIS DICIEMBRE 2012 Ciencia y práctica Ciencia y práctica Dr. David González Fernández Doctor en Odontología por la Universidad Complutense
Regeneración ósea vertical en el extremo libre inferior 2 MAXILLARIS DICIEMBRE 2012 Ciencia y práctica Ciencia y práctica Dr. David González Fernández Doctor en Odontología por la Universidad Complutense
TRATAMIENTO MECÁNICO RSU: CLASIFICACIÓN Y SEPARACIÓN DE RESIDUOS MSW MECHANICAL-TREATMENT: WASTE SORTING
 TRATAMIENTO MECÁNICO RSU: CLASIFICACIÓN Y SEPARACIÓN DE RESIDUOS MSW MECHANICAL-TREATMENT: WASTE SORTING METROCOMPOST METROCOMPOST, S.L. centra su actividad en el diseño y la construcción de instalaciones
TRATAMIENTO MECÁNICO RSU: CLASIFICACIÓN Y SEPARACIÓN DE RESIDUOS MSW MECHANICAL-TREATMENT: WASTE SORTING METROCOMPOST METROCOMPOST, S.L. centra su actividad en el diseño y la construcción de instalaciones
Los implantes como apoyo a la prótesis removible: apliquemos la imaginación a los tratamientos
 (Imagen representativa del artículo) Los implantes como apoyo a la prótesis removible: apliquemos la imaginación a los tratamientos Normalmente planeamos tratamientos radicales, tanto los dentistas que
(Imagen representativa del artículo) Los implantes como apoyo a la prótesis removible: apliquemos la imaginación a los tratamientos Normalmente planeamos tratamientos radicales, tanto los dentistas que
IMPLANTES DENTALES BEGO
 IMPLANTES DENTALES BEGO La misma sensación que si fueran suyos BEGO Security Seguridad Garantizada INFORMACIÓN PARA EL PACIENTE Juntos hacia el éxito La misma sensación que si fueran suyos Le faltan uno
IMPLANTES DENTALES BEGO La misma sensación que si fueran suyos BEGO Security Seguridad Garantizada INFORMACIÓN PARA EL PACIENTE Juntos hacia el éxito La misma sensación que si fueran suyos Le faltan uno
Volatilidad: Noviembre 2010 Futuros Frijol de Soya
 Observaciones Junio 09, 2010 1. La volatilidad tiene una tendencia a aumentar de Junio a Julio. 2. Este reporte sugiere que se debería considerar la implementación de estrategias largas con opciones en
Observaciones Junio 09, 2010 1. La volatilidad tiene una tendencia a aumentar de Junio a Julio. 2. Este reporte sugiere que se debería considerar la implementación de estrategias largas con opciones en
iclef-2002 at Universities of Alicante and Jaen University of Alicante (Spain)
 iclef-2002 at Universities of Alicante and Jaen University of Alicante (Spain) ! Introduction! Passage Retrieval Systems! IR-n system! IR-n system at iclef-2002! Conclusions and Future works ! Introduction!
iclef-2002 at Universities of Alicante and Jaen University of Alicante (Spain) ! Introduction! Passage Retrieval Systems! IR-n system! IR-n system at iclef-2002! Conclusions and Future works ! Introduction!
Índices Odontológicos
 Índices Odontológicos En odontología no se pueden usar tasas ya que la variación para cada persona es muy alta, haciéndolo muy subjetiva. Además las proporciones son valores muy gruesos que no permiten
Índices Odontológicos En odontología no se pueden usar tasas ya que la variación para cada persona es muy alta, haciéndolo muy subjetiva. Además las proporciones son valores muy gruesos que no permiten
Sesiones de cirugía. Enfermedad periodontal avanzada. Rehabilitación maxilomandibular sobre implantes. Elevación de seno. Carga inmediata mandibular
 Sesiones de cirugía Enfermedad periodontal avanzada. Rehabilitación maxilomandibular sobre implantes. Elevación de seno. Carga inmediata mandibular Dr. Jaime Baladrón Romero AUTORES Dr. Jaime Baladrón
Sesiones de cirugía Enfermedad periodontal avanzada. Rehabilitación maxilomandibular sobre implantes. Elevación de seno. Carga inmediata mandibular Dr. Jaime Baladrón Romero AUTORES Dr. Jaime Baladrón
Dientes que parecen y se sienten como propios
 Implantes dentales Dientes que parecen y se sienten como propios C l í n i c a d e n t a l Manises Qué son los implantes dentales y que pueden hacer por mí? Los implantes dentales son raíces artificiales
Implantes dentales Dientes que parecen y se sienten como propios C l í n i c a d e n t a l Manises Qué son los implantes dentales y que pueden hacer por mí? Los implantes dentales son raíces artificiales
TSQM (Version 1.4) Treatment Satisfaction Questionnaire for Medication
 TSQM (Version 1.4) Treatment Satisfaction Questionnaire for Medication Instructions: Please take some time to think about your level of satisfaction or dissatisfaction with the medication you are taking
TSQM (Version 1.4) Treatment Satisfaction Questionnaire for Medication Instructions: Please take some time to think about your level of satisfaction or dissatisfaction with the medication you are taking
INSTRUCCIONES DE UTILIZACIÓN SISTEMA DE RETENCIÓN AL IMPLANTE PROCLINIC
 INSTRUCCIONES DE UTILIZACIÓN SISTEMA DE RETENCIÓN AL IMPLANTE PROCLINIC Rogamos lean con especial atención las indicaciones descritas a continuación para garantizar la utilización del producto con plena
INSTRUCCIONES DE UTILIZACIÓN SISTEMA DE RETENCIÓN AL IMPLANTE PROCLINIC Rogamos lean con especial atención las indicaciones descritas a continuación para garantizar la utilización del producto con plena
Bystander effect. Amy Lozano White Radiology and physical medicine Year 4 of Medicine Studies
 Bystander effect Amy Lozano White Radiology and physical medicine Year 4 of Medicine Studies Key points Concept Historical evolution Paradigm change Mechanisms Its implications in radiological protection
Bystander effect Amy Lozano White Radiology and physical medicine Year 4 of Medicine Studies Key points Concept Historical evolution Paradigm change Mechanisms Its implications in radiological protection
Vuelve a sentir. Implantes dentales, la mejor solución clínica ante la falta de piezas dentales. Información al paciente
 Vuelve a sentir Implantes dentales, la mejor solución clínica ante la falta de piezas dentales Información al paciente implantes dentales simplemente sencillos Recuperar sensaciones Enfrentarse diariamente
Vuelve a sentir Implantes dentales, la mejor solución clínica ante la falta de piezas dentales Información al paciente implantes dentales simplemente sencillos Recuperar sensaciones Enfrentarse diariamente
1ª. UNIDAD: INTRODUCCIÓN, MORFOLOGÍA Y FUNCIONES DEL PERIODONTO SANO.
 PROGRAMA TEORICO DE PERIODONCIA 1ª. UNIDAD: INTRODUCCIÓN, MORFOLOGÍA Y FUNCIONES DEL PERIODONTO SANO. TEMA 1.- INTRODUCCIÓN A LA PERIODONCIA. Importancia de la Periodoncia en la licenciatura de odontología.
PROGRAMA TEORICO DE PERIODONCIA 1ª. UNIDAD: INTRODUCCIÓN, MORFOLOGÍA Y FUNCIONES DEL PERIODONTO SANO. TEMA 1.- INTRODUCCIÓN A LA PERIODONCIA. Importancia de la Periodoncia en la licenciatura de odontología.
TRANSDUCTORES CAPACITIVOS
 CLASE 10 -- TRANSDUCTORES CAPACITIVOS Un capacitor o condensador consiste en dos superficies conductivas separadas por un material dieléctrico, el cual puede ser un sólido, líquido, gas o vacío. La capacitancia
CLASE 10 -- TRANSDUCTORES CAPACITIVOS Un capacitor o condensador consiste en dos superficies conductivas separadas por un material dieléctrico, el cual puede ser un sólido, líquido, gas o vacío. La capacitancia
CARIES DENTAL. (afecta tejidos propios del diente)
 CARIES DENTAL. (afecta tejidos propios del diente) La caries dental es una ENFERMEDAD infecto-contagiosa que produce una desmineralización de la superficie del diente y que es causada por bacterias (Placa
CARIES DENTAL. (afecta tejidos propios del diente) La caries dental es una ENFERMEDAD infecto-contagiosa que produce una desmineralización de la superficie del diente y que es causada por bacterias (Placa
Clínica de Rehabilitación Oral VII semestre Facultad de Odontología -Universidad Cooperativa de Colombia-
 Instructivo para el diligenciamiento del Periodontograma Clínica de Rehabilitación Oral VII semestre Facultad de Odontología -Universidad Cooperativa de Colombia- 1 Registro y Diagnóstico El tratamiento
Instructivo para el diligenciamiento del Periodontograma Clínica de Rehabilitación Oral VII semestre Facultad de Odontología -Universidad Cooperativa de Colombia- 1 Registro y Diagnóstico El tratamiento
MANUAL EASYCHAIR. A) Ingresar su nombre de usuario y password, si ya tiene una cuenta registrada Ó
 MANUAL EASYCHAIR La URL para enviar su propuesta a la convocatoria es: https://easychair.org/conferences/?conf=genconciencia2015 Donde aparece la siguiente pantalla: Se encuentran dos opciones: A) Ingresar
MANUAL EASYCHAIR La URL para enviar su propuesta a la convocatoria es: https://easychair.org/conferences/?conf=genconciencia2015 Donde aparece la siguiente pantalla: Se encuentran dos opciones: A) Ingresar
PROTOCOLO 11 ABORDAJE DE LOS TRAUMATISMOS EN ODONTOPEDIATRIA AFECTACIÓN DE LOS TEJIDOS DE SOSTÉN
 Autores: Clara Serna Muñoz, Antonia Alcaina Lorente, Concepción Germán Cecilia AFECTACIÓN DE LOS TEJIDOS DE SOSTÉN CONCUSIÓN. Lesión de las estructuras de soporte sin movilidad ni desplazamiento del diente.
Autores: Clara Serna Muñoz, Antonia Alcaina Lorente, Concepción Germán Cecilia AFECTACIÓN DE LOS TEJIDOS DE SOSTÉN CONCUSIÓN. Lesión de las estructuras de soporte sin movilidad ni desplazamiento del diente.
Procedimientos Periodontales Cosméticos
 Procedimientos Periodontales Cosméticos Si usted no esta contento con su sonrisa existen procedimientos dentales y periodontales disponibles que pueden ayudarlo a lograr la sonrisa y el aspecto que usted
Procedimientos Periodontales Cosméticos Si usted no esta contento con su sonrisa existen procedimientos dentales y periodontales disponibles que pueden ayudarlo a lograr la sonrisa y el aspecto que usted
Anexo I Conclusiones científicas y motivos para la modificación de las condiciones de las autorizaciones de comercialización
 Anexo I Conclusiones científicas y motivos para la modificación de las condiciones de las autorizaciones de comercialización Conclusiones científicas Teniendo en cuenta lo dispuesto en el Informe de Evaluación
Anexo I Conclusiones científicas y motivos para la modificación de las condiciones de las autorizaciones de comercialización Conclusiones científicas Teniendo en cuenta lo dispuesto en el Informe de Evaluación
GUIA PARA EL TRATAMIENTO DE ENDODONCIA
 GUIA PARA EL TRATAMIENTO DE ENDODONCIA Si su endodoncista le ha dicho que necesita un tratamiento de endodoncia, es para conservar su diente, más de 14 millones de personas optan cada año por esta alternativa
GUIA PARA EL TRATAMIENTO DE ENDODONCIA Si su endodoncista le ha dicho que necesita un tratamiento de endodoncia, es para conservar su diente, más de 14 millones de personas optan cada año por esta alternativa
2.5 Proceso de formación de los biofilms... 10 2.5.1 Fase de adhesión... 11 2.5.2 Fase de crecimiento... 11 2.5.3 Fase de separación... 12 2.
 ÍNDICE GENERAL Pág. Carátula... i Aprobación por el jurado de tesis... ii Dedicatoria... iii Agradecimiento... iv Índice general... v Índice de cuadros... viii Índice de figuras... ix Índice de anexo...
ÍNDICE GENERAL Pág. Carátula... i Aprobación por el jurado de tesis... ii Dedicatoria... iii Agradecimiento... iv Índice general... v Índice de cuadros... viii Índice de figuras... ix Índice de anexo...
Este proyecto tiene como finalidad la creación de una aplicación para la gestión y explotación de los teléfonos de los empleados de una gran compañía.
 SISTEMA DE GESTIÓN DE MÓVILES Autor: Holgado Oca, Luis Miguel. Director: Mañueco, MªLuisa. Entidad Colaboradora: Eli & Lilly Company. RESUMEN DEL PROYECTO Este proyecto tiene como finalidad la creación
SISTEMA DE GESTIÓN DE MÓVILES Autor: Holgado Oca, Luis Miguel. Director: Mañueco, MªLuisa. Entidad Colaboradora: Eli & Lilly Company. RESUMEN DEL PROYECTO Este proyecto tiene como finalidad la creación
con... Doctor José Nart Molina, presidente de la 49 a Reunión Anual de la SEPA
 Doctor José Nart Molina, presidente de la 49 a Reunión Anual de la SEPA MAXILLARIS Necesitamos revisar en profundidad los factores de riesgo de la periimplantitis y de las complicaciones estéticas de los
Doctor José Nart Molina, presidente de la 49 a Reunión Anual de la SEPA MAXILLARIS Necesitamos revisar en profundidad los factores de riesgo de la periimplantitis y de las complicaciones estéticas de los
CLASIFICACIÓN DE LAS DISTINTAS PRÓTESIS DENTALES, APARATOS DE ORTODONCIA Y FÉRULAS OCLUSALES
 CLASIFICACIÓN DE LAS DISTINTAS PRÓTESIS DENTALES, APARATOS DE ORTODONCIA Y FÉRULAS OCLUSALES CRITERIOS PARA SU CLASIFICACIÓN DE CONFORMIDAD CON LA DIRECTIVA 93/42 Y EL RD 414/1996: 1.- Finalidad prevista
CLASIFICACIÓN DE LAS DISTINTAS PRÓTESIS DENTALES, APARATOS DE ORTODONCIA Y FÉRULAS OCLUSALES CRITERIOS PARA SU CLASIFICACIÓN DE CONFORMIDAD CON LA DIRECTIVA 93/42 Y EL RD 414/1996: 1.- Finalidad prevista
RESUMEN DE RESULTADOS
 ENCUESTA MUSEOS: EL PROFESIONAL ANTE LOS NUEVOS SISTEMAS MÓVILES DE INFORMACIÓN RESUMEN DE RESULTADOS En colaboración con: www.asoc-amma.org www.gvam.es mediamusea.com 1 MÉTODOLOGÍA TIPO DE ESTUDIO - Cuestionario
ENCUESTA MUSEOS: EL PROFESIONAL ANTE LOS NUEVOS SISTEMAS MÓVILES DE INFORMACIÓN RESUMEN DE RESULTADOS En colaboración con: www.asoc-amma.org www.gvam.es mediamusea.com 1 MÉTODOLOGÍA TIPO DE ESTUDIO - Cuestionario
Tesis de Maestría titulada
 Tesis de Maestría titulada EL ANALISIS DE CONFIABILIDAD COMO HERRAMIENTA PARA OPTIMIZAR LA GESTIÓN DEL MANTENIMIENTO DE LOS EQUIPOS DE LA LÍNEA DE FLOTACIÓN EN UN CENTRO MINERO RESUMEN En la presente investigación
Tesis de Maestría titulada EL ANALISIS DE CONFIABILIDAD COMO HERRAMIENTA PARA OPTIMIZAR LA GESTIÓN DEL MANTENIMIENTO DE LOS EQUIPOS DE LA LÍNEA DE FLOTACIÓN EN UN CENTRO MINERO RESUMEN En la presente investigación
Características de los pacientes diabéticos hospitalizados en dos hospitales de EsSalud Piura
 Características de los pacientes diabéticos hospitalizados en dos hospitales de EsSalud Piura Frank Espinoza-Morales 1a 2a,. RESUMEN Objetivo: Describir la frecuencia de pacientes con diabetes mellitus
Características de los pacientes diabéticos hospitalizados en dos hospitales de EsSalud Piura Frank Espinoza-Morales 1a 2a,. RESUMEN Objetivo: Describir la frecuencia de pacientes con diabetes mellitus
FUSIBLES CILÍNDRICOS MT PARA APLICACIONES DE ALUMBRADO MV CYLINDRICAL FUSE-LINKS FOR LIGHTING PURPOSES
 FUSIBLES CILÍNDRICOS MT PARA APLICACIONES DE ALUMBRADO MV CYLINDRICAL FUSE-LINKS FOR LIGHTING PURPOSES DF, S.A C/. Silici, 67-69 08940 CORNELLA DEL LLOBREGAT BARCELONA (SPAIN) www.df-sa.es Telf.: +34-93
FUSIBLES CILÍNDRICOS MT PARA APLICACIONES DE ALUMBRADO MV CYLINDRICAL FUSE-LINKS FOR LIGHTING PURPOSES DF, S.A C/. Silici, 67-69 08940 CORNELLA DEL LLOBREGAT BARCELONA (SPAIN) www.df-sa.es Telf.: +34-93
Gestión de la Configuración
 Gestión de la ÍNDICE DESCRIPCIÓN Y OBJETIVOS... 1 ESTUDIO DE VIABILIDAD DEL SISTEMA... 2 ACTIVIDAD EVS-GC 1: DEFINICIÓN DE LOS REQUISITOS DE GESTIÓN DE CONFIGURACIÓN... 2 Tarea EVS-GC 1.1: Definición de
Gestión de la ÍNDICE DESCRIPCIÓN Y OBJETIVOS... 1 ESTUDIO DE VIABILIDAD DEL SISTEMA... 2 ACTIVIDAD EVS-GC 1: DEFINICIÓN DE LOS REQUISITOS DE GESTIÓN DE CONFIGURACIÓN... 2 Tarea EVS-GC 1.1: Definición de
MANUAL DE PROCEDIMIENTO PARA LA INSTALACION Y CONTROL DE ECO-CAR
 MANUAL DE PROCEDIMIENTO PARA LA INSTALACION Y CONTROL DE ECO-CAR A/ INSTALACION. Para una óptima instalación del dispositivo Eco-car se deben observar las siguientes pautas: 1.- El dispositivo debe estar
MANUAL DE PROCEDIMIENTO PARA LA INSTALACION Y CONTROL DE ECO-CAR A/ INSTALACION. Para una óptima instalación del dispositivo Eco-car se deben observar las siguientes pautas: 1.- El dispositivo debe estar
CURSO DE FORMACIÓN EN CIRUGIA BUCAL, IMPLANTES Y BIOMATERIALES
 CURSO DE FORMACIÓN EN CIRUGIA BUCAL, IMPLANTES Y BIOMATERIALES Este curso esta dirigido a odontólogos que estén interesados en adquirir conocimientos y alcanzar una buena formación práctica en la utilización
CURSO DE FORMACIÓN EN CIRUGIA BUCAL, IMPLANTES Y BIOMATERIALES Este curso esta dirigido a odontólogos que estén interesados en adquirir conocimientos y alcanzar una buena formación práctica en la utilización
Regeneración Ósea Intra-Alveolar con Injerto Inlay Autógeno Compuesto: en Bloque y Particulado
 Regeneración Ósea Intra-Alveolar con Injerto Inlay Autógeno Compuesto: en Bloque y Particulado DR. RAMÓN PALOMERO RODRÍGUEZ AUTORES Dr. Ramón Palomero Rodríguez Médico estomatólogo. Especialista en Cirugía
Regeneración Ósea Intra-Alveolar con Injerto Inlay Autógeno Compuesto: en Bloque y Particulado DR. RAMÓN PALOMERO RODRÍGUEZ AUTORES Dr. Ramón Palomero Rodríguez Médico estomatólogo. Especialista en Cirugía
ANÁLISIS ESTADÍSTICO DE PORQUE LO JÓVENES EN LA ACTUALIDAD CONSUMEN ALCOHOL
 ANÁLISIS ESTADÍSTICO DE PORQUE LO JÓVENES EN LA ACTUALIDAD CONSUMEN ALCOHOL Paola Andrea Mora Bermúdez, estudiante de pedagogía infantil séptimo semestre COD: 20101127 Porque toman alcohol los jóvenes?
ANÁLISIS ESTADÍSTICO DE PORQUE LO JÓVENES EN LA ACTUALIDAD CONSUMEN ALCOHOL Paola Andrea Mora Bermúdez, estudiante de pedagogía infantil séptimo semestre COD: 20101127 Porque toman alcohol los jóvenes?
Análisis de la coestimulación vía CD28 en células linfoides de pacientes infectados. con el virus de la Hepatitis C RESUMEN
 Análisis de la coestimulación vía CD28 en células linfoides de pacientes infectados con el virus de la Hepatitis C RESUMEN La infección por el virus de la hepatitis C (VHC) afecta a más de 170 millones
Análisis de la coestimulación vía CD28 en células linfoides de pacientes infectados con el virus de la Hepatitis C RESUMEN La infección por el virus de la hepatitis C (VHC) afecta a más de 170 millones
las enfermedades periodontales.
 divulgación las enfermedades periodontales. unas encías sanas mejoran nuestra salud general. claves para prevenir gingivitis o periodontitis, y para mantener la salud de sus encías. edición 2012 Las enfermedades
divulgación las enfermedades periodontales. unas encías sanas mejoran nuestra salud general. claves para prevenir gingivitis o periodontitis, y para mantener la salud de sus encías. edición 2012 Las enfermedades
Todo lo que usted quiere saber sobre rellenos óseos e implantes bucales Dr. Marcelo Lavergne Clínica Dental San Javier
 Todo lo que usted quiere saber sobre rellenos óseos e implantes bucales Dr. Marcelo Lavergne Clínica Dental San Javier http://www.actiweb.es/dentalsanjavier/ Qué son rellenos óseos? Son diferentes tipos
Todo lo que usted quiere saber sobre rellenos óseos e implantes bucales Dr. Marcelo Lavergne Clínica Dental San Javier http://www.actiweb.es/dentalsanjavier/ Qué son rellenos óseos? Son diferentes tipos
Espacios edéntulos: tres formas de solucionarlos
 Espacios edéntulos: tres formas de solucionarlos Edentulous spaces: three ways of solution RESUMEN Resolvemos tres espacios edéntulos en un mismo paciente aplicando tres tipos de tratamiento diferentes
Espacios edéntulos: tres formas de solucionarlos Edentulous spaces: three ways of solution RESUMEN Resolvemos tres espacios edéntulos en un mismo paciente aplicando tres tipos de tratamiento diferentes
GUÍA DE ODONTOLOGÍA PARA MANEJO Y TRATAMIENTO DE GINGIVITIS ÚLCERONECROTIZANTE AGUDA
 Revisó Jefe SSISDP PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 5 Fecha de aprobación Octubre 20 de 2008 Resolución Nº 1885 1. OBJETIVO Establecer los lineamientos necesarios para que los profesionales
Revisó Jefe SSISDP PROCESO BIENESTAR ESTUDIANTIL Aprobó Rector Página 1 de 5 Fecha de aprobación Octubre 20 de 2008 Resolución Nº 1885 1. OBJETIVO Establecer los lineamientos necesarios para que los profesionales
* Residente de Postgrado de Medicina Interna. Decanato de Medicina. UCLA. **Médico Internista. Profesor titular del Decanato de Medicina. UCLA.
 EVOLUCION DE LA DIABETES MELLITUS TIPO I Y II Y REPERCUSIONES SISTEMICAS SEGUN CUMPLIMIENTO DEL TRATAMIENTO * Carlos Ernesto Medina Santander ** Kepler Orellana PALABRAS CLAVES: Diabetes Mellitus. Tratamiento.
EVOLUCION DE LA DIABETES MELLITUS TIPO I Y II Y REPERCUSIONES SISTEMICAS SEGUN CUMPLIMIENTO DEL TRATAMIENTO * Carlos Ernesto Medina Santander ** Kepler Orellana PALABRAS CLAVES: Diabetes Mellitus. Tratamiento.
Autora: Cap. 1/o C.D. Jessica Karina Zamora Carrillo Escuela Militar de Odontología Tema: Rehabilitación Bucal. Resumen:
 EVALUACIÓN DE LA CONDUCTA DEL PACIENTE PEDIÁTRICO UTILIZANDO UNA TÉCNICA CONVENCIONAL Vs. UNA TÉCNICA QUIMÍCO - MECÁNICA PARA ELIMINACIÓN DE CARIES DENTAL. Autora: Cap. 1/o C.D. Jessica Karina Zamora Carrillo
EVALUACIÓN DE LA CONDUCTA DEL PACIENTE PEDIÁTRICO UTILIZANDO UNA TÉCNICA CONVENCIONAL Vs. UNA TÉCNICA QUIMÍCO - MECÁNICA PARA ELIMINACIÓN DE CARIES DENTAL. Autora: Cap. 1/o C.D. Jessica Karina Zamora Carrillo
Mejor Curación Mis Células.
 TERAPIA PLAQUETARIA Mejor Curación Mis Células. Totalmente natural, 100% de Ud. Procedimiento holístico simple. Ultima tecnología en curación. Sin químicos, aditivos o sustancias extrañas, sólo las suyas.
TERAPIA PLAQUETARIA Mejor Curación Mis Células. Totalmente natural, 100% de Ud. Procedimiento holístico simple. Ultima tecnología en curación. Sin químicos, aditivos o sustancias extrañas, sólo las suyas.
Diseño de un directorio Web de diseñadores gráficos, ilustradores y fotógrafos.
 Universidad Nueva Esparta Facultad de Ciencias Administrativas Escuela de Administración de Diseño de un directorio Web de diseñadores gráficos, ilustradores y fotógrafos. Tutor: Lic. Beaujon, María Beatriz
Universidad Nueva Esparta Facultad de Ciencias Administrativas Escuela de Administración de Diseño de un directorio Web de diseñadores gráficos, ilustradores y fotógrafos. Tutor: Lic. Beaujon, María Beatriz
FACTORES BIOMECÁNICOS EN PRÓTESIS IMPLANTO SOPORTADA
 FACTORES BIOMECÁNICOS EN PRÓTESIS IMPLANTO SOPORTADA C.D. HENRY FLORES CONCHA. * Mg. Esp. GERARDO RUBEN AYALA DE LA VEGA. ** *Alumno de 3er año de la Especialidad en Rehabilitación Oral - UNMSM **Docente
FACTORES BIOMECÁNICOS EN PRÓTESIS IMPLANTO SOPORTADA C.D. HENRY FLORES CONCHA. * Mg. Esp. GERARDO RUBEN AYALA DE LA VEGA. ** *Alumno de 3er año de la Especialidad en Rehabilitación Oral - UNMSM **Docente
Implantes para Vivir
 Implantes para Vivir just smile La libertad de sonreír Una sonrisa abre puertas y da confianza, a quien sonríe y a quien ve sonreír. Mejora las relaciones con nuestro entorno social. Una dentadura sana
Implantes para Vivir just smile La libertad de sonreír Una sonrisa abre puertas y da confianza, a quien sonríe y a quien ve sonreír. Mejora las relaciones con nuestro entorno social. Una dentadura sana
DOCUMENTO DE INFORMACIÓN Y AUTORIZACIÓN PARA LA COLOCACIÓN DE PRÓTESIS MALARES
 Este documento informativo pretende explicar, de forma sencilla, la intervención quirúrgica denominada COLOCACIÓN DE PRÓTESIS, así como los aspectos más importantes del período postoperatorio y las complicaciones
Este documento informativo pretende explicar, de forma sencilla, la intervención quirúrgica denominada COLOCACIÓN DE PRÓTESIS, así como los aspectos más importantes del período postoperatorio y las complicaciones
MICROORGANISMOS PRINCIPALES
 MICROORGANISMOS PRINCIPALES Aggregatibacter actinomycetemcomitans (Aa) Forma parte de la microbiota bucal. Entre los factores de virulencia a) Endotoxina b) Fimbrias c) Epiteliotoxina d) Colagenasa La
MICROORGANISMOS PRINCIPALES Aggregatibacter actinomycetemcomitans (Aa) Forma parte de la microbiota bucal. Entre los factores de virulencia a) Endotoxina b) Fimbrias c) Epiteliotoxina d) Colagenasa La
UNIVERSIDAD DE GUAYAQUIL FACULTAD PILOTO DE ODONTOLOGIA ESCUELA DE POSTGRADO DR. JOSE APOLO PINEDA
 UNIVERSIDAD DE GUAYAQUIL FACULTAD PILOTO DE ODONTOLOGIA ESCUELA DE POSTGRADO DR. JOSE APOLO PINEDA ESTUDIO COMPARATIVO DE LAS REABSORCIONES RADICULARES POST-TRATAMIENTO ORTODONTICO ENTRE LA TECNICA DE
UNIVERSIDAD DE GUAYAQUIL FACULTAD PILOTO DE ODONTOLOGIA ESCUELA DE POSTGRADO DR. JOSE APOLO PINEDA ESTUDIO COMPARATIVO DE LAS REABSORCIONES RADICULARES POST-TRATAMIENTO ORTODONTICO ENTRE LA TECNICA DE
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años
 Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
La Recuperación de Sus Encias. La Regeneración de los Tejidos Blandos con Geistlich Mucograft
 La Recuperación de Sus Encias La Regeneración de los Tejidos Blandos con Geistlich Mucograft Por qué es tan importante el saludable tejido de la encía? El tejido de las encías puede retroceder debido a
La Recuperación de Sus Encias La Regeneración de los Tejidos Blandos con Geistlich Mucograft Por qué es tan importante el saludable tejido de la encía? El tejido de las encías puede retroceder debido a
mos con... Las células DPPSCs son estables genéticamente y se pueden controlar in vitro investigador en regeneración con células madre
 bl Vea el vídeo de la entrevista. mos Doctor Maher Atari, investigador en regeneración con células madre Las células DPPSCs son estables genéticamente y se pueden controlar in vitro MAXILLARIS ENERO 2013
bl Vea el vídeo de la entrevista. mos Doctor Maher Atari, investigador en regeneración con células madre Las células DPPSCs son estables genéticamente y se pueden controlar in vitro MAXILLARIS ENERO 2013
Mejora el habla ya que permite que el paciente pueda hablar con mas confianza y de una manera mas natural.
 QUE SON LOS IMPLANTES DENTALES? Los implantes dentales son dispositivos que se colocan, de manera quirúrgica, en los huesos de la mandíbula o del maxilar. De este modo, los implantes dentales sirven para
QUE SON LOS IMPLANTES DENTALES? Los implantes dentales son dispositivos que se colocan, de manera quirúrgica, en los huesos de la mandíbula o del maxilar. De este modo, los implantes dentales sirven para
Le falta uno o más dientes? Está usted llevando una dentadura postiza de la cual está insatisfecho?
 Le falta uno o más dientes? Está usted llevando una dentadura postiza de la cual está insatisfecho? Deje de preocuparse ya, nuestra empresa le ofrece la solución! Implantes dentales, Le regalamos la mejor
Le falta uno o más dientes? Está usted llevando una dentadura postiza de la cual está insatisfecho? Deje de preocuparse ya, nuestra empresa le ofrece la solución! Implantes dentales, Le regalamos la mejor
Título del Proyecto: Sistema Web de gestión de facturas electrónicas.
 Resumen Título del Proyecto: Sistema Web de gestión de facturas electrónicas. Autor: Jose Luis Saenz Soria. Director: Manuel Rojas Guerrero. Resumen En la última década se han producido muchos avances
Resumen Título del Proyecto: Sistema Web de gestión de facturas electrónicas. Autor: Jose Luis Saenz Soria. Director: Manuel Rojas Guerrero. Resumen En la última década se han producido muchos avances
F-SPLINT-AID SLIM de POLYDENTIA SA TIRA DE FIBRA DE VIDRIO PREIMPREGNADA PARA PERIODONCIA
 Resumen F-SPLINT-AID SLIM de POLYDENTIA SA TIRA DE FIBRA DE VIDRIO PREIMPREGNADA PARA PERIODONCIA F-Splint-Aid Slim es una tira de fibra de vidrio previamente impregnada de adhesivo. La nueva versión estrecha
Resumen F-SPLINT-AID SLIM de POLYDENTIA SA TIRA DE FIBRA DE VIDRIO PREIMPREGNADA PARA PERIODONCIA F-Splint-Aid Slim es una tira de fibra de vidrio previamente impregnada de adhesivo. La nueva versión estrecha
Competencias Básicas Competencias Generales
 Competencias Básicas Se garantizarán, como mínimo las siguientes competencias básicas recogidas en el Anexo I del R.D. 1393/2007 en el caso del Máster, y aquellas otras que figuren en el Marco Español
Competencias Básicas Se garantizarán, como mínimo las siguientes competencias básicas recogidas en el Anexo I del R.D. 1393/2007 en el caso del Máster, y aquellas otras que figuren en el Marco Español
PATOLOGIA PULPAR Y PERIAPICAL.
 PATOLOGIA PULPAR Y PERIAPICAL. Diagnostico: Se detectan con pruebas de palpación, percusión y lo que el paciente nos dice, diagnostico clínico y radiográfico. Signos; es lo que vemos. Síntomas; lo que
PATOLOGIA PULPAR Y PERIAPICAL. Diagnostico: Se detectan con pruebas de palpación, percusión y lo que el paciente nos dice, diagnostico clínico y radiográfico. Signos; es lo que vemos. Síntomas; lo que
Presentamos, en esta ficha clínica, una manera
 Dr. Luis Cuadrado de Vicente Médico Estomatólogo. Especialista en Cirugía Plástica. Dr. David Matute Odontólogo. Profesor del Título de Implantología I2-UDIMA. Dra. Cristina Cuadrado Canals Odontólogo.
Dr. Luis Cuadrado de Vicente Médico Estomatólogo. Especialista en Cirugía Plástica. Dr. David Matute Odontólogo. Profesor del Título de Implantología I2-UDIMA. Dra. Cristina Cuadrado Canals Odontólogo.
Carlos Martínez B. Hidrostática 1. Carlos Javier Bernal Avila. Lunes, 26 de octubre de 2009
 ESCUELA SUPERIOR POLITÉCNICA DEL LITORAL INSTITUTO DE CIENCIAS FÍSICAS LABORATORIO DE FISICA B Profesor: Carlos Martínez B. Título de la práctica: Hidrostática 1 Nombre: Carlos Javier Bernal Avila Grupo
ESCUELA SUPERIOR POLITÉCNICA DEL LITORAL INSTITUTO DE CIENCIAS FÍSICAS LABORATORIO DE FISICA B Profesor: Carlos Martínez B. Título de la práctica: Hidrostática 1 Nombre: Carlos Javier Bernal Avila Grupo
Ortodoncia,PrótesisConvencional ysobreimplantes,dentistería
 ortodonciamultidisciplinaria Caso II: Ortodoncia,PrótesisConvencional ysobreimplantes,dentistería DR. JAUME JANER SUÑÉ AUTORES Dr. Jaume Janer Suñé Estomatólogo. Posgrado Ortodoncia. Universidad de Pensilvania.
ortodonciamultidisciplinaria Caso II: Ortodoncia,PrótesisConvencional ysobreimplantes,dentistería DR. JAUME JANER SUÑÉ AUTORES Dr. Jaume Janer Suñé Estomatólogo. Posgrado Ortodoncia. Universidad de Pensilvania.
CONCEPTOS DE LA FUERZA
 CONCEPTOS DE LA FUERZA PAPEL DE LA FUERZA EN EL RENDIMIENTO DEPORTIVO La mejora de la fuerza es un factor importante en todas las actividades deportivas, y en algunos casos determinantes (en el arbitraje
CONCEPTOS DE LA FUERZA PAPEL DE LA FUERZA EN EL RENDIMIENTO DEPORTIVO La mejora de la fuerza es un factor importante en todas las actividades deportivas, y en algunos casos determinantes (en el arbitraje
Sistema!de!iluminación!de!un!longboard!
 Sistemadeiluminacióndeunlongboard RESUMEN JuanJacoboMonteroMuñoz GradoenIngenieríaelectromecánica,electrónicaindustrial DoblediplomaconSupélecParís. Este proyecto ha sido desarrollado en París, en la Ecole
Sistemadeiluminacióndeunlongboard RESUMEN JuanJacoboMonteroMuñoz GradoenIngenieríaelectromecánica,electrónicaindustrial DoblediplomaconSupélecParís. Este proyecto ha sido desarrollado en París, en la Ecole
Implantes dentales. Guía para comprender las opciones de tratamiento para sustituir las piezas dentales que faltan
 Implantes dentales Tratamiento de sustitución de piezas dentales que imita las naturales Guía para comprender las opciones de tratamiento para sustituir las piezas dentales que faltan Aspectos que debe
Implantes dentales Tratamiento de sustitución de piezas dentales que imita las naturales Guía para comprender las opciones de tratamiento para sustituir las piezas dentales que faltan Aspectos que debe
Instructor: She just said that she s Puerto Rican. Escucha y repite la palabra Puerto Rican -for a man-.
 Learning Spanish Like Crazy Spoken Spanish Lección once Instructor: Cómo se dice Good afternoon? René: Buenas tardes. Buenas tardes. Instructor: How do you ask a woman if she s Colombian. René: Eres Colombiana?
Learning Spanish Like Crazy Spoken Spanish Lección once Instructor: Cómo se dice Good afternoon? René: Buenas tardes. Buenas tardes. Instructor: How do you ask a woman if she s Colombian. René: Eres Colombiana?
Final Project (academic investigation)
 Final Project (academic investigation) MÁSTER UNIVERSITARIO EN BANCA Y FINANZAS (Finance & Banking) Universidad de Alcalá Curso Académico 2015/16 GUÍA DOCENTE Nombre de la asignatura: Final Project (academic
Final Project (academic investigation) MÁSTER UNIVERSITARIO EN BANCA Y FINANZAS (Finance & Banking) Universidad de Alcalá Curso Académico 2015/16 GUÍA DOCENTE Nombre de la asignatura: Final Project (academic
Osteoporosis bajo control
 Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
Enfermedad de las encías o enfermedad periodontal
 Enfermedad de las encías o enfermedad periodontal Causas, SÍntomas y Tratamientos DEPARTAMENTO DE SALUD Y SERVICIOS HUMANOS Institutos Nacionales de la Salud Enfermedad de las encías o enfermedad periodontal
Enfermedad de las encías o enfermedad periodontal Causas, SÍntomas y Tratamientos DEPARTAMENTO DE SALUD Y SERVICIOS HUMANOS Institutos Nacionales de la Salud Enfermedad de las encías o enfermedad periodontal
