AUTORIDADES. Dra. Cristina FERNÁNDEZ DE KIRCHNER. Dr. Juan Luis MANZUR. Dr. Máximo Andrés DIOSQUE. Dr. Gabriel Eduardo YEDLIN. Dr.
|
|
|
- María Rosario Herrero Ávila
- hace 5 años
- Vistas:
Transcripción
1
2 AUTORIDADES PRESIDENTA DE LA NACIÓN: Dra. Cristina FERNÁNDEZ DE KIRCHNER MINISTRO DE SALUD: Dr. Juan Luis MANZUR SECRETARIO DE PROMOCIÓN Y PROGRAMAS SANITARIOS: Dr. Máximo Andrés DIOSQUE SUBSECRETARIO DE PREVENCIÓN Y CONTROL DE RIESGOS: Dr. Gabriel Eduardo YEDLIN DIRECTOR NACIONAL DE PREVENCIÓN DE ENFERMEDADES Y RIESGOS: Dr. Hugo FERNÁNDEZ DIRECTOR DE EPIDEMIOLOGÍA: Dr. Juan Carlos BOSSIO
3 NORMAS TÉCNICAS DEL PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS REPÚBLICA ARGENTINA 3 ERA EDICIÓN - SEPTIEMBRE ERA REIMPRESIÓN Autores (por orden alfabético): ² Juan Carlos Bossio ² Verónica Prieto ² Raquel M. Darnaud ² María Delfina Sequeira ² Maria Isabel Dato ² Elsa Zerbini ² Susana Imaz Revisores: Grupo Asesor Técnico ² Eduardo Abbate ² Maria Cristina Colino Ozorez ² Norma González ² Silvia Estrada ² Alberto Marchese ² Norma Gonzalez ² Antonio Pio ² Jorge Lago ² Domingo Palmero ² Domingo Palmero ² Jorge Pilheu ² Antonio Pio ² Bernardo Salvadores Agradecimientos: ² Roberto Micci ² Celia Wainstein Diagramación y Diseño: ² Daniel Gordo ² Alejandro Sosa
4 1 ERA EDICIÓN EN MEMORIA DEL DR. EDUARDO A. BALESTRINO Autores (por orden alfabético): ² Sergio Arias ² Omar Latini ² Juan Carlos Bossio ² Alberto Marchese ² Olga Costantini ² Irene Paulone ² Raquel M. Darnaud ² María Delfina Sequeira ² María Isabel Dato ² Inés Veronesi ² Hugo Fernandez ² Elsa Zerbini ² Susana Imaz Diagramación y Diseño: ² Daniel Gordo Aprobadas en la: XXX Reunión del Consejo Confederal de Control de la Tuberculosis reunido en Santa Fe el 9 y 10 de noviembre de "Por resolución Nº 814 del 26 de julio de 2001 del Ministerio de Salud de la Nación incorpórense las Normas Técnicas para el Control de la Tuberculosis, que como anexo forman parte integrante de la presente resolución al Programa Nacional de Garantía de Calidad de la Atención Médica". 2 da Edición Reedición - Julio 2002
5 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
6 Normas Técnicas 2009 INDICE Indice Capítulo 1: Objetivos, Estructura y Funciones Objetivos generales del Programa Objetivos estratégicos Metas anuales del control de la tuberculosis Estructura y responsabilidades Capítulo 2: Localización de Casos y Diagnóstico Grupos de mayor riesgo Métodos de diagnóstico Organización de la localización de casos en los Servicios de Salud Captación de los Sintomáticos Respiratorios en la consulta Número de muestras y momentos de la recolección Recolección de muestras Evaluación de los contactos Tuberculosis extrapulmonar Evaluación de las actividades de localización de diagnóstico de casos Capítulo 3: El Laboratorio en el Programa de Control Técnicas básicas de diagnóstico bacteriológico Uso de métodos de lectura precoz de cultivo... 40
7 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 3.3. Prueba de sensibilidad Calidad de las técnicas de laboratorio Apoyo de la red de Laboratorios a la Vigilancia Epidemiológica y Operacional de la Tuberculosis Capítulo 4: Tratamiento de la Tuberculosis Clasificación de los casos de tuberculosis Medicamentos esenciales Medicamentos combinados Codificación de los tratamientos Esquemas de tratamiento Tratamiento de la Tuberculosis en situaciones clínicas especiales Reacciones adversas a los fármacos antituberculosos Manejo de las reacciones adversas a los fármacos Control del tratamiento de la tuberculosis pulmonar Modalidad del tratamiento Control del foco de infección Evaluación de los resultados del Tratamiento Capítulo 5: Vacunación BCG Agente inmunizante Edad para la vacunación Contraindicaciones Vacunación BCG simultánea con otras inmunizaciones Presentación de la vacuna BCG... 69
8 Normas Técnicas 2009 INDICE 5.6. Duración y conservación de la vacuna Aplicación de la vacuna Preparación de la vacuna Dosis Lugar de aplicación Técnica de aplicación Evolución de la lesión vacunal Efectos adversos Hijos de madres infectadas con VIH Capítulo 6: Prueba Tuberculínica Tuberculina Dosis Técnica de aplicación Administración de la prueba Lectura de la prueba Interpretación de los resultados Conversión o viraje tuberculínico Capítulo 7: Quimioprofilaxis o Tratamiento de la Infección Tuberculosa Latente Indicaciones prioritarias Indicaciones en personas con VIH/Sida Contraindicaciones Tratamiento... 87
9 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Capítulo 8: Tuberculosis y Bioseguridad Medidas básicas de bioseguridad para Centros de Salud periféricos Medidas básicas de bioseguridad para Hospitales generales Medidas básicas de bioseguridad para Hospitales especializados Normas de bioseguridad en el diagnóstico microbiológico de la tuberculosis Capítulo 9: Asociación Tuberculosis y SIDA Pautas para la atención de pacientes con VIH - SIDA Conducta de atención a personas con tuberculosis Tratamiento antituberculoso Retratamiento Tratamiento antirretroviral en pacientes con TB Toxicidad del tratamiento en pacientes con TB/Sida Síndrome Inflamatorio de Reconstitución Inmune (SIRI) Capítulo 10: Tuberculosis Infantil (menores de 15 años) Diagnóstico Formas Clínicas Tratamiento TB/SIDA Capítulo 11: Supervisión 131 Supervisión de las condiciones del servicio para brindar TAES. Modelo de Guía de supervisión en el nivel local Supervisión de las actividades de control de la tuberculosis en el nivel local. Resultados y recomendaciones
10 Normas Técnicas 2009 INDICE Guía de supervisión directa para niveles locales. Red Nacional de Laboratorios de Tuberculosis Guía para el supervisor Capítulo 12: Monitoreo, Evaluación y Vigilancia 157 Capítulo 13: Sistema de Registro e Información 167 Solicitud de Baciloscopía de Esputo Registro de solicitudes de baciloscopias Registro de casos de investigación bacteriológica de la Tuberculosis Tarjeta de control de tratamiento de pacientes con Tuberculosis Registro de casos de Tuberculosis Notificación de casos de Tuberculosis Registro de resultados del tratamiento de la Tuberculosis Meningitis tuberculosa en menores de 5 años Notificación de reacciones adversas a fármacos Antituberculosos (RAFA) Referencias bibliográficas 205
11
12
13 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La tuberculosis es un importante problema de salud por el daño que provoca tanto en morbilidad (número de personas que a su vez transmiten la enfermedad) como en mortalidad (personas que mueren como consecuencia directa o indirecta por las secuelas que ésta deja). Este daño de enfermedad y muerte es producido por una patología que tiene un diagnóstico sencillo y un tratamiento eficaz en la mayoría de los casos. La tercera parte de la población mundial, está infectada por el bacilo que causa la tuberculosis. En 2004 hubo 8,9 millones de nuevos casos de tuberculosis en el mundo y en Argentina. La tuberculosis tiene cura pero aún mata a 5000 personas por día en el mundo y a 2 en Argentina. Factores demográficos, socioeconómicos y la epidemia causada por el VIH, han complicado el control de la enfermedad en este país. Se debe desarrollar un Programa de Control basado en conocimientos actualizados que alcancen a todos los habitantes del país sin ningún tipo de distinción. El Programa Nacional de Control de la Tuberculosis, propone los siguientes objetivos: 1.1. Objetivos generales del Programa: ² Reducir la morbimortalidad por tuberculosis. ² Reducir la transmisión de la infección tuberculosa. ² Reducir la resistencia del Mycobacterium tuberculosis a los medicamentos antituberculosos Objetivos estratégicos: ² Fortalecer la estrategia DOTS/TAES en todas las jurisdicciones del país. ² Realizar un enfoque de trabajo centralizado en las áreas prioritarias de acuerdo a la magnitud del problema. 14
14 Normas Técnicas 2009 CAPÍTULO 1: OBJETIVOS, ESTRUCTURA Y FUNCIONES 1.3. Metas anuales del control de la tuberculosis: ² Detectar el 70% de los enfermos de tuberculosis con baciloscopía positiva del esputo. ² Curar el 85% de los casos nuevos detectados de tuberculosis con baciloscopía positiva Estructura y responsabilidades: El Programa Nacional de Control de la Tuberculosis consta de cuatro niveles: Nivel central. Nivel provincial. Nivel intermedio. Nivel local. I. Nivel central. El responsable es el Programa Nacional de Control de la Tuberculosis creado por la Resolución Nº /08-6 que depende de la Subsecretaría de Prevención y Control de Riesgos del Ministerio de Salud y Ambiente de la Nación. Responsabilidades: ² Realizar el diagnóstico de la situación de la tuberculosis en el país. ² Planificar las actividades de control. ² Elaborar normas técnicas y de procedimientos para el control de la tuberculosis, actualizándolas periódicamente. ² Asegurar el abastecimiento regular de medicamentos, insumos de laboratorio y registros necesarios para ejercer las actividades de control. ² Coordinar con otras Direcciones y Departamentos del Ministerio de Salud y 15
15 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Ambiente de la Nación y con los demás organismos nacionales de salud, públicos y privados, para que las acciones de control se desarrollen uniformemente de acuerdo a las normas y con máxima cobertura. ² Coordinar el Sistema de Registro e información de casos de tuberculosis difundiendo las recomendaciones derivadas de su análisis. ² Supervisar y asesorar a los niveles provinciales en lo referente a la programación y ejecución de las actividades, tanto en establecimientos públicos como privados. ² Realizar o estimular el desarrollo de investigaciones clínicas, epidemiológicas y operacionales. ² Promover, coordinar y supervisar las actividades de capacitación del personal profesional, técnico y auxiliar que actúa en distintos niveles de atención en el control de la tuberculosis. ² Conducir y desarrollar programas de información, educación y comunicación sobre tuberculosis. II. Nivel Provincial. Las responsabilidades del control de la tuberculosis se delegan a un equipo de trabajo dirigido por un responsable provincial. Responsabilidades: ² Realizar el diagnóstico de situación de la tuberculosis en su provincia. ² Proponer y ejecutar, según el diagnóstico, los planes y estrategias de control. ² Asegurar el cumplimiento de las normas técnicas de control. ² Garantizar el abastecimiento regular de medicamentos, insumos de laboratorio y registros necesarios para ejercer las actividades de control en el ámbito provincial. ² Realizar la vigilancia epidemiológica y operacional del Programa de Control en la provincia. 16
16 Normas Técnicas 2009 CAPÍTULO 1: OBJETIVOS, ESTRUCTURA Y FUNCIONES ² Informar al nivel central y difundir la marcha del programa en la provincia. ² Efectuar, de acuerdo a la disponibilidad, investigaciones epidemiológicas y/o operacionales. ² Capacitar al personal profesional, técnico y auxiliar que realiza actividades de control de la tuberculosis. III. Nivel Intermedio. En algunas jurisdicciones existen niveles intermedios entre el nivel central provincial y el nivel asistencial. Zonas de Salud, Regiones Sanitarias, Áreas Operativas, Distritos de Salud. Responsabilidades: ² Son similares a las del nivel provincial con relación a su área de cobertura. IV. Nivel Local. Se consideran en este nivel los hospitales, centros de salud, dispensarios, puestos de salud, unidades penitenciarias y las responsabilidades recaen en sus directivos. Responsabilidades: ² Efectuar o derivar examen de baciloscopía en pacientes sospechosos sintomáticos. ² Diagnosticar los casos de tuberculosis. ² Hacer tratamiento a todos los enfermos diagnosticados, administrando los medicamentos en forma supervisada brindando educación sanitaria a los pacientes y familiares. ² Efectuar la búsqueda de aquellos enfermos que no concurren a tomar la medicación. ² Mantener al día el sistema de registro del programa y elevar la información correspondiente al nivel intermedio o provincial. 17
17 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² Realizar el control del tratamiento según normas. ² Buscar y examinar los contactos de los enfermos. ² Dar el alta a los pacientes que hayan completado su tratamiento según normas. ² Asegurar la capacitación del personal del servicio involucrado en el Programa. ² Mantener una disponibilidad adecuada de medicamentos, insumos de laboratorio y registros necesarios. 18
18
19 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La tuberculosis (TB) es una enfermedad infecciosa cuya transmisión se produce fundamentalmente por vía aérea, por inhalación del bacilo y su llegada a los pulmones. Si bien los bacilos pueden desarrollarse en cualquier órgano, la mayoría de los enfermos presenta localización pulmonar. El grado de transmisión en una comunidad determinada está relacionado con la cantidad de enfermos pulmonares bacilíferos que viven en dicha población. Estos enfermos son las principales fuentes de infección. Además cuanto más rápidamente se identifiquen las fuentes de infección, se las trate y cure adecuadamente, menor será el sufrimiento del paciente, la transmisión del bacilo en la comunidad y la aparición de casos nuevos. La casi totalidad de los enfermos pulmonares bacilíferos tienen tos y expectoración. Se sospecha que una persona puede tener tuberculosis pulmonar cuando presenta alguno de los siguientes síntomas: P Tos y expectoración por más de 15 días. P Expectoración con sangre (hemoptisis), con o sin dolor torácico y dificultad para respirar. P Pérdida de peso o de apetito, fiebre, sudor nocturno, decaimiento. Los síntomas más frecuentes y de mayor importancia para identificar enfermos de tuberculosis son la tos y la expectoración, que definen al Sintomático Respiratorio (SR). Sintomático Respiratorio: toda persona que presenta tos y expectoración por más de 15 días Grupos de mayor riesgo: Los grupos en los que se encuentran más enfermos de tuberculosis (grupos de riesgo) son: ² Sintomáticos Respiratorios (SR) que acuden a la consulta médica por sus sín- 20
20 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO tomas, principalmente tos y expectoración persistente. El médico debe sospechar que pueden padecer de tuberculosis y solicitar dos baciloscopías para confirmarlo. ² Contactos (convivientes) de enfermos pulmonares bacilíferos, especialmente niños y jóvenes. El personal del equipo de salud debe realizar los mayores esfuerzos para identificar y estudiar a los convivientes, éste es un grupo con alto riesgo de estar infectado y/o enfermo. Es uno de los grupos, junto al de los SR, que aportan el mayor número de casos. ² Consultantes generales a los servicios de salud y salas de guardia y/o emergencias, que consultan por cualquier causa, pero que además presentan tos y expectoración. En este grupo deben incluirse también los enfermos hospitalizados, en quienes el personal de sala fácilmente detecta los síntomas. ² Personas infectadas con el Virus de la Inmunodeficiencia Humana (VIH), que por ser un grupo de alto riesgo debe ser controlado permanentemente con bacteriología y/o radiología. ² Adictos al alcohol y/o drogas. ² Enfermos diabéticos o con otras enfermedades que comprometen al sistema inmunitario y/o en tratamiento prolongado con corticoides o inmunosupresores, desnutridos, dializados. ² Personas que presentan imágenes radiológicas pulmonares con anomalías. En nuestro país, aproximadamente 4 de cada 100 personas que consultan por síntomas respiratorios tienen tuberculosis. Este porcentaje varía entre 1,1% y 8% según zonas de mayor o menor incidencia. 21
21 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 2.2. Métodos de diagnóstico: ² Bacteriología: La baciloscopía (BK) es la técnica diagnóstica más práctica, ya que es sencilla y rápida, puede ser realizada en la mayoría de los servicios de salud y detecta a los pacientes que expectoran gran cantidad de bacilos y diseminan la infección en la comunidad. Entre el 65 y 80% de los casos pulmonares adultos puede confirmarse por esta técnica. La baciloscopía también es una excelente técnica para el control del tratamiento, ya que al medir la riqueza bacilar del esputo permite evaluar el cumplimiento del tratamiento y la eficiencia del esquema aplicado. Para mayor información consultar las Normas Técnicas de Microscopía de la Red Nacional de Laboratorios de Tuberculosis. El cultivo es una técnica de mayor sensibilidad que la baciloscopía (detecta bacilos cuando están en menor cantidad en la muestra), aunque es también más compleja, necesita ser realizada en laboratorios de mayor nivel y a costos más elevados. Por estas razones es aconsejable utilizarlo sólo en situaciones como: SR con baciloscopías reiteradamente negativas que persisten con sus síntomas y tienen imágenes radiológicas sospechosas. Enfermos con sospecha de tuberculosis extrapulmonar. Niños con sospecha clínica y epidemiológica de tuberculosis e imágenes radiológicas sospechosas de formas abiertas. Inmunosuprimidos, especialmente los infectados con el VIH, con sospecha de tuberculosis. En pacientes con antecedentes de tratamiento (fracasos, abandonos recuperados o recaídas) y pacientes que continúan con baciloscopía positiva al segundo mes de tratamiento para descartar una micobacteriosis o tuberculosis multirresistente. 22
22 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO Contacto de tuberculosis multirresistente (TB MDR) confirmado. El cultivo es una herramienta importante en el diagnóstico diferencial con otras patologías pulmonares crónicas. ² Clínica: Los síntomas que presenta el enfermo con tuberculosis pulmonar: (tos persistente, expectoración, pérdida de peso, astenia, anorexia, febrícula nocturna), pueden presentarse también en otras enfermedades agudas y crónicas del aparato respiratorio. Puesto que la clínica no demuestra la presencia del bacilo, sino que presume la tuberculosis, se la considera un método de diagnóstico presuntivo. El médico puede sospechar que el enfermo puede tener tuberculosis, pero de ninguna manera puede tener la certeza. La sospecha clínica debe tratar de confirmarse con la bacteriología: en primera instancia con la baciloscopía y si ésta es persistentemente negativa con el cultivo. Cuando la bacteriología ha dado resultados negativos y la radiología es sospechosa, habiéndose descartado otras patologías, y efectuado tratamiento con antibióticos de amplio espectro, el médico puede asumir que está frente a un caso de tuberculosis y tratarlo como tal. En los pacientes con sospecha clínica sin confirmación bacteriológica, se deben agotar las medidas de diagnóstico diferencial para descartar otras patologías pulmonares, antes de indicar el tratamiento. ² Radiología: La radiografía (Rx) de tórax constituye un elemento complementario en el diagnóstico de la tuberculosis. Es una técnica sensible para el diagnóstico de tuberculosis pulmonar en pacientes inmunocompetentes, pero la interpretación correcta de las imágenes radio- 23
23 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS lógicas, requiere experiencia especialmente si las lesiones son mínimas o moderadas. La especificidad no es muy alta pues distintas patologías pulmonares pueden presentar lesiones muy similares. En los niños se debe solicitar radiografía de tórax de frente y perfil La placa de tórax no da la certeza diagnóstica que brinda la bacteriología. La presencia de imágenes sospechosas de TB, indican la necesidad de realizar estudios bacteriológicos. ² Prueba tuberculínica: La prueba tuberculínica o Reacción de Mantoux pone en evidencia una infección con micobacterias, reciente o antigua. Su utilización tanto con fines clínicos como epidemiológicos requiere procedimientos estandarizados para que los resultados sean confiables o comparables. Se considera positiva una induración de 10 milímetros o más. En personas infectadas con el VIH el criterio de positividad es de 5 milímetros o más. Existen reacciones falsas negativas o falsos positivos. Las falsas negativas pueden estar relacionadas con la calidad del producto. La administración, la lectura y la situación del paciente, como la infección por VIH. Las infecciones y vacunas virales recientes, infecciones bacterianas, tratamientos inmunodepresores, edades extremas de la vida, periodo de ventana de los recién infectados y tuberculosis activa. También se pueden presentar falsas reacciones positivas relacionadas con la administración y lectura de la prueba tubeculínica o a reacciones cruzadas (micobacterias no TB o vacunación BCG) La reacción de Mantoux no permite distinguir una reacción inducida por la vacuna BCG, de la causada por una infección natural. Está recomendada su utilización para: Determinar la prevalencia o incidencia de la infección tuberculosa en una población determinada (estudio de riesgo de infección). Complementar el diagnostico de TB en niños. 24
24 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO Evaluación de infección tuberculosa reciente en trabajadores de instituciones con alta probabilidad de tener infección con TB o condiciones que faciliten la transmisión. Evidenciar la infección tuberculosa en personas con alto riesgo de pasar de infección a enfermedad. Ej. pacientes VIH positivos, niños menores de 15 años, diabéticos, desnutridos, contactos próximos de enfermos con tuberculosis, individuos con alto riesgo de infección y/o enfermedad tuberculosa. Debe tenerse en cuenta que nunca constituye un elemento diagnóstico en sí misma sino un criterio más a considerar. Solamente diagnostica infección y no enfermedad. ² Histopatología: El estudio anatomopatológico de cualquier tejido del organismo, sospechoso de estar afectado por TBC, puede ser de utilidad en el diagnóstico. Es importante conocer cómo conservar y cómo enviar la muestra de la biopsia para ser estudiado por el especialista. Es conveniente obtener siempre dos fragmentos del material para: el estudio anatomopatológico y para el bacteriológico. El material para anatomía patológica se debe conservar en frasco estéril con solución de formaldehido al 4%, que se obtiene de diluir 1 en 10 la presentación comercial de formol. La muestra debe cubrirse totalmente con esta solución. El material para estudio bacteriológico se debe enviar en frasco estéril con el agregado de solución fisiológica estéril Organización de la localización de casos en los Servicios de Salud: ² Cuanto más rápidamente se identifiquen las fuentes de infección, se las trate adecuadamente y se las cure, menor será la transmisión del bacilo en la comunidad y el sufrimiento del paciente. 25
25 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² La estrategia más productiva de captación del SR es la de su identificación durante la consulta al servicio de salud, ya sea que la persona acuda por síntomas respiratorios o por otras causas. ² Esta actividad dentro del servicio de salud requiere de organización y sistematización, a fin de captar los consultantes mayores de 15 años que tienen tos y expectoración por más de quince días. ² En virtud de que el Programa de Control considera que la estrategia de localización de los SR es una actividad integrada, la petición de baciloscopías no es una actividad sólo del médico neumonólogo, sino de todos los médicos y también del resto del equipo de salud. ² La bacteriología es la única forma de confirmación de la tuberculosis, ya que demuestra la presencia del agente causal. La baciloscopía es la técnica de mayor costo beneficio y accesibilidad para la búsqueda y detección de casos pulmonares infecciosos. ² Como en todas las técnicas de laboratorio, los resultados de la baciloscopía dependen en buena medida de la calidad de la muestra procesada, lo que implica que: la persona identificada como SR tenga expectoración, la recolección sea correcta, que provenga del sitio de la lesión, que se conserve adecuadamente y que se envíe en tiempo y forma al laboratorio Captación de los SR en la consulta: El objetivo de esta actividad es captar tempranamente los casos bacilíferos entre los consultantes a los Servicios de Salud. ² Si el Sintomático Respiratorio acude al médico preocupado por sus síntomas, es este último quien debe solicitar el examen baciloscópico. La derivación a un servicio especializado puede resultar en la pérdida del paciente. ² Si el SR se encuentra en el Servicio de Salud consultando por cualquier otra causa y el personal del establecimiento lo identifica como tal, ya sea por oírlo toser o porque en un interrogatorio sistemático reconoce sus síntomas, es dicho personal quien debe solicitar el examen baciloscópico. 26
26 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO ² La organización de la captación de los SR entre los consultantes mayores de 15 años en la consulta general depende de las características de cada servicio de salud y del compromiso que asuman los médicos en relación a esta actividad. ² Si los consultantes deben pasar por un ámbito común, ya sea para solicitar turno de atención (estadística o recepción) o para consultas de orientación (enfermería) o incluso para abonar aranceles, es en esos lugares en los que se puede implementar el interrogatorio sistemático sobre la presencia de tos y catarro y, en caso afirmativo derivar al consultante al servicio responsable de la solicitud de muestras de esputo. ² Es conveniente aceptar que cualquier persona integrante del equipo de salud pueda solicitar una baciloscopía. Cuando el personal de enfermería asume la organización de la identificación del SR, esta se ve favorecida por su estrecha relación con el equipo médico y las personas Número de muestras y momentos de la recolección: Como la eliminación de los bacilos por el esputo no es regular y permanente, es conveniente analizar más de una muestra de cada SR para el diagnóstico de la tuberculosis. En las condiciones habituales del Programa de Control se considera suficiente obtener dos muestras por SR; en caso de que ambas fueran negativas y el médico tenga otros elementos para sospechar que puede tratarse de tuberculosis se debe pedir una tercera muestra y cultivo. La primera muestra debe tomarse siempre en el momento de la consulta (muestra inmediata) cuando el médico u otro personal del equipo de salud identifican al SR (muestra inmediata). La segunda muestra la debe conseguir el paciente en su casa o en la internación por la mañana al despertar (muestra matinal). 27
27 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Recolección de muestras: Pasos a seguir: 1. Explicar que es necesario hacer un examen de esputo para conocer las causas de los síntomas respiratorios. Utilizar un lenguaje que la persona entienda. 2. Entregar al paciente un envase rotulado con su identificación. Nombre, apellido y fecha. De preferencia el envase que se va a usar debe ser descartable, de boca ancha para facilitar la recolección, de material plástico, transparente para observar si la expectoración que recoge el paciente es adecuada, de cierre hermético para evitar vuelcos durante el transporte. La mayoría de los servicios de salud tienen provisión de este tipo de envases. El nombre del paciente debe ser colocado en el envase antes de entregarlo. El rótulo debe colocarse en las paredes del envase y no en la tapa para evitar confusión en el laboratorio. 3. Explicar con palabras sencillas como obtener una buena muestra. Seguir las siguientes recomendaciones. El paciente debe ser instruido correctamente sobre la mejor manera de expectorar, con palabras que pueda comprender, nombrando el esputo como habitualmente lo conoce su comunidad. Pedir a la persona esforzarse para movilizar la expectoración desde adentro del tórax (no de la nariz). La muestra debe provenir del árbol bronquial, que es el sitio de la lesión y en la que se encontrarán los bacilos si el sintomático padece tuberculosis. Se debe indicar al paciente que respire hondo, mantenga el aire y luego lo largue de golpe, mediante un acceso de tos, Este procedimiento producirá arrastre de las secreciones de las vías aéreas inferiores. Decir al paciente que repita 3 veces este procedimiento, que se tome todo el tiempo que juzgue necesario, tape el envase y lo entregue al terminar la recolección al personal de salud que lo solicitó. 28
28 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO 4. Identificar e indicar dónde queda el lugar destinado a la recolección. Es necesario contar en el servicio de salud con un área para la recolección de muestras de esputo, teniendo en cuenta privacidad, ventilación e iluminación por luz natural. Un espacio no concurrido del patio puede ser un buen lugar. No es conveniente utilizar lugares cerrados o muy concurridos, tales como consultorios médicos o baños. Indicar el lugar de recolección o acompañar a la persona hasta el mismo. No debe recogerla en presencia del personal de salud u otra persona. 5. Dar al paciente un pedazo de papel para que, en caso de que el recipiente se haya ensuciado durante el procedimiento de recolección de esputo, lo limpie y deseche el papel sucio en le recipiente de residuos contaminados. Indicar al paciente que se lave las manos luego de haber entregado el frasco. 6. Recibir e inspeccionar la muestra Quien recibe la muestra (médico, enfermera, asistente social, técnico de laboratorio, agente sanitario) debe observar por fuera si la muestra es suficiente (3 a 5 ml) y mucopurulenta. Si al recibir la muestra se observa que no es suficiente o no es de la calidad descripta se debe solicitar una nueva muestra. Las muestras de saliva, de contenido faríngeo o de secreción nasal no son muy útiles pues, en general, no contienen bacilos. De cualquier manera no deben descartar estas muestras pues pueden contener bacilos de arrastre. Si el consultante no puede recoger expectoración, considerar el frasco como usado y desecharlo. Siempre se debe intentar conseguir la expectoración espontánea. Si el paciente no puede producir una muestra de expectoración, es aconsejable volver a explicar el procedimiento de recolección. 7. Pedir al paciente que coloque el frasco en la caja que se utilice para guardar las muestras y enviarlas al laboratorio. Es útil contar con un envase de plástico con tapa, del tipo de los que se utilizan para conservar alimentos, de alrededor de 15 por 30 cm de altura, ligeramente superior a la de los envases utilizados. 29
29 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Se recomienda adaptar en su interior una base de telgopor agujereada con círculos de diámetro mayor al de los envases, para que las muestras no se muevan. 8. Informar al paciente que deberá obtener una segunda muestra a la mañana siguiente, al levantarse, porque el catarro es más productivo por ser la suma de la secreción de toda la noche (muestra matinal). Cuando la persona no pueda regresar o se estime que no vendrá al día siguiente con la segunda muestra y el Servicio cuente con laboratorio se tratará de procesar la primera muestra de inmediato mientras la persona espera el resultado. Otra alternativa es recoger en el mismo momento más de una muestra. Deben hacerse los mayores esfuerzos para que la persona regrese con la segunda muestra. 9. Para la recolección de la segunda muestra, entregar un envase rotulado y reiterar las indicaciones que se brindaron para la primera. Aclarar que no es necesario estar en ayunas. 10. Explicar que para traer el envase de la casa lo coloque en una bolsa de polietileno. Si es posible, que lo traiga personalmente. Cuando la persona concurre con muestra matinal, se debe examinar la "calidad" de la muestra obtenida. Si considera que no es una buena muestra se puede solicitar una tercera muestra en este momento, o bien otra matinal. 11. Completar correctamente la solicitud de baciloscopía. Las muestras deben remitirse al laboratorio acompañadas por el formulario de solicitud de baciloscopía. (Ver Capítulo 13). 12. Conservar las muestras en el envase de plástico protegidas de la luz solar o calor excesivo hasta el momento del envío al laboratorio. 13. Completar el Libro de Registros de Solicitudes de baciloscopía. El libro permite conocer en forma rápida a qué pacientes se les solicitó muestras, fecha de pedido, número de muestras y si se han recibido los informes de los resultados del laboratorio. El Libro debe estar disponible en el servicio de salud. 30
30 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO 14. Verificar si la caja o envase de transporte tiene: dirección correcta del laboratorio al cual se envía, advertencia de que contiene muestras de esputo y flechas indicando la posición en que debe mantenerse para evitar derrame. 15. Despachar las muestras al laboratorio. Llevar al finalizar la jornada de trabajo las muestras al laboratorio para su procesamiento, teniendo especial cuidado de poner las órdenes de baciloscopía en un sobre aparte. No envolver cada frasco con la orden. Es conveniente que las muestras lleguen rápidamente al laboratorio y se procesen para que el consultante reciba cuanto antes el resultado, se mantenga la consistencia del catarro y no se deteriore la estructura de los bacilos. De no poder enviar enseguida las muestras, deben conservarse en lugares frescos o en la heladera, aunque no es imprescindible. Las muestras se pueden conservar a temperaturas menores de 20 ºC. No se debe enviar al paciente con la muestra al laboratorio. La responsabilidad de la entrega de las muestras al laboratorio es del personal de salud que lo atendió. Si en el servicio de salud no hay laboratorio que procese la muestra, el responsable del Programa de Control le asignará un "Laboratorio de Referencia". Si las muestras no pudieran derivarse con frecuencia al laboratorio que va a realizar las baciloscopías pueden utilizarse dos alternativas: a) Agregar a la muestra unas 10 gotas de fenol al 5%, cerrar el envase y agitar suavemente; el fenol mata los bacilos y otros gérmenes, pero mantiene la capacidad de los bacilos de colorearse y evita la putrefacción de la muestra. b) Realizar el extendido, fijarlo y conservarlo hasta que pueda enviarse al laboratorio. Esta alternativa no es buena ya que los bacilos, aun secos, pueden seguir viables. Si se tiene que aceptar esta segunda alternativa, tratar previamente la muestra con fenol (dejar actuar 30 minutos) y realizar tres extendidos. El personal debe conocer a qué laboratorio debe enviar las muestras, con qué frecuencia y por cuál medio de transporte. 31
31 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Conviene que sea el laboratorio con el cual se tiene comunicación frecuente y acceso rápido. 16. Realizar la baciloscopía. El laboratorio realiza el procesamiento de la muestra e informa el resultado. La siguiente escala semicuantitativa, adoptada por el país, es utilizada en la mayoría de los países del mundo para informar los resultados. Resultado del examen microscopio No se encuentran BAAR en 100 campos observados Se observan de 1 a 9 BAAR en 100 campos observados Se observan entre 10 y 99 BAAR en 100 campos observados Se observan de 1 a 10 BAAR por campo, en 50 campos observados Se observan más de 10 BAAR por campo, en 20 campos observados Informe No se observan bacilos Acido-alcohol resistentes N exacto de bacilos en 100 campos Positivo (+) Positivo (++) Positivo (+++) 2.4. Evaluación de los contactos: Contactos son las personas que han estado expuestas a un enfermo tuberculoso bacilífero y que por lo tanto tienen más posibilidades de haberse infectado y desarrollar la enfermedad. Especialmente cuando el caso es positivo al examen microscópico directo. Incluye a los contactos habituales intradomiciliarios (los que conviven con el paciente), que son los que tienen mayor riesgo y los contactos ocasionales (parejas, familiares que visitan frecuentemente el domicilio, compañeros de trabajo), quienes tienen menor riesgo. Se ha demostrado que hay un mayor riesgo de enfermar en los contactos que en la población en general. El rendimiento de la búsqueda de casos en los contactos es altamente positivo. La prevalencia de tuberculosis en este grupo se estima en el 32
32 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO 1% dependiendo de las características del caso índice. Además, el examen de contactos permite indicar la quimioprofilaxis a niños con alto riesgo de enfermarse de tuberculosis. La prioridad son los contactos intradomiciliarios. Fundamentalmente con un tiempo compartido de más de 4 horas diarias en condiciones de hacinamiento y una elevada carga bacilar del caso. Cuando se trata de enfermos con baciloscopías intensamente positivas, deben estudiarse también los visitantes frecuentes y, a veces, los casuales. Una vez diagnosticado el caso bacilífero, en la entrevista inicial del médico, la enfermera u otro integrante del equipo de salud con el enfermo, deben acordar el control de los contactos. Se debe identificar con nombre, apellido y edad todos los contactos del paciente para su evaluación. Si el enfermo no colabora, se debe tratar de realizar una visita domiciliaria y arbitrar los medios para efectuar los exámenes correspondientes. Los contactos deben ser evaluados con las herramientas de diagnóstico disponibles antes del mes del diagnostico del caso. A los contactos de 15 años o más, se los interroga para identificar si son SR. En caso afirmativo, se le solicita baciloscopía de esputo. Si no es SR, se le indica que consulte en forma inmediata si aparecen los síntomas respiratorios. A los menores de 15 años, se les debe realizar un examen clínico, radiografía de tórax, prueba tuberculina y verificar la vacunación BCG. Si presentan síntomas respiratorios y/o lesiones radiológicas, solicitarles examen bacteriológico (directo y cultivo) de muestras de contenido gástrico (lavado gástrico), o esputo en niños que pueden recolectar esta muestra. Los contactos de enfermos bacilíferos constituyen un grupo de alto riesgo, especialmente si son niños o jóvenes. El servicio de salud debe organizar las actividades necesarias a fin de captarlos y evaluarlos rápidamente. 33
33 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Examen de contactos de enfermos de tuberculosis * En menores de 7 años. ** No es imprescindible solicitar la Prueba Tuberculínica para decidir la conducta terapéutica a seguir Tuberculosis extrapulmonar: Los síntomas generales de la tuberculosis extrapulmonar son similares a los de la pulmonar: fiebre, astenia, decaimiento, sudor nocturno, pérdida de peso, disminución del apetito entre otros. A estos síntomas y signos se agregan los específicos para cada localización. La interpretación de los síntomas y signos debe realizarla un médico, Quien hará el diagnóstico. Se calcula que las localizaciones extrapulmonares constituyen entre el 15% y el 20% de todas las formas de tuberculosis; en la asociación TB/SIDA la proporción es mayor. 34
34 Normas Técnicas 2009 CAPÍTULO 2: LOCALIZACIÓN DE CASOS Y DIAGNÓSTICO Las formas más frecuentes en nuestro país son las pleurales, ganglionares, y en menor medida genitourinarias, osteoarticulares y gastrointestinales. A diferencia de las formas pulmonares, las localizaciones extrapulmonares tienen poblaciones bacterianas de escaso número; por esta razón, la proporción de confirmación bacteriológica en estas formas no es tan alta como en las de localización pulmonar. Siempre debe solicitarse bacteriología (examen directo y cultivo) de líquidos y materiales de tejidos relacionados con el sitio de localización sospechoso. En las localizaciones extrapulmonares, la clínica, la radiología, la epidemiología, la anatomía patológica y los exámenes indirectos de laboratorio, como la prueba de la adenosindeaminasa, constituyen un aporte valioso para el diagnóstico. La bacteriología, principalmente el cultivo, confirman entre un 20% y 80% las formas extrapulmonares, dependiendo de su localización; sin embargo aun cuando su rendimiento sea bajo no se debe omitir la solicitud de estudio bacteriológico Evaluación de las actividades de localización y diagnóstico de casos: Las metas anuales de identificación de SR, y de detección de casos, deben ser establecidas por cada servicio de salud, apoyado por los Responsables Provinciales o Regionales del Programa. La proporción de SR entre los mayores de 15 años varía entre 0,6% y 1% según las patologías prevalentes de la zona. Periódicamente es conveniente evaluar si dichas metas se están logrando o si es necesario mejorar las actividades para lograrlo. 35
35
36
37 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La bacteriología es la herramienta fundamental del diagnóstico y control del tratamiento de la tuberculosis, especialmente en los casos bacilíferos, objetivo principal del Programa de Control de la Tuberculosis. En razón de ello el laboratorio se constituye en un integrante imprescindible del equipo del Programa. Los laboratorios de dependencia oficial (nacional, provincial y municipal) y algunos privados forman un grupo solidario que constituye la Red Nacional de Laboratorios de Tuberculosis, que garantiza la accesibilidad de cualquier habitante del país al diagnóstico bacteriológico ya que, como mínimo, existe un laboratorio con microscopio cada habitantes. Esta Red está constituida por los siguientes niveles de complejidad técnica y administrativa: ² Centros de toma de muestras: servicios de salud que no cuentan con laboratorio propio y derivan las muestras obtenidas de sus consultantes sintomáticos al nivel local e intermedio. ² Nivel local: laboratorios que realizan baciloscopías para los servicios de salud de su área de influencia, derivan muestras al nivel intermedio. ² Nivel intermedio: laboratorios que además de baciloscopías realizan técnicas de mayor complejidad, como cultivo, prueba de sensibilidad y tipificación. Reciben derivaciones de los laboratorios locales, realizan capacitación y supervisión. Participan con los laboratorios centrales en investigaciones colaborativas técnicas y operacionales. ² Nivel central: laboratorios de nivel provincial o nacional cuyas actividades son fundamentalmente de organización de la red, vigilancia epidemiológica, capacitación, supervisión, evaluación y monitoreo, adquisición y distribución de recursos. Realizan también técnicas de alta complejidad e investigación operativa y técnica, apoyados por los otros niveles. Además de la accesibilidad, la Red de Laboratorios garantiza la calidad ya que todos los laboratorios, cualquiera sea su nivel, participan de un sistema de control permanente de calidad nacional e internacional de baciloscopías, cultivos y pruebas de sensibilidad. 38
38 Normas Técnicas 2009 CAPÍTULO 3: EL LABORATORIO EN EL PROGRAMA DE CONTROL 3.1. Técnicas básicas de diagnóstico bacteriológico: La baciloscopía o examen microscópico directo, que se efectúa previa coloración del extendido por el método de Ziehl - Neelsen, es una técnica sencilla, rápida y económica de diagnóstico directo que permite detectar, entre otros, a los casos de tuberculosis pulmonar infecciosa ("bacilíferos"). Entre un 65% y 80% de los enfermos pulmonares adultos pueden ser diagnosticados por esta técnica. Las muestras de expectoración de estos enfermos contienen al menos bacilos ácido-alcohol resistentes (BAAR) por mililitro, concentración mínima necesaria para que la baciloscopía sea positiva. En más del 99% de los casos no asociados al SIDA, la observación microscópica de BAAR en el esputo significa tuberculosis, ya que la frecuencia de otras micobacteriosis pulmonares es muy baja en nuestro país. En estas condiciones la baciloscopía es altamente específica. Se debe solicitar baciloscopía a todo SR. El cultivo es un método directo de diagnóstico de mayor complejidad y costo que la baciloscopía, cuyos resultados recién se obtienen entre 20 y 60 días después del procesamiento de la muestra. Su ventaja es la alta sensibilidad que le permite detectar hasta 10 bacilos por mililitro en la muestra. Su especificidad es absoluta ya que permite estudiar los bacilos vivos por técnicas de identificación. Se debe solicitar cultivo a: - Diagnóstico de casos con sospecha clínica y radiológica de TB pulmonar con BK negativa. - TB extrapulmonar e infantil. - Contactos de pacientes con TB MDR. - Casos que fracasaron al tratamiento estándar, abandonos recuperados, recaídas o que continúen con BK positiva al 2do mes de tratamiento. - Investigación de individuos de alto riesgo (inmunodeprimidos, especialmente VIH/Sida con sospecha de TB). 39
39 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 3.2. Uso de métodos de lectura precoz de cultivo: El cultivo se emplea principalmente como elemento de certeza de formas mínimas con baciloscopía negativa, que en general no revisten gravedad, son de evolución lenta y no son infectantes, razón por la cual no requieren de rapidez de diagnóstico y permiten esperar los 30 a 60 días que requiere el método tradicional con medios en base a huevo. Sin embargo, para el diagnostico de TB meníngea o en enfermos con posible asociación SIDA-TB, es necesario contar con métodos de cultivo que den mayor celeridad al diagnóstico. ² Ventajas: Disminuyen a la mitad el tiempo requerido para detectar los cultivos positivos (7 a 30 días), dependiendo de la riqueza de bacilos en la muestra. Acortan el tiempo para el estudio de la sensibilidad a drogas antituberculosas de primera línea (aproximadamente 7 días). Permiten diferenciar rápidamente si lo que se ha desarrollado es Mycobacterium tuberculosis u otra micobacteria. ² Desventajas: Mayor contaminación de los cultivos. Mayor carga de trabajo. Mayor costo. Mayor riesgo para el personal de laboratorio. Estos métodos deben realizarse prioritariamente en un laboratorio de referencia provincial o regional, que concentre las muestras de pacientes de una amplia zona a fin de optimizar su uso. En nuestro país se utilizan métodos radiométricos (BACTEC 460, M-GIT, BACTEC 960, MB BACT), colorimétricos o fluorométricos. 40
40 Normas Técnicas 2009 CAPÍTULO 3: EL LABORATORIO EN EL PROGRAMA DE CONTROL 3.3. Prueba de sensibilidad: Las pruebas de sensibilidad se realizan en casos de recaídas, fracasos terapéuticos y en abandonos que se recuperan con baciloscopía positiva y antecedentes de irregularidad, ya que los resultados pueden ser útiles para seleccionar un régimen de retratamiento adecuado. En los casos de fracasos se deben incluir en las pruebas de sensibilidad las drogas que habían sido administradas en el primer tratamiento. Se recomienda también realizarlo en pacientes que no evolucionan bien en el primer tratamiento, cuando la baciloscopía de esputo del segundo mes es positiva. Se deben realizar pruebas de sensibilidad en: Pacientes con antecedentes de tratamiento, recaídas, fracasos y abandonos y/o antecedentes de irregularidad en el tratamiento. Pacientes con baciloscopía de esputo positiva al finalizar el segundo mes de tratamiento. Pacientes inmunodeprimidos. Estudios de vigilancia epidemiológica de multirresistencia que incluye el Programa de Control de la Tuberculosis. Contactos de pacientes multirresistentes 3.4. Calidad de las técnicas de laboratorio: La Red de Laboratorios debe garantizar un sistema permanente de control de calidad. El nivel Central Provincial debe mantener la organización permanente del sistema de supervisión técnica indirecta entre los laboratorios de la Red. Con el apoyo de algunos laboratorios intermedios es responsable de la lectura de baciloscopías y de la solución de problemas que eventualmente disminuyen la calidad El Nivel Central Nacional normatiza y realizar el control de calidad de las baciloscopías de los Laboratorios Centrales Provinciales. También deben ejecutar el control de calidad de los medios de cultivo, de la efectividad del uso del cultivo en el diagnóstico, de las pruebas de sensibilidad y tipificación. 41
41 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Los Niveles Intermedio y Local deben facilitar e incluso solicitar la supervisión permanente, especialmente de la calidad con que realizan sus baciloscopías. Todos los laboratorios de la red deben aplicar el control de calidad interno a todas las técnicas que realicen Apoyo de la red de Laboratorios a la Vigilancia Epidemiológica y Operacional de la Tuberculosis: Todos los laboratorios de la red deben participar en la Vigilancia Epidemiología y Operacional reuniendo la siguiente información: ² El número de SR examinados por baciloscopía permite evaluar las actividades de localización de casos. ² Los casos confirmados bacteriológicamente constituyen el indicador más preciso de la incidencia de la enfermedad. ² El número de SR examinados para identificar un caso positivo permite también evaluar indirectamente la incidencia y reorientar la localización. ² El cruce de la información de laboratorio con la información de casos al Programa de Control permite evaluar la eficiencia de ambos e identificar casos no notificados e incluso no tratados. ² El número de baciloscopías realizadas permite establecer necesidades de abastecimiento. ² El estudio de la tendencia de resistencia de casos nuevos y con tratamiento previo es un indicador de la eficacia de los tratamientos y del funcionamiento del Programa de Control. La Red Nacional de Laboratorios de Tuberculosis cuenta con Normas de Bacteriología, Garantía de Calidad de las Técnicas y de la Red. Estas Normas, difundidas entre los laboratorios, pueden ser solicitadas al Nivel Central y por este motivo no se incluyen en este Manual. 42
42
43 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 4.1. Clasificación de los casos de tuberculosis. Para clasificar los casos se debe tener en cuenta: La localización de la enfermedad. La gravedad de la enfermedad. La bacteriología (resultado de la baciloscopía de esputo). Los antecedentes de tratamiento antituberculoso previo. Es necesario conocer también, la edad y el estado de infección por el HIV. La combinación de estos parámetros conforma una clasificación de casos orientada a la selección del tratamiento. Recuerde: Defina la categoría a la que pertenece el caso de tuberculosis para determinar el tratamiento. ² Categoría I: Caso nuevo: Paciente que nunca ha tomado drogas antituberculosas o que las ha tomado por menos de un mes y que presenta: Tuberculosis pulmonar con baciloscopía positiva. Tuberculosis pulmonar baciloscopía negativa (cultivo positivo o negativo) con lesiones radiológicas extensas y sintomatología importante. Tuberculosis extrapulmonar severa (meningitis, pericarditis, peritonitis, pleuresía bilateral, intestinal, genitourinaria y osteoarticular). Tuberculosis diseminada (miliar). Tuberculosis en pacientes con VIH/Sida. 44
44 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS ² Categoría II: Casos con Tratamiento Previo: Interrupción del tratamiento o abandono: Un paciente que realizó tratamiento por más de un mes y lo retoma luego de haberlo interrumpido por dos meses o más, con baciloscopía de esputo positiva o baciloscopías negativas que clínica y radiológicamente tienen evidencia de tuberculosis activa. Recaídas: Un paciente de tuberculosis en cualquiera de sus formas, quien en el pasado ha sido declarado como curado por un médico, después de un tratamiento completo, y ha vuelto con baciloscopías y/o cultivo de esputo positivo. Fracaso operativo: Paciente en tratamiento que continúa o recurre con bacteriología positiva (baciloscopía y/o cultivo de esputo) al final del cuarto mes de iniciado un primer tratamiento no supervisado muy irregular. Según evidencias científicas se puede emplear en estos casos un esquema terapéutico de Categoría 1 hasta tener el resultado de la prueba de sensibilidad a las drogas. ² Categoría III: Caso nuevo: Paciente que nunca ha tomado drogas antituberculosas o que las ha tomado por menos de 1 un mes y que presenta: Tuberculosis pulmonar con baciloscopía negativa (cultivo positivo o negativo). Tuberculosis extrapulmonar menos severa, pleuresía unilateral, ganglionar y tuberculosis de piel localizada sin diseminación aparente. ² Categoría IV: Fracaso farmacológico: Paciente en tratamiento que continúa o recurre con bacteriología positiva (baciloscopía y/o cultivo de esputo) al finalizar el cuarto mes de haber comenzado un primer tratamiento estrictamente supervisado. 45
45 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Caso crónico: Un paciente que continúa o vuelve a presentar baciloscopía o cultivo positivo después de completar un retratamiento supervisado. Tuberculosis multirresistente (TBMR): Paciente con tuberculosis activa en el que se aíslan bacilos resistentes al menos a isoniacida y rifampicina Medicamentos esenciales Todos los pacientes (Incluidos los infectados por HIV) que no hayan sido tratados anteriormente deben recibir una pauta de tratamiento de primera línea internacionalmente aceptada, en la que se empleen fármacos de biodisponibilidad conocida. La fase inicial consistirá en dos meses con isoniazida, rifampicina, pirazinamida y etambutol. La fase de continuación preferida consta de isoniacida y rifampicina administradas durante cuatro meses. Las dosis de los fármacos antituberculosos utilizadas se ajustaran a las recomendaciones internacionales Los medicamentos antituberculosos actualmente empleados cumplen, en su conjunto, con los siguientes requisitos: P Potencia bactericida contra los bacilos metabólicamente activos. P Actividad esterilizante contra los bacilos de metabolismo semiactivo y persistentes. P Prevenir la selección de bacilos resistentes durante el tiempo del tratamiento. Como no se conoce ningún agente quimioterápico que posea en sí mismo todas estas propiedades, en forma suficiente para el tratamiento, se deben utilizar por lo menos tres drogas en forma combinada en los primeros dos meses (fase inicial intensiva), para eliminar la mayor parte de la población bacilar rápidamente y negativizar los exámenes baciloscópicos. En los cuatro meses restantes (fase de continuación) se administran dos drogas cuyo objeto es reducir el número de bacilos persistentes a fin de evitar recaídas después de finalizado el esquema. La isoniacida (H) se administra por vía oral y se presenta en comprimidos de 100 mg y 300 mg. La dosis terapéutica diaria es de 5 mg por Kg. de peso corporal. La posología diaria total no debe pasar de 300 mg. En los regímenes intermitentes que se administran tres veces a la semana, la dosis debe ser de 10 mg por Kg. (máximo 900 mg/día). 46
46 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS En las dosis señaladas la isoniacida carece prácticamente de efectos colaterales. Rara vez ocurre una reacción de hipersensibilidad como fiebre, erupción cutánea, anemia hemolítica, vasculitis y neutropenia. Las reacciones tóxicas son muy raras; cuando ocurren adoptan la forma de neuritis periférica, hepatitis, psicosis, somnolencia y letargia, pueden estar asociadas a sobredosificación en personas desnutridas, diabéticas, alcohólicas o con hepatopatías. La rifampicina (R) se administra por vía oral. Se presenta en cápsulas de 150 mg y 300 mg y en suspensión (5 ml = 100 mg). La dosis diaria es de 10 mg por Kg. de peso corporal (dosis máxima 600 mg/día). En niños y pacientes malnutridos que pesan menos de 40 kg la dosis debe ajustarse al peso corporal, de modo que, por día, no exceda los 10 mg por Kg. A diferencia de la isoniacida, la rifampicina no debe administrarse en posología incrementada durante los regímenes intermitentes. La sobredosificación de rifampicina, en especial si se acompaña de isoniacida, interfiere en la eliminación farmacológica por el hígado, incrementando el riesgo de hepatotoxicidad. La rifampicina puede causar síntomas gastrointestinales como anorexia, náuseas, dolor abdominal y vómitos. De manera excepcional aparecen reacciones tóxicas graves como púrpura, trombocitopenia, anemia hemolítica o anuria, que requieren supresión definitiva de este fármaco. La hepatitis tóxica es rara; en el 80% de los casos se puede readaptar el tratamiento con rifampicina, pero la dosis que se administre en estas condiciones nunca pasará de 8 mg/kg. de peso corporal. La vigilancia sistemática mediante pruebas de la función hepática antes del tratamiento y durante el mismo no es indispensable en todos los pacientes. Debe advertirse a los pacientes que el tratamiento puede producir una coloración en la orina, las lágrimas, la saliva, los esputos, y que las lentes de contacto pueden quedar coloreadas de modo irreversibles. La rifampicina induce a la producción de enzimas hepáticas y puede incrementar la metabolización de las drogas en el hígado, como corticoides, anticonceptivos esteroides, agentes hipoglucemiantes orales (sulfonilureas), warfarina, cimetidina, ciclosporina, glucósidos digitales, anticonvulsivantes (fenitoina), antibióticos macrólidos (claritromicina, eritromicina) e inhibidores de las proteasas (tratamiento de Sida) entre otros. Las pacientes deben ser advertidas de usar un método de control de natalidad no hormonal durante todo el tratamiento y hasta un mes posterior al mismo o utilizar píldoras con mayor concentración de estrógenos (50mcg). 47
47 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La estreptomicina (S) se administra por vía intramuscular. Se presenta como polvo blanco en ampollas de 1 gramo para dilución en el momento en que se va a inyectar. La dosis diaria terapéutica de la estreptomicina es de 15 mg por Kg. de peso corporal. En los pacientes mayores de 65 años se debe reducir a 10 mg/kg./día máximo 750 mg/día, usar ¾ frasco. La estreptomicina es un fármaco bactericida que mata a los bacilos que se multiplican con rapidez, en especial a los que se encuentran sobre las paredes de las cavidades. Esto explica su función durante las primeras cuatro a ocho semanas de tratamiento en las lesiones cavitarias (pulmonares o renales) que contienen muchos de estos bacilos. Por lo tanto, la estreptomicina contribuye a la negativización rápida del esputo. En los enfermos con tuberculosis que sean VIH/Sida se aconseja no usar estreptomicina para evitar riesgos al personal de salud. No se debe utilizar en embarazadas porque al atravesar la placenta puede provocar lesiones del nervio auditivo y nefrotoxicidad en el feto. Los efectos colaterales más frecuentes de la estreptomicina son: dolor en el sitio de la inyección, ototoxicidad, incluye disturbios vestibulares y acústicos, y nefrotoxicidad. Otras manifestaciones inusuales son: anafilaxia, fiebre por hipersensibilidad y erupción cutánea. La pirazinamida (Z) se administra por vía oral y se presenta en comprimidos de 250 mg y 500 mg. La dosis diaria es de 25 a 30 mg por Kg. de peso corporal. No debe administrarse más de 2 gr al día en total. Es bactericida en el ambiente ácido dentro de los macrófagos. Su acción durante las primeras semanas del tratamiento contribuye a la destrucción de los bacilos intracelulares y previene las recaídas. La pirazinamida suele ser bien tolerada. El riesgo de toxicidad hepática es bajo. La hiperuricemia asintomática es un efecto frecuente de la droga, generalmente sin consecuencias adversas, no estando indicada la suspensión de la (Z). Las artralgias se tratan con facilidad y raramente requieren ajustar la dosis o discontinuar la administración del fármaco. El etambutol (E) se administra por vía bucal y se presenta en comprimidos de 200 mg y 400 mg. En regímenes diarios la dosis ordinaria es de 15 mg- 20 mg por Kg. 48
48 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS de peso corporal. Es un agente bacteriostático que se emplea como acompañante de los dos medicamentos bactericidas principales, isoniacida y rifampicina. En los enfermos con tuberculosis VIH/Sida se utiliza preferentemente el etambutol en vez de la estreptomicina. En general el etambutol se tolera bien. Su efecto tóxico más importante es la neuritis óptica que culmina en la disminución de la agudeza visual, confusión de la visión de los colores (dificultad para discriminar los colores rojo-verde) y ceguera. La toxicidad se identifica con facilidad en adultos, y se evitan las complicaciones ulteriores si se interrumpe su administración. Este efecto depende de la dosis, si la dosis diaria es de 15 mg/kg. los riesgos son mínimos. Tabla 4.1 Medicamentos Recomendados para la Tuberculosis (1) En medio ácido intracelular. (2) En medio ácido extracelular. Para los niños las dosis diarias por Kg. de peso, así como las máximas se detallan en el Capítulo
49 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 4.3. Medicamentos combinados: La asociación de los tres medicamentos básicos para la primera fase (HRZ) y de los dos utilizados en la fase de mantenimiento (HR) en un solo preparado farmacéutico, disminuye sustancialmente el número de tabletas a tomar por enfermo ² Ventajas: Puede aumentar el grado de adhesión al tratamiento por parte del paciente. Proporciona al paciente un menor número de tabletas a tomar Impedir el abandono selectivo de uno o más medicamentos y su consecuencia, la farmacorresistencia y la tuberculosis crónica. ² Desventajas: La identificación del fármaco especifico que causa un efecto adverso puede tomar bastante tiempo y. por lo tanto, prolongarse el ajustar el régimen ² Formas combinadas en uso: Rifampicina/isoniacida (RH): Cada tableta contiene 300 mg de rifampicina y 150 mg de isoniacida. Rifampicina/isoniacida/pirazinamida (RHZ): Cada tableta contiene 75 mg de isoniacida, 150 mg de rifampicina y 400 mg de pirazinamida Codificación de los tratamientos: Existe un código estándar para señalar los distintos tratamientos. Cada droga antituberculosa tiene una abreviatura. Cada régimen consiste en dos fases. El número que precede a la fase es la duración de la misma en meses. El número subíndice después de la letra es el número de dosis por semana. Si no existe un número subíndice el tratamiento es diario. 50
50 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS Ejemplos: ² 2HRZE/4HR: Fase inicial de 2 meses con isoniacida (H), rifampicina (R), pirazinamida (Z) y etambutol (E), en forma diaria. Fase de continuación de 4 meses con isoniacida (H) y rifampicina (R), en forma diaria. ² 2HRZE/4H3R3: Fase inicial de 2 meses con isoniacida (H), rifampicina (R), pirazinamida (Z) y etambutol (E), en forma diaria. Fase de continuación de 4 meses con isoniacida (H) y rifampicina (R), tres veces por semana Esquemas de tratamiento: El tratamiento de la tuberculosis consiste en una fase inicial diaria y una fase de continuación que puede ser diaria o trimestral. Ambas fases deben ser totalmente supervisadas a fin de garantizar el cumplimiento del mismo. ² Categoría I: Fase inicial: isoniacida (H) + rifampicina (R) + pirazinamida (Z) + etambutol (E) El etambutol puede ser reemplazado por estreptomicina. En embarazadas no debe utilizarse estreptomicina. En VIH positivo es conveniente no usar estreptomicina. La duración es de 2 meses en forma diaria, correspondiendo a 60 tomas (meses 1 y 2). Esta fase termina a las 60 tomas solamente si en ese momento la baciloscopía es negativa. 51
51 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Si la baciloscopía es positiva al final del segundo mes, continuar con la fase inicial por 1 mes más. Al final de este período adicional, el paciente debe iniciar la fase de continuación independientemente del resultado de la baciloscopía. Si el resultado de la baciloscopía del segundo mes es positivo, realizar cultivo y prueba de sensibilidad. Con estos resultados se tomará la determinación de reformular o no el esquema de tratamiento. En niños menores de 5 años utilizar etambutol a dosis exacta por peso. Fase de continuación: Puede realizarse: isoniacida (H) + rifampicina (R) a) En forma diaria, durante 4 meses (120 tomas). b) En forma intermitente (3 veces por semana), durante 4 meses (48 tomas), solamente si es supervisado. Se recomienda una fase de continuación de 7 meses con HR diario para los pacientes de la Categoría I afectados por las siguientes formas de TBC: meningitis, miliar, osteoarticular y para la tuberculosis asociada a VIH/Sida. * No terminar esta fase sin el resultado de la baciloscopía. Si es negativa pasa a la fase de continuación. Si es positiva prolongar un mes más. ** Se puede usar estreptomicina en lugar de etambutol 52
52 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS ² Categoría II: Fase inicial: isoniacida (H) + rifampicina (R) + pirazinamida (Z) + etambutol (E) + estreptomicina (S) La duración es de 2 meses, en forma diaria, (60 tomas) con 5 fármacos, luego 1 mes en forma diaria (30 tomas) con 4 medicamentos, sin estreptomicina. Si la baciloscopía es negativa al final del 3er mes, se comenzará con la fase de continuación. Si el resultado es positivo, se debe prolongar la fase intensiva por un mes más con cuatro medicamentos (HRZE). Realizar cultivo y prueba de sensibilidad al diagnóstico. Con el resultado, se tomará la determinación de reformular o no el esquema de tratamiento al final del 4to mes. Si no se cuenta con el resultado del cultivo, comenzar con la fase de continuación a partir del 5to mes. 53
53 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Fase de continuación: isoniacida (H) + rifampicina (R) + etambutol (E) Hay dos alternativas: a) En forma diaria, durante 5 meses (150 tomas). b) En forma intermitente (3 veces por semana), durante 5 meses (60 tomas), solamente si es supervisado. * No terminar esta fase sin el resultado de la baciloscopía. Si es negativa pasar a la fase de continuación. Si es positiva prolongar un mes más. 54
54 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS ² Categoría III: Fase inicial: isoniacida (H) + rifampicina (R) + pirazinamida (Z) Durante 2 meses en forma diaria (60 tomas). Fase de continuación: isoniacida (H) + rifampicina (R) Hay dos alternativas: a) En forma diaria durante 4 meses (120 tomas). b) En forma intermitente (3 veces por semana) durante 4 meses (48 tomas), solamente si es supervisado. 55
55 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² Categoría IV: Refiera al paciente a un Hospital Especializado. Si no puede referirlo, comunique la situación al Hospital especializado, solicite instrucciones y recomendaciones. 56
56 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS 4.6. Tratamiento de la tuberculosis en situaciones clínicas especiales: ² Embarazo: Antes de prescribir medicamentos antituberculosos a una mujer hay que determinar si está embarazada. La mayoría de los medicamentos antituberculosos pueden ser utilizados durante el embarazo. La excepción es la estreptomicina, ototóxica para el feto, que puede ser reemplazada por el etambutol. Hay que explicar a la embarazada que el éxito del tratamiento que prevé el régimen normatizado recomendado es muy importante para que el embarazo llegue a su término normal. ² Lactancia: La mujer que amamanta pueden recibir todos los medicamento antituberculosos de primera línea. El bebe no debe ser separado de la madre y puede seguir alimentándose al pecho. En todas las mujeres embarazadas o en periodo de lactancia que está tomando isoniazida se recomienda un suplemento de piridoxina (25 mg/día). ² Anticoncepción: La rifampicina interfiere con los anticonceptivos orales, lo que entraña un riesgo de disminución de la eficacia de su acción de prevención del embarazo. La mujer que emplea la píldora anticonceptiva puede elegir entre dos opciones: pedir a un médico que le recete una píldora con una dosis mayor de estrógeno (50 mcg) o recurrir a otra forma de anticoncepción. ² Antecedentes de trastornos hepáticos o con hepatopatía crónica estable: Pueden recibir regímenes habituales de quimioterapia. En este grupo se incluyen los pacientes con enfermedad hepática crónica estable (ausencia de manifestaciones clínicas y/o alteraciones de la función hepática), portadores del virus de la hepatitis, con antecedentes de hepatitis aguda o consumidores de cantidades excesivas de alcohol (con reserva hepática conservada). Deben realizarse monitoreos clínicos y de laboratorio (función hepática) más frecuentes para detectar injuria hepática inducida por los fármacos. 57
57 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² Hepatitis agudas: Se debe aplicar un criterio clínico. En algunos casos se puede posponer el tratamiento antituberculoso a la espera de que el paciente supere la hepatitis aguda. De lo contrario, instaurar un tratamiento con estreptomicina, etambutol y quinolona (Q) durante un máximo de 3 meses. Seguidamente se puede iniciar una fase de continuación con isoniacida y rifampicina. ² Insuficiencia hepática aguda: Debe ser manejada por un neumonólogo experto en tuberculosis. De ser posible, iniciar el tratamiento antituberculoso. En estos enfermos se debe implementar un esquema terapéutico que incluye siempre estreptomicina, etambutol y quinolona (en orden decreciente de eficacia antituberculosa: moxifloxacina y gatifloxacina levofloxacina ofloxacina ciprofloxacina). No debe administrarse nunca pirazinamida. Una vez normalizada la función hepática se debe tratar de introducir las drogas de primera línea, especialmente H y R. Se agregará primero H y si la tolerancia es buena, la R. Deben contemplarse tratamientos de un mínimo de duración de 9 meses si pudieron añadirse H y R o de 12 meses si solamente pudo añadirse una de ellas. Ejemplos: - 2 HRES/7 HR - 2HSEQ/10HEQ - 2RSEQ/10RE ² Insuficiencia renal: La isoniazida y la rifampicina son metabolizadas por el hígado y se eliminan por vía biliar, por lo que pueden administrarse a las dosis e intervalos habituales en los pacientes con insuficiencia renal grave. La pirazinamida también es metabolizada por el hígado, pero sus metabolitos pueden acumularse en pacientes con insuficiencia renal avanzada (con un clearence menor de 30 ml/ min) o en un paciente con hemodiálisis; en esos casos la frecuencia de la pirazinamida no debe ser diaria sino trisemanal. El esquema seria 2HRZ3/6HR. El etambutol y la estreptomicina son excretados por el riñón; si es necesaria su administración y si se dispone de medios para vigilar atentamente la función renal, ajustar su intervalo de administración. Etambutol mg/kg./día tres 58
58 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS veces por semana y estreptomicina 15 mg/kg./día dos o tres veces por semana. Pero la pauta más segura que se puede utilizar es: 2HRZ/6HR. Se recomienda administrar un suplemento de piridoxina (25 mg/día) cuando están tomando H para prevenir la neuritis periférica Reacciones adversas a las drogas antituberculosas: Cuando durante un tratamiento antituberculoso aparece alguna manifestación adversa, lo primero que hay que descartar es que esta se deba a algún cuadro intercurrente. Las reacciones adversas pueden ser: a) De intolerancia (relacionadas con la vía o forma de administración). b) Tóxicas (generalmente dosis dependiente). c) De hipersensibilidad (mediadas por mecanismo inmunológico). a) Manifestaciones de intolerancia: La mayoría de las reacciones adversas a las drogas son manifestaciones de intolerancia, que están relacionadas con la vía de administración. Son en general controlables con la suspensión transitoria del tratamiento, el ajuste de las dosis o medidas sintomáticas. b) Reacciones tóxicas: Los efectos tóxicos de los medicamentos generalmente son dosis dependiente y pueden prevenirse, en gran medida, ajustando la posología a la edad y peso del enfermo. Habitualmente tienen relación con el metabolismo o con el sistema de excreción de cada droga, lo que obliga a ajustar las dosis en casos de insuficiencia de algún parénquima, ya sea ésta real o fisiológica, a medida que se avanza en edad. c) Reacciones por hipersensibilidad: Las reacciones de hipersensibilidad generalmente aparecen en forma precoz, a menudo dentro de las primeras cuatro semanas de iniciado el tratamiento. 59
59 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Las manifestaciones clínicas más frecuentes son la erupción cutánea y fiebre, las que pueden aparecer por separado o sucederse una a otra. La erupción de la piel, exantema o rash cutáneo, es la reacción más frecuente y benigna, pudiendo ser del tipo exantema morbiliforme, eritematoso, macular, macropapular, pleomorfo o francamente urticarial. Todas son pruriginosas. A veces, las reacciones de hipersensibilidad adoptan la tríada de fiebre, exantema y artralgias, como en la enfermedad del suero. En su forma más severa se acompañan de escalofríos, con fiebre elevada, edema en la cara, adenopatías generalizadas y hepatoesplenomegalia, pudiendo llegar a la dermatitis exfoliativa y aún comprometer las mucosas, produciendo el temido síndrome de Stevens-Johnson y la forma más severa, el síndrome de Lyell (dermatitis combustiforme). Más grave aún, pero afortunadamente menos frecuente, es que se desencadene un shock anafiláctico. El manejo de las reacciones cutáneas de hipersensibilidad depende de su gravedad. Las más leves, que son relativamente frecuentes, sólo requieren del empleo de algún antihistamínico y mantener el enfermo en observación. En las más severas se debe suspender todo el tratamiento hasta que pase el exantema, y se procede enseguida a un tratamiento sintomático, que depende de la gravedad. Una vez que ha pasado la erupción cutánea se procede a reintroducir los medicamentos antituberculosos, uno por uno, a dosis bajas y progresivas, empezando por el menos sospechoso de haber producido la reacción (habitualmente la isoniazida). Se sigue con la rifampicina y enseguida con la pirazinamida Manejo de las reacciones adversas a los fármacos: El Programa Nacional de Control de Tuberculosis dispone de un documento con las principales recomendaciones (Reacciones adversas de los medicamentos antituberculosos de primera línea. CAP.TB.Doc Tec.02/06) Control del tratamiento de la tuberculosis pulmonar: El control bacteriológico del tratamiento es fundamental y se debe realizar según la tabla 4.2 Se puede utilizar un estudio radiológico al comienzo y finalización del tratamiento para documentar la evolución de la enfermedad. 60
60 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS Tabla 4.2 Controles bacteriológicos mínimos del tratamiento en los casos de tuberculosis pulmonar Modalidad del tratamiento: Para fomentar y evaluar el cumplimiento terapéutico el tratamiento no debe ser interrumpido. Siempre se pondrá en práctica una estrategia centrada en el paciente para la administración del tratamiento farmacológico, basada en sus necesidades y en el respeto mutuo. La estrategia ampliamente recomendada como la más eficaz para controlar la tuberculosis en todo el mundo es DOTS/TAES, que incluye el tratamiento directamente observado, como medida para promover y evaluar el tratamiento terapéutico. El enfermo necesita apoyo del equipo de salud. Es recomendable que el tratamiento se descentralice, es decir que el enfermo concurra a un servicio de salud cercano a su domicilio o lugar de trabajo y tome los medicamentos en presencia de alguien que lo apoye. 61
61 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Cuando el enfermo requiera internación se debe garantizar el tratamiento supervisado Control del foco de infección: La acción más importante para controlar el foco de infección que representa un caso de tuberculosis es iniciar inmediatamente el tratamiento y garantizar que se cumpla hasta la curación. Tres acciones adicionales deben realizarse: Examen de contactos. Control de la vacunación con BCG. Quimioprofilaxis. ² Examen de contactos En la primera entrevista se debe solicitar al paciente la información sobre los contactos habituales ocasionales. Contactos son las personas que han estado expuestas al contagio de un enfermo tuberculoso, especialmente bacilífero, o de un ambiente contaminado por el M. tuberculosis que tienen más posibilidades de haberse infectado y desarrollar la enfermedad. Los criterios para diferenciar un contacto habitual de un contacto ocasional son: tiempo compartido (de 4 a 6 horas diarias), características del lugar (ventilación, hacinamiento) y carga bacilar del caso Registrar en el reverso de la Tarjeta de Tratamiento los datos de identificación de todos los contactos habituales: apellido, nombres, edad y direcciones. Explicar que todos los contactos habituales deben ser convocados a una consulta médica para descartar en ellos la enfermedad o realizar medidas de prevención. 62
62 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS Citar a los contactos para que concurran antes del mes de diagnosticado el caso. Si no concurren, tratar, dentro de lo posible, de realizar una visita domiciliaria para resolver el problema. Dedicar los, mayores esfuerzos para que los contactos menores de 15 años concurran para su evaluación. Realizar la evaluación clínica, bacteriológica y/o radiológica de los contactos. Confirmar o descartar el diagnóstico de tuberculosis en todos los contactos para adoptar las medidas correspondientes ² Control de la vacuna BCG Controlar que haya sido aplicada la vacuna mediante el carnet de vacunación y/o la cicatriz correspondiente. Si el contacto es menor de 6 años y no hay evidencia de vacunación, aplicar la vacuna. ² Quimioprofilaxis Considerar la quimioprofilaxis de acuerdo a las indicaciones del Capítulo 7. Registrar en la tarjeta de tratamiento del caso índice. Caso índice: Es el primer caso conocido de tuberculosis dentro de un grupo determinado (familia, trabajo). Puede ser baciloscopía positiva o negativa. Abrir una Tarjeta de Tratamiento por cada contacto al que se le indique quimioprofilaxis, escribiendo la palabra "QUIMIOPROFILAXIS" en el extremo superior derecho y registrar la toma diaria que deber ser supervisada. 63
63 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Evaluación de los resultados del tratamiento: La evaluación del resultado de tratamiento se realizará mediante el análisis de cohortes de enfermos. Una cohorte está compuesta por enfermos con características semejantes y esquemas de quimioterapia normatizados, que iniciaron tratamiento en un mismo período de tiempo y tuvieron todos oportunidad de terminarlo. Las cohortes a evaluar corresponden a diferentes grupos de enfermos: Enfermos nuevos, nunca antes recibieron medicamentos antituberculosos, o los tomaron por menos de un mes. Pacientes previamente tratados, recibieron esquema de retratamiento (recaídas, abandonos recuperados, fracasos). Por razones operativas se divide al año en cuatro trimestres; los pacientes que hayan sido notificados en un mismo trimestre formarán una cohorte. Como los tratamientos actuales son de seis y ocho meses se realizará la evaluación con posterioridad a esa fecha. Por razones prácticas conviene realizarla 11 meses más tarde que el último mes del trimestre. Así se configura el siguiente esquema. Tabla 4.3 Esquema para realizar la evaluación de los resultados del tratamiento por estudios de cohortes 64
64 Normas Técnicas 2009 CAPÍTULO 4: TRATAMIENTO DE LA TUBERCULOSIS Tabla 4.4 Clasificación de los pacientes de Tuberculosis al final del tratamiento. ² Exclusiones de las cohortes: Enfermos con reacciones adversas a las drogas, en los que se haya modificado el esquema completo. (Si sólo se suspende una droga y continúa con el resto, la misma duración y dosis del esquema original, se mantiene en la cohorte hasta el final). Casos que en la fecha de la evaluación de las diversas cohortes continúan con el mismo tratamiento por irregularidad en su asistencia. 65
65 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² Datos necesarios para el análisis de las cohortes: Cohortes de enfermos (Nuevos o con tratamiento previo). Período. Casos diagnosticados en el período. Casos excluidos. Casos incluidos en la cohorte. Curados. Tratamiento Completo. Fracasos. Fallecidos. Abandonos. Traslados. Los indicadores a emplear son los porcentajes de cada una de las categorías mencionadas. Es responsabilidad de los Jefes del Programa de Tuberculosis de los distintos niveles analizar los datos del Estudio de Cohortes que realizan los Servicios de Salud en forma trimestral. Los resultados de ese análisis deben ser compartidos con el equipo de salud de cada Servicio para identificar los posibles problemas encontrados y sugerir soluciones adecuadas para resolverlos. El tratamiento de la tuberculosis, es gratuito en todo el país. 66
66
67 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La vacuna BCG es eficaz para prevenir la diseminación hematógena de la infección primaria con el M. tuberculosis. La vacunación BCG al nacer debe ser aplicada como una estrategia de prevención de las formas graves de tuberculosis (meningitis, miliar), que pueden ocurrir tras una infección primaria, especialmente en niños. La vacuna BCG no evita la infección por M. tuberculosis Agente inmunizante: Actualmente existen cuatro variedades de cepas distribuidas por UNICEF: Francesa: French P2 Pasteur vaccins. Danesa Glaxo Obtenida en Copenhague en la década de 1950 (derivada de la cepa Danesa 1331, aunque algo diferente). De este se utilizan la Merieux en Francia y la Evans en el Reino Unido. Japonesa 172: seleccionada por su alta resistencia a la liofilización, más estable al calor. Además de las cuatro variedades distribuidas por la UNICEF, existen otras ampliamente usadas en el mundo, como son: Moreau (Brasil), Montreal (Canadá Connaught), Russian (Rusia) y tice (Usa) Edad para la vacunación: Recién nacido a término cualquiera sea su peso y niño pretérmino con 2000 gr o más, antes del egreso de la maternidad. La vacunación del recién nacido antes del egreso de la maternidad es fundamental para que éste bacilo atenuado (BCG) sea el primero en ingresar al organismo del niño, antes de cualquier posible contacto con un enfermo bacilífero. 68
68 Normas Técnicas 2009 CAPÍTULO 5: VACUNACIÓN BCG Niños de 6 años o menos que no presentan cicatriz de BCG y/o registro de vacunación Contraindicaciones: Enfermedades con grave compromiso del estado general. Niños con afecciones generalizadas de la piel. Enfermedades infecciosas (especialmente sarampión y varicela), debiendo esperar 4 semanas de transcurridas estas infecciones. Inmunodepresión congénita o adquirida (VIH sintomático, linfomas, leucemias, neoplasias generalizadas). Tratamiento prolongado con esteroides o drogas inmunodepresoras (cuando se administran por15 días o más, debe ser consultado con un especialista). Una vez superadas estas circunstancias, se debe realizar la vacunación. Las afecciones leves, tales como el resfrío común, no constituyen contraindicaciones Vacunación BCG simultánea con otras inmunizaciones: No existe inconveniente en administrar simultáneamente la vacuna BCG con cualquier vacuna actualmente en uso, aplicadas en otra zona corporal. Puede ser aplicada en cualquier momento entre vacunas virales y/o bacterianas. La administración reciente de gammaglobulina estándar o específicas (por ejemplo IgG antitetánica) no contraindica la aplicación de la BCG Presentación de la vacuna BCG: Se presenta liofilizada en frascos o ampollas de 1 ml a 2 ml o más. La vacuna liofilizada debe ser reconstituida con la cantidad de diluyente que indique el folleto explicativo provisto por el laboratorio productor. El contenido puede presentarse en forma de polvo o pastilla. Cada ampolla de vacuna viene acompañada por el diluyente correspondiente. 69
69 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 5.6. Duración y conservación de la vacuna: Los requisitos de calidad fundamentales de la vacuna BCG liofilizada hacen referencia a su viabilidad, es decir, a la cantidad de unidades viables (bacilos vivos), por ml de vacuna reconstituida. Para mantener la calidad de la vacuna, hay que tener en cuenta una serie de requisitos especiales. La luz solar y el calor son perjudiciales y afectan la viabilidad de la vacuna rápidamente. Por esto desde que sale del laboratorio hasta el momento de su aplicación se deben observar los siguientes cuidados: Con respecto a la luz No exponer la vacuna a la acción de la luz solar directa o indirecta ni a otra fuente de rayos ultravioleta. Con respecto al calor La vacuna liofilizada y el diluyente deben mantenerse y transportarse a una temperatura entre +2º y +8º C. En esas condiciones puede utilizarse hasta la fecha de vencimiento impresa en el envase. Una vez preparada también debe ser protegida de la luz solar y el calor, solo puede utilizarse durante una jornada de trabajo, aproximadamente 8 horas, el sobrante deberá destruirse por incineración o desecharse con los residuos patológicos. Cada exposición de la vacuna a la temperatura ambiente tiene un efecto acumulativo y reduce la potencia de la vacuna Aplicación de la vacuna: Para aplicar la vacuna BCG se necesita el siguiente equipo: Campo limpio. Vacuna. Jeringa y aguja para reconstituir la vacuna. Jeringa graduada en centésimas de mililitro, sin pérdida para poder medir la dosis exacta. 70
70 Normas Técnicas 2009 CAPÍTULO 5: VACUNACIÓN BCG Aguja, tamaño 27 G x 3/8 (0,40 x 10 mm) o 26 G x 3/8 (0,45 x 10 mm), el bisel corto facilita la inyección intradérmica. Recipiente de descarte de material cortopunzante. Recipiente de descarte de residuos patógenos: sobrante de vacuna, algodones. Recipiente para descartar papeles Preparación de la vacuna: ² Tomar la vacuna y golpear varias veces, suavemente, tratando de que el liofilizado caiga en el fondo de la misma. Se debe tener sumo cuidado con la que se presenta en forma de polvo ya que este es poco visible y se encuentra disperso en las paredes y cuello de la ampolla o frasco. ² Aspirar lo que corresponda del diluyente (1 ml, 2 ml, etc.), según el contenido del frasco/ampolla que se esté utilizando. Medir exactamente ya que puede haber diluyente en exceso. Tener cuidado de no derramar. ² Agregar lentamente el diluyente en el frasco de la vacuna liofilizada. Mezclar el preparado moviendo el frasco hasta lograr una solución homogénea. Evitar la formación de espuma. ² Dejar reposar por lo menos un minuto antes de realizar la primera aplicación. ² Si la presentación es una ampolla, envolver con un trozo de polietileno o torunda de algodón el cuello de la misma antes de su ruptura, para evitar que la entrada brusca de aire provoque la salida del polvo de la vacuna, ya que están cerradas al vacío. Limar, abrir y lentamente agregarle el diluyente. Cubrir la abertura de la ampolla con algodón estéril, si es necesario colocarla en un soporte para evitar derrame y guardar en la conservadora de frío. ² La vacuna así reconstituidas debe ser utilizada en el día, conservándola a temperatura de +2º a +8º C protegida de la luz solar. 71
71 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 5.9. Dosis: ² 0,1 ml Lugar de aplicación: La vacuna se debe aplicar en el brazo derecho, en la zona de inserción inferior del músculo deltoides. Esta zona se encuentra en la línea media de la cara externa del brazo, en la unión del tercio superior con el tercio medio. Se aconseja no hacerlo más arriba, próximo al ángulo externo del hombro, por haberse comprobado que allí las reacciones indeseables como úlcera grande, persistente y cicatriz hipertrófica, aparecen con mayor frecuencia Técnica de aplicación: Se aplica mediante técnica intradérmica. ² Informar al acompañante del niño el nombre de la vacuna, protección que confiere, evolución de la lesión vacunal y conducta a seguir ante la aparición de cualquier efecto adverso. ² Ajustar la aguja de modo que el bisel quede orientado hacia la escala de la jeringa para poder medir la cantidad de líquido a inyectar. ² Tomar la jeringa entre los dedos índice y mayor, dejando el pulgar libre para presionar el émbolo. ² Cargar la jeringa. Aspirar 0,2 ml de vacuna, retirar el aire y hacer recorre el líquido hasta que se forme una gota en el extremo del bisel. La gota de la vacuna debe dejarse caer en una torunda de algodón sobre el campo de trabajo. En la jeringa debe quedar visible poco más de 0,1 ml por la posibilidad de un eventual movimiento del niño y la pérdida del líquido ² Introducir la punta de la aguja con el bisel hacia arriba en la dermis, estirándola ligeramente en dirección a la aguja y a lo largo del brazo, quedando visible a través de ella. 72
72 Normas Técnicas 2009 CAPÍTULO 5: VACUNACIÓN BCG ² Inyectar lentamente la dosis correspondiente: 0,1 ml. La aplicación correcta forma una pápula aplanada, pálida de bordes netos y de aspecto punteado como una cáscara de naranja. La dosis debe ser medida en la escala de la jeringa y no por el tamaño del habón producido en la piel. ² Utilizar aguja y jeringa estéril para cada vacunación. No es necesario desinfectar la piel antes de la vacunación. Si la piel está sucia lavar con agua y jabón. Si se usa alcohol, esperar que se seque antes de aplicar la vacuna. ² Cuando la afluencia de público se interrumpe por más de cinco minutos, agitar suavemente la ampolla de vacuna antes de cargar una nueva dosis, manteniendo la homogeneidad de la suspensión. ² Descartar la aguja, jeringa y algodones en los recipientes correspondientes. Al finalizar la jornada de trabajo eliminar los algodones impregnados de vacuna y las ampollas de BCG, vacías o con sobrante junto a los residuos patológicos. ² Registrar la vacunación en el formulario correspondiente y en el carnet de vacunas del niño Evolución de la lesión vacunal: La reacción local de la vacuna es de evolución lenta. La pápula de aspecto de cáscara de naranja que se observa cuando se practica correctamente la inyección intradérmica, desaparece rápidamente. En el 90 a 95% de los vacunados, el BCG, causa una lesión específica en el sitio de la inyección que comienza a las 2 o 3 semanas de aplicada. Al comienzo se palpa un nódulo que crece hasta alcanzar el tamaño aproximado a 10 mm y que se reblandece en el centro (necrosis central). Hacia la cuarta semana se forma una costra, que se desprende, dejando una úlcera de 4 a 8 mm, que segrega una serosidad espesa. Puede supurar de dos a tres meses. Luego, la lesión entra en regresión, y alrededor de la décima semana, queda una cicatriz ligeramente deprimida, blanquecina de 5 a 8 mm de diámetro. 73
73 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Durante todo este proceso se debe mantener la limpieza de esa zona con agua y jabón. No deben aplicarse antisépticos ni apósitos. Tampoco deben hacerse curaciones que entorpezcan la evolución normal de la vacuna Efectos adversos: La alteración de la evolución normal de la vacuna BCG está relacionada con la técnica de aplicación y la calidad de la vacuna. Cuando la inoculación es profunda o subcutánea o cuando se inyecta más de la dosis recomendada o cuando la vacuna tiene un número excesivo de unidades viables, pueden aparecer complicaciones, de gravedad suficiente para producir molestias. Son regresivas y, generalmente, no requieren tratamiento local específico o quirúrgico. Los más frecuentes son: ² Úlcera grande y/o persistente: la úlcera habitualmente tiene un diámetro transverso de hasta ocho milímetros y cicatriza antes de los cuatro meses. Se considera anormal cuando el diámetro es mayor y/o cuando persiste por un período superior a los cuatro meses. Por estas únicas características no se debe hacer ningún tratamiento. ² Adenopatías locales: pueden ser axilares, supraclaviculares y/o cervical del mismo lado de la vacunación. La mayoría evoluciona espontáneamente. Si ello no ocurre, se debe consultar al médico. ² Absceso: en el lugar de la inyección se puede formar un absceso piógeno, doloroso, caliente, que se produce por contaminación bacteriana de la vacuna o del material utilizado en su aplicación. Se debe consultar al médico. Generalmente se producen casos en serie, en el mismo servicio de salud. ² Otras veces, puede formarse un absceso que evoluciona con las características de un absceso frío. En este caso debe consultarse al médico. ² Cicatriz queloide: formación hipertrófica, dura y prominente, cuyos bordes sobresalen más allá del tamaño de la lesión que la produjo; generalmente recidiva al ser extirpada quirúrgicamente. Las causas de esta evolución no se conocen y se atribuyen a factores genéticos. 74
74 Normas Técnicas 2009 CAPÍTULO 5: VACUNACIÓN BCG En algunas circunstancias la cicatriz puede elevarse ligeramente por encima del plano de la piel sin llegar a ser queloide, constituyendo la denominada cicatriz hipertrófica Hijos de madres infectadas con VIH: Los recién nacidos deberán ser vacunados de acuerdo a la norma habitual. Los niños de 1 mes de vida o mayores, que no hubieran sido vacunados con BCG al nacimiento, se vacunaran una vez descartada tuberculosis, tanto si son niños VIH negativos, como VIH positivos asintomáticos y sin alteraciones inmunológicas. 75
75
76
77 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La prueba tuberculínica pone de manifiesto un estado de hipersensibilidad del organismo frente a las proteínas del bacilo tuberculoso que se adquiere, la mayoría de las veces, después de una infección producida por M. Tuberculosis, aunque también puede ser ocasionado por la vacunación BCG o por infección por micobacterias ambientales. La prueba consiste en una inyección intradérmica de una dosis uniforme de tuberculina y la observación de la respuesta, detectada mediante palpación de la zona de inoculación. Se utiliza para: P Determinar la prevalencia o incidencia de la infección tuberculosa en una población determinada. P Complementar de diagnóstico de la tuberculosis en niños y, en menor medida, en pacientes portadores de inmunodeficiencia. P Comprobar viraje tuberculínico en los trabajadores de salud cuando al ingreso son negativos Tuberculina: En 1958, el Statens Serum Institut de Copenhague preparó un lote especial de tuberculina, PPD (Derivado Proteico Purificado), en acuerdo con la UNICEF y la Organización Mundial de la Salud (OMS). Este lote de PPD RT23, que contiene Tween 80 como agente estabilizador es el patrón internacional. La tuberculina debe mantenerse todo el tiempo entre +2º y +8º C. No debe congelarse ni ser expuesta a la luz solar directa. La fecha de vencimiento de la tuberculina está indicada en la etiqueta de los frascos. 78
78 Normas Técnicas 2009 CAPÍTULO 6: PRUEBA TUBERCULÍNICA 6.2. Dosis: La dosis estándar recomendada por la OMS y la Unión Internacional Contra la Tuberculosis y Enfermedades Respiratorias (UICTER) es de 2 UT en 0,1 ml de PPD RT23/Tween 80 (PPD estándar) u otros PPD con la misma potencia del estándar evaluada y autorizada Técnica de aplicación: La aplicación de la tuberculina se realiza en el brazo derecho mediante inyección intradérmica. Si bien puede usarse la cara anterior del antebrazo se aconseja usar la cara dorsal por las razones expuestas en el siguiente cuadro: (*) Wijmuller, G., OPS/OMS. III Curso de Tuberculosis. Tuberculina y Prueba tuberculínica. Caracas. Venezuela. Pág. 4, (1972). (**) Esto reviste importancia porque el diámetro transverso, que es el que se mide, resulta menor que el longitudinal, en cambio en la redondeada, los dos diámetros son generalmente semejantes. Para la aplicación de la tuberculina se utiliza: Jeringa especial de 1 ml, graduada en centésimo de mililitro, de buen ajuste, sin pérdidas, para medir la dosis exacta. Agujas de tamaño 27 G x 3/8 (0,40 x 10 mm) o 26 G x 3/8 (0,45 x 10 mm), el bisel corto facilita la técnica intradérmica. Utilizar una jeringa y aguja estéril para cada persona. Recipientes desechables a prueba de perforaciones para la eliminación de jeringas, agujas y otro material contaminado. 79
79 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 6.4. Administración de la prueba: Pasos a seguir: ² Informar al consultante sobre el significado de la prueba, evolución, recomendación y cuando volver para la lectura. ² Ajustar la aguja de modo que el bisel quede orientado hacia la escala de la jeringa para poder medir la cantidad de líquido a inyectar. ² Cargar 0,2 ml de tuberculina en la jeringa. Retirar el aire si se hubiera aspirado y hacer recorrer el líquido hasta que aparezca bisel y se observe un poco más de un décimo de ml en la escala de la jeringa. La jeringa está lista para la inyección. Si se usa alcohol esperar que se seque antes de aplicar la tuberculina. No es necesario desinfectar la piel antes de la inyección. ² Para efectuar la aplicación, tomar la jeringa entre los dedos índice y mayor, dejando el pulgar libre para presionar el émbolo. Introducir cuidadosamente la punta de la aguja con el bisel hacia arriba en la dermis, estirándola ligeramente en dirección de la aguja y a lo largo del brazo; el bisel debe quedar visible a través de ella. No debe tocarse el émbolo de la jeringa hasta que la punta de la aguja se haya insertado satisfactoriamente. ² Inyectar lentamente la dosis exacta: 0,1 ml. ² La inyección intradérmica forma una papula plana, pálida con los poros pronunciados cáscara de naranja y un borde definido que desaparece rápidamente. El volumen inyectado nunca debe ser estimado por el tamaño del habón producido en la piel, ya que esto es muy impreciso. La tuberculina puede producir ardor. Debe mantenerse la limpieza de la zona sólo con agua y jabón, no deben aplicarse antisépticos ni apósitos. No hacer curaciones y evitar rascar la zona de la aplicación. Si se produce un derrame significativo de tuberculina (a nivel de la conexión entre la jeringa y la aguja o debido a que la aguja no fue adecuadamente insertada en la piel) la prueba debe repetirse en el antebrazo izquierdo. 80
80 Normas Técnicas 2009 CAPÍTULO 6: PRUEBA TUBERCULÍNICA Si se cambia el lugar de aplicación por alguna circunstancia es importante registrar en forma clara y llamativa el lugar elegido para la aplicación. ² Registrar el resultado de la prueba y realizar el informe correspondiente Lectura de la prueba: La prueba tuberculínica se debe leer a las 72 hs. de aplicada que es cuando la induración es más evidente. Por razones operacionales puede leerse a las 48 o 96 hs. La lectura se limita a un solo aspecto de la reacción, la induración. No se debe tener en cuenta la zona de enrojecimiento o eritema. La correcta medición del diámetro trasverso de la induración es fundamental para la interpretación del resultado. El resultado de la prueba tuberculina, mediante la técnica de Mantoux deberá expresarse, siempre, la medida en milímetros de la induración palpable por el diámetro transversal al eje longitudinal del antebrazo. Pasos a seguir: ² Elegir un lugar con suficiente luz para facilitar la lectura y contar con una regla transparente, milimetrada, con escala bien visible, preferentemente de color negro de 10, 15 o 20 cm de longitud. ² Palpar cuidadosamente con la yema del dedo índice la región inoculada buscando induración. ² La induración puede ser de fácil o difícil reconocimiento, variando desde una induración firme bien circunscripta en la piel a una induración blanda y de bordes indefinidos. Este último tipo de induración puede fácilmente pasar desapercibido a menos que se palpe suavemente el sitio de la inyección. ² Si hay induración los bordes se identifican mediante el deslizamiento del dedo índice, en forma elíptica por la induración. Una vez detectado el borde del comienzo y de terminación de la induración, aplicar la regla y medir. 81
81 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² No se recomienda marcar los bordes de la induración con un bolígrafo ya que esto puede aumentar la imprecisión de la lectura. ² La induración puede estar acompañada de eritema que suele exceder a la induración, no debe ser tenida en cuenta. Si hay eritema sin induración, el resultado de la lectura es 0 mm reactor. ² El informe de una prueba tuberculina debe expresar la tuberculina utilizada, la dosis administrada, la técnica empleada y la lectura en milímetros. Ej.: Se realizo intradermoreacción tuberculina con 2 UT PPD RT-23 que evidencia una induración de 0, 1, 2, 3,... milímetros a las 72 horas. ² Cuando la reacción es muy intensa, puede acompañarse de ampollas, vesículas y/o necrosis epidérmica en la zona de la induración. En ocasiones pueden estar acompañadas de linfagitis y adenopatías satélites. En estas circunstancias deben registrarse porque manifiestan una sensibilidad especial a la tuberculina, son altamente específicas de una reacción por infección por M. Tuberculosis. ² Informar el resultado de la prueba y su significado al consultante. Entregar la certificación correspondiente Interpretación del resultado: El objetivo principal de la prueba tuberculínica es distinguir quienes están infectados con M. tuberculosis u otras micobacterias y quienes no lo están. En nuestro país, se ha adoptado como límite de separación entre infectado y no infectado, 10 milímetros. Por lo tanto el resultado de una prueba tuberculina de 10 mm o más es considerado positivo En las personas VIH positivas el límite de separación es de 5 mm. En este caso un resultado de 5 mm o más es considerado positivo. Una reacción negativa no rechaza infección tuberculosa ya que distintos factores como la desnutrición, edad, inmunosupresión, infecciones virales, tuberculosis 82
82 Normas Técnicas 2009 CAPÍTULO 6: PRUEBA TUBERCULÍNICA grave, pueden deprimir la reacción. No se puede distinguir con seguridad una reacción inducida por el BCG o por micobacterias ambientales, de la causada por una infección natural por M. tuberculosis Conversión o viraje tuberculínico: Conversión o viraje tuberculínico es cuando una persona tuberculino negativo se convierte en positivo o una diferencia de más de 10 mm entre una y otra lectura, en un lapso menor a dos años. Esto, en general, indica una infección reciente con el M. tuberculosis. Se deberá tener en cuenta las diferencias técnicas, en la lectura y el efecto "booster". 83
83
84
85 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 7.1. Indicaciones prioritarias: Menores de 15 años contactos de enfermos bacilíferos. ² Otras recomendaciones: Menores de 5 años contactos de enfermos no bacilíferos, con prueba tuberculínica positiva. Menores de 5 años, no vacunados con BCG, con primoinfección tuberculosa, detectado por tuberculina positiva o viraje tuberculínico 1 o nódulo precoz de BCG (antes de los 14 días). Personas con lesiones radiológicas sugestivas de tuberculosis residual inactivas (con bacteriología negativa) nunca tratadas con quimioterapia. Trabajadores de la salud e integrantes de comunidades cerradas infectados recientemente (viraje tuberculínico). Personas con prueba tuberculínica positiva en situaciones clínicas especiales; silicosis, diabetes, tratamiento prolongado con corticosteroides o inmunosupresores, pacientes en lista de espera de transplante de órganos, neoplasias de cabeza y cuello, hemodiálisis, neoplasias hematológicas, gastrectomía, cortocircuito yeyunoileal, según indicación médica individual Indicaciones en personas con VIH/Sida: Cuando presentan una prueba tuberculina positiva (5 mm o más). Cuando tienen contacto cercano (de 4 a 6 horas diarias) con enfermos de tuberculosis, especialmente bacilíferos, independientemente de los resultados de la prueba tuberculínica, la edad o quimioprofilaxis previa. 1 Viraje tuberculínico: es la detección de un resultado de la prueba tuberculina positiva (10 mm o más) en una persona que anteriormente había presentado un resultado negativo en un lapso menor a 2 años. 86
86 Normas Técnicas 2009 CAPÍTULO 7: QUIMIOPROFILAXIS O TRATAMIENTO DE LA INFECCIÓN TUBERCULOSA LATENTE 7.3. Contraindicaciones: Enfermos con tuberculosis activa. Antes de indicar quimioprofilaxis descartar enfermedad. Personas con antecedentes de toxicidad severa a la isoniacida. Insuficiencia hepática Tratamiento: Administrar isoniacida: 5 mg/kg./día; (dosis máxima 300 mg/día), en una sola toma diaria vía oral supervisada., durante 6 meses. En VIH/ SIDA, 9 meses. El esquema alternativo en caso de toxicidad o de caso índice resistente a isoniacida es: rifampicina 10 mg/kg./día (dosis máxima 600 mg/día) durante 4 meses. Otra modalidad de administración es la intermitente, tres veces por semana, siempre supervisada. La dosis de isoniacida es de 10 mg/kg./día, (dosis máxima 600 mg/día), en una sola toma diaria, durante 6 meses. En niños de 5 a 15 años tuberculinos negativos, asintomático, contactos de enfermos bacilíferos, se puede suspender la quimioprofilaxis luego de descartar viraje tuberculínico en el control del 3er mes si ha cesado su exposición. La quimioprofilaxis debe ser estrictamente supervisada. En caso de contacto con tuberculosis multirresistentes, no se ha demostrado eficacia de ningún esquema preventivo por lo que debe efectuarse un seguimiento clínico-radiológico-bacteriológico estrecho durante por lo menos dos años. 87
87 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Se debe realizar un seguimiento continuo sobre la aparición de manifestaciones adversas (vómitos, ictericia, coluria, dolor abdominal, fiebre, rash cutáneo y parestesias). La presencia de alguna de estas manifestaciones debe ser motivo de suspensión de la droga e inmediata derivación para control médico. En los contactos lactantes no deberá suspenderse la lactancia materna. La isoniacida y la rifampicina pueden administrarse en embarazo y/o insuficiencia renal. 88
88
89 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Este Capítulo es una adaptación del Documento: "Guía Técnica - Tuberculosis: Control de Transmisión en las Instituciones de Salud" aprobado por el Consejo Confederal de Control de la Tuberculosis en 1996 y por Resolución Secretarial N 41/97 de la Secretaría de Programas de Salud del M.S.P.A.S. de la Nación, del cual se han conservado la totalidad de las recomendaciones. Los microorganismos se clasifican por su nivel de peligrosidad en niveles del 1 al 4 en grado creciente; al Mycobacterium tuberculosis le corresponde el Nivel 3 en esta clasificación. A mayor nivel de peligrosidad corresponde mayor nivel de bioseguridad. Nivel 3: Microorganismos que pueden causar la muerte o aquellos de riesgo moderado pero donde los procedimientos de trabajo incluyen alto riesgo de infección (aerosoles). Ejemplo: Mycobacterium tuberculosis, Brucella, VIH en alta concentración. Los pacientes bacilíferos son la fuente más importante de aerosoles. Éstos se generan cuando las personas enfermas tosen, expectoran, estornudan, hablan, cantan y/o mediante la manipulación en los quirófanos o salas de autopsia de los tejidos y órganos. El riesgo de infección está en relación con la exposición al bacilo de la tuberculosis y depende de las siguientes variables: P Tiempo: cuanto mayor es el tiempo de contacto con el bacilo mayor es la posibilidad de infección. P Carga bacilar: a mayor cantidad de bacilos en el esputo (baciloscopía), mayor posibilidad de infección. P Ambiente: a menor dimensión del ambiente y menor ventilación, mayor posibilidad de infección. 90
90 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD Las características del paciente tuberculoso que incrementan el riesgo de transmisión son: P Localización: pulmonar y /o laringe. P Presencia de bacilos ácido alcohol resistentes en el esputo. P Lesiones radiológicas extensas con cavitación. Los Servicios de Salud se clasifican por el grado de riesgo que corren tanto los pacientes y sus acompañantes como los trabajadores de salud. Este gradiente de peligrosidad está relacionado con: 8.1. Medidas básicas de bioseguridad para centros de Salud periféricos: La medida más importante tendiente a controlar la transmisión de la tuberculosis en centros de salud es el reconocimiento temprano del paciente sospechoso de padecer la enfermedad y su rápido tratamiento en el domicilio o en aislamiento si debe ser internado, para lograr la negativización y curación. ² Identificación precoz de pacientes bacilíferos: Organizar la identificación rápida y eficaz de los Sintomáticos Respiratorios (SR) en la consulta, con participación de todo el equipo de salud. Sintomáticos Respiratorios: toda persona que presenta tos y expectoración por más de quince días. Sospechar que el SR puede padecer tuberculosis y solicitar baciloscopía de esputo para confirmarlo. 91
91 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Cuando los pacientes sospechosos de tuberculosis tengan antecedentes de haber recibido tratamiento específico se les debe realizar además de la baciloscopía, cultivo y antibiograma. ² Tratamiento: Debe ser supervisado (TDO) ya que evita la resistencia a las drogas al (asegurar el cumplimiento y la regularidad) y ambulatorio (previene infecciones intrahospitalarias). ² Prevención de la enfermedad en el grupo familiar y medidas para evitar el contagio: El personal del equipo de salud debe identificar y estudiar a los convivientes del caso de tuberculosis diagnosticado, especialmente niños y jóvenes, pues en éste grupo de alto riesgo existe una mayor probabilidad de localizar casos precozmente para ser tratados. Al mismo tiempo en los casos que así lo requieran se debe administrar quimioprofilaxis. Informar al grupo familiar sobre la importancia de que el enfermo realice tratamiento regular y completo. El enfermo no debe toser frente a una persona ni escupir en el piso. Siempre debe cubrirse la boca al toser. Que luego deben ser desechados (quemados). Recomendar a los pacientes ventilar bien su casa y favorecer la entrada del sol en la vivienda. ² Condiciones medioambientales que disminuyen el riesgo de transmisión: a) La sala de toma de muestras y la central de tratamiento deben estar separadas de la sala de espera. Deben contar con ventilación permanente: ventanas amplias al exterior, el sol es fuente natural de rayos ultravioletas. Para la toma de muestra pueden utilizarse lugares abiertos, como un sector del patio no concurrido. 92
92 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD b) En enfermos o sospechosos de tuberculosis no deben realizarse nebulizaciones; en caso de ser imprescindible, se harán en la sala de toma de muestras o en otra cuyas condiciones de ventilación sean similares. Las máscaras u otro material utilizado deben sumergirse en lavandina diluida, que se obtiene de mezclar una medida de la presentación comercial en diez de agua, por 1 hora y luego lavarse con detergente y abundante agua. c) Limpieza diaria de pisos y semanal de paredes, con trapos humedecidos en lavandina al 10%. NO BARRER EN SECO ni usar aspiradora, ya que se forman aerosoles. d) La atención rápida del paciente influye positivamente en dos sentidos: el menor tiempo de permanencia en la sala de espera disminuye la cantidad de aerosoles producidos por su tos y la rápida atención contribuye a su adherencia al tratamiento evitando abandonos. e) Las normas de bioseguridad para laboratorios que realizan baciloscopías se detallan el Punto 8.4. La ventilación apropiada es una de las medidas más efectivas para reducir la transmisión de la tuberculosis Medidas básicas de bioseguridad para Hospitales generales: Todas las medidas de bioseguridad enunciadas para Centros de Salud Periféricos deben aplicarse en este nivel. Además se deben agregar las siguientes: a) No internar a un paciente bacilífero a menos que haya razones importantes para hacerlo. b) Cuando deba ser internado debe ser aislado del resto de los pacientes generales internados hasta la negativización de la baciloscopía, en cuartos individuales de aislamiento. 93
93 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS c) Los pacientes VIH/Sida internados con tuberculosis confirmada, o sospechosos de serlo, deben permanecer en cuartos individuales de aislamiento mientras dure la misma. d) No internar a los pacientes VIH/Sida o inmunodeprimidos en salas con enfermos infecciosos, en particular con enfermos tuberculosos. e) Si un paciente bacilífero debe ser trasladado dentro del Hospital tiene que utilizar barbijo o cubreboca de tipo quirúrgico. ² Protección de los trabajadores de salud: a) Los trabajadores de salud infectados con VIH, con otra enfermedad inmunosupresora, con tratamientos prolongados con medicamentos inmunosupresores o diabéticos no deben trabajar en contacto con pacientes BK (+) o en áreas de riesgo. b) El personal de salud que trabaje en salas de aislamiento o el que manipule muestras de pacientes BK (+) debe utilizar máscaras respiratorias N 95. c) Evaluación médica clínica anual sistemática a todo el personal con placa de tórax. A los Sintomáticos Respiratorios, realizar baciloscopía y cultivo. d) Prueba tuberculínica al ingreso al establecimiento de salud. En caso de obtener un resultado negativo repetirla 1-2 semanas después de la primera lectura. Si persiste negativa realizar controles anuales para evaluar viraje tuberculínico. e) Indicar quimioprofilaxis en aquellos trabajadores de la salud que presenten viraje tuberculínico en el control anual, después de descartar la enfermedad activa. f) Instrucciones escritas y difundidas sobre el manejo de pacientes con tuberculosis y muestras biológicas de los mismos. En cada sección deben estar expuestas las normas básicas de bioseguridad específicas del área. g) Curso inicial al personal con contenidos sobre la historia natural de la tuberculosis, mecanismos de transmisión y medidas de bioseguridad. Periódicamente reafirmar los conocimientos. 94
94 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD h) El Comité de Infecciones Hospitalarias es el responsable de reglamentar las normas de bioseguridad para todo el personal y de hacerlas cumplir. ² Condiciones medioambientales que disminuyen el riesgo de transmisión: a) Las habitaciones de aislamiento deben contar con extracción forzada de aire. Se recomiendan extractores (tipo cocina) que produzcan entre 6 y 10 cambios de aire por hora, con salida al aire libre. Los extractores de aire deben ubicarse en la pared opuesta a la entrada de la habitación y cerca del techo. Las puertas deben permanecer cerradas para evitar corrientes de aire. b) Las salas de internación común deben tener ventilación cruzada como mínimo o extracción forzada de aire. No nebulizar ni efectuar maniobras similares que creen aerosoles. c) Las salas de nebulizaciones o fibrobroncoscopías o pruebas funcionales cardiopulmonares u otorrinolarngológicas deben contar con extracción forzada de aire como mínimo y preferentemente filtrado HEPA. El material utilizado debe ser esterilizado convenientemente. d) Los quirófanos y salas de autopsias deben ser desinfectados con hipoclorito y/o luz ultravioleta. e) Los laboratorios: deben cumplir las normas de bioseguridad para laboratorios que realizan cultivos. Recordar que aunque no se soliciten exámenes para micobacterias, cualquier muestra puede contener bacilos; manipularlas evitando formación de aerosoles y de acuerdo a normas generales de bioseguridad en laboratorio. f) Los pisos, paredes y mesadas de cualquier área deben ser limpiadas con trapo humedecido con hipoclorito al 10%. No barrer o limpiar en seco, para evitar los aerosoles Medidas básicas de bioseguridad para Hospitales especializados: Estos Hospitales, tanto por el tipo de pacientes que conforman su población objeto, cuanto por la cantidad y el tiempo que permanecen en el servicio son clasifica- 95
95 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS dos como de muy alto riesgo, en consecuencia las medidas de bioseguridad que se establezcan deben ser eficaces y cumplirse estrictamente. a) No internar pacientes bacilíferos a menos que haya razones importantes para hacerlo. b) La internación de paciente con baciloscopía positiva se hará en zona de aislamiento, en cuarto individual, con buena ventilación natural o con extractores con filtros HEPA, que produzcan entre 6 y 10 cambios de aire/hora. c) Normatizar la circulación dentro de la zona de aislamiento, desde salas contaminadas a espacios limpios y viceversa y el acceso a la zona de aislamiento sólo de las personas autorizadas, con las condiciones de protección mencionadas. d) Los pacientes VIH positivos con TB confirmada o sospechosos de serlo, en caso de ser internados, necesariamente deben estar en cuartos de aislamiento individuales. e) Los pacientes con riesgo de multirresistencia por antecedentes de tratamientos irregulares, mala evolución, o contactos de multirresistentes, deben permanecer en salas de aislamiento aún cuando su baciloscopía de diagnóstico sea negativa. Los pacientes bacilíferos o con tuberculosis multirresistente (aún cuando la baciloscopía diagnóstica sean negativa) que deben ser trasladados dentro del hospital tienen que utilizar barbijos. f) Se debe evaluar la posibilidad de tratamiento domiciliario en los pacientes que estén en tratamiento y que hayan negativizado su baciloscopía; en su defecto los pacientes VIH negativos (con baciloscopías negativas) pueden trasladarse a salas comunes, siempre que se garantice la regularidad de sus tratamientos. g) En circunstancias excepcionales en que los niños deban permanecer en el Hospital con sus madres con tuberculosis, deberán estar vacunados con BCG y recibir quimioprofilaxis una vez descartada la enfermedad. 96
96 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD ² Protección de los trabajadores de salud: a) Los trabajadores de salud infectados con VIH, con otra enfermedad inmunosupresora, con tratamientos prolongados con medicamentos inmunosupresores o diabetes no deben trabajar en contacto con pacientes con baciloscopía positiva o en áreas de riesgo. b) El personal de salud que trabaje en salas de aislamiento o el que manipule muestras de pacientes BK (+) debe utilizar máscaras respiratorias N 95. c) Evaluación médica clínica anual sistemática a todo el personal con placa de tórax. A los Sintomáticos Respiratorios, realizar baciloscopía y cultivo. d) Prueba tuberculínica al ingreso al establecimiento de salud. En caso de obtener un resultado negativo repetirla 1-2 semanas después de la primera lectura. Si persiste negativa realizar controles anuales para evaluar viraje tuberculínico. e) Indicar quimioprofilaxis en aquellos trabajadores de la salud que presenten viraje tuberculínico en el control anual, después de descartar la enfermedad activa. f) Instrucciones escritas y difundidas sobre manejo de pacientes con tuberculosis y muestras biológicas de los mismos. Curso inicial con contenidos sobre la historia natural de la tuberculosis, mecanismos de transmisión y medidas de bioseguridad. Es importante reafirmar los conocimientos en forma periódica. g) El Comité de Infecciones Intrahospitalarias es el responsable de reglamentar las normas de bioseguridad para el personal y de hacerlas cumplir. h) Registro de accidentes que pudieran poner en riesgo al personal y seguimiento de los mismos por controles clínicos - radiológico - bacteriológico. ² Condiciones medioambientales que disminuyen el riesgo de transmisión: a) Las habitaciones de aislamiento deben contar con extracción forzada de aire. Se recomiendan extractores (tipo cocina) que produzcan entre 6 y 10 cambios de aire/hora, con salida al aire libre. Los extractores de aire deben ubicarse en la pared opuesta a la entrada de la habitación y cerca del techo. 97
97 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Las puertas deben permanecer cerradas para evitar corrientes de aire. b) En el diseño de estas zonas deben participar profesionales especializados, infectólogos, arquitectos sanitarios, etc. c) Las salas de nebulizaciones o fibrobroncoscopías o pruebas funcionales cardiopulmonares u otorrinolaringológicas deben contar con extracción forzada de aire como mínimo y preferentemente filtrado HEPA. d) Los quirófanos y salas de autopsias, deben ser desinfectados con hipoclorito y/o luz ultravioleta. e) Los laboratorio, deben cumplir las Normas de Bioseguridad para Laboratorios de Tuberculosis de Alta Complejidad. En todas estas áreas debe trabajarse con puertas cerradas, en lo posible con ventilación externa o bien con extracción de aire con filtración por filtros HEPA. Toda persona que permanezca en estas zonas debe utilizar barbijos de alta filtración. Todo material usado en la zona debe descartarse adecuadamente antes de abandonarla. Al finalizar la jornada se efectuará desinfección con hipoclorito o desinfectante adecuado. De ser posible utilizar además luz ultravioleta. f) Las salas de internación común deben tener ventilación con buen flujo de aire y ventanas al exterior. g) No nebulizar ni efectuar maniobras similares que creen aerosoles. h) Las salas de espera, consultorios generales, Rayos X, sala de toma de muestra deben tener ventilación con buen flujo de aire, y ventanas al exterior alejadas de la entrada de aire. Deberían contar con extractores que realicen entre 6 a 10 cambios de aire/hora i) Los pisos, paredes y mesadas de cualquier área deben ser limpiadas con trapo humedecido con hipoclorito al 5%. No barrer o limpiar en seco, para evitar los aerosoles. 98
98 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD 8.4. Normas de bioseguridad en el diagnóstico microbiológico de la tuberculosis: ² Personal: a) Los trabajadores de salud infectados con VIH, con otra enfermedad inmunosupresora, con tratamientos prolongados con medicamentos inmunosupresores o diabéticos no deben trabajar en contacto con pacientes con baciloscopía (BK+) o en áreas de riesgo. b) Los trabajadores en riesgo deben tener una evaluación médica clínica anual sistemática con placa de tórax. A los Sintomáticos Respiratorios realizar baciloscopía y cultivo. c) Prueba tuberculínica al ingreso al establecimiento de salud. En caso de obtener un resultado negativo repetirla 1-2 semanas después de la primera lectura. Si persiste negativa realizar controles anuales para evaluar viraje tuberculínico. d) Indicar quimioprofilaxis en aquellos trabajadores de la salud que presenten viraje tuberculínico en el control anual, después de descartar la enfermedad activa. e) Se debe implementar una actividad educativa inicial para el personal, con contenidos sobre la historia natural de la tuberculosis, modos de transmisión y medidas de bioseguridad. Es importante reafirmar los conocimientos en forma periódica. f) Debe haber instrucciones escritas y difundidas sobre el manejo de pacientes con tuberculosis y muestras biológicas de los mismos. En cada sección deben estar expuestas las normas básicas de bioseguridad específicas del área. g) El Comité de Infecciones Hospitalarias es el responsable de reglamentar las normas de bioseguridad para todo el personal y de hacerlas cumplir. En todo caso la responsabilidad primaria de la bioseguridad es del Director del Establecimiento y del Jefe de cada Sección. h) Se deben registrar todos los accidentes que ocurren dentro del laboratorio, derrames, heridas, rotura de tubos, etc. 99
99 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS ² Precauciones generales de trabajo: En todas las circunstancias tener presente que es necesario aplicar todas las medidas lógicas para evitar la generación y movimiento de aerosoles: a) Toda manipulación de material potencialmente infeccioso debe ser realizada en áreas alejadas de la circulación general. b) Se debe restringir el acceso al laboratorio de personas ajenas al área de trabajo, al menos mientras se están procesando muestras potencialmente infecciosas, para evitar movimientos, corrientes de aire, distracciones y exposición de personas no involucradas. c) No utilizar ventiladores ni acondicionadores que generen flujos de aire mientras se está trabajando con material infeccioso. d) Trabajar en áreas con pisos y paredes lavables; limpiarlos diariamente con agua con lavandina al 10%. No barrer en seco ni encerar. No utilizar plumeros para la limpieza. e) No tener en el área de trabajo elementos innecesarios ni sacar de la misma libros de registro o elementos allí utilizados. f) Utilizar siempre guardapolvo de mangas largas y cerrado, preferentemente batas con puños cerrados y sin aberturas en la parte anterior, no sacarlo del Servicio de Salud, donde debe ser desinfectado y lavado (agua caliente y enjuague con agregado de lavandina). g) No beber, comer ni fumar en el área de trabajo con material potencialmente infeccioso. h) Controlar que no haya heridas o escoriaciones en las manos, de ser así cubrirlas con vendaje y guantes. Tener presente que las muestras pueden contener otros microorganismos, además de micobacterias, incluyendo el virus de hepatitis B, C y/o el de HIV. Se deben usar guantes manipular muestras biológicas. Es recomendable establecer pautas de su utilización, ya que en caso contrario suelen ser elementos de dispersión de contaminación. i) Lavarse las manos con frecuencia, aún cuando se usan guantes. j) El fenol es el desinfectante de elección en tuberculosis, sin embargo debe tenerse en cuenta que el contacto frecuente con la piel causa escoriaciones 100
100 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD y se absorbe por éste órgano, pudiendo causar problemas renales con el tiempo. Por otra parte es un tóxico ambiental. Por estas razones se debe utilizar sólo en las circunstancias adecuadas y en cantidades correctas, sin exagerar su uso. ² Precauciones en la toma y conservación de muestras: a) En lo posible las muestras deben ser recolectadas al aire libre o en un lugar bien ventilado hacia el exterior y con puertas cerradas a áreas de circulación de público. No recolectarlas en el laboratorio. b) En enfermos sospechosos de tuberculosis deben evitarse en lo posible las nebulizaciones; de ser necesarias se harán en la sala de toma de muestras o en otra cuyas condiciones de ventilación sean similares. c) Las máscaras y conexiones utilizadas en las nebulizaciones deben ser sumergidas en solución con lavandina al 10% durante una hora, enjuagadas y lavadas con detergente y abundante agua. d) Para el transporte de muestras que serán procesadas sólo por baciloscopía se les puede agregar unas gotas de fenol al 5% y dejar actuar por 30 minutos; el fenol mata el bacilo pero conserva su propiedad de coloración con fucsina. e) Para el transporte acomodar los envases en cajas rígidas, resistentes, impermeables, con cierre hermético y divisiones interiores. Ubicar ésta en otra caja sin divisiones de tamaño ligeramente mayor, rellenando los espacios vacíos para evitar movimientos. Es conveniente colocar cada frasco de las muestras en una bolsa de polietileno. ² Precauciones para laboratorios que realizan baciloscopías: Todo laboratorio que cuente con un microscopio puede realizar una baciloscopía adoptando medidas de bioseguridad de sentido común, que no son costosas. Las siguientes recomendaciones son generales para todos los operadores del laboratorio en cualquier procedimiento que se haga con una muestra de SR: 101
101 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS a) Sistematizar los procedimientos para procesar las muestras. No es recomendable trabajar con más de 12 muestras simultáneamente. Se puede consultar las "Normas Técnicas de Microscopía de la Red Nacional de Laboratorios de Tuberculosis" b) Disponer siempre de un frasco con fenol al 5% o una solución de hipoclorito de sodio concentrado comercial diluido al 10% y trabajar en el área delimitada cubierta con un papel embebido en fenol o hipoclorito (dilución 10% de la solución comercial). c) Los envases utilizados para recolección de las muestras deben tener las características expresadas en el Capítulo 2. No es recomendable utilizar frascos de boca angosta o de vidrio. d) Al recibir la muestra comprobar que no haya derrames; si existiera un derrame pequeño desinfectar el exterior del envase con algodón embebido en fenol al 5% o lavandina al 10%. Si el derrame hubiera sido masivo autoclavar o incinerar el frasco y el contenedor en el que fue trasladada al laboratorio. e) Ante cualquier rotura de envase o tubo con material potencialmente contaminado tapar inmediatamente la zona con papel y cubrirlo con fenol al 5% o bien con hipoclorito al 10% y abandonar el área de trabajo por 60 minutos. Colocar un cartel que indique la prohibición del ingreso al área. Entrar con barbijo N95, recoger el material con pinzas y depositarlo en un recipiente donde pueda ser incinerado o autoclavado. Poner en funcionamiento el sistema de extracción de aire, que deberá permitir entre 6 y 10 cambios de aire/hora. De no contar con este sistema, abrir la ventana para permitir la ventilación natural. f) Abrir los envases con muestras teniendo un mechero entre la misma y el operador. De igual manera proceder para seleccionar la partícula a ser extendida y al realizar el extendido. g) De preferencia se deben utilizar palillos para realizar los extendidos. h) Si se usa ansa, debe ser descartable (de costo similar al palillo). En caso de usar ansa permanente, una vez realizado el extendido debe ser sumergida en un frasco con arena y fenol o alcohol y luego quemada en el mechero, comenzando desde atrás hacia adelante. 102
102 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD i) No es recomendable usar pipeta para realizar el extendido; si se usa cuidar que la punta superior esté protegida con algodón; no pipetear nunca con la boca. j) Al realizar los extendidos conservar los bordes del portaobjetos limpios, sin muestra. Fijarlos una vez que el material este seco. Colorearlos tan pronto estén secos para disminuir al mínimo la viabilidad de las micobacterias. ² Precauciones adicionales para los laboratorios que realizan cultivo de micobacterias: Es necesario impulsar un proceso para que los laboratorios que realizan cultivo procesen las muestras que son cultivadas en cabina de seguridad biológica. En ese proceso lógicamente, se debe priorizar a los laboratorios con mayor nivel de riesgo. Mientras se avanza en el equipamiento de los laboratorios de la red, es aceptable que la purificación continua del aire del laboratorio sea realizada por uno o varios extractores que pueda cambiar todo el volumen del aire del laboratorio al menos 6 veces por hora cuando se cumplen las siguientes tres condiciones: a) No se centrifugan muestras con baciloscopía positiva (son procesador mediante algún método sin centrifugación o son derivadas a un laboratorio de referencia). b) Se registran en promedio menos de 5 cultivos por mes. c) No se abran tubos o frascos con cultivos positivos (son derivados a un laboratorio de referencia). Se debe controlar que los extractores no generen movimientos de aire sobre la mesada de trabajo. Cada extractor se debe ubicar lo más alto posible en la pared opuesta a la puerta de ingreso, y debe expulsar el aire hacia un área abierta, no transitada, lejos de edificios ocupados y de tomas de aire. De esta manera se logra barrer el aire desde las áreas de menor riesgo hacia las de mayor riesgo para luego ser expulsadas al exterior, donde los aerosoles quedan diluidos y son esterilizados por los rayos solares. La medida apunta a que no se acumulen aerosoles en varios días de trabajo, y a que el aire del laboratorio no regrese a áreas de la unidad de salud donde circula el personal. 103
103 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Se debe impedir que funcionen en este laboratorio sistemas de recirculación/calefacción/refrigeración de aire que intercambien aire entre otras áreas de salud. Se deben usar barbijos con filtrado de alta eficiencia (HEPA) N95 con certificación NIOSH (National Institute for occupational safety and health. US). Los barbijos de cirugía no son adecuados. Las máscaras son desechables, pero pueden reutilizarse durante varios meses si se guardan adecuadamente. Las principales causas de deterioro son la humedad, la tierra y el aplastamiento. Pueden guardarse en lugar limpio y seco, envueltos en una toalla de papel sin aplastarlo. No guardarlos en bolsas plásticas que retienen la humedad. El procedimiento que agrega mayor riesgo es el de generación de aerosoles por la rotura de tubos de vidrio durante la centrifugación, por lo que es aconsejable usar tubos de plástico, con tapas a rosca y cierre hermético, o centrífugas seguras (que produzcan roturas excepcionalmente). Se deben utilizar centrífugas con portatubos cubiertos con tapa y autoclavables: a) Los portatubos deben ser cargados, equilibrados y abiertos en la cabina de bioseguridad. b) Si un tubo se rompe durante la centrifugación apagar el aparato desalojar la habitación por los menos 30 minutos. Entrar con barbijo o máscara y descartar los fragmentos en un envase con fenol 5 % o lavandina al 10 %. Limpiar la centrifuga con las mismas soluciones desinfectantes y esperar otros 30 minutos para recomenzar la centrifugación. c) De no poder contar con centrífugas seguras es recomendable utilizar métodos que prescindan de ellas para la concentración de las muestras (métodos simplificados). d) No abrir nunca la centrífuga mientras este en movimiento el rotor. e) Manipular cuidadosamente los tubos sembrados dentro del laboratorio; trasladarlos sobre soportes seguros y nunca fuera del área de trabajo. En caso de rotura de un tubo proceder como está indicado para rotura de frascos con muestras. 104
104 Normas Técnicas 2009 CAPÍTULO 8: TUBERCULOSIS Y BIOSEGURIDAD f) En caso de tener que derivar tubos con cultivos positivos a otros laboratorios deben tomarse precauciones internacionales de bioseguridad para transponte: En lo posible efectuar los envíos en medio de cultivo sólido en tubos de plástico, tapa a rosca de cierre hermético (pueden ser criotubos). Si no se dispone de tubos de esas características usar tubos de vidrio de paredes resistentes; no utilizar capsulas de Petri. Solo como excepción enviar botellas con medio líquido. Se deben usar sistemas de triple envase que cumpla con las especificaciones 62 de Naciones Unidas. Reemplazar material de vidrio por material de plástico siempre que sea posible. No expulsar con fuerza los líquidos de una pipeta. Descartar las pipetas en un recipiente con tapa conteniendo hipoclorito de sodio al 1%. Los tubos que emiten luz U.V. son útiles para completar la acción de los desinfectantes sobre superficies de trabajo, instrumentos, ropa de trabajo, pero no como elementos útiles de descontaminación. Ubicarlos a no más de 40 cm de la superficie a tratar. Encenderlos cuando el personal se haya retirado del laboratorio. Dejar actuar dos horas. Limpiar los tubos cada semana con etanol al 70%. Ubicar el formulario con la información correspondiente al aislamiento y al paciente fuera de la caja primaria (no en contacto directo con el tubo). Fuera de la caja debe indicarse: "riesgo biológico", el sentido en el que debe transportarse y destinatario con nombre, número de teléfono o fax. Comunicar al destinatario la fecha de envío, el medio de transporte y la fecha de recepción. Efectuar los envíos por el medio de transporte más rápido y seguro. 105
105 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS En el laboratorio receptor el envase se abrirá bajo condiciones de bioseguridad, en cabina de bioseguridad, autoclavando todo el material de envoltura. ² Precauciones adicionales para laboratorios que realizan pruebas de identificación y/o sensibilidad de M. tuberculosis: Utilizar una cabina de seguridad biológica. El riesgo es máximo cuando se abren tubos donde ha desarrollado M. tuberculosis debido a la cantidad de gérmenes. Al considerar la compra de cabinas de seguridad consultar sobre las características que deben tener las mismas al Servicio de Micobacterias del Instituto Nacional de Enfermedades Infecciosas, Avda. Vélez Sársfield 563, Tel Las cabinas deben cumplir con normas internacionales de fabricación. (ISO IRAM). En el contrato de compra debe asegurarse el servicio anual de verificación de velocidad de flujo, capacidad de filtración de partículas, ausencia de fugas y eficiencia de lámparas de luz ultravioleta de los equipos. Igualmente debe considerarse la compra de filtros HEPA de repuesto. Trabajar en una cabina de seguridad que no funciona correctamente es potencialmente más peligroso que hacerlo con barbijo y mechero. La cabina debe ubicarse en zonas del laboratorio alejadas de corrientes de aire por movimiento de puertas o personas. Deben seguirse correctamente las instrucciones de uso del fabricante. 106
106
107 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La inmunodepresión causada por el VIH es capaz de aumentar la incidencia de tuberculosis por los tres mecanismos clásicos: 1. Reactivaciones endógenas. 2. Progresión de infecciones recientes. 3. Reinfecciones exógenas. El diagnóstico en estos enfermos puede ofrecer algunas dificultades importantes que van a depender, fundamentalmente, del grado de inmunodepresión que presenta el enfermo en el momento del diagnóstico. El tratamiento debe ser el mismo, aunque por la mayor tasa de complicaciones y, sobre todo, de interacciones medicamentosas que presentan estos enfermos, deben ser manejados por médicos expertos en el tema Pautas para la atención de pacientes con VIH - SIDA: En toda persona VIH positivo se debe descartar tuberculosis y efectuar: ² Anamnesis exhaustiva sobre: Presencia de tos y expectoración de 15 días, hemoptisis y otros síntomas compatibles con tuberculosis pulmonar o extrapulmonar. Antecedentes de tratamientos antituberculosos (lugar de tratamiento, medicamentos, grado de cumplimiento). Resistencia a los fármacos antituberculosas (verificar si fue confirmado por laboratorio). Contacto con enfermos de tuberculosis. ² Examen clínico completo, buscando signos de tuberculosis pulmonar y extrapulmonar. 108
108 Normas Técnicas 2009 CAPÍTULO 9: ASOCIACIÓN TUBERCULOSIS Y SIDA ² Exámenes complementarios: Baciloscopía directa y cultivo si el paciente es sintomático respiratorio (Tos y expectoración por más de 15 días). Si no se puede obtener una buena muestra y existe una fuerte sospecha de TB pulmonar se puede realizar esputo inducido, hemocultivo o lavado broncoalveolar, Todos los procedimientos inductores de aerosoles deben efectuarse bajo estrictas normas de bioseguridad. Cuando hay sospecha de una tuberculosis extrapulmonar se deben efectuar los estudios bacteriológicos (directo y cultivo) e histopatológicos del tejido afectado. También se puede realizar hemocultivo. Si es posible, usar métodos de lectura precoz. Radiografía de tórax en todos los pacientes, tengan o no sintomatología respiratoria. Prueba tuberculínica a todos los pacientes, tengan o no sintomatología respiratoria. 5 mm o más (positiva). Dada la mayor frecuencia de aparición de resistencias bacterianas y enfermedad por micobacterias no tuberculosas en estos pacientes, en todos los casos diagnosticados, además de cultivo se debe realizar prueba de sensibilidad. ² Conducta Terapéutica: Si por cualquiera de los métodos citados se llega al diagnóstico de tuberculosis pulmonar y/o extrapulmonar, la misma se trata de acuerdo a las normas en vigencia. 109
109 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Mientras sea posible, no internar al paciente. Si ello es necesario hacerlo en salas de aislamiento. En los pacientes, cuyos estudios descarten tuberculosis y presenten prueba tuberculínica con PPD 2UT positiva (5 mm o más), se indicará quimioprofilaxis según normas. En aquellas personas VIH positiva con comprobada exposición a casos bacilíferos (contactos) puede indicarse quimioprofilaxis en ausencia de positividad al PPD. La quimioprofilaxis consiste en la administración de dosis habituales de isoniazida (H) durante 9 meses. La H no presenta interacciones con fármacos antirretrovirales; puede utilizarse conjuntamente con los esquemas de terapia antirretroviral altamente activa (HAART) (Highly Active Antirretroviral Therapy) que incluyan inhibidores de las proteasas. El control debe ser: clínico, bacteriológico, de adherencia al tratamiento, vigilancia estricta de las reacciones adversas y de la evolución de la infección VIH (CD4 y carga viral). Antes de indicar quimioprofilaxis, siempre es obligatorio descartar tuberculosis mediante la clínica y la bacteriología. En aquellos que presenten una enfermedad pulmonar se estudiarán otras etiologías que pudieran estar involucradas Conducta de atención a personas con tuberculosis: A todo paciente con tuberculosis para descartar infección por VIH se debe realizar lo siguiente: ² Anamnesis exhaustiva, indagando antecedentes de situaciones que hayan implicado mayor riesgo de infección por el VIH, tales como transfusiones, intervenciones quirúrgicas, fundamentalmente antes de la década del '90, adiccio- 110
110 Normas Técnicas 2009 CAPÍTULO 9: ASOCIACIÓN TUBERCULOSIS Y SIDA nes (cualquiera de ellas), homo o bisexualidad, trabajo sexual, sexo no protegido, violación y tatuajes. ² Proponer sistemáticamente, realizar un examen serológico para detectar anticuerpos contra el VIH, previa firma del consentimiento informado para realizarlo. ² Asesorar al paciente previa y posteriormente a la realización de la prueba de detección de anticuerpos. La ley y su decreto reglamentario 1.244/91 garantizan el consentimiento expreso para desarrollar pruebas y tratamiento, confidencialidad y codificación de los resultados, la no discriminación, información, educación sobre la enfermedad y su transmisión. Las pruebas para diagnosticar infección por VIH, se realizarán de acuerdo a las normas nacionales. ² Todo suero reactivo en la primera prueba de tamizaje (habitualmente ELISA) deberá ser sometido a una segunda prueba de tamizaje y a una reacción diagnóstica confirmatoria (habitualmente Western Blot) Tratamiento antituberculoso: Los pacientes con TB/Sida tienen, en su mayoría una marcada inmunodepresión y cargas virales plasmáticas elevadas. La introducción del tratamiento antirretroviral ha mejorado el pronóstico de los pacientes coinfectados. El tratamiento de la TB es prioritario en los pacientes con TB/Sida, especialmente cuando es un caso bacilífero. El tratamiento precoz, correcto y completo de la TB, logra curar al paciente, disminuye los efectos negativos de la TB en el curso de la infección VIH y evita la transmisión de la enfermedad en la comunidad. Aunque los pacientes con TB/Sida responden a los esquemas habituales y logran la curación; se prefiere en ellos aplicar una fase de mantenimiento más prolongada que la recomendada para las personas VIH negativas para disminuir la probabilidad de recaídas. La mayor tasa de recaídas en personas con TB/Sida se produce por las interacciones farmacológicas y la mala absorción de los fármacos utilizados. 111
111 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Todos los enfermos VIH + con tuberculosis, deben recibir tratamiento antituberculoso que incluya rifampicina (R), en las 2 fases del tratamiento, dado que se ha demostrado una disminución significativa de la letalidad respecto de los regímenes que no la incluyen. Durante la primera fase debe usarse siempre isoniazida (H), rifampicina (R) y pirazinamida (Z), debido a que estos fármacos son de alta eficacia y permiten acortar el tratamiento, asociados a una cuarta droga, Etambutol (E) durante 2 meses en forma diaria Una segunda fase con H y R en forma diaria durante un mínimo de 7 meses. Por lo tanto el esquema terapéutico es el siguiente: 2HRZE/7HR. El tratamiento de estos pacientes, deberá ser administrado diariamente (obligatorio en aquellos con recuento de CD4 desconocido o < 200/µL) y se deberá supervisar el cumplimiento del mismo. El principal obstáculo en el control de los pacientes con TB/Sida radica en la falta de adherencia al tratamiento; por lo tanto se debe aplicar el tratamiento directamente observado (que forma parte de la estrategia DOTS/TAES), para evitar abandonos; la administración irregular de los fármacos, causa principal de la resistencia bacilar. La no utilización de R en el régimen terapéutico por resistencia a la misma o por reacción adversa severa, o por necesidad de utilizar los inhibidores de las proteasas en el tratamiento antirretroviral, determina que la duración del tratamiento antituberculoso sea de 18 meses, con incremento de la mortalidad en comparación con los regímenes que incluyen esta droga. Los pacientes con VIH/SIDA que deben recibir tratamiento antituberculoso pueden ser: Pacientes sin HAART: en estos casos se prioriza el tratamiento antituberculoso sobre el antirretroviral. Comenzar con la terapia antirretroviral (si está indicado) 4 a 8 semanas más tarde. Con CD4 > 350 diferir la HAART hasta completar el tratamiento antituberculoso y vigilar la evolución de la infección (carga viral y CD4). Iniciar la HAART de acuerdo a las Normas Nacionales. 112
112 Normas Técnicas 2009 CAPÍTULO 9: ASOCIACIÓN TUBERCULOSIS Y SIDA Con CD4 entre 200 y 350 postergar el inicio de la HAART hasta completar la primera fase de tratamiento antituberculoso (a las 8 semanas). Con CD4 entre 50 y 200 cel/mm 3 se recomienda comenzar a las 4 semanas. Con CD4 < 50 cel/mm 3, o que presenten formas diseminadas de tuberculosis, u otras enfermedades oportunistas graves relacionadas con el VIH, deben iniciar la HAART una vez que el tratamiento de la tuberculosis sea tolerado. Pacientes que están bajo tratamiento antirretroviral cuando desarrollan una tuberculosis activa deben adecuar este régimen terapéutico para que sea compatible con el tratamiento de la tuberculosis. Una vez finalizado este tratamiento el régimen antirretroviral puede continuarse o cambiar dependiendo del estadio clínico. Cuando se reciban los resultados de pruebas de identificación y sensibilidad, si es necesario, reclasificar el caso. Si fuera una tuberculosis multirresistente se considerará la Categoría IV. Si por razones clínicas el paciente debe ser internado se deben seguir las normas de bioseguridad Retratamiento: Seguir las normas expuestas en el Capítulo Tratamiento antirretroviral en pacientes con TB: En todo paciente VIH positivo en tratamiento antituberculoso se debe evaluar la necesidad de instaurar la HAART. 113
113 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS El uso de la HAART en estos pacientes se ve limitada por la superposición de efectos tóxicos, las interacciones farmacológicas, la mala absorción de las drogas y las reacciones paradojales al tratamiento, (síndrome inflamatorio de reconstitución inmune: SIRI). La indicación y el control de tratamiento de estos pacientes deben realizarse en forma conjunta con personal médico con amplia experiencia en tratamiento antiretroviral. Las interacciones de rifampicina con inhibidores de proteasas e inhibidores no nucleósidos de la transcriptasa inversa hace necesario modificar el esquema a fin de mantener niveles adecuados de drogas en sangre. La R reduce en forma significativa los niveles plasmáticos de los inhibidores de proteasas: ritonavir, saquinavir, indinavir, nelfinavir, amprenavir y atazanavir y también la de los inhibidores no nucleósidos de la transcriptasa inversa: efavirenz y nevirapina hasta niveles subterapéuticos, con la consiguiente aparición de mutantes resistentes del virus VIH. Por otro lado los inhibidores de proteasas aumentan los niveles plasmáticos de R elevando la toxicidad por lo cual, está contraindicada dicha asociación. Evitar la combinación saquinavir/ritonavir y la combinación con nelfinavir. A pesar de que R modifica los niveles plasmáticos de efavirenz (disminuyéndolos en un 13 a 26%) es una droga segura para administrarla conjuntamente con R a dosis de 800 mg/día (se puede considerar dosis de 600 mg/día si el peso es menor a 60 Kg.). Nevirapina: puede asociarse con R a dosis de 600 mg/día (se puede considerar dosis de 400 mg/día si el peso es menor a 60 Kg.). Esta droga produce hepatotoxicidad con necrosis hepática, cuando se suministra con R. El riesgo de toxicidad hepática es mayor en pacientes VIH coinfectados con hepatitis B y/o C. Los inhibidores nucleósidos de la transcriptasa inversa pueden administrarse con R sin inconvenientes. 114
114 Normas Técnicas 2009 CAPÍTULO 9: ASOCIACIÓN TUBERCULOSIS Y SIDA * Está contraindicada en el embarazo. ** Por su mayor riesgo de hepatotoxicidad se utiliza como alternativa. Esquema antirretroviral en pacientes con TB HAART de elección en la coinfección TB/Sida: 2 inhibidores nucléosidos de la transcriptiva inversa + 1 inhibidor no nucleósido de la transcriptiva inversa. Ejemplo: zidovudina 600 mg/día + lamivudina 300 mg/día asociado a efavirenz 800 mg/día En casos especiales, puede utilizarse la asociación de 3 inhibidores nucleósidos de la transcriptasa inversa: zidovudina + lamivudina + abacavir Sin embargo esta asociación no es tan eficaz como las anteriores. 115
115 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 9.6. Toxicidad del tratamiento en pacientes con TB/Sida: En los pacientes coinfectados los efectos adversos asociados con las drogas antituberculosas ocurren precozmente y, en general, dentro de los 2 primeros meses de terapia. Los efectos adversos más frecuentas incluyen exantemas, trastornos digestivos y toxicidad hepática. La hepatotoxicidad asociada a H+R que es aproximadamente del 5% en VIH negativo, aumenta en personas VIH positivos, coinfectados por los virus de hepatitis B y/o C. Con frecuencia estos fenómenos colaterales obligan a la interrupción del tratamiento o al cambio del esquema terapéutico. Todas las drogas antirretrovirales pueden causar hepatitis, siendo la nevirapina la que presenta mayor riesgo de hepatoxicidad asociada a tuberculostáticos. Debe controlarse las enzimas hepáticas cada 15 días durante los 2 primeros meses y luego mensualmente. La intolerancia gastrointestinal, frecuente durante el tratamiento antituberculoso, puede ser potenciada por todos los inhibidores de proteasas, zidovudina, didanosina. Se debe tener en cuenta que algunos efectos adversos, como la polineuropatía periférica asociada a H, pueden verse potenciados por las drogas antiretrovirales como la didanosina y estavudina. Se debe vigilar la aparición de efectos adversos sobre el sistema nervioso central causados por el efavirenz que pueden ser severos. Se caracterizan por: alucinación, somnolencia, vértigo, psicosis o reagudización de enfermedades psiquiátricas previas. Las reacciones de hipersensibilidad son frecuentes con: abacavir (5-8 %), efavirenz (15-27%) y nevirapina (15-30%). La zidovudina puede producir supresión medular con anemia y neutropenia, acidosis láctica, hepatotoxicidad y lipodistrofia. 116
116 Normas Técnicas 2009 CAPÍTULO 9: ASOCIACIÓN TUBERCULOSIS Y SIDA 9.7. Síndrome Inflamatorio de Reconstitución Inmune (SIRI): El Síndrome Inflamatorio de Reconstitución Inmune (SIRI) o respuesta paradójica, es un efecto secundario frecuente en los pacientes coinfectados. Se observa en el 36% de los que reciben antirretrovirales y están en tratamiento de una micobacteria; también puede presentarse en pacientes VIH negativo con tratamiento antituberculoso. Estas reacciones presumiblemente se desarrollan como consecuencia de la reconstitución de la respuesta inmune generada por la terapia HAART o quizás por el propio tratamiento antituberculoso. El SIRI asociado con la HAART en pacientes con antecedentes de TB o infección por micobacterias ambientales, suele presentarse entre 1 y 3 meses después de comenzado el mismo. El SIRI es la exacerbación de los síntomas y signos de la tuberculosis: Fiebre. Aparición de nuevas o empeoramiento de adenopatías centrales (mediastinal, periaórtica, mesentérica) y/o periféricas (en especial la localización supraclavicular). Aparición de nuevos o empeoramiento de infiltrados en el pulmón, incluyendo insuficiencia respiratoria. Aparición o empeoramiento de pleuritis (pleuresía con derrame). Pericarditis, o ascitis con granulomas en la biopsia. Tuberculoma/s intracraneal, empeoramiento de la meningitis y en algunos casos edema cerebral. Lesiones de piel diseminadas (con menor frecuencia aparece bajo la forma de abscesos subcutáneos o nódulos cutáneos). Epididimitis, hepatoesplenomegalia, miositis, bursitis, y osteomielitis. Los síntomas duran de 10 a 40 días. Estos hallazgos deben ser atribuidos al SIRI, luego de una exhaustiva evaluación que excluya otras posibles causas, por ejemplo, reacción medicamentosa, especialmente fracaso al tratamiento antituberculoso. 117
117 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS En las reacciones no severas el tratamiento se basa en el mantenimiento de la terapia específica y del la HAART, más el agregado de antiinflamatorios no esteroideos. Si las manifestaciones persisten o en los casos más severos el tratamiento propuesto es prednisona 1 mg/kg./día por 1 a 2 semanas, luego se debe reducir gradualmente la dosis. El objetivo ante este trastorno reside en mantener ambos tratamiento. 118
118
119 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La tuberculosis del niño tiene, con respecto a la del adulto, clara diferencia en el comportamiento epidemiológico, en la presentación clínica y en la rentabilidad de los métodos de diagnósticos. El diagnóstico debe basarse en la evaluación conjunta de una serie de criterios epidemiológicos, radiográficos, tuberculínicos y microbiológicos. Es necesario diferenciar la primoinfección tuberculosa de la enfermedad. La primoinfección tuberculosa es el conjunto de fenómenos biológicos que tienen lugar cuando un individuo entra en contacto por primera vez con el bacilo tuberculoso. A continuación de dicha infección puede desarrollarse la tuberculosis cuando fracasan los mecanismos inmunitarios (tuberculosis primaria), presentándose como forma grave (meningitis o tuberculosis miliar) o leves (neumoganglionar o pleural). El mayor número de casos se manifiesta varios años después de la infección, durante el transcurso de la vida, cuando declina la inmunidad (tuberculosis postprimaria), por reactivación endógena o reinfección exógena. En este caso la presentación es diferente, habitualmente cavitaria, bacilífera, lo que permite la diseminación de la enfermedad. Esta forma clínica es más frecuente en niños de la segunda infancia y adolescentes Diagnóstico: Se basa habitualmente en una fuerte presunción que surge de una suma de elementos: clínica compatible con la enfermedad, prueba tuberculínica positiva, radiografía de tórax anormal y antecedentes de contacto con un foco tuberculoso y /o estudios microbiológicos. Aunque la única manera de confirmar el diagnóstico es el hallazgo del bacilo tuberculoso en secreciones o tejidos, lo cual es poco frecuente en pacientes pediátricos. ² Manifestaciones Clínicas: Los niños enfermos con tuberculosis pulmonar pueden presentarse asintomáticos o con sintomatología leve. 120
120 Normas Técnicas 2009 CAPÍTULO 10: TUBERCULOSIS INFANTIL (MENORES DE 15 AÑOS) Las manifestaciones comunes son fiebre, pérdida o progreso inadecuado de peso, decaimiento y síntomas respiratorios. En tuberculosis primaria inicialmente son escasos, pero con el agrandamiento de los ganglios mediastínicos pueden hallarse signos de compresión de la vía aérea (tos y sibilancias). Los niños mayores y adolescentes pueden presentar formas postprimarias, similar a la del adulto, con el clásico síndrome de impregnación bacilar (tos, astenia, anorexia, sudoración nocturna, pérdida de peso y fiebre), presencia de cavitación a nivel pulmonar y, excepcionalmente, hemoptisis. Suelen tener baciloscopías de esputo positivas. La presencia de eritema nudoso o queratoconjuntivitis flictenular orientan hacia el diagnóstico de tuberculosis. Las localizaciones extrapulmonares pueden tener manifestaciones clínicas diferentes según cuál sea el órgano afectado. ² Prueba Tuberculínica: La prueba tuberculínica sólo evidencia la infección tuberculosa que tiene lugar cuando un niño entra en contacto por primera vez con el bacilo de la tuberculosis. Se considera viraje tuberculínico cuando un niño tuberculino negativo se convierte en tuberculino positivo o una diferencia de más de 10 mm entre una y otra lectura, en un lapso menor de dos años. Esto en general indica una infección reciente con el M. Tuberculosis. ² Radiología: En la primoinfección tuberculosa puede observarse el complejo primario compuesto por chancro de inoculación, linfangitis y adenopatía satélite. Aunque el chancro puede localizarse en cualquier parte del territorio pulmonar, es más frecuente en los campos medios, en la periferia y en el pulmón derecho. Su tamaño es variable (pudiendo incluso no ser detectable por radiología). La linfangitis es la expresión de la propagación de la infección desde el chancro. 121
121 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Con la progresión del foco ganglionar o parenquimatoso pueden observarse atelectasia, neumonía con o sin derrame pleural, diseminación intrabronquial o hematógena (miliar). ² Antecedentes de contacto: El hallazgo del foco de contagio (caso de tuberculosis bacilífero) es de gran ayuda para el diagnóstico en casos pediátricos. Cuanto más pequeño es el niño (lactante, preescolar) mayor es la posibilidad de encontrar la fuente contagiante en el núcleo familiar, sin embargo, la pesquisa del foco bacilífero debe extenderse a todo contacto habitual u ocasional, especialmente en los dos últimos años. Una vez confirmado el foco, se debe averiguar sobre sus estudios bacteriológicos, tratamiento (drogas, duración, abandonos), coinfección con VIH o drogadicción. Contacto habitual: persona que convive más de 4 horas diarias con el niño. Contacto ocasional: persona que frecuentemente comparte menos de 4 horas diarias con el niño. ² Diagnostico microbiológico: Todas las muestras deben ser cultivadas. Esputo Este tipo de muestra habitualmente se consigue en niños mayores de 10 años. Es conveniente obtener 2 muestras. La toma y conservación de las muestras se describen en el Capítulo 2. Contenido gástrico Su estudio está indicado en sintomáticos respiratorios y pacientes con lesión pulmonar El momento de la recolección de la muestra es por la mañana, al desper- 122
122 Normas Técnicas 2009 CAPÍTULO 10: TUBERCULOSIS INFANTIL (MENORES DE 15 AÑOS) tar, con el paciente en ayunas, dado que la ingesta de alimentos hace que la expectoración ingerida pase al intestino. Si es un lactante es conveniente que no esté presente la madre en el momento de la toma de muestra porque su presencia puede incentivar los movimientos peristálticos. La técnica para obtener la muestra consiste en un sondeo gástrico realizado por médico o enfermera con experiencia, con sonda nasal, de longitud y diámetro adecuado a la edad del niño. Una vez que la sonda llega al estómago, aspirar con jeringa sin que la succión provoque daño. En caso de no obtenerse material inocule de 10 a 15 cc de agua destilada o solución fisiológica estéril y recoger inmediatamente. La muestra debe ser procesada en las 6 horas siguientes a la obtención para ser cultivada. En caso de demora del envío al laboratorio se debe neutralizar el material con una solución de bicarbonato de sodio al 10% o fosfato trisódico anhidro al 10% y conservarlo en heladera por no más de 24 horas. Para realizar la baciloscopía es necesario centrifugar previamente la muestra durante 20 minutos a g. Se recomienda obtener al menos 3 muestras. Otras muestras Formas clínicas: En tuberculosis ganglionar periférica, si el ganglio drena espontáneamente, se aspirará el material con solución salina y técnica estéril; no se deben usar hisopos o torundas de algodón. Si se envían muestras de tejidos o biopsias, debe evitarse la desecación agregando agua destilada o solución fisiológica estéril; nunca debe utilizarse formol. En meningitis o pleuresía, estudiar líquido cefalorraquídeo (LCR) o líquido pleural (LP), por examen directo y cultivo. (Capítulo 2 y 3). ² Tuberculosis moderada: Pueden presentar síntomas respiratorios, aunque con frecuencia los pacientes son asintomáticos. 123
123 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La prueba tuberculínica es positiva y la radiografía de tórax es pato-lógica. La lesión parenquimatosa es pequeña (chancro de inoculación), en general acompañada con adenopatías hiliares o mediastinales y linfangitis. El complejo primario debe ser puro, carecer de atelectasia, reacción perifocal significativa y lesiones extendidas. La pleuresía tuberculosa unilateral, ganglionar y la cutánea se consideran formas moderadas de tuberculosis (Categoría III). ² Tuberculosis grave: Niño severamente enfermo, sintomático, con radiografía patológica y la prueba tuberculínica, generalmente, es positiva. Puede ser negativa si el paciente se encuentra en estado de anergia. Pertenecen a este grupo, la tuberculosis diseminada o miliar, las bilaterales y/o cavitarias, las formas complicadas con atelectasia, perforación gangliobronquial o ganglioesofágica (excepcional), osteoarticular, genitourinaria, intestinal, pericárdica, meníngea y pleural bilateral (Categoría I). También se considera forma grave la tuberculosis asociada a enfermedades que pueden alterar las condiciones inmunológicas (colagenopatías, diabetes y enfermedades inmunosupresoras). Formas clínicas de la Tuberculosis Infantil 124
124 Normas Técnicas 2009 CAPÍTULO 10: TUBERCULOSIS INFANTIL (MENORES DE 15 AÑOS) Tratamiento: El tratamiento consta de dos fases. La fase inicial dura dos meses (60 tomas), se administrará la dosis diariamente y se utilizará tres drogas como mínimo. La fase de continuación dura al menos de 4 meses, administrándose con drogas en forma diaria (120 tomas) o trisemanal (48 tomas). Los medicamentos recomendados para el tratamiento de la tuberculosis infantil con sus correspondientes dosis se muestran en la tabla de la página siguiente: Tabla 1 Medicamentos y dosis recomendados para la Tuberculosis Infantil * El etambutol puede usarse con seguridad en niños mayores de cinco años, pero debe utilizarse con precaución en los menores de esta edad, ya que el monitoreo oftalmológico (agudeza visual y discriminación de los colores) es dificultoso y/o no se pueden hacer. 125
125 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS El tratamiento debe ser supervisado. Cuando el tratamiento no pueda ser supervisado por un personal de salud se deberá identificar alguna persona del entorno del niño que se responsabilice de supervisar el tratamiento. Tabla 2 Esquemas de Tratamiento recomendados para la Tuberculosis Infantil * En caso de: pacientes con lesiones pulmonares extensas y de mala evolución, tuberculosis miliar, meníngea u osteoarticular y enfermos con VIH/SIDA u otra inmunodeficiencia, se recomienda una fase de continuación de 7 a 10 meses con HR diaria. 126
126 Normas Técnicas 2009 CAPÍTULO 10: TUBERCULOSIS INFANTIL (MENORES DE 15 AÑOS) En caso de abandono, recaída o fracaso operativo 2 realizar antibiograma. Hasta disponer del resultado del antibiograma reiniciar y continuar el mismo esquema terapéutico. Una vez obtenido el resultado, recategorizar al niño y adaptar el tratamiento. En caso de fracaso farmacológico 3, emplear un régimen de tratamiento con tres o cuatro nuevas drogas no utilizadas previamente. Luego adaptar el esquema terapéutico según el resultado de la prueba de sensibilidad a las drogas. Si no hay mejoría clínica ni radiológica en un régimen de tratamiento supervisado y sin haber tenido confirmación bacteriológica, investigar otras posibilidades diagnósticas. ² Control de tratamiento: Clínico Se efectuará con frecuencia mensual incluyendo: P Examen físico (incluido control de peso). P Monitoreo de los signos clínicos de reacciones adversas a los medicamentos. P Interrogatorio a los padres y/o familiares adultos responsables del niño acerca de: - Estado general del niño - Tolerancia a los medicamentos - Cumplimiento del tratamiento P Refuerzo de la importancia de cumplir con el tratamiento hasta su finalización. 2 Fracaso operativo: Paciente en tratamiento que continúa o vuelve con bacteriología positiva al finalizar el cuarto mes de haber iniciado un primer tratamiento no supervisado muy irregular. 3 Fracaso farmacológico: Paciente en tratamiento que continúa o vuelve con bacteriología positiva al finalizar el cuarto mes de iniciado un primer tratamiento estrictamente supervisado. 127
127 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Es importante motivar e incentivar al niño y/o adultos responsables del mismo para que completen el tratamiento correcto. Laboratorio clínico En ausencia de reacciones adversas severas no son imprescindibles los monitoreos rutinarios de laboratorio de enzimas hepáticas y ácido úrico. En caso de tuberculosis grave, especialmente meningitis y enfermedad diseminada, debe realizarse monitoreo hepático en los primeros meses de tratamiento. Radiológico Se sugiere una radiografía de tórax inicial, otra de control a los 2 meses y al finalizar el tratamiento Las imágenes radiológicas pueden tardar varios meses en resolverse y algunas persisten como secuelas. Una vez que se haya completado el esquema terapéutico con recuperación clínica y bacteriológica, no es imprescindible. Bacteriológico En los niños con tuberculosis pulmonar baciloscopía positiva, realizar los estudios bacteriológicos de acuerdo a la categoría del tratamiento (I o III). 128
128 Normas Técnicas 2009 CAPÍTULO 10: TUBERCULOSIS INFANTIL (MENORES DE 15 AÑOS) La Red de Laboratorios de la Tuberculosis de Argentina permite realizar cultivos en todos los casos indicados TB/SIDA: Debido a la interacción entre ambas enfermedades, tuberculosis y Sida, se debe descartar la coinfección con VIH en todo paciente de tuberculosis e investigar exhaustivamente la presencia de tuberculosis en todo niño con infección VIH. Las manifestaciones clínicas y radiológicas de los pacientes coinfectados con VIH pueden ser similares a las de los niños inmunocompetentes, pero pueden presentarse como formas atípicas con infiltrados pulmonares difusos o compromiso extrapulmonar de varios órganos. Los signos y síntomas de tuberculosis son inespecíficos y no se distinguen clínicamente de las enfermedades debidas a otras etiologías. Es frecuente que estos pacientes no presenten reactividad tuberculínica, por lo que esta prueba no es de gran utilidad para el diagnóstico. Deberán obtenerse muestras para cultivo, tipificación y antibiograma de todos los niños infectados por VIH con sospecha de tuberculosis. Es necesario descartar las infecciones por micobacterias no tuberculosas y determinar la sensibilidad a drogas antituberculosas de la cepa infectante ya que se ha comunicado mayor índice de farmacorresistencia en la población VIH, especialmente de multirresistencia. Es importante investigar exhaustivamente los antecedentes del foco de contagio bacilífero para adecuar el régimen terapéutico inicial según su sensibilidad hasta obtener la información bacteriológica del niño. El esquema de tratamiento debe incluir 4 drogas durante la fase inicial. La duración total del tratamiento es de 9 meses como mínimo, debiendo realizarse un estricto monitoreo de los efectos adversos a los medicamentos, especialmente de la función hepática. Para el manejo de los niños coinfectados con VIH y tuberculosis deberá consultarse con Profesionales de Referencia. 129
129
130
131 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La supervisión es una actividad esencial para apoyar al personal de salud en el buen desempeño de sus tareas. Permite identificar en forma conjunta cualquier problema que dificulte la ejecución de las mismas, indagar sobre sus causas y determinar alternativas para enfrentarlas. Mediante la supervisión se trata de garantizar que el personal tenga todo el apoyo necesario para ejecutar correctamente las tareas propuestas para el control de un problema de salud y, de este modo, para que garantice que la población cubierta por él tenga acceso a las mismas. En el caso particular del control de la tuberculosis, la supervisión está destinada a garantizar: P Que el personal de salud aplica correctamente las recomendaciones contenidas en las normas de control con relación a la búsqueda de casos entre los sintomáticos respiratorios, al diagnóstico y tratamiento supervisado de la enfermedad, al control de los contactos de los casos, a la quimioprofilaxis, a la vacunación con BCG y a la notificación de los casos diagnosticados. P Que el servicio de salud cuenta con todos los suministros y el equipamiento necesarios para realizar sus actividades, y que éstos están disponibles en forma continua. P Que la organización y funcionamiento del servicio de salud y su personal permiten realizar en forma eficiente las tareas y actividades de control de la tuberculosis. Para cumplir con estos fines, la supervisión incluye: P Verificar que el personal conoce las recomendaciones contenidas en las normas de control para el diagnóstico y tratamiento de la tuberculosis. P Verificar que el personal de salud tiene todos los elementos que necesita para aplicar las normas, incluyendo no sólo medicamentos para el tratamiento, sino también otros elementos para el diagnóstico, el registro, la notificación, etc. 132
132 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN P Verificar que el personal aplica correctamente las recomendaciones contenidas en las normas de control de la tuberculosis. P Verificar que el servicio de salud está organizado y funcionando adecuadamente para ejecutar las tareas y actividades de control de la tuberculosis. La supervisión puede realizarse utilizando distintos métodos y procedimientos, incluyendo entrevistas con el personal de salud, observación de la atención de casos, revisión de registros, etc. Cualesquiera que fueran los métodos elegidos, la supervisión debe dar como resultado la respuesta a las siguientes preguntas: P Conoce el personal de salud las recomendaciones contenidas en las normas de control de la tuberculosis? P Dispone el servicio de salud en forma continua de todos los elementos que el personal necesita para aplicar las normas? P Aplica el personal de salud correctamente los criterios recomendados para el control de la tuberculosis? P Está el servicio de salud organizado y funcionando de manera adecuada para ejecutar las tareas y actividades de control de la tuberculosis? Para responder a estas preguntas e identificar los logros alcanzados y las posibles dificultades que puedan estar afectando las actividades, la supervisión permite obtener la información necesaria para identificar cualquier obstáculo que afecte el conocimiento del personal de salud, la disponibilidad continua de los suministros o la correcta aplicación de los criterios recomendados. De esta manera, se podrán analizar estos obstáculos en conjunto con el personal de salud y diseñar las soluciones más adecuadas, así como planificar su aplicación, asignar responsabilidades y fijar plazos para superar estos obstáculos. La forma en que puede obtenerse más rápidamente la información necesaria para responder a las preguntas anteriores, es mediante una visita al personal de salud en su 133
133 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS lugar de trabajo habitual. De este modo se puede entrevistar al personal, verificar la disponibilidad de suministros, observar la atención que se brinda, y también evaluar la forma en que el servicio está organizado para ejecutar las tareas y actividades de control de la tuberculosis. Para este tipo de visitas siempre se debe aplicar una guía con un listado completo de todos los aspectos que contempla una supervisión (al final de este capítulo se incluye un modelo de guía de visita a servicios de salud, que puede ser adaptada a las condiciones de cada lugar). La aplicación de una guía de supervisión hará que la misma sea más eficiente, y que no se pierda la oportunidad de verificar todos los aspectos esenciales para conocer el grado de aplicación de las recomendaciones de control de la tuberculosis o de identificar algún problema. Además, permitirá registrar toda la información que se obtenga, haciendo que la misma pueda ser utilizada luego para el seguimiento de las actividades que se acuerden para solucionar los problemas detectados, así como para consolidar la información proveniente de todos los servicios visitados, y tener una visión general de la aplicación de la norma en dichos servicios. Cuando no se pueden realizar visitas a los servicios de salud, la supervisión puede realizarse en forma indirecta. La supervisión indirecta obtiene la información para responder a las preguntas de supervisión a partir de los registros existentes o de mecanismos establecidos al efecto. Por ejemplo, las existencias de suministros pueden obtenerse a partir de los registros de distribución y entrega de medicamentos y equipos a los servicios de salud. O bien, información sobre el conocimiento de la norma puede obtenerse a través del envío de un cuestionario al personal de salud, o mediante una entrevista aprovechando cualquier oportunidad en que se cite al personal de salud (por ejemplo, para una reunión de planificación). Sin embargo, la supervisión indirecta no permitirá verificar aspectos para los que se requiere observar el lugar de desempeño habitual del personal de salud; por ejemplo, la organización del servicio, el espacio en que se lleva a cabo la consulta o en el que el paciente toma sus medicamentos. También para la supervisión indirecta es importante contar con una guía que contenga tanto el listado completo de los aspectos que contempla la supervisión como el detalle de las fuentes de información que se emplearán para obtenerla. En el caso de la supervisión indirecta, el uso de una guía también hace que la actividad de supervisión sea más eficiente, porque permite optimizar el uso de todas las fuentes de información existentes para conocer la forma en que se está desempeñando el personal de salud en 134
134 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN la ejecución de sus tareas y apoyarlo en la identificación de posibles obstáculos y en el diseño de soluciones para superarlos. Tanto la supervisión directa como la supervisión indirecta deberían contribuir a responder las siguientes preguntas con relación al control de la tuberculosis en los servicios de salud en los que se está por implementar o se ha implementando: 1. El médico (o los médicos) responsable(s) de la atención de los pacientes, conoce(n) el manejo de tuberculosis recomendado en las normas nacionales de control de la enfermedad (signos para sospechar tuberculosis, métodos de confirmación, categorías, tratamiento del caso y control del foco de infección)? 2. El personal de enfermería, conoce la manera de organizar localmente las acciones de control de la tuberculosis (búsqueda de casos, toma de muestras, búsqueda de contactos, seguimiento del tratamiento, educación y promoción)? 3. El personal de salud, tiene los insumos básicos necesarios para el control de la tuberculosis y dispone de ellos en forma continua? 4. El personal de salud, tiene identificado un laboratorio para el envío y la realización de los exámenes de esputo mediante baciloscopía y recibe los resultados en un lapso menor de dos semanas? 5. El personal de salud (médico y no médico) y el servicio en el que se desempeña, reciben supervisión en tuberculosis desde un nivel superior por lo menos una vez cada seis meses? 6. Los casos de tuberculosis diagnosticados en los últimos seis meses, a. Están recibiendo tratamiento (por lo menos el 90% de ellos)? b. Están bajo tratamiento directamente observado (por lo menos el 90% de ellos)? c. Reciben el tratamiento indicado por la norma para la categoría diagnóstica a la que pertenecen (por lo menos el 90% de ellos)? 7. Los casos de tuberculosis pulmonar de 15 años o más diagnosticados en los últimos seis meses, tienen confirmación bacteriológica por baciloscopía o cultivo (por lo menos el 75% de ellos)? 135
135 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 8. Los contactos de los casos de tuberculosis diagnosticados en los últimos seis meses, han sido ya evaluados para descartar tuberculosis? 9. Los casos de tuberculosis pulmonar baciloscopía positiva al inicio del tratamiento (casos Categoría I), se negativizaron al final de la primera fase de tratamiento (por lo menos el 85% de ellos)? 10. Los casos de tuberculosis (todas las localizaciones y edades) que recibieron tratamiento en el servicio entre 18 meses y 6 meses atrás, han sido dados de alta como curados o como tratamiento terminado (por lo menos el 85% de ellos)? La respuesta a las preguntas anteriores permitirá verificar si el personal de salud está aplicando efectivamente las recomendaciones para el control de la tuberculosis (por ejemplo, logrando que el 90% o más de los pacientes esté recibiendo tratamiento y que los contactos hayan sido evaluados), y si se están logrando los resultados esperados (por ejemplo, logrando que el 85% o más de los casos que recibieron tratamiento en el servicio hayan sido dados de alta como curados o como tratamiento terminado). A su vez, también permitirá identificar qué actividades deben ser realizadas (por ejemplo, capacitar al personal de salud en la organización local del control de la tuberculosis o mejorar la provisión de insumos), y qué problemas enfrenta el personal de salud para lograr los resultados esperados (por ejemplo, falta de adherencia de los pacientes al tratamiento directamente observado, o abandono prematuro del tratamiento antes de completarlo). 136
136 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Supervisión de las condiciones del servicio para brindar TAES Modelo de Guía de supervisión en el nivel local Servicio: Fecha: / / Supervisores: 1. El personal responsable de la atención de pacientes está capacitado en el manejo de Tuberculosis (TB) recomendado en las Normas del Programa Nacional de Control (PNCT)? 1.1. El personal responsable de la atención de pacientes, conoce las normas de diagnóstico, tratamiento y control de la tuberculosis? Si hay más de una persona responsable de la atención, utilice un cuestionario para cada una de ellas. - Número total: - Número y porcentaje que conoce las normas: % - Hay por lo menos una persona responsable de la atención de pacientes que conoce las normas? SI o NO o N/E o Marque ahora la respuesta al punto 1 en el cuadro 1 (más adelante) 2. Hay, por lo menos, una persona capacitada en la organización local del control de la TB? 2.1. Hay una persona responsable de la organización local del control de la tuberculosis (control del tratamiento de los casos, búsqueda de pacientes inasistentes, búsqueda de contactos, etc.)? SI o NO o N/E o 2.2. El personal responsable de la organización local del control de la tuberculosis, conoce las normas de control de la tuberculosis en el nivel local? La persona responsable de la organización local del control de la tuberculosis conoce las normas? SI o NO o N/E o Marque ahora la respuesta al punto 2 en el cuadro 1 (más adelante) 137
137 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 3. Los insumos para el control de la TB están disponibles en forma continua, en el servicio de salud? 3.1. Cuenta el personal en forma continua con todos los suministros necesarios para el control de la tuberculosis? Para responder esta pregunta, complete el siguiente cuadro. Considere si el servicio tiene o no pacientes en tratamiento y si tiene cada uno de los suministros. 138 Nota: en negrita y subrayado están marcados los insumos considerados "esenciales". (a) Los medicamentos que deben existir en el servicio se relacionan con la fase de tratamiento del paciente. Si tiene pacientes en primera fase del tratamiento, el servicio deberá tener triple asociación y estreptomicina o etambutol. Si tiene pacientes en segunda fase, deberá tener doble asociación e isoniacida. (b) Estos suministros deben estar también en servicios que tuvieron casos pero ya no tienen.
138 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN El servicio cuenta en forma continua con los suministros necesarios para el control de la Tuberculosis. Responda Sí, cuando los insumos que están en negrita y subrayados del cuadro anterior, estén disponibles y no hayan faltado en los últimos seis meses. Cuenta con suministros en el momento de la supervisión? SI o NO o N/E o No le faltaron suministros en los últimos 6 meses? SI o NO o N/E o (si los dos anteriores son SI) Cuenta con suministros en forma continua? SI o NO o N/E o Marque ahora la respuesta al punto 3 en el cuadro 1 (más adelante) 4. Tiene identificado un laboratorio para la realización de los exámenes de esputo mediante baciloscopía, y recibe los resultados en un lapso menor a dos semanas? 4.1. El Servicio tiene un laboratorio de referencia? SI o NO o N/E o Nombre del laboratorio (u hospital): 4.2. Las muestras se recogen en el servicio: SI o NO o N/E o Si es NO, explique cómo es el sistema: 4.3. Para los últimos 5 (cinco) pedidos de baciloscopías de diagnóstico, complete el siguiente cuadro: 139
139 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS El servicio cuenta con un laboratorio de referencia para realización de exámenes baciloscópicos de esputo que entrega el resultado en menos de dos semanas? Anote SI cuando el cuadro del punto 4.3 dé menos de dos semanas de tiempo para los resultados y cuando la derivación de las muestras no implique la derivación del paciente al Hospital o laboratorio. SI o NO o N/E o Marque ahora la respuesta al punto 4 en el cuadro 1 (más adelante) 5. Recibe apoyo de supervisión desde un nivel superior, por lo menos una vez cada 6 meses? 5.1. En los últimos doce meses. Cuántas visitas de supervisión recibió del nivel superior? - Quién supervisa? - Nº de visitas: - Nº de Informes de visitas de supervisión: El servicio recibe visitas de supervisión regulares? (de cualquier nivel). Anote SI cuando el número de visitas sea mayor o igual a dos. SI o NO o N/E o Marque ahora la respuesta al punto 5 en el cuadro 1 (más adelante) 140
140 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Cuadro 1: Resumen de la supervisión de las Condiciones del servicio para brindar TAES Supervisión del resultado de la aplicación de TAES en el control de la TBC 6. Resumen de los casos en el servicio: Complete el siguiente cuadro: Casos diagnosticados en los últimos 6 meses Casos en tratamiento Casos que no concurren al tratamiento en la actualidad (desde hace más de 30 días) Casos que no concurren al tratamiento en la actualidad (desde hace menos de 30 días) Casos trasladados Casos fallecidos 141
141 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Están bajo tratamiento más del 85% de los casos diagnosticados en los últimos 6 meses? Calcular en base a: (Casos en tratamiento + Casos trasladados) x 100 Casos diagnosticados en los últimos 6 meses SI o NO o N/E o 7 a 11. Resultados de la aplicación correcta de los criterios recomendados para el control de la tuberculosis en el nivel local para pacientes en tratamiento. Revise las tarjetas de los casos de tuberculosis en tratamiento en la actualidad y complete el siguiente cuadro. Si no hay casos en tratamiento, considere No evaluado este punto. 142 Casos (escribir alguna identificación y categoría del caso) Total Punto 8 Confirmado bacteriológicamente (SI, NO, N/A) (casos pulmonares mayores de 15 años) Punto 9 Esquema de tratamiento. Anotar el esquema que tiene el caso Punto 7 Tratami ento supervisado (SI / NO) Punto 11 Caso negativo al final de la primera fase (SI, NO, N/A) Punto 10 Contactos del caso evaluados (SI, NO, N/A) Nota: N/A: No se aplica (para menores de 15 años, casos extrapulmonares, etc.). Para el Punto 11, uti lice S/I cuando en la tarjeta o en el servicio de salud no se tiene información (por ejemplo cuando el caso terminó la primera fase del tratamiento y no hay datos sobre la baciloscopía).
142 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Marque ahora la respuesta a los puntos 7 a 11 en el cuadro Evaluación de tratamiento por estudio de cohortes: solicite las tarjetas de tratamiento de todos los casos que se atendieron en el servicio y que ya no se encuentran en tratamiento (hasta 2 años a partir de la fecha de la visita). Indicador Nº Casos atendidos. Curados (con resultado de laboratorio negativo al final del tratamiento). Tratamiento terminado (sin confirmación bacteriológica de curación). Traslados. Fallecidos. Abandonos. Fracasos. % de éxito = (Curados + Tratamiento terminado) x 100 Casos atendidos El porcentaje de éxito es menor al 85%? SI o NO o N/E o Hay por lo menos el 85% de los casos que iniciaron el tratamiento, con el mismo completado satisfactoriamente? Conteste SI cuando el Porcentaje de Éxito es mayor o igual a 85% y cuando el punto 6 es también mayor o igual al 85%, de lo contrario marque NO. SI o NO o N/E o Marque ahora la respuesta al punto 12 en el cuadro 2 de la página siguiente 143
143 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Cuadro 2: Supervisión del resultado de la aplicación de TAES en el control de la TB Personal entrevistado: Firma del responsable del servicio Firma del supervisor 144
144 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Supervisión de las actividades de control de la tuberculosis en el nivel local Resultados y recomendaciones Servicio: Fecha: / / Condiciones para brindar acceso a TAES Resultados de la aplicación de TAES 145
145 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Observaciones generales y otras recomendaciones: Firma del personal que supervisó Firma del personal de servicio 146
146 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Guía de supervisión directa para niveles locales Red Nacional de Laboratorios de Tuberculosis Laboratorio visitado:... Provincia:... Responsable local:... Supervisor:... Fecha de la visita:... /... /... Número de profesionales:... Número de técnicos:... Nombre de profesionales/técnicos: Características del laboratorio 1.1. Local Aspecto a evaluar Adecuado No adecuado Lugar donde se realiza el trabajo de tuberculosis Ventilación del laboratorio Sistema de ventilación Iluminación del área de trabajo Explicar cualquier problema o deficiencia:
147 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 1.2. Materiales * Se considera que el suministro es adecuado cuando existe disponibilidad actual y no ha existido ninguna falta durante los últimos 6 meses. Limpieza de los recipientes donde se conserva el agua: SI o NO o Explicar cualquier problema o deficiencia: Organización interna Aspecto a evaluar SI NO Utilización de procedimientos estandarizados de los métodos de laboratorio Disponibilidad del manual de normas Si no usa procedimiento estandarizados explicar los motivos:
148 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN 1.4. Seguridad en el laboratorio Aspecto a evaluar Adecuado No adecuado Desinfectante utilizado Desinfección del área al terminar de trabajo Formas de utilización de las ansas Esterilización de las ansas Desecho de los frascos con las muestras de esputo Utilización de guantes en el laboratorio Utilización de barbijos para el trabajos en TB en el laboratorio Explicar cualquier problema o deficiencia: Microscopio Aspecto a evaluar SI NO Cantidad suficiente para la carga de trabajo * Funcionamiento adecuado * Considerar que cada baciloscopía requiere al menos 5 minutos para su lectura Explicar cualquier problema o deficiencia:
149 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 1.6. Equipamiento * Considerar especialmente la velocidad que es capaz de alcanzar Explicar cualquier problema o deficiencia: Registros de laboratorio e informes Aspecto a evaluar Adecuado No adecuado Solicitud de baciloscopía Llenado de la solicitud de baciloscopía Registro de casos de investigación bacteriológica de la tuberculosis Llenado del registro de casos de investigación bacteriológica de la tuberculosis * * Verificar si se registra la calidad de la muestra Explicar cualquier problema o deficiencia:
150 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN 3. Carga de trabajo (informar los siguientes parámetros para el último cuatrimestre previo a la visita) Parámetros SR examinados Baciloscopías totales a SR SR directo positivo Baciloscopías de control de tratamiento Número - Analiza esta información periódicamente? SI o NO o - Envía esta información al nivel central? SI o NO o Si su respuesta es Si, con qué periodicidad?... - Promedio de baciloscopías leídas por cada técnico por día: Recolección de la muestra de esputo * si el personal de laboratorio es responsable de la recolección de muestras 151
151 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Explicar cualquier problema o deficiencia: Baciloscopías 5.1. Extendido, coloración e informe Se utilizan portaobjetos nuevos para la realización de las baciloscopías? SI o NO o Se limpian previamente si están grasosos? SI o NO o Se incluyen controles internos en la realización de las baciloscopías? Si - cada días o Con c/nuevo lote de reactivos o Nunca o Pedirle al técnico que realice una coloración. Observar el proceso, calentamiento de la fucsina, lavado, decoloración y coloración de fondo. Procedimiento a evaluar Adecuado No adecuado Identificación de los extendidos Selección de la partícula para la realización de extendido Tamaño de los extendidos, grosor y homogeneidad Secado de los extendidos antes de su fijación Fijación de los extendidos Promedio de extendidos que se colorean por tanda Frecuencia del filtrado de la fucsina Frecuencia de la limpieza de las lentes del microscopio Número y calidad de los campos observados Actitud ante una baciloscopía en la que se lee menos de 4 bacilos/100 campos Resultado de las baciloscopías (cuantificación e informe) 152
152 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Explicar cualquier problema o deficiencia: Almacenamiento de las baciloscopías para el sistema de garantía de calidad. Aspecto a evaluar Adecuado No adecuado Conservación de las láminas para su relectura No olvidar de recoger las baciloscopías para control de calidad. Explicar cualquier problema o deficiencia: Cultivo 153
153 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS - Técnicas utilizadas para la identificación Niacina SI o NO o Nitrato reductasa SI o NO o Catalasa SI o NO o - Medidas de bioseguridad en laboratorio que realizan cultivos Cabina de bioseguridad SI o NO o Área aislada en el tiempo SI o NO o Barbijos N95 SI o NO o - Se hacen extendidos de colonias de cultivos? SI o NO o - Cada cuánto tiempo realiza cultivos?... - De cuántos laboratorios recibe muestras para cultivo?... - Cuántas muestras cultiva mensualmente en promedio?... - Analiza el rendimiento del cultivo en su laboratorio periódicamente? SI o NO o Explicar cualquier problema o deficiencia: Considerar la respuesta adecuada si está de acuerdo a las " Normas Técnicas de la Red Nacional de Laboratorios de Tuberculosis" Observaciones generales y recomendaciones: Nombre y firma del supervisor/es:... Nombre y firma del responsable del laboratorio:... Fecha:... /... /
154 Normas Técnicas 2009 CAPÍTULO 11: SUPERVISIÓN Guía para el supervisor La supervisión directa consiste en visitar los laboratorios de la red para observar directamente las condiciones de trabajo y los procedimientos técnicos y administrativos utilizados El orden de prioridades para la visita de supervisión directa es el siguiente: 1- En laboratorios con discrepancias o deficiencias técnicas reiteradas, detectadas por la supervisión indirecta técnica. 2- En laboratorios con errores u omisiones importantes y repetidas, cuya existencia se sospeche por la supervisión administrativa indirecta. 3- Todos los laboratorios de la red, como actividad regular y periódica. El 3 podrá ocupar una prioridad diferente según los recursos y facilidades que dispongan los niveles intermedios y central del Programa de Control de Tuberculosis. En general, en condiciones normales, sería conveniente como mínimo una visita anual a todos los laboratorios de la Red. Es imprescindible que las visitas se programen con antelación, elaborando un cronograma anual y, en lo posible, en coincidencia con actividades de supervisión directa del equipo de tuberculosis o de otros equipos de salud. 155
155
156
157 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS El propósito del monitoreo y evaluación es medir la eficacia de los programas, identificar las áreas problemáticas, comprobar los conocimientos aprendidos y mejorar el desempeño en general, valorar el progreso hacia objetivos específicos y encontrar las debilidades que existen en el programa. Proporciona la información necesaria para la planificación estratégica, diseño e implementación del programa, además permite tomar decisiones para asegurar el uso más eficaz de los recursos financieros y humanos. Existen varios métodos para el seguimiento de los cambios y la medición del cumplimiento del programa, como el monitoreo, la evaluación (procesos, resultados e impacto), y la vigilancia. El Monitoreo es el seguimiento rutinario de los insumos, los procesos y los resultados de los programas. El monitoreo se utiliza para evaluar si las actividades programáticas que se están llevando o no a cabo en el tiempo establecido. Las actividades de monitoreo revelan el grado de progreso hacia las metas y los servicios que están siendo utilizados. La Evaluación de los Procesos se utiliza para medir la calidad e integridad de la implementación del programa y evaluar su cobertura. También puede medir el grado de utilización de los servicios por parte de la población. Los resultados de la evaluación de los procesos están dirigidos a informar correcciones a medio plazo para mejorar la eficacia de los programas. La Evaluación de Resultados mide el grado de cumplimiento de los objetivos establecidos con respecto a las metas del programa. Se utiliza para evaluar la influencia de las actividades del programa mediante la medición de conocimientos, actitudes, comportamiento, experiencias, utilización de los servicios de salud y el nivel de la salud de la población. La Evaluación del Impacto es diseñada para determinar en qué medida los cambios observados en los resultados pueden ser atribuibles a esfuerzos específicos del pro- 158
158 Normas Técnicas 2009 CAPÍTULO 12: MONITOREO, EVALUACIÓN Y VIGILANCIA grama. No se lleva a cabo de manera rutinaria y generalmente se reservan para situaciones específicas siguiendo diseños científicos e involucran análisis de procedimientos complejos. La Vigilancia es la recolección rutinaria de datos epidemiológicos para poder seguir el comportamiento de la incidencia o prevalencia de la enfermedad a través del tiempo. Los datos de vigilancia epidemiológica ofrecen información acerca del estado de la enfermedad a nivel de los resultados, pero muy poca o ninguna información acerca de las actividades del programa. Los datos de vigilancia deben ser ligados a otras fuentes de datos. El sistema debe servir a muchos componentes, incluyendo los administradores de los programas, los donantes, los planificadores gubernamentales y, al mismo tiempo, debe reunir a todos los entes interesados bajo un mismo sistema para evitar duplicación de los esfuerzos. Un buen sistema de Monitoreo y Evaluación debe servir como un catalizador de la coordinación. Finalmente, el sistema de Monitoreo y Evaluación debe a la vez incluir un plan para la recolección, el análisis y la diseminación de los datos y resultados, generalmente se recolectan en las unidades de salud o a nivel comunitario y se recopilan a través de las unidades administrativas para finalmente obtener los estimados a nivel provincial y nacional. El monitoreo de los programas y la evaluación de su impacto, son actividades complementarias que permiten a los administradores de los programas medir la cobertura de la población objetivo con el fin de identificar brechas y poblaciones sin cobertura. El proceso de selección de indicadores se vuelve indispensable. A continuación se enumeran algunos de los indicadores epidemiológicos y operacionales que pueden utilizarse para el monitoreo y evaluación de un programa de control de la tuberculosis: 159
159 160 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
160 Normas Técnicas 2009 CAPÍTULO 12: MONITOREO, EVALUACIÓN Y VIGILANCIA 161
161 162 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
162 Normas Técnicas 2009 CAPÍTULO 12: MONITOREO, EVALUACIÓN Y VIGILANCIA 163
163 164 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
164 Normas Técnicas 2009 CAPÍTULO 12: MONITOREO, EVALUACIÓN Y VIGILANCIA 165
165
166
167 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS La calidad de un sistema de registro depende de los datos que se han recolectado. Los datos deben ser los necesarios, estar completos, ser consistentes y actualizados. Hay una variedad de métodos usados para recoger información sobre TB. Ninguna fuente única puede proveer toda la información requerida para el monitoreo y la evaluación, se necesita una combinación. La forma más común es la recolección de datos de rutina en los lugares de tratamiento de TB y las unidades de microscopía para tener conocimiento de los pacientes, el manejo de las unidades de tratamiento, el monitoreo del uso de los recursos, los servicios prestados y la vigilancia de la enfermedad. Los datos son recogidos por el personal en los servicios de salud mientras realizan sus actividades diarias de atención. Éstos datos son registrados en formularios estandarizados, los cuales se envían al nivel superior (regional o provincial) para su consolidación y envío a nivel nacional. Los datos de rutina incluyen número de casos registrados por categoría y tipo de TB, el número de muertes y el número de pacientes curados. Se está tratando de implementar un sistema de información de salud de rutina computarizado que facilita el análisis y el reporte. Las oficinas distritales, regionales y nacionales de reporte de TB son responsables de sus áreas geográficas respectivas. Las personas que están recolectando la información en forma rutinaria no aprecian completamente la necesidad de la misma para el manejo del programa más allá de sus instalaciones, por lo tanto, la calidad, muy probablemente, no sea la más adecuada. Es importante la supervisión de la recolección de los datos y asegurar su utilización apropiada. Los resultados deben diseminarse a través de todo el sistema, especialmente al nivel de la recolección. 168
168 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN Los cambios en los programas de salud que están directamente basados en la evidencia del trabajo de campo refuerzan los esfuerzos a nivel periférico para completar el reporte de rutina. Si los trabajadores de la salud entienden la importancia de los datos que ellos están recolectando, es probable que la calidad mejore, generando mayor confianza y uso en los datos de monitoreo. Los registros y formularios estandarizados del Programa Nacional de Control de la Tuberculosis son: P Solicitud de Baciloscopía de Esputo. P Registro de Solicitudes de Baciloscopías. P Registro de Casos de Investigación Bacteriológica de la Tuberculosis. P Tarjeta de Control de Tratamiento de Pacientes con Tuberculosis. P Registro de Casos de Tuberculosis. P Notificación de Casos de Tuberculosis. P Registro de Resultados del Tratamiento de la Tuberculosis. P Meningitis Tuberculosa en Menores de 5 años. P Notificación de Reacciones Adversas a Fármacos Antituberculosos. 169
169 170 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
170 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN Instructivo para el llenado de la "Solicitud de Baciloscopía de Esputo" SOLICITUD DE BACILOSCOPÍA DE ESPUTO (Talón para el servicio): - Apellido y nombres del paciente: según consta en el documento de identidad. - H. C. Nº: el que corresponda. - Domicilio del paciente: calle, número, teléfono, donde vive el paciente. Si se encuentra en una unidad carcelaria u otra institución cerrada, indicar el nombre completo, localidad y provincia donde está ubicada. - Localidad: nombre de la misma. - Documento: tipo y número de documento de identidad. - Fecha Nacimiento: de acuerdo al documento de identidad. - Sexo: marcar F ó M. - Laboratorio al que envía la muestra: nombre, dirección y teléfono. - Fecha: la de recolección del esputo. - Firma del solicitante: de la persona que solicita la muestra. - Aclaración: apellido y nombre. 171
171 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS SOLICITUD DE BACILOSCOPÍA DE ESPUTO (Talón para el laboratorio que procesará la muestra): - Apellido y nombres del paciente: ídem primer talón. - H. C. Nº: ídem primer talón. - Domicilio del paciente: ídem primer talón. - Localidad: ídem primer talón. - Documento: ídem primer talón. - Fecha Nacimiento: ídem primer talón. - Sexo: ídem primer talón. - Servicio que deriva la muestra: colocar el nombre y dirección del servicio que envía la muestra. - Fecha de la toma de muestra: ídem primer talón. - Fecha de procesamiento: colocar la fecha en que se procesa la muestra. - Para diagnóstico: hacer una cruz en este casillero si la muestra es para diagnóstico. Si es así, marque una cruz si es 1 ra muestra o si es 2 da muestra. Marcar el casillero correspondiente según tiene o no tratamiento previo. - Para control de tratamiento: hacer una cruz si la muestra es para control del tratamiento. Marcar el mes de tratamiento. Si el enfermo ha terminado el tratamiento, anotar el número de meses de post-tratamiento. - Firma del solicitante: ídem primer talón. - Aclaración: ídem primer talón. 172
172 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN RESULTADO DE LA BACILOSCOPÍA (Retornar al servicio de salud que envió la muestra): - Apellido y nombres del paciente: ídem primer talón. - H. C. Nº: ídem primer talón. - Servicio que deriva la muestra: ídem primer talón. - Resultado de la baciloscopía: colocar el resultado obtenido. - Observaciones: las que el laboratorio considere conveniente. - Laboratorio: nombre del laboratorio que procesa la muestra. - Fecha: de envío del resultado. - Firma: de la persona que envía el resultado. - Aclaración: apellido y nombre. Nota: Si el paciente tuvo tratamiento previo por tuberculosis, completo o incompleto, independientemente del resultado de la baciloscopía, solicite cultivo y prueba de sensibilidad. 173
173 174 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
174 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN Instructivo para el llenado de la planilla de "Registro de Solicitudes de Baciloscopías" 1. Servicio de salud: consignar el nombre del servicio que solicita la baciloscopía. 2. Domicilio: calle, número, teléfono. 3. Localidad: nombre de la misma. 4. Nº de orden: anotar la fecha en que se recibió en forma correlativa. Al finalizar el año cerrar con una línea e iniciar una nueva numeración. 5. Fecha de recepción de la muestra: anotar la fecha en que se recibe en el servicio. Utilizar un renglón por muestra. 6. Apellido y nombres: según consta en el documento de identidad. 7. Fecha de nacimiento: según consta en el documento de identidad. 8. DNI: anotar el número del Documento Nacional de Identidad u otro documento personal. 9. Domicilio: calle, número, teléfono y localidad donde vive el paciente. Si se encuentra en una unidad carcelaria u otra institución cerrada, indicar el nombre completo, localidad y provincia donde está ubicada. 10. Muestra: marcar con una cruz, en la columna correspondiente, si se trata de la primera (1º), segunda (2º) o tercera (3º) muestra para el diagnóstico. 11. Fecha de remisión de la muestra al laboratorio: consignar el día y mes en que las muestras son remitidas al laboratorio. 12. Resultado del examen de esputo: Fecha de recepción del resultado: anotar el día en que se recibe en el servicio el informe del laboratorio Resultado: consignar el resultado que consta en el informe. 13. Observaciones: anotar todo dato de interés (se espera cultivo, inicia tratamiento, es derivado o se informó el resultado por teléfono). En este libro se deben registrar todas las personas con tos y catarro por más de 15 días en las que se investiga BAAR. 175
175 176 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
176 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN Instructivo para el llenado de la planilla de "Registro de Casos de Investigación Bacteriológica de la Tuberculosis" 1. Servicio de salud: consignar el nombre del servicio donde se ubica el laboratorio. 2. Domicilio: calle, número. 3. Localidad: nombre de la misma. 4. Nº de orden: anotar en forma correlativa. Al finalizar el año cerrar con una línea, e iniciar una nueva numeración. 5. Fecha: anotar la fecha en que se recibe la muestra en el laboratorio. Utilizar un renglón por muestra. 6. Apellido y nombres: según consta en el documento de identidad. 7. Fecha de nacimiento: según consta en el documento de identidad. 8. DNI: anotar el número del Documento Nacional de Identidad u otro documento personal. 9. Establecimiento de procedencia: nombre del establecimiento que envía la muestra. 10. Tipo de muestra: esputo, contenido gástrico, orina, líquido pleural, biopsia, etc. 11. Resultado de la bacteriología: Baciloscopía: - Diagnóstico: anotar el resultado en el casillero correspondiente si es primera muestra (1 ra M), segunda muestra (2 da M) u Otra. En las baciloscopías positivas anotar el número de cruces. - Control: consignar el mes de tratamiento y el resultado. En las baciloscopías positivas anotar el número de cruces. Cultivo: consignar el resultado. 12. Observaciones: anotar todo dato de interés. 177
177 178 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
178 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN 179
179 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Instructivo para el llenado de la "Tarjeta de Control de Tratamiento de Pacientes con Tuberculosis" 1. Número de Historia Clínica: anotar el número de historia clínica que corresponde al paciente. 2. Datos del Paciente Apellido: según consta en el documento de identidad. Nombres: según consta en el documento de identidad. Fecha de nacimiento: según consta en el documento de identidad. Sexo: marcar con una cruz el casillero que corresponda. DNI: anotar el número del Documento Nacional de Identidad u otro documento personal. Domicilio personal: calle, número, localidad y teléfono donde vive el paciente. Si el paciente se encuentra en una unidad carcelaria u otra institución cerrada, indicar el nombre completo, localidad y provincia donde está ubicada. Otro domicilio (laboral, familiar, etc.): anotar otras referencias que puedan ser útiles para localizar al paciente. 3. Datos de la Institución Nombre: corresponde al servicio de salud que diagnosticó el caso. Dirección: calle, número y localidad del mismo. Tel.: anotar todos los números telefónicos del servicio de salud. 4. Motivo de Consulta: marcar con una cruz si el paciente fue diagnosticado al estudiarlo como Sintomático Respiratorio, al examinarlo por ser Contacto de un caso de tuberculosis previamente diagnosticado, al realizarse un Examen de Salud, o al consultar por cualquier Otro motivo. 5. Fecha de Diagnóstico: día, mes y año en que el médico llegó al diagnóstico. 180
180 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN 6. Examen de Diagnóstico: Fecha: de cada examen realizado. Resultado: - Bacteriología: Registrar para todas las formas los resultados de la baciloscopía y el cultivo. Utilizar los códigos que siguen. Baciloscopía Cultivo D (NR): no realizada. C (NR): no realizado. D (NI): no informada. C (NI): no informado. D (-): negativa. C (-): negativo. D (+) ó D (++) ó D (+++): positiva. C (+): positivo. - Rayos X: en tuberculosis pulmonar usar los códigos siguientes. USC: unilateral sin caverna. BSC: bilateral sin caverna. UCC: unilateral con caverna. BCC: bilateral con caverna. Pleur: pleuresía. NT: no tiene realizado examen radiológico o su resultado se desconoce. SL: sin lesiones. - PPD: anotar el resultado de la lectura en milímetros. Antecedentes de BCG: si tiene cicatriz de vacuna BCG y/o presenta certificado de su aplicación, colocar una cruz en SI. Si no se observa cicatriz de BCG en ningún brazo y no existe constancia de su aplicación, es NO. 7. Localización: marcar con una cruz lo que corresponda, Pulmonar o Extrapulmonar. Si es extrapulmonar especificar el órgano afectado. 8. Tipo de Paciente: marcar con una cruz lo que corresponda. Nuevo: sin tratamiento previo o que ha tomado medicamentos por menos de un mes. Recaída: paciente declarado curado por un médico que vuelve con baciloscopía y/o cultivo positivo. 181
181 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Traslado: paciente derivado de otro servicio para continuar su tratamiento. Abandono: paciente que interrumpe el tratamiento por dos meses o más y retorna con baciloscopía positiva; o negativa con clínica y radiología de TB activa. Fracaso Operativo: paciente en tratamiento que continúa o vuelve con baciloscopía positiva al final del cuarto mes de iniciado un primer tratamiento no supervisado o muy irregular. Otros: fracaso farmacológico, caso crónico, caso de TB multirresistente. 9. Factores de Riesgo: marcar con una cruz lo que corresponda. Otros, especificar. 10. Peso: anotar el peso del paciente en el momento del diagnóstico. 11. Fase Inicial - Esquema de Tratamiento: Medicamentos: de acuerdo a la categoría y peso del paciente, anotar el número de comprimidos, cápsulas o ampollas indicados, en el casillero correspondiente a cada medicamento. Calendario: - Mes/Año: comenzar con el mes y año en que inicia la primera fase del tratamiento. - Días: marcar un círculo con una cruz en su interior el día que el paciente toma por primera vez la medicación; hacer otro círculo en la fecha de la cita para la próxima toma. Si el paciente concurre ese día a tomar la medicación, se marcará una cruz dentro del círculo. Si no concurre, el círculo debe quedar vacío. Continuar del mismo modo, con cada citación y toma, hasta finalizar el mes; pasar al siguiente renglón, escribir el mes que corresponda y seguir. Así sucesivamente hasta finalizar la primera fase de tratamiento. - Nº de tomas: contar el número de cruces y anotar en el casillero del mes. - Bacteriología: anotar fecha, material y resultado de los exámenes realizados. 182
182 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN - Peso: pesar mensualmente al paciente y anotar. 12. Datos de la Institución Tratante: anotar nombre, dirección y teléfonos del servicio de salud donde el paciente realiza el tratamiento. Observaciones: si se ha realizado Prueba de Sensibilidad, anotar fecha y resultado. Consignar cualquier otra información de utilidad referida al paciente como: cambio de domicilio; internación en alguna institución de salud, penitenciaria o geriátrico; otros tratamientos; visitas domiciliarias o acciones realizadas (especificar motivo). 13. Fase de Continuación - Esquema de Tratamiento: Medicamentos: de acuerdo categoría, peso del paciente y frecuencia de la toma, anotar el número de comprimidos, cápsulas, ampollas indicados, en el casillero correspondiente a cada medicamento. Calendario: - Mes/Año: comenzar con el mes en que inicia la fase de continuación. - Días: la primera toma tendrá el círculo y la cruz; deberá marcarse el círculo en el día de la siguiente cita. Si no concurre a la citación el círculo queda vacío. Continuar igual que en la primera fase. - Nº de tomas: las cruces que tengan los círculos, por mes. - Bacteriología: anotar fecha, material y resultado de los exámenes realizados. - Peso: pesar mensualmente al paciente y anotar. 14. Evaluación del Tratamiento: Fecha de egreso: día, mes y año. Motivo: marcar con una cruz lo que corresponda. - Curado: paciente pulmonar, con diagnóstico bacteriológico positivo, que completó el tratamiento y presenta bacteriología negativa al final del mismo. 183
183 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS - Tratamiento completo: a) Paciente pulmonar, con diagnóstico bacteriológico positivo, que completó el tratamiento en forma regular, sin control bacteriológico al final del mismo. b) Paciente pulmonar, con diagnóstico bacteriológico negativo o extrapulmonar, que completó el tratamiento en forma regular. - Fracaso: paciente pulmonar, con diagnóstico bacteriológico positivo, en tratamiento, que continúa o vuelve con baciloscopía positiva al final del cuarto mes de iniciado un primer tratamiento estrictamente supervisado. - Fallecido: paciente que falleció, por cualquier causa, durante el período de tratamiento. - Abandono: paciente que interrumpe el tratamiento por dos meses o más y retorna con baciloscopía positiva; o negativa, con clínica y radiología de TB activa. - Traslado: paciente derivado a otro establecimiento de salud y del cual no se conoce su condición de egreso. Anotar nombre, dirección y teléfonos del establecimiento al que se trasladó. 15. Examen de Contactos: indagar sobre todos los contactos habituales del paciente u otros contactos que haya tenido en sitios en los que vivió, permaneció o trabajó en el último mes o desde el inicio de los síntomas. Anotar: Apellido y Nombres. Relación con el caso índice. Fecha de nacimiento. Examen clínico: anotar Fecha y Resultado (normal o sospechoso). PPD: anotar Fecha y resultado de la lectura en mm (milímetros). BCG: si tiene cicatriz de vacuna BCG y/o presenta certificado de su aplicación, colocar una cruz en SI. Si no se observa cicatriz de BCG en ningún brazo y no existe constancia de su aplicación, es NO. Fecha: la que figura en el certificado de vacunación BCG. Bacteriología: anotar Fecha y Resultado según códigos establecidos. 184
184 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN Radiología: anotar Fecha y Resultado (normal o patológica según códigos establecidos). Quimio: anotar cuando se indica y llenar una tarjeta de tratamiento, resaltando que es Quimioprofilaxis. Observaciones: consignar otros datos útiles del paciente y/o de los contactos. 185
185 186 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
186 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN 187
187 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Instructivo para el llenado de la planilla de "Registro de Casos de Tuberculosis" 1. Servicio de salud: consignar el nombre. 2. Domicilio: calle y número. 3. Localidad: nombre de la misma. 4. Nº de orden: anotar en forma correlativa. Al finalizar el año cerrar con una línea e iniciar una nueva numeración. 5. Fecha: colocar día, mes y año en que se realizó el diagnóstico de tuberculosis. 6. Apellido y nombres: según consta en el documento de identidad. 7. Fecha de nacimiento: según consta en el documento de identidad. 8. DNI: anotar el número del Documento Nacional de Identidad u otro documento personal. 9. Domicilio: calle, número y localidad donde vive el paciente. Si el paciente se encuentra en una unidad carcelaria u otra institución cerrada, indicar el nombre completo, localidad y provincia donde está ubicada. 10. Tipo de paciente: marcar con una cruz en la columna correspondiente. Nuevo: sin tratamiento previo o que tomado medicamentos por menos de un mes. Con tratamiento previo: - Recaída: paciente declarado curado por un médico que vuelve con baciloscopía y/o cultivo positiva. 188
188 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN - Fracaso: paciente en tratamiento que continúa o vuelve con baciloscopía positiva al final del cuarto mes de iniciado un primer tratamiento no supervisado o muy irregular. - Abandono: paciente que interrumpe el tratamiento por dos meses o más y retorna con baciloscopía positiva; o negativa con clínica y radiología de tuberculosis activa. - Traslado: paciente derivado de otro servicio para continuar su tratamiento. - Otros: fracaso farmacológico, caso crónico, caso de tuberculosis multirresistente. 11. Localización: P (pulmonar) o E (extrapulmonar). Si es extrapulmonar señalar el órgano afectado, M (meníngea), PL (pleural), R (renal), G (ganglionar), O (osteoarticular), GU (genitourinaria), OL otra localización. Si tiene ambas localizaciones colocar P y aclarar en Observaciones. 12. Bacteriología: Tipo de muestra: anotar la muestra estudiada. D: anotar el resultado de la baciloscopía de diagnóstico: (+++); (++); (+); (-); NR (no realizada); NI (no informada). C: (+) o (-); NR (no realizado); NI (no informado). 13. Rx: en tuberculosis pulmonar usar los códigos estándares. 14. Tratamiento: Fecha de inicio: día de la primera toma. Modalidad: consignar S (supervisado) o A (autoadministrado). Esquema: anotar el tratamiento completo utilizando los códigos estándares. 189
189 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS 15. Baciloscopía de control del tratamiento: registrar fecha y resultado de la baciloscopía y del cultivo, si se realizó, en la columna correspondiente al mes de tratamiento: 2º ó 3º mes; 4º ó 5º mes y en la Finalización del tratamiento. 16. Resultado del tratamiento y fecha: anotar el día, mes y año en la columna correspondiente al motivo de egreso. Curado: paciente pulmonar, con diagnóstico bacteriológico positivo, que completó el tratamiento y presenta bacteriología negativa al final del mismo. Tratamiento completo: a) Paciente pulmonar, con diagnóstico bacteriológico positivo, que completó el tratamiento en forma regular, sin control bacteriológico al final del mismo. b) Paciente pulmonar, con diagnóstico bacteriológico negativo o extrapulmonar, que completó el tratamiento en forma regular. Fracaso: paciente pulmonar, con diagnóstico bacteriológico positivo, en tratamiento, que continúa o vuelve con baciloscopía positiva al final del 4º mes de iniciado un primer tratamiento estrictamente supervisado. Fallecido: paciente que falleció, por cualquier causa, durante el período de tratamiento. Abandono: paciente que interrumpe el tratamiento por dos meses o más y retorna con baciloscopía positiva; o negativa, con clínica y radiología de TB activa. Traslado: paciente derivado a otro establecimiento de salud y del cual no se conoce su condición de egreso. Anotar nombre, dirección y teléfonos del establecimiento al que se trasladó. 17. Observaciones: consignar todo dato de interés (resistencia a las drogas o internaciones). 190
190 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN 191
191 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS Instructivo para el llenado de la planilla "Notificación de Casos de Tuberculosis" 1. Servicio de salud: consignar el nombre del servicio que efectúo el diagnóstico. 2. Domicilio: calle, número. 3. Localidad: nombre de la misma. 4. Mes: en que fueron diagnosticados los pacientes. 5. Año: igual al anterior. 6. Nombre del profesional responsable: anotar apellido y nombre. 7. Firma: del profesional responsable. 8. Apellido y nombres: según consta en el documento de identidad. 9. Sexo: marcar M o F. 10. Fecha de nacimiento: según consta en el documento de identidad. 11. DNI: anotar el número del Documento Nacional de Identidad u otro documento personal. 12. Domicilio: calle, número y localidad donde vive el paciente. Si el paciente se encuentra en una unidad carcelaria u otra institución cerrada, indicar el nombre completo, localidad y provincia donde está ubicada. 13. Motivo de consulta: si fue detectado por concurrir al servicio de salud por presentar síntomas (S), por control de contactos (C) o examen de salud (ES). 192
192 Normas Técnicas 2009 CAPÍTULO 13: SISTEMA DE REGISTRO E INFORMACIÓN 14. Antecedente de tratamiento: SI: Caso con tratamiento previo: ha tomado medicamentos por un mes o más. Recaída (R), traslado (T), abandono (A), fracaso operativo (FO), fracaso farmacológico (FF), caso crónico (CC), caso de TB multirresistente (TBMR). NO: Caso nuevo (CN): sin tratamiento previo o que tomado medicamentos por menos de un mes. 15. Localización: P (pulmonar) o E (extrapulmonar). Si es extrapulmonar señalar el órgano afectado, M (meníngea), PL (pleural), R (renal), G (ganglionar), O (osteoarticular), GU (genitourinaria), OL otra localización. Si tiene ambas localizaciones colocar P y aclarar en Observaciones. 16. Clasificación radiológica: en tuberculosis pulmonar usar los códigos siguientes. USC: unilateral sin caverna. BSC: bilateral sin caverna. UCC: unilateral con caverna. BCC: bilateral con caverna. Pleur: pleuresía. NT: no tiene realizado examen radiológico o su resultado se desconoce. SL: sin lesiones. 17. Bacteriología: se registrará para las formas pulmonares y extrapulmonares. Se indicará tanto el resultado del examen directo como del cultivo utilizando los códigos que se indican a continuación: Baciloscopía Cultivo D (NR): no realizada. C (NR): no realizado. D (NI): no informada. C (NI): no informado. D (-): negativa. C (-): negativo. D (+) ó D (++) ó D (+++): positiva. C (+): positivo. 18. Observaciones: consignar todo dato de interés. 193
193 194 PROGRAMA NACIONAL DE CONTROL DE LATUBERCULOSIS
ACTUALIZACIÓN en TUBERCULOSIS CURSO DE VACUNADORES
 ACTUALIZACIÓN en TUBERCULOSIS CURSO DE VACUNADORES- 2016. Dra. Mariela Contrera. Jefa del Programa Nacional de Tuberculosis. CHLAEP. Definición Enfermedad infectocontagiosa producida por el Mycobacterium
ACTUALIZACIÓN en TUBERCULOSIS CURSO DE VACUNADORES- 2016. Dra. Mariela Contrera. Jefa del Programa Nacional de Tuberculosis. CHLAEP. Definición Enfermedad infectocontagiosa producida por el Mycobacterium
CAPÍTULO 7 CONTROL DE CONTACTOS
 CAPÍTULO 7 CONTROL DE CONTACTOS 7.1 - Definición de Caso Índice 7.2 - Control de Contactos Objetivos 7.3 - Definición de Contacto y Foco Tuberculoso 7.4 - Factores que Determinan el Riesgo de Infección
CAPÍTULO 7 CONTROL DE CONTACTOS 7.1 - Definición de Caso Índice 7.2 - Control de Contactos Objetivos 7.3 - Definición de Contacto y Foco Tuberculoso 7.4 - Factores que Determinan el Riesgo de Infección
Procesos de Detección y Diagnóstico de la TB y TB Resistente
 Procesos de Detección y Diagnóstico de la TB y TB Resistente Reunión Técnica para Difusión de Documento Normativo: Norma Técnica de Salud para la Atención Integral de la Persona Afectada por Tuberculosis.
Procesos de Detección y Diagnóstico de la TB y TB Resistente Reunión Técnica para Difusión de Documento Normativo: Norma Técnica de Salud para la Atención Integral de la Persona Afectada por Tuberculosis.
NORMAS DE CONTROL DE LA TUBERCULOSIS
 NORMAS DE CONTROL DE LA TUBERCULOSIS Objetivos Individual: Salvar la vida del paciente Curar la enfermedad Recuperación Quitar estigmatización y marginamiento Comunidad: Detener la propagación de la infección
NORMAS DE CONTROL DE LA TUBERCULOSIS Objetivos Individual: Salvar la vida del paciente Curar la enfermedad Recuperación Quitar estigmatización y marginamiento Comunidad: Detener la propagación de la infección
18 CURSO DE ACTUALIZACION EN EL DIAGNÓSTICO Y TRATAMIENTO DE LA TUBERCULOSIS EN EL NIÑO Y EL ADULTO
 18 CURSO DE ACTUALIZACION EN EL DIAGNÓSTICO Y TRATAMIENTO DE LA TUBERCULOSIS EN EL NIÑO Y EL ADULTO MUESTRA BIOLOGICA ADECUADA, ESENCIAL PARA EL DIAGNOSTICO DE LA TUBERCULOSIS InDRE Departamento de Bacteriología
18 CURSO DE ACTUALIZACION EN EL DIAGNÓSTICO Y TRATAMIENTO DE LA TUBERCULOSIS EN EL NIÑO Y EL ADULTO MUESTRA BIOLOGICA ADECUADA, ESENCIAL PARA EL DIAGNOSTICO DE LA TUBERCULOSIS InDRE Departamento de Bacteriología
TUBERCULOSIS. Figura 1. Prevalencia de la tuberculosis en el mundo (OMS, 2003)
 TUBERCULOSIS Se considera que un tercio de la población mundial está infectada por el Mycobacterium tuberculosis, también llamado bacilo de Koch o, simplemente, BK. Se estima en 8 millones el número de
TUBERCULOSIS Se considera que un tercio de la población mundial está infectada por el Mycobacterium tuberculosis, también llamado bacilo de Koch o, simplemente, BK. Se estima en 8 millones el número de
PRIMER CURSO INTENSIVO DE FORMACIÓN DE VACUNADORES. Septiembre de 2008
 Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes CHLA-EP PRIMER CURSO INTENSIVO DE FORMACIÓN DE VACUNADORES Septiembre de 2008 TUBERCULOSIS Dr. Jorge Rodríguez-De Marco Definición
Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes CHLA-EP PRIMER CURSO INTENSIVO DE FORMACIÓN DE VACUNADORES Septiembre de 2008 TUBERCULOSIS Dr. Jorge Rodríguez-De Marco Definición
PROGRAMA DE CONTROL Y ELIMINACION DE LA TUBERCULOSIS (PROCET) ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO
 PROGRAMA DE CONTROL Y ELIMINACION DE LA TUBERCULOSIS (PROCET) ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO PROGRAMA DE SALUD Conjunto de acciones destinadas a contribuir a la solución
PROGRAMA DE CONTROL Y ELIMINACION DE LA TUBERCULOSIS (PROCET) ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO PROGRAMA DE SALUD Conjunto de acciones destinadas a contribuir a la solución
Laboratorio de Micobacterias Toma de Muestras Programa de Control y eliminación de la Tuberculosis T.M. José Flores Ossandón
 Laboratorio de Micobacterias Toma de Muestras Programa de Control y eliminación de la Tuberculosis T.M. José Flores Ossandón Servicio de Salud Coquimbo Diagnóstico de Tuberculosis Sintomatología Clínico
Laboratorio de Micobacterias Toma de Muestras Programa de Control y eliminación de la Tuberculosis T.M. José Flores Ossandón Servicio de Salud Coquimbo Diagnóstico de Tuberculosis Sintomatología Clínico
Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis
 Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis Lizeth Andrea Paniagua S. Md, Msc en Epidemiología. Asesora TB FR. Secretaría Seccional de Salud de Antioquia- Hospital La María
Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis Lizeth Andrea Paniagua S. Md, Msc en Epidemiología. Asesora TB FR. Secretaría Seccional de Salud de Antioquia- Hospital La María
Módulo 1: Sobre tuberculosis (TB) y su diagnóstico. Iniciativa Global de Laboratorio Entrenamiento en Xpert MTB/RIF
 Módulo 1: Sobre tuberculosis (TB) y su diagnóstico 1 Contenido de este módulo Qué es la TB y cómo se trata? Cuál es la carga global y nacional de TB? Transmisión y riesgo de la TB Guías de OMS para el
Módulo 1: Sobre tuberculosis (TB) y su diagnóstico 1 Contenido de este módulo Qué es la TB y cómo se trata? Cuál es la carga global y nacional de TB? Transmisión y riesgo de la TB Guías de OMS para el
Tos 90% Expectoración 65% Anorexia 64% Diaforesis 62% Dolor Toracico37% Hemoptisis 24% Disnea24% Astenia Adinamia. LA CLINICA DE LA TB.
 Según la OMS, una de cada 3 personas es portadora de la M.Tuberculosis de forma latente1 A mitad 2011 se reportaron 8,6 millones de casos nuevos de TB. A mediados 2011 existieron 34 millones de personas
Según la OMS, una de cada 3 personas es portadora de la M.Tuberculosis de forma latente1 A mitad 2011 se reportaron 8,6 millones de casos nuevos de TB. A mediados 2011 existieron 34 millones de personas
Programa Nacional de Control de la Tuberculosis Normas Técnicas 2013 Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA)
 Programa Nacional de Control de la Tuberculosis Normas Técnicas 2013 www.msal.gov.ar Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA) PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS Programa
Programa Nacional de Control de la Tuberculosis Normas Técnicas 2013 www.msal.gov.ar Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA) PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS Programa
QUIMIOPROFILAXIS O TRATAMIENTO DE LA INFECCION TUBERCULOSA LATENTE ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO
 QUIMIOPROFILAXIS O TRATAMIENTO DE LA INFECCION TUBERCULOSA LATENTE ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO TUBERCULOSIS LATENTE O INFECCION TUBERCULOSA Es la infección producida
QUIMIOPROFILAXIS O TRATAMIENTO DE LA INFECCION TUBERCULOSA LATENTE ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO TUBERCULOSIS LATENTE O INFECCION TUBERCULOSA Es la infección producida
Conceptos básicos del diagnóstico de TB y TB/VIH. Improving systems to empower communities
 Conceptos básicos del diagnóstico de TB y TB/VIH Conceptos básicos. Qué es la tuberculosis? La tuberculosis (TB) es una enfermedad crónica, infecciosa, cuyo agente causal es el Mycobacterium tuberculosis
Conceptos básicos del diagnóstico de TB y TB/VIH Conceptos básicos. Qué es la tuberculosis? La tuberculosis (TB) es una enfermedad crónica, infecciosa, cuyo agente causal es el Mycobacterium tuberculosis
GUÍA DE ATENCIÓN MÉDICA DE TUBERCULOSIS
 Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS EPIDEMIOLOGÍA DE LA TUBERCULOSIS Una Aproximación Dr. Jorge Rodríguez De Marco Evolución de la TB en el
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS EPIDEMIOLOGÍA DE LA TUBERCULOSIS Una Aproximación Dr. Jorge Rodríguez De Marco Evolución de la TB en el
QUÉ SABEMOS SOBRE TUBERCULOSIS?
 QUÉ SABEMOS SOBRE TUBERCULOSIS? Información para docentes Programa Nacional de Control de la Tuberculosis www.msal.gov.ar Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA) Cdad. Autónoma
QUÉ SABEMOS SOBRE TUBERCULOSIS? Información para docentes Programa Nacional de Control de la Tuberculosis www.msal.gov.ar Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA) Cdad. Autónoma
TBC Congénita y Perinatal. Dra. Johanne Jahnsen K. Enero de 2012
 TBC Congénita y Perinatal Dra. Johanne Jahnsen K. Enero de 2012 Tendencia de la epidemia de TBC en 9 regiones diferentes en el mundo Bacilo de Calmette Guerin (BCG) Es la vacuna más utilizada Se desarrolló
TBC Congénita y Perinatal Dra. Johanne Jahnsen K. Enero de 2012 Tendencia de la epidemia de TBC en 9 regiones diferentes en el mundo Bacilo de Calmette Guerin (BCG) Es la vacuna más utilizada Se desarrolló
Módulo 11: Guía clínica del Xpert MTB/RIF. GLI Módulos de capacitación del Xpert MTB/RIF
 Módulo 11: Guía clínica del Xpert MTB/RIF GLI Módulos de capacitación del Xpert MTB/RIF Contenido de este módulo Que es el Xpert MTB/RIF?. Procedimiento y tecnología; Algoritmo de diagnóstico del Xpert
Módulo 11: Guía clínica del Xpert MTB/RIF GLI Módulos de capacitación del Xpert MTB/RIF Contenido de este módulo Que es el Xpert MTB/RIF?. Procedimiento y tecnología; Algoritmo de diagnóstico del Xpert
PROGRAMA TUBERCULOSIS
 PROGRAMA TUBERCULOSIS BASES CONCEPTUALES: DEFINICION DE TUBERCULOSIS: La tuberculosis es una enfermedad infectocontagiosa producida por mycobacterium tuberculosis o bacilo de Koch que es de evolución crónica
PROGRAMA TUBERCULOSIS BASES CONCEPTUALES: DEFINICION DE TUBERCULOSIS: La tuberculosis es una enfermedad infectocontagiosa producida por mycobacterium tuberculosis o bacilo de Koch que es de evolución crónica
TUBERCULOSIS CURSO MULTIDISCIPLINARIO INTERACTIVO DIRECCIÓN DE SERVICIOS DE SALUD. EPIDEMIOLOGÍA
 TUBERCULOSIS CURSO MULTIDISCIPLINARIO INTERACTIVO DIRECCIÓN DE SERVICIOS DE SALUD. EPIDEMIOLOGÍA DIRECCION DE SERVICIOS DE SALUD DEPARTAMENTO DE EPIDEMIOLOGIA PROGRAMA: TUBERCULOSIS INTRODUCCIÓN La Tuberculosis
TUBERCULOSIS CURSO MULTIDISCIPLINARIO INTERACTIVO DIRECCIÓN DE SERVICIOS DE SALUD. EPIDEMIOLOGÍA DIRECCION DE SERVICIOS DE SALUD DEPARTAMENTO DE EPIDEMIOLOGIA PROGRAMA: TUBERCULOSIS INTRODUCCIÓN La Tuberculosis
TBC en adolescentes contacto escolar
 6 CONGRESO ARGENTINO DE NEUMONOLOGÍA PEDIÁTRICA TBC en adolescentes contacto escolar Dra. Elena Bonifachich Hospital Victor J. Vilela Rosario INTRODUCCIÓN La Tuberculosis es una prioridad de salud pública
6 CONGRESO ARGENTINO DE NEUMONOLOGÍA PEDIÁTRICA TBC en adolescentes contacto escolar Dra. Elena Bonifachich Hospital Victor J. Vilela Rosario INTRODUCCIÓN La Tuberculosis es una prioridad de salud pública
Evaluar Al Niño Con Sospecha de Tuberculosis. La detección oportuna de tuberculosis permitirá reducir la mortalidad en niños y niñas.
 Evaluar Al Niño Con Sospecha de Tuberculosis. La detección oportuna de tuberculosis permitirá reducir la mortalidad en niños y niñas. Un llamado para que se enfoque los esfuerzos en la detección de casos
Evaluar Al Niño Con Sospecha de Tuberculosis. La detección oportuna de tuberculosis permitirá reducir la mortalidad en niños y niñas. Un llamado para que se enfoque los esfuerzos en la detección de casos
Estudios microbiológicos.procedimientos. 1. Urocultivos
 Estudios microbiológicos.procedimientos 1. Urocultivos Se realizará el cultivo de orina a todas las muestras llegadas al laboratorio, que cumplan con los requisitos para la toma, conservación y transporte
Estudios microbiológicos.procedimientos 1. Urocultivos Se realizará el cultivo de orina a todas las muestras llegadas al laboratorio, que cumplan con los requisitos para la toma, conservación y transporte
18 Curso de Actualización en el Diagnóstico y Tratamiento de la Tuberculosis en el Niño y el Adulto
 18 Curso de Actualización en el Diagnóstico y Tratamiento de la Tuberculosis en el Niño y el Adulto 2014 Métodos convencionales para el diagnóstico de la Tuberculosis Biol. Susana Balandrano C. Instituto
18 Curso de Actualización en el Diagnóstico y Tratamiento de la Tuberculosis en el Niño y el Adulto 2014 Métodos convencionales para el diagnóstico de la Tuberculosis Biol. Susana Balandrano C. Instituto
TUBERCULOSIS FARMACO - RESISTENTE
 La Tuberculosis Fármaco Resistente es una condición infecciosa causada por el complejo Mycobacterium tuberculosis, en el que se ha generado resistencia; la resistencia es de naturaleza cromosómica y aparece
La Tuberculosis Fármaco Resistente es una condición infecciosa causada por el complejo Mycobacterium tuberculosis, en el que se ha generado resistencia; la resistencia es de naturaleza cromosómica y aparece
MEDIDAS DE PREVENCION Y CONTROL TBC
 MEDIDAS DE PREVENCION Y CONTROL TBC Servicio de Salud Coquimbo JANY TORRES CORTES ENFERMERA CIAAS OBJETIVOS MEDIDAS DE PREVENCION Y CONTROL Interrumpir vía de transmisión TBC pulmonar Prevenir el contagio
MEDIDAS DE PREVENCION Y CONTROL TBC Servicio de Salud Coquimbo JANY TORRES CORTES ENFERMERA CIAAS OBJETIVOS MEDIDAS DE PREVENCION Y CONTROL Interrumpir vía de transmisión TBC pulmonar Prevenir el contagio
Acciones ante un caso sospechoso de SR. Notificación y medidas de control. Rol del médico y de SEREMI Módulo III
 Curso on Line El desafío clínico del paciente con exantema en el escenario de eliminación de sarampión y rubéola en América Acciones ante un caso sospechoso de SR. Notificación y medidas de control. Rol
Curso on Line El desafío clínico del paciente con exantema en el escenario de eliminación de sarampión y rubéola en América Acciones ante un caso sospechoso de SR. Notificación y medidas de control. Rol
PROGRAMA DE CONTROL Y ELIMINACION DE LA TUBERCULOSIS (PROCET) REGISTROS ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO
 PROGRAMA DE CONTROL Y ELIMINACION DE LA TUBERCULOSIS (PROCET) REGISTROS ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO Para que sirven los registros? Entregan en forma oportuna información
PROGRAMA DE CONTROL Y ELIMINACION DE LA TUBERCULOSIS (PROCET) REGISTROS ANA CONTRERAS CORTES ENFERMERA EQUIPO TBC SERVICIO DE SALUD COQUIMBO Para que sirven los registros? Entregan en forma oportuna información
Preguntas y respuestas sobre la TUBERCULOSIS
 Preguntas y respuestas sobre la TUBERCULOSIS ::: TUBERCULOSIS Qué es la tuberculosis (TB)? Es una enfermedad infecciosa, bacteriana y transmisible, producida por el bacilo Mycobaterium tuberculosis, que
Preguntas y respuestas sobre la TUBERCULOSIS ::: TUBERCULOSIS Qué es la tuberculosis (TB)? Es una enfermedad infecciosa, bacteriana y transmisible, producida por el bacilo Mycobaterium tuberculosis, que
PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INFORME EPIDEMIOLÓGICO AÑO 2008 Cifras Definitivas
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INFORME EPIDEMIOLÓGICO AÑO 2008 Cifras Definitivas
Vigilancia de Coqueluche. Recomendaciones
 Vigilancia de Coqueluche Recomendaciones Modalidad de vigilancia: clínica, con ficha de investigación complementaria y laboratorial. Periodicidad: inmediata Definición de caso sospechoso: Menores de 6
Vigilancia de Coqueluche Recomendaciones Modalidad de vigilancia: clínica, con ficha de investigación complementaria y laboratorial. Periodicidad: inmediata Definición de caso sospechoso: Menores de 6
PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS
 PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS NORMAS TÉCNICAS 2008 MINISTERIO de S A L U D PRESIDENCIA DE LA NACION PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INSTITUTO NACIONAL DE ENFERMEDADES
PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS NORMAS TÉCNICAS 2008 MINISTERIO de S A L U D PRESIDENCIA DE LA NACION PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INSTITUTO NACIONAL DE ENFERMEDADES
INFORME SOBRE TUBERCULOSIS. ARAGÓN Día Mundial de la tuberculosis 2015: 24 de marzo.
 INFORME SOBRE TUBERCULOSIS. ARAGÓN 214. Día Mundial de la tuberculosis 2: 24 de marzo. http://www.who.int/campaigns/tb-day/2/event/es/ Cambiemos de marcha para acabar con la tuberculosis Informe sobre
INFORME SOBRE TUBERCULOSIS. ARAGÓN 214. Día Mundial de la tuberculosis 2: 24 de marzo. http://www.who.int/campaigns/tb-day/2/event/es/ Cambiemos de marcha para acabar con la tuberculosis Informe sobre
Tuberculosis: sospecha de enfermedad profesional en el ámbito sanitario
 Tuberculosis: sospecha de enfermedad profesional en el ámbito sanitario Dra. Teresa del Campo Servicio de Salud Laboral y Prevención Hospital Universitario Fundación Jiménez Díaz Definición de enfermedad
Tuberculosis: sospecha de enfermedad profesional en el ámbito sanitario Dra. Teresa del Campo Servicio de Salud Laboral y Prevención Hospital Universitario Fundación Jiménez Díaz Definición de enfermedad
29/11/2011. Generación de Aerosoles por maniobras de espiración forzada. Base de la transmisión aerógena de patógenos respiratorios
 29/11/2011 Bioseguridad en Establecimientos de Atención de la Salud ESPECIAL ÉNFASIS EN EL CONTROL DE LA T RA N S M I S I ÓN DE L A INFECCIÓN TUBERCULOSA Transmisión de Agentes Patógenos Respiratorios
29/11/2011 Bioseguridad en Establecimientos de Atención de la Salud ESPECIAL ÉNFASIS EN EL CONTROL DE LA T RA N S M I S I ÓN DE L A INFECCIÓN TUBERCULOSA Transmisión de Agentes Patógenos Respiratorios
PROTOCOLO MANEJO INFECCIONES NOSOCOMIALES
 ÍNDICE 1) Objeto. 2 2) Profesionales implicados. 2 3) Población diana. 2 4) Desarrollo. 2 5) Indicadores de evaluación. 6 6) Control de cambio de protocolo. 6 ELABORADO POR: REVISADO POR: APROBADO POR:
ÍNDICE 1) Objeto. 2 2) Profesionales implicados. 2 3) Población diana. 2 4) Desarrollo. 2 5) Indicadores de evaluación. 6 6) Control de cambio de protocolo. 6 ELABORADO POR: REVISADO POR: APROBADO POR:
Prevención de la tuberculosis
 Prevención de la tuberculosis Reunión Técnica para Difusión de Documento Normativo: Norma Técnica de Salud para la Atención Integral de la Persona Afectada por Tuberculosis. Lima, 4-6 de diciembre de 2013
Prevención de la tuberculosis Reunión Técnica para Difusión de Documento Normativo: Norma Técnica de Salud para la Atención Integral de la Persona Afectada por Tuberculosis. Lima, 4-6 de diciembre de 2013
TUBERCULOSIS VIGILANCIA A TRAVÉS DEL SIVILA-SNVS. Actualización 2012
 TUBERCULOSIS NORMATIVA Y TUTORIAL PARA LA VIGILANCIA A TRAVÉS DEL SIVILA-SNVS Actualización 2012 Dependencias del Ministerio de Salud de la Nación participantes en la presente actualización: - Programa
TUBERCULOSIS NORMATIVA Y TUTORIAL PARA LA VIGILANCIA A TRAVÉS DEL SIVILA-SNVS Actualización 2012 Dependencias del Ministerio de Salud de la Nación participantes en la presente actualización: - Programa
Estrategia Post 2015 su enfoque y nuevas definiciones
 Ministerio de Salud Programa Nacional de Tuberculosis y Enfermedades Respiratorias Estrategia Post 2015 su enfoque y nuevas definiciones Dr. Julio Garay Ramos Coordinador de Programa Nacional de Tuberculosis
Ministerio de Salud Programa Nacional de Tuberculosis y Enfermedades Respiratorias Estrategia Post 2015 su enfoque y nuevas definiciones Dr. Julio Garay Ramos Coordinador de Programa Nacional de Tuberculosis
Tuberculosis Multirresistente
 Tuberculosis Multirresistente Juan Diego Vélez, M.D. Fundación Valle del Lili, Colombia Hablamos de TBC multiresistente cuando el germen es resistente a la Isoniazida y a la Rifampicina. Con frecuencia,
Tuberculosis Multirresistente Juan Diego Vélez, M.D. Fundación Valle del Lili, Colombia Hablamos de TBC multiresistente cuando el germen es resistente a la Isoniazida y a la Rifampicina. Con frecuencia,
aiepi Investigaciones Operativas sobre Atención Integrada a las Enfermedades Prevalentes de la Infancia AIEPI
 Serie HCT/AIEPI-27.E aiepi Investigaciones Operativas sobre Atención Integrada a las Enfermedades Prevalentes de la Infancia AIEPI Editores Yehuda Benguigui Juan Carlos Bossio Hugo Roberto Fernández Organización
Serie HCT/AIEPI-27.E aiepi Investigaciones Operativas sobre Atención Integrada a las Enfermedades Prevalentes de la Infancia AIEPI Editores Yehuda Benguigui Juan Carlos Bossio Hugo Roberto Fernández Organización
Estudio de contactos en TB José María García García Hospital San Agustín Avilés (Asturias). España.
 Estudio de contactos en TB José María García García Hospital San Agustín Avilés (Asturias). España. Se ha de hacer el estudio de contactos? Quién ha de hacerlo?. De quétipo de pacientes?. A quién hacerlo?.
Estudio de contactos en TB José María García García Hospital San Agustín Avilés (Asturias). España. Se ha de hacer el estudio de contactos? Quién ha de hacerlo?. De quétipo de pacientes?. A quién hacerlo?.
Vigilancia Centinela de NB-MB y RV Experiencia del Hospital Nacional San Juan de Dios de Santa Ana. Dra. Elizabeth de Cuéllar Epidemióloga
 Vigilancia Centinela de NB-MB y RV Experiencia del Hospital Nacional San Juan de Dios de Santa Ana Dra. Elizabeth de Cuéllar Epidemióloga Hospital San Juan de Dios de Santa Ana Características del Hospital
Vigilancia Centinela de NB-MB y RV Experiencia del Hospital Nacional San Juan de Dios de Santa Ana Dra. Elizabeth de Cuéllar Epidemióloga Hospital San Juan de Dios de Santa Ana Características del Hospital
PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INFORME EPIDEMIOLÓGICO-OPERATIVO AÑO 26
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INFORME EPIDEMIOLÓGICO-OPERATIVO AÑO 26
PROCEDIMIENTO DE ACTUACIÓN SANITARIA ANTE UN CASO SOSPECHOSO DE ENFERMEDAD POR VIRUS ÉBOLA (EVE)
 PROCEDIMIENTO DE ACTUACIÓN SANITARIA ANTE UN CASO SOSPECHOSO DE ENFERMEDAD POR VIRUS ÉBOLA (EVE) Actualizado 10-10-2014 INTRODUCCIÓN La información clínica y virológica de la enfermedad, así como la definición
PROCEDIMIENTO DE ACTUACIÓN SANITARIA ANTE UN CASO SOSPECHOSO DE ENFERMEDAD POR VIRUS ÉBOLA (EVE) Actualizado 10-10-2014 INTRODUCCIÓN La información clínica y virológica de la enfermedad, así como la definición
PILDORAS EPIDEMIOLOGICAS A
 La tuberculosis (TB) es una infección bacteriana crónica de distribución mundial. Es producida por cuatro microorganismos de la familia de las micobacterias, Mycobacterium tuberculosis, M. bovis, M. africanum
La tuberculosis (TB) es una infección bacteriana crónica de distribución mundial. Es producida por cuatro microorganismos de la familia de las micobacterias, Mycobacterium tuberculosis, M. bovis, M. africanum
IMAGEN Y DIFUSIÓN LA TUBERCULOSIS, UNA ENFERMEDAD QUE SE PUEDE CURAR COMPLETAMENTE SI SE DETECTA A TIEMPO: SSA SINALOA
 Boletín 519 CULIACÁN, SINALOA Culiacán, Sinaloa a 27 de Marzo del 2014 LA TUBERCULOSIS, UNA ENFERMEDAD QUE SE PUEDE CURAR COMPLETAMENTE SI SE DETECTA A TIEMPO: SSA SINALOA Este es un padecimiento re-emergente,
Boletín 519 CULIACÁN, SINALOA Culiacán, Sinaloa a 27 de Marzo del 2014 LA TUBERCULOSIS, UNA ENFERMEDAD QUE SE PUEDE CURAR COMPLETAMENTE SI SE DETECTA A TIEMPO: SSA SINALOA Este es un padecimiento re-emergente,
El control de la tuberculosis tiene como objetivo reducir el riesgo de infectarse, enfermar o morir.
 División de epidemiológica Programas de control de la tuberculosis El control de la tuberculosis tiene como objetivo reducir el riesgo de infectarse, enfermar o morir. Definiciones y concepto Caso de tuberculosis:
División de epidemiológica Programas de control de la tuberculosis El control de la tuberculosis tiene como objetivo reducir el riesgo de infectarse, enfermar o morir. Definiciones y concepto Caso de tuberculosis:
SALUD OCUPACIONAL. Procedimiento para Tuberculosis en el Trabajo
 SALUD OCUPACIONAL Código: P-SO-001 Fecha: 05.03.14 Procedimiento para Tuberculosis en el Trabajo Versión: 1 Página: 1 al 5 Aprobado: Nombre Firma Fecha Gerente General Lorenzo Massari A. Revisado: Nombre
SALUD OCUPACIONAL Código: P-SO-001 Fecha: 05.03.14 Procedimiento para Tuberculosis en el Trabajo Versión: 1 Página: 1 al 5 Aprobado: Nombre Firma Fecha Gerente General Lorenzo Massari A. Revisado: Nombre
DEFINICIONES OPERACIONALES Y CRITERIOS DE PROGRAMACION
 DEFINICIONES OPERACIONALES Y CRITERIOS DE PROGRAMACION Introducción El Presupuesto por Resultados (PpR) es una estrategia de gestión pública que permite vincular la asignación de recursos presupuestales
DEFINICIONES OPERACIONALES Y CRITERIOS DE PROGRAMACION Introducción El Presupuesto por Resultados (PpR) es una estrategia de gestión pública que permite vincular la asignación de recursos presupuestales
GUIA CLÍNICA NACIONAL DE COINFECCIÓN VIH/TB GUATEMALA 2013 COMITÉ NACIONAL DE COINFECCIÓN
 GUIA CLÍNICA NACIONAL DE COINFECCIÓN VIH/TB GUATEMALA 2013 COMITÉ NACIONAL DE COINFECCIÓN Dra. Johanna del Rosario Meléndez Mollinedo MI/Infectología Hospital Roosevelt OBJETIVOS DE LA PRESENTACIÓN Dar
GUIA CLÍNICA NACIONAL DE COINFECCIÓN VIH/TB GUATEMALA 2013 COMITÉ NACIONAL DE COINFECCIÓN Dra. Johanna del Rosario Meléndez Mollinedo MI/Infectología Hospital Roosevelt OBJETIVOS DE LA PRESENTACIÓN Dar
Qué hacer ante un paciente que ha tenido contacto con un enfermo TBC? Rosa Albañil GPI AEPap Marzo 2014
 Qué hacer ante un paciente que ha tenido contacto con un enfermo TBC? Rosa Albañil GPI AEPap Marzo 2014 Caso 1 Niño de 13 años MC: visitas frecuentes y de horas de duración a un tío al que han diagnosticado
Qué hacer ante un paciente que ha tenido contacto con un enfermo TBC? Rosa Albañil GPI AEPap Marzo 2014 Caso 1 Niño de 13 años MC: visitas frecuentes y de horas de duración a un tío al que han diagnosticado
Módulo 3: Toma y transporte de muestras de esputo. Iniciativa Global de Laboratorio Entrenamiento en Xpert MTB/RIF
 Módulo 3: Toma y transporte de muestras de esputo 1 Contenido de este módulo Recipientes adecuados para la toma de muestra Número de muestras y tiempo de toma Como tomar una muestra Manejo de muestra y
Módulo 3: Toma y transporte de muestras de esputo 1 Contenido de este módulo Recipientes adecuados para la toma de muestra Número de muestras y tiempo de toma Como tomar una muestra Manejo de muestra y
Detección oportuna de casos con tuberculosis fármacorresistente: Grupos de riesgo
 Detección oportuna de casos con tuberculosis fármacorresistente: Grupos de riesgo Dra. Nallely Saavedra Herrera Programa Nacional de Tuberculosis 13 de junio de 2014 El diagnóstico del paciente con resistencias
Detección oportuna de casos con tuberculosis fármacorresistente: Grupos de riesgo Dra. Nallely Saavedra Herrera Programa Nacional de Tuberculosis 13 de junio de 2014 El diagnóstico del paciente con resistencias
MODULO V PREOCUPEMONOS POR BUSCAR Y DAR SEGUIMIENTO A LOS CONTACTOS DE PERSONAS CON TUBERCULOSIS
 República de El Salvador Ministerio de Salud Pública y Asistencia Social Dirección de Regulación Programa Nacional de Prevención y Control de la Tuberculosis MODULOS DE CAPACITACIÓN HERRAMIENTAS Y ESTRATEGIAS
República de El Salvador Ministerio de Salud Pública y Asistencia Social Dirección de Regulación Programa Nacional de Prevención y Control de la Tuberculosis MODULOS DE CAPACITACIÓN HERRAMIENTAS Y ESTRATEGIAS
El periodo de incubación de la enfermedad por rotavirus es de unos 2 días hasta la aparición de los síntomas tras el contagio.
 Información general Rotavirus El Rotavirus produce una infección intestinal, siendo la causa más común de diarrea severa en niños, especialmente entre los 6 meses y los 5 años de vida. Las gastroenteritis
Información general Rotavirus El Rotavirus produce una infección intestinal, siendo la causa más común de diarrea severa en niños, especialmente entre los 6 meses y los 5 años de vida. Las gastroenteritis
Que clientela tenemos los Pediatras
 Que clientela tenemos los Pediatras TUBERCULINA FRENTE A IGRA EN EL DIAGNÓSTICO DE LA TUBERCULOSIS Título apartado: Arial 28 negrita Texto: Arial 24 Intentar no más de 6 líneas y no más de 6 palabras por
Que clientela tenemos los Pediatras TUBERCULINA FRENTE A IGRA EN EL DIAGNÓSTICO DE LA TUBERCULOSIS Título apartado: Arial 28 negrita Texto: Arial 24 Intentar no más de 6 líneas y no más de 6 palabras por
Normas de tratamiento. Dra. Nazareth Contreras Médico Internista DSSC
 Normas de tratamiento Dra. Nazareth Contreras Médico Internista DSSC Tratamiento de la TBC Consiste en la administración de una asociación de medicamentos con capacidad bactericida y esterilizante, por
Normas de tratamiento Dra. Nazareth Contreras Médico Internista DSSC Tratamiento de la TBC Consiste en la administración de una asociación de medicamentos con capacidad bactericida y esterilizante, por
Título: Algunas consideraciones sociales sobre la Tuberculosis
 FACULTAD DE TECNOLOGIA DE LA SALUD TRABAJO PARA OPTAR POR LA CATEGORIA DE PROFESOR AUXILIAR Título: Algunas consideraciones sociales sobre la Tuberculosis Autor: MSc. Luis alberto Rivero Capote Ciudad
FACULTAD DE TECNOLOGIA DE LA SALUD TRABAJO PARA OPTAR POR LA CATEGORIA DE PROFESOR AUXILIAR Título: Algunas consideraciones sociales sobre la Tuberculosis Autor: MSc. Luis alberto Rivero Capote Ciudad
6to Congreso Argentino de Pediatría Ambulatoria CESAC N 40 PROGRAMA DE ATENCIÓN DE TUBERCULOSIS. Dra María Cecilia Russo
 6to Congreso Argentino de Pediatría Ambulatoria CESAC N 40 PROGRAMA DE ATENCIÓN DE TUBERCULOSIS Primer Nivel de Atención Qué hacemos con la Familia y la Escuela? Dra María Cecilia Russo Programa para la
6to Congreso Argentino de Pediatría Ambulatoria CESAC N 40 PROGRAMA DE ATENCIÓN DE TUBERCULOSIS Primer Nivel de Atención Qué hacemos con la Familia y la Escuela? Dra María Cecilia Russo Programa para la
Paciente de 3 años que consultó por fiebre, decaimiento y depresión del sensorio.
 Paciente de 3 años que consultó por fiebre, decaimiento y depresión del sensorio. Enfermedad actual Comenzó 15 días antes con febrícula, rechazo del alimento y decaimiento que se incrementó 24 horas antes
Paciente de 3 años que consultó por fiebre, decaimiento y depresión del sensorio. Enfermedad actual Comenzó 15 días antes con febrícula, rechazo del alimento y decaimiento que se incrementó 24 horas antes
Tuberculosis - Epidemiología Actual
 Tuberculosis - Epidemiología Actual María Patricia Arbeláez M, MD, PhD Universidad de Antioquia, Colombia La epidemiología actual de la tuberculosis (TB) no es reciente, su historia natural, su etiología,
Tuberculosis - Epidemiología Actual María Patricia Arbeláez M, MD, PhD Universidad de Antioquia, Colombia La epidemiología actual de la tuberculosis (TB) no es reciente, su historia natural, su etiología,
El reservorio es humano y el modo de transmisión es por vía aérea a través de las secreciones nasofaríngeas de la persona infectada.
 Información general Rubéola La rubéola es una infección vírica que es leve en los niños, pero tiene consecuencias graves en las embarazadas porque puede causar muerte fetal o defectos congénitos en el
Información general Rubéola La rubéola es una infección vírica que es leve en los niños, pero tiene consecuencias graves en las embarazadas porque puede causar muerte fetal o defectos congénitos en el
A. GISELA ARATO. dica Pediatra ecialista en Neumonología Infantil spital de Niños de la Santísima Trinidad de Córdoba
 QUE PRO OBLEMAS SE NOS PR RESENTAN CON LA TUBERCU ULOSIS? A. GISELA ARATO dica Pediatra ecialista en Neumonología Infantil spital de Niños de la Santísima Trinidad de Córdoba Hacia cero muertes por Tuberculosis
QUE PRO OBLEMAS SE NOS PR RESENTAN CON LA TUBERCU ULOSIS? A. GISELA ARATO dica Pediatra ecialista en Neumonología Infantil spital de Niños de la Santísima Trinidad de Córdoba Hacia cero muertes por Tuberculosis
CAMPAÑA DE VACUNACIÓN DE LA GRIPE
 CAMPAÑA DE VACUNACIÓN DE LA GRIPE 2016-2017 GRIPE: CLÍNICA Enfermedad infecciosa vírica: Cuadro infeccioso agudo: inicio repentino, fiebre alta, malestar general Cuadro neurológico: dolores de cabeza y
CAMPAÑA DE VACUNACIÓN DE LA GRIPE 2016-2017 GRIPE: CLÍNICA Enfermedad infecciosa vírica: Cuadro infeccioso agudo: inicio repentino, fiebre alta, malestar general Cuadro neurológico: dolores de cabeza y
22 Guía Andina de Vigilancia Epidemiológica de Casos y Brotes para ámbitos de frontera
 GENERALIDADES DE LA VIGILANCIA EPIDEMIOLÓGICA III 22 Guía Andina de Vigilancia Epidemiológica de Casos y Brotes para ámbitos de frontera Definición La vigilancia epidemiológica constituye un proceso dinámico,
GENERALIDADES DE LA VIGILANCIA EPIDEMIOLÓGICA III 22 Guía Andina de Vigilancia Epidemiológica de Casos y Brotes para ámbitos de frontera Definición La vigilancia epidemiológica constituye un proceso dinámico,
VACUNACION EN HEPATITIS A Y B
 VACUNACION EN HEPATITIS A Y B CS Illes Columbretes Página 1 Para comenzar, una vacuna es una inyección de virus o bacterias muertas o muy débiles, de modo que no puedan infectar al organismo. Su presencia
VACUNACION EN HEPATITIS A Y B CS Illes Columbretes Página 1 Para comenzar, una vacuna es una inyección de virus o bacterias muertas o muy débiles, de modo que no puedan infectar al organismo. Su presencia
Epidemiología de la tuberculosis infantil en México 2013
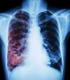 Epidemiología de la tuberculosis infantil en México 2013 TUBERCULOSIS EN NIÑOS Consecuencia directa de la tuberculosis pulmonar del adulto, principalmente del enfermo bacilífero. El riesgo de infección
Epidemiología de la tuberculosis infantil en México 2013 TUBERCULOSIS EN NIÑOS Consecuencia directa de la tuberculosis pulmonar del adulto, principalmente del enfermo bacilífero. El riesgo de infección
VI Congreso Científico del Instituto Nacional de Salud. Registro Médico Electrónico para el Control de la Tuberculosis desde el Nivel Local
 VI Congreso Científico del Instituto Nacional de Salud Registro Médico Electrónico para el Control de la Tuberculosis desde el Nivel Local Introducción El Perú es el segundo país con más carga de Tuberculosis
VI Congreso Científico del Instituto Nacional de Salud Registro Médico Electrónico para el Control de la Tuberculosis desde el Nivel Local Introducción El Perú es el segundo país con más carga de Tuberculosis
3. Programa de Enfermedades Transmisibles
 3. Programa de Enfermedades Transmisibles 3.1 Tuberculosis En el marco del Plan Estratégico Multisectorial para el Control de la Tuberculosis en el Perú; 2011-2019, el Estado viene impulsando, a través
3. Programa de Enfermedades Transmisibles 3.1 Tuberculosis En el marco del Plan Estratégico Multisectorial para el Control de la Tuberculosis en el Perú; 2011-2019, el Estado viene impulsando, a través
Número total de casos declarados en el último año. Población total del país de ese año
 5. Indicadores del Plan A. Tasa de notificación de casos Es un indicador del European Center for Disease Prevention and Control (ECDC), informa sobre la carga de enfermedad, el número de casos declarados
5. Indicadores del Plan A. Tasa de notificación de casos Es un indicador del European Center for Disease Prevention and Control (ECDC), informa sobre la carga de enfermedad, el número de casos declarados
Anuario del Registro de Casos de Tuberculosis de Canarias Año 2016
 Anuario del Registro de Casos de Tuberculosis de Canarias Año 2016 Dirección General de Salud Pública Servicio de Epidemiología y Prevención Programa de Control y Prevención de la Tuberculosis Rambla de
Anuario del Registro de Casos de Tuberculosis de Canarias Año 2016 Dirección General de Salud Pública Servicio de Epidemiología y Prevención Programa de Control y Prevención de la Tuberculosis Rambla de
Impacto de nuevas tecnologías en el manejo clínico
 Impacto de nuevas tecnologías en el manejo clínico Dr. Fabio GRILL DÍAZ Unidad de Enfermedades Infecciosas y Control de la Infección Nosocomial UMCEI el clínico y el diagnóstico microbiológico... el clínico
Impacto de nuevas tecnologías en el manejo clínico Dr. Fabio GRILL DÍAZ Unidad de Enfermedades Infecciosas y Control de la Infección Nosocomial UMCEI el clínico y el diagnóstico microbiológico... el clínico
Tuberculosis: Objetivos de Desarrollo del Milenio
 Salud y Atención n Farmacéutica en Cooperación n y Acción n Humanitaria Tuberculosis: Objetivos de Desarrollo del Milenio Lourdes Lledó García Universidad de Alcalá 25 Febrero 2010 Contenidos Objetivos
Salud y Atención n Farmacéutica en Cooperación n y Acción n Humanitaria Tuberculosis: Objetivos de Desarrollo del Milenio Lourdes Lledó García Universidad de Alcalá 25 Febrero 2010 Contenidos Objetivos
Sesión 2: Herramientas para prevenir, diagnosticar y tratar la TB ***
 Sesión 2: Herramientas para prevenir, diagnosticar y tratar la TB *** Eleonora Jiménez-Levi - TAG Ezio T. dos Santos Filho Grupo Pela VIDDA/Rede TB/Stop TB Brasil ACELERANDO ABOGACIA EN TB/VIH 6 DE JULIO
Sesión 2: Herramientas para prevenir, diagnosticar y tratar la TB *** Eleonora Jiménez-Levi - TAG Ezio T. dos Santos Filho Grupo Pela VIDDA/Rede TB/Stop TB Brasil ACELERANDO ABOGACIA EN TB/VIH 6 DE JULIO
V. Indicadores del Plan
 V. Indicadores del Plan V.1 Tasa de notificación de casos Es un indicador del Centro Europeo de Prevención y Control de Enfermedades (European Center for Disease Prevention and Control ECDC ), informa
V. Indicadores del Plan V.1 Tasa de notificación de casos Es un indicador del Centro Europeo de Prevención y Control de Enfermedades (European Center for Disease Prevention and Control ECDC ), informa
Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes - CHLA-EP PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS
 Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes - CHLA-EP PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS DR. JORGE RODRÍGUEZ DE MARCO COORDINADOR GENERAL Bioseguridad en Establecimientos
Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes - CHLA-EP PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS DR. JORGE RODRÍGUEZ DE MARCO COORDINADOR GENERAL Bioseguridad en Establecimientos
Anuario del Registro de Casos de Tuberculosis de Canarias Año 2015
 Anuario del Registro de Casos de Tuberculosis de Canarias Año 2015 Dirección General de Salud Pública Servicio de Epidemiología y Prevención Programa de Control y Prevención de la Tuberculosis Rambla de
Anuario del Registro de Casos de Tuberculosis de Canarias Año 2015 Dirección General de Salud Pública Servicio de Epidemiología y Prevención Programa de Control y Prevención de la Tuberculosis Rambla de
Situación Epidemiológica de la Fiebre Amarilla.
 Situación Epidemiológica de la Fiebre Amarilla. Para: Todas las Unidades de Vigilancia Epidemiológica del país y los Centros Estatales de Enlace para el Reglamento Sanitario Internacional. Estimados epidemiólogos,
Situación Epidemiológica de la Fiebre Amarilla. Para: Todas las Unidades de Vigilancia Epidemiológica del país y los Centros Estatales de Enlace para el Reglamento Sanitario Internacional. Estimados epidemiólogos,
Laboratorio Especializado ICRODIAG
 Laboratorio Especializado ICRODIAG Muestras de Sangre Presentarse en ayunas para la toma de muestra. El ayuno debe ser de 8 a 12 horas. No ingerir bebidas alcohólicas ni alimentos con alto contenido de
Laboratorio Especializado ICRODIAG Muestras de Sangre Presentarse en ayunas para la toma de muestra. El ayuno debe ser de 8 a 12 horas. No ingerir bebidas alcohólicas ni alimentos con alto contenido de
Infecciones Respiratorias Agudas
 Infecciones Respiratorias Agudas Sala de Situación Año 2016 SE 8 Provincia de Buenos Aires Dirección de Epidemiología Ministerio de Salud de la Provincia Vigilancia Epidemiológica IRA Normativa Provincia
Infecciones Respiratorias Agudas Sala de Situación Año 2016 SE 8 Provincia de Buenos Aires Dirección de Epidemiología Ministerio de Salud de la Provincia Vigilancia Epidemiológica IRA Normativa Provincia
INVESTIGACION DE LA TUBERCULOSIS
 51 INVESTIGACION DE LA TUBERCULOSIS GENITOURINARIA Dr. Rodolfo M. Socolovsky Dra. (Bioquímica) Elvira Dávila La tuberculosis genitourinaria ha sido y seguirá siendo en nuestro medio una patología frecuente.
51 INVESTIGACION DE LA TUBERCULOSIS GENITOURINARIA Dr. Rodolfo M. Socolovsky Dra. (Bioquímica) Elvira Dávila La tuberculosis genitourinaria ha sido y seguirá siendo en nuestro medio una patología frecuente.
ENCUESTA EPIDEMIOLÓGICA DE TUBERCULOSIS
 Servicio Canario de la Salud DIRECCIÓN GENERAL DE SALUD PÚBLICA ENCUESTA EPIDEMIOLÓGICA DE TUBERCULOSIS DATOS DEL MÉDICO DECLARANTE Y DE LA DECLARACIÓN mbre y Apellidos: Teléfono: Centro Sanitario: Fecha
Servicio Canario de la Salud DIRECCIÓN GENERAL DE SALUD PÚBLICA ENCUESTA EPIDEMIOLÓGICA DE TUBERCULOSIS DATOS DEL MÉDICO DECLARANTE Y DE LA DECLARACIÓN mbre y Apellidos: Teléfono: Centro Sanitario: Fecha
TRATAMIENTO DE LA TUBERCULOSIS FARMACORRESISTENTE
 TRATAMIENTO DE LA TUBERCULOSIS FARMACORRESISTENTE Definiciones: a) TB monorresistente es aquella forma de la enfermedad en que el Mycobacterium tuberculosis es resistente a un solo fármaco antituberculosis
TRATAMIENTO DE LA TUBERCULOSIS FARMACORRESISTENTE Definiciones: a) TB monorresistente es aquella forma de la enfermedad en que el Mycobacterium tuberculosis es resistente a un solo fármaco antituberculosis
Metodología (1) TBP: Búsqueda activa (transversal) de tosedores TBP: Búsqueda en personas y m ás más más años BAAR y c ultivos
 Tuberculosis pulmonar en zonas de alta marginación ió socioeconómica i de Chiapas, México: problemas y retos a superar. El caso de la Región Fronteriza Héctor Javier Sánchez Pérez El Colegio de la Frontera
Tuberculosis pulmonar en zonas de alta marginación ió socioeconómica i de Chiapas, México: problemas y retos a superar. El caso de la Región Fronteriza Héctor Javier Sánchez Pérez El Colegio de la Frontera
INFLUENZA HUMANA PRESENTACION EDUCATIVA PARA TRABAJADORES DE EMPRESAS ADHERENTES AL INSTITUTO DE SEGURIDAD DEL TRABAJO
 INFLUENZA HUMANA CONOCIMIENTO GENERAL DE ESTA ENFERMEDAD COMUN Y MEDIDAS DE PREVENCIÓN PRESENTACION EDUCATIVA PARA TRABAJADORES DE EMPRESAS ADHERENTES AL INSTITUTO DE SEGURIDAD DEL TRABAJO Subgerencia
INFLUENZA HUMANA CONOCIMIENTO GENERAL DE ESTA ENFERMEDAD COMUN Y MEDIDAS DE PREVENCIÓN PRESENTACION EDUCATIVA PARA TRABAJADORES DE EMPRESAS ADHERENTES AL INSTITUTO DE SEGURIDAD DEL TRABAJO Subgerencia
VIH y TB Impacto mundial
 VIH y TB Impacto mundial Dra. Clara Crespillo Andújar Fundación io. Viajarseguro.org. ÍNDICE u INTRUDUCCIÓN: u TB EN LA ACTUALIDAD u VIH EN LA ACTUALIDAD Historia de la TB y el VIH Incidencia Presentación
VIH y TB Impacto mundial Dra. Clara Crespillo Andújar Fundación io. Viajarseguro.org. ÍNDICE u INTRUDUCCIÓN: u TB EN LA ACTUALIDAD u VIH EN LA ACTUALIDAD Historia de la TB y el VIH Incidencia Presentación
Se puede presentar de tres formas diferentes: crónica, subaguda y aguda.
 Sindrome de Lofgren El síndrome de Lofgren es también denominado sarcoidosis aguda. Refiere al crecimiento de granulomas (células inflamatorias) en diversas partes del cuerpo, con fuerte presencia en los
Sindrome de Lofgren El síndrome de Lofgren es también denominado sarcoidosis aguda. Refiere al crecimiento de granulomas (células inflamatorias) en diversas partes del cuerpo, con fuerte presencia en los
CONTENIDOS. Introducción 5. Objetivos de aprendizaje. 7. Visitas de supervisión Preparación de la supervisión. 7
 CONTENIDOS Introducción 5 Objetivos de aprendizaje. 7 Visitas de supervisión... 7 Preparación de la supervisión. 7 Frecuencia de la supervisión... 8 Aspectos a monitorear.. 9 Guía de supervisión.. 10 Métodos
CONTENIDOS Introducción 5 Objetivos de aprendizaje. 7 Visitas de supervisión... 7 Preparación de la supervisión. 7 Frecuencia de la supervisión... 8 Aspectos a monitorear.. 9 Guía de supervisión.. 10 Métodos
EVITAR LA CONVECCIÓN Y RECIRCULACIÓN DE AIRE EN. La ventilación forzada en habitaciones por medio de aires acondicionados y
 IX. PROFILAXIS 9.1. PROFILAXIS MEDIANTE MEDIOS MÉCANICOS. 9.1.1. EVITAR LA CONVECCIÓN Y RECIRCULACIÓN DE AIRE EN HABITACIONES MUY CERRADAS. La ventilación forzada en habitaciones por medio de aires acondicionados
IX. PROFILAXIS 9.1. PROFILAXIS MEDIANTE MEDIOS MÉCANICOS. 9.1.1. EVITAR LA CONVECCIÓN Y RECIRCULACIÓN DE AIRE EN HABITACIONES MUY CERRADAS. La ventilación forzada en habitaciones por medio de aires acondicionados
BREVE RESEÑA DE LA EVOLUCION EPIDEMIOLOGICA DE LA TUBERCULOSIS EN EL URUGUAY
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS BREVE RESEÑA DE LA EVOLUCION EPIDEMIOLOGICA DE LA TUBERCULOSIS EN EL URUGUAY 1. INTRODUCCIÓN
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS BREVE RESEÑA DE LA EVOLUCION EPIDEMIOLOGICA DE LA TUBERCULOSIS EN EL URUGUAY 1. INTRODUCCIÓN
Ministerio de Salud de la Nación
 Ministerio de Salud de la Nación ESTRATEGIAS DE SALUD PÚBLICAS: Se pretende brindar a las organizaciones herramientas a fin de optimizar los recursos disponibles como estrategia para reducir el daño (morbilidad
Ministerio de Salud de la Nación ESTRATEGIAS DE SALUD PÚBLICAS: Se pretende brindar a las organizaciones herramientas a fin de optimizar los recursos disponibles como estrategia para reducir el daño (morbilidad
Consejos de salud Gripe Estacional
 Qué es la gripe? La gripe es una enfermedad respiratoria infecciosa aguda producida por el virus de la gripe. Una de las características más importantes de esta enfermedad es su elevada capacidad de transmisión
Qué es la gripe? La gripe es una enfermedad respiratoria infecciosa aguda producida por el virus de la gripe. Una de las características más importantes de esta enfermedad es su elevada capacidad de transmisión
GERENCIA REGIONAL DE SALUD LA LIBERTAD
 GERENCIA REGIONAL DE SALUD LA LIBERTAD Dirección Ejecutiva de Salud de las Personas Prioridad Enfermedades Transmisibles - Prevención y Control de Tuberculosis 24 MARZO 21 Participemos e innovemos y aceleremos
GERENCIA REGIONAL DE SALUD LA LIBERTAD Dirección Ejecutiva de Salud de las Personas Prioridad Enfermedades Transmisibles - Prevención y Control de Tuberculosis 24 MARZO 21 Participemos e innovemos y aceleremos
Brote de tuberculosis: la importancia de los bares en los estudios de contactos
 Brote de tuberculosis: la importancia de los bares en los estudios de contactos P Godoy, M Alsedà, M Falguera, T Puig, P Bach, A Manonelles, M Monrabà Barcelona, 22 de novembre de 2016 La prevalencia de
Brote de tuberculosis: la importancia de los bares en los estudios de contactos P Godoy, M Alsedà, M Falguera, T Puig, P Bach, A Manonelles, M Monrabà Barcelona, 22 de novembre de 2016 La prevalencia de
Diagnóstico de la tuberculosis pulmonar Diagnóstico clínico
 1 Definición La tuberculosis pulmonar (A15 Tuberculosis respiratoria, confirmada bacteriológica e histológicamente) es la enfermedad causada por el complejo Mycobacterium tuberculosis. El grupo de micobacterias
1 Definición La tuberculosis pulmonar (A15 Tuberculosis respiratoria, confirmada bacteriológica e histológicamente) es la enfermedad causada por el complejo Mycobacterium tuberculosis. El grupo de micobacterias
Es una infección bacteriana contagiosa que compromete los pulmones y que se puede propagarse a otros órganos.
 Es una infección bacteriana contagiosa que compromete los pulmones y que se puede propagarse a otros órganos. Causas La tuberculosis (TB) pulmonar es causada por la bacteria Mycobacterium tuberculosis
Es una infección bacteriana contagiosa que compromete los pulmones y que se puede propagarse a otros órganos. Causas La tuberculosis (TB) pulmonar es causada por la bacteria Mycobacterium tuberculosis
