Revisiones Trastornos plaquetarios Pag 1 de 13. Clínica Médica
|
|
|
- Rocío Barbero González
- hace 7 años
- Vistas:
Transcripción
1 Revisiones Trastornos plaquetarios Pag 1 de 13 Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en Facultad de Ciencias Médicas - Universidad Nacional de Rosario Rosario - Santa Fe - República Argentina Revisiones Trastornos plaquetarios Dra. Janina Toneguzzo; Dra. Guadalupe Fourçans; Dra. Evangelina Gagliardo; Dra. Mariana Rodriguez Dr. Maximiliano Cattaneo; Dr. Gustavo Isaguirre; Dr. Sebastián Correnti; Dr. Leandro A. Faleroni; Dr. Federico O. Fiorilli; Dra. Adriana Co. Servicio de. Hospital Provincial de Rosario. Santa Fe. Argentina DEFINICIÓN: Las trombocitopatías son afecciones de las plaquetas, que incluyen a alteraciones funcionales en la adhesión, agregación y degradación plaquetarias tanto congénitas como adquiridas. En esta revisión, nos dedicaremos a actualizar tanto a las trombocitopatías, como a las trombocitopenias, además de repasar características generales del sangrado plaquetario, estudio de la función plaquetaria, riesgos de sangrado e indicaciones de transfusión de plaquetas. CARACTERÍSTICAS GENERALES DEL SANGRADO PLAQUETARIO: El sangrado plaquetario y el sangrado por alteraciones de la coagulación no plaquetarias presentan diferencias que se muestran en el siguiente cuadro: A continuación se detalla un algoritmo de las alteraciones de la hemostasia, que incluye el sangrado mucocutáneo y de partes blandas. Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
2 Revisiones Trastornos plaquetarios Pag 2 de 13 CID: Coagulación intravascular disemina; PTI: Púrpura trombocitopénica inmune; PTT: Púrpura trombocitopénica trombótica; EVW: Enfermedad de Von Willerbrand ESTUDIO DE LA FUNCIÓN PLAQUETARIA: El estudio de la función plaquetaria, es específicamente realizado por dos tests, los cuales dan la mayoría de la información sobre el estado plaquetario. Tiempo de sangría: es el más usual y el menos específico. Se prolonga en cualquier estado de disfunción plaquetaria. Test de agregación plaquetaria: Mide la agregación en respuesta a los agonistas. Ejemplo a la administración de desmopresina, la respuesta normal es la corrección de los tiempos de agregación. TROMBOCITOPENIA: La trombocitopenia se define como el recuento de plaquetas < /mm 3. Ante una trombocitopenia, el primer punto a aclarar es si existe una pseudotrombocitopenia, la cual es provocada por la aglutinación de las plaquetas con EDTA, sustancia quelante de metales que se utiliza como anticoagulante de las muestras sanguíneas. Esto es un real artefacto de laboratorio, por lo tanto ante una trombocitopenia deberíamos realizar un frotis de sangre periférica (FSP) para confirmarla y para ver el compromiso o no de las otras series sanguíneas. Un abordaje clásico es mediante la realización de un frotis de sangre periférica, la palpación del bazo (aunque puede existir hiperesplenismo sin esplenomegalia) y el examen de la médula ósea, el cual abarcaría los 3 principales mecanismos de trombocitopenia: 1- La disminución de la producción 2- El secuestro esplénico y 3- La destrucción acelerada de las plaquetas Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
3 Revisiones Trastornos plaquetarios Pag 3 de 13 Trombocitopenia Esplenomegalia Bazo normal Médula normal Médula anormal Médula normal Médula anormal Secuestro esplénico Trastorno mixto Exceso de destrucción: Inmune No inmune Defecto de la producción El algoritmo arriba descripto es adaptado de Harrison, en el cual se propone un razonamiento ordenado, y por pasos. En primer lugar confirmar la trombocitopenia, por un frotis de sangre periférica, luego pensar en si existe o no esplenomegalia y por último evaluar la medula ósea. Esto nos orientará al secuestro esplénico, trastornos mixtos, destrucción inmune o no inmune, así como al defecto de la producción de plaquetas. Otra forma de abordaje de la trombocitopenia es comenzar por preguntarse si es de origen periférico (por aumento de la destrucción, distribución anormal o causas desconocidas) o central (por disminución de la producción): PERIFÉRICAS: a. Aumento de la destrucción: Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
4 Revisiones Trastornos plaquetarios Pag 4 de 13 b. Distribución anormal: - Secuestro esplénico - Dilucional - Hipotermia c. Desconocidas: - Fiebre montañas rocosas - Babesiosis - Erlichiosis CENTRALES: a. Disminución de la producción: ATB: Antibióticos. SMD: Síndrome mielodisplásicos. EVALUACIÓN DEL PACIENTE CON TROMBOCITOPENIA a. Historia clínica y examen físico: deben enfocarse a los siguientes puntos: Medicamentos Enfermedades concomitantes Sangrado Esplenomegalia Adenopatías b. Hemograma: Identificar trombocitopenia aislada o afección de las 3 series. c. Frotis de sangre periférica: Esquistocitos: orientan a destrucción. Blastos, neutrófilos hipersegmentados, y leucoeritroblastos: orientan a disminución de la producción. d. Estudios adicionales necesario, según los resultados encontrados: Si existe anemia: uno debe ampliar para descartar hemólisis Reticulocitos LDH Haptoglobina Bilirrubina Si la anemia es hemolítica: Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
5 Revisiones Trastornos plaquetarios Pag 5 de 13 TP, KPTT, Fibrinógeno, Dímero D, Coombs directo e indirecto, FAN. Biopsia de medula ósea: Si la trombocitopenia no es diagnosticada, especialmente asociada a esplenomegalia. Adaptado de MGH Handbook of Internal medicine. 3 edición A continuación se detallaran las causas mas frecuentes de trombocitopenia: 1 - Púrpura trombocitopénica inmune (PTI): Es un desorden autoinmune, caracterizado por un recuento de plaquetas disminuido y sangrado mucocutáneo. La incidencia es de 100 casos por cada de personas por año y cerca del 50% de estos casos ocurren en chicos. La fisiopatología resulta de la presencia de Ac. Antiplaquetarios de tipo Ig G que causan destrucción de las plaquetas a nivel del (Sistema retículo-endotelial) SRE. Se clasifica en primaria (idiopática) o secundaria (inmune), así como en aguda o crónica si esta es menor o mayor de 6 meses de duración. Es mas frecuente en niños, afecta tanto a mujeres como a hombres, con un antecedente infeccioso previo y se caracteriza por la aparición súbita de petequias y púrpura, que generalmente resuelve dentro de los 6 meses espontáneamente, independientemente de si reciben o no tratamiento. En los adultos, es generalmente crónica, de comienzo insidioso y afecta más a mujeres entre 18 a 40 años de edad. El diagnóstico se realiza por exclusión, de otras formas secundarias inmunes, como se detalla en el cuadro anterior, pueden asociarse a lupus eritematoso sistémico (LES), síndrome antifosfolípidos (SAF), estados de inmunodeficiencias de tipo IG A e hipogammaglobulinemia, desórdenes linfoproliferativos, hiv, virus de hepatitis C (VHC), drogas como heparina y quinina. Algunos pacientes presentan neutropenia, anemia hemolítica autoinmune o ambas con peor pronóstico. La ausencia de síntomas sistémicos ayuda a excluir el diagnóstico de formas secundarias, así como presencia de esplenomegalia debería hacer considerar un diagnóstico alternativo. El diagnóstico se basa en un FSP, la punción biopsia de médula ósea (PBMO) no es necesaria en chicos y adultos mayores a 60 años con presentación típica. Pacientes con recuentos plaquetarios menores a se detecta de forma incidental, entre a se presentan ante traumatismos mínimos, entre y petequias, aparecen equimosis espontáneas y menos de presentan alto riesgo de sangrado interno. El tratamiento inicial con prednisona, tiene una respuesta de 50 a 75%. La mayor respuesta ocurre dentro de las primeras 3 semanas. La Inmunoglobulina anti D es igual de eficaz, pero presenta menor toxicidad. Cuando se presenta en forma agresiva y con menos de 5000 plaquetas, y sangrados internos, debería realizarse Inmunoglobulina endovenosa (EV). La esplenectomía se reserva para casos refractarios y ésta Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
6 Revisiones Trastornos plaquetarios Pag 6 de 13 tiene una remisión del 65% aproximadamente, se prefiere la vía laparoscópica y en algunos pacientes con contraindicación para cirugía, la irradiación esplénica a corto tiempo resultaría ser eficaz. A continuación se detalla los regimenes, dosis y mecanismos de acción, de las distintas terapéuticas, según la etapa de la enfermedad. RIESGO DE SANGRADO SEGÚN NIVELES PLAQUETARIOS: Recuento de plaquetas/mm 3 Riesgo > No existe riesgo de sangrado a Riesgo con trauma mayor. La cirugía no esta contraindicada a Riesgo con trauma menor. Existe riesgo en cirugía. < Riesgo de sangrado espontáneo. < Riesgo de sangrado severo. Adaptado de MGH handbook of internal medicine. Tercera edición Trombocitopenia inducida por heparina: Es un desorden que se produce a consecuencia de la exposición a heparina no fraccionada o menos frecuentemente a heparinas de bajo peso molecular (HBPM). Se presenta clásicamente con recuento plaquetario < plaquetas o un descenso relativo de aproximadamente el 50% del valor normal. Este desorden es producido por anticuerpos contra inmunocomplejos formados entre el factor activador plaquetario 4 (FAP 4) y la heparina. Estos anticuerpos son positivos en casi todos los pacientes que presentan trombocitopenia por heparina y en aquellos que han sido expuestos a ésta previamente. La incidencia es 10 veces mayor en el uso de heparina no fraccionada que con el uso de heparinas de bajo peso molecular. Clasificación: Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
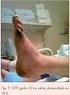
7 Revisiones Trastornos plaquetarios Pag 7 de 13 Su manifestación clínica generalmente es el descenso de el recuento de plaquetas, con un aumento del riesgo de trombosis > 30% y es sostenido semanas después de suspender la heparina. Pueden existir complicaciones severas como gangrena cutánea, trombosis de vasos venosos y arteriales. (ver Fig. 1) la mortalidad de las formas severas es del 8 a 20%. El diagnóstico de laboratorio se basa en la detección de Ac. Anti FPA4 de tipo Ig G, A e Ig M. El método ELISA presenta sensibilidad (S) 97% y especificidad (E) 76-84%. Por lo que su principal valor es como valor predictivo negativo. Las pruebas funcionales principalmente la liberación de serotonina-c plaquetaria presentan S 90% y E 100% pero es poco disponible, por lo que el diagnóstico en nuestro medio es de sospecha clínica, luego de descartar las otras causas clínicas de más jerarquía de trombocitopenia, asociación causal y comportamiento de las plaquetas en el laboratorio de rutina. La serología debería ser utilizada para descartar esta etiología y proponer un diagnóstico alternativo al descenso de plaquetas. El objetivo del tratamiento es la reducción del riesgo de trombosis evitando la activación plaquetaria y la producción de trombina. Lo primero es suspender la heparina. Luego se deberá escoger un agente anticoagulante alternativo. La warfarina, y las HBPM están contraindicadas ya que presentan reacción cruzada con los Ac anti FPA 4 en inducen necrosis cutánea, otras alternativas como el ácido acetil salicílico (AAS) y filtros no son recomendables La elección de inhibidores directos de la trombina (lepidurina, argatroban e bivalirudin) o heparinoides (danaparoid) serian de elección. Esta terapia debe realizarse por 3 a 6 meses. Fig. 1: necrosis distal producida por heparina. Mayo Clinic images of internal medicine. 3 - Trombocitopenia inducida por drogas: Puede ser causada por muchas drogas, generalmente es de baja incidencia, pero puede ser fatal. Generalmente es una reacción inmune, aunque existen formas no inmunes. A continuación se detallan los grupos de drogas que producen trombocitopenia: Heparinas Quinina y Quinidina Antiarrítmicos Inhibidores de plaquetas Agentes antirreumáticos Antibióticos Anticonvulsivos Antihistamínicos Aines Diuréticos Quimioterápicos e inmunosupresores Vacunas Las drogas son aproximadamente 85 las cuales están dentro de los grupos anteriormente descriptos. Generalmente se manifiesta como un cuadro típico de trombocitopenia, con sangrados luego de 7 días de la exposición al fármaco. Si aparece dentro de las 48 hs se debe considerar exposición previa al fármaco. El diagnóstico se basa en un buen interrogatorio sobre la ingesta de drogas causales, vacunas, medicina herbaria, medicamentos homeopáticos. Los anticuerpos son positivos, pero no útiles en la práctica diaria. El tratamiento consiste en retiro de la droga causal, y si presenta severa plaquetopenia con sangrado esta indicado la transfusión, esteroides, e Ig. La plasmaféresis no tiene un beneficio demostrado. Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
8 Revisiones Trastornos plaquetarios Pag 8 de 13 Se deberá informar evitar el uso de dicha medicación, ya que los anticuerpos son específicos de la droga usada, o cambiar la medicación por otra del mismo efecto pero distinta molécula. Trombocitopenia por vancomicina: Así como la neutropenia es una complicación reconocida de la vancomicina, ésta droga raramente está implicada en la producción de trombocitopenia, y hay limitada evidencia de que ésta se produzca por mecanismos inmunes. En un estudio realizado para estudiar la trombocitopenia inducida por vancomicina, se demostró que la trombocitopenia en pacientes tratados con vancomicina es producida por anticuerpos dependientes de la droga. El tiempo en que se realizó el estudio y seguimiento fue durante 5 años. Se dosaron anticuerpos antiplaquetarios dependientes de vancomicina en pacientes que recibieron tratamiento con esta droga. Los resultados fueron que los pacientes con trombocitopenia que recibieron vancomicina presentaron evidencia que esta complicación era causada por anticuerpos anti-plaquetarios dependientes de vancomicina. El nivel de plaquetas disminuyó un 93% con respecto al valor previo al tratamiento. El descenso del valor comenzó al día 8 de tratamiento y el valor promedio fue de /mm 3 con un rango de a Después de la suspensión del antibiótico el nivel de plaquetas retornó a lo normal con un tiempo medio de 7,5 días. El sangrado fue severo en 10 pacientes. De estos, 1 presentó hematuria, 2 hemorragia digestiva con requerimiento de transfusión, 2 hemorragia pulmonar y 2 excesivo sangrado por venopunción. En tres pacientes sin historia de exposición a la vancomicina se produjo trombocitopenia aguda severa dentro de las primeras 24 hs. de iniciada la infusión del antibiótico. Como tratamiento se realizaron transfusión de glóbulos rojos, corticosteroides e inmunoglobulina. No se produjo con estas medidas resultados clínicamente significativos hasta que se suspendió la vancomicina. A causa de que el tamaño de la muestra de la población fue desconocido fue imposible estimar la frecuencia con que la vancomicina produce trombocitopenia inmune. Se concluye que midiendo los anticuerpos dependientes de drogas podemos identificar la causa de trombocitopenia en pacientes en tratamiento con vancomicina. 4 - Microangiopatías trombóticas: Son desórdenes caracterizados por oclusiones vasculares ocasionados por agregación sistémica e intraarterial de plaquetas, trombocitopenia e injuria mecánica de los eritrocitos ocasionando anemia hemolítica microangiopática. Estos incluyen a PTT (púrpura trombótica trombocitopénica), SUH (síndrome urémico hemolítico) y CID (Coagulación intravascular diseminada). 4. a - Púrpura trombótica trombocitopénica (PTT) La PTT (púrpura trombótica trombocitopénica) se caracteriza por trombocitopenia, anemia hemolítica microangiopática (COOMBS negativo, reticulocitosis, con esquistocitos en sangre periférica y aumento de la LDH. Acompañado de anormalidades neurológicas, falla renal y síndrome febril. La fisiopatología se caracteriza por la presencia de multímeros del FvW (factor de Von Willebrand) que ocasionan agregados plaquetarios y trombosis. Generalmente se asocia déficit en la actividad de la enzima ADAMS 13 que es la que degrada los multímeros del FvW, esto permite que permanezcan en sangre y así producir agregación plaquetaria y trombosis. Existen condiciones de disminución de la actividad de ADAMS 13, estas pueden ser enfermedad hepática, cáncer diseminado, enfermedad inflamatoria crónica, embarazo y recién nacidos. Puede ser primaria o secundaria a fármacos, embarazo, entre otras causas. 4. b - Síndrome urémico hemolítico (SUH) El SUH se caracteriza por aparecer luego de la infección por Escherichia coli OH157 H7, entre otras y variadas causas infecciosas. Generalmente ocurre en niños y su principal manifestación es la diarrea disentérica, insuficiencia renal, trombocitopenia y anemia hemolítica microangiopática. También puede ocurrir en adultos y generalmente es mas grave. Existen formas familiares, 5 10% del total del SUH, generalmente asociadas a alteraciones del factor H con peor pronóstico, y también formas secundarias a infecciones, embarazo, entre otros. El tratamiento de la PTT-SUH se basa en la plasmaféresis con reemplazo de plasma fresco congelado, debido a que éste aporta el FvW removido por la plasmaféresis durante un tiempo aproximado que es variable y evaluable según la evolución clínica. En los casos refractarios se podría usar glucocorticoides, esplenectomía, vincristina así como el anticuerpo monoclonal anti CD 20 rituximab. Estas terapéuticas no Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
9 Revisiones Trastornos plaquetarios Pag 9 de 13 tienen estudios suficientes como para poder establecer su real eficacia. La terapia de reemplazo dialítica es utilizada como medida de soporte. El uso de antibióticos solo es útil en el caso de que se identifique el agente causal. 4. c- Coagulación intravascular diseminada (CID) La CID, es un fenómeno caracterizado por la activación exagerada y desregulada del proceso de coagulación. Produce por un lado, depósito de fibrina, con trombosis de vasos de pequeño y mediano calibre, daño orgánico específico y por otro lado consumo de plaquetas y factores de coagulación predisponiendo de este modo a hemorragias. Generalmente se asocia a enfermedades graves, entre ellas la sepsis a Gram positivos y Gram negativos, politraumatismos, en especial el craneoencefálico. Otras causas son las enfermedades neoplásicas sólidas diseminadas, entre ellos el cáncer colorectal, prostático y el cáncer mamario. La leucemia promielocítica aguda es otra de las causas, con una muy buena respuesta terapéutica ácido transretinoico. Otras causas son el abruptio placentae, la embolia del líquido amniótico, las preeclampsias severas, aneurisma de aorta y hemangiomas gigantes hepáticos. La fisiopatología involucra la generación exagerada de trombina, supresión de los mecanismos de anticoagulación generalmente mediada por IL 6. Las manifestaciones clínicas son variadas y dependen del órgano afectado. Lo mas frecuente son las hemorragias cutáneas en los sitios de venopunción y quirúrgicos. Puede aparecer como, insuficiencia renal, hipoxia y shock. El diagnóstico de laboratorio se caracteriza por prolongación de los tiempos de coagulación, plaquetopenia, presencia de productos de degradación del fibrinógeno. La hipofibrinogenemia no suele ser útil en el diagnóstico, ya que el fibrinógeno es un reactante de fase aguda, que puede estar presente en valores elevados en el momento del diagnóstico. El dímero D es la prueba más sensible y especifica para evaluar la degradación de la fibrina. Siempre debe ser evaluado en el contexto clínico y teniendo consideración de las patologías que pueden elevarlo. El tratamiento, la heparina es el fármaco de elección, y su mecanismo de acción sería inhibir el proceso de coagulación y prevenir la complicación más severa que es la embolia de pulmón. En caso de hemorragia se deberá transfundir concentrado de plaquetas y plasma fresco congelado. La transfusión profiláctica no esta recomendada. TROMBOCITOPATIAS FUNCIONALES: Causas y tipos de disfunción plaquetaria: 1 - Trombastenia de glanzmann: Es un trastorno autosómico recesivo (AR), raro, generalmente a anomalías cualitativas de el receptor GPIIb/IIIa. Se manifiesta por sangrado mucocutáneo leve, y en algunos casos puede ser letal. Debe ser sospechada ante hallazgo de sangrado mucocutáneo y recuento plaquetario normal. El diagnóstico puede realizarse ante la ausencia de agregación plaquetaria mediada por agonistas, mediante citometría de flujo que muestre la ausencia de GPIIb/IIIa. 2 - Síndrome de Bernard Soulier: Es un trastorno autosómico recesivo, se caracteriza por macrotrombocitopenia. Se debe a la alteración de un receptor GP1B/IX/V el cual en condiciones normales se une al FvW en la zona de disrupción Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
10 Revisiones Trastornos plaquetarios Pag 10 de 13 endotelial. Los síntomas aparecen durante la infancia, como sangrado mucocutáneo, del tubo digestivo o genitourinario. Se diagnostica mediante la ausencia de aglutinación con ristocetina, junto con la citometría de flujo que muestra déficit GP1B/IX/V. 3 - Desórdenes Granulares: Estos desórdenes incluyen a los gránulos alfa y densos. Dentro de los primeros encontramos al síndrome de plaquetas grises y síndrome de Quebec. El síndrome de plaquetas grises se caracteriza por un déficit de gránulos alfas con salidas de estas proteínas al plasma y medula ósea. Muchas de estas son factores de crecimiento capaces de inducir mielofibrosis. Se presentan con sangrado mucocutáneo espontáneo, por trauma o cirugía asociado a esplenomegalia secundario a mielofibrosis. Presentan macrotrombocitopenia, tiempo de sangría prolongado, agregación inducida por trombina y colágeno deficiente. El síndrome de Québec es raro, autosómico dominante (AD), que se caracteriza por ausencia del factor V en los gránulos alfa. Las manifestaciones son sangrados tardíos en cirugías, epistaxis, hemartrosis y hematuria. El síndrome de Hermansky-Pudlak, el síndrome de Chediak-Higashi se encuentran englobados dentro de los síndromes de gránulos densos. Existen alteración en la acumulación granular de serotonina, ADP, ATP, y calcio. Son AR en general, pueden ser mixtos y en estos casos es AD. Se asocian a albinismo óculo-cutáneo, tirosinasa positivo y predisposición a infecciones. 4 - Enfermedad de Von Willebrand: Es la enfermedad congénita mas común que causa sangrado, el factor de Von Willebrand es el encargado del agregado plaquetario y transporta el factor VIII. Puede ser causada por diferentes mecanismos que disminuyan el FvW en sangre, entre los cuales están la aparición de autoanticuerpos contra el FvW, disminución de la síntesis o aumento del mismo. Clasificación: CONGÉNITA Tipo 1, 85% es AD, déficit parcial cuantitativo del FvW. Tipo 2, 15% es AD, déficit parcial cuantitativo. 4 tipos (A, B, M y N). Tipo 3, AR, es rara, déficit casi completo FvW. ADQUIRIDA Neoplásica Autoinmune Drogas Hipotiroidismo Diagnóstico: Disminución del FvW en sangre. Disminución de la actividad FvW, dosando el cofactor ristocetin por ELISA. KPTT prolongado. Trombocitopenia. Déficit de factor VIII. Tratamiento: Desmopresina endovenosa o intranasal (EV o IN) aumenta la producción del FvW en las células endoteliales. Reemplazo del FvW, mediante crioprecipitado, Factor VIII recombinado y concentrado de factor VIII (rico en FvW). Las causas adquiridas de alteraciones de la función plaquetaria incluyen a drogas, uremia, enfermedades hepáticas, mieloma múltiple, síndrome mielodisplásicos, y la cirugía de revascularización coronaria. Cada una de estas tiene tratamientos específicos. Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
11 Revisiones Trastornos plaquetarios Pag 11 de 13 TRANSFUSIONES DE PLAQUETAS: Para abordar la necesidad de transfusión de plaquetas es necesario tener en cuenta algunas pautas de evaluación de la Hemostasia: Existen tres formas de evaluarla: 1) Evaluación clínica de sangrado: mediante la escala de la OMS. - Grado 0: sin evidencia de sangrado. - Grado 1: sangrados leves. Petequias, equimosis, sangrado de mucosas, sangrado retiniano sin alteraciones en la visión. - Grado 2: sangrados mayores. Melena, hematemesis, hematuria o hemoptisis. - Grado 3: cualquier sangrado que requiera transfusión de glóbulos rojos. - Grado 4: sangrados retinianos con alteraciones en la visión, sangrados en sistema nervioso central. La mayoría de los clínicos consideran transfundir a partir del grado 2 de la escala. 2) Relación entre el tiempo de sangría y el número de plaquetas: existe una relación inversa entre el tiempo de sangría y el número de plaquetas con recuento entre 20000/uL y /uL. 3) Pérdida de sangre fecal: con recuentos plaquetarios entre 5000 y 10000/uL, la pérdida de sangre fecal sólo aumenta ligeramente por encima de lo normal (9 +/- 7 ml/día). Sin embargo, con recuentos menores a 5000/uL, la pérdida de sangre en materia fecal aumenta marcadamente (50 +/- 20 ml/día). Productos disponibles para transfusión Concentrados de plaquetas: Dependiendo del tipo de fraccionamiento realizado pueden encontrarse en forma: a. Individual: se mezclan en el momento de la transfusión, precisándose aproximadamente 1 concentrado individual por cada 10 kg de peso de receptor. b. Mezcla: durante el fraccionamiento es posible obtener un producto intermedio (la capa leucoplaquetaria) que contiene la mayoría de las plaquetas y leucocitos de la bolsa de sangre total. Mezclando de 4 a 6 de estos componentes, mediante dispositivos estériles, conseguimos una unidad terapéutica de plaquetas. Plaquetoféresis: Son concentrados de plaquetas obtenidos de un único donante mediante procedimientos de aféresis. Al ser sangre de donante único, tiene como ventajas la reducción del riesgo de infección por la transfusión y la incidencia de aloinmunización. Leucorreducción: Existen claras indicaciones para administrar plaquetas leucorreducidas: a. Reducción de tasas de aloinmunización. b. Prevención de transmisión de Citomegalovirus. c. Reducción de reacciones febriles transfusionales. Irradiación: Está indicada para prevenir la Enfermedad de Injerto contra Huésped (EICH), que es fatal. Aparece en pacientes que reciben trasplante alogénico de progenitores hematopoyéticos y en pacientes severamente inmunocomprometidos, ya sea por su enfermedad o su tratamiento (Ej., Enfermedad de Hodgkin u otros linfomas). Reducción de volumen: Puede considerarse previo a la transfusión en pacientes que reciben grandes cantidades de volumen o aquellos que se encuentran con aumento del líquido extracelular (hipervolemia). Respuesta esperada a la transfusión de plaquetas Respuesta inmediata post-transfusión: Normalmente, cerca de una tercera parte de las plaquetas liberadas por la médula ósea o transfundida se agrupan en el bazo. En pacientes asplénicos más del 90 % de las plaquetas se encuentran en la circulación, mientras que en aquellos con hiperesplenismo el recuento plaquetario se reduce proporcionalmente de acuerdo al tamaño del bazo. Para un adulto la dosis habitual de concentrados de plaquetas individuales es de 1 concentrado por cada 10 kg de peso. Es decir, un adulto requiere entre 5 y 7 unidades, lo que corresponde en la práctica a una unidad de plaquetoféresis o a una unidad mezcla de 4 a 6 unidades. Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
12 Revisiones Trastornos plaquetarios Pag 12 de 13 En condiciones normales, la transfusión a un adulto de una dosis terapéutica de plaquetas obtenida de donaciones de sangre total o bien por plaquetoféresis, causa un aumento en el recuento de unas 30 a plaquetas que puede ser valorado realizando un recuento plaquetario entre los 10 y 60 minutos después de finalizar la transfusión. El rendimiento de la transfusión de plaquetas puede calcularse de forma más exacta (útil para definir la refractariedad a las transfusiones) mediante el cálculo del incremento corregido del recuento (ICR): Días hasta la siguiente transfusión: La cantidad de días que se requieren hasta la próxima transfusión está directamente relacionada al recuento plaquetario post-transfusional. Las plaquetas son removidas de la circulación por dos métodos: 1) senescencia con una vida media máxima de 10.5 días y 2) una fracción fija de aproximadamente 7100 plaquetas/ul/día removidas al azar. Esta pérdida fija de plaquetas es considerada como reflejo del número de plaquetas necesarias diariamente para mantener la integridad endotelial previniendo sangrados por las uniones de las células endoteliales. Existe una progresiva disminución, tanto en el incremento del número de plaquetas a 1 hora y 18 a 24 horas postransfusión como también en la cantidad de días para la siguiente transfusión, con un creciente número de transfusiones de plaquetas. Efectos adversos de la transfusión Contaminación bacteriana: Complicación poco frecuente, pero de consecuencias potencialmente mortales. La presencia de las bacterias en los componentes sanguíneos suele deberse a la persistencia de los gérmenes en la zona de la punción. En general los gérmenes Gram positivos suelen ser los responsables de las sepsis producidas por los concentrados de plaquetas. Reacción transfusional no hemolítica: La causa más frecuente es la presencia de citoquinas en el producto transfundido, liberadas por los leucocitos o las plaquetas principalmente durante el período de almacenamiento. También podría deberse a la presencia de anticuerpos antileucocitarios en el plasma del receptor. La leucorreducción ha disminuido notablemente los episodios de reacción febril no hemolítica. Se produce un aumento de temperatura superior a 1 grado durante, o hasta 2 horas después de finalizada la transfusión, suele acompañarse de escalofríos y/o tiritonas, no hay hipotensión, ni shock. Se trata de un diagnóstico de exclusión. Prevención de la aloinmunización Compatibilidad ABO: La transfusión de plaquetas ABO-compatibles es importante para lograr mayores incrementos postransfusionales como también reducir la incidencia de refractariedad. Leucorreducción o irradiación: Solo mostró ser beneficioso para pacientes con Leucemia Mieloide Aguda que reciben quimioterapia de inducción. Terapia Transfusional Transfusiones profilácticas El sangrado espontáneo significativo a través de un sistema vascular intacto no sucede con recuentos plaquetarios mayores a 5000/uL. Algunas guías recomiendan transfundir con recuentos plaquetarios menores a 10000/uL en pacientes trombocitopénicos crónicos debido a quimioterapia, transplante de médula ósea, o en pacientes con aplasia medular o mielodisplasia. Para pacientes internados una estrategia con transfusiones de bajas dosis de plaquetas puede ser costoefectiva, ya que pueden recibir transfusiones con mayor frecuencia. En cambio, en pacientes ambulatorios podría ser más efectiva la transfusión de altas dosis de plaquetas ya que reducen la frecuencia de transfusiones y el número de visitas. Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
13 Revisiones Trastornos plaquetarios Pag 13 de 13 Transfusiones terapéuticas a) Pacientes trombocitopénicos crónicos La transfusión terapéutica de plaquetas se realiza cuando existe una alteración cuantitativa y/o cualitativa de las plaquetas y el paciente presenta una hemorragia atribuible al defecto plaquetario. Generalmente se indican con sangrados OMS Grado >= 2. b) Procedimientos invasivos Plaquetas /uL y algunos autores proponen 90000: laparotomía, craneotomía, traqueostomía, inserción de catéteres, extracciones dentarias, biopsia hepática, biopsia transbronquial (en ausencia de alteraciones de la coagulación). Plaquetas > 20000/uL: punción lumbar. Plaquetas < 20000/uL: aspirado o biopsia de médula ósea. Riesgo de sangrado según enfermedad subyacente: a) Leucemia aguda La mayor parte de los sangrados mayores (Grado 3-4 OMS) son precedidos de sangrados menores. El riesgo de sangrados clínicamente significativos (Grados OMS) aumenta progresivamente con temperaturas > 38, 5ºC. Otros factores que incrementan el riesgo de sangrado son: uremia, disfunción hepática, transplante de médula ósea (MO) reciente, aunque sus efectos son menores. El riesgo de sangrado más temido es la hemorragia intracraneana. Los factores de riesgo para hemorragia fatal son: sexo femenino, leucemia promielocítica aguda, leucocitosis, trombocitopenia y tiempo de protrombina (TP) prolongado. Recuentos plaquetarios < 35000/uL incrementan el riesgo de hemorragia intracraneana fatal. b) Leucemia promielocítica aguda Presentan alto riesgo de sangrado. La mayoría de estos pacientes tienen evidencia de CID. La introducción de los ácidos all-trans retinoicos redujo la mortalidad por hemorragia temprana a solo 5%. En este trastorno se recomienda transfusión profiláctica con recuentos menores a 20000/uL. Si el paciente presenta sangrado activo, se recomienda mantener un recuento plaquetario por encima de 50000/uL. Ante sangrado activo, deben administrarse plasma y crioprecipitados cuando existen prolongación de TP y KPTT o niveles bajos de fibrinógeno respectivamente. Bibliografía: 1. Harrison. Internal medicine. 16º edición Harrison. Internal medicine. 17º edición Uptodate MGH handbook of internal medicine. 3º edición Congenital Platelet Disorders. Hematology Oncology Clin N Am 21 (2007) Drug-Induced Immune Thrombocytopenia. N Engl J Med 2007; 357: Heparin-Induced Thrombocytopenia. N Engl J Med 2006; 355: Heparin-induced Thrombocytopenia, a Prothrombotic Disease. Hematology Oncology Clin N Am 21 (2007) Immune Thrombocytopenic Purpura. Hematology Oncology Clin N Am 21 (2007) Initial Treatment of Immune Thrombocytopenic Purpura with High-Dose Dexamethasone. N Engl J Med 2003; 349: Platelet Transfusion Therapy. Hematology Oncology Clint N Am 21 (2007) Vancomycin-Induced Immune Thrombocytopenia. N Engl J Med 2007; 356: Immune Thrombocytopenic Purpura NEngl J Med, Vol. 346, No. 13.March 28, Disseminated intravascular coagulation. NEJM Volume 341 Number Diagnosis from the Blood Smear. N Engl J Med 2005; 353: Thrombotic Thrombocytopenic Purpura. N Engl J Med 2006; 354: Thrombotic microangiopathies. N Engl J Med, Vol. 347, No. 8 August 22, Publicación digital de la 1 ra Cátedra de y Terapéutica y la Carrera de Posgrado de especialización en
Emergencias Hematológicas
 Emergencias Hematológicas Dr. Cristobal Kripper Instructor Adjunto Medicina de Urgencia UC HEMATO Hombre, 19 años Anemia de células falciformes Fiebre y dolor toracico Hombre, 9 años Hemofilia A Dolor
Emergencias Hematológicas Dr. Cristobal Kripper Instructor Adjunto Medicina de Urgencia UC HEMATO Hombre, 19 años Anemia de células falciformes Fiebre y dolor toracico Hombre, 9 años Hemofilia A Dolor
Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio. Dra. Maria Mercedes Morales Hospital Roberto del Rio
 Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio Dra. Maria Mercedes Morales Hospital Roberto del Rio Síndromes Hemorrágicos. Consulta frecuente Impacto en morbi-mortalidad Diagnóstico y
Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio Dra. Maria Mercedes Morales Hospital Roberto del Rio Síndromes Hemorrágicos. Consulta frecuente Impacto en morbi-mortalidad Diagnóstico y
TRASTORNOS DE SANGRADOS.
 1 TRASTORNOS DE SANGRADOS. Una persona que sangra no únicamente puede tener como causa de su sangrado algún defecto de la coagulación, sino también de las plaquetas ó de vasos sanguíneos, de modo que lo
1 TRASTORNOS DE SANGRADOS. Una persona que sangra no únicamente puede tener como causa de su sangrado algún defecto de la coagulación, sino también de las plaquetas ó de vasos sanguíneos, de modo que lo
Dra. Dunia Castillo González Instituto de Hematología e Inmunología ALAPAC 2009
 Dra. Dunia Castillo González Instituto de Hematología e Inmunología ALAPAC 2009 MANIFESTACIONES HEMORRÁGICAS Medidas generales a tener en cuenta en pacientes con tendencia hemorrágica Realizar un interrogatorio
Dra. Dunia Castillo González Instituto de Hematología e Inmunología ALAPAC 2009 MANIFESTACIONES HEMORRÁGICAS Medidas generales a tener en cuenta en pacientes con tendencia hemorrágica Realizar un interrogatorio
USO RACIONAL DE COMPONENTES SANGUÍNEOS
 USO RACIONAL DE COMPONENTES SANGUÍNEOS YEIMY M. TORRES SALAS Patólogo Clínico Servicio de Hemoterapia y Banco de Sangre HNCASE USO RACIONAL DE HEMOCOMPONETES En Perú, los criterios de terapia transfusional
USO RACIONAL DE COMPONENTES SANGUÍNEOS YEIMY M. TORRES SALAS Patólogo Clínico Servicio de Hemoterapia y Banco de Sangre HNCASE USO RACIONAL DE HEMOCOMPONETES En Perú, los criterios de terapia transfusional
Su estudio y tratamiento
 Su estudio y tratamiento Causas más comunes de la trombocitopenia incidental. Recomendaciones acerca de las investigaciones más importantes para su diagnóstico. Dres. Charlotte Bradbury, Jim Murray Artículo
Su estudio y tratamiento Causas más comunes de la trombocitopenia incidental. Recomendaciones acerca de las investigaciones más importantes para su diagnóstico. Dres. Charlotte Bradbury, Jim Murray Artículo
TRASTORNOS HEMORRÁGICOS EN LA INFANCIA. MC MENDOZA SÁNCHEZ PEDIATRA HOSPITAL UNIVERSITARIO SALAMANCA USAL Curso
 TRASTORNOS HEMORRÁGICOS EN LA INFANCIA MC MENDOZA SÁNCHEZ PEDIATRA HOSPITAL UNIVERSITARIO SALAMANCA USAL Curso 2013-2014 HEMOSTASIA CÉLULAS ENDOTELIALES PLAQUETAS FACTORES DE COAGULACIÓN HEMOSTASIA PRIMARIA
TRASTORNOS HEMORRÁGICOS EN LA INFANCIA MC MENDOZA SÁNCHEZ PEDIATRA HOSPITAL UNIVERSITARIO SALAMANCA USAL Curso 2013-2014 HEMOSTASIA CÉLULAS ENDOTELIALES PLAQUETAS FACTORES DE COAGULACIÓN HEMOSTASIA PRIMARIA
Insuficiencia de hierro...
 Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Dra. Claudia M. Arciénega Y. Clínica Médica A Prof. Dra. Gabriela Ormachea 3 de Septiembre 2015
 Dra. Claudia M. Arciénega Y. Clínica Médica A Prof. Dra. Gabriela Ormachea 3 de Septiembre 2015 OBJETIVOS Definir Trombocitopenia aislada Establecer algoritmo diagnóstico inicial Evaluar Microangiopatía
Dra. Claudia M. Arciénega Y. Clínica Médica A Prof. Dra. Gabriela Ormachea 3 de Septiembre 2015 OBJETIVOS Definir Trombocitopenia aislada Establecer algoritmo diagnóstico inicial Evaluar Microangiopatía
Hemostasia, hemorragia y transfusión Profesor Paredes Cotoré
 Hemostasia, hemorragia y transfusión Profesor Paredes Cotoré Hemorragia Salida de sangre del sistema vascular por solución de continuidad. Hemostasia Cese de la hemorragia Fisiológica Quirúrgica Hemostasia
Hemostasia, hemorragia y transfusión Profesor Paredes Cotoré Hemorragia Salida de sangre del sistema vascular por solución de continuidad. Hemostasia Cese de la hemorragia Fisiológica Quirúrgica Hemostasia
Indicaciones y recomendaciones de la American Society for Apheresis para las aféresis terapéuticas
 ndicaciones y recomendaciones de la American Society for Apheresis para las aféresis terapéuticas Categoría Tratamiento aceptado Categoría Tratamiento con suficientes evidencias de ser eficaz Categoría
ndicaciones y recomendaciones de la American Society for Apheresis para las aféresis terapéuticas Categoría Tratamiento aceptado Categoría Tratamiento con suficientes evidencias de ser eficaz Categoría
ARTICULOS PUBLICADOS 4. ARTÍCULOS PUBLICADOS
 4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES
 ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES 2013 ANTICOAGULANTES ACCIÓN DIRECTA: Hirudina ACCIÓN INDIRECTA: Heparina no fraccionada Heparinas de bajo peso molecular Danaparoide Dicumarol (warfarina)
ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES 2013 ANTICOAGULANTES ACCIÓN DIRECTA: Hirudina ACCIÓN INDIRECTA: Heparina no fraccionada Heparinas de bajo peso molecular Danaparoide Dicumarol (warfarina)
Guías básicas para el uso racional de sangre y Hemocomponentes. H.G.N.P.E. Comité de Transfusión Hospitalario 2009
 Guías básicas para el uso racional de sangre y Hemocomponentes H.G.N.P.E. Comité de Transfusión Hospitalario 2009 Hemocomponentes Definición Criterio Transfusional Procedimiento de Diagnóstico Terapéutica
Guías básicas para el uso racional de sangre y Hemocomponentes H.G.N.P.E. Comité de Transfusión Hospitalario 2009 Hemocomponentes Definición Criterio Transfusional Procedimiento de Diagnóstico Terapéutica
Guía practica de Hematología y bioquímica
 Guía practica de Hematología y bioquímica Guía práctica de interpretación analítica y diagnóstico diferencial en pequeños animales. Hematología y bioquímica Autores: Ignacio López Villalba, Ignacio Mesa
Guía practica de Hematología y bioquímica Guía práctica de interpretación analítica y diagnóstico diferencial en pequeños animales. Hematología y bioquímica Autores: Ignacio López Villalba, Ignacio Mesa
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-381 Hematología Clínica Programa de la asignatura: Total de Créditos: 3 Teórico: 2 Práctico: 2 Prerrequisitos:
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-381 Hematología Clínica Programa de la asignatura: Total de Créditos: 3 Teórico: 2 Práctico: 2 Prerrequisitos:
ISOINMUNIZACIÓN. Incompatibilidad ABO Incompatibilidad RhD Incompatibilidad no ABO no RhD (anti-lewis, anti-kell )
 Fecha: 4 de Mayo de 2011 Nombre: Dra. Neus Garrido Mollá R3 Tipo de Sesión: Seminario ISOINMUNIZACIÓN El término incompatibilidad se emplea para definir la situación en que dos individuos tienen un factores
Fecha: 4 de Mayo de 2011 Nombre: Dra. Neus Garrido Mollá R3 Tipo de Sesión: Seminario ISOINMUNIZACIÓN El término incompatibilidad se emplea para definir la situación en que dos individuos tienen un factores
SINDROME HEMORRAGICO DEL RECIEN NACIDO DRA. ROMELIA LOPEZ ALVARADO
 SINDROME HEMORRAGICO DEL DRA. ROMELIA LOPEZ ALVARADO Es la presencia de sangrado a cualquier nivel de un recién nacido y puede ser un trastorno congénito o adquirido Los neonatos son suceptibles a sangrar
SINDROME HEMORRAGICO DEL DRA. ROMELIA LOPEZ ALVARADO Es la presencia de sangrado a cualquier nivel de un recién nacido y puede ser un trastorno congénito o adquirido Los neonatos son suceptibles a sangrar
Lic. Jürgen Freer B.
 Lic. Jürgen Freer B. Distintos estudios han demostrado una relación entre la desestabilización del control fisiológico de la hemostasia y la incidencia de enfermedades cardiovasculares. Así la angina de
Lic. Jürgen Freer B. Distintos estudios han demostrado una relación entre la desestabilización del control fisiológico de la hemostasia y la incidencia de enfermedades cardiovasculares. Así la angina de
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
MANIFESTACIONES HEMATOLÓGICAS EN EL SÍNDROME URÉMICO HEMOLÍTICO
 2 Congreso Bioquímico Córdoba 2013 MANIFESTACIONES HEMATOLÓGICAS EN EL SÍNDROME URÉMICO HEMOLÍTICO Bioq. Esp. Verónica Gómez SÍNDROME URÉMICO HEMOLÍTICO Es un desorden multisistémico caracterizado por
2 Congreso Bioquímico Córdoba 2013 MANIFESTACIONES HEMATOLÓGICAS EN EL SÍNDROME URÉMICO HEMOLÍTICO Bioq. Esp. Verónica Gómez SÍNDROME URÉMICO HEMOLÍTICO Es un desorden multisistémico caracterizado por
Universidad Centroccidental Lisandro Alvarado Decanato de Ciencias de la Salud Dep. Ciencias Funcionales, Sección de Fisiología Fisiología I
 Universidad Centroccidental Lisandro Alvarado Decanato de Ciencias de la Salud Dep. Ciencias Funcionales, Sección de Fisiología Fisiología I Tema 29 Prof. Miguel Skirzewski Prevención de la pérdida de
Universidad Centroccidental Lisandro Alvarado Decanato de Ciencias de la Salud Dep. Ciencias Funcionales, Sección de Fisiología Fisiología I Tema 29 Prof. Miguel Skirzewski Prevención de la pérdida de
ACV ARTERIAL ISQUÉMICO
 ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
Orientación diagnóstica de las anemias en Urgencias. Hematología Clínica Rotger 2016
 Orientación diagnóstica de las anemias en Urgencias Definición Disminución de la hemoglobina por debajo de los valores normales Definición La hemoglobina es el parámetro más correcto para valorar una anemia
Orientación diagnóstica de las anemias en Urgencias Definición Disminución de la hemoglobina por debajo de los valores normales Definición La hemoglobina es el parámetro más correcto para valorar una anemia
GPC GPC. Esplenectomía. Referencia rápida GUÍA DE PRÁCTICA CLÍNICA. Catálogo maestro de guias de práctica clínica: SSA
 GPC GUÍA DE PRÁCTICA CLÍNICA GPC Referencia rápida Catálogo maestro de guias de práctica clínica: SSA-301-10 CIE-9 41.2 CIE-9 41.5 total CIE-9 41.43 parcial GPC ESPLENECTOMÍA Catálogo maestro de guías
GPC GUÍA DE PRÁCTICA CLÍNICA GPC Referencia rápida Catálogo maestro de guias de práctica clínica: SSA-301-10 CIE-9 41.2 CIE-9 41.5 total CIE-9 41.43 parcial GPC ESPLENECTOMÍA Catálogo maestro de guías
Hospital Clínico Universiterio Valladolid
 Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
COMITÉ REGIONAL DE CONTROL Y VIGILANCIA PARA EL HANTA
 COMITÉ REGIONAL DE CONTROL Y VIGILANCIA PARA EL HANTA SINDROME PULMONAR POR HANTA VIRUS Por orden del SEREMI Res. Nº 0476/05 T.M. EDUARDO RETAMALES CASTELLETTO INSTITUTO DE SALUD PÚBLICA DE CHILE ANTECEDENTES
COMITÉ REGIONAL DE CONTROL Y VIGILANCIA PARA EL HANTA SINDROME PULMONAR POR HANTA VIRUS Por orden del SEREMI Res. Nº 0476/05 T.M. EDUARDO RETAMALES CASTELLETTO INSTITUTO DE SALUD PÚBLICA DE CHILE ANTECEDENTES
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
SOCIEDAD VENEZOLANA DE HEMATOLOGIA
 HEMATOLOGÍA DEFINICIÓN DE LA ESPECIALIDAD Y CAMPO DE ACCIÓN Dra. Dalia Velásquez de Lara Jefa del servicio de Hematología y banco de Sangre Hospital Universitario de Caracas Vicepresidenta Junta Directiva
HEMATOLOGÍA DEFINICIÓN DE LA ESPECIALIDAD Y CAMPO DE ACCIÓN Dra. Dalia Velásquez de Lara Jefa del servicio de Hematología y banco de Sangre Hospital Universitario de Caracas Vicepresidenta Junta Directiva
SESIÓN CLÍNICA AUTOINMUNIDAD AUTOINMUNIDAD TIROIDEA SÍNDROME ANTIFOSFOLÍPIDO
 SESIÓN CLÍNICA AUTOINMUNIDAD AUTOINMUNIDAD TIROIDEA SÍNDROME ANTIFOSFOLÍPIDO ENFERMEDAD DE GRAVES BASEDOW Enfermedad multisistémica de patogenia autoinmunitaria Se caracteriza por tres tipos de manifestaciones:
SESIÓN CLÍNICA AUTOINMUNIDAD AUTOINMUNIDAD TIROIDEA SÍNDROME ANTIFOSFOLÍPIDO ENFERMEDAD DE GRAVES BASEDOW Enfermedad multisistémica de patogenia autoinmunitaria Se caracteriza por tres tipos de manifestaciones:
Lupus Eritematoso Sistémico
 Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
SIGNIFICACION CLINICA DE
 HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
Definición TROMBOEMBOLIA PULMONAR. Epidemiología. >40 años >riesgo y se duplica con cada década posterior.
 Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
ESTADOS DE HIPERCOAGULABILIDAD
 ESTADOS DE HIPERCOAGULABILIDAD CONGÉNITOS Y ADQUIRIDOS Esperanza Castelar Delgado Residente de Medicina Interna 22 de Noviembre de 2010 DEFINICIÓN (I) En nuestro organismo, de forma fisiológica, existe
ESTADOS DE HIPERCOAGULABILIDAD CONGÉNITOS Y ADQUIRIDOS Esperanza Castelar Delgado Residente de Medicina Interna 22 de Noviembre de 2010 DEFINICIÓN (I) En nuestro organismo, de forma fisiológica, existe
Contra- indicaciones de Trasfusión de Plaquetas. Virgilio Salinas Rodríguez
 Contra- indicaciones de Trasfusión de Plaquetas Virgilio Salinas Rodríguez Reducción de producción medular. Incremento de uso de plaquetas. 1. Como parte de falla medular: anemia aplásica, mielodisplasia,
Contra- indicaciones de Trasfusión de Plaquetas Virgilio Salinas Rodríguez Reducción de producción medular. Incremento de uso de plaquetas. 1. Como parte de falla medular: anemia aplásica, mielodisplasia,
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Definición - Triada. Anemia hemolítica microangiopática no inmune (Coombs negativa) Trombocitopenia. Insuficiencia renal aguda
 Definición - Triada Anemia hemolítica microangiopática no inmune (Coombs negativa) Trombocitopenia Insuficiencia renal aguda Histología Glomérulos isquémicos Mesangiolisis Trombos glomerulares Trombos
Definición - Triada Anemia hemolítica microangiopática no inmune (Coombs negativa) Trombocitopenia Insuficiencia renal aguda Histología Glomérulos isquémicos Mesangiolisis Trombos glomerulares Trombos
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
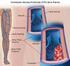 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
Módulo de Patología del Sistema Hematopoyético
 Módulo de Patología del Sistema Hematopoyético Puntos agregados por una respuesta acertada: Puntos penalizados por una respuesta errónea: Ignorar los puntos de cada pregunta: 1. Un paciente varón de 40
Módulo de Patología del Sistema Hematopoyético Puntos agregados por una respuesta acertada: Puntos penalizados por una respuesta errónea: Ignorar los puntos de cada pregunta: 1. Un paciente varón de 40
ANEMIA DE LOS PROCESOS CRÓNICOS. Dr.Rolando Benigno Vergara Rivera. Especialista de 2do grado Hematología MsC Atención Integral al Niño.
 ANEMIA DE LOS PROCESOS CRÓNICOS Dr.Rolando Benigno Vergara Rivera. Especialista de 2do grado Hematología MsC Atención Integral al Niño. Concepto: Anemia que se desarrolla en pacientes que presentan procesos
ANEMIA DE LOS PROCESOS CRÓNICOS Dr.Rolando Benigno Vergara Rivera. Especialista de 2do grado Hematología MsC Atención Integral al Niño. Concepto: Anemia que se desarrolla en pacientes que presentan procesos
DAÑO RENAL AGUDO. Oscar DuBois Rll Medicinal Interna
 DAÑO RENAL AGUDO Oscar DuBois Rll Medicinal Interna Contenido:! Anatomía! Epidemiología! Definición! Causas! Evaluación clínica! Diagnóstico! Tratamiento Epidemiologia Se estima 13.3 millones de casos
DAÑO RENAL AGUDO Oscar DuBois Rll Medicinal Interna Contenido:! Anatomía! Epidemiología! Definición! Causas! Evaluación clínica! Diagnóstico! Tratamiento Epidemiologia Se estima 13.3 millones de casos
CATEDRA DE HEMATOLOGIA DEPARTAMENTO CLINICO DE MEDICINA HOSPITAL DE CLINICAS FACULTAD DE MEDICINA GUIA PARA PACIENTES
 CATEDRA DE HEMATOLOGIA DEPARTAMENTO CLINICO DE MEDICINA HOSPITAL DE CLINICAS FACULTAD DE MEDICINA GUIA PARA PACIENTES PURPURA TROMBOCITOPENICO AUTOINMUNE Marzo 2010 INTEGRANTES DE LA CATEDRA QUE PARTICIPARON
CATEDRA DE HEMATOLOGIA DEPARTAMENTO CLINICO DE MEDICINA HOSPITAL DE CLINICAS FACULTAD DE MEDICINA GUIA PARA PACIENTES PURPURA TROMBOCITOPENICO AUTOINMUNE Marzo 2010 INTEGRANTES DE LA CATEDRA QUE PARTICIPARON
Índice PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA. Capítulo 1 Conceptos de microbiología aplicada
 Índice SECCIÓN I: PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA Capítulo 1 Conceptos de microbiología aplicada Introducción.............................................. 28 Factores predisponentes
Índice SECCIÓN I: PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA Capítulo 1 Conceptos de microbiología aplicada Introducción.............................................. 28 Factores predisponentes
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico. Dr. José Antonio Ramírez Calvo
 Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016
 Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Viridiana García Diapositivas y Notas de Cirugía Tema 5 5. HEMOSTASIA, HEMORRAGIA QUIRÚRGICA Y TRANSFUSIÓN
 5. HEMOSTASIA, HEMORRAGIA QUIRÚRGICA Y TRANSFUSIÓN Contenido Temático Biología de la hemostasia. Defectos congénitos de la hemostasia. Defectos adquiridos de la hemostasia. Pruebas de hemostasia y coagulación
5. HEMOSTASIA, HEMORRAGIA QUIRÚRGICA Y TRANSFUSIÓN Contenido Temático Biología de la hemostasia. Defectos congénitos de la hemostasia. Defectos adquiridos de la hemostasia. Pruebas de hemostasia y coagulación
SEPSIS. VIII Curso Alma Cartagena, Colombia Agosto,2009
 VIII Curso Alma Cartagena, Colombia Agosto,2009 SEPSIS Grupo 2 Gamarra Samaniego María Gamarski Roberto García Moreira Virgilio García Ortiz Marco Antonio García de Estévez Gloria Fernández Vigil Jenny
VIII Curso Alma Cartagena, Colombia Agosto,2009 SEPSIS Grupo 2 Gamarra Samaniego María Gamarski Roberto García Moreira Virgilio García Ortiz Marco Antonio García de Estévez Gloria Fernández Vigil Jenny
Tratamiento de la enfermedad tromboembólica venosa y cáncer.
 Tratamiento de la enfermedad tromboembólica venosa y cáncer. 1er Curso Trombosis y Hemostasia Martes, 13 de Octubre de 2015 Sala 10, Acadèmia Can Caralleu Actividad Avalada por: Elisa Orna Montero Laboratorio
Tratamiento de la enfermedad tromboembólica venosa y cáncer. 1er Curso Trombosis y Hemostasia Martes, 13 de Octubre de 2015 Sala 10, Acadèmia Can Caralleu Actividad Avalada por: Elisa Orna Montero Laboratorio
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt
 Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Composición Líquido Elementos formes
 Composición Líquido Elementos formes Plasma Glóbulos blancos Glóbulos rojos Plaquetas Transporte de sustancias Homeostasis de los líquidos l corporales Protección TRANSPORTE O 2 desde los pulmones a los
Composición Líquido Elementos formes Plasma Glóbulos blancos Glóbulos rojos Plaquetas Transporte de sustancias Homeostasis de los líquidos l corporales Protección TRANSPORTE O 2 desde los pulmones a los
La enfermedad hepática
 6 6.Prevención de la salud La enfermedad hepática El término enfermedad hepática se aplica a muchas enfermedades y trastornos que hacen que el hígado funcione mal o no funcione. 7 Síntomas En la enfermedad
6 6.Prevención de la salud La enfermedad hepática El término enfermedad hepática se aplica a muchas enfermedades y trastornos que hacen que el hígado funcione mal o no funcione. 7 Síntomas En la enfermedad
Anemia Hemolítica Autoinmune Diagnóstico inmunohematológico
 Anemia Hemolítica Autoinmune inmunohematológico Dr. Arturo Pereira S. de Hemoterapia y Hemostasia Introducción Anemia Hemolítica Autoinmune (AHAI) Es la causa más frecuente de anemia hemolítica en el adulto.
Anemia Hemolítica Autoinmune inmunohematológico Dr. Arturo Pereira S. de Hemoterapia y Hemostasia Introducción Anemia Hemolítica Autoinmune (AHAI) Es la causa más frecuente de anemia hemolítica en el adulto.
Proteinograma. Juan Antonio Mainez Rodríguez Médico interno residente Medicina del Trabajo Asepeyo 266.S/36/186/07 Asepeyo MATEPSS nº 151
 Proteinograma Juan Antonio Mainez Rodríguez Médico interno residente Medicina del Trabajo Asepeyo 266.S/36/186/07 1. Qué son las prot plasmáticas? Las proteínas plasmáticas son las proteínas del torrente
Proteinograma Juan Antonio Mainez Rodríguez Médico interno residente Medicina del Trabajo Asepeyo 266.S/36/186/07 1. Qué son las prot plasmáticas? Las proteínas plasmáticas son las proteínas del torrente
Guía docente de la asignatura Hematología
 Guía docente de la asignatura HEMATOLOGÍA Asignatura Materia Módulo Titulación HEMATOLOGIA FORMACION MEDICO-QUIRURGICA III: FORMACION CLINICA HUMANA GRADO EN MEDICINA Plan 2010 Código Periodo de impartición
Guía docente de la asignatura HEMATOLOGÍA Asignatura Materia Módulo Titulación HEMATOLOGIA FORMACION MEDICO-QUIRURGICA III: FORMACION CLINICA HUMANA GRADO EN MEDICINA Plan 2010 Código Periodo de impartición
DEFINICIÓN: PATOGÉNESIS: SÍNTOMAS Y DIAGNÓSTICO:
 1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
Indicaciones de los principales componentes sanguíneos. Dra. Leticia Álvarez Pequeño MIR III H. Xeral-Cíes, Vigo
 Indicaciones de los principales componentes sanguíneos Dra. Leticia Álvarez Pequeño MIR III H. Xeral-Cíes, Vigo Consideraciones generales Consideraciones generales Descripción e indicaciones de : Hematíes
Indicaciones de los principales componentes sanguíneos Dra. Leticia Álvarez Pequeño MIR III H. Xeral-Cíes, Vigo Consideraciones generales Consideraciones generales Descripción e indicaciones de : Hematíes
INFORMACION PARA PRESCRIBIR REDUCIDA
 INFORMACION PARA PRESCRIBIR REDUCIDA 1. Nombre Comercial: NABRATIN 2. Nombre Genérico: CLOPIDOGREL 3. Forma Farmacéutica y Formulación: Tabletas. Cada tableta contiene: Bisulfato de Clopidogrel equivalente
INFORMACION PARA PRESCRIBIR REDUCIDA 1. Nombre Comercial: NABRATIN 2. Nombre Genérico: CLOPIDOGREL 3. Forma Farmacéutica y Formulación: Tabletas. Cada tableta contiene: Bisulfato de Clopidogrel equivalente
PROTOCOLO DE TRANSFUSION SANGUINEA CENTRO TRANSFUSIONAL HOSPITAL SAN VICENTE DE PAUL
 PROTOCOLO DE TRANSFUSION SANGUINEA CENTRO TRANSFUSIONAL HOSPITAL SAN VICENTE DE PAUL PROTOCOLO DE TRANSFUSION SANGUINEA Los hemoderivados son una opción terapéutica de alto costo y riesgo, por lo que las
PROTOCOLO DE TRANSFUSION SANGUINEA CENTRO TRANSFUSIONAL HOSPITAL SAN VICENTE DE PAUL PROTOCOLO DE TRANSFUSION SANGUINEA Los hemoderivados son una opción terapéutica de alto costo y riesgo, por lo que las
Serie Roja. Hemograma. Hemograma 13/09/2011. Anemias Hb < 12 gr% en la mujer y 14 gr% en el hombre.
 Hemograma Serie Roja Dra. Patricia Fardella Bello Hematólogo Sección Quimioterapia Fundación Arturo López Pérez 12 septiembre 2011 Serie Blanca 3 series: Pancitopenia Serie Megacariocitica Hemograma Serie
Hemograma Serie Roja Dra. Patricia Fardella Bello Hematólogo Sección Quimioterapia Fundación Arturo López Pérez 12 septiembre 2011 Serie Blanca 3 series: Pancitopenia Serie Megacariocitica Hemograma Serie
Síndrome Antifosfolípido
 Síndrome Antifosfolípido El síndrome de anticuerpos antifosfolípidos es una enfermedad autoinmune de identificación reciente que se presenta principalmente en la población joven femenina. En estas personas,
Síndrome Antifosfolípido El síndrome de anticuerpos antifosfolípidos es una enfermedad autoinmune de identificación reciente que se presenta principalmente en la población joven femenina. En estas personas,
Clínica de Enfermedades Infecciosas Hospital Roosevelt Febrero 2016
 Clínica de Enfermedades Infecciosas Hospital Roosevelt Febrero 2016 Requiere de evaluación: Clínica: Signos y Síntomas (la mayoría asintomáticos) Bioquímica Serológica Histológica Virológica Determinar
Clínica de Enfermedades Infecciosas Hospital Roosevelt Febrero 2016 Requiere de evaluación: Clínica: Signos y Síntomas (la mayoría asintomáticos) Bioquímica Serológica Histológica Virológica Determinar
LISTA DE CONCEPTOS CLAVE HEMATOLOGÍA. a. Anemia ferropénica as la causa más frecuente de anemia.
 LISTA DE CONCEPTOS CLAVE HEMATOLOGÍA ANEMIAS 1. ANEMIA FERROPENICA a. Anemia ferropénica as la causa más frecuente de anemia. b. Es una anemia microcítica hipocrómica arregenerativa con ADE amplio. c.
LISTA DE CONCEPTOS CLAVE HEMATOLOGÍA ANEMIAS 1. ANEMIA FERROPENICA a. Anemia ferropénica as la causa más frecuente de anemia. b. Es una anemia microcítica hipocrómica arregenerativa con ADE amplio. c.
Enfermedad de Kawasaki
 www.printo.it/pediatric-rheumatology/ar/intro Enfermedad de Kawasaki Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? El diagnóstico de la enfermedad de Kawasaki se realiza en base
www.printo.it/pediatric-rheumatology/ar/intro Enfermedad de Kawasaki Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? El diagnóstico de la enfermedad de Kawasaki se realiza en base
INSTRUCTIVO REGISTRO PARA LAS ATENCIONES DE QUIMIOTERAPIA
 1. OBJETIVO: Establecer una orientación clara y precisa que permita oficializar el sistema de registro de los tratamientos de quimioterapia en adultos del Hospital Regional de Arica Dr. Juan Noé Crevani,
1. OBJETIVO: Establecer una orientación clara y precisa que permita oficializar el sistema de registro de los tratamientos de quimioterapia en adultos del Hospital Regional de Arica Dr. Juan Noé Crevani,
ANEMIA DE ENFERMEDADES CRÓNICAS
 ANEMIA DE ENFERMEDADES CRÓNICAS Dra. Carina Calvo SERVICIO DE HEMATOLOGÍA HOSPITAL PEDIÁTRICO HUMBERTO NOTTI ANEMIA e INFECCIÓN ANEMIA Disminución de producción Hemólisis Pérdida ANEMIAS DE ENFERMEDADES
ANEMIA DE ENFERMEDADES CRÓNICAS Dra. Carina Calvo SERVICIO DE HEMATOLOGÍA HOSPITAL PEDIÁTRICO HUMBERTO NOTTI ANEMIA e INFECCIÓN ANEMIA Disminución de producción Hemólisis Pérdida ANEMIAS DE ENFERMEDADES
ANTICOAGULACION Y REVERSION. Maria Carballude Prieto R2 MFyC OCT/11
 ANTICOAGULACION Y REVERSION Maria Carballude Prieto R2 MFyC OCT/11 DEFINICION El tto con Anticoagulantes orales (ACO) ) se ha usado desde hace años a con demostrada eficacia en la profilaxis primaria y
ANTICOAGULACION Y REVERSION Maria Carballude Prieto R2 MFyC OCT/11 DEFINICION El tto con Anticoagulantes orales (ACO) ) se ha usado desde hace años a con demostrada eficacia en la profilaxis primaria y
FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS
 FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS Al finalizar el estudio de este Tema el alumno deberá ser capaz de: 1.- Describir el mecanismo anticoagulante de la Heparina. 2.- Valorar las reacciones
FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS Al finalizar el estudio de este Tema el alumno deberá ser capaz de: 1.- Describir el mecanismo anticoagulante de la Heparina. 2.- Valorar las reacciones
COMITÉ CIENTIFICO 23 de marzo VALOR DEL EXAMEN 47 PUNTOS, puntaje mínimo para certificados de aprovechamiento 33 puntos o más.
 Nombre del participante: Unidad Ejecutora: Fecha: Nombre de la actividad: SEMINARIO DE INTERPRETACION DE EXAMENES DE LABORATORIO I Y II Calificación: Correo electrónico: C.I. COD. COMITÉ CIENTIFICO 23
Nombre del participante: Unidad Ejecutora: Fecha: Nombre de la actividad: SEMINARIO DE INTERPRETACION DE EXAMENES DE LABORATORIO I Y II Calificación: Correo electrónico: C.I. COD. COMITÉ CIENTIFICO 23
Ictericia Neonatal. Ictericia e hiperbilirrubinemia son conceptos semejantes. Hiperbilirrubinemia se refiere al alza sérica de la bilirrubina.
 Ictericia Neonatal Ictericia e hiperbilirrubinemia son conceptos semejantes. Ictericia es el signo clínico. Hiperbilirrubinemia se refiere al alza sérica de la bilirrubina. Es la coloración amarillenta
Ictericia Neonatal Ictericia e hiperbilirrubinemia son conceptos semejantes. Ictericia es el signo clínico. Hiperbilirrubinemia se refiere al alza sérica de la bilirrubina. Es la coloración amarillenta
DÍA MUNDIAL DE LA DONACIÓN DE SANGRE
 DÍA MUNDIAL DE LA DONACIÓN DE SANGRE La Organización Mundial de la Salud (OMS) junto a otras organizaciones internacionales en el año 2004 decidió establecer el 14 de junio como el Día Mundial del Donante
DÍA MUNDIAL DE LA DONACIÓN DE SANGRE La Organización Mundial de la Salud (OMS) junto a otras organizaciones internacionales en el año 2004 decidió establecer el 14 de junio como el Día Mundial del Donante
Programa Académico por Competencias
 Programa Académico por Competencias Elaborado por: Dr. José Carlos González Acosta Departamento de Hematología Fecha de elaboración y actualización: 08/Febrero/ 2016 Fecha de última actualización: 08/Febrero/2016
Programa Académico por Competencias Elaborado por: Dr. José Carlos González Acosta Departamento de Hematología Fecha de elaboración y actualización: 08/Febrero/ 2016 Fecha de última actualización: 08/Febrero/2016
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA
 La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
NEUTROPENIAS EN LA INFANCIA. MC MENDOZA SÁNCHEZ PEDIATRA HOSPITAL UNIVERSITARIO SALAMANCA USAL Curso
 NEUTROPENIAS EN LA INFANCIA MC MENDOZA SÁNCHEZ PEDIATRA HOSPITAL UNIVERSITARIO SALAMANCA USAL Curso 2013-2014 DEFINICIÓN La neutropenia se define como el descenso del recuento de neutrófilos absolutos
NEUTROPENIAS EN LA INFANCIA MC MENDOZA SÁNCHEZ PEDIATRA HOSPITAL UNIVERSITARIO SALAMANCA USAL Curso 2013-2014 DEFINICIÓN La neutropenia se define como el descenso del recuento de neutrófilos absolutos
Colegio Médicos y Cirujanos de Costa Rica. Seminario de Hematología 22 de Noviembre de 2014
 Colegio Médicos y Cirujanos de Costa Rica Seminario de Hematología 22 de Noviembre de 2014 1. Dentro de la fisiopatología del Síndrome de Hiperviscosidad, encontramos hallazgos de síntomas, signos y del
Colegio Médicos y Cirujanos de Costa Rica Seminario de Hematología 22 de Noviembre de 2014 1. Dentro de la fisiopatología del Síndrome de Hiperviscosidad, encontramos hallazgos de síntomas, signos y del
Mujeres - De R00 a R99
 R00. Anormalidades del latido cardíaco R01. Soplos y otros sonidos cardíacos R02. Gangrena, no clasificada en otra R03. Lectura de presión sanguínea anormal, sin diagnóstico R04. Hemorragias de las vías
R00. Anormalidades del latido cardíaco R01. Soplos y otros sonidos cardíacos R02. Gangrena, no clasificada en otra R03. Lectura de presión sanguínea anormal, sin diagnóstico R04. Hemorragias de las vías
Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico
 TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
sistema inmunitario está diseñado para combatir las substancias ajenas o extrañas al cuerpo. En las personas con lupus, el sistema inmunitario se
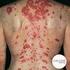 LUPUS El sistema inmunitario está diseñado para combatir las substancias ajenas o extrañas al cuerpo. En las personas con lupus, el sistema inmunitario se afecta y ataca a las células y tejidos sanos.
LUPUS El sistema inmunitario está diseñado para combatir las substancias ajenas o extrañas al cuerpo. En las personas con lupus, el sistema inmunitario se afecta y ataca a las células y tejidos sanos.
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO.
 INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
Cuidados especiales al paciente renal
 Cuidados especiales al paciente renal Curso de 80 h de duración, acreditado con 14,4 Créditos CFC 1. INSUFICIENCIA RENAL CRÓNICA EN NIÑOS Programa 2) Etiología de la IRC en niños 3) Control clínico del
Cuidados especiales al paciente renal Curso de 80 h de duración, acreditado con 14,4 Créditos CFC 1. INSUFICIENCIA RENAL CRÓNICA EN NIÑOS Programa 2) Etiología de la IRC en niños 3) Control clínico del
Norma de Criterio Transfusional Unidad Medicina Transfusional (UMT) en el Hospital Dr. Rafael Avaria Valenzuela de Curanilahue
 Unidad Medicina Norma de Criterio Unidad Medicina (UMT) en el Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : 1628 del 11/11/ Página 1 de 18 Unidad Medicina Indice PROPÓSITO... 3 OBJETIVOS...
Unidad Medicina Norma de Criterio Unidad Medicina (UMT) en el Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : 1628 del 11/11/ Página 1 de 18 Unidad Medicina Indice PROPÓSITO... 3 OBJETIVOS...
PLAQUETAS Atributos Especiales definiciones
 PLAQUETAS: Los productos de Plaquetas incluyen Unidades de Donantes Aleatorios (Plaquetas de Sangre Total-derivadas), cada unidad preparada por la centrifugación de una sola unidad de sangre entera, y
PLAQUETAS: Los productos de Plaquetas incluyen Unidades de Donantes Aleatorios (Plaquetas de Sangre Total-derivadas), cada unidad preparada por la centrifugación de una sola unidad de sangre entera, y
CARTERA DE SERVICIOS SERVICIO DE NEFROLOGÍA
 CARTERA DE SERVICIOS SERVICIO DE NEFROLOGÍA En el marco de la asistencia prestada por el Hospital Universitario Marqués de Valdecilla la página siguiente ofrece información sobre la Cartera de Servicios
CARTERA DE SERVICIOS SERVICIO DE NEFROLOGÍA En el marco de la asistencia prestada por el Hospital Universitario Marqués de Valdecilla la página siguiente ofrece información sobre la Cartera de Servicios
Reacciones Adversas de los Fármacos
 Reacciones Adversas de los Fármacos -Talidomida se administró a embarazadas, con el fin de disminuir los efectos propios del embarazo(náuseas, vómitos). Primero se probó en animales y cuando se usó en
Reacciones Adversas de los Fármacos -Talidomida se administró a embarazadas, con el fin de disminuir los efectos propios del embarazo(náuseas, vómitos). Primero se probó en animales y cuando se usó en
Anemia y trombocitopenia. inmunomediada. Dr. Rafael Ruiz de Gopegui. Diplomado ECVIM-CA
 Anemia y trombocitopenia inmunomediada Dr. Rafael Ruiz de Gopegui Diplomado ECVIM-CA Esquema Trombocitopenia inmunomediada Trombocitopenia por fármacos Diagnóstico diferencial de anemia regenerativa Anemia
Anemia y trombocitopenia inmunomediada Dr. Rafael Ruiz de Gopegui Diplomado ECVIM-CA Esquema Trombocitopenia inmunomediada Trombocitopenia por fármacos Diagnóstico diferencial de anemia regenerativa Anemia
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
ENFERMEDADES AUTOINMUNES Y EMBARAZO
 ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
Cáncer a la Sangre, Leucemia
 Cáncer a la Sangre, Leucemia La leucemia es un tipo de cáncer que afecta a la sangre, en particular a los glóbulos blancos que son las células de la sangre encargadas de combatir las infecciones. Este
Cáncer a la Sangre, Leucemia La leucemia es un tipo de cáncer que afecta a la sangre, en particular a los glóbulos blancos que son las células de la sangre encargadas de combatir las infecciones. Este
VÓMITOS Y DIARREA EN LA CONSULTA DEL PEDIATRA: BUSCANDO CAUSAS.
 VÓMITOS Y DIARREA EN LA CONSULTA DEL PEDIATRA: BUSCANDO CAUSAS. 1 Grupo de patología infecciosa de la AEPap Mª Ángeles Suárez Rodríguez. Septiembre de 2014 MOTIVO DE CONSULTA Paciente de 7 años y 10 meses
VÓMITOS Y DIARREA EN LA CONSULTA DEL PEDIATRA: BUSCANDO CAUSAS. 1 Grupo de patología infecciosa de la AEPap Mª Ángeles Suárez Rodríguez. Septiembre de 2014 MOTIVO DE CONSULTA Paciente de 7 años y 10 meses
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
CONTROVERSIAS HIPERTENSION PULMONAR
 CONTROVERSIAS HIPERTENSION PULMONAR Mª Carmen Torreiro Penas Hospital Xeral-Calde Lugo Eficacia/precio de los fármacos f aprobados? Es necesario evaluar los fármacos f aprobados? TRATAMIENTO Importantes
CONTROVERSIAS HIPERTENSION PULMONAR Mª Carmen Torreiro Penas Hospital Xeral-Calde Lugo Eficacia/precio de los fármacos f aprobados? Es necesario evaluar los fármacos f aprobados? TRATAMIENTO Importantes
La Plasmaféresis, palabra acuñada por John Jacob Abel en 1914, se refiere a retirar o remover el plasma sanguíneo con devolución del resto de los
 La Plasmaféresis, palabra acuñada por John Jacob Abel en 1914, se refiere a retirar o remover el plasma sanguíneo con devolución del resto de los componentes sanguíneos hacia el donante o paciente. El
La Plasmaféresis, palabra acuñada por John Jacob Abel en 1914, se refiere a retirar o remover el plasma sanguíneo con devolución del resto de los componentes sanguíneos hacia el donante o paciente. El
Thrombotic Thrombocytopenic Purpura -SPANISH-
 Thrombotic Thrombocytopenic Purpura Information for Patients and Supporters -SPANISH- Answering TTP Foundation 22 Prince George Dr. Toronto, ON M9A 1Y1 416 792 4656 Contact@AnsweringTTP.org www.answeringttp.org
Thrombotic Thrombocytopenic Purpura Information for Patients and Supporters -SPANISH- Answering TTP Foundation 22 Prince George Dr. Toronto, ON M9A 1Y1 416 792 4656 Contact@AnsweringTTP.org www.answeringttp.org
Leucemia. Dr. Rafael Hurtado Monroy
 1 Leucemia Dr. Rafael Hurtado Monroy Es un término que define a un grupo de enfermedades malignas de la sangre y el diagnóstico temprano es muy importante para que el paciente acuda con el especialista
1 Leucemia Dr. Rafael Hurtado Monroy Es un término que define a un grupo de enfermedades malignas de la sangre y el diagnóstico temprano es muy importante para que el paciente acuda con el especialista
La severidad de la hemofilia depende del nivel plasmático del FVIII (hemofilia A) / FIX (hemofilia B): <1% de factor Entre el 1% al 5% >5% de factor
 La hemofilia es un desorden hemorrágico hereditario y congénito, originado por mutaciones en el cromosoma X y que se caracteriza por la disminución o ausencia de actividad funcional de los factores de
La hemofilia es un desorden hemorrágico hereditario y congénito, originado por mutaciones en el cromosoma X y que se caracteriza por la disminución o ausencia de actividad funcional de los factores de
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES
 DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES DEFINICIÓN El déficit selectivo de IgA se define como la ausencia total de Inmunoglobulina de tipo IgA en sangre. Existen cinco tipos (clases)
DÉFICIT SELECTIVO DE IgA INFORMACIÓN PARA PACIENTES Y FAMILIARES DEFINICIÓN El déficit selectivo de IgA se define como la ausencia total de Inmunoglobulina de tipo IgA en sangre. Existen cinco tipos (clases)
DIAGNOSTICO DE LOS TRASTORNOS AUTOINMUNES DE LA COAGULACION
 DIAGNOSTICO DE LOS TRASTORNOS AUTOINMUNES DE LA COAGULACION Dr. José Pardos-Gea Unidad Investigación Enfermedades Autoinmunes Servicio Medicina Interna. Hospital Universitario Vall d Hebrón Barcelona.
DIAGNOSTICO DE LOS TRASTORNOS AUTOINMUNES DE LA COAGULACION Dr. José Pardos-Gea Unidad Investigación Enfermedades Autoinmunes Servicio Medicina Interna. Hospital Universitario Vall d Hebrón Barcelona.
