Insuficiencia cardíaca aguda
|
|
|
- María Isabel Cruz Segura
- hace 7 años
- Vistas:
Transcripción
1 Insuficiencia cardíaca aguda Juan Antonio Brito Piris. R1 de Medicina Intensiva. Tutos: Carlos Palanco Juan Antonio Brito Piris R1 Medicina Intensiva Tutor: Dr. Carlos Palanco
2 Definición Síndrome clínico que abarca aquellos estados en los que el corazón no es capaz de bombear toda la sangre que el organismo necesita en un momento dado o que lo hace a expensas de presiones ventriculares elevadas. GC = FC X Vol sistólico. Harrison et all, 16ª edición. Página 1514
3 Fisiopatología NOXA Sobrecarga ventricular GC= FC X Vol Sist. Sistema simpático Fuerza de contraccion Volumen al final de diastole -Precarga -Potcarga -contractilidad Mecanismos compensado res Estiramiento IC
4 Fisiopatología. Mecanismos 1. Fallo de la precarga (sobrecarga de volumen) 2. Fallo de postcarga (sobrecarga de presión). 3. Deterioro de la contractilidad. 4. Disminución de la distensibilidad ventricular. Guyton & hall
5 Causas: Insuficiencias valvulares (aórtica y mitral), Miocarditis, Cardiopatía isquémica y cardiopatía dilatada. VFD, VE, GC 1. Fallo de la precarga. Radio y estrés sobre la pared miocárdica. Postcarga y dificultad de contracción. Fármacos: furosemida, nitratos, nitroprusiato y cloruro mórfico
6 2. Fallo de la postcarga. Causas: Estenosis de las válvulas sigmoideas (pulmonar y aórtica), hipertensión arterial o hipertensión pulmonar en el corazón derecho. Resistencia a eyección ventricular Grosor de la pared Con la evolución: Fibrosis de con disminución la distensibilidad PFD La hipertrofia da insuficiencia de riego coronario a largo plazo fundamentalmente en territorio subendocárdico. Fármacos: Furosemida, nitratos, nitroprusiato
7 3. Deterioro de la contractilidad. Causas: Miocardiopatía dilatada (difusa) idiopática y daño miocárdico postinfarto (localizada). Deterioro capacidad contráctil Disfunción sistólica y diastólica presión diastólico Volumen sistólico Volumen de eyección por deterioro de contractilidad. GC Estas patologías se comportan como una sobrecarga de presión y de volumen. Fármacos: inotrópicos.
8 4. Disminución de la distensibilidad ventricular. Causas: Hipertensión arterial, miocardiopatías hipertrófica y restrictiva. Otras causas (sin afectación del músculo cardíaco primariamente): Pericarditis constrictiva o derrame pericárdico con taponamiento. presiones de llenado ventricular Disminución de volumen final de la sístole Llenado ventricular Volumen eyectivo Fármacos: calcioantagonistas, los vasodilatadores ( cuidado porque pueden disminuir la precarga!!!), diuréticos (cuidado con la depleción del volumen que podemos causar deterioro hemodinámico).
9 Fisiopatología. Mecanismos adaptativos. IECAS, ARA II, AA Beta bloqueantes No suele ser suficiente Harrison el all 16ª ed Página
10 Cursan con deterioro rápido -Arritmia rápida o bradicardia grave/trastorno de conducción. -Síndrome coronario agudo. -Complicaciones mecánicas del síndrome coronario agudo. -Embolia pulmonar aguda. -Crisis hipertensiva. -Taponamiento cardíaco. -Disección aórtica. -Problemas quirúrgicos o perioperatorios. -Miocardiopatía periparto. Guía de la practica clínica de la ESC 2012 Curso más progresivo -Infecciones (como una endocarditis). -Exacerbación de EPOC/Asma. -Anemia. -Insuficiencia renal. -Falta de adherencia a dieta o tratamiento farmacológico. -Causas iatrógenas. -Arritmias, bradicardia y trastornos de conducción que no resultan en un cambio repentino y grande de la frecuencia cardíaca. -Hipertensión no controlada. -Hipo-/hipertiroidismo -Abuso de alcohol y estupefacientes.
11 Epidemiología. - Está aumentando en incidencia y prevalencia (5%). - 1 ó 2% adultos de países desarrollados padece IC. - Primera causa de hospitalización en mayores de 65 a. - La mitad tiene FE reducida y la causa más frecuente es la arteriopatía coronaria (hasta 2/3). - El perfil de IC con FEP es de mujeres ancianas con mejor pronóstico que si fuera IC sistólica. Guía de la práctica clínica de la ESC 2012
12 Clasificación de la insuficiencia cardíaca - Etiología. - Según curso temporal: Aguda o crónica - Localización anatómica de disfunción: izquierda o derecha - Tipos de síntomas predominantes: anterógrada o retrógrada -Fracción de eyección: -FE disminuida (generalmente < 40%) IC sistólica. -FE preservada (>50%) IC diastólica.
13 Clasificación funcional de la NHYA Esta clasificación tiene importante valor pronóstico y en la toma de decisiones. La evaluación periódica permite ver la respuesta que tiene al tratamiento y su evolución La fracción de eyección!!!!----marcador pronóstico más importante y no se correlaciona con esta clasificación Guía de la práctica clínica ESC 2012
14 Según la gravedad. Clasificación de la ACC/AHA Estadio A Sin daño estructural o alteración funcional. Sin signos o síntomas de IC. En riesgo de desarrollar IC (HTA, enfermedad coronaria, diabetes) Estadio B Alteración estructural fuertemente relacionada con el desarrollo de IC. Sin signos o síntomas de IC (disfunción ventricular asintomática, hipertrofia ventricular) Estadio C IC sintomática asociada con daño estructural cardíaco Estadio D IC con sintomatología en reposo a pesar de tratamiento máximo, alteración estructural cardíaca avanzada (inotrópicos, asistencia circulatoria y/o trasplante) Describe distintos grados basados en cambios estructurales y síntomas. Se puede avanzar en los estadios pero no se contempla la posibilidad de volver hacia atrás. Guía de la práctica clínica ESC 2012
15 Clínica Siempre es tan claro el diagnóstico?
16 Síntomas típicos: -Disnea. -Ortopnea. -Disnea poroxística nocturna. -Baja tolerancia al ejercicio. -Fatiga, cansancio, más tiempo de recuperación tras el ejercicio. -Inflamación de los tobillos. Síntomas menos típicos: -Tos nocturna. -Sibilancias. -Aumento de peso (<2kg/semana). -Pérdida de peso. -Sensación de hinchazón. -Pérdida de apetito. -Confusión. -Depresión, palpitaciones, síncope. Guía de la práctica clínica ESC 2012
17 Signos más específicos: -Presión venosa yugular elevada. -Reflujo hepatoyugular. -Ritmo de galope. -Impulso apical desplazado lateralmente. -Soplo cardíaco. Signos menos específicos: -Edema periférico. -Crepitaciones pulmonares. -Matidez a la percusión de bases pulmonares. -Taquicardia. -Pulso irregular. -Taquipnea (<16 rpm). -Hepatomegalia. -Ascitis. -pérdida de peso. Guía de la práctica clínica ESC 2012
18
19 Clasificación de forrester Clasificación de killipkimball Signos y síntomas de congestión Datos de baja perfusión -Obnubilación, hiponatremia, extremidades frías, hipotensión, disfunción renal. Guía de práctica clínica IC ESC 2012
20 Diagrama para el diagnóstico de insuficiencia cardiaca aguda. Guía de la práctica clínica de la ESC 2012
21 Diagnóstico -Hemograma. Evidencia I C -Bioquímica ( Na, K, Ca, Urea, Creatinina, Filtrado glomerular, Función hepática, ferritina ), función tiroidea. Evidencia I C -BNP: mayor valor para el pronóstico aunque también orienta en el diagnóstico. Evidencia II a C -ECG de 12 derivaciones: ritmo cardíaco y la conducción. La insuficiencia cardíaca aguda es muy improbable ante ECG normal (<2%). Evidencia I C -Ecocardiograma transtorácico: volúmenes de cámara, función sistólica y diastólica, grosor de la pared y función valvular. Evidencia I C Guía de la práctica clínica de la ESC 2012
22 Alteraciones electrocardiográficas Guía de la práctica clínica de la ESC 2012
23 Diagnóstico - Rx de tórax : Evidencia II a C -Cardiomegalia: dilatación del VD, VI, aurículas, derrame pericárdico -Hipertrofia ventricular: hipertensión, estenosis aórtica, miocardiopatía hipertrófica. -Congestión pulmonar venosa: presión de llenado del VI elevado. -Edema intersticial: presión de llenado del VI elevado. -Derrame pleural: presión de llenado elevadas. En caso de ser bilateral, la IC es probable. -Líneas B de Kerley: presiones linfáticas elevadas. -Hiperclaridad en campos pulmonares: enfisema o embolismo pulmonar. -Hallazgos pulmonares normales: congestión pulmonar poco probable.
24 Otras pruebas diagnósticas: -Imágenes de RMC: la estructura y la función cardíaca, medir la FEVI y caracterizar el tejido cardiaco. Especialmente en sujetos en los que las imágenes de ecocardio no sean concluyentes. Evidencia I -La angiografía coronaria: valora anatomía en pacientes aptos para revascularización. Evidencia I -SPECT, PET: para determinar si hay isquemia reversible y miocardio viable en pacientes con sospecha de enfermedad coronaria considerados para revascularización. Evidencia II a -Cateterismo cardiaco D e I: en pacientes con vistas a trasplante cardíaco. Evidencia I -Pruebas de esfuerzo: para isquemia miocárdica reversible, como parte de la evaluación del paciente para trasplante, para ayuda a prescribir el ejercicio físico, para información pronóstica. Guía de la práctica clínica de la ESC 2012
25 Monitorización MONITORIZACIÓN NO INVASIVA -Constantes vitales: FC, ritmo, TA, SatO2 -Peso. -Diuresis. -Balance hídrico. -Síntomas de congestión y PVC. -Electrolitos. -BUN y creatinina. -Telemetría durante h.
26 Monitorización invasiva -Catéter de swan ganz. Podemos monitorizar PVC/ PAD, PAP, PEP (presión de enclavamiento pulmonar) o PAPE (presión arterial pulmonar enclavada), el gasto cardiaco y la temperatura central. Tº y calc ulo GC PVC GC. Determina la precarga v derecha PAP PEP PAPE PVC: 2-8 mm Hg PAP: sístole V:20-30 mmhg diástole V: 8-15 mmhg PEP: 4-12 mm Hg GC: 4-8 l/min
27 Se infla en la vena cava y se continúa hasta que encaje en la vena pulmonar
28 Indicaciones: - Refractariedad al tto médico, con hipotensión constante presiones VI? -presiones de llenado de VI bajas Reducir diuréticos y vasodilatadores. -presión de llenado de VI es alta Inotropos. - Estudio pretransplante. PCP - En insuficiencia ventricular izquierda o derecha discordantes. - En IC crónica severa que requieren tratamiento con inotrópicos, vasopresores, y vasodilatadores - Sospecha de "pseudosepsis" (alto gasto cardíaco, baja resistencia vascular sistémica, aumento de la presión en la aurícula derecha y capilar pulmonar). - En IC sistólica potencialmente reversible como la miocarditis fulminante y miocardiopatía periparto. - D/D hemodinámico de la hipertensión pulmonar. - Evaluar la respuesta al tratamiento en pacientes hipertensión precapilar y pulmonar tipo mixto. swang.
29 Shock cardiogénico: Manifestación más severa del IAMSEST. Para diagnóstico: Signos clínicos: - Hipotensión. - Oliguria. - Alteraciones del sensorio. - Hipoperfusión periférica Criterios hemodinámicos: -PAS < mm Hg -PAM < 30 mm Hg respecto de la basal. -Índice cardíaco < 2 ó <2,2 l/min/m2 con soporte PFD > 18 mm Hg Manejo actual del shoc cardiogénico Rev Esp Cardiol Supl. 2009;9:17C-26C
30 -Ventilación mecánica -Anticoagulación -Inotropos y vasodilatadores (cuidado!!!) -BIAo Metaanálisis demuestra beneficio en IAMSEST trombolisado pero no ICP -Medidas de reperfusión han demotrado aumento de supervivencia. Estudio SHOCK (ICP y cirugía versus fibrinolisis). 6-8 horas Baz JA et al. Técnicas actuales en la angioplastia primaria. Manejo actual del shoc cardiogénico Rev Esp Cardiol Supl. 2009;9:17C-26C Manejo actual del shoc cardiogénico Rev Esp Cardiol Supl. 2009;9:17C-26C
31 Edema agudo de pulmón -Valoración respiratoria: disnea, taquipnea, crepitantes y sibilancias. Esputos espumoso teñido de sangre. hipoxemia, hipocapnia. -Valoración cardiovascular: aumento de TA, frecuencia cardiaca y vasoconstricción. Distensión de las yugulares. Tercer ruido cardíaco Piel pálida fría y sudorosa. Nerviosismo. Tiraje intercostal.
32 Guía de la práctica clínica de la ESC 2012
33 Guía de la práctica clínica de la ESC 2012
34 Tratamiento 1. Objetivos 2. Tratamiento farmacológico. Manejo agudo Oxígeno 2.2. Diuréticos. 2.3.opiáceos 2.4. Vasodilatadores 2.5. Nesiretide 2.6. HBPM 2.7.Inotrópicos. 3. Tratamiento no farmacológico 3.1. Ventilación Balón de contrapulsación Ultrafiltración y dispositivos de asistencia Trasplante cardíaco. 4. Tratamiento tras la estabilización
35 Guía de práctica clínica ESC 2012 Tratamiento - 1. Objetivos: disminuir los síntomas y estabilización hemodinámica.
36 2. Tratamiento farmacológico. Manejo agudo: -2.1.Oxígeno a alto flujo ante hipoxemia (Sat O2 < 90%) o PA O2 <60 mmhg. No sistemáticamente!!!!! VC y disminución rendimiento cardíaco, aumento de la presión arterial, incremento de las resistencias vasculares sistémicas. Evidencia IC Diuréticos: alivio sintomático en el edema de pulmón y en edema periférico. Bolo vs infusión contínua a dosis baja: no hay diferencia. En SCA diuréticos a dosis bajas y dar preferencia a vasodilatadores Evidencia I C Guía de la práctica clínica ESC 2012
37 -2.3. Opiáceos: reducen la ansiedad y alivian el malestar que la disnea conlleva (en edema pulmonar agudo). Son venodilatadores, reducen la precarga y el impulso simpático. Inducen naúseas y deprimen el centro respiratorio. Evidencia II a Vasodilatadores: Nitratos: Reducen la precarga y la postcarga. Aumentan el volumen sistólico. -Dosis bajas son venodilatadores. -Dosis altas dilatan venas y arterias. No hay datos firmes que alivien la disnea. Son más útiles en la hipertensión. No usar con PAS < 110. evitar caídas excesivas en la presión arterial pues se asocian a mayor mortalidad! cuidado en la estenosis aórtica o mitral significativa!!!! Evidencia IIa. Guía de la práctica clínica ESC
38 Nitroprusiato: insuficiencia cardíaca hipertensiva insuficiencia mitral. control arterial invasivo!! SCA usar nitratos y no nitroprusiato Robo coronario Nesiretida: un BNP humano. Vasodilatación arterial, venosa y coronaria Precarga el gasto cardíaco sin efectos inotrópicos directos Postcarga Reduce ligeramente la disnea pero asociada a tratamiento convencional (sobretodo un diurético) HBPM: para la profilaxis de la tromboembolia en pacientes sin contraindicaciones de anticoagulación Evidencia I a Guía de la práctica clínica ESC 2012
39 -2.7.Inotrópicos: Indicados cuando hay hipoperfusión periférica con o sin congestión o edema de pulmón resistente a diuréticos y vasodilatadores. Mejoran los parámetros hemodinámicos. Aumento de la postcarga. Aumentan el riesgo de arritmias (supra y ventriculares) e isquemia miocárdica. Aumento presión arterial y redistribuir del rendimiento cardíaco de las extremidades la los órganos vitales. Evidencia II a C - Dopamina: Dosis µg/kg/minuto Receptor Efecto 1-5 DA 1, DA 2 Vasodilatación cerebral, esplénica, renal y mesentérica. FG y excrec. Na 5-10 B1, a1 Inotrópico + GC y Contractilidad > 10 a1 Vasoconstricción arterial y venosa. RVP, PA Harrison et all
40 -Dobutamina: dosis iniciales 2-3 µg hasta un máximo de 20 µg. Efecto b1 y b2 adrenérgico. Efecto inotrópico positivo y cronotropo dependiente de la dosis. Aumento de la TA en especial la sistólica y la frecuencia. Puede exacerbar actividad ectópica ventricular (aunque es raro) Indicado en IC con TA normal. Contraindicado en fallo diastólico. Se usa preferiblemente en infarto de ventrículo derecho. -Levosimendán: sensibilización al calcio de las proteinas contractiles y apertura de los canales de K del músculo liso que causan vasodilatación. Mantiene su efecto inotrópico asociado a betabloqueantes!! GC, PCP, RVP, RVS Indicado en la insuficiencia cardiaca aguda con bajo gasto secundario a disfunción sistólica sin hipotensión. No se recomienda con presiones arteriales < 85 mmhg!!!! Rev Esp Cardiol. 2006;59: Vol. 59 Núm.04 DOI: / Levosimendán en la insuficiencia cardiaca aguda: pasado, presente y futuro
41 -En estudio REVIVE ICA con FE<35% -Tto convencional vs levosimendán mas tto convencional. -Leve mejoría de los síntomas y disminución del BNP. -Levosimendán presentó más hipotensión. -Estudio SURVIVE población con enfermedad más avanzada no responden a tto convencional con oliguria, disnea -Demostró un aumento de supervivencia a los 5 días, 2 semanas, 1 mes y 6 meses tras la infusión frente a dobutamina pero resultó no significativa!!!! No se puede asegurar superioridad frente a dobutamina. Rev Esp Cardiol. 2006;59: Vol. 59 Núm.04 DOI: / Levosimendán en la insuficiencia cardiaca aguda: pasado, presente y futuro
42 -Terapias vasopresoras en el shock cardiogénico Uso: Cuando la combinación de inotrópicos no consigue restaurar las presiones. Usar con precaución porque el aumento de la postcarga en un corazón insuficiente puede disminuir el riego orgánico. Adrenalina: actúa sobre receptores alfa, b1, b2. Dosis: 0,05-0,5 µg/kg/min. Se recomienda controlar la presión arterial y catéter en arteria pulmonar. Noradrenalina: receptores alfa y se usa para aumentar las resistencias vasculares. Incrementa menos FC que la adrenalina. Es adecuada en situaciones de reducción de las resistencias vasculares sistémicas, como el shock séptico. Reduce la perfusión de órganos distales.
43 3.1. Tratamiento no farmacológico. Ventilación - Ventilación no invasiva: la VVPNI y la CPAP alivian la disnea y mejoran ciertos indicadores fisiológicos. Ningún tipo de ventilación no invasiva ha reducido la mortalidad o la intubación endotraqueal vs tratamiento estándar con nitratos y opiáceos. Reducen la intubación en edema agudo de pulmón cardiogénico agudo. Evidencia II a - Intubación endotraqueal y ventilación invasiva: insuficiencia respiratoria que conlleva hipoxemia, hopercapnia y acidosis. La fatiga física, la conciencia reducida y la incapacidad de mantener o proteger las vías respiratorias. Evidencia II a Guía de la práctica clínica de la ESC 2012
44 3.2. Tratamiento no farmacológico. Soporte circulatorio mecánico -Balón de contrapulsación intraaórtico: dar apoyo a la circulación antes de la corrección quirúrgica de problemas mecánicos agudos específicos, miocarditis aguda grave, y pacientes seleccionados con isquemia miocárdica aguda o infarto antes, durante y después de la revascularización percutánea o quirúrgica. Lancet Más recientemente se han utilizado como terapia puente hasta el implante de un dispositivo de asistencia ventricular o el trasplante cardíaco. Estudio IABP-SHOCK II pacientes sometidos a revascularización prezoz por infarto de miocardio complicado con shock cardiogénico, el balón de contrapulsación no obtuvo a los 12 meses ningún beneficio sobre la mortalidad. Resultados del uso del baloón de contrapulsacioón en el shock cardiogénico secndario a infarto agudo de miocardio sometido a revascularización coronaria percutánea:?hay beneficio? Rev Esp Cardiol. 2013;66: Vol. 66 Núm.07
45 Inserción: percutáneamente a través de arteria femoral hasta arteria aorta descendente, justo debajo de arteria subclavia izquierda (2 cm por debajo) flujo sanguíneo durante la diástole mejora el flujo sanguíneo coronario sin aumento de la carga de trabajo miocárdico. El balón inflado (aumento de la diastólica) crea un flujo retrógrado que aumenta la perfusión coronaria, la PAM, la perfusión sistémica y aumenta la oferta de O2.
46 3.3. Tratamiento no farmacológico. Ultrafiltración. Dispositivos de asistencia ventricular. -Ultrafiltración: Se usa para reducir los fluidos en los pacientes con insuficiencia cardíaca aunque se suele reservar para los que no responden o son resistentes a los diuréticos. -Dispositivos de asistencia ventricular: El soporte mecánico circulatorio es una forma de forma de mejorar la circulación de la sangre a través del cuerpo con una bomba cardíaca que se conoce como dispositivo de asistencia ventricular (DAV). Usos de la asistencia ventricular mecánica: -Puente a una decisión: ICA refractaria en shock y riesgo inminente de muerte. -Puente a ser candidato: shock y FMO con las idea de mejorar dicha situación para trasplante. -Puente al trasplante: para mantener pacientes en espera de trasplante. -Puente a la recuperación: mantener vivo a un paciente hasta recuperar función cardíaca. -Terapia de destino o definitiva: asistencia ventricular mecánica de larga duración como alternativa al trasplante en pacientes inelegibles para trasplante. Sociedad española de cardiologia Algoritmos en cardiología
47 INTERMACS 1 shock cardiogénico Inestabilidad hemodinámica pese a dosis crecientes de catecolaminas y/o soporte circulatorio mecánico con hipoperfusión INTERMACS 2 deterioro clínico rápido pese a inotrópicos Soporte inotrópico intravenoso con cifras aceptables de presión arterial y deterioro rápido de la función renal, el estado nutricional o los signos de congestión INTERMACS 3 NYHA IV estable con inotrópicos Estabilidad hemodinámica con dosis bajas o intermedias de inotrópicos e imposibilidad para su retirada por hipotensión, empeoramiento sintomático o insuficiencia renal progresiva INTERMACS 4 NYHA IV estable sin inotrópicos Es posible retirar transitoriamente el tratamiento inotrópico, pero el paciente presenta recaídas sintomáticas frecuentes, habitualmente con sobrecarga hídrica Utilidad de la escala INTERMACS para estratificar el pronóstico tras el trasplante cardiaco urgente Rev Esp Cardiol. 2011;64: Vol. 64 Núm.03
48 INTERMACS 5 Actividad severamente limitada Limitación absoluta de la actividad física, con estabilidad en reposo, aunque habitualmente con retención hídrica moderada y un cierto grado de disfunción renal INTERMACS 6 Actividad moderada limitada Menor limitación de la actividad física y ausencia de congestión en reposo. Fatiga fácil con actividad ligera INTERMACS 7 Actividad restringida preservada. Paciente en clase funcional NYHA II-III sin balance hídrico inestable actual ni reciente la escala INTERMACS se postula como una herramienta útil para optimizar la selección de candidatos para TrC urgente y la distribución de donantes cardiacos en nuestro medio. Resulta útil para estratificar el pronóstico postoperatorio tras el trasplante cardiaco urgente.
49 Indicación de asistencia mecánica ventricular en: Shock cardiogénico post-iam o descompensación de una disfunción ventricular izquierda grave crónica y deben cumplir: Criterios hemodinámicos: -índice cardíaco <2 lit/min/m2 -PAS < 90 o media < 60 -PCP > 20 -Oliguria ( < 30 ml/hora) Implante de BIAo Tratamiento inotrópico máximo. Revascularización miocárdica percutánea o quirúrgica Candidato a trasplante Poscardiotomía en pacientes tras cirugía cardíaca con fallo de bomba postoperatorio. Fallo primario del injerto postrasplante. Rechazo agudo postrasplante sin respuesta al tratamiento inmunosupresor. Rev Esp Cardiol. 2008;61(Supl 2):25-32
50 3.4. Tratamiento no farmacológico. Trasplante cardíaco. Indicaciones de trasplante cardíaco de la AHA/ACC 1. Indicaciones absolutas: a) Deterioro hemodinámico i. Shock cardiogénico refractario ii. Dependencia de soporte inotrópico IV para perfusión de órganos. iii. VO2 máximo < 10 ml/kg/min habiendo alcanzado umbral anaeróbico b) Isquemia miocárdica grave con limitación de la actividad y no susceptible de revascularización. c) Arritmias ventriculares sintomáticas recurrentes a todas las modalidades terapeúticas. Insuficiencia cardiaca y trasplante Rev Esp Cardiol.2011; 64(Supl.1) : Indicaciones relativas: a) VO2 máxima ml/kg/min y limitación importante de la capacidad funcional. b) Isquemia inestable y recurrente no susceptible de otra intervención. c) Inestabilidad recurrente de la función renal no debida a incumplimiento terapeútico
51 Contraindicaciones para el trasplante cardíaco: Edad > 70 años. Neoplasias malignas con altas posibilidades de recidiva Infección activa. Diabetes con afectaciones de órganos. Tabaco, etilismo, drogadicción. Entorno psicosocial desfavorable. Disfunción grave de riñón o hígado (salvo que sea susceptible de tratamiento combinado) Hipertensión pulmonar grave. Obesidad, enfermedad vascular cerebral o periférica. Úlcera péptica o enfermedad diverticular activa. Troboembolismo. Otras enfermedades sistémicas. Para la selección de los pacientes: -VO2 en pacientes estables lo más objetivo para evaluar capacidad funcional y lo que mejor se relaciona con el pronóstico -Cateterismo derecho -Heart failure survival Score (predice riesgo a partir FC, CI, FEVI, PAM, Retraso en conduccion interventicular, VO2 máx, Na sérico Insuficiencia cardiaca y trasplante Rev Esp Cardiol.2011; 64(Supl.1) :42-9
52 Criterios de prioridad Prioridad Urgencia 0 Prioridad nacional Urgencia 1 Prioridad sobre el resto de urgencias grado 1 de otras regiones. Situación clínica inestable 1. Asistencia ventricular o ECMO < o = 30 días. 2. Asistencia ventricular de larga duración > 30 días por disfunción mecánica, infección o troboembolismo. 1. Shock cardiogénico que requiere: 1. Fármacos vasoactivos y VM con intubación. 2. BIAo 3. Asistencia ventricular > 30 dias. 2. Situación de tormenta antiarrítmica. Electivo Situación clínica estable Insuficiencia cardiaca y trasplante Rev Esp Cardiol.2011; 64(Supl.1) :42-9
53 4. Tratamiento tras la estabilización -IECAS: pacientes con FE baja y que aún no tomaban se inician inmediatamente si la PA y la función renal lo permiten. CONSENSUS ATLAS IC moderadagrave SOLVDprevention IC leve a grave Placebo vs enalapril Dosis bajas vs altas de lisinopril Pacientes con disfunción sistólica y/o IC tras IAM Reducción mortalidad: 27% Reducc hospitalización 26% Reducción 15% mortalidad en dosis altas 20% reducción Guía de la práctica clínica ESC 2012
54 -Betabloqueantes: Estudios: CIBIS II, COPERNICUS Y MERIT-HF en el uso de BB en pacientes con IC sintomático de leve a moderada a recibir placebo o BB (bisoprolol, carvedilol o metoprolol). En los estudios RRR de mortalidad del 34% en cada ensayo. Y hospitalización. Qué pasa si tomaba Betabloqueantes?: Pacientes con tto crónico, ICA leve sin hipota ni hipoperfusión Continuar con el tratamiento si lo tolera. COMET, OPTIMIZE-HF análisis retrospectivos: El abandono se asoció a aumento de mortalidad. Pacientes con tto crónico, ICA moderada-severa o hipota Disminuir la dosis Si necesidad de inotropos: abandonar. Pacientes que no recibian tto. No iniciar en la fase precoz Antes de el alta
55 -Antagonistas de los receptores de los mineralcorticoides: RALES FE<o = 35y clase funcional III, placebo o espironolactona RRR de muerte del 30% y hospitalización del 35% a los 2 años del tto EMPHASIS -HF pacientes con IC sistólica y síntomas leves. Clase funcional II y FE<30%, pacientes que debían haber sido hosp en los últimos 6 meses o tener BNP altos en plasma y haber sido tratados con IECAS, BB o ARAII. El tto con eplerrenona motivó RRR del 27% en muerte u hospitalización. EPHESUS tras sufrir IAM y FE <40% e IC o DM. El tto con eplerrenona RRR de muerte del 15% Guía de la práctica clínica de IC ESC 2012
56 -ARA II: Siguen estando recomendados como alternativa para los pacientes que no toleran IECA. Han dejado de ser la primera opción en pacientes con IC y FE < 40% que siguen sintomáticos a pesar de tto óptimo con IECAS y BB. En estudio EMPHASIS-HF la eplerrenona consiguió mayor reducción de la morbimortalidad. -Ivabradina: Estudio SHIFT pacientes con clase funcional II-IV, ritmo sinusal, Frec >70 lpm y FE<35. la reducción de muerte cardiovascular no fue significativa pero sí la hospitalización (fue del 26%). También mejoró la función del VI y la calidad de vida. -Digoxina: Guía de la práctica clínica ESC 2012 Estudio DIGIS FE<45, clase II-IV. No se alteró la mortalidad pero se hubo disminución RRR en hospitalización por empeoramiento de la IC del 28% tras una media de 3 años con tto
57 Serelaxina Ensayo de fase 3 en pacientes ingresados por ICA con una TA >125 mmhg y NT-proBNP elevado. Asignados en las primeras 16 h del ingreso a la perfusión de Serelaxina (dosis de 30 μgr/kg/día) durante 48 h o a placebo. Demostró una reducción significativa de la disnea en el día 5, sin diferencias significativas a las 24 h, sin cambios en la mortalidad cardiovascular o reingreso a los 60 días. Pero sí redujo la mortalidad cardiovascular a los 180 días. El ensayo reveló mejores índices de descongestión (menores niveles de NTproBNP) y menor tasa de empeoramiento de la ICA durante el ingreso y menor daño tisular a nivel de órganos.
58 El perfil de los pacientes reclutados no era de alto riesgo (se excluyeron los síndromes coronarios agudos y los pacientes con TA <125 mmhg). Conclusiones: Demostró ser efectivo en reducir la disnea y la reducción de la muerte a 180 días. El impacto en la mortalidad es relevante dado el menor número de eventos en los pacientes de bajo riesgo. Abre las expectativas de estar ante un producto de potencial elevado, lo cual obliga a plantear un nuevo estudio que corrobore los resultados actuales.
59 MUCHAS GRACIAS!!!!!
ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO
 INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
Disfunción cardiaca producida por lesiones o alteraciones funcionales de una o varias válvulas, dando lugar a un flujo anómalo a su través.
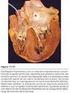 Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Clasificaciones en la falla cardíaca
 Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Cómo funciona una Unidad de Insuficiencia Cardiaca?
 2 Curso de Aspectos Prácticos en Cardiología Clínica Cómo funciona una Unidad de Insuficiencia Cardiaca? Dr. Ramón Bover Unidad de Insuficiencia Cardiaca Servicio de Cardiología Insuficiencia Cardiaca
2 Curso de Aspectos Prácticos en Cardiología Clínica Cómo funciona una Unidad de Insuficiencia Cardiaca? Dr. Ramón Bover Unidad de Insuficiencia Cardiaca Servicio de Cardiología Insuficiencia Cardiaca
INSUFICIENCIA CARDIACA DEFINICIÓN
 INSUFICIENCIA CARDIACA DEFINICIÓN Síndrome clínico caracterizado por alteraciones de tipo mecánico/estructural o funcional del músculo cardiaco que impiden o dificultan el proceso rítmico de llenado/eyección
INSUFICIENCIA CARDIACA DEFINICIÓN Síndrome clínico caracterizado por alteraciones de tipo mecánico/estructural o funcional del músculo cardiaco que impiden o dificultan el proceso rítmico de llenado/eyección
16/11/11 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA.
 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
Edema agudo pulmonar. C. Chazarra. Sº M. Interna. Hospital Dr Moliner
 Edema agudo pulmonar C. Chazarra. Sº M. Interna. Hospital Dr Moliner Caso clínico Varón 62 años 3 últimos dias disnea progresiva, tos no productiva y febrícula AP: Un ingreso por ICC 2 años antes TA 95/55
Edema agudo pulmonar C. Chazarra. Sº M. Interna. Hospital Dr Moliner Caso clínico Varón 62 años 3 últimos dias disnea progresiva, tos no productiva y febrícula AP: Un ingreso por ICC 2 años antes TA 95/55
lunes 27 de febrero de 12 CHOQUE
 CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
insuficiencia cardiaca aguda
 Hospital Clínico de San Carlos, Madrid Viernes 23 de Mayo de 2014 insuficiencia cardiaca aguda Jerónimo Farré Servicio de Cardiología Hospital Universitario Fundación Jiménez Díaz idcsalud insuficiencia
Hospital Clínico de San Carlos, Madrid Viernes 23 de Mayo de 2014 insuficiencia cardiaca aguda Jerónimo Farré Servicio de Cardiología Hospital Universitario Fundación Jiménez Díaz idcsalud insuficiencia
Entendiendo la Hemodinamia Cardiovascular
 Entendiendo la Hemodinamia Dra. Miryam Céspedes Morón Anestesióloga Centro Médico Naval Formula: GC = VS x FC Guyton: Siglo XX rol del retorno venoso Medición flujo: Catéter Swanz Ganz + Mecanismos de
Entendiendo la Hemodinamia Dra. Miryam Céspedes Morón Anestesióloga Centro Médico Naval Formula: GC = VS x FC Guyton: Siglo XX rol del retorno venoso Medición flujo: Catéter Swanz Ganz + Mecanismos de
TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS
 TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS 4.1. INTRODUCCION Escuela de Medicina Curso MED301A Integrado de Clínicas II Ago 2012 Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno:
TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS 4.1. INTRODUCCION Escuela de Medicina Curso MED301A Integrado de Clínicas II Ago 2012 Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno:
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR
 PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
INSUFICIENCIA CARDIACA AGUDA
 INSUFICIENCIA CARDIACA AGUDA 1 DEFINICIÓN DE INSUFICIENCIA CARDIACA AGUDA La insuficiencia cardiaca aguda se define como la rápida instauración de síntomas y signos secundarios al funcionamiento anómalo
INSUFICIENCIA CARDIACA AGUDA 1 DEFINICIÓN DE INSUFICIENCIA CARDIACA AGUDA La insuficiencia cardiaca aguda se define como la rápida instauración de síntomas y signos secundarios al funcionamiento anómalo
MANEJO DE ARRITMIAS EN INSUFICIENCIA CARDIACA. Dra María Ocampo Barcia Medico Adjunto Cardiología Hospital de Merida
 MANEJO DE ARRITMIAS EN INSUFICIENCIA CARDIACA Dra María Ocampo Barcia Medico Adjunto Cardiología Hospital de Merida INTRODUCCIÓN Las arritmias ventriculares y auriculares son muy frecuentes en los pacientes
MANEJO DE ARRITMIAS EN INSUFICIENCIA CARDIACA Dra María Ocampo Barcia Medico Adjunto Cardiología Hospital de Merida INTRODUCCIÓN Las arritmias ventriculares y auriculares son muy frecuentes en los pacientes
INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO
 INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO JOAQUÍN LLORENTE GARCÍA R1 MEDICINA INTERNA COMPLEJO ASISTENCIAL DE LEON 19 de Septiembre de 2011 síndrome clínico que ocurre en pacientes que, a causa de
INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO JOAQUÍN LLORENTE GARCÍA R1 MEDICINA INTERNA COMPLEJO ASISTENCIAL DE LEON 19 de Septiembre de 2011 síndrome clínico que ocurre en pacientes que, a causa de
INSUFICIENCIA CARDIACA JORGE ALBERTO SANDOVAL LUNA MEDICO INTERNISTA CARDIÓLOGO ECOCARDIOGRAFISTA
 INSUFICIENCIA CARDIACA JORGE ALBERTO SANDOVAL LUNA MEDICO INTERNISTA CARDIÓLOGO ECOCARDIOGRAFISTA EPIDEMIOLOGIA PREVALENCIA: 2-3 % POBLACION GENERAL. 10-20 % EN MAYORES DE 70 AÑOS LA MITAD SON CON BAJA
INSUFICIENCIA CARDIACA JORGE ALBERTO SANDOVAL LUNA MEDICO INTERNISTA CARDIÓLOGO ECOCARDIOGRAFISTA EPIDEMIOLOGIA PREVALENCIA: 2-3 % POBLACION GENERAL. 10-20 % EN MAYORES DE 70 AÑOS LA MITAD SON CON BAJA
CASO CLÍNICO. Varón de 84 años, que ingresa por insuficiencia cardiaca congestiva. Dr. Luis Manzano Espinosa Hospital Universitario Ramón y Cajal
 CASO CLÍNICO Varón de 84 años, que ingresa por insuficiencia cardiaca congestiva Dr. Luis Manzano Espinosa Hospital Universitario Ramón y Cajal Varón de 84 años ANTECEDENTES Exfumador. DM tipo 2 (15 años).
CASO CLÍNICO Varón de 84 años, que ingresa por insuficiencia cardiaca congestiva Dr. Luis Manzano Espinosa Hospital Universitario Ramón y Cajal Varón de 84 años ANTECEDENTES Exfumador. DM tipo 2 (15 años).
Manejo de la Insuficiencia Cardiaca con fracción de eyección conservada: aspectos prácticos
 Manejo de la Insuficiencia Cardiaca con fracción de eyección conservada: aspectos prácticos Dra María Luaces Méndez Imagen Cardiaca. Instituto Cardiovascular preservada: tratamiento Evidencia menos fundamentada:
Manejo de la Insuficiencia Cardiaca con fracción de eyección conservada: aspectos prácticos Dra María Luaces Méndez Imagen Cardiaca. Instituto Cardiovascular preservada: tratamiento Evidencia menos fundamentada:
INSUFICIENCIA CARDIACA CON FEVI PRESERVADA. Carlos Palanco Vázquez Médico adjunto de Cardiología Complejo Hospitalario de Mérida
 INSUFICIENCIA CARDIACA CON FEVI PRESERVADA Carlos Palanco Vázquez Médico adjunto de Cardiología Complejo Hospitalario de Mérida Bibliogra>a Epidemiología Un 1-2% de la población adulta en países desarrollados
INSUFICIENCIA CARDIACA CON FEVI PRESERVADA Carlos Palanco Vázquez Médico adjunto de Cardiología Complejo Hospitalario de Mérida Bibliogra>a Epidemiología Un 1-2% de la población adulta en países desarrollados
Tabla 1: Definición actual de la insuficiencia cardiaca. Tabla 2: Estadios de la insuficiencia cardiaca
 Tabla 1: Definición actual de la insuficiencia cardiaca 1. Presencia de síntomas clínicos de IC en reposo o ejericio. 2. Evidencia objetiva de disfunción ventricular (generalmente mediante ecocardiografía)
Tabla 1: Definición actual de la insuficiencia cardiaca 1. Presencia de síntomas clínicos de IC en reposo o ejericio. 2. Evidencia objetiva de disfunción ventricular (generalmente mediante ecocardiografía)
Tratamiento de las arritmias ventriculares. Dr. Hugo Verdejo P.
 Tratamiento de las arritmias ventriculares Dr. Hugo Verdejo P. Generalidades Extrasistolía ventricular TVNS TVS Manejo de arritmias específicas Torsión de puntas Síndromes genéticos de arritmia ventricular
Tratamiento de las arritmias ventriculares Dr. Hugo Verdejo P. Generalidades Extrasistolía ventricular TVNS TVS Manejo de arritmias específicas Torsión de puntas Síndromes genéticos de arritmia ventricular
CHOQUE VALORACION CLINICA. Dr. Bardo Andrés Lira Mendoza URGENCIAS MEDICO QUIRURGICAS CMN S XXI HGZ 1 A (VENADOS) CCUJS ESCUELA DE MEDICINA
 CHOQUE VALORACION CLINICA Dr. Bardo Andrés Lira Mendoza URGENCIAS MEDICO QUIRURGICAS CMN S XXI HGZ 1 A (VENADOS) CCUJS ESCUELA DE MEDICINA CHOQUE La evaluación clínica del estado de choque está encaminada
CHOQUE VALORACION CLINICA Dr. Bardo Andrés Lira Mendoza URGENCIAS MEDICO QUIRURGICAS CMN S XXI HGZ 1 A (VENADOS) CCUJS ESCUELA DE MEDICINA CHOQUE La evaluación clínica del estado de choque está encaminada
Edema Pulmonar Agudo Cardiogenico
 Edema Pulmonar Agudo Cardiogenico Marcelo Llancaqueo Valeri Unidad Insuf Cardiaca y Trasplante Hospital Clínico U de Chile M LL V 1 Edema Pulmonar Aumento del AGUA en el intersticio Pulmonar Intersticio
Edema Pulmonar Agudo Cardiogenico Marcelo Llancaqueo Valeri Unidad Insuf Cardiaca y Trasplante Hospital Clínico U de Chile M LL V 1 Edema Pulmonar Aumento del AGUA en el intersticio Pulmonar Intersticio
CAUSAS DE MORTALIDAD EN LA EPOC: Insuficiencia Respiratoria (IR)
 CONCEPTO CAUSAS DE MORTALIDAD EN LA EPOC: En paciente no EPOC,, la IR aguda se define generalmente como; PaCO 2 > 50 mmhg y PaO 2 < 50 mmhg. En pacientes con EPOC,, no sirven esos límites (tienen PaCO
CONCEPTO CAUSAS DE MORTALIDAD EN LA EPOC: En paciente no EPOC,, la IR aguda se define generalmente como; PaCO 2 > 50 mmhg y PaO 2 < 50 mmhg. En pacientes con EPOC,, no sirven esos límites (tienen PaCO
Cuestionario REFACIN 6CVC 2do. Paquete
 Cuestionario REFACIN 6CVC 2do. Paquete 1.- Para considerar a un paciente con hipertensión refractaria o resistente se requiere que: a) no se logre disminuir la presión arterial por debajo de 135/85 mm
Cuestionario REFACIN 6CVC 2do. Paquete 1.- Para considerar a un paciente con hipertensión refractaria o resistente se requiere que: a) no se logre disminuir la presión arterial por debajo de 135/85 mm
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST)
 Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Disfunción Diastólica y Geométrica Ventricular Izquierda en Pacientes con Preeclampsia Eclampsia. Apaza Coronel, Hector Williams.
 DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
CURSO DE ACTUALIZACIÓN EN INSUFICIENCIA CARDIACA. Manuel Montero Pérez-Barquero Servicio de M. Interna. Hospital Universitario Reina Sofía de Córdoba
 CURSO DE ACTUALIZACIÓN EN INSUFICIENCIA CARDIACA Manuel Montero Pérez-Barquero Servicio de M. Interna. Hospital Universitario Reina Sofía de Córdoba Prevalencia Factores etiológicos de la IC DESCENSO GASTO
CURSO DE ACTUALIZACIÓN EN INSUFICIENCIA CARDIACA Manuel Montero Pérez-Barquero Servicio de M. Interna. Hospital Universitario Reina Sofía de Córdoba Prevalencia Factores etiológicos de la IC DESCENSO GASTO
GUÍA DE INSUFICIENCIA CARDIACA PARA PACIENTES, FAMILIARES Y CUIDADORES
 GUÍA DE INSUFICIENCIA CARDIACA PARA PACIENTES, FAMILIARES Y CUIDADORES Qué es la insuficiencia cardiaca? Es un síndrome derivado de la incapacidad del corazón para bombear sangre de manera adecuada y así
GUÍA DE INSUFICIENCIA CARDIACA PARA PACIENTES, FAMILIARES Y CUIDADORES Qué es la insuficiencia cardiaca? Es un síndrome derivado de la incapacidad del corazón para bombear sangre de manera adecuada y así
Insuficiencia Cardiaca: visión desde Atención Primaria
 Insuficiencia Cardiaca: visión desde Atención Primaria Dr. Ignacio Morón Merchante Centro de Salud Goya. SERMAS Universidad Autónoma de Madrid 15 = 50 / 5 1 1. Definición de insuficiencia cardiaca La IC
Insuficiencia Cardiaca: visión desde Atención Primaria Dr. Ignacio Morón Merchante Centro de Salud Goya. SERMAS Universidad Autónoma de Madrid 15 = 50 / 5 1 1. Definición de insuficiencia cardiaca La IC
Insuficiencia cardíaca crónica
 Insuficiencia cardíaca crónica Qué es la insuficiencia cardíaca? La insuficiencia cardíaca significa que el corazón no puede bombear suficiente sangre para satisfacer todas las necesidades de su cuerpo.
Insuficiencia cardíaca crónica Qué es la insuficiencia cardíaca? La insuficiencia cardíaca significa que el corazón no puede bombear suficiente sangre para satisfacer todas las necesidades de su cuerpo.
Insuficiencia Cardiaca. Betabloqueantes vs. Ivabradina. A favor de Ivabradina. Afonso Barroso de Freitas Ferraz
 Insuficiencia Cardiaca. Betabloqueantes vs. Ivabradina. A favor de Ivabradina Afonso Barroso de Freitas Ferraz Índice La FC en las enfermedades CV Betabloqueantes en IC Mecanismo de acción de la ivabradina
Insuficiencia Cardiaca. Betabloqueantes vs. Ivabradina. A favor de Ivabradina Afonso Barroso de Freitas Ferraz Índice La FC en las enfermedades CV Betabloqueantes en IC Mecanismo de acción de la ivabradina
Pregunta 1. Pregunta 2. Texto de la pregunta. Retroalimentación. Texto de la pregunta
 Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
DIAGNOSTICO CARDIOLOGICO NO INVASIVO. DR. Juan Rojas Delgado Departamento de Cardiología Hospital Carlos Van Buren
 DIAGNOSTICO CARDIOLOGICO NO INVASIVO DR. Juan Rojas Delgado Departamento de Cardiología Hospital Carlos Van Buren Diagnóstico Cardiológico Coronario grafía Electro cardio grama Angio resonancia Test de
DIAGNOSTICO CARDIOLOGICO NO INVASIVO DR. Juan Rojas Delgado Departamento de Cardiología Hospital Carlos Van Buren Diagnóstico Cardiológico Coronario grafía Electro cardio grama Angio resonancia Test de
BAJO GASTO CARDIACO EN EL POSTOPERATORIO DE CIRUGIA CARDICA
 BAJO GASTO CARDIACO EN EL POSTOPERATORIO DE CIRUGIA CARDICA < Jose Llagunes Coordinador Anestesia Oscar Torres Rico Medico Residente!"#$%&'()*+,!-./01,2-,345678/01,'4191:727,,+7;-18/7,9-6?5-,2-,@A
BAJO GASTO CARDIACO EN EL POSTOPERATORIO DE CIRUGIA CARDICA < Jose Llagunes Coordinador Anestesia Oscar Torres Rico Medico Residente!"#$%&'()*+,!-./01,2-,345678/01,'4191:727,,+7;-18/7,9-6?5-,2-,@A
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla
 Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
BETA BLOQUEANTES. Pablo R. Landolfo
 BETA BLOQUEANTES Pablo R. Landolfo Receptores Beta adrenérgicos b1: corazón y riñón b2: músculo liso y vasos periféricos b3: tejido adiposo Lipoproteínas asociadas a Adenilatociclasa Up & Down - regulation
BETA BLOQUEANTES Pablo R. Landolfo Receptores Beta adrenérgicos b1: corazón y riñón b2: músculo liso y vasos periféricos b3: tejido adiposo Lipoproteínas asociadas a Adenilatociclasa Up & Down - regulation
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar
 Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Instrumentos Diagnósticos y Terapéuticos en Medicina Intensiva
 Instrumentos Diagnósticos y Terapéuticos en Medicina Intensiva OVA ICYUC Módulo II Lliria, 7 a 9 de mayo de 2012 Organización: Sociedad Valenciana de Medicina Intensiva, Crítica y Unidades Coronarias (SOVAMICYUC).
Instrumentos Diagnósticos y Terapéuticos en Medicina Intensiva OVA ICYUC Módulo II Lliria, 7 a 9 de mayo de 2012 Organización: Sociedad Valenciana de Medicina Intensiva, Crítica y Unidades Coronarias (SOVAMICYUC).
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación:
 Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Dificultades diagnósticas
 Manejo en Atención n Primaria del paciente con Insuficiencia cardiaca crónica Dificultades diagnósticas IV FOCUS EN CARDIOLOGIA Pamplona Noviembre 2010 Carlos Amézqueta Goñi. Médico M de Familia C.S. Iturrama
Manejo en Atención n Primaria del paciente con Insuficiencia cardiaca crónica Dificultades diagnósticas IV FOCUS EN CARDIOLOGIA Pamplona Noviembre 2010 Carlos Amézqueta Goñi. Médico M de Familia C.S. Iturrama
Dr. Juan Pablo Albisu ECOCARDIOGRAFÍA CON SPECKLE TRACKING
 Dr. Juan Pablo Albisu ECOCARDIOGRAFÍA CON SPECKLE TRACKING Ecocardiografía con Speckle Tracking (STE)es una nueva técnica de imagen ultrasónica no invasiva, que permite evaluar en forma objetiva y cuantitativa
Dr. Juan Pablo Albisu ECOCARDIOGRAFÍA CON SPECKLE TRACKING Ecocardiografía con Speckle Tracking (STE)es una nueva técnica de imagen ultrasónica no invasiva, que permite evaluar en forma objetiva y cuantitativa
TEMA 19. CICLO CARDÍACO
 TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
DISNEA. MANEJO DE VMNI. Dra. Consolación Aguña Leal Medico de familia Adjunto de Urgencias H. G. de Castellón
 DISNEA. MANEJO DE VMNI Dra. Consolación Aguña Leal Medico de familia Adjunto de Urgencias H. G. de Castellón DEFINICIONES DISNEA INSUFICIENCIA RESPIRATORIA AGUDA CAUSAS DE INSUFICIENCIA RESPIRATORIA AGUDA
DISNEA. MANEJO DE VMNI Dra. Consolación Aguña Leal Medico de familia Adjunto de Urgencias H. G. de Castellón DEFINICIONES DISNEA INSUFICIENCIA RESPIRATORIA AGUDA CAUSAS DE INSUFICIENCIA RESPIRATORIA AGUDA
IC AGUDA:FISIOPATOLOGIA Y TRATAMIENTO. GUIA DE LA EUROPEAN SOCIETY OF CARDILOGY, 2008
 IC AGUDA:FISIOPATOLOGIA Y TRATAMIENTO. GUIA DE LA EUROPEAN SOCIETY OF CARDILOGY, 2008 IC AGUDA DEFINICION? ES EL ESTADO FISIOPATOLOGICO DE RAPIDO COMIENZO, POR EL CUAL EL CORAZON ES INCAPAZ DE BOMBEAR
IC AGUDA:FISIOPATOLOGIA Y TRATAMIENTO. GUIA DE LA EUROPEAN SOCIETY OF CARDILOGY, 2008 IC AGUDA DEFINICION? ES EL ESTADO FISIOPATOLOGICO DE RAPIDO COMIENZO, POR EL CUAL EL CORAZON ES INCAPAZ DE BOMBEAR
INSUFICIENCIA CARDIACA CRONICA
 INSUFICIENCIA CARDIACA CRONICA 1 DEFINICIÓN DE INSUFICIENCIA CARDIACA CRONICA La insuficiencia cardiaca se define como un síndrome clínico caracterizado por síntomas específicos (disnea o fatiga) en la
INSUFICIENCIA CARDIACA CRONICA 1 DEFINICIÓN DE INSUFICIENCIA CARDIACA CRONICA La insuficiencia cardiaca se define como un síndrome clínico caracterizado por síntomas específicos (disnea o fatiga) en la
Insuficiencia cardiaca aguda (ESC).
 GUÍA DE ACTUACIÓN EN UNA GUARDIA DE MEDICINA INTERNA: Insuficiencia cardiaca aguda (ESC). Dr. Cristian Casseus Schurig (24/02/2009) Definición: En la definición de IC aguda se incluyen las situaciones
GUÍA DE ACTUACIÓN EN UNA GUARDIA DE MEDICINA INTERNA: Insuficiencia cardiaca aguda (ESC). Dr. Cristian Casseus Schurig (24/02/2009) Definición: En la definición de IC aguda se incluyen las situaciones
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo
 Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
Caso clínico 1. Planteamiento (I)
 CASOS CLÍNICOS Caso clínico 1. Planteamiento (I) Mujer de 74 años de edad, con antecedentes de diabetes diagnosticada tres años antes, en tratamiento con metformina, con controles correctos; y de fibrilación
CASOS CLÍNICOS Caso clínico 1. Planteamiento (I) Mujer de 74 años de edad, con antecedentes de diabetes diagnosticada tres años antes, en tratamiento con metformina, con controles correctos; y de fibrilación
MIR MIR MIR Cardiología y Cirugía Cardiovascular (7,31%) Conclusiones. CTO Medicina. CTO Medicina. CTO Medicina
 Queda totalmente prohibida la reproducción total o parcial del material recogido en las hojas de conclusiones. Su uso está limitado a los alumnos matriculados en 1. Evolución del número de preguntas Nº
Queda totalmente prohibida la reproducción total o parcial del material recogido en las hojas de conclusiones. Su uso está limitado a los alumnos matriculados en 1. Evolución del número de preguntas Nº
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER. DAVID VIVAS, MD, PhD
 ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
Tabla 2. Clasificación de la angina de la Canadian Cardiovascular Society.
 Tabla 1: Características Angina de Pecho: - Dolor retroesternal (localización y características que sugieran enfermedad coronaria) - Provocado por ejercicio o estrés emocional - Alivio con el reposo o
Tabla 1: Características Angina de Pecho: - Dolor retroesternal (localización y características que sugieran enfermedad coronaria) - Provocado por ejercicio o estrés emocional - Alivio con el reposo o
4/10/11 VALVULOPATÍAS. Distribución enfermedad valvular
 VALVULOPATÍAS Distribución enfermedad valvular 1 Etiología enfermedad valvular Edad de diagnóstico 2 Incremento de valvulopatías con la edad Burden of valvular Heart disease Prevalencia Estudio comunitario:
VALVULOPATÍAS Distribución enfermedad valvular 1 Etiología enfermedad valvular Edad de diagnóstico 2 Incremento de valvulopatías con la edad Burden of valvular Heart disease Prevalencia Estudio comunitario:
Actualización: Manejo terapéutico de angor estable
 Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
DRONEDARONA. Dr Antonio Címbora Ortega. Servicio de Cardiología Hospital de Mérida
 DRONEDARONA Dr Antonio Címbora Ortega. Servicio de Cardiología Hospital de Mérida FARMACOLOGÍA ESTUDIOS CONCLUSIONES 1. FARMACOLOGÍA La Dronedarona es una molécula de benzofurano relacionada con la Amiodarona
DRONEDARONA Dr Antonio Címbora Ortega. Servicio de Cardiología Hospital de Mérida FARMACOLOGÍA ESTUDIOS CONCLUSIONES 1. FARMACOLOGÍA La Dronedarona es una molécula de benzofurano relacionada con la Amiodarona
INSUFICIENCIA CARDIACA. EDEMA AGUDO DE PULMON.
 INSUFICIENCIA CARDIACA. EDEMA AGUDO DE PULMON. Eugenia García Mouriz (Urgencias HVC), Uxue Navarro Adrián (MIR MFYC). 1. CONSIDERACIONES INICIALES 1.1 DEFINICIÓN La insuficiencia cardiaca es un síndrome
INSUFICIENCIA CARDIACA. EDEMA AGUDO DE PULMON. Eugenia García Mouriz (Urgencias HVC), Uxue Navarro Adrián (MIR MFYC). 1. CONSIDERACIONES INICIALES 1.1 DEFINICIÓN La insuficiencia cardiaca es un síndrome
Insuficiencia cardíaca crónica. Tomás Schwaller
 Insuficiencia cardíaca crónica Tomás Schwaller Definiciones Síndrome clínico: en el que anomalías de la estructura o la función del corazón originan la incapacidad de esta víscera para expulsar o llenarse
Insuficiencia cardíaca crónica Tomás Schwaller Definiciones Síndrome clínico: en el que anomalías de la estructura o la función del corazón originan la incapacidad de esta víscera para expulsar o llenarse
Urgencias Cardiovasculares
 Urgencias Cardiovasculares INTRODUCCION La cardiopatía isquémica reúne un grupo de enfermedades caracterizadas por un insuficiente aporte sanguíneo al miocardio Principal causa la aterosclerosis coronaria
Urgencias Cardiovasculares INTRODUCCION La cardiopatía isquémica reúne un grupo de enfermedades caracterizadas por un insuficiente aporte sanguíneo al miocardio Principal causa la aterosclerosis coronaria
Alteraciones vasculares del pulmon
 Alteraciones vasculares del pulmon Dr. Edgar F. Hernández Paz 1-Embolia pulmonar. Obstrucción de la arteria pulmonar o una de sus ramas por material (trombo, grasa, aire, tumor) que se origina en otra
Alteraciones vasculares del pulmon Dr. Edgar F. Hernández Paz 1-Embolia pulmonar. Obstrucción de la arteria pulmonar o una de sus ramas por material (trombo, grasa, aire, tumor) que se origina en otra
VALVULOPATÍAS ESTENOSIS AÓRTICA
 VALVULOPATÍAS ESTENOSIS AÓRTICA ETIOPATOGENIA Congénita Casi siempre el origen es una válvula bicúspide que produce un flujo turbulento, lesiona las valvas y genera fibrosis y calcificación. Suele dar
VALVULOPATÍAS ESTENOSIS AÓRTICA ETIOPATOGENIA Congénita Casi siempre el origen es una válvula bicúspide que produce un flujo turbulento, lesiona las valvas y genera fibrosis y calcificación. Suele dar
Facultad de Medicina Exacerbación de la EPOC (E- EPOC) 1. Diagnós3co de E- EPOC 2. Valorar gravedad 3. Iden3ficar e3ología. 1. Diagnós:co de E- EPOC
 Valdivieso J. Josefa, Valenzuela B. Marcela Dra. Emiliana Naretto Larsen Definición Facultad de Medicina Exacerbación de la EPOC (E- EPOC) Guías Clínicas Respiratorio Empeoramiento sostenido y de inicio
Valdivieso J. Josefa, Valenzuela B. Marcela Dra. Emiliana Naretto Larsen Definición Facultad de Medicina Exacerbación de la EPOC (E- EPOC) Guías Clínicas Respiratorio Empeoramiento sostenido y de inicio
Manejo de la Disnea. Junio 2012 HGCS. Eloy Claramonte. Médico del Servicio de Urgencias Hospital General de Castellón
 Manejo de la Disnea Eloy Claramonte Junio 2012 HGCS Médico del Servicio de Urgencias Hospital General de Castellón Manejo de la Disnea Manejo del paciente disneico Definición Disnea Sensación subjetiva
Manejo de la Disnea Eloy Claramonte Junio 2012 HGCS Médico del Servicio de Urgencias Hospital General de Castellón Manejo de la Disnea Manejo del paciente disneico Definición Disnea Sensación subjetiva
DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA
 DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA Sistólica< 120mmHg /Diastólica < 80mmHg HTA adulto (edad a 18
DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA Sistólica< 120mmHg /Diastólica < 80mmHg HTA adulto (edad a 18
INTERACCIÓN CORAZÓN- PULMÓN
 INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial.
 Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
PROGRAMA DE REHABILITACIÓN Sonia Ruiz Bustillo 05/04/2008
 PROGRAMA DE REHABILITACIÓN Sonia Ruiz Bustillo 05/04/2008 Múltiples estudios aleatorizados han demostrado que la rehabilitación cardiaca basada en el ejercicio físico mejora la tolerancia al esfuerzo,
PROGRAMA DE REHABILITACIÓN Sonia Ruiz Bustillo 05/04/2008 Múltiples estudios aleatorizados han demostrado que la rehabilitación cardiaca basada en el ejercicio físico mejora la tolerancia al esfuerzo,
Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos
 Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos Tromboembolismo Pulmonar de alto riesgo Tratamiento sólo Farmacológico?
Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos Tromboembolismo Pulmonar de alto riesgo Tratamiento sólo Farmacológico?
XII Curso de lipidología clínica y factores de riesgo cardiovascular. Tratamiento de la HTA en función de las comorbilidades
 XII Curso de lipidología clínica y factores de riesgo cardiovascular Tratamiento de la HTA en función de las comorbilidades Pedro Armario Cap Àrea Atenció Integrada Risc Vascular Servei de Medicina Interna
XII Curso de lipidología clínica y factores de riesgo cardiovascular Tratamiento de la HTA en función de las comorbilidades Pedro Armario Cap Àrea Atenció Integrada Risc Vascular Servei de Medicina Interna
2
 1 2 3 4 5 6 7 8 9 10 11 12 PAS 180 mmhg y/o PAD 110 mmhg EVALUACIÓN CLÍNICA Anamnesis Examen Físico Evaluación de fenómenos presores Fondo de Ojo ECG de 12 derivaciones IDENTIFICAR Emergencia Hipertensiva
1 2 3 4 5 6 7 8 9 10 11 12 PAS 180 mmhg y/o PAD 110 mmhg EVALUACIÓN CLÍNICA Anamnesis Examen Físico Evaluación de fenómenos presores Fondo de Ojo ECG de 12 derivaciones IDENTIFICAR Emergencia Hipertensiva
cardiovasculares en pediatría C.D., T.U.M.-A J. Kramer Q. E.N.T.U.M. - C.R.M. 2014
 Emergencias cardiovasculares en pediatría C.D., T.U.M.-A J. Kramer Q. E.N.T.U.M. - C.R.M. 2014 Evaluación TEP Preguntas básicas: Inicio de la enfermedad Fiebre Frecuencia y cantidad de pérdida de líquidos
Emergencias cardiovasculares en pediatría C.D., T.U.M.-A J. Kramer Q. E.N.T.U.M. - C.R.M. 2014 Evaluación TEP Preguntas básicas: Inicio de la enfermedad Fiebre Frecuencia y cantidad de pérdida de líquidos
Cardiopatía. % de todas las cardiopatías CIV 35 CIA 8 CAP 8. Coartación de aorta 7. Estenosis de válvula pulmonar 7. Estenosis de válvula aortica 7
 CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
Tema 20 SHOCK. Concepto, Etiopatogenia y Fisiopatología
 Tema 20 SHOCK Concepto, Etiopatogenia y Fisiopatología Características T.A.: Puede ser baja, normal o elevada. Gasto cardíaco: Generalmente bajo pero puede estar elevado (shock séptico). Volumen sanguíneo:
Tema 20 SHOCK Concepto, Etiopatogenia y Fisiopatología Características T.A.: Puede ser baja, normal o elevada. Gasto cardíaco: Generalmente bajo pero puede estar elevado (shock séptico). Volumen sanguíneo:
Hipertensión pulmonar: qué podemos hacer (los internistas)? Dr. Juan José Ríos Blanco Servicio de Medicina Interna
 Hipertensión pulmonar: qué podemos hacer (los internistas)? Dr. Juan José Ríos Blanco Servicio de Medicina Interna Try to learn something about everything and everything about something Thomas H. Huxley
Hipertensión pulmonar: qué podemos hacer (los internistas)? Dr. Juan José Ríos Blanco Servicio de Medicina Interna Try to learn something about everything and everything about something Thomas H. Huxley
CIRUGÍA CORONARIA DE REVASCULARIZACIÓN CIRUGÍA DE LAS COMPLICACIONES DEL IAM
 CIRUGÍA CORONARIA DE REVASCULARIZACIÓN CIRUGÍA DE LAS COMPLICACIONES DEL IAM 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS = >I >D 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS 1. Aorta
CIRUGÍA CORONARIA DE REVASCULARIZACIÓN CIRUGÍA DE LAS COMPLICACIONES DEL IAM 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS = >I >D 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS 1. Aorta
Lección 30. Fármacos Antiarrítmicos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS. Ricardo Brage e Isabel Trapero - Farmacología Lección 30
 Ricardo Brage e Isabel Trapero - Lección 30 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 30 Fármacos Antiarrítmicos Guión Ricardo Brage e Isabel Trapero - Lección 30 1. BASES CONCEPTUALES
Ricardo Brage e Isabel Trapero - Lección 30 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 30 Fármacos Antiarrítmicos Guión Ricardo Brage e Isabel Trapero - Lección 30 1. BASES CONCEPTUALES
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
INSUFICIENCIA CARDÍACA AGUDA (ICA )
 INSUFICIENCIA CARDÍACA AGUDA (ICA ) ETIOLOGÍA Descompensación de una IC crónica Síndromes coronarios agudos (SCA) Crisis de hipertensión Arritmia aguda Insuficiencia valvular Estenosis aórtica severa Miocarditis
INSUFICIENCIA CARDÍACA AGUDA (ICA ) ETIOLOGÍA Descompensación de una IC crónica Síndromes coronarios agudos (SCA) Crisis de hipertensión Arritmia aguda Insuficiencia valvular Estenosis aórtica severa Miocarditis
PRUEBA DE ESFUERZO. Vale para algo en la era de la imagen y el intervencionismo? INSTITUTO CARDIOVASCULAR
 PRUEBA DE ESFUERZO Vale para algo en la era de la imagen y el intervencionismo? INSTITUTO CARDIOVASCULAR LA PRUEBA DE ESFUERZO SIGUE SIENDO UNA DE LAS EXPLORACIONES COMPLEMENTARIAS DE MAYOR UTILIDAD Por
PRUEBA DE ESFUERZO Vale para algo en la era de la imagen y el intervencionismo? INSTITUTO CARDIOVASCULAR LA PRUEBA DE ESFUERZO SIGUE SIENDO UNA DE LAS EXPLORACIONES COMPLEMENTARIAS DE MAYOR UTILIDAD Por
Tratamiento de la insuficiencia cardiaca congestiva en caninos y felinos
 1 Tratamiento de la insuficiencia cardiaca congestiva en caninos y felinos Los pacientes con Insuficiencia Cardiaca Congestiva se van a tratar dependiendo del estadío de su enfermedad. Para esto es de
1 Tratamiento de la insuficiencia cardiaca congestiva en caninos y felinos Los pacientes con Insuficiencia Cardiaca Congestiva se van a tratar dependiendo del estadío de su enfermedad. Para esto es de
INDICACIONES Y LIMITACIONES EN VMNI
 INDICACIONES Y LIMITACIONES EN VMNI Dra. Almudena Simón. Hospital Nuestra Sra. Del Prado. Talavera de la Reina TALAVERA DE LA REINA, 23 DE ENERO DE 2009 GENERALIDADES La ventilación mecánica (VM) es un
INDICACIONES Y LIMITACIONES EN VMNI Dra. Almudena Simón. Hospital Nuestra Sra. Del Prado. Talavera de la Reina TALAVERA DE LA REINA, 23 DE ENERO DE 2009 GENERALIDADES La ventilación mecánica (VM) es un
Shock Neonatal. Alejandro Ávila Álvarez. Unidad de Cuidados Intensivos Neonatales Hospital Universitario La Paz. Madrid.
 Terapia de soporte en el Shock Neonatal Alejandro Ávila Álvarez Unidad de Cuidados Intensivos Neonatales Hospital Universitario La Paz. Madrid. 1892 Congenitalheartdiseaseisth elimitedclinicalinterest
Terapia de soporte en el Shock Neonatal Alejandro Ávila Álvarez Unidad de Cuidados Intensivos Neonatales Hospital Universitario La Paz. Madrid. 1892 Congenitalheartdiseaseisth elimitedclinicalinterest
Guía de Práctica Clínica GPC
 Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
Caso Clínico Insuficiencia Cardiaca Congestiva
 Corporación Universitaria Alexander Von Humboldt Caso Clínico Insuficiencia Cardiaca Congestiva Enfermería adulto y adulto mayor Diana Marcela Rengifo Arias. Mg. Enf. 16 de Febrero de 2013 DATOS DE IDENTIFICACIÓN
Corporación Universitaria Alexander Von Humboldt Caso Clínico Insuficiencia Cardiaca Congestiva Enfermería adulto y adulto mayor Diana Marcela Rengifo Arias. Mg. Enf. 16 de Febrero de 2013 DATOS DE IDENTIFICACIÓN
HIPERTENSION PULMONAR UN CASO TRAMPANTOJO UNIDAD REHAB CARDIACA UNIDAD DE HP HUFA DRA R CAMPUZANO
 HIPERTENSION PULMONAR UN CASO TRAMPANTOJO UNIDAD REHAB CARDIACA UNIDAD DE HP HUFA DRA R CAMPUZANO CASO CLINICO Mujer 60 años AP - HTA. Sobrepeso IMC 28 - AC*FA crónica desde oct 2003 - Adenocarcinoma de
HIPERTENSION PULMONAR UN CASO TRAMPANTOJO UNIDAD REHAB CARDIACA UNIDAD DE HP HUFA DRA R CAMPUZANO CASO CLINICO Mujer 60 años AP - HTA. Sobrepeso IMC 28 - AC*FA crónica desde oct 2003 - Adenocarcinoma de
FIBRILACIÓN AURICULAR DR. TOMÁS DATINO ROMANIEGA 25/04/2012
 FIBRILACIÓN AURICULAR DR. TOMÁS DATINO ROMANIEGA 25/04/2012 La fibrilación auricular es la arritmia más frecuente en la población, sobre todo en personas mas mayores. http://fa.fundaciondelcorazon.com
FIBRILACIÓN AURICULAR DR. TOMÁS DATINO ROMANIEGA 25/04/2012 La fibrilación auricular es la arritmia más frecuente en la población, sobre todo en personas mas mayores. http://fa.fundaciondelcorazon.com
1. El pericardio limita la dilatación brusca de las cavidades cardíacas que pudiera resultar de hipervolemia o de sobrecargas agudas
 Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
CURSO DE ACTUALIZACION EN CARDIOLOGÍA PRÁCTICA VALVULOPATIAS. Javier López Díaz. Hospital Clínico de Valladolid.
 CURSO DE ACTUALIZACION EN CARDIOLOGÍA PRÁCTICA VALVULOPATIAS Javier López Díaz insuficienciacardiaca.hcuv@yahoo.es Hospital Clínico de Valladolid Caso clínico Varón de 57 años Padre intervenido de corazón
CURSO DE ACTUALIZACION EN CARDIOLOGÍA PRÁCTICA VALVULOPATIAS Javier López Díaz insuficienciacardiaca.hcuv@yahoo.es Hospital Clínico de Valladolid Caso clínico Varón de 57 años Padre intervenido de corazón
DAÑO RENAL AGUDO. Oscar DuBois Rll Medicinal Interna
 DAÑO RENAL AGUDO Oscar DuBois Rll Medicinal Interna Contenido:! Anatomía! Epidemiología! Definición! Causas! Evaluación clínica! Diagnóstico! Tratamiento Epidemiologia Se estima 13.3 millones de casos
DAÑO RENAL AGUDO Oscar DuBois Rll Medicinal Interna Contenido:! Anatomía! Epidemiología! Definición! Causas! Evaluación clínica! Diagnóstico! Tratamiento Epidemiologia Se estima 13.3 millones de casos
Enfermedad del nodo sinusal Lunes, 18 de Noviembre de :25 - Actualizado Sábado, 28 de Mayo de :25
 Qué es la enfermedad del nodo sinusal? Se puede definir la enfermedad del nodo sinusal como el conjunto de alteraciones electrocardiográficas, con o sin manifestaciones clínicas, secundarias a un funcionamiento
Qué es la enfermedad del nodo sinusal? Se puede definir la enfermedad del nodo sinusal como el conjunto de alteraciones electrocardiográficas, con o sin manifestaciones clínicas, secundarias a un funcionamiento
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. Cualquier persona que pertenezca a la zona de salud y que acuda al sistema sanitario por cualquier motivo.
 PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
Betabloqueantes en el tratamiento de la Insuficiencia Cardiaca
 Betabloqueantes en el tratamiento de la Insuficiencia Cardiaca Contenido 1 2 3 4 5 6 Introducción a la Insuficiencia Cardiaca Epidemiología de la Insuficiencia Cardiaca Tratamiento de la Insuficiencia
Betabloqueantes en el tratamiento de la Insuficiencia Cardiaca Contenido 1 2 3 4 5 6 Introducción a la Insuficiencia Cardiaca Epidemiología de la Insuficiencia Cardiaca Tratamiento de la Insuficiencia
ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS
 ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS EL ELECTROCARDIOGRAMA ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS HOSPITAL GENERAL DE CASTELLÓN TRATAMIENTO DE LAS ARRITMIAS SIGNOS ADVERSOS
ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS EL ELECTROCARDIOGRAMA ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS HOSPITAL GENERAL DE CASTELLÓN TRATAMIENTO DE LAS ARRITMIAS SIGNOS ADVERSOS
Levosimendan en la Insuficiencia Cardiaca Aguda
 Levosimendan en la Insuficiencia Cardiaca Aguda José González Costello Servei de Cardiologia Hospital Universitari de Bellvitge IDIBELL Universitat de Barcelona L Hospitalet. Barcelona. Spain Inotropos
Levosimendan en la Insuficiencia Cardiaca Aguda José González Costello Servei de Cardiologia Hospital Universitari de Bellvitge IDIBELL Universitat de Barcelona L Hospitalet. Barcelona. Spain Inotropos
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
DrDr. Jaime Micolich F. Cardiología
 DrDr. Jaime Micolich F. Cardiología Volemia +- 50% Gasto cardiaco 30% a 50% Máximo entre 5 y 8 mes Presión sistólica y diastólica Resistencia arterial sistémica Cambios hemodinámicos durante el
DrDr. Jaime Micolich F. Cardiología Volemia +- 50% Gasto cardiaco 30% a 50% Máximo entre 5 y 8 mes Presión sistólica y diastólica Resistencia arterial sistémica Cambios hemodinámicos durante el
Ivabradina: Indicaciones y manejo en IC
 Ivabradina: Indicaciones y manejo en IC Dr. David Chivite Guillén Servicio de Medicina Interna Programa de Geriatría y Unidad de IC Hospital Universitari de Bellvitge L Hospitalet de Llobregat (Barcelona)
Ivabradina: Indicaciones y manejo en IC Dr. David Chivite Guillén Servicio de Medicina Interna Programa de Geriatría y Unidad de IC Hospital Universitari de Bellvitge L Hospitalet de Llobregat (Barcelona)
INSUFICIENCIA CARDIACA EN EL ADULTO MAYOR
 INSUFICIENCIA CARDIACA EN EL ADULTO MAYOR DEFINICIONES. INSUFICIENCIA CARDIACA Es un síndrome en el que los pacientes presentan las siguientes características: Disminución de la tolerancia al ejercicio
INSUFICIENCIA CARDIACA EN EL ADULTO MAYOR DEFINICIONES. INSUFICIENCIA CARDIACA Es un síndrome en el que los pacientes presentan las siguientes características: Disminución de la tolerancia al ejercicio
Dr. Lázaro Omar Cabrera Rodríguez Departamento de Medicina Nuclear Instituto de Cardiología
 Dr. Lázaro Omar Cabrera Rodríguez Departamento de Medicina Nuclear Instituto de Cardiología CASO No. 1 Fecha 04/10/2011 Protocolo de estrés con Dipiridamol Indicación: Diagnóstico de enfermedad coronaria
Dr. Lázaro Omar Cabrera Rodríguez Departamento de Medicina Nuclear Instituto de Cardiología CASO No. 1 Fecha 04/10/2011 Protocolo de estrés con Dipiridamol Indicación: Diagnóstico de enfermedad coronaria
