BREVE RESEÑA HISTÓRICA
|
|
|
- Laura Cortés Herrero
- hace 7 años
- Vistas:
Transcripción
1 Sociedad Argentina de Pediatría Subcomisiones, Comités y Grupos de Trabajo Arch Argent Pediatr 2013;111(2): / 165 Seguimiento neumológico de los niños con displasia broncopulmonar al alta de la Unidad de Cuidados Intensivos Neonatal Parte 1: Epidemiología, fisiopatología y clínica Follow-up of infants with bronchopulmonary dysplasia after NICU discharge. Part I: epidemiology, pathophysiology and clinical Coordinadores: Dra. Verónica Giubergia, Dr. Fernando Renteria. Colaboradores: Dra. Gabriela Bauer, Dra. Hebe González Pena, Dr. Fernando Vila, Dra. Verónica Giubergia, Dra. Alicia Michelini, Dra. Verónica Aguerre, Dr. Conrado Llapur, Dra. Diana Fariña, Dra Dora Haag y Dra. Virginia D Alessandro. Conflicto de intereses: Ninguno que declarar. Recibido: Aceptado: INTRODUCCIÓN La displasia broncopulmonar (DBP) es la enfermedad pulmonar crónica más frecuente del lactante; se expresa con una importante morbilidad en los primeros años de vida, e implica un riesgo de secuela pulmonar a largo plazo o de resultados adversos en el neurodesarrollo. Se presenta durante el período neonatal en recién nacidos de parto prematuro que necesitaron tratamiento por insuficiencia respiratoria en las primeras semanas de vida. Después del egreso neonatal, los prematuros con DBP requieren una atención pediátrica programada e interdisciplinaria. Esta guía está dirigido a pediatras neumólogos, pediatras en general y otros profesionales de la salud y afines vinculados al seguimiento y la atención de los niños nacidos de parto prematuro. BREVE RESEÑA HISTÓRICA La DBP fue descrita en 1967 por William Northway en recién nacidos prematuros con síndrome de dificultad respiratoria (SDR) o enfermedad de la membrana hialina (EMH), que recibieron tratamiento con ventilación mecánica y altas concentraciones de oxígeno y, en lugar de evolucionar a la curación, presentaban signos de enfermedad pulmonar crónica. 1 En 1979, Eduardo Bancalari y cols. propusieron criterios diagnósticos más precisos para DBP. 2 Más tarde, se sugirieron otros criterios en cuanto al momento del diagnóstico. 3 Finalmente, en 2001, el grupo de expertos reunidos por los Institutos Nacionales de Salud de los Estados Unidos (NIH), coordinado por Alan Jobe y Eduardo Bancalari, propusieron la definición actualmente vigente. 4 DEFINICIÓN Se diagnostica DBP cuando el recién nacido persiste con necesidad de suplemento de oxígeno al menos 28 días después del nacimiento. 4 Esta definición no incluye los signos clínicos y radiológicos. Incorpora en forma complementaria la categorización de la gravedad de la DBP, de acuerdo con el sostén respiratorio que requiere el recién nacido según la edad postconcepcional y la edad gestacional. 5-7 El momento de la evaluación depende de la edad gestacional al nacer (Tabla 1). Es importante determinar la gravedad, ya que ello permite anticipar
2 166 / Arch Argent Pediatr 2013;111(2): / Subcomisiones, Comités y Grupos de Trabajo las necesidades terapéuticas y el grado de vulnerabilidad de cada paciente. El desafío futuro es estandarizar los criterios para la indicación de oxigenoterapia basada en la oximetría de pulso. Hasta el presente, el criterio de requerimiento de oxigenoterapia continúa vigente tanto en la práctica asistencial como en los estudios de investigación que incorporan a pacientes con DBP. 6 Su utilidad ha sido validada al comprobarse una mayor morbilidad en los pacientes con las formas graves que en aquellos con las formas leves o moderadas (Tabla 2). 8 INCIDENCIA Y EPIDEMIOLOGÍA DE LA DISPLASIA BRONCOPULMONAR En las Tablas 3 y 4 se muestra el pronóstico y supervivencia de recién nacidos de muy bajo peso (<1500 g al nacer) en dos períodos. Los datos comparativos confirman que a menor edad gestacional y peso, mayor es la incidencia de DBP. 9 Se dispone de pocos datos sobre la epidemiología de la DBP en América Latina. Las cifras publicadas recientemente por el grupo NEOCOSUR, con información proveniente de la Argentina, Chile, Paraguay, Perú y Uruguay, correspondiente al período , indican una frecuencia de DBP en prematuros de muy bajo peso al nacer de 27,8% en el grupo que no había recibido corticosteroides antenatales (n= 1126) y de 24,7% en el grupo que los recibió (n= 3225). 5 Estos datos destacan la importancia de esta patología en la región y son similares a lo comunicado por países más desarrollados. 6 Datos no publicados correspondientes al programa de Prevención de IRA en prematuros del Ministerio Salud de la Nación informan una prevalencia del 27% de DBP en 1540 prematuros <1500 g de peso al nacer (nacidos en 2011). 10 FISIOPATOLOGÍA Los avances en el cuidado intensivo neonatal han configurado nuevos patrones de alteraciones pulmonares en recién nacidos más inmaduros que los descritos al principio por Northway. En la actualidad, los recién nacidos sobreviven a edades Tabla 1. Momento de la evaluación Edad gestacional 32 semanas > 32 semanas al nacer Momento de 36 semanas de edad 56 días de edad evaluación posconcepcional o al alta, o al alta, lo que lo que ocurra primero ocurra primero gestacionales de 23 a 26 semanas (8 a 10 semanas más pequeños que la edad de aquellos recién nacidos de la época en que se describió inicialmente la DBP). El espectro epidemiológico ha cambiado en estos 40 años. Se han jerarquizado otros factores involucrados en su patogenia, como inflamación o infección, administración excesiva de líquidos, edema pulmonar, persistencia o reapertura del conducto arterioso, aumento de la resistencia de las vías aéreas, inmadurez de los sistemas antioxidantes, deficiencias nutricionales, insuficiencia suprarrenal temprana y predisposición genética La etiopatogenia de la DBP es multifactorial. Muchos factores contribuyen a su aparición y es probable que actúen de forma aditiva o sinérgica para promover la lesión. 4 Tabla 2. Criterios para establecer la gravedad de la DBP Leve Sin necesidad de O 2 (aire ambiente) Moderada Necesidad de O 2 (FiO 2 <30%) Grave Necesidad de O 2 (FiO 2 30%), AMV y/o CPAP O 2 : Oxígeno. FiO 2 : Fracción inspirada de oxígeno. AMV: Asistencia mecánica ventilatoria. CPAP: Presión positiva continua en la vía aérea. Tabla 3. Supervivencia y complicaciones en prematuros de muy bajo peso al nacer en UCIN. Neonatal Research Network Sites, vs * Resultados (N= 4438) (N= ) (% de lactantes) (% de lactantes) Supervivencia Supervivencia sin complicaciones Displasia broncopulmonar Uso de oxígeno domiciliario Enterocolitis necrotizante 7 7 Hemorragia intraventricular grave Leucomalacia 5 3 Sepsis tardía *Modificado de Eichernwlad EC. NEJM 2008;358: Muy bajo peso al nacer: peso entre gramos. NEC: Enterocolitis necrotizante; HIC: Hemorragia intraventricular.
3 Seguimiento neumológico de los niños con displasia broncopulmonar al alta de neonatología. Parte 1: Epidemiología, fisiopatología y clínica / 167 Se reconocen dos entidades clínicas: la DBP clásica y la nueva DBP. DBP clásica: se presenta en RN prematuros sobrevivientes a una dificultad respiratoria grave, que han requerido ventilación mecánica con parámetros elevados, altas concentraciones de oxígeno y presiones inspiratorias. Este tipo de DBP es cada vez menos frecuente en las unidades neonatales con altos estándares de cuidado integral del prematuro. 4,8,14 Nueva DBP: cuanto menor sea la edad gestacional del recién nacido prematuro mayor será el daño pulmonar por inmadurez y mayor la probabilidad de aparición de la nueva DBP. Distintos mecanismos de lesión interrumpen el desarrollo normal del pulmón y detienen la alveolización y la vascularización. 9,13 Las alteraciones son parcelares y se encuentra tejido normal adyacente. 15,16 FACTORES POTENCIALMENTE DAÑINOS Y LESIÓN PULMONAR Los recién nacidos prematuros suelen estar expuestos a diversas fuentes de lesión, tanto antes como después del nacimiento. Durante las primeras semanas de vida, distintos factores asociados al huésped, sumados a los tratamientos instituidos, pueden ocasionar daño pulmonar (Figura 1). Estos factores que intervendrían en la patogenia de la DBP pueden agruparse según correspondan al huésped o a los agentes de daño. Vulnerabilidad del huésped Prematuridad-inmadurez pulmonar: la mayor vulnerabilidad está dada por un pulmón que se encuentra en la fase sacular, junto con la deficiencia del surfactante. 14 La regulación de los mecanismos de reparación está alterada, lo que favorece la aparición de fibrosis. El pulmón inmaduro puede ser fácilmente dañado por el oxígeno y la ventilación mecánica artificial, habitualmente necesarios para la supervivencia de estos niños muy prematuros. Factores genéticos: existiría una predisposición genética para la aparición de la DBP. Avala este concepto la variabilidad observada en la incidencia y la gravedad de la enfermedad entre prematuros con similares factores de riesgo. Según algunos estudios, ciertos factores genéticos y epigenéticos desempeñarían un importante papel en su patogenia. 4,11,15 Agentes de daño Inflamación: es uno de los principales factores de riesgo para el desarrollo de la DBP. Niveles elevados de diversas citocinas proinflamatorias, como IL-6, IL-8, IL-1β y TNF-α en el líquido amniótico antes del parto prematuro, se han asociado con mayor riesgo. 11 La inflamación puede ser desencadenada por factores infecciosos y no infecciosos. 14 Oxígeno: la administración de oxígeno puede alterar la permeabilidad capilar, con necrosis de células alveolares de tipo 1, hiperplasia escamosa epitelial, y hemorragia intersticial y alveolar. A esto se suma la inmadurez de los sistemas antioxidantes del prematuro. 4,11 Asistencia ventilatoria mecánica: configura un Tabla 4. Supervivencia y complicaciones en prematuros de muy bajo peso al nacer en UCIN. Neonatal Research Network Sites, * Peso al nacer Resultados g g g g (N= 4046) (N= 4266) (N= 4557) (N= 5284) (% de lactantes) Supervivencia global Supervivencia con complicaciones DBP sola HIV sola ECN sola DBP y HIV graves <1 *Modificado de Eichernwlad EC. NEJM 2008;358: Muy bajo peso al nacer: peso entre g, DBP: Displasia broncopulmonar, HIV: Hemorragia intraventricular, ECN: Enterocolitis necrotizante.
4 168 / Arch Argent Pediatr 2013;111(2): / Subcomisiones, Comités y Grupos de Trabajo daño potencial por la posibilidad de volutrauma, barotrauma y atelectrauma. El volutrauma es el daño asociado a la sobredistensión de las estructuras pulmonares por utilización de grandes volúmenes inspiratorios durante la ventilación mecánica. Actualmente, es el mayor problema asociado a la ventilación mecánica en la DBP nueva. El barotrauma es la lesión producida por las altas presiones durante la ventilación mecánica. 11 El atelectrauma se refiere al colapso con posterior reexpansión alveolar. La ventilación con PEEP previene el daño alveolar difuso durante la ventilación con altos volúmenes. Infección: hay una clara relación entre infección prenatal y posnatal y la aparición de la DBP. 12 Los RN prematuros nacidos de madre con corioamnionitis tienen mayor predisposición a presentar DBP. Uno de los agentes infecciosos que produce una respuesta inflamatoria es Ureaplasma urealyticum. 4,11,13 Conducto arterioso permeable o persistente. Manejo de los líquidos: el conducto arterioso permeable es una complicación frecuente en las primeras semanas de vida en los prematuros extremos con insuficiencia respiratoria. Ocasiona aumento del flujo sanguíneo pulmonar con edema intersticial, reduciendo la distensibilidad pulmonar y aumentando la resistencia de las vías aéreas. 13 Nutrición y déficits carenciales: la afectación del estado nutricional altera la estructura pulmonar de las fibras elásticas y colágenas. 12 MANIFESTACIONES CLÍNICAS La presentación clínica y la gravedad de la DBP varían desde una forma leve sin requerimientos de oxígeno, otra que requiere bajos niveles de oxígeno suplementario y ventilación mecánica por pocas semanas, hasta las formas más graves de los niños que necesitan asistencia ventilatoria durante meses o años, o mueren por falla cardiopulmonar grave. 6 Según la evidencia disponible, el pronóstico a largo plazo es favorable para la mayoría de los lactantes, aunque todavía no hay datos suficientes sobre la evolución en la vida adulta. 6 En cada paciente, la DBP se manifestará de acuerdo con el tipo y la gravedad de la lesión pulmonar. La manifestación clínica (Tabla 5) también dependerá de la edad a la que se considere el paciente con DBP. Si en etapas tempranas de la DBP el niño ha presentado fundamentalmente compromiso de la vía aérea, durante la infancia predominarán los episodios de sibilancias recurrentes, hiperreactividad bronquial o tos persistente. Si la lesión que ha predominado inicialmente fue la falla en la alveolización y en la vascularización pulmonar, la manifestación clínica pre- Figura 1. Factores dañinos que pueden estar involucrados en la patogenia de la DBP Exposición prenatal Corioamnionitis Corticoides Disminución del crecimiento intrauterino Estado del desarrollo pulmonar 16 semanas Estado canalicular 23 semanas Edad gestacional Peso al nacer Parto prematuro Estado sacular Exposición posnatal Oxígeno Asistencia ventilatoria mecánica Estrés oxidativo Infecciones DAP - exceso de líquidos Déficit nutricionales 32 semanas Estado alveolar 38 semanas Desarrollo pulmonar normal Detención o retraso del crecimiento Lesión estructural DBP nueva DBP clásica Modificado de Baraldi E., Filippone M. N Engl J Med 2007;357:
5 Seguimiento neumológico de los niños con displasia broncopulmonar al alta de neonatología. Parte 1: Epidemiología, fisiopatología y clínica / 169 dominante durante la infancia será taquipnea e insuficiencia respiratoria, con mayor riesgo de hipertensión pulmonar. En un gran número de niños van a coexistir ambos patrones. Debe considerarse la presencia de comorbilidades, como reflujo gastroesofágico, patología subglótica y traqueal (estenosis laríngea asociada o no a estenosis traqueal, traqueomalacia y broncomalacia), cortocircuitos sistémico-pulmonares y trastornos deglutorios. 17 Tabla 5. Manifestaciones clínicas de la DBP Taquipnea Retracción, tiraje, quejido Alteración del patrón respiratorio Sibilancias persistentes Tos persistente Broncorrea Estridor Tos metálica Episodios de cianosis (ej. con el llanto) Deformidad torácica Las manifestaciones dependerán del tipo y gravedad del compromiso predominante. FUNCIÓN PULMONAR EN EL PACIENTE CON DISPLASIA BRONCOPULMONAR ESTABLECIDA El impacto de la prematuridad per se sobre el pulmón, sumado a los efectos de las intervenciones terapéuticas, como oxigenoterapia y asistencia ventilatoria mecánica, determina una alteración de la función pulmonar, que con mayor o menor repercusión clínica, puede persistir toda la vida. El nacimiento prematuro se produce en una etapa del desarrollo embrionario en la que la anatomía de la vía aérea ya se ha establecido. Por lo tanto, el mayor impacto de la prematuridad será sobre la estructura de esta, así como sobre el desarrollo de los alvéolos y los vasos sanguíneos pulmonares. Las modificaciones estructurales de la vía aérea se expresarán funcionalmente en el lactante como una disminución de los flujos espiratorios medidos mediante pruebas de función pulmonar (compresión toracoabdominal con volumen corriente o elevado) que se mantienen bajos por lo menos durante los primeros años de vida. 18,19 También se describieron alteraciones ventilatorias, y disminución de la distensibilidad y de la capacidad residual funcional durante el primer año de vida. En algunos estudios se observó hiperreactividad bronquial y respuesta broncodilatadora en lactantes con DBP. 20,21 Estos hallazgos funcionales explicarían la presencia de sibilancias recurrentes, tos crónica y riesgo aumentado de reinternaciones por causa respiratoria en los primeros años de vida en los niños prematuros con DBP o sin ella. Algunos estudios longitudinales muestran que en los lactantes con DBP, la distensibilidad pulmonar mejora con el tiempo, mientras que la disminución de los flujos espiratorios puede persistir durante toda la infancia. 20,22 En los prematuros con compromiso predominante del desarrollo alveolar, se observó una disminución de la superficie de intercambio gaseoso. Esta última fue evaluada por el método de difusión de monóxido de carbono, que puso de manifiesto la afectación parenquimatosa en los prematuros extremos. 23 El patrón funcional de los niños con DBP no es patognomónico. Los hallazgos deben analizarse teniendo en cuenta el contexto clínico particular de cada paciente. Las espirometrías realizadas en niños que fueron prematuros pueden ser normales o mostrar una limitación al flujo aéreo de distinta gravedad. Estos hallazgos son aún más frecuentes en los niños que padecieron DBP. Generalmente el volumen espiratorio forzado en el primer segundo (VEF 1 ) se encuentra normal o ligeramente disminuido, y el compromiso de la vía aérea se expresa en una disminución de la relación VEF 1 /CVF y en las medidas de flujos espiratorios forzados (FEF 25-75% ). 24,25 Se describió respuesta a los broncodilatadores en un 32% de los niños que presentaron DBP. 24 La hiperreactividad de la vía aérea puede, asimismo, estar presente en un porcentaje significativo de adolescentes con antecedentes de DBP. 26 Las alteraciones funcionales también se observan durante el ejercicio, con aumento de la frecuencia respiratoria y bajo volumen corriente, y menor consumo pico de oxígeno. 27 En estos pacientes la obstrucción de la vía aérea puede persistir durante la edad escolar y la adolescencia. Actualmente existen métodos que permiten evaluar la función pulmonar en el lactante, el preescolar y el niño en edad escolar. En todo niño con antecedente de prematuridad, con DBP o no, debería realizarse por lo menos un estudio espirométrico y la evaluación de la respuesta a los broncodilatadores a partir de la edad escolar. La gran disponibilidad de equipos, la facilidad con que se realiza técnicamente el estudio y la valiosa información que provee justifican esta indicación.
6 170 / Arch Argent Pediatr 2013;111(2): / Subcomisiones, Comités y Grupos de Trabajo Los estudios de función pulmonar en el lactante requieren sedación, son prolongados y su accesibilidad es menor. Están destinados casi siempre a los estudios de investigación. Este tipo de estudio en la práctica clínica se limitaría a los pacientes con patrones clínicos no habituales y a la evaluación de la respuesta terapéutica, y debe ser indicado por el neumólogo. La decisión de realizar, en los preescolares, estudios (Rint, IOS, espirometría) que no requieren sedación, pero sí una mínima colaboración por parte del paciente, se tomará en función de la clínica, las características del paciente y la disponibilidad para efectuarlos. CIRCULACIÓN PULMONAR EN EL PACIENTE CON DISPLASIA BRONCOPULMONAR ESTABLECIDA La hipertensión pulmonar se define con la presencia de una presión media en la arteria pulmonar 25 mm Hg, presión capilar normal ( 15 mm Hg) e incremento en las resistencias vasculares pulmonares (> 3 unidades Wood/m 2 ). En los pacientes pediátricos suele utilizarse la relación entre la presión pulmonar sistólica o media y la presión sistémica media o sistólica; se considera anormal una relación 0,4. 28 El diagnóstico de enfermedad vascular pulmonar en esta población es dificultoso y requiere un alto índice de sospecha, dado que los síntomas de hipertensión pulmonar pueden ser sutiles y los signos clínicos ser atribuidos a la enfermedad pulmonar crónica. La hipertensión pulmonar en la DBP se manifiesta por episodios de cianosis recurrentes, edema de pulmón, insuficiencia cardíaca derecha, exacerbaciones respiratorias frecuentes, mayor número de rehospitalizaciones y un incremento de la muerte súbita. Su pronta detección provee una información pronóstica importante y permite un tratamiento más temprano y eficaz. 29,30 El electrocardiograma puede identificar la hipertrofia ventricular derecha como un marcador de la hipertensión pulmonar, aunque tiene una sensibilidad del 67% y un valor predictivo positivo del 69%. 30 El ecocardiograma Doppler color es un método no invasivo utilizado para el diagnóstico y la evaluación de la gravedad de la hipertensión pulmonar. En comparación con el cateterismo cardíaco, tiene una sensibilidad del 68% y una especificidad del 48%. De lo que se puede observar, la morfología del septum interventricular es lo más objetivo. La evaluación ecocardiográfica permite también estimar la función del ventrículo izquierdo, descartar cardiopatías asociadas y la presencia de colaterales aortopulmonares que, al aumentar el flujo pulmonar, empeoran la insuficiencia respiratoria. 30 Al inicio del seguimiento se recomienda efectuar un ecocardiograma en las siguientes situaciones: Prematuridad extrema: edad gestacional 28 semanas. Restricción del crecimiento intrauterino. En cualquier momento si el paciente presenta: Inadecuado incremento de peso a pesar de recibir las calorías suficientes. Enfermedad respiratoria grave que no mejora a pesar del tratamiento. Persistencia del requerimiento de oxigenoterapia. Episodios de cianosis o deterioro respiratorio recurrentes. Hipercapnia persistente. La evaluación de los pacientes que requieren oxigenoterapia se debe realizar inicialmente con el aporte de oxígeno que el niño recibe. Si no se evidencia hipertensión pulmonar, se suspende el oxígeno por 15 a 20 minutos y se estima nuevamente la presión pulmonar. El cateterismo cardíaco está reservado para: 1) Medir el flujo pulmonar en el paciente que presenta un cortocircuito sistémico-pulmonar y definir la necesidad de corrección quirúrgica cuando la evaluación mediante el ecocardiograma no es óptima. 2) Ante signos de hiperflujo pulmonar sin cortocircuito sistémico-pulmonar detectable por ecocardiograma, para descartar colaterales aortopulmonares significativas, y eventual tratamiento. 3) Estudiar los signos de hipertensión pulmonar detectados en el ecocardiograma que no se correlacionan con la clínica del paciente. 4) Descartar una obstrucción venosa pulmonar o disfunción del VI que puede contribuir a la hipertensión pulmonar y al edema pulmonar recurrente. La prueba de vasorreactividad pulmonar en este grupo de pacientes tiene sólo un valor pronóstico, dado que las terapias vasodilatadoras (prostaciclinas, bloqueantes de las endotelinas, bloqueantes de la fosfo-5-diesterasa) que requieren su realización se encuentran en fase experimental. En los niños con DBP, la hipertensión pulmonar evoluciona hacia una gradual resolución du-
7 Seguimiento neumológico de los niños con displasia broncopulmonar al alta de neonatología. Parte 1: Epidemiología, fisiopatología y clínica / 171 rante el primer año de vida. La persistencia de hipertensión pulmonar moderada o grave, que es un signo ominoso y se asocia con mayor morbimortalidad, se relaciona con deterioro y claudicación del ventrículo derecho. 31 Participaron en la discusión y redacción de esta Guía: Comité Nacional de Neumonología: Dra. Virginia Dalessandro Dr. Víctor Pawluk, Dra. Beatriz Reches, Dra. Silvia Pereyro, Dra. Cecilia Lepera, Dra. Anahí Krügen, Dra. María Marta Quiñones, Dra. Graciela Luque, Dra. Karina Melillo, Dra. Karina Moncada, Dra. Nora Díaz, Dra. Araceli Luz Benítez, Dra. Verónica Aguerre, Dra. Hilda Giugno, Dra. Patricia Paba, Dra. Analía Stadelman, Dra. Corina Magadan, Dra. Ana Castiñeiras, Dra. Silvina Smith, Dr. Julio Nadeo, Dra. Marcela Fraga, Dr. Pablo Bodas, Dra. Selva Di Coste, Dra. Sandra Baratta, Dra. Ana Balanzat, Dra. Marcela Capellino, Dra. Gisela Martinchuk, Dra. Yanina Loto, Dra. Alicia Michelini, Dr. Fernando Vila, Dra. Verónica Giubergia, Dr. Daniel Álvarez, Dr. Juan Gagneten, Dra. María Eugenia Bonilla, Dr. Diego Dagnino, Dr. Santiago Vidaurreta, Dra. María Elena Andreottola, Dr. Hernán Talamoni, Dr. Ángel Bonina, Dr. Maximiliano Salim, Dr. Fernando Renteria, Dr. Juan Finocchiaro, Dr. Fernando Adot, Dr. Raúl Robles, Dra. Lina Abram, Dra. Sandra Inwentarz, Dra. Mariela Bonini, Dr. Fernando Ferrero, Dra. Norma González, Dr. Claudio Castaños, Dr. Mario Grenoville, Dr. Federico Gini Cambaceres, Dra. Gabriela Surman, Dra. Nadia Tucci, Dra. Teresita Solís, Dra. Judit Pierini, Dr. Damián Taire, Dra. Sandra Barria, Dr. Néstor Pisapia, Dra. Silvina Prates, Dra. Elena Bonifacich, Dr. Luis Parra, Dr. Gastón Bolognese, Dr. Mauricio Borda, Dra. Silvia Cipriani, Dr. Gonzalo Colombres, Dr. Fernando Meneghetti, Dr. Patricio Pérez, Dra. Catalina Pinchak, Dra. Clarisa Ferreyra, Dra. María Alejandra Zárate, Dra. Liliana Gallardo, Dra. Alejandra Meneguzzi, Dra. Elsa Bisero, Dr. Mauro González Ross, Dra. Daniela Petti, Dra. Patricia Andreossi, Dra. Vivian Leske, Dra. Patricia Meyer, Dra. Gabriela Bauer, Dr. Conrado Llapur, Dra. Hebe González. Comité Nacional de Estudios Fetoneonatales (CEFEN): Dra. Daniela Satragno. Comité Nacional de Cardiología: Dra. Dora Haag. BIBLIOGRAFÍA 1. Northway WH Jr, Rosan RD, Porter DY. Pulmonary disease following respiratory therapy of hyaline membrane disease: Bronchopulmonary dysplasia. N Engl J Med 1967;276(7): Bancalari E, Abdenour GE, Feller R, Gannon J. Bronchopulmonary dysplasia: clinical presentation. J Pediatr 1979;95(5 Pt 2): Shennan AT, Dunn MS, Ohlsson A, Lennox K, Hoskins E. Abnormal pulmonary outcomes in premature infants: prediction from oxygen requirement in the neonatal period. Pediatrics 1988;82(4): Jobe A, Bancalari E. Bronchopulmonary Dysplasia-NICHD/ NHLBI/ORD Workshop Summary. Am J Respir Crit Care Med 2001;163(7): Fehlmann E, Tapia J, Fernández R, Bancalari A, et al. Impacto del síndrome de dificultad respiratoria en recién nacidos de muy bajo peso de nacimiento: estudio multicéntrico sudamericano. Arch Argent Pediatr 2010;108(5): Desarrollo temprano - Consenso del grupo de seguisiben para el seguimiento del neurodesarrollo en niños prematuros de MBPN. En: Bauer G, Borbonet D, Morgues M, Sola A. Niños prematuros y sus primeros años de vida. Recomendaciones del grupo de seguimiento de recién nacidos de alto riesgo: SeguiSIBEN. Buenos Aires: Edimed; Walsh MC, Yao Q, Gettner P, Hale E, et al. Impact of a physiologic definition on bronchopulmonary dysplasia rates. Pediatrics 2004;114(5): Ehrenkranz RA, Walsh MC, Vohr BR, Jobe AH, et al. Validation of the National Institutes of Health consensus definition of bronchopulmonary dysplasia. Pediatrics 2005;116(6): Eichenwald EC, Stark AR. Management and outcomes of very low birth weight. N Engl J Med 2008;358(16): Ministerio de Salud de la Nación. Programa de prevención de IRA en prematuros de alto riesgo atendidos en el sector público de salud Bancalari A. Actualización en presentación y patogénesis de la displasia broncopulmonar. Rev Chil Pediatr 2009;80 (3): Biniwale M, Ehrenkranz R. The role of nutrition in the prevention and management of bronchopulmonary dysplasia. Semin Perinatol 2006;30(4): Chess PR, D Angio CT, Pryhuber GS, Maniscalco WM. Pathogenesis of bronchopulmonary dysplasia. Semin Perinatol 2006;30(4): Bancalari E, Claure N, Sosenko IR. Bronchopulmonary dysplasia: changes in pathogenesis, epidemiology and definition. Semin Neonatol 2003;8(1): Lavoie P, Pham Ch, Jang K. Heritability of bronchopulmonary dysplasia, defined according to the Consensus Statement of the National Institutes of Health. Pediatrics 2008;122:(3) Guardia C, Moya FR, Maturana A. Incidence of New BDP among premature infants receiving prophylactic surfactante therapy. PAS May, Honolulu, Hawaii. E-PAS2008: Tiscornia C, Botto H, Rodríguez H. Patología de la vía aérea quirúrgica. En: Martínez Ferro M, Cannizaro C, Rodríguez S, Rabasa C. Neonatología Quirúrgica. Buenos Aires: Grupo Guía; Págs Friedrich L, Stein R, Pitrez P, Corso A, Jones M. Reduced lung function in healthy preterm infants in the first months of life. Am J Respir Crit Care Med 2006;173(4): Friedrich F, Pitrez P, Stein R, Goldani M, et al. Growth rate of lung function in healthy preterm infants. Am J Respir Crit Care Med 2007;176(12): Tepper RS, Morgan WJ, Cota K, Taussig LM. Expiratory flow limitation in infants with bronchopulmonary dysplasia. J Pediatr 1986(6);109: Motoyama EK, Fort MD, Klesh KW, Mutich RL, Guthrie
8 172 / Arch Argent Pediatr 2013;111(2): / Subcomisiones, Comités y Grupos de Trabajo RD. Early onset of airway reactivity in premature infants with bronchopulmonary dysplasia. Am Rev Respir Dis 1987;136(1): Baraldi E, Filippone M, Trevisanuto D, Zanardo V, Zacchello F. Pulmonary function until two years of life in infants with bronchopulmonary dysplasia. Am J Respir Crit Care Med 1997;155(1): Balinotti J, Chakr V, Tiller Ch, Kimmel R, et al. Growth of lung parenchyma in infants and toddlers with chronic lung disease of infancy. Am J Respir Crit Care Med 2010;181(10): Fawke J, Lum S, Kirkby K, Hennessy E, et al. Lung function and respiratory symptoms at 11 years in children born extremely preterm: the EPICure study. Am J Respir Crit Care Med 2010;182(2): Lum S, Kirkby J, Welsh L, Marlow N, et al. Nature and severity of lung function abnormalities in extremely pre-term children at 11 years of age. Eur Respir J 2011;37(5): Halvorsen T, Skadberg BT, Eide GE, Roksund OD, et al. Pulmonary outcome in adolescents of extreme preterm birth: a regional cohort study. Acta Paediatr 2004;93(10): Welsh L, Kirkby J, Lum S, Odendaal D, et al. The EPICure study: maximal exercise and physical activity in school children born extremely preterm. Thorax 2010;65(2): Barst RJ, Ertel SI, Beghetti M, Ivy DD. Pulmonary arterial hypertension: a comparison between children and adults. Eur Respir J 2011;37(3): Abman SH, Groothius JR. Pathophysiology and treatment of DBP. Current issues. Pediatr Clin North Am 1994; 41(2): Khemani E, McElhinnney DB, Rhein L, Andrade O, et al. Pulmonary Artery Hypertension in Formerly Premature Infants With Bronchopulmonary Dysplasia: clinical features and outcomes in the surfactant era. Pediatrics 2007;120(6): Parker TA, Abman SH. The pulmonary circulation in bronchopulmonary dysplasia. Semin Neonatol 2003;8(1): La verdad se logra, no con hacer callar a todos, sino al contrario, con invitar a hablar a todos para que sus testimonios se completen, se contrasten y se equilibren. Carlos G. Vallés. Diez años después
Evaluación funcional del niño con enfermedad pulmonar crónica. Displasia Broncopulmonar
 Evaluación funcional del niño con enfermedad pulmonar crónica Displasia Broncopulmonar María Belén Lucero Servicio de Neumonología Hospital de Pediatría Juan P. Garrahan Enfermedad pulmonar crónica más
Evaluación funcional del niño con enfermedad pulmonar crónica Displasia Broncopulmonar María Belén Lucero Servicio de Neumonología Hospital de Pediatría Juan P. Garrahan Enfermedad pulmonar crónica más
Displasia Broncopulmonar e Hipertensión Pulmonar
 Displasia Broncopulmonar e Hipertensión Pulmonar Dr Alejandro P. Muñuzuri Hospital Clínico Universitario de Santiago Universidad de Santiago de Compostela 16/02/2018 Hot Topics en Neonatología Madrid 2018
Displasia Broncopulmonar e Hipertensión Pulmonar Dr Alejandro P. Muñuzuri Hospital Clínico Universitario de Santiago Universidad de Santiago de Compostela 16/02/2018 Hot Topics en Neonatología Madrid 2018
ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
 1 Congreso Argentino de Medicina Interna Pediátrica ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA DR. VICTOR PAWLUK DIVISIÓN NEUMOTISIOLOGÍA HOSPITAL DE NIÑOS DR. PEDRO DE ELIZALDE BRONQUIOLITIS OBLITERANTE
1 Congreso Argentino de Medicina Interna Pediátrica ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA DR. VICTOR PAWLUK DIVISIÓN NEUMOTISIOLOGÍA HOSPITAL DE NIÑOS DR. PEDRO DE ELIZALDE BRONQUIOLITIS OBLITERANTE
La Neonatología Actual y sus Perspectivas
 La Neonatología Actual y sus Perspectivas Jornada de Enfermería Neonatal Displasia Broncopulmonar en el Recién Nacido: evolución post alta cómo evoluciona su enfermedad pulmonar? su desarrollo mental,
La Neonatología Actual y sus Perspectivas Jornada de Enfermería Neonatal Displasia Broncopulmonar en el Recién Nacido: evolución post alta cómo evoluciona su enfermedad pulmonar? su desarrollo mental,
Dra. Miriam Calvari. Infectóloga pediatra Hospital Pediátrico del Niño Jesús de Córdoba Miembro del Comité Nacional de Infectología SAP
 Dra. Miriam Calvari Infectóloga pediatra Hospital Pediátrico del Niño Jesús de Córdoba Miembro del Comité Nacional de Infectología SAP USO DE MEDICACIÓN ANTIVIRAL BRONQUIOLITIS La infección por virus sincicial
Dra. Miriam Calvari Infectóloga pediatra Hospital Pediátrico del Niño Jesús de Córdoba Miembro del Comité Nacional de Infectología SAP USO DE MEDICACIÓN ANTIVIRAL BRONQUIOLITIS La infección por virus sincicial
Guías Nacionales de Neonatología. Ministerio de Salud - Chile
 Guías Nacionales de Neonatología Ministerio de Salud - Chile 2005 DISPLASIA BRONCOPULMONAR (DBP) Lo que hoy se conoce como Displasia broncopulmonar (DBP) fue descrita por Northway en 1966, pero actualmente
Guías Nacionales de Neonatología Ministerio de Salud - Chile 2005 DISPLASIA BRONCOPULMONAR (DBP) Lo que hoy se conoce como Displasia broncopulmonar (DBP) fue descrita por Northway en 1966, pero actualmente
Nueva Definición de Síndrome de Distrés Respiratorio Agudo. Dr. Francisco Arancibia
 Nueva Definición de Síndrome de Distrés Respiratorio Agudo Dr. Francisco Arancibia 3 Nueva Definición de Síndrome de Distrés Respiratorio Agudo Escala de Murray En 1988, en un intento por una definición
Nueva Definición de Síndrome de Distrés Respiratorio Agudo Dr. Francisco Arancibia 3 Nueva Definición de Síndrome de Distrés Respiratorio Agudo Escala de Murray En 1988, en un intento por una definición
Dra Virginia D Alessand Pediatra Neumonólo Servicio de Neumonolo Htal de Niños Sor María Ludovica - La Pla
 Displasia Broncopulmonar Seguimiento a largo plazo Qué hay de nuevo? Dra Virginia D Alessand Pediatra Neumonólo Servicio de Neumonolo Htal de Niños Sor María Ludovica - La Pla Objetivos Repaso breve de
Displasia Broncopulmonar Seguimiento a largo plazo Qué hay de nuevo? Dra Virginia D Alessand Pediatra Neumonólo Servicio de Neumonolo Htal de Niños Sor María Ludovica - La Pla Objetivos Repaso breve de
Cafeína precoz vs de rutina en Prematuros extremos
 Cafeína precoz vs de rutina en Prematuros extremos Dr. Gerardo Flores Henríquez Servicio de Neonatología Hospital Dr. Eduardo Schütz Puerto Montt - Septiembre 2015. Estudio piloto randomizado controlado
Cafeína precoz vs de rutina en Prematuros extremos Dr. Gerardo Flores Henríquez Servicio de Neonatología Hospital Dr. Eduardo Schütz Puerto Montt - Septiembre 2015. Estudio piloto randomizado controlado
OXIGENOTERAPIA CRÓNICA EN
 Sociedad Argentina de Pediatría Subcomisiones, Comités y Grupos de Trabajo Arch Argent Pediatr 2013;111(3):252-258 / 252 Seguimiento neumológico de los niños con displasia broncopulmonar al alta de la
Sociedad Argentina de Pediatría Subcomisiones, Comités y Grupos de Trabajo Arch Argent Pediatr 2013;111(3):252-258 / 252 Seguimiento neumológico de los niños con displasia broncopulmonar al alta de la
Taquipnea Transitoria del RN. Int. Sonia Miranda
 Taquipnea Transitoria del RN Int. Sonia Miranda Esta entidad fue descrita por primera vez en 1966 por Avery y cols. Se denominó también pulmón húmedo, distrés respiratorio inexplicable del RN, taquipnea
Taquipnea Transitoria del RN Int. Sonia Miranda Esta entidad fue descrita por primera vez en 1966 por Avery y cols. Se denominó también pulmón húmedo, distrés respiratorio inexplicable del RN, taquipnea
BRONQUIOLITIS QUÉ HAY DE NUEVO?
 BRONQUIOLITIS QUÉ HAY DE NUEVO? Manejo en Pediatría de Atención Primaria e interrelación con Pediatría Hospitalaria Miguel Ángel Ruiz Castellano Pediatría CS San Blas DEFINICIÓN La bronquiolitis es un
BRONQUIOLITIS QUÉ HAY DE NUEVO? Manejo en Pediatría de Atención Primaria e interrelación con Pediatría Hospitalaria Miguel Ángel Ruiz Castellano Pediatría CS San Blas DEFINICIÓN La bronquiolitis es un
ATELECTASIA Ignacio Tapia Pérez Internado Pediatría Universidad de La Frontera Hospital Hernán Henríquez Aravena
 ATELECTASIA Ignacio Tapia Pérez Internado Pediatría Universidad de La Frontera Hospital Hernán Henríquez Aravena DEFINICIÓN Colapso del tejido aireado del pulmón Corresponde a un colapso de una región
ATELECTASIA Ignacio Tapia Pérez Internado Pediatría Universidad de La Frontera Hospital Hernán Henríquez Aravena DEFINICIÓN Colapso del tejido aireado del pulmón Corresponde a un colapso de una región
Guía del Curso Especialista en Patología del Aparato Respiratorio en el Niño
 Guía del Curso Especialista en Patología del Aparato Respiratorio en el Niño Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS
Guía del Curso Especialista en Patología del Aparato Respiratorio en el Niño Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS
Mesa redonda: Rol del pediatra en el seguimiento del paciente con enfermedad respiratoria crónica Miércoles 19, 16:30hs
 Mesa redonda: Rol del pediatra en el seguimiento del paciente con enfermedad respiratoria crónica Miércoles 19, 16:30hs Dra Virginia D Alessandro Pediatra Neumonóloga. Servicio Neumonología Htal de Niños
Mesa redonda: Rol del pediatra en el seguimiento del paciente con enfermedad respiratoria crónica Miércoles 19, 16:30hs Dra Virginia D Alessandro Pediatra Neumonóloga. Servicio Neumonología Htal de Niños
La EPOC como Factor de Riesgo Cardiovascular Emergente. Dr Jesús Recio Iglesias Servicio de Medicina Interna Hospital Vall d Hebron, Barcelona
 La EPOC como Factor de Riesgo Cardiovascular Emergente Dr Jesús Recio Iglesias Servicio de Medicina Interna Hospital Vall d Hebron, Barcelona Sitges, 21 de noviembre de 2007 Introducción EPOC: problema
La EPOC como Factor de Riesgo Cardiovascular Emergente Dr Jesús Recio Iglesias Servicio de Medicina Interna Hospital Vall d Hebron, Barcelona Sitges, 21 de noviembre de 2007 Introducción EPOC: problema
DISPLASIA BRONCO PULMONAR
 CAPITULO I INTRODUCCIÓN DISPLASIA BRONCO PULMONAR Definición.- Se define como DBP. cuando el neonato ha sido sometido a tres o más días de ventilación mecánica depende de oxígeno suplementario por 28 o
CAPITULO I INTRODUCCIÓN DISPLASIA BRONCO PULMONAR Definición.- Se define como DBP. cuando el neonato ha sido sometido a tres o más días de ventilación mecánica depende de oxígeno suplementario por 28 o
Distrés respiratorio neonatal Una puesta al día
 Distrés respiratorio neonatal Una puesta al día María Ruiz Martín ( Complejo Asistencial Universitario de Palencia) Pascual García-Herrera Taillefer (Hospital Universitario Carlos Haya) Cristina Bravo
Distrés respiratorio neonatal Una puesta al día María Ruiz Martín ( Complejo Asistencial Universitario de Palencia) Pascual García-Herrera Taillefer (Hospital Universitario Carlos Haya) Cristina Bravo
Aspectos fisiopatológicos de la Hipertensión Pulmonar
 II Congreso Argentino de Neonatología Buenos Aires, 27 29 de Junio, 2013 Conferencia Sábado 29 de Junio Aspectos fisiopatológicos de la Hipertensión Pulmonar Gonzalo Mariani Hospital Italiano de Buenos
II Congreso Argentino de Neonatología Buenos Aires, 27 29 de Junio, 2013 Conferencia Sábado 29 de Junio Aspectos fisiopatológicos de la Hipertensión Pulmonar Gonzalo Mariani Hospital Italiano de Buenos
MARTES 28 DE JUNIO. Centro de Docencia y Capacitación Pediátrica Dr. Carlos A. Gianantonio Salguero 1244
 3 Congreso Argentino de Neonatología Ética, seguridad y evidencia para mejorar la salud perinatal y el seguimiento de los Recién Nacidos 9 Jornadas Interdisciplinarias de Seguimiento del Recién Nacido
3 Congreso Argentino de Neonatología Ética, seguridad y evidencia para mejorar la salud perinatal y el seguimiento de los Recién Nacidos 9 Jornadas Interdisciplinarias de Seguimiento del Recién Nacido
Síndrome de Insuficiencia Respiratoria Aguda. Autora: MsC. Dra. María del Carmen Pino González
 Síndrome de Insuficiencia Respiratoria Aguda Autora: MsC. Dra. María del Carmen Pino González INSUFICIENCIA RESPIRATORIA AGUDA Se conoce como síndrome de insuficiencia respiratoria (SIR) al conjunto de
Síndrome de Insuficiencia Respiratoria Aguda Autora: MsC. Dra. María del Carmen Pino González INSUFICIENCIA RESPIRATORIA AGUDA Se conoce como síndrome de insuficiencia respiratoria (SIR) al conjunto de
URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI)
 URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Dr. Elías Béquer García Hospital Arnaldo Milián Castro. Villa Clara LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Definición: Lesión
URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Dr. Elías Béquer García Hospital Arnaldo Milián Castro. Villa Clara LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Definición: Lesión
INVESTIGACIÓN CLÍNICA. Dr. Gustavo Orellana Sandoval 10 de Julio del 2013
 INVESTIGACIÓN CLÍNICA Dr. Gustavo Orellana Sandoval 10 de Julio del 2013 Inicios de la Investigación Clínica Por que buscamos conocimiento nuevo? Adaptación a un medio ambiente hostil Necesidad de sobrevivir
INVESTIGACIÓN CLÍNICA Dr. Gustavo Orellana Sandoval 10 de Julio del 2013 Inicios de la Investigación Clínica Por que buscamos conocimiento nuevo? Adaptación a un medio ambiente hostil Necesidad de sobrevivir
Clampeo de cordón. Revisión de artículo. Int. Vallejos Mayo-2018
 Clampeo de cordón. Revisión de artículo Int. Vallejos Mayo-2018 Transición fetal a neonatal Intervenciones a influir: 1. Aplicar soporte respiratorio cuando hay dificultad para respirar al nacer. 2. Tiempo
Clampeo de cordón. Revisión de artículo Int. Vallejos Mayo-2018 Transición fetal a neonatal Intervenciones a influir: 1. Aplicar soporte respiratorio cuando hay dificultad para respirar al nacer. 2. Tiempo
Uso de Corticoides en Lesión Traumática de Médula Espinal y Distrés Respiratorio Agudo
 Uso de Corticoides en Lesión Traumática de Médula Espinal y Distrés Respiratorio Agudo Facundo Jorro Barón Médico Terapista Infantil Hospital P. de Elizalde Sanatorio Trinidad Mitre jorrobox@yahoo.com.ar
Uso de Corticoides en Lesión Traumática de Médula Espinal y Distrés Respiratorio Agudo Facundo Jorro Barón Médico Terapista Infantil Hospital P. de Elizalde Sanatorio Trinidad Mitre jorrobox@yahoo.com.ar
Cuál es el lu. g del EFR?
 El laboratorio pulmonar en la práctica diaria Enfermedad Pulmonar Crónica Post Viral, Asma, DBP, Cuál es el lu ugar g del EFR? nfermedad crónica (WikiPedia) n medicina, se llama enfermedad crónica a las
El laboratorio pulmonar en la práctica diaria Enfermedad Pulmonar Crónica Post Viral, Asma, DBP, Cuál es el lu ugar g del EFR? nfermedad crónica (WikiPedia) n medicina, se llama enfermedad crónica a las
11 (56) <32 sem 20% DAP casos. <28 sem 7 (16) 44% 1 dosis 9 (75%) 2 dosis 3 (25%)
 M Eugenia Aguirre M Eugenia Aguirre DAP 2010 12 casos
M Eugenia Aguirre M Eugenia Aguirre DAP 2010 12 casos
Estudio mul+céntrico sobre los efectos de la exposición a corioamnioni+s materna en el recién nacido de muy bajo peso.
 Estudio mul+céntrico sobre los efectos de la exposición a corioamnioni+s materna en el recién nacido de muy bajo peso. Fermín García- Muñoz Rodrigo, Gloria Galán Henríquez, Josep Figueras Aloy, Alfredo
Estudio mul+céntrico sobre los efectos de la exposición a corioamnioni+s materna en el recién nacido de muy bajo peso. Fermín García- Muñoz Rodrigo, Gloria Galán Henríquez, Josep Figueras Aloy, Alfredo
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar
 Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación:
 Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Aspectos en imágenes diagnósticas de la Displasia broncopulmonar
 Aspectos en imágenes diagnósticas de la Displasia broncopulmonar lizbet.perez@gmail.com Dra. Lizbet Pérez Marrero Radióloga Pediatra sin conflicto de interés. Contenidos Radiografía de tórax (RxTx) Rol
Aspectos en imágenes diagnósticas de la Displasia broncopulmonar lizbet.perez@gmail.com Dra. Lizbet Pérez Marrero Radióloga Pediatra sin conflicto de interés. Contenidos Radiografía de tórax (RxTx) Rol
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
VA A SER ASMÁTICO MI HIJO?
 6 Congreso Argentino de Neumonología Pediátrica Buenos Aires - Noviembre /12 MESA REDONDA: ASMA EN PEDIATRÍA. SITUACIONES ESPECIALES VA A SER ASMÁTICO MI HIJO? FACTORES PRONÓSTICOS DE PERSISTENCIA DE ASMA
6 Congreso Argentino de Neumonología Pediátrica Buenos Aires - Noviembre /12 MESA REDONDA: ASMA EN PEDIATRÍA. SITUACIONES ESPECIALES VA A SER ASMÁTICO MI HIJO? FACTORES PRONÓSTICOS DE PERSISTENCIA DE ASMA
Pinzamiento tardío del cordón en recién nacidos prematuros.
 en recién nacidos prematuros. Hot Topics en Neonatología. Madrid 2018 Cierre percutáneo del conducto arterioso Cord Clamping William Tarnow-Mordi,,MBChB Sydney Medical School Conducto arterioso Pinzamiento
en recién nacidos prematuros. Hot Topics en Neonatología. Madrid 2018 Cierre percutáneo del conducto arterioso Cord Clamping William Tarnow-Mordi,,MBChB Sydney Medical School Conducto arterioso Pinzamiento
SINDROME DE ASPIRACIÓN MECONIAL
 SINDROME DE ASPIRACIÓN MECONIAL DEFINICIÓN El meconio es la primera secreción intestinal del RN Compuesto de células epiteliales, pelo fetal, moco y bilis. El estrés intrauterino puede producir la evacuación
SINDROME DE ASPIRACIÓN MECONIAL DEFINICIÓN El meconio es la primera secreción intestinal del RN Compuesto de células epiteliales, pelo fetal, moco y bilis. El estrés intrauterino puede producir la evacuación
Seguimiento respiratorio del recién nacido de alto riesgo
 VOX PAEDIATRICA, 8,2 (11-15), 2000 MESA REDONDA: SEGUIMIENTO DEL RECIÉN NACIDO DE ALTO RIESGO Seguimiento respiratorio del recién nacido de alto riesgo G. Pérez Pérez, M. Martín Navarro Sección de Neumología
VOX PAEDIATRICA, 8,2 (11-15), 2000 MESA REDONDA: SEGUIMIENTO DEL RECIÉN NACIDO DE ALTO RIESGO Seguimiento respiratorio del recién nacido de alto riesgo G. Pérez Pérez, M. Martín Navarro Sección de Neumología
Guías Nacionales de Neonatología. Ministerio de Salud - Chile
 Guías Nacionales de Neonatología Ministerio de Salud - Chile 2005 RUPTURA ALVEOLARES. Definición: Patología caracterizada por la presencia de aire extra alveolar debido a una ruptura alveolar. Según su
Guías Nacionales de Neonatología Ministerio de Salud - Chile 2005 RUPTURA ALVEOLARES. Definición: Patología caracterizada por la presencia de aire extra alveolar debido a una ruptura alveolar. Según su
Ventilación Mecánica Invasiva y No Invasiva Neonatal. Dr. Emil Julio Ramos Becado Pediatría USS Marzo 2018
 Ventilación Mecánica Invasiva y No Invasiva Neonatal Dr. Emil Julio Ramos Becado Pediatría USS Marzo 2018 Introducción Intervención medica compleja. VM lograr conseguir intercambio gaseoso pulmonar adecuado
Ventilación Mecánica Invasiva y No Invasiva Neonatal Dr. Emil Julio Ramos Becado Pediatría USS Marzo 2018 Introducción Intervención medica compleja. VM lograr conseguir intercambio gaseoso pulmonar adecuado
Espirometría en niños mayores
 Aplicación práctica de las pruebas de función pulmonar Espirometría en niños mayores 6º Congreso Argentino de Neumonología Pediátrica, Jornada de Enfermería en Enfermedades Respiratorias Pediátricas y
Aplicación práctica de las pruebas de función pulmonar Espirometría en niños mayores 6º Congreso Argentino de Neumonología Pediátrica, Jornada de Enfermería en Enfermedades Respiratorias Pediátricas y
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Enfermedad Pulmonar Obstructiva Crónica
 Enfermedad Pulmonar Obstructiva Crónica Laboratorio de Exploración Funcional Respiratorio Dra. Mariana Ksiazenicki Dra. Cecilia Chao Dra. Ana Musetti Definición Grupos de Riesgo Fenotipos clínicos Clasificación
Enfermedad Pulmonar Obstructiva Crónica Laboratorio de Exploración Funcional Respiratorio Dra. Mariana Ksiazenicki Dra. Cecilia Chao Dra. Ana Musetti Definición Grupos de Riesgo Fenotipos clínicos Clasificación
Dra. María Paz Cubillos Becada de Pediatría 2011 MANEJO RESPIRATORIO DE EMH
 Dra. María Paz Cubillos Becada de Pediatría 2011 MANEJO RESPIRATORIO DE EMH DR Causa fte de ingreso en UCI neonatal RN con déficit de surfactante desarrollan rápidamente DR Clínica : taquipnea, quejido,
Dra. María Paz Cubillos Becada de Pediatría 2011 MANEJO RESPIRATORIO DE EMH DR Causa fte de ingreso en UCI neonatal RN con déficit de surfactante desarrollan rápidamente DR Clínica : taquipnea, quejido,
SINDROME BRONQUIAL OBSTRUCTIVO
 SINDROME BRONQUIAL OBSTRUCTIVO Int a Jahzeel Gacitúa B. Int. Javier Jaramillo M. Internado Pediatría 9 Agosto 2012 Introducción En Chile las infecciones respiratorias (IRAs) corresponden al 60% de las
SINDROME BRONQUIAL OBSTRUCTIVO Int a Jahzeel Gacitúa B. Int. Javier Jaramillo M. Internado Pediatría 9 Agosto 2012 Introducción En Chile las infecciones respiratorias (IRAs) corresponden al 60% de las
EDUCACION MEDICA CONTINUA. Displasia broncopulmonar: enfermedad pulmonar crónica del recién nacido
 EDUCACION MEDICA CONTINUA Displasia broncopulmonar: enfermedad pulmonar crónica del recién nacido Bronchopulmonary dysplasia: chronic lung disease of the newborn Dr.: Manuel Pantoja Ludueña* Introducción
EDUCACION MEDICA CONTINUA Displasia broncopulmonar: enfermedad pulmonar crónica del recién nacido Bronchopulmonary dysplasia: chronic lung disease of the newborn Dr.: Manuel Pantoja Ludueña* Introducción
Dra Johanne Jahnsen K. Terapias en Displasia Broncopulmonar
 Dra Johanne Jahnsen K. Terapias en Displasia Broncopulmonar Introducción La displasia broncopulmonar (DBP) es la enfermedad pulmonar crónica más frecuente en los recién nacidos. Avances en años recientes/aumento
Dra Johanne Jahnsen K. Terapias en Displasia Broncopulmonar Introducción La displasia broncopulmonar (DBP) es la enfermedad pulmonar crónica más frecuente en los recién nacidos. Avances en años recientes/aumento
El test empleado para valorar la función respiratoria es: Seleccione una: a. Test de Silverman b. Test de Apgar c. Test de Denver d.
 Tema 15 (Atención enfermera al recién nacido en riesgo) El test empleado para valorar la función respiratoria es: a. Test de Silverman b. Test de Apgar c. Test de Denver d. Ninguno de ellos Los factores
Tema 15 (Atención enfermera al recién nacido en riesgo) El test empleado para valorar la función respiratoria es: a. Test de Silverman b. Test de Apgar c. Test de Denver d. Ninguno de ellos Los factores
PRINCIPIOS DE VENTILACIÓN MECÁNICA. Dra. Cecilia Silva F Servicio Neonatología HBLT. 2018
 PRINCIPIOS DE VENTILACIÓN MECÁNICA Dra. Cecilia Silva F Servicio Neonatología HBLT. 2018 VENTILACIÓN MECÁNICA Procedimiento invasivo de apoyo de la función respiratoria. Se utiliza en situaciones insuficiencia
PRINCIPIOS DE VENTILACIÓN MECÁNICA Dra. Cecilia Silva F Servicio Neonatología HBLT. 2018 VENTILACIÓN MECÁNICA Procedimiento invasivo de apoyo de la función respiratoria. Se utiliza en situaciones insuficiencia
BRONCODISPLASIA Basada En Evidencia
 BRONCODISPLASIA Basada En Evidencia Tratamiento Y PREVENSIÒN Un Caso cuasi comun Percy tiene un año los cumplio el lunes 17 feliz todo el dia sonrie y tiene muchas mamas que lo apapuchan y compiten por
BRONCODISPLASIA Basada En Evidencia Tratamiento Y PREVENSIÒN Un Caso cuasi comun Percy tiene un año los cumplio el lunes 17 feliz todo el dia sonrie y tiene muchas mamas que lo apapuchan y compiten por
Cierre percutáneo del conducto arterioso
 Cierre percutáneo del conducto arterioso Hot Topics en Neonatología. Madrid 2018 Catheter-based closure of the PDA Carl Backes, M.D Nationwide Children s Hospital Department of Pediatrics Section of Cardiology
Cierre percutáneo del conducto arterioso Hot Topics en Neonatología. Madrid 2018 Catheter-based closure of the PDA Carl Backes, M.D Nationwide Children s Hospital Department of Pediatrics Section of Cardiology
CÁTEDRA DE FISIOLOGÍA FCM-UNA DRA SONIA SANCHEZ 2018
 CÁTEDRA DE FIOLOGÍA FCM-UNA DRA SONIA SANCHEZ 2018 Capacidad de difusión de monóxido de carbono( DLCO) Prueba funcional respiratoria que evalúa la integridad de la membrana alveolo-capilar. CAPACIDAD DE
CÁTEDRA DE FIOLOGÍA FCM-UNA DRA SONIA SANCHEZ 2018 Capacidad de difusión de monóxido de carbono( DLCO) Prueba funcional respiratoria que evalúa la integridad de la membrana alveolo-capilar. CAPACIDAD DE
Dr. José Antonio Ramírez Calvo INPerIER
 Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
Dr. José Antonio Ramírez Calvo INPerIER ES EL ÚNICO TRATAMIENTO DEFINITIVO Preeclampsia Leve Eclampsia 20 semanas Término Los fetos de madres preeclampsia están sometidos a un estrés que ayuda a madurar
No hay conflicto de intereses.
 No hay conflicto de intereses. Nuestros niños con cardiopatía Congénita ahora son adultos: Y ahora qué? Alfonso Buendía Hernández Instituto Nacional de Cardiología Ignacio Chávez México NACIDOS 2,500,000
No hay conflicto de intereses. Nuestros niños con cardiopatía Congénita ahora son adultos: Y ahora qué? Alfonso Buendía Hernández Instituto Nacional de Cardiología Ignacio Chávez México NACIDOS 2,500,000
ACTUALIZACIÓN EN DISPLASIA BRONCOPULMONAR BRONCHOPULMONARY DYSPLASIA UPDATE
 ARTÍCULOS ORIGINALES / ORIGINAL ARTICLES Actualización en displasia broncopulmonar ACTUALIZACIÓN EN DISPLASIA BRONCOPULMONAR BRONCHOPULMONARY DYSPLASIA UPDATE Dra. M. Ester Pizarro 1, Dra. M. Angélica
ARTÍCULOS ORIGINALES / ORIGINAL ARTICLES Actualización en displasia broncopulmonar ACTUALIZACIÓN EN DISPLASIA BRONCOPULMONAR BRONCHOPULMONARY DYSPLASIA UPDATE Dra. M. Ester Pizarro 1, Dra. M. Angélica
Imágenes en el estudio de las alteraciones respiratorias en niños con limitaciones neurológicas. Dra Karla Moënne Bühlmann
 Imágenes en el estudio de las alteraciones respiratorias en niños con limitaciones neurológicas LOGO Dra Karla Moënne Bühlmann Generalidades d Alta incidencia de problemas respiratorios Importante rol
Imágenes en el estudio de las alteraciones respiratorias en niños con limitaciones neurológicas LOGO Dra Karla Moënne Bühlmann Generalidades d Alta incidencia de problemas respiratorios Importante rol
TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria
 TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria Contenidos: Cambios en el sistema respiratorio Anoxia fetal y neonatal Síndrome de dificultad respiratoria idiopática Síndrome de aspiración
TEMA 36.- El recién nacido con anoxia e insuficiencia respiratoria Contenidos: Cambios en el sistema respiratorio Anoxia fetal y neonatal Síndrome de dificultad respiratoria idiopática Síndrome de aspiración
APLICACION CLINICA DE LOS ESTUDIOS DE FUNCION PULMONAR
 APLICACION CLINICA DE LOS ESTUDIOS DE FUNCION PULMONAR DR. JUAN CARLOS RODRIGUEZ VAZQUEZ CURSO NACIONAL DE ENFERMEDADES RESPIRATORIAS. HOSPITAL HERMANOS AMEIJEIRAS.2011 ESPIROMETRIA FORZADA PRUEBAS DE
APLICACION CLINICA DE LOS ESTUDIOS DE FUNCION PULMONAR DR. JUAN CARLOS RODRIGUEZ VAZQUEZ CURSO NACIONAL DE ENFERMEDADES RESPIRATORIAS. HOSPITAL HERMANOS AMEIJEIRAS.2011 ESPIROMETRIA FORZADA PRUEBAS DE
Injuria pulmonar asociada al ventilador. Salvador Navarro-Psihas Hospital Universitario de Innsbruck Austria
 Injuria pulmonar asociada al ventilador Salvador Navarro-Psihas Hospital Universitario de Innsbruck Austria 1 Mary Ellen Avery 2 Survival rate and Incidence of BPD in 8 centers 3 Diferencias entre Columbia
Injuria pulmonar asociada al ventilador Salvador Navarro-Psihas Hospital Universitario de Innsbruck Austria 1 Mary Ellen Avery 2 Survival rate and Incidence of BPD in 8 centers 3 Diferencias entre Columbia
DISPLASIA BRONCOPULMONAR (DBP)
 DISPLASIA BRONCOPULMONAR (DBP) Dra. Monica Morgues N. Corresponde a un daño pulmonar crónico secundario a la inmadurez pulmonar del prematuro que debe soportar terapias como: oxígeno, ventilación mecánica
DISPLASIA BRONCOPULMONAR (DBP) Dra. Monica Morgues N. Corresponde a un daño pulmonar crónico secundario a la inmadurez pulmonar del prematuro que debe soportar terapias como: oxígeno, ventilación mecánica
ENFERMEDADES RESPIRATORIAS EN ADULTOS MAYORES. Cómo influyen en la Autovalencia o dependencia?
 ENFERMEDADES RESPIRATORIAS EN ADULTOS MAYORES Cómo influyen en la Autovalencia o dependencia? ENFERMEDADES RESPIRATORIAS EN AM EPOC ASMA IRA AGUDA LCFA EPOC (GOLD) Enfermedad caracterizada por una limitación
ENFERMEDADES RESPIRATORIAS EN ADULTOS MAYORES Cómo influyen en la Autovalencia o dependencia? ENFERMEDADES RESPIRATORIAS EN AM EPOC ASMA IRA AGUDA LCFA EPOC (GOLD) Enfermedad caracterizada por una limitación
GUIA DE PRACTICA CLINICA DUCTUS ARTERIOSO PERMEABLE EN PACIENTE PREMATURO DIRECCIÓN MÉDICA (UF)
 1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Pediatras y Médicos generales durante el
1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Pediatras y Médicos generales durante el
Centro Universitario de Ciencias de la Salud. Programa de Estudio por Competencias Profesionales Integradas
 Centro Universitario de Ciencias de la Salud Programa de Estudio por Competencias Profesionales Integradas 1. IDENTIFICACIÓN DEL CURSO. Centro Universitario: CENTRO UNIVERSITARIO DE CIENCIAS DE LA SALUD.
Centro Universitario de Ciencias de la Salud Programa de Estudio por Competencias Profesionales Integradas 1. IDENTIFICACIÓN DEL CURSO. Centro Universitario: CENTRO UNIVERSITARIO DE CIENCIAS DE LA SALUD.
Manejo de la EPOC como enfermedad crónica Dr. Daniel Ocaña
 Manejo de la EPOC como enfermedad crónica Dr. Daniel Ocaña SPO.0204.112016 Infradiagnóstico Manejo de la enfermedad Comorbilidades más frecuentes y su manejo Evolución de la cronicidad INFRADIAGNÓSTICO:
Manejo de la EPOC como enfermedad crónica Dr. Daniel Ocaña SPO.0204.112016 Infradiagnóstico Manejo de la enfermedad Comorbilidades más frecuentes y su manejo Evolución de la cronicidad INFRADIAGNÓSTICO:
DISPLASIA BRONCOPULMONAR
 DISPLASIA BRONCOPULMONAR Dr.Ricardo González D. I. Introducción La displasia broncopulmonar (DBP), constituye un importante problema médico por una parte asociado al cuidado intensivo neonatal y de alguna
DISPLASIA BRONCOPULMONAR Dr.Ricardo González D. I. Introducción La displasia broncopulmonar (DBP), constituye un importante problema médico por una parte asociado al cuidado intensivo neonatal y de alguna
Guía de Referencia Rápida. Diagnóstico Y Tratamiento De Taquipnea Transitoria Del Recién Nacido GPC. Guía de Práctica Clínica. Número de Registro :
 Guía de Referencia Rápida Diagnóstico Y Tratamiento De Taquipnea Transitoria Del Recién Nacido GPC Guía de Práctica Clínica Número de Registro : Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del
Guía de Referencia Rápida Diagnóstico Y Tratamiento De Taquipnea Transitoria Del Recién Nacido GPC Guía de Práctica Clínica Número de Registro : Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del
MANEJO DEL PACIENTE CON EPOC ESTABLE. Raquel Albiol Raga. MIR 4. CS Rafalafena Tutor: Manuel Batalla Sales
 MANEJO DEL PACIENTE CON EPOC ESTABLE Raquel Albiol Raga. MIR 4. CS Rafalafena Tutor: Manuel Batalla Sales EPOC? La enfermedad pulmonar obstructiva crónica es una enfermedad frecuente, prevenible y tratable,
MANEJO DEL PACIENTE CON EPOC ESTABLE Raquel Albiol Raga. MIR 4. CS Rafalafena Tutor: Manuel Batalla Sales EPOC? La enfermedad pulmonar obstructiva crónica es una enfermedad frecuente, prevenible y tratable,
UNIVERSIDAD DE EL SALVADOR FACULTAD DE MEDICINA POSGRADO DE ESPECIALIDADES MÉDICAS TESIS DE GRADUACION
 1 UNIVERSIDAD DE EL SALVADOR FACULTAD DE MEDICINA POSGRADO DE ESPECIALIDADES MÉDICAS TESIS DE GRADUACION FACTORES DE RIESGO PRESENTES EN PREMATUROS MENORES DE 1500 GRAMOS DE PESO AL NACER CON DISPLASIA
1 UNIVERSIDAD DE EL SALVADOR FACULTAD DE MEDICINA POSGRADO DE ESPECIALIDADES MÉDICAS TESIS DE GRADUACION FACTORES DE RIESGO PRESENTES EN PREMATUROS MENORES DE 1500 GRAMOS DE PESO AL NACER CON DISPLASIA
Aplicación práctica del tratamiento Antibiótico en las Agudizaciones de la EPOC. Filiación del ponente
 Aplicación práctica del tratamiento Antibiótico en las Agudizaciones de la EPOC Filiación del ponente Definición de Agudización de la EPOC GUIA GOLD 2017 1 : empeoramiento agudo de los síntomas respiratorios,
Aplicación práctica del tratamiento Antibiótico en las Agudizaciones de la EPOC Filiación del ponente Definición de Agudización de la EPOC GUIA GOLD 2017 1 : empeoramiento agudo de los síntomas respiratorios,
Estudio de la función pulmonar
 Estudio de la función pulmonar Enfermedades respiratorias Diagnostico Indicaciones Seguimiento de tratamiento Valorar riesgo operatorio Valorar pronóstico Incapacidad laboral 1 Exámenes Espirometría Curva
Estudio de la función pulmonar Enfermedades respiratorias Diagnostico Indicaciones Seguimiento de tratamiento Valorar riesgo operatorio Valorar pronóstico Incapacidad laboral 1 Exámenes Espirometría Curva
Asistencia respiratoria mecánica a niños con muy bajo peso al nacer
 Hospital Materno Norte Tamara Bunke MEDISAN 2006; 10(2) Asistencia respiratoria mecánica a niños con muy bajo peso al nacer Dr. Arturo Acevedo Ortiz 1 y Dra. Ana Cristina Matos Toledo 2 En la literatura
Hospital Materno Norte Tamara Bunke MEDISAN 2006; 10(2) Asistencia respiratoria mecánica a niños con muy bajo peso al nacer Dr. Arturo Acevedo Ortiz 1 y Dra. Ana Cristina Matos Toledo 2 En la literatura
FICHA CONSULTA RÁPIDA ASMA
 --------- FICHA CONSULTA RÁPIDA Autores: González Aliaga, Javier. Navarro Ros, Fernando Maria. GdT Enfermedades Respiratorias. 1. Qué es el asma? Es una enfermedad inflamatoria crónica de las vías respiratorias,
--------- FICHA CONSULTA RÁPIDA Autores: González Aliaga, Javier. Navarro Ros, Fernando Maria. GdT Enfermedades Respiratorias. 1. Qué es el asma? Es una enfermedad inflamatoria crónica de las vías respiratorias,
Finalmente se adjuntan tablas con valores normales de función respiratoria.
 En este capítulo se proporcionan criterios para la valoración de la discapacidad producida por deficiencias del aparato respiratorio, consideradas desde el punto de vista de la alteración de la función
En este capítulo se proporcionan criterios para la valoración de la discapacidad producida por deficiencias del aparato respiratorio, consideradas desde el punto de vista de la alteración de la función
IMPACTO DEL CRIBADO NEONATAL SOBRE LA AFECTACIÓN N RESPIRATORIA EN FQ. Carmen Antelo Landeira Unidad de Fibrosis Quística
 IMPACTO DEL CRIBADO NEONATAL SOBRE LA AFECTACIÓN N RESPIRATORIA EN FQ Carmen Antelo Landeira Unidad de Fibrosis Quística Cribado Neonatal de FQ ORENSTEIN DM. Am J Dis Child 1977;131:973-5 16 parejas de
IMPACTO DEL CRIBADO NEONATAL SOBRE LA AFECTACIÓN N RESPIRATORIA EN FQ Carmen Antelo Landeira Unidad de Fibrosis Quística Cribado Neonatal de FQ ORENSTEIN DM. Am J Dis Child 1977;131:973-5 16 parejas de
Consideraciones etiopatogénicas,, diagnósticas y terapéuticas del asma en la primera infancia
 Consideraciones etiopatogénicas,, diagnósticas y terapéuticas del asma en la primera infancia Karime Mantilla Rivas Servicio de Alergología H.U.. Virgen de la Arrixaca. Murcia (España) 1 Etiopatogénia
Consideraciones etiopatogénicas,, diagnósticas y terapéuticas del asma en la primera infancia Karime Mantilla Rivas Servicio de Alergología H.U.. Virgen de la Arrixaca. Murcia (España) 1 Etiopatogénia
! DIAGNÓSTICO! TRATAMIENTO! SEGUIMIENTO! EPOC%leve)mod% Específico% Completo% Completo% EPOC%avanzado% Epecífico% Inicial% Derivar%
 ! DIAGNÓSTICO! TRATAMIENTO! SEGUIMIENTO! EPOC%leve)mod% Específico% Completo% Completo% EPOC%avanzado% Epecífico% Inicial% Derivar% Es una enfermedad común prevenible y tratable, está caracterizada por
! DIAGNÓSTICO! TRATAMIENTO! SEGUIMIENTO! EPOC%leve)mod% Específico% Completo% Completo% EPOC%avanzado% Epecífico% Inicial% Derivar% Es una enfermedad común prevenible y tratable, está caracterizada por
Ductus: Nuevos enfoques sobre un viejo tema
 Ductus: Nuevos enfoques sobre un viejo tema Dra. Maria Carolina Gandolfi E. Médico Pediátra Neonatóloga Clinica Santa María Santiago de Chile www.bibliotecaneonatal.com Controversia? Controversias sobre
Ductus: Nuevos enfoques sobre un viejo tema Dra. Maria Carolina Gandolfi E. Médico Pediátra Neonatóloga Clinica Santa María Santiago de Chile www.bibliotecaneonatal.com Controversia? Controversias sobre
Ventilación No Invasiva en Neonatos
 VII CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA V JORNADAS DE KINESIOLOGIA EN EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA SAN MIGUEL DE TUCUMAN 11, 12 Y 13 DE SEPTIEMBRE DE 2014
VII CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA V JORNADAS DE KINESIOLOGIA EN EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA SAN MIGUEL DE TUCUMAN 11, 12 Y 13 DE SEPTIEMBRE DE 2014
03/03/2010. U niversitario
 Diagnóstico del Asma: Importancia de las pruebas de función pulmonar Dr. José Ramón Villa Asensi U niversitario Estudios de función pulmonar Establecer el diagnóstico en casos de clínica dudosa Cuantificar
Diagnóstico del Asma: Importancia de las pruebas de función pulmonar Dr. José Ramón Villa Asensi U niversitario Estudios de función pulmonar Establecer el diagnóstico en casos de clínica dudosa Cuantificar
DOBLE SALIDA DE VENTRÍCULO DERECHO
 DOBLE SALIDA DE VENTRÍCULO DERECHO Definición: En esta cardiopatía, la arteria pulmonar y más de la mitad de la aorta emergen del ventrículo derecho. Existe una comunicación interventricular (o CIV) que
DOBLE SALIDA DE VENTRÍCULO DERECHO Definición: En esta cardiopatía, la arteria pulmonar y más de la mitad de la aorta emergen del ventrículo derecho. Existe una comunicación interventricular (o CIV) que
EPOC e HIPERTENSIÓN PULMONAR
 Cruces 27 de enero de 2011 EPOC e HIPERTENSIÓN PULMONAR M. Victoria Egurbide S. Medicina Interna H. de Cruces (Vizcaya) Hipertensión Pulmonar en la EPOC 1. Es importante? 2. Por qué se produce? 3. Cómo
Cruces 27 de enero de 2011 EPOC e HIPERTENSIÓN PULMONAR M. Victoria Egurbide S. Medicina Interna H. de Cruces (Vizcaya) Hipertensión Pulmonar en la EPOC 1. Es importante? 2. Por qué se produce? 3. Cómo
Introducción Programa de Seguimiento
 XII Jornada Especialistas SOCHINEP Seguimiento de Prematuros DBP Programa de Seguimiento del Prematuro Hospital Dr. Sótero del Río E Pittaluga, I D'Apremont, A Zamorano, I Vasquez, J Smith, H Perez, JP
XII Jornada Especialistas SOCHINEP Seguimiento de Prematuros DBP Programa de Seguimiento del Prematuro Hospital Dr. Sótero del Río E Pittaluga, I D'Apremont, A Zamorano, I Vasquez, J Smith, H Perez, JP
según la edad del paciente Dra. María Belén Lucero Neumóloga Pediatra
 Rédito de las Pruebas de función pulmonar según la edad del paciente Dra. María Belén Lucero Neumóloga Pediatra Las pruebas de función pulmonar (PFP) sonuna herramienta importante en el diagnóstico, evaluación
Rédito de las Pruebas de función pulmonar según la edad del paciente Dra. María Belén Lucero Neumóloga Pediatra Las pruebas de función pulmonar (PFP) sonuna herramienta importante en el diagnóstico, evaluación
CARACTERÍSTICAS DE NEONATOS CON DISPLASIA BRONCOPULMONAR DEL HOSPITAL UNIVERSITARIO DEL VALLE EVARISTO GARCÍA DE CALI, COLOMBIA 1
 CARACTERÍSTICAS DE NEONATOS CON DISPLASIA BRONCOPULMONAR DEL HOSPITAL UNIVERSITARIO DEL VALLE EVARISTO GARCÍA DE CALI, COLOMBIA 1 JAVIER TORRES MUÑOZ, M.D. RESUMEN Introducción: El desarrollo que ha tenido
CARACTERÍSTICAS DE NEONATOS CON DISPLASIA BRONCOPULMONAR DEL HOSPITAL UNIVERSITARIO DEL VALLE EVARISTO GARCÍA DE CALI, COLOMBIA 1 JAVIER TORRES MUÑOZ, M.D. RESUMEN Introducción: El desarrollo que ha tenido
ABC de la Ventilación no Invasiva en la Insuficiencia Respiratoria Crónica
 ABC de la Ventilación no Invasiva en la Insuficiencia Respiratoria Crónica Indicaciones Dra Vivian Leske Laboratorio de Sueno Servicio de Neumonología Hospital Nacional de Pediatría Prof. Dr. J. P. Garrahan
ABC de la Ventilación no Invasiva en la Insuficiencia Respiratoria Crónica Indicaciones Dra Vivian Leske Laboratorio de Sueno Servicio de Neumonología Hospital Nacional de Pediatría Prof. Dr. J. P. Garrahan
Revista del Hospital Materno Infantil Ramón Sardá ISSN: Hospital Materno Infantil Ramón Sardá Argentina
 Revista del Hospital Materno Infantil Ramón Sardá ISSN: 1514-9838 asociacionsarda@yahoo.com.ar Hospital Materno Infantil Ramón Sardá Argentina D Apremont, Ivonne; Tapia, José Luis; Quezada, Mariela; Gederlini,
Revista del Hospital Materno Infantil Ramón Sardá ISSN: 1514-9838 asociacionsarda@yahoo.com.ar Hospital Materno Infantil Ramón Sardá Argentina D Apremont, Ivonne; Tapia, José Luis; Quezada, Mariela; Gederlini,
Función pulmonar en pacientes con Disquinesia Ciliar Primaria (DCP)
 Función pulmonar en pacientes con Disquinesia Ciliar Primaria (DCP) Dr Sergio Scigliano Centro Respiratorio Hospital de Niños Ricardo Gutiérrez Buenos Aires, Argentina sergioscigliano@gmail.com Disquinesia
Función pulmonar en pacientes con Disquinesia Ciliar Primaria (DCP) Dr Sergio Scigliano Centro Respiratorio Hospital de Niños Ricardo Gutiérrez Buenos Aires, Argentina sergioscigliano@gmail.com Disquinesia
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica.
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Síndrome de Down (SD) y cardiopatías Fundació Catalana Síndrome de Down
 Dr. J. Casaldàliga. Barcelona 9 de juny 2010 Síndrome de Down (SD) y cardiopatías Fundació Catalana Síndrome de Down Incidencia global SD: 1 de cada 700 nacimientos (15/10.000) Estudio Colaborativo Español
Dr. J. Casaldàliga. Barcelona 9 de juny 2010 Síndrome de Down (SD) y cardiopatías Fundació Catalana Síndrome de Down Incidencia global SD: 1 de cada 700 nacimientos (15/10.000) Estudio Colaborativo Español
Asociación de Padres de Niños Prematuros PREMATUROS
 Asociación de Padres de Niños Prematuros DATOS NIÑOS Y NIÑAS PREMATUROS Nacimientos Entre un 8% y 10% de los niños nacidos anualmente en los países desarrollados lo hace de forma prematura. Aproximadamente
Asociación de Padres de Niños Prematuros DATOS NIÑOS Y NIÑAS PREMATUROS Nacimientos Entre un 8% y 10% de los niños nacidos anualmente en los países desarrollados lo hace de forma prematura. Aproximadamente
BASES FISIOPATOLOGICAS DE ALGUNAS MANIOBRAS EN VENTILACION MECANICA INVASIVA. Dr. Juan Mendoza N. UPC - HTS Agosto, 2013.
 BASES FISIOPATOLOGICAS DE ALGUNAS MANIOBRAS EN VENTILACION MECANICA INVASIVA Dr. Juan Mendoza N. UPC - HTS Agosto, 2013. O B J E T I V O S Estructura de la Mb alveolo capilar. Daño o injuria por VM invasiva.
BASES FISIOPATOLOGICAS DE ALGUNAS MANIOBRAS EN VENTILACION MECANICA INVASIVA Dr. Juan Mendoza N. UPC - HTS Agosto, 2013. O B J E T I V O S Estructura de la Mb alveolo capilar. Daño o injuria por VM invasiva.
Asma. Daniela Suárez Medrano Internado de Pediatría Segunda Infancia Octubre 2012
 Asma Daniela Suárez Medrano Internado de Pediatría Segunda Infancia Octubre 2012 Definición Inflamación crónica de las vías aéreas. Se asocia a hiperreactividad bronquial Obstrucción al flujo aéreo, reversible
Asma Daniela Suárez Medrano Internado de Pediatría Segunda Infancia Octubre 2012 Definición Inflamación crónica de las vías aéreas. Se asocia a hiperreactividad bronquial Obstrucción al flujo aéreo, reversible
GPC. Guía de Referencia Rápida. Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido
 Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
CURSO APLICACIÓN PRACTICA DE LAS PRUEBAS DE FUNCIÓN PULMONAR
 6 CONGRESO ARGENTINO DE NEUMONOLOGÍA PEDIÁTRICA Jornadas de Enfermería en Enfermedades Respiratorias Pediátricas Jornada de Kinesiología Respiratoria Sociedad Argentina de Pediatria Buenos Aires, 2012
6 CONGRESO ARGENTINO DE NEUMONOLOGÍA PEDIÁTRICA Jornadas de Enfermería en Enfermedades Respiratorias Pediátricas Jornada de Kinesiología Respiratoria Sociedad Argentina de Pediatria Buenos Aires, 2012
2. Sobre los valores de las diferentes presiones parciales de los gases, marca con una cruz (X) la respuesta correcta según corresponda.
 Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
Instituto de Cardiología de Corrientes "Juana F. Cabral"
 Instituto de Cardiología de Corrientes "Juana F. Cabral" Recomendaciones del uso de los métodos de imágenes en el diagnóstico. Utilidad del ecocardiograma Doppler en la etapa aguda. Utilidad del ecocardiograma
Instituto de Cardiología de Corrientes "Juana F. Cabral" Recomendaciones del uso de los métodos de imágenes en el diagnóstico. Utilidad del ecocardiograma Doppler en la etapa aguda. Utilidad del ecocardiograma
HOSPITAL BARROS LUCO U. De NEONATOLOGÍA. Dra. Gema Pérez Alarcón Becada de Pediatría
 HOSPITAL BARROS LUCO U. De NEONATOLOGÍA Dra. Gema Pérez Alarcón Becada de Pediatría DBP enfermedad pulmonar crónica más frecuente que afecta al RNMBPN que han necesitado VM y O2 suplementario por un distrés
HOSPITAL BARROS LUCO U. De NEONATOLOGÍA Dra. Gema Pérez Alarcón Becada de Pediatría DBP enfermedad pulmonar crónica más frecuente que afecta al RNMBPN que han necesitado VM y O2 suplementario por un distrés
CANAL AURÍCULOVENTRICULAR
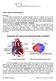 CANAL AURÍCULOVENTRICULAR Definición: El canal aurículoventricular (también llamado canal AV o defecto de la cruz del corazón u ostium) constituye un espectro de malformaciones cardíacas que afectan el
CANAL AURÍCULOVENTRICULAR Definición: El canal aurículoventricular (también llamado canal AV o defecto de la cruz del corazón u ostium) constituye un espectro de malformaciones cardíacas que afectan el
SÍNDROME DE LA CIMITARRA
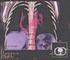 SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
Protocolo de estudio de los pacientes con sospecha de cardiopatía congénita.
 Protocolo de estudio de los pacientes con sospecha de cardiopatía congénita. Taiyari, A.C. Cardiólogos Pediatras S.C. Pediatrik Health S.C. Hospital Ángeles del Carmen, Departamento de Pediatría. Las principales
Protocolo de estudio de los pacientes con sospecha de cardiopatía congénita. Taiyari, A.C. Cardiólogos Pediatras S.C. Pediatrik Health S.C. Hospital Ángeles del Carmen, Departamento de Pediatría. Las principales
Displasia broncopulmonar: incidencia y factores de riesgo Bronchopulmonary dysplasia: incidence and risk factors
 Artículo original Arch Argent Pediatr 2017;115(4):000-000 / 1 Displasia broncopulmonar: incidencia y factores de riesgo Bronchopulmonary dysplasia: incidence and risk factors Dr. Pablo H. Brener Dik a,
Artículo original Arch Argent Pediatr 2017;115(4):000-000 / 1 Displasia broncopulmonar: incidencia y factores de riesgo Bronchopulmonary dysplasia: incidence and risk factors Dr. Pablo H. Brener Dik a,
