Directrices TCCC Para Personal Sanitario
|
|
|
- Lidia Gutiérrez Cano
- hace 6 años
- Vistas:
Transcripción
1 Directrices TCCC Para Personal Sanitario 28 de Agosto de 2017 El texto en ROJO indica cambios en la terminología o un texto nuevo. El texto en AZUL indica términos que se mantienen sin cambios pero han cambiado de posición en las directrices. Plan de Manejo Básico para Care Under Fire 1. Devolver el fuego y ponerse a cubierto. 2. Indicar o contar con que el herido siga involucrado en el combate, si es apropiado. 3. Indicar al herido que se ponga a cubierto y se realice él mismo el tratamiento, si es posible. 4. Intentar evitar que el herido sufra más lesiones. 5. Los heridos deben ser rescatados de vehículos o edificios en llamas y trasladados a lugares relativamente seguros. Hacer todo lo necesario para detener el proceso de combustión. 6. Detener las hemorragias externas de riesgo vital si es tácticamente factible: a. Indicar al herido que se detenga la hemorragia él mismo si es posible. b. Usar un torniquete para extremidades recomendado por el CoTCCC para hemorragias anatómicamente viables donde se pueda colocar un torniquete. c. Colocar el torniquete para extremidades sobre el uniforme claramente proximal al punto(s) de sangrado. Si el punto de sangrado de la hemorragia exanguinante no se localiza claramente, colocar el torniquete apretado lo más arriba posible (lo más proximal posible) en la extremidad lesionada y poner al herido a cubierto. 7. El manejo de la vía aérea generalmente es mejor retrasarlo hasta la fase de Tactical Field Care.
2 Plan de Manejo Básico para Tactical Field Care 1. Establecer un perímetro de seguridad acorde a los procedimientos operativos tácticos estándar y/o táctica de la Unidad. Mantener la alerta táctica situacional. 2. Clasificar a las víctimas como corresponda. A los heridos con el nivel de conciencia alterado se les debe retirar las armas y las comunicaciones de manera inmediata. 3. Hemorragia Masiva: a. Realizar una valoración del herido para detectar hemorragias no reconocidas y controlar todas las fuentes de sangrado. Si no se ha hecho aún, usar un torniquete para extremidades recomendado por el CoTCCC para el control de una hemorragia externa de riesgo vital que sea anatómicamente viable con la colocación del mismo o para cualquier amputación traumática. Aplicarlo directamente sobre la piel a 5-7 cm por encima del punto de sangrado. Si el sangrado no está controlado con el primer torniquete, colocar un segundo torniquete pegado lado con lado al primer torniquete. b. Para una hemorragia (externa) en la cual no se puede aplicar un torniquete o como complemento a la retirada del torniquete, usar Combat Gauze como el agente hemostático de elección por el CoTCCC. Agentes hemostáticos alternativos: Celox Gauze o ChitoGauze o Xstat (Mejor para lesiones profundas, de trayecto estrecho en zonas de unión de miembros). Los agentes hemostáticos deben ser aplicados con al menos 3 minutos de presión directa (opcional para el XStat). Cada agente actúa de manera diferente, por lo que si uno falla a la hora de controlar el sangrado, debe retirarse y debe aplicarse un agente nuevo del mismo tipo o diferente. (Nota: El XStat no debe retirarse sobre el terreno, pero se puede emplear más XStat, otro agente hemostático o un vendaje compresivo sobre el mismo). Si el lugar de sangrado es adecuado para la colocación de un torniquete de unión de miembros (junctional tourniquet), colocar inmediatamente un torniquete de unión de miembros recomendado por el CoTCCC. No retrasar la colocación del torniquete de unión de miembros una vez que éste se encuentre preparado para su uso. Emplear agentes hemostáticos junto con presión directa si no se dispone de un torniquete de unión de miembros o mientras se está preparando el torniquete de unión de miembros para su uso. 4. Manejo de la vía aérea: a. Herido consciente sin compromiso aparente en la vía aérea: No es necesaro realizar un aintervención en la vía aérea b. Herido inconsciente sin obstrucción de la vía aérea: Colocar al herido en posición lateral de seguridad Maniobra de elevación de mentón o pulsión mandibular o Vía aérea Nasofaríngea o
3 Dispositivo extraglótico c. Herido con obstrucción de la vía aérea o con un compromiso inminente en la misma: Permitir que el herido consciente adopte la posición que mejor proteja su vía aérea, incluyendo la de sentado. Maniobra de elevación de mentón o pulsión mandibular. Usar aspirador si está disponible e indicado Vía aérea Nasofaríngea o Dispositivo extraglótico (si la víctima está inconsciente) Colocar al herido inconsciente en posición lateral de seguridad. d. Si las medidas descritas no tienen éxito, realizar una cricotiroidotomía quirúrgica de la siguiente manera: Realizando la técnica con la CricKey (como mejor opción) Realizando una técnica quirúrgica abierta e insertando una cánula con Neumotaponamiento de menos de 10 mm de diámetro externo, 6-7 mm de diámetro interno y 5-8 cm de longitud con la ayuda de un bugie (fiador Eichmann). Realizando una técnica quirúrgica abierta estándar e insertando una cánula con neumotaponamiento de menos de 10 mm de diámetro externo, 6-7 mm de diámetro interno y 5-8 cm de longitud (está opción es la menos deseable). Administrando lidocaína si está consciente. e. No es necesaria la inmobilización de columna cervical en los heridos que sólo hayan sufrido trauma penetrante aislado. f. Monitorizar la saturación de hemoglobina oxigenada en los heridos para ayudar a la valoración de la permeabilidad de la vía aérea. g. Siempre tener presente que el estado de la vía aérea del herido puede cambiar en el tiempo lo que requiere una reevaluación frecuente. *La i-gel es el dispositivo extraglótico de elección porque su almohadilla no inflable rellena de gel la hace fácil de colocar, no siendo necesario el inflado con aire y la vigilancia de la presión. Si se emplea un dispositivo extraglótico en el que es necesario emplear aire para inflarlo, la presión del aire debe ser vigilada para evitar la sobrepresión, especialmente durante la fase TACEVAC en una aeronave dónde están presentes cambios de presión. * Un paciente que no está completamente inconsciente no tolerará un dispositivo extraglótico. Si un herido inconsciente sin trauma directo en la vía aérea necesita una intervención en la misma, pero no tolera un dispositivo extraglótico, considerar el uso de una vía aérea nasofaríngea. * En heridos con trauma en cara y boca o, con quemaduras faciales en los que se sospeche lesión por inhalación, las vías nasofaríngeas y extraglóticas pueden no ser suficientes y, pueden requerir la realización de una cricotiroidotomía quirúrgica. * No se debe realizar una cricotiroidotomía quirúrgica en heridos inconscientes que no presenten trauma directo en la vía aérea, a menos que el intento de permeabilizar la vía aérea por medio de nasofaríngea y/o dispositivo extraglótico no haya tenido éxito.
4 5. Respiración/Ventilación a. En un herido con distrés respiratorio progresivo y con trauma torácico conocido o sospechado, considerar un neumotórax a tensión y realizar una punción torácica en el tórax en el lado de la lesión con una aguja/catéter del 14G de 8 cms. aprox. insertada en el segundo espacio intercostal en la línea medioclavicular. Asegurarse de que la entrada de la aguja dentro de la cavidad torácica no se produce medial a la línea mamilar y que no está dirigida hacia el corazón. Otros lugares alternativos aceptables son el 4º o 5º espacios intercostales en la línea axilar anterior. b. Las heridas penetrantes en tórax deben ser tratadas mediante la aplicación inmediata de un parche oclusivo con válvula para cubrir el defecto. Si no se dispone de un parche oclusivo con válvula, usar uno sin válvula. Vigilar al herido debido al subsecuente desarrollo potencial de un neumotórax a tensión. Si el herido presenta un incremento de la hipoxia, distrés respiratorio, o hipotensión y se sospecha un neumotórax a tensión, tratarlo abombando o despegando el parche o mediante la descompresión con aguja. c. Comenzar con la pulsioximetría. Todos aquellos heridos con Lesión Cerebral Traumática (TBI) de moderada/severa deben ser monitorizados con pulsioximetría. Las lecturas pueden ser erróneas en contextos como shock o hipotermia importante. d. A los heridos con Lesión Cerebral Traumática (TBI) moderada/severa se les debe administrar oxígeno complementario cuando éste se encuentre disponible para mantener una saturación de oxígeno > 90%. 6. Circulación: a. Sangrado Se debe colocar un inmovilizador pélvico ante la sospecha de fractura de pelvis: Mecanismo contuso de alta energía o lesión por explosión con una o más de los siguientes: o Dolor pélvico o Cualquier amputación completa o parcial de extremidades inferiores o Sospecha de fractura pélvica en el examen físico o Pérdida de conciencia o Shock Reevaluar el torniquete colocado. Exponer la herida y determinar si el torniquete es necesario. Si es necesario, reemplazar el torniquete que se encuentra colocado sobre el uniforme por otro colocado directamente sobre la piel a unos 5-7 centímetros del punto de sangrado. Asegurarse de que el sangrado está controlado. Si no existe amputación traumática, se debe valorar el pulso distal. Si el sangrado persiste o el pulso distal todavía está presente, considerar apretar más el torniquete o el uso de otro torniquete, pegado lado con lado al primero, para eliminar tanto el sangrado como el pulso distal. Si en la reevalución se determina que el primer torniquete colocado no es necesario, retirarlo y apuntar la hora de retirada en la TCCC Casualty Card. Tanto los torniquetes para extremidades como los de unión de miembros deben reemplazarse por agentes hemostáticos o por vendajes compresivos lo más pronto posible si se cumplen los siguientes tres criterios: el herido no está en shock, es posible vigilar estrechamente la herida por si se produce un sangrado; y el torniqute no se está empleando para controlar el sangrado de una amputación. Deben realizarse todos los esfuerzos a reemplazar los torniquetes en menos de 2 horas si el sangrado puede controlarse por otros medios. No retirar un torniquete que lleve colocado más
5 de 6 horas a menos que se pueda vigilar estrechamente y se disponga de medios para realizar analítica. Exponer y marcar claramente todos los torniquetes con la hora de su colocación. Anotar el número de tornqiquetes colocados y la hora de colocación; hora de recolocación; hora de conversión; y hora de retirada, en la TCCC Casualty Card. Emplear un rotulador permanente para anotarlo en el torniquete y en la tarjeta del herido. b. Acceso IV El acceso intravenoso (IV) o intraóseo (IO) es necesario si la víctima está en shock hemorrágico o está en riesgo de que se produzca (y por lo tanto va a necesitar reanimación con fluidos) o, si el herido necesita medicación, pero no se puede administrar por vía oral. Se recomiendan una vía IV del 18G o un saline lock. Si es necesario un acceso vascular pero no se puede obtener de manera rápida por medio de una acceso intravenoso (IV), emplear el acceso intraóseo (IO). c. Ácido Tranexámico (ATX/TXA): Si se prevé que un herido va a requerir una transfusión sanguínea significativa (por ejemplo: presenta shock hemorrágico, una o más amputaciones importantes, trauma penetrante en torso, o evidencias de sangrado severo) Administrar 1 gr de ácido tranexámico diluido en 100 cc de Salino Normal o Ringer Lactato lo más pronto posible, pero NO más tarde de 3 horas de haberse producido la lesión. Cuándo se emplee el ATX/TXA se debe administrar en diez minutos por vía IV. Comenzar con una segunda infusión de 1 gr de ATX/TXA al finalizar la reanimación con fluidos inicial. d. Reanimación con fluidos: Evaluar para shock hemorrágico (nivel de conciencia alterado en ausencia de lesión cerebral y/o pulsos periféricos débiles o ausentes) Los fluidos de elección para la reanimación de aquellos heridos que presenten shock hemorrágico, de mayor a menor preferencia, son: sangre completa*; plasma, CDH s (RBC s) y plaquetas en un ratio 1:1:1*; plasma y CDH s (RBC s) en un ratio 1:1*; plasma o CDH s (RBC s) aislados; Hextend; y cristaloides (Ringer Lactato o Plasma- Lyte A) (NOTA: Se deben iniciar las medidas de prevención de hipotermia [Sección 7] mientras se realiza la reanimación con fluidos) Si no está en shock: o No son necesarios fluidos I.V. inmediatamente o Se pueden administrar líquidos por vía oral si el herido está consciente y puede tragar. Si está en shock y se encuentran disponibles hemoderivados bajo un protocolo de administración aprobado por el Mando o en Zona de Operaciones: o Reanimar con sangre completa* o, si no está disponible; o Plasma, CDH s (RBC s) y plaquetas en un ratio 1:1:1* o, si no están disponibles; o Plasma y CDH s (RBC s) en un ratio 1:1 o, si no están disponibles: o Plasma liofilizado reconstituido, plasma líquido, plasma descongelado aislados o CDH s (RBC s) aislados;
6 o Reevaluar al herido después de la administración de cada unidad. Continuar con la reanimación hasta que se palpe el pulso radial, mejore el estado mental o hasta que se alcance una PA sistólica de 80-90mmHg. Si está en shock y no se encuentran disponibles hemoderivados bajo un protocolo de administración aprobado por el Mando o en Zona de Operaciones debido a consideraciones tácticas o logísticas: o Reanimar con Hextend o, si no está disponible; o Ringer Lactato o Plasma Lyte-A; o Reevaluar al herido después de la administración de un bolo de 500 ml IV; o Continuar con la reanimación hasta que se palpe el pulso radial, mejore el estado mental o hasta que se alcance una PA sistólica de 80-90mmHg. o Interrumpir la administración de fluidos cuando uno o más de los objetivos anteriores se hayan alcanzado. En un herido con el nivel de conciencia alterado en el que se sospeche que este es debido a una Lesión Cerebral Traumática (TBI) que presente un pulso periférico débil o ausente, reanimar con la cantidad de fluidos necesarios para restablecer y mantener un pulso radial normal. Si se puede monitorizar la PA, mantener un objetivo de PA sistólica de al menos 90 mmhg. Reevaluar al herido frecuentemente para identificar la reaparición del shock. Si se vuelve a producir el shock, reevaluar todas las medidas de control de hemorragias externas para comprobar que estas continúan siendo efectivas y, repetir la reanimación con fluidos detallada anteriormente. *Ni la extracción de sangre completa ni la aféresis de plaquetas que se realizan actualmente en Zona de Operaciones se hacen acorde los protocolos de la FDA. Por lo tanto, la sangre completa y la reanimación con ratio 1:1:1 empleando aféresis de plaquetas deben emplearse solamente si todos los hemoderivados aprobados por la FDA necesarios para la reanimación 1:1:1 no están disponibles o, si la reanimación 1:1:1 no está consiguiendo los resultados clínicos esperados. 7. Prevención de la hipotermia a. Minimizar la exposición del herido a los elementos. Mantener al herido con su equipo antibalas colocado o junto a él si es posible. b. Reemplazar la ropa mojada por seca si es posible. Colocar al herido sobre una superficie aislante lo más pronto posible. c. Colocar la Ready-Heat Blanket del Hypothermia Prevention and Management Kit (HPMK) en el torso del herido (no directamente sobre la piel) y cubrirlo con el Heat-Reflective Shell (HRS). d. Si no se dispone de un HRS, también es válida la recomendación anterior sobre el uso combinado de la Blizzard Rescue Blanket con la Ready Heat Blanket. e. Si no se dispone de los materiales mencionados, usar mantas secas, poncho liners, sacos de dormir, bolsas para cadáveres, o cualquier otra cosa que guarde el calor y mantener al herido seco. f. Se recomiendan los fluidos calientes si se requiere fluidoterapia IV. 8. Trauma penetrante en el ojo a. Si se observa o se sospecha una lesión penetrante en el ojo:
7 Realizar un rápido test de campo de agudeza visual y documentar los hallazgos. Cubrir el ojo con un parche rígido (NO presionar con un parche que presione). Asegurarse de que se administra el comprimido de 400 mg de moxifloxacino del Combat Wound Medication Pack (CWMP) si es posible y que se administran antibióticos IV/IM como se describe a continuación, si no se puede tomar el moxifloxacino oralmente. 9. Monitorización a. Iniciar la monitorización electrónoca avanzada si está indicada y, se dispone de los medios para hacerlo. 10. Analgesia a. La Analgesia en combate se debe de realizar generalmente empleando una de estas tres opciones: Opción 1 Dolor de Leve a Moderado El herido puede seguir combatiendo o TCCC Combat Wound Medication Pack (CWMP): * Tylenol, comprimido bicapa de 650-mg, 2 VO cada 8 horas. * Meloxicam, 15 mg VO una vez al día. Opción 2 Dolor Moderado a Severo El herido NO ESTÁ en shock o con distrés respiratorio Y El herido NO ESTÁ en riesgo significativo de sufrir cualquiera de las dos condiciones o Citrato de Fentanilo Transmucosal Oral (OTFC), 800 µg transmucosa oral. * Colocar el aplicador entre la encía y la mejilla * No masticar el aplicador Opción 3 Dolor Moderado a Severo El herido ESTÁ en shock hemorrágico o con distrés respiratorio O El herido ESTÁ en riesgo significativo de sufrir cualquiera de las dos condiciones o Ketamina 50 mg IM o IN O o Ketamina 20 mg IV o IO lentamente * Repetir la dosis IM o IN cada 30 minutos si es necesario * Repetir la dosis IV o IO cada 20 minutos si es necesario * Puntos finales: Controlar del dolor o hasta el desarrollo de nistagmo (movimiento rítmico ocular de atrás hacia delante) Notas sobre la analgesia a. Los heridos deben de ser desarmados antes de administrar el OTFC o la Ketamina b. Realizar un examen del estado mental mediante el AVDN antes de administrar opioides o ketamina c. En todos los heridos a los que se les administren opioides o ketamina-vigilar la vía aérea, respiración y circulación de forma exhaustiva.
8 d. Recomendaciones para la administración del OTFC: Se recomienda asegurar el aplicador de fentanilo al dedo del herido como medida de seguridad adicional O utilizar un imperdible y una goma elástica (tensos) para asegurar el aplicador al uniforme o al chaleco portaplacas del paciente. Reevaluar en 15 minutos Administrar una segunda aplicación, en el otro carrillo, si es necesario para controlar el dolor severo. Vigilar la aparición de depresión respiratoria. e. La Morfina IV es una alternativa al OTFC si se ha obtenido un acceso IV Sulfato de Morfina, 5 mg IV/IO. Reevaluar en 10 minutos. Repetir la dosis cada 10 minutos si es necesario para controlar el dolor severo. Vigilar la aparición de depresión respiratoria. f. La Naloxona debe de estar disponible (0.4 mg IV o IM) cuando se usan opioides. g. Tanto la ketamina como el OTFC poseen el potencial de empeorar la TBI severa. El combat medic, corpsman o el PJ deben de tenerlo en cuenta a la hora de tomar la decisión sobre la analgesia, pero si el herido es capaz de quejarse de dolor, entonces la TBI no es lo suficientemente grave como para no usar la ketamina o el OTFC. h. La lesión ocular no es contraindicación para el uso de la ketamina. El riesgo de un daño subsecuente al ojo por el uso de la ketamina es bajo y, maximizar la oportunidad de supervivencia del herido, tiene precedencia si el herido está en shock o si presenta distrés respiratorio o está en riesgo de sufrir alguna de ellas. i. La ketamina puede ser un complemento útil para reducir la cantidad de opioides necesarios para proporcionar una analgesia efectiva. Es seguro administrar ketamina a un herido al que ha recibido previamente morfina o OTFC. Se debe administrar ketamina IV durante 1 minuto. j. Si se aprecia una disminución de las respiraciones después de usar opioides o ketamina, proporcionar soporte ventilatorio con ventilaciones con dispositivo de mascarilla-válvulabolsa o mascarilla-boca. k. Ondasentron, 4 mg ODT/IV/IO/IM, cada 8 horas si es necesario para las náuseas o vómitos. La dosis de 8 horas puede ser repetida una vez a los 15 minutos si no ha mejorado de las nauseas y los vómitos. No administrar más de 8 mg en ningún intervalo de 8 horas. El Ondasentron oral NO es un alternativa válida a la fórmula ODT (Comprimido de Desintegración Oral). l. Reevaluar-reevaluar-reevaluar! 11. Antibióticos: recomendados para todas las heridas de combate abiertas a. Si es capaz de recibirlo por VO: - Moxifloxacino (del CWMP), 400 mg VO uno al día. b. Si no es capaz de recibirlo por VO (shock, inconsciencia): - Ertapenem, 1 g IV/IM una vez al día. 12. Inspeccionar y cubrir todas las heridas. 13. Valorar para heridas adicionales. 14. Quemaduras. a. Las quemaduras faciales, especialmente aquellas que se producen en espacios cerrados, pueden estar asociadas a lesiones por inhalación. Valorar de forma agresiva el estado de la vía
9 aérea y la saturación de oxígeno en este tipo de pacientes y considerar una vía aérea quirúrgica precoz cuando aparezcan signos de dificultad respiratoria o desaturación de oxígeno. b. Determinar el área total de superficie corporal (TBSA Total Body Surface Area) quemada con una precisión de un 10% empleando la Regla de los Nueves. c. Cubrir la superficie quemada con compresas secas y estériles. Para quemaduras extensas (de más de un 20%), considerar introducir al herido en la Blizzard Survival Blanket en el Hypothermia Prevention Kit tanto para cubrir las áreas quemadas, como para prevenir la hipotermia. d. Reanimación con fluidos (Regla de los Diez del USAISR) Si el total de la superficie corporal quemada es superior al 20%, la reanimación con Fluidos debe ser comenzada tan pronto como se haya iniciado un acceso IV/IO. La reanimación debe ser iniciada con Ringer Lactato, salino normal, o Hextend. Si se emplea Hextend, no se deben de infundir más de 1000 ml, continuando la reanimación con Ringer Lactato o salino normal si es necesario. La velocidad inicial de reanimación con fluidos IV/IO se calcula como %TSCQ x 10cc/h. en adultos entre kg de peso. Por cada 10 kg por ENCIMA de los 80 kg, aumentar la velocidad inicial 100 ml/h. Si también hay presente un shock hemorrágico, la reanimación de este shock hemorrágico tiene preferencia sobre la reanimación del shock por las quemaduras. Administrar fluidos IV/IO como describen las directrices TCCC en la Sección 6. e. Debe de ser administrada analgesia acorde a la Sección 10 de las directrices TCCC para tratar el dolor producido por las quemaduras. f. La terapia antibiótica prehospitalaria no está indicada cuando solo hay presentes quemaduras, pero los antibióticos deben ser administrados acorde a la Sección 11 de las directrices TCCC, si están indicados, para prevenir las infecciones cuando existen heridas penetrantes. g. Todas las intervenciones TCCC pueden ser llevadas a cabo en o a través de una superficie quemada en un paciente quemado. h. Los pacientes quemados son especialmente propensos a sufrir hipotermia. Se debe poner especial énfasis en el empleo de métodos de barrera para evitar la pérdida de calor. 15. Inmovilizar fracturas y reevaluar los pulsos. 16. Comunicación a. Comunicarse con el herido si es posible. Alentar, tranquilizar y explicarle el tratamiento. b. Comunicarse con el Jefe Táctico lo más pronto posible y durante el tratamiento del herido cuándo sea necesario. Informar sobre el estado del herido y sobre las necesidades de evacuación, para ayudar en la coordinación con los medios de evacuación. c. Comunicar con el Sistema de Evacuación (Célula de Coordinación de Evacuación del Paciente) para organizar la TACEVAC. Comunicarse con el personal sanitario del medio de evacuación, si es posible e informarles sobre el mecanismo lesional, lesiones sufridas, signos/síntomas y tratamiento realizado. Proporcionar otra información como corresponda. 17. Reanimación Cardiopulmonar (RCP) a. La reanimación en combate para víctimas de explosión o traumas penetrantes que no tienen pulso, no respiran, y no tienen otros signos de vida no tendrá éxito y no debe intentarse. Sin embargo, en los heridos con trauma en torso o politraumatizados que no presenten pulsos o respiraciones durante TFC, debe de realizarse la descompresión torácica bilateral para
10 asegurarse de que no presentan un neumotórax a tensión antes de la interrupción del tratamiento. El procedimiento es similar al que se describe en la sección 5a. 18. Documentación del tratamiento a. Documentar las valoraciones clínicas, tratamiento prestado y los cambios en el estado del herido en la TCCC Casualty Card (DD Form 1380). Enviar esta información con el herido al siguiente nivel de asistencia. 19. Prepación para la evacuación: a. Cuplimentar la TCCC Casualty Card (DD Form 1380) y asegurarla al herido. b. Asegurar todos los extremos de los vendajes sueltos y envoltorios. c. Asegurar todos los materiales para la prevención de hipotermia como sacos/mantas/cintas. d. Asegurar las correas de las camillas como corresponda. Considerar almohadillar las zonas de presión si se prevé una evacuación prolongada. e. Proporcionar las instrucciones que sean necesiarias a los pacientes ambulantes. f. Categorizar las bajas para la evacuación según los procedimientos operativos estándar. g. Mantener la seguridad en el punto de evacuación según los procedimientos operativos estándar de la Unidad.
11 Plan de Manejo Básico para Tactical Evacuation Care * El nuevo término Tactical Evacuation incluye a Casualty Evacuation (CASEVAC) y a Medical Evacuation (MEDEVAC) como se define en la Publicación Conjunta Transición de la asistencia (Transferencia de los heridos) a. El personal táctico debe establecer un perímetro de seguridad en el punto de evacuación y clasificar a los heridos para la evacuación. b. El personal táctico ayudará a o el personal sanitario debe comunicar la información y el estado del paciente al personal del TACEVAC de la manera más clara posible: La información mínima a facilitar debe incluir si está stable o inestable, las lesiones identificadas y, los tratamientos realizados. c. El personal de la TACEVAC situará a los heridos en el medio de evacuación como corresponda. d. Asegurar a las víctimas en el medio de evacuación según los estándares, configuración del medio de evacuación y, los protocolos de seguridad. e. El personal sanitario del TACEVAC debe reevaluar a los heridos, todas las lesiones y las intervenciones realizadas. 2. Hemorragia Masiva a. Realizar una valoración del herido para detectar hemorragias no reconocidas y controlar todas las fuentes de sangrado. Si no se ha hecho aún, usar un torniquete para extremidades recomendado por el CoTCCC para el control de una hemorragia externa de riesgo vital que sea anatómicamente viable con la colocación del mismo o para cualquier amputación traumática. Aplicarlo directamente sobre la piel a 5-7 cm por encima del punto de sangrado. Si el sangrado no está controlado con el primer torniquete, colocar un segundo torniquete pegado lado con lado al primer torniquete. b. Para una hemorragia (externa) en la cual no se puede aplicar un torniquete o como complemento a la retirada del torniquete, usar Combat Gauze como el agente hemostático de elección por el CoTCCC. Agentes hemostáticos alternativos: Celox Gauze o ChitoGauze o XStat TM (Mejor para lesiones profundas, de trayecto estrecho en zonas de unión de miembros). Los agentes hemostáticos deben ser aplicados con al menos 3 minutos de presión directa (opcional para el XStat). Cada agente actúa de manera diferente, por lo que si uno falla a la hora de controlar el sangrado, debe retirarse y debe aplicarse un agente nuevo del mismo tipo o diferente. (Nota: El Xstat no debe retirarse sobre el terreno, pero se puede emplear más Xstat, otro agente hemostático o un vendaje compresivo sobre el mismo). Si el lugar de sangrado es adecuado para la colocación de un torniquete de unión de miembros (junctional tourniquet), colocar inmediatamente un torniquete de unión de miembros recomendado por el CoTCCC. No retrasar la colocación del torniquete de unión de miembros una vez que éste se encuentre preparado para su uso. Emplear agentes hemostáticos junto con presión directa si no se dispone de un torniquete de
12 3. Manejo de la vía aérea unión de miembros o mientras se está preparando el torniquete de unión de miembros para su uso. a. Herido consciente sin compromiso aparente en la vía aérea: No es necesaro realizar un aintervención en la vía aérea b. Herido inconsciente sin obstrucción de la vía aérea: Colocar al herido en posición lateral de seguridad Maniobra de elevación de mentón o pulsión mandibular o Vía aérea Nasofaríngea o Dispositivo extraglótico c. Herido con obstrucción de la vía aérea o con un compromiso inminente en la misma: Permitir que el herido consciente adopte la posición que mejor proteja su vía aérea, incluyendo la de sentado. Maniobra de elevación de mentón o pulsión mandibular. Usar aspirador si está disponible e indicado Vía aérea Nasofaríngea o Dispositivo extraglótico (si la víctima está inconsciente) Colocar al herido inconsciente en posición lateral de seguridad. d. Si las medidas descritas no tienen éxito, realizar una cricotiroidotomía quirúrgica de la siguiente manera: Realizando la técnica con la CricKey (como mejor opción) Realizando una técnica quirúrgica abierta e insertando una cánula con Neumotaponamiento de menos de 10 mm de diámetro externo, 6-7 mm de diámetro interno y 5-8 cm de longitud con la ayuda de un bugie (fiador Eichmann). Realizando una técnica quirúrgica abierta estándar e insertando una cánula con neumotaponamiento de menos de 10 mm de diámetro externo, 6-7 mm de diámetro interno y 5-8 cm de longitud (está opción es la menos deseable). Administrando lidocaína si está consciente. e. No es necesaria la inmobilización de columna cervical en los heridos que sólo hayan sufrido trauma penetrante aislado. f. Monitorizar la saturación de hemoglobina oxigenada en los heridos para ayudar a la valoración de la permeabilidad de la vía aérea. Monitorizar la capnografía en esta fase asistencial si se encuentra disponible. g. Siempre tener presente que el estado de la vía aérea del herido puede cambiar en el tiempo lo que requiere una reevaluación frecuente. *La i-gel es el dispositivo extraglótico de elección porque su almohadilla no inflable rellena de gel la hace fácil de colocar, no siendo necesario el inflado con aire y la vigilancia de la presión. Si se emplea un dispositivo extraglótico en el que es necesario emplear aire para inflarlo, la presión del aire debe ser vigilada para evitar la sobrepresión, especialmente durante la fase TACEVAC en una aeronave dónde están presentes cambios de presión. * Un paciente que no está completamente inconsciente no tolerará un dispositivo extraglótico. Si un herido inconsciente sin trauma directo en la vía aérea necesita una intervención en la misma, pero no tolera un dispositivo extraglótico, considerar el uso de una vía aérea nasofaríngea.
13 * En heridos con trauma en cara y boca o, con quemaduras faciales en los que se sospeche lesión por inhalación, las vías nasofaríngeas y extraglóticas pueden no ser suficientes y, pueden requerir la realización de una cricotiroidotomía quirúrgica. * No se debe realizar una cricotiroidotomía quirúrgica en heridos inconscientes que no presenten trauma directo en la vía aérea, a menos que el intento de permeabilizar la vía aérea por medio de nasofaríngea y/o dispositivo extraglótico no haya tenido éxito. 4. Respiración/Ventilación a. En un herido con distrés respiratorio progresivo y con trauma torácico conocido o sospechado, considerar un neumotórax a tensión y realizar una punción torácica en el tórax en el lado de la lesión con una aguja/catéter del 14G de 8 cms. aprox. insertada en el segundo espacio intercostal en la línea medioclavicular. Asegurarse de que la entrada de la aguja dentro de la cavidad torácica no se produce medial a la línea mamilar y que no está dirigida hacia el corazón. Otros lugares alternativos aceptables son el 4º o 5º espacios intercostales en la línea axilar anterior. b. Considerar la inserción de un tubo torácico si no mejora y/o se anticipa un transporte prolongado. c. Comenzar con la pulsioximetría. Todos aquellos heridos con Lesión Cerebral Traumática (TBI) de moderada/severa deben ser monitorizados con pulsioximetría. Las lecturas pueden ser erróneas en contextos como shock o hipotermia importante. d. La mayoría de heridos no requieren oxígeno suplementario, pero la administración de oxígeno puede ser beneficiosa en los siguientes tipos de heridos: Baja Saturación de oxígeno en la pulsioximetría. Lesiones asociadas con alteraciones en la oxigenación. Herido inconsciente. Herido con TCE (mantener la saturación de oxígeno > 90%). Herido en shock. Herido en altitudes elevadas. Inhalación de humo conocida o sospechada. e. Las heridas penetrantes en tórax deben ser tratadas mediante la aplicación inmediata de un parche oclusivo con válvula para cubrir el defecto. Si no se dispone de un parche oclusivo con válvula, usar uno sin válvula. Vigilar al herido debido al subsecuente desarrollo potencial de un neumotórax a tensión. Si el herido presenta un incremento de la hipoxia, distrés respiratorio, o hipotensión y se sospecha un neumotórax a tensión, tratarlo abombando o despegando el parche o mediante la descompresión con aguja. 5. Circulación: a. Sangrado Se debe colocar un inmovilizador pélvico ante la sospecha de fractura de pelvis: Mecanismo contuso de alta energía o lesión por explosión con una o más de los siguientes: o Dolor pélvico o Cualquier amputación completa o parcial de extremidades inferiores o Sospecha de fractura pélvica en el examen físico o Pérdida de conciencia o Shock
14 Reevaluar el torniquete colocado. Exponer la herida y determinar si el torniquete es necesario. Si es necesario, reemplazar el torniquete que se encuentra colocado sobre el uniforme por otro colocado directamente sobre la piel a unos 5-7 centímetros del punto de sangrado. Asegurarse de que el sangrado está controlado. Si no existe amputación traumática, se debe valorar el pulso distal. Si el sangrado persiste o el pulso distal todavía está presente, considerar apretar más el torniquete o el uso de otro torniquete, pegado lado con lado al primero, para eliminar tanto el sangrado como el pulso distal. Si en la reevalución se determina que el primer torniquete colocado no es necesario, retirarlo y apuntar la hora de retirada en la TCCC Casualty Card. Tanto los torniquetes para extremidades como los de unión de miembros deben reemplazarse por agentes hemostáticos o por vendajes compresivos lo más pronto posible si se cumplen los siguientes tres criterios: el herido no está en shock, es posible vigilar estrechamente la herida por si se produce un sangrado; y el torniqute no se está empleando para controlar el sangrado de una amputación. Deben realizarse todos los esfuerzos a reemplazar los torniquetes en menos de 2 horas si el sangrado puede controlarse por otros medios. No retirar un torniquete que lleve colocado más de 6 horas a menos que se pueda vigilar estrechamente y se disponga de medios para realizar analítica. Exponer y marcar claramente todos los torniquetes con la hora de su colocación. Anotar el número de tornqiquetes colocados y la hora de colocación; hora de recolocación; hora de conversión; y hora de retirada, en la TCCC Casualty Card. Emplear un rotulador permanente para anotarlo en el torniquete y en la tarjeta del herido. b. Acceso IV Reevaluar la necesidad de un acceso IV. El acceso intravenoso (IV) o intraóseo (IO) es necesario si la víctima está en shock hemorrágico o está en riesgo de que se produzca (y por lo tanto va a necesitar reanimación con fluidos) o, si el herido necesita medicación, pero no se puede administrar por vía oral. Se recomiendan una vía IV del 18G o un saline lock. Si es necesario un acceso vascular pero no se puede obtener de manera rápida por medio de una acceso intravenoso (IV), emplear el acceso intraóseo (IO). c. Ácido Tranexámico (ATX/TXA): Si se prevé que un herido va a requerir una transfusión sanguínea significativa (por ejemplo: presenta shock hemorrágico, una o más amputaciones importantes, trauma penetrante en torso, o evidencias de sangrado severo) Administrar 1 gr de ácido tranexámico diluido en 100 cc de Salino Normal o Ringer Lactato lo más pronto posible, pero NO más tarde de 3 horas de haberse producido la lesión. Cuándo se emplee el ATX/TXA se debe administrar en diez minutos por vía IV. Comenzar con una segunda infusión de 1 gr de ATX/TXA al finalizar la reanimación con fluidos inicial. d. Reanimación con fluidos: Evaluar para shock hemorrágico (nivel de conciencia alterado en ausencia de lesión cerebral y/o pulsos periféricos débiles o ausentes)
15 Los fluidos de elección para la reanimación de aquellos heridos que presenten shock hemorrágico, de mayor a menor preferencia, son: sangre completa*; plasma, CDH s (RBC s) y plaquetas en un ratio 1:1:1*; plasma y CDH s (RBC s) en un ratio 1:1*; plasma o CDH s (RBC s) aislados; Hextend; y cristaloides (Ringer Lactato o Plasma- Lyte A) (NOTA: Se deben iniciar las medidas de prevención de hipotermia [Sección 7] mientras se realiza la reanimación con fluidos) Si no está en shock: o No son necesarios fluidos I.V. inmediatamente o Se pueden administrar líquidos por vía oral si el herido está consciente y puede tragar. Si está en shock y se encuentran disponibles hemoderivados bajo un protocolo de administración aprobado por el Mando o en Zona de Operaciones: o Reanimar con sangre completa* o, si no está disponible; o Plasma, CDH s (RBC s) y plaquetas en un ratio 1:1:1* o, si no están disponibles; o Plasma y CDH s (RBC s) en un ratio 1:1 o, si no están disponibles: o Plasma liofilizado reconstituido, plasma líquido, plasma descongelado aislados o CDH s (RBC s) aislados; o Reevaluar al herido después de la administración de cada unidad. Continuar con la reanimación hasta que se palpe el pulso radial, mejore el estado mental o hasta que se alcance una PA sistólica de 80-90mmHg. Si está en shock y no se encuentran disponibles hemoderivados bajo un protocolo de administración aprobado por el Mando o en Zona de Operaciones debido a consideraciones tácticas o logísticas: o Reanimar con Hextend o, si no está disponible; o Ringer Lactato o Plasma Lyte-A; o Reevaluar al herido después de la administración de un bolo de 500 ml IV; o Continuar con la reanimación hasta que se palpe el pulso radial, mejore el estado mental o hasta que se alcance una PA sistólica de 80-90mmHg. o Interrumpir la administración de fluidos cuando uno o más de los objetivos anteriores se hayan alcanzado. En un herido con el nivel de conciencia alterado en el que se sospeche que este es debido a una Lesión Cerebral Traumática (TBI) que presente un pulso periférico débil o ausente, reanimar con la cantidad de fluidos necesarios para restablecer y mantener un pulso radial normal. Si se puede monitorizar la PA, mantener un objetivo de PA sistólica de al menos 90 mmhg. Reevaluar al herido frecuentemente para identificar la reaparición del shock. Si se vuelve a producir el shock, reevaluar todas las medidas de control de hemorragias externas para comprobar que estas continúan siendo efectivas y, repetir la reanimación con fluidos detallada anteriormente. *Ni la extracción de sangre completa ni la aféresis de plaquetas que se realizan actualmente en Zona de Operaciones se hacen acorde los protocolos de la FDA. Por lo tanto, la sangre completa y la reanimación con ratio 1:1:1 empleando aféresis de plaquetas deben emplearse solamente si todos los hemoderivados aprobados por la FDA necesarios para la reanimación 1:1:1 no están disponibles o, si la reanimación 1:1:1 no está consiguiendo los resultados clínicos esperados.
16 6. Lesión Cerebral Traumática (TBI): a. En los heridos con Lesión Cerebral Traumática (TBI) moderada/severa vigilar lo siguiente: Disminución del nivel de consciencia Dilatación pupilar La PAS debe ser > 90 mmhg SatO2 > 90 Hipotermia PaCO2 (si hay disponible capnografía, mantener entre mmhg) Trauma penetrante en cabeza (si está presente, administrar antibióticos) Asumir lesión en espinal (cuello) hasta que no sea descartada b. La dilatación pupilar unilateral acompañada de una disminución del nivel de consciencia puede significar una herniación cerebral inminente; si estos signos están presentes, realizar las siguientes acciones para reducir la presión intracraneal: Administrar un bolo de 250 cc de salino hipertónico al 3 o 5% Elevar la cabeza del herido 30 grados Hiperventilar al herido Frecuencia respiratoria de 20 Se debe emplear la capnografía para mantener un nivel de CO2 al final del volumen corriente de mmhg Alcanzar la concentración de oxígeno en aire inspirado (FiO2) más elevada posible por la hiperventilación *Notas: No hiperventilar a menos que existan signos de herniación inminente presentes Los heridos deben ser hiperventilados con oxígeno mediante la técnica de mascarilla-válvula bolsa 7. Prevención de la hipotermia a. Minimizar la exposición del herido a los elementos. Mantener al herido con su equipo antibalas colocado o junto a él si es posible. b. Reemplazar la ropa mojada por seca si es posible. Colocar al herido sobre una superficie aislante lo más pronto posible. c. Colocar la Ready-Heat Blanket del Hypothermia Prevention and Management Kit (HPMK) en el torso del herido (no directamente sobre la piel) y cubrirlo con el Heat-Reflective Shell (HRS). d. Si no se dispone de un HRS, también es válida la recomendación anterior sobre el uso combinado de la Blizzard Rescue Blanket con la Ready Heat Blanket. e. Si no se dispone de los materiales mencionados, usar mantas secas, poncho liners, sacos de dormir, bolsas para cadáveres, o cualquier otra cosa que guarde el calor y mantener al herido seco. f. Emplear un calentador de fluidos con capacidad de calentar todo tipo de fluidos incluído hemoderivados. g. Proteger al herido del viento si las puertas deben mantenerse abiertas. 8. Trauma penetrante en el ojo a. Si se aprecia o se sospecha una lesión penetrante en el ojo:
17 Realizar un rápido test de campo de agudeza visual y documentar los hallazgos. Cubrir el ojo con un parche rígido (NO presionar con un parche que presione). Asegurarse de que se administra el comprimido de 400 mg de moxifloxacino del Combat Wound Medication Pack (CWMP) si es posible y que se administran antibióticos IV/IM como se describe a continuación si no se puede tomar el moxifloxacino oralmente. 9. Monitorización a. Iniciar la monitorización electrónica avanzada si está indicada y, se dispone de los medios para hacerlo. 10. Analgesia a. La Analgesia en combate se debe de realizar generalmente empleando una de estas tres opciones: Opción 1 Dolor de Leve a Moderado El herido puede seguir combatiendo o TCCC Combat Wound Medication Pack (CWMP): * Tylenol, comprimido bicapa de 650-mg, 2 VO cada 8 horas. * Meloxicam, 15 mg VO una vez al día. Opción 2 Dolor Moderado a Severo El herido NO ESTÁ en shock o con distrés respiratorio Y El herido NO ESTÁ en riesgo significativo de sufrir cualquiera de las dos condiciones o Citrato de Fentanilo Transmucosal Oral (OTFC), 800 µg transmucosa oral. * Colocar el aplicador entre la encía y la mejilla * No masticar el aplicador Opción 3 Dolor Moderado a Severo El herido ESTÁ en shock hemorrágico o con distrés respiratorio O El herido ESTÁ en riesgo significativo de sufrir cualquiera de las dos condiciones o Ketamina 50 mg IM o IN O o Ketamina 20 mg IV o IO lentamente * Repetir la dosis IM o IN cada 30 minutos si es necesario * Repetir la dosis IV o IO cada 20 minutos si es necesario * Puntos finales: Controlar del dolor o hasta el desarrollo de nistagmo (movimiento rítmico ocular de atrás hacia delante) Notas sobre la analgesia a. Los heridos deben de ser desarmados antes de administrar el OTFC o la Ketamina b. Realizar un examen del estado mental mediante el AVDN antes de administrar opioides o ketamina c. En todos los heridos a los que se les administren opioides o ketamina-vigilar la vía aérea, respiración y circulación de forma exhaustiva.
18 d. Recomendaciones para la administración del OTFC: Se recomienda asegurar el aplicador de fentanilo al dedo del herido como medida de seguridad adicional O utilizar un imperdible y una goma elástica (tensos) para asegurar el aplicador al uniforme o al chaleco portaplacas del paciente. Reevaluar en 15 minutos Administrar una segunda aplicación, en el otro carrillo, si es necesario para controlar el dolor severo. Vigilar la aparición de depresión respiratoria. e. La Morfina IV es una alternativa al OTFC si se ha obtenido un acceso IV Sulfato de Morfina, 5 mg IV/IO. Reevaluar en 10 minutos. Repetir la dosis cada 10 minutos si es necesario para controlar el dolor severo. Vigilar la aparición de depresión respiratoria. f. La Naloxona debe de estar disponible (0.4 mg IV o IM) cuando se usan opioides. g. Tanto la ketamina como el OTFC poseen el potencial de empeorar la TBI severa. El combat medic, corpsman o el PJ deben de tenerlo en cuenta a la hora de tomar la decisión sobre la analgesia, pero si el herido es capaz de quejarse de dolor, entonces la TBI no es lo suficientemente grave como para no usar la ketamina o el OTFC. h. La lesión ocular no es contraindicación para el uso de la ketamina. El riesgo de un daño subsecuente al ojo por el uso de la ketamina es bajo y, maximizar la oportunidad de supervivencia del herido, tiene precedencia si el herido está en shock o si presenta distrés respiratorio o está en riesgo de sufrir alguna de ellas. i. La ketamina puede ser un complemento útil para reducir la cantidad de opioides necesarios para proporcionar una analgesia efectiva. Es seguro administrar ketamina a un herido al que ha recibido previamente morfina o OTFC. Se debe administrar ketamina IV durante 1 minuto. j. Si se aprecia una disminución de las respiraciones después de usar opioides o ketamina, proporcionar soporte ventilatorio con ventilaciones con dispositivo de mascarilla-válvulabolsa o mascarilla-boca. k. Ondasentron, 4 mg ODT/IV/IO/IM, cada 8 horas si es necesario para las náuseas o vómitos. La dosis de 8 horas puede ser repetida una vez a los 15 minutos si no ha mejorado de las nauseas y los vómitos. No administrar más de 8 mg en ningún intervalo de 8 horas. El Ondasentron oral NO es un alternativa válida a la fórmula ODT (Comprimido de Desintegración Oral). l. Reevaluar-reevaluar-reevaluar! 11. Antibióticos: recomendados para todas las heridas de combate abiertas a. Si es capaz de recibirlo por VO: - Moxifloxacino (del CWMP), 400 mg VO uno al día. b. Si no es capaz de recibirlo por VO (shock, inconsciencia): - Ertapenem, 1 g IV/IM una vez al día. 12. Inspeccionar y cubrir todas las heridas. 13. Valorar para heridas adicionales. 14. Quemaduras. a. Las quemaduras faciales, especialmente aquellas que se producen en espacios cerrados, pueden estar asociadas a lesiones por inhalación. Valorar de forma agresiva el estado de la vía
19 aérea y la saturación de oxígeno en este tipo de pacientes y considerar una vía aérea quirúrgica precoz cuando aparezcan signos de dificultad respiratoria o desaturación de oxígeno. b. Determinar el área total de superficie corporal (TBSA Total Body Surface Area) quemada con una precisión de un 10% empleando la Regla de los Nueves. c. Cubrir la superficie quemada con compresas secas y estériles. Para quemaduras extensas (de más de un 20%), considerar introducir al herido en la Blizzard Survival Blanket en el Hypothermia Prevention Kit tanto para cubrir las áreas quemadas, como para prevenir la hipotermia. d. Reanimación con fluidos (Regla de los Diez del USAISR) Si el total de la superficie corporal quemada es superior al 20%, la reanimación con Fluidos debe ser comenzada tan pronto como se haya iniciado un acceso IV/IO. La reanimación debe ser iniciada con Ringer Lactato, salino normal, o Hextend. Si se emplea Hextend, no se deben de infundir más de 1000 ml, continuando la reanimación con Ringer Lactato o salino normal si es necesario. La velocidad inicial de reanimación con fluidos IV/IO se calcula como %TSCQ x 10cc/h. en adultos entre kg de peso. Por cada 10 kg por ENCIMA de los 80 kg, aumentar la velocidad inicial 100 ml/h. Si también hay presente un shock hemorrágico, la reanimación de este shock hemorrágico tiene preferencia sobre la reanimación del shock por las quemaduras. Administrar fluidos IV/IO como describen las directrices TCCC en la Sección 6. e. Debe de ser administrada analgesia acorde a la Sección 10 de las directrices TCCC para tratar el dolor producido por las quemaduras. f. La terapia antibiótica prehospitalaria no está indicada cuando solo hay presentes quemaduras, pero los antibióticos deben ser administrados acorde a la Sección 11 de las directrices TCCC, si están indicados, para prevenir las infecciones cuando existen heridas penetrantes. g. Todas las intervenciones TCCC pueden ser llevadas a cabo en o a través de una superficie quemada en un paciente quemado. h. Los pacientes quemados son especialmente propensos a sufrir hipotermia. Se debe poner especial énfasis en el empleo de métodos de barrera para evitar la pérdida de calor. 15. Reevaluar las fracturas y volver a comprobar los pulsos. 16. Comunicación a. Comunicarse con el herido si es posible. Alentar, tranquilizar y explicarle el tratamiento. b. Comunicarse con el personal sanitario del siguiente escalón asistencial, si es posible e informarles sobre el mecanismo lesional, lesiones sufridas, signos/síntomas y tratamiento realizado. Proporcionar otra información como corresponda 17. RCP en TACEVAC a. En los heridos con trauma en torso o politraumatizados que no presenten pulsos o respiraciones durante TACEVAC, debe de realizarse la descompresión torácica bilateral para asegurarse de que no presentan un neumotórax a tensión antes de la interrupción del tratamiento. El procedimiento es similar al que se describe en la Sección 4a más arriba. b. La RCP debe de realizarse en esta fase de asistencia si el herido no presenta lesiones incompatibles con la vida obvias y, si se encontrará en una instalación de tratamiento médico con capacidades quirúrgicas en un corto periodo de tiempo. La RCP no debe de realizarse a expensas de comprometer la misión o de la no asistencia de heridos que requieran maniobras salvavidas.
Directrices Tactical Combat Casualty Care Para Todos los Combatientes
 Directrices Tactical Combat Casualty Care Para Todos los Combatientes 3 Junio 2015 Se pretende que estas recomendaciones sólo sean unas directrices y no sustituyen el juicio clínico Plan de Manejo Básico
Directrices Tactical Combat Casualty Care Para Todos los Combatientes 3 Junio 2015 Se pretende que estas recomendaciones sólo sean unas directrices y no sustituyen el juicio clínico Plan de Manejo Básico
Plan de Manejo Básico para. Care Under Fire
 Plan de Manejo Básico para Care Under Fire * Todos los cambios realizados en las directrices desde su publicación en la Octava edición del Manual PHTLS de 2014 se muestran en negrita. Los cambios más recientes
Plan de Manejo Básico para Care Under Fire * Todos los cambios realizados en las directrices desde su publicación en la Octava edición del Manual PHTLS de 2014 se muestran en negrita. Los cambios más recientes
Asistencia inicial al politraumatizado
 Asistencia inicial al politraumatizado Luis Marina Tutor de Residentes Medicina Intensiva Complejo Hospitalario de Toledo 1º Foro de Resientes de Medicina Intensiva de CLM Objetivos Conocer los principios
Asistencia inicial al politraumatizado Luis Marina Tutor de Residentes Medicina Intensiva Complejo Hospitalario de Toledo 1º Foro de Resientes de Medicina Intensiva de CLM Objetivos Conocer los principios
DIRECTRICES TACTICAL EMERGENCY CASUALTY CARE (TECC)
 DIRECTRICES TACTICAL EMERGENCY CASUALTY CARE (TECC) DIRECT THREAT CARE/CARE UNDER FIRE (DT/CUF) Objetivos: Principios: Directrices: 1. Cumplir la misión con el menor número de bajas 2. Evitar que el herido
DIRECTRICES TACTICAL EMERGENCY CASUALTY CARE (TECC) DIRECT THREAT CARE/CARE UNDER FIRE (DT/CUF) Objetivos: Principios: Directrices: 1. Cumplir la misión con el menor número de bajas 2. Evitar que el herido
RIESGOS ACTIVIDAD DEPORTIVA AIRE LIBRE MEDIO VERTICAL MEDIO ACUATICO CONDICIONES VARIABLES AISLAMIENTO, INACCESIBILIDAD
 EL BARRANQUISMO PRESENTA RIESGOS ACTIVIDAD DEPORTIVA AIRE LIBRE MEDIO VERTICAL MEDIO ACUATICO CONDICIONES VARIABLES AISLAMIENTO, INACCESIBILIDAD MASIFICACIÓN (practicantes de todas las edades y condiciones)
EL BARRANQUISMO PRESENTA RIESGOS ACTIVIDAD DEPORTIVA AIRE LIBRE MEDIO VERTICAL MEDIO ACUATICO CONDICIONES VARIABLES AISLAMIENTO, INACCESIBILIDAD MASIFICACIÓN (practicantes de todas las edades y condiciones)
Administración de fármacos por vía subcutánea en cuidados paliativos
 Administración de fármacos por vía subcutánea en cuidados paliativos Dña. Mª Trinidad Llopis Llorens D. Francisco Enrique Moltó Abad Enfermer@s UHD. Hospital Virgen de los Lirios. Alcoi 1 Origenes. 1817-1884
Administración de fármacos por vía subcutánea en cuidados paliativos Dña. Mª Trinidad Llopis Llorens D. Francisco Enrique Moltó Abad Enfermer@s UHD. Hospital Virgen de los Lirios. Alcoi 1 Origenes. 1817-1884
Reanimación. Cardio Pulmonar. Protocolos AHA Luis Ricardo Charpentier Soto, AEM
 Reanimación Cardio Pulmonar Protocolos AHA 2010 Luis Ricardo Charpentier Soto, AEM RCP Adulto Cadena de supervivencia Los eslabones de la nueva cadena de supervivencia para la atención cardíaca de emergencia
Reanimación Cardio Pulmonar Protocolos AHA 2010 Luis Ricardo Charpentier Soto, AEM RCP Adulto Cadena de supervivencia Los eslabones de la nueva cadena de supervivencia para la atención cardíaca de emergencia
International Trauma Life Support. CARMEN BOTELLO GARCÍA ENFERMERA Sesión Serv. Urgencias CHU Badajoz. Junio 2016
 International Trauma Life Support CARMEN BOTELLO GARCÍA ENFERMERA Por qué hablar del ITLS? Aumento de incidencia de accidentes de trauma 3.500 muertes/día 100.000 lesionados/día En 2020, accidentes de
International Trauma Life Support CARMEN BOTELLO GARCÍA ENFERMERA Por qué hablar del ITLS? Aumento de incidencia de accidentes de trauma 3.500 muertes/día 100.000 lesionados/día En 2020, accidentes de
TRAUMATISMOS. En Tejidos Blandos. Luciano J. Gandini, TSEM Rosario, Argentina Traducido y modificado de: Blesde; Porter: Cherry. Luciano J.
 TRAUMATISMOS En Tejidos Blandos www.reeme.arizona.edu Luciano J. Gandini Luciano J. Gandini, TSEM Rosario, Argentina Traducido y modificado de: Blesde; Porter: Cherry Objetivos: Reconocer la anatomía y
TRAUMATISMOS En Tejidos Blandos www.reeme.arizona.edu Luciano J. Gandini Luciano J. Gandini, TSEM Rosario, Argentina Traducido y modificado de: Blesde; Porter: Cherry Objetivos: Reconocer la anatomía y
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
SOPORTE VITAL BÁSICO CON DESFIBRILADOR EXTERNO AUTOMÁTICO
 SOPORTE VITAL BÁSICO CON DESFIBRILADOR EXTERNO AUTOMÁTICO OBJETIVOS Alcanzar la capacidad de Asegurar la inconsciencia de la víctima Realizar compresiones torácicas y respiraciones de rescate (RCP) Usar
SOPORTE VITAL BÁSICO CON DESFIBRILADOR EXTERNO AUTOMÁTICO OBJETIVOS Alcanzar la capacidad de Asegurar la inconsciencia de la víctima Realizar compresiones torácicas y respiraciones de rescate (RCP) Usar
CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO
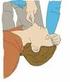 CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO CONNOTACIONES ESPECIALES DE LA ASISTENCIA A EMERGENCIAS EXTRAHOSPITALARIAS Habitáculo de trabajo: UVI-móvil Familiares y curiosos. Malas condiciones
CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO CONNOTACIONES ESPECIALES DE LA ASISTENCIA A EMERGENCIAS EXTRAHOSPITALARIAS Habitáculo de trabajo: UVI-móvil Familiares y curiosos. Malas condiciones
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA SOPORTE VITAL AVANZADO PEDIÁTRICO. Ritmos de paro cardiaco
 ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA SOPORTE VITAL AVANZADO PEDIÁTRICO Ritmos de paro cardiaco INTRODUCCIÓN El diagnóstico del ritmo cardiaco durante una parada cardiorrespiratoria en
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA SOPORTE VITAL AVANZADO PEDIÁTRICO Ritmos de paro cardiaco INTRODUCCIÓN El diagnóstico del ritmo cardiaco durante una parada cardiorrespiratoria en
PROTOCOLO DE ACTUACIÓN EN PRIMEROS AUXILIOS
 PROTOCOLO DE ACTUACIÓN EN PRIMEROS AUXILIOS 1 INTRODUCCIÓN Se entiende por Primeros Auxilios, los cuidados inmediatos, adecuados y provisionales prestados a las personas accidentadas. 2 ACTIVACIÓN DE UN
PROTOCOLO DE ACTUACIÓN EN PRIMEROS AUXILIOS 1 INTRODUCCIÓN Se entiende por Primeros Auxilios, los cuidados inmediatos, adecuados y provisionales prestados a las personas accidentadas. 2 ACTIVACIÓN DE UN
MEDIDAS A ADOPTAR EN CASO DE EMERGENCIA (MUELLES DEL PUERTO DE AVILÉS)
 Área de Seguridad y Prevención de Riesgos Laborales de la Autoridad Portuaria de Avilés 1 de 5 2 En relación con lo dispuesto en el Real Decreto 171/2004 de 30 de noviembre, por el que se desarrolla el
Área de Seguridad y Prevención de Riesgos Laborales de la Autoridad Portuaria de Avilés 1 de 5 2 En relación con lo dispuesto en el Real Decreto 171/2004 de 30 de noviembre, por el que se desarrolla el
PROTOCOLO N 1. Conocimientos previos que requiere el personal (prerrequisitos).
 PROTOCOLO N 1 INFARTO AGUDO DE MIOCARDIO Manejo de paciente con Infarto Agudo de Miocardio, reconocimiento de signos y síntomas de alarma, manejo inicial de paciente infartado, maniobras de RCP. DESCRIPCIÓN.
PROTOCOLO N 1 INFARTO AGUDO DE MIOCARDIO Manejo de paciente con Infarto Agudo de Miocardio, reconocimiento de signos y síntomas de alarma, manejo inicial de paciente infartado, maniobras de RCP. DESCRIPCIÓN.
ABEJA AVISPA: RETIRAR AGUIJÓN CON CUIDADO. 1º LAVAR CON AGUA Y JABÓN. 2º APLICAR FRÍO (BOLSA HIELO 10 ) BOCA: CHUPAR HIELO Y VISITA MÉDICA.
 PICADURAS ABEJA AVISPA: RETIRAR AGUIJÓN CON CUIDADO. 1º LAVAR CON AGUA Y JABÓN. 2º APLICAR FRÍO (BOLSA HIELO 10 ) BOCA: CHUPAR HIELO Y VISITA MÉDICA. ATAQUE DE ASMA 1º ACOMODAR A LA VÍCTIMA. - SENTADO.
PICADURAS ABEJA AVISPA: RETIRAR AGUIJÓN CON CUIDADO. 1º LAVAR CON AGUA Y JABÓN. 2º APLICAR FRÍO (BOLSA HIELO 10 ) BOCA: CHUPAR HIELO Y VISITA MÉDICA. ATAQUE DE ASMA 1º ACOMODAR A LA VÍCTIMA. - SENTADO.
Protocolo de Triage Prehospitalario de Trauma
 Protocolo de Triage Prehospitalario de Trauma Plan Integral de Atención a la Accidentabilidad. Consejeria de Salud de la Junta de Andalucia. Servicio Andaluz de Salud Plan Andaluz de Urgencias y Emergencias.
Protocolo de Triage Prehospitalario de Trauma Plan Integral de Atención a la Accidentabilidad. Consejeria de Salud de la Junta de Andalucia. Servicio Andaluz de Salud Plan Andaluz de Urgencias y Emergencias.
ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA
 ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA 1. Qué medios técnicos son imprescindibles para poder efectuar adecuadamente una RCP básica?: a) Una tabla. b) Una cánula orofaríngea adecuada
ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA 1. Qué medios técnicos son imprescindibles para poder efectuar adecuadamente una RCP básica?: a) Una tabla. b) Una cánula orofaríngea adecuada
Trauma al Tórax. Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico
 Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
PROTOCOLO DE ANALGESIA OBSTÉTRICA
 PROTOCOLO DE ANALGESIA OBSTÉTRICA Servicio de Anestesiología y Reanimación Hospital Clínico Universitario de Valencia Fecha de presentación 10 de Septiembre de 2008 Fecha de aprobación 24 de Octubre de
PROTOCOLO DE ANALGESIA OBSTÉTRICA Servicio de Anestesiología y Reanimación Hospital Clínico Universitario de Valencia Fecha de presentación 10 de Septiembre de 2008 Fecha de aprobación 24 de Octubre de
TRIAGE START. Pilar S. González Acevedo Instructora
 TRIAGE START Instructora OBJETIVOS: Al finalizar la lección el participante será capaz de: 1. Definir Triage y START 2. Explicar el significado del código de colores. 3. Llevar a cabo el triage en una
TRIAGE START Instructora OBJETIVOS: Al finalizar la lección el participante será capaz de: 1. Definir Triage y START 2. Explicar el significado del código de colores. 3. Llevar a cabo el triage en una
Protocolo de emergencia
 Primeros auxilios Protocolo de emergencia 1. Proteger el entorno: El rescatador nunca se debe poner en peligro. 2. Triaje (en caso de ser necesario). 3. Comprobar constantes vitales: oreja al pecho, escuchar
Primeros auxilios Protocolo de emergencia 1. Proteger el entorno: El rescatador nunca se debe poner en peligro. 2. Triaje (en caso de ser necesario). 3. Comprobar constantes vitales: oreja al pecho, escuchar
HERIDAS, HEMORRAGIAS. ACTUACION ANTE EL SHOCK HEMORRAGICO
 HERIDAS, HEMORRAGIAS. ACTUACION ANTE EL SHOCK HEMORRAGICO HERIDAS Lesión n traumática tica de la piel o mucosas con solución n de continuidad. CLASIFICACIÓN N HERIDAS Según n el agente productor: Incisas.
HERIDAS, HEMORRAGIAS. ACTUACION ANTE EL SHOCK HEMORRAGICO HERIDAS Lesión n traumática tica de la piel o mucosas con solución n de continuidad. CLASIFICACIÓN N HERIDAS Según n el agente productor: Incisas.
Curso de Equipos de Reanimación Cardiopulmonar básica y Primeros Auxilios
 2. Introducción Es un maletín rígido compuesto de todos los elementos necesarios para poder llevar a cabo una RCP y otras técnicas de soporte a pacientes, como Oxigenación frente a una dificultad respiratoria,
2. Introducción Es un maletín rígido compuesto de todos los elementos necesarios para poder llevar a cabo una RCP y otras técnicas de soporte a pacientes, como Oxigenación frente a una dificultad respiratoria,
QUEMADURAS NORMAS DE ACTUACIÓN
 QUEMADURAS Consiste en la lesión de alguna o varias partes del cuerpo, producida por el calor en cualquiera de sus formas (fuego, productos químicos, electricidad..). La gravedad de una quemadura está
QUEMADURAS Consiste en la lesión de alguna o varias partes del cuerpo, producida por el calor en cualquiera de sus formas (fuego, productos químicos, electricidad..). La gravedad de una quemadura está
PLAN DE ATENCION EMERGENCIAS EXTERNAS VICTIMAS MULTIPLES
 PLAN DE ATENCION EMERGENCIAS EXTERNAS VICTIMAS MULTIPLES UNIDAD DE TRAUMA SERVICIO DE MEDICINA DE EMERGENCIAS HOSPITAL MEXICO 1 El presente plan de atención será activado y utilizado cuando se tenga una
PLAN DE ATENCION EMERGENCIAS EXTERNAS VICTIMAS MULTIPLES UNIDAD DE TRAUMA SERVICIO DE MEDICINA DE EMERGENCIAS HOSPITAL MEXICO 1 El presente plan de atención será activado y utilizado cuando se tenga una
INTRODUCCION INDICACIONES CONTRAINDICACIONES EQUIPO NECESARIO. Anestesia local.
 Toracocentesis INTRODUCCION El volumen y la complicación de las grandes operaciones toracoabdominales hacen cada vez más frecuente la existencia de derrames pleurales, que interfieren con el buen curso
Toracocentesis INTRODUCCION El volumen y la complicación de las grandes operaciones toracoabdominales hacen cada vez más frecuente la existencia de derrames pleurales, que interfieren con el buen curso
Manuel Marín Risco SOPORTE VITAL PEDIATRICO
 SOPORTE VITAL PEDIATRICO SOPORTE VITAL PEDIÁTRICO R.C.P.- Pediátrica PROGRAMAS DE RCP PEDIÁTRICA Razones para la creación de Grupos de Trabajo en RCP distintos o complementarios de los adultos. Distintas
SOPORTE VITAL PEDIATRICO SOPORTE VITAL PEDIÁTRICO R.C.P.- Pediátrica PROGRAMAS DE RCP PEDIÁTRICA Razones para la creación de Grupos de Trabajo en RCP distintos o complementarios de los adultos. Distintas
Sistema de administración
 Sistema de administración El sistema de alto flujo: El flujo total de gas que suministra el equipo es suficiente para proporcionar la totalidad del gas inspirado Utilizan el mecanismo Venturi para tomar
Sistema de administración El sistema de alto flujo: El flujo total de gas que suministra el equipo es suficiente para proporcionar la totalidad del gas inspirado Utilizan el mecanismo Venturi para tomar
Serie: Cómo se hace? Introducción
 Serie: Cómo se hace? La aspiración con aguja se considera tan eficaz y segura como el tubo torácico para el tratamiento del neumotórax espontáneo primario. Un video repasa el procedimiento paso a paso.
Serie: Cómo se hace? La aspiración con aguja se considera tan eficaz y segura como el tubo torácico para el tratamiento del neumotórax espontáneo primario. Un video repasa el procedimiento paso a paso.
Contenido. Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones...
 Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
TALLER PRIMEROS AUXILIOS EN LA INFANCIA
 TALLER PRIMEROS AUXILIOS EN LA INFANCIA COMISIÓN DE LACTANCIA MATERNA CS ALCALDE BARTOLOMÉ GONZÁLEZ Matrona: Kristina Erlandsson Pediatría: Mª José Carnicero, Mireya Orio Hdez SEGUNDA SESIÓN: OBSTRUCCIÓN
TALLER PRIMEROS AUXILIOS EN LA INFANCIA COMISIÓN DE LACTANCIA MATERNA CS ALCALDE BARTOLOMÉ GONZÁLEZ Matrona: Kristina Erlandsson Pediatría: Mª José Carnicero, Mireya Orio Hdez SEGUNDA SESIÓN: OBSTRUCCIÓN
PANENDOSCOPIA ORAL. -Siempre que se detecte o se sospeche la presencia de un sangrado en la parte alta del tubo digestivo.
 PANENDOSCOPIA ORAL 1. Qué es una panendoscopia oral? Es un procedimiento que permite explorar el esófago, el estómago y el duodeno y obtener multitud de información con un mínimo de molestias para el paciente.
PANENDOSCOPIA ORAL 1. Qué es una panendoscopia oral? Es un procedimiento que permite explorar el esófago, el estómago y el duodeno y obtener multitud de información con un mínimo de molestias para el paciente.
Formación Básica en Primeros Auxilios
 Formación Básica en Primeros Auxilios Proteger MISIÓN Avisar Socorrer OBJETIVOS CONSERVAR LA VIDA ASEGURAR EL TRASLADO ADECUADO Y OPORTUNO MEJORAR LA EVOLUCIÓN VALORACIÓN PRIMARIA Signos vitales: q Señales
Formación Básica en Primeros Auxilios Proteger MISIÓN Avisar Socorrer OBJETIVOS CONSERVAR LA VIDA ASEGURAR EL TRASLADO ADECUADO Y OPORTUNO MEJORAR LA EVOLUCIÓN VALORACIÓN PRIMARIA Signos vitales: q Señales
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
Diagnosticos Omitidos con Riesgo de Muerte
 Diagnosticos Omitidos con Riesgo de Muerte Abel García Villafuerte Medico Emergenciologo Presidente SPMED Vicepresidente ALACED garvilla@hotmail.com TRAUMA Primera causa de muerte en menores de 45 años
Diagnosticos Omitidos con Riesgo de Muerte Abel García Villafuerte Medico Emergenciologo Presidente SPMED Vicepresidente ALACED garvilla@hotmail.com TRAUMA Primera causa de muerte en menores de 45 años
CADENA DE SUPERVIVENCIA
 CURSO RCP BASICA CADENA DE SUPERVIVENCIA Reconocimiento precoz de la urgencia médica y llamada de auxilio. RCP precoz. Desfibrilación precoz. Soporte vital avanzado precoz. La RCP practicada por testigos
CURSO RCP BASICA CADENA DE SUPERVIVENCIA Reconocimiento precoz de la urgencia médica y llamada de auxilio. RCP precoz. Desfibrilación precoz. Soporte vital avanzado precoz. La RCP practicada por testigos
LESIONES Y TRAUMATISMOS
 LESIONES Y TRAUMATISMOS Es la separación permanente de las superficies articulares de forma que los huesos que forman la articulación quedan fuera de su sitio. Dolor intenso. Imposibilidad de movimiento
LESIONES Y TRAUMATISMOS Es la separación permanente de las superficies articulares de forma que los huesos que forman la articulación quedan fuera de su sitio. Dolor intenso. Imposibilidad de movimiento
Silletas y Espaciadores de México S.A de C.V
 PRIMEROS AUXILIOS DE ACUERDO CON EL TIPO DE RIESGO QUE SE ESTÁ EXPUESTO EN EL MANEJO DE MATERIALES Silletas y Espaciadores de México S.A de C.V Los tipos de riesgo que se está expuesto en el área de almacén
PRIMEROS AUXILIOS DE ACUERDO CON EL TIPO DE RIESGO QUE SE ESTÁ EXPUESTO EN EL MANEJO DE MATERIALES Silletas y Espaciadores de México S.A de C.V Los tipos de riesgo que se está expuesto en el área de almacén
Reanimación Cardiopulmonar RCP- Pediátrica
 Reanimación Cardiopulmonar RCP- Pediátrica Introducción El paro cardiorrespiratorio en la población pediátrica tiene una mayor incidencia en los sitios no públicos como las residencias, y es más común
Reanimación Cardiopulmonar RCP- Pediátrica Introducción El paro cardiorrespiratorio en la población pediátrica tiene una mayor incidencia en los sitios no públicos como las residencias, y es más común
CARTILLA TCCC ACTUALIZACIÓN GUÍAS DE MANEJO TCCC 11 de Noviembre 2015
 i ii Cartilla Tactical Combat Casualty Care Esta cartilla es el resultado de la compilación de documentos disponibles en páginas web: Handbook: No. 13-21 Aug 2013 Tactical Combat Casualty Care Obtenido
i ii Cartilla Tactical Combat Casualty Care Esta cartilla es el resultado de la compilación de documentos disponibles en páginas web: Handbook: No. 13-21 Aug 2013 Tactical Combat Casualty Care Obtenido
El Período de Oro. Los 10 minutos de Platino. La Hora de Oro
 Manejo inicial del trauma y triagge Trauma Manejo Inicial El Período de Oro Los 10 minutos de Platino La Hora de Oro P.H.T.L.S. Manejo criterioso del paciente por sobre los protocolos. Actuar ante la evidencia.
Manejo inicial del trauma y triagge Trauma Manejo Inicial El Período de Oro Los 10 minutos de Platino La Hora de Oro P.H.T.L.S. Manejo criterioso del paciente por sobre los protocolos. Actuar ante la evidencia.
MODULO DE SALUD Y PREVENCIÓN
 MODULO DE SALUD Y PREVENCIÓN CONTENIDO PROGRAMATICO Introducción. Consideraciones generales. Objetivos. Incidentes vs. Accidentes. Principales lesiones ocupacionales. Valoración practica de un lesionado.
MODULO DE SALUD Y PREVENCIÓN CONTENIDO PROGRAMATICO Introducción. Consideraciones generales. Objetivos. Incidentes vs. Accidentes. Principales lesiones ocupacionales. Valoración practica de un lesionado.
TALLER VIA SUBCUTÁNEA. Equipos de Soporte de Atención Domiciliaria (ESAD) SERVICIO MURCIANO DE SALUD
 TALLER VIA SUBCUTÁNEA Equipos de Soporte de Atención Domiciliaria (ESAD) SERVICIO MURCIANO DE SALUD Elección de la vía de adm: Que permita autonomía al enfermo Fácil utilización Lo menos agresiva posible
TALLER VIA SUBCUTÁNEA Equipos de Soporte de Atención Domiciliaria (ESAD) SERVICIO MURCIANO DE SALUD Elección de la vía de adm: Que permita autonomía al enfermo Fácil utilización Lo menos agresiva posible
Parar la hemorragia: Cómo? Aplicando presión con un apósito seco. 02/12/2011 HERIDAS. PRIMEROS AUXILIOS
 HERIDAS HERIDAS Es toda pérdida de continuidad en la piel secundaria a traumatismo. Existe riesgo de: - infección - lesiones en órganos o tejidos adyacentes: músculos, nervios, vasos sanguíneos... HERIDAS
HERIDAS HERIDAS Es toda pérdida de continuidad en la piel secundaria a traumatismo. Existe riesgo de: - infección - lesiones en órganos o tejidos adyacentes: músculos, nervios, vasos sanguíneos... HERIDAS
DOMINIO III. ELIMINACIÓN E INTERRCAMBIO VENDAJES
 CUIDADOS DE ENFERMERIA A PACIENTES CON ALTERACIONES DEL SISTEMA INTEGUMENTARIO Y SISTEMA OSTEOMUSCULAR DOMINIO III. ELIMINACIÓN E INTERRCAMBIO MARTHA LIGIA VELANDIA GALVIS COORDINADORA FUNDAMENTOS DEL
CUIDADOS DE ENFERMERIA A PACIENTES CON ALTERACIONES DEL SISTEMA INTEGUMENTARIO Y SISTEMA OSTEOMUSCULAR DOMINIO III. ELIMINACIÓN E INTERRCAMBIO MARTHA LIGIA VELANDIA GALVIS COORDINADORA FUNDAMENTOS DEL
DESCRIPCIÓN ESPECÍFICA NÚCLEO: TURISMO. SUBSECTOR: SERVICIOS TURISTICOS Código:CSPN0071
 1. Identificar la anatomía básica del cuerpo humano de acuerdo con las técnicas de primeros auxilios. 1.1 Posiciones anatómicas. 1.2 Planos y Direcciones. 1.3. Regiones corporales. 1.4 Cavidades corporales.
1. Identificar la anatomía básica del cuerpo humano de acuerdo con las técnicas de primeros auxilios. 1.1 Posiciones anatómicas. 1.2 Planos y Direcciones. 1.3. Regiones corporales. 1.4 Cavidades corporales.
Preeclampsia hipertensiva del embarazo. Detección y atención temprana. Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE
 Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Guía del Curso Certificación en Actuación Sanitaria e Investigación Médico Legal en los Accidentes de Tráfico
 Guía del Curso Certificación en Actuación Sanitaria e Investigación Médico Legal en los Accidentes de Tráfico Modalidad de realización del curso: Número de Horas: Titulación: A distancia y Online 140 Horas
Guía del Curso Certificación en Actuación Sanitaria e Investigación Médico Legal en los Accidentes de Tráfico Modalidad de realización del curso: Número de Horas: Titulación: A distancia y Online 140 Horas
Atencion Inicial del paciente Politraumatico con sospecha de lesión medular en el HUVH
 Atencion Inicial del paciente Politraumatico con sospecha de lesión medular en el HUVH Alejandro Candela Noviembre 2016 1 Objetivos Prevenir y tratar las lesiones con riesgo inminente de muerte. Tomar
Atencion Inicial del paciente Politraumatico con sospecha de lesión medular en el HUVH Alejandro Candela Noviembre 2016 1 Objetivos Prevenir y tratar las lesiones con riesgo inminente de muerte. Tomar
BASIC TRAUMA LIFE SUPPORT Pre-Test Avanzado
 BASIC TRAUMA LIFE SUPPORT Pre-Test Avanzado El propósito de este examen es evaluar el conocimiento de los conceptos presentados en el manual de BTLS. Por favor lea cuidadosamente cada pregunta. Seleccione
BASIC TRAUMA LIFE SUPPORT Pre-Test Avanzado El propósito de este examen es evaluar el conocimiento de los conceptos presentados en el manual de BTLS. Por favor lea cuidadosamente cada pregunta. Seleccione
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
PRIMEROS AUXILIOS. Gisselle Jiménez Rubio I.Q. Esp. En S.O. Mayo 19 de 2015
 PRIMEROS AUXILIOS Gisselle Jiménez Rubio I.Q. Esp. En S.O. Mayo 19 de 2015 OBJETIVO Realizar el protocolo inicial para atención de primeros auxilios. Identificar diferentes eventos para poder actuar. Evaluar
PRIMEROS AUXILIOS Gisselle Jiménez Rubio I.Q. Esp. En S.O. Mayo 19 de 2015 OBJETIVO Realizar el protocolo inicial para atención de primeros auxilios. Identificar diferentes eventos para poder actuar. Evaluar
INMOVILIZACIONES y MOVILIZACIONES. 1ª Parte
 INMOVILIZACIONES y MOVILIZACIONES 1ª Parte ASPECTOS GENERALES Son maniobras de riesgo que exigen el conocimiento de formas para realizarlas y el empleo de materiales diversos que nos permitan realizar
INMOVILIZACIONES y MOVILIZACIONES 1ª Parte ASPECTOS GENERALES Son maniobras de riesgo que exigen el conocimiento de formas para realizarlas y el empleo de materiales diversos que nos permitan realizar
GPC. Guía de Referencia Rápida. Diagnóstico y manejo en niños con Bronquiolitis en fase aguda
 Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
Guía inclusiva de reanimación cardiopulmonar básico para adulto en sistema braille Objetivos:
 Guía inclusiva de reanimación cardiopulmonar básico para adulto en sistema braille Objetivos: Aprender a diagnosticar un paro cardiopulmonar. Adquirir los conocimientos teóricos, técnicas y destrezas necesarias
Guía inclusiva de reanimación cardiopulmonar básico para adulto en sistema braille Objetivos: Aprender a diagnosticar un paro cardiopulmonar. Adquirir los conocimientos teóricos, técnicas y destrezas necesarias
Dra. Dunia Castillo González Instituto de Hematología e Inmunología ALAPAC 2009
 Dra. Dunia Castillo González Instituto de Hematología e Inmunología ALAPAC 2009 MANIFESTACIONES HEMORRÁGICAS Medidas generales a tener en cuenta en pacientes con tendencia hemorrágica Realizar un interrogatorio
Dra. Dunia Castillo González Instituto de Hematología e Inmunología ALAPAC 2009 MANIFESTACIONES HEMORRÁGICAS Medidas generales a tener en cuenta en pacientes con tendencia hemorrágica Realizar un interrogatorio
2. Precauciones de Rutina para el Control de Infecciones de Enfermedades Respiratorias
 2. PRECAUCIONES DE RUTINA PARA EL CONTROL DE INFECCIONES DE ENFERMEDADES RESPIRATORIAS 2. Precauciones de Rutina para el Control de Infecciones de Enfermedades Respiratorias Precauciones estándar Las precauciones
2. PRECAUCIONES DE RUTINA PARA EL CONTROL DE INFECCIONES DE ENFERMEDADES RESPIRATORIAS 2. Precauciones de Rutina para el Control de Infecciones de Enfermedades Respiratorias Precauciones estándar Las precauciones
TEMA 10.- TRATAMIENTO Y COMPLICACIONES DEL POLITRAUMATIZADO. Pilares de la atención al paciente con politrauma grave.
 TEMA 10.- TRATAMIENTO Y COMPLICACIONES DEL POLITRAUMATIZADO Juan C. Montejo González Pilares de la atención al paciente con politrauma grave 1. Sistema prehospitalario de atención al trauma 1. Triage prehospitalario:
TEMA 10.- TRATAMIENTO Y COMPLICACIONES DEL POLITRAUMATIZADO Juan C. Montejo González Pilares de la atención al paciente con politrauma grave 1. Sistema prehospitalario de atención al trauma 1. Triage prehospitalario:
TOMA DE SIGNOS VITALES
 REVISADO: ELABORADO: PAGINA: 1 de 6 COORDINADOR DE CALIDAD ENFERMERO JEFE COORDINADOR CIRUGIA 1. DEFINICION Procedimientos a través de los cuales se determinan los valores del funcionamiento de los mecanismos
REVISADO: ELABORADO: PAGINA: 1 de 6 COORDINADOR DE CALIDAD ENFERMERO JEFE COORDINADOR CIRUGIA 1. DEFINICION Procedimientos a través de los cuales se determinan los valores del funcionamiento de los mecanismos
INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA
 INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA Aprobado por el Consejo Interterritorial del Sistema Nacional de Salud de 18 de Diciembre de 2013 INTRODUCCIÓN El derecho a la protección
INTERVENCIÓN SANITARIA EN SITUACIONES DE RIESGO PARA LA SALUD PÚBLICA Aprobado por el Consejo Interterritorial del Sistema Nacional de Salud de 18 de Diciembre de 2013 INTRODUCCIÓN El derecho a la protección
TAUMATISMO CRANEOENCEFALICO. Mónica Ara Gabas
 TAUMATISMO CRANEOENCEFALICO T.C.E. Cualquier lesión física o deterioro funcional del contenido craneal, producido por un intercambio brusco de energía mecánica. CAUSAS DEL T.C.E. ACCIDENTES DE TRÁFICO
TAUMATISMO CRANEOENCEFALICO T.C.E. Cualquier lesión física o deterioro funcional del contenido craneal, producido por un intercambio brusco de energía mecánica. CAUSAS DEL T.C.E. ACCIDENTES DE TRÁFICO
FORMACIÓN EN LA ATENCIÓN RCP Básica
 FORMACIÓN EN LA ATENCIÓN RCP Básica No lo hemos logrado evitar y ahora QUÉ HACEMOS? Sastre Carrera María José La Cadena de Supervivencia Prevención de Accidentes Inicio RCP Básica Activación 112 Personal
FORMACIÓN EN LA ATENCIÓN RCP Básica No lo hemos logrado evitar y ahora QUÉ HACEMOS? Sastre Carrera María José La Cadena de Supervivencia Prevención de Accidentes Inicio RCP Básica Activación 112 Personal
Este trabajo se centra en los traumatismos graves de pacientes adultos y pone de relieve los progresos terapéuticos en este tema.
 Reposición temprana de líquidos en el traumatismo grave La estrategia de hipovolemia permisiva y la reanimación con hemoderivados. Este período de hipotensión debe ser lo más breve posible, con rápido
Reposición temprana de líquidos en el traumatismo grave La estrategia de hipovolemia permisiva y la reanimación con hemoderivados. Este período de hipotensión debe ser lo más breve posible, con rápido
Seguridad del Paciente
 Seguridad del Paciente QUE ES LA SEGURIDAD DEL PACIENTE? Definimos como seguridad, el conjunto de elementos, procesos, instrumentos y metodologías, basadas en evidencia científica; que tiene como objetivo
Seguridad del Paciente QUE ES LA SEGURIDAD DEL PACIENTE? Definimos como seguridad, el conjunto de elementos, procesos, instrumentos y metodologías, basadas en evidencia científica; que tiene como objetivo
ATENCIÓN SANITARIA INICIAL EN SITUACIONES DE EMERGENCIA
 ATENCIÓN SANITARIA INICIAL EN SITUACIONES DE EMERGENCIA ANA Mª RIVERA GONZÁLEZ DE EIRIS ENFERMERA UCI HOSPITAL V. ROCÍO EXPERTO UNIVERSITARIO EN URGENCIAS Y EMERGENCIAS RECONOCIMIENTO DE SIGNOS VITALES
ATENCIÓN SANITARIA INICIAL EN SITUACIONES DE EMERGENCIA ANA Mª RIVERA GONZÁLEZ DE EIRIS ENFERMERA UCI HOSPITAL V. ROCÍO EXPERTO UNIVERSITARIO EN URGENCIAS Y EMERGENCIAS RECONOCIMIENTO DE SIGNOS VITALES
Toma de Muestras Microbiológicas
 Toma de Muestras Microbiológicas MICROBIOLOGÍA CLÍNICA DIAGNÓSTICO DE ENFERMEDADES INFECCIOSAS MUESTRA AISLAMIENTO IDENTIFICACIÓN SENSIBILIDAD A ANTIMICROBIANOS Detección de anticuerpos, antígenos y ácidos
Toma de Muestras Microbiológicas MICROBIOLOGÍA CLÍNICA DIAGNÓSTICO DE ENFERMEDADES INFECCIOSAS MUESTRA AISLAMIENTO IDENTIFICACIÓN SENSIBILIDAD A ANTIMICROBIANOS Detección de anticuerpos, antígenos y ácidos
PROTOCOLO DE CUIDADOS POSTOPERATORIOS EN GINECOLOGÍA
 PROTOCOLO DE CUIDADOS POSTOPERATORIOS EN GINECOLOGÍA Ana Fuentes Rozalén MIR 2 Obstetricia y Ginecología. Objetivos Cuidados postquirúrgicos. Situación de normalidad. INDIVIDUALIZAR. Introducción Recuperación
PROTOCOLO DE CUIDADOS POSTOPERATORIOS EN GINECOLOGÍA Ana Fuentes Rozalén MIR 2 Obstetricia y Ginecología. Objetivos Cuidados postquirúrgicos. Situación de normalidad. INDIVIDUALIZAR. Introducción Recuperación
ADMINISTRACIÓN DE OXÍGENO
 Página 1 de 7 ADMINISTRACIÓN DE OXÍGENO 1.-OBJETIVO Proporcionar los conocimientos necesarios para administrar al paciente la concentración de oxígeno prescrita de forma eficaz y segura. 2.-DEFINICIÓN
Página 1 de 7 ADMINISTRACIÓN DE OXÍGENO 1.-OBJETIVO Proporcionar los conocimientos necesarios para administrar al paciente la concentración de oxígeno prescrita de forma eficaz y segura. 2.-DEFINICIÓN
Shell Térmico Oil B. Aceite para transferencia térmica
 Shell Térmico B es un aceite mineral puro de baja viscosidad, baja tensión de vapor y alta resistencia a la oxidación desarrollado para transferencia de calor ya sea en sistemas de calefacción cerrados
Shell Térmico B es un aceite mineral puro de baja viscosidad, baja tensión de vapor y alta resistencia a la oxidación desarrollado para transferencia de calor ya sea en sistemas de calefacción cerrados
TEMA 11. APLICACIÓN LOCAL DE FRÍO Y CALOR: INDICACIONES, EFECTOS SOBRE EL ORGANISMO. PROCEDIMIENTOS Y PRECAUCIONES. Son agentes físicos.
 Son agentes físicos. Forman parte de la Termoterapia. Tiene sus indicaciones, no está exento de riesgos. Las aplicaciones de frío y calor las puede realizar el TCAE, siempre y cuando exista una indicación
Son agentes físicos. Forman parte de la Termoterapia. Tiene sus indicaciones, no está exento de riesgos. Las aplicaciones de frío y calor las puede realizar el TCAE, siempre y cuando exista una indicación
SONDAS Y CATÉTERES FIJACIÓN DE SONDAS Y CATÉTERES EN NEONATOLOGÍA
 SONDAS Y CATÉTERES FIJACIÓN DE SONDAS Y CATÉTERES EN NEONATOLOGÍA SONDAS Y CATÉTERES CONSIDERACIONES ESPECÍFICAS Permitir la visualización de las sondas Evitar que se obstruya la salida de las sondas y
SONDAS Y CATÉTERES FIJACIÓN DE SONDAS Y CATÉTERES EN NEONATOLOGÍA SONDAS Y CATÉTERES CONSIDERACIONES ESPECÍFICAS Permitir la visualización de las sondas Evitar que se obstruya la salida de las sondas y
ANEXO 1. Tipos y Métodos de Aislamiento
 ANEXO 1 Tipos y Métodos de Aislamiento 1. TIPOS DE AISLAMIENTO El proceso de aislamiento, es la acción de desenergizar una instalación, equipo ó línea, retirándola del proceso operativo al cual pertenece,
ANEXO 1 Tipos y Métodos de Aislamiento 1. TIPOS DE AISLAMIENTO El proceso de aislamiento, es la acción de desenergizar una instalación, equipo ó línea, retirándola del proceso operativo al cual pertenece,
CURSO MODELO OMI 1.13 PRIMEROS AUXILIOS BÁSICOS
 CURSO MODELO OMI 1.13 PRIMEROS AUXILIOS BÁSICOS A.- FUNDAMENTACION TECNICA El curso permite el entrenamiento de acuerdo al cuadro A-VI/1-3, sección A-VI del Código de Formación, Titulación y Guardia para
CURSO MODELO OMI 1.13 PRIMEROS AUXILIOS BÁSICOS A.- FUNDAMENTACION TECNICA El curso permite el entrenamiento de acuerdo al cuadro A-VI/1-3, sección A-VI del Código de Formación, Titulación y Guardia para
GASTROSTOMIA EN PACIENTES CON E.L.A.
 GASTROSTOMIA EN PACIENTES CON E.L.A. Rosario Jiménez Bautista Enfermera/gestora de casos Unidad de ELA y Patología Neuromuscular Servicio de Neurología qué es una gastrostomía? La gastrostomía consiste
GASTROSTOMIA EN PACIENTES CON E.L.A. Rosario Jiménez Bautista Enfermera/gestora de casos Unidad de ELA y Patología Neuromuscular Servicio de Neurología qué es una gastrostomía? La gastrostomía consiste
Evaluación y manejo inicial de urgencias en Montaña. Felipe Javier Valdés Pineda Interno Medicina UC Octubre 2006
 Evaluación y manejo inicial de urgencias en Montaña Felipe Javier Valdés Pineda Interno Medicina UC Octubre 2006 Introducción Conceptos Generales Prevención Evaluación Introducción Los deportes de montaña
Evaluación y manejo inicial de urgencias en Montaña Felipe Javier Valdés Pineda Interno Medicina UC Octubre 2006 Introducción Conceptos Generales Prevención Evaluación Introducción Los deportes de montaña
MONASTERIO DE POBLET Manuel Marín Risco
 MONASTERIO DE POBLET R.C.P. INSTRUMENTAL RCP INSTRUMENTAL No definida por el ERC ni la AHA. Optimización de la RCP Básica con material que mejora la ventilación y la oxigenación. Uso por parte de personal
MONASTERIO DE POBLET R.C.P. INSTRUMENTAL RCP INSTRUMENTAL No definida por el ERC ni la AHA. Optimización de la RCP Básica con material que mejora la ventilación y la oxigenación. Uso por parte de personal
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013
 CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
Air Handling & Climate S. L. Sobrepresión de escaleras
 Air Handling & Climate S. L. Sobrepresión de escaleras Definición Se considera una escalera de evacuación sobrepresionada a una escalera de trazado continuo desde su inicio hasta su desembarco en planta
Air Handling & Climate S. L. Sobrepresión de escaleras Definición Se considera una escalera de evacuación sobrepresionada a una escalera de trazado continuo desde su inicio hasta su desembarco en planta
Objetivos Específicos Contenidos T P I MEDIDAS INMEDIATAS Repaso de los aspectos importantes de Primeros Auxilios Básicos (curso modelo OMI 1.13).
 CURSO MODELO OMI 1.14 PRIMEROS AUXILIOS SANITARIOS A.- FUNDAMENTACIÓN TÉCNICA: La sección A-VI/4-1 del Convenio Internacional sobre Formación, Titulación y Guardia, STCW-78, enmendado, establece los requisitos
CURSO MODELO OMI 1.14 PRIMEROS AUXILIOS SANITARIOS A.- FUNDAMENTACIÓN TÉCNICA: La sección A-VI/4-1 del Convenio Internacional sobre Formación, Titulación y Guardia, STCW-78, enmendado, establece los requisitos
Reanimación Cardiopulmonar
 Procedimiento Documento 1885 Reanimación Cardiopulmonar Objetivo Alcance Información del Documento Describir el procedimiento para enfrentar el colapso y potencial paro cardio respiratorio de una persona
Procedimiento Documento 1885 Reanimación Cardiopulmonar Objetivo Alcance Información del Documento Describir el procedimiento para enfrentar el colapso y potencial paro cardio respiratorio de una persona
10 formas de prevenir la muerte en el paciente traumatizado
 10 formas de prevenir la muerte en el paciente traumatizado Dr. Marcos J. Serrato Félix Hermosillo, Sonora, México Muerte disposición trimodal 80 70 60 50 40 30 20 10 0 1 Periodo 2 Periodo 3 Periodo Muerte
10 formas de prevenir la muerte en el paciente traumatizado Dr. Marcos J. Serrato Félix Hermosillo, Sonora, México Muerte disposición trimodal 80 70 60 50 40 30 20 10 0 1 Periodo 2 Periodo 3 Periodo Muerte
Manejo del estado de shock en conejos
 30.exóticos Manejo del estado de shock en conejos El shock se define como el estado en que existe una deficiente perfusión tisular, produciendo una falta de oxigeno y nutrientes a nivel de los tejidos,
30.exóticos Manejo del estado de shock en conejos El shock se define como el estado en que existe una deficiente perfusión tisular, produciendo una falta de oxigeno y nutrientes a nivel de los tejidos,
TRAUMA DE CRANEO EN URGENCIAS
 TRAUMA DE CRANEO EN URGENCIAS DRA. BEATRIZ GIRALDO DURAN INTENSIVISTA PEDIATRA U. DE CALDAS U NACIONAL DE COLOMBIA COORDINADORA UNIDAD DE CUIDADO INTENSIVO PEDIATRICO HOSPITAL OCCIDENTE DE KENNEDY OBJETIVOS
TRAUMA DE CRANEO EN URGENCIAS DRA. BEATRIZ GIRALDO DURAN INTENSIVISTA PEDIATRA U. DE CALDAS U NACIONAL DE COLOMBIA COORDINADORA UNIDAD DE CUIDADO INTENSIVO PEDIATRICO HOSPITAL OCCIDENTE DE KENNEDY OBJETIVOS
Fracturas y Luxaciones
 Fracturas y Luxaciones Fracturas y Luxaciones Aunque son dos problemas diferentes, las causas son similares. Lo que se debe hacer, tanto para prevenir como para atender los primeros auxilios, es bastante
Fracturas y Luxaciones Fracturas y Luxaciones Aunque son dos problemas diferentes, las causas son similares. Lo que se debe hacer, tanto para prevenir como para atender los primeros auxilios, es bastante
a. La vía oral requiere colaboración y capacidad de deglución por parte del paciente
 Cuál de las siguientes no es una complicación derivada del volumen o las características del líquido perfundido? a. Embolismo gaseoso b. Edema agudo de pulmón c. Edema cerebral d. Reacciones de hipersensibilidad
Cuál de las siguientes no es una complicación derivada del volumen o las características del líquido perfundido? a. Embolismo gaseoso b. Edema agudo de pulmón c. Edema cerebral d. Reacciones de hipersensibilidad
TRIAGE UNA REALIDAD EN ENFERMERÍA. XICO. L.E.O.E.A.A.E.C.. ALEXANDRA CID DÍAZ. D
 TRIAGE UNA REALIDAD EN ENFERMERÍA. L.E.O.E.A.A.E.C.. ALEXANDRA CID DÍAZ. D HOSPITAL JUÁREZ DE MÉXICOM XICO. ANTECEDENTES Del francés (tre-azh) que significa selección. Origen siglo XVII, fue utilizado
TRIAGE UNA REALIDAD EN ENFERMERÍA. L.E.O.E.A.A.E.C.. ALEXANDRA CID DÍAZ. D HOSPITAL JUÁREZ DE MÉXICOM XICO. ANTECEDENTES Del francés (tre-azh) que significa selección. Origen siglo XVII, fue utilizado
Sobrepresión de Escaleras.
 www.air-handling.com ÍNDICE 1. Definición 2. Clasificación de Sistemas de Presión Diferencial para Edificios 3. Requisitos del Sistema de Clase C 4. Instalación y Equipamiento 5. Solución Air Handling
www.air-handling.com ÍNDICE 1. Definición 2. Clasificación de Sistemas de Presión Diferencial para Edificios 3. Requisitos del Sistema de Clase C 4. Instalación y Equipamiento 5. Solución Air Handling
PROTOCOLO DE TRIAGE E.S.E.HOSPITAL SAN RAFAEL EBÉJICO ANTIOQUIA
 Página 1 de 8 PROTOCOLO DE TRIAGE E.S.E.HOSPITAL SAN RAFAEL EBÉJICO ANTIOQUIA 2013 Página 2 de 8 PROTOCOLO DE TRIAGE NORMAS PARA LA CLASIFICACION DE USUARIOS EN EL SERVICIO DE URGENCIAS-E.S.E HOSPITAL
Página 1 de 8 PROTOCOLO DE TRIAGE E.S.E.HOSPITAL SAN RAFAEL EBÉJICO ANTIOQUIA 2013 Página 2 de 8 PROTOCOLO DE TRIAGE NORMAS PARA LA CLASIFICACION DE USUARIOS EN EL SERVICIO DE URGENCIAS-E.S.E HOSPITAL
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
SIGNOS VITALES. La temperatura corporal
 SIGNOS VITALES Los signos vitales son mediciones de las funciones más básicas del cuerpo. Los cuatro signos vitales principales que los médicos y los profesionales de salud monitorizan de forma rutinaria
SIGNOS VITALES Los signos vitales son mediciones de las funciones más básicas del cuerpo. Los cuatro signos vitales principales que los médicos y los profesionales de salud monitorizan de forma rutinaria
Pontificia Universidad Católica del Ecuador
 Pontificia Universidad Católica del Ecuador Facultad de Ciencias Humanas Escuela de Hotelería y Turismo E-MAIL: dga@puce.edu.ec Av. de Octubre 076 y Roca Apartado postal 7-0-84 Fax: 593 99 6 56 Telf: 593
Pontificia Universidad Católica del Ecuador Facultad de Ciencias Humanas Escuela de Hotelería y Turismo E-MAIL: dga@puce.edu.ec Av. de Octubre 076 y Roca Apartado postal 7-0-84 Fax: 593 99 6 56 Telf: 593
CUIDADOS DE HERIDAS QUIRÚRGICAS
 DIRECCION DE CUIDADOS DE HERIDAS QUIRÚRGICAS AUTORES Ultima actualización Alba Mª Álvarez González Enero 2011 REVISORES Comisión Cuidados Enfermería Mayo 2012 AUTORIZADO Dirección de Enfermería Mayo 2012
DIRECCION DE CUIDADOS DE HERIDAS QUIRÚRGICAS AUTORES Ultima actualización Alba Mª Álvarez González Enero 2011 REVISORES Comisión Cuidados Enfermería Mayo 2012 AUTORIZADO Dirección de Enfermería Mayo 2012
ISO SERIE MANUALES DE CALIDAD GUIAS DE IMPLEMENTACION. ISO 9001:2008 Como implementar los cambios parte 1 de 6
 ISO 9001 2008 GUIAS DE IMPLEMENTACION ISO 9001:2008 Como implementar los cambios parte 1 de 6 SERIE MANUALES DE CALIDAD 1 NORMA INTERNACIONAL ISO 9000 Dentro de las modificaciones de la nueva versión de
ISO 9001 2008 GUIAS DE IMPLEMENTACION ISO 9001:2008 Como implementar los cambios parte 1 de 6 SERIE MANUALES DE CALIDAD 1 NORMA INTERNACIONAL ISO 9000 Dentro de las modificaciones de la nueva versión de
Olanzapina en polvo y disolvente para suspensión inyectable de liberación prolongada
 ZYPADHERA Olanzapina en polvo y disolvente para suspensión inyectable de liberación prolongada Instrucciones para la reconstitución y administración dirigido a Profesionales Sanitarios Información sobre
ZYPADHERA Olanzapina en polvo y disolvente para suspensión inyectable de liberación prolongada Instrucciones para la reconstitución y administración dirigido a Profesionales Sanitarios Información sobre
Durante este curso conoceremos las causas más frecuentes de accidentes y las distintas soluciones para cada uno de los casos.
 Primeros Auxilios Duración: 50 horas Objetivos: Durante este curso conoceremos las causas más frecuentes de accidentes y las distintas soluciones para cada uno de los casos. Primeros auxilios Durante este
Primeros Auxilios Duración: 50 horas Objetivos: Durante este curso conoceremos las causas más frecuentes de accidentes y las distintas soluciones para cada uno de los casos. Primeros auxilios Durante este
Unidad de Endoscopias Servicio de Digestivo RECOMENDACIONES DE ENFERMERÍA DESPUÉS DE LA GASTROSTOMÍA PERCUTÁNEA
 Unidad de Endoscopias Servicio de Digestivo RECOMENDACIONES DE ENFERMERÍA DESPUÉS DE LA GASTROSTOMÍA PERCUTÁNEA La colocación de una sonda por gastrostomía endoscópica percutánea (PEG) está indicada para
Unidad de Endoscopias Servicio de Digestivo RECOMENDACIONES DE ENFERMERÍA DESPUÉS DE LA GASTROSTOMÍA PERCUTÁNEA La colocación de una sonda por gastrostomía endoscópica percutánea (PEG) está indicada para
