XVIII Curso de Reumatología
|
|
|
- María José Martin San Martín
- hace 7 años
- Vistas:
Transcripción
1 XVIII Curso de Reumatología Miopatías Palabras clave: miopatía, dermatomiosistis, polimiositis Autores: José C. Rosas Gómez de Salazar, Gregorio Santos Soler, Raquel Martín Doménech Sección Reumatología. Hospital Marina Baixa Villajoyosa (Alicante)
2 Las miopatías inflamatorias idiopáticas (MII) son un grupo heterogéneo de enfermedades autoinmunes musculares de causa desconocida (tabla 1 y 2), que se caracterizan principalmente por debilidad muscular proximal y simétrica progresiva, acompañado de disminución de la resistencia muscular y fatiga. Pueden presentarse de forma aislada o asociadas a otras enfermedades autoinmunes, neoplasias o con escasa frecuencia con una infección. En la analítica se detecta de forma variable el aumento de enzimas musculares. Sin embargo, en la histopatología muscular de estos pacientes se demuestra necrosis de células musculares e infiltrado inflamatorio. Si bien, el tratamiento se basa en el uso de corticoides a dosis altas, acompañados o no de inmunosupresores, en los últimos años ha habido avances en la evaluación diagnóstica y en el manejo terapéutico de estas enfermedades. EPIDEMIOLOGÍA Las MII son enfermedades poco frecuentes. La incidencia anual media global oscila entre 2.2 y 7.7 casos por millón de habitantes. En la mayoría de los estudios epidemiológicos se ha seguido la clasificación de Bohan y Peter de 1975 (tabla 3), en la que no se incluía la miopatía por cuerpos de inclusión (MCI). Pueden aparecer a cualquier edad, aunque, predomina claramente por encima de los 50 años, especialmente entre los 55 a 65 años (38 casos por millón). En la población infantil menor de 16 años, la incidencia media es de 2 casos por millón. En general la prevalencia de las MII es mayor en mujeres, aunque en la MCI predomina en varones. La asociación de la MII a otras enfermedades autoinmunes varía según las series, especialmente en pacientes con enfermedad mixta el tejido conectivo (16%-79%), escleroderma (5%-17%) y LES (4%-16%). En los casos de PM y DM, el 11%-40% están asociados a enfermedad autoinmune y en el 15% de los pacientes con MCI. La frecuencia de neoplasia está aumentada en los pacientes con MII, entre el 4%-42%, con claro predominio del riesgo en los pacientes con DM. El riesgo es mayor durante el primer año del diagnóstico (incidencia: 4.4 por millón; riesgo relativo: 26 por millón), disminuyendo a los 5 años del diagnóstico (incidencia: 1.6 por millón; riesgo relativo: 3 por millón). FORMAS CLINICAS Dermatomiositis y Polimiositis En conjunto, la prevalencia de polimiositis (PM) y dermatomiositis (DM) es de 1 caso x habitantes. Predominan en mujeres con un ratio de 2:1, con un pico de edad entre los 40 a 50 años. Ambas entidades comparten diversas características, pero la DM se diferencia de la PM principalmente por la presencia de lesiones cutáneas características, mayor riesgo de neoplasia y ser una vasculopatía mediada por el complemento, con depósitos de inmunocomplejos. Las manifestaciones clínicas principales son: 1.- Debilidad muscular Es el síntoma principal. Suele aparecer de forma insidioso, pero se han descrito pacientes con presentación aguda. La distribución típica es simétrica y proximal. Puede acompañarse de dolor muscular moderado en menos del 50% de los pacientes. La
3 atrofia muscular se detecta en casos avanzados. La exploración debe incluir la exploración de los miembros superiores e inferiores y además la musculatura del cuello, que servirá tanto pare la evaluación del paciente y la respuesta al tratamiento. Para su evaluación se distinguen varios grados de debilidad muscular de cero al 5: Grado 0: no hay ni siquiera contracción muscular Grado 1: se aprecia solo contracción muscular Grado 2: se aprecia movilidad del articular al eliminar la gravedad Grado 3: existe movilidad solo contra la gravedad Grado 4: la fuerza está disminuida, pero puede movilizar contra resistencia Grado 5: fuerza normal contra resistencia 2.- Lesiones cutáneas Son exclusivas de la DM. Las lesiones principales se describen a continuación: a) Signo de Gottron: es una erupción eritematosa simétrica, que aparece sobre el área extensión de las metacarpo-falángicas e interfalángicas-proximales (fig. 1). También puede observarse sobre las rodillas y codos, con un aspecto parecido a la psoriasis. b) Heliotropo: es una erupción violácea sobre los párpados. c) Lesiones eritematosas en zonas expuestas en chal o en V del escote, con componente de fotosensibilidad. d) Alteraciones periungueales: presentan eritema periungueal y cambios en la capilaroscopia similares a otras conectivopatías, con disminución de capilares y dilatación (fig.2). e) Manos de mecánico: se presentan con hiperqueratosis en el área lateral de los dedos. Se asocian a la presencia de síndrome antisintetasa (fenómeno Raynaud, fiebre, artritis, neumonitis intersticial y anticuerpos antisintetasa). f) Calcinosis: se refiere al depósito de calcio en la piel que aparece especialmente en los niños con DM (fig. 3). 3.- Otras La neumopatía intersticial aparece en el 10% de los pacientes, ensombrece el pronóstico y suele estar relacionada con el llamado síndrome antisintetasa (anti-jo1). La afectación de la musculatura estriada del tercio superior del esófago puede provocar disfagia y regurgitación nasal e incluso aspiración. Otras manifestaciones incluyen: miocarditis, fenómeno de Raynaud y artritis no erosiva. Miositis por cuerpos de inclusión Es la causa del 15%-28% de las MII. Algunos datos pueden ayudar a diferenciarla de la DM y PM (Tabla 4): predomina en varones, la edad de aparición es alrededor de los 60 años, la debilidad muscular puede ser asimétrica y distal e incluso puede afectar a músculos faciales aunque no afecta a la musculatura oculomotora, en el 40% de los casos se acompaña de dolor muscular y la atrofia progresa conforme a la gravedad de la enfermedad. La CK puede aumentar pero por debajo de 10 veces los límites normales y no se acompaña de elevación de VSG o de ANA. El electromiograma no es específico de MCI, con patrón miopático y estudio de conducción nerviosa normal. La biopsia muscular es de gran ayuda para confirmar el diagnóstico: el 90% presentan inflamación del endomisio, con infiltrado linfocitario de celulas T CD8, presencia de vacuolas en anillo, inclusiones tubulofilamentosas y depósito de amiloide en las fibras musculares.
4 En los pacientes con MCI se suele probar tratamiento con corticoides asociados a inmunosupresores como azatioprina o metotrexate, pero la respuesta suele ser mucho menor que en DM o PM. Miopatía asociada a neoplasia Diversos estudios poblacionales han demostrado el aumento de neoplasias en los pacientes con DM y PM. La incidencia es mayor en la DM (15%) que en la PM (9%), con aumento del riesgo en la mujer en la DM (riesgo relativo en mujer de 3.4 y de 2.4 en varones) y similar en la PM (riego relativo: 1.8 vs 1.7). El riesgo aumenta con la edad, predominando en los mayores de 65 años (50% vs 10%). La neoplasia puede coincidir con la miopatía o aparecer antes e incluso después, con un aumento de la incidencia en los primeros años de evolución de la miopatía. Se debe tener en cuenta en los pacientes que presenten una exacerbación o recaída de la miopatía. El espectro de neoplasias es similar a la población general, excepto para los tumores de pulmón, ovario, páncreas, vesícula, estómago y linfomas no Hodgkin. Las características clínicas son similares a las de la miopatía inflamatoria y suelen responder a los corticoides. La erradicación del tumor no predice la remisión de la enfermedad muscular. Se considera que a todo paciente que se diagnostique una DM o PM se le debería realizar, mamografías, ecografía abdómino-pélvica, estudio de sangre oculta en heces y marcadores tumorales, especialmente CA-125 para el cáncer de ovario. Algunos autores aconsejan repetir el estudio anualmente durante 2 a 3 años tras el diagnóstico inicial, especialmente de DM. Sin embargo, como el cáncer de ovario puede aparecer hasta 5 años después del diagnóstico de DM, se aconseja realizar controles de CA-125 durante ese tiempo. Miopatía por corticoides La miopatía por corticoides puede aparecer al inicio del tratamiento o en pacientes con tratamiento crónico cuando se aumenta la dosis por un brote de la enfermedad subyacente. No aparece con dosis inferiores a 10 mg de prednisona diario. Suele cursar con un cuadro insidioso de debilidad muscular, de predominio en miembros inferiores, acompañado de pérdida de masa muscular, sin dolor muscular. Las enzimas musculares y el EMG suelen ser normales. Suele responder a la disminución de la dosis de corticoides, mejorando la debilidad varias semanas después. Si hay dudas, se puede realizar la excreción urinaria de creatina; tanto en la miopatía por corticoides como en la MII aumenta, pero al reducir los corticoides disminuiría dicha excreción, manteniéndose elevada en la MII. PRUEBAS COMPLEMENTARIAS Laboratorio Los datos del laboratorio son un elemento importante en la evaluación de los pacientes con miopatías y pueden ser útiles para excluir otros procesos. La elevación de las enzimas musculares indican daño muscular y la presencia de diversos anticuerpos pueden se de interés para el diagnóstico concreto de la enfermedad. 1.- Enzimas musculares La elevación de las enzimas musculares está en relación con la presencia de fibras musculares o lesionadas. Pueden servir para diferenciar las MII de otras enfermedades
5 como las que provocan atrofia muscular, como la miopatía corticodea, en la que las enzimas musculares en sangre son normales. a) Creatincinasa (CK) Se le considera la enzima muscular sérica de mayor utilidad para el diagnóstico y evaluación de los pacientes con MII, siendo la enzima más sensible de lesión muscular. La experiencia sugiere una correlación entre la CK y la actividad de la miositis, aunque se deben tener siempre otros factores que pueden influir: una elevación en pacientes aparentemente estables puede predecir una exacerbación de la enfermedad, los corticoides pueden disminuir la actividad de la enzima sin desaparición de la propia actividad de la enfermedad. En la tabla 5, se describen las causas de elevación de la CK distintas a las MII. La CK está presente fundamentalmente en el músculo y en el cerebro. Presenta 2 formas, M o B. La isoenzima MM, predomina en el músculo esquelético y la BB predomina e el músculo liso y cerebro. La isoenzima MB, representa menos del 5% de la CK total músculo-esquelética, pero representa el 25% de la CK muscular cardiaca total, aunque también está aumentada en el músculo esquelético en regeneración. La elevación de CK-MB en un paciente con MII, debe hacer pensar en la presencia de miocarditis. El 80%-90% de los pacientes con DM o PM tienen la CK elevada, con frecuencia supera 10 veces los límites normales. En cambio los niveles séricos son menores en los pacientes con MCI. En la DM, al inicio de la enfermedad, si predominan las lesiones cutáneas se pueden encontrar niveles normales. b) Otros La elevación de GOT, GPT, LDH y aldolasa se encuentran elevadas si existe lesión muscular, pero también en enfermedades hepáticas. Son de utilidad en la monitorización de la MII cuando la CK se ha normalizado, pues su elevación indicaría actividad de la enfermedad. 2.- Anticuerpos La frecuencia de anticuerpos varían según la enfermedad, pero más del 50% de los pacientes con MII los presentan. Se desconoce la razón por la que se producen anticuerpos en esta enfermedad si tienen algún papel en la lesión muscular. Sin embargo pueden ayudar a la clasificación correcta de los pacientes y excluir otros procesos. Podemos encontrar 3 tipos de anticuerpos: a) Anticuerpos antinucleares (ANA) Con inmunofluorescencia indirecta, el 50%-80% de los pacientes con MII presentan ANA. La mayoría de ellos tienen PM o DM y en el 20% los encontramos en la MCI. Suelen ser de patrón moteado. No son específicos, pero la positividad a título alto ayuda a diferenciarlas de otras causas no inflamatorias. b) Anticuerpos específicos de miositis (AEM) Se refieren a anticuerpos en los que la mayor parte de los pacientes tienen miositis, PM o DM. En general, los pacientes presentan un único AE (suelen ser excluyentes) y se suelen relacionar con manifestaciones extramusculares como neumopatía intersticial o lesiones cutáneas. Los más importantes son: Anti-Jo-1 o antisintetasa. Se han descrito varias anticuerpos antisintetasa en pacientes con MII y el anti-jo-1 es el anticuerpo más frecuente frente a la histidil-
6 ARNt sintetasa.. Aparece en el 20% de las MII, especialmente en la PM del adulto (25%). Aunque la desaparición del anticuerpo es un dato de buen pronóstico, suele permanecer a lo largo de la enfermedad y no se ha demostrado su utilidad a la monitorización de los títulos. Al cuadro clínico asociado se denomina síndrome antisintetasa. Se caracteriza por: 1) Miositis: se parece a la que presentan los pacientes con PM o DM sin antisintetasa, aunque suele haber más recurrencias. 2) Neumopatía intersticial: puede presentarse de forma aguda, ser grave y ensombrece el pronóstico. 3) Poliartritis: es más frecuente en los pacientes con este anticuerpo (94% vs 34%). No es erosiva, aunque puede provocar deformidades y subluxaciones, y puede asociarse a calcinosis. 4) Manos de mecánico: se caracteriza por hiperqueratosis con fisuras en los bordes de los dedos (70%). 5) Fenómeno de Raynaud: es más frecuente en los pacientes con antisintetasa (60% vs 25%) y no suele producir úlceras. 6) Fiebre durante los brotes de la enfermedad (87% vs 23%). Anti Mi-2. Se detecta en el 5%-14% de los pacientes, especialmente DM y en niños Anti-SRP. Aparece de forma casi exclusiva en la PM y se asocia a miopatía agresiva con difícil control con corticoides e inmunosupresores c) Anticuerpos asociados a miositis (AAM) Estos anticuerpos con frecuencia se encuentran asociados a cuadros de síndrome de solapamiento en los que la miositis no es el dato fundamental. Pueden ser de utilidad para clasificación diagnóstica de los pacientes. Pueden aparecer varios en un mismo paciente e incluso asociado a un AEM, defiendo subgrupos. Se van identificando nuevos AAM, pero los más importantes son: anti-pm-scl, anti-u1rnp, anti-ku, anti- Ro. Electrofisiología El estudio electrofisiológico es característico y sugestivo de MII en el 50% de los pacientes. Se caracteriza por la presencia de actividad espontánea y la triada siguiente: potenciales de acción motora de baja amplitud, polifásicos y reclutamiento precoz. El examen de músculos con debilidad o de músculos paraespinales puede aumentar la sensibilidad de la prueba, aunque puede haber variabilidad dependiendo de la posición de la aguja, proporción de mioblastos o presencia de fibrosis muscular. Biopsia muscular Puede ser necesaria para el diagnóstico definitivo de la enfermedad muscular. Se precisa que se realice en un músculo con debilidad moderada en el que no le haya realizado electromiografía. Por su rentabilidad, es preferible la biopsia quirúrgica a la punciónbiopsia. Es importante realizar un correcto procesamiento pues la presencia de inflamación y necrosis se puede observar además de en las MII, en distrofias musculares y miopatías tóxicas. El estudio completo solo está accesible en algunos centros especializados en su procesamiento. En ambas enfermedades (DM y PM), podemos encontrar infiltrado inflamatorio, necrosis asociado a degeneración y regeneración fibrilar. Sin embargo, presentan características propias: 1) DM: el infiltrado es de células B y plasmocitos (CD4), localizado principalmente perifascicular y alrededor de los vasos. 2) PM: el infiltrado es de células T CD8 dentro del fascículo. No existe vasculopatía.
7 Resonancia magnética La RM es útil para diferenciar la presencia de actividad de la miositis del daño residual. Puede detectar la presencia de edema muscular que indica inflamación, necrosis o fagocitosis de las fibras musculares. En los pacientes con PM el edema es proximal y simétrico. Es capaz de detectar afectación muscular subclínica. Por otra parte, puede seleccionar la mejor zona para realizar el electromiograma o la biopsia muscular, reduciendo los resultados falsamente negativos y monitorizar la respuesta al tratamiento. TRATAMIENTO El objetivo principal del tratamiento es el control de la inflamación muscular mejorar la debilidad muscular, evitar la incapacidad y las complicaciones. En general, el tratamiento se basa en el uso de corticoides asociado o no a inmuosupresores. Otras medidas generales de importancia incluyen: iniciar un tratamiento de fisioterapia supervisado, protección solar en los pacientes con DM y medidas para prevenir la osteoporosis como el uso de bifosfonatos y suplementos de calcio y vitamina D. En los pacientes con dosis altas de corticoides asociado a inmunosupresores se debería realizar profilaxis para la infección por pneumocistis carini con trimetropín-sulfametoxazol. Corticoides En general, en pacientes con DM y PM, se inicia el tratamiento con prednisona a dosis de 1 mg/kg/día, con un máximo de 80 mg, durante 4 a 6 semanas. Algunos autores administran previamente 3 pulsos de 1g de metilprednisolona iv durante 3 días. La respuesta suele ser variable. Posteriormente se inicia una pauta progresiva de disminución de la dosis semanal hasta llegar a 10 mg diarios. De 60 mg a 40mg se reducen 10 mg cada semana; de 40 mg a 20 mg la reducción es de 5 mg semanal; de 20 mg a 10 mg, es de 2.5 mg y por debajo de 10 mg la reducción es de 1 mg cada 2 semanas. Con esta pauta o similares se obtiene más del 80% de respuestas. Sin embargo, el 90% de los pacientes con DM y 50% de los pacientes con PM, no responden solo con corticoides y precisan de un fármaco inmunosupresor. Inmunosupresores Dadas la elevada respuesta parcial a corticoides en gran número de pacientes, algunos autores recomiendan asociar inmunosupresores (metotrexato, azatioprina) desde el inicio del tratamiento corticoideo, especialmente en los pacientes con gran debilidad muscular y presencia de complicaciones extramusculares. Con estos fármacos, en muchos casos además de disminuir la actividad de la enfermedad contribuyen a poder disminuir la dosis de corticoides. En los casos de pacientes con lesiones cutáneas, el tratamiento se basa inicialmente n fármacos antipalúdicos. En casos refractarios se puede valorar inmunosupresores. 1.- Metotrexato Algunos estudios retrospectivos señalan respuestas del 70%-80% con metotrexato, en pacientes refractarios a corticoides. La dosis inicial suele ser oral o subcutánea de 15 mg un día a la semana hasta 25 mg. Se aconseja asociar 5 mg de ácido fólico al día siguiente para disminuir efectos secundarios, especialmente estomatitis, síntomas gastrointestinales y leucopenia. Se debe evitar en pacientes con hepatopatía y en los que presentan neumopatía intersticial.
8 2.- Azatioprina La dosis inicial es de 50 mg diarios, alcanzando un máximo de 200 mg diarios. Antes de comenzar se debe valorar si el paciente es deficiente para la enzima tiopurina metiltransferasa (TPMT), que participa en su metabolización. Los pacientes homocigotos no pueden tomar azatioprina y los heterocigotos deben disminuir su dosis para evitar toxicidad. Los efectos secundarios más frecuentes son: cuadro seudogripal, síntomas gastrointestinales, aplasia medular o pancreatitis. Tratamiento de la enfermedad refractaria En la actualidad disponemos de diversas opciones de tratamiento si fracasa la asociación de corticoides a metotrexato y/o metotrexato. Las más importantes son rituximab (anti- CD20) y si fracasa, las inmunoglobulinas iv. 1.- Rituximab. Hay datos de pequeñas series y casos aislados, de respuesta con este fármaco en pacientes refractarios, que presentan síndrome antisintesa y neumonitis intersticial. La dosis es de 1gr iv en la semana 0 y 14, pudiendo repetir a los 6 meses. 2.- Inmunoglobulinas iv Se dispone de estudios de casos controlados frente a placebo de su eficacia. La dosis suele ser de 2 g/kg repartido en uno o dos días, con frecuencia mensual. 3.- Otros Otros fármacos a tener en cuenta son: ciclosporina y tacrolimus, especialmente en pacientes con neumonitis intersticial; micofenolato mofetil; ciclofosfamida, en pacientes con neumonitis intersticial, vasculitis o en pacientes graves con fracaso a todo tipo de tratamiento. Los fármacos anti-tnf (etanercept, infliximab), no han demostrado su utilidad en las MII.
9 Bibliografía 1. Bohan A, Peter JB. Polymyositis and dermatomyositis. I. N Engl J Med 1975;299: Miopatías inflamatorias idiopáticas. Rheum Dis Clin North Am 2002;4 (edición española. 3. Selva O Callaghan A, Grau JM, Labrador M, Vilardell M. Mioaptías inflmatorias. Em Ramos-Casals M, García-Carrasco M, Rosas J, Calvo-Alén J, Font J (eds): Enfermedades autoinmunes sistémicas y reumatológicas. Barcelona, Masson, pp Troyanov Y, Targoff IN, Tremblay JL, et al. Novel classification of idiopathic inflammatory myopathies based on overlap syndrome features and autoantibodies: analysis of 100 French Canadian patients. Medicine (Baltimore) 2005;84: Manchul LA, Jin A, Pritchard KI, et al. The frecuency of malignant neoplasms in patients with polymyositis-dermatomyositis. Arch Intern Med 1985;145: Dalakas MC, Hohfield R. Polymyositis and dermatomyositis. Lancet. 2003;362: Lundberg IE. Idiopathic inflammatory myopathies: why do the muscles become weak?. Curr Op Rheumatol 2001;13: Brower R, Hengstam GJ, Vree Egberts W, et al. Autoantibody profiles in the sera of European patients with myositis. Ann Rheum Dis 2001;60: Dion E, Cherin P, Payan C, et al. Magnetic resonance imaging criteria for distinguishing between inclusion body myositis and polymiositis. J Rheumatol 2002;29: Noss EH, HAusner-Sypeck DL, Weinblatt ME. Rituximab as therapy for refractory polymyositis and dermatomyositis. J Rheumatol 2006;33:1021.
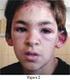
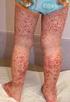
10 PIES DE FIGURAS: Figura 1. Capilaroscopia en paciente con Dermatomiositis. Se observa asa con dilatación severa, en el marco de una disminución global del número de asas, dilatación generalizada y desorganización del lecho capilar. Figura 2. Pápulas de Gottron en metacarpo-falángicas e interfalángicas-proximales. Figura 3. Calcinosis extensa sobre la superficie extensora del codo y antebrazo.
11 Tabla 1. Causas principales de miopatía Inflamatorias Polimiositis Dermatomiositis Miositis por cuerpos de inclusión Asociadas a conectivopatías Síndrome de superposición: LES, escleroderma, síndrome de Sjögren, artritis reumatoide Enfermedades endocrinas Hipotiroidismo Síndrome de Cushing Alteraciones electrolíticas Hipopotasemia Hipocalcemia Hipofosfatemia Hiponatremia o hipernatremia Miopatías metabólicas Metabolismo de los carbohidratos, lípidos y de las purinas Fármacos Cocaína, heroína Alcohol Corticoides Otros: colchicina, inhibidores de la HMG- CoA reductasa (hipolipemiantes), antipalúdicos, penicilamina, zidovudina Infecciones Viral: influenza, parainfluenza, Cosackie, VIH, citomegalovirus, ecovirus, adenoavirus, virus Epstein-Barr Bacteriana: piomiositis, enfermedad de Lyme Hongos Parásitos: triquinosis, toxoplasmosis Rabdomiolisis Traumatismo. Ejercicio excesivo Delirium tremens. Convulsiones Cirugía vascular Hipertermia maligna Tabla 2. Propuesta clasificación de las miopatías inflamatorias (Rheum Dis Clin N Am, 2002). I. DM - Juvenil - Adulto II. PM - Mediada por células T - Eosinofílica - Granulomatosa III. Síndromes de superposición IV. Miositis asociada a neoplasia V. Miositis por cuerpos de inclusión VI. Otras formas - Focales: miositis orbitaria, localizada nodular, seudotumor inflamatorio - Difusas: miofascitis macrofágica, miopatía necrotizante con alteraciones capilares, miositis infantil PM: polimiositis. DM: dermatomiositis
12 Tabla 3. Clasificación clásica de las miopatías de Bohan y Peter (N Engl J Med 1975). Grupo I: PM idiopática Grupo II: DM idiopática Grupo III: PM o DM asociada a neoplasia Grupo IV: PM o DM infantil Grupo V: Síndromes de solapamiento PM: polimiositis. DM: dermatomiositis Tabla 4. Diferencias entre polimiositis y miositis por cuerpos de inclusión Miositis Polimiositis por cuerpos de inclusión Sexo Mujer > Varón Varón > Mujer Edad Inicio Evolución Distribución debilidad CK EMG Frecuente antes de 50 años Agudo o subagudo Rápida Proximal, simétrica 10 veces normalidad Miopático Raro antes de 50 años Insidioso Lentamente progresiva Variable, puede ser distal Normal o < 1º veces normal Miopático o mixto (miopático y neurogénico Biopsia muscular Inflamación y necrosis fibrilar Inflamación, vacuolas en anillo Respuesta al tratamiento Con frecuencia Generalmente escasa
13 Tabla 5. Causas de elevación de CK sérica, distintas a las miopatías inflamatorias idiopáticas. Traumatismo muscular Lesión muscular Punción con aguja Electromiograma Cirugía Convulsiones, delirium tremens Enfermedades musculares Miositis infecciosas Miopatías metabólicas o mitocondriales Distrofia muscular Infarto de miocardio Rabdomiolisis Esclerosis lateral amiotrófica Miopatía inducida por fármacos Hipolipemiantes Alcohol, heroína, cocaína, anfetaminas Colchicina, antipalúdicos, penicilamina, zidovudina, ipecacuana, interferón Síndrome maligno neuroléptico Elevación de CK inducida por fármacos Inhibidores de la excreción: barbitúricos, morfina, diazepan Alteraciones metabólicas y endocrinas Hipotirodismo Hipopotasemia Estado hiperosmolar, cetoacidosis Síndrome nefrótico Insuficiencia renal Elevación de CK-BB Enfermedad del SNC Tumores (gastrointestinal, pulmonar, otros) Elevación sin enfermedad Ejercicio extenuante, prolongado o poco habitual Masa muscular aumentada Grupo étnico: raza negra > blanca
14 CASO CLINICO Mujer de 75 años, ingresa en nuestra sección para estudio para descartar colagenopatía, por presentar cuadro de 1 mes de evolución de dolor en cintura escapular y pelviana, acompañado de lesiones cutáneas en miembros superiores. No refería fiebre, inflamación articular, fenómeno de Raynaud u otros datos de enfermedad sistémica. Entre los antecedentes personales, destacaba el diagnóstico de hipotiroidismo de larga evolución en tratamiento con hormona tiroidea y dislipemia en tratamiento con atorvastatina. En la exploración física se apreció: obesidad, lesiones en párpados violáceos y lesiones eritematosas descamativas en dorso de manos y antebrazos, que podrían ser compatibles con pápulas de Gottron. A nivel osteomuscular se evidenció debilidad muscular proximal y simétrica tanto en miembros superiores (con dificultad para peinarse y elevar los brazos) como inferiores (gran dificultad para levantarse de una silla sin apoyarse), acompañado de dolorimiento a la exploración. En la analítica, se encontraba elevada la VSG (32 mm en la 1ª hora), PCR (2.8), así como los enzimas musculares (GOT: 266, LDH 1.100, CK 6.800) y los ANA fueron positivos a título bajo (1/160). El resto de autoanticuerpos (anti-ena y anti-dna) eran negativos y los niveles de complemento fueron normales. Los niveles de TSH y lípidos se encontraban dentro de la normalidad. Los marcadores tumorales incluyendo CA 19.9 y 125 eran negativos. El EMG no aportaba datos patológicos, aunque la biopsia muscular detectó un infiltrado perivascular concordante con dermatomiositis. Dada la edad de la paciente y el diagnóstico de dermatomiositis, se inició estudio para descartar la posible asociación de neoplasia. La radiografía de tórax y la ecografía abdómino-pélvica fue normal. Sin embargo, se detectó una lesión nodular en la mama derecha, que se correspondió en la anatomía patológica con un carcinoma pobremente diferenciado. Diagnóstico final: Dermatomiositis asociada a neoplasia de mama.
Congreso Nacional del Laboratorio Clínico 2015. Caso Clínico. Concepción González Rodríguez Área de Autoinmunidad Unidad de Bioquímica Clínica
 Caso Clínico Concepción González Rodríguez Área de Autoinmunidad Unidad de Bioquímica Clínica Varón 64 años Hipertenso Dislipémico Fumador 20 paquetes/año Arritmia Filiada (20 años) Anamnesis Tratamiento
Caso Clínico Concepción González Rodríguez Área de Autoinmunidad Unidad de Bioquímica Clínica Varón 64 años Hipertenso Dislipémico Fumador 20 paquetes/año Arritmia Filiada (20 años) Anamnesis Tratamiento
UTILIDAD CLINICA DE LOS ANTICUERPOS ANTINUCLEARES (ANA).
 UTILIDAD CLINICA DE LOS ANTICUERPOS ANTINUCLEARES (ANA). 07 Noviembre 2013 Pedro L. Carrillo Alascio. FEA Medicina Interna Consulta Enfermedades Autoinmunes Sistémicas GENERALIDADES ANA positivos si título
UTILIDAD CLINICA DE LOS ANTICUERPOS ANTINUCLEARES (ANA). 07 Noviembre 2013 Pedro L. Carrillo Alascio. FEA Medicina Interna Consulta Enfermedades Autoinmunes Sistémicas GENERALIDADES ANA positivos si título
Caso Clínico 1. Congreso Nacional del Laboratorio Clínico 2015
 CASO CLÍNICO: Paciente con mialgia y debilidad muscular José Luis García de Veas Silva Complejo Hospitalario Universitario de Granada Caso Clínico 1 ANTECEDENTES PERSONALES Paciente de 24 años procedente
CASO CLÍNICO: Paciente con mialgia y debilidad muscular José Luis García de Veas Silva Complejo Hospitalario Universitario de Granada Caso Clínico 1 ANTECEDENTES PERSONALES Paciente de 24 años procedente
MANUAL EDUCATIVO PARA PACIENTES MIOPATÍAS INFLAMATORIAS
 12 MANUAL EDUCATIVO PARA PACIENTES MIOPATÍAS INFLAMATORIAS 2 MIOPATÍAS INFLAMATORIAS Andrés A. Hormaza Fellow de Reumatología ICESI en convenio con FCVL Qué son las miopatías inflamatorias? Son un grupo
12 MANUAL EDUCATIVO PARA PACIENTES MIOPATÍAS INFLAMATORIAS 2 MIOPATÍAS INFLAMATORIAS Andrés A. Hormaza Fellow de Reumatología ICESI en convenio con FCVL Qué son las miopatías inflamatorias? Son un grupo
REGISTRO NACIONAL DE DERMATOMIOSITIS JUVENIL GRUPO DE TRABAJO EN DERMATOMIOSITIS JUVENIL SOCIEDAD ESPAÑOLA DE REUMATOLOGÍA PEDIÁTRICA
 REGISTRO NACIONAL DE DERMATOMIOSITIS JUVENIL GRUPO DE TRABAJO EN DERMATOMIOSITIS JUVENIL SOCIEDAD ESPAÑOLA DE REUMATOLOGÍA PEDIÁTRICA mbre y apellidos del paciente: Fecha de nacimiento: Sexo: Masculino
REGISTRO NACIONAL DE DERMATOMIOSITIS JUVENIL GRUPO DE TRABAJO EN DERMATOMIOSITIS JUVENIL SOCIEDAD ESPAÑOLA DE REUMATOLOGÍA PEDIÁTRICA mbre y apellidos del paciente: Fecha de nacimiento: Sexo: Masculino
MIOPATIAS INFLAMATORIAS IDIOPATICAS
 MIOPATIAS INFLAMATORIAS IDIOPATICAS DEFINICION Enfermedades raras De causa desconocida Debilidad simétrica próximal Inflamación de músculo estriado FRECUENCIA 0.5-8 casos por millón hab. Bimodal: 10-15
MIOPATIAS INFLAMATORIAS IDIOPATICAS DEFINICION Enfermedades raras De causa desconocida Debilidad simétrica próximal Inflamación de músculo estriado FRECUENCIA 0.5-8 casos por millón hab. Bimodal: 10-15
VI JORNADA DE FORMACIÓN INTERHOSPITALARIA DEL LABORATORIO CLÍNICO
 VI JORNADA DE FORMACIÓN INTERHOSPITALARIA DEL LABORATORIO CLÍNICO 7. ANTICUERPOS ANTIPÉPTIDO CÍCLICO CITRULINADO EN ARTRITIS REUMATOIDE DAVID PRIETO RUIZ RIII. ANÁLISIS CLÍNICOS ARTRITIS REUMATOIDE GENERALIDADES
VI JORNADA DE FORMACIÓN INTERHOSPITALARIA DEL LABORATORIO CLÍNICO 7. ANTICUERPOS ANTIPÉPTIDO CÍCLICO CITRULINADO EN ARTRITIS REUMATOIDE DAVID PRIETO RUIZ RIII. ANÁLISIS CLÍNICOS ARTRITIS REUMATOIDE GENERALIDADES
SOLAPAMIENTO DE ENFERMEDADES AUTOINMUNES
 SOLAPAMIENTO DE ENFERMEDADES AUTOINMUNES Dr. José Mario Sabio. Unidad de Enfermedades Autoinmunes Sistémicas. Servicio de Medicina Interna. Hospital Universitario Virgen de las Nieves. Granada. EMTC LES
SOLAPAMIENTO DE ENFERMEDADES AUTOINMUNES Dr. José Mario Sabio. Unidad de Enfermedades Autoinmunes Sistémicas. Servicio de Medicina Interna. Hospital Universitario Virgen de las Nieves. Granada. EMTC LES
Proteinuria. Síndrome Nefrótico. Prof. F. Lorente
 Proteinuria Síndrome Nefrótico Prof. F. Lorente Causas de Proteinuria Proteinuria ortostática Alteraciones glomerulares: Síndrome Nefrótico Infantil Glomerulonefritis Alteraciones de la membrana basal
Proteinuria Síndrome Nefrótico Prof. F. Lorente Causas de Proteinuria Proteinuria ortostática Alteraciones glomerulares: Síndrome Nefrótico Infantil Glomerulonefritis Alteraciones de la membrana basal
Problemas diagnósticos de las miopatías inflamatorias. Dr G Gutiérrez-Gutiérrez
 Problemas diagnósticos de las miopatías inflamatorias Dr G Gutiérrez-Gutiérrez Caso clínico Paciente de 20 años con debilidad proximal de cintura pélvica de 6 meses de evolución CPK de 15000 Electromiograma
Problemas diagnósticos de las miopatías inflamatorias Dr G Gutiérrez-Gutiérrez Caso clínico Paciente de 20 años con debilidad proximal de cintura pélvica de 6 meses de evolución CPK de 15000 Electromiograma
Aproximación al tema por medio de algunos pacientes vividos estos últimos dos años y que se presentaron con un cuadro clínico muy similar
 Aproximación al tema por medio de algunos pacientes vividos estos últimos dos años y que se presentaron con un cuadro clínico muy similar EDAD (AÑOS) 49 40 32 44 45 32 22 24 ENFERMEDAD ACTUAL Disnea Disnea
Aproximación al tema por medio de algunos pacientes vividos estos últimos dos años y que se presentaron con un cuadro clínico muy similar EDAD (AÑOS) 49 40 32 44 45 32 22 24 ENFERMEDAD ACTUAL Disnea Disnea
DERMATOMIOSITIS JUVENIL
 www.pediatric-rheumathology.printo.it DERMATOMIOSITIS JUVENIL Qué es? La Dermatomiositis Juvenil (DMJ) es una enfermedad autoinmune. Las enfermedades autoinmunes se producen por una respuesta anormal de
www.pediatric-rheumathology.printo.it DERMATOMIOSITIS JUVENIL Qué es? La Dermatomiositis Juvenil (DMJ) es una enfermedad autoinmune. Las enfermedades autoinmunes se producen por una respuesta anormal de
Pulmón y Síndrome de Sjögren primario: afección bronquial o intersticial? S. Medicina Interna H. U. Puerta del Mar (Cádiz)
 Pulmón y Síndrome de Sjögren primario: afección bronquial o intersticial? María a José Soto CárdenasC S. Medicina Interna H. U. Puerta del Mar (Cádiz) Síndrome de Sjögren Afectación glandular Xerostomía
Pulmón y Síndrome de Sjögren primario: afección bronquial o intersticial? María a José Soto CárdenasC S. Medicina Interna H. U. Puerta del Mar (Cádiz) Síndrome de Sjögren Afectación glandular Xerostomía
Otras Conectivopatías
 Otras Conectivopatías Esclerosis Sistémica S. Sjögren Miositis EMTC Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2005-2006 Prof. J. Jiménez Alonso Conceptos
Otras Conectivopatías Esclerosis Sistémica S. Sjögren Miositis EMTC Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2005-2006 Prof. J. Jiménez Alonso Conceptos
Fiebre Reumática DE QUÉ MANERA EL DOLOR DE GARGANTA PREDISPONE A LA FIEBRE REUMÁTICA?
 Fiebre Reumática QUÉ ES? Es una enfermedad inflamatoria que se puede presentar después de una infección por una bacteria llamada Estreptococo. La enfermedad puede afectar el corazón, las articulaciones
Fiebre Reumática QUÉ ES? Es una enfermedad inflamatoria que se puede presentar después de una infección por una bacteria llamada Estreptococo. La enfermedad puede afectar el corazón, las articulaciones
PÚRPURA DE SCHÖNLEIN HENOCH
 PÚRPURA DE SCHÖNLEIN HENOCH Qué es la púrpura de Schönlein-Henoch? La Púrpura de Schönlein-Henoch (PSH) es una enfermedad que se caracteriza por la inflamación de los pequeños vasos sanguíneos (capilares),
PÚRPURA DE SCHÖNLEIN HENOCH Qué es la púrpura de Schönlein-Henoch? La Púrpura de Schönlein-Henoch (PSH) es una enfermedad que se caracteriza por la inflamación de los pequeños vasos sanguíneos (capilares),
Evaluación global y seguimiento de la esclerodermia en la práctica clínica
 Evaluación global y seguimiento de la esclerodermia en la práctica clínica Patricia E Carreira servicio de reumatología hospital universitario 12 de Octubre, Madrid curso SER esclerodermia y Raynaud 2013
Evaluación global y seguimiento de la esclerodermia en la práctica clínica Patricia E Carreira servicio de reumatología hospital universitario 12 de Octubre, Madrid curso SER esclerodermia y Raynaud 2013
ENFERMEDADES DEL COLÁGENO Y EMBARAZO H.D.L. 2.007
 ENFERMEDADES DEL COLÁGENO Y EMBARAZO Definición Grupo de enfermedades caracterizadas por alteración inmunopatológica del tejido conectivo de diversos órganos y sistemas. Lupus eritematoso sistémico Artritis
ENFERMEDADES DEL COLÁGENO Y EMBARAZO Definición Grupo de enfermedades caracterizadas por alteración inmunopatológica del tejido conectivo de diversos órganos y sistemas. Lupus eritematoso sistémico Artritis
Síndrome antisintetasa
 Síndrome antisintetasa Ane Labirua-Iturburu Servicio de Medicina Interna. Enfermedades Autoinmunes Hospital Universitari General Vall d Hebrón Barcelona CONCEPTO MMII anticuerpos asociados a miositis (MAA):
Síndrome antisintetasa Ane Labirua-Iturburu Servicio de Medicina Interna. Enfermedades Autoinmunes Hospital Universitari General Vall d Hebrón Barcelona CONCEPTO MMII anticuerpos asociados a miositis (MAA):
BIOPSIA MUSCULAR. Dr. Luis A. Ruano Calderón CONGRESO EVELAM 2013 DICIEMBRE DE 2013 CANCÚN, Q.R.
 CONGRESO EVELAM 2013 DICIEMBRE DE 2013 CANCÚN, Q.R. BIOPSIA MUSCULAR Dr. Luis A. Ruano Calderón Clínica Neurológica Hospital General de Durango Secretaria de Salud de Durango Durango, México BIOPSIA MUSCULAR
CONGRESO EVELAM 2013 DICIEMBRE DE 2013 CANCÚN, Q.R. BIOPSIA MUSCULAR Dr. Luis A. Ruano Calderón Clínica Neurológica Hospital General de Durango Secretaria de Salud de Durango Durango, México BIOPSIA MUSCULAR
Enfermedades musculares
 Enfermedades musculares Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2008-2009 Clasificación Miopatías congénitas Miopatías adquiridas Miopatías inflamatorias
Enfermedades musculares Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2008-2009 Clasificación Miopatías congénitas Miopatías adquiridas Miopatías inflamatorias
Valor de la PCR en la detección de infecciones por CMV en las EII tipo colitis ulcerosa
 XXV XX I Valor de la PCR en la detección de infecciones por CMV en las EII tipo colitis ulcerosa Fidel A. Fernández Fernández Prof. Titular UC Jefe de Sección Anatomía Patológica HUMV Zaragoza, 18 a 21
XXV XX I Valor de la PCR en la detección de infecciones por CMV en las EII tipo colitis ulcerosa Fidel A. Fernández Fernández Prof. Titular UC Jefe de Sección Anatomía Patológica HUMV Zaragoza, 18 a 21
DERMATOMIOSITIS POLIMIOSITIS MIOSITIS POR CUERPOS DE INCLUSIÓN
 Significado clínico de los autoanticuerpos en las miopatías Moises Labrador Sección de Alergia Servicio Medicina Interna Hospital Vall d Hebron. Barcelona DERMATOMIOSITIS POLIMIOSITIS MIOSITIS POR CUERPOS
Significado clínico de los autoanticuerpos en las miopatías Moises Labrador Sección de Alergia Servicio Medicina Interna Hospital Vall d Hebron. Barcelona DERMATOMIOSITIS POLIMIOSITIS MIOSITIS POR CUERPOS
DOLOR ESPALDA EN NIÑOS Y ADOLESCENTES DR. JOSÉ F. CASTRO
 DOLOR ESPALDA EN NIÑOS Y ADOLESCENTES DR. JOSÉ F. CASTRO Servicio Ortopedia y Traumatología Infantil DOLOR DE ESPALDA EN EL NIÑO Y ADOLESCENTE ETIOLOGIA: 1. causas generales 2. causas extravertebrales
DOLOR ESPALDA EN NIÑOS Y ADOLESCENTES DR. JOSÉ F. CASTRO Servicio Ortopedia y Traumatología Infantil DOLOR DE ESPALDA EN EL NIÑO Y ADOLESCENTE ETIOLOGIA: 1. causas generales 2. causas extravertebrales
Tiroiditis agudas. Dr. Fernando Andrés Jiménez Endocrinólogo HSJDD
 Tiroiditis agudas Tiroiditis Grupo heterogéneo de enfermedades tiroideas de difícil clasificación, etiología y cuadros clínicos diferentes. Punto común es la existencia de infiltración de la glándula por
Tiroiditis agudas Tiroiditis Grupo heterogéneo de enfermedades tiroideas de difícil clasificación, etiología y cuadros clínicos diferentes. Punto común es la existencia de infiltración de la glándula por
El RIÑÓ. ÑÓN y la ENDOCARDITIS INFECCIOSA
 El RIÑÓ ÑÓN y la ENDOCARDITIS INFECCIOSA Eduardo Verde Moreno Servicio de Nefrología Hospital General Universitario Gregorio Marañó ñón RECUERDO HISTÓRICO La primera publicación que hace referencia a la
El RIÑÓ ÑÓN y la ENDOCARDITIS INFECCIOSA Eduardo Verde Moreno Servicio de Nefrología Hospital General Universitario Gregorio Marañó ñón RECUERDO HISTÓRICO La primera publicación que hace referencia a la
MIOPATÍAS INFLAMATORIAS. Sesión grupo ENA 12/12/2017 Yolanda Pamblanco Bataller Hospital Francesc de Borja. Gandía.
 MIOPATÍAS INFLAMATORIAS Sesión grupo ENA 12/12/2017 Yolanda Pamblanco Bataller Hospital Francesc de Borja. Gandía. Introducción 2015 Grupo heterogéneo de enfermedades disinmunes. Morbi-mortalidad significa
MIOPATÍAS INFLAMATORIAS Sesión grupo ENA 12/12/2017 Yolanda Pamblanco Bataller Hospital Francesc de Borja. Gandía. Introducción 2015 Grupo heterogéneo de enfermedades disinmunes. Morbi-mortalidad significa
MANUAL EDUCATIVO PARA PACIENTES DERMATOMIOSITIS JUVENIL (DMJ)
 21 MANUAL EDUCATIVO PARA PACIENTES DERMATOMIOSITIS JUVENIL (DMJ) 1 DERMATOMIOSITIS JUVENIL (DMJ) Lyna Damaris Ramírez Campo Médica Pediatra Residente Reumatología Universidad de Antioquia La dermatomiositis
21 MANUAL EDUCATIVO PARA PACIENTES DERMATOMIOSITIS JUVENIL (DMJ) 1 DERMATOMIOSITIS JUVENIL (DMJ) Lyna Damaris Ramírez Campo Médica Pediatra Residente Reumatología Universidad de Antioquia La dermatomiositis
MIOPATIAS INFLAMATORIAS
 IV CURSO DE FORMACION EN ENFERMEDADES NEUROMUSCULARES MIOPATIAS INFLAMATORIAS Dr. Eduard Gallardo Unidad de Enfermedades Neuromusculares Institut de Recerca Hospital de la Santa Creu i Sant Pau, Barcelona
IV CURSO DE FORMACION EN ENFERMEDADES NEUROMUSCULARES MIOPATIAS INFLAMATORIAS Dr. Eduard Gallardo Unidad de Enfermedades Neuromusculares Institut de Recerca Hospital de la Santa Creu i Sant Pau, Barcelona
Hipotiroidismo Subclínico. Dr. Fernando Andrés Jiménez Endocrinología Hospital San Juan de Dios. blogdehormonas.wordpress.com
 Hipotiroidismo Subclínico Dr. Fernando Andrés Jiménez Endocrinología Hospital San Juan de Dios blogdehormonas.wordpress.com TIROIDITIS DE HASHIMOTO Fase de hipotiroidismo subclínico: TSH elevado (menor
Hipotiroidismo Subclínico Dr. Fernando Andrés Jiménez Endocrinología Hospital San Juan de Dios blogdehormonas.wordpress.com TIROIDITIS DE HASHIMOTO Fase de hipotiroidismo subclínico: TSH elevado (menor
FIBROSIS PULMONAR IDIOPÁTICA. IRENE MARTÍN ROBLES UNIDAD DE ENFERMEDADES INTERSTICIALES DIFUSAS SESIÓN CRAMPID Junio 2011
 FIBROSIS PULMONAR IDIOPÁTICA IRENE MARTÍN ROBLES UNIDAD DE ENFERMEDADES INTERSTICIALES DIFUSAS SESIÓN CRAMPID Junio 2011 INTRODUCCIÓN: RECOMENDACIONES La fuerza de una recomendación puede ser FUERTE
FIBROSIS PULMONAR IDIOPÁTICA IRENE MARTÍN ROBLES UNIDAD DE ENFERMEDADES INTERSTICIALES DIFUSAS SESIÓN CRAMPID Junio 2011 INTRODUCCIÓN: RECOMENDACIONES La fuerza de una recomendación puede ser FUERTE
Fiebre mediterránea familiar (FMF)
 www.printo.it/pediatric-rheumatology/es_es/intro Fiebre mediterránea familiar (FMF) Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? Por lo general, se sigue la siguiente aproximación:
www.printo.it/pediatric-rheumatology/es_es/intro Fiebre mediterránea familiar (FMF) Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? Por lo general, se sigue la siguiente aproximación:
EPIDEMIOLOGÍA y Clínica del Cáncer Gástrico en América Latina. RESULTADOS DE SOBREVIDA DE CÁNCER GÁSTRICO EN AMÉRICA LATINA
 EPIDEMIOLOGÍA y Clínica del Cáncer Gástrico en América Latina. RESULTADOS DE SOBREVIDA DE CÁNCER GÁSTRICO EN AMÉRICA LATINA Dr. Jorge Gallardo E. Oncólogo Clínica Alemana Santiago Santiago, Chile EPIDEMIOLOGÍA
EPIDEMIOLOGÍA y Clínica del Cáncer Gástrico en América Latina. RESULTADOS DE SOBREVIDA DE CÁNCER GÁSTRICO EN AMÉRICA LATINA Dr. Jorge Gallardo E. Oncólogo Clínica Alemana Santiago Santiago, Chile EPIDEMIOLOGÍA
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
DERMATOMIOSITIS POLIMIOSITIS MIOSITIS POR CUERPOS DE INCLUSIÓN
 I Reunión en Enfermedades Autoinmunes Sistémicas. Toledo 19-21 de junio de 2008. GEAS. SEMI. Cribado de neoplasias en las miopatías inflamatorias Albert Selva O Callaghan Servicio de Medicina Interna Hospital
I Reunión en Enfermedades Autoinmunes Sistémicas. Toledo 19-21 de junio de 2008. GEAS. SEMI. Cribado de neoplasias en las miopatías inflamatorias Albert Selva O Callaghan Servicio de Medicina Interna Hospital
Miopatías inflamatorias idiopáticas
 Artículos especiales - Miopatías inflamatorias idiopáticas Pág. 1 de 6 Clínica-UNR.org Facultad de Ciencias Médicas - Universidad Nacional de Rosario Rosario - Santa Fe - República Argentina Artículo especial
Artículos especiales - Miopatías inflamatorias idiopáticas Pág. 1 de 6 Clínica-UNR.org Facultad de Ciencias Médicas - Universidad Nacional de Rosario Rosario - Santa Fe - República Argentina Artículo especial
ACTUALIZACIÓN. Dra. Damaris Álvarez
 Dra. Damaris Álvarez Año 2014 - Revisión: 1 Página 1 de 12 Introducción Las miopatías inflamatorias idiopáticas (MII) son un grupo de enfermedades sistémicas poco frecuentes que afectan al musculo estriado
Dra. Damaris Álvarez Año 2014 - Revisión: 1 Página 1 de 12 Introducción Las miopatías inflamatorias idiopáticas (MII) son un grupo de enfermedades sistémicas poco frecuentes que afectan al musculo estriado
MARCADORES BIOLÓGICOS EN EL SINDROME CORONARIO AGUDO
 PRIMER CONGRESO INTERAMERICANO DE MEDICINA DE EMERGENCIAS Buenos Aires, abril de 2006 MARCADORES BIOLÓGICOS EN EL SINDROME CORONARIO AGUDO Matías José Fosco, M.D. Miembro Titular Sociedad Argentina de
PRIMER CONGRESO INTERAMERICANO DE MEDICINA DE EMERGENCIAS Buenos Aires, abril de 2006 MARCADORES BIOLÓGICOS EN EL SINDROME CORONARIO AGUDO Matías José Fosco, M.D. Miembro Titular Sociedad Argentina de
II Reunión en Enfermedades Autoinmunes Sistémicas
 II Reunión en Enfermedades Autoinmunes Sistémicas Afección pulmonar en las miopatías inflamatorias Dr. Albert Selva O Callaghan Bilbao 2009, 25-26 junio Enfermedad pulmonar Neumonitis Intersticial (NINE,
II Reunión en Enfermedades Autoinmunes Sistémicas Afección pulmonar en las miopatías inflamatorias Dr. Albert Selva O Callaghan Bilbao 2009, 25-26 junio Enfermedad pulmonar Neumonitis Intersticial (NINE,
Mesa Redonda 2º Congreso de la Sociedad Española de Reumatología Pediátrica Valladolid, 1999
 -1- Mesa Redonda 2º Congreso de la Sociedad Española de Reumatología Pediátrica Valladolid, 1999 Clasificación de las miopatías inflamatorias. Dra MºL.Gamir Gamir. S. Reumatología. Hospital Ramón y Cajal.
-1- Mesa Redonda 2º Congreso de la Sociedad Española de Reumatología Pediátrica Valladolid, 1999 Clasificación de las miopatías inflamatorias. Dra MºL.Gamir Gamir. S. Reumatología. Hospital Ramón y Cajal.
GUÍAS CLÍNICAS EN URGENCIAS
 2008-2009 CMME GUÍAS CLÍNICAS EN URGENCIAS ELECTROCARDIOGRAFIA EN URGENCIAS Tomo 1, Volumen 1, Julio 2008 Servicio de Urgencias. Unidad de Reanimación Dr. Isaac M. Vázquez Delgado/Dr. Valentín Gómez Alaniz/
2008-2009 CMME GUÍAS CLÍNICAS EN URGENCIAS ELECTROCARDIOGRAFIA EN URGENCIAS Tomo 1, Volumen 1, Julio 2008 Servicio de Urgencias. Unidad de Reanimación Dr. Isaac M. Vázquez Delgado/Dr. Valentín Gómez Alaniz/
Información para pacientes ESCOLIOSIS / DEFORMIDAD DEL ADULTO
 ESCOLIOSIS / DEFORMIDAD DEL ADULTO Decimos que un adulto tiene una deformidad de su columna vertebral cuando una persona en la que ya ha terminado el crecimiento óseo presenta una alteración evidente de
ESCOLIOSIS / DEFORMIDAD DEL ADULTO Decimos que un adulto tiene una deformidad de su columna vertebral cuando una persona en la que ya ha terminado el crecimiento óseo presenta una alteración evidente de
PICADILLO CLINICA MEDICA A
 PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Un hombre de 61 años es evaluado por una historia de 10 meses de debilidad generalizada. n No presenta mialgia ni otro Ipo de dolor. n Su antecedente personal
PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Un hombre de 61 años es evaluado por una historia de 10 meses de debilidad generalizada. n No presenta mialgia ni otro Ipo de dolor. n Su antecedente personal
FRACTURA VERTEBRAL CASO CLINICO
 FRACTURA VERTEBRAL CASO CLINICO Mujeres de 65 años Tras cargar peso nota un dolor agudo en región dorsal baja De urgencias la derivan a la consulta con la siguiente radiografía FRACTURA VERTEBRAL Qué actitud
FRACTURA VERTEBRAL CASO CLINICO Mujeres de 65 años Tras cargar peso nota un dolor agudo en región dorsal baja De urgencias la derivan a la consulta con la siguiente radiografía FRACTURA VERTEBRAL Qué actitud
El linfoma de Hodgkin en adultos es una enfermedad por la cual se forman células malignas (cancerosas) en el sistema linfático.
 Linfoma de Hodgkin El linfoma de Hodgkin en adultos es una enfermedad por la cual se forman células malignas (cancerosas) en el sistema linfático. El linfoma de Hodgkin en adultos es un tipo de cáncer
Linfoma de Hodgkin El linfoma de Hodgkin en adultos es una enfermedad por la cual se forman células malignas (cancerosas) en el sistema linfático. El linfoma de Hodgkin en adultos es un tipo de cáncer
La enfermedad celíaca (EC) es una intolerancia al gluten
 C a p í t u l o 5 Aspectos clínicos de la enfermedad celíaca Federico Argüelles Arias La enfermedad celíaca (EC) es una intolerancia al gluten capaz de producir una lesión severa de la mucosa del intestino,
C a p í t u l o 5 Aspectos clínicos de la enfermedad celíaca Federico Argüelles Arias La enfermedad celíaca (EC) es una intolerancia al gluten capaz de producir una lesión severa de la mucosa del intestino,
INTERNISTAS NOVEIS DANIELA MIGUÉLEZ RII H. MEIXOEIRO
 INTERNISTAS NOVEIS DANIELA MIGUÉLEZ RII H. MEIXOEIRO CASO CLÍNICO LESIONES CUTÁNEAS PARESIA DE MIEMBROS DE PREDOMINIO PROXIMAL CPK, TRANSAMINASAS, LDH, PCR Y VSG DX DIFERENCIAL MIOPATÍAS AS INFLAMATORIAS
INTERNISTAS NOVEIS DANIELA MIGUÉLEZ RII H. MEIXOEIRO CASO CLÍNICO LESIONES CUTÁNEAS PARESIA DE MIEMBROS DE PREDOMINIO PROXIMAL CPK, TRANSAMINASAS, LDH, PCR Y VSG DX DIFERENCIAL MIOPATÍAS AS INFLAMATORIAS
08/01/2013. Características epidemiológicas de Paraguay. Vigilancia de las Enfermedades Crónicas No Transmisibles. La Salud está en transición
 8/1/213 La Salud está en transición Vigilancia de las Crónicas No Transmisibles Prof. Dra. Felicia Cañete Villalba Dirección Vigilancia ENT. MSP y BS Las enfermedades crónicas no transmisibles son las
8/1/213 La Salud está en transición Vigilancia de las Crónicas No Transmisibles Prof. Dra. Felicia Cañete Villalba Dirección Vigilancia ENT. MSP y BS Las enfermedades crónicas no transmisibles son las
Begoña Rodríguez-Moldes Vázquez Ángela Hernández Martín
 Sarna Begoña Rodríguez-Moldes Vázquez Ángela Hernández Martín Marzo 2014 1 Sarna: epidemiología (I) Enfermedad cutánea debida a la infestación y sensibilización al ácaro Sarcoptes scabiei var hominis.
Sarna Begoña Rodríguez-Moldes Vázquez Ángela Hernández Martín Marzo 2014 1 Sarna: epidemiología (I) Enfermedad cutánea debida a la infestación y sensibilización al ácaro Sarcoptes scabiei var hominis.
Tratamiento Actual de Lupus Eritematoso Sistémico
 Tratamiento Actual de Lupus Eritematoso Sistémico Dr. med. Dionicio A. Galarza Delgado Profesor del Servicio de Reumatología Hospital Universitario Dr. José E. González Lupus Eritematoso Sistémico SUBSETS
Tratamiento Actual de Lupus Eritematoso Sistémico Dr. med. Dionicio A. Galarza Delgado Profesor del Servicio de Reumatología Hospital Universitario Dr. José E. González Lupus Eritematoso Sistémico SUBSETS
Hospital de la Santa Creu i Sant Pau. Universitat Autònoma Barcelona
 Peculiaridades de la historia clínica y la exploración de las ENM. Dra. Isabel Illa. Unidad Enfermedades Neuromusculares. Servicio Neurologia Hospital de la Santa Creu i Sant Pau. Universitat Autònoma
Peculiaridades de la historia clínica y la exploración de las ENM. Dra. Isabel Illa. Unidad Enfermedades Neuromusculares. Servicio Neurologia Hospital de la Santa Creu i Sant Pau. Universitat Autònoma
EL CÁNCER DE COLON Y RECTO (COLORRECTAL) SE PUEDE PREVENIR Y CURAR
 EL CÁNCER DE COLON Y RECTO (COLORRECTAL) SE PUEDE PREVENIR Y CURAR El cáncer de colon y recto (colorrectal) Es el tumor maligno que aparece en la última porción del tubo digestivo -el intestino grueso-
EL CÁNCER DE COLON Y RECTO (COLORRECTAL) SE PUEDE PREVENIR Y CURAR El cáncer de colon y recto (colorrectal) Es el tumor maligno que aparece en la última porción del tubo digestivo -el intestino grueso-
LESIONES DEL CODO. Las fracturas del codo más frecuentes son las de cabeza radial en adulto y las
 LESIONES DEL CODO Las fracturas del codo más frecuentes son las de cabeza radial en adulto y las de extremo distal humeral en niños. 1. Fracturas de la cabeza radial. Las fracturas de la cabeza del radio
LESIONES DEL CODO Las fracturas del codo más frecuentes son las de cabeza radial en adulto y las de extremo distal humeral en niños. 1. Fracturas de la cabeza radial. Las fracturas de la cabeza del radio
Respecto a lo que llamamos estreñimiento debemos distinguir lo que entendemos los médicos y lo que perciben subjetivamente como tal los pacientes.
 ESTREÑIMIENTO Qué es el estreñimiento? Respecto a lo que llamamos estreñimiento debemos distinguir lo que entendemos los médicos y lo que perciben subjetivamente como tal los pacientes. Qué es un tránsito
ESTREÑIMIENTO Qué es el estreñimiento? Respecto a lo que llamamos estreñimiento debemos distinguir lo que entendemos los médicos y lo que perciben subjetivamente como tal los pacientes. Qué es un tránsito
Dermatomiositis juvenil
 www.printo.it/pediatric-rheumatology/mx/intro Dermatomiositis juvenil Versión de 2016 1. QUÉ ES LA DERMATOMIOSITIS JUVENIL? 1.1 Qué tipo de enfermedad es? La dermatomiositis juvenil (DMJ) es una enfermedad
www.printo.it/pediatric-rheumatology/mx/intro Dermatomiositis juvenil Versión de 2016 1. QUÉ ES LA DERMATOMIOSITIS JUVENIL? 1.1 Qué tipo de enfermedad es? La dermatomiositis juvenil (DMJ) es una enfermedad
SIDA. Duración en horas: 60
 SIDA Duración en horas: 60 OBJETIVOS: La importancia que ha adquirido la infección por VIH/SIDA y sus consecuencias en la clínica diaria son muy importantes, tanto a nivel hospitalariocomo a nivel ambulatorio.
SIDA Duración en horas: 60 OBJETIVOS: La importancia que ha adquirido la infección por VIH/SIDA y sus consecuencias en la clínica diaria son muy importantes, tanto a nivel hospitalariocomo a nivel ambulatorio.
Congreso Nacional del Laboratorio Clínico 2015
 TALLER DE ANTICUERPOS ANTI-CITOPLASMÁTICOS José Luis García de Veas Silva Complejo Hospitalario Universitario de Granada 1 MOTIVO DE CONSULTA (M, 44 años) Síndrome de Raynaud. Aumento GGT y FA en control
TALLER DE ANTICUERPOS ANTI-CITOPLASMÁTICOS José Luis García de Veas Silva Complejo Hospitalario Universitario de Granada 1 MOTIVO DE CONSULTA (M, 44 años) Síndrome de Raynaud. Aumento GGT y FA en control
Niña con disuria y multistix en orina alterado infección urinaria? Mª Ángeles Suárez Rodríguez Enero 2015
 Niña con disuria y multistix en orina alterado infección urinaria? Mª Ángeles Suárez Rodríguez Enero 2015 Paciente de 5 años. Antecedente de hipotiroidismo primario autoinmune diagnosticado a los 3 años.
Niña con disuria y multistix en orina alterado infección urinaria? Mª Ángeles Suárez Rodríguez Enero 2015 Paciente de 5 años. Antecedente de hipotiroidismo primario autoinmune diagnosticado a los 3 años.
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna
 QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
Capacitación Equipo regional Dengue Miércoles 22 enero 2014
 Capacitación Equipo regional Dengue Miércoles 22 enero 2014 Enfermedad predominantemente sintomática (3-28% de asintomáticos), Hay enfermedad aguda, subaguda y crónica. No existe una vacuna ni tratamiento
Capacitación Equipo regional Dengue Miércoles 22 enero 2014 Enfermedad predominantemente sintomática (3-28% de asintomáticos), Hay enfermedad aguda, subaguda y crónica. No existe una vacuna ni tratamiento
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Polimiositis y Dermatomiositis. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Polimiositis y Dermatomiositis GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-477-11 Guía de Referencia Rápida M330
Guía de Referencia Rápida Diagnóstico y Tratamiento de Polimiositis y Dermatomiositis GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-477-11 Guía de Referencia Rápida M330
La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio
 FARMACOLOGÍA CLINICA 6º CURSO 2005-2006 La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio Dr. Francisco Abad Santos FARMACOCINÉTICA CLÍNICA
FARMACOLOGÍA CLINICA 6º CURSO 2005-2006 La monitorización de niveles plasmáticos de fármacos: utilidad y limitaciones, indicaciones, relación coste-beneficio Dr. Francisco Abad Santos FARMACOCINÉTICA CLÍNICA
Neuritis Optica. Su médico piensa que usted ha tenido un episodio de. neuritis óptica. Esta es la causa más común de pérdida
 Neuritis Optica Su médico piensa que usted ha tenido un episodio de neuritis óptica. Esta es la causa más común de pérdida visual súbita en un paciente joven. Se asocia comúnmente con dolor alrededor del
Neuritis Optica Su médico piensa que usted ha tenido un episodio de neuritis óptica. Esta es la causa más común de pérdida visual súbita en un paciente joven. Se asocia comúnmente con dolor alrededor del
Lumbalgia y síndrome general en una paciente de 59 años con artritis reumatoide
 Lumbalgia y síndrome general en una paciente de 59 años con artritis reumatoide Isla Morante Bolado Servicio de Reumatología, HUCA 25 de Abril de 2015 Enfermedad actual Artritis reumatoide seropositiva
Lumbalgia y síndrome general en una paciente de 59 años con artritis reumatoide Isla Morante Bolado Servicio de Reumatología, HUCA 25 de Abril de 2015 Enfermedad actual Artritis reumatoide seropositiva
La Mano del Mecánico. Ignacio Peñas de Bustillo. Hospital Nuestra Señora del Prado. Talavera de la Reina
 La Mano del Mecánico Ignacio Peñas de Bustillo R-2 Neumología Hospital Nuestra Señora del Prado. Talavera de la Reina La Mano del mecánico Varón de 39 años AP: Ex-Fumador de 12 paquetes/año Bebedor moderado
La Mano del Mecánico Ignacio Peñas de Bustillo R-2 Neumología Hospital Nuestra Señora del Prado. Talavera de la Reina La Mano del mecánico Varón de 39 años AP: Ex-Fumador de 12 paquetes/año Bebedor moderado
Hospital Universitario Ramón y Cajal. Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON PCE / HDA / 001
 Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON HEMORRAGIA DIGESTIVA ALTA PCE / HDA / 001 POBLACIÓN DIANA: Paciente adulto, ingresado en las Unidades de Hospitalización, con diagnóstico
Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON HEMORRAGIA DIGESTIVA ALTA PCE / HDA / 001 POBLACIÓN DIANA: Paciente adulto, ingresado en las Unidades de Hospitalización, con diagnóstico
MORTALIDAD Y CAUSAS DE MUERTE EN HEMODIALISIS. Pilar Rípollés, Pilar Cebriá, Amparo García, Teresa Vicent, Mª. Cruz Barberá
 MORTALIDAD Y CAUSAS DE MUERTE EN HEMODIALISIS Pilar Rípollés, Pilar Cebriá, Amparo García, Teresa Vicent, Mª. Cruz Barberá Servicio de Nefrología. Clínica «Virgen del Consuelo». Valencia Oueremos agradecer
MORTALIDAD Y CAUSAS DE MUERTE EN HEMODIALISIS Pilar Rípollés, Pilar Cebriá, Amparo García, Teresa Vicent, Mª. Cruz Barberá Servicio de Nefrología. Clínica «Virgen del Consuelo». Valencia Oueremos agradecer
Nefrología Básica 2. Capítulo EL RIÑÓN EN LA ARTRITIS REUMATOIDEA
 Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Ataques recurrentes de dolor y distensión abdominal en un varón de 25 años de edad. Una infancia complicada.
 Ataques recurrentes de dolor y distensión abdominal en un varón de 25 años de edad. Una infancia complicada. Fraile Rodríguez, Guadalupe; Guisado Vasco, Pablo; Pilares, Juan Martín; de Luna, Gonzalo. Hospital
Ataques recurrentes de dolor y distensión abdominal en un varón de 25 años de edad. Una infancia complicada. Fraile Rodríguez, Guadalupe; Guisado Vasco, Pablo; Pilares, Juan Martín; de Luna, Gonzalo. Hospital
MIOPATIAS INFLAMATORIAS
 MIOPATIAS INFLAMATORIAS Dra Carmen Hernandez V. Medicina Interna Reumatologia 2011 La polimiositis y dermatomiositis son clasificadas como una misma enfermedad con un espectro clínico diferente, clasificándose
MIOPATIAS INFLAMATORIAS Dra Carmen Hernandez V. Medicina Interna Reumatologia 2011 La polimiositis y dermatomiositis son clasificadas como una misma enfermedad con un espectro clínico diferente, clasificándose
TODO SOBRE EL DOLOR. www.almirall.com. Soluciones pensando en ti
 TODO SOBRE EL DOLOR www.almirall.com Soluciones pensando en ti QUÉ ES? El dolor se describe como una experiencia sensorial y emocional desagradable asociada a un estímulo dañino. En las personas que sufren
TODO SOBRE EL DOLOR www.almirall.com Soluciones pensando en ti QUÉ ES? El dolor se describe como una experiencia sensorial y emocional desagradable asociada a un estímulo dañino. En las personas que sufren
Qué son las cervicalgias
 Qué son las cervicalgias ATENCIÓN FARMACÉUTICA Osteomuscular y Sistema Nervioso Se denomina cervicalgia al dolor localizado en la columna cervical que suele ir acompañado de una disfunción y puede irradiarse
Qué son las cervicalgias ATENCIÓN FARMACÉUTICA Osteomuscular y Sistema Nervioso Se denomina cervicalgia al dolor localizado en la columna cervical que suele ir acompañado de una disfunción y puede irradiarse
la artritis reumatoide? Guía Práctica del Paciente 1 Sociedad Valenciana de Reumatología 2009
 1 Qué es la artritis reumatoide? Guía Práctica del Paciente 1 Sociedad Valenciana de Reumatología 2009 Pa tro c i n a d o r Qué es la artritis reumatoide? Guía Práctica del Paciente 1 Sociedad Valenciana
1 Qué es la artritis reumatoide? Guía Práctica del Paciente 1 Sociedad Valenciana de Reumatología 2009 Pa tro c i n a d o r Qué es la artritis reumatoide? Guía Práctica del Paciente 1 Sociedad Valenciana
Aclaramiento de creatinina estimado: Significado clínico
 Aclaramiento de creatinina estimado: Significado clínico Ana Vegas Serrano. Medicina Interna Fundación Hospital de Alcorcón. IV JORNADA DE FORMACIÓN INTERHOSPITALARIA DEL LABORATORIO CLÍNICO. ACTUALIZACIÓN
Aclaramiento de creatinina estimado: Significado clínico Ana Vegas Serrano. Medicina Interna Fundación Hospital de Alcorcón. IV JORNADA DE FORMACIÓN INTERHOSPITALARIA DEL LABORATORIO CLÍNICO. ACTUALIZACIÓN
La paciente pesada. Doctor qué me pasa?
 La paciente pesada Doctor qué me pasa? Mujer de 40 años, que acude al medico de atención primaria por presentar a raíz de una situación de acoso laboral: Insomnio de mantenimiento Tristeza con llanto reparador
La paciente pesada Doctor qué me pasa? Mujer de 40 años, que acude al medico de atención primaria por presentar a raíz de una situación de acoso laboral: Insomnio de mantenimiento Tristeza con llanto reparador
Caso Clínico. Jaime Contreras Bizama Constanza Gallardo Vidal Emilio González Peña. Donnerstag, 11. Oktober 12
 Caso Clínico Jaime Contreras Bizama Constanza Gallardo Vidal Emilio González Peña Caso Clínico C. A. V. Hombre, 5 años Antecedentes: OMA derecha a repetición desde este año, con múltiples ttos ATB Hipertrofia
Caso Clínico Jaime Contreras Bizama Constanza Gallardo Vidal Emilio González Peña Caso Clínico C. A. V. Hombre, 5 años Antecedentes: OMA derecha a repetición desde este año, con múltiples ttos ATB Hipertrofia
Dermatomiositis. Caso clínico. Antecedentes personales. Exploración física
 Carmen Sánchez*, Eva Escribano**, José María Avilla***, Jesús Borbujo****, Ana Isabel Ocaña* * M.I.R. M. Familiar y Comunitaria, ** Pediatría C.S. Barcelona (Móstoles) *** Pediatría Hospital Móstoles,
Carmen Sánchez*, Eva Escribano**, José María Avilla***, Jesús Borbujo****, Ana Isabel Ocaña* * M.I.R. M. Familiar y Comunitaria, ** Pediatría C.S. Barcelona (Móstoles) *** Pediatría Hospital Móstoles,
Dra. Tatiana Rodríguez Pérez R2 MFyC C.S. Sárdoma
 Dra. Tatiana Rodríguez Pérez R2 MFyC C.S. Sárdoma Mujer de 45 años. Desde los 20 años episodios de cambio de coloración y parestesias en las manos de unos 10 min de duración que se desencadenan con el
Dra. Tatiana Rodríguez Pérez R2 MFyC C.S. Sárdoma Mujer de 45 años. Desde los 20 años episodios de cambio de coloración y parestesias en las manos de unos 10 min de duración que se desencadenan con el
HISTORIA NATURAL Y MANIFESTACIONES. de la INFECCION POR VIH
 HISTORIA NATURAL Y MANIFESTACIONES CLÍNICAS de la INFECCION POR VIH Dra C. REDONDO UNIDAD VIH. SERVICIO de MEDICINA INTERNA. HOSPITAL UNIVERSITARIO VIRGEN DE LA ARRIXACA.MURCIA. ESPAÑA Células diana de
HISTORIA NATURAL Y MANIFESTACIONES CLÍNICAS de la INFECCION POR VIH Dra C. REDONDO UNIDAD VIH. SERVICIO de MEDICINA INTERNA. HOSPITAL UNIVERSITARIO VIRGEN DE LA ARRIXACA.MURCIA. ESPAÑA Células diana de
endometriosis esterilidad
 ENDOMETRIOSIS La endometriosis es una enfermedad que se encuentra presente en un 8-16% de las mujeres y entre un 25-35% de las mujeres con esterilidad. Se define como la presencia de tejido endometrial
ENDOMETRIOSIS La endometriosis es una enfermedad que se encuentra presente en un 8-16% de las mujeres y entre un 25-35% de las mujeres con esterilidad. Se define como la presencia de tejido endometrial
La Incontinencia Urinaria en el varón
 La Incontinencia Urinaria en el varón Qué es la Incontinencia Urinaria? La Incontinencia Urinaria se define como toda queja de pérdida involuntaria de orina. Cuando la Incontinencia Urinaria se produce
La Incontinencia Urinaria en el varón Qué es la Incontinencia Urinaria? La Incontinencia Urinaria se define como toda queja de pérdida involuntaria de orina. Cuando la Incontinencia Urinaria se produce
Soledad Retamozo Laboratorio Josep Font de Enfermedades Autoinmunes, IDIBAPS Hospital Clínic, Barcelona
 Soledad Retamozo Laboratorio Josep Font de Enfermedades Autoinmunes, IDIBAPS Hospital Clínic, Barcelona Tratamiento antivírico (Cacoub, 2003) Anti-VHC Tratamiento clásico Inmunodepresión Tratamiento biológico
Soledad Retamozo Laboratorio Josep Font de Enfermedades Autoinmunes, IDIBAPS Hospital Clínic, Barcelona Tratamiento antivírico (Cacoub, 2003) Anti-VHC Tratamiento clásico Inmunodepresión Tratamiento biológico
Confirmado el diagnóstico de Enfermedad Celíaca (EC)
 C a p í t u l o 1 5 Seguimiento de los pacientes celíacos Gustavo Silva García Confirmado el diagnóstico de Enfermedad Celíaca (EC) y establecida la dieta sin gluten (DSG), es conveniente realizar a los
C a p í t u l o 1 5 Seguimiento de los pacientes celíacos Gustavo Silva García Confirmado el diagnóstico de Enfermedad Celíaca (EC) y establecida la dieta sin gluten (DSG), es conveniente realizar a los
MUJER DE 28 AÑOS CON FIEBRE, MIALGIAS. Patricia García García Hospital Universitario Puerta de Hierro Majadahonda
 MUJER DE 28 AÑOS CON FIEBRE, MIALGIAS Patricia García García Hospital Universitario Puerta de Hierro Majadahonda MOTIVO DE CONSULTA: Fiebre, náuseas y mialgias. ANTECEDENTES PERSONALES: Fumadora de 1-3
MUJER DE 28 AÑOS CON FIEBRE, MIALGIAS Patricia García García Hospital Universitario Puerta de Hierro Majadahonda MOTIVO DE CONSULTA: Fiebre, náuseas y mialgias. ANTECEDENTES PERSONALES: Fumadora de 1-3
Nefrología Básica 2. Capítulo SÍNDROME DE SJOGREN
 Nefrología Básica 2 133 134 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Nefrología Básica 2 133 134 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Dermatología. Acné. Daño solar. Dermatitis atópica. Herpes zóster. Psoriasis. Herpes simple. Herpes genital. Eritema del pañal.
 1 En Pharmagraphix3D, división de PharmaConsult, desarrollamos materiales médicos originales, con contenidos de alta calidad e imágenes en 3D y una propuesta gráfica innovadora, que hace de nuestros materiales
1 En Pharmagraphix3D, división de PharmaConsult, desarrollamos materiales médicos originales, con contenidos de alta calidad e imágenes en 3D y una propuesta gráfica innovadora, que hace de nuestros materiales
DOCUMENTO SOBRE EL ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS EN LAS CONSULTAS DE UVEÍTIS DE CANARIAS (2017)
 DOCUMENTO SOBRE EL ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS EN LAS CONSULTAS DE UVEÍTIS DE CANARIAS (2017) Con la participación de médicos Oftalmólogos y Reumatólogos de los Hospitales de Canarias con Consulta
DOCUMENTO SOBRE EL ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS EN LAS CONSULTAS DE UVEÍTIS DE CANARIAS (2017) Con la participación de médicos Oftalmólogos y Reumatólogos de los Hospitales de Canarias con Consulta
Tomografía computarizada del abdomen. TC y RM del abdomen. Resonancia magnética del abdomen. Tomografía computarizada del abdomen Hígado - Anatomía
 Aplicación Multimedia para para la la la la Enseñanza de de Radiología a a Alumnos Alumnos de de de Medicina de Medicina TC y RM del abdomen AMERAM v.1.0 2006 F. Sendra Portero, O. Torales Chaparro, M.
Aplicación Multimedia para para la la la la Enseñanza de de Radiología a a Alumnos Alumnos de de de Medicina de Medicina TC y RM del abdomen AMERAM v.1.0 2006 F. Sendra Portero, O. Torales Chaparro, M.
TODO SOBRE LOS TRASTORNOS VISUALES. www.almirall.com. Soluciones pensando en ti
 TODO SOBRE LOS TRASTORNOS VISUALES Soluciones pensando en ti www.almirall.com QUÉ SON? Los problemas de visión son un síntoma común en la esclerosis múltiple (EM), debido a la afectación del Sistema Nervioso
TODO SOBRE LOS TRASTORNOS VISUALES Soluciones pensando en ti www.almirall.com QUÉ SON? Los problemas de visión son un síntoma común en la esclerosis múltiple (EM), debido a la afectación del Sistema Nervioso
PROTOCOLO DE SEGUIMIENTO PARA PACIENTES CON POLIMIOSISITS DERMATOMIOSITIS (2008)
 PROTOCOLO DE SEGUIMIENTO PARA PACIENTES CON POLIMIOSISITS DERMATOMIOSITIS (2008) CRITERIOS DIAGNÓSTICOS DE DERMATOMIOSITIS-POLIMIOSITIS: (CRITERIOS ARA 1981, SEGURO 4, PROBABLE 3, POSIBLE 2; (DM DEBE TENER
PROTOCOLO DE SEGUIMIENTO PARA PACIENTES CON POLIMIOSISITS DERMATOMIOSITIS (2008) CRITERIOS DIAGNÓSTICOS DE DERMATOMIOSITIS-POLIMIOSITIS: (CRITERIOS ARA 1981, SEGURO 4, PROBABLE 3, POSIBLE 2; (DM DEBE TENER
Evolución del envejecimiento de los pacientes VIH en la epidemia española. José R. Blanco Hospital San Pedro CIBIR Logroño
 Evolución del envejecimiento de los pacientes VIH en la epidemia española José R. Blanco Hospital San Pedro CIBIR Logroño Conflictos de interés Abbive BMS Janssen Gilead MSD ViiV Fuentes consultadas Organismos
Evolución del envejecimiento de los pacientes VIH en la epidemia española José R. Blanco Hospital San Pedro CIBIR Logroño Conflictos de interés Abbive BMS Janssen Gilead MSD ViiV Fuentes consultadas Organismos
Lupus eritematoso sistémico (LES): El paradigma de las enfermedades autoinmunes
 DIVULGACIÓN CIENTÍFICA Lupus eritematoso sistémico (LES): El paradigma de las enfermedades autoinmunes Dra. Patricia Fanlo. Adjunta del Servicio de Medicina Interna B. Unidad de Enfermedades Autoinmunes
DIVULGACIÓN CIENTÍFICA Lupus eritematoso sistémico (LES): El paradigma de las enfermedades autoinmunes Dra. Patricia Fanlo. Adjunta del Servicio de Medicina Interna B. Unidad de Enfermedades Autoinmunes
ESCOLIOSIS INFANTO-JUVENIL. Felisa Cilla Pediatría. Pinto
 ESCOLIOSIS INFANTO-JUVENIL Felisa Cilla Pediatría. Pinto Periodos de crecimiento de la columna vertebral (CV) Se desarrolla en 3 periodos Los dos primeros tienen lugar en los 3 primeros meses de vida intrauterina
ESCOLIOSIS INFANTO-JUVENIL Felisa Cilla Pediatría. Pinto Periodos de crecimiento de la columna vertebral (CV) Se desarrolla en 3 periodos Los dos primeros tienen lugar en los 3 primeros meses de vida intrauterina
Tratamiento del dolor neuropático e inflamatorio en neuralgias y dorsalgias
 Tratamiento del dolor neuropático e inflamatorio en neuralgias y dorsalgias Atención Farmacéutica Sistema Nervioso El dolor neuropático ocasiona un deterioro significativo de la calidad de vida de las
Tratamiento del dolor neuropático e inflamatorio en neuralgias y dorsalgias Atención Farmacéutica Sistema Nervioso El dolor neuropático ocasiona un deterioro significativo de la calidad de vida de las
Utilidad de la capilaroscopia
 Cuándo y para qué? Reunión de Primavera Logroño 14 de mayo de2010 Ana María Bielsa Masdeu. Servicio de Medicina Interna. Hospital de Cruces. Barakaldo. Utilidad de la capilaroscopia F. Raynaud PC de primera
Cuándo y para qué? Reunión de Primavera Logroño 14 de mayo de2010 Ana María Bielsa Masdeu. Servicio de Medicina Interna. Hospital de Cruces. Barakaldo. Utilidad de la capilaroscopia F. Raynaud PC de primera
FENÓMENO DE RAYNAUD: CARACTERÍSTICAS CLÍNICAS REPORTADAS POR LOS PACIENTES Y EVALUACIÓN OBJETIVA POR TERMOGRAFÍA
 FENÓMENO DE RAYNAUD: CARACTERÍSTICAS CLÍNICAS REPORTADAS POR LOS PACIENTES Y EVALUACIÓN OBJETIVA POR TERMOGRAFÍA Scolnik, M 1,3 ; Vasta, B 1 ; Hart, D 1 ; Shipley, JA 1 ; Brown, S 1 ; Korendowych, E 1
FENÓMENO DE RAYNAUD: CARACTERÍSTICAS CLÍNICAS REPORTADAS POR LOS PACIENTES Y EVALUACIÓN OBJETIVA POR TERMOGRAFÍA Scolnik, M 1,3 ; Vasta, B 1 ; Hart, D 1 ; Shipley, JA 1 ; Brown, S 1 ; Korendowych, E 1
ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS
 ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS DOCUMENTO SOBRE EL ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS EN LAS CONSULTAS DE UVEÍTIS DE CANARIAS (2017) Participación de médicos Oftalmólogos y Reumatólogos de los
ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS DOCUMENTO SOBRE EL ABORDAJE DE LAS UVEÍTIS NO INFECCIOSAS EN LAS CONSULTAS DE UVEÍTIS DE CANARIAS (2017) Participación de médicos Oftalmólogos y Reumatólogos de los
INTERFERENCIAS POR FÁRMACOS EN ANÁLISIS CLÍNICOS DEPARTAMENTO EDUCATIVO BIOSYSTEMS
 INTERFERENCIAS POR FÁRMACOS EN ANÁLISIS CLÍNICOS DEPARTAMENTO EDUCATIVO BIOSYSTEMS BOLETÍN NUMERO 21 CREATININA En este ejemplar número 21 del Boletín de s por fármacos en análisis clínicos analizaremos
INTERFERENCIAS POR FÁRMACOS EN ANÁLISIS CLÍNICOS DEPARTAMENTO EDUCATIVO BIOSYSTEMS BOLETÍN NUMERO 21 CREATININA En este ejemplar número 21 del Boletín de s por fármacos en análisis clínicos analizaremos
Hipertensión arterial: epidemiología y factores predisponentes
 Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
