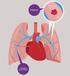
TROMBOSIS VENOSA PROFUNDA
|
|
|
- Juan Luis Soriano Godoy
- hace 9 años
- Vistas:
Transcripción
1 TROMBOSIS VENOSA PROFUNDA 11 INTRODUCCIÓN La forma de presentación más común de la enfermedad tromboembólica venosa (etev), comprende la trombosis venosa profunda (TVP) y la embolia pulmonar (TEP). La TVP se subdivide en proximal (vena poplítea, femoral e ilíaca) y distal (plexo sóleo en pantorrilla), según la localización con respecto a la válvula poplítea. La localización proximal se asocia a enfermedades graves y peor pronóstico. Más del 90% de los casos de TEP son secundarios a émbolos provenientes de las venas proximales de los MMII. El diagnóstico de TVP suscita otro asunto clínico de relevancia, la hipercoagulabilidad (congénita o adquirida) y la variación anatómica en el retorno venoso. EPIDEMIOLOGIA La incidencia estimada de etev en personas mayores de 45 años es de 1.92 por cada 1000 personas/año, siendo más frecuente en hombres e incrementándose el riesgo con la edad. Se considera que esta entidad se encuentra asociada a más de una enfermedad subyacente, incluyéndose cáncer, hospitalización, cirugía y trauma. En el grupo de los pacientes hospitalizados, los factores de riesgo independiente para etev son: presencia de enfermedad aguda infecciosa, edad > 75 años, cáncer e historia previa de etev. TRIADA DE VIRCHOW Representa la principal teoría que define la patogenia de la etev, la cual propone que este proceso es producto de: éstasis en el flujo sanguíneo, injuria endotelial e hipercoagulabilidad. Al menos un factor de riesgo puede ser indentificado en más del 80% de los pacientes con trombosis venosa e inclusive, más de 1 factor de riesgo participa en el mismo paciente. APROXIMACION INICIAL Los factores de riesgo deben ser considerados para todos los pacientes e incluyen (tabla 1): I. Historia de inmovilización u hospitalización prolongada II. Cirugía reciente III. Obesidad IV. etev previo V. Traumatismo en MMII VI. Cáncer VII. Anticonceptivos orales o terapia de reemplazo hormonal VIII. Embarazo o puerperio IX. ACV
2 Mientras que la TVP de miembro superior es menos común que la de miembro inferior, ambas presentan algunos factores de riesgo en común. En un estudio que incluyó 512 pacientes con TVP de miembro superior con o sin TEP, 45% tenían catéter de vía central y 38% cáncer. En cuanto al examen físico, sólo la asimetría en MMII se considera de valor potencial para presumir el diagnóstico de TVP y su ausencia para descartarlo. La etev puede ser la primera manifestación de enfermedad maligna subyacente, siendo necesario el tacto rectal y examen oculto de materia fecal, además de la evaluación ginecológica en mujeres para descartar la presencia de tumor. Sin embargo, el estudio exhaustivo de rutina para un cáncer oculto no resulta correcto ni costo efectivo en pacientes con primer episodio de etev. El diagnóstico de éste desorden previo al cáncer, según un reporte en 250 pacientes con diagnóstico de TVP sintomática y seguimiento durante 2 años, presentó una frecuencia del 3.3%, incrementándose en aquellos con trombosis venosa recurrente. El riesgo de trombosis es elevado en pacientes sometidos a intervenciones quirúrgicas, especialmente ortopedia, cirugía vascular mayor, neurocirugía y cirugía oncológica. Los factores de riesgo en este grupo incluyen edad avanzada, TVP/TEP previo, la coexistencia de cáncer u otra comorbilidad, trombofilia y tiempo de cirugía, anestesia e inmovilización prolongada. Sin la indicación de profilaxis, existe un alto riesgo de etev. El trauma mayor en MMII incrementa el riesgo de etev en pacientes con fractura de fémur, tibia y/o pelvis, así como la injuria en columna vertebral. La evaluación inicial del laboratorio incluye hemograma, coagulograma, función renal y análisis de orina. En hombres mayores de 50 años, es de buena práctica clínica solicitar PSA. DIAGNOSTICO DE TVP Visión general. En la mayoría de los casos, la ultrasonografía doppler (USD) es el método no invasivo de elección para el diagnóstico del primer episodio de TVP (algoritmo 1). La falta de compresión de la vena por USD presenta una alta sensibilidad (> 95%) y especificidad (>95%) para TVP proximal. El diagnóstico se establece con un resultado positivo del estudio no invasivo, siendo el VPP de la USD del 94%. Si el estudio inicial es negativo y la sospecha clínica de TVP es alta, se debe repetir el estudio a los 5 o 7 días; si se dispone de dímero-d y su resultado es negativo, se descarta TVP y se evita la necesidad del control a la semana. La venografía se utiliza cuando el estudio no invasivo fue realizado en forma inadecuada o bien presenta resultado inconcluso en aquellos pacientes con alta sospecha clínica. Como ejemplo, la USD no detecta trombo aislado en la vena ilíaca. Un dímero-d con resultado negativo resulta insuficiente para descartar TVP como único examen en la población con alto riesgo y no todos los ensayos son válidos. Sin embargo, un dímero-d con resultado < 500 ng/ml por ELISA junto a una baja probabilidad clínica o estudio no invasivo puede resultar útil para descartar TVP (VPN del 96%). Además, el hallazgo en forma aislada de un dimero-d positivo es insuficiente para establecer el diagnóstico de etev, ya que no es específico y se encuentra presente en pacientes hospitalizados (especialmente con edad avanzada), cáncer, cirugía reciente e inclusive segundo y tercer trimestre de embarazo normal. (léase tabla 4). La máxima sensibilidad del dímero-d para descartar TVP/TEP se observa con la técnica ELISA (estimada en 95%) y un resultado negativo mediante esta técnica es tan útil desde un punto de vista diagnóstico como lo es la angiotc o la USD. Sin embargo, carece de especificidad para ayudar a incrementar la certeza diagnóstica de etev.
3 Probabilidad Pretest. La USD y el dímero-d para TVP resultan útiles cuando se los combina con la probabilidad clínica o pre-test de padecer dicha patología. El score de Wells modificado es el más utilizado. Los pacientes con baja probabilidad clínica (0-1 punto) presentan un valor VPN promedio de 96% (rango: %), indicando la utilidad de este score para descartar TVP, incrementándose al 99% (rango: %) si se lo asocia a un dímero-d con resultado negativo. El VPP para TVP excepcionalmente supera el 75% en aquellos pacientes con alta probabilidad clínica (2 puntos o más), deduciéndose que no es lo suficientemente útil para aquellos pacientes que padecen TVP. Aquellos pacientes con TVP previa, les corresponde un punto adicional. Aquellos pacientes con baja probabilidad según el Score de Wells modificado negativo, presentan pocas chances de padecer TVP y no es necesario mayor evaluación. y dímero-d La alta probabilidad clínica indica la necesidad de someter al paciente a estudios no invasivos. La USD es el método de elección para el diagnóstico de aquellos pacientes con sospecha de primer episodio de TVP. El algoritmo diagnóstico utilizado para TVP según el score de Wells se muestra en la figura algoritmo 1. TVP recurrente. La pletismografía por impedancia es el estudio de elección en pacientes con sospecha de TVP recurrente. Una ventaja con respecto a la USD es la rápida normalización luego del primer episodio de TVP, inclusive a los 3 meses de hecho el diagnóstico. Dicho fenómeno es más raro con USD, presentando períodos más prolongados (12 meses o más) con iguales tasas de recuperación. En la actualidad, la falta de personal calificado y el equipamiento necesario asociado a una mayor disponibilidad de la USD, hacen a este método el más utilizado. Se ha sugerido que aquellos pacientes que presentan falta de compresión de una vena previamente sana o incremento en el diámetro de la vena > 4 mm, debe considerarse la recurrencia de la TVP. También, el dímero-d con resultado negativo ayudaría a descartar la recurrencia. La RMN podría reemplazar a la pletismografía por impedancia, donde la señal emitida por el coágulo varía según el tiempo de evolución. Según algunos autores, los siguientes podrían ser considerados como posibles factores de alto riesgo de recurrencia: duración del tratamiento anticoagulante, localización íliofemoral, dímero-d positivo al tercer mes luego de finalizado el tratamiento con ACO y la falta de recanalización temprana evaluada mediante la USD. SCREENING DE ESTADO DE HIPERCOAGULABILIDAD Estado de hipercoagulabilidad congénito y adquirido. Al menos un factor de riesgo para trombosis venosa puede ser identificado en más del 60% de los pacientes con TVP idiopática. De hecho, generalmente existe más de 1 factor de riesgo en el paciente con dicha patología. Algunos pacientes presentan más de una forma de trombofilia congénita o pueden tener combinación de éstas con las causas adquiridas, encontrándose con mayor riesgo aún de padecer un evento trombótico. La trombofilia primaria es una predisposición genética donde la etev se presenta en personas menores de 50 años y en forma recurrente. Las principales causas comprenden la mutación del factor V de Leiden y también del gen de la protrombina (juntas representan el 50-60% de los casos). Sin embargo, la trombofilia primaria como causa de TVP se encuentra en la minoría de los casos (6-8% de los pacientes con diagnóstico de TVP presentan mutación del gen de la protrombina). La tromb osis venosa superficial (TVS), un desorden menos severo que la trombosis venosa profunda, ocurre en estados de trombofilia primaria y puede progresar a TVP. Debe descartarse TVP, terreno varicoso, cáncer y desórdenes autoinmunes.
4 En quién buscar. No existe consenso aún con respecto a quien evaluar en búsqueda de trombofilias congénitas. La posibilidad de identificar dicho trastorno aumenta si realizamos el screening sólo en pacientes con las siguientes características (tabla 3): primer evento antes de los 50 años sin factor de riesgo identificable, historia familiar de etev, trombosis a repetición, trombosis en sitio inusual (vena porta, hepática, mesentérica o cerebral), historia de necrosis de piel inducida por warfarina. El screening no se recomienda salvo que los resultados modifiquen la conducta terapéutica para el paciente o la familia. TABLA I. Causas de trombosis venosa. Desorden congénito Mutación del Factor V Leiden Mutación del gen de Protrombina Déficit Proteina S Déficit Protein C Déficit Antitrombina (AT) Desórdenes raros Disfibrinogenemia Desorden adquirido Cáncer Presencia de catéter venoso central Cirugías, especialmente ortopédicas Trauma Embarazo Anticonceptivos orales Tratamiento de reemplazo hormonal Tamoxifeno, Bevacizumab, Talidomida, Lenalidomida Immovilización Insuficiencia cardíaca Sindrome antifosfolípido Desorden mieloproliferativo Policitemia vera Trombocitemia esencial Hemoglobinuria Paroxística nocturna Enfermedad inflamatoria intestinal Sindrome nefrótico Mieloma múltiple Marcada leucocitosis en leucemia aguda HIV/SIDA ALGORITMO I. Diagnóstico de TVP.
5
6 TABLA 2. Probabilidad clínica de trombosis venosa profunda (Score de Wells). Característica Clínica Score Cáncer activo (bajo tratamiento 1 o dentro de los 6 meses del tratamiento o paliativo) Parálisis, paresia o 1 inmovilización por yeso en MMII Postrado en cama por más de 3 1 días o cirugía mayor dentro de las 4 semanas Localized tenderness along the 1 distribution of the deep venous system Tumefacción completa de la 1 pierna Hinchazón de la pantorrilla por 1 más de 3 cm cuando se lo compara con la pierna asintomática (medido por debajo de la tuberosidad anterior de la tibia) Edema con fóvea (mayor en la 1 pierna sintomática) Circulación colateral venosa (no 1 varicosa) Diagnóstico alternative -2 Score Alta probabilidad 3 o más Moderada probabilidad 1 o 2 Baja probabilidad 0 Este modelo clínico ha sido modificado para considerar otra característica clínica: trombosis venosa profunda previa documentada corresponde 1 punto más. Utilizando este sistema modificado, se habla de alta o baja probabilidad para TVP. Alta probabilidad Baja probabilidad 2 o más 1 o menos
7 TABLA 3. Recomendaciones para búsqueda de trombofilia. Las siguientes recomendaciones relacionadas a las indicaciones de cuándo iniciar la búsqueda de trombofilia se dividen en aquellas de fuerte ó débil recomendación. Recomendación fuerte: Primer evento de trombosis venosa < 50 años O Historia de episodios trombóticos a repetición O Familiar de primer grado con tromboembolismo documentado < 50 años Recomendación débil: Primer episodio de tromboembolismo venoso idiopático en mayores de 50 años E Historia familiar sin antecedentes de tromboembolismo
8 TABLA 4. Desórdenes asociados a incrementos en plasma de dímero-d. Enfermedad tromboembólica arterial Infarto de miocardio Stroke Isquemia aguda en miembros inferiores Fibrilación auricular Trombo intracardíaco Enfermedad tromboembólica venosa Trombosis venosa profunda Embolia pulmonar Coagulación intravascular diseminada Preeclampsia y eclampsia Anomalía en la fibrinolisis; uso de fibrinolíticos Enfermedad cardiovascular, insuficiencia cardíaca congestiva Infección severa/sepsis/inflamación Cirugía/trauma (ejemplo: isquemia tisular, necrosis) Sindrome de respuesta inflamatoria sistémica Enfermedad hepática severa Cáncer Enfermedad renal Sindrome nefrótico (ejemplo: trombosis de vena renal) Falla renal aguda Falla renal crónica y enfermedad cardiovascular subyacente Embarazo Malformación venosa TRATAMIENTO DE TVP Las siguientes recomendaciones para el tratamiento de la enfermedad tromboembólica venosa (etev) se basan en las recomendaciones de las siguientes fuentes: 2008 American College of Chest Physicians Evidence-Based Clinical Practice Guidelines, British Committee for Standards in Haematology, joint guidelines of the American College of Physicians and the American Academy of Family Physicians, American Heart Association/American College of Cardiology. Objetivos generales. Los objetivos primarios consisten en prevenir la extensión del coágulo, TEP agudo, recurrencia de la trombosis así como el desarrollo de complicaciones tardías, tales como el síndrome post-trombótico e hipertensión pulmonar crónica secundaria a etev. Fundamentos. El tratamiento anticoagulante está indicado en aquellos pacientes con diagnóstico de TVP proximal, ya que la embolia pulmonar (TEP) ocurre en más del 50% de los pacientes no tratados, dentro de los primeros días o semanas del inicio del evento.
9 En aquellos pacientes con diagnóstico de TVP distal asintomática, en caso de no administrar el tratamiento correspondiente, debe someterse a estudios no invasivos en forma seriada en los próximos 10 a 14 días para evaluar la posibilidad de extensión proximal y mayor riesgo de TEP. Tratamiento inicial. Aquellos pacientes con diagnóstico de TVP/TEP deben iniciar tratamiento con heparina no fraccionada (HNF), heparina de bajo peso molecular (HBPM) o fondaparinux. No se encontró diferencia estadísticamente significativa en los resultados de eficacia y seguridad (ejemplo: TVP recurrente, TEP recurrente, sangrado mayor, muerte, etc.) al comparar HNF administrada en forma EV con su administración SC o HBPM. Heparina no fraccionada. Cuando se utiliza HNF, la dosis requerida debe ser suficiente como para prolongar el KPTT 1,5 a 2,5 veces el valor control del paciente o el límite superior del mismo (lo que equivale en sangre periférica a U/mL por medición de anti-x). El mismo debe lograrse dentro de las 24 horas de hecho el diagnóstico, ya que el retraso está asociado a mayores tasas de recurrencia de etev. La dosis utilizada consiste en la administración inicial de 80 U/kg en bolo EV y 18 U/kg/hora por bomba de infusión contínua (BIC). Para el ajuste de dosis se utilizan nomogramas con controles cada 6 horas. Una vez alcanzado el KPPT objetivo, el control se realiza 1 vez al día. En caso de requerimientos mayores a U/día, se debe regular la dosis por heparinemia. El tratamiento con heparina o sus derivados debe continuarse al menos 5 días y la anticoagulación oral (ACO) debe superponerse al menos 4 o 5 días. Para la mayoría de los pacientes, la ACO debe ser simultánea a la heparina y ésta puede ser discontinuada el día 5 ó 6 si el RIN se encuentra en rango terapéutico por 2 días consecutivos. Los efectos adversos mayores comprenden el sangrado y la plaquetopenia. Los pacientes con mayor riesgo de sangrado son aquellos que padecieron trauma y/o cirugía reciente, o bien, cualquier factor que predisponga al sangrado como úlcera péptica, cáncer oculto, hepatopatía, defectos en la hemostasia, edad > 65 años, sexo femenino y baja concentración de hemoglobina al ingreso. En aquellos pacientes que reciben HNF, se recomienda realizar el control periódico del recuento de plaquetas para evaluar el desarrollo de trombocitopenia inducida por heparina (HIT), el cual se encuentra relacionado con eventos trombóticos (HITT). En caso de caída brusca o sostenida o recuento < /ml, el tratamiento con heparina debe ser suspendido. Heparina de bajo peso molecular. Al utilizar HBPM, se presentan algunas ventajas con respecto a la HNF: mayor biodisponibilidad cuando se administran en forma subcutánea; la duración del efecto anticoagulante es mayor, lo que permite su administración 1 o 2 veces al día; la respuesta anticoagulante (medida mediante la actividad anti-xa) se correlaciona con el peso corporal, permitiendo la administración de una dosis fija; el monitoreo del laboratorio no es necesario y menor riesgo de HITT. La HBPM, administrada 1 o 2 veces al día, es al menos tan efectiva y segura como la HNF en pacientes con TVP. Además, podría estar asociada a mayor inhibición in vivo de trombina, mayor efecto en la regresión del trombo y menor tasa de TVP recurrente, sangrado y mortalidad. La dosis de Enoxaparina (Clexane ) es de 1 mg/kg cada 12 horas subcutánea, con una dosis máxima de 180 mg/día. La Nadroparina (Fraxiparine ) se utiliza con 0.1 ml cada 10 kg (86 U/kg) cada 12 horas subcutánea, con una dosis máxima de U/día. Al igual que la HNF, la HBPM debe superponerse al ACO por un mínimo de 4 o 5 días y hasta que el RIN haya alcanzado el rango terapéutico durante 2 días consecutivos. Se recomienda monitoreo 2 veces por semana en pacientes obesos (> 130 kg), embarazadas y aquellos con insuficiencia renal (clearance de creatinina < 30 ml/min). El mismo se realiza con la actividad anti-x en un rango de 0,5 a 1 (no modifica el KPTT). En aquellos pacientes con insuficiencia renal y clearance de creatinina < 30 ml/min, se sugiere disminuir la dosis TERAPEUTICA un 50% pero no la dosis PROFILACTICA de enoxaparina.
10 Tratamiento trombolítico y trombectomía. El uso de agentes trombolíticos, trombectomía quirúrgica o percutánea debe ser evaluada para cada caso en forma individual. Pacientes con TEP y descompensación hemodinámica o trombosis iliofemoral masiva (ejemplo: flegmasía cerúlea dolens) que presentan bajo riesgo de sangrado, son los principales candidatos. Filtro de vena cava inferior. El filtro en vena cava inferior (f-vci) es utilizado cuando existe contraindicación o falla del tratamiento anticoagulante convencional en aquellos individuos con TVP proximal o TEP. Uso ambulatorio. Los siguientes cuatro criterios pueden ayudar a identificar aquellos pacientes con TVP cuyo tratamiento ambulatorio no sería apropiado: 1. Presencia de TVP masiva (ejemplo: TVP iliofemoral) 2. Presencia de embolia pulmonar sintomática 3. Alto riesgo de sangrado con el tratamiento anticoagulante 4. Presencia de comorbilidad que requiera tratamiento en el hospital Sin embargo y cuando sea posible, los pacientes con TVP proximal pueden ser tratados con HBPM en forma ambulatoria sin pérdida de la eficacia terapéutica. La tasa de sangrado mayor y recurrencia de la etev resultó similar al comparar HNF y HBPM, habiendo presentado esta última una estadía hospitalaria de corta duración y menores costos. Sangrado. Para aquellos pacientes que padecen un sangrado mientras reciben HNF o HBPM, su efecto se neutraliza con el uso de sulfato de protamina (1mg/100U de HNF). Como la vida media de la HNF es de 1 hora, solo debe neutralizarse la administrada en las últimas 4 horas. La protamina neutraliza sólo el 60% de la actividad anti-x de la HBPM. Si el sangrado aparece dentro de las 8 horas de administrada la HBPM, indicar 1 mg de protamina por cada mg de enoxaparina, pudiéndose administrar una segunda dosis de 0.5 mg si el sangrado persiste. Menores dosis son necesarias si el sangrado aparece luego de las 8 horas de administrada. Se administra en forma EV lenta, no superando los 20 mg/minuto y no más de 50 mg en un período de 10 minutos, lográndose una neutralización completa para la HNF. Si la neutralización es necesaria para la HBPM y la última dosis fue administrada dentro de las 8 horas, se requieren menores dosis de sulfato de protamina. Acenocumarol. El tratamiento con heparina es continuado por 3 a 6 meses con ACO para prevenir la recurrencia de la enfermedad. En pacientes con TVP proximal, el tratamiento a largo plazo disminuye la frecuencia de la recurrencia del 47 a 2%. El efecto anticoagulante del acenocumarol (Sintrom ), el cual media la inhibición de la síntesis de los factores de la coagulación K dependientes (II, VII, IX y X), se retrasa hasta la completa eliminación en sangre periférica de los mismos; el pico del efecto no se observa hasta luego de las horas de administrada la medicación. Durante los primeros días de la administración del acenocumarol, la prolongación del TP o RIN, representa la depresión del factor VII que tiene una vida media de 5-7 horas. Esto no representa una anticoagulación adecuada, ya que la vía intrínseca permanece intacta hasta que los factores II, IX y X disminuyan lo suficiente, lo que lleva alrededor de 5 días con la dosis adecuada (especialmente del factor II protrombina cuya vida media es de 3 días). Es por esta razón que es necesaria la superposición de heparina y acenocumarol por 4 o 5 días. El monitoreo de la respuesta terapéutica se realiza mediante la Razon Internacional Normatizada o RIN, el cual debe alcanzar un valor entre 2 y 3. Una vez alcanzado el efecto anticoagulante y la dosis permanece estable, se debe controlar al paciente con laboratorio cada 3 o 4 semanas; sólo intervalos más frecuentes se realizan en aquellos casos donde existen factores que generen una respuesta impredecible (ejemplo: drogas que interactúan con acenocumarol). Existe una larga lista de drogas que interactúan con acenocumarol, pudiendo generar un estado de anticoagulación en más/menos, o bien, un alto riesgo de sangrado independiente del RIN. Es por ello que los
11 pacientes deben estar avisados en caso de tomar NUEVA MEDICACION, inclusive hierbas (el anís presenta un derivado cumarínico entre sus ingredientes) o aquellas de aplicación local (para mayor información, léase tabla). La dosis de acenocumarol es individual en cada paciente y se modifica según el monitoreo. Se sugieren dosis bajas (< 4 mg/día) en aquellos pacientes con falla hepática, desnutrición, insuficiencia cardíaca congestiva, ancianos, enfermedad renal crónica y pacientes con alto riesgo de sangrado. Antiacoagulación excesiva. La misma está presente cuando el RIN se encuentra por encima del límite superior con respecto al objetivo, o bien si el paciente desarrolla un sangrado significativo independientemente del grado de elevación del RIN (ejemplo: sangrado retroperitoneal masivo en paciente con ACO y RIN de 3). La causa más común es la interacción medicamentosa entre acenocumarol con otras drogas y la presencia de comorbilidad (ejemplo: enfermedad hepática, malabsorción) que puede interferir con la ingestión del ACO, absorción o metabolismo. La clasificación tradicional de sangrado mayor comprende: sangrado fatal y/o sangrado sintomático en un órgano u área crítica y/o sangrado que provoca una caída en la hemoglobina 2 g/dl o que requiere la transfusión de 2 o más unidades de glóbulos rojos o sangre completa. El tratamiento depende del RIN, tipo de sangrado y severidad: RIN <5 sin sangrado. Sin la presencia de sangrado o sangrado no significativo y RIN por encima del rango terapéutico pero por debajo de 5, la dosis siguiente de acenocumarol debe suspenderse o disminuirse. RIN 5 a 9 sin sangrado. Si el RIN se encuentra entre 5 y 9 pero no está asociado a sangrado significativo, el riesgo de sangrado mayor dentro de los 30 días es cercano al 1%. Existen 2 opciones válidas para la corrección: suspender acenocumarol temporalmente, o suspender más vitamina K en dosis bajas. Según algunos autores, los factores de riesgo asociados a RIN > 4 a las 48 horas de suspendida la medicación comprende: edad avanzada, cáncer activo, insuficiencia cardíaca, dosis de mantenimiento de ACO y RIN muy elevado. La administración concomitante de la vitamina K en dosis bajas (1 a 2.5 mg) acelera la corrección en comparación a la suspensión sola y permite que el RIN vuelva al rango terapéutico. Si se utilizan dosis mayores, el paciente se vuelve temporalmente resistente (días o semanas) al tratamiento futuro. La administración VO o EV resulta igualmente efectiva, aunque se prefiere la primera por el riesgo de anafilaxia asociado a la administración EV. Se ha sugerido que la administración VO es mejor cuando se utiliza el preparado en ampolla. RIN > 9 sin sangrado. Si el RIN es > 9 y el paciente se encuentra sin sangrado significativo, se debe suspender el acenocumarol y administrar 2.5 a 5 mg de vitamina K VO, pudiéndose repetir si necesario. RIN > 20 sin sangrado o sangrado mínimo. No se dispone de amplia información en cuanto al tratamiento en estos casos. Puede realizarse el tratamiento descripto en el apartado previo o bien, realizar el correspondiente a pacientes con sangrado. La decisión depende del juicio clínico, riesgo de sangrado o la extensión actual y el valor del RIN. Sangrado severo o descompensación hemodinámica. En pacientes con sangrado severo se debe realizar la reversión de la anticoagulación lo antes posible. Se debe suspender el acenocumarol y administrar 10 mg de vitamina K en INFUSIÓN EV LENTA (20-60 minutos) asociado a plasma fresco congelado (PFC) o concentrado de factores protrombínicos (CFP) o factor VIIa recombinante humano (fviia-
12 RH) según la urgencia. El monitoreo del RIN debe realizarse en forma frecuente y la vitamina K puede administrarse nuevamente luego de las 12 horas; además, el PFC, CFP y/o fviia-rh pueden utilizarse según la respuesta clínica y el laboratorio. Duración del tratamiento. A pesar de existir guías publicadas donde se establece la duración mínima del tratamiento con acenocumarol en aquellos pacientes con primer episodio de ETEV idiopática, la duración óptima no se conoce. Entonces, es por ello que la duración del tratamiento anticoagulante es variable conforme el contexto clínico y las preferencias del paciente. En pacientes con primer evento de ETEV con factor de riesgo reversible (ejemplo: trauma, cirugía) debe recibir tratamiento al menos por 3 meses. Aquellos sin factor de riesgo, se considera un mínimo de 3 meses seguido de reevaluación para el tratamiento prolongado según riesgos y beneficios. El tratamiento con duración indefinida es preferible en aquellos pacientes con primer episodio de TVP PROXIMAL de causa idiopática y alto riesgo de ETEV recurrente (ejemplo: trombofilia) con bajo riesgo de sangrado. En caso de TVP DISTAL con o sin factores de riesgo, 3 meses de tratamiento parece ser suficiente. Aquellos pacientes con enfermedad oncológica deben ser tratados en forma indefinida o hasta que la causa subyacente sea resuelta. etev y factor de riesgo reversible o limitado en el tiempo Pacientes con primer episodio de etev en el contexto de factor de riesgo reversible o limitado en el tiempo (ejemplo: cirugía, trauma, embarazo, uso de anticonceptivos orales) deben ser tratados durante un tiempo mínimo de 3 meses y no un período de tiempo menor (Grado 1A). Tratamiento prolongado (ejemplo: más de 6 meses) no es necesario, ya que el riesgo de recurrencia en esos pacientes es bajo, siendo 3% en el primer año. En aquellos pacientes con factor de riesgo continuo que es potencialmente reversible (ejemplo: inmovilización prolongada), el tratamiento prolongado debe continuar hasta que el factor de riesgo desaparezca. Primer episodio de etev idiopático Para aquel paciente con primer episodio de etev idiopático, se recomienda anticoagulación por un mínimo de 3 meses (Grado 1A). Luego de este tiempo, todos los pacientes deben ser evaluados según riesgo/beneficio para
13 la anticoagulación a largo plazo. Para aquellos pacientes con primer episodio de TVP proximal espontánea, se sugiere tratamiento indefinido (ejemplo: > 12 meses) sobre tratamientos con menor duración (Grado 2A). etev recurrente y syndrome antifosfolípido Para aquellos pacientes con segundo episodio de etev espontáneo y para aquellos con síndrome antifosfolípido y etev, se recomienda anticoagulación indefinida (Grado 1A). Trombosis venosa de la pantorrilla (distal) Para pacientes con trombosis venosa de la pantorrilla (distal), se sugiere anticoagulación por 3 meses más que tratamiento indefinido (Grado 2B). Si no se realiza anticoagulación (ejemplo: trombosis venosa distal asintomática aislada), deben realizarse estudios no invasivos de extremidades inferiores en forma seriada durante los 10 a 14 días siguientes en búsqueda de extensión proximal. Cáncer Falla de la anticoagulación Los recursos disponibles en estos pacientes incluyen la colocación de un filtro en vena cava inferior o intervención vascular como el tratamiento trombolítico o trombectomía. La interconsulta con cirugía vascular debe realizarse en estas circunstancias; la intervención seleccionada depende de la experiencia disponible.
14 Manejo médico general. Se aconseja una vez iniciado el tratamiento con ACO y los síntomas del paciente se encuentran bajo control, alta precoz. Durante el inicio del tratamiento anticoagulante ambulatorio y por los primeros 2 años luego de la TVP, es recomendable el uso de medias elásticas compresivas para prevenir el síndrome post-trombótico.
15 Nomograma de infusión endovenosa de heparina basado en el peso Dosis inicial 80 unidades/kg en bolo, luego 18 unidades/kg por hora KPTT <35 seg (< unidades/kg en bolo, luego aumentar la infusion 4 x control) unidades/kg por hora KPTT seg 40 unidades/kg en bolo, luego aumentar la tasa de infusión 2 ( x control) unidades/kg por hora KPTT seg No modificar ( x control) KPTT seg Disminuir la infusion 2 unidades/kg por hora ( x control) KPTT >90 seg (>3.0 Suspender la infusión durante 1 hora, luego aumentar la x control) infusión 3 unidades/kg por hora KPTT debe medirse cada 6 horas luego de la dosis inicial o luego de cada modificación Manejo de RIN supraterapéutico RIN Sangrado presente Acción a realizar >Ter a 5.0 No Disminuir dosis de acenocumarol, o Omitir una dosis y disminuir la próxima dosis de acenocumarol cuando el RIN se encuentre en rango terapéutico, o No se require disminuir la dosis si el RIN se encuentra prolongada mínimamente >5.0 a 9.0 No Omitir la 1era y 2da dosis siguiente, controlar RIN con mayor frecuencia, y reiniciar tratamiento en dosis menor cuando el RIN se encuentra en rango terapéutico, o Omitir una dosis y administrar 1 a 2.5 mg de vitamina K oral* >9.0 No Suspender acenocumarol y administrar 2.5 a 5 mg de vitamina K oral. Controlar RIN con mayor frecuencia y administrar vitamina K según necesidad. Reiniciar acenocumarol en dosis menores cuando el RIN se encuentre en rango
16 Cualquier valor Severo o con compromiso de vida terapéutico. Suspender acenocumarol y administrar 10 mg de vitamina K EV en infusion continua; agregar concentrado de complejo protrombínico, plasma fresco congelado o factor recombinante humano VIIa según la urgencia clínica. Monitoreo según necesidad. RIN: Razón internacional normatizada; Ter: RIN terapéutico para el paciente problema. * Esta opción se prefiere en aquellos pacientes con alto riesgo de sangrado (ejemplo: historia de sangrado stroke, insuficiencia renal, anemia, hipertensión). Fórmula para revertir el sangrado por antagonistas de vitamina K Paso 1. Decidir el RIN objetivo Situación clínica RIN objetivo Sangrado moderado, alto riesgo de trombosis Sangrado severo, riesgo moderado de 1.5 trombosis Sangrado que compromete la vida del 1.0 paciente, bajo riesgo de trombosis Paso 2. Convertir RIN a TP (expresado en porcentaje) INR Porcentaje aproximado Sobreanticoagulación > Rango terapéutico Rango subterapéutico Reversión completa a normal Paso 3. Calcular la dosis Fórmula para calcular la dosis: (TP objetivo en porcentaje TP presente en porcentaje) X peso en kg = ml de plasma o UI de concentrado de complejo protrombínico (CCP) necesario Ejemplo: un paciente con embolia pulmonary 3 meses atrás ahora presenta un sangrado digestivo mayor: RIN presente 7.5, RIN objetivo 1.5, peso 80 kg: (40-5) X 80 = Entonces, se necesitan 2800 ml de PFC o 2800 UI de CPP. Cálculo del volumen de plasma (en mililitros) o la dosis de concentrado de complejo protrombínico (en unidades internacionales) necesaria para revertir los efectos de antagonistas de vitamina K en caso de sangrado. Medicación que interfiere con el efecto del acenocumarol
17 Aumenta el efecto del acecocumarol Paracetamol, Allopurinol, Esteroides anabólicos, Aspirina, Amiodarona, Capecitabine, Cefalosporinas, Cimetidina, Ciprofloxacina, Clofibrato, Clopidogrel, Diclofenac, Disulfiram, Eritromicina, Fluconazol Fluorouracilo (5-FU), Inhibidores de la recaptación de la serotonina (ejemplo: Fluoxetina), Metronidazol, Metronidazol, Macrólidos, Trimetoprima/Sulfametoxazol, Tamoxifeno, Hormona tiroidea. Disminuye los efectos de acenocumarol Azatioprina, Drogas antitiroidesas, Carbamazepina, Dicloxacillina, Glutetimida, Griseofulvina, Haloperidol, Nafcillina, Anticonceptivos orales, Fenobarbital, Rifampina, Vitamin K. "#$%&&' #( )*+,, -./0*1 2,+131./, 4, /089.5:375/0 0*,+5; <8.;50*89 <,,; 2,/.31 A3+508./ '05785/ )+857 '/2,108:50.+1> $ %/:7 B C,< DEF(GHFI JKKG L%"M@$ N,0 57( C5/5:,-,/ ;,90,< <,,; 2,/.31 0*+.-=.181 8/.30;508,/01 =4 318/: 978/ ,11-,/0 5/< AO<8-,+ 0,108/:> "// '/0,+/ C,< GDF(GKPI JKKG C'&&%M B,0 57( Q.10-,/.;53157,10+.:,/ +,;759,-,/0 5/< +81R 6.+ 2,/.31 0*+.-=.,-=.781-( " 1410, ,28,S 5/< -,05O5/ *, T>U> Q+,2,/082, U,+289,1 )51R V.+9,> "// '/0,+/ C,< GDH(HPKI JKKJ M'AL%M QC,0 57I./ =,* *, Q+,2,/08./.6 M,93++,/0 W,/.31 )*+.-=.,-=.781- XQM%W%$)Y '/2,108:50.+1( &./:O0,+-I 7.SO8/0,/1804 S5+65+8/ 0*,+5; *, ;+,2,/08./.6 +,93++,/0 2,/.31 0*+.-=.,-=.781-( " +5/<.-8Z,<I <.3=7,O=78/<I ;759,=.O9./0+.77,< 0+857> $ %/:7 B C,< DEP(GEJFI JKKD [@T$"C%"T\ ]I Q%M$%#%M )( V./<5;5+8/3^( " /,S 14/0*,089 ;,/051599*5+8<, 6.+ 0*+.-=.181 ;+,2,/08./> &5/9,0 DF_(G`GKI JKKJ
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
Etiologia. La trombosis venosa se define como la presencia de un trombo o coágulo de sangre en una vena, sea cual sea su localización.
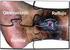 TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
PROTOCOLO PARA PREVENCIÓN DE TROMBOEMBOLIA VENOSA
 PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
2.11. Trombosis venosa
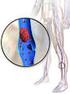 154 Capítulo 2 Urgencias cardiovasculares 2.11. Trombosis venosa Ana Arias Milla, Manuel S. Moya Mir y Carmen Maínez Saiz La trombosis venosa consiste en la aparición de un trombo en una vena por la existencia
154 Capítulo 2 Urgencias cardiovasculares 2.11. Trombosis venosa Ana Arias Milla, Manuel S. Moya Mir y Carmen Maínez Saiz La trombosis venosa consiste en la aparición de un trombo en una vena por la existencia
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
Profilaxis de la Enfermedad Tromboembólica en el Embarazo. Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015
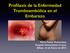 Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Trombosis venosa profunda
 Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO
 ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ANTICOAGULACION Y REVERSION. Maria Carballude Prieto R2 MFyC OCT/11
 ANTICOAGULACION Y REVERSION Maria Carballude Prieto R2 MFyC OCT/11 DEFINICION El tto con Anticoagulantes orales (ACO) ) se ha usado desde hace años a con demostrada eficacia en la profilaxis primaria y
ANTICOAGULACION Y REVERSION Maria Carballude Prieto R2 MFyC OCT/11 DEFINICION El tto con Anticoagulantes orales (ACO) ) se ha usado desde hace años a con demostrada eficacia en la profilaxis primaria y
Anticoagulación oral en atención primaria
 El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
HEPARINA Y ANTICOAGULANTES ORALES
 HEPARINA Y ANTICOAGULANTES ORALES HEMOSTASIA Conjunto de mecanismos que intentan evitar la pérdida sanguínea tras un traumatismo vascular 1º) Hemostasia primaria: respuesta vascular y plaquetaria *Tapón
HEPARINA Y ANTICOAGULANTES ORALES HEMOSTASIA Conjunto de mecanismos que intentan evitar la pérdida sanguínea tras un traumatismo vascular 1º) Hemostasia primaria: respuesta vascular y plaquetaria *Tapón
TROMBOEMBOLISMO PULMONAR
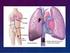 TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
Lección 32. Antiagregantes, Anticoagulantes y Fibrinolíticos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS
 Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
TROMBOFILIAS Y GESTACIÓN. Montserrat González Olga de Felipe
 TROMBOFILIAS Y GESTACIÓN Montserrat González Olga de Felipe TROMBOFILIAS Y GESTACION En cual de los siguientes casos estaría indicado estudio de trombofilia A.- Paciente de 39 años con embarazo y parto
TROMBOFILIAS Y GESTACIÓN Montserrat González Olga de Felipe TROMBOFILIAS Y GESTACION En cual de los siguientes casos estaría indicado estudio de trombofilia A.- Paciente de 39 años con embarazo y parto
Consiste en el enclavamiento en las arterias pulmonares de un trombo desprendido (émbolo) desde alguna parte del territorio venoso.
 Tromboembolismo pulmonar Consiste en el enclavamiento en las arterias pulmonares de un trombo desprendido (émbolo) desde alguna parte del territorio venoso. CAUSAS Aunque el origen del émbolo puede ser
Tromboembolismo pulmonar Consiste en el enclavamiento en las arterias pulmonares de un trombo desprendido (émbolo) desde alguna parte del territorio venoso. CAUSAS Aunque el origen del émbolo puede ser
IRENE GONZALO SAN JOSÉ R 1 MFyC
 IRENE GONZALO SAN JOSÉ R 1 MFyC Ocupación de la luz de las venas por un trombo compuesto por fibrina, plaquetas y hematíes, y la respuesta inflamatoria variable que le acompaña. Trombo se lisa y disuelve
IRENE GONZALO SAN JOSÉ R 1 MFyC Ocupación de la luz de las venas por un trombo compuesto por fibrina, plaquetas y hematíes, y la respuesta inflamatoria variable que le acompaña. Trombo se lisa y disuelve
FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS
 FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS Al finalizar el estudio de este Tema el alumno deberá ser capaz de: 1.- Describir el mecanismo anticoagulante de la Heparina. 2.- Valorar las reacciones
FARMACOLOGIA DE LA SANGRE OBJETIVOS Y COMPETENCIAS Al finalizar el estudio de este Tema el alumno deberá ser capaz de: 1.- Describir el mecanismo anticoagulante de la Heparina. 2.- Valorar las reacciones
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Dabigatrán y Rivaroxaban: qué pueden aportar?
 Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Gobernador de Antioquia Anibal Gaviria Correa. Secretario Seccional de Salud de Antioquia Carlos Mario Montoya Serna
 Gobernador de Antioquia Anibal Gaviria Correa Secretario Seccional de Salud de Antioquia Carlos Mario Montoya Serna Autor corporativo Nacer Centro Asociado al CLAP/SMR - OPS/OMS de la Universidad de Antioquia
Gobernador de Antioquia Anibal Gaviria Correa Secretario Seccional de Salud de Antioquia Carlos Mario Montoya Serna Autor corporativo Nacer Centro Asociado al CLAP/SMR - OPS/OMS de la Universidad de Antioquia
en el Paciente Quirúrgico
 Trombo profilaxis en el Paciente Quirúrgico CLINICA MEDICA C PROFESOR DR JUAN ALONSO Dra Lila Borràs Asistente Clinica Medica C BENEFICIO CLINICO NETO SANGRADO TROMBOSIS Que situaciones aumentan el riesgo
Trombo profilaxis en el Paciente Quirúrgico CLINICA MEDICA C PROFESOR DR JUAN ALONSO Dra Lila Borràs Asistente Clinica Medica C BENEFICIO CLINICO NETO SANGRADO TROMBOSIS Que situaciones aumentan el riesgo
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica
 Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO
 PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
RECOMENDACIONES DE MANEJO TROMBOPROFILAXIS EN OBSTETRICIA HOSPITAL UNIVERSITARIO FUNDACIÓN SANTA FE DE BOGOTÁ
 RECOMENDACIONES DE MANEJO TROMBOPROFILAXIS EN OBSTETRICIA HOSPITAL UNIVERSITARIO FUNDACIÓN SANTA FE DE BOGOTÁ ADAPTADO DE: - Reducing the Risk of Thrombosis and Embolism during Pregnancy and the Puerperium,
RECOMENDACIONES DE MANEJO TROMBOPROFILAXIS EN OBSTETRICIA HOSPITAL UNIVERSITARIO FUNDACIÓN SANTA FE DE BOGOTÁ ADAPTADO DE: - Reducing the Risk of Thrombosis and Embolism during Pregnancy and the Puerperium,
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral
 Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
VARIABILIDAD EN LOS NIVELES DE DÍMERO-D EN PACIENTES CON ENFERMEDAD TROMBOEMBÓLICA VENOSA
 VARIABILIA EN LOS NIVELES E ÍMERO- EN PACIENTES CON ENFERMEA TROMBOEMBÓLICA VENOSA María José Soto Cárdenas S. Medicina Interna H. U. Puerta del Mar (Cádiz) ENFERMEA TROMBOEMBÓLICA VENOSA: algunas consideraciones.
VARIABILIA EN LOS NIVELES E ÍMERO- EN PACIENTES CON ENFERMEA TROMBOEMBÓLICA VENOSA María José Soto Cárdenas S. Medicina Interna H. U. Puerta del Mar (Cádiz) ENFERMEA TROMBOEMBÓLICA VENOSA: algunas consideraciones.
ASOCIACIÓN ENTRE ENFERMEDAD TROMBOEMBÓLICA VENOSA Y OTRAS PATOLOGÍAS: ENFERMEDADES INFLAMATORIAS SISTÉMICAS Y CÁNCER
 ASOCIACIÓN ENTRE ENFERMEDAD TROMBOEMBÓLICA VENOSA Y OTRAS PATOLOGÍAS: ENFERMEDADES INFLAMATORIAS SISTÉMICAS Y CÁNCER Alarcón-Blanco P, Santiago-Díaz C, Sabio JM, Jiménez-Alonso J. Servicio de Medicina
ASOCIACIÓN ENTRE ENFERMEDAD TROMBOEMBÓLICA VENOSA Y OTRAS PATOLOGÍAS: ENFERMEDADES INFLAMATORIAS SISTÉMICAS Y CÁNCER Alarcón-Blanco P, Santiago-Díaz C, Sabio JM, Jiménez-Alonso J. Servicio de Medicina
Día Mundial de la Trombosis DÍA MUNDIAL DE LA TROMBOSIS 13 DE OCTUBRE
 Día Mundial de la Trombosis Qué es la Trombosis? La TROMBOSIS es un coágulo sanguíneo que se forma en las arterias o venas y bloquea la llegada de sangre y oxígeno. Constituye el principal factor responsable
Día Mundial de la Trombosis Qué es la Trombosis? La TROMBOSIS es un coágulo sanguíneo que se forma en las arterias o venas y bloquea la llegada de sangre y oxígeno. Constituye el principal factor responsable
HEMORRAGIA DIGESTIVA ALTA. Dra. Rosario Díaz Mery Abril 2013
 HEMORRAGIA DIGESTIVA ALTA Dra. Rosario Díaz Mery Abril 2013 Etiología Ulcera Péptica Variceal Esofagitis Gastritis erosiva Mallory Weiss Angiodisplasia Pólipos/Cancer Dieulafoy Ulceras marginales Fistula
HEMORRAGIA DIGESTIVA ALTA Dra. Rosario Díaz Mery Abril 2013 Etiología Ulcera Péptica Variceal Esofagitis Gastritis erosiva Mallory Weiss Angiodisplasia Pólipos/Cancer Dieulafoy Ulceras marginales Fistula
ACV ARTERIAL ISQUÉMICO
 ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ
 LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
Arteriopatía de miembros inferiores: algoritmos diagnósticos.
 Arteriopatía de miembros inferiores: algoritmos diagnósticos. Dr. Ignacio Bluro MTSAC Jefe Unidad Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Director
Arteriopatía de miembros inferiores: algoritmos diagnósticos. Dr. Ignacio Bluro MTSAC Jefe Unidad Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Director
Trombo profilaxis en el Paciente Quirúrgico
 Trombo profilaxis en el Paciente Quirúrgico JIMENA BUENO, LILA BORRAS, DANIELA OLIVARI, BORIS PEREZ, MARCELO CHIARELLA CLINICA MEDICA C DEPARTAMENTO CLINICO DE MEDICINA, HOSPITAL DE CLINICAS Guías para
Trombo profilaxis en el Paciente Quirúrgico JIMENA BUENO, LILA BORRAS, DANIELA OLIVARI, BORIS PEREZ, MARCELO CHIARELLA CLINICA MEDICA C DEPARTAMENTO CLINICO DE MEDICINA, HOSPITAL DE CLINICAS Guías para
UGC de Ginecología y Obstetricia
 RESUMEN DEL PROTOCOLO DE PROFILAXIS Y TRATAMIENTO DE ENFERMEDAD TROMBOEMBÓLICA EN EMBARAZO Y PUERPERIO (presentado abril 2012 por Dra. Medina) TRATAMIENTO DE LA ETEV EN EMBARAZO Y PUERPERIO Duración del
RESUMEN DEL PROTOCOLO DE PROFILAXIS Y TRATAMIENTO DE ENFERMEDAD TROMBOEMBÓLICA EN EMBARAZO Y PUERPERIO (presentado abril 2012 por Dra. Medina) TRATAMIENTO DE LA ETEV EN EMBARAZO Y PUERPERIO Duración del
PROTOCOLO para la PREVENCIÓN de la ENFERMEDAD TROMBOEMBÓLICA VENOSA
 PROTOCOLO para la PREVENCIÓN de la ENFERMEDAD TROMBOEMBÓLICA VENOSA La trombosis venosa profunda (TVP) y embolia pulmonar (EP), pueden aparecer secundariamente a una intervención quirúrgica o una enfermedad
PROTOCOLO para la PREVENCIÓN de la ENFERMEDAD TROMBOEMBÓLICA VENOSA La trombosis venosa profunda (TVP) y embolia pulmonar (EP), pueden aparecer secundariamente a una intervención quirúrgica o una enfermedad
Hospital Clínico Universiterio Valladolid
 Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
Tratamiento Anticoagulante Oral. Tratamiento Anticoagulante
 Tratamiento Anticoagulante Oral Eduardo Guarda S. Profesor Adjunto Departamento de Enfermedades Cardiovasculares Pontificia Universidad Católica de Chile Tratamiento Anticoagulante Trombosis en enfermedades
Tratamiento Anticoagulante Oral Eduardo Guarda S. Profesor Adjunto Departamento de Enfermedades Cardiovasculares Pontificia Universidad Católica de Chile Tratamiento Anticoagulante Trombosis en enfermedades
I.- META DEL TRATAMIENTO= NORMALIZAR NIVELES TSH SIN IMPORTAR CUAL ES LA CAUSA DEL HIPOTIROIDISMO.
 HIPOTIROIDISMO I.- META DEL TRATAMIENTO= NORMALIZAR NIVELES TSH SIN IMPORTAR CUAL ES LA CAUSA DEL HIPOTIROIDISMO. LA VARIABILIDAD DE REQUERIMIENTOS DOSIS DEPENDE DE FACTORES QUE INTERFIEREN EN SU ABSORCION
HIPOTIROIDISMO I.- META DEL TRATAMIENTO= NORMALIZAR NIVELES TSH SIN IMPORTAR CUAL ES LA CAUSA DEL HIPOTIROIDISMO. LA VARIABILIDAD DE REQUERIMIENTOS DOSIS DEPENDE DE FACTORES QUE INTERFIEREN EN SU ABSORCION
Hospital Universitario Ramón y Cajal. Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON PCE / TVP / 013
 Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON TROMBOSIS VENOSA PROFUNDA PCE / TVP / 013 POBLACIÓN DIANA: Paciente adulto ingresado en unidades de hospitalización con diagnóstico de TVP
Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON TROMBOSIS VENOSA PROFUNDA PCE / TVP / 013 POBLACIÓN DIANA: Paciente adulto ingresado en unidades de hospitalización con diagnóstico de TVP
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1. María Pereiro Sánchez MIR III Hematología y hemoterapia.
 Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
IX Congreso Argentino de Hemostasia y Trombosis GRUPO CAHT Buenos Aires, octubre 2010 Manejo práctico del laboratorio de anticoagulación
 IX Congreso Argentino de Hemostasia y Trombosis GRUPO CAHT Buenos Aires, octubre 2010 Manejo práctico del laboratorio de anticoagulación Dr. Luis Barrera Htal. Italiano de Buenos Aires, Buenos Aires Dra.
IX Congreso Argentino de Hemostasia y Trombosis GRUPO CAHT Buenos Aires, octubre 2010 Manejo práctico del laboratorio de anticoagulación Dr. Luis Barrera Htal. Italiano de Buenos Aires, Buenos Aires Dra.
TROMBOFILIAS Y EMBARAZO
 Predisposición al desarrollo de tromboembolia venosa Síndrome Antifosfolipídico Trombofilias hereditarias del riesgo trombótico y complicaciones gestacionales Muerte fetal Pérdidas gestacionales del 2º
Predisposición al desarrollo de tromboembolia venosa Síndrome Antifosfolipídico Trombofilias hereditarias del riesgo trombótico y complicaciones gestacionales Muerte fetal Pérdidas gestacionales del 2º
CONFLICTOS DE INTERES BOEHRINGER INGELHEIM BAYER ALMIRALL PFIZER BRISTOL QUINTILES MENARINI SERVIER
 CONFLICTOS DE INTERES BOEHRINGER INGELHEIM BAYER ALMIRALL PFIZER BRISTOL QUINTILES MENARINI SERVIER Nuevos ANTICOAGULANTES ORALES. Indicaciones Prevención ETEV en Cirugía programada de cadera y rodilla
CONFLICTOS DE INTERES BOEHRINGER INGELHEIM BAYER ALMIRALL PFIZER BRISTOL QUINTILES MENARINI SERVIER Nuevos ANTICOAGULANTES ORALES. Indicaciones Prevención ETEV en Cirugía programada de cadera y rodilla
PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS
 REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD DEL MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS Número de edición
REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD DEL MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS Número de edición
MORTALIDAD Y COMPICACIONES DE UNA COHORTE DE PACIENTES ANTICOAGULADOS
 MORTALIDAD Y COMPICACIONES A DOS AÑOS A DE UNA COHORTE DE PACIENTES ANTICOAGULADOS S Figar; A Vénica; J Arbelbide; D Penchasky; S Viñuales; M Cardenas; E Petrlik; D Fantl; E Nucifora; D Luna; F González
MORTALIDAD Y COMPICACIONES A DOS AÑOS A DE UNA COHORTE DE PACIENTES ANTICOAGULADOS S Figar; A Vénica; J Arbelbide; D Penchasky; S Viñuales; M Cardenas; E Petrlik; D Fantl; E Nucifora; D Luna; F González
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las
 Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
BOMBA VENOSA. Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico.
 BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
Síndrome Antifosfolípido
 Síndrome Antifosfolípido El síndrome de anticuerpos antifosfolípidos es una enfermedad autoinmune de identificación reciente que se presenta principalmente en la población joven femenina. En estas personas,
Síndrome Antifosfolípido El síndrome de anticuerpos antifosfolípidos es una enfermedad autoinmune de identificación reciente que se presenta principalmente en la población joven femenina. En estas personas,
PROFILAXIS DE LA ENFERMEDAD TROMBOEMBÓLICA VENOSA ASOCIADA CON CIRUGÍA GENERAL Y CIRUGÍA ORTOPÉDICA
 INDICACIONES Las heparinas de bajo peso molecular (HBPM) administradas por vía subcutánea, han demostrado ser un tratamiento tan seguro y eficaz como la heparina no fraccionada intravenosa en el tratamiento
INDICACIONES Las heparinas de bajo peso molecular (HBPM) administradas por vía subcutánea, han demostrado ser un tratamiento tan seguro y eficaz como la heparina no fraccionada intravenosa en el tratamiento
Javier Sanz García R1
 Javier Sanz García R1 Dolor en rodilla izquierda y hueco poplíteo Verde Clasificación en triage No RAMC, no alcohol y no tabaco. HTA (controlada por su MAP), no DM y no dislipemias. Meatotomía 2007, úlcera
Javier Sanz García R1 Dolor en rodilla izquierda y hueco poplíteo Verde Clasificación en triage No RAMC, no alcohol y no tabaco. HTA (controlada por su MAP), no DM y no dislipemias. Meatotomía 2007, úlcera
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales. Angel Gabriel D Annunzio Médico Oncólogo
 Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales Angel Gabriel D Annunzio Médico Oncólogo Ca 19.9 Baja Especificidad Cancer de Colon Tumores de vía biliar Cáncer de estómago Tumores de la vía
Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales Angel Gabriel D Annunzio Médico Oncólogo Ca 19.9 Baja Especificidad Cancer de Colon Tumores de vía biliar Cáncer de estómago Tumores de la vía
Profilaxis antitrombótica en el embarazo
 Fecha: 28/01/2015 Nombre: Dra. Ana Gómez Alarcón. R2 Tipo de Sesión: Revisión de guías clínicas Profilaxis antitrombótica en el embarazo En toda gestante se debe realizar al inicio del embarazo una evaluación
Fecha: 28/01/2015 Nombre: Dra. Ana Gómez Alarcón. R2 Tipo de Sesión: Revisión de guías clínicas Profilaxis antitrombótica en el embarazo En toda gestante se debe realizar al inicio del embarazo una evaluación
HBPM en la insuficiencia renal
 HBPM en la insuficiencia renal Conxita Falgà Tirado S. Medicina Interna. Hospital de Mataró. Barcelona. III Jornada Novedades en Tratamiento Anticoagulante Madrid 30 de Noviembre 2012 HBPM en la I.Renal
HBPM en la insuficiencia renal Conxita Falgà Tirado S. Medicina Interna. Hospital de Mataró. Barcelona. III Jornada Novedades en Tratamiento Anticoagulante Madrid 30 de Noviembre 2012 HBPM en la I.Renal
TÍTULO: ANTICONCEPTIVOS HORMONALES Y TROMBOSIS
 Fecha: /0/0 Nombre: Dra. Jessica Nogueira García R Tipo de Sesión: Revisión de guías clínicas TÍTULO: ANTICONCEPTIVOS HORMONALES Y TROMBOSIS GUIA 0 SEC ( Sociedad Española de Contracepción) y SETH ( Sociedad
Fecha: /0/0 Nombre: Dra. Jessica Nogueira García R Tipo de Sesión: Revisión de guías clínicas TÍTULO: ANTICONCEPTIVOS HORMONALES Y TROMBOSIS GUIA 0 SEC ( Sociedad Española de Contracepción) y SETH ( Sociedad
TUTOR DRA GLORIANA PADILLA RODRIGUEZ R4. DRA ILCE PADILLA LEYVA R3
 TUTOR DRA GLORIANA PADILLA RODRIGUEZ R4. DRA ILCE PADILLA LEYVA R3 SLEV Anatomía. Se define como la presencia de un trombo que ocluye parcial o totalmente la luz de la vena y que puede migrar a la circulación
TUTOR DRA GLORIANA PADILLA RODRIGUEZ R4. DRA ILCE PADILLA LEYVA R3 SLEV Anatomía. Se define como la presencia de un trombo que ocluye parcial o totalmente la luz de la vena y que puede migrar a la circulación
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
18/04/2007 Código: PC Versión1
 Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
CONSENSO DE TRATAMIENTO DEL PRIMARIO CORTICOSENSIBLE
 CONSENSO DE TRATAMIENTO DEL SINDROME NEFROTICO PRIMARIO CORTICOSENSIBLE COMITÉ DE NEFROLOGÍA DE LA SOCIEDAD ARGENTINA DE PEDÍATRIA 2009-2011 DEFINICIONES SINDROME NEFRÓTICO: pérdida de proteínas en orina
CONSENSO DE TRATAMIENTO DEL SINDROME NEFROTICO PRIMARIO CORTICOSENSIBLE COMITÉ DE NEFROLOGÍA DE LA SOCIEDAD ARGENTINA DE PEDÍATRIA 2009-2011 DEFINICIONES SINDROME NEFRÓTICO: pérdida de proteínas en orina
Lourdes Betegon 1 ; Cristina Canal 1 ; Marina De Salas-Cansado 2
 Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
HOSPITAL CARLOS ANDRADE MARÍN Versión: 02. Profilaxis de Tromboembolismo Venoso Página: 1 de 5. Contenido 1. Objetivos Alcance...
 Contenido 1. Objetivos... 2 2. Alcance... 2 3. Definición... 2 4. Involucrados... 5 5. Actividades... 6 6. Referencias... 7 7. Registros generados... 8 8. Anexos... 9 9. Control de cambios... 13 1. Objetivos
Contenido 1. Objetivos... 2 2. Alcance... 2 3. Definición... 2 4. Involucrados... 5 5. Actividades... 6 6. Referencias... 7 7. Registros generados... 8 8. Anexos... 9 9. Control de cambios... 13 1. Objetivos
Antídotos y monitorización de los nuevos anticoagulantes
 Antídotos y monitorización de los nuevos anticoagulantes Dr Vicente Vicente Servicio de Hematología y Oncología Médica Hospital Universitario Morales Meseguer/Reina Sofía -Murcia - Los Nuevos Anticoagulante
Antídotos y monitorización de los nuevos anticoagulantes Dr Vicente Vicente Servicio de Hematología y Oncología Médica Hospital Universitario Morales Meseguer/Reina Sofía -Murcia - Los Nuevos Anticoagulante
Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio. Dra. Maria Mercedes Morales Hospital Roberto del Rio
 Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio Dra. Maria Mercedes Morales Hospital Roberto del Rio Síndromes Hemorrágicos. Consulta frecuente Impacto en morbi-mortalidad Diagnóstico y
Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio Dra. Maria Mercedes Morales Hospital Roberto del Rio Síndromes Hemorrágicos. Consulta frecuente Impacto en morbi-mortalidad Diagnóstico y
LLD Abreviado de Zoloft. Todo medicamento debe conservarse fuera del alcance de los niños.
 LLD Abreviado de Zoloft Versión: 19.0 Fecha: 20 de febrero de 2015 Aprobación ARCSA: 23 febrero de 2016 Todo medicamento debe conservarse fuera del alcance de los niños. 1. Presentación: Sertralina que
LLD Abreviado de Zoloft Versión: 19.0 Fecha: 20 de febrero de 2015 Aprobación ARCSA: 23 febrero de 2016 Todo medicamento debe conservarse fuera del alcance de los niños. 1. Presentación: Sertralina que
Complicaciones de la insuficiencia venosa. Dr Luis M. Villalonga Martínez (Medicina General y Flebología)
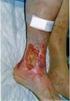 Complicaciones de la insuficiencia venosa Dr Luis M. Villalonga Martínez (Medicina General y Flebología) Venas profundas Están dentro de la masa muscular y van paralelas a la arteria principal y próximas
Complicaciones de la insuficiencia venosa Dr Luis M. Villalonga Martínez (Medicina General y Flebología) Venas profundas Están dentro de la masa muscular y van paralelas a la arteria principal y próximas
El papel del angio-tc en la hemorragia digestiva aguda (HDA).
 El papel del angio-tc en la hemorragia digestiva aguda (HDA). Poster no.: S-1017 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: A. Sáez de Ocáriz García, M. M. Mendigana
El papel del angio-tc en la hemorragia digestiva aguda (HDA). Poster no.: S-1017 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores: A. Sáez de Ocáriz García, M. M. Mendigana
Anexo III. Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos
 Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS)
 NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS) A) BASE: TRIPLE con PREDNISONA+ + MICOFENOLATO Pacientes sin características
NUEVO ESQUEMA DE ASIGNACIÓN DE PAUTAS DE TRATAMIENTO Enero-2009 (Ver Diagrama Básico de asignación de protocolo de asignación de IS) A) BASE: TRIPLE con PREDNISONA+ + MICOFENOLATO Pacientes sin características
CONTENIDO DEL CURSO TROMBOSIS Y EMBOLIA
 Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Abordaje y Manejo del Paciente con Pancreatitis aguda. Luz Elena Flórez Rueda Cirujana General 2016
 Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue
 Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue Tema 3 : Organización de los servicios para la atención del dengue Contenido: La Organización de los servicios
Capítulo II: Aspectos clínicos y Organización de los servicios para la atención del dengue Tema 3 : Organización de los servicios para la atención del dengue Contenido: La Organización de los servicios
TROMBOSIS VENOSA PROFUNDA
 TROMBOSIS VENOSA PROFUNDA Epidemiología: 1.92 casos cada 1000 habitantes por año con mayor riesgo en hombres que en mujeres. El riesgo se incrementa con la edad en ambos sexos Factores de riesgo: Factores
TROMBOSIS VENOSA PROFUNDA Epidemiología: 1.92 casos cada 1000 habitantes por año con mayor riesgo en hombres que en mujeres. El riesgo se incrementa con la edad en ambos sexos Factores de riesgo: Factores
Introducción. Artículo: Fibrilación auricular y riesgo de infarto de miocardio (Cortesía de IntraMed.com)
 Estudio REGARDS El objetivo de este trabajo fue estudiar el riesgo de infarto de miocardio en pacientes con fibrilación auricular. "Además de ser un factor ya conocido de riesgo de ACV, la FA se asocia
Estudio REGARDS El objetivo de este trabajo fue estudiar el riesgo de infarto de miocardio en pacientes con fibrilación auricular. "Además de ser un factor ya conocido de riesgo de ACV, la FA se asocia
Elección de Antiagregantes Plaquetarios en SCA sin SDST tratados con ACP
 Elección de Antiagregantes Plaquetarios en SCA sin SDST tratados con ACP Deberíamos cambiar nuestra práctica? Dr Alejandro Martínez S Universidad Católica de Chile Interacción Plaquetas y Coagulación
Elección de Antiagregantes Plaquetarios en SCA sin SDST tratados con ACP Deberíamos cambiar nuestra práctica? Dr Alejandro Martínez S Universidad Católica de Chile Interacción Plaquetas y Coagulación
Es la segunda causa de muerte en Chile y se ha convertido en una de las enfermedades más temidas entre los hombres mayores de 40 años.
 Es la segunda causa de muerte en Chile y se ha convertido en una de las enfermedades más temidas entre los hombres mayores de 40 años. En este documento ayudamos a entender de qué se trata el cáncer de
Es la segunda causa de muerte en Chile y se ha convertido en una de las enfermedades más temidas entre los hombres mayores de 40 años. En este documento ayudamos a entender de qué se trata el cáncer de
PT-09 Protocolo de actuación ante la trombosis venosa profunda
 Edición 602008 Página de 8 COPIA Nº: RED INTERNA FECHA DE ENTREGA: SERVICIO: SERVICIO DE URGENCIAS DESTINATARIO: CARGO: DESCRIPCION CONTROL de MODIFICACIONES Nº Edición Fecha Edición REVISADO: Responsable
Edición 602008 Página de 8 COPIA Nº: RED INTERNA FECHA DE ENTREGA: SERVICIO: SERVICIO DE URGENCIAS DESTINATARIO: CARGO: DESCRIPCION CONTROL de MODIFICACIONES Nº Edición Fecha Edición REVISADO: Responsable
Guía de prescripción
 Guía de prescripción Tarjeta de alerta para el paciente Debe entregarse una tarjeta de alerta a cada paciente al que se le receta Xarelto 15 mg ó 20 mg y explicarle lo que supone el tratamiento anticoagulante.
Guía de prescripción Tarjeta de alerta para el paciente Debe entregarse una tarjeta de alerta a cada paciente al que se le receta Xarelto 15 mg ó 20 mg y explicarle lo que supone el tratamiento anticoagulante.
Trombosis venosa profunda (TVP) y tromboflebitis superficial.
 Página 1 de 12 1.- SOSPECHA CLÍNICA Y PRUEBAS A REALIZAR EN URGENCIAS Cuando una vez realizada la historia clínica y la exploración física tengamos sospecha de encontrarnos ante una Trombosis Venosa, seguiremos
Página 1 de 12 1.- SOSPECHA CLÍNICA Y PRUEBAS A REALIZAR EN URGENCIAS Cuando una vez realizada la historia clínica y la exploración física tengamos sospecha de encontrarnos ante una Trombosis Venosa, seguiremos
NUEVOS TRATAMIENTOS EN CRISIS HIPERTENSIVAS. Ricardo Gastelbondo Amaya M.D. Nefrología Pediátrica
 NUEVOS TRATAMIENTOS EN CRISIS HIPERTENSIVAS Ricardo Gastelbondo Amaya M.D. Nefrología Pediátrica INTRODUCCIÓN Las emergencias hipertensivas ocurren con baja frecuencia en niños El manejo adecuado de esta
NUEVOS TRATAMIENTOS EN CRISIS HIPERTENSIVAS Ricardo Gastelbondo Amaya M.D. Nefrología Pediátrica INTRODUCCIÓN Las emergencias hipertensivas ocurren con baja frecuencia en niños El manejo adecuado de esta
Dr. Manuel Ortiz Mercado Médico Radiólogo
 http://www.medicosdeelsalador.com Dr. Manuel Ortiz Mercado Médico Radiólogo http://www.medicosdeelsalvador.com/doctor/ortiz Todos los derechos reservados. Trombosis Venosa Profunda de los Miembros Inferiores
http://www.medicosdeelsalador.com Dr. Manuel Ortiz Mercado Médico Radiólogo http://www.medicosdeelsalvador.com/doctor/ortiz Todos los derechos reservados. Trombosis Venosa Profunda de los Miembros Inferiores
GUÍA CLÍNICA TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS INDICE.
 GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
Síndrome del Anticuerpo Antifosfolípido (SAF) Preguntas Frecuentes
 Síndrome del Anticuerpo Antifosfolípido (SAF) Preguntas Frecuentes Autores Roger A Levy, Jozelia Rego, Isabela Lima. Revisado por la paciente Maria Adriana Campos. Documento realizado para la Sociedad
Síndrome del Anticuerpo Antifosfolípido (SAF) Preguntas Frecuentes Autores Roger A Levy, Jozelia Rego, Isabela Lima. Revisado por la paciente Maria Adriana Campos. Documento realizado para la Sociedad
Prevención de la enfermedad tromboembólica Hospital-Domicilio Valoración de riesgos en el PPP y EA
 Prevención de la enfermedad tromboembólica Hospital-Domicilio Valoración de riesgos en el PPP y EA Dr. José Luis Hernández Hernández Servicio de Medicina Interna Hospital Universitario Marques de Valdecilla
Prevención de la enfermedad tromboembólica Hospital-Domicilio Valoración de riesgos en el PPP y EA Dr. José Luis Hernández Hernández Servicio de Medicina Interna Hospital Universitario Marques de Valdecilla
Anticoagulación y Gestación. Luis Malpartida del Carpio Médico Asistente Anestesiología a y Terapia Intensiva INCOR - ESSALUD
 Anticoagulación y Gestación Luis Malpartida del Carpio Médico Asistente Anestesiología a y Terapia Intensiva INCOR - ESSALUD Vasoconstricción HEMOSTASIA PRIMARIA COAGULACION HEMOSTASIA SECUNDARIA FIBRINOLISIS
Anticoagulación y Gestación Luis Malpartida del Carpio Médico Asistente Anestesiología a y Terapia Intensiva INCOR - ESSALUD Vasoconstricción HEMOSTASIA PRIMARIA COAGULACION HEMOSTASIA SECUNDARIA FIBRINOLISIS
III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012. ACV y trombofilia
 III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 ACV y trombofilia Uno o más Estados Protrombóticas han sido identificados en un 20% a un 50% de los niños con AIS y 33% a 99% de los niños con CVST
III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 ACV y trombofilia Uno o más Estados Protrombóticas han sido identificados en un 20% a un 50% de los niños con AIS y 33% a 99% de los niños con CVST
Trombofilia y Embarazo
 Trombofilia y Embarazo Qué es la Trombofilia? La trombofilia es una patología que se caracteriza por formar trombos (coágulos) en la circulación que obstruyen el adecuado flujo sanguíneo. Cuando esto ocurre
Trombofilia y Embarazo Qué es la Trombofilia? La trombofilia es una patología que se caracteriza por formar trombos (coágulos) en la circulación que obstruyen el adecuado flujo sanguíneo. Cuando esto ocurre
Injuria renal aguda en pacientes pos operados de hipertrofia benigna de próstata R2 LOZANO ESPINOZA NORIS
 Injuria renal aguda en pacientes pos operados de hipertrofia benigna de próstata R2 LOZANO ESPINOZA NORIS INTRODUCCION La Injuria Renal Aguda (IRA) es una patología frecuente en la población hospitalizada
Injuria renal aguda en pacientes pos operados de hipertrofia benigna de próstata R2 LOZANO ESPINOZA NORIS INTRODUCCION La Injuria Renal Aguda (IRA) es una patología frecuente en la población hospitalizada
Manejo de la Crisis Hipertensiva
 Manejo de la Crisis Hipertensiva 6 Manejo de la Crisis Hipertensiva 6 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Diagnóstico 1 IV Valoración Inicial 2 Anamnesis Exploración Física Exploración
Manejo de la Crisis Hipertensiva 6 Manejo de la Crisis Hipertensiva 6 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Diagnóstico 1 IV Valoración Inicial 2 Anamnesis Exploración Física Exploración
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I
 TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
DrDr. Jaime Micolich F. Cardiología
 DrDr. Jaime Micolich F. Cardiología Volemia +- 50% Gasto cardiaco 30% a 50% Máximo entre 5 y 8 mes Presión sistólica y diastólica Resistencia arterial sistémica Cambios hemodinámicos durante el
DrDr. Jaime Micolich F. Cardiología Volemia +- 50% Gasto cardiaco 30% a 50% Máximo entre 5 y 8 mes Presión sistólica y diastólica Resistencia arterial sistémica Cambios hemodinámicos durante el
Modificaciones respecto a la anterior edición. Elaborado: Revisado Aprobado: Dirección Médica Dirección Enfermería
 Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Protocolo de nueva elaboración Modificaciones respecto a la anterior edición Elaborado: Revisado Aprobado: Comisión Infección, profilaxis y política antibiótica Dirección Médica Dirección Enfermería Dirección
Problemas y decisiones frecuentes. Problemas frecuentes
 DEPRESIÓN: Problemas y decisiones frecuentes Psiquiatra - Red Salud UC Problemas frecuentes Existe una moderada tasa de curación (real) de la depresión. Presenta una alta tasa de recaídas y de recurrencia.
DEPRESIÓN: Problemas y decisiones frecuentes Psiquiatra - Red Salud UC Problemas frecuentes Existe una moderada tasa de curación (real) de la depresión. Presenta una alta tasa de recaídas y de recurrencia.
Causa, Mecanismo y Manera de Muerte. En la Responsabilidad Profesional Médica
 Causa, Mecanismo y Manera de Muerte En la Responsabilidad Profesional Médica Causa de Muerte La lesión o enfermedad que produce un daño fisiológico en el cuerpo, que resulta en la muerte del individuo.
Causa, Mecanismo y Manera de Muerte En la Responsabilidad Profesional Médica Causa de Muerte La lesión o enfermedad que produce un daño fisiológico en el cuerpo, que resulta en la muerte del individuo.
