Bases de ventilación mecánica
|
|
|
- Germán Camacho Miranda
- hace 6 años
- Vistas:
Transcripción
1 Acta Colombiana de Cuidado Intensivo 2013; 13 (2): Guillermo Ortiz, MD. (1) ; Carmelo Dueñas, MD. (2) ; Antonio Lara, MD. (3) ; Manuel Garay, MD. (4) ; José Blanco, MD. (5) ; Germán Díaz Santos, MD. (6) Resumen La ventilación mecánica puede clasificarse dependiendo de la forma de administración en invasiva y no invasiva, con un objetivo común, el de promover soporte a los músculos respiratorios y garantizar la transferencia gaseosa con adecuada oxigenación y ventilación. Las variables fisiológicas que se encuentran alteradas en el contexto de enfermedad deben ser entendidas para su adecuada intervención, con el fin de reestablecer la función normal del sistema respiratorio, en este sentido el entendimiento de los cambios en la función pulmonar, que se presentan en pacientes con falla respiratoria y requerimiento de soporte ventilatorio, es la base para la programación de variables como la presión, el flujo, el disparo o trigger, entre otras en los diferentes modos que permiten su administración de forma eficiente. Los diferentes modos utilizados para el soporte ventilatorio clásicamente se han clasificado como controlados por volumen o presión, sin embargo el advenimiento de nuevas tecnologías han permitido la introducción de otras variables determinantes en el soporte durante la falla respiratoria El presente capítulo tiene como objetivo describir las variable implicadas en la programación de la ventilación mecánica y el efecto sobre el sistema respiratorio de los diferentes modos ventilatorios y el monitoreo a través de las curvas del ventilador. Palabras Clave: falla respiratoria, soporte ventilatorio, fisiología pulmonar. (1) Internista Neumólogo Epidemiólogo. Especialista en Medicina Crítica y Cuidado Intensivo. Profesor Universidad El Bosque. Jefe Cuidado Intensivo Hospital Santa Clara. Director General Insimed. (2) Neumólogo, Especialista en Medicina Crítica y Cuidado Intensivo, Universidad de Cartagena. UCI Gestión Salud, Clínica Cruz de Bocagrande. (3) Intensivista Neumólogo. (4) Internista Neumólogo, Hospital Santa Clara E.S.E. (5) Hospital Santa Clara. (6) Fellow Neumología. Correspondencia: Dr. Guillermo Ortiz, Correo electrónico: ortiz_guillermo@ hotmail.com Recibido: 23/04/2013. Aceptado: 23/04/2013. Abstract Mechanical ventilation can be classified depending on the method of administration in invasive and noninvasive, with a common goal of fostering support for the respiratory muscles and gaseous transfer ensure adequate oxygenation and ventilation. Physiological variables that are altered in the context of disease are to be understood for proper intervention, in order to restore the normal function of the respiratory system, in this sense understanding of changes in pulmonary function, occurring in patients with respiratory failure and ventilatory support requirement is the basis for programming variables such as pressure, flow, or trigger shot, among others in different ways that allow its efficient management. The different modes used for ventilatory support were traditionally classified as volume or pressure controlled, however the advent of new technology has allowed the introduction of other key variables in the support for respiratory failure This chapter aims to describe the variables involved in the programming of mechanical ventilation and the effect on the respiratory system of different ventilation modes and monitoring through mechanical ventilator curves. Keywords: respiratory failure, ventilatory support, pulmonary physiology. 17
2 La ventilación mecánica es una opción terapéutica que tiene como objetivo principal mejorar el intercambio gaseoso del paciente que la necesita, por medio de respiración artificial efectuada por una máquina. El concepto de respirador artificial fue acuñado por Vesalius en 1555, pero no fue sino hasta 1928 cuando Drinker y Shaw, utilizaron el primer pulmón de acero, posteriormente perfeccionado por Emerson. En 1950, a causa de la epidemia de poliomielitis, se requirió el uso de esta terapéutica, y dos años después Engstrom introdujo la ventilación a presión positiva, de la cual se desprenden varias de las teorías y modelos actuales en ventilación mecánica (1). Los ventiladores han mejorado con la tecnología, pasando de la primera generación, que eran rudimentarios, hasta la cuarta generación que ofrece nuevos modos ventilatorios con diferentes formas de monitorización de los pacientes. Hoy existen muchos métodos de ventilación disponibles. Sin embargo, en la ventilación mecánica deben considerarse diferentes factores, como los componentes principales de cada respiración y el método de disparo (respiración, flujo de gas, presión), los cuales se ilustrarán en este escrito. Igualmente, deben tenerse en cuenta las posibles complicaciones de la ventilación mecánica y los métodos, tanto para reducir la lesión pulmonar inducida por el ventilador, como los de finalización del apoyo ventilatorio (2). El ciclo ventilatorio se compone de inspiración y espiración. Tiene cuatro fases: insuflación, meseta, deflación y pausa espiratoria. Se denomina ciclado al cambio de fase inspiratoria a la espiratoria, el cual depende del mecanismo del ventilador. Durante la inflación se genera presión sobre un volumen de un gas, haciendo que la válvula inspiratoria se abra y se movilice un volumen corriente a expensas de un gradiente de presión en los alvéolos y el flujo respiratorio. En la fase de meseta hay una pausa inspiratoria que constituye el final de la insuflación y el comienzo de la espiración para facilitar la distribución del gas. La suma del tiempo que tarda la insuflación y la pausa inspiratoria se denomina tiempo inspiratorio. La deflación se inicia con la apertura de la válvula espiratoria y ocurre de forma pasiva por la retracción elástica pulmonar y la pausa espiratoria, que comprende el tiempo entre la deflación y el comienzo de la siguiente espiración, y no hay presencia de flujo. Cada una de estas fases a su vez tiene presión, volumen, flujo y tiempo, que, en paralelo, permiten evaluar y clasificar los ventiladores (3). Presion de la vía aérea (Paw) Par que el gas fluya debe haber un gradiente de presión positivo. El flujo de gas de una respiración espontánea, se debe a la generación de una presión negativa en los alvéolos con relación a la presión atmosférica o de un circuito (4) (Figura 1). Figura 1. La ventilación mecánica proporciona un flujo y un volumen al paciente como resultado de un gradiente de presión positiva entre el circuito del ventilador y las unidades de intercambio gaseoso. 18 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
3 Esta presión se define como la fuerza sobre una superficie, requerida para desplazar un volumen corriente, que depende de la distensibilidad y las resistencias. En lo que respecta a ventilación mecánica hay cuatro presiones (4) (Figura 2). Presión inspiratoria pico (PIP): es la presión máxima obtenida durante la entrega de un gas activo. Depende del flujo (vías respiratorias anatómicas y artificiales) y la elasticidad (pulmón y caja torácica). Presión Plato o meseta: se define como la presión inspiratoria final durante un período de ausencia de flujo de gas. Es una pausa inspiratoria sin flujo aéreo que guarda relación con la distensibilidad. Presión media de la vía aérea: es el promedio de la presión durante el ciclo ventilatorio (inspiración y espiración), mientras no existan resistencias inspiratorias ni espiratorias. Se considera como determinante de la oxigenación porque favorece el reclutamiento alveolar. Presión al final de la espiración: es la presión de la vía aérea al final de la fase de espiración y normalmente es igual a la presión atmosférica (igual a cero), pero por algunas condiciones clínicas puede volverse positiva para permitir el reclutamiento de alvéolos colapsados. Medición de presión Durante la entrega de una respiración de presión positiva, la presión del sistema se puede medir en varios lugares (Figura 3). Cuanto más lejos esté el sitio de medición de los alvéolos, mayor es el potencial para diferenciar la presión en el ventilador y en los alvéolos, incrementando la resistencia al flujo de aire en el circuito del ventilador, el tubo endotraqueal o las vías de conductancia del paciente, y reflejando el incremento de la diferencia entre la presión pico y la presión alveolar (3). Esto significa que las presiones medidas por el ventilador, no siempre serán indicativas de la presión alveolar. Durante la espiración el gas se mueve del alvéolo hacia el circuito y la presión en el primero es mayor que la presión en el segundo. Sólo la presión alveolar iguala a la del circuito durante periodos de ausencia de flujo, los cuales ocurren durante la inspiración o al final de la exhalación, después de que el tiempo de flujo de gas espiratorio ha cesado. Debido a estas consideraciones, la observación en la presión de las vías respiratorias durante periodos de flujo y de ausencia de éste, puede proporcionar información útil (3). Figura 2. Gráfica presión-tiempo en donde se presenta la presión pico, posteriormente la presión meseta o plato y por último la presión al final de la espiración. Figura 3. Lugares donde se puede medir la presión en un ventilador. Éstos pueden ser algunos sitios internos del ventilador (inspiración/espiración), en la pieza en Y del circuito ventilatorio, en la apertura de la vía aérea, en la carina, mediante la aplicación de una línea de control de presión a un tubo traqueal con un lumen extra (8). Ortiz y cols 19
4 Presión alveolar vs. presión del circuito La presión del circuito y la presión alveolar varían durante la ventilación mecánica. Presión inspiratoria pico y presión meseta Cuando la presión es graficada en función de tiempo, para una respiración en ventilación mecánica resulta en una serie de ondas (Figura 4), las cuales tienen dos presiones importantes (4): 1. Presión inspiratoria pico (PIP): es la máxima presión registrada al final de la inspiración, que se requiere para llevar el gas a través de la resistencia de la vía aérea y ejercida por el volumen de gas a medida que se llenan los alvéolos. Esta presión depende de la distensibilidad pulmonar, el tórax y la resistencia de las vías aéreas, incluyendo la contribución hecha por el tubo traqueal y el circuito del ventilador (si la presión se mide desde un sitio en el circuito que está cerca del ventilador). Controla la velocidad a la cual es entregado el volumen corriente o el tiempo en que fue entregada la presión inspiratoria programada en el ventilador. 2. Presión plato o meseta: es la pausa, que se da después de la inflación del volumen corriente y antes del comienzo de la exhalación, en la cual no hay flujo de gas y se produce un descenso leve en la presión en la vía aérea, equilibrando las presiones. Refleja el retroceso elástico pulmonar y de la caja torácica frente al volumen de gas (4). La caída en la presión pico al nivel de la presión meseta, demuestra que el flujo inspiratorio ha cesado, por lo tanto, la presión no está obligada a vencer la resistencia al flujo. La presión también cae como resultado de la redistribución de gas dentro de los pulmones. Esta es una propiedad de los materiales elásticos, que se traduce en la disminución de presión después de un periodo de tiempo, al mismo volumen. Ésta depende del reclutamiento de los alvéolos y el efecto del surfactante. La presión meseta es la presión que se da cuando no hay flujo en el circuito ni en las vías aéreas del paciente. Ésta es la que más se asemeja a la presión alveolar y por lo tanto tiene una importancia considerable para limitar la presión de los alvéolos. La presión excesiva puede conllevar aire extrapulmonar (por ejemplo, neumotórax) y lesión pulmonar aguda (3). Figura 4. La línea oscura representa la presión del circuito, mientras que la línea discontinua representa la presión alveolar. Durante la inspiración, la presión del circuito es mayor que la presión alveolar. Por el contrario, durante un aumento de la presión alveolar, hay una disminución de la presión del circuito y durante la espiración la presión alveolar excede la presión del circuito. El único momento en que estas presiones son iguales es en los periodos de ausencia de flujo durante una pausa espiratoria o después de que la espiración ha cesado. El aumento de la resistencia en las vías respiratorias, conduce a un incremento de la presión inspiratoria pico. Este aumento excesivo de la resistencia dará lugar a una amplia diferencia entre presión inspiratoria pico y presión meseta. Una caída en la distensibilidad elevará tanto la presión inspiratoria pico como la presión meseta (Figura 5). 20 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
5 modos ventilatorios o durante la respiración espontánea para mejorar la oxigenación y el reclutamiento alveolar, y reducir el trabajo respiratorio (7). El principal beneficio de la presión positiva al final de la espiración y la presión positiva continua de la vía aérea se logra a través de su capacidad para aumentar la capacidad residual funcional (FRC) y mantenerla por encima de la capacidad de cierre. El aumento de la FRC se acompaña de un incremento en el volumen alveolar por reclutamiento de los alvéolos que contribuye al intercambio gaseoso, por lo tanto aumentan la oxigenación (ventilación más homogénea) (7). Figura 5. Curva presión, flujo y volumen versus tiempo. En la primera curva se presenta un aumento de la resistencia, con mayor presión pico, y ésta es igual a la presión meseta. En la segunda curva se muestra un aumento del flujo, con mayor presión pico y la misma presión meseta. En la tercera curva hay disminución de la distensibilidad con mayor presión pico y aumento de la presión meseta. Si bien se conoce que las causas de la lesión pulmonar inducida por la ventilación es multifactorial, en general se cree que la presión plato o meseta es la mejor estimación clínica del promedio de la presión alveolar pico. Aunque es controvertido, generalmente se recomienda que la presión de meseta no supere 30 cm H 2 O, para evitar esta lesión (4). Presión positiva al final de la espiración (PEEP) y presión positiva continua de la vía aérea (CPAP) La PEEP es el suministro de una cantidad fija de presión positiva aplicada, durante el ciclo de ventilación mecánica. Es la presión más baja que se puede medir en la fase espiratoria y sólo es fiable si el paciente no tiene una respiración activa. La CPAP se refiere a la adición de una cantidad fija de presión positiva durante la respiración espontánea, en ausencia de un tubo endotraqueal (5). La PEEP y la CPAP no son modos separados de ventilación. Se utilizan conjuntamente con otros Las respuestas fisiológicas de la CPAP/ PEEP La PEEP y la CPAP pueden reducir el gasto cardíaco y la presión arterial media, a través de la disminución del retorno venoso y por tanto del llenado ventricular (Figura 6). En los pacientes con pobre función ventricular izquierda y edema pulmonar, la adición de CPAP o PEEP puede mejorar el gasto cardíaco por la mejoría del volumen sistólico (8). En quienes se adiciona PEEP es común observar retención de líquidos y diuresis disminuida, especialmente en conjunto con la ventilación mecánica invasiva. Esta combinación aumenta la producción de la hormona antidiurética, disminuye la presión de perfusión media de la arteria renal y la perfusión redistribución de la corteza, así como el flujo urinario, el clearance de creatinina y la fracción excretada de sodio (9). Efectos de la CPAP Los efectos que puede presentar la CPAP con relación al aumento presión venosa central son: disminución del volumen al final de la diástole del ventrículo derecho (precarga), aumento de la resistencia vascular pulmonar (postcarga ventrículo derecho), presión de enclavamiento de la arteria pulmonar (presión de enclavamiento) y disminución volumen telediastólico (precarga) y de la poscarga del ventrículo izquierdo (8, 9). Ortiz y cols 21
6 Figura 6. Flujograma de los múltiples efectos de la ventilación de presión positiva en la función renal (8). La diferencia entre PEEP y presión meseta, es la presión necesaria para vencer la elastancia pulmonar (retroceso elástico de los pulmones y pared torácica). Un aumento de la PEEP superior a 15 cm H 2 O, puede producir sobredistención alveolar, con compresión de capilares adyacentes, e incrementar la resistencia al flujo pulmonar y aumentar la postcarga (resistencia a eyección del ventrículo derecho), con dilatación ventricular y descenso del volumen sistólico, llevar así a una limitación del llenado diastólico por desviación del tabique y causar una disminución del gasto cardiaco. La diferencia entre presión meseta y presión pico, es la presión requerida para vencer la resistencias inspiratorias de la vía aérea y del tubo endotraqueal. Si se presenta un aumento de la presión pico sin cambios en la presión meseta es posible que haya una obstrucción de la vía aérea (5). Auto-PEEP La medición de la presión del circuito no es siempre es un indicativo de la presión alveolar. Durante la espiración, la presión alveolar es mayor que la presión del circuito, hasta que el flujo espiratorio cesa. Si el flujo espiratorio, no cesa antes de la iniciación de la respiración siguiente, se puede producir un atrapamiento de gas, que aumenta la presión en los alvéolos al final de la espiración; esto se conoce como auto-peep (6). El objetivo de la PEEP en los pacientes ventilados es aumentar la presión en los alvéolos al final de la espiración, pero la auto-peep es potencialmente perjudicial, ya que no se puede ser consciente de su presencia. Los efectos de la auto-peep son los mismos que los de la PEEP o la CPAP y puede predisponer al paciente 22 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
7 a un aumento del riesgo de injuria pulmonar por presión, caída del gasto cardíaco, hipotensión, retención de líquidos e incremento del trabajo respiratorio (6). De qué manera la presencia de auto-peep incrementa el trabajo respiratorio En un paciente sano, la presión en los alvéolos al final de la espiración es el equivalente a la presión atmosférica. La presión entre la pleura parietal y la pleura visceral en ese momento es negativa. Para conseguir un flujo de gas en los alvéolos, el diafragma y los músculos intercostales externos se contraen, creando una presión intrapleural más negativa. Esto hace que los alvéolos se expandan y se produzca una presión alveolar subatmosférica, que origina un flujo de gas. Cuando hay auto-peep, la presión en los alvéolos a final de la espiración es mayor que la atmosférica, el tamaño del tórax se expande y los músculos respiratorios han vuelto a un largo estado de reposo. Para generar un flujo de gas, los músculos respiratorios deben acortarse lo suficiente para expandir el tórax e incrementar sus dimensiones y crear una presión alveolar subatmosférica. Si esta presión no se genera, no se producirá ningún flujo de gas. Cuando un paciente es intubado y conectado a un respirador, el tiempo de respuesta a la demanda del ventilador puede exacerbar el problema (10) (Figura 7). La medición de la auto-peep La auto-peep, a diferencia de la PEEP (PEEP externa), no se registra en manómetro de presión del ventilador porque el ventilador registra la presión del circuito y no la presión alveolar. Sin embargo, si la válvula de exhalación en el respirador, está ocluida inmediatamente antes del inicio de la siguiente respiración, la presión en los alvéolos y el circuito del ventilador se equilibran. Al realizar esta maniobra el nivel de auto-peep se mostrará en el ventilador (11) (Figura 8). Es importante señalar que este método de medir auto-peep, sólo se puede utilizar cuando el paciente está recibiendo respiraciones controladas. Cuando el paciente está tomando respiraciones espontáneas o asistidas, la presión en el circuito se reducirá para iniciar el flujo de gas, y una medición de la auto-peep será inalcanzable. Para determinar si un paciente tiene auto-peep durante las respiraciones espontáneas o asistidas, es necesario ver las formas de la onda de flujo en el ventilador o insertar un balón esofágico. Si hay auto-peep la onda de flujo no regresará a la línea de base antes de la siguiente respiración (11) (Figura 9). Mediante la inserción de un balón esofágico en el paciente, puede medirse o determinarse la presencia de auto-peep. La presión esofágica refleja estrechamente la presión intrapleural. Así, Figura 7. A través de la adición de CPAP o PEEP el gradiente de presión entre los alvéolos y el circuito se reduce, disminuyendo de ese modo el trabajo respiratorio de la inspiración. Ortiz y cols 23
8 Figura 8. Curva presión-tiempo donde se esquematiza la auto-peep. la cantidad de presión esofágica requerida para iniciar el flujo de gas es un reflejo del nivel de auto-peep. Monitores, tales como el monitor pulmonar Bicore, utilizan un balón esofágico con un transductor de flujo y un sensor de presión, que se puede añadir a la pieza en Y del circuito del ventilador o conectar a una pieza en T en un circuito CPAP. El monitor Bicore define la auto- PEEP como la diferencia en la presión esofágica al final de la espiración y la presión esofágica al inicio del flujo inspiratorio menos la sensibilidad (Figura 10). Bicore define sensibilidad como la medición de la sensibilidad de la válvula de demanda ventilatoria. Ésta se calcula como la presión de la vía aérea antes del inicio del flujo inspiratorio (11). Volumen corriente (Tidal) El volumen corriente se refiere a la cantidad de aire que se entrega al paciente. El volumen corriente fisiológico normal es aproximadamente 5-7 ml/kg, mientras que el objetivo tradicional de Figura 9. Curva presión y flujo versus tiempo. Se realiza la visualización gráfica de la auto-peep. volúmenes corrientes en la ventilación mecánica, han sido aproximadamente de 10 a 15 ml/kg. La justificación para el aumento del tamaño del volumen corriente en pacientes ventilados, constituye en evitar la atelectasia y superar el espacio muerto del circuito del ventilador y el tubo endotraqueal. Volúmenes corrientes inspirados y expirados se grafican sobre el eje Y contra el tiempo (Figura 11). Los pacientes con enfermedad neuromuscular o en postoperatorio pueden recibir 8 a 10 ml/kg y los pacientes con EPOC o asma de 6 a 8 ml/kg, por tener aumentadas las resistencias en la vía aérea. En pacientes con SDRA o fibrosis pulmonar, que tienen alteración en la distensibilidad, se recomiendan 4 a 8 ml/kg. Es importante tener Figura 10. Curva flujo tiempo. Se esquematiza la presión esofágica en el monitor Bicore. Figura 11. Curva volumen-tiempo. Se muestran los componentes del volumen corriente. 24 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
9 en cuenta el espacio muerto mecánico que es el volumen del circuito a través del cual se produce la reinhalación, y que fisiológicamente se comporta como la prolongación del espacio muerto anatómico (12). Los volúmenes corrientes deben correlacionarse con ciertas circunstancias que pueden causar una diferencia entre los volúmenes corrientes de inspiración y espiración (Figura 12). El volumen corriente espirado puede ser inferior al volumen corriente inspirado en el siguiente caso (12): 1. Hay una fuga en el circuito del ventilador, que hace que parte del gas suministrado al paciente salga a la atmósfera. 2. Hay una fuga alrededor del tubo endotraqueal o traqueostomía, debido a la posición del tubo, sello inadecuado o pérdida del manguito, haciendo que parte del gas suministrado al paciente se pierda. 3. Hay una fuga en el paciente, como una fístula broncopleural, causando que parte del gas suministrado al paciente se filtre. El volumen corriente espirado puede ser mayor que el volumen corriente inspirados por adición de vapor de agua dentro del circuito del ventilador. Atelectasias y reclutamiento pulmonar Entre los factores que influyen en la formación de atelectasias en el paciente ventilado, está la fracción inspirada de oxígeno (FIO 2 ) alta; sin embargo, se debe individualizar el valor según el requerimiento y la patología de cada paciente. El paciente obeso puede desarrollar atelectasias ya que tiene una capacidad residual funcional menor, por mayor presión abdominal. Las atelectasias se presentan en todas las edades pero es más frecuente en niños. Todas las cirugías que requieran toracotomía, son un factor de riesgo para desarrollar atelectasias (13). Las maniobras de reclutamiento alveolar consisten en un incremento sostenido de la presión en el interior de los pulmones con el objetivo de abrir tantas unidades alveolares como sea posible. Después del reclutamiento los alvéolos permanecen inflados gracias a la PEEP. Existen varios tipos de maniobras, entre ellas la inflación sostenida de 40 cm de H 2 O durante un minuto, la repetición durante un intervalo de 15 minutos, la elevación en tándem de la PEEP con presión inspiratoria en modo controlada por presión y la aplicación de tres suspiros consecutivos por minuto durante una hora (14, 15). Flujo (V) El flujo, se refiere a la velocidad a la cual se entrega o se exhala un volumen de gas por unidad de tiempo entre dos puntos de un conducto debido a un gradiente de presión (16). El flujo se describe en litros por minuto. El flujo inspiratorio pico es el máximo flujo entregado a un paciente durante un tiempo determinado por el ventilador (Figura 13). El flujo inspiratorio tiene cuatro tipos de ondas (onda cuadrada, onda desacelerada, onda de Figura 12. Curva volumen-tiempo. Los diagramas muestran ejemplos en los que los volúmenes corrientes en la inspiración y espiración no se correlacionan. Ortiz y cols 25
10 Figura 13. El flujo inspiratorio es graficado por encima de la línea cero, mientras que el flujo espiratorio se representa gráficamente como una desviación negativa. Cuando el gráfico que representa el flujo es cero; no hay flujo de gas que va dentro o fuera del paciente. flujo acelerado y onda sinusoidal). El flujo espiratorio es una onda positiva tipo desacelerada. Tiempo El tiempo en ventilación mecánica se divide en tiempo inspiratorio (Ti) y tiempo espiratorio (Te). El tiempo inspiratorio es una combinación del período de flujo inspiratorio y el tiempo necesario para hacer una pausa inspiratoria. El tiempo inspiratorio con la adición de una pausa inspiratoria se denomina tiempo inspiratorio total (Figura 14). El tiempo espiratorio es el tiempo que dura la espiración. La frecuencia respiratoria es el número de ciclos respiratorios por unidad de tiempo que puede realizar un paciente o el ventilador (17). El tiempo inspiratorio normal en el adulto sano con respiración espontánea es aproximadamente de 0,8-1,2 segundos. La relación inspiración:espiración, como su nombre lo indica, es una relación inspiración:espiración (I:E) de 1:1,5 a 1:2,2; es la analogía entre la fracción de tiempo requerida en cada ciclo para llevar a cabo la ispiración y la espiración. Una relación I:E de 1:2, significa que el ventilador proporciona una inspiración en un segundo y una espiración en dos segundos. A veces puede ser beneficioso aumentar el tiempo inspiratorio con el fin de mejorar la oxigenación a través de la adición de una pausa inspiratoria e incrementar el volumen corriente en la ventilación con presión controlada. Los efectos adversos de los Figura 14. Diagrama de presión, volumen y flujo versus tiempo. Se visualizan los componentes del tiempo durante la ventilación mecánica. 26 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
11 tiempos inspiratorios excesivamente largos, son: compromiso hemodinámico, disincronía ventilador-paciente y desarrollo de auto-peep (17). Sensibilidad o trigger Se refiere al mecanismo mediante el cual el ventilador censa el esfuerzo inspiratorio y proporciona un flujo de gas o una respiración mecánica. Esto provoca la activación y apertura de la válvula inspiratoria, haciendo que el total del trabajo respiratorio sea hecho por el ventilador. El nivel de sensibilidad debe ser adecuado para el paciente, para que no realice un esfuerzo adicional. La válvula de demanda se activa por un cambio en la presión (sensibilidad por presión) o un cambio en el flujo (sensibilidad por flujo). Es mejor la sensibilidad por flujo, ya que es más sensible con un menor tiempo de respuesta (18). Sensibilidad por presión Se refiere a la cantidad de presión negativa que el paciente debe generar para recibir un flujo de aire o gas. Si la sensibilidad se ajusta a 1 cm, entonces el paciente debe generar 1 cm de H 2 O de presión negativa en el sitio de medición de presión, para que la máquina detecte el esfuerzo y entregue un flujo de aire o gas. La sensibilidad debe ajustarse lo más cerca posible a cero, sin permitir que la máquina cicle espontáneamente. Si la sensibilidad es demasiado alta el trabajo respiratorio del paciente se incrementará de manera innecesaria (19). A través de la observación del trazo de la gráfica presión-tiempo o del manómetro de presión de los ventiladores, se visualizará la frecuencia con que la presión cae por debajo de la sensibilidad fijada. La razón de esta caída en la presión se debe al retardo en el tiempo mientras la presión en el circuito cae y el ventilador proporciona un flujo de gas. Esto se conoce como capacidad de respuesta de demanda del ventilador. En algunos ventiladores la caída de presión de las vías respiratorias al final de la espiración es tan grande como 6-8 cm H 2 O con un retardo de 0,3-0,7 segundos en el tiempo. Los factores antes mencionados están determinados, en parte, por las características de la válvula de demanda y la resistencia añadida de los circuitos inspiratorio y espiratorio. Esto conduce a un incremento del trabajo muscular inspiratorio y el consumo de oxígeno (18) (Figura 15). Sensibilidad por flujo Es el flujo en el cual se entrega un flujo base o continuo antes del esfuerzo inspiratorio; esto produce un flujo espiratorio de la misma magnitud. La demanda temprana del paciente por flujo es satisfecha por el flujo base. La sensibilidad de flujo es definida como la diferencia entre el flujo base y el flujo exhalado. Por lo tanto, es la magnitud de flujo que se desvía del circuito de exhalación al pulmón del paciente. A medida que el paciente inhala, la sensibilidad de flujo alcanzado la presión de flujo, se abre y activa la válvula entregando gas fresco (18). El tiempo necesario para el inicio del esfuerzo inspiratorio hasta el inicio del flujo espiratorio es considerablemente menor con la sensibilidad por flujo, en comparación de la sensibilidad por presión. La sensibilidad por flujo de 2 litros por minuto, por ejemplo, el tiempo que tarda es de 75 milisegundos, mientras que el tiempo que tarda la sensibilidad por presión de 1 cm de H 2 O es 115 milisegundos, dependiendo del tipo de ventilador utilizado. El uso de sensibilidad por flujo disminuye el trabajo implicado en el inicio de una respiración (18). Ventilación ciclado por volumen La ventilación ciclada por volumen ofrece un volumen fijo con presión variable (determinada por la resistencia, distensibilidad y el esfuerzo inspiratorio), flujo y tiempo inspiratorio (dependiente Figura 15. Curva presión tiempo. La gráfica de la izquierda tiene mayor inflexión negativa, indicando pobre demanda de la respuesta. Ortiz y cols 27
12 de una pausa inspiratoria, tasa de flujo y volumen corriente), provocando el cierre de la válvula inspiratoria y abriendo la válvula espiratoria. Presiones inspiratorias Debido a que la presión es un parámetro variable en la ventilación ciclada por volumen, es necesario observar la presión inspiratoria del paciente y actuar según el aumento de ésta. En la ventilación ciclada por volumen, la presión inspiratoria varía en respuesta al tamaño de la respiración suministrada, la resistencia del tubo endotraqueal o traqueostomía, la resistencia de las vías aéreas superiores, la distensibilidad del paciente y el esfuerzo inspiratorio. Al monitorizar la presión pico y la presión meseta en la ventilación ciclada por volumen, es posible obtener una estimación de la resistencia y la distensibilidad del paciente (20). Si se presenta una gran diferencia entre la presión pico y la presión meseta, indica un aumento en la resistencia. Una presión meseta elevada revela una disminución de la distensibilidad. Cuando se presenta una gran diferencia entre la presión pico y la presión plato con una presión plato elevada se presenta un aumento de la resistencia y una disminución de la distensibilidad combinadas (20). Formas de las ondas de flujo En la ventilación ciclada por volumen, el flujo inspiratorio se controla por el flujo pico y el flujo de onda. El flujo pico es la cantidad máxima de flujo suministrado al paciente durante la inspiración, mientras que el flujo de la onda determina la rapidez con la que se suministra el gas al paciente a lo largo de las diversas etapas del ciclo inspiratorio. Hay cuatro tipos diferentes de formas de onda de flujo disponibles: cuadrada, desacelerada (descenso), acelerada y sinusoidal (Figura 16). Los más comunes en el uso diario son la cuadrada y la desacelerada de rampa descendente (21). Onda cuadrada La forma cuadrada de onda de flujo proporciona un flujo constante durante la inspiración en el ventilador. Si por ejemplo, la tasa de flujo pico se fija en 60 lpm, el paciente recibirá 60 lpm durante la inspiración. Esto suministra un volumen fijo tanto en el inicio, como al final de la fase inspiratoria. La presión de la vía aérea aumenta de forma lineal, con un rápido incremento de la resistencia del tubo endotraqueal (21). Onda de desaceleración La onda de desaceleración de flujo entrega un flujo alto en el inicio de la inspiración y disminuye lentamente hasta que alcanza un porcentaje del flujo pico inspiratorio. La mayor parte del volumen se entrega al inicio de la inspiración, y la presión de la vía aérea hace que tome una forma rectangular. Este patrón mejora la distribución del gas, ya que reduce el espacio muerto e incrementa la oxigenación y la ventilación alveolar (21). Figura 16. Curva flujo-tiempo. Se grafican los cuatro tipos de ondas en el flujo. A. Cuadrada, B. Desacelerada, C. Acelerada y D. Onda sinusoidal. 28 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
13 Forma de onda de aceleración La forma de onda de aceleración de flujo, inicialmente proporciona una fracción del flujo inspiratorio pico y aumenta en forma constante la tasa de flujo, hasta que el flujo máximo ha sido alcanzado (21). Forma de onda sinusoidal La forma de onda sinusoidal fue diseñada para que coincida con la forma de onda de flujo normal de un paciente que respira espontáneamente (21). Flujo pico y forma de la onda de flujo La velocidad de flujo debe ajustarse para que coincida con la demanda inspiratoria del paciente. Cuando los requisitos del flujo inspiratorio del paciente exceden la frecuencia de flujo impuesto para el trabajo respiratorio, el paciente se desacopla con el ventilador y empieza a fatigarse. Cuando la tasa de flujo no es capaz de satisfacer los requisitos del paciente, la presión muestra una curva excavada o en depresión (Figura 17), lo cual se denomina inanición de flujo (21). La forma de onda de flujo desacelerado, es la forma de onda más utilizada ya que produce la presión inspiratoria pico más baja de todas las formas de onda de flujo; esto se debe a las características de la expansión alveolar. Inicialmente, se requiere una velocidad de flujo alta para abrir los alvéolos. Una vez se ha producido la apertura alveolar, una velocidad baja es suficiente para mantener el alvéolo abierto. Las formas de onda que producen una alta velocidad de flujo al final de la inspiración (formas de onda en aceleración y forma cuadrada), exceden las necesidades de flujo para la expansión alveolar, lo que resulta en elevación de la presión inspiratoria pico (21). Tiempo inspiratorio En la mayoría de ventiladores ciclados por volumen que se usan en cuidados intensivos, no es posible ajustar el tiempo inspiratorio ya que está determinado por el flujo inspiratorio pico, la forma de onda de flujo y la pausa inspiratoria. El tiempo inspiratorio puede ser programado; el flujo se vuelve dependiente del tiempo inspiratorio y del volumen corriente (22). Si un paciente tiene los siguientes parámetros ventilatorios: volumen corriente ml, flujo pico 60 lpm, forma de onda de flujo cuadrada y pausa inspiratoria de 0 segundos, el tiempo inspiratorio sería de un segundo porque el gas está entregándose constante a un flujo de 60 lpm, que es igual a un litro por segundo. Si se presenta una pausa inspiratoria de 0,5 segundos, el tiempo inspiratorio aumenta a 1,5 segundos. Se presenta un cambio de onda de flujo, que inicialmente es cuadrada, a una forma de onda desacelerada, sin alterar la velocidad de flujo, que se traducirá en un aumento del tiempo inspiratorio, ya que el flujo de gas es sólo fijado inicialmente en 60 lpm y disminuye durante la inspiración (22) (Figura 18). Ventajas de la ventilación ciclada por volumen Facilidad de uso Figura 17. Curva presión, flujo y volumen vs. tiempo. Representación gráfica de una onda de flujo que no satisface los requerimientos del paciente. Debido a la aplicación generalizada de la ventilación ciclada por volumen, se ha convertido en un tipo de ventilación familiar para el personal de cuidado crítico (22). Ortiz y cols 29
14 Desventajas de la ventilación ciclada por volumen Las principales desventajas de la ventilación ciclada por volumen son la presión variable y tasa de flujo establecida. Por tanto, es necesario monitorizar estrechamente la presión inspiratoria del paciente y observarlo en busca de signos de inanición de flujo (22). Debido a las limitaciones de la ventilación ciclada por volumen, los métodos de ventilación del paciente con presión fija y tasa de flujo variable (por ejemplo, ventilación controlada por soporte y presión) están ahora ampliamente disponibles. Los nuevos tipos de ventiladores combinan la capacidad para fijar un volumen corriente, presión pico y tasa de flujo variable (23). Ventilación por presión soporte Figura 18. Curva flujo tiempo. Cambio de la forma de onda con aumento del tiempo inspiratorio. Volúmenes establecidos Una de las principales ventajas de la ventilación cíclica por volumen es la capacidad de establecer un volumen corriente determinado. Esto es de importancia para el paciente que requiere una regulación estricta de la eliminación del dióxido de carbono. Los pacientes neuroquirúrgicos a menudo precisan de una regulación de CO 2, porque el dióxido de carbono es un potente vasodilatador. Los niveles elevados de dióxido de carbono, en este grupo de pacientes, pueden aumentar el volumen sanguíneo cerebral y, de manera concomitante, elevar la presión intracraneal, lo que además puede disminuir el suministro de sangre oxigenada al cerebro y conducir a isquemia cerebral. A la inversa, un CO 2 bajo puede causar constricción de la vasculatura cerebral, resultando en un suministro de oxígeno disminuido e isquemia cerebral. Por estas razones, la ventilación ciclada por volumen es a menudo el modo de elección para los pacientes que requieren esta regulación (22). El objetivo principal de la ventilación soportada por presión es asistir la actividad muscular respiratoria de manera que permitirá mejorar la eficacia de esfuerzo del paciente y reducir la carga de trabajo. La ventilación soportada por presión sólo se aplica a las respiraciones espontáneas y tiene una presión fija (presión soporte asociada a CPAP/PEEP), volumen y tasa de flujo variables, determinados por las resistencia, la distensibilidad, el esfuerzo inspiratorio y el nivel de presión de soporte. La ventilación soportada por presión tiene un tiempo inspiratorio variable. Posee un sistema de ciclado apagado cuando el flujo inspiratorio del paciente disminuye a un valor determinado por el fabricante del ventilador (22) (Figura 19). La ventilación con presión soporte tiene una presión preestablecida que se dispara cada vez que el paciente respira y lo apoya. Esto proporciona una presión positiva, que está sincronizada con el esfuerzo inspiratorio del paciente. La presión soporte permanece continua tanto al inicio como al final de la respiración. Durante la inspiración la presión de las vías respiratorias se eleva hasta el nivel prefijado de presión soportada. La velocidad de presurización podrá ser fijada por el ventilador o ajustada por el tiempo (22). 30 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
15 se obtiene una disminución de la tasa de flujo, produciendo una forma de onda de flujo desacelerada (22). Figura 19. Curva presión, flujo y volumen versus tiempo. Curvas de la ventilación por presión soporte. La presión inspiratoria en la ventilación soportada por presión es establecida por el operador. La presión pico es determinada por la suma de presión soporte a nivel de CPAP/PEEP, es decir, presión pico = presión soporte + CPAP / PEEP. No hay presiones meseta en respiración soportadas por presión, ya que es imposible lograr una pausa inspiratoria (22). Debido a que el programa del ventilador se ajusta para alcanzar una presión preestablecida, la velocidad de flujo en el ventilador debe responder a la resistencia del tubo endotraqueal o traqueostomía, la resistencia de las vías respiratorias y la distensibilidad del paciente, y el esfuerzo inspiratorio (22). El flujo en la presión soporte puede variar de manera que el nivel predeterminado de presión por soporte, se logra y se mantiene durante toda la respiración. El flujo no puede ser establecido por el operador. Asimismo, la forma de la onda no se puede establecer, pero tiende a desacelerarse. Inicialmente, se administra una alta tasa de flujo con el fin de distender los alvéolos y superar la resistencia del tubo endotraqueal. Una vez el alvéolo está abierto y la presión preestablecida, La finalización de la respiración con presión soporte se basa en la disminución del flujo inspiratorio. Los ciclos de apagado inspiratorio (cycling off) se presentan cuando el flujo inspiratorio cae a un valor predeterminado. Este valor puede ser un porcentaje del flujo inspiratorio pico (por ejemplo 25%) o una cantidad fija de flujo (por ejemplo, 4 litros/min). La disminución del flujo inspiratorio sugiere que los músculos inspiratorios del paciente están relajados y que éste se acerca cada vez más al final de la inspiración. En este punto, la fase inspiratoria cicla apagada. El ventilador termina la presión soporte y abre la válvula de exhalación. La fase espiratoria se libera, y vuelve a la presión de base, que puede ser el nivel de CPAP/PEEP aplicado (22). Finalmente, la ventilación con presión soporte se define como un modo ventilatorio que está iniciado por el paciente, con una presión prefijada, con volumen, tiempo inspiratorio y flujo variable, que además está ciclado por flujo (22). Aplicación de presión soporte La ventilación con presión soporte puede ayudar a compensar el incremento del trabajo muscular respiratorio requerido para la respiración, a través de un tubo endotraqueal y una válvula de demanda. La interrupción del flujo a un porcentaje determinado del flujo pico produce una disminución del tiempo inspiratorio, mejorando la sincronía ventilador-paciente en la enfermedad pulmonar obstructiva. Contrariamente, el ciclado a porcentajes menores se vincula con aumento del tiempo inspiratorio facilitando la adaptación al paciente con enfermedad restrictiva (23). Presurización Una vez que ha iniciado la inspiración el ventilador suministra un flujo inspiratorio alto que disminuye, en respuesta a los esfuerzos del paciente, durante todo el ciclo de inspiración. El mecanismo servo regulador del ventilador se Ortiz y cols 31
16 ajusta al flujo necesario para alcanzar y mantener la adecuada presión hasta que se produce la espiración. La regulación del flujo varía entre los ventiladores. La presión aumenta de acuerdo con un intervalo de tiempo que es especificado en el sistema o ajustado por el operador. Una alta velocidad de presurización resulta en un rápido alcance del nivel de presión soporte preestablecido (23). Una baja velocidad de presurización puede hacer que el paciente respire con esfuerzo excesivo, sobre todo cuando el impulso respiratorio es alto y la mecánica respiratoria es pobre. Una alta velocidad de presurización puede hacer que sea difícil para el ventilador mantener correctamente la presión durante la inspiración, según el mecanismo de servo control, especialmente en pacientes con bajo nivel de distensibilidad o alta resistencia. Un aumento muy brusco de la presión, bajo la acción de un flujo alto y una alta resistencia, pueden interferir con el mecanismo de presión, que cicla de inspiración a espiración. Un rápido aumento de tiempo puede conducir a la terminación prematura de la respiración o a un volumen corriente ineficaz (Figura 20). La primera respiración representa una respiración con presión soporte normal. La segunda respiración ilustra un flujo inicial rápido (debido a un corto aumento del tiempo) que ha causado que la presión inspiratoria aumente más allá del nivel establecido con presión soporte. El ventilador ha compensado rápidamente la disminución del flujo, que a su vez ha provocado que el ventilador cicle apagado por presión soporte. Un prolongado aumento del tiempo puede ser beneficioso en dicho instante (23). Ventilación controlada por presión La ventilación controlada por presión tiene una presión fija (ventilación controlada por presión adicionada a CPAP o PEEP), un volumen y una tasa de flujo variables (determinados por resistencia, distensibilidad, esfuerzo inspiratorio y niveles de presión), tiempo inspiratorio fijo y ciclado apagado por el tiempo inspiratorio (ventilación ciclada por tiempo controlada por presión) o la relación I:E (ventilación controlada por presión ciclada por relación I:E) (24). Control de la presión La ventilación ciclada por tiempo difiere de la ventilación ciclada por presión por la tasa de flujo variable, mientras que el tiempo inspiratorio es fijo. Este último determina cuánto tiempo va a limitar la presión, conocida como presión de ventilación controlada por presión (PCVP). Después de que el tiempo inspiratorio se ha alcanzado, la fase de inspiración se detiene y comienza la de espiración. Por lo tanto, es controlada por presión cuando la presión está controlada para un Figura 20. Curva presión, flujo y volumen versus tiempo. El gráfico muestra un aumento del tiempo con finalización prematura de la respiración. Figura 21. Curva de presión tiempo. 32 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
17 tiempo determinado y es ciclada para este tiempo, porque el tiempo es lo que determina la duración de la inspiración (Figura 21) (24). El tiempo necesario para alcanzar la presión de ventilación controlada por presión, es capaz de ajustarse en algunas máquinas mediante la manipulación de la tasa de flujo inicial o el aumento del tiempo. En otros ventiladores es posible manipular la tasa de flujo pico, lo cual permitirá que el paciente genere una gran tasa de flujo, si se requiere, durante períodos de potencial inanición de flujo, por ejemplo durante una aspiración por el tubo (24). El volumen corriente no se fija en la presión controlada La ventilación ciclada por tiempo se verá influida por esfuerzo inspiratorio, tiempo inspiratorio, resistencia al flujo y distensibilidad (pulmón y tórax). Al tener un tiempo inspiratorio establecido, el volumen corriente será menos variable que el proporcionado por un ventilador ciclado por presión simple. La ventaja de la ventilación controlada por presión sobre la ventilación ciclada por volumen, es que a volúmenes corrientes iguales puede entregarse una presión en la vía aérea fija. Además, probablemente hay menos inanición de flujo experimentado por los pacientes en respiración asistida (24) (Figura 22). Ventilación controlada por presión versus ventilación controlada por volumen Se define presión como la fuerza que ejerce un gas (por colisión entre ellas mismas o con la superficie) sobre las paredes de la pared alveolar, y volumen como el espacio ocupado por un gas. Cuando se utilizaban los antiguos respiradores, los modos controlados por presión presentaban flujos turbulentos que dificultaban la ventilación, asociado con la creencia de falta de seguridad, por no asegurar un volumen corriente fijo en cada respiración, lo cual no hacía atractiva la utilización de esta forma ventilatoria. Además, los métodos controlados por volumen eran ideales porque garantizaban ventilación minuto que mantenía la PCO 2 normal, oxigenando al Figura 22. Es posible aumentar el volumen corriente en los pacientes mediante el aumento del tiempo inspiratorio. El diagrama 1 muestra cómo extendiendo el tiempo inspiratorio puede incrementarse el volumen corriente. Aumentando el tiempo inspiratorio (como lo indica la línea punteada), el flujo continúa siendo suministrado al paciente y el volumen corriente se incrementa. En el diagrama 2 sin embargo, el flujo ya ha retornado a cero antes del final del tiempo inspiratorio. Al aumentar el tiempo inspiratorio en este paciente (línea punteada) no hay mejoría en el volumen corriente. Todo lo que se consigue aumentando el tiempo inspiratorio en el segundo paciente, es una pausa inspiratoria. Esto puede ser útil para mejorar la distribución de los gases y quizás abrir más los alvéolos, pero no hay un aumento del volumen corriente. El último diagrama muestra uno de los beneficios de la ventilación controlada por presión, sobre la ventilación controlada por volumen. La presión negativa indica que es una presión asistida, es decir, iniciada por la máquina. En esta respiración el paciente hace un gran esfuerzo inspiratorio porque la tasa de flujo en la ventilación controlada por presión es variable; el ventilador es capaz de dar al paciente el flujo que éste demanda. En esta respiración el volumen corriente es mayor que en la respiración previa, debido al esfuerzo inspiratorio del paciente. pulmón correctamente, que eran los antiguos objetivos de la ventilación mecánica, por lo cual fue el método más utilizado (60% del soporte ventilatorio) (25). Con la mejoría de la tecnología y estudios sobre ventilación mecánica, hoy se habla de estrategias protectoras del pulmón, la cual limita el volumen corriente, la presión transpulmonar, la presión de distensión pulmonar y la aplicación de PEEP temprana. El objetivo de esta estrategia es garantizar un adecuado intercambio gaseoso no estrictamente normal, disminuyendo los daños pulmonares inducidos por presión excesiva en la vía aérea y por sobredistención pulmonar, protegiendo la función del ventrículo derecho y Ortiz y cols 33
18 evitando el deterioro hemodinámico, la liberación de mediadores inflamatorios sistémicos y la expansión de la lesión pulmonar (26). La protección pulmonar involucra un límite de la inspiración máxima y un volumen corriente estrecho, por lo cual ni la ventilación controlada por volumen ni por presión son perfectas, ya que la presión y el volumen están íntimamente relacionados y dar prioridad a uno es despreciar al otro. Cuando se utiliza ventilación controlada por volumen, se reduce la presión inspiratoria pico y la sobredistención de zonas ventrales y apicales del pulmón. El volumen no se distribuye uniformemente. El tejido deformado es el reflejo de la presión transalveolar local. Si el paciente lucha por respirar, la presión local transalveolar aumenta, aunque el volumen corriente permanezca constante (27-28). Puede también mejorar la oxigenación en hipoxemia grave, ya que presenta mejor distribución de gas dentro de los alvéolos. Una monotonía no natural del volumen controlado predispone a microatelectasias cuando se utilizan volúmenes corrientes pequeños. Esta fue la principal razón para que el suspiro respiratorio fuera usado en grandes volúmenes corrientes y se impusiera la presión positiva al final de la espiración (29). Los patrones de flujo estereotipados (por ejemplo, la onda cuadrado y desaceleración lineal) no se observan en pacientes con respiración espontánea y tampoco los volúmenes corrientes invariables. Como el patrón de flujo es fijo, no se da una adecuada adaptación entre ventilador y paciente (asincrónica) (30) (Tabla 1). En general, la ventilación controlada por presión favorece los pacientes que requieren estrategias de ventilación protectora limitadas por presión y los pacientes con mala adaptación a la ventilación mecánica. Este método ventilatorio brinda comodidad y un patrón de flujo desacelerado que varía con el requerimiento del paciente, disminuyendo así el riesgo de asincronía. Se tienen presiones pico y alveolar constantes, reduciendo el riesgo de barotrauma y lesión inducida por el ventilador (31) (Tabla 1). Otra posibilidad es que se presente hipercapnia, la cual ocurre por la disminución del volumen minuto, y aumento del espacio muerto respecto al volumen corriente. Esta hipercapnia es permisiva (no mayor a 70 mm Hg) siempre y cuando el paciente tenga adecuada oxigenación y no existan contraindicaciones (hipertensión endocraneana e inestabilidad hemodinámica). No es fácil determinar una estrategia superior; sin embargo, se sabe que hay circunstancias que favorecen la utilización de una más que otra. Ésta se debe elegir según la condición clínica del paciente, el tipo de equipo, los conocimientos, la experiencia y la preferencia del operador. La mayoría de autores actuales consideran que las ventajas que presenta la ventilación controlada por presión, son ideales para la protección pulmonar (33). También es importante señalar que están en investigación modos duales (combinaciones de las características de los modos controlados por presión y volumen) para asegurar un volumen corriente que limite la presión Tabla 1. Características de la ventilación controlada por presión y volumen para protección pulmonar (32). Características Ventilación controlada por volumen Ventilación controlada por presión Variable de control Flujo Presión Presión alveolar máxima Mayor presión plato Menor presión plato Deformabilidad Acentuado por injuria avanzada Inefectiva o reducida por injuria avanzada Respuesta a flujo demandado Inflexible No restrictivo Volumen corriente Monótono Variable Perfil de flujo Cuadrada Desacelerado Manejo de presión Influenciado por impedancia Constante Respuesta a injuria avanzando Incremento de presión pico Reducción de volumen corriente 34 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
19 (ventilación controlada por volumen con un flujo de rampa descendente) (34). Modos de ventilación Ya sea ciclada por flujo o controlada por presión, la ventilación ciclada por tiempo tiene los siguientes modos ventilatorios (36): Ventilación obligatoria controlada. Ventilación obligatoria intermitente sincronizada. Ventilación asistida/controlada. Ventilación obligatoria controlada En este modo ventilatorio el operador fija un flujo para una presión predeterminada, volumen o límite de tiempo y el paciente recibe esta respiración en un intervalo de tiempo fijo. Por ejemplo, si el paciente tiene una frecuencia de 10, entonces recibirá una respiración cada 6 segundos, independientemente de su esfuerzo inspiratorio (Figura 23). En este modo no hay respiración espontánea o asistida (36). Ventilación obligatoria intermitente/ ventilación obligatoria intermitente sincronizada La ventilación obligatoria intermitente fue una versión temprana de la ventilación obligatoria intermitente sincronizada. En este modo de ventilación se programa la frecuencia respiratoria en un intervalo de tiempo especificado. Para un paciente que recibe diez respiraciones por minuto, una respiración se entrega cada seis segundos, independientemente de los esfuerzos. La desventaja teórica de esta forma, es que el paciente puede tomar una respiración espontánea y podría recibir una respiración suministrada por la máquina al mismo tiempo o durante la espiración, causando una hiperinflación y altas presiones pico en las vías respiratorias. La ventilación obligatoria intermitente sincronizada puede evitar este problema mediante el monitoreo del esfuerzo respiratorio y la entrega de respiraciones con los esfuerzos inspiratorios (36) (Figura 24). La ventilación obligatoria intermitente sincronizada es similar a la ventilación obligatoria intermitente y la ventilación obligatoria controlada, en que se entregará un número mínimo de respiraciones, a pesar de la posible falta de esfuerzo inspiratorio; si el ventilador está fijado para suministrar diez respiraciones por minuto el paciente recibirá estas respiraciones esté respirando solo o no. La ventilación obligatoria intermitente sincronizada utiliza una ventana de tiempo para que se realice la ventilación en un tiempo determinado. Si el paciente hace un esfuerzo inspiratorio suficiente (regido por la sensibilidad), la máquina detectará este esfuerzo y dará al paciente una respiración durante este mismo tiempo, sincronizándolo con su propio esfuerzo (36) (Figura 25). La ventilación obligatoria intermitente sincronizada está disponible en la ventilación ciclada por tiempo, controlada por presión y la ciclada por volumen. En el ejemplo anterior la disminución teórica en la presión inspiratoria pico que puede ocurrir durante una respiración asistida, Figura 23. Curva presión tiempo. Esquema de ventilación obligatoria controlada. Figura 24. Curva presión tiempo. Esquema de ventilación obligatoria intermitente. Ortiz y cols 35
20 Figura 25. Curva presión tiempo. Esquema de ventilación obligatoria intermitente sincronizada. Figura 26. Curva presión tiempo. Esquema de ventilación asistido-controlada. no se aplica a la ventilación ciclada por tiempo y controlada por presión, porque la presión es constante en este tipo de ventilación. En presión controlada, el volumen corriente de la ventilación ciclada por tiempo, puede aumentar durante la respiración asistida (36). También es importante señalar que durante la respiración asistida, el paciente continúa inspirando incluso después de que la máquina detecta el esfuerzo. Así, el trabajo respiratorio durante las respiraciones asistidas es comparable con las respiraciones espontáneas. Por esta razón, la ventilación ciclada por tiempo controlada por presión, puede tener mayor sincronía con las demandas del paciente durante las respiraciones asistidas y además tener un gran volumen corriente o una tasa de flujo como la que éste requiere (36). Ventilación asistida/controlada La ventilación asistida controlada, está disponible en ventilación ciclada por volumen y la controlada por presión. En esta forma de ventilación se fija un número determinado de respiraciones, con un volumen corriente fijo o un tiempo determinado, que será entregado al paciente si él respira o no. Si el paciente hace cualquier esfuerzo inspiratorio por encima de este número de respiraciones, recibirá respiraciones adicionales con la misma presión o volumen que se fijó. Es decir, todas las respiraciones se pueden controlar (iniciadas por el ventilador) o asistida (iniciadas por el paciente) con el mismo volumen corriente o limitado por presión y tiempo inspiratorio (36) (Figura 26). En la tabla 2 se resumen todos los parámetros que se deben ajustar en el ventilador de acuerdo con el modo de ventilación mecánica para el paciente. Trabajo impuesto por la respiración Trabajo respiratorio Es el trabajo realizado para superar la resistencia al flujo de gas y las propiedades elásticas de los pulmones y la pared torácica (37). El trabajo respiratorio se refleja en la cantidad de oxígeno tomada durante la respiración. Esto es por lo general aproximadamente 3% del total de oxígeno en condiciones normales pero es mucho mayor en condiciones extremas (37). El trabajo respiratorio fisiológicamente se define como un delta de presión por el delta de volumen. El trabajo respiratorio total es aquel que es realizado por el paciente intubado y conectado a un ventilador mecánico que respira espontáneamente. Incluye el trabajo fisiológico (trabajo elástico y de resistencia al flujo) y el trabajo impuesto (trabajo realizado por el paciente para respirar espontáneamente a través del tubo endotraqueal, el circuito respiratorio del ventilador y el sistema de flujo según la demanda del paciente (medición indirecta de la presión intrapleural más el volumen). Factores que influyen en el trabajo de la respiración para pacientes ventilados Los factores que influyen en el trabajo respiratorio se deben al trabajo impuesto por la respiración (Tabla 3), el trabajo fisiológico impuesto por 36 Acta Colombiana de Cuidado Intensivo Volumen 13 Suplemento 2
Modos Ventilatorios. Dra. Ximena Alegria Palazón Profesor Adjunto U. de Valparaíso Hospital Carlos Van Buren Clínica Santa María
 Modos Ventilatorios Dra. Ximena Alegria Palazón Profesor Adjunto U. de Valparaíso Hospital Carlos Van Buren Clínica Santa María xalegria@yahoo.com Modos Ventilatorios: - Usar un ventilador mecánico cuando
Modos Ventilatorios Dra. Ximena Alegria Palazón Profesor Adjunto U. de Valparaíso Hospital Carlos Van Buren Clínica Santa María xalegria@yahoo.com Modos Ventilatorios: - Usar un ventilador mecánico cuando
FISIOLOGIA RESPIRATORIA DR. JOSÉ CARLOS MORALES NÁJERA
 FISIOLOGIA RESPIRATORIA DR. JOSÉ CARLOS MORALES NÁJERA PRINCIPIOS BASICOS: FÍSICA DE LOS GASES La ventilación y la perfusión pulmonares y la transferencia de los gases obedecen estrictamente a fuerzas
FISIOLOGIA RESPIRATORIA DR. JOSÉ CARLOS MORALES NÁJERA PRINCIPIOS BASICOS: FÍSICA DE LOS GASES La ventilación y la perfusión pulmonares y la transferencia de los gases obedecen estrictamente a fuerzas
Estrategias Ventilatorias Optimizando la Respiración Espontánea
 Estrategias Ventilatorias Optimizando la Respiración Espontánea VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario -UMB CLINICA REINA SOFIA Instructora de Ventilacion Mecanica FCCS-
Estrategias Ventilatorias Optimizando la Respiración Espontánea VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario -UMB CLINICA REINA SOFIA Instructora de Ventilacion Mecanica FCCS-
Norberto Tiribelli. Cómo mejorar la sincronía paciente ventilador:
 Norberto Tiribelli Cómo mejorar la sincronía paciente ventilador: Casos interactivos Caso 1 Paciente con EPOC. Fracasa una PRE en tubo en T y se conecta al ventilador. PSV 20 PEEP 5 Qué observa en los
Norberto Tiribelli Cómo mejorar la sincronía paciente ventilador: Casos interactivos Caso 1 Paciente con EPOC. Fracasa una PRE en tubo en T y se conecta al ventilador. PSV 20 PEEP 5 Qué observa en los
RECLUTAMIENTO PULMONAR EN SDRA: CUAL ES LA MEJOR ESTRATEGIA? Dr Martin Vega 3/7/14
 RECLUTAMIENTO PULMONAR EN SDRA: CUAL ES LA MEJOR ESTRATEGIA? Dr Martin Vega 3/7/14 RECLUTAMIENTO-DEFINICIÓN! Proceso dinámico de apertura de unidades alveolares previamente colapsadas mediante el aumento
RECLUTAMIENTO PULMONAR EN SDRA: CUAL ES LA MEJOR ESTRATEGIA? Dr Martin Vega 3/7/14 RECLUTAMIENTO-DEFINICIÓN! Proceso dinámico de apertura de unidades alveolares previamente colapsadas mediante el aumento
Babylog 8000 Plus SW 5.0 VENTILACION MECANICA NEONATAL
 Babylog 8000 Plus SW 5.0 VENTILACION MECANICA NEONATAL Babylog 8000 Plus SW 5.0 PRINCIPIOS DE FUNCIONAMIENTO FLUJO CONTINUO Permite la demanda continua de flujo por parte del paciente para cubrir sus necesidades
Babylog 8000 Plus SW 5.0 VENTILACION MECANICA NEONATAL Babylog 8000 Plus SW 5.0 PRINCIPIOS DE FUNCIONAMIENTO FLUJO CONTINUO Permite la demanda continua de flujo por parte del paciente para cubrir sus necesidades
Qué inconvenientes tiene la mascarilla facial para medir la capnografía? b. Si se usan flujos muy bajos de O2 puede producirse reinhalación de CO2.
 Pregunta 1 Qué inconvenientes tiene la mascarilla facial para medir la capnografía? a. Puede producir lecturas erróneamente bajas. b. Si se usan flujos muy bajos de O2 puede producirse reinhalación de
Pregunta 1 Qué inconvenientes tiene la mascarilla facial para medir la capnografía? a. Puede producir lecturas erróneamente bajas. b. Si se usan flujos muy bajos de O2 puede producirse reinhalación de
MÓDULO 4 :Valoración y cuidados de la vía aérea a través de la capnografía
 MÓDULO 4 :Valoración y cuidados de la vía aérea a través de la capnografía Pregunta 1 Qué inconvenientes tiene la mascarilla facial para medir la capnografía? a. Puede producir lecturas erróneamente bajas.
MÓDULO 4 :Valoración y cuidados de la vía aérea a través de la capnografía Pregunta 1 Qué inconvenientes tiene la mascarilla facial para medir la capnografía? a. Puede producir lecturas erróneamente bajas.
PRINCIPIOS FISICOS APLICABLES EN VENTILACION MECANICA. Julio Lloréns
 PRINCIPIOS FISICOS APLICABLES EN VENTILACION MECANICA Julio Lloréns No se puede negar que los procesos vitales desempeñan un papel esencial en la función y mantenimiento de la integridad estructural del
PRINCIPIOS FISICOS APLICABLES EN VENTILACION MECANICA Julio Lloréns No se puede negar que los procesos vitales desempeñan un papel esencial en la función y mantenimiento de la integridad estructural del
2. Sobre los valores de las diferentes presiones parciales de los gases, marca con una cruz (X) la respuesta correcta según corresponda.
 Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
Facultad de Medicina Clínica Alemana Universidad del Desarrollo. Ajuste básico de VM. Pablo Cruces R. Medicina Intensiva Infantil Junio 2009
 Ajuste básico de VM Pablo Cruces R. Medicina Intensiva Infantil Junio 2009 Trabajo respiratorio Bomba mecánica = trabajo mecánico + consumo de energía Bomba respiratoria en niños efectúa
Ajuste básico de VM Pablo Cruces R. Medicina Intensiva Infantil Junio 2009 Trabajo respiratorio Bomba mecánica = trabajo mecánico + consumo de energía Bomba respiratoria en niños efectúa
Unidad de Emergencias de Badajoz Sesiones Clínicas. Dra. Rosa Mª Hormeño Bermejo. UME-112 BADAJOZ 17 de febrero 2016
 Unidad de Emergencias de Badajoz Sesiones Clínicas Dra. Rosa Mª Hormeño Bermejo. UME-112 BADAJOZ 17 de febrero 2016 INTRODUCCIÓN DEFINICIÓN Y TERMINOLOGIA FISIOPATOLOGIA RESPIRATORIA CAPNOGRAMA NORMAL
Unidad de Emergencias de Badajoz Sesiones Clínicas Dra. Rosa Mª Hormeño Bermejo. UME-112 BADAJOZ 17 de febrero 2016 INTRODUCCIÓN DEFINICIÓN Y TERMINOLOGIA FISIOPATOLOGIA RESPIRATORIA CAPNOGRAMA NORMAL
Interacción paciente ventilador. Dra. Cristina Santos Prof.Agda. Lab.Función Respiratoria-CTI Hospital de Clínicas. UdelaR
 Interacción paciente ventilador Dra. Cristina Santos Prof.Agda. Lab.Función Respiratoria-CTI Hospital de Clínicas. UdelaR Objetivos de la VM (invasiva y no invasiva) Mejorar intercambio de gases Disminuir
Interacción paciente ventilador Dra. Cristina Santos Prof.Agda. Lab.Función Respiratoria-CTI Hospital de Clínicas. UdelaR Objetivos de la VM (invasiva y no invasiva) Mejorar intercambio de gases Disminuir
Ventilación sincronizada. Dr. S. Navarro-Psihas Department of Neonatology University clinic Innsbruck 1
 Ventilación sincronizada Dr. S. Navarro-Psihas Department of Neonatology University clinic Innsbruck 1 Van Kaam: Journal of Pediatrics 2010 173 centros europeos con cuidados neonatales Table IV. Ventilation
Ventilación sincronizada Dr. S. Navarro-Psihas Department of Neonatology University clinic Innsbruck 1 Van Kaam: Journal of Pediatrics 2010 173 centros europeos con cuidados neonatales Table IV. Ventilation
La Respiración. Ventilación Pulmonar
 Facultad de Ciencias de la Salud La Respiración La respiración es una importante función biológica, su propósito es proveer de oxígeno a los tejidos y eliminar el dióxido de carbono. Este proceso tiene
Facultad de Ciencias de la Salud La Respiración La respiración es una importante función biológica, su propósito es proveer de oxígeno a los tejidos y eliminar el dióxido de carbono. Este proceso tiene
FISIOLOGÍA RESPIRATORIA PATRICIA BRAVO ROJAS PROFESORA EFI - KINESIÓLOGA
 FISIOLOGÍA RESPIRATORIA PATRICIA BRAVO ROJAS PROFESORA EFI - KINESIÓLOGA FUNCIONES DEL APARATO RESPIRATORIO o Distribución del aire. o Intercambio de gases (O 2 y CO 2 ). o Filtrar, calentar y humidificar
FISIOLOGÍA RESPIRATORIA PATRICIA BRAVO ROJAS PROFESORA EFI - KINESIÓLOGA FUNCIONES DEL APARATO RESPIRATORIO o Distribución del aire. o Intercambio de gases (O 2 y CO 2 ). o Filtrar, calentar y humidificar
Insuflación de gas traqueal
 Medidas extracorpóreas de oxigenación y remoción de CO 2 Insuflación de gas traqueal Lic. Gustavo Plotnikow Jefe Serv. de Kinesiología Sanatorio Anchorena Secretario Cap. Klgía. en el Pac. Crítico SATI
Medidas extracorpóreas de oxigenación y remoción de CO 2 Insuflación de gas traqueal Lic. Gustavo Plotnikow Jefe Serv. de Kinesiología Sanatorio Anchorena Secretario Cap. Klgía. en el Pac. Crítico SATI
Mecanica Ventilatoria. Fisiologia Respiratoria
 Mecanica Ventilatoria Fisiologia Respiratoria Mecanica Ventilatoria Músculos de la respiración Presiones: trnasmural, pleural, alveolar, atmosférica, transpulmonar Distensibilidad - retroceso elático Curva
Mecanica Ventilatoria Fisiologia Respiratoria Mecanica Ventilatoria Músculos de la respiración Presiones: trnasmural, pleural, alveolar, atmosférica, transpulmonar Distensibilidad - retroceso elático Curva
De lo básico a lo complejo
 Introducción a la ventilación mecánica De lo básico a lo complejo Marta Cabello Nájera UTS - Neumología Historia de la ventilación mecánica Historia de la ventilación mecánica Paracelso (1493-1541) Tubo
Introducción a la ventilación mecánica De lo básico a lo complejo Marta Cabello Nájera UTS - Neumología Historia de la ventilación mecánica Historia de la ventilación mecánica Paracelso (1493-1541) Tubo
APARATO RESPIRATORIO. Dr. Mourad Akaarir Departamento de Biología
 APARATO RESPIRATORIO Dr. Mourad Akaarir Departamento de Biología Mourad.akaarir@uib.es Funciones del aparato respiratorio Suministrar oxígeno a los tejidos y la eliminación de dióxido de carbonocontribuir
APARATO RESPIRATORIO Dr. Mourad Akaarir Departamento de Biología Mourad.akaarir@uib.es Funciones del aparato respiratorio Suministrar oxígeno a los tejidos y la eliminación de dióxido de carbonocontribuir
El Respirador, compacto y con capacidad de Modularidad en sus funciones, constará al menos de los siguientes elementos y accesorios:
 PLIEGO DE PRESCIPCIONES TÉCNICAS PARA EL SUMINISTRO MEDIANTE ALQUILER DE SEIS RESPIRADORES PARA LAS UNIDADES DE REANIMACIÓN Y CUIDADOS INTENSIVOS DE LA OSI EZKERRALDEA-ENKARTERRI-CRUCES. 1. Objeto del
PLIEGO DE PRESCIPCIONES TÉCNICAS PARA EL SUMINISTRO MEDIANTE ALQUILER DE SEIS RESPIRADORES PARA LAS UNIDADES DE REANIMACIÓN Y CUIDADOS INTENSIVOS DE LA OSI EZKERRALDEA-ENKARTERRI-CRUCES. 1. Objeto del
capnografia volumetrica NICO Claudia Eyzaguirre G. Enfermera clínica.
 capnografia volumetrica NICO Claudia Eyzaguirre G. Enfermera clínica. El CO2 es un producto final del O2 utilizado por las células después del metabolismo celular. Una vez que el CO2 alcanza los pulmones
capnografia volumetrica NICO Claudia Eyzaguirre G. Enfermera clínica. El CO2 es un producto final del O2 utilizado por las células después del metabolismo celular. Una vez que el CO2 alcanza los pulmones
BF de la Respiración Externa Mecánica Respiratoria Estática
 BF de la Respiración Externa Mecánica Respiratoria Estática UTI: Cardiovascular - Respiratorio Biofísica Facultad de Enfermería Respiración Conjunto de procesos involucrados en el transporte de O 2 desde
BF de la Respiración Externa Mecánica Respiratoria Estática UTI: Cardiovascular - Respiratorio Biofísica Facultad de Enfermería Respiración Conjunto de procesos involucrados en el transporte de O 2 desde
INTERACCIÓN CORAZÓN- PULMÓN
 INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
Interacción paciente ventilador durante la VNI
 21 Congreso Argentino de Terapia Intensiva Hotel Rayentray - Puerto Madryn 13 Congreso Argentino de Kinesiología en Terapia Intensiva Curso Intra Congreso Oscar Pereyra Gonzáles Kinesiología en el paciente
21 Congreso Argentino de Terapia Intensiva Hotel Rayentray - Puerto Madryn 13 Congreso Argentino de Kinesiología en Terapia Intensiva Curso Intra Congreso Oscar Pereyra Gonzáles Kinesiología en el paciente
NOCIONES DE MECÁNICA VENTILATORIA
 NOCIONES DE MECÁNICA VENTILATORIA MECÁNICA RESPIRATORIA Los pulmones están situados dentro de la caja torácica, por detrás del esternón y por delante de la columna; rodeando a la caja torácica tenemos
NOCIONES DE MECÁNICA VENTILATORIA MECÁNICA RESPIRATORIA Los pulmones están situados dentro de la caja torácica, por detrás del esternón y por delante de la columna; rodeando a la caja torácica tenemos
SISTEMA RESPIRATORIO
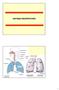 SISTEMA RESPIRATORIO cavidad nasal nasofaringe bronquios orofrainge laringe tráquea sup. inf. bronquíolos pulmón bronquíolos respiratorios alvéolos diafragma 1 VIAS AEREAS Bronquíolo terminal bronquíolo
SISTEMA RESPIRATORIO cavidad nasal nasofaringe bronquios orofrainge laringe tráquea sup. inf. bronquíolos pulmón bronquíolos respiratorios alvéolos diafragma 1 VIAS AEREAS Bronquíolo terminal bronquíolo
APRV V/S VAFO. Klgo. Juan E. Keymer R.
 APRV V/S VAFO Klgo. Juan E. Keymer R. Kinesiólogo Coordinador UPC Clínica Alemana Especialista en Kinesiología Respiratoria Terapeuta Respiratorio (Consejo Latinoamericano) Presidente División de Kinesiología
APRV V/S VAFO Klgo. Juan E. Keymer R. Kinesiólogo Coordinador UPC Clínica Alemana Especialista en Kinesiología Respiratoria Terapeuta Respiratorio (Consejo Latinoamericano) Presidente División de Kinesiología
BASES FISIOPATOLOGICAS DE ALGUNAS MANIOBRAS EN VENTILACION MECANICA INVASIVA. Dr. Juan Mendoza N. UPC - HTS Agosto, 2013.
 BASES FISIOPATOLOGICAS DE ALGUNAS MANIOBRAS EN VENTILACION MECANICA INVASIVA Dr. Juan Mendoza N. UPC - HTS Agosto, 2013. O B J E T I V O S Estructura de la Mb alveolo capilar. Daño o injuria por VM invasiva.
BASES FISIOPATOLOGICAS DE ALGUNAS MANIOBRAS EN VENTILACION MECANICA INVASIVA Dr. Juan Mendoza N. UPC - HTS Agosto, 2013. O B J E T I V O S Estructura de la Mb alveolo capilar. Daño o injuria por VM invasiva.
FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR
 FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR Dra. Yolanda Torres Delis Especialista de Segundo Grado de Neumología Profesora Auxiliar C.N.R Julio Díaz Introducción La causa líder de morbilidad y mortalidad
FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR Dra. Yolanda Torres Delis Especialista de Segundo Grado de Neumología Profesora Auxiliar C.N.R Julio Díaz Introducción La causa líder de morbilidad y mortalidad
PROCEDIMIENTO OPERACIONAL TÉCNICO VENTILACION MECANICA INVASIVA CONTENIDO 1. OBJETIVO 2. ALCANCE 3. DEFINICIONES 4. INSTRUCCIONES DEL PROCEDIMIENTO
 Responsable: Médico Grupo de Terapia Respiratoria Elaboró: Claudia Sánchez Beatriz Correa Cargo: Terapeuta Respiratoria Terapeuta Respiratoria MACROPROCESO: Atención al cliente asistencial PROCEDIMIENTO
Responsable: Médico Grupo de Terapia Respiratoria Elaboró: Claudia Sánchez Beatriz Correa Cargo: Terapeuta Respiratoria Terapeuta Respiratoria MACROPROCESO: Atención al cliente asistencial PROCEDIMIENTO
Ventilador de Cuidados Intensivos
 Ventilador de Cuidados Intensivos SU: M3 SERIES MV 2000 Tecnología Innovadora Solenoide proporcional de última tecnología (PSOL) Válvula de exhalación activa Sistema neumático tipo bloqueo Múltiples mecanismos
Ventilador de Cuidados Intensivos SU: M3 SERIES MV 2000 Tecnología Innovadora Solenoide proporcional de última tecnología (PSOL) Válvula de exhalación activa Sistema neumático tipo bloqueo Múltiples mecanismos
INTRODUCCIÓN. Modos Ventilatorios CPAP
 INTRODUCCIÓN PROGRAMACION DE LA VENTILACION NO INVASIVA Modos ventilatorios existentes en la actualidad. Pacientes Agudos y Crónicos. Programación de parámetros. Klgo. Roberto Vera Uribe Especialista en
INTRODUCCIÓN PROGRAMACION DE LA VENTILACION NO INVASIVA Modos ventilatorios existentes en la actualidad. Pacientes Agudos y Crónicos. Programación de parámetros. Klgo. Roberto Vera Uribe Especialista en
FUNCION DEL SISTEMA RESPIRATORIO. Patricia Pareja H. CAPITULO 5 CONSTANZO CAPITULO 34, 35, 36 GUYTON
 FUNCION DEL SISTEMA RESPIRATORIO Patricia Pareja H. CAPITULO 5 CONSTANZO CAPITULO 34, 35, 36 GUYTON Funciones de la respiración Regular la concentración de gases sanguíneos. Reservorio de sangre. Regula
FUNCION DEL SISTEMA RESPIRATORIO Patricia Pareja H. CAPITULO 5 CONSTANZO CAPITULO 34, 35, 36 GUYTON Funciones de la respiración Regular la concentración de gases sanguíneos. Reservorio de sangre. Regula
Airway Pressure Release Ventilation
 Airway Pressure Release Ventilation Yolanda Diaz Servei Medicina Intensiva Hospital del Mar Barcelona 9 Febrer 2010 DEFINICIÓN Modalidad ventilatoria, controlada por presión, ciclada por tiempo y con relación
Airway Pressure Release Ventilation Yolanda Diaz Servei Medicina Intensiva Hospital del Mar Barcelona 9 Febrer 2010 DEFINICIÓN Modalidad ventilatoria, controlada por presión, ciclada por tiempo y con relación
Opción Mecánica respiratoria
 ANEXO Opción Mecánica respiratoria Introducción Indicaciones La opción Mecánica respiratoria (RM) para el ventilador 840 proporciona maniobras respiratorias preparadas, incluidas Fuerza inspiratoria negativa
ANEXO Opción Mecánica respiratoria Introducción Indicaciones La opción Mecánica respiratoria (RM) para el ventilador 840 proporciona maniobras respiratorias preparadas, incluidas Fuerza inspiratoria negativa
Sistema respiratorio. Fisiología Licenciatura en Enfermería. Dra. Maria Eugenia Victoria Bianchi Año 2012
 Sistema respiratorio Enfermería. Dra. Maria Eugenia Victoria Bianchi Año 2012 Volúmenes y capacidades Volumen corriente:(vt) es el volumen de aire inspirado y expirado en una respiración normal Volumen
Sistema respiratorio Enfermería. Dra. Maria Eugenia Victoria Bianchi Año 2012 Volúmenes y capacidades Volumen corriente:(vt) es el volumen de aire inspirado y expirado en una respiración normal Volumen
Síndrome de Insuficiencia Respiratoria Aguda. Autora: MsC. Dra. María del Carmen Pino González
 Síndrome de Insuficiencia Respiratoria Aguda Autora: MsC. Dra. María del Carmen Pino González INSUFICIENCIA RESPIRATORIA AGUDA Se conoce como síndrome de insuficiencia respiratoria (SIR) al conjunto de
Síndrome de Insuficiencia Respiratoria Aguda Autora: MsC. Dra. María del Carmen Pino González INSUFICIENCIA RESPIRATORIA AGUDA Se conoce como síndrome de insuficiencia respiratoria (SIR) al conjunto de
Ventilación Pulmonar. -durante al ejercicio- Elaborado por Lic. Manuel Salazar Leitón
 Ventilación Pulmonar -durante al ejercicio- Elaborado por Lic. Manuel Salazar Leitón Funciones básicas de la ventilación pulmonar Intercambio gaseoso con el ambiente. Regular el acidez en sangre. Comunicación
Ventilación Pulmonar -durante al ejercicio- Elaborado por Lic. Manuel Salazar Leitón Funciones básicas de la ventilación pulmonar Intercambio gaseoso con el ambiente. Regular el acidez en sangre. Comunicación
TEMA 19. CICLO CARDÍACO
 TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
EXAMEN DE FISIOLOGÍA HUMANA JUNIO 2015 ALGUNAS PREGUNTAS
 EXAMEN DE FISIOLOGÍA HUMANA JUNIO 2015 ALGUNAS PREGUNTAS 1. Señale la FALSA: a) La circulación pulmonar tiene menor resistencia y presión que la circulación mayor. b) El flujo enviado por el VD hacia la
EXAMEN DE FISIOLOGÍA HUMANA JUNIO 2015 ALGUNAS PREGUNTAS 1. Señale la FALSA: a) La circulación pulmonar tiene menor resistencia y presión que la circulación mayor. b) El flujo enviado por el VD hacia la
VMNI: indicaciones y tipos
 VENTILACIÓN MECÁNICA NO INVASIVA ANTECEDENTES VMNI: indicaciones y tipos 1832: Primer respirador de presión negativa 1950: Respirador presión positiva Beatriz Morales Chacón Servicio de Neumología Hospital
VENTILACIÓN MECÁNICA NO INVASIVA ANTECEDENTES VMNI: indicaciones y tipos 1832: Primer respirador de presión negativa 1950: Respirador presión positiva Beatriz Morales Chacón Servicio de Neumología Hospital
FISIOLOGÍA VETERINARIA Guía de Trabajos Prácticos Nº3 FISIOLOGÍA SISTEMA RESPIRATORIO
 FISIOLOGÍA VETERINARIA Guía de Trabajos Prácticos Nº3 FISIOLOGÍA SISTEMA RESPIRATORIO Fecha: Apellido y Nombre: Matr: Objetivos: - Incorporar vocabulario específico.- - Interpretar gráficos. - Realizar
FISIOLOGÍA VETERINARIA Guía de Trabajos Prácticos Nº3 FISIOLOGÍA SISTEMA RESPIRATORIO Fecha: Apellido y Nombre: Matr: Objetivos: - Incorporar vocabulario específico.- - Interpretar gráficos. - Realizar
La creación de la corriente de aire
 12 2.2.1. La creación de la corriente de aire Es la fase inicial en la producción de los sonidos del habla. Está relacionada con la respiración. Ocurre principalmente en las cavidades infraglóticas. Se
12 2.2.1. La creación de la corriente de aire Es la fase inicial en la producción de los sonidos del habla. Está relacionada con la respiración. Ocurre principalmente en las cavidades infraglóticas. Se
Ventilación Presión Soporte
 Ventilación Presión Soporte Desventajas Fernando Ríos Caracteristicas de Presión Soporte Respiraciones Espontáneas Limitadas por presión. El nivel de Presión Inspiratoria es programado por el operador
Ventilación Presión Soporte Desventajas Fernando Ríos Caracteristicas de Presión Soporte Respiraciones Espontáneas Limitadas por presión. El nivel de Presión Inspiratoria es programado por el operador
Interaccion cardiopulmonar. Dr. Alejandro Bruhn C. Departamento de Medicina Intensiva Pontificia Universidad Católica de Chile
 Interaccion cardiopulmonar Dr. Alejandro Bruhn C. Departamento de Medicina Intensiva Pontificia Universidad Católica de Chile abruhn@med.puc.cl Objetivos 1. Efectos hemodinámicos de la ventilación con
Interaccion cardiopulmonar Dr. Alejandro Bruhn C. Departamento de Medicina Intensiva Pontificia Universidad Católica de Chile abruhn@med.puc.cl Objetivos 1. Efectos hemodinámicos de la ventilación con
30/11/ ESTRUCTURA TEMA 2. SISTEMA CARDIO- RESPIRATORIO.
 TEMA 2. SISTEMA CARDIO- RESPIRATORIO. 2.1. APARATO RESPIRATORIO Función: - Proporcionar oxígeno a nuestro cuerpo - Expulsar al exterior el dióxido de carbono. 2.1.1. ESTRUCTURA VÍAS RESPIRATORIAS CAJA
TEMA 2. SISTEMA CARDIO- RESPIRATORIO. 2.1. APARATO RESPIRATORIO Función: - Proporcionar oxígeno a nuestro cuerpo - Expulsar al exterior el dióxido de carbono. 2.1.1. ESTRUCTURA VÍAS RESPIRATORIAS CAJA
Interacción cardio-pulmonar: efecto sobre el corazón derecho y la circulación pulmonar
 Interacción cardio-pulmonar: efecto sobre el corazón derecho y la circulación pulmonar Gerardo Tusman Dept. Anestesiología. Hospital Privado de Comunidad Mar del Plata. Argentina Interacción cardio-pulmonar
Interacción cardio-pulmonar: efecto sobre el corazón derecho y la circulación pulmonar Gerardo Tusman Dept. Anestesiología. Hospital Privado de Comunidad Mar del Plata. Argentina Interacción cardio-pulmonar
Ventilación pulmonar
 Ventilación pulmonar Es el flujo de entrada y salida de aire entre la atmósfera/alveolos EXPANSION DEL TORAX = INSPIRACIÓN (Entrada delaire). CONTRACCIÓN DEL TORAX: ESPIRACIÓN (Salida delaire). Volúmenes/capacidades
Ventilación pulmonar Es el flujo de entrada y salida de aire entre la atmósfera/alveolos EXPANSION DEL TORAX = INSPIRACIÓN (Entrada delaire). CONTRACCIÓN DEL TORAX: ESPIRACIÓN (Salida delaire). Volúmenes/capacidades
Interpretación Básica de las Curvas de Ventilación Mecánica Presión, Flujo y Volumen Vs. Tiempo.
 Interpretación ásica de las urvas de Ventilación Mecánica Presión, Flujo y Volumen Vs. Tiempo. Dr. lberto Jarillo Quijada. Frecuentemente, los pacientes que reciben apoyo mecánico de la ventilación presentan
Interpretación ásica de las urvas de Ventilación Mecánica Presión, Flujo y Volumen Vs. Tiempo. Dr. lberto Jarillo Quijada. Frecuentemente, los pacientes que reciben apoyo mecánico de la ventilación presentan
V.- DISCUSIÓN. Derechos reservados conforme a Ley
 V.- DISCUSIÓN La capnografía, la cual mide el CO2 espirado, es un método no invasivo para evaluar la ventilación y ha empezado a ser un método estándar en la sala de operaciones, sin embargo su uso en
V.- DISCUSIÓN La capnografía, la cual mide el CO2 espirado, es un método no invasivo para evaluar la ventilación y ha empezado a ser un método estándar en la sala de operaciones, sin embargo su uso en
Interaccion cardiopulmonar. Dr. Alejandro Bruhn C. Departamento de Medicina Intensiva Pontificia Universidad Católica de Chile
 Interaccion cardiopulmonar Dr. Alejandro Bruhn C. Departamento de Medicina Intensiva Pontificia Universidad Católica de Chile abruhn@med.puc.cl Objetivos 1. Efectos hemodinámicos de la ventilación con
Interaccion cardiopulmonar Dr. Alejandro Bruhn C. Departamento de Medicina Intensiva Pontificia Universidad Católica de Chile abruhn@med.puc.cl Objetivos 1. Efectos hemodinámicos de la ventilación con
Trauma al Tórax. Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico
 Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
EL SISTEMA CARDIO - RESPIRATORIO
 EL SISTEMA CARDIO - RESPIRATORIO Como todas las capacidades del cuerpo, nuestro organismo depende de la interacción de muchas de sus partes para el funcionamiento del todo. No sólo nos importa el cómo
EL SISTEMA CARDIO - RESPIRATORIO Como todas las capacidades del cuerpo, nuestro organismo depende de la interacción de muchas de sus partes para el funcionamiento del todo. No sólo nos importa el cómo
Anatomía y Fisiología Cardiorespiratoria
 Anatomía y Fisiología Cardiorespiratoria Anatomía de la vía aérea Es un sistema canalicular, que forma parte del Aparato Respiratorio, constituido por la sucesión ordenada de distintos órganos comprendidos
Anatomía y Fisiología Cardiorespiratoria Anatomía de la vía aérea Es un sistema canalicular, que forma parte del Aparato Respiratorio, constituido por la sucesión ordenada de distintos órganos comprendidos
Fundamentos biológicos, salud y primeros auxilios Técnico en conducción de actividades físico-deportivas en el medio natural
 Fundamentos biológicos, salud y primeros auxilios Técnico en conducción de actividades físico-deportivas en el medio natural Órganos y estructuras por donde viaja el aire (gases) desde el INT al EXT del
Fundamentos biológicos, salud y primeros auxilios Técnico en conducción de actividades físico-deportivas en el medio natural Órganos y estructuras por donde viaja el aire (gases) desde el INT al EXT del
VENTILACION MECANICA EN EL PREHOSPITALARIO
 VENTILACION MECANICA EN EL PREHOSPITALARIO Dr. Richard J. Peña Bolívar Médico Especialista en Medicina de Emergencia y Desastres Venezuela VM EN PREHOSPITALARIO: VENTAJAS APORTE OPTIMO DE OXIGENO DISMINUYE
VENTILACION MECANICA EN EL PREHOSPITALARIO Dr. Richard J. Peña Bolívar Médico Especialista en Medicina de Emergencia y Desastres Venezuela VM EN PREHOSPITALARIO: VENTAJAS APORTE OPTIMO DE OXIGENO DISMINUYE
Lic. Sergio E. Varela
 TECNICA DE ASPIRACION Lic. Sergio E. Varela TIPOS DE ASPIRACION NASAL ORAL TUBO ORO TRAQUEAL TRAQUEOSTOMIA PREVIO A TODO Seleccione los materiales (elección de la sonda, gasas, solución fisiológica, tijera,
TECNICA DE ASPIRACION Lic. Sergio E. Varela TIPOS DE ASPIRACION NASAL ORAL TUBO ORO TRAQUEAL TRAQUEOSTOMIA PREVIO A TODO Seleccione los materiales (elección de la sonda, gasas, solución fisiológica, tijera,
1. El pericardio limita la dilatación brusca de las cavidades cardíacas que pudiera resultar de hipervolemia o de sobrecargas agudas
 Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
El corazón como bomba
 El corazón como bomba A. Sistema de conducción (figura 19-2). 1. El sistema de conducción del corazón está formado por cuatro estructuras. a. Nódulo sinoaurícular (nódulo SA). b. Nódulo auriculoventricular
El corazón como bomba A. Sistema de conducción (figura 19-2). 1. El sistema de conducción del corazón está formado por cuatro estructuras. a. Nódulo sinoaurícular (nódulo SA). b. Nódulo auriculoventricular
Dr. Jorge Luis Molinas Cátedra de Fisiología Universidad Nacional de Rosario 2013
 FISIOLOGÍA RESPIRATORIA Pulmón como bomba de baja presión Volúmenes Capacidades - Espirometría Dr. Jorge Luis Molinas Cátedra de Fisiología Universidad Nacional de Rosario 2013 Musculos: Inspiratorios:
FISIOLOGÍA RESPIRATORIA Pulmón como bomba de baja presión Volúmenes Capacidades - Espirometría Dr. Jorge Luis Molinas Cátedra de Fisiología Universidad Nacional de Rosario 2013 Musculos: Inspiratorios:
Ingeniería Biomédica
 Ingeniería Biomédica martes 5 de setiembre de 2017 Prof. Ing. Franco Simini Función respiratoria y medida de parámetros de la mecánica ventilatoria. Modelo de pulmones, resistencia y complacencia pulmonar,
Ingeniería Biomédica martes 5 de setiembre de 2017 Prof. Ing. Franco Simini Función respiratoria y medida de parámetros de la mecánica ventilatoria. Modelo de pulmones, resistencia y complacencia pulmonar,
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar
 Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Resucitador Ambu Mark IV baby original: Accesorios. Presión Neonatos Máx. 4-6 cm H2O
 Resucitador Ambu Mark IV baby original: Accesorios Presión Neonatos Máx. 4-6 cm H2O Cuidados Respiratorios Resucitador Mark IV baby ESPECIFICACIONES PARA EL PEDIDO Resucitador Ambu Mark IV Baby con mascarilla
Resucitador Ambu Mark IV baby original: Accesorios Presión Neonatos Máx. 4-6 cm H2O Cuidados Respiratorios Resucitador Mark IV baby ESPECIFICACIONES PARA EL PEDIDO Resucitador Ambu Mark IV Baby con mascarilla
La importancia de la Fisioterapia respiratoria en DMD/ DMB
 La importancia de la Fisioterapia respiratoria en DMD/ DMB Silvia González Zapata Fisioterapeuta especialista en Fisioterapia Neurológica Centro Creer, Burgos. 9-11 de agosto de 2013 Distrofias musculares
La importancia de la Fisioterapia respiratoria en DMD/ DMB Silvia González Zapata Fisioterapeuta especialista en Fisioterapia Neurológica Centro Creer, Burgos. 9-11 de agosto de 2013 Distrofias musculares
RECLUTAMIENTO ALVEOLAR. PROFESOR Dr. ARMANDO CABALLERO LÓPEZ HOSPITAL UNIVERSITARIO ARNALDO MILIÁN CASTRO SANTA CLARA, VILLA CLARA
 RECLUTAMIENTO ALVEOLAR PROFESOR Dr. ARMANDO CABALLERO LÓPEZ HOSPITAL UNIVERSITARIO ARNALDO MILIÁN CASTRO SANTA CLARA, VILLA CLARA RECLUTAMIENTO ALVEOLAR, CLASIFICACIÓN DE LA MECÁNICA ALVEOLAR 1. ALVEOLOS
RECLUTAMIENTO ALVEOLAR PROFESOR Dr. ARMANDO CABALLERO LÓPEZ HOSPITAL UNIVERSITARIO ARNALDO MILIÁN CASTRO SANTA CLARA, VILLA CLARA RECLUTAMIENTO ALVEOLAR, CLASIFICACIÓN DE LA MECÁNICA ALVEOLAR 1. ALVEOLOS
VENTILACIÓN MECÁNICA
 UNIVERSITAT DE BARCELONA U B for LifeLong Learning Institut de Formació Contínua Instituto de Formación Continua IL3Institute Universitat de Barcelona TEMA 6 VENTILACIÓN MECÁNICA PARTE B VENTILACIÓN MECÁNICA
UNIVERSITAT DE BARCELONA U B for LifeLong Learning Institut de Formació Contínua Instituto de Formación Continua IL3Institute Universitat de Barcelona TEMA 6 VENTILACIÓN MECÁNICA PARTE B VENTILACIÓN MECÁNICA
BASES FISIOLÓGICAS:SISTEMA DE APORTE Y PRODUCCIÓN DE ENERGÍA. UNIDAD DE TRABAJO 2 SISTEMA RESPIRATORIO
 BASES FISIOLÓGICAS:SISTEMA DE APORTE Y PRODUCCIÓN DE ENERGÍA. UNIDAD DE TRABAJO 2 SISTEMA RESPIRATORIO 2.1. -EL APARATO RESPIRATORIO Y LA FUNCIÓN RESPIRATORIA. 2.1. -CARACTERÍSTICAS ANATÓMICAS. 2.2. -MECANICA
BASES FISIOLÓGICAS:SISTEMA DE APORTE Y PRODUCCIÓN DE ENERGÍA. UNIDAD DE TRABAJO 2 SISTEMA RESPIRATORIO 2.1. -EL APARATO RESPIRATORIO Y LA FUNCIÓN RESPIRATORIA. 2.1. -CARACTERÍSTICAS ANATÓMICAS. 2.2. -MECANICA
VENTILACIÓN ALVEOLAR Dra. Marina Soro Dr. F Javier Belda Hospital Clínico Universitario de Valencia
 VENTILACIÓN ALVEOLAR Dra. Marina Soro Dr. F Javier Belda Hospital Clínico Universitario de Valencia I. RELACION VENTILACIÓN-PERFUSION V/Q base: 0.5 V/Q vértice: 5 Modelo tricompartimental: Análisis de
VENTILACIÓN ALVEOLAR Dra. Marina Soro Dr. F Javier Belda Hospital Clínico Universitario de Valencia I. RELACION VENTILACIÓN-PERFUSION V/Q base: 0.5 V/Q vértice: 5 Modelo tricompartimental: Análisis de
Seleccione una: a. las mascarillas faciales pueden dar lecturas erróneamente bajas por dilución del CO2 en el aire circulante en la mascarilla.
 nformación Recibe un ingreso en su UCI de un paciente con juicio clínico de EPOC agudizado. A su llegada precisa una mascarilla facial de alto flujo para mantener una pulsioximetría superior a 90%. El
nformación Recibe un ingreso en su UCI de un paciente con juicio clínico de EPOC agudizado. A su llegada precisa una mascarilla facial de alto flujo para mantener una pulsioximetría superior a 90%. El
Tema 28 Funciones pulmonares. Mecánica respiratoria. Elasticidad. El surfactante pulmonar.
 Tema 28 Funciones pulmonares. Mecánica respiratoria. Elasticidad. El surfactante pulmonar. 1. Introducción. 2. Anatomía del aparato respiratorio. 3. Mecánica respiratoria. 4. Propiedades elásticas del
Tema 28 Funciones pulmonares. Mecánica respiratoria. Elasticidad. El surfactante pulmonar. 1. Introducción. 2. Anatomía del aparato respiratorio. 3. Mecánica respiratoria. 4. Propiedades elásticas del
Evaluación de la función pulmonar en el paciente ventilado.
 Evaluación de la función pulmonar en el paciente ventilado. Dr. Franco Díaz Medico Residente ACC Hospital Padre Hurtado Temas!Intercambio de gases!mecánica Pulmonar!Oxigenación!Distensibilidad!CO2-Esp!Resistencia
Evaluación de la función pulmonar en el paciente ventilado. Dr. Franco Díaz Medico Residente ACC Hospital Padre Hurtado Temas!Intercambio de gases!mecánica Pulmonar!Oxigenación!Distensibilidad!CO2-Esp!Resistencia
Guía Práctica de Entrega de Aerosoles durante la Ventilación Mecánica:
 Guía Práctica de Entrega de Aerosoles durante la Ventilación Mecánica: Comité de Neumonología Crítica de la S.A.T.I En la siguiente guía se describirán los dispositivos para generar aerosoles, la forma
Guía Práctica de Entrega de Aerosoles durante la Ventilación Mecánica: Comité de Neumonología Crítica de la S.A.T.I En la siguiente guía se describirán los dispositivos para generar aerosoles, la forma
GUÍA DE ESTUDIO CÁTEDRA DE FISIOLOGÍA - AÑO 2015 SISTEMA RESPIRATORIO
 OBJETIVOS: Analizar la mecánica respiratoria. Interpretar la importancia del O 2 y del CO 2 en el metabolismo celular. Conocer los mecanismos de intercambio de gases a nivel alveolar y de los tejidos.
OBJETIVOS: Analizar la mecánica respiratoria. Interpretar la importancia del O 2 y del CO 2 en el metabolismo celular. Conocer los mecanismos de intercambio de gases a nivel alveolar y de los tejidos.
Tema 24 Sistema cardiovascular. Ciclo cardiaco. Sístole y diástole. Fases.
 Tema 24 Sistema cardiovascular. Ciclo cardiaco. Sístole y diástole. Fases. 1. Músculo cardiaco. 1.1. Anatomía del músculo cardiaco. 2. Actividad eléctrica del corazón. 2.1.Potencial de acción en el miocardio.
Tema 24 Sistema cardiovascular. Ciclo cardiaco. Sístole y diástole. Fases. 1. Músculo cardiaco. 1.1. Anatomía del músculo cardiaco. 2. Actividad eléctrica del corazón. 2.1.Potencial de acción en el miocardio.
Mecánica Estática DURANTE LA RESPIRACIÓN NORMAL Y EN REPOSO.
 ES EL ESTUDIO DE LAS FUERZAS QUE SOSTIENEN Y MUEVEN EL PULMON Y LA PARED TORACICA, DE LAS RESISTENCIAS QUE DEBEN SUPERARSE Y LOS CAUDALES RESULTANTES. Mecánica Estática DURANTE LA RESPIRACIÓN NORMAL Y
ES EL ESTUDIO DE LAS FUERZAS QUE SOSTIENEN Y MUEVEN EL PULMON Y LA PARED TORACICA, DE LAS RESISTENCIAS QUE DEBEN SUPERARSE Y LOS CAUDALES RESULTANTES. Mecánica Estática DURANTE LA RESPIRACIÓN NORMAL Y
ESPIROMETRIA OBJETIVOS
 UNIVERSIDAD DE SAN CARLOS DE GUATEMALA CENTRO UNIVERSITARIO DE OCCIDENTE DIVISION CIENCIAS DE LA SALUD CARRERA MEDICO Y CIRUJANO SEGUNDO AÑO FISIOLOGIA OBJETIVOS ESPIROMETRIA 1. Estudiar y comprender la
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA CENTRO UNIVERSITARIO DE OCCIDENTE DIVISION CIENCIAS DE LA SALUD CARRERA MEDICO Y CIRUJANO SEGUNDO AÑO FISIOLOGIA OBJETIVOS ESPIROMETRIA 1. Estudiar y comprender la
FISIOLOGÍA HUMANA BLOQUE 5. APARATO RESPIRATORIO
 Facultad de Medicina Departamento de Fisiología FISIOLOGÍA HUMANA BLOQUE 5. APARATO RESPIRATORIO Tema 18. Ventilación Pulmonar Dr. Bernardo LÓPEZ CANO Profesor Titular de la Universidad de Murcia Contenidos
Facultad de Medicina Departamento de Fisiología FISIOLOGÍA HUMANA BLOQUE 5. APARATO RESPIRATORIO Tema 18. Ventilación Pulmonar Dr. Bernardo LÓPEZ CANO Profesor Titular de la Universidad de Murcia Contenidos
Unidad alveolo-capilar normal
 Neumopatías crónicas. Insuficiencia respiratoria Dr. Miquel Ferrer UVIIR, Servei de Pneumologia, Hospital Clínic, Barcelona Sistema Respiratorio Intercambio de gases respiratorios atmosfera-sangre: Captación
Neumopatías crónicas. Insuficiencia respiratoria Dr. Miquel Ferrer UVIIR, Servei de Pneumologia, Hospital Clínic, Barcelona Sistema Respiratorio Intercambio de gases respiratorios atmosfera-sangre: Captación
Dra. Anita Fernández C Becada Pediatría Unidad Neonatología HBLT Junio 2011
 Dra. Anita Fernández C Becada Pediatría Unidad Neonatología HBLT Junio 2011 Gracias a avances en VM y comprensión mecanismos involucrados en injuria pulmonar asociada a VM ha mejorado el pronóstico en
Dra. Anita Fernández C Becada Pediatría Unidad Neonatología HBLT Junio 2011 Gracias a avances en VM y comprensión mecanismos involucrados en injuria pulmonar asociada a VM ha mejorado el pronóstico en
Ventilación No Invasiva en Neonatos
 VII CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA V JORNADAS DE KINESIOLOGIA EN EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA SAN MIGUEL DE TUCUMAN 11, 12 Y 13 DE SEPTIEMBRE DE 2014
VII CONGRESO ARGENTINO DE EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA V JORNADAS DE KINESIOLOGIA EN EMERGENCIAS Y CUIDADOS CRITICOS EN PEDIATRIA SAN MIGUEL DE TUCUMAN 11, 12 Y 13 DE SEPTIEMBRE DE 2014
MONITOREO HEMODINAMICO DEL PACIENTE QUEMADO EEAEC. ERICK CRISTIAN ROSALES ROMERO
 MONITOREO HEMODINAMICO DEL PACIENTE QUEMADO EEAEC. ERICK CRISTIAN ROSALES ROMERO Gasto Cardiaco Características dinámicas del corazón que permiten conseguir un adecuado aporte de oxigeno a todos los tejidos
MONITOREO HEMODINAMICO DEL PACIENTE QUEMADO EEAEC. ERICK CRISTIAN ROSALES ROMERO Gasto Cardiaco Características dinámicas del corazón que permiten conseguir un adecuado aporte de oxigeno a todos los tejidos
Soporte Ventilatorio. Dr. Cristobal Kripper 3º Urgencia UC 21/10/2011
 Soporte Ventilatorio Dr. Cristobal Kripper 3º Urgencia UC 21/10/2011 Soporte Ventilatorio Soporte Vital: habilidad fundamental del medico de urgencia Deletéreo: Daño Inducido por VM No responder a las
Soporte Ventilatorio Dr. Cristobal Kripper 3º Urgencia UC 21/10/2011 Soporte Ventilatorio Soporte Vital: habilidad fundamental del medico de urgencia Deletéreo: Daño Inducido por VM No responder a las
URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI)
 URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Dr. Elías Béquer García Hospital Arnaldo Milián Castro. Villa Clara LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Definición: Lesión
URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Dr. Elías Béquer García Hospital Arnaldo Milián Castro. Villa Clara LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Definición: Lesión
2. Aumento de la presión intraalveolar, lo cual en casos extremos puede dar lugar a ruptura.
 148 GASES SANGUÍNEOS. FISIOLOGÍA DE LA RESPIRACIÓN E INSUFICIENCIA RESPIRATORIA AGUDA FIGURA IV-2. Respiración por presión positiva. 2. Aumento de la presión intraalveolar, lo cual en casos extremos puede
148 GASES SANGUÍNEOS. FISIOLOGÍA DE LA RESPIRACIÓN E INSUFICIENCIA RESPIRATORIA AGUDA FIGURA IV-2. Respiración por presión positiva. 2. Aumento de la presión intraalveolar, lo cual en casos extremos puede
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DE LOS DIAGNÓSTICOS ENFERMEROS Diagnósticos del patrón "Actividad - Ajercicio I" Perfusión tisular inefectiva. Deterioro del intercambio gaseoso. Limpieza ineficaz
Taller de metodología enfermera VALIDACIÓN DE LOS DIAGNÓSTICOS ENFERMEROS Diagnósticos del patrón "Actividad - Ajercicio I" Perfusión tisular inefectiva. Deterioro del intercambio gaseoso. Limpieza ineficaz
José Carlos Giraldo T. MD Esp. Medicina Deportiva Mg en Fisiología. Carlos Eduardo Nieto G. MD Esp. Medicina Deportiva Esp: Salud Ocupacional
 José Carlos Giraldo T. MD Esp. Medicina Deportiva Mg en Fisiología Carlos Eduardo Nieto G. MD Esp. Medicina Deportiva Esp: Salud Ocupacional LA VENTILACIÓN PULMONAR DURANTE EL EJERCICIO Funciones básicas
José Carlos Giraldo T. MD Esp. Medicina Deportiva Mg en Fisiología Carlos Eduardo Nieto G. MD Esp. Medicina Deportiva Esp: Salud Ocupacional LA VENTILACIÓN PULMONAR DURANTE EL EJERCICIO Funciones básicas
Conceptos fisiopatológicos básicos C. MELERO MORENO
 HABILIDADES EN PATOLOGÍA INFECCIOSA RESPIRATORIA Conceptos fisiopatológicos básicos C. MELERO MORENO Grupo de Habilidades en Patología Infecciosa Respiratoria de la SEMG. 48 L a función primordial del
HABILIDADES EN PATOLOGÍA INFECCIOSA RESPIRATORIA Conceptos fisiopatológicos básicos C. MELERO MORENO Grupo de Habilidades en Patología Infecciosa Respiratoria de la SEMG. 48 L a función primordial del
Fisiología respiratoria
 Fisiología respiratoria CÁTEDRA DE FISIOLOGÍA HUMANA 2014 Bioq. Esp. Claudia Patricia Serrano Fisiología respiratoria Vías aéreas, funciones. Mecánica respiratoria, volúmenes y capacidades. Frecuencia
Fisiología respiratoria CÁTEDRA DE FISIOLOGÍA HUMANA 2014 Bioq. Esp. Claudia Patricia Serrano Fisiología respiratoria Vías aéreas, funciones. Mecánica respiratoria, volúmenes y capacidades. Frecuencia
INFANT FLOW SIPAP COMPREHENSIBLE. Antonio Cuñarro Alonso
 INFANT FLOW SIPAP COMPREHENSIBLE Antonio Cuñarro Alonso Febrero 2009 OBJETIVO Presentación del nuevo modelo Infant-Flow SIPAP INTRODUCCIÓN El Infant-Flow SIPAP ofrece una selección de modalidades para
INFANT FLOW SIPAP COMPREHENSIBLE Antonio Cuñarro Alonso Febrero 2009 OBJETIVO Presentación del nuevo modelo Infant-Flow SIPAP INTRODUCCIÓN El Infant-Flow SIPAP ofrece una selección de modalidades para
Ventilación no invasiva en Anestesia y Cuidados Intensivos
 Ventilación no invasiva en Anestesia y Cuidados Intensivos Dr. Antonio Esquinas Rodríguez Unidad de Cuidados Intensivos Hospital Morales Meseguer Murcia VMNI Oxigenoterapia IOT Insuficiencia Respiratoria
Ventilación no invasiva en Anestesia y Cuidados Intensivos Dr. Antonio Esquinas Rodríguez Unidad de Cuidados Intensivos Hospital Morales Meseguer Murcia VMNI Oxigenoterapia IOT Insuficiencia Respiratoria
MARCA PURITAN BENETT MODELO 760
 VENTILADOR MICROPROCESADO CICLADO POR VOLUMEN Y PRESION (ADULTO y PEDIÁTRICO) MARCA PURITAN BENETT MODELO 760 Sistema de ventilación microprocesado de 4ta generación Características del equipo: Ventana
VENTILADOR MICROPROCESADO CICLADO POR VOLUMEN Y PRESION (ADULTO y PEDIÁTRICO) MARCA PURITAN BENETT MODELO 760 Sistema de ventilación microprocesado de 4ta generación Características del equipo: Ventana
Pablo Rodriguez. Tipos de disincronía, frecuencia y
 Pablo Rodriguez Tipos de disincronía, frecuencia y consecuencias; rol de la presión esofágica Plan Definición del problema Fisiopatología Epidemiología Detección y manejo de las asincronías Algunas consideraciones
Pablo Rodriguez Tipos de disincronía, frecuencia y consecuencias; rol de la presión esofágica Plan Definición del problema Fisiopatología Epidemiología Detección y manejo de las asincronías Algunas consideraciones
DESTETE (WEANING) de la ventilación mecánica
 DESTETE (WEANING) de la ventilación mecánica Dr. Eduardo Tobar Almonacid COMISIÓN NACIONAL DE MEDICINA INTENSIVA MINISTERIO DE SALUD 29 de Marzo de 2012 Definiciones Proceso de transferencia gradual del
DESTETE (WEANING) de la ventilación mecánica Dr. Eduardo Tobar Almonacid COMISIÓN NACIONAL DE MEDICINA INTENSIVA MINISTERIO DE SALUD 29 de Marzo de 2012 Definiciones Proceso de transferencia gradual del
Disfunción Diastólica y Geométrica Ventricular Izquierda en Pacientes con Preeclampsia Eclampsia. Apaza Coronel, Hector Williams.
 DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
INDICACIONES Y LIMITACIONES EN VMNI
 INDICACIONES Y LIMITACIONES EN VMNI Dra. Almudena Simón. Hospital Nuestra Sra. Del Prado. Talavera de la Reina TALAVERA DE LA REINA, 23 DE ENERO DE 2009 GENERALIDADES La ventilación mecánica (VM) es un
INDICACIONES Y LIMITACIONES EN VMNI Dra. Almudena Simón. Hospital Nuestra Sra. Del Prado. Talavera de la Reina TALAVERA DE LA REINA, 23 DE ENERO DE 2009 GENERALIDADES La ventilación mecánica (VM) es un

 Centro de Paciente Crí
Centro de Paciente Crí