ENFERMEDAD ARTERIAL PULMONAR
|
|
|
- Luis Miguel José Manuel Vargas Villalba
- hace 9 años
- Vistas:
Transcripción
1 ENFERMEDAD ARTERIAL PULMONAR CAPÍTULO XII Hipertensión pulmonar Mary Bermúdez Gómez, MD
2 Hipertensión pulmonar MARY BERMÚDEZ GÓMEZ, MD Introducción La circulación pulmonar es un lecho vascular de baja resistencia, que puede albergar grandes aumentos en el flujo sanguíneo con pequeños incrementos en la presión. Cuando existen condiciones que aumentan la resistencia vascular pulmonar, para mantener el gasto cardíaco, el ventrículo derecho aumenta la presión de perfusión y ocurre la hipertensión pulmonar. Los valores normales de presión y resistencia en el circuito pulmonar aparecen en la TABLA TABLA 99.1 Valores de presión y resistencia en el circuito pulmonar Estructura Presión sistólica / diastólica (mmhg) Presión media (mmhg) Resistencia Aurícula derecha 0-5 Ventrículo derecho / Arteria pulmonar / Aurícula izquierda 5-12 Vascular pulmonar Sistémica Tabla tomada del libro Cardiología 1999, pág La hipertensión pulmonar se define cuando la presión media en la arteria pulmonar es superior a 25 mmhg, en reposo, o 30 mmhg, durante ejercicio. La hipertensión pulmonar no produce síntomas hasta que hay compromiso de la función del ventrículo derecho, lo cual ocurre cuando el aumento en la resistencia vascular pulmonar produce elevación de la presión media pulmonar por encima de 40 mmhg. El ventrículo derecho puede adaptarse a la hipertensión pulmonar crónica y sostener un gasto cardíaco a presiones medias de la arteria pulmonar mayores de mmhg 1. La Organización Mundial de la Salud define la hipertensión arterial pulmonar como una presión sistólica en arteria pulmonar > 40 mmhg, lo cual corresponde a regurgitación tricuspídea detectada en Doppler de 3,0 3,5m/sec 5. La presión en la arteria pulmonar está determinada por la resistencia vascular pulmonar: capilar pulmonar, venas pulmonares, aurícula izquierda y flujo sanguíneo en la arteria pulmonar. La resistencia vascular pulmonar está determinada por la diferencia entre la presión media en la arteria pulmonar y la aurícula izquierda sobre el gasto cardíaco y estos, a su vez, están influenciados por la Ley de Poiseuille: RVP = P AP - P AI Q El aumento del flujo sanguíneo pulmonar produce reclutamiento y distensión del lecho vascular pulmonar. Los mecanismos anatómicos y fisiológicos más importantes para el aumento de la presión arterial pulmonar aparecen en la TABLA TABLA 99.2 Mecanismos fisiopatológicos en hipertensión pulmonar Mecanismo Ejemplo clínico Aumento de la presión venosa pulmonar. Estenosis mitral. Aumento del flujo sanguíneo pulmonar. Cortocircuito de izquierda - derecha. Aumento del volumen sanguíneo. Falla cardíaca izquierda. Aumento de la viscosidad sanguínea. Policitemia. Disminución del radio efectivo del lecho vascular pulmonar: a) Reducción del número de vasos. Posneumonectomía. b) Obstrucción vascular. Embolia pulmonar. c) Reducción de la luz del vaso. - Anatómica: hipertrofia del músculo liso. Hipoxia crónica. - Vasoconstricción. Hipertensión pulmonar idiopática. Aumento de la presión intratorácica. EPOC. Aumento de la RVP. Rounds S, Hill N. Chest 1984; 85: 397. Tabla tomada del libro Cardiología 1999, pág. 949.
3 Bermúdez 1006 El aumento de la presión distal, ya sea en la aurícula izquierda o en el ventrículo izquierdo, lleva a aumento de la presión retrógrada, primero en los capilares pulmonares y luego en arteriolas y arterias pulmonares. Cuando la hipertensión pulmonar es inducida por incremento de flujo en la vasculatura pulmonar, el incremento de la presión inicialmente tampoco se acompaña de cambios anatómicos en las arterias pulmonares, pero con el tiempo hay engrosamiento de las paredes de los vasos y aumento de la resistencia vascular pulmonar. En el caso de los pacientes con cortocircuitos de izquierda a derecha, la presión en las cavidades derechas puede aumentar tanto que se invierta el flujo mediante el mismo, lo que se conoce como el Síndrome de Eisenmenger. La oclusión de un área transversal suficiente de las arterias pulmonares por material en su interior que ocluye más de la mitad o las dos terceras partes del lecho vascular produce aumento de la presión arterial pulmonar que en forma aguda ocasiona dilatación del ventrículo derecho y en forma crónica, hipertrofia del mismo. La disminución del área transversal de los vasos, como en el caso de una enfermedad primaria de la pared de las arterias, que produce engrosamiento de las mismas, lleva a aumento de la resistencia al flujo que generalmente causa hipertensión severa. En la disminución del área transversal total debida a enfermedad del parénquima pulmonar, la presión pulmonar puede ser normal en reposo, pero elevarse con el ejercicio por la ausencia de vasos para reclutar. El mecanismo más importante es la vasoconstricción en respuesta a la hipoxia y a la acidosis. La importancia de este mecanismo es su potencial reversibilidad con el oxígeno. Patología Los mecanismos celulares y moleculares involucrados en la hipertensión pulmonar incluyen disfunción endotelial, injuria oxidativa, trastorno de la regulación del músculo liso vascular pulmonar. Los hallazgos patológicos en la vasculatura pulmonar son los mismos, independiente, de la etiología. Los cambios más frecuentes se observan en los vasos cuyo calibre es menor de 1 mm (pequeñas arterias musculares de 0,1 a 1 mm y las arteriolas menores de 0,1 mm). Las arterias musculares muestran hipertrofia del músculo liso e hiperplasia de la capa íntima. En las arteriolas no hay una capa importante de músculo liso, pero en hipertensión pulmonar hay una importante muscularización de la pared y proliferación de la íntima arteriolar; como resultado de estos cambios, el diámetro disminuye y la resistencia vascular aumenta. Finalmente, la luz puede obliterarse completamente y disminuir el número de vasos. Cuando la hipertensión pulmonar es severa, hay compromiso de las arterias grandes (elásticas). La pared de estos vasos es significativamente más delgada que la de arterias sistémicas del mismo calibre; durante la hipertensión hay engrosamiento de la media de la pared y desarrollo de placas arterioscleróticas que usualmente solo se ven en la vasculatura sistémica. La hipertensión pulmonar produce cambios en la pared del ventrículo derecho y estos dependen de la severidad y cronicidad de la hipertensión y son, básicamente, engrosamiento y dilatación de la pared. Los cambios fisiopatológicos se producen inicialmente en la circulación pulmonar en arterias y arteriolas; posteriormente hay aumento de la presión pulmonar sistólica y diastólica mientras que la presión capilar en cuña permanece normal. Por otro lado, si la hipertensión pulmonar es secundaria a aumento de la presión capilar y venosa pulmonar como en el caso de estenosis mitral, la presión en cuña estará elevada. En las etapas iniciales, el gasto del ventrículo derecho es normal, pero cuando el ventrículo falla se produce aumento de la presión de fin de diástole y el gasto cardíaco cae, la presión en la aurícula derecha se eleva y, por consiguiente, también la presión venosa yugular 3, 4. La hipertensión pulmonar usualmente es clasificada en dos grandes grupos, desde el punto de vista fisiopatológico: Hipertensión pulmonar primaria: conocida también como idiopática, plexogénica o de causa desconocida, en la cual el aumento de la resistencia vascular se produce por compromiso directo y exclusivo de los vasos pulmonares. Hipertensión pulmonar secundaria: cuando el aumento de la resistencia vascular pulmonar se produce por enfermedades identificadas de carácter pulmonar o cardíaco, que causan vasoconstricción hipóxica, disminución del área vascular pulmonar o sobrecarga de presión o volumen. Desde el punto de vista clínico, la hipertensión pulmonar puede clasificarse en varios grupos (TABLA 99.3). TABLA Hipertensión arterial pulmonar (HPA) 2. Hipertensión pulmonar con enfermedad cardíaca izquierda 3. Hipertensión pulmonar asociada a enfermedad pulmonar 4. Hipertensión pulmonar debida a enfermedad tromboembólica crónica Clasificación clínica de la hipertensión pulmonar Idiopática o primaria. Familiar. Asociada con: Enfermedad del colágeno. Cortocircuito congénito. Hipertensión portal. Infección VIH. Drogas y toxinas. Otras enfermedades de depósito. Asociada con compromiso venoso o pulmonar: Enfermedad veno-oclusiva pulmonar. Hemangiomatosis capilar pulmonar. Hipertensión pulmonar persistente del recién nacido. Enfermedad ventricular o auricular izquierda. Enfermedad valvular izquierda. EPOC. EPID. Trastornos del sueño. Hipoventilación alveolar. Enfermedad crónica de la altura. Anormalidades del desarrollo. Tromboembolismo pulmonar con obstrucción central. Tromboembolismo pulmonar con obstrucción distal. Embolia pulmonar no trombótica. 5. Varios Sarcoidosis. Linfangioleiomiomatosis. Compresión de la vasculatura pulmonar por adenomegalias, mediastinitis fibrosante, tumor, etc. Simonneau G, Galie N. J Am Coll Cardiol 2004;13:10S. Clínica La hipertensión pulmonar es ocasionalmente detectada por un hallazgo en la radiografía del tórax o en el electrocardiograma. Los síntomas de la hipertensión pulmonar pueden ser comunes a otras enfermedades pulmonares, los síntomas más frecuentes son disnea con ejercicio, síncope, dolor torácico, tos
4 Hipertensión pulmonar y palpitaciones. En pacientes con enfermedad pulmonar de base, adicionalmente, se puede encontrar tos, expectoración o somnolencia diurna en apnea obstructiva o apnea de sueño. Los signos muestran aumento de la presión venosa yugular, desdoblamiento fijo del segundo ruido. La presión arterial está disminuida cuando hay compromiso de la función ventricular derecha. Cuando hay compromiso del llenado ventricular se presenta taquicardia. En hipertensión severa hay aumento de la intensidad del componente pulmonar del segundo ruido, soplo de insuficiencia tricuspídea y/o insuficiencia pulmonar pueden estar presentes. Signos clínicos de falla derecha como congestión hepática, ascitis, edemas y reflujo hepatoyugular. Desde el punto de vista clínico, la hipertensión pulmonar puede ser aguda o crónica (TABLA 99.4). TABLA 99.4 Hipertensión pulmonar aguda Embolia pulmonar aguda. Falla ventricular izquierda aguda. Ruptura del septum ventricular. Válvula mitral / ruptura del músculo papilar. SDRA. Edema pulmonar de las alturas. Crisis falciforme. Embolia grasa / embolia de líquido amniótico. Taponamiento cardíaco. Hipertensión pulmonar aguda y crónica Tabla tomada del libro Cardiología 1999, pág Diagnóstico Hipertensión pulmonar crónica Falla cardíaca crónica izquierda. Estenosis mitral / defectos septales. Tromboembolismo crónico. EPOC. Hipertensión pulmonar primaria. Enfermedades del colágeno / vasculitis. Síndrome de hipoventilación alveolar. Enfermedad pulmonar intersticial. Enfermedad de las alturas. a) La radiografía del tórax muestra hallazgos que son comunes en hipertensión pulmonar primaria, Síndrome de Eisenmenger, debido a comunicación interauricular y enfermedad tromboembólica. El crecimiento de las arterias pulmonares puede confundirse con adenopatías hiliares. Las marcas vasculares periféricas pueden estar disminuidas hacia la periferia y en forma segmentaria en la enfermedad tromboembólica. La arteria interlobar derecha tiene un diámetro mayor de mm; en la placa lateral se observa crecimiento del ventrículo derecho y prominencia de la arteria pulmonar izquierda que se encuentra entre la aorta y el borde posterior del corazón. En presencia de estenosis mitral se pueden observar líneas B de Kerkey, doble densidad por crecimiento de la aurícula izquierda, signos de hiperinsuflación y bulas en el caso de enfisema como causa de hipertensión pulmonar 12. b) El electrocardiograma desviación del eje del QRS a la derecha, ondas P altas y picudas, R>S de V1 a V3, cambios inespecíficos del ST y la onda T. También puede verse patrón de S1, Q3, T3 o bloqueo de rama derecha. La hipertensión pulmonar puede cursar con pocos o ningún cambio electrocardiográfico, por lo cual la ausencia de hallazgos no descarta el diagnóstico. c) El ecocardiograma con Doppler para estimar la presión de la arteria pulmonar es el método no invasivo más útil para detectar hipertensión pulmonar. La técnica depende de la presencia de regurgitación tricuspídea. El análisis de la aceleración del flujo sistólico en el ventrículo derecho también es útil. El estimativo de la presión en la arteria pulmonar es razonablemente seguro cuando la presión es mayor de 30 mmhg. El estudio de las burbujas con solu- ción salina puede sugerir la presencia de un defecto septal o un foramen oval permeable o una fístula arteriovenosa pulmonar. El ecocardiograma también permite establecer el tamaño del VD, la contractilidad y motilidad del septum el cual se mueve en forma paradójica hacia el VI cuando hay falla del VD 2. d) La escanografía del tórax puede ser útil en el diagnóstico etiológico de la hipertensión pulmonar, dado que los hallazgos pueden orientar hacia patologías del pulmón o del mediastino. e) La fibrobroncoscopia con biopsias transbronquiales permite confirmar el diagnóstico desde el punto de anatomopatológico o descartar otras lesiones en el parénquima o la vasculatura pulmonar. Dado el riesgo que tiene este procedimiento se ha preferido la biopsia pulmonar a cielo abierto en casos muy seleccionados donde se sospecha la presencia de enfermedad intersticial como causa de la hipertensión pulmonar o para descartar enfermedad venooclusiva pulmonar. f) El cateterismo cardíaco es útil para descartar la presencia de patologías cardíacas, a fin de estimar la severidad de la hipertensión pulmonar y ver respuesta terapéutica a oxígeno y medicamentos. Tratamiento Dado que existen algunas diferencias en el enfoque terapéutico entre los pacientes con hipertensión pulmonar primaria y secundaria, vamos a tratarlo por separado en cada una de ellas. Hipertensión pulmonar primaria Se define en ausencia de una causa conocida: enfermedad pulmonar, enfermedad tromboembólica, enfermedad valvular o miocárdica del lado izquierdo, enfermedad cardíaca congénita o enfermedad del tejido conectivo. Se presenta en ambos sexos, pero la mayoría de los casos ocurren en mujeres con una relación 2:1 y una mayor frecuencia entre los 15 y los 40 años. Etiología: aunque la hipertensión pulmonar primaria no es frecuente, algunos factores se han asociado a su presentación: Se ha observado predisposición familiar en el 6-10% de los casos. La enfermedad parece ser trasmitida en una forma autosómica dominante con penetrancia incompleta. El gen responsable parece estar localizado en el cromosoma 2, locus 2q33, lo cual produce un defecto en el funcionamiento del receptor de proteínas morfogénicas tipo II, (BMPR2). Los pacientes portadores del gen PPH1 pueden tener respuesta vascular pulmonar anormal durante el ejercicio. La vía BMPR2 induce apoptosis en algunas células y produce alteración en el crecimiento y proliferación de las células endoteliales. Alteraciones en esta vía se presentan hasta en el 25% de los pacientes con hipertensión pulmonar. Los niveles elevados de angiopoietin-1 en el tejido pulmonar se relacionan con aumento en la RVP por hiperplasia del músculo liso 6, 8. Algunos pacientes con hipertensión portal debida a enfermedad hepática intrínseca desarrollan hipertensión pulmonar, la cual es patológicamente idéntica a la hipertensión pulmonar primaria. La hipertensión portopulmonar puede deberse a falla del hígado en remover de la circulación portal sustancia vasoactivas como serotonina y aminas, que les permiten alcanzar el endotelio arterial pulmonar. 1007
5 Bermúdez 1008 La arteriopatía plexogénica puede verse en pacientes VIH (+) aun en ausencia de sida, la incidencia se estima de 1:200 pacientes, incrementando la mortalidad. Se plantea que puede deberse a la liberación de citoquinas por parte de los macrófagos que alteran la proliferación endotelial 24. El uso crónico de cocaína inhalada o intravenosa se ha asociado a hipertensión pulmonar con un OR de 2,8. Medicamentos supresores del apetito como fenfluramina, dexfenfluramina y dietilpropión para el tratamiento de la obesidad incrementan el riesgo de hipertensión pulmonar. Un estudio retrospectivo mostró que el 20% de pacientes con hipertensión pulmonar había consumido fenfluramina. Un estudio de casos y controles mostró un OR ajustado para el uso de supresores de apetito por más de tres meses fue de 23. El riesgo absoluto se estima en 28 casos por millón de personas/año de exposición 25. El uso de fenfluramina también puede acelerar el desarrollo de hipertensión pulmonar secundaria en los pacientes con EPOC, trastorno de sueño o enfermedades del tejido conectivo. Consumo de triptófano contaminado o aceite de canola contaminado se ha asociado también a la aparición de hipertensión pulmonar. El virus del herpes-8, identificado en el sarcoma de Kaposi, ha sido relacionado con la aparición de hipertensión pulmonar. Patogénesis en hipertensión pulmonar primaria El mecanismo responsable del desarrollo de la lesión vascular en la hipertensión pulmonar primaria permanece desconocido. Varios estudio sugieren que anormalidades en el endotelio pueden estar presentes, incluidos el trastorno en la producción de óxido nítrico, prostaciclinas y excesiva síntesis de endotelio. Estas anormalidades pueden llevar a vasoconstricción y subsecuente crecimiento y remodelación vascular. No se sabe si estas anormalidades causan la enfermedad o son el resultado del daño vascular progresivo a medida que la enfermedad progresa. Un estudio preliminar sugiere que la hipertensión pulmonar primaria resulta de un trastorno funcional de los canales de potasio en las células del músculo liso de las arterias pulmonares. Estos trastornos llevan a cambios en el potencial de reposo de la membrana, elevación de la concentración de calcio libre intracitoplasmático y aumento del tono vascular pulmonar. La actividad de los canales de potasio fue más baja en los pacientes con hipertensión pulmonar primaria que en los pacientes con hipertensión pulmonar secundaria o enfermedades pulmonares no hipertensivas. La disfunción de los canales de potasio también desempeña un papel importante en la hipertensión debida al uso de anorexígenos. La proliferación de células endoteliales dentro de las lesiones plexiformes tiende a ser monoclonal, lo cual sugiere que alteraciones congénitas o aberraciones genéticas pueden contribuir al desarrollo de esta entidad. Se dice que los macrófagos infectados con VIH pueden liberar citoquinas anormales que llevan a adhesión leucocitaria, secreción de factor de crecimiento y proliferación endotelial 7, 8. Clínica de la hipertensión pulmonar primaria Muchos de los síntomas de hipertensión pulmonar primaria son inespecíficos y comunes a otras enfermedades pulmonares. Los síntomas más comunes son disnea con ejercicio leve (85-100%), fatigabilidad (40-80%), síncope (20-55%), dolor torácico generalmente debido a angina del ventrículo derecho (40-55%), tos (20-55%), hemoptisis (7-15%), ronquera (6-8%) y palpitaciones. Estos síntomas también pueden presentarse en pacientes con hipertensión secundaria. En el examen físico se puede encontrar ingurgitación yugular, aumento de la intensidad y desdoblamiento fijo del S2. La intensidad del componente pulmonar es mayor que la del componente aórtico. Puede encontrarse soplo sistólico tricuspídeo y ocasionalmente de insuficiencia pulmonar. También pueden presentarse hallazgos compatibles con falla derecha: congestión hepática, edema periférico, cianosis, taquipnea, dolor abdominal, ascitis y reflujo hepatoyugular. Algunos pacientes no tienen ningún signo en el examen físico y, usualmente, cuando está presente la hipertensión es severa. La presión arterial sistémica cae cuando el ventrículo derecho falla y hay taquicardia cuando hay disminución del llenado del VD 9. Diagnóstico de la hipertensión pulmonar primaria El diagnóstico de la hipertensión pulmonar primaria requiere de comprobación histopatológica, dado que no hay datos clínicos y paraclínicos específicos que permitan hacerlo. El otro aspecto del diagnóstico implica descartar una causa conocida, por lo cual se requiere realizar pruebas de función pulmonar, serología para enfermedades del colágeno, ecocardiograma y cateterismo cardíaco, gammagrafía de ventilación /perfusión y arteriografía pulmonar 2, 10 : La radiografía del tórax usualmente muestra aumento del tamaño de la arteria pulmonar, dilatación de las ramas principales derecha e izquierda y amputación de los vasos hacia la periferia. El parénquima pulmonar es normal excepto en la enfermedad veno-oclusiva pulmonar donde pueden observarse infiltrados. La gammagrafía de ventilación/perfusión descarta defectos segmentarios y algunos pacientes pueden tener moteado difuso. Las pruebas de función pulmonar pueden mostrar disminución del VEF1, CVF y la DLCO, en la mitad de los pacientes. Puede encontrarse incremento leve en el VR. La capacidad de difusión en la enfermedad venooclusiva está disminuida en una forma desproporcionada a la alteración de otras pruebas funcionales. Los gases arteriales muestran aumento del gradiente alvéolo-arterial de O2. La serología para hepatitis B y las serologías para enfermedades del colágeno, anticuerpos antinucleares y antifosfolípido son negativas. Menos del 10% de los pacientes con hipertensión pulmonar primaria puede tener títulos débilmente positivos de anticuerpos antinucleares sin tener evidencia de vasculitis. Es importante tener en cuenta que un cuadro clínico similar al de la hipertensión pulmonar primaria ocurre en pacientes con escleroderma, lupus eritematoso sistémico, síndrome de Crest y artritis reumatoide. El ecocardiograma muestra crecimiento del ventrículo derecho, movimiento paradójico del septum, insuficiencia tricuspídea. La presión sistólica en la arteria pulmonar estimada por Doppler se encuentra elevada. El cateterismo derecho es indispensable para descartar condiciones cardíacas que cursen con hipertensión pulmonar; además, permite medir
6 Hipertensión pulmonar directamente la presión arterial pulmonar, la presión en ventrículo y aurícula derechos, el gasto cardíaco y la saturación de oxígeno. La arteriografía pulmonar debe realizarse cuando la gammagrafía V/Q no permite descartar la presencia de enfermedad tromboembólica no resuelta. La enfermedad veno-oclusiva, una forma inusual de hipertensión pulmonar primaria, se caracteriza por presiones elevadas en la arteria pulmonar, presión en cuña y VI normal, evidencia de congestión venosa en la radiografía de tórax y distribución en parche del radiotrazador en la gammagrafía. Durante el cateterismo se debe realizar una prueba diagnóstica con vasodilatadores, como prostaciclina, adenosina, bloqueadores del calcio, acetilcolina, excepto si se sospecha enfermedad veno-oclusiva, donde la vasodilatación aguda puede ser catastrófica por el desarrollo de edema pulmonar agudo. La prueba con vasodilatadores permite detectar un 20-30% de pacientes que se beneficiarán de esta terapia 27. La biopsia pulmonar ayuda a confirmar el diagnóstico, pero no ha probado ser una buena medida de pronóstico ni de la respuesta terapéutica y muchos pacientes pueden morir durante el procedimiento. Los hallazgos no son exclusivos de hipertensión pulmonar primaria, pero los más característicos son: lesiones plexiformes, fibrosis concéntrica de la íntima, hipertrofia de la media, fibrosis excéntrica de la íntima. Por el riesgo que implica el procedimiento, se ha reservado para unos pocos casos como se mencionó anteriormente. Tratamiento de la hipertensión pulmonar primaria Durante cerca de 40 años, después de la descripción inicial de la hipertensión pulmonar primaria, el manejo fue básicamente con medidas de soporte y alivio de síntomas, sin embargo, en la última década se ha desarrollado una serie de medidas terapéuticas y quirúrgicas que han traído la mejoría importante en algunos pacientes, pero continúa siendo incurable a pesar de estos avances 15. Las recomendaciones más importantes son: Vasodilatadores Al tener en cuenta que el 25-35% de los pacientes se consideran respondedores a vasodilatadores, todos los pacientes deben ser evaluados hemodinámicamente para establecer vasorreactividad con un vasodilatador potente de corta acción, como óxido nítrico inhalado (agente experimental inhalado, selectivo de la vasculatura pulmonar), epoprostenol (infusión inicial de 1-2ng/ kg/min y aumentar 2 ng/kg/min cada 5-10 min hasta la caída significativa de la TA, aumento de la FC o síntomas adversos como náusea, vómito o dolor de cabeza) o adenosina IV ( 50μ/kg/min con incrementos cada 2 min hasta que aparezcan síntomas secundarios o se alcance una dosis máxima de 200μ/kg/ min); aquellos que tienen reducción aguda en la resistencia vascular pulmonar mayor o igual a 25-30% caracterizada por disminución en la presión arterial pulmonar mayor o igual al 10%, con aumento en el gasto cardíaco, deben ser tratados con bloqueadores de calcio en dosis ajustada según tolerancia. Aquellos pacientes que caen en la clasificación de la NYHA clase III y IV y que son no respondedores a la prueba o que se deterioran con el uso de vasodilatadores orales serán candidatos a trasplante 11. Los principales vasodilatadores que han demostrado utilidad son: Bloqueadores de canales de calcio: es la terapia de elección con medicamentos del tipo nifedipina y diltiazem. El verapamilo no es recomendado, por sus propiedades inotrópicas negativas. Las dosis inicial de nifedipina es de 30 mg con un rango entre 30 y 240 mg/d y las de diltiazem entre mg con un rango de 120 a 900 mg/d. Las dosis deben ajustarse de acuerdo con la presión arterial sistémica, la frecuencia cardíaca, la saturación de oxígeno y los hallazgos al examen físico. La meta es alcanzar la máxima dosis tolerada. El amlodipino, que tiene una acción vasodilatadora más selectiva a dosis de 2,5 a 5 mg, puede ser una alternativa para los pacientes que no toleran otros anticálcicos. Inhibidores de la enzima convertidora de angiotensina: no han demostrado tener beneficio en la hipertensión pulmonar primaria. Epoprostenol: estudios recientes han demostrado que pacientes que no responden a terapia convencional pueden ser tratados con esta prostaciclina intravenosa, que produce vasodilatación al aumentar la concentración intracelular de Camp e inhibe la agregación de plaquetas y la proliferación de músculo liso. Tanto los respondedores como los no respondedores a terapia convencional pueden ser tratados con epoprosterenol. La administración de epoprosterenol requiere la colocación de un catéter central para uso con una bomba de infusión portátil, se inicia con 1-2ng/kg/min con incrementos cada 2 días de acuerdo con los síntomas y a la evolución del paciente hasta alcanzar una dosis de 6-10 ng/kg/min en las primeras dos semanas. Algunos pacientes requieren incrementos posteriores en las siguientes semanas. Algunos pacientes han utilizado dosis de ng/ kg/min con beneficios clínicos y hemodinámicos permanentes. Los efectos secundarios son dolor en mandíbula, diarrea y artralgias. Los estudios han demostrado que hay una reducción significativa de la presión en la arteria pulmonar y en la resistencia vascular pulmonar con incremento en la capacidad de ejercicio en forma significativa Tresprostinil (remodulin): es un análogo del epoprosterenol que puede ser administrado en forma subcutánea. Fue aprobado en Estados Unidos para pacientes con clase funcional II a IV. Los estudios han mostrado que, después de 6 semanas de administración, los pacientes tienen incremento en la distancia caminada y menos disnea, pero menos significativo que con el epoprosterenol 16. Iloprost: preparación en aerosol, análogo de la prostaciclina. Se administra por inhalación (2,5 5 mcgr) con una dosis máxima día de 45 mcgr. Incrementa la distancia caminada en 6 minutos y disminuye el grado de disnea. Aprobada para uso en Estados Unidos 17. Antagonistas de los receptores de endotelina: la endotelina tiene efectos de largo plazo sobre la proliferación de las células de músculo liso 18. Bosentan: antagonista no selectivo de receptores de la endotelina. Los estudios han mostrado que incrementa la distancia caminada en 6 min, incrementa el gasto cardíaco, disminuye la presión media en la arteria pulmonar y la RVP. El bosentan puede incrementar los niveles de aminotransferasas. La dosis recomendada es de 125 mcgr dos veces al día. Tiene interacción con la warfarina. Ha sido aprobado en Estados Unidos para uso en pacientes con hipertensión pulmonar 19, 23. Sitaxsentan: antagonista de los receptores del endotelio, es un bloqueador selectivo de los recetores ET-A. El 3% de los pacientes desarrolla disfunción hepática. Este medicamento todavía se encuentra en fase experimental. No aprobado para uso clínico. 1009
7 Bermúdez 1010 Anticoagulación: Los pacientes con hipertensión pulmonar primaria tienen un riesgo alto de desarrollar trombosis y tromboembolismo debido a la dilatación del VD, estasis venosa y vida sedentaria, por lo cual está indicado el uso de warfarina manteniendo un INR entre 2 y 2,5. Trasplante El trasplante de corazón - pulmón ha sido realizado en pacientes con hipertensión pulmonar primaria. Pacientes refractarios al tratamiento son candidatos para el mismo. Se prefiere el trasplante de un pulmón o bilateral dado que aún la disfunción ventricular derecha severa es reversible cuando se disminuye la poscarga del VD. No se ha demostrado la recidiva de hipertensión pulmonar en pacientes trasplantados, pero sí una alta incidencia de bronquiolitis obliterante 28. Septostomía atrial es la creación de un cortocircuito de derecha a izquierda mediante un balón auricular, en pacientes con falla cardíaca o síncope relacionado con la hipertensión pulmonar. Se recomienda en pacientes con falla derecha severa, ascitis refractaria a pesar de manejo óptimo. No está indicado en pacientes con presión en AD > 20 mmhg, IRVP > 55 U/m2, o expectativa de sobrevida a un año menor del 40% 20. Oxígeno: Los pacientes con hipertensión pulmonar primaria pueden tener hipoxemia en reposo o con la actividad, por lo cual se recomienda el uso de oxígeno suplementario como parte de la terapia. Terapias futuras Las experiencias con epoprosterenol ha llevado a buscar prostaciclinas de larga acción que puedan administrarse con mayor facilidad: Análogos orales de prostaciclina: con el beraprost el efecto es a corto plazo, 6 meses, con mejoría de los síntomas y la distancia caminada en 6 min, pero no ha demostrado tenerlo a largo plazo 9 12 meses. Sus efectos secundarios más frecuentes son: flush, cefalea y dolor en la mandíbula. Inhibidores de fosfodiesterasa: sildenafil (viagra) es inhibidor de la fosfodiesterasa 5GMPc. En dosis de 50mg, ha demostrado ser tan útil como el óxido nítrico inhalado. Produce disminución de la presión arterial pulmonar y mejora la oxigenación 21. Inhibidores de elastasa: están en fase experimental de estudio en animales; su efecto parece estar mediado por inducción de la apoptosis endotelial. Péptido intestinal vasoactivo: es un potente vasodilatador del músculo liso en la vasculatura pulmonar. Ha sido estudiado en grupos pequeños de pacientes y ha producido disminución significativa de la PA, de la distancia caminada y del gasto cardíaco. Pronóstico El pronóstico de estos pacientes es variable, pero depende de la severidad de las alteraciones hemodinámicas y la respuesta a la terapia vasodilatadora. La supervivencia de los pacientes es aproximadamente de 3 años después del diagnóstico. Pacientes con elevación moderada de la presión en la arteria pulmonar y función ventricular derecha preservada tienen una sobrevida de 2,5 años. Pacientes con hipertensión pulmonar severa o falla derecha mueren dentro del primer año del diagnóstico. Hipertensión pulmonar secundaria La hipertensión pulmonar secundaria se refiere al aumento de la presión en la arteria pulmonar debida a enfermedades intrínsecas o extrínsecas del pulmón, que producen incremento del flujo pulmonar, aumento de la resistencia en el lecho vascular pulmonar y elevación de la presión venosa pulmonar 26. Según el mecanismo fisiopatológico, puede agruparse en tres grandes grupos (TABLA 99.5). TABLA 99.5 Vasoconstricción hipóxica EPOC: Enfisema. Apnea de sueño. Apnea obstructiva. Enfermedades neuromusculares. Alteraciones de las paredes del tórax. Hipoventilación alveolar. Mecanismo fisiopatológico de la hipertensión pulmonar secundaria Disminución del lecho vascular pulmonar Enfermedades vasculares del colágeno: Crest. Escleroderma. Embolia pulmonar aguda. Embolia pulmonar crónica proximal. Virus VIH. Toxinas vasoactivas. Tabla tomada del libro Cardiología 1999, pág Vasoconstricción hipóxica. Disminución del área del lecho vascular pulmonar. Sobrecarga de presión/volumen. Clínica Sobrecarga de presión y volumen Defectos septales interauricular e interventricular. Hipertensión de aurícula izquierda: Falla ventricular izq. Enf. valvular mitral. Pericarditis constrictiva. Mixoma auricular izq. Cortriatriatum. Obstrucción venosa pulmonar: Fibrosis mediastinal. Drenaje venoso anómalo. Enf. veno-oclusiva. Las manifestaciones clínicas de la hipertensión pulmonar secundaria a menudo están enmascaradas por la enfermedad de base y, generalmente, el diagnóstico se establece después de que aparece la falla ventricular derecha 7. Los síntomas que pueden atribuirse a la hipertensión son: disnea de ejercicio, dolor torácico y síncope. Síntomas menos comunes como tos, hemoptisis y ronquera también han sido descritos. Otros síntomas relacionados con la falla derecha son congestión hepática y anorexia 8. En el examen físico se encuentran los signos de hipertensión pulmonar y de hipertrofia ventricular derecha. Los signos de falla derecha se presentan en estados avanzados. Los hallazgos iniciales están relacionados con los ruidos cardíacos con desdoblamiento del segundo ruido, soplo diastólico de regurgitación yugular. En presencia de hipertrofia ventricular derecha se encuentra una onda
8 Hipertensión pulmonar A prominente en el pulso venoso yugular asociado con la presencia de un cuarto ruido y pulsación subxifoidea. El aumento de la presión venosa pulmonar se caracteriza por una onda V yugular prominente, soplo tricuspídeo, hepatomegalia y edema periférico. En presencia de enfisema la auscultación cardíaca puede ser difícil 9. Los hallazgos en el examen físico pueden sugerir una causa específica de hipertensión pulmonar secundaria, pero se requiere la realización de varias pruebas diagnósticas que fueron mencionadas inicialmente, como son: Radiografía del tórax: muestra crecimiento de las arterias pulmonares centrales, atenuación de las marcas pulmonares periféricas, crecimiento de cavidades derechas y disminución del espacio retroesternal. Permite descartar la presencia de enfermedad pulmonar. Electrocardiograma: signos de sobrecarga crónica de cavidades derechas: desviación del eje a la derecha R/S>1 en V1, bloqueo de rama derecha completo o incompleto, incremento de la amplitud de P en DII. Ecocardiograma con Doppler: sobrecarga de presión en el VD que lleva a engrosamiento del VD con movimiento paradójico del septum en sístole. Permite la estimación de la presión pulmonar con el uso de la regurgitación tricuspídea. Pruebas de función pulmonar: gases arteriales y oximetría de sueño permiten detectar alteraciones obstructivas, restrictivas o hipodinámicas que pueden ser la causa de hipertensión pulmonar. Gammagrafía de V/Q. Cateterismo cardíaco derecho. Biopsia pulmonar. La historia clínica, la radiografía del tórax y el electrocardiograma pueden sugerir la presencia de hipertensión pulmonar y disfunción ventricular derecha. El ecocardiograma Doppler puede ayudar a esclarecer la etiología. En ausencia de enfermedad cardíaca es necesario la realización de pruebas funcionales, gases arteriales y estudios de sueño, para detectar la presencia de enfermedad pulmonar. Si estos son relativamente normales, el paciente debe realizarse estudios gamagráficos para detectar defectos de perfusión que sugieran enfermedad tromboembólica, que permitan establecer una etiología pulmonar. Finalmente, el cateterismo derecho permite establecer la reactividad vascular pulmonar. Tratamiento El tratamiento de la hipertensión pulmonar secundaria depende del manejo de la enfermedad de base 11. El tratamiento se divide en manejo específico y manejo general. Dentro de las medidas generales tenemos: Oxígeno: ha demostrado que retarda la mortalidad en pacientes con hipertensión pulmonar secundaria a EPOC. Las series también muestran beneficios en pacientes con otras etiologías de hipertensión pulmonar. Son candidatos a uso de oxígeno crónico los pacientes con SaO2 menor del 85% con signos clínicos de hipertensión pulmonar y falla derecha; pacientes con desaturación en reposo cuya tolerancia al ejercicio mejora con oxígeno. Bismesilato de almitrine: ha demostrado ser útil en pacientes con hipoventilación alveolar como causa de hipertensión pulmonar. Vasodilatadores: el uso de los vasodilatadores en la hipertensión secundaria es controvertido porque, aunque produce una disminución inicial de la resistencia vascular pulmonar y puede producir efectos deletéreos a largo plazo, empeora la alteración de ventilación/perfusión y, por lo tanto, la hipoxemia; hay deterioro de la función ventricular derecha con los bloqueadores de calcio, que no se presenta con la hidralazina, pero esta no produce disminución de la presión arterial pulmonar. Inhibidores de la enzima convertidora: en pacientes con compromiso de la función ventricular izquierda pueden ser útiles para el manejo de la falla derecha. Parece ser más útil cuando se administran en etapas tempranas. Diuréticos y digital: son útiles en pacientes que tienen, además, falla ventricular izquierda. Anticoagulación: está indicada especialmente en pacientes con enfermedad tromboembólica. Algunos medicamentos han sido estudiados y aprobados para uso en pacientes con hipertensión pulmonar secundaria: el epoprostenol en pacientes con hipertensión pulmonar secundaria a escleroderma, el treprostinil, Iloprost antagonistas de receptores de endotelina en pacientes con clase funcional III a IV 29. Referencias 1. Grossman W, Braunwald E. Pulmonary hypertension. In: Heart Disease: A text book of cardiovascular medicine, 4 th edition, Braunwald Ed Saunders, Philadelphia Rubin LJ, Badesch DB. Evaluation and management of the patient with pulmonary arterial hypertension. Ann Intern Med Aug 16;143(4): Farber HW, Loscalzo J. Pulmonary arterial hypertension. N Engl J Med Oct 14;351(16): Review. 4. Rubin LJ. Primary Pulmonary Hypertension. Lancet 1998;352: Brody J, Snider G. Pulmonary Hypertension. In: Current topics in the management of respiratory ddiseases. Vol. 2, New York: Churchill Livingstone, Rubin LJ, Barst RJ, Kaiser LR. Primary Pulmonar Hypertension. ACCP Consensus Report. Chest 1993; 104: Runo JR, Loyd JE. Primary pulmonary hypertension. Lancet May 3;361(9368): Rubin LJ. Primary pulmonary hypertension. N Engl J Med Jan 9;336(2): Gaine SP, Rubin LJ. Primary pulmonary hypertension. Lancet Aug 29;352(9129): Rich S, Dantzker DR, Ayres SM, Bergofsky EH, Brundage BH, Detre KM, et al. Primary pulmonary hypertension. A national prospective study. Ann Intern Med Aug;107(2): Humbert M, Sitbon O, Simonneau G. Treatment of pulmonary arterial hypertension. N Engl J Med Sep 30;351(14): Rubin LJ. Diagnosis and manegement of Pulmonary Arterial Hypertension: ACCP evidence-based clinical practice guidelines. Chest 2004;126:7S. 13. Sitbon O, Humbert M, Nunes H, Parent F, Garcia G, Herve P, et al. Long-term intravenous epoprostenol infusion in primary pulmonary hypertension: prognostic factors and survival. J Am Coll Cardiol Aug 21;40(4): Kuhn KP, Byrne DW, Arbogast PG, Doyle TP, Loyd JE, Robbins IM. Outcome in 91 consecutive patients with pulmonary arterial hypertension receiving epoprostenol. Am J Respir Crit Care Med Feb 15;167(4): Badesch DB, Abman SH, Ahearn GS, Barst RJ, McCrory DC, Simonneau G, et al. Medical therapy for pulmonary arterial hypertension: ACCP evidence-based clinical practice guidelines. Chest Jul;126(1 Suppl):35S-62S. 1011
9 Bermúdez 16. Simonneau G, Barst RJ, Galie N, Naeije R, Rich S, Bourge RC, et al. Continuous subcutaneous infusion of treprostinil, a prostacyclin analogue, in patients with pulmonary arterial hypertension: a double-blind, randomized, placebo-controlled trial. Am J Respir Crit Care Med Mar 15;165(6): Olschewski H, Simonneau G, Galie N, Higenbottam T, Naeije R, Rubin LJ, et al. Inhaled iloprost for severe pulmonary hypertension. N Engl J Med Aug 1;347(5): Channick RN, Simonneau G, Sitbon O, Robbins IM, Frost A, Tapson VF, et al. Effects of the dual endothelin-receptor antagonist bosentan in patients with pulmonary hypertension: a randomised placebo-controlled study. Lancet Oct 6;358(9288): Humbert M, Barst RJ, Robbins IM, Channick RN, Galie N, Boonstra A, et al. Combination of bosentan with epoprostenol in pulmonary arterial hypertension: BREATHE-2. Eur Respir J Sep;24(3): Reichenberger F, Pepke-Zaba J, McNeil K, Parameshwar J, Shapiro LM. Atrial septostomy in the treatment of severe pulmonary arterial hypertension. Thorax Sep;58(9): Sastry BK, Narasimhan C, Reddy NK, Raju BS. Clinical efficacy of sildenafil in primary pulmonary hypertension: a randomized, placebo-controlled, double-blind, crossover study. J Am Coll Cardiol Apr 7;43(7): Prasad S, Wilkinson J, Gatzolius MA. Sildenafil in primary pulmonary hypertension. N Engl J Med Nov 2;343(18): Hoeper MM, Faulenbach C, Golpon H, Winkler J, Welte T, Niedermeyer J. Combination therapy with bosentan and sildenafil in idiopathic pulmonary arterial hypertension. Eur Respir J Dec;24(6): Mesa RA, Edell ES, Dunn WF, Edwards WD. Human immunodeficiency virus infection and pulmonary hypertension: two new cases and a review of 86 reported cases. Mayo Clin Proc Jan;73(1): Abenhaim L, Moride Y, Brenot F, Rich S, Benichou J, Kurz X, et al. Appetite-suppressant drugs and the risk of primary pulmonary hypertension. International Primary Pulmonary Hypertension Study Group. N Engl J Med Aug 29;335(9): Morgan JM, Griffiths M, du Bois RM, Evans TW. Hypoxic pulmonary vasoconstriction in systemic sclerosis and primary pulmonary hypertension. Chest Mar;99(3): Nicod P, Peterson K, Levine M, Dittrich H, Buchbinder M, Chappuis F, et al. Pulmonary angiography in severe chronic pulmonary hypertension. Ann Intern Med Oct;107(4): Gaine SP, Rubin LJ. Medical and surgical treatment options for pulmonary hypertension. Am J Med Sci Mar;315(3): Barst RJ, Rubin LJ, Long WA, McGoon MD, Rich S, Badesch DB, et al. A comparison of continuous intravenous epoprostenol (prostacyclin) with conventional therapy for primary pulmonary hypertension. The Primary Pulmonary Hypertension Study Group. N Engl J Med Feb 1;334(5):
16/11/11 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA.
 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
Disfunción cardiaca producida por lesiones o alteraciones funcionales de una o varias válvulas, dando lugar a un flujo anómalo a su través.
 Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
URGENCIAS CARDIOLÓGICAS EN EL RECIÉN NACIDO. José Antonio Quibrera Matienzo Cardiología Pediátrica Hospital Pediátrico de Sinaloa
 URGENCIAS CARDIOLÓGICAS EN EL RECIÉN NACIDO José Antonio Quibrera Matienzo Cardiología Pediátrica Hospital Pediátrico de Sinaloa Declaración sobre conflictos de interés: Ninguno OBJETIVOS Reconocer el
URGENCIAS CARDIOLÓGICAS EN EL RECIÉN NACIDO José Antonio Quibrera Matienzo Cardiología Pediátrica Hospital Pediátrico de Sinaloa Declaración sobre conflictos de interés: Ninguno OBJETIVOS Reconocer el
Hipertensión pulmonar: qué podemos hacer (los internistas)? Dr. Juan José Ríos Blanco Servicio de Medicina Interna
 Hipertensión pulmonar: qué podemos hacer (los internistas)? Dr. Juan José Ríos Blanco Servicio de Medicina Interna Try to learn something about everything and everything about something Thomas H. Huxley
Hipertensión pulmonar: qué podemos hacer (los internistas)? Dr. Juan José Ríos Blanco Servicio de Medicina Interna Try to learn something about everything and everything about something Thomas H. Huxley
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
INTERACCIÓN CORAZÓN- PULMÓN
 INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
1. El pericardio limita la dilatación brusca de las cavidades cardíacas que pudiera resultar de hipervolemia o de sobrecargas agudas
 Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Disfunción Diastólica y Geométrica Ventricular Izquierda en Pacientes con Preeclampsia Eclampsia. Apaza Coronel, Hector Williams.
 DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
TEMA 19. CICLO CARDÍACO
 TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
ECG CURSO DE ELECTROCARDIOGRAFÍA CARDIOLOGÍA
 ECG CURSO DE ELECTROCARDIOGRAFÍA CLÍNICA CARDIOLOGÍA C. H. LA MANCHA - CENTRO 08-06-2010 DR. PAZOS CRECIMIENTO DE CAVIDADES Aurícula derecha Aurícula izquierda Biauricular Ventrículo derecho Ventrículo
ECG CURSO DE ELECTROCARDIOGRAFÍA CLÍNICA CARDIOLOGÍA C. H. LA MANCHA - CENTRO 08-06-2010 DR. PAZOS CRECIMIENTO DE CAVIDADES Aurícula derecha Aurícula izquierda Biauricular Ventrículo derecho Ventrículo
HIPERTENSIÓN ARTERIAL PULMONAR. Dr. Ricardo Campos Cerda Cardioneumología. Que es la Hipertensión Arterial Pulmonar?
 HIPERTENSIÓN ARTERIAL PULMONAR Dr. Ricardo Campos Cerda Cardioneumología Que es la Hipertensión Arterial Pulmonar? La hipertensión pulmonar es una enfermedad donde existe aumento de la presión en las arterias
HIPERTENSIÓN ARTERIAL PULMONAR Dr. Ricardo Campos Cerda Cardioneumología Que es la Hipertensión Arterial Pulmonar? La hipertensión pulmonar es una enfermedad donde existe aumento de la presión en las arterias
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR
 PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
CONTROVERSIAS HIPERTENSION PULMONAR
 CONTROVERSIAS HIPERTENSION PULMONAR Mª Carmen Torreiro Penas Hospital Xeral-Calde Lugo Eficacia/precio de los fármacos f aprobados? Es necesario evaluar los fármacos f aprobados? TRATAMIENTO Importantes
CONTROVERSIAS HIPERTENSION PULMONAR Mª Carmen Torreiro Penas Hospital Xeral-Calde Lugo Eficacia/precio de los fármacos f aprobados? Es necesario evaluar los fármacos f aprobados? TRATAMIENTO Importantes
Alteraciones vasculares del pulmon
 Alteraciones vasculares del pulmon Dr. Edgar F. Hernández Paz 1-Embolia pulmonar. Obstrucción de la arteria pulmonar o una de sus ramas por material (trombo, grasa, aire, tumor) que se origina en otra
Alteraciones vasculares del pulmon Dr. Edgar F. Hernández Paz 1-Embolia pulmonar. Obstrucción de la arteria pulmonar o una de sus ramas por material (trombo, grasa, aire, tumor) que se origina en otra
Cardiopatía. % de todas las cardiopatías CIV 35 CIA 8 CAP 8. Coartación de aorta 7. Estenosis de válvula pulmonar 7. Estenosis de válvula aortica 7
 CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
CURSO DE ACTUALIZACION EN CARDIOLOGÍA PRÁCTICA VALVULOPATIAS. Javier López Díaz. Hospital Clínico de Valladolid.
 CURSO DE ACTUALIZACION EN CARDIOLOGÍA PRÁCTICA VALVULOPATIAS Javier López Díaz [email protected] Hospital Clínico de Valladolid Caso clínico Varón de 57 años Padre intervenido de corazón
CURSO DE ACTUALIZACION EN CARDIOLOGÍA PRÁCTICA VALVULOPATIAS Javier López Díaz [email protected] Hospital Clínico de Valladolid Caso clínico Varón de 57 años Padre intervenido de corazón
Clasificaciones en la falla cardíaca
 Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
VALORACIÓN CLÍNICA DE LOS SOPLOS CARDIACOS. María Villalba Orero Cardiología Equina
 VALORACIÓN CLÍNICA DE LOS SOPLOS CARDIACOS María Villalba Orero Cardiología Equina Las enfermedades cardiacas en los caballos son relativamente poco frecuentes en relación con las patologías que sufren.
VALORACIÓN CLÍNICA DE LOS SOPLOS CARDIACOS María Villalba Orero Cardiología Equina Las enfermedades cardiacas en los caballos son relativamente poco frecuentes en relación con las patologías que sufren.
Edema agudo pulmonar. C. Chazarra. Sº M. Interna. Hospital Dr Moliner
 Edema agudo pulmonar C. Chazarra. Sº M. Interna. Hospital Dr Moliner Caso clínico Varón 62 años 3 últimos dias disnea progresiva, tos no productiva y febrícula AP: Un ingreso por ICC 2 años antes TA 95/55
Edema agudo pulmonar C. Chazarra. Sº M. Interna. Hospital Dr Moliner Caso clínico Varón 62 años 3 últimos dias disnea progresiva, tos no productiva y febrícula AP: Un ingreso por ICC 2 años antes TA 95/55
INTRODUCCIÓN. adaptación, que pueden ser fisiológicas y/o anatómicas. A medida que aumenta la
 INTRODUCCIÓN El ser humano ante los cambios climáticos y de altitud, presenta respuestas de adaptación, que pueden ser fisiológicas y/o anatómicas. A medida que aumenta la altitud y la permanencia en la
INTRODUCCIÓN El ser humano ante los cambios climáticos y de altitud, presenta respuestas de adaptación, que pueden ser fisiológicas y/o anatómicas. A medida que aumenta la altitud y la permanencia en la
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
lunes 27 de febrero de 12 CHOQUE
 CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
Síndrome Hepatopulmonar. Alejandro Teper Hospital de Niños R Gutiérrez
 Síndrome Hepatopulmonar Alejandro Teper Hospital de Niños R Gutiérrez [email protected] Historia clínica Paciente 7 años, masculino, procedente de Escobar Motivo de consulta: - disnea de esfuerzo - hipoxemia
Síndrome Hepatopulmonar Alejandro Teper Hospital de Niños R Gutiérrez [email protected] Historia clínica Paciente 7 años, masculino, procedente de Escobar Motivo de consulta: - disnea de esfuerzo - hipoxemia
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación:
 Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
El Sistema Nervioso Autónomo en el Nativo de Altura
 El Sistema Nervioso Autónomo en el Nativo de Altura María Rivera-Ch 1, Marc J. Drinkhill 2, Roger Hainsworth 2 1 UPCH, 2 Universidad de Leeds Esquema de la presentación I. Poblaciones que viven en la altura
El Sistema Nervioso Autónomo en el Nativo de Altura María Rivera-Ch 1, Marc J. Drinkhill 2, Roger Hainsworth 2 1 UPCH, 2 Universidad de Leeds Esquema de la presentación I. Poblaciones que viven en la altura
Definición TROMBOEMBOLIA PULMONAR. Epidemiología. >40 años >riesgo y se duplica con cada década posterior.
 Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Clinopatología del Aparato Respiratorio
 Dr. Miguel Ángel González Sosa Presentación realizada en el curso de Clinopatología del Aparato Respiratorio dentro de la Licenciatura de Médico Cirujano del Área Académica de Medicina en el semestre Julio
Dr. Miguel Ángel González Sosa Presentación realizada en el curso de Clinopatología del Aparato Respiratorio dentro de la Licenciatura de Médico Cirujano del Área Académica de Medicina en el semestre Julio
Soplo cardiaco. 25 de Febrero de 2010
 Soplo cardiaco 25 de Febrero de 2010 Consulta Cardiología Pediátrica Propuestas: 1076 Niños 746 niños correspondieron a soplos inocentes ( 70 %) Nº de Niños derivados por pediatra de: 5-15 niños al año.
Soplo cardiaco 25 de Febrero de 2010 Consulta Cardiología Pediátrica Propuestas: 1076 Niños 746 niños correspondieron a soplos inocentes ( 70 %) Nº de Niños derivados por pediatra de: 5-15 niños al año.
INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO
 INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO JOAQUÍN LLORENTE GARCÍA R1 MEDICINA INTERNA COMPLEJO ASISTENCIAL DE LEON 19 de Septiembre de 2011 síndrome clínico que ocurre en pacientes que, a causa de
INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO JOAQUÍN LLORENTE GARCÍA R1 MEDICINA INTERNA COMPLEJO ASISTENCIAL DE LEON 19 de Septiembre de 2011 síndrome clínico que ocurre en pacientes que, a causa de
ANOMALÍA DE EBSTEIN insuficiencia tricuspídea Dr. Ignacio Lugones
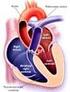 ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
Trauma al Tórax. Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico
 Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
SÍNDROME DE LA CIMITARRA
 SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
COMUNICACIÓN INTERAURICULAR O DEFECTO SEPTAL AURICULAR
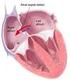 COMUNICACIÓN INTERAURICULAR O DEFECTO SEPTAL AURICULAR 1. CONCEPTO DE COMUNICACIÓN INTERAURICULAR Se denomina defecto septal auricular o comunicación interauricular al fallo en el desarrollo del tabique
COMUNICACIÓN INTERAURICULAR O DEFECTO SEPTAL AURICULAR 1. CONCEPTO DE COMUNICACIÓN INTERAURICULAR Se denomina defecto septal auricular o comunicación interauricular al fallo en el desarrollo del tabique
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST)
 Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Hipertensión arterial pulmonar
 41 Hipertensión arterial pulmonar J.F. Sánchez Gómez, E. Tabernero Huguet INTRODUCCIÓN Es una enfermedad de las arterias pulmonares pequeñas que se caracteriza por una proliferación vascular y su remodelado.
41 Hipertensión arterial pulmonar J.F. Sánchez Gómez, E. Tabernero Huguet INTRODUCCIÓN Es una enfermedad de las arterias pulmonares pequeñas que se caracteriza por una proliferación vascular y su remodelado.
Tratamiento de la hipertensión pulmonar
 1130-6343/2004/28/4/275 FARMACIA HOSPITALARIA Copyright 2004 ARÁN EDICIONES, S. L. FARM HOSP (Madrid) Vol. 28. N. 4, pp. 275-285, 2004 REVISIONES Tratamiento de la hipertensión pulmonar A. ILLARO URANGA,
1130-6343/2004/28/4/275 FARMACIA HOSPITALARIA Copyright 2004 ARÁN EDICIONES, S. L. FARM HOSP (Madrid) Vol. 28. N. 4, pp. 275-285, 2004 REVISIONES Tratamiento de la hipertensión pulmonar A. ILLARO URANGA,
Hipertensión arterial pulmonar
 S69 Hipertensión arterial pulmonar Julio Sandoval Zárate* Resumen La hipertensión arterial pulmonar es una enfermedad progresiva y fatal para la cual no existe un tratamiento curativo. En los últimos años
S69 Hipertensión arterial pulmonar Julio Sandoval Zárate* Resumen La hipertensión arterial pulmonar es una enfermedad progresiva y fatal para la cual no existe un tratamiento curativo. En los últimos años
Organización Funcional y el Medio Interno
 Organización Funcional y el Medio Interno Aproximadamente el 50 % del cuerpo humano es líquido y la mayor parte es intracelular, la tercera parte es extracelular, la misma que se encuentra en movimiento
Organización Funcional y el Medio Interno Aproximadamente el 50 % del cuerpo humano es líquido y la mayor parte es intracelular, la tercera parte es extracelular, la misma que se encuentra en movimiento
TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS
 TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS 4.1. INTRODUCCION Escuela de Medicina Curso MED301A Integrado de Clínicas II Ago 2012 Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno:
TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS 4.1. INTRODUCCION Escuela de Medicina Curso MED301A Integrado de Clínicas II Ago 2012 Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno:
Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial.
 Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
HIPERTENSIÓN PULMONAR
 HIPERTENSIÓN PULMONAR Es una elevación persistente de la presión sistólica y diastólica de la arteria pulmonar por encima de 30/19 mmhg, siendo los valores normales 20-25 mmhg para la sístole y 6-10 mmhg
HIPERTENSIÓN PULMONAR Es una elevación persistente de la presión sistólica y diastólica de la arteria pulmonar por encima de 30/19 mmhg, siendo los valores normales 20-25 mmhg para la sístole y 6-10 mmhg
Ritmo y frecuencia cardíaca. Variantes fisiológicas del electrocardiograma
 Ritmo y frecuencia cardíaca. Variantes fisiológicas del electrocardiograma Fig. 5.31 Electrocardiograma normal con AQRS en 60 0. Fig. 5.32 Electrocardiograma normal. AQRS en 30 0. Obsérvese la perpendicularidad
Ritmo y frecuencia cardíaca. Variantes fisiológicas del electrocardiograma Fig. 5.31 Electrocardiograma normal con AQRS en 60 0. Fig. 5.32 Electrocardiograma normal. AQRS en 30 0. Obsérvese la perpendicularidad
La cianosis es la coloración azulada de la piel y las mucosas
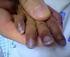 CIANOSIS DEFINICION La cianosis es la coloración azulada de la piel y las mucosas Se trata de un signo cardinal en la definición de los trastornos de la oxigenación tisular. FISIOPATOLOGIA Se desarrolla
CIANOSIS DEFINICION La cianosis es la coloración azulada de la piel y las mucosas Se trata de un signo cardinal en la definición de los trastornos de la oxigenación tisular. FISIOPATOLOGIA Se desarrolla
Enfermedad Valvular. Servicio de Cardiología. Argentina.
 Enfermedad Valvular Servicio de Cardiología Dr. Félix F Hurtado Argentina Agenda Fisiología a Básica B Cardiovascular Valvulopatia Mitral Valvulopatia Aortica Valvulopatia Pulmonar Valvulopatia Tricúspidea
Enfermedad Valvular Servicio de Cardiología Dr. Félix F Hurtado Argentina Agenda Fisiología a Básica B Cardiovascular Valvulopatia Mitral Valvulopatia Aortica Valvulopatia Pulmonar Valvulopatia Tricúspidea
BOMBA VENOSA. Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico.
 BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
2. Sobre los valores de las diferentes presiones parciales de los gases, marca con una cruz (X) la respuesta correcta según corresponda.
 Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
CICLO CARDÍACO MARÍA ANTONIA BERNAL ÁVILA CELENE CORRAL RICO
 CICLO CARDÍACO MARÍA ANTONIA BERNAL ÁVILA CELENE CORRAL RICO CICLO CARDIACO Se inicia con la actividad eléctrica de los ventrículos Se activa el miocardio y se inicia la contracción miocárdica Sobrepasa
CICLO CARDÍACO MARÍA ANTONIA BERNAL ÁVILA CELENE CORRAL RICO CICLO CARDIACO Se inicia con la actividad eléctrica de los ventrículos Se activa el miocardio y se inicia la contracción miocárdica Sobrepasa
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico. Dr. José Antonio Ramírez Calvo
 Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
Enfermedad Hipertensiva en el Embarazo: Clasificación y Diagnóstico Dr. José Antonio Ramírez Calvo Mortalidad Materna La muerte ocasionada por problemas relacionados con el embarazo, parto y puerperio
SIGNIFICACION CLINICA DE
 HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
EXAMEN DE FISIOLOGÍA HUMANA JUNIO 2015 ALGUNAS PREGUNTAS
 EXAMEN DE FISIOLOGÍA HUMANA JUNIO 2015 ALGUNAS PREGUNTAS 1. Señale la FALSA: a) La circulación pulmonar tiene menor resistencia y presión que la circulación mayor. b) El flujo enviado por el VD hacia la
EXAMEN DE FISIOLOGÍA HUMANA JUNIO 2015 ALGUNAS PREGUNTAS 1. Señale la FALSA: a) La circulación pulmonar tiene menor resistencia y presión que la circulación mayor. b) El flujo enviado por el VD hacia la
La hipertensión pulmonar también puede ser causada por otras condiciones.
 Lo Que Necesita Saber Para Vivir Con Hipertension Pulmonar Qué es la hipertensión pulmonar? Hipertensión pulmonar es una enfermedad pulmonar poco común, en la cual las arterias de los pulmones se encuentran
Lo Que Necesita Saber Para Vivir Con Hipertension Pulmonar Qué es la hipertensión pulmonar? Hipertensión pulmonar es una enfermedad pulmonar poco común, en la cual las arterias de los pulmones se encuentran
Crecimientos Auriculares Electrocardiografía Aplicada a Urgencias
 21 Crecimientos Auriculares Colegio Mexicano de Medicina de Emergencia A. C Dr. Jesús del C. Madrigal Anaya Colaboración: Copyright 21 Colegio Mexicano de Medicina de Emergencia A. C Convento de Churubusco
21 Crecimientos Auriculares Colegio Mexicano de Medicina de Emergencia A. C Dr. Jesús del C. Madrigal Anaya Colaboración: Copyright 21 Colegio Mexicano de Medicina de Emergencia A. C Convento de Churubusco
Hospital Civil de Guadalajara Dr. Juan I. Menchaca Área que Genera
 CONCEPTO Se define como hipertensión arterial a la elevación de las mediciones sistólicas, diastólicas o ambas a cifras iguales o mayores a la percentila 95 para la edad y sexo, por lo menos en tres determinaciones.
CONCEPTO Se define como hipertensión arterial a la elevación de las mediciones sistólicas, diastólicas o ambas a cifras iguales o mayores a la percentila 95 para la edad y sexo, por lo menos en tres determinaciones.
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar
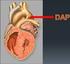 Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
INFARTO DEL VENTRICULO DERECHO
 DRA. GLORIA BEATRIZ TORRES GARIA Especialista en Urgencias Medicas SMME, MéxicoM INFARTO DEL OBJETIVOS: 1. Definir esta entidad clinica 2. Conocer la fisiopatologia del IVD 3. Reconocer el cuadro clinico
DRA. GLORIA BEATRIZ TORRES GARIA Especialista en Urgencias Medicas SMME, MéxicoM INFARTO DEL OBJETIVOS: 1. Definir esta entidad clinica 2. Conocer la fisiopatologia del IVD 3. Reconocer el cuadro clinico
PROTOCOLO PARA PREVENCIÓN DE TROMBOEMBOLIA VENOSA
 PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
Hipertensión pulmonar en el síndrome cardio-renal
 Hipertensión pulmonar en el síndrome cardio-renal Dra. Asunción Nieto Barbero Unidad de Hipertensión pulmonar Servicio de Neumología. Hospital Clínico San Carlos Definición y clasificación de la HP. Evolución
Hipertensión pulmonar en el síndrome cardio-renal Dra. Asunción Nieto Barbero Unidad de Hipertensión pulmonar Servicio de Neumología. Hospital Clínico San Carlos Definición y clasificación de la HP. Evolución
Fisiopatología del aparato respiratorio II _ Pruebas complementarias
 Fisiopatología del aparato respiratorio II _ Pruebas complementarias Gasometría arterial (GSA) Gasometría arterial: Punción de una arteria periférica Determina el equilibrio ácido-base: - ph - Las concentraciones
Fisiopatología del aparato respiratorio II _ Pruebas complementarias Gasometría arterial (GSA) Gasometría arterial: Punción de una arteria periférica Determina el equilibrio ácido-base: - ph - Las concentraciones
CIRCULACION PULMONAR HIPERVASCULARIZACION SISTEMICA FISIOPATOLOGIA ATROFIA DE LA CIRCULACION PULMONAR
 VASCULARIZACION PUMONAR CIRCULACION PULMONAR FISIOPATOLOGIA DOBLE SISTEMA CIRCULACION PULMONAR CIRCULACION SISTÉMICA 1- LA CIRCULACION SISTEMICA ES COMPLEMENTARIA DE LA PULMONAR 2- EXISTENCIA DE FISTULAS
VASCULARIZACION PUMONAR CIRCULACION PULMONAR FISIOPATOLOGIA DOBLE SISTEMA CIRCULACION PULMONAR CIRCULACION SISTÉMICA 1- LA CIRCULACION SISTEMICA ES COMPLEMENTARIA DE LA PULMONAR 2- EXISTENCIA DE FISTULAS
Entendiendo la Hemodinamia Cardiovascular
 Entendiendo la Hemodinamia Dra. Miryam Céspedes Morón Anestesióloga Centro Médico Naval Formula: GC = VS x FC Guyton: Siglo XX rol del retorno venoso Medición flujo: Catéter Swanz Ganz + Mecanismos de
Entendiendo la Hemodinamia Dra. Miryam Céspedes Morón Anestesióloga Centro Médico Naval Formula: GC = VS x FC Guyton: Siglo XX rol del retorno venoso Medición flujo: Catéter Swanz Ganz + Mecanismos de
Insuficiencia cardíaca crónica
 Insuficiencia cardíaca crónica Qué es la insuficiencia cardíaca? La insuficiencia cardíaca significa que el corazón no puede bombear suficiente sangre para satisfacer todas las necesidades de su cuerpo.
Insuficiencia cardíaca crónica Qué es la insuficiencia cardíaca? La insuficiencia cardíaca significa que el corazón no puede bombear suficiente sangre para satisfacer todas las necesidades de su cuerpo.
1. Qué es la hipertensión arterial?
 1. Qué es la hipertensión arterial? Es una elevación mantenida de la presión arterial (mal llamada tensión arterial ) cuyas cifras están permanentemente igual o por encima de 140 mmhg de presión sistólica
1. Qué es la hipertensión arterial? Es una elevación mantenida de la presión arterial (mal llamada tensión arterial ) cuyas cifras están permanentemente igual o por encima de 140 mmhg de presión sistólica
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER. DAVID VIVAS, MD, PhD
 ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
Mujeres - De R00 a R99
 R00. Anormalidades del latido cardíaco R01. Soplos y otros sonidos cardíacos R02. Gangrena, no clasificada en otra R03. Lectura de presión sanguínea anormal, sin diagnóstico R04. Hemorragias de las vías
R00. Anormalidades del latido cardíaco R01. Soplos y otros sonidos cardíacos R02. Gangrena, no clasificada en otra R03. Lectura de presión sanguínea anormal, sin diagnóstico R04. Hemorragias de las vías
II Seminario de Actualización en Electrocardiografía
 Valor del Examen 20 puntos, valor mínimo 14 puntos II Seminario de Actualización en Electrocardiografía Examen: Seleccione la respuesta correcta. Opción única. 1. A su consulta particular acude un masculino
Valor del Examen 20 puntos, valor mínimo 14 puntos II Seminario de Actualización en Electrocardiografía Examen: Seleccione la respuesta correcta. Opción única. 1. A su consulta particular acude un masculino
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
EVALUACION PRE ANESTESICA PARA CIRUGIA PULMONAR DR JUAN VILLEGAS CORDOVA - HNHU
 EVALUACION PRE ANESTESICA PARA CIRUGIA PULMONAR DR JUAN VILLEGAS CORDOVA - HNHU CIRUGIA TORAXICA Y LA FUNCION PULMONAR EVALUACION PRE ANESTESICA La mayoría de operaciones de tórax se relacionan con la
EVALUACION PRE ANESTESICA PARA CIRUGIA PULMONAR DR JUAN VILLEGAS CORDOVA - HNHU CIRUGIA TORAXICA Y LA FUNCION PULMONAR EVALUACION PRE ANESTESICA La mayoría de operaciones de tórax se relacionan con la
XII Curso de lipidología clínica y factores de riesgo cardiovascular. Tratamiento de la HTA en función de las comorbilidades
 XII Curso de lipidología clínica y factores de riesgo cardiovascular Tratamiento de la HTA en función de las comorbilidades Pedro Armario Cap Àrea Atenció Integrada Risc Vascular Servei de Medicina Interna
XII Curso de lipidología clínica y factores de riesgo cardiovascular Tratamiento de la HTA en función de las comorbilidades Pedro Armario Cap Àrea Atenció Integrada Risc Vascular Servei de Medicina Interna
Hipertensión Pulmonar Persistente Neonatal (HPPN)
 Hipertensión Pulmonar Persistente Neonatal (HPPN) I. Introducción Dr. WaldoOsorio C. Dr. Raúl Nachar H. A. La hipertensión pulmonar persistente (HPP) del recién nacido (RN), es una enfermedad grave de
Hipertensión Pulmonar Persistente Neonatal (HPPN) I. Introducción Dr. WaldoOsorio C. Dr. Raúl Nachar H. A. La hipertensión pulmonar persistente (HPP) del recién nacido (RN), es una enfermedad grave de
PATOLOGÍA VENOSA PERIFÉRICA 1. INSUFICIENCIA VENOSA PRIMARIA INTRODUCCIÓN
 PATOLOGÍA VENOSA PERIFÉRICA 1. INSUFICIENCIA VENOSA PRIMARIA INTRODUCCIÓN En los miembros inferiores el retorno venoso está compuesto por el Sistema Superficial y profundo, unidos por venas comunicantes
PATOLOGÍA VENOSA PERIFÉRICA 1. INSUFICIENCIA VENOSA PRIMARIA INTRODUCCIÓN En los miembros inferiores el retorno venoso está compuesto por el Sistema Superficial y profundo, unidos por venas comunicantes
Sistema Cardiovascular. Profesor Juan Manuel Moreno Departamento de Fisiología, Facultad de Medicina
 Sistema Cardiovascular Profesor Juan Manuel Moreno Departamento de Fisiología, Facultad de Medicina http://www.ugr.es/~jmmayuso/ [email protected] 1 BIBLIOGRAFÍA RECOMENDADA BERNE Y LEVY. Fisiología + Student
Sistema Cardiovascular Profesor Juan Manuel Moreno Departamento de Fisiología, Facultad de Medicina http://www.ugr.es/~jmmayuso/ [email protected] 1 BIBLIOGRAFÍA RECOMENDADA BERNE Y LEVY. Fisiología + Student
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
SISTEMA CIRCULATORIO II
 SISTEMA CIRCULATORIO II La circulación sistémica la componen todos los demás vasos del cuerpo, incluso la aorta y las venas cavas. Expulsada por el ventrículo izquierdo, la sangre circula por todos los
SISTEMA CIRCULATORIO II La circulación sistémica la componen todos los demás vasos del cuerpo, incluso la aorta y las venas cavas. Expulsada por el ventrículo izquierdo, la sangre circula por todos los
GPC. Guía de Referencia Rápida. Diagnóstico y manejo en niños con Bronquiolitis en fase aguda
 Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
OBSTRUCCION DEL INTESTINO DELGADO VALORACIÓN POR RADIOGRAFÍA SIMPLE Y TRANSITO INTESTINAL
 OBSTRUCCION DEL INTESTINO DELGADO VALORACIÓN POR RADIOGRAFÍA SIMPLE Y TRANSITO INTESTINAL TRÁNSITO INTESTINAL INDICACIONES: Valorar una obstrucción del ID Busqueda de lesiones en hemorragia intestinal,
OBSTRUCCION DEL INTESTINO DELGADO VALORACIÓN POR RADIOGRAFÍA SIMPLE Y TRANSITO INTESTINAL TRÁNSITO INTESTINAL INDICACIONES: Valorar una obstrucción del ID Busqueda de lesiones en hemorragia intestinal,
DEFINICIÓN Y CONSIDERACIONES
 DEFINICIÓN Y CONSIDERACIONES Es una anomalía de la estructura o el funcionamiento cardiaco. Diagnóstico prenatal fundamentalmente Bien toleradas durante la vida fetal, donde la placenta realiza el intercambio
DEFINICIÓN Y CONSIDERACIONES Es una anomalía de la estructura o el funcionamiento cardiaco. Diagnóstico prenatal fundamentalmente Bien toleradas durante la vida fetal, donde la placenta realiza el intercambio
ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO
 INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO
 ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 42 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN CABERGOLINA 4.2 Posología y forma
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 42 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN CABERGOLINA 4.2 Posología y forma
Pregunta 1. Pregunta 2. Texto de la pregunta. Retroalimentación. Texto de la pregunta
 Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
INTERVENCIONISMO EN CARDIOPATIAS CONGENITAS
 INTERVENCIONISMO EN CARDIOPATIAS CONGENITAS Cardiopatías congénitas Muertes fetales: 0.5 39.5%. Recién nacidos vivos: EEUU: 5.3 10.5 / 1,000 RN. Inglaterra: 5.5 7.5 / 1,000 RN Europa: 4.2 12.3 / 1,000
INTERVENCIONISMO EN CARDIOPATIAS CONGENITAS Cardiopatías congénitas Muertes fetales: 0.5 39.5%. Recién nacidos vivos: EEUU: 5.3 10.5 / 1,000 RN. Inglaterra: 5.5 7.5 / 1,000 RN Europa: 4.2 12.3 / 1,000
Particularidades de las Manifestaciones Clínicas de la Cardiopatía Isquémica en el Adulto Mayor. Dr. Juan Carlos García Cruz.
 Particularidades de las Manifestaciones Clínicas de la Cardiopatía Isquémica en el Adulto Mayor Dr. Juan Carlos García Cruz. Centro Médico Nacional Siglo XXI Ciudad de México. Trabajo Clínico 1. Hallazgos
Particularidades de las Manifestaciones Clínicas de la Cardiopatía Isquémica en el Adulto Mayor Dr. Juan Carlos García Cruz. Centro Médico Nacional Siglo XXI Ciudad de México. Trabajo Clínico 1. Hallazgos
Ventilación Pulmonar. -durante al ejercicio- Elaborado por Lic. Manuel Salazar Leitón
 Ventilación Pulmonar -durante al ejercicio- Elaborado por Lic. Manuel Salazar Leitón Funciones básicas de la ventilación pulmonar Intercambio gaseoso con el ambiente. Regular el acidez en sangre. Comunicación
Ventilación Pulmonar -durante al ejercicio- Elaborado por Lic. Manuel Salazar Leitón Funciones básicas de la ventilación pulmonar Intercambio gaseoso con el ambiente. Regular el acidez en sangre. Comunicación
Tema 5: Anatomía y fisiología del aparato circulatorio
 Tema 5: Anatomía y fisiología del aparato circulatorio El aparato circulatorio Se encarga del transporte de sustancias por todo el organismo. Formado por: El sistema cardiovascular, por el que circula
Tema 5: Anatomía y fisiología del aparato circulatorio El aparato circulatorio Se encarga del transporte de sustancias por todo el organismo. Formado por: El sistema cardiovascular, por el que circula
4/10/11 VALVULOPATÍAS. Distribución enfermedad valvular
 VALVULOPATÍAS Distribución enfermedad valvular 1 Etiología enfermedad valvular Edad de diagnóstico 2 Incremento de valvulopatías con la edad Burden of valvular Heart disease Prevalencia Estudio comunitario:
VALVULOPATÍAS Distribución enfermedad valvular 1 Etiología enfermedad valvular Edad de diagnóstico 2 Incremento de valvulopatías con la edad Burden of valvular Heart disease Prevalencia Estudio comunitario:
INCOMPETENCIA CRONOTRÓPICA
 INCOMPETENCIA CRONOTRÓPICA Dr. Jesús Fernández Gallegos Servicio de Rehabilitación Cardiaca 30 de marzo de 2006 HISTORIA 1971 Eckberg et al. Disminución del tono vagal en pacientes con cardiopatìa en general.
INCOMPETENCIA CRONOTRÓPICA Dr. Jesús Fernández Gallegos Servicio de Rehabilitación Cardiaca 30 de marzo de 2006 HISTORIA 1971 Eckberg et al. Disminución del tono vagal en pacientes con cardiopatìa en general.
URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI)
 URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Dr. Elías Béquer García Hospital Arnaldo Milián Castro. Villa Clara LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Definición: Lesión
URGRAV 2004 LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Dr. Elías Béquer García Hospital Arnaldo Milián Castro. Villa Clara LESIÓN PULMONAR INDUCIDA POR EL VENTILADOR. (VILI) Definición: Lesión
CARDIOVASCULAR. Dra. Carmen Palazzi F.
 CARDIOVASCULAR Dra. Carmen Palazzi F. SISTEMA CARDIOVASCULAR ES UN CIRCUITO CERRADO FORMADO POR UN CIRCUITO MAYOR O GRAN CIRCUITO Y UN CIRCUITO MENOR O PULMONAR FUNCIÓN MÁS IMPORTANTE: TRANSPORTE DE MATERIAS
CARDIOVASCULAR Dra. Carmen Palazzi F. SISTEMA CARDIOVASCULAR ES UN CIRCUITO CERRADO FORMADO POR UN CIRCUITO MAYOR O GRAN CIRCUITO Y UN CIRCUITO MENOR O PULMONAR FUNCIÓN MÁS IMPORTANTE: TRANSPORTE DE MATERIAS
Fisiología y envejecimiento Sistema cardiovascular. Tema 8
 Tema 8 * Músculo cardiaco * Anatomía del músculo cardiaco. * Actividad eléctrica del corazón. * Estimulación rítmica del corazón. * Ciclo cardiaco. * Gasto cardiaco. * Circulación. * Regulación cardiovascular.
Tema 8 * Músculo cardiaco * Anatomía del músculo cardiaco. * Actividad eléctrica del corazón. * Estimulación rítmica del corazón. * Ciclo cardiaco. * Gasto cardiaco. * Circulación. * Regulación cardiovascular.
Adaptación corporal al ejercicio
 Rehabilitación Cardiaca Instituto Nacional de Cardiología Ignacio Chávez Departamento de al ejercicio Presenta: Dra. Paula Quiroga Digiuni. Especialidad: Cardiología. Subespecialidad:. Definición: La adaptación
Rehabilitación Cardiaca Instituto Nacional de Cardiología Ignacio Chávez Departamento de al ejercicio Presenta: Dra. Paula Quiroga Digiuni. Especialidad: Cardiología. Subespecialidad:. Definición: La adaptación
CIRUGÍA CORONARIA DE REVASCULARIZACIÓN CIRUGÍA DE LAS COMPLICACIONES DEL IAM
 CIRUGÍA CORONARIA DE REVASCULARIZACIÓN CIRUGÍA DE LAS COMPLICACIONES DEL IAM 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS = >I >D 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS 1. Aorta
CIRUGÍA CORONARIA DE REVASCULARIZACIÓN CIRUGÍA DE LAS COMPLICACIONES DEL IAM 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS = >I >D 1.a DISTRIBUCIÓN ANATÓMICA DE LAS ARTERIAS CORONARIAS 1. Aorta
Guía de Práctica Clínica GPC
 Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
HOJA DE ASIGNATURA CON DESGLOSE DE UNIDADES TEMÁTICAS INFORMACIÓN REQUERIDA POR ASIGNATURA
 HOJA DE ASIGNATURA CON DESGLOSE DE UNIDADES TEMÁTICAS INFORMACIÓN REQUERIDA POR ASIGNATURA. NOMBRE DE LA ASIGNATURA: MANEJO DE VÍA AÉREA AVANZADA Y EMERGENCIAS. CARRERA: T.S.U. PARAMÉDICO 3. NIVEL DEL
HOJA DE ASIGNATURA CON DESGLOSE DE UNIDADES TEMÁTICAS INFORMACIÓN REQUERIDA POR ASIGNATURA. NOMBRE DE LA ASIGNATURA: MANEJO DE VÍA AÉREA AVANZADA Y EMERGENCIAS. CARRERA: T.S.U. PARAMÉDICO 3. NIVEL DEL
UNIVERSIDAD AUTÓNOMA DEL ESTADO DE MÉXICO FACULTAD DE MEDICINA SUBDIRECCIÓN ACADÉMICA LICENCIATURA DE MÉDICO CIRUJANO
 1a. SEMANA: FISIOLOGÍA DEL SISTEMA VASCULAR: a) GASTO CARDIACO b) RESISTENCIAS VASCULARES c) PRESIÓN ARTERIAL d) RETORNO VENOSO Y PRESIÓN ARTERIAL e) CICLO CARDIACO Y SOPLOS UNIVERSIDAD AUTÓNOMA DEL ESTADO
1a. SEMANA: FISIOLOGÍA DEL SISTEMA VASCULAR: a) GASTO CARDIACO b) RESISTENCIAS VASCULARES c) PRESIÓN ARTERIAL d) RETORNO VENOSO Y PRESIÓN ARTERIAL e) CICLO CARDIACO Y SOPLOS UNIVERSIDAD AUTÓNOMA DEL ESTADO
