ACTUALIZACIÓN EN INSULINOTERAPIA EN LA DIABETES MELLITUS TIPO 2. Rafael Llanes Julio Sagredo Gustavo Mora Rosario Iglesias
|
|
|
- Miguel Maidana Maldonado
- hace 7 años
- Vistas:
Transcripción
1 ACTUALIZACIÓN EN INSULINOTERAPIA EN LA DIABETES MELLITUS TIPO 2 Rafael Llanes Julio Sagredo Gustavo Mora Rosario Iglesias 16 de Noviembre de 2011
2 Concepto de DM2. Impacto. Vulnerabilidad. Objetivos terapéuticos. Necesidad e Indicaciones de INSULINIZACIÓN Tipos de insulinas. Actualización Pautas de inicio Algoritmos CASOS CLÍNICOS CONTENIDO Sistemas de administración y medidores de glucemia capilar. Manejo práctico Ajuste - modificación del tratamiento Complicaciones de la insulinización. Situaciones especiales CASOS CLÍNICOS
3 I.1 CONCEPTO DE DIABETES TIPO2 1917: Dr. Pedro Gómez Carcedo una enfermedad grave, terrible, de origen incierto, de localización desconocida, de evolución anómala, de tratamiento casi cruel y a veces imposible y de terminación fatalmente funesta
4 Hola doctor! Soy diabético porque tengo el azúcar alto Diabetes Mellitus: Alteración metabólica principalmente caracterizada por una elevación de la glucemia y por complicaciones microvasculares y cardiovasculares que incrementan sustancialmente la morbilidad y la mortalidad asociada con la enfermedad y que reducen la calidad de vida ADA 2000
5 I.2 IMPACTO DE LA DIABETES TIPO2 1. La epidemia de la diabetes 2. Morbimortalidad. 3. Vulnerabilidad: prevención y tratamiento.
6 I.2.1 LA EPIDEMIA DE LA DM2 1. International Obesity TaskForce. Obesidad en Europa Presidencia del Consejo de la Unión Europea. Diabetes Información por la Presidencia. Mayo de 2004.
7 La diabetes en el mundo: EL MUNDO LA DIABETES EN EL MUNDO 1995 = 118 millones 2010 = 221 millones Aumento 87% Fuente OMS
8 La diabetes en el mundo: 2025 Casos totales = 300 millones de adultos Número de personas < > Sin datos Adaptado de World Health Organization. The World Health Report: life in the 21st century, a vision for all. Ginebra: OMS, 1998
9
10
11 Riesgo de desarrollar DM2 en población normoglicémica: Find Risk Edad: 0-5 puntos IMC: 0-3 Circunferencia de cintura: 0-4 Toma de medicación antihipertensiva: 2 Episodios de hiperglucemia, incluida DMG*: 5 Inactividad física: 2 Bajo consumo de frutas y verduras: 1 Puntuación obtenida: Se clasifica el riesgo como: Bajo: <7 Ligeramente elevado: 7-11 Moderado: Alto: Muy alto: >20 ** Con puntuaciones 15 se recomienda TTOG * DMG: Diabetes Mellitus Gestacional
12 Estudio Ámbito Población Diabetes: prevalencia Total Oculta Franch Nadal J, 1992 León n= ó más años 5,6 % 1,7 % Bayo J, 1993 Prevalencia de DM2 en España Lejona (Vizcaya) n= 862 > 30 años 6,4 % 3,6 % Tamayo B, 1997 Aragón n= años 6,1 % 3,1 % Castell C, 1999 Cataluña n= años 10,3 % 3,5 % Botas P, 2000 Asturias n= años 9,9 % 5,9 % Medrano MJ, 2005 España Metaanálisis de 48 estudios (n= ) Predimerc, 2007 Madrid n= años Varones:12 % Mujeres: 8 % 8,1 % 1,8 % DRECA Andalucía N= años 11,4 % - -
13 Conocimiento de las prevalencias de DM2 en España antes de ,3 9,8 10,2 14,7 11,3 12, ,2 14,8 10, ,6 6,4 5,5 7,5 6, * Valdes S, Rojo F, Soriguer F. Medicina Clinica 2007
14 Estudio epidemiológico de la diabetes en España Prevalencia de Trastornos del metabolismo de los CHO( 25 % de la población) Prevalencia IC 95 % DM total 12,00 11,00-13,00 DM conocida 8,07 7,22-8,92 DM desconocida 3,93 3,35-4,50 Tol.anormal de la Glucosa 7,86 6,91-8,81 Glucemia basal alterada 3,63 3,06-4,20 TAG+GBA 1,75 1,27-1,2.23 Ajustado por edad, sexo y zona de muestreo
15 I.2.2 Morbimortalidad de la DM2 1. Bergenstal RM, Bailey CJ, Kendall DM. Type 2 diabetes: assessing the relative risks and benefits of glucose-lowering medications. Am J Med Apr;123(4):374.e 9-18.
16 I.2.3 Vulnerabilidad de la DM2 La DM2 es una enfermedad prevenible 1 mediante la modificación de estilos de vida y, quizás, con el uso de metformina. La DM2 es una enfermedad tratable: la reducción de la glucemia obtiene beneficios a largo plazo 2. Y acaba requiriendo el uso de más de un fármaco oral 3 y, finalmente, insulina. Es imprescindible el abordaje de todos los FRCV 4 1. Llanes de Torres R, Arrieta F, Mora Navarro G. Prediabetes en atención primaria: diagnóstico y tratamiento? Aten Primaria 2006; 37 (7): The DCCT Research Group. Diabetes 1995; 44: Turner RC et al. (UKPDS 49). JAMA 1999; 281: Gaede P, Vedel P, Larsen N, et al. Multifactorial intervention and cardiovascular disease in patients with type 2 diabetes. N Engl J Med. 2003;348(5):383-93
17 Niveles de HbA1c en el estudio UKPDS Medianas en los cortes transversales 9 Convencional 8 HbA 1c (%) 7 Intensivo 12 % cualquier indicador diabetes p=0,03 25 % indicadores microvasculares p=0,01 16 % infarto de miocardio p=0,05 24 % extracción de catarata p=0,05 21 % la retinopatía a 12 años p=0, % la albuminuria a 12 años p<0, Años desde la aleatorización
18 Importancia del control glucémico precoz UKPDS 80: A los 10 años post-ensayo se observó, pese a una pérdida de las diferencias de control glucémico: Una reducción continuada en el riesgo microvascular. Aparición de reducciones de riesgo para IAM y muerte por cualquier causa. Se ha propuesto el concepto de memoria metabólica o efecto legado para explicar el fenómeno: El control precoz de la glucemia, aún cuando no logre mantenerse en el tiempo, tendría efectos beneficiosos persistentes.
19 HbA 1c, % Necesidad de terapia combinada Las modificaciones terapéuticas no deben esperar Dieta y ejercicio ADO monoterapia ADO titulación ADO combinación ADO + dosis múltiple de insulina ADO + Insulina basal 10 9 HbA 1c media pac Duración de Diabetes Adapted from Campbell IW. Need for intensive, early glycaemic control in patients with type 2 diabetes. Br J Cardiol. 2000;7(10): Del Prato S et al. Int J Clin Pract. 2005;59:
20 REDUCCIÓN DEL RCV GLOBAL EN LA DM 2 Tabaco Controlando mucho un FRCV (reducción al 25%) TA HbAc1 Tabaco Controlando un poco todos los FRCV (reducción al 75%) 100 TA HbAc1 Colesterol Obesidad Colesterol Obesidad Área > Área Steno2, 1999
21 Estudio STENO-2:Intervención multifactorial en DM 2 con microalbuminuria Variable primaria: muerte de causa CV, IM no fatal, bypass, angioplastia, ICTUS no fatal, amputación o cirugía para enfermedad aterosclerosa periférica Gaede et al. N Engl J Med 2008; 358:580-91
22 I.3 Objetivos terapéuticos ADA 2011 Control glucémico Glucohemoglobina (HbA1c) Glucemia preprandial Glucemia posprandial Normalización lipídica LDL Triglicéridos HDL Control de la presión arterial Prohibición de fumar Pérdida de peso Ejerc. físico aeróbico regular Antiagregantes (AAS) < 7.0% mg/dl <180 mg/dl < 100 mg/dl < 150 mg/dl > 40 mg/dl < 130/80 mmhg (< 70, si ECV ó 30-40%) > 5% peso corporal (si IMC> 25) 150 min/sem (50-70% FCM) (V > 50 a; M> 60 a) + 1FRCV
23 7% 130 GB 180 Gpp 100 LDL 130/80 TA A1C
24 I.4 NECESIDAD E INDICACIONES DE INSULINA HbA 1c < 7%
25 Resistencia al cambio de tratamiento Años con HbA 1c >7% Años con HbA 1c >7% Tratamiento tradicional* *Incluidos los tratados con dieta y ejercicio, monoterapia con sulfonilureas, monoterapia con metformina y sulfonilureas y metformina en combinación 0 Dieta y ejercicio Sulfonilurea monoterapia Metformina Terapia de monoterapia combinación con metformina Y sulfonilurea Brown JB y cols. Diabetes Care 2004; 27:
26 Estudio Diamond. Resultados HbA1c media en el momento del cambio de monoterapia a terapia de combinación hipoglucemiante: HbA1c = 8,1 ± 1,2 %* *media ± DE [IC95%] Tiempo desde que la cifra de HbA 1c alcanza un valor 7%, hasta que se produce el cambio de tratamiento de monoterapia a terapia combinada: Tiempo = 2,0 años [0,0-29,7]* *mediana [Rango] Conthe P y cols. Degree of control and delayed intensification of antihyperlycaemic treatment in type 2 diabetes mellitus patients in primary care in Spain. Diab Res Clin Pract 2011; 91:
27 Momento de insulinización Insulinización al Diagnóstico Insulinización en el Seguimiento
28 Insulinización al diagnóstico Criterios mayores (al menos uno) Criterios menores (al menos dos) Cetonurias intensas Embarazo Clínica de corta evolución Pérdida de peso intensa DM1 en familiar de 1º grado Otra enf endoc autoinmune Poliuria nocturna intensa Edad 40 años.
29 Insulinización en el Seguimiento Situaciones de Insulinización Transitoria: - IAM - Enfermedad febril intercurrente - Tratamiento con corticosteroides - Descompensaciones agudas hiperglucémicas - Traumatismos graves - Cirugía mayor - Embarazo y/o lactancia. Situaciones de Insulinización Definitiva: - Control metabólico deficiente (HbA1 C > 7-7,5%) en pacientes tratados con ADOs a dosis plenas. - Pérdida de peso no atribuible a dieta hipocalórica. - Persistencia de clínica típica y/o cetonurias.
30 Tipos de insulinas 30
31 Perfil fisiológico de secreción de insulina 31
32 32
33 33
34 34
35 Molécula de Insulina humana 1 GLY Cadena A 2 ILE 3 VAL ASN Cadena B PHE 1 VAL 2 ASN 3 GLN 4 HIS 5 6 LEU 7 GLU 4 GLN 5 CYS 6 CYS 7 S S S THR 8 CYS GLY SER 8 HIS LEU 9 VAL S LEU 18 SER ILE GLN CYS 17 SER LEU TYR CYS TYR ASN 19 GLU PHE PHE GLY 25 ARG GLU 24 GLU ALA GLY LEU 23 TYR LEU VAL CYS S S THR TYR THR Lys LYS LYS 29 PRO
36 Insulinas humanas (cadena no modificada) 36
37 - Rápida, regular o soluble (Actrapid, Humulina ) - NPH Insulatard, Humulina NPH Neutral Protamine Hagedron. Isofana. Es insulina rápida suspendida con protamina - Mezclas Rápida + NPH 37
38 Insulina rápida, regular o soluble Actrapid Insulina rápida NovoRapid Absorción Hexámero Dímeros 30 minutos Monómeros
39 Insulina NPH Insulina humana no modificada: rápida, regular o soluble Insulina NPH (Neutral Protamine Insuline) ó Isofana 39
40 Perfiles Rápida: NPH: Inicio: 30 min Pico: 2 4 horas Duración: 6 horas Inicio: 1-2 horas Pico: 4-8 horas Duración: 12 horas 40
41 Mezclas de Rápida + NPH 41 Inicio: 30 minutos Pico: Doble Duración: 12 horas
42 Análogos de Insulina De acción ultrarrápida De acción intermedia Mezclas De acción prolongada 42
43 Análogos de acción ultrarrápida Lispro (Humalog ) Aspart (Novorapid ) Glulisina (Aprida ) 43
44 Insulina rápida Actrapid Análogo Ultrarrápido NovoRapid Absorción Hexámero Dímeros 30 minutos Monómeros 44
45 Perfil de los análogos ultrarrápidos Inicio: min Pico: 1-2 horas Duración: 3-5 horas 45
46 Comparación rápida - ultrarrápida Inicio acción más precoz Pico más alto Menor duración acción 46
47 Ventajas de los análogos de acción ultrarrápida 1. Efecto hipoglucemiante es más precoz: Administración inmediata antes de comer. Mejor control de glucemia postprandial. Perfil más fisiológico. 2. Seguridad similar a insulina rápida. 3. Menor incidencia de hipoglucemias, no estadísticamente significativa. 47
48 Análogos de acción intermedia NPL Análogo lispro retardado. NPA Análogo aspart retardado. No existe comercializada como tal; solo en mezcla. 48
49 Aspart + protamina= NPA Asp Lispro + protamina = NPL NPL y NPA (similar a NPH) Inicio: 1-2 horas Pico: 4-8 horas Duración: 12 horas 49
50 Comparación mezclas Rápida NPH Lispro + NPL ó Aspart + NPA 50
51 Análogos de acción prolongada Glargina (Lantus ) Detemir (Levemir ) 51
52 Insulina Glargina Inyección de la solución ácida (ph 4,0) Microprecipitación en tejido subcutáneo (ph 7,4) Liberación lenta de hexámeros a partir de los microprecipitados (agregados estables) Acción prolongada. 52
53 Perfil de Glargina Inicio: 1 2 horas. Pico: No tiene Duración: horas 53
54 Ventajas de Glargina 1. Menor ganancia de peso que NPH. 2. Menos hipoglucemias nocturnas que NPH. 3. Una sola dosis diaria a cualquier hora. 4. No precisa resuspensión antes de la inyección. 5. Perfil de seguridad similar. 54
55 Insulina Detemir Inicio: 1 2 horas. Pico: No tiene? Duración: horas 55
56 Ventajas de Detemir 1. Menor ganancia de peso NPH. 2. Menos hipoglucemias nocturnas que NPH. 3. No precisa resuspensión. 4. Perfil de seguridad similar. 56
57 Insulinas basales NPH y NPL Prolongada: Glargina y Detemir Insulinas prandiales Rápida Ultrarrápida Mezclas NPH + Rápida Intermedia + Ultrarrápida
58 Presentaciones de insulina 58
59 Mezclas Basales Prandiales Rápida Análogos rápidos NPH Análogos retardados NPH + rápida Mezclas de análogos Aspart Glulisina Lispro NPL Detemir Glargina NPL + lispro NPA + aspart Vial Actrapid Humulina Regular Apidra Humalog Insulatard Humulina NPH Lantus Mixtard 30 Humulina 30/70 Innolet Actrapid Innolet Levemir Innolet Mixtard 30 Innolet Plumas precargadas Flexpen Kwikpen Pen Solostar Optiset Novorapid Flexpen Insulatard Flexpen Levemir Flexpen Novomix 30 Flexpen Novomix 50 Flexpen Novomix 70 Flexpen Humalog Kwikpen Humalog Basal Kwikpen Humalog mix 25 Kwikpen Humalog mix 50 Kwikpen Humulina NPH Pen Humulina 30/70 Pen Apidra Solostar Lantus Solostar Lantus Optiset Cartuchos Lantus Opticlik 59
60 INSULINA VIALES JERINGA PRECARGADA (plumas) Inicio Pico máx Dura ción Aspec to PRANDIA LES BASALES ULTRA RRÁPIDAS RÁPIDA INTERMEDIAS PROLON GADAS ASPART NovoRapid Flexpen LISPRO Humalog Humalog Kwik Pen GLULISINA NPH Apidra Actrapid Humulina Regular Insulatard Humulina NPH Apidra Solostar Apidra Optiset m 1-2 h 3-5 h Actrapid Innolet 30 m 2-4 h 6 h Insulatard FlexPen Humulina NPH Pen 1-2 h 4-8 h 12 h NPL Humalog Basal KwikPen 1-2 h 4-8 h 12 h GLARGINA DETEMIR Lantus Lantus Optiset Lantus Solostar Lantus OptiClick (cartucho) Levemir Flexpen Levemir Innolet 1-2 h 1-2 h Sin pico Sin pico h h Claro Claro Turbio Turbio Claro Claro CON RÁPIDA Mixtard 30 Humulina 30/70 Mixtard 30 Innolet Humulina 30:70 Pen 30 m Doble 12 h Turbio MEZCLAS CON ASPART NovoMix 30 Flexpen NovoMix 50 Flexpen NovoMix 70 Flexpen min Doble 12 h TurbIo CON LISPRO Humalog Mix 25 KwiKPen Humalog Mix 50 KwikPen min Doble 12 h Turbio
61 Inicio Insulinización 1. CUANDO? 2. QUE PAUTA? 3. CONSEJOS AL PACIENTE AL INICIAR INSULINIZACIÓN 61
62 1. Cuándo insulinizar? Insulinización al Diagnóstico Insulinización en el Seguimiento 62
63 Desarrollo y evolución de la DM2 4 7 años Evolución de la enfermedad Resistencia a la insulina Producción hepática de glucosa Concentración de insulina Función de las células β Glucosa posprandial Glucosa en ayunas Alteración de la tolerancia a Diabetes manifiesta la glucosa Diagnóstico de diabetes 63 Reproducido de Primary Care, 26, Ramlo-Halsted BA, Edelman SV, The natural history of type 2 diabetes. Implications for clinical practice, , 1999, con autorización de Elsevier.
64 Algoritmo de tratamiento DM2 ADA/EASD 2010 Nivel 1: Tratamientos básicos con buena evidencia En el diagnóstico Estilos de vida + Metformina + Insulina basal E/V + Metformina + Insulinización intensiva Estilos de vida (E/V) + Metformina Estilos de vida + Metformina + Sulfonilureas 1er escalón 2º escalón 3er escalón Nivel 2: Tratamientos con menor evidencia Estilos de vida + Metformina + Pioglitazona Estilos de vida + Metformina + Pioglitazona + Sulfonilurea Estilos de vida + Metformina + GLP-1 agonistas Estilos de vida + Metformina + Insulina Basal 64
65 Algoritmo de tratamiento DM2 - NICE 2009 Considerar sulfonilurea si: No hay sobrepeso La metformina no se tolera o está contraindicada Se requiere una rápida respuesta terapéutica por síntomas hiperglucémicos Dieta + ejercicio A1c 6,5% 1 Metformina 2 1. O bien objetivo acordado individualmente 2. Con titulación de dosis A1 < 6,5% Considerar secretagogo de acción rápida en pacientes con estilo de vida errático Ofrecer SU de dosis diaria si hay problema de cumplimiento Considerar inhibidor de DPP4 o glitazona si hay riesgo importante de hipoglucemia o contraindicación o intolerancia a la SU Considerar añadir sitagliptina o glitazona si la insulina humana es inaceptable o inefectiva Exenatide puede ser considerado si se cumplen criterios (pág. 9) A1 6,5% Añadir Sulfonilurea 2 A1c 7,5% Añadir insulina 2 Control periódico. Si empeoramiento A1 < 7,5% Control periódico. Si empeoramiento A1 < 7,5% Considerar pioglitazona en combinación con insulina si ha sido efectiva previamente y altas dosis de insulina no consiguen el control Advertir al paciente retirarla si edemas Aumentar dosis de Insulina e intensificar el régimen A1c 7,5% Control periódico. Si empeoramiento Insulina+metformina +Sulfonilurea 2 A1 < 7,5% A1c 7,5% Control periódico. Si empeoramiento
66 Algoritmo tratamiento de DM2. GEDAPS 2009 Dieta + ejercicio A1c>7% Criterios mayores de Insulinización Hiperglucemia severa Cetosis Pérdida de peso Embarazo Metformina A1c>7% Añadir Sulfonilurea* o glitazona, o glinida, o inhibidor DPP-4, o inhibidor -glucosidasas A1c>7% Añadir insulina basal o tercer fármaco oral o agonista GLP-1* A1c>7% Insulina en monoterapia (dos o más inyecciones) A1c>7% Metformina + insulina (dos o más inyecciones) El objetivo de A1c <7% (o <53 mmol/mol) se debe individualizar en cada paciente. * En algunos casos se puede optar por añadir insulina basal en el segundo escalón. Ocasionalmente, como alternativa a la insulinización, puede utilizarse un agonista de GLP1 en asociación con metformina y/o sulfonilurea si IMC>35 kg/m 2
67 Guia Ministerio Sanidad 2008 INTERVENCION ESTILOS DE VIDA (Dieta y Ejercicio) 3-6 meses Monoterapia Doble terapia Rechazo a Insulina Tto combinado ADO + Insulina SU + MET + GLITAZ HbA1c 7% METFORMINA 1 HbA1c 7% * METFORMINA 2 + SULFONILUREAS 3 HbA1c 7% * INSULINA (NPH) 4 NOCTURNA + METFORMINA ± SULFONILUREAS 5 Puede considerarse una Sulfonilurea en pacientes sin sobrepeso (IMC<25) HbA1c 7% * (METFORMINA ± SULFONILUREAS) + Intensificar Tto con INSULINA en 2 o más dosis 1- Si intolerancia a Metformina, utilizar Sulfonilureas 2- Si intolerancia a Metformina, utilizar Glitazonas (preferentemente Pioglitazona) 3- Si Sulfonilureas contraindicado o comidas irregulares, utilizar Glinidas (Repaglinida, Nateglinida) 4- Si hipoglucemias nocturnas, insulina análoga lenta (Glargina o Detemir) 5- Revisar la necesidad de continuar con sulfonilureas o de disminuir su dosis por el riesgo de hipoglucemias. * La cifra de HbA1c 7 es orientativa El objetivo debe individualizarse en función del riesgo cardiovascular, comorbilidad, esperanza de vida y preferencias de los pacientes
68 Algoritmo de la Sociedad Española de Diabetes
69 2. Pautas de insulina Guia de inicio de insulinización 1. CUÁNDO 2. CON QUÉ PAUTA DE INSULINA 3. CONSEJOS AL PACIENTE AL INICIAR INSULINIZACIÓN 69
70 Algoritmo para la insulinización ADA/EASD 2010 Empezar con I. intermedia nocturna o I. prolongada nocturna o por la mañana: 10 UI ó 0,2 UI/Kg Hacer autoanálisis diariamente y aumentar la dosis 2 UI cada 3 días hasta niveles de GA en rango objetivo ( mg/dl); se puede aumentar la dosis en incrementos mayores, vg. 4 UI cada 3 días si GA>180 mg/dl Si hipoglucemia o GA<70 mg/dl reducir la dosis nocturna 4UI o 10% si dosis >60 UI No Hb A1c 7% en 2-3 meses Continuar la pauta Hb A1c cada 3 meses 70
71 La mejor opción, cuando se produce el fallo secundario de los fármacos orales, es añadir una dosis de insulina nocturna. Fundamento fisiopatológico: la dosis única de Insulina basal, al acostarse (bedtime) reduce la producción hepática nocturna de glucosa y disminuye la hiperglucemia basal. Reducción de la HbA1c: similar o mayor al tratamiento con dos o más dosis de insulina. El aumento de peso y las hipoglucemias son menores que con la insulinización en monoterapia. Esta pauta no precisa administrar un suplemento de HC antes de acostarse
72 Efecto Insulínico Pauta de 1 dosis de insulina basal al acostarse NPH Detemir Glargina De Co Ce De Comidas 72
73 Glucosa plasmática (mg/dl) El tratamiento de la hiperglucemia basal desciende el perfil glucémico de 24 h Desay comida cena Tiempo del día (horas) DM 2 Hiperglucemia debido al incremento de la glucemia basal Normal Glucosa plasmática(mmol/l) Polonsky et al. NewEngl Med 1988;318:1231-9
74 Estudio 4-t: adicción de insulina basal, prandial o bifásica 30/70 al tratamiento con metformina y sulfonilureas en DM2 74
75 75 Estudio 4t: resumen de resultados
76 Efecto Insulínico Otra pauta de inicio posible: 2 dosis de NPH NPH 76 De Co Ce De Comidas
77 Efecto Insulínico Otra pauta de inicio posible: 2 dosis de mezcla NPH Rápida Ultrarrápida De Co Ce De Comidas 77
78 Desventajas de estas pautas de dos dosis Riesgo de hiperglucemia postprandial. Riesgo de hipoglucemia preprandial y nocturna Se necesitan suplementos de hidratos de carbono Mayor ganancia de peso Dos pinchazos 78
79 Efecto Insulínico Otras pautas de inicio posibles 2 dosis de NPH + 3 dosis Rápida/Ultrarápida 3 dosis de mezcla NPH Rápida Ultrarrápida De Co Ce De Comidas 79
80 Efecto Insulinico Otras pautas de inicio posibles Pauta bolus-basal ( 4 inyecciones) Análogo rápido (ultrarrápida) Basal* De Co Ce De Comidas *La basal puede ponerse por la mañana o por la noche 80
81 3. Consejos al insulinizar Guia de inicio de insulinización 1. CUÁNDO 2. CON QUÉ PAUTA DE INSULINA 3. CONSEJOS AL PACIENTE AL INICIAR INSULINIZACIÓN 81
82 Consejos al paciente al iniciar insulinización Primer día: Empatizar, aclarar conceptos, eliminar temores. Explicar/Recordar síntomas de hipoglucemia y como corregirla. Revisar el material para la insulinización. Glucemia capilar (por el paciente). Pauta de autoanálisis. Administración de la primera dosis. 82 Gedaps, 2000
83 Consejos al paciente al iniciar insulinización Segundo día: Revisar contenidos del primer día. Preguntar por hipoglucemias. Evaluar libreta de autoanálisis y ajustar la dosis. Enseñar técnica de la inyección. Auto-administración de la dosis. Evaluar plan dietético. 83 Gedaps, 2000
84 Consejos al paciente al iniciar insulinización 3º a 5º días: Revisar los contenidos y técnicas. Profundizar conocimientos dietéticos (horario, número ingestas, suplementos...) Conservación y transporte de la insulina. Reutilización del material 84 Gedaps, 2000
85 Consejos al paciente al iniciar insulinización
86 Zonas de inyección Factores que modifican la absorción Lugar de la inyección (absorción de + a - rápida): abdomen, brazos, piernas, glúteos. Lipodistrofia u obesidad: Enlentecen la absorción. Profundidad: Más profunda=más rápido. Temperatura del cuerpo: Más calor=más rápido. Ejercicio o masaje de la zona: mayor absorción. Factores sistémicos: hipoglucemia y tabaco reducen absorción. Variaciones inter e intraindividuales. 86
87 Autoanálisis
88 Autoanálisis Es la determinación por el propio paciente en su domicilio de las concentraciones de glucosa en sangre capilar, glucosa y/o cuerpos cetónicos en orina. La realización de autoanálisis es un herramienta útil para sensibilizar, educar y motivar al paciente en el control de su diabetes. El autocontrol capacita a la persona con diabetes para ajustar el tratamiento.
89 Indicaciones Prevenir y detectar descompensaciones agudas: hipoglucemias e hiperglucemias graves No haber conseguido los objetivos de control y antes de plantearse un cambio de escalón terapéutico. Ajustar el tratamiento en función de los cambios de estilo de vida. Por parte del médico o el propio paciente.
90 Indicaciones (cont.) Consenso ADA-EASD 2006 La automonitorización de la glucemia es importante para ajustar o añadir nuevas medicaciones y, en particular, para titular las dosis de insulina Los regímenes de ADO que no incluyen SU y, por tanto, no son susceptibles de causar hipoglucemias, generalmente no requieren automonitorización. La terapia con insulina requiere monitorización más frecuente.
91 Recomendaciones CAM 2009 Insulinizados
92 Recomendaciones CAM 2009 No insulinizados
93 Material y técnica de autoanálisis Materiales: Agua y jabón Algodón o celulosa. Tiras reactivas. Dispositivo de punción: Lancetas. Automáticos. Medidor de glucosa: Reflectómetro.
94 Material y técnica de autoanálisis (cont.) Técnica: Lavar las manos con agua y jabón, no usar alcohol. Colocar las tiras reactivas en el aparato medidor y las lancetas en el dispositivo automático. Pinchar la cara lateral de las falanges distales de los dedos de las manos tras masaje. Presionar ligeramente el dedo hasta obtener una gota de sangre suficiente. Depositar o acercar la gota a la zona de reacción. Esperar el resultado.
95 Material y técnica de autoanálisis (cont.) Errores relacionados con la técnica: Muestra de sangre insuficiente: Falta de masaje previo. La lanceta no atraviesa la piel. Falta de higiene de la piel Problemas con las tiras reactivas: Código incorrecto. Tiras caducadas. Conservación del material inadecuadamente. Problemas con el medidor: Medidor mal colocado (mantenerse sobre una superficie plana.) Batería agotada.
96 Ajustes de la pauta de insulina
97 Ajustes de la pauta de insulina Prioridades: Corregir la hipoglucemia (sobre todo si es nocturna). Corregir la hiperglucemia mantenida global. Corregir la hiperglucemia basal (en ayunas). Corregir la hipo o hiperglucemia puntuales (media mañana, nocturna...).
98 Ajustes de la pauta de insulina (cont.) Antes de cambiar la dosis, comprobar: La alteración persiste más de 3 días. El cumplimiento de la dieta es aceptable y no hay omisiones (suplementos). El ejercicio físico es regular. Las técnicas de autoanálisis e inyección son correctos. Se respeta el intervalo inyección-ingesta (si se requiere).
99 Ajustes de la pauta de insulina (cont.) Recomendaciones: Modificar sólo una de las dosis cada vez. El cambio de dosis no será superior a 2-4 UI. Esperar 3-4 días antes de valorar el resultado del cambio. Intensificar el autoanálisis en los momentos afectados por la variación de la dosis.
100 Algoritmo de insulinización ADA/EASD 2006 Empezar con I. intermedia nocturna o I. prolongada nocturna o por la mañana: 10 UI ó 0,2 UI/Kg Hacer autoanálisis diariamente y aumentar la dosis 2 UI cada 3 días hasta niveles de GA en rango objetivo ( mg/dl); se puede aumentar la dosis en incrementos mayores, vg. 4 UI cada 3 días si GA>180 mg/dl Si hipoglucemia o GA<70 mg/dl reducir la dosis nocturna 4UI o 10% si dosis >60 UI No Hb A1c 7% en 2-3 meses Si Si la GA está en rango objetivo, hacer autoanálisis antes de la comida y antes de la cena; dependiendo del resultado añadir una 2ª inyección; se puede empezar con 4 UI y ajustar con 2 UI cada 3 días hasta el objetivo Continuar la pauta Hb A1c cada 3 meses G aco fuera de rango: añadir insulina rápida en el desayuno G ace fuera de rango: añadir NPH en el desayuno o IR en la comida G antes de dormir fuera de rango: añadir IR en la cena No Re-examinar los niveles pre-prandiales; si están fuera de rango puede necesitarse otra inyección; Si la Hb A1c continúa fuera de rango examinar los niveles post-prandiales y ajustar la IR Si Hb A1c 7% en 2-3 meses GA: Glucemia en Ayunas; IR: Insulina Rápida
101 Ajustes de la pauta de insulina (cont.) Cambio de NPH a Lantus 1 NPH 2 NPH al dia Dosis inicial de Lantus= 100% de la dosis de NPH Dosis inicial de Lantus= Dosis total de NPH Reducida en un 20-30%
102 Ajustes de la pauta de insulina (cont.) Cambio de basal a mezcla 1 Basal 2 Basales Dosis: 20% 60% % 2 Mezclas Mantener dosis Suspender secretagogos Dosificar: desayuno y cena Dosificar: desayuno y cena
103 Tratamiento combinado: Insulina con pastillas? Sulfonilurea Metformina Dos ó más fármacos 1-2% 1-2% 0.5-2% Similar a NPH, con mayor coste NPH nocturna Glargina / Detemir
104 Tratamiento combinado Cuando con la dieta, las modificaciones del estilo de vida y la monoterapia con fármacos orales a dosis máximas no se alcanza los objetivos de control debe iniciarse el tratamiento combinado. La mayoría de los pacientes, con el tiempo, precisarán de asociaciones farmacológicas para alcanzar los objetivos de control. La terapia combinada puede realizarse mediante: La asociación de dos (o incluso tres) fármacos orales. La asociación de fármaco oral e insulina. La asociación de fármaco oral y exenatida, si IMC>35.
105 La mejor opción, cuando se produce el fallo secundario de los fármacos orales, es añadir una dosis de insulina nocturna. Fundamento fisiopatológico: la dosis de NPH al acostarse (bedtime) reduce la producción hepática nocturna de glucosa y disminuye la hiperglucemia basal. Reducción de la HbA1c: similar o mayor al tratamiento con dos o más dosis de insulina. El aumento de peso y las hipoglucemias son menores que con la insulinización en monoterapia. Esta pauta no precisa administrar un suplemento de HC antes de acostarse.
106 a. Metformina + Insulina En paciente tratados con metformina y con mal control metabólico, es posible la adición de insulina nocturna. Es de elección en el diabético obeso, en el que proporciona un mejor control que el obtenido con dos dosis de insulina, con insulina + SU, o con metformina + SU. No es preciso modificar la dosis de metformina.
107 b. Sulfonilureas + Insulina En paciente tratados con sulfonilureas y con mal control metabólico, la dosis nocturna de insulina consigue un control similar al obtenido con dos dosis de insulina y tiene una mejor relación costeefectividad, con menor aumento de peso y menos hipoglucemias. Si el paciente toma dosis máximas de sulfonilureas parece prudente disminuir/suspender la de antes de la cena.
108 c. Insulina + otros fármacos La asociación de acarbosa + insulina es cara, poco efectiva y con efectos secundarios. La asociación de glitazonas + insulina es una alternativa cara y conriesgo de efectos secundarios (edemas, ICC) La asociación de insulina + inhibidores de DPP-4, está aprobada solo con sitagliptina. La asociación glinida + insulina carece de indicación en ficha técnica, aunque algunos estudios 1 comprueban su eficacia. La asociación análogos GLP-1 + insulina aún no está autorizada. 1. Yamada S, Watanabe M, Funae O et al. Effect of combination therapy of a rapid-acting insulin secretagogue (glinide) with premixed insulin in type 2 diabetes mellitus. Intern Med 2007;46(23):
109 Conclusiones: Insulina con pastillas! En el paciente tratado con dos ó más fármacos orales, la opción con más experiencia es mantener la metformina y suspender los demás, pero es posible mantenerlos todos, ó el más potente, si no tomaba metformina. También es posible añadir un fármaco oral a un paciente previamente insulinizado que no alcance sus objetivos de control.
110 Complicaciones de la insulinoterapia
111 COMPLICACIONES DE LA INSULINOTERAPIA 1. No Inmunológicas: Hipoglucemia Aumento de peso Lipodistrofia hipertrófica Abscesos Edema insulínico, Presbiopía Otras 2. Inmunológicas: Alergia insulínica -Local -Sistémica Lipodistrofia atrófica Resistencia insulínica (IgG)
112 Hipoglucemia Complicación más frecuente Hipoglucemia exógena o por el tratamiento < 60 mg/dl (glucosa plasmática); < 50 mg/dl (glucosa capilar) DM tipo 2 < DM tipo 1 Más frecuente en la terapia intensiva. A mayor control, más riesgo de hipoglucemias (UKPDS)
113 Desencadenantes de hipoglucemia Ingesta inadecuada en cantidad y horario Cambios en la farmacocinética de la insulina (aumento de la absorción, presencia de anticuerpos antiinsulina) Ejercicio no regulado Disminución de las necesidades de insulina Consumo de alcohol o drogas (aas, beta bloqueantes).
114 Estudio DCCT: prevalencia de hipoglucemias 3788 Episodios de HG severas 1027 asociadas a convulsiones o coma Tasa total: 61,2/100 pacientes/año por T. intensiva 18,7/100 pacientes/año por T. convencional RR.: 3,28
115 ADRENÉRGICOS Cosquilleos Sudoración Temblor Ansiedad Palpitaciones Sensación de calor Hambre NEUROGLUCOPÉNICOS Mareo Somnolencia Confusión Comportamiento anormal Falta de Concentración Dificultad para hablar Diplopía INESPECÍFICOS Visión borrosa Debilidad Cefalea Náuseas
116 Tratamiento de la HIPOGLUCEMIA Paciente consciente Paciente inconsciente Hipoglucemia sintomática leve/moderada Hipoglucemia grave
117 Tratamiento de la hipoglucemia Paciente consciente g HC de absorción rápida* o glucosa pura SI Mejoría en 5-10 min NO g HC Trat. con SU Trat. con insulina 5-10 min Supl. HC Supl. HC GC a las 6 h No variar insulina *zumo 200 ml. azúcar 10 g GC= glucemia capilar Mejoría g HC Suspender SU o insulina Persiste clínica 10 g HC Derivar hospital
118 Alimentos para tratar la hipoglucemia 10 gr de HC, en: 150 cc zumo natural 2,5 cucharaditas de azúcar 2 comprimidos de glucosa pura 1 sobre de azúcar de cafetería 2 caramelos 90 cc de coca cola 200 cc de leche 1,5 uu de galletas 1 pieza de fruta
119 Tratamiento de la hipoglucemia Paciente inconsciente Glucagón 1 mg IM o SC o Glucosmón R50 rectal o i.v. Tratados con insulina SI Mejoría en 5 min 20 g HC Reducir insulina NO 061 Glucagón 1 mg IM o SC o Glucosmón R50 rectal o i.v. Tratados con SU Mejoría en 5 min NO SI SI Mejoría en 5 min NO 20 g HC Reducir insulina Suero gluc % Derivar hospital 20 g HC Derivar hospital
120 Qué debe saber el paciente sobre hipoglucemias? Síntomas de alerta Causas de hipoglucemias Llevar HC y estar identificado Valoración de la hipoglucemia Auto-tto según lugar y horario de la ingesta Apoyo familiar y de amigos Registro de hipoglucemias Autocontroles frente a sospecha Normas de prevención
121 Tratamiento urgente de la hipoglucemia Con paciente consciente gr de HC, vo Reposo > Autocontroles Con paciente inconsciente Glucagón, SC, IM o IV Glucosa IV,33-50%, o rectal o/y hospital Ajuste del tratamiento
122 Aumento de peso Demostrado en estudios mayor ganancia ponderal con insulina que con ADOs. Menor ganancia ponderal con unas pautas que con otras: NPH nocturna frente a otras pautas. Glargina y Detemir frente a NPH Basales frente a insulina rápida.
123 Lipodistrofia hipertrófica Causa: Inyección reiterada en la misma zona. Patogenia: Proliferación local del tejido adiposo. por la acción lipogénica de la insulina. En esa zona: Menos dolor al inyectarse. Peor absorción de insulina. Rotación del punto de inyección.
124 Retención hidrosalina Manifestaciones: Edemas localizados: palpebrales. Edemas generalizados. Mecanismo: acción antinatriurética de la insulina. En diabéticos descompensados o al iniciar el tratamiento.
125 Cambios de refracción del cristalino (presbiopía insulínica) Mecanismo: variaciones rápidas de glucemia: Descensos rápidos: cambios miópicos. Elevaciones rápidas: cambios hipermetrópicos. Resolución espontánea en 2-4 semanas.
126 Empeoramiento transitorio de retinopatía diabética Por aparición de exudados algodonosos, secundario a rápida normalización de la glucemia. Mayor riesgo en pacientes con: HbA1c <10%. Retinopatía proliferativa. En estos casos, se recomienda reducción lenta de la HbA1c (2 % por año) con revisiones semestrales por oftalmólogo.
127 Situaciones especiales: Enfermedad Febril Glucemia capilar 300 Determinar cetonuria Cetonuria intensa Cetonuria +/++ Cetonuria negativa Derivación hospital Tratamiento previo Monitorizar GC Insulina SU; I. DPP-4; Glitazonas* Mantener pauta habitual + Suplementos IR IR= Insulina Rápida; GC= Glucemia Capilar *Suspender si Insuficiencia Cardiaca Metformina Suspender Acarbosa Repaglinida Monitorizar GC Si persiste GC>260 Dieta Suplementos IR
128 Suplementos de Insulina Rápida Tratados con insulina Suplementos de IR antes de las 3 comidas principales Supl.= 20% de la dosis total previa Supl.= 10% si cetonuria negativa Tratados con SU Supl. IR = 4-6 UI antes de las 3 comidas principales Mantener tto. previo Tratados con dieta u otros ADO Supl. IR = 4-6 UI antes de las 3 comidas principales Suspender metformina, glinidas e inh. alfa-glucosidasas Mantener supl. de IR mientras persista fiebre, cetonurias + y/o GC>300 Si se normaliza la GC y persiste cetonuria +, aumentar el aporte de HC
Indicaciones de insulina en el paciente con diabetes mellitus tipo 2
 Indicaciones de insulina en el paciente con diabetes mellitus tipo 2 Palma de Mallorca 2 de febrero de 2007 Ferran Nonell Gregori Especialista en Medicina Interna Diagnóstico clínico 9,5 Dieta ADOs Insulina
Indicaciones de insulina en el paciente con diabetes mellitus tipo 2 Palma de Mallorca 2 de febrero de 2007 Ferran Nonell Gregori Especialista en Medicina Interna Diagnóstico clínico 9,5 Dieta ADOs Insulina
GUÍA DE INSULINIZACIÓN
 GUÍA DE INSULINIZACIÓN ATENCIÓN PRIMARIA Versión 1. Octubre 2016. Objetivos Control Metabólico HbA1c :
GUÍA DE INSULINIZACIÓN ATENCIÓN PRIMARIA Versión 1. Octubre 2016. Objetivos Control Metabólico HbA1c :
Actualización en el Tratamiento de la Diabetes Mellitus 2: Insulinización
 Actualización en el Tratamiento de la Diabetes Mellitus 2: Insulinización Francisco Javier Ortega Ríos Médico de Familia / redgdps / SED Colegio Oficial Médicos Zamora, 25 Noviembre 2015 DM 2: Insulinización
Actualización en el Tratamiento de la Diabetes Mellitus 2: Insulinización Francisco Javier Ortega Ríos Médico de Familia / redgdps / SED Colegio Oficial Médicos Zamora, 25 Noviembre 2015 DM 2: Insulinización
Encuentro en DM2: ESCALONES TERAPÉUTICOS VS PRÁCTICA CLÍNICA DIARIA
 Encuentro en DM2: ESCALONES TERAPÉUTICOS VS PRÁCTICA CLÍNICA DIARIA Ajuste Dosis Insulina F. Javier García Soidán Sevilla 25 Octubre 2008 OBJETIVOS DE CONTROL EN LA DIABETES TIPO 2 Objetivo de control
Encuentro en DM2: ESCALONES TERAPÉUTICOS VS PRÁCTICA CLÍNICA DIARIA Ajuste Dosis Insulina F. Javier García Soidán Sevilla 25 Octubre 2008 OBJETIVOS DE CONTROL EN LA DIABETES TIPO 2 Objetivo de control
GUÍA DE ACTUACIÓN EN UNA GUARDIA DE MEDICINA INTERNA: Manejo del paciente diabético tipo 2 estable durante el ingreso y planificación del alta.
 GUÍA DE ACTUACIÓN EN UNA GUARDIA DE MEDICINA INTERNA: Manejo del paciente diabético tipo 2 estable durante el ingreso y planificación del alta. (Dr. José Carlos Baena Delgado: 30/09/2009) Objetivo: glucemia
GUÍA DE ACTUACIÓN EN UNA GUARDIA DE MEDICINA INTERNA: Manejo del paciente diabético tipo 2 estable durante el ingreso y planificación del alta. (Dr. José Carlos Baena Delgado: 30/09/2009) Objetivo: glucemia
Ajuste Dosis Insulina: CASOS PRACTICOS
 IX Curso de Diabetes para Residentes de Familia Ajuste Dosis Insulina: CASOS PRACTICOS F. Javier García Soidán Bilbao a 9 de Noviembre del 2012 OBJETIVOS DE CONTROL EN LA DIABETES TIPO 2 HbA1c (%) Objetivo
IX Curso de Diabetes para Residentes de Familia Ajuste Dosis Insulina: CASOS PRACTICOS F. Javier García Soidán Bilbao a 9 de Noviembre del 2012 OBJETIVOS DE CONTROL EN LA DIABETES TIPO 2 HbA1c (%) Objetivo
Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario
 Papel del farmacéutico en el abordaje del paciente con diabetes 5 Octubre 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez Servicio de Farmacia HGUGM Índice
Papel del farmacéutico en el abordaje del paciente con diabetes 5 Octubre 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez Servicio de Farmacia HGUGM Índice
La característica es una resistencia a la insulina.
 La característica es una resistencia a la insulina. La hiperglucemia es tóxica, t bloquea la secreción de insulina y disminuye la sensibilización a esta en los tejidos periféricos. ricos. La insulinización
La característica es una resistencia a la insulina. La hiperglucemia es tóxica, t bloquea la secreción de insulina y disminuye la sensibilización a esta en los tejidos periféricos. ricos. La insulinización
Insulinas: presentaciones e Indicaciones 1/40. Dr. Iván Darío Sierra Ariza M.D, Ph.D
 Insulinas: 1/40 presentaciones e Indicaciones Dr. Iván Darío Sierra Ariza M.D, Ph.D Profesor Consultor Permanente División de Lípidos y Diabetes Facultad de Medicina Universidad Nacional de Colombia Presidente
Insulinas: 1/40 presentaciones e Indicaciones Dr. Iván Darío Sierra Ariza M.D, Ph.D Profesor Consultor Permanente División de Lípidos y Diabetes Facultad de Medicina Universidad Nacional de Colombia Presidente
MANEJO DE HIPERGLUCEMIA EN URGENCIAS
 MANEJO DE HIPERGLUCEMIA EN URGENCIAS Mercedes H. Núñez R2 MFyC Daniel Rodríguez Alvarez Adjunto INTRODUCCION Un alto porcentaje de los pacientes atendidos en urgencias son diabéticos, se estima 30-40%.
MANEJO DE HIPERGLUCEMIA EN URGENCIAS Mercedes H. Núñez R2 MFyC Daniel Rodríguez Alvarez Adjunto INTRODUCCION Un alto porcentaje de los pacientes atendidos en urgencias son diabéticos, se estima 30-40%.
6.1. Control glucémico con antidiabéticos orales (ADO) En el estudio observacional UKPDS 35, cada reducción del 1% de HbA 1
 6. Control glucémico Preguntas para responder Cuáles son las cifras objetivo de Hb 1 c? Cuál es el tratamiento farmacológico inicial de pacientes con diabetes que no alcanzan criterios de control glucémico
6. Control glucémico Preguntas para responder Cuáles son las cifras objetivo de Hb 1 c? Cuál es el tratamiento farmacológico inicial de pacientes con diabetes que no alcanzan criterios de control glucémico
METFORMINA Y TIAZOLIDINEDIONAS
 METFORMINA Y TIAZOLIDINEDIONAS Dra. Karla Patricia Martínez Rocha. Medicina Interna- Endocrinología La selección de una intervención El principio más importante: Para el paciente individual, el nivel de
METFORMINA Y TIAZOLIDINEDIONAS Dra. Karla Patricia Martínez Rocha. Medicina Interna- Endocrinología La selección de una intervención El principio más importante: Para el paciente individual, el nivel de
Taller 6. Insulinizacion B. Inicio de la Insulinizacion Casos Prácticos Dosier previo al Taller Dr. Alberto Goday
 Taller 6. Insulinizacion B. Inicio de la Insulinizacion Casos Prácticos Dosier previo al Taller Dr. Alberto Goday 01 Paciente en tratamiento con 2 antidiabéticos orales a dosis máximas y mal control metabólico
Taller 6. Insulinizacion B. Inicio de la Insulinizacion Casos Prácticos Dosier previo al Taller Dr. Alberto Goday 01 Paciente en tratamiento con 2 antidiabéticos orales a dosis máximas y mal control metabólico
Alberto Moreno Complejo Hospitalario de Jaén
 Alberto Moreno Complejo Hospitalario de Jaén ! Insulina premezclada. Punto de partida.! Razones para la insulinización con mezclas.! Escenarios de uso. Insulinización tras ADO. Intensificación insulinoterapia
Alberto Moreno Complejo Hospitalario de Jaén ! Insulina premezclada. Punto de partida.! Razones para la insulinización con mezclas.! Escenarios de uso. Insulinización tras ADO. Intensificación insulinoterapia
Educación Terapéutica DIABETES MELLITUS
 16, 17, 18 Medicamentos para la diabetes: Insulinas Qué es la Insulina? La insulina ayuda al cuerpo a convertir en energía el azúcar de la sangre. Siempre tenemos un poco de azúcar en la sangre. Eso significa
16, 17, 18 Medicamentos para la diabetes: Insulinas Qué es la Insulina? La insulina ayuda al cuerpo a convertir en energía el azúcar de la sangre. Siempre tenemos un poco de azúcar en la sangre. Eso significa
Hipoglucemia por antidiabéticos orales. Maria Nuñez Murga Residente Medicina Interna Hospital San Pedro de Logroño
 Hipoglucemia por antidiabéticos orales Maria Nuñez Murga Residente Medicina Interna Hospital San Pedro de Logroño CASO CLINICO: mujer de 74 años con pérdida de conciencia AP: Diabetes de tipo 2 desde hace
Hipoglucemia por antidiabéticos orales Maria Nuñez Murga Residente Medicina Interna Hospital San Pedro de Logroño CASO CLINICO: mujer de 74 años con pérdida de conciencia AP: Diabetes de tipo 2 desde hace
Manel Mata Cases. CAP La Mina (Barcelona). RedGEDAPS
 Algoritmos de tratamiento en la DM2 Manel Mata Cases. CAP La Mina (Barcelona). RedGEDAPS 1 Algoritmo de tratamiento DM2 UPDATE ENERO 2008 ADA/EASD 2006 Rosiglitazone, but probably not pioglitazone, may
Algoritmos de tratamiento en la DM2 Manel Mata Cases. CAP La Mina (Barcelona). RedGEDAPS 1 Algoritmo de tratamiento DM2 UPDATE ENERO 2008 ADA/EASD 2006 Rosiglitazone, but probably not pioglitazone, may
Algoritmo Insulinización redgdps 2017: Inicio de insulinización
 Algoritmo Insulinización redgdps 2017: Inicio de insulinización Dra. Sara Artola Menéndez Centro de Salud José Marvá. Madrid Zaragoza 21 octubre 2017 Insulinización al diagnóstico Insulinización en seguimiento
Algoritmo Insulinización redgdps 2017: Inicio de insulinización Dra. Sara Artola Menéndez Centro de Salud José Marvá. Madrid Zaragoza 21 octubre 2017 Insulinización al diagnóstico Insulinización en seguimiento
INFORME A LA COMISIÓN DE FARMACIA Y TERAPÉUTICA ( 06/ 10/ 2008) INSULINAS
 Centro de Información de Medicamentos. Servicio de Farmacia. INFORME A LA COMISIÓN DE FARMACIA Y TERAPÉUTICA ( 06/ 10/ 2008) Datos del solicitante INSULINAS Dr. Pedro José Pines Corrales, FEA del servicio
Centro de Información de Medicamentos. Servicio de Farmacia. INFORME A LA COMISIÓN DE FARMACIA Y TERAPÉUTICA ( 06/ 10/ 2008) Datos del solicitante INSULINAS Dr. Pedro José Pines Corrales, FEA del servicio
GUÍA PARA EL INGRESO DEL PACIENTE DIABÉTICO HOSPITAL DE SAGUNTO
 20 10 GUÍA PARA EL INGRESO DEL PACIENTE DIABÉTICO HOSPITAL DE SAGUNTO Dr. J. Noceda SERVICIO DE URGENCIAS Dra. P. Inigo UNIDAD DE ENDOCRINOLOGÍA Dr. JM. Pascual SERVICIO DE MEDICINA INTERNA Los pacientes
20 10 GUÍA PARA EL INGRESO DEL PACIENTE DIABÉTICO HOSPITAL DE SAGUNTO Dr. J. Noceda SERVICIO DE URGENCIAS Dra. P. Inigo UNIDAD DE ENDOCRINOLOGÍA Dr. JM. Pascual SERVICIO DE MEDICINA INTERNA Los pacientes
Hasta cuándo y qué hacer después de la INPH nocturna?
 Hasta cuándo y qué hacer después de la INPH nocturna? VIÑA 16-17 2012 DRA VERÓNICA MUJICA E. DIABETÓLOGA PSCV - SS MAULE Diabetes Mellitus Tipo 2 Una Enfermedad Progresiva Historia Natural de la DM Tipo
Hasta cuándo y qué hacer después de la INPH nocturna? VIÑA 16-17 2012 DRA VERÓNICA MUJICA E. DIABETÓLOGA PSCV - SS MAULE Diabetes Mellitus Tipo 2 Una Enfermedad Progresiva Historia Natural de la DM Tipo
La importancia del control glucémico a largo plazo. Carmen Suárez. Servicio de Medicina Interna Hospital Universitario de la Princesa.
 La importancia del control glucémico a largo plazo Carmen Suárez. Servicio de Medicina Interna Hospital Universitario de la Princesa. Madrid Tratamiento intensivo de la Diabetes: reduce la incidencia de
La importancia del control glucémico a largo plazo Carmen Suárez. Servicio de Medicina Interna Hospital Universitario de la Princesa. Madrid Tratamiento intensivo de la Diabetes: reduce la incidencia de
CASO CLÍNICO. INICIO DE TERAPIA CON INSULINAS
 CASO CLÍNICO. INICIO DE TERAPIA CON INSULINAS AUTOANÁLISIS PREVENCIÓN Y TRATAMIENTO DE HIPOGLUCEMIAS D. MARCOS PAZOS COUSELO Enfermero Unidad de Tecnología en Diabetes Servicio de Endocrinología y Nutrición
CASO CLÍNICO. INICIO DE TERAPIA CON INSULINAS AUTOANÁLISIS PREVENCIÓN Y TRATAMIENTO DE HIPOGLUCEMIAS D. MARCOS PAZOS COUSELO Enfermero Unidad de Tecnología en Diabetes Servicio de Endocrinología y Nutrición
Que hacer cuando fracasa la terapia oral combinada?
 Que hacer cuando fracasa la terapia oral combinada? 1. Añadir Insulina basal (nocturna) 2. Añadir un tercer fármaco oral 3. Añadir un análogo GLP1 4. Derivar al endocrino NICE 2008 ADA/EASD 2009 AACE 2009
Que hacer cuando fracasa la terapia oral combinada? 1. Añadir Insulina basal (nocturna) 2. Añadir un tercer fármaco oral 3. Añadir un análogo GLP1 4. Derivar al endocrino NICE 2008 ADA/EASD 2009 AACE 2009
Insulinización Transitoria en DM-2
 1er Curso Práctico Avanzado en Diabetes Situaciones Terapéuticas: Insulinizaciones Transitorias. Juan Francisco Merino Torres Servicio de Endocrinología y Nutrición Unidad de Referencia para la Atención
1er Curso Práctico Avanzado en Diabetes Situaciones Terapéuticas: Insulinizaciones Transitorias. Juan Francisco Merino Torres Servicio de Endocrinología y Nutrición Unidad de Referencia para la Atención
Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario
 1ª Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital 9 Junio 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez
1ª Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital 9 Junio 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez
TALLER 2: INSULINOTERAPIA
 TALLER 2: INSULINOTERAPIA II REUNION DE DIABETES Y OBESIDAD JUAN LUIS SAMPEDRO VILLASAN Mª ANGELES MARTIN ALMENDRA CORDOBA 31-ENERO 2 FEBRERO 2008 Definición La diabetes mellitus comprende un grupo de
TALLER 2: INSULINOTERAPIA II REUNION DE DIABETES Y OBESIDAD JUAN LUIS SAMPEDRO VILLASAN Mª ANGELES MARTIN ALMENDRA CORDOBA 31-ENERO 2 FEBRERO 2008 Definición La diabetes mellitus comprende un grupo de
Taller de insulinoterapia DM 2. Análogos de insulina
 Taller de insulinoterapia DM 2 Análogos de insulina Estrategia Terapeutica DM2 Documento de Consenso 2006-ADA/AESD. Diabetes Care 2006;29(8):1963-1972 2008 Tiempo de evaluación 3 meses Ajuste de dosis
Taller de insulinoterapia DM 2 Análogos de insulina Estrategia Terapeutica DM2 Documento de Consenso 2006-ADA/AESD. Diabetes Care 2006;29(8):1963-1972 2008 Tiempo de evaluación 3 meses Ajuste de dosis
Guía de Práctica Clínica sobre Diabetes tipo 2
 Guía de Práctica Clínica sobre Diabetes tipo 2 Guía rápida GUÍAS DE PRÁCTICA CLÍNICA EN EL SNS MINISTERIO DE SANIDAD Y CONSUMO Algoritmo diagnóstico Sospecha clínica Poliuria/Polidipsia Astenia Pérdida
Guía de Práctica Clínica sobre Diabetes tipo 2 Guía rápida GUÍAS DE PRÁCTICA CLÍNICA EN EL SNS MINISTERIO DE SANIDAD Y CONSUMO Algoritmo diagnóstico Sospecha clínica Poliuria/Polidipsia Astenia Pérdida
Uso de la Insulina en Diabetes Mellitus Tipo 2. Dr. José Agustín Mesa Pérez
 Uso de la Insulina en Diabetes Mellitus Tipo 2 Dr. José Agustín Mesa Pérez El uso de insulina en DMT2 ha sido tradicionalmente postpuesto por años Resistencia al uso de insulina en DMT2 Muchas veces se
Uso de la Insulina en Diabetes Mellitus Tipo 2 Dr. José Agustín Mesa Pérez El uso de insulina en DMT2 ha sido tradicionalmente postpuesto por años Resistencia al uso de insulina en DMT2 Muchas veces se
Manejo de la hipoglucemia en el anciano. Trinidad Soriano Llora J. Carlos Aguirre Rodríguez
 Manejo de la hipoglucemia en el anciano Trinidad Soriano Llora J. Carlos Aguirre Rodríguez Hace tiempo que me dan mareos!!! Trini tiene 76 años Acude a urgencias por caída en su domicilio Diagnóstico:
Manejo de la hipoglucemia en el anciano Trinidad Soriano Llora J. Carlos Aguirre Rodríguez Hace tiempo que me dan mareos!!! Trini tiene 76 años Acude a urgencias por caída en su domicilio Diagnóstico:
QUÉ ES LA INSULINA. TIPOS. PERFIL DE ACCIÓN.
 QUÉ ES LA INSULINA. TIPOS. PERFIL DE ACCIÓN. La insulina es una hormona que produce el páncreas de manera natural, que se encarga de regular los niveles de glucosa en la sangre. La diabetes, es una enfermedad
QUÉ ES LA INSULINA. TIPOS. PERFIL DE ACCIÓN. La insulina es una hormona que produce el páncreas de manera natural, que se encarga de regular los niveles de glucosa en la sangre. La diabetes, es una enfermedad
CASO CLÍNICO. INICIO DE TERAPIA CON INSULINAS
 CASO CLÍNICO. INICIO DE TERAPIA CON INSULINAS VIAJE DEL PACIENTE EN UN PUNTO DE INFLEXIÓN DE MAYOR IMPACTO D a. MARISA AMAYA Enfermera especialista en Educación terapéutica y diabetes. Unidad de diabetes
CASO CLÍNICO. INICIO DE TERAPIA CON INSULINAS VIAJE DEL PACIENTE EN UN PUNTO DE INFLEXIÓN DE MAYOR IMPACTO D a. MARISA AMAYA Enfermera especialista en Educación terapéutica y diabetes. Unidad de diabetes
TEMA 50.- Diabetes Mellitus en la infancia
 TEMA 50.- Diabetes Mellitus en la infancia Diabetes Mellitus: Trastorno del metabolismo hidrocarbonado debido a un déficit total o relativo de insulina Clasificación: Diabetes Mellitus Tipo I Diabetes
TEMA 50.- Diabetes Mellitus en la infancia Diabetes Mellitus: Trastorno del metabolismo hidrocarbonado debido a un déficit total o relativo de insulina Clasificación: Diabetes Mellitus Tipo I Diabetes
PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO
 PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO TRATAMIENTO DE LA HIPERGLUCEMIA SIMPLE Hiperglucemia simple sin datos de CAD ni de SH (ausencia de clínica neurológica,
PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO TRATAMIENTO DE LA HIPERGLUCEMIA SIMPLE Hiperglucemia simple sin datos de CAD ni de SH (ausencia de clínica neurológica,
Taller sobre las plumas de insulina
 Taller sobre las plumas de insulina Terapia Insulínica Objetivos del programa de educación terapéutica en la insulinización Objetivos 1. Identificar tipo de insulina y acción 2.Diferenciar dispositivo
Taller sobre las plumas de insulina Terapia Insulínica Objetivos del programa de educación terapéutica en la insulinización Objetivos 1. Identificar tipo de insulina y acción 2.Diferenciar dispositivo
H ABILIDADES PRÁCTICAS
 H ABILIDADES PRÁCTICAS Ajustando la dosis de insulina Francisco Javier García Soidán Médico de familia. Centro de Salud de Porriño (Pontevedra) INTRODUCCIÓN Debido a que la diabetes mellitus (DM) tipo
H ABILIDADES PRÁCTICAS Ajustando la dosis de insulina Francisco Javier García Soidán Médico de familia. Centro de Salud de Porriño (Pontevedra) INTRODUCCIÓN Debido a que la diabetes mellitus (DM) tipo
Caso clínico: Diabetes gestacional. M. Carmen Gómez García Málaga, 18 de Octubre 2013
 + Caso clínico: Diabetes gestacional M. Carmen Gómez García Málaga, 18 de Octubre 2013 + Caso clínico n Marta de 38 años, acude a consulta por amenorrea de 5 semanas. n FO: 21011 n No antecedentes familiares
+ Caso clínico: Diabetes gestacional M. Carmen Gómez García Málaga, 18 de Octubre 2013 + Caso clínico n Marta de 38 años, acude a consulta por amenorrea de 5 semanas. n FO: 21011 n No antecedentes familiares
Insulinització : inici i ajust de dosi
 Insulinització : inici i ajust de dosi 24 maig de 2013 Dr. Joan Barrot de la Puente CAP Jordi Nadal, Salt ( Girona ) GEDAPS Temari 1. Què fem, Catalunya 2012? 2. Cas clínic ( fa 7 dies )... 3. Algoritmes
Insulinització : inici i ajust de dosi 24 maig de 2013 Dr. Joan Barrot de la Puente CAP Jordi Nadal, Salt ( Girona ) GEDAPS Temari 1. Què fem, Catalunya 2012? 2. Cas clínic ( fa 7 dies )... 3. Algoritmes
Taller Insulinoterapia DM2
 Taller Insulinoterapia DM. Cuándo? Criterios de insulinización Objetivo de control? Hiperglucemia no controlada con dieta, ejercicio y antidiabéticos orales (ADOs). Con qué? Tipos de insulina 3. Cómo?
Taller Insulinoterapia DM. Cuándo? Criterios de insulinización Objetivo de control? Hiperglucemia no controlada con dieta, ejercicio y antidiabéticos orales (ADOs). Con qué? Tipos de insulina 3. Cómo?
Análogos de GLP-1. José Ignacio Lara Fundación Jimenez Díaz-Capio
 Análogos de GLP-1 José Ignacio Lara Fundación Jimenez Díaz-Capio SED 2010 Cuál sería el segundo escalón? Sulfonilureas/Insulina TZD Analogos GLP-1/Inh DPP-4 Por qué elegir análogos de GLP-1? Por su eficacia
Análogos de GLP-1 José Ignacio Lara Fundación Jimenez Díaz-Capio SED 2010 Cuál sería el segundo escalón? Sulfonilureas/Insulina TZD Analogos GLP-1/Inh DPP-4 Por qué elegir análogos de GLP-1? Por su eficacia
TRATAMIENTO DE LA DIABETES MELLITUS TIPO 1 (*)
 TRATAMIENTO DE LA DIABETES MELLITUS TIPO 1 (*) La diabetes mellitus tipo 1 es una enfermedad compleja que afecta a un grupo de población joven con riesgo de presentar complicaciones crónicas. El tratamiento
TRATAMIENTO DE LA DIABETES MELLITUS TIPO 1 (*) La diabetes mellitus tipo 1 es una enfermedad compleja que afecta a un grupo de población joven con riesgo de presentar complicaciones crónicas. El tratamiento
Cómo Iniciar insulina ambulatoria?
 Cómo Iniciar insulina ambulatoria? Gloria López Stewart Jefe Programa de Especialista Diabetes del Adulto, Hospital Clínico U Chile Conflictos de Interés: NO Temas a tratar Qué pacientes deben y pueden
Cómo Iniciar insulina ambulatoria? Gloria López Stewart Jefe Programa de Especialista Diabetes del Adulto, Hospital Clínico U Chile Conflictos de Interés: NO Temas a tratar Qué pacientes deben y pueden
MANEJO DE LA HIPERGLUCEMIA EN EL HOSPITAL
 25 de Noviembre de 2008 MANEJO DE LA HIPERGLUCEMIA EN EL HOSPITAL Mª Belén Martín Revelles F.E.A Medicina Interna H. La Inmaculada (Huércal-Overa) MANEJO DE LA HIPERGLUCEMIA EN EL HOSPITAL OBJETIVOS GENERALES
25 de Noviembre de 2008 MANEJO DE LA HIPERGLUCEMIA EN EL HOSPITAL Mª Belén Martín Revelles F.E.A Medicina Interna H. La Inmaculada (Huércal-Overa) MANEJO DE LA HIPERGLUCEMIA EN EL HOSPITAL OBJETIVOS GENERALES
PATOLOGÍA DE LOS HIDRATOS DE CARBONO:
 Endocrinología Infantil. Asignatura de Pediatría PATOLOGÍA DE LOS HIDRATOS DE CARBONO: DIABETES TIPO 1, DEBUT DM1, MODY, NEONATAL Dr. Pablo Prieto Matos Unidad de Endocrinología Infantil Hospital Universitario
Endocrinología Infantil. Asignatura de Pediatría PATOLOGÍA DE LOS HIDRATOS DE CARBONO: DIABETES TIPO 1, DEBUT DM1, MODY, NEONATAL Dr. Pablo Prieto Matos Unidad de Endocrinología Infantil Hospital Universitario
05/09/2011. Automonitoreo
 Automonitoreo 1- Qué tipos de monitoreo conoce? 1 Monitoreo de la glucosa en sangre y en orina Monitoreo de la acetona en sangre y en orina El automonitoreo de glucosa (AMG)y de cetonas se debe acordar
Automonitoreo 1- Qué tipos de monitoreo conoce? 1 Monitoreo de la glucosa en sangre y en orina Monitoreo de la acetona en sangre y en orina El automonitoreo de glucosa (AMG)y de cetonas se debe acordar
1. NORMAS PARA LA MODIFICACIÓN DE LA INSULINA
 CAPITULO VI AUTOCONTROL 1. NORMAS PARA LA MODIFICACIÓN DE LA INSULINA AJUSTE DEL TRATAMIENTO INSULÍNICO NECESIDADES BASALES Tanto el niño diabético como su familia deben conocer cómo ajustar la dosis de
CAPITULO VI AUTOCONTROL 1. NORMAS PARA LA MODIFICACIÓN DE LA INSULINA AJUSTE DEL TRATAMIENTO INSULÍNICO NECESIDADES BASALES Tanto el niño diabético como su familia deben conocer cómo ajustar la dosis de
Actualización en el tratamiento de la Diabetes Mellitus 2
 Actualización en el tratamiento de la Diabetes Mellitus 2 Francisco Javier Ortega Ríos Médico de Familia C. S. Campos-Lampreana (Zamora) SED / redgdps Colegio Médicos Zamora, 28 octubre 2015 Esquema de
Actualización en el tratamiento de la Diabetes Mellitus 2 Francisco Javier Ortega Ríos Médico de Familia C. S. Campos-Lampreana (Zamora) SED / redgdps Colegio Médicos Zamora, 28 octubre 2015 Esquema de
Caso Clínico 3. J. Pablo Miramontes González H. Virgen de la Vega - Salamanca
 Caso Clínico 3 J. Pablo Miramontes González H. Virgen de la Vega - Salamanca Varón de 56 años M.C: Glucemia capilar 137 mg/dl PA elevada en 3 tomas con media de 146/87 mmhg AP: rotura del tendón rotuliano
Caso Clínico 3 J. Pablo Miramontes González H. Virgen de la Vega - Salamanca Varón de 56 años M.C: Glucemia capilar 137 mg/dl PA elevada en 3 tomas con media de 146/87 mmhg AP: rotura del tendón rotuliano
De acuerdo, hay una hiperglucemia y ahora que?
 De acuerdo, hay una hiperglucemia y ahora que? Reunión SEMERGEN Tarazona, 21 de Febrero de 2015 Hay que actuar y hacerlo de forma adecuada Paciente con DM no conocida: Hiperglucemia leve/moderada Hiperglucemia
De acuerdo, hay una hiperglucemia y ahora que? Reunión SEMERGEN Tarazona, 21 de Febrero de 2015 Hay que actuar y hacerlo de forma adecuada Paciente con DM no conocida: Hiperglucemia leve/moderada Hiperglucemia
Dra. Sara Artola C.S. Hereza A9 - Madrid
 Encuentro en Diabetes tipo 2 : Dieta y ejercicio sólo o con metformina Dra. Sara Artola C.S. Hereza A9 - Madrid Sevilla, 24 octubre 2008 1 METFORMINA Base del tratamiento farmacológico GPC Evidencias Incluso
Encuentro en Diabetes tipo 2 : Dieta y ejercicio sólo o con metformina Dra. Sara Artola C.S. Hereza A9 - Madrid Sevilla, 24 octubre 2008 1 METFORMINA Base del tratamiento farmacológico GPC Evidencias Incluso
POSE REINO A UNIDAD DE PLURIPATOLOXÍA E IDADE AVANZADA COMPLEXO HOSPITALARIO UNIVERSITARIO SANTIAGO DE COMPOSTELA
 ESTRATEGIAS TERAPÉUTICAS PARA EL USO DE LA INSULINA EN LA DM 2 Y SUS POSIBLES PROBLEMAS POSE REINO A UNIDAD DE PLURIPATOLOXÍA E IDADE AVANZADA COMPLEXO HOSPITALARIO UNIVERSITARIO SANTIAGO DE COMPOSTELA
ESTRATEGIAS TERAPÉUTICAS PARA EL USO DE LA INSULINA EN LA DM 2 Y SUS POSIBLES PROBLEMAS POSE REINO A UNIDAD DE PLURIPATOLOXÍA E IDADE AVANZADA COMPLEXO HOSPITALARIO UNIVERSITARIO SANTIAGO DE COMPOSTELA
25 Febrero 2014. D. Fco. Javier Hurtado Experto Universitario en Educación Diabetológica DIABETES
 25 Febrero 2014 D. Fco. Javier Hurtado Experto Universitario en Educación Diabetológica DIABETES Que es la diabetes? Es la ausencia total o relativa de insulina por una alteración de la producción pancreática
25 Febrero 2014 D. Fco. Javier Hurtado Experto Universitario en Educación Diabetológica DIABETES Que es la diabetes? Es la ausencia total o relativa de insulina por una alteración de la producción pancreática
TECNICA DE INSULINIZACIÓN. Hospital Severo Ochoa. Leganés (Madrid)
 TECNICA DE INSULINIZACIÓN ESMERALDA MARTÍN Enfermera Educadora de Endocrinología y Nutrición Hospital Severo Ochoa. Leganés (Madrid) Indice Tipos de insulinas Vías de administración Material para la infusión
TECNICA DE INSULINIZACIÓN ESMERALDA MARTÍN Enfermera Educadora de Endocrinología y Nutrición Hospital Severo Ochoa. Leganés (Madrid) Indice Tipos de insulinas Vías de administración Material para la infusión
INTERVENCIÓN INTEGRAL DE LA DIABETES DIAGNÓSTICO Y SEGUIMIENTO
 INTERVENCIÓN INTEGRAL DE LA DIABETES DIAGNÓSTICO Y SEGUIMIENTO 21 Octubre 2016 DIABETES MELLITUS Se trata de una diarrea urinaria Galeno Enfermedad que se caracteriza por que los afectados orinan abundante
INTERVENCIÓN INTEGRAL DE LA DIABETES DIAGNÓSTICO Y SEGUIMIENTO 21 Octubre 2016 DIABETES MELLITUS Se trata de una diarrea urinaria Galeno Enfermedad que se caracteriza por que los afectados orinan abundante
II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital. Ana de Lorenzo Pinto Servicio de Farmacia HGUGM
 II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital Ana de Lorenzo Pinto Servicio de Farmacia HGUGM En cuántos de vuestros hospitales hay farmacéuticos dedicados
II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital Ana de Lorenzo Pinto Servicio de Farmacia HGUGM En cuántos de vuestros hospitales hay farmacéuticos dedicados
UNIDAD VIII: Hormonas y farmacología del sistema endocrino. 2013
 UNIDAD VIII: Hormonas y farmacología del sistema endocrino. 2013 Objetivos de la unidad Conocer el mecanismo de acción de los fármacos del sistema endocrino y las normas que rigen su uso en la terapéutica.
UNIDAD VIII: Hormonas y farmacología del sistema endocrino. 2013 Objetivos de la unidad Conocer el mecanismo de acción de los fármacos del sistema endocrino y las normas que rigen su uso en la terapéutica.
TRATAMIENTO DE DIABETES MELLITUS 2. Dra. Andrea Zapata S Endocrinología y Diabetes Hospital San Juan de Dios de Los Andes
 TRATAMIENTO DE DIABETES MELLITUS 2 Dra. Andrea Zapata S Endocrinología y Diabetes Hospital San Juan de Dios de Los Andes Tratamiento de DM 2 Introducción La Diabetes es una enfermedad crónica compleja,
TRATAMIENTO DE DIABETES MELLITUS 2 Dra. Andrea Zapata S Endocrinología y Diabetes Hospital San Juan de Dios de Los Andes Tratamiento de DM 2 Introducción La Diabetes es una enfermedad crónica compleja,
RECOMENDACIONES PARA REALIZACIÓN DE EJERCICIO FÍSICO PARA PACIENTES CON DIABETES TIPO 1 CONCEPTOS CLAVES QUE DEBE CONOCER
 RECOMENDACIONES PARA REALIZACIÓN DE EJERCICIO FÍSICO PARA PACIENTES CON DIABETES TIPO 1 CONCEPTOS CLAVES QUE DEBE CONOCER A diferencia de la diabetes tipo 2 (en las que predomina una resistencia a la acción
RECOMENDACIONES PARA REALIZACIÓN DE EJERCICIO FÍSICO PARA PACIENTES CON DIABETES TIPO 1 CONCEPTOS CLAVES QUE DEBE CONOCER A diferencia de la diabetes tipo 2 (en las que predomina una resistencia a la acción
A. DESCRIPCIÓN DEL MEDICAMENTO Y SU INDICACIÓN
 17 INSULINA GLARGINA A. DESCRIPCIÓN DEL MEDICAMENTO Y SU INDICACIÓN 1. Denominación común internacional (DCI), denominación oficial española (DOE) o nombre genérico del principio activo. glargina (Lantus
17 INSULINA GLARGINA A. DESCRIPCIÓN DEL MEDICAMENTO Y SU INDICACIÓN 1. Denominación común internacional (DCI), denominación oficial española (DOE) o nombre genérico del principio activo. glargina (Lantus
Taller riesgo de hipoglucemias. Fernando Fernández Candela Hospital General Universitario Elche
 Taller riesgo de hipoglucemias Fernando Fernández Candela Hospital General Universitario Elche Contenidos Definición y clasificación Síntomas Causas y consecuencias Tratamiento Valoración del riesgo. Prevención
Taller riesgo de hipoglucemias Fernando Fernández Candela Hospital General Universitario Elche Contenidos Definición y clasificación Síntomas Causas y consecuencias Tratamiento Valoración del riesgo. Prevención
José Javier Mediavilla Bravo
 Uso de combinaciones fijas en DM: Ventajas y limitaciones José Javier Mediavilla Bravo UKPDS-49 Adaptado de Holman RR. Diabetes Research and Clinical Practice 40 Suppl. (1998) S21 S25 Algoritmo de tratamiento
Uso de combinaciones fijas en DM: Ventajas y limitaciones José Javier Mediavilla Bravo UKPDS-49 Adaptado de Holman RR. Diabetes Research and Clinical Practice 40 Suppl. (1998) S21 S25 Algoritmo de tratamiento
ACTUALIZACIÓN TERAPEUTICA EN INSULINAS
 ACTUALIZACIÓN TERAPEUTICA EN INSULINAS Gustavo Mora Navarro, Sonia López Cuenca, Francisco Fernández Navarro, Rafael Llanes de Torres. Miembros del Grupo De Trabajo de Diabetes SMMFYC La aparición de los
ACTUALIZACIÓN TERAPEUTICA EN INSULINAS Gustavo Mora Navarro, Sonia López Cuenca, Francisco Fernández Navarro, Rafael Llanes de Torres. Miembros del Grupo De Trabajo de Diabetes SMMFYC La aparición de los
Insulinoterapia en DM2
 Insulinoterapia en DM2 Impacto de las estrategias de integración de la atención en redes integradas de servicios de salud de América Latina Proyecto Equity-LA II www.equity-la.eu Fabián Sanabria Rodríguez.
Insulinoterapia en DM2 Impacto de las estrategias de integración de la atención en redes integradas de servicios de salud de América Latina Proyecto Equity-LA II www.equity-la.eu Fabián Sanabria Rodríguez.
Metas de Control y Algoritmos de Tratamiento
 EN DIABETES Metas de Control y Algitmos de Tratamiento Endocrinóloga Leticia Valdez Metas de Tratamiento en Diabetes Mellitus La Diabetes Mellitus es una enfermedad crónica, asociada al desarrollo de complicaciones
EN DIABETES Metas de Control y Algitmos de Tratamiento Endocrinóloga Leticia Valdez Metas de Tratamiento en Diabetes Mellitus La Diabetes Mellitus es una enfermedad crónica, asociada al desarrollo de complicaciones
Recorrido histórico por los grandes estudios en diabetes. Julio Sagredo. CS Los Rosales. GdT diabetes SoMAMFyC.
 Recorrido histórico por los grandes estudios en diabetes Julio Sagredo. CS Los Rosales. GdT diabetes SoMAMFyC. Para que nos sirven los grandes estudios en DM Para tomar decisiones en nuestra práctica clínica
Recorrido histórico por los grandes estudios en diabetes Julio Sagredo. CS Los Rosales. GdT diabetes SoMAMFyC. Para que nos sirven los grandes estudios en DM Para tomar decisiones en nuestra práctica clínica
Nuevas insulinas. Bombas y otros dispositivos
 Sesión clínica Nuevas insulinas. Bombas y otros dispositivos María Alegre Madueño (EIR S. Roque ) Antonia Escobar Escobar (Enfermera UME) 11/06/14 CONTENIDOS 1. INTRODUCCIÓN. Fundamentos para el desarrollo
Sesión clínica Nuevas insulinas. Bombas y otros dispositivos María Alegre Madueño (EIR S. Roque ) Antonia Escobar Escobar (Enfermera UME) 11/06/14 CONTENIDOS 1. INTRODUCCIÓN. Fundamentos para el desarrollo
Caso clínico. II Reunión de Obesidad y Diabetes
 Caso clínico. II Reunión de Obesidad y Diabetes Inmaculada Fernández Galante Servicio de Medicina Interna Hospital Clínico Universitario de Valladolid Antecedentes personales Hombre de 53 años. HTA. Hipercolesterolemia.
Caso clínico. II Reunión de Obesidad y Diabetes Inmaculada Fernández Galante Servicio de Medicina Interna Hospital Clínico Universitario de Valladolid Antecedentes personales Hombre de 53 años. HTA. Hipercolesterolemia.
Objetivos de control glucémico en diabetes 2. Jesús Castillo Médico A.P Monistrol de Montserrat Josep Cañellas Médico A.
 Objetivos de control glucémico en diabetes 2 Jesús Castillo Médico A.P Monistrol de Montserrat Josep Cañellas Médico A.P Balsareny Diabetes Alteración metabólica principalmente caracterizada por una elevación
Objetivos de control glucémico en diabetes 2 Jesús Castillo Médico A.P Monistrol de Montserrat Josep Cañellas Médico A.P Balsareny Diabetes Alteración metabólica principalmente caracterizada por una elevación
PROTOCOLO SOBRE EL MANEJO AL ALTA DESDE URGENCIAS DEL PACIENTE DIABÉTICO
 PROTOCOLO SOBRE EL MANEJO AL ALTA DESDE URGENCIAS DEL PACIENTE DIABÉTICO CUÁNDO TRATAR O MODIFICAR EL TRATAMIENTO AL ALTA DESDE URGENCIAS! Imprescindible iniciar tratamiento al alta:! Cuando sea un debut
PROTOCOLO SOBRE EL MANEJO AL ALTA DESDE URGENCIAS DEL PACIENTE DIABÉTICO CUÁNDO TRATAR O MODIFICAR EL TRATAMIENTO AL ALTA DESDE URGENCIAS! Imprescindible iniciar tratamiento al alta:! Cuando sea un debut
Insulinoterapia en pacientes con Diabetes mellitus tipo 2 ATENCIÓN PRIMARIA EN SALUD
 Insulinoterapia en pacientes con Diabetes mellitus tipo 2 ATENCIÓN PRIMARIA EN SALUD Dra. Lucy F. Villagra Endocrinóloga Desde los inicios... de la Insulina INSULINA: REGALO DE TORONTO AL MUNDO 1921-2011:
Insulinoterapia en pacientes con Diabetes mellitus tipo 2 ATENCIÓN PRIMARIA EN SALUD Dra. Lucy F. Villagra Endocrinóloga Desde los inicios... de la Insulina INSULINA: REGALO DE TORONTO AL MUNDO 1921-2011:
TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS
 TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS 1. Suspender fármacos antidiabéticos previos 2. S. glucosado 5% (500cc/ 4 horas) 3. Suplementos de K+ según niveles y Función renal
TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS 1. Suspender fármacos antidiabéticos previos 2. S. glucosado 5% (500cc/ 4 horas) 3. Suplementos de K+ según niveles y Función renal
Prediabetes y Síndrome Metabólico deben tener implicaciones prácticas?
 Prediabetes y Síndrome Metabólico deben tener implicaciones prácticas? I. Llorente Gómez de Segura Servicio de Endocrinología y Nutrición Hospital Universitario Ntra. Sra. De Candelaria (Santa Cruz de
Prediabetes y Síndrome Metabólico deben tener implicaciones prácticas? I. Llorente Gómez de Segura Servicio de Endocrinología y Nutrición Hospital Universitario Ntra. Sra. De Candelaria (Santa Cruz de
UK Prospective Diabetes Study
 UK Prospective Diabetes Study 10 años después Mercedes Ibáñez Brillas CS Vandel. A1 Madrid Mayo 2009 UK Prospective Diabetes Study Estudio de Intervención 20 años del 1977 a 1997!! 5,102 pacientes con
UK Prospective Diabetes Study 10 años después Mercedes Ibáñez Brillas CS Vandel. A1 Madrid Mayo 2009 UK Prospective Diabetes Study Estudio de Intervención 20 años del 1977 a 1997!! 5,102 pacientes con
REVISIÓN DE LOS ESTÁNDARES EN LA ATENCIÓN MÉDICA EN DIABETES 2013 POR LA ADA EN RELACIÓN A LAS 2012.
 REVISIÓN DE LOS ESTÁNDARES EN LA ATENCIÓN MÉDICA EN DIABETES 2013 POR LA ADA EN RELACIÓN A LAS 2012. Además de pequeños cambios relacionados a las nuevas evidencias, y para aclarar las recomendaciones,
REVISIÓN DE LOS ESTÁNDARES EN LA ATENCIÓN MÉDICA EN DIABETES 2013 POR LA ADA EN RELACIÓN A LAS 2012. Además de pequeños cambios relacionados a las nuevas evidencias, y para aclarar las recomendaciones,
Y ADEMÁS DE LA INSULINIZACIÓN BASAL, QUÉ? Contrueces
 Y ADEMÁS DE LA INSULINIZACIÓN BASAL, QUÉ? Contrueces 8.3.13 Patrones normales de secreción de insulina: Secreción de insulina (pmol/min) 800 700 600 500 400 300 200 100 Insulina basal que corresponde constante
Y ADEMÁS DE LA INSULINIZACIÓN BASAL, QUÉ? Contrueces 8.3.13 Patrones normales de secreción de insulina: Secreción de insulina (pmol/min) 800 700 600 500 400 300 200 100 Insulina basal que corresponde constante
GUIA DE TRATAMIENTO CON INSULINA EN PACIENTES DIABÉTICOS
 Página 1 de 13 GUIA DE TRATAMIENTO CON INSULINA EN PACIENTES 1 Página 2 de 13 INDICE: 1-Introducción 2-Objetivos del control glucémico en el paciente hospitalizado 3-Tratamiento de la hiperglucemia en
Página 1 de 13 GUIA DE TRATAMIENTO CON INSULINA EN PACIENTES 1 Página 2 de 13 INDICE: 1-Introducción 2-Objetivos del control glucémico en el paciente hospitalizado 3-Tratamiento de la hiperglucemia en
Guías ADA ta Parte. Objetivos y tratamiento
 Guías ADA 2016 4ta Parte Objetivos y tratamiento El objetivo principal del tratamiento es el control glucémico. El control de la glucemia reduce a largo plazo complicaciones microvasculares como: nefropatía,
Guías ADA 2016 4ta Parte Objetivos y tratamiento El objetivo principal del tratamiento es el control glucémico. El control de la glucemia reduce a largo plazo complicaciones microvasculares como: nefropatía,
Ajuste de dosis en paciente insulinizado José Luis Martín Manzano Médico de familia. Centro de Salud Salvador Caballero. Granada
 C ASO CLÍNICO Ajuste de dosis en paciente insulinizado José Luis Martín Manzano Médico de familia. Centro de Salud Salvador Caballero. Granada INTRODUCCIÓN La secreción fisiológica de insulina tiene dos
C ASO CLÍNICO Ajuste de dosis en paciente insulinizado José Luis Martín Manzano Médico de familia. Centro de Salud Salvador Caballero. Granada INTRODUCCIÓN La secreción fisiológica de insulina tiene dos
EJERCICIO EN EL NIÑO CON DIABETES. Sesión Pediatría. HMI. Badajoz, 2017
 EJERCICIO EN EL NIÑO CON DIABETES Mª Ángeles Expósito 15 de febrero de 2017 Actividad física Ir al colegio andando Subir y bajar escaleras Tareas del hogar Jugar en el parque Cuidado de mascotas Jardinería
EJERCICIO EN EL NIÑO CON DIABETES Mª Ángeles Expósito 15 de febrero de 2017 Actividad física Ir al colegio andando Subir y bajar escaleras Tareas del hogar Jugar en el parque Cuidado de mascotas Jardinería
TALLER DE INSULINIZACIÓN. José Manuel Comas Samper C.S. La Puebla de Montalbán Grupo Diabetes SEMERGEN Gedaps
 TALLER DE INSULINIZACIÓN José Manuel Comas Samper C.S. La Puebla de Montalbán Grupo Diabetes SEMERGEN Gedaps OBJETIVOS Adiestrar Cuando iniciar Cómo iniciar Cuando ajustar Cómo ajustar Cuando cambiar Cómo
TALLER DE INSULINIZACIÓN José Manuel Comas Samper C.S. La Puebla de Montalbán Grupo Diabetes SEMERGEN Gedaps OBJETIVOS Adiestrar Cuando iniciar Cómo iniciar Cuando ajustar Cómo ajustar Cuando cambiar Cómo
DIABETES MELLITUS TIPO 2 y MEDICINA INTERNA: PODEMOS HACER ALGO MÁS? Alfredo Michán Doña Hospital del SAS de Jerez de la Frontera
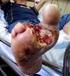 DIABETES MELLITUS TIPO 2 y MEDICINA INTERNA: PODEMOS HACER ALGO MÁS? Alfredo Michán Doña Hospital del SAS de Jerez de la Frontera Potenciales conflictos de intereses. En temas relacionados con la diabetes
DIABETES MELLITUS TIPO 2 y MEDICINA INTERNA: PODEMOS HACER ALGO MÁS? Alfredo Michán Doña Hospital del SAS de Jerez de la Frontera Potenciales conflictos de intereses. En temas relacionados con la diabetes
18 Diabetes Práctica 2014;05(Supl Extr 7):1-24.
 Esquemas de inicio de insulinización, ajuste de dosis e intensificación de insulina Francisco Javier García Soidán Médico de familia. Centro de Salud de Porriño, Pontevedra. Miembro de la redgdps En el
Esquemas de inicio de insulinización, ajuste de dosis e intensificación de insulina Francisco Javier García Soidán Médico de familia. Centro de Salud de Porriño, Pontevedra. Miembro de la redgdps En el
Manejo de la hiperglucemia en el hospital. Tratamiento de la HTA en pacientes con diabetes.
 Manejo de la hiperglucemia en el hospital. Tratamiento de la HTA en pacientes con diabetes. Saludos desde el primer día del congreso de la ADA en Nueva Orleans. Voy a empezar resumiendo los aspectos más
Manejo de la hiperglucemia en el hospital. Tratamiento de la HTA en pacientes con diabetes. Saludos desde el primer día del congreso de la ADA en Nueva Orleans. Voy a empezar resumiendo los aspectos más
CAPITULO V EJERCICIO FÍSICO
 CAPITULO V EJERCICIO FÍSICO El ejercicio físico junto con la dieta y la insulina, son los pilares básicos del tratamiento de la diabetes. La actividad física es útil y necesaria para todas las personas,
CAPITULO V EJERCICIO FÍSICO El ejercicio físico junto con la dieta y la insulina, son los pilares básicos del tratamiento de la diabetes. La actividad física es útil y necesaria para todas las personas,
Reducir la morbimortalidad cardiovascular: Objetivo no conseguido en la diabetes tipo 2. Implicaciones del estudio ACCORD
 Reducir la morbimortalidad cardiovascular: Objetivo no conseguido en la diabetes tipo 2. Implicaciones del estudio ACCORD ARANJUEZ 11-12 Noviembre CONGRESO SENDIMAD M. Brito H. U. Puerta de Hierro Majadahonda
Reducir la morbimortalidad cardiovascular: Objetivo no conseguido en la diabetes tipo 2. Implicaciones del estudio ACCORD ARANJUEZ 11-12 Noviembre CONGRESO SENDIMAD M. Brito H. U. Puerta de Hierro Majadahonda
PATOLOGÍA DE LOS HIDRATOS DE CARBONO:
 Endocrinología Infantil. Asignatura de Pediatría PATOLOGÍA DE LOS HIDRATOS DE CARBONO: DIABETES TIPO 1, DEBUT DM1, MODY, NEONATAL Dr. Pablo Prieto Matos Unidad de Endocrinología Infantil Hospital Universitario
Endocrinología Infantil. Asignatura de Pediatría PATOLOGÍA DE LOS HIDRATOS DE CARBONO: DIABETES TIPO 1, DEBUT DM1, MODY, NEONATAL Dr. Pablo Prieto Matos Unidad de Endocrinología Infantil Hospital Universitario
Implementación de terapia insulínica basal plus
 CASO CLINICO 3. Implementación de terapia insulínica basal plus Dr. Francisco Morales Escobar Médico de Familia. Centro de Salud Arucas. Las Palmas. Gran Canaria. Miembro del Grupo de Trabajo de Diabetes
CASO CLINICO 3. Implementación de terapia insulínica basal plus Dr. Francisco Morales Escobar Médico de Familia. Centro de Salud Arucas. Las Palmas. Gran Canaria. Miembro del Grupo de Trabajo de Diabetes
Aportando valor al tratamiento de niños y adolescentes Farmacocinética, Eficacia y Seguridad de DEGLUDEC
 Aportando valor al tratamiento de niños y adolescentes Farmacocinética, Eficacia y Seguridad de DEGLUDEC Gema Mira-Perceval Juan. R3 Tutor: Andrés Mingorance Delgado Endocrinología y Diabetes Pediátrica
Aportando valor al tratamiento de niños y adolescentes Farmacocinética, Eficacia y Seguridad de DEGLUDEC Gema Mira-Perceval Juan. R3 Tutor: Andrés Mingorance Delgado Endocrinología y Diabetes Pediátrica
13. Organización de la consulta con el paciente DM2
 13. Organización de la consulta con el paciente DM2 Las preguntas que se van a responder son: Cuáles son los criterios de derivación a consulta especializada que se proponen? Cuál es el estudio inicial
13. Organización de la consulta con el paciente DM2 Las preguntas que se van a responder son: Cuáles son los criterios de derivación a consulta especializada que se proponen? Cuál es el estudio inicial
INFUSIÓN SUBCUTÁNEA CONTÍNUA DE INSULINA MANUAL DE APRENDIZAJE Servicio de Endocrinología y Nutrición- OSI Araba
 INFUSIÓN SUBCUTÁNEA CONTÍNUA DE INSULINA MANUAL DE APRENDIZAJE Servicio de Endocrinología y Nutrición- OSI Araba CONCEPTOS BÁSICOS Tasa basal, bolo, bolo corrector, factor de sensibilidad a la insulina,
INFUSIÓN SUBCUTÁNEA CONTÍNUA DE INSULINA MANUAL DE APRENDIZAJE Servicio de Endocrinología y Nutrición- OSI Araba CONCEPTOS BÁSICOS Tasa basal, bolo, bolo corrector, factor de sensibilidad a la insulina,
DIAGNOSTICO TRATAMIENTO Y CONTROL DE LA DIABETES TIPO 1
 DIAGNOSTICO TRATAMIENTO Y CONTROL DE LA DIABETES TIPO 1 Dra. Sandra Moncada Valenzuela Unidad de Diabetes Dr. Manuel García de los Ríos Hospital San Juan de Dios DIABETES MELLITUS 1 Se caracteriza por
DIAGNOSTICO TRATAMIENTO Y CONTROL DE LA DIABETES TIPO 1 Dra. Sandra Moncada Valenzuela Unidad de Diabetes Dr. Manuel García de los Ríos Hospital San Juan de Dios DIABETES MELLITUS 1 Se caracteriza por
CONTROL GLUCÉMICO DEL PACIENTE DIABÉTICO CON ERC Y EN DIÁLISIS
 CONTROL GLUCÉMICO DEL PACIENTE DIABÉTICO CON ERC Y EN DIÁLISIS Arturo Lisbona Gil Servicio de Endocrinología y Nutrición Hospital U. Central de la Defensa Gómez Ulla External Assesor Endocrinology, Diabetes
CONTROL GLUCÉMICO DEL PACIENTE DIABÉTICO CON ERC Y EN DIÁLISIS Arturo Lisbona Gil Servicio de Endocrinología y Nutrición Hospital U. Central de la Defensa Gómez Ulla External Assesor Endocrinology, Diabetes
ANÁLOGOS DE INSULINA. Arturo Lisbona Gil Servicio de Endocrinología y Nutrición Hospital Central de la Defensa Madrid
 ANÁLOGOS DE INSULINA Arturo Lisbona Gil Servicio de Endocrinología y Nutrición Hospital Central de la Defensa Madrid 1922 Primeros análogos de insulina 1922- años 80 INSULINA HUMANA Resolvió el problema
ANÁLOGOS DE INSULINA Arturo Lisbona Gil Servicio de Endocrinología y Nutrición Hospital Central de la Defensa Madrid 1922 Primeros análogos de insulina 1922- años 80 INSULINA HUMANA Resolvió el problema
Tratamiento Farmacológico del Sindrome Metabólico
 Tratamiento Farmacológico del Sindrome Metabólico Dra. Ada Cuevas Marin Centro de Nutrición Clínica las Condes Diapositiva 1 Por Dónde Empezar? Diapositiva 2 Sindrome Metabólico Diabetes Tipo 2 Presión
Tratamiento Farmacológico del Sindrome Metabólico Dra. Ada Cuevas Marin Centro de Nutrición Clínica las Condes Diapositiva 1 Por Dónde Empezar? Diapositiva 2 Sindrome Metabólico Diabetes Tipo 2 Presión
Actualización 2014 ENFOQUE DE RIESGO PARA LA PREVENCION DE ENFERMEDADES CARDIOVASCULARES
 Actualización 2014 ENFOQUE DE RIESGO PARA LA PREVENCION DE ENFERMEDADES CARDIOVASCULARES CENTRO DE SALUD FAMILIAR DR. JORGE SABAT EXPOSITORES: E.U. Andrea Flores Dra. Paulina Letelier ORGANIZAN internas
Actualización 2014 ENFOQUE DE RIESGO PARA LA PREVENCION DE ENFERMEDADES CARDIOVASCULARES CENTRO DE SALUD FAMILIAR DR. JORGE SABAT EXPOSITORES: E.U. Andrea Flores Dra. Paulina Letelier ORGANIZAN internas
Epidemiología, Factores de Riesgo Cardiovascular y Enfermedad Coronaria
 Epidemiología, Factores de Riesgo Cardiovascular y Dr. Gregorio Zaragoza Rodríguez Cardiólogo Clínico e Intervencionista C.M.N. 20 de Noviembre I.S.S.S.T.E. Sx. Metabólico Epidemiología, FRCV y Es considerado
Epidemiología, Factores de Riesgo Cardiovascular y Dr. Gregorio Zaragoza Rodríguez Cardiólogo Clínico e Intervencionista C.M.N. 20 de Noviembre I.S.S.S.T.E. Sx. Metabólico Epidemiología, FRCV y Es considerado
PROTOCOLO BASAL-BOLO-CORRECCION
 1 PROTOCOLO DE INSULINIZACIÓN en el PACIENTE HOSPITALIZADO INSULINIZACIÓN SUBCUTÁNEA PARA PACIENTES ESTABLES : PROTOCOLO BASAL-BOLO-CORRECCION ABORDAJE DEL TRATAMIENTO DE PACIENTES HOSPITALIZADOS CON HIPERGLUCEMIA:
1 PROTOCOLO DE INSULINIZACIÓN en el PACIENTE HOSPITALIZADO INSULINIZACIÓN SUBCUTÁNEA PARA PACIENTES ESTABLES : PROTOCOLO BASAL-BOLO-CORRECCION ABORDAJE DEL TRATAMIENTO DE PACIENTES HOSPITALIZADOS CON HIPERGLUCEMIA:
LAS SULFONILUREAS A DEBATE. Sara Artola CS Hereza. Leganés Madrid
 LAS SULFONILUREAS A DEBATE Sara Artola CS Hereza. Leganés Madrid A FAVOR DE LAS SULFONILUREAS Posición de las SU en las Guías de Tratamiento Ventajas de las SU Problemas atribuidos a las SU Conclusiones
LAS SULFONILUREAS A DEBATE Sara Artola CS Hereza. Leganés Madrid A FAVOR DE LAS SULFONILUREAS Posición de las SU en las Guías de Tratamiento Ventajas de las SU Problemas atribuidos a las SU Conclusiones
