Tromboembolia aguda de pulmón
|
|
|
- Vanesa Plaza Castellanos
- hace 6 años
- Vistas:
Transcripción
1 66 Tromboembolia aguda de pulmón Dr. Jorge Ubaldini 1 y Dr. Marcelo Pérez 2 Contenidos Factores de riesgo Fisiopatología Manifestaciones clínicas Métodos diagnósticos Radiografía de tórax Electrocardiograma Gases en sangre y gradiente alveoloarterial de oxígeno Dímero D Troponinas Ecocardiograma Ecografía de los miembros inferiores Centellograma de ventilación/perfusión Tomografía computarizada helicoidal Angiografía pulmonar Tratamiento Tratamiento farmacológico de la embolia de pulmón Consideraciones en el paciente de riesgo alto (TEP masiva-submasiva) Tratamiento invasivo de la embolia de pulmón Prevención de la trombosis venosa profunda Métodos de profilaxis de la trombosis venosa profunda Conclusiones Referencias Abreviaturas ACV Accidente cerebrovascular BCRD Bloqueo completo de rama derecha BNP Péptido natriurético cerebral ECG Electrocardiograma EMMII Ecografía de compresión venosa de los miembros inferiores EP Embolia pulmonar ET Enfermedad tromboembólica HBPM Heparina de bajo peso molecular HNF Heparina no fraccionada MCG Medias de compresión graduada MMII Miembros inferiores NT-proBNP O 2 RIN STK TAC TEP tpa TVP VD VI Fracción N terminal del péptido natriurético cerebral Oxígeno Razón internacional normatizada Estreptocinasa Tomografía computarizada Tromboembolia de pulmón Activador tisular del plasminógeno Trombosis venosa profunda Ventrículo derecho Ventrículo izquierdo 1 Director del Instituto del Corazón. Hospital Británico de Buenos Aires Profesor Titular de Emergentología. Facultad de Medicina, Universidad Católica Argentina Ex Director del Área de Normas y Consensos de la Sociedad Argentina de Cardiología Ex Director del Consejo de Emergencias Cardiológicas de la Sociedad Argentina de Cardiología 2 Coordinador de la Unidad Coronaria del Hospital Británico de Buenos Aires Docente de la Unidad Hospitalaria, Universidad de Buenos Aires Docente de la Unidad Hospitalaria, Universidad Católica Argentina Vocal del Consejo de Emergencias Cardiológicas de la Sociedad Argentina de Cardiología
2 Tromboembolia aguda de pulmón La enfermedad tromboembólica (ET) es un proceso patológico conformado por dos componentes esenciales: la trombosis venosa profunda (TVP) y la tromboembolia de pulmón (TEP). Su diagnóstico es dificultoso y puede pasar inadvertido debido a que no tiene una presentación clínica específica. Su morbimortalidad es elevada pese a que su tratamiento inmediato es altamente efectivo; (1, 2) su profilaxis también es eficaz, aunque subutilizada. (1-3) En la mayoría de los casos, la TEP es una consecuencia de la TVP. De los pacientes con TVP, en alrededor del 50% se detecta TEP en el centellograma pulmonar, que suele ser clínicamente asintomática. Como contrapartida, en alrededor del 70% de los pacientes con TEP se puede encontrar TVP en las extremidades inferiores. (1) Es primordial entonces tenerla presente, ya que aproximadamente el 10% de las TEP sintomáticas son mortales dentro de la primera hora de inicio de los síntomas. (4) La incidencia de ET no ha variado en forma significativa en los últimos 25 años y se ha estimado en 108/ personas/año, pero aumenta exponencialmente con la edad. (5) Las tasas son ocho veces superiores en pacientes de más de 80 años en relación con los menores de 50 años. Se estima que aún hoy el 70% de los casos no son diagnosticados premortem. (6) 67 La sobrevida a los 30 días es del 74,8% (96,2% para la TVP; 59,1% para la TEP). Alrededor del 30% de los pacientes presentan recurrencias dentro de los 10 años, la mayor parte dentro de los 6 a 12 meses. (2) Esta situación refuerza la necesidad de, por una parte, mejorar la prevención y, por otra, intensificar las estrategias de diagnóstico precoz, comenzando por un cambio en la actitud médica, ya que la sospecha clínica es el primer eslabón ineludible de esta cadena. (7) Muchos episodios de TEP no son diagnosticados. Esto acarrea una mortalidad mayor por falta de un tratamiento precoz. Factores de riesgo Los factores de riesgo conocidos están relacionados con la clásica tríada que Virchow describiera en el siglo xix (estasis venosa, hipercoagulabilidad sanguínea y lesiones en las paredes vasculares); en el Cuadro 1 se resumen los más importantes, clasificados de acuerdo con el grado de asociación. (8) También pueden agruparse en hereditarios (trombofilias) y adquiridos (Cuadro 2). (9) De asociación fuerte De asociación moderada De asociación débil (odds ratio 10) (odds ratio 2 a 9) (odds ratio < 2) Fractura (cadera o MMII) Artroscopia de rodilla Inmovilidad (viaje prolongado auto/aéreo) Cuadro 1. Factores de riesgo (10) Reemplazo de cadera o rodilla Vía venosa central Edad avanzada Cirugía general mayor Quimioterapia Cirugía laparoscópica Trauma grave Insuficiencia Obesidad cardíaca/respiratoria Lesión vertebromedular Terapia de reposición hormonal Embarazo: preparto Cáncer Trayectos varicosos Contraceptivos orales ACV con parálisis Embarazo: puerperio TEP previa Trombofilia MMII: Miembros inferiores. ACV: Accidente cerebrovascular. TEP: Tromboembolia de pulmón.
3 68 Hereditarios (trombofilias) Factor V Leiden Déficit de proteína C, proteína S o antitrombina III Niveles elevados de factores individuales (VIII, IX, XI) Hiperhomocisteinemia Mutación de protrombina G20210A Adquiridos persistentes Edad avanzada Anticuerpos antifosfolípidos Antecedente de TVP/TEP Antecedente de tromboflebitis superficial Hiperviscosidad sanguínea Inmovilización Cáncer Insuficiencia cardíaca avanzada Obesidad Síndrome nefrótico Tabaquismo Infarto agudo de miocardio Várices Adquiridos transitorios Colocación de catéter venoso central/marcapasos Terapia de reposición hormonal Inmovilización de una extremidad Viajes aéreos de larga distancia Contraceptivos orales Embarazo y puerperio Cirugía/Trauma Cuadro 2. Factores de riesgo hereditarios y adquiridos (11) La enfermedad tromboembólica se ha comunicado en el 30-60% de los pacientes con accidentes cerebrovasculares, en el 5-35% de los pacientes con infarto agudo de miocardio y en el 12% de los pacientes con insuficiencia cardíaca congestiva cuando no reciben profilaxis. La inmovilización aun por lapsos cortos (mayores de 3 días) predispone a TVP. La frecuencia de TVP en pacientes sometidos a una simple cirugía de hernia puede ser de hasta el 5%, en cirugías mayores abdominales es del 15% al 30%, en la de cadera es del 50% al 70% y en lesiones medulares graves es del 50% al 100%. El 25% de las embolias posoperatorias pueden producirse luego del alta hospitalaria. (12) LINK CONSENSO DE ENFERMEDAD TROMBOEMBÓLICA La inmovilización constituye un factor de riesgo para TVP y TEP identificable y prevenible. Fisiopatología La gravedad del daño producido por las embolias pulmonares es en gran medida proporcional a su tamaño; es por ello que la mayor parte de las que generan manifestaciones clínicas provienen de los miembros inferiores, especialmente de las venas ilíacas y femorales. Otras localizaciones, como las venas de los miembros superiores, la pelvis, la vena cava inferior y también las cavidades derechas del corazón son fuentes alternativas menos frecuentes. La mayor parte de las embolias que generan manifestaciones clínicas provienen de los miembros inferiores. El compromiso hemodinámico producido por la embolia será tanto mayor cuanto más proximal sea la localización y cuanto mayor sea el grado de obstrucción en el árbol pulmonar e inversamente proporcional a la reserva cardiopulmonar del paciente. (13) En ocasiones, los trombos son lo suficientemente friables como para que el flujo pulsátil los fragmente y los desplace hacia la periferia de la circulación pulmonar, en donde el área de sección es mayor y, en consecuencia, la repercusión hemodinámica disminuye. Más del 50% de los émbolos son múltiples y en la mayoría de los casos están comprometidos los lóbulos (6, 14) inferiores, en forma unilateral o bilateral. El compromiso hemodinámico es directamente proporcional al grado de obstrucción. Del mismo modo, cuanto más proximal es la localización, mayor es la gravedad clínica. Los trombos más pequeños se alojan directamente en la periferia, con una repercusión hemodinámica menor y a menudo son responsables de un proceso inflamatorio próximo a la pleura
4 Tromboembolia aguda de pulmón 69 que produce dolor pleurítico, no necesariamente secundario a infarto pulmonar. Los trombos de mayor volumen pueden quedar atrapados transitoriamente en la aurícula derecha o entre las cuerdas tendinosas de la válvula tricúspide y los músculos papilares del ventrículo derecho (trombos en tránsito) y ser detectables mediante ecocardiografía. (15) La asociación de trombos en tránsito con la presencia de un foramen oval permeable es especialmente grave, porque los trombos se cruzan con facilidad de la aurícula derecha a la izquierda y provocan embolias en el circuito arterial periférico. (12) Las consecuencias de la TEP aguda son principalmente hemodinámicas y se hacen aparentes cuando > 30-50% del lecho pulmonar arterial está ocluido por tromboémbolos. Los émbolos grandes o múltiples pueden aumentar bruscamente la resistencia vascular pulmonar hasta un nivel de poscarga que el ventrículo derecho (VD) no puede asumir. El paciente se puede presentar con síncope o hipotensión sistémica con progresión a shock y muerte por insuficiencia ventricular derecha aguda. También puede debutar con paro cardiorrespiratorio secundario a disociación electromecánica. El abombamiento del septum interventricular hacia el ventrículo izquierdo (VI) puede comprometer aún más el gasto cardíaco sistémico como consecuencia de la disfunción diastólica ventricular izquierda (Figura 1). En los pacientes que sobreviven al episodio embólico agudo a pesar de la insuficiencia del VD, los sensores sistémicos activan el sistema simpático. La estimulación inotrópica y cronotrópica y el mecanismo de Frank-Starling producen un aumento de la presión arterial pulmonar, que ayuda a restablecer el flujo pulmonar en reposo, el llenado ventricular izquierdo y el gasto cardíaco. Estos mecanismos compensatorios, junto con la vasoconstricción sistémica, pueden estabilizar la presión arterial sistémica, lo cual tiene gran importancia, ya que la reducción de la presión aórtica puede comprometer la perfusión coronaria del VD e incrementar su disfunción. No obstante, no es de esperar que un VD de pared fina, no preacondicionado, genere presiones pulmonares medias que excedan los (1, 16) 40 mm Hg. La gravedad del evento embólico y su relación con la mortalidad es directamente proporcional a dos factores: el estado cardiopulmonar previo (es decir, patología preexistente) y el tamaño de la embolia (es decir, porcentaje del área de sección vascular pulmonar comprometida en el episodio embólico). Las series publicadas muestran que las embolias que producen shock se asocian con una mortalidad del 30%; si acontece paro cardíaco, la mortalidad alcanza el 70% (Figura 2). Sin embargo, la combinación exacta de tamaño de la embolia y estado cardiopulmonar necesario para producir el punto de inflexión en la mortalidad aún se desconoce. La presencia de disfunción del VD en pacientes normotensos con TEP se ha propuesto para señalar este punto crítico, aunque sigue siendo controversial, ya que un número sustancial de pacientes con TEP tienen disfunción del VD y una tasa de mortalidad baja. (16) TEP: obstrucción vascular pulmonar Desplazamiento del SIV hacia la izquierda Aumento de la poscarga del VD Aumento del volumen del VD Disminución del VM sistémico Shock clínico Isquemia del VD Disminución del VM del VD Fig. 1. Fisiopatología de la tromboembolia de pulmón (TEP) grave con compromiso hemodinámico. La obstrucción grave genera un incremento de las resistencias pulmonares con aumento de la poscarga del ventrículo derecho (VD). Esto a su vez provoca un incremento de volumen del VD que genera isquemia de éste con caída del volumen minuto (VM) ventricular derecho y desplazamiento del septum interventricular (SIV). La consecuencia final de todos estos cambios es el compromiso del llenado del ventrículo izquierdo con la aparición de shock. Modificado de referencia 16.
5 70 Fig. 2. Relación entre gravedad de la obstrucción y la mortalidad en pacientes con tromboembolia de pulmón. Modificado de referencia 16. TEP TEP confirmada excluida Síntomas Disnea 80% 59% Dolor torácico (pleurítico) 52% 43% Dolor torácico (subesternal) 12% 8% Tos 20% 25% Hemoptisis 11% 7% Síncope 19% 11% Signos Taquipnea ( 20/min) 70% 68% Taquicardia (> 100/min) 26% 23% Signos de TVP 15% 10% Fiebre (> 38,5 ºC) 7% 17% Cianosis 11% 9% Manifestaciones clínicas Los síntomas y los signos de embolia pulmonar presentan una sensibilidad baja y son inespecíficos (Cuadro 3). Sin embargo, el estudio diagnóstico de embolia pulmonar se basa fuertemente en su probabilidad clínica, que puede ser alta, mediana o baja según el grado de riesgo y la suma de síntomas y signos que la sugieren. LINK CASO CLÍNICO DE TEP Aun considerando su bajo poder predictivo, conviene tener presente que los síntomas y los signos más frecuentes son disnea, dolor pleurítico, taquipnea y taquicardia. La presencia de un cuarto ruido o un reforzamiento del componente pulmonar del segundo ruido son, en cambio, infrecuentes pero más específicos. Cuanto mayor sea el número de estos síntomas y signos, mayor será la probabilidad clínica de que el paciente efectivamente esté cursando una embolia pulmonar. Los exámenes auxiliares corrientes no modifican el valor predictivo del cuadro clínico. Pueden asociarse signos inespecíficos, como aumento de la eritrosedimentación y leucocitosis. (17) Para el diagnóstico es esencial relacionar el cuadro clínico del paciente con los factores de riesgo. La embolia pulmonar debe considerarse altamente probable frente a tres síndromes clínicos, que pueden presentarse en forma aislada o en conjunto: (12) Cuadro 3. Prevalencia de síntomas y signos en pacientes con sospecha de TEP según el diagnóstico final (1) Disnea aguda de causa desconocida. Se trata de disnea súbita, taquipnea y taquicardia. El electrocardiograma y la radiografía de tórax pueden ser normales. Puede manifestarse en forma intermitente, de tal forma que, cuando el paciente es asistido, el episodio ya ha concluido. Hemoptisis y/o dolor pleurítico. Se presenta con al menos tres de las cuatro manifestaciones siguientes: dolor pleurítico, disnea, hemoptisis y un infiltrado radiográfico. Pueden coexistir fiebre, frotes pleurales y leucocitosis, que obligan al diagnóstico diferencial con neumonía. Shock cardiogénico. Es la manifestación crítica de la embolia masiva. Los pacientes generalmente presentan algún grado de compromiso del estado de conciencia, angustia, disnea pronunciada, en ocasiones dolor torácico opresivo que hace sospechar un infarto de miocardio, acentuación del segundo ruido pulmonar y signos de shock. A los fines del manejo es importante definir: (18) TEP masiva: TEP aguda con hipotensión arterial sostenida (presión arterial sistólica < 90 mm Hg por al menos 15 minutos, sin causa alternativa), ausencia de pulso o bradicardia extrema persistente (frecuencia cardíaca < 40/min con signos o síntomas de shock).
6 Tromboembolia aguda de pulmón 71 TEP submasiva: TEP aguda sin hipotensión arterial sistémica (presión arterial sistólica 90 mm Hg) más disfunción del VD o necrosis miocárdica. La disfunción del VD implica: dilatación del VD por ecocardiografía o tomografía computarizada, disfunción sistólica del VD por ecocardiografía, elevación de péptidos natriuréticos: BNP (> 90 pg/ ml) o NT-proBNP (> 500 pg/ml), o cambios electrocardiográficos (nuevo bloqueo de rama derecha, completo o incompleto; elevación o descenso del ST anteroseptal; inversión de onda T anteroseptal). La necrosis miocárdica se define por la elevación de troponina T (> 0,1 ng/ml) o de troponina I (> 0,4 ng/ml). Métodos diagnósticos Radiografía de tórax Tiene escaso valor en los pacientes con patología previa; sus manifestaciones dependerán en buena medida de las condiciones cardiopulmonares previas. En el Cuadro 4 se enumeran los hallazgos más frecuentes referidos en el estudio ICOPER en pacientes con TEP y sin patología cardiovascular previa. (19) Electrocardiograma Sus alteraciones dependen del nivel de presión pulmonar y de la preexistencia de enfermedad cardiopulmonar. En 117 pacientes sin patología cardiopulmonar previa, incluidos en el estudio PIOPED, el 30% de los ECG fueron normales y el 70% restante presentó alteraciones inespecíficas. La anomalía más frecuente fue la taquicardia sinusal. Los patrones S1 Q3 T3 y S1 S2 S3 se describieron en menos del 12% de los pacientes. Las alteraciones del segmento ST y de la onda T se observaron en las dos terceras partes de los casos. La inversión de la onda T en las derivaciones precordiales, así como la presencia de bloqueo completo de rama derecha (BCRD) agudo, se relacionaron con la magnitud de la TEP, el aumento de la presión pulmonar y la gravedad de la disfunción del VD. Ocasionalmente, la elevación del segmento ST en las derivaciones Cardiomegalia 27% Derrame pleural 23% Elevación diafragmática 20% Agrandamiento de la arteria pulmonar 19% Atelectasia 18% Infiltrado intersticial 17% Congestión pulmonar 14% Oligohemia 8% Infarto de pulmón (radioopacidad 5% triangular en la periferia) Hiperinsuflación 5% * Modificado de referencia 19. Cuadro 4. Anormalidades más frecuentes halladas en la radiografía de tórax en la TEP* V1, V2 y V3, por su magnitud y morfología puede sugerir el diagnóstico de infarto agudo de cara anterior, aunque en realidad representa lesión e isquemia del VD. La taquicardia sinusal, aunque es inespecífica, constituye el signo electrocardiográfico más frecuente en pacientes con TEP. La presencia de alteraciones agudas en el ECG, ya sean arritmias, bloqueo de rama derecha o alteraciones del segmento ST, se asocia con una mortalidad mayor a los 30 días (29% vs. 11% en su ausencia). (12) Gases en sangre y gradiente alveoloarterial de oxígeno En la mayoría de los casos, el patrón gasométrico muestra hipoxemia, hipocapnia, alcalosis respiratoria y aumento del gradiente alveoloarterial de oxígeno (O 2 ). Esta combinación, en ausencia de otro diagnóstico alternativo, debería despertar la sospecha de embolia pulmonar. La presencia de una PaO 2 normal no excluye el diagnóstico de TEP. (17) En la TEP masiva con shock e insuficiencia respiratoria puede haber hipercapnia con acidosis respiratoria simple, que puede ser mixta cuando el aumento del ácido láctico aporta el componente metabólico secundario a insuficiencia cardíaca grave.
7 72 Dímero D Es un producto de degradación de la fibrina que se forma cuando ésta es lisada por la plasmina. Denota la presencia de trombos sometidos a un proceso de fibrinólisis. En la mayoría de los pacientes con TEP se hallan niveles elevados de dímero D (> 500 unidades/ml). Estos niveles también pueden detectarse en otras circunstancias (pacientes añosos, hospitalizados, con enfermedad maligna, cirugía reciente, entre otras), lo que convierte a este marcador sensible en muy poco específico (< 40%) para el diagnóstico de enfermedad tromboembólica (TVP-TEP). Por esta razón, su utilidad disminuye en pacientes internados, ya que un porcentaje alto de ellos tendrán una prueba positiva aun en ausencia de TEP. Su baja especificidad no le quita valor a su elevada sensibilidad, destacándose en consecuencia su elevado valor predictivo negativo para TVP-TEP. El dímero D es un marcador sensible y poco específico, con un valor predictivo negativo elevado. Las pruebas utilizadas para la determinación del dímero D pueden dividirse en dos grandes grupos con diferencias importantes entre sí: 1. Métodos de muy alta sensibilidad: alcanzan una sensibilidad 98% y un valor predictivo negativo muy elevado. 2. Métodos de sensibilidad moderada a alta: poseen una sensibilidad de entre el 85% y el 98%. Su valor predictivo negativo no es tan alto como para descartar por sí solo el diagnóstico de TEP y, por lo tanto, un resultado negativo requiere otro método para confirmarlo. El método del látex convencional, muy utilizado en nuestro medio, tiene una sensibilidad baja (alrededor del 70%) y por supuesto también escasa especificidad. En conclusión, se recomienda la utilización de los métodos de mediana y alta sensibilidad asociados con la clínica, para descartar tromboembolia con mayor precisión. Los métodos de muy alta sensibilidad tienen un valor predictivo negativo tan alto que pueden emplearse en forma aislada. Recientemente se han publicado estudios que muestran que la magnitud del incremento del dímero D tiene valor pronóstico y que la persistencia de valores elevados luego de cumplido el tiempo de anticoagulación recomendado aumenta la probabilidad de recidiva. (20, 21) Así, se ha propuesto continuar con el tratamiento anticoagulante mientras el dímero D permanezca elevado. (22) Troponinas Si bien los niveles séricos de troponina T y de troponina I no son de utilidad en el diagnóstico de TEP por su escasa especificidad, adquieren un valor creciente como marcadores de riesgo. Se encuentran elevados en el 30-50% de los pacientes con TEP moderada o masiva. Hay que tener en cuenta que las troponinas aumentan en función de la masa ventricular comprometida; por lo tanto, y como el VD tiene una masa menor que el izquierdo, los niveles de troponina no suelen exceder valores de 1 ng/ml. En pacientes con niveles elevados de este marcador, la incidencia de shock cardiogénico y mortalidad hospitalaria es cinco veces mayor. (23) Ecocardiograma Es un método de gran utilidad ya que aporta información muy importante en el diagnóstico directo e indirecto de TEP. Es un método que, por estar disponible con frecuencia y no ser invasivo, es de gran utilidad en la emergencia para orientar el diagnóstico de pacientes con sospecha de embolia pulmonar. El objetivo del ecocardiograma es detectar trombos o émbolos en las cavidades cardíacas, las venas cavas o las arterias pulmonares, pesquisar signos de sobrecarga aguda del VD o hipertensión pulmonar y evaluar la repercusión en la función ventricular derecha e izquierda. El ecocardiograma es un método no invasivo y ampliamente disponible que aporta información diagnóstica y pronóstica en el paciente con TEP. El diagnóstico de cardiopatía crónica, que puede producir dilatación ventricular derecha, hipertensión pulmonar o disfunción ventricular
8 Tromboembolia aguda de pulmón 73 derecha, es de gran importancia a la hora de reducir la significación de estos signos en pacientes con sospecha de TEP. Por otro lado, el hallazgo de cortocircuitos, especialmente comunicación interauricular o foramen oval permeable durante la exploración agrega un ingrediente de suma importancia que lleva a intensificar la búsqueda o la exclusión de fuentes embolígenas por su riesgo potencial de producir embolias paradójicas. La visualización de trombos intracavitarios, atrapados en la válvula tricúspide o entre las cuerdas tendinosas del VD o en el tronco pulmonar (trombos en tránsito), es de suma importancia y lleva a adoptar conductas activas inmediatas. La dilatación del VD se encuentra en al menos un 25% de los pacientes con TEP y su detección, ya sea por ecocardiografía o por tomografía computarizada, es útil para la estratificación del riesgo. Se han utilizado diferentes criterios ecocardiográficos para el diagnóstico de TEP en los diversos estudios clínicos (Cuadro 5). Sin embargo, como ya hemos mencionado, no debemos soslayar que los signos de sobrecarga o disfunción del VD también pueden deberse a enfermedad cardíaca o respiratoria concomitante o preexistente. Visualización directa de trombos en cavidades derechas o arteria pulmonar Dilatación del VD Deterioro de la función sistólica del VD. Signo de McConnell Dilatación de las arterias pulmonares Disminución del tamaño de la cavidad ventricular izquierda Motilidad anormal y aplanamiento sistólico del septum interventricular Dilatación de la vena cava inferior Insuficiencia tricuspídea significativa (moderada a grave) Incremento de la velocidad del jet de regurgitación tricuspídea Acortamiento del tiempo de aceleración del flujo pulmonar. Signo 60/60 Cuadro 5. Hallazgos ecocardiográficos en la TEP (25) También debemos tener presente que algunos signos ecocardiográficos más específicos no suelen observarse con frecuencia. Se ha hecho hincapié en algunos de ellos, como el 60/60 (basado en un patrón de eyección alterado del VD: tiempo de aceleración de eyección del VD < 60 ms) o la disminución de la contractilidad de la pared libre del VD comparada con el ápex (el signo de McConnell). (24) No obstante, se requiere la presencia de signos ecocardiográficos concomitantes de sobrecarga de presión para evitar un falso diagnóstico de TEP aguda en pacientes con hipocinesia o acinesia de la pared libre del VD debida a infarto. En pacientes con sospecha de TEP que presentan shock o hipotensión, la ausencia de signos ecocardiográficos de sobrecarga o disfunción del VD prácticamente excluye la TEP como la causa de la inestabilidad hemodinámica. Además, la ecocardiografía puede ayudar en el diagnóstico diferencial de la causa del shock, el cual podría deberse a taponamiento cardíaco, disfunción valvular aguda, infarto agudo de miocardio o hipovolemia (colapso de las cavidades derechas). A la inversa, los signos inequívocos de disfunción y sobrecarga de presión del VD asociados con deterioro hemodinámico y sospecha de TEP son un indicio firme y justifican la instauración de un tratamiento agresivo para la TEP cuando no es posible utilizar otros métodos de diagnóstico debido al estado crítico del paciente. (1) La ecocardiografía no desempeña un papel principal en la detección de la TEP de riesgo moderado o bajo. De hecho, tiene escasa sensibilidad (en torno del 60-70%) (26) y un ecocardiograma negativo no permite la exclusión de TEP en estos escenarios clínicos. Ecografía de los miembros inferiores En el 90% de los pacientes, la TEP se origina a partir de una trombosis venosa profunda (TVP) de los miembros inferiores. La ecografía de compresión venosa de los miembros inferiores (EMMII) ha sustituido a la venografía para el diagnóstico de la TVP. La EMMII tiene una sensibilidad por encima del 90% y una especificidad de alrededor del 95% para el diagnóstico de TVP
9 74 proximal. El hallazgo de una TVP proximal en pacientes con sospecha de TEP es suficiente para iniciar un tratamiento anticoagulante sin pruebas adicionales. El único criterio diagnóstico validado para la TVP es la compresibilidad incompleta de la vena, que indica la presencia de un coágulo, mientras que los criterios que evalúan las alteraciones regionales del flujo no son fiables. La probabilidad de una EMMII proximal positiva cuando se sospecha TEP es más alta en pacientes con signos y síntomas compatibles con trombosis venosa en las extremidades que en los pacientes asintomáticos. (1) Centellograma de ventilación/perfusión Para que tenga valor diagnóstico, el centellograma de ventilación/perfusión (V/Q) debe estar adecuadamente realizado. Las imágenes deben obtenerse en las seis posiciones que establece el estudio PIOPED (anterior, posterior y cuatro oblicuas). Un centellograma normal excluye TEP, pero ello ocurre en pocos pacientes. Por otra parte, sólo el 10% de las TEP tienen un estudio de alta probabilidad y la gran mayoría (65-78%) tienen una probabilidad intermedia, por lo que muchas veces es necesario otro estudio para arribar al diagnóstico. Además, la mayoría de los pacientes con enfermedad cardiopulmonar previa poseen un centellograma V/Q patológico categorizado de probabilidad intermedia. El centellograma no permite la visualización del émbolo, es impreciso en embolias subsegmentarias, presenta una variación interobservador importante y no permite diagnosticar otras entidades, lo que motivó que, en buena medida, fuera desplazado por la tomografía computarizada helicoidal. Sin embargo, cuando este último método no está disponible o no se considera conveniente (alergia al contraste yodado, insuficiencia renal), el centellograma V/Q sigue siendo una herramienta útil, especialmente en los individuos sin enfermedad cardiopulmonar previa. (27) Una radiografía de tórax normal aumenta en forma significativa la especificidad del método, ya que descarta que el defecto de perfusión se deba a una afección que altera primariamente la ventilación (p. ej., una neumonía). La presencia de un centellograma de V/Q de baja probabilidad para TEP prácticamente excluye el diagnóstico. No obstante, la mayoría de las veces el resultado muestra una probabilidad intermedia, lo que obliga a avanzar con el algoritmo diagnóstico. Tomografía computarizada helicoidal Los progresos tecnológicos han incrementado notoriamente el valor diagnóstico de la angiotomografía computarizada en pacientes con sospecha de TEP. La tomografía computarizada (TAC) de un único detector con un resultado negativo no es una prueba segura para descartar la existencia de TEP, pero desde la introducción de la TAC helicoidal de alta resolución espacial y temporal y gran calidad de imagen vascular, se ha convertido en el método de elección para visualizar la vasculatura pulmonar en la práctica clínica cuando se sospecha TEP. Permite la visualización adecuada de las arterias pulmonares hasta por lo menos el nivel segmentario. Los datos disponibles indican que una TAC helicoidal negativa es un criterio apropiado para excluir TEP en pacientes con probabilidad clínica de TEP baja o mediana. Sigue siendo controversial si los pacientes con una TAC helicoidal negativa y una probabilidad clínica alta deben someterse además a un centellograma de V/Q o a una angiografía pulmonar. Es un método no invasivo que se realiza con contraste yodado intravenoso, por lo que se deberán tener en cuenta las contraindicaciones para su uso. La evaluación de la relación riesgo/beneficio para su empleo estará determinada por la situación clínica del paciente, aunque se trata de evitar el contraste radiológico con valores de creatinina superiores a 2,5 mg/dl. Es un procedimiento rápido, muy eficaz, que puede hacerse aun en pacientes bajo asistencia respiratoria mecánica. Angiografía pulmonar Es el método patrón para el diagnóstico de TEP, pero es invasivo, no siempre está disponible y es relativamente costoso. Por lo tanto, su indicación está limitada a un pequeño grupo de pacientes:
10 Tromboembolia aguda de pulmón 75 aquellos con riesgo alto de TEP y pruebas no invasivas negativas o dudosas, cuando es necesario llegar al diagnóstico de certeza en pacientes graves o cuando se prevé la posibilidad de utilizar algún tratamiento local (mecánico y/o farmacológico). Puede ser negativa en alrededor del 1-5% de los pacientes que efectivamente han padecido una TEP. Como en el método anterior, se usa contraste radiológico, esta vez inyectado mediante un catéter en la arteria pulmonar. Adicionalmente, es útil para determinar presiones en el circuito derecho. A nuestro juicio, no es necesaria la realización de un ventriculograma derecho, ya que su evaluación se hace en forma simple y precisa con la ecocardiografía y agrega riesgos potenciales (p. ej., mayor deterioro renal por mayor utilización de contraste). Tratamiento Tromboembolia aguda de pulmón Riesgo no elevado (estabilidad hemodinámica) Tratamiento: Anticoagulación HNF HBPM Riesgo elevado (shock, hipotensión) Tratamiento: Considerar trombólisis o embolectomía HNF Warfarina por tiempo prolongado Fig. 3. Estratificación de riesgo en la tromboembolia aguda de pulmón. Modificado de referencia 29. HNF: Heparina no fraccionada. HBPM: Heparina de bajo peso molecular. Tratamiento farmacológico de la embolia de pulmón Al iniciarse el tratamiento debe tenerse en cuenta el marco clínico (características del paciente), el cuadro clínico (TEP masiva o no, con o sin compromiso hemodinámico) y los factores concomitantes (primer episodio o recurrencia, factores de riesgo sostenidos o no). El primer paso consiste en estratificar al paciente en riesgo alto o bajo y la aplicación de medidas de sostén adecuadas a la presentación. Se define riesgo clínico elevado a la presentación del paciente con clínica de shock cardiogénico o hipotensión arterial sostenida. Los enfermos que se presentan con estabilidad hemodinámica son agrupados en la categoría no alto riesgo. Esta clasificación es importante en términos de pronóstico y también terapéutica ya que, de acuerdo con la categoría en que se encuentre el paciente, se optará por un tratamiento en particular (Figura 3). Al presumir el diagnóstico de TEP, se recomienda la internación con reposo en cama por horas. (28) Si no se dispone de los medios para confirmar el diagnóstico, y el paciente tiene riesgo bajo de hemorragia, las guías clínicas recomiendan iniciar el tratamiento con heparina hasta que se pueda confirmar el diagnóstico. Anticoagulación La terapéutica anticoagulante es similar tanto para la TVP como para la embolia pulmonar (EP), ya que ambas son manifestaciones de la misma enfermedad. Sin embargo, merecen considerarse algunas diferencias: en primer término, la mortalidad es significativamente mayor en quienes han padecido TEP y, segundo, la recurrencia es tres veces mayor en los que han tenido una EP respecto de los que solamente han tenido TVP. En tercer lugar, debe tomarse en cuenta la secuela pulmonar de los pacientes con TEP, ya que a mediano plazo alrededor del 4% desarrollarán hipertensión pulmonar significativa. Este tratamiento tiene el objetivo de interrumpir la progresión de los fenómenos trombóticos, pero no actúa sobre los trombos ya formados. Sobre estos últimos actuará a mediano plazo la fibrinólisis endógena. La anticoagulación debe ser plena y efectiva desde su indicación inicial, por lo que los niveles adecuados se alcanzan con heparina, en cualquiera de sus formas, que se mantiene por un lapso de 5 días. Al segundo o tercer día se inician dicumarínicos para mantener la anticoagulación crónica, si no existen motivos que la contraindiquen. En los pacientes con sospecha clínica de enfermedad tromboembólica, si temporalmente no
11 76 se dispone de los medios para su confirmación y en ausencia de contraindicaciones, se sugiere comenzar el tratamiento con algunas de las formas de heparina actualmente en uso hasta que se pueda descartar o confirmar de manera fehaciente el diagnóstico. La anticoagulación con heparina no fraccionada (HNF) es el tratamiento clásico de la TEP. La ventaja de esta droga es su vida media corta. Tiene la desventaja de que por su baja biodisponibilidad resulta difícil alcanzar tiempos útiles con rapidez. Se ha demostrado que cuanto mayor es la demora en obtener niveles de anticoagulación adecuados, mayor es la posibilidad de progresión de la trombosis y también mayor la posibilidad de recidiva. Es por esto que se recomienda alcanzar niveles útiles dentro de las 24 horas de comenzada la heparinización. El tratamiento se inicia con un bolo de UI por vía intravenosa, seguido por un goteo de 15 a 18 UI/kg por hora, administrados preferentemente por bomba de infusión continua. El objetivo es alcanzar rápidamente un KPTT de 1,5 a 2,5 veces el basal. Se recomienda controlar el KPTT cada 2 a 4 horas hasta alcanzar el valor deseado y luego cada 24 horas. La HNF continúa siendo la droga de elección para los pacientes hemodinámicamente inestables, los que tienen mayor riesgo de hemorragia, los mayores de 75 años, los insuficientes renales y para aquellos en los que se prevé una cirugía a corto plazo. Se desaconseja el empleo de la heparina en la forma de bolos intermitentes, ya que esta metodología incrementa considerablemente el riesgo de hemorragia. Ésta es la complicación más frecuente del tratamiento anticoagulante. Otros inconvenientes inherentes a su uso son la variabilidad en su efecto por su acción indirecta a través de la antitrombina III y la resistencia a la heparina, causada por su unión a proteínas plasmáticas, con liberación ulterior de forma no predecible. Una complicación importante, que se observa en el 1% a 3% de los casos es la trombocitopenia autoinmune. Suele aparecer entre el tercero y el quinto día del tratamiento. En ese momento está indicado efectuar un recuento de plaquetas, y si éstas caen por debajo de /mm 3, o a la mitad o menos del valor basal, se debe interrumpir el tratamiento. Este riesgo es algo inferior cuando se emplean heparinas de bajo peso molecular (HBPM) o fondaparinux. En principio, este último no interactúa con las plaquetas. A diferencia de la heparina no fraccionada, que actúa por inhibición de la trombina, las heparinas de bajo peso molecular (HBPM) actúan esencialmente sobre el factor Xa y en menor medida sobre la trombina. Por esta razón, el KPTT no se altera en forma significativa y no es un parámetro adecuado para evaluar su actividad. Habitualmente no es necesario monitorizar su acción. Si así fuera (insuficiencia renal, embarazo, obesidad extrema), se debe medir el factor Xa plasmático. Estas heparinas son más estables y tienen menos incidencia de trombocitopenia autoinmune y de osteoporosis. Su efectividad es por lo menos similar a la de la HNF y en algunos estudios se considera superior, tanto para prevenir como para tratar la enfermedad tromboembólica. En los enfermos con cáncer se ha demostrado una disminución de la mortalidad, sin que se pueda explicar el mecanismo. Tienen las desventajas de una vida media más prolongada y que sólo son parcialmente inhibidas por la acción de la protamina. Por lo tanto, en pacientes con alto riesgo de hemorragia y en los que pueden requerir una cirugía a corto plazo se prefiere continuar utilizando HNF, lo mismo que en los que presentan insuficiencia renal con una creatinina superior de 2,5 mg/dl. Una vez suspendida la HBPM, su efecto disminuye lo suficiente como para indicar una cirugía de urgencia en aproximadamente 6 horas. Este lapso es mayor en el caso del fondaparinux, que tiene una vida media más prolongada (Cuadro 6). Heparina regular 15 a 18 UI/kg/h Enoxaparina 1 mg/kg sc c/12 h Nadroparina 85 UAXa/kg sc c/12 h Dalteparina 100 UAXa/kg sc c/12 h Fondaparinux 7,5 mg sc c/24 h Cuadro 6. Dosis usual para el tratamiento de la enfermedad tromboembólica de las drogas más utilizadas en nuestro medio
12 Tromboembolia aguda de pulmón Trombólisis La trombólisis lisa los trombos dentro del sistema venoso y los émbolos pulmonares, con un beneficio teórico en la hemodinamia y la clínica inmediata. El MAPPET 3 fue el estudio reciente más importante que evaluó el tratamiento con trombolíticos más heparina contra heparina sola. (30) La droga estudiada fue tpa y se incluyeron pacientes con disfunción ventricular derecha. El resultado fue favorable a los trombolíticos, pero el estudio recibió fuertes críticas metodológicas. Sin embargo, en los 304 pacientes con tratamiento trombolítico en el registro ICOPER no se encontró mejoría en la supervivencia y hubo, en cambio, una incidencia del 3% de hemorragia intracraneana. (31) Un metaanálisis publicado en el año 2002 resume nueve publicaciones con un total de 461 participantes. De estos ensayos, solamente tres se hicieron con doble ciego, y la mayoría mostró una mejor y más rápida resolución de los trombos con los trombolíticos que con heparina, especialmente dentro de las primeras 24 horas. Pero el resultado más importante de este metaanálisis fue que los trombolíticos no aportaban ningún beneficio a la población general de enfermos con embolia pulmonar (riesgo relativo 0,63, IC 95% 0,32-1,93). (32) Un consenso de expertos aconseja este tratamiento para pacientes con compromiso hemodinámico grave: presión arterial sistólica 77 inferior a 90 mm Hg o 40 mm Hg por debajo de su presión habitual en hipertensos previos y que no responden a la expansión en un lapso breve (30 minutos), así como a los que requieren el empleo de drogas vasopresoras. También se acepta su empleo en enfermos con hipoxemia refractaria en asistencia respiratoria mecánica y alta fracción inspirada de oxígeno. Son pacientes cuya vida está en riesgo y en los que una rápida mejoría de la circulación pulmonar puede significar la diferencia entre la vida y la muerte (Figura 4). Se indica tratamiento trombolítico ante la presencia de colapso hemodinámico o compromiso respiratorio con hipoxemia grave. También se sugiere su empleo en pacientes en los que en imágenes de tomografía o ultrasonido se visualizan trombos en tránsito, especialmente cuando se asocian con foramen oval permeable. Es motivo de debate si cabe su empleo en otras circunstancias, como el compromiso del VD o la EP grave en pacientes con reserva cardiopulmonar disminuida. En estos casos, la decisión se tomará en forma individual, contraponiendo los riesgos a los posibles beneficios. Dosis y forma de administración: en el paciente con compromiso hemodinámico moderado se pueden usar tpa o STK. En el enfermo crítico, Fig. 4. Manejo de la tromboembolia de pulmón (TEP) masiva. Ante un paciente con compromiso hemodinámico y sospecha de TEP, se procederá a realizar un ecocardiograma transtorácico. Si éste es compatible con TEP, se debe comenzar tratamiento específico urgente. Si el eco no es concluyente, rápidamente se buscará un diagnóstico alternativo del shock. Si la sospecha sigue siendo elevada, se puede realizar una TAC helicoidal o una angiografía pulmonar. Modificado de referencia 12.
13 78 con hipotensión grave, se recomienda que luego de colocada una vía segura se intube y ventile al paciente y se inicie el protocolo de tpa acelerado como se describe en el Cuadro 7. Todos los pacientes que han recibido trombolíticos deben quedar anticoagulados (si no surge alguna contraindicación) con HNF en goteo continuo, con los controles que se señalaron anteriormente. Si el paciente ya estaba recibiendo heparina, la postura más recomendable es suspender la anticoagulación mientras se administra el trombolítico. Cuando se termina su infusión se verifica el KPTT al finalizarla y luego cada dos horas. La heparinización se reinicia cuando el KPTT es menor de 80 segundos. En el Cuadro 7 se resumen los fibrinolíticos y los modos de administración más habituales. Ventana de tiempo para el inicio del trombolítico: clásicamente se estima que hasta dos semanas después de producido el episodio agudo es posible mejorar la perfusión pulmonar mediante la lisis del trombo. En la práctica, la realidad nos dice que la mayoría de las muertes por TEP se producen dentro de las primeras horas, por lo que se aconseja iniciarlo lo más precozmente posible. (10) El inicio de la terapia trombolítica debe ser lo más precoz posible, aunque la ventana de tiempo puede extenderse hasta 14 días luego del inicio del cuadro. Consideraciones en el paciente de riesgo alto (TEP masiva-submasiva) Las medidas generales de sostén incluyen desde el uso de oxígeno suplementario hasta la asistencia mecánica respiratoria. Debe considerarse que la insuficiencia aguda del VD que da lugar a un tpa tpa Estreptocinasa 100 mg IV en 2 h de goteo continuo 0,6 mg/kg (máximo 60 mg) en 15 min U IV en 24 h de goteo continuo Cuadro 7. Regímenes de administración de fibrinolíticos usados en nuestro medio gasto cardíaco sistémico bajo es la primera causa de muerte en los pacientes con una TEP de riesgo alto, motivo por el cual el tratamiento de sostén es vital en los pacientes con insuficiencia del VD. Un aumento modesto en los líquidos puede ayudar a aumentar el índice cardíaco en pacientes con TEP, índice cardíaco bajo y presión arterial normal, aunque estudios experimentales indican que la expansión agresiva del volumen puede empeorar la función del VD mediante el sobreestiramiento de la fibra miocárdica o por mecanismos reflejos que deprimen la contractilidad. El compromiso hemodinámico persistente lleva a utilizar drogas inotrópicas. Las de primera línea son dopamina y dobutamina. Ambas aumentan el gasto cardíaco, elevando en menor grado la presión arterial pulmonar, con potencial descenso de la resistencia vascular pulmonar. El inicio del tratamiento con drogas vasopresoras no debería demorarse, y si un agente no restaura adecuadamente la presión arterial, debería intentarse con otro. (33) Tratamiento invasivo de la embolia de pulmón Tratamiento mecánico y farmacológico en el laboratorio de hemodinamia En los pacientes con embolia pulmonar masiva es factible destruir, fragmentar o aspirar el trombo cuando éste cabalga en la bifurcación de la arteria pulmonar o en alguna de sus ramas proximales. Para este fin hay diversos modelos de catéteres diseñados especialmente. En forma complementaria, el trombolítico se puede infundir en la masa misma del trombo, en dosis del 10% al 20% de las de uso sistémico, con lo que se obtiene un buen resultado por infundir la droga en el trombo mismo, y a la vez se reduce el riesgo de complicaciones hemorrágicas. Este procedimiento se reserva para pacientes muy graves o en situación crítica, en los que además de certificar el diagnóstico es necesario aliviar rápidamente la situación del VD. También se ha propuesto su empleo en enfermos con potencial riesgo de hemorragia, en los que la sola dislocación y desplazamiento de los trombos hacia la periferia del árbol pulmonar, si es exitosa, produce una rápida mejoría hemodinámica.
14 Tromboembolia aguda de pulmón 79 Embolectomía quirúrgica Hasta hace muy poco, la embolectomía quirúrgica se empleaba excepcionalmente y en pacientes in extremis. La mayoría de los procedimientos se efectúan con circulación extracorpórea y con una mortalidad muy elevada, aun en los grandes centros quirúrgicos del mundo. Últimamente, un grupo de investigadores de Boston ha reactivado el empleo de esta técnica y ha publicado muy buenos resultados en pacientes con TEP grave, pero sin situación crítica. (34) Creemos que, por el momento, es una opción para grandes centros, con equipos quirúrgicos especialmente entrenados. Riesgo bajo < 10 Cirugía menor, pacientes que deambulan Pacientes no quirúrgicos que deambulan Riesgo moderado Cirugía general, ginecológica abierta, urológica Pacientes no quirúrgicos en reposo Riesgo alto Artroplastia de cadera o rodilla, fractura de cadera Trauma mayor, trauma raquimedular * Modificado de referencia 37. Cuadro 8. Niveles de riesgo de tromboembolia de pulmón y riesgo aproximado sin profilaxis (%)* Prevención de la trombosis venosa profunda Consideramos conveniente destacar la necesidad de prevenir la TVP y enfatizar su importancia, ya que resulta la herramienta más efectiva para evitar el desarrollo de una de sus complicaciones más graves, la TEP. A pesar de que es una medida muy efectiva para reducir los riesgos y las secuelas de la enfermedad tromboembólica, registros realizados en distintos países demuestran que cerca de la mitad de los pacientes que necesitan prevención no la reciben en absoluto o reciben profilaxis inadecuada a su riesgo. (35-38) En un registro multicéntrico realizado hace algunos años en nuestro medio pudimos observar que solamente el 15% de los casos se diagnosticaron dentro de las 24 horas y que menos de la mitad de los pacientes con TEP confirmada habían recibido profilaxis adecuada previamente al episodio. Por ello, a continuación dedicaremos un apartado especial a la profilaxis de la TVP, que es la causa más frecuente e importante de TEP. En el Cuadro 8 se clasifica el riesgo clínico de TEP de un paciente que no recibe profilaxis. Métodos de profilaxis de la trombosis venosa profunda La profilaxis de la TVP incluye métodos mecánicos y farmacológicos. Estos últimos son los que se han estudiado más extensamente y son la primera indicación. Los métodos mecánicos se emplean cuando los farmacológicos están contraindicados o como complemento de ellos en casos de mayor riesgo. Métodos mecánicos Se emplean muy poco en nuestro medio, a pesar de que su utilidad está relativamente comprobada. Se encuentran en marcha varios estudios para evaluarlos, pero hasta el momento se consideran menos eficaces que los farmacológicos, por lo que se debe recurrir a estos últimos en cuanto no se encuentren contraindicados. Compresión mecánica intermitente El modo de acción de la compresión mecánica intermitente no está totalmente aclarado. Algunos piensan que actuaría incrementando el flujo sanguíneo en las venas de los MMII. Otros atribuyen su acción a las sustancias fibrinolíticas liberadas por la compresión de las paredes venosas. Medias de compresión graduada Las medias de compresión graduada (MCG), al comprimir de manera decreciente desde la pantorrilla hacia la raíz del muslo, actúan incrementando el flujo sanguíneo. Son efectivas en pacientes con un riesgo quirúrgico moderado y se pueden combinar con métodos farmacológicos en pacientes de riesgo alto. Las limitaciones son: a) no está demostrado fehacientemente que las MCG reduzcan el riesgo de TEP mortal, b) hay poca experiencia sobre su uso en pacientes no quirúrgicos, c) algunos pacientes no toleran su colocación y d) deben utilizarse con especial cuidado en los pacientes que padecen isquemia de los MMII.
15 80 Son muy útiles en la prevención de la recidiva y del proceso posflebítico. Las guías clínicas recomiendan que todo paciente que ha padecido una enfermedad tromboembólica debería utilizar medias de compresión graduada desde que comienza la deambulación y mantener su uso por un lapso de dos años. Métodos farmacológicos Heparina no fraccionada subcutánea Es el método usado con más frecuencia en la profilaxis de la TVP. Hay un incremento del riesgo de hematomas posquirúrgicos, pero no de hemorragia mayor o mortal. Las contraindicaciones de la heparina incluyen: trastornos hemorragíparos previos, hemorragia activa, lesiones potencialmente sangrantes (úlcera activa, várices esofágicas, hipertensión grave, endocarditis) y también las primeras horas de la anestesia epidural. Puede ocurrir trombocitopenia en el 0,3% de los pacientes que reciben heparina profiláctica. La dosis recomendada es de U cada 12 horas para los pacientes de menor riesgo y de U cada 8 horas para los de riesgo intermedio. Sigue siendo la primera indicación para los pacientes con insuficiencia renal y los ancianos mayores de 75 años. Todos los pacientes que reciben heparina (de cualquier tipo, HNF o HBPM) deben tener un hemograma con recuento de plaquetas al inicio de la terapéutica. Para los pacientes que recibieron heparina en los últimos 100 días se sugiere un recuento plaquetario antes y otro 24 horas después. Se recomienda un nuevo control al cuarto día y si se requiere continuar con el tratamiento, reiterar los controles cada 2 a 4 días. Las dosis de las drogas más utilizadas en nuestro medio se detallan en el Cuadro 9. Pentasacáridos Los pentasacáridos son inhibidores selectivos del factor X activado. En nuestro medio disponemos del fondaparinux. Según los estudios, una inyección subcutánea diaria de esta droga produce una reducción de la flebotrombosis profunda superior a las HBPM, especialmente en los pacientes de cirugía ortopédica. Sus ventajas incluyen: 1) el hecho de ser un anti X puro, que no interactúa con las plaquetas y, por lo tanto, no produce trombocitopenia, 2) en cirugía ortopédica, la primera dosis de profilaxis se aplica 6 a 24 horas después de finalizada la cirugía, lo que permite evaluar previamente el sangrado perioperatorio y 3) tiene una vida media más prolongada (17 horas). No tiene un antagonista específico. No debe utilizarse en pacientes con depuración de creatinina inferior a 30 ml/min. Anticoagulantes orales Se han utilizado los dicumarínicos y se ha demostrado que son efectivos en pacientes con riesgo mediano y alto de TVP. La warfarina es el agente que más se ha estudiado. Se ha empleado en dosis bajas o en dosis escalonadas. Su uso se reservaría para las profilaxis por tiempos prolongados, manteniendo una RIN de entre 2 y 3. Anticoagulantes orales nuevos: se encuentran en estudio tres nuevas drogas, un antitrombínico directo, el dabigatrán, y dos anti X, apixabán y rivaroxabán, que están en un estado avanzado de desarrollo. La dosis de dabigatrán (recientemente Heparinas de bajo peso molecular Tienen algunas ventajas importantes: 1) la posibilidad de su administración en una sola dosis diaria, 2) la menor incidencia de hemorragia y 3) la menor incidencia de trombocitopenia. Algunos estudios indican superioridad frente a la HNF, especialmente en los pacientes de mayor riesgo. Su inconveniente más importante es su costo más elevado. Heparina regular Enoxaparina Nadroparina Dalteparina Fondaparinux 5000 UI sc c/8-12 h 40 mg sc c/24 h UAXa sc c/24 h U sc c/24 h 2,5 mg sc c/24 h Cuadro 9. Dosis usual para profilaxis de enfermedad tromboembólica de las drogas más utilizadas en nuestro medio. sc = subcutánea
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Definición TROMBOEMBOLIA PULMONAR. Epidemiología. >40 años >riesgo y se duplica con cada década posterior.
 Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
Etiologia. La trombosis venosa se define como la presencia de un trombo o coágulo de sangre en una vena, sea cual sea su localización.
 TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBO-EMBOLISMO PULMONAR
 TROMO-EMOLISMO PULMONAR Autores: Dra. María Claudia runo, Dr Pablo Grosso, Dr Pablo Sutelman, Dra. Cecilia Valsecchi, Dr. Manuel Estigarribia, Dr. Juan Medrano, Dr. Horacio Díaz, Dr. Marcelo Crespo, Dr.
TROMO-EMOLISMO PULMONAR Autores: Dra. María Claudia runo, Dr Pablo Grosso, Dr Pablo Sutelman, Dra. Cecilia Valsecchi, Dr. Manuel Estigarribia, Dr. Juan Medrano, Dr. Horacio Díaz, Dr. Marcelo Crespo, Dr.
Consiste en el enclavamiento en las arterias pulmonares de un trombo desprendido (émbolo) desde alguna parte del territorio venoso.
 Tromboembolismo pulmonar Consiste en el enclavamiento en las arterias pulmonares de un trombo desprendido (émbolo) desde alguna parte del territorio venoso. CAUSAS Aunque el origen del émbolo puede ser
Tromboembolismo pulmonar Consiste en el enclavamiento en las arterias pulmonares de un trombo desprendido (émbolo) desde alguna parte del territorio venoso. CAUSAS Aunque el origen del émbolo puede ser
TROMBOEMBOLISMO PULMONAR
 TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
La tromboembolia de pulmón (TEP) se produce
 Estratificación de riesgo en la tromboembolia de pulmón Carlos Escobar Cervantes a y David Jiménez Castro b a Servicio de Cardiología. Hospital Infanta Sofía. Madrid. b Servicio de Neumología. Departamento
Estratificación de riesgo en la tromboembolia de pulmón Carlos Escobar Cervantes a y David Jiménez Castro b a Servicio de Cardiología. Hospital Infanta Sofía. Madrid. b Servicio de Neumología. Departamento
TromboEmbolismo de Pulmón.
 I Curso de Actualización Continua en Cardiología 2011-2012 Módulo: Emergencias CardioVasculares TromboEmbolismo de Pulmón. Dr. Jorge D. Aguirre Cardiólogo Centro Integral de Cardiología IOT Sanatorio Integral
I Curso de Actualización Continua en Cardiología 2011-2012 Módulo: Emergencias CardioVasculares TromboEmbolismo de Pulmón. Dr. Jorge D. Aguirre Cardiólogo Centro Integral de Cardiología IOT Sanatorio Integral
Día Mundial de la Trombosis DÍA MUNDIAL DE LA TROMBOSIS 13 DE OCTUBRE
 Día Mundial de la Trombosis Qué es la Trombosis? La TROMBOSIS es un coágulo sanguíneo que se forma en las arterias o venas y bloquea la llegada de sangre y oxígeno. Constituye el principal factor responsable
Día Mundial de la Trombosis Qué es la Trombosis? La TROMBOSIS es un coágulo sanguíneo que se forma en las arterias o venas y bloquea la llegada de sangre y oxígeno. Constituye el principal factor responsable
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST)
 Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
Dolor Torácico Cardiogenico (Infarto Agudo de Miocardio en pacientes con Elevación del Segmento ST) La enfermedad coronaria (EC) es la causa individual más frecuente de muerte en todos los países del mundo.
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO
 ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Arteriopatía de miembros inferiores: algoritmos diagnósticos.
 Arteriopatía de miembros inferiores: algoritmos diagnósticos. Dr. Ignacio Bluro MTSAC Jefe Unidad Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Director
Arteriopatía de miembros inferiores: algoritmos diagnósticos. Dr. Ignacio Bluro MTSAC Jefe Unidad Angiología Clínica y Eco Doppler Vascular Servicio de Cardiología Hospital Italiano de Buenos Aires Director
Profilaxis de la Enfermedad Tromboembólica en el Embarazo. Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015
 Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
1. El pericardio limita la dilatación brusca de las cavidades cardíacas que pudiera resultar de hipervolemia o de sobrecargas agudas
 Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
16/11/11 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA.
 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
BOMBA VENOSA. Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico.
 BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
PROTOCOLO PARA PREVENCIÓN DE TROMBOEMBOLIA VENOSA
 PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
Manejo del Tromboembolismo Pulmonar
 Manejo del Tromboembolismo Pulmonar 15 Manejo del Tromboembolismo Pulmonar 15 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Sintomatología Exploración Física Exploraciones
Manejo del Tromboembolismo Pulmonar 15 Manejo del Tromboembolismo Pulmonar 15 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Sintomatología Exploración Física Exploraciones
18/04/2007 Código: PC Versión1
 Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO
 ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 42 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN CABERGOLINA 4.2 Posología y forma
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 42 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN CABERGOLINA 4.2 Posología y forma
Disfunción Diastólica y Geométrica Ventricular Izquierda en Pacientes con Preeclampsia Eclampsia. Apaza Coronel, Hector Williams.
 DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
Insuficiencia cardíaca crónica
 Insuficiencia cardíaca crónica Qué es la insuficiencia cardíaca? La insuficiencia cardíaca significa que el corazón no puede bombear suficiente sangre para satisfacer todas las necesidades de su cuerpo.
Insuficiencia cardíaca crónica Qué es la insuficiencia cardíaca? La insuficiencia cardíaca significa que el corazón no puede bombear suficiente sangre para satisfacer todas las necesidades de su cuerpo.
Alteraciones vasculares del pulmon
 Alteraciones vasculares del pulmon Dr. Edgar F. Hernández Paz 1-Embolia pulmonar. Obstrucción de la arteria pulmonar o una de sus ramas por material (trombo, grasa, aire, tumor) que se origina en otra
Alteraciones vasculares del pulmon Dr. Edgar F. Hernández Paz 1-Embolia pulmonar. Obstrucción de la arteria pulmonar o una de sus ramas por material (trombo, grasa, aire, tumor) que se origina en otra
Guía de Práctica Clínica GPC
 Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
Guía de Práctica Clínica GPC Intervenciones de Enfermería en la A T E N C I Ó N D E L A D U L T O C O N I N F A R T O A G U D O A L M I O C A R D I O Guía de Referencia Rápida Catálogo Maestro de GPC:
ANOMALÍA DE EBSTEIN insuficiencia tricuspídea Dr. Ignacio Lugones
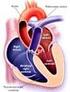 ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
Disfunción cardiaca producida por lesiones o alteraciones funcionales de una o varias válvulas, dando lugar a un flujo anómalo a su través.
 Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
ECOCARDIOGRAFÍA A EN Y DESDE URGENCIAS
 ECOCARDIOGRAFÍA A EN Y DESDE URGENCIAS La Ecografía a de Tórax T ha estado limitada tradicionalmente a: - Ecocardiografía. - Evaluación n de derrame pleural. En condiciones de emergencias los síntomas
ECOCARDIOGRAFÍA A EN Y DESDE URGENCIAS La Ecografía a de Tórax T ha estado limitada tradicionalmente a: - Ecocardiografía. - Evaluación n de derrame pleural. En condiciones de emergencias los síntomas
E.S.E.M. Resumen clase de T.E.P. Curso para Médicos de Guardia
 E.S.E.M. Resumen clase de T.E.P. Curso para Médicos de Guardia Enfermedad Tromboembólica Normando Córdoba. cardiólogo Tromboembolismo pulmonar Aspectos epidemiológicos Se estima que ocurren 1.000.000 de
E.S.E.M. Resumen clase de T.E.P. Curso para Médicos de Guardia Enfermedad Tromboembólica Normando Córdoba. cardiólogo Tromboembolismo pulmonar Aspectos epidemiológicos Se estima que ocurren 1.000.000 de
2.11. Trombosis venosa
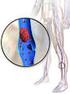 154 Capítulo 2 Urgencias cardiovasculares 2.11. Trombosis venosa Ana Arias Milla, Manuel S. Moya Mir y Carmen Maínez Saiz La trombosis venosa consiste en la aparición de un trombo en una vena por la existencia
154 Capítulo 2 Urgencias cardiovasculares 2.11. Trombosis venosa Ana Arias Milla, Manuel S. Moya Mir y Carmen Maínez Saiz La trombosis venosa consiste en la aparición de un trombo en una vena por la existencia
INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO
 INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO JOAQUÍN LLORENTE GARCÍA R1 MEDICINA INTERNA COMPLEJO ASISTENCIAL DE LEON 19 de Septiembre de 2011 síndrome clínico que ocurre en pacientes que, a causa de
INSUFICIENCIA CARDÍACA ETIOLOGÍA Y DIAGNÓSTICO JOAQUÍN LLORENTE GARCÍA R1 MEDICINA INTERNA COMPLEJO ASISTENCIAL DE LEON 19 de Septiembre de 2011 síndrome clínico que ocurre en pacientes que, a causa de
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR
 PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
Trombosis venosa profunda
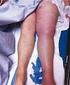 Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
CONTENIDO DEL CURSO TROMBOSIS Y EMBOLIA
 Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Manejo de la Disnea. Junio 2012 HGCS. Eloy Claramonte. Médico del Servicio de Urgencias Hospital General de Castellón
 Manejo de la Disnea Eloy Claramonte Junio 2012 HGCS Médico del Servicio de Urgencias Hospital General de Castellón Manejo de la Disnea Manejo del paciente disneico Definición Disnea Sensación subjetiva
Manejo de la Disnea Eloy Claramonte Junio 2012 HGCS Médico del Servicio de Urgencias Hospital General de Castellón Manejo de la Disnea Manejo del paciente disneico Definición Disnea Sensación subjetiva
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ
 LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
Fibrinolisis y Trombolisis
 TROMBOLITICOS!1 Fibrinolisis y Trombolisis El sistema fibrinolitico disuelve coagulos como resultado del efecto de la plasmina. La plasmina es una proteasa relativamente inespecifica, que digiere coagulos
TROMBOLITICOS!1 Fibrinolisis y Trombolisis El sistema fibrinolitico disuelve coagulos como resultado del efecto de la plasmina. La plasmina es una proteasa relativamente inespecifica, que digiere coagulos
Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico
 Tromboembolismo pulmonar Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2007-2008 Tromboembolismo Pulmonar 1ª causa: trombosis venosa MMII * Otras causas de
Tromboembolismo pulmonar Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2007-2008 Tromboembolismo Pulmonar 1ª causa: trombosis venosa MMII * Otras causas de
Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos
 Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos Tromboembolismo Pulmonar de alto riesgo Tratamiento sólo Farmacológico?
Tromboembolismo Pulmonar: Tratamiento Farmacológico o no? Pablo Salinas Sanguino Cardiología intervencionista Hospital Clínico San Carlos Tromboembolismo Pulmonar de alto riesgo Tratamiento sólo Farmacológico?
PATOLOGÍA VENOSA PERIFÉRICA 1. INSUFICIENCIA VENOSA PRIMARIA INTRODUCCIÓN
 PATOLOGÍA VENOSA PERIFÉRICA 1. INSUFICIENCIA VENOSA PRIMARIA INTRODUCCIÓN En los miembros inferiores el retorno venoso está compuesto por el Sistema Superficial y profundo, unidos por venas comunicantes
PATOLOGÍA VENOSA PERIFÉRICA 1. INSUFICIENCIA VENOSA PRIMARIA INTRODUCCIÓN En los miembros inferiores el retorno venoso está compuesto por el Sistema Superficial y profundo, unidos por venas comunicantes
SÍNDROME DE LA CIMITARRA
 SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
SÍNDROME DE LA CIMITARRA Definición: El síndrome de la cimitarra es una malformación congénita compleja e infrecuente de las estructuras vasculares (arterias y venas), bronquiales y del tejido propio del
ACCIDENTE CEREBROVASCULAR
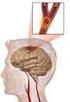
 ACCIDENTE CEREBROVASCULAR Definición: Un accidente cerebrovascular (ACV), apoplejía o infarto cerebral, es una muerte repentina de las células del cerebro causada por una falta de suministro de oxígeno
ACCIDENTE CEREBROVASCULAR Definición: Un accidente cerebrovascular (ACV), apoplejía o infarto cerebral, es una muerte repentina de las células del cerebro causada por una falta de suministro de oxígeno
Accidente Cerebrovascular Isquémico ACVI
 Accidente Cerebrovascular Isquémico ACVI Alberto José Machado, M.D. Hospital Alemán Buenos Aires, Argentina TIEMPO ES CEREBRO Si en el dolor de pecho hay demora en la llegada de los pacientes, aquí hay
Accidente Cerebrovascular Isquémico ACVI Alberto José Machado, M.D. Hospital Alemán Buenos Aires, Argentina TIEMPO ES CEREBRO Si en el dolor de pecho hay demora en la llegada de los pacientes, aquí hay
ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO
 INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales. Angel Gabriel D Annunzio Médico Oncólogo
 Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales Angel Gabriel D Annunzio Médico Oncólogo Ca 19.9 Baja Especificidad Cancer de Colon Tumores de vía biliar Cáncer de estómago Tumores de la vía
Uso Clínico-Oncológico- Bioquímico de Marcadores tumorales Angel Gabriel D Annunzio Médico Oncólogo Ca 19.9 Baja Especificidad Cancer de Colon Tumores de vía biliar Cáncer de estómago Tumores de la vía
INFARTO DE MIOCARDIO / DEPRESION DEL SEGMENTO ST Y ANGINA INESTABLE (NSTEMI).
 Título: INFARTO DE MIOCARDIO (IAM) Codificación CIE10 I22.9 infarto subsecuente del miocardio de parte no especificada Z03.4 observación por sospecha de infarto de miocardio I21 infarto de miocardio depresión
Título: INFARTO DE MIOCARDIO (IAM) Codificación CIE10 I22.9 infarto subsecuente del miocardio de parte no especificada Z03.4 observación por sospecha de infarto de miocardio I21 infarto de miocardio depresión
TROMBOEMBOLISMO PULMONAR (TEP)
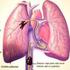 REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXXII (614) 31-36, 2015 VASCULAR TROMBOEMBOLISMO PULMONAR (TEP) Ariana Vargas Solórzano* SUMMARY Pulmonary thromboembolism is a cardiovascular emergency, which
REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXXII (614) 31-36, 2015 VASCULAR TROMBOEMBOLISMO PULMONAR (TEP) Ariana Vargas Solórzano* SUMMARY Pulmonary thromboembolism is a cardiovascular emergency, which
Lic. Jürgen Freer B.
 Lic. Jürgen Freer B. Distintos estudios han demostrado una relación entre la desestabilización del control fisiológico de la hemostasia y la incidencia de enfermedades cardiovasculares. Así la angina de
Lic. Jürgen Freer B. Distintos estudios han demostrado una relación entre la desestabilización del control fisiológico de la hemostasia y la incidencia de enfermedades cardiovasculares. Así la angina de
XIX CONGRESO ESTADO ACTUAL EN ENFERMEDADES CARDÍACAS Y VASCULARES 2016.
 XIX CONGRESO ESTADO ACTUAL EN ENFERMEDADES CARDÍACAS Y VASCULARES 2016 Plaza Mayor Medellín 7, 8 y 9 de Septiembre de 2016 Miércoles 7 de Septiembre Gran Salón Curso Práctico de ECG Coordinador: William
XIX CONGRESO ESTADO ACTUAL EN ENFERMEDADES CARDÍACAS Y VASCULARES 2016 Plaza Mayor Medellín 7, 8 y 9 de Septiembre de 2016 Miércoles 7 de Septiembre Gran Salón Curso Práctico de ECG Coordinador: William
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica
 Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL
 ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO
 PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
TEMA 19. CICLO CARDÍACO
 TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
Enfermedad de Kawasaki
 www.printo.it/pediatric-rheumatology/ar/intro Enfermedad de Kawasaki Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? El diagnóstico de la enfermedad de Kawasaki se realiza en base
www.printo.it/pediatric-rheumatology/ar/intro Enfermedad de Kawasaki Versión de 2016 2. DIAGNÓSTICO Y TRATAMIENTO 2.1 Cómo se diagnostica? El diagnóstico de la enfermedad de Kawasaki se realiza en base
Facultad de Medicina Exacerbación de la EPOC (E- EPOC) 1. Diagnós3co de E- EPOC 2. Valorar gravedad 3. Iden3ficar e3ología. 1. Diagnós:co de E- EPOC
 Valdivieso J. Josefa, Valenzuela B. Marcela Dra. Emiliana Naretto Larsen Definición Facultad de Medicina Exacerbación de la EPOC (E- EPOC) Guías Clínicas Respiratorio Empeoramiento sostenido y de inicio
Valdivieso J. Josefa, Valenzuela B. Marcela Dra. Emiliana Naretto Larsen Definición Facultad de Medicina Exacerbación de la EPOC (E- EPOC) Guías Clínicas Respiratorio Empeoramiento sostenido y de inicio
INFARTO AGUDO DE MIOCARDIO NO COMPLICADO CONFIRMACION DIAGNOSTICA
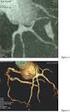 INFARTO AGUDO DE MIOCARDIO INFARTO AGUDO DE MIOCARDIO NO COMPLICADO ALGORITMO TERAPEUTICO (Algoritmo es un conjunto ordenado y finito de operaciones que permite la solución de un problema ) CONFIRMACION
INFARTO AGUDO DE MIOCARDIO INFARTO AGUDO DE MIOCARDIO NO COMPLICADO ALGORITMO TERAPEUTICO (Algoritmo es un conjunto ordenado y finito de operaciones que permite la solución de un problema ) CONFIRMACION
CIRCULACION PULMONAR HIPERVASCULARIZACION SISTEMICA FISIOPATOLOGIA ATROFIA DE LA CIRCULACION PULMONAR
 VASCULARIZACION PUMONAR CIRCULACION PULMONAR FISIOPATOLOGIA DOBLE SISTEMA CIRCULACION PULMONAR CIRCULACION SISTÉMICA 1- LA CIRCULACION SISTEMICA ES COMPLEMENTARIA DE LA PULMONAR 2- EXISTENCIA DE FISTULAS
VASCULARIZACION PUMONAR CIRCULACION PULMONAR FISIOPATOLOGIA DOBLE SISTEMA CIRCULACION PULMONAR CIRCULACION SISTÉMICA 1- LA CIRCULACION SISTEMICA ES COMPLEMENTARIA DE LA PULMONAR 2- EXISTENCIA DE FISTULAS
Que hacer ante un paciente con ETV que sangra
 XXIX Congreso Nacional de la Sociedad Española de Medicina Interna Que hacer ante un paciente con ETV que sangra José Antonio Nieto Rodríguez Servicio de Medicina Interna Hospital Virgen de la Luz Cuenca
XXIX Congreso Nacional de la Sociedad Española de Medicina Interna Que hacer ante un paciente con ETV que sangra José Antonio Nieto Rodríguez Servicio de Medicina Interna Hospital Virgen de la Luz Cuenca
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO
 ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 25 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN BROMOCRIPTINA 4.2 Posología y forma
ANEXO III MODIFICACIONES DEL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y DEL PROSPECTO 25 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO DE LOS MEDICAMENTOS QUE CONTENGAN BROMOCRIPTINA 4.2 Posología y forma
II Seminario de Actualización en Electrocardiografía
 Valor del Examen 20 puntos, valor mínimo 14 puntos II Seminario de Actualización en Electrocardiografía Examen: Seleccione la respuesta correcta. Opción única. 1. A su consulta particular acude un masculino
Valor del Examen 20 puntos, valor mínimo 14 puntos II Seminario de Actualización en Electrocardiografía Examen: Seleccione la respuesta correcta. Opción única. 1. A su consulta particular acude un masculino
Rivaroxaban vs. Enoxaparina
 Rivaroxaban vs. Enoxaparina Se demostró que una dosis oral diaria de 10 mg de rivaroxaban fue significativamente más eficaz que la administración subcutánea diaria de 40 mg de enoxaparina para prevenir
Rivaroxaban vs. Enoxaparina Se demostró que una dosis oral diaria de 10 mg de rivaroxaban fue significativamente más eficaz que la administración subcutánea diaria de 40 mg de enoxaparina para prevenir
Control del sangrado. Artículo: Hemorragia por Warfarina (Cortesía de IntraMed.com)
 Control del sangrado En este gran estudio de cohorte de pacientes mayores con fibrilación auricular se halló que las tasas de hemorragia por tratamiento con warfarina son más elevadas durante los primeros
Control del sangrado En este gran estudio de cohorte de pacientes mayores con fibrilación auricular se halló que las tasas de hemorragia por tratamiento con warfarina son más elevadas durante los primeros
Tromboprofilaxis en Cirugía a Ortopédica Mayor
 Tromboprofilaxis en Cirugía a Ortopédica Mayor Ricardo Guijarro Merino Servicio de Medicina Interna Hospital Regional Universitario Carlos Haya. Málaga Junio 2010 Incidencia de ETV sintomática tica en
Tromboprofilaxis en Cirugía a Ortopédica Mayor Ricardo Guijarro Merino Servicio de Medicina Interna Hospital Regional Universitario Carlos Haya. Málaga Junio 2010 Incidencia de ETV sintomática tica en
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
Anexo III. Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos
 Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
La Fibrilación Auricular. y sus Complicaciones
 La Fibrilación Auricular y sus Complicaciones La Fibrilación Auricular y sus Complicaciones La campaña Escucha tu corazón, toma el pulso de tu vida, busca informar y educar a la población sobre la importancia
La Fibrilación Auricular y sus Complicaciones La Fibrilación Auricular y sus Complicaciones La campaña Escucha tu corazón, toma el pulso de tu vida, busca informar y educar a la población sobre la importancia
Enfermedad tromboembólica recidivante
 Enfermedad tromboembólica recidivante Maite Latorre Asensio R5 M. Interna Hospital Universitario Marqués de Valdecilla CASO CLÍNICO MUJER 38 años Antecedentes personales: - Fumadora 20 paquetes/año - Embarazos:
Enfermedad tromboembólica recidivante Maite Latorre Asensio R5 M. Interna Hospital Universitario Marqués de Valdecilla CASO CLÍNICO MUJER 38 años Antecedentes personales: - Fumadora 20 paquetes/año - Embarazos:
ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES
 ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES 2013 ANTICOAGULANTES ACCIÓN DIRECTA: Hirudina ACCIÓN INDIRECTA: Heparina no fraccionada Heparinas de bajo peso molecular Danaparoide Dicumarol (warfarina)
ANTICOAGULANTES HIPOCOLESTEROLÉMICOS E HIPOLIPEMIANTES 2013 ANTICOAGULANTES ACCIÓN DIRECTA: Hirudina ACCIÓN INDIRECTA: Heparina no fraccionada Heparinas de bajo peso molecular Danaparoide Dicumarol (warfarina)
HOSPITAL DE LEÓN SERVICIO DE MEDICINA INTERNA ELENA MAGAZ GARCÍA 13/9/2010 MEDICINA INTERNA
 ELENA MAGAZ GARCÍA 13/9/2010 MEDICINA INTERNA Virchow (1846) y Zilliacus (1851), introdujeron el concepto de TEP. Es la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar.
ELENA MAGAZ GARCÍA 13/9/2010 MEDICINA INTERNA Virchow (1846) y Zilliacus (1851), introdujeron el concepto de TEP. Es la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar.
Tratamiento de la enfermedad tromboembólica venosa y cáncer.
 Tratamiento de la enfermedad tromboembólica venosa y cáncer. 1er Curso Trombosis y Hemostasia Martes, 13 de Octubre de 2015 Sala 10, Acadèmia Can Caralleu Actividad Avalada por: Elisa Orna Montero Laboratorio
Tratamiento de la enfermedad tromboembólica venosa y cáncer. 1er Curso Trombosis y Hemostasia Martes, 13 de Octubre de 2015 Sala 10, Acadèmia Can Caralleu Actividad Avalada por: Elisa Orna Montero Laboratorio
INTERACCIÓN CORAZÓN- PULMÓN
 INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
EVALUACION PRE ANESTESICA PARA CIRUGIA PULMONAR DR JUAN VILLEGAS CORDOVA - HNHU
 EVALUACION PRE ANESTESICA PARA CIRUGIA PULMONAR DR JUAN VILLEGAS CORDOVA - HNHU CIRUGIA TORAXICA Y LA FUNCION PULMONAR EVALUACION PRE ANESTESICA La mayoría de operaciones de tórax se relacionan con la
EVALUACION PRE ANESTESICA PARA CIRUGIA PULMONAR DR JUAN VILLEGAS CORDOVA - HNHU CIRUGIA TORAXICA Y LA FUNCION PULMONAR EVALUACION PRE ANESTESICA La mayoría de operaciones de tórax se relacionan con la
PATOLOGIA VASCULOOCLUSIVA AORTO ILIACA. Curso superior progresos y controversias en cardiología
 PATOLOGIA VASCULOOCLUSIVA AORTO ILIACA Curso superior progresos y controversias en cardiología GENERALIDADES EL SECTOR AORTOILIACO SE VE AFECTADO EN HASTA EL 35% DE LOS CASOS DE ENFERMEDAD ARTERIAL OBSTRUCTIVA
PATOLOGIA VASCULOOCLUSIVA AORTO ILIACA Curso superior progresos y controversias en cardiología GENERALIDADES EL SECTOR AORTOILIACO SE VE AFECTADO EN HASTA EL 35% DE LOS CASOS DE ENFERMEDAD ARTERIAL OBSTRUCTIVA
CAUSAS DE MORTALIDAD EN LA EPOC: Insuficiencia Respiratoria (IR)
 CONCEPTO CAUSAS DE MORTALIDAD EN LA EPOC: En paciente no EPOC,, la IR aguda se define generalmente como; PaCO 2 > 50 mmhg y PaO 2 < 50 mmhg. En pacientes con EPOC,, no sirven esos límites (tienen PaCO
CONCEPTO CAUSAS DE MORTALIDAD EN LA EPOC: En paciente no EPOC,, la IR aguda se define generalmente como; PaCO 2 > 50 mmhg y PaO 2 < 50 mmhg. En pacientes con EPOC,, no sirven esos límites (tienen PaCO
FIBRILACIÓN AURICULAR DR. TOMÁS DATINO ROMANIEGA 25/04/2012
 FIBRILACIÓN AURICULAR DR. TOMÁS DATINO ROMANIEGA 25/04/2012 La fibrilación auricular es la arritmia más frecuente en la población, sobre todo en personas mas mayores. http://fa.fundaciondelcorazon.com
FIBRILACIÓN AURICULAR DR. TOMÁS DATINO ROMANIEGA 25/04/2012 La fibrilación auricular es la arritmia más frecuente en la población, sobre todo en personas mas mayores. http://fa.fundaciondelcorazon.com
Tromboembolia Pulmonar: Métodos diagnósticos y estratificación. Dr. Tomás Pulido Zamudio Instituto Nacional de Cardiología México
 Tromboembolia Pulmonar: Métodos diagnósticos y estratificación Dr. Tomás Pulido Zamudio Instituto Nacional de Cardiología México Tromboembolia Pulmonar Problema común. Subdiagnosticado. Frecuentemente
Tromboembolia Pulmonar: Métodos diagnósticos y estratificación Dr. Tomás Pulido Zamudio Instituto Nacional de Cardiología México Tromboembolia Pulmonar Problema común. Subdiagnosticado. Frecuentemente
Ecografía en el seguimiento de la trombosis venosa profunda. Dra. Raquel Barba Martín Hospital Rey Juan Carlos, Móstoles, Madrid
 Ecografía en el seguimiento de la trombosis venosa profunda Dra. Raquel Barba Martín Hospital Rey Juan Carlos, Móstoles, Madrid Introducción Tras un episodio de Enfermedad Tromboembólica Venosa los objetivos
Ecografía en el seguimiento de la trombosis venosa profunda Dra. Raquel Barba Martín Hospital Rey Juan Carlos, Móstoles, Madrid Introducción Tras un episodio de Enfermedad Tromboembólica Venosa los objetivos
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
ALTERACIONES CARDIOVASCULARES: ATENCIÓN DE ENFERMERÍA 2. EU Tania Vásquez S. Enfermería Medico-Quirúrgica
 ALTERACIONES CARDIOVASCULARES: ATENCIÓN DE ENFERMERÍA 2 EU Tania Vásquez S. Enfermería Medico-Quirúrgica 1 2016 TROMBOEMBOLISMO PULMONAR: TEP TEP Obstrucción de una o más arterias pulmonares por trombos.
ALTERACIONES CARDIOVASCULARES: ATENCIÓN DE ENFERMERÍA 2 EU Tania Vásquez S. Enfermería Medico-Quirúrgica 1 2016 TROMBOEMBOLISMO PULMONAR: TEP TEP Obstrucción de una o más arterias pulmonares por trombos.
Dolor torácico. Angor e IAM. Asistolia y fibrilación.
 . Angor e IAM. Asistolia y fibrilación. Centro Provincial de Formación de Navarra Autor: Fernando Ochoa (CPF) TODOS LOS DERECHOS RESERVADOS RECUERDO... ARTERIOSCLEROSIS Página 1 de 10 ARTERIOSCLEROSIS
. Angor e IAM. Asistolia y fibrilación. Centro Provincial de Formación de Navarra Autor: Fernando Ochoa (CPF) TODOS LOS DERECHOS RESERVADOS RECUERDO... ARTERIOSCLEROSIS Página 1 de 10 ARTERIOSCLEROSIS
Lección 32. Antiagregantes, Anticoagulantes y Fibrinolíticos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS
 Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER. DAVID VIVAS, MD, PhD
 ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox
 TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
TECNOLOGÍA EN SALUD DE INTERÉS Deferasirox 1. RESUMEN Título del reporte: Evaluación de efectividad y seguridad de deferasirox en Hemosiderosis Transfusional Información general de la tecnología: deferasirox
Trombólisis para la TVP
 Trombólisis para la TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre con mayor frecuencia
Trombólisis para la TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre con mayor frecuencia
Adecuación de tratamiento con nuevos anticoagulantes orales
 Adecuación de tratamiento con nuevos anticoagulantes orales Prevención primaria de episodios tromboembólicos venosos en pacientes adultos sometidos a cirugía de reemplazo total de CADERA O RODILLA. Dabigatrán
Adecuación de tratamiento con nuevos anticoagulantes orales Prevención primaria de episodios tromboembólicos venosos en pacientes adultos sometidos a cirugía de reemplazo total de CADERA O RODILLA. Dabigatrán
Puntos de aprendizaje
 Cómo investigar el dolor de pecho estable con sospecha de origen cardíaco mediante el uso de imágenes de acuerdo con el riesgo de enfermedad coronaria del paciente British Medical Journal Puntos de aprendizaje
Cómo investigar el dolor de pecho estable con sospecha de origen cardíaco mediante el uso de imágenes de acuerdo con el riesgo de enfermedad coronaria del paciente British Medical Journal Puntos de aprendizaje
ANEURISMA Dilatación focal de la arteria que supone un aumento de más del 50% del diámetro esperado"
 ANEURISMA Dilatación focal de la arteria que supone un aumento de más del 50% del diámetro esperado" pulmón corazón riñón ANEURISMA Johnston et al.j Vasc Surg 1991;13 : 452 Diámetro normal de la aorta
ANEURISMA Dilatación focal de la arteria que supone un aumento de más del 50% del diámetro esperado" pulmón corazón riñón ANEURISMA Johnston et al.j Vasc Surg 1991;13 : 452 Diámetro normal de la aorta
Mujeres - De I00 a I99
 . Defunciones según causas a 3 caracteres y edad. Mujeres. 203 - Mujeres - De I00 a I99 I00. Fiebre reumática sin mención de complicación cardíaca I0. Fiebre reumática con complicación cardíaca I02. Corea
. Defunciones según causas a 3 caracteres y edad. Mujeres. 203 - Mujeres - De I00 a I99 I00. Fiebre reumática sin mención de complicación cardíaca I0. Fiebre reumática con complicación cardíaca I02. Corea
Pregunta 1. Pregunta 2. Texto de la pregunta. Retroalimentación. Texto de la pregunta
 Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
Anticoagulación oral en atención primaria
 El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
CURSO INTENSIVO PRÁCTICO DE ECODOPPLER COLOR Y ESTUDIOS DIAGNÓSTICOS VASCULARES PERIFÉRICOS NO INVASIVOS
 Dirigido a: Médicos que deseen complementar sus conocimientos básicos para rendir el examen previo a la Maestría en Medicina Vascular dictada por la UCC (Curso Preparatorio). Médicos (cardiólogos, radiólogos,
Dirigido a: Médicos que deseen complementar sus conocimientos básicos para rendir el examen previo a la Maestría en Medicina Vascular dictada por la UCC (Curso Preparatorio). Médicos (cardiólogos, radiólogos,
Clasificaciones en la falla cardíaca
 Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Dabigatrán y Rivaroxaban: qué pueden aportar?
 Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Complicaciones de la insuficiencia venosa. Dr Luis M. Villalonga Martínez (Medicina General y Flebología)
 Complicaciones de la insuficiencia venosa Dr Luis M. Villalonga Martínez (Medicina General y Flebología) Venas profundas Están dentro de la masa muscular y van paralelas a la arteria principal y próximas
Complicaciones de la insuficiencia venosa Dr Luis M. Villalonga Martínez (Medicina General y Flebología) Venas profundas Están dentro de la masa muscular y van paralelas a la arteria principal y próximas
PROTOCOLO para la PREVENCIÓN de la ENFERMEDAD TROMBOEMBÓLICA VENOSA
 PROTOCOLO para la PREVENCIÓN de la ENFERMEDAD TROMBOEMBÓLICA VENOSA La trombosis venosa profunda (TVP) y embolia pulmonar (EP), pueden aparecer secundariamente a una intervención quirúrgica o una enfermedad
PROTOCOLO para la PREVENCIÓN de la ENFERMEDAD TROMBOEMBÓLICA VENOSA La trombosis venosa profunda (TVP) y embolia pulmonar (EP), pueden aparecer secundariamente a una intervención quirúrgica o una enfermedad
Dr. Juan Pablo Albisu ECOCARDIOGRAFÍA CON SPECKLE TRACKING
 Dr. Juan Pablo Albisu ECOCARDIOGRAFÍA CON SPECKLE TRACKING Ecocardiografía con Speckle Tracking (STE)es una nueva técnica de imagen ultrasónica no invasiva, que permite evaluar en forma objetiva y cuantitativa
Dr. Juan Pablo Albisu ECOCARDIOGRAFÍA CON SPECKLE TRACKING Ecocardiografía con Speckle Tracking (STE)es una nueva técnica de imagen ultrasónica no invasiva, que permite evaluar en forma objetiva y cuantitativa
