TRATAMIENTO DEL DOLOR ONCOLÓGICO INTENSO. Antonio Pernia R. y Luis Miguel Torres M.
|
|
|
- Carmelo Fuentes Peña
- hace 8 años
- Vistas:
Transcripción
1 TRATAMIENTO DEL DOLOR ONCOLÓGICO INTENSO Antonio Pernia R. y Luis Miguel Torres M.
2
3 Tratamiento del dolor oncológico intenso 1. INTRODUCCIÓN El dolor oncológico terminal intenso es una circunstancia tan previsible como necesariamente evitable, pero a pesar de los avances en los últimos diez años en torno al dolor las cifras que manejamos siguen siendo inaceptables: hasta el 30% de los pacientes tienen dolor en el momento del diagnóstico y está presente en un 60-80% en fases terminales. La introducción de las unidades del dolor y de los cuidados paliativos en la mayoría de hospitales ha supuesto un importante paso adelante si bien no es suficiente para abarcar todas las necesidades de este colectivo de pacientes y familiares 1. No cabe duda que el abordaje del dolor oncológico avanzado incluso refractario constituye un reto, no tan sólo desde el punto de vista médico sino ético. Los pacientes y más frecuentemente los familiares tienen importantes limitaciones a la hora de aceptar un tratamiento con opioides mayores, por las connotaciones sociales de los mismos o por la identificación de la morfina con la gravedad extrema. Otra importante limitación a la hora del tratamiento del dolor en pacientes con estados avanzados de su enfermedad es la posibilidad de que la propia analgesia desencadene la muerte del paciente, pero siempre como consecuencia de su proceso de base 2. Una buena máxima a seguir es la declaración de la Organización Médica Colegial y la Sociedad Española de Cuidados Paliativos, que afirma: La atención integral y la promoción de la calidad de vida en las fases más avanzadas de las enfermedades crónicas evolutivas y de los enfermos terminales, deben ser consideradas como un derecho fundamental de las personas y una prioridad para las administraciones y organizaciones sanitarias y sociales CLASIFICACIÓN DEL DOLOR ONCOLÓGICO Si bien son posibles varias clasificaciones del dolor oncológico, debemos apoyarnos en aquellas que nos puedan resultar especialmente útiles en dos aspectos fundamentales, por un lado en la valoración y diagnóstico de estos pacientes y, por otro lado, para plantear el abordaje terapéutico. Por su importancia, mencionamos dos clasificaciones una desde un punto de vista fisiopatológico y otra de los diferentes tipos de dolor oncológico ante los que nos podemos enfrentar en la práctica clínica 4. Desde un punto de vista fisiopatológico existen tres tipos de dolor (somático, visceral y neuropático) Tabla I. Tabla I Tipos de dolor oncológico Dolor somático Producido por lesión de piel, pleura, peritoneo, músculo, periostio o hueso. Es descrito como sordo, mordiente y continuo. Localizado en el lugar lesionado escasamente irradiado o referido. 179
4 Antonio Pernia R. y Luis Miguel Torres M. Tabla I (continuación) Tipos de dolor oncológico Dolor visceral Producido por lesión de víscera hueca o no. Es descrito como dolor constante, puede ser cólico, mal localizado e irradiado. Dolor neuropático La lesión inicial se encuentra en el sistema nervioso, el dolor puede y suele ser desproporcionado al daño inicial. Es descrito por el paciente como un dolor de características diferentes, como urente, continuo o paroxístico, en forma de descarga eléctrica o lancinante. Asociado frecuentemente a cambios sensoriales que se exploran como fenómenos de hiperalgesia y alodinia fundamentalmente, aunque son posibles otros fenómenos sensoriales. El control analgésico es diferente al abordaje de los otros tipos de dolor, hoy día disponemos de fármacos ya cada vez más denominados antineuropáticos (antiepilépticos, antidepresivos ). Es de interés conocer los diversos tipos de dolor y circunstancias que pueden presentar estos pacientes en el curso de su enfermedad y su presentación superpuesta o sucesiva en el tiempo. Así debemos conocer que existe: Dolor basal Dolor continuo, que pre cisa una medicación pautada, no a de manda, por lo general progresiva con la posibilidad de tener que administrar para su control, una dosis de rescate o fármacos coadyuvantes, ante su reacti vación. Crisis de dolor irruptivo Son exacerbacio nes transitorias, rápidas incluso fugaces sobre el dolor basal, que puede y debe estar controlado con la medicación pautada. Estas crisis se pueden clasificar a su vez como: Dolor incidental: de causa desenca denante conocida (con mayor frecuencia algún movimiento concreto) que se debe prevenir con dosis de analgesia extra. Lo padecen hasta un 65% de los pacientes terminales. Dolor irruptivo espontáneo: No tiene desencadenante y no es previsible al no obedecer a un patrón fijo. Se trata con dosis extra de analgesia, para que exista un mínimo tiempo de latencia entre la toma y el efecto analgésico. Dolor por fallo final de dosis Aparece cuando después de un tiempo variable, el paciente indica que 180
5 Tratamiento del dolor oncológico intenso tiene dolor antes de la siguiente toma de analgésico. Requiere una mayor dosis de analgésicos o una reducción del tiempo interdosis. Dolor neuropático Sus principales características se han comentado en al clasificación anterior. Dolor iatrogénico Dolor on cológico originado por los tratamientos a los que se somete el paciente, principalmente radioterapicos (radiodermitis, muco sitis, dolores neuropáticos y/o quimioterapicos (mucositis, dolor neuropático) Dolor refractario Hasta un 15% del dolor oncológico es resistente a mórfi cos, precisando para su tratamiento téc nicas propias de las unidades del dolor. Es necesario evaluarlo bien porque según el estudio DOME, no siempre informamos correctamente por escrito; ni se nos entiende y no empleamos bien los medios no farmacológicos y farmacológicos. No todo dolor refractario lo es y puede tratarse sólo de una mala orientación terapéutica. Dolor no oncológico en paciente con diagnóstico oncológico El paciente con cáncer (incluso en su fase terminal) puede sufrir dolor no relacionado con la enfermedad de base, que es a menudo difícil de detectar puesto que su presentación típica está desvirtuada por el estado del propio paciente o más frecuentemente por la analgesia que ya tiene pautada. Un ejemplo de consecuencias incluso fatales puede ser el dolor asociado a eventos isquémicos miocárdicos. Dolor total El dolor del cáncer es un dolor total que actúa negativamente sobre la salud física y mental del paciente, su capa cidad funcional, los recursos económi cos y la pérdida del ambiente social. Requiere su alivio una asistencia continuada y multidisciplinar que trate de cubrir las múltiples necesidades físicas (procedentes del tumor y sus tra tamientos, el mal control de los síntomas, las reacciones indeseables de los tratamientos), y de tipo emocional, social y espiritual, motivadas por la falta de información, ansiedad, aislamiento, abandono, problemas familiares y la burocracia que sufren estos enfermos VALORACIÓN DEL DOLOR ONCOLÓGICO Una vez detectado su existencia, es importante etiquetarlo según las normas de clasificación que se han propuesto anteriormente, no sólo para la prescripción terapéutica, sino principalmente para su seguimiento, monitorización de la respuesta y modificaciones en el tratamiento. La historia clínica del paciente con dolor oncológico debe contemplar los aspectos que se reseñan en el esquema que proponemos en la Tabla II. 181
6 Antonio Pernia R. y Luis Miguel Torres M. Tabla II Aspectos que se deben contemplar en la historia clínica del dolor oncológico Definición de las características del dolor Descripción de la extensión anatómica del dolor Posible respuesta a intervenciones terapéuticas previas Impacto del dolor en las actividades diarias, estado emocional y funcionamiento familiar y laboral Detección de síntomas o circunstancias asociadas que modifican la percepción del dolor Es primordial evaluar el síntoma dolor aislada y pormenorizadamente centrándonos es los aspectos fundamentales que se reseñan en la tabla III. Tabla III Evaluación del dolor oncológico Localización Intensidad Calidad Patrón horario Factores que lo aumenta y disminuyen Respuesta previa a analgésicos y modificadores de la enfermedad Efectos del dolor sobre la persona y sobre su vida diaria Impacto psicoafectivo En la valoración del paciente debemos acostumbrarnos a emplear estos instrumentos de medida para la monitorización del tratamiento: Escalas analgésicas, que son simples y sencillas para pasar al paciente y nos dan una idea del control y evolución del dolor. La figura 1 muestra una escala verbal simple tanto de dolor como de alivio del mismo. 0. SIN DOLOR 0. SIN ALIVIO DE DOLOR 1. DOLOR LEVE 1. ALIVIO LEVE 2. DOLOR MODERADO 2. ALIVIO PARCIAL 3. DOLOR SEVERO 3. ALIVIO COMPLETO Fig. 1: Escala verbal simple para la medición del dolor. 182
7 Tratamiento del dolor oncológico intenso La figura 2 muestra una escala analógica visual en la que el paciente identifica su intensidad de dolor con un punto de la regla que se le muestra No dolor Moderado Insoportable Fig. 2: Escala visual-analógica. También el cuestionario de McGill dónde se analizan múltiples dimensiones del dolor es especialmente útil en la práctica clínica diaria 6. De forma resumida y orientativa se exponen a continuación determinadas circunstancias clínicas a tener en cuenta en la valoración del dolor oncológico, debido bien a su prevalencia e importancia en el curso clínico. Dolor óseo Es el más frecuente. Las metástasis del cáncer de mama, pulmón, próstata, y el mieloma múltiple son sus principales causas. Los zonas más afectadas son la columna vertebral, cráneo, húmeros, costillas, pelvis y fémures. La gammagrafía suele ser la prueba diagnóstica de elección, seguida de resonancia magnética. Dolor de espalda La aparición de dolor de espalda en un paciente con cáncer indica que pueden existir metástasis. El cáncer de mama, pulmón, próstata y tiroides son sus principales causas. Las metástasis tienden a afectar a la columna dorsal. El dolor de espalda sin compromiso neurológico puede ser estudiado mediante una radiografía simple que detecta aproximadamente el 70% de las lesiones vertebrales. La TAC o la resonancia magnética estarán indicadas si la radiografía simple es normal y existe una sospecha alta de lesión. El dolor de espalda rápidamente progresivo o con compromiso neurológico, es una urgencia por la posible paraplejia que puede conllevar el retraso diagnóstico. Suele ser necesario iniciar tratamiento con corticoides intravenosos a dosis altas y valorar la necesidad de radioterapia o cirugía urgente. La TAC y la resonancia magnética son las pruebas complementarias a realizar. Cefaleas Se deben explorar sus características para descartar la posible existencia de metástasis o tumores mediante la TAC o la RMN. Dolor abdominal y pélvico El dolor es de tipo visceral y las náuseas y vómitos son síntomas acom pañantes. 183
8 Antonio Pernia R. y Luis Miguel Torres M. Los cánceres de recto y del tracto genitourinario suelen causar dolor pélvico. El cáncer de páncreas en estadios avanzados, produce dolor abdominal en el 90% de los pacientes. Otras causas frecuentes de dolor abdominal son la radioterapia y las adherencias secundarias a cirugía. Dolor postquirúrgico Existen cuatro síndromes dolorosos típicos postcirugía oncológica. Son de tipo de dolor neuropático y su empeoramiento puede indicar una recidiva del cáncer. Dolor postmastectomía: Es descrito como quemazón y sensación de opresión en la axila y parte superior del brazo. Dolor postamputación de una extremidad: Puede ser dolor del muñón, del miembro fantasma o ambos. Es más frecuente en la amputación de miembros inferiores. Dolor postoracotomía: Las causas del dolor son la lesión de nervios intercostales y de las articulaciones costocondrales y costovertebrales. El dolor en el brazo ipsilateral suele producirse por lesión de los músculos dorsal ancho y serrato anterior. Dolor postdisección radical del cuello: Es debido a lesión del plexo cervical. Se localiza en la cara anterolateral del cuello y se irradia al hombro. El diagnóstico precoz de estas entidades es la clave para el control del dolor, a mayor demora, mayor dificultad en el tratamiento. Plexopatía braquial Sus manifestaciones clínicas habituales son dolor de hombro y brazo, síndrome de Horner y/o debilidad y atrofia de los músculos de la mano. Sus causas más frecuentes son: el síndrome de Pancoast, en el contexto de un cáncer de pulmón o de mama y la radioterapia. Otras causas no oncológicas a tener en cuenta son: osteoartritis, bursitis del hombro y radiculopatías cervicales, cuyo abordaje terapéutico es radicalmente diferente. Plexopatía lumbosacra Se caracteriza por dolor, que puede irradiarse con debilidad de los miembros inferiores. Pueden existir alteraciones en la función de la vejiga urinaria y/o en la defecación. Los tipos de cáncer que producen este problema son los tumores pélvicos, sarcomas, linfomas y metástasis de cáncer de mama, así como las recidivas o localizaciones retroperitoneales, que suelen dar esta sintomatología muy precozmente. La valoración diagnóstica viene dada por la RMN si existen datos de irritación radicular. Si no es posible, se puede iniciar la aproximación diagnóstica con radiología convencional o gammagrafía. Plexopatía cervical El dolor se localiza en el oído y en la cara anterior del cuello. Puede acompañarse de síndrome de Horner y/o parálisis del nervio frénico. Estudio diagnóstico: resonancia magnética con contraste. 184
9 Tratamiento del dolor oncológico intenso Neuropatía periférica El cáncer puede afectar directamente a cualquier nervio. La neuropatía sensorial dolorosa es un síndrome paraneoplásico asociado a cáncer de pulmón de células pequeñas, de mama, ovario y colon. El mieloma múltiple se asocia con frecuencia a neuropatía dolorosa sensitivo-motora, a quimioterapia con cisplatino, taxanes y alcaloides de la vinca, que producen con frecuencia neuropatía periférica dolorosa con disestesias, sensación de quemazón en los pies y manos y alteraciones en la sensibilidad vibratoria y propioceptiva ABORDAJE TERAPÉUTICO Realizada la valoración del paciente con dolor oncológico debemos estar en condiciones de aportarle el mejor plan terapéutico a nuestro alcance, informando siempre de los posibles efectos adversos de los fármacos, principalmente al inicio del tratamiento 8,9. Se procurará: Tratar la causa del dolor Instaurar el tratamiento lo antes posible para evitar sufrimiento. Utilizar las diferentes posibilidades terapéuticas existentes para conseguir el control más adecuado del dolor. El pilar de la estrategia terapéutica se basa a día de hoy en la Escalera analgésica de la OMS. Figura 3 Fig. 3: Escalera analgésica de la OMS. Se expone la figura de la escalera analgésica a modo de rampa ascendente, por aproximarla a la teoría del ascensor analgésico cada vez más vigente, en el que proponemos iniciar el tratamiento en el punto que el dolor del paciente nos lo indique, obviando el paso por escalones anteriores si por la experiencia clínica sabemos que no nos van a aportar ningún beneficio terapéutico 10. FÁRMACOS DISPONIBLES Y VÍAS DE ADMINISTRACIÓN El armamentarium del que disponemos en la actualidad se expone de forma resumida en las tablas IV, V y VI. Nos centraremos principalmente en los opioides que a día de hoy son el pilar básico sobre el que se sustenta la analgesia del paciente oncológico, sin dejar de contemplar los analgésicos menores clásicos como el metamizol o el paracetamol 11,12. De forma breve se hará mención a otros analgésicos y coadyuvantes. 185
10 Antonio Pernia R. y Luis Miguel Torres M. Tabla IV Analgésicos opioides débiles 13 Tramadol Dosis inicial: mg cada 6-8 horas. Dosis máxima: 400 mg diarios repartidos cada 6-8 horas. Vía: Oral, rectal, subcutánea, intramuscular o intravenosa. Es especialmente útil cuando se superpone algún componente de dolor neuropático. Se debe manejar con precaución en el paciente añoso o polimedicado. Precaución en la asociación con antidepresivos serotoninérgicos. Codeína Dosis inicial: 30 mg cada 4-6 horas. Dosis máxima: 60 mg/4horas. Vía: oral o rectal. Precaución: insuficiencia hepática e insuficiencia renal. Puede ser de elección en pacientes con tos irritativa persistente. Tabla V Analgésicos opioides potentes Morfina oral 14,15,16 Es el opioide potente de referencia en el dolor oncológico intenso. No tiene techo analgésico. Siempre que sea posible, se utilizará por vía oral, porque es igual de eficaz que otras vías. Presentaciones disponibles Morfina de acción rápida: se administra cada cuatro horas. Existen comprimidos de 10 y 20 mg que se puede fraccionar o pulverizar. También hay solución oral en unidosis, de fácil administración en pacientes con dificultad para la deglución. Morfina de liberación retardada: cada doce horas. Inicio de tratamiento Se empieza por Morfina oral rápida ya que las dosis analgésicas se pueden ajustar con mayor rapidez. Dosis inicial Paciente NO tratado previamente con opioides: 5-10 mg cada 4 horas. Paciente tratado previamente con opioides: calcular la dosis diaria total equianalgésica de morfina y repartirla en dosis cada 4 horas. Transcurridas 24 horas desde el inicio del tratamiento, si el paciente: Si tiene dolor: se mantienen las mismas dosis cada 4 horas. Si continúa con dolor: se aumenta la dosis diaria total en un 50% y así cada 24 horas hasta obtener un alivio adecuado del dolor.
11 Tratamiento del dolor oncológico intenso Agudizaciones del dolor El paciente puede sufrir crisis agudas de dolor a lo largo del tratamiento, por lo que se pautarán dosis suplementarias de Morfina rápida (dosis: 10% de la dosis diaria total utilizada), que se podrán repetir cada hora hasta lograr un control adecuado del dolor. Incremento de dosis Si se necesitan más de tres dosis suplementarias/día, se aumentará la dosis diaria total de morfina, en un 50 % de la Dosis total y se repartirá cada 12 horas. Morfina subcutánea Está indicada si el paciente no puede utilizar la vía oral. Uso clínico Dosis inicial: o Paciente NO tratado previamente con opioides: 5-10 mg cada 4-6 horas. o Paciente tratado previamente con opioides: calcular la dosis diaria total equianalgésica de morfina y repartirla en dosis cada 4-6 horas. Incremento de dosis: si el paciente continúa con dolor transcurridas 24 horas, se aumentará la dosis total diaria en un 50% y así cada 24 horas hasta obtener un alivio adecuado del dolor. Agudizaciones del dolor oncológico: Se administrarán dosis suplementarias de morfina (10% de la dosis diaria total), que se podrán repetir cada hora hasta lograr un control adecuado de la agudización del dolor. Modo de administración: Se coloca una aguja del calibre 27 G tipo palomita en el tejido subcutáneo del paciente para no pinchar al paciente en cada administración. También existe la posibilidad de administrar la morfina mediante infusión continua. Cómo pasar de Morfina oral a subcutánea? La dosis de Morfina subcutánea a administrar en 24 horas se obtiene dividiendo por tres la dosis diaria total de Morfina oral. La dosis obtenida se reparte cada cuatro horas. Cómo pasar de Morfina subcutánea a oral? Multiplicar por tres la dosis diaria total de Morfina subcutánea. La dosis obtenida se repartirá en dos dosis (cada 12 horas) si se utiliza Morfina retardada, o bien en seis dosis (cada cuatro horas) si se utiliza Morfina rápida. 187
12 Antonio Pernia R. y Luis Miguel Torres M. Fentanilo transdérmico 17,18,19,20 No tiene techo analgésico. Se administra por vía transdérmica mediante parches. El efecto analgésico comienza a las horas. Al retirarlos e interrumpir su uso, la analgesia continúa durante 16 a 24 horas. Uso clínico: es especialmente útil en: Pacientes con dificultad o imposibilidad para utilizar la vía oral. Intolerancia a los efectos secundarios de otros opioides potentes. Pacientes con cuadro clínico compatible con obstrucción intestinal parcial. Pacientes con obstrucción del conducto biliar. Pacientes con insuficiencia renal. Inicio de tratamiento: Pacientes NO tratados con opioides potentes: Utilizar parches de 12 ó 25 mcg /h Cómo iniciar tratamiento con Fentanilo en pacientes tratados previamente con opioides?: Calcular la dosis equianalgésica de fentanilo o Si el paciente tomaba morfina oral, dividir por dos la dosis (en mg) diaria total utilizada en las últimas 24 horas. o Junto con el primer parche, al paciente se le administrará la última dosis de opioide retardado. Si recibía Morfina rápida oral o subcutánea se la administrarán las tres dosis siguientes tras colocar el primer parche. Continuación del tratamiento: Los parches se cambian cada tres días. Un 25% de los pacientes pueden precisar cambio cada 48 horas, para paliar el dolor por fallo de final de dosis. Si el paciente tiene mal controlado el dolor, se incrementará la dosis previa de Fentanilo transdérmico al menos un 50 %. Cómo pasar de Fentanilo transdérmico a Morfina?: Multiplicar por dos la dosis del parche de fentanilo transdérmico, así se obtiene la dosis (en mg) diaria total correspondiente de Morfina oral. Si se utiliza Morfina subcutánea se administrará un tercio de la dosis diaria total oral repartida cada 4-6 horas. 188
13 Tratamiento del dolor oncológico intenso Citrato de Fentanilo oral transmucoso 21,22 Indicaciones: Dolor irruptivo oncológico, en pacientes previamente tratados con opioides mayores o potentes. Presentaciones: 200, 400, 600, 800, 1200 y 1600 mcg. Titulación o ajuste de dosis: La dosis adecuada para cada paciente se determina de modo individual y no puede predecirse sobre la base de la dosis de mantenimiento con opioides. Si es necesaria más de una unidad de dosificación por agudización, se debe considerar el aumento de la dosis hasta la siguiente concentración disponible. Mantenimiento: Determinada la dosis eficaz (aquella que permita tratar con eficacia un episodio con una sola unidad) debe mantenerse dicha dosis y limitar el consumo a un máximo de cuatro a seis unidades al día. Reajuste de la dosis: Si se aumenta la dosis del opioide de acción prolongada, es posible que también sea necesario revisar la dosis de citrato de fentanilo oral transmucoso. Oxicodona 23,24 Opioide potente indicado en el tratamiento del dolor severo. Inicio de tratamiento: Utilizar oxicodona oral rápida para ajustar con mayor rapidez. Dosis inicial: o Paciente NO tratado previamente con opioides: 5 mg cada 4-6 horas. o Paciente tratado previamente con opioides: calcular la dosis diaria total equianalgésica (tabla 3) y repartirla en dosis cada 4-6 horas. Transcurridas 24 horas desde el inicio del tratamiento, si el paciente: o No tiene dolor: se mantienen las mismas dosis cada 4-6 horas. o Continúa con dolor: se aumenta la dosis diaria total en un 25-50% y así cada 24 horas hasta obtener un alivio adecuado del dolor. o Se puede hacer la conversión a Oxicodona de liberación retardada sumando la dosis de Oxicodona de liberación rápida y dividiéndola en dos tomas. Agudizaciones del dolor Administrar dosis suplementarias de oxicodona rápida (dosis: 10-15% de la dosis diaria total utilizada), y repetir cada 1-2 h. hasta lograr un control adecuado. Incremento de dosis Si se necesita más de 2-3 dosis suplementarias en un día, aumentar la dosis diaria total de oxicodona, con un incremento de un % la dosis diaria total. Repartirá c/ 12 h. 189
14 Antonio Pernia R. y Luis Miguel Torres M. Buprenorfina transdérmica 25,26 Es un opioide agonista-antagonista, lo que condiciona su acción analgésica, efectos secundarios y puede originar un cuadro de abstinencia si es administrado a pacientes que toman opioides agonistas puros. Tiene techo analgésico. Inicio de tratamiento: Pacientes NO tratados con opioides potentes: Utilizar parches de 35 mcg /h Pacientes tratados previamente con opioides: Calcular la dosis equianalgésica Continuación del tratamiento: Los parches se cambian cada tres días. Agudizaciones del dolor Un comprimido (0,2 mg) de Buprenorfina sublingual. Puede repetirse a las 12 h. Si precisa tres o cuatro comprimidos diarios de Buprenorfina sublingual debe utilizar el parche de la siguiente concentración. Dosis máxima diaria: Dos parches de 70 microgramos/hora. La Tabla 6, muestra una orientación de dosis equianalgésicas de los opioides más frecuentemente utilizados 27. Tabla VI Dosis equianalgésicas de los opioides más frecuentemente utilizados en el tratamiento del dolor oncológico Opioide: mg/24 h Morfina, oral mg 90 mg mg 200 mg Morfina, parenteral mg 30 mg 40 mg 80 mg Fentanilo, transdérmico 25 mcg/h 50 mcg/h 75 mcg/h 100 mcg/h Oxicodona 20 mg 60 mg 80 mg 160 mg Buprenorfina transdérmica 35 mcg/h. 52,5 mcg/h. 70 mcg/h. 2x70 mcg/h. Buprenorfina, sublingual 0,4-0,8 mg 1,2 mg 1,6 mg 3,2 mg Tramadol, oral mg 450 mg 600 mg Tramadol, parenteral mg 300 mg 400 mg Los principales efectos secundarios de los opioides son 28 : Estreñimiento. Realizar profilaxis y tratamiento enérgico si se presenta. Náuseas y vómitos. Evaluar una causa orgánica. Se tratan con metoclopramida. En las fases terminales es muy útil el haloperidol. 190
15 Tratamiento del dolor oncológico intenso Sedación y alteración de las funciones cognitivas: Evaluar causas orgánicas. Tratamiento: psicoestimulantes o neurolépticos. Probar rotación a vía s.c. Depresión respiratoria: Su riesgo en pacientes con dolor oncológico es mínimo. Prurito. Tratarlo con antihistamínicos. Mioclonias. Pueden revertir con clonazepán (0,5-2 mg cada 8 horas) e hidratación adecuada. Sudoración. Responder a corticoides o anticolinérgicos. Retención urinaria. Puede precisar sondaje. COADYUVANTES ANALGÉSICOS Son medicamentos que pertenecen a diferentes grupos farmacéuticos. Se utilizan asociados a los analgésicos en el tratamiento del dolor oncológico, sobretodo si además del dolor oncológico concurren otros tipos de dolor, o predomina el componente neuropático 29. Corticoides 30 La analgesia es debida a su acción antiinflamatoria. La dexametasona tiene la mayor potencia antiinflamatoria. Dosis habituales: 8-40 mg cada 24 horas durante 3-5 días. Vía oral o parenteral. La dosis será reducida a la mínima eficaz para reducir sus efectos secundarios. El tratamiento prolongado está indicado en dolor por metástasis óseas, hipertensión intracraneal, tumores de cara o cuello, compresión medular, nerviosa y hepatomegalia. Antidepresivos Su indicación principal es el dolor neuropático. La Amitriptilina y otros tricíclicos tienen una eficacia similar. Los inhibidores selectivos de la recaptación de la serotonina no han demostrado ser útiles. Son especialmente útiles los antidepresivos duales (serotoninérgicos y noradrenérgicos) por su mejor perfil de seguridad. Amitriptilina: Dosis inicial: 25 mg al acostarse. (Ancianos y pacientes debilitados10 mg). Incremento de dosis: mg cada semana si el paciente tiene dolor. Dosis máxima: mg diarios. No pueden sobrepasarse los niveles plasmáticos máximos. Venlafaxina Dosis inicial de 75 mg de venlafaxina retard al día con incrementos a 150 o 225 mg en función de la evaluación del dolor. Controlar tensión arterial y ritmo cardíaco a dosis elevadas. Duloxetina Dosis de inicio de 30 mg al día, con incremento de dosis a 60 mg según evolución clínica. Precaución en pacientes con alteración de la función hepática. 191
16 Antonio Pernia R. y Luis Miguel Torres M. Anticonvulsivantes 31,32 Su indicación principal es el dolor oncológico neuropático. Son eficaces: gabapentina, pregabalina, clonazepan, fenitoína, ácido valproico y carbamacepina. La dosis analgésica adecuada para cada paciente se determina de modo individual, sin sobrepasar los niveles plasmáticos máximos de cada medicamento. El efecto analgésico puede tardar cuatro semanas. Si un anticonvulsivante no es útil, usar otro anticonvulsivante. Gabapentina Dosis inicial. Día 1º: 300 mg a la noche. Día 2º: 300 mg cada 12 horas. Día 3º y siguientes: 300 mg cada 8 horas. Incremento de dosis: El 7º día, si el paciente tiene dolor, aumentar 300 mg la dosis diaria, y así cada 5-7 días hasta la dosis máxima (3600mg). Precauciones: Las dosis deben ser reducidas en insuficiencia renal. Pregabalina Profármaco de la gabapentina con mejor perfil de seguridad Inicio de dosis con mg nocturnos con incremento graduales hasta dosis máximas de 300 mg cada 12 horas. Clonazepan Dosis inicial: mg a la noche. Incremento de dosis: Al 4º día pautar 0,5-1 mg cada 12-8 horas. Cada semana incrementos progresivos hasta dosis máxima. Dosis máxima: Habitualmente: 4-8 mg diarios repartidos cada 8 horas. Debido a su efecto sedante puede ser útil en pacientes con ansiedad. Bifosfonatos 33 Indicación: dolor debido a metástasis óseas, si los analgésicos o la radioterapia fueron inefectivos. Si la analgesia es efectiva: se manifiesta en el plazo de 14 días y puede durar por 4-6 semanas. Si no son efectivos: Puede realizarse un nuevo ciclo de tratamiento después de 2 semanas. Si el 2º ciclo tampoco es eficaz, no deben realizarse más intentos. Vía intravenosa (uso hospitalario): Zoledrónico: dosis de 4 mg, repetir si es eficaz cada 4 semanas. Efectos secundarios: Náuseas y vómitos. Necrosis mandibular con el tratamiento intravenoso. 192
17 Tratamiento del dolor oncológico intenso TRATAMIENTO INVASIVO DEL DOLOR ONCOLÓGICO TERMINAL REFRACTARIO Son técnicas reservadas para el tratamiento del dolor oncológico refractario que no ha podido ser controlado con los tratamientos que se han expuesto anteriormente, a las dosis óptimas y con el tratamiento coadyuvante indicado en cada caso 34. El desarrollo farmacológico de los últimos 10 años ha condicionado una disminución significativa en el uso de las técnicas invasivas en el tratamiento del dolor oncológico. Las que con más frecuencia se utilizan se exponen en la Tabla VII. Tabla VII Técnicas Invasivas en el tratamiento del dolor oncológico refractario Neuromodulación Estimulación eléctrica medular Bloqueos nerviosos Técnicas neuroquirúrgicas Las principales indicaciones para su empleo son: Dolor severo que no responde a tratamiento convencional optimizado, efectos secundarios intolerables en la escalada progresiva de dosis e imposibilidad de uso de cualquier otra vía de administración (oral, transdérmica o subcutánea). NEUROMODULACIÓN Entendemos como neuromodulación, la administración de fármacos a través de la vía espinal, para modificar la percepción del estímulo doloroso. La administración espinal de fármacos en el dolor oncológico tiene aproximadamente 30 años de historia. Como gold estándar se utiliza la morfina, que es el único fármaco aprobado por la FDA para su administración espinal. En caso de no poderse emplear la morfina, pueden usarse: fentanilo, sufentanilo, metadona o meperidina. Se administran junto a otros fármacos principalmente en función del tipo de dolor, así en dolor visceral o somático se emplean opioides con anestésicos locales y en modelos de dolor neuropático se emplean principalmente los anestésicos locales junto con alfa-2-agonistas. La administración espinal incluye tanto la vía epidural como la intratecal, porque no existen diferencias en cuanto a la eficacia a dosis equianalgésicas. La elección de una u otra se va a realizar en función de las contraindicaciones para cada una de ellas o de la expectativa de vida del enfermo. Para la elección de una técnica según la expectativa de vida se propone en el siguiente esquema: Expectativa muy corta (menos de un mes): Optar por otra vía de administración, generalmente subcutánea. Expectativa entre 1-6 meses: sistema de administración espinal implantado, con bomba de infusión externa Expectativa más de 6 meses: sistema totalmente implantable En los criterios de selección debemos tener en cuenta: que se trate de un dolor refractario como se ha definido, que presente efectos adversos 193
18 Antonio Pernia R. y Luis Miguel Torres M. en otras vía de administración, que no exista contraindicación para la vía espinal, que tengamos tests a opioides espinales positivos, una expectativa de vida de más de un mes y que exista apoyo socio-familiar. Entre las contraindicaciones más importantes son las alteraciones de la coagulación, la sepsis o infecciones en el lugar de punción o las causas anatómicas como limitación a la técnica.el consentimiento informado es necesario en el momento de la instauración de estos tratamientos. En la tabla VIII se exponen de forma resumida las características de los diferentes fármacos de uso espinal. Tabla VII Fármacos de uso espinal Opioides Tienen acción directa sobre receptores del sistema nervioso central El gold estandar es la morfina, opioide que al ser hidrofílico, tiene un tiempo de latencia más largo, una mayor duración de efecto y una eliminación más tardía del liquido cefalorraquídeo. Su ventaja fundamental es su mayor capacidad analgésica con menos dosis respecto a otras vías y aunque los efectos secundarios son los mismos que en otras formas de administración su incidencia es menos frecuente. Produce menos tendencia al desarrollo de tolerancia y dependencia. Las dosis son individuales en función de la administrada por otra vía. De modo orientativo: 300 mg morfina oral=100 mg parenteral= 10 mg epidural= 1 mg intratecal. Es necesario hacer un test previo de respuesta donde se obtenga un alivio de más de 50%. Las dosis propuestas para pacientes que no toman previamente opioides son 2-4 mg epidural, mg intratecales. Anestésicos locales Se suelen utilizar en pequeñas dosis, para minimizar los efectos secundarios de los opioides, disminuir la tolerancia o cuando la respuesta a opioides no es completa. Su administración suele venir limitada por el secundarismo, retención de orina, paresias, parestesias, interferencia en la deambulación e hipotensión ortostática. El más usado es la Bupivacaina, amida, que potencia los opioides, especialmente indicado para dolores neuropáticos. Uso epidural e intratecal. También se utiliza la Ropivacaina, amida con menos potencial tóxico que bupivacaina y menos bloqueo motor a dosis equivalentes. 194
19 Tratamiento del dolor oncológico intenso Agonistas alfa 2 adrenérgicos Principalmente y casi exclusivo la Clonidina, que facilita anlagesia por acción sobre receptores alfa 2 adrenérgicos de la médula espinal, además de tener un efecto similar a los anestésicos locales. Tiene su uso limitado a dolor oncológico refractario a opioides y/o anestésicos locales o bien en los que ha aparecido tolerancia o con un predominio de dolor neuropático. Generalmente se administra con opioides o anestésicos locales. Sus efectos secundarios principales son, sedación, hipotensión o bradicardia. Agonistas Gaba El Baclofeno que estaría únicamente indicado en caso de existir un componente de espasticidad. Otros Ketamina Ziconotide (de reciente introducción con papel prometedor en todos aquellos dolores refractarios) Midazolam Neostigmina Haloperidol Respecto a los sistemas de liberación de fármacos debemos recordar que se indican en función de la esperanza de vida del paciente, y que existen tres formas principales de administrarlos: Sistemas exteriorizados, catéter espinal que se tuneliza subcutáneamente hasta su salida por un punto en la piel, está desechado para uso intratecal. Catéter espinal, conectado a un sistema implantable tipo port o reservorio subcutáneo, a través del cual se administra la medicación, mediante sistemas elastoméricos o de bombas de infusión. Sistemas totalmente implantables con bomba de infusión de fármacos, que a su vez puede ser mecánica o de flujo fijo en las que la dosis se varía en función de la concentración del fármaco, o bombas programables. La tabla IX resume las complicaciones asociadas a la infusión espinal. 195
20 Antonio Pernia R. y Luis Miguel Torres M. Tabla IX Complicaciones de la infusión espinal Por la cirugía Seromas o abscesos Infección o hemorragia en la zona de la herida Infección del catéter Infección meningea Absceso epidural Por el catéter Desplazamiento Oclusión Rotura Granulomas en la punta del catéter Por la bomba de infusión Fallo de bomba Torsión de la bomba Error en llenado o programación ESTIMULACIÓN ELÉCTRICA MEDULAR Es una técnica analgésica de elección empleada como cuarto escalón en modelos de dolor neuropático y en dolores vasculares, con suficiente experiencia para su uso. En el dolor oncológico suele quedar reservada para dolores refractarios de tipo: radicular por infiltración de plexos, neuritis post irradiación, neuralgias concomitantes en pacientes oncológicos y dolor post toracotomía, dolor post resección radical de tumores pélvicos. La limitación viene dada por el elevado coste de los sistemas de estimulación eléctrica. BLOQUEOS NERVIOSOS En un intento de controlar el dolor refractario al cáncer, se han inyectado anestésicos locales y agentes neurolíticos en diversos nervios y ganglios. Aunque dados los avances del tratamiento analgésico (fármacos, sistemas implantables de liberación de fármacos y técnicas neuroquirúrgicas), la utilización de técnicas neurolíticas se ha reducido de manera importante (menos de un %). Aún así, los bloqueos neurolíticos pueden ser efectivos en el control del dolor intratable del cáncer en pacientes seleccionados. Múltiples estudios documentan la eficacia de estas técnicas en cuanto a reducción de la intensidad del dolor y consumo de analgésicos, 196
Tratamiento dolor crónico relacionado con el cáncer
 En el tratamiento del dolor crónico oncológico la OMS propone un esquema terapéutico, "la escalera analgésica". Ante el control insuficiente del dolor con los fármacos de un escalón se subirá al siguiente.
En el tratamiento del dolor crónico oncológico la OMS propone un esquema terapéutico, "la escalera analgésica". Ante el control insuficiente del dolor con los fármacos de un escalón se subirá al siguiente.
Dolor neuropático en el paciente oncológico. Dra. Marcela Silva M. Neuróloga
 Dolor neuropático en el paciente oncológico Dra. Marcela Silva M. Neuróloga Caso clínico INC 2004: Paciente con antecedentes de cáncer de mama derecho. Ganglios axilares + Mastectomía total+ Qt+ Hormonoterapia
Dolor neuropático en el paciente oncológico Dra. Marcela Silva M. Neuróloga Caso clínico INC 2004: Paciente con antecedentes de cáncer de mama derecho. Ganglios axilares + Mastectomía total+ Qt+ Hormonoterapia
Tratamiento del dolor oncológico terminal intenso
 REVISIONES Tratamiento del dolor oncológico terminal intenso A. Pernia 1, L. M. Torres 2 1 Facultativo especialista de área de Anestesiología Reanimación y Unidad de Tratamiento del dolor Hospital Universitario
REVISIONES Tratamiento del dolor oncológico terminal intenso A. Pernia 1, L. M. Torres 2 1 Facultativo especialista de área de Anestesiología Reanimación y Unidad de Tratamiento del dolor Hospital Universitario
El dolor desde la perspectiva de Medicina Interna. Luis Audibert HGU Gregorio Marañón Junio 2009
 El dolor desde la perspectiva de Medicina Interna Luis Audibert HGU Gregorio Marañón Junio 2009 Justificación Alta prevalencia de dolor en nuestras historias clínicas. Tradicional infraestimación del síntoma.
El dolor desde la perspectiva de Medicina Interna Luis Audibert HGU Gregorio Marañón Junio 2009 Justificación Alta prevalencia de dolor en nuestras historias clínicas. Tradicional infraestimación del síntoma.
Ensayos Clínicos en Oncología
 Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
Ensayos Clínicos en Oncología Qué son y para qué sirven? www.seom.org ESP 05/04 ON4 Con la colaboración de: Una parte muy importante de la Investigación en Oncología Médica se realiza a través de Ensayos
TUMOR CEREBRAL 15 CUESTIONES LAS MÁS FRECUENTES. Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos.
 TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
Atención médica al final de la vida. Conceptos
 Atención médica al final de la vida. Conceptos Organización Médica Colegial Sociedad Española de Cuidados Paliativos (SECPAL) Madrid, 11 de enero 2002 Miembros de la Comisión Luis Ciprés Casasnovas Juan
Atención médica al final de la vida. Conceptos Organización Médica Colegial Sociedad Española de Cuidados Paliativos (SECPAL) Madrid, 11 de enero 2002 Miembros de la Comisión Luis Ciprés Casasnovas Juan
EL TRATAMIENTO CON FÁRMACOS DE LA FIBROMIALGIA Y DEL SÍNDROME DE FATIGA CRÓNICA
 EL TRATAMIENTO CON FÁRMACOS DE LA FIBROMIALGIA Y DEL SÍNDROME DE FATIGA CRÓNICA Autor: Dr. Javier Rivera Redondo. Unidad de Reumatología Instituto Provincial de Rehabilitación. Hospital Universitario Gregorio
EL TRATAMIENTO CON FÁRMACOS DE LA FIBROMIALGIA Y DEL SÍNDROME DE FATIGA CRÓNICA Autor: Dr. Javier Rivera Redondo. Unidad de Reumatología Instituto Provincial de Rehabilitación. Hospital Universitario Gregorio
Anexo I Conclusiones científicas y motivos para la modificación de las condiciones de las autorizaciones de comercialización
 Anexo I Conclusiones científicas y motivos para la modificación de las condiciones de las autorizaciones de comercialización Conclusiones científicas Teniendo en cuenta lo dispuesto en el Informe de Evaluación
Anexo I Conclusiones científicas y motivos para la modificación de las condiciones de las autorizaciones de comercialización Conclusiones científicas Teniendo en cuenta lo dispuesto en el Informe de Evaluación
ALERGIA A MEDICAMENTOS
 ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
ALERGIA A MEDICAMENTOS 1 QUE REACCIONES ADVERSAS PUEDEN CAUSAR LOS MEDICAMENTOS? Los medicamentos tienen como función curar enfermedades pero sin embargo en ocasiones pueden causar problemas. Dentro de
HIPERPARATIROIDISMO. Anatomía. 1.- Qué son las glándulas paratiroideas?
 HIPERPARATIROIDISMO Anatomía 1.- Qué son las glándulas paratiroideas? Suelen ser 4 glándulas pequeñas (a veces son 5-6) situadas 2 a cada lado de la glándula tiroidea y colocadas en la porción superior
HIPERPARATIROIDISMO Anatomía 1.- Qué son las glándulas paratiroideas? Suelen ser 4 glándulas pequeñas (a veces son 5-6) situadas 2 a cada lado de la glándula tiroidea y colocadas en la porción superior
Autor: Dres. Freynhagen R, Serpell M, Latymer M y colaboradores Fuente: SIIC Pain Practice 1-11, Nov 2013. Introducción y objetivos
 Importancia de la titulación 05 ENE 15 Seguridad de la pregabalina para el tratamiento de los pacientes con dolor neuropático La pregabalina es una droga de primera línea para el tratamiento de pacientes
Importancia de la titulación 05 ENE 15 Seguridad de la pregabalina para el tratamiento de los pacientes con dolor neuropático La pregabalina es una droga de primera línea para el tratamiento de pacientes
8. Sedación paliativa
 8. Sedación paliativa Preguntas para responder: Cuáles son las indicaciones para realizar una sedación paliativa? Cómo debe ser el proceso de la toma de decisiones en la sedación paliativa? Cuáles son
8. Sedación paliativa Preguntas para responder: Cuáles son las indicaciones para realizar una sedación paliativa? Cómo debe ser el proceso de la toma de decisiones en la sedación paliativa? Cuáles son
MATERIAL PSICOEDUCATIVO SOBRE EL TRASTORNO DE ANSIEDAD GENERALIZADA
 MATERIAL PSICOEDUCATIVO SOBRE EL TRASTORNO DE ANSIEDAD GENERALIZADA Qué es el Trastorno de Ansiedad Generalizada? El Trastorno de Ansiedad Generalizada (TAG) se caracteriza principalmente por la presencia
MATERIAL PSICOEDUCATIVO SOBRE EL TRASTORNO DE ANSIEDAD GENERALIZADA Qué es el Trastorno de Ansiedad Generalizada? El Trastorno de Ansiedad Generalizada (TAG) se caracteriza principalmente por la presencia
MIELOMA MULTIPLE. Se manifiesta en estos pacientes, debilidad, fatiga, y hemorragias como consecuencia de una medula ósea insuficiente.
 MIELOMA MULTIPLE 1. Qué es el mieloma múltiple? Es un cáncer de unas células llamadas plasmáticas, que nacen de nuestro sistema de defensa llamado también inmunológico, éstas células que producen a las
MIELOMA MULTIPLE 1. Qué es el mieloma múltiple? Es un cáncer de unas células llamadas plasmáticas, que nacen de nuestro sistema de defensa llamado también inmunológico, éstas células que producen a las
Cuidados Paliativos a Distancia Psic. Rafael Rodríguez Patricio Secretaría de Salud del Distrito Federal
 Cuidados Paliativos a Distancia Psic. Rafael Rodríguez Patricio Secretaría de Salud del Distrito Federal DEFINICIONES "Cuidado total activo de los pacientes cuya enfermedad no responde a tratamiento curativo.
Cuidados Paliativos a Distancia Psic. Rafael Rodríguez Patricio Secretaría de Salud del Distrito Federal DEFINICIONES "Cuidado total activo de los pacientes cuya enfermedad no responde a tratamiento curativo.
Algunas consideraciones sobre el Síndrome Antifosfolípido Primario
 Anexos Anexo 1 Algunas consideraciones sobre el Síndrome Antifosfolípido Primario El síndrome antifosfolípido, descrito inicialmente como lupus eritematoso sistémico, aparece en personas que no reúnen
Anexos Anexo 1 Algunas consideraciones sobre el Síndrome Antifosfolípido Primario El síndrome antifosfolípido, descrito inicialmente como lupus eritematoso sistémico, aparece en personas que no reúnen
LA CALIDAD DE VIDA EN EL PACIENTE ONCOLÓGICO. Dr. D. JUAN IGNACIO ARRARÁS URDÁNIZ. Profesor tutor de UNED Pamplona y Doctor en Psicología
 LA CALIDAD DE VIDA EN EL PACIENTE ONCOLÓGICO Dr. D. JUAN IGNACIO ARRARÁS URDÁNIZ. Profesor tutor de UNED Pamplona y Doctor en Psicología Sra. Presidenta del Gobierno de Navarra, Sr. Rector de la UNED,
LA CALIDAD DE VIDA EN EL PACIENTE ONCOLÓGICO Dr. D. JUAN IGNACIO ARRARÁS URDÁNIZ. Profesor tutor de UNED Pamplona y Doctor en Psicología Sra. Presidenta del Gobierno de Navarra, Sr. Rector de la UNED,
En qué consiste el tratamiento del dolor?
 I Ciclo de Conferencias sobre consejos de salud abierto al público En qué consiste el tratamiento del dolor? Dr. Juan M. Vazquez I. Lic. Marta Pagerols i Bonilla Qué es el dolor? Según International Asociation
I Ciclo de Conferencias sobre consejos de salud abierto al público En qué consiste el tratamiento del dolor? Dr. Juan M. Vazquez I. Lic. Marta Pagerols i Bonilla Qué es el dolor? Según International Asociation
DOLOR NEUROPÁTICO: USO ADECUADO DE LIDOCAÍNA (PARCHES) Y PREGABALINA. UGC Farmacia Atención Primaria Sevilla
 DOLOR NEUROPÁTICO: USO ADECUADO DE LIDOCAÍNA (PARCHES) Y PREGABALINA 1 PA P.A. QUEMÁS CRECEN ( ) (D SEVILLA) Fuentes de Información: MTI. Principios activos que más contribuyen al incremento importe mensual.
DOLOR NEUROPÁTICO: USO ADECUADO DE LIDOCAÍNA (PARCHES) Y PREGABALINA 1 PA P.A. QUEMÁS CRECEN ( ) (D SEVILLA) Fuentes de Información: MTI. Principios activos que más contribuyen al incremento importe mensual.
Uso de Opioides en Dolor Crónico no oncológico. 14 de mayo de 2015
 Uso de Opioides en Dolor Crónico no oncológico 14 de mayo de 2015 Historia clínica 1 42 años, sexo masculino. Amputación traumática de Miembro inferior izquierdo hace un mes, con dolor de miembro fantasma
Uso de Opioides en Dolor Crónico no oncológico 14 de mayo de 2015 Historia clínica 1 42 años, sexo masculino. Amputación traumática de Miembro inferior izquierdo hace un mes, con dolor de miembro fantasma
Capítulo 2 Enfermedades del sistema nervioso central
 Capítulo Enfermedades del sistema nervioso central.01 Epilepsia.0 Meningitis.0.1 Meningitis aguda.0. Meningitis meningocócica, prevención 37 Enfermedades del sistema nervioso central.01 Epilepsia G40.0
Capítulo Enfermedades del sistema nervioso central.01 Epilepsia.0 Meningitis.0.1 Meningitis aguda.0. Meningitis meningocócica, prevención 37 Enfermedades del sistema nervioso central.01 Epilepsia G40.0
GPC. Guía de Referencia Rápida. Tratamiento farmacológico del dolor neuropático en mayores de 18 años. Guía de Práctica Clínica
 Guía de Referencia Rápida Tratamiento farmacológico del dolor neuropático en mayores de 18 años GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-441-11 Guía de Referencia
Guía de Referencia Rápida Tratamiento farmacológico del dolor neuropático en mayores de 18 años GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-441-11 Guía de Referencia
Título: EVALUACIÓN DE SÍNTOMAS EN PACIENTES CON CÁNCER AVANZADO EN SITUACIÓN DE ÚLTIMOS DÍAS (SUD). PRÁCTICAS DE ATENCIÓN PRIMARIA EN EL HOGAR.
 PROYECTO TRABAJO DE INVESTIGACIÓN Título: EVALUACIÓN DE SÍNTOMAS EN PACIENTES CON CÁNCER AVANZADO EN SITUACIÓN DE ÚLTIMOS DÍAS (SUD). PRÁCTICAS DE ATENCIÓN PRIMARIA EN EL HOGAR. Justificación: 1) Importancia:
PROYECTO TRABAJO DE INVESTIGACIÓN Título: EVALUACIÓN DE SÍNTOMAS EN PACIENTES CON CÁNCER AVANZADO EN SITUACIÓN DE ÚLTIMOS DÍAS (SUD). PRÁCTICAS DE ATENCIÓN PRIMARIA EN EL HOGAR. Justificación: 1) Importancia:
El dolor en el. oncológico. oncovida
 El dolor en el paciente oncológico 17 oncovida C o l e c c i ó n oncovida C o l e c c i ó n 1 2 3 4 5 6 7 8 Concepto de dolor Causa siempre dolor el cáncer? Por qué se produce el dolor? De qué manera se
El dolor en el paciente oncológico 17 oncovida C o l e c c i ó n oncovida C o l e c c i ó n 1 2 3 4 5 6 7 8 Concepto de dolor Causa siempre dolor el cáncer? Por qué se produce el dolor? De qué manera se
Neuralgias craneales y dolor facial
 Neuralgias craneales y dolor facial Solo nos referiremos a las neuralgias más frecuentes y al dolor facial persistente idiopático. NEURALGIA DEL TRIGÉMINO Es la neuralgia más frecuente. Se caracteriza
Neuralgias craneales y dolor facial Solo nos referiremos a las neuralgias más frecuentes y al dolor facial persistente idiopático. NEURALGIA DEL TRIGÉMINO Es la neuralgia más frecuente. Se caracteriza
Anticoncepción oral sin estrógenos Qué debes saber?
 Anticoncepción oral sin estrógenos Qué debes saber? Anticoncepción oral sin estrógenos Qué debes saber? Qué es la píldora sin estrógenos? Cómo funciona? Cuándo iniciar el tratamiento con la píldora sin
Anticoncepción oral sin estrógenos Qué debes saber? Anticoncepción oral sin estrógenos Qué debes saber? Qué es la píldora sin estrógenos? Cómo funciona? Cuándo iniciar el tratamiento con la píldora sin
Capítulo IV. Manejo de Problemas
 Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
Manejo de Problemas Manejo de problemas Tabla de contenido 1.- En qué consiste el manejo de problemas?...57 1.1.- Ventajas...58 1.2.- Barreras...59 2.- Actividades...59 2.1.- Control de problemas...60
Las diez preguntas más frecuentes sobre cefaleas
 Las diez preguntas más frecuentes sobre cefaleas Qué es el dolor de cabeza y como se produce? El dolor de cabeza o cefalea se puede definir como una experiencia desagradable, tanto a nivel sensorial como
Las diez preguntas más frecuentes sobre cefaleas Qué es el dolor de cabeza y como se produce? El dolor de cabeza o cefalea se puede definir como una experiencia desagradable, tanto a nivel sensorial como
CAPÍTULO I. PLANTEAMIENTO DEL PROBLEMA
 CAPÍTULO I. PLANTEAMIENTO DEL PROBLEMA 1.1. Situación problemática En los últimos años, las enfermedades crónicas y agudas se han convertido en un serio problema para los profesionales de la salud, porque
CAPÍTULO I. PLANTEAMIENTO DEL PROBLEMA 1.1. Situación problemática En los últimos años, las enfermedades crónicas y agudas se han convertido en un serio problema para los profesionales de la salud, porque
Cáncer de mama extendido con metástasis consejos para los pacientes y para sus familiares
 Cáncer de mama extendido con metástasis consejos para los pacientes y para sus familiares El cáncer de mama extendido significa que las células cancerígenas del tumor original se han desplazado a otras
Cáncer de mama extendido con metástasis consejos para los pacientes y para sus familiares El cáncer de mama extendido significa que las células cancerígenas del tumor original se han desplazado a otras
Atención Médica al final de la vida: conceptos y definiciones
 Atención Médica al final de la vida: conceptos y definiciones Grupo de trabajo Atención médica al final de la vida Organización Médica Colegial y Sociedad Española de Cuidados Paliativos Marcos Gómez Sancho
Atención Médica al final de la vida: conceptos y definiciones Grupo de trabajo Atención médica al final de la vida Organización Médica Colegial y Sociedad Española de Cuidados Paliativos Marcos Gómez Sancho
Tratamiento del dolor oncológico
 PROTOCOLOS DE PRÁCTICA ASISTENCIAL Tratamiento del dolor oncológico B. Prieto Ríos, F. Navarro Expósito, R. Molina Villaverde y M. Álvarez-Mon Soto Servicio de Enfermedades del Sistema Inmune y Oncología.
PROTOCOLOS DE PRÁCTICA ASISTENCIAL Tratamiento del dolor oncológico B. Prieto Ríos, F. Navarro Expósito, R. Molina Villaverde y M. Álvarez-Mon Soto Servicio de Enfermedades del Sistema Inmune y Oncología.
UTILIZACION DE OPIOIDES EN ESPAÑA (1992-2006) * Introducción
 UTILIZACION DE OPIOIDES EN ESPAÑA (1992-2006) * Introducción Los derivados del opio se han utilizado desde épocas remotas para tratar la diarrea y mitigar el dolor. En la actualidad, tanto los derivados
UTILIZACION DE OPIOIDES EN ESPAÑA (1992-2006) * Introducción Los derivados del opio se han utilizado desde épocas remotas para tratar la diarrea y mitigar el dolor. En la actualidad, tanto los derivados
El dolor. Haciendo una diferencia hoy. Investigación igual a nuevos tratamientos
 El dolor Haciendo una diferencia hoy Quizás usted se ha golpeado el hueso de la risa contra el escritorio, lastimado la espalda moviendo un sillón ó lesionado la cabeza con la puerta de la cajuela. Sin
El dolor Haciendo una diferencia hoy Quizás usted se ha golpeado el hueso de la risa contra el escritorio, lastimado la espalda moviendo un sillón ó lesionado la cabeza con la puerta de la cajuela. Sin
REPARACION LAPAROSCÓPICA HERNIA INGUINAL
 REPARACION LAPAROSCÓPICA HERNIA INGUINAL En la actualidad, cada vez se realizan con mayor frecuencia las reparaciones de las hernias inguinales por vía laparoscópica, sobre todo aquellas que son de los
REPARACION LAPAROSCÓPICA HERNIA INGUINAL En la actualidad, cada vez se realizan con mayor frecuencia las reparaciones de las hernias inguinales por vía laparoscópica, sobre todo aquellas que son de los
DIVISIÓN DE RECTORIA Y REGULACIÓN DEPARTAMENTO SALUD DE LAS PERSONAS UNIDAD DE CÁNCER EL CÁNCER DE PRÓSTATA...
 DIVISIÓN DE RECTORIA Y REGULACIÓN DEPARTAMENTO SALUD DE LAS PERSONAS UNIDAD DE CÁNCER GUÍA DE INFORMACIÓN AL PÚBLICO EL CÁNCER DE PRÓSTATA... El Cáncer de Próstata ha aumentado en el mundo en los últimos
DIVISIÓN DE RECTORIA Y REGULACIÓN DEPARTAMENTO SALUD DE LAS PERSONAS UNIDAD DE CÁNCER GUÍA DE INFORMACIÓN AL PÚBLICO EL CÁNCER DE PRÓSTATA... El Cáncer de Próstata ha aumentado en el mundo en los últimos
Incidencia dolor 34,79% 35% no dolor/dolor leve
 PAPEL DE LA ENFERMERIA EN EL CONTROL DEL DOLOR EN HEMODIALISIS Ruth Álvarez Oviedo, Carmen Blanco Suárez, Mª Jesús Barragán González, Azucena Pereda González, Rocío Coto Moreno, Ángeles Laviana Fernández,
PAPEL DE LA ENFERMERIA EN EL CONTROL DEL DOLOR EN HEMODIALISIS Ruth Álvarez Oviedo, Carmen Blanco Suárez, Mª Jesús Barragán González, Azucena Pereda González, Rocío Coto Moreno, Ángeles Laviana Fernández,
II- Qué es la Diabetes?
 I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
Principios activos Eficacia Seguridad Conveniencia Niveles 1 Paracetamol +++ +++ +++ 1-2-3. 2 Ibuprofeno +++ ++ ++ 1-2-3
 Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Cáncer metastático: preguntas y respuestas. Puntos clave
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
Ni todos los dolores de cabeza son migrañas, ni todas las migrañas cursan con dolores de cabeza.
 Ni todos los dolores de cabeza son migrañas, ni todas las migrañas cursan con dolores de cabeza. La cefalea o dolor de cabeza es una de las formas más comunes de dolor. Aunque su causa es desconocida,
Ni todos los dolores de cabeza son migrañas, ni todas las migrañas cursan con dolores de cabeza. La cefalea o dolor de cabeza es una de las formas más comunes de dolor. Aunque su causa es desconocida,
Importancia de la investigación clínica EN ONCOLOGÍA. ONCOvida. oncovida_20.indd 1 10/10/11 12:53
 Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
Importancia de la investigación clínica EN ONCOLOGÍA 20 ONCOvida C O L E C C I Ó N oncovida_20.indd 1 10/10/11 12:53 ONCOvida C O L E C C I Ó N oncovida_20.indd 2 10/10/11 12:53 1 2 3 4 5 6 7 Por qué es
I. PROBLEMA - DIMENSIÓN
 I. PROBLEMA - DIMENSIÓN Diversos estudios realizados en centros de cuidados prolongados de España demuestran que entre un 27% y un 60% de los residentes están sometidos a algún dispositivo de limitación
I. PROBLEMA - DIMENSIÓN Diversos estudios realizados en centros de cuidados prolongados de España demuestran que entre un 27% y un 60% de los residentes están sometidos a algún dispositivo de limitación
APRENDIENDO CON NEFRON SUPERHEROE
 APRENDIENDO CON NEFRON SUPERHEROE DIABETES - UN FACTOR DE RIESGO PARA LA ENFERMEDAD RENAL La Diabetes mellitus, generalmente conocida como diabetes, es una enfermedad en la que su cuerpo no produce suficiente
APRENDIENDO CON NEFRON SUPERHEROE DIABETES - UN FACTOR DE RIESGO PARA LA ENFERMEDAD RENAL La Diabetes mellitus, generalmente conocida como diabetes, es una enfermedad en la que su cuerpo no produce suficiente
GUÍA PARA ENFERMERÍA EN LA ADMINISTRACIÓN DE METADONA EN PACIENTE ONCOLÓGICO
 GUÍA PARA ENFERMERÍA EN LA ADMINISTRACIÓN DE METADONA EN PACIENTE ONCOLÓGICO Nº Comunicación: 232 Alonso Riera, Ada.; Almecija Tamayo, D.; Garcia Vazquez S.; Leiva Calvente Mª J.; Ruiz Garcia R.; Peñuelas
GUÍA PARA ENFERMERÍA EN LA ADMINISTRACIÓN DE METADONA EN PACIENTE ONCOLÓGICO Nº Comunicación: 232 Alonso Riera, Ada.; Almecija Tamayo, D.; Garcia Vazquez S.; Leiva Calvente Mª J.; Ruiz Garcia R.; Peñuelas
El Observatorio Español de la Drogas y las Toxicomanías monitoriza, desde mediados de
 ATENCIÓN A LAS DROGODEPENDENCIAS EN EL SISTEMA SANITARIO. ARAGÓN 2011 El Observatorio Español de la Drogas y las Toxicomanías monitoriza, desde mediados de los años 80, tres indicadores básicos: el Indicador
ATENCIÓN A LAS DROGODEPENDENCIAS EN EL SISTEMA SANITARIO. ARAGÓN 2011 El Observatorio Español de la Drogas y las Toxicomanías monitoriza, desde mediados de los años 80, tres indicadores básicos: el Indicador
DOCUMENTO DE INFORMACIÓN Y AUTORIZACIÓN PARA LA COLOCACIÓN DE PRÓTESIS MALARES
 Este documento informativo pretende explicar, de forma sencilla, la intervención quirúrgica denominada COLOCACIÓN DE PRÓTESIS, así como los aspectos más importantes del período postoperatorio y las complicaciones
Este documento informativo pretende explicar, de forma sencilla, la intervención quirúrgica denominada COLOCACIÓN DE PRÓTESIS, así como los aspectos más importantes del período postoperatorio y las complicaciones
DOLOR IRRUPTIVO: TRATAMIENTO. Silvia Muñoz Borrajo Residente de 3r año de Oncología Médica Hospital Josep Trueta-ICO Girona
 DOLOR IRRUPTIVO: TRATAMIENTO Silvia Muñoz Borrajo Residente de 3r año de Oncología Médica Hospital Josep Trueta-ICO Girona Introducción: Definición Se definecomounaexacerbación b i aguda del dolor de rápida
DOLOR IRRUPTIVO: TRATAMIENTO Silvia Muñoz Borrajo Residente de 3r año de Oncología Médica Hospital Josep Trueta-ICO Girona Introducción: Definición Se definecomounaexacerbación b i aguda del dolor de rápida
HABLEMOS DEL DOLOR EN EL CANCER
 HABLEMOS DEL DOLOR EN EL CANCER CUÁLES SON LOS DIFERENTES TIPOS DE DOLOR? El dolor puede ser agudo o crónico. El dolor agudo es severo y dura relativamente poco tiempo: Ejemplo el dolor de una apendicitis
HABLEMOS DEL DOLOR EN EL CANCER CUÁLES SON LOS DIFERENTES TIPOS DE DOLOR? El dolor puede ser agudo o crónico. El dolor agudo es severo y dura relativamente poco tiempo: Ejemplo el dolor de una apendicitis
I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA
 I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA INTRODUCCIÓN. Uno de cada tres varones y una de cada cuatro mujeres se diagnosticarán de cáncer a lo largo de su vida. La incidencia de
I CURSO ANDALUZ DE ONCOLOGÍA CLÍNICA BÁSICA PARA ATENCIÓN PRIMARIA INTRODUCCIÓN. Uno de cada tres varones y una de cada cuatro mujeres se diagnosticarán de cáncer a lo largo de su vida. La incidencia de
Osteoporosis bajo control
 Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
Osteoporosis bajo control Osteoporosis inducida por glucocorticoides www.lillyosteoporosis.com Qué es la osteoporosis inducida por glucocorticoides? La osteoporosis inducida por glucocorticoides (GC) es
PSICOONCOLOGÍA. Bárbara Mesonero Guerra Psicóloga de AMUCCAM Psicóloga asociada al Servicio de Ginecología del HUMV
 PSICOONCOLOGÍA Bárbara Mesonero Guerra Psicóloga de AMUCCAM Psicóloga asociada al Servicio de Ginecología del HUMV PSICOONCOLOGÍA - PSICO, del griego psyque alma, actividad mental. - ONCO, del griego oncos
PSICOONCOLOGÍA Bárbara Mesonero Guerra Psicóloga de AMUCCAM Psicóloga asociada al Servicio de Ginecología del HUMV PSICOONCOLOGÍA - PSICO, del griego psyque alma, actividad mental. - ONCO, del griego oncos
Atención enfermera en el tratamiento contra el cáncer
 Atención enfermera en el tratamiento contra el cáncer Curso de 80 h de duración, acreditado con 11,6 Créditos CFC 1. CIRUGÍA Programa 1) Perspectiva histórica e introducción 2) Principios generales de
Atención enfermera en el tratamiento contra el cáncer Curso de 80 h de duración, acreditado con 11,6 Créditos CFC 1. CIRUGÍA Programa 1) Perspectiva histórica e introducción 2) Principios generales de
Manejo médico de la oclusión intestinal. Yolanda Vilches Aguirre UCP. H. San Rafael Madrid
 Manejo médico de la oclusión intestinal Yolanda Vilches Aguirre UCP. H. San Rafael Madrid FRECUENCIA Un 5,5-42% de los pacientes con cáncer de ovario. Causa más frecuente de muerte Un 10-28,4% de los pacientes
Manejo médico de la oclusión intestinal Yolanda Vilches Aguirre UCP. H. San Rafael Madrid FRECUENCIA Un 5,5-42% de los pacientes con cáncer de ovario. Causa más frecuente de muerte Un 10-28,4% de los pacientes
Anticoncepcion de Emergencia
 Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
CÓMO AFECTA EL TÉTANOS A LOS NIÑOS? CUÁL ES SU INCIDENCIA EN ESPAÑA Y EN EL MUNDO? LA ÚNICA MEDIDA EFICAZ DE PREVENCIÓN DEL TÉTANOS ES LA VACUNACIÓN?
 TéTANOS NEONATAL CÓMO AFECTA EL TÉTANOS A LOS NIÑOS? POR QUÉ MERECE LA PENA PREVENIRLO? CUÁL ES SU INCIDENCIA EN ESPAÑA Y EN EL MUNDO? LA ÚNICA MEDIDA EFICAZ DE PREVENCIÓN DEL TÉTANOS ES LA VACUNACIÓN?
TéTANOS NEONATAL CÓMO AFECTA EL TÉTANOS A LOS NIÑOS? POR QUÉ MERECE LA PENA PREVENIRLO? CUÁL ES SU INCIDENCIA EN ESPAÑA Y EN EL MUNDO? LA ÚNICA MEDIDA EFICAZ DE PREVENCIÓN DEL TÉTANOS ES LA VACUNACIÓN?
GPC. Guía de Referencia Rápida. Sarcoma de Kaposi en pacientes VIH. Guía de Práctica Clínica. Sarcoma de Kaposi Asociado a VIH
 Guía de Referencia Rápida Sarcoma de Kaposi en pacientes VIH GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-462-11 1 Guía de Referencia Rápida CIE-10: B210 Enfermedad
Guía de Referencia Rápida Sarcoma de Kaposi en pacientes VIH GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-462-11 1 Guía de Referencia Rápida CIE-10: B210 Enfermedad
DETECCIÓN PRECOZ DEL CÁNCER DE PRÓSTATA
 SUBSECRETARÍA DE SALUD PÚBLICA DIVISIÓN PREVENCIÓN Y CONTROL D ENFERMEDADES DEPTO. ENFERMEDADES NO TRANSMISIBLES UNIDAD DE CANCER DETECCIÓN PRECOZ DEL CÁNCER DE PRÓSTATA El Cáncer de Próstata ha aumentado
SUBSECRETARÍA DE SALUD PÚBLICA DIVISIÓN PREVENCIÓN Y CONTROL D ENFERMEDADES DEPTO. ENFERMEDADES NO TRANSMISIBLES UNIDAD DE CANCER DETECCIÓN PRECOZ DEL CÁNCER DE PRÓSTATA El Cáncer de Próstata ha aumentado
INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011.
 INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011. FUNDAMENTOS Y OBJETIVOS: La Patología Oncológica es actualmente la principal causa de muerte en el mundo por enfermedad.
INFORME DE PATOLOGIA ONCOLOGICA EN DOCENTES EN LA PROVINCIA DE MISIONES. AÑO 2011. FUNDAMENTOS Y OBJETIVOS: La Patología Oncológica es actualmente la principal causa de muerte en el mundo por enfermedad.
Entidades en las cuales la utilidad e indicación de la radiofrecuencia esta demostrada como Tratamiento de elección. Neuralgia del Trigémino.
 Entidades en las cuales la utilidad e indicación de la radiofrecuencia esta demostrada como Tratamiento de elección. Neuralgia del Trigémino. Neuralgia del Glosofaríngeo. Neuralgia Post herpética. Dolor
Entidades en las cuales la utilidad e indicación de la radiofrecuencia esta demostrada como Tratamiento de elección. Neuralgia del Trigémino. Neuralgia del Glosofaríngeo. Neuralgia Post herpética. Dolor
Miembro fantasma. Introducción. El cerebro. Mente. Cognición. Conducta. Conclusión. Carrera de psicología
 Miembro fantasma Introducción Facultad de Estudios Superiores Zaragoza UNAM Carrera de psicología Clase: Modelos en psicología Grupo: 2253 semestre: 2014-2 Profesor: DR. Miguel Ángel Villa Rodríguez El
Miembro fantasma Introducción Facultad de Estudios Superiores Zaragoza UNAM Carrera de psicología Clase: Modelos en psicología Grupo: 2253 semestre: 2014-2 Profesor: DR. Miguel Ángel Villa Rodríguez El
GUÍA PARA EL EMPLEO DE HEPARINAS DE BAJO PESO MOLECULAR
 GUÍA PARA EL EMPLEO DE HEPARINAS DE BAJO PESO MOLECULAR CLÍNICA UNIVERSITARIA universidad de navarra QUÉ SON LOS ANTICOAGULANTES? Son sustancias utilizadas para la prevención y tratamiento de la trombosis,
GUÍA PARA EL EMPLEO DE HEPARINAS DE BAJO PESO MOLECULAR CLÍNICA UNIVERSITARIA universidad de navarra QUÉ SON LOS ANTICOAGULANTES? Son sustancias utilizadas para la prevención y tratamiento de la trombosis,
Tratamiento farmacológico de los trastornos mentales en la atención primaria de salud. Organización Mundial de la Salud
 Tratamiento farmacológico de los trastornos mentales en la atención primaria de salud Organización Mundial de la Salud Capítulo 1 Medicamentos esenciales para los trastornos mentales 1 1.1 El Informe sobre
Tratamiento farmacológico de los trastornos mentales en la atención primaria de salud Organización Mundial de la Salud Capítulo 1 Medicamentos esenciales para los trastornos mentales 1 1.1 El Informe sobre
Manifiesto de los pacientes con cáncer. Nos preocupamos por ti sin que tú lo sepas
 Manifiesto de los pacientes con cáncer Nos preocupamos por ti sin que tú lo sepas El cáncer es una de las enfermedades de mayor relevancia clínica y social en el mundo por su elevada incidencia, prevalencia
Manifiesto de los pacientes con cáncer Nos preocupamos por ti sin que tú lo sepas El cáncer es una de las enfermedades de mayor relevancia clínica y social en el mundo por su elevada incidencia, prevalencia
AV. MORELOS # 9, A MEDIA CALLE DE BANAMEX COL. CENTRO, PROGRESO DE OBREGON, HIDALGO
 Durante la relación sexual, qué tan difícil fue mantener la erección hasta completar la relación? Cuando se comienza a presentar fallas en la intimidad y no se consigue una erección que permita tener relaciones
Durante la relación sexual, qué tan difícil fue mantener la erección hasta completar la relación? Cuando se comienza a presentar fallas en la intimidad y no se consigue una erección que permita tener relaciones
La Quimioterapia y el Cáncer De Próstata
 La Quimioterapia y el Cáncer De Próstata (La siguiente información está basada en la experiencia general de muchos pacientes con cáncer de próstata. Su experiencia puede ser diferente.) 1 Contenido Introducción...3
La Quimioterapia y el Cáncer De Próstata (La siguiente información está basada en la experiencia general de muchos pacientes con cáncer de próstata. Su experiencia puede ser diferente.) 1 Contenido Introducción...3
Quieres conocer como se pone en marcha el Programa ECG. Estimulación Cognitiva Global dirigido a pacientes en fase leve, moderada o severa?
 Quieres conocer como se pone en marcha el Programa ECG. Estimulación Cognitiva Global dirigido a pacientes en fase leve, moderada o severa? Lo primero presentarme para que sepas quien hay detrás de estas
Quieres conocer como se pone en marcha el Programa ECG. Estimulación Cognitiva Global dirigido a pacientes en fase leve, moderada o severa? Lo primero presentarme para que sepas quien hay detrás de estas
Medicina tradicional china Qué es y para que sirve?
 Medicina tradicional china Qué es y para que sirve? La primera vez que nos hablan de medicina tradicional china solemos ser incrédulos y no creer en esos nuevos tratamientos que nos ofrecen. Pero la realidad
Medicina tradicional china Qué es y para que sirve? La primera vez que nos hablan de medicina tradicional china solemos ser incrédulos y no creer en esos nuevos tratamientos que nos ofrecen. Pero la realidad
El sobrepeso puede reducir seriamente la calidad de vida de su perro.
 El sobrepeso puede reducir seriamente la calidad de vida de su perro. Un perro con sobrepeso puede no sentirse tan bien como realmente podría. De hecho, si su perro Tiene problemas a la hora de levantarse
El sobrepeso puede reducir seriamente la calidad de vida de su perro. Un perro con sobrepeso puede no sentirse tan bien como realmente podría. De hecho, si su perro Tiene problemas a la hora de levantarse
INFORMACIÓN PARA PACIENTES 9.1. PREVENCIÓN DEL CÁNCER COLORRECTAL DÓNDE SE LOCALIZA EL CÁNCER COLORRECTAL? Estómago. Intestino delgado.
 Anexo 9. INFORMACIÓN PARA PACIENTES 9.1. PREVENCIÓN DEL CÁNCER COLORRECTAL DÓNDE SE LOCALIZA EL CÁNCER COLORRECTAL? Cuando hablamos de CCR nos referimos a aquel cáncer que ocurre en el colon o en el recto.
Anexo 9. INFORMACIÓN PARA PACIENTES 9.1. PREVENCIÓN DEL CÁNCER COLORRECTAL DÓNDE SE LOCALIZA EL CÁNCER COLORRECTAL? Cuando hablamos de CCR nos referimos a aquel cáncer que ocurre en el colon o en el recto.
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC
 6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
6. Tratamiento de la dependencia tabáquica en pacientes fumadores con diagnóstico de EPOC La dependencia tabáquica presenta determinadas características, que pueden hacer que se considere una enfermedad
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
3. Los medicamentos en el organismo
 3. Los medicamentos en el organismo Un medicamento es una sustancia que se administra con el objeto de provocar algún cambio en el organismo. Después de haber entrado y hasta que salga del cuerpo, el medicamento
3. Los medicamentos en el organismo Un medicamento es una sustancia que se administra con el objeto de provocar algún cambio en el organismo. Después de haber entrado y hasta que salga del cuerpo, el medicamento
El pene tiene tres funciones: el pasaje de semen, el pasaje de orina y el placer sexual.
 GUÍA DEL USUARIO Qué es lo que el hombre necesita saber? Tener buena salud es vital para llevar una vida plena. Pero debido a las responsabilidades laborales y familiares, los hombres en general pasan
GUÍA DEL USUARIO Qué es lo que el hombre necesita saber? Tener buena salud es vital para llevar una vida plena. Pero debido a las responsabilidades laborales y familiares, los hombres en general pasan
Obesidad y sus complicaciones
 Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Cefalea en racimos INTRODUCCIÓN
 Cefalea en racimos IV INTRODUCCIÓN Incluida y paradigma clínico de las cefalalgias trigémino-autonómicas, la cefalea en racimos (CR) predomina en el varón (relación hombre/mujer de 5/1); sin embargo, en
Cefalea en racimos IV INTRODUCCIÓN Incluida y paradigma clínico de las cefalalgias trigémino-autonómicas, la cefalea en racimos (CR) predomina en el varón (relación hombre/mujer de 5/1); sin embargo, en
FICHA DE INFORMACIÓN AL PACIENTE: PARACETAMOL
 FICHA DE INFORMACIÓN AL PACIENTE: PARACETAMOL 1.- QUÉ ES Y PARA QUE SE UTILIZA 1.1 Acción: Analgésico y antipirético (antitérmico, que reduce la fiebre). 1.2 Cómo actúa este fármaco: Inhibe un enzima que
FICHA DE INFORMACIÓN AL PACIENTE: PARACETAMOL 1.- QUÉ ES Y PARA QUE SE UTILIZA 1.1 Acción: Analgésico y antipirético (antitérmico, que reduce la fiebre). 1.2 Cómo actúa este fármaco: Inhibe un enzima que
Microalbuminuria. Cómo prevenir la. Nefropatía. Diabética
 Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Preguntas y respuestas
 GUÍA DEL PACIENTE Filtro opcional de vena cava Preguntas y respuestas Embolia pulmonar y filtros de vena cava Esta guía tiene por objeto brindarle más información sobre la embolia pulmonar, sus causas,
GUÍA DEL PACIENTE Filtro opcional de vena cava Preguntas y respuestas Embolia pulmonar y filtros de vena cava Esta guía tiene por objeto brindarle más información sobre la embolia pulmonar, sus causas,
DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA
 DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA Tomás Acha García Presidente de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP) Resumen de la ponencia presentada
DIAGNÓSTICO TEMPRANO y FACTORES PRONÓSTICOS en ONCOLOGÍA PEDIÁTRICA Tomás Acha García Presidente de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP) Resumen de la ponencia presentada
ENFERMEDAD DE CROHN. Qué es la enfermedad de crohn?
 ENFERMEDAD DE CROHN Qué es la enfermedad de crohn? La enfermedad de Crohn es un proceso inflamatorio que afecta primariamente al tracto intestinal, aunque puede afectar a cualquier parte del aparato digestivo,
ENFERMEDAD DE CROHN Qué es la enfermedad de crohn? La enfermedad de Crohn es un proceso inflamatorio que afecta primariamente al tracto intestinal, aunque puede afectar a cualquier parte del aparato digestivo,
QUE ES LA FUSIÓN (artrodesis) VERTEBRAL?
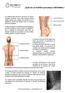 La columna está hecha de una serie de huesos llamados vértebras. Entre cada vértebra existen tejidos blandos que sujetan una vértebra con la siguiente y discos que actúan como un cojinete entre las vértebras.
La columna está hecha de una serie de huesos llamados vértebras. Entre cada vértebra existen tejidos blandos que sujetan una vértebra con la siguiente y discos que actúan como un cojinete entre las vértebras.
Gestión de la Configuración
 Gestión de la ÍNDICE DESCRIPCIÓN Y OBJETIVOS... 1 ESTUDIO DE VIABILIDAD DEL SISTEMA... 2 ACTIVIDAD EVS-GC 1: DEFINICIÓN DE LOS REQUISITOS DE GESTIÓN DE CONFIGURACIÓN... 2 Tarea EVS-GC 1.1: Definición de
Gestión de la ÍNDICE DESCRIPCIÓN Y OBJETIVOS... 1 ESTUDIO DE VIABILIDAD DEL SISTEMA... 2 ACTIVIDAD EVS-GC 1: DEFINICIÓN DE LOS REQUISITOS DE GESTIÓN DE CONFIGURACIÓN... 2 Tarea EVS-GC 1.1: Definición de
Las infecciones de transmisión sexual. Infección por. Tricomonas Preguntas y respuestas
 Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Las infecciones de transmisión sexual Infección por Tricomonas Preguntas y respuestas Qué es la infección por tricomonas o tricomoniasis? Es una infección genital de transmisión sexual común, causada por
Una píldora diaria. Tres valores de laboratorio importantes
 Tres valores de laboratorio importantes Una píldora diaria Sensipar una vez al día* ayuda a reducir los niveles de HPT, calcio y fósforo en pacientes con hiperparatiroidismo secundario (HPTS) que reciben
Tres valores de laboratorio importantes Una píldora diaria Sensipar una vez al día* ayuda a reducir los niveles de HPT, calcio y fósforo en pacientes con hiperparatiroidismo secundario (HPTS) que reciben
UNIDAD 4. LA PLURIPATOLOGÍA TEMA 2. MANEJO DEL PACIENTE PLURIPATOLÓGICO TEST PLANTILLA DE AUTOCORRECCIÓN
 UNIDAD 4. LA PLURIPATOLOGÍA TEMA 2. MANEJO DEL PACIENTE PLURIPATOLÓGICO TEST PLANTILLA DE AUTOCORRECCIÓN Pág. 6 El video escenifica la visita de un paciente que recientemente ha sido dado de alta en el
UNIDAD 4. LA PLURIPATOLOGÍA TEMA 2. MANEJO DEL PACIENTE PLURIPATOLÓGICO TEST PLANTILLA DE AUTOCORRECCIÓN Pág. 6 El video escenifica la visita de un paciente que recientemente ha sido dado de alta en el
Introducción. Nuevos anticoagulantes orales
 Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
Progresos en la prevención del ACV asociado a la fibrilación auricular Dabigatrán, rivaroxabán y apixabán son anticoagulantes orales nuevos que pueden ser una alternativa a la warfarina en el tratamiento
SISTEMA DE GESTION DE LA CALIDAD GUÍA DE ATENCIÓN DOLOR LUMBAR. Versión: 03 Página: 1 de 5 HOSPITAL SAN RAFAEL DE EL ESPINAL E.S.E
 Versión: 03 Página: 1 de 5 REGISTRO DE MODIFICACIONES VERSIÓN FECHA DESCRIPCION DE LA MODIFICACION 01 NA Versiòn Original. 02 17/06/2010 Actualizaciòn. 03 10/10/2012 Actualizacion CODIGO CIE 10 M 545 1
Versión: 03 Página: 1 de 5 REGISTRO DE MODIFICACIONES VERSIÓN FECHA DESCRIPCION DE LA MODIFICACION 01 NA Versiòn Original. 02 17/06/2010 Actualizaciòn. 03 10/10/2012 Actualizacion CODIGO CIE 10 M 545 1
HERNIA DE DISCO CERVICAL
 Qué es una hernia de disco? Cuáles son los síntomas secundarios a una hernia de disco? Cómo se hace el diagnóstico? Tratamiento Tratamiento quirúrgico Qué síntomas mejoran con la cirugía y como es el postoperatorio?
Qué es una hernia de disco? Cuáles son los síntomas secundarios a una hernia de disco? Cómo se hace el diagnóstico? Tratamiento Tratamiento quirúrgico Qué síntomas mejoran con la cirugía y como es el postoperatorio?
Intervención Social con Enfermos Terminales
 Intervención Social con Enfermos Terminales Pilar Munuera Gómez Diplomada en Trabajo Social E.U. Trabajo Social Universidad Complutense de Madrid LA MUERTE NO ES NADA, LA FORMA DE MORIR LO ES TODO Con
Intervención Social con Enfermos Terminales Pilar Munuera Gómez Diplomada en Trabajo Social E.U. Trabajo Social Universidad Complutense de Madrid LA MUERTE NO ES NADA, LA FORMA DE MORIR LO ES TODO Con
ESTE ARTÍCULO SALIÓ DE LA PÁGINA WEB DE MÉDICOS DE EL SALVADOR ESCRITO POR: DR. LUÍS FELIPE LEMUS. http://www.medicosdeelsalvador.
 ESTE ARTÍCULO SALIÓ DE LA PÁGINA WEB DE MÉDICOS DE EL SALVADOR ESCRITO POR: DR. LUÍS FELIPE LEMUS http://www.medicosdeelsalvador.com/doctor/lflemus TODOS LOS DERECHOS RESERVADOS PROHIBIDA SU REPRODUCCIÓN
ESTE ARTÍCULO SALIÓ DE LA PÁGINA WEB DE MÉDICOS DE EL SALVADOR ESCRITO POR: DR. LUÍS FELIPE LEMUS http://www.medicosdeelsalvador.com/doctor/lflemus TODOS LOS DERECHOS RESERVADOS PROHIBIDA SU REPRODUCCIÓN
Cómo actuar cuando aparece dolor en el pecho
 Cómo actuar cuando aparece dolor en el pecho Como actuar cuando aparece dolor en el pecho Qué hacer ante una crisis de dolor? TOMAR NITROGLICERINA. Lo primero que debe hacer si aparece el dolor, es interrumpir
Cómo actuar cuando aparece dolor en el pecho Como actuar cuando aparece dolor en el pecho Qué hacer ante una crisis de dolor? TOMAR NITROGLICERINA. Lo primero que debe hacer si aparece el dolor, es interrumpir
TRATAMIENTO CON BUPRENORFINA: UN ADIESTRAMIENTO PARA PROFESIONALES MULTIDISCIPLINARIOS EN ADICCION. Módulo III Buprenorfina 101
 TRATAMIENTO CON BUPRENORFINA: UN ADIESTRAMIENTO PARA PROFESIONALES MULTIDISCIPLINARIOS EN ADICCION Módulo III Buprenorfina 101 Módulo III Metas del Módulo Este módulo repasa lo siguiente: El desarrollo
TRATAMIENTO CON BUPRENORFINA: UN ADIESTRAMIENTO PARA PROFESIONALES MULTIDISCIPLINARIOS EN ADICCION Módulo III Buprenorfina 101 Módulo III Metas del Módulo Este módulo repasa lo siguiente: El desarrollo
Aspectos psiquiátricos y conductuales de la enfermedad cardiovascular.
 Aspectos psiquiátricos y conductuales de la enfermedad cardiovascular. Durante décadas, la enfermedad cardiovascular (ECV) ha sido la principal causa de muerte y discapacidad en los países occidentales,
Aspectos psiquiátricos y conductuales de la enfermedad cardiovascular. Durante décadas, la enfermedad cardiovascular (ECV) ha sido la principal causa de muerte y discapacidad en los países occidentales,
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años
 Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Hoy, 29 de noviembre, el Programa de Detección Precoz de Cáncer de Mama de Osakidetza cumple 18 años El 98,2 % de las mujeres participantes en el programa de detección precoz de cáncer de mama dicen estar
Cesárea. Si una mujer queda embarazada, el feto permanece en el útero hasta el parto. El útero puede expandirse enormemente.
 Cesárea Introducción Una operación de cesárea, o simplemente cesárea, es un tipo de parto mediante una incisión quirúrgica en el abdomen de la madre. Si su profesional de la salud le recomienda una cesárea,
Cesárea Introducción Una operación de cesárea, o simplemente cesárea, es un tipo de parto mediante una incisión quirúrgica en el abdomen de la madre. Si su profesional de la salud le recomienda una cesárea,
DEFINICIONES. Página 18 de 22. hemovigilancia.ghas@sespa.princast.es
 DEFINICIONES Centro de Transfusión: centro sanitario en el que se efectúa cualquiera de las actividades relacionadas con la extracción y verificación de la sangre humana o sus componentes, sea cual sea
DEFINICIONES Centro de Transfusión: centro sanitario en el que se efectúa cualquiera de las actividades relacionadas con la extracción y verificación de la sangre humana o sus componentes, sea cual sea
