mente cardiolipina, y proteínas plasmáticas que se ligan a estos fosfolípidos. Estas proteínas son fundamentalmente beta 2-glucoproteína I (B2-GP1) y
|
|
|
- Ángel Álvarez Rodríguez
- hace 5 años
- Vistas:
Transcripción
1 Actas Dermosifiliogr. 2007;98:16-23 DERMATOLOGÍA PRÁCTICA Anticuerpos y síndrome : actitudes diagnósticas y terapéuticas C. García-García Servicio de Dermatología. Hospital Universitario de La Princesa. Madrid. Resumen. El síndrome es una forma de trombofilia autoinmune adquirida que produce una morbilidad y mortalidad importantes. Su diagnóstico exige la presencia de anticuerpos y unas manifestaciones clínicas que incluyen fenómenos trombóticos y/o pérdidas fetales recurrentes. Los anticuerpos se pueden detectar en muchas situaciones, incluyendo la población sana sin provocar enfermedad, y la clínica, que es muy variada, puede ocurrir de forma episódica y aparecer en otras situaciones, por lo tanto es preciso tener unas pautas claras para establecer correctamente su diagnóstico, realizar un tratamiento adecuado del cuadro ya establecido, y conocer las medidas preventivas que debemos tomar y cuándo ponerlas en marcha. En este trabajo exponemos los últimos criterios diagnósticos revisados en el Decimoprimer Congreso Internacional sobre anticuerpos de Sydney 2004, comentamos las variadas manifestaciones clínicas del cuadro con especial mención a las lesiones cutáneas, y hacemos un repaso de las pautas que se proponen en este momento para el tratamiento y prevención de la patología trombótica y obstétrica. Palabras clave: anticuerpos, síndrome, trombofilia. ANTIPHOSPHOLIPID ANTIBODIES AND ANTIPHOSPHOLIPID SYNDROME: DIAGNOSIS AND MANAGEMENT Abstract. Antiphospholipid syndrome is an acquired autoimmune thrombophilia that produces significant morbidity and mortality. Its diagnosis requires the presence of antiphospholipid antibodies and clinical manifestations that include thrombotic phenomena and/or recurrent miscarriages. Antiphospholipid antibodies may be detected in many instances, including healthy subjects. Clinical manifestations are varied and may occur in episodes and also appear in other situations. Therefore, it is important to have clear guidelines in order to establish a correct diagnosis, carry out an adequate treatment, and to know which are the prophylactic measures and when they should be undertaken. In this article we explain the most recent diagnostic criteria reviewed in the 11 th International Congress on Antiphospholipid Antibodies (Sydney 2004), comment on the varied clinical manifestations with special focus on cutaneous lesions, and review current guidelines for the treatment and prophylaxis of thrombotic and obstetric pathology. Key words: antiphospholipid antibodies, antiphospholipid syndrome, thrombophilia. Introducción El síndrome (SAF) es una trombofilia autoinmune adquirida que se caracteriza por la presencia de anticuerpos (AcAF), fenómenos trombóticos y/o pérdidas fetales recurrentes. Aún existe controversia en cuanto a su diagnóstico y manejo terapéutico. Vamos a comentar el significado de los diferentes AcAF, intentar exponer de forma clara y concisa los criterios clínicos y analíticos que definen el cuadro, sus variadas manifestaciones clínicas, con especial mención a las lesiones cutáneas, y finalmente expondremos las pautas que se manejan hoy día en el tratamiento y prevención de los fenómenos trombóticos y la morbilidad obstétrica. Los anticuerpos Correspondencia: Carmen García García. Servicio de Dermatología. Hospital Universitario de La Princesa. Diego de León, Madrid. cgarcia@aedv.es Los AcAF son un grupo heterogéneo de inmunoglobulinas (Ig), fundamentalmente IgG, IgM e IgA, que se ligan al complejo formado por fosfolípidos aniónicos, principal- 16
2 mente cardiolipina, y proteínas plasmáticas que se ligan a estos fosfolípidos. Estas proteínas son fundamentalmente beta 2-glucoproteína I (B2-GP1) y protrombina, aunque existen otros anticuerpos (Ac) que van dirigidos contra proteína C, proteína S, anexina y antitrombina III, entre otros. Estos anticuerpos provocan la aparición de trombosis alterando la función que estas proteínas tienen en el proceso de la coagulación, además de actuar directamente sobre el endotelio vascular y el sistema inmune 1. Pueden aparecer Ac capaces de ligarse directamente a fosfolípidos sin la presencia de proteínas plasmáticas. Esto suele ocurrir en situaciones como infecciones, ingesta de fármacos o neoplasias, y no se asocian con fenómenos trombóticos. Se detectan en el laboratorio de dos formas: a) por su interferencia con las pruebas de coagulación fosfolípido-dependientes: anticoagulante lúpico (acl), o b) mediante ELISA. Mediante esta segunda forma podemos detectar Ac dirigidos contra el complejo fosfolípido-proteína plasmática utilizando el fosfolípido como antígeno (fundamentalmente cardiolipina): anticuerpos anti-cardiolipina (aca), o utilizando directamente extractos purificados de proteína como antígeno (fundamentalmente la B2-GP1): anticuerpos anti beta 2-glucoproteína1 (anti B2-GP1) (tabla 1). Anticoagulante lúpico Su determinación debe realizarse siguiendo los criterios dictados por la sociedad internacional de trombosis y hemostasis 2. Esta prueba detecta tanto Ac contra B2-GP1 como protrombina. En pacientes con enfermedad autoinmune los asociados a anti B2-GP1 parecen correlacionarse mucho mejor con trombosis. Se están estudiando métodos para poder discriminar entre ambos Ac y confirmar este dato 3. Es más específico pero menos sensible que los aca, y su correlación con el riesgo de trombosis y morbilidad obstétrica es muy alta, sobre todo en pacientes con lupus eritematoso sistémico (LES) 3,4. En sujetos en tratamiento con anticoagulantes orales su determinación puede ser imposible. Anticuerpos anti-cardiolipina Tabla 1. Anticuerpos Anticoagulante lúpico El mejor marcador de trombosis y patología obstétrica Menos sensible pero más específico que los aca Anticuerpos anticardiolipina Valorables a partir de>40. Títulos más altos, mejor marcador de trombosis Los IgG mejor marcador de trombosis que IgM IgM, a títulos bajos, frecuentes en procesos infecciosos, no se asocian a trombosis Anti B2-GP1 Suelen aparecer asociados a otros AcAF Buenos marcadores de trombosis y patología obstétrica, sobre todo a títulos altos Títulos valorables los superiores al percentil 99 de la población sana Más de un AcAF positivo en cualquier combinación, mejor marcador de trombosis que su presencia aislada. De forma aislada son mejores marcadores el acl y anti B2-GP1, que los aca No solicitar su determinación a menos que haya sospechas clínicas fundadas de SAF Pueden estar presentes, sin provocar fenómenos trombóticos, en población sana 5-10 % (el porcentaje aumenta con la edad). Infecciones (sífilis, tuberculosis, lepra, micoplasma, VIH, hepatitis, varicela, mononucleosis, parvovirus y adenovirus). Fármacos (hidantoína, clorpromacina, fenotiacina, hidralacina, estreptomicina, procainamida). Neoplasias (adenocarcinomas, leucemias, linfomas, mieloma, paraproteinemias) En LES se solicitarán de forma rutinaria. Son positivos hasta en 50 % de estos pacientes, y hasta un 70 % de ellos acaban con trombosis tras 20 años de seguimiento acl: anticoagulante lúpico; aca: anticuerpos anticardiolipina; Anti B2-GP1: anticuerpos anti B2-glucoproteína 1; Ig: inmunoglobulina; LES: lupus eritematoso sistémico; SAF: síndrome ; AcAF: anticuerpos ; VIH: virus de la inmunodeficiencia humana. Detecta tanto Ac ligados a complejos fosfolípido-proteína, como Ac que se ligan directamente a fosfolípidos. Es una prueba más sensible, pero menos específica que el acl. En la reunión de Sydney se definió la cifra de 40 GPL o MPL como el límite entre títulos bajos, que no serían significativos, y medios/altos 3. Suelen determinarse los IgG e IgM que son los incluidos como criterios diagnósticos. En presencia de crioglobulinas y factor reumatoide pueden existir falsos positivos para aca IgM a títulos bajos 3. También se pueden detectar aca IgM de forma transitoria y a títulos bajos en pacientes con procesos infecciosos, neoplasias e ingesta de algunos fármacos sin asociarse a fenómenos trombóticos. Estos Ac suelen ligarse directamente a fosfolípidos sin la presencia de proteínas plasmáticas, y por ahora no hay técnicas habituales de laboratorio para poder diferenciarlos de otros Ac que sí se asociarían a trombosis. Los aca IgA parecen ser más frecuentes en un subgrupo de pacientes con enfermedad autoinmune, trombocitopenia, úlceras cutáneas y vasculitis, pero no se consideran criterio diagnóstico 3. Anticuerpos anti B2-glucoproteína 1 Suelen detectarse junto a otros AcAF, aunque pueden aparecer aislados en el 3-10 % de los SAF. Tienen buen valor predictivo, incluso mejor que los aca, del riesgo de trombosis y patología obstétrica sobre todo a títulos altos 5,6. To- Actas Dermosifiliogr. 2007;98:
3 Tabla 2. Criterios diagnósticos en el síndrome Requisitos clínicos Trombosis vascular: Uno o más episodios clínicos de trombosis arterial, venosa o de pequeños vasos, en cualquier tejido u órgano (se excluye la trombosis venosa superficial). Debe confirmarse por técnicas de imagen, doppler y/o histopatología (debe existir trombosis sin la presencia de inflamación en la pared vascular) Morbilidad gestacional: a) Una o más muertes fetales inexplicadas de fetos morfológicamente normales (documentadas por ecografía o examen directo del feto), en la semana 10 o posteriores de gestación, o b) Uno o más nacimientos prematuros de neonatos normales en la semana 34 o anteriores de gestación, debidos a: eclampsia, severa preeclampsia o insuficiencia placentaria grave (estas patologías deben definirse de acuerdo a las clasificaciones estándar del Colegio de Obstetras y Ginecólogos*), o c) Tres o más abortos consecutivos espontáneos inexplicados antes de la semana 10 de gestación, excluyendo anormalidades anatómicas maternas, o cromosómicas maternas o paternas. Requisitos analíticos 1. Anticoagulante Lúpico (acl) (determinado según las normas de la Sociedad Internacional de Trombosis y Hemostasis)** 2. Anticuerpos anticardiolipina (aca) IgG y/o IgM a títulos medios/altos > 40 GPL o MPL, o > al percentil 99 de la población sana, medidos por técnicas estandarizadas de ELISA*** 3. Anticuerpos anti B2 glucoproteína1 (anti B2GP1) IgG y/o IgM a títulos superiores al percentil 99 de la población sana, medidos por técnicas estandarizadas de ELISA**** Se podría clasificar a los pacientes en tres categorías en función de sus criterios analíticos: I: más de un criterio presente en cualquier combinación; IIa: acl solo; IIb: aca solo; IIc: anti B2GP1 solo Se considerará el diagnóstico de «SAF definitivo» cuando estén presentes al menos un criterio clínico más un criterio analítico que sea positivo en dos ocasiones, separadas por un intervalo de al menos 12 semanas Se evitará el diagnóstico de SAF cuando existan menos de 12 semanas o más de 5 años de intervalo entre la positividad de los AcAF y las manifestaciones clínicas Fuente: Decimoprimer Congreso Internacional sobre Anticuerpos Antifosfolípido. Sydney *ACOG Practice Bulletin No 33. Washington DC: American College of Obstetrician and Gynaecologists; **Wisloff F. Thromb Res. 2004; 108; ***Wong RC. Thromb Res. 2004;114: ****Reber GJ. Thromb Haemost. 2004;2: SAF: síndrome ; AcAF: anticuerpos. davía se está estandarizando la titulación de sus niveles y por ahora se recomienda considerar positivos los superiores al percentil 99 de los controles 3. En el laboratorio se detectan los Ac IgG e IgM. Los IgA no tienen aún bien establecida su utilidad clínica, y por ahora no se aconseja su determinación 3. En pacientes con factor reumatoide positivo o crioglobulinas pueden existir falsos positivos, sobre todo para Ac IgM. El significado de otros Ac dirigidos contra proteínas diferentes de la B2-GP1 o s diferentes de la cardiolipina no está claro, ni sus técnicas de detección en el laboratorio están bien estandarizadas por el momento. Se están investigando de forma especial Ac contra protrombina, complejo protrombina-fosfatidilserina y antifosfatidil-etanol-amina, pero aún no hay datos concluyentes para recomendar su determinación 3,6. Criterios diagnósticos del síndrome El SAF es una enfermedad autoinmune, multisistémica, con etiología multifactorial genética y ambiental, que se caracteriza por la presencia de AcAF, trombosis (arterial o venosa) y/o pérdidas fetales de repetición. Para establecer un diagnóstico definitivo se definieron unos criterios en el Octavo Congreso Internacional sobre anticuerpos de Sapporo , que fueron revisados en el Decimoprimer Congreso de Sydney (tabla 2). El hecho de que existan riesgos añadidos de trombosis hereditarios o adquiridos no es razón para excluir el diagnóstico de SAF. De hecho, se recomienda que se reconozcan dos grupos de pacientes: a) con factores de riesgo trombótico asociados y b) sin factores de riesgo trombótico 3. Los principales factores de riesgo trombótico a tener 18 Actas Dermosifiliogr. 2007;98:16-23
4 Tabla 3. Manifestaciones clínicas asociadas al síndrome Enfermedad valvular cardiaca. Insuficiencia y/o estenosis (moderada-severa) de válvulas aórtica y/o mitral confirmadas con ECO-doppler. Endocarditis de Libman-Sacks confirmada con histología en pacientes con lupus eritematoso sistémico Manifestaciones cutáneas. Livedo reticularis persistente, extensa, afectando a tronco y extremidades, con patrón reticulado e irregular. Los cambios histológicos (trombosis de arteriolas y arterias de pequeño-mediano tamaño en dermis y tejido celular subcutáneo, sin componente inflamatorio y con inmunofluorescencia directa negativa) confirman el diagnóstico, pero no son requisito imprescindible Manifestaciones renales. Microangiopatía trombótica en arteriolas y glomérulos capilares y/o fibrosis de la íntima envolviendo trombos reorganizados, fibrosis y/o oclusión fibrocelular de arterias o arteriolas, atrofia focal cortical, atrofia tubular conteniendo material eosinofílico (excluir otras causas de isquemia renal crónica) Manifestaciones neurológicas. Migraña, demencia, corea, cuadros que simulan enfermedad desmielinizante, mielitis transversa, epilepsia. (Los accidentes cerebrovasculares agudos y los accidentes isquémicos transitorios se consideran criterios diagnósticos) Trombocitopenia. Inferior a en al menos dos ocasiones separadas por un intervalo de 12 semanas (excluir: púrpura trombocitopénica trombótica, coagulación intravascular diseminada, trombocitopenia inducida por heparina) Fuente: Decimoprimer Congreso Internacional sobre Anticuerpos Antifosfolípido. Sydney en cuenta son: edad (superior a 55 años en hombres y 65 en mujeres), factores de riesgo de enfermedad cardiovascular (hipertensión arterial, diabetes, hiperlipidemia y obesidad), síndrome nefrótico, tabaquismo, anticonceptivos orales, trombofilias hereditarias, neoplasias, inmovilización y cirugía. Es importante tenerlos en cuenta a la hora del diagnóstico para establecer medidas preventivas 3. Manifestaciones clínicas asociadas al síndrome Se trata de manifestaciones clínicas muy frecuentes en el SAF y que fueron definidas en la reunión de Sydney 3. No se pueden utilizar para establecer un diagnóstico definitivo de SAF, pero en enfermos con criterios analíticos que no cumplan los clínicos, su presencia nos debe hacer pensar en un «probable SAF» (tabla 3). Clínica del síndrome La clínica del SAF puede ser muy variada, dado que las venas y arterias de cualquier órgano pueden verse afectadas por los fenómenos trombóticos. La manifestación más común en el sistema venoso es la trombosis a nivel profundo en extremidades inferiores, con o sin tromboembolismo pulmonar, y a nivel arterial el accidente cerebrovascular agudo (ACVA), pero puede verse envuelto cualquier otro sistema venoso o arterial incluyendo el superficial, miocárdico, retiniano e intra-abdominal. La afectación a nivel placentario condicionaría la patología obstétrica. En la tabla 4 se recogen las manifestaciones clínicas más frecuentes de una serie de pacientes diagnosticados de SAF siguiendo los criterios de la reunión de Sapporo, recogidos por el grupo europeo para el estudio del SAF 8. Afectación cutánea en el síndrome Existen lesiones muy frecuentes, otras lo son menos, pero todas ellas nos pueden ayudar en el momento del diagnóstico. En ocasiones pueden ser el primer o el único síntoma de la enfermedad 9 (tabla 5): 1. Livedo reticularis (LR): muy frecuente. Puede aparecer hasta en el 25 % de los SAF y en un 20,4 % como primera manifestación 8. Ha sido incluida entre las manifestaciones clínicas asociadas a SAF 3. Es extensa, afectando a las extremidades, el tronco y las nalgas, aunque al inicio pueden afectarse sólo el dorso de manos y pies. Su patrón es fino, reticulado e irregular. Su presencia se asocia con mayor frecuencia a trombosis arteriales con sintomatología cerebral y ocular, valvulopatía cardiaca, hipertensión arterial y fenómeno de Raynaud. Es menos frecuente entre los pacientes sólo con trombosis venosas. 2. Tromboflebitis superficiales. 3. Úlceras en piernas: úlceras post-flebíticas, ulceraciones secundarias a necrosis cutáneas, lesiones tipo atrofiablanca o livedo vasculitis. 4. Grandes lesiones ulcerosas tipo pioderma gangrenoso. 5. Hemorragias subungueales. 6. Lesiones purpúricas. 7. Pseudovasculitis: púrpura, pequeñas pápulas, nódulos eritemato-violáceos y lesiones necróticas; es preciso biopsiar estas lesiones para diferenciarlas de verdaderas vasculitis. 8. Necrosis cutáneas extensas. Habitualmente de aparición brusca, con placas necróticas con borde activo purpúrico y lesiones ampollosas. 9. Gangrenas digitales. 10. Anetodermia primaria. A nivel histológico aparece una trombosis de venas, arteriolas y arterias de pequeño-mediano tamaño en dermis o tejido celular subcutáneo, sin componente inflamatorio en la pared vascular. En la LR es difícil encontrar estas alteraciones (a excepción de la LR que aparece en el síndrome antifosfolí- Actas Dermosifiliogr. 2007;98:
5 Tabla 4. Principales manifestaciones clínicas del síndrome * Trombosis periféricas. Trombosis venosa profunda en extremidades inferiores 38,9 % (superiores 3,4 %). Tromboflebitis superficial en miembros inferiores 11,7 %. Trombosis arterial en extremidades 7 % Neurológicas. Migraña 20 %, ACV 19,8 %, accidente isquémico transitorio 11 %, epilepsia 7 %, demencia multiinfarto 2,5 %, corea 1,3 % Pulmonares. Embolismo pulmonar 14,1 %, hipertensión pulmonar 2,2 % Cardiacas. Disfunción valvular 11,6 %, infarto de miocardio 5,5 %, angor 2,7 %, miocardiopatía 2,9 %, vegetaciones 2,7 % Hematológicas. Trombocitopenia (29,6 %), anemia hemolítica (9,7 %) Intraabdominales. Renales: 2,7 % (trombosis glomerular, cortical y arterias o venas renales). Gastrointestinales: isquemia mesentérica o esofágica 1,5 %, infarto esplénico 1,1 % o pancreático 0,5 %, síndrome de Budd-Chiari 0,7 %. Síndrome de Addison 0,4 % Musculoesqueléticas. Artralgias (38,7 %), artritis (27,1 %), necrosis ósea avascular 2,4 % Oftalmológicas. Amaurosis fugaz 5,4 %, trombosis retiniana arterial 1,5 % o venosa 0,9 %, neuropatía óptica 1 % Dermatológicas. (tabla 5) Complicaciones obstétricas (590 mujeres gestantes, gestaciones). Preeclampsia 9,5 %, eclampsia 4,4 %, desprendimiento placentario 2 %, síndrome cardiopulmonar postparto 0,5 %, pérdidas fetales tempranas 35,4 % y tardías 16,9 %. Nacimientos prematuros 10,6 % (de los nacidos vivos) *Serie de pacientes con síndrome. Modificada de Cervera et al 8. ACV: accidente cerebrovascular. Tabla 5. Lesiones cutáneas del síndrome Porcentaje* Porcentaje** Livedo reticularis 24,1 % 25,5 % (como primera manifestación 17,5 %) Tromboflebitis superficial 11,7 % 5 % Úlceras en piernas 5,5 % 4,5 % Pseudovasculitis 3,9 % 3 % Gangrena digital 3,3 % 7,5 % Necrosis cutáneas 2,1 % 3,5 % (circunscritas), 2 (extensas) Hemorragias subungueales 0,7 % 5 % Púrpura trombocitopénica 3,5 % Anetodermia primaria 2 % *Serie de pacientes con síndrome. Cervera et al 8 ; **Serie de 200 pacientes con síndrome. Francès et al 9. pido catastrófico), y cuando aparecen lo hacen tanto en el centro como en el borde de la lesión 9. La histología de la anetodermia es similar a la que aparece en otras entidades, pero en muy raras ocasiones también se puede encontrar trombosis. Síndrome primario y secundario La enfermedad puede aparecer de forma aislada, hecho que ha venido denominándose «síndrome primario» (SAFP), o asociada a otras enfermedades, fundamentalmente autoinmunes: «síndrome secundario» (SAFS). En una serie de pacientes diagnosticados de SAF 8 un 53 % fueron SAFP y el resto SAFS asociados a otras patologías. Entre ellas, la más frecuente fue el LES o cuadros tipo lupus que correspondían a un 41 % de los casos. El resto de asociaciones fueron síndrome de Sjogren primario (2,2 %), artritis reumatoide (1,8 %), esclerodermia sistémica (0,7 %), vasculitis sistémicas (0,7 %) y dermatomiositis (0,5 %). No se han encontrado diferencias significativas entre las manifestaciones clínicas o serológicas del SAFP y el SAFS 8-10, y no se aconseja el uso de esta terminología 3. Dada su frecuente asociación, siempre que se diagnostique un SAF es preciso descartar la existencia de algún proceso autoinmune, sobre todo LES. La aparición del 20 Actas Dermosifiliogr. 2007;98:16-23
6 cuadro asociado puede ocurrir a lo largo de la evolución del proceso. En una serie de 128 pacientes diagnosticados de SAFP, seguidos durante 14 años y con una media de duración de la enfermedad de 8,2 años, sólo en un 8 % apareció LES, y en un 5 % cuadros tipo lupus 11. De forma inversa, cuando tengamos un paciente con LES, siempre hemos de tener presente la posibilidad del desarrollo de un SAF a lo largo de su evolución. Los AcAF son muy frecuentes en pacientes con LES. Entre ellos, el % tiene acl, y un 86 % aca 12. Tras un seguimiento de pacientes con LES y AcAF, en 7 años un 30 % había desarrollado SAF, y en 20 años la cifra aumentó a % 13. Los pacientes con LES que acaban desarrollando SAF suelen tener con mayor frecuencia artritis, livedo reticularis, trombocitopenia, leucopenia, disminución de C4, anemia hemolítica autoinmune y valvulopatía cardiaca 3. Síndrome catastrófico Se trata de una forma clínica peculiar de SAF que se define por la presencia de trombosis simultánea en tres o más órganos. Es rápidamente progresiva, con una mortalidad que puede llegar hasta el 50%. Aunque pueden afectarse grandes vasos, es típica una microangiopatía trombótica multiorgánica de vasos de pequeño calibre que debe evidenciarse histológicamente. La afectación renal es la más frecuente (78 %), seguida de la pulmonar (66 %), cerebral (60 %), cardiaca (50 %), dermatológica 50 % (livedo reticularis, necrosis cutáneas extensas y gangrenas digitales), hepática 40 %, suprarrenal 30 %, y con menor frecuencia afectación gastrointestinal, esplénica, de la vesícula biliar, médula ósea o aparato reproductivo. También son frecuentes la trombocitopenia (60 %), anemia hemolítica (39 %) y coagulación intravascular diseminada (CID) 19 % 14,15. Es un cuadro infrecuente (0,8 % de los SAF en una serie de pacientes) 8. Hasta en el 65 % de los casos se detecta un factor precipitante como infecciones, cirugía, traumatismos, neoplasias, inicio de anticoagulación, brotes de LES, ingesta de fármacos (anticonceptivos, tiacidas, captopril, danazol, etc.), inducción de ovulación y vacunaciones. Puede aparecer tanto en el SAFP (49 %) como en el SAFS, fundamentalmente asociados a LES o tipo lupus-like (45 %) 14,15. El diagnóstico diferencial puede llegar a ser difícil, debiéndose realizar con cuadros sépticos, púrpura tombocitopénica trombótica, síndrome hemolítico-urémico y CID. Manejo de los pacientes con anticuerpos y síndrome En los pacientes con un cuadro trombótico establecido, el pilar del tratamiento es la anticoagulación oral (AO). Sólo existe alguna discrepancia en torno a los niveles de la mis- ma, y si debe ser o no definida en función del territorio afectado, si es un primer episodio, o es recurrente. La mayor controversia surge en torno al tratamiento preventivo en los pacientes con AcAF que aún no han desarrollado sintomatología clínica y las pautas durante el embarazo (tabla 6). Pacientes con anticuerpos, sin manifestaciones clínicas de síndrome En un paciente totalmente asintomático, en el cual se ha detectado la presencia de AcAF en una analítica de rutina, por ejemplo un preoperatorio, y que mantiene sus títulos positivos en posteriores determinaciones (debe repetirse la titulación con intervalo de al menos 12 semanas): si el acl es negativo y sólo son positivos los aca a títulos < 40, no se aconseja tomar ninguna medida, pero si es positivo el acl o los títulos de aca son>40, hay que intentar controlar otros posibles riesgos trombóticos asociados (tabaco, obesidad, hiperlipidemia, hipertensión arterial e ingesta de anticonceptivos), y cuando se produzca una situación de especial riesgo, como intervenciones quirúrgicas o inmovilizaciones prolongadas, se consideraría la utilización de heparina 16. La utilización de ácido acetilsalicílico (AAS) de forma profiláctica a dosis bajas ( mg/día) es aconsejada por la mayoría de los autores 16,17, aunque se están realizando estudios para consensuar esta actuación e incluso considerar la posible asociación de AO con unos niveles del cociente internacional normalizado (INR) > 1,5 18. La presencia de AcAF en pacientes con LES, sin manifestaciones clínicas de SAF, obliga a seguir el mismo criterio que en el apartado anterior (acl negativo y aca IgG positivos<40 no hacer nada). Si hay acl positivo o los aca IgG son positivos a título>40, además del AAS se aconseja la administración de hidroxicloroquina 16,19. Primer episodio trombótico en pacientes con anticuerpos 1. Venoso. Anticoagulación: iniciar con heparina durante 5 días, solapando con el inicio de AO a INR 2-3. La mayoría de los expertos recomiendan que ésta sea indefinida 20, pero no está tan claro cuando el primer episodio aparece asociado a otros factores de riesgo trombótico importantes que pueden ser controlados (por ejemplo el uso de anticonceptivos orales, embarazo y cirugía) Arterial cerebral. AO indefinida a INR ,22, aunque algunos autores no están de acuerdo y proponen que el AAS 325 mg/día sería tan eficaz como la AO y con menos efectos secundarios 20, sobre todo en pacientes con Actas Dermosifiliogr. 2007;98:
7 Tabla 6. Manejo del síndrome AcAF+, no manifestaciones clínicas acl, aca+<40: no hacer nada acl+ y/o aca+>40: Prevenir otros riesgos trombóticos más AAS mg/día En situación de especial riesgo trombótico asociar heparina acl+ y/o aca+ >40 en pacientes con LES: a lo anterior asociar hidroxicloroquina Primer episodio trombótico Venoso: AO-INR 2-3: indefinido Temporal? En situaciones de riesgo trombótico controlable como embarazo, ingesta de anticonceptivos orales, cirugía Arterial cerebral: AO-INR 2-3 indefinido o AAS 325 mg/día? Si hay títulos moderados de aca y no otros riesgos trombóticos Arterial no cerebral: AO-INR 2-3 indefinido Trombosis recurrentes AO-INR 3-4 o heparina más antiagregantes o AAS si trombosis cerebrales Embarazo AcAF+ no manifestaciones previas obstétricas o trombóticas: acl, aca+<40: no hacer nada acl+ y/o aca IgG y/o anti B2-GP1 a títulos altos: AAS mg/día AcAF+ y morbilidad gestacional previa: (2 pérdidas fetales tempranas, o una muerte fetal tardía). AAS mg/día (desde que se toma la decisión de concebir) más HBPM (desde el momento de la concepción hasta 6 semanas postparto) AcAF+ y trombosis previas: misma pauta anterior. Si ya estaba con AO pasar a HBPM. AcAF: anticuerpos ; acl: anticoagulante lúpico; aca: anticuerpos anticardiolipina; AAS: ácido acetilsalicílico; LES: lupus eritematoso sistémico; AO: anticoagulación oral; HBPM: heparina de bajo peso molecular. títulos bajos o moderados de aca y ausencia de otros factores de riesgo trombótico Arterial no cerebral. No existen muchos estudios en este tipo de pacientes pero la mayoría recomienda AO a INR 2-3 indefinido, aunque depende de la localización y severidad del cuadro 12,20,21. Pacientes con trombosis recurrentes a pesar del tratamiento No hay aún pautas bien establecidas aunque la mayoría recomienda AO a INR 3-4 o heparina 20,21. Algunos recomiendan asociar antiagregantes plaquetarios 20 o AAS en caso de trombosis cerebral recurrente 12. El uso de corticoides o inmunosupresores sólo estaría justificado en casos de episodios repetidos de trombosis 16. Síndrome catastrófico El tratamiento no está bien definido y continúa siendo insatisfactorio. Además de AO se recomiendan altas dosis de esteroides por vía intravenosa, plasmaféresis, inmunoglobulinas intravenosas y antibióticos si existe o se sospecha infección. Algunos casos con trombocitopenias severas han sido tratados con éxito con rituximab 15,16. Lesiones cutáneas en el síndrome La livedo reticularis no mejora a pesar del tratamiento anticoagulante, y no se ha descrito ningún tratamiento satisfactorio. Las necrosis cutáneas extensas y gangrenas digitales precisan tratamiento con AO a INR 2-3, como los 22 Actas Dermosifiliogr. 2007;98:16-23
8 pacientes con trombosis en otras localizaciones. Las lesiones pseudovasculíticas o de livedo vasculitis pueden responder a dosis bajas de AAS (100 mg/día) o antiagregantes plaquetarios. Si son intensas o recurrentes se podría considerar AO 16. Actitud terapéutica durante el embarazo No existen datos publicados que avalen la necesidad de tratamiento en mujeres con AcAF sin manifestación clínica alguna de SAF. De hecho, y dado que las pérdidas fetales tempranas (antes de la décima semana) de embarazos en mujeres sanas son muy frecuentes, no se aconseja la determinación de AcAF hasta que no hayan ocurrido al menos tres pérdidas tempranas inexplicadas y/o una pérdida tardía 12. Algunos autores recomiendan AAS a dosis bajas ( mg/día) si hay acl positivo o aca IgG o B2-GP1 a títulos altos 17. Cuando la paciente tiene AcAF y antecedentes de morbilidad gestacional (dos o más pérdidas fetales tempranas, y/o una o más muertes fetales tardías), y/o ha sufrido algún fenómeno trombótico, se aconseja iniciar tratamiento con AAS a dosis bajas desde que se toma la decisión de concebir, y asociar heparina de bajo peso molecular (HBPM) en cuanto se confirma la gestación, manteniendo el tratamiento al menos hasta 6 semanas postparto 12. Y, por supuesto, requerirán un seguimiento y monitorización muy estrechos durante todo el embarazo para detectar una posible insuficiencia placentaria y retardo del crecimiento fetal 12,16,20. La AO puede provocar embriopatías, sobre todo en las semanas 6 a 12 de gestación. Las pacientes que ya están anticoaguladas por trombosis previas deben ser pasadas a HBPM tan pronto como se confirme la gestación y hasta el final de la misma 23. Conflicto de intereses Declaramos no tener ningún conflicto de intereses Bibliografía 1. Alijotas J. Hacia la comprensión de la heterogeneidad de las manifestaciones clínicas asociadas a los anticuerpos s. Med Clin (Barc). 2005;125: Brandt JT, Triplett DA, Alving B, Scharrer I. Criteria for the diagnosis of lupus anticoagulants: an update. Thromb Haemost. 1995;74: Miyakis S, Lockshin MD, Atsumi T, Branch DW, Brey RL, Cervera R, et al. International consensus statement on an update of the classification criteria for definitive antiphospholipid syndrome. J Thromb Haemost. 2006;4: Galli M. Antiphospholipid antibodies and thrombosis: do test patterns identify the patients risk? Thromb Res. 2004; 114: Pengo V, Alessandra B, Cinzia P, Cucchini U, Noventa F, Iliceto S. Antibody profiles for the diagnosis of antiphospholipid syndrome. Thromb Haemost. 2005;93: Cervera R, Font J, Tincani A, Boffa M-C. V meeting of the European forum on antiphospholipid antibodies. Autoinmun Rev. 2006;5: Wilson WA, Gharavi AE, Koike T, Lockshin MD, Branch DW, Piette JC, et al. International consensus statement on preliminary classification criteria for definitive antiphospholipid syndrome: report of an international workshop. Arthritis Rheum. 1999; 42: Cervera R, Piette J-C, Font J, Khamashta MA, Shoenfeld Y, Camps MT, et al. Antiphospholipid Syndrome. Clinical and immunologic manifestations and patterns of disease expression in a cohort of 1,000 patients. Arthritis Rheum. 2002: 46; Francès C, Niang S, Laffitte E, Pelletier F, Costedoat N, Piette JC. Dermatologic manifestations of antiphospholipid syndrome. Two hundred consecutive cases. Arthritis Rheum. 2005;52: Mackworth-Young C. Primary antiphospholipid syndrome: A distinct entity? Autoinmun Rev. 2006;5: Gómez-Puerta JA, Martín H, Amigo MC, Aguirre MA, Camps MT, Cuadrado MJ, et al. Long-term follow-up in 128 patients with primary antiphospholipid syndrome: do they Lupus? Medicine (Baltimore). 2005;84: Robertson B, Greaves M. Antiphospholipid syndrome: An evolving story. Blood Rev. 2006;20: Levine JS, Branch DW, Rauch J. The antiphospholipid syndrome. N Eng J Med. 2002;346: Asherson RA, Cervera R, Piette JC, Font L, Lie JT, Burcoglu A, et al. Catastrophic antiphospholipid syndrome. Clinical and laboratory features of 50 patients. Medicine (Baltimore). 1998;77: Cervera R, Asherson RA. Catastrophic antiphospholipid syndrome. Pathophysiol Haemat Thromb. 2006;35: Asherson RA, Francès C, Iaccarino L, Khamastha MA, Malacarne F, Piette JC, et al. The antiphospholipid antibody syndrome: diagnosis, skin manifestations and current therapy. Clin Exp Rheumatol. 2006;24:S Alarcón-Segovia D, Boffa MC, Branco W, Cervera R, Gharavi A, Khamashta M, et al. Prophylaxis of the antiphospholipid syndrome: a consensus report. Lupus. 2003;12: DeMarco P, Singh I, Weinstein A. Management of the antiphospholipid syndrome. Curr Rheumat Rep. 2006;8: Petri M. Hydroxycloroquina use in the Baltimore Lupus Cohort: effects on lipids, glucose and thrombosis. Lupus. 1996;5:S Lim M, Crowther MA, Eikelboom JW. Management of antiphospholipid antibody syndrome. JAMA. 2006;295; Crowther MA, Wisloff F. Evidence based treatment of the antiphospholipid syndrome II. Optimal anticoagulant therapy for thrombosis. Thromb Res. 2005;115: Ortell TL. The antiphospholipid syndrome: What are we really measuring? How do we measure it? And how do we treat it? J Thromb Thrombolysis. 2006;21: Bertolaccini ML, Khamashta MA. Laboratory diagnosis and management challenges in the antiphospholipid syndrome. Lupus. 2006;15: Actas Dermosifiliogr. 2007;98:
MANIFESTACIONES CLÍNICAS: Evidentes, inusuales y silentes
 ACTUALIZACIÓN EN EL SÍNDROME ANTIFOSFOLIPÍDICO MANIFESTACIONES CLÍNICAS: LECCIONES DEL PROYECTO EURO-PHOSPHOLIPID Ricard Cervera Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona SÍNDROME
ACTUALIZACIÓN EN EL SÍNDROME ANTIFOSFOLIPÍDICO MANIFESTACIONES CLÍNICAS: LECCIONES DEL PROYECTO EURO-PHOSPHOLIPID Ricard Cervera Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona SÍNDROME
Síndrome antifosfolipídico
 Ventana a otras especialidades Síndrome antifosfolipídico Ricard Cervera Servicio de Enfermedades Autoinmunes. Institut Clínic de Medicina i Dermatologia. Hospital Clínic. Barcelona. España. Puntos clave
Ventana a otras especialidades Síndrome antifosfolipídico Ricard Cervera Servicio de Enfermedades Autoinmunes. Institut Clínic de Medicina i Dermatologia. Hospital Clínic. Barcelona. España. Puntos clave
SAF Catastrófico en el embarazo
 SAF Catastrófico en el embarazo Pensar en él.. Dra. Verónica Fiol Prof. Adj. Clínica Ginecotocológica A. Facultad de Medicina, UdelaR Centro Hospitalario Pereira Rossell SAF Catastrófico (SAFC): variante
SAF Catastrófico en el embarazo Pensar en él.. Dra. Verónica Fiol Prof. Adj. Clínica Ginecotocológica A. Facultad de Medicina, UdelaR Centro Hospitalario Pereira Rossell SAF Catastrófico (SAFC): variante
SINDROME ANTIFOSFOLIPÍDICO Enrique de Ramón Garrido, Mª del Mar Ayala Gutiérrez; Hospital Regional Universitario Carlos Haya, Málaga
 SINDROME ANTIFOSFOLIPÍDICO Enrique de Ramón Garrido, Mª del Mar Ayala Gutiérrez; Hospital Regional Universitario Carlos Haya, Málaga DEFINICIÓN El síndrome antifosfolipídico (SAF) es un síndrome autoinmune
SINDROME ANTIFOSFOLIPÍDICO Enrique de Ramón Garrido, Mª del Mar Ayala Gutiérrez; Hospital Regional Universitario Carlos Haya, Málaga DEFINICIÓN El síndrome antifosfolipídico (SAF) es un síndrome autoinmune
Síndrome de anticuerpos antifosfolípidos. Dr. Jorge Alberto Barragán Garfias Reumatólogo
 Síndrome de anticuerpos antifosfolípidos Dr. Jorge Alberto Barragán Garfias Reumatólogo Objetivos Conocer la enfermedad y en quién sospecharlo Fisiopatología de la enfermedad Nuevos criterios diagnósticos
Síndrome de anticuerpos antifosfolípidos Dr. Jorge Alberto Barragán Garfias Reumatólogo Objetivos Conocer la enfermedad y en quién sospecharlo Fisiopatología de la enfermedad Nuevos criterios diagnósticos
CONDUCTA A SEGUIR: PACIENTE CON ANTICUERPOS ANTIFOSFOLIPIDO
 CONDUCTA A SEGUIR: PACIENTE CON ANTICUERPOS ANTIFOSFOLIPIDO Guillermo Ruiz-Irastorza Servicio de Medicina Interna Hospital de Cruces Universidad del País Vasco / Euskal Herriko Unibertsitatea CRITERIOS
CONDUCTA A SEGUIR: PACIENTE CON ANTICUERPOS ANTIFOSFOLIPIDO Guillermo Ruiz-Irastorza Servicio de Medicina Interna Hospital de Cruces Universidad del País Vasco / Euskal Herriko Unibertsitatea CRITERIOS
SESIÓN CLÍNICA AUTOINMUNIDAD AUTOINMUNIDAD TIROIDEA SÍNDROME ANTIFOSFOLÍPIDO
 SESIÓN CLÍNICA AUTOINMUNIDAD AUTOINMUNIDAD TIROIDEA SÍNDROME ANTIFOSFOLÍPIDO ENFERMEDAD DE GRAVES BASEDOW Enfermedad multisistémica de patogenia autoinmunitaria Se caracteriza por tres tipos de manifestaciones:
SESIÓN CLÍNICA AUTOINMUNIDAD AUTOINMUNIDAD TIROIDEA SÍNDROME ANTIFOSFOLÍPIDO ENFERMEDAD DE GRAVES BASEDOW Enfermedad multisistémica de patogenia autoinmunitaria Se caracteriza por tres tipos de manifestaciones:
ARTICULOS PUBLICADOS 4. ARTÍCULOS PUBLICADOS
 4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
Los pacientes con síndrome antifosfolipídico (SAF) presentan como. manifestaciones clínicas fundamentales y definitorias las trombosis arteriales y
 Tratamiento del síndrome antifosfolipídico. Joan Carles Reverter, Hospital Clínic Barcelona Los pacientes con síndrome antifosfolipídico (SAF) presentan como manifestaciones clínicas fundamentales y definitorias
Tratamiento del síndrome antifosfolipídico. Joan Carles Reverter, Hospital Clínic Barcelona Los pacientes con síndrome antifosfolipídico (SAF) presentan como manifestaciones clínicas fundamentales y definitorias
Trombofilia y Embarazo
 Trombofilia y Embarazo Dr. Ramón Serra Tagle Ginecólogo Obstetra Hospital Naval de Punta Arenas Dr. Juan Carlos Zúñiga Armijo, Becado Ginecología Obstetricia, Hospital Barros Luco Trudeau Temario Definiciones.
Trombofilia y Embarazo Dr. Ramón Serra Tagle Ginecólogo Obstetra Hospital Naval de Punta Arenas Dr. Juan Carlos Zúñiga Armijo, Becado Ginecología Obstetricia, Hospital Barros Luco Trudeau Temario Definiciones.
ASPIRINA Y HEPARINAS DE BAJO PESO MOLECULAR PAPEL ACTUAL
 ASPIRINA Y HEPARINAS DE BAJO PESO MOLECULAR PAPEL ACTUAL Lidia Pérez García. Residente Obstetricia y Ginecología Hospital Universitario Fundación Jiménez Díaz Uso de heparina y aspirina SAF TROMBOFILIAS
ASPIRINA Y HEPARINAS DE BAJO PESO MOLECULAR PAPEL ACTUAL Lidia Pérez García. Residente Obstetricia y Ginecología Hospital Universitario Fundación Jiménez Díaz Uso de heparina y aspirina SAF TROMBOFILIAS
Preguntas para responder
 Preguntas para responder DIAGNÓSTICO DEL LUPUS ERITEMATOSO SISTÉMICO Detección precoz 1. La detección precoz y el tratamiento temprano mejoran el pronóstico y la supervivencia de las personas con lupus
Preguntas para responder DIAGNÓSTICO DEL LUPUS ERITEMATOSO SISTÉMICO Detección precoz 1. La detección precoz y el tratamiento temprano mejoran el pronóstico y la supervivencia de las personas con lupus
Estados Trombofílicos AMA Julio Dardo Riveros Sección Hematología Departamento de Medicina Interna
 Estados Trombofílicos AMA Julio 2016 Dardo Riveros Sección Hematología Departamento de Medicina Interna ... La trombosis vascular es una enfermedad multigénica y crónica, desencadenada por estímulos protrombóticos
Estados Trombofílicos AMA Julio 2016 Dardo Riveros Sección Hematología Departamento de Medicina Interna ... La trombosis vascular es una enfermedad multigénica y crónica, desencadenada por estímulos protrombóticos
El síndrome de anticuerpos antifosfolípidos
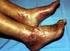 El síndrome de anticuerpos antifosfolípidos El síndrome de anticuerpos antifosfolípidos afecta cinco veces más a mujeres que a hombres. El síndrome de anticuerpos antifosfolípidos (llamado por lo general
El síndrome de anticuerpos antifosfolípidos El síndrome de anticuerpos antifosfolípidos afecta cinco veces más a mujeres que a hombres. El síndrome de anticuerpos antifosfolípidos (llamado por lo general
TROMBOPENIA EN EL EMBARAZO
 Fecha: 09/07/2014 Nombre:Dra. Beatriz Arenas Gómez R2 Tipo de Sesión: Guías clínicas TROMBOPENIA EN EL EMBARAZO DEFINICIÓN Recuento plaquetario < 150.000 plaquetas/mm3 CLASIFICACIÓN Leve: 100.000-150.000
Fecha: 09/07/2014 Nombre:Dra. Beatriz Arenas Gómez R2 Tipo de Sesión: Guías clínicas TROMBOPENIA EN EL EMBARAZO DEFINICIÓN Recuento plaquetario < 150.000 plaquetas/mm3 CLASIFICACIÓN Leve: 100.000-150.000
Profilaxis trombótica en pacientes con anticuerpos antifosfolípido. Maria José Cuadrado Lupus Research Unit St. Thomas Hospital London
 Profilaxis trombótica en pacientes con anticuerpos antifosfolípido Maria José Cuadrado Lupus Research Unit St. Thomas Hospital London Caso Clínico Mujer Blanca 29 añosa 2 abortos 1 muerte fetal ANA, ENA,
Profilaxis trombótica en pacientes con anticuerpos antifosfolípido Maria José Cuadrado Lupus Research Unit St. Thomas Hospital London Caso Clínico Mujer Blanca 29 añosa 2 abortos 1 muerte fetal ANA, ENA,
Enfoque Diagnóstico de las Enfermedades Autoinmunes. Dr Jorge Abella Residente 2 año de Reumatología Universidad Nacional de Colombia
 Enfoque Diagnóstico de las Enfermedades Autoinmunes Dr Jorge Abella Residente 2 año de Reumatología Universidad Nacional de Colombia Que es una Enfermedad Autoinmune Autoinmunidad: Respuesta evocada contra
Enfoque Diagnóstico de las Enfermedades Autoinmunes Dr Jorge Abella Residente 2 año de Reumatología Universidad Nacional de Colombia Que es una Enfermedad Autoinmune Autoinmunidad: Respuesta evocada contra
Profilaxis y tratamiento del síndrome antifosfolipído. Dra.. Maria José Cuadrado Lupus Research Unit St Thomas Hospital Londres
 Profilaxis y tratamiento del síndrome antifosfolipído Dra.. Maria José Cuadrado Lupus Research Unit St Thomas Hospital Londres AAF-Tratamiento Profilaxis en pacientes con AAF sin trombosis Prevención n
Profilaxis y tratamiento del síndrome antifosfolipído Dra.. Maria José Cuadrado Lupus Research Unit St Thomas Hospital Londres AAF-Tratamiento Profilaxis en pacientes con AAF sin trombosis Prevención n
Enfermedad tromboembólica recidivante
 Enfermedad tromboembólica recidivante Maite Latorre Asensio R5 M. Interna Hospital Universitario Marqués de Valdecilla CASO CLÍNICO MUJER 38 años Antecedentes personales: - Fumadora 20 paquetes/año - Embarazos:
Enfermedad tromboembólica recidivante Maite Latorre Asensio R5 M. Interna Hospital Universitario Marqués de Valdecilla CASO CLÍNICO MUJER 38 años Antecedentes personales: - Fumadora 20 paquetes/año - Embarazos:
Dra. Torres Karina UG MIN HPMI
 Dra. Torres Karina UG MIN HPMI Compresión de las venas iliacas, y de la arteria iliaca. Útero Grávido. Vasodilatación hormonal. Inmovilización Compresión vascular, uso de procedimientos asistidos u operativos
Dra. Torres Karina UG MIN HPMI Compresión de las venas iliacas, y de la arteria iliaca. Útero Grávido. Vasodilatación hormonal. Inmovilización Compresión vascular, uso de procedimientos asistidos u operativos
Dossier de prensa. En la elaboración de este dossier de prensa han colaborado : la Dra. Mª Ángeles Aguirre, el Dr. Rafael Cáliz y el Dr. Eduardo Úcar.
 Dossier de prensa En la elaboración de este dossier de prensa han colaborado : la Dra. Mª Ángeles Aguirre, el Dr. Rafael Cáliz y el Dr. Eduardo Úcar. ÍNDICE Qué es la Reumatología? 3 a) Más de 250 enfermedades
Dossier de prensa En la elaboración de este dossier de prensa han colaborado : la Dra. Mª Ángeles Aguirre, el Dr. Rafael Cáliz y el Dr. Eduardo Úcar. ÍNDICE Qué es la Reumatología? 3 a) Más de 250 enfermedades
Anticuerpos anticardiolipina, anti-β2 glicoproteína1 y anticoagulante lúpico en pacientes con lupus eritematoso sistémico
 Anticuerpos anticardiolipina, anti-β2 glicoproteína1 y anticoagulante lúpico en pacientes con lupus eritematoso sistémico 1 Marrero-Hernández D, Kokuina E, Castañeda-Travieso M, Chico-Capote A Hospital
Anticuerpos anticardiolipina, anti-β2 glicoproteína1 y anticoagulante lúpico en pacientes con lupus eritematoso sistémico 1 Marrero-Hernández D, Kokuina E, Castañeda-Travieso M, Chico-Capote A Hospital
SÍNDROME HEMOLÍTICO URÉMICO ATÍPICO CON MUTACIÓN DE FACTOR B DEL COMPLEMENTO
 SÍNDROME HEMOLÍTICO URÉMICO ATÍPICO CON MUTACIÓN DE FACTOR B DEL COMPLEMENTO L. Yébenes 1, A. Alonso 2, P. Sánchez-Corral 3, ML. Picazo 1. 1 Servicios de Anatomía Patológica, 2 Nefrología Infantil y 3
SÍNDROME HEMOLÍTICO URÉMICO ATÍPICO CON MUTACIÓN DE FACTOR B DEL COMPLEMENTO L. Yébenes 1, A. Alonso 2, P. Sánchez-Corral 3, ML. Picazo 1. 1 Servicios de Anatomía Patológica, 2 Nefrología Infantil y 3
ENFERMEDADES AUTOINMUNES Y EMBARAZO
 ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
ATENEO CLINICOPATOLOGICO
 II Jornadas Rioplatenses en Nefrología I Jornada Rioplatense de Enfermería en Nefrología I Jornada Rioplatense de Nutrición en Nefrología Del 15 al 17 de Noviembre de 2012 - Buenos Aires - Argentina ATENEO
II Jornadas Rioplatenses en Nefrología I Jornada Rioplatense de Enfermería en Nefrología I Jornada Rioplatense de Nutrición en Nefrología Del 15 al 17 de Noviembre de 2012 - Buenos Aires - Argentina ATENEO
Trombofilia e infarto cerebral. Dra. Ana Maria Otero
 Trombofilia e infarto cerebral Dra. Ana Maria Otero 1. Existe una relación entre trombofilia e isquemia encefálica? 2. Si existe, es igual con todas? 3. Que estudios debemos pedir para descartar trombofilia
Trombofilia e infarto cerebral Dra. Ana Maria Otero 1. Existe una relación entre trombofilia e isquemia encefálica? 2. Si existe, es igual con todas? 3. Que estudios debemos pedir para descartar trombofilia
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna
 QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
Algunos aspectos sobre Trombofilias Adquiridas. Dr Guillermo Pérez Román Hospital Clínico Quirúrgico Hermanos Ameijeiras
 Algunos aspectos sobre Trombofilias Adquiridas Dr Guillermo Pérez Román Hospital Clínico Quirúrgico Hermanos Ameijeiras Relación Trombofilias - Factores de Riesgo Factores de Riesgo Trombofilias Primarias
Algunos aspectos sobre Trombofilias Adquiridas Dr Guillermo Pérez Román Hospital Clínico Quirúrgico Hermanos Ameijeiras Relación Trombofilias - Factores de Riesgo Factores de Riesgo Trombofilias Primarias
YO NO VINE POR ESTO, DOCTOR
 Varón de 55 años con síntomas neurológicos y cutáneos YO NO VINE POR ESTO, DOCTOR LUIS CABEZA OSORIO JUAN JOSÉ SICILIA URBÁN MOTIVO DE CONSULTA Dolor torácico PRESENTACIÓN DEL CASO ANTECEDENTES PERSONALES
Varón de 55 años con síntomas neurológicos y cutáneos YO NO VINE POR ESTO, DOCTOR LUIS CABEZA OSORIO JUAN JOSÉ SICILIA URBÁN MOTIVO DE CONSULTA Dolor torácico PRESENTACIÓN DEL CASO ANTECEDENTES PERSONALES
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL
 MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
SÍNDROME DE ANTICUERPOS ANTIFOSFOLÍPIDOS Y EMBARAZO
 SÍNDROME DE ANTICUERPOS ANTIFOSFOLÍPIDOS Y EMBARAZO DRA. ALEJANDRA PONCE ARREAGA CERPO CENTRO DE REFERENCIA PERINATAL ORIENTE FACULTAD DE MEDICINA, UNIVERSIDAD DE CHILE TEMAS DE CONTROVERSIAS Criterios
SÍNDROME DE ANTICUERPOS ANTIFOSFOLÍPIDOS Y EMBARAZO DRA. ALEJANDRA PONCE ARREAGA CERPO CENTRO DE REFERENCIA PERINATAL ORIENTE FACULTAD DE MEDICINA, UNIVERSIDAD DE CHILE TEMAS DE CONTROVERSIAS Criterios
Manejo del Síndrome Antifosfolipídico
 Artículos especiales - Manejo del Síndrome Antifosfolipídico Pág. 1 de 7 Clínica-UNR.org Facultad de Ciencias Médicas - Universidad Nacional de Rosario Rosario - Santa Fe - República Argentina Artículo
Artículos especiales - Manejo del Síndrome Antifosfolipídico Pág. 1 de 7 Clínica-UNR.org Facultad de Ciencias Médicas - Universidad Nacional de Rosario Rosario - Santa Fe - República Argentina Artículo
Lupus Eritematoso Sistémico
 Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO.
 INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
FACULTAD DE MEDICINA
 FACULTAD DE MEDICINA SINDROME ANTIFOSFOLIPÍDICO OBSTÉTRICO: MANIFESTACIONES CLÍNICAS E INMUNOLÓGICAS Trabajo de Graduación previo a la obtención del título Médico AUTORES: María Elisa Asanza Rojas María
FACULTAD DE MEDICINA SINDROME ANTIFOSFOLIPÍDICO OBSTÉTRICO: MANIFESTACIONES CLÍNICAS E INMUNOLÓGICAS Trabajo de Graduación previo a la obtención del título Médico AUTORES: María Elisa Asanza Rojas María
ESTADOS DE HIPERCOAGULABILIDAD
 ESTADOS DE HIPERCOAGULABILIDAD CONGÉNITOS Y ADQUIRIDOS Esperanza Castelar Delgado Residente de Medicina Interna 22 de Noviembre de 2010 DEFINICIÓN (I) En nuestro organismo, de forma fisiológica, existe
ESTADOS DE HIPERCOAGULABILIDAD CONGÉNITOS Y ADQUIRIDOS Esperanza Castelar Delgado Residente de Medicina Interna 22 de Noviembre de 2010 DEFINICIÓN (I) En nuestro organismo, de forma fisiológica, existe
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
ASOCIACIÓN ENTRE ENFERMEDAD TROMBOEMBÓLICA VENOSA Y OTRAS PATOLOGÍAS: ENFERMEDADES INFLAMATORIAS SISTÉMICAS Y CÁNCER
 ASOCIACIÓN ENTRE ENFERMEDAD TROMBOEMBÓLICA VENOSA Y OTRAS PATOLOGÍAS: ENFERMEDADES INFLAMATORIAS SISTÉMICAS Y CÁNCER Alarcón-Blanco P, Santiago-Díaz C, Sabio JM, Jiménez-Alonso J. Servicio de Medicina
ASOCIACIÓN ENTRE ENFERMEDAD TROMBOEMBÓLICA VENOSA Y OTRAS PATOLOGÍAS: ENFERMEDADES INFLAMATORIAS SISTÉMICAS Y CÁNCER Alarcón-Blanco P, Santiago-Díaz C, Sabio JM, Jiménez-Alonso J. Servicio de Medicina
III Forum Multidisciplinar - Enfermedad Tromboembólica Gerona, de marzo, 2007
 III Forum Multidisciplinar - Enfermedad Tromboembólica Gerona, 22-24 de marzo, 2007 Controversias en Trombofilia * * * Prof. V. Vicente Servicio de Hematología y Oncología Médica Hospital Universitario
III Forum Multidisciplinar - Enfermedad Tromboembólica Gerona, 22-24 de marzo, 2007 Controversias en Trombofilia * * * Prof. V. Vicente Servicio de Hematología y Oncología Médica Hospital Universitario
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
Recomendaciones SER sobre síndrome Antifosfolípido primario
 Recomendaciones SER sobre síndrome Antifosfolípido primario Índice 1. Introducción 2. Metodología 3. Diagnóstico y Evaluación 3.1 Detección de anticuerpos antifosfolípidos 3.2 Anticuerpos antifosfolípidos
Recomendaciones SER sobre síndrome Antifosfolípido primario Índice 1. Introducción 2. Metodología 3. Diagnóstico y Evaluación 3.1 Detección de anticuerpos antifosfolípidos 3.2 Anticuerpos antifosfolípidos
TROMBOFILIAS Y GESTACIÓN. Montserrat González Olga de Felipe
 TROMBOFILIAS Y GESTACIÓN Montserrat González Olga de Felipe TROMBOFILIAS Y GESTACION En cual de los siguientes casos estaría indicado estudio de trombofilia A.- Paciente de 39 años con embarazo y parto
TROMBOFILIAS Y GESTACIÓN Montserrat González Olga de Felipe TROMBOFILIAS Y GESTACION En cual de los siguientes casos estaría indicado estudio de trombofilia A.- Paciente de 39 años con embarazo y parto
MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue
 JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
Trombo. La innovación de la genética para el estudio de la trombofilia
 Trombo La innovación de la genética para el estudio de la trombofilia Por qué TromboNIM El test genético más actualizado y amplio del mercado para el estudio de la trombofilia hereditaria: Análisis de
Trombo La innovación de la genética para el estudio de la trombofilia Por qué TromboNIM El test genético más actualizado y amplio del mercado para el estudio de la trombofilia hereditaria: Análisis de
ATENEO CENTRAL. Sección Reumatología Pediátrica 31 de octubre 2017
 ATENEO CENTRAL Sección Reumatología Pediátrica 31 de octubre 2017 Niña de 9 años. Motivo de consulta en guardia: Movimientos involuntarios en hemicara y hemicuerpo izquierdo. 48 horas evolución. Desaparecen
ATENEO CENTRAL Sección Reumatología Pediátrica 31 de octubre 2017 Niña de 9 años. Motivo de consulta en guardia: Movimientos involuntarios en hemicara y hemicuerpo izquierdo. 48 horas evolución. Desaparecen
Actualización y nuevas pruebas diagnósticas
 Tópicos especiales en la enfermedad Tromboembólica venosa - síndrome antifosfolípido Special issues on VTE treatment Antiphospholipid syndrome Actualización y nuevas pruebas diagnósticas Update and new
Tópicos especiales en la enfermedad Tromboembólica venosa - síndrome antifosfolípido Special issues on VTE treatment Antiphospholipid syndrome Actualización y nuevas pruebas diagnósticas Update and new
MANUAL EDUCATIVO PARA PACIENTES ENFERMEDADES REUMÁTICAS Y EMBARAZO
 10 MANUAL EDUCATIVO PARA PACIENTES ENFERMEDADES REUMÁTICAS Y EMBARAZO 0 ENFERMEDADES REUMÁTICAS Y EMBARAZO Wilmer Rojas Zuleta Medicina Interna Fellow de Reumatología Universidad de Antioquia El embarazo
10 MANUAL EDUCATIVO PARA PACIENTES ENFERMEDADES REUMÁTICAS Y EMBARAZO 0 ENFERMEDADES REUMÁTICAS Y EMBARAZO Wilmer Rojas Zuleta Medicina Interna Fellow de Reumatología Universidad de Antioquia El embarazo
Síndrome antifosfolipídico (SAF): Luces y sombras ó Lo que un médico debe conocer del SAF
 Síndrome antifosfolipídico (SAF): Luces y sombras ó Lo que un médico debe conocer del SAF Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clinic, Barcelona Literatura Médica 1982-2012
Síndrome antifosfolipídico (SAF): Luces y sombras ó Lo que un médico debe conocer del SAF Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clinic, Barcelona Literatura Médica 1982-2012
REUMATOLOGIA. Ricardo Alfaro Pacheco*
 REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXVI (589) 313-317 2009 REUMATOLOGIA SíndROME AnTIfOSfOLípIdO (Revisión Bibliográfica) Ricardo Alfaro Pacheco* SUMMARY The antiphospholipid syndrome is an uncommon
REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXVI (589) 313-317 2009 REUMATOLOGIA SíndROME AnTIfOSfOLípIdO (Revisión Bibliográfica) Ricardo Alfaro Pacheco* SUMMARY The antiphospholipid syndrome is an uncommon
Síndrome Antifosfolípido: morbilidad y evolución de una cohorte de pacientes del Hospital Pablo Tobón Uribe de Medellín-Colombia
 VOL. 13 No. 2-2006 SÍNDROME ANTIFOSFOLÍPIDO: MORBILIDAD Y EVOLUCIÓN DE UNA COHORTE DE PACIENTES DEL HOSPITAL PABLO TOBÓN VOL. 13 No. 2, Junio 2006, pp. 109-119 2006, Asociación Colombiana de Reumatología
VOL. 13 No. 2-2006 SÍNDROME ANTIFOSFOLÍPIDO: MORBILIDAD Y EVOLUCIÓN DE UNA COHORTE DE PACIENTES DEL HOSPITAL PABLO TOBÓN VOL. 13 No. 2, Junio 2006, pp. 109-119 2006, Asociación Colombiana de Reumatología
CONTROL Y SEGUIMIENTO DEL EMBARAZO NORMAL. Segovia Noviembre de 2009
 CONTROL Y SEGUIMIENTO DEL EMBARAZO NORMAL Segovia Noviembre de 2009 SEGUIMIENTO DEL EMBARAZO Factores de riesgo durante el embarazo Antecedentes médicos Factores sociodemográficos Hipertensión arterial
CONTROL Y SEGUIMIENTO DEL EMBARAZO NORMAL Segovia Noviembre de 2009 SEGUIMIENTO DEL EMBARAZO Factores de riesgo durante el embarazo Antecedentes médicos Factores sociodemográficos Hipertensión arterial
TROMBOFILIAS Y EMBARAZO
 Predisposición al desarrollo de tromboembolia venosa Síndrome Antifosfolipídico Trombofilias hereditarias del riesgo trombótico y complicaciones gestacionales Muerte fetal Pérdidas gestacionales del 2º
Predisposición al desarrollo de tromboembolia venosa Síndrome Antifosfolipídico Trombofilias hereditarias del riesgo trombótico y complicaciones gestacionales Muerte fetal Pérdidas gestacionales del 2º
DISCUSION 5. DISCUSIÓN
 5. DISCUSIÓN 86 Desde la descripción inicial del síndrome antifosfolipídico han aparecido numerosos artículos en la literatura que se han centrado en la expresión clínica de la enfermedad, la heterogeneidad
5. DISCUSIÓN 86 Desde la descripción inicial del síndrome antifosfolipídico han aparecido numerosos artículos en la literatura que se han centrado en la expresión clínica de la enfermedad, la heterogeneidad
Síndrome antifosfolípido catastrófico en el embarazo. Simposio "T&E". 4 de agosto Dra. Mariana Stevenazzi. Cátedra de Hematologia
 Síndrome antifosfolípido catastrófico en el embarazo Simposio "T&E". 4 de agosto 2017. Dra. Mariana Stevenazzi. Cátedra de Hematologia SAFC registro" Cervera et al. Lupus 2012 (21) 755-757! 72% mujeres.!
Síndrome antifosfolípido catastrófico en el embarazo Simposio "T&E". 4 de agosto 2017. Dra. Mariana Stevenazzi. Cátedra de Hematologia SAFC registro" Cervera et al. Lupus 2012 (21) 755-757! 72% mujeres.!
Anticuerpos Antifosfolipídicos y Síndrome antifosfolipídico: Actitudes Diagnósticas.
 Anticuerpos Antifosfolipídicos y Síndrome antifosfolipídico: Actitudes Diagnósticas. Dra. Mª Belén Aparicio Hernández. Laboratorio Autoinmunidad. Complejo asistencial Universitario Salamanca. El Síndrome
Anticuerpos Antifosfolipídicos y Síndrome antifosfolipídico: Actitudes Diagnósticas. Dra. Mª Belén Aparicio Hernández. Laboratorio Autoinmunidad. Complejo asistencial Universitario Salamanca. El Síndrome
Examen de Preoperatorio 2010
 Examen de Preoperatorio 2010 1.- En pacientes que reciben tratamiento crónico con anticoagulantes orales y que serán sometidos a cirugía no cardiaca, seleccione la opción correcta: a) En procedimientos
Examen de Preoperatorio 2010 1.- En pacientes que reciben tratamiento crónico con anticoagulantes orales y que serán sometidos a cirugía no cardiaca, seleccione la opción correcta: a) En procedimientos
Nefrología Básica 2. Capítulo EL RIÑÓN EN LA ARTRITIS REUMATOIDEA
 Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
ACV ARTERIAL ISQUÉMICO
 ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
Etiologia. La trombosis venosa se define como la presencia de un trombo o coágulo de sangre en una vena, sea cual sea su localización.
 TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
Dr. Benjamín Zatarain Intensivista. Síndrome de HELLP
 Dr. Benjamín Zatarain Intensivista Síndrome de HELLP definición Complicación multisistémica del embarazo, ocasionado por la pérdida de la relación normal entre los vasos sanguíneos y la sangre, que se
Dr. Benjamín Zatarain Intensivista Síndrome de HELLP definición Complicación multisistémica del embarazo, ocasionado por la pérdida de la relación normal entre los vasos sanguíneos y la sangre, que se
Síndrome de HELLP. Características del síndrome de Hellp
 Síndrome de HELLP El síndrome de HELPP es una variante de la preeclampsia y consiste en una complicación grave en el embarazo o posterior al parto que puede ser mortal. La preeclamsia es un cuadro que
Síndrome de HELLP El síndrome de HELPP es una variante de la preeclampsia y consiste en una complicación grave en el embarazo o posterior al parto que puede ser mortal. La preeclamsia es un cuadro que
SIGNIFICACION CLINICA DE
 HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
El diagnóstico de la leishmaniosis
 El diagnóstico de la leishmaniosis Lluis Ferrer. Hospital clínico de la UAB Bases inmunológicas para el diagnóstico de la leishmaniosis Leishmanews: noticias en Leishmaniosis La respuesta inmune en la
El diagnóstico de la leishmaniosis Lluis Ferrer. Hospital clínico de la UAB Bases inmunológicas para el diagnóstico de la leishmaniosis Leishmanews: noticias en Leishmaniosis La respuesta inmune en la
Desafíos en la interpretación del perfil de los anticuerpos antifosfolípidos
 Desafíos en la interpretación del perfil de los anticuerpos antifosfolípidos Challenges in the interpretation of antiphospholipid antibodies profile Forastiero R SIMPOSIO II ANTICUERPOS ANTIFOSFOLÍPIDOS:
Desafíos en la interpretación del perfil de los anticuerpos antifosfolípidos Challenges in the interpretation of antiphospholipid antibodies profile Forastiero R SIMPOSIO II ANTICUERPOS ANTIFOSFOLÍPIDOS:
Máster Inicio a la investigación en Medicina
 1. INTRODUCCIÓN a. Síndrome antifosfolípido. i. Definición y aspectos epidemiológicos. ii. Manifestaciones hematológicas. 1. Trombopenia. 2. Necrosis de médula ósea. 3. Microangiopatía. 4. Anemia hemolítica
1. INTRODUCCIÓN a. Síndrome antifosfolípido. i. Definición y aspectos epidemiológicos. ii. Manifestaciones hematológicas. 1. Trombopenia. 2. Necrosis de médula ósea. 3. Microangiopatía. 4. Anemia hemolítica
Trombofilia y embarazo
 Trombofilia y embarazo Dr Daniel Martin N Ginecología y Obstetricia CERPO Curso Medicina Fetal y Perinatal para becados de neonatología Trombofilias Definición: Anormalidad de la coagulación o sistema
Trombofilia y embarazo Dr Daniel Martin N Ginecología y Obstetricia CERPO Curso Medicina Fetal y Perinatal para becados de neonatología Trombofilias Definición: Anormalidad de la coagulación o sistema
MANUAL EDUCATIVO PARA PACIENTES VASCULITIS ANCA POSITIVO
 15 MANUAL EDUCATIVO PARA PACIENTES VASCULITIS ANCA POSITIVO 5 VASCULITIS ANCA POSITIVO Fernando Vela Lozada Medicina Interna Fellow de Reumatología Universidad Nacional de Colombia Generalidades Las vasculitis
15 MANUAL EDUCATIVO PARA PACIENTES VASCULITIS ANCA POSITIVO 5 VASCULITIS ANCA POSITIVO Fernando Vela Lozada Medicina Interna Fellow de Reumatología Universidad Nacional de Colombia Generalidades Las vasculitis
PROTOCOLO PARA PREVENCIÓN DE TROMBOEMBOLIA VENOSA
 PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
PROTOCOLO PARA PREVENCIÓN DE CUENCA ECUADOR 2015 Página: 2 de 10 INDICE OBJETIVO... 3 ALCANCE... 3 RESPONSABILIDADES... 3 GENERALIDADES... 3 FUNDAMENTO TEORICO... 3 ESCALA DE PUNTUACIÓN DE WELLS... 4 ESCALA
95.2 % 36.5 % 27.3 % 96.8 %
 Dímero-D C.Gardiner et al; BJH, 128 (2005), 842-848 848 Nombre de la prueba Método de determinación Punto de corte Sensibilidad Especificidad Valores predictivos: Positivo Negativo IL Test D-DímerD Inmunoturbidimetría
Dímero-D C.Gardiner et al; BJH, 128 (2005), 842-848 848 Nombre de la prueba Método de determinación Punto de corte Sensibilidad Especificidad Valores predictivos: Positivo Negativo IL Test D-DímerD Inmunoturbidimetría
COMPLICACIONES EN TRASPLANTE RENAL
 Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Consenso nacional sobre el diagnóstico, estratificación de riesgo y tratamiento de los pacientes con tromboembolia pulmonar
 Consenso nacional sobre el diagnóstico, estratificación de riesgo y tratamiento de los pacientes con tromboembolia pulmonar Uresandi F, Monreal M, Gracía-Bragado F, Domenech P, Lecumberri R, Escribano
Consenso nacional sobre el diagnóstico, estratificación de riesgo y tratamiento de los pacientes con tromboembolia pulmonar Uresandi F, Monreal M, Gracía-Bragado F, Domenech P, Lecumberri R, Escribano
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Estudio de Trombofilia: Enfoque práctico
 Estudio de Trombofilia: Enfoque práctico Elena Delgado Casado Servicio de Hematología Hemoterapia Enero 2012 Hemostasia: equilibrio dinámico Mecanismo dinámico, regulado sobre superficies celulares Prohemostáticos
Estudio de Trombofilia: Enfoque práctico Elena Delgado Casado Servicio de Hematología Hemoterapia Enero 2012 Hemostasia: equilibrio dinámico Mecanismo dinámico, regulado sobre superficies celulares Prohemostáticos
COVE INSTITUCIONAL ABRIL
 COVE INSTITUCIONAL ABRIL NOMBRE: GLORIA AZUCENA GOMEZ DOCUMENTO: 23547593 EDAD: 63 AÑOS PROCEDENCIA: TUNJA PESO: TA 140/60 GLUCOMETRIA 275 MG/DL VALORACION INICIAL Y TRATAMIENTO INGRESO DE PACIENTE EL
COVE INSTITUCIONAL ABRIL NOMBRE: GLORIA AZUCENA GOMEZ DOCUMENTO: 23547593 EDAD: 63 AÑOS PROCEDENCIA: TUNJA PESO: TA 140/60 GLUCOMETRIA 275 MG/DL VALORACION INICIAL Y TRATAMIENTO INGRESO DE PACIENTE EL
Aumento aislado de transaminasas: aproximación diagnóstica
 Aumento aislado de transaminasas: aproximación diagnóstica Leticia Lesmes Moltó M.ª Rosa Albañil Ballesteros Marzo 2013 1 Concepto Aumento de los valores séricos de aminotrasferasas por encima de lo normal.
Aumento aislado de transaminasas: aproximación diagnóstica Leticia Lesmes Moltó M.ª Rosa Albañil Ballesteros Marzo 2013 1 Concepto Aumento de los valores séricos de aminotrasferasas por encima de lo normal.
MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP
 MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP EL IMPACTO DE LA MORTALIDAD PERINATAL ES UN INDICADOR DE SALUD QUE PUEDE SER USADO A NIVEL LOCAL, NACIONAL O MUNDIAL. REFLEJA DIRECTAMENTE LA ATENCIÓN
MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP EL IMPACTO DE LA MORTALIDAD PERINATAL ES UN INDICADOR DE SALUD QUE PUEDE SER USADO A NIVEL LOCAL, NACIONAL O MUNDIAL. REFLEJA DIRECTAMENTE LA ATENCIÓN
SÍNDROME ANTIFOSFOLÍPIDO DEL EMBARAZO
 SÍNDROME ANTIFOSFOLÍPIDO DEL EMBARAZO INTRODUCCIÓN ASPECTOS PATOGÉNICOS. MANIFESTACIONES CLÍNICAS (EVIDENCIA QUE LA SUSTENTA). HALLAZGOS DE LABORATORIO. CONDUCTA TERAPÉUTICA. ASPECTOS PATOGÉNICOS COMPLICACIONES
SÍNDROME ANTIFOSFOLÍPIDO DEL EMBARAZO INTRODUCCIÓN ASPECTOS PATOGÉNICOS. MANIFESTACIONES CLÍNICAS (EVIDENCIA QUE LA SUSTENTA). HALLAZGOS DE LABORATORIO. CONDUCTA TERAPÉUTICA. ASPECTOS PATOGÉNICOS COMPLICACIONES
Hospital Universitario Reina Sofía. Córdoba
 Hospital Universitario Reina Sofía. Córdoba S L L D c S D C C D L S Lesión transversa completa Síndrome de la arteria espinal anterior Síndrome de astas anteriores Síndrome de Brown-Séquard Cordones posteriores
Hospital Universitario Reina Sofía. Córdoba S L L D c S D C C D L S Lesión transversa completa Síndrome de la arteria espinal anterior Síndrome de astas anteriores Síndrome de Brown-Séquard Cordones posteriores
DOCTOR, QUE ES LA TROMBOFILIA?
 DOCTOR, QUE ES LA TROMBOFILIA? INFORMACION PARA LA MUJER EN EDAD FERTIL DESDE LA ESPECIALIDAD MÉDICA HEMATOLOGíA La hematología es una especialidad de la medicina. Estudia las enfermedades de la sangre
DOCTOR, QUE ES LA TROMBOFILIA? INFORMACION PARA LA MUJER EN EDAD FERTIL DESDE LA ESPECIALIDAD MÉDICA HEMATOLOGíA La hematología es una especialidad de la medicina. Estudia las enfermedades de la sangre
Anticuerpos anticardiolipina en niños y niñas costarricenses con Lupus Eritematoso Sistémico
 Anticuerpos anticardiolipina en niños y niñas costarricenses con Lupus Eritematoso Sistémico (Anti-cardiolipin antibodies in costarican children with systemic lupus erythematosus) Original ISSN 1409-0090/2008/20/1/24-31
Anticuerpos anticardiolipina en niños y niñas costarricenses con Lupus Eritematoso Sistémico (Anti-cardiolipin antibodies in costarican children with systemic lupus erythematosus) Original ISSN 1409-0090/2008/20/1/24-31
Anticuerpos antifosfolípidos Valoración clínica actual
 Anticuerpos antifosfolípidos Valoración clínica actual Celina Lashak y María Bibiana Leroux RESUMEN: El síndrome anticuerpo antifosfolipido (SAF) constituye una enfermedad autoinmune que se caracteriza
Anticuerpos antifosfolípidos Valoración clínica actual Celina Lashak y María Bibiana Leroux RESUMEN: El síndrome anticuerpo antifosfolipido (SAF) constituye una enfermedad autoinmune que se caracteriza
ANTICUERPOS SÍNDROME ANTIFOSFOLÍPIDO
 ANTICUERPOS ANTIFOSFOLÍPIDO Y SÍNDROME ANTIFOSFOLÍPIDO María Belinchón Toral Servicio Análisis Clínicos Hospital Virgen de la Luz INTRODUCCIÓN Síndrome antifosfolípido (SAF): Patología origen autoinmune
ANTICUERPOS ANTIFOSFOLÍPIDO Y SÍNDROME ANTIFOSFOLÍPIDO María Belinchón Toral Servicio Análisis Clínicos Hospital Virgen de la Luz INTRODUCCIÓN Síndrome antifosfolípido (SAF): Patología origen autoinmune
Cómo se previene la preeclampsia en mujeres de alto riesgo con el uso de aspirina profiláctica y otras medidas profilácticas?
 Cómo se previene la preeclampsia en mujeres de alto riesgo con el uso de aspirina profiláctica y otras medidas profilácticas? Dra. Nancy Martínez Menjivar Mortalidad materna. Nota descriptiva No. 348.
Cómo se previene la preeclampsia en mujeres de alto riesgo con el uso de aspirina profiláctica y otras medidas profilácticas? Dra. Nancy Martínez Menjivar Mortalidad materna. Nota descriptiva No. 348.
Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío.
 Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío. Sevilla Caso 1. Mujer, 52 años. Lupus eritematoso sistémico
Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío. Sevilla Caso 1. Mujer, 52 años. Lupus eritematoso sistémico
Infección congénita por citomegalovirus
 Infección congénita por citomegalovirus Laura González, Lucía Sanguino [NEONATOLOGÍA] JUNIO 2018 Caso clínico Mujer 37 años. No antecedentes médicos. Antecedentes quirúrgicos: miomectomía y legrado obstétrico.
Infección congénita por citomegalovirus Laura González, Lucía Sanguino [NEONATOLOGÍA] JUNIO 2018 Caso clínico Mujer 37 años. No antecedentes médicos. Antecedentes quirúrgicos: miomectomía y legrado obstétrico.
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
SÍNDROME ANTIFOSFOLÍPIDO EN OBSTETRICIA.
 Servicio de Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves Granada SÍNDROME ANTIFOSFOLÍPIDO EN OBSTETRICIA. Cristina Félix Santamaría 10 de marzo del 2016 INTRODUCCIÓN El síndrome
Servicio de Obstetricia y Ginecología Hospital Universitario Virgen de las Nieves Granada SÍNDROME ANTIFOSFOLÍPIDO EN OBSTETRICIA. Cristina Félix Santamaría 10 de marzo del 2016 INTRODUCCIÓN El síndrome
Utilidad Clínica del perfil de Anticuerpos Antifosfolipidos
 Enfermedades Autoinmunes Sistémicas cómo lo hacemos en Aragón? Utilidad Clínica del perfil de Anticuerpos Antifosfolipidos Dr. José Velilla Marco UEAS. Servicio de Medicina Interna. Hospital Universitario
Enfermedades Autoinmunes Sistémicas cómo lo hacemos en Aragón? Utilidad Clínica del perfil de Anticuerpos Antifosfolipidos Dr. José Velilla Marco UEAS. Servicio de Medicina Interna. Hospital Universitario
Características clínicas de los pacientes con trombofilia
 Características clínicas de los pacientes con trombofilia Vanessa Roldán Schilling Universidad de Murcia Sº de Hematología y Oncología Médica Hospital Universitario Morales Meseguer Qué es trombofilia?
Características clínicas de los pacientes con trombofilia Vanessa Roldán Schilling Universidad de Murcia Sº de Hematología y Oncología Médica Hospital Universitario Morales Meseguer Qué es trombofilia?
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
GUÍAS E ITINERARIOS FORMATIVOS DEL SERVICIO DE CIRUGÍA CARDIOVASCULAR DEL DEPARTAMENTO DE SALUD ALICANTE- HOSPITAL GENERAL
 GUÍAS E ITINERARIOS FORMATIVOS DEL SERVICIO DE CIRUGÍA CARDIOVASCULAR DEL DEPARTAMENTO DE SALUD ALICANTE- HOSPITAL GENERAL Especialidad: CIRUGÍA CARDIOVASCULAR Hospital General Universitario de Alicante
GUÍAS E ITINERARIOS FORMATIVOS DEL SERVICIO DE CIRUGÍA CARDIOVASCULAR DEL DEPARTAMENTO DE SALUD ALICANTE- HOSPITAL GENERAL Especialidad: CIRUGÍA CARDIOVASCULAR Hospital General Universitario de Alicante
INSTRUCCIÓN TÉCNICA. Protocolo de inicio del tratamiento anticoagulante DISTRIBUCIÓN: Jefe de la Unidad de Calidad. Coordinadora de Enfermería
 Página 1 de 5 DISTRIBUCIÓN: DEPARTAMENTO Dirección Hematología Enfermería RESPONSABLE Jefe de la Unidad de Calidad Jefe del Servicio de Hematología Coordinadora de Enfermería REVISIÓN FECHA DESCRIPCIÓN
Página 1 de 5 DISTRIBUCIÓN: DEPARTAMENTO Dirección Hematología Enfermería RESPONSABLE Jefe de la Unidad de Calidad Jefe del Servicio de Hematología Coordinadora de Enfermería REVISIÓN FECHA DESCRIPCIÓN
Anticoagulación oral en atención primaria
 El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
! DIAGNÓSTICO! TRATAMIENTO! SEGUIMIENTO! Sospecha) Inicial) Derivar) Sjögren)) ) Síndrome) Sospecha)) )Inicial)) Derivar) Antifosfolípidos)
 ! DIAGNÓSTICO! TRATAMIENTO! SEGUIMIENTO! Polimiositis,) Sospecha) ) Inicial) ) Derivar) Dermatomiositis)) Esclerosis) Sistémica) Progresiva) Sospecha) Inicial) Derivar) Síndrome) de) Sospecha)) Inicial)
! DIAGNÓSTICO! TRATAMIENTO! SEGUIMIENTO! Polimiositis,) Sospecha) ) Inicial) ) Derivar) Dermatomiositis)) Esclerosis) Sistémica) Progresiva) Sospecha) Inicial) Derivar) Síndrome) de) Sospecha)) Inicial)
HOSPITAL SAN FERNANDO SS O HIGGINS INDICACIÓN Y USO DE ANTICOAGULANTES ORALES
 Página 1 de 12 HOSPITAL SAN FERNANDO SS O HIGGINS INDICACIÓN Y USO DE ANTICOAGULANTES ORALES UNIDAD DE CALIDAD Y SEGURIDAD DEL PACIENTE HOSPITAL SAN JUAN DE DIOS DE SAN FERNANDO 1 Página 2 de 12 1.- OBJETIVO.
Página 1 de 12 HOSPITAL SAN FERNANDO SS O HIGGINS INDICACIÓN Y USO DE ANTICOAGULANTES ORALES UNIDAD DE CALIDAD Y SEGURIDAD DEL PACIENTE HOSPITAL SAN JUAN DE DIOS DE SAN FERNANDO 1 Página 2 de 12 1.- OBJETIVO.
